7 Rus, psykisk helse og vold
7.1 Innledning
I mandatets punkt 4.1.2 heter det at
« utvalget skal redegjøre for de forhold som det mener har betydning for at gjerningspersonene kom i en situasjon hvor den psykiske lidelsen, og ev. medfølgende rusmiddelproblematikk, medvirket til at liv ble tatt».
Videre står det i mandatets punkt 4.2.3 at
« utvalget skal gi en generell redegjørelse for eventuelle tiltak som er blitt iverksatt i nordiske/enkelte europeiske land for å hindre at personer med kjent psykisk lidelse og ev. rusmiddelavhengighet tar liv».
Sammenfatning av mandatet sier også i punkt 5.2 at utvalget skal
« gi råd om hvilke tiltak som bør iverksettes på tjeneste- og systemnivå for å forebygge at personer med alvorlig psykisk lidelse/rusmiddelavhengighet begår drap».
Utvalget tolker mandatet slik at departementet ønsker at utvalget skal vurdere mulige sammenhenger mellom psykisk lidelse, derunder ruslidelse, og drap, og hvilke tiltak som eventuelt kan settes inn for å forebygge drap relatert til bruk av rusmidler. For å sikre kunnskapsbaserte anbefalinger er det viktig å se hva man har lært også i andre land.
Når det gjelder omtalen av ruslidelse, legger utvalget klassifiseringen i ICD-10 til grunn og definerer ruslidelse som en psykisk lidelse (jf. kapittel 4). Flere undersøkelser peker på at det å ha en psykisk lidelse uten ruslidelse, bare er en svak eller ikke eksisterende prediktor for voldsutøvelse. Imidlertid er kombinasjonen av alvorlig psykisk lidelse eller dyssosial personlighetsforstyrrelse og ruslidelse en sterk prediktor for vold. Det er uklart om effekten av rus er større hos pasienter med annen psykisk lidelse i tillegg enn hos andre.
Alkohol er det mest utbredte rusmiddelet, og det er generelt funnet stor sammenheng mellom alkoholkonsum og mengden av vold i samfunnet. Selv om det er vesentlig færre undersøkelser om drap enn om vold, ser det ut som alkohol er en viktig faktor også for antall drap. Personer med annet rusmisbruk enn alkohol er også sterkt overrepresentert når det gjelder vold og drap. Det er også vist at bruk av rusmidler som alkohol, benzodiazepiner og sentralstimulerende midler kan gi økt aggressivitet. I utvalgets gjennomgang av saker finner man tilsvarende tendenser. Andelen av gjerningspersoner med historie av bruk av alkohol som har vært skadelig for dem selv var høyere enn i befolkningen generelt (45 % vs. 20 %). Andelen med skadelig bruk av andre rusmidler var også høyere enn for eksempel en tidligere undersøkelse av menn i Oslo har vist (48 % vs. 2 %). De hyppigste rusmidlene siste året før hendelsen, var ved siden av alkohol (63 %), cannabis (34 %), amfetamin (25 %) og benzodiazepiner (27 %). Tilsvarende det som er funnet i andre undersøkelser, var en stor andel av gjerningspersonene ruset på gjerningstidspunktet, enten av alkohol (50 %) og/eller andre rusmidler (31 %).
Selv om de som drikker mest, står for en relativt stor del av de alkoholrelaterte problemene, finner vi at størstedelen av den alkoholrelaterte volden likevel må tilskrives alkoholbrukere som ikke er i en slik høyrisikogruppe. Det er dermed tilnærmet umulig å forutse hvem som kommer til å begå drap. Dersom man skulle iverksette tiltak for å senke antall voldshendelser og drap i Norge bør tiltakene derfor være rettet mot store deler av befolkningen. Man må samtidig ivareta behandlingsbehovet for personer med størst risiko for å utøve vold.
For å sikre et så solid faglig grunnlag for utvalgets konklusjoner som mulig har utvalget fått fremtredende fagpersoner på rusområdet til å beskrive kunnskapsstatus i kapitlene fra og med 7.2 til og med 7.6 og vedlegg 4 og 5. Kapittel 7.2 beskriver kort hvilke begreper som blir benyttet. I kapittel 7.3 gås det gjennom den omfattende litteraturen som viser sammenhengen mellom inntak av rusmidler og utøvelse av vold. Det er et spesielt fokus på alkohol, både fordi alkohol står for den store delen av rusrelaterte voldshandlinger, og fordi mye av forskningen omhandler alkohol. I kapittel 7.4 gås det kort gjennom omfanget av rusmiddelmisbruk og rusmiddelavhengighet. Det er svært vanlig at personer med rusmiddelavhengighet har andre psykiske lidelser i tillegg, og det er vanlig at personer med andre psykiske lidelser også har rusproblemer. Ulike former og temaer rundt slike dobbeltdiagnoser drøftes i kapittel 7.5. Ulike individrettede tiltak rettet mot enkeltpersoner med store hjelpebehov og med stor risiko for vold drøftes i kapittel 7.6, og i vedlegg 4 er det en omfattende gjennomgang av mulige biologiske sammenhenger mellom rusmiddelbruk og aggresjon. Det er mye forskning som dokumenterer effekt av alkoholpolitiske virkemidler for å redusere mengden av voldshendelser, og tre ulike former for slike virkemidler drøftes i vedlegg 5.
Resultater fra utvalgets gjennomgang av rusproblemer hos 132 gjerningspersoner beskrives i kapittel 7.7. Som i de fleste undersøkelser av drap har man også i denne undersøkelsen funnet en høy andel av gjerningspersoner med betydelig bruk av rusmidler. Utvalget fant at det var mange med ruslidelser som ikke hadde fått behandling.
Utvalgets råd beskrives i kapittel 7.8 og har som hovedformål å forebygge fremtidige voldshendelser. Det gis også råd for hvordan man med dagens kunnskap best kan ivareta personer med ulike kombinasjoner av rusproblemer og andre psykiske vansker som kan ha forhøyet risikoen for utøvelse av vold. Slike tiltak er nødvendige, selv om de foreløpig kan mangle dokumentasjon på preventiv virkning i forhold til vold.
7.2 Bruk av rusmidler, misbruk og avhengighet – begreper og diagnoser
7.2.1 Akutt rus (intoksikasjoner)
Inntak av en overdose rusmidler, akutt rus (intoksikasjon, ICD-10 F1x.0), er den vanligste følgen av «akutt» rusmiddelbruk. De ulike symptomene og tegnene på rusbruk og akutt rusmiddelpåvirkning vil variere fra rusmiddel til rusmiddel (se vedlegg 4). Men rusmiddelets hovedvirkning vil ikke alltid kunne forklare hvorfor den påvirkede fremtrer slik han eller hun gjør. Symptomer og grad av beruselse vil variere fra person til person, avhengig av både fysiologiske (konstitusjon) og patologiske (sykdom) faktorer. Det vil videre ha med forventning å gjøre, og det vil variere i henhold til dosen som er inntatt. Selv om akutt rus er et forbigående fenomen, ser vi likevel at brorparten av problemene knyttet til rus vil være knyttet til akutt rus. Det skyldes at det er det vanligste, men også at selv personer som har et misbruksproblem eller en avhengighet, først og fremst vil oppleve problemer med utagering, vold og aggresjon nettopp i perioder med akutt rus.
Det er også verdt å legge merke til (se kapitlene 7.4 og 7.5) at personer med andre psykiske lidelser, enten det er affektive lidelser, psykotiske lidelser eller personlighetsforstyrrelser, har en økt forekomst av rusmiddellidelser og derigjennom også hyppigere akutt rus. Dertil kommer at disse gruppene kan ha en mer uforutsigbar reaksjon på rusmidler, til tross for at rusmidler i hovedsak virker på samme måte hos psykisk syke og psykisk friske. Konsekvensene av slike vanlige virkninger kan imidlertid være forskjellige hos personer med og uten annen psykisk lidelse. For eksempel kan den dempende effekten av alkohol, beroligende midler (benzodiazepiner) eller sentralstimulerende midler føre til økt vold og aggresjon hos personer med de ovenfor nevnte lidelser. Dette kan gjelde personer med bipolare lidelser og med psykotiske sykdommer og også noen med personlighetsforstyrrelser (spesielt antisosial personlighetsforstyrrelse).
7.2.2 Skadelig bruk
Skadelig bruk av en psykoaktiv substans innebærer at stoffet brukes på en måte som gir helseskade (ICD-10 F1x.1). Dette kan være både somatiske (for eksempel hepatitt etter injeksjoner, eller leverskade etter inntak av alkohol) og psykiske helseskader (depresjoner eller angsttilstander etter bruk av cannabis eller benzodiazepiner). Det defineres ikke som skadelig bruk at rusmiddelinntaket får negative sosiale konsekvenser (problemer med familie, på arbeidsplass eller ved arrestasjoner). At rusmiddelbruken blir kritisert av andre, er ofte noe som følger av skadelig bruk, men er heller ikke i seg selv grunnlag for en diagnose. Man kan heller ikke stille denne diagnosen på bakgrunn av bakrus eller abstinens. Toleranseutvikling og abstinens kan være en del av fenomenet skadelig bruk, men behøver ikke å være det. Her er det viktig å tenke på at diagnosen avhengighetssyndrom kan være en mer presis beskrivelse.
Tidligere ble begrepet misbruk brukt om denne gruppen, men dette er blitt kritisert for å være for normativt og stigmatiserende. Engelsk litteratur endte i noen grad opp med å bruke «harmful use» (skadelig bruk) om det tidligere «abuse» (misbruk). Begrepet «skadelig bruk» ble foretrukket fremfor «problematisk bruk», som både var for upresist og for normativt.
7.2.3 Avhengighetssyndrom
Avhengighetssyndrom kjennetegnes ved en rekke fysiologiske, atferdsmessige og kognitive fenomener (ICD-10 F1x.2). Diagnosen kan stilles når tre eller flere av de følgende kriteriene har inntruffet samtidig i løpet av det foregående året:
sterk lyst, eller følelse av tvang, til å innta substansen
problemer med å kontrollere inntaket av substansen (i forhold til å starte og å avslutte) og mengden
fysiologisk abstinenstilstand (se om abstinenser nedenfor) som opptrer dersom bruken av substansen opphører eller reduseres, eller viser seg med karakteristisk abstinenssyndrom for den aktuelle substansen, eller gjennom bruk av samme eller beslektet stoff for å lindre eller unngå abstinenssymptomer
toleranseutvikling, slik at større doser må til for å gi samme effekt som tidligere (eksempler på dette er alkohol- eller opiatavhengige som daglig inntar doser som ville tatt livet av en ny bruker)
økende likegyldighet i forhold til andre gleder og interesser, mer og mer tid brukes på å skaffe seg substansen, på å bruke den eller på å komme seg i form etter bruken
substansbruken opprettholdes til tross for åpenbare tegn på skadelige konsekvenser. Det må fastslås om brukeren var, eller kunne forventes å være, klar over disse konsekvensene.
Videre har mer tvangspreget bruk av substansen vært angitt som et karakteristisk trekk ved avhengighetssyndromet. Avhengighet kan forekomme i forhold til én substans (for eksempel alkohol) eller i forhold til en gruppe av substanser (for eksempel opioider eller benzodiazepiner). I diagnostiseringen legges det vekt på at man enten må ha et aktivt inntak av substansene eller også en sterk trang til å innta disse stoffene. Denne trangen kommer sterkest til uttrykk når man forsøker å la være å innta stoffene eller faktisk lar det være. Dette kravet utelukker at ren fysiologisk toleranseutvikling i seg selv er et kriterium for å få diagnosen avhengighetssyndrom. Vi vet at regelmessig inntak av for eksempel opioider ved smerter eller benzodiazepiner ved angsttilstander gir en fysiologisk tilvenning og regelmessig toleranseutvikling og abstinenser ved avslutning. Disse tilstandene gir ikke diagnosen avhengighetssyndrom i seg selv. Vi må likevel anta at mange personer i en slik situasjon kan utvikle avhengighetstilstander.
7.2.4 Abstinenser
Likeledes vil abstinenssymptomene (ICD-10 F1x.3) etter bruk av ulike rusmidler variere med en rekke faktorer som rusmiddelets primære virkning, med dose inntatt og med lengde på bruk, men vil også variere fra person til person ut fra fysiologiske og patologiske forhold. Ofte følger psykiske symptomer som angst, depresjon og søvnforstyrrelse. Det er imidlertid viktig her å vurdere om diagnose på abstinens eller diagnoser innen angst, depresjon eller søvnforstyrrelser er mer korrekt. Man bør huske at abstinenser er en del av avhengighetssyndromet, og man bør vurdere om denne diagnosen er mer riktig å sette.
7.3 Hvilken betydning har rusmiddelbruk for forekomst av vold?
7.3.1 Alkohol og vold
Internasjonal forskning har vist at det er en klar sammenheng mellom alkoholkonsum og vold. Denne sammenhengen er vist på ulike måter. I en stor andel av voldstilfellene er enten utøver eller offer eller begge parter alkoholpåvirket. Hvor stor denne andelen er, ser blant annet ut til å variere mellom land med ulike drikkemønstre. I USA og Canada har man funnet at omkring 50 % av voldstilfellene er alkoholrelaterte, mens man i de nordiske landene med mer beruselsesdrikking (for eksempel helgefyll) har sett at denne andelen er rundt 70 – 80 %. 1 En norsk studie av 250 domfelte for drap/drapsforsøk i perioden 1980 – 1989 viste at tre av fire gjerningsmenn og halvparten av ofrene var alkoholpåvirket. 2 En undersøkelse av alle voldsskader som ble behandlet på Oslo legevakt i løpet av ett år, viste at nesten to av tre (64 %) av de voldsskadede var alkoholpåvirket. 3 Knut Steen har i sitt doktorgradsarbeid på vold funnet en tilsvarende andel (70 %) ved en lignende studie fra legevakten i Bergen. 4 Steen har uttalt at den typiske voldsutøver og det typiske voldsoffer er to alkoholpåvirkede menn i begynnelsen av tjueårene som er kommet i klammeri, ofte på et utested i sentrum.
Når det gjelder betydning av alkoholkonsum for vold og overgrep i parforhold, viser Leonard i en litteraturoversikt at mellom en fjerdedel og halvparten av voldstilfellene i hjemmet er alkoholrelaterte, det vil si at utøver, offer eller begge parter var alkoholpåvirket på gjerningstidspunktet. 5
Sammenhengen mellom alkoholinntak og vold er også funnet i andre typer av undersøkelser hvor man har sammenholdt sannsynlighet for voldsutøvelse med alkoholinntak og drikkemønster. De viser at sannsynligheten for å utøve vold øker med økende alkoholinntak og med økende beruselsesfrekvens. 6 En tilsvarende sammenheng ser man også for risikoen for å bli utsatt for vold. Med andre ord, jo mer man drikker, og jo oftere man er beruset, desto mer sannsynlig er det at man utøver vold, og at man utsettes for vold. Dette finner vi både blant ungdom og i den voksne befolkningen. 7 Disse studiene viser også at både utøvere av og ofre for den alkoholrelaterte volden oftest er menn, og det er oftest ungdom og unge voksne som er innblandet i voldsepisoder. Vold mellom ektefeller/partnere forekommer også hyppigere blant dem med et høyt alkoholinntak. 8 En rekke studier viser også entydig en positiv sammenheng mellom alkoholkonsum og vold i parforhold: med høyt konsum er risikoen for vold større. 9 Flere studier har også vist at barn i familier med alkoholmisbruk eller hyppig alkoholberuselse oftere blir utsatt for vold enn andre. 10 I tråd med ovennevnte funn fra studier i den generelle befolkningen viser også studier av alkoholavhengige i behandling at de ofte er involvert i voldsepisoder. 11
Det at utøver og/eller offer er beruset eller har et svært høyt alkoholinntak, innebærer imidlertid ikke at volden nødvendigvis skyldtes alkoholbruken, eller at volden ikke hadde forekommet på samme måte dersom de involverte ikke hadde vært beruset. Både individuelle og miljømessige forhold kan forklare en økt sannsynlighet for at noen personer både har et høyt alkoholinntak og har økt tilbøyelighet til å utøve vold. Det er derfor sannsynlig at en del av de rusrelaterte voldstilfellene ville ha forekommet uansett om utøveren var påvirket eller ikke. Som vi kommer tilbake til (vedlegg 4), har imidlertid en del studier vist at aggressiv atferd utløses lettere når man er alkoholpåvirket enn når man er edru, og det er i særlig grad personer med aggressive tilbøyeligheter generelt som lettere blir aggressive under alkoholpåvirkning. 12 På grunnlag av en rekke studier i flere land har man beregnet hvor stor andel av voldstilfellene som kan tilskrives alkoholbruk, dvs. man har beregnet hvor stor andel av volden som kunne vært unngått dersom det ikke var blitt drukket alkohol. Disse beregningene har kommet til at et sted mellom en fjerdedel og halvparten av voldstilfellene kan tilskrives alkoholbruk. 13
Når det gjelder familievold spesielt, er det neppe gjort tilsvarende beregninger av hvor stor andel av disse som kan tilskrives alkoholbruk. Selv om en betydelig andel av voldstilfellene innenfor familien er alkoholrelatert, er det ikke i utgangspunktet gitt at risikoen for – eller omfanget av – familievold påvirkes av alkoholkonsumet. Noen longitudinelle studier har imidlertid vist at mannens alkoholbruk synes å øke risikoen for vold mot ektefellen, og at alkoholmisbrukere reduserer sin voldelige atferd på hjemmebane etter å ha vært i behandling. 14 Noen studier (både eksperimentelle studier og observasjonsstudier) viser at episoder med alkoholberuselse øker risikoen for partnervold og for at volden medfører skade. 15
Selv om alkoholkonsum og alkoholberuselse øker risikoen for vold betydelig og en stor andel av voldsepisodene er alkoholrelaterte, er det i befolkningen generelt likevel en svært liten andel av drikkesituasjonene hvor det forekommer vold. Blant ungdom, som er den gruppen i befolkningen hvor vold forekommer hyppigst, forekommer det voldsbruk i størrelsesorden en av hundre drikkesituasjoner. 16 Men en rekke studier fra ulike land har vist at jo mer man drikker, og jo oftere man drikker seg beruset, desto større er sannsynligheten for at man utøver vold, og desto større er også sannsynligheten for at man blir utsatt for vold. 17 I mange voldssituasjoner vil det også være slik at begge (eller alle) parter er både utøver og offer. Det betyr at de som drikker mye, og i særdeleshet de som drikker seg ofte beruset, er en særlig risikogruppe både for voldsutøvelse og for voldsutsatthet.
Det er imidlertid ikke slik at mesteparten av den alkoholrelaterte volden utøves av en liten gruppe aggressive og hyppig berusede personer. Tvert imot er det slik at mer enn halvparten av den alkoholrelaterte volden kan tilskrives det store flertallet av alkoholkonsumenter som ikke er i høyrisikogruppen, men som nå og da drikker seg beruset, og som noen ganger utsetter seg selv eller andre for skader i fylla. 18 Skog fant at de 5 % som drakk mest, sto for 18 % av alle alkoholrelaterte krangler, og Rossow og Romelsjö fant at 40 % av alkoholrelaterte slagsmål kunne tilskrives den tiendedelen av befolkningen som drakk mest. Med andre ord ser vi at selv om de som drikker mest, også står for en relativt stor del av de alkoholrelaterte problemene, finner vi at størstedelen av den alkoholrelaterte volden likevel må tilskrives alkoholbrukere som ikke er i en slik høyrisikogruppe. I et folkehelseperspektiv vil det derfor være lite hensiktsmessig å rette forebyggende tiltak utelukkende mot en liten gruppe av høyrisikoindivider, men snarere benytte forebyggende tiltak rettet mot hele befolkningen. Dette omtales gjerne som forebyggingsparadokset. 19 Som vi skal komme tilbake til, er det vist at befolkningsrettede tiltak også kan ha god effekt på høyrisikogrupper som alkoholmisbrukere.
Voldsomfanget avspeiler i stor grad variasjoner i tid og sted for alkoholkonsum og ikke minst alkoholberuselse. I Norge er konsum og beruselse i stor grad konsentrert om kvelder og netter i helgene, og tilsvarende ser vi også at voldsomfanget er konsentrert om nettene i helgene. 20 En rekke studier har også vist at en betydelig andel av voldsituasjonene oppstår på eller like utenfor skjenkesteder. 21 Som vi kommer tilbake til (vedlegg 5), betyr dette at tiltak i tilknytning til skjenkesteder kan være relevante for å forebygge vold.
For den politiske debatten omkring alkohol og vold er det spesielt relevant å vurdere de studiene som har belyst forholdet mellom det totale alkoholkonsumet i samfunnet og voldsomfanget. Her finnes det nå en lang rekke studier av god metodisk kvalitet som viser at når alkoholkonsumet i samfunnet går opp, kan vi forvente en økning i voldsomfanget (gitt at andre forhold som også påvirker voldsomfanget, ikke endrer seg), og omvendt: Når alkoholkonsumet i samfunnet går ned, kan vi forvente en nedgang i voldsomfanget. 22 Flere studier har også vist at styrken på sammenhengen, dvs. hvor stor økning eller nedgang i voldsomfanget vi kan forvente med en bestemt endring i alkoholkonsumet, varierer mellom land med ulike drikkemønstre. I Nord-Europa, hvor drikkemønsteret er preget av beruselse og fyll, får vi mer vold per liter alkohol vi drikker sammenlignet med land i Sør-Europa, hvor drikkemønsteret er annerledes. 23 Blant denne typen studier er det også vist at det er en enda sterkere sammenheng mellom voldsomfang og endringer i alkoholkonsumet på skjenkesteder enn mellom voldsomfanget og endringer i det private konsumet. 24
Illustrasjoner på hvor dramatiske endringene i voldsomfanget kan bli når alkoholkonsumet i befolkningen brått endres, har vi blant annet fra det tidligere Sovjetunionen. Under president Gorbatsjov ble det iverksatt en rekke tiltak for å begrense de omfattende alkoholrelaterte problemene i landet, og fra 1985 (da tiltakene ble iverksatt) til 1987 gikk det samlede alkoholkonsumet ned med cirka 25 %, og drapsratene for menn gikk ned med 40 %. 25
Som nevnt i kapittel 5 var det en økning av drap i Norge på 1970-tallet. Det har vært drøftet at denne økningen var relatert til økning i alkoholforbruk og alkoholisme i samme periode. 26 Utvalget har registrert at alkoholkonsumet i Norge har gått betydelig opp i de seneste 15 årene, og at drapstallene i samme periode har vært stabile eller nedadgående. 27
7.3.2 Andre rusmidler og vold
Forskningslitteraturen på sammenhenger mellom andre rusmidler og vold er mindre omfattende og mindre entydig enn for sammenhengen mellom alkohol og vold. 28 Men tilsvarende det at alkoholmisbrukere oftere enn andre involveres i voldsepisoder, er det også vist at misbrukere av andre rusmidler ofte er involvert i vold. 29 En studie har vist at vold i parforhold forekom oftere om en eller begge parter brukte kokain eller heroin, mens partnervold ikke var knyttet til cannabisbruk. 30 En gjennomgang av forskningslitteraturen på dette feltet peker i retning av at selve rusmiddelbrukens betydning for voldsutøvelse først og fremst sees for kokain og amfetamin, mens bruk av andre illegale rusmidler som cannabis og heroin ikke synes å øke risikoen for voldsutøvelse. 31 Det er i økende grad vanlig med blandingsmisbruk i pasientpopulasjonene, og ulike kombinasjoner av medikamenter og rusmiddel kan gi effekter som ellers er vanskelige å forutsi, basert på studier som omfatter effekter av kun ett og ett rusmiddel. 32 Det er likevel slik at de aller fleste av både familievoldstilfeller og andre voldstilfeller forekommer utenfor gruppen av behandlingssøkende rusavhengige. Det er verdt å merke seg at vold og drap blant misbrukere av illegale rusmidler ikke bare er knyttet til rusmiddelbruken, men kan også tilskrives den ulovlige omsetningen. 33 Den sosiale kontekst der rusmidler omsettes, og der det kan være kamp om markeder og samtidig betydelig økonomiske interesser involvert, kan bidra til voldelig atferd både mot og blant rusavhengige som ikke er relatert til den akutte ruseffekten. Ettersom alkoholmisbruk og alkoholberuselse er langt mer utbredt i befolkningen enn bruk og misbruk av illegale stoffer, kunne man tenke seg at alkoholberuselse eller alkoholmisbruk forekommer oftere enn bruk av illegale rusmidler i voldssaker. Studier fra USA og Canada, hvor omfanget av illegal rusmiddelbruk er mer omfattende enn her, viser at illegale rusmidler spiller en klart mindre rolle i voldsforbrytelser enn hva alkohol gjør. 34
Hvordan ser så bildet ut her i Norge? Så vel politiets registreringer av ruspåvirkning ved voldsutøvelse frem til tidlig på 1980-tallet, en undersøkelse av drapsdømte i 1980-årene og studier fra legevaktene i Oslo og Bergen på midten av 1990-tallet indikerer at andre rusmidler enn alkohol har spilt en beskjeden rolle for voldsomfanget i Norge. 35
Hvorvidt dette har endret seg i løpet av de siste ti – femten årene, har vi begrenset kunnskap om. I løpet av denne perioden har alkoholbruken i den norske befolkningen økt jevnt, mens narkotikabruken økte i siste halvdel av 1990-tallet og deretter viste en nedgang og utflating. 36 Det som finnes av nyere studier, peker i retning av at alkoholbruk fremdeles spiller en større rolle enn narkotikabruk i voldssaker, inklusive drapssaker. Blodanalyser av pasienter i et akuttmottak i Oslo viste at blant voldsofrene var det en betydelig større andel som hadde alkohol i blodet enn narkotika eller legemidler. 37 Spørreundersøkelser blant 15 – 16 åringer (ESPAD-undersøkelsene) viser at det er en betydelig større andel som rapporterer at de har vært i slåsskamp under alkoholpåvirkning (17 %) enn under påvirkning av andre rusmidler (2 %). 38
Rusmiddelavhengige har ofte andre faktorer utover rusmiddelbruken som øker risikoen for voldsbruk. Dette er pasientgrupper som typisk vil være overrepresentert med antisosial personlighetsforstyrrelse og andre psykiske lidelser (jf, kapittel 7.5). Mange har også betydelige biologiske, sosiale og økonomiske belastninger og risikofaktorer som kan bidra til manglende impulskontroll og voldelig atferd. Det er også vist at rusmiddelavhengige i større grad enn andre er offer for voldshandlinger, og mange av ruspasientene har erfaring som voldsoffer fra tidlig barndom av og ellers i livet. 39
Forebygging av vold er viktig av flere grunner, ikke bare for å begrense omfanget av fysiske skader, smerter og behov for medisinsk hjelp, men også for å redusere omfanget av ødelagte vennskap og sosiale relasjoner og for å sikre tryggere omgivelser for mange. Den betydelige rollen som særlig alkohol spiller for omfanget av vold, tilsier at det er et betydelig potensial for å begrense voldsomfanget gjennom effektive alkoholpolitiske virkemidler.
7.4 Omfang av rusmiddelmisbruk og rusmiddelavhengighet
Tall fra USA fra begynnelsen av 1980-tallet viste livstidsforekomst for alkoholmisbruk på 7,9 % og på 5,8 % for avhengighet. 40 For begge tilstander var det langt høyere tall for menn enn kvinner (6:1 for misbruk; 5:1 for avhengighet). Alkoholmisbruk nådde en topp mellom 18 og 29 år. Med hensyn til illegale stoffer, inkludert cannabis, kokain, amfetamin, sedativer, opioider og hallusinogener, viste studien at cannabismisbruk og -avhengighet var mest vanlig, med en livstidsforekomst på 4,4 %. Alle andre illegale stoffer hadde en livstidsforekomst på mindre enn 2 %. Andre, senere studier har vist varierende tall, opp til dobbelt så høye. 41 Norske undersøkelser viser slående likheter i tallene mellom Norge og USA. 42
Tallene for bruk de siste 12 månedene viser at 3,4 % av USAs befolkning oppfylte kriteriene for avhengighet av alkohol, og nær 5 % oppfylte kriteriene for alkoholmisbruk. 43 Siste års forekomst av narkotikaavhengighet er ifølge NESARC 44 anslått til 0,63 %, mens NSDUH anslår det til omtrent 2 %. Siste års avhengighet av cannabis ble anslått til 1 % i NSDUH. 45 Som i anslagene for livstidsforekomst var menns avhengighetsanslag høyere enn for kvinner. Tallene er noe lavere i Norge.
Siste års forekomst av rusmiddelbruk var høyest blant dem mellom 18 og 25 år. 46 Alkohol og narkotikabruk øker i ungdomsårene og når toppen i ung voksen alder. Ved slutten av tenårene er det en relativt stor andel som oppfyller kriteriene for misbruk og avhengighet. Avhengighetsproblemene minker i 30 – 35-årsalderen, men risikoen for utvikling av alkoholavhengighet holder seg i høyere grad gjennom middelalderen.
Når det gjelder pasienter innen rusomsorgen i Norge, vet vi at det i 2008 var 12 450 innleggelser til tverrfaglig spesialisert rusbehandling, og i tillegg ble det registrert 193 500 polikliniske konsultasjoner innen tjenesteområdet rus. 47 For de mer enn 200 000 henvendelsene (innleggelsene og polikliniske konsultasjonene) til russektoren i Norge årlig, er pasientpopulasjonen dominert av pasienter med alkoholavhengighet, etterfulgt av pasienter med opiatavhengighet, mens cirka 1/10 var amfetaminavhengige. Blandingsmisbruk er vanlig. 48
7.5 Dobbeltdiagnose: samtidig rusmiddelproblem og annen psykisk lidelse
7.5.1 Dobbeltdiagnoser
Begrepet dobbeltdiagnose brukes til å beskrive pasienter som samtidig har et rusmiddelproblem og annen psykisk lidelse. Begrepet er omdiskutert fordi det kan brukes til å beskrive en veldig heterogen gruppe med ulike problemer og diagnoser og med sammensatte behov. Konseptet kan brukes vidt om alle som har et misbruk og en lettere psykisk lidelse, for eksempel samtidig depresjon og alkoholmisbruk. Dette vil da omfatte så mange personer og grupper at noen vil hevde at denne vide bruken er for omfattende til å ha noen mening. Begrepet kan snevres inn til dem som har misbruk ved siden av en alvorlig psykisk lidelse eller alvorlig personlighetsforstyrrelse (for eksempel schizofreni med cannabisbruk), eller avhengighet med en lettere psykisk lidelse (heroinavhengighet med angstlidelse). Det vanligste er imidlertid å begrense bruken av begrepet til en snever gruppe som både har en alvorlig psykisk lidelse eller alvorlig personlighetsforstyrrelse (for eksempel psykose) og et alvorlig rusmiddelmisbruk (for eksempel alkoholavhengighet).
Når man undersøker grupper av rusmiddelavhengige, finner man en klar overhyppighet av alvorlig psykisk lidelse og alvorlig personlighetsforstyrrelse. Likeledes har personer med alvorlig psykisk lidelse eller alvorlig personlighetsforstyrrelse et overforbruk av rusmidler og en overhyppighet av rusmiddelavhengighet. Selv om man ekskluderer nikotinavhengighet, vil opp mot halvparten av alle schizofrene ha en alvorlig misbruks- eller avhengighetslidelse. Det samme vil man finne ved bipolar lidelse, spesielt i manisk fase. Likeledes vil en stor andel av dem som søker behandling for sin rusmiddelavhengighet, ha til dels betydelige psykiske problemer. 49 Symptomer på akutt ruspåvirkning kan forveksles med symptomer på andre psykiske lidelser.
Det finnes en rekke teorier som forsøker å forklare sammenhengen mellom rusmiddelmisbruk og annen psykisk lidelse. Mueser og medarbeidere omtaler flere teorier om sammenhengen mellom rusmiddelmisbruk og andre psykiske lidelser, inklusive personlighetsforstyrrelser.
Muesers og medarbeideres teorier om sammenhengen mellom rusmidler og psykiske lidelser kan oppsummeres slik:
Rusmidler kan være årsak til annen psykisk lidelse. Eksempler her er langvarig alkoholmisbruk som fører til paranoiditet, inntak av amfetamin som gir psykose, eller abstinenser som igjen fører til hallusinasjoner.
Bruk av rusmidler kan brukes til selvmedisinering. Teorien antyder at personer med alvorlige psykiske lidelser misbruker stoffer for å dempe et bestemt sett av symptomer og motvirke de negative bivirkninger av antipsykotika. Personer med alvorlige psykiske lidelser tenker ofte dårlig om seg selv, og bruk av rusmidler kan dempe denne følelsen
Det kan være at en tredje bakenforliggende faktor kan være årsaken til både rusmiddelmisbruket og annen psykisk lidelse. Dette kan være faktorer som sosial isolasjon, fattigdom, mangel på strukturert daglig aktivitet, mangel på voksenrolleansvar, bolig i områder med høy stofftilgjengelighet og samarbeid med mennesker som allerede misbruker narkotika. Annen forskning tyder på at traumatiske livshendelser, som seksuelt misbruk, er knyttet til utvikling av psykiske problemer og rusmiddelmisbruk.
I samme stilling står supersensitivitetsteorien, som foreslår at enkelte personer som har alvorlige psykiske lidelser, også har biologisk og psykologisk sårbarhet forårsaket av genetiske og tidlige miljømessige livshendelser.
Det kan også være vanskelig å finne riktig behandling for pasienter med dobbeltdiagnoseproblematikk. Det har tidligere vært en tendens til at psykiatriske institusjoner avviser disse pasientene fordi de har rusmiddelproblemer og rusbehandlingsinstitusjonene har hatt lite å tilby på grunn av andre omfattende psykiske helseproblemer. Dette er i ferd med å bedre seg, men hjelpeapparatet må hele tiden huske på den høye samsykeligheten og ikke lete etter muligheter til «å bli kvitt» pasienten. Pasienten blir lett den tapende parten i et slikt «svarteperspill». I dag ser vi at det å behandle begge lidelser samtidig antakelig er den beste tilnærmingen.
7.5.2 Personlighetsforstyrrelser og rus
Det er funnet en sammenheng mellom antisosial personlighetsforstyrrelse og ruslidelser (spesielt stoffavhengighet) og mellom ustabil personlighetsforstyrrelse og ruslidelser. Det er altså i det dramatiske cluster, og særlig ved antisosial personlighetsforstyrrelse, at ruslidelsene er hyppigst og mest vedvarende. Forskning viser betydelig overlapping mellom de cirka 14 % av befolkningen som har en personlighetsforstyrrelse og de cirka 10 % som har en ruslidelse. I ulike klientpopulasjoner med ruslidelser er vanligvis personlighetsforstyrrelse langt mer utbredt, men likevel ganske varierende på grunn av ulike utvalg og bruk av ulike instrumenter.
Verheul mfl. gjorde en oppsummering av 52 studier som omhandlet forekomsten av personlighetsforstyrrelse blant rusmisbrukere i behandling. 50 Forekomsten var meget varierende, men med en median på 61 %. Forekomsten av personlighetsforstyrrelse var høyere i utvalg med stoffmisbrukere enn i utvalg med alkoholmisbrukere (median 79 % vs. 44 %). Når det gjaldt forekomsten av antisosial personlighetsforstyrrelse, varierte den fra 1 – 62 % med median på 22 %. Det var imidlertid betydelig flere menn enn kvinner som hadde en antisosial personlighetsforstyrrelse (median 39 % vs. 19 %). For øvrig finnes det få klare kjønnsforskjeller i type og forekomst av personlighetsforstyrrelse. Ser en på forekomsten av personlighetsforstyrrelse i norske undersøkelser av rusmisbrukere i behandling, er resultatene ganske like internasjonale funn. I to større studier var prevalensen av personlighetsforstyrrelse totalt sett 75 % og 72 % og med følgende fordeling i den ene studien: antisosial 52 %, passiv-aggressiv 45 %, borderline 27 %, narsissistisk 25 %, unnvikende 26 %. 51
Senere undersøkelser som har sammenlignet forekomsten av personlighetsforstyrrelse blant rusmisbrukere i normalbefolkningen med funn i kliniske populasjoner, fant ingen forskjell i hyppigheten av personlighetsforstyrrelse. 52 Det er med andre ord ikke slik at rusmisbrukere med personlighetsforstyrrelse i større grad søker behandling enn rusmisbrukere uten slike tilleggslidelser.
Når det gjelder behandlingsforløp hos personer med personlighetsforstyrrelse og samtidig ruslidelse, finnes det en del forskning, men fortsatt er mye ugjort. 53 De sikreste funnene viser at det å ha en personlighetsforstyrrelse er forbundet med dårligere samarbeid om behandlingen generelt, og særlig det å ha en antisosial personlighetsforstyrrelse. Også behandling av alkohol- og stoffproblemer gir dårligere resultat for personer med personlighetsforstyrrelse, sammenlignet med dem uten personlighetsforstyrrelse. Studier viser også at pasienter med ren antisosial personlighetsforstyrrelse har dårligere behandlingsforløp enn dem med antisosial personlighetsforstyrrelse og en depresjonsdiagnose i tillegg.
Det er med andre ord klare sammenhenger mellom ruslidelser/rusavhengighet og personlighetsforstyrrelse både i normalpopulasjonen og i ulike klientpopulasjoner, men selvsagt med en overhyppighet i behandlingssammenheng. Spesielt er forekomsten av personlighetsforstyrrelse stor innen det dramatiske cluster, og særlig er antisosial personlighetsforstyrrelse hyppig forekommende. Forekomsten av personlighetsforstyrrelse er imidlertid noe mindre blant rene alkoholavhengige sammenlignet med stoffavhengige. I behandlingssammenheng er det derfor viktig å kunne utrede pasienten med hensyn til personlighetsforstyrrelse da mange av symptomene, både i forhold til Akse I-lidelser og rusavhengighet, ofte vil inngå i et komplisert samspill med personlighetsforstyrrelse. Å avgjøre hva som er det ene, hva som er det andre, og hva som lar seg behandle med hvilke metoder, krever god fagkunnskap og klinisk erfaring. Et viktig spørsmål er i hvilken grad personlighetsforstyrrelse lar seg behandle på linje med andre lidelser. Utviklingen synes å gå i retning av mer spesifikke behandlingsmetoder for ulike personlighetsforstyrrelser, og ikke minst mot utprøving av nye behandlingsmetoder for personer med personlighetsforstyrrelse og samtidig rusavhengighet. Men like viktig synes klinisk håndtering over tid å være samt samarbeid mellom forskjellige instanser med motivering for endring og behandling. Satsing på konsistente og langvarige, helst polikliniske behandlingsprogrammer, der en tar hensyn til personlighetspatologien, er helt sentralt.
7.5.3 Vold ved ruslidelse hos personer med en samtidig annen primær psykisk lidelse
Flere undersøkelser peker på at det å ha en psykisk lidelse uten samtidig ruslidelse, bare er en svak prediktor eller ikke en prediktor for voldsutøvelse. Imidlertid er samsykelighet mellom alvorlig psykisk lidelse eller alvorlig personlighetsforstyrrelse og ruslidelse en sterk prediktor for vold, men det er uklart om effekten av rus er større hos pasienter med annen psykisk lidelse enn hos andre. 54 På den annen side vet vi at særlig pasienter med psykotiske lidelser har en tendens til lett å få forverringer av sin tilstand på tilsynelatende beskjedne inntak av rusmidler, men om dette øker faren for voldelig dekompensasjon, er uklart. 55 Flere studier peker på at kombinasjonen av rus og manglende inntak av nødvendig medisiner hos psykosetruede pasienter gir en økt risiko for vold. 56 I den forbindelse er antipsykotisk medikasjon nødvendig hos psykosetruede pasienter. Annen medikasjon (antidepressiver, stemningsstabilisatorer eller angstmedisiner) vil ikke kunne spille samme rolle. Voldsutøvelse og rusing kan også være tidlige tegn på psykoseutvikling. 57
Mens annen psykisk lidelse enn ruslidelse, er en meget svak prediktor for fremtidig voldsutøvelse og rus er en signifikant, om enn svak prediktor, er imidlertid tidligere voldsutøvelse en langt sterkere prediktor. Effekten av disse tre er antakelig additiv.
7.5.4 Rusutløst psykisk lidelse og vold
Ulike rusmidler kan på kort eller lang sikt føre til annen psykisk lidelse enn ruslidelse. Akutt kan inntak av cannabis, amfetaminer, kokain eller hallusinogener (ecstasy, LSD, PCP osv.) føre til psykoser. Akutt kjenner vi også til at rusmidler kan føre til disinhibisjon (at man foretar seg ting som ellers ikke ansees som akseptable) og svekket impulskontroll, noe som i gitte tilfeller kan føre til voldsutøvelse (se vedlegg 4). Etter noe lengre tids bruk kan det å stoppe med inntak, særlig av dempende stoffer som alkohol, angstdempende stoffer og opioider, gi abstinensreaksjoner som i sin alvorligste form kan innebære psykoser. Til slutt vil lengre tids bruk av rusmidler, særlig jevnlig stort forbruk av alkohol, men også av heroin, kunne føre til personlighetsendringer som kan innebære paranoide eller antisosiale trekk. For voldsutøvelsens del er akutte rusutløste psykoser og personlighetsendringer som følge av lengre tids misbruk særlig viktig. 58
Inntak av rusmidler som cannabis, sentralstimulerende midler (kokain, amfetamin og metamfetamin) og hallusinogene stoffer kan utløse akutte psykoser. Bruk av cannabis som sådan gir ikke en økt voldstendens, snarere tvert om, men cannabisutløste psykoser som preges av forvirring, nedsatt hukommelse og oppmerksomhet og hallusinasjoner, kan føre til følelsesmessig ustabilitet og aggresjon. 59 Psykoser utløst av sentralstimulerende stoffer vil i noen grad ha samme effekt som rusen i seg selv, som økt psykomotorisk tempo, nedsatt impulskontroll, endret tidsoppfatning og fiendtlighet og aggresjon. Amfetaminbruk og også amfetaminutløste psykoser er en risikofaktor for utøvelse av vold. 60 Mange av de samme betraktningene som gjelder for amfetaminutløste lidelser, vil også gjelde for kokainbruk.
Det må nevnes at mange som blir gitt diagnosen rusutløst psykose, nok har en underliggende psykotisk lidelse som først viser seg senere. 61 Denne sammenhengen forvanskes ytterligere ved at tidlige voldsepisoder og tidlig rusbruk kan være tidlige tegn på en psykoseutvikling. 62
Tradisjonelt har vi sett på sjalusiparanoia som en effekt av langvarig bruk av alkohol. Fra Kringlen (1981) kan vi lære at mistenksomhet overfor partner kan oppstå etter langvarig alkoholmisbruk og alkoholavhengighet. 63 Den avhengige kan i visse perioder klare å holde sin paranoia under kontroll, særlig i edru tilstand, men i drikkeperioder kan sjalusien bli enorm og føre til både verbale trusler og vold i relasjonen. Nyere forskning betviler imidlertid en nær sammenheng mellom sjalusi og alkoholbruk og foretrekker å beskrive tilstanden som en samtidig tilstedeværelse av sjalusiparanoia og alkoholmisbruk. 64
Mange som over år bruker illegale stoffer og er en del av den illegale ruskulturen, vil kunne diagnostiseres med en antisosial personlighetsforstyrrelse. Man tenker seg ikke at langvarig stoffmisbruk skaper personlighetsforstyrrelsen ad farmakologisk vei, men at det er et bidrag til personlighetsutviklingen over tid å ha vært en del av den illegale stoffkulturen, kan det ikke herske noen tvil om. Det er en økt risiko for voldsutøvelse blant personer med antisosiale personlighetsforstyrrelser.
7.6 Individrettede rusrelaterte forebyggende tiltak mot vold
7.6.1 Hvilke instanser vil hyppigst komme i kontakt med personer med rusrelatert vold?
Det er et bredt spekter av instanser som kommer i kontakt med personer med rusrelaterte lidelser, og de viktigste antas å være: politi, kriminalomsorg, legevakter, kirurgiske avdelinger, krisesentre for kvinner, psykisk helsevern, tverrfaglig spesialisert behandling av ruslidelser (TSB), familievernkontorer, foruten kommunale tjenester, kanskje spesielt barnevernet, primærhelsetjeneste, sosialsenter og kommunale lavterskeltilbud for rusmisbruker.
Identifisering av personer som utøver rusrelatert vold med risiko for drap, må skje med utgangspunkt i slike enheter. Det bør vurderes hvorvidt det kan gjøres forsøk med mer systematisk oppfølging av personer med kombinasjonen rus og vold med utgangspunkt i slike instanser.
7.6.2 Individrettede tiltak mot ruslidelse, spesielt hos personer med samtidig annen psykisk lidelse
Aktuelle målgrupper for individrettede tiltak i denne sammenheng vil i utgangspunktet være alle med problematisk rusbruk (som i det amerikanske diagnosesystemet DSM-IV stort sett er innenfor kategorien «misbruk») med eller uten ruslidelse etter ICD-10, fordi det er en sammenheng mellom rusmiddelbruk og utøvelse av vold. Vi vil likevel peke på noen målgrupper hvor det i denne sammenheng kan være spesielt aktuelt med individrettede tiltak:
Personer som har utøvd vold under akutte rusepisoder
Personer med ruslidelse og samtidig alvorlig psykisk lidelse eller alvorlig personlighetsforstyrrelse, spesielt der dette har vært assosiert med vold
Personer med rusutløst psykose, spesielt der dette har vært assosiert med vold
Siden vold er straffbart, er tiltak aktuelle både innenfor behandlingsrammer og som del av kriminalomsorgen, noe som for øvrig også gjelder tiltak mot bruk av illegale rusmidler generelt.
7.6.3 Oppfølging innenfor helse- og sosialtjenester
For personer med økt risiko for utøvelse av vold i forbindelse med bruk av rusmidler kan det gis tilbud om oppfølging rettet dels mot selve rusmiddelmisbruket, dels mot tendensen til å reagere med vold. Vi ser her spesielt på tiltak mot ruslidelse. Det er sannsynlig at redusert rusmisbruk for de aller fleste også vil medføre redusert risiko for utøvelse av vold. Spesielt ved vold i nære relasjoner finnes det forskning som styrker en slik hypotese. 65
Forskning omkring hva som er effektiv behandling mot rusproblemer, er ganske omfattende, men også ofte omstridt.
Randomiserte kontrollerte forsøk (RCT) er gullstandard ved vurdering av en behandlingsmetodes effektivitet. Det dreier seg om eksperimentelle studier hvor behandlingsgruppe og kontrollgruppe velges tilfeldig ut gjennom loddtrekning (randomisering), forskjellen i behandlingsmetode må klart kunne beskrives, og metodene må bli systematisk gjennomført. Ideelt sett gjøres evalueringen etter behandlingen av personer, som ikke kjenner til hvilken behandlingsmetode som er brukt. Slike undersøkelser er enklest å gjennomføre for avgrensede, tidsbegrensede behandlingsmetoder overfor klart definerte pasientgrupper, som for eksempel ved utprøving av medikamenter. Det finnes gode eksempler på at slik forskning har vist andre og kanskje overraskende resultater sammenlignet med andre typer studier.
Enklest er i denne sammenheng forskning knyttet til effekten av medikamentell behandling. RCT er standard ved introduksjon av nye medikamenter, og det gjelder også medikamenter relatert til behandling for rusmiddelavhengighet.
Vanskeligere er forskning på effekten av psykososiale behandlingstiltak, noe som kan innebære et vidt spekter av ulike opplegg. Personer med ruslidelser har oftest også en rekke andre problemer enn selve ruslidelsen, spesielt sosiale problemer, andre psykiske lidelser/personlighetsforstyrrelser, og vansker knyttet til relasjoner med andre. Behandling må ofte tilpasses og rette seg mot ulike vansker samtidig. Problemer med aggresjon og vold er ett slikt tilleggsproblem. Fordi problemene omkring rusmiddelmisbruk er omfattende for den enkelte, vil de mange elementene i behandlingen måtte strekke seg over tid. De spesifikke behandlingstiltakene mot ruslidelser vil være en del av dette, men det kan være andre tiltak/forhold som på sikt kan vise seg å være vel så avgjørende for den enkelte.
Forskningen – spesielt kontrollerte forsøk – omkring effekten av psykososiale behandlingstiltak på ruslidelser er i stor grad amerikansk, fordi de har en bredere tradisjon for å gjennomføre eksperimentelle studier av tilstrekkelig høy kvalitet. Overføringsverdien til norske forhold kan noen ganger være problematisk, samtidig som selve metodens begrensninger er som nevnt ovenfor, klare.
Kunnskapsgrunnlaget for evaluering av psykososiale tiltak må inkludere også epidemiologiske metoder, oppfølgingsstudier før og etter behandlingstiltak, studier over tid av misbrukskarrierer og kontrollerte studier med kontrollgrupper som ikke er randomiserte. Dessuten vil brukeres og pårørendes beskrivelse av opplevd behandling være viktig.
Behandlingstiltak må evalueres i lys av at rusmiddelavhengighet for mange kan ses på som en kronisk tilstand hvor redusert rusbruk, bedret sosial funksjon og bedret livskvalitet kan være viktige utfallsmål. Vedvarende avhold er for mange vanskelig å oppnå, men behandlingen kan likevel ha stor effekt.
Vi presenterer her en enkel oppsummering når det gjelder effekt av psykososiale tiltak for å redusere rusmiddelbruk hos personer med ruslidelser. Det vises spesielt til utredninger utført i Sverige og Norge. 66
Generelt: behandling hjelper sammenlignet med ingen behandling
Ved lett til moderat overforbruk av alkohol vil enkel rådgiving og oppfølging – for eksempel i primærhelsetjenesten – kunne føre til redusert forbruk.
Motiverende intervjuer har virkning når det gjelder å komme i gang med reduksjon av rusmiddelbruk eller for å selv søke videre hjelp og behandling
Ved rusavhengighet virker systematiske psykososiale behandlingstiltak av ulike typer klart bedre enn rådgivende, støttende samtaler
Ulike varianter av kognitiv atferdsterapi har effekt på et vidt spekter av rusproblemer
Tilpasset relasjonsorientert behandling har virkning på rusmiddelbruk og spesielt på retensjon i behandling
Familiebehandling kan ha effekt
Systematiske læringsorienterte opplegg (contingency management) virker på rusmiddelbruk og retensjon i behandling
12-trinnsbehandling har virkning på alkoholbruk, det samme gjelder tilknytning til AA
Spesifikke programmer for å forebygge tilbakefall bidrar til langsiktig bedring av egen ruskontroll. Ved alvorlige rusproblemer bør det lages planer for håndtering av kriser knyttet til tilbakefall
Eventuelle andre psykisk lidelse og psykososiale problemer må følges opp sammen med behandlingstiltakene mot rusmiddelbruk
Enkelte pasienter – spesielt ved samtidig alvorlig psykisk lidelse – vil trenge bolig med støtte, kollektivt eller individuelt. For disse vil oppfølging i boligen kunne ha sentral betydning
Medikamentell behandling i form av substitusjon med metadon eller buprenorfin bidrar sterkt til å redusere bruk av heroin og gir grunnlag for psykososial behandling
Et generelt hovedpoeng er tålmodig bruk av en systematisk metode over tid i en atmosfære preget av gjensidig respekt og tillit. For de mest hjelpetrengende rusmiddelavhengige, spesielt de som også har annen psykisk lidelse, vil det vanligvis være behov for et bredt spekter av oppfølgingstiltak i eller utenfor institusjon over relativt lang tid. Slike tiltak har sannsynligvis best virkning når de gis helhetlig og integrert. Det gjelder spesielt ved samtidig alvorlig psykisk lidelse eller alvorlig personlighetsforstyrrelse. Det bør legges vekt på stabilitet og kontinuitet i relasjoner, og fokus bør legges på at disse pasientene vil være spesielt sårbare for brudd i nære relasjoner, som ved bytte av behandlerkontakt og ved endring av behandlingsarena fra institusjon til utenfor institusjon.
Blant personer som behandles for ruslidelser, er det mange som både har vært offer for vold, og som selv har vært voldelige. 67 Det er også en betydelig overhyppighet av problematisk rusmiddelbruk blant personer som søker behandling for vold i parforhold. 68 Behandling av problematisk bruk av rusmidler reduserer forekomsten av vold i nære relasjoner, men resultatene er bedre dersom det gis integrert parbehandling samtidig. 69
Dersom det har forekommet rusrelatert vold, vil det måtte ha en viktig plass i behandlingen rettet mot ruslidelse hvor bevisstgjøring av ulemper ved å ruse seg vil være et viktig aspekt i dialogen mellom pasient og behandler. Ved alvorlig rusmiddelmisbruk som innebærer fare for klientens psykiske eller fysiske helse, kan tvungen innleggelse i egnet institusjon være aktuelt, og hjemlet i Sosialtjenesteloven § 6 – 2. Formålet med tvang etter lov om sosiale tjenester er «undersøkelse og tilrettelegging av behandling» og kan vare inntil tre måneder. Kriteriet er at noen utsetter sin fysiske eller psykiske helse for fare ved omfattende og vedvarende misbruk, og hjelpetiltak etter § 6 – 1 (frivillig) ikke har vist seg tilstrekkelig. Pårørende kan etter loven melde behov for tvang til sosialtjenesten, som har plikt til å undersøke om det skal fremmes en tvangssak. Det kan også være aktuelt med tilbakehold i institusjon på grunnlag av eget samtykke i inntil tre uker jf. § 6 – 3. Utøvelse av rusrelatert vold er ikke eksplisitt nevnt i denne hjemmelen, men volden kan være et uttrykk for det kaos klienten befinner seg i, og dermed et moment som taler for bruk av denne paragrafen. En undersøkelse har også avdekket store uløste utfordringer knyttet til gjennomføringen av tiltak etter lov om sosiale tjenester, og spesielt har tvang etter denne loven virket lite egnet for gruppen med kombinasjonen ruslidelse og alvorlig psykisk lidelse. 70
Det er utviklet egne behandlingsprogrammer for personer med ruslidelse og voldsproblemer. 71
7.6.4 Personer med samtidig alvorlig psykisk lidelse og rusproblem 72
Alvorlig psykisk lidelse er forbundet med økt risiko for rusproblemer. Dette innebærer store utfordringer når det gjelder behandling og oppfølging.
Mange av de psykososiale metodene som er virksomme for personer med ruslidelser, hjelper også ved samtidig annen psykisk lidelse og vice versa. 73 Det antas at det er viktig å gi systematiske helhetlige behandlingstiltak over tid, men det er vanskelig forskningsmessig å fremheve enkelte psykososiale behandlingsmetoder som bedre enn andre når de strengeste forskningsmessige kriterier legges til grunn. 74
Dersom en godtar mindre strenge kriterier, kan det dras enkelte konklusjoner. En oversiktsstudie fant at følgende tre behandlinger kunne medføre redusert rusmiddelbruk hos personer med alvorlig psykisk lidelse og ruslidelse: 75
Poliklinisk gruppebehandling 1 – 2 ganger ukentlig i mer enn seks måneder, i hovedsak med kognitiv atferdsterapi. Slik behandling var også forbundet med redusert antall sykehusinnleggelser, bedring i ADL-funksjoner 76 og livskvalitet
Institusjonsbehandling i mer enn 12 måneder for pasienter som ikke kunne hjelpes med andre tiltak. Denne behandlingen medførte også bedring med hensyn til livskvalitet, boforhold, sysselsetting og arrestasjoner
Læringsbaserte tiltak («contingency management») i 4 – 6 måneder, et tiltak som også var relatert til bedrede ADL-funksjoner, økt sysselsetting og bedret økonomi
Det har vært mye diskusjon omkring integrert behandling av personer med samtidig ruslidelse og alvorlig psykisk lidelse. Integrasjon i denne sammenheng handler dels om å organisere de forskjellige tilbudene til pasienten i et helhetlig og koordinert behandlingsopplegg, dels at man har fokus på både ruslidelsen og den alvorlige psykiske lidelsen innenfor det samme teamet av profesjonelle fagfolk. 77 Hensikten er å oppnå klare og entydige ansvarsforhold og langvarige stabile relasjoner og å unngå for fragmentert behandling og unngå at pasientene skal måtte forholde seg til flere ulike systemer, spesielt i behandlingsmessig sårbare faser. Det har vært vanskelig sikkert å dokumentere at integrert behandling generelt gir bedre resultater enn behandling organisert på andre måter. 78 Det kan likevel antas rimelig godt dokumentert at personer med samtidig alvorlig psykisk lidelse og ruslidelse har nytte av å motta flere tiltak på en koordinert måte, og nytte av at det utvikles og vedlikeholdes stabile relasjoner. Det er sannsynlighetsovervekt for at langsiktig integrert behandling hvor tverrfaglige team på en konsistent og helhetlig måte behandler pasienter med dobbeltdiagnose som er vanskelige å nå på annen måte, gir bedre resultater for de fleste enn behandling som er organisert mer oppdelt.
Boks 7.1 Integrert behandling i samhandlingsreformen1
Det er verdt å merke seg at prinsippene for integrert behandling svarer godt på utfordringene som beskrives i Stortingsmelding 47 om samhandlingsreformen:
«Vi har i liten grad systemer som understøtter pasientens behov for helhet i pasientforløpet. Derimot har vi mange systemer som er rettet inn mot deltjenestene. …… Dette gjør at tjenestene ofte oppleves fragmenterte og uoversiktlige, og vekslingen mellom disse kan oppleves som problematisk for pasient/bruker og utfordrende for aktørene. Ofte må pasientene og deres pårørende selv ivareta mye av den praktiske koordineringen mellom de ulike deltjenestene. Brukere og pasienter påføres unødige belastninger, forsinkelser i form av økte ventetider og unødige komplikasjoner.»
1. St.meld. nr. 47 (2008–2009) Samhandlingsreformen. Rett behandling – på rett sted – til rett tid, s. 21–22
Integrert behandling er utviklet med ulik utforming. En sentral modell for pasienter med alvorlig psykisk lidelse og dårlig funksjonsnivå – «Assertive community treatment» (ACT) 79 – blir for tiden implementert flere steder i landet (se boks 7.2). En dansk randomisert kontrollert undersøkelse av personer med første gangs psykose viste at slik behandling også er assosiert med reduksjon av rusbruk sammenlignet med ordinær behandling. 80 ACT innebærer tverrfaglige team som følger opp pasienter aktivt og om nødvendig oppsøkende også overfor pasienter som i utgangspunktet ikke er så motiverte for behandling. Det innledes et samarbeid ofte i første omgang knyttet til hjelp med dagliglivets vansker, men etter hvert benyttes et spekter av metoder avhengig av den enkelte pasients situasjon og ønsker. Behandlingen gjennomføres med et langvarig perspektiv i faser tilpasset pasientens motivasjon. De ACT-teamene som nå utvikles i Norge, er organisert som et samarbeid mellom kommunene og helseforetakene.
Boks 7.2 Assertive Community Treatment (ACT)1
En del innbyggere med alvorlige psykiske problemer og tilleggsproblemer har vansker med å dra nytte av kommunens helse- og sosialtjenester. ACT-team har vist seg å være en god modell for å hjelpe disse brukerne. I 2007 ble det satt i gang et treårig prosjekt med ACT-team i Mosseregionen for å se om metoden egner seg i Norge. Prosjektet er et samarbeid mellom Moss DPS og Råde, Våler, Rygge og Moss kommuner.
Et ACT-team er et aktivt oppsøkende behandlingsteam som jobber på tvers av nivåer og sektorer. De oppsøker brukerne der de lever – hjemme, i parker, på skole, i jobb eller andre steder. Brukerne får hjelp til å ta ansvar for bolig, medisinering, økonomi, kontakt med myndigheter og andre ting. Teamene gir tverrfaglig og tverrsektoriell behandling, som forutsetter at første og andre linjetjenester ytes og ses i sammenheng. Teamet består av psykiater, psykolog, sykepleiere, sosionom og andre yrkesgrupper. De forsøker å gi all hjelp og støtte som pasienten trenger i teamet, i stedet for å henvise brukeren til andre.
Modellen er mye brukt i Danmark, Storbritannia og USA, og det er dokumentert at tiltaket fungerer godt. ACT-modellen reduserer sykehuskostnader, øker effekten av behandlingen, og brukerne er fornøyde. Mange har fått bedre helse fordi de blir tatt vare på, blir beskyttet og får omsorg. Det er viktig å merke seg at ACT er utformet spesielt for de med alvorlig psykisk lidelse, i dette tilfellet schizofreni. Primær ruslidelse og/eller alvorlig personlighetsforstyrrelse som primær psykisk lidelse praktiseres som et eksklusjonskriterium.
1. Marshall & Lockwood, 1998; St.meld. nr. 47 (2008–2009) Samhandlingsreformen. Rett behandling – på rett sted – til rett tid
Noen pasienter med ruslidelse kombinert med alvorlig psykisk lidelse og kanskje personlighetsforstyrrelse, med tendens til aggressivitet og vold, innebærer ofte store problemer både for seg selv og for pårørende, og fordi de kan skape utrygghet rundt seg. Behandlingsmessig vil hovedansvaret – siden det dreier seg om alvorlig psykisk lidelse – ligge i psykisk helsevern. Noen vil trenge svært tett oppfølging også i perioder uten aktiv psykose. Etter stabiliserende institusjonsbehandling vil det ofte være aktuelt med tett oppfølging i bolig, i noen tilfeller bolig med bemanning. Oppfølgingen bør skje gjennom nært samarbeid mellom kommune og psykisk helsevern, og behandlingen både medikamentell og psykososial, må om nødvendig gis gjennom tvungent psykisk helsevern. Bruk av rusmidler vil gjerne forverre psykoselidelser og spesielt øke vrangforestillinger. Det videre forløp vil ofte avhenge av i hvilken grad det fortsatt brukes rusmidler som kan gi økte psykotiske symptomer. For noen vil selve bedringen av bosituasjonen uansett bidra til stabilisering.
Noen pasienter med psykose og ruslidelse vil også i de periodene de ikke har sikre vrangforestillinger, kunne representere betydelige problemer både for kommuner, psykisk helsevern og for politiet. Mange klarer ikke å nyttiggjøre seg ordinære behandlingstiltak innen psykisk helsevern fordi de har varierende eller ustabil motivasjon for behandling og stadig ruser seg. Ved risiko for vold vil sikkerhetsavdelinger være aktuelle som behandlingsarena i kortere eller lengre perioder.
7.6.5 Personer med rusutløst psykose, spesielt der den har vært assosiert med voldsepisode
Noen pasienter er uten psykose så lenge de er i rusfri tilstand, og utvikler psykose bare under påvirkning av rusmidler, spesielt cannabis, alkohol, sentralstimulerende midler eller hallusinogener. Noen kan også bli psykotiske i forbindelse med abstinensreaksjoner etter bruk av opioider, benzodiazepiner eller alkohol. Slike rusrelaterte psykoser har ofte en paranoid utforming med vrangforestillinger, uro, søvnløshet og angst. Det er åpenbart ulik sårbarhet når det gjelder risiko for å reagere psykotisk på rusmidler. Paranoide vrangforestillinger kan øke risiko for vold, og risikoen øker ved samtidig alvorlig utagerende personlighetsforstyrrelse, spesielt ved dyssosial personlighetsforstyrrelse.
Det er vanlig at pasienter med rusutløst psykose innlegges i psykiatriske akuttavdelinger under tvang etter loven om psykisk helsevern. Tvangen vil i tråd med loven vanligvis opphøre så snart den rusutløste psykosen er borte, oftest etter ganske kort tid. Dette medfører vanligvis at pasienten utskrives. For noen innebærer det en runddans med relativt kortvarige, men sterkt destabiliserende rusutløste psykoser og mange korte innleggelser på akuttavdelinger. Noen av disse pasientene kan representere betydelige behandlingsmessige utfordringer, og enkelte viser seg etter hvert å tilfredsstille kriteriene for schizofreni. 81 Noen utvikler en særskilt grenseløs og utagerende atferd under ruspåvirkning og har økt risiko for vold.
Dersom de søker behandling i Tverrfaglig spesialisert behandling for rusproblemer (TSB), kan dårlig funksjon og usikkerhet rundt den aktuelle diagnosen ekskludere dem fra slik behandling. Dyssosial og skremmende atferd kan føre til at behandlere vegrer seg for å ta ansvar for disse pasientene. Forutsetningen for å få behandling vil ofte være at pasienten selv tar ansvar for å tilpasse seg det lokale tilbudet, og at vedkommende selv fremviser motivasjon og vilje til samarbeid. I perioder med sviktende motivasjon vil disse pasientene lett falle ut av hjelpetilbudet. Konsekvensen kan bli at hovedansvaret legges til sosialtjenesten og de kommunale lavterskeltilbudene der de sprer frykt i sine omgivelser med kaotisk, uforutsigbar og raskt skiftende atferd. ACT-team kan være aktuelle også ved oppfølging av pasienter med residiverende rusutløst psykose. Dersom personen har en alvorlig personlighetsforstyrrelse som «primær» psykisk lidelse og/ eller omfattende kriminell atferd, vil vedkommende normalt falle utenfor målgruppen for ACT-teamene.
7.7 Funn fra utvalgets gjennomgang av drapssaker
7.7.1 Omfang av rusproblemer
Omfanget av rusproblemer hos gjerningspersonene varierer avhengig av målemetode. Utvalget har registrert gjerningspersonenes rusproblemer på fire ulike måter (boks 7.3).
Boks 7.3 Fire ulike måter rusproblemer er registrert på i utvalgets gjennomgang av drapssaker
Rusrelaterte diagnoser (ICD-10 F10.0 til F19.9). Det er registrert diagnoser både på gjerningstidspunktet og i løpet av livet. Dette er enten diagnoser satt før hendelsen av helsepersonell eller diagnose fra rettspsykiatrisk erklæring.
Ruset på gjerningstidspunktet. Dette er fordelt på alkohol og andre rusmidler. Dette er hovedsakelig informasjon fra rettstoksikologiske undersøkelser. I noen tilfeller er det også informasjon fra politirapporter, dommer eller annen informasjon.
Skadelig bruk av rusmidler i løpet av livet, fordelt på alkohol og andre rusmidler. Det er registrert hvor lang tid før drapet den skadelige bruken av rusmidler var. Dette er informasjon basert på en helhetsvurdering ut fra all tilgjengelig informasjon.
Hvilke rusmidler gjerningspersonen brukte siste måneden eller året før hendelsen. Dette er informasjon basert på all tilgjengelig informasjon. Ofte er det informasjon fra vitneavhør eller fra gjerningspersonen selv. Ofte kommer slik informasjon frem i de rettspsykiatriske erklæringene.
Det var totalt 38 % (49 av 129 gjerningspersoner) som hadde en eller flere diagnoser innen rusområdet (F10-F19) på gjerningstidspunktet. Dette inkluderte ni personer med rusutløst psykose, hvorav fem personer også hadde diagnose innen schizofrenispekteret (F20-F29). Det inkluderte også 11 % (14 av 129) med alkoholavhengighet og 10 % (13 av 129) med avhengighet av andre rusmidler. Det var 40 % (51 av 129 personer) som hadde rusrelatert diagnose en gang i løpet av livet. Andel med diagnose på rusavhengighet i løpet av livet var som på gjerningstidspunktet. For tre personer var diagnoser ukjent.
Det var totalt 61 % (70 av 115) som var ruset på gjerningstidspunktet, jf. tabell 7.1. For 17 gjerningspersoner er rus på gjerningstidspunktet ukjent.
Det var 66 % (77 av 117 gjerningspersoner) som hadde hatt skadelig bruk av rusmidler en gang i løpet av livet. Dette inkluderte 56 % (65 av 117) som hadde slik skadelig bruk i løpet av de siste tre månedene før gjerningstidspunktet. For 15 personer var det ukjent om personen hadde hatt skadelig bruk av rusmidler.
Årsaken til at det ble registrert flere med livshistorie av skadelig bruk og akutt rus på gjerningstidspunktet (tabell 7.1) enn det var diagnostisert med tilsvarende problem, er hovedsakelig metodisk. Utvalget har vært svært tilbakeholden med å overprøve de diagnoser som er satt av andre, det vil si at diagnose ikke har blitt satt med mindre det var gjort av noen av hjelpeinstansene eller i rettspsykiatrisk erklæring. Utvalget har imidlertid vurdert skadelig bruk mer skjønnsmessig ut fra informasjon som var tilgjengelig og uavhengig av diagnose. Tilsvarende har man i flere tilfeller registrert akutt rus ut fra rettstoksikologisk dokumentasjon uten at man satte tilhørende diagnoser.
Tabell 7.1 Akutt rus på gjerningstidspunktet og skadelig bruk i løpet av livet
| Ruset på gjerningstidspunktet | Skadelig bruk i løpet av livet | |||
|---|---|---|---|---|
| N | % | N | % | |
| Nei | 45 | 39 | 40 | 34 |
| Ja, av alkohol, men ikke andre rusmidler | 34 | 30 | 21 | 18 |
| Ja, av andre rusmidler, men ikke alkohol | 13 | 11 | 21 | 18 |
| Ja, av både alkohol og andre rusmidler | 23 | 20 | 35 | 30 |
| Totalt | 115 | 100 | 117 | 100 |
Det var noen flere som hadde hatt skadelig bruk av andre rusmidler i løpet av livet (48 %) enn det var personer som var ruset på andre rusmidler under gjerningen (31 %). Det var tilnærmet like mange som hadde historie med skadelig bruk av alkohol som var ruset av alkohol under gjerningen.
Den fjerde målemetoden for rusbruk var hvilke rusmidler som gjerningspersonen hadde brukt siste måned eller siste året, jf. tabell 7.2. Som forventet var alkohol det vanligste rusmiddelet, deretter kom cannabis, benzodiazepiner ikke administrert av lege og sentralstimulerende midler som amfetamin. De fleste som ruset seg på andre rusmidler enn alkohol siste måned, brukte også alkohol.
Tabell 7.2 Hvilke rusmidler brukte gjerningspersonene siste måneden/året (N = 132)?
| Ja, siste måned (herav kombinert med alkohol) | Ja, siste året (inkl.siste måned) | Nei, ikke brukt | Ukjent | |
|---|---|---|---|---|
| Alkohol | 52 | 70 | 41 | 21 |
| Heroin/andre opiate | 2 (1) | 5 | 97 | 30 |
| Metadon eller subutex utenfor godkjent LAR behandling | 0 | 1 | 106 | 25 |
| Amfetamin eller lignende | 11 (7) | 26 | 77 | 29 |
| Ecstasy | 0 | 5 | 93 | 34 |
| Kokaine/crack | 3 (2) | 8 | 91 | 33 |
| Hallusinogene stoffer, inkl. LSD/sopp | 0 | 4 | 98 | 30 |
| Benzodiazepiner utenom lege1 | 18 (15) | 26 | 72 | 34 |
| Cannabis | 21 (15) | 37 | 71 | 24 |
| Khat | 1 (0) | 2 | 104 | 26 |
| Annet | 7 (6) | 10 | 80 | 42 |
1 I 45 % av tilfellene vi har informasjon om (10 av 22), fikk personer som misbrukte benzodiazepiner siste året, også angstdempende medisiner fra lege.
Forekomsten av rusproblemer hos gjerningspersonene, uavhengig av målemetode, ligger mye høyere enn i den norske befolkningen (jf. kapittel 7.4). Dette var forventet ut fra studier som viser en kraftig overhyppighet av rus i forbindelse med vold og drap. 82 Andelen med skadelig bruk av alkohol i løpet av livet var mer enn dobbelt så høy i dagens undersøkelse, sammenlignet med hva en epidemiologisk undersøkelse av menn i Oslo tidligere har vist (45 % vs. 20 %). Andelen av skadelig bruk av andre rusmidler var også svært høy i forhold til anslag for menn i Oslo (48 % vs. 2 %). Mens andelen av diagnose for alkoholavhengighet ikke var høyere enn antatt i forhold til forekomst blant menn i Oslo (11 % vs. 13 %), var det en vesentlig høyere andel av avhengighet av andre rusmidler (10 % vs. 3 %). 83 Forskjellene kan delvis være begrunnet i at de tidligere epidemiologiske undersøkelsene kan ha hatt vansker med å fange opp alle rusmisbrukere.
Andelen som hadde drukket alkohol de siste 12 månedene før hendelsen (63 %), er lavere enn nasjonal befolkningsundersøkelse har funnet (87 %). 84 Dette kan være begrunnet i målemetode for bruk i dagens undersøkelse, hvor det ikke ble undersøkt i detalj om personer uten historie av rusmisbruk hadde brukt alkohol siste året. Personer født i Norge hadde signifikant større andel med alkoholforbruk siste året (73 %) enn personer født utenfor Norge (33 %). 85
Det var stor overhyppighet av bruk av cannabis (34 %) og amfetamin (25 %) det siste året sammenlignet med forventet ut fra en befolkningsundersøkelse i Norge (henholdsvis 5 % og 1 %). 86 Det var også en høy andel med personer som brukte benzodiazepiner utenom det som var forordnet fra lege det siste året (27 %), men vi har ikke funnet direkte sammenlignbare befolkningstall for slik bruk. Det var en vesentlig større andel av gjerningspersoner født i Norge som hadde brukt cannabis (40 % vs. 16 %) eller amfetamin (32 % vs. 4 %) det siste året enn personer født utenfor Norge. 87 Det var ellers ingen vesentlige forskjeller i bruk av ulovlige rusmidler det siste året mellom personer født i Norge og personer født i andre land.
Det er mulig at det var en økning i andel gjerningspersoner som var alkoholpåvirket på drapstidspunktet på 1980-tallet, men at dette har gått ned igjen. Andelen med alkoholpåvirkning under hendelsen i dagens undersøkelse (50 %) er lavere enn hva som ble funnet av Bødal & Fridhov for årene 1980 – 1989 (cirka 74 %). Rognum fant imidlertid en lavere andel både i perioden 1960 – 1964 (43 %) og i perioden 1979 – 1983 (39 %). Christensen fant også en lavere andel (39 %) for perioden 1930 – 1954. Da undersøkelsene tar utgangspunkt i forskjellige metoder, er tallene imidlertid ikke direkte sammenlignbare. For eksempel undersøkte Bødal & Fridhov både drap og drapsforsøk, mens dagens undersøkelse har konsentrert seg om drap. 88
Det kan se ut som andelen som var ruset på andre rusmidler på gjerningstidspunktet i dagens undersøkelse (31 %), er høyere enn tidligere norske undersøkelser. Bødal og Fridhov fant at cirka 17 % var ruset på andre rusmidler enn alkohol i perioden 1980 – 1989. Rognum fant at 7 % av personene var påvirket av beroligende eller narkotiske stoffer på gjerningstidspunktet i perioden 1979 – 1983 og ingen i perioden 1960 – 1964. Andre rusmidler var ikke et tema i Christensens undersøkelse for perioden 1930 – 1954.
Det er få internasjonale studier av drap det er naturlig å sammenligne med, enten fordi det er lang tid siden studiene ble foretatt, fordi det er store forskjeller i hvordan undersøkelser er foretatt, eller fordi informasjonen ikke er sammenlignbar. Vi har imidlertid detaljert informasjon om funn fra England/Wales. Andelen med historie av skadelig bruk av alkohol (48 %) eller andre rusmidler (48 %) er tilnærmet lik det som er funnet i England/Wales blant gjerningspersoner som har utøvet drap (henholdsvis 50 % og 49 %). 89 Andelen med diagnose av alkoholavhengighet (11 %) og avhengighet av andre rusmidler (10 %) på gjerningstidspunktet var også tilsvarende det som er funnet i England (henholdsvis 11 % og 9 %). 90 Når man sammenligner fordelingen av hvilke stoffer gjerningspersonen brukte siste året før hendelsen med funn fra England, ser man at det var en høyere andel i Norge som brukte amfetamin (25 % i Norge vs. 6 % i England) eller benzodiazepiner (26 % vs. 4 %). 91
7.7.2 Samsykelighet
Man ser av tabell 7.3 at personer med diagnose innen rusområdet oftere enn andre også hadde diagnoser innen personlighetsforstyrrelser og innen atferdsforstyrrelser/følelsesmessige forstyrrelser fra barne- og ungdomsalder. Dette gjaldt både diagnoser gjennom livet og på gjerningstidspunktet. Det kom også frem at personer med rusdiagnose gjennom livet oftere hadde livstidsdiagnose innen områdene nevrotiske, belastningsrelaterte og somatoforme lidelser (F40-F49) enn dem uten rusdiagnoser. De fleste med rusdiagnose og livstidsdiagnose innen F40-F49 hadde imidlertid ikke slik diagnose på gjerningstidspunktet.
Tabell 7.3 Kombinasjoner av diagnosen «Psykiske lidelser og atferdsforstyrrelser som skyldes bruk av psykoaktive stoffer» (F10 – F19) og andre diagnoser innen psykisk helse (N = 129)
| På gjerningstidspunktet | I løpet av livet | |||
|---|---|---|---|---|
| Uten rusdiagnose (N = 80) | Med rusdiagnose (N = 49) | Uten rusdiagnose (N = 78) | Med rusdiagnose (N = 51) | |
| Organiske, inklusive symptomatiske, psykiske lidelser (F0 – F9) | 1 (1 %) | 2 (4 %) | 1 (1 %) | 2 (4 %) |
| Schizofreni, schizotype og paranoide lidelser (F20 – F29) | 15 (19 %) | 8 (16 %) | 16 (21 %) | 9 (18 %) |
| Affektive lidelser (F30 – F39) | 8 (10 %) | 4 (8 %) | 14 (18 %) | 14 (28 %) |
| Nevrotiske, belastningsrelaterte og somatoforme lidelser (F40 – F49) | 11 (14 %) | 4 (8 %) | 14 (18 %) | 20 (39 %)1 |
| Atferdssyndromer forbundet med fysiologiske forstyrrelser og fysiske faktorer (F50 – F59) | 1 (1 %) | 0 | 3 (4 %) | 5 (10 %) |
| Personlighets- og atferdsforstyrrelser hos voksne (F60 – F69) | 14 (18 %) | 24 (49 %)2 | 14 (18 %) | 27 (53 %)2 |
| Psykisk utviklingshemning (F70 – F79) | 0 | 0 | 0 | 0 |
| Utviklingsforstyrrelser (F80 – F89) | 2 (3 %) | 1 (2 %) | 3 (4 %) | 1 (2 %) |
| Atferdsforstyrrelser og følelsesmessige forstyrrelser som vanligvis oppstår i barne- og ungdomsalder (F90 – F98) | 3 (4 %) | 7 (14 %)1 | 4 (5 %) | 13 (26 %)2 |
| Uspesifisert psykisk lidelse (F99) | 0 | 0 | 1 (1 %) | 1 (2 %) |
1Signifikant forskjell mellom de med og de uten rusdiagnose med p £ 0,05
2 Signifikant forskjell mellom de med og de uten rusdiagnose med p £ 0,001
Andelen med kombinasjon ruslidelse og personlighetsforstyrrelser er ikke høyere i denne undersøkelsen enn man finner i andre norske eller internasjonale undersøkelser av rusmisbrukere. 92
Andelen av dem med rusdiagnose som også hadde affektive lidelser (F30-F39) og angstlidelser (F40-F49) i løpet av livet (28 % og 39 %), var tilnærmet lik det som er funnet internasjonalt. 93 Det er usikkert hvorfor andelen med slike lidelser var lav på gjerningstidspunktet. Diagnoser på gjerningstidspunktet er hovedsakelig satt via rettspsykiatriske erklæringer, og det er mulig at rettspsykiatriske erklæringer underrapporterer slike diagnoser da de ikke har rettslig betydning og/eller fordi det kan være vanskelig å skille mellom slike sykdommer og vanlige reaksjoner i etterkant av å ha begått et drap.
7.7.3 Hvilken kartlegging og behandling hadde skjedd?
I 107 tilfeller vet vi om personen hadde livshistorie med skadelig bruk av rusmidler, og om personens rusproblemer var blitt kartlagt (figur 7.1). Dette inkluderte 40 personer som ikke hadde skadelig bruk, og 67 personer med skadelig bruk. Flertallet av personer (42 av 67) med skadelig bruk har fått deres rusproblem kartlagt. Det er imidlertid en ganske stor andel på 37 % (25 av 67 personer) som ikke hadde blitt vurdert på tross av at de hadde skadelig bruk av rusmidler. Det er vanskelig å vite om dette er grunnet mangel hos hjelpeinstanser eller fordi personene ikke selv oppsøker hjelpetjenester for slik vurdering. I 10 tilfeller har vi ikke informasjon om personer med skadelig bruk hadde fått deres rusproblem kartlagt.
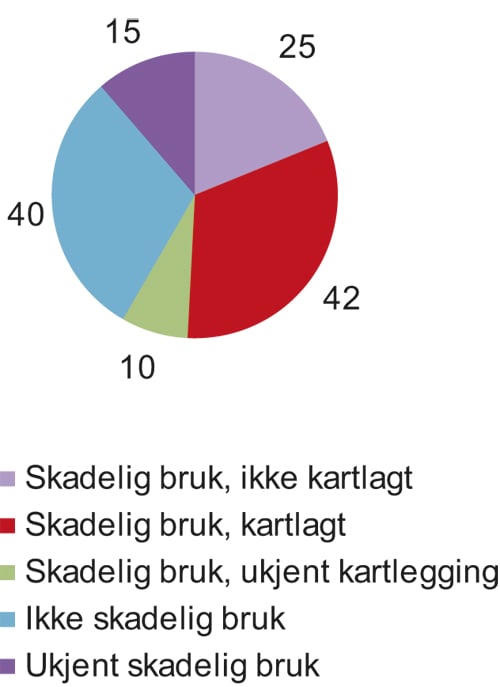
Figur 7.1 Antall gjerningspersoner med skadelig bruk som hadde fått deres rusproblemer kartlagt
I 107 tilfeller vet vi om gjerningspersonene har hatt skadelig bruk av rusmidler i løpet av livet, og om de har mottatt behandling (figur 7.2). Av dem med skadelig bruk hadde 30 fått behandling, mens 37 ikke hadde fått behandling. I 10 tilfeller hadde personen blitt kartlagt med hensyn på rusrelaterte problemer og konklusjonen var at de hadde rett på helsehjelp uten at de hadde mottatt behandling for alkohol eller rusmisbruk. I 10 tilfeller av skadelig bruk har vi ikke informasjon om de mottok behandling. I ni tilfeller mottok gjerningspersonen integrert behandling for både rusproblemer og andre psykiske helseplager. Integrert behandling har her blitt definert som behandling hvor ruslidelse og samtidig psykiatrisk lidelse behandles av samme behandlerteam i et samlet integrert behandlingsopplegg, i stedet for sekvensielt i tid eller parallelt i forskjellige behandlingsopplegg. I syv tilfeller hadde gjerningspersonen fått tverrfaglig spesialisert behandling (TSB), det vil si behandlingstilbud som i stor grad var sammensatt av både helsefaglig og sosialfaglig personell. Halvparten (n = 13) av gjerningspersonene utvalget har informasjon om behandlingstid for (n = 25), hadde fått behandling for alkohol/rusmisbruk siste året før hendelsen.
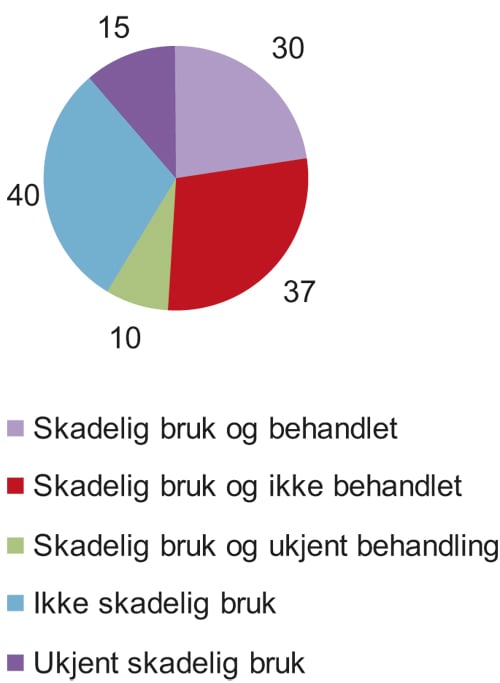
Figur 7.2 Antall gjerningspersoner med skadelig bruk som hadde mottatt behandling for rusproblemer
7.7.4 Rus og tilknytning til offer
Drap begått av gjerningspersonene med livshistorie av skadelig bruk av alkohol/rusmidler var sjeldnere av familie og oftere av venner/bekjente enn hos personer uten kjent skadelig bruk av alkohol/rusmidler (tabell 7.4). Denne forskjellen var signifikant. 94 Det er også funnet i internasjonale studier at personer med skadelig bruk eller avhengighet av rusmidler oftere enn personer uten rusproblemer dreper andre enn familiemedlemmer. 95
Som nevnt i kapittel 5 var det fem drap som var relatert til gjengmiljøer og narkotikaomsetning. Fire av disse sakene var tolket slik da det i dommene antas at drapet var delvis motivert ut fra at gjerningspersonen hadde gjeld til offeret i forbindelse med ulovlig omsetning av narkotika.
Tabell 7.4 Hvem var offer der gjerningspersonen hadde skadelig bruk av rusmidler?
| Historie med skadelig bruk av alkohol eller andre rusmidler antall (%) | ||
|---|---|---|
| Ja | Nei | |
| Bare drept familiemedlemmer (inklusive tidligere partnere og andre) | 27 (35 %) | 23 (58 %) |
| Drept venner/ bekjente, men ikke fremmede | 40 (52 %) | 13 (33 %) |
| Drept fremmede | 10 (13 %) | 4 (10 %) |
| Totalt | 77 | 40 |
7.8 Utvalgets råd
Utvalgets hovedfokus ved spesifisering av råd er personer med kombinasjon av rus og alvorlig psykisk lidelse. Utvalget vil særlig konsentrere seg om tiltak rettet mot denne gruppen, selv om generelle primærforebyggende tiltak også er viktig.
7.8.1 Grunnleggende anbefaling vedrørende rus, psykisk lidelse og vold
Det er svært vanskelig å forutsi hvem som dreper, og tiltak må derfor være rettet mot en bred gruppe. Personer med pågående rusmiddelmisbruk og samtidig alvorlig psykisk lidelse eller alvorlig personlighetsforstyrrelse, og som tidligere har forøvet vold, bør imidlertid få særskilt oppmerksomhet og oppfølging. Intensiteten i behandlingen og oppmerksomheten omkring vold må økes jo flere kjente risikofaktorer personen er bærer av. Voldelig atferd bør være et prioritert tema under behandling av rusavhengige pasienter, spesielt pasienter som er alkoholavhengige eller avhengige av benzodiazepiner eller sentralstimulerende stoffer.
Utvalget mener at det viktigste voldsforebyggende tiltaket er å yte god behandling og omsorg. Det er viktig at behandlingen gis til alle som har behov, og at tiltakene settes inn så snart behovene er avklart og uten unødvendig opphold. Rusbehandling er et felt i stadig utvikling, og hva som anses som god behandling, vil stadig være gjenstand for diskusjon. Utvalget vil på dette grunnlaget anbefale at det sikres ressurser slik at behandling av ruslidelser kan skje i tråd med de anbefalingene for god behandling av ruslidelser son er til enhver tid rådende.
Utvalget vil legge til at all behandling av og omsorg for personer med ruslidelse bør ha som delmål å redusere de negative konsekvensene av rus, herunder redusere skade på individet selv og de nære omgivelsene.
7.8.2 Tidlig intervensjon
Utvalget mener at det fra samfunnets side bør satses på tidlig identifisering av personer som har problematisk bruk av rusmidler og voldsproblemer. Dette for at intervensjoner og tiltak kan komme raskt i gang. Barnevernet er viktig for tidlig identifisering og innsats for å forhindre fremtidig rus og vold. Det er også viktig med tilbud og oppfølging etter at personer er fylt 18 år. Når det gjelder tidlig intervensjon hos barn og unge, vises det særskilt til Helse- og omsorgsdepartementets «Opptrappingsplan for rusfeltet» mål 3, «Mer tilgjengelige tjenester», og til Helsedirektoratets veileder om tidlig intervensjon på rusområdet (august 2009). 96 Tidlig intervensjon betyr også å sikre at fastleger har og benytter seg av verktøy for å vurdere problematisk bruk av rusmidler.
7.8.3 Integrerte tjenester og sømløse overganger
Når personer har kombinasjon av ruslidelser og andre psykiske lidelser, bør både ruslidelsen og annen psykisk lidelse behandles integrert av samme enhet. Som oftest vil pasienter med en slik kombinasjon av problemer ha behov for et fleksibelt, individualisert tilpasset og langsiktig behandlingsopplegg, med ulike former for støtte i lang tid, der intensiteten kan variere avhengig av pasientens sosiale situasjon og hvilket stress personen opplever. Tiltakene bør også ivareta de mest basale behov for bolig, stabil økonomi, sosiale relasjoner og meningsfylt aktivitet. For å få til dette trengs det samhandling mellom ulike aktører. Det er mulig at det også trengs tydelige organisatoriske direktiver og økonomiske insentiver for å sikre en slik helhetlig tjeneste.
En stabil bosituasjon er en forutsetning for vellykket behandling, for å redusere risikoen for tilbakefall og å sikre rask intervenering ved kriser. Utvalget anbefaler at det boligsosiale arbeidet styrkes, spesielt når det gjelder personer med en kombinasjon av ruslidelse og alvorlig psykisk lidelse.
Når det gjelder organiseringen av tjenestene som brukeren har behov for, mener utvalget at en integrert behandlingsmodell (jf. kapittel 7.6.4) synes å være den beste for å fremme samhandling, informasjonsflyt og langsiktighet i planene.
For å unngå brudd i pasientforløp vil utvalget sterkt henstille til at det etableres forpliktende samarbeidsavtaler mellom helseforetak og kommuner for å sikre god samhandling og kontinuitet i behandlingen der pasienten beveger seg mellom ulike nivåer i helsetilbudet.
7.8.4 Satsing på aktivt oppsøkende virksomhet og høyspesialiserte tverrfaglige team
Det finnes i dag ingen tradisjon for ambulante team innenfor tverrfaglig spesialisert rusbehandling. Ambulant virksomhet regnes som spesielt egnet ved tidlig intervensjon og for å fange opp dem som i korte eller lengre perioder faller ut av de ordinære polikliniske eller døgnbaserte tilbudene, for eksempel ved tilbakefall til rus. Utvidelse av ambulant og oppsøkende virksomhet er i tråd med opptrappingsplanen for rusfeltet. 97 Utvalget anbefaler at slike tjenester blir en integrert del av tilbudet ved ruspoliklinikkene, og at disse tjenestene arbeider tett opp mot de kommunale tjenestene og døgninstitusjonene innen tverrfaglig spesialisert rusbehandling og psykisk helsevern. Slike tilbud vil med den nåværende ansvarsfordeling mellom tverrfaglig spesialisert rusbehandling og psykisk helsevern, i hovedsak være rettet mot de med ruslidelse i kombinasjon med mer moderate psykiske lidelser, men kan også inkludere pasienter med noen av de mer alvorlige psykiske lidelsene som faller utenfor tilbudene innenfor psykisk helsevern.
Utvalget støtter fortsatt satsing på ambulante akutte kriseteam ved de distriktspsykiatriske sentrene.
Utvalget støtter fortsatt satsing på ambulante behandlingsteam ved distriktspsykiatriske sentrene, der hovedmålgruppen er de med alvorlig psykisk lidelse, med og uten samtidig ruslidelse. Slike team vil normalt ikke være utformet for å behandle de «tyngste» med dobbeltdiagnoser.
For de tyngste pasientene, som er spesielt utsatte for å falle ut av hjelpetilbudene, anbefales det at det bygges og videreutvikles tverrfaglige team (døgn, poliklinisk, ambulant) som kan jobbe langsiktig, helhetlig og integrert med pasientens sammensatte problematikk. Slike team kan etableres både på sykehus, distriktspsykiatriske sentre, i kommuner eller som samarbeidsprosjekter mellom første- og andrelinjetjenester. Hovedmålgruppen for slike tiltak vil være personer med kombinasjon av ruslidelse og alvorlige psykiske lidelser. Det kan være aktuelt med modifiserte utgaver av ACT som også inkluderer grupper som faller utenfor ACT-satsingen i dag, herunder personer med kombinasjonen alvorlig personlighetsforstyrrelse og gjentatte rusutløste psykoser (se boks 7.2). Slike team trenger spesialisert kompetanse på den kompliserte dynamikken mellom rus og psykiatri, herunder risiko for utagering/vold og håndtering av den, og må utvikle kvalitative behandlingslinjer med spesielt fokus på dem som ikke klarer å nyttiggjøre seg det ordinære hjelpetilbudet. Utvalget anbefaler at slike fagmiljøer knyttes opp mot forskningsmiljøer med tanke på å utvikle og jevnlig evaluere retningslinjer for hva som er anbefalt praksis. Viktig i denne sammenhengen blir forskning på effekten av integrert behandling når det gjelder aggressiv og voldelig atferd.
7.8.5 Forskning
Det er mangelfull kunnskap om effekt av en del individrettede tiltak, spesielt når det gjelder behandling av personer med kombinasjon av ruslidelse, alvorlige psykiske lidelser og alvorlige personlighetsforstyrrelser. Man kan ikke avvente nødvendig forskning for å behandle disse pasientene, men det bør imidlertid vurderes hva slags forskning som kan igangsettes for å få evaluert effekten av individrettede tiltak som er iverksatt.
Med utgangspunkt i relevant forskning og erfaringsbasert kunnskap fra de ulike fagmiljøer tilrås det at sentrale helsemyndigheter utarbeider særskilte retningslinjer og anbefalinger for hvordan «gråsone»-pasientene (det vil si de som ikke er diagnostisert med en alvorlig psykisk grunnlidelse, men som har gjentatte psykotiske eller nærpsykotiske opplevelser) best fanges opp, både i et kortere og et lengre perspektiv.
Boks 7.4 God praksis
Identifisering av risikogrupper i ulike kontekster – psykisk helsevesen, sosialtjenesten, barne- og ungdomstiltak, kriminalomsorg
Klarlegging av tidligere voldshistorie og i hvilke sammenhenger vold har skjedd
Utredning både av voldsrisiko, rusproblemer og andre psykiske lidelser
Ved behov mer detaljert utredning av for eksempel psykiske lidelser, psykologiske mekanismer og sosiale forhold
Behovsanalyse og individuell plan, inkludert behandlingsplan, tiltaksplan ved kriser, plan for ansvarsgruppemøter og plan for langsiktig samarbeid
Oppfølging og revidering av individuell plan og tiltaksplan ved kriser
Integrert behandling ved ruslidelse og samtidig annen psykisk lidelse
Aktivt oppsøkende virksomhet overfor risikogrupper og behandlingstrengende som faller ut av hjelpetilbudene
Behandlere tettere på pasient, pårørende og pasienten nære omgivelser når risiko for vold synes særlig høy, som i perioder med rus
Godt planlagte utskrivinger fra døgnavdeling
Etablering og vedlikehold av trygg boligsituasjon
7.8.6 Sikre utredning og stabile tjenester for de uten bekreftet alvorlig psykisk lidelse
Ved gjentatte innleggelser med psykotiske gjennombrudd under påvirkning av rus bør ikke spesialisthelsetjenesten slippe tak i pasienten før denne er utredet med sikte på både alvorlig psykisk lidelse, alvorlig personlighetsforstyrrelse og på risiko for utøvelse av vold. Særskilt viktig blir det å vurdere risiko for utøvelse av vold ved fremtidig rus og iverksette relevante tiltak som kan sikre rask intervenering når risikoen for vold vurderes som særskilt høy.
Selv om pasienten raskt blir upsykotisk når rusen trenges tilbake, kan det ved særskilt dårlig fungering og høy risiko vurderes om det kan etableres et tvungent psykisk helsevern uten døgnopphold, slik at det sikres et forpliktende og langvarig tilbud innen psykisk helsevern, i nært samarbeid med kommunale tjenester. Dersom tilbudet skal baseres på frivillighet, kan ulike varianter av ambulante, aktivt oppsøkende team bidra til å bistå pasienten også i perioder med rus og sviktende motivasjon til å ta imot hjelp.
7.8.7 Råd for å forebygge «kasteballeffekten» og råd vedrørende personer med personlighetsforstyrrelse
Rusreformen trådte i kraft 1. januar 2004. Målsettingen med rusreformen var å gi personer som misbruker rusmidler tydeligere rettigheter både til sosialtjenester og helsetjenester og å sikre helhet i tjenestetilbudet. Utvalget anbefaler at det utredes nærmere om det etter rusreformen og opptrappingsplanen for psykisk helse er enkelte grupper av pasienter som stadig faller utenfor hjelpetilbudene, og som etter den nye organiseringen er ekstra sårbare for å ende som «kasteballer» i systemet.
Begrensninger og svakheter ved dagens diagnosesystem og manglede konsensus i forståelsen av begrepet alvorlig psykisk lidelse ser ut til å skape store utfordringer for hjelpeapparatet. Dette er etter utvalgets oppfatning en mulig kilde til systemsvikt. Tilsvarende gjelder bruken av diagnosen rusutløst psykose. 98 Diagnosen rusutløst psykose må ikke stå i veien for at pasienten sikres et forsvarlig, langvarig og helhetlig helsetilbud. Hvorvidt pasientens helsetilbud skal forankres innen psykisk helsevern eller tverrfaglig spesialisert rusbehandling må bestemmes ut ifra en helhetsvurdering der både primærdiagnose, samsyklighet og aktuell funksjon vurderes. Det må også sikres at mennesker med dyssosial personlighetsforstyrrelse får behandling for sin samsykelighet, for eksempel ruslidelse, og at «primærdiagnosen» ikke må være til hinder for at pasienten får nødvendig helsehjelp.
Ved personlighetsforstyrrelser i kombinasjon med rusproblemer og voldsproblematikk er klinisk håndtering over tid og samarbeid mellom forskjellige instanser med motivering for endring og behandling viktig. Satsing på konsistente og langvarige, helst polikliniske og utadrettede behandlingsprogrammer, der en tar hensyn til personlighetspatologien, er helt sentralt.
7.8.8 Sikkerhet og trygghet for pasienter, pårørende og personell
Utvalget mener at de distriktspsykiatriske sentrene og det kommunale hjelpeapparatet i dag ikke er tilstrekkelig dimensjonert for å ivareta de farligste og mest dyssosiale pasientene med kombinasjonen ruslidelse og annen psykisk lidelse. Det bør sørges for tilstrekkelige ressurser for å sikre integrerte og langsiktige løsninger for dem som trenger det mest.
Et nært og forpliktende samarbeid mellom politi, kriminalomsorg, helse- og sosialvesen kan bidra til å sikre tryggere håndtering av dyssosial og utagerende atferd. Det må utredes nærmere om oppfølgingen av personer med kombinasjonen alvorlig personlighetsforstyrrelse, rus og gjentatte voldelige episoder skal sikres en bedre oppfølging hvor de ytre kontrolltiltakene og samfunnssikkerheten får større vekt. For personer som er domfelt og under kriminalomsorgens ansvarsområde, bør kriminalomsorgens evne til å ta et særlig ansvar for å koordinere tiltak og tjenester styrkes.
Også helse- og sosial personell har behov for og krav på sikkerhet, og det bør etter utvalgets mening utarbeides gode maler og klare instrukser for å ivareta sikkerhet for dem, spesielt ved ambulant virksomhet. Utvalget anbefaler lav terskel for anmeldelse av alvorlige trusler og vold mot personell, og at anmeldelser fører til rask strafferettslig forfølgning og reaksjon fra politi og rettsvesen. Det må også sikres gode rutiner for rapportering av vold mot helse- og sosial personell.
Samarbeid og støtte til pårørende og pasientens øvrige nære relasjoner, særskilt der klienten bor tett innpå disse, bør implementeres i planarbeidet. Ikke minst bør hjelpeapparatet tilstrebe å være tett innpå pasientens nære omgivelser i perioder der risikoen for vold vurderes som særskilt høy, som ved rus og kaotisk livsførsel.
7.8.9 Restriktiv forskrivningspraksis og trygge utleveringsordninger
Utvalget anbefaler at det utarbeides klare retningslinjer for svært restriktiv forskrivning av benzodiazepiner ved kjent ruslidelse og ved psykose, og spesielt hvis pasienten bruker alkohol (se vedlegg 4). Ved alvorlig personlighetsforstyrrelse bør man helt unngå forskrivning av benzodiazepiner og heller finne andre og mindre vanedannende preparater (eller ikke-medikamentelle behandlingsmetoder). Dersom forskrivning av benzodiazepiner skal skje, bør dette bare skje for korte perioder. Det bør videre etableres trygge og kontrollerte utleveringsordninger i nært samarbeid med kvalifisert helsepersonell.
7.8.10 Folkehelseperspektivet
Den største andelen av voldshendelser, derunder drap, foretas av personer som på forhånd ikke vurderes til å være i høyrisikosonen for vold, og det er tilnærmet umulig å forutse hvem som kommer til å drepe. Tiltak mot den generelle befolkningen bør derfor prioriteres. Slike primærforebyggende tiltak vil generelt ha større preventiv betydning for antall voldshendelser, og dermed drap, enn sekundærforebyggende individrettede tiltak. Stor andel av både drap og annen vold er rusrelatert, og da oftest alkoholrelaterte. Det er vist sannsynlig sammenheng mellom alkoholforbruk i et samfunn og antall voldshendelser, og utvalget støtter derfor bruk av primærforebyggende virkemidler som medvirker til å begrense alkoholforbruket i Norge.
Selv om alkohol oftere er relatert til drap og vold enn andre rusmidler, er det viktig også å opprettholde dagens primærforebyggende tiltak for å begrense omfanget av ulovlige rusmidler i samfunnet. Det har vært drøftet om drap relatert til illegal omsetning av rusmidler kan forhindres ved legalisering av rusmidler, men utvalgets gjennomgang viser at det var svært få drap i perioden som kunne relateres til narkotikaomsetning eller økonomiske problemer grunnet rusproblemer. Utvalget henviser til det pågående utredningsarbeidet som foretas av Stoltenbergutvalget.
Fotnoter
Room & Rossow, 2001
Bødal & Fridhov, 1995
Melhuus & Sorensen, 1997
Steen & Hunskar, 1997
Leonard, 2001
Room & Rossow, 2001; Rossow, 1996
Bye & Rossow, 2008; Pape, Rossow, & Storvoll, 2008; Rossow, 1996; Rossow, Pape, & Wichstrom, 1999
Pape, 2003
Leonard, 2001
Rossow, Moan, & Natvig, 2009
Bacskai, Czobor, & Gerevich, 2008; Chermack & Blow, 2002
Graham mfl, 1998; Pernanen, 1996; Room & Rossow, 2001
Miller, Levy, Cohen, & Cox, 2006; Shultz mfl, 1991
O’Farrell, Choquette, & Birchler, 1991; Quigley & Leonard, 2000
Leonard, 2001
Bye & Rossow
Pernanen, 1996; Room & Rossow, 2001
Rossow & Romelsjö, 2006; Skog, 1999
Rose, 2001
Horverak & Bye, 2007; Statistisk sentralbyrå, 2007
Graham, Bernards, Osgood, & Wells, 2006; Pernanen, 1996; Steen & Hunskar, 1997
Bye, 2007
Bye & Rossow; Lenke, 1990; Rossow, 2001
Norstrom, 1998
Shkolnikov & Nemtsov, 1997
Olaussen, 1995
Statistisk sentralbyrå, 2008b
Kuhns & Clodfelter, 2009
Macdonald, Erickson, Wells, Hathaway, & Pakula, 2008; Marshall, Fairbairn, Li, Wood, & Kerr, 2008
El-Bassel, Gilbert, Wu, Chang, & Fontdevila, 2007
Kuhns & Clodfelter, 2009
European Monitoring Centre for Drugs and Drug Addiction, 2009
Boles & Miotto, 2003; MacCoun & Reuter, 2001
Miller mfl, 2006; Pernanen, Cousineau, Brochu, & Sun, 2002
Pernanen, 1996
Hordvin, 2008; Edland-Gryt mfl, 2009
Bogstrand, Rossow, Normann, & Ekeberg, 2009
Hibell mfl, 2009
Stevens mfl, 2007
Schuckit mfl, 1991
Kessler mfl, 2005
Kringlen, Torgersen, & Cramer, 2001, 2006
Substance Abuse and Mental Health Services Administration, 2005
National Epidemiologic Survey on Alcohol and Related Conditions (NESARC): (B. F. Grant mfl, 2004
National Survey on Drug Use and Health (NSDUH); (Substance Abuse and Mental Health Services Administration, 2009
www.sirus.no
Lilleeng, 2009; Edland-Gryt mfl, 2009
Iversen, Lauritzen, Skretting, & Skutle, 2008
Mueser, Noordsy, Drake, & Fox, 2003
Verheul, Van den Brink, & Hartgers, 1995
Landheim, Bakken, & Vaglum, 2002; Ravndal, Vaglum, & Lauritzen, 2005
Vaglum, 2005; Verheul, 2001
Vaglum, 2005
Boles & Johnson, 2001; Elbogen & Johnson, 2009
Mueser mfl, 2003
Swartz mfl, 1998
Fulwiler, Grossman, Forbes, & Ruthazer, 1997
Boles & Miotto, 2003
Boles & Miotto, 2003; Johns, 2001
Boles & Miotto, 2003
Crebbin, Mitford, Paxton, & Turkington, 2009; Øydna, 2006
Fulwiler mfl, 1997
Kringlen, 1981
Jimenez-Arriero mfl, 2007; Kringlen, 1981
Stuart, O"Farrell, & Temple, 2009
NOU 2003:4; Berglund mfl, 2001
Burnette mfl, 2008; Chermack mfl, 2009; G. Lauritzen, Waal, Amundsen, & Arner, 1997
Stuart mfl, 2009
Jones, D’Agostino, Gondolf, & Heckert, 2004
Lundeberg & Mjåland, 2009
Easton mfl, 2007
Helsedirektoratet er i ferd med å utvikle en nasjonal faglig retningslinje for behandling og oppfølging av pasienter med samtidig psykisk lidelse og ruslidelse. Retningslinjen antas å ville foreligge innen utgangen av 2010.
Tiet & Mausbach, 2007
Kirkehei mfl, 2008
Drake, O’Neal, & Wallach, 2008
ADL: Activities of Daily Life (dagliglivets aktiviteter
Mueser mfl, 2003
Cleary, Hunt, Matheson, Siegfried, & Walter, 2008; Kirkehei mfl, 2008
Kan på norsk betegnes «Aktivt oppsøkende team»
Petersen mfl, 2005
Tucker, 2009
Elbogen & Johnson, 2009; Fazel, Gulati mfl, 2009
Kringlen mfl, 2001
Horverak & Bye, 2007
p £ 0,001
Hordvin, 2005
p = 0,03 for cannabis, og p = 0,005 for amfetamin
Bødal & Fridhov, 1995; R. Christensen, 1956; Rognum, 1985
The national confidential inquiry into suicide and homicide by people with mental illness, 2006
Shaw mfl, 2006
Shaw mfl, 2006
Ravndal mfl, 2005; Verheul mfl, 1995
Kessler mfl, 1996
Chisquare = 5,2; p = 0,02
Shaw mfl, 2006
Helse- og omsorgsdepartementet, 2007a; Helsedirektoratet, 2009a
Helse- og omsorgsdepartementet, 2007a, s. 36
Lundeberg & Mjåland, 2009, s. 104