I-0986 B
Historisk arkiv
Publisert under: Regjeringen Stoltenberg I
Utgiver: Sosial- og helsedepartementet
Innsatsstyrt finansiering 2000
Brosjyre/veiledning | Dato: 07.04.2000
Innsatsstyrt finansiering 2000
Innhold
Del IGenerelt om ISF i 2000Formål med finansieringsordningenOmfanget av ordningenMottaker av refusjon og rapporteringOppfølging av regelverkPrognoser og økonomiInformasjon til fylkeskommunene om akonto utbetalingerInnhenting av data, service og analyseEvaluering av finansieringsordningenHva er nytt i år 2000?Fra aktivitet til økonomiRapporteringBeregningsgrunnlaget for DRG-indeksenDRG-kryp 2000Beregning av DRG-refusjonUtbetaling av DRG-refusjonerSpesielle administrative forhold i dataregistreringPolikliniske pasienter versus innlagte pasienterFylkeskommunale fødestuerPasienter behandlet i utlandetAnsvarsmessig skille mellom pasienter innenfor og utenfor sykehusOmråder med særskilt oppfølging fra SHDIkke kirurgisk kreftbehandlingDagkirurgiNyfødt/pediatriFriske nyfødteRehabiliteringRefusjon for pasienter inn og utskrevet samme dagUønskede vridningseffekter?Del IIDRG-systemetGrupperingsprogramNordisk samarbeidKrav om registrering av pasientdataLogikk i DRG-klassifiseringenSpesielle DRGerKrav til kodepraksis, gjeldende kodeverk og definisjonerValg av hoveddiagnoseKoding av diagnoserRegistrering av diagnose med flere koder (multippel koding)Sverd- og stjernesystemet (parkoding)Annen multippel kodingKoding av bidiagnoserKoding av prosedyrerInnrapportering av dataNPR-record i år 2000Registrering av medisinske koder i forhold til innrapportering av dataVedleggDefinisjon begreperIndeks
Dette dokumentet gir viktig informasjon om innsatsstyrt finansiering (ISF) som vil være gjeldende for år 2000
Innsatsstyrt finansiering 2000 beskriver retningslinjer for finansieringsordningen. Dokumentet erstatter Prisliste DRG 1999 med kodeveiledning.
Det er ikke gjort noen endringer i grupperingssystemet fra 1. januar. Imidlertid er det gjort endringer i krypregler, enhetspris og kostnadsvekter, noe som vil påvirke utbetalingene i år 2000. Det vises til nærmere omtale i dette heftet, samt til brev av 24/11-99 og 25/10-99.
For å lette tilgangen til informasjonen for ulike brukere, er dette dokumentet delt inn i to kategorier. Den første delen gir en generell beskrivelse av finansieringsordningen, og inneholder videre informasjon om rapportering av data og utbetaling av DRG-refusjonen. Den andre delen gir en beskrivelse av selve DRG-systemet, samt særskilte krav som er satt til koding av administrative- og medisinskedata. Disse særskilte kravene til koding av medisinske data kommer i tillegg til retningslinjer som er gitt i medisinske kodeverk som gjelder for landets somatiske sykehus. Vedlegget inneholder begrepsforklaring og en oversikt over refusjonene for de enkelte DRGene.
Generelt om budsjett 2000
Sykehusene har hatt en stor aktivitetsvekst etter at innsatsstyrt finansiering ble innført i 1997. Bruddene på den nye ventetidsgarantien har sunket vesentlig i samme periode. Fra 1997 frem til i dag har utbetalingene til innsatsstyrt finansiering (ISF) økt med i størrelsesorden 1,8 milliarder kroner. Veksten har vært større enn forutsatt og dette presser allerede trange fylkes-kommunale rammer når fylkeskommunenes egenfinansiering av aktivitetsøkningen skal dekkes.
Departementet har i samråd med sykehuseierne og Kommunenes Sentralforbund satt i verk en gjennomgang av sykehusenes økonomi. Arbeidet blir sett i sammenheng med den vurdering av fylkeskommunenes økonomi som skal legges frem for Stortinget våren 2000. Helseøkonomiske fagmiljøer utenfor departementet er trukket inn i arbeidet.
Dette arbeidet vil bli lagt frem for Stortinget tidlig i vårsesjonen og vil bli fulgt opp i proposisjonen om kommuneøkonomien. Eventuelle endringer i innsatsstyrt finansiering som følge av Stortingets behandling, vil bli meddelt fylkeskommunene og sykehus gjennom ny utsendelse av en Revidert Innsatsstyrt finansiering 2000.
Del I
Generelt om ISF i 2000
Formål med finansieringsordningen
Stortinget vedtok i 1996 å innføre innsatsstyrt finansiering (ISF) av somatiske sykehus med virkning fra 1. juli 1997. Hovedmålsettingen med finansierings-ordningen er å øke aktiviteten ved landets sykehus. Økt behandlingsaktivitet skal bidra til å redusere unødig ventetid for behandling og sikre innfrielse av ventetidsgarantien.
Omfanget av ordningen
Finansieringsordningen omfatter pasienter behandlet ved innleggelse, og pasienter behandlet med dagkirurgi og enkelte dagmedisinske prosedyrer. I tillegg omfatter ordningen fødsler ved fylkeskommunale fødestuer, og fylkeskommunalt henviste pasienter som behandles ved sykehus i utlandet grunnet kapasitetsproblemer ved egne sykehus. Poliklinisk behandling hvor RTV-takst finnes skal ikke finansieres gjennom ISF.
Behandlingen skal skje på oppdrag fra fylkeskommunene ved fylkeskommunale, statlige eller andre offentlig godkjente somatiske sykehus og fødestuer (andre offentlig godkjente sykehus vil i praksis si Volvat, Klinikk 8, Røde kors klinikk, Feiring klinikken og Hjertesenteret). Av de statlige sykehus er Rikshospitalet og Det Norske Radiumhospital inkludert. Innlemming av nye pasientgrupper skal på forhånd tas opp med departementet. Organisatoriske endringer eller funksjonsfordeling mellom sykehus som fører til at behandlingsopplegg systematisk blir oppdelt i flere opphold, skal uten opphold varsles og drøftes med SHD.
Finansieringsordningen omfatter ikke pasienter som er egenbetalt eller betales for gjennom andre ordninger.
Mottaker av refusjon og rapportering
Fylkeskommunene er mottakere av refusjonene som utbetales via finansieringsordningen. Sosial- og helsedepartementet (SHD) fastsetter akonto utbetalinger basert på innmeldte aktivitetsplaner fra fylkeskommunene, og antatte refusjonsbeløp til den enkelte fylkeskommune knyttet til disse aktivitetsplanene. Fylkeskommunene har ansvar for å planlegge et realistisk aktivitetsnivå, basert på fylkes-kommunenes økonomiske evne og de refusjonsordninger som er bestemt for året. Den endelige avregningen for 2000 vil bli gjort i april 2001. Utbetalingsgrunnlaget er pasientdata innrapportert fra sykehusene til Norsk pasientregister (NPR). NPR og departementet gjennomgår hvert tertial aktivitetstallene, og gjennomfører kvalitetskontroller av dataene for å sikre at de er i tråd med gjeldende retningslinjer for ordningen. Fylkeskommunene og sykehusene gis tilbakemelding om aktivitetstallene etter de tertialvise innrapporteringer.
DRG-refusjonen utbetales til pasientens fylkeskommune uavhengig av om sykehusoppholdet har funnet sted ved sykehus innen eget fylke, eller sykehus utenfor eget fylke. DRG-refusjonen for opphold ved de statlige sykehusene som er med i ordningen, utbetales direkte til de statlige sykehusene, mot en tilsvarende reduksjon i de normerte kurdøgnsprisene fylkeskommunene betaler til disse sykehusene. Fylkeskommunens økonomiske oppgjør for behandlingen av pasienter utenfor eget fylke følger dagens gjestepasientordning med kurdøgnspriser og forhandlede avtaler. Det vil bli sendt ut eget rundskriv om normerte gjestepasientpriser for 2000.
Oppfølging av regelverk
Departementet vil varsle fylkes-kommunene tidligst mulig dersom det avdekkes avvik fra gjeldende regler. Dersom gjeldende retningslinjer ikke følges, eller det avdekkes forhold i strid med intensjonen for ordningen, vil departementet endre utbetalingene i henhold til dette. Det forutsettes at kriterier og avtaler for legefordeling følges lojalt. Departementet vil vurdere å holde tilbake midler dersom åpenbare brudd på ordningen finner sted.
Prognoser og økonomi
Sosial- og helsedepartementet vil i sin tertialvise tilbakerapportering til fylkeskommunene angi prognoser for utbetalingene på årsbasis. Dette er beregninger gjort på spesifikke forutsetninger. Fylkeskommunene må selv sjekke hvorvidt disse er oppfylt, og selv ta ansvar for de økonomiske prognosene.
Informasjon til fylkeskommunene om akonto utbetalinger
Sosial- og helsedepartementet vil i eget brev anmode fylkeskommunene om å oppgi plantall for pasientaktivitet i år 2000 (for pasienter med hjemmeadresse i fylket), og antatte refusjonsbeløp til den enkelte fylkeskommune knyttet til disse aktivitetsplanene. Erfaringsmessig behandler fylkestinget de fylkes-kommunale planer for aktivitet ved sykehusene i perioden desember-februar. Før disse planene foreligger, vil SHD beregne og utbetale akontobeløp for 2000 basert på aktiviteten i foregående år.
Innhenting av data, service og analyse
Norsk pasientregister (NPR) ble opprettet som følge av innføringen av ISF. NPR skal samordne datainnsamling i helsevesenet. Sykehusene rapporterer pasientdata til NPR som er ansvarlig for innhenting, anonymisering, oppbevaring, kvalitets-kontroll, DRG-gruppering og videre rapportering av data til SHD og landets fylkeskommuner. NPR har nær kontakt med landets sykehus om spørsmål til aktivitetsdata som innrapporteres til pasientregisteret.
Kompetansen ved NPR skal videre-utvikles i 2000. Det bygges opp et miljø som skal avhjelpe behovet for økt tilgjengelig kompetanse overfor både stat, fylkeskommuner og sykehus. NPR utvider sin virksomhet ved å etablere en enhet som blant annet vil bistå departementet med underlagsmaterialet for ordningen, bidra i utviklingsarbeid, samt service og analyser av aktivitetsdata for fylkeskommuner, sykehus og departementet.
Evaluering av finansieringsordningen
SHD har siden finansieringsordningen ble innført engasjert flere forskningsmiljøer til å evaluere ulike sider ved ordningen. Forskningsmiljøene leverte sine sluttrapporter i desember 1999. Departementet vil nøye vurdere resultatene av evalueringen, og foreslå justeringer i systemet dersom det viser seg nødvendig for å ivareta helsepolitiske mål.
Hva er nytt i år 2000?
Det gjøres ingen endringer i retningslinjene for år 2000 utover det som er beskrevet i St.prp.nr. 1 (1999-2000).
Disse endringene er:
- Finansieringsordningen er fra 2000 gjort om til overslagsbevilgning. Overgang til overslagsbevilgning betyr at regelverket blir førende for utbetalingene, ikke en øvre budsjettramme.
- Stortinget har videre vedtatt et effektiviseringskrav på 1,4 prosent i forhold til 1999.
- Kryptaket er hevet gjennom nytt grunnlag for beregning av dette (1998), samt at det tillates en 2 prosent økning.
- Stortinget har for 2000 vedtatt å redusere enhetsprisen fra 28.289,- kroner til 27.796,- kr.
- Kostnadsvektene er nedjustert med 2,2 prosent, jf. brev fra SHD til landets fylkeskommuner, datert 24.11.99.
Fra aktivitet til økonomi
Rapportering
Sykehusene registrerer data om pasientene i sine pasientadministrative systemer. Fylkeskommunale fødestuer må registrere og innrapportere data om fødsler på samme format som sykehus. Pasienter som behandles i utlandet grunnet kapasitetsproblemer ved egne sykehus, må inngå i rapporteringen fra henvisende sykehus. Henvisende sykehus har ansvar for å innhente opplysninger fra det behandlende sykehus i utlandet og registrere alle opplysningene i det pasientadministrative system.
Disse dataene innrapporteres tertialvis til Norsk pasientregister (NPR). Sykehusene skal kvalitetskontrollere pasientdataene før innrapportering, og overholde frister for innsending av data til NPR. NPR foretar innsamling, bearbeiding, kvalitetskontroll og DRG-gruppering av dataene. NPR rapporterer hvert tertial tilbake til sykehusene med kopi til fylkeskommunene om særskilte forhold i datagrunnlaget. SHD rapporterer hvert tertial til landets fylkeskommuner med kopi til sykehusene om aktivitetstall, og om forhold av økonomisk karakter i datagrunnlaget. Anonymisert pasientdata i elektronisk form kan utleveres til fylkeskommunene ved at de henvender seg til Norsk pasientregister. Utlevering av data begrenser seg til aktivitet ved fylkets egne sykehus, og data om pasienter fra eget fylke som er henvist til behandling ved andre sykehus som inngår i ordningen. Fylkeskommunene må selv ta ansvar for at egne sykehus foretar nødvendig kvalitetskontroll av data og overholder frister for innsending av disse.
Som tilskuddsmottaker er fylkes-kommunene ansvarlig for at retningslinjer og regelverk for ordningen følges. Dette gjelder også innrapportering av data.
Fristene for innsendelse av tertialvise data er 20. mai og 20. september i år 2000. Fristen for innsendelse av årsdata er 10. februar 2001.
Figur 1, rapporteringsflyt i innsatsstyrt finansiering.





Sykehus Norsk pasientregister Sosial- og helsedep. Fylkeskommune og sykehus
Frister for rapportering av data fra sykehus til NPR:
Periode: Frist:
1. tertial (januar-april) 20. mai 2000 2. tertial (januar-august) 20. september 2000 3. tertial (januar-desember) 10. februar 2001Beregningsgrunnlaget for DRG-indeksen
Beregning av DRG-indeksen baseres, på samme måte som i 1999, på sykehusopphold med liggetid over ett døgn eller mer. Døde eller overførte pasienter med liggetid mindre enn en dag, inkluderes i indeksberegningen. Pasienter som har vært behandlet ved statlige sykehus inkluderes i hjemfylkets beregnings-grunnlag for DRG-indeksen.
DRG-kryp 2000
Det er gjort følgende endringer for år 2000 når det gjelder beregning av DRG-kryp:
- Grunnlaget for beregning av hvor høyt taket blir for den enkelte fylkeskommune endres fra gjennomsnittet av årene 1996-98 til kun å bruke 1998 (Basisår=1998). Dette vil som effekt heve taket for de fleste fylkeskommuner.
- Taket fastsettes til 2 pst. i forhold til det nye grunnlaget.
DRG-indeks og fastsettelsen av taket baseres kun på opphold med liggetid over ett døgn eller mer, og tallgrunnlaget beregnes med utgangspunkt i pasientfylke inklusiv opphold ved statssykehusene. Se tabeller for DRG-indeks og DRG-krypgrense side 26.
Beregning av DRG-refusjon
DRG-refusjon for år 2000 beregnes på samme måte som i 1999.
Samlet refusjon består av to komponenter. En beregnes for opphold med liggetid lik en eller flere dager. Den andre beregnes for såkalte korttidsopphold etter særskilte regler.
a) For opphold med liggetid lik en eller flere dager
1. For fylkeskommuner som har en DRG-indeks i 2000 under krypgrensen
Sykehusopphold 1> * DRG-indeks 1> * 50% * 27 796
2. For fylkeskommuner som har en DRG-indeks større enn krypgrensen:
b) For pasienter som skrives ut og inn samme dag, korttidsopphold.
For korttidsopphold er det særskilte refusjonsregler.
Opphold med liggetid under 5 timer.
- Dersom sykehusoppholdet varer kortere enn 5 timer, og ikke kan plasseres i en spesifikk DRG, samt at pasienten hverken dør eller overføres annen institusjon, gis ingen DRG-refusjon. Det må da kreves poliklinisk takst for dette oppholdet.
Elektiv dagbehandling med liggetid 5 timer eller mer, men under 1 dag.
- Dersom oppholdet er elektivt, liggetid i dager lik null, men liggetid i timer lik 5 timer eller mer, og oppholdet ikke kan plasseres i en spesifikk DRG, samt at pasienten hverken dør eller overføres annen institusjon, gis det DRG-refusjon. Et slikt opphold gis vekt 0,09.
Ø-hjelpopphold med liggetid 5 timer eller mer, men under 1 dag.
- Dersom oppholdet er ø-hjelp, liggetid i dager lik null, men liggetid i timer lik 5 timer eller mer, og oppholdet ikke kan plasseres i en spesifikk DRG, samt at pasienten hverken dør eller overføres annen institusjon, gis det DRG-refusjon. Et slikt opphold gis vekt 0,15.
Opphold med kort liggetid hvor pasienten dør eller overføres annen institusjon.
- Her gis full DRG-refusjon uavhengig av liggetid.
Opphold med kort liggetid som plasseres i spesifikk DRG.
- Her gis full DRG-refusjon uavhengig av liggetid.
Opphold med liggetid lik, eller over, en dag.
- Dersom liggetid er en dag eller mer, gis det full DRG-refusjon.
Forenklet beregning av korttidsliggere
Summen av de ulike korttidsoppholdene utgjør korrigerte DRG-poeng. Beregning av samlet refusjon for kortidsopphold kan gjøres enkelt ved å ta utgangspunkt i korrigerte de DRG-poengene. Korrigerte DRG-poeng er DRG-poeng justert for prisreglene for 2000, og som rapporteres tertialvis via Norsk Pasientregister.
Refusjonen beregnes som følger:
Korrigerte DRG-poeng 1>* 50% * 27 796
Utbetaling av DRG-refusjoner
Staten utbetaler akonto DRG-refusjoner til landets fylkeskommuner basert på fylkeskommunens egne anslag for refusjoner. Refusjonene beregnes på grunnlag av behandlingsaktiviteten for egne pasienter hjemhørende i eget fylke, behandlet ved egne og andre sykehus. Dette gjelder ikke pasienter behandlet ved Rikshospitalet og Radiumhospitalet (pasienter med kommuneadresse tilhørende fylke). Fylkeskommunene innrapporterer forventede refusjoner i begynnelsen av driftsåret til departementet. Rikshospitalet og Radiumhospitalet utarbeider tilsvarende anslag for refusjoner som fylkes-kommunene, men for alle pasienter som får behandling ved sykehuset (eksl. utlendinger, for øvrig uavhengig av bosted).
For driftsåret 2000 vil det bli foretatt en avregning av akontoutbetalingene basert på faktisk aktivitet etter de to første tertialene i 2000. Justering av akontoutbetalinger til fylkeskommunene/statssykehusene vil meddeles i november. Det gjøres oppmerksom på at departementet kan holde tilbake midler i avregningen dersom retningslinjene for koding ikke følges.
Spesielle administrative forhold i dataregistrering
Polikliniske pasienter versus innlagte pasienter
For vanlige polikliniske konsultasjoner og kortvarig observasjon skal pasienten registreres som poliklinisk, og det skal kun kreves poliklinisk takst for konsultasjonen. Pasienten skal ikke registreres som innlagt i det pasientadministrative system.
Dersom det oppstår en komplikasjon samme dag den polikliniske konsultasjonene har funnet sted, og pasienten blir lagt inn ved sykehuset, skal pasienten registreres i det pasient-administrative system for innlagte. Sykehusoppholdet gir da grunnlag for DRG-refusjon og poliklinisk takst skal ikke kreves.
Inkludering av nye pasientgrupper, behandlinger eller institusjoner som tidligere har blitt finansiert utenfor ISF, skal ikke skje før søknad om innlemmelse er godkjent av SHD.
Fylkeskommunale fødestuer
Fra og med 1998 ble fødsler ved fylkeskommunale fødestuer inkludert i ISF. Det forutsettes fra år 2000 at fylkeskommunene leverer EDB-baserte data til NPR fra fødestuene, på lik linje med pasientdata fra sykehusene, for at refusjon skal kunne utløses. (Det vil si i henhold til NPR-recorden og med registrerte medisinske koder).
Pasienter behandlet i utlandet
Fra 1. januar 1999 ble DRG-refusjon gitt for fylkeskommunalt henviste pasienter som behandles ved sykehus i utlandet grunnet kapasitetsproblemer ved egne sykehus.
For at oppholdet ikke skal bli forkastet ut av kontrollprogrammet i “grouperen”, må følgende variabler registreres i datasystemet til henvisende sykehus:
- Opplysninger for riktig DRG-gruppering er som for andre pasienter
- Institusjonsnummer (henvisende sykehus)
- Avdelingsnummer (som pasienten ble innskrevet ved hjemmesykehus før reise til utlandet)
- Pasientens bostedskommune
- Oppholdstype (dag eller heldøgnspasient)
- Innmåte
- Utskriving til=04 (sykehus i utlandet)
- Innskrivningsdato (inndato til utenlandsk sykehus)
- Utskrivningsdato (utdato fra utenlandsk sykehus)
Det henvisende sykehus har ansvar for å innhente opplysninger fra det behandlende sykehus, og registrere alle opplysningene i sitt pasientadministrative system.
Ansvarsmessig skille mellom pasienter innenfor og utenfor sykehus
Det er nødvendig å sette et klart skille mellom hva som er innenfor og utenfor sykehusets ansvarsområde.
1. Sykehotell er i sykehusloven § 15 e definert som følger: ”Institusjon som gir opphold til pasienter som er til ambulantmedisinsk undersøkelse eller behandling”. Det følger at det ikke kan skje behandling på sykehotellet.
2. DRG-refusjon gis bare for behandling ved innleggelse. Unntaket er de spesifikke dagkirurgiske DRGer som er angitt i prislisten. For å regnes som innlagt må følgende gjelde:
- helsepersonell må være tilstede
- pasienten er underlagt sykehusets medisinsk faglig ansvar
- oppholdet skal journalføres
- pasienten har rettigheter som er regulert i lov om spesialisthelsetjenesten
- helsepersonell har rettigheter som er regulert i lov om helsepersonell.
Innleggelse i sykehus i forkant av opphold på sykehotell/pasienthotell, vil gi refusjon som andre innleggelser.
I visse tilfeller er det aktuelt å benytte sykehotell i forbindelse med poliklinisk behandling. I disse tilfeller utløses poliklinisk takst for behandlingen. For enkelte polikliniske pasientgrupper vil imidlertid DRG-refusjon gjelde (eks. dagkirurgi og kjemoterapi).
De oppholdsutgifter (kost og losji) som påløper ved opphold på sykehotell dekkes ikke ved direkte refusjon fra staten/folketrygden. Statens finansiering må anses å være dekket via inntektssystemet for fylkeskommunene.
Observasjonspasienter
Pasienter som i akuttsituasjon legges inn til observasjon uten at spesielle tiltak er iverksatt, skal registreres i datasystem for innlagte pasienter som dagpasienter hvis oppholdet på sykehus varer i flere timer. Kortere opphold defineres som polikliniske og utløser poliklinisk takst. Disse skal ikke registreres i sykehusenes pasient-administrative systemer for innlagte pasienter. Følgende krav stilles til registreringen dersom sykdomsdiagnose ikke er stilt:
- Utskrivningsdato=innskrivningsdato (pasienten inn og ut samme dag)
- Hoveddiagnose=diagnoser i kapittel Z03 eller Z04
- Bidiagnose=symptom
Dersom man i løpet av observasjonen stiller annen diagnose enn symptom (sykdomsdiagnose), kan denne brukes som hoveddiagnose og observasjon (Z-kode) som bidiagnose.
Områder med særskilt oppfølging fra SHD
Departementet arbeider med forslag til justeringer innen områdene nevnt nedenfor. Arbeidet med justeringene vil medføre en del mindre endringer i DRG-systemet. Noen av disse endringene er knyttet til endringer i de primære kodeverkene ICD-10 og NCSP (norske operasjonskoder). Endringene i ICD-10 og NCSP er for øvrig implementert fra og med 1. januar 2000, men vil ikke påvirke DRG-grupperingen før ny versjon av DRG-systemet er besluttet tatt i bruk.
Ikke kirurgisk kreftbehandling
Løsning for 1999 for ikke kirurgisk kreftbehandling innebar en pris-differensiering der tung kreftbehandling gav høyere utbetaling enn dagbehandling med cellegift. Denne løsningen er lite prisdifferensiert, og det er av fagmiljøene ytret ønske om ytterligere pris-differensiering. En kortsiktig løsning er å prisdifferensiere på grunnlag av diagnose. En mer langsiktig løsning er prisdifferensiering avhengig av hvilken behandling pasienten har fått. (Prosedyrekoder). Departementet tar sikte på snarlig iverksetting av en kortsiktig løsning.
Dagkirurgi
Refusjon for mange dagkirurgiske opphold er urimelig høy i forhold til behandlingskostnadene. Det arbeides med å en ny beregning av kostnadsvektene. I de nye beregningene legges data fra 1999 til grunn for beregningene.
Øre-nese-hals spesialister har gjort departementet oppmerksom på at dagkirurgiske ”snorkeoperasjoner” ikke blir inkludert i utvalget for dagkirurgi. Det arbeides med å inkludere denne DRG-en i utvalget for godkjente dagkirurgiske DRGer.
Nyfødt/pediatri
Data for 2. tertial 1999 viser at sykehusene ikke registrerer medisinske opplysninger i henhold til løsningens forutsetninger. I tillegg registerer ikke sykehusene avdelingskoder etter statens retningslinjer. Manglende registrering resulterer i et ufullstendig datagrunnlag for både analyse og utbetaling. For at sykehusene ikke skal tape på den nye løsningen legges aktivitetstall for 1998 til grunn for utbetalingene i 1999. I år 2000 derimot planlegges refusjon basert på sykehusenes registrering. For at fremtidige kostnads-vekter skal gjenspeile reel aktivitet, er det viktig at sykehusene registrerer medisinske opplysninger i henhold til løsningens forutsetninger.
Friske nyfødte
Alle nyfødte skal registreres i henhold til retningslinjene. Det planlegges en fremtidig refusjon for friske nyfødte. Som grunnlag for kostnadsberegning er det derfor nødvendig med en fullstendig registrering av denne pasientgruppen.
Rehabilitering
Departementet innførte rehabiliterings-løsningen basert på anbefalinger fra fagmiljøene. Dette innebar forutsetninger om en andel på 70 prosent vanlig rehabilitering, og 30 prosent kompleks rehabilitering. Data fra 2. tertial 1999 viser at det registreres om lag 70 prosent kompleks rehabilitering og 30 prosent vanlig rehabilitering. Departementet vurderer en fremtidig endring av løsningen dersom denne utviklingen fortsetter i år 2000.
Refusjon for pasienter inn og utskrevet samme dag
Det er tre ulike avkortningsregler for denne pasientgruppen (se side 8-9). Det arbeides med et forslag hvor det gis en felles refusjon for opphold som ikke er dagkirurgiske, og der pasienten blir skrevet inn og ut samme dag. Dette vil bidra til forenkling av ordningen.
Uønskede vridningseffekter?
I tillegg til den forskningsbaserte evalueringen, vil departementet kontinuerlig følge opp hvorvidt uønskede effekter kan oppdages gjennom rapportering av data. Forhold som vil bli fulgt opp videre i år 2000 er:
- Utvanning av indeksen
Sykehusene kan øke innleggelser av lette pasienter for å redusere indeksen. - Senkning av terskel for innleggelse
Pasienter som tidligere ble behandlet poliklinisk kan i større grad bli innlagt på sykehuset. - Unngåelse av 5-timersgrensen
Pasientoppholdets varighet overstiger 5 timer for å utløse høyere DRG-refusjon for oppholdet. - Unødvendig liggetid
Pasienter overnatter i stedet for å bli skrevet ut samme dag. Dette blir særlig sett i sammenheng med observasjonspasienter og rehabiliteringsopphold. - Unødvendig oppdeling av pasient-oppholdet.
Pasienten skrives unødvendig ut og inn for å utløse høyere DRG-refusjon. Eksempelvis skal pasienten ved helgepermisjoner ikke utskrives. I tillegg vil departementet følge opp omfanget av reinnleggelser. - Økte overføringer av pasienter mellom institusjoner
Overføring av pasienter mellom institusjoner kan delvis skyldes funksjonsfordeling, men kan også være økonomisk motivert. - Fra vanlig til kompleks rehabilitering
Mange sykehus koder ikke i henhold til retningslinjer for rehabiliterings-løsningen. Ny løsning blir vurdert dersom denne praksisen fortsetter. - Nye pasientgrupper
Institusjoner og eller innleggelse av pasientgrupper som ikke er inkludert i ordningen blir fulgt opp. - ”Fløteskumming”
Selektivt behandling av pasienter som er lite ressurskrevende og gir høy refusjon.
DEL II
DRG-systemet
DRG-systemet (Diagnose Relaterte Grupper) klassifiserer sykehusopphold i somatiske sykehus i grupper som er medisinsk meningsfulle og ressursmessig tilnærmet homogene. Basert på medisinske og administrative opplysninger om pasienten, blir hvert enkelt sykehusopphold plassert i én og bare én DRG.
Grupperingsprogram
Det er essensielt at gyldig versjon av DRG-gruppering brukes til enhver tid uansett hvilken programleverandør som velges. SHD har avtale med Control Bridge (CB) om å stille programvare til rådighet for sykehus og fylkeskommuner. Dersom annen leverandør velges, må denne også bruke gyldig DRG-versjon.
DRG-gruppering består av to komponenter som begge har individuell versjonsnummer: definisjonstabeller som inneholder grupperingslogikk og selve gruppereren. Følgende versjoner gjelder fra år 2000: uforandret NordDRG versjon 99.3 og uforandret VisuelDRG versjon 2.1.5. Control Bridge vil sende ut ny NorskDRG (versjon 1.4) som inneholder de priser og vekter som gjelder for år 2000, primo februar 2000.
Nordisk samarbeid
DRG systemet ble utviklet i USA for mer enn 20 år siden. I dag er DRG-systemet grunnlag for sykehus finansiering i mange land. Det er utviklet forskjellige versjoner av DRG systemet. DRG versjonen som er
brukt i Norge baserer seg på et Nordisk samarbeid og produktet NordDRG. I hovedsak er det NordDRG som er grunnlag for den særnorske versjonen, NorskDRG.
Krav om registrering av pasientdata
For at en pasient skal kunne plasseres i en DRG, må følgende opplysninger om pasienten registreres i sykehusets pasientadministrative datasystem:
- Hoveddiagnose
- Bidiagnose(r)
- Prosedyre(r)
- Kjønn
- Alder
- Utskrivningsstatus
For å kunne beregne samlede refusjoner til den enkelte fylkeskommune, må i tillegg følgende opplysninger registreres:
- Institusjonsnummer
- Avdelingsnummer
- Pasientnummer
- Kommunenummer
- Oppholdstype
- Innmåte
- Utskrivning til
- Innskrivningsdato
- Utskrivningsdato
DRG-gruppering av utskrevne pasienter er basert på opplysninger som hentes ut fra sykehusenes pasientadministrative databaser. For å få riktig DRG-gruppering er det følgelig helt nødvendig at pasientdata er korrekt kodet. Opplysningene i det pasientadministrative system må derfor følge vedtatt standard for koding både av diagnoser, prosedyrer og administrative opplysninger (Se side 20, gjeldende kodeverk og definisjoner).
Feilaktig dataregistrering kan føre til at sykehusopphold blir klassifisert i feil DRG, eller at sykehusoppholdet ikke lar seg klassifisere.
Logikk i DRG-klassifiseringen
Plassering av et opphold i riktig DRG, består av to trinn:
1. DRG-gruppering av avdelingsopphold
2. Aggregering fra avdelingsopphold til sykehusopphold
1. DRG-gruppering av avdelingsopphold
Først DRG-grupperes avdelingsoppholdet etter den registrerte hoveddiagnosen (hovedregel). Dette plasserer oppholdet inn i ulike hoveddiagnosegrupper (HDG) som vist i figur 2, side 17. Unntatt fra denne hovedregelen gjelder noen ekstremt ressurskrevende prosedyrer som fører sykehusoppholdet direkte inn i spesielle DRG-grupper. Videre er opphold som enten har hoved- eller bidiagnoser knyttet til multitraume eller HIV, unntatt fra hovedregelen. Disse oppholdene blir gruppert i egne hoveddiagnosegrupper (HDGer). Den videre grupperingen, som gjelder den store majoriteten av oppholdene, innebærer at etter at avdelingsoppholdet er gruppert i en HDG, klassifiseres det videre til ulike DRGer avhengig av informasjon om prosedyrekoder, komplikasjoner/ bidiagnoser, alder, kjønn og utskrivnings-status. Prinsipper i DRG-klassifiseringen er illustrert i figur 2 og 3, side 17 og 18.
Figur 2:1 Logikk i DRG-gruppering

| 1. | Sykdommer i nervesystemet |
| 2. | Øyesykdommer |
| 3. | Øre-, nese- og halssykdommer |
| 4. | Sykdommer i åndedrettorganer |
| 5. | Sykdommer i sirkulasjonsorganer |
| 6. | Sykdommer i fordøyelsesorganer |
| 7. | Sykdommer i lever, galleveier og bukspyttkjertel |
| 8. | Sykdommer i skjelett, muskelsystemet og bindevevet |
| 9. | Sykdommer i hud, underhud og bryst |
| 10. | Indresektretoriske ernærings og stoffskiftesykdommer |
| 11. | Nyre og urinveissykdommer |
| 12. | Sykdommer i mannlige kjønnsorganer |
| 13. | Sykdommer i kvinnelige kjønnsorganer |
| 14. | Sykdommer under svangerskap, fødsel og barseltid |
| 15. | Nyfødte med tilstander som har oppstått i perinatalperioden |
| 16. | Sykdommer i blod, bloddannende organer og immunapparatet |
| 17. | Myeloproliferative sykdommer og lite differensierte svulster |
| 18. | Infeksiøse og parasittære sykdommer |
| 19. | Psykiske lidelser og atferdsforstyrrelser |
| 20. | Alkohol-, stoff- og medikamentmisbruk og tilhørende organiske sinnslidelser |
| 21. | Skader, forgiftninger og toksiske effekter av medikament/stoff |
| 22. | Forbrenninger |
| 23. | Faktorer som påvirker helsetilstanden |
Figur 3: 2 Eksempel på beslutningstre innen HDG
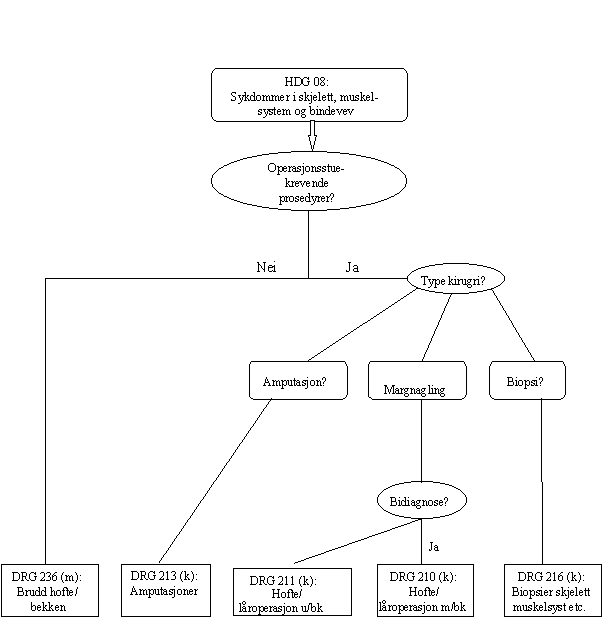
(m) medisinsk DRG
(k) kirurgisk DRG
u/bk uten bidiagnoser/komplikasjoner
m/bk med bidiagnoser/komplikasjoner
2. Aggregering fra avdelingsopphold til sykehusopphold
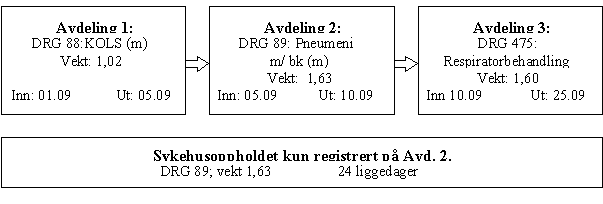
Enheten i DRG-systemet er sykehusopphold. Det er med andre ord sykehusopphold og ikke avdelingsopphold som er grunnlag for rapportering og DRG-refusjon fra Sosial- og helsedepartementet. Kostnadsvektene er også basert på sykehusopphold.
Etter at et avdelingsopphold er DRG-gruppert, skjer det en videre aggregering av avdelings- til sykehusopphold. Det innebærer at dersom pasienten har oppholdt seg ved kun én avdeling i løpet av sykehusoppholdet, blir avdelings-opphold lik sykehusopphold. Hvis derimot pasienten har blitt overført til andre avdelinger i løpet av et og samme sykehusopphold, vil avdelingsoppholdene bli slått sammen til ett sykehusopphold.
Liggetiden for sykehusoppholdet blir summen av liggetiden for avdelings- og postoppholdene, og beregnes ved å trekke dato for utskrivning fra sykehus fra dato for innskrivning til sykehus.
Data om innleggelsen tas fra første avdelingsopphold, mens data om utskrivningen tas fra siste avdelings-opphold.
For aggregering av flere avdelingsopphold til sykehusopphold gjelder følgende regler:
- Avdelingsoppholdet med høyest vekt velges som sykehusopphold.
- Dersom to avdelingsopphold har samme DRG-vekt, velges det avdelingsopphold som har lengst liggetid som sykehusopphold.
- Dersom man har ett medisinsk og ett kirurgisk avdelingsopphold, velges avdelingsoppholdet med høyest DRG-vekt som sykehusopphold. Dersom dette er det kirurgiske avdelings-oppholdet, tas prosedyrekodene med. Hvis det derimot er det medisinske oppholdet som gir høyest DRG-vekt av de to avdelingsoppholdene, tas ikke prosedyrekodene med, da dette kan gi en DRG-gruppering der prosedyre ikke har sammenheng med hoveddiagnosen, DRG 468 / DRG 477. Hoveddiagnosen fra avdelingsoppholdet med høyest DRG-vekt, settes som hoveddiagnose i sykehusoppholdet.
- Dersom man ved avdelingsopphold 1 har registrert en hoveddiagnose og en bidiagnose, og ved avdelingsopphold 2 har registrert en annen hoveddiagnose og en annen bidiagnose, velges den hoveddiagnose som fører pasienten til den tyngste DRGen som sykehusoppholdets hoveddiagnose. Sykehusoppholdets bidiagnose 1 blir den andre registrerte hoveddiagnosen, mens de registrerte bidiagnosene følger som bidiagnose 2 og 3.
- For rehabilitering gjelder at ved sammenslåing av avdelingsopphold til sykehusopphold, blir rehabiliterings-diagnoser prioritert. Hvis noen av avdelingsoppholdene har rehabilitering som hoved- eller bidiagnose, tas denne alltid med som bidiagnose i det sammenslåtte sykehusoppholdet.
Etter at fler-avdelingsoppholdene er blitt aggregert til sykehusopphold, skjer det en ny DRG-gruppering av disse oppholdene. Dette gjøres slik at eventuelle bidiagnoser skal kunne gi uttelling i form av DRGer med bidiagnoser/komplikasjoner.
Overlappende avdelingsopphold, dvs der utskrivningsdato fra avdeling A er senere enn innskrivningsdato ved avdeling B, tolkes som det samme sykehusoppholdet. Liggetiden blir igjen summen av liggetiden for avdelings- og postoppholdene, og blir beregnet ved å ta dato for utskrivning fra sykehus fratrukket dato for innskrivning til sykehuset.
Figur 4: illustrerer dannelsen av sykehusopphold (aggregering):
Spesielle DRGer
Flere DRGer kan brukes som indikator på lav datakvalitet. Disse er:
- DRG 470 Ikke grupperbar på grunn av manglende opplysninger
- DRG 469 Hoveddiagnose ubrukbar som utskrivningsdiagnose
- DRG 468 Større operasjoner uten sammenheng med hoveddiagnosen
- DRG 477 Mindre operasjoner uten sammenheng med hoveddiagnosen
- DRG 476 Prostata operasjoner uten sammenheng med hoveddiagnosen
DRG 470
Det gjøres spesielt oppmerksom på at det ikke gis refusjon for opphold i DRG 470. Avdelingsopphold blir plassert i DRG 470 dersom hoveddiagnose ikke er registrert, eller koder ikke finnes i gjeldende kodeverk.
DRG 469
Avdelingsopphold blir plassert i DRG 469 når hoveddiagnosen er for upresis for DRG-klassifisering. Koden kan være gyldig, men ikke tilstrekkelig spesifikk for plassering i riktig DRG.
DRG 468, 476, 477
Når registrerte prosedyrer utført under oppholdet ikke er relatert til den hoveddiagnosegruppe (HDG) som pasientens hoveddiagnose er plassert i, blir avdelingsopphold gruppert til DRG 468, 476, 477. Et typisk eksempel på dette er når en pasient innlagt for en bestemt diagnose, får en komplikasjon som medfører en prosedyre som ikke er relatert til pasientens hoveddiagnose, men til komplikasjonen. Opphold som grupperes til DRG 468,476 og 477 kan være feil registrert, men grupperes også ofte til aktuelle DRG-er fordi systemet ikke kan håndtere alle kombinasjoner av diagnoser og prosedyrer som er mulige i medisinsk praksis.
Krav til kodepraksis, gjeldende kodeverk og definisjoner
Følgende kodeverk er gyldige:
Diagnoser
“Den internasjonale statistiske klassifikasjonen av sykdommer og beslektede helseproblemer”.
Norsk utgave av ICD-10, 10. revisjon. Statens Helsetilsyn 1998.
Prosedyrer
" Klassifikasjon av kirurgiske inngrep 1999", 1. opplag.
Norsk utgave av ”The NOMESCO Classification of Surgical Procedures” med tillegg av foreløpige koder for ikke-kirurgiske prosedyrer. NOMESKO, KITH og Statens helsetilsyn 1998.
Administrative opplysninger
“Administrativ definisjonskatalog for somatiske sykehusopplysninger”.
KITH, 3. utgave, 1999.
Rundskriv IK-44/89 av Statens Helsetilsyn (avdelingskoder).
Oppdaterte versjoner av kodeverkene finnes i 2000-utgavene av de elektroniske søkeverktøyene for ICD-10 og NCSP, og i datautgavene beregnet for system-leverandører. Oppdaterte versjoner kan bestilles fra KITH ( http://www.kith.no).
For utvalgte definisjoner vises til eget vedlegg. For å forstå kodeveiledningen og konsekvenser for DRG-gruppering er det viktig å merke seg gjeldende definisjoner for ulike diagnosetermer.
Valg av hoveddiagnose
Korrekt valg av hoveddiagnose er viktig både av hensyn til statistikk og DRG-gruppering. Hoveddiagnose skal settes etter retningslinjene beskrevet i Opplæringsheftet for ICD-10, hvor WHO definerer hoveddiagnose som:
“Hovedtilstanden er den tilstanden som er hovedårsaken til at pasienten trenger behandling eller undersøkelse. Hvis det ikke stilles noen diagnose, skal hovedsymptomet, det viktigste anomalitets-funnet eller problemet anses som hovedtilstand”
“Hvis det dreier seg om mer enn én tilstand, skal den mest ressurskrevende velges som hovedtilstand”
En klinisk diagnose kan etter ICD-10 ofte beskrives med mer enn én kode (parkoding, multippel koding). Både en hoveddiagnose og en bidiagnose kan således være uttrykt med mer enn én kode.
Koding av diagnoser
Diagnoser skal alltid kodes med minst 4 tegn når 4 tegn er tilgjengelig. Følgende krav settes til registreringen av hoveddiagnose:
- Hoveddiagnose må alltid registreres.
- Hoveddiagnosen må nedtegnes som første diagnose ved utskrivning.
- For sykehuspasienter skal diagnoser i kapitlene XVIII og XXI bare unntaksvis brukes som hoveddiagnose (se nedenfor).
Z-koder skal benyttes i registreringen av hoveddiagnose i kontakter med helsetjenesten der tilstanden verken er sykdom eller skade. Dette gjelder følgende tilstander:
- Observasjonspasienter; pasienter som legges inn til observasjon uten at spesielle tiltak er iverksatt skal kodes med diagnoser i kategori Z03 eller Z04.
- Dialysebehandlinger skal kodes med "Z49.1 Ekstrakorporal dialyse" eller ”Z49.2 Annen dialyse”, og ikke med diagnoser i kategori N17-N19.
- Fremmøte til cytostatikabehandling skal kodes med Z51.1 og ikke med den bakenforliggende diagnosen.
- Fremmøte til poliklinisk stråle-behandling skal kodes med Z51.0 og ikke med den bakenforliggende diagnosen.
- Pasienter som blir innlagt for rehabilitering (eller behandles som dagpasienter) skal kodes med Z50.80 (kompleks rehabilitering) og Z50.89 (vanlig rehabilitering).
- Friske nyfødte skal registreres med koder i kategori Z38.
Registrering av diagnose med flere koder (multippel koding)
I noen tilfeller kreves multippel koding for å gi en fullstendig beskrivelse av en tilstand. En diagnose kodes her med flere koder. I hovedsak dekker begrepet multippel koding sverd- og stjernesystemet (etiologi hhv. manifestasjon), samt koding av infeksjoner, svulster, skader og forgiftninger.
Sverd- og stjernesystemet (parkoding)
For diagnostiske uttrykk som inneholder opplysninger om både underliggende sykdom og klinisk manifestasjon, er det gitt to koder (sverd- og stjernekode). Begge koder skal føres inn i pasientjournalen og registreres i det pasientadministrative system. Kodeparet beskriver én diagnostisk tilstand, som kan være en hoved- eller bidiagnose. Sverdkoden (etiologisk beskrivelse av sykdom) kan etter ICD-10’s regler oppføres alene uten stjernekode (beskrivelse av sykdommens mani-festasjon), men av hensyn til DRG-klassifiseringen er det nødvendig å ta med stjernekoden når det i boken henvises til en stjernekode. En stjernekode kan derimot ikke oppføres alene, men skal oppføres etter den tilhørende sverdkode. Det er ikke slik å forstå at sverdkoden er hoveddiagnose og stjernekoden bidiagnose eller omvendt. Alle stjernekoder er forhåndsdefinert og merket med stjerne (*) i ICD-10-boken. ICD-10 tillater at de fleste koder i kapitlene I-XVII benyttes som sverdkoder, og bare i de tilfeller hvor det er mest aktuelt å søke fra en sverdkode til en stjernekode er sverdkoden merket med sverd (†).
Annen multippel koding
Multippel koding skal også brukes i følgende sammenhenger:
- For å angi infeksjonsfremkallende organisme ved lokale infeksjoner.
- For å angi funksjonstype ved svulster med funksjonell aktivitet.
- For å angi morfologikode i SNOMED for svulster.
- For å angi underliggende årsak for tilstander i blokken F00-F09.
- For å angi det aktuelle stoffet ved legemiddelinduserte tilstand.
- For å angi fullstendig beskrivelse av skade eller forgiftning.
Koding av bidiagnoser
I tillegg til hovedtilstanden skal tilstander som eksisterer samtidig med hovedtilstanden, eller som utvikler seg i løpet av behandlingsperioden, og som får konsekvenser for behandlingen av pasienten, registreres som bidiagnoser. Tilstander som relaterer seg til tidligere innleggelser, og som ikke har innvirkning på den aktuelle behandlingen, skal ikke tas med.
Koding av prosedyrer
Følgende krav stilles til registreringen av prosedyrekoder:
- Alle utførte prosedyrer skal registreres
- 5 tegn skal alltid brukes
Tilleggskodene i kapittel Z kan aldri stå alene og skal alltid knyttes til en grunnkode. Disse kodene brukes som tilleggsinformasjon om eksempelvis operasjonsteknikk, varighet av operasjon eller lateralitet.
Innrapportering av data
NPR-record i år 2000
Recordbeskrivelse for felles inn-rapportering av pasientadministrative data for poliklinikk og innlagte pasienter som ble innført januar 1998, gjelder også i 2000. Det vises videre til “Sjekklisten 2000” for detaljert beskrivelse av enkelte datafelt og nødvendig kvalitetskontroll av data.
Registrering av medisinske koder i forhold til innrapportering av data
DRG-klassifiseringen baserer seg også i 2000 på åtte registrerte diagnosekoder, hvorav den første blir oppfattet som hoveddiagnose. Diagnosene innrapportert som nummer to og oppover, oppfattes som bidiagnoser. Dersom man i sykehusets pasientadministrative datasystem har registrert flere enn syv bidiagnoser, skal de viktigste 7 bidiagnosene innrapporteres. Rekkefølgen er uten betydning.
Siden det foreløpig ikke er plass for mer enn én kode per diagnose i NPR-recorden, kan ikke multiple diagnosekoder innrapporteres. Det er som regel manifestasjonen som har kostnadsmessig betydning, og det er stjernekoden som brukes i finansieringen. Dette medfører at bare stjernekode skal flyttes over til NPR-recorden også i 2000.
Sykehusopphold grupperes i kirurgiske DRGer etter registrerte prosedyrekoder. Grupperingen styres imidlertid av en hierarkisk fordeling av disse prosedyrene, hvor det kun er operasjonsstuekrevende prosedyrer som i denne sammenheng regnes som kirurgiske prosedyrer. I NPR-recorden er det plass for 10 prosedyrekoder. Dersom man registrerer flere enn 10 prosedyrekoder, skal kodene for de 10 viktigste prosedyrene innrapporteres. Rekkefølgen er uten betydning, da grupperingsprogrammet søker frem den mest ressurskrevende.
Vedlegg
Definisjon begreper
Normative begreper fra Definisjonskatalog for
somatiske sykehus (tredje utgave):
(for fullstendig tekst med anmerkninger og kryssreferanser
se KITH Rapport 4/99 eller http://www.kith.no)
Lagt inn 4. februar 2000 av Statens forvaltningstjeneste, ODIN-redaksjonen