6 Fullføre igangsatte tiltak

Figur 6.1
Mange aktører i helse- og omsorgssektoren har allerede gevinster av elektronisk samhandling, blant annet gjennom elektronisk meldingsutveksling, elektroniske resepter og automatisk frikort. Samtidig er mange nær ved å fullføre prosjekter som vil bedre den elektroniske samhandlingen ytterligere.
Regjeringen legger derfor vekt på at dagens aktiviteter videreføres. I det videre arbeidet må det tenkes langsiktig og kortsiktig på én gang.
De tiltakene som pågår for bedre elektronisk samhandling skal fortsette. Det er viktig å vektlegge tiltak som er grunnleggende for å øke samhandlingen.
Dette gjelder videre utvikling av helsenettet og tilhørende felles tjenester. Økt utbredelse av elektroniske meldinger er viktig for å forbedre samhandlingen mellom aktørene. Elektroniske resepter er snart innført hos alle fastleger og i apotek, og helseforetakene skal følge etter. Nasjonal kjernejournal er under etablering og den første uttestingen starter høsten 2013. Arbeidet med å modernisere og samordne helseregistrene er viktig for å få oppdatert, pålitelig og sikker kunnskap om kvalitet på helse- og omsorgstjenesten, og om helsetilstanden i befolkningen.
Forskning, innovasjon og økt kompetanse skal bidra til både bedre systemer og bedre utnyttelse av de mulighetene teknologien gir.
6.1 Infrastruktur
Helsenettet
Helsenettet er en samlebetegnelse som brukes om datanettverket og systemene i helse- og omsorgssektoren. Helsenettet er de kommunikasjonstjenestene og -komponentene som muliggjør sikker utveksling av pasientinformasjon. Helsenettet er i all hovedsak basert på leie av eksterne fysiske nett. All utveksling av sensitiv informasjon er kryptert og innholdet følger standardiserte formater.
Helsenettet driftes av Norsk Helsenett SF som skal sørge for at det foreligger en hensiktsmessig og sikker infrastruktur for effektiv samhandling mellom alle aktører i helse- og omsorgstjenesten. Norsk Helsenett SF drifter også sentrale løsninger og registre.
Helsenettet skal videreutvikles med robuste tjenester og god kapasitet for å møte de økende behov sektoren har til elektronisk samhandling.
Administrative registre
Det eksisterer en rekke administrative registre som er viktige for samhandlingen. Dette er blant annet adresseregisteret i Norsk Helsenett SF, Helsepersonellregisteret, Folkeregisteret og Legestillingsregisteret. Mange av registrene inneholder overlappende informasjon, og det er vanskelig å holde alle registrene oppdatert til en hver tid. Det foreslås en gjennomgang av de administrative registre med tanke på samordning, forenkling og gjenbruk av informasjon.
Informasjonssikkerhet
Alle sykehus og fastleger, og mange av kommunene, tannleger og andre er koblet til helsenettet. Aktører som knytter seg opp til helsenettet forplikter seg til å følge krav i lov og regelverk. Helsedirektoratet og Norsk Helsenett SF skal samarbeide om oppgavefordeling og organisering av informasjonssikkerhetsarbeidet i helse- og omsorgssektoren, herunder oppfølgingen av Norm for informasjonssikkerhet i helse-, omsorgs- og sosialsektoren.
HelseCSIRT (Computer Security Incident Response Team) i Norsk Helsenett SF skal spre kompetanse om IKT-trusler og beskyttelsesmekanismer, og kontinuerlig overvåke trafikken på helsenettet. Målet er å forebygge og avhjelpe uønskede IKT-sikkerhetshendelser og ondsinnede inntrengningsforsøk.
Det foreslås å etablere sikker identifisering av helsepersonell. En mulig løsning kan være etablering av et profesjonskort med elektronisk ID. Løsningen må etableres i henhold til en nasjonal sikkerhetsinfrastruktur og omfatte alle aktørene i sektoren. Løsningene skal understøtte både lokale og nasjonale behov, for eksempel e-resept, nasjonal kjernejournal og tilgang til opplysninger på tvers av virksomhetsgrenser.
6.2 Utbredelse av elektroniske meldinger
Meldingsutveksling er i dag den viktigste elektroniske kommunikasjonsformen mellom aktørene i helse- og omsorgssektoren. Økt bruk av meldinger vil bedre samhandlingen. Flere og flere aktører er nå tilkoblet helsenettet og meldingsutvekslingen er økende. Det er imidlertid fortsatt behov for bistand i forbindelse med innføring av elektroniske meldinger.
Norsk Helsenett SF skal bistå med koordinering, rådgivning og kvalitetssikring i forbindelse med innføring av elektroniske meldinger i sektoren. Statsforetaket har i 2012 etablert et prosjekt for kommunal utbredelse av meldinger. Målet med prosjektet er å etablere elektronisk meldingsutveksling mellom alle kommuner, helseforetak og fastleger innen 2014.
I det videre arbeidet med utbredelse av elektroniske meldinger, bør det også vurderes nye muligheter for å dele og hente informasjon mellom virksomhetene i helse- og omsorgssektoren. Dette må sees i sammenheng med den foreslåtte utredningen (se kapittel 3).
6.3 Elektroniske resepter og legemiddelbruk
Det er utviklet en nasjonal løsning for håndtering av elektroniske resepter. Helsedirektoratet er ansvarlig for e-resept som er under nasjonal innføring hos fastleger, avtalespesialister, apotek og bandasjister. Innføringen skal fullføres våren 2013.
E-resept i sykehus er planlagt innført i 2015. Sykehusene ønsker å se e-resept i sammenheng med nytt framtidig konsept for intern og ekstern forordning for å oppnå ytterligere kvalitetsgevinster.
Innbyggerne har tilgang til en oversikt over egne resepter på helsenorge.no, Mine resepter.
For å fremme trygg og effektiv legemiddelbruk har Legemiddelverket utviklet databasen FEST, som er en viktig del av e-resept. Tjenesten gir faktainformasjon om alt som kan fås på resept i Norge fra lege, apotek og bandasjist. Dermed får alle oppdatert informasjon fra én kilde. Dette gir trygghet for at pasienten får riktig legemiddel. Oppdatert informasjon om legemidler gis direkte til legens elektroniske pasientjournal og til apotekets system FarmaPro. Informasjonen tilbys også til andre aktører som kommuner og sykehus.
FEST gjør det enklere for legen å forskrive riktig legemiddel. Tjenesten gir mulighet for å varsle legen om nye bivirkninger, og varsler dersom legen forskriver et legemiddel som ikke skal eller bør brukes sammen med et annet.
E-reseptløsningen skal videreutvikles med bedre beslutningsstøtte om legemidler ved forskrivning og for å støtte bruk av multidose i pleie- og omsorgssektoren.
Boks 6.1 Samstemming av medikamentlister i EPJ-løftet
«EPJ-løftet» er almennlegeforeningens prosjekt for kvalitetsheving av fastlegenes og privatpraktiserende spesialisters elektroniske pasientjournalsystemer (EPJ). Almennlegeforeningen har siden 2010 stått bak utarbeidelsen av en liste med generelle ønsker om forbedringer i sine EPJ-systemer. Ett prioritert tema i EPJ-løftet har vært medikasjonshåndtering. Feilmedisinering kan skje i alle deler av pasientens behandlingskjede. Årsakene er mange, men kan blant annet knyttes til svak funksjonalitet i eksisterende pasientjournaler, noe som gjør samstemming av medikamentlister fra ulike aktører arbeidskrevende.
Boks 6.2 epSOS
Prosjektet epSOS (Smart Open Services for European Patients) har knytning til Direktivet om pasientrettigheter ved grensekryssende helsetjenester. Direktivet skal implementeres i EUs medlemsland sin lovgivning innen oktober 2013. epSOS omfatter utveksling av resepter og oppsummerte pasientopplysninger.
Norge har vært konsortiemedlem i epSOS siden 2011. Norsk deltakelse i epSOS skal realiseres basert på bruk av elektroniske resepter.
6.4 Nasjonal kjernejournal
Etablering av en nasjonal kjernejournal startet i 2012. Målet er at første versjon av kjernejournalen skal være klar for pilotering i Trondheim høsten 2013 og senere i Stavanger.
Tiltaket framheves som et viktig strategisk tiltak i samhandlingsreformen. Mangel på viktig informasjon om pasienten kan føre til utilsiktede hendelser, skade og dødsfall og unødvendige sykehusinnleggelser. Formålet med en kjernejournal er økt pasientsikkerhet gjennom tilgang til informasjon om legemidler (medisinkort), allergier og annen kritisk informasjon.
Første versjon av kjernejournalen vil innholde en oversikt over de legemidler pasienten har fått utlevert fra apotek, e-resepter, legemiddelallergier, kritisk informasjon om pasienten, og pasientens kontakter med helsetjenesten. Dette vil være et betydelig bidrag for få oversikt over pasientens legemiddelbruk.
Det er lagt opp til gjenbruk av informasjon fra sentrale registre som Norsk pasientregister og reseptformidleren (databasen for elektroniske resepter). Den tekniske driften av nasjonal kjernejournal skal ivaretas av Norsk Helsenett SF. Brukerne av kjernejournal vil i første fase være fastleger og aktørene i den akuttmedisinske kjeden. Det forutsettes trinnvis videreutvikling, med gradvis utvidelse av innhold og omfang.
Boks 6.3 Korrekt og oppdatert legemiddelinformasjon
En av de store utfordringene for helsepersonell er å få oversikt over hvilke legemidler en pasient bruker. I dag er dette en særlig utfordring for pasienter som skifter hyppig mellom ulike leger og ulike nivå i helsetjenesten.
Elektroniske verktøy kan bidra til å bedre kommunikasjonen om legemiddelbruk mellom de ulike aktørene i helsetjenesten. E-resept er allerede under utrulling og vil bidra til mindre feil i kommunikasjon mellom lege og apotek. En kjernejournal med korrekt og oppdatert legemiddelinformasjon kan bidra til bedre pasientsikkerhet ved at helsepersonell får tilgang til komplett, riktig og oppdatert legemiddelliste. Arbeidet som gjøres i EPJ-løftet med samstemming av medikamentlister (se boks 6.1) vil gjøre det lettere for legen å få oversikt over pasientens legemiddelbruk.
6.5 Nasjonal strategi for helseregistre
Det er igangsatt et omfattende arbeid for å modernisere og samordne helseregisterfeltet i Norge. Målene er nedfelt i den tiårige strategien for Nasjonalt helseregisterprosjekt, som regjeringen vedtok våren 2011. Strategien omfatter de sentrale helseregistrene og de nasjonale medisinske kvalitetsregistrene, som til sammen utgjør de nasjonale helseregistrene.
Visjonen i strategiplanen er at det i 2020 skal foreligge fortløpende oppdatert, pålitelig og sikker kunnskap om kvalitet på helse- og omsorgstjenesten, og om helsetilstanden i befolkningen. Registrene skal være nyttige for flere enn i dag. De skal brukes til å oppnå bedre behandling, forebygging, beredskap og forskning.
Fra manuell innrapportering til automatisk uttrekk
Systemporteføljen i helse- og omsorgssektoren er kompleks, med et stort antall ulike og lokale IKT-systemer. Dette vanskeliggjør etablering av gode innrapporteringsløsninger. Mangel på en enhetlig utvikling av IKT i sektoren gir særlig store utfordringer for helseregisterfeltet. Pasientjournalene består i stor grad av fritekst, mens innrapportering til helseregistre krever strukturerte data med samme format. Manglende standardisering og kodeverk medfører utfordringer når data fra ulike helseregistre skal sammenstilles.
Registrering av data til bruk for statistikk, forskning og planlegging er ofte ikke integrert i arbeidsprosessene. Dataene må registreres i ettertid enten i papirformat eller i enkelte tilfeller i egne moduler eller systemer. Mottaker av opplysningene må manuelt legge inn opplysningene i sitt system for at de skal kunne bli elektronisk behandlet.
Dagens metoder for registrering krever vesentlig merarbeid for klinikeren og virksomhetene, og for mottaker av opplysningene. Mange av dagens begrensninger knyttet til datakvalitet, datarelevans, kompletthet og analysekapasitet skyldes dårlige innrapporteringsløsninger. Jo større grad av manuelle rutiner, desto større er muligheten for feil.
Presentasjon av data og statistikk
Det er behov for raskere utlevering og løpende presentasjon av data og statistikk til både pasienter og innbyggere, helse- og omsorgstjenesten, forskningsmiljøer, myndigheter og samfunnet for øvrig. Nye teknologiske løsninger vil i stor grad kunne automatisere disse prosessene.
For bedre kvalitetsutvikling må det tilrettelegges for rask tilbakemelding av statistikk og analyser til hele helse- og omsorgstjenesten. Enkel tilgang til informasjon om egen behandlingspraksis og sammenlignbare data vil kunne være nyttig for helsepersonellet. Fastlegen kan ha nytte av å se hvordan pasientgrupper følges opp sammenlignet med retningslinjer eller andre legekontor. Ledelse og administrasjon har behov for å følge med på om det er forskjeller mellom helseforetak, slik at tiltak kan iverksettes for å forbedre kvaliteten. Innbyggerne, pasienter og brukere kan få muligheten til å se kvalitetsdata for å vurdere behandlingsmetoder, behandlingsresultater og eventuelle forskjeller mellom sykehus.
Samtykke eller reservasjonsrett ved rapportering til helseregistre
Pasienter og brukere skal ha mest mulig medbestemmelse, kontroll over og innsikt i bruken av opplysninger som angår oss selv. Som hovedregel er det krav om samtykke dersom helseopplysninger skal brukes til andre formål enn til behandling og diagnostikk. Det er et viktig utgangspunkt at pasienter og brukere har fått informasjon om hva opplysningene skal brukes til. Samtykkekravet må ses i sammenheng med reglene om taushetsplikt for helsepersonell. Unntak fra taushetsplikt krever hjemmel i lov. Registreringen og behandlingen av helseopplysninger i de sentrale, lovregulerte, helseregistrene kan skje uten samtykke fra den registrerte.
Et alternativ til samtykke kan være reservasjonsrett. En reservasjonsrett vil også gi den enkelte mulighet til selv å bestemme om opplysningene skal kunne brukes til andre formål. I sammenheng med høringen av forslaget om å etablere et nasjonalt register over hjerte- og karlidelser, foreslo enkelte høringsinstanser å innføre en reservasjonsrett. Helse- og omsorgsdepartementet fulgte opp forslaget i lovproposisjonen og foreslo at det ble både åpnet for å vurdere en reservasjonsordning for hjerte- og karregisteret og mer generelt for helseregistre. Flertallet i Stortingets helse- og omsorgskomité støttet departementets forslag, og var enig i at en ordning med reservasjonsrett for helseregistre skulle utredes.
Reservasjonsrett kan være enklere for registrene å håndtere enn et krav om samtykke samtidig som det bidrar til å ivareta hensynet til den enkeltes selvbestemmelsesrett. Et utredningsarbeid er påbegynt. Et viktig tema er spørsmålet om reservasjonsrett er til hinder for at det enkelte register kan tjene sitt formål. Videre er det sentralt hvordan datainnsamlingen kan effektiviseres og hvordan personvernet kan avveies mot hensynet til andre viktige helseformål.
6.6 Forskning, innovasjon og kompetanse
IKT-forskning
Betydningen av IKT-forskning er framhevet i St. meld. nr. 30 (2008-2009) «Klima for forskning». Her varslet regjeringen at den vil fremme en nasjonal strategi for IKT-forskning. Strategien skal formulere regjeringens langsiktig mål og vurdere tiltak og ressursutnyttelse for årene framover blant annet innenfor helse- og omsorgssektoren, men også på tvers av sektorene.
Grunnleggende forskning innenfor IKT ble evaluert av en internasjonal ekspertkomité på oppdrag fra Norges forskningsråd i 2012. Her ble en nasjonal strategi for IKT-forskning etterlyst. Evalueringen konkluderte med at Norge investerer for lite i grunnleggende og anvendt IKT-forskning, og undervurderer hvor viktig området er for å løse samfunnsendringer.
Videre trengs det mer IKT-forskning for bedre helse- og omsorgstjenester. Utviklingen av IKT-løsninger for bedre helse- og omsorgstjenester krever avansert forskning på teknologi og teknologiens betydning. Dette gjelder eksempelvis diagnostiseringsverktøy, brukergrensesnitt, organisering og arbeidsprosesser og betydningen av personvern.
Konkrete IKT-prosjekter skal følges opp av prosess- og effektstudier som viser læringspunkter og grad av oppnåelse av prosjektmål (gevinstrealisering) og helsepolitiske mål (kvalitet, pasientsikkerhet, brukervennlighet, tilgjengelighet, kostnadseffektivitet). Anvendelse og effekter av IKT innen sektoren bør evalueres periodisk slik at vi har oversikt over status i Norge. Resultatene skal være sammenlignbare med andre land.
Innovasjon
En av utfordringene sektoren står overfor er liten grad av anvendelse av IKT-forskning i innovasjon. Innovativ bruk av teknologi kan bidra til at pasienten deltar mer aktivt i egen behandling. Pasienter og brukere kan motta tjenester hjemmefra, og også få rask dialog med tjenesten.
Med KOLS-kofferten (Kronisk obstruktiv lungesykdom) kan pasienter og brukere kommunisere med helsepersonell med lyd og bilde, og også foreta målinger hjemmefra. Dette kan bidra til å redusere antall liggedøgn og gi økt trygghet for pasienter med KOLS.
Mobilt røntgen i sykehjem reduserer behov for å flytte pasienter fra sykehjem til spesialisthelsetjenesten for å ta røntgenbilder.
Teknologi muliggjør også at pasienter innenfor både somatikk og psykiatri kan behandles der de er, og få tilgang til spesialistkompetanse uavhengig av sted. Eksempelvis legges det i dag i økende grad til rette for hjemmebasert dialyse, slik at pasienter slipper å møte opp på sykehus eller lokalmedisinske sentra flere ganger i uken for å få samme tilbud. Spesialister ved store sykehus kan følge opp pasienter i distriktene hyppigere ved hjelp av videokonferanse.
Boks 6.4 VAKe-prosjektet i Nord
Videobasert akuttmedisinsk konferanse (VAKe) ble startet som et prosjekt i 2004. Intensjonen var å utvikle videokommunikasjon som gjorde det mulig å innhente kvalifiserte medisinske råd på distanse i sanntid. Tjenesten var rettet mot «akutt»- og «haster»-pasienter, hvor tidsaspektet var vesentlig. Tjenesten skulle sikre både en optimal behandling av akutte pasienter.
VAKe etablerer videokommunikasjon mellom helsepersonell som behandler pasienten, og helsepersonell som befinner seg på et annet sted, for eksempel et annet sykehus. Sammen utgjør de et behandlingsteam, et «virtuelt team».
Det første VAKe-prosjektet satte opp kommunikasjon mellom akuttrommet på Longyearbyen sykehus og AMK-sentralen i UNN, Tromsø. Senere er totalt fire sykehus og fem distriktsmedisinske sentre satt opp med en VAKe-enhet.
Det er positive erfaringer med bruk av VAKe. VAKe har fungert godt blant annet ved ulykker og fødsler, og også ved avtalt behandling. Ultralyd er gjennomført med veiledning på utførelse og tolkning av resultat.
Bildet under viser en øvelse. Teamet med lege og sykepleiere behandler en pasient på Finnsnes samtidig som de kommuniserer og får veiledning fra et sammensatt team i Tromsø.
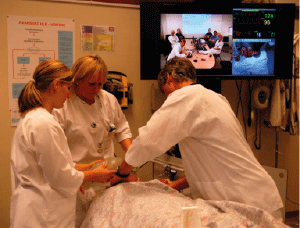
Figur 6.2
Foto: Oddvar Hagen, Nasjonalt senter for samhandling og telemedisin
Det er gjennomført mange prosjekter og piloter, men så langt har løsningene i for liten grad blitt tatt i bruk og utbredt i sektoren. Det er flere grunner til det, men mye skyldes uklare rammebetingelser for bruk av nye løsninger. Dette gjelder både med tanke på regelverk, finansiering og standardisert teknologi. Det er behov for å standardisere løsninger og gjennomgå rammebetingelsene.
Boks 6.5 Hagen-utvalget og velferdsteknologi
Hagen-utvalget skiller i NOU 2011: 11, «Innovasjon i omsorg» mellom fire hovedkategorier av velferdsteknologi:
Trygghets- og sikkerhetsteknologi: Skaper trygge rammer omkring enkeltindividets liv og mestring av egen helse, f.eks. trygghetsalarmer.
Kompensasjons- og velværeteknologi: Bistår når for eksempel hukommelsen blir dårligere eller ved fysisk funksjonssvikt, eller for å gjøre hverdagslivet mer komfortabelt som for eksempel styring av lys og varme.
Teknologi for sosial kontakt: Bistår mennesker med å komme i kontakt med andre, for eksempel videokommunikasjonsteknologier.
Teknologi for behandling og pleie: Bidrar til at mennesker gis mulighet til å bedre mestre egen helse, for eksempel ved kronisk lidelse.
Gjennom InnoMed, Nasjonalt nettverk for brukerdrevet innovasjon i helsetjenesten, har det vært en langsiktig satsing på utvikling av nye innovative løsninger i helse- og omsorgssektoren. Det er etablert en 10-årig satsing på innovasjon i helsetjenesten (2007-2017), med et særskilt fokus på utvikling av IKT og medisinsk teknologi den første femårsperioden av satsingen.
Hagen-utvalget har utredet hvordan nye innovative løsinger kan benyttes for å møte framtidas omsorgsutfordringer (Boks 6.5). Forslagene fra utvalget vurderes av Helse- og omsorgsdepartementet.
Regjeringen vil legge bedre til rette for bruk av teknologi som kan avverge skade og gi den enkelte trygghet, og har foreslått en særlig lovhjemmel for å anvende varslings- og lokaliseringsteknologi. Dette gjelder for eksempel bruk av GPS for personer som er demente og uten samtykkekompetanse. Bruk av slik velferdsteknologi vil gi den enkelte større mulighet til selvstendighet, trygghet og fysisk aktivitet.
Regjeringen vil bidra til at ny velferdsteknologi og andre innovative løsninger innenfor medisinsk teknologi og IKT tas i bruk, og vil utarbeide en egen melding til Stortinget som beskriver politikken for en innovativ og framtidsrettet omsorgstjeneste.
Innovative forskningsprogrammer, særskilt inn mot offentlig sektor, bør utnyttes bedre i helsesektoren for å sikre at teknologiske muligheter vurderes og utredes så raskt som mulig.
Regjeringen arbeider med en strategi for økt innovasjonseffekt av offentlige anskaffelser. Hovedmålet for strategien er å øke verdiskapingen. Innovative offentlige anskaffelser kan inngå blant de egnede virkemidlene for å løse store samfunnsutfordringer.
Boks 6.6 Videokonferanse og telemedisin letter hverdagen
Teledialyse og videokonferanse tas flere steder i bruk for å lette hverdagen til både dialysepasienter og helsepersonell.
Et eksempel er fra Valdres, hvor dialysepasienter slipper å reise hele veien inn til Sykehuset Innlandet på Lillehammer for å få dialyse. Ved hjelp av telemedisin og videokonferanse kan spesialister på sykehuset følge med på dialysepasienter på Fagernes. Dette gjør at pasienter i distriktene kan få hyppigere oppfølging av spesialister ved de store sykehusene, og pasienter og helsepersonell slipper lange reiser. Helsepersonell i distriktene får også nødvendig opplæring og oppfølging via videokonferanse.
Kompetanse, utdanning, opplæring
Det er behov for kompetanseheving og utdanning for å sikre en bedre forståelse og bruk av IKT. Det gjelder personer i ulike roller, fra helsepersonellet til de som deltar i utviklings- og innføringsprosjekter (brukerrepresentanter, IKT-rådgivere, IKT-utviklere, driftsmiljø og beslutningstakere). Det gjelder også pasienter, pårørende og brukerne selv.
Meld. St. 13 (2011-12) Utdanning for velferd, samspill i praksis, peker på at det er et behov for en sterkere felles kunnskapsbasis blant medarbeiderne. Dette gjelder på flere områder, blant annet lov- og regelverk og IKT. Utvidet bruk av IKT-systemer krever at ansatte har nødvendig kunnskap om IKT-sikkerhet og personvern.
Hagen-utvalget peker på behovet for en nasjonal kunnskapsstrategi innen helse og omsorg. Det pekes på behov for kunnskap om velferdsteknologiens muligheter i alle profesjoner. Dette bør inngå i fagutdanningene, og intern opplæring må gis når teknologi tas i bruk.
Boks 6.7 Tiltak
Regjeringen vil:
fullføre pågående tiltak for elektronisk samhandling: utbredelse av elektroniske meldinger, nasjonal utbredelse av elektroniske resepter, etablering av nasjonal kjernejournal og videreutvikling av robust og sikker infrastruktur
gjennomføre nasjonal strategi for helseregistre
lansere og gjennomføre nasjonal strategi for IKT-forskning og -utvikling
bidra til innovativ bruk av teknologi og vil legge fram en egen stortingsmelding om innovasjon i omsorgssektoren
lansere en strategi for økt innovasjonseffekt av offentlige anskaffelser