10 Mulige virkemidler for å sikre tilstrekkelig kapasitet for prioriterte områder
10.1 Innledning
I dette kapitlet tar utvalget for seg mulige virkemidler for å sikre kapasiteten for prioriterte behandlingstilbud. Dimensjonering av kapasitet henger nøye sammen med prioritering mellom grupper. Styringsredskaper som bidrar til økning i kapasiteten på visse områder, kan derfor samtidig bidra til nedprioritering på andre områder. Virkemidlene som drøftes, er forpliktende servicemål og bedre informasjonssystemer, finansieringsordninger og bruk av gradert egenbetaling, pasientrettigheter og behandlingsgaranti, fritt sykehusvalg og utdanning og fordeling av helsepersonell.
10.2 Nasjonale servicemål for norsk helsetjeneste
Prioriteringsbeslutninger er, og bør også være, en del av den politiske beslutningsprosess. Spørsmålet er om det er mulig å påvirke formelle og uformelle prioriteringer i retning av helsepolitiske målsettinger for prioritering. Dette kan tenkes gjennomført ved å forbedre de politiske beslutningsprosessene gjennom bedre samspill mellom medisinsk-faglige og administrative beslutningstakere, og ved innføring av såkalte servicemål.
Erfaringene med ventetidsgarantien viser at et grovt kvantitativt mål på behov og tilgjengelig kapasitet tolkes som et kvalitativt mål på helsetjenestens suksess eller fiasko. Dette er åpenbart uheldig. Det er ønskelig å supplere grove kvantitative mål om ventetid med prioriteringsrelevante kvalitetsmål. Rikdommen på kunnskap om det enkelt opptellbare og relativt ukontroversielle står i skarp kontrast til vår manglende kunnskap om kvaliteten på det helsetjenesten utretter.
I Danmark har man gjennom en avtale mellom regjeringen og fylkene innført servicemål som et styringsredskap. Hensikten er at servicemålene skal brukes til å informere borgerne om vedtatte målsettinger og prioriteringer. Disse kan danne grunnlag for dialog om forholdet mellom ressursbruk og kvaliteten på tjenestene. I vår sammenheng kan servicemål for eksempel knyttes til tilbudet for pasienter i prioritetsgruppe I og II. Stikkord her er institusjonsbasert og politisk ansvar.
10.2.1 Forholdet mellom servicemål og kvalitet
Kvalitet er et uttrykk for i hvilken grad resultatet samsvarer med de fastsatte krav eller behov. Slike krav eller forventninger til helsetjenesten blir i hovedsak stilt fra fire ulike hold, jf. figur 10.1.
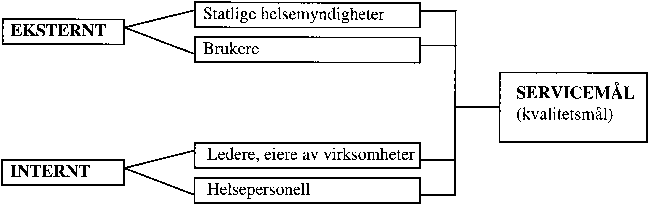
Figur 10.1 Forskjellige aktørers krav eller forventninger til helsetjenesten
Krav eller forventninger utenfra kan stilles fra de statlige helsemyndigheter eller brukerne. Internt i et sykehus kan ledere eller eiere av sykehuset stille krav til kvalitet gjennom nærmere definerte mål. Helsepersonell kan også bruke kvalitetsmål i den interne kvalitetssikringsprosessen.
Ettersom kvalitet ikke bare er et objektivt begrep som er knyttet til målbare egenskaper ved et produkt eller tjeneste, men også er knyttet til verdier, blir det avgjørende å være enig om målene for helsetjenestene.
Begrepet servicemål kan ses på som et annet ord for kvalitetsmål. Det kan likevel være riktig å bruke et eget begrep for de mål som skal være forpliktende og dermed brukes som styringsredskap. Begrepet synes videre hensiktsmessig fordi det indikerer ivaretakelse av brukerkrav til kvalitet, i og med at servicemål er tenkt å inngå i en dialog med brukerne og befolkningen for øvrig. Servicemål kan defineres i forhold til ventetid, behandlingsresultater, risiko for komplikasjoner, tilgjengelighet, informasjonskrav, pris, mv.
10.2.2 Pliktbestemmelser
Begrepet forpliktende servicemål innebærer at noen har forpliktet seg til måloppnåelse. Dersom målene samsvarer med det som ønskes prioritert, vil slike forpliktende servicemål kunne være et virkemiddel for å sikre at ønsket prioritering skjer. Et sentralt spørmål er hvem som forplikter og hvem som skal forpliktes. Et annet spørsmål er hvem som skal påse at forpliktelsene overholdes.
Enhver som yter helsetjeneste, plikter å oppfylle myndighetskrav, jf. lov om statlig tilsyn med helsetjenesten § 3 om plikten til internkontroll. Myndighetskravene må anses som minstekrav til kvalitet i helsetjenesten. Disse kravene er nedfelt i lover og forskrifter som forplikter enhver som yter helsetjeneste. Både kvantitative og kvalitative krav er formulert: Myndighetene krever at fylkeskommuner og kommuner planlegger, utbygger og driver helsetjenester slik at befolkningens behov for nødvendig helsehjelp dekkes. Det tilbud som gis, skal være faglig forsvarlig og drives i samsvar med allment aksepterte faglige normer. Enkelte av kravene er spesifikke som taushetspliktbestemmelser, bestemmelser om journal, medikamenthåndtering mv. På andre områder er kravene lite spesifikke og dels knyttet til faglig skjønn, jf. begrepet «faglig forsvarlig» og krav om behovsdekning.
Et kvalitetskrav som er lovfestet som en pliktbestemmelse skal i prinsippet ikke gi grunnlag for drøfting om graden av forpliktelse mellom staten og utøvere av helsetjenesten. En annen sak er at tolkningen av kravene nødvendiggjør en dialog. Nasjonal strategi for kvalitetsutvikling i helsetjenesten påpeker behovet for å identifisere områder hvor det er særlig nødvendig å utvikle funksjonskrav og å initiere utvikling av kvalitetsindikatorer. Dette er en oppgave for sentrale helsemyndigheter.
Tilsyn er myndighetenes utadrettede aktivitet for å påse at lover og forskrifter etterleves. Dette innebærer at det er de krav myndighetene stiller til helsetjenesten som er grunnlaget for tilsynsfunksjonen.
Tilsynsmyndighetene (Statens helsetilsyn og fylkeslegene) skal påse at helsetjenesten har etablert systemer som sikrer at slike krav blir oppfylt. Statens helsetilsyn har det overordnede faglige tilsyn med helsetjenesten i landet. Det omfatter bl.a. å følge med i og overvåke helsetjenestens ytelser, og vurdere behovsdekning og tilbudsutforming i forhold til nasjonale mål og prioriteringer.
I forhold til servicemål vil det være spørsmål om disse skal formuleres som myndighetskrav, dvs. pliktbestemmelser, eller om de skal være gjenstand for drøftinger mellom parter før de etableres som forpliktende. I Danmark har man valgt den siste løsningen. Der er servicemål etablert på sykehusnivå og fastsettes av det enkelte amt som tilsvarer vår fylkeskommune. Målene inngår som en del av den årlige avtalen mellom regjeringen og Amtsrådsforeningen om amtenes økonomi. Amtene har ansvar for å påse at målene blir oppfylt. Graden av måloppnåelse publiseres og gjøres kjent for innbyggerne.
Uansett løsning vil det være et hovedpoeng at målene er identifisert og kjent både for brukerne, beslutningstakere og helsetjenesten. Det må også være mulig å kunne vurdere graden av måloppnåelse.
Definisjonen av prioritetsgruppe kan også i seg selv benyttes som et servicemål i forhold til enkeltpasienter. Dersom det nedfelles et myndighetskrav om plikt til å følge nasjonalt vedtatte prioriteringer, vil det gi tilsynsmyndighetene mulighet til å gripe inn overfor mål som er i strid med en slik prioritering, jf. figur 10.1.
En mulighet vil være at grunnleggende helsetjenester (prioritetsgruppe I) i større grad blir omfattet av detaljerte myndighetskrav, mens det for andre deler av helsetjenesten utvikles forpliktende servicemål på grunnlag av drøftinger med kommuner og fylkeskommuner, tilsvarende den danske modellen. Servicemålene må være basert på et realistisk økonomisk grunnlag og vurderes i forhold til de økonomiske rammer som fastlegges.
Utvalget vil peke på at servicemål, koblet til klart definerte prioritetsgrupper, kan gi innhold til myndighetskrav. Mer presise myndighetskrav kan være til hjelp for tilsynsmyndighetene. I forhold til prioriteringsbeslutninger, kan tilsyn skje med henblikk på om det er tilstrekkelig kapasitet for grupper med behov for tiltak i prioritetsgruppe I. Slik forstått kan tilsynsmyndighetenes oppgave i en prioriteringssammenheng være å tilse at sikkerhetsnettet for de pasientgruppene samfunnet vil gi høy prioritet, er på plass.
Utvalget vil videre anbefale at en ytterligere aksentuering av pliktbestemmelser vurderes i forhold til ny lov om spesialisthelsetjenesten. En forpliktelse for fylkeskommunene til å utbygge tilbudet av kjernetjenester, prioritetsgruppe I, burde være uproblematisk.
10.2.3 Aktuell informasjon for utvikling av servicemål
Mange har påpekt en påfallende mangel på resultatorientering i norsk helsetjeneste. Dette utvalget tror ikke at en snever mål- og resultatstyring vil løse fordelings- og styringsproblemene som den somatiske og psykiatriske institusjonssektoren utfordres av. Men selv de enkleste mål på hva helsetjenesten faktisk utretter, mangler. Riktignok finnes det produksjonsmål som antall behandlede pasienter pr. ressursinnsats, liggetider, antall utskrevne pasienter og lignende, men disse sier lite om resultater av og kvaliteten på det tilbudet som pasientene mottar.
Resultatinformasjon
Administrasjon og helseplanlegging innenfor et rammefinansiert system ser ut til å konsentrere seg mer om kostnader enn om resultater og kvalitet. Guldvåg (1996) påpeker dette paradokset:
«Mens sykehusene har systemer for å dokumentere for oppdragsgiver/eiere flyten av nærmest hver eneste krone, er tilsvarende dokumentasjon om hva som skjer med pasientene, skremmende dårlig. Det er dessuten symptomatisk og bekymringsfullt at svært få synes å bry seg om at det er slik.»
Antakelig er det etter hvert mange som bryr seg om at det er slik. Mange kliniske behandlingsmiljøer, sykehusledere og eiere bidrar med rapportering av resultater av sin virksomhet. Slike data inngår i undersøkelser som enkelte publiserer som klinisk forskning. Det som mangler, er systematisk innsamling og analyse av slik informasjon.
Resultatrapportering
Flere land, spesielt USA, har arbeidet med slike vurderinger i mange år («medical audit«). I sin enkleste form er data om tjenesters kvalitet enkle å samle inn. Overlevelse og dødelighet i definerte pasientgrupper som har fått en spesiell behandling, er ett eksempel. Forekomst av postoperative komplikasjoner er et annet. Kartlegging av funksjonsforbedringer etter behandling er mer krevende, men er selvsagt også relevant.
Det burde være en plikt for sykehuseier å legge forholdene til rette for å utføre slik kvalitetskontroll. En god start ville være om store og mellomstore sykehus, for eksempel hvert tredje år, offentliggjør data som belyser kvaliteten av den behandling som enkelte pasientgrupper har mottatt. Resultatene av behandlingen bør så langt som mulig formuleres i såkalte harde endepunkter. Det vil si resultatmål som uten tvil har betydning for pasienten: forlenget levetid, redusert risiko for død, bedret funksjonsnivå o.l. Myke endepunkter, som f.eks. reduksjon i blodtrykk, svulststørrelse eller kolesterolnivå har mindre betydning dersom man ikke kjenner forholdet mellom disse endepunktene og dødelighet eller sykelighet. Rapportering av resultatmål i form av harde endepunkter kan på lengre sikt bidra til utvikling av sammenlignbare mål på helsegevinst.
Behovet for prioriteringsrelevant informasjon kan også tilsi at det må opprettes helseregistre etter mønster f.eks. av registeret for hofte- og kneproteser i Bergen. Registrering av resultatene av kreftbehandling er et annet aktuelt eksempel. Dette forutsetter snarlig avklaring av problemene knyttet til sikring av sensitive persondata.
Et siste eksempel på aktuelle kvalitetsmål er brukerinformasjon. Spørreundersøkelser om brukernes tilfredshet kan gi verdifulle opplysninger for forbedring av helsetjenesten.
Steine-utvalget understreker betydningen av bruk av resultatindikatorer for sykehussektoren (NOU 1997: 2). Fordelene er åpenbare:
Politiske miljø kan få kunnskap om forhold av betydning for utforming av nasjonal helsepolitikk
Statlige helsemyndigheter kan få kunnskap om forhold av betydning for oppfølging av nasjonal helsepolitikk
Sykehuseiere og -ledelse kan få kunnskap om forhold av betydning for strategisk planarbeid og budsjettprosesser i sykehusene
Det enkelte sykehus kan få grunnlag for å vurdere egen aktivitet i forhold til sine etablerte mål, og til å vurdere potensielle forbedringsmuligheter
Forsknings- og utredningsmiljø kan finne grunnlag for ulike analyser av norsk helsevesen
De faglige miljøene kan få informasjon til grunnlag for sammenligninger seg imellom
Pasienter kan få kunnskaper om og informasjon fra de enkelte sykehus
Det må tilføyes at resultat- og serviceindikatorer kan benyttes også i andre deler av helsetjenesten, utenfor sykehusene.
Andre informasjonssystemer
For helsetjenesten i kommunene kan arbeidet med mål og styringssystemene «Styrings- og informasjonssystemet for helse- og sosialtjenesten i kommunene» og «Gerix» videreutvikles for prioriteringsformål.
Styrings- og informasjonssystemet er et oppfølgingssystem for statlig styring av og informasjonsutveksling med helse- og sosialtjenesten i kommunene. Systemet ble satt i verk i 1992. Det inneholder indikatorer for vurdering av behov, omfang og kvalitet for både helsemessige og sosiale tjenester. Systemet er under utvikling, men ved valg av prioriteringsrelevante indikatorer for helsetjenesten, burde dette systemet kunne bidra til bedre informasjonsflyt mellom beslutningstakere. Et lignende system bør også vurderes for det fylkeskommunale nivå.
GERIX er et administrativt system som er under utvikling for å forbedre kommune- og statsforvaltningens tilgang på data om situasjon og utvikling for funksjonshemmede og de eldre. Dette systemet kan antakelig også tilpasses de informasjonsbehov som prioriteringsprosessen skaper.
Bedre informasjonssystemer kan forbedre beslutningsprosessene. Prioriteringsrelevant informasjon bør publiseres og sendes ut til alle beslutningstakere i god tid før det årlige budsjettarbeid. På den måten får kommunene et prioriteringsredskap som kan benyttes for internkontroll og sammenligning på tvers av faggrupper og geografiske skillelinjer.
10.2.4 Foreløpig oppsummering
Servicemål bør ha en naturlig plass i prioriteringsarbeidet. Informasjon er en nødvendig forutsetning for gode beslutninger, og servicemål kan gi økt innsyn og brukerkontroll.
En mulighet vil være at grunnleggende helsetjenester (prioritetsgruppe I) i større grad blir omfattet av detaljerte myndighetskrav, mens det for andre deler av helsetjenesten utvikles forpliktende servicemål på grunnlag av drøftinger med kommuner og fylkeskommuner. Servicemålene må være basert på et realistisk økonomisk grunnlag og vurderes i forhold til de økonomiske rammer som fastlegges.
Utvalget erkjenner at det er mye som gjenstår før anvendelige kvalitetsmål er på plass, men vil likevel anbefale at informasjons- og styringssystemer utvikles og kobles til forpliktende målsettinger.
10.3 Økonomiske virkemidler
Her skal omtales finansieringssystemer, bruk av rammetilskudd og refusjonsordningers betydning for å oppnå ønsket prioritet for visse grupper. Innføring av gradert egenbetaling blir også drøftet.
10.3.1 Om finansieringsmåtens innvirkning på prioriteringsbeslutninger i sykehus
Tor Iversen ved Senter for helseadministrasjon har på oppdrag fra utvalget utredet hvilken innvirkning man kan forvente at finansieringsmåten har på prioritering mellom pasientgrupper i sykehus. I dette og de to følgende avsnitt (10.3.1-10.3.3) er noen hovedkonklusjoner gjengitt (notatet foreligger i sin helhet som vedlegg 3). Det foreligger lite empirisk materiale som kan belyse denne problemstillingen. Vurderingen er derfor hovedsaklig en prinsipiell drøfting av problemstillingen med utgangspunkt i økonomisk tankegang.
Problemstillingen tar utgangspunkt i at staten har mål for hva som er ønskede prioriteringer. Samtidig blir de faktiske prioriteringsbeslutninger fattet desentralisert i fylkeskommuner og kommuner, på det enkelte sykehus og i den enkelte sykehusavdeling, og på det enkelte legekontor. En viktig problemstilling er da hvordan staten kan innrette seg for å få de faktiske prioriteringer til å falle sammen med de ønskede. Begrepet prioriteringseffektivitet beskriver når dette samsvaret er til stede. Staten vil imidlertid også være interessert i å oppmuntre til at hver behandling blir gitt til lavest mulig kostnader. Det er dermed også et hensyn til kostnadseffektivitet som skal ivaretas. Iversens analyse bygger på tre forutsetninger som kan sammenfattes slik:
Beslutningstakeren ønsker å behandle alle som har behov for behandling
Den lokale beslutningstaker ønsker - alt annet likt - å innrette seg slik at overskuddet blir størst mulig, eventuelt underskuddet minst mulig
Ledelsen og pasientbehandlerne vil anstrenge seg mer hvis det medfører fordeler (knyttet til organisasjonens virksomhet).. «Anstrengelse» er brukt i meget vid betydning.
To hovedtyper av finansieringsordninger er sentrale:
Retrospektiv finansieringsordning: I dette tilfelle yter forsikringsordningen full refusjon av de faktiske kostnader en behandling medfører for sykehuset. Kostnadene er altså kjent når pengene utbetales. Siden sykehuset får dekket sine kostnader fullt ut, vil alle som har behov, bli behandlet. Det er imidlertid ikke noe insentiv til store anstrengelser, siden kostnadsreduksjoner utelukkende vil medføre at sykehuset får tilsvarende mindre inntekter fra forsikringsordningen. Enhetskostnadene kan derfor bli høye.
Prospektive finansieringsordninger: I dette tilfelle er sykehusets inntekter uavhengig av de faktiske kostnader som påløper i pasientbehandlingen. Det er flere varianter av slike ordninger:
Oppgjør avhengig av antall behandlinger
Rammebudsjett
Rammebudsjett kombinert med forskjellige typer øremerkede tilskudd
Ved prospektive finansieringsordninger er kostnadene ikke kjent med sikkerhet når budsjettet utarbeides og prisene bestemmes.
For en ordning der oppgjøret er avhengig av antallet behandlinger, blir det viktig å skille mellom de tilfellene der oppgjøret dekker behandlingskostnadene for hver behandling, og der dette ikke skjer. Man kan nemlig anta at om prisen er lik enhetskostnaden, er det sjanse for at ledelse og personale gjør store anstrengelser fordi det innebærer større overskudd (mindre underskudd) og mulighet til å behandle flere pasienter. Dermed vil alle med behov få behandling. Men hvis forsikringsordningen ikke har klart å anslå kostnadene korrekt, holder resonnementet ikke. Det er ikke gitt at ledelse og personale vil anstrenge seg mer, hvis fordelene fremstår som mindre enn ulempene. Dessuten er det sannsynlig at de faktiske prioriteringer vil avvike fra hva som er prioriteringseffektivt (jf. ovenfor), ettersom det er de lokale, relative kostnader som ligger til grunn for prioriteringen.
Rammebudsjett
I dette tilfellet får sykehuset tildelt et gitt beløp som er uavhengig av omfanget og sammensetning av pasientbefolkningen. Også nå vil store anstrengelser medføre mindre kostnader pr. behandlet pasient, og dermed mulighet for større overskudd og flere behandlede pasienter. Insitamentet til store anstrengelser er imidlertid mindre i dette tilfellet enn i det foregående, fordi flere behandlede pasienter ikke vil medføre større inntekter. At pasientbehandlingen ikke innebærer inntekter for sykehuset, betyr samtidig at relative kostnader ved å behandle noen pasienter fremfor andre er de samme for sykehuset som for samfunnet. Dermed er det grunn til å tro at rammebudsjett ikke vil bidra til avvik mellom samfunnets prioriteringsønsker og de faktiske prioriteringer. Oppsummert har vi:
Behovsdekningen avhenger av budsjett og anstrengelser
Mindre sannsynlig med store anstrengelser enn i tilfellet med inntekt pr. behandling
Gode muligheter for prioriteringseffektivitet
Rammebudsjett med stykkpriskomponent
I dette systemet, som har likheter med den såkalte innsatsstyrte finansieringen som innføres for norske sykehus fra 1. juli 1997, er det større sjanse for at sykehuset vil yte store anstrengelser i pasientbehandlingen enn det er med rent rammebudsjett, fordi det ikke bare vil medføre mindre kostnader, men også større inntekter. Oppsummert får vi:
Behovsdekningen avhenger av budsjett og anstrengelser
Større sjanser for store anstrengelser enn ved rammebudsjett
Mindre sjanse for prioriteringseffektivitet enn ved rammebudsjett alene
Vi kommer da frem til en sentral konklusjon: Det kan se ut til at det er en konflikt mellom kostnadseffektivitet og prioriteringseffektivitet. De finansieringsordningene som oppmuntrer sterkest til kostnadseffektivitet, kan samtidig ha mindre gunstige virkninger med hensyn til prioriteringseffektivitet.
10.3.2 Øremerkede tilskudd
Det er vanlig å skille mellom prisvridende og ikke-prisvridende øremerkede tilskudd (Hagen 1996)(NOU 1997: 8). De prisvridende tilskuddene påvirker de relative kostnader i produksjonen, mens det ikke er tilfellet med de ikke-prisvridende tilskuddene. De ikke-prisvridende øremerkede tilskuddene er ikke knyttet til tilskuddsmottakerens egeninnsats, men beregnes ut fra mer eller mindre objektive kriterier. De endrer ikke lokale kostnadsforhold, og har vanligvis ingen prioriteringseffekt. Et nærliggende eksempel er det statlige funksjonstilskuddet til de fylkeskommunalt eide regionsykehusene. Det hevdes at en stor del av dette tilskuddet blir disponert som et ubundet inntektstilskudd av fylkeskommunene.
Det er eksempler på at ikke prisvridende øremerkede tilskudd kan være hensiktsmessige for ulike forsøksordninger og ved oppstarting av nye behandlingsformer. Til tross for at det ofte vil være prestisje knyttet til å ta nye behandlingsmetoder i bruk, kan slike tjenester stå svakt i den lokale kampen om ressursene.
10.3.3 Avlønningsordninger og prioriteringer i allmennpraksis
For privatpraktiserende leger er det en nær sammenheng mellom legepraksisens inntekter og kostnader og legens private inntekter. Det er derfor grunn til å tro at inntekter og kostnader forbundet med å ta hånd om de ulike pasientgrupper kan influere på hvor tilgjengelig legetjenesten er, og hvilken behandling de ulike gruppene får. Dette er kanskje særlig viktig å tenke gjennom når en sannsynligvis står overfor en endring av avlønningsordningene i allmennpraksis ved innføring av fastlegeordning. En fastlegeordning vil blant annet innebære at hver innbygger i en kommune henvender seg til en bestemt allmennpraktiserende lege; hvis mulig en lege som vedkommende selv har valgt.
Det kan skilles mellom to typer av tilskudd fra forsikringsordningen til legepraksisen innenfor en fastlegeordning. Basistilskudd (synonymt med pr. capita-tilskudd) innebærer at legen får en årlig inntekt pr. person vedkommende har på listen, eventuelt justert for personens alder og andre karakteristika som har sammenheng med det forventede forbruket av legetjenester, men som er uavhengig av personens faktiske forbruk og dermed legens kostnader forbundet med å følge opp vedkommende. En annen avlønningskomponent tar utgangspunkt i de aktiviteter legen utfører i sin praksis. Det vil her være takster for konsultasjoner og prosedyrer som utføres i en legepraksis.
Legene må regne med å få pasienter med kroniske plager og stort behov for legetjenester på sine lister. Ved avlønning avhengig av antallet konsultasjoner og prosedyrer, vil det ikke være inntektstap forbundet med å ha en arbeidskrevende person på listen, fremfor å ha en person som kommer innom en gang i året. Ved basistilskudd vil derimot den eventuelle forskjell i basistilskudd ikke oppveie for at en pasient med kroniske plager påfører legen langt større kostnader, enn han som kommer innom en gang i året. Det er derfor ingen økonomiske insitamenter til å yte god service til arbeidskrevende kroniske pasienter. Dersom de blir misfornøyde og vil skifte lege, innebærer det en økonomisk gevinst for legen vedkommende kommer fra. I denne avlønningsordningen er det derfor en risiko for at arbeidskrevende pasienter blir kasteballer i systemet. De legene som likevel anstrenger seg for å yte god behandling til denne gruppen, vil bli straffet med lavere inntekter enn sine mer kyniske kolleger. Fordelen med basistilskudd er at det skaper forutsigbarhet i utgiftene for forsikringsordningen. Utgiftene kan bestemmes så snart man kjenner befolkningens egenskaper og satsene for basistilskuddet.
I fastlegeforsøket som nylig ble gjennomført i Norge, var avlønningsordningen en kombinasjon av basistilskudd og konsultasjons- og prosedyreavhengige takster. Dette kan tolkes som en avveining av de rendyrkede ordningenes ønskede og uønskede effekter.
10.3.4 Andre refusjonsordninger
Utvalget har vurdert andre refusjonsordninger og vil særlig trekke frem et eksempel som viser takstrefusjonenes virkning på prioriteringer. Eksemplet gjelder kapasitetsproblemer for pasienter med øre-nese-hals-sykdommer i Oslo-området.
Pasienter med alvorlige øre-nese-hals-sykdommer i Oslo-området, og som har garanti, blir tatt hånd om på en tilfredsstillende måte. Ved Rikshospitalets øre-nese-hals-avdeling vil f.eks. pasienter med kreft eller mistanke om kreft bli tatt hånd om, enten poliklinisk eller ved innleggelse, i løpet av 14 dager. Pasienter med mindre alvorlige øre-nese-hals-sykdommer, som ikke har garanti, har ventetider på å få behandling på mellom 6 måneder og 3-4 år.
Antall årsverk for øre-nese-hals-spesialister i Oslo-området er om lag 70. Antakelig er dette minimumstall, da det ikke er regnet med overtid. Skjønnsmessig medgår 20 årsverk til regionfunksjon, undervisning og forskning. Til disposisjon for å ivareta sentralsykehusfunksjon for Oslo-området, dvs. Oslo og Akershus, med 1 million innbyggere, er det 50 spesialistårsverk, dvs. én øre-nese-hals -spesialist pr. 20 000 innbyggere. Dette regnes for å være et akseptabelt forholdstall. De totale omkostninger for spesialisthelsetjenesten i området er 90-100 millioner kroner. De totale utgifter til spesialisthelsetjeneste utenfor institusjon er estimert til 30-40 millioner kroner.
Ut fra de foreliggende tall synes det ikke å være noen mangel hverken på legeårsverk eller penger. Det er derfor rimelig å anta at organiseringen av denne del av spesialisthelsetjenesten ikke er god nok. Det største problemet når det gjelder organiseringen av spesialisthelsetjenesten innen øre-nese-hals-området utenfor sykehus, er at de fleste ikke tilbyr sine pasienter kirurgisk behandling. For de fleste pasienter dreier det seg om kirurgiske inngrep som uten tvil kan gjøres poliklinisk, og inngrepene ligger godt innenfor de krav til kirurgiske ferdigheter som er trukket opp for spesialistgodkjennelsen.
For den enkelte pasient medfører dette ofte at vedkommende henvender seg til sin allmennpraktiserende lege, som i de fleste tilfeller stiller diagnosen og vet hvilket kirurgisk inngrep som kan komme på tale. Pasienten blir henvist til spesialist, som foretar en vurdering som oftest er i tråd med den som allerede er foretatt av allmennpraktiserende lege. Spesialisten sender søknad til en sykehusavdeling som behandler øre-nese-halssykdommer eller tilsvarende poliklinikk, hvor pasienten settes på venteliste. Problemet med ventelister hadde vært løst dersom hver spesialist var forpliktet til å utføre disse operasjonene selv.
Årsaken til at slike operative inngrep ikke utføres av spesialistene, er (antakelig) at takstene for forskjellige typer diagnostikk er høye, mens takstene for behandling er svært lave. De øre-nese-hals-spesialister som har avtale med fylket, påberoper seg dessuten at avtalen bare forplikter til kontorpraksis.
Forholdene i dag gjør at særlig de leger som har avtale med fylket og full refusjonsrett fra Rikstrygdeverket, har særdeles gode inntekter, men bidrar svært lite til å løse problemene for en del av de pasientene som havner på venteliste.
Etter utvalgets vurdering synes dette eksemplet å vise at det kan være behov for å gjennomgå takst og refusjonsforhold for noen typer tilbud med sikte på å få bedre samsvar mellom utredning og behandling. Refusjonsordningene bør utformes slik at takstene styrer i retning av å løse pasientenes problemer, dvs. at behandlingstakster styrkes og takster for spesielle diagnostiske prosedyrer reduseres eller sløyfes.
10.4 Om bruk av gradert egenbetaling i helsetjenesten
Utvalgets mandat ber om at graderte egenandeler som virkemiddel i prioriteringsprosessen utredes. Når det gjelder alminnelige egenandeler i allmennpraksis, i sykehjem og for hjemmebaserte tjenester o.l. henvises til Jensen-utvalgets utredning «Finansiering og brukerbetaling for pleie- og omsorgstjenester» (NOU1997:17). Utvalget har ikke vurdert disse ordningene. Innføring av egenandeler gradert etter prioritet vil innebære et helt nytt prinsipp for fordeling av helsetjenester. Dette kan være aktuelt for utvalgte tilstander og tiltak som utvalget har definert som prioritetsgruppe III: lavt prioriterte tjenester. For å unngå misforståelser og sammenblanding med dagens generelle egenandelsordning, har utvalget valgt å benytte begrepet gradert egenbetaling . Med dette menes at pasienten selv betaler helt eller delvis for en tjeneste.
De fleste helsetjenester, herunder også legemidler o.l., er private goder; nyttevirkningen av forbruket kommer i all hovedsak brukeren selv til gode. Motstykket til private goder er kollektive goder, der nyttevirkningen spres over et stort antall personer og altså ikke kan individualiseres på samme måte. Det er få helsegoder som har en slik karakter, men det er noen - vaksinasjon er standardeksemplet på slike tilfeller.
Private goder kan i prinsippet gjøres til gjenstand for regulær omsetning i et fritt marked. For noen av dem, f.eks. tannlegetjenester, er det i hovedsak også slik det er organisert, og da er egenbetalingen 100 pst av prisen. Men for en lang rekke helsetjenester er det ingen egenbetaling i det hele tatt, eller egenandelene er meget lave.
Hvis vi tar utgangspunkt i den kostnadsbaserte prisen på en tjeneste, kan vi analysere avvik fra denne prisen til pasienten, enten som egenbetalinger eller som subsidier. Hvis vi går ut fra en nullpris, faller det mest naturlig å omtale den prisen som pasienten skal betale, som en egenbetaling. Men hvis vi tar utgangspunkt i en situasjon der pasienten betaler full kostpris, er det mest naturlig å tenke på en reduksjon i denne prisen som et subsidium. Enten vi bruker den ene eller andre betegnelsen, endrer det ikke realiteten i saksforholdet, men det kan likevel være nyttig å ha in mente at diskusjoner om omfanget av egenbetalinger dreier seg om i hvor stor grad samfunnet skal subsidiere forbruket av helsetjenester.
Et viktig element i diskusjonen om egenbetalinger/subsidier er hvilket kostnadsbegrep som skal legges til grunn. Fra et samfunnsøkonomisk synspunkt er det klart at det relevante kostnadsbegrep for prissetting av tjenester er marginal- eller grensekostnaden. Hvis vi hadde valgt å regulere bruken av helsetjenester gjennom prismekanismen, ville de priser som gav effektiv bruk av helsetjenester, avspeile de ekstrakostnader som en gjennomført behandling medfører. Siden helsesektoren, ihvertfall sykehusdelen av den, er kjennetegnet av høye faste kostnader, vil marginalkostnadene nødvendigvis ligge betydelig under gjennomsnittskostnadene. Det er med utgangspunkt i marginalkostnadene vi må vurdere i hvilket omfang pasientene selv skal være med på å bære kostnadene ved behandling.
I prinsippet er det tre hensyn som må avgjøre omfanget av egenbetaling:
Hensynet til effektiv ressursbruk
Hensynet til rettferdig fordeling
Hensynet til de offentlige budsjetter
10.4.1 Effektiv ressursbruk
Når en bestemt type helsetjeneste tilbys gratis, vil det i prinsippet alltid være en fare for at det blir et overforbruk av tjenesten. Når en person vurderer om han skal benytte seg av tjenesten, vil han sammenligne den forventede nytteverdien med det den koster. Hvis prisen han betaler er null, betyr det at det vil være gunstig for ham å benytte tjenesten, selv i de tilfeller der nytteverdien er usikker eller meget lav. Hvis kapasiteten for å behandle pasienter er begrenset, kan dette føre til køer, og hvis det er vanskelig på forhånd å skille mellom pasienter med alvorlige og mindre alvorlige lidelser, kan køene igjen føre til at de med alvorlige lidelser må vente uforsvarlig lenge på å komme til. Bruk av egenbetalinger er i dette perspektivet et virkemiddel for å begrense etterspørselen etter en knapp behandlingskapasitet. En annen måte å si det på, er at den første prioriteringsvurderingen i større grad gjøres av den enkelte selv.
For hvilke typer helsetjenester vil bruk av egenbetalinger virke etter denne hensikten? Innføring av egenbetaling for blindtarmoperasjoner er åpenbart poengløst i denne sammenheng, fordi etterspørselen etter blindtarmoperasjoner etter alt å dømme er lite priselastisk. Derimot er det en rekke andre tjenester hvor etterspørselen antakelig er følsom for økende egenbetalinger. Det kan gjelde rutinepregede helsekontroller eller andre typer tjenester som har liten nytte og bør være lavt prioritert. Den generelle konklusjonen må være at effektivitetsbegrunnelsen for egenbetalinger er at de virker etterspørselsbegrensende i de tilfeller der etterspørselen er priselastisk. Den delen av etterspørselen som faller bort ved forhøyede egenbetalinger, er den som er lavt prioritert av pasienten selv. Det vil derfor i de fleste tilfeller virke rimelig at den også skulle være lavt prioritert fra samfunnets side.
10.4.2 Rettferdig fordeling
En åpenbar innvending mot egenbetalinger er at de virker sosialt urettferdig. Folks betalingsvilje for en helsetjeneste er jo ikke bare bestemt av deres behov og preferanser, men også av deres betalingsevne, dvs. av deres inntekt. Det fører til at en utstrakt bruk av egenbetaling i helsevesenet i større grad vil gjøre tilgangen til helsetjenester avhengig av inntekt, på samme måte som for vanlige forbruksgoder. Dette hensynet vil kunne virke modifiserende på den generelle konklusjonen ovenfor. Men effektivitetshensynet vil i alle tilfeller innebære at det ikke bør legges egenbetalinger på høyt prioriterte tjenester, som behandling for akutte og livstruende lidelser, og dermed burde fordelingshensynet kanskje ikke tillegges avgjørende vekt når en overveier bruken av moderate egenbetalinger for andre, lavt prioriterte tjenester.
Det har vært hevdet at en metode som kan løse den mulige konflikten mellom effektivitet og rettferdighet, er å bruke inntektsgraderte egenbetalinger, slik at de med høy inntekt betaler mer enn de med lav inntekt. Ved første øyekast kan et slikt system virke fornuftig, men det er store vanskeligheter forbundet med å praktisere det. For det første vil systemet i seg selv være tungvint å administrere; pasienten må vise frem ligningsattesten før hun kan avkreves riktig egenbetaling. For det andre vil individuell årsinntekt ofte være en dårlig indikator på pasientens reelle betalingsevne. For det tredje vil inntektsavhengige egenbetalinger øke den reelle progresjon i beskatningen, særlig for dem som har et stort forbruk av legetjenester.
10.4.3 Virkninger på offentlige budsjetter
Egenbetalinger gir det offentlige økte inntekter. Det er kanskje nærliggende å tro at dette automatisk betyr større ressurser til helsevesenet, men det forutsetter at myndighetene lar sine øvrige bevilgninger være upåvirket av de ressurser som helsevesenet trekker inn gjennom egenbetalingene. Det er neppe en helt realistisk vurdering. Nå er det heller ikke rimelig å tenke seg egenbetaling brukt i et slikt omfang at det kunne bli en viktig inntektskilde for det offentlige, og f.eks. lede til et lavere skattenivå. Budsjettvirkningene må komme gjennom mer effektiv ressursbruk i helsesektoren, og da blir det de indirekte virkningene som kommer gjennom hensyn (1) ovenfor, som blir avgjørende.
10.4.4 Andre virkninger
Et annet spørsmål er virkningen av egenbetalinger på tilbudssiden. For det første må det avgjøres om behandling som ytes mot gradert egenbetaling skal tilbys innen det offentlige eller det private helsetjenestetilbud. Tilbud som legges til det private, vil gi åpenbare vridningseffekter i forhold til bruk av helsepersonell o.l. Siden helsepersonell i dag er en knapphetsfaktor, er det mye som taler imot en slik ordning.
Dersom tilbudet legges til offentlig eide institusjoner, f.eks. sykehus, må det avgjøres om inntektene fra egenbetalingen skal tilfalle institusjonen eller staten. Dersom inntekten tilfaller institusjonene, kan det gi andre effekter på prioritering enn ønsket. Inntekter som tilfaller institusjonene, kan bli insitamenter til å øke aktiviteten for prioritetsgruppe III, altså motsatt av den ønskede opp-prioritering av prioritetsgruppe I og II. Disse effektene vil imidertid avhenge av omfanget på et slik tilbud. Dette er spørsmål som bør utredes grundig før en slik ordning eventuelt innføres.
10.4.5 Utvalgets vurdering
Det må igjen understrekes at utvalget ikke her har vurdert alminnelige egenandeler i allmennpraksis, på sykehusenes poliklinikker, i sykehjem og for hjemmebaserte tjenester o.l. Utvalget har kun drøftet bruk av egenbetaling gradert etter prioritet.
Den viktigste begrunnelsen for bruk av egenbetalinger ligger i effektivitetshensynet; egenbetaling fører til at behov for behandling som er lavt prioritert av brukeren selv, ikke blir meldt på i kampen om knappe ressurser. En moderat bruk av egenbetalinger for slike behandlinger bør ikke komme i alvorlig konflikt med hensynet til en rettferdig fordeling av helsegodene.
Utvalget stiller seg åpne for tanken om innføring av egenbetalinger gradert etter prioritet. Utvalget foreslår ikke konkrete takster eller når og hvordan dette kan iverksettes. Disse forholdene bør utredes grundig før en tar endelig stilling til en slik ordning.
Utvalgets medlem Ødegård vil understreke at bruk av alminnelige egenandeler ikke kan forenes med utvalgets definisjon av «grunnleggende helsetjenester» slik dette kommer til uttrykk gjennom de tiltak og tilbud som er forutsatt gitt for prioritetsgruppe I.
Som prioriteringsutvalget påpeker, vil prioritetsgruppe I omfatte helt grunnleggende medisinsk behandling, rehabilitering, samt pleie og omsorg.
Etter dette medlemmets mening må tiltak og tjenester som faller inn under begrepet «grunnleggende» være et fullt ut offentlig finansieringsansvar. Slik grunntrygghet kan ikke gjøres til gjenstand for mer eller mindre tilfeldig lokal prioritering, hverken hva angår om og når de skal gis, eller at det kan kreves egenandeler for tiltak og tjenester som har til hensikt å etablere eller opprettholde helt grunnleggende livskvaliteter og nødvendige hjelpefunksjoner for den enkelte bruker eller pasient.
10.5 Pasientrettigheter som prioriteringsredskap
Mandatet ber om at retningslinjer for prioritering utformes slik at de kan «utgjøre et hensiktsmessig grunnlag for (...) prioritering mellom eventuelle nye lovfestede pasientrettigheter, for eksempel rett til nødvendig spesialisthelsehjelp, rett til fornyet vurdering og rett til å velge sykehus». Utvalget er også bedt om å drøfte hvordan «ulike typer prioriteringer påvirker pasienters rettssikkerhet og befolkningens rett til helsetjenester».
10.5.1 Om pasientrettigheter i sin alminnelighet
«Pasientrettigheter» er et stikkord for rettslige reguleringer av forholdet mellom pasienter og helsevesenet. Det kan være regler som gjelder forholdet mellom pasienter og den offentlige helseforvaltning (f.eks. hvilket krav den enkelte har på behandling fra det offentlige), pasienter og helseinstitusjoner (f.eks. rettssikkerhetskrav ved institusjonsopphold, uavhengig av om institusjonen er en del av det offentlige systemet eller ikke) eller pasienter og helsepersonell (f.eks. legelovens plikt til å yte øyeblikkelig hjelp). I denne sammenhengen vil Utvalget begrense seg til det første spørsmålet: I hvilken grad er det hensiktsmessig å bruke pasientrettigheter for å regulere forholdet mellom den enkelte og det offentlige helsevesen?
Dette spørsmålet kan ses fra mange synsvinkler. Det kan f.eks. diskuteres ut fra ønsket om å styrke brukernes rettssikkerhet. Man kan også tenke seg at økt rettighetsfesting er et virkemiddel for å styrke helsesektoren i forhold til andre sektorer, altså prioriteringen mellom sektorene. Disse spørsmålene faller imidlertid utenfor utvalgets mandat. For dette utvalget er temaet: Hvordan vil bruk av pasientrettigheter påvirke prioriteringene innen helsevesenet?
Formelle rettigheter (saksbehandlingsregler)
Det skilles gjerne mellom formelle og materielle rettigheter. Med «formelle rettigheter» menes regler om saksbehandling i vid forstand: Hvordan avgjørelser skal treffes, hvem som skal treffe dem, regler om taushetsplikt, innsynsrett, osv. Så langt er slike pasientrettigheter i dag ikke særlig kontroversielle. Pasienter har krav på god saksbehandling: Det vil blant annet si at pasienten skal få tilstrekkelige opplysninger til å utøve sin selvbestemmelsesrett, at pasientene har innsyn i sin journal, og kan kreve den rettet hvis nødvendig, at pasientopplysninger er taushetsbelagte.
Mer omtvistet er adgangen til å klage, eventuelt til å kreve fornyet vurdering. I noen grad henger spørsmålet om klageadgang sammen med spørsmålet om materielle rettigheter.
I forhold til prioriteringsavgjørelser er slike formelle rettigheter først og fremst av betydning for enkeltpasienter som mener seg nedprioritert i strid med de prinsippene som skal ligge til grunn for prioriteringen. Det kan være likebehandlingsprinsippet som er krenket, eller pasienten kan mene at tilstandens alvorlighetsgrad eller forventet nytteverdi av behandlingen ikke er tatt tilstrekkelig hensyn til, at vedkommende er plassert i feil kø, eller på feil plass i køen, osv.
Materielle rettigheter
Pasientrettigheter kan også være såkalte «materielle rettigheter», det vil si rettigheter som gjelder nærmere bestemte ytelser - tjenester eller penger. I juridisk sammenheng er det vanlig å knytte «rett» eller «rettighet» til en form for sanksjon, eller håndhevelse. Det innebærer at den som får krenket sin rett, kan ta skritt for å få den oppfylt.
Slike rettigheter må holdes atskilt fra pliktbestemmelser som retter seg mot det offentlige, men som ikke direkte motsvares av en individuell rett for den enkelte. Forskjellen kan illustreres ved hjelp av sosialtjenesteloven § 4-2 og 4-3. § 4-2 pålegger kommunen å ha visse tjenester, f.eks. praktisk bistand i hjemmet. Bestemmelsen regulerer altså tjenestetilbudets art. § 4-3 gir på sin side en rett til tjenester for en mer begrenset gruppe av klienter enn de kommunen normalt vil betjene, nemlig «de som ikke kan dra omsorg for seg selv, eller som er helt avhengig av praktisk eller personlig hjelp for å klare dagliglivets gjøremål».
Kommunehelsetjenesteloven inneholder en egen rettighetsbestemmelse - «enhver har rett til nødvendig helsehjelp i den kommune der han eller hun bor eller midlertidig oppholder seg.» Slik denne loven er bygd opp, skilles det ikke på samme måte mellom plikt for det offentlige og rett for den enkelte, slik sosialtjenesteloven gjør. Sykehusloven gir for sin del utelukkende en pliktbestemmelse vedrørende spesialisthelsetjenesten.
Rettighetsbegrepet i tilknytning til offentlig tjenesteyting er ikke entydig. En vanlig definisjon er at det dreier seg om krav som skal imøtekommes dersom lovens betingelser er oppfylt, altså i prinsippet lovbundne vedtak. Med en slik definisjon holdes krav som beror på et forvaltningsskjønn, utenfor. Men grensen er ikke knivskarp. For også lovbundne vedtak kan inneholde omfattende skjønnsmessige vurderinger. Forskjellen er imidlertid at disse helt ut kan overprøves av domstolene.
Forskjellen mellom lovbundne og skjønnsmessige ytelser vil på de områder som gjelder ytelser - tjenester eller penger - gjerne svare til om kravet kan gjøres gjeldende uavhengig av de til enhver tid eksisterende ressurser, eller om kravet kan avslås under henvisning til at det ikke er ressurser til å dekke det. I fremstillingen nedenfor vil vi bruke begrepet rettighet i den første betydningen.
To problemer knyttet til bruk av rettigheter som prioriteringsverktøy i helsevesenet bør nevnes.
Det ene er vanskeligheten med å utforme rettighetene på en presis måte. Det gjelder for det første på vilkårssiden: Hvilke betingelser må være oppfylt for at man skal ha rett til en helsetjeneste? Som diskusjonen i kapittel 8 har vist, er vurderingen av hvilke tiltak som bør gis prioritet, en meget sammensatt vurdering. I realiteten er det endelige utfallet nødt til å bli nokså skjønnsmessig. For det andre gjelder dette også på ytelsessiden: Mens penger kan utmåles eksakt og regelbundet, er dette vesentlig vanskeligere i forhold til et tjenestetilbud. Det kan være store individuelle variasjoner i behov, som vanskelig kan regelfestes. I den eksisterende lovgivningen gjenspeiles disse problemer bl.a. i den vage formuleringen «rett til helsehjelp» i kommunehelsetjenesteloven. Den andre problemstillingen knytter seg til det forhold at rettigheter utøves på annenordensnivå, samtidig som konsekvensene på førsteordensnivå er vanskelig å anslå. Dette henger i noen grad sammen med den eventuellt mangelfulle presisjonen i utformingen av rettighetene. Men ikke bare. Virkningen på førsteordensnivået er først og fremst et resultat av individuelle beslutninger blant brukere og de fagpersoner de har kontakt med. Det er vanskelig for lovgiver både å ha noen kontroll med hva det betyr for totalkostnadene i helsesektoren, og hva det betyr av prioriteringer innen sektoren.
Mangel på presisjon kan være et problem for den enkelte som søker å få sin rett. Men det kan også være et betydelig problem i forhold til å holde styring på kostnadene innen helsevesenet.
10.5.2 Bruk av lovfestede materielle pasientrettigheter ved prioritering av helsetjenester
Gjennom kommunehelsetjenesteloven er retten til nødvendig helsehjelp i allmennhelsetjenesten lovfestet. Videre har den som ikke kan ta vare på seg selv, rett til pleie- og omsorgstjenester etter sosialtjenesteloven og kommunehelsetjenesteloven. I spesialisthelsetjenesten er rettighetsfestingen begrenset til øyeblikkelig hjelp (utover de tilfelle som omfattes av smittevernloven). Disse rettighetsbestemmelsene har ikke nødvendigvis samme rettslige karakter, uten at utvalget finner grunn til å gå nærmere inn på dette. Det spørsmålet utvalget vil drøfte i dette avsnittet, er om det ut fra en prioriteringssynsvinkel er hensiktsmessig å lovfeste en rett til «nødvendig helsehjelp» også i spesialisthelsetjenesten. Følgende argumenter kan tale for en slik rettighet:
En rettighet bidrar til større trygghet om at vi får nødvendig spesialisthjelp ved sykdom
Rettigheter gir forutsigbarhet
Rettigheter reduserer risikoen for å bli utsatt for vilkårlig forskjellsbehandling
Pasientens maktstilling vil styrkes
Rettigheter kan bidra til at nødvendige og nyttige helsetjenester faktisk vil bli tilbudt til alle, og gir dermed en god bruk av ressursene
Hensynet til sammenhengen i lovgivningen, hensett til ønsket prioritering, tilsier at retten til spesialisthelsetjeneste sikres på linje med retten til allmennhelsetjeneste
At rettigheten følger av lov, kan gjøre prioriteringen av spesialisthelsetjenesten mer åpen og eksplisitt
Skrevne rettigheter kan sikre visse svake grupper som i dag prioriteres lavt i spesialisthelsetjenesten, grunnleggende helsetjenester
Argumentene som taler mot å lovfeste rett til nødvendig spesialisttjeneste, er etter utvalgets mening følgende:
Medisinen er ingen eksakt vitenskap, det vil derfor være store variasjoner i medisinsk skjønn. Variasjoner i medisinsk skjønn vil ikke reduseres selv om pasienten har en materiell rettighet
Konsekvensene av en rettighetsfesting av spesialisttjenester er uoversiktlige, dels fordi inngangsbilletten i stor grad er overlatt til et medisinsk skjønn som kan utvides over tid, dels fordi de medisinsk mulige tilbudene erfaringsmessig vil utvide seg
Innføring av en rett til «nødvendig spesialisthelsehjelp» vil i praksis kunne vri prioriteringene ytterligere på bekostning av de tilbud som i dag rent faktisk prioriteres lavere enn ønskelig, bl.a. fordi de tilbud hvor det av prioriteringsgrunner synes viktigst med klare rettigheter, er de som det er vanskeligst å definere omfang og kvalitet av
Sterke pasientgrupper vil lettere kunne utnytte rettighetene enn svake pasientgrupper
Materielle rettigheter kan gi lite effektiv ressursbruk
Legene, som må praktisere og utmåle rettigheter, kan ha insentiver til å utvide omfanget av «sitt» fagområde
Mange «medisinske behov» er elastiske. Det medfører at økt tilbud, gjennom rettigheter som påvirker budsjettenes omfang, genererer økt etterspørsel
En rett til tjenester vil ikke bidra til å avklare grensene for det offentliges ansvar
Etter utvalgets mening kan det neppe hevdes at spesialisthelsetjenesten sett under ett er lavere prioritert enn andre deler av helsetjenesten. Det er derfor ikke nødvendig å innføre en rett til nødvendig spesialisttjenester med sikte på å slik foreta en hensiktsmessig prioritering av denne. Prioriteringsproblemene i helsevesenet går på tvers av den inndeling som spesialist- og allmennhelsetjenesten representerer. Hvert tiltak bør i prioritetssammenheng vurderes uavhengig av om det tilhører spesialist- eller allmennhelsetjenesten. Utvalget vil peke på følgende:
På den ene siden er det flere forhold som ut fra et prioriteringsperspektiv taler mot å innføre en rett til spesialisthelsetjeneste. Rettigheter er mest effektive der vilkårene for å få dem, og ytelsenes art og omfang, er relativt presise. Dette innebærer at rettigheter på dette området lett vil forsterke allerede dominerende trekk ved helsevesenet. Flere av de svakest dekkede områder, områder utvalget er enig om bør opp-prioriteres, kjennetegnes nettopp ved at de ikke så lett lar seg beskrive i presise vendinger med hensyn til når behovet er til stede, og hvor mye som da skal ytes. Det er derfor grunn til å frykte at en rettighetsfesting vil ha klare vridningeffekter til fordel for sterke grupper. Det bør også påpekes at man i lengre tid har hatt rett til nødvendige pleie- og omsorgstjenester for den som ikke kan klare seg selv, uten at dette har fått som konsekvens at disse tjenestene har fått den nødvendige prioritering. Det er altså god grunn til å stille seg tvilende til at en ny rettighetsfesting, som også vil omfatte f.eks. somatiske sykehustjenester, skulle medføre at pleie- og omsorgstjenesten skulle få en høyere prioritet.
De faktiske konsekvenser for prioriteringen mellom grupper som følge av rettighetsfesting på individnivå, er meget usikre. Det kan reises spørsmål om slike rene annenordensbeslutninger i seg selv er en effektiv måte å styre førsteordensbeslutninger på.
Til sammenligningen mellom situasjonen for henholdsvis allmenn- og spesialisthelsetjenesten bør det bemerkes at spørsmålet om vilkårene for å få en allmennlegetjeneste er relativt uproblematisk. Det dreier seg i første omgang om å henvende seg til lege. Vilkårene for å få de mer spesialiserte legetjenester er i mye større grad basert på et skjønn, noe som står i motsetning til ønsket om lovfestede rettigheter. I tillegg er konsekvensene av å gi rettigheter på kort og lang sikt mye mer usikre for spesialisthelsetjenestens vedkommende. Det er først og fremst her den medisinske utviklingen vil slå inn.
På den annen side er det forhold som taler for at det innføres en rett til nødvendige spesialisthelsetjenester. Hvis man antar at de som trenger mer avanserte helsetjenester enn hva allmennhelsetjenesten kan tilby, vanligvis er sykere enn dem som klarer seg med allmennhelsehjelp, vil det være i samsvar med prioriteringsprinsippet om alvorlighet hvis rett til spesialisthelsetjeneste ble lovfestet på samme måte som rett til allmennhelsetjeneste. Mange vil også hevde at det gir liten mening at pasienters rettsstilling skal svekkes når det viser seg at vedkommendes helseproblem er for vanskelig for allmennpraktikeren. Videre vil det kunne hevdes at det er en nødvendig forutsetning for å styrke de svakstiltes muligheter til å få hjelp at de får et rettskrav på å få den. Det skal heller ikke ses bort fra at skrevne rettigheter kan være en viktig brekkstang for pasienter som er feilaktig nedprioritert - både enkeltvis og som gruppe.
Det foreligger også en mulighet for å knytte rettighetsfestingen mer direkte til den prioriteringsmodell utvalget foreslår ved å lovfeste en rett til «grunnleggende» spesialisthelsetjeneste. Dette vil innebære at rettighetsfestingen er begrenset til å omfatte pasienter som faller innunder prioritetsgruppe I.
I tillegg til de argumenter som er anført ovenfor kan følgende tale for en slik rettighet:
Priorititetsgruppe I er begrenset, dvs. konsekvensene av en slik rettighetsfesting blir mer oversiktlig enn en generell bestemmelse om rett til nødvendig helsehjelp.
Gruppe I er slik definert at det er grunn til å anta at de fleste somatiske tilstander i denne gruppen allerede i dag tas hånd om, og at klager på manglende oppfyllelse av rettighetskravet i hovedsak vil komme fra de som i dag mangler tilbud. Muligheten for at dette blir de sterkestes rett er derfor mindre. En konsekvens av slik begrenset rettighetsfesting kan derfor bli at tjenestetilbudet innen spesialisthelsetjenesten styres i prioritert retning.
Et vesentlig motargument er at det vil ta tid før innholdet i prioritetsgruppe I er definert, og inntil da er det vanskelig å se hvordan rettighetsbestemmelsen skal kunne ivaretas. Rettighetsfesting av denne art forutsetter således at det system utvalget foreslår, er på plass og fungerer etter hensikten.
Et annet motargument er at en slik begrenset rettighetsfesting ikke er «harmonisert» med kommunehelsetjenesteloven. Dette behøver i seg selv ikke være noe problem, fordi situasjonen hva gjelder vilkårene for å fa et tilbud i spesialisthelsetjenesten er annerledes enn vilkårene for å få tilbud i primærhelsetjenesten.
Det vil, etter utvalgets vurdering, være positivt om det fantes en ordning som forpliktet myndighetene til å prioritere tilbud til de høyest prioriterte grupper foran tilbud til andre grupper. Utvalget er imidlertid i tvil om en individbasert rettighet, selv av begrenset omfang, vil virke på en slik måte. En absolutt forutsetning for at lovfesting av rett til grunnleggende helsetjenester skal ha effekt som virkemiddel for ønsket prioritering, vil være at innholdet i grunnleggende spesialisthelsetjeneste er definert på en tilstrekkelig presis måte.
10.6 Behandlingsgaranti
Som en særlig variant av problemstillingen «rett til helsehjelp» sett i sammenheng med dagens ventetidsgaranti, har utvalget drøftet om det bør innføres en særskilt behandlingsgaranti til erstatning for ventetidsgarantien, slik den er utformet i dag.
En behandlingsgaranti kunne gis til de pasientgrupper som hører inn under prioritetsgruppe I, jf. kapittel 9. Behandlingsgaranti måtte eventuelt innføres gradvis. Det vil si at ordningen først innføres etter at hver faggruppes anbefaling om hvem som skal tilhøre prioritetsgruppe I, er godkjent av ansvarlige helsemyndigheter. Igangsetting av faggruppenes arbeid, og derav følgende tildeling av behandlingsgaranti, bør skje trinnvis etter en fastlagt plan. De fagområder hvor det synes særlig aktuelt å styrke kapasiteten, bør starte først.
En gradvis innføring av behandlingsgaranti er begrunnet i at sterke virkemidler for visse grupper ikke bør innføres før gruppen er klart definert og godkjent. Begrepet «behandling» skal i denne sammenheng ikke forstås snevert. «Behandling» omfatter også grunnleggende pleie, omsorg og (re)habilitering som faller inn under prioritetsgruppe I.
10.6.1 Prioritetsgruppe I med behandlingsgaranti
Dette styringsredskapet forutsetter at faggruppene igangsettes, at de fungerer og gir anbefalinger som kan benyttes i praksis, og at virkemidler ikke innføres før definisjonen av prioritetsgruppe I er gitt et presist innhold.
Hvis pasienten har en sykdom eller tilstand som krever en behandling som er inkludert i den offentlige helsetjenestens ansvarsområde (prioritetsgruppe I og II), skal legen som vurderer pasienten foreskrive eller på annen måte bidra til at pasienten så snart som mulig får aktuell terapi.
For å sikre at befolkningen får oppfylt behovet for tiltak i prioritetsgruppe I, det vil si grunnleggende helsetjenester, kunne samfunnet i lovs form styrke enhver borgers rett til behandling for disse nærmere definerte tilbud (blant annet avhengig av kriteriene dokumentert god effekt og rimelig kostnadseffektivitet). På grunnlag av et sentralt godkjent regelverk måtte legen avgjøre om beslutning om behandling skal være ledsaget av behandlingsgaranti eller ikke. Behandlingsgaranti vil si at behandlingen gis umiddelbart eller senest innen visse tidsfrister (3 måneder), og at ekstraordinære tiltak utløses dersom tidsfristen ikke overholdes.
Behandling som ytes med garanti, måtte ha følgende kjennetegn:
Behandlingen skal igangsettes straks eller innen nærmere angitte tidsfrister og uten ekstra økonomiske utgifter for pasienten (unntatt standard egenandel for medikamenter utenfor sykehus og pleie/omsorg og rehabilitering)
Prioritetsgruppe I skal gå foran andre arbeidsoppgaver, men komme etter «øyeblikkelig hjelp»
De behandlingstilbud som gis med behandlingsgaranti, må identifiseres og være kjent for helsepersonell og pasienter
Dette ville være nødvendig for å sikre at garantien kan bli oppfylt i praksis.
10.6.2 Konsekvenser av brudd på behandlingsgaranti
Hvis garantibegrepet skal ha reelt innhold, må brudd på garanti utløse rettigheter for den behandlingssøkende. Hvis han eller hun ikke har fått utført behandlingen innen de anbefalte tidsfrister for denne tilstanden (tiden starter å løpe fra den dagen vurdering er gjort og indikasjonen for behandling er fastsatt), må pasienten ved tidsfristens utløp ha rett til straks å søke behandling ved offentlig eller privat sykehus i samme helseregion, i andre fylker i Norge, eller i utlandet. I praksis vil dette innebære at den skriftlig utformede behandlingsgarantien ved tidsfristens utløp konverteres til et verdipapir som sikrer pasienten betaling for behandlingen på fylkeskommunens regning. For å hindre ukontrollert stigning av utgifter, kunne pasientens fylkeskommune pålegges å forsøke å finne behandlingsplass for pasienten innen fristens utløp i det offentlige helsevesen, hvis behandling ikke kan ytes innen egen fylkeskommune.
10.6.3 Utvalgets vurdering
Utvalgets flertall, utvalgsleder Lønning og medlemmene Album, Brofoss, Buttedahl, Førde, Sandmo, Wyller Shetelig, Wisløff og Aase, er i prinsippet positive til ordninger som særlig forplikter myndighetene til å yte behandling til de høyest prioriterte. Ikke minst er dette ønskelig for de pasientgrupper som nå er for lavt prioritert. Men flertallet stiller seg tvilende til at det i praksis er mulig å skille ut de som bør ha høyest prioritet tilstrekkelig presist og ensartet til at en garantiordning kan virke etter sin hensikt. En ordning med individuelle garantier kan også komme til å favorisere den typen pasienter som allerede står sterkt i kampen om ressursene. En behandlingsgaranti vil derfor vanskelig kunne løse de prioriteringsproblemer som er drøftet i kapittel 10.5 Av de samme grunner kan flertallet for sin del ikke se at forslaget om behandlingsgaranti løser de problemene som knytter seg til dagen ventetidsgaranti. Det vises her til kapittel 5.
Et vesentlig problem i denne sammenheng er at garantien entydig knyttes til et tidsaspekt. Dette er etter flertallets mening en unyansert prioriteringsmåte, som i beskjeden grad treffer de reelle problemene. Den grunnleggende svakhet ved all bruk av (vilkårlig) fastsatte tidsfrister som prioriteringsverktøy, vil være at den kvalitative vurdering av hva som i det enkelte tilfelle er medisinsk forsvarlig, blir overstyrt av et rent kvantitativt mål.
Flertallet vil også peke på at ordningen vil gi den enkelte lege som utsteder det verdipapir som er nevnt i pkt 10.6.2, en «trekkrettighet» i forhold til offentlige budsjetter som neppe er forenlig med ønsket om å ha økonomisk styring med disse. Det skarpe enten/eller som forutsettes i en slik ordning, vil også sette den enkelte lege i en enda vanskeligere stilling som «portvakt» enn tilfellet er i dag.
Utvalgets medlem Wyller Shetelig vil i tillegg peke på at forslaget om behandlingsgaranti i realiteten innebærer en lovfestet rett til grunnleggende helsetjenester. Rettighetsbestemmelsene i kommunehelsetjenesteloven omfatter en slik rett. Forslaget om behandlingsgaranti må derfor, etter dette medlems vurdering, medføre at det lovfestes en rett til grunnleggende spesialisthelsetjeneste. Dette medlem er enig i at en slik rett bør lovfestes, men da med den begrunnelse at en slik rettighetsfesting synes nødvendig for å sikre svake grupper nødvendig tilbud.
Dette medlem kan imidlertid ikke se at en sanksjonsordning i form av utstedte verdipapir vil være hensiktsmessig for andre pasientgrupper enn de som er i behov av somatisk spesialisthelsetjeneste. En lovfestet rettighet bør knyttes til en adgang til forvaltningsklage, slik det er i kommunehelsetjenesten i dag.
Dette medlem vil vise til utvalgets drøftinger om pasientrettigheter som prioriteringsredskap i kapittel 10.5, og peke på at prioritetsgruppe I i prinsippet er såvidt avgrenset at en lovfestet rett til grunnleggende spesialisthelsetjeneste kan bidra til å styre utviklingen av tjenestetilbudet innen denne delen av helsetjenesten i prioritert retning. Dette forutsetter imidlertid at det systemet utvalget foreslår er på plass og fungerer etter hensikten.
Utvalgets mindretall, medlemmene Benkow, Brundtland, Evensen, Nesheim, Traaholt og Ødegård, mener at en behandlingsgaranti vil være en naturlig videreføring av den såkalte ventelistegarantien og et nødvendig virkemiddel for å sikre det brukerne har krav på i tråd med den prioriteringsmodell som er skissert i kapittel 9.
I en kjennelse avsagt i Nord-Troms Namsrett 7. april 1997, fikk en pasient ikke medhold i at sykehuset skulle fremskaffet behandlingsplass i et annet fylke selv om ventetidsgarantien var brutt. Kjennelsen ble ikke anket, fordi pasienten umiddelbart etterpå ble tilbudt behandling. Den usikkerhet som derfor stadig hersker om ventetidsgarantiens rettslige status, forsterker behovet for å innføre en behandlingsgaranti med reelle sanksjonsmuligheter som gir pasienten rett til nødvendig medisinsk behandling, rehabilitering, samt pleie og omsorg.
Etter disse medlemmenes syn, vil det være nødvendig at en ny prioriteringsmodell (slik utvalget har foreslått) inneholder virkemidler som kan bidra til å gjenopprette befolkningens tillit til at helsevesen og myndigheter foretar riktige valg i riktig rekkefølge.
Det vil ved hjelp av den skisserte fremgangsmåten i kapittel 9 være mulig å bli nokså presis mht. hva den enkelte har krav på. At det ikke er mulig å være like presis for alle grupper, kan etter disse medlemmenes syn ikke være noen avgjørende innvending. Det er viktig å tilstrebe en reell garanti, slik at brukeren får det tilbudet som prioriteringsmodellen forutsetter.
Slik disse medlemmene ser det, er en behandlingsgaranti avgjørende for at selve prioriteringssystemet skal virke etter forutsetningene uavhengig av hvilket forvaltningsnivå som måtte ha ansvar for å yte tjenesten.
Videre kan en behandlingsgaranti med tilknyttede sanksjonsmuligheter være egnet til å synliggjøre organisasjonsmessige mangler i helsevesenet og til å øke presset med hensyn til å få løst disse problemene.
Utvalgets medlem Evensen understreker at innføring av behandlingsgaranti ikke bør vurderes isolert. Reell prioritering forutsetter bruk av et knippe av håndfaste og allminnelig forståelige virkemidler. Begrunnelsen for inndeling i prioritetsgrupper faller langt på vei bort hvis ikke gruppetilhørighet utløser bruk av et eller flere virkemidler. Sannsynligvis er økonomiske sanksjoner de som forstås best av beslutningstakere, fylkeskommunen og pasienter. Dessuten har de betydelig pedagogisk effekt. I hvertfall må de prøves fordi andre tiltak hittil har gitt lite. Behandlingsgaranti for prioritetsgruppe 1 og gradert egenbetaling for prioritetsgruppe 3 er derfor virkemidler som bør utprøves i en samlet pakke.
Dette medlem er enig i at rettighetsfesting av behandlingsgaranti for prioritetsgruppe 1 innført som enkelttiltak, kunne gi vridningseffekter til fordel for sterke pasientgrupper. Men slik vil det ikke gå i praksis hvis andre av utvalgets forslag blir fulgt. Blant annet vil det enstemmige forslag om sikring av svake pasientgrupper gjennom innføring av servicemål og kvotering, jf. avsnitt 9.3, motvirke slike tendenser.
10.7 Særlig om klage og fornyet vurdering
I møtet med helsetjenesten kan pasienten oppleve å ikke få den tjenesten som etterspørres, eller at kvaliteten ikke er så god som ønsket. Utvalget har drøftet de mulige konsekvenser av mer formalisert prioritering og styrking av pasientenes rettigheter. Det synes helt klart at jo mere presist rettigheter defineres, og jo sterkere virkemidler som innføres for å sikre vedtatte prioriteringer, jo flere klager og anker på avgjørelser er det grunn til å forvente. Dette er en naturlig konsekvens av pasientenes styrkede rettsstilling. Det må imidlertid balanseres mot hensynet til at helsepersonell bør bruke mest mulig av sin tid på pasientbehandling.
Klageretten er uttrykkelig nevnt i kommunehelsetjenesteloven og i smittevernloven. Den som mener at hun ikke har fått den nødvendige helsehjelp, kan klage etter nærmere bestemte regler. Klageretten er i disse tilfellene en følge av at pasienten har en materiell rett til slik hjelp. Utvalget understreker at pasientenes rettssikkerhet best ivaretas gjennom å fatte riktige beslutninger i første omgang. Det vil i mange tilfeller være for sent å reparere en gal beslutning i klagerunden.
De viktigste virkemidler for å sikre pasientenes rettsstilling er derfor å sikre medinnflytelse på de beslutninger som tas. Dersom disse er i overensstemmelse med befolkningens verdier og utføres på en god og lik måte, kan det redusere behovet for behandling av individuelle klager. I den forbindelse må det anføres at etablering av faggrupper og et permanent, samordnende prioriteringsutvalg med representasjon fra brukerne, vil innebære en styrking av pasientenes stilling, jf. kapittel 9.
Hvorvidt diagnosen er riktig stilt, og om det foreslåtte tiltak er adekvat, kan være gjenstand for fornyet vurdering («second opinion»). I mange tilfelle vil nok en pasient som kan tenke seg å klage over avslag på helsehjelp, ønske en fornyet vurdering først, for å få styrket eller avkreftet sin mistanke om at avgjørelsen var feil. En klage over avslag på helsehjelp vil kunne innebære en fornyet vurdering, dersom klagen blir undergitt ny realitetsbehandling. Forskjellen vil vise seg hvis den som gir den nye vurderingen mener at pasienten skal ha den aktuelle tjeneste, men den som er ansvarlig for å yte tjenesten, ikke vil gjøre det. Hvis pasienten har klagerett, vil klageinstansen kunne pålegge tjenesteyteren å fremskaffe tjenesten. På den annen side er det ikke alltid slik at en klage leder frem til fornyet vurdering. Klagesystemet etter kommunehelsetjenesten har f.eks. neppe virket slik at klageinstansen har overprøvd legens diagnose i nevneverdig utstrekning.
Utvalget er i tvil om det bør innføres en generell overprøvingsadgang. Langt på vei må spørsmålet om adgang til formell klage ses i sammenheng med spørsmålet om rettighetsfesting som er drøftet ovenfor. Dersom det innføres rettigheter, bør dette åpenbart følges opp med en klageordning. Uten slike rettigheter er det mindre å klage over. Da blir spørsmålet snarere om det bør innføres rett til fornyet vurdering.
En generell lovfestet rett til fornyet vurdering er ikke hensiktsmessig fra et ressursfordelingsynspunkt. På den annen side er det i mange tilfeller av stor betydning for pasienten at noen vurderer vedkommendes behov med friske øyne. Det er mulig dette dilemma best løses ved å holde muligheten for ny vurdering åpen, men uten å formalisere den i regelverket. Samtidig bør det medisinske miljø vise en åpen holdning, og gjøre kjent at ny vurdering fra kollega kan være nyttig og formålstjenlig for å oppfylle kravet om forsvarlig virksomhet.
10.8 Fritt sykehusvalg
Stortinget har ved behandlingen av St.meld. nr 50 (1993-94) sluttet seg til at pasienter bør få rett til fritt sykehusvalg innen egen helseregion og i nabofylket. Denne ordningen, som bør utvides, kan tenkes å gi bedre utnyttelse av kapasitet. På individnivå kan ordningen bidra til at pasienter får raskere behandling dersom de trenger det, og er villige til å reise for å få behandling. Dette forutsetter at det etableres gode informasjonssystemer mellom sykehus med hensyn til ledig kapasitet, og at det gis informasjon om ordningen direkte til pasientene. Kanskje burde det være slik at sykehusene burde ha plikt til å henvise pasienter i prioritetsgruppe I og II til andre sykehus ved kapasitetsmangel.
Det er likevel grunn til å tro at fritt sykehusvalg bare vil komme en del av pasientene med høy prioritet til gode. En del av de psykiatriske pasientene kan neppe utnytte ordningen. Det samme gjelder selvsagt mange personer med store pleie- og omsorgsbehov.
10.9 Utdanning og fordeling av helsepersonell
Etter utvalgets vurdering er utdanning og fordeling av helsepersonell en nøkkelfaktor for fordeling av helsetjenester. Såvel kapasitetsbeslutninger som konkrete tildelinger påvirkes av hva slags helsepersonell helsetjenesten rår over, og hvor de befinner seg.
Som vist i kapittel 4 kan man vanskelig hevde generelt at det er legemangel i Norge. Likevel opplever mange pasienter at det er mangel på leger, for eksempel spesialister, der de er, eller at det er vanskelig å slippe til. Det er mye som tyder på at legeårsverkene ikke er fordelt på den mest hensiktsmessige måte. Forskjellige virkemidler som har vært forsøkt for å lokke leger til å etablere seg utenfor sentrale strøk, er bare delvis vellykkede. Selv om det ikke er mulig i et land med så spredt bosetting som vårt å oppnå at alle får like lettvint tilgang til helsetjenester, er det mulig å forbedre dagens tilstand. Sett fra pasientenes side er det viktig for rettferdig fordeling at også de som bor minst sentralt, har en reell mulighet til å nå alle slags helsetjenester.
I de senere år har oppgaven med å fordele spesialiststillinger vært lagt til Utvalg for Legestillinger og Stillingsstruktur (ULS). Utvalget støtter Steine-utvalgets vurdering av ordningen med ULS, jf. NOU 1997: 2:
«Utvalget er kjent med at ordningen med ULS er under evaluering, men det hersker liten tvil om at en slik styring av stillinger ikke har fungert helt som ønsket. Det er betydelig lekkasje i den forstand at det opprettes stillinger uten å være forelagt ULS, eller i ordninger som ikke omfattes av arbeidet til ULS».
Kapittel 4 viser til en undersøkelse utført av Terje P. Hagen, som konkluderer med at det er en positiv sammenheng mellom antall stillingshjemler og antall ubesatte stillinger i fylkene:
«Ideelt sett skal en slik situasjon unngås ved at tildelingen av spesialisthjemler styres hierarkisk. I Norge eksisterer det ordninger for denne typen styring, men det er uklart om de formelle ordninger for styring av stillingshjemlene har de ønskede effekter på faktisk allokering av arbeidskraft.» (Hagen 1996)
Fordeling av legespesialiteter og annet helsepersonell bør være basert på langsiktig planlegging og må koordineres med andre typer behovsanalyser som sammenholder data om sykdomsutvikling, alderssammensetning, utvikling av nye behandlingsmetoder, typiske flaskehalser og ønskede prioriteringer. Slike analyser er selvsagt krevende og fordrer en type kompetanse som antakelig best kan bygges opp på regionalt nivå. Det er naturlig at dette inngår i den regionale helseplanlegging.
Data om ubesatte stillinger er ikke tilstrekkelige for å vurdere det reelle 'behov' for helsepersonell. Behovet for personell bør i langt større grad vurderes i forhold til nasjonale og lokale prioriteringer av behandlingstilbud. Utvalgets forslag til inndeling av prioritetsgrupper vil, på lengre sikt, kunne brukes til å planlegge utdanning og fordeling av helsepersonell i forhold til prioriterte behandlingstilbud.
10.10 Forskning og utdanning
I siste instans drives forskning og utdanning av hensyn til pasientene: Det er pasientene som skal nyte godt av nye eller forbedrede diagnostiske eller kurative tiltak, og det er for pasientenes skyld at helsevesenet er til. Dette selvsagte utgangspunkt bør også has in mente når det gjelder hvilken forskning som skal prioriteres, og hva utdannelsen skal omfatte. Det skal også nevnes at klinisk forskning og utdannelse av helsepersonell er helt avhengig av pasientenes medvirkning. Uten frivillige forsøkspersoner kan klinisk forskning ikke gjennomføres. Studenter i helsefag forholder seg til pasientene gjennom store deler av studietiden.
I et så spesialisert fag som medisin er forskning og utdanning et av de aller viktigste virkemidler som kan benyttes for å styrke de fagfelt som bør ha høyere prioritet. Utvalget ser det ikke som sin oppgave å gi konkrete anbefalinger på dette området, men de områdene som har vært nevnt flere ganger i denne utredningen, psykiatri og medisinsk (re)habilitering, vil klart kunne ha nytte av økt satsing når det gjelder forskning og tilskudd til spesialistutdanning. Dette gjelder ikke minst barne- og ungdomspsykiatrien, som særlig sliter med rekrutteringsproblemer. Et annet moment som er verdt å nevne, er de økte kravene til klinisk forskning og dokumentasjon av behandlingsresultater som tvinges frem av behovet for prioritering. Det er en fare for at «svake» forskningsmiljøer kan tape i kampen om ressursene dersom ikke kompetanse bygges opp og holdes ved like.
Utvalget vil også vise til Hellandsvik- og Steine-utvalgene, jf. henholdvsvis NOU 1996:5 og NOU 1997: 2, som drøfter utilsiktede effekter på forskning og utdanning som resultat av økte krav til effektivitet og produktivitet i helsetjenesten. Sykehusene vil i slike situasjoner naturlig nok forsøke å skjerme pasientbehandlingen, slik at stramme budsjetter ikke medfører kutt i behandlingens omfang og kvalitet. Effekten av dette kan bli at forskning og utdanning lett blir salderingsposter. Det bør derfor arbeides videre med systemer som sikrer tilstrekkelige rammer også for denne delen av helsetjenestens virksomhet. Innsparinger her kan vise seg å få alvorlige konsekvenser på lengre sikt.
10.11 Oppsummering
Tabell 10.1 forsøker å gi en samlet oversikt over mulige virkemidler. Utvalget anbefaler ikke bruk av alle disse virkemidlene. Hensikten med tabellen er å gi en oversikt over mulige virkemidler, og hvilken effekt de kan ha på ulike beslutningsnivåer for forskjellige prioritetsgrupper. En balansert virkemiddelbruk er ønskelig. Dersom det er ubalanse i virkemiddelbruken, vil det lettere oppstå utilsiktede vridningseffekter mellom forskjellige prioritetsgrupper.
Tabell 10.1 Oversikt over mulige virkemidler på forskjeligge beslutningsnivå og for ulike prioritetsgrupper
| Prioritetsgruppe I | Prioritetsgruppe II | Prioritetsgruppe III | |
| Nivå for bestemmelse av kapasitet | Analyse og budsjettarbeid (bl.a. basert på faggruppenes arbeid) | Analyse og budsjettarbeid (bl.a. basert på faggruppenes arbeid) | Analyse og budsjettarbeid (bl.a. basert på faggruppenes arbeid) |
| Servicemål/myndighetskrav | Servicemål | ||
| Statlig tilsyn | Statlig tilsyn | Statlig tilsyn | |
| Rammefinansiering | Rammefinansiering | Rammefinansiering | |
| Aktivitetsbasert finansiering | Aktivitetsbasert finansiering | Bortfall av aktivitetsbasert finansiering | |
| Individnivå | Faglige retningslinjer for prioritering | Faglige retningslinjer for prioritering | Gradert egenbetaling |
| Fritt sykehusvalg | Fritt sykehusvalg | ||
| Tilsyn med helsetjenesten | Tilsyn med helsetjenesten | Tilsyn med helsetjenesten | |
| Materielle rettigheter og behandlingsgaranti |
Første rad i tabell 10.1 angir prioritetsgrupper. Andre rad i tabellen viser mulige virkemidler på makronivå. Tredje rad antyder mulige virkemidler for å sikre tilgang til prioriterte helsetjenester på individnivå.
Virkemidler anvendt på overordnet nivå
På overordnet politisk og administrativt nivå vil analyse og budsjettarbeid være et av de viktigste virkemidler for å sikre riktig kapasitet for de forskjellig prioritetsgruppene. Dette kan bl.a. skje på grunnlag av den prioriteringsmodell som er skissert i kapittel 9. Langsiktig planlegging og dimensjonering av kapasitet bør særlig innrettes på å sikre at prioritetsgruppene I og II får et adekvat tilbud.
Innføring av servicemål, enten bare for prioritetsgruppe I eller også for tilbud i prioritetsgruppe II, kan gi bedre innsyn i de helsepolitiske beslutninger, og formodentlig bedre dimensjonering av kapasitet på makronivå. Statlig tilsyn på grunnlag av klarere og prioritetsrelaterte myndighetskrav, vil også kunne bidra til å sikre ønsket prioritering.
Det er ikke grunn til å tro at ren rammefinansiering vil bidra til avvik mellom samfunnets prioriteringsønsker og de faktiske prioriteringer, jf. pkt. 10.3. Men rammefinansiering er ikke i seg selv et virkemiddel for prioritering. Rammer forutsetter at det gis signaler om hva som er samfunnets prioriteringsønsker. Dersom det er mulig å klargjøre prioritetsgruppenes innhold presist nok, kan denne finansieringsordningen bidra til å avklare grensen mellom tiltak med lavere prioriet.
Aktivitetsbasert finansiering kan, slik det er drøftet i pkt. 10.3, bidra til økt kapasitet for somatiske sykehustjenester, men dette kan komme til å gå på bekostning av prioriteringseffektivitet. Det er neppe mulig med dagens system for klassifisering av diagnosegrupper, å tilpasse aktivitetsbasert finansiering bare for prioritetsgruppe I. Ordningen vil derfor antakelig ha effekt på begge prioritetsgrupper. Det er også lite trolig at ordningen kan tilpasses psykiatriske institusjonstilbud. En eventuell effektivitetsgevinst vil derfor ikke komme denne pasientgruppen til gode.
Dersom gradert egenbetaling innføres, bør det samtidig vurderes om det er mulig å la tiltak i prioritetsgruppe III utgå fra ordningen med aktivitetsbasert finansiering. Dette vil, i teorien, kunne gi en effekt i form av mindre ressursbruk for prioritetsgruppe III, lavt prioriterte tjenester.
Virkemidler anvendt på individnivå
På individnivå mener utvalget at faglige retningslinjer for valg av pasienter til riktig behandlingsform, jf. kapittel 9, kan være et viktig virkemiddel for å styre pasientstrømmen.
En hovedbegrunnelse for å vurdere gradert egenbetaling for pasienter i prioritetsgruppe III, er effektivitetshensynet; egenbetalinger fører til at behov for behandling som er lavt prioritert av brukerne selv, ikke blir påmeldt i kampen om knappe ressurser. Dette kan bidra til bedre kapasitet for behandling av pasienter med høyere prioritet.
Fritt sykehusvalg kan tenkes å gi pasienter lettere og raskere behandling ved at ledig kapasitet utnyttes bedre. Det kan være mulig å tillate fritt sykehusvalg bare for pasienter i prioritetsgruppe I, men det er neppe hensiktsmessig. Prioritetsgruppe I er stramt definert, og det er viktig at kapasiteten utnyttes også for pasienter med lavere prioritet.
Særskilt tilsyn fra Statens helsetilsyn og fylkeslegene kan også være aktuelt dersom det er signaler om at mange personer i prioritetsgruppe I ikke får behandlingstilbud. I tillegg har allerede tilsynsmyndigheten et ansvar for å påse at helsetjenestene blir utført forsvarlig. Dette ansvaret må gjelde både for prioritetsgruppe I, II og III.
Utvalget er så langt enige om bruk og vektlegging av virkemidler for å påvirke prioriteringsbeslutninger. Utvalgets mindretall, jf. pkt 10.6, anbefaler bruk av ytterligere virkemidler på individnivå for å styre prioriteringer i ønsket retning. Etter deres syn kan materielle pasientrettigheter og tildeling av behandlingsgaranti for prioritetsgruppe I bidra til å sikre tilgangen til behandling for den enkelte. Dette veier tyngre enn enn mulige utilsiktede virkninger av rettighetsfesting.
10.12 Utvalgets hovedanbefalinger om bruk av virkemidler
Utvalget står samlet om de fleste anbefalingene vedrørende bruk og vektlegging av virkemidler for å oppnå ønsket prioritering i forhold til prioritetsgruppene I-IV, men er delt i synet på bruk av pasientrettigheter og behandlingsgaranti som prioriteringsredskaper.
10.12.1 Forslag om utvikling og innføring av forpliktende servicemål
Helsepolitiske myndigheter kan forplikte seg til å oppfylle nærmere definerte servicemål, det vil si indikatorer som uttrykker grunnleggende helsetilbuds kvalitet. Servicemål bør ha en naturlig plass i prioriteringsarbeidet. Informasjon er en nødvendig forutsetning for gode beslutninger, og servicemål kan gi økt innsyn og brukerkontroll.
En mulighet vil være at grunnleggende helsetjenester (prioritetsgruppe I) i større grad blir omfattet av detaljerte myndighetskrav, mens det for andre deler av helsetjenesten utvikles forpliktende servicemål på grunnlag av drøftinger med kommuner og fylkeskommuner. Servicemålene bør være basert på et realistisk økonomisk grunnlag, og vurderes i forhold til de økonomiske rammer som fastlegges.
Utvalget erkjenner at det er mye som gjenstår før anvendelige kvalitetsmål er på plass, men vil likevel anbefale at informasjons- og styringssystemer utvikles og kobles til forpliktende målsettinger. Bakgrunnen for forslaget er nærmere omtalt i pkt. 10.2.
10.12.2 Refusjonsordninger
Etter utvalgets vurdering kan det være behov for å gjennomgå takst og refusjonsforhold for mange typer tilbud med sikte på å få et bedre samsvar mellom de oppgaver man ønsker utført og hva legene faktisk utfører. På lengre sikt bør antakelig alle takstrefusjoner for allmennlegetjenesten, fysioterapitjenesten, spesialisthelsetjenesten og poliklinikker evalueres og justeres i forhold til nasjonale prioriteringer. Bakgrunnen for forslaget er nærmere omtalt i pkt. 10.3.
10.12.3 Finansieringsordninger
Deler av helsesektoren er i stor grad rammefinansiert, mens andre deler er finansiert gjennom refusjonsordninger i folketrygden, jf. pkt. 4.2.1 og 4.2.2. Etter utvalgets vurdering kan det være behov for å gjennomgå de konsekvenser en slik delt finansiering har for prioritering i helsesektoren.
Det bør videre vurderes om ordningen med aktivitetsbasert finansiering i somatiske sykehus bør avgrenses til å omfatte prioritetsgruppe I og II. Hvorvidt det er mulig i praksis å la aktivitetsbasert finansiering bortfalle for prioritetsgruppe III, bør utredes.
10.12.4 Bruk av gradert egenbetaling for lavt prioriterte helsetjenester
Utvalgets mandat ber om at graderte egenandeler som virkemiddel i prioriteringsprosessen vurderes. Den viktigste begrunnelsen for bruk av egenbetalinger ligger i effektivitetshensynet: Egenbetaling fører til at behov for behandling som er lavt prioritert av brukeren selv, ikke blir meldt på i kampen om knappe ressurser. En moderat bruk av egenbetalinger for slike behandlinger bør ikke komme i alvorlig konflikt med hensynet til en rettferdig fordeling av helsegodene.
Utvalget stiller seg åpne for tanken om innføring av egenbetalinger gradert etter prioritet for tjenester i prioritetsgruppe III. Utvalget foreslår ikke konkrete takster eller når og hvordan dette kan iverksettes. Disse forholdene bør utredes grundig og ses i sammenheng med pkt. 10.12.3. Bakgrunnen for forslaget er beskrevet i pkt. 10.4.
Utvalgsmedlemmet Ødegård vil understreke at bruk av alminnelige egenandeler ikke kan forenes med utvalgets definisjon av «grunnleggende helsetjenester» slik dette kommer til uttrykk gjennom de tiltak og tilbud som er forutsatt gitt for prioritetsgruppe I.
Som prioriteringsutvalget påpeker, vil prioritetsgruppe I omfatte helt grunnleggende medisinsk behandling, rehabilitering, samt pleie og omsorg.
Etter dette medlemmets mening må tiltak og tjenester som faller inn under begrepet «grunnleggende» være et fullt ut offentlig finansieringsansvar. Slik grunntrygghet kan ikke gjøres til gjenstand for mer eller mindre tilfeldig lokal prioritering, hverken hva angår om og når de skal gis, eller at det kan kreves egenandel for tiltak og tjenester som har til hensikt å etablere eller opprettholde helt grunnleggende livskvaliteter og nødvendige hjelpefunksjoner for den enkelte bruker eller pasient.
10.12.5 Utdanning og fordeling av helsepersonell
Tiltak for å bedre personellsituasjonen for høyt prioriterte grupper, særlig psykiatri, rehabilitering, pleie og omsorg, bør igangsettes straks, mens tiltak for andre grupper bør utredes grundigere.
10.12.6 Innføring av behandlingsgaranti
Utvalgets flertall, utvalgsleder Lønning og medlemmene Album, Brofoss, Buttedahl, Førde, Sandmo, Shetelig, Wisløff og Aase kan ikke se at forslaget om behandlingsgaranti løser de problemene som knytter seg til dagen ventetidsgaranti. Det vises her til kapittel 6. Et hovedproblem er at garantien entydig knyttes til et tidsaspekt. Dette er etter flertallets mening en unyansert prioriteringsmåte, som i beskjeden grad treffer de reelle problemene. Den grunnleggende svakhet ved all bruk av (vilkårlig) fastsatte tidsfrister som prioriteringsverktøy, vil være at den kvalitative vurdering av hva som i det enkelte tilfelle er medisinsk forsvarlig blir overstyrt av et rent kvantitativt mål.
Flertallet kan for sin del heller ikke se at ordningen med en behandlingsgaranti løser de prioriteringsproblemene drøftet under avsnittet om rettighetsfesting, jf. pkt 10.5.2. Riktignok kan det tenkes at tiltakskriteriene blir noe mer presist fastsatt enn ved den tradisjonelle lovgivningmåten. Men dette vil som i dag variere sterkt fra område til område.
Utvalgets medlem Wyller Shetelig vil i tillegg peke på at forslaget om behandlingsgaranti i realiteten innebærer en lovfestet rett til grunnleggende helsetjenester. Rettighetsbestemmelsene i kommunehelsetjenesteloven omfatter en slik rett. Forslaget om behandlingsgaranti må derfor, etter dette medlems vurdering, medføre at det lovfestes en rett til grunnleggende spesialisthelsetjeneste. Dette medlem er enig i at en slik rett bør lovfestes, men da med den begrunnelse at en slik rettighetsfesting synes nødvendig for å sikre svake grupper nødvendig tilbud.
Dette medlem kan imidlertid ikke se at en sanksjonsordning i form av utstedte verdipapir vil være hensiktsmessig for andre pasientgrupper enn de som er i behov av somatisk spesialisthelsetjeneste. En lovfestet rettighet bør knyttes til en adgang til forvaltningsklage, slik det er i kommunehelsetjenesten i dag.
Dette medlem vil vise til utvalgets drøftinger om pasientrettigheter som prioriteringsredskap i kapittel 10.5, og peke på at prioritetsgruppe I i prinsippet er såvidt avgrenset at en lovfestet rett til grunnleggende spesialisthelsetjeneste kan bidra til å styre utviklingen av tjenestetilbudet innen denne delen av helsetjenesten i prioritert retning. Dette forutsetter imidlertid at det systemet utvalget foreslår er på plass og fungerer etter hensikten.
Utvalgets mindretall, medlemmene Benkow, Brundtland, Evensen, Nesheim, Traaholt og Ødegård, mener at en behandlingsgaranti vil være en naturlig videreføring av den såkalte ventelistegarantien og et nødvendig virkemiddel for å sikre det brukerne har krav på i tråd med den prioriteringsmodell som er skissert i kapittel 9.
I en kjennelse avsagt i Nord-Troms Namsrett 7. april 1997, fikk en pasient ikke medhold i at sykehuset skulle fremskaffet behandlingsplass i et annet fylke selv om ventetidsgarantien var brutt. Kjennelsen ble ikke anket, fordi pasienten umiddelbart etterpå ble tilbudt behandling. Den usikkerhet som derfor stadig hersker om ventetidsgarantiens rettslige status, forsterker behovet for å innføre en behandlingsgaranti med reelle sanksjonsmuligheter som gir pasienten rett til nødvendig medisinsk behandling, rehabilitering, samt pleie og omsorg.
Etter disse medlemmene syn, vil det være nødvendig at en ny prioriteringsmodell (slik utvalget har foreslått) inneholder virkemidler som kan bidra til å gjenopprette befolkningens tillit til at helsevesen og myndigheter foretar riktige valg i riktig rekkefølge.
Det vil ved hjelp av den skisserte fremgangsmåten i kapittel 9 være mulig å bli nokså presis mht. hva den enkelte har krav på. At det ikke er mulig å være like presis for alle grupper, kan etter disse medlemmenes syn ikke være noen avgjørende innvending. Det er viktig å tilstrebe en reell garanti, slik at brukeren får det tilbudet som prioriteringsmodellen forutsetter.
Slik disse medlemmene ser det, er en behandlingsgaranti avgjørende for at selve prioriteringssystemet skal virke etter forutsetningene uavhengig av hvilket forvaltningsnivå som måtte ha ansvar for å yte tjenesten.
Videre kan en behandlingsgaranti med tilknyttede sanksjonsmuligheter være egnet til å synliggjøre organisasjonsmessige mangler i helsevesenet og til å øke presset med hensyn til å få løst disse problemene. Bakgrunnen for forslaget er beskrevet under pkt. 10.6.
Utvalgets medlem Evensen understreker at innføring av behandlingsgaranti ikke bør vurderes isolert. Reell prioritering forutsetter bruk av et knippe av håndfaste og allminnelig forståelige virkemidler. Begrunnelsen for inndeling i prioritetsgrupper faller langt på vei bort hvis ikke gruppetilhørighet utløser bruk av et eller flere virkemidler. Sannsynligvis er økonomiske sanksjoner de som forstås best av beslutningstakere, fylkeskommunen og pasienter. Dessuten har de betydelig pedagogisk effekt. I hvertfall må de prøves fordi andre tiltak hittil har gitt lite. Behandlingsgaranti for prioritetsgruppe 1 og gradert egenbetaling for prioritetsgruppe 3 er derfor virkemidler som bør utprøves i en samlet pakke.
Dette medlem er enig i at rettighetsfesting av behandlingsgaranti for prioritetsgruppe 1 innført som enkelttiltak, kunne gi vridningseffekter til fordel for sterke pasientgrupper. Men slik vil det ikke gå i praksis hvis andre av utvalgets forslag blir fulgt. Blant annet vil det enstemmige forslag om sikring av svake pasientgrupper gjennom innføring av servicemål og kvotering, jf. avsnitt 9.3, motvirke slike tendenser.