3 Retningslinjer for prioritering innen norsk helsetjeneste
3.1 INNLEDNING
I et moderne samfunn vil det alltid være en løpende debatt om prioriteringer og kamp om de tilgjengelige ressurser. En viktig politisk oppgave er å gi helsetjenesten en tilstrekkelig andel av samfunnets samlede midler. Hvor store rammene faktisk blir, avhenger dels av den samfunnsøkonomiske situasjon og dels av hvilken prioritet helsetjenesten får i forhold til andre samfunnsoppgaver. Debatten blir tilsynelatende vanskeligere jo lengre et samfunn er kommet i sin velstandsutvikling. I fattige samfunn må en prioritere de grunnleggende behov, mens vi i de rike industrilandene har kunnet betale for utvikling og bruk av ny teknologi som dekker langt mer enn basisbehovene. Et av de vestlige lands viktigste problemer i helsepolitikken er de mange prioriteringer som må foretas. Så lenge en ikke vil bygge på markedsmekanismer som rasjoneringsmetode, blir det vanskelige prioriteringsvalg både mellom grupper av pasienter og mellom hovedtyper av tiltak. For å foreta slike prioriteringer er det behov både for avklarte premisser og praktiserbare retningslinjer. I dette kapitlet belyser vi hvilke erfaringer vi har med retningslinjer for prioritering innen norsk helsetjeneste. Erfaringer med ventetidsgarantien er drøftet særskilt i kapittel 5.
3.2 PRIORITERING - BEGREP MED MANGE FASETTER
Debatten om riktig bruk av helsetjenestens ressurser er svært vanskelig ved at den foregår på to nivåer samtidig. Helsepersonellet tar individuelle kliniske beslutninger som angår enkeltpersoner, og politikerne tar politiske og strategiske beslutninger som særlig angår lokale og regionale forhold, og forskjellige grupper av befolkningen. Politikere, økonomer og samfunnsforskere argumenterer stort sett på samfunnsnivå, mens helsepersonell, media og «mannen i gata» oftest argumenterer på individnivå. Det er enkelt å reise storm i opinionen når helsetjenesten ikke får de ressurser den ber om, og myndighetene prøver å omstrukturere helsetjenesten. De enkelte fagprofesjonenes spesialister har også forskjellige måter å se de kliniske beslutninger på. De har lett for å resonnere ut fra enkeltpasienter og den spesialiteten de selv representerer. De kan derfor fristes til å mobilisere for å skaffe ressurser til eget domene og egne pasienter, men kan se med stor skepsis på andre spesialisters krav. Argumenter på samfunnsnivå er mer abstrakte, uten samme gjennomslagskraft som individuelle resonnementer. Derfor er det en vanskelig oppgave å skape forståelse for at ressursene til helsetjenesten er begrensede, og at det kan være nødvendig å holde igjen på f.eks. tilbud som statistisk sett har liten effekt. Debatten om prioritering er ofte forvirrende, fordi det kan være uklart hva som legges i selve begrepet. Ofte blandes ulike dimensjoner av prioritering sammen. Sentrale elementer i prioriteringsbegrepet er fordeling, balansering, rangering, rasjonering, og skillet mellom første- og annenordensbeslutninger. Et overordnet helsepolitisk spørsmål er dessuten prioriteringen mellom helsetjenesten og andre samfunnssektorer. Hvor mye ressurser skal helsetjenesten legge beslag på? Jo større rammene er, jo lettere er det å betale seg ut av de interne prioriteringsproblemene. Men uansett rammer må en fordele ressurser mellom pasientgrupper og ulike hovedtyper av helsetiltak. Det er de prinsipielle sider ved disse interne prioriteringsproblemer vi tar opp i det følgende. Vi drøfter ikke spørsmålet om hvordan helsetjenesteressurser bør prioriteres i forhold til ressurser på andre samfunnsområder. Det er et viktig spørsmål, men det er ikke et spørsmål mandatet ber utvalget finne svar på.
3.2.1 Fordeling mellom pasientgrupper
Prioritering brukes ofte om fordeling av ressurser mellom ulike pasientgrupper, enten det er diagnosegrupper, enkeltdiagnoser, alder eller andre kriterier som ligger til grunn. Å sette pasientgrupper opp mot hverandre på denne måten er ikke lett, hverken prinsipielt eller praktisk. Vanskeligheten består i at sykdommer oftest er uforskyldt, og rettferdighetskrav tilsier at alle grupper burde ha krav på behandling i samsvar med problemets alvorlighetsgrad og den forventede effekt av et tiltak. Derfor vil det også alltid være spørsmål om hvilke deler av hver gruppe som skal gå foran andre fra andre grupper.
3.2.2 Balansering mellom ulike hovedtyper av tiltak
Balansering av ressurser til de ulike ledd i tiltakskjedene som forebygging, øyeblikkelig hjelp-funksjonen, behandling, rehabilitering og omsorg for kronisk syke blir også ofte omtalt som prioritering. En prioriteringsdebatt på dette området krever at man spesifikt vurderer leddene i behandlingskjeden for ulike avgrensede sykdomsgrupper. De enkelte ledd, og grensesnittene mellom dem, må analyseres for å identifisere flaskehalser, forsømte områder og dårlig samordning og samarbeid mellom leddene. Dette arbeidet er sentralt for mange av de faggruppene som er opprettet under de regionale helseutvalgene, og som danner grunnlaget for det regionale helseplanarbeidet. Arbeidet er også en viktig og selvstendig del av det regionale samarbeidet. Arbeidet går bl.a. ut på å beskrive tiltakskjedene og utvikle disse i samsvar med nye metoder og muligheter innenfor moderne medisin. Det betyr ofte at funksjoner og oppgaver justeres og eventuelt flyttes mellom helsetjenestenivåene, og at det lages bedre retningslinjer og rutiner for samarbeidet mellom nivåene. Pasientforløp og pasientflyt i behandlingskjedene må stå sentralt i arbeidet med å bedre kvaliteten.
3.2.3 Rangering
Rangering er å sortere pasientene i rekkefølge etter prioritet, f.eks. slik det er skissert i ventelisteforskriften. Her skjer det for det første en parallell rangering av en rekke pasientgrupper. Disse kommer inn under forskjellige fag, og settes på ulike ventelister uavhengig av hverandre. For det andre skjer det på hver venteliste stadig justeringer i rangeringen innenfor og mellom prioritetsgruppene. Nye pasienter går ofte forbi mange som allerede har stått på listen en tid, fordi deres tilfelle er mer alvorlig. Dermed blir systemet vesentlig mer dynamisk og nyansert enn slik det presenteres i de kvartalsvise (fra 1996 tertialvise) ventelisteoversiktene. Disse gir et statisk øyeblikksbilde, som lett kan skape forestillinger om at alle venter i én lang og stillestående kø. Blant annet hevdes det ofte ut fra øyeblikksdata at pasienter i laveste prioriteringsgruppe knapt får behandling i det hele tatt, mens undersøkelser som er gjort på avsluttede ventetider, viser at de fleste (ca. 70 pst) også i denne gruppen får behandling før 6 måneder er gått.
3.2.4 Rasjonering
Prioritering vil som regel måtte bety å si nei til former for etterspurt behandling, selv etter at alle de ovenstående prioriteringsmuligheter er utnyttet optimalt. Rasjonering er et relevant ord i situasjoner der en ikke kan tilby nyttig behandling for alvorlige sykdommer til alle. Rasjonering kan ha effekt både på omfang og kvalitet av et tilbud. For å avklare og nyansere bruken av begrepet kan det være nyttig med en klassifisering av forskjellige typer rasjonering, jf. boks 3.1:
Boks 3.1 Forskjellige typer rasjonering
Forkaste (eng. denial). Det vil si å ikke tilby visse typer utredning, behandling, rehabilitering, eller pleie
Forsinke (eng. delay). Det vil si å ikke tilby alle tjenester til riktig tid
Fordreie (eng. deflection). Det vil si «oppfordring« til bruk av andre typer tjenester, f.eks. kanalisering av pasienter fra helsetjeneste til sosiale tjenester (f.eks. unge funksjonshemmede som bor på aldershjem i stedet for i tilrettelagte boliger)
Fortynne (eng. dilution). Det vil si å renonsere på kvaliteten på tjenester slik at ressursene kan benyttes til flere formål, f.eks. ved å ikke benytte beste protesetype, bruk av mindre kvalifisert personale, bruk av rimelige legemidler med samme effekt, men flere bivirkninger enn dyrere alternativer m.m.
Forhindre (eng. deterrence). Det vil si å opprette barrierer som begrenser pasienters etterspørsel etter helsetjenesten, f.eks. bruk av egenandeler, sentralisering av visse tjenester m.m.
Kilde: Harrison and Hunter 1994
Klassifiseringen i boks 3.1 er nyttig fordi den viser at alle prioriteringssystemer ikke nødvendigvis er av «enten-eller» karakter. Rasjonering er all prioriterings akilleshæl, fordi det er vanskelig å skape konsensus om hvilke behov som skal holdes utenfor velferdsstatens tilbud. Rasjonering er sjelden ønskelig, men kan være nødvendig, og under tiden uunngåelig. Det er gjort en rekke forsøk på slik rasjonering i flere land, men med varierende resultat. Hvis all ineffektiv diagnostikk, behandling, forebygging og ikke minst risikointervensjon kunne skilles ut og saneres, ville det antakelig kunne frigjøres store ressurser. Hvis rasjonering finner sted, bør det begrunnes overfor alle berørte parter med henvisning til mål og prinsipper som helsetjenesten styres etter.
3.2.5 Første- og annenordensbeslutninger
Det kan skilles mellom to typer konkrete prioriteringsbeslutninger, førsteordens- og annenordensbeslutninger. Førsteordensbeslutninger er politiske beslutninger som kan skje på flere nivåer. Innen norsk helsetjeneste typisk på statlig, regionalt, fylkeskommunalt eller kommunalt nivå, men også på sykehus- og avdelingsnivå. Budsjettvedtak i storting, fylkeskommuner og kommuner er typiske førsteordensbeslutninger. Det kan dreie seg om hvor mange akuttsykehus det skal være i en region, hvor mange institusjonsplasser for schizofrene det skal være, hvor mange leger, sykepleiere eller radiologer som skal utdannes i landet, om det offentlige skal finansiere beinmargstransplantasjoner, eller hvor god tilgjengelighet det skal være til computertomografisk diagnostikk. Førsteordensbeslutninger bestemmer således mengden av et helsegode som tilbys, eller kapasitet . All kapasitet avgjøres derimot ikke ved førsteordensbeslutninger. Noen begrensninger er naturgitte, og lite eller ikke-påvirkbare gjennom politiske vedtak. Det finnes bare et visst antall organer til transplantasjon, eller en viss mengde råstoff som kan brukes til fremstilling av et bestemt preparat, f.eks. legemidlet Taxol, som brukes i kreftbehandlingen. Mer vanlig er det at begrensningene følger av menneskelige beslutninger. Hvor mye helsepersonell som er tilgjengelig, henger sammen med bl.a. utdannelseskapasitet og lønnspolitikk. Antall sykehussenger og poliklinikker er et resultat av vedtatte helseplaner, og helsevesenets samlede aktivitet henger sammen med budsjettvedtak m.v. Størrelsen på helsetjenestens tilbud er med andre ord mer eller mindre bevisst bestemt, og kan derfor forandres, innenfor visse absolutte grenser.
Annenordensbeslutninger (kliniske beslutninger) bestemmer hvem som skal få disse godene, og gjelder altså den individuelle tildeling . Det kliniske beslutningsnivå kan for prioriteringsformål deles i to: 1) det overordnede kliniske nivå, som kan utvikle faglige standarder for valg av pasienter til riktig diagnostikk, utredning eller behandling, og 2) det praktisk-kliniske nivå, hvor det daglig tas beslutninger om enkeltpasienter: om de skal gis et tilbud, og hvilket tilbud de skal ha.
Med henblik på kliniske beslutninger er det særlig det overordnede kliniske nivå som er interessant som målgruppe for retningslinjer om prioritering. Dersom prinsipper og kriterier for prioritering får gjenomslag på dette beslutningsnivået, kan det på lengre sikt, gjennom faglige standarder og kliniske retningslinjer, få betydning for de daglige prioriteringsvalg.
Annenordensbeslutninger fordeler ressursene til de konkrete mottakere eller kanaliserer pasienter til ulike tilbud. Sykehuslegens beslutning om å sende én pasient til computer- tomografisk undersøkelse og en annen pasient hjem er en typiske annenordensbeslutning. Fastlegging av rutiner for hvilke medisinske karakteristika som skal tilfredsstilles før pasienter sendes til slik undersøkelse, kan også være en annenordens beslutning.
I diskusjonen om ressurser og fordeling av helsetjenester er det viktig å holde disse nivåene fra hverandre. Beslutningene er forskjellige, de blir tatt av mange personer med forskjellig ansvar, informasjon og mer eller mindre nærkontakt med enkeltpersoner. Stortingspolitikerne må ha andre ting i tankene når de vedtar helsebudsjettet, enn psykiateren som må velge hvem av tre sterkt behandlingstrengende pasienter som kan utskrives for å gi plass til en ny øyeblikkelig hjelp-trengende pasient.
Første- og annenordensbeslutninger er derimot ikke uavhengige av hverandre. Førsteordensbeslutninger er et resultat av en rekke vedtak om utgiftsrammer på statlig og fylkeskommunalt nivå, eller på det enkelte sykehus ned til avdelingsnivå. For dem som skal treffe annenordensbeslutninger, kan de fastlåste rammene oppleves som problematiske. Det konkrete ansvar for den stramme rammen blir tilsynelatende liggende hos dem som ikke har vært med på å fastsette den. Dette skjer for eksempel når et sykehus gjøres ansvarlig for brudd på ventelistegarantien som kan skyldes mangel på personale pga. for få stillingshjemler, eller når hjemmesykepleieren som følge av stramme kommunale rammer til hjemmesykepleie har for liten tid til pasienten.
Den konkrete tildeling av helsetjenester til enkeltpasienter, annenordensbeslutningene, innvirker altså i høy grad på den totale fordeling. For å styre annenordensbeslutningene bedre, er det derfor behov for mer konkrete retningslinjer, tilpasset de forskjellige medisinske fagområder.
3.3 HELSE, SYKDOM OG MEDIKALISERING
Vi lever i dag i en tid med store og raske forandringer. Begreper endrer innhold, ofte uten at vi merker det. Også måten samfunnet tolker og forholder seg til sykdoms- og helsebegrepene endrer seg. Ut fra tidligere tiders oppfatning bestod befolkningen av to kategorier - syke og friske - og det var legens oppgave å ta seg av de syke. Utbyggingen av sykeforsikring og syketrygd var basert på at det var de syke som skulle tilgodeses. I takt med den generelle velstandsutvikling etter den annen verdenskrig, forandret imidlertid oppfatningene seg gradvis. Blant annet ble det klarere at helse var nært knyttet til økonomiske og sosiale forhold. Mens en rekke «klassiske» problemer alltid har vært definert som helseproblemer, kan andre problemer relatert til helse ligge i skjæringsfeltet mellom det som kan oppfattes som helsemessige, moralske, sosiale, pedagogiske eller endog juridiske problemer. Hvor langt politikere skal gå i å definere helsevesenets ansvar, hvilke helsetjenester som skal tilbys og hvilke pasientgrupper som skal gis prioritet, avhenger bl.a. av hvordan en velger å tolke helse- og sykdomsbegrepene.
3.3.1 Helse- og sykdomsbegrepene
I NOU 1987: 23 ble forholdet mellom helse- og sykdomsbegrepene nærmere drøftet. Sammenhengen mellom disse begrepene er viktig fordi manifest sykdom, mistanke om sykdom eller opplevelsen av å ikke føle seg frisk gjør at folk oppsøker helsetjenesten. Det er imidlertid klart at også andre ting enn sykdom gjør det. For eksempel kan både skade, lyte (eller defekt som hørsels- eller synstap, skjev ryggrad eller stive ledd), funksjonhemming eller alder gi rett til ytelser fra helsetjenesten. Det er lite rimelig å regne disse tilstandene som sykdom selv om de kan medføre redusert helse og økt sykelighet. Meget høy alder kan f.eks. være et tegn på god helse, men også være en direkte årsak til skrøpelighet og redusert motstandskraft. Et annet eksempel er omfattende funksjonshemminger som kan innebære dårligere helse enn hos funksjonsfriske. Allikevel er det selvsagt ikke slik at funksjonshemmede aldri er friske. Det er altså en slags asymmetri mellom begrepene helse og sykdom som kan ha praktisk betydning. Mens en ofte klart kan diagnostisere sykdom, oppdage blødninger og brudd eller annen form for sykdom eller skade, kan en ikke direkte erfare eller diagnostisere det vi kaller for god helse. Uansett hvilket helsebegrep man har eller velger, vil visse sykdommer alltid være sykdommer, f.eks. hjernehinnebetennelse eller ondartede svulster. Det er langt på vei mulig å lage en liste over sykdommer uten at man har noe presist og veldefinert helsebegrep. Til grunn for sykdomsdefinisjoner, må det imidlertid ligge et mer eller mindre subjektivt eller objektivt normalitetsbegrep. Helse derimot lar seg hverken diagnostiseres eller fremvises på noenlunde entydig vis.
WHOs definisjon av helse lyder: «Helse er ikke bare frihet fra sykdom og lyte, men fullstendig legemlig, psykisk og sosialt velvære». Mange regner denne definisjonen som altfor ambisiøs til å gi et godt bilde på hva god helse innebærer, og har forkastet den. Mange er f.eks. fornøyd med helsen opp gjennom livet, til tross for at de har gått gjennom både alvorlige og plagsomme lidelser. Resultatene fra helseundersøkelser i mange land har dessuten vist at en stor andel av befolkningen har vært kronisk syke, uten å være misfornøyd med helsen. Resultatet av den norske helseundersøkelsen i 1985 viste bl.a. at størstedelen av de som oppga å ha en sykdom/diagnose, allikevel var fornøyd med egen helse. Et godt liv er således ikke nødvendigvis det samme som god helse i betydningen lite sykdom. Det er mulig å leve et rikt liv med en funksjonshemming eller en alvorlig sykdom. Det er også mulig å gå gjennom livet uten å ha vært syk en dag, men med en følelse av å ikke ha utrettet eller oppnådd noe. Et godt liv er heller ikke nødvendigvis et langt liv. Spenningsforholdet mellom objektive og subjektive mål for helse er vanskelig å forklare. Det kan imidlertid argumenteres for en definisjon av helse som understreker mestringsbegrepet. Det innebærer at det er nødvendig å se begge sider av menneskelivet - problemer og mestringen av problemene - under ett, og at det ikke nødvendigvis finnes noe absolutt skille mellom det å ha god helse og det å være syk. Derfor må arbeid med å fremme helse og bekjempe sykdom ses i nær sammenheng. Det har vært vanlig å se dette som en sammenhengende prosess, som innebærer at det helsefremmende arbeid begynner der det sykdomsbekjempende arbeid slutter, slik det er illustrert ved den stiplede linjen i figur 3.1. Sannsynligvis er det imidlertid mer hensiktsmessig å se disse to strategiene som atskilte prosesser, og den totale helsetilstand som en funksjon av begge. Ved å velge riktige strategier for bekjempelse og forebygging av sykdom, vil vi ikke bare redusere forekomsten av sykdom og gjøre de syke friskere, vi vil også øke livskvaliteten til hele befolkningen.
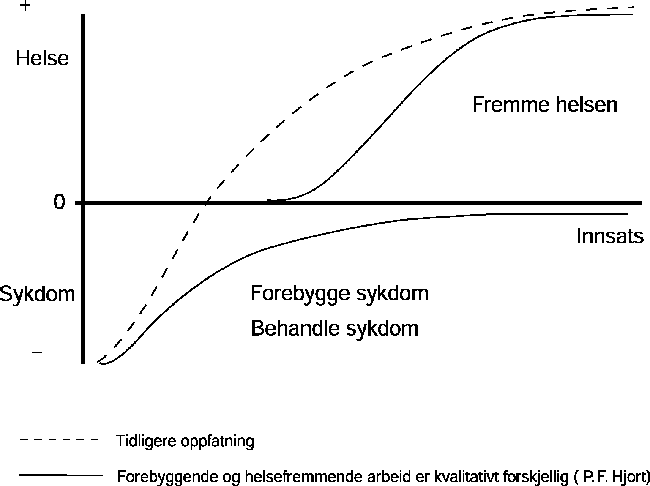
Figur 3.1 Fra sykdom til helse
Denne tankegangen har blitt mer og mer vanlig i løpet av de siste 10-15 årene. Mange har, ofte med forskjellig utgangspunkt, kommet frem til samme syn. Den store utfordringen er kanskje å karakterisere de positive faktorer som gir overskudd i forhold til hverdagens krav. Aaron Antonovsky har gjort et godt forsøk på en slik karakteristikk i «Sense of coherence«:
Helsens positive sider - mestringsfaktorene:
Personlige egenskaper:lyst sinn, optimisme, selvtillit
Trivsel og trygghet i hverdagen:vant til å mestre livets utfordringer
Sosial støtte fra familie, venner, naboer:står ikke alene
Godt nærmiljø:nærhet og tilhørighet, gir og får støtte
Kulturelt fellesskap: vet hvor en hører til
Politisk tilhørighet: deltar og blir tatt hensyn til
Mestringsfaktorene utgjør en blanding av personlige egenskaper, sosiale og politiske forhold. En annen, men ikke ulik, tilnærming til helsebegrepet er å se helsen som en mengde under stadig endring, jf. figur 3.2. Helsen reduseres gjennom at sykdommer, den normale aldringsprosessen eller andre, individuelle problemer tapper ut «helsekapital» i varierende grad. Men det er også mulig å øke helsemengden, ved å «fylle på» fra forskjellige faktorer som en vet har positiv innvirkning på helsen. Målet for helsetjenesten er både å «skru igjen» kranen og å øke helsen gjennom å «fylle på» med de riktige innsatsfaktorene.
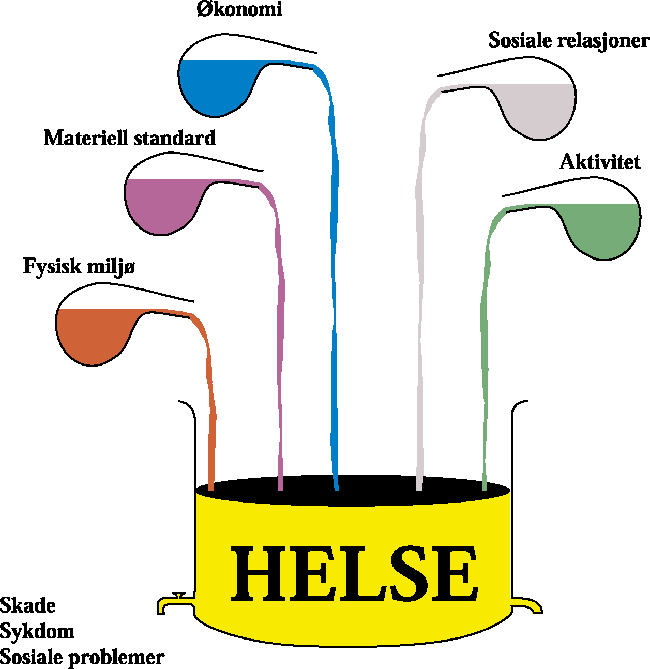
Figur 3.2 Helse som mengde
I de siste 50 årene har det skjedd en utvidelse av sykdomsbegrepet. Parallelt har legetallet i Norge blitt ca. femdoblet, legemiddelforbruket har økt kraftig, og helseutgiftene er mangedoblet. Folk går mer til lege og ønsker mer behandling. I løpet av de siste 20 årene har psykiske lidelser og belastningslidelser blitt en viktig årsak til ytelser fra trygden. Subjektivt opplevd sykdom kan ha økt fordi toleransegrensen er senket. I de store helseundersøkelsene fra Glostrup i Danmark heter det at «folk har det bedre, men tar det dårligere». Andre årsaker til at sykdom har økt, er at det blir stadig flere syke og mer sykdom jo bedre legene og helsetjenesten blir, rett og slett fordi flere overlever med kronisk sykdom.
Medlemmet Brundtland vil peke på at for pasientene oppleves det som et gode at det i dag er bedre muligheter for å leve med en kronisk sykdom.
En annen mekanisme er at helsevesenet er blitt flinkere til å finne skjult sykdom. Særlig på hjerte-karområdet har legemiddelindustrien lagt ned store ressurser for å utvikle medikamenter for risikointervensjon. I økende grad skjer dette nå også på andre områder som osteoporose og ved type-2 diabetes. Gruppene defineres som pasienter, og det er av avgjørende betydning hvor en velger å legge terskelen for behandling. Det har vært foreslått å kalle disse personene for «risikanter» i stedet for pasienter.
3.3.2 Medikalisering
Målt med gjennomsnittlig levealder som målestokk, er helsetilstanden i den norske befolkning svært god. Allikevel er forbruket av helsetjenester høyere enn noen gang, også i den friskeste del av befolkningen. Forklaringene på dette er mange og kompliserte. En forklaring, som blir påpekt av mange, er at dagens velferdssamfunn er i ferd med å bli medikalisert. I vårt moderne samfunn er det et stadig press mot utvidelser i randsonen av helsevesenets arena. Dette skyldes dels at krefter utenfor helsevesenet forsøker å skyve problemer som ikke nødvendigvis hører hjemme der, inn i sektoren. Likeledes bidrar medisinske og paramedisinske profesjoner til å sykdomsforklare og individualisere flere og flere problemer. Dagens helsevesen har overtatt ansvar for, og kontroll over, mange flere tilstander og livsfaser enn før. Kontakten med helsevesenet begynner i fosterstadiet, og varer livet ut. Dels skal vi ha bekreftelse på at vi er friske, dels må vi ha bekreftelse på at vi er syke, ettersom sykemelding eller attest fra lege kan være nødvendig for å få visse økonomiske eller materielle rettigheter. Tilstander som før ble tatt hånd om, for eksempel av kirken eller innen familien, og hendelser som tidligere tilhørte området for selvhjelp, er nå i større grad enn tidligere en del av helsevesenets ansvar. Sorg og kriser håndteres oftere med terapi, antidepressiva og sykemeldinger, og skjer gjerne i profesjonelt kontrollerte omgivelser. Angst- og søvnproblemer, sorg, nedstemthet, diffuse plager og smertetilstander og ønske om kirurgiske inngrep for å rette på normalavvik, er andre eksempler. Dette kommer som en følge av at det i dag finnes flere gode og nyttige symptomlindrende medisiner enn før, men kanskje også fordi toleransen for plager og ubehag er blitt vesentlig lavere. Oppløsning av sosiale nettverk er en annen faktor som kan bidra til at mange føler at de står alene og finner behov for å søke støtte for problemer hos legen, en støtte de tidligere hentet i nærmiljøet.
Også måten samfunnet er innrettet på, kan i mange tilfeller bidra til økt medikalisering. Blant annet er legene pålagt et ansvar for å dokumentere at plagene virkelig finnes. Antall legeårsverk som går med til utfylling av attester, er ikke ubetydelig. Folk som lider av vanlige, ufarlige og selvbegrensende sykdommer, tvinges på grunn av sykemeldingsregler til legekontor for å skaffe seg en attest og en legitim grunn til å holde seg borte fra arbeid eller skole. Følgene av et stramt arbeidsmarked og arbeidsledighet blir også i stor grad forsøkt «løst» ved hjelp av helsevesenet, ved hjelp av en medisinsk diagnose som utløser økonomisk sikkerhet via trygd.
Kunnskapen om hva som påvirker helsen, er økt både i helsevesenet og hos befolkningen. Vi kjenner i dag en rekke faktorer som påvirker helsen i ugunstig retning, og vår evne til tidlig diagnostikk har økt dramatisk. Det moderne menneske verdsetter helse høyt. Hvis ordet helse er i ferd med å bli navnet på våre felles forestillinger om det gode liv, er det lite å undre seg over. Kunnskapene om hva som påvirker helsen kan gi økende muligheter til styring av eget liv og helse. Tidlig diagnostikk gjør at sykdom kan oppdages og behandles tidlig. Dersom behandlingen er nyttig, er dette et ubetinget gode. Baksiden av medaljen kan være at folk lett får urealistiske forestillinger om hva helsetjenesten kan og bør gjøre for dem.
Helsekontrollene og behovet for prøver og utredninger har etter hvert gitt grunnlag for et betydelig antall stillinger i helsetjenesten og i laboratorier for blodprøve og røntgenundersøkelser. Det er et generelt problem at mange undersøkelser som tilbys savner vitenskapelig dokumentasjon av nytte. En rask økende etterspørsel etter helsetjenester skaper et godt grunnlag for private helsetjenester der økonomisk inntjening lett kan bli overordnet kravet til dokumentasjon. Vekten på individets ansvar for egen helse, kombinert med pågående markedsføring av undersøkelser og andre tjenester, gjør at valgfriheten lett kan bli illusorisk når det gjelder å gjøre bruk av det som tilbys.
Det er all grunn til å tro at prediktiv diagnostikk vil øke i omfang i fremtiden. Det problematiske sett fra et ressursfordelingsperspektiv er at mange av disse testene gjør oss avhengige av helsevesenet for stadige forsikringer om at vi er friske. En underminering av egenomsorgsevnen, og en stadig sterkere fokusering på livet som en tilstand som hele tiden må trygges ved hjelp av sakkyndige kontroller og tester, kan være en kostnad ved medisisnsk praksis som ikke blir vektlagt nok. Det er også problematisk om de tjenestene som tilbys ikke holder mål vitenskapelig, og eventuelt gir falsk trygghet.
Det er altså ikke slik at helsevesenet er en garanti eller forutsetning for et sunt eller godt liv. Snarere er det slik at jo bedre og sunnere man lever, desto mindre har man bruk for et profesjonelt helsevesen. Alt tyder på at de viktigste betingelsene for en god helse ligger i gode sosioøkonomiske forhold, et meningsfylt liv i fellesskap med andre mennesker, og i gode og sunne levevaner. Helsevesenets bidrag i denne sammenheng er antakelig marginalt. Disse refleksjonene byr på utfordringer for det medisisnke samfunnet og for befolkningen som helhet. Fagmiljøene har et etisk ansvar for å stille kritiske spørsmål ved de tjenester som tilbys befolkningen. Er de tjenestene som tilbys, effektive? Kan det tenkes at de har bivirkninger i form av å skape utrygghet, avhengighet og økt fokusering på risiko og død? Kan våre kunnskaper og våre ressurser ha større nytte om de blir brukt på andre steder enn i helsevesenet?
All medisinsk intervensjon har en pris, og det er nødvendig med en viss sunn skepsis til medisinske tjenester. Det er ikke nødvendigvis slik at økt tilgang på helsekontroller og helsetjenester er av det gode, dersom «varen» ikke holder det den lover, og dersom overdreven oppmerksomhet på helse og helsetrusler underminerer omsorgsevnen og gjør oss stadig mer avhengige av helsevesenet.
3.4 OM BEHOVET FOR Å PRIORITERE
Helsetjenesten er en stor og komplisert organisasjon i stadig endring, og med et konstant krav om effektivitet. Ny teknologi, økt oppmerksomhet rundt nye grupper og deres behov, press mot rasjonalisering og effektivisering samt stadig økende forventninger, fører til løpende krav om omstilling og bevisste omprioriteringer. En dynamisk helsetjeneste har behov for visse overordnede prinsipper for hvordan prioriteringer bør foretas. I debatten om prinsipper for prioritering i helsevesenet, er det nødvendig å være seg bevisst noen av de mekanismer som bidrar til å skape dette økte behovet og den økende etterspørselen etter helsetjenester.
3.4.1 Ny teknologi
Det er blitt stadig klarere at gårsdagens gjennombrudd i den medisinsk-teknologiske utvikling, skaper dagens og morgendagens prioriteringsproblemer. Vi gjør det stadig bedre, men opplever situasjonen som stadig verre. Alle industrialiserte land sliter med hvordan de skal håndtere dette såkalte helsegapet som er forsøkt illustrert i figur 3.3.
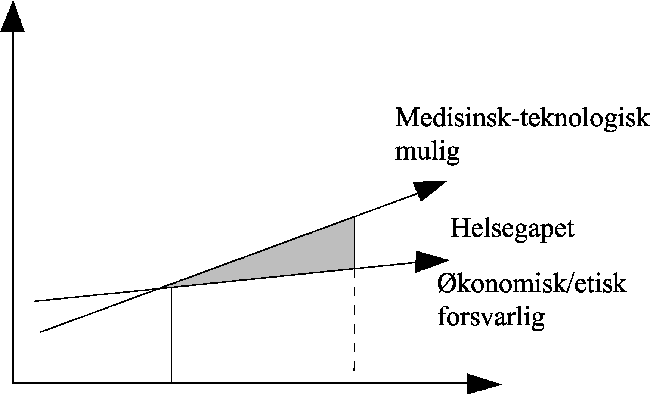
Figur 3.3 «Helsegapet»
Ofte er en i den situasjon at det på kort sikt ikke hjelper hvor mange penger en tilfører, fordi den viktigste knapphetsfaktoren er spesialister og fagfolk. Det er således sider ved den medisinske vitenskap selv som først og fremst driver prioriteringspresset frem. Dette understrekes av det tilsynelatende paradoks at det er de globalt friskeste befolkningene som bruker størst ressurser på helsetjenesten, og som fortsatt ser de største utfordringer foran seg. Norsk medisin er høyt spesialisert. Den har et tett nordisk og internasjonalt samarbeid, både når det gjelder forskning og igangsetting av nye behandlingstiltak. Fagtidsskrifter, deltakelse på internasjonale konferanser og personlige kontakter i nettverk, bidrar til rask tilgang på ny informasjon. Det tar stadig kortere tid fra mulige gjennombrudd i diagnostikk eller behandling skjer, til de er kjent og tatt i bruk i Norge. Mange pasienter er også godt informert om forskning og mulige behandlingsgjennombrudd for sin tilstand.
Det siste tiåret kjennetegnes av forbedring, introduksjon og etablering av en rekke tiltak som nå nærmest er rutine: transplantasjoner, protese- og kikkhullskirurgi, gjenoppliving i og utenfor sykehus, kolesterolsenkende og nye blodtrykkssenkende medikamenter, og operasjoner for grå stær. Også teknologier som har sitt opphav utenfor helsevesenet, bidrar til utvidelser av helsetjenestens tilbud. Det beste eksemplet er utvilsomt utviklingen innen edb-området, som også har gjort at helsetjenesten kan hjelpe langt flere mennesker enn før.
Faktiske gjennombrudd skaper nye behov, i og med at nye grupper pasienter kan behandles med god effekt. For eksempel har levertransplantasjon til utvalgte pasienter med alkoholisk skrumplever nå gode resultater. Fremveksten av nye behandlingsformer som kan erstatte gamle, er kanskje det utviklingstrekk som sterkest viser behovet for prioritering. Når skal nye behandlingsmuligheter innføres som et tilbud innenfor den offentlige helsetjeneste, hvor omfattende skal det være, og hvem skal få tilbudet?
Nye behandlingsformer er ikke alltid kostnadsdrivende. Nye ikke-invasive diagnostiske metoder, laparoskopisk (kikkhulls-) kirurgi eller medikamentell behandling av magesår gir f.eks. bedre behandlingsresultater, kortere liggetid i sykehus, noen ganger lavere kostnader for samfunnet og ofte mindre belastninger for pasientene. Transplantasjoner bidrar til en betydelig økning i sjanser for overlevelse og bedret livskvalitet for enkeltpasienter som før ikke hadde noe tilbud om hjelp. Samlet sett bidrar ny teknologi, nye kostbare medikamenter og nye diagnostiske tester og metoder (som kan ha lav pris, men som ofte brukes på mange pasienter) til et betydelig press på helsetjenestens ressurser. Økte personellkostnader bidrar også til strammere budsjettrammer for behandling.
3.4.2 Nye grupper og nye behov
Generelt er det lite som tyder på at det har skjedd store endringer i befolkningens helsetilstand det siste tiåret. I det store og hele er sykdomspanoramaet som før, men på enkeltområder forekommer det utviklingstendenser som vil gjøre det nødvendig med forsterket satsing i form av økt ressurstilførsel allerede i de nærmeste årene. Et slikt område er kreftsykdommer. Prognosene fra Kreftregisteret viser en forventet økning av antall nye krefttilfeller fra 1994 til år 2010 på 20 pst. Man antar at om lag 10 pst skyldes demografiske endringer; vi blir flere, vi blir eldre enn før, og andelen av eldre i befolkningen øker. Den andre halvdelen skyldes antakelig risikoøkning, det vil si overdreven soling, røyking, alkoholmisbruk og andre livsstilsfaktorer. En slik økning i antall nye krefttilfeller vil føre til at de allerede vanskelige valg som daglig foretas innen kreftomsorgen, vil bli enda vanskeligere.
Den demografiske utviklingen, særlig den relative økningen i den aller eldste aldersgruppen, vil påvirke sykeligheten. Selv om nye beregninger viser at andelen av eldre, dvs. personer i aldersgruppen 67 år og over, vil falle i forhold til andelen yrkesaktive frem til år 2010, vil vi fortsatt se en markert vekst i de aller eldste aldersgruppene. Dette innebærer at behandlings-, rehabiliterings- og pleiebehovet vil øke. Siden de eldre ofte rammes av andre sykdommer enn yngre, tilsier prognosene at det vil bli et økt press på fagområdene kreftbehandling og omsorg, ortopedi (proteser, brudd) og nevrologi (hjerneslag), samt behandlingstilbud som brokk, åreknuter og grå stær, jf. St.meld. nr. 50 (1993-94): Samarbeid og styring.
3.4.3 Økt oppmerksomhet på rasjonalisering og omlegging
Perioden 1987-97 kjennetegnes av rasjonalisering, effektivisering, en tiltakende opplevelse av ressursknapphet blant helsepersonell, og økt kostnadsbevissthet blant beslutningstakere på alle nivåer i helsetjenesten. Dette skyldes at det i mange tilfeller er et gap mellom faktisk behandlingskapasitet og etterspørselen etter behandling. Opplevelsen av tiltakende ressursknapphet skyldes blant annet at helsepersonellet som regel må ta seg av alle pasienter som henvender seg til helsetjenesten, uansett planlagt kapasitet. Det fremholdes ofte at det har vært for liten politisk vilje til å presisere hva som ikke skal tilbys innenfor den offentlige helsetjenesten. Samtidig synes det fortsatt, på enkelte områder, å være stort rom for effektivisering i norsk helsetjeneste. Tjenestetilbudet kan organiseres bedre, uten at helsepersonell trenger å løpe fortere, slik det påpekes av bl.a. Steine-utvalget i «Pasienten først!: Ledelse og organisering i sykehus» (NOU 1997: 2). Også omstillings- og rasjonaliseringsprosessen må så langt mulig skje i samsvar med overordnede prinsipper for prioritering i helsetjenesten.
I kapittel 4 beskrives endringer innen eldreomsorgen med økt satsing på hjemmebaserte tjenester og noe mindre bruk av tradisjonelle pleieinstitusjoner. Denne samme tendensen gjør seg gjeldende i psykiatrien, med omlegging fra institusjonsbasert omsorg mot poliklinikk og dagbehandling. Pasientene opplever at det blir høyere terskler for å komme inn i institusjoner, og sykehusene opplever problemer ved utskriving av ferdigbehandlede pasienter. Til sammen skaper disse endringene et behov for klarere premisser for omstilling, for hvem som skal ha et tilbud og på hvilket nivå tilbudet skal gis.
3.4.4 Forventninger
Enkelte har hevdet at høy etterspørsel er det som påvirker forbruk og fordeling mest. Det kan også se ut som om det er en senket terskel for å kontakte helsetjenesten, og at det er en høyere terskel for å akseptere medisinens (og i noen tilfeller naturens) begrensninger. Om ikke befolkningen tror at alle har rett til helse, så mener mange at de har en ubetinget rett til alle de tjenester som moderne medisin kan tilby. Trolig forventer nordmenn at helsetjenester skal prioriteres henimot grensen for hva samfunnsfelleskapet kan makte å yte, og at helsetjenesten er av de siste samfunnstjenester som skal rammes hvis fellesskapets samlede yteevne blir redusert.
Mange håper at en objektiv beskrivelse av reelle behov kan demme opp for den urealistiske etterspørsel etter tjenester, og at gapet mellom behov og tilbud egentlig ikke er så stort. Hvor knapp ressurssituasjonen egentlig er i forhold til «reelle behov», er vanskelig å fastslå empirisk. Det er omdiskutert, og antakelig helt avhengig av hvilket perspektiv man velger å anlegge, hvorvidt vi i Norge har et «overforbruk» eller et «underforbruk» av helsetjenester. Det riktige nivå kan ikke fastsettes eksakt, det må vurderes fra tilstand til tilstand i forhold til en rekke kriterier. Antakelig er det mest korrekt å si at det er for få pasienter som får et adekvat tilbud innen noen pasientgrupper, og for mange som benytter seg av tilbud som er lite adekvate og derfor burde ha vært lavere prioritert. Helsetjenesten trenger klarere retningslinjer for fordeling og omfordeling av tilbudet.
3.4.5 Muligheten for å prioritere
Beslutninger om prioriteringer foregår på mange nivåer og i mange grener av helsevesenet. Noen av disse beslutningene blir oppfattet som prioriteringsbeslutninger av dem som treffer dem, andre blir truffet med andre hensyn i tankene. Noen beslutninger blir tatt av ett bestemt menneske, andre er trolig resultat av sosiale prosesser med flere deltakere, der det er vanskelig å peke ut en beslutningstaker. Vi vet dessverre ikke så mye om hvordan dette mangfoldet av beslutninger med prioriteringsvirkninger blir fattet. Man kan forholde seg til et slikt ugjennomsiktig mangfold på to måter. En måte er å si at dette viser at det er mye å hente ved å innføre et system for prioritering som leder mange eller alle som foretar prioriteringsrelevante beslutninger, til å opptre gjennomskuelig og i harmoni med helsemyndighetenes standarder. En annen måte er å si at det ser ut til å være vanskelig å styre slike beslutninger, og at det er store sjanser for at nyinnførte prioriteringssystem vil mislykkes, før kunnskapen om hvordan beslutninger nå foregår, er blitt bedre.
Helsemyndighetene står her overfor et vanskelig dilemma. Ønsket om å få system i prioriteringene i er sterkt. På den annen side er utsikten til å få et arbeidskrevende system som ikke virker etter hensikten, og kanskje til og med har uheldige sidevirkninger, lite tiltalende. Dette dilemmaet kan vurderes noe forskjellig. Siden det er lite støtte å hente i evalueringer av systemer som er satt i verk andre steder, vil vurderingene for en stor del bero på mulighetene for å finne styringsredskap for helsevesenet som virker etter sin hensikt. Uansett er det nødvendig å diskutere muligheter for å utvikle forbedrede prioriteringsprosedyrer.
3.5 BAKGRUNNEN FOR DET FØRSTE PRIORITERINGSUTVALGET - LØNNING I-UTVALGET
Regjeringen Willoch nedsatte i mai 1985 et utvalg, ledet av professor Inge Lønning, som skulle vurdere og foreslå kriterier og retningslinjer som kunne legges til grunn for prioriteringer, samt belyse bakenforliggende prosesser som skaper behov for prioritering. Utvalget avga sin innstilling, NOU 1987: 23: Retningslinjer for prioriteringer innen norsk helsetjeneste, den 30. juni 1987. Bakgrunnen for nedsettelsen av det første Lønning-utvalget var erkjennelsen av den økende ubalansen mellom den raske medisinsk-teknologiske utvikling, med stadig flere, bedre og dyrere behandlingsmetoder, og de disponible økonomiske ressurser. Mens det i de første årene etter krigen var mulig å «bevilge seg ut av» vanskelige veivalg, ble det stadig klarere at det var behov for prioritering også innenfor helsesektoren. Norge var det første industrialiserte land som nedsatte et eget prioriteringsutvalg som fikk i mandat å drøfte prinsipper og retningslinjer for prioriteringer i helsevesenet. Ønsket med dette utvalget var, slik tidligere sosialminister Leif Arne Heløe uttrykte det i 1987:
«Å rangordne oppgaver for det offentlige helsevesen, og å få frem kriterier for hvordan ressurser bør fordeles.»
Ved prioritering mellom og valg av tilbud innen helsevesenet, ble utvalget bedt om å ta hensyn til sykdommens alvorlighetsgrad, kravet om like muligheter for behandling uavhengig av geografiske, sosiale og aldersbetingede skiller, ventetid, helseøkonomiske aspekter og pasientens eventuelle egenansvar for oppstått problem. Utvalget diskuterte de aktuelle kriterier og kom frem til en liste med fem prioriteringsnivåer:
Første prioritet skal være reservert tiltak som er nødvendige i den forstand at det har umiddelbart livstruende konsekvenser, for enkeltpasienter, pasientgrupper eller samfunnet som helhet, dersom de ikke iverksettes øyeblikkelig. Eksempel: Akutt kirurgi, akutt psykiatri og nyfødtmedisin.
Annen prioritet skal være for tiltak som er nødvendige i den forstand at svikt får katastrofale eller svært alvorlige konsekvenser på lengre sikt, for enkeltpasienter, pasientgrupper eller samfunnet som helhet. Eksempel: Kroniske eller alvorlige sykdommer av somatisk art.
Tredje prioritet skal være for tiltak med dokumentert nytteeffekt, hvor konsekvensene av svikt er klart uønskede, men uten å være så alvorlige som under første og annen prioritet. Eksempel: Moderat forhøyet blodtrykk, vanlige barnesykdommer og ukomplisert brokk.
Fjerde prioritet skal være for etterspurte tiltak med antatt helse- og livskvalitetsfremmende effekt, der skadevirkningene ved svikt er klart mindre tungtveiende enn ved svikt i tiltak av høyere prioritet. Eksempel: Høyteknologi med moderat nytteeffekt, kunstig inseminasjon og befruktning utenfor kroppen.
Null prioritet er nivået for helsetjenester som er etterspurte, men som hverken er nødvendige eller har klart dokumentert nytteverdi. Eksempel: Rutinemessige helsekontroller, screening av friske individer med forhøyet risiko.
Bærebjelkene i systemet var at vurdering av prioritet gjøres etter kriteriene alvorlighetsgrad og behandlingseffekt . Sykdommens alvorlighetgrad (det vil si sannsynlig forløp av en tilstand dersom tiltak ikke igangsettes) angir hvor høy prioritet et tiltak bør ha. Det må ses i sammenheng med kravet om kjent nytte. Et tiltak blir gitt lav eller ingen prioritet dersom tiltaket har liten eller ingen kjent virkning. Hvis man ser på formuleringene av prioritetsgrupper, er det ikke gitt hvilken vekt kriteriet om forventet nytte har i forhold til kriteriet alvorlighetsgrad. I ettertid har trolig alvorlighetsgrad blitt sterkest vektlagt i tolkningen av retningslinjene. Utredningen inneholder også drøftinger av visse kontroversielle kriterier, som alder og egenansvar for sykdom, foruten en omfattende beskrivelse av prioriteringspraksis slik den hadde utviklet seg på 70- og 80-tallet. NOU 1987: 23 representerte et langt skritt i erkjennelse av hvilke spørsmål som bør reises under overskriften «prioriteringer» i helsevesenet», og hvordan de bør angripes.
3.5.1 Retningslinjenes normative grunnlag
Diskusjonen etter 1987 har vist at det etiske grunnlaget for retningslinjene i NOU 1987: 23 for prioritering kan diskuteres. Spørsmålet er om den sterke vektleggingen av kriteriet sykdommens alvorlighetsgrad, slik dette er blitt tolket, kan forsvares ut fra en etisk vurdering. Skal vi alltid gi høyest prioritet til de mest alvorlig syke, eller skal vi legge større vekt på effekten av behandling og behandlingskostnadene? Hvordan sammenligne alvorlighetsgrad og behandlingseffekt for helt forskjellige tilstander? Dette er fortsatt uavklarte normative spørsmål. Mange har hevdet at forventet effekt og kostnadseffektivitet bør gis større vekt. På hvilken måte kostnader skal komme inn i prioriteringsvurderinger, er heller ikke tilfredsstillende avklart. Helseøkonomiske vurderinger er drøftet i utredningen, men kostnader er ikke tatt inn i selve systemet med de fem prioritetsnivåer.
Kriteriet som vektlegger sykdommens alvorlighetsgrad, peker i noen tilfeller i motsatt retning av effektivitetskriteriet og målet om kostnadseffektivitet. Denne normkonflikten mellom hensynet til de mest alvorlig syke og hensynet til de som kan ha størst effekt av et tiltak (eller størst effekt i forhold til behandlingskostnader) er uavklart. Den sterke vektlegging av alvorlighetskriteriet avviker i noen grad fra de kriterier som anbefales i de nasjonale prioriteringsutredninger som kom fra andre land i tiden som fulgte, jf. gjennomgangen i kapittel 4.
3.5.2 Videreutvikling av den norske prioriteringsmodellen
I St.meld. nr. 50 (1993-94) Samarbeid og styring: Mål og virkemidler for en bedre helsetjeneste, ble retningslinjene i NOU 1987: 23 drøftet og forsøkt presisert. Det tilrådes bl.a. at effekten av behandling må gis en relativt sterkere vekt i forhold til tilstandens alvorlighet, enn det Lønning I-utvalget la opp til. Disse begrepene blir også søkt nærmere definert. Det heter at kostnader ikke skal være et prioriteringskriterium som tillegges vekt alene. Alvorlig syke pasienter skal gis et tilbud hvis tiltaket har en tilstrekkelig og dokumentert effekt. I stortingsmeldingen skilles det også mellom nødvendige kriterier (alvorlighetsgrad, effekt, kostnader); diskuterbare kriterier (sosiale behov, betydning for andre, produktivitet og selvforskyldthet) og uakseptable kriterier for prioritering (kjønn, alder, religion, sosial status og bosted).
Videre heter det at «fagmiljøene må ta ansvar for etablering av prosedyrer, samt utvikling av retningslinjer og protokoller for prioritering av pasienter». Det erkjennes med andre ord at sentrale retningslinjer ikke er nok, de må følges opp av retningslinjer for prioritering innen hvert enkelt fagfelt. I St.meld. nr. 50 (1993-94) legges det også opp til et institusjonalisert samarbeid mellom beslutningstakerne og fagmiljøene:
«Statens sykehusråd (det såkalte Heløe-utvalget) skal være rådgivende organ både med hensyn til spørsmål knyttet til funksjonsfordeling og organisering, og spørsmål knyttet til prioritering. Dimensjonering av tiltak er sentralt i dette arbeidet. Rådet skal vurdere om og i hvilken grad en deltjeneste og nye tilbud bygges ut, og hvordan ulike tiltak bør prioriteres i forhold til hverandre. Helsetilsynet (fagråd for høyspesialiserte tjenester) skal gi faglige premisser for dette arbeidet. Disse premissene gjelder i særlig grad spørsmål knyttet til problemers omfang og effekt av behandling.»
Dagens praksis er at Statens sykehusråd hovedsakelig behandler spørsmål vedrørende funksjonsfordeling og i noe mindre grad griper aktivt inn i prioriteringsbeslutninger. Denne etablerte strukturen skulle likevel ligge vel til rette for en videreutvikling av prioriteringssytemet. Her kan også Statens helsetilsyn spille en viktig rolle.
3.5.3 Relasjonen mellom helsetjenestens grunnleggende mål og begrepet nødvendig helsehjelp
I drøftingen av mål, prinsipper og retningslinjer for prioriteringsprosesser innenfor norsk helsevesen tok Lønning I-utvalget utgangspunkt i allmenne verdioppfatninger, som det ble antatt å være bred oppslutning om i det norske samfunn. Det ble lagt til grunn at generelle idealer som rettferdighet, frihet og likhet også skulle komme til uttrykk i helsetjenesten.
Videre ble det forutsatt at det allment aksepterte synet at samfunnet har en spesiell forpliktelse overfor ressurssvake og underpriviligerte mennesker, i helsetjenesten bør komme til uttrykk som en prioritert forpliktelse overfor de svakest stilte. Dette synet skulle ikke bare gjelde for helsetjenesten, men reflekteres i alle samfunnets politiske bestrebelser. Helsevesenet kan best bidra til å fremme de generelle idealer om rettferdighet, frihet og likhet ved å fastlegge helsetjenestens grunnleggende mål som: å bekjempe sykdom og å fremme helse .
For helsevesenet som profesjonell, tjenesteytende sektor anså utvalget det som nødvendig å legge mer presise og avgrensede målsettinger til grunn, og begrepet «nødvendig helsehjelp», som er fastlagt gjennom lovgivningen, ble derfor søkt innholdsbestemt. Det ble lagt til grunn at «helsetjeneste» og «helsehjelp» betyr det samme. Ifølge utvalget bør nødvendig helsetjeneste i forbindelse med det å bekjempe sykdom omfatte diagnostikk, behandling, habilitering, pleie og forebyggende medisin. Om hva som er nødvendig, uttalte utvalget:
1. Diagnostikk
Enhver bør kunne bli raskt og adekvat undersøkt for symptomer/tegn som gir berettiget mistanke om at det foreligger en alvorlig (livstidsreduserende, invalidiserende, plagsom) sykdom.
2. Behandling
Enhver bør raskt og adekvat få utført behandling for påvist alvorlig sykdom når det er kjent at behandlingen i vesentlig grad kan bedre sykdommens prognose (med hensyn til livskvalitet eller -kvantitet). Behandlingsformer regnes som dokumentert effektive når dette har skjedd gjennom kontrollerte kliniske forsøk eller det foreligger bred konsensus.
3. Habilitering
Enhver som har alvorlige kroniske sykdommer og/eller funksjonshemminger bør få hjelp til å oppnå tilnærmet deltakelse og likestilling i samfunnet, og denne hjelp bør såvidt mulig gis på premissene til de personer som skal habiliteres.
4. Pleie
Enhver som ikke makter å sørge for et tilstrekkelig næringsinntak, som ikke makter å ivareta naturlige funksjoner, hygiene eller påkledning og som har sterkt redusert bevegelighet, mulighet for ytre stimulering eller sosiale kontakter, bør få hjelp som kan sikre disse livsfunksjoner.
5. Forebyggende medisin
Enhver bør få informasjon om positive og negative miljøfaktorer og levevaner som i vesentlig grad påvirker livskvalitet og -kvantitet.
Det ble understreket at det her ikke dreier seg om en juridisk fortolkning av begrepet. Utvalget knyttet sin definisjon til det som ble oppstilt som helsetjenestens overordnede mål, nemlig å bekjempe sykdom og fremme helse. Det er med andre ord pasientenes medisinske behov som må antas å ligge til grunn for definisjonen. Sammenfatningsvis kan man si at definisjon av «nødvendig helsehjelp» i NOU 1987: 23 tok utgangspunkt i en medisinsk forståelse av uttrykket, der det er den individuelle pasient eller hjelpetrengendes behov som skal dekkes.
3.6 NOU 1987: 23 OG PRINSIPPER FOR PRIORITERING I ET STYRINGS- OG RESSURSFORDELINGSPERSPEKTIV
Gjennom styringssystemer skal myndighetene både sikre nødvendig kontroll og gi insentiver slik at beslutningstakerne i helsevesenet bruker og fordeler helsevesenets ressurser mest mulig i samsvar med de overordnede helsepolitiske målsettinger. På alle samfunnsområder er det en omfattende debatt om hvilke styringsordninger en skal bruke. Grovt sett kan en skille mellom tre hovedtyper av styringsmidler:
De offentlig-institusjonelle styringsmidler
De markedsøkonomiske styringsmidler
De profesjonelle-verdibaserte styringsmidler
Innen helsetjenesten bruker en i dag en kombinasjon av alle disse tre sett av virkemidler. I det tiåret som er gått siden det første prioriteringsutvalget avga sin innstilling, har det vist seg at mange problemer ikke har latt seg løse ved hjelp av de retningslinjer som ble formulert. Hva skyldes dette? En mulig forklaring kan være at det har vært vanskelig å fange opp intensjonene i utvalgets retningslinjer gjennom tilgjengelige styringsmidler.
3.6.1 Offentlig institusjonell styring
Det er bygd opp et omfattende offentlig hierarkisk system, som gjennom lover og forskrifter regulerer hvilke rettigheter pasientene har, og hvilke plikter offentlige myndigheter og profesjonene har. De viktigste aktørene i den hierarkiske organisasjonen er Stortinget, regjeringen, Sosial- og helsedepartementet, Rikstrygdeverket, Statens legemiddelkontroll og Statens helsetilsyn. Stortinget har det overordnede ansvaret, men tar fra tid til annen også enkeltbeslutninger. Viktige institusjonelle styringsmidler er lover, finansieringsordninger, planer og budsjetter.
Lovgivning
Helsetjenesten er i begrenset grad søkt styrt gjennom fastlegging av rettigheter og plikter. Hovedvirkemidlet er planlegging; det er detaljerte regler for hvilke helseplaner som skal vedtas, og hvordan det skal gjøres. Tanken er at god planlegging gir det nødvendige styringsverktøy.
Det finnes noen pliktbestemmelser i den organisatoriske helsetjenestelovgivning, som pålegger kommuner og fylker å fremskaffe nærmere bestemte helsetjenester. De materielle rettigheter som finnes i lovgivningen, er retten til «nødvendig helsehjelp». Prioriteringsprosessen kunne i prinsippet ha vært forsøkt styrt ved å forsøke å innholdsbestemme dette begrepet mer presist enn i dag. Ettersom borgerne har krav på «nødvendig helsehjelp», som med unntak for egenandeler er gratis, er det kanskje et paradoks at de som skal yte hjelpen, dvs. offentlige myndigheter, ikke har klart for seg hva som omfattes, og at borgerne ikke er orientert om hva de har rett til. På den annen side fremholdes det ofte at det for praktiske og økonomiske formål er en uoverkommelig oppgave å definere og avgrense dette begrepet tilstrekkelig presist til at det kan bli et effektivt styringsverktøy.
Forskrift om ventelisteregistre og prioritering av pasienter av 25. juli 1990 må karakteriseres som et forsøk på styring gjennom lovgivning. Som det vil fremgå av kapittel 5, er dette forsøket bare delvis vellykket. Det er vel dokumentert at praksis i forhold til forskriften er sprikende, og at den har en rekke utilsiktede vridningseffekter.
Den mest omtalte side ved forskriften, den såkalte ventetidsgarantien, har skapt et inntrykk hos mange om rett til å kreve behandling hvor som helst i landet dersom ventetiden utløper. Ventetidsordningen følger i seg selv i liten grad opp forskjeller i ulike tilstanders alvorlighetsgrad, og forventet effekt av behandling, slik Lønning I-utvalget anbefalte. I den utstrekning dette følges opp, skjer det gjennom de vurderinger som gjøres av det helsepersonell som praktiserer ordningen.
Budsjettering og planstyring
Styring gjennom budsjetter og budsjettprosessene skjer både på nasjonalt, fylkeskommunalt og kommunalt nivå. Statens styringsambisjoner virker på de underliggende forvaltningsnivåene ved at rammebetingelsene for kommuneøkonomien fastlegges, styring av den generelle vekst, særskilte tilskuddsordninger, refusjoner og nå aktivitetsbasert finansiering. Planstyring er en annen form for offentlig-institusjonell styring. Med basis i bl.a. plan- og bygningsloven foregår planstyring tverrsektorielt med utarbeidelse av fylkesplaner og kommuneplaner. Fylkesplanene blir i sin tur godkjent av Kongen i Statsråd for å sikre politisk tilslutning. Sykehusloven og lov om kommunehelsetjenester tilplikter fylkeskommuner og kommuner å utarbeide sektorplaner for helsetjenesten som skal legges til grunn for utbygging og drift. Disse planene har også hatt en sentral rolle i den statlige styringen. Erfaringene med slik styring har medført at denne form for planstyring i dag har en beskjeden plass i styringssystemet. Derimot har Sosial- og helsedepartementet pålagt fylkeskommunene å utarbeide felles regionale planer gjennom de regionale helseutvalgene. I St.meld. nr. 24 (1997) har regjeringen foreslått å lovfeste plikt til utarbeidelse av regionale helseplaner som grunnlag for den statlige styringen. Disse planene forutsettes å erstatte fylkenes helseplaner.
3.6.2 Markedsøkonomisk styring
Fordelen med offentlig, institusjonell styring er at man sikrer politisk kontroll. På den annen side er det en svakhet ved denne kontrollen at den ikke gir noen positive insentiver til å bruke ressurser på en effektiv måte i helsevesenet. Tankegangen bak markedsøkonomiske styringsmidler er å styre aktører mer bevisst gjennom økonomiske insitamenter. På flere og flere områder brukes det økonomiske insentiver for å påvirke aktørene, også i helsepolitikken. Økonomiske virkemidler forutsettes å virke ved at aktørene har egeninteresse av å opptre på en måte som er fordelaktig for dem selv. Det er et kontroversielt spørsmål hvor langt det er tilrådelig å gå i å bruke markedsinsentiver i helsevesenet. Blant annet er det spørsmål om en kan bruke egenandeler både for å avlaste skattefinansieringen av helsevesenet, og for å stimulere til et riktigere forbruk av helsetjenester.
Det har alltid vært innslag av brukerbetaling i det norske helsevesen, men ikke på alle områder. Forskjellene kan ha historiske årsaker, og dels skyldes de tilfeldigheter. Sykehusinnleggelse er f.eks. gratis for brukeren, til forskjell fra de fleste andre land. De fleste tannlegetjenester og legemidler på hvit resept betales derimot fullt ut av brukeren, også til forskjell fra de fleste andre land.
Brukerbetaling kan tenkes å ha en rolle for å avlaste skattefinansieringen av helsevesenet, men det er viktig å huske at det er samvariasjon mellom individets samlede brukerbetaling og forbruket av helsetjenester: Jo mer man benytter helsevesenet, desto mer betaler man sammenlagt. Dette står i kontrast til skattefinansiering, hvor man bidrar helt uavhengig av hvilket forbruk man har. Den enkeltes bidrag bestemmes av betalingsevne, ikke av forbruket eller sykelighet. For å redusere den negative effekten av brukerbetaling og ivareta hensynet til forskjeller i sykelighet og økonomisk evne, kan det settes tak på hvor mye den enkelte skal betale. For storforbrukere av helsetjenester er det i dag et tak for hvor store årlige utgifter til egenandeler den enkelte må betale for viktigere legemidler, legehjelp, psykologhjelp og reiser som trygden betaler for (i 1997 kr 1 290). Taket sikrer at personer med høyt forbruk av helsetjenester ikke utsettes for en så tung økonomisk byrde at det gir alvorlige konsekvenser for privatøkonomien og muligheten til å gjøre bruk av helsetjenestene.
Det er bred enighet i Norge om at helseproblemer skal løses av samfunnet i fellesskap. Alle skal ha lik tilgang til nødvendige helsetjenester. Belastningen ved å være syk skal ikke økes ved at personen også påføres store økonomiske belastninger. Derfor er skattefinansiering den grunnleggende finansieringsformen for helsetjenester. Brukerbetalingsordninger kan føre til uønskede vridningseffekter. Dette er det vanskelig å unngå helt, på grunn av de mange motstridende hensyn som må tas ved utformingen av et brukerbetalingssystem: budsjettmessige og administrative hensyn, ulike helse- og sosialpolitiske mål, fordelingsvirkninger mv. Slike vridningseffekter kan medføre at:
Innsparingene blir mindre enn forventet
Sammensetningen av tjenesteforbruket blir en annen enn man hadde forventet
Lavinntektsgrupper får et mindreforbruk av visse tjenester
Brukerbetaling kan ses som en rasjoneringsmekanisme, som et alternativ til en administrativ rasjonering (etter ventetid, tiltstandens alvorlighet e.l.) av tjenester der det oppstår køer. Når egenandelene settes opp, vil en del personer unnlate å etterspørre tjenestene og lette tilgangen for dem som opprettholder etterspørselen. Spørsmålet er hvem som vil falle fra. Er det de som har minst behov for tjenestene, eller er det grupper med lav inntekt, småbarnsfamilier, eldre osv? I utgangspunktet er det vanskelig å vite hvilken gruppe som kommer til å redusere etterspørselen mest. På de fleste områder er det også slik at det ikke er pasienten selv som etterspør tjenestene, men den behandlende lege på vegne av pasienten. Dette gjelder f.eks. ved forskrivning av legemidler. Det må antas at legenes valg av behandling i all hovedsak er faglig begrunnet. Det tilsier at egenandeler vanligvis vil ha en indirekte og relativt liten virkning på etterspørselen.
3.6.3 Profesjonell, verdibasert styring
Legenes atferd bestemmes først og fremst av hva legene mener er korrekt medisinsk praksis. Gjennom den profesjonelle, verdibaserte styringen styrer en gjennom faglig kollegiale nettverk, og gjennom å påvirke de normene som bestemmer hva legene faktisk gjør. På et område som helsetjenesten må det alltid være en sterk kollegial nettverksstyring, fordi tjenestene forvaltes av en av samfunnets mest spesialiserte yrkesgrupper, nemlig legene. Professor i helseadministrasjon Ole Berg uttrykker dette slik (Berg 1995):
«Både byråkratiske og markedsbaserte styringsmåter ovenfra og nedenfra har betydelige svakheter i denne sektoren. Byråkratiet forstår ikke denne profesjonen. Markedet, pasientene, gjør det heller ikke. Begge er faglig ukyndige og den helsemessige produksjon har et semilukket preg. Bare leger, om noen, kan kontrollere leger. Medisinen forplikter seg til kollegial styring, til pasientenes og samfunnets beste. Samtidig ligger det en uuttalt konflikt i bunnen. Profesjonen vet at dersom den ikke holder seg etisk til den smale sti, og holder seg faglig langt fremme, går det ikke lang tid før tilliten er tapt, og da går det galt.»
Manglende operasjonaliserbarhet på klinisk nivå
Prinsippene for prioritering i NOU 1987: 23 er ikke uten videre anvendelige på lavere beslutningsnivåer, dvs. i den praktiske, kliniske hverdag som den enkelte helsearbeider befinner seg i. Dette ble også slått fast i NOU 1987: 23 hvor det heter:
«... det er i praksis umulig å gi hvert enkelt tiltak i helsetjenesten en prioritet som tilnærmet entydig bestemmer dets plass i et totalt prioriteringssystem som omfatter alle helsetjenestens mål, oppgaver og ytelser. Det vil for det første alltid være en løpende diskusjon om det enkelte helsetiltaks relative posisjon i en prioritetsorden. Normene som bestemmer prioriteten kan forandre seg over tid. Den medisinske utvikling medfører også stadig behov for omprioritering.»
De fem prioritetsnivåene er bestemt ved hjelp av generelle definisjoner. Dette skyldes delvis at systemet var tenkt hovedsakelig for bruk på det politiske beslutningsnivå. Å anvende generelle definisjoner og anbefalinger vil alltid medføre tolkningsspørsmål som det kan være legitim uenighet om. I noen tilfeller vil det klinisk sett ikke være meningsfullt å rangere pasienter etter alvorlighetsgrad. Generelle definisjoner gir heller ikke tilstrekkelig veiledning når det gjelder hvordan grenser bør trekkes i praksis. Det er derfor usikkert hvilken direkte betydning de har hatt når det gjelder å påvirke legenes normer og atferd. Kravet om mer presise kriterier er under enhver omstendighet en utfordring til videre arbeid med prioritering.
Helsetilsynets rolle ved medisinsk-faglige prioriteringer
For å få et kriteriebasert system til å fungere, er det behov for størst mulig enighet om hvordan begrepene mer konkret skal defineres, særlig på det kliniske nivå. For at nasjonale mål og retningslinjer skal fungere, må klinikerne akseptere dem i sitt daglige arbeid. I en svensk diskusjonsrapport, «Vårdens svåra val» (Statens offentliga utredningar 1995:5. Socialdepartementet), er det foreslått et skille mellom prioriteringer på henholdsvis politisk-administrativt nivå på den ene siden, og klinisk nivå på den andre.
Både alvorlighets- og effektbegrepet er svært komplisert å anvende. De kan ha ulikt innhold på ulike medisinske felt. På enkelte sykdomsområder er en i gang med en nærmere konkretisering av hva en skal legge i begrepene.
Faggruppene for allogen og autolog benmargstransplantasjon var antakelig de første som forsøkte å operasjonalisere prioriteringsprinsippene i NOU 1987: 23 på det kliniske nivå. Høsten 1990 tok medisinsk avdeling A ved Rikshospitalet et initiativ overfor Sosialdepartementet og Helsedirektoratet ved daværende helsedirektør Torbjørn Mork, for å få opprettet et nasjonalt råd for benmargstransplantasjon. Bakgrunnen for inititativet var at utviklingen på dette området gikk meget raskt, behandlingskostnadene var høye, og de tildelte ressursene strakk ikke til i forhold til de pasientene som hadde behov for transplantasjon:
«For å sikre lik og rettferdig behandling foreslås opprettet et nasjonalt råd for benmargstransplantasjon. I rådet bør alle landets regionsykehus, Det norske Radiumhospital, og Helsedirektoratet være representert. Rådets oppgave bør være å utarbeide retningslinjer for indikasjoner og pasientprioritering.» (J.P. Blomhoff, brev av september 1990)
Deretter ba Sosialdepartementet Helsedirektøren oppnevne et rådgivende organ for benmargstransplantasjon, og i 1992 kom de første retningslinjene for benmargstransplantasjon i Norge (Helsedirektoratets utredningsserie, 6-92). Et sentralt punkt i disse anbefalingene er de konkrete råd om hvilke pasientgrupper som tilfredsstiller kravene til dokumentert behandlingseffekt. Arbeidet i dette rådgivende organ og de retningslinjene som ble utarbeidet har bidratt til å sette prioriteringsspørsmål på dagsorden, både innen fagmiljøene, i helseforvaltningen og i media. Sosial- og helsedepartementet har sagt seg enig i de anbefalte retningslinjene for hvem som burde få benmargstransplantasjon. På den annen side har det i konkrete enkelttilfeller hendt at departementet har sett bort fra anbefalingene.
Helsetilsynets fagråd for høyspesialiserte tjenester utarbeidet senere en prioriteringsmal som inneholder ni elementer for hvordan kliniske retningslinjer for prioritering bør utformes. Retningslinjene skal være spesifikke for ett eller flere klart definerte tiltak, og behandlingstiltak og seleksjonskriteriene skal bygge på nasjonal og internasjonal faglitteratur, erfaringer, og hvis mulig konsensus. Foreløpig har Helsetilsynet satset på fire-fem fagområder: Lindrende kreftbehandling, hjertekirurgi, hjertekirurgi på nyfødte og små grupper funskjonshemmede. Til nå har det stort sett vært høykompetente medisinere fra de relevante fagmiljøer, samt en representant fra Statens helsetilsyn, som har utformet slike retningslinjer for utvelgelse av pasienter til riktig behandlingsform.
Utvikling av kliniske retningslinjer for prioritering er et viktig virkemiddel som det satses mye på internasjonalt, men som også er omdiskutert. De norske forsøkene er få, og de har ennå ikke vært evaluert. Det er mye som gjenstår før virkemidler av denne type kan få en bred effekt på praktiske prioriteringsbeslutninger, men de representerer de første forsøk på å anvende Lønning I-utvalgets anbefalinger på konkrete prioriteringsproblemer.
Dimensjonering av tiltak
Lønning I-utvalget ga prinsipper for rangering av diagnosegrupper og tiltak. Ideelt sett kunne en også ønske at prinsippene bidro til å kaste lys over hvordan ulike tiltak skulle dimensjoneres med henblikk på kapasitet og tilbudets tilgjengelighet, samt hvordan utvelgelse av pasienter til de prioriterte tiltak skulle foregå. Peter F. Hjort (1992) har klargjort dette poenget:
«Problemet er at en tilstand ikke er en tilstand. I annen prioritetskategori finner vi tilstander hvor «svikt får katastrofale eller svært alvorlige konsekvenser på lengre sikt». Hjertelidelser er et av eksemplene her, og det er vel i realiteten slik at hjertekirurgien er det høyest prioriterte område i helsetjenesten. Jeg tror utviklingen på dette området illustrerer en generell lov: Når tilbudet øker, senkes indikasjonsgrensen. Det betyr at en innenfor samme satsingsområde og samme diagnose opererer flere og flere pasienter med lettere sykdomsgrader som dermed får relativt mindre nytte av operasjonen. Det er med andre ord nødvendig å definere både tilstanden (diagnosen) og sykdomsgraden (indikasjonen). Dette er vanskelig - av to grunner. For det første vil det alltid være en ganske stor gråsone, og for det andre vil det være rimelig å senke grensen når tilbudet blir bedre.»
Variasjoner innen hver diagnosegruppe gjør det vanskelig å prioritere ut fra diagnoselister alene. Spissformulert: Det må settes grenser i gråsonen innen hver diagnosegruppe. Enheten for prioritering kan ikke alltid være diagnosegrupper. Denne innsikten vil også kunne ha betydning for utforming av andre virkemidler, f.eks. ved eventuell rettighetsfesting eller økonomiske insentivmekanismer.
Et område som illustrerer betydningen av slike «indikasjonsskred», er bruken av nyere antidepressiva. Mens eldre antidepressiva (f.eks. tricycliske antidepressiva) først og fremst ble brukt i behandling av alvorlig depresjon, har en del nye preparater (særlig såkalte selektive serotonin-reopptakshemmere) blitt tatt i omfattende bruk i forbindelse med en rekke andre tilstander som: milde depresjoner, bulimi, tvangssyndrom, panikksyndrom, kroniske smertetilstander og fibromyalgilignende tilstander, sykelig overvekt, nikotin- og alkoholavhengighet o.l. Det er ikke påvist at nyere antidepressiva har bedre effekt mot alvorlig depresjon enn eldre medikamenter. Det er derimot klart at de har vesentlig mildere bivirkninger, noe som bidrar til at flere gjennomfører behandlingen.
Det er en utfordring både for myndighetene og fagfolk å sørge for at medikamentene brukes best mulig og innenfor godkjente indikasjoner. Blåreseptordningen er imidlertid i prinsippet et åpent system, med sentralisert finansieringsansvar og desentralisert ansvar for forskrivning. Ordningen gir få muligheter for staten til å begrense kostnadene. Dette har gitt seg utslag i at de offentlige utgiftene til legemidler, målt som andel av det offentliges utgifter til helsevesenet, har steget fra 6,1 pst i 1988 til 8,5 pst i 1995.
Hensynet til at legemidlene skal være tilgjengelige, har trolig veid tyngre enn hensynet til at den enkelte pasient til enhver tid skal oppfylle vilkårene for å få nyte godt av ordningen. Dette innebærer at langt fra alle pasienter vil oppfylle de kritierier for alvorlighet og effekt som Lønning I-utvalget har satt.
3.7 OPPSUMMERING
Lønning-utvalgets tydeligste virkning kan kanskje spores i den offentlige debatt. De oppfatninger som Lønning I-utvalget ga uttrykk for, er trolig i betydelig grad innarbeidet som en del av den allmennmedisinske oppdragelsen hos landets helsearbeidere. Offentlighetens oppfatning av den norske prioriteringsmodellen er enkel, men viktig. Den gir forståelse og legitimitet for at pasienter kan og må sorteres. Enkelt utformet består den i forståelsen av at pasienters krav på helsetjenester er svært viktige, mindre viktige eller ikke viktige.
Lønning I-utvalgets retningslinjer for prioritering har kanskje først og fremst kommet til praktisk anvendelse gjennom ventetidsordningen. Denne bruken av retningslinjene var ikke forutsatt i NOU 1987: 23. Ventetidsgarantien har medført at hastegrad utilsiktet har fått størst vekt i den offentlige debatt om prioritering.
At retningslinjene fra 1987 har hatt mindre effekt enn ønsket, kan skyldes vanskelighetene med å styre en moderne, kompleks og høyt spesialisert helsetjeneste. De folkevalgte har ikke full styring med helsevesenet, selv om det formelt er underlagt politisk kontroll. Andre interesser, f.eks. profesjoner, brukergrupper, media og helseindustrien trekker i ulike retninger, og fører til at den prioritering både nasjonale og lokale politiske organer ønsker, bare i begrenset grad blir fulgt opp. Dessuten skjer langt de fleste fordelingsbeslutningene desentralisert. Våre kommuner og fylkeskommuner fordeler og dimensjonerer kapasiteten på sine tjenester ut fra de økonomiske rammer de har fått, og ca. 14 500 leger og annet helsepersonell styrer pasientstrømmer mellom første- og andrelinjetjenesten, mellom diagnostiske tilbud og videre til behandling på de ulike nivåer. Når Stortinget vedtar og departementet iverksetter nasjonale prioriteringer, kan disse komme i konflikt med lokale beslutninger. Etter utvalgets vurdering bør det allikevel være mulig å utvikle forbedrede prioriteringsprosedyrer.