10 Verdsetting av liv og helse
10.1 Innledning
Fra utvalgets mandat:
Veilederen i samfunnsøkonomiske analyser gir generelle anbefalinger om hvordan en kan søke å tallfeste verdien av ulykkesreduserende tiltak. Dette kan for eksempel være aktuelt ved nyttekostnadsberegninger av sikkerhetstiltak i transportsektoren. Det er i en slik sammenheng at anslaget på verdien av et tapt statistisk liv blir presentert. Sosial- og helsedirektoratet har i en rapport fra 2007 anbefalt en bred bruk av et slikt begrep i sektorovergripende helsekonsekvensutredninger. Gruppen skal vurdere hvilken vekt sektorovergripende standarder for nytte-kostnadsvurderinger bør ha ved vurderinger av konsekvenser for liv og helse, herunder også i helsesektoren, og etiske problemstillinger som dette kan reise.
Mandatet tar utgangspunkt i de anbefalinger Finansdepartementets veileder i samfunnsøkonomiske analyser (Finansdepartementet, 2005) gir om hvordan liv og helse kan verdsettes og inngå i nytte-kostnadsanalyser av ulykkesreduserende tiltak. Finansdepartementets veileder fra 2005 bygger på de anbefalingene som ble gitt i NOU 1997: 27, men veilederen inneholder også oppdaterte anbefalinger om økonomisk verdsetting av statistiske liv og leveår. Som påpekt i kapittel 2 er den foreliggende NOU et supplement til NOU 1997: 27 og NOU 1998: 16. I dette kapittelet redegjøres det derfor kort for de vurderinger og anbefalingene som ble gitt i NOU 1997: 27 på dette området.
Konsekvenser for liv og helse kan inngå i samfunnsøkonomiske analyser av både forebyggingstiltak og behandlingstiltak. Innledningsvis må det imidlertid presiseres at dersom det gjøres samfunnsøkonomiske analyser av behandlingstiltak vil slike inngå som en del av beslutningsgrunnlaget for overordnede kapasitetsvurderinger, ikke på enkeltpasientnivå. Overordnede kapasitetsvurderinger dreier seg f.eks. om hvor stor total kapasitet en bør ha for en bestemt type hjerteoperasjon. Slike overordnede vurderinger blir av Lønning 2-utvalget (NOU 1997: 18) omtalt som førsteordensbeslutninger på gruppenivå. Vurderinger av hvilken behandling som skal gis den enkelte pasient, gitt den tilgjengelige kapasitet, blir i NOU 1997: 18 betegnet som annenordensbeslutninger. Tilgjengelig kapasitet på gruppenivå skal da ideelt sett være fastsatt ut fra velfunderte overordnede førsteordensbeslutninger som gir rammebetingelser for annenordensbeslutninger for enkeltpasienter på klinisk nivå.
I kapittel 10.2 gir vi en kortfattet forklaring på noen sentrale begreper som er anvendt i anbefalingene i NOU 1997: 27 og som ofte anvendes når liv og helse omtales i forbindelse med samfunnsøkonomiske analyser, mens konklusjoner og anbefalinger fra NOU 1997: 27 er omtalt i kapittel 10.3. I kapittel 10.4 redegjøre vi for utvalgets tolkning av mandatet. I kapittel 10.5 gis det en nærmere drøfting av tolkningen og anvendbarheten av begrepene som gjennomgås i kapittel 10.2 med utgangspunkt i nyere forskning. Kapittel 10.6 redegjør for praksis og anvendelse av verdsetting av liv og helse i ulike land, inkludert Norge. Utvalgets vurderinger og tilrådinger er gitt i hhv. kapittel 10.7 og 10.8.
10.2 Noen sentrale begreper
Ex ante- versus ex post-hendelser - betydning for identifiserbarhet og betalingsvillighetsstudier
Ex ante betyr i den sammenheng dette brukes i NOU 1997: 27 at ulykken eller sykdommen ikke har funnet sted og følgelig at individer ikke med sikkerhet kan indentifiseres. Likeledes betyr ex post at hendelsen har funnet sted og individene som er rammet kan identifiseres. Når det i NOU 1997: 27 også trekkes fram “et stort antall individer” og “små risiki” som betingelse for anvendelse av økonomisk verdsetting av liv og helse i nytte-kostnadsanalyse (jf. kapittel 2) er det fordi det ofte er den sammenhengen som anvendes i studier av betalingsvillighet (jf. kapittel 2) for redusert risiko. Hvorvidt ex ante, et stort antall individer og liten risiko for hver enkelt, er nødvendige kriterier også for overføring av verdsettinger og anvendelse relatert til kostnadseffektivitetsanalyse (jf. under), diskuteres i kapittel 10.5.
Kostnadseffektivitetsanalyse i helseøkonomi
Begrepet kostnadseffektivitetsanalyse er i NOU 1997: 27 og Finansdepartementet (2005) forstått som analyser der de ulike tiltakene har like nytteeffekter. Rangeringen av tiltakene vil dermed bare avhenge av tiltakenes kostnader (jf. kapittel 2). I helseøkonomiske analyser er denne formen for tiltakssammenligning ofte omtalt som kostnadsminimeringsanalyse, mens begrepet kostnadseffektivitetsanalyse brukes om analyser av tiltak med ulike nytteeffekter der nytteeffektene er målt ved en felles, sammenliknbar skala, for eksempel kvalitetsjusterte leveår (jf. f.eks. omtalen av “cost-effectiveness analysis” i Drummond mfl., 2005 og Boardman mfl., 2011). Hvis like tiltak kan skaleres opp eller ned, kan tiltak som i utgangspunktet har ulik nytteeffekt gjøres like mht. nyttens størrelse, og rangeres kun etter kostnader. I praksis kan slik skalering være vanskelig, men i teorien spiller det altså liten rolle om en antar at kostnadseffektivitetsanalyse betyr at tiltakene som sammenlignes har like eller ulike nytteeffekter – så lenge nytteeffekten er målt ved en felles, sammenliknbar skala.
Dersom kvalitetsjusterte leveår (quality-adjusted life year, QALY, for definisjon se under) anvendes som helsemål, betegnes kostnadseffektivitetsanalysen gjerne som kostnad-per-QALY-analyse (Helsedirektoratet, 2011). I kostnadseffektivitetsanalyser inngår ikke en økonomisk verdsetting av helsemålene i analysen slik som i en nytte-kostnadsanalyse. Det er imidlertid relativt vanlig i helseøkonomiske analyser at et tiltaks estimerte kostnadseffektivitet, f.eks. målt i kr per vunnet QALY, i ettertid sammenlignes med en anslått kroneverdi per QALY. Slike verdier kan være begrunnet på ulik måte (jf. kapittel 10.5, boks 10.1).
Verdien av et statistisk liv
Verdien av et statistisk liv (VSL) er i NOU 1997: 27 definert som verdien av én enhets reduksjon i forventet antall dødsfall i en gitt periode. VSL estimeres ofte ut fra den sum penger hvert individ i populasjonen er villig til å betale for en gitt reduksjon i risikoen for (en prematur) død, f.eks. pga. en ulykke eller luftforurensning (OECD, 2012). En estimert VSL representerer den totale betalingsvilligheten til en gitt populasjon (her Norges befolkning) for en risikoreduksjon som er akkurat stor nok til at en forventningsmessig vil spare ett liv. For en mer omfattende teoretisk forklaring av VSL vises til NOU 1997: 27.
Verdien av et statistisk leveår
Verdien av et statistisk leveår (value of a statistical life year, VOLY) diskuteres i NOU 1997: 27 som et alternativ til å anvende VSL i samfunnsøkonomiske analyser. Argumentet for å anvende VOLY er at leveår kan være en mer presis måleenhet i tilfeller der tiltak som vurderes omfatter yngre eller eldre individer, der hhv. svært mange eller svært få leveår kan vinnes. Finansdepartementet (2005) anbefaler å bruke VOLY i følsomhetsanalyser når tiltak berører gamle og syke og en høyere verdi på VSL i tiltak for barn.
Måling av helserelatert livskvalitet - Kvalitetsjusterte leveår
Kvalitetsjusterte leveår (quality-adjusted life year, QALY) er omtalt i NOU 1997: 27 som et mulig beslutningkriterium ved prioritering mellom ulike pasientgrupper og sykdomstilfeller.
Statistiske liv og statistiske leveår er begrep som kan måles ved telling. Helserelatert livskvalitet er ikke like enkelt verken å observere eller å telle. Det eksisterer en rekke sykdomsspesifikke måleinstrument som i første rekke brukes i kliniske sammenhenger, men som også kan benyttes i økonomiske analyser. Kvalitetsjusterte leveår (QALYs) er utviklet som et generisk (felles) måleinstrument som kan benyttes for å sammenlikne tiltak mot ulike sykdommer eller skader. Kvalitetsjusterte leveår er satt sammen av en indikator som ligger mellom null og en, hvor det er ulike dimensjoner ved helserelatert livskvalitet som danner basis for indikatoren. Kvalitetsindikatoren multipliseres med gevinstens varighet og blir kvalitetsjusterte leveår. Et kvalitetsjustert leveår lik 1 reflekterer ”full score” på alle dimensjonene som er inkludert i måleinstrumentet som er anvendt.
Det vises til NOU 1997: 27 for oversikt over metoder for måling av livskvalitet og ulike indekser/instrumenter for bruk av QALY i analyser. Ved bruk av QALYs som nyttemål i kostnadseffektivitetsanalyse er det ikke nødvendig å beregne noen pengeverdi av QALY.
10.3 Konklusjoner og anbefalinger fra NOU 1997: 27
NOU 1997: 27, kapittel 12, gir en grundig vurdering av hvordan endring i helserisiko kan håndteres i samfunnsøkonomiske analyser. I kapittel 10.3 gjengir vi konklusjonene og anbefalingene fra NOU 1997: 27, da mange av disse anses å ligge fast. Anbefalingene i NOU 1997: 27 er delt i anbefalinger om analyser av ulykkesrisiko og anbefalinger om analyser i helsesektoren. Denne oppdelingen er begrunnet med forskjeller i individenes identifiserbarhet, forskjeller i helserisiko og helserelatert livskvalitet, i tillegg til forventet levetid. Referering av anbefalinger fra NOU 1997: 27 er supplert med kommentarer og oversikt over hvor temaene omtales i den foreliggende NOU-en. Det vises til NOU 1997: 27 for en mer utfyllende framstilling og til Transportøkonomisk institutt (TØI) (2010) for en oppdatert oversikt over det teoretiske og empiriske grunnlaget for verdsetting av redusert ulykkesrisiko.
10.3.1 Ulykkesrisiko – anbefalinger fra NOU 1997: 27
Fra NOU 1997: 27, s. 111:
Det er ikke uproblematisk å komme med anbefalinger om hvordan verdsetting av endret risiko for liv og helse bør inngå i en nytte-kostnadsanalyse. En årsak til dette er at det faglige grunnlaget på mange måter er uavklart, spesielt når det gjelder empiriske anvendelser. Enda viktigere er det imidlertid at beslutninger knyttet til liv og helse i de fleste tilfellene vil innebære etiske avveininger som ikke nødvendigvis belyses på noen god måte ved hjelp av økonomisk teori. Utvalget finner likevel grunnlag for å komme med en del anbefalinger om verdsetting av endret risiko for liv og helse.
Kommentarer:
Av forhold som er uavklarte i det faglige grunnlaget og empiriske anvendelser viser NOU 1997: 27 til at det er betydelig spredning i verdsettingene av statistiske liv både pga. datagrunnlag, metodevalg, ulike typer risiki, og individenes problemer med å foreta rasjonelle valg og forstå komplekse problemer som involverer små sannsynligheter. Slik insensitivitet til risikoreduksjonens størrelse (“scope bias”) og validitetsproblemer med hypotetiske verdsettingsstudier (“hypothetical bias”) er fortsatt ikke løst (Andersson og Treich, 2012, Hultkrantz og Svensson, 2008, 2012), og usikkerheten i verdsettingsestimatene er derfor stor (TØI, 2010).
De etiske avveiningene som diskuteres i NOU 1997: 27 dreier seg om at verdsetting av liv og helse vanskelig kan relateres til et bestemt liv, men at verdsetting fortrinnsvis bør gjøres i en sammenheng der betalingsvilligheten er for redusert sannsynlighet for død og helsetap uten at en vet hvem som rammes. Da stilles det krav om at liv og helse verdsettes i situasjoner der et stort antall individer står overfor små risiki.
Utvalget i 1997 vurderte at risiko for liv og helse under gitte vilkår (jf. utvalgets presisering i neste avsnitt) kan gis en økonomisk verdsetting og inngå i samfunnsøkonomiske analyser til tross for at det kan være vanskelige etiske problemstillinger forbundet med slik verdsetting.
Fra NOU 1997: 27, s. 111:
Utvalget mener at kostnadseffektivitetsanalyser ofte kan være hensiktsmessige for å vurdere endret ulykkesrisiko. Dersom en i tillegg velger å gjennomføre en fullstendig nytte-kostnadsanalyse, mener utvalget at betalingsvillighet for risikoendringer bør inngå på nyttesiden i analysen. Utvalget vil likevel tilrå at slik verdsetting begrenses til situasjoner der et stort antall individer står overfor små risiki for et uheldig utfall, jf. omtalen i avsnitt 12.1.
I de tilfellene der det ikke gjøres egne analyser av betalingsvillighet, vil utvalget tilrå at det tas utgangspunkt i anslaget på 10 mill. kroner (1991-kroner) pr. statistisk liv, jf. omtalen i punkt 12.3.2. Utvalget vil imidlertid ikke tilrå at det gjøres separate tillegg for altruisme eller brutto (ev. netto) produksjonsverdi. Dette skyldes at det teoretiske grunnlaget for slike tillegg virker uklart, jf. drøftingen i punkt 12.5.2, og at utvalget i slike tvilstilfeller generelt vil legge til grunn forsiktige anslag. Dette innebærer at utvalget legger til grunn et beløp som er om lag 4 mill. kroner lavere enn det Elvik (1993) tilrådde som verdien av å unngå et dødsfall i trafikken.
Kommentarer:
Anslaget på 10 mill. 1991-kr pr. statistisk liv er i Finansdepartementet (2005) oppdatert til 15 mill. 2005-kr og i DFØ (2010) oppdatert til 17,4 mill. 2010-kr.
Altruisme er her å forstå som betalingsvillighet for risikoreduksjon som gir økning i andres velferd. Produksjonsverdi som følge av endring i individets produksjonsevne er i NOU 1997: 27 antatt å inngå i betalingsvilligheten som måles for risikoreduksjon.
Fra NOU 1997: 27, s. 112:
I enkelte tilfeller kan det argumenteres for at et statistisk liv bør gis en annen verdi enn 10 mill. kroner, selv om det ikke foreligger egne analyser av betalingsvillighet. Bakgrunnen for dette er ofte vurdering av antall gjenstående leveår eller hvorvidt de berørte selv oppsøker risikoen, og ikke nødvendigvis at selve betalingsvilligheten er større enn i gjennomsnittstilfellet. Et eksempel kan være sikkerhetstiltak på skoleveger. Her kan det være grunn til å anta at mange mer eller mindre eksplisitt vil ønske å benytte en høyere verdi enn 10 mill. kroner for hvert statistisk liv, bl.a. fordi hvert liv som reddes representerer mange gjenstående leveår. På den annen side er det trolig at den gjennomsnittlige betalingsvilligheten kan være relativt lav for ulykkesreduksjon knyttet til utøvelse av hobbyvirksomhet som f.eks. fallskjermhopping. I slike tilfeller vil utvalget tilrå at beløpet på 10 mill. kroner pr. statistisk liv fortsatt legges til grunn i en eventuell nytte-kostnadsanalyse. Nytte-kostnadsanalyser av endret ulykkesrisiko bør imidlertid generelt inneholde en beskrivelse av hvilken gruppe av individer som omfattes av tiltaket. En slik beskrivelse gjør at beslutningstakeren om ønskelig kan velge en annen rangering av tiltak enn det som isolert sett følger av verdien av et statistisk liv. Dette svarer til den fremgangsmåten for å presentere fordelingspolitiske spørsmål som utvalget anbefaler i kapittel 4.
Kommentarer:
Spørsmålet om en bør anvende statistiske leveår i analysene i stedet for, eller i tillegg til, statistiske liv, diskuteres i kapittel 10.5 og 10.7.
Til tross for antagelse om relativt lav betalingsvillighet i tilfeller der individet selv oppsøker risikoen, anbefales i NOU 1997: 27 en verdsetting som for annen type risiko. Det er i denne sammenheng interessant å merke seg Lønning 2-utvalgets (NOU 1997: 18) påpekning av livsstil som reduserer effekten av tiltak som et av flere “kriterier som kan inngå i skjønnsmessige prioriteringsbeslutninger” i helsesektoren.
10.3.2 Samfunnsøkonomisk analyse i helsesektoren – anbefalinger fra NOU 1997: 27
Betalingsvillighetsstudier er vanlig å anvende for verdsetting av endring i risiko for liv og helse for tiltak i andre samfunnssektorer enn helsesektoren. I forbindelse med forebyggende tiltak, f.eks. relatert til ulykker, kan en spørre individer om deres betalingsvillighet for redusert ulykkesrisiko før helseskaden har skjedd. I helsesektoren er det imidlertid ofte diagnostiserings-, behandlings- og rehabiliteringstiltak som vurderes. Da har ofte sykdom inntrådt og skade allerede skjedd, eller særlig risikoutsatte grupper (for eksempel knyttet til arvelighet av sjeldne sykdommer) kan være kjent, og følgelig vil individene som har nytte av tiltaket tydeligere kunne identifiseres.
Fra NOU 1997: 27, s. 113:
Etter utvalgets oppfatning er bruk av betalingsvillighet innenfor helsesektoren i de fleste tilfeller vesentlig mer problematisk enn for ulykkesrisiko. Den viktigste grunnen til dette er at en sjelden vil kunne basere beslutningene fullt ut på et ex ante perspektiv der et stort antall individer står overfor små risiki. Som regel vil noen sykdomstilfeller allerede ha inntruffet, og bruk av betalingsvillighet kan virke urimelig i en slik ex post situasjon. Et eksempel kan være fastsettelse av kapasitet for hjerteoperasjoner, som både vil berøre individer som i dag er helt friske, individer med stor sannsynlighet for å få hjertelidelser og personer som allerede er syke. I en slik situasjon er det vanskelig å se at studier av betalingsvillighet kan avhjelpe prioriteringsproblemet i særlig grad. I tillegg kan det være vanskelig å oppnå gode resultater fra en betalingsvillighetsundersøkelse fordi de fleste vil ha liten erfaring i å verdsette helsegoder i kroner.
Kommentarer:
Hvorvidt det er teoretisk grunnlag for og etisk forsvarlig å bruke verdsetting av liv og helse i analyser av behandlingstiltak når slik verdsetting ikke er basert på studier av betalingsvillighet i en ex post situasjon, men i stedet er basert på overføring av verdsettinger som er estimert i en ex ante situasjon, diskuteres i kapittel 10.5 og 10.7.
Fra NOU 1997: 27, s. 113:
Problemene med bruk av betalingsvillighet gjør det naturlig å anvende kostnadseffektivitetsanalyser innenfor helsesektoren. Som omtalt i punkt 12.6.1, kan det imidlertid ofte være vanskelig å finne tilfeller der nytten av ulike tiltak er lik, slik at rene kostnadseffektivitetsanalyser kan benyttes. Dette gjør at kvalitetsjusterte leveår framtrer som et mulig beslutningskriterium.
Bruk av kvalitetsjusterte leveår innebærer i prinsippet en systematisk metode for å prioritere mellom ulike pasientgrupper og sykdomstilfeller. Metoden innebærer at alle med samme lidelse blir behandlet likt uavhengig av inntekt og formue. Dette gjør imidlertid ikke at metoden løser de vanskelige fordelingsproblemene som uansett vil være til stede når knappe ressurser skal fordeles innenfor helsevesenet. Utvalget ser det for sin del som både lite realistisk og lite ønskelig at ulike grupper skal prioriteres strengt etter en enkel indikator som kvalitetsjusterte leveår. Dette er i samsvar med synspunktene til Lønning-utvalget (NOU 1997:18), som viser til at livskvalitet er et svært vanskelig fenomen å måle, og at kvalitetsjusterte leveår derfor ikke kan være eneste kriterium når en skal vurdere ønskeligheten av et helsetiltak. Rapportering av kvalitetsjusterte leveår kan likevel gi interessant beslutningsinformasjon, f.eks. i forbindelse med vurdering av alternative medisintyper. I tillegg krever bruk av kvalitetsjusterte leveår at effekten av ulike behandlingsmetoder beskrives på en systematisk og presis måte. Utvalget tilrår derfor at det arbeides videre med mer systematisk bruk av kvalitetsjusterte leveår eller andre mer disaggregerte helseindikatorer i forbindelse med helseøkonomiske vurderinger.
Kommentarer:
Tilrådingen fra NOU 1997: 27 om å arbeide videre med systematisk bruk av kvalitetsjusterte leveår (se begrepsforklaring foran) er i stor grad fulgt (jf. kapittel 10.6).
NOU 1997: 27 viser til at bruk av kostnadseffektivitetsanalyser kan bidra til en effektiv ressursbruk innenfor en gitt budsjettramme, uten at en trenger en eksplisitt økonomisk verdsetting av liv og helse. Dette gjelder enten en anvender statistiske liv, statistiske leveår eller kvalitetsjusterte leveår som helsemål. Ulike aspekter ved økonomisk verdsetting av kvalitetsjustert leveår omtales i kapittel 10.6.
10.4 Utvalgets tolkning av mandatet
Oppgaven som ligger i mandatet er å “vurdere hvilken vekt sektorovergripende standarder for nytte-kostnadsvurderinger bør ha ved vurderinger av konsekvenser for liv og helse, herunder også i helsesektoren, og etiske problemstillinger som dette kan reise”. Før utvalget kommer med sine vurderinger og tilrådinger har utvalget funnet det nødvendig å presisere hvordan oppgaven som ligger i mandatet er tolket.
10.4.1 Forståelse og avgrensning av mandatet
Noen av begrepene i mandatet kan tillegges flere betydninger. Utvalget har derfor konkretisert hvordan begrepene sektorovergripende standarder, nytte-kostnadsvurderinger, liv og helse, og “hvilken vekt”, er forstått og hvordan dette eventuelt avgrenser mandatet.
10.4.1.1 Sektorovergripende standarder
Sektorovergripende standarder er her forstått som ensartet praksis (standard) ved anvendelse av samfunnsøkonomiske analyser i ulike sektorer hvor liv og helse inngår som en større eller mindre virkning. Det kan bety anbefalinger om mer ensartet metodebruk, mer ensartede helsemål og/eller mer ensartet økonomisk verdsetting av helsemålene. Siden det i mandatet vises til verdien av et statistisk liv, tolkes mandatet som at det er den økonomiske verdien som inngår i analysene som skal vurderes standardisert.
10.4.1.2 Nytte-kostnadsvurderinger
Utvalget har tolket ”nytte-kostnadsvurderinger” vidt. Med det menes at alle typer analyser som kan betegnes samfunnsøkonomiske analysemetoder er vurdert (ikke bare nytte-kostnadsanalyser, jf. kapittel 2). Det faktum at nytte-kostnadsanalyser i liten grad anvendes i helsesektoren, samt at helsesektoren er eksplisitt nevnt i mandatet, styrker en slik vid tolkning.
Verdsetting av nyttesiden er ikke nødvendig i kostnadseffektivitetsanalyser, og standardisering av verdsettingsestimater er derfor i utgangspunktet ikke påkrevet for dette. Spørsmålet oppstår likevel fordi det som nevnt over ikke er uvanlig å kombinere kostnadseffektivitetsanalyser der nyttesiden er målt i kvalitetsjusterte leveår, eller andre standardiserte, sammenliknbare enheter, med terskelverdier som er ment å angi akseptable grenser for kostnad per nytteenhet (f.eks. per kvalitetsjusterte leveår). Merk at en slik praksis gjør kostnadseffektivitetsanalysen svært lik en nytte-kostnadsanalyse.
10.4.1.3 Liv og helse
Liv og helse kan inngå i samfunnsøkonomiske analyser i form av ulike målenheter. I mandatet er verdien av et statistisk liv eksplisitt nevnt. Statistiske liv er den vanligste enheten for økonomisk verdsetting i betalingsvillighetsstudier av redusert ulykkesrisiko. I helsesektoren varierer det i hvilken grad tiltak påvirker forventet levetid eller ikke, og ofte er målsettingen både relatert til å forlenge levetiden og å bedre helsen, samtidig som det fins tiltak som bare påvirker helsen og ikke levetiden. Statistiske liv eller leveår er ikke egnet til å fange opp nytten av bedre helse. Siden kvalitetsjusterte leveår er en vanlig måleenhet i økonomiske analyser i helsesektoren, og helsesektoren er eksplisitt nevnt i mandatet, legger utvalget til grunn at liv og helse i denne sammenheng inkluderer måleenhetene statistiske liv, statistiske leveår og kvalitetsjusterte leveår. Utvalget fokuserer på disse aggregerte målene fordi det for slike kan være relevant med sektorovergripende standarder, men det er ingenting i veien for å bruke også mer spesifikke helsemål i samfunnsøkonomiske analyser.
10.4.1.4 Vekt ved vurderinger
Utvalget er bedt om å vurdere ”hvilken vekt” sektorovergripende standarder for nytte-kostnadsvurderinger bør ha ”ved vurderinger av konsekvenser” for liv og helse.
En mulig tolkning av dette er at en skal vurdere hvorvidt økonomisk verdsetting kan og bør brukes ved prioritering av ressurser til tiltak med konsekvenser for liv og helse; herunder hvorvidt det er økonomifaglig grunnlag for å anbefale at myndighetene etablerer terskelverdier for maksimalt akseptable kostnader per QALY (eller andre helsemål), og hva nivået på disse terskelverdiene i så fall bør være.
Utvalget har i kap. 3 presisert at det betrakter samfunnsøkonomiske lønnsomhetsvurderinger som del av et beslutningsgrunnlag, ikke som et beslutningsverktøy. Utvalget har i kap. 3 også presisert at et tiltaks samfunnsøkonomiske lønnsomhet (slik denne beregnes i nytte-kostandsanalyser) ikke uten videre kan gis en normativ tolkning, men primært er å oppfatte som en deskriptiv beregning av befolkningens netto betalingsvillighet. I hvilken grad faktiske beslutninger bør og skal baseres på befolkningens netto betalingsvillighet, er et spørsmål som ligger utenfor den samfunnsøkonomiske analysen. Spørsmålet om hvor stor vekt hensynet til liv og helse bør ha når myndighetene skal ta faktiske beslutninger må anses som et politisk og etisk spørsmål som ligger utenfor utvalgets mandat. Utvalget oppfatter det derimot som innenfor mandatet å uttale seg om det faglige grunnlaget for å eventuelt beregne, innføre og bruke terskelverdier som nevnt over.
I NOU 1997: 27 ble det anbefalt en verdi på et statistisk liv for anvendelse i forbindelse med analyser av tiltak som gir redusert ulykkesrisiko. Dette er primært snakk om tiltak som gir små endringer i risiko for et stort antall personer. I helsesektoren er det ofte behov for å vurdere tiltak som vil gi betydelig endring i risiko for et relativt lite antall personer, der personene det gjelder også til en viss grad vil kunne være identifisert. En mulig tolkning av mandatet er derfor at det skal vurderes i hvilken grad økonomisk verdsetting kan anvendes i forbindelse med analyser av tiltak i helsesektoren som diagnostisering, behandling, rehabilitering, lindring etc., der det er snakk om store endringer i risiko for liv og helse og der målgruppen i mange tilfelle kan identifiseres.
10.4.1.5 Utvalgets avgrensning av mandatet
Mandatet forstås som at en ønsker en vurdering av følgende spørsmål: 1) I hvilken grad kan og bør økonomisk verdsetting benyttes som beslutningsunderlag ved analyse av tiltak som kan innebære betydelige endringer i risiko for liv og helse, og der det dessuten kan være kjent hvilke individer risikoendringen gjelder? 2) Bør de økonomiske verdiene som eventuelt benyttes i slike analyser være like for alle sektorer?
10.5 Tolkning og anvendbarhet av begrepene VSL, VOLY og QALY
Det er ikke uten videre problemfritt å bruke VSL til å anslå betalingsvillighet for livreddende tiltak som innebærer ikke-marginale risikoreduksjoner, som gjelder grupper med et annet risikonivå i utgangspunktet enn den generelle befolkningen, og/eller der livene som kan reddes er helt eller delvis identifiserbare. Mange tiltak i helsesektoren vil være karakterisert ved nettopp slike forhold. Dette vil også ha konsekvenser for hvorvidt VOLY vil være noe godt mål og for hva QALY kan brukes til. I dette kapittelet vil vi gå nærmere inn på tolkningen og anvendbarheten av VSL, VOLY og QALY i samfunnsøkonomiske analyser av liv og helse.
VSL
Som omtalt foran, måles verdien av et statistisk liv, VSL, ved enkeltindividers betalingsvillighet for en liten risikoreduksjon. Begrepet VSL må forstås i lys av dette. Hvis tilstrekkelig mange enkeltpersoner får redusert sin dødsrisiko (sannsynlighet for prematur død) litt, vil disse små risikoreduksjonene til sammen innebære at samfunnet kan forvente færre premature dødsfall. Folks betalingsvillighet for små risikoreduksjoner vil likevel ikke nødvendigvis samsvare med deres betalingsvillighet for livredding som sådan, og dette legger visse begrensninger på bruk av VSL til å anslå befolkningens betalingsvillighet for livreddende tiltak i sin alminnelighet.
For eksempel kan livreddende tiltak primært gjelde andre personer, mens VSL vanligvis estimeres ut fra en marginal reduksjon i egen risiko. Det kan være kjent hvilke personers liv tiltaket antas å kunne redde, eller hvem som har særlig stor sannsynlighet for å bli berørt. Risikoreduksjonen for dem det gjelder kan være ikke-marginal (for eksempel fra overveiende sannsynlig død til overveiende sannsynlig helbredelse). Deres risikonivå i utgangspunktet kan være svært forskjellig fra risikonivået hos et representativt utvalg av populasjonen (for eksempel fordi målgruppen i utgangspunktet er alvorlig syke). Alle disse forholdene vil kunne påvirke betalingsvilligheten, til dels betydelig (se Hammitt og Treich, 2007 og Hammitt, 2012).
Å gjennomføre en nytte-kostnadsanalyse av livreddende tiltak ved hjelp av VSL kan likevel være av interesse også i slike tilfeller, forutsatt at man vurderer alternative tiltak ved en nokså spesiell og hypotetisk betraktningsmåte, nemlig den som ofte kalles «bak uvitenhetens slør» (Harsanyi, 1955 og Rawls, 1971). Dette innebærer å forestille seg at en ennå ikke kjenner sin egen identitet eller hvordan det skal gå en i livet, og dermed ikke vet om en selv vil bli kreftpasient, få barn, havne i risikogruppen for hjertesykdom osv. Vurdert fra en slik posisjon vil for eksempel et nytt kurativt behandlingsopplegg for en spesiell gruppe kreftpasienter kunne betraktes som en liten risikoreduksjon for hvert enkeltindivid i befolkningen, fordi ingen «ennå vet» om de selv vil bli berørt. Dette kan tenkes å være en interessant og relevant filosofisk øvelse for beslutningstakere. Fordi verken beslutningstakerne eller befolkningen forøvrig i virkeligheten befinner seg bak noe ”slør av uvitenhet”, må det likevel presiseres at resultatet av en slik nytte-kostnadsanalyse ikke kan betraktes som et mål på befolkningens faktiske netto betalingsvillighet i den reelle situasjonen beslutningen fattes i. Det kan likevel gi en interessant indikator for beslutningstakere som skal prioritere samfunnets ressursbruk. Det er uansett viktig å merke seg at VSL er et mål på betalingsvillighet for marginal risikoreduksjon, ikke for liv og helse som sådan.
Et liknende, men prinsipielt noe annerledes problem, oppstår når risikoendringen gjelder identifiserte personer (Hammitt og Treich, 2007). En person som vet at vedkommendes liv vil bli reddet av et tiltak, vil naturligvis ha eksepsjonelt høy betalingsvillighet for tiltaket. Som vist av Broome (1978), vil derfor et tiltak som ikke er samfunnsøkonomisk lønnsomt før de berørtes identitet er kjent, likevel kunne være lønnsomt målt etter at deres identitet er kjent – fordi risikoendringen i svært vesentlig grad påvirker deres betalingsvillighet. Hammitt og Treich (2007) påpeker at kostnadseffektivitetsanalyser derfor under visse forutsetninger kan gi et mer presist bilde av slike tiltaks velferdseffekter enn nytte-kostnadsanalyse. De påpeker også at resultatet av nytte-kostnadsanalyse for denne typen tiltak potensielt vil kunne manipuleres ved taktisk valg av tidspunkt for frigivning av informasjon i forhold til analysetidspunkt.
VOLY
Som forklart over, er det relativt ukomplisert å aggregere enkeltindividers betalingsvillighet for egen marginalt reduserte dødsrisiko til en betalingsvillighet for redusert antall forventede premature dødsfall for befolkningen som helhet (VSL). Derimot er det noe mer uklart hvordan en eventuelt kan avlede verdien av et statistisk leveår (VOLY) fra verdien av et statistisk liv. Ved estimering av VSL spørres folk vanligvis om betalingsvillighet for redusert dødsrisiko, men ikke hvor mange år de i utgangspunktet tror de har igjen å leve, eller hvor stor relativ vekt de legger på hvert av disse årene (deres rene tidspreferanserate). Det er derfor ikke opplagt hvordan man best kan regne om fra VSL til VOLY. Under svært forenklende forutsetninger er det mulig å komme fram til en sammenheng mellom VSL og VOLY som er presentert i boks 10.1. Formelen i boks 10.1 forutsetter blant annet at individenes rene tidspreferanserate er konstant over tid, noe det stilles spørsmålstegn ved i nyere faglitteratur (se for eksempel Frederick, Loewnstein og O’Donoghue, 2002); videre innebærer formelen implisitte forutsetninger om fordelingen av gjenstående leveår og tidspreferanser blant respondentene. Sammenhengen mellom marginalt redusert dødsrisiko og et forventet spart liv for samfunnet er enklere, og krever derfor mindre vidtgående antakelser, enn sammenhengen mellom marginalt redusert dødsrisiko og et forventet spart leveår for samfunnet.
VOLY kan også estimeres direkte via betalingsvillighetsstudier, jf. omtalen av anvendelser i Norge i kapittel 10.6.1 og i Storbritannia i kapittel 10.6.2.
QALY
Som omtalt i kapittel 10.2 er det ikke nødvendig å beregne noen pengeverdi for QALY for å kunne benytte det som nyttemål i en kostnadseffektivitetsanalyse. Det finnes flere ulike metoder for å beregne QALYs, som ofte vektlegger ulike forhold og tar utgangspunkt i ulike prinsipper (jf. f.eks. NOU 1997: 27 og Olsen, 2009). Ulike målemetoder vil kunne reflektere prinsipielt ulike spørsmålsformuleringer. QALY som mål på endringer i liv og helse har vært kritisert fra mange hold. I norsk sammenheng kan f.eks. nevnes Arnesen og Norheim (2003), Augestad mfl. (2012) og Hendriksen (2012). Det er heller ikke full konsensus blant blant forskere på feltet hvilken metode som bør foretrekkes. Drummond mfl. (2009) drøfter hvordan QALY som helsemål kan utvikles og forbedres. Helsedirektoratet (2011) og Statens legemiddelverk (2012) vurderer hvilke måleinstrumenter for QALY som er mest naturlig å bruke i norske samfunnsøkonomiske analyser, men det er foreløpig ikke fattet noen beslutning om standardisering av metode og vekting av den helserelaterte livskvaliteten i QALY. Beregning av QALYs innebærer bl.a. at en må vurdere hvor viktig ulike typer plager og funksjonsnedsettelser er i forhold til hverandre, og slike valg vil naturlig nok kunne være kontroversielle. QALY bør derfor betraktes som en indikator snarere enn noen eksakt målemetode for helsegevinster.
Selv om bruk av QALY-metodikk gjerne har blitt sett på som en annen tilnærming enn bruk av betalingsvillighet for helsegoder i helseøkonomiske analyser (jf. også at kostnadseffektivitetsanalyser er mer brukt enn nytte-kostnadsanalyser i analyser av helsetiltak), har verdien av en QALY også vært forsøkt estimert i betalingsvillighetstudier (jf. f.eks. Gyrd-Hansen, 2003; Dolan mfl., 2003; Dolan mfl., 2008 og Bobinac mfl., 2010). Hammitt (2002) gir en grundig gjennomgang av de teoretiske forskjellene mellom betalingsvillighet (WTP) og QALYs. Kort oppsummert kan en si at betalingsvillighetsstudier for en QALY har de samme metodeproblemene som betalingssvillighetsstudier for andre ikke-markedsgoder, og i tillegg kommer problemstillingene relatert til identifiserbarhet og ikke-marginale risikoreduksjoner. I henhold til Hammitt og Treich (2007) vil en person som vet at vedkommendes liv vil bli reddet av et tiltak naturligvis ha eksepsjonelt høy betalingsvillighet for tiltaket. Dette innebærer at det ofte kan stilles spørsmål ved validiteten av slike hypoteteiske verdsettinger (jf. f.eks. Smith and Richardson, 2005; Pinto-Prades mfl., 2009 og Bobinac mfl., 2012).
Det finnes også en praksis for å regne om fra VOLY til verdien av en QALY (jf. f.eks. Svensson og Hultkrantz, 2012, omtalt i kapittel 10.6.2). En slik praksis bygger på flere svært forenklende forutsetninger, se boks 10.1. For det første forutsettes det at VSL egentlig verdsetter liv, ikke risikoreduksjon. For det andre er en QALY en indikator, og måler kun aspekter relatert til de dimensjonene som er inkludert i måleinstrumentet. Ved bruk av betalingsvillighet for statistiske liv eller leveår er ikke verdsettingen begrenset til dimensjoner ved et måleinstrument. I og med at verdsettingen av QALYs er begrenset av dimensjonen i måleinstrumentene er det ikke mulig å være helt sikker på at 1 QALY tilsvarer et år med ”perfekt” helse, fordi det må tas høyde for at måleinstrumentet ikke fanger alle sider ved helsen og livet. Tilsvarende er det ikke mulig å være sikker på at QALYt = wtVOLY jf. boks 10.1, fordi det ikke er mulig å være sikker på at QALY og VOLY måler de samme dimensjonene ved livet. I tillegg er det ikke åpenbart at betalingsvilligheten for helseendringer kan antas å ha noen enkel sammenheng med betalingsvilligheten for liv.
QALY tolkes ofte som et uttrykk for individuelle preferanser. I denne sammenheng kan det være grunn til å minne om at aggregering av ulike individers preferanser generelt er faglig problematisk, jf. kapittel 3. Selv om QALYs skulle være godt nok målt til å gi en presis beskrivelse av hvelt enkeltindivids preferanser, ville det derfor gjenstå et spørsmål om hvordan QALYs best burde aggregeres, og hvordan de aggregerte tallene ville være å tolke.
Boks 10.1 Forutsetninger for omregning fra VSL til VOLY og QALY
Anta følgende forenklende forutsetninger: 1) Alle individer er like, noe som bl.a. innebærer at gjennomsnittlig VSL i befolkningen er lik den enkeltes VSL, 2) VOLY er konstant over levetiden til individet, 3) Forventet gjenværende levetid T for hvert av (de like) enkeltindividene er kjent, 4) Diskonteringsrenten den enkelte bruker (se kap. 5 om diskonteringsrenter), δ, er kjent og konstant over tid. Vi vil da ha følgende sammenheng mellom VSL og VOLY (Boardman mfl., 2011 og OECD, 2012):
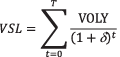
Antar i tillegg at det er mulig å representere livskvalitet på en null-én-skala. Anta videre at VSL faktisk kan tolkes som et mål på befolkningens betalingsvillighet for et spart liv som sådan, ikke bare for marginale risikoreduksjoner (se avsnitt 10.5). Betalingsvilligheten for en QALY i et år t kan da beregnes ved wtVOLY (Boardman mfl., 2011), der wt angir livskvalitet i år t på skalaen fra null til en. Dette innebærer at VOLY, som er en størrelse der leveårene ikke er vektet etter helserelatert livskvalitet, antas å være ekvivalent med verdien av et leveår med full helse (wt=1).
Både statistiske liv, statistiske leveår og kvalitetsjusterte leveår er aggregerte helsemål. Alle vil i prinsippet kunne benyttes i samfunnsøkonomiske analyser enten de er verdsatt i penger eller ikke. Kvalitetsjusterte leveår kan være en mer hensiktsmessig indikator for vunnet helse enn statistiske leveår når livskvaliteten i leveårene som vinnes er sterkt redusert eller varierer sterkt mellom alternative tiltak, på samme måte som statistiske leveår kan være en mer presis indikator enn statistiske liv når antall leveår som vinnes er få eller varierer mye mellom tiltak. Selv om det ofte kan være hensiktsmessig å bruke slike aggregerte helsemål, er det imidlertid ingenting i veien for å bruke mer spesifikke helsemål i samfunnsøkonomiske analyser (for eksempel forventet endring i antall nye tilfeller av astma blant barn).
Terskelverdier
Et spørsmål som ofte dukker opp i forbindelse med helseøkonomiske analyser er hvorvidt det er økonomifaglig grunnlag for å anbefale at myndighetene etablerer terskelverdier for maksimalt akseptable kostnader per QALY eller andre helsemål. En slik terskelverdi blir da å tolke som en maksimalgrense for hvor kostnadskrevende et tiltak kan være per helseenhet før det ikke anbefales eller tillates gjennomført. Terskelverdier av denne typen vil kunne sikre at en i ulike sektorer og ulike kontekster benytter samme kriterium for hvilke tiltak som skal tilbys. På den annen side innebærer dette også et valg av beslutningskriterium som ikke nødvendigvis er i samsvar med myndighetenes syn.
Dersom terskelverdien oppfattes som et estimat på befolkningens betalingsvillighet, skiller denne praksisen seg i prinsippet lite fra å verdsette QALY i kroner og gjennomføre en nytte-kostnadsanalyse. Dersom terskelverdien oppfattes som en faktisk grense for myndighetenes betalingsvillighet, vil anvendelse av terskelverdier, eller intervaller for slike, kunne gjøre analysen til et beslutningsverktøy, ikke bare del av et mer omfattende beslutningsgrunnlag. Det har da også kommet en del kritikk mot en praksis der en terskelverdi blir koblet mot en form for beslutningsautomatikk og der alle tiltak som framstår med en kostnadseffektivitet bedre enn terskelverdien skal gjennomføres. En slik praksis vil da kunne gå på bekostning av andre forhold befolkningen og beslutningstakere ønsker å vektlegge, som f.eks. alvorlighetsgrad (NOU 1997: 18 og Weinstein, 2008). Grosse (2008) viser i denne sammenheng til at det er høyere betalingsvillighet for behandlingstiltak som vinner leveår enn for behandlingstiltak for mindre alvorlige helsetilstander. Flere hevder også at anvendelse av terskelverdier kan gi produsenter av legemidler og medisinsk utstyr mulighet til å tilpasse sine priser og dermed virke kostnadsdrivende i helsesektoren (Drummond, 2003 og Grosse, 2008).
10.6 Praksis og anvendelse i ulike sektorer og land
I mange samfunnssektorer gjennomføres det samfunnsøkonomiske analyser av tiltak som har konsekvenser for liv og helse. Dette er tilfelle både i Norge og andre land (jf. Finansdepartementet, 2005 og OECD, 2012). Hvordan slike analyser gjøres varierer imidlertid både med hensyn til hvilke analysemetoder som brukes og med hensyn til hvordan helseeffektene er verdsatt i monetære termer.
Stort sett kan en si at helsesektoren anvender kostnadseffektivitetsanalyser1 med kvalitetsjusterte leveår som helsemål eller andre helsemål som fanger opp endringer i helserelatert livskvalitet, jf. f.eks. Helsedirektoratet, 2011, og Statens legemiddelverk, 2012, og at samferdselssektoren anvender nytte-kostnadsanalyser med statistiske liv som helsemål (jf. f.eks. Statens vegvesen, 2006). Kapittel 10.5 belyser problemer og begrensninger knyttet til tolkning og verdsetting av begrepene VSL, VOLY og QALY. Gjennomgangen i dette kapittelet viser imidlertid at begrepene er i utstrakt bruk og bruken er ikke alltid i tråd med de teoretiske/metodiske anbefalingene.
Vi ser her på anbefalte verdsettinger i Norge og andre land og vi har strukturert underkapitlene i forebygging og behandling.
10.6.1 Anbefalte og anvendte verdsettinger i Norge
10.6.1.1 Forebygge skade eller sykdom
I 2005-utgaven av Finansdepartementets veileder i samfunnsøkonomisk analyse anbefales det å bruke 15 mill. 2005-kroner på verdien av et statistisk liv. Der åpnes det også for å anvende høyere verdier dersom hvert liv som reddes representerer mange gjenstående leveår. Anslaget er basert på Europakommisjonens VSL-verdi på 1,4 mill. 2000-euro (ca. 15 mill. 2005-kroner) for ulykker (hvor gjennomsnittlig alder ved død er rundt 40 år), og en noe lavere verdi på 1 mill. 2000-euro (ca. 11 mill. 2005-kroner) for et tilfelle av miljørelatert for tidlig død (som i gjennomsnitt rammer personer med vesentlig høyere alder), EC DG Environment, (2001). I det siste tilfellet der gamle og syke dør noen måneder eller opptil noen få år tidligere enn de ellers ville ha gjort, anbefaler Finansdepartementet (2005), som en følsomhetsanalyse, i tillegg å gjennomføre analyser med verdien av et tapt statistisk leveår (VOLY), som da kan settes lik 425.000 2005-kroner. Dette tallet er hentet fra en studie gjennomført for det engelske miljøverndepartementet Defra (Chilton et al., 2004). Ifølge Finansdepartementet (2005) kan en også vurdere å kvalitetsjustere denne verdien ut fra QALY-verdier for relevante lidelser. I Direktoratet for økonomistyrings (DFØ, tidligere Senter for statlig økonomistyring) håndbok i samfunnsøkonomiske analyser (2010) brukes Finansdepartementets anslag for VSL (omregnet til 17,4 mill. 2010-kroner). I tillegg vises det til Helsedirektoratets anbefaling om 500.000 2005-kroner for et tapt statistisk leveår med full helse (Helsedirektoratet, 2007).
Transportsektoren benytter verdiestimater for risikoreduksjon basert på egne undersøkelser. I Statens vegvesens Håndbok 140 (Statens vegvesen, 2006) er det for eksempel lagt til grunn en kostnad på 26,5 mill. 2005-kroner for et dødsfall i trafikken. Kostnadsanslaget består både av realøkonomiske kostnader (medisinske, materielle og administrative kostnader samt produksjonsbortfall som ulykker påfører samfunnet) og et velferdstap (betalingsvilligheten for redusert ulykkesrisiko). Velferdstapet utgjør 67 prosent av kostnadene for drepte. Produksjonsbortfallet er verdien av tapt produksjon som følge av dødsfall og personskader, og beregnes med utgangspunkt i gjennomsnittlig arbeidsinntekt, oppdelt etter kjønn og alder fratrukket framtidig konsum. Transportetatene og Avinor har, med utgangspunkt i en omfattende norsk verdsettingsstudie (TØI, 2010), utarbeidet anbefalinger til Samferdselsdepartementet om hvilke enhetspriser som bør benyttes i samfunnsøkonomiske analyser i transportsektoren. Disse kostnadene er godkjent av Samferdselsdepartementet. TØI (2010) estimerer verdien av statistiske liv fra en samvalgstudie til 22 mill. 2009-kr og fra en betinget verdsettingsstudie til 39 mill. 2009-kr. TØI (2010) påpeker at det er stor usikkerhet i dennne typen hypotetisk verdsetting og viser til at den estimerte verdsettettingen av VSL er på ca. 10 mill. 2009-kroner når den relative verdien av reisetid og VSL justeres slik at verdien av reisetid samsvarer med verdien av reisetid fra tidsverdistudien som ble gjennomført samtidig. Til tross for betydelig variasjon i estimert VSL basert på de ulike metodene nevnt her, konkluderer TØI (2010) med at «det eksisterende nivået på verdien av statistiske liv i de offisielle verdsettingene for transportsektoren som er på ca. 26 mill. 2009-kr, kan opprettholdes». For å håndtere usikkerheten i estimert VSL antyder TØI (2010) en usikkerhet på (minst) 20 % i hver retning. I tillegg til anbefalt VSL på ca. 26 mill. 2009-kr påplusses ca. 4 mill. 2009-kr for netto produksjonsbortfall samt medisinske, materielle og administrative kostnader slik at ulykkeskostnaden per dødsfall i trafikken av TØI (2010) anslås til ca. 30,2 mill. 2009-kr.
Det er to hovedårsaker til at anslaget til Statens vegvesen (2006), som er oppjustert og anbefalt opprettholdt av TØI (2010), er om lag dobbelt så høyt som anbefalt anslag i veilederen til Finansdepartementet fra 2005. Disse er oppsummert i tabell 10.1 Delvis skyldes det ulikheter i hva som inkluderes når det skal settes en verdi på VSL. Finansdepartementet legger til grunn at VSL fra betalingsvillighetsstudier inkluderer all nytte samfunnet har ved å unngå tap av menneskeliv. I Statens vegvesens veileder antas det at betalingsvillighetsundersøkelser gir tall for individets betalingsvillighet for immaterielle verdier og eget konsum (omtalt som velferdstap), og at materielle verdier som netto produksjonsbortfall og medisinske, materielle og administrative kostnader (omtalt som realøkonomiske kostnader) må legges til (Elvik, 1999). Statens vegvesens veileder oppgir disse kostnadene til 33 prosent av kostnadene for drepte. Den andre årsaken er ulike anslag på betalingsvilligheten. Statens vegvesen anslår betalingsvilligheten til 18,3 mill. 2005-kroner, mens Finansdepartementets anslag er 15 mill. 2005-kroner.
Tabell 10.1 Elementer i norske anslag på og anvendelser av verdien av et statistisk liv (VSL) i nytte-kostnadsanalyser av ulykkestiltak
Elementer i verdsetting av VSL | Finansdepartementets veileder i samfunnsøkonomiske analyser (2005) | Statens vegvesens håndbok 140 (2006) |
|---|---|---|
Betalingsvillighet for å unngå et prematurt dødsfall | 15 mill. 2005-kroner | 18,3 mill. 2005-kroner |
Netto produksjonsbortfall som dødsulykker påfører samfunnet forøvrig | Forutsatt inkludert i betalingsvillighet | Inkluderes i tillegg |
Medisinske kostnader som ikke dekkes av den enkelte | Ikke omtalt | Inkluderes i tillegg |
Materielle kostnader som ikke dekkes av den enkelte | Ikke omtalt | Inkluderes i tillegg |
Administrative kostnader | Ikke omtalt | Inkluderes i tillegg |
I rapporten “Helseeffekter i samfunnsøkonomiske analyser” (Helsedirektoratet, 2007) anbefaler Helsedirektoratet å benytte 500.000 2005-kroner for et statistisk leveår med full helse i sektorovergripende nytte-kostnadsanalyser. Anslaget er avledet fra verdsetting av statistiske liv tapt ved vegtrafikkulykker og vurdering av ulik grad av diskontering (jf. Boks 10.1). Anslaget er avrundet for å signalisere stor usikkerhet. Helsedirektoratet påpeker at anslaget ikke inkluderer medisinske, materielle og administrative kostnader, produksjonsbortfall eller husholdningsmedlemmers velferdstap, slik det f.eks. praktiseres i Statens vegvesens metode. Helsedirektoratets anslag på 500.000 2005-kr per QALY anvendes av Statens vegvesen for å beregne positive helseeffekter av økt fysisk aktivitet av tiltak for gående og syklende (Statens vegvesen, 2011). Verdsettingen av velferdstapet ved en lettere skade i transportsektoren er estimert til 467.000 2009-kr (TØI, 2010) og verdsettes med denne praksisen omtrent like høyt som et kvalitetsjustert leveår i helsesektoren.
10.6.1.2 Behandle og lindre skade eller sykdom
I helsesektoren i Norge varierer det i hvilken grad økonomiske analyser brukes som beslutningsgrunnlag. I den grad samfunnsøkonomiske analyser brukes, er det i hovedsak ikke nytte-kostnadsanalyser, men kostnadseffektivitetsanalyser, ofte med QALYs som mål på nytten, som brukes.
Det eksisterer ingen offisiell verdsetting av en QALY i Norge, og heller ingen såkalt terskelverdi for hva som skal regnes som kostnadseffektivt eller ikke. I helseøkonomiske analyser er det imidlertid ikke uvanlig at analytikeren definerer et tiltaks kostnadseffektivitet, målt i kroner per vunnet QALY og sammenligner denne med en gitt verdi av en QALY. Denne verdien er da ment som en terskel for hvor mye en QALY kan koste før tiltaket defineres som ikke kostnadseffektivt (jf. f.eks. Nasjonalt kunnskapssenter for helsetjenesten, 2009). Slike terskelverdier kan være begrunnet på ulik måte, men kan framstå som nokså vilkårlige, og mangler til dels både teoretisk og empirisk grunnlag (jf. f.eks. Kristiansen, 2003 og Grosse, 2008).
Statens legemiddelverk anvender helseøkonomiske analyser som beslutningsgrunnlag i forbindelse med vurdering av legemidler som skal tilbys på forhåndsgodkjent refusjon under blåreseptordningen. Legemiddelindustrien søker om å få legemidler inn i ordningen med forhåndsgodkjent refusjon, og det er krav om at en legemiddeløkonomisk analyse skal være en del av søknaden. Analysene skal gjennomføres i henhold til retningslinjer for legemiddeløkonomiske analyser (Statens legemiddelverk, 2012). Retningslinjene angir ingen eksplisitt økonomisk verdsetting av liv og helse. Legemiddelverket har fullmakt til å innvilge forhåndsgodkjent refusjon for legemidler som vurderes som kostnadseffektive og som er under bagatellgrensen. Bagatellgrensen, som er fastsatt til 5 mill. kr i forventede årlige merutgifter for folketrygden det femte refusjonsåret, er en budsjettgrense og har ingen betydning for vurderingen av kostnadseffektivitet. Legemidler som er vurdert som kostnadseffektive og som er over bagatellgrensen, blir sendt til Helse- og omsorgsdepartementet og inngår i de ordinære prioriteringsbeslutningene i statsbudsjettet.
Helsedirektoratet har utgitt en høringsutgave av en veileder i samfunnsøkonomiske analyser i helsesektoren (Helsedirektoratet, 2011). Der vurderes ulike analysemetoder og økonomisk verdsetting av liv og helse for både forebyggingstiltak og behandlingstiltak i helsesektoren. Helsedirektoratet (2011) illustrerer også hvordan tiltaks kostnadseffektivitet kan sees i sammenheng med helsetilstandens alvorlighetsgrad. Som svar på en bestilling fra Nasjonalt råd for kvalitet og prioritering i helse- og omsorstjenesten ble dette konkretisert i en vurdering av medfødte sjeldne sykdommer der mange leveår kan gå tapt. I høringsutgaven ble det foreslått at både nytte-kostnadsanalyser og kostnadseffektivitetsanalyser med QALY som helsemål kan anvendes i helsesektoren. En økonomisk verdsetting på 500.000 kr per QALY ble foreslått anvendt i nytte-kostnadsanalyser og 100.000-1.mill. kr per QALY i sensitivitetsanalyser. Høringssvarene til denne veilederen spriker i betydelig grad, og en endelig utgave av Helsedirektoratets veileder i samfunnsøknomiske analyser er p.t. ikke ferdigstilt.
Nasjonalt kunnskapssenter for helsetjenesten gjennomfører helseøkonomiske analyser som beslutningsgrunnlag både for Helse- og omsorgsdepartementet, Helseforetakene, Helsedirektoratet, Statens legemiddelverk og Nasjonalt råd for kvalitet og prioritering i helse- og omsorgstjenesten. I disse analysene anvendes ofte QALY som helsemål, men også andre helsemål anvendes dersom QALY ikke er tilgjengelig. Når Nasjonalt kunnskapssenter for helsetjenesten skal konkludere sammenliknes ofte anslaget på kroner per QALY med en terskelverdi på 500.000 kr per QALY uten at dette blir relatert til tilstandens alvorlighetsgrad. Tiltaket blir ofte omtalt som «kostnadseffektivt» dersom dets estimerte kostnadseffektivitet anslås til å være under terskelverdien. Et eksempel på dette er analysen av å inkludere vaksinasjon mot rotavirus (forårsaker omgangssyke) i det norske barnevaksinasjonsprogrammet (Nasjonalt kunnskapssenter for helsetjenesten, 2009). Der konkluderes det med at vaksinen er kostnadseffektiv dersom en inkluderer produksjonstap pga. foreldrenes jobbfravær når barna blir syke, og sitat: “Konklusjonen om kostnadseffektiviteten av å innføre vaksinasjon er basert på en terskelverdi for betalingsvillighet per vunnet kvalitetsjusterte leveår på NOK 500 000.” I tillegg til å illustrere hvordan terskelverdier anvendes i helseøkonomiske analyser, viser analysen at det kan ha stor betydning om, og i tilfelle hvordan, produksjonstap inkluderes i analysen.
Nasjonalt råd for kvalitet og prioritering i helse- og omsorgstjenesten har en rådgivende funksjon når det gjelder problemstillinger som er knyttet til kvalitet og prioritering i helse- og omsorgstjenesten. Rådet har gitt råd i mange saker, og helseøkonomiske analyser inngår ofte som en del av beslutningsgrunnlaget. I sine råd om innføring av nye helsetiltak vurderes disse iht. de tre prioriteringshensynene alvorlighet, nytte og kostnadseffektivitet (jf. NOU 1997: 18). For eksempel har rådet i 2012 vurdert å fraråde at vaksine mot rotavirusinfeksjon skal innføres i det nasjonale barnevaksinasjonsprogrammet under begrunnelsen at dette ikke dreier seg om en veldig alvorlig sykdom for barn. Dette til tross for at vaksinen var vurdert til å være kostnadseffektiv når produksjonstap ble inkludert (jf. omtalen om terskelverdi over).
10.6.1.3 Fordelingshensyn og andre prioriteringshensyn enn effektivitet
Samfunnsøkonomiske analyser er bare en del av beslutningsgrunnlaget ved prioritering av ressursbruk. Det er derfor viktig å påpeke at resultatet fra en samfunnsøkonomisk analyse ikke er det samme som en beslutning/prioritering. I faktiske beslutninger vil også andre hensyn enn kostnadseffektivitet/samfunnsøkonomisk lønnsomhet tillegges vekt.
Lønning-utvalgene (NOU 1987: 23 og NOU 1997: 18) drøfter prioritering i helsesektoren. NOU 1997: 18 (Lønning 2-utvalget) slår fast at det skal være tre hovedprioriteringskriterier i helsesektoren: 1) tilstandens alvorlighet, 2) tiltakets nytte og 3) tiltakets kostnadseffektivitet. Prinsippene fra Lønningutvalgene er nedfelt i helselovgivningen. Prinsippene medfører også at Stortinget har slått fast at i helsesektoren er ikke kostnadseffektivitet det eneste relevante kriteriet for prioritering (jf. oversikt over verdigrunnlaget for prioritering, Helsedirektoratet, 2012). Dersom en gjør en ensidig vurdering av kostnadseffektivitet og kobler såkalte “terskelverdier” for kostnadseffektivitet med en form for “beslutningsautomatikk”, der kostnadseffektivitet altså ikke blir vurdert mot de to andre kriteriene, vil en ikke få ivaretatt alle relevante prioriteringshensyn.
Hensyntagen til helsekonsekvensenes alvorlighetsgrad kommer til syne for eksempel i målsettinger som vegsektorens nullvisjon (”en visjon om et transportsystem som ikke fører til tap av liv eller varig skade”), i anbefalte verdsettinger når mange versus få leveår går tapt (Finansdepartementet, 2005), og i hvordan alvorlighetsgrad vektlegges i vurdering av ressursbruk til helsetiltak (Nasjonalt råd for kvalitet og prioritering i helse- og omsorgstjenesten).
10.6.2 Anbefalte og anvendte verdsettinger i andre land
10.6.2.1 Forebygge skade eller sykdom
I et prosjekt finansiert av den europeiske kommisjonens transport- og energidirektorat er bruk av nytte-kostnadsanalyser i trafikksikringstiltak gjennomgått (SafetyNet, 2009). I rapporten sammenlignes de ulike landenes verdsetting av et statistisk liv (jf. figur 10.1). Norges verdi på et statistisk liv er hentet fra Statens vegvesens Håndbok 140 (Statens vegvesen, 2006).
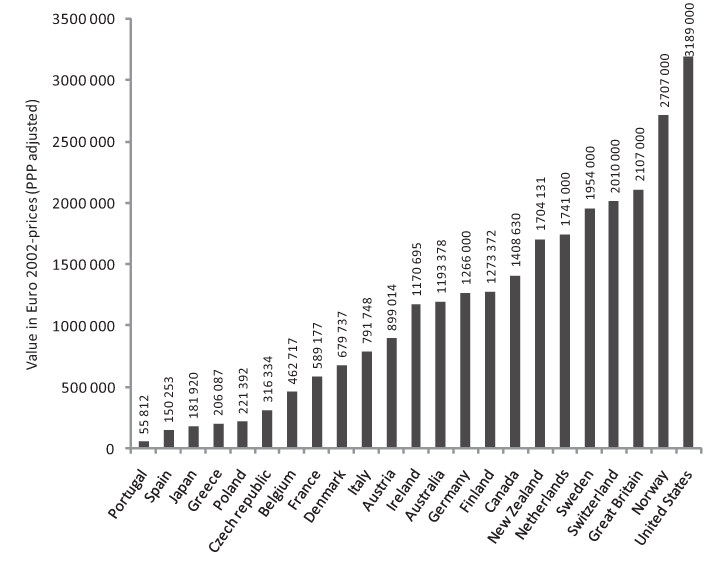
Figur 10.1 Offisielle anslag på verdien av et statistisk liv i trafikksektoren i utvalgte land. Enhet: Kjøpekraftsparitetsjusterte 2002-Europriser.
Kilde: SafetyNet (2009).
Alle land som benytter samfunnsøkonomiske analyser i noe særlig utstrekning er med i sammenligningen. Statens vegvesens anslag på verdien av et statistisk liv ligger nest høyest i verden i denne sammenligningen.
OECD har nylig gitt ut en metaanalyse av verdsetting av risiko for død i miljø-, helse og transportsektoren (OECD, 2012). Rapporten baserer seg på data som har vært samlet inn og analysert over en fireårsperiode. Databasen er iflg. OECD (2012) verdens største database over studier som viser verdsetting av VSL basert på uttrykte preferanser med utgangspunkt i en liten reduksjon i dødsrisiko. Basert på metaanalysen anbefales det et intervall for VSL for en voksen person på 1.8 millioner til 5.4 millioner 2005-USD, med et punktestimat på 3,6 millioner 2005-USD (OECD, 2012), gjeldende for EUs 27 medlemsland. For overføring mellom land anbefales det at VSL justeres ut fra forskjeller i PPP-justert BNP og at en inntektselastisitet for betalingsvilligheten for VSL på 0,8 anvendes. En slik overføring til norske forhold gir et intervall på 20-60 millioner 2012-kr med et punktestimat på ca. 40 mill. 2012-kr. Av likhetshensyn anbefaler OECD (2012) ingen inntektsjustering ved anvendelser innen ett land.
Betalingsvillighet for et barns liv er drøftet i OECD (2004) i tilknytning til risiko for miljørelatert død. Barn har verken kognitiv eller finansiell kapasitet til selv å sette en verdi, og hvis en bruker foreldres betalingsvillighet, må det vurderes hvorvidt altruistiske verdier inkluderes på en konsistent måte. OECD (2012) anbefaler ikke en generell justering av VSL for alder. Basert på eksisterende empiriske studier fra Europa og USA (US EPA, 2003 og OECD, 2010), anbefaler likevel OECD (2012) å bruke 1,5 – 2 ganger høyere VSL for barn enn for voksne.
OECD (2012) gir en oversikt over hvordan VSL anvendes i ulike land og sektorer. I USA anvendes f.eks. ulike VSL av myndigheter med ansvar for miljø, transport, mat og medisin (Hammitt og Robinson, 2011). Transportsektoren i Storbritannia har en tilsvarende anvendelse av VSL som transportsektoren i Norge (U.K. Department of transport, 2009). I begge land legger en til produksjonstap og medisinske og materielle kostnader (jf. 10.6.1.1).
Ifølge OECD (2012) er fokuset i de fleste landene som gir offisielle anbefalinger om verdsetting av liv og helse på VSL og ikke VOLY. Dersom VOLY brukes i en samfunnsøkonomisk analyse vil resultatet av analysen kunne endres sammenliknet med tilfellet der en bruker VSL, bl.a. avhengig av gjennomsnittsalder på de personer som drar nytte av risikoreduksjonen, se for øvrig diskusjonen i avsnitt 10.5 og boks 10.1. En analyse som benytter VSL og en som benytter VOLY kan altså gi ulike resultater, selv om antall liv som spares er likt og både VSL og VOLY er korrekt målt. De land som opererer med VOLY utleder i hovedsak verdien fra VSL, noe som bl.a. betyr at det må gjøres antakelser om subjektive diskonteringsrater, gjennomsnittsindivid etc. (jf. boks 10.1). Det er kun noen få studier som verdsetter VOLY direkte ved bruk av betinget verdsetting eller valgeksperimenter. I EU-land anvendes VOLY hovedsakelig i sensitivitetsanalyser. OECD (2012) trekker fram Storbritannia som eksempel på et land som anvender VOLY i hovedanalysen (altså ikke bare i sensitivitetsanalyser) av luftforurensningstiltak. I Storbritannia brukes det dessuten lavere VOLY dersom målgruppens helsetilstand er betydelig redusert og det er få måneders levetid som tapes. Anvendelsen av VOLY i Storbritannia har derfor en klar parallell til anvendelsen av QALY for behandlingstiltak i helsesektoren der også målgruppens helserelaterte livskvalitet vektlegges. Basert på svenske verdsettingsstudier av VSL anslår Svensson og Hultkrantz (2012) en økonomisk verdi på 1,2 mill. SEK per QALY (intervall 750.000 – 3,2 mill. SEK).
10.6.2.2 Behandle og lindre skade eller sykdom
Internasjonalt er det vanlig å anvende kostnadseffektivitetsanalyser med kvalitetsjusterte leveår (QALY) som helsemål når en skal gjøre økonomiske analyser av tiltak i helsesektoren. Internasjonalt har en imidlertid til dels vært tydeligere enn i Norge mht. å fastsette terskelverdier for hva som anses som kostnadseffektive tiltak. F.eks. anvender NICE (National Institute of Clinical Excellence) i England et intervall på 20.000-30.000 £ per QALY når de gir sine anbefalinger til det engelske helsedepartementet, National Health Service (NICE, 2010). NICE Citizens Council konkluderer med at i tilfeller der helsetilstanden er svært alvorlig og behandlingen er livreddende, kan det anbefales behandling som koster mer enn den øvre grensen på 30.000 £ per QALY (NICE Citizens Council, 2010). NICE sin nedre grense er ikke vurdert på tilsvarende måte. Nord (2009) viser til at det i land som Frankrike og Tyskland er en praksis med mindre ensidig vektlegging av kostnadseffektivitet enn i NICE-modellen i England (Pouvourville, 2013 og Caro og Nord mfl., 2010).
Verdens helseorganisasjon (WHO, 2012) foreslår å ta utgangspunkt i BNP per capita for å gradere kostnadseffektiviteten av helsetiltak. Tiltak med en kostnad per vunnet QALY på mindre enn BNP per capita kategoriseres da som “svært kostnadseffektive”. Tiltak med en kostnad per vunnet QALY på mellom en og tre ganger BNP per capita kategoriseres som “kostnadseffektive”, mens tiltak med en kostnad per vunnet QALY på mer enn tre ganger BNP per capita kategoriseres av WHO (2012) som “ikke kostnadseffektive”.
Både Grosse (2008) og Weinstein (2008) gir oversikter og diskuterer hvordan 50.000 $ per QALY har etablert seg som en terskelverdi som refereres i forbindelse med helseøkonomiske analyser i USA. Begge konkluderer med at tallet har en uklar opprinnelse. Grosse viser til at størrelsen kan ha sin opprinnelse i faktiske kostnader ved dialyse og en oppfatning av at dette var et tiltak som burde tilbys Medicare-pasienter med terminal nyresvikt. Grosse forsøker seg også på en oppjustering av intervallet fra 20.000 - 100.000 1982-$ per QALY (Kaplan og Bush, 1982) til 40.000 - 100.000 2008-$ per QALY. Til tross for at slike anslag på terskelverdier figurerer, er det i USA lovbestemt at terskelverdier i dollar per QALY ikke skal brukes for å fastslå hvilke helsetiltak som er kostnadseffektive (US Public Law, 2010).
10.7 Utvalgets vurderinger
Utvalget har over presisert sin forståelse av mandatet som følger: 1) I hvilken grad kan og bør økonomisk verdsetting benyttes som beslutningsunderlag ved analyse av tiltak som kan innebære betydelige endringer i risiko for liv og helse, og der det dessuten kan være kjent hvilke individer risikoendringen gjelder? 2) Bør de økonomiske verdiene som eventuelt benyttes i slike analyser være like for alle sektorer? Vi vil her diskutere disse to punktene etter tur.
10.7.1 Økonomisk verdsetting som beslutningsunderlag
Utvalget har i kap. 3 presisert at det betrakter samfunnsøkonomiske lønnsomhetsvurderinger som del av et beslutningsgrunnlag, ikke som et beslutningsverktøy. Utvalget har i kap. 3 også presisert at et tiltaks samfunnsøkonomiske lønnsomhet (slik denne beregnes i nytte-kostnadsanalyser) ikke uten videre kan gis en normativ tolkning, men primært er å oppfatte som en deskriptiv beregning av befolkningens netto betalingsvillighet. I hvilken grad faktiske beslutninger bør og skal baseres på befolkningens netto betalingsvillighet, er derimot et spørsmål som ligger utenfor den samfunnsøkonomiske analysen. Dette er viktige premisser å ha i mente i diskusjonen nedenfor.
Hvis analysene skulle vært et beslutningsverktøy i den forstand at offentlige tiltak uten videre ble prioritert etter sin beregnede samfunnsøkonomiske lønnsomhet, ville det vært særdeles viktig at flest mulig virkninger ble verdsatt, også der hvor det faglige grunnlaget for slik verdsetting synes svak – fordi fravær av eksplisitt verdsetting av en konsekvens da ville vært ensbetydende med å sette verdien lik null. Saken stiller seg derimot annerledes når analysene kun er ment å bidra til å gi beslutningstakerne et best mulig faktagrunnlag. Analysenes oppgave blir da primært, slik det er uttrykt i NOU 1997: 27 (s.6), ”å klarlegge og synliggjøre konsekvensene av alternative tiltak”. Spørsmålet om hvor langt en bør gå i retning av verdsetting må derfor sees i lys av i hvilken grad økonomisk verdsetting bidrar til å gi beslutningstakerne en bedre forståelse av tiltakenes konsekvenser.
Dersom en ikke verdsetter konsekvenser for liv og helse i kroner, kan samfunnsøkonomiske analyser gjennomføres i form av kostnadseffektivitetsanalyser eller kostnadsvirkningsanalyser (se kap. 2). Dersom alle konsekvenser verdsettes og en gjennomfører en fullstendig nytte-kostnadsanalyse, vil resultatet gi en indikasjon på befolkningens netto betalingsvillighet for de alternative tiltakene, men dette kan likevel ikke uten videre tolkes som et normativt mål på tiltakenes bidrag til samfunnets velferd.
En naturlig følge av disse vurderingene er at pengemessig verdsetting av konsekvenser for liv og helse, med sikte på å inkludere disse i nytte-kostnadsanalyse, bør begrenses til tilfeller der det er faglig grunnlag for å anta at de valgte verdiene direkte eller indirekte reflekterer befolkningens marginale betalingsvillighet for de aktuelle konsekvensene. Andre prinsipper for verdsetting enn aggregert individuell betalingsvillighet, for eksempel myndighetsbestemte kostnadsgrenser, vil måle noe annet og slik sett ikke være forenlig med den tolkningen av nytte-kostnadsanalyse som er lagt til grunn i denne rapporten.
I diskusjonen nedenfor vil vi derfor legge vekt på hvorvidt vi finner faglig grunnlag for å anslå befolkningens betalingsvillighet for konsekvenser for liv og helse, også i helsesektoren. For konsekvenser der utvalget mener det ikke finnes slikt faglig grunnlag, eller grunnlaget etter vår vurdering er for svakt, vil dette være et sterkt argument for å benytte kostnadseffektivitetsanalyse eller kostnadsvirkningsanalyse, i og med at resultatene fra en nytte-kostnadsanalyse vil bli svært vanskelige å tolke.
Dersom det faglige grunnlaget for økonomisk verdsetting er til stede, gjenstår likevel spørsmålet om slik verdsetting vil gi beslutningstakerne en bedre forståelse av alternative tiltaks konsekvenser enn det som kan oppnås ved analyseformer uten slik verdsetting (jf. at det ikke er nødvendig å verdsette konsekvenser for å kunne gjøre samfunnsøkonomiske analyser). Hvorvidt økonomisk verdsetting og en nytte-kostnadsanalyse gir et bedre beslutningsgrunnlag enn en kostnadseffektivitetsanalyse, eller en kostnadsvirkningsanalyse, vil måtte vurderes i hvert enkelt tilfelle.
VSL
Som omtalt foran, måles verdien av et statistisk liv, VSL, ved aggregering av mange enkeltindividers betalingsvillighet for en liten risikoreduksjon. Det er derfor (jf. kapittel 10.5) ikke uten videre problemfritt å bruke VSL til å anslå betalingsvillighet for livreddende tiltak som innebærer ikke-marginale risikoreduksjoner, som gjelder grupper med et annet risikonivå i utgangspunktet enn den generelle befolkningen, og/eller der livene som kan reddes er helt eller delvis identifiserbare. Mange tiltak i helsesektoren vil være karakterisert ved nettopp slike forhold.
Hvis tilstrekkelig mange enkeltpersoner får redusert sin dødsrisiko (sannsynlighet for prematur død) litt, vil disse små risikoreduksjonene til sammen innebære at samfunnet kan forvente færre premature dødsfall. Folks betalingsvillighet for små risikoreduksjoner vil likevel ikke nødvendigvis samsvare med deres betalingsvillighet for livredding som sådan (dvs. av identifiserte individer), og dette legger visse begrensninger på bruk av VSL i samfunnsøkonomiske analyser for livreddende tiltak i sin alminnelighet.
For eksempel kan livreddende tiltak primært gjelde andre personer, mens VSL vanligvis estimeres ut fra en marginal reduksjon i egen risiko. Det kan være kjent hvilke personers liv tiltaket antas å kunne redde, eller hvem som har særlig stor sannsynlighet for å bli berørt. Risikoreduksjonen for dem det gjelder kan være ikke-marginal (for eksempel fra overveiende sannsynlig død til overveiende sannsynlig helbredelse). Deres risikonivå i utgangspunktet kan være svært forskjellig fra risikonivået hos et representativt utvalg av populasjonen. Dersom man forsøker å estimere betalingsvilligheten for redusert risiko i grupper som allerede er rammet, eller grupper som har en høyere risiko enn “gjennomsnittsindividet” i totalpopulasjonen, vil alle disse forholdene kunne påvirke betalingsvilligheten, til dels betydelig. Å gjennomføre en nytte-kostnadsanalyse av livreddende tiltak der VSL inngår kan likevel være av interesse også i slike tilfeller. For å finne betalingsvilligheten som skal inngå i slike nytte-kostnadsanalyser kan man forutsette at man vurderer alternative tiltak ved en nokså spesiell og hypotetisk betraktningsmåte, nemlig den som ofte kalles “bak uvitenhetens slør” (jf. kap. 10.5.). Dette innebærer å forestille seg at en ennå ikke kjenner sin egen identitet eller hvordan det skal gå en i livet, og dermed ikke vet om en selv vil bli kreftpasient, få barn, havne i risikogruppen for hjertesykdom osv. Fordi verken beslutningstakerne eller befolkningen forøvrig i virkeligheten befinner seg bak noe slør av uvitenhet, må det likevel presiseres at resultatet av en slik betalingsvillighet, og evt. senere anvendelse av denne i nytte-kostnadsanalyse, ikke kan betraktes som et mål på den rammede befolkningens faktiske netto betalingsvillighet i den reelle situasjonen beslutningen fattes i.
VOLY
Som forklart over, er det relativt ukomplisert å aggregere enkeltindividers betalingsvillighet for egen marginalt reduserte dødsrisiko til en betalingsvillighet for redusert antall forventede premature dødsfall for befolkningen som helhet (VSL). Derimot er det noe mer uklart hvordan en eventuelt kan avlede verdien av et statistisk leveår (VOLY) fra verdien av et statistisk liv. Ved estimering av VSL spørres folk vanligvis om betalingsvillighet for redusert dødsrisiko, men ikke hvor stor relativ vekt de legger på hvert av de vunne leveårene (deres rene tidspreferanserate). Det er derfor ikke opplagt hvordan man best kan regne om fra VSL til VOLY.
Formelen i boks 10.1 krever en rekke strenge forutsetninger. Det er derfor ikke opplagt hvordan man best kan regne om fra VSL til VOLY. Det er imidlertid i utgangspunktet ingen grunn til at verdiene av gjenstående leveår for ulike aldersgrupper skal ha den strukturen som er gjengitt i omregningen fra VSL til VOLY i boks 10.1. Det er derfor verken godt teoretisk eller empirisk grunnlag for å utlede VOLY-verdier ut fra en VSL beregnet over alle aldersgrupper. Sammenhengen mellom marginalt redusert dødsrisiko og et forventet spart liv for samfunnet er enklere, og krever derfor mindre vidtgående antakelser enn sammenhengen mellom marginalt redusert dødsrisiko og et forventet spart leveår for samfunnet.
Verdier for VOLY må i stedet være basert på undersøkelser av betalingsvillighet for redusert risiko i samme aldersgruppe. Generelle metodiske problemer ved betalingsvillighetsstudier tilsier imidlertid at validiteten ved slik verdsetting kan trekkes i tvil (jf. kapitttel 10.5), og en vil kunne se tilfeller av ulik verdsetting for samme helseeffekt og lik verdsetting for ulik helseeffekt dersom resultater fra slike verdsettingsstudier anvendes i analyser (jf. kapittel 10.6.1).
Å fastsette en verdi for en VOLY som kan fungere som sektorovergripende standard for alle aldersgrupper er en oppgave der både etiske, teoretiske og empiriske problemer fortsatt er uløst.
QALY
Som omtalt i kapittel 10.2 er det ikke nødvendig å beregne noen pengeverdi for QALY for å kunne benytte det som nyttemål i en kostnadseffektivitetsanalyse. Det finnes flere ulike metoder for å beregne QALYs, som ofte vektlegger ulike forhold og tar utgangspunkt i ulike prinsipper (jf. f.eks. NOU 1997: 27 og Olsen, 2009). Ulike målemetoder vil kunne reflektere prinsipielt ulike spørsmålsformuleringer. QALY som mål på endringer i liv og helse har vært kritisert fra mange hold. Det er heller ikke full konsensus blant forskere på feltet hvilken metode som bør foretrekkes. Beregning av QALYs innebærer bl.a. at en må vurdere hvor viktig ulike typer plager og funksjonsnedsettelser er i forhold til hverandre, og slike valg vil naturlig nok kunne være kontroversielle. QALY bør derfor betraktes som en indikator snarere enn noen eksakt målemetode for helsegevinster.
Det er i prinsippet mulig å finne betalingsvilligheten for å redusere risikoen for en bestemt redusert helsetilstand i et bestemt antall år (selv om det i praksis har vist seg å være krevende, og igjen gitt forutsetningen om små risikoer og stort antall, jf. kapittel 10.5). Gitt betalingsvillighet for ulike helsetilstander av en bestemt varighet er det i prinsippet også mulig å normalisere med en gitt helsetilstand (for eksempel den beste, slik at alle helsetilstander blir representert ved en indeks mellom null og én). Det er imidlertid i utgangspunktet ingen grunn til at betalingsvilligheten for et risikoreduserende tiltak skal ha en lineær form slik at den kan utledes fra en tidsuavhengig indeks og tilstandens varighet, slik det (implisitt) forutsettes ved økonomisk verdsetting av kvalitetsjusterte leveår i boks 10.1.
Verdien av en QALY er forsøkt estimert ved betalingsvillighetsstudier, men generelt kan en si at validiteten ved betalingsvillighetsstudier er blitt trukket i tvil og estimatene anses som høyst usikre (jf. kapittel 10.5). Det finnes også en praksis for å regne om fra VSL, gjerne via VOLY, til verdien av en QALY. En slik praksis bygger på flere svært forenklende forutsetninger, se boks 10.1. For det første forutsettes det at VSL egentlig verdsetter liv, ikke risikoreduksjon. I tillegg er det ikke åpenbart at betalingsvilligheten for helseendringer kan antas å ha noen enkel sammenheng med betalingsvilligheten for liv. Oversettelsen fra VSL til verdsetting av QALY synes derfor å tilføre ytterligere usikkerhet.
Å anslå verdien av en QALY enten basert på estimater fra betalingsvillighetsstudier eller omregnet fra estimater på VSL, har både teoretiske og empiriske svakheter. Det er derfor ikke vitenskapelig grunnlag for å komme med en anbefalt økonomisk verdi på en QALY.
10.7.2 Bør økonomiske verdier som eventuelt benyttes være like for alle sektorer?
Nytte-kostnadsanalyse er ment å gi et mål på netto betalingsvillighet. For at denne tolkningen skal være mest mulig riktig og sammenliknbar for analyser fra ulike sektorer, bør lik konsekvens vurderes likt i ulike sektorer. Det sentrale er at resultatene blir forståelige og relativt enkelt tolkbare for beslutningstakerne, slik at analysen reelt sett kan bidra til bedre beslutninger.
Metodeproblemene diskutert over innebærer at det er svakt faglig grunnlag for å etablere anbefalte verdier for VOLY og QALY. Å sette en økonomisk verdi på et statistisk liv synes teoretisk sett mindre utfordrende enn å sette en økonomisk verdi på statistiske leveår og kvalitetsjusterte leveår. I tillegg er omfanget av studier som verdsetter statistiske liv mer omfattende, i den grad at det også er gjennomført meta-analyser (jf. f.eks. OECD, 2012). OECD (2012) anbefaler forøvrig å gjennomføre nasjonale betalingsvillighetsstudier framfor å overføre verdier fra andre land.
Når det er uklart om økonomiske verdier inkludert i en nytte-kostnadsanalyse faktisk reflekterer befolkningens betalingsvillighet, blir analyseresultatene vanskelige å tolke, og det blir dermed også uklart hvordan analysen kan bidra til bedre beslutninger. Utvalget ser imidlertid at verdsetting av liv og helse, både i form av VSL, VOLY og verdsetting av QALY, i praksis inngår i samfunnsøkonomiske analyser på ulik måte i ulike sektorer. Dette er i utgangspunktet uheldig.
Dersom en til tross for de praktiske og prinsipielle vanskene med å fastslå betalingsvillighet for statistiske leveår og QALY likevel ønsker å bruke økonomiske verdier for disse, og ønsker at verdiene skal være noenlunde konsistente med anslaget en benytter for VSL, kommer en i praksis kanskje ikke utenom en form for kalibrering der VOLY og verdien av en QALY utledes på grunnlag av VSL (jf. boks 10.1), til tross for at en slik kalibrering hviler på en del kritiske antagelser.
Utvalget finner at det er faglig grunnlag for å anbefale en sektorovergripende verdi for VSL (se nærmere omtale nedenfor). Derimot finner utvalget ikke faglig grunnlag for å anbefale en sektorovergripende standardverdi for VOLY eller QALY. Dette er dels fordi vi finner at det teoretiske grunnlaget for slik verdsetting er svakt, dels fordi det synes å være vesentlig svakere empirisk grunnlag for å anslå betalingsvillighet for VOLY og QALY enn for VSL.
I denne sammenheng vil vi igjen minne om at det ikke er faglig grunnlag for å tolke VSL som en betalingsvillighet for liv som sådan. Det siste innebærer at dersom dette likevel gjøres, vil verdsettingen ha begrenset informasjonsverdi og dermed gi resultater som er vanskelig å tolke for beslutningstakerne. Dette taler for å legge større vekt på kostnadseffektivitetsanalyser og/eller kostnadsvirkningsanalyser enn nytte-kostnadsanalyser for prosjekter der sparte liv er en viktig konsekvens og betingelsene for å bruke VSL (små risikoreduksjoner og uidentifiserte individer) ikke er til stede.
VSL
TØI (2010) estimerer verdien av statistiske liv relatert til redusert risiko for vegtransportulykker i Norge ved ulike hypotetiske verdsettingsmetoder. Fra en samvalgstudie estimeres VSL til 22 mill. 2009-kr og fra en betinget verdsettingsstudie estimeres VSL til 39 mill. 2009-kr. TØI (2010) påpeker at det er stor usikkerhet i dennne typen hypotetisk verdsetting og viser til at den estimerte verdsettettingen av VSL er på ca. 10 mill. 2009-kroner når den relative verdien av reisetid og VSL justeres slik at verdien av reisetid samsvarer med verdien av reisetid fra tidsverdistudien som ble gjennomført samtidig. En slik kalibrering kan anses som et forsøk på å anslå en VSL som har en «riktigere» relativ verdi og som dermed kanskje i mindre grad er påvirket av hypotetisk bias (jf. f.eks. Sælensminde, 2003). Estimatet på VSL fra samvalgstudien på 22 mill. 2009-kroner, der redusert risiko er verdsatt samtidig som redusert reisetid, er i seg selv en metode som forsøker å estimere relative verdsettinger. Dette i motsetning til anslaget fra betinget verdsetting for VSL på 39 mill. 2009-kr der redusert risiko er verdsatt isolert uten at denne er relatert til reisetid. Til tross for betydelig variasjon i estimert VSL basert på de tre ulike metodene nevnt her, konkluderer TØI (2010) med at «det eksisterende nivået på verdien av statistiske liv i de offisielle verdsettingene for transportsektoren som er på ca. 26 mill. 2009-kr, kan opprettholdes». For å håndtere usikkerheten i estimert VSL antyder TØI (2010) en usikkerhet på (minst) 20 % i hver retning. I tillegg til anbefalt VSL på ca. 26 mill. 2009-kr legger TØI (2010) til ca. 4 mill. 2009-kr for netto produksjonsbortfall samt medisinske, materielle og administrative kostnader, slik at ulykkeskostnaden ved ett dødsfall i trafikken anslås til ca. 30,2 mill. 2009-kr.
Basert på en metaanalyse anbefaler OECD (2012) et intervall for VSL for en voksen person gjeldende for EUs 27 medlemsland på 1.8 millioner til 5.4 millioner 2005-USD, med et punktestimat på 3,6 millioner 2005-USD (OECD, 2012). For overføring mellom land anbefales at VSL justeres ut fra forskjeller i PPP-justert BNP og at en inntektselastisitet på 0,8 anvendes. En slik overføring til Norge gir et intervall på 20-60 millioner 2012-kr med et punktestimat på ca. 40 mill. 2012-kr. OECD (2010) anbefaler at VSL for barn settes 1,5 til 2-ganger høyere enn den gjennomsnittlige VSL.
I NOU 1997: 27 ble det gjort en vurdering av om produksjonsgevinster bør inkluderes i tillegg til anslått betalingsvillighet for VSL (jf. oversikt i kapittel 10.3). Det ble i NOU 1997: 27 konkludert med at det teoretiske grunnlaget for slike tillegg var uklart. Utvalget støtter seg til konklusjonene fra NOU 1997: 27 på dette punktet og antar at eventuelle netto produksjonsgevinster kan antas å være inkludert i den målte betalingsvilligheten. Med denne tolkningen blir TØIs (2010) estimat for betalingsvilligheten fra en samvalgsstudie på 22 mill. 2009-kroner å betrakte som et anslag på betalingsvilligheten inkludert produksjonsgevinster. Justert for utvikling i BNP per capita (jf. kapittel 4 om inntektsjustering av betalingsvilligheten over tid) og målt i 2012-kroner blir dette estimatet noe høyere. Estimatet fra TØI (2010) er dessuten i den lavere del av intervallet for VSL som kan anslås for Norge med utgangspunkt i verdiene fra OECD (2012). En oppjustering av anslaget til 30 mill. 2012-kroner vil i noen grad ta høyde for noe av usikkerheten i estimatene.
OECD (2012) gir en anbefaling om å anvende en høyere verdi på statistiske liv i analyser av tiltak rettet mot barn enn i tiltak rettet mot voksne (jf. kapittel 10.6.2). Dette var det også en åpning for i Finansdepartementet (2005). Begrunnelsen som brukes er at betalingsvillighet for risikoreduserende tiltak rettet mot barn er høyere enn for tiltak rettet mot voksne.
VOLY
Diskusjonen i dette kapittelet viser at det bygger på urimelige strenge forutsetninger å utlede en VOLY fra VSL. I tillegg er det også stor usikkerhet omkring betalingsvillighetsestimatene for VSL. Det er dessuten svakt empirisk grunnlag for å basere verdianslag direkte på betalingsvillighetsundersøkelser for VOLY. Til sammen gjør dette at utvalget ikke finner faglig grunnlag for å anbefale en standardverdi for VOLY.
Et svakt faglig grunnlag for å anslå betalingsvillighet for statistiske leveår, innebærer at et kronebeløp som likevel settes på statistiske leveår vil ha begrenset informasjonsverdi og være vanskelig å tolke for beslutningstakerne. Dette taler for å legge større vekt på kostnadseffektivitetsanalyser og/eller kostnadsvirkningsanalyser enn nytte-kostnadsanalyser der tiltakenes egenart tilsier at statistiske leveår er en naturlig enhet å bruke.
QALY
På tilsvarende måte som for VOLY, viser diskusjonen i dette kapittelet at det bygger på urimelige strenge forutsetninger å utlede en økonomisk verdi på en QALY fra VSL. Det er også stor usikkerhet omkring betalingsvillighetsestimatene for VSL og svakt empirisk grunnlag for å basere verdianslag på QALY direkte på betalingsvillighetsundersøkelser.
Empiri tilsier at betalingsvillighet er avhengig av alvorlighetsgrad (jf. kapittel 10.6). Dersom det til tross for svakt faglig grunnlag utledes en økonomisk verdi på en QALY (jf. boks 10.1) som mht. størrelsesorden kan synes konsistent med VSL, kan en ikke uten videre anta at en slik avledet verdi på QALY gjelder for tiltak uavhengig av forhold som for eksempel antall leveår som vinnes. En må dessuten generelt være klar over at effektmål som QALY er indikatorer som kun gir en pekepinn om konsekvensenes omfang, ikke presise måleinstrumenter. Til sammen gjør dette at utvalget ikke finner faglig grunnlag for å anbefale en standardverdi for QALY. På tilsvarende måte som for VOLY taler dette for å legge større vekt på kostnadseffektivitetsanalyser og/eller kostnadsvirkningsanalyser enn nytte-kostnadsanalyser der tiltakenes egenart tilsier at kvalitetsjusterte leveår er en naturlig enhet å bruke.
Terskelverdier
Verdiene diskutert over er basert på befolkningens betalingsvillighet. Slike verdier ville vært gode utgangspunkt for terskelverdier dersom myndighetene ønsket å prioritere ressursbruk basert nettopp på hva befolkningen er villige til å betale for. Dette prinsippet er imidlertid neppe i samsvar med prinsippene som ble etablert i Lønning 2-utvalgets rapport. Som påpekt i kapittel 3 samsvarer betalingsvillighet heller ikke nødvendigvis med velferd, og det kan argumenteres for at betalingsvillighet gir relativt mindre vekt til nytteeffekter for grupper med lav inntekt. Det er derfor neppe faglig grunnlag for å tilrå at norske myndigheter bruker verdiene diskutert her som maksimalgrenser for kostnader per helseenhet.
Antakelig vil verdien av VSL likevel kunne fungere som et interessant refereransepunkt for analyser av tiltak i helsesektoren og andre sektorer. Dersom det for eksempel kan påvises tiltak med en kostnad per forventet spart liv som er betydelig lavere enn det befolkningen antas å være villige til å betale, vil dette være en indikasjon på at det kan være viktige gevinster å hente til en lav kostnad. Hvilken informasjon beslutningstakerne til syvende og sist bør velge å vektlegge, må imidlertid anses å ligge utenfor rammen for dette utvalgets arbeid.
10.8 Oppsummerende tilrådinger
Valg av helsemål vil måtte tas på bakgrunn av tiltakenes egenart. For eksempel vil det være mer naturlig å bruke statistiske leveår snarere enn statistiske liv når forventet gjenstående leveår avviker sterkt mellom alternative tiltak. Tilsvarende vil det være mer naturlig å bruke mål på kvalitetsjusterte leveår når bedret helserelatert livskvalitet er en viktig konsekvens. Også spesifikke helsemål kan være relevant å benytte.
Det er ikke nødvendig å tilordne en økonomisk verdi til helsemålene statistiske liv, statistiske leveår eller kvalitetsjusterte leveår for at de skal kunne inngå i en samfunnsøkonomisk analyse.
Den økonomiske verdien av et statistisk liv (VSL) foreslås satt til 30 mill. 2012-kroner. Det anbefales at denne benyttes for alle sektorer (jf. sektorovergripende standard i mandatet).
I analyser av tiltak spesielt rettet inn mot barns sikkerhet kan det som tilleggsanalyse anvendes en verdi på statistisk liv som er høyere enn for befolkningen generelt. Et hensiktsmessig nivå er to ganger VSL for den generelle befolkningen.
I prinsippet bør verdien av tilsvarende konsekvens være lik uavhengig av sektor, også for andre helserelaterte nyttemål som statistiske leveår (VOLY) og kvalitetsjusterte leveår (QALY). Utvalget mener imidlertid at det faglige grunnlaget for å anslå betalingsvilligheten for disse per i dag ikke er tilstrekkelig til å anbefale sektorovergripende standardverdier for VOLY og QALY.
Den økonomiske verdien av VSL foreslås oppjustert tilsvarende veksten i BNP per capita (jf. kapittel 4 om realprisjusteringer.)
For tiltak der virkninger for liv og helse er en hovedkonsekvens, spesielt der tiltakene innebærer betydelige risikoendringer for enkeltpersoner og/eller det er kjent hvem som særlig berøres, vil kostnadseffektivitetsanalyse eller kostnadsvirkningsanalyse ofte være mer hensiktsmessig enn nytte-kostnadsanalyse.
10.9 Litteraturliste
Andersson, H. & Treich, N. (2011). The value of a statistical life. I De Palma et al. (red.), A handbook of Transport Economics. Edward Elgar Publishing.
Arnesen, T. M. & Norheim, O. F. (2003). Quantifying quality of life for economic analysis: time out for time trade off. Med Humanities, 29, s 81-86.
Augestad, L. A. mfl. (2012). Learning Effects in Time Trade-Off Based Valuation of EQ-5D Health States. Value in Health, 15 (2), s 340-345.
Bobinac, A. mfl. (2010). Willingness to Pay for a Quality-Adjusted Life-Year: The Individual Perspective. Value in Health, 13 (8), s 1046-1055.
Bobinac, A. mfl. (2012). Get more, pay more? An elaborate test of construct validity of willingness to pay per QALY estimates obtained through contingent valuation. Journal of Health Economics, 31 (1), s 158-168.
Boardman, A. E., Greenberg, D. H., Vining, A. R. & Weimer, D. L. (2011). Cost-benefit analysis: Concepts and practice. Fourth edition. Prentice Hall.
Broome, J. (1978). Trying to value a life. Journal of Public Economics, 9, s 91-100.
Chilton, S., Covey, J., Jones-Lee, M., Loomes, G. & Metcalf, H. (2004). Valuation of Health Benefits Associated with Reductions in Air Pollution. London: DEFRA.
Caro, J. & Nord, E. mfl. (2010). The efficiency frontier approach to economic evaluation of health-care interventions. Health Economics, 19 (10), s 1117-1127.
DFØ (2010). Håndbok for samfunnsøkonomiske analyser. Direktoratet for økonomistyring, Oslo.
Dolan, P., Tsuchiya, A., Armitage, C., Brazier, J., Bryan, S., Eiser, D., Olsen, J. A., & Smith, M. (2003). What is the Value to Society of a QALY? A protocol to determine the relative value of a QALY according to various health and non-health characteristics.www.publichealth.bham.ac.uk/nccrm/publications.htm .
Dolan, P., Edlin, R., Tsuchiya, A., Armitage, C., Hukin, A., Brazier. J., Ibbotson, R., Bryan, S., Eiser, D. & Olsen, J. A. (2008). The relative societal value of health gains to different beneficiaries. Report for the NIHR Methodology Programme, RM03/JH11 , http://www.hta.ac.uk/nihrmethodology/outlines/1577.pdf
Drummond, M. (2003). The societal value of a QALY – Where science and decision-making find it difficult to meet. I Bringedal, Iversen & Kristiansen (red.), Verdien av liv og helse. Hvor mye bør samfunnet være villig til å betale for helseforbedringer? Skriftserie 2003: 6, HERO, Universitetet i Oslo.
Drummond, M. mfl. (2005). Methods for the economic evaluation of health care programmes. Third Edition. Oxford University Press.
Drummond, M. mfl. (2009). Toward a consensus on the QALY. Value in Health, 12, supplement 1, s 31-35.
EC DG Environment (2001). Recommended interim values for the value of preventing a fatality in DG environment cost benefit analysis. Report from EU DG Environment.
Elvik, R. (1993). Økonomisk verdsetting av velferdstap ved trafikkulykker. TØI-rapport 203/93. Transportøkonomisk institutt, Oslo.
Elvik, R. (1999). Er kostnadsberegningsutvalget på villspor? Samferdsel, nr. 7, 1999.
Finansdepartementet (2005). Veileder i samfunnsøkonomiske analyser.
Frederik, S., Loewenstein, T. & O'Donoghue, J. (2002). Time Discounting and Time Preference: A Critical Review. Journal of Economic Literature, 40 (2), s 351-401.
Grosse, S. D. (2008). Assessing cost-effectiveness in healthcare: history of the $50,000 per QALY threshold. Expert Rev. Pharmacoeconomics Outcomes Res., 8 (2), s 165-178.
Gyrd-Hansen, D. (2003). Willigness to pay for a QALY. Health Economics, 12, s 1049–1060.
Hammitt, J. K. (2002). QALYs Versus WTP. Risk Analysis, 22 (5), s 985-1001.
Hammitt, J. K. & Robinson, L. A. (2011). The income elasticity of the value per statistical life: Transferring estimates between high and low income populations. Journal of Benefit-Cost Analysis, 2 (1), s 1-27.
Hammitt, J. K. & Treich, N. (2007). Statistical vs. identified lives in benefit-cost analysis. Journal of Risk and Uncertainty, 35, s 45-66.
Harsanyi, J. C. (1955). Cardinal welfare, individualistic ethics, and interpersonal comparison of utility. Journal of Political Economy, 63, s 309-321.
Helsedirektoratet (2007). Helseeffekter i samfunnsøkonomiske analyser. Rapport IS-1435, Helsedirektoratet.
Helsedirektoratet (2011). Samfunnsøkonomiske analyser i helsesektoren – en veileder. Høringsutgave. Rapport IS-1915, Helsedirektoratet.
Helsedirektoratet (2012). Prioriteringer i helsesektoren – verdigrunnlag, status og utfordringer. Rapport IS-1967, Helsedirektoratet.
Hendriksen, K. (2012). EQ5D - dårligere enn sitt rykte? - og hva kan vi eventuelt gjøre med det? Presentasjon på Helseøkonomikonferansen 2012, Sundvolden.
Hultkrantz, L. & Svensson, M. (2008). Värdet av liv. Ekonomisk Debatt, 36 (2), s 5-16.
Hultkrantz, L. & Svensson, M. (2012). The value of a statistical life in Sweden. A review of the empirical literature. Forthcoming in Health Policy.
Johnson, F. R. (2012). Why not real economics? Pharmacoeconomics, 30 (2), s 127-131.
Kaplan, R. M. & Bush, J. W. (1982). Health-related quality of life measurement for evaluation research and policy analysis. Health Psych., 1, s 61-80.
Kristiansen, I. S. (2003). Hvor mye bør samfunnet være villige til å betale for helseforbedringer?I Bringedal, Iversen & Kristiansen (red.), Verdien av liv og helse. Hvor mye bør samfunnet være villig til å betale for helseforbedringer? Skriftserie 2003: 6, HERO, Universitetet i Oslo.
Nasjonalt kunnskapssenter for helsetjenesten (2009). Kostnadseffektivitet av å inkludere vaksinasjon mot rotavirus i det norske barnevaksinasjonsprogrammet. Rapport fra Kunnskapssenteret nr. 31–2009.
Nord, E. (2009). Økonomisk evaluering av helsetiltak; Teori praksis og spørsmål om verdier. I Haug, Kaarbøe & Olsen (red.). Et helsevesen uten grenser. Cappelens akademiske forlag 2009.
NICE (2010). Measuring effectiveness and cost effectiveness: the QALY. National institute for health and clinical excellence, 20 April 2010. http://www.nice.org.uk/newsroom/features/measuringeffectivenessandcosteffectivenesstheqaly.jsp.
NICE Citizens Council (2010). Citizens Council report on departing from the threshold published. National institute for health and clinical excellence, 12 June 2010.http://www.nice.org.uk/newsroom/features/CitizensCouncilReport.jsp
NOU 1987: 23 Retningslinjer for prioriteringer innen norsk helsetjeneste. Oslo: Statens forvaltningstjeneste, 1987.
NOU 1997: 18 Prioritering på ny. Gjennomgang av retningslinjer for prioriteringer innen norsk helsetjeneste. Oslo: Statens forvaltningstjeneste, 1997.
NOU 1997: 27 Nytte-kostnadsanalyser. Prinsipper for lønnsomhetsvurderinger i offentlig sektor. Oslo: Statens forvaltningstjeneste, 1997.
NOU 1998: 16 Veiledning i bruk av lønnsomhetsvurderinger i offentlig sektor. Oslo: Statens forvaltningstjeneste, 1998.
OECD (2004). The valuation of Environmental Health Risk to Children: Synthesis Report. OECD, Paris.
OECD (2010). Valuing environmental-related health impacts – with special emphasis on children (VERHI-Children), Final report, OECD, Paris.
OECD (2012). Mortality risk valuation in environment, health and transport policies. OECD, Paris.
Olsen, J. A. (2009). Principles in health economics and policy. Oxford University Press 2009.
Pinto-Prades, Loomes, G. & Brey, R. (2009). Trying to estimate a monetary value for the QALY. Journal of Health Economics, 28 (3), s 553-562.
Pouvourville,G. (2013). Pricing and reimbursement for drugs in France: What role for cost-effectiveness analysis? Forthcoming in Schlander, M. (red.) Economic evaluation of health care programs.Springer Verlag.
Rawls, J. (1971). A Thory of Justice. Cambridge, Mass. Harvard University Press
SafetyNet (2009). Cost-benefit analysis. http://ec.europa.eu/transport/road_safety/specialist/knowledge/pdf/cost_benefit_analysis.pdf. Lastet ned 07.08.2012.
Sculpher, M. & Claxton, K. (2012). Real economics needs to reflect real decisions. A response to Johnson. Pharmacoeconomics, 30 (2), s 133-136.
Smith, R. D. & Richardson, J. (2005). Can we estimate the social value of a QALY: Four core issues to resolve. Health Policy, 74 (1), s 77-84.
Statens legemiddelverk (2012). Retningslinjer for legemiddeløkonomiske analyser. Gyldig fra 01-03-2012. Statens legemiddelverk, Oslo.
Statens vegvesen (2006). Håndbok 140 Konsekvensanalyser. Statens vegvesen, Oslo.
Statens vegvesen (2011). Oversendelsesbrev – Nye enhetspriser for samfunnsøkonomiske analyser, brev til Samferdselsdepartementet 24.01.2011.
Svensson, M. & Hultkrantz, L. (2012). The Willingness to Pay for a QALY. Results from value of life estimates in Sweden. Örebro University Business School, Dept. of Economics, Working Paper.
Sælensminde, K. (2003). Embedding effects in valuation of non-market goods. Transport Policy, 19 (1), s 59-72.
Transportøkonomisk institutt (2010). Den norske verdsettingsstudien – sammendragsrapport. TØI-rapport 1053/2010, Transportøkonomisk institutt, Oslo.
U.K. Department of transport (2009). Guidance Dokument – Expert, TAG unit 3.4.1: The Accidents Sub-Objective. U.K. Department of Transport (DfT), London, July 2009.
US EPA (2003). Children’s health valuation handbook. US, EPA, Washington DC.
US Public Law (2010). The Patient Protection and Affordable Care Act. Public Law 111-148. 3-23-2010, USA.
Weinstein, M. C. (2008). How much are Americans willing to pay for a quality-adjusted life year? Medical Care, 46 (4), s 343-345.
WHO (2012). Cost-effectiveness threshold. http://www.who.int/choice/costs/CER_thresholds/en/index.html. Lastet ned 09.08.2012.
Fotnoter
Det har også vært diskutert anvendelse av nytte-kostnadsanalyser i stedet for kostnadseffektivitetsanalyser i helsesektoren (jf. f.eks. Helsedirektoratet, 2011; Johnson, 2012 og Sculpher og Claxton, 2012).