2 Hospice som tiltak
Dissens fra utvalgsmedlem Astrid Rønsen
Utgangspunkt for dissensen
Denne dissensen omhandler hospice som tjenestetilbud. Hospice-tilbud rettet mot pasienter og deres nærmeste i sen palliativ fase er tenkt som et supplement til ordinær helsetjeneste. Forslaget støttes av utvalgsmedlem Natasha Pedersen.
Dissensen og forslag til tiltak må ses i sammenheng med de problemstillingene og utfordringene som er tatt opp i denne NOUen i sin helhet, og retter seg særskilt mot kapittel 9 Organisering, struktur og kompetanse, kapittel 8 Palliasjon i utdanning og kapittel 11 Frivillighet. Vi vil trekke fram følgende momenter i mandatet som vi knytter dissensen til:
Utredningen skal også bygge på erfaringer fra andre land, for eksempel om hospice, og det må vurderes om erfaringene er relevante for Norge.
Utvalget skal gi forslag til hvordan vi kan inkludere brukeres, pårørendes og frivilliges erfaringer og kunnskap for å tilrettelegge for individuelle behov gjennom hele sykdomsforløpet.
Barn og unge som pårørende skal inngå i utredningsarbeidet. Barn og unge er sårbare grupper, og må få en spesiell oppmerksomhet i utvikling av tjenestene. 1
Innenfor rammen av palliative tjenester skal utvalget også drøfte når disse pasientene bør regnes for utskrivningsklare eller ikke, slik at man unngår uverdige utskrivninger motivert i en kommunal betalingsplikt.
På eget initiativ kan utvalget også reise spørsmål og foreslå tiltak med sikte på å styrke helse- og omsorgstjenestene til personer med behov for lindrende behandling og omsorg.
Utvalget legger som en felles premiss at hospicefilosofi skal danne grunnlaget for praksis i palliasjonsfeltet. Utredningen tar utgangspunkt i Verdens helseorganisasjons definisjon av «palliative care», jf. kapittel 4 Verdier. Hele utvalget slutter seg også til framstillingen av manglene i dagens tjenestetilbud og de utfordringene vi står overfor i framtida som samfunn og helsetjeneste, jf. kapittel 5 Perspektiv. Det er også bred enighet om utredningens forslag til tiltak for å styrke tilbudene på palliasjonsområdet i den ordinære spesialist- og kommunehelsetjenesten. Hele utvalget mener det er nødvendig for å nå vårt felles mål om bedre behandling og omsorg for denne utredningens målgruppe.
Det som ligger til grunn for denne dissensen, er uenighet om virkemidler. Forslagsstiller har ikke fått flertall for følgende tiltak: Å bygge opp intermediære strukturer og innhold (hospice) som retter seg mot pasienter og deres nærmeste i sen palliativ fase, hvor den kroniske inkurable sykdomstilstanden har medført stort hjelpebehov av både praktisk, pleiemessig, mellommenneskelig og behandlingsmessig art.
I kapittel 9 Organisering, struktur og kompetanse står følgende tekst, som er noe av grunnlaget for denne dissensen:
Palliative tjenester bør være en del av de ordinære helse- og omsorgstjenestene for å sikre helhetlige og koordinerte forløp og likeverdig behandling. De palliative tjenestene, herunder palliasjon i livets aller siste fase, anbefales ikke organisert som en særomsorg organisert på siden av de ordinære helse- og omsorgstjenestene.
Slik vi forstår flertallsinnstillingen, hører ikke egne hospiceinstitusjoner inn i den «norske modellen» (jf. kapittel 9). Vi mener at det er urimelig å utdefinere alle tilbud fra frivillige ideelle organisasjoner, da vi i Norge har lang tradisjon for å integrere mange slike tilbud både organisatorisk og finansielt. Til forskjell fra flertallsinnstillingen, som i all hovedsak bygger på tiltak innen rammene av spesialist- og kommunehelsetjenesten, mener forslagsstiller til denne dissensen at det vil være formålstjenelig med særskilte organisasjoner/institusjoner som supplerer tilbudene i øvrig helsetjeneste. Frittstående hospice med hjemmehospice, dag- og døgnfunksjon vil kunne gi pasienter og pårørende større valgfrihet og bidra til mer individuelt tilpassede og fleksible tilbud. Slike organisasjoner vil samtidig kunne fungere som kompetansesentre med særlig ansvar for erfaringsbasert kunnskapsutvikling og deling/formidling rettet mot kommunesektoren.
Hva er hospice?
Hospice som filosofi og idé har sin opprinnelse i omsorg for døende og deres nærmeste. Internasjonalt knyttes hospice til tjenestetilbud for pasienter og pårørende i nettopp denne fasen (jf. kapittel 13). I dissensen brukes betegnelsen hospice om konkrete behandlings- og omsorgstilbud som er forpliktet til å virkeliggjøre tekningen som denne filosofien bygger på:
1) Å dø er først og fremst en menneskelig prosess som berører den som er døende og de nærmeste: Hospice er person- og familiesentrert. Det er deres livshistorie, verdier og håp – det som gir mening, som er utgangspunktet for våre tjenester uansett hvor pasienten måtte befinne seg. Å legge til rette for at pasienter og de nærmeste får være der de ønsker å være den siste tiden, blir dermed viktig.
2) Hospice bygger på humanistiske verdier hvor en helhetlig forståelse av mennesket, og en forståelse av mennesket som en del av sin «familie», er utgangspunkt og rettesnor for hjelpen som ytes.
3) Døden er ikke medisinsk. Slik sett avviker hospice fra tradisjonell helsetjeneste som ofte er styrt av biomedisinsk logikk, hvor den tradisjonelle tenkemåten er bygd på å definere problemer for så å løse disse.
4) Det sentrale i hospice er å møte, romme og om mulig bidra til å lindre pasientens lidelse uavhengig av diagnose. Lidelse er mer enn et symptom – det være seg fysisk, emosjonelt, sosialt, eksistensielt eller åndelig betinget og lidelsen har mange uttrykk (total pain). Et hospice skal ha en solid tverrfaglig kompetanse og bevisst bygge en tverrfaglig kultur som kan møte pasienter og pårørendes individuelle behov.
5) Kompleksiteten med hensyn til pleieutfordringer i kombinasjon med sykdomsplager er varierende og gjør at særskilt kompetanse kan være nødvendig i sen palliativ fase. Solid symptomlindringskompetanse basert på helhetsforståelse og tverrfaglighet er et kjennetegn ved hospicekulturen.
6) Livskvalitet er en uttalt intensjon innen «palliative care». Knyttet til omsorg for døende kan dette spesifiseres som:
å lindre sykdomsplager/plagsomme symptomer
om mulig å forebygge tilleggsproblemer og
å øke pasientens velvære
Hva som bidrar til lindring, mening og velvære er høyst individuelt, og en bred tilnærming er derfor avgjørende for å møte pasienten og familiens ønsker og behov.
7) Døden har og tar sin tid. Det innebærer at støtte underveis fra omgivelsene (eget nettverk, profesjonelle og frivillige hjelpere) må organiseres slik at de kan møte familier med kortere og lengre forløp. Finansieringsordninger må sikre kontinuitet som trygger de berørte. Hospice må samspille aktivt med andre eksisterende tjenestetilbud.
8) For å gi hverdagen meningsinnhold og ivareta pasienter og de nærmeste underveis, er det viktig å understøtte hverdagslivets aktiviteter, det å opprettholde rutiner, vaner og interesser for å styrke personens indentitet og rolle. Frivillig innsats et viktig og avgjørende bidrag i samspill med profesjonell kompetanse. Frivillige bringer det normale livet inn i hospice og bidrar til å normalisere døden ute i samfunnet.
9) Sanselighet og livsutfoldelse, betydningen av fysiske rammer, kultur og estetikk er en vesentlig del av omgivelsene som tilbys pasienter og deres nærmeste når de ikke kan være i sine egne hjem. Behov for fellesskap og behov for private rom er forhold som også må tas hensyn til når hospice som bygg skal utformes.
10) Kronisk syke pasienter har sammensatte erfaringer. Å bidra til at pasienter opplever å gjenvinne og bevare sin integritet kan være avgjørende for hvordan den siste tiden leves. Det er i møte med sine nærmeste og profesjonelle og frivillige hjelpere dette kan være mulig.
11) Støtte til de nærmeste etter dødsfallet er en naturlig del av den helhetsforståelsen som kjennetegner hospice.
(Kirk, 2014, Rønsen og Jakobsen, 2016)
Hjemmehospice, dag- og døgnhospice
Det har vært en uttalt premiss fra regjeringens side (jf. mandatet for dette NOU-arbeidet), at flere ikke bare ønsker å tilbringe mer tid hjemme, men at flere også ønsker å dø i eget hjem. For å imøtekomme dette trengs betydelige tiltak for å trygge pasienter og pårørende. Her mener forslagsstiller at hospicetilbud som kan supplere de ordinære tjenestetilbudene, vil kunne spille en viktig rolle. Hospicetilbud vil kunne bidra til at flere får mulighet til å være hjemme lenger enn i dag, ved at tilbud fra hjemmesykepleie/fastlege suppleres av hospicetjenester. Hjemmebaserte hospicetjenester vil også kunne gi hjelp og støtte til pasienter og deres pårørende som er innstilt på og føler seg trygge nok til å fortsette helt til slutt. I mange tilfeller vil relativt enkle hjelpetilbud kunne avverge uønskede og unødvendige sykehusinnleggelser og sykehjemsplassering av pasienter som aller helst ville vært hjemme.
Liggetid på sykehus har blitt stadig kortere, og dette er også i tråd med dagens helsepolitiske mål. Samtidig som sykehusene tilbyr mer behandling (kurativt, livsforlengende og palliativt), skrives det ut pasienter med mer kompliserte pleie- og behandlingsutfordringer. Dette medfører stort press på hjemmetjenestene og sykehjemmene (Trier, 2017, Svendsen, 2017). Hospice med dag- og døgntilbud vil kunne bidra til å gi noen av de mest ressurskrevende pasientene et mer fullverdig tilbud mot slutten av livet. Hospicetilbudene vil kunne sørge for god behandling og pleie for pasienter med ulike grunnsykdommer som kreft, progredierende nevrologiske tilstander og kroniske hjerte- og lungelidelser i sen fase. Hospice vil både basere seg på anerkjent kunnskap om symptomlindring og individualisert omsorg der det tilrettelegges for de særskilte ønskene og behovene som pasienter og deres nærmeste har.
Tverrfaglighet og frivillighet
Et kjennetegn ved hospice er en tverrfaglig omsorgskultur hvor frivillige har en selvfølgelig plass og funksjon. I denne NOUen vises det til at frivillighet ennå ikke har fått betydelig plass innen det palliative feltet i Norge (jf. kapittel 11). Vi har imidlertid noen gode eksempler knyttet til omsorg for døende i Norge. Organisasjonen Termik, har organisert frivillige til alvorlig kronisk syke og deres pårørende. Deres opplegg for frivillige har vært et eksempel for andre og fått «avleggere» flere steder i landet. Fransiskushjelpen, som er tilknyttet den katolske kirke i Oslo, har vel 110 frivillige knyttet til sin virksomhet. Røde Kors har både gjennom Verdighetssenteret i Bergen og «våkekone»-prosjekter bidratt til frivillighet innen feltet. Dette er alle gode eksempler på at frivillige organisasjoner har klart å skape og vedlikeholde slike tilbud, som kan spille på lag med og supplere det ordinære offentlige tjenestetilbudet. Mangel på bidrag fra frivillige er imidlertid ikke et problem i vestlige land hvor hospice har hatt sin selvfølgelige plass innen omsorg for alvorlig syke og døende. Eksempelvis er det 125 000 personer som arbeider frivillig på hospice i Storbritannia (jf. kapittel 13). Erfaringer fra Danmark viser at frivillighet har gode vekstvilkår innen hospiceinstitusjoner også der (Hospice Forum Danmark, 2012).
Vi har ikke klart godt nok å etablere en tverrfaglig kultur i det palliative fagfeltet i Norge. Dette er en mangel som er særlig merkbar i de delene av kommunehelsetjenesten som har ansvar for tilbud til pasienter som bor i eget hjem eller i kommunal boenhet. Hospiceorganisasjoner med tverrfaglig bemanning supplert med frivillig innsats, vil kunne bistå den kommunale helsetjenesten med opplæring av frivillige. Hospicene vil også kunne fungere som hospiteringsarenaer for sykepleiere, leger, fysioterapeuter, ergoterapeuter og prester/livsynsveiledere og andre som møter pasienter og pårørende i livets siste fase.
Hospice er kostnadseffektivt og gir god kvalitet
Dette dissensforslaget om at det bør satses på frittstående hospice, er begrunnet med vekt på både behandlings- og omsorgsfilosofien, men også med at denne typen institusjoner vil kunne drive mer kostnadseffektivt enn lindrende enheter i ordinære sykehjem. En rapport fra Oslo Economics (se vedlagt trykt vedlegg) viser at døgnprisen i frittstående hospice ligger lavere enn døgnopphold på lindrende enheter på sykehjem, og betydelig lavere enn opphold i sykehus.
Det har vist seg vanskelig å opprettholde virksomhet med god måloppnåelse ved mange lindrende enheter i sykehjem (Rundhovde, 2011). Noe av forklaringen kan være at det dreier seg om små enheter der det er vanskelig å sikre stabilt kjernepersonale. Det har også vist seg vanskelig å integrere og sikre tilgang til ønsket tverrfaglig kompetanse i små lindrende enheter i ordinære sykehjem. Små lindrende enheter i sykehjem og palliative senger blir lite robuste. Stikkord her er manglende tverrfaglighet, varierende legedekning og en sårbarhet fordi sykepleierressursene ikke står i forhold til de komplekse palliative faglige utfordringene. En generell sykepleiermangel i sykehjem fører også til at sykehjemmets behov for kompetanse og ressurser må dekkes opp internt. For sykehjemsledelsen vil det være vanskelig å skjerme en liten enhet når det er stort press på ressursene i andre deler av sykehjemmet.
Hospice har vist seg å få tilgang til dedikerte fagpersoner. Hospicevirksomhet har et klart og avgrenset fokus som gjør at personalet kan konsentrere seg om pasienter og pårørende i en spesiell livssituasjon. Ifølge tilsynsrapport som omhandler kvalitet på hospicetilbud i England, er det personalet som er den viktigste kvalitetsindikatoren. Hospice, der personalet har «mengdetrening» og evner å møte krevende situasjoner sammen med pasient og pårørende, framheves som et kjennetegn ved hospice i Storbritannia, og som en av grunnene til at hospice skårer så høyt på kvalitetsundersøkelser knyttet til «end-of-life care». I denne tilsynsrapporten ble tilbudet til 25 prosent av hospicene bedømt som «outstanding» og 70 prosent som «good» (Care Quality Commission, 2017). Til sammenlikning ble tilbudet ved kun 6 prosent av sykehusene og 2 prosent av sykehjemmene bedømt som «outstanding». Hospice bedømmes høyt når det gjelder pasienters tilfredshet også knyttet til norske forhold (Sandsdalen, 2016).
Hospice som tyngdepunkt for kompetanse til kommunene
Det har vist seg at det har vært vanskelig å nå samhandlingsreformens intensjon om sammenhengende tjenester for pasienter med sammensatte lidelser og behov for tjenester på ulike nivåer i helse- og omsorgstjenesten. Mye kan tyde på at kommunehelsetjenesten ikke har evnet å bygge opp den nødvendige kompetansen og de tjenestetilbudene som reformen forutsetter. All erfaring tilsier at gjennomgripende endringer i den samlede norske helsetjenesten i beste fall vil være en tidkrevende prosess, og med mange feilskjær underveis. Det kan ta lang tid før nye mål og ambisjoner på palliasjonsområdet blir realisert på lokalt nivå. Vi mener at en skrittvis satsing på hospicetilbud vil kunne tilføre mer dynamikk i utviklingen av palliative tjenester i kommunehelsetjenesten. Fullt utviklede hospiceorganisasjoner vil både kunne bidra med konkrete, pasientrettede tilbud, utvikling av erfaringsbasert kunnskap, opplæring og annen formidling. Det understrekes av forslagsstiller at hospice ikke er ment til fortrengsel for tilbud i den ordinære offentlige helsetjenesten. Vi mener at hospice vil kunne samspille med andre tilbud og bidra til at flere får gode tilbud på en kostnadseffektiv måte.
Betydning av frivillige ideelle organisasjoner i norsk helsetjeneste
Utvalget har gjennom utredningen vist at vi har stor ambisjoner med hensyn til å utvikle og løfte det palliative feltet på alle nivåer i hele landet. Palliasjon har vært et satsingsområde gjennom et drøyt tiår. For å nå ønsket målsetting, må vi tenke løsninger både på kortere og lengre sikt. For å lykkes bedre, ser forslagsstiller av dissensen det som vesentlig å satse på miljøer som har lykkes med å skape gode kulturer. Her mener forslagsstiller at hospicetjenester drevet av private ideelle organisasjoner kan virke som en katalysator på en utvikling som helsetjenesten og samfunnet trenger. Et godt eksempel er Fransiskushjelpens hjemmehospice i Oslo, som bygger på 40 års erfaring med å være et supplement til det ordinære offentlige tjenestetilbudet i kommunen. De har en kjernegruppe av profesjonelle medarbeidere, som sammen med 110 frivillige driver Norges største sorgstøttearbeid, tilbyr familiehjelp og har frivillige som avlaster pårørende til pasienter som bor hjemme i siste del av livet. Å bygge videre på disse erfaringene og videreutvikle det til også å omfatte et utvidet døgntilbud i Oslo, er viktig og nødvendig. I Oslo er eksempelvis sengekapasiteten for spesialisert døgntilbud til alvorlig syke i siste del av livet knapt en tredel av det som anbefales internasjonalt.
Det finnes flere miljøer med engasjement og pågangsmot som ønsker å etablere hospicetilbud i andre byer og på mindre steder i Norge. Disse miljøene representerer et potensial og er en uforløst ressurs som det norske samfunnet og helsetjenesten trenger.
Tiltak
Etablere hospice ulike steder i landet med forsterket hjemmetilbud, dag- og døgnfunksjon 250 døgnplasser innen 5–10 år
En del av spesialisthelsetjenesten (statlig finansiert), men lagt utenfor sykehusets organisering og lokalisering, avtale via helseregionene
Prøve ut ulike modeller som skal evalueres
Utvikle egnede finansieringsordninger
Hospice som «fyrtårnfunksjon» skal fungere som utviklings- og kompetansesenter, aktivt samarbeide med kommunale tjenester; hospiteringsfunksjon, utviklings- og forskningsprosjekter
Litteratur
Care Quality Commission (2017): The state of hospice services in England 2014–2017, 2017.
Hospice Forum Danmark (2012): Frivillige på hospice. Nordisk Frivilligprosjekt. Arco Grafisk A/S.
Kirk J.W. og Jennings, B. (red.) (2015): Hospice Etichs: Policy and practice in palliative care. Oxford University Press.
Oslo Economics (2017): En kostnadsanalyse av hospice i Norge. Oslo: Oslo Economics.
Rønsen, A. og Jakobsen, R. (2016): Å fullføre et liv. Oslo: Gyldendal Akademisk.
Runhovde, G. (2011): «Skjørt og personavhengig»: tverrfaglig samarbeid på tvers av profesjonelle grenser. En undersøkelse ved palliative enheter på sykehjem. Masteravhandling. Fredrikstad: Høgskolen i Østfold.
Sandsdalen, T. mfl. (2016): Patients’ perceptions of palliative care quality in hospice inpatient care, hospice day care, palliative units in nursing homes, and home care: a cross-sectional study, BMC Palliative Care 15(1):79.
Svendsen, S J et al. (2017): Døende pasienter i sykehjem: Sykepleiere gjør «mer av alt» og er «alene om alt», Sykepleien
Trier, Ellen Lykke (2017): «Hospice møter døendes helhetlige behov», Sykepleien
Undervedlegg a
En kostnadsanalyse av hospice i Norge
Utarbeidet av Oslo Economics
Om Oslo Economics
Oslo Economics utreder økonomiske problemstillinger og gir råd til bedrifter, myndigheter og organisasjoner. Våre analyser kan være et beslutningsgrunnlag for myndighetene, et informasjonsgrunnlag i rettslige prosesser, eller et grunnlag for interesseorganisasjoner som ønsker å påvirke sine rammebetingelser. Vi forstår problemstillingene som oppstår i skjæringspunktet mellom marked og politikk.
Oslo Economics er et samfunnsøkonomisk rådgivningsmiljø med erfarne konsulenter med bakgrunn fra offentlig forvaltning og ulike forsknings- og analysemiljøer. Vi tilbyr innsikt og analyse basert på bransjeerfaring, sterk fagkompetanse og et omfattende nettverk av samarbeidspartnere.
Helse og velferd
Oslo Economics tilbyr helseøkonomiske analyser og samfunnsøkonomisk utredning for departementer, direktorater, helseforetak, organisasjoner og industrien.
Vi kjenner offentlige veiledere og har vi bred erfaring med å identifisere og vurdere virkninger av ulike tiltak. Vi prissetter nyttevirkninger og kostnader, eller vurderer virkninger kvalitativt dersom prissetting ikke lar seg gjøre.
1. Problemstilling og metode
På oppdrag fra Hospiceforum Norge har Oslo Economics utarbeidet et notat for å synliggjøre konsekvensene av å utvikle et regionalt tilbud av hospicesentre for pasienter i livets sluttfase. Hospice utgjør et supplement til den øvrige palliative omsorgen i primær- og spesialisthelsetjenesten og øke pasientenes valgfrihet.
Hospiceforum Norge er en frivillig livssynsnøytral organisasjon som arbeider for å bedre rammene for alvorlig syke, døende og deres nærmeste.
Vurderingene i analysen er basert på publisert litteratur, offentlig tilgjengelig statistikk og rapporter, samt intervjuer med fagressurser. Hovedformålet med denne analysen har vært å fremskaffe bedre informasjon om de økonomiske virkningene av palliativ omsorg i primær- og spesialisthelsetjenesten i Norge.
Det finnes i dag lite detaljert informasjon om kostnader og ressursbruk i palliativ omsorg i Norge. I denne rapporten har vi likevel gjort et forsøk på å utarbeide anslag basert på de få datakildene som finnes. Vi understreker at anslagene er beheftet med usikkerhet og at termen hospice benyttes for tjenester med ulik form og bemanningsgrad. Hospiceforum Norge anser hospice som sentra som består av dag, døgn og ambulant tjeneste. I denne rapporten er det særlig sett på kostnadene for ulike varianter av døgnfunksjonen.
Analysene er utarbeidet av Erik Magnus Sæther (prosjektleder), Christoffer Bugge og Ivar Sønbø Kristiansen i perioden oktober – primo november 2017.
2. Hva er hospice og hvem er det relevant for?
2.1 Hospice som tjeneste og filosofi
De behov mennesker har i livets sluttfase kan dekkes ulike steder: sykehus, sykehjem/institusjon, hospice eller i hjemmet. Vi vet at en del av de som dør i sykehus og sykehjem, ville ha ønsket å dø hjemme eller i en annen omsorgsform. En utfordring med dagens tjenestetilbud er derfor at pasienter og pårørende ikke i stor nok grad kan velge den omsorgsform de ønsker for livets sluttfase. Konsekvensen blir ofte omsorg i somatiske akuttsykehus som både er unødvendig kostbare og mindre egnet. Sykehusenes primæroppgave er knyttet til utredning og behandling, og en sluttfase der kan lett medføre mer diagnostikk og teknologisk behandling enn det pasienten egentlig ønsker. Et alternativ til innleggelse i sykehus eller sykehjem kan være hospice-omsorg i livets sluttfase.
Et hospice er et hjem for kronisk syke eller døende pasienter. Behandling på hospice kjennetegnes av at den hverken tar sikte på å fremskynde eller utsette døden, men derimot på å avhjelpe behov og problemer både av fysisk, psykisk, sosial og åndelig karakter hos den døende og de pårørende. Fravær av fokus på diagnostikk og teknologisk behandling og fokus på pasientens opplevde behov er karakteristisk.
I møtet med livsavslutning og død skal den enkelte pasient og de pårørende møtes med respekt for egne verdier og livsforståelse, der det legges til rette for livsutfoldelse, samvær, fellesskap og aktivitet etter pasient og pårørendes egne valg.
Hospice legger vekt på bruk av frivillige medarbeidere som kan supplere de ansatte i den samlede innsats, ikke minst i sosiale aktiviteter og fellesskap.
Et hospice innehar en gjennomtenkt arkitektur og estetikk, der livet kan leves i størst mulig frihet for pasienter og pårørende i egnede rom for fellesskap, aktivitet, stillhet og refleksjon. Målet er i henhold til Hospiceforum 2 at pasienten, sammen med deres nærmeste, skal få en så god avslutning på livet som mulig. Dette innebærer trygghet for at man får kvalifisert hjelp av kompetente personer; fleksibilitet, ved at vi får relevant hjelp ut fra skiftende og ulike behov; og forutsigbarhet, at vi som syke og pårørende vet at hjelpen er der når vi trenger det, og at den er der over tid. Flere peker på at disse prinsippene også er til god hjelp for de pårørende og bidrar til at de takler både den siste tiden før døden og tiden etterpå, med retur til hverdagen og arbeidslivet på en bedre måte.
Et hospice kan ha ulikt innhold både mellom institusjoner i samme land og mellom land. I USA dekker de offentlige forsikringssystemene Medicare og Medicaid så vel som mange private poliser «hospice services». Tjenestene kan imidlertid bli tilbudt i sykehus, sykehjem og egne hospice-enheter. Danmark har i dag hospice i alle amt, altså fylker. Uhelbredelig syke kreftpasienter har en lovfestet rett til opphold på hospice. Danmark arbeider for å doble antall hospiceplasser, slik at pasientgruppene med alvorlig hjerte- og lungesyke også kan bli inkludert. I Danmark har arkitekter, pasienter, pårørende og fagfolk sammen skapt modellen for «Det Gode Hospice i Danmark». Hospiceforum Norge anser hospice som sentra som består av dag, døgn og ambulant tjeneste. Som nevnt ser vi i denne rapporten særlig sett på kostnadene for ulike varianter av døgnfunksjonen.
I Norge har vi hospice i kommunehelsetjenesten som Hospice Stabekk og i spesialisthelsetjenesten som Hospice Lovisenberg. Institusjonene har noe ulike pasientgrupper, ulik liggetid og ulike budsjettrammer. Bemanningsfaktor og bemannings-sammensetningen i de flerfaglige teamene har for eksempel stor betydning for kostnaden.

Figur 2.1 Hospice kan ha ulike roller og bemanningsnivå
I bemanning av hospice argumenteres det for verdien av flerfaglighet og en robust bemanning. Det pekes på at hospice fordrer optimal tverrfaglig kompetanse, omfattende både medisin, sykepleie, psykologi, sosialt arbeid, interesse for og vekt på pasientens interesser og ressurser, fysioterapi, ernæring, teologi/religion, sosiologi, kunst og kultur. Dette har konsekvenser for kostnadene og en slik bredde i tilbudet er ikke lagt inn i varianten til venstre, men i mellomalternativet, hospice med forsterket bemanning. I eksempelcaset (beskrives senere) løste man de utvidede funksjonene ved å knytte til seg andre tjenester og benytte frivillige. I varianten til høyre styrkes tilbudet med helsetjenester på spesialisthelsetjenestenivå. Dette kan være aktuelt i en mer begrenset tidsperiode og for pasienter med særlige behov.
2.2 Omsorgsformer i Norge
I Norge dekkes behovet for omsorg i livets sluttfase på ulike måter. Et betydelig antall pasienter dør i vanlig sykehusavdeling eller sykehjemsavdeling. I Helsedirektoratets rapport (IS-2278, 2015) beskrives dagens tjenester og finansieringen av disse.
2.2.1 Kommunal helse- og omsorgstjeneste
Grunnleggende palliasjon er integrert i virksomheten i kommunens helse- og omsorgstjenester, og dekkes derfor via virksomhetenes vanlige finansieringsordninger. Det finnes ingen spesifikk finansieringsordning for palliativ behandling i sykehjem. Det er dermed opp til den enkelte kommune å prioritere et eget palliativt tilbud. Kommunal frihet ved utformingen av omsorgstjenesten betyr stor variasjon i palliative tjenester fra kommune til kommune. I alt 44 sykehjem hadde i 2015 en lindrende enhet, totalt er det 272 senger. I tillegg er det 82 sykehjem som hvert har tre lindrende senger eller mindre, i alt 130 lindrende senger. Ved mindre lindrende enheter kan det være et problem å sikre en stabil bemanning og å holde på kompetansepersonell. De får ikke den «mengdetrening» som hospice eller en stor palliativ enhet gir og det gir en slitasje å være alene om ansvaret. Videre er det er vanskeligere å skjerme de ansatte fra å måtte dekke opp behovet på andre poster ettersom de i utgangspunktet har en bedre bemanning enn andre sykehjemsposter.
Mer enn 200 kommuner har kreftkoordinator i regi av Kreftforeningen. Hertil kommer noen sykepleiere som i ren kommunal regi er koordinatorer i lindrende omsorg/kreft.
Palliative enheter i sykehjem er dyrere å drifte enn vanlige sykehjemsavdelinger. Drift av en lindrende enhet krever mer og bedre kvalifisert personell, inkludert økte legetjenester, enn en ordinær sykehjemspost. I tillegg kan medikamenter, smertekassetter, infusjonsutstyr og andre forbruksvarer medføre store kostnader. Beregninger utført i 2006 viste at en seng i en palliativ sykehjemsenhet var ca. dobbelt så dyr som en vanlig seng i sykehjem (Helsedirektoratet IS-2278, 2015). En kartlegging gjort i forbindelse med fagrapporten (Grunnlag for IS-2278) viser det samme. Noen lindrende enheter, både kommunale og interkommunale, er definert som halvannenlinjetjeneste og mottar delfinansiering fra det lokale helseforetaket.
2.2.2 Spesialisthelsetjeneste
I sykehus er grunnleggende palliasjon en del av den ordinære virksomheten og dekkes av de vanlige finansieringsordningene.
Helsedirektoratets fagrapport IS-2278 anfører at 40 helseforetak har et palliativt senter hver med ambulerende palliativt team. Disse teamene har en viktig funksjon i samhandlingen mellom nivåene i helsetjenesten. 21 av de palliative sentrene har også palliativ enhet, med til sammen 113 senger.
Spesialisert palliasjon får en tilleggsfinansiering per pasientopphold gjennom en egen tilstandskode, «Behandling ved palliativt senter» (kode Z51.50) (117). Betingelsene for å bruke denne koden er at sykehuset har opprettet et eget, organisert palliativt tilbud i form av et palliativt senter med et palliativt team, eventuelt en palliativ enhet, og at senteret fyller gitte kriterier i oppfølgingen av pasientene. Tilstandskoden kan brukes både ved innleggelser og ved dagbehandling, men ikke ved polikliniske konsultasjoner. Under visse betingelser kan koden også brukes ved tilsyn i pasientens hjem. Koden kan benyttes uavhengig av om pasienten er innlagt på en av sykehusets «vanlige» avdelinger og får tilsyn fra teamet, eller om pasienten er innlagt på den palliative enheten.
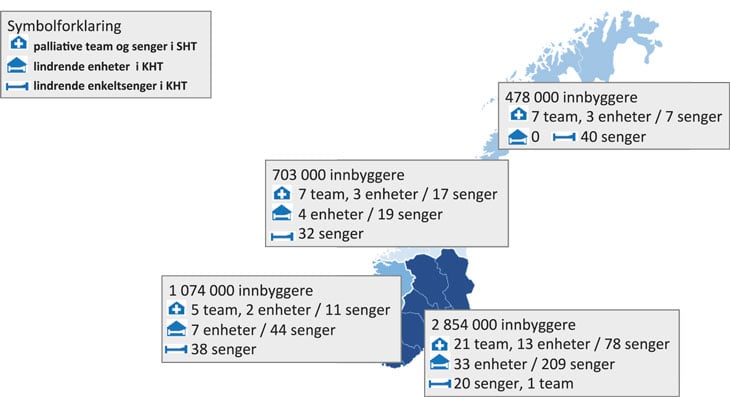
Figur 2.2 Oversikt over palliative team og palliative senger (121)
Kilde: Figur hentet fra Helsedirektoratet (IS-2278)
2.2.3 Frivillige
Helsedirektoratet (IS-2278, 2015) peker på at frivillige kan benyttes både i institusjons- og hjemmebasert omsorg. Frivillige skal være et supplement til fagpersonell og skal ikke delta i medisinskfaglig behandling, stell eller pleie. Frivillige skal ha opplæring og oppfølging i tjenesten. Selv om mange virksomheter innen lindrende behandling benytter frivillige, er muligheter for en større satsning til stede. Frivillige er med på å få «normaliteten» og «verden» inn i institusjonene og bærer med seg viktige erfaringer ut i samfunnet. Å være frivillig for alvorlig syke og døende kan være både utfordrende og meningsfylt. For eksempel har Hospice Stabekk i Bærum kommune 10–15 frivillige som følges opp av en sykepleier med ansvar for gruppen.
I kostnadsanalysen har vi ikke regnet arbeidsinnsatsen fra de frivillige som en kostnad for samfunnet. Dette fordi det er individer som søker om å få være frivillig, og vi legger derfor til grunn at det er slik de ønsker å benytte fritiden sin.
2.3 Økonomisk evaluering av hospice
Helsedirektoratets fagrapport IS-2278 er basert på systematisk søk i forskningslitteraturen, men sier lite om effekt og kostnadseffektivitet. En oversiktsartikkel om den internasjonale litteraturen, konkluderer at hospice gir mer tilfredse pasienter og pårørende enn alternative omsorgsformer (B Candy. Hospice care delivered at home, in nursing homes and in dedicated hospice facilities: A systematic review of quantitative and qualitative evidence. Int J Nurs Stud 2011; 48: 121–33). Kvaliteten på forskningen var imidlertid moderat.
I en amerikansk studie av pasienter med terminal føflekkreft fant forfatterne at hospice care økte levetiden og reduserte «end-of-life» costs (J Huo et al. Survival and cost-effectiveness of hospice care for metastatic melanoma patients. Am J Manag Care 2014; 20: 366–73). Da amerikansk helsetjeneste er svært forskjellig fra norsk, kan konklusjonen neppe overføres til norske forhold.
Stortinget behandlet i 2017 Stortingsmelding 34 (2015–16) – Verdier i pasientens helsetjeneste- Melding om prioritering. Meldingen slår fast at effekten av et helsetiltak, tiltaket kostnader og tilstandens alvorlighet skal avgjøre om den offentlige helsetjeneste skal tilby tiltaket. Effekten av tiltaket skal som hovedregel måles i såkalte kvalitetsjusterte leveår (engelsk: quality adjusted life years – QALYs). Et helsetiltak kan ha effekt både ved at pasienten lever lengre og/eller får høyere livskvalitet. Hospice skal per definisjon ikke påvirke livslengde, men forbedre livskvalitet. Sistnevnte effekt er imidlertid kortvarig da oppholdet typisk varer fra dager til noen uker. Effekten målt i QALYs blir derfor liten. Den engelske filosofen Hughes hevder derfor at hospice-tjenester aldri vil være kostnadseffektive i snever forstand, men argumenterer for at en holistisk («atomic») tilnærming gjør det økonomiske paradigmet irrelevant (Hughes-H. Palliativ care and the QALY problem (Health Care Analysis 2005; 13: 289–301). De amerikanske økonomene Tony Yang og Margaret Mahon argumenterer derimot med at «palliative care» har lavere kostnader enn «non-palliative care» fordi sistnevnte betyr mindre bruk av cellegift, billeddiagnostikk og tekniske intervensjoner (Yang-YT, Mahon-MM. Palliative care for the terminally ill in America: the consideration of QALYs, costs and ethical issues. Med health care and philos 2012; 15: 411–16). Dersom dette skulle være tilfelle når man sammenligner hospice med andre typer omsorg ved livets slutt, vil hospice kunne fremstå som «kostnadseffektivt».
2.4 Pasienter i Norge
I dag dør de fleste i sykehus, på en pleie-/omsorgsinstitusjon eller hjemme (fig. 2.3). Av de totalt 40 686 dødsfallene i Norge i 2015 døde 12 798 (31 %) på sykehus, mens 19 373 (48 %) døde i en pleie-/ omsorgsinstitusjon. Bare 5 830 (14 %) mennesker døde i eget hjem i 2015 (fig. 2.4).
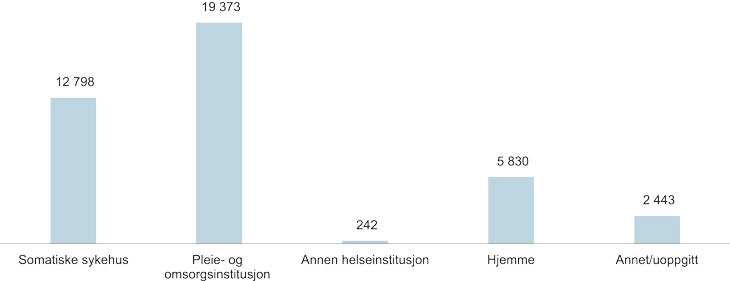
Figur 2.3 Antall dødsfall i Norge etter dødssted, 2015
Kilde: Dødsårsaksregistret (FHI)
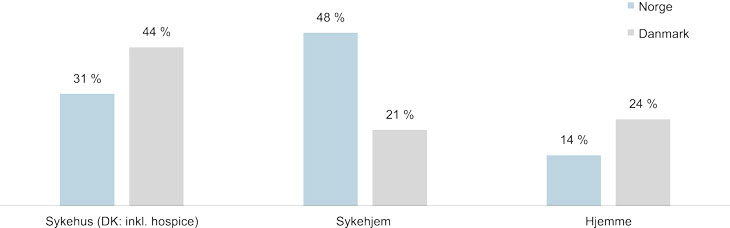
Figur 2.4 Fordeling av dødssted i Norge og Danmark, 2015
Kilde: Dødsårsaksregistret (FHI) og Dødsårsagsregisteret (Sundhedsdatastyrelsen)
I motsetning til i Norge avslutter i Danmark mange livet på egne hospice. Danmark har i dag i overkant av 250 hospiceplasser. Danmark har også en betydelig høyere andel død i hjemmet enn i Norge (24 % mot 14 % i Norge). I figuren under er hospice inkludert i kolonnen for sykehus for Danmark. Vi har ikke tilgang til tilsvarende inndeling av statistikken for Norge.
De fleste ønsker å være hjemme ved alvorlig sykdom og å dø hjemme (Helsedirektoratet IS-2278, 2015). Medisinske, pleiemessige og bostedsmessige forhold kan imidlertid hindre at ønskene blir realisert. Sykehus og sykehjem har begrensninger ved at den døende og de nærmeste er lite skjermet for annen aktivitet og har begrensede muligheter til å trekke seg tilbake.
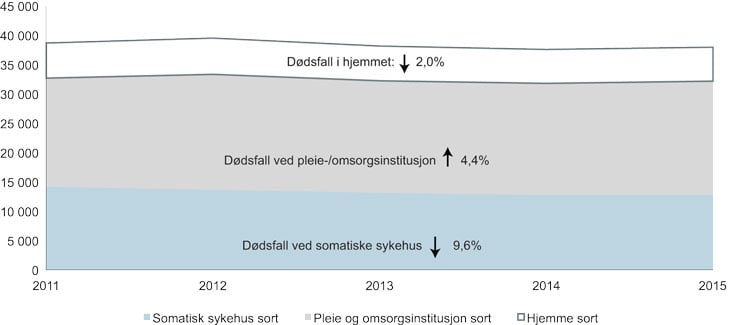
Figur 2.5 Antall dødsfall i Norge etter dødssted, 2011–2015
Kilde: Dødsårsaksregistret (FHI)
Over tid har antall dødsfall i Norge ved somatiske sykehus og i hjemmet falt. Ser vi på perioden 2011–2015 falt antall dødsfall ved somatiske sykehus med 9,6 prosent, mens tilsvarende tall for død i hjemmet var 2,0 prosent. I samme periode økte antall dødsfall ved en pleie-/omsorgsinstitusjon med 4,4 prosent. Det er verdt å merke seg at i denne perioden falt også antall dødsfall i Norge ifølge data fra Dødsårsaksregistret fra 41 346 til 40 686 (1,6 %). Trendene beskrevet over er også gjeldene om man ser på dataene over en lengere tidsperiode (for eksempel fra år 2000).
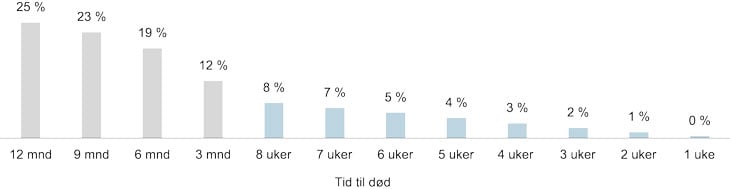
Figur 2.6 Prosentandel* av kreftpasienter som blir behandlet med intravenøs antineoplastisk behandling i tiden før død, 2009–2014
* Andel av pasienter som er registret som døde og har mottatt kjemoterapi i perioden 2009–2014
Kilde: NPR, Analyse Oslo Economics
2.5 Hva vet vi om pasienter og pårørende?
Antallet pasienter som lever med alvorlig kronisk sykdom eller er døende i Norge vil øke fordi de store fødselskullene fra etterkrigstiden nå er blitt pensjonerte og nærmer seg livets sluttfase. Kreft og hjerte- og karsykdom er de to vanligste årsakene til død i Norge, og især kreft karakteriseres ved et langtrukkent forløp med økende funksjonssvikt og symptombyrde. Forbedringer i behandling av hjertesykdom har bidratt til at denne sykdomsgruppen kan få et mer langtrukkent forløp. Dette betyr at etterspørselen etter tilbud for alvorlig kronisk syke eller dødende pasienter øker, noe som igjen betyr økte kostnader for samfunnet. Det er derfor viktig å utrede hvordan samfunnets ressurser kan utnyttes slik at pasientene får best mulig tilbud og ressursbruken likevel holdes på et rimelig nivå.
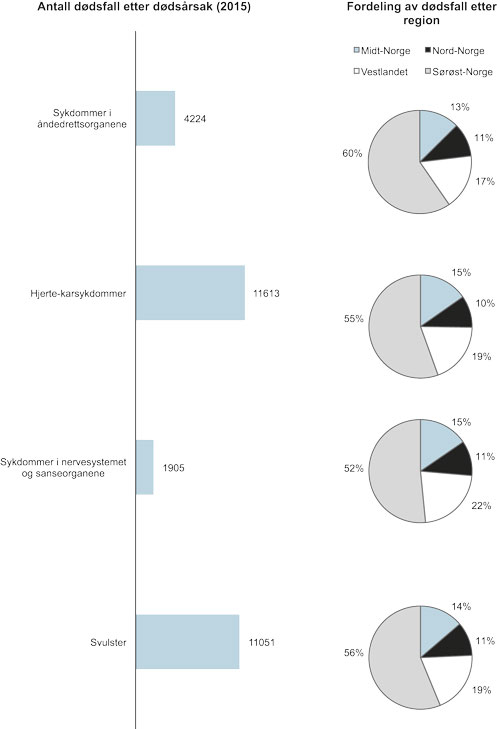
Figur 2.7 Dødsfall i Norge etter dødsårsak og region, 2015
Kilde: Dødsårsaksregisteret (FHI)
2.5.1 Hva kjennetegner pasienter som er relevante for hospice?
Å avslutte livet på hospice vil være en aktuell løsning for noen pasienter, men ikke alle. Det er særlig noen kjennetegn ved pasientgruppen som vil ha nytte av en slik type omsorg i livets sluttfase:
Pasientene har en svært alvorlig sykdom med lav forventet gjenværende levetid (under 6 måneder)
Pasientene er ikke blant de eldste i befolkningen (70+)
Enkelte har en annen kulturell bakgrunn
En livssituasjon preget av at pårørende har behov for avlastning (f.eks. yngre barn)
Pasientene har spesielle behov
Hospice er først en aktuell tjeneste når pasientene har lav forventet levetid (under 6 måneder). Pasienter med alvorlige sykdommer, som for eksempel enkelte former for kreftsykdommer og sykdommer i nervesystemet, sanseorganene eller åndedrettsorganene er derfor særlig aktuelle.
I dag vet vi at en rekke kreftpasienter får livsforlengende behandling i ukene før død. Behandlingen er ofte ressurskrevende og kan gi betydelige bivirkninger.
Kreft representerte den nest vanligste dødsårsak i Norge i 2015. Totalt 11 051 pasienter var registret i dødsårsaksregistret med svulst som dødsårsak. Den andre viktigste dødsårsaken i Norge, nemlig hjerte- og karsykdom, stod for 11 613 dødsfall samme år.
Omtrent 95 % prosent av pasientene på hospice er pasienter med en kreftdiagnose. Kreft er en sykdom først og fremst rammer eldre pasienter, og som nevnt tidligere er ikke hospice et tilbud som er tenkt å primært dekke behovene til de aller eldste pasientene i samfunnet. Ser vi på aldersfordelingen for pasienter som døde av en kreftsykdom i Norge i 2015 gjaldt 67 prosent av dødsfallene pasienter over 70 år. Pasientene mellom 40 og 70 år utgjorde omtrent 30 prosent.
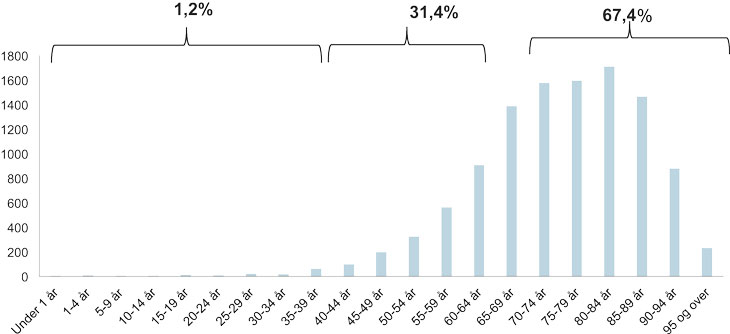
Figur 2.8 Antall dødsfall forårsaket av svulster i Norge etter alder, 2015
Kilde: Dødsårsaksregisteret (FHI)
Blant kreftpasienter er andelen som dør i sykehus større enn for de øvrige sykdomsgrupper. Bare 2,5 prosent av kreftpasientene døde i hospice i 2012.
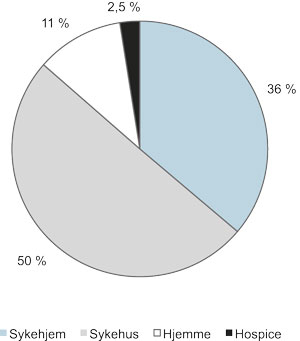
Figur 2.9 Fordeling av dødssted for kreftpasienter i Norge, 2012
1 https://www.lorenskog.kommune.no/_f/ic1e1dbb6-1852-45c8-ba06-63d7aa4ab020/nina_borge_loerenskog_141014.pdf
Kilde: Referert i presentasjon av Nina Hauge1
2.6 Kostnader i hospice
Som for sykehus og sykehjem utgjør personal- og lønnskostnader den største kostnadskomponenten i et hospice. Et hospice har behov for ulike typer personell, som leger, sykepleiere/spesialsykepleiere, helsefag-arbeidere/hjelpepleiere, ergo-/fysioterapeuter og ernæringsspesialister.
Lønnskostnadene inkluderer lønn med ulike tillegg, vikarer og ekstrahjelper og sosiale kostnader. Andre løpende driftskostnader vil blant annet være knyttet til legemidler, mat og servering til brukere og annet medisinsk forbruksmateriell.
I Danmark er det anslått at et nytt hospice (med 12 plasser) koster mellom 42 og 50 millioner kroner å etablere i hovedstadsregionen (Hospiceforum.dk). Kvadratmeterprisen for et hospice er, i likhet med sykehusbygg, noe høyere enn tradisjonelle bygg. Dette skyldes blant annet at byggene er spesialtilpasset til formålet. Eksempelvis vil et hospice ha behov et integrert oksygenanlegg i veggene. Levetiden på mye av utstyret tilhørende bygget er også begrenset.
Med utgangspunkt i regnskapsinformasjon fra et norske hospice, og erfaringstall fra Danmark, har vi utarbeidet et grovt anslag for kostnadene i et hospice (fig 2-10). Anslagene er utarbeidet for et eksempelhospice med 22 plasser, uten dagtilbud eller utadrettet virksomhet. Videre er det lagt til grunn en levetid på bygget på 20 år. Lønn- og personalkostnader er som nevnt den viktigste kostnadskomponenten, og antas å utgjøre 70–80 prosent av de årlige kostnadene. I anslaget i figuren under har vi illustrert kostnadene for to situasjoner, en hvor hospicet har bemanning som i dag, og en hvor bemanningen er utvidet.
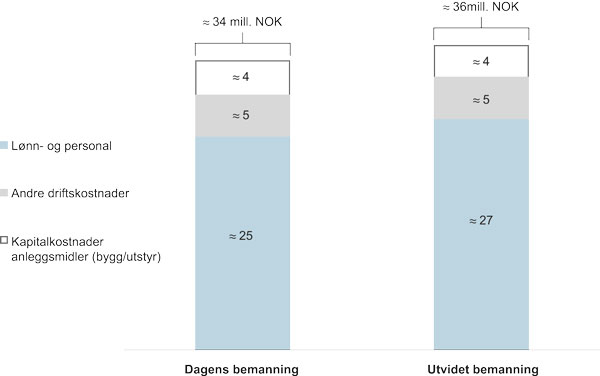
Figur 2.10 Anslag for årlig kostnad hospice uten dagtilbud eller utadrettet virksomhet (22 plasser), mill. NOK
Figurforklaring: Figuren illustrerer omfanget av de viktigste kostandene i et hospice uten dagtilbud eller utadrettet virksomhet med 22 plasser. Kostnadene er vist i to situasjoner: en hvor hospicet har noe underdekning i bemanning, og en hvor det er full dekning.
Beregningene over tar utgangspunkt i et hospice med 22 plasser. Dette er i norsk sammenheng et stort hospice, som trolig vil kunne utnytte stordriftsfordeler i større grad enn et hospice med 5–12 plasser. Ved beregning av kostnader per plass for et gjennomsnittshospice i Norge (se under) har vi derfor lagt til grunn at kostnadene er 20 prosent høyere enn i dette eksempelhospicet.
2.7 Hjemmesykepleie, ambulante team, dagsenter og hjemmedød
Både i primær- og spesialisthelsetjenesten arbeides det målrettet for at pasienter kan bo så lenge hjemme som mulig. Kommunene tilbyr hjemmesykepleie, oppfølging fra kreftsykepleier og støtte fra kreftkoordinator. I spesialisthelsetjenesten er det palliative team som tilbyr ambulant virksomhet. Jo bedre man klarer å skape et godt tilbud i hjemmet jo mindre behov er det for institusjonsplasser og sykehusopphold.
Hospicefilosofien søker på tilsvarende måte å legge til rette for å bo lengst mulig hjemme og å kunne dø hjemme der dette oppleves riktig for pasienter og pårørende. Hospiceforum Norge anser hospice som sentra som består av dag, døgn og ambulant tjeneste.
Dagsenter kan styrke livskvaliteten og avlaster pårørende og hjemmetjenesten og slik gjør det mulig å bo lengre hjemme. Vi har ikke inkludert en kostnadsanalyse av et slikt tilbud i denne rapporten.
For ambulante tjenester kan man tenke seg at hospicene selv stiller med ansatt personell og frivillige som understøtter eller erstatter de eksisterende tjenestene. Dette er en utbredt modell i flere andre land, men er særlig egnet i områder med høy botetthet slik at reisetiden begrenses. Videre vil det måtte kreve avklaringer om ansvarsforhold og finansiering. I Oslo gjør for eksempel Fransiskushjelpen et viktig arbeid med oppfølging av pasienter i siste fase i deres hjem. En variant er at hospice i større befolkningssentra kan være et kompetansesenter for regionen og understøtte de eksisterende tjenestene i kommunen og spesialisthelsetjenesten som legger til rette for pleie i livets sluttfase for denne pasientgruppen.
I de videre analysene har vi lagt til grunn at pasientene følges opp hjemme så lenge dette er mulig. For å begrense kompleksiteten har vi konsentrert kostnadsanalysen om institusjonsopphold for pasienter der hjemmedød ikke er et alternativ. Institusjonsopphold er normalt dyrere enn omsorg i hjemmet. En styrket kompetanse i hjemmetjenesten i kombinasjon med andre tjenester som dagsenter og ambulante team fra hospice og spesialisthelsetjenesten kan utsette institusjonsopphold og slik sett redusere omsorgskostnadene, samtidig som det kan gi økt livskvalitet for pasienter og pårørende.
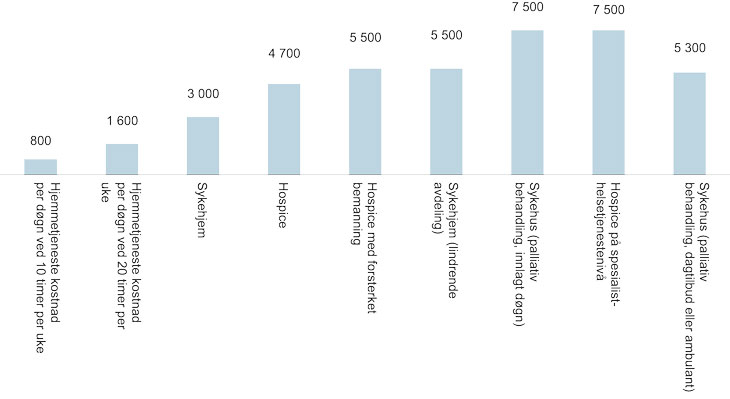
Figur 2.11 Anslag for kostnad per døgn ved ulike behandlingssteder, 2017-kroner
Merknad: Kapitalkostnader er holdt utenfor anslagene.
3. Enhetskostnader for ulike behandlingstilbud
Det finnes lite offentlig, norsk kostnadsstatistikk for omsorg i livets sluttfase. Enhetskostnadene nedenfor bygger på det som finnes av offentlig tilgjengelig statistikk og rapporter, erfaringstall fra Norge og Danmark, DRG-satser og egne vurdering. Dette gir grunnlag for overordnede anslag for døgnkostnaden for ulike behandlingssteder for pasienter som er relevante for behandling på hospice (fig. 2.11 og tabell 2.1), men tallene må vurderes med varsomhet. For de ulike behandlingsalternativene har vi beregnet enhetskostnader i form av døgnpris knyttet til drift (per plass). Som illustrert i figuren er det knyttet usikkerhet til anslagene.
Ikke overraskende er prisen per døgn lavest for pasienter som oppholder seg i egen bolig med bistand fra de kommunale hjemmetjenester. Tall fra Statistisk sentralbyrå viser at gjennomsnittlig antall timer med hjemmesykepleie og praktisk bistand for alle aldre i 2015 var 8,9 timer i uken. Pasientene det her er snakk om har antas å ha et større pleiebehov enn en gjennomsnittspasient. Dersom vi legger til grunn at pasientene får 10 timer hjemmetjenester i uken vil kostnaden per døgn for kommunene være omtrent 800 kroner. Selv om 20 timer hjemmetjenester i uken vil hjemmetjenester være et relativt rimelig alternativ. En del pasienter kan nok få adskillig mer enn 20 timer pleie per uke.
Med data fra Statistisk sentralbyrå har vi beregnet gjennomsnittlig døgnkostnad for et sykehjem i Norge i 2015 til i underkant av 3000 kroner.
Palliative enheter i sykehjem er også langt dyrere å drifte enn vanlige sykehjemsavdelinger. Lindrende enheter krever mer og bedre kvalifisert personell og mer legetjenester enn en ordinær sykehjemspost. I tillegg kommer medikamenter, smertekassetter, infusjonsutstyr og andre forbruksvarer. I en rapport fra Helsedirektoratet (IS-2278, 2015) var en seng i en palliativ sykehjemsenhet omtrent dobbelt så dyr som en vanlig seng i sykehjem. Døgnkostnaden for en seng på lindre enhet på sykehjem er derfor anslått til 5 500 kroner. De faktiske kostnadene vil avhenge av driftsmodell og bemanning i den enkelte kommune.
Måten et hospice innrettes på har betydning for døgnkostnaden. I figuren over har vi illustrert dette ved å legge til grunn tre ulike modeller. Bemanningsgraden, antall senger og hvor hospicet er lokalisert er sentrale drivere for døgnkostnaden i et hospice. Døgnprisen ved et hospice er anslått til å være 4 700 kroner, noe som er betydelig høyere enn en gjennomsnittlig sykehjemsplass. Dette anslaget bygger på erfaringstall fra et større hospice i Norge, og er justert for at mindre hospice trolig i mindre grad klarer å ta ut stordriftsfordeler i driften.
Flere ønsker en mer omfattende bemanning enn i det hospicet vi har tilgang til regnskapstall for. Vi har derfor anslått kostnadene for et hospice med forsterket bemanning basert på en forutsetning om at ressursbruken legges på nivå med lindrende enhet ved sykehjem eller et døgn i spesialisthelsetjenesten.
Sammenlignet med palliativ behandling ved sykehus er kostnaden til disse typene hospice (og sykehjem) lavere. Kostnaden er beregnet til 7 500 kroner basert på data fra Helsedirektoratet (DRG, NPR).
Ikke alle pasienter er innlagt, og enkelte mottar dagbehandling. Kostnaden knyttet til palliativ behandling i sykehus som dagtilbud eller ambulant er anslått til å være 5 300 kroner (basert på tilhørende DRG).
Vi har videre illustrert et hospice i spesialisthelsetjenesten og lagt til grunn at kostnadene her er som for spesialisthelsetjenesten. Vi har ikke detaljerte kostnadsinformasjon om denne varianten av hospice. Trolig vil de ha noe ulike sammensetning av personellet som kanskje kan gi en lavere døgnkostnad, men samtidig muligheter for noe lengre liggetid enn for en palliativ enhet. Vi har derfor lagt vårt anslag på tilsvarende nivå.
I tabellen under er kostnadsanslagene oppsummert, og intervaller som illustrerer usikkerheten.
Tabell 2.1 Oppsummering av anslag for driftskostnader ved ulike behandlingssteder, 2017-kroner
Behandlingssted | Beste anslag kostnad (NOK) | Lav | Høy | Kilde/forutsetning |
|---|---|---|---|---|
Hjemmetjeneste kostnad per døgn ved 10 timer per uke | 800 | 700 | 1 100 | Modell for beregning av enhetskostnader i hjemmetjenesten (Virke mfl. 2013) |
Hjemmetjeneste kostnad per døgn ved 20 timer per uke | 1 600 | 1 400 | 2 200 | Modell for beregning av enhetskostnader i hjemmetjenesten (Virke mfl. 2013) |
Sykehjem (per plass per døgn) | 3 000 | 2 800 | 3 200 | Gjennomsnittlig sykehjemsplass (Statistisk sentralbyrå) |
Hospice (per plass per døgn) | 4 700 | 3 900 | 5 500 | Erfaringstall fra større hospice i Norge, med korreksjon for stordriftsfordeler |
Hospice med forsterket bemanning (per plass per døgn) | 5 500 | 4 500 | 6 500 | Kostnad som for sykehjem lindrende avdeling |
Hospice på spesialist-helsetjenestenivå (per plass per døgn) | 7 500 | 7 000 | 8 000 | Kostnadsanslag basert på DRG for palliativ behandling og døgnopphold medisinsk avdeling |
Sykehjem, lindrende avdeling (per plass per døgn) | 5 500 | 4 500 | 6 500 | Statistisk sentralbyrå og Helsedirektoratet |
Sykehus (palliativ behandling, innlagt døgn) (per plass per døgn) | 7 500 | 7 000 | 8 000 | Kostnadsanslag basert på DRG for palliativ behandling og døgnopphold medisinsk avdeling |
Sykehus (palliativ behandling, dagtilbud eller ambulant) | 5 300 | 4 800 | 5 800 | DRG 959W |
Merknad: Kapitalkostnader er holdt utenfor anslagene.
Kapitalkostnader er holdt utenfor beregningene av kostnaden per dag over. Generelt er det grunn til å tro at hospice vil ha lavere kapitalkostnader enn sykehus, mens de trolig vil ligge på nivå eller høyere enn sykehjem. Vi har lagt til grunn at kapitalkostnadene utgjør følgende andel av driftskostnadene:
Vanlig sykehjemsavdeling: 10,6 %
Hospice og lindrende avdeling sykehjem: 12,0 %
Sykehus: 13,0 %
Anslagene for kapitalkostnadene er basert på statistikk fra Statistisk sentralbyrå, SAMDATA og egne vurderinger.
4. Hvilken plass kan hospice ha i det norske behandlingstilbudet?
Som nevnt er hospice et tilbud for pasienter med en alvorlig sykdom (ofte en kreftsykdom) og kort restlevetid, og som ofte spesielle behov (typisk knyttet til smertelindring). Hospiceforum Norge anser hospice som sentra som består av dag, døgn og ambulant tjeneste. I denne analysen konsentrerer vi oss om døgntilbudet og har vi lagt til grunn at hospice erstatter deler av dagens behandlingstilbud, men at hovedvekten av tilbudet fortsatt vil bli gitt i sykehus og sykehjem. Hospice vil være aktuelt etter pasientene har fått en diagnose, og behandlingen er gjennomført i sykehus.
En mulig modell man kan tenke seg er å etablere hospice i større befolkningssentra, så kan man tilby tjenesten de de pasientene som ønsker det som et alternativ til døgnopphold på sykehus eller sykehjem. I våre analyser har vi som en illustrasjon lagt til grunn 100 plasser fordelt på flere sentra. Det er som kjent et økende behov i årene som kommer og dette kan bygges ut som et alternativ til en utbygging av kapasiteten i sykehus eller på sykehjem.
Figur 2.12 illustrerer hospice som del av behandlingstilbudet. Etter utreding og eventuell livsforlengende behandling ved sykehuset vil ansvaret for enkelte pasienter overføres til den kommunale pleie- og omsorgstjenesten. I perioden før de siste leveukene vil mange pasienter kunne bo i egen bolig, med eller uten hjelp fra hjemmetjenesten, korttidsopphold på institusjon og/eller støtte fra palliative team og poliklinikk. Når pasientene nærmer seg livets slutt vil flere kunne bli lagt inn på sykehus, sykehjem eller hospice. Andre pasienter har så kort restlevetid etter utredning og behandling at de vil forbli på sykehuset til de dør, eller overføres til sykehjem i lives siste leveuker. Også for disse kan hospice være et alternativ.
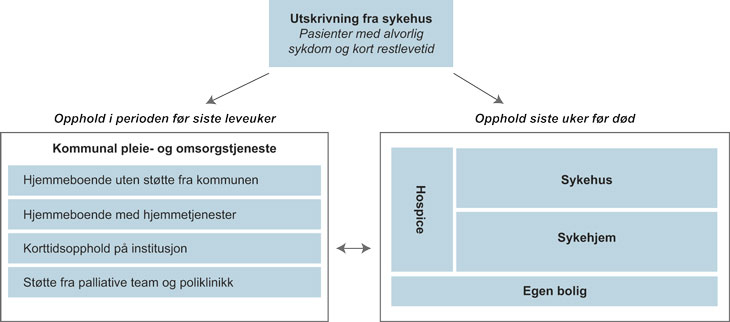
Figur 2.12 Plass i behandlingstilbudet
4.1 Kostnader for ulike behandlingsforløp
Pasienter som er aktuelle for hospice vil naturlig ha svært ulike behandlingsforløp. Det kan imidlertid være nyttig å se på kostnadene av et «typisk» behandlingsforløp, og hvordan de varierer per dag avhengig av hvilken behandling pasientene mottar. Forenklet kan vi se for oss to type behandlingsgrupper:
Pasienter som etter livsforlengende behandling på sykehus mottar hjemmetjenester en periode før palliativ behandling siste leveuker (behandlingsforløp 180 dager)
Pasienter som etter livsforlengende behandling på sykehus ikke er i stand til å bo hjemme og har behov for palliativ behandling siste leveuker (behandlingsforløp 21 dager)
4.1.1 Illustrasjon av et behandlingsforløp med hjemmetjenester
For pasienter som etter livsforlengende sykehusbehandling flytter hjem og mottar hjemmetjenester i perioden før livets sluttfase vil kostnadene per dag tidlig i behandlingsforløpet trolig ikke avhenge av om pasientene avslutter livet på hospice, i sykehus eller ved sykehjem. Et typisk kostnadsforløp vil være som illustrert i fig. 2.13. Kostnaden per dag er høy når pasienten er under livsforlengende behandling i sykehus, før den faller betydelig når pasienten blir skrevet ut. Med økende pleiebehov øker kostnadene knyttet til hjemmetjenester når pasienten nærmer seg livets avslutning. I tillegg vil mange pasienter ha behov for dagbehandling i spesialisthelsetjenesten. Når pleiebehovet er så stort at pasienten ikke lenger kan bo hjemme vil dagskostnaden igjen øke. Som illustrert i figuren vil kostnaden per dag i pasientens siste levedager variere avhengig av hvor pasientene avslutter livet. Pasientene vil kunne bevege seg mellom sykehus, sykehjem og eventuelt hospice i denne perioden. Hvor de oppholder seg, og hvor lenge, vil ha stor betydning for de samlede kostnadene.
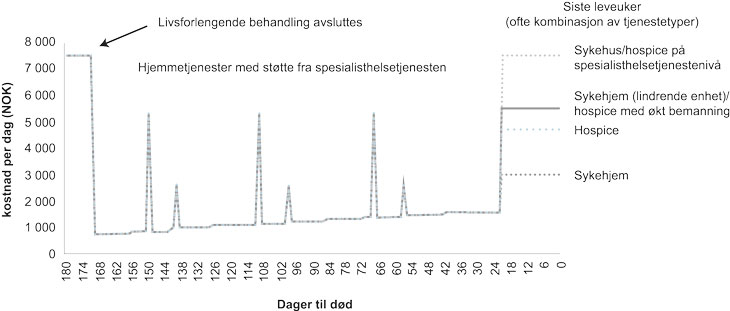
Figur 2.13 Illustrasjon av kostnad per dag for pasienter med økende hjemmetjenester før palliativ behandling i livets sluttfase (siste 180 levedager), NOK
Figurforklaring: Figuren illustrerer kostnaden per dag over et forløp på 180 dager. Når livsforlengende behandling avsluttes og pasienten flytter hjem faller kostnaden (venstre i figuren). Videre får pasienten gradvis mer hjemmetjenester (illustrert med de små økningene i kurvene), og pasienten kan ha opphold på sykehus eller behandling på poliklinikken. Sistnevnte vil innebærer en betydelig økning i døgnkostnaden (illustrert med de store sprangene i kurvene). Frem til livets sluttfase antas kostnaden å være uavhengig av hvor pasienten avslutter livet. I livets sluttfase (her illustrerte som siste 3 uker) antas det at pasienten må ha fulltidspleie på sykehus, sykehjem eller hospice. Ofte vil pasienten motta en kombinasjon av tjenester fra primær- og spesialisthelsetjenesten.
Av figur 2.14 ser vi at kostnadene per dag i løpet av pasientens siste leveuker er betinget på hvor pasienten befinner seg. Av figuren ser vi at kostnadene per dag er høyest dersom pasienten avslutter livet på sykehus, mens pleie i en standard sykehjemsavdeling er minst ressurskrevende. Pasienter kan også flyttes mellom en vanlig sykehjemsplass, til en dyrere plass ved lindrende enhet i sykehjem. Kostnaden forbundet med hospice ligger mellom en vanlig sykehjemsplass og behandling ved lindrende enhet i sykehjem.
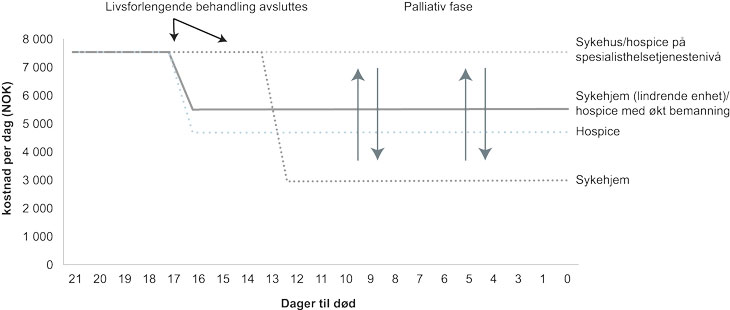
Figur 2.14 Illustrasjon av kostnad per dag for pasienter som etter livsforlengende sykehusbehandling har behov for heldags palliativ behandling (siste 21 levedager), NOK
Figurforklaring: Figuren illustrerer kostnaden per dag for pasienter som ikke kan bo hjemme etter at livsforlengende behandling er avsluttet. Etter livsforlengende behandling kan pasienten fortsette oppholdet på sykehus eller bli overført til sykehjem/hospice. I enkelte tilfeller kan behandlingen på sykehus avsluttes tidligere hvis pasientene skal på en lindrende enhet (sykehjem) eller hospice, sammenlignet med situasjonen hvor pasienten skal på en vanlig sykehjemsavdeling. I palliativ fase vil mange pasienter flytte seg mellom behandlingstedene (illustrert med piler). For eksempel vi enkelte pasienter som er på sykehjem ha ett eller flere korttidsopphold på sykehus.
4.1.2 Illustrasjon av et behandlingsforløp uten hjemmetjenester
For enkelte pasienter er pleiebehovet så stort etter at livsforlengende behandling ved sykehuset er avsluttet at de ikke kan bo hjemme. Disse vil i dag typisk bli liggende på en palliativ avdeling ved sykehuset eller overføres til lindrende avdeling ved et sykehjem. Hospice vil være et alternativ for disse pasientene. Kompetansen på et hospice er høyere enn ved en vanlig sykehjemsavdeling, og fasilitetene er bedre lagt til rette for pasienter med spesielle behov. Dette gjør at pasienter i enkelte tilfeller kan skrives ut fra sykehuset tidligere. Det samme vil gjelde en lindrende avdeling ved sykehjem. Som illustrert i figur 4-3 vil dette bidra til at dagsprisen faller tidligere.
4.2 Økonomiske konsekvenser av større hospice-tilbud
Hvilke økonomiske konsekvenser økt hospice-bruk vil ha, avhenger av hvilken omsorgsform de har i dag og hvor lenge de har denne omsorgsformen var. Særlig fordelingen av hvor pasientene oppholder seg i livets sluttfase er avgjørende (sykehus, lindrende enhet sykehjem eller vanlig sykehjemsavdeling) har betydning. I vår beregning av økonomiske konsekvenser legger vi til grunn at hospice erstatter opphold på sykehus (20 %), opphold på vanlig sykehjemsavdeling (30 %) eller lindrende avdeling på sykehjem (50 %). Fordelingen er basert på antall lindrede døgnplasser i spesialisthelsetjenesten og i sykehjem. I tillegg har vi anslått antall døgnplasser i vanlige sykehjemsavdelinger som vil bli erstattet av hospice gitt at vi legger til grunn 100 hospiceplasser.
Tabell 2.2 Anslag på fordeling av døgnplasser for tjenester som erstattes av hospice
Basisanslag | Gitt større bruk av palliative plasser i dag | Gitt mindre bruk av palliative plasser i dag | |
|---|---|---|---|
Sykehus | 20 % | 30 % | 10 % |
Sykehjem | 30 % | 15 % | 50 % |
Sykehjem lindrende | 50 % | 55 % | 40 % |
Tabellforklaring: Tabellen over viser anslag for hvilke døgnplasser hospice antas å erstatte. Pasientene vil oppholde seg ulik tid på sykehus eller sykehjem i perioden de alternativt kunne vært på hospice. Med antakelsene over (basisanslag) vil eksempelvis pasienter som i livets sluttfase ikke er på lindrende avdeling i sykehjem, ligge 40 % (20/(20+30)) av tiden på sykehus og 60 % (30/(20+30)) av tiden på sykehjem (vanlig avdeling). Kolonne nummer tre viser anslag hvor pasientene tilbringer lite tid på vanlig sykehjemsavdeling, og mer tid i palliative plasser. I kolonne fire er det lagt til grunn at pasientene (samlet sett) tilbringer mer tid i en vanlig sykehjemsavdeling.
Basert på forutsetningene nevnt over, og enhetskostnadene anslått i kapittel X blir de økonomiske konsekvensene per plass og per år som presentert i tabell 2.3.
Tabell 2.3 Anslag for økonomiske konsekvenser av hospice, 2017-kroner. Merk: anslagene bygger på forutsetninger som er usikre.
Basisanslag | Gitt større bruk av palliative plasser i dag | Gitt mindre bruk av palliative plasser i dag | |
|---|---|---|---|
Per plass: | |||
Tilbud uten hospice | 577 000 | 643 000 | 497 000 |
Tilbud med hospice | 526 000 | 526 000 | 526 000 |
Differanse | 51 000 | 117 000 | -29 000 |
Per år: | |||
Tilbud uten hospice | 211 000 000 | 235 000 000 | 181 000 000 |
Tilbud med hospice | 192 000 000 | 192 000 000 | 192 000 000 |
Differanse | 19 000 000 | 42 000 000 | -11 000 000 |
Behandlingspraksis for disse pasientene er uklar i dag og av stor betydning for de økonomiske konsekvenser ved en overføring av pasientene til hospice. I en situasjon hvor hospice i hovedsak erstatter behandling i sykehus eller lindrede enhet ved sykehjem, og enhetskostnadene er som beregnet i kapittel 3, vil innføringen av hospice gi store besparelser. Dersom det på en annen side er slik at 50 prosent av plassene hospice erstatter er tradisjonelle sykehjemsplasser (kolonne 4 i tabellen) vil innføringen av hospice trolig være mer kostnadskrevende enn dagens situasjon.
I tabell 2.3 over har vi lagt til grunn at en hospiceplass koster 4 700 kroner per plass per døgn. Dersom vi legger til grunn kostnaden for et hospice med styrket bemanning (5 500 kroner) blir de økonomiske konsekvensene som i tabell 2.4.
Tabell 2.4 Anslag for økonomiske konsekvenser av hospice med økt bemanning, 2017-kroner. Merk: anslagene bygger på forutsetninger som er usikre.
Basisanslag | Gitt større bruk av palliative plasser i dag | Gitt mindre bruk av palliative plasser i dag | |
|---|---|---|---|
Per plass: | |||
Tilbud uten hospice | 577 000 | 642 000 | 497 000 |
Tilbud med hospice | 616 000 | 616 000 | 616 000 |
Differanse | -39 000 | 27 000 | -118 000 |
Per år: | |||
Tilbud uten hospice | 211 000 000 | 235 000 000 | 181 000 000 |
Tilbud med hospice | 225 000 000 | 225 000 000 | 225 000 000 |
Differanse | -14 000 000 | 10 000 000 | -43 000 000 |
4.3 Finansiering og budsjettkonsekvenser
Dagens finansieringsordning gir noen incentiver for omsorg i sykehus ved at staten dekker ca. 50 prosent av de stipulerte kostnader ved opphold i sykehus mens sykehusene må bruke sin basisbevilgning for å dekke de øvrige kostnader. Kommunene får derimot ikke statlig tilskudd utover de statlige basisbevilgninger. For kommunene fremstår det som en økonomisk fordel at pasientene tilbringer livets sluttfase i sykehus.
I henhold til Helsedirektoratets rapport (IS-2278 2015) opplever en del palliative enheter fare for nedleggelser i forbindelse med de årlige budsjettforhandlingene i kommunen. Fra fagfeltet rapporteres det om bekymring blant personalet og befolkningen for at et tilbud som har vært bygget opp over tid skal raseres på grunn av manglende prioritering i kommunen. Rapporten peker videre på at uten et tilstrekkelig palliativt tilbud i kommunene, vil palliative enheter ved sykehus stå i fare for å måtte fungere som erstatning for sykehjem, noe som ikke er i tråd med samhandlingsreformens intensjon, ikke kostnadseffektivt og ikke tilpasset brukerens behov.
En mulig løsning kan, som beskrevet i denne rapporten, være å etablere hospice i de større befolkningssentra og knytte hele eller deler av finansieringsansvaret til spesialisthelsetjenesten. Da sikrer man et tilbud med en lavere kostnad enn i spesialisthelsetjenesten samtidig som man ivaretar eller styrker kvaliteten og kontinuiteten i tjenesten. Å helt overføre finansieringsansvaret til spesialisthelsetjenesten vil gi uheldige incentiver for kommunene som vil søke å flytte flest mulig inn i hospice, også de som strengt tatt ikke trenger denne type tilbud. En mellomløsning kan være at finansieringsansvaret splittes mellom partene. Gitt at de løpende driftsutgiftene for hospice er lavere enn i situasjonen uten hospice, bør man utvikle finansieringsløsninger som gjør at både stat og kommune vil kunne redusere sine løpende utbetalinger.
Utbygging av flere hospiceplasser vil også kreve investeringer i bygg med relativt høy teknisk standard. Erfaringstall fra Danmark viser at et hospice med 12 senger koster mellom 42–50 millioner kroner. Nyere sykehjemsbygg med 100 plasser (i Norge) antas å koste mellom 500–700 millioner kroner. Ettersom hospicene vil ha færre plasser per enhet, vil investeringskostnaden per plass trolig være høyere enn et sykehjemsbygg med 100 plasser. Det er derfor naturlig å forvente at investeringskostnaden i Norge vil ligge mellom 600 og 1000 millioner (gitt 100 plasser). Netto budsjettkonsekvens vil imidlertid være mindre, ettersom behov for bevilgninger til utbygging av sykehjem og palliative enheter blir lavere. Dersom hospice i stor grad erstatter plasser på sykehus vil nettokostnaden knyttet til investeringer bli negativ. Dette fordi helseforetakene kan få redusert sine investeringer i sykehusbygg (som er dyrere å bygge enn hospice).
5. Drøfting og anbefaling
Lindrende behandling og omsorg for døende har fått økende oppmerksomhet de siste 30 år. Helsedirektoratets fagrapport IS-2278 gir en god oversikt over de mange utredninger som har blitt publisert. Fagrapporten viser at helsetjenesten i dag søker å dekke behovene med en lang rekke ulike tilbud både i spesialisthelsetjenesten og kommunehelsetjenesten. Den store variasjonen i tilbud kan neppe forklares ved at pasient og pårørende har ulike ønsker i ulike sykehusområder og kommuner. Den må ha andre forklaringer. Enkeltpersoners eller gruppers engasjement og tro på et spesielt tiltak kan medvirke til at ulike kommuner og sykehusområder har ulike tilbud. Budsjettmessige hensyn og oppfatninger om hva ulike typer tilbud koster, kan også ha betydning. Sist, men ikke minst kan helsepersonell, frivillige, administrativt ansatte og politikere være usikre på eller endog uenige om hvilke tilbud som er best.
Det synes å være enighet om at vanlige akuttavdelinger i sykehus eller vanlige sykehjemsplasser ikke er velegnet for lindrende behandling, men spørsmålet er hva samfunnet ellers kan tilby og hva de ulike løsninger koster. Helsedirektoratets fagrapport ga lite informasjon om kostnader ved den anbefalte «styrking» av lindrende behandling. De konkrete forslagene gjaldt små eller uspesifiserte bevilgninger til mer evaluering av omsorgstyper, mer forskning, mer utdanning av personell, mer bruk av ambulante tjenester fra sykehusene, bedre implementering av retningslinjer mv.
Når det er mangelfull kunnskap om hva som er de beste eller mest kostnadseffektive tilbud for lindrende behandling og omsorg ved livets slutt, er det grunn til å ta vare på tilbud som fungerer godt. Helsedirektoratets fagrapport peker på hospice som en god modell, og sier at «hospicefilosofien, som hadde sitt arnested på Cicely Saunders’ hospice, har …..blitt retningsgivende for all palliasjon». Rapporten gir også eksempler på at hospice kan gi pasientene gode tilbud.
Våre økonomiske analyser tyder på kostnadene kan være nokså forskjellige ved de ulike omsorgsmodeller. Samfunnets tilbud må nødvendigvis ta hensyn til kostnadene fordi helsetjenestens budsjetter er begrensede. Dette betyr likevel ikke at de billigste løsningene som hovedregel skal velges. Hjemmepleie forutsetter at pasienten ønsker denne omsorgsform og at den syke og døende har pårørende som kan og vil delta i omsorgen. Den krever også erfarne og kompetente ansatte. Disse forhold legger nødvendigvis viktige begrensninger på bruken av hjemmepleie. Omsorg i sykehus, hva enten det gjelder palliative enheter/senger eller vanlige akuttsenger, vil vanligvis ha de høyeste kostnadene, men denne type omsorg kan være nødvendig når medisinske eller tekniske forhold krever det. Omsorg i hospice og sykehjem kommer kostnadsmessig i en mellomklasse og utgjør det viktigste tilbudet tallmessig.
Stortinget har sluttet seg til prinsippene i Prioriteringsmeldingen. Effekt, kostnad og alvorlighet skal være de sentrale elementer ved prioritering. Alvorlighet må nødvendigvis være høy i livets sluttfase. Effekten av god omsorg i livets sluttfase ligger ikke i livsforlengelse, men i livskvalitet og verdighet. Hensynet til kostnader vil da trolig bli tillagt mindre vekt. De som har «sørge-for-ansvaret» må nødvendigvis ta hensyn til budsjettbegrensninger, men antall aktuelle pasienter vil i alle fall ha moderat økning de nærmeste 10–15 år.
For mange vil frihet til å velge omsorgsform være viktig for pasient og pårørende i livets sluttfase. Per Fugelli som nå er død, sa at vi «bør ta døden tilbake» fordi «den er en dypt personlig eiendel». Og videre: «Har du vært et myndig menneske på jorden så skal du for faen føre også i siste dans». Underforstått: pasienten skal styre. Hospice med bidrag fra frivillige kan være ett av flere tilbud og som erfaringen viser så foretrekker mange pasienter og pårørende denne tjenesteprofilen.. Opphold her kan ha verdier som vanskelig kan tallfestes i en økonomisk analyse.
En modell man kan prøve ut er hospice med døgnplasser i større befolkningssentra. Disse kan også inneholde døgntjenester, dagplasser og ambulante team, samt fungere som kompetansesenter med ansvar for regionen. Jo bedre man får fulgt opp pasientene hjemme jo mindre behov er det for mer kostbare opphold i spesialist-helsetjenesten. Vi må bygge ut kapasiteten for å møte det økte behovet som kommer i årene fremover. Det kan være verdt å prøve ut hospice i større skala, i kombinasjon med en evaluering av tilbudet.