Del 1
Bakgrunn
3 Helse- og omsorgstjenestens verdigrunnlag
3.1 Innledning
Begrepene verdier og verdigrunnlag kan forklares som etiske normer og idealer som er lagt til grunn i samfunnet, og som kommer til uttrykk i politikk og gjennom samfunnets institusjoner. I NOU 2004: 18 Helhet og plan i sosial- og helsetjenestene – Samordning og samhandling i kommunale sosial- og helsetjenester, er verdier beskrevet som vurderinger av hva som er av det gode, det vil si hva en ønsker å arbeide for å oppnå. Verdier er ikke objektivt gitt eller målbare. De er uttrykk for menneskelig opplevelse av egenskapene ved et fenomen eller system, og om den målestokk som man legger på sine valg og sin virksomhet.
Den offentlige helse- og omsorgstjenesten er en sentral del av velferdsstatens institusjoner. Helse- og omsorgstjenestens verdigrunnlag bygger derfor i stor grad på de samme verdiene som ligger til grunn for velferdsstaten (se figur 3.1).
Prioriteringer i helse- og omsorgstjenesten handler om å fordele helse- og omsorgstjenestens ressurser til noen områder og tiltak fremfor andre. Prinsippene som legges til grunn for fordelingen av ressursene, må ha forankring i grunnleggende verdier som har legitimitet i befolkningen og blant helsepersonell. Gjennom prinsippene for prioritering gir man verdiene i helse- og omsorgstjenesten et konkret uttrykk.
Nedenfor omtales kort velferdsstatens verdier, før verdigrunnlaget i helse- og omsorgstjenesten beskrives nærmere.
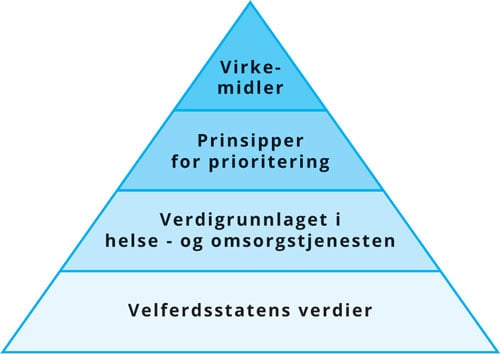
Figur 3.1 Velferdsstatens verdier, verdigrunnlaget i helse- og omsorgstjenesten, prinsipper for prioritering og virkemidler
3.2 Velferdsstatens verdier
Den norske velferdsstaten kjennetegnes av et omfattende offentlig ansvar for grunnleggende velferdsoppgaver, som blant annet helse- og omsorgstjenester, sosialforsikringer, utdanning og bolig. Et viktig mål er å dekke grunnleggende behov for alle gjennom universelle velferdsordninger, som blant annet likeverdig tilgang til helse- og omsorgstjenester. Alle innbyggere er dermed sikret grunnleggende velferdstjenester uavhengig av hvilke egenskaper de er født med, sosial status, kjønn, alder, seksuell orientering, etnisk tilhørighet, bosted, stilling på arbeidsmarkedet og sosial status.
Det er over tid blitt utviklet et sett med felles verdier som ligger til grunn for den norske velferdspolitikken, og som kjennetegner den norske velferdsstaten. Viktige verdier i den norske velferdsstaten er menneskeverd, rettferdig fordeling av velferdsgoder, likebehandling, selvbestemmelse, rettssikkerhet, sosial trygghet, forutsigbarhet og åpenhet.
3.3 Verdigrunnlaget i helse- og omsorgstjenesten
Hvilke grunnleggende verdier som bør vektlegges i utformingen og utførelsen av helse- og omsorgstjenestene, synes å ha bred samfunnsmessig tilslutning på tvers av ideologiske og politiske skillelinjer, men det mer konkrete innholdet i verdiene er åpent for ulike tolkninger.
De grunnleggende verdiene i helse- og omsorgstjenestene er omtalt i en rekke offentlige dokumenter, blant annet gjennom flere utredninger, strategier og stortingsmeldinger. I de foregående prioriteringsutredningene (Lønning-utvalgene 1 og Norheim-utvalget2) og i rapporten fra Magnussen-gruppen 3 er det mer eller mindre tydelig hvilke grunnleggende verdier helse- og omsorgstjenestene bygger på.
Det verdimessige grunnlaget for helse- og omsorgstjenesten ble i Meld. St. 34 (2015 – 2016) Verdier i pasientens helsetjeneste oppsummert på følgende måte:
Hvert enkelt menneske har en ukrenkelig egenverdi uavhengig av kjønn, religion, sosioøkonomisk status, funksjonsnivå, sivilstand, bosted og etnisk tilhørighet. Befolkningen skal ha likeverdig tilgang til helsetjenester. Like tilfeller skal behandles likt. En rettferdig fordeling innebærer i tillegg at samfunnet er villig til å prioritere høyere de som har størst behov for helsetjenester. Samtidig må dette sees i sammenheng med hva som gir mest mulig helse i befolkningen over tid. Helsetjenesten er videre del av en bred sosial forsikringsordning for befolkningen, og borgerne skal motta likeverdige tjenester etter behov, uavhengig av økonomi, sosial status, alder, kjønn, tidligere helse mv. Helsepersonell har en plikt til å hjelpe pasientene etter beste evne samtidig som de har et ansvar for helheten. Prioritering i helsetjenesten må praktiseres slik at den ivaretar relasjonen mellom helsepersonell og pasient, både til den kjente pasienten der og da og til den neste pasienten som trenger helsehjelp. Pasienter skal videre møtes på en verdig måte. Pasienter som har behov for pleie og omsorg skal få det selv om ikke helsetjenesten kan tilby virkningsfull behandling.
Verdigrunnlaget for helse- og omsorgstjenesten kommer også helt eller delvis til uttrykk i de sentrale lovene på området. Formålsbestemmelsene i sentrale lover som helse- og omsorgstjenesteloven, folkehelseloven, psykisk helsevernloven, helsepersonelloven, pasient- og brukerrettighetsloven gir uttrykk for mål som lovgiver har lagt vekt på, og som er i tråd med de grunnleggende verdiene. Verdier som kommer til uttrykk i formålsbestemmelsene, er blant annet: respekt for den enkeltes liv, integritet og menneskeverd, sosial trygghet, likeverd, likeverdig tilgang på forsvarlige tjenester, tillit mellom pasient/bruker og tjenesten, selvbestemmelse og rettssikkerhet. Det fremgår av Prop. 71 L (2016 – 2017) Lov om endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.) at dette også er verdier som ligger til grunn for den offentlige tannhelsetjenesten.4
I et prioriteringsperspektiv er menneskeverd og likeverdig tilgang på forsvarlige tjenester sentrale verdier, i tillegg til selvbestemmelse og medvirkning. Utvalget mener videre at rettssikkerhet og sosial trygghet er viktige verdier som må ligge til grunn for prioriteringsprinsippene i helse- og omsorgstjenesten. I den videre teksten er disse verdiene nærmere omtalt.
3.3.1 Menneskeverd og likeverdig tilgang på forsvarlige tjenester
Et sentralt utgangspunkt for helse- og omsorgstjenesten er at alle mennesker har en ukrenkelig egenverdi (menneskeverdet), og er likeverdige. Det ukrenkelige menneskeverdet og menneskers likeverdighet har grunnlag i en lang historisk tradisjon, utviklet blant annet av 1700-tallets opplysningsfilosofer som Locke, Voltaire, Montesquieu og Kant. Forestillingen om et ukrenkelig menneskeverd er nedfelt i Grunnloven, og prinsippet er nedfelt blant annet i FNs erklæring om universelle menneskerettigheter av 1948. I menneskerettighetserklæringen anerkjennes alle menneskers iboende verdighet og likeverdige krav på grunnleggende menneskerettigheter. Menneskeverd har man i kraft av å være menneske og er ikke avhengig av den enkeltes stilling eller sosiale status i samfunnet. Allmenne menneskerettsprinsipper er gjort til norsk rett ved lov av 21. mai 1999 nr. 30 om styrking av menneskerettighetens stilling i norsk rett.
I St.meld. nr. 26 (1999 – 2000) Om verdiar for den norske helsetenesta uttales det at helsepolitikken skal bygge på respekt for menneskeverdet og legge til grunn en rettferdig fordeling av rettigheter og plikter, likeverd og lik tilgjengelighet til forsvarlige tjenester, og en styrket rettsstilling for den som trenger tjenestene.
Et viktig prinsipielt skille når det gjelder rettferdig og likeverdig tjenestetilbud går mellom likhet i muligheter (tilbudslikhet) og likhet i resultat (resultatlikhet) (NOU 2014: 12, kapittel 3.1). NOU 1997: 18 Prioritering på ny (s. 73) peker på at:
Likhetsbegrepet kan innebære adgang til et grunnleggende behandlingstilbud for alle, eller lik tilgang på tjenester for like behov, eller lik behandling for like behov, eller lik helsetilstand for alle. Det Etiske Råd påpeker at målet om lik helsetilstand er en utopisk målsetting. Likhet må derfor forstås slik at alle med samme behov skal behandles på samme måte. Det vil si at dersom en person i en gitt situasjon blir gitt behandling, vil andre personer i samme situasjon også ha krav på behandling.
Et viktig mål for folkehelsearbeidet er å redusere forskjeller i helse i befolkningen. Dette fremgår blant annet i Meld. St. 19 (2014 – 2015) Folkehelsemeldingen – Mestring og muligheter. Meldingen vektlegger at folkehelsearbeidet skal bidra til at alle får muligheter til å ta ut sitt helsepotensial, det vil si en vektlegging av likhet i muligheter. Dette fremgår også av forarbeidene til folkehelseloven.
Det er bred politisk enighet om at hele befolkningen skal sikres likeverdig tilgang til helse- og omsorgstjenester av god kvalitet. Denne målsettingen fremgår blant annet av formålsbestemmelsen i pasient- og brukerrettighetsloven og helse- og omsorgstjenesteloven. Et likeverdig tjenestetilbud foreligger når personer som etterspør helsetjenester, har samme mulighet til å skaffe seg helsetjenester uavhengig av bosted, økonomi, sosial status, alder, kjønn, etnisk tilhørighet med videre. Til tross for at alle formelt sett har lik rett til nødvendige helse- og omsorgstjenester, vil det være variasjoner i den reelle tilgangen til helse- og omsorgstjenester blant annet som følge av geografiske forskjeller og spredt bosetting. Forutsetningene i kommunene er forskjellige og tjenestetilbudet må derfor utformes ut fra lokale behov og forhold. Det er et mål å gi et mest mulig likeverdig tilbud til befolkningen, samtidig mener utvalget at det må tas hensyn til lokale behov og forhold i den helhetlige vurderingen og prioriteringen.
3.3.2 Selvbestemmelse og medvirkning
En konsekvens av å se på menneskeverdet som ukrenkelig er å akseptere at den enkelte har kompetanse til å gjøre egne valg. Relasjonen mellom disse to prinsippene kan formuleres slik:
Prinsippet om respekt for den enkeltes integritet er et utslag av det overordnede prinsippet om menneskets ukrenkelighet. Integritetskravet er uttrykk for ideen om at alle mennesker har rett til en privat sfære og å bli møtt med respekt med hensyn til ulikhet i forhold til vurderinger og ønskemål, også om de mangler evne til helt og fullt å ta rasjonelle valg. Retten til selvbestemmelse, til å fatte beslutninger og handle i tråd med egne ønskemål og vurderinger i den grad dette ikke går ut over andres rett, og også en rett til medbestemmelse i den grad egne rettigheter berøres, er en kjerne i dette prinsippet. I forlengelsen av dette bør også nevnes verdien av at individet beholder kontrollen over og tar ansvar for sin egen tilværelse så langt mulig.5
Begrepet personlig autonomi uttrykker blant annet enkeltindividets rett til å bestemme over forhold som gjelder dem selv. Retten til selvbestemmelse har i de senere årene blitt mer og mer sentral i helse- og omsorgstjenesten og må anses å være helt sentralt i forståelsen av hva integritet i helse- og omsorgstjenesten handler om.
Pasienter, brukere og pårørendes medvirkningsrett innebærer blant annet at de involveres både på faglig- og overordnet nivå. Retten til medvirkning innebærer at pasienter, brukere og pårørende skal kunne delta aktivt i beslutninger om helsehjelp og utforming av behandlings- eller omsorgstilbud. Brukermedvirkning er nærmere omtalt i kapittel 17.2.
3.3.3 Rettssikkerhet og sosial trygghet
Prinsippet om rettssikkerhet er forankret i menneskerettighetene og en sentral verdi også i helse- og omsorgstjenesten. Rettssikkerhet er ikke et entydig begrep, men kjernen i begrepet er knyttet til krav om at enkeltindividet skal være beskyttet mot overgrep og vilkårlighet fra myndighetenes side, samtidig som vedkommende skal ha mulighet til å forutberegne sin rettsstilling og forsvare sine rettslige interesser.6 Menneskeverdet og enkeltindividets rett til fysisk og psykisk integritet står sentralt i rettssikkerhetsbegrepet. Også retten til selvbestemmelse (autonomi) og retten til privatliv kan ses som deler av et utvidet rettssikkerhetsbegrep. Likhet og rettferdighet nevnes blant forhold som kan falle inn under rettssikkerhetsbegrepet (Eckhoff og Smith 2010). Fravær av vilkårlighet er også et element i rettssikkerheten.
Rettssikkerhet innebærer blant annet at «[…] den offentlige myndighetsutøvelsen skal være forankret i på forhånd gitte rettsregler, slik at borgeren på den måten kan forutberegne sin rettsstilling og innrette seg i tillit til dette.»7
Det er to hovedbetydninger av begrepet rettsssikkerhet. For det første benyttes begrepet rettsikkerhet om virkemidler som skal sikre gode og rette avgjørelser i forvaltningen og i domstolen (rettssikkerhetsgarantier). Dette kan for eksempel være saksbehandlingsregler, regler som gir klageadgang eller et overordnet system for tilsyn og kontroll.
For det andre benyttes begrepet rettssikkerhet om lovbestemmelser skal sikre borgerne visse grunnleggende rettigheter. Dette kan for eksempel være Grunnlovens bestemmelser om at inngrep overfor den enkelte må følge av lov, eller at mennesker ikke skal utsettes for usaklig eller uforholdsmessig forskjellsbehandling. Sentralt står også Grunnlovens vern om privatlivet og den personlige integritet.
I forvaltningsretten er begrepet rettssikkerhet tradisjonelt benyttet som et sett av virkemidler som skal sikre at den enkelte borger får oppfylt sine rettigheter overfor det offentlige.
For pasienter og brukere kan rettssikkerhet handle om at de «[…] lett skal kunne sette seg inn i hva spesialisthelsetjenestens og kommunens helse- og omsorgstilbud skal omfatte, hvilke rettigheter den enkelte har og en klagegang som tilsikrer at den enkeltes rettigheter blir ivaretatt.» 8
Det er i juridisk teori tatt til orde for at rettssikkerhetsbegrepet omfatter de velferdsstatlige grunnverdiene og stiller krav om at rettsordenen ivaretar innbyggerens sosiale og helsemessige sikkerhet. Rettssikkerhet omfatter dermed både garantier for en forsvarlig beslutningsprosess når det offentlige treffer avgjørelser som har betydning for enkeltpersoners rettigheter og plikter, og et krav til rettsreglenes og de rettslige avgjørelsenes innhold (Bernt og Kjellevold 2000).
Innbyggernes sosiale og helsemessige sikkerhet ivaretas blant annet ved å sikre alle tilgang til nødvendige og forsvarlige helse- og omsorgstjenester. I formålsbestemmelsen til helse- og omsorgstjenesteloven fremgår det at loven skal fremme sosial trygghet. Sosial trygghet innebærer at alle skal få nødvendige og forsvarlige helse- og omsorgstjenester når de har behov for det, og at tjenestene tilbys med respekt for den enkeltes integritet og verdighet. Den som trenger helsehjelp eller er avhengige av pleie eller praktisk hjelp i dagliglivet, skal kunne være trygg på å få nødvendig hjelp. Videre skal den som mottar slik hjelp, oppleve trygghet i møte og samhandling med dem som yter tjenestene.
Utvalget vil understreke at en forutsetning for sosial trygghet er at tjenestetilbudet er egnet til å dekke grunnleggende behov for befolkningen.
4 Tidligere arbeid om prioriteringer i helse- og omsorgstjenesten og offentlig finansierte tannhelsetjenester
Norge er et foregangsland i arbeidet med prioriteringer i helsetjenesten. Fra 1985 og fram til 2015 har fire offentlige utvalg og en ekspertgruppe utredet spørsmål om prioritering i helsetjenesten:
NOU 1987: 23 Retningslinjer for prioritering innen norsk helsetjeneste (heretter omtalt som Lønning I)
NOU 1997: 18 Prioritering på ny: Gjennomgang av retningslinjer for prioriteringer innen norsk helsetjeneste (heretter omtalt som Lønning II)
NOU 1997: 7 Piller, prioritering og politikk. Hva slags refusjonsordning trenger pasienter og samfunn? (heretter omtalt som Grund-utvalget)
NOU 2014: 12 Åpent og rettferdig – prioriteringer i helsetjenesten (heretter omtalt som Norheim-utvalget)
På ramme alvor. Alvorlighet og prioritering, 2015 (heretter omtalt som Magnussen-gruppen)
Disse arbeidene har i all hovedsak vært knyttet til prinsipper for prioriteringer i spesialisthelsetjenesten og refusjon av legemidler over folketrygden. Magnussen-gruppens mandat var å vurdere hvordan grad av alvorlighet skal vurderes i prioriteringsbeslutninger i helsetjenesten.
4.1 Tidligere prioriteringsutredninger
Begrunnelsen for å sette ned det første Lønning-utvalget var en gryende erkjennelse av at ressursene var begrensede, og at det var behov for å fordele ressursene slik at viktige ting ble gjort før mindre viktige (Aasen, Bringedal, Bærøe og Magnussen 2018).
I Lønning I, kan vi lese følgende:
Tiden fra 1970 til 1979 var en vekstperiode for norsk helsevesen. Fra slutten av 70-årene synes en terskel å være nådd. Det er grenser for hvor stor del av et lands samlede ressurser som kan investeres og forbrukes innen helsetjenesten. […] Prioritering er [nå] blitt tvingende nødvendig (s. 25).
Formålet med Lønning I-utvalget var å utarbeide retningslinjer for prioriteringer innen helsevesenet. I mandatet het det at: «De nye retningslinjene må utformes slik at de kan brukes av helseadministratorer, lokale helsepolitikere og andre interesserte».
Utvalget fikk i oppdrag å vurdere fem dimensjoner for prioritering:
sykdommens alvorlighetsgrad
like muligheter for behandling, uavhengig av geografiske, sosiale og aldersbetingede skiller
ventetid
helseøkonomiske aspekter
pasientens eventuelle egenansvar for oppstått problem
Utvalget foreslo et system med fem prioriteringsnivåer der man skulle gi høyest prioritet til de som hadde akutt behov for hjelp. Tiltak uten medisinsk nytte skulle ha lavest prioritet.
Utvalget anbefalte at sykdommens alvorlighetsgrad skulle veie tyngst, både ved prioritering av enkeltindivider i klinikken og ved mer overordnede helsepolitiske prioriteringer. Men utvalget understreket at ensidig vektlegging av alvorlighetskriteriet kunne føre til en betydelig ressursinnsats på områder hvor man knapt ville oppnå noen helseeffekt. Utvalget anbefalte derfor at alvorlighetskriteriet måtte ses i sammenheng med andre viktige kriterier, særlig effektivitetskriteriet, samt at effektiv ressursutnyttelse burde være dokumentert.
Retningslinjer for prioritering som ble formulert i Lønning I, kom til praktisk uttrykk blant annet gjennom den såkalte ventelisteforskriften, som ble foreslått av regjeringen i etterkant av utredningen. Ventetidsgarantien medførte at hastegrad ble tillagt stor vekt i den offentlige debatten om prioritering.
Den kanskje viktigste effekten av dette arbeidet var at man satte i gang en offentlig debatt om prioritering i helsetjenesten, som igjen førte til en økt bevissthet om problemstillingen.
4.1.1 Lønning II-utvalget
I 1996 ble Lønning II-utvalget nedsatt. Utvalget gjentok utsagnet om at «helsetjenesten står overfor store utfordringer i årene fremover».
Utvalgets mandat var i all hovedsak å presisere og konkretisere retningslinjene for prioriteringer i helsevesenet, som Lønning I-utvalget hadde foreslått. Utvalget konkluderte med at følgende tre kriterier måtte være oppfylt for grunnleggende helsetjenester:
tilstandens alvorlighet
tiltakets nytte
tiltakets kostnadseffektivitet
Det nye var at kostnadseffektivitet og nytte ble tillagt større vekt, i tillegg til alvorlighet. Forslagene om tre prioriteringskriterier fikk tilslutning fra Stortinget ved behandlingen av St.meld. nr. 26 (1999 – 2000) Om verdiar for den norske helsetenesta. Disse kriteriene har siden ligget til grunn for prioriteringstenkningen i den norske helsetjenesten.
Utvalget foreslo også at det burde etableres representative nasjonale faggrupper som kunne gi anbefalinger om prioritering innen sitt fagfelt. Faggruppene skulle få i mandat å klarlegge hva man skulle legge i begrepene alvorlighet, nytte og kostnadseffektivitet for ulike pasientgrupper. Anbefalingen ble fulgt opp gjennom utarbeidelsen av 33 prioriteringsveiledere for spesialisthelsetjenesten. Prioriteringsveilederne er revidert og benyttes fortsatt når spesialisthelsetjenesten skal vurdere om en pasient skal ha rett til prioritert helsehjelp og hvilke pasienter som må vente.
Utvalget anbefalte videre at det ble opprettet et permanent samordnende prioriteringsutvalg som skulle gi råd om prioritering mellom pasientgrupper. I St.meld. nr. 26 (1999 – 2000) Om verdiar for den norske helsetenesta, tok Sosial- og helsedepartementet til orde for å opprette et nasjonalt rådgivende organ for prioriteringsspørsmål. Stortinget ga sin tilslutning til dette, og Nasjonalt råd for kvalitet og prioritering i helsetjenesten ble opprettet i 2001. Rådets mandat var å bidra til en helhetlig tilnærming til problemstillinger om prioritering i helse- omsorgstjenesten innenfor eksisterende budsjettrammer. Nasjonalt råd for prioritering i helsetjenesten ble lagt ned 1. januar 2018. Begrunnelsen for å avvikle rådet, var at spesialisthelsetjenesten har bygd opp systemer for prioritering i langt større grad enn da rådet ble oppnevnt.
4.1.2 Grund-utvalget
Nærmest parallelt med Lønning II-utvalget ble det nedsatt et utvalg som skulle se på prioriteringsspørsmål knyttet til legemiddelområdet – Grund-utvalget. Utvalgets mandat var å gjennomgå dagens ordning med offentlig refusjon av legemidler som forskrives på blå resept.
Utvalget viste til de tre prioriteringskriteriene, alvorlighet, effekt og kostnadseffektivitet, og mente disse også kunne anvendes på legemiddelområdet. Grund-utvalget foreslo at det skulle gis refusjon til legemidler til bruk mot alvorlige sykdommer, der legemidlene har god effekt og er kostnadseffektive. Nasjonalt system for innføring av nye metoder i spesialisthelsetjenesten ble etablert i 2013, og bygger på de samme kriteriene. Beslutningsforum for nye metoder fatter beslutninger om hvilke metoder som kan innføres til bruk i spesialisthelsetjenesten basert på metodevurderinger gjort av Statens legemiddelverk eller Folkehelseinstituttet.
4.1.3 Norheim-utvalget
Lønningutvalgenes forslag til prioriteringskriterier har hatt stor aksept i helsedebatten. Det er langt på vei enighet om de tre kriteriene, men samtidig er det reist spørsmål som: Hvor mye er vi villig som samfunn til å betale for et legemiddel eller en behandling? Hvordan skal vi forstå alvorlighet i ulike situasjoner? Er det andre og mer relevante kriterier som bør ligge til grunn når det prioriteres? Hvordan skal vi forholde oss til forholdet mellom alvorlighet og nytte?
Etter en debatt om dyre kreftlegemidler våren 2013, besluttet Stoltenberg II-regjeringen å sette ned et nytt offentlig utvalg på prioriteringsfeltet, Norheim-utvalget.
I tråd med de foregående prioriteringsutredningene foreslo Norheim-utvalget tre kriterier for prioritering i helsetjenesten:
Helsegevinstkriteriet: Et tiltaks prioritet øker med forventet helsegevinst.
Ressurskriteriet: Et tiltaks prioritet øker desto mindre ressurser det legger beslag på.
Helsetapskriteriet: Et tiltaks prioritet øker med forventet helsetap over livsløpet hos den eller de som får helsegevinst.
I all hovedsak kan Norheim-utvalget forstås som en videreføring og presisering av de etablerte prioriteringskriteriene. Men ett viktig unntak var helsetapskriteriet som utvalget foreslo skulle erstatte alvorlighetskriteriet. Forslaget innebar at tap av helse i fortid skulle tillegges vekt. De som er dårligst stilt, skal få prioritet over de som er bedre stilt. Det bygger på en tanke om at alle bør gis en mulighet til å oppleve like mange gode leveår over et livsløp. Kriteriet var ment å fange opp et viktig fordelingshensyn, nemlig at helsegevinster som tilfaller de dårligst stilte, skal gis ekstra vekt. Konsekvensen er at pasienter og pasientgrupper som ellers er like med hensyn til behov og fremtidig tap av helse, vil kunne få ulik tilgang på helsetjenester.
Utvalgets forslag om helsetapskriteriet høstet bred kritikk. Regjeringen Solberg valgte i juni 2015 å legge forslaget til et helsetapskriterium til side og sette ned en ekspertgruppe, Magnussen-gruppen, som skulle utrede hvordan alvorlighet skal vurderes i prioriteringsbeslutninger i helsetjenesten. Magnussen-gruppen leverte sin rapport i november 2015.
Magnussen-gruppen skriver om helsetapskriteriet (ss. 10 – 11):
Selv om Norheim-utvalgets helsetapskriterium gir gjenklang i vårt samfunns verdigrunnlag med ønsket om å utjevne forskjeller mellom borgerne, ble det også oppfattet som et kontroversielt forslag som utfordret tradisjonelle oppfatninger av rettferdighet. Én tilnærming til begrepet rettferdighet i helsetjenesten kan være å ta utgangspunkt i at den offentlig finansierte helsetjenesten utgjør en del av en bred sosial forsikring for innbyggerne. Den er ment å sikre hjelp ved behov, uavhengig av inntekt, bosted og status. Når vi møter helsetjenesten, stiller vi altså likt og har samme krav på helsetjenester – vi er likeverdige. Også tidligere helse kan tolkes som en del av «status» i denne sammenhengen. På den måten kan det anses som urettferdig at et tidligere, tilbakelagt helsetap skal føre til forrang i helsekøen. Borgerne bidrar til fellesskapet gjennom skatter og avgifter, og mottar ytelser når de har behov for det. Det er i utstrakt grad nedfelt i individuelle rettigheter hvilke ytelser borgerne har krav på i ulike situasjoner. Det at bidraget gjennom skatt varierer med inntekt, bidrar til utjevning. Også tjenesteytingen vil bidra til å jevne ut nåværende forskjeller og bidra til like framtidige muligheter. Det er derimot ikke en typisk intensjon at selve tjenesteytingen skal rette opp tidlige ulikheter. Dermed kan helsetjenestens oppgave hevdes å være å bekjempe sykdom og fremme helse, men ikke å kompensere for et tidligere tap av helse.
Norheim-utvalget foreslo også å erstatte nyttekriteriet med et helsegevinstkriterium. Helsegevinstkriteriet legger vekt på virkningene eller effektene av et tiltak, det vil si konsekvensene av et tiltak. Mer konkret er kriteriet opptatt av velferdsvirkningene av et tiltak. Velferd er tett knyttet til blant annet levekår, livskvalitet, velvære og lykke, og knyttes ofte helt eller delvis til preferansetilfredsstillelse, det vil si å få sine ønsker og mål oppfylt.
Siden tiltak i helsetjenesten i hovedsak påvirker velferd gjennom helseforbedringer, bør helsegevinster, ifølge Norheim-utvalget, stå sentralt ved prioritering. Slike gevinster skapes særlig via to konsekvenser av bedret helse: økt levetid og økt livskvalitet. Mange av tiltakene som gjennomføres i helsetjenesten, har ikke som mål å forlenge levetiden, men å bedre livskvaliteten gjennom bedre helse. Slike helseforbedringer inkluderer både bedring i fysisk og psykisk funksjon og reduksjon i visse symptomer, inkludert smerte.
4.1.4 Meld. St. 34 (2015 – 2016) Verdier i pasientens helsetjeneste
Før sommeren 2016 la regjeringen Solberg fram Meld. St. 34 (2015 – 2016) Verdier i pasientens helsetjeneste. Melding om prioritering (heretter omtalt som Meld. St. 34 (2015 – 2016)). I meldingen oppfattet man nyttekriteriet foreslått av Lønning II-utvalget og helsegevinstkriteriet foreslått av Norheim-utvalget i hovedsak som sammenfallende. Begge utvalgene mente at et tiltaks prioritet skal øke med den forventede nytten (Lønning II-utvalget) eller helsegevinsten (Norheim-utvalget). Regjeringen sluttet seg til dette.
Helse- og omsorgsdepartementet delte ikke Norheim-utvalgets oppfatning om at begrepet helsegevinst er mer gjenkjennelig eller lettere å forstå enn begrepet nytte. Nytte er et begrep som er godt innarbeidet i prioriteringspraksis i helsetjenesten. I Meld. St. 34 (2015 – 2016) konkluderte regjeringen med at tiltak i helsetjenesten skal vurderes ut fra tre prioriteringskriterier:
Nyttekriteriet: Et tiltaks prioritet øker i tråd med den forventede nytten av tiltaket.
Ressurskriteriet: Et tiltaks prioritet øker desto mindre ressurser det legger beslag på.
Alvorlighetskriteriet: Et tiltaks prioritet øker i tråd med alvorligheten av tilstanden.
Regjeringen anbefalte at prinsippene skulle gjelde for spesialisthelsetjenesten, for legemidler finansiert over folketrygden og for fastlegens samhandling med spesialisthelsetjenesten. Stortinget sluttet seg til dette da de behandlet meldingen.
I Meld. St. 34 (2015 – 2016) pekte regjeringen på behovet for å utrede nærmere om prinsippene som ble foreslått for spesialisthelsetjenesten er like relevante for den kommunale helse- og omsorgstjenesten. Regjeringen foreslo å sette ned et offentlig utvalg som skulle drøfte prioriteringsutfordringene i de kommunale helse- og omsorgstjenestene. Forslaget fikk tilslutning i Stortinget (jf. Innst. 57 S (2016 – 2017)).
I høringsnotat om juridisk oppfølging av prioriteringsmeldingen og forslag til endringer i spesialisthelsetjenesteloven og pasient- og brukerrettighetsloven foreslår Helse- og omsorgsdepartementet å regulere en plikt for de regionale helseforetakene til å innrette tjenestetilbudet i tråd med prioriteringskriteriene om nytte, ressursbruk og alvorlighet. Høringsfristen var 25. september 2018. Departementet mener at reguleringen vil styrke legitimiteten og forutberegneligheten til prioriteringer i spesialisthelsetjenesten, og tydeliggjøre at kriteriene for prioritering skal ligge til grunn for prioritering i spesialisthelsetjenesten generelt, og ikke bare avgrenses til vurderinger av rett til nødvendig helsehjelp.
Videre foreslås det i høringsnotatet endringer i prioriteringsforskriften slik at beskrivelsene av prioriteringskriteriene nytte, ressurs og alvorlighet tas inn for å presisere prinsippene for prioritering i kliniske situasjoner. Departementet uttaler at disse endringene ikke har til hensikt å endre rettstilstanden, men å sikre lik begrepsbruk i regelverk, veiledere og annet materiale som omhandler prioritering.
I høringsnotatet er det også foreslått å lovfeste at de regionale helseforetakene skal sørge for et felles system som tar stilling til hvilke metoder som skal tilbys i spesialisthelsetjenesten. Dette er en regulering av en oppgave som de regionale helseforetakene allerede er pålagt i foretaksmøtet, og gjennom eierstyringen i oppdragsdokumentet. Departementet foreslår dessuten at det presiseres i pasient- og brukerrettighetsloven § 2-1 b om retten til nødvendig spesialisthelsetjeneste, at rettigheten gjelder de tjenester som spesialisthelsetjenesten har ansvaret for å yte og finansiere. Høringsnotatet inneholder også forslag til presiseringer vedrørende egenfinansiering av helsehjelp og helsehjelp i utlandet.
4.2 Prioriteringsutredninger om offentlig finansierte tannhelsetjenester
Prinsipper for prioritering knyttet til offentlig finansierte tannhelsetjenester har ikke tidligere vært gjenstand for en egen offentlig utredning. Tannhelsetjenesteloven fra 1984 er den eneste helseloven hvor prioritering nevnes eksplisitt (se kapittel 7.2). Men tannhelsetjenester nevnes i liten grad i de foregående utredningene om prioriteringer i helsetjenesten. Tannhelsetjenesten omtales i begrenset grad når det er snakk om finansieringsordninger. Ut over dette har prioriteringsspørsmål knyttet til tannhelsetjenesten ikke vært omtalt i noen offentlig utredning.
NOU 2005: 11 Det offentlige engasjement på tannhelsefeltet – et godt tilbud til de som trenger det mest fikk i oppdrag å utrede både offentlig og privat sektor, herunder tannbehandling av voksenbefolkningen. Spørsmål om organisering og finansiering av tannhelsetjenester skulle vurderes på bred basis, inkludert ulike driftstilskuddsordninger. Videre skulle det utredes hvorvidt nye grupper skulle gis rettigheter etter tannhelsetjenesteloven. Utvalget pekte på følgende utfordringer:
Det er et regionalt fordelingsproblem – mangel på tannleger i mange deler av landet.
Det er et sosialt fordelingsproblem – det finnes grupper som har klare behov, men som i dag ikke får et godt tilbud.
Tannhelsetjenester må i fremtiden produseres på en mer effektiv måte, blant annet gjennom bedre arbeidsfordeling mellom profesjonene i tannhelsetjenesten. Laveste effektive omsorgsnivå (LEON-prinsippet) må være førende også for tannhelsetjenesten.
Samarbeidet mellom offentlig og privat sektor må bedres.
Satsingen på helsefremmende og forebyggende arbeid må være mer offensiv og bevisst.
Utvalgets tilråding var at det offentliges engasjement rettes mot grupper som anses å ha et særlig behov for tannhelsetjenester. Hovedformålet var å utjevne sosial ulikhet i tannhelse. NOU 2005: 11 ble fulgt opp gjennom St.meld. nr. 35 (2006 – 2007) Tilgjengelighet, kompetanse og sosial utjevning. Framtidas tannhelsetjenester. I meldingen ble det lagt fram forslag til en helhetlig politikk på tannhelsefeltet. Det trekkes fram at erfaringer fra andre nordiske land viser at universelle ordninger ikke nødvendigvis når fram til de som trenger det mest.
Folketrygdens stønad til tannbehandling er behandlet i tidligere NOUer og stortingsmeldinger der en har drøftet bruk av trygdemidlene og foreslått endringer i regelverket. I en rapport om kriterier for stønadsberettiget behandling innen kjeveortopedi (tannregulering), vurderer Helsedirektoratet dagens regelverk basert på gjeldende prioriteringskriterier. I rapporten foreslår Helsedirektoratet at behandling av lite alvorlige bittavvik ikke lenger skal få støtte fra folketrygden (Helsedirektoratet 2017b).
I Stortingets behandling av Meld. St. 34 (2015 – 2016) (jf. Innst. 57 S (2016 – 2017)) påpekte komiteen at arbeidet med en offentlig utredning om prioriteringer i den kommunale helse- og omsorgstjenesten også må omfatte tannhelse.
5 Prioriteringsarbeid i andre land
Utvalget er bedt om å skaffe seg god oversikt over hvordan prioriteringer gjøres i et utvalg land det er naturlig å sammenligne seg med. Utvalget ba Senter for medisinsk etikk ved Universitetet i Oslo gi en oversikt over hvilke overordnede føringer som er lagt for prioriteringer i andre land som det er naturlig å sammenligne seg med innen:
allmennpraksis
pleie- og omsorgstjenestene
forebyggende helsetjenester
tannhelsetjenesten
Med et utvalg av land det er naturlig å sammenligne seg med, menes land som har offentlig baserte helse- og omsorgstjenester og tannhelsetjenester. Oppdraget ble utført av professor Reidun Førde og postdok Anne Kari Tolo Heggestad ved Senter for medisinsk etikk ved UiO (digitalt vedlegg 1). I dette kapitlet presenteres innholdet i rapporten.
5.1 Tidligere forskning
Lie og Sabik (2008) presenterer en oversikt over prioriteringsarbeid som er gjort i helsetjenesten i åtte forskjellige land, deriblant Norge, Sverige, Danmark og Nederland. Det som presenteres i denne artikkelen, handler imidlertid kun om prioriteringskriterier for helsetjenester generelt. I denne artikkelen kommer det ikke fram om landene har spesielle prioriteringskriterier for primærhelsetjenesten.
Hofmann (2013) presenterer trender og prioriteringsmodeller fra de skandinaviske landene. I denne artikkelen kommer det heller ikke fram at landene har egne prioriteringsprinsipper for primærhelsetjenesten. Fokuset er også her på nasjonale prioriteringsmodeller som finnes for helsetjenesten generelt.
En av de få studiene som har sett nærmere på prioriteringer i primærhelsetjenesten, er en studie gjort i Sverige av Arvidsson m.fl. I denne studien kommer det fram at ansatte i helsetjenesten opplever at nasjonale kriterier for prioriteringer i helsetjenesten i Sverige også er nyttige å bruke i kommunehelsetjenesten. Samtidig kommer det fram at det er behov for noen tilleggskriterier for primærhelsetjenesten. Sverige har imidlertid ikke utarbeidet egne kriterier for primærhelsetjenesten ennå.
I Storbritannia, har man også forsket noe på prioriteringsarbeid i såkalte «Primary Care Trusts». Primary Care Trusts (PCT) hadde fram til 2013 ansvar for tildeling av helse- og omsorgstjenester innenfor hvert enkelt PCT. Det som kom fram i en studie fra 2012, var imidlertid at det var store variasjoner i tildeling og prioriteringer mellom ulike PCT. Det kom også fram at Primary Care Trusts hadde begrenset beslutningsmyndighet. Videre kom det fram at de hadde mange ulike verktøy til bruk i prioriteringsarbeidet, blant annet økonomiske verktøy og etiske verktøy, men det kommer ikke fram hvordan disse verktøyene ble brukt, og det fantes ikke noen felles prioriteringskriterier på tvers av de ulike PCT.
5.2 Prioriteringsarbeid i de enkelte landene
5.2.1 Sverige
Sverige er det landet som er mest sammenlignbart med Norge, både hva gjelder organisering og finansiering av helsevesenet og prioriteringsarbeid. Finansiering av helsetjenesten skjer hovedsakelig via det offentlige, herunder også tannhelsetjenester for barn. Organiseringen av kommunehelsetjenesten skiller seg imidlertid litt fra den norske. Spesialisthelsetjenesten og legetjenesten (allmennlegetjenesten) ligger på fylkesnivå, mens pleie- og omsorg ligger på kommunalt nivå.
Sverige har siden 1996 hatt tre førende etiske prinsipper for prioriteringer for hele helsetjenesten, inkludert primærhelsetjenesten. Disse er menneskeverdprinsippet, behovs- og solidaritetsprinsippet og kostnadseffektivitetsprinsippet. Behovs- og solidaritetsprinsippet og kostnadseffektivitetsprinsippet, er så blitt operasjonalisert til tre underkriterier: alvorlighet, forventet nytte og kost-effekt av medisinsk intervensjon. Disse er videre operasjonalisert i «Nationell modell för öppna prioriteringar inom hälso- og sjukvård».
Prioriteringsveiledningene er i Sverige ment å brukes på gruppenivå, og altså ikke mellom individer. En prioritering på gruppenivå vil imidlertid kunne være en hjelp og støtte i prioriteringsspørsmål på individnivå. Samtidig har man i Riksdagsproposisjonen understreket at alle tilfeller er unike og at man alltid må bedømme den enkeltes behov individuelt.
Prioriteringskriteriene skal gjelde på alle nivåer i helsetjenesten. Primærhelsetjenesten har ingen egne prioriteringskriterier.
5.2.2 Danmark
I Danmark er det i hovedsak det offentlige som har ansvar for helsetjenestene. Helsetjenestene er også preget av stor grad av desentralisering. Statens ansvar er først og fremst knyttet til lovgivning og budsjettfordeling. Fylkene, eller amtene, har ansvar for drift og finansiering av sykehus, samt allmennleger og spesialister. Amtene har videre ansvar for tilskuddordninger for legemidler, voksentannpleie, fysioterapi og kiropraktikk. Kommunene har ansvar for barnetannpleie og primærhelsetjenester som helsesøstertjeneste, hjemmesykepleie og sykehjem. Tannhelsetjenester for barn dekkes også i Danmark av det offentlige.
I Danmark er innbyggere omfattet av et sykeforsikringssystem, hvor inntektene til sykeforsikringen innbetales via skatt. Danmark har ingen nasjonale kriterier for prioriteringer. De har imidlertid Det etiske råd som er et rådgivende organ i etiske problemstillinger. Dette rådet ga i 1996 ut «Prioritering i sundhedsvæsenet – en redegjørelse». I 2013 ga det samme rådet ut antologien «Etik og prioritering i sundhedsvæsenet». I redegjørelsen fra 1996, blir det eksplisitt sagt at man ikke anbefaler en prioriteringsmodell slik man har hatt i Norge, Nederland og Sverige fordi slike prioriteringsmodeller i liten grad har hatt noen verdi i det daglige prioriteringsarbeidet i de landene hvor dette er innført. Samtidig presenterte rådet noen grunnleggende verdier som bør ligge til grunn for prioriteringer i helsevesenet: likeverd, solidaritet, trygghet og sikkerhet og autonomi. Det er heller ikke her utarbeidet noen egne prioriteringskriterier for primærhelsetjenesten.
5.2.3 Finland
Helsetjenestene i Finland finansieres dels gjennom en kommuneskatt og dels gjennom offentlige tilskudd. I Finland, har hele befolkningen tilgang til en offentlig tannhelsetjeneste. Helsevesenet er delt inn i fem helseregioner og 20 regionale sykehusdistrikter, hvor kommunene spiller en viktig rolle. Flere kommuner har i samarbeid ansvar for hvert distriktssykehus. Under de 460 kommunene i landet, ligger det 268 helsesentre, som fungerer som portvakt for annenlinjetjenesten. Finland er imidlertid i gang med en større omorganisering av kommunale tjenester. Dette vil blant annet medføre at helse- og sosialomsorgen vil organiseres rundt 15 helse- og sosialregioner fra 2019. I den forbindelse skal også pasientene få større muligheter til å velge mellom offentlig, privat eller en tredje sektor av tilbydere.
Prioriteringskriteriene som først og fremst skal være styrende i det finske helsevesenet, er effekt, kostnadseffektivitet og fravær av/lite skader.
I oversiktene og forskningen som er knyttet til Finland, kommer det heller ikke fram at de har noen egne prioriteringskriterier for primærhelsetjenesten.
5.2.4 Island
Helsetjenester på Island er i hovedsak finansiert gjennom det offentlige. Når det gjelder finansiering av tannhelsetjeneste for barn, skiller Island seg imidlertid fra de andre nordiske landene. I de andre nordiske landene, finansieres tannhelsetjenester for barn av det offentlige, mens man på Island må betale selv. Man kan imidlertid få noe tilbakebetalt gjennom helseforsikringsordning. Voksne med kroniske lidelser og pensjonister kan også få tilbakebetalt utgifter for tannhelsetjenester gjennom helseforsikring.
I Island har man innført noen nasjonale føringer for en rettferdig tildeling av helse- og omsorgstjenester. Her har det statlige nivået ansvar både for sykehus og primærhelsetjeneste. De nasjonale føringene som skal styre tildelingen av helse- og omsorgstjenester er:
Helse- og omsorgstjenestene skal bygge på et felles ansvar for borgerne, og i hovedsak finansieres gjennom offentlige midler.
Tilgang til helse- og omsorgstjenester skal være enkel og lik for alle borgerne.
De personer som har store behov, skal prioriteres.
Heller ikke på Island har man utarbeidet egne prioriteringsføringer eller kriterier for primærhelsetjenesten.
5.2.5 Nederland
I Nederland er helsetjenestene i hovedsak finansiert gjennom forsikringsordninger. Det vil si at man i tillegg til vanlig skatt må betale inn til en egen helseforsikring.
Allmennlegetjenesten er finansiert ved at alle over 18 år betaler inn en nominell forsikringspremie på ca. 1 200 Euro i året.
Tannhelsetjenester for voksne er også finansiert av «helse- og omsorgsforsikringen».
Når det gjelder prioriteringsarbeid, ble Committee on Choices in Health Care, eller den såkalte Dunning-komiteen, etablert i 1990. Oppgaven til denne komiteen, var å diskutere metoder og prinsipper for prioriteringer. Dunning-komiteen formulerte fire prioriteringsprinsipper som skulle gjelde: nødvendighet, effekt/nytte, effektivitet og individuelt ansvar. Det samme året ble det bestemt at 95 prosent av helsetjenesten skulle dekkes av det offentlige. Såkalte ikke-essensielle tjenester, skulle holdes utenfor denne helsetjeneste-pakken. Det kommer heller ikke fram at Nederland har egne prioriteringsprinsipper fra primærhelsetjenesten.
5.2.6 Storbritannia
I Storbritannia er helsetjenesten organisert under National Health Service (NHS) i England, Health and Social Care in Northern Irland i Nord-Irland, NHS i Wales og NHS i Skottland. Disse ble opprettet etter krigen for å sikre alle britiske borgere gratis helsehjelp. NHS har ansvar for forebyggende helsearbeid, primærhelsetjenesten og spesialisthelsetjenesten. Primær tannhelsetjeneste dekker 90 prosent av all tannhelsetjeneste i Storbritannia. Når det gjelder tannhelsetjenesten i England og Wales, lå ansvaret for tildeling av tjenestene og ressursfordeling knyttet til dette hos Primary Care Trusts fram til 2013.
I 1999 ble The National Institute for Health and Care Excellence (NICE) etablert. NICE skulle ha ansvar for å utarbeide nasjonale kliniske retningslinjer og vurdering av ny teknologi. I arbeidet med dette, fikk NICE også ansvar for å vurdere hvilke helsetjenester og behandling som skulle prioriteres, og hvilke tiltak som skulle finansieres av det offentlige. I vurderingen av om ny teknologi skulle prioriteres, vektla NICE effekt og kostnadseffektivitet, hvor hovedvekten skulle ligge på vurdering av kostnadseffektivitet. I Storbritannia har de også det de kaller Clinical Priorities Advisory Group (CPAG), som ligner på Beslutningsforum her i Norge.
Fra 2001 – 2013 var det Primary Care Trusts (PCT) som hadde ansvaret for prioriteringer i primærhelsetjenesten. PCT ble imidlertid erstattet av såkalte «Clinical Commissioning Groups» fra 2013. Clinical Commissioning Groups består av lokale allmennleger (General Practitioners), og disse har ansvar for å forvalte ressursene til medisinsk behandling for innbyggere i sitt område, inklusiv tilgang til sykehusbehandling.
Det nærmeste man kommer prioriteringskriterier i primærhelsetjenesten i Storbritannia, er et etisk rammeverk, Thames Ethical Framwork, som ble introdusert i 2005. Dette rammeverket fungerer som veiledning og hjelp i prioriteringsarbeidet i primærhelsetjenesten, for å sikre en åpen og rettferdig tildeling av helsetjenester. Det etiske rammeverket består av åtte prinsipper: rettferdighet, helse- og omsorgsbehov og nytte, dokumentert klinisk effekt, kost-effekt, behandlingskostnad og alternativkostnader, samfunnsbehov, nasjonale direktiver og veiledninger, og uvanlige behov (equity, health care need and capacity to benefit, evidence of clinical effectiveness, evidence of cost effectiveness, cost of treatment and opportunity costs, needs of the community, national policy directives and guidance, and exceptional need). De regnes imidlertid ikke som formelle, styrende prinsipper.
5.3 Oppsummering
Søket etter forskning på prioriteringsarbeid i primærhelsetjenesten, viste at det er gjort lite forskning på feltet etter 1990-tallet. Årsaken til at det er gjort lite forskning på feltet, kan handle om at det er et vanskelig felt å forske på, siden landene har ulik organisering av primærhelsetjenesten, og fordi primærhelsetjenesten er et komplisert felt å forske på. Manglende åpenhet og manglende eksplisitte prioriteringskriterier er dessuten også med på å vanskeliggjøre slik forskning. Ulike organiseringsmodeller av helsetjenestene gjorde også søket vanskelig. Det ble for eksempel funnet lite forskning knyttet til tannhelsetjenesten og forebyggende helsetjenester.
I forskningen kommer det ikke fram at noen av de relevante landene har egne prioriteringskriterier for primærhelsetjenesten. Forskningen som er gjort, fokuserer først og fremst på prioriteringskriterier som gjelder helsevesenet generelt. Det nærmeste man kom prioriteringskriterier for primærhelsetjenesten i dette arbeidet, var det etiske rammeverket som er utarbeidet for prioriteringer i primærhelsetjenesten i Storbritannia. For å få kunnskaper om hvordan prioriteringene skjer i praksis i kommunehelsetjenesten i andre land, er det åpenbart at det trengs mer forskning på området.
6 Rammer for organisering og finansiering av helse- og omsorgstjenesten
Kommunestyret har ansvar for å prioritere ressurser mellom ulike oppgaver og for å organisere tjenestene til det beste for innbyggerne. Vedtak av langsiktige og årlige plandokumenter og budsjetter, er noen av de viktigste overordnede prioriteringsbeslutningene i kommunen. Disse beslutningene bygger i liten grad på eksplisitte prioriteringskriterier.
De generelle rammene for den kommunale og fylkeskommunale virksomheten følger av kommuneloven (lov 25. september 1992 nr. 107 om kommuner og fylkeskommuner). Videre er det lokale folkestyret forankret i Grunnloven. Stortinget vedtok i juni 2018 ny kommunelov.9 Ny kommunelov vil, etter planen, tre i kraft høsten 2019. I den nye kommuneloven er grunnstammen i dagens kommunelov videreført. Samtidig er det gjort noen endringer som samlet sett gir økt kommunalt selvstyre. I den nye kommuneloven er det kommunale selvstyret lovfestet. Videre lovfestes enkelte prinsipper for nasjonale myndigheters forhold til det kommunale selvstyret:
Forholdsmessighetsprinsippet innebærer at det kommunale selvstyret ikke bør begrenses mer enn det som er nødvendig for å ivareta nasjonale mål.
Nærhetsprinsippet innebærer at offentlige oppgaver fortrinnsvis bør legges til det forvaltningsnivået som er nærmest innbyggerne.
Finansieringsprinsippet innebærer at innenfor rammene av nasjonal økonomisk politikk bør kommuner ha frie inntekter som gir økonomisk handlingsrom.
I tillegg regulerer en rekke særlover kommunenes og fylkeskommunenes ansvar og kompetanse. Mange av disse pålegger kommunene å utføre oppgaver, og de gir innbyggerne rettigheter som kommunene får ansvar for å oppfylle. Kommunenes selvstyre er på denne måten undergitt betydelige begrensninger.
6.1 Forholdet mellom stat og kommune
Utgangspunktet for forholdet mellom staten og kommunene er at Norge er en enhetsstat 10. Det følger av dette at kommunene må fungere innenfor rammene av nasjonale mål. Samtidig har det kommunale selvstyret tradisjonelt hatt en sterk posisjon i Norge. Dette lokale selvstyret er også vedtatt styrket i ny kommunelov, se over.
Lokalforvaltningen må finne sin plass innenfor nasjonale mål og rammer, som er fastsatt av Stortinget. Samtidig er kommuner og fylkeskommuner egne politiske institusjoner og innbyggernes politiske redskap for å ivareta saker og oppgaver som anses tjenlig for lokalsamfunnet. Denne tosidigheten gjør at kommuner og fylkeskommuner lever i et spenningsfelt mellom statlig styring og det lokale mandatet fra innbyggerne.
Hovedprinsippet for den statlige styringen av kommunesektoren er økonomisk og juridisk rammestyring. Rammestyring gir kommunene handlingsrom slik at de kan gjøre lokale og individuelle tilpasninger av tjenestene ut fra behovene i den enkelte kommune. Nærheten til lokalsamfunnet gir politikerne god kjennskap til kommunens behov og utfordringer, noe som gjør at de ved rammefinansiering kan bruke ressursene og fordele midler mellom sektorene der de gjør mest nytte. Juridisk rammestyring betyr at kommunene får reell handlefrihet ved gjennomføring av lovpålagte oppgaver, blant annet slik at de beholder en fleksibilitet til å se behov på tvers, og samordne tjenester til brukerne.
Generalistkommuneprinsippet innebærer at alle kommuner er pålagt de samme oppgavene gjennom lov, at det samme finansieringssystemet gjelder for alle, og at lovgivingen gir de samme rammene for organisering og styring av kommunene. Forholdsmessighetsprinsippet innebærer at nasjonale myndigheter ikke bør gripe inn overfor kommunesektoren i større grad enn det som er nødvendig for å ivareta aktuelle mål. Prinsippene innebærer at man i utgangspunktet skal unngå detaljert lovregulering og øremerking. Detaljert statlig styring skal være særskilt begrunnet i nasjonale mål om rettssikkerhet, likhet og likeverd, liv og helse, makroøkonomisk styring, effektiv og samordnet bruk av offentlige ressurser, samfunnssikkerhet, bærekraftig utvikling eller hensynet til urfolk og nasjonale minoriteter.
Mykere styringsvirkemidler, som pedagogiske virkemidler, benyttes også i statens styring av kommunesektoren. Pedagogiske virkemidler er en fellesbetegnelse for ulike tiltak som staten kan ta i bruk, og som ikke er rettslig bindende for kommunen. Målet med pedagogiske virkemidler er som oftest å øke kompetansen i kommunene, bidra til utvikling og nytenkning og gi bedre kvalitet i kommunal forvaltning og tjenesteproduksjon. Veiledere og faglige retningslinjer er de mest brukte pedagogiske virkemidlene. Helsedirektoratet står sentralt i utarbeidelsen av veiledere og faglige retningslinjer for helse- og omsorgstjenesten.
Kontroll, tilsyn og rapportering handler om statens behov for å følge opp at regelverk etterleves, og at nasjonale mål og føringer ivaretas av kommunene og fylkeskommunene. Statens helsetilsyn har det overordnede faglige tilsynet med helse- og omsorgstjenesten i landet. Tilsynet skal medvirke til at befolkningens behov for tjenester blir ivaretatt, at tjenestene blir drevet på faglig forsvarlig vis, at svikt i tjenesteytingen forebygges, og at ressursene i tjenestene blir brukt på en forsvarlig og effektiv måte (Aasen m.fl. 2018).
6.2 Kommunens organisering
Dagens kommunesystem innebærer at alle kommuner, med svært få unntak, har de samme oppgavene. Kommunene skal ivareta demokratiske funksjoner, produsere tjenester til innbyggerne og påta seg planleggings- og utviklingsoppgaver i lokalsamfunnet. På mange saksområder er kommunene også myndighetsutøvere.
Kommunene har i dag en bred oppgaveportefølje, som blant annet omfatter ansvaret for sentrale velferdstjenester som barnehager, grunnskole, helse- og omsorgstjenester, barnevernstjenester samt Nav og sosiale tjenester, i tillegg til kommunens brede folkehelsearbeid. Fylkeskommunene har blant annet ansvar for den videregående opplæringen, den offentlige tannhelsetjenesten og oppgaver innen folkehelse og fagskoleområdet. Kommuner og fylkeskommuner kan også frivillig påta seg oppgaver i tillegg til de lovpålagte oppgavene så lenge oppgaven ikke i sin helhet er lagt til statlig nivå.
6.2.1 Politisk nivå
Kommuner er selvstendig politisk styrte organer som utformer lokal politikk og foretar prioriteringer tilpasset lokale preferanser og lokale kostnadsforhold. Gjennom stemmeseddelen gir innbyggerne i en kommune mandat til de folkevalgte som kan ta avgjørelser på innbyggernes vegne. Kommunens ledelse må ta hensyn til hva innbyggerne mener om tjenestene kommunen tilbyr og hvordan pengene prioriteres.
Det er en målsetting at den enkelte kommune skal kunne organisere og styre virksomheten ut fra lokale forhold og ulike behov. Utgangspunktet er at den enkelte kommune selv bestemmer hvilke folkevalgte organer som opprettes, og hvordan tjenestene organiseres. Dette innebærer at kommunen selv kan bestemme hva den skal tilby av tjenester og hvordan den skal organisere tjenestetilbudet ut fra lokale forhold og behov, såfremt dette er i tråd med de lovmessige kravene kommunene er underlagt.
All myndighet til å treffe bindende avgjørelser, utøve offentlig myndighet, gi bevilgninger og så videre ligger i utgangspunktet i kommunestyret. Dersom andre organer eller administrasjonen i kommunen skal kunne treffe bindende vedtak, forutsetter det delegasjon fra kommunestyret.
6.2.2 Administrativt nivå
Administrasjonen har en viktig oppgave som tilrettelegger av premissene for de politiske avgjørelsene som tas i kommunestyret. Sentralt i dette arbeidet er å påse at saker som legges fram for folkevalgte organer, er forsvarlig utredet, og at vedtak blir iverksatt etter intensjonen.
Organiseringen av kommunens helse- og omsorgstjenester varierer fra kommune til kommune. Det kommunale selvstyret legger opp til at kommunene selv må finne ut hva som er den mest hensiktsmessige måten å organisere tjenestene på ut fra befolkningens sammensetting og behov. Noen kommuner har for eksempel valgt å organisere helsestasjons- og skolehelsetjenesten inn under en oppvekstenhet, sammen med barnehage, skole, pedagogisk-psykologisk tjeneste (PPT) og barnevernstjenesten. Omsorgstjenestene organiseres da i en annen enhet, som for eksempel en pleie- og omsorgsenhet. Andre igjen organiserer alle helse- og omsorgstjenestene i en enhet som omfatter alt fra omsorgsboliger, frisklivssentraler og legetjenester til helsestasjon og miljørettet helsevern. Ulik organisering kan gi ulike prioriteringsutfordringer. Dette gjelder særlig med tanke på fordeling av personell- og økonomiske ressurser.
Den offentlige tannhelsetjenesten er vanligvis organisert med ledelse i fylkeskommunens sentraladministrasjon. I to fylkeskommuner er tannhelsetjenesten organisert som eget fylkeskommunalt foretak og direkte underlagt fylkestinget. Felles for fylkeskommunene er at den utøvende tjenesten er organisert i enheter (tannhelsedistrikter), som kan omfatte personell og tannklinikker i flere kommuner i det enkelte fylke.
Som oppfølging av Stortingets vedtak i 1998 har Helse- og omsorgsdepartementet siden 2003 gitt tilskudd til etablering av regionale odontologiske kompetansesentre (ROK). Det er etablert regionale odontologiske kompetansesentre i Tromsø, Trondheim, Bergen, Stavanger, Arendal og Oslo. Sentrene eies og drives av fylkeskommunene alene eller i ulike modeller for samarbeid. Oppgavene er spesialisttannbehandling, rådgivning og veiledning, forskning og deltakelse i praksisdelen av utdanning av tannlegespesialister.
6.3 Finansiering av tjenestene
Helse- og omsorgstjenestene og tannhelsetjenester til de prioriterte pasientgruppene etter tannhelsetjenesteloven § 1-3 finansieres i hovedsak gjennom kommunesektorens frie inntekter. I tillegg finansieres tjenestene gjennom øremerkede tilskudd samt gjennom brukerbetaling, egenandeler og ved statlige overføringer som trygderefusjoner til blant annet lege- og fysioterapitjenester. Folketrygdens finansiering av tannhelsetjenester er nærmere omtalt i kapittel 6.4.
6.3.1 Finansiering gjennom frie inntekter og øremerkede ordninger
Kommunesektorens frie inntekter består av skatteinntekter og rammetilskudd fra staten, som kan disponeres fritt innenfor gjeldende lover og forskrifter. Rammetilskuddet fordeles gjennom inntektssystemet. Det overordnede målet med inntektssystemet er å utjevne kommunenes økonomiske forutsetninger for å gi et likeverdig tjenestetilbud til kommunens innbyggere. I fordelingen av rammetilskuddet tas det derfor hensyn til strukturelle forskjeller i kostnader (utgiftsutjevning) og forskjeller i skatteinntekter (skatteutjevning).
Gjennom utgiftsutjevningen i inntektssystemet skal kommunene i prinsippet kompenseres fullt ut for utgifter ved tjenesteytingen de selv ikke kan påvirke. Eksempel på slike forskjeller er ulik aldersfordeling eller reiseavstand innenfor kommunen. Kostnadsnøkkelen er den mekanismen i inntektssystemet som i praksis sørger for dette, og som fordeler tilskudd til kommunene etter deres varierende behov.
Skatteinntektene varierer betydelig mellom kommunene. For å få en rimelig utjevning av de økonomiske forutsetningene er det derfor en delvis utjevning av variasjoner i skatteinntekter i inntektssystemet. Skatteutjevningen omfatter skatt på inntekt og formue, samt naturressursskatt. Innenfor inntektssystemet fordeles også tilskudd som er begrunnet ut fra regionalpolitiske målsetninger.
I tillegg finansieres helse- og omsorgstjenester gjennom øremerkede tilskudd. De bevilgningsmessig største øremerkede tilskuddene til kommunale helse- og omsorgtjenester er investeringstilskudd til omsorgsboliger og sykehjem og toppfinansieringsordningen for ressurskrevende brukere. Innen tannhelse gis det tilskudd til blant annet regionale odontologiske kompetansesentre, tannhelsetjenester for innsatte i fengsel og tannhelsetilbud til tortur- og voldsutsatte og personer med odontofobi.
6.3.2 Egenandelsordninger
Kommunen kan bare kreve egenandel for kommunale helse- og omsorgstjenester i de tilfeller dette er nærmere regulert i lov eller forskrift. Nærmere regler om egenandel er gitt i forskrift om egenandel for kommunale helse- og omsorgstjenester. I forskriften er det gitt ulike regler om egenandel i kommunal helse- og omsorgsinstitusjon, egenandel for praktisk bistand og opplæring utenfor institusjon og for egenandel for hjelp hos lege eller fysioterapeut.
Det er ulike regler for kommunens adgang til å ta betaling for tjenester i og utenfor institusjon. Kommunen kan i utgangspunktet selv bestemme nivået på egenandelene for praktisk bistand. Øvre tak er imidlertid det tjenesten koster å produsere. Helsetjenester i hjemmet og tjenester til personlig stell og egenomsorg er gratis. Kommunen kan ta betaling for langtidsopphold i institusjon, herunder sykehjem. For korttidsopphold i institusjon kan kommunen kreve egenandel som fastsatt i forskrift.
Graden av egenandel varierer mellom tjenestene. Eksempelvis finansierer egenandel om lag 15 prosent av utgiftene til sykehjem, mens om lag 1 prosent av utgiftene til hjemmebaserte tjenester finansieres gjennom egenandel (Statistisk sentralbyrå). Egenandelsbeløpet hos fastlege fastsettes av Stortinget i de årlige budsjettforhandlingene.
Adgangen til å kreve betaling for tannhelsehjelp fra fylkeskommunen er regulert i tannhelsetjenesteloven § 2-2 og forskrift 24. mai 1984 nr. 1268 om vederlag for tannhelsetjenester i den offentlige tannhelsetjenesten. Det følger av forskriften at fylkeskommunen ikke kan kreve egenandel for tannhelsehjelp til barn og unge opp til 18 år, personer med psykisk utviklingshemming og grupper av eldre, langtidssyke og uføre i institusjon og med hjemmesykepleie. Et unntak er kjeveortopedisk behandling og utgifter til kjeveortopedisk apparatur med videre som det kan kreves fullt vederlag for av alle grupper i befolkningen.
19- og 20-åringer har rett til tannhelsehjelp mot redusert vederlag. De skal ikke betale mer enn 25 prosent av takster fastsatt av Helse- og omsorgsdepartementet. Dette inkluderer også utgifter til tanntekniske arbeider.
Fylkeskommunen kan kreve egenandel for pasientgrupper som den har vedtatt å gi et tannhelsetilbud til, etter tannhelsetjenesteloven § 1-3 første ledd bokstav e. Fylkeskommunen står også fritt til å tilby tannbehandling mot betaling til personer som ikke har rettigheter til tannhelsehjelp etter tannhelsetjenesteloven. Fylkeskommunen fastsetter selv pris på sine tjenester til disse.
For en del tjenester er det satt et tak for hvor mye egenandel den enkelte skal betale i løpet av et år. Folketrygdloven § 5-3 omtaler utgiftstaket som gir rett til frikort, og hvilke egenandeler som hører inn under frikortordningen.
6.3.3 Finansiering av allmennleger og fysioterapeuter
Allmennlegetjenesten i kommunene omfatter fastlegeordningen, legevakttjenesten og andre allmennlegeoppgaver, for eksempel i sykehjem og helsestasjon.
Det finnes ulike måter å organisere fastlegeordningen på. Hovedmodellen for drift i fastlegeordningen er basert på privat næringsdrift. Fordelingen av inntektene til de næringsdrivende fastlegene er, per juni 2018, et 25 prosent per capita-tilskudd fra kommunen (basistilskudd per registrert person på fastlegens liste) og 75 prosent aktivitetsbasert inntekt, det vil si takstrefusjoner og egenandeler fra pasientene. Basistilskuddet finansieres over kommunenes frie inntekter. I kommuner med mindre enn 5 000 innbyggere skal det i tillegg til basistilskudd gis et utjevningstilskudd til fastleger dersom gjennomsnittlig listelengde i kommunen er lavere enn 1 200 personer (Ipsos og samfunnsøkonomisk analyse 2018). Takstene fastsettes i årlige forhandlinger mellom staten, KS og Den norske legeforening.
Noen kommuner har fast ansatte fastleger. Det gjelder særlig kommuner der rekrutteringen er mer krevende. Refusjoner og egenandeler går da til kommunen. Av fastlegene som er fastlønnet, har mange av dem ulike former for provisjonsordninger der de beholder deler av stykkprisinntjeningen de har gjennom takstsystemet (Agenda Kaupang 2016).
Den samlede finansieringen av fastlegeordningen anslås til 9,6 milliarder kroner i 2017. Kommunens kostnader til finansiering av fastlegene begrenser seg til basistilskuddet på i underkant av 2,4 milliarder kroner. Resterende finansiering kommer i form av egenandeler og trygderefusjoner (refusjoner for utførte takster). Egenandeler beløper seg til rundt 2 milliarder kroner, og trygderefusjoner beløper seg til i overkant av 5 milliarder kroner (Ipsos og samfunnsøkonomisk analyse 2018).
Legevakttjenesten finansieres ved beredskapsgodtgjøring fra kommunen, trygderefusjoner og egenandeler. Kommunene har også fast ansatte leger i tilknytning til sykehjem og helsestasjons- og skolehelsetjenesten. Disse legene finansieres fullt ut av kommunen.
Kommunene kan ansette eller inngå driftsavtaler med privatpraktiserende fysioterapeuter. Avtalefysioterapeutene finansieres gjennom driftstilskudd fra kommunen, refusjoner fra folketrygden og egenandeler. Refusjonsordningen er forhandlingsbasert og likner på ordningen for allmennleger. Takstene fastsettes i forhandlinger mellom staten, KS, Norsk Fysioterapeutforbund, Norsk Manuellterapeutforening og Privatpraktiserende Fysioterapeuters Forbund. Fast ansatte fysioterapeuter utløser ikke refusjoner fra folketrygden, men kommunen får fastlønnstilskudd som kompensasjon for dette.
6.4 Folketrygdens stønad til dekning av tannbehandling
Den voksne befolkningen som ikke har rettigheter etter tannhelsetjenesteloven, skal i utgangspunktet betale tannbehandling selv i et marked med fri prisfastsetting. Personer med gitte lidelser og/eller sykdomstilstander i kjeve/munnhulen, og som ikke har rettigheter etter tannhelsetjenesteloven, har derimot rett til stønad til tannbehandling etter folketrygdens regelverk. Formålet med refusjonsordningen er å gi helt eller delvis stønad til grupper i befolkningen med særlige tannbehandlingsbehov. Stønaden ytes etter takster som årlig fastsettes av Helse- og omsorgsdepartementet. Det ytes stønad til undersøkelse og behandling utført av tannlege ved følgende tilstander/tilfeller11:
1. Sjelden medisinsk tilstand
2. Leppe-kjeve-ganespalte
3. Svulster i munnhulen, tilgrensende vev eller hoderegionen for øvrig
4. Infeksjonsforebyggende tannbehandling ved særlig medisinske tilstander
5. Sykdommer og anomalier i munn og kjeve
6. Periodontitt
7. Tannutviklingsforstyrrelser
8. Bittanomalier
9. Patologisk tap av tannsubstans ved attrisjon/erosjon
10. Hyposalivasjon
11. Allergiske reaksjoner mot tannrestaureringsmaterialer
12. Tannskade ved godkjent yrkesskade
13. Tannskade ved ulykke som ikke er yrkesskade
14. Sterkt nedsatt evne til egenomsorg hos pasienter som har varig sykdom eller varig nedsatt funksjonsevne
15. Helt eller delvis tanntap, uten egne tenner i underkjeven
Det ytes også stønad til dekning av utgifter til undersøkelse og behandling av periodontitt utført av tannpleier for tilstander/tilfeller under punkt 1, 6 og 14. I rundskriv til forskriften12 er de ulike tilstandene/tilfellene som omfattes, nærmere presisert. Det er den enkelte tannlege eller eventuelt tannpleier som skal vurdere om behandlingen eller undersøkelsen er nødvendig og forsvarlig, og må kunne dokumentere dette. Det ytes ikke stønad etter folketrygdloven i den utstrekning det offentlige yter stønad etter annet regelverk.
Folketrygdens utgifter til tannbehandling økte fra 1,16 milliarder kroner i 2008 til 2,36 milliarder kroner i 2017. De to største utgiftsområder på tannbehandlingsområdet er kjeveortopedi (tannregulering) og periodontitt (tannkjøttbetennelse). Disse to områdene utgjorde samlet i underkant av 50 prosent av utbetalingene på posten i 2017 (Prop. 1 S (2018 – 2019) for Helse- og omsorgsdepartementet).
Boks 6.1 Folketrygdens stønad til kjeveortopedisk behandling
I underkant av en tredel av hvert årskull får kjeveortopedisk behandling med stønad fra folketrygden. I 2016 ble det gitt ca. 623 millioner kroner i stønad til kjeveortopedisk behandling, og det ble påbegynt behandling av ca. 35 000 personer (Helsedirektoratet 2017b).
Helsedirektoratet har i flere rapporter anbefalt at dagens regelverk vurderes når det gjelder hvilke brukere som skal motta kjeveortopedisk behandling, samt finansiering av området. I 2014 anbefalte Helsedirektoratet at man foretok en vurdering av regelverket basert på gjeldende prioriteringskriterier, angående hvilke brukere som skal motta stønad til kjeveortopedisk behandling (2014b). I 2017 foreslo Helsedirektoratet (2017b) at mindre bittavvik ikke lenger skal omfattes av folketrygdens regelverk. Helsedirektoratet viser til at dette vil harmonisere prioriteringen i det norske regelverket med gjeldende regelverk i de øvrige nordiske landene. En kan dermed unngå spesialistbehandling av mindre bittavvik, der det kan stilles spørsmål ved om ressursbruken står i forhold til nytten av behandlingen.
7 Gjeldende rett
7.1 Rettslige rammer for den kommunale helse- og omsorgstjenesten
7.1.1 Innledning
Kommunenes ansvar
Kommunenes ansvar for helse- og omsorgstjenester er i hovedsak regulert i helse- og omsorgstjenesteloven. I tillegg regulerer lov om folkehelsearbeid kommunenes generelle ansvar for å fremme folkehelse.13 Den enkelte pasient eller brukers individuelle rettigheter er regulert i pasient- og brukerrettighetsloven, mens helse- og omsorgspersonellets ansvar og plikter er regulert i helsepersonelloven.
Også andre lover som lov om sosiale tjenester og lov om barneverntjenester pålegger kommunene ansvar som har betydning for enkeltpersoners helsesituasjon. Dette utvalgets mandat er avgrenset til prioritering i den kommunale helse- og omsorgstjenesten og for offentlig finansierte tannhelsetjenester. Nedenfor behandles de rettslige rammene for prioritering innen den kommunale helse- og omsorgstjenesten. I kapittel 7.2 behandles de rettslige rammene for den offentlige tannhelsetjenesten.
Helse og omsorgstjenesteloven regulerer kommunenes ansvar for helse- og omsorgstjenester som ikke anses som spesialisthelsetjenester eller forhold som en må forvente at hver og en selv tar seg av. Kommunenes ansvar er formulert som et sørge for-ansvar. I hovedsak er ansvaret formulert overordnet. Som prinsipp skal kommunene stå fritt i sin organisering av tjenestene. Loven stiller derfor få krav til hvordan kommunene bygger opp og administrerer sine helse- og omsorgstjenester. Det er likevel stilt noen krav til organisering, blant annet følger det av helse- og omsorgstjenesteloven § 7-3 at kommunene skal ha en koordinerende enhet for habiliterings- og rehabiliteringsvirksomhet. I tillegg er det stilt krav om at kommunen skal ha lege, sykepleier, fysioterapeut, jordmor og helsesøster knyttet til seg.14
Helse- og omsorgstjenesteloven understreker kommunenes helhetlige ansvar for helse- og omsorgstjenester. Det er en samordnet lov som regulerer både helsetjenester og omsorgstjenester. Med omsorgstjenester forstås også tjenester som tidligere var regulert i den opphevede sosialtjenesteloven og som der ble benevnt som sosiale tjenester. Begrepsbruken – omsorgstjenester – er ikke ment å innsnevre ansvaret for det sosialfaglige arbeidet i kommunene.
Grensen mellom kommunenes ansvar og spesialisthelsetjenestens ansvar er ikke definert. Det er imidlertid regulert et avtalesystem mellom tjenestenivåene (helse- og omsorgstjenesteloven kapittel 6).
Lovens formål
Lovens formålsbestemmelse fastsetter de grunnleggende verdiene og prinsippene som den kommunale helse- og omsorgstjenesten skal bygge på. Den angir dermed retningen for kommunenes arbeid. Formålsbestemmelsen gir tolkningsmomenter når lovens andre bestemmelser skal tolkes, og den gir momenter til skjønnsvurderingene som må foretas. Formålsbestemmelsen viser at det ikke bare skal fokuseres på behandling av sykdom, men også på forebygging og mestring av sykdom. Formålsbestemmelsen skal også bidra til å fremme samhandling mellom tjenestenivå og tjenestepersonell og til likeverdige helse- og omsorgstjenester til befolkningen.
Lovens formål følger av helse- og omsorgstjenesteloven § 1-1 som lyder:
Lovens formål er særlig å:
forebygge, behandle og tilrettelegge for mestring av sykdom, skade, lidelse og nedsatt funksjonsevne,
fremme sosial trygghet, bedre levevilkårene for vanskeligstilte, bidra til likeverd og likestilling og forebygge sosiale problemer,
sikre at den enkelte får mulighet til å leve og bo selvstendig og til å ha en aktiv og meningsfylt tilværelse i fellesskap med andre,
sikre tjenestetilbudets kvalitet og et likeverdig tjenestetilbud,
sikre samhandling og at tjenestetilbudet blir tilgjengelig for pasient og bruker, sikre nødvendig opplæring av pasient, bruker og pårørende, samt sikre at tilbudet er tilpasset den enkeltes behov,
sikre at tjenestetilbudet tilrettelegges med respekt for den enkeltes integritet og verdighet og
bidra til at ressursene utnyttes best mulig.
Hva som omtales nedenfor
Det følger av helse- og omsorgstjenesteloven § 3-1 at kommunen skal sørge for nødvendige helse- og omsorgstjenester til personer som oppholder seg i kommunen. Dette er nærmere omtalt under kapittel 7.1.2. For å oppfylle sitt sørge for ansvar skal kommunen tilby nærmere bestemte tjenester. Hvilke tjenester kommunen skal tilby er regulert i helse- og omsorgstjenesteloven § 3-2, men følger også av andre bestemmelser i loven, se nærmere i kapittel 7.1.3 Hva som er nødvendige helse- og omsorgstjenester må ses i sammenheng med kravet om forsvarlige tjenester, se nærmere kapittel 7.1.4. Helse- og omsorgspersonellets plikter omtales i kapittel 7.1.5. I kapittel 7.1.6 oppsummeres de rettslige rammene for den kommunale helse- og omsorgstjenesten.
7.1.2 Plikt til å tilby helse- og omsorgstjenester
Det følger av helse- og omsorgstjenesteloven § 3-1 at kommunen skal sørge for at personer som oppholder seg i kommunen tilbys nødvendige helse- og omsorgstjenester. Dette er både et ansvar for at nødvendige helse- og omsorgstjenester er tilgjengelige, og et ansvar for planlegging, gjennomføring, kontroll og evaluering av virksomheten, slik at tjenestenes innhold, omfang og kvalitet er i samsvar med de krav som stilles i lov og forskrifter.
Bestemmelsen korresponderer med pasient- og brukerrettighetsloven § 2-1 a. Det sentrale er at kommunene skal tilby helse- og omsorgstjenester som ikke er spesialisthelsetjeneste eller tannhelsetjeneste, og at kommunene innenfor disse rammene skal tilby et forsvarlig, helhetlig og koordinert tilbud. Helse- og omsorgstjenesteloven omfatter både helsetjenester og omsorgstjenester og understreker kommunens helhetlige ansvar for disse tjenestene. I begrepet helse- og omsorgstjenester ligger også ansvaret for å yte tjenester av mer sosialfaglig art. Dette omfatter blant annet praktisk bistand og opplæring til de som har behov for særlig hjelp i hjemmet. I tillegg skal kommunen blant annet tilby brukerstyrt personlig assistanse, avlastning, støttekontakt, plass i institusjon og omsorgsstønad.
Begrepet sørge for innebærer at kommunens plikt først og fremst er å sørge for at helse- og omsorgstjenester gjøres tilgjengelige for de som har rett til å motta slike tjenester. Det er i utgangspunktet opp til kommunen hvordan de vil organisere og utforme disse tjenestene. Den enkelte kommune står dermed også fritt til å bestemme om den vil utføre tjenestene selv eller om den vil inngå avtale med andre om dette, for eksempel private tjenesteytere (helse- og omsorgstjenesteloven § 3-1 femte ledd).
I helse- og omsorgstjenesteloven § 3-1 fjerde ledd slås det fast at kommunens helse- og omsorgstjenester omfatter offentlig organisert helse- og omsorgstjeneste som ikke hører under stat og fylkeskommune. Det kommunale ansvaret er dermed negativt avgrenset ved at det kommunale ansvaret skal omfatte de offentlige organiserte tjenestene som ikke hører under stat (som har ansvar for spesialisthelsetjenester) og fylkeskommune (som har ansvaret for offentlige tannhelsetjenester).
Det fremgår av forarbeidene15 til helse- og omsorgstjenesteloven § 3-1, jf. pasient- og brukerrettighetsloven § 2-1 a, at begrepet nødvendige helse- og omsorgstjenester skal tolkes slik at det gir krav på nødvendig hjelp med en forsvarlig standard, basert på en individuell helsefaglig og/eller sosialfaglig vurdering av behov. Det fremgår følgende:
Det er vanskelig å angi presist hva som er nødvendig hjelp på et overordnet nivå, og omfang og nivå på hjelpen må derfor foretas etter en konkret vurdering. Det avgjørende må være den hjelpetrengende sitt behov ut i fra en helse- og sosialfaglig vurdering. I vurderingen må behovet til den enkelte veies opp mot fellesskapets behov, og det kan legges vekt på kommunens økonomiske ressurser. Det er imidlertid en minstestandard som kommunene ikke kan gå under med henvisning til dårlig økonomi. Det vises i den forbindelse til «Fusa-dommen» Norsk Retstidende. 1990 s. 874.
I forarbeidene 16 er det videre uttalt at det må innfortolkes en begrensning i retten til å få nødvendige helse- og omsorgstjenester fra kommunen som tilsvarer ressursbegrensningen i retten til å få helsehjelp fra spesialisthelsetjenesten. Det følger av prioriteringsforskriften § 2 at pasienten har rett til nødvendig helsehjelp fra spesialisthelsetjenesten når pasienten har forventet nytte av helsehjelpen, og kostnadene står i rimelig forhold til tiltakets effekt. Selv om det kan innfortolkes en viss ressursbegrensning i kommunens plikt til å tilby tjenester, fastslo Høyesterett i Fusa-dommen at kommunen ikke kan gå under den norm som følger av kravet til forsvarlighet.
Boks 7.1 Fusa-dommen
Saken gjaldt blant annet spørsmålet om gyldigheten av et vedtak om hjemmehjelp til en sterkt funksjonshemmet kvinne. Kommunens vedtak innebar en betydelig reduksjon av hjemmehjelp i forhold til hva kvinnen tidligere hadde mottatt. Et viktig spørsmål var om Fusa kommune hadde lov til å redusere hjemmehjelpen fordi ytelsene kom opp i summer som kommuneøkonomien ikke maktet å bære.
Høyesteretts avgjørelse la til grunn at hjemmehjelp var omfattet av sosialomsorgslovens § 3 nr. 1 og at denne bestemmelsen ikke ga den enkelte noe rettskrav på bestemte former for sosialhjelp. Hvilke ytelser som skulle gis, måtte bero på forvaltningsskjønn. Høyesterett fastslo at når det gjaldt omfanget av ytelsene, ville domstolene kunne prøve om det aktuelle forvaltningsvedtaket tilfredsstiller et visst minstekrav som må forutsettes å gjelde for slike ytelser. Kommunens vedtak ble kjent ugyldig på grunn av saksbehandlingsfeil og lovstridig innhold. Høyesterett uttalte:
«Vedtaket innebar en vesentlig reduksjon av de ytelser som A tidligere hadde hatt, og det var åpenbart at det ikke tilfredsstilte hennes livsviktige behov for stell og pleie. Et slikt hensyn kan etter min mening ikke forsvares ut fra hensyn til kommunens økonomi.»
Høyesterett la i dommen til grunn at det foreligger et visst minstekrav eller en minstestandard som må oppfylles uavhengig av den enkelte kommunes økonomiske situasjon. Dommen er i juridisk teori ansett som sentral også på områder utenfor sosialrettsområdet som den direkte gjaldt.
Kommunen har en særskilt plikt til å yte øyeblikkelig hjelp når den hjelpen kommunen kan gi er påtrengende nødvendig, og kommunen skal også sørge for tilbud om døgnopphold til pasienter og brukere med et øyeblikkelig hjelpebehov (helse- og omsorgstjenesteloven § 3-5). Retten til øyeblikkelig hjelp fra kommunen følger av pasient- og brukerrettighetsloven § 2-1 a første ledd (se kapittel 7.1.3).
Det er videre presisert i pasient- og brukerrettighetsloven § 2-1 a tredje ledd at pasient og bruker har rett til et verdig tjenestetilbud i samsvar med helse- og omsorgstjenesteloven § 4-1 første ledd bokstav b (se kapittel 7.1.4).
Rettighetsbestemmelsen omfatter i utgangspunktet alle pasient- og brukergrupper, blant annet personer med behov for tjenester på grunn av somatisk sykdom eller skade, psykiske problemer eller lidelser, rusmiddelproblem, sosiale problemer eller nedsatt funksjonsevne. Det er den kommunen vedkommende oppholder seg i som vil ha plikt til å innfri rettigheten (helse- og omsorgstjenesteloven § 3-1 første ledd)17.
Personer over 18 år som ikke har fast opphold i Norge og som ikke er medlem i folketrygden eller har rett til helsehjelp som følge av gjensidighetsavtale (for eksempel EØS-avtalen), har begrensede rettigheter til helse- og omsorgstjenester fra kommunen (forskrift av 16. desember 2011 nr. 1255 om rett til helse- og omsorgstjenester til personer uten fast opphold i riket). Alle som oppholder seg i Norge har rett til øyeblikkelig hjelp og til helsehjelp som ikke kan vente uten fare for nært forestående død, varig sterkt nedsatt funksjonstilstand, alvorlig skade eller sterke smerter. Retten til helsehjelp omfatter også nødvendig helsehjelp før og etter fødsel, svangerskapsavbrudd og smittevernhjelp. Barn som ikke fast opphold og som ikke er medlem i folketrygden eller har rett til helsehjelp som følge av gjensidighetsavtale, har rett til nødvendige helse- og omsorgstjenester fra kommunen etter pasient- og brukerrettighetsloven § 2-1 a, med mindre hensynet til barnet tilsier at hjelpen ikke skal ytes. Disse barna har imidlertid ikke rett til å stå på fastlegeliste. Rettighetene gjelder uavhengig av om oppholdet er lovlig eller ikke. Den nevnte forskriften regulerer ikke retten til å få dekket utgiftene til kommunale helse- og omsorgstjenester. Personer som ikke er medlem av folketrygden med rett til stønad til helsetjenester vil ikke ha rett til å få dekket utgifter etter reglene i folketrygdloven kapittel 5. Helse- og omsorgsdepartementet har i brev til Helsedirektoratet lagt til grunn at den aktuelle tjenesteyteren (fastlegen mv.) derfor kan kreve at pasienten betaler egenandel som tilsvarer honorartaksten (offentlig fastsatt egenandel og refusjonsbeløpet som legen eller fysioterapeuten ikke får dekket av HELFO)18.
Selv om en person har et rettskrav på nødvendige helse- og omsorgstjenester betyr ikke det at vedkommende i utgangspunktet har krav på en bestemt type tjeneste fra kommunen. Dersom en pasient eller bruker har krav på nødvendige helse- og omsorgstjenester er det den enkelte kommune som i utgangspunktet må vurdere og beslutte hva slags hjelp som den skal tilby. I vurderingen vil kommunen se hen til de tilbudene og ressursene som kommunen har tilgjengelig. Slik sett kan en kommune fatte vedtak om tilbud om helsetjenester i hjemmet, fremfor tildeling av plass i institusjon under forutsetning av at det innebærer et forsvarlig tilbud.
Kommunen står imidlertid ikke helt fritt. Formålsbestemmelsene i loven er utgangspunktet, og det skal tas hensyn til tjenestemottakerens ønsker og synspunkter (pasient- og brukerrettighetsloven § 3-1). Forsvarlighetskravet (se kapittel 7.1.4) innebærer også at dersom en bestemt type tjeneste, for eksempel institusjonsplass, er eneste alternativ for å kunne yte et forsvarlig tilbud i det konkrete tilfellet, vil vedkommende pasient eller bruker ha et rettskrav på den bestemte tjenesten.
Det er ikke generelt regulert nærmere vilkår for hvem som skal ha rett til nødvendig helse- og omsorgstjenester fra kommunene slik som det er gjort for spesialisthelsetjenesten i prioriteringsforskriften.
Et unntak er fastlegeforskriften § 10 hvor det heter at fastlegen skal prioritere personene på sin liste foran andre, med unntak av lovpålagte øyeblikkelig hjelp-henvendelser eller andre forpliktelser som er pålagt i medhold av lov, forskrift eller som er avtalt med kommunen. I § 21 fremgår det at fastlegen skal prioritere listeinnbyggerne ut fra en konkret medisinsk vurdering av haste- og alvorlighetsgrad. Listeinnbyggeren skal få tilbud om konsultasjon så tidlig som mulig, og normalt innen fem arbeidsdager.
Ut over kommunens plikt til å oppfylle den enkeltes rettskrav på nødvendige helse- og omsorgstjenester, påligger det kommunen et visst ansvar for å yte råd, veiledning og andre typer tiltak og/eller tjenester til de som oppholder seg i kommunen. Det følger av helse- og omsorgstjenestelovens tydelige målsetning om vektlegging av forebyggende og helsefremmende arbeid og av enkeltbestemmelser i loven som for eksempel kommunens plikt til å yte støtte til pårørende (§ 3-6) eller kommunens plikt til å fremme helse og søke å forebygge sykdom, skade og sosiale problemer, herunder arbeide for at det blir satt i verk velferds- og aktivitetstiltak for barn, eldre og personer med funksjonsnedsettelse samt andre med behov for det (§ 3-3).
Kommunens plikt til å sørge for nødvendige helse- og omsorgstjenester innebærer også en plikt til å planlegge, gjennomføre, evaluere og korrigere virksomheten slik at tjenestens omfang og innhold er i samsvar med krav fastsatt i lov eller forskrift (helse- og omsorgstjenesteloven § 3-1 tredje ledd). I forskrift 28. oktober 2016 nr. 1250 om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten er det regulert nærmere hvilke oppgaver plikten til å planlegge, gjennomføre, evaluere og korrigere omfatter. Kravet til systematisk arbeid med kvalitetsforbedring og pasientsikkerhet er videre presisert i den nye forskriften. Forskriften trådte i kraft 1. januar 2017 og erstatter tidligere forskrift om internkontroll.
7.1.3 Nærmere om hvilke tjenester kommunene skal tilby
For å oppfylle sitt sørge for-ansvar skal kommunen tilby en rekke bestemte tjenester. Tjenestene er regulert i helse- og omsorgstjenesteloven §§ 3-2 til 3-10. Det er i utgangspunktet opp til den enkelte kommune å bestemme hvordan den nærmere skal innrette sitt tjenestetilbud ut fra lokale forhold og behov. Begrunnelsen for kommunens selvstyre på dette feltet er både å sikre en mer hensiktsmessig bruk av tilgjengelige ressurser, og å kunne innrette et tjenestetilbud som på best måte møter innbyggernes behov for helse- og omsorgstjenester.
Etter helse- og omsorgstjenesteloven § 3-2 første ledd skal kommunens blant annet tilby seks hovedgrupper av tjenester:
Helsefremmende og forebyggende tjenester, blant annet helsetjenester i skoler og helsestasjonstjenester
Svangerskaps- og barselomsorgstjenester
Hjelp ved ulykker og andre akutte situasjoner, blant annet legevakt, heldøgns medisinsk akuttberedskap, medisinsk nødmeldetjeneste, og psykososial beredskap og oppfølging
Utredning, diagnostisering og behandling, blant annet fastlegeordningen
Sosial, psykososial og medisinsk habilitering og rehabilitering
Andre helse- og omsorgstjenester, blant annet helsetjenester i hjemmet, personlig assistanse og plass i institusjon.
Oppregningen av tjenester i § 3-2 beskriver nærmere hvilke tjenester som faller inn under kommunens plikt til å tilby nødvendige helse- og omsorgstjenester etter § 3-1. Oppregningen er et uttrykk for det minimum av tjenester kommunen skal ha. I kapittel 3 i helse- og omsorgstjenesteloven er det i tillegg andre bestemmelser som utfyller eller presiserer kommunens ansvar for de enkelte tjenestene. Under foretas det en kort gjennomgang av de ulike tjenestene eller tiltakene som kommunen plikter å tilby.
Helsefremmende og forebyggende tjenester
For det første fremgår det at kommunen skal tilby helsefremmende og forebyggende tjenester. De konkrete lovpålagte forebyggende tjenestene i helse- og omsorgstjenesten er helsetjenester i skoler og helsestasjonstjeneste, men kommunen kan også etablere andre forebyggende tjenestetilbud.
I forskrift 19. oktober 2018 nr. 1584 om kommunens helsefremmende og forebyggende arbeid i helsestasjons- og skolehelsetjenesten (forskrift om helsestasjon- og skolehelsetjenesten)19, er det gitt nærmere bestemmelser om tjenesten. Av forskriften fremgår det at kommunen skal tilby svangerskaps- og barselomsorg ved helsestasjon og i tillegg helsestasjons- og skolehelsetjeneste til barn og ungdom 0 – 20 år. Helsestasjons- og skolehelsetjenesten skal ha et tverrfaglig tilbud. I forskriften er dessuten innholdet i tilbudet til helsestasjons- og skolehelsetjenesten nærmere regulert Tilbudet skal blant annet inneholde; prevensjonsveiledning, helsefremmende og forebyggende psykososialt arbeid, styrking av barn og unges autonomi og ferdigheter i å mestre sin hverdag og forhold knyttet til deres helse, kartlegging av risiko for fysiske og psykiske vansker/problemer og skjevutvikling, og oppsøkende virksomhet til barn og familier med behov for ekstra oppfølging. Helsestasjonen er ansvarlig for å gi tilbud til en populasjon i et bestemt geografisk område. Det vil si til alle barn og foreldre i kommunene uavhengig av hvilke tjenester de for øvrig er knyttet til. Tjenesten skal etter forskriften ha rutiner for samarbeid med pasienter, brukere og deres pårørende, relevante kommunale tjenester og spesialisthelsetjenester, inkludert private tjenesteytere som har avtale med spesialisthelsetjenesten eller kommunen (som fastlegen) tannhelsetjenesten, relevante fylkeskommunale og statlige tjenester.
Bestemmelsen om kommunens plikt til å tilby helsefremmende tjenester må ses i sammenheng med helse- og omsorgstjenesteloven § 3-3 første ledd som pålegger kommunen et ansvar for å fremme helse og søke å forebygge sykdom, skade og sosiale problemer ved ytelsen av helse- og omsorgstjenester. Dette innebærer at alle deler av helse- og omsorgstjenesten har ansvar for å fremme helse og forebygge sykdom, skade og sosiale problemer som en del av sin ordinære virksomhet. Råd, veiledning og opplysninger nevnes i bestemmelsen som eksempler på det helsefremmende og forebyggende arbeidet.
Det følger videre av helse- og omsorgstjenesteloven § 3-3 andre ledd at helse- og omsorgstjenestene skal bidra i kommunenes tverrsektorielle folkehelsearbeid. Dette skal blant annet gjøres ved å bidra med kunnskap om helseutfordringer, bidra med kompetanse og kapasitet til kommunens folkehelsearbeid.
Det forebyggende arbeidet skal ikke bare ha en medisinsk tilnærming, men også en sosialfaglig og helhetlig tilnærming. Plikten til å forebygge kan innebære at tjenesten også må drive oppsøkende virksomhet overfor utsatte grupper.
Svangerskap- og barselomsorgstjenester
Kommunen skal videre tilby svangerskap- og barselsomsorgstjenester (helse- og omsorgstjenesteloven § 3-2 første ledd nr. 2). Innenfor svangerskaps- og barselomsorgstjenesten er svangerskapskontroller en av de mest sentrale oppgavene. Svangerskapsomsorg og svangerskapskontroller omfatter både psykososial forebygging og forebygging av svangerskapskomplikasjoner. Det er i forskrift om helsestasjons- og skolehelsetjenesten gitt nærmere bestemmelser om svangerskaps- og barselsomsorg ved helsestasjon. Det fremgår av forskriften at tilbudet blant annet skal inneholde helseundersøkelser, tilbud om hjemmebesøk til mor etter fødsel og hjemmebesøk til nyfødte og rådgivning, oppfølging og henvisning ved behov. Hjemmefødsler og følgetjenester anses som er en del av spesialisthelsetjenesten og er dermed ikke et kommunalt ansvar.
Hjelp ved ulykker og andre akutte situasjoner
Etter helse- og omsorgstjenesteloven § 3-2 første ledd nr. 3 skal kommunene tilby hjelp ved ulykker og andre akutte situasjoner. Blant annet skal kommunen ha legevakt, heldøgns medisinsk akuttberedskap, medisinsk nødmeldetjenester og psykososial beredskap og oppfølging. Plikten omfatter ikke bare somatisk akuttberedskap, men også beredskap for akuttilstander innenfor psykisk helse og rus, samt psykososial beredskap og oppfølging.
I forskrift 2. mars 2015 nr. 231 om krav til organisering av kommunal legevaktordning, ambulansetjeneste, medisinsk nødmeldetjeneste mv. (akuttmedisinforskriften) presiseres kommunens ansvar for legevaktordning hele døgnet, ansvar for medisinske nødmeldetjenester og krav til organisering og bemanning av legevaktsentralene. I tillegg stiller forskriften visse kompetansekrav og krav til tilstrekkelig utstyr, samt til hensiktsmessig organisering.
I helse- og omsorgstjenesteloven § 3-5 er kommunens plikt til yte øyeblikkelig hjelp presisert. Kommunen skal straks tilby eller yte helse- og omsorgstjenester til den enkelte når det må antas at den hjelp kommunen kan gi, er påtrengende nødvendig. Kommunens ansvar for øyeblikkelig hjelp gjelder undersøkelse, behandling eller annen hjelp som det er forsvarlig at kommunen yter. Bestemmelsen korresponderer med rettighetsbestemmelsen i pasient- og brukerrettighetsloven § 2-1 a første ledd. Helse- og omsorgspersonell har en tilsvarende plikt til å yte øyeblikkelig hjelp når hjelpen er påtrengende nødvendig etter helsepersonelloven § 7.
Vilkåret påtrengende nødvendig er i utgangspunktet tolket som et strengt vilkår. Det er spørsmål om undersøkelse, behandling eller omsorg kan redde liv, avverge alvorlig helseskade, hindre vesentlig forverring av helsetilstanden, gjenopprette eller vedlikeholde funksjoner, og for å forhindre og/eller begrense alvorlig funksjonsnedsettelse som følge av skade eller sykdom, og/eller for å gi adekvat smertebehandling ved smerter av kortvarig art.
Det fremgår av forarbeidene til helse- og omsorgstjenesteloven 20 at kommunen må sørge for at pasienten mottas for undersøkelse og, om nødvendig, også for behandling eller annen helsehjelp som kommunen selv kan yte. Det er videre presisert at det er en forutsetning at kommunen er i stand til å gi forsvarlig hjelp. Dersom kommunen ut fra en medisinskfaglig vurdering ikke kan gi forsvarlig hjelp, må pasienten henvises videre til spesialisthelsetjenesten. Når det gjelder helsehjelp vil det være en medisinskfaglig vurdering som må ligge til grunn for om kommunen har forutsetninger for å yte helsehjelpen eller om pasienten må henvises videre til spesialisthelsetjenesten.
Det fremgår av bestemmelsen at plikten til å yte øyeblikkelig hjelp ikke inntrer, dersom kommunen vet at nødvendig hjelp vil bli gitt av andre som etter forholdene er nærmere til å gi den i tide. Videre følger det av bestemmelsen at kommunen har en plikt til å sørge for tilbud om døgnopphold til pasienter og brukere med behov for øyeblikkelig hjelp. Plikten til å tilby døgnopphold gjelder kun for de pasienter og brukere som kommunen har mulighet til å utrede, behandle eller yte omsorg til. Dette er presisert i forarbeidene.
Utredning, diagnostisering og behandling
Det følger av helse- og omsorgstjenesteloven § 3-2 første ledd nr. 4 at kommunen skal tilby utredning, diagnostisering og behandling. Som for de øvrige tjenestene skal tilbudet dekke både somatiske lidelser, psykiske lidelser og rusrelaterte lidelser. Fastlegeordningen er nevnt særskilt21, men Helse- og omsorgsdepartementet presiserer i forarbeidene22 at bestemmelsen ikke er uttømmende og at fastlegen ikke er den eneste personellgruppen som foretar utredning, diagnostisering og behandling. Kommunen må selv sørge for en bemanning som tilsier at kommunen kan yte forsvarlige tjenester ut fra lokale forhold og behov.
Sosial, psykososial og medisinsk habilitering og rehabilitering
Kommunen skal tilby sosial, psykososial og medisinsk habilitering og rehabilitering (helse- og omsorgstjenesteloven § 3-2 nr. 5). Det fremgår av forarbeidene 23 at bestemmelsen gir kommunen «ansvar for å sikre tjenester som kan bidra til stimulering av egen læring, motivasjon, økt funksjons- og mestringsevne, likeverd og deltakelse. Tjenestene skal tilbys og ytes ut fra et brukerperspektiv, samordnes, tverrfaglig og planmessig, i eller nærmest brukerens vante miljø i en for brukeren meningsfylt tilværelse. Kommunale habilitering- og rehabiliteringstjenester skal ikke bare være av medisinsk art, men også dekke sosiale og psykososiale behov.»
I forarbeidene er det pekt på følgende elementer som sentrale i habilitering- og rehabiliteringsprosesser:
En rehabiliteringsprosess må planlegges og gjennomføres ut fra brukerens individuelle behov. Selv om bistand fra helsepersonell og andre yrkesgrupper er nødvendig, er den beste rehabilitering i prinsippet den brukeren selv står for.
Planlagt og systematisk samarbeid mellom flere instanser og aktører, med et klart mål. Prosessene er tidsavgrenset. For mange pågår imidlertid en habilitering- eller rehabiliteringsprosess i perioder over lang tid, og for noen i perioder så lenge de lever.
Resultat måles i forhold til funksjon, mestring og deltakelse.
Helsetjenester i hjemmet
Etter helse- og omsorgstjenesteloven § 3-2 første ledd nr. 6 bokstav a skal kommunen blant annet tilby helsetjenester i hjemmet. Med helsetjenester i hjemmet menes først og fremst hjemmesykepleie, men også andre helsetjenester som ergoterapi, fysioterapi og fotterapi kan være aktuelt. Med hjem menes den enkeltes private hjem som vedkommende selv eier eller leier. Begrepet må avgrenses mot helsetjenester som tilbys i institusjon som er nærmere definert i forskrift 16. desember 2011 nr. 1254 om kommunal helse- og omsorgsinstitusjon.
Personlig assistanse
Kommunen skal videre tilby personlig assistanse (helse- og omsorgstjenesteloven § 3-2 første ledd nr. 6 bokstav b). Personlig assistanse omfatter både praktisk bistand, opplæring og støttekontakt. Praktisk bistand omfatter hjelp til alle dagliglivets praktiske gjøremål i hjemmet og i tilknytning til husholdningen. Videre omfattes hjelp til egenomsorg og personlig stell. Med opplæring menes opplæring i dagliglivets gjøremål. Formålet med opplæringen skal være å bidra til å gjøre den enkelte mest mulig selvhjulpen i dagliglivet.
Kommunen skal også tilby brukerstyrt personlig assistanse (helse- og omsorgstjenesteloven § 3-8). Retten til brukerstyrt assistanse (BPA) er nærmere regulert i pasient- og brukerrettighetsloven § 2-1 d. Det fremgår av bestemmelsen at rettigheten også omfatter avlastningstiltak etter helse- og omsorgstjenesteloven § 3-6 første ledd nr. 2 for personer med foreldreansvar for hjemmeboende barn under 18 år med nedsatt funksjonsevne. Videre fremgår det at personer under 67 år med langvarig og stort behov for personlig assistanse etter helse- og omsorgstjenesteloven § 3-2 første ledd nr. 6 bokstav b har rett til å få slike tjenester organisert som brukerstyrt personlig assistanse (pasient- og brukerrettighetsloven § 2-1 d første ledd).
Det er videre presisert at helsetjenester ikke er omfattet av rettigheten (pasient- og brukerrettighetsloven § 2-1 d første ledd). Når det gjelder personlig assistanse følger det forutsetningsvis ved at slike tjenester ikke regnes som helsetjenester. Avlastningstiltak vil imidlertid i mange tilfeller også omfatte helsetjenester.
I forarbeidene 24 til pasient- og brukerrettighetsloven § 2-1 d fremgår det at også personer som ikke kan ivareta arbeidslederrollen selv, er omfattet av rettigheten. Rettigheten omfatter ikke tjenester som krever flere enn én tjenesteyter til stede eller nattjenester, med mindre brukeren kontinuerlig har behov for slike tjenester. (pasient- og brukerrettighetsloven § 2-1 d andre ledd). I forarbeidene 25 til bestemmelsen fremgår det at med kontinuerlig behov siktes det til tilsyn med tilstedeværelse til enhver tid. Dette omfatter tjenestesituasjoner der kommunen må tilby én til én bemanning for at tjenesten skal være forsvarlig. I bestemmelsens tredje ledd er det presisert at med langvarig behov menes behov ut over 2 år. Det fremgår av fjerde ledd at med stort behov menes tjenestebehov på minst 32 timer per uke. Brukere med tjenestebehov på minst 25 timer per uke har likevel rett til å få tjenester organisert som BPA med mindre kommunen kan dokumentere at slik organisering vil medføre vesentlig økt kostnad for kommunen. Om organiseringen vil medføre økt kostnad må bero på en konkret helhetsvurdering der størrelsen vurderes ut fra de ressurser kommunen ellers ville ha brukt i den konkrete saken.
Plass i institusjon
Det følger av helse- og omsorgstjenesteloven § 3-2 første ledd nr. 6 bokstav c at kommunen skal tilby plass i institusjon. Plass i institusjon omfatter først og fremst plass i sykehjem eller boform med heldøgns omsorg. Institusjon er nærmere definert i forskrift 16. desember 2011 nr. 1254 om kommunal helse- og omsorgsinstitusjon. Bestemmelsen er imidlertid ikke begrenset til disse institusjonstypene, men åpner for en fremtidig utvikling av nye kommunale institusjonstyper.
Bestemmelsen må ses i sammenheng med pasienters eller brukeres rett til opphold i sykehjem eller tilsvarende bolig særskilt tilrettelagt for heldøgns tjenester (pasient- og brukerrettighetsloven § 2-1 e). Det følger av bestemmelsen at dersom opphold i sykehjem eller tilsvarende bolig særskilt tilrettelagt for heldøgns tjenester er det eneste tilbudet som etter en helse- og omsorgsfaglig vurdering kan sikre pasienten eller brukeren nødvendige og forsvarlige helse- og omsorgstjenester, har pasienten eller brukeren rett til å få slikt tilbud. Pasienten eller brukeren skal i disse tilfellene tildeles opphold og kan ikke settes på venteliste. I helse- og omsorgstjenesteloven § 3-2 a er kommunen pålagt en korresponderende plikt til å tilby opphold i nevnte institusjon. Med tilsvarende bolig særskilt tilrettelagt for heldøgns tjenester menes boliger som er tilpasset for å kunne yte tjenester som dekker beboerens behandlings-, omsorgs- og assistansebehov døgnet rundt.
Det følger av helse- og omsorgstjenesteloven § 3-2 a andre ledd at kommune skal gi forskrift med kriterier for tildeling av langtidsopphold. Forskriften skal også omfatte pasienter og brukere som ville være best tjent med langtidsopphold, men hvor kommunen vurderer at vedkommende med forsvarlig hjelp kan bo hjemme i påvente av langtidsopphold. Forskriften skal videre regulere hvordan kommunen skal følge opp pasienter eller brukere som venter på langtidsopphold.
Pasienten eller brukeren har rett til vedtak om vedkommende oppfyller kommunens kriterier for tildeling av langtidsopphold i sykehjem eller tilsvarende bolig (pasient- og brukerrettighetsloven § 2-1 e).
Pårørendestøtte
Kommunen skal etter helse- og omsorgstjenesteloven § 3-6 tilby nødvendig pårørendestøtte til personer med særlig tyngende omsorgsarbeid. Det følger av bestemmelsen at pårørendestøtte skal tilbys blant annet i form av opplæring og veiledning, avlastningstiltak og omsorgsstønad. I forarbeidene26 fremgår det at tjenestene er uttrykk for det minimum av tjenester kommunen skal ha tilbud om, for å oppfylle ansvaret for nødvendig pårørendestøtte.
Det fremgår videre av forarbeidene at med pårørende menes den som pasienten eller brukeren selv oppgir som sin pårørende (pasient- og brukerrettighetsloven § 1-3 første ledd bokstav b). Hva som defineres som særlig tyngende omsorgsarbeid må avgjøres etter en konkret vurdering. Momenter som særlig må tillegges vekt i vurderingen er arbeidsomfanget (tid), arbeidsbelastningen (mengde) og den fysiske og psykiske påvirkningen omsorgsarbeidet medfører.
Kommunen har for det første plikt til å tilby opplæring og veiledning til personer med særlig tyngende omsorgsarbeid (helse- og omsorgstjenesteloven § 3-6 nr. 1). Plikten til veiledning og opplæring gjelder de arbeidsoppgavene som følger av det særlig tyngende omsorgsarbeidet og kommer i tillegg til den alminnelige informasjons- og veiledningsplikten som følger av helsepersonelloven, jf. pasient- og brukerrettighetsloven § 3-3. Formålet med veiledningen og opplæringen er å gjøre den pårørende best mulig egnet til å mestre det særlig tyngende omsorgsarbeidet, og å arbeide forebyggende når det gjelder pårørende/omsorgsyterens egen helsesituasjon. I forarbeidene27 er det pekt på særlig to momenter som står sentralt i kommunens vurdering av tildeling og utforming av opplæring og veiledning. Det ene er om den pårørende med opplærings- eller veiledningstiltak blir i stand til å ivareta pasienten eller brukeren på en forsvarlig måte. Det andre er om et tiltak om opplæring og/eller veiledning vil gjøre den pårørende egnet til å ivareta egen helse- og livssituasjon og å håndtere rollen som både pårørende og omsorgsyter.
Også barn vil kunne ha behov for informasjon og oppfølging dersom foreldre eller søsken er syke. Helsepersonell har etter helsepersonelloven § 10 a en særskilt plikt til å bidra til å ivareta behovet for informasjon og oppfølging som barn kan ha som følge av at foreldre eller søsken er pasient med psykisk sykdom, rusmiddelavhengighet eller alvorlig sykdom. Tilsvarende plikt påligger helsepersonellet etter helsepersonelloven § 10 b i tilfeller der barn opplever at foreldre eller søsken dør. Plikten ligger i utgangspunktet på helsepersonellet som yter hjelp til pasienten, men dersom det er nødvendig for å ivareta barnet, vil også annet helsepersonell ha en plikt til å melde fra om behovet til barnet, og ved tvil finne ut om barnets situasjon er avklart28. Kommunen vil ha plikt til å tilrettelegge tjenestene slik at helsepersonellet kan ivareta denne plikten (helse- og omsorgstjenesteloven § 4-1 første ledd bokstav c).
Kommunen har videre plikt til å tilby avlastningstiltak til personer med særlig tyngende omsorgsarbeid (helse- og omsorgstjenesteloven § 3-6 første ledd nr. 2). Avlastningstiltak kan gis ut fra ulike behov og organiseres på ulik måte. Tjenesten kan tilbys i eller utenfor hjemmet, i eller utenfor institusjon. Formålet med avlastningstiltak er blant annet å hindre overbelastning, gi omsorgsyter nødvendig fritid og ferie og mulighet til å delta i vanlige samfunnsaktiviteter. Kommunen skal kartlegge omsorgsyterens behov for avlastning og omsorgsyterens mening skal tillegges vekt når avlastningstiltak utformes. Det understrekes i forarbeidene29 at tilbudet skal være faglig forsvarlig, individuelt tilrettelagt og koordinert med andre hjelpetiltak. Det presiseres videre at ingen har krav på en bestemt tjeneste, som for eksempel avlastningstiltak. Det er kommunen som avgjør hvilke tjenester som skal tilbys, så fremt tjenesten dekker behovet for nødvendige og forsvarlige helse- og omsorgstjenester.
Det følger videre av helse- og omsorgstjenesteloven § 3-6 første ledd nr. 3 at kommunen skal ha et tilbud om omsorgsstønad til personer med særlig tyngende omsorgsarbeid. Begrepet omsorgsstønad erstattet 1. januar 2017 begrepet omsorgslønn. Begrunnelsen var at begrepet omsorgsstønad ble ansett å gi en mer dekkende beskrivelse av tjenesten. Det fremgår av forarbeidene30 at endringen ikke skal innebære noen materielle endringer i tjenesten.
Ordningen gjelder både for foreldre med omsorgsplikt overfor sine barn og andre privatpersoner som yter omsorg. Hovedformålet med ordningen er å bidra til best mulig omsorg for personer som har et særlig stort omsorgsbehov på grunn av alder, funksjonshemming eller sykdom, og å gjøre det mulig for private omsorgsgivere å fortsette omsorgsarbeidet. Ved tildeling av omsorgsstønad må det vurderes om det finnes alternative tjenester til omsorgsstønaden, eller om det også er andre tjenester som bør inngå i tjenestetilbudet som et supplement til omsorgsstønaden, for eksempel avlastning, hjemmetjenester, dagtilbud og/eller korttidsopphold på sykehjem. Ingen har en ubetinget rett til omsorgsstønad, men kommunen har en plikt til å ha en slik ordning. Videre er det kommunen som, ut fra en samlet helhetsvurdering av tjenestetilbudet som ytes den omsorgstrengende, avgjør hvilket nivå stønaden skal ligge på og varigheten av vedtaket.
Pasient- og brukerrettighetsloven har i § 2-8 en egen bestemmelse som retter seg mot pårørende med særlige tyngende omsorgsoppgaver. Det følger av bestemmelsen at de som har særlig tyngende omsorgsarbeid, kan kreve at den kommunale helse- og omsorgstjenesten treffer vedtak om at det skal settes i verk tiltak for å lette omsorgsbyrden og hva tiltakene i tilfelle skal bestå i.
Individuell plan, koordinator og koordinerende enhet
Etter helse- og omsorgstjenesteloven kapittel 7 har kommunene plikt til å utarbeide individuell plan for pasienter og brukere med behov for langvarige og koordinerte tjenester. Videre har kommunene plikt til å tilby koordinator for pasienter og brukere med behov for langvarige og koordinerte tjenester, og kommunene har plikt til å ha koordinerende enheter med ansvar for habilitering, rehabilitering, individuell plan og koordinator.
Formålet med denne reguleringen er å sikre større trygghet og forutberegnelighet for pasienter og brukere, avklare ansvarsforhold, sikre bedret samarbeid og styrke samhandlingen mellom ulike deltjenester innad i kommunen og med andre tjenesteytere. I tillegg er formålet å sikre bedret samarbeid med tjenestemottakerne og deres pårørende.
Det følger av pasient- og brukerrettighetsloven § 2-5 at pasient og bruker med behov for langvarige og koordinerte tjenester har et rettskrav på å få utarbeidet individuell plan.
Andre ansvarsområder for kommunen
Kommunen skal medvirke til å skaffe boliger til personer som ikke selv er i stand til å ivareta sine interesser på boligmarkedet, blant annet boliger med særlig tilpasning og med hjelpe- og vernetiltak for dem som trenger det på grunn av alder, funksjonshemming eller av andre årsaker (helse- og omsorgstjenesteloven § 3-7). Videre har kommunen et ansvar for å forebygge, avdekke og avverge vold og seksuelle overgrep (§ 3-3 a). Kommuner som har fengsel skal i tillegg yte helse- og omsorgstjenester til innsatte (§ 3-9).
Av helse- og omsorgstjenesteloven følger også at kommunen skal arbeide helsefremmende og forebyggende (§ 3-3), at kommunen skal legge til rette for samarbeid og samhandling (§ 3-4) og at kommunen skal sørge for brukermedvirkning, systematisk innhenting av pasienter og brukeres erfaringer og synspunkter, samt legge til rette for samarbeid med brukerorganisasjoner og frivillige organisasjoner (§ 3-10).
Av helse- og omsorgstjenesteloven kapittel 5 følger at kommunene har ansvar for transport av behandlingspersonell, beredskapsarbeid, registrering av meldinger om helsepersonell, gi pålegg om meldeplikt til kommuneadministrasjonen og gi opplysninger til Statens helsetilsyn og Fylkesmannen. Videre har kommunene plikt til å ha kommunelege, stille krav om politiattest og har også plikt til å ha forsvarlige journal- og informasjonssystemer.
Helse- og omsorgstjenesteloven kapittel 8 regulerer kommunenes ansvar for undervisning og opplæring, videre- og etterutdanning samt forskning.
I lovens kapittel 9 reguleres kommunenes ansvar ved bruk av tvang og makt overfor enkelte personer med utviklingshemning og i kapittel 10 reguleres kommunenes ansvar ved bruk av tvang overfor personer med alvorlig rusmiddelavhengighet.
7.1.4 Kravet til tjenestenes innhold, omfang og tidsaspekt
Helse- og omsorgstjenester som tilbys eller ytes etter loven skal være forsvarlige (helse- og omsorgstjenesteloven § 4-1). Kravet retter seg både mot kommunen, som skal sørge for tilgjengelige helse- og omsorgstjenester, og mot den enkelte tilbyder eller yter av kommunale helse- og omsorgstjenester.
Kravet til forsvarlighet innebærer at tjenestene må holde tilfredsstillende kvalitet, ytes i tide og i tilstrekkelig omfang. Kravet til forsvarlighet er en rettslig standard som er forankret i anerkjent fagkunnskap, faglige retningslinjer og allmenngyldige samfunnsetiske normer. Innholdet i kravet til forsvarlighet vil dermed endre seg i takt med utviklingen av fagkunnskap og endringer i verdioppfatninger.
Forsvarlighetskravet er en grunnregel for tjenesten og viser til normer som beskriver hvordan tjenestene bør være. Disse normene utgjør kjernen i forsvarlighetskravet og kan betegnes som god praksis. Samtidig danner normene et utgangspunkt for å fastlegge hvor grensen mot det uforsvarlige går. Det vil si de konkrete vurderingene av hvor store avvik fra god praksis som kan aksepteres før avviket medfører at tjenesten blir uforsvarlig. Mellom god praksis, og forsvarlighetskravets nedre grense, vil det være rom for at kommunen kan utøve skjønn.
Plikten til å sørge for forsvarlige tjenester stiller krav om at virksomheten planlegger og iverksetter nødvendige tiltak for å sikre at de ulike tjenestene som ytes til enhver tid er forsvarlige. Virksomheten skal også påse at tiltakene fungerer og er tilstrekkelige.
Kommunens tilbud må videre være helhetlig og koordinert (helse- og omsorgstjenesteloven § 4-1 første ledd bokstav a). Dette innebærer at det ikke vil være tilstrekkelig at den enkelte deltjeneste er forsvarlig. Kommunens tilbud må som helhet være forsvarlig. Plikten til å tilrettelegge for et helhetlig og koordinert tjenestetilbud innebærer blant annet krav til koordinering mellom de ulike tjenestene slik at formålet med tjenestene kan oppfylles.
Kommunen skal også tilrettelegge sine tjenester slik at den enkelte pasient eller bruker gis et verdig tjenestetilbud (helse- og omsorgstjenesteloven § 4-1 første ledd bokstav b). Det fremgår av forarbeidene31 til bestemmelsen at et tjenestetilbud som ikke oppfyller grunnleggende verdighetskrav, heller ikke kan oppfattes som et forsvarlig tjenestetilbud. Kravet til forsvarlig tjenestetilbud innebærer således også et krav om et verdig tjenestetilbud. Bestemmelsen korresponderer med pasienters- og brukeres rett til et verdig tjenestetilbud etter pasient- og brukerrettighetsloven § 2-1 a tredje ledd.
Det er ikke i helse- og omsorgstjenesteloven eller i pasient- og brukerrettighetsloven nærmere regulert hvordan begrepet verdig skal forstås.
Innholdet i verdighetsbegrepet er beskrevet noe mer utfyllende i forskrift 12. november 2010 nr. 1426 om en verdig eldreomsorg (verdighetsgarantien) som er hjemlet i helse- og omsorgsloven §§ 3-1 tredje ledd og 3-2 andre ledd. Selv om forskriften ikke gjelder for helse- og omsorgstjenester generelt, vil den kunne bidra til å belyse hva som menes med et verdig tjenestetilbud.
Det fremgår av § 3 i forskriften at tjenestetilbudet skal innrettes i respekt for den enkeltes selvbestemmelsesrett, egenverd og livsførsel og sikre at medisinske behov blir ivaretatt. For å nå disse målene skal tjenestetilbudet legge til rette for at det tas hensyn til:
En riktig og forsvarlig boform ut fra den enkeltes behov og tilstand.
Et variert og tilstrekkelig kosthold og tilpasset hjelp ved måltider.
Et mest mulig normalt liv, med normal døgnrytme og adgang til å komme ut, samt nødvendig hjelp til personlig hygiene.
Tilby samtaler om eksistensielle spørsmål.
Lindrende behandling og en verdig død.
Å bevare eller øke sin mulighet til å fungere i hverdagen. Omsorgen skal bidra til habilitering og rehabilitering.
Faglig forsvarlig oppfølging av lege og annet relevant personell, som sikrer kontinuitet i behandlingen.
Tilby eldre som bor på helseinstitusjon enerom.
Kommunene må tilrettelegge tjenestene slik at helse- og omsorgstjenesten og personell som utfører tjenestene kan overholde sine lovpålagte plikter, og at tilstrekkelig fagkompetanse sikres i tjenestene (helse- og omsorgstjenesteloven § 4-1 bokstav c og d).
Enhver som yter helse- og omsorgstjenester skal videre sørge for at virksomheten arbeider systematisk for kvalitetsforbedring og pasient- og brukersikkerhet (helse- og omsorgstjenesteloven § 4-2).
7.1.5 Helse- og omsorgspersonellets plikter
Helse- og omsorgspersonellets plikter reguleres i helsepersonelloven (helse- og omsorgstjenesteloven § 2-1). Det følger av helsepersonelloven § 4 at helse- og omsorgspersonell skal utføre sitt arbeid i samsvar med de krav til faglig forsvarlighet og omsorgsfull hjelp som kan forventes ut fra personellets kvalifikasjoner, arbeidets karakter og situasjonen for øvrig.
Hva som kan forventes ut fra kvalifikasjoner, vil variere ut fra hvordan situasjonen fortoner seg. Hvordan helsepersonellet burde ha opptrådt i den konkrete situasjonen på bakgrunn av egne kvalifikasjoner står sentralt, ikke hvordan helsepersonellet burde opptrådt i en ideell situasjon. Det innebærer blant annet en avgrensning mot forhold som helsepersonellet ikke har herredømme over eller kan lastes for, for eksempel fordi forholdet skyldes en systemsvikt eller fordi handlingsalternativene enten vil innebære en uforsvarlig unnlatelse eller en uforsvarlig handling.
Det generelle forsvarlighetskravet vil sette grenser for hva andre enn kvalifisert helsepersonell kan utføre. Det innebærer blant annet at personell ikke skal gå ut over sine kvalifikasjoner i forbindelse med undersøkelse, behandling og annen helsehjelp til pasienter. Hva den enkelte er kvalifisert til, er en objektiv vurdering, men forsvarlighetskravet tilsier at det enkelte personell vurderer om det har tilstrekkelige kvalifikasjoner til å foreta visse undersøkelser og behandlinger, eller om pasienten bør henvises videre, eventuelt at spesialistkompetanse innhentes.
Plikten til forsvarlighet stiller krav til kvalifikasjoner, herunder å holde seg faglig oppdatert, krav om å kjenne og å innrette yrkesutøvelsen etter faglige begrensninger, krav til utstyr, legemidler, personell med videre og krav om å innhente nødvendig tilgjengelig informasjon om pasienten, samt samtykke til helsehjelpen.
Personellet skal altså yte god og forsvarlig hjelp til pasienter og brukere. Samtidig skal personellet sørge for at helsehjelpen ikke påfører pasient, helseinstitusjon, trygden eller andre unødvendig tidstap eller utgift (helsepersonelloven § 6). Plikten i helsepersonelloven § 6 omfatter både bruk av unødvendig tid og penger. Helse- og omsorgspersonellet har således en plikt til å anvende arbeidstiden effektivt og å sørge for at pasienten ikke venter unødvendig lenge på helsehjelpen, eller utsettes for tidsspille som følge av mer intensiv eller langvarige behandling enn det som er nødvendig. Hva som er unødvendig ressursbruk er gjenstand for en viss grad av skjønn. Ved konflikt mellom hensynet til å begrense ressursbruken og kravet til faglig forsvarlighet og omsorgsfull hjelp, vil kravet til unødvendig ressursbruk vike. Foreligger det imidlertid valg av likeverdige behandlingsmetoder som krever ulik ressursbruk må helse- og omsorgspersonellet ta plikten til unødvendig ressursbruk i vurdering. Et annet moment vil være pasientens egne ønsker, jf. pasientens rett til medvirkning etter pasient- og brukerrettighetsloven § 3-1.
7.1.6 De rettslige rammene for den kommunale helse- og omsorgstjenesten – oppsummert
Pasient og bruker har et rettskrav på nødvendige helse- og omsorgstjenester fra kommunen. Vilkåret for å få rett til kommunale helsetjenester eller omsorgstjenester er at pasient eller bruker har et nødvendig behov. Det er ikke gitt nærmere kriterier i loven for når situasjonen er å anse som nødvendig. Det må baseres på en medisinskfaglig, helsefaglig og sosialfaglig vurdering.
Det pasient eller bruker har et rettskrav på, er en hjelp som er nødvendig, på et forsvarlig nivå med en forsvarlig kvalitet, innen en forsvarlig tidsramme og basert på en individuell vurdering av behov. Hva som nærmere er nødvendig og forsvarlig skal basere seg på medisinskfaglig, helsefaglig og sosialfaglig vurdering hvor også momenter som nytte og kostnad inngår.
Kommunen har en plikt til å tilby nødvendige helsetjenester og omsorgstjenester til den som har et nødvendig behov. Hvilke tjenester kommunen skal ha, er nærmere regulert i helse- og omsorgstjenesteloven § 3-2. I tillegg har kommunen etter lovgivningen andre plikter som det å arbeide forebyggende og helsefremmende, gi støtte til pårørende, medvirke til å skaffe boliger for vanskeligstilte, tilby helse- og omsorgstjenester til innsatte, forebygge, avdekke og avverge vold og seksuelle overgrep samt sørge for samarbeid, samhandling og brukermedvirkning.
Det er opp til kommunen å bestemme hvilke tjenester som skal dekke det nødvendige behovet. Kommunen står imidlertid ikke helt fritt i det pasient eller bruker skal høres.
Kommunen står i utgangspunktet fritt i sin organisering av helse- og omsorgstjenesten. Det stilles likevel visse krav, blant annet at kommunen skal ha en koordinerende enhet for habiliterings- og rehabiliteringsvirksomhet.
Helse- og omsorgspersonell har både et ansvar for å yte forsvarlig hjelp til pasienter og brukere, og et ansvar overfor fellesskapet ved å begrense unødvendige utgifter og tidstap.
7.2 Rettslige rammer for den offentlige tannhelsetjenesten
7.2.1 Innledning
Fylkeskommunens ansvar
Det offentliges ansvar for tannhelsetjenester er i dag regulert i lov 3. juni 1983 nr. 54 om tannhelsetjenesten (tannhelsetjenesteloven) som trådte i kraft 1. januar 1984. Det fylkeskommunale ansvaret etter tannhelsetjenesteloven består dels av et befolkningsansvar og dels av et gruppeansvar. Befolkningsansvaret kan deles opp i et tilgjengelighetsansvar og et folkehelseansvar. Fylkeskommunen skal for det første sørge for at tannhelsetjenester, herunder spesialisttjenester, i rimelig grad er tilgjengelige for alle som bor eller midlertidig oppholder seg i fylket. Videre har fylkeskommunen et ansvar for å sørge for nødvendige helsefremmende og forebyggende tiltak overfor hele befolkningen i fylket. Gruppeansvaret består i å gi nødvendig tannhelsehjelp gjennom et regelmessig og oppsøkende tilbud til bestemte persongrupper i befolkningen (prioriterte grupper). Det er bare de gruppene som er listet opp i tannhelsetjenesteloven § 1-3 som har en lovfestet rett til nødvendig tannhelsehjelp, helt eller delvis vederlagsfritt, fra fylkeskommunen. Dette innebærer at voksne som hovedregel selv må dekke sine utgifter til tannbehandling. Folketrygden gir personer med nærmere definerte diagnoser, sykdommer eller tilstander, rett til stønad til dekning av utgifter til tannbehandling etter regelverk og takster fastsatt av Helse- og omsorgsdepartementet, se nærmere om dette under kapittel 6.4.
Reguleringen av den fylkeskommunale tannhelsetjenesten skiller seg fra reguleringen av den kommunale helse- og omsorgstjenesten ved at regelverket for tannhelsetjenester er samlet i én kombinert tjeneste- og rettighetslov. Fylkeskommunens plikter er regulert i loven sammen med regler om organisering, finansiering og tilsyn. I tillegg inneholder loven egne bestemmelser om pasientenes rettigheter, betaling av vederlag og klageregler. Loven er særpreget ved at den gir føringer både for hvilke persongrupper som fylkeskommunen har plikt til å gi et regelmessig og oppsøkende tilbud til, og for innbyrdes prioriteringsrekkefølge mellom disse gruppene under hensyn til ressurstilgangen. Bestemmelsen anses imidlertid ikke lenger å gi hjemmel til å innskrenke det lovpålagte tjenestetilbudet med henvisning til manglende ressurser.
Fylkeskommunen har frihet til selv å bestemme hvordan den vil organisere selve utføringen av oppgavene som den er pålagt etter tannhelsetjenesteloven. Fylkeskommunen kan yte tjenester ved bruk av egne ansatte eller inngå avtale med private tannleger om å utføre tjenester på vegne av fylkeskommunen. Fylkeskommunen kan også inngå avtaler med andre fylkeskommuner om samarbeid om lovpålagte oppgaver (interkommunalt samarbeid).
For å ivareta sitt lovpålagte ansvar, pålegger tannhelsetjenesteloven fylkeskommunen en plikt til å planlegge, organisere og legge til rette for at fylkeskommunen, tannhelsetjenesten og helsepersonell kan oppfylle krav fastsatt i eller i medhold av forskrift.
Tannhelsetjenestelovens formål
Det fremgår av forarbeidene til tannhelsetjenesteloven32 at et av formålene med loven er å gi tilbud til vanskeligstilte grupper. I forarbeidene er det lagt vekt på at i tillegg til barn og ungdom, skal ulike vanskeligstilte grupper som for eksempel psykisk utviklingshemmede og langtidssyke sikres et tilbud om organisert og oppsøkende tannhelsehjelp.
Formålsbestemmelsen i tannhelsetjenesteloven har imidlertid primært et folkehelse- og forebyggingsperspektiv. Det fremgår av tannhelsetjenesteloven § 1-2 at fylkeskommunen skal fremme tannhelsen i befolkningen og sørge for nødvendig forebygging og behandling. Videre skal fylkeskommunen spre opplysning om og øke interessen for hva den enkelte selv og allmennheten kan gjøre for å fremme tannhelsen.
Hva som omtales nedenfor
Fylkeskommunens befolkningsansvar beskrives nærmere i kapittel 7.2.2. Fylkeskommunens ansvar for å gi et regelmessig og oppsøkende tilbud til enkelte prioriterte persongrupper beskrives i kapittel 7.2.3. Andre plikter som påligger fylkeskommunen omtales i kapittel 7.2.4. Det nærmere innholdet i og omfanget av fylkeskommunens ansvar beskrives i kapittel 7.2.5. I kapittel 7.2.6 er det gjort en kort redegjørelse for Stortingets vedtak knyttet til forslaget om å overføre ansvaret for tannhelsetjenesten fra fylkeskommunen til kommunen. Helsepersonellets plikter omtales kort i kapittel 7.2.7. I kapittel 7.2.8 oppsummeres de rettslige rammene for den offentlige tannhelsetjenesten.
7.2.2 Fylkeskommunens befolkningsansvar
Fylkeskommunens tilgjengelighetsansvar
Det følger av tannhelsetjenesteloven § 1-1 første ledd at fylkeskommunen skal sørge for at tannhelsetjenester, herunder spesialisttjenester, i rimelig grad er tilgjengelige for alle som bor eller midlertidig oppholder seg i fylket. Formuleringen alle som bor eller midlertidig oppholder seg i fylket innebærer at oppholdsfylket er ansvarlig for å sørge for at tannhelsetjenester er tilgjengelige også for personer som midlertidig befinner seg i fylket, selv om de er bosatt i et annet fylke.
Bestemmelsen i tannhelsetjenesteloven § 1-1 første ledd forstås slik at fylkeskommunen skal sørge for at så vel allmenntannhelsetjenester som spesialisttannhelsetjenester i rimelig grad er tilgjengelige både for personer med rettigheter etter tannhelsetjenesteloven og til den øvrige befolkningen som ikke har slike rettigheter. Dersom det private tilbudet er mangelfullt eller fraværende, eller det er lang reiseavstand til nærmeste private tilbud, må fylkeskommunen sørge for at også den voksne befolkningen gis tilbud fra fylkeskommunens egne tannklinikker mot betaling, se nærmere under kapittel 7.2.5.
Fylkeskommunens ansvar for å sikre tilstrekkelig tilgang på tannhelsetjenester for hele befolkningen i tannhelsetjenesteloven § 1-4 innebærer også en plikt til å samordne den offentlige tannhelsevirksomheten med privat sektor. Videre innebærer ansvaret at fylkeskommunen må ha oversikt over de samlede offentlige og private tannhelseressursene i fylket.
Fylkeskommunens folkehelseansvar
Helsefremmende og forebyggende arbeid står sentralt i tannhelsetjenesteloven. Etter tannhelsetjenesteloven har fylkeskommunen et ansvar for folkehelsearbeid både overfor befolkningen generelt (befolkningsansvaret) og overfor enkeltpersoner (gruppeansvaret).
Det følger av tannhelsetjenesteloven § 1-2 at «fylkeskommunen skal fremme tannhelsen i befolkningen og ved sin tannhelsetjeneste sørge for nødvendig forebyggelse og behandling». Ansvaret innebærer at fylkeskommunen ved sin tannhelsetjeneste skal sørge for nødvendig forebygging og behandling samt drive opplysningsvirksomhet for å fremme tannhelsen, både overfor allmennheten og overfor den enkelte pasient. I dette arbeidet er det lagt opp til at fylkeskommunen skal samarbeide med den øvrige helsetjenesten og den private tannhelsetjenesten. I merknaden til bestemmelsen33, fremgår det at i tillegg til å forebygge og behandle tannsykdom eller skade, skal fylkeskommunens tannhelsetjeneste også påvirke forhold i nærmiljø og samfunn for derved å fremme tannhelsen.
Etter tannhelsetjenesteloven § 1-3 første ledd skal fylkeskommunen organisere forebyggende tiltak for hele befolkningen i fylket. I tillegg skal den gi et regelmessig og oppsøkende tilbud til bestemte grupper i befolkningen (§ 1-3 første ledd andre punktum bokstav a til e). I § 1-3 andre ledd presiseres det videre at forebyggende tiltak skal prioriteres foran behandling.
Fylkeskommunen har dessuten etter folkehelseloven § 20 en generell plikt til å fremme folkehelse innen de oppgaver og med de virkemidler som fylkeskommunen er tillagt. Dette skal skje gjennom regional utvikling og planlegging, forvaltning og tjenesteyting og tiltak som kan møte fylkets folkehelseutfordringer. Fylkeskommunen skal videre understøtte folkehelsearbeidet i kommunene, blant annet ved å gjøre tilgjengelig opplysninger etter folkehelseloven § 21. Etter nevnte bestemmelse skal fylkeskommunen ha nødvendig oversikt over helsetilstanden i fylket på populasjonsnivå og de positive og negative faktorer som kan virke inn på denne. Oversikten skal blant annet baseres på relevant kunnskap fra kommunene og tannhelsetjenesten.
I praksis vil det ikke alltid gå et klart skille mellom tiltak som følger av folkehelseloven på den ene siden og tannhelsetjenesteloven på den andre siden og de lovpålagte pliktene ettersom de nevnte lovene til dels er overlappende
7.2.3 Fylkeskommunens gruppeansvar
Fylkeskommunens plikt til å tilby nødvendige tannhelsetjenester er begrenset til kun å gjelde deler av befolkningen. Fylkeskommunen skal gi et regelmessig og oppsøkende tannhelsetilbud til personer som har rettigheter etter loven (tannhelsetjenesteloven § 1-3 første ledd bokstav a til e). Alle i persongruppene som er nevnt i § 1-3 har rett til nødvendig tannhelsehjelp i den fylkeskommune der de bor eller midlertidig oppholder seg (tannhelsetjenesteloven § 2-1).
I tannhelsetjenesteloven benyttes betegnelsen prioriterte oppgaver og prioriterte grupper om persongruppene som fylkeskommunen har ansvar for å gi et regelmessig og oppsøkende tilbud til. Kriteriene for å omfattes av en av persongruppene er knyttet til henholdsvis alder, diagnose og såkalte avledede vilkår, det vil si at en persons rett til tannhelsehjelp etter tannhelsetjenesteloven er en konsekvens av at vedkommende har rett til helse- og omsorgstjenester etter annen lovgivning. I forarbeidene til loven34 er det lagt vekt på at i tillegg til barn og ungdom, skal ulike vanskeligstilte grupper som for eksempel psykisk utviklingshemmede og langtidssyke sikres et tilbud om organisert og oppsøkende tannlegehjelp.
De prioriterte gruppene etter § 1-3 første ledd bokstav a til e er:
Barn og ungdom fra fødsel til og med det året de fyller 18 år
Psykisk utviklingshemmede i og utenfor institusjon
Grupper av eldre, langtidssyke og uføre i institusjon og hjemmesykepleie
Ungdom som fyller 19 eller 20 år i behandlingsåret
Andre grupper som fylkeskommunen har vedtatt å prioritere.
Tannhelsetjenesteloven § 1-3 tredje ledd regulerer fylkeskommunens adgang å gi et tannhelsetilbud til voksne pasienter mot betaling. Bestemmelsen regulerer også i hvilke tilfeller fylkeskommunen har plikt til å gi et tannhelsetilbud til voksne som ikke omfattes av gruppene nevnt i § 1-3 første ledd bokstav a til e.
Barn og ungdom fra 0 til 20 år
Fylkeskommunen har plikt til å gi et regelmessig og oppsøkende tilbud til barn og ungdom fra fødsel til og med det året de fyller 18 år (tannhelsetjenesteloven § 1-3 første ledd bokstav a). Den øvre aldersgrensen for fylkeskommunens ansvar for barn og unge er dermed det kalenderåret vedkommende fyller 18 år. Videre har fylkeskommunen plikt til å gi et regelmessig og oppsøkende tilbud til ungdom som fyller 19 eller 20 år i behandlingsåret (tannhelsetjenesteloven § 1-3 første ledd bokstav d). For unge over 18 år er den øvre aldersgrensen satt til 20 år i behandlingsåret. Dette praktiseres slik at behandlingsåret regnes som kalenderåret.
Kriteriet for å omfattes av denne gruppen er basert på alder. Barn og unge har alltid stått sentralt i det offentlige tannhelsetilbudet i Norge. For barn og ungdom er det et sentralt formål at tilbudet skal bidra til å etablere gode tannhelsevaner fra tidlig alder, uavhengig av de foresattes økonomi og livssituasjon.
Personer med psykisk utviklingshemming
Fylkeskommunen har plikt til å gi et regelmessig og oppsøkende tilbud til psykisk utviklingshemmede i og utenfor institusjon (tannhelsetjenesteloven § 1-3 første ledd bokstav b). Bakgrunnen for at det offentlige er pålagt et ansvar for denne persongruppen, er at det vanligvis dreier seg om personer som har funksjonsnivå som medfører redusert evne til egenomsorg og derfor trenger hjelp til å ivareta egen tannhelse.
Kriteriene for å omfattes av denne gruppen er i hovedsak basert på diagnose. Formuleringen psykisk utviklingshemmede er ikke nærmere definert i tannhelsetjenesteloven eller forarbeidene til loven og begrepet har ikke et entydig innhold. Fylkeskommunens ansvar for å sørge for nødvendig tannhelsehjelp for psykisk utviklingshemmede gjelder uavhengig av om de mottar andre helse- og omsorgstjenester fra kommunen eller fra spesialisthelsetjenesten.
Grupper av eldre, langtidssyke og uføre i institusjon og hjemmesykepleie
Fylkeskommunen har plikt til å gi et regelmessig og oppsøkende tannhelsetilbud til grupper av eldre, langtidssyke og uføre i institusjon og hjemmesykepleie (tannhelsetjenesteloven § 1-3 første ledd bokstav c). For å omfattes av gruppene nevnt i tannhelsetjenesteloven § 1-3 første ledd bokstav c må pasienten motta helse- og omsorgstjenester fra kommunen og/eller spesialisthelsetjenesten, i eller utenfor institusjon.
Retten til tannhelsehjelp er kun knyttet til det faktum at pasienten mottar de aktuelle kommunale tjenestene, uavhengig av selve innholdet i vedtaket. Det vil si at retten til tannhelsetjenester etter denne bestemmelsen er en såkalt avledet rettighet og ikke knyttet til alder, diagnose, behov eller andre individuelle forhold.
Fylkeskommunen har plikt til å gi et regelmessig og oppsøkende tannhelsetilbud uavhengig av omfanget av det totale hjelpebehovet og det faktiske behovet for tannhelsehjelp. Loven gir heller ingen anvisning på hvilke institusjoner som er omfattet av bestemmelsen, hva som ligger i begrepet hjemmesykepleie eller hvem som regnes som grupper av eldre, langtidssyke eller uføre.
Andre grupper fylkeskommunen har vedtatt å prioritere
Fylkeskommunen kan gi et regelmessig og oppsøkende tannhelsetilbud til andre grupper som den har vedtatt å prioritere (tannhelsetjenesteloven § 1-3 første ledd bokstav e). Den kan imidlertid ikke gi et tilbud til andre grupper på bekostning av de gruppene som er listet opp i bokstav a til d.
Bestemmelsen i tannhelsetjenesteloven § 1-3 første ledd bokstav e åpner for at fylkeskommunen selv kan beslutte å gi et tannhelsetilbud også til andre definerte persongrupper, uten at det er en lovpålagt plikt. Bestemmelsen gir mulighet for å tilpasse tannhelsetilbudet til andre persongrupper ut fra lokale forhold. Det vil i hovedsak være aktuelt for voksne fra 21 år som ikke omfattes av gruppene som er listet opp i loven. Denne adgangen følger allerede av prinsippet om at fylkeskommuners kompetanse er negativt avgrenset og er strengt tatt ikke nødvendig å lovfeste. Utover å løse de lovpålagte oppgavene, står fylkeskommunen i utgangspunktet fritt til å drive annen virksomhet som den finner formålstjenlig.
I den grad fylkeskommunen har vedtatt å gi et tannhelsetilbud til andre persongrupper etter § 1-3 første ledd bokstav e, er dette bindende for fylkeskommunen og følger direkte av loven som en plikt. Det betyr at også andre grupper som omfattes av vedtaket vil ha rettigheter til nødvendig tannhelsehjelp fra fylkeskommunen.
Tannhelsetjenester til voksne pasienter mot betaling
Fylkeskommunen kan vedta å yte tjenester til voksne pasienter mot betaling (tannhelsetjenesteloven § 1-3 tredje ledd). Det følger av forskrift 19. desember 2014 nr. 1820 om krav til føring av atskilte regnskaper mv. at fylkeskommunen har plikt til å tilby tannhelsetjenester til voksne mot betaling i områder der det ikke foreligger annet tilstrekkelig tilbud.
Særskilt om tannhelsetjenester til personer med rusavhengighet
Rusavhengige som gruppe er ikke spesifikt nevnt i tannhelsetjenesteloven § 1-3. I hvilken grad fylkeskommunen har ansvar for å gi et tannhelsetilbud til personer med rusavhengighet må avgjøres konkret ut fra de enkelte bestemmelsene i tannhelsetjenesteloven § 1-3. Det følger videre av Stortingets budsjettvedtak i 2005 at fylkeskommunen skal gi et tannhelsetilbud til personer i den kommunale rusmiddelomsorgen.
For det første vil personer med rusavhengighet kunne omfattes av fylkeskommunens ansvar etter tannhelsetjenesteloven § 1-3 første ledd bokstav a og d, dersom det er tale om ungdom til og med det året de fyller 20 år.
For det andre vil personer med rusavhengighet kunne omfattes av fylkeskommunens ansvar etter § 1-3 første ledd bokstav c, såfremt de oppholder seg i helseinstitusjon eller mottar hjemmesykepleie fra kommunen. Personer med rusavhengighet vil i denne sammenheng kunne regnes som langtidssyke i institusjon i lovens forstand. Institusjoner og avdelinger innenfor tverrfaglig spesialisert rusbehandling omfattes av institusjonsbegrepet i tannhelsetjenesteloven § 1-3 første ledd bokstav c. Opphold i private rusbehandlingsinstitusjoner som verken har avtale med regionalt helseforetak eller kommune, faller utenfor institusjonsbegrepet i tannhelsetjenesteloven. I henhold til forskrift om vederlag for tannhelsetjenester har pasienter i helseinstitusjoner som er finansiert direkte over offentlige budsjetter (kommunalt, fylkeskommunalt eller statlig), rett til vederlagsfrie tannhelsetjenester forutsatt at oppholdet i institusjonen har en varighet på minst tre måneder.
For det tredje vil andre personer med rusavhengighet kunne omfattes av fylkeskommunens ansvar etter tannhelsetjenesteloven § 1-3 første ledd bokstav e, dersom fylkeskommunen har vedtatt å gi et tilbud til denne gruppen. Flere fylkeskommuner har vedtatt å innlemme denne persongruppen i tannhelsetjenesteloven § 1-3 første ledd bokstav e.
I forbindelse med at Stortinget i 2005 vedtok at personer i den kommunale rusomsorgen skulle gis et utvidet fylkeskommunalt tilbud om tannhelsetjenester, oppfordret Helse- og omsorgsdepartementet fylkeskommunene å vurdere behovet for å treffe et lokalt vedtak om å innlemme denne persongruppen i tannhelsetjenesteloven § 1-3 første ledd bokstav e (Helse- og omsorgsdepartementets rundskriv I-2/2006 Utvidet fylkeskommunalt tannhelsetilbud i 2006). Flere fylkeskommuner har gjort dette.
Særskilt om tannhelsetjenester til innsatte i fengsel
Fylkeskommunen skal sørge for at tannhelsetjenester, herunder spesialisttannhelsetjenester, i rimelig grad er tilgjengelige for alle som bor eller oppholder seg i fylket. Dette inkluderer innsatte i fengsel. Innsatte i fengsel som gruppe er ikke særskilt nevnt i tannhelsetjenesteloven § 1-3. De fleste innsatte vil være voksne som ikke omfattes av de gruppene som er listet opp i § 1-3. Innsatte mellom 15 (den kriminelle lavalder) og 20 år vil imidlertid være omfattet av fylkeskommunens plikt til å gi et regelmessig og oppsøkende tannhelsetilbud. Andre innsatte vil før og etter soning kunne komme inn under fylkeskommunens ansvar for tannhelsetilbud til rusavhengige personer.
Ansvaret for helsetjenester i fengsler ble overført fra Justisdepartementet til Sosialdepartementet i 1988. Fylkeskommunen i det fylket der det enkelte fengselet ligger, mottar et øremerket tilskudd fra staten til dekning av utgifter til organisering av et tilbud om tannbehandling for innsatte i fengsel. Fylkeskommunens ansvar og organisering er nærmere beskrevet i Helsedirektoratets rundskriv IK-28/89 Rundskriv om tannhelsetjenesten for innsatte i fengsler og veileder IS-1971 Helse- og omsorgstjenester til innsatte i fengsel.
7.2.4 Andre fylkeskommunale plikter innen tannhelsetjenesten
Undervisning og praktisk opplæring
Fylkeskommunens ansvar for undervisning og praktisk opplæring er nedfelt i tannhelsetjenesteloven § 6-1 første ledd. Det fremgår av bestemmelsen at enhver fylkeskommune plikter å medvirke til undervisning og praktisk opplæring av tannhelsepersonell, herunder også videre- og etterutdanning. Bestemmelsen er likelydende med bestemmelsen i helse- og omsorgstjenesteloven § 8-1 første ledd.
Ansvar for å forebygge, avdekke og avverge vold og seksuelle overgrep
Fra 1. januar 2018 er fylkeskommunen pålagt et ansvar for å forebygge, avdekke og avverge vold og seksuelle overgrep. Bestemmelsen tydeliggjør at fylkeskommunen har ansvar for å bidra til å forebygge vold og seksuelle overgrep ved ytelse av tannhelsetjenester. Det stilles krav om at tannhelsetjenesten må organiseres på en slik måte at tjenesteyterne settes i stand til å forebygge, avdekke samt avverge vold og seksuelle overgrep. Ledelsens ansvar for å tilrettelegge tjenestene på en slik måte gjelder uavhengig om tjenestene ytes av fylkeskommunens ansatte eller av privatpraktiserende tannleger som fylkeskommunen inngår avtale med. Identifisering av personer som kan stå i fare for å bli utsatt for vold eller overgrep og tidlig intervensjon, vil være viktig arbeid i så måte.
7.2.5 Ansvar for tjenestenes innhold og omfang
Den fylkeskommunale tannhelsetjenesten inngår som en den av den samlede offentlige helse- og omsorgstjenesten, men reguleringen av den skiller seg på flere områder fra reguleringen av den kommunale helse- og omsorgstjenesten. Fylkeskommunens plikt til å sørge for nødvendige tannhelsetjenester er begrenset til enkelte utvalgte persongrupper i befolkningen, (tannhelsetjenesteloven § 2-1 første ledd). Det er bare disse gruppene som har rett til et regelmessig og oppsøkende tannhelsetilbud fra fylkeskommunen. For den øvrige befolkningen er fylkeskommunens ansvar begrenset til at tannhelsetjenester i rimelig grad skal være tilgjengelige (tannhelsetjenesteloven § 1-1 første ledd).
Ansvar for tilgjengelige tjenester
Fylkeskommunen har en plikt sørge for tilgjengelige tannhelsetjenester, blant annet spesialisthelsetjenester. Det er opp til fylkeskommunen selv å vurdere hva som er et tilgjengelig tannhelsetilbud og hvordan dette ansvaret kan oppfylles. For å ivareta ansvaret må imidlertid fylkeskommunen skaffe seg oversikt over det samlede tilbudet av private og offentlige tannhelsetjenester i fylkeskommunen. Tilgjengeligheten må vurderes ut fra faktorer som befolkningens behov, kvalifisert bemanning av tannklinikkene, spesialistkompetanse, reiseavstand til nærmeste tannhelsetilbud, tilbudet av offentlig transport, åpningstider, ventetid på behandling og geografisk plassering av tannklinikker 35.
Fylkeskommunen har i utgangspunktet ikke en plikt til å yte tjenestene selv, men må påse at det finnes et tilgjengelig tannhelsetilbud.
Som et minimum må fylkeskommunen sørge for å ivareta tilgangen på tannhelsetjenester til persongrupper med rettigheter til tannhelsehjelp etter tannhelsetjenesteloven § 1-3. Ut over dette må kommunen vurdere tilgangen på tannhelsetilbud for den øvrige voksne befolkningen.
Tilbudet fra private tjenesteytere vil i store deler av landet langt på vei dekke behovet for tannhelsetjenester for den voksne delen av befolkningen. I enkelte områder med spredt bosetting og med ingen eller begrenset tilbud fra private, vil fylkeskommunens tilbud være det nærmeste til den voksne delen av befolkningen. Dersom det private tilbudet er mangelfullt eller fraværende, eller det er lang reiseavstand til nærmeste private tilbud, må fylkeskommunen sørge for at også den voksne befolkningen gis tilbud fra fylkeskommunens egne tannklinikker mot betaling. I forskrift 19. desember 2014 nr. 1820 om krav til føring av atskilte regnskaper mv. er fylkeskommunens plikt til å tilby tannhelsetjenester til voksne mot betaling i områder der det ikke foreligger annet tilstrekkelig tilbud, regulert. Fylkeskommunens plikt til å tilby tjenester innebærer ikke en plikt til å yte subsidierte tjenester. Fylkestinget har imidlertid adgang til å vurdere om det foreligger behov for subsidierte tjenester i enkelte områder av fylket. Ved vurderingen skal det legges særlig vekt på befolkningstetthet og tjenestebehov, tilgjengelighet til private tannhelsetilbud, reiseavstand til nærmeste behandlingstilbud og hensiktsmessig klinikkdrift (forskrift om krav til føring av atskilte regnskaper mv. § 4).
Fylkeskommunens ansvar for å sørge for å tilby tannhelsetjenester til personer som midlertidig oppholder seg i fylkeskommunen, vil være begrenset til persongruppene som følger av tannhelsetjenesteloven § 1-3.
Ansvar for tannhelsetjenester til bestemte persongrupper
Det følger av tannhelsetjenesteloven § 1-3 første ledd andre punktum at den fylkeskommunale tannhelsetjenesten skal gi et regelmessig og oppsøkende tilbud til bestemte grupper som er regnet opp i bokstav a til d, samt til andre grupper som fylkeskommunen har vedtatt å gi et tilbud til etter bokstav e, se nærmere under kapittel 7.2.3.
Formålet med å gi regelmessig og tannhelsetjenestetilbud er først og fremst for å forebygge sykdom i munn, kjeve og tenner. Hva som nærmere ligger i uttrykket regelmessig og oppsøkende tilbud fremgår ikke av tannhelsetjenesteloven eller forarbeidene til loven. Et minimumskrav for at tilbudet kan sies å være oppsøkende er at tilbudet gjøres kjent for personer som har rettigheter til nødvendig tannhelsehjelp36. Begrepet regelmessig forutsetter en viss kontinuitet og hyppighet i tilbudet, for eksempel i form av innkallinger med faste intervaller som fastsettes individuelt i det enkelte tilfelle.
Gruppene som omfattes av tannhelsetjenesteloven § 1-3 første ledd er listet opp i prioritert rekkefølge. Hvis ressursene ikke er tilstrekkelig for tilbud til alle gruppene, skal denne prioriteringen følges. Bestemmelsen kan leses slik at fylkeskommunen har adgang til å avpasse tannhelsetilbudet i forhold til tilgjengelige ressurser, men må leses i lys av forholdene i fylkeskommunene ved ikraftsettingen av tannhelsetjenesteloven i 1984. På det tidspunktet forelå det store fylkesvise forskjeller i tannhelsetilbudet. Begrensningen i bestemmelsen var dermed en nødvendig forutsetning for iverksettelse av loven i en overgangsperiode inntil alle fylkeskommunene hadde fått bygd ut et tilstrekkelig tjenestetilbud. I dag er situasjonen en annen og bestemmelsen kan ikke lenger anses å gi hjemmel til å innskrenke det lovpålagte tjenestetilbudet med henvisning til manglende ressurser37. I denne sammenheng kan det også vises til Høyesteretts prinsippavgjørelse inntatt i Norsk Retstidende 1990 side 874 (Fusa-dommen), hvor retten slo fast at nødvendig helsehjelp er en minstestandard som ikke kan fravikes med henvisning til dårlig økonomi.
I tannhelsetjenesteloven § 1-3 andre ledd tredje punktum slås det videre fast at forebyggende tiltak skal prioriteres foran behandling. Helse- og omsorgsdepartementet har uttalt38 at bestemmelsen ikke kan forstås som en føring for den tannhelsehjelpen som de bestemte persongruppene har behov for og krav på, men som et generelt pålegg for fylkeskommunene til å prioritere forebyggende innsats fremfor behandling ved utformingen av tilbudet.
Det følger av tannhelsetjenesteloven § 2-1 at alle som er nevnt i § 1-3 har rett til nødvendig tannhelsehjelp i fylkeskommunen der de bor eller midlertidig oppholder seg. I lovens forarbeider39 er det gitt lite veiledning om selve innholdet av tannhelsehjelpen. Det uttales at «Fylkeskommunen plikter å holde en tannhelsetjeneste av odontologisk forsvarlig standard». Bestemmelsen er utformet som en rettslig standard, og det betyr at innholdet i bestemmelsene endres med endrede forventninger ut fra faglig utvikling, endringer i verdioppfatninger og lignende.
Hva som er å anse som nødvendig tannhelsehjelp vil bero på en konkret vurdering av den enkelte pasients tilstand, behov og situasjonen for øvrig. Vurderingen av hva som er adekvat behandling i det enkelte tilfelle, må avgjøres på grunnlag av et forsvarlig klinisk skjønn. Kravet til faglig forsvarlighet er grunnleggende i denne vurderingen. Kravet til forsvarlighet er en rettslig standard som er forankret i anerkjent fagkunnskap, faglige retningslinjer og allmenngyldige samfunnsetiske normer. Innholdet i kravet til forsvarlighet vil dermed endre seg i takt med utviklingen av fagkunnskap og endringer i verdioppfatninger. Kravet til forsvarlighet innebærer at tjenestene må holde tilfredsstillende kvalitet, ytes i tide og i tilstrekkelig omfang.
Det finnes ingen bestemmelse i tannhelsetjenesteloven som uttrykkelig pålegger fylkeskommunen en plikt til å tilby eller yte forsvarlige tannhelsetjenester. Etter helsepersonelloven § 4 har det enkelte helsepersonell en plikt til å utføre sitt arbeid i samsvar med de krav til faglig forsvarlighet og omsorgsfull hjelp som kan forventes ut fra personellets kvalifikasjoner, arbeidets karakter og situasjonen for øvrig, se nærmere under kapittel 7.1.5. Fylkeskommunens plikt til å planlegge, organisere og legge til rette for at helsepersonell oppfyller krav fastsatt i eller i medhold av lov eller forskrift etter tannhelsetjenesteloven § 1-3 a, innebærer dermed implisitt at også fylkeskommunen har en plikt til å sørge for forsvarlige tannhelsetjenester. Dette forutsettes videre i tannhelsetjenesteloven § 6-2, hvor det heter at Statens helsetilsyn skal føre tilsyn med at fylkeskommunene fremmer tannhelsetjenestens formål på en forsvarlig og hensiktsmessig måte. Forskrift 28. oktober 2016 nr. 1250 om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten gjelder også for både offentlig og privat tannhelsetjeneste.
7.2.6 Overføring av ansvaret til kommunen
I Prop. 71 L (2016 – 2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.) ble det foreslått nødvendige lovendringer for å overføre ansvaret for tannhelsetjenesten fra fylkeskommunen til kommunen. Det ble foreslått at kommunens plikter knyttet til tannhelsetjenesten skulle reguleres i helse- og omsorgstjenesteloven, mens pasientens rettigheter skulle reguleres i pasient- og brukerrettighetsloven.
I proposisjonen ble det foreslått å videreføre hovedtrekkene ved dagens regulering av tannhelsetjenesten på et fremtidig kommunalt nivå, blant annet når det gjelder rekkevidden av det offentliges ansvar for å sørge for tannhelsetjenester til bestemte persongrupper. Kommunens plikter ble imidlertid foreslått utvidet til å omfatte regelmessig og oppsøkende tannhelsetilbud til personer med rusavhengighet og innsatte i fengsler i kriminalomsorgen. Videre ble pasienters og brukeres prosessuelle rettigheter styrket som følge av forslaget om å utvide pasient- og brukerombudet til å omfatte kommunale tannhelsetjenester. Det ble i forslaget presisert at overføringen av det offentliges ansvar for tannhelsetjenester fra fylkeskommunen til kommunen ikke omfatter tannhelsetjenester som ytes i privat sektor.
Helse- og omsorgsdepartementet foreslo videre at bestemmelser i tannhelsetjenesteloven knyttet til prioritering ikke videreføres i helse- og omsorgstjenesteloven ved overføringen av ansvaret til kommunene. Det ble pekt på at bestemmelsen i § 1-3 andre ledd første punktum om prioriteringsrekkefølgen i hovedsak ble tatt inn i lovteksten som følge av store fylkesvise forskjeller i tannhelsetilbudet på det tidspunktet tannhelsetjenesteloven trådte i kraft.
Bestemmelsen i tannhelsetjenesteloven § 1-3 andre ledd tredje punktum som slår fast at forebygging skal prioriteres før behandling ble heller ikke foreslått videreført av Helse- og omsorgsdepartementet. Departementet pekte i proposisjonen på at også denne bestemmelsen må ses i lys av situasjonen på tidspunktet for vedtakelsen av tannhelsetjenesteloven. Den gangen var det viktig å sikre forebyggende innsats i en overgangsperiode, mens et landsdekkende behandlingstilbud fortsatt var under oppbygging rundt om i fylkene. Helse- og omsorgsdepartementets uttalte i proposisjonen at det burde være opp til kommunen selv å vurdere relevante tiltak, uten at det legges statlige føringer for oppgaveløsningen i lovverket. Bestemmelsen kunne etter departementets vurdering ikke forstås som en føring for hvilken tannhelsehjelp de bestemte persongruppene har krav på, men som et generelt pålegg for fylkeskommunene til å prioritere forebyggende innsats fremfor behandling ved utformingen av tilbudet 40.
Videre uttalte departementet at det ikke lenger er behov for å detaljstyre kommunenes tjenesteutføring gjennom slike prioriteringsbestemmelser i loven og at kommunene i prinsippet selv burde kunne vurdere relevante tiltak for å oppfylle sitt lovpålagte ansvar. Departementet understreket videre at forebyggende tannhelsetiltak overfor befolkningen vil inngå som en del av kommunens lovpålagte ansvar for helsefremmende og forebyggende arbeid etter helse- og omsorgstjenesteloven § 3-3. Videre vil kommunene ha plikt til å gi et regelmessig og oppsøkende tilbud til bestemte persongrupper som har rettigheter til nødvendig tannhelsehjelp. Dette er ett av de viktigste forbyggende tiltakene på individnivå. Slik vil det forebyggende tannhelsearbeidet etter departementets vurdering fortsatt bli ivaretatt.
Stortinget vedtok de foreslåtte lovendringene knyttet til tannhelsetjenesten og at Kongen kunne sette bestemmelsene i kraft til ulik tid og for ulike deler av landet (Innst. 378 L (2016 – 2017). Stortinget ba videre regjeringen legge til rette for en prøveordning som innebærer at om lag 15 kommuner som ønsker det, etter søknad kan få tillatelse til å overta ansvaret for tannhelsetjenesten fra 2020. Regjeringen skulle også vurdere behovet for økonomiske insentiver for kommuner som ønsker å overta tannhelsetjenesten. Regjeringen ble i tillegg pålagt å følgeevaluere prøveordningen i perioden 2020 til 2023. Stortinget understreket at en videre utvidelse til flere kommuner tidligst kunne skje etter 2023 og påla regjeringen å komme tilbake til Stortinget med en egen sak som vurderer overføring av den samlede tannhelsetjenesten basert på de erfaringer fra prøveordningen som kan gi grunnlag for beslutning om overføring fra 2023.
I tillegg ba Stortinget regjeringen starte arbeidet med å bygge opp tannpleierkompetanse i kommunene. Det ble understreket av Stortinget at en oppbygging av tannpleierkompetanse i kommunene vil ha økonomiske og administrative konsekvenser som regjeringen vil måtte komme tilbake til i budsjettsammenheng.
7.2.7 Helsepersonellets plikter
Tannleger, tannpleiere, tannhelsesekretærer og tannteknikere er autorisert helsepersonell etter helsepersonelloven § 48. Deres plikter reguleres i likhet med helse- og omsorgspersonell i den kommunale helse- og omsorgstjenesten av helsepersonelloven (helsepersonelloven §§ 2 og 3 første ledd nr. 1). Det vises derfor til omtalen av helsepersonellets plikter i kapittel 7.1.5.
7.2.8 De rettslige rammene for den offentlige tannhelsetjenesten – oppsummert
Den fylkeskommunale tannhelsetjenesten inngår som en den av den samlede offentlige helse- og omsorgstjenesten, men reguleringen av den skiller seg på flere områder fra reguleringen av den kommunale helse- og omsorgstjenesten. Fylkeskommunens plikt til å sørge for nødvendige tannhelsetjenester er begrenset til enkelte utvalgte persongrupper i befolkningen. Det er bare de gruppene som er listet opp i tannhelsetjenesteloven § 1-3 som har lovfestede rettigheter til nødvendig tannhelsehjelp, helt eller delvis vederlagsfritt, fra fylkeskommunen. Som hovedregel må voksne selv dekke sine utgifter til tannbehandling, men kan for enkelte nærmere definerte diagnoser, sykdommer eller tilstander ha rett til stønad fra folketrygden.
Fylkeskommunen har frihet til selv å bestemme hvordan den vil organisere utføringen av oppgaver som den har ansvar for. Fylkeskommunen kan yte tjenester ved bruk av egne ansatte eller inngå avtale med private tannleger om å utføre tjenester på vegne av fylkeskommunen.
I tannhelsetjenesteloven er det ikke en bestemmelse som uttrykkelig pålegger fylkeskommunen en plikt til å tilby eller yte forsvarlige tannhelsetjenester, men det enkelte helsepersonell er etter helsepersonelloven § 4 pålagt en plikt til å utføre sitt arbeid i samsvar med de krav til faglig forsvarlighet og omsorgsfull hjelp som kan forventes ut fra personellets kvalifikasjoner, arbeidets karakter og situasjonen for øvrig. Fylkeskommunen har indirekte et ansvar ved at den er pålagt en plikt til å planlegge, organisere og legge til rette for at helsepersonell oppfyller krav fastsatt i eller i medhold av lov eller forskrift.
For voksne personer som ikke faller inn under de prioriterte gruppene er fylkeskommunens ansvar begrenset til å sørge for at tannhelsetjenester i rimelig grad skal være tilgjengelige. Det er opp til fylkeskommunen selv å vurdere hva som er et tilgjengelig tannhelsetilbud og hvordan dette ansvaret kan oppfylles.
Fylkeskommunen har i tillegg en plikt til å fremme tannhelsen i befolkningen og ved sin tannhelsetjeneste sørge for nødvendig forebyggelse og behandling. Ansvaret innebærer at fylkeskommunen skal sørge for nødvendig forebygging og behandling samt drive opplysningsvirksomhet for å fremme tannhelsen, både overfor allmenheten og den enkelte pasient.
8 Helsetilstand og bruk av tjenester
Landets kommuner og fylkeskommuner er ulike. Mens noen kommuner er fraflyttingskommuner, der aldersgjennomsnittet er høyt, er andre tilflyttingskommuner med mange nyetablerte barnefamilier. Noen kommuner har utfordringer knyttet til store avstander, mens andre kan tilby innbyggerne (avanserte) tjenester nær sagt rett utenfor hjemmet. Kommuner med lange avstander vil ofte organisere tjenestene på en annen måte enn kommuner der avstandene er kortere.
Likeledes påvirker avstanden til spesialisthelsetjenesten hvordan man innretter tjenestetilbudet sitt. I kommuner med lang avstand til spesialisthelsetjenesten, gjerne med behov for flere transportmidler, må de kommunale helse- og omsorgstjenestene ta mye av ansvaret selv – et ansvar som mange andre steder tilligger spesialisthelsetjenesten. Dette krever at de som jobber i tjenesten, har bred og god kompetanse.
I tillegg er det store ulikheter mellom kommunene med henblikk på sosioøkonomiske kjennetegn i befolkningen. Noen kommuner og bydeler sliter med barnefattigdom, stort frafall i skolen og høy arbeidsledighet, mens andre har en befolkning med høyt gjennomsnittlig utdanningsnivå og høy grad av sysselsetting. Tilsvarende varierer kommunene med hensyn på alderssammensetning. Noen har en ung befolkning, mens andre har et høyt aldersgjennomsnitt. Ulikheter i befolkningssammensetning og geografi påvirker hvordan kommunene innretter og organiserer sine tjenester. I tillegg påvirker sykdomsbildet, kultur og historie hvordan kommunene jobber og løser oppgaver.
8.1 Sykdomsbyrde
Helsetilstanden i befolkningen er i hovedsak svært god, og de fleste oppfatter sin egen helse som god eller svært god. Ifølge Statistisk sentralbyrås levekårsundersøkelse om helse (2016) vurderer 79 prosent av de spurte sin egen helse som god eller svært god. Tilsvarende tall for egenrapportert tannhelse er 76 prosent.
Sykdomsbyrde er et mål på en befolknings helse, målt som helsetap sammenliknet med land og grupper som har lavest sykelighet og dødelighet. Sykdomsbyrdeberegninger gir en helhetlig oversikt over hvordan ulike sykdommer, skader og risikofaktorer rammer en befolkning i form av helsetap og dødelighet. Sammenlikning av sykdomsbyrden i ulike befolkningsgrupper etter kjønn, alder og geografi er sentralt i beregningene.
Beregninger av sykdomsbyrde kan bidra til å identifisere hvilke sykdommer og skader som bidrar mest til helsetap og dødelighet i befolkningen, samt identifisere bidraget fra ulike risikofaktorer på helsetap og dødelighet (Knudsen, Tollånes, Haaland, Kinge, Skirbekk og Vollset 2017). Norske sykdomsbyrdedata blir gjort tilgjengelig årlig av Senter for sykdomsbyrde ved Folkehelseinstituttet.
8.1.1 Global Burden of Disease
Det globale sykdomsbyrdeprosjektet Global Burden of Disease (GBD) er et stort internasjonalt forskningsprosjekt som ble igangsatt på begynnelsen av 1990-tallet, og som nå ledes fra Institute for Health Metrics and Evaluation (IHME) ved Universitetet i Washington, Seattle, USA. Formålet med GBD er å beskrive utvikling i sykdomsbyrde over tid for 195 land og territorier, i form av dødelig og ikke-dødelig helsetap som følge av mer enn 300 sykdommer/tilstander og nærmere 80 risikofaktorer. Oral helse er også inkludert i GBD (karies, tanntap og periodontal sykdom).
I GBD-prosjektet benyttes fire hovedmål på sykdomsbyrde: antall dødsfall, tapte leveår, ikke-dødelig helsetap og helsetapsjusterte leveår (DALY). En DALY (Disability-adjusted life year) tilsvarer et tapt leveår med god helse. Målet fanger ikke bare opp dødelighet, men også helsetap ved kronisk sykdom. I tillegg beregner man forventet levealder og forventede friske leveår. Tapte leveår er basert på forventet gjenstående levetid når dødsfallet finner sted.
Høsten 2016 publiserte GBD oppdaterte og nye beregninger av sykdomsbyrde for årene 1990 til 2015 (Knudsen m.fl. 2017) i 195 land og territorier, inkludert Norge.
Det internasjonale sykdomsbyrdeprosjektet viser at forventet levealder ved fødsel i den norske befolkningen økte med 22 måneder, til 82 år, i tiåret fra 2005 til 2015. Forventede friske leveår økte i samme periode med 20 måneder, til 71,5 år. De tre viktigste store dødsårsaksgruppene er hjerte- og karsykdom, kreft og nevrologiske sykdommer (i hovedsak demens). Disse utgjør tilsammen 71 prosent av alle dødsfall. Selvmord og overdoser er de viktigste årsakene til død blant unge og voksne i alderen 15 til 49 år.
Mer enn halvparten (53 prosent) av den samlede sykdomsbyrden kan knyttes til ikke-dødelig helsetap. Muskel- og skjelettsykdommer og psykiske lidelser er viktige årsaker til ikke-dødelig helsetap i nesten alle aldersgrupper (Knudsen m.fl. 2017).
Det er viktig å merke seg at trendene ikke bare skyldes endringer i forekomst av tilstander og tiltak i helsesektoren, men de er også påvirket av alderssammensetningen i befolkningen, endrede levevaner og, ikke minst, den medisinsk-teknologiske utviklingen som bidrar til at flere lever lenger med sykdom (se kapittel 9 om utviklingstrekk).
8.2 Helsetilstanden i befolkningen og forventet levealder
Levealder er et annet anerkjent mål for helsetilstanden i en befolkning. Levealderen i Norge har økt jevnt siden 1846. I 1846 var forventet levealder for kvinner rundt 50 år og rundt 48 år for menn. I 2017 var forventet gjennomsnittlig levealder i Norge 84 år for kvinner og 81 år for menn (Statistisk sentralbyrå). Årsakene til den økte levealderen handler både om generelt bedret folkehelse, mer kunnskap om helse i befolkningen og om godt utbygde helse- og omsorgstjenester. Det er viktig å understreke at en bedret folkehelse i like stor grad skyldes utviklingen i andre sektorer, som utviklingen av gode helse- og omsorgstjenester.
8.2.1 Geografiske forskjeller i levealder
Til tross for en signifikant økning i levealder de siste par hundre årene er det til dels store forskjeller i levealder mellom fylkene, kommuner og mellom bydeler i Oslo. Levealderen er høyest på Vestlandet og lavest i Finnmark, Østfold og Hedmark. Tall fra 2015 viser en forskjell mellom fylkene på opptil 2,5 år. Når vi sammenlikner geografiske forskjeller i levealder mellom kommuner og bydeler, er forskjellene enda mer slående. Forskjellen mellom høyeste og laveste levealder i norske kommuner er om lag fem år for både menn og kvinner. Størst er forskjellene innad i Oslo by. Ifølge tall fra Statistisk sentralbyrå varierte menns levealder i 2008 – 2011 fra 73,2 år på Sagene til 82 år i Vestre Aker. Dette er en forskjell som er omtrent like stor som den vi hadde for hele landet i perioden 1960 til 2015 (Folkehelseinstituttet 2018).
8.2.2 Sosiale helseforskjeller
Også fordelingen av helse mellom grupper av innbyggere er et viktig mål på en befolknings helsetilstand.
Studier viser tydelige sammenhenger mellom helse og utdannings- og inntektsnivå. Statistisk sett blir helsen i befolkningen gradvis bedre med økende inntekt, og dødeligheten synker med økende inntekt. Dette gjelder både blant menn og kvinner og i de fleste aldersgrupper. Forskjellene er størst nederst i inntektsfordelingen og avtar gradvis oppover i inntektsklassene.
En tilsvarende sammenheng finner vi også mellom levealder og utdanning (Helsedirektoratet 2018b). Menn med universitets- eller høgskoleutdanning har sju år lengre forventet levealder enn menn med grunnskole. For kvinner er forskjellen seks år (Folkehelseinstituttet 2018).
De sosiale helseforskjellene gjelder for nesten alle sykdommer, skader og plager og også innen tannhelse. Og det er forskjeller i alle aldersgrupper. Forskjellene innebærer mange tapte arbeidsdager og leveår med god helse og livskvalitet (Folkehelseinstituttet 2018).
Ulikhet i sykelighet mellom sosiodemografiske grupper skyldes flere faktorer. Ulik helseatferd pekes på som en årsaksfaktor. Dette gjelder blant annet forbruk av tobakk og alkohol. Studier viser at levevaner som røyking, kosthold og fysisk aktivitet ofte følger inntekst- og utdanningsnivået. Det betyr at de som har lengre utdanning og høyere inntekt har gunstigere levevaner enn dem med kortere utdanning og lavere inntekt. Blant annet viser studier at fedme er mindre vanlig blant 40-åringer med høy utdanning, enn blant 40-åringer med lavere utdanning (Folkehelseinstituttet 2018).
8.3 Bruk av helse- og omsorgstjenester
Bruken av helse- og omsorgstjenester varierer naturlig nok med alder og sykdom. Som vist over, er det klare sammenhenger mellom sosioøkonomisk status og helse. Grupper med lav utdanning eller lav inntekt har nesten dobbelt så høy sykelighet sammenliknet med grupper med høyere inntekt og utdanning. Men forskningen viser også en sammenheng mellom sosioøkonomisk status og bruk av helsetjenester (Statistisk sentralbyrå 2017a).
Lavt utdannede bruker generelt helsetjenester i større grad enn grupper med høyere utdanning. Dette gjelder primært tjenester som allmennlege og innleggelse på sykehus. Det er videre mye som tyder på at bruken av spesialiserte helsetilbud, privatpraktiserende legespesialister, fysioterapeut og tannlege samt forebyggende tjenester er høyest blant de med høyere sosioøkonomisk status. For de akutte tjenestene derimot, er det en tendens til høyere bruk blant grupper med lavere sosioøkonomisk status (Finnvold 2009; Statistisk sentralbyrå 2017a).
Kunnskapen om sammenhengen mellom sosioøkonomisk bakgrunn og bruk av helsetjenester gjelder imidlertid først og fremst for helsetjenestene. For omsorgstjenestene foreligger det i dag kun kunnskap om variasjon i bruken av de ulike tjenestene basert på alder, det vil si forskjellen mellom eldre og yngre tjenestemottakere.
Tilgangen til helsetjenester skal være lik for personer med samme behov, uavhengig av sosioøkonomisk status, jf. pasient- og brukerrettighetsloven. I prioriteringssammenheng er det viktig å merke seg at bruken av helse- og omsorgstjenester ikke alltid sammenfaller med sykdommens alvorlighetsgrad eller nytten pasienten/brukeren har av disse tjenestene. Sosioøkonomiske og geografiske forskjeller i bruk av helse- og omsorgstjenester kan indikere avvik fra målsettingen om et likeverdig helsetjenestetilbud (se kapittel 3 om helsetjenestens verdigrunnlag). Dersom man legger et rettferdig fordelingsperspektiv til grunn, innebærer det at ikke bare den faktiske hjelpen man mottar skal være likeverdig, men at tilgangen til helse- og omsorgstjenestens tilbud også, så langt det er mulig, må være lik for alle (Bærøe, Kaur og Radhakrishnan 2018).
8.3.1 Bruk av helsestasjons- og skolehelsetjenesten
Helsestasjons- og skolehelsetjenesten er sentral i kommunens helsefremmende og forebyggende arbeid blant barn og unge og deres familier. Tjenesten møter nesten alle i sin målgruppe. Kostra-tall41 viser at 89 prosent av alle nybakte foreldre fikk hjemmebesøk fra helsestasjonen i 2017. Andelen som har fått hjemmebesøk har økt jevnt siden 2011 da den var 78 prosent. 99 prosent av nyfødte ble undersøkt ved helsestasjonen innen de var åtte uker gamle. Andelen barn som fikk gjennomført skolestartundersøkelsen innen utgangen av første skoleår, var 90 prosent.
8.3.2 Bruk av allmennlegetjenesten 42
Tall fra Statistisk sentralbyrå for 2017 viser at 70 prosent av befolkningen oppsøker fastlegen, og 17 prosent oppsøker legevakt i løpet av et år. Bruken av allmennlegetjenesten varierer med alder. Rundt 85 prosent av befolkningen mellom 67 og 89 år oppsøker fastlegen i løpet av et år. Blant de over 90 år oppsøker 63 prosent fastlegen i løpet av et år. Andelen som oppsøker fastlegen, er altså høyere blant dem mellom 67 og 89 år enn gjennomsnittet, mens for de eldste av de eldre er andelen lavere enn gjennomsnittet. En mulig årsak til dette er at mange av de eldste eldre befinner seg på sykehjem, og derfor ikke kommer med i statistikk over fastlegebruken. Hvis vi ser på gjennomsnittlig antall besøk per person, faller det fra 5,1 besøk per år i aldersgruppen 80 – 89 år til 3,4 besøk per person i aldersgruppen 90 år og eldre. Blant barn mellom 0 og 5 år, er det 30 prosent som oppsøker legevakten i løpet av et år.
Bruken av allmennlegetjenester varierer også med sosioøkonomisk status. Det er generelt mer utbredt bruk av allmennlegetjenester i lavere utdanningsgrupper. 74 prosent av dem med grunnskole som høyeste utdanning hadde vært hos fastlegen siste år, mens tilsvarende tall for dem med universitetsutdanning på høyere nivå var 66 prosent. Andelen er litt høyere blant dem med videregående utdanning enn blant dem med grunnskole (Statistisk sentralbyrå 2017a).
Helsedirektoratet fikk i 2017 i oppdrag å kartlegge hvordan fastlegene fordeler tid på ulike arbeidsoppgaver og pasientgrupper. Undersøkelsen ble gjennomført av Nasjonalt kompetansesenter for legevaktmedisin. Undersøkelsen viser at 10 prosent av gjennomsnittlig totalarbeidstid ble brukt på barn og unge under 25 år, mens 8,4 prosent ble brukt på eldre over 80 år. Tid brukt på pasienter med store og sammensatte behov viser stor variasjon. I gjennomsnitt utgjør kronisk syke 15 prosent av totalarbeidstiden, skrøpelige eldre 7 prosent, og psykiske lidelser og rus 8 prosent av totalarbeidstiden (Rebnord, Eikeland, Hunskår og Morken 2018). Det er opp til fastlegen å selv disponere arbeidsdagen og tiden hun bruker på hver pasient ut fra hva hun mener den enkelte pasient har behov for.
For noen pasienter er terskelen så høy at de ikke oppsøker tjenesten. Dette til tross for at de ville hatt stor nytte av helsetjenester. Eksempler er personer med kognitiv svikt, psykisk syke og ruspasienter. Meld. St. 26 (2014 – 2015) Fremtidens primærhelsetjeneste redegjør for utfordringene med tjenester som er for lite aktive overfor pasienter og brukere med store og sammensatte behov.
Det er flere grunner til at folk ikke kontakter fastlegen, selv om de har behov for hjelp. I hele befolkningen er det 1 prosent som oppgir at de ikke har råd til legebesøk, og dette øker til 4 prosent blant dem med lavest husholdningsinntekt, blant arbeidsledige og uføre. 3 prosent mener det tar for lang tid å få time hos legen, en andel som øker til 6 prosent blant uføre (Statistisk sentralbyrå 2017a).
8.3.3 Bruk av ergo- og fysioterapitjenester
De fleste kommuner velger å løse sitt ansvar for fysioterapitjenester gjennom å kombinere et tilbud av kommunalt ansatte fysioterapeuter (fastlønnede fysioterapeuter) og selvstendig næringsdrivende fysioterapeuter. Sistnevnte kan jobbe både med og uten avtale med kommunen. Fysioterapeuter i kommunen jobber innenfor et bredt spekter av tjenester i helsestasjons- og skolehelsetjenesten, innen habilitering og rehabilitering og i omsorgstjenestene.
Fysioterapeuter er en svært viktig faggruppe i habiliterings- og rehabiliteringsarbeidet. En annen stor yrkesgruppe i habiliterings- og rehabiliteringsarbeidet er ergoterapeutene. Ergo- og fysioterapeuter har særlig kompetanse innen rehabiliterings- og habiliteringsarbeid for brukere i alle aldersgrupper. Brukerne får tilpasset tiltak som blant annet kan innebære behandling individuelt eller i gruppe, trening i dagliglivets aktiviteter, tilrettelegging av bolig og tilpasning av tekniske hjelpemidler. Tiltakene gjennomføres på ulike arenaer som for eksempel skole, barnehage, rehabiliteringsavdeling og i eget hjem, og har ofte stor betydning for brukernes mestringsevne og deres mulighet til å delta og være aktive på ulike samfunnsarenaer.
I 2015 var det rundt 16 000 mottakere av habilitering og rehabilitering i institusjon i kommunene. Dette er en økning på rundt 4 prosent fra året før. Prosentmessig har veksten vært størst for mottakere under 67 år, med en økning på 9,5 prosent. For habilitering og rehabilitering utenfor institusjon har veksten vært enda større. I 2015 var det i underkant av 35 000 mottakere av denne typen behandling, noe som tilsvarer en vekst på 19,3 prosent fra 2014. Veksten i habilitering/rehabilitering utenfor institusjon har vært størst for mottakere over 67 år (Helsedirektoratet 2017a).
Bruken av fysioterapitjenester varierer etter inntekt. Grupper med lav inntekt bruker fysioterapeut mindre enn de med høy inntekt. I tillegg er det en sammenheng mellom utdanning og bruk av fysioterapi, der de med lavere utdanning bruker fysioterapitjenester mindre enn de med høyere utdanning (Statistisk sentralbyrå 2017a).
Habiliterings- og rehabiliteringstjenester er ofte mer komplekse for barn og unge med langvarige og sammensatte behov, enn for voksne brukere med tilsvarende behov. Overganger mellom ulike livsfaser (for eksempel fra ungdom til voksen) og arenaer (for eksempel fra videregående skole til dagtilbud) er særlig kritiske. Barn og ungdom med funksjonsnedsettelser har ofte behov for tjenester fra både helse- og omsorgssektoren, skolesektoren, Nav og spesialisthelsetjenesten samtidig og over lang tid. Mange av brukerne og deres familier har behov for koordinerte og tverrsektorielle tjenester helt fra småbarnsalder til voksen alder eller ofte gjennom hele livet.
8.3.4 Bruk av tannhelsetjenester
Bruken av tannlegetjenester er noe høyere blant de med høyere utdanning enn de med lavere utdanning. Tall fra Statistisk sentralbyrå viser at 7 prosent har hatt behov for å oppsøke tannhelsetjenester det siste året, men har unnlatt å gjøre det. Blant dem som har et udekket behov for tannhelsetjenester, oppgir halvparten økonomiske årsaker. Dette gjelder særlig grupper med lav inntekt. En annen grunn som oppgis, er redsel/tannlegeskrekk og at man av ulike grunner misliker å gå til tannlegen. Fordelt på aldersgrupper viser tallene at det er 10 prosent i den yngste gruppen, det vil si 16 – 44 år, som har unnlatt å ta kontakt, mot 4 prosent i den eldste gruppen (45 år og over).
Det er spesielt gruppene med lav inntekt, mindre god helse, folk som ikke er i arbeid og uføre som ikke har råd til tannlegehjelp. I gruppene med god råd er det færrest som oppgir at de har et udekket behov på grunn av dårlig økonomi (Statistisk sentralbyrå 2017a).
8.3.4.1 Bruk av den offentlige tannhelsetjenesten
Om lag 1,4 millioner av landets innbyggere har rettigheter etter tannhelsetjenesteloven. Disse har rett til nødvendig tannhelsehjelp gjennom et oppsøkende og regelmessig tilbud. I 2017 var om lag 1,3 millioner personer med rettigheter etter tannhelsetjenesteloven under tilsyn av fylkeskommunal tannhelsetjeneste. Om lag 840 000 personer med rettigheter etter loven ble undersøkt/behandlet på landsbasis.
Kostra-tall fra 2017 viser at personer under tilsyn tilsvarer 98 prosent av alle barn og unge (gruppe A), 94 prosent av gruppe B, 77 prosent av gruppe C1, 31 prosent av gruppe C2, 77 prosent av gruppe D og 63 prosent av gruppe E i tannhelsetjenesteloven § 1-343. Dette betyr at den offentlige tannhelsetjenesten møter nesten alle barn og unge regelmessig fram til 20 års-alderen, mens gruppe C2 er den gruppen som i minst grad benytter seg av tilbudet. I 2017 takket vel 12 000 personer i de prioriterte gruppene nei til tilbudet, mens vel 16 000 ikke møtte ved innkalling til tannklinikken. Den offentlige tannhelsetjenesten sendte nesten 800 bekymringsmeldinger til barnevernet. Totalt fikk 3 700 prioriterte pasienter gjennomført tannbehandlingen i narkose. Da hadde ca. 60 prosent av dem ventet over tre måneder på behandling.
8.3.4.2 Bruk av folketrygdens stønad til tannbehandling
I 2017 var det om lag 730 000 personer i den voksne befolkningen som mottok tannhelserefusjoner fra folketrygden. Disse utgjorde om lag 13 prosent av hele den voksne befolkningen. Statistisk sentralbyrå har studert hva som kjennetegner mottakere av tannhelserefusjoner over folketrygden og om det er sosioøkonomiske og regionale forskjeller i hvordan refusjonene fordeler seg i befolkningen (Statistisk sentralbyrå 2017c).
Den voksne befolkningen skal i utgangspunktet betale for tannbehandling selv. Folketrygden gir likevel hel eller delvis økonomisk støtte til behandling til personer med store behandlingsbehov. 15 ulike sykdommer og lidelser, såkalte innslagspunkt, gir rett til refusjon. Refusjonene skal utelukkende gis med utgangspunkt i pasientens behov for behandling. Analyser har imidlertid vist at forekomst og omfang av refusjoner i den voksne befolkningen varierer etter sosioøkonomiske og regionale kjennetegn, som i utgangspunktet ikke skal ha betydning for pasientens mottak av refusjoner.
I 2016 ble det totalt utbetalt 1,63 milliarder kroner i refusjoner til pasienter over 21 år (refusjon til kjeveortopedisk behandling unntatt). Gjennomsnittlig utbetalte refusjonsbeløp var 3 384 kroner, men omtrent 50 prosent av pasientene mottok under 1 500 kroner i refusjon. Det fremgår av rapporten at omfanget av tannhelserefusjoner varierer i ulike aldersgrupper. Andelen voksne over 21 år som mottar refusjoner fra folketrygden, øker med alder fram til om lag 80 år, før den faller i den eldste aldersgruppen (80 år og eldre). De fleste refusjonsmottakerne, 63 prosent, er over 50 år. Ulikt behandlingsbehov i ulike aldersgrupper er en viktig årsak til dette.
Rapporten fra Statistisk sentralbyrå viser også at det finnes sosioøkonomiske og regionale forskjeller mellom mottakerne av tannhelserefusjoner. Andelen som mottar tannhelserefusjoner er høyere blant stønadsmottakere og blant personer med lav utdanning enn i resten av befolkningen. I tillegg er andelen mottakere høyere blant personer som bor i mer sentrale strøk, noe som kan tyde på at tannlegedekningen har betydning for mottak av refusjoner. I perioden 2014 – 2016 har andelen mottakere økt, samtidig som de gjennomsnittlig utbetalte beløpene har gått ned.
Siden det ikke finnes opplysninger om tannhelsetilstand, bruken av tannlegetjenester og udekket behov for tannhelsetjenester, er det heller ikke mulig å vurdere om andelen som mottok refusjoner i ulike sosioøkonomiske og regionale grupper samsvarer med det faktiske behovet i gruppene. Høyere gjennomsnittlige refusjonsutbetalinger per person i grupper med lav sosioøkonomisk status og blant personer som bor i mindre sentrale strøk, indikerer likevel at behovet for behandling er høyere i disse gruppene enn i resten av den voksne befolkningen.
8.3.5 Bruk av hjemmebaserte tjenester og institusjonsbaserte tjenester
Den kommunale helse- og omsorgstjenesten dekker hele livsløpet og skal tilby helse- og omsorgstjenester til brukere og pasienter i alle aldersgrupper med svært ulike behov og et mangfold av diagnoser, funksjonsnedsettelser og utfordringer. Blant tjenestene finnes alt fra tildeling av for eksempel trygghetsalarm til hjemmeboende via hjemmebaserte tjenester til langtidsopphold på sykehjem.
Tilgangen til og tilbud om helse- og omsorgstjenester bygger hovedsakelig på en konkret vurdering av den enkelte brukers behov og funksjonsnivå. Brukere av hjemmebaserte tjenester har ofte et bredt spekter av helseutfordringer og behov. Det gjelder personer som har utviklings- og/eller funksjonshemming, kognitiv svikt, psykiske lidelser og/eller rusproblematikk, nevrologiske sykdommer, multisykdom hos eldre og personer med alvorlig somatisk sykdom, inkludert de med omfattende behov for lindrende behandling. Felles for svært mange brukere i den kommunale helse- og omsorgstjenesten er at de har nedsatt funksjon, og at tiltakene i varierende grad krever habilitering og rehabilitering.
Svært mange tjenestemottakere mottar flere enn én tjeneste i løpet av ett år. Det kan være flere forskjellige tjenester, samme type tjeneste flere ganger i løpet av året med avbrudd i mellom, eller kombinasjoner av dette. Hovedsakelig kan vi skille mellom tjenester som ytes i hjemmet, og tjenester i institusjon. Med hjemmebaserte tjenester menes tjenester som ytes i hjemmet, eller tjenester som gis i brukerens omgivelser. Institusjonsbaserte tjenester er enten avlastning/rehabiliteringsopphold eller langtidsopphold i institusjon, som for eksempel sykehjem.
Undersøkelser viser at mange som mottar helse- og omsorgstjenester, ønsker å bo hjemme så lenge som mulig. Dette avspeiles i en dreining i tjenestetilbudet de siste årene, hvor vi ser en økt vekt på tjenestetilbudet utenfor institusjon. I 2016 var det i overkant av 278 000 personer som mottok kommunale omsorgstjenester. Av disse hadde nær 42 000 personer opphold i institusjon, og om lag 186 000 personer mottok hjemmesykepleie og/eller praktisk bistand i eget hjem (Statistisk sentralbyrå). Kostra-tall viser at det er store forskjeller mellom kommunene i hvilke tjenester man tilbyr. ASSS (aggregerte styringsdata for samarbeidende storkommuner) er et samarbeid mellom de ti største kommunene. Statistikk for disse kommunene fra 2016 viser for eksempel at andelen mennesker 80 år og eldre som får tjenester i institusjon eller bolig med heldøgns bemanning, varierer fra 13 til 25 prosent med et gjennomsnitt på 18 prosent. Når det gjelder hjemmebaserte tjenester for samme gruppe, varierer tallene fra 25 til 34 prosent med et gjennomsnitt på 29 prosent. Dette gir en indikasjon på at kommunene prioriterer forskjellig når det gjelder hvilke tjenester som tilbys.
I perioden 2009 – 2016 har helsetjenester i hjemmet hatt en vekst i antall mottaker på 18 prosent. I samme periode har antallet mottakere av praktisk bistand gått ned med 9 prosent. Når det gjelder døgnbaserte tjenester, har det vært relativt stor vekst i antall mottakere av tidsbegrenset opphold med 21 prosent, mens det har vært en reduksjon på 3 prosent i mottakere av langtidsopphold (Helsedirektoratet 2018a).
I tillegg til en dreining i tjenestetilbudet ser vi også en endring de siste årene når det gjelder mottakere av tjenester innenfor ulike aldersgrupper. I løpet av de siste 20 årene har det vært en tredobling av antall mottakere av omsorgstjenester under 67 år. Mer enn hver tredje mottaker er nå under 67 år. Økningen kan tilskrives statlige reformer og endringer i oppgavefordeling mellom spesialisthelsetjeneste og kommunale tjenester, som har kommet i kjølvannet av reformen for mennesker med utviklingshemming, opptrappingsplanen for psykisk helse og samhandlingsreformen.
Aldersgruppen 67 – 79 år utgjorde 20 prosent av mottakerne av helse- og omsorgstjenester i 2016. Samtidig viser tall at det har vært en nedgang i antallet mottakere per 1 000 innbyggere i denne aldersgruppen. Nedgangen kommer særlig for mottakere av praktisk bistand, men også nivået på mottakere av helsetjenester i hjemmet og langtidsopphold i institusjon har falt for denne aldersgruppen i perioden. Antall mottakere av tidsbegrenset opphold i institusjon har økt svakt (Helsedirektoratet 2018a).
Det kan være flere årsaker til at dekningsraten av kommunale helse- og omsorgstjenester går ned for aldersgruppen 67 – 79 år. Noe dreier seg om økt levealder, bedre helse og aktiv alderdom. Det er også mulig at det er utfordrende for kommunene å opprettholde tilbudet av tjenester, samtidig som kommunene opplever økt etterspørsel som følge av de demografiske endringene. Særlig i de største byene øker folketallet i denne aldersgruppen som konsekvens av innenlands flytting, innvandring og aldring.
Aldersgruppen 80 år og eldre er en stor målgruppe for mange av helse- og omsorgstjenestene i kommunene. Tall fra Samdata kommune44 viser imidlertid at denne aldersgruppen står for en stadig mindre del av de kommunale helse- og omsorgstjenestene. I 2009 utgjorde innbyggere som er 80 år og eldre, 45 prosent av den totale brukermassen, mens den stod for 41 prosent i 2016. Nedgangen i antall mottakere henger sammen med at befolkningsveksten i denne aldersgruppen har vært mindre enn i andre aldersgrupper (Helsedirektoratet 2017a).
9 Utviklingstrekk
Flere drivkrefter vil medføre at presset på ressursene i den kommunale helse- og omsorgstjenesten vil tilta i årene fremover. Levealderen øker. Eldre benytter i større grad helse- og omsorgstjenester. Samtidig vil lavere vekst i skatteinngangen som følge av aldringen av befolkningen og lavere vekst i innfasing av oljeinntektene redusere muligheten for å finansiere den ventede veksten i offentlige utgifter. Hvor sterk effekten av aldring på offentlige budsjetter blir, avhenger blant annet av i hvor stor grad den økte levealderen slår ut i flere friske år (Meld. St. 29 (2016 – 2017) Perspektivmeldingen2017).
Befolkningens helse og sosiale forskjeller i helse påvirkes av velferdsutviklingen og forskjeller i levekår. Gjennom en godt utviklet helse- og omsorgstjeneste har vi gjennom tiår hatt en positiv utvikling i befolkningens helse. Men i et historisk perspektiv er det utviklingen i andre sektorer som har hatt den største betydningen for utviklingen av den gode helsen i befolkningen. Utvikling i helse er nært knyttet til oppvekstsvilkår og de forholdene vi lever under. Samtidig er det en forutsetning for videre økonomisk vekst at helsetilstanden er god og at befolkningen er arbeidsfør.
Gjennomsnittlig levealder øker, og blant de eldste eldre vil det være flere med behov for helse- og omsorgstjenester. I tillegg til økt levealder og flere eldre i befolkningen vil det være flere brukere i alle aldersgrupper som har behov for sammensatte tjenester, og flere som lever lenger med kroniske lidelser. Dette stiller andre krav til kompetanse hos de som jobber i helse- og omsorgstjenesten, samtidig som flere brukere vil ha behov for flere tjenester over tid.
Videre vil befolkningsveksten komme i byer og større kommuner som fra før har en relativt ung befolkning, mens mange kommuner som i dag har en høy andel eldre, vil få en befolkningsnedgang. Eldres andel av befolkningen vil med andre ord bli høyest i distriktene, samtidig som (den unge) arbeidskraften flytter til/forblir i byene (Statistisk sentralbyrå 2017b).
Den medisinske utviklingen fører til at en større del av behandlingen i spesialisthelsetjenesten vil skje poliklinisk, og at kommunene vil få et stadig større ansvar for pasientene før, under og etter slik behandling. Eksempelvis kan nevnes hjemmedialyse av nyrepasienter. Det skjer med andre ord en gradvis endring i oppgavene som kommunene må ivareta, både med hensyn til bredde og kompleksitet. Nye behandlingsmetoder gir pasienter og brukere mulighet for å leve lenger med sykdom, noe som krever en mer langvarig og tettere oppfølging fra alle deler av helse- og omsorgstjenesten. I tillegg øker pasientene, brukerne og pårørendes forventninger til tjenestene.
Nedenfor beskrives noen av de mest sentrale utfordringene som den kommunale helse- og omsorgstjenesten møter i dag, og som vil øke i årene fremover.
9.1 Et endret sykdomsbilde
Mens man tidligere døde av smittsomme sykdommer, skyldes den største andelen av tidlig død og tapte leveår i dag, ikke-smittsomme sykdommer som hjerte- og karsykdommer, kroniske lungesykdommer og kreft.
Veksten i andelen eldre innebærer en vekst i aldersrelaterte lidelser, deriblant ulike typer demenssykdom og hjerneslag. Norge har en dokumentert økning i kreftsykdommer, men med forbedret behandling lever stadig flere med sin kreftsykdom (se kapittel 8.1 om sykdomsbyrden i Norge).
Det skjer også endringer i befolkningens helsetilstand som følge av endringer i livsstil. Endringene i livsstil har ført til bedre helsetilstand, men de siste tiårene har det vært en økning i fedme og sykelig overvekt som påvirker helsetilstanden negativt. Det er blant annet registrert økende forekomst av diabetes og belastningslidelser.
Andelen i befolkningen med en annen etnisk bakgrunn er økende, og ved inngangen til 2018 utgjorde innvandrere 14 prosent av befolkningen (Statistisk sentralbyrå). Disse kan ha et annet sykdombilde, blant annet som følge av kulturelle forskjeller knyttet til livsstil og kosthold. For eksempel er forekomsten av type 2-diabetes høyere hos kvinner fra det indiske subkontinentet. Kariesforekomsten hos barn og unge er betydelig redusert de siste årene, men flere undersøkelser viser at forekomsten av hull i melketennene er høyere hos enkelte grupper av innvandrerbarn enn hos etnisk norske barn (Nasjonal strategi for innvandreres helse 2013 – 2017).
Migrasjon fører også til fysiske og psykososiale endringer i livssituasjonen som kan ha betydning for helsetilstanden. I rapporten Psykisk helse i et flerkulturelt samfunn fra 2007 retter Rådet for psykisk helse søkelyset mot psykisk helse i innvandrerbefolkningen i Norge. I rapporten pekes det på at mennesker med minoritetsbakgrunn er mer utsatte for psykiske problemer og psykisk sykdom enn befolkningen for øvrig. Rapporten viser til strukturelle forhold i samfunnet og i helse- og omsorgstjenesten som fører til at innvandrere har dårligere muligheter for å få hjelp og behandling. Slike forhold kan for eksempel være manglende tilpasning og varierende tilgang til tjenester, samt varierende bruk av tolk.
Innvandrerbefolkningen kan oppleve ulike barrierer når det gjelder bruk av helsetjenester, for eksempel:
Informasjon om hvordan helse- og omsorgstjenestene er organisert er sjelden tilgjengelig på andre språk enn norsk og engelsk. Det fører til manglende kunnskap om tjenestene og hvilke rettigheter man har. Slik kunnskap er en viktig forutsetning for å kunne nyttiggjøre seg de tilbudene som finnes (Straiton 2017).
Språkbarrierer og andre kommunikasjonsproblemer kan skape misforståelser og få alvorlige følger for diagnostisering, behandling og rehabilitering.
Fastlegen kan mangle kunnskap og kompetanse om vanlige helseutfordringer i innvandrerbefolkningen (Hjörleifsson, Hammer og Diaz 2018).
I Folkehelseinstituttets rapport Psykisk helse i Norge fra 2018 fremgår det at forekomsten av psykiske lidelser er stabil hos voksne, mens det kan være grunn til å anta at forekomsten av alkohollidelser øker i omfang. Blant barn og unge er det en økning i andelen unge jenter som rapporterer et høyt nivå av psykiske plager, og som oppsøker helsetjenesten for disse plagene. Folkehelseinstituttet peker på at det ikke foreligger godt nok datagrunnlag for å si noe sikkert om årsakene til den observerte økningen, og om det har funnet sted en økning i omfanget av psykiske lidelser blant unge jenter. Rapporten viser at psykiske lidelser og lidelser knyttet til bruk av rusmidler er utbredt i befolkningen, og at de bidrar til betydelig helsetap. Det er grunn til å tro at større åpenhet bidrar til at flere søker hjelp, men det er noe usikkerhet om det totale omfanget øker (se kapittel 8.1 om sykdomsbyrde).
9.2 Flere eldre og flere med behov for sammensatte tjenester
I løpet av de siste hundre årene har det vært en svært positiv utvikling når det gjelder levealder for hele befolkningen. Flere lever lenger og flere eldre lever gode liv med god helse. Fra 2009 til 2016 har befolkningen økt med 8 prosent, mens antall innbyggere i aldersgruppen 67 – 79 år har økt med 35 prosent. Befolkningen som er 80 år og eldre har vært stabil i samme periode (Statistisk sentralbyrå). Befolkningsframskrivinger viser at antallet personer over 67 år nesten vil fordobles fra 2000 til 2050. Antallet personer over 80 år og eldre kan komme til å øke fra 190 000 i 2000 til i overkant av 350 000 i 2030 og i overkant av 590 000 i 2050 (Meld. St. 15 (2017 – 2018) Leve hele livet).
Den demografiske utviklingen tilsier at antallet mottakere av helse- og omsorgstjenester vil øke i tiden fremover. Behovet for kommunale helse- og omsorgstjenester øker med økende alder og vil bli større når en større andel av aldersgruppen 67 – 79 år oppnår å bli 80 år og eldre.
I tillegg til at vi får flere av de eldste eldre i befolkningen, vil også antallet med behov for sammensatte tjenester øke, og antallet som lever lenger med kroniske lidelser vil øke. Personer med sammensatte behov og kroniske tilstander finnes i alle aldersgrupper, og de kan ha et bredt spekter av utfordringer. Utfordringene vil blant annet kreve tverrfaglig oppfølging fra kommunene over tid, der flere sektorer er involvert.
Utviklingen i befolkningen stiller dermed andre og økte krav til kapasitet i tjenestene og til kompetanse hos de som jobber i de kommunale helse- og omsorgstjenestene. Kompetansen dreier seg både om mer avansert klinisk kompetanse, krav til bruk av teknologiske løsninger samt om samhandlingskompetanse.
9.3 Geografiske variasjoner
Alderssammensetningen i befolkningen varierer med kommunestørrelse. I de minste kommunene utgjør eldre over 67 år opp mot 20 prosent av befolkningen, mens i de største kommunene utgjør denne aldersgruppen om lag 12 prosent (Omsorg 2020 årsrapport 2017).
Befolkningsveksten og det økende antallet eldre er ikke geografisk likt fordelt. Tall fra Statistisk sentralbyrå viser at det foregår en sentralisering. Mens de mest sentrale kommunene opplever økt tilflytting, er det økende fraflytting i de minst sentrale kommunene. Sterkest er veksten i byer og i større kommuner som fra før har en ung befolkning. Konsekvensen er at de eldre aldersgruppene vil utgjøre en relativt større andel av distriktsbefolkningen i fremtiden.
Omsorg 2020-rapporten viser at befolkningsutviklingen vil være svært ulik i kommunene fram mot 2040. Små kommuner i innlandet og Nord-Norge vil møte betydelig større utfordringer enn de større tilflyttingskommunene. Det vil blant annet medføre at det vil være mer krevende å rekruttere nok folk til å jobbe i eldreomsorgen i årene som kommer (Omsorg 2020 årsrapport 2017).
Eldrehelseatlaset for Norge (Senter for klinisk dokumentasjon og evaluering (SKDE) 2017), viser at den demografiske utviklingen vil slå ulikt inn i opptaksområdene for sykehusene. Den relativt sett kraftigste økningen i antall eldre (75 år og eldre) vil skje i Oslo, Stavanger og Akershus med en økning på henholdsvis 133 prosent, 131 prosent og 126 prosent. Samtidig vil opptaksområdene til sykehusene på Helgeland, i Førde og i Innlandet få en økning i antall eldre på rundt 15 prosent.
Kommuner med en aldrende befolkning vil også ha en mindre del av befolkningen som er yrkesaktiv. Dette kan føre til dårligere tilgang på helsepersonell. Behovet for pleie og omsorg vil øke samtidig som det blir færre til å ivareta disse behovene. Rekruttering av arbeidskraft og fagutdannet helse- og omsorgspersonell trer fram som en av de viktigste utfordringene som følge av befolkningsutviklingen (Meld. St. 15 (2017 – 2018) Leve hele livet).
I noen områder av landet er det betydelige utfordringer med å opprettholde stabiliteten i allmennlegetjenesten. Utfordringene har vært størst i de tre nordligste fylkene, på Nord-Vestlandet og i enkelte innlandsområder. Per 30. juni 2017 var andelen ledige hjemler størst i Nordland med 7,6 prosent ubesatte hjemler. I Finnmark, Troms og Sogn og Fjordane var det henholdsvis 5 prosent, 4,8 prosent og 4,7 prosent ubesatte hjemler (Prop. 1 S (2017 – 2018) for Helse- og omsorgsdepartementet, s. 301).
9.4 Forventninger og nye behandlingsmuligheter
I Norge har vi en omfattende offentlig finansiert helse- og omsorgstjeneste, og det er stor tillit til det offentlige tjenestetilbudet.
Med økende velferd øker også forventningene til velferdstilbudene fra brukere og pårørende. Det er en forventning om flere tjenester, om et høyere nivå på tjenestene, at tjenestene er mer individuelt tilpasset, og at den enkelte bruker skal ha større valgfrihet og mulighet til å påvirke tjenestetilbudet. Økte forventninger skaper et press på tjenesten.
Nye behandlingsmuligheter bidrar til at flere lever lenger med sykdom. Ny teknologi og nye behandlingsmetoder åpner for at mer behandling og oppfølging kan skje i den enkeltes hjem. Dette bidrar til å øke forventningene om at kommunen kan tilrettelegge for at pasienter eller brukere med komplekse, sjeldne og ofte sammensatte lidelser kan motta behandling og oppfølging i eget hjem. Slike tilrettelagte tilbud i hjemmet vil ofte kunne kreve mye ressurser fra den kommunale helse- og omsorgstjenesten, og det vil også være vanskelig for kommunene å imøtekomme alle forventningene som stilles. På den andre siden kan bruk av velferdsteknologi og digitale løsninger frigjøre ressurser slik at de nye utfordringene kan imøtekommes.
I tillegg til økte forventninger fra brukere/pasienter og pårørende til hva tjenesten skal tilby, er det også ønsket politikk at mer av tjenestene skal tilbys på laveste effektive omsorgsnivå/tjenestenivå (LEON-prinsippet).
Kommunene har, i tråd med samhandlingsreformens intensjoner, fått en viktigere rolle i å sørge for nødvendige helse- og omsorgstjenester til befolkningen (St.meld. nr. 47 (2008 – 2009) Samhandlingsreformen). Det er et mål at mer av behandlingen og oppfølgingen av den enkelte pasient/bruker skal skje nær den enkeltes hjem og hverdag, og ofte i samhandling med familie/pårørende. Arbeidsdelingen mellom spesialisthelsetjenesten og de kommunale helse- og omsorgstjenestene er endret som følge av dette. Personer som før bodde i statlig finansierte institusjoner, ivaretas nå i all hovedsak av kommunene. Dette er et resultat av blant annet HVPU-reformen (Helsevernet for psykisk utviklingshemmede) fra 1991, ønsket omstilling innen psykisk helsevern og en kraftig reduksjon i liggetider i spesialisthelsetjenesten som følge av nye behandlingsmetoder.
Kommunene har videre fått større ansvar for spesialiserte medisinskfaglige oppgaver knyttet til for eksempel smertelindring, rehabilitering, habilitering og oppfølging samt viderebehandling etter sykehusopphold.
Den offentlige tannhelsetjenesten har fått ansvar for nye ressurskrevende grupper, blant annet rusmiddelavhengige og tortur- og voldsutsatte og personer med odontofobi som trenger et tilrettelagt tannhelsetilbud hos tannlege-/psykologteam. Videre har barn og unge med kroniske sykdommer og funksjonshemminger og personer som har overlevd alvorlig sykdom, i mange tilfeller sammensatte problemer som krever mye ressurser og tverrfaglig samarbeid.
Kommunen opplever også en økning av hjemmeboende og sykehjemsbeboere med mer komplekse tilstander som krever differensierte og ressurskrevende tilbud. Denne økningen i flere pleietrengende eldre stiller også økte krav til den offentlige tannhelsetjenesten. Av innbyggerne på fastlegens liste, har over 20 prosent to eller flere kroniske sykdommer. I helse- og omsorgstjenesten er over 90 prosent multisyke. Multisyke har i gjennomsnitt 4 – 5 lidelser (Grimsmo 2018).
Kompleksiteten og bredden i de oppgavene kommunene i dag skal ivareta, krever godt koordinerte tjenester og samarbeid på tvers av sektorer, tjenester og profesjoner. Utviklingen stiller økte krav til både kapasitet og kompetanse i de kommunale helse- og omsorgstjenestene. Videre stiller utviklingen krav til mer samarbeid og utvikling av tjenestene.
9.5 Digitale løsninger
Helse- og omsorgssektoren står overfor helt nye muligheter når det gjelder både tjenesteutvikling og bruk av digitale tjenester. Velferdsteknologi er en del av hverdagen i kommunene. Eksempler på teknologiske løsninger er komfyrvakter, fallsensorer, GPS-sporingssystem, trygghetsalarmer og apper som minner brukerne om spisetider. Velferdsteknologi kan også fungere som teknologisk støtte til pårørende og bidra til å forbedre tilgjengelighet, ressursutnyttelse og kvalitet i tjenestetilbudet. Slike digitale løsninger kan bidra til å styrke den enkeltes evne til å klare seg selv i hverdagen til tross for sykdom og nedsatt funksjonsevne og helse- og omsorgstjenestens samlede ressurser kan utnyttes på en bedre måte.
Det samles i dag inn mye data og informasjon om innbyggerne, men dagens digitale løsninger i den kommunale helse- og omsorgstjenesten og tannhelsetjenesten tilrettelegger ikke for å utnytte disse dataene til kvalitetsforbedring, helseovervåking, styring, prioritering og forskning. Det er mange grunner til det. Blant annet holder ikke dataene god nok kvalitet, og det er få muligheter til å sammenlikne virksomhetsdata med nasjonale data. Det er krevende å få et riktig bilde av tjenestens kvalitet og ytelse, og det er vanskelig for virksomhetsledere og helse- og omsorgspersonell å følge utviklingen og iverksette tiltak som kan heve kvaliteten i tjenesten, samt måle effekt av behandlingsmetoder.
Helse- og omsorgssektoren har gjennom flere år gjort en betydelig innsats med å ta i bruk informasjons- og kommunikasjonsteknologi (IKT) for helse- og omsorgspersonell, pasienter, brukere og befolkningen generelt. Målet er blant annet at digitale tjenester på nett skal gjøre kontakten med helse- og omsorgstjenesten enklere. Det er også et mål å få til god informasjonsflyt mellom tjenesteområdene, for å sikre helhet og kvalitet i tjenestene som tilbys (Meld. St. 9 (2012 – 2013) Én innbygger – én journal).
Dagens digitale løsninger støtter i for liten grad at nødvendige helseopplysninger skal følge pasienten gjennom hele pasientforløpet. En grunn til dette er at helse- og omsorgssektoren består av mange selvstendige virksomheter som selv har ansvar for prioriteringer, anskaffelser og drift av egne systemer. Dette har resultert i mange enkeltstående, ulike løsninger. Ny teknologi vil muliggjøre vesentlig mer avanserte støttesystemer for gode beslutninger. Tilgang til data er av avgjørende betydning for å utvikle gode beslutningsstøttesystemer for prioritering i den kommunale helse- og omsorgstjenesten og i den offentlige tannhelsetjenesten.
Fotnoter
NOU 1987: 23 Retningslinjer for prioritering innen norsk helsetjeneste, NOU 1997: 18 Prioritering på ny
NOU 2014: 12 Åpenhet og rettferdighet – prioriteringer i helsetjenesten
Magnussen-gruppen (2015): På ramme alvor – alvorlighet og prioritering
Prop. 71 L (2016–2017) Lov om endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.), side 95
NOU 2004: 18 Helhet og plan i sosial- og helsetjenestene – Samordning og samhandling i kommunale sosial- og helsetjenester, kapittel 6.3
NOU 2009: 15 Skjult informasjon – åpen kontroll – Metodekontrollutvalgets evaluering av lovgivningen om politiets bruk av skjulte tvangsmidler og behandling av informasjon i straffesaker, kapittel 7
NOU 2004: 18 Helhet og plan i sosial- og helsetjenestene – Samordning og samhandling i kommunale sosial- og helsetjenester, kapittel 6.4
Prop. 91 L (2010–2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven), s. 49
Prop. 65 L (2016–2017) Lov om kommuner og fylkeskommuner (kommuneloven), jf. Innst. 319 L (2016–2017)
Forskrift 16. desember 2014 nr. 1702 om stønad til dekning av utgifter til undersøkelse og behandling hos tannlege og tannpleier for sykdom
Rundskriv I-7/2017 fra Helse- og omsorgsdepartementet
Det følger av folkehelseloven § 4 at kommunen skal fremme befolkningens helse, trivsel, gode sosiale og miljømessige forhold og bidra til å forebygge psykisk og somatisk sykdom, skade eller lidelse, bidra til utjevning av sosiale forhold og bidra til å beskytte befolkningen mot faktorer som kan ha negativ innvirkning på helsen. Det stilles blant annet krav om at kommunen skal ha oversikt over helsetilstanden i befolkningen og iverksette nødvendige tiltak for å møte kommunens helseutfordringer (folkehelseloven §§ 5 og 7).
Stortinget har også vedtatt at kommunen skal ha psykolog og ergoterapeut knyttet til seg, men dette er ikke trådt i kraft.
Prop. 91 L (2010 – 2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) side 345
Prop. 91 L (2010 – 2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) side 162
I loven er det lagt til grunn et oppholdsprinsipp som både gjelder hvem som skal tilbys nødvendige helse- og omsorgstjenester og finansiering av tjenestene. Det er ikke noe krav at personen har fast bosted i kommunen eller fast oppholdssted. Det er heller ikke krav om at oppholdet må vare en viss tid. Ansvaret omfatter således også dem som er på ferie, gjennomreise eller av annen grunn oppholder seg mer kortvarig i kommunen.
Brev fra Helse- og omsorgsdepartementet til Helsedirektoratet datert 11. september 2015 Helsehjelp fra kommunen til personer uten lovlig opphold – spørsmål om betaling.
Forskriften trådte i kraft 1. november 2018 og erstatter tidligere forskrift 3. april 2003 nr. 450 om kommunens helsefremmende og forebyggende arbeid i helsestasjons- og skolehelsetjenesten.
Prop. 91 L (2010 – 2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) side 206
Fastlegeordningen er nærmere regulert i forskrift 29. august 2012 nr. 842 om fastlegeordningen i kommunene og forskrift 29. august 2012 nr. 843 om pasient- og brukerrettigheter i fastlegeordningen.
Prop. 91 L (2010 – 2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) side 180
Prop. 91 L (2010 – 2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) side 181
Prop. 86 L (2013 – 2014) Endringer i pasient- og brukerrettighetsloven (rett til brukerstyrt assistanse) side 33
Prop. 86 L (2013 – 2014) Endringer i pasient- og brukerrettighetsloven (rett til brukerstyrt assistanse) side 33
Prop. 49 L (2016 – 2017) Endringer i helse- og omsorgstjenesteloven m.m. (styrket pårørendestøtte) side 29
Prop. 49 L (2016 – 2017) Endringer i helse- og omsorgstjenesteloven m.m. (styrket pårørendestøtte) side 30
Prop. 75 L (2016 – 2017) Endringar i pasient- og brukarrettslova, helsepersonellova m.m. (styrking av rettsstillinga til barn ved yting av helse- og omsorgsteneser m.m.) side 53 og 54
Prop. 49 L (2016 – 2017) Endringer i helse- og omsorgstjenesteloven m.m. (styrket pårørendestøtte) side 30
Prop. 49 L (2016 – 2017) Endringer i helse- og omsorgstjenesteloven m.m. (styrket pårørendestøtte) side 30
Prop. 91 L (2010 – 2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) side 494
Ot.prp. nr. 49 (1982–83) Om lov om tannhelsetjenesten (Tannhelsetjenesten i fylkeskommunene) kapittel 1.2
Ot.prp. nr. 49 (1982–83) Om lov om tannhelsetjenesten (tannhelsetjenesten i fylkeskommunene) side 19
Ot.prp. nr. 49 (1982–83) Om lov om tannhelsetjenesten (tannhelsetjenesten i fylkeskommunene), kapittel 1.2
Prop. 71 L (2016 –2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.) side 104
Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.) side 108
Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.) side 128
Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.) side 128
Ot.prp. nr. 49 (1982–83) Om lov om tannhelsetjenesten (Tannhelsetjenesten i fylkeskommunene) side 20
Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.) side 128-129
Kostra (Kommune-Stat-Rapportering) er et nasjonalt informasjonssystem som gir styringsinformasjon om kommunal og fylkeskommunal virksomhet.
Allmennlegetjenesten i kommunene omfatter fastlegeordningen, legevakttjenesten og andre allmennlegeoppgaver, for eksempel i sykehjem og helsestasjon.
Gruppe A – barn og unge 0–18 år, gruppe B – psykisk utviklingshemmede, gruppe C – grupper av eldre, langtidssyke og uføre i institusjon (C1) og hjemmesykepleie (C2), gruppe D – ungdom som fyller 19 eller 20 år i behandlingsåret og gruppe E – andre grupper som fylkeskommunen har vedtatt å prioritere. Se kapittel 7.2.3 for mer informasjon om gruppene som har rett etter tannhelsetjenesteloven.
Samdata kommune inneholder statistikk som beskriver utvikling og variasjon i kommunale helse- og omsorgstjenester.