Del 4
Prosesser og virkemidler
16 Kunnskapsgrunnlaget for prioriteringsbeslutninger
Kunnskap er en forutsetning for gode prioriteringer. I dag samles det inn mye data gjennom ulike kanaler, og det foreligger store mengder av data og informasjon om innbyggere og om helse- og omsorgstjenestene. Eksempler på kunnskapskilder er Kostra, Samdata kommune, IPLOS, folkehelseprofilene og UNGdata. I tillegg utarbeider Helsedirektoratet, Folkehelseinstituttet og Statistisk sentralbyrå kunnskap som er relevant for kommunene. Norsk pasientregister (NPR) drives av Helsedirektoratet. Registeret inneholder helseopplysninger om alle som henvises og diagnostiseres, utredes og/eller behandles i spesialisthelsetjenesten i Norge.
Helse- og omsorgsdepartementet etablerte i april 2018 et kommunalt pasient- og brukerregister (KPR). Registeret har som formål å gi data for planlegging, styring, finansiering og evaluering av de kommunale helse- og omsorgstjenestene. Opplysningene skal også kunne brukes til kvalitetsforbedring, forebyggende arbeid, beredskap, analyser, forskning og nasjonal kjernejournal.
I tillegg til nevnte kunnskapskilder, finnes det flere helseregistre, nasjonale kvalitetsindikatorer samt veiledere og retningslinjer. Helsedirektoratet utarbeider retningslinjer i tett samarbeid med relevante fagmiljøer.
Disse kunnskapskildene kan bidra til å støtte opp under kommunens arbeid med å planlegge og dimensjonere sine tjenester. Det følger av folkehelseloven at kommunen skal ha nødvendig oversikt over helsetilstanden i befolkningen og de positive og negative faktorer som kan virke inn på denne.
Utviklingssentrene for sykehjem og hjemmetjenester er en nasjonal satsing og et virkemiddel for å realisere målene i Meld. St. 29 (2012 – 2013) Morgendagens omsorg og Meld. St. 26 (2014 – 2015) Fremtidens primærhelsetjeneste – nærhet og helhet. Målgruppene til det enkelte utviklingssenter er ledere og andre ansatte i de kommunale helse- og omsorgstjenestene i eget fylke, først og fremst i sykehjem og hjemmebaserte tjenester. Utviklingssenteret skal være en ressurs for kommunene i fylket og bidra til fag- og tjenesteutvikling innenfor satsingsområdene. For å oppfylle samfunnsoppdraget skal utviklingssentrene ivareta følgende overfor målgruppene:
legge til rette for samarbeid og kunnskaps- og erfaringsdeling mellom kommunene i fylket gjennom blant annet ulike nettverk og arenaer for ledere og andre ansatte
bidra til utvikling av kunnskapsbasert praksis, gjennom spredning av kunnskap, herunder nasjonale veiledere og retningslinjer
bidra til innovasjon og nye løsninger, og til spredning av disse
tilby råd og veiledning i metoder og verktøy i fagutviklings-, forbedrings- og implementeringsarbeid
medvirke til og tilrettelegge for forskning som er praksisnær og relevant for kommunale helse- og omsorgstjenester
Tilsvarende er det etablert et senter for kvalitetsutvikling i legekontor (SKIL). Senteret skal støtte og veilede praksisnær kvalitetsutvikling i legekontor gjennom tverrfaglige nettverk og kollegagrupper.
Det finnes også nettverk i regi av KS der kommunene tilbys en arena for analyser av egen virksomhet, sammenlikning og læring. Om lag 180 kommuner deltar hvert år i KS’ effektiviseringsnettverk. Hvilke nettverk som tilbys, varierer fra tid til annen. Det er blant annet blitt tilbudt nettverk innen helse- og omsorg og hverdagsrehabilitering. ASSS-nettverket (aggregerte styringsdata for samarbeidende storkommuner) er et løpende samarbeid bestående av de ti største kommunene. Det gjennomføres nettverksarbeid på ti tjenesteområder, herunder pleie og omsorg og kommunehelse. I nettverkene fokuseres det på effektivisering, produktivitet og kvalitet gjennom kartlegging, analyse, læring og forbedringsarbeid.
Boks 16.1 Forskningsnettverk i primærhelsetjenesten
Allmennmedisinske forskningsmiljøer har tatt initiativ til etablering av et forskningsnettverk i primærhelsetjenesten. Forskningsnettverket skal gjøre det enklere å rekruttere flere pasienter fra primærhelsetjenesten til kliniske og epidemiologiske studier. Praksisbasert forskningsnettverk i primærhelsetjenesten gir forskere mulighet til å gjennomføre gode og kvalitetssikrede studier i norsk allmennpraksis. Infrastrukturen gjør det mulig å bruke data fra primærhelsetjenesten til forskning, sykdomsovervåking og kvalitetsforbedringer.
Nettverket er landsdekkende og skal bestå av 90 fastlegepraksiser organisert gjennom fire regionale nettverk og en overordnet koordinerende enhet som er knyttet til Universitetet i Bergen. Planen er at de første forskningsprosjektene kan startes i løpet av 2019.
Norheim-utvalget pekte på at innsamlingen av informasjon i begrenset grad gjøres med tanke på å understøtte prioriteringer. Utvalget støtter dette og mener at dette bør gjøres i større grad enn i dag, også for den kommunale helse- og omsorgstjenesten og tannhelsetjenesten.
Det er igangsatt flere initiativ fra Helse- og omsorgsdepartementet for å heve innsatsen og styrke kompetansen innenfor de kommunale helse- og omsorgstjenestene. Blant annet HelseOmsorg21 (HO21). HelseOmsorg21 skal legge til rette for en målrettet, helhetlig og koordinert nasjonal innsats for forskning, utvikling og innovasjon innenfor helse og omsorg. Målet med HelseOmsorg21 er å bidra til en kunnskapsbasert helse- og omsorgstjeneste kjennetegnet av kvalitet, pasientsikkerhet og effektive tjenester.
Kommunenes strategiske forskningsorgan (KSF) ble opprettet på rådsmøte i HelseOmsorg21 i mars i 2017. Organet skal bidra til at det innen kommunens helse- og omsorgstjenester skal være en styrket forskning, innovasjon og utdanning innen kommunenes helse- og omsorgstjenester.
Senter for omsorgsforskning ble opprettet av Helse- og omsorgsdepartementet på bakgrunn av St.meld. nr. 25 (2005 – 2006) Mestring, muligheter og mening, og er etablert ved Universitetet i Tromsø, Høgskolen i Nord-Trøndelag, Høgskolen i Bergen, Universitetet i Agder/Høgskolen i Sørøst- Norge og NTNU i Gjøvik (se kapittel 16.3).
Boks 16.2 Forskning på oral helse hos eldre – GERONETT
Regjeringens handlingsplan Sammen om kunnskapsløft for oral helse – Forsknings- og innovasjonsstrategi på tannhelsefeltet (2017 – 2027) peker på at det mangler kunnskap om utviklingen i oral helse, om behandlingsbehov og om behandling som utføres i eldrebefolkningen.
GERONETT er et nasjonalt nettverk for forskning og kompetanseutvikling på oral helse hos eldre. Nettverket er et samarbeid mellom de regionale odontologiske kompetansesentrene. Målet er å samordne og øke forskningsaktiviteten innen gerodontologi (eldretannpleie), øke kompetansen og bevisstheten om viktigheten av oral helse i andre helsetjenesteområder, også innen forskning.
Utvalget vil understreke at det er nødvendig å utvikle kunnskap innenfor den kommunale sektoren generelt, men særlig knyttet til kunnskap for å understøtte gode prioriteringer. Dette vil innebære en stor og nødvendig ressursinnsats over lang tid, både med å utvikle forskerkompetanse i tjenestene og gjennom bestilling av forskning på viktige områder.
16.1 Manglende kunnskap om effekten av tiltak
Det finnes mange kilder til kunnskap om den kommunale helse- og omsorgstjenesten og offentlig finansierte tannhelsetjenester i tillegg til beslutningsstøtteverktøy for ulike deler av tjenesten. Likevel er det fortsatt til dels store kunnskapshull. Blant annet peker fylkestannlegens arbeidsutvalg på at det mangler kunnskap om den friske, voksne befolkningens tannhelse. Videre er det lite kunnskap om effekten av enkelte forebyggende tiltak både i tannhelsetjenesten og i helsestasjons- og skolehelsetjenesten. Mangelfull kunnskap om effekten av tiltak er en utfordring med tanke på å ta gode prioriteringsbeslutninger. Utvalget mener at en forutsetning for å kunne ta i bruk det foreslåtte nyttekriteriet er at man legger til rette for å få mer kunnskap om effekter av tiltak.
Den manglende kunnskapen om effekten av tiltak skiller den kommunale helse- og omsorgstjenesten og tannhelsetjenesten fra spesialisthelsetjenesten, som i langt større grad driver med klinisk forskning. Blant annet peker regjeringens handlingsplan Sammen om kunnskapsløft for oral helse – Forsknings- og innovasjonsstrategi på tannhelsefeltet (2017 – 2027) på at forskning og kunnskapsutvikling innen oral helse er svak, og i mange år har blitt hengende etter de andre helsetjenesteområdene.
Når det er til dels store kunnskapshull om tjenestene og tjenestetilbudene, er det vanskelig å si noe sikkert om effekten og nytten av tiltak som iverksettes. Det er vanskelig å vite hvordan man skal prioritere mellom forebygging og kurativ behandling. Videre er det krevende å vite hvordan man skal prioritere mellom ulike forebyggende og behandlende tiltak. Hvilken innbyrdes rang bør de ulike tiltakene ha? Vi vet ikke om det er tiltak som har større nytte enn andre, og som bør prioriteres opp. Det gjør det vanskelig å vite hva som skal ut, når noe prioriteres inn. Kunnskapsutvikling om effekter av tiltak i den kommunale helse- og omsorgstjenesten er med andre ord viktig som grunnlag for prioriteringer.
16.2 Kunnskap om hvordan kommunene prioriterer
Det finnes lite kunnskap om prioriteringspraksis i den kommunale helse- og omsorgstjenesten. Størst er utfordringen når det gjelder kunnskap om prioriteringspraksis i primærhelsetjenesten, det vil si de forebyggende tjenestene, fysioterapitjenesten og allmennlegetjenesten. Det eksisterer noe mer kunnskap om mottakere av omsorgstjenester og hvilke tjenester som tilbys, men det er liten kunnskap om hvilke vurderinger som ligger til grunn når beslutninger om tildeling av tjenester fattes. Kunnskapshullet om prioriteringspraksis i kommunene står i motsetning til kunnskapen vi har om prioriteringer i spesialisthelsetjenesten, som allerede i 1997 etablerte Norsk pasientregister (NPR).
Det er igangsatt flere forskningsprosjekter ved høyskoler og universiteter som skal se på prioriteringer i omsorgstjenesten. Blant annet er det igangsatt et forskningsprosjekt ved Senter for omsorgsforskning (Prioritizing care: Emerging dilemmas in the Norwegian care service landscape (PriCare)). Målet med prosjektet er å utvikle ny kunnskap og innsikt om dilemmaer, konsekvenser og prioriteringsutfordringer for hele omsorgskjeden.
Ved Universitetet i Oslo, er det igangsatt et forskningsprosjekt som skal se på: Hvilke prioriteringskriterier og verdier ligger til grunn når pasienter i korttidsavdelinger vurderes til langtidsplass i sykehjem. Og hva som fremmer eller hemmer gode prioriteringer og samhandling i tildeling av sykehjemsplasser1. Ved Høgskulen på Vestlandet jobbes det med en doktorgrad om tildeling av rehabiliteringsplasser i kommunen for pasienter med hjerneskader som skrives ut av spesialisthelsetjenesten2.
17 Åpenhet og brukermedvirkning
17.1 Åpenhet
Legitime prioriteringsbeslutninger fordrer åpenhet både om prinsippene for prioritering og om prosessene som fører fram til beslutningene. Prioriteringer i helse- og omsorgstjenesten handler om å fordele ressurser til noen områder og tiltak fremfor andre. I dette ligger det også at noen områder og tiltak ikke vil få ressurser til å bli gjennomført. Prioriteringsbeslutninger kan derfor oppleves som kontroversielle eller urettferdige for de som påvirkes av beslutningen. Åpenhet omkring prosesser og beslutninger er derfor viktig for at de som berøres, forstår hvorfor beslutningen ble som den ble. Åpenhet bidrar til legitimitet og forståelse.
Åpenhet om prosessene dreier seg om etterprøvbarhet når det fattes vedtak og beslutninger. Prioritering innebærer også at man må si nei. Det kan være avslag på en søknad om sykehjemsplass eller fastlegen som sier nei til en undersøkelse pasienten ønsker seg. Å si nei kan være krevende for den enkelte beslutningstaker. Men åpne prosesser basert på legitime og anerkjente prinsipper for prioritering, kan bidra til aksept for beslutningen. De som påvirkes av beslutningen, har rett til å få en begrunnelse og mulighet for å klage på avgjørelsen. Gode systemer for prioriteringsbeslutninger bidrar til likhet i beslutningsprosessen – like tilfeller behandles likt. I kapittel 18 foreslår utvalget virkemidler for prioritering. Målet med virkemidlene er å bidra til mer åpenhet omkring prioriteringsprosessene og større grad av likhet i prioriteringsbeslutningene.
I Norge har vi lang tradisjon for åpenhet om prioriteringsbeslutninger. Dette gjelder i særlig grad i spesialisthelsetjenesten, der det er utviklet strukturerte beslutningssystemer som prioriteringsforskriften, prioriteringsveilederne og Beslutningsforum for nye metoder. Men beslutningssystemene gjelder først og fremst på klinisk nivå. I Meld. St. 34 (2015 – 2016) var vurderingen at det er behov for å styrke åpenhet om prioritering særlig på to arenaer. Det foreslås at vurderinger basert på prinsippene for prioritering i større grad enn i dag inngår i grunnlaget for beslutninger på administrativt nivå. Videre ba regjeringen Stortinget om å ta tydeligere stilling til prinsippene som skal ligge til grunn for prioriteringsbeslutninger i helsetjenesten. Meldingen peker på at Stortinget har ansvar for å fastsette prinsipper og systemer som helsepersonell og ledere i helsetjenesten kan basere sine prioriteringsbeslutninger på, og regjeringen inviterte Stortinget til å ta stilling til dette i større grad enn i dag. En samlet helse- og omsorgskomite sluttet seg til de tre foreslått prioriteringskriteriene og prinsippene som ligger til grunn (Innst. 57 S (2016 – 2017)). Komiteen uttalte at det må være Stortingets ansvar å vedta prinsippene for prioritering og de totale ressursrammene for helsetjenestene. Det innebærer at Stortinget må være seg sitt ansvar bevisst, og gi beslutningstakerne ryggdekning for beslutningene. Utvalget mener Stortinget også bør ta stilling til prinsippene for prioritering i den kommunale helse- og omsorgstjenesten og i den offentlige tannhelsetjenesten.
Utvalget har vært opptatt av åpenhet og transparente prosesser, og har opprettet en nettside, blankholmutvalget.no, der innspill til utvalget er lagt ut. Det har vært innspillsmøter med profesjons-, pasient og brukerorganisasjoner og med KS, og utvalgsmedlemmer har deltatt i ulike fora for å presentere og drøfte problemstillinger knyttet til prioritering. Etter utvalgets mening har dette bidratt til åpenhet om prosesser og beslutninger og gitt mulighet for medvirkning. Dette kan bidra til økt legitimitet og forståelse for prioritering. Utvalgets arbeid er nærmere beskrevet i vedlegg 1.
17.2 Brukermedvirkning
Brukermedvirkning er avgjørende for at tiltak skal oppfattes som nyttig.
Kilde: Nasjonalforeningen for folkehelsen på innspillsmøte 18. april 2018.
Åpenhet er en forutsetning for god brukermedvirkning. Ved å ta brukere og pasienter med på råd og i diskusjoner, enten om egen behandling eller om innretning av tjenester, vil den enkelte kunne påvirke behandlingsforløp, ta medansvar og involveres i prosesser som angår en selv eller det samfunnet en lever i.
Brukermedvirkning er en prosess eller metode som forutsetter at det innhentes synspunkter fra dem som berøres av tiltakene. Brukermedvirkning og vektlegging av erfaringsbasert kunnskap i beslutningene er et viktig demokratisk prinsipp og bidrar til å utvikle og forbedre tjenestene.
Brukermedvirkning bygger også på etiske prinsipper om enkeltindividets autonomi, frihet og retten til å ta beslutninger om ting som berører eget liv og helse. Utfordringen ligger i hvordan og i hvilken grad politikere, administrative ledere og tjenesteutøvere i praksis involverer brukere, pasienter og pårørende i beslutninger knyttet til prioritering og innretning av tjenestetilbudet.
Brukermedvirkning foregår på flere nivåer av helse- og omsorgstjenesten:
på faglig nivå, det vil si når det gjelder valgfrihet og innflytelse over eget helse- og omsorgstilbud. Faglig nivå innbefatter også pårørendemedvirkning.
på overordnet nivå i kommunen gjennom organisert brukerinvolvering
på nasjonalt politisk nivå når regjeringen skal meisle ut ny politikk
Utvalget mener at brukermedvirkning på alle nivåer vil styrke prioriteringsarbeidet og bidra til økt åpenhet, legitimitet og aksept for prioriteringsbeslutningene.
Brukermedvirkning vil i mange tilfeller bidra til økt treffsikkerhet i utformingen og gjennomføringen av et tiltak. Utvalget mener dette er særlig relevant i den kommunale helse- og omsorgssektoren, der tjenesten i større grad enn spesialisthelsetjenesten skal legge til rette for mestring. Brukerens egen vurdering av hva som er viktig er derfor vesentlig for utformingen av gode tjenester til den enkelte.
17.2.1 Brukermedvirkning på faglig nivå
Brukermedvirkning på faglig nivå handler om selvbestemmelse og verdighet. Den enkelte gis en mulighet til å være med på å ta beslutninger som angår ens eget liv. Brukermedvirkning på faglig nivå skjer når den enkelte pasient/bruker selv får anledning til å delta i utformingen av tjenesteytelsen eller på annen måte ta stilling til kommunen som tjenesteprodusent. Det kan skje gjennom den kontakten pasienten/brukeren har med kommunen, eller i møte med helse- og omsorgspersonell.
I møtet med den enkelte pasient/bruker kan helse- og omsorgspersonell få kunnskap om pasienten/brukerens helse, ønsker og erfaringer som er viktig for å ivareta den enkeltes behov på best mulig måte. Ved å stille spørsmålet «hva er viktig for deg?», flyttes oppmerksomheten fra selve diagnosen til hele mennesket. En form for praktisk brukermedvirkning på faglig nivå kan være innkomstsamtalen i sykehjem. Innkomstsamtalen med pasient og dens pårørende kan være et verktøy for sykehjemmet til å kartlegge hvem pasienten er, hvilke preferanser pasienten har og hvordan vedkommende ønsker å ha det. Innkomstsamtalen kan benyttes som et virkemiddel for å bidra til at pasienten får innflytelse over behandlingstilbudet og tjenestene som vedkommende skal motta (Isaksen, Ågotnes og Fagertun 2018, s. 147).
Boks 17.1 Samvalg
Det siste tiåret har tilnærmingen shared decision-making, eller samvalg på norsk, fått økende oppmerksomhet som en metode for å få pasienter til å delta aktivt i beslutningene om seg selv. Ved samvalg samarbeider pasient/bruker og helse- og omsorgspersonell om å treffe beslutninger om aktuelle tiltak, på pasienten/brukerens premisser. Samvalg anerkjenner pasientens rett til å bestemme over sin helse og sitt omsorgbehov, og målet er å sikre at de er fullt informert om alternativene de står overfor. Målet er å bli enige om og å velge det alternativet som er mest i tråd med pasienten/brukerens egne preferanser. Det er utviklet flere ulike verktøy for samvalg (se blant annet helsenorge.no/samvalgsverktøy).
Helse- og omsorgspersonell har ansvar for å informere pasienten/brukeren på en slik måte at valgene man tar baseres på kunnskap om effekten av tiltakene man tilbyr, og at den enkelte er kjent med eventuelle konsekvenser av valgene. Eksempelvis ber pasienter noen ganger om undersøkelser uten påviselig nytte. Dette kan for eksempel være PSA-undersøkelser for å avdekke prostatakreft eller MR for vonde knær. Legen har ansvar for å informere pasienten om effekten av disse undersøkelsene og eventuelle bivirkninger. Dette handler om et etisk ansvar for ikke å tilby pasienter undersøkelser som er medisinsk unødvendige, og som i noen tilfeller vil ha flere bivirkninger eller som er skadelig, men også om et ansvar for å unngå unødig bruk av samfunnets ressurser.
Pasient og bruker har rett til å medvirke ved gjennomføringen av helse- og omsorgstjenester, og tjenestetilbudet skal i størst mulig grad utformes i samarbeid med pasient/bruker (jf. pasient- og brukerrettighetsloven). Helse- og omsorgspersonell har ansvar for at informasjonen tilpasses mottakerens individuelle forutsetninger, som for eksempel alder og kognitiv funksjon.
På faglig nivå finnes det også flere lovpålagte tiltak som skal ivareta brukermedvirkning. Kommunen skal utarbeide individuell plan for pasienter og brukere med behov for langvarige og koordinerte helse- og omsorgstjenester. For pasienter og brukere med behov for langvarige og koordinerte helse- og omsorgstjenester skal kommunen også tilby koordinator.
Det er flere komplekse og etiske utfordringer som kan reise seg i praktiseringen av brukermedvirkning. En etisk utfordring kan være å sikre et jevnbyrdig forhold i brukermedvirkningen. Forholdet mellom pasient/bruker og de som yter helse- og omsorgstjenester, vil ofte ikke være likeverdig. Det er den kommunale helse- og omsorgstjenesten som langt på vei definerer tjenestebehovet og som tildeler og yter tjenestene ut fra hva man mener har nytte. Som følge av sin faglige kompetanse og som beslutningstaker eller premissleverandør til hvilke ytelser som tilbys, vil helse- og omsorgspersonellet ha mest makt og innflytelse i dette forholdet. Pasient/bruker vil ofte være i en sårbar situasjon, noe som i mange tilfeller vil forsterkes nettopp av den tilstanden som er opphavet til behovet for helse- og omsorgstjenester. Dette stiller særskilte krav til at helse- og omsorgspersonellet er bevisst på denne asymmetrien i maktforholdet og tilrettelegger slik at den enkelte kan utøve sin medbestemmelsesrett og medvirkning på en informert, god og likeverdig måte.
I en del tilfeller vil også helse- og omsorgstjenesten stå overfor pasienter/brukere som helt eller delvis mangler evne til å ta egne valg. I slike tilfeller vil som regel pårørende ha en sentral rolle i å ivareta vedkommendes interesser (se nærmere kapittel 17.2.4 om pårørendes rolle). I tillegg må helse- og omsorgspersonellet, så langt som mulig, se situasjonen fra pasienten/brukerens perspektiv og forsøke å kompensere for den manglende evnen vedkommende har til å gi uttrykk for egne preferanser og behov. Dette blir særlig viktig dersom pasienten/brukeren ikke har pårørende som kan ivareta den enkeltes interesser eller hvor det kan foreligge interessekonflikt mellom pårørende og pasienten/brukeren.
Brukermedvirkningens utgangspunkt er at tjenestetilbudet så langt som mulig skal utformes i samarbeid med pasient/bruker. Videre skal ingen tiltak igangsettes uten at brukeren samtykker til dette og informeres om virkninger og mulige bivirkninger. Helse- og omsorgspersonellet må være lydhøre for pasienters/brukeres behov, ønsker og mål. Målet er at det skal være enighet om hva som er et egnet tjenestetilbud og tiltak. God kommunikasjon og gjensidig informasjonsutveksling vil ofte bidra til en felles forståelse av hvilke tiltak som bør iverksettes og omfanget av disse.
I enkelte tilfeller kan pasienten/brukerens ønsker komme i konflikt med helsefaglige vurderinger og hva helse- og omsorgstjenesten i kommunen mener er en riktig prioritering av ressurser. I utgangspunktet vil kommunen i slike tilfeller ha frihet til å bestemme organiseringen og utformingen av tjenestetilbudet, men har plikt til å sørge for at tjenestetilbudet ivaretar forsvarlighetskravet og en minstestandard (se kapittel 7.1.4). Det følger videre av pasient- og brukerrettighetsloven § 4-1 at helsehjelp som hovedregel bare kan gis ved samtykke fra pasienten. Dette innebærer at helsehjelpen ikke kan påtvinges pasienten uten eget lovgrunnlag3. Videre vil det være rammer for hvilke betingelser eller krav som en kommune kan stille for ytelsen av helse- og omsorgstjenester (se boks 17.2).
Boks 17.2 Kommunens rett til å pålegge sykehjemsplass
Har pasient eller bruker rett til fortsatt å motta tjenester i hjemmet når kommunen mener at det er nødvendig at pasienten legges inn på sykehjem? Pasient- og brukerombudet i Sogn og Fjordane stilte spørsmål om dette til Helsedirektoratet i 2016. Ombudet forutsatte at personen var samtykkekompetent og derfor ikke kunne legges inn på sykehjem mot sin vilje.
I svaret til ombudet tar Helsedirektoratet utgangspunkt i retten til nødvendige helse- og omsorgstjenester etter pasient- og brukerrettighetsloven. De viser til at kravet til forsvarlighet innebærer at det finnes et minstenivå som kommunen ikke kan gå under, heller ikke under henvisning til egen økonomi. Det er imidlertid visse betingelser som må være oppfylt for at en person skal ha rett til helse- og omsorgstjenester. For det første må vedkommende ha behov for slike tjenester, jf. kravet om at tjenestene skal være nødvendige. Videre må det legges til grunn at loven forutsetter et minimum av tilpasning, samarbeid og oppfølging fra pasienten eller brukerens side for at retten skal kunne kreves oppfylt. Som eksempler på slik tilpasning viser Helsedirektoratet til det å møte opp til fastsatte timer når dette er mulig, gjøre seg tilgjengelig for undersøkelse og behandling og innrette seg etter husordensregler ved opphold i en institusjon.
Er det imidlertid snakk om særlig inngripende betingelser som for eksempel krav om at tjenestemottakeren flytter fra eget hjem for å ta imot tilbud om sykehjemsplass, må betingelsen vurderes med utgangspunkt i den ulovfestede forvaltningsrettslige vilkårslæren. Sentralt i den ulovfestede vilkårslæren er at forvaltningen i utgangspunktet må stå fritt til å avgjøre om godet skal tildeles eller ikke, for å kunne stille et tyngende vilkår for tildelingen av godet. Helsedirektoratet viser til at kommunen ikke står fritt til å avgjøre om en søknad om rett til nødvendig helse- og omsorgstjenester etter pasient- og brukerrettighetsloven § 2-1 andre ledd skal innvilges eller avslås. Kommunen vil dermed ikke kunne sette som vilkår at pasient/bruker skal flytte ut av eget hjem for å få det minimum av tjenester som personene har rett til etter loven. For tjenester som går utover den minstestandard som den enkelte har en lovfestet rett til etter pasient- og brukerrettighetsloven, vil kommunen imidlertid kunne stille vilkår.
Kommunen vil fortsatt være forpliktet til å yte et minimum av nødvendige og forsvarlige tjenester, selv om en samtykkekompetent pasient eller bruker nekter å flytte inn i sykehjem eller tilsvarende. Hvilke konkrete tjenester vedkommende har rett til i slike tilfeller, vil avhenge av den konkrete situasjonen. Dersom en samtykkekompetent pasient/bruker ikke ønsker å motta tjenestene i sykehjem, vil det ved fastsettelsen av innholdet i kravet til forsvarlig tjenesteyting måtte tas hensyn til den begrensningen i kommunens handlingsrom som dette medfører.
I brevet stilte ombudet spørsmål om kommunen kan redusere tjenestetilbudet i hjemmet i de tilfellene en mottaker av hjemmebaserte tjenester takker nei til et tilbud om sykehjemsplass. Helsedirektoratet viser i brevet til forsvarlighetskravets nedre grense for hvor mye av tjenestetilbudet som kan reduseres. Begrunnelsen for eventuell endring i tjenestetilbudet må være saklig, og at endringen ikke må være (åpenbart) urimelig. En ren henvisning til at pasienten eller brukeren har takket nei til plass i sykehjem, vil ikke være tilstrekkelig saklig grunn.
Etter utvalgets mening er det viktig at helse- og omsorgspersonellet står godt rustet til å håndtere etiske dilemmaer og utfordringer som kan oppstå i prioriteringssituasjoner. Kommunen skal sikre at helse- og omsorgspersonellet har nødvendig kompetanse på brukerinvolvering og medvirkning. Etter utvalgets mening må helse- og omsorgspersonellets kompetanse også omfatte kunnskap om å identifisere og å håndtere etiske problemstillinger knyttet til prioritering.
Utvalget mener videre at virksomheter i den kommunale helse- og omsorgstjenesten bør ha rutiner og kultur for etisk refleksjon og at det skapes arenaer hvor etiske problemstillinger kan drøftes og belyses. Et eksempel på slike arenaer er Klinisk etikk-komiteer (KEK) og etisk råd for helse- og omsorgstjenestene (se kapittel 18.5.4).
17.2.2 Brukermedvirkning på overordnet nivå
I tillegg til brukermedvirkning på faglig nivå, skal det legges til rette for brukermedvirkning på overordnet nivå, for eksempel når kommunene skal utforme sine tjenester. Medvirkning på overordnet nivå er viktig for ivaretakelse av pasienters og brukeres behov ved oppbyggingen og organiseringen av helse- og omsorgstjenestene.
I innspillsmøte 18. april 2018 påpekte imidlertid Nasjonalforeningen for folkehelsen at pasient- og brukerorganisasjoner besitter stor kompetanse som i dag ikke benyttes, fordi det er få medvirkningsprosesser på overordnet nivå. Utvalget viser i den forbindelse til en kartlegging av representasjonsordningene for eldre og personer med funksjonsnedsettelse, utført av Norsk institutt for by- og regionforskning (Winsvold, Nørve, Stokstad og Vestby 2014). Kartleggingen viser at det er en sterk tendens til at rådene kommer sent inn i saksbehandlingsprosessen. De får først uttale seg etter at det er gitt innstilling i saker. Et lite mindretall er med og forbereder sakene. På fylkesnivå er det noe mer vanlig at rådene kommer med tidlig i prosessen. Selv om det er et flertall som svarer at de har ganske stor eller stor påvirkning, opplever en fjerdedel av begge typer råd at de har liten eller ingen påvirkning.
Riktigere prioritering forutsetter åpne prosesser. Gjennom åpne prosesser øker treffsikkerheten i utformingen av tjenestetilbudet, og man unngår unødvendig ressursbruk og tiltak som ikke er til det beste for pasienter og brukere. Det finnes i dag en rekke former for organisert brukermedvirkning i kommunene.
Det skjer vanligvis via egne organer som på et overordnet plan i kommunen har representanter fra brukerne. Eksempel på slike er eldreråd, råd for personer med funksjonsnedsettelse, kommunale foreldreråd og barne- og/eller ungdomsråd. Dette er organer som kan gi råd til den politiske og administrative ledelsen i velferdsspørsmål knyttet til disse gruppene.
Eldreråd og råd for personer med funksjonsnedsettelse er lovfestet4. Plikten kommunene har til å opprette slike råd videreføres i ny kommunelov, sammen med lovfesting av at hver kommune og fylkeskommune skal ha et ungdomsråd eller et annet medvirkningsorgan for ungdom. Dermed får ungdom en lovfestet rett til medvirkning på linje med eldre og personer med funksjonsnedsettelse.
I tillegg har noen kommuner valgt å etablere eget brukerråd for helse- og omsorgstjenester for å sikre innhenting av pasienter og brukeres erfaringer og synspunkter på en systematisk måte. Rådets mandat kan omfatte helse- og omsorgstjenestene generelt eller være opprettet med tanke på spesifikke tjenester. Brukerrepresentasjon i faste, faglige fora slik som for eksempel i fagråd for psykisk helse er også en måte å sikre brukermedvirkning.
Boks 17.3 Brukerrådet i Hamar
Brukerrådet for helse- og omsorgstjenester i Hamar er et rådgivende organ for kommunens helse- og omsorgstjenester. Rådet involveres i utviklingsarbeid som vedrører kvalitet og innhold i kommunens tjenestetilbud. Eksempel på saker brukerrådet arbeider med, er innføring av velferdsteknologi og etablering av system for tildeling av tjenester. Samarbeidet med brukerrådet og tjenestene skal sikre erfaringsdeling og omforent forståelse for satsningsområder og prioriteringer.
Et annet virkemiddel for å sikre brukermedvirkning er brukerundersøkelser. For å sikre bedre brukermedvirkning på tjenestenivå i kommunen, kan det også etableres bruker- og pårørendeutvalg på tjenestestedet. Slike utvalg vil gi pasient/bruker og pårørende en arena til å fremme forslag eller gi innspill knyttet til utviklingen av tjenester på det enkelte tjenestestedet.
Det er forskjell på det å innhente konkrete erfaringer og perspektiv fra brukere og det å tilrettelegge for at brukerorganisasjoner får forhandle på vegne av brukernes interesser. Begge former for brukermedvirkning på overordnet nivå kan være et viktig bidrag i tjenesteutviklingen. Medvirkning fra mottakerne av helse- og omsorgstjenester vil også gi viktig informasjon som grunnlag for prioriteringsbeslutninger. En utfordring ved brukerorganisasjoners partsrepresentasjon på administrativt nivå, er at brukerrepresentantene i utgangspunktet ivaretar utvalgte brukergruppers interesser. Det vil derfor kunne være brukergrupper som ikke blir hørt. Dette vil også gi et skjevt utgangspunkt for prioriteringsvurderinger. En tilsvarende utfordring ved brukerundersøkelser eller andre fremgangsmåter for å inkludere brukere som representerer sine egne erfaringer, er at denne fremgangsmåten ikke er innrettet slik at ulike brukergrupper får organisert seg for å arbeide for at deres felles interesser ivaretas. Ofte vil det være gode grunner for både å innhente brukeres egenerfaringer og for å sikre en eller annen form for partsrepresentasjon fra relevante brukerorganisasjoner.
17.2.3 Nasjonale politiske føringer for brukermedvirkning
Det er stor politisk oppmerksomhet på brukermedvirkning i helse- og omsorgstjenestene. Brukerorganisasjoner gir viktige innspill til regjeringens politikk på helse- og omsorgsfeltet. Blant annet var et viktig tiltak i regjeringens ungdomshelsestrategi, #Ungdomshelse, at helseministeren årlig inviterer ungdomsorganisasjoner til et møte for å få innspill til regjeringens politikk. Regjeringens Demensplan 2020 ble utarbeidet i tett samarbeid med mennesker med demensdiagnose og deres pårørende.
Kontaktforum for brukere av helse- og omsorgtjenesten representerer et bredt spekter av brukererfaringer og kompetanse. Forumet skal gjennom informasjonsutveksling og dialog med departementet, bidra til en bedre helse- og omsorgstjeneste for befolkningen.
17.2.4 Pårørende
Pårørende er også viktige parter i brukermedvirkningen. Noen ganger må pårørende ivareta pasienten/brukerens interesser og/eller være en kunnskapskilde i behandlingen fordi pasienten/brukeren ikke selv kan vurdere om man vil ta imot et behandlingstilbud, eller ikke er i stand til å redegjøre for seg selv og sine behov. Dette gjelder for eksempel mindre barn og personer med langt fremskreden kognitiv svikt. Pårørende vil ha kjennskap til pasienten/brukerens preferanser og behov og er derfor viktig støtte for pasienten/brukeren. Pårørende kan også spille en rolle om brukeren ikke selv oppsøker tjenesten, for eksempel om pasienten er alvorlig psykisk syk eller har en demenssykdom. Pårørende kan da på vegne av pasienten/brukeren kontakte helse- og omsorgstjenesten.
Pårørende bidrar med betydelige ressurser i helse- og omsorgstjenesten. Tall fra Pårørendealliansen viser at innsatsen fra pårørende tilsvarer 110 000 årsverk (parorendealliansen.no). Alvorlig og langvarig sykdom rammer ikke bare pasienten, men også pårørende. Å være pårørende kan være meningsfullt, men kan også medføre belastninger. En rapport fra Helsedirektoratet viser at pårørende har økt risiko for å utvikle depresjon og søvnproblemer. I tillegg vil de kunne ha redusert livskvalitet (Helsedirektoratet 2017c). Pårørende vil derfor selv kunne ha behov for tiltak, for eksempel avlastningstiltak eller annen pårørendestøtte. Som nevnt under kapittel 7.1.3, vil også mindreårige barn som er pårørende for syke foreldre eller søsken kunne ha behov for informasjon og oppfølging.
Når pasienten/brukeren får behandling og oppfølging i hjemmet, påvirker dette pårørendes hverdag. I en masterstudie kommer det fram at det kan oppleves slitsomt for pårørende at det kommer og går kommer folk i hjemmet flere ganger om dagen (Sørhus 2013). Helse- og omsorgspersonell som yter tjenester i hjemmet, må derfor være særlig varsomme og respektere boligen som både pasienten og den pårørendes hjem (Helsedirektoratet 2017c).
Helse- og omsorgstjenesten skal ha systemer og rutiner som legger til rette for informasjon, samtale og dialog med pårørende på faglig nivå. Dette gjelder uavhengig av hvilken rolle den pårørende har, men rollen til den enkelte pårørende vil ha betydning for hvordan den pårørende kan og skal involveres. Pårørendes rett til å involveres blir sterkere jo mindre pasienten/brukeren er i stand til å ivareta sine egne behov eller kan ta til seg informasjon. Helse- og omsorgspersonell vil ofte ha en samtale med pårørende om helse- og omsorgstjenester til pasient/bruker. Formålet med slike samtaler vil være å avklare forventninger, utveksle informasjon, få felles forståelse av pasienten/brukerens situasjon, skape trygghet og få et godt grunnlag for utforming av tjenester. Pårørende kan også direkte eller indirekte bli berørt av beslutninger som tas med hensyn til utformingen av tjenester. Det vil kunne være tilfeller der pasient/brukers og pårørendes interesser ikke er sammenfallende. Det er viktig at helse- og omsorgspersonell er klar over og forholder seg til denne problemstillingen.
Pårørende kan ha verdifull kunnskap i arbeidet med kvalitetsforbedring og tjenesteutvikling. Kommuner har plikt til å etablere systemer på ulike nivå i tjenesten for å innhente erfaringer og synspunkter fra pårørende og ta i bruk disse erfaringene i forbedringen av tjenestene. På administrativt og politisk nivå skjer involveringen av pårørende i stor grad på samme måte som for pasienter og brukere.
Pårørende som kjenner pasienten/brukeren vil ofte ha nyttig, relevant og nødvendig informasjon om helsetilstand, sykdomshistorie, funksjonsnivå, interesser, ressurser, effekt av behandlinger og behov for hjelp og praktisk tilrettelegging. Det vil derfor ofte være nødvendig å innhente informasjon fra pårørende som grunnlag for beslutninger om utformingen, gjennomføringen og oppfølgingen av tjenestetilbudet.
17.3 Medienes rolle
Mediene har først og fremst en viktig demokratisk funksjon som kanaler for ulike interesser og synspunkt, som arenaer for debatt og som kritiske voktere av makt og myndighet. At temaer som blir vektlagt i mediene, preger den helsepolitiske dagsordenen og dermed også helseprioriteringer over tid er både naturlig og legitimt. En rapport utarbeidet på oppdrag fra utvalget, ser nærmere på medias rolle og hvordan media bidrar til å påvirke prioriteringsbeslutninger (Figenschou, Larsen og Thorbjørnsrud 2018, digitalt vedlegg 3).
Mens politikere og kommunale ledere trekker opp langsiktige mål, vil mediene ofte fokusere på enkeltsakene, selv om dette trekker ressurser bort fra og svekker realiseringen av selve målet (NOU 2014: 12, s. 57). I rapporten står det at «Lokaljournalistikken kan sies å ha dreid fra et samfunnsoppdrag til et publikumsoppdrag, fordi redaksjonene i økende grad vektlegger klikkvennlige og delbare saker» (Figenschou m.fl. 2018, s. 13).
Imidlertid er det ikke slik at saker som settes på medienes dagsorden, automatisk innebærer en endring av politiske og administrative beslutninger. Det krever i tillegg at personen som omtales vekker sympati og engasjement i rollen som «verdig offer». Videre kreves det en kombinasjon av engasjerte journalister som jobber for å drive saken fremover, ressurssterke støttespillere og at saken frontes av politikere. Mediedekningen preges med andre ord, av at visse historier er mer dominerende fremfor andre. Noen lidelser, pasientgrupper og behov kan dermed havne i «medieskyggen». Dette er sykdommene som ingen legger merke til eller er opptatt av, som dermed ikke får oppmerksomhet i mediene. Disse sakene havner lenger ned på politikernes agenda og offentlighetens interesse.
Ved at noen saker blir et tema i mediene, settes en dagsorden som er med på å prege offentlig debatt og politiske utspill. Saker som settes på medienes dagsorden, får oppmerksomhet og blir derfor definert som relevante, viktige og aktuelle. I prioriteringssammenheng skaper dette en utfordring fordi mediene ved å fokusere på lett salgbare enkeltsaker, kan bidra til å undergrave målet om en riktig fordeling av helseressursene (Figenschou m.fl. 2018).
På den andre siden, finner man aktører som selv aktivt tar kontakt med media, og som bruker mediene strategisk for å få gjennomslag for sine saker. Én slik gruppe er pasient- og brukerorganisasjonene, som er talspersoner for pasienter og brukere. Disse har, som beskrevet over, en viktig rolle i utviklingen av helse- og omsorgstjenestene. Samtidig kjemper hver og en av disse organisasjonene for at akkurat deres medlemmers behov skal ivaretas best mulig. Mange av dem definerer medier og kommunikasjon som en helt sentral del av virksomheten, og de har profesjonelle kommunikasjonsavdelinger og ledere som er strategisk bevisste hvordan mediene fungerer.
Pasienter og pårørende tar også på egne vegne kontakt med mediene for å formidle sin historie og sine krav om bedre behandling og tilbud. Rapporten viser blant annet til en mediesak som omhandler en mann som ikke fikk tildelt sykehjemsplass i hjemkommunen. Mannens pårørende la ut en post på Facebook som raskt spredde seg i sosiale medier. Saken ble plukket opp av pressen som fulgte saken med flere oppslag, fram til mannen fikk fast plass på sykehjem (Figenschou m.fl. 2018).
Likeverdig tilgang til tjenester av god kvalitet er et mål for helse- og omsorgstjenesten. Dette forutsetter at prioriteringene bygger på legitime og gjennomdrøftede prinsipper samt transparente prosesser. Det er uheldig for prioriteringsprosessene, dersom medienes dagsorden legger føringer for hva som skal prioriteres.
18 Virkemidler for prioritering
18.1 Innledning
Det gjøres mange gode prioriteringsvurderinger i kommunene. Helse- og omsorgspersonell, ledere og politikere mangler imidlertid gode virkemidler for å understøtte strukturerte beslutninger.
Det finnes en rekke virkemidler for prioritering i spesialisthelsetjenesten, som for eksempel prioriteringsforskriften, prioriteringsveiledere og Beslutningsforum for nye metoder. Tilsvarende virkemidler finnes ikke i den kommunale helse- og omsorgstjenesten eller i den offentlige tannhelsetjenesten.
I dette kapitlet vil utvalget gi anbefalinger om virkemidler som understøtter prioritering i tråd med prinsippene. Virkemidler for prioritering skal bidra til at prioriteringen skjer i tråd med og støtter opp om de foreslåtte prinsippene for prioritering. God prioriteringspraksis må gjenspeiles i relevante virkemidler på faglig, administrativt og politisk nivå.
Kommuner og fylkeskommuner tar flere beslutninger som får betydning for prioritering i helse- og omsorgstjenesten. Eksempelvis vil lokale forskrifter om tildeling av sykehjemsplass, lokale helse- og omsorgsplaner og strategier ha betydning for hvilke tjenester som tilbys og hvem som får tjenester.
En forutsetning for å få til prioritering i tråd med prinsippene er at kommunen er oppmerksom på hvilke konsekvenser utformingen av virkemidler i helse- og omsorgstjenesten får for prioritering mellom tjenesteområder og pasient-/brukergrupper. Utvalget mener at kommunene i utformingen av sine virkemidler må støtte opp om de prinsippene som etableres for prioriteringer i helse- og omsorgstjenesten. I tillegg må også statlig utformede virkemidler støtte opp om god prioriteringspraksis i kommunene.
Hovedprinsippet for den statlige styringen av kommunesektoren er økonomisk og juridisk rammestyring. Rammestyring gir kommunene handlingsrom, slik at de kan gjøre lokale og individuelle tilpasninger av tjenestene ut fra behovene i den enkelte kommune. Dette innebærer at utformingen av styringsvirkemiddel overfor kommunesektoren må være tilpasset formålet. Staten skal ikke gripe inn i det kommunale selvstyret mer enn det som er nødvendig for å ivareta målene ved et tiltak. Utformingen av virkemidler må ta hensyn til dette.
18.2 Juridiske virkemidler
Kommuner og fylkeskommuner er selvstendige, politisk valgte og styrte forvaltningsnivåer som ikke er en del av statsforvaltningen. Dette innebærer at dersom kommuner eller fylkeskommuner skal tildeles oppgaver eller deres virksomhet styres, må dette skje ved regulering i lov eller forskrift som er gitt med hjemmel i en lov.
Rammestyring er hovedprinsippet for statlig styring av kommunesektoren. Juridisk rammestyring betyr at kommunene får reell handlefrihet ved gjennomføring av lovpålagte oppgaver, blant annet slik at de beholder fleksibilitet til å se behov på tvers og samordne tjenester til pasienter og brukere. I enkelte tilfeller kan staten ha behov for å gi en mer detaljert regulering. Slik regulering må i så fall være særskilt begrunnet for eksempel i nasjonale mål om likhet og likeverd, rettssikkerhet, liv og helse, bærekraftig utvikling eller effektiv og samordnet bruk av offentlige ressurser.
For å sikre en helhetlig prioritering på tvers av forvaltningsnivåene og et likeverdig tilbud, mener utvalget at prinsippene for prioritering så langt som mulig bør være gjennomgående på alle beslutningsnivåer i helse- og omsorgstjenesten. Det innebærer at det ikke bør være vesensforskjeller i de vurderinger som gjøres om forholdet mellom nytte, alvorlighet og ressursbruk for den kommunale helse- og omsorgstjenesten, den offentlige tannhelsetjenesten og tilsvarende vurderinger i spesialisthelsetjenesten. Sammen med de tre prioriteringskriteriene – nytte, ressurs og alvorlighet – foreslår utvalget et sett med prinsipper som samlet skal ligge til grunn for prioritering i den kommunale helse- og omsorgstjenesten og den offentlige tannhelsetjenesten.
Den kommunale helse- og omsorgstjenesten og den offentlige tannhelsetjenesten trenger et mandat for å prioritere i tråd med kriteriene for prioritering, på lik linje med spesialisthelsetjenesten. Etter utvalgets vurdering er det derfor behov for en juridisk forankring av kriteriene for prioritering i relevant regelverk. En rettslig regulering av prioriteringskriteriene vil i tillegg gi legitimitet og bidra til større forutberegnelighet med hensyn til hva som skal ligge til grunn for prioriteringer i helse- og omsorgstjenesten.
18.2.1 Forslag til regulering av prioriteringsprinsipper for den kommunale helse- og omsorgstjenesten
Helse- og omsorgstjenesteloven beskriver hvilke tjenester kommunene skal tilby, men regulerer i hovedsak ikke hvordan tjenesten skal organiseres og det nærmere innholdet i tjenesten utover at kommunen har plikt til å sørge for nødvendige helse- og omsorgstjenester på et forsvarlig nivå. Kravet til forsvarlighet retter seg både mot kvaliteten og omfanget av tjenestene og mot tidspunktet for når tjenestene skal ytes. Kommunene har plikt til å sørge for et tilbud som kan møte presenterte behov, variasjon i behov og fremtidige behov med hensyn på omfang, kvalitet og tidspunkt for ytelsene.
Utvalget mener at kommunene bør pålegges plikt til å innrette tjenestetilbudet i den kommunale helse- og omsorgstjenesten i tråd med prioriteringskriteriene; nytte, ressurs og alvorlighet og i tråd med prinsippene knyttet til innholdet og anvendelsen av kriteriene. Dette vil gi kommunene et klart mandat for å prioritere i samsvar med de foreslåtte prinsippene for prioritering, samtidig som en slik overordnet regulering gir kommunene et stort handlingsrom i utformingen og organiseringen av det lokale tjenestetilbudet. Samtidig må det være klart at kommunene ikke kan la være å ivareta innbyggernes grunnleggende behov for helse- og omsorgstjenester med begrunnelse i en grenseverdi for ressursbruk.
Den enkeltes rett til nødvendige, forsvarlige og verdige helse- og omsorgstjenester fra kommunen følger av pasient- og brukerrettighetsloven. I spesialisthelsetjenesten fremgår det klart av prioriteringsforskriften at retten til nødvendig helsehjelp bare gjelder «dersom pasienten kan ha forventet nytte av helsehjelpen, og kostnadene står i rimelig forhold til tiltakets effekt». Tilsvarende begrensning fremgår ikke eksplisitt av retten til nødvendige helse- og omsorgstjenester fra kommunen, men en slik begrensning er innfortolket. Av hensyn til forutberegnelighet bør disse begrensningene etter utvalgets vurdering tydeliggjøres. Etter utvalgets mening er det også viktig at det er åpenhet om prinsippene som skal ligge til grunn for prioriteringen. Regulering av prioriteringskriteriene vil bidra til legitimitet og gi helse- og omsorgspersonell ryggdekning for å foreta prioriteringer i tråd med prinsippene. Utvalget mener derfor at det med hjemmel i pasient- og brukerrettighetsloven § 2-1 a femte ledd bør fastsettes en forskrift hvor det fremgår at pasienten eller brukeren må ha nytte av tiltaket, og ressursbruken må stå i et rimelig forhold til den forventede nytten av tiltaket for at pasienten eller brukeren skal ha rett til nødvendige helse- og omsorgstjenester fra kommunen. Videre bør det fremgå at forventet nytte av tiltaket vurderes ut fra om kunnskapsbasert praksis tilsier at tiltaket øker sannsynligheten for:
overlevelse eller redusert funksjonstap
fysisk eller psykisk funksjonsforbedring
reduksjon av smerter, fysisk eller psykisk ubehag
økt fysisk, psykisk og sosial mestring
For å sikre prioritering i tråd med prioriteringsprinsippene, bør det fremgå av forskriften at den kommunale helse- og omsorgstjenesten skal prioritere pasienter eller brukere med rett til nødvendige helse- og omsorgstjenester fra kommunen i tråd med prioriteringsprinsippene, slik utvalget har foreslått i kapittel 14:
a) tiltakets prioritet øker i tråd med den forventede nytten av tiltaket. Den forventede nytten av et tiltak vurderes ut fra om kunnskapsbasert praksis tilsier at tiltaket øker sannsynligheten for:
overlevelse eller redusert funksjonstap
fysisk eller psykisk funksjonsforbedring
reduksjon av smerter, fysisk eller psykisk ubehag
økt fysisk, psykisk og sosial mestring
b) tiltakets prioritet øker i tråd med alvorligheten av tilstanden. En tilstands alvorlighet vurderes ut fra:
risiko for død eller funksjonstap
graden av fysisk og psykisk funksjonstap
smerter, fysisk eller psykisk ubehag
graden av fysisk, psykisk og sosial mestring
Både nå-situasjonen, varighet og tap av fremtidige gode leveår har betydning for graden av alvorlighet. Graden av alvorlighet øker jo mer det haster å komme i gang med tiltaket.
c) tiltakets prioritet øker desto mindre ressurser den legger beslag på.
Slik som for spesialisthelsetjenesten vil ikke kommunen kunne gå under den normen som følger av kravet om en forsvarlig minstestandard. Dette tok Høyesterett stilling til i Fusa-dommen (Norsk Retstidende 1990, s. 874) som er omtalt i kapittel 7.1.2. Som utvalget har pekt på i kapittel 14.10.1, vil imidlertid kommunen kunne utøve skjønn i rommet mellom forsvarlighetskravets nedre grense og god praksis. Dersom det foreligger flere alternative forsvarlige tiltak vil den enkelte pasient eller bruker ha rett til å medvirke i valg av tiltak. Men kommunen vil innenfor rammene for forvaltningsskjønnet kunne bestemme hvilke tiltak som skal tilbys (se tekstboks 17.2).
18.2.2 Forslag til regulering av prioriteringsprinsipper for den offentlige tannhelsetjenesten
Den offentlige tannhelsetjenesten er regulert i tannhelsetjenesteloven. Det følger av loven at fylkeskommunen både har et befolkningsansvar og et ansvar rettet mot prioriterte grupper. Befolkningsansvaret innebærer blant annet et ansvar for forebyggende tiltak for hele befolkningen. Fylkeskommunen har i tillegg et ansvar for å gi et regelmessig og oppsøkende tilbud til de prioriterte gruppene. Tannhelsetjenesteloven regulerer ikke nærmere hvordan tilbudet skal organiseres eller innholdet i tjenesten, men det fremgår av forarbeidene at tannhelsetjenesten skal holde en odontologisk forsvarlig standard (se kapittel 7.2.5).
Etter utvalgets mening er det også i den offentlige tannhelsetjenesten behov for et klart mandat til å prioritere i samsvar med prioriteringskriteriene. Utvalget mener derfor at fylkeskommunene i tannhelsetjenesteloven bør pålegges en plikt til å innrette tjenestetilbudet i den offentlige tannhelsetjenesten i tråd med prioriteringskriteriene nytte, ressurs og alvorlighet, og i tråd med prinsippene knyttet til innhold og anvendelse av kriteriene. En slik rettslig regulering vil innebære at den offentlige tannhelsetjenesten plikter å benytte prioriteringskriteriene i utformingen av forebyggende tiltak for hele befolkningen og i utformingen av tjenestetilbudet til de prioriterte pasientgruppene som følger av tannhelsetjenesteloven § 1-3.
18.2.3 Forslag til regulering av prioriteringsprinsipper for helse- og omsorgspersonell
Helse- og omsorgspersonell har plikt til å utføre sitt arbeid i samsvar med de krav til faglig forsvarlig og omsorgsfull hjelp som kan forventes ut fra helse- og omsorgspersonellets kvalifikasjoner, arbeidets karakter og situasjonen for øvrig (helsepersonelloven § 4). Helse- og omsorgspersonell skal videre sørge for at helsehjelpen og omsorgstjenestene ikke påfører pasienter, brukere, institusjoner, trygden eller andre unødvendig tidstap eller utgift (helsepersonelloven § 6). Virksomhetene har plikt til å legge forholdene til rette slik at personellet kan overholde sine lovpålagte plikter (helsepersonelloven § 16).
Helse- og omsorgspersonell er viktige prioriteringsaktører. Utvalget anbefaler derfor at de foreslåtte kriteriene for prioritering også tydeliggjøres i regelverk som regulerer helse- og omsorgspersonellets rettigheter og plikter.
18.2.4 Andre forslag
Utvalget vil peke på at regelverk som retter seg mot den kommunale helse- og omsorgstjenesten og den offentlige tannhelsetjenesten, må utformes slik at det støtter opp om og ikke undergraver en prioritering i samsvar med prioriteringsprinsippene. Det innebærer blant annet at regelverket bør gi kommunene nødvendig handlingsrom for å kunne foreta prioriteringer i samsvar med prioriteringsprinsippene. Utvalget mener at det eksisterende regelverket bør gjennomgås, for å sikre dette.
Folketrygden yter stønad til dekning av utgifter til undersøkelse og behandling hos tannlege eller tannpleier for enkelte tilstander/tilfeller. Stønaden til dekning av utgifter ytes etter takster fastsatt av Helse- og omsorgsdepartementet. Folketrygdens stønad til dekning av tannhelsetjenester og hvem som har rett til stønad, omtales nærmere i kapittel 6.4. Utvalget mener det er behov for å gjennomgå de tilstander/tilfeller som i dag gir rett til stønad fra folketrygden, med utgangspunkt i prinsippene for prioritering. Utvalget har merket seg at Helsedirektoratet har lagt fram en rapport om kriterier for stønadsberettiget behandling til kjeveortopedi, hvor man har gjennomført en vurdering av dagens regelverk basert på gjeldende prioriteringskriterier for spesialisthelsetjenesten. I rapporten konkluderer direktoratet med at mindre bittavvik ikke lenger bør omfattes av folketrygdens stønadsordning (Helsedirektoratet 2017b). Dette er et eksempel på at dagens stønadsordning ikke er utformet i tråd med prinsippene for prioritering.
Videre mener utvalget at det er behov for en gjennomgang av de gruppene som i dag har rettigheter etter tannhelsetjenesteloven. Gjennomgangen bør være helhetlig og vurdere de to områdene samlet. Hensikten er å vurdere om de gruppene som i dag enten har rett til tannhelsetjenester fra den offentlige tannhelsetjenesten eller som mottar stønad fra folketrygden, er de gruppene eller tilstandene som bør prioriteres, gitt de foreslåtte prinsippene for prioritering og helsetjenestenes verdigrunnlag om å hjelpe dem som trenger det mest. Det bør også vurderes om det er grupper som i dag faller inn under den ene ordningen, som bør overføres til den andre. I en slik helhetlig gjennomgang bør det også vurderes om rettigheten til trygdestønad bør følge pasienten. I dag er det en forutsetning at man ikke har rettigheter etter annen lovgivning når man mottar stønad fra folketrygden.
I gjennomgangen bør det vurderes om dagens 15 innslagspunkter oppfyller folketrygdlovens formål om at stønaden skal gis til sykdom og skade.
Det bør også vurderes om fylkeskommunenes mulighet til å prioritere andre grupper i tannhelsetjenesteloven § 3-1 bokstav e gir utilsiktede ulikheter mellom fylkene også når det gjelder mulighetene til å få stønad etter folketrygden.
18.3 Økonomiske virkemidler
Rammestyring er hovedregelen for finansiering av kommunesektoren (se kapittel 6.1). I tillegg benyttes øremerkede tilskudd til nærmere bestemte helse- og omsorgsformål. Helse- og omsorgstjenesten finansieres også av pasientene/brukernes egenandeler og overføringer gjennom folketrygden. Innretning og omfang av egenandeler, stønadsordninger gjennom folketrygden og folketrygdens takstsystem kan ha betydning for hvilke tjenester som tilbys og etterspørres. Eksempelvis vil takstsystemet for leger kunne ha betydning for fastlegens prioriteringer (se kapittel 6.3.3). Innretningen på folketrygdens stønadsordninger til kjeveortopedisk behandling vil ha betydning for omfanget av slik behandling (se kapittel 6.4). Videre kan finansieringsordninger i spesialisthelsetjenesten, ulikheter i måten spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten er finansiert på, og finansieringsordninger knyttet til samhandlingen gi konsekvenser for helse- og omsorgtjenesten.
Det kan være krevende å prioritere på en helhetlig og faglig god måte når kostnadene ved et samlet behandlingsforløp skal dekkes av ulike budsjetter. De ulike finansieringssystemene for spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten kan gi noen prioriteringsmessige utfordringer. Finansieringen av spesialisthelsetjenesten er i hovedsak todelt og består av en aktivitetsuavhengig del (basisbevilgning) og en aktivitetsavhengig del (innsatsstyrt finansiering (ISF)). Et vesentlige unntak fra denne hovedregelen er at døgnbehandling innenfor psykisk helsevern og tverrfaglig spesialisert rusbehandling (TSB) er rammefinansiert, og inngår som en del av basisbevilgningene.
Mens kommunesektoren i hovedsak er rammefinansiert, har spesialisthelsetjenesten insentiver gjennom den innsatsstyrte finansieringen til å behandle flere pasienter og få pasientene raskere skrevet ut, for gjennom det å frigjøre plass til flere pasienter. Dette stiller krav til både organisering og kompetanse i den kommunale helse- og omsorgstjenesten.
Dagens finansieringsmodeller er i stor grad motivert ut fra et ønske om at de skal bidra til effektivitet og kvalitet, samt sikre nødvendig kontroll over samlede kostnader til helsetjenester. Det er liten tradisjon i Norge for å bruke finansieringsmodeller for å understøtte prioriteringskriteriene. Eksempelvis benytter man ikke de mulighetene som ligger i ordningen med innsatsstyrt finansiering til å gi sektoren insentiver til å øke aktiviteten innen høyt prioriterte områder. Man bruker heller ikke takstsystemet for fastlegene til å understøtte ønskede prioriteringer. Samtidig vil ethvert finansieringssystem ha konsekvenser for faktiske prioriteringer, disse kan være tilsiktede eller utilsiktede. I dag har vi liten systematisk kunnskap om hvordan finansieringssystemet påvirker prioriteringen innen og mellom tjenestenivåene.
Utvalget mener derfor at det bør foretas en gjennomgang av på hvilken måte dagens finansieringsmodeller påvirker prioriteringsbeslutningene i helse- og omsorgstjenesten. En slik gjennomgang bør inkludere så vel egenandeler som finansiering av fastlege og fysioterapeuter. Også forholdet mellom kommunenes valg mellom hjemmebaserte og institusjonsbaserte tjenester kan tenkes påvirket av finansieringsmodellene og bør inkluderes i en slik gjennomgang. Endelig bør den også omfatte finansieringsordninger i spesialisthelsetjenesten og finansieringsordninger knyttet til samhandlingen mellom nivåene (kommunenes betalingsplikt for utskrivningsklare pasienter) og hvordan de påvirker prioriteringer i kommunale helse- og omsorgstjenester.
Utvalget mener videre at folketrygdens stønadsordninger til dekning av utgifter til undersøkelse og behandling hos tannlege eller tannpleier bør gjennomgås (se kapittel 18.2.4).
18.3.1 Rammefinansiering og øremerkede tilskuddsordninger
Helse- og omsorgstjenestene finansieres i hovedsak gjennom kommunenes frie inntekter (skatteinntekter og rammetilskudd). Rammefinansiering er i utgangspunktet prioriteringsnøytralt ved at kommuner og fylkeskommuner selv bestemmer hvordan pengene skal brukes for å løse de samlede oppgavene. Prinsippet om rammefinansiering bunner i det helhetlige ansvaret som kommunene har for sentrale velferdstjenester. Kommunene har nærhet og kjennskap til innbyggerne og kan se utfordringene på ulike områder i sammenheng. Gjennom rammefinansiering kan kommunene fordele tilgjengelige ressurser til de områdene der de gjør størst nytte (Meld. St. 12 (2011 – 2012) Stat og kommune – styring og samspel). Muligheten kommunene har til selv å fordele midler mellom tjenester ut fra lokale behov, innebærer at prioritering gjennom budsjettmidler til ulike tiltak innenfor helse- og omsorgssektoren vil kunne variere mellom kommunene. På denne måten bidrar rammefinansiering til at det er lokale variasjoner i ulike tiltaks innhold og omfang.
Når det er et nasjonalt mål å bygge opp en tjeneste som har lav dekningsgrad på landsbasis, kan det være formålstjenlig å etablere øremerkede tilskudd til kommunene for å stimulere utbyggingen av tjenesten. Formålet med øremerking er å påvirke kommunenes lokale prioriteringer på en slik måte at kommunene produserer mer av tjenesten som øremerkes. I Riksrevisjonens undersøkelse av øremerkede tilskudd som virkemiddel for staten i styringen av kommunene, fremgår det at øremerkede tilskudd som hovedregel har virkning på tjenestetilbudet. Videre at øremerkede tilskudd kan ha positiv karakter ved at svake grupper får oppmerksomhet. Dette kan føre til ny og økt bevissthet om disse gruppene (Riksrevisjonen 1999).
Samtidig er det ulemper ved øremerkede tilskudd. Blant annet kan øremerkede tilskudd medføre uheldige vridninger av lokale prioriteringer. I stedet for at kommunene bruker ressursene der de lokale behovene er størst, kan øremerking medføre at kommunene bruker ressursene der det finnes statlige øremerkede tilskudd. Virkninger for kommunens samlede prioritering er som oftest i liten grad utredet. Videre må kommunene som regel både søke om øremerkede tilskudd og rapportere om bruken av tilskuddene i ettertid. Dette medfører at øremerkede tilskudd gir vesentlig større administrative kostnader enn rammefinansiering, både for kommunene og staten. Finansiering gjennom øremerkede tilskudd vil avhenge av de årlige budsjettprosessene og bevilgningene fra Stortinget. For kommunen bidrar dette til usikkerhet knyttet til fremtidig finansiering.
De senere årene har det vært vanlig at en del av veksten i kommunesektorens frie inntekter er begrunnet med politiske satsinger innenfor ulike områder. Innenfor helse- og omsorgstjenesten er satsing på helsestasjons- og skolehelsetjeneste, habilitering- og rehabilitering og rus og psykisk helse slike områder. Selv om midlene knyttet til satsingene altså er frie midler, innebærer slike satsinger at det knyttes forventninger til kommunenes prioritering av et område. For kommunene vil det derfor kunne oppleves som om midlene i stor grad er bundet opp.
Utvalgets flertall mener at omfanget av øremerkede tilskuddsordninger i utgangspunktet bør begrenses.
Utvalgets medlem John Berg-Jensen mener at nasjonale satsinger finansiert gjennom kommunesektorens frie inntekter ikke følges opp av kommunen i tilstrekkelig grad. Øremerking bør derfor i større grad enn i dag benyttes som et virkemiddel på nasjonalt prioriterte områder.
Utvalget mener videre at det ved bruk av øremerkede ordninger bør utvises varsomhet i utformingen av ordningen, slik at den ikke medfører prioriteringer i strid med prinsippene for prioritering. Utvalget vil understreke at øremerkede ordninger bør være basert på kunnskap om tiltak som har intendert effekt. Utvalget vil understreke viktigheten av at finansieringsordninger ikke bør være til hinder for gode prioriteringer, men at de støtter opp om god prioriteringspraksis, samtidig som de gir kommunene rom til selv å innrette sine tjenester på en måte som ivaretar innbyggernes behov.
18.3.2 Bruk av egenandel som virkemiddel
Argumentene for egenbetaling for helse- og omsorgstjenester, handler dels om å begrense etterspørselen etter lavt prisede tjenester og dels om å bidra til finansiering av tjenester. Mens for eksempel egenandel hos fastlege kan begrunnes ut fra et ønske om å bidra til en terskel for bruk av disse tjenestene, vil egenandeler for sykehjem være motivert ut fra kostnadsnivået på disse tjenestene. Et spørsmål blir om de samlede utgiftene til helse- og omsorgstjenester skal dekkes av egenbetaling, eller om alle skal være med på å dekke de økte utgiftene gjennom å justere det generelle skattenivået. For å sikre allmenn oppslutning om skattesystemet, kan det argumenteres for at det er nødvendig med noe egenbetaling. Samtidig er selve formålet med helse- og omsorgstjenesten å sikre tilgang til forsvarlige helse- og omsorgstjenester uavhengig av økonomisk evne.
Både egenandel og egenbetaling brukes som begrep om pasienter/brukeres betaling for helse- og omsorgstjenester. Egenbetaling vil i noen sammenhenger benyttes som et mer omfattende begrep enn egenandel. I det videre brukes begrepet egenbetaling når det vises til utredninger og dokumenter der dette begrepet er brukt. Utvalget velger å benytte begrepet egenandel. Med egenandeler forstås her pasienten eller brukerens andel av betaling for kommunale helse- og omsorgstjenester og egenandel for prioriterte grupper etter tannhelsetjenesteloven. Betaling fra pasienter som ikke har rettigheter etter tannhelsetjenesteloven, er ikke vurdert.
Kommunens adgang til å kreve egenandel er regulert i forskrift om egenandel for kommunale helse- og omsorgstjenester. Bruk av egenandel varierer like fullt mellom de ulike tjenestene og mellom kommuner. I omsorgstjenestene er det til dels store ulikheter når det gjelder omfanget av egenandeler. Egenandel finansierer ca. 15 prosent av utgiftene til sykehjemsplass, men kun ca. 1 prosent av utgiftene til hjemmetjenester (se kapittel 6.3.2). Det er også ulikheter i hvilke tjenester kommunene velger å ta betaling for. Blant annet tar noen kommuner betalt for velferdsteknologi, som for eksempel elektroniske dørlåser, mens andre kommuner velger å ikke ta betaling for dette. For prioriterte grupper etter tannhelsetjenesteloven er det etter gjeldende regelverk begrenset adgang til å kreve egenandel (se kapittel 6.3.2)
Helseøkonomisk analyse ved Universitetet i Oslo har laget en utredning om egenbetaling og prioritering (Godager, Hagen og Iversen 2014) på oppdrag fra Norheim-utvalget. Utredningen skiller mellom ulike modeller for egenbetaling i Norge: generelle egenbetalingsordninger (ordninger med bredt fundament og lav betalingssats), inntektsgradert egenbetaling (egenbetalingen varierer med pasientens inntekt) og nyttegradert egenbetaling (egenbetalingen varierer med tjenestens nytteverdi). Det er særlig nyttegradert egenbetaling som kan påvirke prioritering mellom tjenester, og som derfor omtales nærmere under.
Når det gjelder kunnskap om effekter av egenbetaling hovedsakelig fra internasjonale studier, konkluderer utredningen blant annet med at studier av gradert egenbetaling tyder på at slike ordninger bidrar til å endre bruken av helsetjenester i ønsket retning.
Å benytte egenbetaling som et prioriteringsverktøy kan for eksempel innebære å øke egenbetalingen for tiltak som gir lav nytte og for lite alvorlige tilstander. På den måten kan man endre bruken av tjenester i den retningen man ønsker. På den annen side kan egenbetaling for velferdstjenester bidra til at den sosiale forsikringen blir svekket.
Nyttegradert egenbetaling innebærer at egenbetalingen varierer med tjenestens nytteverdi. Ved å legge stor egenbetaling på de tjenestene en ikke ønsker å prioritere og liten egenbetaling på de tjenestene en ønsker å prioritere, kan en vri etterspørselen etter tjenester i ønsket retning. Nyttegradert egenbetaling kan med andre ord bidra til å styre ressursbruken i helse- og omsorgssektoren ved at pasientene oppmuntres til å veie forventet helseforbedring mot kostnad, når ulike tiltak vurderes. Gradert egenbetaling kan dermed gi pasientene et økonomisk insitament til å være tilbakeholdne med å etterspørre de tjenestene en ikke ønsker å prioritere.
I praksis er det likevel utfordringer knyttet til å innføre nyttegradert egenandel. For mange tjenester i den kommunale helse- og omsorgstjenesten mangler dokumentasjon av effekt. Samme tiltak vil videre kunne ha ulik effekt for ulike pasienter avhengig av blant annet generell helsetilstand og livsstil. Man kan derfor tenke seg at egenbetalingen kan variere på bakgrunn av individuelle vurderinger basert på prioriteringskriteriene. Men et system med gradert egenbetaling ut fra individuelle vurderinger vil være svært komplisert å administrere.
Alle som oppsøker fastlegen og avtalefysioterapeutene, betaler en egenandel. Denne egenandelen fastsettes av Stortinget i de årlige budsjettforhandlingene. Egenandeler kan føre til at enkelte lar være å oppsøke tjenesten selv om de ut fra prioriteringskriteriene bør gis et tilbud om tiltak. I enkelte europeiske land, blant annet Storbritannia, er det ingen egenandeler for konsultasjoner hos fastlegen. Argumentet er at et godt helsetilbud bør være tilgjengelig for alle, uavhengig av økonomisk evne.
I rapporten fra Helseøkonomisk analyse (Godager m.fl. 2014), pekes det på at når andelen eller betalingen for en tjeneste øker og ansvaret for finansieringen i større grad legges på pasienten, kan det føre til redusert bruk av tjenesten. Tilsvarende må man anta at reduserte egenandeler kan føre til økt bruk. En studie fra 2010 viser at fjerning av egenandeler i aldersgruppen 12 til 16 år, førte til at antall legebesøk hos fastlegen økte med 22 prosent for jentene og 14 prosent for guttene (Health Economics 2010). I artikkelen lanseres det to tolkninger av studien. Den første er at det var riktig å fjerne egenandelen, ungdommer som trenger legehjelp, har begynt å gå mer til fastlegen. Den andre tolkningen er at et slikt gratistilbud gjør det for lett å benytte seg av fastlegen unødvendig. Det er i tillegg lite sikker kunnskap når det gjelder utslaget for etterspørsel etter tjenester for henholdsvis lavinntektsgrupper og høyinntektsgrupper (Olsen og Melberg 2018).
En annen studie ser på etterspørselseffekten av at ungdom fra og med 16 år betaler egenandel for fastlegetjenester. Egenandel fører til en total reduksjon i etterspørselen på mellom 10 – 15 prosent fra det øyeblikket man fyller 16. Ulike pasientgrupper reagerer derimot ulikt på innføring av egenandel. Hos pasienter med akutte behov påvirkes etterspørselen i liten grad. Både hos pasienter med generelle plager og symptomer og hos pasienter med kroniske sykdommer og psykiske lidelser reduseres etterspørselen. Mens reduksjon i etterspørselen for den førstnevnte gruppen kan føre til mindre overforbruk, tyder mye på at reduksjon for den sistnevnte er uønsket. Begrensninger i datagrunnlaget gjør imidlertid at det ikke er mulig å konkludere entydig om forhold mellom nytte av tiltaket og prisfølsomhet (Landsem og Magnussen 2018).
Utvalget viser til at det er utfordringer knyttet til innføring av gradert egenandel i praksis, og vil ikke foreslå at egenandel aktivt brukes som et prioriteringsinstrument i helse- og omsorgtjenesten. Utvalget viser derimot til at det er usikkert hvorvidt innrettingen av eksisterende egenandeler, samt variasjonen i bruk av egenandeler mellom kommuner bidrar til gode prioriteringer. Utvalget mener derfor at regelverk knyttet til egenandeler, bør gjennomgås med sikte på å vurdere i hvilken grad bruk av egenandeler støtter opp om prioritering i henhold til kriteriene jf. forslaget om en gjennomgang av finansieringssystemets konsekvenser for prioriteringer i kapittel 18.3. I gjennomgangen bør også konsekvenser av å fjerne eller redusere egenandeler for enkelte grupper, herunder grupper som ikke selv oppsøker tjenestene, vurderes. I utformingen av egenandeler må man være oppmerksom på utilsiktede prioriteringskonsekvenser.
18.3.3 Finansiering av allmennlegetjenester og fysioterapitjenester
Systemet for finansiering av allmennlegetjenester og fysioterapitjenester er nærmere beskrevet i kapittel 6.3.3. Videre er det ovenfor påpekt at systemet kan påvirke hvilke prioriteringer som gjøres.
Norheim-utvalget skriver om folketrygdens takstsystem for leger, psykologer og fysioterapeuter (NOU 2014: 12, s. 180):
Det er etter utvalgets vurdering behov for mer prinsipielle vurderinger av hvordan takstsystemet virker og mer inkluderende og åpne prosesser knyttet til utviklingen av takstsystemene fremover. Til grunn for slike åpne prosesser er det behov for mer kunnskap om i hvilken grad takstsystemet leder til beslutninger som er i samsvar med overordnede prioriteringsretningslinjer.
Utvalget slutter seg til Norheim-utvalgets vurderinger knyttet til folketrygdens takstsystem og mener det bør utredes nærmere hvorvidt takstsystemet leder til beslutninger i samsvar med kriteriene. Videre viser utvalget til at trepartssamarbeidet mellom KS/Oslo kommune, Legeforeningen og staten (ved Helse- og omsorgsdepartementet) er reetablert. Målet med samarbeidet er at de tre partene skal få tettere dialog om fastlegeordningen, og regelmessig kunne drøfte ulike problemstillinger. Det inkluderer blant annet rekruttering, utdanning og finansiering.
Utvalget har registrert at det er igangsatt et arbeid som ser på finansiering av fastleger. En arbeidsgruppe ledet av Helsedirektoratet med representanter fra KS/Oslo kommune, Legeforeningen og Helsedirektoratet vil utrede alternative finansieringsmodeller for fastlegeordningen. Utredningen skal ferdigstilles innen 1. september 2019. Målet med arbeidet er å vurdere hvordan finansieringsmodellene kan bidra til bedre ledelse og kvalitet i tjenestene, tjenesteutvikling og innovasjon, god rekruttering, stabilisering og støtte opp om helhetlige, koordinerte og trygge tjenester. Utvalget mener at det i dette arbeidet også bør vurderes hvorvidt finansieringen av fastleger bidrar til prioriteringer i tråd med prinsippene.
18.4 Pedagogiske virkemidler
Pedagogiske virkemidler brukes ofte som samlebetegnelse på ulike skriftlige publikasjoner. Denne typen virkemidler omfatter rundskriv, handlingsplaner og strategier, faglige retningslinjer og veiledere og dokumenter som stortingsmeldinger og statsbudsjett. Disse publikasjonene er ikke i seg selv juridisk bindende, men ofte tas det utgangspunkt i lover og forskrifter når slike publikasjoner utarbeides. Pedagogiske virkemidler vil videre kunne være viktige når regelverk skal implementeres.
Hensynet til det kommunale selvstyret tilsier at staten ikke skal gripe inn i det kommunale selvstyret mer enn det som er nødvendig for å ivareta målene ved et tiltak. Dette innebærer at ulike pedagogiske virkemidler ofte benyttes som alternativer til sterkere statlige styringsvirkemidler som lovfesting og øremerking. En Difi-rapport viser at staten i økende grad legger vekt på bruk av pedagogiske virkemidler (Difi-rapport 2015: 19).
I en NIBR-rapport fra 2016 undersøkte man hvordan statlige juridiske og pedagogiske styringsvirkemidler påvirker prioriteringene i den kommunale omsorgssektoren. Lokalpolitikere, ledere i ulike deler av kommunen samt profesjonsutøvere ble intervjuet. I tillegg ble det brukt data fra blant annet Kostra. En problemstilling som blir belyst i rapporten, er i hvor stor grad ulike aktører i kommunene opplever den statlige bruken av juridiske og pedagogiske styringsvirkemidler innenfor pleie- og omsorgssektoren som styrende for sin virksomhet. Oppsummert viser intervjuene at lover, forskrifter og pedagogiske styringsvirkemidler gir kommunene et opplevd handlingsrom, der de kan innrette tjenestene etter innbyggernes behov og lokale vurderinger. Videre viser studien at til tross for at landskapet av statlige virkemidler og signaler oppleves som uoversiktlig, rapporterer mange kommunale aktører at virkemidlene til sammen gir signaler om i hvilken retning den kommunale omsorgssektoren bør gå (Hanssen og Helgesen 2012, s. 7).
Utvalget vil understreke at det ikke ligger noen automatikk i at praksis endres i tråd med anbefalinger i retningslinjer og veiledere (Fretheim, Flottorp og Oxman 2015). Det er derfor viktig at man har en god plan for implementering. Dette er et lederansvar. Samtidig påhviler det et ansvar på det enkelte helse- og omsorgspersonell å holde seg faglig oppdatert.
18.4.1 Faglige retningslinjer og veiledere
Retningslinjer og veiledere skal blant annet bidra til å sikre at helse- og omsorgstjenestene gjør riktige prioriteringer og ikke har uønsket variasjon i tjenestetilbudet. Det finnes i dag en rekke faglige retningslinjer og veiledere på helse- og omsorgsområdet. Det er etter utvalgets mening viktig at kommunesektoren involveres i vurderingen av hvilke retningslinjer og veiledere som skal utarbeides. Nasjonale faglige retningslinjer inneholder systematisk utviklede faglige anbefalinger, med transparente og dokumenterbare prosesser, som etablerer en nasjonal standard for utredning, behandling og oppfølging av pasientgrupper, brukergrupper og diagnosegrupper. Sentrale fagmiljøer og tjenestemottakere er involvert i arbeidet og bidrar til å gi retningslinjene og veilederne legitimitet.
Utvalget anbefaler at det utarbeides nasjonale veiledere for tildeling av vedtaksbaserte kommunale tjenester. Slike veiledere kan for eksempel ta utgangspunkt i de opplysningene som kommunene allerede registrerer om brukerne gjennom IPLOS-systemet. En veileder for tildeling av kommunale helse- og omsorgstjenester vil ikke frata kommunene mulighet til å utøve skjønn, men gjøre det lettere å sikre konsistens i de beslutninger som fattes så vel innen som mellom kommuner. Det er viktig at kommunesektoren involveres i utarbeidelsen av veilederne.
I Meld. St. 34 (2015 – 2016) foreslo Helse- og omsorgsdepartementet å innrette nasjonale faglige retningslinjer i tråd med de foreslåtte prinsippene for prioritering. Utvalget støtter dette og mener man må legge prioriteringskriteriene til grunn når nasjonale faglige retningslinjer og veiledere utarbeides og revideres. Imidlertid er det viktig å være oppmerksom på at de faglige rådene i retningslinjer og veiledere blant annet må basere seg på kunnskap om effekten av tiltak. Økt kunnskap om effekter av tiltak vil derfor også ha stor relevans for utarbeidelsen av faglige retningslinjer og veiledere.
18.4.2 Henvisningsveiledere
Nesten alle planlagte utredninger og behandlinger som gjennomføres i spesialisthelsetjenesten, starter med en henvisning fra primærhelsetjenesten. Spesialisthelsetjenesten har ansvar for å vurdere om en pasient har rett til nødvendig helsehjelp fra spesialisthelsetjenesten eller ikke. Denne vurderingen baseres vanligvis på en henvisning fra fastlegen. For å bidra til å sikre mest mulig likebehandling i tilgang til helsetjenester, er spesialisthelsetjenesten avhengig av at den henvisningen de mottar, er av god kvalitet og inneholder all relevant informasjon (NOU 2014: 12, s. 174). God henvisningspraksis innebærer at allmennlegene identifiserer og henviser de pasientene som har behov for utredning og behandling til spesialisthelsetjenesten, og at de ikke henviser pasienter som vil ha minst like god effekt av et kommunalt tilbud. I en rapport påpeker Riksrevisjonen at god henvisningspraksis innebærer at henvisningsdokumentet har et innhold som bidrar til god og forsvarlig behandling og riktige prioriteringer i spesialisthelsetjenesten (Dok 3: 4 (2017 – 2018)).
Nasjonal veileder for henvisning til spesialisthelsetjenesten trådte i kraft 1. november 2015. Veilederen gir konkrete råd til de som henviser til spesialisthelsetjenesten om hvilke opplysninger som bør stå i henvisningen. Dette gjelder særlig fastlegene.
Riksrevisjonens undersøkelse av myndighetenes arbeid med å sikre god henvisningspraksis fra fastlegene til spesialisthelsetjenesten (Dok 3: 4 (2017 – 2018)) viser at nesten halvannet år etter at veilederen trådte i kraft, kjenner kun halvparten av fastlegene til innholdet i den. Sykehuslegene opplever heller ikke at veilederen har bidratt til å gjøre det enklere å prioritere riktig.
Mer enn hver fjerde fastlege opplyser at de jevnlig henviser til spesialisthelsetjenesten, selv om de ikke forventer noen medisinsk nytte av utredningen/behandlingen. En del av disse henvisningene gjelder nødvendige spesialisterklæringer uten medisinsk nytte. Videre tar sykehuslegene inn pasienter til utredning, til tross for at det fremgår av henvisningen at pasienten ikke burde vært henvist. Dette kan føre til at ressursene i helsetjenesten ikke utnyttes på en måte som gir best nytte for pasientene.
Videre påpekes det i rapporten at mange kommuner ikke har systematisk kunnskap om fastlegenes praksis. Det gjør at de ikke kan identifisere de fastlegene som over tid har et henvisningsmønster som skiller seg ut, og som kommunen kunne ha benyttet i en dialog med disse fastlegene. Det mangler med andre ord virkemidler til å skaffe seg en slik oversikt, samtidig som mange kommuner ikke fullt ut benytter de mulighetene som finnes til å skaffe seg en oversikt over fastlegenes praksis.
Utvalget registrerer at Riksrevisjonen i sin tilbakemelding til Helse- og omsorgsdepartementet anbefaler at man jobber videre med å integrere henvisningsveilederen i fastlegenes pasientjournalsystemer. Utvalget støtter denne tilbakemeldingen og mener at gode henvisninger bidrar til riktigere prioritering og bedre ressursbruk i hele helse- og omsorgstjenesten. Utvalget vil understreke at ansvaret for god informasjonsflyt mellom nivåene også påhviler spesialisthelsetjenesten, blant annet gjennom oversendelse av gode epikriser til fastlegen.
Riksrevisjonen anbefaler videre at kommunalt pasient- og brukerregister (KPR) får en innretning som gjør at kommunene kan få praktisk hjelp og bistand til å følge opp fastlegene på en tilfredsstillende måte. I tillegg bør registreringen i Norsk pasientregister (NPR) bli bedre, slik at registeret kan gi et godt bilde av henvisningsomfang og hvordan antallet henvisninger varierer for hele landet. Utvalget støtter dette og vil understreke at et godt beslutningsgrunnlag er grunnleggende for riktig prioritering.
18.5 Kunnskap, kompetansemiljø og ledelse for riktigere prioritering
I kapittel 16 peker utvalget på at kunnskapsutvikling om effekter av tiltak er grunnleggende for å kunne prioritere i tråd med kriteriene. Utvalget vil foreslå at det etableres et nasjonalt kompetansemiljø som kan bidra til å utvikle kunnskap som kommunene kan benytte i sine prioriteringsbeslutninger på administrativt og politisk nivå.
Gode prioriteringer krever også at helse- og omsorgspersonell og ledere av tjenesten har kunnskap om prioriteringsprinsippene, og har mulighet til å reflektere over hvilke formelle og uformelle mekanismer som spiller inn i prioriteringssituasjoner.
Ledere har en særlig viktig rolle i å legge til rette for gode prioriteringer, sørge for kompetanseheving hos sine ansatte og for å tilrettelegge for arenaer der refleksjoner om prioritering blir satt på agendaen.
18.5.1 Kunnskap om effekten av tiltak
Det er stor politisk oppmerksomhet på utviklingen av kunnskap om effekten av tiltak som igangsettes. Blant annet har en rekke stortingsmeldinger og strategier pekt på behovet for mer kunnskap og kompetanse om effekter av tiltak. Forskningsrådets program Helsevel har som mål å bidra til økt kvalitet, kompetanse og effektivitet i helse-, omsorgs- og velferdstjenestene. Programmet har en årlig budsjettramme på om lag 200 millioner kroner. Programmet har blant annet bidratt til finansiering av PriCare-prosjektet (se kapittel 16.3). Andre programmer og tiltak for å løfte kunnskapsnivået i de kommunale tjenestene er blant annet HelseOmsorg21, Kommunenes strategiske forskningsorgan (KSF), Kompetanseløft 2020, Omsorg 2020 og regjeringens handlingsplan Sammen om kunnskapsløft for oral helse (2017 – 2027).
Det finnes mange kilder til kunnskap om den kommunale helse- og omsorgstjenesten og offentlig finansierte tannhelsetjenester (kapittel 16). I tillegg er det utarbeidet beslutningsstøtteverktøy som veiledere og retningslinjer for ulike deler av tjenesten.
Forskning knyttet til kommunale helse- og omsorgstjenester er økende, og antallet vitenskapelige artikler er nær firedoblet i løpet av siste 10-års periode. Den største finansieringskilden for FoU-aktiviteter er Helse- og omsorgsdepartementet med underliggende etater, som Helsedirektoratet, mens kommunesektoren i liten grad finansierer FoU-aktiviteter knyttet til helse- og omsorgstjenester (Wiig, Rørstad og Børing 2016).
Til tross for økende oppmerksomhet om behovet for forskning og kunnskap om de kommunale tjenestene, er det fortsatt behov for mer kunnskap om nytten av tiltak. Utvalget registrerer at bare 10 prosent av dagens helseforskning omhandler den kommunale helse- og omsorgstjenesten (Wiig, Rørstad og Børing 2016). Dette til tross for at den kommunale helse- og omsorgstjenesten står for om lag 50 prosent av de totale utgiftene i helsesektoren. Videre er odontologi og tannhelse som forskningsfelt lite, målt som ressurser til FoU. I 2011 utgjorde totale utgifter til forskning på odontologi og tannhelse 180 millioner kroner. Som andeler av total FoU per sektor, utgjorde fagfeltet henholdsvis 1 prosent i universitets- og høgskolesektoren og bare 0,22 prosent i instituttsektoren (Rørstad, Gunnes og Wiig 2014).
Utvalget har merket seg at det er igangsatt flere forskningsprosjekter som skal se på prioriteringer i omsorgstjenesten (se kapittel 16). Utvalget ser fram til at kunnskapen fra disse forskningsprosjektene foreligger, og mener det vil være nyttig kunnskap for kommunene og myndighetene når tjenestetilbudet skal planlegges. Utvalget mener at det er viktig at man fortsetter arbeidet med å styrke forskningen på tiltak i den kommunale helse- og omsorgstjenesten og i tannhelsetjenesten.
Helse- og omsorgsdepartementet har etablert et kommunalt pasient- og brukerregister (KPR), som har som formål å gi data for planlegging, styring, finansiering og evaluering av kommunale helse- og omsorgstjenester. Opplysningene skal også kunne brukes til kvalitetsforbedring, forebyggende arbeid, beredskap, analyser, forskning og nasjonal kjernejournal. Helsedirektoratet drifter registeret. Utvalget anbefaler at kommunalt pasient- og brukerregister (KPR) får en innretning som gjør at kommunene kan benytte det i sitt arbeid med å gjøre prioriteringer i tråd med foreslåtte prinsipper for prioritering. Et godt beslutningsgrunnlag er en forutsetning for å få til en riktig prioritering.
18.5.2 Oppbygging av et nasjonalt kompetansemiljø
Selv om det er behov for mer kunnskap om effekten av tiltak, foreligger denne kunnskapen allerede i dag for noen tiltak. Men kunnskapen bør utnyttes bedre. Det er etter utvalgets vurdering behov for et nasjonalt system for å støtte systematiske og kriteriebaserte prioriteringsprosesser i den kommunale helse- og omsorgstjenesten og i den offentlige tannhelsetjenesten, delvis tilsvarende systemet for Nye metoder i spesialisthelsetjenesten (se boks 15.1). Et slikt system kan legge til rette for prioritering i kommunene både ved innhenting og vurdering av dokumentasjon, og ved opplæring i og støtte til prioriteringsprosessen i kommunene.
Utvalget diskuterer i kapittel 15.2 hvordan prioriteringskriteriene kan anvendes på administrativt og politisk nivå i kommunene. I spesialisthelsetjenesten skjer løpende prioriteringsbeslutninger på gruppenivå gjennom systemet for Nye metoder. Disse beslutningene fattes ut fra et kunnskapsgrunnlag hvor både Folkehelseinstituttet, Statens legemiddelverk og Helsedirektoratet er sentrale faglige premissleverandører. I tillegg har man gjennom flere år arbeidet systematisk med å utvikle prioriteringsveiledere. Det finnes ikke i dag tilsvarende strukturer rundt prioriteringsarbeidet verken i kommunene eller i den offentlige tannhelsetjenesten.
Utvalget mener at det vil være krevende for den enkelte kommune å ha kapasitet og kompetanse til å innhente, systematisere og analysere den informasjonen som er nødvendig for å kunne anvende prioriteringskriteriene på gruppenivå. Det er samtidig, etter utvalgets oppfatning, nødvendig at kommunene forholder seg til kriteriene, også på administrativt og politisk nivå. For tjenester som er et kommunalt eller fylkeskommunalt ansvar, er det imidlertid ikke naturlig å tenke seg et sentralt organ som fatter beslutninger om innføring av nye metoder, slik som Beslutningsforum for nye metoder i spesialisthelsetjenesten. Samtidig vil det ikke være naturlig at hver enkelt kommune selv skal bygge opp et miljø som kan gi faglig beslutningsstøtte i alle prioriteringsspørsmål.
Utvalget mener derfor at det er behov for å etablere et nasjonalt system for prioriteringer i den kommunale helse- og omsorgstjenesten og den offentlige tannhelsetjenesten. Et slikt system bør ha som formål å understøtte de beslutningene som tas i tjenestene, gjennom å innhente, systematisere og vurdere eksisterende kunnskapsgrunnlag. Prioriteringer på administrativt og politisk nivå vil også kreve at kommunene vurderer hvordan man skal vektlegge kriteriene mot hverandre. Også her vil et nasjonalt system kunne gi beslutningsstøtte og bidra i informasjonsinnhenting og analyser.
Utvalget foreslår derfor at det etableres et nasjonalt kompetansemiljø som kommunene kan støtte seg til i praktisk prioriteringsarbeid. Omfang, organisering og plassering av et slikt miljø bør utredes nærmere. I et slikt utredningsarbeid vil det være naturlig å bygge på det arbeidet som allerede skjer i regi av Kommunenes strategiske forskningsorgan (KSF) og HelseOmsorg21. Utvalget foreslår at det iverksettes forsøk i enkeltkommuner som kan gi praktiske erfaringer både med metodikk og med systematisk prioriteringstenkning på administrativt og politisk nivå.
18.5.3 Utdanning og kompetanse
Helse- og omsorgspersonell
Kunnskap om prinsipper for prioritering berører utdanningene. Norheim-utvalget pekte på at det er store variasjoner i hvor systematisk opplæringen i prioriteringsspørsmål i helsetjenesten er. I Meld. St. 34 (2015 – 2016) ber regjeringen om at man legger til grunn at innholdet i helsefaglige utdanninger reflekterer prinsippene for prioritering. Utvalget støtter dette og mener det er et mål at helse- og omsorgspersonell på alle nivåer får en bevissthet rundt sin rolle i prioriteringsarbeidet, samt kompetanse i å reflektere omkring helse- og omsorgstjenestens samfunnsoppdrag. Utvalget mener at det i grunnutdanningene for helse- og omsorgspersonell må tilrettelegges for undervisning og refleksjoner om prioritering. Forslaget må ses i sammenheng med utvalgets forslag om at prioriteringskriteriene innarbeides i relevant regelverk. Kunnskap om prioriteringskriteriene vil da inngå som en naturlig del av utdanningen på alle nivåer.
Utvalget understreker at prioriteringskriteriene må være kjent for de som skal jobbe i tjenesten. Kommunene må legge til rette for at prinsippene for prioritering blir implementert på faglig nivå. Helse- og omsorgspersonell må ha kunnskap om hvilke tiltak som har effekt og hvilke tiltak som ikke bør iverksettes. Dette krever at helsepersonell holder seg faglig oppdatert og etterspør og har kompetanse til å benytte seg av forskningsbasert kunnskap når den foreligger. På overordnet nivå må kommunene ha eierskap til forskningen og bidra til evaluering av sine tjenestetilbud over tid. Det krever at de ansatte har kompetanse både til å nyttiggjøre seg kunnskapen og til selv å kunne drive kunnskapsinnhenting på en analytisk og systematisk måte.
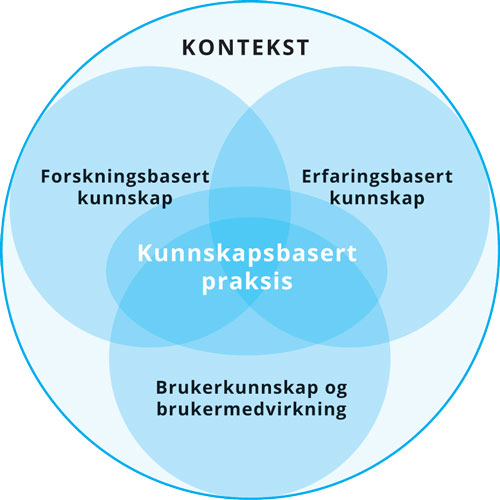
Figur 18.1 Modell for kunnskapsbasert praksis (Jamtvedt G.; Nasjonalt Kunnskapssenter for helsetjenesten)
Utvalget vil påpeke at forskningsbasert og erfaringsbasert kunnskap alene ikke er tilstrekkelig for å ta beslutninger i tråd med prioriteringsprinsippene. Også pasienten/brukerens behov og ønsker er viktige i utformingen av tjenestetilbudet. I tillegg må klinisk erfaring og etiske refleksjoner tillegges vekt når man skal ta beslutninger (Graverholt, Jamtvedt, Nordheim, Nortvedt og Reinar 2012).
Ledere
For å få til en prioritering i tråd med prinsippene, må ledere tilrettelegge for en god prioriteringskultur som gjennomsyrer organisasjonen. Ledere står ofte i spennet mellom politiske føringer, de faglige vurderingene og krav fra pasienter, brukere og pårørende.
Den kommunale helse- og omsorgstjenesten utgjør bare en del av den kommunale sektoren, og tjenesten er dessuten kompleks. Den favner mange tjenesteområder, sammensatte behov hos brukerne, samhandling mellom tjenesteområder innen kommunen og samhandling med spesialisthelsetjenesten.
En viktig lederoppgave er å ha bevissthet omkring hva som er virksomhetens mål og verdier. De skal styre og prioritere etter dette, innenfor gitte ressurser, herunder både økonomiske rammer, varierende kunnskap om hvilken effekt ulike tiltak har, knapphet på personellressurser og varierende kompetanse og fagbakgrunn hos de ansatte.
En rapport fra Norsk Sykepleierforbund viser at ledere har stor innflytelse på hvilke tiltak som får ressurser, og har til dels stor innflytelse på hva som prioriteres (Andrews og Høgås 2017). For å foreta beslutninger i tråd med de overordnede prioriteringsprinsippene mener utvalget at lederne må ha kunnskap om og innsikt i konsekvenser av ulike tiltak, kvalitet, prosesser og prioriteringskriteriene.
Etter utvalgets mening, er dette forutsetninger for riktig prioritering:
en struktur og kultur som understøtter prioritering i samsvar med prinsippene
organisering, rekruttering, utvikling og tverrfaglig utfyllende kompetanse som kan møte pasientenes og brukernes behov
tydelighet på roller og ansvar
myndiggjorte medarbeidere
robuste og kompetente fagmiljø hvor ansatte lykkes sammen
Lederfunksjonen på alle nivåer krever derfor ledere med høy lederkompetanse, som blant annet innebærer at de må sørge for velfungerende organisasjonsstrukturer som fremmer prioritering i tråd med prinsippene.
Ledere på alle nivåer må ha en klar forståelse av sitt ansvar for å innrette virksomheten i tråd med prinsippene for prioritering. Utvalget støtter satsingene på lederutdanning som er igangsatt og mener det må legges til rette for undervisning om prioritering i de etablerte utdanningene for ledere i helse- og omsorgstjenesten.
18.5.4 Arenaer for diskusjon, refleksjon og læring
Utvalget mener prioriteringsarbeid bør settes på dagsorden i eksisterende arenaer for læring og erfaringsdeling. Det finnes i dag en rekke slike arenaer, som nasjonale eller lokale kurs og konferanser, samt ulike lærings- og samarbeidsnettverk. Helsedirektoratet og/eller KS har ofte en sentral rolle som tilrettelegger for disse arenaene.
I den enkelte kommune er det videre viktig at ledere og administrasjon legger til rette for at medarbeidere får mulighet til å reflektere over sin egen praksis og drøfte prioriteringsdilemmaer med kolleger.
Klinisk etikk-komiteer (KEK) er tverrfaglige sammensatte komiteer med klinisk kompetanse og kompetanse i etikk (Førde og Pedersen 2011). Slike komiteer er først og fremst etablert i spesialisthelsetjenesten, men også enkelte kommuner og sykehjem har etablert KEK eller etisk råd for helse- og omsorgstjenestene.
Formålet til KEK er å være et hjelpemiddel når ansatte står overfor vanskelige etiske utfordringer i klinikken. Det kan bidra til systematiske drøftinger, til å fremme tverrfaglighet, og til å sikre at pasientenes, brukernes og pårørendes perspektiv blir tilstrekkelig belyst og vektlagt. Komiteenes hovedfokus er etiske utfordringer som oppstår i møtet mellom helse- og omsorgspersonell og pasient/bruker/pårørende. Komiteene har ingen sanksjons- eller instruksjonsmyndighet og er ikke noe klageorgan. Utvalget mener at arbeidet med etablering av klinisk etikk-komiteer og etisk rådgivning i kommunene bør prioriteres.
18.6 Data til beslutnings- og prioriteringsstøtte
Etter utvalgets mening tilrettelegger ikke dagens digitale løsninger i helse- og omsorgstjenesten for å utnytte data til kvalitetsforbedring, helseovervåking, styring, prioritering og forskning. Mangel på tilgjengelige og standardiserte data av god kvalitet gjør det utfordrende å få et riktig bilde av tjenestens kvalitet og ytelse. Dette vanskeliggjør virksomhetsledere og helse- og omsorgspersonells oppgaver knyttet til å følge utviklingen og iverksette tiltak som kan heve kvaliteten i helse- og omsorgstjenestene, samt måle effekt av behandlingsmetoder eller tiltak. Dataene er lite tilgjengelige som beslutningsstøtte for gode prioriteringer. Informasjonen er svært ofte samlet i enkeltstående programmer/siloer og de kommuniserer i liten grad med hverandre.
Utvalget mener det er viktig å tilrettelegge for deling av data som kan brukes som grunnlag for prioriteringsbeslutninger. Utvalget vil peke på at bruk av nye teknologiske løsninger for beslutnings- og prioriteringsstøtte vil kunne bidra til at kommunene prioriterer riktigere.
18.7 Utvalgets anbefalinger til virkemidler – oppsummert
Juridiske virkemidler
Utvalget anbefaler at det i helse- og omsorgstjenesteloven og tannhelsetjenesteloven pålegges en plikt til å innrette tjenestetilbudet i tråd med prioriteringskriteriene, nytte, ressurs og alvorlighet og i tråd med prinsippene knyttet til innholdet og anvendelsen av kriteriene. Det anbefales også at kriteriene for prioritering tydeliggjøres i regelverk som regulerer helse- og omsorgspersonellets rettigheter og plikter.
Utvalget mener at det i regelverket bør tydeliggjøres at pasienten eller brukeren må ha nytte av tiltaket og at ressursbruken må stå i et rimelig forhold til den forventede nytten av tiltaket, for at pasienten eller brukeren skal ha rett til nødvendige helse- og omsorgstjenester fra kommunen. Utvalget mener også at det bør fremgå at pasienter og brukere skal prioriteres i tråd med de foreslåtte prioriteringsprinsippene.
Regelverk som retter seg mot den kommunale helse- og omsorgstjenesten, bør etter utvalgets mening utformes slik at det støtter opp om en prioritering i samsvar med prioriteringsprinsippene. Utvalget anbefaler derfor at det foretas en gjennomgang av eksisterende regelverk som retter seg mot den kommunale helse- og omsorgstjenesten og den offentlige tannhelsetjenesten for å sikre dette.
I dag ytes det stønad til dekning av utgifter til undersøkelse og behandling hos tannlege eller tannpleier for enkelte tilstander/tilfeller. Utvalget mener at det med utgangspunkt i prinsippene for prioritering, bør foretas en gjennomgang av de tilstander/tilfeller som i dag gir rett til refusjon fra folketrygden. Utvalget mener at det også er behov for en gjennomgang av de gruppene som i dag har rettigheter etter tannhelseloven. Gjennomgangen bør være helhetlig og vurdere de to områdene samlet.
Økonomiske virkemidler
Vi har i dag liten systematisk kunnskap om og eventuelt hvordan de ulike finansieringsordningene for helse- og omsorgstjenesten understøtter gode prioriteringer. Utvalget mener derfor det bør foretas en gjennomgang av hvorvidt finansieringsordningene støtter opp om prioritering i henhold til prinsippene. Regelverk knyttet til egenandeler bør inkluderes i gjennomgangen. Utvalget vil ikke anbefale at egenandeler brukes aktivt som et prioriteringsinstrument.
Utvalgets medlemmer, unntatt medlem Berg-Jensen, mener at omfanget av øremerkede tilskuddsordninger i utgangspunktet bør begrenses.
Pedagogiske virkemidler
Riktige prioriteringer forutsetter god beslutningsstøtte. Nasjonale faglige retningslinjer og veiledere skal bidra til å sikre at helse- og omsorgstjenesten gjør riktige prioriteringer. Utvalget anbefaler at det utarbeides nasjonale prioriteringsveiledere for tildeling av vedtaksbaserte kommunale helse- og omsorgstjenester.
Utvalget mener man må legge prioriteringskriteriene til grunn når nasjonale faglige retningslinjer og veiledere utarbeides og revideres.
Kunnskap, kompetansemiljø og ledelse for riktigere prioritering
Utvalget mener at det er viktig at man fortsetter arbeidet med å styrke forskningen på tiltak i den kommunale helse- og omsorgstjenesten og i tannhelsetjenesten.
Utvalget anbefaler at kommunalt pasient- og brukerregister (KPR) får en innretning som gjør at kommunene kan benytte det i sitt arbeid med å gjøre prioriteringer i tråd med foreslåtte prinsipper for prioritering.
Utvalget foreslår at det etableres et nasjonalt kompetansemiljø som kommunene kan støtte seg til i praktisk prioriteringsarbeid. Et slikt system bør ha som formål å understøtte de beslutningene som tas i tjenestene, gjennom å innhente, systematisere og vurdere eksisterende kunnskapsgrunnlag. Utvalget foreslår at det iverksettes forsøk i enkeltkommuner som kan gi praktiske erfaringer både med hensyn på metodikk og med systematisk prioriteringstenkning på administrativt og politisk nivå.
Utvalget mener at det i grunnutdanningene for helse- og omsorgspersonell må tilrettelegges for undervisning og refleksjoner om prioritering.
Utvalget mener det må legges til rette for undervisning om prioritering i de etablerte utdanningene for ledere i helse- og omsorgstjenesten.
Utvalget mener prioriteringsarbeid bør settes på dagsorden i eksisterende arenaer for læring og erfaringsdeling.
Utvalget mener at arbeidet med etablering av klinisk etikk-komiteer (KEK) og etisk rådgivning i kommunene bør prioriteres.
Data til beslutnings- og prioriteringsstøtte
Utvalget mener det er viktig å tilrettelegge for deling av data som kan brukes som grunnlag for prioriteringsbeslutninger. Utvalget vil peke på at bruk av nye teknologiske løsninger for beslutnings- og prioriteringsstøtte vil kunne bidra til at kommunene prioriterer riktigere.
19 Økonomiske og administrative konsekvenser
Utvalget har foreslått prinsipper for prioritering som skal gjelde for den kommunale helse- og omsorgstjenesten og for offentlig finansierte tannhelsetjenester. Prinsippene er langt på vei de samme som i spesialisthelsetjenesten. Dette er et vesentlig poeng, fordi det, etter utvalgets vurdering, bidrar til mer helhetlig planlegging og gjennomføring av tjenester til pasienter og brukere.
For å bidra til ønsket prioritering må prinsippene reflekteres i relevante virkemidler. Utvalgets forslag til virkemidler er beskrevet i kapittel 18. Utvalget er i mandatet bedt om å utrede økonomiske, administrative og andre vesentlige konsekvenser av forslagene, jf. Utredningsinstruksen. Utvalgets forslag skal holdes innenfor dagens økonomiske rammer for kommunesektoren og spesialisthelsetjenesten. Utvalget forstår mandatet som at forslag skal holdes innenfor uendrede økonomiske rammer for både statlig sektor og kommunesektoren. Utvalget har foretatt en overordnet vurdering av konsekvensene av forslagene, og en nærmere utredning av virkningene av forslagene vil måtte følges opp i det videre arbeidet.
Utvalget anbefaler at kriteriene innarbeides i relevante lover og forskrifter. Det forventes ikke at innarbeiding av konkrete regelverksendringer i seg selv medfører vesentlige merutgifter for statlig forvaltning. Forslag til regulering av kriterier for prioritering for den kommunale helse- og omsorgstjenesten, for den offentlige tannhelsetjenesten og for helse- og omsorgspersonells rettigheter og plikter vil kunne medføre noen kostnader for kommuner og fylkeskommuner. Dette vil gjelde opplæring, veiledning og andre engangskostnader knyttet til å tilpasse seg regelverksendringene. På den andre siden vil forslaget medføre at kommunesektoren får et klart mandat til å prioritere i samsvar med de foreslåtte prinsippene for prioritering. Dette vil kunne bidra til mer effektiv bruk av ressursene. Samlet sett forventes ikke forslaget å føre til endringer i det samlede ressursbehovet for kommunene eller fylkeskommunene.
Enkelte av utvalgets forslag til virkemidler vil kunne kreve ressurser. Dette gjelder forslagene om gjennomgang av eksisterende regelverk, gjennomgang av finansieringsordningene, etablering av et nasjonalt kompetansemiljø som kommunene kan støtte seg til i praktisk prioriteringsarbeid, forsøk i enkeltkommuner, forskning, utarbeidelse av nasjonale veiledere for arbeidet i helse- og omsorgstjenesten i kommunene og tilrettelegging for undervisning om prioritering i grunnutdanningene og i de etablerte utdanningene for ledere i helse- og omsorgstjenesten.
Virkninger for statlig, fylkeskommunal og kommunal forvaltning vil avhenge av innretning, omfang og organisering av de enkelte forslagene, og vil måtte utredes nærmere i det videre arbeidet.
Et eventuelt økt ressursbehov for statlig sektor vil måtte dekkes innenfor rammen av Helse- og omsorgsdepartementets budsjett.
Fotnoter
Postdok Anne Kari Tolo Heggestad, Universitet i Oslo
Doktorgradsstipendiat Maren Holck Ekenes, Høgskulen på Vestlandet
Et unntak følger av helsepersonelloven § 7 som pålegger helsepersonell å gi helsehjelp uten samtykke dersom helsehjelpen er påtrengende nødvendig. Dette gjelder også i de tilfellene pasienten motsetter seg helsehjelpen. I helse- og omsorgstjenesteloven kapittel 9 og 10 og psykisk helsevernloven er det videre gitt regler for tvang.