Del 3
Omtale av særlige tema
5 Spesialisthelsetjenesten
Midlene som stilles til disposisjon til de regionale helseforetakene kommer i all hovedsak fra kap. 732 Regionale helseforetak. I årlig melding 2016 har de regionale helseforetakene rapportert hvordan de har fulgt opp oppgaver og styringsparametere i oppdragsdokumentene og foretaksmøter. Årlig melding, årsregnskap og årsberetning ble behandlet i foretaksmøter i juni 2017. Nedenfor redegjøres det for rapportering 2016 og status 2017 på de områdene som er trukket fram i 2016 og 2017, samt de regionale helseforetakenes økonomiske langtidsplaner for perioden 2018–2021. Omtalen er delt inn under følgende overskrifter:
Redusere unødvendig venting og variasjon i kapasitetsutnyttelsen
Prioritere psykisk helsevern og tverrfaglig spesialisert rusbehandling
Bedre kvalitet og pasientsikkerhet
Økonomi og investeringer
Nasjonal helse- og sykehusplan (2016–2019)
Redusere unødvendig venting og variasjon i kapasitetsutnyttelsen
Ventetider og fristbrudd
Ventetid til utredning eller behandling er en viktig indikator på tilgjengelighet og kvalitet i helsetjenesten. Lang ventetid kan redusere pasientens muligheter for å oppnå maksimalt utbytte av behandling og kan indikere kapasitetsproblemer i sykehusene. God informasjon om ventetid er derfor viktig i den daglige driften av sykehusene og for pasientenes valg av behandlingssted. Pasienter som trenger øyeblikkelig hjelp, kommer til behandling uten ventetid. Om lag 70 pst. av alle døgn-opphold i sykehus er øyeblikkelig hjelp.
Hovedoppgavene i spesialisthelsetjenesten skal løses ved de offentlige sykehusene. Det er en utfordring at mange pasienter venter unødvendig lenge på nødvendig behandling, også på helsetjenester der det er ledig kapasitet hos private aktører. Det er et mål at ventetiden reduseres. Regjeringen vil gjøre mer bruk av de private der dette kan bidra til å redusere ventetidene. Regjeringen innførte reformen fritt behandlingsvalg i 2015. Reformen skal redusere ventetidene, øke valgfriheten for pasientene og stimulere de offentlige sykehusene til å bli mer effektive, jf. omtale under kap. 732, postene 72 til 75. Fram til utgangen av 2016 ble 2000 pasienter behandlet gjennom ordningen, og det ble utbetalt 66 mill. kroner. I 2017 (januar t.o.m. august) har om lag 3000 pasienter fått behandling gjennom ordningen, og det er utbetalt 69 mill. kroner. Det er om lag 40 godkjente private leverandører. Regjeringen har gitt de offentlige sykehusene redskaper for å møte konkurransen som følger av fritt behandlingsvalg. De får mer betalt for å behandle flere pasienter, ved at innsatsstyrt finansiering ble økt til 50 pst. f.o.m. 2014. I tillegg er taket på hvor mange pasienter de kan behandle fjernet f.o.m. 2015. Finner sykehusene smartere måter å behandle flere pasienter på, blir de ikke stoppet av begrensninger på hvor mange pasienter de kan behandle. Andre tiltak er utvidet kjøp fra private aktører og innføring av pakkeforløp. De regionale helseforetakene og sykehusene har satt i gang flere tiltak for å redusere ventetiden. Flere sykehus har bedret aktivitetsplanleggingen og bruker ventelistene aktivt i planleggingen av driften.
Tabell 5.1 Ventetider og fristbrudd
Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | Totalt | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
Gjennomsnittlig ventetid for avviklede pasienter i spesialisthelsetjenesten | 68 | 59 | 66 | 62 | 67 | 58 | 75 | 66 | 69 | 60 |
Andel fristbrudd for avviklede pasienter i spesialisthelsetjenesten | 4,4 | 1,2 | 2,5 | 1,5 | 2,6 | 1,0 | 5,4 | 2,4 | 3,8 | 1,4 |
Kilde: Norsk Pasientregister
Det har vært en positiv utvikling i ventetid og andel fristbrudd de siste årene og hittil i 2017. Gjennomsnittlig ventetid for pasienter som har fått utredning og/eller behandling har gått ned fra 62 dager i første tertial 2016 til 56 dager i første tertial 2017. Andelen fristbrudd økte noe i første tertial 2017, sammenliknet med samme periode året før, men er likevel på et betydelig lavere nivå enn tidligere år.
Helsedirektoratet fikk i juni 2016 oppdrag om å utrede flere forhold knyttet til ventetidsregistrering. Bakgrunnen for oppdraget var bl.a. oppslag i media om registrering av ventetider i spesialisthelsetjenesten og forståelsen av regelverket. Rapporten ble publisert i mai 2017 og Helsedirektoratets vurdering er at ventetiden på nasjonalt nivå samlet sett går ned. Undersøkelsene viser at andelen pasienter som etter henvising til spesialisthelsetjenesten settes til utredning øker, og at dette kan i hovedsak forklares med medisinskfaglig utvikling og implementering av nytt regelverk gjennom prioriteringsveiledere. Helsedirektoratet peker også på vanskeligheter med å omsette detaljerte juridiske krav i medisinske vurderinger på en ensartet måte, endret regelverk, reviderte prioriteringsveiledere og uhensiktsmessig registrering av pasientrettigheter i pasientadministrative systemer som årsaker til økningen i andel frist til utredning. Helsedirektoratet kan ikke angi i hvilket omfang de nevnte faktorene bidrar enkeltvis til den samlede økningen i rett til utredning. Helsedirektoratets rapport tyder på at det er variasjon i praktiseringen av regelverket, men at praktiseringen er mer lik i dag enn tidligere. Rapporten gir ikke indikasjoner på at pasienter ikke får forsvarlige forløp. Departementet har satt i gang et utredningsarbeid for å vurdere ev. endringer i reguleringen av pasientforløp i spesialisthelsetjenesten og registrering av ventetider.
Kreftbehandling
Målet er høy kvalitet og kompetanse, tilstrekkelig kapasitet, likeverdig tilgjengelighet, hensiktsmessig organisering og bedre samhandling mellom alle aktører på kreftområdet. Høy kvalitet og kompetanse i utredning, behandling og rehabilitering av pasienter med kreft skal ivaretas i tråd med nasjonale handlingsprogrammer for kreftsykdommer. God behandlingskvalitet skal ivaretas gjennom gode pasientforløp. Dette skal sikre at kreftpasienter unngår unødig venting på utredning og behandling. Nasjonal kreftstrategi 2013–2017 skal legges til grunn for utvikling av tjenestetilbudet til kreftpasienter. Det er utarbeidet en nasjonal handlingsplan for kreft 2015–2017 som følger opp strategien. Handlingsplanen konkretiserer hva som må gjennomføres for å nå de fem målene i Sammen mot kreft, Nasjonal kreftstrategi 2013–2017.
Fra 2015 er det innført pakkeforløp kreft. Det er satt som mål at:
Andel nye kreftpasienter som registreres i et pakkeforløp skal være minst 70 pst.
Andel pakkeforløp for kreftpasienter som er gjennomført innen maksimal anbefalt forløpstid, uavhengig av type pakkeforløp, skal være minst 70 pst.
I 2015 ble 28 pakkeforløp for kreft implementert i spesialisthelsetjenesten. Pakkeforløpene skal gi pasientene standardiserte forløp med kortere ventetider og raskere vei til diagnose og behandling ved mistanke om kreft. Formålet med pakkeforløpene er at pasienter skal oppleve et godt organisert, helhetlig og forutsigbart forløp uten unødvendig ikke-medisinsk begrunnede forsinkelser i utredning, diagnostikk, behandling og rehabilitering. Pakkeforløpene skal gi forutsigbarhet og trygghet for pasienter og pårørende ved å sikre informasjon og brukermedvirkning.
På landsbasis for alle kreftformene samlet var det i 2016 god måloppnåelse når det gjelder nye kreftpasienter i pakkeforløp. På landsbasis ble 77,1 pst. av nye kreftpasienter for 24 organspesifikke kreftformer inkludert i et pakkeforløp. Alle regionene nådde målet om at minst 70 pst. av kreftpasientene skal være inkludert i et pakkeforløp.
På landsbasis i 2016 ble 69,9 pst. av pakkeforløp for 26 organspesifikke kreftformer gjennomført innenfor maksimal anbefalt forløpstid.
Tabell 5.2 Pakkeforløp kreft. Resultat per første tertial 2017
Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | Totalt | |
|---|---|---|---|---|---|
Andel nye kreftpasienter som inngår i pakkeforløp1 | 74,4 | 86,0 | 79,5 | 80,6 | 77,9 |
Andel pakkeforløp gjennomført innen maksimal anbefalt forløpstid2 | 66,5 | 74,6 | 76,5 | 69,5 | 69,9 |
1 Denne indikatoren måler andel nye kreftpasienter som inngår i et pakkeforløp for 24 kreftformer. Pakkeforløp for metastaser med ukjent utgangspunkt, nevroendokrine svulster, sarkom og diagnostisk pakkeforløp er ikke med i tabellen. Basert på første tertialtall 2017 fra Norsk pasientregister.
2 Denne indikatoren måler andel pakkeforløp som gjennomføres på normert tid, fra start av pakkeforløp til start av kirurgisk, medikamentell – eller strålebehandling for 26 organspesifikke kreftformer. Pakkeforløp for metastaser med ukjent utgangspunkt og Diagnostisk pakkeforløp er ikke med i tabellen. Basert på førstetertialtall 2017 fra Norsk pasientregister.
Kvalitetsindikatoren andel nye kreftpasienter som inngår i pakkeforløp viser at på landsbasis er 77,9 pst. av nye kreftpasienter innenfor 24 kreftformer inkludert i et pakkeforløp i første tertial 2017. Alle regionale helseforetak når for disse 24 kreftformene målet om at minst 70 pst. av nye kreftpasienter er inkludert i et pakkeforløp.
Kvalitetsindikatoren andel pakkeforløp gjennomført innenfor maksimal anbefalt forløpstid viser at på landsbasis i første tertial 2017 ble 69,9 pst. av pakkeforløpene for 26 organspesifikke kreftformer gjennomført innen maksimal anbefalt forløpstid. Helse Vest og Helse Midt-Norge når målet om at andelen pakkeforløp som er gjennomført innen maksimal anbefalt forløpstid skal være minst 70 pst. Helse Sør-Øst har en måloppnåelse på 66,5 pst. og Helse Nord har en måloppnåelse på 69,5 pst.
Variasjon i effektivitet og kapasitetsutnyttelse
I oppdragsdokumentene for 2016 ble de regionale helseforetakene gitt i oppdrag å levere utkast til indikatorer som muliggjør sammenlikning av kapasitetsutnyttelse og effektivitet på tvers av regioner, helseforetak, sykehus og behandlingsenheter på et mer detaljert nivå enn det som er mulig i dag. I oppdragsdokumentet for 2017 er de regionale helseforetakene bedt om å gi styringsmessig prioritet til oppfølging av forskjeller i kapasitetsutnyttelse og effektivitet på tvers av sykehus målt ved disse indikatorene. Arbeidet følges opp i 2018.
Prioritere psykisk helsevern og tverrfaglig spesialisert rusbehandling
Høyere vekst innen psykisk helsevern og rusbehandling enn for somatikk
Det ble også i 2016 satt som mål til de regionale helseforetakene at veksten innen psykisk helsevern og tverrfaglig spesialisert rusbehandling skal være høyere enn for somatikk, og at DPS og bup skal prioriteres innen psykisk helsevern. Veksten skulle måles på regionnivå, bl.a. gjennom endringer i kostnader, årsverk, ventetid og aktivitet.
For Helse Sør-Øst sin del ble kravet om høyere vekst i kostnader innen psykisk helsevern og tverrfaglig spesialisert rusbehandling enn somatikk innfridd. Ventetiden gikk mer ned innen somatikk enn innen tverrfaglig spesialisert rusbehandling, psykisk helsevern for voksne og for barn og unge, men ventetidene innen disse områdene var lavere enn ventetidene for somatikk. Aktivitet målt i polikliniske konsultasjoner viste en høyere vekst innenfor psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling enn for somatikk, mens veksten innen psykisk helsevern for barn og unge var noe lavere enn for somatikk.
For Helse Vest er kravet om høyere vekst i kostnader innen psykisk helsevern og tverrfaglig spesialisert rusbehandling enn somatikk ikke innfridd for tverrfaglig spesialisert rusbehandling. Helse Vest RHF opplyser at dette skyldes at veksten i tverrfaglig spesialisert rusbehandling i 2014 og 2015 var svært stor. Veksten i årsverk var høyere for somatikk enn for psykisk helsevern voksne og tverrfaglig spesialisert rusbehandling, men innen psykisk helsevern for barn og unge var veksten høyere enn for somatikk. Ventetidene innen psykisk helsevern og tverrfaglig spesialisert rusbehandling gikk mer ned enn for somatikk, mens ventetidene innen psykisk helsevern for barn og unge gikk mindre ned enn i somatikken. Aktivitet målt i polikliniske konsultasjoner viste en høyere vekst innenfor tverrfaglig spesialisert rusbehandling enn for somatikken, den var lavere for psykisk helsevern for barn og unge og lik for psykisk helsevern for voksne.
I Helse Midt-Norge ble kravet om høyere vekst i kostnader innen psykisk helsevern og tverrfaglig spesialisert rusbehandling enn somatikk innfridd. Målet for bemanning innfris for psykisk helsevern og tverrfaglig spesialisert rusbehandling. Vekst i polikliniske konsultasjoner har vært høyere for somatikk enn for psykisk helsevern. Ventetidene innen tverrfaglig spesialisert rusbehandling gikk mer ned enn for somatikk, mens ventetidene innen psykisk helsevern for voksne og for barn og unge gikk mindre ned enn i somatikken.
I Helse Nord ble kravet om høyere vekst i kostnader innfridd for tverrfaglig spesialisert rusbehandling, men ikke for psykisk helsevern for voksne og barn og unge. Ventetidene innen psykisk helsevern for voksne gikk mer ned enn for somatikk, mens ventetidene innen psykisk helsevern for barn og unge og tverrfaglig spesialisert rusbehandling gikk mindre ned enn i somatikken. Kravet knyttet til økning i årsverk ble innfridd for tverrfaglig spesialisert rusbehandling, men ikke innen psykisk helsevern for voksne og barn og unge. Vekst i polikliniske konsultasjoner har vært høyere for psykisk helsevern for voksne, psykisk helsevern for barn og unge og for tverrfaglig spesialisert rusbehandling enn for somatikk.
Alle helseforetakene melder at kravet har ført til en dreining i sykehusenes oppmerksomhet og aktivitet mot psykisk helsevern og tverrfaglig spesialisert rusbehandling.
Fra 2017 er aktivitetsbasert finansiering av poliklinisk psykisk helsevern og tverrfaglig spesialisert rusbehandling lagt om ved at tjenestene er inkludert i ISF-ordningen. Dette innebærer et brudd som medfører at det må utvises varsomhet ved sammenlikning av poliklinisk aktivitet mellom 2016 og 2017. Statistisk sentralbyrå, som leverer enkelte grunnlagsdata til Samdatarapporten, leverer ikke sektorvise personelldata hvor fellespersonell er fordelt etter sektor fra 2016. Tallene for årsverk 2016 over er basert på informasjon fra de regionale helseforetakene.
Redusere tvang
Målet om reduksjon i antall tvangsinnleggelser for voksne i psykisk helsevern har blitt videreført i 2016. Det går fram av årlig melding fra de regionale helseforetakene at styringskravet fortsatt ikke er innfridd. Tvangsratene holder seg stabile, til tross for økt nasjonal oppmerksomhet og myndighetenes forsterkede oppfølging på tvangsområdet de senere år. Det vises for øvrig til omtale under Særskilte satsingsområder 2018 i kap. 732 Regionale helseforetak.
Økning i andel årsverk ved DPS i forhold til sykehus
Grad av måloppnåelse vedr. målet om prioritering av DPS i forhold til sykehus var forutsatt målt ved andel årsverk i DPS versus sykehus. Data var forventet med Samdatas DPS-rapport som skal publiseres i november. Statistisk sentralbyrå, som leverer enkelte grunnlagsdata til Samdatarapporten, leverer ikke sektorvise personelldata hvor fellespersonell er fordelt etter sektor fra 2016. Det kan derfor ikke gis tilfredsstillende rapportering på denne indikatoren. Det vurderes hvordan dette kan løses i framtiden.
Styrke desentralisert behandlingstilbud
Alle regionale helseforetak melder at tjenestene er ytterlige desentralisert gjennom økt vekt på polikliniske og ambulante tjenester og samarbeidstiltak med kommunene. Dette gjelder stort sett alle helseforetak.
Sikre videre drift av Team for behandling av tvangslidelser (OCD-team)
Alle regionale helseforetak melder at kravet om å sikre videre drift av OCD-teamene er innfridd.
Etablere flere tilbud innen psykisk helsevern i fengsler
Kravet om å etablere flere tilbud til innsatte er innfridd i Helse Sør-Øst ved etablering av team for sedelighetsdømte, oppstart av 2-årig kurs i fengselspsykiatri samt to intervensjonsprosjekter. Helse Vest har styrket tilbudene i Helse Fonna. Helse Midt-Norge og Helse Nord har ikke innfridd kravet, men Helse Nord viser til at kompetansen er planlagt styrket gjennom etablering av nytt regionalt kompetansesenter for sikkerhets-, fengsels- og rettspsykiatri i 2018.
Bedre kvalitet og pasientsikkerhet
Andel sykehusinfeksjoner
Én kvalitetsindikator måler andel sykehusinfeksjoner blant alle innlagte pasienter på et gitt tidspunkt to ganger i året, og sier indirekte noe om hvor sannsynlig det er at du som pasient skal få en sykehusinfeksjon hvis du blir innlagt på sykehus. Landet sett under ett ble det satt som mål at andelen sykehusinfeksjoner skal være mindre enn 4,7 pst. Dette ble oppfylt i målingen som ble gjennomført i mai 2016 (4,5 pst.), men ikke i målingen som ble gjennomført i november 2016 (4,9 pst.). I Helse Vest og Helse Sør-Øst hadde henholdsvis 3,8 pst. og 4,5 pst. av alle innlagte pasienter sykehusinfeksjoner i mai 2016. Andelen pasienter med sykehusinfeksjoner var på samme tidspunkt 6,4 pst. i Helse Midt-Norge og 5,7 pst. i Helse Nord.
Ikke korridorpasienter
Målet er at det ikke skal være korridorpasienter. De siste årene har det vært en gradvis reduksjon i andelen korridorpasienter. På landsbasis i 2016 ble det rapportert 1,3 pst. korridorpasienter. I 2015 var andelen 1,4 pst. Andelen gikk ned i alle helseregionene fra 2015 til 2016. I 2016 hadde Helse Midt-Norge lavest andel korridorpasienter med 0,6 pst. og Helse Vest høyest andel med 1,4 pst. Det er store forskjeller mellom de enkelte sykehusene.
Asylsøkere og flyktninger
De regionale helseforetakene ble i 2016 bedt om å bidra med nødvendige spesialisthelsetjenester og veilede kommunene, slik at de kan ivareta sitt ansvar for helsetilbud til asylsøkere og flyktninger. Bakgrunnen var den økte tilstrømningen av asylsøkere høsten 2015. Samtlige regionale helseforetak opplyser at de bidrar med nødvendige spesialisthelsetjenester, særlig kompetansehevende tiltak og bistand knyttet til tuberkulose og traumer. Alle regioner kan melde om at de har etablert samarbeid med kommuner og bidrar med veiledning.
Pasientsikkerhetsprogrammet I trygge hender 24–7
De regionale helseforetakene fikk i 2016 i oppdrag å spre alle innsatsområder som er satt i gang i pasientsikkerhetskampanjen I trygge hender 24–7 til relevante enheter/avdelinger. De regionale helseforetakene har rapportert på følgende tiltakspakker: Sjekkliste for trygg kirurgi med vekt på å forebygge postoperative sårinfeksjoner, samstemmig av legemiddellister, behandling av hjerneslag, forebygging av urinveisinfeksjoner, forebygging av infeksjon ved bruk av sentralt venekateter, samt forebygging av trykksår/liggesår, fall, selvmord og overdosedødsfall ved utskrivning av institusjon.
I Helse Sør-Øst har Vestre Viken full spredning og implementering av alle tiltakspakkene. Flere andre helseforetak har tilnærmet full spredning, mens Akershus universitetssykehus og Sykehuset Østfold hadde lav spredning på flere av tiltakspakkene ved utgangen av 2016, sistnevnte grunnet innflytting i nytt sykehus. I 2016 etablerte Helse Sør-Øst et eget læringsnettverk for samstemmig av legemidler i samarbeid med pasientsikkerhetsprogrammet. Helse Sør-Øst påpeker at dette er et krevende innsatsområde som inkluderer samhandling mellom pasienter, fastleger og flere enheter på helseforetakene. Vestre Viken, Martina Hansens Hospital og Revmatismesykehuset har likevel full spredning av dette innsatsområdet.
Rapporteringen viser at Helse Vest er godt i gang med implementering av tiltakspakkene. Regionen har innført automatisert datainnhenting på flere av tiltakspakkene, og er i ferd med å få det på de øvrige. Det er lagt til rette for at små enheter kan følge egne resultater, og data aggregeres til alle ledernivåer for oppfølging. Samstemming av legemidler har lavest spredning. Her mangler 4 av 5 helseforetak i regionen spredning i alle relevante enheter. De øvrige tiltakspakkene har tilnærmet full spredning.
I Helse Midt-Norge har Helse Nord-Trøndelag best spredning, mens spredningen er spesielt lav i Helse Møre og Romsdal. Forebygging av urinveisinfeksjon og infeksjon ved sentralt venekateter har lav spredningsgrad i alle helseforetakene, og spesielt i Helse Møre og Romsdal.
Helse Nord har rapportert spredning på sykehusnivå framfor samlet på helseforetaksnivå. Ved utgangen av 2016 har Narvik sykehus ved Universitetssykehuset i Nord-Norge full spredning av alle relevante tiltakspakker bortsett fra samstemming av legemiddellistene. Universitetssykehuset i Nord-Norge, Tromsø, har ikke full spredning på alle tiltakspakkene, men har forbedret seg sammenliknet med forrige måling. Nordlandssykehuset har lavest spredning av tiltakspakkene på de ulike innsatsområdene. Sykehuset Vesterålen har ikke satt i gang tiltakspakkene for å forebygge overdosedødsfall og forebygging av infeksjoner ved sentralt venekateter.
De regionale helseforetakene er i oppdragsdokumentet for 2017 bedt om gjenta rapporteringen av andel relevante enheter i regionen hvor tiltakspakkene i pasientsikkerhetsprogrammet er implementert. Målet er 100 pst. implementering. I tillegg fortsetter helseforetakene å kartlegge pasientskader ved bruk av metoden Global Trigger Tool (GTT).
Etablering av et antibiotikastyringsprogram i sykehus
For å møte utfordringen med antibiotikaresistens er det nødvendig å redusere bruken av bredspektrede antibiotika i sykehus. Gjennom oppdragsdokumentene for 2016 ble det fastsatt mål om 30 pst. reduksjon i bruk av fem grupper bredspektrede antibiotika innen utgangen av 2020 sammenliknet med 2012. For å oppnå dette fikk de regionale helseforetakene i 2016 også i oppdrag å sette i gang etablering av et antibiotikastyringsprogram i alle sykehus, i tråd med Helse- og omsorgsdepartements handlingsplan mot antibiotikaresistens. Som et ledd i etableringen skal de regionale kompetansesentrene for smittevern styrkes.
De regionale helseforetakene rapporterer for 2016 at arbeidet med å etablere antibiotikastyringsprogram er kommet godt i gang i alle regioner og at alle de regionale kompetansesentrene for smittevern er styrket. Forbruket av de fem mest brukte bredspektrede antibiotikaene er totalt redusert med 4,9 pst. siden 2012. Det er variasjon i reduksjonen mellom regionene. Reduksjonen er dårligst i Helse Midt-Norge med -1,3 pst. og best i Helse Nord med -11,3 pst. For at bruken skal nå målsetningen om en 30 pst. reduksjon innen 2020 må bruken betydelig mer ned. Arbeidet ble fulgt opp i oppdragsdokumentene for 2017.
Nye metoder
De regionale helseforetakene fikk i 2016 i oppdrag å gjennomføre konkrete tiltak som styrker de regionale helseforetakene sin kapasitet til å gjennomføre forhandlinger/anskaffelser, bidra til bedre samhandling mellom aktørene som er involvert i systemet for nye metoder, og sikre at beslutninger som tas av Beslutningsforum implementeres i spesialisthelsetjenesten.
På legemiddelområdet har de regionale helseforetakene sammen med aktørene i system for Nye metoder gjennomført tiltak for å gjøre prosessen med metodevurderinger raskere. Slik skal beslutninger om innføring av nye legemidler i spesialisthelsetjenesten kunne tas så raskt som mulig etter at sykehuslegemidler gis markedsføringstillatelse. Statens legemiddelverk (SLV) avventer ikke bestilling fra Bestillerforum, men starter sine metodevurderinger ved dag 120 i søknadsprosessen for markedsføringstillatelse (MT) hos de europeiske legemiddelmyndighetene (EMA). I første Bestillerforum deretter gjennomgås saken, slik at en bestilling kan bekreftes eller avbestilles. Dette har bidratt til å holde saksbehandlingstiden hos aktørene stabil og i gjennomsnitt under fristen på 180 dager, til tross for en økning i antall oppdrag. Endringene gjør også vurdering av legemidler i system for Nye metoder mer forutsigbart og effektiv og har ført til at industrien leverer dokumentasjon raskere.
Legemiddelinnkjøpssamarbeidet (LIS) som forhandler på vegne av de regionale helseforetakene er innlemmet i Sykehusinnkjøp HF. LIS er derved blitt del av et større innkjøpsfaglig miljø, som har bredere og bedre kompetanse på innkjøp. Beslutningsforum har utarbeidet et mandat med retningslinjer og kriterier for å foreta prisforhandlinger. For å effektivisere prosessene samarbeider LIS med SLV samtidig som metodevurderingene gjennomføres, slik at beslutningene ikke blir unødvendig forsinket. Legemidler som skal innføres i spesialisthelsetjenesten skal inngå i framtidige LIS-anbud så snart det er praktisk mulig.
Sekretariat for Nye metoder har regelmessig kontakt med ulike aktører, og samordner prosesser bla. i forberedelsene til møter i Bestillerforum. Det er en kontinuerlig forbedring av informasjonsflyt, og nettsidene til Nye metoder med aktuelle oversikter oppdateres fortløpende.
Implementering av beslutninger skjer ved at Helsedirektoratet oppdaterer og publiserer aktuelle retningslinjer og krefthandlingsprogrammer. Videre utarbeider LIS behandlingsveiledere ut fra aktuelle anbud. Vedtakene i Beslutningsforum publiseres raskt på hjemmesiden til Nye metoder.
Sosialpediatere i alle barneavdelinger
I 2016 ble det satt som mål at det er ansatt sosialpediatere i alle barneavdelinger og at overgrepsutsatte barn som avhøres av Statens barnehus skal tilbys medisinske undersøkelser. Alle regioner rapporterer at det er ansatt sosialpediatere i helseforetakene eller det er laget planer for å bygge opp kompetanse og kapasitet, og det er laget samarbeidsavtaler med de statlige barnehusene.
I Helse Sør-Øst har de fleste helseforetakene ansatt sosialpediatere. Helse Sør-Øst jobber med en plan for å bygge opp tilstrekkelig kompetanse og kapasitet.
I Helse Vest er det ansatt sosialpediatere i Helse Stavanger og Helse Bergen. Helse Fonna og Helse Førde henviser pasienter til barnehusene i Stavanger og Bergen.
I Helse Midt-Norge har alle helseforetak noe sosialpediatrisk kompetanse og det skal lages en plan for utvikling av tjenestetilbudet.
I Helse Nord har både UNN HF og Nordlandssykehuset ansatt sosialpediater og det er inngått avtale mellom UNN HF og Barnehuset i Tromsø og mellom Nordlandssykehuset og Barnehuset i Bodø. I Finnmarkssykehuset har en av overlegene fagansvar for sosialpediatri, og det er utarbeidet plan for utvikling av barneavdelingen der sosialpediatri er et av områdene.
Tilbud til voksne og barn utsatt for seksuelle overgrep
For 2016 ble det satt som mål at de regionale helseforetakene har ansvar for tilbud til voksne og barn utsatt for seksuelle overgrep, herunder ha inngått avtaler med videreførte robuste kommunale overgrepsmottak, fra 1. januar 2016. For helseforetak og kommuner som ikke hadde inngått slike avtaler per 1. januar 2016, ble endelig frist for avtaleinngåelse satt til 1. juli 2016. Helse Nord RHF skal sikre at tilbudet til samiske voksne og barn utsatt for seksuelle overgrep er tilrettelagt samisk språk og kultur.
Alle regionene har enten overtatt ansvar for drift av overgrepsmottak eller, med noen få unntak, inngått avtaler med videreførte kommunale overgrepsmottak.
Helse Sør-Øst har overtatt ansvar for tilbud til voksne og barn utsatt for seksuelle overgrep. De fleste helseforetak har inngått avtale om å videreføre robuste kommunale overgrepsmottak, ett helseforetak har etablert et nytt overgrepsmottak i helseforetaket og ett helseforetak har videreført allerede eksisterende overgrepsmottak i helseforetaket.
I Helse Vest er det inngått avtale om at Stavanger kommune drifter mottaket på vegne av Helse Stavanger. Helse Fonna har tatt over driften av voldtektsmottaket. Det er inngått en interimsavtale mellom Bergen kommune og Helse Bergen om overgrepsmottaket ved Bergen legevakt. Helse Førde har avtale med interkommunalt overgrepsmottak for voksne.
I Helse Midt-Norge har helseforetakene forlenget avtaler med kommunene eller overtatt ansvaret for drift av overgrepsmottak. Helse Møre og Romsdal har inngått avtale med Ålesund kommune om drift av overgrepsmottaket i Ålesund, som dekker hele Sunnmøre. I Kristiansund og i Molde har Helse Møre og Romsdal videreført driften. Helse Nord-Trøndelag har etablert overgrepsmottak i samarbeid med kommunene for felles arbeid rundt dette mottaket og mottak for Vold i nære relasjoner. I Sør-Trøndelag er mottaket for barn og unge organisert i et samarbeid med St. Olavs Hospital og kvinneklinikkens voldtektsmottak.
I Helse Nord har UNN HF inngått avtale med Harstad og Tromsø kommune om å videreføre eksisterende overgrepsmottak for alle kommunene i nedslagsfeltet til UNN. Nordlandssykehuset har inngått avtale med Bodø og Harstad kommune om å videreføre eksisterende mottak i Bodø og Harstad. Helgelandssykehuset Mo i Rana har opprettet tilbud til alle kommunene på Helgeland. I Finnmarkssykehuset ble overgrepsmottak etablert både i Klinikk Hammerfest og i Klinikk Kirkenes som dekker alle kommunene i Finnmark.
Det ble satt som mål at Helse Nord RHF skal sikre at tilbudet til samiske voksne og barn utsatt for seksuelle overgrep er tilrettelagt samisk språk og kultur. Helse Nord rapporterer at tilbudet til samiske pasienter følges opp av Samisk nasjonal kompetansetjeneste – psykisk helsevern og rus (SANKS). Dette planlegges organisert i samarbeid med Samisk helsepark. Overgrepsmottak bygges opp både i Alta og Kirkenes i tillegg til det som har vært i Hammerfest. I tillegg er samisk tolkeprosjekt etablert.
Samarbeid mellom helsetjenesten og Arbeids- og velferdsetaten
De regionale helseforetakene ble i 2016 bedt om å etablere tiltak som kan bidra til et mer systematisk samarbeid mellom helsetjenesten og Arbeids- og velferdsetaten, herunder vurdere om det er hensiktsmessig å inngå særskilte samarbeidsavtaler med Arbeids- og velferdsetaten. I alle regioner er det etablert samarbeidsavtaler med Nav i fylkene. Rapporteringen fra de regionale helseforetakene viser at det pågår samarbeid med arbeids- og velferdsetaten på flere områder, herunder knyttet til tiltak for personer med psykiske lidelser og muskel- og skjelettlidelser/kroniske og langvarige smertetilstander og oppfølging av unge og andre med redusert arbeidserfaring og behov for tilrettelegging. Det samarbeides mellom helse og Nav på ulike områder, bl.a. om sykemeldingspraksis, inkluderende arbeidsliv, Individuell jobbstøtte (IPS) og Jobbmestrende oppfølging (JMO), Raskere tilbake og spesialisthelsetjenesten som arbeidsgiver.
Uberettiget variasjon
De regionale helseforetakene fikk i oppdragsdokumentet for 2016 i oppdrag i fellesskap å identifisere indikatorer for å måle uberettiget variasjon i forbruk av helsetjenester for et utvalg av prosedyrer. Det ble gitt som føring at det bør velges prosedyrer som utføres hos mange helseforetak. Det ble gitt føring om at de utvalgte indikatorene og prosedyrene skal gis styringsmessig prioritet fra 2017. Helse Nord RHF ble gitt i oppdrag å lede arbeidet.
Bakgrunnen for oppdraget var at det er dokumentert betydelig uberettiget variasjon i norsk helsetjeneste både gjennom helseatlasene som er utarbeidet og publisert av Senter for klinisk dokumentasjon og evaluering (SKDE) i Helse Nord, samt resultater fra kvalitetsregistrene gjennom årlige publiseringer på www.kvalitetsregistre.no.
De regionale helseforetakene tolket oppdraget i lys av sørge for-ansvaret. I ansvaret for tilstrekkelige og forsvarlige helsetjenester til befolkningen i helseregionene ligger et ansvar for å tilby tjenester av riktig omfang og med god kvalitet.
Oppdraget resulterte i rapporten Indikatorer for måling av uberettiget variasjon, som ble utgitt av SKDE i november 2016. Rapporten anbefaler å vurdere innføring av ni faglige indikatorer innenfor fagområdene hjerteinfarkt, hjerneslag, brystkreft, leddproteser og hoftebrudd. Alle indikatorene henter sitt datagrunnlag fra nasjonale medisinske kvalitetsregistre og analyserer variasjon med utgangspunkt i både sykehus og befolkningen i sykehusområdene som analyseenhet.
Arbeidet med Helseatlas og rapporten med forslag til indikatorer ble fulgt opp i oppdragsdokumentet for 2017. De regionale helseforetakene skal bruke kunnskapen om uberettiget variasjon i sin styringsmessige oppfølging av helseforetakene, og skal under ledelse av Helse Nord RHF videreføre arbeidet med å dokumentere eksempler på uberettiget variasjon i forbruk av helsetjenester.
Personell, utdanning og kompetanse
En av oppgavene til de regionale helseforetakene var å utvikle Nasjonal bemanningsmodell som et verktøy for strategisk planlegging av personell- og kompetansebehov i regionen og nasjonalt. De regionale helseforetakene rapporterer i årlig melding for 2016 at arbeidet i 2015 og 2016 i hovedsak har vært gjennomført på regionnivå og i samarbeid mellom regionene. Dette både for å utvikle selve modellen, utarbeide tilhørende metodikk og kvalitetssikre data. Scenariometodikk ble testet ut ved analyser på fagene øye, patologi og psykisk helsevern. Erfaringer fra arbeidet vil legge grunnlaget for en felles regional veileder som skal være klar primo 2017.
Departementet har bedt regionale helseforetak om å synliggjøre utdanningsaktiviteten i sykehusene og gi innspill knyttet til dimensjonering av utdanningskapasitet. Helse Nord vurderer at de har god oversikt over utdanningsaktiviteten. Helse Vest og Helse Midt-Norge har satt i gang arbeid som vil være klart i løpet av 2017. Helse Sør-Øst har ikke i tilstrekkelig grad tydeliggjort hvilke tiltak de har satt i verk for å få synliggjort utdanningsaktiviteten. Alle har på bakgrunn av vurderinger av personellbehov levert innspill til departementet om dimensjonering av utdanningskapasitet.
De regionale helseforetakene ble bedt om å tilrettelegge for kompetanseutvikling, videre- og etterutdanning og videreutvikle tilbud ved bruk av e-læring, simulatortrening mv. Alle de regionale helseforetakene rapporterer om arbeid med kompetanseutvikling og systemer for dette, utvikling av e-læringstilbud og stor og positiv utvikling i bruk av simulering som læringsform. Kompetanseportal der ansatte har oversikt over opplæringskrav og -tilbud, noen med tidsfrister for gjennomføring, er implementert i Helse Vest og under implementering i Helse Midt-Norge og Helse Nord. Helse Sør-Øst rapporterer om systemer for kompetanseutvikling med kompetanseplaner for ansatte med tiltak i egen organisasjon, gjennom etterutdanning med interne kompetansehevende tiltak og som videreutdanning i samarbeid med UH-sektoren. Læringsportalen ble i 2016 gjort tilgjengelig på mobile enheter. Det skal etableres et regionalt prioriteringsråd for å sikre prioritering av e-læring i sentrale innsatsområder. For å målrette kompetanseinnsatsen benytter Helse Vest framskrivingsmodeller og analyser av behov og kapasitet. Det skal opprettes en regional koordinerende enhet for simulering. Helse Midt-Norge har felles satsing på digital læring gjennom å utvikle innhold i regional læringsportal. Helse Nord rapporterer at mye opplæring foregår på felles e-læringsplattform og foretakene har egen e-læringskoordinator som samhandler i et regionalt nettverk.
Legenes spesialistutdanning og spesialitetsstrukturen skal rettes inn mot framtidens helseutfordringer, ta inn over seg ny fagutvikling, endringer i pasient- og legerollen og reformene i helsesektoren.
Ny forskrift om spesialistutdanning trådte i kraft 1. mars 2017 og iverksettingen er i gang. I tråd med oppdrag for 2017, har helseforetakene arbeidet med å legge til rette for oppstart for legene som starter i den nye spesialistutdanningens del 1, høsten 2017. Det legges opp til læringsaktiviteter i tråd med læringsmålene som er fastsatt for del 1, i tillegg til supervisjon og veiledning. Det er videre etablert regionale utdanningssentra ved landets regionsykehus. Sentrene skal ha oppgaver med teoriutdanningen, læringsaktiviteter mv. Samarbeid med universitetene skal være forankret i avtaler. De regionale helseforetakenes tverregionale prosjekt planlegger sykehusenes og spesialisthelsetjenestens videre arbeid med den nye ordningen i spesialistutdanningen. Dette skal sikre en nasjonal samordning.
Forskning og innovasjon
Forskning
Samlede forskningspoeng omfatter publikasjonspoeng, poeng for doktorgrader og poeng for tildeling av ekstern finansiering (finansieringspoeng). Helse Sør-Øst hadde en andel på 62,7 pst. av de totale forskningspoengene, etterfulgt av Helse Vest med 19,2 pst., Helse Midt-Norge med 11,1 pst. og Helse Nord med 7,1 pst. Det ble registrert 3 880 vitenskapelige artikler fra helseforetakene i 2016 av totalt 18 579 vitenskapelige artikler publisert i universitets-, høyskole-, institutt- og helsesektoren og rapportert inn 292 avlagte doktorgrader, som er en mindre økning fra 2015. Antallet monografier og antologier utgjør en svært beskjeden andel av helseforetakenes samlede publisering, med totalt 80. Samlet sett har antallet vitenskapelige publikasjoner (tidsskriftsartikler, monografier og antologier) økt fra 3 547 i 2014 til 3 808 i 2015, og til 3 960 i 2016.
F.o.m. 2013 gis det uttelling for tildeling av ekstern finansiering fra Norges forskningsråd og EU (finansieringspoeng). Indikatoren for ekstern finansiering har økt sin betydning betydelig fra 2014. Veksten i ekstern finansiering har fortsatt, og det var som i 2015 Oslo universitetssykehus som stod for mye av veksten. Helse Vest har hatt en nedgang i finansieringspoeng, mens i Helse Midt-Norge er antallet finansieringspoeng nesten firedoblet, men her var utgangspunktet svært lavt.
I 2016 hadde 52,1 pst. av artiklene internasjonalt medforfatterskap (mål: over 40 pst.) og 22,1 pst. var publisert i ledende tidsskrifter (mål: over 20 pst.), jf. tabell 5.3.
Tabell 5.3 Internasjonalt medforfatterskap og publisering i ledende tidsskrifter, høyeste nivå i målesystemet (pst.)
2016 | 2015 | 2014 | ||||
|---|---|---|---|---|---|---|
Int. | Nivå 2 | Int. | Nivå 2 | Int. | Nivå 2 | |
Helse Sør-Øst | 53,7 | 23,4 | 52,5 | 22,2 | 50,1 | 21,7 |
Helse Vest | 51,5 | 23,8 | 55,0 | 21,0 | 52,0 | 21,0 |
Helse Midt-Norge | 43,6 | 20,3 | 47,0 | 21,1 | 41,0 | 18,0 |
Helse Nord | 45,7 | 19,9 | 41,8 | 19,1 | 42,3 | 18,4 |
Totalt | 52,1 | 22,1 | 51,3 | 21,1 | 49,2 | 18,4 |
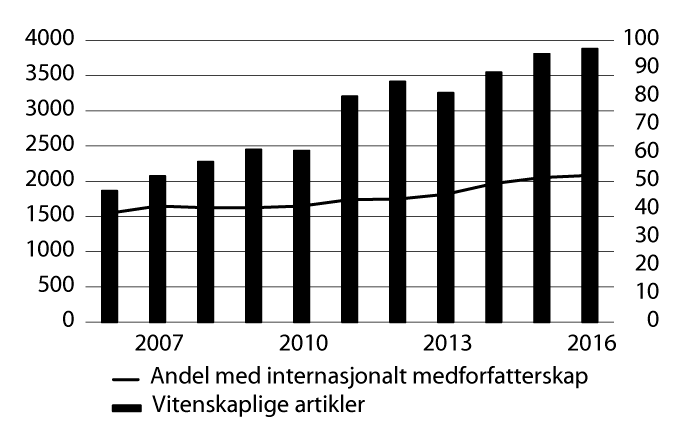
Figur 5.1 Vitenskapelige artikler i de regionale helseforetakene, 2006–2016.
Det var forskningsaktivitet ved alle helseforetak i 2016. Universitetssykehusene stod for 81 pst. av rapporterte driftskostnader til forskning og 80 pst. av forskningsårsverkene i sektoren. Hovedtyngden av forskningen er pasientrettet forskning for å utvikle ny diagnostikk og behandling, og for å kvalitetssikre behandlingstilbudet. Den totale ressursbruken til forskning inkl. personell, infrastruktur og eksterne finansieringskilder i de regionale helseforetakene var på 3,7 mrd. kroner, om lag 2,7 pst. av totale driftskostnader. Av forskningsmidlene gikk om lag 12,5 pst. til psykisk helseforskning og 1,5 pst. til rusforskning.
For fjerde år på rad har de regionale helseforetakene utarbeidet en felles årlig rapport, Forskning og innovasjon til pasientens beste, Nasjonal rapport fra spesialisthelsetjenesten 2016. Rapporten beskriver forskningens resultater og implikasjoner for tjenesten.
Infrastruktur for utprøving av nye innovasjoner som nytt medisinskteknisk utstyr er styrket ved universitetssykehusene. Ved flere universitetssykehus er det etablert testmiljøer, og det arbeides med å utnytte eksisterende fasiliteter bedre gjennom f.eks. distribuerte testfasiliteter ved Oslo universitetssykehus og samordning av biobankfasilitetene i Helse Vest. Det er etablert samarbeid med ulike aktører i alle regioner, inkludert industrien, lokale klyngemiljøer og kommunal sektor. Gjennom den nasjonale forskningsinfrastrukturen for kliniske studier, Norcrin, er det etablert et nettverk av kontaktpunkter for tidlig fase kliniske studier der alle seks universitetssykehus deltar. Helse Stavanger har ikke hatt tilgang til egne fasiliteter for tidlig fase studier, men er i gang med å etablere sin første kliniske forskningspost, som skal styrke kompetansen på slike studier ved foretaket. Industrien er invitert inn i Norcrin.
Statens helsetilsyn fører tilsyn med medisinsk og helsefaglig forskning og forvaltningen av forskningsbiobanker ved helseinstitusjoner, universiteter, høyskoler og andre forskningsinstitusjoner. Det er ikke nye tilsynssaker ved helseforetakene i 2016. Statens helsetilsyn har i flere saker de siste årene vurdert at utprøvende behandling, enten med legemidler eller i form av en ny behandlingsmetode, skulle ha vært organisert som et forskningsprosjekt. To slike saker ble oversendt Statens helsetilsyn i 2016. Begge sakene gjelder utprøvende behandling ved en privat klinikk, hvor spørsmålet er om behandlingen burde vært organisert som forskningsprosjekt.
Innovasjon
Rapporten Forskning og innovasjon til pasientens beste, Nasjonal rapport fra spesialisthelsetjenesten 2016, presenterer innovasjonsprosjekter og nasjonale nøkkeltall for innovasjonsaktiviteten.
De fire regionale helseforetakene har i samarbeid gjennomført et forskningsbasert pilotprosjekt basert på et egnet informasjonssystem for måling av innovasjonsaktivitet i helseforetakene, med deltakelse fra både universitetssykehus og andre helseforetak, jf. anbefalinger i rapport fra NIFU fra 2015. Det tas sikte på å gjennomføres en første måling i 2018, og på implementering fra 2019.
De regionale helseforetakene har vært en av partene i Nasjonal samarbeidsavtale om innovasjon og næringsutvikling i helse- og omsorgssektoren 2013–2017 i den tiårige nasjonale satsningen med nasjonal samarbeidsavtale (2007–2017) om innovasjon og næringsutvikling i regi av Nærings- og fiskeridepartementet og Helse- og omsorgsdepartementet. Det nasjonale samarbeidsavtalen utløper i 2017. Samarbeidet mellom aktørene om innovasjon og næringsutvikling følges opp gjennom arbeidet med stortingsmeldingen om helsenæringen, oppfølgingen av HelseOmsorg21-strategien og ses i sammenheng med Helsedirektoratets oppdrag om å utrede et helhetlig nasjonalt innovasjonssystem, jf. omtale av HelseOmsorg21 i kap. 9.
HelseOmsorg21
Spesialisthelsetjenesten gjennomfører en rekke aktiviteter innenfor alle strategiens satsingsområder. Alle helseforetak som rapporterer at de har utarbeidet strategiske dokumenter for forskning og/eller innovasjon melder at de har lagt HelseOmsorg21-strategien og regjeringens handlingsplan til grunn. Det vises for øvrig til omtalen av HelseOmsorg21 i kapittel 9.
Økonomi og investeringer
God kontroll med økonomien er en forutsetning for riktige prioriteringer og legger grunnlaget for en bærekraftig utvikling av spesialisthelsetjenesten. Helse- og omsorgsdepartementet har i 2016 hatt en tett oppfølging av de regionale helseforetakene. De regionale helseforetakene har rapportert til departementet hver måned på økonomisk resultat, likviditet, aktivitet, bemanning og sykefravær, samt tertialvis på kontantstrøm og investeringer. Rapporteringen følges opp i møter mellom departementet og de regionale helseforetakene.
Det ble i felles foretaksmøte i januar 2016 stilt krav om at alle de regionale helseforetakene skulle innrette virksomheten innenfor de økonomiske rammer og krav som fulgte av Prop. 1 S (2015–2016), foretaksmøtet og oppdragsdokumentet for 2016, slik at sørge for-ansvaret oppfylles og at det legges til rette for en bærekraftig utvikling over tid, samt at det ble satt et tak for bruk av driftskreditt. Dette innebærer at drift og investeringer ved de regionale helseforetakene må håndteres innenfor bevilget ramme.
I perioden 2002–2016 er det akkumulerte korrigerte regnskapsmessige positive resultatet på nær 4,4 mrd. kroner og det akkumulerte ordinære regnskapsmessige årsresultatet på 4,2 mrd. kroner for de regionale helseforetakene. Forskjellen mellom resultatbegrepene skyldes unntaket for regnskapsmessige avskrivninger, som var høyere enn bevilgningen til gjenanskaffelse av bygg og utstyr på 10,3 mrd. kroner i perioden 2003–2007. Økte pensjonskostnader på til sammen 4,8 mrd. kroner ble unntatt fra resultatkravet i perioden 2006–2008 og i sin helhet kompensert i 2010. Samtidig ble det for 2014 stilt et positivt resultatkrav på 10,1 mrd. kroner som følge av håndtering av virkningen av levealdersjusteringen som ble innført for offentlige tjenestepensjonsordninger for personer født i 1954 eller senere.
Årsregnskapene for 2016 ble godkjent i felles foretaksmøte i juni 2017. Alle helseregioner oppnådde positive økonomiske resultater. Dette var åttende år på rad at de regionale helseforetakene samlet sett oppnådde positive resultater. Det ble i 2016 et samlet positivt resultat på 2 970 mill. kroner som er 234 mill. kroner høyere enn i 2015. De positive resultatene de senere årene må ses opp mot investeringsbehovene i årene framover og at foretakene tidligere har gått med underskudd. Helse Vest, Helse Midt-Norge og Helse Nord kan vise til et samlet positivt avvik i forhold til styringskravet for perioden 2002 til 2016 mens Helse Sør-Øst har et akkumulert negativt avvik på i overkant av 700 mill. kroner.
Tabell 5.4 Akkumulert resultat 2002–2016 (mrd. kr)
Akkumulert regnskapsmessig overskudd | 4,170 |
Unntak for udekkede regnskapsmessige avskrivninger | 10,282 |
Positivt resultatkrav 2014 | 10,100 |
Akkumulert korrigert resultat | 4,352 |
Tabell 5.5 Utvikling i korrigert årsresultat 2002–2016 (mill. kr)
Helse Sør | Helse Øst | Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | Sum | |
|---|---|---|---|---|---|---|---|
2002 | -514 | 97 | -313 | 24 | -120 | -826 | |
2003 | -697 | -29 | -524 | -461 | -262 | -1 973 | |
2004 | -779 | 58 | -531 | -498 | -175 | -1 925 | |
2005 | -498 | 42 | -182 | -572 | -165 | -1 375 | |
20061 | -307 | -15 | -405 | -711 | -433 | -1 870 | |
20072 | -1 087 | -90 | -10 | -263 | -1 450 | ||
20083 | -425 | -141 | 86 | -221 | -700 | ||
2009 | -157 | 156 | 214 | 100 | 312 | ||
20104 | 172 | 436 | 548 | 112 | 1 267 | ||
2011 | -478 | 455 | 417 | 373 | 766 | ||
2012 | 211 | 565 | 524 | 437 | 1 737 | ||
2013 | 483 | 648 | 286 | 488 | 1 906 | ||
20145 | 816 | 796 | 802 | 363 | 2 777 | ||
2015 | 1 046 | 680 | 393 | 617 | 2 736 | ||
2016 | 1 343 | 724 | 364 | 539 | 2 970 | ||
Akkumulert6 | -718 | 2 274 | 1 406 | 1 391 | 4 352 |
1 For 2006 vises korrigert årsresultat justert for økte pensjonskostnader på til sammen 1 mrd. kroner som ble unntatt fra balansekravet.
2 For 2007 vises de økonomiske resultatene som avvik sammenliknet med eiers styringsmål der det samlede ordinære årsresultatet ikke skulle være større enn -1,4 mrd. kroner. I tillegg er økte pensjonskostnader på til sammen 3,26 mrd. kroner unntatt fra dette resultatkravet.
3 For 2008 vises de økonomiske resultatene som avvik sammenliknet med eiers styringsmål der 600 mill. kroner i økte pensjonskostnader ble unntatt fra et opprinnelig krav til økonomisk balanse.
4 For 2010 vises de økonomiske resultatene som avvik sammenliknet med eiers styringsmål om et positivt resultat på samlet 4,8 mrd. kroner.
5 For 2014 vises de økonomiske resultatene som avvik sammenliknet med eiers styringsmål om et positivt resultat på samlet 10,1 mrd. kroner.
6 Tabellen viser helseregionenes avvik mot styringskrav behandlet i årlige foretaksmøter.
Det positive resultatet i 2016 påvirkes både av inntektsførte netto gevinster ved salg av anleggsmidler på om lag 185 mill. kroner og kostnadsførte nedskrivninger av eiendeler på om lag 59 mill. kroner. Slike nedskrivninger foretas når eiendeler har et varig verdifall og denne type engangseffekter er ikke direkte knyttet til den ordinære driften av foretakene. Tatt hensyn til disse effektene er departementets vurderingsgrunnlag for resultatoppnåelse et positivt resultat på 2 844 mill. kroner.
Tabell 5.6 Budsjettert økonomisk resultat i 2017 (mill. kr)
Helse Sør-Øst RHF | 561 |
Helse Vest RHF | 313 |
Helse Midt-Norge RHF | 221 |
Helse Nord RHF | 335 |
De regionale helseforetakene har budsjettert med positive resultater på til sammen om lag 1,4 mrd. kroner i 2017. Det er for 2017 stilt krav om at de regionale helseforetakene skal legge til rette for en bærekraftig utvikling over tid. Videre skal de sikre en forsvarlig likviditetsstyring og håndtere driftskreditten innenfor vedtatte rammer. De budsjetterte resultatene må sees i sammenheng med de regionale helseforetakenes investeringsplaner.
Investeringer
De regionale helseforetakene har et helhetlig ansvar for investeringer og drift i sykehusene. Midler til investeringer inngår derfor i basisbevilgningen og ikke som øremerkede tilskudd. Større prosjekter kan delvis lånefinansieres ved låneopptak gjennom Helse- og omsorgsdepartementet. Fra 2013 kan helseforetakene få lån på inntil 70 pst. av forventet prosjektkostnad basert på kvalitetssikrede konseptplaner.
Styringssystemet for investeringer bygger på en kombinasjon av at foretakene er gitt utstrakte fullmakter på investeringsområdet samtidig som det skjer en oppfølging og styring på overordnet nivå, slik at investeringer skjer i samsvar med overordnede helsepolitiske mål og innen aksepterte ressursrammer. For prosjekter over 500 mill. kroner skal resultater og vurderinger etter endt konseptfase legges fram for departementet, sammen med ekstern kvalitetssikring. Kostnader som følge av bruk, slitasje og elde på bygg og utstyr kommer fram som avskrivninger i foretakenes regnskaper, og reflekterer dermed tidligere års investeringer. For å opprettholde verdien på foretakenes eiendeler må de årlige investeringene over tid være lik de årlige avskrivningene. Mens avskrivningskostnaden er en relativt stabil størrelse, vil de årlige investeringene kunne variere avhengig av hvilke utbygginger som pågår. I 2016 investerte helseforetakene for om lag 7,9 mrd. kroner i bygg og utstyr og immaterielle verdier. Hensyntatt av- og nedskrivninger samt salg og korrigeringer i balansen, innebar dette at verdien på helseforetakenes driftsmidler økte med 1,6 mrd. kroner i 2016.
Ved innføringen av helseforetaksmodellen ble det foretatt en verdsetting av helseforetakenes bygningsmasse og utstyr. Verdien på sykehusenes bygg og utstyr har økt med 21,4 mrd. kroner fra 66,6 mrd. kroner i 2003 til 88 mrd. kroner i 2016. Det er store variasjoner mellom de regionale helseforetakene. Helse Nord er den regionen med relativt størst økning i verdien av bygg og utstyr i perioden. Oppgradering og fornying av bygningsmassen er en kontinuerlig prosess for å tilpasse bygg til dagens drift og for å få en mer funksjonell bygningsmasse. Helseforetakene må prioritere sine investeringsplaner innenfor tilgjengelige økonomiske og finansielle rammer. Samtidig må det settes av midler til ordinært vedlikehold.
Tabell 5.7 Utvikling i helseforetakenes verdi på bygg, utstyr og immaterielle verdier 2003–2016
2003 | 2015 | 2016 | Endr. 15/16 | Pst. endr. 15/16 | Endr. 03/16 | Pst. endr. 03/16 | |
|---|---|---|---|---|---|---|---|
Helse Sør-Øst | 36 913 | 45 892 | 45 709 | -184 | -0,4 | 8 795 | 23,8 |
Helse Vest | 12 095 | 15 031 | 15 640 | 609 | 4,1 | 3 545 | 29,3 |
Helse Midt-Norge | 9 001 | 13 729 | 13 528 | -201 | -1,5 | 4 527 | 50,3 |
Helse Nord | 8 578 | 11 736 | 13 157 | 1422 | 12,1 | 4 580 | 53,4 |
Sum | 66 587 | 86 388 | 88 035 | 1 646 | 1,91 | 21 447 | 32,2 |
Kilde:
Samdata, spesialisthelsetjenesten, 2016
Økonomiske langtidsplaner
De regionale helseforetakene oppdaterer årlig økonomisk langtidsplan. De økonomiske langtidsplanene bygger på vedtatte strategier i de regionale helseforetakene, som igjen baseres på nasjonale strategier og føringer, og gjeldende økonomiske rammebetingelser.
De regionale helseforetakene forvalter betydelige beløp på vegne av samfunnet for å sikre gode spesialisthelsetjenester. Langsiktig planlegging og prioriteringer er en forutsetning for å sikre gode sykehustjenester. De regionale helseforetakene legger gjennom sine langtidsplaner til rette for at helseforetakene kan nå målene for pasientbehandlingen. Langtidsplanene tar hensyn til hvordan befolkningsutvikling, sykdomsutvikling, utvikling innen medisinsk teknologi og forventningene til helsetjenestene vil påvirke behov og etterspørsel etter helsetjenester. Videre gjøres det prioriteringer knyttet til personell og kompetanse, bygg og utstyr, IKT og annen viktig infrastruktur, samt hvordan helseforetakene kan tilpasse tjenestene for å møte utfordringer innenfor de økonomiske rammene.
Det er gjennom god styring og god drift at helseforetakene legger grunnlaget for en bærekraftig utvikling og forbedring av behandlingstilbudet. De regionale helseforetakene har ansvar både for drift og investeringer og må planlegge langsiktig og se dette i sammenheng.
Tabell 5.8 Helseforetakenes investeringsplaner i perioden 2018–2021 (mill. kr)
2018 | 2019 | 2020 | 2021 | Sum | |
|---|---|---|---|---|---|
Prosjekter og bygningsmessige investeringer over 500 mill. kroner | 6 421 | 7 294 | 11 091 | 11 071 | 35 877 |
Øvrige bygningsmessige investeringer | 1 594 | 1 959 | 1 700 | 2 163 | 7 417 |
Medisinskteknisk utstyr | 1 548 | 1 793 | 1 846 | 1 843 | 7 030 |
IKT | 2 049 | 1 928 | 1 653 | 1 347 | 6 978 |
Annet | 712 | 554 | 565 | 525 | 2 356 |
Sum totale investeringer | 12 325 | 13 528 | 16 855 | 16 950 | 59 658 |
Helseforetakenes langtidsplaner viser at de planlegger investeringer for nær 60 mrd. kroner i perioden 2018–2021. Planene forutsetter fortsatt effektivisering i helseforetakene, god økonomisk kontroll og forutsigbare rammebetingelser. Dersom én eller flere av disse forutsetningene ikke oppfylles vil dette kunne føre til utsettelse av investeringer og redusert handlingsrom.
Helse Sør-Øst
I perioden 2018–2021 planlegger Helse Sør-Øst å investere for 31,4 mrd. kroner, herav 3,7 mrd. kroner til investeringer i medisinskteknisk utstyr og 4,2 mrd. kroner til IKT.
Prosjekter over 500 mill. kroner under gjennomføring:
vedlikeholdsinvesteringer ved Oslo universitetssykehus
Tønsbergprosjektet ved Sykehuset i Vestfold
nytt psykiatribygg ved Sørlandet sykehus
nytt sykehus i Drammen
Prosjekter over 500 mill. kroner under planlegging:
nytt klinikkbygg på Radiumhospitalet ved Oslo universitetssykehus inkl. medisinskteknisk utstyr
ny regional sikkerhetsavdeling ved Oslo universitetssykehus
trinnvis utvikling av Gaustad og Aker ved Oslo universitetssykehus
utbygging ved Sykehuset Telemark, Skien
I tillegg pågår det planleggingsarbeid for etablering av ny stråleterapikapasitet i regionen og etablering av protonbehandling i Norge, prosjekt for digital fornying og framtidig sykehusstruktur på Innlandet.
Helse Vest
I perioden 2018–2021 planlegger Helse Vest å investere for 14,5 mrd. kroner, herav 1,2 mrd. kroner til investeringer i medisinskteknisk utstyr og 1,2 mrd. kroner til IKT.
Prosjekter over 500 mill. kroner under gjennomføring:
nytt barne- og ungdomssykehus trinn 2 ved Haukeland universitetssjukehus, Helse Bergen
oppgradering og modernisering ved Helse Førde
oppgradering av sentralblokka ved Haukeland universitetssjukehus
nytt sykehus i Stavanger
Prosjekter over 500 mill. kroner under planlegging:
rehabilitering og nybygg ved Haugesund sjukehus i Helse Fonna
I tillegg pågår det planleggingsarbeid med etablering av protonbehandling i Norge.
Helse Midt-Norge
I perioden 2018–2021 planlegger Helse Midt-Norge å investere for 8,7 mrd. kroner, herav 1,1 mrd. kroner til investeringer i medisinskteknisk utstyr og om lag 1,5 mill. kroner i IKT.
Prosjekter over 500 mill. kroner under planlegging:
nytt sykehus i Helse Møre og Romsdal
Helseplattformen
I tillegg pågår det planleggingsarbeid med etablering av protonbehandling i Norge og nytt senter for psykisk helse ved St. Olavs hospital.
Helse Nord
I perioden 2018–2021 planlegger Helse Nord å investere for 5,6 mrd. kroner, herav 1,1 mrd. kroner til investeringer i medisinskteknisk utstyr og 1,1 mrd. kroner i IKT.
Prosjekter over 500 mill. kroner under gjennomføring:
nybygg og renovering ved Nordlandssykehuset, Bodø, hvor det største byggetrinnet er ferdigstilt og tatt i bruk
ny A-fløy ved Universitetssykehuset i Nord-Norge, Tromsø
nye Kirkenes sykehus ved Finnmarkssykehuset
PET-senter ved Universitetssykehuset i Nord-Norge, Tromsø
Prosjekter over 500 mill. kroner under planlegging:
nytt sykehus i Narvik ved Universitetssykehuset i Nord-Norge
nybygg i Hammerfest, Finnmarkssykehuset
utvikling av Helgelandssykehuset
I tillegg pågår det planleggingsarbeid med etablering av protonbehandling i Norge.
Andre saker
Det ble i juni 2017 inngått en avtale mellom staten ved Helse- og omsorgsdepartementet, Oslo universitetssykehus HF og Stiftelsen Det Norske Radiumhospital om eierskapet til eiendommer i tilknytning til Radiumhospitalet. Det Norske Radiumhospital ble i sin tid ble opprettet som en privat stiftelse, men driften av sykehuset ble allerede på 50-tallet overtatt av staten og senere overført til helseforetaket Oslo universitetssykehus. Stiftelsen Det Norske Radiumhospital eksisterer imidlertid fortsatt, og har hevdet et eierskap til sykehuseiendommen og øvrige eiendommer i tilknytning til Radiumhospitalet. Staten var ikke enig i dette, men med den inngåtte avtalen har stiftelsen overført det eierskapet de hevder å ha hatt til staten, mot at staten har forpliktet seg til å realisere et brystkreftsenter i tilknytning til klinikkbygget på Radiumhospitalet. Avtalen innebærer at stiftelsen aksepterer at sykehuseiendommen på Radiumhospitalet, med de bygg som står på den, overføres til staten. Midlene fra salg av øvrige eiendommer tilknyttet Radiumhospitalet brukes til å delfinansiere et brystkreftsenter i tilknytning til det nye klinikkbygget på Radiumhospitalet. Stiftelsen vil etter dette avvikles. Verdien i sykehuseiendommen og midlene fra eiendomssalg bindes til formålet kreftbehandling og kreftforskning i 30 år framover.
Helse Sør-Øst RHF fikk i 2015 i oppdrag å vurdere om det er hensiktsmessig å overføre Kongsvinger sykehus med tilhørende befolkningsområde til Akershus universitetssykehus HF. Saken ble behandlet i styret i Helse Sør-Øst RHF i juni 2017 med påfølgende behandling i foretaksmøte. Foretaksmøtet vedtok 29. juni 2017 at Kongsvinger sykehus overføres fra Sykehuset Innlandet til Akershus universitetssykehus f.o.m. 1. januar 2019 og at fødetilbudet skal videreføres som i dag.
Nasjonal helse- og sykehusplan (2016–2019)
Ved behandlingen av Nasjonal helse- og sykehusplan (2016–2019) slo Stortinget fast at det fortsatt skal være en desentralisert sykehusstruktur i Norge. Stortinget sluttet seg til planens forslag til betegnelser på sykehus, som er regionsykehus, stort akuttsykehus, akuttsykehus og sykehus uten akuttfunksjoner. Alle akuttsykehus skal ha akuttfunksjon i indremedisin, anestesilege i døgnvakt, planlagt kirurgi, beredskap for kirurgisk vurdering og stabilisering, og håndtering av akutte hendelser. Stortinget gjorde i tillegg følgende anmodningsvedtak:
«Stortinget ber regjeringen sørge for at sykehus som i dag har akuttkirurgiske tilbud, fortsatt vil ha dette når hensynet til pasienten gjør det nødvendig, og kvalitet og pasientsikkerhet er ivaretatt.»
Oppdrag til de regionale helseforetakene om oppfølging av Nasjonal helse- og sykehusplan ble gitt i foretaksmøte 4. mai 2016. Det ble gitt føringer om helseforetakenes arbeid med utviklingsplaner i tråd med helse- og omsorgskomiteens Innst. 206 S (2016–2017) og Stortingets anmodningsvedtak ved behandling av Nasjonal helse- og sykehusplan. Utviklingsplanene skal utarbeides i tråd med veileder, og skal ferdigstilles innen 1. desember 2018.
I tråd med anmodningsvedtak skal de regionale helseforetakene starte en prosess med å flytte mer av den elektive kirurgien til akuttsykehusene, der det ligger til rette for dette for å styrke den generelle kirurgiske kompetansen ved disse sykehusene. Helseforetakene følger opp dette gjennom arbeidet med utviklingsplanene. Universitetssykehuset i Nord-Norge (UNN) har vedtatt å utvikle fagområdet ortopedi som hovedaktivitet innen kirurgisk døgnbehandling ved UNN Narvik, og Nordlandssykehuset er i gang med å øke ortopedisk aktivitet i Lofoten og Vesterålen. Sørlandet sykehus har inngått en intensjonsavtale med Stavanger universitetssykehus om overtagelse av elektive inngrep innen gynekologi og bløtdelskirurgi (både døgn- og dagkirurgi) ved Flekkefjord sykehus.
Avklaringer av akuttfunksjoner ble gjort i felles foretaksmøte med de regionale helseforetakene 24. april 2017. Det ble lagt vekt på å avklare akuttfunksjonene for å sikre forutsigbarhet og ro rundt det videre arbeidet med utviklingsplanene.
Som oppfølging av et anmodningsvedtak fra Stortinget fikk de regionale helseforetakene i oppdrag å gjennomgå basestrukturen for luftambulanser i Norge. Departementet vil komme tilbake til Stortinget på egnet måte om dette.
De regionale helseforetakene har videre fått krav om at alle barne- og ungdomsmedisinske avdelinger knyttet til somatisk sengepost og poliklinikk skal ha tilknyttet psykologkompetanse, og at store akuttsykehus skal ha geriatrisk kompetanse. Det er presisert at avtalene mellom helseforetak og kommuner om akuttmedisinske tjenester skal være en del av ordningen med tvisteutvalg opprettet i forbindelse med samhandlingsreformen.
Ved behandling av Nasjonal helse- og sykehusplan gjorde Stortinget følgende anmodningsvedtak:
«Stortinget ber regjeringen gjennom foretaksmøtet og/eller styringsdokumenter sørge for at stedlig ledelse blir hovedregelen ved norske sykehus.»
Det ble samtidig vist til at vedtaket gir helseforetakene en viss fleksibilitet til å utforme ledelsesmodeller tilpasset lokale behov, og at kravet om stedlig ledelse ikke er til hinder for bruk av tverrgående klinikker. De regionale helseforetakene har rapportert om at alle helseforetakene vil sørge for stedlig ledelse ved alle sykehusene, i tråd med vedtaket.
Rapportering 2016–2017
De regionale helseforetakene rapporterte på framdriften i arbeidet med utviklingsplaner i oppfølgingsmøter med Helse- og omsorgsdepartementet i august 2017. Alle de regionale helseforetakene har organisert arbeidet i tråd med veilederen og har tilfredsstillende framdrift i arbeidet. Utviklingsplanene baseres på felles nasjonal metodikk for framskrivninger av behov for kapasitet. Gjennomgang av basestrukturen for luftambulanser i Norge er satt i gang under ledelse av Helse Sør-Øst RHF.
Geriatrisk kompetanse er tilgjengelig i de fleste helseforetak, og det arbeides med å få dette på plass i alle. Psykologkompetanse er tilgjengelig så godt som i alle barne- og ungdomsmedisinske avdelinger.
De regionale helseforetakene rapporterte i årlig melding 2016 om at alle helseforetakene vil sørge for stedlig ledelse ved alle sykehusene, i tråd med Stortingets anmodningsvedtak.
6 Organisering og styring av spesialisthelsetjenesten – oppfølging av NOU 2016: 25
Regjeringen oppnevnte et offentlig utvalg i oktober 2015 for å vurdere alternativer til dagens organisering av det statlige eierskapet til spesialisthelsetjenesten. Utvalget skulle også vurdere inndeling i helseregioner og antall helseforetak, samt organisering av eiendomsforvaltningen.
Organisering av eierskapet er ett av flere virkemidler i den strategiske styringen av spesialisthelsetjenesten. Organiseringen skal bidra til å sikre befolkningen likeverdig tilgjengelighet og kvalitet på spesialisthelsetjenester, gjennom effektiv utnyttelse av ressursene som Stortinget stiller til disposisjon. Kvinnsland-utvalgets utredning skulle også ta høyde for tiltakene i Nasjonal helse- og sykehusplan (2016–2019).
Utvalget avga innstilling 1. desember 2016. NOU 2016: 25 Organisering og styring av spesialisthelsetjenesten. Hvordan bør statens eierskap innrettes framover? hadde høringsfrist 3. mars 2017. Det kom inn om lag 90 høringsuttalelser.
Det vises til Prop. 129 S (2016–2017), Tilleggsbevilgninger og omprioriteringer i statsbudsjettet 2017. Kvinnsland-utvalget har vurdert mange ulike problemstillinger i tillegg til styringsmodell. Det gis her en samlet framstilling av retningen for den videre oppfølgingen.
Det ble vist til at regjeringen allerede har gjort viktige endringer i styringssystemet for å legge til rette for mer nasjonal styring og samordning. De politiske rammene for utviklingen er lagt gjennom Nasjonal helse- og sykehusplan (2016–2019). Regjeringen vil fortsette arbeidet med å sikre mer nasjonal og folkevalgt styring gjennom nasjonal helse- og sykehusplan og styrke den nasjonale koordineringen gjennom de felles eide helseforetakene. Dette legger til rette for at sykehusene og de lokale helseforetakene kan få større handlefrihet til å utvikle tjenestetilbudet lokalt, i samarbeid med pasienter og brukere, kommunene og aktuelle lokale aktører.
6.1 Utvikling av styringsmodellen for spesialisthelsetjenesten
Kvinnsland-utvalget ble bedt om å vurdere tre alternativer til dagens organisering, som alle innebærer at de regionale helseforetakene avvikles. Alternativene var (1) færre helseforetak enn i dag direkte underlagt departementet, (2) et nytt direktorat til erstatning for dagens regionale helseforetak, og (3) ett nasjonalt helseforetak til erstatning for de regionale helseforetakene. Utvalget mener at en modell med ett nasjonalt helseforetak er det beste alternativet av disse tre.
Flertallet i utvalget (13 av 16 medlemmer) mener at det fortsatt bør være et regionalt beslutningsnivå. Flertallet begrunner dette bl.a. med at regional forankring av beslutninger gir større legitimitet og at dette best sikrer hensynet til regional planlegging og dimensjonering av spesialisthelsetjenesten.
I mandatet var det åpnet for at utvalget også kunne vurdere andre modeller for organisering av eierskapet til spesialisthelsetjenesten. Utvalget vurderte en modell der helseforetakene ikke er selvstendige rettssubjekter, men styres direkte av det regionale nivået. Det vil da ikke være styrer på helseforetaksnivå. Sykehusene vil være organisert i egne resultatenheter, kalt sykehusgrupper. Halvparten av Kvinnsland-utvalget støtter denne modellen.
Boks 6.1 De regionale helseforetakenes funksjon og oppgaver – sørge for ansvaret
De regionale helseforetakene har overordnet ansvar for å sette i verk den nasjonale helsepolitikken i helseregionen. Helsepolitikken er demokratisk besluttet gjennom Stortingets behandling av nasjonal helse- og sykehusplan, ved at det stilles vilkår for de årlige bevilgningene i oppdragsdokumentene og mer aktiv politisk styring gjennom foretaksmøter.
De regionale helseforetakene har sørge for-ansvaret som bl.a. innebærer ansvar for at personer med fast bopel eller oppholdssted innen helseregionen tilbys spesialisthelsetjeneste og at pasientenes rett til øyeblikkelig og nødvendig helsehjelp oppfylles.
Tilbudet av spesialisthelsetjenester skal innrettes i tråd med overordnede helsepolitiske målsetninger og beslutninger, behovet i helseregionen og en effektiv forvaltning av tildelte ressurser.
De regionale helseforetakene har ansvar for finansieringen av spesialisthelsetjenestene innenfor de økonomiske rammene som Stortinget stiller til disposisjon. Finansieringsansvaret ligger hos det regionale helseforetaket i pasientens bostedsregion.
De regionale helseforetakene eier underliggende helseforetak og tilknyttede virksomheter. Sørge for-ansvaret kan oppfylles gjennom egne helseforetak, eller ved å kjøpe tjenester fra eller yte tilskudd til, private tjenesteytere, institusjoner og privatpraktiserende spesialister. I forbindelse med langsiktig planlegging skal de regionale helseforetakene vurdere om deler av tjenestene skal ytes gjennom avtaler med private eller offentlige virksomheter som de ikke eier selv.
De regionale helseforetakene skal planlegge og organisere spesialisthelsetjenesten, og legge til rette for forskning og utdanning etter eiers retningslinjer. De regionale helseforetakene planlegger og styrer funksjonsfordeling, lokalisering, dimensjonering og investeringer for å ivareta et helhetlig regionalt tilbud.
For å kunne legge konkrete planer for spesialisthelsetjenestens framtidige innretning må regionene vurdere bl.a. endringer i befolkningens behov, teknologisk og medisinsk utvikling, investeringer og personellbehov. Gjennomføring forutsetter styringsevne og oversikt over styringskrav. De regionale helseforetakene må innhente styringsinformasjon om befolkningens behov, tilbud av tjenester og områder med svikt og fare for svikt for å evaluere om planene følges, om målene nås og om noe må korrigeres. De kan delegere oppgaver, men ikke delegere sørge for-ansvaret, til helseforetakene. De regionale helseforetakene er nivået som tar initiativ til og gjennomfører mange av de nødvendige omstillingene av tjenesten.
Høringsuttalelsene
Flertallet av høringsinstansene (64 av 93) støtter at det fortsatt bør være selvstendige beslutningsorganer på regionnivået. Det er bare to høringsinstanser som tar til orde for en nasjonal styringsmodell. Flere høringsinstanser gir imidlertid uttrykk for at blant de tre modellene som var gitt i mandatet, støtter de utvalgets vurdering om at modellen med ett nasjonalt helseforetak er best, men ingen høringsinstanser tar til orde for denne modellen som sitt primære valg. Modellen der helseforetakene ikke videreføres som selvstendige rettssubjekter og styrene på HF-nivå ved det faller bort, får ingen støtte blant høringsinstansene. Et fåtall av høringsinstansene mener at statens eierskap må vurderes i lys av en framtidig regionreform, og noen mener at ansvaret for sykehusene bør tilbakeføres til folkevalgt regionalt nivå.
Mange høringsinstanser mener at det ikke er godtgjort at en annen organisasjonsmodell vil gi bedre styring av spesialisthelsetjenesten. De legger vekt på at endringer i organiseringen vil medføre betydelige omstillings- og implementeringskonsekvenser. Gitt kostnader og risiko må en derfor være sikker på at endringer i styringsmodellen er riktig virkemiddel for å løse utfordringene framover.
Regjeringen har gjort viktige endringer i styringen av spesialisthelsetjenesten
I den politiske plattformen for regjeringen Solberg ble det lagt til grunn at de regionale helseforetakene skulle legges ned når det var utarbeidet en nasjonal helse- og sykehusplan. Målsettingen var å sikre mer nasjonal styring og mer enhetlige løsninger i spesialisthelsetjenesten. Regjeringen har allerede gjort viktige endringer i styringssystemet, med tydeligere politisk og faglig styring. Dette legger til rette for mer nasjonal samordning og mer målrettet innsats på flere områder:
De politiske rammene for utviklingen er lagt gjennom Nasjonal helse- og sykehusplan (2016–2019) og det er med dette sikret sterkere nasjonal demokratisk styring av spesialisthelsetjenesten.
Innen utgangen av 2018 skal alle helseforetakene og regionene lage utviklingsplaner med en tidshorisont fram mot 2035. Disse skal være grunnlaget for arbeidet i den neste helse- og sykehusplanen.
Direktoratet for e-helse er opprettet for å bidra til felles innsats og nasjonal styring av IKT-utviklingen i sektoren.
Det er etablert tre nye felleseide nasjonale foretak for å legge til rette for mer samordning mellom regionene; Nasjonal IKT HF, Sykehusbygg HF og Sykehusinnkjøp HF.
Mer aktiv politisk styring ved at flere saker er besluttet av statsråden i foretaksmøtet, bl.a. lokalisering av sykehusbygg.
Styrene for foretakene er blitt profesjonalisert. Det vektlegges primært faglig kompetanse som avgjørende for utnevnelse til styreverv og ikke lenger partitilhørighet og politisk bakgrunn.
Helsedirektoratets rolle som fag- og myndighetsorgan er styrket gjennom myndighet fra departementet. Dette omfatter bl.a. å fastsette nasjonale kvalitetskrav for behandlingstjenester i sykehus som skal ligge til grunn for planlegging og oppgavefordeling, og å godkjenne enkelte behandlingsfunksjoner.
Regjeringen har målrettet innsatsen på flere områder som har styrket spesialisthelsetjenesten, bl.a.:
Målet om å redusere gjennomsnittlig ventetid til under 65 dager er nådd på nasjonalt nivå. For 2017 er målet at gjennomsnittlig ventetid skal være under 60 dager. I første tertial 2017 var gjennomsnittlig ventetid 56 dager, en reduksjon på 7 dager fra samme periode året før – en reduksjon på 19 dager fra samme periode i 2013. Ved utgangen av første tertial 2017 var det om lag 65 000 færre ventende enn ved samme periode i 2013.
Andel fristbrudd var 1,5 pst. i første tertial 2017, en reduksjon på 4,6 prosentpoeng sammenliknet med første tertial 2013.
Fritt behandlingsvalg er innført for døgnbehandling innenfor rus og psykisk helsevern og enkelte tjenester innen somatikk. Fra 1. juli 2017 er også habilitering av barn og unge med hjerneskade inkludert i ordningen.
Pakkeforløp for kreft er innført for 28 kreftformer. På landsbasis er målet nådd om at 70 pst. av nye kreftpasienter skal være i et pakkeforløp.
Alvorlig syke pasienter har fått rett til kontaktlege.
HelseOmsorg21-strategien ligger til grunn for satsing på forskning og innovasjon.
Det ble i 2014 gjennomført kjøp av til sammen 200 nye behandlingsplasser innen rusbehandling (TSB).
Opptrappingsplanen på rusfeltet er i rute, og opptrappingsplan for habilitering og rehabilitering følges opp.
Den gylne regel, som går ut på at det skal være høyere vekst innen psykisk helsevern og TSB enn for somatikken målt på helseregionnivå, er gjeninnført. Regelen er i stort blitt innfridd innen TSB, men det er fortsatt forbedringspotensial innen psykisk helsevern.
Regjeringen har også lagt fram følgende meldinger til Stortinget: Folkehelsemeldingen, Primærhelsetjenestemeldingen, Legemiddelmeldingen, Nasjonal helse- og sykehusplan (2016–2019), Prioriteringsmeldingen og tre meldinger om Kvalitet og pasientsikkerhet, som gjør at Stortinget involveres i styringen i større grad enn før. Meldingen om evaluering av bioteknologiloven ble lagt fram i juni 2017.
Fortsatt nasjonal styring og samordning
De regionale helseforetakene har ansvaret for å sørge for helsetjenester til innbyggerne i regionen. Styringsbudskapet fra departementet er derfor i all hovedsak likelydende overfor de fire helseregionene og følges opp ved at helseregionene løser oppgavene i tråd med sitt sørge-for-ansvar innenfor de økonomiske rammer som Stortinget fastsetter. Regjeringen har gjort endringer på flere områder for mer nasjonal samordning, for å legge til rette for en demokratisk forankret, nasjonal politikk for sykehusene, sikre likeverdighet i tjenestetilbudet på tvers av regionene og oppnå mer effektiv ressursbruk. Samordning skjer bl.a. gjennom etablering av systemet for innføring av nye metoder, gjennom faglig normering og myndighetsstyring fra Helsedirektoratet (herunder forvaltning av ISF-ordningen) ved at helseregionene samordner sin innsats knyttet til bl.a. forskning og kvalitetsregistre, gjennom utarbeidelse av Helseatlas, og ved felleseide foretak.
Regjeringens intensjoner om mer nasjonal samordning ble bl.a. adressert i Nasjonal helse- og sykehusplan (2016–2019). Regjeringen understreket der ønsket om i større grad å vektlegge nasjonal styring og koordinering på tvers av regionene. Dette begrunnet bl.a. styrking av Helsedirektoratets rolle som fag- og myndighetsorgan og mer regionovergripende samordning og organisering på utvalgte områder.
Kvinnsland-utvalget mener at de statlige styringsvirkemidlene gir Stortinget og regjeringen god mulighet til å styre spesialisthelsetjenesten. Utvalget mener at det er viktig å sikre at nasjonal helse- og sykehusplan blir et reelt og hensiktsmessig verktøy for den nasjonale politiske styringen av spesialisthelsetjenesten, der de overordnede politiske rammene blir gitt av Stortinget gjennom behandling av nasjonal helse- og sykehusplan hvert fjerde år. Stortingets vedtak skal så operasjonaliseres gjennom eierstyring og myndighetskrav overfor spesialisthelsetjenesten.
Myndighetsstyring – Helsedirektoratets rolle
I Nasjonal helse- og sykehusplan (2016–2019) foreslo regjeringen å legge nye oppgaver til Helsedirektoratet, for å styrke direktoratets rolle som fag- og myndighetsorgan overfor spesialisthelsetjenesten og slik markere et tydeligere skille mellom faglige og politiske beslutninger. Stortinget trekker opp de overordnede rammene for hvordan spesialisthelsetjenesten skal utvikles. Disse følges opp gjennom faglige krav for å sikre likeverdig tilgjengelighet og kvalitet på tjenestene, samt gi grunnlag for prioriteringer og beslutninger på alle nivåer i tjenesten.
Helsedirektoratet skal fastsette nasjonale kvalitetskrav for behandlingstjenester der dette er nødvendig for å sikre god kvalitet på tjenestene over hele landet. Kvalitetskravene skal ligge til grunn for helseregionenes og foretakenes planlegging og oppgavefordeling mellom sykehusene. Dette vil innebære sterkere nasjonal faglig styring av hvilke kvalitetskrav som skal gjelde for pasientbehandlingen på enkelte fagområder.
Helsedirektoratet har som ledd i sin faglige normerende rolle, også et lovpålagt ansvar for å fastsette nasjonale faglige retningslinjer og nasjonale kvalitetsindikatorer. Retningslinjer og indikatorer skal bidra til god praksis, redusere uberettiget variasjon i kvalitet, og bidra til forbedring av tjenestene.
Det har vært en stadig økning i antallet kvalitetsindikatorer, og per mai 2017 er det utviklet i alt 164 nasjonale kvalitetsindikatorer, hvorav de fleste fortsatt gjelder spesialisthelsetjenesten. Resultater for nasjonale kvalitetsindikatorer publiseres fem ganger årlig på helsenorge.no.
Pakkeforløpene for kreft er utvidet til å dekke 28 kreftformer, og Helsedirektoratet har nå under utvikling pakkeforløp for hjerneslag, psykiske lidelser og rusavhengighet.
Ny modell for spesialistutdanning av leger, fastsatt i spesialistforskriften som trådte i kraft 1. mars 2017, legger et tydeligere, helhetlig myndighetsansvar til Helsedirektoratet. Legeforeningens skal bidra bl.a. ved at spesialitetskomiteene gir faglige råd til Helsedirektoratet. Dette vil legge til rette for at spesialitetsstruktur og spesialistutdanning sees i sammenheng med sykehusenes organisering og behandlingstilbud.
Boks 6.2 Helsedirektoratets rolle som fag- og myndighetsorgan er styrket
Helsedirektoratet skal:
fastsette nasjonale kvalitetskrav for behandlingstjenester som grunnlag for planlegging og oppgavefordeling mellom sykehusene
utarbeide nasjonale faglige retningslinjer og nasjonale kvalitetsindikatorer
vedta fordeling av nasjonale tjenester og utvalgte regionale behandlingstjenester etter søknad fra regionale helseforetak
innføre en ordning for nasjonal utlysning av nasjonale/regionale behandlingstjenester på fagområder der det er identifisert et behov
utvikle pakkeforløp på nye områder
ivareta myndighetsansvar for spesialistutdanningen for leger
Ved Stortingets behandling av Meld. St. 11 (2015–2016) Nasjonal helse- og sykehusplan (2016–2019) stilte Helse- og omsorgskomiteen seg bak forslaget om at det innføres nasjonale kvalitetskrav for utvalgte behandlingstilbud. Flertallet (H, Frp og V) støttet videre at godkjenning av få regionale behandlingstjenester som kan lokaliseres fra 0–3 steder i hver helseregion, også omfattes av en godkjenningsordning. Flertallet merket seg at den nasjonale godkjenningsordningen for nasjonale behandlingstjenester legges til Helsedirektoratet, og at dette også vil omfatte godkjenningsordning av utvalgte regionale behandlingstjenester. Flertallet støttet intensjonen om at det skal være et skille mellom faglige og politiske beslutninger. Flertallet ba videre om at den nasjonale godkjenningsordningen for nasjonale behandlingstjenester vurderes i forbindelse med anbefalingen om ny styringsmodell som Kvinnsland-utvalget skal legge fram.
Departementet tilrår at den nasjonale godkjenningsordningen for nasjonale tjenester legges til Helsedirektoratet og at ordningen utvides til også å omfatte utvalgte regionale behandlingstjenester. Forslaget innebærer at Helsedirektoratet vil fatte endelig vedtak om fordelingen av nasjonale behandlingstjenester og utvalgte regionale behandlingstjenester innad i helseregionene etter søknad fra regionale helseforetak. I tillegg skal myndighetene kunne utlyse opprettelse av nye regionale eller nasjonale behandlingstjenester etter identifisert behov. Dette vil bidra til å sikre mer likeverdige behandlingstilbud og tilgjengelighet til spesialiserte tjenester og kompetanse som pasienter har behov for.
Nasjonal samordning – «variasjon» som inngang til forbedringsarbeid
Helsetjenester ytes i utgangspunktet til innbyggerne nær der de bor. Det betyr at de fleste typer av behandlinger blir utført på mange sykehus over hele landet. Det gjør det mulig å sammenlikne sykehusene. Slike sammenlikninger viser at det er stor variasjon – både i bruken av tjenestene, hvor effektivt tjenestene utføres, hvor tilgjengelig helsehjelpen er og hvilken kvalitet tjenestene har. Noen sykehus er mer effektive enn andre. Selv når sykehusene er like effektive, kan kvaliteten variere. Noen pasienter får kanskje behandling som ikke er nødvendig, eller en annen type behandling enn de kanskje trenger. Ventetid til helsehjelp kan også variere mye mellom sykehus.
Noe av denne variasjonen er naturlig og ønskelig eller skyldes forhold utenfor det enkelte sykehus sin kontroll. Dette kan f.eks. skyldes forskjeller i sykdomsbildet blant innbyggerne i ulike opptaksområder. For å nå målet om en likeverdig helsetjeneste er det nødvendig at variasjon som ikke er ønsket eller godt begrunnet reduseres. Samtidig gir kunnskap om variasjonen sykehusene store muligheter til å lære av hverandre. Sykehus som ikke utnytter kapasiteten så godt, må lære av sykehus som er mer effektive. Sykehus som leverer en tjeneste med høy kvalitet, skal lære bort til sykehus som ikke har like god kvalitet. Ved å sammenlikne seg med hverandre kan sykehusene få et bedre bilde av hva som er et rimelig nivå på bruken av definerte tjenester, f.eks. innen ortopedi. De regionale helseforetakene har de siste årene fått i oppdrag å identifisere indikatorer og publisere tall som måler variasjon – både i kapasitetsutnyttelse, forbruk, tilgjengelighet og kvalitet. Helseregionene skal bruke denne informasjonen i sin styring av sykehusene med sikte på å understøtte lokalt forbedringsarbeid. Helseregionene er også bedt om å utveksle erfaringer om metodikk og erfaringer for å redusere ventetid og uberettiget variasjon.
Gjennom arbeidet knyttet til variasjon som departementet har initiert, er det synliggjort hvordan nasjonal samordning av data og utveksling av erfaringer på tvers av regioner og sykehus kan identifisere utfordringer og muligheter for forbedring. Ansvaret for å gjennomføre omstillings- og endringsprosesser vil fortsatt ligge lokalt. Den nasjonale samordningen i dette arbeidet vil imidlertid være et viktig bidrag å identifisere og utnytte potensialet for læring på tvers i helsetjenesten.
Nasjonal samordning – private aktører og avtalespesialister
Kvinnsland-utvalget la til grunn at det offentlige også i framtida vil være hovedleverandør av helsetjenester, men at private leverandører vil være et viktig supplement til det offentlige. Utvalget mener at det bør synliggjøres i styringsdialogen på hvilken måte kjøp av tjenester fra private leverandører har vært vurdert i de løpende kapasitetsvurderingene, og det bør bli mer samordning og standardisering av innholdet i og utforming av avtalene. Praksis og rutiner for hvordan pasientene informeres og tiltak for å øke helsepersonellets kompetanse for ordningen med fritt behandlingsvalg bør også omtales.
De regionale helseforetakene leverte i juni 2017 forslag til tiltak for å bedre samhandlingen mellom sykehusene og private avtaleparter. Tiltakene skulle også inkludere private med godkjenning gjennom fritt behandlingsvalgordningen, særlig der det er vesentlige forskjeller i kapasitetsutnyttelsen mellom ulike institusjoner, og tilgjengeligheten derfor kan forbedres gjennom å utnytte disse forskjellene. De foreslåtte tiltakene innebærer bl.a. å videreutvikle etablerte samarbeidsarenaer og -rutiner mellom helseforetak og private og å legge til rette for økt bruk av informasjonstjenestene for valg av behandlingssted blant pasienter og helsepersonell. Departementet legger til grunn at de regionale helseforetakene følger opp de foreslåtte tiltakene.
Stortinget slo gjennom behandlingen av prioriteringsmeldingen i 2016 fast at de foreslåtte prinsippene for prioritering skal gjelde for spesialisthelsetjenesten. Dette innebærer at også pasientbehandling som gjennomføres av avtalespesialistene skal være underlagt disse prinsippene. Avtalespesialistene har imidlertid etter gjeldende regler ikke anledning til å vurdere og tildele pasientrettigheter. Det tas sikte på å gi avtalespesialistene både rett og plikt til å tildele pasientrettigheter innen utgangen av stortingsperioden (2017–2021). De regionale helseforetakene skal i løpet av høsten 2017 utrede og foreslå konkrete pilotprosjekter som skal prøve ut rettighetsvurdering i tilknytning til avtalespesialistpraksis.
Nasjonal samordning – oppfølging av felleseide selskaper
Samordning mellom regionene har også vært gjort gjennom etablering av selskaper/foretak som de regionale helseforetakene eier i fellesskap. Virksomheten i de felles eide selskapene er enten spesialisthelsetjenester eller støttefunksjoner som er nødvendige og sentrale forutsetninger for at det kan ytes spesialisthelsetjenester. Styring og oppfølging blir ivaretatt av de administrerende direktørene i de regionale helseforetakene gjennom foretaksmøter og oppfølgingsmøter. Departementets styring overfor de felleseide selskapene skjer gjennom krav i oppdragsdokumenter eller foretaksmøter i de regionale helseforetakene, som så har ansvar for gjennomføring.
Kvinnsland-utvalget vurderte om det ville bli mer effektiv styring av de felleseide selskapene hvis eierskapet ble overført til departementet. Utvalget konkluderer med at eierskapet til selskapene bør videreføres, og legger i denne sammenheng vekt på at det nivået som er ansvarlig for å sørge for spesialisthelsetjenester også bør ha ansvaret for eierstyringen av selskapene. Utvalget mener at rapportering og oppfølging bør inngå som en fast del av den etablerte styringsdialogen mellom departementet og de regionale helseforetakene.
Dette ble fulgt opp i foretaksmøtet i januar 2017 da det ble stilt krav om at de regionale helseforetakene må sørge for at de felleseide nasjonale foretakene har rammebetingelser som sikrer en utvikling i tråd med fastlagte mål og strategier. Det skal ved behov rapporteres på status for felleseide foretak i oppfølgingsmøter med departementet. Dette gjelder bl.a. ved beslutninger som har betydning for nasjonal samordning og nasjonale målsetninger, og ved ev. uenigheter av betydning for gjennomføring av samordnende tiltak.
Boks 6.3 Oversikt over felleseide selskaper
Luftambulansetjenesten HF, hovedkontor Bodø (2004)
Pasientreiser HF, hovedkontor Skien (2009)
Helsetjenestens driftsorganisasjon for nødnett HF, hovedkontor Gjøvik (2013)
Nasjonal IKT HF, hovedkontor Bergen (2014)
Sykehusbygg HF, hovedkontor Trondheim (2014)
Sykehusinnkjøp HF, hovedkontor Vadsø (2015)
Nasjonal samordning – IKT-området
Kvinnsland-utvalget mener det er behov for bedre nasjonal samordning av det strategiske IKT-arbeidet. For å sikre samarbeid og utvikling i tråd med de nasjonale målene, foreslår utvalget at det gjøres en samlet gjennomgang av roller og oppgaver for de ulike aktørene. Dette får støtte fra høringsinstansene. Samtidig legger utvalget vekt på at det er viktig å sikre gjennomføring av de igangsatte regionale utviklingsprosjektene. Det er også viktig å sikre drift av eksisterende (regionale) systemer fram til en nasjonal samordning realiseres.
For å øke sektorens gjennomføringsevne på IKT-området må den nasjonale samordningen i helse- og omsorgstjenesten styrkes. De samlede ressursene må benyttes mer effektivt.
Helse- og omsorgsdepartementet skal gjøre en samlet gjennomgang av roller, ansvar og oppgaver innenfor nasjonal IKT-utvikling i helse- og omsorgssektoren. Se nærmere omtale av IKT og digitalisering i del III, kapittel 10.
Utvikling av tjenestetilbud lokalt – helseforetakenes rolle
En viktig premiss for regjeringen for å utvikle spesialisthelsetjenesten videre, er at helseforetakene skal få større frihet til å innrette tjenestetilbudet med utgangspunkt i lokale behov og forutsetninger. Regjeringen har i Nasjonal helse- og sykehusplan (2016–2019) slått fast at alle helseforetakene skal utarbeide utviklingsplaner i samarbeid med kommuner og andre aktuelle aktører i løpet av 2018. Planene skal ha tidshorisont fram til 2035, og være basert på felles metodikk for framskrivinger av kapasitetsbehov. Slik har regjeringen lagt til rette for at blir det lagt et felles rammeverk for den framtidige utviklingen. Helseforetakenes utviklingsplaner skal legge rammene for det totale helsetilbudet i regionen, og være grunnlaget for det som skal inngå i den neste nasjonale helse- og sykehusplanen som skal legges fram i 2019.
Når de overordnede rammene er lagt, kan sykehusenes oppmerksomhet i enda større grad rettes mot utviklingen av tjenestetilbudet lokalt. Dette skal skje i samarbeid med pasienter og brukere, ansatte, kommunene, private institusjoner, avtalespesialister og andre aktuelle aktører.
Kvinnsland-utvalget la vekt på behovet for å understøtte prinsippene i samhandlingsreformen og at dette bør gjenspeiles både i organisering og ledelse og styrenes kompetanse. Utvalget foreslår at styrene bør settes sammen slik at de samlet sett har helsefaglig kompetanse, kompetanse om primærhelsetjenesten og forvaltnings- og samfunnskompetanse, samt at nivået som har ansvaret for samordning og samarbeid med universitets- og høgskolesektoren bør ha medlemmer med tilknytning til denne sektoren. Departementet vil vurdere dette i forbindelse med valg av nye styrer. Utvalget legger også vekt på at det bør være enhetlig praksis som sikrer observatørstatus med møte-, tale og forslagsrett i styrene for lederne av brukerutvalgene. Det er nå gjennomført felles praksis i samsvar med dette i alle regioner.
Utvalget peker på at det bør være faste arenaer for samarbeid med kommunene i sykehusenes nedslagsfelt og at ansvaret for å inngå samhandlingsavtaler og å følge disse opp lokalt er klart definert. Departementet har også merket seg at utvalget viste til flere gode eksempler på modeller for samhandling der kommunene i sykehus-/helseforetaks-området har gått sammen om felles organisering for å bli en mer likeverdig part i samhandling og samarbeid med spesialisthelsetjenesten.
Hensiktsmessig oppgavedeling og krav til helhetlige pasientforløp forutsetter tett samarbeid. I Nasjonal helse- og sykehusplan (2016–2019) slo regjeringen fast at en viktig forutsetning er at den faglige og organisatoriske nettverksfunksjonen mellom sykehus internt i helseforetak og mellom helseforetak styrkes og blir mer forpliktene. Nettverkene skal bidra til å sikre god oppgavefordeling, samarbeid om pasientforløp, bemanning, utdanning av helsepersonell og hospiterings- og ambuleringsordninger. Regjeringen vil arbeide for at flere oppgaver desentraliseres til mindre sykehus, når tjenesten kan leveres med god kvalitet. Regjeringen la videre til grunn at regionsykehusenes rolle i de faglige nettverkene i helseregionene og i de ulike pasientforløpene skal tydeliggjøres. Dette ble fulgt opp i foretaksmøte 4. mai 2016 der det ble lagt til grunn at i den videre utvikling av sykehustilbudet i hele landet, må alle sykehus samarbeide tettere enn i dag. Det skal være team av sykehus akkurat som det skal være team av helsepersonell. Små og store sykehus er gjensidig avhengige av hverandre. Store sykehus må f.eks. overlate oppgaver til mindre sykehus, for å utnytte felles kapasitet og kompetanse.
Hvor stor frihet helseforetakene får, er bl.a. avhengig av hvor detaljerte styringskrav departementet stiller. Det er derfor en balansegang mellom politisk styring fra departementet og Stortinget, og graden av autonomi for helseforetakene.
Det bør arbeides videre med å identifisere områder med potensiale for mer lokal autonomi, samtidig som en sikrer at utviklingen skjer innenfor rammen av nasjonal helsepolitikk og faglige krav til tjenesten. Det vil bli sett nærmere på dette i tilknytning til arbeidet med neste nasjonal helse- og sykehusplan.
Ledelse og intern organisering
I forbindelse med Stortingets behandling av Nasjonal helse- og sykehusplan (2016–2019) ble stedlig ledelse løftet fram som et sentralt begrep. Komitéens flertall (Ap, H, Frp, KrF og Venstre) fremmet følgende forslag som fikk tilslutning fra flertallet i Stortinget:
«Stortinget ber regjeringen gjennom foretaksmøtet og/eller styringsdokumenter sørge for at stedlig ledelse blir hovedregelen ved norske sykehus.»
I foretaksmøte 4. mai 2016 med de regionale helseforetakene ble det gitt følgende føringer om stedlig ledelse:
«Foretaksmøtet viste til at hensiktsmessig oppgavedeling og krav til helhetlige pasientforløp forutsetter tett samarbeid og faglige og organisatoriske nettverksfunksjonen mellom sykehus, og at organiseringen bør understøtte dette. Foretaksmøtet viste til at Stortinget ved behandling av Nasjonal helse- og sykehusplan gjorde følgende anmodningsvedtak: «Stortinget ber regjeringen gjennom foretaksmøtet og/eller styringsdokumenter sørge for at stedlig ledelse bli hovedregelen ved norske sykehus.»
Vedtaket gir helseforetakene en viss fleksibilitet til å utforme ledelsesmodeller tilpasset lokale behov, men foretaksmøtet presiserte at stedlig ledelse skal være hovedregelen jf. Stortingets vedtak. Foretaksmøtet presiserte at kravet om stedlig ledelse ikke er til hinder for bruk av tverrgående klinikker. I en tverrgående klinikkstruktur må klinikklederen påse at det finnes ledere på de ulike geografiske lokasjonene som er gitt fullmakter til å utøve stedlig ledelse. Foretaksmøtet minnet samtidig om at helseforetakene må organisere virksomheten på en måte som sikrer at lovens krav til enhetlig ledelse blir oppfylt. Dette innebærer blant annet at alle ansatte i sykehuset skal vite hvem som er deres nærmeste leder, ref. rundskriv I-2/2013 om Lederansvaret i sykehus. Uavhengig av organisering skal det sikres god kommunikasjon og nærhet til nærmeste leder. Omstillingsprosesser og endring av organisasjonsmodell skal skje i samarbeid og i god dialog med ansatte og deres organisasjoner.»
Regjeringen har vedtatt ny forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten, som trådte i kraft fra 1. januar 2017. Den nye forskriften er et sentralt virkemiddel som plasserer ansvar og beskriver helt grunnleggende krav som virksomheter i helsetjenesten må styre etter for å gi forsvarlige og gode helsetjenester, og for å forbedre tjenester som ikke er gode nok. Det er også gitt klare føringer til de regionale helseforetakene om at pasient- og kvalitetssikkerhetsarbeid skal være en integrert del av helse-, miljø- og sikkerhetsarbeidet (HMS), og det skal utvikles felles tiltak og indikatorer på området.
Kvinnsland-utvalget viser til at spørsmålet om stedlig ledelse er et stadig tilbakevendende tema i den politiske debatten og at det mangler dokumentert kunnskap om effekter av de ulike organisasjons- og ledelsesmodellene. Utvalget mener derfor at departementet bør vurdere om det er godt nok kunnskapsgrunnlag på området, eller om det er behov for å sette i gang et evalueringsarbeid for å gjennomgå erfaringer med ulike organisasjons- og ledelsesmodeller. Departementet vil følge opp dette på egnet måte.
Vurdering av framtidig organisering og styring av spesialisthelsetjenesten
Spesialisthelsetjenesten står overfor betydelige utfordringer framover. Det vil bli sterk befolkningsvekst i byene, særlig i hovedstadsområdet. I andre deler av landet vil det være utfordringer knyttet til befolkningsstagnasjon eller -nedgang, kombinert med en aldrende befolkning. I tillegg til økt ressursbehov som følge av den demografiske utviklingen, gir den medisinske og teknologiske utviklingen stadig flere behandlingsmuligheter som vil utfordre de økonomiske rammene og behovet for personell.
Hensikten med ev. å endre organisasjonsmodell for spesialisthelsetjenesten må være å få en modell som er bedre enn den vi har i dag. Regjeringen har gjort viktige endringer i styringssystemet for å legge til rette for mer nasjonal styring og samordning. Regjeringen har med dette lagt grunnlaget for videre utvikling av spesialisthelsetjenesten med vekt på å styrke nasjonal normering og koordinering som virkemiddel for å oppnå mer likeverdige tjenester innenfor en regionalisert styringsmodell. Dette viser også at helseforetaksloven gir handlingsrom for ønsket politisk styring.
Det er ikke godtgjort at en annen styringsmodell vil imøtekomme kritikken som har vært rettet mot styringen av spesialisthelsetjenesten og de målsettingene som er angitt. Kvinnsland-utvalgets utredning, der et klart flertall går inn for at det fortsatt bør være selvstendige beslutningsorganer på regionnivået, og synspunktene til flertallet av høringsinstansene, støtter vurderingen om at videreføring av dagens styringsmodell vil være den mest bærekraftige løsningen.
Erfaringer fra bl.a. gjennomføring av helseforetaksreformen og sammenslåingen av Helse Sør-Øst RHF viser at omfattende organisatoriske endringer krever mye lederressurser. Ledelses- og styringskraften framover bør innrettes mot å gjennomføre nødvendig omstilling og forbedring av tjenestene for å nå de helsepolitiske målene som skal møte de framtidige utfordringene. Departementet tilrår å videreføre dagens styringsmodell som det organisatoriske rammeverket for framtidig utvikling av pasientens helsetjeneste.
6.2 Regioninndeling
Kvinnsland-utvalget hadde som en del av sitt mandat å vurdere inndelingen i helseregioner. Utvalget avgrenset vurderingene til å gjelde Helseregion Sør-Øst, og begrunner dette med at det har vært lite diskusjon om regioninndeling i de andre regionene.
Ved regionaliseringen av helsetjenesten på 70-tallet ble det lagt til grunn at det skal være ett regionsykehus i hver helseregion. Det er fire regionsykehus i Norge. Utgangspunktet har vært at befolkningens behov for tjenester i størst mulig grad skal kunne dekkes innenfor helseregionene. Helseregionene har en dekningsgrad som innebærer at 92–98 pst. av pasientene får behandling innen egen bostedsregion. Oslo universitetssykehus HF (OUS) har den største andelen av lands- og flerregionfunksjoner og dekningsgraden er derfor størst i Helseregion Sør-Øst (98 pst.). I Nasjonal helse- og sykehusplan (2016–2019) har regjeringen slått fast at spesialisthelsetjenesten fortsatt skal planlegges og dimensjoneres med utgangspunkt i geografiske helseregioner.
Om Helseregion Sør-Øst
Helseregion Sør-Øst ble opprettet i 2007. Flere utredninger og stortingsmeldinger hadde tatt opp utfordringene med mangelfull samordning og koordinering som følge av at grensene mellom Helseregion Sør og Helseregion Øst skilte nærliggende sykehus i hovedstaden.
Helseregion Sør-Øst har et befolkningsgrunnlag på om lag 2,85 mill. innbyggere og er stor sammenliknet med de andre helseregionene. Prognoser indikerer en befolkningsøkning i regionen fram mot 2030 på om lag 0,5 mill. innbyggere, tilsvarende 18,9 pst. Økningen er størst i opptaksområdene til Oslo-sykehusene og Akershus universitetssykehus, med en anslått vekst på om lag 25 pst. Andre helseforetak i regionen vil måtte tilpasse seg lavere befolkningsvekst og en relativt sett eldre befolkning. Det er kapasitetsutfordringer i Oslo og Akershus og i investeringsplanene for Oslo universitetssykehus HF er det bl.a. planlagt for etablering av et nytt stort akuttsykehus på Aker.
Oslo universitetssykehus HF er regionsykehus for Sør- og Østlandet og er sykehuset med flest nasjonale behandlingstjenester. Oslo universitetssykehus HF består av de tidligere foretakene Rikshospitalet, Radiumhospitalet, Aker sykehus og Ullevål sykehus, og ble etablert etter flere års debatt om hvordan en best kunne utnytte fagmiljøene ved disse sykehusene. Vurderingen var at det beste ville være å samle fagmiljøene i ett helseforetak. Vel halvparten av aktiviteten ved Oslo universitetssykehus HF er knyttet til pasienter fra opptaksområdene til andre sykehus i Helseregion Sør-Øst.
Oslo universitetssykehus HF ivaretar flere viktige roller i Helseregion Sør-Øst. Sykehuset er en «motor» for fagutviklingen og har en svært sentral plass i fagråd og fagutvalg i regionen, i tråd med forutsetningene som regjeringen la til grunn i Nasjonal helse- og sykehusplan (2016–2019). Oslo universitetssykehus HF er den største bidragsyteren i regionen når det gjelder forskning, har store oppgaver innen utdanning av helsepersonell og i beredskapssammenheng har sykehuset en nøkkelrolle i koordinering og kriseledelse på vegne av Helse Sør-Øst RHF.
Kvinnsland-utvalgets vurdering
Utvalgets vurdering tar utgangspunkt i debatten om regionen, der det blir hevdet at regionen er uhensiktsmessig stor, og at dette har gitt et for stort kontrollspenn og lange styringslinjer. Utvalget framhever imidlertid at i et planleggingsperspektiv må størrelsen på regionen også vurderes i lys av at den dekker et område med stor befolkningskonsentrasjon. Organisering av dette området i én helseregion gir mulighet for å samordne pasienttilbud og vurdere funksjonsfordeling for et stort opptaksområde.
Et annet viktig element for vurderingen, er om det er ønskelig å etablere flere regionsykehus, eller øke egendekningen i andre helseforetak ved å fordele regionale behandlingsfunksjoner til flere sykehus slik at pasientene behandles andre steder enn i dag.
Et samlet utvalg mener at Oslo universitetssykehus HF bør opprettholdes som regionsykehus i regionen. En gjennomgang foretatt av Senter for klinisk dokumentasjon og evaluering (SKDE) viser at det er begrenset potensiale for å øke dekningsgraden i ev. nye regioner gjennom å fordele regionfunksjoner fra Oslo universitetssykehus HF til flere helseforetak. En ev. oppdeling av regionen kan derfor i liten grad knyttes til en anbefaling om å flytte deler av pasientbehandlingen, for slik å sikre pasientgrunnlag og høyere egendekning i ev. nye regioner. Oppsummeringen av evalueringen som Sintef har gjort av omstillingsprosessen i Helse Sør-Øst, tilsier at det ikke er forhold ved organiseringen av Helse Sør-Øst som har gitt negative utslag på driften. Dette støttes også av andre tall som illustrerer utviklingen i helseregionen de siste årene.
Utvalget vurderte tre alternative inndelinger av helseregionen, og konsekvensene av en ev. deling. Utvalget vurderte ett alternativ der Helseregion Sør-Øst deles i to regioner, og to alternativer for å dele Helseregion Sør-Øst i tre nye regioner. Gitt utvalgets tilrådning om ikke å etablere flere regionsykehus, vil det ved en ev. deling av Helseregion Sør-Øst være én eller to regioner som ikke har eget regionsykehus. En viktig premiss er derfor at arbeidsdelingen mellom Oslo universitetssykehus HF og de andre helseforetakene i hovedsak bør være som i dag. Utvalget vurderte konsekvensene av en deling ut fra tre tilnærminger:
vurdering opp mot kriterier for legitimitet, effektivitet, samhandling og medvirkning
konsekvenser for økonomisk bæreevne og planlagte investeringer
omstillings- og implementeringskonsekvenser
Vurdering opp mot kriterier for legitimitet, effektivitet, samhandling og medvirkning
Mindre regioner/flere regionale helseforetak vil kunne legge til rette for tettere styring og oppfølging av helseforetakene. Dette vil også kunne legge til rette for å få flere og mindre helseforetak, med kortere styringslinjer. Flere og mindre regioner kan bidra til høyere legitimitet gjennom flere styremedlemmer, flere arenaer for brukerinnflytelse og medvirkning fra ansatte, samt legge bedre til rette for samarbeid og samhandling med kommuner og helse- og omsorgstjenestene.
Pasientstrømmer på tvers av regiongrenser vil øke ved en deling, og regionen/regionene som ikke har regionsykehus vil bli sterkt avhengig av Oslo-regionen. Ved etablering av regioner uten regionsykehus vil det derfor måtte etableres mer omfattende avtaler mellom Oslo-regionen og den/de andre region(ene). Avtalene må understøttes av finansieringsordninger og administrativ oppfølging, som vil innebære mer byråkrati. Det vil være usikkerhet knyttet til om sykehusene vil være lojale til inngåtte avtaler. Dette må følges opp av eier. Usikkerhet om pasientstrømmer vil også gi usikkerhet knyttet til økonomistyring.
Konsekvenser for økonomisk bæreevne og planlagte investeringer
Helse Sør-Øst RHF står foran store investeringsprosjekter. Deling av regionen vil innebære usikkerhet om planlagt framdrift for disse. Gjennomføring av investeringer krever både tilgang på likviditet og økonomisk bæreevne for å betjene nåværende og framtidige låneopptak. Mindre regioner vil gi mindre muligheter for omfordeling av likviditet.
Oslo universitetssykehus HF har en spesiell rolle i regionen. En stor andel av pasientene bor i opptaksområdet til andre helseforetak. Helse Sør-Øst RHF har hatt en viktig rolle når det gjelder å fastsette rammebetingelsene for sykehuset. Dersom Oslo universitetssykehus HF skulle tilhøre en klart mindre region, er det sannsynlig at staten vil måtte ta et større ansvar for rammebetingelsene for dette sykehuset.
Omstillings- og implementeringskonsekvenser
Det vil være ledelses- og styringsmessig risiko forbundet med å gjennomføre en så omfattende omorganisering som en deling av regionen vil innebære. Endringer i regioninndelingen vil i en omstillings- og implementeringsfase også gi utfordringer knyttet til oppgjør av fordringer og gjeld. Dette kan innebære konsekvenser for rekkefølge og tidsplan for gjennomføring av framtidige investeringer.
Flertallet i utvalget (11 av 16) mener at regioninndelingen bør videreføres som i dag. Mindretallet ønsker å dele Helseregion Sør-Øst, fordi regionen skiller seg ut i størrelse på en slik måte at den framstår for dominerende i forhold til de tre øvrige helseregionene.
Høringsuttalelsene
To tredeler (61 av 91) av høringsuttalensene omtaler ikke regioninndelingen spesifikt, men flere høringsinstanser gir generelt uttrykk for at de ikke ønsker endringer i dagens organisering. Sju høringsinstanser, bl.a. Legeforeningen, tar eksplisitt til orde for at Helseregion Sør-Øst må deles. Flere av disse viser til at inndelingen i helseregioner bør følge inndelingen i nye folkevalgte regioner.
22 høringsinstanser støtter at dagens regioninndeling videreføres. Disse høringsinstansene er enige i vurderingene om at Oslo universitetssykehus HF bør opprettholdes som regionsykehus for hele regionen og legger vekt på at det ikke er hensiktsmessig med regioner uten regionsykehus. Helseforetakene i Helseregion Sør-Øst mener at regionen bør videreføres som i dag. F.eks. viser Akershus universitetssykehus HF til at det er etablert prosesser og fagnettverk som fungerer godt for hele regionen og at Oslo universitetssykehus HF sin betydning som regionsykehus tilsier at det er nødvendig å opprettholde et tett samarbeid mellom Oslo universitetssykehus HF og de øvrige helseforetakene i regionen. Akershus universitetssykehus HF mener også at det er nødvendig med et beslutningsnivå som kan håndtere spørsmål om pasientstrømmer innad i regionen. Videre at den store befolkningsveksten i Oslo og Akershus tilsier at utfordringene må håndteres samlet i hovedstadsområdet. Vestre Viken HF peker på at oppdeling av Helse Sør-Øst RHF ville kreve et omfattende avtaleverk mellom regionen uten og regionen med regionsykehus. En slik deling vil være ressurskrevende, og medfører ytterligere byråkratisering. I tillegg ville den være mindre egnet til å ivareta gode prosesser.
Vurdering
Departementet støtter Kvinnsland-utvalgets vurderinger om at Oslo universitetssykehus HF bør videreføres som regionsykehus for Sør-Østlandet. Mye av samlingen av fagområder ved Oslo universitetssykehus HF har vært gjort ut fra et faglig ønske om samling for å ha ett senter i Norge med stort nok volum for å bli gode, også i internasjonal sammenheng. Det å bygge opp fagmiljøer og infrastruktur er en prosess som tar mange år. Et nytt regionsykehus etablert på Sør-Østlandet ville bli en konkurrent til andre regionsykehus ved rekruttering av spesialisert helsepersonell og kunne skape utfordringer for fagmiljøene i andre deler av landet. Det er heller ikke geografiske hensyn som tilsier behov for mer desentralisering av regionale behandlingsfunksjoner, utover det som skjer gjennom faglig utvikling.
Kvinnsland-utvalget har belyst at det ville ha omfattende konsekvenser å dele Helseregion Sør-Øst og dette synet får støtte i høringsuttalelsene. Departementet legger bl.a. vekt på følgende:
Deling av regionen vil gjøre det vanskeligere å planlegge pasientbehandlingen, som følge av at mange pasienter vil bli behandlet i en annen region enn der de bor. Dagens regionstruktur bygger på en god logikk i forhold til pasientstrømmer og arbeidsdeling mellom sykehus og helseforetak. Hoveddelen av pasientstrømmene går mellom regionsykehuset og de øvrige helseforetakene. Ved deling av regionen ville det måtte etableres mer omfattende styringsmekanismer og avtaler, med tilhørende administrative funksjoner, mellom regionen som har regionsykehus og den/de andre regionene.
Hvis regionen blir delt, vil det bli stor ubalanse mellom regionen med regionsykehus og region(er) uten regionsykehus. Regionsykehusene har en sentral rolle i de faglige nettverkene i helseregionene og i de ulike pasientforløpene, og regjeringen har forutsatt i nasjonal helse- og sykehusplan at denne rollen skal tydeliggjøres. Det vil være risiko for at faglige drivkrefter bidrar til at flere sykehus enn det som er ønskelig, bygger opp regionale behandlingsfunksjoner. Dette vil kunne føre til at kompetanse trekkes til Sør- og Østlandsområdet fra andre deler av landet.
Deling av regionen vil kunne svekke det regionale forskningssystemet og utdanningsaktiviteten. Universitetssykehusene og regionsykehuset er viktige nav i forskning og utdanning for hele helseforetaksgruppen. Særlig er deres rolle avgjørende for spesialistutdanning for leger der rotasjon til universitets-/regionsykehus i mange tilfeller er avgjørende for å kunne gjennomføre hele spesialistutdanningen.
Deling av regionen vil gripe inn i de omfattende investeringsplanene som er lagt. Regionens samlede økonomi er lagt til grunn som forutsetning for de prioriterte byggeprosjektene, bl.a. Vestre Viken HF og Oslo universitetssykehus HF, og etter hvert Sykehuset Innlandet HF. Ved en oppdeling av regionen vil det bli en mindre økonomi med tilsvarende mindre finansielt handlingsrom for å håndtere store investeringsprosjekter enn hva som er tilfellet i Helse Sør-Øst. Investeringene ved Oslo universitetssykehus HF skal foregå over mange år, og foretaket skal håndtere gjeld over mange ti-år etter dette. Gitt deling av økonomien vil det i større grad enn i dag måtte bli et nasjonalt ansvar å sørge for rammebetingelser ved Oslo universitetssykehus HF. Erfaringene fra 1990-tallet med styring av statssykehusene (Radiumhospitalet og Rikshospitalet) indikerer at det kan være flere utfordringer knyttet til en slik løsning.
Kostnader og risiko ved omstillingen vil være betydelig. Det vil gi utfordringer i en omstillings- og implementeringsfase knyttet til oppgjør av fordringer og gjeld mellom helseforetak og regionale helseforetak og mellom nye regioner og departementet. En hovedutfordring vil være knyttet til å synkronisere behovene for tilbakebetaling av fordringer med tilbakebetaling av gjeld, som også kan påvirke rekkefølge og tidsplan for gjennomføring av framtidige investeringer.
Det vil bli en stor utfordring med organisering av IKT-området for å ivareta den regionale innretningen på det omfattende digitale fornyingsprosjektet og moderniseringen av IKT-infrastrukturen som er iverksatt.
Det vil være ledelses- og styringsmessig risiko forbundet med å gjennomføre en så omfattende omorganisering som en deling av helseregionen vil innebære, uten at det er godtgjort klare faglige gevinster. Det har tatt flere år å samle regionen og få resultater av dette. Deling av regionen vil være en langt mer komplisert prosess som må forventes å ta betydelig lengre tid å gjennomføre, og ta oppmerksomhet bort fra utviklings- og forbedringsarbeid.
Departementet mener at det er synliggjort få gevinster ved å reversere utviklingen og dele Helseregion Sør-Øst, men at store negative konsekvenser ved en deling tilsier at regioninndelingen med dagens fire helseregioner bør videreføres.
6.3 Eiendomsforvaltning
Som en del av mandatet utredet Kvinnsland-utvalget også eierskap til og forvaltning av bygg for de ulike organisasjonsmodellene som skulle vurderes. I rapporten har utvalget sett spesielt på områdene organisering, etablering av husleieordninger, krav til nivå på vedlikehold og tilstandsgrad for sykehusbygg og profesjonalisering av eiendomsfunksjonene.
Organisering
Dagens organisering av spesialisthelsetjenesten er basert på at det enkelte helseforetak eier sykehusbyggene, og selv er ansvarlig for å forvalte disse innenfor den samlede økonomiske rammen. Midler til vedlikehold må prioriteres opp mot løpende drift og investeringer. I de fleste helseforetakene er det etablert egne eiendoms- og driftsavdelinger som disponerer vedlikeholdsbudsjettet. Prioritering av midler til vedlikehold i det enkelte helseforetak er i stor grad knyttet opp mot den økonomiske bæreevnen. I alle regionene har de regionale helseforetakene en rolle når det gjelder koordinering og standardisering.
I enkelte helseforetak, bl.a. helseforetakene i Helseregion Midt-Norge og i Helse Bergen HF, er det etablert ordninger med internhusleie for å synliggjøre arealkostnader. Internhusleieordningen i Helse Bergen HF har som hovedformål å synliggjøre for leietaker hva det koster å bruke de ulike lokalene, og å allokere nødvendige midler til drift og vedlikehold. Leien skal være kostnadsdekkende og bygger ellers på de samme prinsippene som ordinære leieforhold i privat sektor. I husleieordningene i Helseregion Midt-Norge er det ikke en direkte kobling mellom fastsatt husleie og avsatte midler til drift og vedlikehold.
Helse Nord RHF utreder nå en modell med internhusleie i helseforetakene i regionen etter mal fra Helse Bergen HF. Helse Vest RHF tar sikte på å ta i bruk en modell med internhusleie i alle helseforetakene når nytt felles datasystem for eiendomsforvaltning er tatt i bruk.
Byggherreansvaret for store utbygginger er organisert noe ulikt mellom regionene. I Helseregion Sør-Øst har det regionale helseforetaket byggherreansvaret. I de andre regionene har det enkelte helseforetak byggherreansvar.
Utvalget peker på ulike tiltak som bør settes i verk for å få til bedre strategisk styring, finansiering og profesjonalisering av bygningsmassen i spesialisthelsetjenesten. Et flertall (11 av 16) mener det bør etableres egne eiendomsforvaltningsenheter på regionalt nivå. Tre medlemmer støtter en modell med ett nasjonalt helseforetak og mener derfor at det bør opprettes et nasjonalt eiendomsselskap. Høringsinstansene gir liten støtte til organisatoriske endringer i form av etablering av regionale- eller et nasjonalt eiendomsselskap. Ingen av helseforetakene som har uttalt seg om organisering av eiendomsforvaltningen, eller de regionale helseforetakene, tilrår regionale eiendomsselskap.
Departementet mener mulige fordeler med å organisere eiendomsforvaltningen i egne selskaper enten regionalt eller nasjonalt, kan være økt profesjonalisering, økt kostnadseffektivitet og sterkere kompetansemiljøer. Dette må ses opp mot ulemper som mer byråkratisering, mulig monopoldannelse og redusert påvirkning og kompetanse lokalt. Regjeringen har signalisert at den ønsker å gi større handlefrihet til de lokale helseforetakene. Etablering av nasjonale eller regionale eiendomsselskap vil ikke støtte opp om en slik ønsket utvikling. Departementet vil derfor ikke tilrå at det legges opp til å gjøre organisatoriske endringer i helseforetakenes eiendomsforvaltning.
Etablering av husleieordninger mv.
Flertallet i utvalget (14 av 16) tilrår etablering av en ordning med kostnadsdekkende husleie. Flere av høringsinstansene mener at etablering av husleieordninger kan være et mulig virkemiddel for mer effektiv arealutnyttelse. Det er imidlertid en forutsetning at ordningen innrettes slik at den gir riktige insentiver og har reelle konsekvenser for leietakerne. Flere av høringsinstansene påpeker at en kostnadsdekkende husleie vil flytte penger fra pasientbehandling til vedlikehold dersom det ikke følger med friske midler. Det blir også poengtert at internhusleie kan innføres innenfor dagens styringsregime og organisering.
Departementet støtter synspunktet fra utvalget om at etablering av internhusleie innenfor det enkelte helseforetaket kan være et mulig virkemiddel for mer effektiv arealutnyttelse og verdibevaring av sykehusbyggene. Departementet mener at dette må utredes nærmere, herunder om dette skal gjøres til en obligatorisk ordning for alle helseforetak. Departementet vil understreke at internhusleie kan innføres innenfor dagens styringsregime og organisering.
Kvinnsland-utvalget viser til at deler av dagens bygningsmasse ikke er tilfredsstillende. De planlagte investeringene vil i seg selv bidra til å bøte på dette i årene som kommer, da det jevnt over er de helseforetakene med dårligst bygningsmasse som har satt i verk eller planlegger å oppgradere eller investere i nye bygninger.
Departementet mener at det innenfor dagens styringsmodell og de gitte budsjettrammene for spesialisthelsetjenesten, bør utredes hvordan det kan legges bedre til rette for verdibevarende vedlikehold av sykehusbygg.
Profesjonalisering av eiendomsfunksjonene
Utvalget ser et potensiale for å profesjonalisere eiendomsfunksjonene. Flertallet viser bl.a. til videreutvikling av Sykehusbygg HF som et viktig tiltak for å oppnå dette med sikte på at foretaket skal få et helhetlig ansvar for bygging og drift av helsebygg. Sykehusbygg HF kan legge til rette for standardisering, samordning, læring og erfaringsoverføring på viktige områder. De fleste høringsinstansene har ikke kommentert dette forholdet særskilt, men enkelte høringsinstanser påpeker at rollen til Sykehusbygg kan utvikles ytterligere for å legge til rette for standardisering, kunnskapsdeling og læring.
Departementet ser i likhet med utvalget et potensiale i å profesjonalisere eiendomsfunksjonene. Gjennom opprettelse av Sykehusbygg HF mener departementet at vi allerede har etablert en kompetent og effektiv organisasjon som også kan bygge opp kompetanse på de områder som utvalget peker på, spesielt innenfor forvaltning, drift og vedlikehold.
Departementet mener at Sykehusbygg HF bør gis en mer sentral rolle i strategiske analyser, systematisering av kunnskap og anbefalinger for å sikre en helhetlig utvikling av bygningsmassen som også omfatter eksisterende bygg. Det må imidlertid legges til rette for at helseforetaket gis tilstrekkelig myndighet og økonomisk grunnlag for å ta denne rollen. Dette kan gjøres med mer aktiv eierstyring innenfor dagens styringsmodell.
6.4 Gjennomgang av inntektsmodellen
Det er åtte år siden dagens inntektsmodell til de fire regionale helseforetakene ble innført, jf. Stortingets behandling av budsjettforslaget for 2009. Kommunenes inntektssystem revideres om lag hvert tiende år gjennom egne offentlige utvalg. Kvinnsland-utvalget mener at det er naturlig at det i løpet av kort tid settes i gang et arbeid med å oppdatere modellen for fordeling av basisbevilgningen.
Departementet mener at modellen som fordeler basisbevilgningen mellom de fire regionale helseforetakene bør revideres. Departementet understreker at dette er en modell for fordeling av basisbevilgningen fra staten til helseregionene. Stortinget har gitt helseregionene et helhetlig ansvar for å levere helsetjenester til innbyggerne i sin region innenfor de økonomiske rammer Stortinget stiller til disposisjon. En ev. revidert modell for fordeling av basisbevilgningen må være i samsvar med denne ansvarsdelingen. Helseregionene har egne modeller for fordeling av bevilgningene ned på helseforetaksnivå som reflekterer behov og særtrekk i den enkelte region. For å sikre størst mulig legitimitet bør gjennomgangen gjøres av et offentlig oppnevnt utvalg, slik det ble gjort ved siste gjennomgang, jf. Magnussen-utvalgets NOU 2008: 2.
7 Utviklingstrekk i kommunale helse- og omsorgstjenester
De kommunale helse- og omsorgstjenestene er i kontinuerlig utvikling. De siste 20 årene har kommunene fått nye oppgaver, og samtidig hatt en stor tilvekst av nye brukergrupper.
En rekke nye lover og reformer har lagt grunnlaget for et omfattende tjenestetilbud på kommunalt nivå. Økt aktivitet i spesialisthelsetjenesten, omlegging av driften til kortere liggetid, mer dagbehandling og poliklinisk virksomhet har også bidratt til at flere oppgaver enn tidligere blir løst i de kommunale helse- og omsorgstjenestene. Det ytes derfor stadig mer kompleks medisinsk behandling i de kommunale tjenestene. Samtidig er det i kommunene en dreining fra tradisjonelle institusjonstjenester til hjemmebasert behandling, tilrettelegging og oppfølging.
7.1 Brukere av helse- og omsorgstjenestene
Datakilder som Kostra og Iplos gir detaljert informasjon om omsorgstjenestenes brukere og hvilke tjenester de får. I tillegg gir Iplos-registeret detaljert informasjon om utviklingen i tjenestene. Foreløpige tverrsnittstall fra Iplos-registeret viser at det i alt var i overkant av 278 000 personer som mottok kommunale omsorgstjenester ved utgangen av 2016. Av disse mottakerne hadde nær 42 000 personer opphold i institusjon, og om lag 186 000 personer mottok hjemmesykepleie og/eller praktisk bistand i eget hjem. Nær 50 000 personer mottok andre typer tjenester som avlastning, omsorgslønn, støttekontakt mv. Antall personer som mottar tjenester er stadig økende. Tverrsnittstallene viser videre at nær to av ti tjenestemottakere bor i en institusjon eller i en bolig med fast tilknyttet personell hele døgnet. En av ti bor i en annen bolig som kommunen stiller til disposisjon, og noen av disse boligene har fast personell deler av døgnet. De aller fleste tjenestemottakerne, syv av ti, bor imidlertid i en vanlig bolig. Over halvparten av alle hjemmeboende tjenestemottakere bor alene.
Nesten to av tre mottakere av omsorgstjenester er kvinner, og i den eldste aldersgruppen 80 år og over er nesten tre av fire tjenestemottakere kvinner. Dette har bl.a. sammenheng med at gjennomsnittlig levealder er høyere for kvinner enn for menn, og at kvinner ofte har en lengre periode enn menn med alvorlig sykdom og funksjonssvikt mot slutten av livet. Andelen menn som mottar tjenester er imidlertid økende, noe som skyldes stigende levealder også for menn. I aldersgruppen 18–66 år er det nesten like mange menn som kvinner, og blant unge under 18 år er det flere gutter enn jenter blant mottakerne.
Tall fra Statistisk sentralbyrå (SSB) viser videre at nærmere 356 000 unike personer mottok en eller flere kommunale omsorgstjenester i løpet av 2016. Det betyr at omsorgstjenestene betjener om lag 28 pst. flere brukere enn tverrsnittstallene ved årets utgang viser.
Figur 7.1 Antall mottakere av pleie- og omsorgstjenester etter alder 2007–2016
Merknad: mottakere er her beboere i helse- og omsorgsinstitusjoner og mottakere av hjemmesykepleie og/eller praktisk bistand
Kilde: Statistisk sentralbyrå
De kommunale omsorgstjenestene har mottakere i alle aldre med et mangfold av behov, både mht. boform og tjenestetilbud. De fleste mottakere av omsorgstjenester er i aldersgruppen over 67 år. I løpet av 2016 mottok om lag 145 000 unike personer over 80 år omsorgstjenester. I årene som kommer vil antall personer i aldersgruppen mellom 67 og 79 år øke. Dette vil være en utfordring for hjemmetjenesten spesielt. Morgendagens eldre vil likevel ha andre ressurser å møte alderdommen med i form av bedre helse, bedre økonomi, bedre boforhold og høyere utdanning sammenliknet med tidligere generasjoner. Erfaringstall fra de siste 20 år viser samtidig at tallet på eldre brukere i omsorgstjenestene ikke øker i takt med veksten i eldrebefolkningen.
Det har imidlertid over en periode på 20 år vært en tredobling av antall tjenestemottakere under 67 år. Mer enn hver tredje mottaker av omsorgstjenester er nå under 67 år. Undersøkelser viser at mange av de som mottar omsorgstjenester ønsker å bo hjemme så lenge som mulig. Dette avspeiles i de endringene som skjer i tjenestetilbudet, hvor det kan ses en økt vekt på tjenestetilbudet utenfor institusjon.
Figur 7.2 Antall mottakere av hjemmesykepleie eller praktisk bistand 2007–2016
Kilde: Statistisk sentralbyrå
De største endringene i de kommunale omsorgstjenestene skjer derfor i hjemmetjenestene. Det er først og fremst hjemmesykepleien som står for veksten, både ressursmessig og i antall brukere, mens praktisk og sosial bistand viser en nedgang. Tall fra Iplos-registeret viser at et sentralt utviklingstrekk er prioriteringen av kurative og medisinske tjenester framfor forebyggende tiltak, praktisk bistand og sosiale tjenester. Forebygging, habilitering/rehabilitering og tidlig innsats er sentrale mål både i samhandlingsreformen og i Omsorg 2020, som legger til grunn en faglig omstilling med større vekt på aktiv omsorg, hverdagsrehabilitering, sosialt nettverksarbeid og bruk av velferdsteknologi. Det er derfor grunn til å følge den videre utvikling nøye, med sikte på om virkemidlene som tas i bruk gir tilstrekkelig effekt.
Tall fra SSB viser at det ved utgangen av 2016 var 3330 brukere som mottok tjenester organisert som brukerstyrt personlig assistanse (BPA), mot 3146 brukere i 2015. Fra 1. januar 2015 ble det innført en rett til BPA for personer under 67 år med langvarig og stort behov for praktisk bistand. Rettigheten omfatter også personer med foreldreansvar for hjemmeboende barn under 18 år med nedsatt funksjonsevne. Andelen tjenestemottakere som mottar tjenester organisert som BPA holder seg relativt stabil på rundt 1 pst. Det har likevel vært en økning i antall BPA-mottakere fra 2010 til 2016 på 660 personer, som tilsvarer en økning på om lag 25 pst.
Kommunene har ansvar for å sikre nødvendig kapasitet og god kvalitet i allmennlegetjenesten. Allmennlegetjenesten i kommunene omfatter fastlegeordningen, legevakttjenesten og andre allmennlegeoppgaver, f.eks. i sykehjem og helsestasjon. Det ble utført om lag 14 millioner konsultasjoner hos allmennlege i årene 2012–2014 og om lag 14,1 millioner konsultasjoner i 2015. I 2016 ble det utført om lag 14,2 millioner konsultasjoner inkludert elektronisk konsultasjon. Det ble utført om lag 1,1 millioner konsultasjoner på legevakt i årene 2010–2013 og om lag 1,2 millioner konsultasjoner i 2014, 2015 og 2016. I følge en rapport fra Nasjonalt kompetansesenter for legevaktmedisin, Årsstatistikk fra legevakt 2016, økte det totale antallet kontakter på legevakt fra om lag 1,6 millioner i 2006 til om lag 2 millioner i 2016. Det er en tendens til at antall konsultasjoner reduseres noe, mens økningen først og fremst skyldes økning i antallet telefonkontakter (Nklm rapport 3–2017).
Den kommunale fysioterapitjenesten omfatter fast ansatte fysioterapeuter og selvstendig næringsdrivende fysioterapeuter kommunen har avtale med. Det ble foretatt 8,3 millioner konsultasjoner hos avtalefysioterapeuter i 2016. Det var om lag 476 000 brukere av den avtalebaserte fysioterapitjenesten i 2016. Av disse var om lag 55 pst. sykdomslistebrukere (brukere med rett til gratis behandling).
Det fødes rundt 60 000 barn hvert år. Helsestasjons- og skolehelsetjenesten er viktige forebyggende og helsefremmende tjenester for barn og unge mellom 0 og 19 år og deres familier. Tjenesten når ut til alle, og har tilnærmet 100 pst. oppslutning. Det har vært stort fokus på utvikling av tjenestene de siste årene, noe som har gitt resultater. De fleste barn fra 0–5 år blir fulgt opp på en helsestasjon. Siden 2011 har den delen som har fått hjemmebesøk innen to uker etter fødsel, økt jevnt fra 78 pst. til 88 pst. i 2016. Antallet økte med 2500 fra 2015–2016 (5,1 pst.). Ved helsestasjonene ble helseundersøkelser utført for 98 pst. av nyfødte innen åtte ukers alder i 2016. 98 pst. fikk en helseundersøkelse ved to-tre-årsalderen, mens 96 pst. ble undersøkt ved fire-års alder (det vil si ingen endring fra 2015–2016). Skolehelsetjenesten gjennomfører helseundersøkelser av barn innen utgangen av første skoleår. 95 pst. ble undersøkt i 2016, en nedgang på 1 pst. fra 2015. I 2011 ble 89 pst. undersøkt.
Helsestasjonen er også en viktig aktør innen svangerskapsomsorgen. I 2015 var det 9224 gravide som fullførte fødselsforberedende kurs i helsestasjonens regi. Dette er 15 pst. flere enn i 2014 og en prosentvis endring på 11 fra 2011–2015. Antallet nyinnskrevne gravide for svangerskapsomsorg i regi av helsestasjonen var 50 399 i 2016, en økning på 2 pst. fra 2015.
7.2 Personell i helse- og omsorgstjenestene
I følge tall fra Statistisk sentralbyrå har det i perioden 2007–2016 vært en betydelig økning i antall årsverk i de kommunale helse- og omsorgstjenestene.
Tabell 7.1 Antall årsverk i de kommunale helse- og omsorgstjenestene 2007–2016
2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 20155 | 2016 | |
|---|---|---|---|---|---|---|---|---|---|---|
Legeårsverk i kommunehelsetjenesten | 4 396 | 4 533 | 4 637 | 4 746 | 4 837 | 5 020 | 5 197 | 5 325 | 5 457 | 5 585 |
Årsverk i helsestasjons- og skolehelsetjenesten2,3 | 3 002 | 3 063 | 3 096 | 3 611 | 3 747 | 3 875 | 3 870 | 3 978 | 4 086 | 4 475 |
Fysioterapiårsverk i kommunehelsetjenesten4 | 4 255 | 4 334 | 4 220 | 4 288 | 4 296 | 4 429 | 4 535 | 4 596 | 4 690 | 4 806 |
Årsverk i omsorgstjenestene2 | 118 189 | 121 209 | 123 482 | 126 227 | 128 902 | 131 180 | 132 694 | 134 324 | 135 433 | 137 950 |
Sum | 129 842 | 133 139 | 135 435 | 138 872 | 141 782 | 144 504 | 146 296 | 148 223 | 149 666 | 152 816 |
1 Årsverk er summen av heltidsstillinger og deltidsstillinger omregnet til heltidsstillinger. Fravær og vikarer er ikke trukket fra.
2 Leger og fysioterapeuter er ikke inkludert.
3 F.o.m. 2010 er antall årsverk i helsestasjons- og skolehelsetjenesten hentet fra register.
4 Private fysioterapeuter uten avtale er ikke inkludert i årsverktallene f.o.m. 2009.
5 Pga. endringer i Statistisk sentralbyrås datainnsamling fra 2015 er det brudd mellom 2014 og 2015 for omsorgstjenestene og helsestasjons- og skolehelsetjenesten.
Kilde: Statistisk sentralbyrå
Allmennlegetjenesten
Tall fra Helsedirektoratet fra utgangen av juni 2017 viste at 93,9 pst. av fastlegepraksisene var basert på selvstendig næringsdrift, mens 6,1 pst. var fastlønte. Ved utgangen av mars 2016 var 4,2 pst. fastlønte. Dette kan tyde på at trenden siden innføringen av fastlegeordningen i 2001 med en reduksjon i andelen fastlønte fastleger er i ferd med å snu. Ved innføringen av fastlegeordningen var 10,2 pst. av praksisene fastlønte. Stadig flere fastleger arbeider i grupper med flere leger. Rundt 10 pst. av fastlegene antas i dag å arbeide alene, mot 18 pst. før innføringen av fastlegeordningen. 7,4 pst. av fastlegepraksisene er del av en fellesliste, dvs. at de har et felles ansvar for listepopulasjonen.
Ved innføringen av fastlegeordningen var 28,8 pst. av fastlegene kvinner. Andelen kvinnelige fastleger har gradvis økt til 41,9 pst. per juni 2017. Av økningen i antall fastleger fra utgangen av 2002 til utgangen av juni 2017 utgjorde kvinnelige leger 88,6 pst. (872 av 984 fastleger).
Tall fra Statistisk sentralbyrå for 2016 viser at den samlede årsverksinnsatsen i allmennlegetjenesten utgjorde 5585 årsverk, en økning på 128 årsverk fra 2015 (2,3 pst.). Økningen fordeler seg med 97 årsverk til fastlegevirksomhet, en økning på 2,2 pst., og 20 årsverk til institusjoner for eldre og funksjonshemmede, en økning på 3,5 pst. Til sammenlikning økte andelen legeårsverk i institusjoner for eldre og funksjonshemmede med 7 pst. fra 2014 til 2015. Fra 2002 til 2016 økte antall årsverk i allmennlegetjenesten med til sammen 1434 (34,5 pst.), fra 4151 til 5585. Til sammenlikning økte antall legeårsverk i spesialisthelsetjenesten med til sammen 6297 (67,7 pst.) i samme periode, fra 9300 til 15 597 årsverk.
Tall fra Helsedirektoratet viser at det ved utgangen av andre kvartal 2017 var registrert 4687 fastleger i kommunene (4705 fastlegepraksiser). Dette er en økning på 984 fastleger fra utgangen av 2002. Av totalt 4788 fastlegehjemler var 83 ikke besatt. 0,7 pst. av befolkningen (45 527 innbyggere) sto på lister knyttet til disse hjemlene. Flertallet av disse listene er betjent av vikarer, ofte i korttidsvikariater. Antallet ubesatte fastlegehjemler er noe høyere enn de to foregående årene da antallet varierte fra 52 til 67 per kvartal. I noen områder av landet er det fortsatt betydelige utfordringer med å opprettholde stabiliteten i allmennlegetjenesten. Utfordringene har vært størst i de fire nordligste fylkene, på nordvestlandet og i enkelte innlandsområder. Per 30. juni 2017 var andelen ledige hjemler størst i Nordland med 7,6 pst. ubesatte hjemler. I Finnmark, Troms og Sogn og Fjordane var det hhv. 5,0 pst., 4,8 pst. og 4,7 pst. ubesatte hjemler. Hvert kvartal benytter rundt 1,5 pst. av innbyggerne seg av muligheten til å bytte fastlege.
Kommunen skal ha et system som sikrer ivaretakelse av øyeblikkelig hjelp hele døgnet, bl.a. gjennom legevakt og heldøgns medisinsk akuttberedskap. De fleste kommuner deltar i et interkommunalt legevaktsamarbeid. Antall legevakter/ legevaktdistrikter er redusert de senere år. I 2016 var det 182 legevakter, hvorav 101 interkommunale og 81 kommunale. Til sammenlikning var det totalt 191 i 2014, 203 i 2012 og 241 i 2009. Det registreres også en utvikling med reduksjon i antall legevaktsentraler. I løpet av 2017 vil det være 100 legevaktsentraler. Til sammenlikning var det 165 i 2007, 145 i 2009, 116 i 2012, 109 i 2015 og 104 i 2016. Kommunen kan gjennom fastlegeavtalen tilplikte den enkelte fastlege å delta i organisert legevaktordning utenfor kontortid, og i kommunens organiserte øyeblikkelig hjelp-tjeneste i kontortid, herunder tilgjengelighet i helseradionettet/nødnettet og ivaretakelse av utrykningsplikten. Den enkelte fastlege har i tillegg ansvar for å yte øyeblikkelig hjelp til innbyggere på sin liste innenfor den åpningstid som er avtalt med kommunen.
Forebyggende helsetjenester
Helsestasjons- og skolehelsetjenesten
Helsestasjons- og skolehelsetjenesten er sentral i kommunens helsefremmende og forebyggende arbeid blant barn og unge. Grunnbemanningen i helsestasjons- og skolehelsetjenesten er helsesøster, jordmor, lege og fysioterapeut. Det har vært en offensiv satsning på helsestasjons- og skolehelsetjenesten siden 2014 og fra 2013–2016 økte antall årsverk i tjenesten med 648.
Kostra-tall fra Statistisk sentralbyrå for 2016 viser en samlet økning av årsverk i helsestasjons- og skolehelsetjenesten fra 2015 til 2016 på 418 årsverk, fra 4499 til 4917. Antall helsesøsterårsverk økte med 118, fra 2469 til 2587. Den største økningen har vært i antall årsverk av andre sykepleiere med 164 årsverk eller 32,5 pst., antall jordmorårsverk med 39 eller 12 pst., og antall fysioterapeutårsverk med 27 eller 13,2 pst. Antall jordmorårsverk økte med 74 årsverk fra 2014 til 2016, fra 288 til 362 årsverk. Tallene skiller ikke mellom årsverk i hhv. helsestasjonstjenesten og skolehelsetjenesten. Helsedirektoratet arbeider med å få en bedre oversikt over fordelingen av årsverk i de to deltjenestene.
Svangerskaps- og barselomsorg mv.
Kommunen skal tilby svangerskaps- og barselomsorgstjenester. Tjenestene er i hovedsak knyttet til helsestasjonsvirksomheten selv om et flertall av gravide kvinner også har en eller flere konsultasjoner hos sin fastlege. Svangerskaps- og barselomsorg ytes av leger, jordmødre og helsesøstre. Det er gjennomsnittlig 1,2 jordmorårsverk per kommune.
Fysioterapitjenesten
I følge Statistisk sentralbyrå er årsverksutviklingen for fysioterapeuter i kommunene i 2016 relativt stabil. Det er en økning på 116 årsverk for fastlønte fysioterapeuter og en reduksjon på 7 årsverk for avtalefysioterapeuter. Statistikken viser at det i 2016 var 9,1 årsverk per 10 000 innbyggere som er en økning på 0,1 pst. fra 2015. Det totale antallet årsverk for fysioterapeuter i kommunene var i 2016 på 4806. Av disse var 2694 årsverk avtalefysioterapeuter og 1946 fastlønte inkludert 167 årsverk for turnuskandidater. 80 pst. av fysioterapeutårsverkene går særlig med til diagnostisering, behandling og rehabilitering. Årsverk som går med til forebyggende helsearbeid og innsats i institusjon viser en svak økning fra 2015. Det var en økning til 130 årsverk for fysioterapeuter i kommunale frisklivssentraler fra 103 i 2013 som var forrige årsverkstelling for denne funksjonen. Fysioterapeuter knyttet til helsestasjons- og skolehelsetjenesten viser en vekst på 27 årsverk fra 2015.
Kommunenes kostnader til fysioterapitjenesten er knyttet til lønn til ansatte og driftstilskudd til selvstendig næringsdrivende fysioterapeuter med driftsavtale. For fysioterapeuter med avtale skal det som utgangspunkt inngås 100 pst. driftsavtalehjemmel, dersom praksisen skal drives på heltid. Kommunene skal bare lyse ut deltidshjemler med minimum 50 pst. når dette samsvarer med det reelle tjenestebehovet. Fysioterapeuter med driftsavtale med kommunen kan ikke kreve egenandeler eller annet honorar utover det som er fastsatt av staten. Økte egenandeler under henvisning til redusert hjemmel o.l. er å anse som misligholdelse av driftsavtalen med kommunen. Mange avtalefysioterapeuter har over tid hatt deltidshjemler. Etter at regjeringen la om finansieringen av den avtalebaserte fysioterapitjenesten i 2009 og i 2010 i honorartarifforhandlingene, har kommunene løftet en rekke av disse deltidshjemlene. I 2016 hadde fortsatt 48 pst. av avtalefysioterapeutene deltidshjemler. Utviklingen går i retning av større hjemmelstørrelser. Det vises til omtale under kap. 2755, post 71.
Manuellterapeuter er fysioterapeuter med videreutdanning i manuellterapi. Disse arbeider hovedsakelig i primærhelsetjenesten. Manuellterapeuter med driftsavtale med kommunen kan utføre undersøkelse og behandling mer rett til refusjon fra folketrygden uten at pasienten må gå til fastlegen eller annen henvisende instans. Manuellterapeuter kan heve forhøyede takster for sin virksomhet. I tillegg er manuellterapeuter og kiropraktorer gitt mulighet til å henvise pasienter til legespesialist, røntgenologisk undersøkelse, samt å sykmelde pasienter med muskel/skjelettplager i inntil 12 uker. Manuellterapeuter og kiropraktorer avlaster derfor fastlegene på muskel/skjelettområdet. Stortinget har vedtatt at fra 1. januar 2018 skal pasienter også kunne oppsøke annen fysioterapeut direkte uten henvisning fra lege.
I følge tall fra Kuhr (Kontroll og utbetaling av helserefusjoner) leverte 523 manuellterapeuter oppgjør til Helfo i 2016 mot 510 i 2015.
Fysioterapeuter med videreutdanning i psykomotorisk fysioterapi kan heve forhøyede takster for sin virksomhet. I 2016 leverte 327 fysioterapeuter med videreutdanning i psykomotorisk fysioterapi oppgjør til Helfo, mot 339 i 2015. Det ble innført en egen kompetansetakst i honorartarifforhandlingene 2011 for fysioterapeuter med særskilt kompetanse som er godkjent spesialist iht. Norsk Fysioterapeutforbunds spesialistordning eller med tilsvarende kompetanse. I 2016 var det 169 fysioterapeuter som kvalifiserte til bruk av denne taksten mot 148 i 2015.
Ergoterapeuter
I følge foreløpige tall fra Statistisk sentralbyrå fra 2016 viser årsverksutviklingen for ergoterapeuter en økning på 182 årsverk i kommunene. Antall ergoterapeuter er fortsatt lavt i Norge sammenliknet med andre nordiske land. Foreløpige tall for 2016 viser at det fortsatt er 85 kommuner som ikke har ergoterapeut i sitt tjenestetilbud.
Psykologer
I følge tall fra Sintef basert på kommunenes rapportering på årsverk i kommunalt psykisk helse- og rusarbeid har det vært en fortsatt betydelig økning i antall psykologer i disse tjenestene fra 2015 til 2016. Antall psykolog- og psykologspesialistårsverk rettet mot voksne økte med 28 pst. til 157 årsverk i 2016. For psykolog- og psykologspesialistårsverk rettet mot barn er økningen på om lag 6,5 pst., opp til 291 årsverk. Samlet rapporterer dermed kommunene om totalt 448 psykolog- og psykologspesialistårsverk i kommunale psykisk helse- og rustjenester.
Siden 2009 har det vært ytt tilskudd til kommuner som ansetter psykolog i helse- og omsorgstjenestene. I 2016 ble det ytt tilskudd til 377 psykologårsverk, og 265 kommuner og bydeler mottok i 2016 tilskudd til psykolog.
Det er et mål at den styrkede psykologkompetansen i kommunene skal bidra til et bedre helsefremmende og forebyggende arbeid, samtidig som flere lavterskel behandlingstilbud skal kunne etableres.
Omsorgstjenestene
I løpet av de siste 20 årene har årsverksinnsatsen i omsorgstjenestene omtrent blitt fordoblet til dagens om lag 138 000 årsverk. Veksten har i stor grad kommet i hjemmetjenestene. For 20 år siden gikk to tredeler av årsverkene til institusjonsomsorg, og en tredel til hjemmetjenester. I dag er det hjemmetjenestene som utfører flest årsverk. Det er hjemmesykepleien som først og fremst er i vekst, sammen med andre fagtilbud utført av helse- og sosialpersonell med høgskole- og universitetsutdanning, mens hjemmehjelpstjenesten reduseres.
Veksten i omsorgstilbudet til eldre over 67 år har kommet i form av en noe styrket bemanningsfaktor i sykehjemmene, og ikke i form av vekst i hjemmetjenestetilbudet. Noe av årsaken kan ligge i at funksjonsevnen blant de yngste eldre (67–79 år) er blitt bedre etter hvert som levealderen har økt.
Tall fra Statistisk sentralbyrå viser at kommunene økte årsverksinnsatsen i omsorgstjenestene med i overkant av 24 700 årsverk i 10-årsperioden 2007–2016.
Det er utfordringer knyttet til tilgangen på helsefagarbeidere, som er den største utdanningsgruppen i omsorgssektoren. Etter omleggingen av hjelpepleier- og omsorgsarbeiderutdanningen til helsearbeiderfaget har tilgangen på denne utdanningsgruppen blitt betydelig redusert. Beregninger foretatt av SSB i 2012 i Helsemod viser at det også kan bli mangel på sykepleiere i løpet av noen år.
Ifølge tall fra SSB har antall årsverk av leger i institusjon i perioden 2008 t.o.m. 2016 økt med til sammen 247 årsverk. Dette tilsvarer nær en dobling av antall årsverk, og viser at kommunene har prioritert, og fortsetter å prioritere, en styrking av det medisinske tilbudet til beboere i institusjon, som i all hovedsak betyr beboere i sykehjem.
Tabell 7.2 Personellutviklingen i omsorgssektoren 2007–2016
2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 20155 | 2016 | |
|---|---|---|---|---|---|---|---|---|---|---|
Årsverk i alt1 | 118 189 | 121 209 | 123 482 | 126 227 | 128 902 | 131 180 | 132 694 | 134 324 | 135 433 | 137 950 |
Årsverk av leger i institusjon | 320 | 343 | 383 | 405 | 427 | 472 | 502 | 533 | 570 | 590 |
Årsverk av fysioterapeuter i institusjon2 | 353 | 357 | 353 | 368 | 389 | 410 | 432 | 439 | 454 | 474 |
Årsverk per mottaker3,4 | 0,58 | 0,58 | 0,57 | 0,58 | 0,59 | 0,60 | 0,60 | 0,61 | 0,61 | 0,61 |
Årsverk per 1000 innbygger 80 år og over | 541 | 552 | 561 | 571 | 582 | 592 | 601 | 609 | 619 | 624 |
Andel legemeldt sykefravær av årsverk totalt | 9,1 | 9,0 | 9,4 | 9,1 | 8,5 | 8,9 | 8,5 | 8,7 | -9,1 | 9,1 |
1 Årsverk er summen av hel- og deltidsstillinger omregnet til heltidsstillinger. Fravær og vikarer er ikke trykket fra. Eksklusive leger og fysioterapeuter.
2 Tidsseriebrudd: Private fysioterapeuter uten avtale er ikke inkludert i årsverkstall f.o.m. 2009.
3 Mottakere er summen av antall plasser i syke- og aldershjem, samt antall brukere av hjemmesykepleie og praktisk bistand.
4 Tall f.o.m. 2007 er hentet fra Iplos-registeret. Kun brukere av praktisk bistand og helsetjenester i hjemmet (hjemmesykepleie) er inkludert.
5 Pga. endringer i Statistisk sentralbyrås datainnsamling fra 2015 er det brudd i statistikken mellom 2014 og 2015
Kilde: Statistisk sentralbyrå
Psykisk helse- og rusarbeid
Helse- og omsorgsdepartementet følger utviklingen i kommunenes innsats på rus- og psykisk helsefeltet. Kommunenes rapportering om psykisk helsearbeid for perioden 2007–2013 bygger på rapporteringsskjema som fylkesmennene innhenter fra kommunene. Sintef har sammenstilt datamaterialet for 2016, og analysert utviklingen fra 2007. Tilsvarende har Sintef sammenstilt og analysert utviklingen innen kommunalt rusarbeid.
Det har vært knyttet usikkerhet til kvaliteten på datamaterialet, og trolig har en hel del årsverk blitt rapportert både i psykisk helsearbeid og rusarbeid. Fra 2014 rapporteres det derfor samlet for begge fagområder. Dette representerer både en ønsket utvikling, mot å se fagområdene tettere i sammenheng, og gir også et riktigere bilde av kommunenes ressursbruk innen fagområdene.
Sammenstillingen innebærer et brudd i tidsserien for 2014, og at tallene for 2014 og 2015 ikke direkte kan sammenliknes med rapporteringen fra tidligere år. Sintef vurderte imidlertid at det trolig ikke var store endringer i årsverksinnsatsen fra 2013 til 2014. Fra 2015 til 2016 ser vi at den positive utviklingen fra 2014 til 2015 fortsetter. Antall årsverk i tjenester til barn og unge økte med 7,9 pst., mens det for voksne var en økning på 4,3 pst. Fra 2014 til 2016 økte årsverksinnsatsen for barn og unge med over 14 pst.
For psykisk helsearbeid var det fram til 2015 ikke store endringer i den samlede årsverksinnsatsen fra opptrappingsplanen for psykisk helse ble avsluttet i 2008. Dette til tross for at befolkningen økte betydelig i perioden. Det medførte i realiteten redusert kapasitet i tjenestene. Særlig bekymringsverdig var utviklingen innen arbeid rettet mot barn og unge vært, hvor det i perioden 2007 til 2013 var en ikke ubetydelig reduksjon i antall årsverk. Det er derfor svært gledelig at den positive utviklingen som startet i 2015 fortsetter inn i 2016, og at antall årsverk rettet mot barn og unge øker så vidt betydelig. Regjeringens satsing på helsestasjons- og skolehelsetjenesten, sammen med et løft i rekrutteringen av psykologer til kommunene, vil fortsette å styrke det helsefremmende og forebyggende psykisk helsearbeidet rettet mot barn.
I 2016 var det totalt 14 633 årsverk innen kommunalt psykisk helsearbeid og rusarbeid, og en økning på 5 pst. sammenliknet med 2015 og på over 11 pst. sammenliknet med 2014.
I 2016 ble om lag 40 pst. av årsverkene innenfor kommunalt psykisk helse- og rusarbeid til voksne avsatt til tjenester i bolig med fast personell. 25 pst. av tjenestene til voksne går til behandling, oppfølging og rehabilitering mens 21 pst. går til hjemmetjenester/ambulante tjenester for hjemmeboende brukere. For barn og unge går om lag halvparten av årsverkene til behandling, oppfølging, rehabilitering og miljøarbeid, mens 43 pst. går til helsestasjons- og skolehelsetjenesten.
Tabell 7.3 Antall årsverk rapportert totalt i psykisk helse- og rusarbeid i perioden 2014–20161
2014 | 2015 | 2016 | |
|---|---|---|---|
Voksne | 10 429 | 11 063 | 11 534 |
Barn | 2702 | 2873 | 3099 |
Total | 13 131 | 13 936 | 14 633 |
1 Det antas at en del personale har blitt rapportert både under psykisk helse og rus. Fra 2014 er rapporteringen for områdene slått sammen. Tallene før 2014 kan derfor ikke sammenliknes med rapporteringen fra 2014 og senere.
Kilde: Sintef
7.3 Botilbud
Kommunene tilbyr plasser i institusjon eller plass i ulike former for omsorgsboliger til personer med behov for et tilrettelagt botilbud. Både i perioden under og i perioden etter Handlingsplan for eldreomsorgen er det bygget et stort antall omsorgsboliger. Mange av disse er imidlertid ikke tilpasset personer med demens og kognitiv svikt, eller tilrettelagt for å kunne yte heldøgns tjenester.
Antallet institusjonsplasser har som helhet blitt noe redusert de siste to tiårene. Det er først og fremst de gamle aldershjemmene som er tatt ut av drift, mens foreløpige tall viser at sykehjemsplasser har hatt en økning fra om lag 35 500 i 1998 til nær 40 000 i 2016. Siden 1998 er i tillegg om lag halvparten av institusjonsplassene fornyet eller skiftet ut, og standarden på institusjonsplassene har derfor økt. Bl.a. er nå de fleste institusjonsplassene i enerom.
Tall fra SSB viser at det ved utgangen av 2016 var over 23 000 beboere i boliger med heldøgns bemanning. Dette kommer i tillegg til de som mottar heldøgns tjenester i syke og aldershjem og i eget hjem. For 2016 er den samlede dekningsgraden for plasser i institusjon og bolig med heldøgns bemanning for befolkningen 80 år og over på 29,5 pst. Samtidig er det en del mennesker som får et omfattende tjenestetilbud i eget opprinnelige hjem. Utviklingen av tjenestetilbudet i omsorgssektoren må vurderes ut fra det samlede tilbudet i både sykehjem, omsorgsboliger og eget hjem. Det vises for øvrig til omtale av investeringstilskudd til heldøgns omsorgsplasser under kap. 761, post 63.
I 2016 ble om lag 40 pst. av årsverkene innenfor kommunalt psykisk helse- og rusarbeid til voksne avsatt til tjenester i bolig med fast personell.
7.4 Kommunenes utgifter til helse- og omsorgstjenester
Tall fra Kostra (SSB) viser at kommunenes brutto driftsutgifter til helse- og omsorgstjenestene var om lag 124,9 mrd. kroner i 2016. Av dette utgjorde om lag 16,8 mrd. kroner utgifter til kommunehelsetjenester, om lag 107,4 mrd. kroner utgifter til omsorgstjenestene. Om lag 0,7 mrd. kroner er utgifter for kommunene knyttet til samhandlingsreformen. Det vesentligste av kommunenes utgifter til omsorgstjenesten finansieres gjennom kommunenes frie inntekter. For kommunene utgjorde inntektene fra brukerbetaling for opphold i institusjon og for praktisk bistand til sammen nær 6,8 mrd. kroner i 2016. I tillegg bevilges en rekke øremerkede tilskudd til omsorgsformål over Helse- og omsorgsdepartementets budsjett, bl.a. et eget investeringstilskudd til kommunale heldøgns omsorgsplasser i sykehjem og omsorgsboliger. Det ble over Kommunal- og moderniseringsdepartementets budsjett i 2017 utbetalt i overkant av 9 mrd. kroner til kommunene gjennom toppfinansieringsordningen for ressurskrevende tjenester.
Kommunenes utgifter til rusmiddeltiltak og til psykisk helse inngår for en stor del i kommunenes samlede utgifter til helse- og omsorgstjenester.
Statlige trygderefusjoner til helsetjenester i kommunene omfatter allmennlegehjelp, fysioterapi, jordmorhjelp, kiropraktorbehandling, logopedisk og ortoptisk behandling og utgjorde 7,2 mrd. kroner i 2016. Nærmere omtale av utviklingen i trygderefusjoner er gitt under programområde 30. Brukerbetaling og egenandeler utgjør i tillegg en viktig del av finansieringen av helse- og omsorgstjenestene.
Tabell 7.4 Utvikling i brutto driftsutgifter i kommunene, utgifter til pleie- og omsorg og kommunehelsetjenester (mill. kroner) 2007–2016
2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | |
|---|---|---|---|---|---|---|---|---|---|---|
Brutto driftsutgifter i kommunene2 | 243 000 | 267 074 | 289 891 | 303 712 | 321 473 | 343 157 | 363 157 | 379 198 | 388 936 | 410 086 |
Brutto driftsutgifter til kommunehelsetjenester | 8 968 | 9 888 | 10 549 | 11 279 | 12 213 | 12 991 | 13 855 | 14 959 | 15 504 | 16 760 |
Brutto driftsutgifter til pleie- og omsorgstjenester | 62 957 | 70 473 | 74 823 | 78 575 | 83 242 | 90 213 | 94 457 | 100 929 | 101 759 | 107 432 |
Brutto driftsutgifter til samhandling | 5 180 | 5 486 | 5 833 | 561 | 697 |
1 Brudd i tidsserie: fra 2007 gjelder tallene kun for kommunekasse. F.o.m. 2008 er også kommunekonsern inkludert. Konsern omfatter også tall fra kommuneregnskapet og regnskapene fra kommunale foretak (KF/FKF) samt interkommunale samarbeid og interkommunale selskapet (IKS).
2 Inkludert fylkeskommunale utgifter Oslo.
3 Statens tilskudd til kommunal medfinansiering av somatiske tjenester ble avsluttet fra 2015.
Kilde: Statistisk sentralbyrå
8 Utviklingstrekk i folketrygdens stønad til helsetjenester
Folketrygdens stønad til helsetjenester (kapittel 5 i folketrygdloven) har som overordnet mål å gi befolkningen i alle deler av landet god tilgang til effektiv medisinsk behandling ved å dekke utgifter til helsetjenester. Folketrygden gir i hovedsak stønad til helsetjenester utenfor institusjon. Omsorgstjenester og forebyggende tjenester finansieres i utgangspunktet ikke av folketrygden.
Kommunene har ansvaret for den kommunale helse- og omsorgstjenesten og regionale helseforetak for spesialisthelsetjenesten. Fylkeskommunen har ansvar for den offentlige tannhelsetjenesten. Foruten det ansvarlige forvaltningsnivåets egenfinansiering av tjenestene, bidrar folketrygden og pasientene til finansiering av en del tjenester gjennom refusjoner og egenandeler.
Trygden gir, etter nærmere vilkår, stønad til dekning av utgifter til tjenester ved private laboratorier og røntgeninstitutt, privatpraktiserende legespesialister og spesialister i klinisk psykologi. I den kommunale helse- og omsorgstjenesten gis det trygderefusjoner til bl.a. allmennlege- og fysioterapitjenester. Refusjonstakstene for lege-, fysioterapi- og psykologtjenester blir fastsatt som resultat av de årlige takstforhandlingene eller høringsprosesser.
Innen tannhelse gis det stønad til tannregulering hos barn og unge, og til dekning av utgifter til tannbehandling til voksne som har særskilte sykdommer eller lidelser.
Legemidler og medisinsk forbruksmateriell på blå resept finansieres av folketrygden og pasientene.
Over bidragsordningen gis det støtte til dekning av utgifter til enkelte helsetjenester når utgiftene ellers ikke dekkes etter folketrygdloven eller andre lover.
Saksbehandlingen og utbetalingen av refusjoner foregår i Helseøkonomiforvaltningen (Helfo). Helfo er en egen organisatorisk og administrativ enhet underlagt Helsedirektoratet. Det vises til omtale under programkategori 10.40 Helseforvaltning.
I 2010 ble egenandelstak 1 automatisert. Fra 1. januar 2017 ble egenandelstak 2 automatisert.
Fra 1. januar 2013 ble det innført en generell bagatellgrense for alle utbetalinger etter folketrygdloven kapittel 5 (helserefusjonsområdet). Stønader som utgjør mindre enn 200 kroner blir ikke utbetalt. Tilgodehavende beløp kan slås sammen og utbetales dersom de til sammen overstiger bagatellgrensen på 200 kroner. Retten til å kreve sammenslåing gjelder også på tvers av de ulike refusjonsområdene.
Utviklingstrekk
Figur 8.1 Folketrygdens refusjonsutgifter til lege- og fysioterapihjelp og egenandelsordningene i perioden 2007–2016
Refusjon legetjenester
Utgifter til allmennlegehjelp omfatter refusjoner for behandling hos fastleger, ved legevakt og avsetning til fond. Refusjoner til allmennleger har økt fra 2 544 mill. kroner i 2007 til 4 527 mill. kroner i 2016, svarende til en nominell vekst på 77,9 pst., jf. figur 8.1.
Det vises til omtale av allmennlegetjenesten under kap. 762 Primærhelsetjeneste, kap. 2755, post 70, Allmennlegehjelp og del III 7 Utviklingstrekk i kommunale helse- og omsorgstjenester.
Refusjoner til behandling hos avtalespesialist har økt fra 1 051 mill. kroner i 2007 til 1 795 mill. kroner i 2016. Dette svarer til en nominell vekst på 70,8 pst. for hele perioden, jf. figur 8.1. Refusjonsutgiftene til avtalespesialister var stabile i begynnelsen av perioden, bl.a. knyttet til at det ble overført midler til helseforetakene for å øke spesialistenes driftstilskudd.
Det vises til omtale av avtalespesialister under kap. 2711, post 70, Spesialisthjelp.
Refusjon fysioterapi
Utgifter til fysioterapi omfatter i hovedsak refusjoner for behandling hos fysioterapeuter som har driftsavtale med kommunene og avsetning til fond. Folketrygdens utgifter til fysioterapi, inkl. fastlønnstilskuddet til kommunene, økte i perioden 2007 til 2016 fra 1 655 mill. kroner til 2 250 mill. kroner. Dette svarer til en nominell vekst på 36 pst. Refusjonsutgiftene til fysioterapi, inkl. fastlønnstilskuddet til kommunene, viser en økning fra 2 250 mill. kroner i 2015 til 2 321 mill. kroner i 2016, tilsvarende 3,2 pst., jf. figur 8.1.
Sykdomslisten (diagnoselisten) ble avviklet fra 2017. Om lag 55 pst. av brukere av den avtalebasert fysioterapitjenesten var sykdsomslistebrukere i 2016 (brukere med rett til gratis behandling). Samtidig økte aldersgrensen for fritak for egenandeler fra 12–16 år og redusert fra 2670 til 1990 kroner under tak 2-ordningen.
Det vises til omtale under kap. 762, kap. 2755, post 62, og 71 og del III 7 Utviklingstrekk i kommunale helse- og omsorgstjenester.
Refusjon legemidler på blå resept (inkl. egenandel på frikort)
Det ble refundert legemidler for 8,1 mrd. kroner til 2,4 millioner unike brukere i 2016 etter forhåndsgodkjent refusjon (blåreseptforskriften § 2). I tillegg ble det gitt refusjon, med hjemmel i § 3, på 2,1 mrd. kroner til i om lag 139 000 unike brukere etter individuell søknad. Det ble gitt refusjon til behandling av smittsomme sykdommer for 499 mill. kroner etter § 4, til rundt 34 000 brukere.
Folketrygdens utgifter til legemidler over blåreseptordningen har økt fra 8,1 mrd. kroner i 2007 til 11,1 mrd. kroner i 2016, en nominell økning på 37 pst., jf. figur 8.2. I perioden 2006–2008 ble finansieringsansvaret for flere biologiske legemidler (TNF-hemmere og MS-legemidler) flyttet fra folketrygden til de regionale helseforetakene. I 2008 ble også flere legemidler flyttet fra bidragsordningen til blåreseptordningen. Korrigert for disse overføringene var utgiftene på blåresept stabile fra 2004 til 2008. Automatisk frikort ble innført i 2010 og dette førte til en utgiftsvekst ved at flere fikk dekket egenandeler over frikorttaket. De økte utgiftene i perioden 2012–2015 skyldes bl.a. nye legemidler til behandling av hepatitt C, kreft og forebygging av blodpropp. I 2014 ble finansieringsansvaret for enkelte kreftlegemidler overført til helseforetakene. Videre ble finansieringsansvaret for veksthormoner, blodkoagulasjonsfaktorer, immunstimulerende legemidler, anemilegemidler og nye legemidler til behandling av hepatitt C overført helseforetakene i 2016. I 2017 ble finansieringsansvaret for en rekke kreftlegemidler og legemidler til behandling av pulmonal arteriell hypertensjon (PAH) overført.
Målt i definerte døgndoser (DDD) har forbruket av legemidler på blå resept økt med 38 pst. fra 1,3 mrd. DDD i 2007 til 1,8 mrd. DDD i 2016. Grunnen til dette er både vekst i antall innbyggere og i forbruk per innbygger.
Det vises til omtale under kap. 2751, post 70.
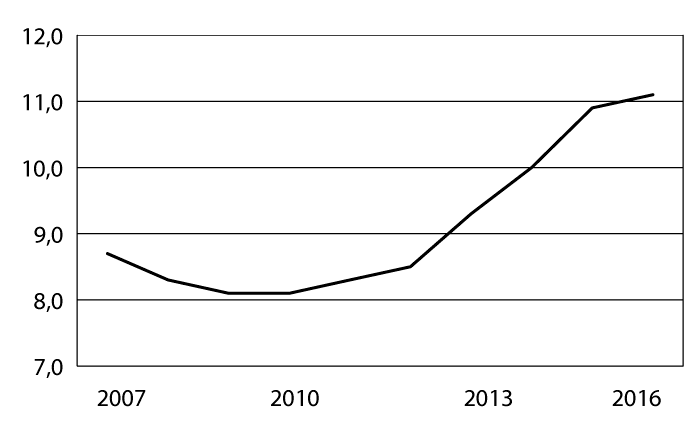
Figur 8.2 Folketrygdens utgifter til blå resept inkludert næringsmidler og egenandeler på frikort for perioden 2007–2016
Refusjon tannbehandling
Folketrygdens utgifter til tannbehandling omfatter stønad til undersøkelse og behandling ved bestemte diagnoser og behandlingsformer.
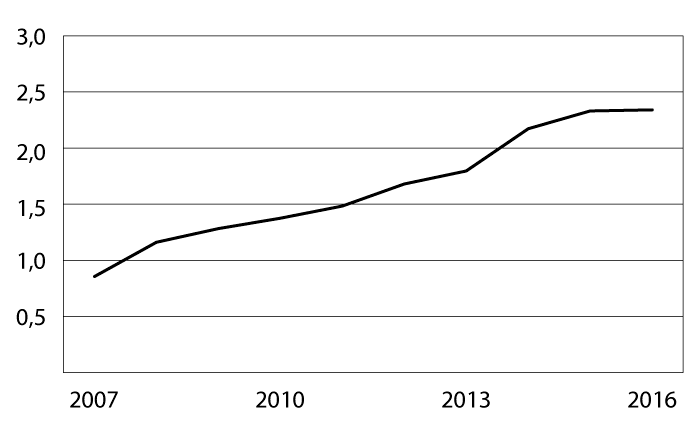
Figur 8.3 Folketrygdens refusjoner til tannbehandling for perioden 2007–2016 (beløp i mrd. kroner)
Folketrygdens utgifter til tannbehandling på kap. 2711, post 72, økte fra 854 mill. kroner i 2007 til 2 341 mill. kroner i 2016, jf. figur 8.3. Nominelle utgifter er nær tredoblet i løpet av tiårsperioden. De største økningene i perioden 2004 til 2008 skyldes i stor grad nye stønadsordninger og flytting av stønader fra bidragsordningen på kap. 2790, post 70.
Posten har fått tilført midler på om lag 160 mill. kroner i forbindelse med reduksjon av ordningen med særfradrag ved store sykdomsutgifter i 2012 og 2013.
De to største utgiftsområder på tannbehandlingsområdet er tannregulering (kjeveortopedi) og periodontitt (tannkjøttbetennelse). Disse to områdene utgjorde samlet om lag 50 pst. av utbetalingene på posten i 2016.
Det vises til omtale under programkategori 10.70 Tannhelse og kap. 2711, post 72, Tannbehandling.
Refusjon av egenbetaling, egenandelstak 1
Egenandelstak 1 ble innført i 1984 og omfatter egenandeler for:
undersøkelse og behandling hos lege, psykolog, i poliklinikk, i laboratorier og i røntgeninstitutt.
reise i forbindelse med undersøkelse og behandling.
viktige legemidler og medisinsk forbruksmateriell på blå resept.
Fra 2007 til 2016 har utgiftene over egenandelstak 1 økt fra 3 269,5 mill. kroner til 4 597,4 mill. kroner, jf. figur 8.1. Dette er svarer til en nominell vekst på 40,6 pst.
Utgiftsveksten har vært moderat i perioden 2007 t.o.m. 2009. Stabiliteten har sammenheng med at økningen i egenandelstak 1 og egenandeler for tjenester som omfattes av egenandelstak 1-ordningen stort sett har tilsvart hverandre. Fra 2009 til 2010 økte utgiftene fra 3 434 til 4 192 mill. kroner, en nominell vekst på 22,1 pst. Videre var det en økning i antall frikort fra 2010 til 2011. Denne veksten kan knyttes til at flere får frikort som følge av innføringen av automatisk frikortordning i 2010 og at man i innføringsåret fikk om lag 200 mill. kroner i ekstrautgifter grunnet raskere utbetalinger.
Folketrygdens utgifter ble redusert fra 4 192 mill. kroner i 2010 til 4 010 mill. kroner i 2012. Dette har i hovedsak sammenheng med at overgangskostnader ved automatisk frikort falt bort i 2012. I tillegg har reduksjonen sammenheng med innføring av e-resept. E-resept gir mulighet til å håndheve regelen om ikke å utlevere mer enn maksimalt tre måneders forbruk, og at alle kjøp innenfor tre måneders-perioden lettere ses under ett ved beregning av egenandel. Fra 2012 til 2013 har kostnadene blitt ytterligere redusert fra 4 010 mill. kroner til 3 589 mill. kroner i 2013, en reduksjon på 10,5 pst. Dette henger sammen med en feilføring av egenandeler på blåreseptordningen. Utgiftene økte fra 4 098,5 mill. kroner i 2014 til 4 166,9 mill. kroner i 2015, en økning på 1,7 pst.
I perioden fra 2007 til 2009 gikk antall frikort noe ned. I 2010 ble det utstedt 1 170 000 frikort. 2011 var det første ordinære driftsår etter innføring av automatisk frikort. Da ble det utstedt 1 212 000 frikort, en økning på 3,6 pst. fra 2010, jf. figur 10.4. I 2016 ble det utstedt 1 221 000 frikort, en økning på 7,1 pst. fra 2015.
Figur 8.4 Mottakere av frikort under egenandelstak 1 i perioden 2007–2016
I 2016 ble det utstedt 1 221 000 frikort under egenandelstak 1-ordningen.
I 2015 var det 565 452 alders- og uførepensjonister som mottok frikort under egenandelstak 1-ordningen. Om lag 54 pst. av frikortmottakerne var alders- og uførepensjonister. Om lag 600 000 av frikortmottakerne i 2015 hadde pensjonsgivende inntekt i 2014. Tilsvarende var det om lag 3,3 millioner personer i Norge med pensjonsgivende inntekt i 2014. 20 pst. av befolkningen med pensjonsgivende inntekt mottok dermed frikort tak 1.
Det vises til omtale under kap. 2752, post 70, Egenandelstak 1.
Refusjon av egenbetaling, egenandelstak 2
Egenandelstak 2 ble innført i 2003 og omfatter egenandeler for følgende tjenester:
fysioterapi.
enkelte former for refusjonsberettiget tannbehandling.
opphold ved opptreningsinstitusjoner og private rehabiliteringsinstitusjoner som har driftsavtale med regionale helseforetak.
behandlingsreiser til utlandet.
Utgiftene til egenandelstak 2 viser en økning fra 2007 t.o.m. 2010, fra 152 mill. kroner til 179 mill. kroner. I de senere årene har utgiftsveksten vært moderat. I 2014 var utgiftene til folketrygden 164 mill. kroner. I 2015 var utgiftene 166 mill. kroner, en økning på 1,2 pst., jf. figur 8.1.
Figur 8.5 Mottakere av frikort under egenandelstak 2 i perioden 2007–2016
I perioden fra 2007 til 2008 har antall frikort under egenandelstak 2 ligget på mellom 45 000 og 50 000, jf. figur 8.5. De siste årene har antall frikort gått ned. Fra 2011 til 2016 har antall frikortmottakere ligget mellom 44 000 og 46 000.
I 2016 mottok 45 170 frikort under egenandelstak 2. Dette er en økning på 0,7 pst. fra 2015.
I 2015 var 72 pst. av frikortmottakerene kvinner og 28 pst. menn. 56 pst. av de som oppnår frikort under tak 2-ordningen, oppnår også frikort under tak 1-ordningen. 33 340 av frikortmottakerne under tak 2 i 2015 hadde pensjonsgivende inntekt i 2014. Tilsvarende var det om lag 3,3 millioner personer i Norge med pensjonsgivende inntekt i 2014. 1 pst. av befolkningen med pensjonsgivende inntekt mottok dermed frikort tak 2.
Det vises til omtale under kap. 2752, post 71, Egenandelstak 2.
9 Forsknings- og innovasjonsstrategien HelseOmsorg21
HelseOmsorg21-strategien fra 2014 inneholder om lag 140 anbefalinger fordelt på 10 prioriterte satsingsområder. Tiltakene er rettet mot næringsliv, sykehus, universiteter og høyskoler, offentlig forvaltning, kommunesektoren, brukere, brukerorganisasjoner og departementer. Ansvaret for å følge opp strategien ligger hos alle aktørene.
HelseOmsorg21-rådet (Rådet)
Rådet består av 30 medlemmer, som i fellesskap skal bidra til en helhetlig oppfølging av strategien. Forskningsrådet er sekretariat for Rådet. I 2016 hadde Rådet seks møter, og det er planlagt fem møter i 2017. De viktigste aktivitetene i 2016 og første halvdel av 2017 har dreid seg om følgende satsningsområder: kompetanseløft for kommunene, helse og omsorg som næringspolitisk satsingsområde, helsedata som nasjonalt fortrinn, god styring og ledelse, høy kvalitet og sterkere internasjonalisering og etablering av HelseOmsorg21-monitor. I mai 2017 gjennomførte sekretariatet for Rådet en spørreundersøkelsen om aktørenes oppfølging av strategien. Spørreundersøkelsen ble sendt til 74 institusjoner. De mottok i alt 22 besvarelser fra to universiteter, tre høyskoler, tre regionale helseforetak, seks helseforetak, to brukerorganisasjoner, en landsforening, ett institutt og fire forvaltningsorganer. Av de som besvarte, oppgir elleve at de deltok i undersøkelsen i 2016. Ni av disse har implementert nye tiltak siden 2016 og to av aktørene har planer om å implementere tiltak i 2017.
Regjeringens handlingsplan for oppfølgingen av HelseOmsorg21-strategien er regjeringens bidrag til å virkeliggjøre og følge opp visjonen i strategien om kunnskap, innovasjon og næringsutvikling for bedre folkehelse på åtte departementers ansvarsområder. Handlingsplanen inneholder 40 tiltak innenfor de 10 prioriterte satsingsområdene. Flere av disse tiltakene er fulgt opp eller under gjennomføring, jf. tabell under.
I budsjettproposisjonen for 2018 foreslås det å prioritere videreføring av midler til Forskningssentre for klinisk behandling innen alvorlige sykdommer som rammer sentralnervesystemet som ALS, MS, demens mv.
Tabell 9.1 Oversikt over departementenes oppfølging innenfor de ti prioriterte områdene
Prioritert område | Tiltak | Ansvarlig dept. | Status |
|---|---|---|---|
Mer brukermedvirkning |
| HOD | Innført. |
| HOD | Innført. | |
| HOD | Planlegges en evaluering av omfang i regi av RHF-ene. | |
Utvikling av menneskelige ressurser |
| KD | KD følger opp dette nasjonalt i prosjektet Nytt styringssystem for helse- og sosialfagutdanningene. I tillegg har utdanningsinstitusjonene et eget ansvar for å følge opp tilrådinger fra prosjektene. |
| KD | I prosess. | |
| HOD | Fulgt opp. | |
| KD | Revidering av forskrift om opprykk er fulgt opp. Endring av tjenestetid er sendt på høring. | |
Strategisk kunnskapsbasert styring |
| HOD | Lansert november 2016. |
| HOD/KD | Rapport fra kartlegging overlevert departementene desember 2016, se omtale under. | |
Høy kvalitet og sterkere internasjonalisering |
| KD | Styrket generelle virkemidler og spesielt helse. |
| HOD/KD | Ferdig. | |
| KD | Styrket de generelle virkemidlene. | |
| KD | Styrket FRIPRO, INFRA, SFF med mer i 2016. | |
| HOD | Bevilget midler i 2017 for senter for ALS, MS, demens mv. Viderefører midlene i budsjett for 2018. Se omtale under kap. 780, post 50. | |
Møte de globale helseutfordringene |
| UD | I prosess. |
| UD | I prosess, sendt på høring med frist 14. november. | |
Helsedata som nasjonalt fortrinn |
| HOD | I prosess. |
| HOD | I prosess. | |
| HOD | Utredningsoppdrag gitt NFR. | |
| HOD | Ferdig. Fulgt opp i budsjett 2016. | |
| HOD | I prosess, sendt på høring med frist 18. september. | |
| HOD | Ekspertgruppe levert anbefalinger sitt forslag 30.06.17. Rapporten er sendt på høring. | |
Bedre klinisk behandling |
| HOD | Ferdig. Program etablert i 2016. |
| HOD | Oppdrag gitt 2016. | |
| HOD | Program etablert i 2016. | |
| HOD | Lansert november 2015. Oppdrag gitt til RHF-ene juni 2017 om å sikre at informasjonen på nettsiden er komplett og oppdatert. | |
| HOD | I prosess. Cristin leder prosjektet. | |
| HOD | Utredningsoppdraget ferdigstilles i 2018. | |
| HOD | I prosess. Konseptfase. | |
Kunnskapsløft i kommunene |
| HOD | I prosess, jf. omtale i budsjett 2017. |
| HOD | Lovproposisjon om KPR vedtatt i Stortinget våren 2016. Ny forskrift vedtatt 25. august, trer i kraft 1. desember d.å. | |
| HOD | I prosess. Sentrene fått nytt samfunnsoppdrag. | |
| HOD | Ferdig. Program etablert i 2016. | |
Effektive og lærende tjenester |
| HOD | Løpende oppdrag. |
| HOD | Oppdrag gitt NFR i 2016, utlyst 2017. | |
Helse og omsorg som næringspolitisk satsingsområde |
| NFD | Skattefunn, Bia, Forny og fou-kontraktsordningen styrket. |
| HOD | I prosess. | |
| NFD | Ny lov om anskaffelser vedtatt. | |
| NFD | I prosess. | |
| NFD | Styrket med 10 mill. kroner i 2016. | |
| HOD | I prosess. Følges opp i Nasjonal handlingsplan for bedre kosthold (2017–2021). |
Nedenfor følger en særlig synliggjøring av fem av områdene som er fulgt opp i regjeringens handlingsplan for oppfølging av HelseOmsorg21.
Kunnskapsløft i kommunene
Kunnskapssystem for forskning rettet mot kommunale tjenester
I løpet av de siste 10–15 årene er det etablert flere sentre som primært har forskning som oppgave og som mottar tilskudd til forskning fra Helsedirektoratet og andre direktorater/departementer. Målet for regjeringen er å utvikle et kunnskapssystem for forskning rettet mot de kommunale helse- og omsorgstjenestene og andre nærliggende tjenester basert på prinsippene om at forskningen skal være uavhengig, av høy vitenskapelig kvalitet, nyttig og reflektere brukernes og tjenestenes behov for ny kunnskap. Departementet vil legge til rette for at forskningsmiljøene blir robuste, kompetente og flerfaglige, og at det etableres god samhandling med brukerne av tjenestene og med kommunesektoren. Videre skal ressursutnyttelsen være effektiv. På sikt er målet at miljøene når opp i både nasjonale og internasjonale konkurransearenaer for forskningsmidler.
Forsknings- og kompetansesentre med forskningsaktivitet vil omfattes av den omleggingen som skisseres under. Som varslet i Prop. 1 S (2016–2017) vil departementet, i tråd med anbefalingene fra Forskningsrådet, legge finansieringen av forskningen ved sentrene inn under de ordinære ordningene i Forskningsrådet. Departementet vil legge til rette for en gradvis overgang over flere år fra en fast bevilgning til at en større andel av midlene styres mot resultatbasert finansiering. F.o.m. 2018 blir det etablert enhetlige forskningsindikatorer og rapporteringsrutiner for forskningsaktivitet til forsknings- og kompetansesentrene. Den gradvise overføring av forskningsmidler fra Helsedirektoratet til Forskningsrådet vil skje f.o.m. 2019 uten at midler omfordeles. Omfordeling skjer først fra 2020. Overføringen vil i hovedsak basere seg på rapporteringssystemet som innføres fra 2018. Midlene omfordeles innenfor rammen til sentrene ut i fra forskningsaktivitet basert på sentrenes forskningsindikatorer fra 2018/ 2019.
Departementet arbeider med å gi en bedre oversikt over forskningsinnsatsen rettet mot de kommunale helse- og omsorgstjenestene. Etablering av enhetlige forskningsindikatorer for forsknings- og kompetansesentrene er en viktig del av dette. NIFU har på oppdrag fra Forskningsrådet gjennomført en kartlegging og analyse av forskning rettet mot de kommunale helse- og omsorgstjenestene som en del av utviklingen av HelseOmsorg21-monitor. Kartleggingen viser at forskning knyttet til kommunale helse- og omsorgstjenester ser ut til å være økende og at antallet vitenskapelige artikler er nær firedoblet i løpet av siste 10-årsperiode.
Kunnskaps- og kompetansesentre utenfor spesialisthelsetjenesten
Regionale og nasjonale kunnskaps- og kompetansesentre utgjør en viktig del av nasjonale myndigheters satsning på å styrke kompetansen i helse og omsorgstjenestene, barnevernet og andre sektorer. Helse- og omsorgsdepartementet fastsatte i 2016 i samarbeid med Barne- og likestillingsdepartementet nytt samfunnsoppdrag og oppgaver for 21 av kunnskaps- og kompetansesentrene utenfor spesialisthelsetjenesten. Samfunnsoppdraget for sentrene er undervisning, veiledning, informasjon og nettverksarbeid. I tillegg kan sentrene delta i praksisnær og praksisrelevant forskning. Sentrene skal samarbeide med relevante kompetansesentre og tjenester.
Helsedirektoratet forvalter tilskuddsmidlene til sentrene og har satt i verk en rekke tiltak som skal sikre kommunene og de utøvende tjenestene bedre kjennskap til sentrenes virksomhet og likeverdig tilgang til kunnskaps- og kompetansesentrene. Ev. sammenslåing av sentrene vurderes på et senere tidspunkt basert på effekten av de tiltak Helsedirektoratet har satt i verk. De enkelte sentrene er nærmere omtalt under aktuell kapittel og post under programområde 10.60.
Departementet la i september 2017 fram en forskningsstrategi for tannhelse som er utarbeidet i samarbeid med sentrale aktører, se nærmere omtale kap. 770.
Regjeringens satsing på kompetanse er sentralt for å styrke kunnskapsgrunnlaget i de kommunale helse- og omsorgstjenestene, se nærmere omtale av Kompetanseløftet 2020.
Strategisk kunnskapsbasert styring – HelseOmsorg21-monitor
HelseOmsorg21-monitor ble lansert vinteren 2017 og viser statistikk om forsknings- og innovasjonsaktiviteter innenfor helse og omsorg i Norge. Formålet er å samle relevant statistikk på ett sted og gi et godt kunnskapsgrunnlag for beslutninger på alle nivåer. I monitoren finnes interaktive figurer som viser statistikk om bl.a. økonomiske og personalmessige ressurser, hvilke sykdommer det forskes på, forskningsresultater, og hvilke sykdommer som er utbredt i befolkningen. Monitoren skal utvikles over tid slik at den dekker alle aktører. Norges forskningsråd har ansvar for utvikling av HelseOmsorg21-monitoren.
En innføring av klassifikasjonssystemet for helseforskning, Health Research Classification System (HRCS), i helseforetak, universiteter, høyskoler og forskningsinstitutter vil bidra til å bedre statistikken om helseforskning nasjonalt og vil kunne gi institusjonene informasjon om hvordan forskningsaktiviteten fordeler seg innen ulike forskningsaktiviteter og helsekategorier. For å få et best mulig statistikkgrunnlag er det ønskelig at HRCS benyttes på en så stor andel av helseforskningen som mulig, det vil si at alle institusjoner som driver helseforskning omfattes av klassifiseringen. Hittil har HRCS blitt benyttet på prosjektnivå. Nå er det ønskelig å klassifisere den delen av helseforskningen som finansieres over institusjonenes grunnbevilgninger. Først da vil en kunne få et fullstendig bilde av forskningsinnsatsen. Norges forskningsråd har derfor fått i oppdrag å gjennomføre en pilot for å kartlegge forskningsinnsatsen ved 12 utvalgte institusjoner fra de tre forskningsutførende sektorene med HRCS i 2017. Arbeidet knyttes opp til målingen av ressursbruk til forskning i helseforetakene og til innhentingen av FoU-statistikk i universitets- og høyskolesektoren og instituttsektoren for 2017. Framgangsmåten og metoden for HRCS-kartleggingen klargjøres, beskrives og forberedes høsten 2017. Målingen av ressursbruk til forskning i helseforetakene har t.o.m. 2016 blitt gjennomført hvert år. Som følge av at denne nå utvides med HRCS-kartlegging, legges denne om til å bli hvert annet år, tilsvarende som for universitets- og høyskolesektoren.
Strategisk kunnskapsbasert styring
Kunnskapsdepartementet og Helse- og omsorgsdepartementet ga de regionale helseforetakene og universitetene i oppdrag juni 2015 å beskrive ev. barrierer for samarbeid mellom universiteter og helseforetak og foreslå konkrete løsninger lokalt, regionalt og nasjonalt. Departementene oppnevnte en arbeidsgruppe med rektor Anne Husebekk ved Universitetet i Tromsø (UiT) – Norges arktiske universitet, som leder. Gruppens mandat pekte i første rekke mot barrierer knyttet til sektorenes samarbeid om helseforskning, og rapportens statusbeskrivelse og løsningsforslag har derfor vektlagt dette. Samhandling knyttet til utdanningssamarbeid er også kort berørt. Gruppen leverte sin rapport desember 2016. Den inneholdt 20 anbefalinger som retter seg mot universitetene, universitetssykehusene, Helse- og omsorgsdepartementet, Kunnskapsdepartementet, eller begge departementer. Departementene er i gang med å vurdere anbefalingene. Departementene har gitt de regionale helseforetakene og universitetene likelydende oppdrag for 2017 om å følge opp rapporten innenfor sitt ansvarsområde. Videre har departementene, i tråd med rapportens anbefaling, etablert et samarbeidsforum for samordning mellom universiteter med medisinutdanning og helseforetak. Samarbeidsforumet skal drøfte aktuelle problemstillinger og legge til rette for samhandling og samarbeid mellom universitetene og de regionale helseforetakene om helseforskning og utdanning. Det består av rektorene ved de fire universitetene med medisinutdanning, de administrerende direktørene ved hvert av de fire regionale helseforetakene og administrerende direktør i Norges forskningsråd. I tillegg deltar statssekretærene med ansvar for forskning fra begge departementer og ekspedisjonssjefer for aktuelle avdelinger fra de to departementene.
Effektive og lærende tjenester
Helsedirektoratet fikk i 2015 i oppdrag å utarbeide en veileder for tjenesteinnovasjon, samt utrede organisering av et helhetlig nasjonalt innovasjonssystem for helse- og omsorgstjenestene. Oppdraget ble i 2016 slått sammen med oppdrag til Helsedirektorat om å utarbeide en innovasjonsmodell i tråd med Be Healthy – Be Mobile prosjektet i regi av WHO og ITU (den internasjonale Tele-kommunikasjonsunionen).
Første versjon av veilederen for tjenesteinnovasjon ble oversendt departementet i september 2017 og skal gjelde for hele helse- og omsorgstjenesten.
Helsedirektoratet leverte et foreløpig svar på oppdraget om et helthetlig nasjonalt innovasjonssystem i januar 2017. Med utgangspunkt i den foreløpige rapporten utredes organisering mot et mer helhetlig innovasjonssystem.
Helse og omsorg som næringspolitisk satsingsområde
I behandlingen av Meld. St. 27 (2016–2017) Industrien – grønnere, smartere og mer nyskapende, fattet Stortinget enstemmig vedtak (anmodningsvedtak 951 (2016–2017)) hvor de ba regjeringen fremme en stortingsmelding om helseindustrien. Nærings- og fiskeridepartementet og Helse- og omsorgsdepartementet har startet arbeidet med en stortingsmelding.
Helsedata som nasjonalt fortrinn
Bedre utnyttelse av helsedata kan gi store gevinster for den enkelte pasient og for norsk helsevesen. Helsedata er helt nødvendig for å vurdere hvordan det står til med helsen i den norske befolkningen, hvordan pasientsikkerheten er, og om kvaliteten på tjenestene er god nok.
Helse- og omsorgsdepartementet styrker gjennomføringen av den nasjonale helseregisterstrategien for å lette tilgangen til og kopling av helsedata til forskning og andre formål som er viktig for befolkningen og pasientene. Direktoratet for e-helse har fra 2017 fått ansvar for å etablere et helsedataprogram som skal bidra til en mer effektiv organisering av de viktigste utviklingsoppgavene i strategien.
En sentral oppgave for Direktoratet for e-helse er å etablere en plattform for tilgjengeliggjøring og analyse av helsedata. Formålet er å forenkle og effektivisere tilgang til helsedata innenfor bredden av helseregistrenes formål, og sørge for at helsedata er enkelt tilgjengelig for analyse. En lang rekke aktører samarbeider om å finne gode løsninger for en slik plattform gjennom Helsedataprogrammet. I tillegg har Forskningsrådet og Direktoratet for e-helse inngått en samarbeidsavtale om å utvikle helseanalyseplattformen til beste for forskning.
Helsedatautvalget som ble satt ned i 2016 for å utrede et bedre og mer effektivt system for behandling av helsedata, leverte sine anbefalinger til Helse- og omsorgsdepartementet i juni 2017. Departementet har sendt utvalgets rapport på høring. Se nærmere omtale av utvalgets anbefalinger under kap. 701, post 21.
10 IKT og digitalisering
Bedre utnyttelse av informasjonsteknologi (IKT) er nødvendig for å realisere pasientens helsetjeneste. For å nå målet om én innbygger – én journal er det nødvendig med en mer felles nasjonal IKT-utvikling. Flere felles løsninger setter krav til sterkere nasjonal styring og nye samarbeidsmodeller. Personvern og informasjonssikkerhet er også et viktig område som setter krav til ledelse og styring.
Personvern og informasjonssikkerhet
Personvern er grunnleggende ved behandling av helseopplysninger. Det viktig å ivareta innbyggernes tillit til at helseopplysninger blir behandlet og lagret på en trygg og sikker måte. Godt personvern og god informasjonssikkerhet er en forutsetning for digitalisering. Dette stiller krav til både teknologi, prosesser og mennesker. Behandling av helseopplysninger skal skje på en måte som gir pasienter og brukere helsehjelp av god kvalitet ved at relevante og nødvendige opplysninger på en rask og effektiv måte blir tilgjengelige for helsepersonell. Samtidig skal vernet mot at opplysninger gis til uvedkommende ivaretas, pasienters og brukeres personvern, pasientsikkerhet og rett til informasjon og medvirkning sikres. Et viktig aspekt ved personvernet knytter seg til den enkeltes kontroll med hvilke opplysninger om ham eller henne som er tilgjengelige for andre. I helse- og omsorgssektoren er det derfor lagt særlig vekt på konfidensialitetsaspektet ved personvern. Dette har sammenheng med den sterke taushetsplikten som gjelder for helsepersonell.
Personvern er imidlertid mer enn hensynet til konfidensialitet. Et formål med personvernlovgivningen er også å sikre at personopplysninger blir brukt på rett måte. Viktige personvernhensyn er at opplysninger skal være korrekte og oppdaterte, og tilgjengelige for rett person til rett tid. Rett bruk av informasjon er avgjørende for god pasientsikkerhet og forsvarlig og effektiv helsehjelp. Manglende tilgang til oppdaterte og korrekte opplysninger om pasienten kan føre til dårligere pasientbehandling og i verste fall feil behandling eller skade. Godt personvern krever at alle hensynene ivaretas.
Det er virksomhetenes ledelse som har ansvar for å etablere og opprettholde tilfredsstillende informasjonssikkerhet. Virksomhetens leder er ansvarlig for at bestemmelsene i personopplysningsforskriften følges. Den som har det daglige ansvaret skal fastlegge hvordan arbeidet med informasjonssikkerhet i virksomheten skal organiseres og gjennomføres slik at det kommer klart fram hvem som er ansvarlig på alle nivåer, og hva de er ansvarlig for.
Helsetjenesten er helt avhengig av private leverandører innenfor IKT-området. Dette gjelder bl.a. for leveranser av programvare, maskinvare og medisinsk-teknisk utstyr. Slike leverandører har en sentral rolle i å tilpasse og innføre nye løsninger i helse- og omsorgstjenesten, gjennomføre nødvendig service og vedlikehold og å bistå i drift og forvaltning. Det må sikres at de til enhver tid gjeldende krav til informasjonssikkerhet ved bruk av private leverandører etterleves. Helse- og omsorgstjenesten må gi og styre tilganger til personell fra leverandørene for å kunne få utført nødvendige oppgaver.
Helse Sør-Øst RHF har de siste årene jobbet med å modernisere IKT-infrastrukturen for å legge til rette for teknologisk utvikling og styrket sikkerhet knyttet til IKT-systemer og medisinsk teknisk utstyr. Det ble vedtatt å gjøre dette gjennom en tjenesteutsetting av modernisering og drift av IKT-infrastruktur. I forbindelse med opplæring ble det avdekket flere svakheter i styring av tilgang for IKT-driftspersonell fra den eksterne leverandøren. Selv om det ikke er noen indikasjon på at data er på avveie, stilte Helse Sør-Øst prosjektet i bero i juni 2017 og utreder alternative framgangsmåter høsten 2017.
Helse- og omsorgsdepartementet har gitt Direktoratet for e-helse i oppdrag å identifisere og foreslå gode rutiner for å sikre at de til enhver tid gjeldende krav til informasjonssikkerhet ved bruk av private leverandører etterleves. Direktoratet skal som en del av oppdraget utarbeide en overordnet status for bruk av nasjonale og internasjonale leverandører som kontinuerlig eller episodisk arbeider inn mot virksomhetenes datasystemer. Sluttrapport for dette oppdraget skal leveres 1. november 2017.
Gjennomgang av roller, ansvar og oppgaver innenfor IKT
IKT-området i helse- og omsorgssektoren har de siste årene gått igjennom en endring fra virksomhetsintern utvikling av IKT til mer regionalt og sentralt utviklede fellesløsninger. Det er behov for å sikre at eierskap, drift og forvaltning av felles nasjonale løsninger både i dagens og i framtidige løsninger i større grad basert på en bærekraftig modell. I tillegg er spørsmålet om organisering av roller og ansvar på IKT-området viktig i arbeidet med én innbygger – én journal.
Kvinnslandutvalget foreslo i innstilling NOU 2016: 25 Organisering og styring av spesialisthelsetjenesten at det gjennomføres en samlet gjennomgang av roller og oppgaver for de ulike aktørene i spesialisthelsetjenesten, herunder Nasjonal IKT HF, Helsetjenestens driftsorganisasjon for nødnett HF, Norsk Helsenett SF og Direktoratet for e-helse.
Helse- og omsorgsdepartementet har satt i gang et arbeid for å se på roller, ansvar og oppgaver innenfor nasjonal IKT-utvikling i helse- og omsorgssektoren. En helhetlig gjennomgang må inkludere alle aktører, også kommunale og private, sine roller og ansvar. En slik gjennomgang berører mange aktører, det er derfor behov for å dele opp arbeidet. Som et første steg er det valgt å se på Direktoratet for e-helses roller og ansvar, samt de regionale helseforetakenes samordning på IKT-området.
Direktoratet for e-helse fikk i 2017 i oppdrag å vurdere egen myndighetsrolle og vurdere etablering av en nasjonal tjenesteleverandør. Videre fikk direktoratet i oppdrag å gjøre en komparativ analyse av de regionale helseforetakenes arbeid på IKT-området. Rapporten oppdaterte den samme analysen fra 2014. Rapporten viser at de regionale helseforetakenes samarbeid på IKT-området i spesialisthelsetjenesten i større grad beveger seg fra hverandre enn å konvergere. Direktoratet for e-helse er i forlengelsen av dette bedt om å vurdere mulige tiltak for bedre samordning.
De regionale helseforetakene fikk i foretaksmøtet i januar 2017 i oppdrag å utarbeide en felles plan for utvikling av nye tjenester og løsninger som er av nasjonal betydning og som har overføringsverdi mellom de regionale helseforetakene. Videre skal de sørge for en felles plan og koordinert utvikling av elektronisk pasientjournal og pasientadministrative systemer.
Oppdragene skal leveres Helse- og omsorgsdepartementet i november 2017, og inngå som underlag i departementets videre arbeid.
11 Tilstandsvurdering for samfunnssikkerhet og beredskap innenfor helse- og omsorg
I Meld. St. 10 (2016–2017) Risiko i et trygt samfunn presenteres 14 tverrsektorielle samfunnsfunksjoner som er kritiske for samfunnssikkerheten. Dette er områder hvor flere departementer har ansvar for samfunnsfunksjoner som er gjensidig avhengig av hverandre. Departementene må derfor samarbeide for å ivareta samfunnssikkerheten. For hver av de 14 samfunnsfunksjonene er det utpekt et hovedansvarlig departement som skal sikre nødvendig koordinering og samordning mellom berørte departement.
Inndelingen i 14 kritiske samfunnsfunksjoner og plassering av ansvar hos et hovedansvarlig departement er et sentralt virkemiddel for å styrke den tverrsektorielle samordningen i arbeidet med samfunnssikkerheten. Det er etablert et system for å utarbeide status og tilstandsvurderinger for de 14 samfunnskritiske funksjonene. Status og tilstandsvurderingene skal belyse hvilken evne samfunnet har til å opprettholde kritiske samfunnsfunksjoner dersom de utsettes for ulike påkjenninger. Det skal utarbeides tilstandsvurderinger for samtlige 14 funksjoner i løpet av fire år.
For budsjettåret 2017–2018 presenteres status og tilstandsvurdering for funksjonene Styring og kriseledelse (Justis- og beredskapsdepartementet), Helse og omsorg (Helse- og omsorgsdepartementet) og Kraftforsyning (Olje- og energidepartementet).
11.1 Samfunnsfunksjonen helse og omsorg
Departementet har ansvar for samfunnsfunksjonen Helse og omsorg, som består av helsetjenester, omsorgstjenester og folkehelsetiltak inkludert atomberedskap. Helse- og omsorgstjenester omtales samlet. Atomberedskap omtales under folkehelsetiltak.
Samfunnssikkerhet og beredskap innenfor området bygger på den daglige helse- og omsorgstjenesten og det daglige folkehelsearbeidet. Den daglige tjenesten, forebygging, beredskapsplanlegging og øvelser, er grunnlaget for å forhindre og redusere konsekvenser av hendelser. Dette er i tråd med prinsippene om ansvar, nærhet, likhet og samvirke, som gjelder for samfunnssikkerhets-, beredskaps- og helseberedskapsarbeidet i Norge.
Formålet med helseberedskapen er å verne befolkningens liv og helse samt sørge for medisinsk behandling, pleie og omsorg til berørte personer i fredstid, kriser og krig.
Helse- og omsorgstjenester og folkehelseområdet er to selvstendige områder, samtidig som de henger sammen. Folkehelseområdet er hovedsakelig forebyggende mens tjenesten hovedsakelig er skadereduserende. I det videre beskrives først de to områdene hver for seg. Deretter følger en samlet beskrivelse av status/tilstand, overordnet risikovurdering og oppfølging.
Helse- og omsorgstjenesten
Helsetjenester omfatter virksomhet som har forebyggende, diagnostisk, behandlende, helsebevarende og rehabiliterende formål, og i stor grad utføres av autorisert helsepersonell.
Omsorgstjenester innbefatter virksomhet som har som formål å ta seg av mennesker som ellers ikke vil være i stand til å ivareta egne behov, f.eks. pga. sykdom eller annen svekkelse av fysisk eller psykisk art.
Helse- og omsorgstjenesten må, ved ulike typer påkjenninger, evne å tilby tjenester som er nødvendige for å unngå død, varig nedsatt funksjonstilstand, alvorlig skade eller sterke smerter i hjemmet og i institusjon.
Den enkeltes rettigheter til tjenestene er regulert i pasient- og brukerrettighetsloven. Lovens formål er å bidra til å sikre befolkningen lik tilgang på tjenester av god kvalitet.
Statlig eide regionale helseforetak har ansvar for å sørge for at befolkningen blir tilbudt spesialiserte helsetjenester. I tillegg til å drive sykehusene har de regionale helseforetakene oppgaver innen forskning, utdanning og opplæring av pasienter og pårørende. De løser sine pålagte oppgaver ved at sykehus eid av de regionale foretakene utfører oppgavene, eller ved at tjenestene tilbys av private etter avtale.
Spesialisthelsetjenester som tilbys eller ytes av staten og private, reguleres av lov om spesialisthelsetjenesten m.m. Lovens formål er bl.a. å fremme folkehelsen og å motvirke sykdom, skade, lidelse og funksjonshemming. Loven skal også bidra til å sikre tjenestetilbudets kvalitet. De tjenestemessige forpliktelsene for helseforetakene framkommer særlig av spesialisthelsetjenesteloven. Etter denne er det de regionale helseforetakene som skal sørge for at befolkningen får dekket sitt behov for spesialisthelsetjenester, mens de underliggende helseforetakene forutsettes å sørge for at tjenesteytingen er i samsvar med kravene i lovgivningen og de rammer som settes av de regionale helseforetakene.
Helse- og omsorgstjenester som tilbys eller ytes av kommunene eller private som har avtale med kommunene, reguleres av lov om kommunale helse- og omsorgstjenester. Loven har bestemmelser som slår fast kommunens overordnede ansvar for slike tjenester. Loven har bl.a. bestemmelser om at alle personer i kommunen skal tilbys nødvendige helse- og omsorgstjenester og regulerer hva kommunen skal tilby for å oppfylle sitt ansvar på området.
Omsorgstjenestene grenser mot og overlapper sosiale tjenester. Utsatte grupper er avhengige av støtte og oppfølging av Arbeids- og velferdsetaten og i noen tilfeller kan også frivillige organisasjoner spille en viktig rolle.
Folkehelseområdet
Folkehelsearbeidet skal beskytte befolkningens liv og helse ved å forebygge sykdom og skade. Arbeidet omfatter atomberedskap, smittevern, miljørettet helsevern, mattrygghet og trygg drikkevannsforsyning. Forsyning av drikkevann og legemidler omtales som noe helse- og omsorgtjenestene og folkehelseområdet er avhengig av.
Folkehelsetiltak må evne å verne om befolkningens liv, helse og miljø ved sykdomsutbrudd og andre hendelser med farlige stoffer
Atomberedskapen må evne å håndtere atomhendelser og til å sørge for hurtig iverksetting av tiltak for å beskytte liv, helse, miljø og andre viktige samfunnsinteresser
Folkehelseloven har som formål å fremme befolkningens helse, trivsel, gode sosiale og miljømessige forhold og bidra til å forebygge psykisk og somatisk sykdom, skade eller lidelse. Loven skal sikre at kommuner, fylkeskommuner og statlige helsemyndigheter setter i verk tiltak og samordner sin virksomhet i folkehelsearbeidet på en forsvarlig måte. Loven regulerer miljørettet helsevern som omfatter de faktorer i miljøet som til enhver tid direkte eller indirekte kan ha innvirkning på helsen. Disse omfatter bl.a. biologiske, kjemiske, fysiske og sosiale miljøfaktorer.
Smittevernloven har til formål å verne befolkningen mot smittsomme sykdommer ved å forebygge dem og motvirke at de overføres i befolkningen, samt motvirke at slike sykdommer føres inn i Norge eller føres ut av Norge til andre land. Loven skal sikre at helsemyndighetene og andre myndigheter setter i verk nødvendige smitteverntiltak og samordner sin virksomhet i smittevernarbeidet.
Norsk atomberedskap er konstitusjonelt underlagt Helse- og omsorgsdepartementet. Departementet forvalter atomenergiloven, som regulerer konsesjoner, løyver og tilsyn. Organisering av atomberedskapen er forankret i lov om strålevern og bruk av stråling. Atomberedskapsorganisasjonen består av Kriseutvalget for atomberedskap, kriseutvalgets rådgivere og sekretariat samt fylkesmennene og Sysselmannen på Svalbard. Formålet med atomberedskapsorganisasjonen er å stille ekspertise til rådighet og sørge for rask koordinert iverksetting av tiltak for å beskytte liv, helse, miljø og andre viktige samfunnsinteresser ved atomhendelser, både ulykker og hendelser som følge av tilsiktede handlinger i fredstid og ved sikkerhetspolitiske kriser/krig. Mandatet omfatter også hendelser som ikke har direkte konsekvenser på norsk territorium, men som berører nordmenn eller norske interesser. Kriseutvalget for atomberedskap har i en akuttfase fullmakt til å beslutte og sette i verk konsekvensreduserende tiltak. Følgende etater oppnevner en representant med vararepresentant til Kriseutvalget for atomberedskap: Statens strålevern, Direktoratet for samfunnssikkerhet og beredskap, Forsvaret, Helsedirektoratet, Kystverket, Mattilsynet, Politidirektoratet og Utenriksdepartementet.
11.2 Status/tilstand i helse og omsorg
Helse- og omsorgssektorens arbeid med å forhindre hendelser og redusere konsekvensen av dem bygger på den daglige tjenesten, oversikt over risiko, forebygging, planlegging og erfaring fra øvelser og hendelser. Nasjonal helseberedskapsplan klargjør roller og ansvar. Helsedirektoratet får som regel delegert fullmakt til å koordinere sektorens innsats i kriser. De regionale helseforetakene har ansvar for å sørge for spesialisthelsetjenester til befolkningen og skal ved kriser om nødvendig legge om og utvide driften. Kommunene har ansvar for å yte nødvendige helse- og omsorgstjenester for alle som oppholder seg i kommunen. Kommunene har også ansvar for å beskytte befolkningens helse og forebygge sykdom og skade – herunder sørge for smittevern, miljørettet helsevern, trygt drikkevann, mattrygghet og strålevern. I tillegg til overordnet planverk er det spesialiserte kompetansemiljøer og planer på enkeltområder.
Departementet leder helseforvaltningen, forvalter regelverk om kommunale helse- og omsorgstjenester og eier 4 regionale helseforetak. Helse- og omsorgstjenesten og folkehelsearbeidet ivaretas hovedsakelig av offentlige myndigheter og tjenester.
Helse- og omsorgssektorens samfunnssikkerhetsarbeid er organisert i:
En sentral helseforvaltning, med myndighets-, fag- og tilsynsorganer, og ansvar for forvaltning av helse- og omsorgstjenester og folkehelseområdet. De mest sentrale er Helsedirektoratet, Folkehelseinstituttet, Statens strålevern, Direktoratet for e-helse, Statens helsetilsyn, Statens legemiddelverk og Mattilsynet.
Fylkesmannen med regional helseforvaltning og som bindeledd mellom sentralt og lokalt nivå.
Kommunene med ansvar for helse- og omsorgstjenester og folkehelsearbeid.
De regionale helseforetakene med sørge for-ansvar for spesialisthelsetjenester – gjennom helseforetak.
Norsk helsenett HF og Helsecert – nasjonalt senter for informasjonssikkerhet.
En legemiddelforsyningskjede organisert gjennom apotek og grossister.
Departementet forvalter sitt ansvar gjennom regulering av kommunal, statlig og privat virksomhet i regelverk, budsjett- og tilskuddsforvaltning, organisering, styring, planer og tilsyn. Samfunnssikkerhet og beredskap er integrert i departementets og sektorens styringssystem. Lov- og planverk klargjør roller og ansvar og pålegger kommuner, regionale helseforetak, sykehus og staten å utarbeide beredskapsplaner. Vannverk og Mattilsynet har tilsvarende planplikt. Krav til beredskap følger av helseberedskapsloven, spesialisthelsetjenesteloven, helse- og omsorgstjenesteloven, smittevernloven, strålevernloven, folkehelseloven og matloven.
Forskrift 881 av 23. juli 2001 Om krav til beredskapsplanlegging og beredskapsarbeid inneholder bl.a. bestemmelser om:
Krav til risiko og sårbarhetsanalyser i § 3. Virksomheten, f.eks. en kommune eller et sykehus, skal gjennom risiko- og sårbarhetsanalyser skaffe seg oversikt over hendelser som kan føre til ekstraordinære belastninger. Analysen skal ta utgangspunkt i kommunen eller sykehusets art og omfang, omfatte selve virksomheten, dens ansvarsområde og lokale forhold som innvirker på dens sårbarhet. Avdekket risiko og sårbarhet skal reduseres ved forebyggende og skadebegrensende tiltak.
Krav til beredskapsplanene i § 4. Virksomheten, f.eks. kommunen eller sykehuset, skal ha beredskapsplan, som gjør den i stand til å håndtere hendelser og kriser som innebærer en ekstraordinær belastning på kommunen/sykehuset og som kan kreve omstilling av ordinær drift for å kunne øke kapasiteten. Beredskapsplanen skal også inneholde tiltak som gjør at virksomheten er i stand til å yte sine tjenester ved hendelser som reduserer dens yteevne, som f.eks. strømbrudd, brudd på vannforsyning, brudd i IKT system, ødelagte lokaler pga. brann, flom, ras, mv.
Tilsyn med at offentlige og private aktører følger regelverket er integrert i tilsynsvirksomheten til Statens helsetilsyn, helsetilsynet i fylket, Strålevernet, Mattilsynet, Arbeidstilsynet, Direktoratet for samfunnssikkerhet og beredskap og Nasjonal sikkerhetsmyndighet. Fylkesmannen har etter kommuneloven kapittel 10 A ansvar for å samordne statlig tilsyn med kommuner og fylkeskommuner.
Beredskapen bygger på generiske beredskapsplaner. Nasjonal helseberedskapsplan, som er under revidering, er en generisk plan som klargjør roller og ansvar for beredskapsforberedelser og krisehåndtering ved alle typer kriser. Det er etablert tydelig fullmaktstruktur i sektoren. Helsedirektoratet får som hovedregel delegert fullmakt til å koordinere helsetjenestens innsats ved kriser. I tillegg til overordnet planverk er det spesialiserte planer og kompetansemiljøer innenfor enkeltområder, bl.a. for atomberedskap, smittevern og pandemiberedskap.
Den nasjonale helseberedskapen er forankret i internasjonalt samarbeid om forebygging, analyse, overvåking, varsling og sykdomsbekjempelse, bl.a. innenfor FN, Verdens helseorganisasjon (WHO), Det Internasjonale Atomenergibyrået (IAEA), EU, NATO og Norden. Nordisk helseberedskapsavtale fra 2002 gjelder bl.a. gjensidig informasjonsutveksling og assistanse ved kriser og katastrofer.
Ansvar, roller og samarbeid er testet ved flere hendelser. Evalueringer, kommisjoner og tilsyn har funnet forbedringspunkter, men har konkludert med at sektorens beredskap er hensiktsmessig organisert og at krisehåndteringen har fungert.
11.3 Overordnet risikovurdering
Den følgende risikovurderingen er overordnet og bygger på erfaringer fra hendelser og rapporter om risiko- og sårbarhet i sektoren og omfatter følgende områder:
masseskadehendelser
smittsomme sykdommer og farlige stoffer (CBRNE-hendelser)
avhengighet til kritiske innsatsfaktorer og infrastruktur
Risikoforholdene er vurdert med utgangspunkt i scenarier og hendelsestyper som sektoren må være forberedt på møte. Hendelsestypene er bl.a. hentet fra Helsedirektoratets rapport Overordnede risiko- og sårbarhetsvurderinger i helse- og omsorgssektoren og Nasjonal strategi for CBRNE-beredskap 2016–2020.
Opprettholdelse av liv og helse er avhengig av den enkeltes atferd, og påvirkes av hendelser utenfor helse- og omsorg og folkehelseområde. Arbeidet med å ivareta egne kritiske samfunnsfunksjoner må derfor ikke forstås som et totalansvar for å sikre befolkningens liv og helse. Helse- og omsorgstjenesten og folkehelseområdet er avhengig av hverandre. Hendelsestyper for områdene er derfor omtalt samlet.
Masseskadehendelser
WHO definerer masseskadehendelser, Mass Casualty Incidents (MCI) som følger:
«An incident which generates more patients at one time than locally available resources can manage using routine procedures. It requires exceptional emergency arrangements and additional or extraordinary assistance.»
Masseskadehendelser kan forekomme både ved naturkatastrofer og ulykker og tilsiktede hendelser (terror, sabotasje, væpnet konflikt). Skadepanoramaet ved tilsiktede hendelser er beslektet med det som følger av ulykker. Masseskader og terror omtales derfor samlet. Det er sannsynlig at masseskadehendelser vil skje i framtiden. Masseskadehendelser kan få alvorlige konsekvenser for de skadde om hendelsen inntreffer langt fra akuttmedisinske ressurser fordi transporttid til sykehus med traumesenter kan være livskritisk. I følge NOU 2015: 17 Først og fremst viser flere studier at risikoen for å dø etter traumer er større i tynt befolkede områder enn i tett befolkede områder, særlig knyttet til transportulykker.
Ansvar for å redusere sannsynligheten for slike hendelser ligger stort sett utenfor sektoren. Et unntak er at helsektoren stiller helsekrav til yrkesutøvelse og førerrett for transportmidler. Risiko for tilsiktede hendelser kan i liten grad påvirkes av sektoren.
Smittsomme sykdommer og farlige stoffer (CBRNE-hendelser)
CBRNE er en fellesbetegnelse på hendelser som omfatter kjemiske stoffer (C), biologiske agens (B), radioaktive stoffer (R), nukleært materiale (N) og eksplosiver (E) med høyt farepotensiale. Slike hendelser kan forårsake tap av liv og/eller skade på helse, miljø, materielle verdier og andre samfunnsinteresser. CBRNE-hendelser kan forekomme både ved naturkatastrofer og ulykker og tilsiktede hendelser (terror, sabotasje, væpnet konflikt). Store CBRNE-hendelser skjer ikke ofte i Norge, men dersom de inntreffer kan det medføre alvorlige konsekvenser for liv, helse, miljø, materielle verdier og viktige samfunnsfunksjoner. Hendelser av en slik art vil være krevende og kan medføre et behov for både lokal, regional, sentral og internasjonal bistand og koordinering. De kan utarte seg som en masseskadehendelse.
Kjemikaliehendelser
Nasjonal strategi for CBRNE beredskap 2016–2020 beskriver utfordringsbildet. Det framkommer at store kjemikaliehendelser kan ha sektorovergripende konsekvenser og at det er behov for samordning mellom ulike sektorer og nivåer. Påvisning av ukjente kjemikalier krever kompetanse, måleinstrumenter, prosedyrer og trening. Hendelser på kjemikalieområdet har vist at nødetatene har varierende tilgang til beskyttelses- og deteksjonsutstyr og kompetanse til å påvise ukjente stoffer. Det er derfor behov for samarbeid mellom nødetatene og spesialiserte kompetansemiljøer som ved behov raskt kan stille kompetanse og kapasitet til rådighet for å fastslå hvilke kjemikalier befolkningen eller miljøet er eksponert for. Det er også behov for kompetansemiljøer som gir råd om tiltak og behandling.
Pandemier og andre smitteutbrudd
I DSBs nasjonale risikobilde framkommer det at influensapandemi er den hendelsen som medfører høyest risiko. Dette samsvarer med helsesektorens egne analyser. Nasjonal beredskapsplan mot pandemisk influensa legger til grunn at halvparten av befolkningen kan bli smittet, og halvparten av disse igjen syke. Dette vil trolig bety en rekke dødsfall utover det normale i de mest sårbare gruppene, og dramatiske virkninger for arbeidsliv, skoler og barnehager, mv. Helse- og omsorgssektoren vil trolig selv bli sterkt rammet, fordi medarbeidere her blir smitteeksponert langt utover et gjennomsnittlig nivå. Ved en alvorlig pandemi kan det oppstå knapphet på bl.a. vaksiner, legemidler, helsepersonell. Det må da foretas strenge prioriteringer for å opprettholde kapasitet og slik redusere konsekvensene for befolkningen så mye som mulig. I Helsedirektoratets rapport er det i tillegg til pandemi pekt på at store cruiseskip og passasjerferger, som seiler langs norskekysten, kan innebære en risiko. Dersom det oppstår noro- eller rotavirusinfeksjoner eller annet med tilsvarende virkning, kan et svært stort antall mennesker bli syke samtidig, i en situasjon der tilgangen til helsehjelp kan være svært begrenset. Dette vil særlig gjelde om skipet befinner seg utenfor en liten kommune med lang avstand til sykehus.
Antibiotikaresistens
Internasjonalt har det vært økende rapportering av tilfeller der pasienter har en infeksjon med bakterier som er motstandsdyktige mot tilgjengelige antibiotika. Det fryktes at multiresistente bakterier skal få fotfeste slik at tilgjengelige behandlingsmetoder ikke lenger vil fungere.
Norge har i internasjonal sammenheng et moderat problem med antibiotikaresistens. I Norge har man så langt kunnet kontrollere forekomsten av antibiotikaresistens ved iherdige og omfattende smitteverntiltak i helseinstitusjoner og i landbruket. Økt antibiotikabruk, reisevirksomhet, import av mat og spredning av resistente bakterier i matproduksjonen kan imidlertid endre situasjonen. Smittepresset kan etter hvert bli så stort at tiltakene ikke lenger er effektive.
Kombinasjonen av økende forekomst av resistens og stopp i utvikling av nye antibiotika er årsaken til at WHO og andre internasjonale organer (ECDC) mener at antibiotikaresistens er en alvorlig trussel for framtidig medisinsk behandling.
Strålehendelser
Atomberedskapen i Norge er basert på seks dimensjonerende scenarier: stort utslipp via luft til Norge fra anlegg i utlandet, lokalt utslipp fra anlegg i Norge, lokal hendelse uten stedlig tilknytning, lokal hendelse som utvikler seg over tid, stort marint utslipp og hendelse i utlandet med konsekvenser for nordmenn eller norske interesser. Norge har god beredskap for å møte disse scenarioene. Med utgangspunkt i Nasjonal strategi for CBRNE-beredskap 2016–2020 utformes det nå et syvende scenario med kjernefysisk detonasjon nær eller på norsk territorium.
Avhengigheter til kritiske innsatsfaktorer og infrastruktur
Lengre bortfall av strøm, vann og IKT vil få konsekvenser for helse- og omsorgstjenesten. Strøm er nødvendig for medisinsk utstyr, oppvarming, drift av IKT- løsninger. Strøm er nødvendig for produksjon av sterilt vann. Helse- og omsorgsinstitusjoner skal ha nødstrømløsninger. I følge Helsedirektoratets rapport har helseinstitusjonene aggregater med begrenset kWh-kapasitet, og begrenset varighet dersom en ikke har system for drivstofftilførsel. Et langvarig strømbortfall kan bli kritisk og kan medføre en omfattende omlegging av drift og relokalisering, kanskje i et større område. Rapporten peker på at det er usikkert i hvilken grad kommunal sektorer vedlikeholder og tester aggregater. Samtidig pekes det på at utvikling av batteriteknologi kan bidra til å redusere sårbarheten på området.
Helse- og omsorgsinstitusjoner er avhengig av vann til en rekke prosesser, som vask og hygiene, framstilling av væske som inngår i behandling, matlaging og drikkevann. Bortfall vil fort bli et hygieneproblem i hele samfunnet. Ved svikt i vannforsyning er helseinstitusjonene avhengig av kommunens reservevannløsninger. Hoveddelen av Norges befolkning mottar vann fra store vannforsyningssystemer med god kvalitet og beredskapsplaner. Om lag 85 pst. av vannverkene, som leverer vann til minst 50 fastboende personer, har rapportert til Mattilsynet at de har beredskapsplan etter helseberedskapsloven og matloven. En del mindre vannverk har mangler i sine beredskapsplaner og enkelte større vannverk mangler tilstrekkelig reservevannforsyning. For øvrig er den viktigste utfordringen gammelt og dårlig ledningsnett.
Direktoratet for samfunnssikkerhet og beredskap (DSB) har nylig utført en analyse av Norges forsyningssikkerhet av matvarer. Trygg og tilstrekkelig matforsyning kan svekkes av bl.a. ulike typer forurensning, ulykker eller terrorhendelser som ødelegger produksjon og forsyningsveier. Problemer i matforsyningskjeden kan ramme befolkningen generelt og pasienter og pleie- og omsorgstrengende spesielt. Den foreliggende analysen viser imidlertid at risikoen er lav for at det skal skje noe på dette området som gir langvarige og helsekritiske problemer.
Stengte veier og driftsstans i offentlige transportmidler, kan hindre pasienter i å komme rettidig til sykehus, og hindre personell å komme på jobb. Transportsektoren kan også rammes av strømbrudd, som kan gi stengte pumper og bortfall av drivstofforsyning. Et langvarig brudd kan bl.a. ramme ambulansetjenesten.
Markedet for produksjon og omsetning av legemidler har endret seg vesentlig i de senere år. Legemiddelforsyningen fungerer i hovedsak godt i Norge med systemer for å overvåke og følge med på forsyninger. Mangel på legemidler er imidlertid et økende problem, og andre vestlige land opplever tilsvarende utfordringer. Mange av de mest brukte legemidlene produseres ikke lenger i Norge, og det er en tendens til at omsetningsleddene i mindre grad har store lagre. Det kan være vanskelig å øke produksjonskapasiteten raskt ved økt etterspørsel. Dermed oppstår det hyppigere mangel på legemidler, og det reiser spørsmål om utøvende helsetjeneste i større grad bør bygge opp nasjonale og lokale lagre, samt inngå lageravtaler med grossister. Ebola-epidemien viste f.eks. at en plutselig økt internasjonal etterspørsel etter avansert beskyttelsesutstyr ikke ble møtt av en tilsvarende rask leveranse eller produksjonsøkning. Legemiddelgrossistene har i dag en forsyningsplikt til apotekene som innebærer at de må lagerføre minst to måneders normalt forbruk, og apotekene har leveringsplikt. Det foreligger en rapport fra de regionale helseforetakene om nasjonal legemiddelberedskap for spesialisthelsetjenesten. I følge Helsedirektoratet er det mer usikkert i hvilken grad kommunene har utført analyser av behov knyttet til medisinske tilstander for andre smittesituasjoner enn influensa, den demografiske utviklingen og ev. anslag mot produksjon og omsetning.
Oppsummering av risikovurderingen
Erfaring og risikovurderinger viser at helsesektoren blir berørt av de fleste større ulykker og katastrofer. De fleste scenariene som er omtalt i Nasjonalt risikobilde 2014 og senere Krisescenarioer fra DSB vil ha konsekvenser for liv og helse. AMK, legevakt, ambulanse og sykehus håndterer daglig hendelser. Kunnskapen og erfaringen akuttetatene og helsepersonell får i håndtering av ulykker og hendelser er, sammen med beredskapsplanlegging, trening og øvelser, fundamentet for helsetjenestens håndtering av større katastrofer.
Terrorangrepet mot regjeringskvartalet og på Utøya 22. juli og katastrofen i Japan i 2011, mot Statoil i Algerie 2013, orkanen på Vestlandet 2011, Ebolautbruddet i Vest-Afrika 2014–2015 og situasjonen med økte asylankomster til Norge 2015 er eksempler på hendelser hvor det er tatt i bruk beredskapsplanverk i helsesektoren. Evalueringene etter disse hendelsene har påpekt læringspunkter, samtidig som de har konkludert med at hovedinnretningen på helseberedskapen i Norge er god. Justis- og beredskapsdepartementets tilsyn med Helse- og omsorgsdepartementet i 2015 viste samme bilde, ingen avvik men enkelte forbedringspunkter som følges opp.
Hendelser helsesektoren ikke «møter daglig» vil være mer krevende å håndtere. Det kan omfatte masseskade ved terrorhendelse langt fra sykehus med betydelig akuttkapasitet. Det gjelder hendelser med radioaktiv stråling, pandemi, koppeutbrudd og kjemikaliehendelser. Helse- og omsorgstjenesten er også sårbar ved langvarig strømbrudd, hvor en ikke har supplerende drivstofforsyning til nødstrømaggregater. Tilsvarende gjelder svikt i IKT, forsyning av vann, legemidler og materiell.
11.4 Pågående og planlagte tiltak
Tiltak mot masseskader
Evalueringen etter terrorangrepet 22. juli 2011 er i all hovedsak fulgt opp. Gjenstående tiltak følges opp av Helsedirektoratet og de regionale helseforetakene. Det gjennomføres fortsatt tiltak i tjenesten for å heve kompetansen på oppfølging av mennesker som har vært utsatt for traumatiserende hendelser. Kommunene og spesialisthelsetjenesten har gjort en stor innsats for å gi de som ble rammet et verdig og godt tilbud. Samtidig som mange har fått støtte og behandling, har flere opplevd å ikke få hjelpen de trengte. Oppfølging av overlevende og pårørende etter 22. juli er fortsatt prioritert. Det vises til omtale under kap. 765, post 75.
Helsetjenesten arbeider med flere tiltak for å redusere konsekvenser av masseskader som inntreffer langt fra sykehus med betydelig akuttkapasitet. Nødnettet er bygget ut og bedrer kommunikasjonen i helsetjenesten og med de andre nødetatene. Det er utviklet veiledere og retningslinjer for akuttmedisin og prehospitale tjenester. Eksempler er Prosedyre for pågående livstruende vold (Plivo)), masseskadetriage, organisering på skadested og nasjonal traumeplan. Helsetjenesten jobber også med en nasjonal plan for håndtering av brannskader og er med i et arbeid for håndtering av masseskadehendelser med brannskader i Europa. Beredskap for å håndtere masseskader er også et delprosjekt i Program for å videreutvikle totalforsvaret og øke motstandsdyktigheten i samfunnskritiske funksjoner 2017–2020, som ledes av Justis- og beredskapsdepartementet. Det er fortsatt viktig at helsetjenesten øver Plivo og andre rutiner sammen med andre nødetater på usikret skadested.
Tiltak mot smittsomme sykdommer og farlige stoffer (CBRNE-hendelser)
Det er etablert systemer for overvåkning, måling og analyse, samt varsling og tiltak for å forebygge og møte CBRNE-hendelser. Folkehelseinstituttet og Strålevernet har fageksperter som kan bistå kommuner og andre ved slike hendelser. Det er etablert en nasjonal behandlingstjeneste for personer utsatt for kjemiske og biologiske agens, radioaktiv stråling og eksplosiver. Tjenesten har spisskompetanse på stråleskader, radiologiske skader, biologiske og kjemiske skader. Tjenesten er tillagt Helse Sør-Øst RHF og etablert ved Oslo Universitetssykehus HF.
Helse- og omsorgsdepartementet følger opp CBRNE-beredskapen i tråd med Meld. St. 10 (2016–2017) Risiko i et trygt samfunn – Samfunnssikkerhet og Nasjonal strategi for CBRNE-beredskap 2016–2020, og Meld. St. 19 (2014–2015), Folkehelsemeldingen – Mestring og muligheter, jf. Innst. 380 S (2014–2015).
Bestemmelser om helseberedskap ved miljøhendelser ble fastsatt i forskrift. Styrking av atomberedskapen, herunder innkjøp og drift av nytt utstyr for å bedre målekapasitet, videreføres i 2018. Fra 1. juli 2017 er Statens strålevern igjen egen etat, jf. Prop. 129 S (2016–2017), Tilleggsbevilgninger og omprioriteringer i statsbudsjettet 2017, jf. Innst. S. nr. 401 (2016–2017).
Beredskap mot pandemier og bioterror følges også opp i tråd med Meld. St. 16 (2012–2013) Beredskap mot pandemisk influensa. Ny Nasjonal beredskapsplan mot pandemisk influensa ble fastsatt 2014. Denne vil bli supplert av en Nasjonal plan mot alvorlig smittsomme sykdommer og en ny versjon av Nasjonal beredskapsplan mot kopper. Vaksine er et viktig tiltak for å beskytte befolkningen mot spredning av smittsom sykdom. Folkehelseinstituttet har ansvar for å sikre nødvendig vaksineforsyning og vaksineberedskap, jf. omtale under kap. 710 Vaksiner mv.
Departementet vil, som ledd i oppfølgingen av Nasjonal strategi for CBRNE-beredskap 2016–2020, fastsette rammer for et kriseutvalg for biologiske hendelser med utgangspunkt i modellen for atomberedskap. Et Kriseutvalg for biologiske hendelser vil bli ledet av Helsedirektoratet, ha et smittevernfaglig sekretariat ved Folkehelseinstituttet, og faglige rådgivere fra berørte etater. Formålet er å få bedre tverrsektoriell koordinering av beredskap og håndtering av biologiske hendelser. Kriseutvalget for atomberedskap, med rådgivere og fullmakter, videreføres.
Som ledd i oppfølgingen av den norske ebolainnsatsen mot ebolautbruddet i 2014–2015 er det i 2017 startet en toårig pilot for å etablere helseteam, som skal kunne stilles til disposisjon for internasjonal innsats via EUs krisehåndteringsmekanisme. Piloten ledes av Helsedirektoratet i samarbeid med Folkehelseinstituttet, de regonale helseforetakene, DSB, Forsvaret og frivillige organisasjoner. Regionale helseforetak følger opp tiltak som gjelder spesialisthelsetjenesten. Spørsmål om hvordan kommunene ivaretar sitt ansvar gjennomgås som en del av en revisjon av smittevernloven.
Nasjonal strategi mot antibiotikaresistens 2015–2020 understreker behovet for befolkingsrettede informasjonstiltak og tiltak i matforsyningskjeden. Handlingsplan mot antibiotikaresistens i helsetjenesten 2016 følger opp strategien. Noen av de viktigste tiltakene som følger av handlingsplanen er veiledning til legene, redusert gyldighetstid på antibiotikaresepter, antibiotikastyringsprogram i sykehus, befolkningsrettet kampanje om antibiotikaresistens.
Tiltak mot svikt i kritiske innsatsfaktorer og infrastruktur
Kommuner, regionale helseforetak og helseforetak har som ledd i sin beredskapsplanlegging plikt til å utarbeide beredskapsplaner for å sikre innsatsfaktorer og infrastruktur de trenger for å yte tjenesten. De skal ha systemer for å sikre tilgang på personell, legemidler og medisinsk utstyr, IKT/ECOM-tjenester, mat, vann- og strømforsyning også i kriser. Beredskapen skal omfatte tjenester som etter lov eller avtale blir utført av private. Forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten av 28. oktober 2016 har til formål å bidra til faglig forsvarlige helse- og omsorgstjenester, kvalitetsforbedring og pasient- og brukersikkerhet, og at øvrige krav i helse- og omsorgslovgivningen etterleves.
Helseforetakene har rapportert at de har beredskapsplaner for IKT, vann- og strømforsyning. Målsettingen til de regionale helseforetakene er at helseforetakene har prosesser for risikoerkjennelse og for å håndtere risiko i ordinær drift – risikostyring. Regionene arbeider kontinuerlig med å forbedre rutiner og metodikk for risiko- og sårbarhetsanalyser og håndtering av sårbarhet. I tillegg vil helseforetakene ha beredskapsplaner for svikt innen disse områdene, som de øver internt. Det forventes at en mer systematisk ROS-metodikk også vil framheve trening og øvelse som risikoreduserende tiltak og bidra til at dette systematiseres i helseforetakenes drift.
Helsedirektoratets avtale med grossist om nasjonalt beredskapslager av legemidler for primærhelsetjenesten er fra 1. januar 2016 erstattet av at legemiddelgrossistene har beredskapslager av legemidler til bruk i primærhelsetjenesten for minst to måneders ordinær omsetning av legemidlene som går fram av vedlegg til grossistforskriften. Det vises her til Meld. St. 28 (2014–2015), Legemiddelmeldingen, Riktig bruk – bedre helse. Apotekloven pålegger apotek leveringsplikt for forhandlingspliktige varer. Helsedirektoratet forvalter avtaler med grossister om beredskapslagre av antivirale legemidler og jod, samt utstyr og materiell. Et ledd i myndighetenes styrking av legemiddelberedskap er at Legemiddelverket er gitt i oppdrag å utarbeide forslag til endringer i regelverk for å håndtere rasjonering og prioritering ved truende eller etablert svikt i legemiddelforsyningen. Legemiddelberedskapen er også en del av den nordiske helseberedskapsavtalen.
Forebygging og beredskap på drikkevannsområdet følges opp i tråd med Meld. St. 19 (2014–2015), Folkehelsemeldingen – Mestring og muligheter, jf. Innst. 380 S (2014–2015). Nasjonale mål for drikkevann følges opp i en egen gjennomføringsplan. Ny drikkevannsforskrift med skjerpede krav om forbyggende sikring og beredskap for å kunne levere tilstrekkelige mengder drikkevann til enhver tid trådte i kraft 1. januar 2017. Fra samme tidspunkt ble det etablert et nettverk for kompetansestøtte til vannverk for å styrke vannverkenes evne til å håndtere kritiske situasjoner. Mattilsynet er bedt om å prioritere tilsyn og bruke strengere virkemidler overfor kommuner og vannverk som ikke oppfyller reglene. Forsyning av vann er også et delprosjekt i Program for å videreutvikle totalforsvaret og øke motstandsdyktigheten i samfunnskritiske funksjoner 2017–2020, som ledes av Justis- og beredskapsdepartementet.
12 Internasjonalt samarbeid
Enhver har rett til å ha den høyest oppnåelige helsestandard både i fysisk og psykisk henseende, ifølge FNs konvensjon om økonomiske, sosiale og kulturelle rettigheter. Det viktigste virkemiddelet for å oppnå dette, og et hovedmål for den norske innsatsen i internasjonalt helsesamarbeid, er universell helsedekning: at alle mennesker har tilgang til og råd til å benytte seg av grunnleggende helsetjenester. Samtidig deltar Norge i internasjonalt helsesamarbeid for å fremme norske helsepolitiske interesser. Sentrale arenaer for dette arbeidet er FN, Verdens helseorganisasjon, EU, Europarådet, OECD, nordiske samarbeidsarenaer, samarbeidet i Barents-regionen og Den nordlige dimensjon.
Forente nasjoner (FN)
I september 2016 arrangerte FN et høynivåmøte om antimikrobiell resistens (AMR). Kun to ganger tidligere i FNs historie er et helsetema behandlet på denne måten, noe som understreker alvoret i den internasjonale situasjonen med en raskt økende resistensutvikling mot en rekke antibiotika som er av kritisk betydning for folkehelsen. Norge følger opp dette arbeidet både gjennom FNs generalforsamling, FNs særorganisasjoner og andre kanaler.
Helse- og omsorgsministeren deltok som kommissær i FNs høynivåkommisjon for helsearbeidere og økonomisk vekst i 2016. Kommisjonens anbefalinger følges fra 2017 opp bl.a. gjennom en tverrsektoriell femårig handlingsplan som er felles for WHO, ILO og OECD. Allmenn tilgang til helsepersonell er avgjørende for oppnåelsen av universell helsedekning. Norge vil fortsette å prioritere dette arbeidet som et viktig element i å jobbe for universell helsedekning.
FNs økonomiske kommisjon for Europa (UNECE) sitt arbeid for en multisektoriell eldrepolitikk følges opp av Norge. I september 2017 ble den fjerde ministerkonferansen avholdt.
Helse- og omsorgsdepartementet koordinerer Norges internasjonale arbeid med narkotikaspørsmål, herunder oppfølgingen av FNs generalforsamlings spesialsesjon om narkotikaspørsmål (UNGASS), og deltar i det styrende organet for FNs narkotikasamarbeid, FNs narkotikakommisjon (CND). Norge gir økonomisk støtte til FNs kontor for narkotika og kriminalitet (UNODC).
FNs bærekrafts- og utviklingsmål
FNs globale bærekrafts- og utviklingsmål, vedtatt i september 2015, preger den globale utviklingsagendaen som overbygning og ramme, også på helsefeltet, fram mot 2030. Helseforvaltningen i Norge bidrar aktivt i oppfølgingen av det nye målsettet, inkludert i WHO og andre av FNs særorganisasjoner, som behandler helserelaterte problemstillinger. Også i andre internasjonale fora, som OECD og Nordisk Ministerråd, bidrar departementet i arbeidet med bærekraftsmålene.
På nasjonalt plan er innsatsen knyttet til mål tre om helse, som dreier seg om å sikre og fremme god helse og livskvalitet for alle, uansett alder. Arbeidet er konsentrert om følgende delmål: 3.3 om smittsomme sykdommer, 3.4 om ikke-smittsomme sykdommer og psykisk helse, 3.5 om forebygging og behandling av misbruk, 3.9 om å redusere sykdom og død forårsaket av forurensing og farlige kjemikalier og 3a om styrket gjennomføring av tobakkskonvensjonen. I tillegg følges andre helserelaterte bærekraftsmål, som ernæring (under bærekraftsmål to) og rent vann og gode sanitærforhold (under bærekraftsmål seks), opp gjennom folkehelsearbeidet. For øvrig vil oppfølgingen av de øvrige bærekraftsmålene også ha innvirkning på folkehelsen, f.eks. gjelder dette i stor grad bærekraftsmål 10 om lik tilgang for alle til helsetjenester og bærekraftsmål 12 om ansvarlig medisinbruk for å motvirke antibiotikaresistens.
Verdens helseorganisasjon (WHO)
Som FNs særorganisasjon for helse er WHO en sentral arena for Norges internasjonale helseengasjement. WHO er verdens ledende normative organisasjon innen helse. Norge gir økonomisk støtte over Utenriksdepartementets budsjett i form av pliktige og frivillige bidrag. Helse- og omsorgsdepartementet leder delegasjonen til møtene i WHOs styrende organer. Helsedirektøren er delegasjonsleder ved fravær av politisk ledelse.
Nyvalgt generaldirektør, Dr. Tedros, fortsetter reformagendaen i WHO for å sikre bedre styring og finansiering. Et eget spor gjelder styrking av WHOs og medlemslandenes kapasiteter i helsekriser. For 2018 vil konsolidering av det man har gjennomført og fortsatt oppfølging være svært viktig. Det er en kjerneutfordring å skape internasjonal vilje til finansiering av WHOs kriseprogram og helsekrisefondet (Contingency Fund for Emergencies, CFE). Helsesystemstyrking på landnivå, inkludert gjennomføring av Det internasjonale helsereglementet (IHR 2005), er også en viktig komponent i dette arbeidet.
IHR 2005 gir retningslinjer for varsling og tiltak ved alvorlige hendelser av betydning for internasjonal folkehelse, bl.a. ved pandemier og grenseoverskridende kjemikaliehendelser. Gjennom IHR-forskriften er IHR 2005 fra januar 2017 gjennomført i norsk rett. Folkehelseinstituttet er nasjonalt kontaktpunkt for IHR 2005 i Norge.
Høynivåmøtet om antimikrobiell resistens (AMR) i FNs generalforsamling 2016 ga ytterligere tyngde til WHOs handlingsplan mot AMR fra 2015. WHO har en viktig rolle i den globale koordineringen av tverrsektorielt arbeid mot AMR, i å understøtte forskning og utvikling, og å sikre ansvarlig bruk av eksisterende antibiotika. Norge deltar aktivt i oppfølgingen av dette arbeidet.
Oppfølgingen av Høynivåkommisjonen om helsearbeidere og økonomisk vekst skjer gjennom en felles femårig arbeidsplan for WHO, ILO og OECD. Norge skal bidra til styrking av dette arbeidet i 2018 som et ledd i arbeidet for universell helsedekning.
WHO vedtok i 2012 et mål om 25 pst. reduksjon i prematur dødelighet som følge av ikke-smittsomme sykdommer (NCD) innen 2025. Delmålet for NCD under bærekraftsagendaen forsterker dette til en reduksjon på 1/3 innen 2030. Norge skal bidra til oppnåelsen av dette målet med tiltak knyttet til de fire felles risikofaktorene tobakk, alkohol, usunt kosthold og fysisk inaktivitet.
Et viktig verktøy i denne sammenhengen er WHOs tobakkskonvensjon. Regjeringen har startet et arbeid med ratifisering av protokollen mot ulovlig handel med tobakksvarer. Protokollen forventes å tre i kraft i 2018.
Verdens helseforsamling har vedtatt en global strategi for reduksjon av skadelig bruk av alkohol. Norge deltar i koordineringsrådet for implementering av strategien, og leder en av arbeidsgruppene.
Ernæringsarbeidet er nært knyttet opp mot det internasjonale toppmøtet om ernæring (ICN2), og gjennomføring av FNs tiår for ernæring (2016–2025).
Norge deltar også aktivt i arbeidet i Codex Alimentarius, FAO og WHOs felles organisasjon, hvor internasjonale standarder på matområdet utarbeides og vedtas. Norge ble i 2015 valgt inn i Eksekutivkomiteen for Codex Alimentarius. Mattilsynet er norsk kontaktpunkt for Codex Alimentarius og ivaretar norsk deltakelse i Eksekutivkomiteen.
Norges fireårige avtale i programmet Be healthy – be mobile i regi av Verdens helseorganisasjon og Den internasjonale telekommunikasjonsunionen ble evaluert i 2017. Formålet med det internasjonale prosjektet er å benytte mobilbaserte verktøy og helseapplikasjoner (helseapper) som virkemiddel i arbeidet med å bekjempe ikke-smittsomme sykdommer. På bakgrunn av evalueringen ble det besluttet å videreføre avtalen i 2018. Norges rolle i programmet har vært å bistå med råd og erfaringer til lav- og middelinntektsland.
Norge deltar i miljø- og helseprosessen i regi av WHOs europaregion (WHO EURO), herunder gjennomføring av WHO EURO/UNECE-protokollen om vann og helse. Norge har sittet i byrået for protokollen i flere år og fortsetter også for perioden 2017–19, og deltar i arbeidsprogrammet til protokollen knyttet til overvåking av vannbårne sykdommer og overvåking av vannkvalitet. Siste partsmøte ble avholdt i november 2016 og Norges engasjement videreføres for perioden 2016–2019.
Norge har bidratt til oppfølgingen av Parmaerklæringen om miljø og helse fra 2010, og har deltatt i forberedelsene til WHOs 6. ministerkonferanse for miljø og helse i Europa som ble avholdt i Ostrava i juni 2017. Norge sluttet seg til ministererklæringen som ble vedtatt på konferansen.
Norge deltar også aktivt i det Pan-europeiske programmet for transport, helse og miljø (THE PEP) i regi av WHO EURO/UNECE og følger opp Paris-erklæringen fra 2014. Norge har fra 2016 vært representert i byrået fra helsesiden.
Norge har bidratt i utviklingen av WHOs Strategi for fysisk aktivitet i Europa som ble vedtatt av regionalkomiteen i september 2015 og bidrar aktivt i oppfølgingen. Norge bidrar i pågående utvikling av WHOs globale handlingsplan for fysisk aktivitet.
WHO har lansert Mental Health Action Plan (2013–2020) hvor de anmoder alle medlemsland om å utarbeide egne strategier og planer for å møte utfordringene forbundet med å forebygge og behandle psykiske lidelser. Norge har med bakgrunn i bl.a. denne oppfordringen utarbeidet regjeringens strategi for god psykisk helse (2017–2022).
EU og EØS
Mål for 2018 er å fremme norske helse- og mattrygghetspolitiske hensyn ved å delta aktivt i EUs ulike prosesser, programmer og byråer på helse- og mattrygghetsområdet. Norge deltar i EFTAs og Europakommisjonens arbeidsgrupper på helse- og mattrygghetsområdet.
EUs tobakksproduktdirektiv trådte i kraft 20. mai 2016 for EU-landene. Hovedinnholdet i direktivet er nye og større helseadvarsler, forbud mot smakstilsetninger i røyketobakk, utvidede rapporteringsforpliktelser, et nytt merkings- og sporingssystem for å hindre ulovlig handel samt regulering av e-sigaretter. Prosessen med å innlemme direktivet i EØS-avtalen er påbegynt og forventes sluttført i 2018. Norge deltar som observatør i EUs regulatoriske komité og ekspertgruppe på tobakk.
Kommisjonen har foreslått nytt regelverk for veterinære legemidler og medisinfôr. Formålet er å bidra til økt beskyttelse av menneskers og dyrs helse. Forslaget inneholder en rekke tiltak for å regulere antibiotikabruken i legemidler, som advarselsmerking på pakninger, at dokumentasjon for risikoen for antibiotikaresistens skal vedlegges søknaden, forbeholde bruken av visse typer antibiotika til mennesker og reseptplikt. Norske myndigheter arbeider for å ivareta norske interesser på området. Norge har fra sommeren 2016 en utsendt nasjonal ekspert på antibiotikaresistens i Europakommisjonen.
EU la fram sin nye One Health Action Plan against Antimicrobial Resistance 29. juni 2017. Handlingsplanen skal bidra til styrket innsats i EU-landene mot antibiotikaresistens. Norge har vært aktive i prosessen som har ledet fram til handlingsplanen og deltar i EUs One Health Network on Antimicrobial Resistance.
Regelverket på matområdet utgjør kvantitativt sett den største andelen av rettsaktene i EØS-avtalen.
En ny kontrollforordning, som skal bidra til en mer helhetlig og bedre kontroll med matproduksjonskjeden, ble vedtatt i EU 15. mars 2017. Det arbeides med å innlemme denne i EØS-avtalen. Norge deltar i regelverksprosessene i EU ved utarbeidelsen av utfyllende regelverk som følger av den nye kontrollforordningen. Målet er å få en mer helhetlig og bedre kontroll med matproduksjonskjeden. Norge deltar også aktivt i revisjonen av regelverk for næringsmidler til særskilte ernæringsmessige behov. Videre arbeides det med å innlemme i EØS-avtalen EUs forordninger om genmodifiserte næringsmidler og fôrvarer. Europakommisjonens påbegynte og planlagte gjennomganger (Refit) av regelverket på mattrygghetsområdet følges kontinuerlig. Norge deltar i EUs Høynivågruppe for ernæring og fysisk aktivitet.
I mars 2017 la Europakommisjonen fram en rapport om innholdsmerking av alkoholholdige produkter, siden alkohol hittil har vært unntatt fra det generelle kravet om merking med ingrediensliste og næringsdeklarasjon. I rapporten gir Kommisjonen bransjen ett år på å utvikle felles bransjestandarder for slik merking. Hvis bransjen ikke lykkes med dette, vil Kommisjonen i neste omgang vurdere å foreslå regelverk på området. Norge arbeider for oppheving av unntaket, jf. anmodningsvedtak nr. 429 (2014–2015).
Norge tar del i medlemsstatenes arenaer for oppfølging av alkoholpolitiske spørsmål, gjennom deltakelse i Komiteen for nasjonal alkoholpolitikk og tiltak (CNAPA).
Norske fagmyndigheter deltar i Den europeiske myndighet for næringsmiddeltrygghet (EFSA) og EU-byrået for godkjenning av legemidler, European Medicines Agency (EMA).
Videre er Norge medlem i EUs narkotikaovervåkingssenter, The European Monitoring Center for Drugs and Drug Addiction (EMCDDA). Senteret samler inn og analyserer data, driver utviklingsarbeid for å forbedre sammenliknbarheten av data på tvers av grenser, og formidler og distribuerer informasjon.
Som ledd i oppfølgingen av den norske innsatsen mot ebolautbruddet i 2014–2015 er det etablert en toårig pilot for å etablere norske Emergency Medical Teams, som skal kunne stilles til disposisjon for internasjonal innsats via EUs krisehåndteringsmekanisme. Pilotprosjektet ledes av Helsedirektoratet i samarbeid med Folkehelseinstituttet, regionale helseforetak, Direktoratet for samfunnssikkerhet og beredskap, Forsvaret og frivillige organisasjoner.
Norge deltar i EUs Helsesikkerhetskomité (HSC). HSC utvikler bl.a. felles standarder og krisehåndteringsverktøy og har nettverk for informasjon og varsling. Videre deltar Norge i EUs senter for forebygging og kontroll av smittsomme sykdommer (ECDC) i Stockholm. ECDC ivaretar smittevernovervåkning, varsling og vitenskapelig basert rådgivning til landene om håndtering av sykdomsutbrudd. Europaparlaments- og rådsbeslutning 1082/2013/EU skal styrke EUs beredskap for og håndtering av alvorlig grensekryssende helsetrusler, og er inntatt i EØS-avtalens protokoll 31. Varslingspliktene i dette vedtaket er gjennomført i norsk rett gjennom IHR-forskriften, og Folkehelseinstituttet er nasjonalt kontaktpunkt for varslinger til og fra Europakommisjonen. Norge deltar i komitologikomiteen som er etablert under dette regelverket, og som er kompatibelt med Det internasjonale helsereglementet (IHR 2005).
Norge deltar i EUs tredje helseprogram for 2014–2020. Helseforvaltningen er representert i programkomiteen og i gruppen av nasjonale kontaktpunkt, og norske fagmiljøer deltar i flere prosjekter og Joint Actions (samarbeid mellom landenes myndigheter på bestemte saksområder). Norge skal fra 2018 lede EUs arbeidspakke for migrasjon og helse.
Norge deltar i EUs forsknings- og innovasjonsprogram Horisont 2020. Helse, demografisk endring og livskvalitet er en av de sju samfunnsutfordringene som er særlig prioritert. Videre deltar Norge i totalt ti fellesprogrammer i EU (Joint Programming Initiatives), og av disse er tre særlig rettet mot helse: nevrodegenerative sykdommer og Alzheimer (JPND), antibiotikaresistens og mat og helse (HDHL). Fellesprogrammene er medlemslandenes initiativ, og Kommisjonen skal støtte opp under arbeidet ut fra sitt mandat og kompetanse. Se også kap. 780, post 50.
Helse har vært et stort samarbeidsområde under EØS-midlene 2009–2014, bl.a. innenfor folkehelse og vold i nære relasjoner. En ny avtale mellom EU og Norge for perioden 2014–2021 ble undertegnet i mai 2016. Helsesamarbeidet er videreført som samarbeidsområde også under den nye avtalen.
Europarådet
Samarbeidet i Europarådet har som hovedmålsetting å fremme demokrati, rettsstaten og respekt for menneskerettigheter. Europarådet har 47 medlemstater med en samlet befolkning på 820 millioner, hvorav 28 land er medlemmer av EU. EU er en viktig partner for å sikre samsvar mellom Europarådets og EUs mekanismer for ivaretakelse av grunnleggende rettigheter, demokrati og rettssikkerhet.
Retten til helse er forankret i Den europeiske sosialpakten. Norge deltar i de mellomstatlige komiteene og i helsefaglige ekspertfora. Komiteen Bioethics (DHBIO) arbeider med områdene rettigheter og vern av pasienter og forskningsdeltakere, veiledning for aktører på biomedisinområdet, genetiske undersøkelser, medisinsk- og helsefaglig forskning, transplantasjon, bruk av tvang innen psykisk helsevern, beslutningsprosesser ved livets slutt, bruk av biobanker, utfordringer ved nye teknologier mv.
Europarådets konvensjon mot ulovlig handel med menneskeorganer (The Council of Europe Convention against Trafficking in Human Organs) ble vedtatt i juli 2014. Norge ratifiserte konvensjonen høsten 2017. Formålet med konvensjonen er å forebygge og bekjempe organhandel. Dette skal skje gjennom å kriminalisere alle sider av organhandel, beskytte ofre for organhandel og legge til rette for samarbeid mot organhandel på nasjonalt og internasjonalt nivå. Statene forplikter seg til å sørge for nødvendig lovgivning og andre tiltak for å kunne straffe dem som begår handlinger som er knyttet til ulovlig uttak og innsetting av menneskelige organer. Konvensjonen forplikter også statene til å sikre befolkningen likeverdig tilgang til transplantasjonsbehandling.
Pompidougruppen er Europarådets helse-, sosial- og justispolitiske gruppe for narkotikaspørsmål. Norge har formannskapet i Pompidougruppen for perioden 2015 til 2018, og vil arbeide for at menneskerettighetsdimensjonen tydeliggjøres i den regionale og internasjonale narkotikapolitikken, og har også satt samarbeid med sivilt samfunn på dagsorden. Gruppen var en viktig forberedelsesarena fram mot FNs spesialsesjon (UNGASS) om narkotika våren 2016.
Europarådets direktorat for kvalitet av legemidler (EDQM) fungerer som sekretariat for den europeiske farmakopékommisjonen som har ansvaret for utviklingen av den europeiske farmakopeen (Ph. Eur.) som ble vedtatt av Europarådet i 1964. Farmakopeen beskriver standarder for virkestoffer og hjelpestoffer som inngår legemidler. EDQM ble opprettet i 1994 ut fra et felles ønske i EU og Europarådet om å utvikle et europeisk nettverk mellom kontrollaboratoriene i de nasjonale legemiddelmyndighetene.
Nordisk Ministerråd
Helse- og omsorgsdepartementet ivaretar samarbeidet under Ministerrådet for sosial- og helsepolitikk (MR-S) og Ministerrådet for fiskeri og havbruk, jordbruk, næringsmidler og skogbruk (MR- FJLS). Disse to ministerrådene arbeider for at landene skal oppnå en nordisk merverdi ved at utvalgte oppgaver belyses og løses på nordisk nivå for å øke nordisk kompetanse og konkurransekraft. I økende grad blir dette arbeidet også satt inn i et europeisk og globalt perspektiv. Samarbeidet i MR-S konsentrerer seg om utvikling og bærekraft i de nordiske velferdssamfunn. Kjerneoppgavene for MR-FJLS er å fremme bærekraftig utnyttelse av naturressurser og genetiske ressurser.
Det norske formannskapet i 2017 viderefører Finlands utadrettede program og fokuserer på Norden i endring og Nordens evne til å møte de utfordringer dette medfører og påvirke utviklingen. Norges formannskapsprogram har tre hovedspor: Norden i omstilling, Norden i Europa og Norden i verden. De nordiske helse- og sosialministrene diskuterte på MR-S bl.a. mulige konsekvenser av Brexit for landenes velferdssystemer.
Helse- og omsorgsdepartementet deltar i treårige formannskapsprosjekter som skal understøtte det norske formannskapsprogrammet.
Prosjektet Nordisk forskningssamarbeid for bedre helse ledes av Helse- og omsorgsdepartementet og har som formål å bidra til bedre helse gjennom å forenkle, forbedre og effektivisere det nordiske forskningssamarbeidet på kliniske studier og helseregistre. Det er etablert en referansegruppe for prosjektet som ledes av Helse- og omsorgsdepartementet med deltakelse fra de nordiske landene. Prosjektet består av tre delprosjekter. Det første delprosjektet, som er lagt til Helse- og omsorgsdepartementet, skal utrede om det er mulig å redusere ressursbruken for etikkgodkjenninger i Norden, slik at det blir enklere for forskere i de nordiske landene å samarbeide om forskning på helsedata og klinisk pasientrettet forskning. Det to neste prosjektene er Nordforsk gitt i oppdrag å gjennomføre. Det første av disse skal videreutvikle det nordiske samarbeidet om kliniske studier gjennom Nordic Trial Alliance, med vekt på persontilpasset medisin. Det siste prosjektet skal utrede juridiske, teknologiske og organisatoriske muligheter og barrierer med sikte på å foreslå konkrete løsninger for å gjøre helsedata tilgjengelig for forskning på tvers av nordiske land.
Helse- og omsorgsdepartementet leder også formannskapsprosjektet En felles nordisk kommunikasjonsplan for å motvirke antibiotikaresistens. Norden har et lavt forbruk av antibiotika sammenliknet med mange andre land, særlig til husdyr og fisk, men vi kan likevel bli bedre. Særlig er det behov for målrettet og kunnskapsbasert informasjon om den nære sammenhengen mellom antibiotikabruk og antibiotikaresistens og hvilke følger økt antibiotikaresistens kan få for folkehelsen.
Gjennom prosjektet skal de nordiske helsedirektoratene og folkehelseinstituttene, i tett samarbeid med dyrehelsemyndighetene, dra veksel på erfaringer fra arbeidet med kommunikasjonsarbeid rettet mot antibiotikabruk som de ulike landene har gjennomført. På bakgrunn av erfaringene skal det utvikles en felles nordisk kampanje for å øke kunnskapen om antibiotikaresistens og som kan tilpasses og gjøres tilgjengelige for publikum i de enkelte landene.
Kampanjen skal omfatte både folkehelse- og dyrehelseområdet i tråd med One Health-tilnærmingen i den nordiske ministererklæringen og regjeringens strategi.
Målet er å øke bevisstheten i befolkningen, i helsetjenesten, i landbruket og i oppdrettsnæringen om trusselen antibiotikaresistens utgjør for mennesker i Norden slik at bruken av antibiotika i de nordiske landene reduseres til et nødvendig minimum.
Formannskapsprosjektet Attraktive byer – Grønn omstilling og konkurransekraft i nordiske byregioner: Byer som ramme for gode liv for alle er et tverrsektorielt samarbeidsprosjekt hvor Helse- og omsorgsdepartementet deltar sammen med Klima- og miljødepartementet og Kommunal- og moderniseringsdepartementet, som leder dette treårige prosjektet. Målet for prosjektet er å utarbeide en felles nordisk strategi for hvordan byer med omland kan utvikle sin attraktivitet ved å sikre et godt og inkluderende bymiljø som er økonomisk, miljømessig og sosialt bærekraftig. Det er stor interesse for prosjektet i små og mellomstore byer i Norden.
I løpet av formannskapsåret arrangerer Helse- og omsorgsdepartementet, Arbeids- og sosialdepartementet og Barne- og likestillingsdepartementet en rekke konferanser og møter innen aktuelle områder for nordisk helse- og sosialsamarbeid, som toppmøte om barn og unges psykiske helse, velferdsteknologi, folkehelse og alkohol, legemiddelsamarbeid mm.
Innenfor matområdet arrangerer Helse- og omsorgsdepartementet, Landbruks- og matdepartementet og Nærings- og fiskeridepartementet i formannskapsåret seminarer og møter på områder som antibiotikaresistens, matsvinn, risikobasert tilsyn, jod i kostholdet, samt bærekraftig kosthold og matproduksjon.
Relatert til AMR-oppfølgingen globalt og i Europa ble en nordisk One Health-strategigruppe mot antibiotikaresistens opprettet i 2016. Gruppen skal styrke det nordiske samarbeidet og koordinere de nordiske lands innsats mot antibiotikaresistens i europeiske og globale organer. Helse- og omsorgsdepartementet deltar i strategigruppen. I juni 2017 ble det arrangert et nordisk seminar om antibiotikaresistens i Ålesund i forbindelse med ministermøtet som også EUs helsekommissær deltok på. Dette ledet fram til en ministeruttalelse med tre felles nordiske innsatsområder som det er enighet om å fronte fra nordisk side. Nordisk Råds hvitbok om antibiotikaresistens, framlagt våren 2017, vil bli behandlet i strategigruppen.
Sektoren mottok i 2014 rapporten Det framtidige nordiske helsesamarbeidet med 14 forslag til innsatsområder og tiltak. Folkehelse er et prioritert område for det nordiske samarbeidet. Landene arbeider aktivt med oppfølgingen av forslagene. Det gjenstår å behandle tre forslag: om pasientmobilitet, velferdsteknologi og e-helse.
Siden 2012 har et nordisk-baltisk nettverk på drikkevannsområdet vært i aktivitet med årlige møter knyttet til aktuelle tema med felles interesse. Nettverkets arbeid har også koblinger til arbeidet under Verdens helseorganisasjon/UNECEs protokoll om vann og helse (se ovenfor under omtale av WHO) og norske nasjonale mål for vann og helse.
Den nordlige dimensjon, Barents- og Russlandssamarbeidet
Mål for 2018 er å ivareta norsk deltakelse i helsesamarbeidet under Barentsregionen og Den nordlige dimensjon, å følge samarbeidet som gjelder helse under Arktisk råd samt videreføre det bilaterale helsesamarbeidet med Russland.
Norge spiller en aktiv rolle i det regionale helsesamarbeidet i nordområdene. Samarbeidet foregår først og fremst gjennom Den nordlige dimensjons partnerskap for helse og livskvalitet (NDPHS) og helsesamarbeidet i Barentsregionen. NDPHS arbeider for å bedre helsesituasjonen i regionen ved å bekjempe smittsomme og ikke-smittsomme sykdommer og fremme en sunn livsstil. Barentssamarbeidet vektlegger særlig hiv/aids og tuberkulose, men også ikke-smittsomme sykdommer og ulike tiltak for utsatte barn og unge.
I 2018 har Norge formannskapet i Barents helsesamarbeid (Joint Working Group on Health and Social Issues – JWGHS) sammen med den russiske republikken Komi. Gjennom vårt formannskap vil vi lede prosessen med utarbeidelse av et nytt Barents helse- og sosialsamarbeidsprogram.
Norge har en bilateral helsesamarbeidsavtale med Russland fra 1994, som følges opp gjennom norsk-russiske helsesamarbeidsprogram som utarbeides for avgrensede perioder. I programmene legges hovedføringene for helsesamarbeidet mellom de to land for den aktuelle perioden. Gjeldende samarbeidsprogram ble undertegnet i mars 2017 og gjelder ut 2020.
Helse- og omsorgsdepartementet forvalter, på vegne av Utenriksdepartementet, en tilskuddsordning til faglige samarbeidsprosjekter under Barents helsesamarbeid og NDPHS. Nytteverdi for norsk og russisk side, bærekraft og egenbidrag fra prosjektpartnerne vektlegges ved utvelgelsen av hvilke prosjekter som mottar støtte.
Andre internasjonale organisasjoner og avtaler
Norge er i handelssammenheng, både gjennom EFTA og Verdens handelsorganisasjon (WTO), forpliktet på flere områder som angår helse, bl.a. regler for handel med varer og tjenester. Det har de siste årene vært en økende bevissthet rundt at internasjonale handels- og investeringsavtaler kan utfordre nasjonalstatenes rett til å regulere for å beskytte folkehelsen. Dette har særlig blitt synliggjort i to saker på tobakksområdet mot hhv. Australia (om standardiserte tobakkspakninger) og Uruguay (om helseadvarsler og produktvariasjon). Helse- og omsorgsdepartementet har som mål å ivareta helsepolitiske hensyn i prosesser for internasjonale handelsavtaler.
Norge deltar i Organisasjonen for økonomisk samarbeid og utvikling (OECD) på helse- og mattrygghetsområdet. En viktig prioritering for Norge er å bidra til at OECD utvikler bedre indikatorer for kvalitet og pasientsikkerhet i helsetjenestene.
Helse- og omsorgsdepartementet er ansvarlig for norsk deltagelse i Den internasjonale vinorganisasjonen (OIV), som lager internasjonale standarder på vinområdet.
Norge og Moldova inngikk i mai 2014 en helseavtale for perioden 2014–2020. Formålet med avtalen er å utveksle informasjon om helsetjenester innenfor folkehelse, primærhelse og helsesystemer. Det vil også arbeides for besøk fra helsepersonell i landene for å utveksle kompetanse, og samarbeid mellom landenes folkehelseinstitutter. Arbeidsprogrammet for samarbeidet vil evalueres i løpet av 2017, og innsatsområder hittil har vært prosjekter innenfor primærhelse, sykehusorganisering, befolkningsrettet folkehelsearbeid og smitteovervåkning.
Norge har et bilateralt helsesamarbeid med Kina og undertegnet i april 2017 en ny handlingsplan under Kina-samarbeidet. Aktuelle temaer for samarbeidet med Kina er e-helse, AMR, luftforurensing, primærhelsetjenesten, forskning og innovasjon.
Norge og Colombia innledet i 2017 samtaler om en bilateral helsesamarbeidsavtale med vekt bl.a. på kunnskapsutveksling innen primærhelsetjeneste og kvalitet i helsesektoren.
Norge er partner og bidragsyter til European Observatory on Health Systems and Policies sammen med Sverige, Finland, Spania og Hellas, WHOs Europakontor, Verdensbanken, The European Investment Bank, Open Society Institute, London School of Economics samt London School of Hygiene & Tropical Medicine. Formålet er, gjennom sammenliknende studier, å gjøre kunnskap og erfaringer fra ulike helsesystemer tilgjengelig som grunnlag for politikkutforming.
13 Administrative fellesomtaler
13.1 Sektorovergripende klima- og miljøpolitikk
Regjeringens klima- og miljøpolitikk bygger på at alle samfunnssektorer har et selvstendig ansvar for å legge miljøhensyn til grunn for aktivitetene sine og for å medvirke til at de nasjonale klima- og miljøpolitiske målene kan bli nådd. Videre har sektorstyresmaktene ansvar for å gjennomføre tiltak innenfor egne områder som trengs for å kunne nå målene i klima- og miljøpolitikken. For en omtale av regjeringens samlede klima- og miljørelevante saker, se Prop. 1 S (2017–2018) for Klima- og miljødepartementet.
Helse- og omsorgsdepartementet følger opp regjeringens mål om å utvikle et mer helsefremmende miljø og beskytte befolkningen mot miljøfarer som støy, luftforurensning, miljøgifter, stråling, dårlig inneklima, risiko for skader og ulykker, og mat- og vannbårne sykdommer, jf. Meld. St.19. (2014–1015), Folkehelsemeldingen. Oppfølgingen av meldingen omfatter tiltak for at hensynet til befolkningens helse og trivsel skal få større plass i utviklingen av steder, nærmiljø og lokalsamfunn, herunder at det skal legges til rette for helsefremmende transportløsninger. Som oppfølging av Folkehelsemeldingen er det også utarbeidet en ny tverrdepartemental handlingsplan for kosthold, hvor også miljø- og bærekraftperspektivet er med. Etter folkehelseloven har kommunene ansvar for å sikre befolkningen mot skadelige faktorer i miljøet.
Helsedirektoratet og Folkehelseinstituttet, samt fylkesmennene, er rådgivere for sentrale og lokale helsemyndigheter, utreder og tar del i overvåking av miljøforurensning.
Statens strålevern ivaretar direktoratsoppgaver for Klima- og miljødepartementet innenfor området radioaktiv forurensning og annen stråling i det ytre miljø. Strålevernet har videre ansvar for faglig utredningsarbeid, tilsyn med radioaktiv forurensning og for å koordinere nasjonal overvåking av radioaktiv forurensning i det ytre miljø, samt internasjonale oppgaver.
Helse- og omsorgsdepartementet forvalter statens eierskap av de regionale helseforetakene. Departementet har i sitt styringsbudskap til de regionale helseforetakene bedt om at spesialisthelsetjenesten foretar en helhetlig tilnærming til klima- og miljøutfordringene. Miljøarbeidet i spesialisthelsetjenesten koordineres gjennom et samarbeidsutvalg mellom de fire helseregionene. Alle de regionale helseforetakene er representert med et medlem i samarbeidsutvalget. I tillegg har Sykehusbygg HF og Sykehusinnkjøp HF, samt vernetjenesten og tillitsvalgte en representant hver. De fire regionene har også hver sin miljøfaggruppe hvor alle helseforetak er representert. Det arbeides nå i alle regioner med å implementere ny revidert ISO14001 standard, og alle helseforetak skal være sertifisert etter denne i løpet av 2018.
Det følger av klimaforliket, jf. Innst. 390 S (2011–2012), at fossil fyringsolje som grunnlast skal fases ut av alle statlige bygg innen 2018. Det er lagt til grunn at dette skal forstås som at utfasingen skal gjennomføres innen utgangen av 2018. De regionale helseforetakene forvalter store eiendomsmasser med energikrevende sykehusbygg. Helseforetakene har over tid arbeidet med planer for å fase ut oljefyr i sine bygg. Per 31. desember 2016 gjenstod 21 bygg hvor bruk av oljefyring som grunnlast fortsatt benyttes, og det er lagt planer for utfasing av nesten alle disse innen utgangen av 2018. Helse- og omsorgsdepartementet har også stilt krav om at helseforetakene intensiverer sine tiltak for å sikre målsettingen om utfasing av fyring med fossil olje innen utløpet av 2018. Helseforetakene har fire anlegg der det ikke er lagt konkrete planer om utfasing av oljefyr innen utgangen av 2018. De regionale helseforetakene opplyser at det arbeides med planer for utfasing av ett anlegg i 2019, mens de tre siste anleggene er i bygg som vil bli utrangert etter 2020.
13.2 Fornye, forenkle og forbedre
Sykehus
I oppdragsdokumentene for 2016 ble de regionale helseforetakene gitt i oppdrag å levere utkast til indikatorer som muliggjør sammenlikning av kapasitetsutnyttelse og effektivitet på tvers av regioner, helseforetak, sykehus og behandlingsenheter på et mer detaljert nivå enn det som er mulig i dag. I oppdragsdokumentet for 2017 er de regionale helseforetakene bedt om å gi styringsmessig prioritet til oppfølging av forskjeller i kapasitetsutnyttelse og effektivitet på tvers av sykehus målt ved disse indikatorene. Arbeidet følges opp i 2018. Helsedirektoratet fikk i 2016 i oppdrag å utrede og planlegge en løsning for nasjonale KPP-data (kostnader på pasientnivå) i NPR med sikte på etablering av en nasjonal KPP-database fra 1. januar 2018. De regionale helseforetakene skal sørge for at alle helseforetak leverer data inn til den nasjonale databasen. Det forutsettes at de regionale helseforetakene legger til rette for at KPP anvendes i det lokale forbedrings- og planarbeidet i helseforetakene. De regionale helseforetakene skal i løpet av høsten redegjøre for departementet for status for bruk av KPP i lokalt forbedrings- og planarbeid i helseforetakene. KPP vil gi bedre informasjon om kostnader i helsetjenesten, og på sikt kunne bidra til mer effektiv ressursbruk. Det ble fra 1. januar 2017 innført en ordning med nøytral merverdiavgift for helseforetakene. Bakgrunnen for innføringen er at merverdiavgiften skaper en konkurranseulempe når helseforetak blir belastet merverdiavgift ved kjøp av tjenester fra private virksomheter, men kan produsere tilsvarende tjenester med egne ansatte uten merverdiavgift.
E-helse
Regjeringen jobber for å fornye, forenkle og forbedre innen IKT og e-helse.
Det langsiktige målet er én innbygger – én journal. Regjeringen har gitt sin tilslutning til en utviklingsretning mot en felles, nasjonal løsning for klinisk dokumentasjon, prosesstøtte og pasient-/brukeradministrasjon. Realiseringen av én innbygger – én journal vil være omfattende og har et langt tidsperspektiv. Utviklingen vil skje stegvis. Første steg på veien er Helseplattformen i region Midt-Norge. Det er et samarbeid mellom spesialisthelsetjenesten og kommuner i regionen om en helhetlig løsning for pasientjournal og pasientadministrasjon.
Det er store nasjonale satsinger på velferdsteknologi og mobil helseteknologi gjennom nasjonalt velferdsteknologiprogram. Foreløpige gevinstrealiseringsrapporter viser økonomiske besparelser. Kommunene rapporterer om økt omsorgskapasitet og bærekraft. For spesialisthelsetjenesten har effekten av kommunenes satsing på velferdsteknologi vært færre liggedøgn og reinnleggelser.
Helse- og omsorgsdepartementet har styrket den strategiske styringen av helseregisterfeltet for å effektivisere arbeidet med å modernisere og samordne helseregistrene og sikre tettere koordinering med sentrale e-helsetiltak. I 2017 har Direktoratet for e-helse på oppdrag fra departementet etablert et nytt helsedataprogram for å følge opp de viktigste utviklingsoppgavene i den nasjonale helseregisterstrategien. Programmet skal prioritere utvikling og bruk av fellesløsninger på tvers av registrene og etablering av en plattform for å gjøre tilgjengelig og analysere helsedata. Ekspertutvalget som ble satt ned i 2016 for å vurdere konkrete organisatoriske, tekniske og juridiske tiltak for å bedre dagens system for tilgang til helsedata, leverte sine anbefalinger til departementet juni 2017. Departementet har sendt rapporten på høring.
Legemidler
I Melding om prioritering, Meld. St. 34 (2015–2016) foreslår regjeringen flere endringer for vurdering og finansiering av legemidler. Alle legemidler som finansieres av offentlig helsetjeneste skal metodevurderes. Finansieringsansvaret skal i hovedsak følge behandlingsansvaret, i praksis skal spesialisthelsetjenesten få ansvar for flere legemidler. Det legges også til rette for bedre bruk av anbud og forhandlinger.
Kommunale helse- og omsorgstjenester
Regjeringen vil tilrettelegge for å styrke kommunenes innovasjonsevne og ta i bruk nye løsninger, arbeidsmetoder og teknologi. Regjeringen vil styrke effektiviteten gjennom økt kompetanse, faglig omstilling, sterkere kommunal ledelse og bedre planlegging. Satsingen på hjemmetjenester og hverdagsrehabilitering, Kompetanseløft 2020, velferdsteknologiprogrammet og etablering av flerfaglige team er sentrale tiltak som bidrar til faglig omstilling og mer effektiv utnyttelse av ressursene.
Tjenestesenter for IKT, anskaffelser og arkiv
Norsk Helsenett SF fikk i 2016 i oppdrag å etablere tjenestesenter for IKT, anskaffelser og arkiv for alle etater i den sentrale helseforvaltningen. Tjenestesentret er brukerfinansiert. Tjenestesentret ble etablert i Oslo med virkning fra 1. januar 2017 og skal være fullt etablert i 2018.
Etablering av Statens strålevern
F.o.m. 2016 ble antall etater i den sentrale helseforvaltningen redusert fra femten til elleve, og arbeidsfordelingen mellom etatene gjennomgått. Som del av omorganiseringen ble Statens strålevern innlemmet som selvstendig etat under Helsedirektoratet. Høsten 2016 ble det vurdert å fullintegrere Statens strålevern som divisjon i Helsedirektoratet for å tydeliggjøre organisasjonsansvaret. I den forbindelse ble det gjort en juridisk gjennomgang av Norges konvensjonsforpliktelser på strålevern- og atomområdet. Gjennomgangen viste at en fullintegrering kan være vanskelig å forene med landets internasjonale forpliktelser. Statens strålevern ble følgelig skilt ut fra Helsedirektoratet og reetablert som selvstendig etat under Helse- og omsorgsdepartementet 1. juli 2017. Strålevernet er pålagt å ta i bruk DFØs fullservicemodell og Tjenestesenteret i Norsk Helsenett SF. Det vises til omtale under kap. 747, post 01, i Prop. 129 S (2016–2017), Tilleggsbevilgninger og omprioriteringer i statsbudsjettet 2017, jf. Innst. S 401 S (2016–2017).
Etablering av Statens undersøkelseskommisjon for helse- og omsorgstjenesten
Ved Stortingets behandling av Prop. 68 L (2016–2017) ble lov om Statens undersøkelseskommisjon for helse- og omsorgstjenesten vedtatt. Loven gjelder fra den tid Kongen bestemmer, etter at Undersøkelseskommisjonen er opprettet. Regjeringen foreslår å bevilge midler til opprettelse av Statens undersøkelseskommisjon for helse- og omsorgstjenesten i 2018.
Etableringen av en undersøkelseskommisjon vil være et viktig tiltak i arbeidet med å forebygge uønskede hendelser i helse- og omsorgstjenesten. Undersøkelseskommisjonen skal ha en selvstendig stilling og vil ikke være tilknyttet helse- og omsorgstjenesten, tilsynsmyndighetene, Helsedirektoratet eller andre instanser i helseforvaltningen. Det vises til nærmere omtale under kap. 749.
Virksomhetsoverdragelse, Nasjonalt kompetansesenter for migrasjons- og minoritetshelse (NAKMI)
Helse- og omsorgsdepartementet vil legge til rette for ny organisatorisk forankring av Nasjonalt kompetansesenter for migrasjons- og minoritetshelse (Nakmi). Departementet tar sikte på at virksomheten overdras fra Oslo universitetssykehus til Folkehelseinstituttet med virkning fra 1. januar 2018, jf. Prop. 129 S (2016–2017). For å utnytte kompetansen og kapasiteten best mulig vil det være hensiktsmessig å samle fagmiljøene som driver forsknings-, utviklings- og formidlingsarbeid og som har kompetanse på sammenfallende tema, under en felles organisatorisk enhet. Både i Innvandrerhelsestrategien 2013–2017, Primærhelsetjenestemeldingen og Folkehelsemeldingen beskrives helseutfordringene for innvandrere. Utfordringene høsten 2015, med økt asylankomst, synliggjorde kommunenes, helseforetakenes og andre aktørers behov for kompetanse om asylsøkeres og innvandreres helse. Den nye organiseringen vil bidra til en faglig styrking ved å skape et større og mer robust fagmiljø og gi tettere faglig samarbeid.
Virksomhetsoverdragelse, Sekretariatet for nye metoder
Sekretariatsfunksjonen for Nye metoder ble opprettet i 2013 ved etablering av system for Nye metoder. Sekretariatet er organisatorisk plassert i Helsedirektoratet. Sekretariatets hovedfunksjon i dag er å understøtte de regionale helseforetakene ved Bestillerforum RHF, som er oppdragsgiver for oppgaver sekretariatet skal ivareta for drift og utvikling av systemet for Nye metoder. I tillegg ivaretar sekretariatet informasjonsformidling innad i systemet og utad til berørte aktører og brukere, samt har ansvar for en overordnet koordinering av arbeidsprosesser mellom aktørene i systemet. Med bakgrunn i at sekretariatet i dag i hovedsak understøtter drift og utvikling av system for innføring av nye metoder i spesialisthelsetjenesten, har Helse- og omsorgsdepartementet besluttet å overføre sekretariatet for Nye Metoder fra Helsedirektoratet til de regionale helseforetakene ved Helse Sør-Øst RHF fra 1. januar 2018. Det vises til omtale under kap. 732, post 70, kap. 740, post 01, og kap. 781, post 21.
Virksomhetsoverdragelse, Overføring av medisinsk utstyr
Helsedirektoratet er i dag fag- og tilsynsmyndighet for medisinsk utstyr i Norge og fører tilsyn med produkter, produsenter og andre omsettere, samt tekniske kontrollorgan. Helsedirektoratets forvaltningsoppgaver knyttet til området medisinsk utstyr skal overføres til Statens legemiddelverk fra 1. januar 2018.
Den teknologiske utviklingen på området har, siden EØS-regelverket ble vedtatt på begynnelsen av 1990-tallet, gått svært fort. Dette er også bakgrunnen for at et nytt regelverk for medisinsk utstyr ble vedtatt av EU-parlamentet 5. april 2017.
Departementet mener at det er naturlig å se en overføring av feltet fra Helsedirektoratet til Legemiddelverket i sammenheng med innføringen av nytt regelverk. Departementet har videre lagt vekt på at området medisinsk utstyr ligger under legemiddelverkene i Danmark og Sverige, og at det samme gjelder i stort sett alle andre EU-land også.
13.3 Oppfølging av likestillingslovens krav om å gjøre rede for likestilling
Lovens formålsbestemmelse er å fremme likestilling uavhengig av kjønn. Dette gjelder på alle samfunnsområder herunder helsesektorens virkeområde. Lovens kapittel 3 gjelder offentlige myndigheters plikt til aktivt likestillingsarbeid. Offentlige myndigheter skal arbeide aktivt, målrettet og planmessig for likestilling mellom kjønnene.
Regjeringens mål i likestillingspolitikken er at kvinner og menn skal ha like gode tjenester av høy kvalitet. En større bevissthet på kvinner og menns ulike behov og utvikling av kjønnsspesifikk behandling der dette er relevant, kan bidra til økt kvalitet på helse- og omsorgstjenestene. I arbeidet med å skape pasientens helsetjeneste er det derfor viktig å se på kjønn som en av variablene som påvirker pasientens behov.
Kjønnsperspektivet innen helse har hatt særskilt fokus siden Kvinnehelsestrategien ble publisert for mer enn 10 år siden. Det har vist seg at det er nødvendig å ha kontinuerlig fokus for å sikre nødvendig implementering og integrering av kjønnsperspektivet i helsesektoren. En stor utfordring er å få ny kunnskap om kvinner og menns særlige behov omsatt i den praktiske tjenesteutøvelsen.
Som en del av oppfølgingen av Likestillingsmeldingen (2015–2016) har Helsedirektoratet fått i oppdrag å sikre at kjønnsspesifisitet inngår i alle faglige retningslinjer og veiledning der dette er relevant. Et eksempel på en publikasjon hvor dette temaet er godt løftet er Nasjonal faglig retningslinje for behandling og rehabilitering av rusmiddelproblemer og avhengighet, Kjønnsspesifikk tilnærming, minoriteter og seksuell orientering i rusbehandling. Helsedirektoratet skal også vurdere kjønnsrelaterte forskjeller ved legemiddelbruk.
Direktoratet vil framover, basert på bl.a. likestillingsmeldingen, se nærmere på hvordan man kan få på plass en overordnet felles metodikk for å sikre likestilling mellom kjønnene ute i tjenestene, f.eks. ved bruk av kvalitetsindikatorer og andre måleparametre i helseregistre.
Helsedirektoratet utarbeider noe statistikk hvor kjønnsperspektivet inngår som en av flere dimensjoner. Dette gjelder bl.a. for pasientforløp ved behandling av psykiske problemer og/eller ruslidelser. Menn og kvinner benytter behandlingstilbudet i psykisk helsevern og tverrfaglig spesialisert rusbehandling (TSB) i ulik grad. Menn og kvinner er ulikt fordelt i diagnosegruppene og i tillegg utgjør menn samlet sett mer enn 2/3 av pasientpopulasjonen i TSB. Kjønnsspesifikk statistikk er dermed av betydning for å få et mer nyansert bilde av tilgjengeligheten av helsetjenestene. I forbindelse med utredningen av et nytt kommunalt pasient -og brukerregister (KPR) ble det gjennomført analyser basert på data fra psykisk helsevern og TSB, samt data om pasientenes kontakt med fastlege eller legevakt i samme periode (Kuhr). Basert på dette datamaterialet ble det utarbeidet forløpsindikatorer som presenteres på direktoratets nettsider, hvor man kan velge å få presentert forløpsindikatorene etter kjønn. Et annet eksempel hvor kjønn er en dimensjon i statistikken er innenfor tema bruk av tvang i psykisk helsevern for voksne, hvor det vises forbruksrater etter kjønn og aldersgrupper for pasienter med alvorlige psykiske lidelser. Helsedirektoratet har i tillegg tre nasjonale kvalitetsindikatorer som er inndelt i kjønn, alle innen fem års overlevelse etter hhv endetarmskreft, tykktarmskreft og lungekreft. Det vil være aktuelt å formidle kvalitetsindikatorene på kjønn, men dette forutsetter statistiske vurderinger av størrelsene av gruppene. I 2016 var hovedfokuset å utvikle og publisere nasjonale kvalitetsindikatorer.
Helsedirektoratet har ingen faste indikatorer fra NPR som belyser kjønnsperspektivet, men i publiseringsløsningene (aktivitetsdata for somatikk og ventelistestatistikk, samt klinisk relevant tilbakemelding fra NPR) ligger kjønn som en dimensjon. Det er dermed mulig å vurdere ventelisteinformasjon så vel som informasjon om pasient og behandling ved å filtrere på kjønn.
Kjønn i rapport IS-2554 Leger i primær- og spesialisthelsetjenesten og Turnusrapporten viser at andelen kvinnelige leger har vært økende, og tendensen sees først og fremst blant de yngre legene. I rapportering om Turnus for leger – Statusrapporter for søknadsrunder gis det hvert halvår oversikt over kjønnsfordelingen på søkere til turnusstillinger. Fordelingen viser at blant søkerne til turnusstillinger er det per i dag om lag 60 pst. kvinner og 40 pst. menn. Fordelingen i andel kvinner/menn som ansettes er omtrent tilsvarende. Rapport IS-2554 Leger i primær- og spesialisthelsetjenesten fra 2016 beskriver bl.a. fordeling av leger etter kjønn og om utvikling av kvinneandelen blant leger innen de ulike spesialitetene. Rapporten utgis hvert år. Pr. i dag er om lag 60 pst. av alle leger i spesialisering (LIS) kvinner, mens for ferdige spesialister/overleger er andelen kvinner om lag 40 pst. Dersom utviklingen fortsetter, vil det etter hvert bli en overvekt av kvinner også blant ferdige spesialister/overleger. Det er ønskelig å se nærmere på hvilken betydning den økende kvinneandelen har bl.a. for rekruttering til de ulike spesialitetene, for legers arbeidstid, pasienttid og andre forhold.
Menn i helse er et nasjonalt rekrutteringsprogram med formål å bidra til rekruttering av flere menn til omsorgstjenestene. Menn i helse inngår i Kompetanseløft 2020. Programmet er basert på en modell utviklet av Trondheim kommune. KS har ansvar for prosjektledelsen og samarbeider tett med deltakende kommuner, Nav lokalt, fylkeskommune og fylkesmann. Gjennom programmet rekrutteres menn uten tidligere erfaring fra sektoren via Nav til arbeid i helse- og omsorgstjenesten. Etter en praksisperiode gis det anledning til å ta voksenopplæring i helsearbeiderfaget. Ved utgangen av 2016 var modellen spredt til 55 kommuner fordelt på 11 fylker. I de fleste fylkene starter flere kull. To av fylkene inngikk avtale høsten 2016, og starter med sine første kull i 2017. Siden oppstarten i 2014 har 77 menn tatt fagbrev i helsefag. De fordeler seg på 54 i Sør-Trøndelag, 14 i Nord-Trøndelag og 9 i Buskerud. Spredningen avhenger av tett oppfølging lokalt og godt samarbeid mellom de deltakende aktørene. I Trondheim kommune inngår Menn i helse i ordinær drift. Prosjektet har ifølge Helsedirektoratet gitt kjønnsperspektivet stor oppmerksomhet og antas å bidra til økningen i andelen menn i omsorgssektoren. Statistikk fra SSB viser at andel årsverk utført av menn i brukerrettede omsorgstjenester økte fra 10 pst. i 2007 til 13 pst. i 2016. Tiltaket inngår i Kompetanseløft 2020. Se kap. 761, post 21, for nærmere omtale.
Helsepersonellregisteret (HPR) er et register over alt helsepersonell med autorisasjon eller lisens etter helsepersonelloven, og veterinærer med autorisasjon eller lisens etter dyrehelsepersonelloven. Registeret inneholder også informasjon om kjønn. HPR kan f.eks. brukes til å se på kjønnssammensetningen av tilstrømmingen til helseyrkene og spesialiseringene over tid.
Helse- og omsorgsdepartementet oppnevner styrer for de regionale helseforetakene. Styrene oppfyller lovens krav til minimum 40 pst. representasjon av begge kjønn, og per 2017 er to av fire styreledere kvinner. Spesialisthelsetjenesten er en sektor med høy kvinneandel og bør ha et særlig ansvar for å bidra til å rekruttere og utvikle kvinnelige ledere. Helse- og omsorgsdepartementet ba i foretaksmøtet i januar 2016 de regionale helseforetakene om å bidra til å rekruttere og utvikle kvinnelige ledere, spesielt på toppledernivå. Det er satt i verk en rekke tiltak i helseforetakene for å stimulere andel kvinnelige toppledere i helseforetakene. For nasjonalt topplederprogram for helseforetakene har det vært et mål å balansere deltakelsen mellom kjønnene, og per 2016 har om lag 60 pst. av deltakerne i programmet vært kvinner.
Regjeringen er opptatt av å utvikle en heltidskultur i helsetjenesten og derigjennom redusere bruken av deltid. Departementet har i foretaksmøtene med de regionale helseforetakene stilt krav om at arbeidet med utviklingen av en heltidskultur videreføres, og at flest mulig medarbeidere tilsettes i faste hele stillinger. Dette er en viktig forutsetning for å lykkes med å utvikle pasientens helsetjeneste. Mer enn 70 pst. av medarbeiderne i sykehusene er kvinner. Det betyr også at helseforetakene må ha strategier for å rekruttere bedre fra begge kjønn. Arbeid for å øke bruken av faste, hele stillinger sammen med å øke nærværet (redusere sykefraværet) er noen av de tiltakene som er høyt prioritert i sykehusene. Hele faste stillinger er rekrutteringsfremmende både blant kvinner og menn. De regionale helseforetakene skal samarbeide med arbeidstakerorganisasjonene i arbeidet for å etablere en heltidskultur. Å etablere en heltidskultur er et langsiktig arbeid som vil medvirke til å øke kvinners generelle stillingsprosent i helseforetakene. Dette er viktig i et likestillingsperspektiv som også understøtter kvalitetsperspektivet i spesialisthelsetjenesten.
Resultatene fra det systematiske arbeidet som spesialisthelsetjenesten har gjort gjennom de siste årene viser en positiv effekt på flere områder. Siden 2011 har bruken av deltid blitt redusert med omkring 20 pst. i alle de fire regionale helseforetakene. Reduksjonen i bruken av deltid fortsetter, samtidig som andelen medarbeidere i hele stillinger øker og stadig flere får økt stillingsprosent. Det er økt bevissthet og kunnskap i hele organisasjonen omkring denne utfordringen og det arbeides systematisk for å utvikle nye og fleksible løsninger slik at medarbeidere kan arbeide ved ulike avdelinger, og at deler av stillingen er knyttet til sykehusenes egne bemanningssentre o.l. Ledere og tillitsvalgte i sykehusene har samarbeidet om å finne løsninger som gjør at flest mulig kan få hele stillinger. Det innebærer også å tilrettelegge for de som av ulike årsaker har krav eller behov for redusert arbeidstid. En annen utfordring er å motivere medarbeidere i deltidsstillinger til å øke sin stillingsprosent.
Likestillingsrapport
Tabell 13.1 Stillinger, Helse- og omsorgsdepartementet 2016 (kvinner/menn)
Dep.råd/eksp.sjef | 2/7 |
Avd.direktør mv. | 17/7 |
Fagdirektør | 9/9 |
Underdirektør | 11/4 |
Spesialrådgiver | 10/6 |
Seniorrådgiver | 62/36 |
Rådgiver | 15/2 |
Seniorkonsulent | 9/2 |
Førstekonsulent | 4/1 |
Totalt | 139/74 |
Statistikken bygger på personaladministrative data. I 2016 er 22,7 pst. av ekspedisjonssjefer/departementsråd kvinner. Av avdelingsdirektører er 70,8 pst. kvinner. I 2015 var 25 pst. av ekspedisjonssjefer/departementsråd kvinner.
Tabell 13.2 Fravær pga. sykdom, Helse- og omsorgsdepartementet
Kvinner | 6,2 pst. |
Menn | 1,5 pst. |
Totalt | 4,6 pst. |
Helse- og omsorgsdepartementet hadde i 2016 et gjennomsnittlig fravær som følge av sykdom på 4,6 pst., som er en liten økning fra foregående år.
Direktoratet for e-helse
Direktoratet for e-helse ble opprettet 1. januar 2016. Ved utgangen av 2016 utgjorde andelen av de ansatte 58 pst. kvinner og 42 pst. menn. Direktoratet for e-helse er bevisst på å ha samme lønns- og personalpolitikk overfor alle ansatte. I direktørens ledergruppe var det fire kvinner og to menn. Kvinneandelen i direktoratets lederstillinger totalt sett utgjør 60 pst. Et mål er å ha flest mulig ansatte i heltidsstillinger og direktoratet har ved utgangen av 2016 kun én ansatt i deltidsstilling av totalt 306 ansatte. I alle stillingskategoriene med unntak av seksjonssjefstilling er kvinner noe lavere lønnet enn menn.
Folkehelseinstituttet
Folkehelseinstituttet er bevisst på å ha samme lønns- og personalpolitikk overfor alle ansatte. I 2017 er 67 pst. av de ansatte kvinner. Det er en nedgang på ett prosentpoeng i forhold til året før. I lederstillinger er kvinneandelen nå 60 pst., tre prosentpoeng lavere enn sist år. Instituttet har nå en kvinneandel på 67 pst. i senior fagstillinger (forsker 1110 og 1183, overleger og seniorrådgivere), det er en oppgang på tre prosentpoeng fra siste år. Den største utfordringen for likestilling har vært å øke andelen kvinner blant seniorforskerne, slik at det over tid samsvarer med den høye andelen kvinner blant stipendiater og postdoktorer (75 pst.). Andelen kvinner har økt både i senior fagstillinger og blant stipendiater og postdoktorer. Instituttet er opptatt av at kvinner og menn får like muligheter for meritterende oppgaver.
Helsedirektoratet
Helsedirektoratet hadde ved utgangen av 2016 en kvinneandel på 67 pst. Dette er to prosentpoeng mer enn i 2015. Til tross for særlige tiltak i lokale forhandlinger har menn gjennomgående høyere lønn enn kvinner. Den høyeste kvinneandelen er i lønnsgruppene saksbehandlere, kontorstillinger og rådgivere, mens gruppa spesialstillinger har den laveste kvinneandelen. Når det gjelder overtid har 29 pst. av de ansatte arbeidet overtid i 2016, 28 pst. av kvinnene og 30 pst. av mennene. 33 pst. av de ansatte avviklet velferdspermisjon i 2015, 35 pst. av kvinnene og 27 pst. av mennene.
Nasjonalt klageorgan for helsetjenesten
Helseklage har en ambisjon om å speile det norske samfunnet i forhold til kjønn, alder og etnisitet. Helseklage er en inkluderende arbeidsplass. Det blir tilrettelagt på arbeidsplassen for personer med nedsatt arbeidsevne eller funksjonshemming og medarbeidere i ulik livsfase med ulike behov. Helseklage er en kvinnedominert arbeidsplass. Kjønnsfordelingen i Helseklage var ved utgangen av 2016 på 69 kvinner og 25 menn. I ledergruppen var det ved utgangen av 2016 60 pst. kvinner (seks) og 40 pst. menn (fire). Det er ikke store lønnsforskjeller mellom kjønnene på sammenliknbare funksjoner og nivåer. Helseklages personalretningslinjer sikrer at begge kjønn har like lønns- og arbeidsvilkår og samme mulighet for forfremmelse og utvikling.
Norsk pasientskadeerstatning
Norsk pasientskadeerstatning hadde ved utgangen av 2016 totalt en kvinneandel på 69 pst. (mot 70 pst. i 2015). Andelen kvinner i lederstillinger er 67 pst. Kjønnsfordelingen speiler det faktum at det er en klar overvekt av kvinnelige søkere til ledige stillinger i Norsk pasientskadeerstatning. For å øke tallet på mannlige ansatte i stillingskategorier der andelen av menn er lav, oppfordrer etaten i sine stillingsannonser alle kvalifiserte kandidater om å søke, uavhengig av kjønn.
Statens helsetilsyn
Helsetilsynet hadde ved utgangen av 2016 en kvinneandel på 68 pst. I stillingsgruppen ledere (avdelingsdirektør, underdirektør og fagsjef) er 65 pst. kvinner. Dette ligger godt innenfor Hovedavtalens mål om 40 pst. kvinner i lederstillinger innenfor definert lederstillingsgruppe. Menn er i gjennomsnitt lønnet høyere enn kvinner. Det har skjedd enn generell lønnsutjevning mellom kvinner og menn de siste årene. Statens helsetilsyn har en relativt stor andel ansatte over 62 år og i 2016 utgjorde denne aldersgruppen 15 ansatte (av 115 totalt). Statens helsetilsyn legger til rette for eldre arbeidstakere ved bl.a. mulighet for fleksible arbeidsformer.
Statens legemiddelverk
Legemiddelverket har flere kvinnelige tilsatte enn menn, og har kontinuerlig fokus på å oppnå en jevn kjønnsfordeling. Kvinnelige ansatte utgjør 72 pst. av arbeidsstokken, og i toppledergruppen er 60 pst. kvinner. Mellomledergruppen har en kvinneandel på 84 pst. Legemiddelverket har kontinuerlig fokus på arbeidet med å tydeliggjøre sin livsfasepolitikk og å benytte virkemidler for å unngå redusert arbeidstid og ulønnet permisjon. For å sikre god praksis og utvikling på dette området gjennomfører etaten årlige interne undersøkelser hvor bl.a. likestilling og mangfold er berørt.
Statens strålevern
Strålevernet hadde ved inngangen til 2017 en kvinneandel på 47,6 pst. Ledergruppen består av tre kvinner og tre menn. På seksjonssjefsnivået er det syv kvinner og en mann. I gjennomsnitt tjener kvinner 4,5 pst mindre enn menn; denne forskjellen er uforandret over tid. Det er ingen vesentlig forskjell i lønn for kvinner og menn i samme stillingskategori. Hovedårsaken til lønnsforskjellen er færre kvinner i overordnede stillinger, dette gjelder forskerstillinger og tekniske stillinger. Andelen av midlertidig tilsetting i Strålevernet er liten, det gjelder for både menn og kvinner. Det er ingen større forskjell i bruken av deltidsstilling eller i uttak av foreldrepermisjon. Sykefraværet er i snitt i overkant av tre pst og uendret over tid.
13.4 Omtale av lønnsvilkårene mv. til ledere i heleide statlige virksomheter
Administrerende direktør i Helse Sør-Øst RHF mottok i 2016 lønn på 2 243 808 kroner, mens annen godtgjørelse beløp seg til 5 034 kroner. Lønn til administrerende direktør inkluderte lønnsoppgjør for både 2015 og 2016. Pensjonskostnadene til administrerende direktør utgjorde 494 685 kroner. Administrerende direktør skal ha pensjonsvilkår på lik linje med andre ansattes vilkår i foretaket, og har ordinære pensjonsvilkår via Pensjonskassen for helseforetakene i hovedstadsområdet (PKH). Avtale om sluttvederlag kan inngås for inntil 12 måneders avtalt lønn. Til fradrag i sluttvederlag kommer andre inntekter oppebåret i perioden.
Administrerende direktør i Helse Vest RHF mottok i 2016 lønn på 2 323 000 kroner, mens annen godtgjørelse beløp seg til 19 000 kroner. Pensjonskostnadene til administrerende direktør utgjorde 624 000 kroner. Administrerende direktør har, i tillegg til ordinær ytelsespensjon i KLP, en avtale om pensjon utover 12G. Avtalen var inngått før det kom pålegg om ikke å inngå slike avtaler. Det er ikke inngått avtale om sluttvederlag eller liknende for administrerende direktør.
Administrerende direktør i Helse Midt-Norge RHF mottok i 2016 lønn på 1 825 000 kroner, mens annen godtgjørelse beløp seg til 157 000 kroner. Pensjonskostnadene til administrerende direktør utgjorde 322 000 kroner. Ledende ansatte skal omfattes av offentlig tjenestepensjon på lik linje med andre ansattes vilkår, det vil si gjennom ordinær ordning i KLP. Det er ikke anledning til å inngå avtale om pensjon utover ordinære vilkår gjennom KLP. Sluttvederlag og lønn i oppsigelsestiden skal ikke overstige 12 månedslønner.
Administrerende direktør i Helse Nord RHF mottok i 2016 lønn på 1 994 000 kroner, mens annen godtgjørelse beløp seg til 110 000 kroner. Pensjonskostnadene til administrerende direktør utgjorde 160 000 kroner. Administrerende direktør har ordinære pensjonsvilkår via KLP og har ingen avtale om tilleggspensjon. Dersom administrerende direktør må fratre sin stilling eller stillingen bortfaller som følge av omorganisering, har han rett til ordinær lønn i 12 måneder ut over avtalt oppsigelsestid.
Administrerende direktør i Norsk Helsenett SF mottok i 2016 lønn på 1 625 063 kroner, mens andre ytelser beløp seg til 26 431 kroner. Pensjonskostnadene til administrerende direktør utgjorde 296 367 kroner. Administrerende direktør har ordinære pensjonsvilkår via KLP og har ingen avtale om tilleggspensjon. I ansettelsesavtale med administrerende direktør er det avtalt rett til ni måneders etterlønn ut over oppsigelsestiden.
Administrerende direktør i AS Vinmonopolet ble ansatt i 2016 med avtale om årslønn på 2 300 000 kroner. Administrerende direktør tiltrådte stillingen 1.november 2016 og mottok lønn på 383 000 kroner i 2016. Andre godtgjørelser beløp seg til 31 000 kroner i 2016. Vinmonopolet innførte i 2007 en lederpensjonsordning som finansieres over drift. Total pensjonskostnad for nåværende administrerende direktør i 2016 var 38 000 kroner. Administrerende direktør har en etterlønnsavtale på 12 måneder.
14 Anmodningsvedtak
Vedtak nr. 189 (2007–2008), 3. desember 2007
«Stortinget ber Regjeringen endre kvalitetsforskriften slik at lokalpolitisk behandling av kvalitetskravene til omsorgstjenesten sikres.»
Vedtaket ble truffet ved Stortingets behandling av St.prp. nr. 1 (2007–2008), jf. Budsjett-innst. S. nr. 11 (2007–2008). Hjemmel for å stille krav om lokalpolitisk behandling av kvalitetskrav til kommunale helse- og omsorgstjenester er tatt inn i helse- og omsorgstjenesteloven § 4-2. Den videre oppfølging har blitt sett i sammenheng med arbeidet med Meld. St. 10 (2012–2013) God kvalitet – trygge tjenester, som ble lagt fram desember 2012. I tråd med uttalelser i meldingen sendte Helse- og omsorgsdepartementet i juli 2013 på høring forslag om endring av forskrift 27. juni 2003 nr. 792 om kvalitet i pleie- og omsorgstjenestene slik at det innføres et krav om lokalpolitisk behandling. Departementet har gjennomgått høringsuttalelsene og har i Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet, som ble lagt fram 7. mai 2015, uttalt at departementet vil utrede tiltak for å sikre lokalpolitisk behandling av kvalitetskrav. Kommunelovutvalget foreslo i NOU 2016: 4 Ny kommunelov, å lovfeste en ordning som innebærer at rådmannen/administrasjonssjefen skal rapportere til kommunestyret om internkontroll og om resultater fra statlig tilsyn minst en gang i året. En slik ordning vil langt på vei være begrunnet i de samme hensyn som lå til grunn for anmodningsvedtaket om lokalpolitisk behandling av kvalitetskrav. Departementet har kommet til at videre oppfølging av saken bør sees i sammenheng med arbeidet med ny kommunelov. Kommunal- og moderniseringsdepartementet tar sikte på framlegging av forslag til ny kommunelov i løpet av 2018.
Vedtak nr. 556 (2008–2009), 19. juni 2009
«Stortinget ber Regjeringen legge frem en egen sak om organisering og vilkår for den fremtidige ordningen med spesialistgodkjenning og utdanning av spesialister i helsevesenet.»
Vedtaket ble truffet ved behandling av Ot.prp. nr. 83, jf. Innst. O. nr. 122 (2008–2009).
Anmodningsvedtaket er fulgt opp gjennom at regjeringen la fram saken om legenes spesialistutdanning og spesialitetsstruktur i Prop. 1 S (2015–2016) og i Meld. St. 11 (2015–2016) Nasjonal helse- og sykehusplan (2016–2019). Det er utarbeidet forskrift om ny ordning for spesialistutdanning og spesialistgodkjenning mv. Denne trådte i kraft 1. mars 2017, og med oppstart i stillinger for leger i spesialisering, del 1, i september 2017.
Vedtak nr. 408 (2011–2012), 1. mars 2012
«Stortinget ber regjeringen gjennomgå erfaringene fra ordningen med fast kontakt for ofre og pårørende i forbindelse med en krise og vurdere om den skal utvides til å bli en generell ordning for kommunene.»
Vedtaket ble truffet ved behandling av Innst. 207 S (2011–2012).
Helse- og omsorgsdepartementet har bedt Helsedirektoratet i løpet av 2017 gi en vurdering av, og anbefalinger om ordningen med fast kontakt for ofre og pårørende i forbindelse med en krise. Stortinget sluttet seg i forbindelse med behandlingen av Prop. 71 L (2016—2017) til regjeringens forslag om å tydeliggjøre kommunenes plikt til psykososial beredskap. Anmodningsvedtaket er videre fulgt opp ved at det i Helsedirektoratets veileder for psykososiale tiltak ved kriser, ulykker og katastrofer, er anbefalt at rammede får en fast, navngitt kontaktperson i kommunen.
Vedtak nr. 26 (2013–2014), 26. november 2013
«Stortinget ber regjeringen vurdere rammevilkårene for ideelle organisasjoner som leverer helsetjenester i henhold til avtale med regionale helseforetak, herunder forhold knyttet til pensjon.»
Vedtaket ble truffet ved behandling av Prop. 1 S (2013–2014), jf. Innst. 11 S (2013–2014).
Mange ideelle organisasjoner utøver et svært viktig samfunnsarbeid for offentlige myndigheter. Regjeringen ønsker å videreføre og videreutvikle samarbeidet med ideell sektor om leveranser av helse- og sosialtjenester. På denne bakgrunn har regjeringen utarbeidet en tiltaksplan som tar sikte på å bedre rammevilkårene for de ideelle tjenesteleverandørene på helse- og sosialområdet. Regjeringen har tatt initiativ til å videreutvikle samarbeidsavtalen med ideell sektor til også å omfatte kommunal sektor. KS har blitt brakt inn som en ny part i samarbeidsavtalen om leveranser av helse- og sosialtjenester, siden mange av de tjenestene som de ideelle aktørene tilbyr også blir levert etter avtale med en kommune. Avtalen skal bl.a. sikre god dialog mellom partene. Regjeringen, KS og ideell sektor skal ha jevnlige møter for å drøfte aktuelle problemstillinger rundt leveranser av helse- og sosialtjenester.
Regjeringen nedsatte den 10. april 2015 et ekspertutvalg for å utrede grunnlaget for en ev. statlig dekning av ideelle organisasjoners historiske pensjonskostnader. Utvalget avga sin utredning NOU 2016: 12 Ideell opprydding – Statlig dekning av ideelle organisasjoners historiske pensjonskostnader til Kulturdepartementet 15. august 2016.
Regjeringen foreslår å etablere en tilskuddsordning til dekning av ideelle virksomheters historiske pensjonskostnader knyttet til offentlig tjenestepensjonsordning, med en bevilgning på 27 mill. kroner i 2018. Det vises til nærmere omtale av ordningen under kap. 732, post 70.
Vedtak nr. 494 (2014–2015), 9. april 2015
«Stortinget ber regjeringen fremme forslag til endring av helse- og omsorgstjenesteloven som fastsetter en plikt for kommunene til å tilby et dagaktivitetstilbud til hjemmeboende personer med demens, gjeldende fra 1. januar 2020.»
Vedtaket ble truffet ved behandling av Dokument nr. 8:53 S (2014–2015), jf. Innst. 221 S (2014–2015).
Regjeringen tar sikte på i løpet av 2018 å sende på høring forslag til endring av helse- og omsorgstjenesteloven som fastsetter en plikt for kommunene til å tilby et dagaktivitetstilbud til hjemmeboende personer med demens, gjeldende fra 1. januar 2020.
Vedtak nr. 22 (2015–2016), 12. november 2015
«Stortinget ber regjeringen komme tilbake med forslag til lovendring som inkluderer ergoterapikompetanse som en lovpålagt tjeneste i kommunene.»
Vedtaket ble truffet ved Stortingets behandling av Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet, jf. Innst. 40 S (2015–2016). Vedtaket er fulgt opp gjennom Prop. 71 L (2016–2017) Endringer i helselovgivningen, der det bl.a. foreslås å endre helse- og omsorgstjenesteloven slik at ergoterapeut lovfestes som del av den kjernekompetanse som enhver kommune må ha knyttet til seg for å kunne yte nødvendige og forsvarlige helse- og omsorgstjenester iht. loven. Ved kgl.res. av 16. juni 2017 nr. 777 er det besluttet at lovendringen hva gjelder ergoterapeut skal settes i kraft fra 1. januar 2020.
Vedtak nr. 93 (2015−2016), 3. desember 2015
«Stortinget ber regjeringen sørge for at det fastsettes regler for medikamentgjennomgang ved alle sykehjem.»
Vedtaket ble truffet ved behandling av Meld. St. 28 (2014–2015), jf. Innst. 151 S (2015–2016).
Anmodningsvedtaket er fulgt opp gjennom at krav til medikamentgjennomgang i sykehjem ble forskriftsfestet i legemiddelhåndteringsforskriften (Forskrift om legemiddelhåndtering for virksomheter og helsepersonell som yter helsehjelp). Kravet gjelder fra 1. januar 2017.
Vedtak nr. 437.2 (2015–2016), 12. januar 2016
«Stortinget ber regjeringen om å legge til rette for at helsepersonell blant beboere på mottak rekrutteres slik at kommunene kan bruke asylsøkere med helsefaglig utdanning som norsk helsepersonells medhjelper.»
Vedtaket ble truffet ved Stortingets behandling av Meld. St. 30 (2015–2016) Fra mottak til arbeidsliv – en effektiv integreringspolitikk, jf. Innst. 399 S (2015–2016). Justis- og beredskapsdepartementet har 22. august 2017 sendt på høring forslag til endringer i forskrift 15. oktober 2009 nr. 1286 om utlendingers adgang til riket og deres opphold her (utlendingsforskriften). Det foreslås bl.a. en ny § 1-1 b i forskriften som gir utvidet adgang for asylsøkere til å utføre frivillig, vederlagsfritt arbeid. Etter at slike forskriftsendringer er gjennomført, vil Helse- og omsorgsdepartementet ved rundskriv informere om adgangen til å benytte asylsøkere med helsefaglig utdanning som norsk helsepersonells medhjelper.
Vedtak nr. 520 (2015−2016), 1. mars 2016
«Stortinget ber regjeringen sikre en god oppfølging for dem som er dømt til særreaksjon på grunnlag av gjentatte lovbrudd av samfunnsskadelig eller særlig plagsom art, for å sikre god tilbakeføring til samfunnet og forhindre at den kriminelle aktiviteten vedvarer etter at særreaksjonen er opphørt.»
Vedtaket ble truffet ved behandling av Prop. 122 L (2014–2015) Endringer i straffeloven 2005 mv. (strafferettslige særreaksjoner m.m.), jf. Innst. 179 L (2015–2016).
Erfaringer, bl.a. fra Mas-prosjektet (Mellom Alle Stoler), viser at stabil bosituasjon i egnede boliger og tett individuell oppfølging fra både kommune- og spesialisthelsetjenesten bør vektlegges. Betydningen av tverretatlig samarbeid, bl.a. mellom politi og helsetjeneste, er påpekt. Tverrfaglige team som ACT/Fact-team (Flexible assertive community treatment) har vist seg å være nyttig for mange innen målgruppen. Vedtaket følges opp ved at Helse- og omsorgsdepartementet vil ta disse erfaringene med i arbeidet med oppfølgingen av den aktuelle gruppen med dom til særreaksjon.
Vedtak nr. 521 (2015−2016), 1. mars 2016
«Stortinget ber regjeringen starte en evaluering senest tre år etter at lovendringen er trådt i kraft.»
Vedtaket ble truffet ved behandling av Prop. 122 L (2014–2015) Endringer i straffeloven 2005 mv. (strafferettslige særreaksjoner m.m.), jf. Innst. 179 L (2015–2016).
Evaluering vil foretas ved samarbeid mellom Justis- og beredskapsdepartementet og Helse- og omsorgsdepartementet. Arbeidet med evalueringen vil etter planen starte i 2018.
Vedtak nr. 522 (2015−2016), 1. mars 2016
«Stortinget ber regjeringen sørge for at det føres årlig statistikk over hvor mange som dømmes til særreaksjon på grunnlag av gjentatte lovbrudd av samfunnsskadelig/særlig plagsom art, hvilke tiltak som har vær prøvd før domfellelse, og over hvilken behandling og oppfølging disse får.»
Vedtaket ble truffet ved behandling av Prop. 122 L (2014–2015) Endringer i straffeloven 2005 mv. (strafferettslige særreaksjoner m.m.), jf. Innst. 179 L (2015–2016).
Informasjonen som registreres av koordineringsenheten for å ivareta statistiske formål er bl.a. ansvarlig regionalt helseforetak og lokalt helseforetak/sykehus, behandlingsnivå, om pasienten behandles med eller uten døgnopphold, hoveddiagnose, rusavhengighet og mottatte opplysninger om rømninger. Det føres imidlertid ikke generell statistikk og det innhentes derfor ikke informasjon om hvilke tiltak som er prøvd før domfellelse eller behandlingstiltak. Informasjon om behandlingstiltak vil ligge i pasientjournalene. Helse- og omsorgsdepartementet legger til grunn at evaluering og ev. forskningsprosjekter må belyse forhold man ønsker kunnskap om, utover det som går fram av koordineringsenhetens database.
Vedtak nr. 545 (2015–2016), 17. mars 2016
«Stortinget ber regjeringen komme tilbake til Stortinget med egen sak om basestrukturen for luftambulansen i Norge.»
Vedtak ble truffet ved behandling av Meld. St. 11 (2015–2016) – Nasjonal helse- og sykehusplan (2016–2019), jf. Innst. 206 S (2015–2016).
De regionale helseforetakene fikk i foretaksmøtet i 2016 i oppdrag å gjennomgå basestrukturen i Norge. Helse Sør-Øst RHF ble i oppdragsdokument for 2017 tildelt 10 mill. kroner til prosjektering av luftambulansebase Innlandet, jf. Innst. 11 S (2016–2017). Prosjektering av luftambulansebase Innlandet må inngå som en del av de regionale helseforetakenes samlede gjennomgang av basestrukturen. De regionale helseforetakenes arbeid med gjennomgang av basestruktur for luftambulansetjenesten nasjonalt og i Innlandet, skal etter planen være ferdig innen utgangen av 2017. Regjeringen kan derfor tidligst komme tilbake til Stortinget med sak om basestrukturen i 2018.
Vedtak nr. 627 (2015–2016), 28. april 2016
«Stortinget ber regjeringen vurdere å gi alle kvinner med alvorlig rusmiddelavhengighet tilbud om gratis langtidsvirkende prevensjon.»
Vedtak ble truffet ved behandling av Prop. 15 S (2015–2016) – Opptrappingsplan for rusfeltet (2016–2020), jf. Innst. 240 S (2015–2016).
Oppfølgingen av vedtaket vil bli vurdert etter at man har innhentet erfaringer med tilbud om gratis langtidsvirkende prevensjonsmidler til kvinner i lar, jf. at det i oppdragsdokumentet til de regionale helseforetakene for 2017 framgår at de regionale helseforetakene skal sikre at kvinner i lar får informasjon om lar-behandling og graviditet og tilbud om nedtrapping av lar-medikamenter, og tilgang til gratis langtidsvirkende prevensjonsmidler i regi av lar.
Vedtak nr. 628 (2015–2016), 28. april 2016
«Stortinget ber regjeringen sørge for at det stilles krav til at helsetjenesten skal gi alle kvinner i reproduktiv alder som skal starte opp i LAR, grundig informasjon om LAR-behandling og graviditet. Kvinner i LAR som ønsker å få barn, må få tilbud om hjelp til nedtrapping av LAR-medikamenter, men det understrekes at det må gjøres individuelle vurderinger av konsekvensene av en eventuell nedtrapping.»
Vedtak ble truffet ved behandling av Prop. 15 S (2015–2016) – Opptrappingsplan for rusfeltet (2016–2020), jf. Innst. 240 S (2015–2016).
Vedtaket er fulgt opp ved at det i oppdragsdokumentet til de regionale helseforetakene for 2017 framgår at de regionale helseforetakene skal sikre at kvinner i lar får informasjon om lar-behandling og graviditet og tilbud om nedtrapping av lar-medikamenter, og tilgang til gratis langtidsvirkende prevensjonsmidler i regi av lar.
Vedtak nr. 658 (2015–2016), 18. mai 2016
«Stortinget ber regjeringen om å utrede modeller og en infrastruktur for et trygt og etisk forsvarlig samarbeid mellom norske offentlige biobanker, helseregistre og industrielle aktører.»
Vedtaket ble truffet ved behandling av dokument 8:24 S (2015–2016) om et løft for norske biobanker, jf. Innst. 240 S (2015–2016). Vedtaket er fulgt opp gjennom mandatet til helsedatautvalget som Helse- og omsorgsdepartementet satte ned i juni 2016 for å utrede et bedre og mer effektivt system for behandling av helsedata. Utvalget ba Biobank Norge, som nasjonal forskningsinfrastruktur på området, om å:
vurdere og definere hvilke særlige behov næringslivet har
vurdere og definere hvilke organisatoriske, juridiske og tekniske tiltak for å møte næringslivets behov
beskrive trender, markedsmuligheter og gode eksempler på bruk av helsedata som grunnlag for innovasjon og næringsutvikling
En arbeidsgruppe under Biobank Norge leverte en rapport til helsedatautvalget 1. april 2017 som inngår som en del av grunnlagsmaterialet for helsedatautvalgets anbefalinger. Helsedatautvalget leverte 30. juni 2017 sine anbefalinger til Helse- og omsorgsdepartementet. Rapporten er sendt på høring med frist 1. desember 2017. Regjeringen kommer tilbake til Stortinget med forslag til videre prosess når høringen er gjennomført.
Vedtak nr. 786 (2015–2016), 7. juni 2016
«Stortinget ber regjeringen i arbeidet med ungdomshelsestrategien foreslå tiltak for å motvirke at barn og unge blir utsatt for kroppspress gjennom reklame generelt, og reklame i offentlige rom spesielt.»
Vedtaket ble truffet i forbindelse med behandlingen av Dokument 8:26 S (2015–2016), jf. Innst. 327 S (2015–2016).
Vedtaket er fulgt opp gjennom at regjeringen har lagt fram Ungdomshelsestrategien og strategien for god psykisk helse, hvor helsefremmende og forebyggende tiltak løftes fram. Regjeringen vil bl.a. videreutvikle program for folkehelse, tilrettelegge for bedre kunnskap om barn og unges helse og livskvalitet herunder hvordan sosiale medier påvirker barn og unge. Regjeringen vil også innføre livsmestring og folkehelse som tverrfaglig tema i læreplanverket for Kunnskapsløftet.
Vedtak nr. 787 (2015–2016), 7. juni 2016
«Stortinget ber regjeringen i arbeidet med ungdomshelsestrategien foreslå tiltak for å motvirke at barn og unge blir utsatt for kroppspress gjennom reklame.»
Vedtaket ble truffet i forbindelse med behandlingen av Dokument 8:26 S (2015–2016), jf. Innst. 327 S (2015–2016).
Vedtaket er fulgt opp gjennom at regjeringen har lagt fram Ungdomshelsestrategien og strategien for god psykisk helse, hvor helsefremmende og forebyggende tiltak løftes fram. Regjeringen vil bl.a. videreutvikle program for folkehelse, tilrettelegge for bedre kunnskap om barn og unges helse og livskvalitet herunder hvordan sosiale medier påvirker barn og unge. Regjeringen vil også innføre livsmestring og folkehelse som tverrfaglig tema i læreplanverket for Kunnskapsløftet.
Vedtak nr. 839 (2015–2016), 9. juni 2016
«Stortinget ber regjeringen sikre at barn og unge får medikamentfrie behandlingstilbud når faglige anbefalinger tilsier dette.»
Vedtak ble truffet ved behandling av Dokument 8:43 S (2015–2016), jf. Innst. 346 S (2015–2016).
Bup er gjennomgående en poliklinisk tjeneste, og nesten all behandling er frivillig. Det lave antallet døgnplasser gjør det lite aktuelt å opprette egne medikamentfrie enheter. I Strategi for psykisk helse som ble lagt fram 25. august framheves det imidlertid at medikamentfrie alternativer bør integreres i all behandling. Dette innebærer at det er barnet/ungdommen og/eller foresatte som velger om det skal brukes legemidler som en del av behandlingen dersom dette vurderes som er et alternativ. Medikamentfrie alternativer for barn og unge blir omtalt i aktuelle pakkeforløp. Helsedirektoratet vil tilrettelegge for at medikamentfrie alternativer synliggjøres i faglig veiledning, bl.a. i håndbok for bup-feltet som er under utarbeidelse.
Vedtak nr. 840 (2015–2016), 9. juni 2016
«Stortinget ber regjeringen innen juni 2017 legge frem en helhetlig tverrsektoriell strategi for barn og unges psykiske helse som omfatter individ og samfunn, og som inneholder både helsefremmende, sykdomsforebyggende og kurative initiativ. I utformingen av strategien skal barn og unges erfaringer og råd inkluderes.»
Vedtaket ble truffet i forbindelse med behandlingen Dokument nr. 8:43 S (2015–2016), jf. Innst. 346 S (2015–2016).
Anmodningsvedtaket er fulgt opp ved at regjeringen 25. august 2017 la fram en strategi for befolkningens psykiske helse; Mestre hele livet, hvor barn og unge er særskilt omtalt.
Vedtak nr. 108.27 (2016–2017), 5. desember 2016
«Stortinget ber regjeringen vurdere tiltak for å stimulere til en raskere oppbygning av dagtilbudet for demente innen lovkravet trer i kraft fra 2020.»
Vedtaket ble truffet ved behandling av Meld. St. 1 (2016–2017), Innst. 2 S (2016–2017).
Det legges til grunn at dagens tilskudd sammenholdt med varslet plikt for kommunene til å tilby et dagaktivitetstilbud til hjemmeboende personer med demens fra 2020, vil bidra til at kommunene bygger ut et tilstrekkelig tilbud de to påfølgende årene. Kommunene har sterke økonomiske insentiver til å bygge ut dagtilbud til demente, da dette kan bidra til å utsette bruk av dyre tjenester, avlaste pårørende, i tillegg til å gi bedre livskvalitet til brukere. Regjeringen vurderer at det ikke er behov for å øke tilskuddssatsen for å stimulere til raskere oppbygging av dagaktivitetstilbudet for hjemmeboende personer med demens.
Vedtak nr. 108.28 (2016–2017), 5. desember 2016
«Stortinget ber regjeringen sørge for at overgrepsutsatte barn som avhøres av Statens barnehus skal tilbys medisinske undersøkelser.»
Vedtaket ble truffet ved behandling av Prop. 1 S (2016–2017), jf. Innst. 11 S (2016–2017).
Vedtaket er fulgt opp ved at de regionale helseforetakene har fått i oppdrag å bygge opp tilstrekkelig kompetanse og kapasitet til å tilby alle barn som avhøres ved Statens barnehus, medisinsk undersøkelse ut over de kliniske rettsmedisinske undersøkelsene som rekvireres av politiet. I 2017 ble de regionale helseforetakene tildelt 13,2 mill. kroner til å styrke tilbudet om medisinske undersøkelser i Statens barnehus. Det foreslås å øke tilskuddet med 7 mill. kroner i 2018, slik at samlet tilskudd blir 20,5 mill. kroner.
Vedtak nr. 108.29 (2016–2017), 5. desember 2016
«Stortinget ber regjeringen forsikre seg om at det ikke stilles uforholdsmessig strenge krav til hvem som kan få lov til å gi tilbud til pasientreiser, for eksempel knyttet til avstand og reisetid, og at Dødehavsklinikken kan gis anledning til å gi tilbud på lik linje med andre tilbydere.»
Vedtaket ble truffet ved behandling av Prop. 1 S (2016–2017), jf. Innst. 11 S (2016–2017).
Vedtaket er fulgt opp ved at det i oppdragsdokumentet til Helse Sør-Øst RHF for 2017 framgår at Helse Sør-Øst RHF skal sørge for behandlingsreiser til utlandet for pasienter fra hele landet, og sikre at kravene til f.eks. avstand og reisetid ikke skal hindre Dødehavsklinikken å inngi tilbud på lik linje med andre leverandører av behandlingsreiser. Dette innebærer at det verken i kvalifikasjonskrav eller tildelingskriterier skal stilles uforholdsmessige strenge krav til avstand og reisetid.
Vedtak nr. 108.51 (2016–2017), 5. desember 2016
«Stortinget ber regjeringen i forbindelse med statsbudsjettet for 2018 komme med en vurdering av å slå sammen egenandelstak 1 og egenandelstak 2 til et felles egenandelstak med en øvre ramme på 3000 kroner.»
Vedtaket ble truffet i forbindelse med behandling av Meld. St. 1 (2016–2017) og Prop. 1 S (2016–2017), jf. Innst. 2 S (2016–2017).
Vedtaket er fulgt opp gjennom en vurdering i Prop. 1 S (2017–2018) Helse- og omsorgsdepartementet, del II, kap. 2752, post 70, Egenandelstak 1.
Vedtak nr. 108.54 (2016–2017), 5. desember 2016
«Stortinget ber regjeringen innen juni 2017 om å legge frem en helhetlig tverrsektoriell strategi for psykisk helse, som også særlig tar for seg barn og unges psykiske helse, som et forarbeid til en økonomisk forpliktende opptrappingsplan for barn og unges psykiske helse.»
Vedtaket ble truffet i forbindelse med behandling av Meld. St. 1 (2016–2017) og Prop. 1 S (2016–2017), jf. Innst. 2 S (2016–2017).
Vedtaket er fulgt opp gjennom at regjeringen 25. august 2017 la fram en strategi for befolkningens psykiske helse; Mestre hele livet, hvor barn og unge er særskilt omtalt.
Vedtak nr. 108.55 (2016–2017), 5. desember 2016
«Stortinget ber regjeringen sikre at det ansettes sosialpediatere ved alle barneavdelinger på norske sykehus.»
Vedtaket ble truffet ved behandling av Prop. 1 S (2016–2017), jf. Innst. 11 S (2016–2017).
I oppdragsdokumentet for 2016 ble de regionale helseforetakene bedt om å ansatte sosialpediatere i alle barneavdelinger og å sørge for at overgrepsutsatte barn som avhøres av Statens barnehus skal tilbys medisinske undersøkelser. Alle regioner rapporterer at det er ansatt sosialpediatere i helseforetakene eller det er laget planer for å bygge opp kompetanse og kapasitet, og det er laget samarbeidsavtaler med de statlige barnehusene. I 2017 er de regionale helseforetakene bedt om å bygge opp tilstrekkelig kompetanse og kapasitet til å tilby alle barn som avhøres ved Statens barnehus medisinsk undersøkelse ut over de kliniske rettsmedisinske undersøkelsene som rekvireres av politiet. Dette er en del av de regionale helseforetakenes sørge for-ansvar. De regionale helseforetakene har i 2017 utarbeidet planer for oppbygging av kompetanse og kapasitet innen sosialpediatri og arbeider nå med å følge opp disse.
Vedtak nr. 108.56 (2016–2017), 5. desember 2016
«Stortinget ber regjeringen om en rask oppfølging av NOU 2016:12 – Ideell opprydding, slik at behandling kan skje i Stortinget i vårsesjonen 2017.»
Vedtaket ble truffet ved behandling av Prop. 1 S Tillegg 5 (2016–2017), jf. Innst. 2 S (2016–2017).
Vedtaket er fulgt opp gjennom omtale i Prop. 129 S (2016–2017) om kompensasjon av ideelles pensjonskostnader og forslag i Prop. 1 S (2017–2018) om å etablere en tilskuddsordning til dekning av ideelle virksomheters historiske pensjonskostnader knyttet til offentlig tjenestepensjonsordning, med en bevilgning på 27 mill. kroner i 2018. Det vises til nærmere omtale i Prop. 1 S (2017–2018) Helse- og omsorgsdepartementet, under kap. 732, post 70.
Vedtak nr. 108.62 (2016–2017), 5. desember 2016
«Stortinget ber regjeringen om å gi de regionale helseforetakene i oppdrag å utrede to protonsentre i Norge. Utredningen skal planlegge for bygging av ett senter innen 2022, og videre etappevis utbygging, avhengig av kapasitetsbehov og utvikling i behandlingsteknologi. Plasseringen av sentrene blir eventuelt i Oslo og Bergen.»
Vedtaket ble truffet ved behandling av Prop. 1 S Tillegg 5 (2016–2017), jf. Innst. 2 S (2016–2017).
Anmodningsvedtaket er fulgt opp ved at de regionale helseforetakene i felles foretaksmøte 10. januar 2017 ble bedt om å utrede to protonsentre i Norge. Utredningen skal planlegge for byggingen av ett senter innen 2022, og videre etappevis utbygging, avhengig av kapasitetsbehov og utvikling i behandlingsteknologi. Plassering av sentrene blir ev. i Oslo og Bergen. Fristen ble satt til 23. oktober 2017. Det vises til nærmere omtale i Prop. 1 S (2017–2018) Helse- og omsorgsdepartementet, under kap. 732, post 81.
Vedtak nr. 125 (2016–2017), 9. desember 2016
«Stortinget ber regjeringen om å gjøre unntak i forskrift etter tobakksskadeloven §§ 17 tredje ledd og 24 fjerde ledd for godteri som kan minne om tobakksprodukter, men som klart ikke er egnet til å bli forvekslet med eller promotere tobakk. Det skal ikke gjøres unntak for mer realistiske imitasjoner.»
Vedtaket ble truffet ved behandling av Prop. 142 L (2015–2016), jf. Innst. 101 L (2016–2017). Anmodningsvedtaket er fulgt opp gjennom endring forskrift 15. desember 1995 nr. 989 om forbud mot tobakksreklame mv. § 7b, jf. kongelig resolusjon av 16. juni 2017.
Vedtak nr. 126 (2016–2017), 9. desember 2016
«Stortinget ber regjeringen fastslå et mål om vekst i andelen av den samlede helse- og omsorgssektoren som skal være organisert og drevet som ideell virksomhet, og på egnet måte legge fram for Stortinget en plan med kortsiktige og langsiktige tiltak for å oppnå dette.»
Vedtaket ble truffet ved behandling av Dokument 8:85 S (2015–2016), jf. Innst. 102 S (2016–2017).
Regjeringen har satt i verk en rekke ulike tiltak for å nå målsettingen om vekst i andelen av den samlede helse- omsorgssektoren som er organisert og drevet av ideell virksomhet. Det vises til omtale i Prop. 1 S (2016–2017) Helse- og omsorgsdepartementet, del II, kap. 761 der det framgår hvordan vedtaket er fulgt opp.
Vedtak nr. 307 (2016–2017), 17. desember 2016
«Stortinget ber regjeringen legge frem en sak for Stortinget der det vurderes alle konsekvenser av og nødvendige lovendringer for at Vinmonopolet skal overta taxfree-salget av alkohol ved norske flyplasser ved utløp av gjeldende anbudsperioder.»
Vedtaket ble truffet ved behandling av Prop. 1 LS (2016–2017), jf. Innst. 3 S (2016–2017). Regjeringen vil komme nærmere tilbake til saken i løpet av stortingsperioden.
Vedtak nr. 341 (2016–2017), 19. desember 2016
«Stortinget ber regjeringen sikre en løsning som bidrar til at norsk helsetjeneste får en allmenn og nasjonal tilgang til solid, trygg og kvalitetssikret informasjon om alle legemidler som er i rutinemessig bruk til barn.»
Vedtaket ble truffet ved behandling av Prop. 1S (2016–2017), jf. Innst. 11 S (2016–2017). Kontaktpunktet for tverretatlig legemiddelinformasjon ble etablert i 2006 og har representanter fra Statens legemiddelverk, Helsedirektoratet, Direktoratet for e-helse og Folkehelseinstituttet. Helse- og omsorgsdepartementet har bedt om at forslag til langsiktig løsning for informasjon om legemidler til barn innlemmes i deres utredning om helsepersonellets behov når det gjelder legemiddelinformasjon. Arbeidet skal gjennomføres i samarbeid med Nasjonalt kompetansenettverk for legemidler til barn. Kontaktpunktet har frist til å levere sin rapport 1.desember 2017. Departementet vil komme tilbake til Stortinget på egnet måte.
Vedtak nr. 342 (2916–2017), 19. desember. 2016
«Stortinget ber regjeringen vurdere hvilke konsekvenser avviklingen av diagnoselisten får for studenter og pasienter med lav inntekt kombinert med kronisk sykdom, og komme tilbake til Stortinget med denne vurderingen i forbindelse med Prop. 1 S (2017–2018).»
Vedtaket ble truffet i forbindelse med behandling av Prop. 1 S (2016–2017), jf. Innst.11 S (2016–2017).
Vedtaket er fulgt opp gjennom en vurdering i Prop. 1 S (2017–2018) Helse- og omsorgsdepartementet, under kap. 2752, post 71, Egenandelstak 2.
Vedtak nr. 420 (2016–2017), 10. januar 2017
«Stortinget ber regjeringen utrede hvordan datostemplingen på matvarer kan forbedres for å redusere matsvinn.»
Vedtaket ble truffet ved behandling av Dokument 8:9 S (2016–2017), jf. Innst. 108 S (2016–2017).
Holdbarhetsmerking av matvarer er regulert i matinformasjonsforskriften. Regelverket er harmonisert i EU/EØS. Riktig holdbarhetsmerking på mat har betydning for å minimere matsvinn i verdikjeden. Vedtaket følges opp ved at Norge deltar aktivt i EUs arbeid med sikte på å redusere matsvinn. Mulige endringer i reglene om holdbarhetsmerking er en del av dette arbeidet.
En del matvarer som frisk frukt og grønt og bakervarer som normalt spises innen 24 timer etter produksjon, er unntatt fra kravet om holdbarhetsmerking. I Norge er det mat som er unntatt fra kravet om holdbarhetsmerking som utgjør den største delen av den maten som kastes.
Vedtaket er videre fulgt opp gjennom den avtalen som regjeringen og den norske matbransjen i 2017 undertegnet om reduksjon av matsvinn. I følge avtalen skal både matbransjen og myndighetene bl.a. bidra til at påvirke forbrukerne til å kaste mindre mat. Dette vil bli fulgt opp med tiltak med sikte på å heve kunnskapen i befolkningen om holdbarhetsmerking, oppbevaring av mat og trygg bruk av matrester.
Vedtak nr. 600 (2016–2017), 25. april 2017
«Stortinget ber regjeringen sikre rutiner slik at alle gravide blir spurt om de blir utsatt for vold, og at vold er tema på kontaktpunktene mellom nybakte foreldre og helsevesenet.»
Vedtaket ble truffet ved behandling av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021), jf. Innst. 247 S (2016–2017).
Vedtaket er fulgt opp bl.a. gjennom at Helsedirektoratet i 2014 publiserte Retningslinje for svangerskapsomsorgen – hvordan avdekke vold der det anbefales at helsepersonell som ledd i svangerskapsomsorgen stiller alle gravide spørsmål om vold, både nåværende og tidligere erfaringer. Videre anbefales at kvinnen bør spørres flere ganger gjennom svangerskapet ved tilstander assosiert med vold i nære relasjoner. Retningslinjen gir også anbefalinger om hvordan det kan spørres. Ved avdekking av vold skal helsepersonellet vurdere hvilket personell som bør kontaktes, samarbeide tverrfaglig og sikre individuell oppfølging. Det vises også til oppfølging av anmodningsvedtakene 601 og 620.
Vedtak nr. 601 (2016–2017), 25. april 2017
«Stortinget ber regjeringen iverksette tiltak som bidrar til at plikten til å tilby hjemmebesøk etter fødsel følges opp.»
Vedtaket ble truffet ved behandling av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021), jf. Innst. 247 S (2016–2017).
Vedtaket er fulgt opp gjennom regjeringens store satsning på helsestasjons- og skolehelsetjenesten i perioden 2014–2017. I 2017 ble det totalt bevilget litt over 1 mrd. kroner til tjenesten, hvorav 734,4 mill. kroner gjennom kommunenes frie inntekter. Midlene gir kommunene mulighet til å styrke tjenesten med den kompetansen det er behov for, f.eks. jordmor- og helsesøsterkompetanse.
Vedtak nr. 614 (2016–2017), 25. april 2017
«Stortinget ber regjeringen øremerke midler til de kommunale tjenestetilbudene gjennom økt psykologkompetanse og helsestasjonsvirksomhet.»
Vedtaket ble truffet ved behandling av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021), jf. Innst. 247 S (2016–2017).
Anmodningsvedtaket er fulgt opp gjennom forslag i Prop. 1 S (2017–2018) om å øremerke 155 mill. kroner til rekruttering av psykologer i 2018, jf. omtale under kap. 765, post 60. Stortinget sluttet seg tidligere i år til regjeringens forslag om å lovfeste kommuners plikt til å ha psykologkompetanse. Regjeringen tar sikte på at kravet trer i kraft fra 2020. I Prop.1 S (2017–2018) foreslås det videre å øremerke 250 mill. kroner til helsestasjons- og skolehelsetjenesten i 2018, jf. omtale under kap. 762, post 60.
Vedtak nr. 615 (2016–2017), 25. april 2017
«Stortinget ber regjeringen legge til rette for et mer teambasert helsetjenestetilbud for å sikre tilstrekkelig kompetanse i møte med volds- og overgrepsutsatte.»
Vedtaket ble truffet ved behandling av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021), jf. Innst. 247 S (2016–2017).
Som ledd i å øke kompetansen og styrke behandlingstilbudet til volds- og overgrepsutsatte ønsker regjeringen å tilrettelegge for en bedre organisering av hjelpetilbudet. Regjeringen vil således legge til rette for et mer teambasert helsetjenestetilbud til volds- og overgrepsutsatte, slik det framgår av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021). Siden dette målet berører innretningen av eksisterende tilbud, er det nødvendig å utrede hvordan endringen skal realiseres. Regjeringen kommer tilbake til dette i arbeidet med oppfølgingen av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021).
Vedtak nr. 617 (2016–2017), 25. april 2017
«Stortinget ber regjeringen sikre at voldserfaringer og erfaringer fra personer som er utsatt for vold og overgrep, inngår i arbeidet med Pakkeforløp for psykisk helse og rus, ved utredning, tiltak og behandling.»
Vedtaket ble truffet ved behandling av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021), jf. Innst. 247 S (2016–2017).
Det framgår av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021) at regjeringen vil sikre at volds- og overgrepserfaringer inngår i arbeidet med pakkeforløp for psykisk helse og rus, ved utredning, tiltak og behandling. Stortingets vedtak blir fulgt opp gjennom et prosjektarbeidet i tilknytning til pakkeforløp psykisk helse og rus. Det er etablert en egen ressursgruppe for å sikre ivaretagelse av vold, overgrep og andre traumatiske erfaringer i pakkeforløpene. Ressursgruppen består av 30 representanter fra brukerorganisasjoner og relevante kompetansemiljøer på feltet. De skal gi innspill og råd som omhandler både kartlegging/avdekking, utredning og tiltak/behandling og omhandler både de som har vært utsatt for vold/overgrep og/eller de som utøver vold – både barn, unge og voksne.
Vedtak nr. 619 (2016–2017), 25. april 2017
«Stortinget ber regjeringen videreføre arbeidet med å utvikle behandlingstilbud for personer som er dømt for å ha utført seksuelle overgrep, slik at de som trenger behandling, får det.»
Vedtaket ble truffet ved behandling av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021), jf. Innst. 247 S (2016–2017).
I tråd med Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021) vil regjeringen videreføre arbeidet med å utvikle behandlingstilbud for personer som er dømt for å ha utført seksuelle overgrep.
Det er behov for mer kunnskap om hva slags behandling som har best effekt. På oppdrag fra departementet har Helsedirektoratet gitt Nasjonalt kunnskapssenter om vold og traumatisk stress (NKVTS) i oppdrag å utrede kunnskapsgrunnlaget for behandling av utøvere og utsatte for vold og overgrep jf. Prop. 129 S (2016–2017) og Innst. 401 S (2016–2017).
Vedtak nr. 620 (2016–2017), 25. april 2017
«Stortinget ber regjeringen legge til rette for at i tilfeller der foresatte ikke deltar på kontroll/ hjemmebesøk av barn, og der helsestasjonen aktivt har forsøkt å få kontakt med familien, skal helsestasjonene melde bekymring til barnevernet.»
Vedtaket ble truffet ved behandling av Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021), jf. Innst. 247 S (2016–2017).
Vedtaket er fulgt opp gjennom Helsedirektoratets nylig publiserte retningslinje for helsestasjons- og skolehelsetjenesten, der det gis en anbefaling om bruk av hjemmebesøk som oppfølgingstilbud til familier med utvidede behov og det anbefales at barn registreres i oppfølgingsgrupper. Det er utviklet systemer for å nå utsatte familier og/eller familier som ikke møter når de blir innkalt. Har helsepersonellet grunn til å tro at et barn blir mishandlet eller utsatt for alvorlig omsorgssvikt, inntrer opplysningsplikten til barnevernet. Videre vil avvergelsesplikt etter kjønnslemlestelsesloven inntre når det foreligger en begrunnet mistanke om at kjønnslemlestelse kan skje. Uavhengig av reglene om taushetsplikt vil helsepersonell i slike situasjoner ha en meldeplikt til barnevernet eller politiet. Det vises for øvrig til oppfølging av anmodningsvedtak nr. 734 (2016–2017).
Vedtak nr. 732 (2016–2017), 13. juni 2017
«Stortinget ber regjeringen inkludere forholdene ved norske sykehjem i sine rapporter til internasjonale menneskerettighetsorganer.»
Vedtaket ble truffet ved behandling av Dokument 8:56 S (2016–2017), jf. Innst. 279 S (2016–2017).
Anmodningsvedtaket følges opp gjennom at Helse- og omsorgsdepartementet ved rapportering til internasjonale menneskerettighetsorganer vil rapportere om forholdene ved norske sykehjem og om den eldre andelen av befolkningen der det er naturlig.
Vedtak nr. 734 (2016–2017), 1. juni 2017
«Stortinget ber regjeringen følge nøye med på om de nye nasjonale retningslinjene for helsestasjoner og skolehelsetjeneste endrer dagens praksis.»
Vedtaket ble truffet ved behandling av Representantforslag 65 S (2016–2017) om innføring av obligatorisk helsekontroll på helsestasjonene og senere gjennom skolehelsetjenesten for barn i alderen null til ti år, der kommunene plikter å følge opp barn som ikke møter til helsekontroll, jf. Innst. 317 S (2016–2017).
Med endring av dagens praksis vises til at flere barn som er utsatt for vold og overgrep må fanges opp enn det som er tilfelle i dag. Vedtaket vil bli fulgt opp ved å følge utviklingen gjennom SSBs Kostra-data fra tjenesten som legges fram årlig. Gjennom disse tallene kan man følge med på bl.a. hvor stor andel barn som mottar hjemmebesøk innen to uker, hvor stor andel nyfødte som får utført helseundersøkelse innen åtte ukers alder og hvor stor andel barn som gjennomgår en helseundersøkelse ved to-treårsalder. Nylig vedtatte endringer i helse- og omsorgstjenesteloven, spesialisthelsetjenesteloven og tannhelsetjenesteloven som tydeliggjør tjenestenes ansvar for å bidra til at vold og seksuelle overgrep blir forebygget, avdekket og avverget vil i tillegg gjøre kommunens ansvar for å forebygge, avdekke og avverge vold og overgrep mer egnet som tilsynstema.
Vedtak nr. 770 (2016–2017), 7. juni 2017
«Stortinget ber regjeringen foreta en vurdering av mulige kompenserende tiltak som kan bidra til at studenter som har avsluttet profesjonsstudier i utlandet, men som ikke får autorisasjon i Norge som følge av endret praksis i Helsedirektoratet etter at de har påbegynt studiet ved den aktuelle utdanningsinstitusjonen, kan oppnå autorisasjon i Norge.»
Vedtaket ble truffet ved behandling av Meld. St. 16 (2016–2017), jf. Innst. 364 S (2016–2017).
Vedtaket er fulgt opp ved at Helsedirektoratet har fått i oppdrag å vurdere og komme med forslag til kompenserende tiltak. Direktoratet skal gjøre dette i samarbeid med utdanningsinstitusjoner som har erfaring med ordninger med kompletterende tiltak.
Departementet har også gitt direktoratet i oppdrag å gjøre vurderinger av muligheter for å få på plass ev. ordninger for personer med utdanning i psykologi fra Elte-universitetet i Ungarn. Direktoratet er i denne forbindelse i kontakt med aktuelle norske utdanningsinstitusjoner om muligheten for å lage ordninger med kompenserende tiltak for den aktuelle gruppen.
Vedtak nr. 847 (2016–2017), 8. juni 2017
«Stortinget ber regjeringen legge til rette for en prøveordning som innebærer at kommuner som ønsker det, etter søknad kan få tillatelse til å overta ansvaret for tannhelsetjenesten fra 2020.»
Vedtaket ble truffet ved behandling av Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.), jf. Innst. 378 L (2016–2017).
Helse- og omsorgsdepartementet tar sikte på i løpet av 2018 å gjøre de nødvendige forberedelser som må være på plass for at kommuner som ønsker det, etter søknad og etter avklaring med aktuell fylkeskommune, kan få tillatelse til å overta ansvaret for tannhelsetjenesten fra 2020. Departementet vil komme tilbake til Stortinget med en orientering i statsbudsjettet for 2019.
Vedtak nr. 848 (2016–2017), 8. juni 2017
«Stortinget ber regjeringen sørge for at prøveordningen som starter i 2020, i de kommunene som ønsker å overta tannhelsetjenesten, følgeevalueres frem til 2023. Basert på erfaringene i prøvetiden og endringer i kommunestruktur etter 2020, kan en videre utvidelse til flere kommuner tidligst skje etter 2023.»
Vedtaket ble truffet ved behandling av Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.), jf. Innst. 378 L (2016–2017).
Helse- og omsorgsdepartementet vil etablere en evaluering som skal følge prøveordningen fram til 2023.
Vedtak nr. 849 (2016–2017), 8. juni 2017
«Stortinget ber regjeringen vurdere behovet for økonomiske incentiver for kommuner som ønsker å overta tannhelsetjenesten.»
Vedtaket ble truffet ved behandling av Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.), jf. Innst. 378 L (2016–2017).
Helse- og omsorgsdepartementet viser til omtalen av oppfølgingen av anmodningsvedtakene 847 og 848 og vil komme tilbake til anmodningsvedtaket i senere budsjettframlegg.
Vedtak nr. 850 (2016–2017), 8. juni 2017
«Stortinget ber regjeringen komme tilbake med egen sak som vurderer overføring av den samlede tannhelsetjenesten basert på erfaringene fra prøveordningen som kan gi grunnlag for beslutning om overføring fra 2023.»
Vedtaket ble truffet ved behandling av Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.), jf. Innst. 378 L (2016–2017).
Vedtaket forutsetter at en prøveordning er vedtatt, satt i verk og evaluert. Helse- og omsorgsdepartementet vurderer det slik at oppfølgingen av vedtak nr. 850 må sees i sammenheng med oppfølging av vedtak 848. Erfaringer fra prøveordningen vil først kunne foreligge ved utgangen av 2023. Helse- og omsorgsdepartementet vil komme tilbake til Stortinget med en egen sak når erfaringene fra prøveordningen foreligger.
Vedtak nr. 851 (2016–2017), 8. juni 2017
«Stortinget ber regjeringen starte arbeidet med å bygge opp tannpleierkompetanse i kommunene. Slik oppbygging av tannpleierkompetanse i kommunene vil ha økonomiske og administrative konsekvenser som regjeringen vil måtte komme tilbake til i budsjettsammenheng.»
Vedtaket ble truffet ved behandling av Prop. 71 L (2016–2017) Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.), jf. Innst. 378 L (2016–2017).
Helse- og omsorgsdepartementet vil komme tilbake til oppfølging av anmodningsvedtaket i senere budsjettframlegg. Jf. omtalen under anmodningsvedtak 850.
Vedtak nr. 920 (2016–2017), 14. juni 2017
«Stortinget ber regjeringen snarest sørge for at det etableres overgrepsmottak i hele landet, som også har kapasitet til å ta imot barn.»
Vedtaket ble truffet ved behandling av Dokument 8:110 S (2016–2017), jf. Innst. 343 S (2016–2017).
For 2016 ble det satt som mål at de regionale helseforetakene har ansvar for tilbud til voksne og barn utsatt for seksuelle overgrep, herunder har inngått avtaler med videreførte robuste kommunale overgrepsmottak, fra 1. januar 2016. Helse Nord RHF skal sikre at tilbudet til samiske voksne og barn utsatt for seksuelle overgrep er tilrettelagt samisk språk og kultur. Alle regionene har enten overtatt ansvar for drift av overgrepsmottak eller, med noen få unntak, inngått avtaler med videreførte kommunale overgrepsmottak.
Nasjonalt kompetansesenter for legevaktmedisin (Nklm) har på oppdrag fra Helsedirektoratet utarbeidet en rapport over status for overtakelsen. Den konkluderer med at tilbudet er blitt bedre og at det går riktig vei, men at det fortsatt er en del mangler. Bl.a. har ikke alle mottak etablert beredskapsvakt og baserer seg fortsatt på ringeliste for leger og sykepleiere. Den rettsmedisinske kompetansen varierer mellom mottakene, det samme gjelder psykososial oppfølging. Tilbudet følges opp i styringsdialogen med de regionale helseforetakene og Helsedirektoratet.
Vedtak nr. 934 (2016–2017), 14. juni 2017
«Stortinget ber regjeringen sikre alle barn som er utsatt for menneskehandel, tilgang til spesialisthelsetjenesten slik at de raskt kan få hjelp til å bearbeide traumer.»
Vedtaket ble truffet ved behandling av Dokument 8:100 S (2016–2017), jf. Innst. 397 S (2016–2017).
Vedtaket følges opp gjennom videreføring av ulike tiltak og planer. Det har på traumeområdet vært en flerårig satsning på å bygge opp kunnskap og kompetanse i tjenestene. Dette arbeidet fortsetter, bl.a. gjennom tiltak i Prop. 12 S (2016–2017) Opptrappingsplan mot vold og overgrep (2017–2021) og regjeringens handlingsplan mot menneskehandel (2016). I sistnevnte plan er det et eget tiltak om å gi opplæring til helse- og omsorgspersonell i deres arbeid med å identifisere og følge opp ofre for menneskehandel. De fem regionale ressurssentrene om vold, traumatisk stress og selvmordsforebygging (RVTS) skal gi veiledning og bidra til kompetanseheving av tjenesteytere knyttet til traumer, vold og overgrep, flyktningehelse og tvungen migrasjon. RVTS-ene skal bl.a. gjennomgå aktuelle kurs og tiltak, som de tilbyr tjenestene i dag, og vurdere hvordan informasjon og kunnskap om menneskehandel kan tas inn i eksisterende opplegg.
Vedtak nr. 992 (2016–2017), 19. juni 2017
«Stortinget ber regjeringen nedsette et bredt sammensatt utvalg som skal foreslå egnede og konkrete tiltak som styrker autismefeltet. Mandatet til utvalget må inkludere mål, tiltak, kompetanse, ansvarsforhold, beslektede diagnoser som Tourettes syndrom mm. Utvalgets arbeid skal resultere i en NOU.»
Vedtaket ble truffet ved behandling av Dokument 8:90 S (2016–2017), jf. Innst. 451 S (2016–2017).
Helse- og omsorgsdepartementet vil høsten 2017 starte arbeidet med å utarbeide mandat for et offentlig utvalg, og vurdere utvalgets sammensetning.
Vedtak nr. 993 (2016–2017), 19. juni 2017
«Stortinget ber regjeringen sørge for at helseforetakene og sykehusene prioriterer tidlig diagnostisering og oppfølging/veiledning av autismespekterforstyrrelser (ASF), samt stimulerer til forpliktende samarbeidsavtaler mellom helseforetak/sykehus og kommuner.»
Vedtaket ble truffet ved behandling av Dokument 8:90 S (2016–2017), jf. Innst. 451 S (2016–2017).
Helse- og omsorgsdepartementet vil høsten 2017 starte arbeidet med å utarbeide mandat for et offentlig utvalg som skal foreslå egnede og konkrete tiltak som styrker autismefeltet, og vurdere utvalgets sammensetning.
Tiltak for å sikre tidlig diagnostisering og oppfølging av barn med autisme i et samarbeid mellom helseforetak og kommuner, vil være et sentralt tema for hva utvalget skal vurdere.
Vedtak nr. 1001 (2016–2017), 19. juni 2017
«Stortinget ber regjeringen fremme en ny handlingsplan for fysisk aktivitet med konkrete tiltak på flere samfunnsområder og arenaer, som barnehage, skole, arbeidsplass, eldreomsorg, transport, nærmiljø og fritid. Partene i arbeidslivet må trekkes aktivt med i arbeidet. Det samme må Norges idrettsforbund og friluftslivets organisasjoner. Stortinget må på egnet måte holdes orientert om arbeidet.»
Vedtaket ble truffet ved behandling av Dokument 8:113 S (2016–2017), jf. Innst. S. 461 S (2016–2017).
Regjeringen vil høsten 2017 starte arbeidet med utvikling av handlingsplanen med sikte på framlegging av en egen handlingsplan for fysisk aktivitet og hvor mål og strategier i handlingsplanen inngår som del av den kommende stortingsmeldingen om folkehelsepolitikken, jf. også Meld. St. 34 (2012–2013) og Innst. S 478 (2012–2013).
Vedtak nr. 1010 (2016–2017), 20. juni 2017
«Stortinget ber regjeringen fremme forslag til en norsk modell for et program for teknologiutvikling i vannbransjen, som et spleiselag mellom staten, kommunene og leverandørindustrien.»
Vedtaket ble truffet ved behandling av Dokument 8:83 S (2016–2017), jf. Innst. 480 S (2016–2017).
Regjeringen fastsatte 22. mai 2014 Nasjonale mål for vann og helse iht. WHO/UNECEs Protokoll for vann og helse. Økt utskiftingstakt av ledningsnett for drikkevann og avløpsvann er to av de viktigste tiltakene for å nå målene. Dette er fulgt opp med tydeligere krav om drift og vedlikehold av ledningsnett i ny drikkevannsforskrift gjeldende f.o.m. 2017. Utvikling av ny teknologi vil kunne bidra til enklere og billigere rehabilitering av gammelt og dårlig ledningsnett. Dette er fulgt opp med en særskilt bevilgning til opprettelse av Nasjonalt kompetansesenter for vann- og avløpsinfrastruktur ved Norges miljø- og biovitenskapelige universitet. En norsk modell for et program for teknologiutvikling i vannbransjen vil bli utredet i samarbeid med relevante departementer og i dialog med bransjen og lagt fram for Stortinget på egnet vis.
Vedtak 1117 (2016–2017), 21. juni 2017
«Stortinget ber regjeringen i arbeidet med en ordning for kompensasjon av ideelle organisasjoners pensjonsforpliktelser vurdere nærmere målgruppe og virkeperiode.»
Vedtaket ble truffet ved behandling av Prop. 129 S (2016–2017), jf. Innst. 401 S (2016–2017).
Anmodningsvedtaket er fulgt opp gjennom forslag i Prop. 1 S (2017–2018) til utforming av en tilskuddsordning til dekning av ideelle virksomheters historiske pensjonskostnader knyttet til offentlig tjenestepensjonsordning, med en bevilgning på 27 mill. kroner i 2018. Det vises til nærmere omtale i Prop. 1 S (2017–2018) Helse- og omsorgsdepartementet, under kap. 732, post 70.