1 Overordnet beskrivelse av helsetilstanden i befolkningen
Livskvalitet
God helse defineres her som høy livskvalitet, ikke bare fravær av sykdom eller lidelser. Trivsel, engasjement og livsglede er gunstig både for den enkeltes helse og levealder, men også familie-, arbeids- og samfunnsliv. Livskvaliteten er i gjennomsnitt høy i Norge, men den er skjevfordelt, og noen grupper opplever dårlig livskvalitet.
De som oppgir dårlig livskvalitet, er særlig personer med levekårsrelaterte problemer som dårlig økonomi, arbeidsledige, uføre, personer som har redusert psykisk eller fysisk helse, og de som lever med nedsatt funksjonsevne.
Sykdomsbyrden i Norge
Sykdomsbyrdeberegninger viser hvordan ulike sykdommer, skader og risikofaktorer rammer en befolkning i form av helsetap og dødelighet. Samlemålet for sykdomsbyrde er helsetapsjusterte leveår (på engelsk; Disability-Adjusted Life-Years, forkortes til DALY). Helsetapsjusterte leveår er summen av tapt helse i løpet av et år i en befolkning, som skyldes død før forventet levealder og helsetap mens man er i live.
Sykdomsbildet i Norge ble dominert av ikke-smittsomme sykdommer, som forårsaket omtrent 87 prosent av den totale sykdomsbyrden i 2019. En stor andel av den norske befolkningen lever mange år med sykdom. Ikke-smittsomme sykdommer som hjerte- og karsykdom, kreft, kols, rusmiddellidelser, psykiske lidelser og demens er viktige årsaker til tapte leveår hos begge kjønn i Norge.1
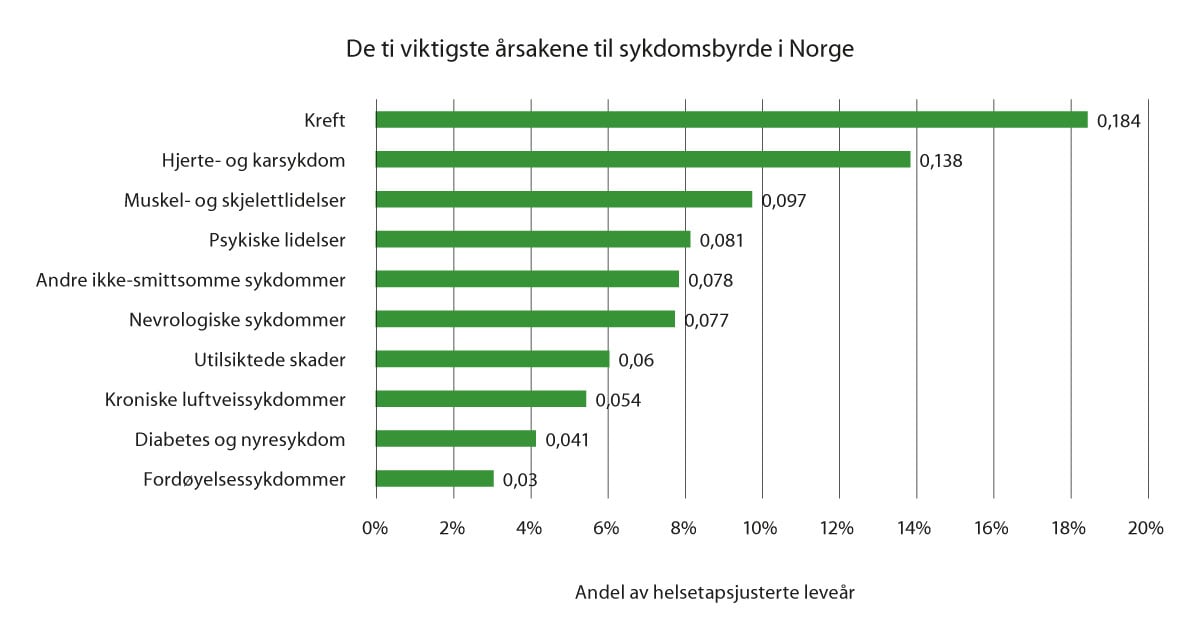
Figur 1.1 De ti viktigste årsakene til sykdomsbyrde i Norge, etter andel (%) av totale rater av helsetapsjusterte leveår (DALY) i befolkningen.1
1 Andre ikke-smittsomme sykdommer er en samlekategori som blant annet omfatter endokrine, metabolske, blod- og immunsykdommer, gynekologiske sykdommer og munn- og tannsykdommer.
Kilde: Global Burden of Disease-prosjektet
Ikke-dødelig helsetap utgjorde 52 prosent av sykdomsbyrden målt i helsetapsjusterte leveår. Spesielt muskel- og skjelettsykdommer, psykiske lidelser og rusmiddellidelser var særlig viktige årsaker til ikke-dødelig helsetap. De siste ti årene har sykdomsbyrden gått ned for mange tilstander som medfører tapte leveår, hvis man tar hensyn til at befolkningen blir større og at alderssammensetningen endrer seg. Sykdomsbyrden har imidlertid ikke gått ned for tilstander som gir ikke-dødelig helsetap.
Helse hos barn og unge
Norske barn og ungdommer har i hovedsak god fysisk helse, både i et historisk perspektiv og sammenlignet med barn og ungdom i andre deler av verden. Mange starter imidlertid voksenlivet med risikofaktorer for dårlig helse senere i livet. De viktigste årsakene til dette er ugunstig kosthold, mangel på fysisk aktivitet, og for høy forekomst av overvekt og fedme.
Psykiske plager er vanlig blant ungdom. For jenter i alderen 13–24 år har andelen som rapporterer psykiske plager som bekymring og stress økt de siste tiårene. Norske studier viser at rundt 7 prosent av barn og unge i alderen 4–14 år har en psykisk lidelse. Andelen barn og unge som blir diagnostisert med en psykisk lidelse i spesialisthelsetjenesten har økt de siste ti årene, spesielt for jenter og kvinner i alderen 12–24 år. Det har også vært en økning i totalbruken av legemidler for psykiske lidelser blant barn og unge de siste ti årene.
Rundt 30 norske barn og ungdommer mister livet i ulykker hvert år. I løpet av de siste 50 årene har det har det vært stor nedgang i barnedødelighet som følge av ulykker, på grunn av langt færre dødsfall i trafikk- og drukningsulykker.
Helse hos voksne og eldre
Sykdommer vi lever med gir redusert livskvalitet for den enkelte, omfattende kostnader for helse- og omsorgstjenesten og gjør at færre enn ønskelig i yrkesaktiv alder kan bidra i arbeidslivet.
I Norge er om lag sju av ti voksne inkludert i arbeidsstyrken. Sysselsettingen i Norge er relativt høy sammenlignet med andre OECD-land, men Norge har et relativt høyt sykefravær. Flest sykmeldinger og langvarige trygdestønader blir gitt for muskel- og skjelettlidelser og psykiske lidelser.
Den vanligste muskel- og skjelettlidelsen er smerter i ryggen. Omtrent 1 av 4 har til enhver tid langvarige plager knyttet til muskel- og skjelettsystemet; det vil si om lag 30 prosent av kvinner og 20 prosent av menn.2 Forekomsten er høyest blant de eldre, og blant kvinner over 70 år hadde mer enn halvparten slike plager.
Omtrent hver tredje voksne nordmann oppgir å ha langvarig smerte. Langvarig smerte er en viktig årsak til redusert livskvalitet, langtidssykefravær og uførhet.
Mellom 1 av 6 og 1 av 4 vil oppfylle kriteriene for en psykisk lidelse i løpet av et år. De vanligste psykiske lidelsene er angst, depresjon og rusmiddellidelser. Alvorlige psykiske lidelser er forbundet med uførhet, fysiske sykdommer og redusert forventet levealder.
Alkoholbrukslidelser er de hyppigste rusmiddellidelsene i Norge. 12-månedersforekomst av skadelig bruk eller avhengighet av alkohol for voksne er 5–8 prosent, som utgjør om lag 175–350 000 personer. Pasienter med rusmiddellidelser har ofte også andre psykiske og fysiske sykdommer. Det antas at det er en stor underbehandling av rusmiddellidelser i Norge3.
I gjennomsnitt er det rundt 250–300 narkotikautløste dødsfall årlig i Norge. Dette gjelder ofte yngre personer, og gir mange tapte leveår til tross for relativt få dødsfall.
Ulykker og selvmord er de viktigste dødsårsakene under 45 år. Om lag 2 000 dødsfall årlig skyldes ulykker. Ulykkesdødeligheten har gått betydelig ned de siste tiårene. Om lag 650 personer tar livet sitt i Norge hvert år. To av tre av disse er menn.
Eldre i dag klarer seg i større grad selv, og har bedre fysisk og kognitiv funksjonsevne enn tidligere. Men mange lever med kroniske sykdommer og nedsatt funksjonsevne, særlig blant eldre over 80 år. Beregninger viser at om lag 8 prosent av nordmenn over 60 år har demens, og andelen øker kraftig med alderen. Det forventes mer enn en dobling av antallet personer med demens innen år 2050 på grunn av flere eldre i befolkningen.4 Demens påvirker evnen til å klare seg selv i dagliglivet, og personer med demens lever betydelig kortere enn befolkningen ellers.
Legemiddelbruken i befolkningen øker med alderen. Tall fra Reseptregisteret viser at i 2020 fikk 91 prosent av alle over 65 år minst ett legemiddel på resept. Bruk av flere legemidler samtidig (polyfarmasi) øker risikoen for uheldige effekter og bivirkninger. Mer enn to tredjedeler av legemiddelbrukerne over 65 år brukte 5 eller flere legemidler samtidig.
Om lag 37 000 nordmenn diagnostiseres med kreft hvert år. Antall krefttilfeller øker og vil fortsette å øke fram mot 2040. Hovedårsakene er økt levealder og større befolkning. Kreft er hyppigere blant menn enn blant kvinner. Med dagens kreftbilde vil om lag 40 prosent av den norske befolkningen få en kreftdiagnose innen de fyller 80 år. Omtrent 75 prosent av alle kreftpasientene overlever sin kreftsykdom i minst 5 år etter at de har fått diagnosen.
Lungekreft er den kreftformen som tar flest liv blant kvinner og menn sammenlagt. Lungekreft er også den kreftformen som gir flest tapte leveår.
Både dødeligheten og det årlige antallet førstegangstilfeller av hjerteinfarkt går ned. Men fortsatt er det en femtedel av den norske befolkningen som får forebyggende behandling mot eller lever med en hjerte- og karsykdom. Om lag 10 000 behandles årlig for hjerteinfarkt på sykehus eller poliklinikk. 11 000 behandles for hjerneslag, 30 000 for atrieflimmer og 20 000 for hjertesvikt.
Totalt har omkring 270 000 personer, det vil si fem prosent av befolkningen, diagnostisert diabetes. Av disse er det beregnet at 23 000 har type 1-diabetes. Personer fra Sør-Asia og Afrika har høyere risiko for type 2-diabetes enn andre grupper i befolkningen. Diabetes er forbundet med alvorlige komplikasjoner inkludert hjerte- og karsykdommer, og diabetes bidrar vesentlig til sykdomsbyrden i Norge og resten av verden.
Om lag 6–7 prosent av befolkningen over 40 år har kols, viser data fra HUNT og Tromsø-undersøkelsen. Andelen har gått ned siden 2001, noe mer for menn enn for kvinner, noe som delvis kan forklares av nedgangen i røyking.
Hvis vi ser på for tidlig død av de ikke-smittsomme sykdommene kreft, hjerte- og karsykdom, kols og diabetes samlet, det vil si dødsfall i alderen 30 til 69 år, har andelen gått ned i perioden fra 2015 til 2021.5 Denne utviklingen tyder på at Norge er på vei til å nå FNs globale bærekraftsmål om å redusere for tidlig død av disse ikke-smittsomme sykdommene med 33 prosent fra 2015–2030.
Forventet levealder
Forventet levealder er en viktig pekepinn på hvordan det står til med folkehelsen i et land. I 2021 var forventet levealder 84,7 år for kvinner og 81,6 år for menn. I perioden etter 1960 har Norge gått fra å ha verdens høyeste levealder til å havne et stykke ned på verdensrankingen. Utviklingen virker noe mer gunstig de siste 10–15 årene.
Forventet levealder har økt mer eller mindre kontinuerlig de siste 170 årene, bare avbrutt av verdenskriger og spanskesyken i 1918, illustrert i figuren nedenfor. SSBs prognoser viser en forventet levealder i 2060 for menn på 88,9 år og 90,9 år for kvinner.6
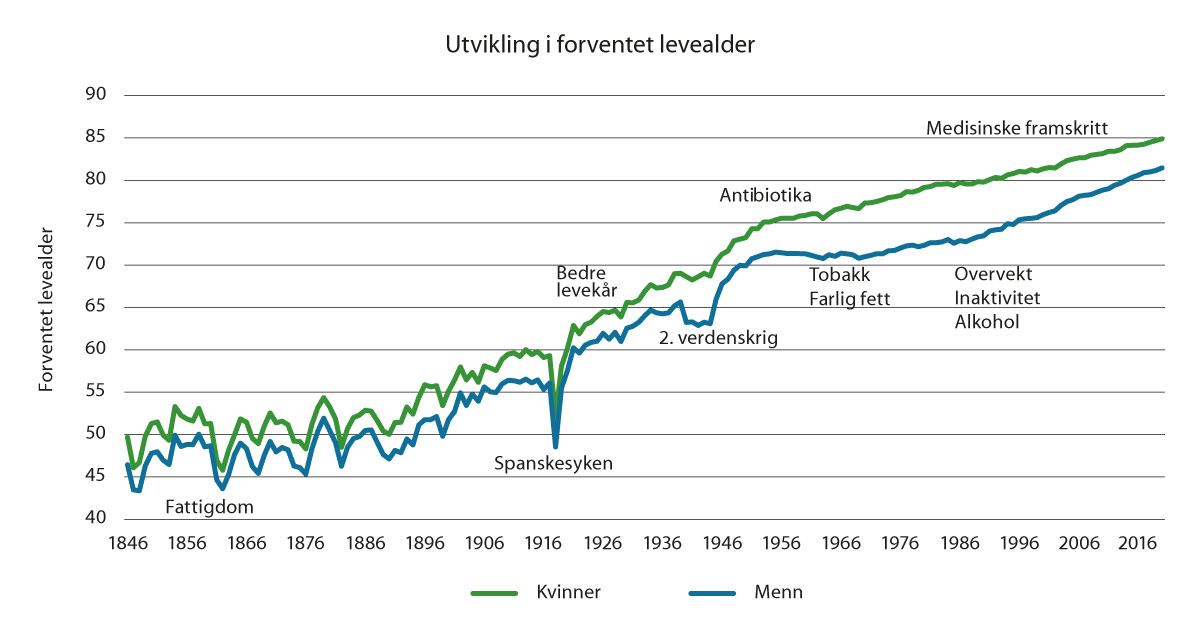
Figur 1.2 Forventet levealder i Norge 1846–2020.
Kilde: Human Mortality Database.
Fruktbarhet
Siden 1950-årene har fruktbarheten sunket tydelig i de aller fleste av verdens land, men med betydelig variasjon i omfang og når nedgangen startet.
I Norge er fruktbarheten relativt høy sammenlignet med andre europeiske land. Likevel har den sunket tydelig siden 20097. I 2020 var den norske fruktbarheten lavere enn noen gang tidligere, med et samlet fruktbarhetstall på 1,48 barn per kvinne. For 2021 gikk fruktbarhetstallet noe opp igjen, til 1,55. Nedgangen henger både sammen med at kvinner i 20-årene får første barn senere, og at kvinner i 30-årene i større grad stopper etter at de har fått barn nummer to.
Det er en økende andel menn i samfunnet som forblir barnløse gjennom livet.
Sosiale helseforskjeller
Det er store sosiale helseforskjeller i Norge. De med lengst utdanning lever i snitt 5–6 år lenger, og har bedre helse enn de som har kortest utdanning. De i høyeste inntektsfjerdedel lever 6–8 år lenger enn de i laveste fjerdedel. Utdanning og inntekt er kjennetegn som har stor betydning for sosial ulikhet. Figuren under viser at forskjellene i levealder etter utdanning er store, og har økt over flere tiår.
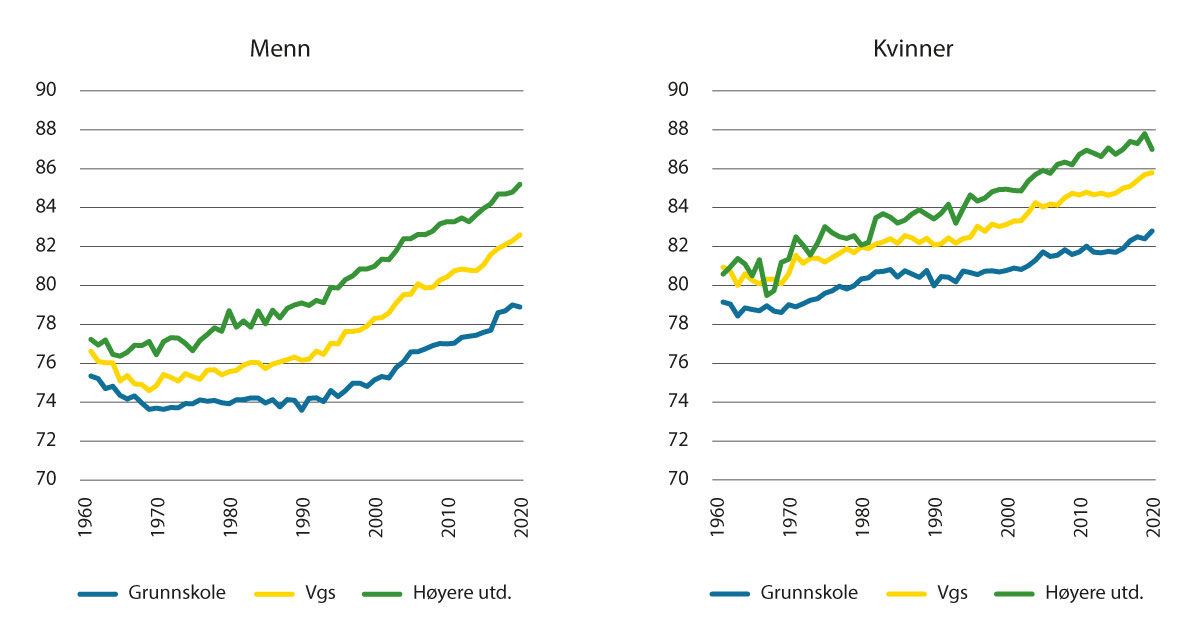
Figur 1.3 Forventet levealder (ved 35 år) i Norge etter utdanningsnivå, 1961–2020.
1 Steingrimsdottir, O. A., Naess, O., Moe, J. O., Groholt, E. K., Thelle, D. S., Strand, B. H., & Bævre, K. (2012). Trends in life expectancy by education in Norway 1961–2009. European Journal of Epidemiology, 27(3), 163–171. https://doi.org/10.1007/s10654-012-9663-0.
Kilde: 1961–1989: Steingrimsdottir mfl. (2012)1; 1990–2020: Norgeshelsa statistikkbank
Resultater for inntekt er tilsvarende som for utdanning. Menn og kvinner med høyest inntekt har den klart høyeste levealderen i perioden 2005–2015, og forskjellene mellom inntektsgruppene har økt betydelig, spesielt for kvinner8.
De sosiale helseforskjellene finner vi også for selvrapportert helse, ulike sykdommer, levevaner og livskvalitet. Det er relativt flere med kort utdanning og/eller lav inntekt som rapporterer om dårlig helse, flere som rammes av hjerteinfarkt og også flere som rammes av kreft, særlig lungekreft og livmorhalskreft, enn i grupper med lengre utdanning og/eller lav inntekt. Tilsvarende gjelder også for mange andre sykdommer og tilstander, som kols, type 2-diabetes, og skader og ulykker. Noe av bakgrunnen for dette er forskjeller i levevaner: I grupper med kort utdanning og/eller dårlig økonomi er forbruket av tobakk, alkohol og usunn mat høyere enn i grupper med mer utdanning og bedre økonomi. De som har kort utdanning og lav inntekt, er også mindre fornøyde med livet og opplever mindre mening i dagliglivet.
I Norge har vi mindre inntektsulikhet og et høyere utdanningsnivå enn det man har i de fleste andre europeiske land. Trass i dette er de relative sosiale helseforskjellene større enn i mange andre land i Europa.
Geografiske helseforskjeller
Det er klare geografiske helseforskjeller i Norge. Forventet levealder varierer med 1–1,5 år mellom fylkene i landet. Levealderen for menn er høyest i Møre og Romsdal og lavest i Finnmark, mens den for kvinner er høyest i Møre og Romsdal og lavest i Innlandet. Internt i Oslo er det rundt 7 års forskjell i levealder for menn i ulike bydeler, mens forskjellen er på rundt 5 år for kvinner.
Forskning viser at det ikke er egenskaper ved selve stedet som gjør oss friskere eller sykere. Derimot kommer forskjellene ofte av at ulike steder blir befolket av mennesker med ulik alder, utdanning, yrkesstatus og inntekt (Sund, 2010). Hele 80 prosent av den geografiske forskjellen i dødelighet mellom norske menn kan forklares av ulike sosioøkonomiske faktorer (Kravdal, et al., 2015). Tilsvarende andel blant kvinner var 73 prosent.
Statistikk på kommunenivå viser at det også er stor geografisk ulikhet i helse og levevaner som røyking, fysisk aktivitet og alkoholbruk. For eksempel er det store variasjoner mellom fylker, kommuner og bydeler i selvrapport helse, særlig blant ungdom: Innad i Oslos bydeler varierer andelen som rapporterer om god helse med hele 17 prosentpoeng (61–78 prosent)9. Samtidig har kommunene ulike ressurser og forutsetninger som har betydning for innbyggernes helsetilstand og muligheten til å påvirke helsen med forebyggende tiltak. KOSTRA-data viser for eksempel at det er stor variasjon i tjenestetilbud med betydning for helsa10.
Pandemiens betydning
Størstedelen av befolkningen er anslått å ha vært smittet av covid-19. Pandemien vil ha en vedvarende innvirkning på folkehelsen i framtida på flere måter. Smitte, sykdom og i sjeldne tilfeller vaksinasjon kan hos noen få konsekvenser. Smitteverntiltakene kan ha hatt langvarig innvirkning på helse og levekår. Det samme gjelder forsinkelser i behandling av andre sykdommer.
Byrden av smitteverntiltakene som ble innført i 2020 og 2021, rammet skjevt i befolkningen. Økning i psykiske plager har vært knyttet til perioder med strenge smitteverntiltak. Det ser ut til at befolkningens psykiske helse har vært motstandsdyktig mot pandemien og tiltakene, men noen grupper har vært mer utsatt.
For barn og unge har strenge smitteverntiltak i skolene og begrenset fysisk undervisning påvirket både læring, trivsel og psykisk helse, og det har rammet skjevt. Pandemitiltakene førte til at barn og unge som ikke var sårbare fra før, ble det. Det er allerede vist at det første pandemiåret har gitt et generelt læringstap11. Dette kan få konsekvenser for frafall fra skoleløpet, og dermed også fremtidige levekår.
Under pandemien var det store ulikheter i hvordan smitten rammet befolkningen, etter blant annet alder, hvor man bor, og sosioøkonomiske forhold. Enkelte innvandrergrupper har vært overrepresentert både blant smittede og alvorlig syke.
Studiene som har undersøkt forekomst av senfølger etter covid-19, viser sprikende funn, avhengig av hvordan senfølger er definert, hvordan man har målt, og hvor lang tid som har gått etter at man var smittet. Fordi så mange har vært smittet, kan selv en liten andel med senfølger utgjøre et folkehelseproblem.
Pandemien har påvirket dødeligheten i befolkningen. Etter en lang periode med fallende trend, økte dødeligheten fra og med høsten 2021. Beregninger gjort av FHI viser en overdødelighet i 2022, som i stor grad skyldes en økning i covid-19- assosierte dødsfall12. Det er fremdeles for tidlig å konkludere med hvordan covid-19 har endret dødeligheten i den norske befolkningen, og om vi vil få midlertidige eller varige endringer i dødeligheten som skyldes koronaviruset.
Mange av konsekvensene av koronapandemien er fortsatt ukjente, og må følges over tid. Det er samtidig grunn til å forvente at vi må leve med koronaviruset i framtida, kanskje på lik linje med influensa. Da kan det være nødvendig å fortsette med regelmessig vaksinasjon av eldre og risikogrupper.
Fremtidens helseutfordringer – mot 2050
De samme viktige helseutfordringene som vi har i dag, vil i stor grad også bestå i 2050. Den jevne nedgangen i dødelighet og sykelighet som vi har sett i perioden mellom 1990 og 2019, altså en stadig friskere befolkning totalt, ser imidlertid ikke ut til å fortsette. Dette skyldes i all hovedsak at vi blir flere eldre. Hvis vi ser bort fra en aldrende befolkning, er både dødelighet og ikke-dødelig helsetap framskrevet å gå nedover, men ikke i like stor grad som i perioden fra 1990 til 2019.
Flere eldre peker seg ut som den største enkeltutfordringen for planleggingen av folkehelsearbeidet i framtiden. Forventet levealder er framskrevet å fortsette å øke fram mot 2050, og med flere eldre i befolkningen, vil det totalt sett medføre en framskrevet økning i både dødelighet og sykelighet. Framskrivinger av helsetjenestebruk viser at de over 70 vil stå for så å si all forventet økning i bruk av offentlige helsetjenester fram til 2040. Antall mottakere omsorgstjenester vil øke fra overkant av 350 000 mottakere i 2019 til om lag en halv million mottakere i 2040.
Andelen av befolkningen i aldersgruppene over 75 år er framskrevet å øke. Gruppen over 90 år vil både øke i størrelse, og ha høyere dødelighet og sykdomsbyrde enn i 2019. I høy alder vil kreft, demens, fallulykker, ernæringssykdommer og infeksjoner bli viktigere årsaker til dødelighet og sykelighet. Det er behov for økt oppmerksomhet på samsykelighet og «komplekse pasienter». Det bør være spesiell oppmerksomhet rettet mot aldersgruppen fra 90 år og oppover under planleggingen av framtidens helse- og omsorgstjenester.
Muskel- og skjelettlidelser og psykiske lidelser vil fortsette å være viktige årsaker til helsetapsjusterte leveår også i framtiden. Med en mindre andel av befolkningen i arbeidsfør alder i framtiden, blir det viktig å også fokusere på sykdommer som hindrer arbeidsdeltakelse.
Tabell 1.1 Rangering, andel av total dødelighet og sykdomsbyrde, samt endring i rater fra 2019 til 2050 for de ti største årsaksgruppene.
Dødelighet | ||||
|---|---|---|---|---|
Andel1 (%) | 2019 | 2050 | Andel1 (%) | Endring i rater, (%) |
30,7 | Hjerte- og karsykdom | Kreft | 30,9 | 33,0 |
30,6 | Kreft | Hjerte- og karsykdom | 22,2 | -4,9 |
8,6 | Nevrologiske sykdommer | Nevrologiske sykdommer | 10,3 | 57,9 |
6,7 | Kroniske luftveissykdommer | Kroniske luftveissykdommer | 6,9 | 36,9 |
5,0 | Luftveisinfeksjoner og tuberkulose | Luftveisinfeksjoner og tuberkulose | 6,7 | 76,9 |
3,8 | Utilsiktede skader | Diabetes og nyre | 5,1 | 94,4 |
3,5 | Diabetes og nyre | Utilsiktede skader | 4,4 | 49,7 |
3,4 | Fordøyelsessykdommer | Fordøyelsessykdommer | 3,7 | 43,8 |
1,9 | Andre ikke-smittsomme sykdommer | Andre ikke-smittsomme sykdommer | 3,3 | 122,7 |
1,4 | Selvskade og vold | Infeksiøse tarmsykdommer | 2,0 | 213,6 |
0,9 | Infeksiøse tarmsykdommer (122) | Selvskade og vold (142) | 0,8 | -26,7 |
Helsetapsjusterte leveår (DALY) | ||||
Andel1 (%) | 2019 | 2050 | Andel1 (%) | Endring i rater, (%) |
18,4 | Kreft | Kreft | 19,3 | 8,3 |
13,8 | Hjerte- og karsykdom | Hjerte- og karsykdom | 10,6 | -21,2 |
9,7 | Muskel- og skjelettlidelser | Muskel- og skjelettlidelser | 10,2 | 6,5 |
8,1 | Psykiske lidelser | Nevrologiske sykdommer | 9,0 | 18,4 |
7,8 | Andre ikke-smittsomme sykdommer | Andre ikke-smittsomme sykdommer | 8,0 | 5,2 |
7,7 | Nevrologiske sykdommer | Psykiske lidelser | 7,7 | -1,9 |
6,0 | Utilsiktede skader | Utilsiktede skader | 5,8 | -1,2 |
5,4 | Kroniske luftveissykdommer | Kroniske luftveissykdommer | 5,1 | -4,3 |
4,1 | Diabetes og nyre | Diabetes og nyre | 4,4 | 9,3 |
3,0 | Fordøyelsessykdommer | Rusmiddellidelser | 3,0 | 8,5 |
2,8 | Rusmiddellidelser (142) | Fordøyelsessykdommer (112) | 2,9 | 1,1 |
1 Andel av totale dødsfallsrater og rater av helsetapsjusterte leveår (alle årsaker)
2 Rangering utenfor topp 10-listen
Kilde: Global Burden of Disease-prosjektet
Rusmiddelvaner som tas med inn i alderdommen, sammen med eldrebefolkningens bruk av potente og vandannede medikamenter, kan ha betydning for eldres livskvalitet og friske leveår.
Smittsomme sykdommer kan bli en større utfordring for folkehelsen i fremtiden enn i dag. Det er sannsynlig at vi vil se nye pandemier i løpet av de neste tiårene, og risikoen kan være økende, blant annet på grunn av klima- og miljøendringer. Dersom forekomsten av antibiotikaresistens øker, kan det få store konsekvenser for helsen også i Norge.
Fotnotar
Tabell 1: Rangering, andel av total dødelighet og sykdomsbyrde, samt endring i rater fra 2019 til 2050 for de ti største årsaksgruppene. Kilde: Global Burden of Disease-prosjektet
(Kinge, Jonas Minet, Knudsen, Ann Kristin, Skirbekk, Vegard & Vollset, Stein Emil; Musculoskeletal disorders in Norway: prevalence of chronicity and use of primary and specialist health care services, BMC Musculoskelet Disord. 2015, Apr 2)
Rusmiddellidelser – FHI
Gjøra L., Kjelvik G., Strand B.H., Kvello-Alme M., Selbæk G. Forekomst av demens i Norge. Rapport Aldring og helse 2020. ISBN: 978-82-8061-579-4 (PDF).
Gjøra, L., Strand, B. H., Bergh, S., Borza, T., Brækhus, A., Engedal, K., . . . Selbæk, G. (2021). Current and Future Prevalence Estimates of Mild Cognitive Impairment, Dementia, and Its Subtypes in a Population-Based Sample of People 70 Years and Older in Norway: The HUNT Study. Journal of Alzheimer’s Disease, 79(3), 1213–1226. doi:10.3233/jad-201275
Kvello-Alme, M., Brathen, G., White, L. R., & Sando, S. B. (2019). The Prevalence and Subtypes of Young Onset Dementia in Central Norway: A Population-Based Study. J Alzheimers Dis, 69(2), 479–487
https://www.fhi.no/nettpub/ncd/dodelighet-sykelighet/for-tidlig-dod/?term=&h=1
Nasjonale befolkningsframskrivinger (ssb.no), (mellomalternativet, eller hovedalternativet)
https://www.fhi.no/publ/2020/fallende-fruktbarhet-i-norge/
Association of Household Income With Life Expectancy and Cause-Specific Mortality in Norway, 2005–2015 | Cardiology | JAMA | JAMA Network
Kommunehelsa statistikkbank
https://www.ssb.no/offentlig-sektor/kostra/statistikk/kostra-kommune-stat-rapportering
https://documents1.worldbank.org/curated/en/099720405042223104/pdf/IDU00f3f0ca808cde0497e0b88c01fa07f15bef0.pdf
https://www.fhi.no/publ/2022/Dodelighet-under-pandemien/