3 Befolkningens helse – status og utviklingstrekk
Helsen i den norske befolkningen er generelt god og levealderen er høy, men det er fremdeles utfordringer med store sosiale helseforskjeller (Syse et al., 2022). Grupper som har lang utdanning og god økonomi, har færre helseproblemer, og de lever lenger enn de som har kortere utdanning og dårligere økonomi. Livskvaliteten er gjennomgående høy, men det er noen grupper i befolkningen som i større grad rapporterer dårlig livskvalitet (Nes et al., 2021). Det gjelder særlig de som ikke er integrert i familie, samliv, skole og arbeid, som har psykiske helseutfordringer, opplever diskriminering, lever med nedsatt funksjonsevne eller er uføre, og som har en vanskelig økonomisk situasjon.
3.1 Forhold som påvirker folkehelsen
Folkehelserapporten fra Folkehelseinstituttet er en nettpublikasjon på fhi.no som oppdateres fortløpende. Rapporten inneholder kunnskap og statistikk om en rekke forhold som påvirker befolkningens helse, blant annet forhold knyttet til samfunn og levekår, levevaner, klima og miljøfaktorer. Helse, levekår og samfunnsforhold henger sammen og bidrar til sosiale forskjeller i helse. Grunnleggende forhold som inntekt, utdanning, arbeid, bosted og bolig virker inn på helse i hele årsakskjeden. En trygg økonomi er en ressurs for å kunne velge helsefremmende bomiljøer, vaner og aktiviteter. Helse og røyking, alkoholbruk, kosthold og fysisk aktivitet, henger tett sammen med sosioøkonomiske forhold. Dette kan få konsekvenser for hvordan tiltakene utformes, og hvilke tiltak som bør prioriteres. Samfunnsforhold, lokalmiljø, boligforhold, levekår og tilgang til helse- og omsorgstjenester er andre forhold som spiller en betydelig rolle.
Røyking påvirker folkehelsen negativt, og er fortsatt den levevanen som bidrar mest til sykdomsbyrden i befolkningen. I en spørreundersøkelse fra 2023 oppgav om lag åtte prosent av menn og sju prosent av kvinner i aldersgruppen 16 til 74 år at de røyker daglig (Statistisk sentralbyrå, 2024c). Blant unge er snusing den vanligste formen for tobakksbruk (Vedøy et al., 2022). Det er betydelig sosial ulikhet i andelen som røyker (Folkehelseinstituttet, 2023b). Se figur 3.1.
Ifølge Folkehelserapporten er bruk av alkohol og ulovlige rusmidler blant de viktigste risikofaktorene for tap av friske leveår i befolkningen (Lund & Bye, 2022). Alkohol er årsak til helsemessige og sosiale problemer i samfunnet i betydelig større grad enn ulovlige rusmidler. Det er ingen skarpe skiller mellom bruk og skadelig bruk av alkohol. Det registrerte alkoholforbruket gikk ned fra 1980 til 1993, deretter økte det kraftig fram til 2008, for deretter å gå ned igjen. Drikkefrekvens og årlig alkoholforbruk er høyere i grupper med lang utdanning og høy inntekt, mens risikofylt alkoholbruk og alkoholrelaterte skader er mer utbredt blant dem med kort utdanning og lav inntekt (Rossow & Bye, 2024).
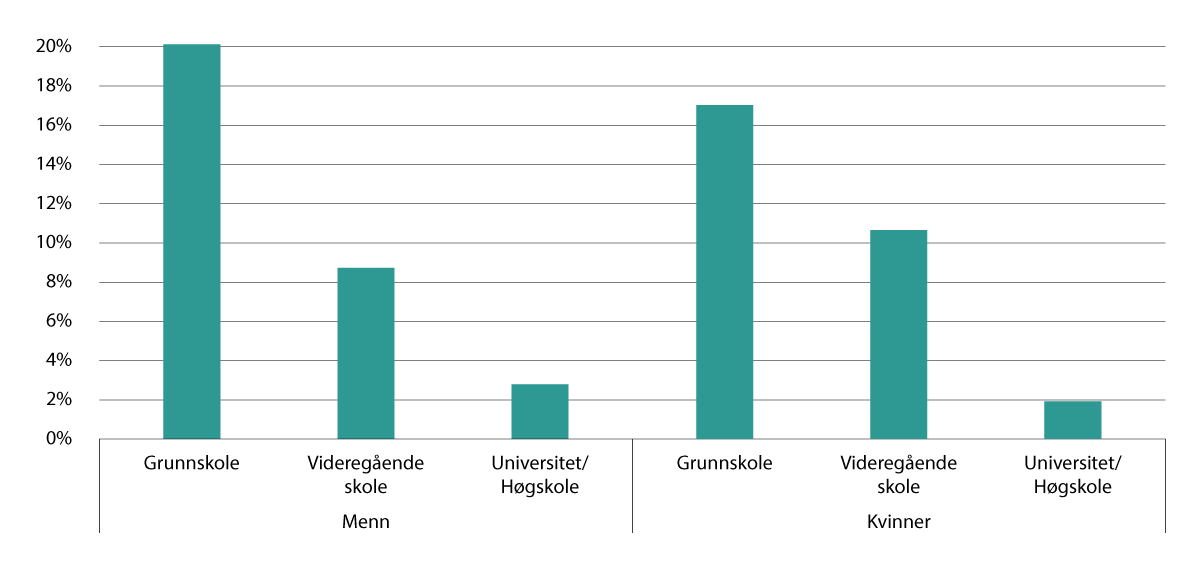
Figur 3.1 Andelen dagligrøykere etter utdanningsnivå, menn og kvinner, 2021
Kilde: Statistisk sentralbyrå (2022)
Den norske befolkningen har et variert kosthold, men hos mange er inntaket av grove kornprodukter, grønnsaker, bær, frukt og fisk lavere enn anbefalt (Totland et al., 2024). Inntaket av matvarer med mye mettet fett, salt og sukker er høyere enn anbefalt. Grupper med lang utdanning har generelt et sunnere kosthold enn grupper med kort utdanning. Folkehelseinstituttet har trukket fram usunt kosthold som en av de ti store folkehelseutfordringene i Norge (Folkehelseinstituttet, 2018).
For lite fysisk aktivitet og for mye stillesitting kan øke risikoen for sykdommer som hjerteinfarkt, kreft og type 2-diabetes (Ekelund & Nystad, 2023). Befolkningen bruker stadig mer tid på stillesittende aktiviteter, og det er et betydelig potensial for å øke tid brukt til fysisk aktivitet gjennom hele livsløpet. I aldersgruppene seks, ni og 15 år oppfylte henholdsvis om lag 90 prosent, 70 prosent og 45 prosent minimumsanbefalingen om fysisk aktivitet i 2018. I alle aldersgrupper er det signifikant flere gutter enn jenter som tilfredsstiller denne anbefalingen. En oppsummering av forskning om helseeffekter av fysisk aktivitet antyder at helsetilstanden til de som er fysisk aktive gjennom livsløpet, vil være langt bedre enn for de som er fysisk inaktive (Folkehelseinstituttet, 2019).
Størstedelen av den voksne norske befolkningen har enten overvekt (BMI 25–29 kg/m2) eller fedme (BMI>=30 kg/m2) (Meyer et al. 2023). Om lag 27 prosent av mennene og 25 prosent av kvinnene i alderen 40–49 år har fedme. Mellom 15 og 21 prosent av barn og unge i alderen 8–15 år har overvekt eller fedme. Mens andelen med overvekt og fedme har økt blant voksne de siste 50–60 årene, har andelen blant barn og ungdom nærmest vært stabil siden 2010. Det er først og fremst fedme som gir økt helserisiko. Det er anslått at fedme medvirker til 2 800 dødsfall årlig, og er knyttet til hjerte- og karsykdommer, diabetes og andre kroniske sykdommer. Endringer i miljø og levevaner kan trolig forklare økningen i overvekt og fedme på befolkningsnivå de siste tiårene. Flere utviklingstrekk gjør at samfunnet nå er mer «fedmefremmende» enn tidligere, blant annet gjennom lett tilgjengelige og fristende mattilbud og redusert fysisk aktivitet i hverdagen.
3.2 Levealder og sykdomsbyrde
I 2024 var forventet levealder 84,8 år for kvinner og 81,6 år for menn (Bævre, 2025). Forventet levealder gjenspeiler dødeligheten i befolkningen og er en viktig pekepinn på hvordan det står til med folkehelsen (Statistisk sentralbyrå, 2025). De siste 20 årene er forskjellen mellom menns og kvinners levealder redusert. Figur 3.2 viser utviklingen i levealder fra 1980 til 2022 for menn og kvinner.
Pensjonsutvalget (NOU 2022: 7, tabell 8.4) registrerer at utviklingen i levealder har vært mye sterkere enn det som lå til grunn da arbeidet med pensjonsreformen startet for vel 20 år siden. Særlig gjelder dette menn som i 2020 levde fem år lenger enn i 2002, det vil si mer enn to år lenger enn det som ble forutsett i 2002.
Framskrivninger for tiden fram til 2060 viser at forventet levealder vil øke, slik at forventet levealder i 2060 vil være 88,7 år i middelalternativet – 89,5 år for kvinner og 87,4 for menn (Statistisk sentralbyrå, 2025). I dag skjer de aller fleste dødsfall i høy alder, og det er dødeligheten i eldre aldersgrupper som er avgjørende for forventet levealder. Forventet levealder sank i 2021 og 2022, hovedsakelig som følge av økt dødelighet knyttet til koronapandemien (Forthun et al., 2025).
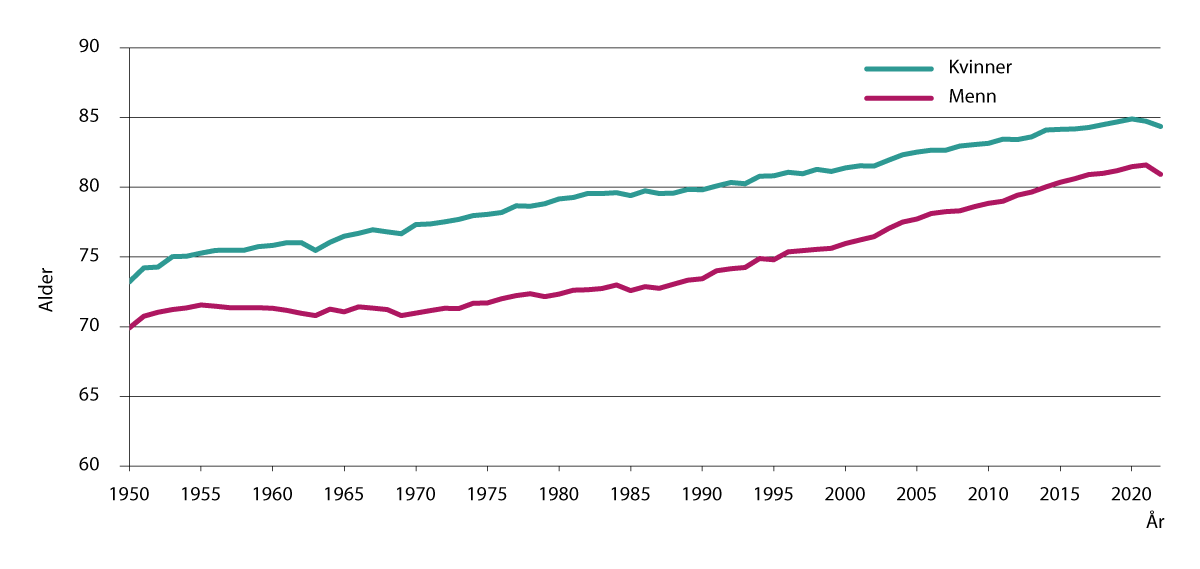
Figur 3.2 Utvikling i forventet levealder ved fødsel. 1950–2023
Kilde: Dødelighet etter yrke. Rapport 2022/24. Statistisk sentralbyrå (2025)
Det er store sosiale forskjeller i dødelighet og levealder i den norske befolkningen. Personer med høyere inntekt, utdanning og posisjon i arbeidslivet har høyest forventet levealder og gjennomgående lavest dødelighet i ulike aldersgrupper.
Norge er blant de landene i verden som har høyest levealder, og forskjellene mellom disse landene er små (med et unntak for japanske kvinner). Vi finner de samme forskjellene i forventet levealder mellom menn og kvinner i de fleste land som det er naturlig å sammenlikne med. Det gjelder også mønsteret med sosial ulikhet i helse. Tall fra det internasjonale sykdomsbyrdeprosjektet, The Global Burden of Disease Study – GBD fra mai 2024, viser at det har vært et kraftig fall i dødelighet siden 1990, både i den norske befolkningen og globalt (The Lancet, 2025).1 Samtidig har befolkningen fått flere leveår med god helse. Norge er blant landene i verden med både høyest forventet levealder og flest forventede friske leveår (Folkehelseinstituttet, 2024b).
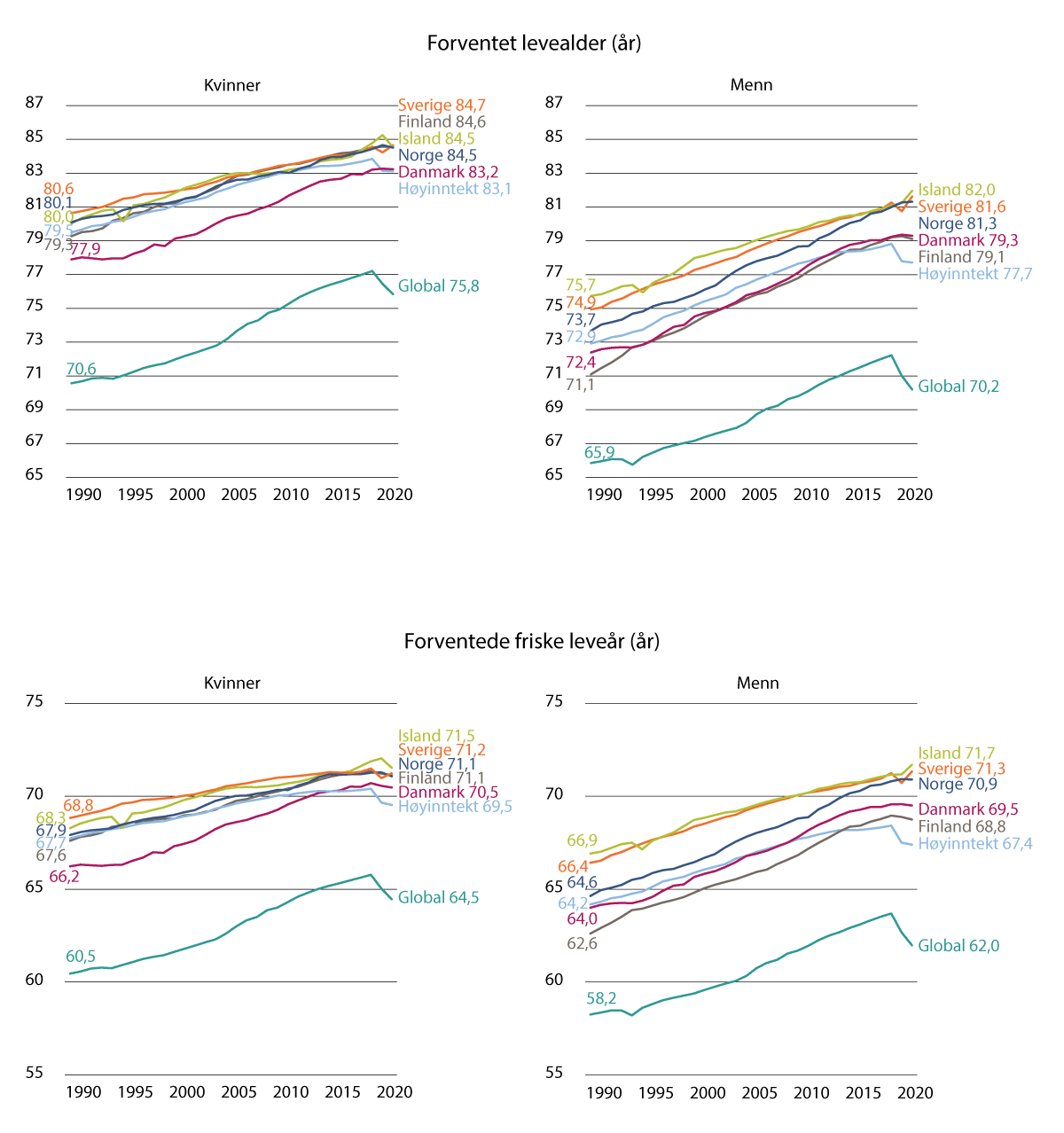
Figur 3.3 Forventet levealder og forventet levealder med god helse
Kilde: Folkehelseinstituttet (2024b) og Global Burden of Disease-prosjektet (GBD2021)
Figur 3.3 viser endringer i forventet levealder og forventet levealder med god helse for menn og kvinner for perioden 1990 til 2021 for Norge, alle de nordiske landene, høyinntekstland og globalt.
De viktigste årsakene til sykdomsbyrde i Norge inkluderer livsstilssykdommer som hjerte- og karsykdommer, diabetes, kreft og muskel- og skjelettlidelser (Folkehelseinstituttet, 2024b). Kreftsykdommer og hjerte- og karsykdommer er fortsatt de viktigste dødsårsakene, selv om det har vært en betydelig nedgang i dødeligheten av hjerte- og karsykdommer og økt overlevelse av flere kreftsykdommer som følge av forebyggende tiltak, bedre diagnostikk og behandling.
Framskrivinger av sykdomsbyrde i Norge viser at ikke-smittsomme sykdommer fortsatt vil være de viktigste årsakene til sykdomsbyrde og død i 2050. Framskrivingene viser færre dødsfall som skyldes hjerte- og karsykdom, mens kreft og nevrologiske sykdommer, som er viktige dødsårsaker i høy alder, vil være årsak til flere dødsfall (Folkehelseinstituttet, 2022). Disse sykdommene bidrar også til sykdomsbyrden i form av redusert funksjonsevne. Psykiske lidelser, inkludert angst og depresjon, er vanlige i befolkningen, og utgjør også en stor del av sykdomsbyrden (Tesli et al., 2023). Mellom 15–25 prosent vil oppfylle kriteriene for en psykisk lidelse i løpet av et år. Alvorlige psykiske lidelser er forbundet med uførhet, fysiske sykdommer og redusert forventet levealder. En aldrende befolkning fører til flere tilfeller av demens og andre aldersrelaterte sykdommer (Strand et al., 2023).
Boks 3.1 Sykdomsbyrde
Sykdomsbyrdeprosjektet definerer sykdomsbyrde i form av tap av helse, ikke etter hvorvidt sykdommene påvirker for eksempel inntekt, helsetjenestebruk eller produktivitet. Det benyttes i hovedsak fire mål på sykdomsbyrde: 1) dødsfall, 2) tapte leveår, 3) år levd med helsetap, og 4) helsetapjusterte leveår. I tillegg beregner sykdomsbyrdeprosjektet forventet levealder og forventede friske leveår.
|
Betegnelse Norsk (engelsk) – forkortelse |
Beskrivelse |
|---|---|
|
Tapte leveår (Years of Life Lost) – YLL |
Mål på dødelighet. Gjenstående forventet levetid ved alder når dødsfallet skjer. Hentes fra en referansetabell for dødelighet etter de lavest observerte dødelighetsratene globalt, lik for menn og kvinner |
|
År levd med helsetap (Years Lived with Disability) – YLD |
Mål på ikke-dødelig helsetap. Beregnes ved å multiplisere forekomsten av sykdommer og skader med tilhørende helsetapsvekter |
|
Helsetapjusterte leveår (Disability Adjusted Life Years) – DALY |
Samlemål for sykdomsbyrden i en befolkning. Summen av tapte leveår og år levd med helsetap |
|
Forventet levealder (Life Expectancy) |
Mål på hvor lenge en person kan forvente å leve. Målet er hypotetisk da det forutsetter at personen lever gjennom livet med de aldersspesifikke dødelighetsratene i det kalenderåret beregningen gjøres for. |
|
Forventede friske leveår (Healthy Life Expectancy) – HALE |
Mål på antall forventede friske leveår. Beregnes tilsvarende forventet levealder, men justeres for befolkningens ikke-dødelige helsetap i hver aldersgruppe |
For å kunne beregne helsetapet fra en sykdom eller skade trengs det gode data om forekomst i form av insidens (nye tilfeller av sykdommen i løpet av en bestemt tidsperiode) og prevalens (antall tilfeller ved et gitt tidspunkt eller i et tidsrom). Det er også nødvendig med informasjon om alvorlighetsgraden av sykdommen (grad av nedsatt helse). Norske kilder til beregning av sykdomsbyrde er en rekke registre og helseundersøkelser, og data fra publiserte rapporter og studier. I tillegg benyttes data fra andre land. I tilfeller der norske data mangler, vil resultatene i større grad preges av data om den aktuelle sykdommen eller skaden i land som likner på Norge. Alvorlighet beregnes ved hjelp av helsetapsvekter som er like for alle land.
Kilde: Folkehelseinstituttet (2024b)
Den historiske trenden for selvmord, justert for befolkningsvekst, har vært tilnærmet stabil både for kvinner og menn etter år 2000, ifølge foreløpige tall fra Dødsårsaksregisteret for 2024. Andelen som dør av kreft og hjerte- og karsykdommer, har aldri vært lavere i nyere tid, men nedgangen per år har flatet noe ut de siste årene. Færre dør av hjerneslag og hjerneblødning, og dødeligheten av akutt hjerteinfarkt er rekordlav. En økende andel personer dør av demens, i takt med en aldrende befolkning. Trenden for alkohol og narkotikautløste dødsfall, justert for befolkningsvekst, har vært stigende siden 2013.
Helsedirektoratets oversikt over samfunnskostnader ved sykdom og ulykker for årene 2019, 2020 og 2021, har anslått kostnadene knyttet til sykdomsbyrde, helsetjenester og produksjonstap (Helsedirektoratet, 2024b). I rapporten er de årlige totale samfunnskostnadene relatert til sykdom og ulykker, beregnet til 1 945 milliarder kroner i 2019, 1 955 milliarder kroner i 2020 og 2 294 milliarder kroner i 2021.
Sykdomsbyrden utgjør i 2021 anslagsvis 60 prosent av samfunnskostnadene, og inkluderer både helsetap knyttet til sykelighet og tapte leveår. Produksjonstapet på grunn av sykefravær, uførhet og tidlig død utgjør om lag 22 prosent av kostnadene (2021). Uførhet er den viktigste kategorien. Muskel- og skjelettlidelser og psykiske lidelser står for det største produksjonstapet. Kostnadene til produksjon av helse- og omsorgstjenester utgjør om lag 18 prosent av samfunnskostnadene (2021). Det er særlig sykdommer knyttet til psykiske lidelser, sykdommer i nervesystemet og kreft, som sammen krever betydelige ressurser fra helsetjenesten.
Samfunnskostnadene bæres i stor grad av fem sykdomsgrupper: psykiske lidelser, kreftsykdommer, sykdommer i muskel- og skjelettlidelser, og sykdommer i sirkulasjons- og nervesystemet. Disse sykdomsgruppene står for omtrent 64 prosent av de totale kostnadene i perioden 2019–2021.
3.3 Sosiale ulikheter i helse
Det er betydelige sosiale ulikheter i helse i befolkningen (Syse et al., 2022). Sammenhengen mellom sosial posisjon og helse er gradvis og kontinuerlig gjennom alle sosiale lag. Opphopning av levekårsutfordringer og sosiale ulikheter i helse har sammensatte årsaker. Det dreier seg om grunnleggende sosiale forhold som inntekt, utdanning, arbeid, bosted og bolig som påvirker helsen både direkte og indirekte – gjennom levevaner, tilgang til helsetjenester, sosial støtte og andre fysiske og sosiale miljøfaktorer.
Figur 3.4 viser at forventet levealder har økt betydelig i alle utdanningsgrupper etter 1970, men økningen har vært størst for gruppene med lengst utdanning. Dermed har ulikhetene økt. Gruppen som har kortest utdanning, har dårligere helse og lever i gjennomsnitt fem (kvinner) til seks år (menn) kortere enn gruppen som har lengst utdanning (Syse et al., 2022). Det er store sosiale forskjeller knyttet til utdanning, og ulikhetene har økt de siste tiårene. I dag er det mye mer marginaliserende å ha kort utdanning enn det var på 1960- og 1970-tallet. I evalueringen av det norske arbeidet for å redusere sosial ulikhet i helse og livskvalitet er det beskrevet slik:
«There are persistent inequalities in life expectancy and death rates in Norway whether measured by educational level, occupation or income. These inequalities are on a gradient running from higher to lower social and economic position.»
(Institute of Health Equity, 2023, s. 16)
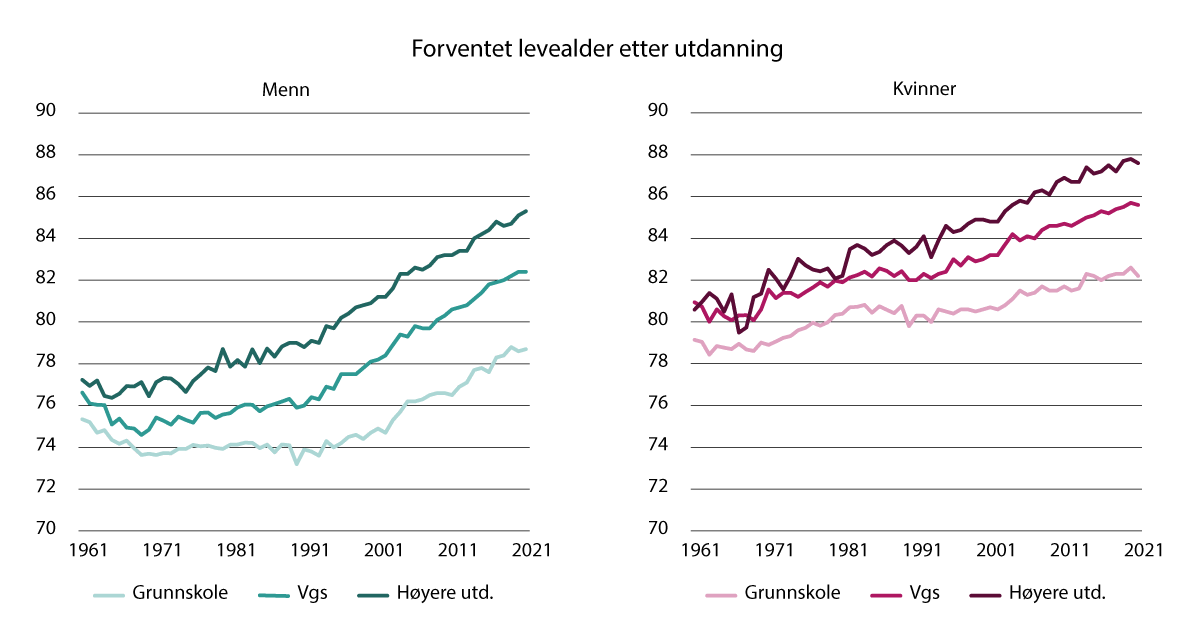
Figur 3.4 Forventet levealder (ved 35 år) etter utdanningsnivå 1960–2020
Kilde: Folkehelserapporten (Bævre, 2025)
Analyser av forventet levealder etter inntekt viser at personer i den laveste inntektsfjerdedelen lever seks til åtte år kortere enn dem i den høyeste inntektsfjerdedelen. I Oslo er forskjellen i forventet levealder så mye som sju år mellom enkelte bydeler. Det er betydelige forskjeller i levealder mellom kommuner og bydeler. Blant menn er det opptil ti års forskjell i forventet levealder mellom kommunene med høyest og lavest levealder. For kvinner er forskjellen noe mindre, på mellom seks til sju år (Syse et al., 2022).
Levealder varierer også med yrke. Menn og kvinner med lang utdanning lever lengst, mens kvinner i industriyrker og ufaglærte menn lever kortest (Statistisk sentralbyrå, 2022).
Folkehelseinstituttet viser til at det er helseforskjeller i alle aldersgrupper; blant barn, ungdommer, voksne og eldre. Noen forhold påvirker oss trolig gjennom hele livet (Blane et al., 2013), og dermed kan uheldige sosiale forhold føre til at helseproblemer akkumuleres over livsløp. Det er blant annet vist at barn som vokser opp i familier med lav sosioøkonomisk status, har høyere risiko for å bli diagnostisert med somatiske og psykiske lidelser i voksen alder (Evensen et al., 2021; Hakulinen et al., 2020). Forskjellen er tydeligst for muskel- og skjelettlidelser, skader og depresjon, og noe mindre for kroniske lidelser som høyt blodtrykk og diabetes. Lav fødselsvekt, foreldrenes utdanning, foreldrenes sivilstand, egen utdanning og inntekt i voksen alder forklarer i stor grad sammenhengen.
En rapport fra Nasjonalforeningen for folkehelsen (Heggebø & van der Wel, 2024) viser at sosial ulikhet i dødelighet i hovedsak gjelder sykdommer som kan forebygges og behandles. For sykdommer der kunnskapen om forebygging og behandling er begrenset, er det små sosiale ulikheter i dødelighet.
3.4 Helse i ulike grupper i befolkningen
3.4.1 Barn og unge
De fleste barn i Norge har gode og trygge oppvekstsvilkår, men det er også mange som utsettes for belastninger i hele eller deler av oppveksten. For eksempel viser tall fra 2022 at 10,6 prosent av alle barn, det vil si mer enn 100 000 barn, lever i familier med vedvarende lav inntekt (Statistisk sentralbyrå, 2024).2 Barn og ungdommer har i hovedsak god fysisk helse, både i et historisk perspektiv og sammenliknet med barn og ungdom i andre deler av verden (Surén et al., 2022). Men utfordringer med ugunstig kosthold, mangel på fysisk aktivitet og for høy forekomst av overvekt og fedme gjør at mange starter voksenlivet med økt risiko for dårlig helse senere i livet. Psykiske plager og lidelser hos barn og unge kan ses i sammenheng med blant annet livskvalitet, oppvekstvilkår, søvn, fysisk helse, vold og sosiale helseforskjeller. Norske forekomststudier basert på kliniske intervjuer, viser at rundt sju prosent av barn og unge i alderen fire til 14 år har en psykisk lidelse (Bang et al., 2024). I 2022 ble om lag seks prosent av barn og unge diagnostisert med en psykisk lidelse i spesialisthelsetjenesten. Andelen har økt de siste ti årene. Det har også vært en økning i totalbruken av legemidler for psykiske lidelser blant barn og unge.
Alkoholbruk er utbredt blant ungdom og unge voksne i Norge, og en høy andel av unge som drikker alkohol, har et risikofylt drikkemønster (Bakken, 2024; Bye et al., 2023). Likeledes er det en relativt høy andel unge voksne som bruker tobakksprodukter daglig, selv om dagligrøyking er på et lavt nivå (Statistisk sentralbyrå, 2024c). I senere år har det vært en økning i bruk av ulovlige rusmidler som cannabis og kokain blant ungdom i Norge (Bye & Bretteville-Jensen, 2024).
3.4.2 Eldre
Eldre i dag har bedre funksjon enn tidligere, men mange lever med kroniske sykdommer og nedsatt funksjonsevne (Strand et al., 2023). Med økende alder øker risikoen for kroniske sykdommer og nedsatt funksjonsevne, og de eldste aldersgruppene har dårligst helse. Det er forventet en betydelig økning i andelen eldre og antallet såkalt yngre-eldre (65–79 år) og eldre-eldre (80+ år) i årene framover (Strand et al., 2023). En ikke ubetydelig del av helsetapet i befolkningen er knyttet til sykdommer og plager som er vanligst blant eldre over 70 år: muskel- og skjelettsykdommer, andre smertetilstander, sykdommer i sanseorganer, demens og helsetap som følge av kreft og hjerte- og karsykdom. Det kan imidlertid se ut som aldersrelaterte funksjonsnedsettelser kommer senere i livet enn tidligere. Folkehelserapporten viser til flere norske studier som tyder på at økt forventet levealder i økende grad følges av flere funksjonsfriske år. Denne utviklingen omtales ofte som «friskere aldring». De fleste eldre er tilfredse med livet, og yngre-eldre er mer tilfredse enn yngre aldersgrupper, mens eldre-eldre rapporterer om redusert livskvalitet langs flere dimensjoner. Levevanene blant eldre har endret seg i senere år. For eksempel har alkoholbruk økt blant eldre (Bye & Moan, 2020). I tillegg er bruk av vanedannende legemidler utbredt i denne gruppen. Økt alkoholbruk og kombinasjonsbruk av alkohol og legemidler kan gi økt risiko for ulykker og skader blant eldre (Bye et al., 2021).
3.4.3 Den samiske befolkningen
Den samiske befolkningen har mange av de samme folkehelseutfordringene som befolkningen generelt (Torheim et al., 2024). I geografiske områder med samisk befolkning, er folkehelseutfordringene til samer i stor grad de samme som for befolkningen for øvrig. Samtidig finnes det noen systematiske forskjeller mellom samisk og ikke-samisk befolkning, både når det gjelder helse, levekår og livskvalitet.
Samer rapporterer i litt større grad om dårlig fysisk helse enn ikke-samer. Når det gjelder ulike indikatorer for livskvalitet, ligger samer relativt likt med eller litt lavere enn den øvrige befolkningen. Figur 3.5 viser andelen som er «lite fornøyd med livet» som indikator på livskvalitet blant samer, sammenliknet med øvrig befolkning. Kvinner og menn med samisk bakgrunn rapporterer om mer psykiske plager enn de uten samisk bakgrunn i de samme geografiske områdene. Personer med samisk bakgrunn rapporterer i større grad enn personer med ikke-samisk bakgrunn å ha vært utsatt for vold i barndommen og/eller i voksen alder. Samer rapporterer hyppigere å ha vært utsatt for diskriminering enn ikke-samisk befolkning, og samisk bakgrunn rapporteres å være den hyppigst opplevde årsaken til diskriminering.
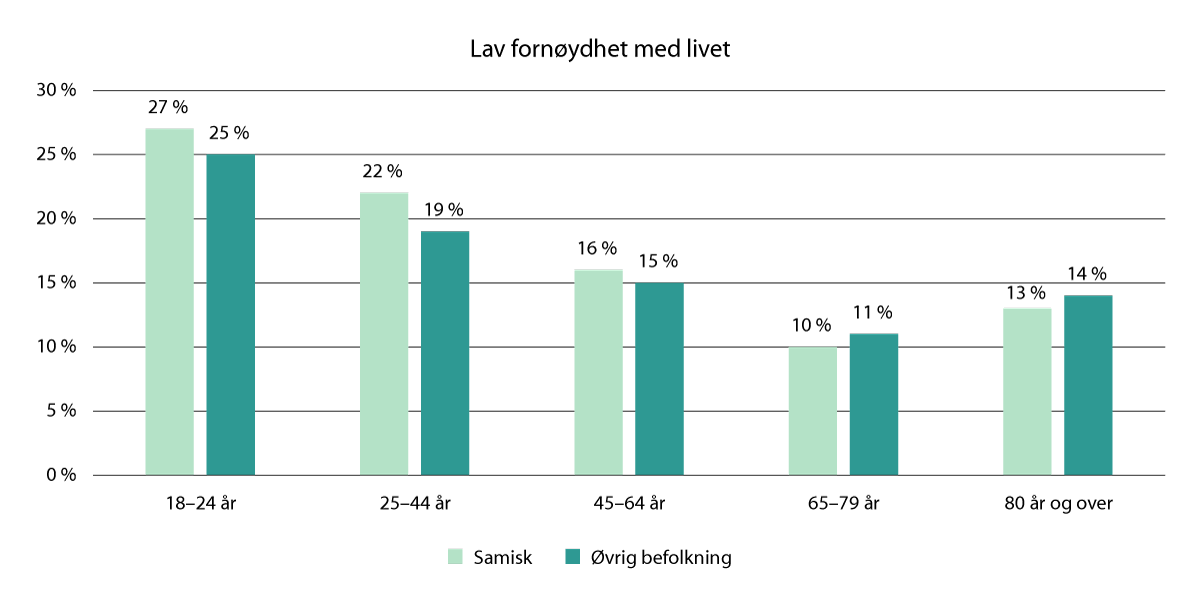
Figur 3.5 Andel av samisk og øvrig befolkning som er lite fornøyd med livet
Kilde: Folkehelserapporten (Torheim et al., 2024). Andel som er lite fornøyd med livet vil si skår 0–5 på en skala fra 0–10 hvor 0 er ikke fornøyd i det hele tatt. Fylkeshelseundersøkelsene (FHUS), 2019–2022
Sannhets- og forsoningskommisjonens rapport (2023) inneholder blant annet historier om vold brukt som virkemiddel i fornorskningspolitikken. Rapporten peker på at fornorskningspolitikken har bidratt til kollektive traumer som fortsatt preger helsen til enkeltpersoner og ulike lokalsamfunn. Samer generelt og særlig reindriftssamer, opplever oftere hets, hatytringer, hverdagsrasisme, diskriminering og mobbing enn den øvrige befolkningen. Kommisjonens rapport belyser helsesituasjonen for reindriftssamene (kapittel 12.4). Det vises til helsemessige belastninger for reindriftsamene knyttet til fysiske utfordringer i yrket, som yrkesskader og lang avstand til helsehjelp. I tillegg kommer belastninger som følge av klimaendringer og press på reinbeitearealer og sosiale konflikter i lokalsamfunn. Det trekkes også fram positive aspekter ved reindriften som arbeidsglede, nærhet til tradisjonell kultur og til naturen. Rapporten viser videre til at utfordringene til den samiske befolkningen må forstås i lys av historiske erfaringer, kulturelle forhold, nåværende levekår, og hvordan samiske språk, identitet og kulturell tilhørighet påvirker helse gjennom livet.
3.4.4 Innvandrerbefolkningen
Om lag en av fem innbyggere i Norge har innvandrerbakgrunn. Det er store forskjeller mellom personer med innvandrerbakgrunn i Norge når det gjelder levekår, levevaner og forekomst av sykdom (Spilker et al., 2022).3 Innvandrerbefolkningen har en høyere andel yngre enn resten av befolkningen. Personer med innvandrerbakgrunn er betydelig overrepresentert blant gruppene med lav husholdningsinntekt, lav utdanning og lav sysselsettingsgrad. Dette gjelder særlig innvandrere fra land i Asia og Afrika.
Levekårsundersøkelsen blant innvandrere fra 2016 viste at mange innvandrergrupper hadde en høyere andel som rapporterte dårlig helse. For de fleste helseindikatorene kom innvandrere som helhet dårligere ut enn befolkningen for øvrig. Folkehelseundersøkelsen fra Oslo 2024 pekte i samme retning, men med større forskjeller enn i 2016. Undersøkelsen viste at innvandrere fra land i østlige Europa, Asia og Afrika hadde betydelig dårligere selvopplevd helse, tannhelse og psykisk helse (Vedaa et al., 2025).
Noen sykdommer, tilstander og levevaner er vanligere i enkelte innvandrergrupper enn i den øvrige befolkningen. Det gjelder blant annet overvekt og fedme, muskel- og skjelettplager, type 2-diabetes, røyking og vitamin D-mangel. Andre sykdommer, tilstander og levevaner er mindre utbredt i enkelte innvandrergrupper enn i den øvrige befolkningen. Det gjelder for eksempel flere kreftformer og alkoholbruk. I tillegg til opprinnelsesland påvirkes ulikhetene av årsakene til migrasjon og oppholdsstatus (flyktninger, asylsøkere eller økonomiske migranter) og oppholdstid i Norge (Spilker et al., 2022).
Andelen innvandrere med høyt nivå av psykiske plager er i snitt høyere enn i befolkningen generelt, se figur 3.6. Opplevd rasisme og diskriminering kan påvirke psykisk helse i betydelig grad. Flyktninger og eldre innvandrere er grupper som kan være spesielt utsatt for dårlig helse. Innvandrere bruker helsetjenester i mindre grad enn den øvrige befolkningen, men helsetjenestebruk varierer mye med alder, botid, årsak til innvandring og landbakgrunn. Forskjellene mellom innvandrerbefolkningen og den øvrige befolkingen reduseres med botid i Norge. (Spilker et al., 2022).
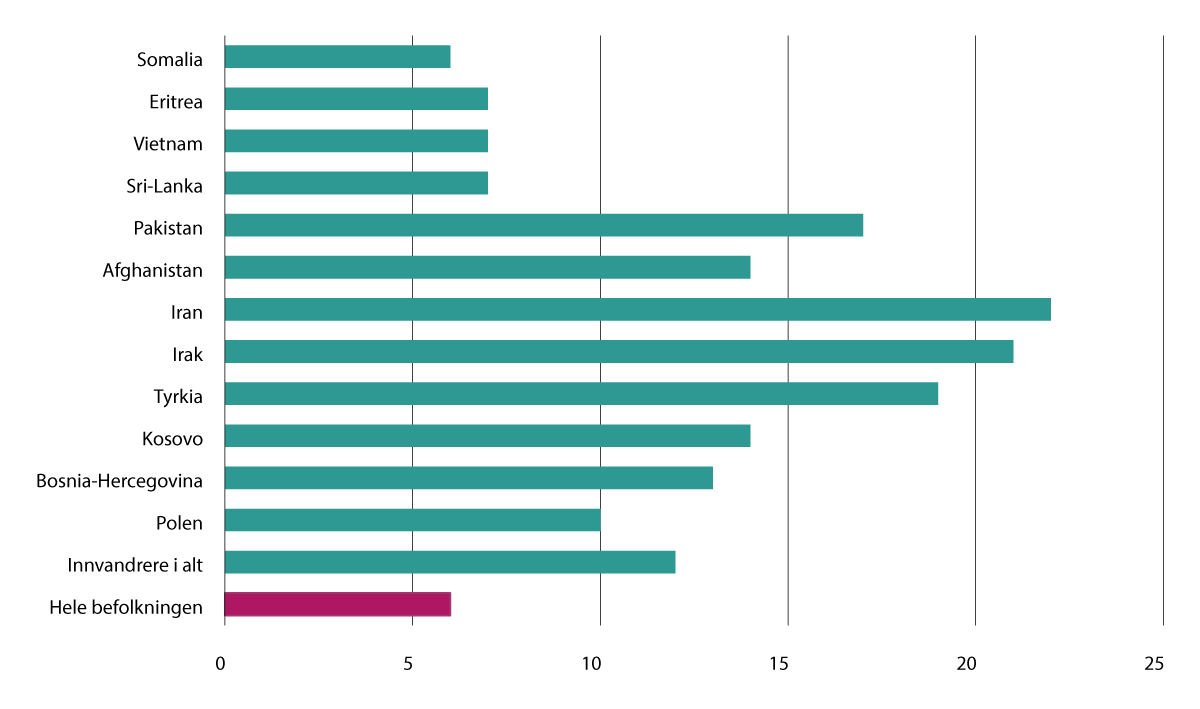
Figur 3.6 Andel med psykiske plager i ulike innvandrergrupper
Kilde: Folkehelserapporten (Spilker et al., 2022)
I Folkehelseundersøkelsen i Oslo i 2024 kom det fram at lav fysisk aktivitet var mer utbredt i mange innvandrergrupper. Andelen dagligrøykere er betydelig høyere i mange innvandrergrupper, særlig gjelder dette innvandrermenn. Alkoholforbruket er lavere enn gjennomsnitt blant innvandrere fra Asia, Afrika og østlige Europa (Vedaa et al., 2025).
3.5 Folkehelsen framover
En temautgave av folkehelserapporten i 2022 tar opp den framtidige utviklingen i folkehelsen (Folkehelseinstituttet, 2022). Målet er å bidra med et faglig grunnlag for å vurdere hvilke utfordringer folkehelsepolitikken bør prioritere i årene framover. I dag er ikke-smittsomme sykdommer som kreft og hjerte- og karlidelser de viktigste årsakene til sykdomsbyrde og død i Norge. Dette er sykdommer med potensial for forebygging. Det er grunn til å forvente endringer i folkehelsen i årene som kommer, blant annet vil økt levealder og flere eldre i befolkningen føre til at en økt andel lever med kroniske sykdommer.
Hovedbudskapet i rapporten er at det i 2050 vil være omtrent de samme helseutfordringer som i dag, hvis framskrivingene slår til. Forventet levealder og andelen eldre i befolkningen vil fortsette å øke. Selv om de store etterkrigskullene er friskere enn tidligere kull og har lavere forekomst av sykdom, vil den økende andelen eldre i befolkningen medføre at både dødelighet og sykelighet vil øke. Framskrivingen viser også at den nedadgående trenden i totale dødelighetsrater og sykdomsbyrderater i perioden 1990 til 2019, bremser opp. I 2050 vil Alzheimers sykdom og andre typer demens være den største årsaken til sykdomsbyrden som følge av aldring og befolkningsøkning (Folkehelseinstituttet, 2022). Dersom sykdomsbyrden justeres for økende aldring i befolkningen, vil imidlertid dødelighet og sykdomsbyrde fortsette å falle fram mot 2050. Selv om det er mange eldre med høy alder i Norge, er det samtidig en lav sykdomsbyrde i denne aldersgruppen sammenliknet med andre land (Strand et al., 2023).
Folkehelseinstituttet viser til at ikke-smittsomme sykdommer (kreftsykdommer, hjerte- og karlidelser, psykiske lidelser mm.) fortsatt vil være viktige årsaker til sykdomsbyrden for befolkningen i arbeidsfør alder.
Utvalget viser til at selv om helsen i den norske befolkningen generelt er god og levealderen er høy, er det fortsatt utfordringer med store sosiale ulikheter i helse. Det bør få konsekvenser for utforming og prioritering av folkehelsetiltak. Hjerte- og karlidelser, kreftsykdommer og psykiske lidelser utgjør en stor del av sykdomsbyrden. Utbredelsen av disse sykdommene kan påvirkes av folkehelsetiltak – indirekte gjennom påvirkning av levekår og direkte gjennom påvirkning av levevaner. Smittsomme sykdommer dukker stadig opp igjen til tross for smitteverntiltak og et løpende smittevernarbeid. Dette krever oppmerksomhet og forbedret beredskap gjennom overvåkning og internasjonalt samarbeid. Antimikrobiell resistens er en økende trussel også i Norge. Risikoen for utbrudd, epidemier og pandemier er ikke borte. Det gjelder også en rekke miljøfaktorer i oppvekstmiljø, arbeidsliv, samferdsel med mer, og globale klima-, miljø- og sikkerhetsutfordringer. Det trengs målrettede tiltak og løpende arbeid for å kontrollere risikoen, og beredskap for å håndtere hendelser når de oppstår.
En tilgrensende utfordring handler om framtidig belastning på helsetjenestene og personellbehov.4 Det er naturlig å tenke at bedre folkehelsearbeid og forebygging vil gjøre at færre blir syke, og at det vil redusere behovet for helsetjenester framover. Det er samtidig slik at med økende levealder vil andel eldre i befolkningen med sykdommer og behov for helsetjenester øke. Det er ikke avklart hvordan dette vil slå ut og om forebygging samlet sett vil føre til økte eller reduserte kostnader til helsetjenester. For noen typer forebygging og noen sykdomsgrupper kan bedre forebygging tenkes å dempe kostnader til helseutgifter senere i livet (Grootjans-van Kampen et al., 2014).
Kostnadsdrivere for helsetjenester er også nylig analysert i en norsk fremskrivingsanalyse (Kinge et al., 2025). I denne analysen ble effekten av omfattende forebygging på helseutgifter vurdert. Analysen inkluderte en gradvis reduksjon og etter hvert eliminering av røyking, usunt kosthold, høy kroppsmasseindeks, høyt blodtrykk, høyt kolesterol og høyt fastende blodsukker i perioden 2022–2050. Resultatene tyder på at den samlede effekten på helseutgiftene er liten. Økt levealder, som følge av forebygging, fører til flere eldre, noe som øker utgiftene. Samtidig er eldre i gjennomsnitt friskere enn tidligere, noe som reduserer utgiftene. I tillegg tilsier det tverrsektorielle perspektivet i folkehelsearbeidet at eventuelle besparelser og kostnader utenfor helsesektoren må telle med (Masters et al., 2017).
Utvalget vil understreke at det primære formålet med folkehelsearbeidet er bedre helse. I den grad folkehelsearbeid kan redusere kostnader gjennom behandling, vil dette kunne inngå i vurderingen av et gitt tiltak sammenliknet med andre tiltak. For tiltak i helsetjenesten vurderes det om helseeffekten står i et rimelig forhold til kostnadene, og det samme utgangspunktet må gjelde for folkehelsetiltak (Baicker & Chandra, 2025).
Fotnoter
Hovedmålet for sykdomsbyrde i det internasjonale sykdomsbyrdeprosjektet er antall helsetapsjusterte leveår (DALY) som kan forstås som antall tapte friske leveår som hvert år går tapt i en befolkning som følge av nedsatt helse og for tidlig død.
Verken antall eller andel har vært lavere siden 2016. Før dette hadde vi en lang periode med til dels kraftig økning, og et toppunkt ble nådd i 2018–2020, da 115 000 barn tilhørte en husholdning med vedvarende lavinntekt, en andel på 11,7 prosent.
For mange grupper av innvandrere finnes det lite eller ingen data og forskning, og det totale bildet av innvandreres helse og helsetjenestebruk er mangelfullt.
Det er i flere sammenhenger tatt til orde for at folkehelsearbeid kan redusere behovet for helse- og omsorgstjeneste. I NOU 2023: 4 Tid for handling skriver helsepersonellkommisjonen for eksempel: «En styrket satsing på folkehelse og forebyggingsarbeid vil også kunne bidra til å redusere behovet for helse- og omsorgstjenester, og dermed redusere behovet for innsats fra helsepersonell.»