1 Folkehelserapporten 2002
Nasjonalt folkehelseinstitutt for Helsedepartementet
Redaksjon: Lorentz M Irgens, Per Magnus og Camilla Stoltenberg
Forfattere
Folkehelseinstituttet: Kari Alvær, Erik Dybing, Anders Engeland, Sidsel Graff-Iversen, Ragnhild Hovengen, Lorentz M Irgens, Anne Karin Jenum, Branko Kopjar, Kari Kveim Lie, Martinus Løvik, Per Magnus, Haakon Meyer, Rannveig Nordhagen, Wenche Nystad, Ted Reichborn Kjennerud, Marit Rognerud, Espen Røysamb, Berit Schei, Randi Selmer, Camilla Stoltenberg, Anne Johanne Søgaard, Kristian Tambs, Aage Tverdal, Johs Wiik, Preben Aavitsland.
Kreftregisteret: Kristina Kjærheim.
Senter for samisk helseforskning: Ragnhild Vassvik Kvalheim . Sosial- og helsedirektoratet: Tone Eriksen, Rita Lindbak, Arnhild Rimestad, Mari Trommald.
Forord
Vi trenger kunnskap for å oppnå bedre helse for alle i samfunnet. Målet med denne rapporten er å beskrive helsetilstanden i Norge. En slik beskrivelse bør være utgangspunktet for helsepolitiske beslutninger og prioriteringer på alle nivåer. Dermed må vi også stille høye krav til kunnskapsgrunnlaget. Kunnskapen må være basert på forskning med høy kvalitet, den må være oppdatert og nøktern, og den må være sannferdig. Dette har vi strebet etter å oppnå. Rapporten beskriver viktige dødsårsaker, vanlige sykdommer og risikofaktorer, deres utbredelse, endringer over tid og helseulikheter mellom grupper i befolkningen. De største folkesykdommene som hjerte- og karsykdommer, kreft og psykiske lidelser har fått en sentral plass.
Forrige Folkehelserapport kom i 1999 og inneholdt en fyldig fakta-rapport fra Folkehelsa (Folkehelserapporten 1999). Årets rapport er betydelig kortere og fokuserer på emner der det er publisert nye funn siden 1999. Rapporten er strengt beskrivende, det vil si at refleksjoner, vurderinger og forslag til tiltak ikke er med i denne delen av meldingen.
Rapporten gir ikke en fullstendig beskrivelse av helsetilstanden i befolkningen. Mange sentrale emner er dekket, mens andre viktige emner er utelatt. For noen emner er det kommet relativt lite ny kunnskap på området siden 1999. Dette gjelder for eksempel kvinners helse der det ble utgitt en omfattende utredning i 1999 (SHD. NOU 13, 1999). Kvinners helse er derfor ikke beskrevet for seg, men ulikheter mellom kvinner og menn er omtalt i samtlige av kapitlene i årets rapport.
For noen sykdommer har vi for lite informasjon om utbredelsen i befolkningen til å kunne omtale dem på en meningsfull måte. Det gjelder blant annet nevrologiske lidelser som Alzheimer, Parkinson, multippel sklerose og andre tilstander som enkeltvis kan være sjeldne, men som samlet gir mye lidelse og mange tapte leveår. Dette illustrerer et gjennomgående problem for norsk helsestatistikk. Vi mangler registre over sykeligheten i befolkningen. Foreløpig er det kun kreftsykdommer som har et fullstendig, nasjonalt system for overvåking og forskning gjennom Kreftregisteret. For andre sykdommer er kunnskapen usystematisk, og den blir ikke jevnlig oppdatert. De andre nordiske landene har nasjonale personidentifiserbare sykdomsregistre. Helsepolitikken ville fått et vesentlig bedre beslutningsgrunnlag hvis vi også i Norge hadde hatt gode landsdekkende sykdomsregistre som kunne gi kunnskap om sykeligheten i befolkningen og effekten av helsetjenestens behandling.
Enkelte viktige emner er behandlet i en annen form enn tidligere. Dette gjelder for eksempel sosiale miljøfaktorer der vi i årets rapport konsentrerer oss om å presentere funnene knyttet til en studie av sosioøkonomisk ulikhet og dødelighet (Folkehelseinstituttet 2003). Vi håper at rapporten vil være et grunnlag for helsepolitikken, og at den kan bli et nyttig arbeidsredskap for alle som arbeider med folkehelsespørsmål.
Oslo 19 november 2002
Camilla Stoltenberg
1.1 Befolkning og livslengde
1.1.1 Beskrivelse av befolkningen
Boks 1.1
Det bor 4 525 000 mennesker i Norge
Det er 27 % flere enn i 1960
Andelen innvandrere er økt fra 2,3 % til 6,3% de siste 20 år
65 % av befolkningen er i arbeid, og vi har mer utdanning enn noen sinne
Av rundt 2 millioner husholdninger består 40 % av bare én person
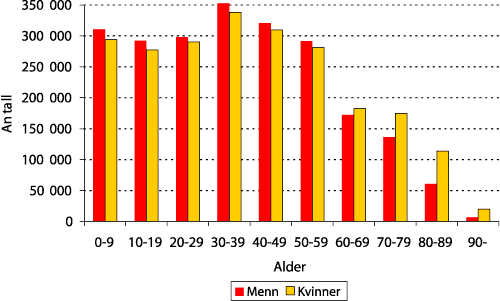
Ved inngangen til år 2002 var det 4 525 000 personer bosatt i Norge, dette var 27 % flere enn i 1960. På 1990-tallet var den årlige økningen i folketallet på ca. 0,5 %. Figur 1.1 viser befolkningens alderssammensetning for begge kjønn per 1.1.2002. I dag er 26 % av befolkningen under 20 år og 19 % er over 60 år.
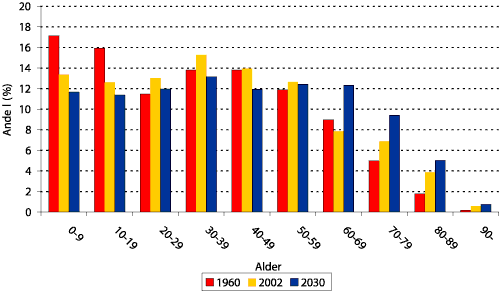
Befolkningen i 2002 er eldre enn befolkningen var i 1960. Gjennomsnittsalderen blant menn har i denne perioden økt med 3,1 år blant menn og 4,0 år blant kvinner til hhv. 37,1 og 39,6 år. I Statistisk sentralbyrås framskriving av befolkningen forventes det at folketallet vil fortsette å stige svakt de neste 30 årene. Usikkerheten er stor i slike prognoser, men i et alternativ med middels nasjonal vekst vil det i 2030 være ca. 5,1 millioner personer i Norge. Aldersstrukturen i befolkningen har endret seg siden 1960 og vil ifølge fram-skrivingen endre seg i samme retning fram mot år 2030 (se figur 1.2 ). I 1960 var 16 % av befolkningen 60 år eller eldre, i 2002 var 19 % 60 år eller eldre og i 2030 ventes det at 27 % av befolkningen er i denne aldersgruppen.
Andelen av landets befolkning som bor i Oslo/Akershus har økt fra 20 % i 1981 til 22 % i 2002 (se tabell 1.1 ). Andelen av befolkningen bosatt i Buskerud, Vestfold, Agderfylkene, Rogaland, Hordaland har også økt i perioden. Folketettheten varierer mye mellom fylkene, fra 2 innbyggere per km i Finnmark til 1200 innbyggere per km i Oslo. Til sammenligning er det i Sverige og Danmark hhv. 20 og 124 innbyggere per km.
Andelen innvandrere i den norske befolkningen økte fra 2,3 % i 1980 til 6,3 % i 2000. I 1980 var under halvparten fra såkalte «ikke-vestlige» land, det vil si land utenfor Vest-Europa og Nord-Amerika. Andelen av innvandrere fra såkalte vestlige land sank fra 69 % til 34 %. I Oslo økte andelen innvandrere fra 6,1 % til 18,7 % og andelen «ikke-vestlige» innvandrere økte fra 3,0 % til 14,2 %. I 2000 bodde 23 % av de vestlige innvandrerne i Oslo og 39 % av de «ikke-vestlige» innvandrerne.
Det har vært en økning i utdannings-nivået i Norge de siste tiårene. Av befolkningen over 16 år hadde mer enn halvparten kun grunnskole som høyeste fullførte utdanning i 1970. I 2000 var denne andelen sunket til 22 %. Andelen som hadde fullført en utdannelse på høgskole-/universitetsnivå var i 1970 7 %. I år 2000 var denne andelen 22 %. Oslo og Akershus har høyest andel med høyskole-/universitetsutdannelse (hhv. 36 % og 28 %), og Hedmark og Oppland har lavest andel (16 %).
Figur 1.1 Alderssammensetning av befolkningen i 1960, 2002 og 2030
Kilde: SSB
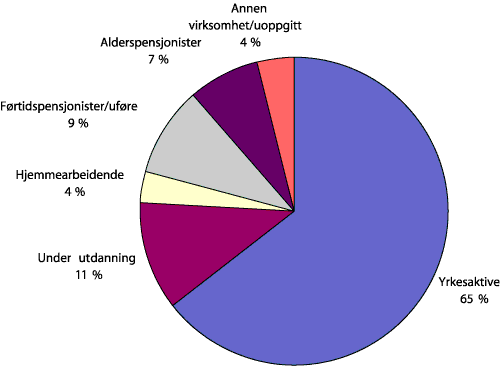
I 2001 var 65 % av befolkningen mellom 16 og 74 år yrkesaktive, 11 % var under utdanning og 9 % var førtidspensjonister/ uføre (se figur 1.3). Av 2 049 000 husholdninger i Norge i 1998, bestod 40 % av bare én person.
Figur 1.2 Personer i alderen 16 til 74 år etter hovedsakelig virksomhet, 2001
Figur 1.3 Befolkningen i Norge 1.1.2002, fordelt etter kjønn og alder
Kilde: SSB
Tabell 1.1 Andel av befolkning og folketetthet etter fylke
| 1981 | 2002 | Landareal | Innb. Per km 2002 | |
|---|---|---|---|---|
| Østfold | 5,7 | 5,6 | 3 889 | 65 |
| Akershus | 9,0 | 10,6 | 4 587 | 104 |
| Oslo | 11,0 | 11,3 | 427 | 1200 |
| Hedmark | 4,6 | 4,2 | 26 120 | 7 |
| Oppland | 4,4 | 4,1 | 23 827 | 8 |
| Buskerud | 5,2 | 5,3 | 13 856 | 17 |
| Vestfold | 4,6 | 4,8 | 2 140 | 101 |
| Telemark | 4,0 | 3,7 | 14 186 | 12 |
| Aust-Agder | 2,2 | 2,3 | 8 485 | 12 |
| Vest-Agder | 3,3 | 3,5 | 6 817 | 23 |
| Rogaland | 7,5 | 8,4 | 8 735 | 44 |
| Hordaland | 9,6 | 9,7 | 14 780 | 30 |
| Sogn og Fjordane | 2,6 | 2,4 | 17 864 | 6 |
| Møre og Romsdal | 5,8 | 5,4 | 14596 | 17 |
| Sør-Trøndelag | 6,0 | 5,9 | 17 839 | 15 |
| Nord-Trøndelag | 3,1 | 2,8 | 20 777 | 6 |
| Nordland | 6,0 | 5,2 | 36 434 | 7 |
| Troms | 3,6 | 3,4 | 25 015 | 6 |
| Finnmark | 1,9 | 1,6 | 45 879 | 2 |
| Hele landet | 100,0 | 100,0 | 306 253 | 15 |
Kilde: Statistisk årbok 2002
Denne andelen varierte fra 34 % i Sogn og Fjordane og Sør-Trøndelag til 55 % i Oslo. På landsbasis bodde totalt 19 % av befolkningen alene og 26 % i husholdninger med to personer. Det bodde barn under 17 år i 27 % av alle husholdninger.
Referanser
Opplysningene i dette kapittelet er hentet fra ulike publikasjoner fra Statistisk sentralbyrå (http://www.ssb.no) og Norgeshelsa (http://www.fhi.no/tema/nhis).
1.1.2 Livslengde og dødelighet
Boks 1.2
Forventet levealder øker både for kvinner (81,4 år) og menn (76 år)
Forventet levealder er ikke lik for alle fylker, byer eller bydeler
Hjerte/karsykdommer er viktigste døds-årsak både for kvinner og menn. Risikoen for hjerte/karsykdommer synker stadig
Kreft er nummer to på listen over dødsårsaker for begge kjønn. Risikoen for kreft øker, men svært langsomt
En gutt født i år 2000 hadde en forventet levealder på 76,0 år. Beregningen bygger på at gutten gjennom hele livet blir utsatt for de aldersspesifikke dødelighetsratene som vi observerte i år 2000. En mann på 50 år hadde 28,7 år igjen å leve. Jentene har litt gunstigere utsikter med forventet levealder på 81,4 år. 50-åringen hadde en forventet gjenstående levetid på 32,9 år. Ved fødsel var det altså slik at jentene ble gitt 5,4 år lenger levetid enn guttene. Forspranget til hankjønnet bevares gjennom hele livet; en 80-årig kvinne forventes å leve i ytterligere 8,6 år mot 6,8 for en 80-årig mann (SSB 2002).
Figur 1.4 (venstre del) viser forventet levealder ved fødsel i 5-års perioder de siste 100 år. Den har økt med 24,5 år for menn og 25,9 år for kvinner. Det er ingen tydelige tegn på at økningen i forventet levealder er i ferd med å stanse. Hvor lenge den vil fortsette vet ingen. Hvis de neste hundre år blir lik de foregående hundre, så vil forventet levealder for menn være noe over 100 og for kvinner noe over 107 år (SSB 2002)
Det har gjennom 1900 tallet vært flere dødsårsaker som har hatt sterk innvirkning på forventet levealder. Spedbarnsdødeligheten har gått ned fra nær 10 % til 0,4 %. Dødsfall av tuberkulose er nå en sjeldenhet. I første halvdel av forrige århundre var tuberkulosen den vanligste dødsårsaken blant unge voksne. To perioder med nedgang i forventet levealder faller i tid sammen med to krigsperioder.
Fra 1950 kom det en sterk økning i dødeligheten av hjerteinfarkt som kulminerte rundt 1970. I dag er dødeligheten av hjerte-infarkt nesten nede på nivået i 1950. Forventet gjenstående levetid for personer som er 50 år er gitt i høyre del av figur 1.4. Kurven er jevnt stigende fram mot 1951 hvor dødeligheten av hjerteinfarkt virkelig skjøt fart og hvor forventet gjenstående levetid for 50-åringer faktisk gikk ned. Infarktdødeligheten økte også for kvinner, men ikke i samme grad som for menn, og den slår ikke i samme grad inn i kurven for forventet gjenstående levetid. I 1946-50 hadde en 50-årig kvinne 1,5 år lenger gjenstående levetid enn menn, i 1996-2000 var dette økt til 4,3 år (SSB 2002).
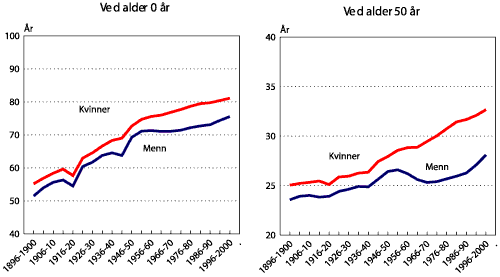
Figur 1.4 Forventet gjenstående levetid
Forventet levealder er forskjellig i fylkene. I 1996-2000 varierte den mellom 72,7 og 76,6 år for menn og mellom 79.9 og 82,8 år for kvinner. Går vi tilbake til 1971-75 var differansen i levealder mellom fylkene med høyest og lavest tall 5,0 år for menn og 2,7 år for kvinner. Differansen mellom ytterlighetene er altså noe mindre i siste periode. Forventet levealder var i Norden i år 2000 høyest på Island (77,6 år) etterfulgt av Sverige (77,4 år), Norge (76,0 år), Danmark (74,3 år) og Finland (74,1 år). For kvinnene var rekkefølgen: Sverige (82,0 år), Norge og Island (begge 81,4 år), Finland (81,0 år) og Danmark (79,0 år).
Dødelighet
I 2001 døde 22430 kvinner og 21650 menn, dvs 700 flere kvinner enn menn. 54 % av de døde var 80 år eller eldre. Også i 2000 og i 1999 døde det flere kvinner enn menn. Før 1999 har det i alle år vært flere dødsfall blant menn.
I 1999 var det 45114 dødsfall. Herav var 42,4 % av hjerte- og karsykdommer, 23,1 % av kreft, 4,1 % av ulykker og 1,3 % av selvmord. Det var videre 38 drap og 17 annen voldsom død.
Figur 1.5 viser utviklingen over tid i alder 60-69 år for de to største årsaksgruppene. Det har vært en nedgang siden 1970 for hjerte- og karsykdommene. Samme mønster gjelder for de andre aldersgruppene. Dødeligheten av kreft har økt noe i de eldre aldersgruppene, mens det er antydning til en nedgang, eller i hvert fall en utflating, i de yngre aldersgruppene.
Verdens helseorganisasjon presenterer fra tid til annen livstidsrisikoen for å dø av en sykdom. Det er sannsynligheten for å dø av sykdommen før man blir 75 år.
Tabell 1.2 gir livstidsrisikoen i Norge for 10 store årsaker i perioden 1996-98 (Tverdal og Nelson 2001). Årsakene er rangert etter synkende livstidsrisiko. I parentes står livstidsrisikoen 25 år tidligere, i 1971-75. Hjerteinfarkt er på topp etterfulgt av lungekreft. Så følger hjerneslag og prostatakreft for menn, og brystkreft og hjerneslag for kvinner. Det har vært en klar nedgang i risikoen for å dø av hjerteinfarkt, hjerneslag, plutselige dødsfall av ukjent årsak og magekreft. For kvinner har det også vært nedgang for livmorhalskreft. Sannsynligheten for å dø av et hjerteinfarkt før 75 års alder er nå 6,7 % for menn og 3,0 % for kvinner, mot henholdsvis 19,7 % og 6,4 % i 1971-75. For lungekreft, tykktarmskreft og selvmord har det vært en økende livstidsrisiko. For menn gjelder dette også prostatakreft. Det har ikke vært endring i sannsynligheten for å dø av brystkreft før 75 år.
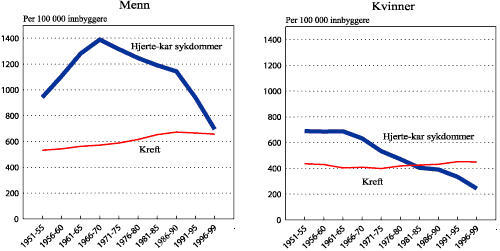
Figur 1.5 Dødeligheten i perioden 1951 - 99, alder 60 - 69 år
Forventet levealder har altså økt jevnt de siste 100 år. Økningen var noe sterkere i første enn i siste halvdel. Forventet gjenstående levetid ved alder 50 år er også nå økende, men for menn var det en stillstand over en periode på 25 år som i tid faller sammen med økningen i dødelighet av hjerteinfarkt. Av de to store årsaksgrupper er dødeligheten på vei ned for hjerte- og karsykdommer, mens det er beskjedne endringer i dødeligheten av kreft. For de mer spesifikke dødsårsaker er livstidsrisikoen størst for hjerteinfarkt etterfulgt av lungekreft. Dette gjelder både menn og kvinner.
Referanser
Statistisk sentralbyrå. Statistisk årbok 2002. Oslo-Kongsvinger: Statistisk sentralbyrå 2002.
NOMESCO. Helsestatistik for de nordiske lande. København: Nordisk Medicinalstatistisk Komite 2002.
Tverdal A. Nelson E. Dødeligheten i Norge av forskjellige årsaker 1951-98. Oslo: Statens helseundersøkelser 2001.
Tabell 1.2 Livstidsrisiko (%) eller sannsynligheten for å dø av sykdommen før 75 års alder i 1996-98 og 1971-75 (tallene fra 1971-75 i parentes)
| Menn | Kvinner | |||
|---|---|---|---|---|
| Hjerteinfarkt | 6,7 (19,7) | Hjerteinfarkt | 3,0 (6,4) | |
| Lungekreft | 3,9 ( 2,7) | Lungekreft | 2,1 (0,5) | |
| Hjerneslag | 3,0 ( 7,1) | Brystkreft | 2,0 (2,0) | |
| Prostatakreft | 1,9 ( 1,5) | Hjerneslag | 1,9 (4,8) | |
| Selvmord | 1,3 ( 1,1) | Tykktarmskreft | 1,0 (0,8) | |
| Tykktarmskreft | 1,2 ( 0,9) | Kreft i bukspyttkjertel | 0,6 (0,6) | |
| Magekreft | 0,9 ( 2,1) | Selvmord | 0,5 (0,4) | |
| Endetarmskreft | 0,9 ( 0,8) | Endetarmskreft | 0,5 (0,5) | |
| Kreft i bukspyttkjertel | 0,8 ( 1,0) | Magekreft | 0,4 (1,0) | |
| Plutselig død | 0,8 ( 2,9) | Livmorhalskreft | 0,4 (0,6) |
1.2 Helse i ulike grupper i befolkningen
1.2.1 Sosial ulikhet og dødelighet
Boks 1.3
Den som har høy inntekt, høy utdannelse og høy sosial posisjon har utsikt til å leve lengst.
Velutdannede kvinner med høy sosial posisjon og god inntekt, har best utsikter til å leve lengst
Enslige har dårligere utsikter til et langt liv enn gifte og samboende
Hvorfor livslengde henger sammen med disse variablene, forskes det i dag på – blant annet ved Nasjonalt folkehelseinsitutt
En rekke studier har vist sammenheng mellom utdanning og dødelighet. Det samme gjelder for yrke og dødelighet og inntekt og dødelighet. Gjennomgående er det slik at grupper med høyere sosial posisjon har lavere dødelighet enn grupper med lavere posisjon. Temaet har lenge framkalt stor interesse og stort engasjement og siste nummer av fagtidsskriftet Norsk Epidemiologi var i sin helhet viet til temaet sosial ulikhet og helse. Gjesteredaktørene fastslo tilstanden gjennom tittelen på sin introduksjon: «Helseulikhetene består: hvordan kan de forklares og bekjempes?» (Mæland et al 2002).
Vi kjenner mange av risikofaktorene til de dominerende årsaksgruppene hjerte- og karsykdom og kreft. En innfallsvinkel er å se hvor mye av den sosiale forskjellen i dødelighet som kan forklares ved forskjeller i risikofaktorene. En norsk oppfølgingsstudie viste at de kjente risikofaktorene for hjerteinfarkt forklarte mye, men ikke alt av forskjellen i dødelighet av hjerteinfarkt mellom sosiale grupper (Thürmer 1993).
Et spørsmål som har fått stor oppmerksomhet er hvorvidt forskjellene i dødelighet mellom de forskjellige sosiale lag av befolkningen er i ferd med å øke. Det synes også som om forskjellene, målt i prosent, er størst i land hvor dødeligheten er lav som i Norge. Dette temaet studeres for tiden i et prosjekt som nylig har startet. Figur 1.6 viser dødeligheten i tre perioder for alle årsaker samlet, etter utdanning. Personene er fulgt i 7 år fra henholdsvis 1970, 1980 og 1990.
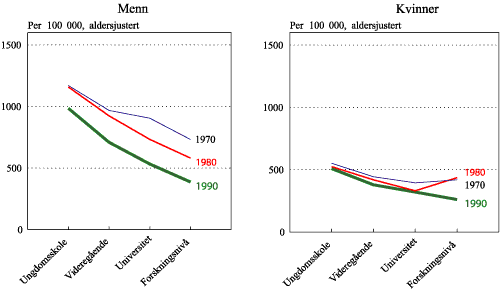
Figur 1.6 Totaldød etter utdanning, 45-59 år
Tre forhold framgår: 1) Dødeligheten avtar med økende utdanningsnivå, 2) Klart høyere dødelighet for menn enn for kvinner og 3) Parallelle linjer for 1980 og 1990 bortsett fra på høyeste utdanningsnivå for kvinner hvor det var et beskjedent antall i 1980. Videre er det verdt å merke seg at kurvene for menn og kvinner overlapper hverandre i 1990. Kvinner på laveste utdanningsnivå hadde høyere dødelighet enn menn på høyeste utdanningsnivå. Forskjellen i dødelighet mellom utdanningsgruppene har ikke økt fra 1980 til 1990. Forskjellen var imidlertid noe mindre i 1970. Vi kjenner ikke til risikofaktorene, men ut fra andre norske studier vet vi at hvis 15 % røykte i høyeste utdanningsgruppe og 85 % i laveste, så ville røykevanene forklare hele forskjellen.
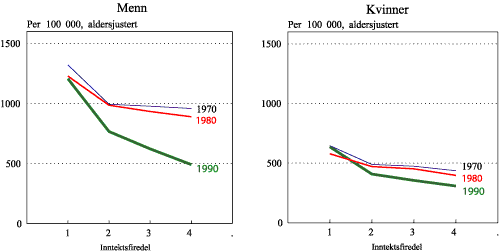
Figur 1.7 Dødelighet etter inntekt (firedeler), 45-59 år
Figur 1.7 viser at dødeligheten avtar med økende inntekt. For menn var det 2,5 ganger høyere dødelighet hos de 25 % med lavest inntekt sammenliknet med de 25 % med høyest inntekt. For kvinner var kontrasten litt mindre, ca to gangers forskjell. Også her overlapper kurvene for menn og kvinner i 1990. Kvinner i den laveste firedelen har høyere dødelighet enn menn i den høyeste firedelen. Kurven for 1990 er brattere enn kurvene for 1980 og 1970.
Inntekt er en mer sammensatt variabel enn utdanning. Inntekten kan komme fra flere kilder som lønn, kapital og overføringer. Videre influerer skattesystemet på hva man har disponibelt. I motsetning til utdanning kan inntekten raskt endre seg. Sammenligning over tid er således mer problematisk. Uansett, det er en sammenheng mellom inntekt og dødelighet. Imidlertid vet vi ikke om den sterkere sammenhengen i 1990 skyldes endring av inntektsbegrepet eller endring i samfunnet. Imidlertid har vi gode holdepunkter for at dødeligheten blant enslige er større enn blant personer med flere i husholdningen. Videre vet vi at andelen enslige er sterkt økende og at de enslige i stor grad har lav inntekt. Denne endringen kan således være en del av forklaringen på den sterkere sammenhengen mellom inntekt og dødelighet. Hvorfor de enslige eventuelt har høyere dødelighet gjenstår som et sentralt forskningsfelt.
Nylig ble det publisert i en studie som studerte dødeligheten etter yrke i Oslo (Claussen og Næss 2002). Ufaglærte arbeidere hadde betydelig høyere dødelighet enn høyere funksjonærer. Det var en avtagende dødelighet med stigende yrkesstatus. Tilsvarende studie har ikke vært gjort tidligere for Oslo slik at vi ikke vet om forskjellen i dødelighet mellom yrkesgruppene har endret seg over tid.
I sum vet vi at det er forskjell i dødelighet etter sosial posisjon. Vi vet ikke helt hvorfor det er slik. Det er også uavklart om forskjellene har økt jevnt over tid. En større forskjell i dødelighet mellom inntektsgruppene i 1990-årene enn i 1980-årene kan i stor grad tilskrives en økende andel enslige i samfunnet. Denne gruppen har lavere inntekt og høyere dødelighet enn andre.
Referanser
Mæland JG, Westin S, Haug K. Helseulikhetene består: hvordan kan de forklares og bekjempes? Norsk Epidemiologi 2002; 12(1):3-5.
Thürmer H. Risk factors for, and 13-year mortality from cardiovascular disease by socioeconomic status. National Health Screening Service and University of Tromsø 1993.
Claussen B, Næss Ø. Dødelighet i Oslo etter ulikheter i yrkesklasse. Tidsskr Nor Lægeforen 2002; 122:1867-9.
1.2.2 Svangerskap, nyfødte og første leveår
Dødelighet ved fødsel og i første leveår
Boks 1.4
I Norden er risikoen for dødfødsel eller spedbarnsdødelighet blant de laveste i verden
I år 2000 døde 3,9 av 1000 spedbarn i Norge, mot 3,6 i Finland og 3,4 i Sverige
Antall tilfeller av krybbedød gikk ned fra 2,6 per 1000 i 1988 til 0,5 per 1000 i 2000 etter at foreldre sluttet å legge barna på magen
Barn av mødre med lav utdannelse og av mødre som røyker, har større risiko for å dø i fosterlivet eller i første uke etterpå
Mødredødeligheten i Norge er svært lav med 3-4 dødsfall per år (60.000 fødsler)
For tidlig fødte barn har betydelig økte sjanser til overlevelse sammenlignet med tidligere
Gjennomsnittsalder på mødre øker stadig. Det samme gjør alder på førstegangsfødende. I 1967 var 26,3 % av alle fødende over 30 år. I 2000 var andelen 46,4 %
I Norden er risikoen for perinatal død (dødfødsel og dødsfall i første leveuke) blant de laveste i verden med 6,1 per 1000 i Norge mot 5,6 i Sverige og 5,1 i Finland (tallene gjelder 1999 som er siste sammenlignbare år – Norge 2000: 5,6). Norge har ligget noe over Finland og Sverige de senere årene. Tilsvarende gjelder for spedbarnsdødeligheten med 3,9 per 1000 for Norge mot 3,6 og 3,4 i Finland og Sverige. Disse forskjellene utgjør 30-60 flere døde barn i Norge enn dersom vi hadde hatt ratene i Finland.
Selv om ratene er lave i et internasjonalt perspektiv, er fødselen knyttet til en betydelig dødsrisiko; vi må langt opp i alder for å finne tilsvarende tall. Spedbarnsdødeligheten svarer til dødsrisikoen for en person midt i 50-årene mens den perinatale dødelighet svarer til dødsrisikoen midt i 90-årene.
For de fleste dødsårsakene i forbindelse med fødselen har vi sett et jevnt fall de siste 30 årene. Unntak er dødfødte der fallet stoppet opp på slutten av 1980-tallet for dødfødte etter 28 svangerskapsuker med en rate på 3.9 per 1000 (2000). For dødfødte før 28 uker har det vært en økning de senere årene (4.8 per 1000 i 2000).
Dødsfall i første leveuke blant levendefødte har avtatt kontinuerlig til 2,2 per 1000 i 2000. På 1980-tallet opplevde Norge en epidemi av spedbarnsdødsfall som skyldtes krybbedød. Årsaken var en anbefaling om at spedbarn burde sove på magen. Frem til 1990 døde mer enn 1000 barn i Norge på grunn av mageleie. Da risikoen knyttet til mageleie ble kjent tidlig i 1990, sank andelen barn plassert i mageleie fra ca. 50 % i 1989 til 25 % i 1990. Samtidig sank krybbedødsraten fra 2,6 per 1000 i 1988 til 1,0 i 1990 og ligger nå på ca. 0,5.
Dødeligheten har betydelige sosiale gradienter i Norge. Den perinatale dødeligheten er 50 % høyere blant barn av mødre med inntil 9 års utdannelse enn blant barn av mødre med 13 års utdannelse eller mer. Denne ulikheten har ikke avtatt de senere årene.
Mødredødelighet
Internasjonalt sett ligger mødredødeligheten i Norge meget lavt med 3 – 4 dødsfall per år blant ca. 60.000 fødsler. Rundt 1990 var hyppigheten forbigående noe høyere, men er nå igjen nede på 3-4 dødsfall per år.
Sykelighet knyttet til fødsel og første leveår
Andelen av for tidlig fødte barn som overlever første leveuke har økt betydelig de siste 30 årene. Blant fødte med fødselsvekt 500-999 gram (ca. 22-28 uker) økte overlevelsen fra 4,7 % i 1967 til 61,2 i 2000. I vektgruppen 1000-1499 gram økte overlevelsen fra 37,7 % til 89,1 %. Dette betyr at ved tusenårsskiftet overlevde nesten 500 barn per år med en fødselsvekt under 1500 gram. Disse nyfødte representerer en betydelig behandlingsmessig utfordring for landets neonatalavdelinger. Prognosen med hensyn på fremtidig funksjonsevne er usikker; selv om forekomsten av cerebral parese ikke synes å ha økt, er det holdepunkter for økt forekomst av lettere kognitiv funksjonssvikt. Den senere tids hypoteser om perinatal programmering av sykdom i voksen alder (hjertekarsykdom, kreft osv.) tilsier ytterligere oppmerksomhet rundt nyfødte med lav fødselsvekt.
Risikofaktorer
I løpet av de siste 30 årene har det funnet sted en enorm demografisk endring blant de fødende. I 1967 var 26,3 % av alle fødende eldre enn 30 år mens andelen i 2000 var 46,4 %. Tilsvarende har det vært en sterk økning i gjennomsnittlig alder for førstegangsfødende fra 26,2 år i 1967 til 29,2 i 2000. Økningen i mors alder startet i 1980 og har sammenheng med at fødslene hos den enkelte mor er utsatt til høyere alder; antall barn per mor har ikke gått ned. De fleste uønskede svangerskapsutfall er hyppigere hos eldre mødre. Utviklingen vil derfor bety en svær utfordring for norsk obstetrikk i årene som kommer. Samtidig vil vi se et fall i fødselstallet.
Fra 1999 har Medisinsk fødselsregister kjennskap til røkevaner hos de fødende. I 2000 røkte 20,7 % av alle gravide ved svangerskapets begynnelse. Blant gravide under 20 år røkte 41,4 %. Gjennomsnittlig fødselsvekt var 200 gram lavere hos barn av røkende mødre. Den perinatale dødelighet var 22 % høyere hos barn av røkende mødre.
På 1990-tallet ble det klart at tilskudd av folsyre (et B-vitamin) hos mor før unnfangelsen kunne redusere forekomsten av medfødte misdannelser i sentralnervesystemet med 70 % og misdannelser generelt med 50 %. Fra 1999 har vi i Medisinsk fødselsregister(MFR) også opplysninger om mors bruk av kosttilskudd. I 2000 tok 6,5 % folsyre ved svangerskapets begynnelse mot 21,7 % ved avslutningen. Det er ennå ikke påvist noen sikker nedgang i forekomsten av medfødte misdannelser.
1.2.3 Barn
Boks 1.5
Norske barn regnes blant de friskeste i verden
De varsles om en epidemi av overvekt hos barn i verden. Men vi vet ikke om dette stemmer for Norge – vi har i Norge i dag ingen systematisk overvåkning av barns helse
EU utarbeider nye mål for barns helse. Norge er representert i forskningssamarbeidet rundt dette
God vaksinasjon holder de alvorlige barnesykdommene nede
Barn av foreldre med høy sosioøkonomisk status er også de friskeste
En barnebefolkning med stadig bedre helse?
I følge FN’s definisjon er man barn fra fødselen til man fyller 18 år. Norske barns helse regnes blant de beste i verden. Spedbarnsdødeligheten (første leveår) og barnedødeligheten (0-5 år) brukes som mål for å sammenligne barns helse i ulike befolkninger. Barnedødeligheten er nå ca 4 per 1000 barn. Dette er blant de laveste i verden. I de første barneårene, opp til 15 år, er også dødeligheten blant barn den laveste i hele livsløpet (25,2 per 100 000 alderen 1-6 og 11,4 i alderen 7-14).
Er himmelen helt skyfri?
Mens dødeligheten er et pålitelig mål, er det vanskeligere å få pålitelig kunnskap om barns helse. Hvordan har barna det? Vi har opplysninger om et fåtall sykdommer fra helseregistre (kreft og type 1 diabetes) og enkelte spørreundersøkelser. Slike undersøkelser av barn er oftest rapportert av foreldrene, og kan ha feilkilder. Det er i dag ingen systematisk overvåking av barns helse etter fødselen i Norge. EU utarbeider en serie spesifikke helseindikatorer for barn, der Norge er representert i forskningssamarbeidet. Dette kan bedre grunnlaget for kunnskap om barns helse. Så lenge vi har god vaksinasjonsdekning i barnebefolkningen, holdes de fleste mer alvorlige barnesykdommene borte. Til gjengjeld sliter en del barn med kroniske lidelser. Noen av disse beror på medfødte tilstander, for eksempel misdannelser, mens andre er ervervede. Halvparten utgjøres av sykdommer i åndedrettsorganene, spesielt av astma. Dette speiles også av diagnosene for sykehusinnleggelser, samt av trygdedata. Sykdommer i åndedrettsorganene utgjorde 20 % av alle utskrivninger fra sykehus i aldersgruppen 1-17 år, og astma utgjorde 11,5 % av alle barn med grunn- og hjelpestønad (t.o.m. 18 år).
Epilepsi og diabetes er sjeldne, men belastende sykdommer. Kreft i tidlige barneår er alvorlig for barna og familiene. I de tidlige barneår utgjør kreftdødeligheten den største andelen når det gjelder død av sykdom selv om denne er betraktelig redusert for enkelte kreftformer, som leukemi. Likevel var kreft årsak til 24 av i alt 95 dødsfall på grunn av sykdom i aldersgruppen 1-14 år i 1999. Mens andel som dør av ulykker er lav i de første leveår, tiltar andelen av ulykker og skader med årene. Dette gjelder spesielt trafikkskader, og følgene av disse utgjør nesten halvparten av den totale dødelighet blant eldre barn.
Selv om psykiske lidelser bare utgjør en liten del av de lidelser som rapporteres av foreldrene (0,6 % i en nordisk undersøkelse i 1996), utgjør dette en spesiell belastning for foreldrene. Dette kom tydelig frem i den samme nordiske helseundersøkelsen av barn som ble utført i 1996, og barn med psykiske lidelser utgjør en stor andel av de som får grunn- og hjelpestønad (11 %).
Barns psykiske helseproblemer deles vanligvis inn i to kategorier; utagerende vansker (aggresjon, konsentrasjonsvansker, manglende selvregulering) og innadvendte vansker (depresjon, engstelse, og tilbaketrekning). Samlet sett regner en med at mellom 10 og 20 prosent av alle barn har såvidt store psykiske vansker at det går ut over deres daglige fungering, og at mellom 4 og 7 prosent er behandlingstrengende (Den norske lægeforening, 2001). Noen barn har plager kun i en avgrenset periode, men longitudinelle studier tyder på at alvorlige vansker har urovekkende høy stabilitet. Mens det tidligere var vanlig å finne høyere stabilitet i utagerende problemtyper enn i innadvendte, rapporterer nyere studier like høy grad av stabilitet for begge hovedtypene av vansker (Den norske Lægeforening, 2001).
Barns hverdagsplager
Forkjølelse og andre luftveisinfeksjoner er en tilbakevendende plage for de fleste barn, med gjennomsnittlig tre til åtte episoder per år, mest blant de yngste. Foreløpig har vi små muligheter for å forebygge dette, men det er en utfordring å redusere unødvendig bruk av antibiotika i slike tilfelle. Flere helseundersøkelser har vist at barn regelmessig har smerter forskjellige steder i kroppen, samt andre mer vage plager som svimmelhet og tretthet. Noe avhengig av spørsmålsstillingen, synes rundt 20 % av skolebarna å angi slike plager. Vi kjenner lite til årsakene. Det er vist at både skolearbeid og trivsel nedsettes på grunn av slike plager.
De rike er friskest
En spesiell bekymring knytter seg til at også barns helse viser sammenheng med sosioøkonomiske forhold. Barn fra familier med lav utdannelse, lavere sosialklasse og inntekt, har for eksempel høyere forekomst av kroniske lidelser enn barn av foreldre med høy utdanning og inntekt.
Noen helsetrusler for fremtiden?
I hele den vestlige verden rapporteres det om en «epidemi» av overvekt hos barn. I Norge har vi sparsomme data om overvekt hos barn og det er derfor vanskelig å følge utviklingen over tid. En nordisk undersøkelse utført i 1996 viste at om lag 10 % av norske barn i alderen 2-17 år er overvektige. Ca 2 % av jentene og ca 1.5 % av guttene var fete. Det var liten forskjell mellom de nordiske landene.
1.2.4 Unge
Boks 1.6
Norsk ungdom er fysisk friske og bruker lite helsetjenester
Helseundersøkelsen i Nord-Trøndelag viste at fra 13 til 19 års alder økte andelen røykere fra 6% til 33% og andelen som drakk minst to alkoholenheter per uke fra 4% til 67%. Samtidig sank andelen som driver aktiv idrett fra 68% til 33%
En del studier viser at psykiske lidelser er økende i ungdomsgruppen, men vi mangler gode landsdekkende studier over tid
Selvmord tar flere liv enn trafikkulykkene gjør samlet i befolkningen, og omlag 10 ganger så mange mennesker dør ved selvmord som ved drap
Ungdomsårene er en betydningsfull periode i livet både med hensyn til fysisk og psykisk helse. Denne livsperioden kjennetegnes av delvis dramatiske endringer – fysisk, psykologisk og sosialt.
Fysisk helse
Ungdomsårene er generelt preget av god helse og lav utbredelse av alvorlige sykdommer, sammenliknet med befolkningen ellers. Samtidig er denne perioden preget av utprøving og etablering av helse- og risikoatferd. Slik atferd inngår i livsstilsmønstre og utgjør viktige beskyttelses- og risikofaktorer for helse senere i livet (Pedersen og Skrondal, 1998; Jessor et al., 1991).
Følgende kategorier av risikoatferd er spesielt sentrale gjennom ungdomsårene:
Røyking
Alkoholbruk
Illegale rusmidler
Dårlig kosthold
Fysisk inaktivitet
Seksuell risikoatferd
Ulykkesrelatert risikoatferd
Aldersperioden er derfor preget av den paradoksale situasjon at helsetilstanden i gjennomsnitt er svært god, bruk av helsetjenester er lav, samtidig som perioden utgjør en sårbarhetsalder med hensyn til at de atferdsmønstre som etableres kan ha betydelige effekter på senere helse.
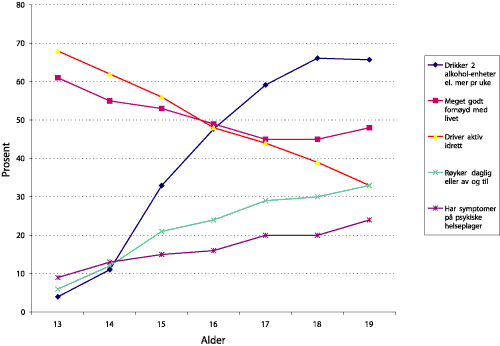
Figur 1.8 Alkoholbruk, livstilfredshet, idrettsaktivitet, røyking, og psykiske helseplager gjennom ungdomsårene (Fra Helseundersøkelen i Nord-Trøndelag)
Figur 1.8 viser endring av enkelte atferdstyper og tilstander fra 13 til 19 års alder (basert på spørreskjemaopplysninger fra ca 8000 ungdommer fra Helseundersøkelsen i Nord-Trøndelag). Andelen røykere øker fra 6 % til 33 % i denne perioden, og andelen som drikker minst 2 alkoholenheter (f.eks. 2 halvflasker øl) per uke øker fra 4 % til 67 %. Samtidig går andelen som driver aktiv idrett ned fra 68 % til 33 %.
Endringene i løpet av seks år er betydelige, og må sees i lys av både de veldokumenterte langtidseffektene av f.eks. røyking og fysisk inaktivitet, og tidligere studier som har vist at atferdsmønstre som etableres i ung alder ofte videreføres inn i voksenlivet.
Psykisk helse
Ungdomsårene er preget av en betydelig økning i andelen som rapporterer psykiske vansker. Mens estimatene er noe usikre når det gjelder spørsmålet om ulike typer psykiske plager faktisk har økt de siste årene, er det ingen tvil om at en rekke vansker øker gjennom ungdomsårene, og at denne livsperioden er preget av en høy utbredelse av visse typer vansker.
Angst og depresjon
Flere nye norske studier har kartlagt grader av psykiske helseplager i form av tendenser til angst og depresjon, ved hjelp av Hopkins Symptom Check List (HSCL). En høy skåre (over 1.85) innebærer ingen klinisk diagnose på depresjon, men indikerer symptomer av et slikt omfang at det virker inn på daglig fungering.
I Helseprofil for Oslo (Grøtvedt & Gimmestad, 2002) fant man at 10 % av guttene og 26 % av jentene (15-16 år) rapporterte en slik grad av plager. Tilsvarende fant man i Helse- og levekårsundersøkelsen 1998 (SSB) at 4 % av guttene og 23 % av jentene (16 år) hadde samme grad av vansker. I Helseundersøkelsen i Nord-Trøndelag (HUNT) rapporterte 10 % av guttene og 21 % av jentene (13-19 år) slike psykiske plager.
En ny rapport fra Den norske Lægeforening (2002) konkluderer med at i en gjennomsnittlig 10. klasse, er det seks elever som har en eller flere daglige helseplager. Typiske plager er angst, depresjon, hodepine, magesmerter og søvnproblemer.
Mens selvrapporterte psykiske plager ikke innebærer kliniske diagnoser, har andre studier funnet at mellom 0,4 % og 5,7 % har opplevd en alvorlig depressiv episode. Det er imidlertid et viktig poeng at ungdommer som rapporterer betydelige psykiske vansker uten å tilfredsstille diagnosekriteriene likevel utgjør en risikogruppe for å utvikle en klinisk tilstand.
Selv om tallene varierer noe på tvers av studier, og den eksakte utbredelsen er avhengig av hvilket terskelkriterium som benyttes, gjenstår to klare funn: Omlag dobbelt så mange jenter som gutter rapporterer slike vansker, og andelen som har plager øker betydelig gjennom ungdomsårene. Som også vist i figuren (se over) øker andelen ungdommer med psykiske plager fra 9 % blant 13-åringene (begge kjønn inkludert) til 24 % blant 19-åringene (HUNT-studien).
Videre viser det seg at i tillegg til en gjennomsnittlig økning gjennom ungdomsår, er det en betydelig grad av individuell stabilitet i psykiske vansker. De som på ett tidspunkt har høy grad av rapporterte plager har en høy sannsynlighet for å ha plager også på et senere tidspunkt (Klepp, 1996). I HUNT-undersøkelsen var det en ca 4 ganger forhøyet risiko for å ha høy skåre på ett tidspunkt dersom man hadde høy skåre fire år tidligere. Dette tilsier at mye av prognosen for psykiske vansker sent i tenårene er å finne i psykisk helse tidlig i tenårene.
Atferdsproblemer og mobbing
Undersøkelser viser at omtrent 10 % av elevene har atferdsproblemer i skolen (Den norske lægeforening, 2001). En mindre gruppe har så store problemer at skolen har vanskeligheter med å mestre disse elevene.
Mens jenter gjennomgående rapporterer høyere grad av internaliserende problemer, som angst og depresjon, har gutter høyere grad av eksternaliserende problemer, som atferdsvansker.
Når det gjelder mobbing viser en tidligere landsomfattende studie at 15 % av elevene er innblandet i mobbing – omlag 9 % var utsatt for mobbing, knapt 7 % mobbet selv, og 1,6 % både ble mobbet og mobbet andre (Olweus, 1992). En nyere studie tyder på at det også har funnet sted en økning i forekomsten av alvorlig mobbing (Olweus, 1999).
Spiseforstyrrelser
Internasjonale og norske studier anslår at alvorlige spiseforstyrrelser rammer ca 2 % av den kvinnelige befolkningen mellom 15 og 45 år. Mens bulimi ofte debuterer tidlig i 20-årene, er anoreksi i større grad en lidelse som debuterer i tenårene. Det er anslått at ca. 1 400 ungdommer mellom 15 og 19 år har behandlingstrengende anoreksi. (Den norske lægeforening, 2001, 2002). Det eksisterende tallmaterialet gir ikke sikkert grunnlag for å si noe om hvorvidt, og eventuelt i hvor stor grad, spiseforstyrrelser har økt de siste årene.
Selvmord og selvmordsforsøk
I 1990 var det registrert 8,4 selvmord per 100.000 jenter. Det tilsvarende tallet for gutter var 16.8. (Den norske Lægeforening, 2001). Dette representerer en betydelig økning sammenliknet med tall fra 1960 tallet, men det ser ikke ut å ha funnet sted en ytterligere og entydig økning gjennom 90-tallet. Det er imidlertid en tendens til at blant gutter i alderen 15-19 år har selvmordsratene økt i perioden 1996-2000.
Uavhengig av om selvmordsratene er stabile eller ikke, er det verdt å påpeke at selvmord tar flere liv enn trafikkulykkene gjør samlet i befolkningen, og at omlag 10 ganger så mange mennesker dør ved selvmord som ved drap.
Når det gjelder selvmordsforsøk så eksisterer ingen landsdekkende oversikter, men ulike studier har vist at jenter har omlag dobbelt så høy forekomst som gutter, og nye tall fra Sør-Trøndelag viser en økning i selvmordsforsøk blant kvinner i alderen 15-24 (Hjelmeland, 2002). Se ellers kapittel 3.3 om psykisk helse for mer informasjon om selvmord og selvmordsforsøk i befolkningen generelt.
Trender og nye utfordringer
Flere store ungdomsundersøkelser om psykisk helse generelt er gjennomført de senere år, blant annet ved Folkehelseinstiuttet, NTNU, NOVA, og Hemilsenteret. Det er imidlertid mangel på landsdekkende studier som kartlegger trender og endringer i helse over tid. Ofte er det også forskjeller i måleinstrumenter i ulike undersøkelser som gjør at direkte sammenlikning på tvers av region, aldersgrupper eller tidsperiode vanskeliggjøres. Ett eksempel på undersøkelser som avdekker endringer over tid er imidlertid Hemilsenterets rapport basert på en WHO studie (Wold et al 1999), som viser at andelen 15 åringer som rapporterer psykiske og psykosomatiske plager har økt betydelig fra 1983 til 1997 (fra 29 % til 40 % hos gutter, og fra 40 % til 54 % hos jenter). Imidlertid har andre studier konkludert med at det ikke har funnet sted en økning av psykiske problemer fra 70- og 80- årene til i dag (Sosial og helsedepartementet 2000).
I tillegg til de mer tradisjonelle problemer og risikofaktorer er det også viktig å peke på forhold som preger dagens samfunn i sterkere grad enn for bare 10 år siden. Introduksjonen av nye narkotiske stoffer som ecstasy representerer en åpenbar trussel mot ungdoms helse, både på kort og lang sikt. Fra klinisk hold rapporteres det om en økende andel ungdom med blandingsproblemer. Typisk ser man rusmisbruk i kombinasjon med tradisjonelle problemer som angst, depresjon og atferdsvansker.
Den økende andelen ungdom med innvandrerbakgrunn representerer også et viktig felt. Nye studier indikerer at innvandrerungdom opplever mer psykiske plager enn etnisk norsk ungdom, og denne forskjellen må sees i lys av både tilpasningen til det norske samfunnet og den ordinære ungdomsutvikling.
Til tross for grunnleggende problemer med sammenlikning på tvers av tidspunkter og studier, gir de ulike undersøkelsene samlet et bredt bilde av helsetilstanden hos ungdom. Bildet tyder på at det er et betydelig potensiale for forebygging av både psykiske og fysiske helseplager. Samtidig er det viktig å hverken sykeliggjøre ungdomsårene i seg selv, eller de vanlige utviklingsutfordringer som følger med.
Referanser
Pedersen, W. & Skrondal, A. (1998). Alcohol consumption debut: Predictors and consequences. Journal of Studies on Alcohol, 59, 32-42.
Jessor, R., Donovan, J. E., & Costa, F.M. (1991). Beyond adolescence. Problem behavior and young adult development. Cambridge: Cambridge University Press.
Grøtvedt, L. & Gimmestad, A. (2002). Helseprofil for Oslo. Barn og unge. Nasjonalt folkehelseinstitutt og Oslo kommune.
Klepp, et al. (1996). Selvrapportert helse blant yngre tenåringer. En treårs oppfølgingsundersøkelse. Tidsskrift for Norsk Lægeforening, 116, 2032-7.
Den Norske Lægeforening (2001). Forskning og fagutvikling i forebyggende helsearbeid blant barn og unge. Rapport.
Den Norske Lægeforening (2002). Mot i brystet .. stål i ben og armer. En statusrapport om helse, helsefremmende arbeid og helsetjenester for ungdom fra Den norske lægeforening.
Olweus, D. (1992). Mobbing i skolen. Hva vet vi og hva kan vi gjøre? Universitetsforlaget.
Olweus, D. (1999). Noen hovedresultater fra det nye Bergensprosjektet mot mobbing og antisosial atferd i skolen. Bergen: Hemilsenteret, Universitetet i Bergen.
Wold, B., Hetland, J., Samdal, O., Torsheim, T., & Aarø, L.E. (1999). Helse, livsstil og skolemiljø blant barn og unge i Norge: Trender og internasjonale sammenlikninger. Hemilrapport 4, Bergen: Hemilsenteret.
Sosial og helsedepartementet (2000). Faktarapport om årsaker til psykiske plager og lidelser.
1.2.5 Den samiske befolkningen
Boks 1.7
Senter for samisk helseforskning ble etablert i Karasjok 1 januar 2001
Vi har lite spesifikk kunnskap om den samiske befolkningens helse, livskvalitet og sosiale forhold
Helsedepartementet finansierer en helse- og levekårsundersøkelse det samiske bosettingsområdet i Norge som skal gjennomføres i 2003
Senter for samisk helseforskning ble etablert 1. januar 2001. Senteret er organisert som en avdeling under Institutt for samfunnsmedisin ved Universitetet i Tromsø, men lokalisert til Kárájohka/Karasjok.
Senter for samisk helseforskning ble etablert for å kartlegge og fremskaffe vitenskaplige kunnskap om samenes helse og levekår i Norge. Et viktig prinsipp som har ligget til grunn er at urfolk selv skal produsere data om egen helse og sosiale forhold.
Regjeringsdokumentet fra 2001 «Mangfold og likeverd» handlingsplan for helse- og sosialtjenester til den samiske befolkning i Norge 2002 – 2005 foreslår en opptrappingsplan for bevilgninger til senteret. Helsedepartementet finansierer arbeidet med en helse- og levekårsundersøkelse i det samiske bosetningsområdet i Norge. Det er lite spesifikk kunnskap om den samiske befolkningens helse, livskvalitet og sosiale forhold. Tidligere gjennomførte nasjonale helse- og levekårsundersøkelser har imidlertid gitt indikasjoner på at helse- og levekårsforhold i samiske områder er noe dårligere enn landsgjennomsnittet.
Senter for samisk helseforskning har i lengre tid drevet planleggingen av ovennevnte undersøkelse i samarbeid med Nasjonalt Folkehelseinstitutt og igangsetter denne i løpet av oktober inneværende år. Det er første gangen det gjennomføres en omfattende undersøkelse av helse- og levekår i områder med samisk bosetning.
1.2.6 Innvandrere
Boks 1.8
Det er større forskjeller mellom ulike innvandrergrupper enn mellom de enkelte innvandrergruppene og den etnisk norske gruppen når det gjelder helse
Dødfødsel og død i første leveuke er sjeldnere hos barn av mødre fra Vietnam (8,2 per 1000 fødte) og hyppigere blant barn av mødre fra Pakistan (14,9 per 1000 fødte), sammenlignet med barn av etnisk norske mødre (9,5 per 1000 fødte) og barn av mødre fra Nord-Afrika (9,6 per 1000)
Andelen som vurderer egen helse som god eller svært god er betydelig lavere blant innvandrere fra såkalte «ikke-vestlige land enn blant etnisk norske
Diabetes, hjerteinfarkt og smerter i muskel- og skjelettsystemet rapporteres hyppigere av 59-60 åringer med bakgrunn fra «ikke-vestlige land viser de første analysene fra Helseundersøkelsen i Oslo
Bare 7% av 59-60 år gamle kvinner fra «ikke-vestlige land røyker daglig, mot 24% av de etnisk norske
Innvandrerbefolkningen er definert av SSB som innvandrere og deres barn. Innvandrerbefolkningen utgjorde 6,3 % av befolkningen i Norge i år 2000 (se kapittel 1). Generelt viser studier av innvandreres helse at det er større forskjeller mellom ulike innvandrergrupper enn mellom de enkelte innvandrergruppene og den etnisk norske gruppen. Det er misvisende å snakke om hvorvidt innvandrerbefolkningen som helhet har bedre eller dårligere helse enn etnisk norske. Det er fremdeles få studier av innvandreres helse, men Helseprofil for Oslo gir de første resultatene fra helseundersøkelsen i bydelene og regionene i Oslo (Grøtvedt 2002 a, b). I tillegg vil det komme data fra innvandrerundersøkelsen i Oslo som fremdeles pågår, og fra prosjektet Mosjon på Romsås som skal avsluttes våren 2002. Dette vil gi de første befolkningsbaserte studiene av helse i innvandrerbefolkningen med spørreskjemaer, intervjuer, kliniske målinger og blodprøver som kilde til informasjon.
Dødelighet
Dødfødsel og død i første leveuke er sjeldnere hos barn av mødre fra Vietnam (8,2 per 1000 fødte) og hyppigere blant barn av mødre fra Pakistan (14,9 per 1000 fødte), sammenlignet med barn av etnisk norske mødre (9,5 per 1000 fødte) og barn av mødre fra Nord-Afrika (9,6 per 1000), viser en studie av alle fødsler i Norge i perioden 1980 til 1995 (Vangen 2002). Inngifte (ekteskap mellom fetter og kusine) er den viktigste årsaken til forhøyet spedbarnsdødelighet i den pakistanske gruppen (Stoltenberg 1998). Informasjonen er hentet fra en kobling mellom Medisinsk fødselsregister, Dødsårsaksregisteret og data fra SSB. Dødeligheten blant barn over ett år, ungdom og voksne i innvandrerbefolkningen har hittil ikke vært undersøkt systematisk.
Sykdom, symptomer og risikofaktorer
Diabetes er langt hyppigere hos innvandrere fra såkalte «ikke-vestlige» land viser helseundersøkelsen i Oslo (Grøtvedt 2002). «Ikke –vestlige» er i denne rapporten definert meget bredt og omfatter personer som er født i Øst-Europa, Nord-Afrika, Afrika sør for Sahara, Midtøsten, det indiske subkontinent (Pakistan, India, Sri Lanka og Bangladesh), Øst-Asia, Stillehavet, Mellom-Amerika og Sør-Amerika. Andelen som vurderer egen helse som god eller svært god er betydelig lavere blant innvandrere fra «ikke-vestlige land enn blant etnisk norske. Rapporten beskriver en rekke selvrapporterte sykdommer og risikofaktorer der det er forskjeller mellom innvandrere fra såkalte «ikke-vestlige» land og etnisk norske deltagere (tabell 1.3).
Den «ikke-vestlige» gruppen forteller om betydelig høyere forekomst av diabetes, hjerte- og karsykdom, psykiske symptomer hos kvinner, muskel- og skjelettsmerter og fysisk inaktivitet. Det var ingen forskjell i selvrapportert astma og andelen kvinner som røyker er betydelig lavere enn i den etnisk norske gruppen.
Tabell 1.3 Andel (%) som rapporterer å ha hatt eller ha en sykdom etter fødeland, samt utvalgte risikofaktorer. Alder 59-60 år. Data fra Helseprofil for Oslo – voksne (Grøtvedt 2002)
| Fødeland | Kvinner | Menn | |
|---|---|---|---|
| Vurderer egen helse som god eller svært god | |||
| Norge | 66 | 76 | |
| «Ikke-vestlig» | 31 | 42 | |
| Diabetes | |||
| Norge | 2 | 5 | |
| «Ikke-vestlig» | 15 | 17 | |
| Hjerteinfarkt | |||
| Norge | 1 | 6 | |
| «Ikke-vestlig» | 6 | 11 | |
| Astma | |||
| Norge | 11 | 7 | |
| «Ikke-vestlig» | 15 | 10 | |
| Smerter/stivhet i muskler og ledd | |||
| Norge | 30 | 12 | |
| «Ikke-vestlig» | 54 | 40 | |
| Symptomer på psykiske problemer | |||
| Norge | 16 | 7 | |
| «Ikke-vestlig» | 42 | 22 | |
| Overvekt (kroppsmasseindeks >30 kg/m2 | |||
| Norge | 16 | 19 | |
| «Ikke-vestlig» | 38 | 17 | |
| Andel dagligrøykere | |||
| Norge | 26 | 25 | |
| «Ikke-vestlig» | 7 | 30 | |
| Andel fysisk inaktive | |||
| Norge | 21 | 20 | |
| «Ikke-vestlig» | 49 | 34 |
Analyse av blodprøvene i helseundersøkelsen i Oslo bekrefter at D-vitamin mangel er utbredt i enkelte innvandrergrupper (Meyer 2002). Alvorlig vitamin D mangel ble funnet hos 6.4 % av kvinnene og 3.5 % av mennene med norsk bakgrunn, og hos 23.9 % av kvinnene og 16.7 % av mennene med pakistansk bakgrunn. Alvorlig vitamin D mangel er altså 4 ganger så utbredt hos kvinner og 5 ganger så utbredt hos menn med pakistansk bakgrunn, sammenlignet med etnisk norske.
Barn og unge
I Helseprofil for Oslo – barn og unge er deltagerne inndelt i syv grupper etter mors fødeland. Langt de fleste i alderen 15-16 år vurderte sin egen helse som god eller svært god uavhengig av mors fødeland (85 %-93 %). Upubliserte data fra helseundersøkelsen i Oslo viser at 15-åringer i Oslo med innvandrerbakgrunn oftere rapporterer symptomer på angst og depresjon som påvirker deres daglige liv (21 % mot 17 %) enn ungdom med norsk bakgrunn (Oppedal 2002, personlig meddelelse). Jenter (29 % med innvandrerbakgrunn, 25 % med norsk bakgrunn) har oftere slike symptomer enn gutter (139 % med innvandrerbakgrunn, 10 % med norsk bakgrunn).
Abort
I en studie av abortsøknader i Oslo ble kvinner definert som «fremmedkulturelle» hvis de hadde navn som tydet på at de hadde bakgrunn i et land utenfor Vest-Europa, Nord-Amerika eller Oceania. «Fremmedkulturelle» kvinner er overrepresentert i alle aldersgrupper av abortsøkere, men mest blant de som er eldre enn 35 år (Eskild 2002). Årsaken til dette er ikke kjent, men funnet har stor betydning for valg av tiltak for å forebygge abort.
Referanser
Eskild A, Helgadottir LB, Jerve F, Qvigstad E, Stray-Pedersen S, Løset Å. Provosert abort blant kvinner med fremmedkuturell bakgrunn i Oslo. Tidsskr Nor Lægeforen 2002;122:1355-7.
Grøtvedt L. Helseprofil for Oslo – Voksne 2002. Oslo Kommune. Nasjonalt folkehelseinstitutt. (a)
Grøtvedt L, Gimmestad A. Helseprofil for Oslo – Barn og unge 2002. Oslo Kommune. Nasjonalt folkehelseinstitutt. (b)
Meyer HE, Søgaard AJ, Falch JA, Pedersen JI, Haug E. The prevalence of secondary hyperparathyroidism in persons with Pakistani and Norwegian background living in Oslo, Norway. IOF World Congress on Osteoporosis, Lisboa, 2002. Osteoporosis Int 2002;13, S6-7 (suppl 1)
Stoltenberg C. Birth defects, stillbirth and infant death. Epidemiological studies of the effects of consanguinity and parental education. Births in Norway 1967-1995. Thesis: Faculty of Medicine, University of Oslo. Nor J Epidemiol (Supplement 2) 1998;8:1-120.
Vangen S, Stoltenberg C, Skjaerven R, Magnus P, Harris J, Stray-Pedersen B. The heavier the better? Birthweight and perinatal mortality in different ethnic groups. International Journal of Epidemiology 2002; 31:654-660.
1.3 Sykdommer og skader
1.3.1 Hjerte- og karsykdom
Boks 1.9
Innleggelser i sykehus på grunn av hjerteinfarkt sank med 18% fra 1991 til 2000
Vi mangler et nasjonalt sykdomsregister for hjerte- og karsykdommer. Derfor kan vi ikke si sikkert hva nedgangen i dødelighet av disse sykdommene kommer av
I fjor ble det solgt medisiner mot sykdom i sirkulasjonsorganene for 2,5 milliarder kroner
Dødeligheten av hjerte- og karsykdommer varierer sterkt etter geografi og sosioøkonomiske faktorer
Dødeligheten av hjerte- og karsykdommer i Norge har sunket gjennom de siste 30 år, men er fortsatt den hyppigste dødsårsak i Norge (se avsnittet om livslengde og dødelighet). Nedgangen gjelder både hjerteinfarkt og hjerneslag (Tverdal og Nelson, 2001).
Fordi vi ennå ikke har noe nasjonalt sykdomsregister for hjerte- og karsykdommer, er det usikkert hvor mye av denne nedgangen som skyldes en nedgang i sykelighet og hvor mye som skyldes bedret behandling og overlevelse. En analyse av innleggelser for hjerteinfarkt ved landets sykehus gir imidlertid visse holdepunkter for at redusert sykelighet gir et viktig bidrag. Det var en samlet reduksjon på 18 % fra 1991 til 2000, og for aldersgruppen under 80 år var nedgangen 29 % (Reikvam og Hagen 2002).
Trender i Norden og Europa
Vi finner nedgang i hjerte- og kardødelighet også i Sverige, Danmark og Finland. Blant menn har Finland stadig den høyeste dødeligheten, mens det bare var små forskjeller mellom de tre skandinaviske landene i 1999. Blant kvinner lå dødeligheten høyest i Danmark, fulgt av Finland, mens Sverige og Norge lå ganske likt i 1999 (NOMESKO 2002). Ressursbruken i behandling og forebygging varierer også (tabell 1.4)
Frankrike, Spania og Hellas lå lavest blant europeiske land både i 1980-81 og i 1990-91. I begynnelsen av 1990-årene lå de østeuropeiske landene i særklasse høyest, mens Finland, Nord-Norge, Irland og Skottland hadde høyere dødelighet enn det øvrige Vest-Europa (WHO 1997).
Tabell 1.4 Nøkkeltall om ressursbruk i behandling og forebygging av hjerte- og karsykdom i nordiske land i 2000 (NOMESKO 2002)
| Finland | Danmark | Sverige | Norge | |
|---|---|---|---|---|
| Pasienter behandlet i sykehus per 1000 innbyggere | 18,0 | 16,4 | 17,7 | 17,5 |
| Koronare bypass-operasjoner/100,000 innbyggere | 65 | 59 | 73 | 76 |
| Perkutan koronar angioplastikk/100,000 innbyggere | 55 | 92 | 94 | 117 |
| Solgte hjerte- og kar-medikamenter, døgndoser (DDD)/1000 innbyggere/dag | 290 | 246 | 289 | 276 |
| ACE/AII-hemmere, DDD/1000 innbyggere/dag | 65,7 | 45,5 | 55,3 | 65,1 |
| Calciumkanalblokkere, DDD/1000 innbyggere/dag | 36,7 | 37,2 | 34,9 | 41,5 |
| Statiner (kolesterolsenkende), DDD/1000 innbyggere/dag | 32,1 | 16,2 | 36,7 | 59,6 |
Tabell 1.5 Dødelighet av iskemisk hjertesykdom i 1996-99 (ICD:I20-I25) etter fylke. Menn og kvinner 40-69 år. Prosent av landsgjennomsnittet
| Menn | Kvinner | |||
|---|---|---|---|---|
| Dødsfall | Prosent | Dødsfall | Prosent | |
| Østfold | 291 | 98 | 90 | 115 |
| Akershus | 393 | 78 | 95 | 73 |
| Oslo | 437 | 89 | 144 | 105 |
| Hedmark | 278 | 117 | 92 | 147 |
| Oppland | 277 | 122 | 57 | 96 |
| Buskerud | 283 | 106 | 67 | 96 |
| Vestfold | 232 | 95 | 60 | 93 |
| Telemark | 209 | 111 | 61 | 122 |
| Aust-Agder | 101 | 90 | 33 | 118 |
| Vest-Agder | 172 | 105 | 37 | 85 |
| Rogaland | 325 | 91 | 73 | 80 |
| Hordaland | 466 | 102 | 103 | 86 |
| Sogn og Fjordane | 119 | 97 | 26 | 88 |
| Møre og Romsdal | 227 | 83 | 64 | 91 |
| Sør-Trøndelag | 307 | 108 | 88 | 119 |
| Nord-Trøndelag | 128 | 87 | 41 | 111 |
| Nordland | 305 | 109 | 80 | 112 |
| Troms | 230 | 137 | 53 | 129 |
| Finnmark | 123 | 143 | 15 | 75 |
| Norge | 4903 | 100 | 1279 | 100 |
Kilde: Nasjonalt folkehelseinstitutt 2002.
Bruk av ressurser til behandling og forebygging
Norge har de siste fem årene hatt den største økningen i Norden innen bruk av medikamenter mot sykdom i sirkulasjonsorganene (NOMESKO 2002). En stor del av disse medikamentene brukes forebyggende. I alt ble det i 2001 solgt medikamenter mot hjerte- og karsykdom i Norge for 2,5 milliarder kroner, hvorav 954 millioner kroner gjaldt kolesterolsenkere (Folkehelseinstituttet 2002).
Geografiske og sosiale forskjeller
Hjerteinfarktdødeligheten varierer mellom regioner i Norge (Tabell 1.5). Finnmark ligger på topp for menn, mens Akerhus ligger lavest for både menn og kvinner. Kvinner i Finnmark ligger under landsgjennomsnittet.
De regionale forskjellene innen Oslo er også store. Dødeligheten av hjerte- og karsykdommer var 50 % høyere i indre øst enn i ytre vest i 1994-98 (Grøtvedt 2002). Dette er i samsvar med hva folk selv oppga av hjerte- karsykdom ved en stor helseundersøkelse utført i Oslo 2000-2001. Rapporteringen av diabetes, mosjon i fritiden, daglig røyking og vektmålingene, viste gunstigere forhold i vest enn i øst. For kolesterolnivå i blodet var forskjellene meget små. I alderen 40-60 år ble gjennomgått hjerteinfarkt i større grad oppgitt av personer med lav utdanning og av personer med fødeland klassifisert som «ikke vestlig».
Risikofaktorer
Serum totalkolesterol er den viktigste risikofaktoren for hjerteinfarkt. Siden 70-tallet har kolesterolnivået sunket og teoretisk kan en stor del av nedgangen i dødelighet av hjerteinfarkt forklares ved nedgangen i kolesterolnivået. Kolesterolnedgangen startet før de kolesterolsenkende medikamentene kom i bruk (Bjartveit og Wøien 1997). I de senere år har det vært liten endring i gjennomsnittsnivået.
Høyt blodtrykk øker risikoen for både hjerteinfarkt og hjerneslag. Endringen i blodtrykksnivået i befolkningen kan teoretisk forklare 50 % av nedgangen i dødelighet av hjerneslag (Tverdal og Nelson 2002). Nedgangen i dødelighet av hjerneslag startet før det var noe særlig omfang av medikamentell blodtrykksbehandling. De siste års nedgang i tobakksrøyking i befolkningen har også bidratt til nedgangen i sykelighet av hjertekarsykdommer, spesielt blant menn.
Nordmenn blir stadig tyngre. Dette er en viktig årsak til økningen i forekomst av type 2 diabetes (se avsnittet om type 2 diabetes). Diabetikere har en betydelig forhøyet risiko for hjerte- og karsykdom. På sikt kan denne trenden tenkes å kunne veie opp for den gunstige utviklingen for kolesterol, blodtrykk og røyking slik at nedgangen i hjerte- og karsykdom stopper opp eller snur, men her er det fortsatt mye vi ikke vet.
Referanser
Tverdal A, Nelson E. Dødeligheten i Norge av forskjellige årsaker 1951-98. SHUS-rapport nr 3/2001. Statens helseundersøkelser, Oslo 2001.
Reikvam Å, Hagen TP. Markedly changed age distribution among patients hospitalized for acute myocardial infarction. Scand Cardiovasc J 2002;36(4):221-4.
Helsestatistik for de nordiske lande 2000. Nordic Medico Statistical Committee 64:2002. NOMESKO, København 2002.
WHO Atlas of mortality in Europe. Subnational patterns 1980/81 and 1990/91. WHO Regional Publications, European Series, No. 75, 1997.
Legemiddelforbruket i Norge 1997-2001. Nasjonalt folkehelseinstitutt, Oslo 2002.
Bjartveit K, Wøien G. Risikofaktorer for hjerte-karsykdom i Norge. Resultater fra undersøkelser i 18 fylker. Statens helseundersøkelser, Oslo 1997.
Grøtvedt L. Helseprofil for Oslo. Voksne. Nasjonalt folkehelseinstitutt, Oslo kommune, Program for storbyrettet forskning, Oslo 2002.
1.3.2 Kreft
Boks 1.10
Rundt 21 000 norske menn og kvinner får nå kreft hvert år. I 1955 var antallet 7500.
Langt flere overlever med kreft i dag enn i 1955
Størstedelen av økningen i krefttilfeller skyldes økt andel eldre i befolkningen
Vil man selv forebygge kreft, er røykfritt liv det aller viktigste
Noen kreftformer er på retur mens andre øker
Årlig rammes mer enn 21 000 kvinner og menn i Norge av kreft. I 1999 fikk henholdsvis 10 103 kvinner og 11 097 menn en kreftdiagnose. Forekomsten av kreft har økt fra 7500 tilfeller i 1955, en årlig økning på 1,2 % for kvinner og 1,6 % for menn fram til i dag. Andelen som lever fem år etter diagnose har i samme periode økt fra 37 til 55 prosent. Tabell 1.6 viser en oversikt over de hyppigste kreftformene.
Tabellen viser også tall for forventet nye tilfeller per år i tidsperiodene 2003-07 og 2018-22 (Møller B et al. 2002). Med bakgrunn i trender for røyking og alkoholkonsum, kosthold og mosjon, kan man forvente at forekomsten av krefttyper spesielt relatert til disse risikofaktorene kan bli høyere enn det prognosene sier. Nye metoder for tidlig diagnostikk og screeningprogrammer vil også bidra til at forekomsten blir høyere.
Kreft i magesekken har gått vesentlig ned de siste tiårene. Etter å ha vært blant de hyppigste kreftformer har insidensraten (antall nye tilfeller per tidsenhet) gått ned til omkring en fjerdedel, og antallet er redusert fra 910 tilfeller i 1953 til 730 tilfeller i 1998 samtidig som befolkningen er nesten tredoblet.
Tabell 1.6 De hyppigste kreftformene i Norge. Utvikling over tid
| Aldersstandardisert* årlig gjennomsnittlig insidens pr. 100 000 | Prosent | Forv. | Forv. | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1955 | 1960 | 1965 | 1970 | 1975 | 1980 | 1985 | 1990 | 1995 | årlig | Ant. | ant. | ant. | Døde | ||
| Lokalisering | -59 | -64 | -69 | -74 | -79 | -84 | -89 | -94 | -99 | endring | 1999 | 2003-07 | 2018-22 | 1999 | |
| Tykktarm | K | 9,8 | 10,8 | 12,7 | 14,3 | 16,8 | 18,7 | 19,6 | 21,0 | 22,8 | 2,2 | 1116 | 1296 | 1446 | 538 |
| M | 9,7 | 11,1 | 13,2 | 14,2 | 16,7 | 19,6 | 21,6 | 24,0 | 25,0 | 2,5 | 941 | 1062 | 1261 | 466 | |
| Endetarm | K | 4,4 | 4,5 | 5,4 | 6,4 | 8,1 | 9,4 | 9,4 | 10,2 | 10,4 | 2,4 | 459 | 469 | 563 | 221 |
| M | 6,3 | 7,0 | 7,7 | 9,3 | 11,7 | 13,9 | 14,7 | 15,3 | 15,3 | 2,6 | 524 | 579 | 733 | 304 | |
| Lunge | K | 2,6 | 2,9 | 3,7 | 4,9 | 6,1 | 8,2 | 10,9 | 14,5 | 17,7 | 5,2 | 718 | 870 | 1203 | 506 |
| M | 10,8 | 14,7 | 18,6 | 22,9 | 27,8 | 32,3 | 34,8 | 35,9 | 36,4 | 3,1 | 1257 | 1355 | 1459 | 1102 | |
| Malignt | |||||||||||||||
| melanom | K | 2,5 | 3,7 | 4,6 | 6,9 | 9,5 | 12,0 | 14,7 | 16,0 | 15,8 | 5,1 | 480 | 616 | 705 | 88 |
| M | 2,1 | 3,1 | 4,5 | 6,3 | 7,8 | 9,6 | 12,3 | 14,8 | 14,7 | 5,1 | 460 | 518 | 585 | 129 | |
| Prostata | M | 25,8 | 28,9 | 32,2 | 36,2 | 40,6 | 43,2 | 45,1 | 54,7 | 69,6 | 2,3 | 2929 | 3079 | 4456 | |
| Bryst | K | 37,2 | 39,4 | 42,4 | 45,5 | 49,5 | 50,8 | 53,1 | 56,9 | 68,0 | 1,4 | 2384 | 2762 | 3489 | 816 |
| Livmorhals | K | 15,1 | 15,5 | 16,7 | 18,8 | 17,5 | 14,3 | 11,9 | 12,7 | 11,2 | -0,9 | 287 | 350 | 356 | 125 |
| Magesekk | K | 21,8 | 17,5 | 14,6 | 11,8 | 9,6 | 8,8 | 7,4 | 6,1 | 5,0 | -3,5 | 229 | 242 | 252 | 263 |
| M | 36,8 | 31,0 | 28,0 | 22,3 | 19,1 | 17,4 | 14,7 | 13,1 | 10,5 | -3 | 375 | 368 | 421 | 357 |
* Standard befolkning: verdens befolkning
Kilde: Kreftregisteret
En tilsvarende reduksjon er sett i hele den vestlige verden. Nedgangen anses å skyldes både kostholdsendringer og en lavere forekomst av infeksjon med bakterien Helicobakter pylori. Det er beregnet at 58 % av forekomsten av kreft i magesekken kunne vært unngått dersom denne bakterieinfeksjonen ble forebygget (Olsen et al 1997).
Forekomsten av lungekreft blant menn har flatet av fra begynnelsen av 1980-årene, og er nå den tredje hyppigste med 12 % av alle tilfellene. Fra samme periode har man imidlertid sett en sterk økning blant kvinner, og lungekreft er nå den tredje hyppigste med 6 % av tilfellene. På 1960-tallet var forekomsten av lungekreft fire ganger så høy blant menn som blant kvinner, men yngre kvinner (40-54 år) nærmer seg nå insidensen blant menn. Finnmark fylke har i dag den høyeste insidensraten for begge kjønn. Generelt er risikoen høyest i byene. Forekomsten av lungekreft kan sees som et speilbilde av røykeatferden i befolkningen 20 år tidligere, og et stort flertall av tilfellene ville vært unngått dersom tobakksrøyking ble redusert (Olsen et al 1997). Lungekreft er blant de kreftformer som har de dårligste leveutsiktene med en 5-års relativ overlevelse på omlag 9%. Lungekreft tok i 1999 livet av 1707 personer. Det har foreløpig ikke vært tegn til bedring i prognosen.
Tykktarmkreft har i alle år vært blant de fem hyppigste kreftformene for begge kjønn. Det har vært en stor økning de senere år, uforklart større i Norge enn i resten av Norden. Økningen har vært noe raskere blant menn, og insidensraten er tredoblet fra 1950-årene. Et magert, kalorifattig kosthold med mye frukt og grønnsaker regnes som forebyggende spesielt mot kreft som oppstår i magetarmkanalen. De fleste tilfeller av kreft i tykk- og endetarm har et forstadium, adenomatøse polypper, som kan påvises gjennomsnittlig 10-15 år før kreften oppstår. I tråd med anbefalingene i Norsk kreftplan (NOU, 1997) pågår det nå en omfattende screeningundersøkelse i Oslo og Telemark for å studere muligheten for å redusere forekomst av kreft i endetarm og tykktarm ved hjelp av «tarmkikkertundersøkelse» i et prosjekt av større omfang enn det som tidligere er gjennomført.
Det har vært en stor økning av føflekksvulst de siste tiårene, med en sjudobling av insidensratene. Sykdommen øker raskest av alle kreftsykdommer, og omtrent likt for begge kjønn. Risikoen er knyttet til soleksponering, muligens spesielt til solforbrenning i barne og ungdomsår, og svulsten oppstår oftest på soleksponerte deler av kroppen. Føflekksvulst forekommer vesentlig hyppigere i Sør-Norge enn i Nord-Norge. Det er beregnet at UV-stråler fra sollys kan forklare 95% av tilfellene av ondartet føflekksvulst. Bedre beskyttelse mot solstråler ville med andre ord forhindre de aller fleste tilfeller av slik hudkreft (Olsen et al 1997).
Forekomsten av prostatakreft er økende, og representerer nå om lag en fjerdedel av alle krefttilfeller blant menn. Insidensen har økt omtrent 2,5 ganger, med sterkest stigning i 1990-årene. Denne økningen skyldes både økt diagnostikk ved PSA-test og økt andel eldre, idet over 90% av tilfellene oppstår etter fylte 60 år. Dødeligheten har ikke økt svarende til insidensen. Risikofaktorene er ukjente, men både høyt fettinntak og lav fysisk aktivitet ansees å være av betydning. På det nåværende tidspunkt finnes heller ingen dokumentert effekt av PSA-screening på dødeligheten av prostatakreft. En samlet vurdering av mulige ulemper og fordeler ved PSA-screening i Norsk kreftplan tilrår ikke prostatascreening som et helsetilbud til befolkningen (NOU,1997). Den samme konklusjonen har man kommet fram til i andre land, som for eksempel Sverige.
Brystkreftforekomsten er økende, og representerer nå om lag en fjerdedel av alle krefttilfeller blant kvinner Dette er den hyppigste kreftformen blant kvinner, med over 2 100 nye tilfeller hvert år. Insidenraten er doblet fra 1950-tallet, med sterkest økning på 1990-tallet. Insidensen er stigende i alle aldersgrupper. Økningen de senere år skyldes til dels økt diagnostikk pga. screening-programmet. Økt risiko er blant annet knyttet til lavt barnetall og høy alder ved første fødsel. Høyest forekomst sees i Oslo, Akershus og på Sør-Vestlandet. Forekomsten er høyere i urbane enn i landlige strøk, og generelt høyere i øvre sosiale lag av befolkningen. Det har vært liten bedring i overlevelse siden 1950-tallet. Overlevelsesprosenten har kun økt fra 62 til 76 de siste 35 årene, og om lag 700 kvinner dør årlig av denne kreftformen. Overlevelse er sterkt avhengig av hvor utbredt sykdommen er på diagnosepunktet, hvilket er rasjonalet bak mammografiprogrammet. I Norge er det forventet at et landsomfattende screeningtilbud kan redde mellom 50 og 70 liv per år. Etter et prøveprosjekt med mammografi i de fire fylkene Akershus, Hordaland, Rogaland og Oslo fra 1996 med tilbud om årlig screening til alle kvinner i alderen 50 til 69 år, er tilbudet blitt landsomfattende fra 2001. Tallene fra prøveperioden var meget gode, men en endelig effekt på dødeligheten vil ikke kunne avleses før tidligst 10 år etter oppstart av programmet (Kreftregisteret 2000).
Hyppigheten av livmorhalskreft er redusert siden 1970-tallet med om lag 20%, bl.a. pga. utstrakt bruk av cytologiprøver som kan diagnostisere forstadier til kreft. Livmorhalskreft rammer i dag om lag 350 kvinner årlig, og tar 140 kvinneliv hvert år. Sykdommen forutsetter infeksjon med humant papilloma virus (HPV). Risikoen er høyest i Aust-Agder og Nordland, og generelt høyere i lavere sosiale lag. Studier viser at dødeligheten fra livmorhalskreft kan reduseres med mellom 20 og 60 prosent ved å screene den kvinnelige delen av befolkningen med en Papanicolaou (Pap) test (U. S. Preventive Services Task Force, 1996). Etter et prøveprosjekt i perioden 1992 til 1994 ble fra 1995 alle kvinner bosatt i Norge i alderen 25 til 69 år tilbudt å få tatt en celleprøve hvert tredje år. Formålet er å redusere både forekomst og dødelighet av livmorhalskreft. En evaluering av virksomheten i perioden 1992-98 indikerer at det er store muligheter for å redusere forekomsten av sykdommen i Norge i fremtiden, men at det er ønskelig å oppnå et høyere fremmøte av eldre kvinner (Kreftregisteret 2000). Det arbeides med utvikling av en vaksine mot HPV som vil kan få meget stor betydning for utryddelse av sykdommen.
Risikofaktorer
Alder er den viktigste risikofaktor for kreft, og størsteparten av økningen som vi har sett og som forventes framover de neste tiårene skyldes en økt andel eldre i befolkningen. Kreft rammer hyppigst fra 50 års alder og oppover, og 85% av tilfellene blant menn og 75% blant kvinner diagnostiseres i aldersgruppene over 54 år. Blant kvinner inntreffer likevel en stor andel av kreftilfellene i bryst og underliv i yngre aldersgrupper. Også endringer i livsstil og levekår spiller en viktig rolle når kreftutviklingen skal beskrives og forstås. Sosioøkonomisk status målt som yrke, utdanning eller inntekt har sammenheng med kreftrisiko, men mønsteret varierer for de ulike kreftsykdommene. I bymessige strøk er kreftrisikoen generelt høyere enn i landlige strøk, og risikoen er høyere i sør enn i nord.
Sigarettrøyking er uten sammenligning den påvirkbare enkeltfaktor som har størst betydning for kreftrisiko, og lungekreft er i prinsippet tilnærmet fullstendig forebyggbart. Hele 84% av alle tilfeller av lungekreft kan forklares ut fra sigarettrøyking (Olsen et al 1997). I tillegg kommer at en del andre kreftformer har røyking som viktig risikofaktor. I arbeidsmiljøet er det flere kreftframkallende stoffer, spesielt knyttet til risiko for lungekreft. Dette gjelder i første rekke asbest, men også flere metaller, tjærestoffer, benzen, o.a. Kostholdet har stor betydning for en rekke kreftformer, og det blir anslått at om lag 305 av krefttilfellene kan forklares ut fra kosthold (Harvard report of cancer prevention, 1996). Det er beregnet at ved å øke inntaket av frukt og grønnsaker med 65%, kan en forvente en samlet reduksjon av kreftforekomsten på 25%, svarende til omkring 4000 tilfeller per år i Norge (Food, nutrition and prevention of cancer in a global perspective 1997, Blomhoff 1998). Det er i dag gode holdepunkter for at kreft i tykktarm og bryst har sammenheng med fysisk aktivitet (Thune og Furberg 2001). Sammenhengen med andre kreftformer, som kreft i prostata, lunge og livmorkropp, er sannsynlig, men foreløpig ikke like godt dokumentert (Thune og Smeland 2000, Friedenreic og Thune 2001).
Med fullt utbygde screeningprogrammer for brystkreft, tykk- og endetarmkreft samt livmorhalskreft er det beregnet at vi ville kunne forebygge seks prosent av det totale antallet kreftdødsfall (Hristova og Hakama 1997), noe som vil si omtrent 600 kreftdødsfall årlig. Når det gjelder behandlingstilbudets effekt på kreftdødeligheten, har vi ut fra nordiske undersøkelser holdepunkter for at en utjevning av sosiale og regionale forskjeller ville redusere kreftdødeligheten med tre prosent (Dickman et al 1997). Både nordiske og norske studier av helsetjenestenes betydning for overlevelse, viser at vi for øvrig har mye å hente ved økt kvalitetssikring av rutinediagnostikk og –behandling (Wibe et al 2002).
Referanser
Blomhoff R. Frukt og grønnsakers rolle i forebygging av kreft. 1998;118:3462
Dickman PW, Gibberd RW, Hakulinen T. Estimating potential savings in cancer deaths by eliminating regional and social class variation in cancer survival in the Nordic countries. J Epidemiol. Comm Health 1997;51: 289–98.
Food, nutrition and prevention of cancer in a global perspective. Washington. World Cancer Research Fund/American Institute of Cancer Research. 1997.
Friedenreic CM, Thune I. A review of physical activity and prostate cancer risk. Cancer Causes Control 2001;12:461-75.
Harvard report on cancer prevention. Volume 1: causes of human cancer. Cancer Causes Control 1996;7 (Suppl 1):S55-S58.
Hristova L, Hakama M. Effects of screening for cancer in the Nordic countries on deaths, cost and quality of life up to the year 2017. Acta Oncolog 1997;36 (Suppl 9):1-60.
Kreftregisteret: Masseundersøkelsen mot liv-morhalskreft i Norge. Evaluering av programmet 1992-98. Kreftregisterets forsknings-rapport nr. 1-2000.
Kreftregisteret: Mammografiprogrammet i Norge. Evaluering av prøveprosjektet 1996-2000. Kreftregisterets forskningsrapport nr. 2-2000.
Møller B, Fekjær H, Hakulinen T, Tryggvádottir Laufey, Storm HH, Talbäck M, Haldorsen T. Prediction of cancer incidence in the Nordic countries up to the year 2020. Eur J Cancer Prev 2002; 11 (Suppl 1).
NOU. Omsorg og kunnskap! Norsk kreftplan. 1997; 20.
Olsen JH, Andersen A, Dreyer L, Pukkala E, Tryggvadottir L, Gerhardsson d, V, Winther JF. Avoidable cancers in the Nordic countries. APMIS 1997; 105 (76):1–146.
Thune I, Furberg AS. Physical activity and cancer risk: doseresponse and cancer, all sites and site-specific. Med Sci Sports Exerc 2001; 33 (6 Suppl): S530-50.
Thune I, Smeland S. Kan fysisk aktivitet forebygge kreft? Tidssk Nor Lægeforen 2000; 120: 3296-301.
U.S. Preventive Services Task Force. Guide to Clinical Preventive Services (CPS). Second Edition, 1996.
Wibe A, Møller B, Norstein J, Carlsen E, Wiig JN, Heald RJ, Langmark F, Myrwold HE, Søreide O; Norwegian Rectal Cancer Group. A national strategic change in treatment policy for rectal cancer – implementation of total mesorectal excision as routine treatment in Norway. A national audit. Dis Colon Rectum 2002; 45: 857-66.
1.3.3 Psykisk helse
Boks 1.11
WHO beregner at psykiske lidelser er årsak til en tredel av all uførhet i verden
Depresjon er den vanligste av de psykiske lidelsene
Over 20 % av barn og ungdom har en eller annen form for psykisk lidelse
I Norge har vi ingen sikre resultater (unntatt antall selvmord) for endring i psykiske lidelser over tid
Man har ikke funnet noen enkelt årsak til psykiske lidelser. De skyldes vesentlig et samspill av gener, oppvekst, livshendelser og sosiale faktorer
Verdens helseorganisasjon har i forbindelse med prosjektet Global Burden of Disease beregnet at mentale og nevrologiske lidelser er årsaken til 31 % av all uførhet på verdensbasis (WHO 2001). Depresjon er den sykdom som forårsaker mest uførhet (12% av samlet uførhet hos begge kjønn i alle aldersgrupper). Tall fra Nederland og Storbritannia indikerer at mer enn 20% av de samlede utgiftene til helsetjenesten går til psykiatriske lidelser (Meerding et al 1998, Patel og Knap 1998). På verdensbasis er det beregnet at 24% av alle pasienter i primærhelsetjenesten har en psykiatrisk lidelse (Goldberg og Lecrubier 1995). Psykiske lidelser representerer også en belastning for de pårørende. Det er beregnet at hver fjerde familie i verden har en eller flere medlemmer med en psykisk lidelse (WHO 2001). Mye tyder på at mentale lidelser ikke vil bli mindre viktige i fremtiden. Det antas for eksempel at den samlede belastning (uførhet og for tidlig død) som skyldes depresjon vil øke, slik at i 2020 vil denne lidelsen på verdensbasis være den nest viktigste årsak til sykdomsbelastning for begge kjønn. Bare hjerte- og karsykdommer vil utgjøre en større belastning. I de utviklede deler av verden forventes depresjon å utgjøre den største byrden (WHO 2001).
Utbredelse i Norge
Psykiske lidelser deles gjerne i såkalte symptomlidelser (for eksempel psykoser, depresjoner og angstlidelser) som er tilstander som kan forekomme mer eller mindre akutt, og personlighetsforstyrrelser (for eksempel paranoid personlighetsforstyrrelse, avhengig personlighetsforstyrrelse) som er mer kroniske. Flere av symptomlidelsene, for eksempel schizofreni, har imidlertid ofte et kronisk forløp. I en nylig publisert norsk epidemiologisk studie som omfatter et representativt utvalg av den voksne befolkningen i Oslo, ble det funnet at 38 % hadde hatt en eller flere symptomlidelser i løpet av de siste 12 måneder og at 52% hadde hatt slike lidelser i løpet av livet. Alvorlig psykopatologi (tre diagnoser eller mer) ble funnet hos 15 % av befolkningen (Kringlen et al 2001). Sammenliknet med en tilsvarende studie fra USA (Kessler et al 1994) er forekomsten ganske lik bortsett fra for rusmiddelmisbruk som er vanligere i USA.
Psykoser
Det finnes ingen norske tall for utbredelse av schizofreni, men forekomsten av denne sykdommen synes å variere lite over landegrenser. På basis av to store studier i USA (Regier 1993, Kessler 1994) finner man at noe over1 % av befolkingen har schizofreni. En finsk undersøkelse viste at 2% av et utvalg født mellom 1940 og 1957 får diagnosen schizofreni i løpet av livet. Det er grunn til å anta at vi har omtrent samme utbredelse her i landet, og at det finnes i størrelsesorden 30-40 000 schizofrene personer i Norge. For manisk-depressiv sinnslidelse eller såkalt bipolar lidelse, viser en norsk epidemiologisk studie at omtrent 1,6% vil få en slik sykdom i løpet av livet (Kringlen et al 2001).
Ikke-psykotiske symptomlidelser
I følge en ny norsk undersøkelse (Kringlen et al 2001) vil omtrent 11 % i løpet av ett år og omtrent 23 % i løpet av livet ha misbruk/ avhengighet av alkohol. Forekomsten er vesentlig større blant menn enn kvinner. For alle de andre lidelsene var imidlertid utbredelsen størst blant kvinner. Alvorlig depresjon hadde nest høyest forekomst, med en livstidsprevalens (summert forekomst i løpet av livet) på 17,8% og ett-års prevalens på 7,3%. Livstidsprevalenser (med ett-års prevalenser i parentes) for en del andre lidelser fra samme studie var følgende: 14,4 % (11,1 %) for «enkle» fobier, 13,7 % (7,9 %) for sosiale fobier, 10% (3,8 %), for kronisk moderat depresjon (dystymi), 4,5 % (2,5 %) for panikklidelse, 4,5 % (1,9 %) for generalisert angstlidelse, og 3,4 % (0.9 %) for rusmiddel-misbruk/avhengighet (ikke alkohol). Angst-lidelsene utgjør den største gruppen. Alvorlige spiseforstyrrelser slik de defineres i de formelle psykiatriske diagnosesystemene er relativt sjeldne lidelser som forekommer nesten bare hos kvinner. I den nevnte undersøkelsen var forekomsten for kvinner 3,0 % (1,2 %) for bulimia nervosa og anorexia nervosa sammen. Tilsvarende tall for menn var 0,2 % (0.0 %). I en tidligere undersøkelse av norske kvinner ble det funnet at livstids-prevalensen var 1,6 % for bulimia nervosa og 0,4 % for anorexia nervosa (Götestam og Agras 1995).
Personlighetsforstyrrelser
Den første undersøkelsen av personlighetsforstyrrelser i et representativt utvalg av den generelle befolkning ble nylig publisert med utgangspunkt i voksne Oslobeboere (Torgersen et al 2001). Personlighetsforstyrrelser er per definisjon vedvarende mønstre av opplevelser og atferd som representerer markerte avvik fra det som forventes i personens kultur og som medfører klinisk betydningsfullt ubehag eller funksjonssvikt sosialt, arbeidsmessig eller på andre viktige områder. Det ble funnet at 13,4 % av utvalget hadde en eller flere personlighetsforstyrrelser. De vanligste var unnvikende (5,0 %) og paranoid personlighetsforstyrrelse (2,4 %). Forekomsten var størst hos enslige fra lavere sosiale lag som bodde i bykjernen.
Psykiske lidelser hos barn og ungdom
I barne- og ungdomspsykiatrien skilles det vanligvis mellom to brede kategorier lidelser: Utviklingsforstyrrelser og adferds- og emosjonelle lidelser. De første rammer enten spesifikke funksjoner som for eksempel språk (dysleksi), eller er mer generelle (for eksempel autisme). Den andre gruppen inneholder oppmerksomhetssvikt/hyperaktivitet, adferdslidelser, depresjoner og angstlidelser. I overkant av 20 % av barn og ungdom har en psykiatrisk lidelse med minimum mild funksjonell svikt (http://www.mentalhealth.org/features/surgeongeneralreport/chapter2/sec2_1.asp; WHO, 2001). For en mer utførlig behandling av psykiske lidelser hos barn og unge basert på norske undersøkelser, henvises det til kapittel 2.3 og 2.4.
Eldre
I USA er det beregnet at 19,8% av befolkningen over 55 år har en eller flere psykiatriske lidelser i løpet av en et-års periode, hvorav demens utgjør 6,6 % (http://www.mentalhealth.org/features/ surgeongeneralreport/chapter2/sec2_1.asp). Forekomsten av demens i Norge varierer fra 1/100 blant personer mellom 60 og 64 år til hvert tredje individ i alderen 90 år og oppover (Engedal, 2000). Kostnadene for samfunnet i forbindelse med Alzheimers sykdom er allerede stor, og antas å stige i den nærmeste fremtid (Brookmeyer & Grey 2000).
Selvmord
Selvmord er langt på vei en konsekvens av dårlig psykisk helse. For selvmord finnes løpende statistikk, noe som gjør det mulig å se på utviklingen over tid. I 1995 var selvmordsraten i Norge 12,6 per 100 000 innbyggere; 19,1 for menn og 6,2 for kvinner. Det hadde da vært en økning i antallet selvmord i perioden 1970 – 1989, mens det tidlig på nittitallet var en nedgang. I 1995 var selvmordsraten omtrent 25 % lavere enn i 1988 (Gjertsen, 1998).
Fra 1996 begynte den totale selvmordsraten igjen å stige. Spesielt har det vært en økning blant menn i alderen 15 – 19 år og 40 – 49 år. I 1999 fikk vi også en betydelig økning av selvmordsraten for unge kvinner (15 – 19 år) fra 6,2 til 12,4, samtidig som raten for kvinner i aldersgruppen 50 – 59 år ble sterkt redusert (12,3 – 5,7). Selvmordstallene for 2000 viser en nedgang i totalraten i forhold til 1999 (13,1 – 12,0). For menn finner vi en reduksjon for aldersgruppene 20 – 29 år, 50 – 59 år, og 60 – 69 år, mens ratene er økt i aldersgruppene 10 – 14 år, 15 – 19 år, 30 – 49 år og over 70 år. For kvinner er det stort sett en reduksjon i selvmordsraten for alle aldersgrupper bortsett fra 50 – 59 år. Tendensen over femårsperioden fra 1996 til 2000 er at selvmordsraten for menn har gått ned blant de yngste og eldste, men har økt i aldersgruppen 15 – 19 år og 40 – 49 år. Situasjonen for kvinner er mer stabil (ssb.no/dodsårsak/tab-2000).
Selvmordsforsøk
Epidemiologiske data fra Sør-Trøndelag for perioden 1989 – 1993 (Hjelmeland, WHO/ EURU Multicenter Study on Suicidal Behavior) og fra Bærum kommune for perioden 1984 – 1995 (Diserud et al, 2000) har vist reduksjon i selvmordsforsøksratene i denne perioden. Imidlertid viser nyere tall fra Sør-Trøndelag en økning i selvmords-forsøksraten blant unge kvinner mellom 15 og 24 år (Hjelmeland 2000).
Endringer over tid
Bortsett fra selvmord, har man i Norge ingen sikker kunnskap om endringer i forekomsten av psykiske lidelser over tid. Tre befolkningsstudier fra utlandet har pågått over flere tiår. Disse har vist sprikende resultater for endret forekomst av depresjon. Verken to amerikanske undersøkelser eller tidligere data fra Lundby i Sverige viste økning av depresjon over tid, mens ferske data fra Lundby-studien synes å vise en økning. (Paykel 2000). I følge data på angst og depresjon blant befolkningen i Nord-Trøndelag, synker omfanget av det som kan defineres som alvorlig depresjon med ca. 2% fra 1986 til 1996. Samlet bedømt, er det lite holdepunkter for at depresjon har økt gjennom de siste tiårene.
Demografiske forhold
Undersøkelsen av mental lidelse i Oslo (Kringlen et al 2001) viser at flere lidelser og forstyrrelser blant kvinner enn blant menn. Utbredelsen av depresjons- og angstlidelser er mer enn dobbelt så høy blant kvinner som blant menn, mens rusproblematikk er langt hyppigere blant menn.
Det er også høyere forekomst av mental lidelse blant personer i 30-40 års alderen i forhold til andre aldersgrupper. Utbredelsen er ca 50% høyere blant de 40% lavest utdannede i befolkningen enn blant høyere utdannede og ca. 60% høyere blant personer som bor alene enn blant gifte/ samboende. Det finnes få norske undersøkelser av geografiske forskjeller i utbredelse. En undersøkelse fra Oslo og Rakkestad av alvorlig depresjon hos personer mellom 18 og 64 år viste at omtrent 9% i Oslo og 6% i Rakkestad hadde hatt dette i løpet av de siste 4 ukene (Dalgard 1998). Angst- og depresjons-symptomer hos menn ser ut til å forekomme nesten tre ganger så hyppig i Oslo som på Vestlandet (unntatt Bergen). I de andre store byene og på Østlandet ser også forekomsten blant menn ut til å være høyere enn på Vestlandet, men ikke så høy som i Oslo. De geografiske forskjellene blant kvinner følger samme trend, men er mye mindre. Forskjellene svekkes ikke etter kontroll for alder, sivilstand, inntekt og utdannelse (Dalgard et al 2002). Data fra studier i en rekke land viser at vanlige psykiske lidelser forekommer omtrent dobbelt så hyppig blant fattige som blant rike (Patel 2000), og det er også holdepunkter for at forløpet av disse lidelsene påvirkes av sosioøkonomiske forhold (Kessler et al 1994).
Risikofaktorer
Psykiske lidelser er en gruppe ulike tilstander med til dels ukjente årsaker. Vi vet imidlertid at det dreier seg om et komplisert samspill mellom en rekke faktorer som inkluderer genetisk sårbarhet, oppvekstforhold, livshendelser og sosiale faktorer som sosialt nettverk og fattigdom.
Referanser
Brookmeyer R, Grey S. Methods for projecting the incidence and prevalence of chronic diseases in aging populations: application to Alzheimer’s disease. Statistics in Medicine 19: 1481-1493, 2000
Dalgard OS, Rognerud M, Strand BH. Psykisk helse i Helse- og levekårsundersøkelsen i 1998. II. Geografiske forskjeller. Norsk epidemiologi 12:249-256, 2002
Dalgard, OS. Outcome of Depression in Europe Project. Muntlig meddelelse, 1998
Engedal, KA. Alderspsykiatri. I (Weisæth & Dalgard, red.) Forebyggende psykiatri. Oslo: Universitetsforlaget, 2000
Gjertsen F. 1995-statistikken. Utviklingstenden-ser i selvmord 1950-95. Nytt i suicidologi 8-10, 1998
Goldberg DP, Leccrubier Y. Form and frequency of mental disorders across centers. I (Ütsün & Sartorius, red.) Mental illness in general health care: an international study. Chichester: John Wiley & Sons on behalf of the World Health Organization, 1995
Grøtvedt L. Helseprofil for Oslo. Voksne. Oslo: Nasjonalt folkehelseinstitutt, 2002
Gotestam KG, Agras WS. General population-based epidemiological study of eating disorders in Norway. Int J Eat Disord, 18:119-126, 1995
Kessler RC, McGonagle KA, Zhao S, Nelson CB, Hughes M, Eshleman S, Wittchen HU, Kendler KS. Lifetime and 12-month pre-valence of DSM-III-R psychiatric disorders in the United States. Results from the National Comorbidity Survey. Archives of General Psychiatry 51:8–19, 1994
Kringlen E, Torgersen, S & Cramer, VA. Norwegian Psychiatric Epidemiological Study. Am J Psychiatry, 158:1091-1098, 2001
Meerding WJ, Bonneux L, Polder JJ, Koopmanschap MA, Maas PJ van der. Demo-graphic and epidemiological determinants of health costs in the Netherlands: cost of illness study. British Medical Journal 317:111-115, 1998
Patel A, Knapp MRJ. Costs of mental illness in England. Mental Health Research Review 5: 4-10, 1998
Patel V. Poverty, inequality, and mental health in developing contries. I (Leon & Walt red.) Poverty, inequality and health: an international perspective. Oxford: Oxford University Press, 2001
Paykel ES. Not an age of depression after all? Incidence rates may be stable over time. Psychological Medicine, 30:489-490, 2000
Regier DA, Narrow WE, Rae DS, Manderscheid RW, Locke BZ, Goodwin FK. The de facto US mental and addictive disorders service system. Epidemiologic Catchment Area prospective 1-year prevalence rates of disorders and services. Archives of General Psychiatry, 50:85–94, 1993
Torgersen, S., Kringlen, E., Cramer, V. The prevalence of personality disorders in a community sample. Archives of General Psychiatry 58:590-596, 2001
World Health Organization. The World Health Report 2001. Mental Health: New Under-standing, New Hope. Geneve: World Health Organization 2001
1.3.4 Infeksjonssykdommer
Boks 1.12
I Norge er smittsomme sykdommer mindre utbredt enn i de fleste andre land
Forholdene kan imidlertid endre seg som følge av blant annet økt internasjonal handel og reising, endring av smittestoffenes egenskaper og trusselen om overlagt spredning av farlige smittestoffer
Visse grupper er særlig utsatt for alvorlige smittsomme sykdommer. I Norge gjelder det injiserende stoffmisbrukere, innvandrere og eldre mennesker, pasienter i helseinstitusjoner
Forekomsten av smittsomme sykdommer i Norge overvåkes blant annet gjennom Meldingssystem for smittsomme sykdommer (MSIS) ved Nasjonalt folkehelseinstitutt
Tabell 1.7 Prosentandelen av sykehuspasienter som hadde en sykehusinfeksjon på undersøkelsesdagen i 1991 – 2001
| Type infeksjon | 1991 | 1997 | 1999 | 2000 | 2001 |
|---|---|---|---|---|---|
| Urinveisinfeksjon | 2,2 | 2,1 | 2,0 | 1,8 | 1,8 |
| Lungebetennelse | 1,1 | 1,5 | 1,5 | 1,4 | 1,4 |
| Infeksjoner i såret etter operasjon | 3,7* | 6,3* | 5,4* | 4,9* | 5,8* |
| Blodforgiftning | 0,4 | 0,8 | 0,5 | 0,4 | 0,6 |
* Andel blant de opererte pasientene
I Norge er smittsomme sykdommer mindre utbredt enn i de fleste andre land. Forholdene kan imidlertid endre seg som følge av blant annet økt internasjonal handel og reising, endring av smittestoffenes egenskaper og trusselen om overlagt spredning av farlige smittestoffer. Visse grupper er særlig utsatt for alvorlige smittsomme sykdommer. I Norge gjelder det injiserende stoffmisbrukere, innvandrere og eldre mennesker, spesielt pasienter i helseinstitusjoner.
Infeksjoner i sykehus og sykehjem
Til enhver tid har 5-6% av pasientene i norske sykehus en infeksjon som de har fått på sykehuset (tabell 1.7). Hyppigst er urinveisinfeksjoner og lungebetennelser.
Sykehusinfeksjoner medfører en ekstra byrde for pasienten og medfører i verste fall død. Kostnadene ved behandlingen øker fordi pasientene trenger ekstra pleie, må ligge lenger i sykehuset og ofte må behandles med antibiotika.
Sykehusinfeksjoner er en påregnelig risiko ved moderne sykehusbehandling. Eldre og svake pasienter er mest utsatt. Kanskje kan minst en tredjedel av infeksjonene forebygges ved bedre gjennomføring av smitteverntiltak i sykehus. I sykehjem og andre kommunale helseinstitusjoner har 6-7% av beboerne til enhver tid en infeksjon. Urinveisinfeksjoner og hudinfeksjoner er hyppigst.
Influensa
Influensa er en svært smittsom infeksjon som kommer i epidemier hvert år. Ettersom viruset endrer seg hele tida, er man bare delvis immun mot neste års influensa dersom man gjennomgår influensa et år. I Norge kommer epidemien om vinteren, vanligst mellom jul og tidlig februar. Da blir 5-10% av befolkningen syke, dvs. mellom 200 000 og 450 000 personer. Dersom en helt ny virusvariant skulle oppstå, vil enda flere bli syke og da oppstår alvorlige, verdensomspennende epidemier, såkalt pandemier (som Spanskesyken). Influensa gir feber, smerter i muskler, ledd og hode og tørrhoste. Rennende eller tett nese, nysing og lignende skyldes vanligvis forkjølelse, ikke influensa. For de fleste er influensa en ubehagelig, men ufarlig opplevelse. Noen grupper har økt risiko for komplikasjoner, som lungebetennelse, og økt dødsrisiko som følge av influensa: eldre over 65 år, hjertesyke, lungesyke, beboere på alders- og sykehjem og personer med nedsatt immunforsvar. I løpet av en vanlig influensa-sesong dør om lag 1 500 personer som følge av influensa. Årlig vaksinasjon anbefales for de nevnte gruppene. Bare om lag en tredel av dem som burde bli vaksinert, blir det.
Pneumokokksykdom
Pneumokokkbakteriene er hyppig årsak til ørebetennelser, bihulebetennelser og lungebetennelser. Bakteriene kan også gi alvorlig blodforgiftning og hjernehinnebetennelse. I 2001 ble det meldt 876 tilfeller av slike alvorlige sykdomstilfeller; noe som er omtrent det samme antallet som de siste fem åra. 56% av pasientene var over 60 år. Mest utsatt er eldre, hjertesyke og lungesyke og disse gruppene anbefales å vaksinere seg. Veldig få eldre er vaksinert.
Tuberkulose
Tuberkulose skyldes smitte med bakterien Mycobacterium tuberculosis fra en person med lungetuberkulose og hoste. I praksis er det bare familiemedlemmer og andre som over tid er nær pasienten som blir smittet. Etter smitte utvikler pasienten enten tuberkulose med en gang, eller bakterien holdes i sjakk av immunforsvaret for så kanskje å dukke opp igjen mange år senere. I 2001 ble det oppdaget 297 nye tilfeller av tuberkulose i Norge. Hyppigheten er dermed blant de laveste i Europa, 7 pasienter per 100 000 innbyggere. Tre firedeler av pasientene er av utenlandsk opprinnelse, særlig fra Afrika og Asia, og de har en gjennomsnittsalder på 30 år. Det forekommer sjelden smitte fra disse til norske personer. De norske pasientene er i gjennomsnitt over 70 år og ble smittet som unge den gang tuberkulose var en vanlig sykdom i Norge.
Uten behandling dør halvparten av pasientene i løpet av fem år. Sykdommen kan imidlertid helbredes med riktig behandling med legemidler mot tuberkulose, vanligvis i seks måneder. Dersom pasientene er smittet med bakterier som er motstandsdyktige (resistente) mot den vanlige behandlingen, kreves en lengre og dyrere behandling, men likevel er dødeligheten høyere. I 2001 hadde 2% av pasientene, alle av utenlandsk opprinnelse, tuberkulose forårsaket av resistente bakterier. Internasjonalt er situasjonen bekymringsfull Andelen av pasienter med resistente bakterier øker. Dette skjer også i våre nærområder Russland, Estland, Latvia og Litauen.
HIV-infeksjon og aids
Ved utgangen av 2001 var 2351 personer i Norge diagnostisert med HIV-infeksjon, hvorav 72% menn (tabell 1.8). I tillegg kommer et ukjent antall personer som ennå ikke er diagnostisert.
Den største gruppen av nyoppdagete HIV-smittede de senere åra har vært nyankomne asylsøkere og innvandrere som er smittet i hjemlandet. Hvert år diagnostiseres om lag 90 slike personer i Norge mot under 50 tidlig på 1990-tallet. Om lag 80% av dem kommer fra Afrika og de fleste er smittet heteroseksuelt.
Antall personer som er bosatt i Norge og som meldes med heteroseksuell HIV-smitte har vært stabilt i over ti år. Om lag tre fjerdedeler av mennene smittes i Afrika og Thailand mens tre fjerdedeler av kvinnene smittes i Norge. Menn som har sex med menn er fortsatt svært utsatt for HIV-infeksjon. Antallet oppdagete tilfeller hvert år er stabilt. Økende forekomst av andre seksuelt overførbare sykdommer (gonore og syfilis) i gruppen, underbygger en bekymring for økende HIV-spredning.
Antallet oppdagete tilfeller blant injiserende stoffmisbrukere har vært lavt i mange år til tross for utstrakt HIV-testing i gruppen. Høy forekomst av andre sykdommer som smitter ved blod (hepatitt B og C) i gruppen, er imidlertid en alvorlig grunn til bekymring. Situasjonen må betegnes som ytterst labil, særlig med tanke på den omfattende nyrekruttering av unge misbrukere som har skjedd de senere år.
Tabell 1.8 HIV-infeksjon i Norge etter smittemåte og diagnoseår
| Smittemåte | 83-93 | 94 | 95 | 96 | 97 | 98 | 99 | 00 | 01 | Tot. | % |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Heteroseksuell | 374 | 33 | 47 | 63 | 67 | 58 | 92 | 132 | 106 | 971 | 41 |
| -smittet mens bosatt i Norge | 175 | 11 | 23 | 29 | 33 | 22 | 27 | 39 | 27 | 386 | - |
| -smittet før ankomst Norge | 199 | 22 | 24 | 34 | 34 | 36 | 65 | 93 | 79 | 586 | - |
| Homoseksuell | 519 | 37 | 45 | 35 | 30 | 30 | 36 | 32 | 39 | 803 | 34 |
| Injiserende stoffmisbruk | 378 | 12 | 11 | 9 | 11 | 8 | 12 | 7 | 8 | 456 | 19 |
| Via blod/-blodprodukt | 45 | 1 | 46 | 2 | |||||||
| Fra mor til barn | 12 | 4 | 1 | 1 | 4 | 3 | 2 | 27 | 1 | ||
| Annen/ukjent | 16 | 12 | 2 | 5 | 3 | 1 | 3 | 2 | 3 | 47 | 2 |
| Total | 1344 | 94 | 105 | 116 | 113 | 98 | 147 | 176 | 158 | 2351 | 100 |
Hepatitt B
Hepatitt B-virus smitter ved sex, ved blodsmitte og fra mor til barn under svangerskap, fødsel og amming. Hos voksne vil som regel immunforsvaret nedkjempe viruset, mens barn kan få kronisk, livslang infeksjon. Infeksjonen kan da etter mange tiår føre til alvorlig leversykdom, i verste fall kreft. Hepatitt B er utbredt utenfor den vestlige verden, og den hyppigste smittemåten er fra mor til barn ved fødsel.
Det bor om lag 15 000 personer med hepatitt B i Norge; de fleste av dem innvandrere fra Asia og Afrika. Hvert år oppdages det 500 nye personer med kronisk infeksjon hvorav 80% er av utenlandsk opprinnelse. I Norge smitter hepatitt B hovedsakelig blant injiserende stoffmisbrukere. En langtrukken epidemi i denne gruppa er nå på retur, men fremdeles ble det meldt over 200 tilfeller i 2001.
Hepatitt C
Hepatitt C-virus smitter ved blod og i mindre grad ved sex. De fleste som smittes, får en livslang infeksjon. De har en risiko på opptil 30% for å utvikle alvorlig leversykdom i løpet av livet. Smitte gir som regel ingen symptomer slik at det er vanskelig å oppdage nye tilfeller og dermed ha et overvåkingssystem. I Norge er om lag tre fjerdedeler av injiserende stoffmisbrukere allerede smittet, mens få personer utenfor denne gruppa er smittet. Vi regner med at om lag 20 000 personer i Norge er smittet. Mange av dem vil få behov for avansert behandling mot leversykdom, eventuelt levertransplantasjon.
Seksuelt overførbare sykdommer
Chlamydia-bakterien smitter ved samleie. Infeksjonen er ofte uten symptomer og kan gå over av seg selv. Problemet er imidlertid at enkelte kvinner vil få komplikasjoner i form av redusert fruktbarhet, kroniske magesmerter og svangerskap utenfor livmoren.
I 2001 ble det oppdaget 15 000 tilfeller. De fleste av disse er kvinner i alderen 15–25 år. Til enhver tid er om lag 3-5% av kvinner i denne aldersgruppen smittet.
Sykdommene gonore og syfilis har de siste ti åra vært på historisk lave nivåer i Norge med henholdsvis 328 og 33 meldte tilfeller i 2001. Ettersom sykdommene nesten alltid gir tydelige symptomer, kan endringer i forekomsten i visse grupper, for eksempel menn som har sex med menn, være et tegn på endret risikoatferd i gruppen.
Barnesykdommene og andre sykdommer vi vaksinerer mot
Poliomyelitt ble erklært utryddet i Europa i 2002, det siste tilfellet i Norge var i 1969. Meslinger skal utryddes innen 2007. I Norge forekommer under fem tilfeller per år. Fosterskade som følge av røde hunder hos gravide kvinner har ikke forekommet i Norge siden 1991. Det var ett tilfelle av difteri i Norge i 1992, før det var siste tilfelle i 1962. Stivkrampe forekommer i under fem tilfeller per år, som regel hos eldre uvaksinerte.
Fra 1992 fikk alle barn tilbud om vaksine mot bakterien Haemophilus influenzae type b (Hib) som kan gi blant annet hjerne-hinnebetennelse. Etter dette har sykdommen så å si vært utryddet blant barn, og i 2001 ble det ikke meldt noen tilfeller, mot over hundre hvert år på 1980-tallet.
Kikhoste kan gi alvorlig hjerneskade hos spedbarn som rett og slett «mister pusten» under den kraftige hostingen. Vaksinasjon av alle barn tar sikte på å beskytte dem under to år. I første halvdel av 1990-åra var det bare 20-30 tilfeller av sykdommen blant barn under to år. Fra 1997 har sykdommen blitt mer utbredt til tross for høy vaksinasjonsdekning, og nå rammes over 50 små barn av sykdommen hvert år. De fleste er uvaksinerte eller ikke fullstendig vaksinerte.
Salmonellose
Salmonella-bakterien kan gi diare, magesmerter og feber. Bakterien kan finnes i dyr og egg og smitte gjennom maten. Fore-komsten av Salmonella i norske mat-produserende dyr er svært lav i forhold til de fleste andre land utenom Sverige og Finland. Sykdommen salmonellose kan være alvorlig for små barn og eldre. I 2001 ble det meldt 1901 tilfeller, som er høyere enn noe år før. Bare 15% av pasientene var imidlertid smittet i Norge, noe som tilsvarer antallet norske reisende som var smittet på Kanariøyene. Andre hyppige smittesteder for nordmenn er turistmålene rundt Middelhavet og Thailand. En bestemt type Salmonella (kalt Typhi-murium) fins i småfugl og pinnsvin i Norge. Denne typen forårsaker om lag en tredel av alle de innenlands smittede tilfellene av salmonellose.
Campylobacteriose
Campylobacter-bakterien kan gi diare, mage-smerter og feber. Bakterien kan finnes hos dyr, særlig kyllinger. I 2001 ble det meldt 2890 tilfeller av campylobacteriose, som er høyere enn noe år før. 43% av pasientene var trolig smittet i Norge. De vanligste smittekildene er ubehandlet drikkevann og kylling. Kylling kan i noen tilfeller være forurenset med Campylobacter. Mennesker kan bli smittet dersom kyllingen ikke blir kokt eller stekt tilstrekkelig, eller dersom bakterier fra kyllingen forurenser andre matvarer under tilberedningen.
1.3.5 Kroniske luftveissykdommer
Boks 1.13
Astma er betegnelsen på en gruppe helseplager i luftveiene. Derfor kan det være vanskelig å sammenlikne resultater fra ulike undersøkelser
Omfanget av astma har økt i Norge, men dødeligheten av astma har gått sterkt ned.
Flere gutter enn jenter har astma, men i voksen alder er kvinnene i flertall
Årsakene til astma er for det meste ukjente
Den viktigste risikoen for å utvikle kronisk obstruktiv lungesykdom (KOLS) er røyking
Med kroniske luftveissykdommer menes astma og kronisk obstruktiv lungesykdom (KOLS). Astma regnes som en betennelsessykdom som karakteriseres ved varierende forsnevring av luftveiene (Sheffer 1992). Selve betennelsesprosessen påvirker følsomheten i luftveiene overfor ulike kjemiske stoffer. En slik økt følsomhet fører til en forsnevring av luftveiene som gir ulike grader av pusteproblemer. Sykdommen astma har flere forskjellige kliniske ytringsformer som allergisk og ikke-allergisk astma, anstrengelsesutløst astma og yrkes-astma. I mange sammenhenger er det vanskelig å skille mellom astma og kronisk obstruktiv lungesykdom (KOLS). KOLS er et samlebegrep for emfysem med obstruksjon og kronisk obstruktiv bronkitt, samt for astma når lungefunksjonen er unormal også utenom anfallene (Bakke et al 1992, Gulsvik 2001). Eldre pasienter karakterisert ved en mer langvarig nedsatt lungefunksjon får derfor oftest diagnosen kronisk obstruktiv lungesykdom (KOLS).
Forekomst
En klinisk definisjon av ulike kroniske luftveissykdommer vil være påvirket av vår kunnskap om sykdommene, og den kan derfor variere over tid. Til bruk i befolkningsundersøkelser må det lages en operasjonell definisjon. Forekomsten av en sykdom kan variere systematisk med hvilken operasjonell definisjon som benyttes.
Blant norske skolebarn er det 9% som rapporterer at de har eller noen gang har hatt astma, mens omkring 5% har astma på undersøkelsestidspunktet (Nystad et al 1997). I Norge er det ikke påvist store geografiske forskjeller i forekomsten av astma (Nystad et al 1997). Omkring 75% av barn med astma debuterer før skolealder, men en stor andel av disse blir fri for symptomer i løpet av skoletiden. Forekomsten av astma er høyere blant gutter enn jenter, mens det viser seg at i ungdomsårene og i voksen alder er det flere kvinner som har astma enn menn. Vi vet lite om forekomsten av astma hos barn som ikke er av norsk opprinnelse.
Omfanget av astma har økt også i Norge (Nystad et al 1997). Dødeligheten av astma har imidlertid gått sterkt ned, figur 1.9 (Tverdal og Nelson 2001). Dette kan delvis forklares ved bedre medikamentell behandling, og ved at noen som tidligere fikk diagnosen astma nå kan være diagnostisert som KOLS. Internasjonalt har denne økningen i astma stor oppmerksomhet, og det spekuleres i om den er i ferd med å flate ut. Det er et sterkt behov for å overvåke disse utviklingstrekkene også i Norge. I tillegg spekuleres det i om økningen i astma kan ha påvirket sykeligheten og dødeligheten av KOLS.
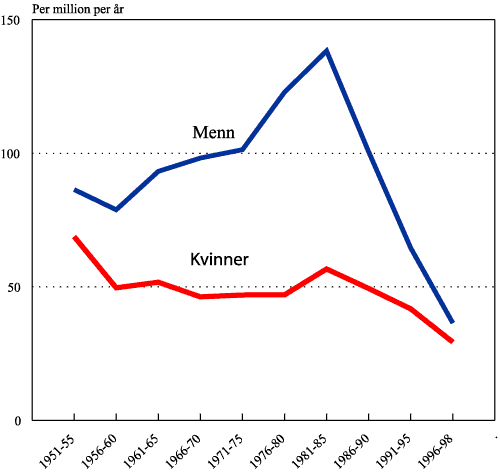
Figur 1.9 Dødeligheten av astma (alders-justerte rater, alle aldre) blant kvinner og menn i perioden 1951-98
En norsk befolkningsstudie viser at forekomsten av KOLS er ca 6% (Bakke et al 1992). Omfanget av KOLS øker med økende alder, og både omfanget og dødeligheten av KOLS har hatt en økning (Gulsvik 2001). Dette utviklingstrekket må nøye følges. Dødeligheten av KOLS er i dag nærmest like høy som dødeligheten av lungekreft (38,4 per 100 000 versus 40,4 per 100 000).
Risikofaktorer
Årsakene til astma og andre atopiske sykdommer er for det meste ukjente. Dette er reflektert i den manglende evnen som har vært vist når det gjelder å forebygge disse tilstandene i befolkningen. Den vanlige tankemodellen for årsaker til astma er at ulike mennesker er ulikt arvelig disponert for å utvikle sykdommen. Resultater fra tvilling-studier har vist at. variasjonen i tendens til å få astma i stor grad (omkring 65-75%) kan tilskrives gener (Los et al 2002). Det har også vært gjort forsøk på å finne arveanlegg som er knyttet til astma, men funnene er motstridende (Cookson 2002). Mange miljøfaktorer har vært nevnt som mulige årsaksfaktorer, men enda er det lite sikker viten. I de senere årene har den såkalte «hygienehypotesen» blitt viet mye oppmerksomhet (Strachan 1989). En tenker seg at moderne vestlige livsstil har ført til endringer i eksponering for eksempel virus og bakterier som igjen har endret risikoen for å utvikle astma. Andre mulige risikofaktorer som luftforurensning, overvekt og inaktivitet har også blitt holdt fram som mulige risikofaktorer (Jarvis et al 2002). Det er viktig med omfattende forskning på dette området, fordi det per i dag ikke finnes god nok vitenskapelig dokumentasjon til å forstå hvilken betydning disse forholdene har for utvikling av astma.
Den viktigste risikofaktoren for å utvikle KOLS er røyking (Pauwles et al 2001). I tillegg kan utviklingen av KOLS henge sammen med yrkeseksponeringer som gasser, irritanter og støv (Bakke et al 1991). Forekomsten av KOLS er også høyere blant dem med lavest utdanning, og andelen kvinner med KOLS har økt. Dette kan henge sammen med endringer i kvinners røykevaner. Det synes som om kvinner kan være mer følsomme overfor effekten av røyking enn menn (Pauwels et al 2001). I tillegg er både astma og økt følsomhet i luftveiene en risikofaktor for å utvikle KOLS.
Referanser
Sheffer AL, Bousquet J, Busse WW, Clark T, Dahl R, Evans D et al. International Consensus Report on Diagnosis and Treatment of Asthma. Eur Respir J 1992;5:601-41.
Bakke, P Hanoa R Gulsvik A. Obstruktiv lungesykdom i en norsk befolkning-risiko-faktorer og forekomst. Tidsskr Nor Laegeforen 1992;20: 2836-2840. Gulsvik A. The global burden and impact of chronic obstructive pulmonary disease worldwide. Monaldi Arch Chest Dis 2001;56:261-4.
Nystad W, Søyseth V, Magnus P. The prevalence of asthma among school children in Norway in 1985-94. Tidsskr Nor Laegeforen 1997;117:644-7.
Tverdal A, Nelson E. Bronkitt og astma. In Statens helsundersøkelser, ed. Dødeligheten i Norge av forskjellige årsaker 1951-98, pp 203-10. Oslo: Lobo Media, 2001.
Los H, Postmus PE, Boomsma DI. Asthma genetics and intermediate phenotypes: A review from twin studies. Twin Research 20021;4:81-93.
Cookson W. Asthma genetics. Chest 2002;121:7-13.
Strachan DP. Hay fever, hygiene and household size. BMJ 1989;299:1259-60.
Jarvis D, Chinn S, Burney P. Association of body mass index with respiratory symptoms and atopy: results from the European Community Respiratory Health Survey. Clin Exp Allergy 2002;32:831-7.
Pauwels RA, Buist S, Calverley PMA, Jenkins CR, Hurd SS. Global strategy for the dianosis, management, and prevention of chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2001;163:1256-76.
Bakke PS, Baste V, Hanoa R, Gulsvik A. Prevalence of obstructive lung disease in a general population: relation to occupational title and exposure to some airborne agents. Thorax 1991;46:863-70.
1.3.6 Allergier
Boks 1.14
Allergi er ikke et entydig begrep
Forekomsten av testpositivitet for allergi i Norge er 20 %-40 % . Det betyr ikke at alle som tester positivt har symptomer på eller er syke av allergi.
Det forskes i dag mye på årsaker til allergi, men det er for tidlig å si noe sikkert om årsakene
Forekomst
Allergi defineres som en tilstand knyttet til spesielle antistoffer av klassen IgE, rettet for eksempel mot bjørkepollen eller husstøvmidd. Disse antistoffene påvises i blodprøver, og indirekte ved hudtesting (prikktest). En allergitest kan være positiv uten at det er symptomer på allergisk sykdom. Omvendt kan en person ha allergiske symptomer, men allergi-testen er negativ. Samsvaret mellom testpositivitet og allergisk sykdom er likevel godt nok til at testing er nyttig som hjelpemiddel for å stille en diagnose. Forholdet mellom testpositivitet og sykdom varierer for ulike allergener, og det kan variere over tid og sted. I tillegg omfatter allergibegrepet også reaksjoner fra andre deler av immunforsvaret (cellemedierte reaksjoner). Vi mangler fortsatt gode tester til å diagnostisere annen type allergi enn den IgE medierte.
Undersøkelser av utviklingen over tid med hensyn til testpositivitet for allergi er i gang i Norge, men svarene foreligger ikke ennå. Forekomsten av testpositivitet for allergi i Norge er om lag 20 – 40%. En undersøkelse blant skolebarn i Oslo viser at 27% hadde minst en positiv hudprikktest. De mest vanlige allergiske reaksjonene var på gress (timotei), bjørk, katt og hund (Nystad et al 1999).
Allergisk sykdom er i praksis ikke noe entydig begrep. Sykdommer som er assosiert med allergi er astma, høysnue, elveblest, barneeksem og reaksjoner på mat. Alle disse sykdommene kan også ha andre årsaker enn allergi. For eksempel hevdes det at så mye som halvparten av all astma er ikke-allergisk. Det er relativt mer ikke-allergisk astma hos voksne enn hos barn. En endring i forekomsten av astma kan derfor skyldes endring i forekomsten av allergi, men kan også ha andre årsaker. Det er ikke lett å finne sikre tall for forekomsten av allergi og allergisk sykdom, og tallene varierer også mellom ulike undersøkelser. Anslag på forekomsten av astma er omtrent 5-10%, høysnue 10-15% og barneeksem 15-20% (Dotterud et al 1995, Nystad et al 1997, Selnes et al 2001) . De vanligste matallergiene i småbarnsalderen er mot melk og egg. I en undersøkelse fra Folkehelseinstituttet ble forekomsten av eggallergi hos norske småbarn beregnet til 2,6% og forekomsten av kumelksallergi/intoleranse beregnet til 3,2% (Eggesbø 2001). Noen rapporter fra andre europeiske land kan tyde på at den økningen i forekomst av allergi-relaterte sykdommer som mange mener fant sted på slutten av 1900-tallet, kan ha flatet ut, men vi mangler ennå sikre tall for dette, også fra Norge.
Nasjonalt meldesystem og register for alvorlige allergiske reaksjoner på mat, som er et samarbeidsprosjekt mellom Nasjonalt folkehelseinstittutt og Statens næringsmiddeltilsyn, og som har vært i drift siden juli 2000, har årlig fått rapporter om mellom 50 og 80 sterke, til dels livstruende reaksjoner på mat. Man har funnet at det er et misforhold mellom foreldres mistanke om matreaksjon og det som kan bekreftes objektivt, og omtrent halvparten av barn med mistenkt matallergi viser seg ved nærmere undersøkelse ikke å reagere på maten. Dette fører til at dietter innføres unødvendig hos mange barn men det er også avdekket at diett manglet hos andre barn som trengte det (Henriksen et al 2000, Eggesbø et al 2000).
Risikofaktorer
Årsakene til astma og allergi er i stor grad ukjente. Arveanlegg avgjør hvor mottagelige vi er for sykdomsfremkallende miljøfaktorer. Med øket kunnskap skjer det hele tiden en viss utvikling i synet på mulige årsaker til astma og allergi.
Den såkalte hygienehypotesen, som går ut på at vi lever for rent og har for lite kontakt med bakterier, virus og eventuell annen eksponering, og derfor blir allergiske, er i stadig utvikling. Mens man for 10 år siden var mest opptatt av at infeksjoner kanskje virket beskyttende mot allergi (og allergisk astma), kom senere en periode med sterkt fokus på normalfloraen, særlig tarmfloraen. Prosjekter om dette foregår både i Trondheim og ved Folkehelseinstituttet. Fokus i senere tid har vært mest på at produkter fra bakterier, slik som endotoksin som finnes i innemiljø, kanskje reduserer risikoen for allergi, men øker risikoen for astma. Nevneverdige praktiske konsekvenser har hypotesen ennå ikke fått. Når det gjelder betydningen av morsmelk i forhold til allergi, er det er kommet flere studier som ikke finner noen beskyttende effekt. Med hensyn til forurensing, er dokumentasjonen best når det gjelder skadevirkninger av fint svevestøv, særlig fra dieseleksos. Når det gjelder innemiljø, kommer det stadig mer dokumentasjon på de uheldige virkningene som fuktskader i boliger og skoler har i forhold til astma og allergi. Betydningen av selskapsdyr er blitt et stort stridstema uten sikre svar. Før så en på hund og katt i hjemmet som risikofaktorer for astma og allergi. Nå hevder en del ledende fagfolk at å ha hund og katt fra fødselen av snarere beskytter et barn mot allergi.
Referanser
Nystad W, Stensrud T, Rijcken B, Hagen J, Magnus P, Carlsen KH. Wheezing in school children is not always asthma. Pediatr Allergy Immunol 1999; 10:58-65.
Dotterud LK, Kvammen B, Lund E, Falk ES. Prevalence and some clinical aspects of atopic dermatitis in the community of Sør Varanger. Acta Dermo-Venereologica. 1995; 75:50-53.
Nystad W, Magnus P, Røksund O,Svidal B, Hetlevik Ø. The prevalence of respiratory symptoms and asthma among school children in three different areas of Norway. Pediatr Allergy Immunol 1997: 8:35-40.
Selnes A, Odland JO, Bolle R, Holt J, Dotterud LK, Lund E. Asthma and allergy in Russian and Norwegian schoolchildren: results from two questionnaire-based studies in the Kola peninsula, Russia, and northern Norway. Allergy. 2001; 56: 344-348.
Henriksen C, Eggesbø M, Halvorsen R, Botten G. Nutrient intake among two-year old children on cows" milk-restricted diets. Acta Paediatr 2000; 89:272-8.
Eggesbø M, Stigum H, Botten G. Restricted diets in children with parentally perceived reactions to milk and egg. Journal of Pediatrics 2000.
Eggesbø M, Botten G, Halvorsen R, Magnus P. The prevalence of allergy to egg. A population-based study in young children. Allergy 2001; 56:403-11.
Eggesbø M, Botten G, Halvorsen R, Magnus P. The prevalence of CMA/CMPI in young children. The validity of parentally perceived reactions in a population-based study. Allergy 2001; 56:393-402.
1.3.7 Osteoporose og brudd
Boks 1.15
Skandinavia ligger på verdenstoppen i bruddhyppighet – Oslo er verst – særlig Oslo øst.
Det er 9000 nye hoftebrudd og 15 000 håndledds per år i Norge. 80 % av disse bruddene er hos kvinner.
Anslagsvis 140 000 kvinner og 95 000 menn over 50 år har eller har hatt brudd i ryggen
Årsaken ligger i lav benmasse (osteoporose)
Det er kommet medikamenter som er virksomme mot osteopororse
Internasjonalt ligger de Skandinaviske land på verdenstoppen i bruddhyppighet. Vi har langt fra noen tilfredsstillende forklaring på dette. Lav benmasse er den viktigste tilgjengelige målbare risikofaktoren for brudd, og diagnosen osteoporose (benskjørhet) defineres ut fra slike målinger. Osteoporose er en prosess der benmassen gradvis tapes og risikoen for brudd gradvis øker. Osteoporose gir i seg selv ikke smerter. Betydningen ligger i den økte risikoen for brudd, hvorav de viktigste er hoftebrudd (lårhalsbrudd), ryggbrudd og håndleddsbrudd.
Det er anslagsvis 9000 nye hoftebrudd per år i Norge. Bruddhyppigheten øker kraftig med alderen, og 80% av bruddene skjer hos kvinner. I Oslo økte antall hoftebrudd fra omtrent 250 på begynnelsen av 1950-tallet til 1300-1400 på 1990-tallet. Dette har to forklaringer: Et økt antall eldre og en økt hyppighet av brudd i de forskjellige aldersgrupper. Oslo har den høyeste hyppighet av hoftebrudd som noen gang er publisert internasjonalt – omtrent dobbelt så høyt som hos mellom-europeere. Dette gjelder både kvinner og menn. Det er også påvist betydelige forskjeller i bruddhyppighet innad i Norge, og i samsvar med utenlandske studier finner man forskjeller mellom by og land. Eksempelvis er det 50% overhyppighet av hoftebrudd i Oslo sammenlignet med Sogn og Fjordane. Man har også funnet en overhyppighet av hoftebrudd i Oslo øst sammenlignet med Oslo vest. Konsekvensene av hoftebrudd er betydelige: Et år etter et hoftebrudd bodde dobbelt så mange på sykehjem sammenlignet med før bruddet skjedde (studie fra Oslo). Tilsvarende ble andelen som kunne gå uten støtte redusert fra 76% før bruddet til 35% ett år etter bruddet. Det er også en betydelig overdødelighet blant hoftebruddpasientene.
I Norge er det anslagsvis 15000 nye håndleddsbrudd per år, hvorav 80% forekommer hos kvinner. Gjennomsnittsalderen for disse bruddene er betydelig lavere enn for hoftebrudd, og mange av pasientene er i yrkesaktiv alder. Data fra Oslo og Bergen viser den høyeste hyppighet av håndleddsbrudd som noen gang er publisert internasjonalt.
Vi har begrenset informasjon om hyppigheten av ryggbrudd. En stor europeisk studie viste imidlertid at forekomsten av ryggbrudd påvist ved røntgenundersøkelse var større i Oslo og Malmö enn de fleste andre steder i Europa. Dersom forekomsten er like stor i resten av landet som i Oslo, vil anslagsvis 140 000 kvinner og 95 000 menn over 50 år ha slike brudd i ryggen. Symptomene kan imidlertid variere fra ingen til store akutte smerter i forbindelse med bruddet og/eller kroniske smerter og funksjonsnedsettelse.
En ny studie tyder på at benmassen i Nord-Trøndelag er høyere enn i Oslo, Bergen og Tromsø, og at dette kan være med på å forklare forskjeller i bruddhyppighet. Videre viste den europeisk studien at benmassen blant personer i Oslo og Malmö var lavere enn i de fleste andre steder i Europa. Imidlertid var ikke denne forskjellen stor nok til å forklare hele forskjellen i bruddhyppighet.
Når det gjelder tiltak for å forhindre at brudd oppstår, har det skjedd mye de siste årene. Det er nå flere medikamenter som har vist forebyggende effekt mot brudd. Videre har gjentatte studier vist at hoftebeskyttere kan redusere risikoen for hoftebrudd med 35-50%. Det er også vist at intervensjon mot flere risikofaktorer samtidig (blant annet medikamentbruk, mosjon og snublefeller) vil kunne gi færre fall, og dermed muligens færre brudd hos personer med høy risiko for hoftebrudd.
Den kunnskap vi har om hyppighet og utbredelse av hoftebrudd indikerer at ytre faktorer som potensielt lar seg forebygge, har stor betydning for bruddforekomsten. Det er imidlertid mangelfull kunnskap om årsakene til de store forskjellene vi ser, som gjør det vanskelig å realisere dette potensialet. Det vi vet er at forebygging av undervekt, inaktivitet og røyking, samt å sikre et adekvat kosthold vil være av betydning for å forebygge brudd hos eldre. Mye tyder også på at fysisk aktivitet og tilstrekkelig kalsium blant barn og unge er viktig for å øke den maksimale benmasse.
Referanser
Falch JA, Meyer HE. Osteoporose og brudd i Norge: Forekomst og risikofaktorer. Tidsskr Nor Lægeforen 1998;118:568-572
Falch JA, Grimstad H, Haavik Nilsen K, Jørgensen V, Kristiansen IS, Meyer HE, Mørland B, Nordsletten L, Nybø A, Søgaard AJ. Osteoporose. Veileder for forebygging og behandling. Statens helseundersøkelser 2001.
Osnes EK, Lofthus CM, Meyer HE, Nordsletten L, Cappelen I, Falch J, Kristiansen IS. A population based study of the consequences of hip fracture on activities of daily life and residential need. Abstract. IOF World Congress on Osteoporosis, Lisboa, 2002. Osteoporosis Int 2002;13, S73 (suppl 1)
1.3.8 Skader
Boks 1.16
Ulykker ligger som nummer fire på listen over dødsårsaker i Norge
Fallulykker er vanligst, trafikkulykker, selvmord og drap følger deretter
Mange ulykker kan forebygges med aktive tiltak
Skader forekommer i en rekke ulike alvorlighetsgrader, fra mindre støtskader og skrubbsår som leger seg selv, til mer alvorlige skader som krever medisinsk behandling på legekontor, legevakt eller ved innleggelse på sykehus. Skader kan beskrives ved diagnose, alvorlighetsgrad, og ved omstendighetene rundt hendelsen som førte til skaden, for eksempel den skadde personens aktiviteter på tidspunktet skaden inntraff, intensjonen med hendelsen, forbrukerprodukter som har forbindelse med skaden eller geografisk beliggenhet. De viktigste kategoriene er lårhalsbrudd, andre brudd, forstuing, hjernerystelse, åpent sår, brann- eller etseskade, forgiftning, fremmed-legeme og kvestelse. Skader blir også delt etter om det er ulykkesskader, selvpåførte skader og voldshandlinger. Ulykkesskader blir vanligvis delt inn i trafikkulykker, yrkesskader og skader i hjem og fritid. Den siste kategorien omfatter hjem, skole, pleiehjem, sport, fri natur og ikke-trafikkrelaterte skader på veiene.
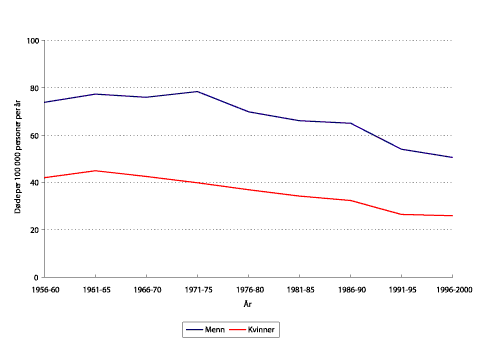
Figur 1.10 Dødsfall og dødelighet ved ulykker i Norge. Standardisert rate per 100.000 innbyggere 1956 - 2000
Kilde: Dødsårsaksregisteret
Ulykkesdødelighet
Den aldersjusterte dødsraten for ulykker har vist en nedadgående trend de siste 30 årene. (fig 1.10) I 1980-årene lå antall dødsulykker på ca 2000 per år, mens det i 1990 årene lå på ca 1800 per år. Av de 1752 som døde av ulykker i år 2000 var 776 kvinner og 976 menn. Fall var årsak til 880 av dødsulykkene, og 383 døde i transportulykker.
Skadeforekomst
De fleste ulykkene fører ikke til død. Basert på Personskaderegisteret ved Folkehelseinstituttet er det beregnet at antall legebehandlede ulykkesskader per år er mellom 450.000 og 500.000. (ref Handlingsplan). Figur 1.11 viser skadehyppigheten etter ulykker fordelt på alder og kjønn. Antall sykehusinnleggelser på grunn av skader økte med i overkant av 2000 fra år 2000 til år 2001. I følge SSB ble det i 2001 skrevet ut 76.670 pasienter (169 per 10 000 befolkningen) med en skadediagnose fra somatiske sykehus. Dette tilsvarte 11 % av alle sykehusopphold ved somatiske sykehus i 2001.
Referanser
Handlingsplan 1997-2000 – forebygging av ulykker i hjem, skole og fritid. Sosial- og helsedepartementet.
1.3.9 Type 2 diabetes
Boks 1.17
Antallet mennesker med diabetes type 2 øker sterkt over hele verden.
I dag har 135 millioner mennesker sykdommen. I 2025 regner man med mer enn en fordobling
En rekke andre alvorlige sykdommer kan følge i kjølvannet av diabetes
I tillegg til arvelige faktorer, er overvekt og mangel på fysisk aktivitet de viktigste årsakene til diabetes type 2
Diabetes type 2 kan effektivt forebygges ved å redusere overvekt og øke mosjonen
Ved type 2 diabetes er det forhøyete blod-sukkeret en følge av redusert produksjon og virkning av insulin. Sykdommen kan gi alvorlige komplikasjoner, først og fremst fra øyne, nyrer, nervesystemet og hjerte-/karsystemet. Hovedårsaken til økt sykelighet og for tidlig død ved diabetes er hjerteinfarkt, hjerneslag og nedsatt sirkulasjon i bena med risiko for amputasjoner. Menn med diabetes har 2-4 ganger så høy risiko for hjerte-/karsykdom som ikke-diabetikere og kvinner med diabetes har 3-5 ganger økt risiko. Type 2 diabetes skyldes i stor grad overvekt hos arvelig disponerte personer. Overdødeligheten kan reduseres betydelig ved god blodsukker-kontroll, men ikke minst ved behandling av samtidige risikofaktorer som høyt blodtrykk og høyt kolesterolnivå. Oftest er livsstilsendring det viktigste i første fase av sykdommen, og opplæring til egen mestring av sykdommen står sentralt. Sykdommen gir vanligvis lite symptomer i starten. Man regner med at 20-40% av pasientene er udiagnostisert.
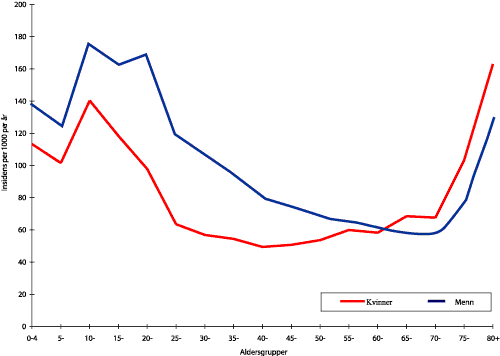
Figur 1.11 Skadehyppighet (ulykker) etter alder og kjønn (Personskaderegisteret; Trondheim, Harstad, 2000-01)
Forekomst
Utbredelsen av type 2 diabetes øker i alle land vi har data for, og sykdommen er i ferd med å anta epidemiske dimensjoner. Det er beregnet at antall personer med diabetes i verden vil øke fra omkring 135 millioner i 1995 til 300 millioner i 2025, og nær 90% av disse vil ha type 2 diabetes (King et al 1998). Utbredelsen er i dag størst i vestlige industriland, men økningen fremover vil være sterkest i u-land. Sykdommen øker i hyppighet med økende alder og den beskrevne økningen skyldes dels økt levealder, men også strukturendringer i samfunnet med mindre krav til fysisk aktivitet og kostendringer med økt energiinntak som resulterer i overvekt og fedme.
I Norge regner vi med at det er omkring 140 000 personer med diabetes, men anslagene er usikre. Helseundersøkelsen i Nord-Trøndelag fra 1995-97 fant at 3,2 % av personer over 20 år hadde kjent diabetes, mens blant personer over 70 år hadde ca 10% diabetes. Det var en klar økning fra tilsvarende undersøkelse 10 år tidligere, spesielt blant personer under 60 år (Midthjell et al 1999). Tallene fra Nord-Trøndelag er antakelig minimumsestimater, ettersom de baserer seg på selvrapportert diabetes, de inkluderer ikke storbyer eller vesentlige innvandrergrupper. Nylig publiserte undersøkelser fra Danmark og England viser at utbredelsen av type 2 diabetes er langt høyere i storbyene og i innvandrergrupper. Dette støttes også av resultatene fra MoRo-prosjektet (Mosjon på Romsås), som viste at forekomsten av kjent diabetes i to bydeler i Oslo øst for begge kjønn i 2000 var dobbelt så høy som rapportert fra Nord-Trøndelag i 1995-97 blant 30-67 åringer. Totalforekomsten av diabetes var 9% for menn og 5 % for kvinner, når også resultater fra blodprøver ble lagt til grunn. Forekomsten var overraskende høy blant norske menn (9% blant 40-59-åringer og 16% blant 60-67 åringer) og blant dem var kun ca 50% av diabetestilfellene diagnostisert. Flere store innvandrergrupper har vesentlig høyere forekomst enn personer født i Norge. Fra det indiske subkontinent hadde 21% av menn og 36% av kvinner i aldersgruppen 40-59 år diabetes.
Vi har i dag landsdekkende tall for kjent diabetesforekomst som er innhentet av Statens helseundersøkelser i forbindelse med hjerte-/karundersøkelsene av 40-42-åringer. Selv om hoveddelen av de som får type 2 diabetes er eldre enn dette, kan dataene synliggjøre geografiske forskjeller, og tidstrender. Forekomsten varierte mellom fylkene i siste halvdel av 1990-årene fra 0,7% til 1,2% for menn, og fra 0,6% til 1,3% for kvinner. Ferske tall fra Helseprofil for Oslo fra år 2000 viser en klart høyere forekomst, om lag 1,7% for begge kjønn for 40-åringer. Videre viser tallene at forekomsten for 40-åringer og 45-åringer samlet er mye høyere i østlige bydeler (2,5% for menn og 3% for kvinner) i forhold til i vestlige bydeler (henholdsvis 0,4% og 1%), en gradient som er klart forsterket i forhold til midten av 1980-tallet. En høyere andel av innvandrere i Oslo øst forklarer noe av forskjellen, men det er fortsatt klare øst-vest-forskjeller mellom personer som er født i Norge.
Risikofaktorer
I tillegg til arvelige faktorer er de viktigste risikofaktorene for type 2 diabetes overvekt og mangel på fysisk aktivitet. I tillegg til å øke diabetesforekomsten, virker de samme livsstilsfaktorene ugunstig på en flere andre risikofaktorer for hjerte-/karsykdom, som høyt blodtrykk og ugunstige blodfettstoffer.
Majoriteten av diabetespasienter har type 2 diabetes. Det er i dag stor enighet om at det er betydelige helsegevinster for den enkelte og for samfunnet i god behandling av personer med type 2 diabetes. Behandlingen er imidlertid komplisert, spesielt etter noen års forløp av sykdommen. Opplæring til egen mestring av sykdommen og organisering av en smidig behandlingskjede er viktig for å lykkes med dette. Det er også sentralt at diagnosen stilles så tidlig som mulig, og før komplikasjoner har oppstått.
Det er nylig vist i to store undersøkelser fra Finland (Tuomilehto et al 2001) og USA (Group 2002) at type 2 diabetes også kan forebygges. Basert på intensivert livsstilsrådgivning med vekt på kostendringer (redusere kroppsvekt med 5-7%, redusere inntaket av mettet fett til <30% av energi-inntaket, øke fiberinnholdet i kosten) og økt fysisk aktivitet til minst 30 min/dag, reduserte man antall nye tilfeller med diabetes i en høyrisikogruppe med 58%. Dette er en gevinst som er langt større enn for eksempel effekten av kolesterolsenkende medikamenter for å forebygge hjerteinfarkt hos høyrisikopasienter.
Referanser
King, H., R.E. Aubert, and W.H. Herman, Global burden of diabetes, 1995-2025: prevalence, numerical estimates, and projections [see comments]. Diabetes Care, 1998. 21(9): p. 1414-31.
Midthjell, K., et al., Rapid changes in the prevalence of obesity and known diabetes in an adult Norwegian population. The Nord-Trøndelag Health Surveys: 1984-1986 and 1995-1997. Diabetes Care, 1999. 22(11): p. 1813-20.
Tuomilehto, , J., et al., Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med, 2001. 344(18): p. 1343-50.
Group, D.P.P.C., Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med, 2002. 346(6): p. 393-403.
1.3.10 Lidelser i muskel- og skjelettsystemet
Boks 1.18
Sykdommer i muskel-skjelettapparatet er årsak til mange legekonsultasjoner, mye sykefravær og en økende andel av uføretrygdede.
I 1970 var antallet 21 892 personer, eller 17 % av alle med uføretrygd. I 1997 var tallet 80 619 personer, eller 33% av samtlige uføretrydede.
Omtrent 40 % av mennene og 60 % av kvinnene har vært plaget med smerter og/eller stivhet i muskler og ledd i minst 3 måneder sammenhengende, viser en analyse av data fra 200 000 voksne i Cohort of Norway (CONOR)
Sykdommer i muskel-skjelettapparatet er årsak til mange legekonsultasjoner og mye sykefravær. Antallet personer som er uføretrygdet på grunn av muskel-skjelett sykdom har vært økende. I 1997 var tallet 80 619 personer, som var 33% av samtlige uføretrydede. I 1970 var antallet 21 892 som var 17 % av alle med uføretrygd. I 1997 var 2,8 % av befolkningen mellom 18 og 66 år uføretrygdet på grunn av muskel-skjelettsykdom (Holte 2002).
Det er relativt få befolkningsundersøkelser av utbredelsen av muskel-skjelettsykdommer i Norge. Korsryggsmerter har vært studert i 40-årsundersøkelser i 12 fylker i perioden 1994-97. Man fant da at i gjennomsnitt hadde 2,4 % av mennene og 1,7 % av kvinnene kroniske korsryggsmerter alene, mens hvis man inkluderte både korsryggsmerter og smerter andre steder i kroppen, hadde 5,7 av mennene og 9,2 av kvinnene dette. Blant personer med korsrygg-smerter anga 41 % av mennene og 37 % av kvinnene at de hadde hatt plagene i mer enn 10 år (Hoddevik og Selmer 1999).
I helseundersøkelsen i Oslo i 2000-2001 spurte man om folk hadde vært plaget av smerter og/eller stivhet i ledd i løpet av de siste 4 ukene. 31 % av kvinnene i alderen 59-60 år angi at de var mye plaget, mens tilsvarende tall for menn var 14 %. Personer bosatt i de indre, østlige bydelene i Oslo var mest plaget (Grøtvedt 2002).
Norske forskere samarbeider i CONOR, som er en undersøkelse av 200 000 personer fra flere områder i landet. I denne undersøkelen ble det spurt om man i løpet av det siste året hadde vært plaget med smerter og/eller stivhet i muskler og ledd som hadde vart i minst 3 måneder sammenhengende. Det er liten forskjell i svarmønsteret fra de ulike deler av landet, i det omtrent 40% av mennene og 60 % av kvinnene svarer ja på dette spørsmålet uavhengig av bosted.
Referanser
Holte HH. Disability pensioning with musculoskeletal diseases in Norway. Doctoral thesis, University of Oslo, 2002.
Hoddevik GH, Selmer R. Kroniske korsryggsmerter hos 40-åringer i 12 norske fylker. Tidsskr Nor Lægeforen 1999;119: 2224-8.
Grøtvedt L. Helseprofil for Oslo, voksne. Nasjonalt folkehelseinstitutt og Oslo Kommune, Program for storbyrettet forskning, 2002.
1.4 Andre faktorer som påvirker helsetilstanden
1.4.1 Tobakk
Boks 1.19
1/3 av alle krefttilfeller skyldes røyking
Røyking er farligere for kvinner enn for menn
I Norge dør rundt 7500 mennesker hvert år på grunn av tobakksrøyking og nærmere 500 hvert år på grunn av passiv røyking
Tobakksrøyking fører til en rekke alvorlige helseskader og sykdommer. De største sykdomsgruppene er hjerte- og karsykdommer, luftveissykdommer og kreftsykdommer. I Norge dør det årlig rundt 7500 mennesker av tobakksrelaterte sykdommer, i tillegg går det omkring 500 liv tapt på grunn av passiv røyking (NOU 2000:16; Sanner og Dybing 1996).
Hjerte- og karsykdom er den viktigste årsaken til den økte dødeligheten hos røykere. 1-9 sigaretter om dagen er nok til å doble risikoen for hjerteinfarkt. Helsegevinsten ved å slutte å røyke er stor, og allerede ett år etter røykeslutt er risikoen for tobakksrelatert hjerteinfarkt halvert (NOU 2000:16). Risikoen for hjerneslag øker med antall sigaretter om dagen. Man antar at det er mellom 250.000 og 300.000 mennesker i Norge med kronisk obstruktiv lungesykdom (KOLS). Over 90% av dem som har KOLS røyker daglig eller har gjort det tidligere. Dette er en invalidiserende sykdom som kjennetegnes av tung pust, hoste og slimproduksjon.
I følge Verdens Helseorganisasjon (WHO) forårsaker røyking 33% av alle krefttilfeller i den industrialiserte verden. Nesten 90% av de som får lungekreft røyker og røykemønsteret i befolkningen avspeiles i forekomsten av lungekreft. Her i landet var det for 25 år siden 4 ganger så mange menn som kvinner som fikk lungekreft, i dag er det bare 2 ganger så mange (NOU 2000:16). Forskjellen på menn og kvinner er i ferd med å utviskes når det gjelder totalforekomsten av lungekreft, spesielt under 50 års alder. I denne alders-gruppen har andelen dagligrøykere blant menn og kvinner vært tilnærmet lik over lang tid.
Kvinner har minst like stor risiko som menn for å utvikle sykdom ved røyking. Røyking påvirker dannelsen og nedbrytningen av de kvinnelige kjønnshormonene (østrogener) og har en antiøstrogen effekt. Dette medfører blant annet at kvinnenes naturlige beskyttelse mot hjerte- og karsykdom avtar ved røyking (Sanner, T. 1994). En norsk undersøkelse fra Finnmark, Sogn- og Fjordane og Oppland viste at den relative risikoen for å dø av hjertesykdom økte med 80% for hver 10. sigarett som kvinnene røykte daglig.
Den antiøstrogene effekten fører også til at røykende kvinner får nedsatt fruktbarhet og at de er mer utsatt for komplikasjoner under og etter svangerskap. Kvinner som røykte under 20 sigaretter om dagen var ca. 25% mindre fruktbare enn ikke-røykere. Blant de som røykte over 20 sigaretter om dagen i en undersøkelse, var fruktbarheten redusert med over 40%.
Barn av røykende foreldre er mer utsatt for blant annet luftveissykdommer, mellom-ørebetennelse og kreftsykdom (Sanner, 1992). I tillegg har man sett sammenhenger mellom røyking hos mor under svangerskap og hyperaktivitet, konsentrasjonsvansker samt lese- og skrivevansker hos barnet. En nordisk studie har vist at barn av røykende mødre har 4 ganger så stor risiko for å dø av krybbedød.
Risikoen for lungekreft ved røyking øker jo tidligere en person begynner å røyke. En gutt som begynner å røyke når han er 15 år har dobbelt så stor risiko for å utvikle lunge-kreft som en ung mann som begynner å røyke mellom 20 og 24 år (NOU 2000:16).
Forekomst
I 2001 røykte omlag 30 prosent av den voksne norske befolkningen daglig, nærmere bestemt 30 prosent av mennene og 29 prosent av kvinnene mellom 16 og 74 år (fig 1.12). Disse utgjør omtrent 1,1 millioner mennesker. I tillegg til dagligrøykerne kommer 11 prosent av-og-til-røykere, eller rundt 400 000 personer. Flest røykere finner man i alderen 35–54 år, mens det er noe færre blant de aller yngste og de eldste. Andelen som røyker er lav blant de eldste kvinnene, men ellers er det ikke vesentlige kjønnsforskjeller å spore.
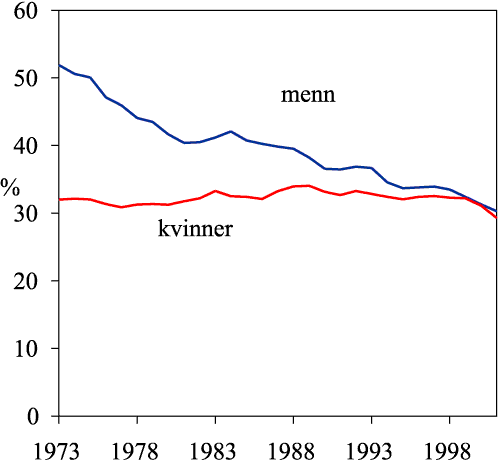
Figur 1.12 Andel som røyker daglig, 16-74 år, 1973–2001 (3-årig glidende gjennomsnitt)
I 1973 var 51 prosent menn og 32 prosent kvinner dagligrøykere. Andelen dagligrøykere blant menn er senere kraftig redusert, mens andelen dagligrøykere blant kvinner har ligget relativt konstant. Det er nå omtrent like mange dagligrøykere blant menn og kvinner.
Selv om andelen kvinnelige røykere var uendret i nesten 30 år, skjuler dette et mer komplekst bilde. På 1970-tallet var det få røykere blant de eldre kvinnene, men mange røykere blant menn i samme alder. Samtidig var det omtrent like mange røykere blant kvinner som menn i de yngre aldersgruppene. Etter hvert som disse eldre, ikke-røykende kvinnene har passert 74 år, og dermed forsvunnet ut av utvalget, har de blitt erstattet av yngre kvinner som røyker like mye som jevnaldrende menn. Det er altså i dag færre unge og flere eldre kvinnelige røykere enn det var på 1970-tallet. Den totale andelen kvinnelige røykere har ligget relativt stabilt, selv om aldersfordelingen har blitt endret betydelig.
Blant ungdom i alderen 16-24 år er det rundt 30% som røyker daglig. Den store reduksjonen i andelen dagligrøykere blant unge i alderen 16-24 år som vi så fra 1973 til slutten av 1980-tallet har stagnert, og stabilitet har preget utviklingen fra slutten av 1980-tallet og fram til i dag. Andelen av-og-til-røykere blant unge økte en god del fra begynnelsen til midten av 1990-tallet, men økningen har nå stanset helt opp.
I en undersøkelse gjennomført i 2000 blant ungdomsskoleelever, var det 10% som sa at de røyker daglig og 18 % av og til. Andelen som røyker daglig økte med rundt ett prosentpoeng fra 1995 til 2000. Det er noe flere røykere blant jenter enn blant gutter, henholdsvis 11% og 9% daglig og 19% og 16% av og til. Forskjellen mellom jenter og gutter i ungdomsskolen forsvinner fort når ungdommene blir noe eldre.
Blant dagligrøykerne topper Finnmark med en andel på 44 prosent, i motsatt ende ligger Akershus, Oslo og Nord-Trøndelag med 29 prosent. Buskerud har flest ikke-røykere, hele 64 prosent sier at de verken røyker daglig eller av og til. Det er ikke nødvendigvis geografien i seg selv som er avgjørende, for forskjellene svekkes kraftig hvis man tar hensyn til det ulike utdanningsnivået man finner i de forskjellige fylkene. Det betyr at ulikhetene til en viss grad skyldes at det gjennomsnittlig finnes flere mennesker med høy utdanning i enkelte fylker, mens det i andre fylker er flere med lav utdanning.
Tall fra Medisinsk fødselsregister for 1999 viste at 21,6 % av de nybakte mødrene oppga at de hadde røykt daglig ved begynnelsen av svangerskapet. Fra begynnelsen til slutten av svangerskapet er det en del kvinner som slutter, og andelen dagligrøykere synker til 15,2 % som oppgir at de røykte daglig ved slutten av svangerskapet. Dermed hadde 3500 kvinner som sluttet å røyke daglig i løpet av svangerskapet, og utsatte dermed ikke lenger fosteret for belastningen med røyking.
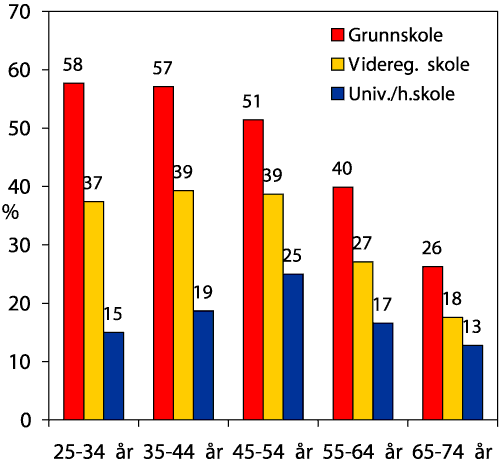
Figur 1.13 Andel som røyker av og til, etter utdanningsnivå og alder, 1999-2001
Risikofaktorer
Utdanning brukes ofte som indikator for sosial ulikhet, og er en faktor som har stor betydning for tobakksbruk. Uansett alder og kjønn er det flere dagligrøykere blant folk med lav utdanning enn blant dem med høy utdanning (fig 1.13 og fig 1.14). Blant folk i alderen 25–74 år med grunnskoleutdanning røyker over 40 prosent, mot under 20 prosent blant universitets- og høgskoleutdannede, altså mer enn dobbelt så mange. Forskjellen skyldes sannsynligvis i liten grad forskjeller i kunnskapsnivå, men i større grad forskjeller i livsstil og kultur. Forskjellen mellom utdanningsgruppene er mye større blant unge enn blant de eldre. Hele 58 prosent røyker daglig blant dem i alderen 25-34 år som har grunnskole som høyeste utdanning, mot bare 15 prosent blant dem med universitets-/høgskoleutdanning. Noe av årsaken til dette kan være at røyking nå ikke er det høystatusfenomenet det en gang var. For eksempel røykte 75 prosent av norske mannlige leger i 1952, mens det i 1993 bare var 14 prosent i denne gruppen som røykte (Aasland og Nylenna 1997).
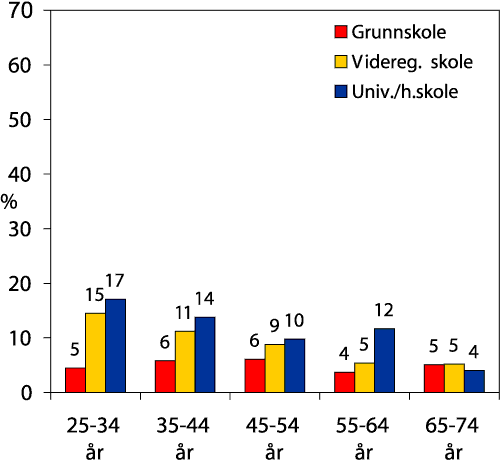
Figur 1.14 Andel som røyker daglig, etter utdanningsnivå og alder, 1999-2001
Andelen som røyker daglig har sunket mest blant dem med høy utdanning, mens den har steget blant dem med grunnskole som høyeste utdanning. Dette er bekymringsfullt siden det på sikt medfører at tobakksrelatert sykdom rammer ulikt, slik at de som har lavere utdanning vil bli sykere enn dem med høyere utdanning.
Referanser
Dybing, E. og T. Sanner. Helseskader ved passiv røyking. Tidsskrift Nor Lægeforen 1996; 116: 617-20.
NOU 2000:16 Tobakksindustriens erstatnings-ansvar.
Sanner, T. (red.). 1992. Helsekonsekvenser av røyking – Tobakk og barn. En rapport fra sosialministeren 1992.
Sanner, T. (red.). 1994. Helsekonsekvenser av røyking – Tobakk og kvinner. En rapport fra helseministeren 1994.
Aasland, O.G. og M. Nylenna, «Leger som røyker. En undersøkelse av norske legers røykevaner og levevaner», Tidsskrift for Den norske lægeforening, 1997;117:332-7.
1.4.2 Alkohol og narkotika
Boks 1.20
I Norge dør 1000 mennesker hvert år på grunn av alkoholbruk og 1000 mennesker på grunn av alkoholrelaterte ulykker, vold eller selvmord
Alkoholkonsumet øker hos de unge og særlig de yngste jentene
I 2001 døde 338 på grunn av narkotikabruk
Alkohol
Sett i europeisk målestokk har nordmenn et lavt alkoholkonsum. Basert på omsetningsstatistikk er det bare Island som har lavere alkoholomsetning enn Norge. Det er naturlig nok mer usikkerhet knyttet til det uregistrerte forbruket, (grensehandel, tax-free handel, smugling og hjemmebrenning) men selv når anslag på dette taes med ligger Norge nest lavest i Europa med hensyn til konsum. Mens alkoholkonsumet de siste tiår har gått ned i høykonsum land i Sør-Europa har konsumet i Norge hatt en svak økning. Øl er fortsatt den drikkesorten som har den største omsetningen. Vinkonsumet har økt de siste ti-år på bekostning av spritomsetningen. Den nordiske drikkekulturen er preget av mange episoder av høyt alkoholinntak, såkalt helgefyll, og selv om nordmenn synes å ha antatt en mer kontinental drikkestil viser undersøkelser at nordmenn har beholdt drikkemønsteret med mange episoder av beruselse.
Det norske drikkemønsteret er assosiert med mye skader. Basert på dødelighetsstatistikk regner man med at om lag 1000 mennesker dør i året som direkte eller indirekte følge av alkoholbruk. I tillegg dør omkring like mange etter ulykker, vold og selvmord hvor alkohol har vært medvirkende årsak, disse dødsfallene klassifiseres sjelden som alkoholrelaterte. De norske tallene står i kontrast til data fra de søreuropeiske land hvor man har sett en reduksjon av de alkoholrelaterte dødsfallene de siste ti-år som følge nedgangen i alkoholkonsum. I tillegg til dødsfall og skader representerer alkoholbruk for mange et sosialt problem. Det er vanskelig å angi noe størrelse på dette problemet, men man ser at oppvekst i familier preget av rusmiddelmisbruk gir økt risiko for problem-adferd også for barna av misbrukeren.
De årlige ungdomsundersøkelsene fra SIRUS har avdekket en ganske kraftig økning av alkoholkonsum blant ungdom. Mens det beregnete gjennomsnittelige forbruket var ca 3 liter ren alkohol per år på begynnelsen av 90-tallet har det nå økt til mer enn 5 liter. Økningen har vært kraftigst for de yngste og for jentene.
Narkotika
All omsetning og bruk av narkotika er ulovlig i Norge. Kunnskap om omfanget av narkotika baserer seg på landsomfattende intervjuundersøkelser i voksenbefolkningen og flere spørreundersøkelser blant ungdom. I og med at narkotikabruk er ulovlig kan det være en underrapportering i undersøkelsene. Resultatene fra studiene viser at narkotikabruk er vanligere blant ungdom og unge opp til 30-årene, enn blant eldre voksne. Dataene viser en økning i forbruket av narkotika gjennom de siste 20 årene, særlig for de yngste ungdommene og unge voksne. Cannabis er det stoffet som har størst utbredelse. Bruken av cannabis har økt betydelig på 1990-tallet, både i befolkningen som helhet og særlig blant ungdom. Det kan imidlertid se ut som om det i de siste årene har skjedd en utflating/nedgang. Bruken av cannabis blant ungdom (15-20 år) dreier seg hovedsakelig om eksperimentering. I 2001 var det eksempelvis omkring syv prosent som oppgav at de til sammen hadde brukt hasj mer enn fem ganger mens om lag 17 prosent oppgav at de noen gang hadde brukt cannabis. Tendensen er imidlertid at slik erfaring blir mer utbredt og alminnelig.
Andelen i voksenbefolkningen som oppgir å ha brukt amfetamin, ecstasy og ha brukt sprøyte er svært lav. Andelen ungdom som rapporterer at de har brukt andre narkotiske stoffer som amfetamin og ecstasy, LSD, kokain og heroin er noe høyere, men også her er tallene små. Det har skjedd en økning på midten av 1990-tallet, men med en viss utflating i de siste årene. Tallene for antall sprøytemisbrukere er stipulert til å være mellom 10.000 – 14.000 (2000/2001). Antallet innbefatter både de som tar heroin og de som tar amfetamin i sprøyte. Sett i forhold til anslaget som ble gjort på slutten av 1980-tallet, er det snakk om mer enn en fordobling. Nyrekrutteringen til sprøytemisbruk ser ut til å gjelde de eldre aldersgruppene og særlig menn.
Dataene synes entydig å peke på at forbruket av så vel lettere som tyngre narkotiske stoffer har økt fra 1980-tallet til slutten av 1990-årene. Økningen synes å ha vært særlig sterk i siste halvdel av tiåret. Skadene av narkotikabruk for den enkelte bruker vil variere med hyppigheten og varigheten av bruken i tillegg til hvilken type stoff en bruker. Når det gjelder narkotika-dødsfall har Norge hatt en relativt stor økning på 1990-tallet. I 2001 var det totale antallet 338 dødsfall. Mens flertallet av slik dødsfall tidligere fant sted i Oslo, har det i de siste årene vært registrert like mange utenfor Oslo. Sprøytebrukere har også en økt risiko for å pådra seg smittsomme sykdommer som HIV/AIDS og hepatitt B og C. Bruk og besittelse av narkotiske stoffer er forbudt i Norge. Pågripelser og domfellelse som følge av brudd på narkotikalovgivningen har vært økende. Økningen gjelder både antall saker, antall personer involvert i lovbrudd og antall reaksjoner. I tillegg har antall siktelser for voldsforbrytelser hvor narkotika har vært til stede, økt fra 350 i 1991 til i underkant av 600 i 2000. De samfunnsøkonomiske konsekvensene ved bruk av rusmidler er trolig store, men vanskelig å kvantifisere og enda vanskeligere å slå sammen i et kronebeløp. Direkte behandlingsutgifter utgjør 1.6 milliarder og narkotikakriminalitet koster minst 1.2 milliarder. Men vi vet for lite om kostnadene ved og andelen helse- og sosialproblemer som kan tilskrives bruk av rusmidler. I tillegg kommer menneskelig lidelse som vanskelig lar seg måle.
1.4.3 Kosthold og overvekt
Boks 1.21
Andelen overvektige øker som følge av redusert fysisk aktivitet.
Vektøkning med mer enn 20 kg etter 18 års alder gir redusert levetid.
Kosthold
I kostholdsarbeidet er målet å sikre befolkningen en tilstrekkelig tilførsel av livsnødvendige næringsstoffer i en sammensetning som ikke disponerer for sykdom, samtidig som inntaket av potensielt helseskadelige kostbestanddeler, fremmedstoffer og smittestoffer holdes på et forsvarlig nivå. Mange års målrettet regulering og tilsyn har medført at åpenbare helseskader som følge av fremmedstoffer ikke kan påvises i befolkningen generelt, og at sykdom på grunn av mikroorganismer i mat og drikke er mindre hos oss enn i mange andre land.
I løpet av de siste 25 år har norsk kosthold blitt vesentlig magrere, samtidig som forbruket av grønnsaker og korn har økt. Disse forandringene kan forklare en vesentlig del av den store nedgangen i for tidlig død av hjerteinfarkt som er registrert de siste tjue årene i Norge, så vel som i Finland og USA. Forekomsten av kreft, overvekt og diabetes har imidlertid økt.
Kostholdet til store deler av befolkningen har fortsatt klare ernæringsmessige svakheter. Det inneholder fremdeles for mye fett, særlig hardt fett (mettede fettsyrer og transfettsyrer), sukker, salt og alkohol, og for lite av matvarer som grønnsaker, frukt, grove kornprodukter og fisk. Dette medvirker til utvikling av hjerte- og karsykdommer, de vanligste formene for kreft, overvekt, forstoppelse, tannråte, jernmangel, bein-skjørhet og diabetes type II. Hjerte- og karsykdommer og kreft forårsaker henholdsvis 50% og 20% av alle dødstilfeller i Norge. Kostholdets sammensetning kan påvirke viktige risikofaktorer for utvikling av hjerte- og karsykdommer som blodets kolesterol-innhold, blodtrykket og blodets evne til å danne blodpropper. Det er 21.000 nye kreft-tilfeller pr. år og forekomsten øker. Man regner med at 30% av alle krefttilfeller kan forebygges ved et riktig sammensatt kosthold.
De ernæringsrelaterte helseproblemene rammer ulike deler av befolkningen i forskjellig grad. For eksempel er forekomsten av hjerte-infarkt og overvekt betydelig større blant de med lav sosial status. Det er registrert overhyppighet av diabetes, dårlig tannstatus og mangelsykdommer, særlig på vitamin D og jern, hos visse innvandrergrupper.
Overvekt
Tall fra bl. a. Verdens Helseorganisasjon (WHO 1997) viser økende forekomst av overvekt og fedme både i utviklingsland og i industriland. Vi står overfor en global epidemi, med store konsekvenser for helse og velferd. Den norske befolkning har blitt gradvis tyngre de siste tiårene. Kroppsvekten blant voksne menn (40-åringer) har økt med 9,1 kg i løpet av de siste 30 årene mens den blant ungdommer (vernepliktige) har økt med 3,3 kg de siste 15 årene og blant barn (9- og 15-årige Oslobarn) med om lag 3 kg de siste 25 årene
Denne utviklingen er ikke spesiell for Norge. Verdens helseorganisasjon (WHO 1997) har uttalt at overvektsrelaterte sykdommer nå er så utbredt at det er i ferd med å overta for underernæring og infeksjonssykommer som verdens viktigste bidragsyter til uhelse. Selv om overvekt ikke er noe nytt fenomen, har forekomsten de siste tiårene eksplodert i så stor grad at WHO bruker betegnelsen epidemi . I USA er nå over 50% av befolkningen overvektig, og særlig negativ er den store økningen man ser blant barn.
Risikofaktorer
Regulering av kroppsvekt foregår som et samspill mellom mange ulike gener og levevaner. Når gjennomsnittsvekten og andelen overvektige/fete i befolkningen øker, innebærer dette at vi har for høyt energiinntak i forhold til energiforbruket. Kostholds-undersøkelser kan tyde på at energiinntaket i den voksne befolkning har ligget forholdsvis stabilt fra midten av 1970-årene og fram til 1997. Gjennomsnittsvekten og andelen over-vektige/fete er økende fordi folks daglige/ nød-vendige fysiske aktivitet er betydelig redusert som følge av strukturelle endringer i samfunnet (Vekt-helse 2000).
Overvekt/fedme øker risikoen for hjerte/karsykdommer, diabetes type 2, galle-sykdom, visse former for kreft, søvnapné, leddplager og muskel/skjellettlidelser. Risikoen for diabetes og hjerte/karsykdom øker allerede ved kroppsmasseindeks på 25, mens det for de øvrige sykdommene/plagene er høyere grenser. Over halvparten av diabetes type 2-tilfellene kunne ha vært unngått hvis kroppsmasseindeks var lavere enn 25. Langsom vektøkning gjennom livet inntil kroppsmasseindeks 27 ser ikke ut til å gi nevneverdig økt dødelighet. Vektøkning på 20 kg eller mer fra 18 års alder gir trolig redusert levetid.
Nyere forskning har vist at det er ikke overvekten i seg selv som er hovedproblemet, men derimot inaktiviteten som ligger bak overvekten. Korrigerer man for fysisk form, finner man ingen økt risiko ved overvekt. Overvekt i seg selv er dermed ikke forbundet med en økning i risiko for ulike sykdommer og tilstander, så lenge man er i bra fysisk form (Blair 1996). I behandlingen av overvektige bør det fokuseres både på aktivitetsnivå og kosthold (Vekt-helse 2000)
Referanser
World Health Organization. Obesity. Preventing and managing the global epidemic. Report of a WHO Consultation on Obesity. Geneva, 3-5 June 1997. Geneva: World Health Organization, 1998.
Vekt-helse, rapport 1/2000. Statens råd for ernæring og fysisk aktivitet. Oslo. 2000.
Blair SN, Kampert JB, Kohl HW 3rd, Barlow CE, Macera CA, Paffenbarger RS Jr, Gibbons LW. Influences of cardiorespiratory fitness and other precursors on cardiovascular disease and all-cause mortality in men and women. JAMA 1996;276:205-10
1.4.4 Fysisk aktivitet
Boks 1.22
Mer enn halvparten av den voksne befolkningen har et aktivitetsnivå som er lavere enn anbefalt
Andelen fysisk aktive er høyere hos dem med høy sosioøkonomisk status
Fysisk aktivitet forebygger hjerte-karsykdommer, høyt blodtrykk, psykiske lidelser og enkelte kreftsykdommer
Når gjennomsnittsvekten er økende, samtidig som vi ikke spiser mer enn før, er den sannsynlige forklaringen at folks daglige fysiske aktivitetsnivå er betydelig redusert de siste tiårene. Dette skyldes strukturelle endringer i samfunnet. Dagliglivets krav til fysisk aktivitet blir gradvis mindre. Bare de siste tiårene har man fått et samfunn som i stadig sterkere grad tilrettelegger for fysisk inaktivitet.
Forekomst
Andelen aktive i befolkningen er undersøkt ved en rekke anledninger, men det er benyttet svært ulike mål og kriterier i de ulike kartleggingene. Resultatene fra de ulike undersøkelsene spriker derfor sterkt. Vi har spesielt lite kunnskap om fysisk aktivitet blant barn under 11 år, eldre, innvandrere og funksjonshemmede. Flere studier viser imidlertid at nivået av fysisk aktivitet øker i barnealderen og når en topp tidlig i tenårene. Andelen aktive faller så frem mot ung voksen alder. Den kritiske fase for overgang til inaktivitet, er alderen 17-20 år. I denne perioden ser andelen inaktive ut til å øke betydelig. Hos norske barn de siste 20 årene finner man en reduksjon i kondisjon hos gutter på 20%, mens tilsvarende reduksjon hos jentene er på 27%.
Andelen personer i alderen 15-67 år som trener eller mosjonerer daglig lå rundt 5%, mens andelen som anga at de gikk eller syklet mer enn 30 minutter daglig var 46% i 1997. Blant voksne og eldre faller aktivitetsnivået med alderen. Andelen som trener har økt noe de siste 15 årene. Denne økningen ser ikke ut til å kompensere for den reduksjonen man har i hverdagsaktiviteten. Mellom 70 og 80% av barn og unge har for lite aktivitet. Undersøkelser tyder på at over halvparten av den voksne befolkning (mellom 25 og 65 år) har et aktivitetsnivå som er under gjeldende anbefalinger.
Andelen som er fysisk aktive er høyere hos dem med høy sosioøkonomisk status, enten man bruker utdanningslengde, inntekt eller kombinerte mål på sosial status. Levekårsundersøkelsen i 1997 viste at det i aldersgruppen 45-66 år var mer enn dobbelt så mange som aldri trente eller mosjonerte blant dem med kort utdanning sammenliknet med dem med lengre utdanning. Barn av foreldre med høyere utdanning trener oftere enn barn av foreldre med lavere utdanning, og nesten dobbelt så mange 16-åringer på yrkesfaglig studieretning som på allmennfaglig var inaktive i fritiden, det vil si at de var fysisk aktive mindre enn 1 time hver uke.
Helsemessige konsekvenser av økt inaktivitet
Følgene av fysisk inaktivitet over tid omfatter fysiologiske forandringer som gjør det berettiget å bruke betegnelsen mangelsykdom. Fysisk inaktivitet kan isoleres som en selvstendig risikofaktor, som i styrke kan sammenlignes med høyt blodtrykk, ugunstig blodfett-profil og røyking.
Både norske og internasjonale studier dokumenterer at fysisk aktivitet kan redusere risikoen for en rekke sykdommer; som hjerte-karsykdommer, diabetes type 2, høyt blod-trykk, muskel-skjelettlidelser, osteo-porose, psykiske lidelser og ulike kreftformer. Regelmessig fysisk aktivitet er forbundet med økt levealder, redusert forekomst av hjerte- kar-lidelser, enkelte kreftformer, lidelser i bevegelsesapparatet og god psykisk helse. Forskning viser at man bl.a. kan konkludere med følgende helsegevinster av fysisk aktivitet:
betydelig redusert risiko for å utvikle hjerte- og karsykdommer
betydelig redusert risiko for å utvikle diabetes type 2
moderat redusert risiko for høyt blodtrykk
varierende reduksjon av risiko for å utvikle kreft, avhengig av hvilke krefttype det dreier seg om.
Fysisk aktivitet er ikke bare en forebyggende faktor, men også en nødvendig del i behandling, habilitering og rehabilitering av en rekke sykdommer og tilstander; enten alene eller i kombinasjon med annen behandling. Det er gode holdepunkter for at fysisk aktivitet er effektiv i behandling og rehabilitering av hjerte-karsykdom, høyt blodtrykk, diabetes type 2, overvekt og fedme, muskel- og skjelettlidelser, revmatiske lidelser, psykiske lidelser, luftsveissykdommer og inkontinens.
Fysisk aktivitet gir også viktige funksjonelle effekter som er av sentral betydning i forbindelse med sykdom, som f. eks. bedret funksjonsevne, bedret evne til å tåle ulike former for medikamentell- og strålebehandling, økt psykisk velbefinnende og generelt bedret livskvalitet.
Det er viktig å understreke at et aktiv levesett ikke er det samme som et rigorøst treningsregime. Både norske og internasjonale anbefalinger vektlegger at det er en betydelig helsegevinst å hente selv ved en forholdsvis beskjeden økning i daglig aktivitetsnivå. En halv time daglig mosjon på et intensitetsnivå som tilsvarer rask gange, bedrer helsen og forebygger sykdom. Den største helsegevinsten oppnås ved å ta skrittet fra gruppen inaktiv til gruppen moderat aktiv, men for den som allerede er aktiv, får man en ytterligere helsegevinst ved større mengder aktivitet eller høyere intensitet.
Fysisk inaktivitet synes ikke bare å samvariere med sosial posisjon, men også med lav deltakelse på andre arenaer.
Utfordringer
I Norge ser man en negativ utvikling i forhold til en rekke inaktivitetsbetingede sykdommer og tilstander. Potensialet for å redusere sykeligheten og å redusere den sosiale ulikheten er stor. Utfordringen framover blir å legge til rette for økt fysisk aktivitet i de gruppene i befolkningen som er minst aktive, og samtidig forhindre at dagens aktivitetsnivå blir ytterligere redusert. Det er avgjørende at man tilrettelegger for et samfunn som innebærer økt fysisk aktivitet. Man må skape et aktivitets-fremmende nærmiljø uavhengig av hvilken bydel eller landsdel man bor i. Tiltak kan være bevaring av flere grøntområder, sykkelstier, nærmiljøanlegg der folk bor, lavterskeltilbud, aktivitetstilbud organisert på nye måter osv.
For å redusere sosial ulikhet i helse, er det viktig å ha fokus på bestemte arenaer og mål-grupper. I skolen og på arbeidsplassene når man de fleste mennesker, og dermed peker disse arenaene seg ut som sentrale i forhold til utjevningspolitikk.
Referanser
Grydeland, M: Fysisk aktivitetsnivå hos niåringer i Oslo. Hovedfagsoppgave, NIH 2001.
Seiler, S: Exercise as Medicine? Physical activity prescription in primary health care,
Agderforskning 2000.
US Department of Health and Human Service: Physical activity and health: A report of the Surgeon
General. Centers for Disease Control and Prevention, Atlanta. GA 1996.
SEF: Fysisk aktivitet og helse. Anbefalinger. Oslo, rapport 2/2000
SEF: Fysisk aktivitet og helse. Kartlegging. Oslo, rapport 1/2001
SEF: Vekt-helse. Oslo, rapport 1/2000.
1.4.5 Fysiske og kjemiske miljøfaktorer
Boks 1.23
For høye nivåer av NO2, svevestøv og ozon gir økt risiko for tidlig død, lungesykdommer og hjerte-og karsykdommer
Målinger av luftkvaliteten i Norge de siste 10 årene viser ingen klar tidstrend, men redusert bruk av piggdekk har redusert konsentrasjonen av svevestøv
Røyking ikke bør forekomme innendørs
Luftforurensninger
Luftforurensninger i byer og tettsteder: EU har gjennom et rammedirektiv og to datter-direktiver fastsatt grenseverdier for flere av de viktigste forurensningskomponentene som forekommer i byluft, blant annet svevestøv og NO2. Gjennom forskrift om lokal luftkvalitet implementeres disse direktivene i norsk rett. Hvis fastsatte grenseverdier overskrides, må det utarbeides en tiltaksutredning for å redusere forurensningen. Konsentrasjonen av svevestøv i byluft i vinterhalvåret er, i tillegg til veitrafikk og vedfyring, betinget av vær-forholdene. Generelt gir fuktig vær lavere konsentrasjoner enn perioder med tørt og stille vær. Fra det ene året til det andre kan målinger derfor vise store forskjeller i konsentrasjonen. Målinger av luftkvaliteten i byene Trondheim, Bergen, Oslo og Drammen de siste 10 årene viser ingen klart endret tendens. Antall målte overskridelser av grenseverdien i Trondheim var f eks like stort vintersesongen 2000/2001 som i 1993/94. Redusert bruk av piggdekk synes imidlertid å redusere konsentrasjonen av svevestøv.
I tillegg til forskrift om lokal luft-kvalitet, har Norge nasjonale mål for luft-kvalitet (svevestøv, NO2, ozon), samt SFTs og Folkehelsinstituttets luftkvalitetskriterier for flere av luftforurensningskomponentene. Beregninger som er gjennomført for 2001 viser at det er områder både i Oslo og Trondheim hvor nasjonale mål overskrides. Antall personer som eksponeres for nivåer over nasjonalt mål i Oslo er i størrelsesorden 200 000. Det tilsvarende tallet i Trondheim er 15 000. Det er knyttet en del usikkerhet til disse beregningene, særlig til størrelsen på bidraget fra vedfyring. Et langt lavere antall personer eksponeres for nivåer over nasjonalt mål for NO2. NILU overvåker bakkenær ozon på et landsdekkende nett av målestasjoner på oppdrag fra SFT. I henhold til EUs direktiv om ozon skal befolkningen varsles hvis times-konsentrasjonen av ozon overstiger 180 g/m3. Norge har lagt seg på en grense på 160 g/m3. Episoder med høye konsentrasjoner av ozon ved bakken i Norge skyldes i hovedsak tilførsler av forurenset luft fra kontinentet og de britiske øyer. Konsentra-sjoner over 160 g/m3 forekommer sjelden, mens nivåer omkring 100 -130 g/m3 ikke er uvanlig. Kritiske helseeffekter for NO2, sveve-støv og ozon kan være nedsatt lungefunksjon, bronkitt, økt mottakelighet for infeksjoner, astmaanfall og for tidlig død pga sykdommer i lungene og hjerte/kar-systemet.
Inneluft
Både for helse og trivsel er inneluftkvaliteten viktig og den bør i mange tilfeller bli bedre. Ugunstige forhold i inneluften kan føre til at en del individer opplever plager. Avhengig av en rekke forhold kan disse variere fra milde sanse- eller komforteffekter til forskjellige helseeffekter. Helseeffektene er imidlertid ofte diffuse og vanlige forekommende i befolkningen uten at inneklimaet har skylden. Dette gjør det vanskelig å vise at plagene virkelig skyldes inneklimaforhold.
Kunnskapen om årsaksforhold, virkningsmekanismer og effekter av dårlig inneklima er fremdeles mangelfull.
Der det røykes innendørs er dette den dominerende og helsemessig mest betenkelige forurensningskilden. Helseskader forårsaket av passiv røyking er veldokumenterte. Man utsettes for de samme stoffene som ved aktiv røyking, men de relative mengdene av de kjemiske stoffene i tobakksrøyk som pustes inn ved passiv og aktiv røyking er forskjellige. Flere av de mest helseskadelige stoffene gir en relativ større eksponering ved passiv røyking enn ved aktiv røyking.
Fuktskader og opplevde helseplager får mye fokus. Flere undersøkelser har påvist sammenheng mellom det å bo eller regelmessig oppholde seg i hus med høy fuktighet, fuktskader eller mugglukt og og økt forekomst av luftveissymptomer. Det er viktig at man har et godt kunnskapsnivå om sammenhengen mellom fukt og mulige helseskader og hvordan slike saker bør håndteres.
Det er viktig å fokusere på og forbedre inneklimaforhold i barns miljø. Dårlig vedlikehold og bygningsmessig standard synes å forekomme på en rekke skoler og barnehager. Selv om slike forhold ikke nødvendigvis forårsaker direkte helseskader, vil det medføre at barn, elever og ansatte får uverdige arbeidsforhold.
Inneklimafeltet omfatter i tillegg forhøyede radonkonsentrasjoner, dårlig renhold, kvalitetssikring av byggeprosesser, reduksjon av allergennivåer samt tilgang på tilstrekkelig ventilasjon med ren uteluft.
Støy
Om lag 25 % av befolkningen i Norge utsettes for støynivåer over anbefalte grenseverdier, d.v.s. over 55 dBA gjennomsnittlig støynivå utendørs. I SSB sin levekårsundersøkelse (1997) oppgir 16 % at de er plaget av vegtrafikkstøy og tilsvarende andel for fly- og togtrafikk var henholdsvis 9 og 3 %. Støy fra industri antas å plage ca. 4 % av befolkningen. I samme undersøkelse oppga 5 % at de har problemer med søvnen på grunn av støy. Beregninger viser at i underkant av 300 000 (7,5%) personer er sterkt plaget av veg-trafikkstøy, som er den dominerende støykilden. Antall plagede ved nivåer under 55 dBA utendørs er ikke kartlagt, og for en del støykilder (for eksempel havner, buss-terminaler, trikk/T-bane, mikrolette fly, skyte-felt) mangler det kunnskap om antall plagede. Dersom dagens utvikling fortsetter, ventes det at støyplagen i 2010 vil være noen få prosent lavere enn i dag. Det er imidlertid vanskelig å gjøre et estimat på støyplage/helseeffekter av støy kun på bakgrunn av støynivåer. En rekke faktorer, både hos mottageren og ved situasjonen vil kunne påvirke forholdet mellom støy og helse.
Det er satt i gang et arbeid for å utvikle en nasjonal støymodell for årlig beregning av støyplagen på tvers av de ulike støykildene. I denne forbindelse skal støy beregnes for hele landet, i første omgang for støynivåer ned til 50 dBA. I de nærmeste årene vil man drive et kontinuerlig utviklingsarbeid for å forbedre overvåkingen av støy. Datagrunnlag og modellberegninger skal gjøres mer nøyaktige, og ny kunnskap som fås gjennom pågående prosjekter, deriblant forskning, skal tas i bruk. Alle sektorer som bidrar vesentlig til folks støyplager skal inkluderes i modellen. Dette arbeidet er satt i gang som følge av det nasjonale resultatmål for støy, som ble fastsatt i forbindelse med behandling av Stortings-melding nr. 8 (1999-2000): Regjeringens miljøvernpolitikk og rikets miljøtilstand. Målet er at støyplagen skal reduseres med 25 prosent innen 2010 i forhold til 1999.
Fremmedstoffer i mat
Tilsetningsstoffer: Kontroll med tilsetnings-stoffer foretas med bakgrunn i lovbestemte maksimumsverdier i matvarer, regulert av tilsetningsstofforskriften. Dette foregår delvis i forbindelse med internkontroll i bedriftene, og delvis som stikkprøvekontroll av merkingen på matvarene, særlig i forbindelse med import. Tilsetningsstoffforskriften ble sist endret i 1999, hvor det ble gjort en tilnærming til EUs regelverk for tilsetningsstoffer. Med unntak av cyklamat, azo-fargestoffene, nitrat og nitritt kan de fleste stoffene brukes på samme måte som i EU. Norge har siden 1999 vært med i en Nordisk gruppe hvor sikkerheten av mer enn 300 tilsetningsstoff er blitt vurdert på nytt. En rapport fra dette arbeidet konkluderer med at det ikke er fare forbundet med den nåværende bruken, men at en nøyere oppfølging av sikkerheten for enkelte tilsetningsstoffer er ønskelig.
Miljøgifter: Det er foretatt en rekke overvåkings- og kartleggingsundersøkelser når det gjelder forekomst av miljøgifter som metaller, klororganiske forbindelser som dioksiner eller PCB og tjærestoffer (PAH) i mat, hovedsakelig i marine organismer, fra fjord-, kyst- og havområder. Gjennom statlige program for forurensningsovervåkning er det avdekket betydelig forurensning av marine organismer med metaller, dioksiner, PCB og PAH i fjordområder med stor industri-virksomhet. I alt 29 fjordsystemer er belagt med kostholdsråd for fisk og/eller skalldyr. Fortsatt gjenstår undersøkelser av marine organismer i enkelte områder der innledende undersøkelser indikerer at sedimentene er sterkt forurenset. Videre er det avdekket høyt innhold av kvikksølv i stor ferskvannsørret og røye, noe som har resultert i kostholdsråd til gravide og ammende. Gjennom undersøkelser av befolkningens konsum av matvarer som kan inneholde miljøgifter utført av Folkehelseinstituttet, beregnes inntak av de ulike miløgiftene. Innholdet av bly og kadmium er lavt i grønnsaker, barnemat og animalske produkter. Innholdet av bly er lavt i korn og kornprodukter, mens kadiuminnholdet kan være høyere særlig i visse områder pga. jordsmonn. Det meste sitter i skallet og forkommer i kli. Det totale inntaket i befolkningen representerer imidlertid ikke noe helseproblem.
Morsmelksundersøkelser viser at generelle befolkningens eksponering for klororganiske miljøgifter fortsetter å gå ned. Det er ikke funnet noe betydelig forskjell i nivået mellom ulike steder i landet. Fra 1993 til 2001 har nivået av dioksiner og dioksinlike PCB gått ned fra 36 pg/g fett til 16 pg/g fett. Dagens nivå i norsk morsmelk er lavere enn det man finner i tettbefolkede, høyt industrialiserte land i Europa, men høyere enn i mindre industri-aliserte land i Europa og verden for øvrig. I samme tidsperiode har nivået av total PCB i morsmelk sunket fra 525 ng/g fett til 208 ng/g fett. Dette viser at tiltak mot utslipp og spredning av disse miljøgifter nytter. Derimot har en nylig undersøkelse ved Folkehelseinstituttet avdekket at nivået av bromerte flammehemmere (PBDE) i serum har steget eksponensielt fra 1977 (0,4 ng/g fett) til 1999 (3,3 ng/g fett). Nivået er foreløpig betydelig lavere enn det man regner med kan medføre noen form for helseskade, men den videre utviklingen bør følges nøye.
Plantevernmiddel-rester i matvarer: Systematisk overvåkning av plantevernmiddel-rester i matvarer ble etablert i 1977. De siste årene er overvåkningen utvidet og forbedret. Omfanget har ligget på i underkant av 3000 prøver av frukt og grønnsaker årlig (ca 2500 prøver i 2001). I tillegg taes det prøver av korn og kjøtt. Antallet stoffer det analyseres for i frukt og grønnsaker lå i 2001 på 179, og det ble tatt ut prøver av om lag 169 vareslag. Forholdet mellom antallet prøver av importerte og norske varer gjenspeiler til en viss grad fordelingen i markedet. I 2001 ble gjeldende grenseverdier overskredet i 99 prøver. Dette tilsvarer 4,9% overskridelser. Grenseverdiene er satt med god sikkerhetsmargin i forhold til de nivåer der inntak av plantevernmiddel-rester kan by på helseproblemer.
Rester av veterinærmedisinske preparater: Kjøtt, melk, egg, honning og oppdrettsfisk kontrolleres for innhold av antibakterielle midler. I år 2000 og 2001 viste ingen prøver rester av legemidler eller vekstfremmende stoffer, bortsett fra to over-skridelser av antiparasittmiddel (feben-dazol) og et antibiotikum (penicillin) i melk. Omfanget av analyseprogrammet er i samsvar med krav fra EU og i løpet av 2002 vil ca 2400 prøver bli analysert for 130-140 ulike stoffer.
Stoffer som migrerer fra emballasje og gjenstander i kontakt med mat: Muligheten for overgang av komponenter fra plastemballasje til næringsmidler er tilstede. Særlig gjelder dette mykgjørere i polyvinylklorid og poly-vinylidenklorid. Også stoffer som finnes i konservesbokser lakkert med epoksifenol-lakker kan avgi disse lakkene til matvarer. Et av stoffene som kan lekke ut er bisfenol A. EUs vitenskapskomite for mat har i år satt et midlertidig tak for tolererbart daglig inntak av bisfenol A på 0,01mg/kg kroppsvekt pr dag. Inntaket av bisfenol A er i verste tilfelle 1/6 og 1/20 av denne TDI verdien, for henholdsvis barn og voksne. Keramikk kan avhengig av kvalitet lekke ut metaller som bly og kadmium. En ny undersøkelse viser lekkasje av bly, men i mengder langt under grense-verdien. Det er i dag ikke noe som tyder på at stoffer som migrerer fra matvare-emballasje eller gjenstander i kontakt med mat har negativ betydning for vår helse. Innen EU foregår det et kontinuerlig arbeid med utvikling av regelverk for å sikre matkvaliteten med hensyn til kontaminering fra emballasje.
Radionuklider i mat: På grunn av omfattende forurensning etter Tsjernobyl-ulykken har Norge en rekke målestasjoner for næringsmidler for å sikre at mat som omsettes ikke overskrider kravet om akseptabelt forurensningsnivå. Aktivitetsnivået av cesium-137 ble undersøkt i matvarer samlet fra kolonialbutikker over hele landet i 1996,1997 og 1998. Bortsett fra tre prøver på honning som lå på 600 Bq/kg lå samtlige matvarer under tiltaksgrensene. Mens reinsdyr hadde et gjennomsnitt på ca 370 Bq/kg, var nivået på honning ca 230 Bq/kg, geitost, småfe og vilt på ca 100 Bq/kg. Storfe og fisk hadde under 25 Bq/kg. Nivåene som ble bestemt i 1999 i reinsdyr, småfe og storfe i frisone og tiltaks-sone var i gjennomsnitt: 702 og 1450 Bq/kg for rein, 64 og 143 Bq/kg for småfe og 25 og 24 Bq/kg for storfe. Måleresultatene viser at det radioaktive innholdet i utsatte nærings-midler (småfe, reinsdyr og vill ferskvannsfisk) er betydelig lavere enn det som var tilfelle de første årene etter Tsjernobylulykken. Reinsdyr og småfe fra utsatte områder kan imidlertid fortsatt ha høye verdier og overvåkingen må fortsette.
Som følge av utslipp fra det britiske gjenvinningsanlegget Sellafield er spor av radioaktivt teknetium funnet i havet utenfor norskekysten. Den høyeste aktiviteten er målt i skalldyr og blæretang. I skalldyr er det høyeste aktivitetsnivået funnet i hummer (13,0-49,4 Bq/kg fersk vekt). Disse konsentrasjonene er ca. 1/30 av EUs tiltaksgrense på 1 250 Bq/kg som vil gjelde ved en eventuell fremtidig atomulykke. Situasjonen følges opp med målinger på blåskjell, krabbe, reker etc. langs hele kysten. Fisk har lave verdier, under 0,5 Bq/kg.
Algetoksiner: Kontrollen med fore-komsten av algetoksiner i skjell har stadig gjennomgått forbedringer. I regi av Statens næringsmiddeltilsyn tas det algeprøver hver uke i sommerhalvåret fra 26 stasjoner, fordelt langs hele kysten. Advarsel mot konsum av selvplukkede skjell gis på bakgrunn av forekomsten av kjente toksinproduserende alger. Områdene åpnes først når de toksiske algene er borte, og en skjellprøve fra stasjonen viser at skjell igjen kan spises. Toksin-analysene utføres i dag med avanserte analytiske metoder, slik at antall dyreforsøk er dramatisk redusert. I tillegg blir alle partier av skjell som skal omsettes kommersielt undersøkt, både med analytiske metode og dyreforsøk (det arbeides hard for å få EU godkjenning på å gå helt over til analytiske metoder). Et tredje overvåkingsprogram kjøres i regi av Fiskeridirektoratet, hvor algetoksiner i skjell fra 50 stasjoner analyseres fire ganger per år. Alle toksinanalysene utføres ved Norges veterinærhøgskole.
Fremmedstoffer i drikkevann
Desinfeksjonsbiprodukter: I 2001 ble det gjennomført et prosjekt med månedlige målinger av kloreringsbiprodukter i drikke-vann fra 20 utvalgte norske vannverk. Det ble gjennomført 12 prøveomganger. Vannverkene var valgt ut etter fargetall, geografisk spredning, vannbehandling og desinfeksjons-metode. De påviste mengder av trihalometaner var lavt, årsgjennomsnittet for det enkelte vannverk lå i området 0,4-16,6 mikrogram per liter, med en gjennomsnittsverdi på 6,3 mikro-gram per liter. Gjennomsnittsverdien ligger således i størrelsesorden på en tiendedel av drikkevannskravet, og alle verdier lå betydelig under dette kravet på 50 mikrogram per liter. Dette prosjektet bekreftet altså resultatet fra de tidligere undersøkelsene. Det er derfor ikke helsemessig begrunnet å foreta hyppige målinger av kloreringsbiprodukter i norsk drikkevann.
Materialer i kontakt med drikkevann: Folkehelseinstituttet vurderer hvorvidt det er sannsynlig at materialer i kontakt med drikkevann kan avgi helseskadelig stoffer i mengder som kan ha betydning.
Vannbehandlingskjemikalier: Statens næringsmiddeltilsyn godkjenner vannbe-handlings-kjemikalier etter tilrådning fra Folkehelseinstituttet.
Plantevernmiddel-rester: I perioden 1998-2000 ble restnivået av plantevernmidler i 88 drikkevannskilder kartlagt. Til sammen ble det analysert 280 prøver, 116 fra grunn-vannskilder og 164 fra overflatevannkilder. Drikkevannskildene lå i områder med mye jordbruksareal og/eller tettstedsareal, og var antatt utsatt for forurensning av plantevern-midler. Det ble bare gjort et fåtall funn over analysemetodenes nedre bestemmelsesgrense. De funn som ble gjort viser at plantevern-midler bare påvises lokalt i drikkevannskilder med et betydelig forurensningspotensiale for slike stoffer, og selv da i så lave konsentrasjoner at det er uten helsemessig betydning.
Andre organiske forurensninger: Drikkevannsforskriften regulerer hvor mange kontrollanalyser som skal utføres. Det er sjelden det gjøres funn, og organiske forurensninger kan ikke anses som noe egentlig helsemessig problem i norsk drikkevann.
Metaller og andre forurensninger: I en kartleggingsundersøkelse av 566 vannverk i perioden 1986-1991 ble det gjennomgående funnet meget lave nivåer av metaller og andre uorganiske forurensninger. Nivåene var så lave at det ikke er prioritert å gjøre nye undersøkelser.
Stråling
Naturlig UV: Det er etablert et nettverk av UV-målestasjoner som følger både kortsiktige variasjoner og utvikling i UV-stråling, knyttet til bl.a. endringer i ozonlaget. Systemet er nå godt etablert og erfaringene med det er gode. Målingene benyttes bl.a. til varsling av UV-nivå i dagspressens værvarsler. Selv om forekomsten av forskjellige former for hudkreft er klart økende, skyldes dette fortsatt endrete solvaner, mens de eventuelle effektene av redusert ozonlag ikke blir synlige før om mange år.
Elektromagnetisk stråling: Enkelte laboratoriestudier antyder at mobiltelefoner kan ha visse biologiske virkninger. Det er likevel få konkrete holdepunkter for at mobiltelefoner kan gi helseproblemer. Helsedepartementet har i 2002 nedsatt en gruppe som skal gjennomgå de siste års vitenskapelige litteratur om emnet. Norge (ved Statens strålevern) deltar sammen med 13 andre land i en EU-finansiert pasient-kontroll-studie som søker etter mulige sammenhenger mellom kreft i hode-/halsregionen og bruk av mobiltelefoner. Forskningslitteraturen om mulige helseskader fra ekstremt lavfrekvente magnetfelt fra kraftledninger har også vært gjennomgått og oppdatert. Nyere forskning svekker heller enn styrker hypotesen om at enkelte sykdommer (spesielt leukemi blant barn) henger sammen med elektromagnetiske felt fra kraftledninger.
Radon i vann: Radon kan aldri utgjøre noe problem i overflate-vannkilder, som er vannkilde for mer enn 85% av Norges befolkning. Det er gjennomført undersøkelser i over 4000 brønner. I fellesbrønner (flere enn 50 personer) fra løsmasser ligger nesten alle godt under kravet i drikkevannsforskriften på maks 100 Bq/l, mens det i fjellbrønner kan ligge betydelig over kravet. Vann fra fjellbrønner i prekambrisk granitt har en median-verdi på 698 Bq/l. Vann fra 14% av alle fjellbrønner oversteg tiltakskravet for enkelt-husholdninger på 500 Bq/l.
1.4.6 Genetiske faktorer
Boks 1.24
Genetisk kunnskap og teknologi vil gi helt nye muligheter for identifikasjon av biologisk sårbarhet for sykdom, og for å finne miljøfaktorer som utløser sykdom
For enkelte vanlige sykdommer har man allerede identifisert risikogener. Nå brukes disse blant annet til å lete etter bedre medikamenter, vaksiner og miljøfaktorer som utløser sykdommen. Eksempler på dette er diabetes og Alzheimers sykdom.
Barn med genetisk disposisjon for Type 1 diabetes har en livstidsrisiko på 20 % for å utvikle sykdommen, mens livstidsrisikoen for et tilfeldig valgt barn er omtrent 1 %
Frem til 15 års alder er risikoen omtrent 6 % for et barn med «diabetesgener», mens den er under en halv prosent for et tilfeldig valgt barn
2.7 % av nyfødte i Norge har «diabetes-genene», og disse barna vil gi opphav til nesten halvparten av type 1 diabetes tilfeller som oppstår i befolkningen
Forekomsten av Alzheimers sykdom i Norge er anslått til 30 000 personer
3-6 % av befolkningen antas å være bærere av to kopier av ApoE*4 genet. Disse har en betydelig økt risiko for å utvikle Alzheimer ved 75 års alder, mens de 20-25% av befolkningen som bærer en kopi av genet har en moderat økt risiko
Alle sykdommer utvikles som et resultat av samspillet mellom gener, miljø og tilfeldighet. Genetikken har utviklet seg meget raskt de siste årene. Genetisk kunnskap og teknologi vil gi helt nye muligheter for identifikasjon av biologisk sårbarhet for ulike sykdommer, og for å benytte genetisk disposisjon til å identifisere spesifikke miljøfaktorer som utløser sykdom. Forskere er i gang med å kartlegge betydningen av genetiske risiko-faktorer for en lang rekke tilstander som for eksempel medfødte misdannelser, og for vanlige sykdommer som type 1 og type 2 diabetes, Alzheimers sykdom, hjerteinfarkt, schizofreni og bryst-kreft. De to eksemplene nedenfor illustrerer betydningen av genetiske faktorer.
Type 1 diabetes
Type 1 diabetes medfører alvorlige sen-komplikasjoner, redusert livskvalitet og levealder, og er blant de hyppigste kroniske og livslange sykdommer blant barn i den vestlige verden. Hyppigheten har økt i mange land i de siste 30 år, inkludert i Norge (Stene 2002). Norge ligger i verdenstoppen etter Finland når det gjelder forekomst av Type 1 diabetes.
Diabetes oppstår etter en lengre periode der kroppens eget immunforsvar ødelegger de insulinproduserende cellene i bukspytt-kjertelen, men det er fortsatt en stor gåte hva som starter sykdomsprosessen. Den ofte tidlige debut og en sykdomsprosess som kan vare i flere år peker mot at sykdomsprosessen starter tidlig i livet, kanskje så tidlig som i mors liv.
Det er en relativt sterk opphopning av sykdommen i familier, og tvillingstudier viser at arv spiller en rolle for om man utvikler type 1 diabetes. Blant eneggede tvillingpar der en av tvillingenhe har type 1 diabetes får den andre tvillingen sykdommen bare i 50 % av tilfellene, selv etter inntil 40 års oppfølging. Dette viser at arv alene ikke er tilstrekkelig for å utvikle sykdommen. Miljøfaktorer er også viktige. Den nevnte økningen i forekomst i mange land må altså skyldes miljøfaktorer.
Det er anslått at omtrent 40-50% av den arvelige disposisjonen for type 1 diabetes bestemmes av gener som spiller en rolle i kroppens immmunforsvar. Ulike kombinasjoner av slike gener er forbundet med både redusert og økt risiko for type 1 diabetes. Den sterkeste risikoen for utvikling av type 1 diabetes har barn som blir født med en spesiell kombinasjon av disse genene som ligger på kromosom nummer 6. Slike barn har en livstidsrisiko på 20 % for type 1 diabetes, mens livstidsrisikoen for et tilfeldig valgt barn er omtrent 1 % . Frem til 15 års alder er risikoen omtrent 6 % for et barn med denne kombinasjonen av «diabetesgener», mens den er under en halv prosent for et tilfeldig valgt barn. 2.7 % av nyfødte i Norge har «diabetes-genene», og disse barna vil gi opphav til nesten halvparten av alle tilfeller av type 1 diabetes.
Ødeleggelsen av de insulinproduserende cellene i bukspytt-kjertelen kan settes i gang av begivenheter tidlig i fosterlivet mens immunsystemet er umodent og sårbart. Flere studier har vist en sammenheng mellom spesielle virusinfeksjoner i fosterlivet og type 1 diabetes. Det er holdepunkter for at en tarmvirus-infeksjon i svangerskapet kan føre til type 1 diabetes.
Flere epidemiologiske studier antyder at risikoen for type 1 diabetes er lavere hos de som har blitt ammet enn hos de som har fått morsmelkerstatning. Det er også holdepunkter for en sammenheng mellom type 1 diabetes og kumelk eller mangel på morsmelk i første leveår. Det pågår en vitenskapelig diskusjon om hvorvidt D-vitamin beskytter mot diabetes. Forskningsprosjektet miljøfaktorer i type 1 diabetes ved Folkehelseinstituttet følger nyfødte med høyrisikogener til de blir 15 år for å finne de miljøfaktorer som utløser diabetes (MIDIA 2002).
Alzheimers sykdom
Forekomsten av Alzheimers sykdom i Norge er anslått til 30 000 personer (Myhre 2002). Forekomsten vil øke betydelig de nærmeste årene fordi det blir stadig flere eldre. Anslaget er basert på studier fra andre land fordi det ikke finnes norske studier eller sykdoms-registre som gir informasjon om forekomsten av Alzheimers sykdom. I løpet av de siste 10 årene er det identifisert en rekke gener som gir økt risiko for Alzheimers sykdom. 4 – 8% av pasientene er under 60 år når sykdommen utvikler seg. Disse pasientene har oftest en sterk genetisk disposisjon og miljøfaktorer spiller en liten rolle. Pasientene har i de fleste tilfeller arvet et sykdomsgen fra en av sine foreldre, og dette genet er slik at det med meget høy sannsynlighet fører til Alzheimer hos den som bærer genet. Flertallet av pasientene utvikler imidlertid sykdommen etter at de har fylt 60 år. Også hos disse pasientene er det oftest en genetisk disposisjon, selv om denne ikke er like uttalt som hos de yngre pasientene. Mange av dem har en eller to kopier av et sykdoms-disponerende gen som gir en økt risiko for Alzheimer, men som ikke utløser sykdommen hos alle som er bærere av genet. 3-6% av befolkningen antas å være bærere av to kopier av det meste kjente «Alzheimer-genet» . Disse har en betydelig økt risiko for å utvikle Alzheimer ved 75 års alder, mens de 20-25% av befolkningen som bærer kun en kopi av genet har en moderat økt risiko. Vi vet altså at risikogenene må virke sammen med andre gener eller miljøfaktorer for at sykdommen skal utløses. Det pågår nå en rekke studier der man undersøker hvilke miljøfaktorer som beskytter, og hvilke som utløser sykdommen hos genetisk disponerte personer. Alt fra kosthold og miljøgifter til infeksjoner og hodeskader blir undersøkt i håp om å få kunnskap som kan bidra til å forebygge eller behandle Alzheimer.
Prosjektbeskrivelse – Miljøårsaker til type 1 diabetes (MIDIA). Folkehelseinstituttet 2002. http://www.fhi.no/tema/midia/
Myhre A, Tysnes O-B. Etiologi og genetikk ved Alzheimers sykdom. Tidsskr Nor Lægeforen 2002;122:50-3.
Stene LCM. Early life exposures and risk of childhood onset Type 1 diabetes. Thesis. Faculty of Medicine. University of Oslo 2002.