3 Beregningsmodeller for erstatning av helsekostnader:
Erfaringer fra rettsoppgjørene mot tobakkindustrien i USA
Av Knut Ringen, DrPH, MHA, MPH
3.1 Innledning 1
Rettsoppgjørene mot tobakksindustrien i USA har pågått i over 30 år, helt siden helsedirektøren i 1964 utgav den første rapporten om helsefarene forårsaket av tobakksbruk. 2 Mellom 1966 og 1994 ble det ført mange saker på vegne av individuelle røykere som hadde fått sykdommer, men i disse søksmålene ble tobakksindustrier stort sett frifunnet. Den var en for stor motstander til å bekjempes av individuelle røykere. 3
I 1994 kom justisministeren i delstaten Missisippi på en ny måte for å holde industrien ansvarlig. Han besluttet å anlegge en sak mot industrien for å få erstatning for de utgifter industrien hadde påført delstaten i form av helsekostnader for delstatsansatte (som delstaten betalte som arbeidsgiver) og Medicaid fondet (den offentlige sykeforsikringen for lavinntektsgrupper som delstatene finansierer med skatteinntekter og tilskudd fra den føderale staten).
Dette var plutselig et helt nytt spill. Her var det en motstander (det vil si staten) som kunne stå opp mot tobakksindustrien som likeverdig og vel så det. Men Missisippi, som er en liten stat og den fattigste av de 50 delstatene, var ingen ideell kandidat, noe dens justisminister rådde bot på ved å få støtte fra justisministrene i en rekke andre delstater, som også anla lignende saker mot industrien.
I 1998 ble fire av disse sakene avsluttet gjennom forlik (Missisippi, Florida, Texas og Minnesota). Deretter, i november 1998, like før den femte saken i delstaten Washington skulle avsluttes, ble et forlik med tobakksindustrien inngått på vegne av alle de gjenstående 46 delstatene. 4 Dette forliket kom på 206 milliarder dollar som skal betales over 25 år. 5
Et neste kapittel i rettsoppgjøret gjelder 35 gruppesøksmål som er anlagt på vegne av fagforbundenes sykekasser. Disse sakene er i omfang omtrent på samme størrelse som delstatenes søksmål. Deretter kommer en hel rekke nye saker anlagt på vegne av private helsesystemer. Nylig innledet den føderale staten en nasjonal sak mot industrien.
3.2 Påstander
Etter rettssaken i Texas er det blitt et mønster på hvordan disse sakene føres. De blir delt i tre deler:
Først må det bevises hva industrien har gjort for å måtte stå til ansvar.
Deretter må det bevises hvorfor industrien skal holdes ansvarlig.
Til slutt må det bevises hvordan industrien skal holdes ansvarlig.
3.2.1 Hva industrien har gjort
Tiltalen bygger på tre påstander:
Den første er at industrien har solgt et "defective product", d.v.s. at den med vitende og vilje har solgt en vare som er skadelig for helsen. Det legges her blant annet til grunn at industrien har hatt kjennskap til at varen inneholder mange kreftfremkallende stoffer, og i tillegg har industrien tilsatt farlige stoffer, deriblant nikotin og amoniakk, for å sikre «bedre» virkning.
Den andre påstanden er at industrien har overført kostnader til helsetjenestene ved å benekte de helsefarlige konsekvenser av å røyke for å unngå å betale for behandlingen av sykdommene. En beregning antyder at dette beløpet tilsvarer ca. 1–1,50 dollar per pakke sigaretter som blir omsatt.
Den tredje påstanden er at industrien har forpurret det tobakksforebyggende arbeidet, blant annet ved å holde tilbake tobakksvarer med mindre risiko, kjempe imot forskrifter og avgifter, motarbeide høyere finansiering av forskning og utredning som har som mål å forebygge, osv.
3.2.2 Hvorfor industrien skal holdes ansvarlig
Det påstås at industrien skapte et ulovlig kartell med tanke på å samordne tiltak mot alle handlinger som kunne påvirke industrien negativt. Den etablerte tre samordningsorganer. I 1954 ble The Tobacco Industry Research Committee opprettet. Denne skulle samordne all forskning og utredning, ved å legge vekt på forskning som var til hjelp for industrien, og motarbeide annen forskning. Det var meningen at komitéen og den forskningen den samordnet, skulle gi et bilde av en industri som var saklig og intellektuelt suveren. I tillegg til dette opprettet industrien i 1958 The Tobacco Institute. Dette instituttet hadde som formål å samordne all PR- virksomhet og politisk virksomhet som skulle gi industriens svar på alle anklager angående tobakkens helseskadelige konsekvenser. I 1970-årene opprettet industrien The Council for Indoor Air Research for å motarbeide tiltak som skulle forebygge passiv og miljøeksponering for tobakksrøyk.
Det påstås også at industrien holdt tilbake vitenskapelig informasjon. Industrien ansatte advokatfirmaer for å gi dekke for sine handlinger med begrunnelse i at alt dette var en del av den fortrolige forbindelse som en klient har med sine advokater. En rekke av USAs fremste advokatfirmaer har representert industrien.
Til sist, og svœrt alvorlig, påstås det at industrien ga falske vitnemål i rettssaker og i parlamentariske høringer, både i delstatene og i Kongressen. Blant annet har industrien benektet at den hadde kunnskaper om eller kjennskap til tobakkens helseskader, og at røyking kan forårsake nikotinavhengighet. 6
3.2.3 Hvordan industrien skal holdes ansvarlig
I delstatenes rettssaker og i de som er kommet deretter kreves det at industrien skal «straffes» på seks hovedområder:
Først skal kartellet nedlegges. The Tobacco Institute, The Tobacco Industry Research Committee og The Council for Indoor Air Research skal opphøre, og industrien skal avstå fra å gjenopprette noen tilsvarende virksomhet.
Deretter skal industrien begrense sin markedsføring av tobakksvarer i USA, bl.a. ved mindre reklame.
For det tredje skal tobakksindustrien finansiere mer opplysningsarbeid om tobakkens helseskader.
Den skal også finanisere mer røykeskadeforskning og utredningsarbeid.
For det femte skal tobakksindustrien offentliggjøre det meste av sine fortrolige dokumenter som har med hva industrien har hatt kjennskap til angående tobakkens helsefarer.
Til slutt, og av størst betydning — i hvert fall som nyhet — skal industrien betale erstatning for de helsekostnader som tobakken har påført saksøkerne, og i tillegg til dette skal de betale forskjellige slags «punitive» (straffe-) erstatninger samt advokatkostnader. I de forlik som er inngått hittil, er det endelige erstatningsbeløpet 2–4 ganger større enn det beregningen av helsekostnader alene ville indikere.
3.3 Industriens forsvarsargumenter
Tobakksindustrien har forsvart seg i disse rettssakene med følgende hovedargumenter.
Tobakk er en del av vår kulturhistorie. Tobakk ble brukt av indianerne i flere hundre år før europeerne kom til Nord-Amerika, og bruken i dag er en naturlig utvikling fra denne opprinnelige bruken. Tobakksindustrien skapte ikke tobakken; tobakken og bruken av den eksisterte før industrien oppstod. Med andre ord, industrien oppstod som et tilbud som utviklet seg som svar på et eksisterende behov eller etterspørsel. 7
Alle vet at tobakksbruk er helsefarlig. Forbrukerne er ansvarlige, og de har akseptert den risikoen som røyking innebærer. 8
Tobakk er en lovlig vare. Ikke bare er den lovlig, men staten regulerer bruken av varen gjennom begrensninger i adgangen til å reklamere, advarselsforskrifter som produsentene må følge, og mange sœrskilte avgifter. 9
Årsaken er ikke faslått vitenskapelig. Statistiske undersøkelser kan ikke brukes som bevis på at sykdommer som forekommer hos et individ, er forårsaket av en særskilt eksponering.
Folk røyker for å nyte, ikke for å bli avhengige. Røyking virker avspennende i en stressende tilværelse, og er til nytte for dem som velger å røyke. 10
At det nå er færre som røyker enn før, viser at folk forstår risikoene. Andelen av den voksne befolkningen som røyker, er gått ned med 50 % i de siste 20 årene, og industrien hevder at dette har skjedd fordi færre mennesker aksepterer risikoen. 11
Advarslene på tobakkspakkene er tilstrekkelig opplysning. Industrien påstår at folk er informerte om den risikoen de tar når de velger å røyke. 12
Industrien har støttet begrensning av reklamen. Industrien viser til at den gikk med på å forby tobakksreklame på TV i 1971 som bevis for at den er en ansvarlig produsent/selger. 13
3.4 Beregninger av kostnader
Det er viktig å skille mellom beregningsmodeller som brukes til rettslige formål og modeller som brukes til sosialpolitiske formål. 14 I rettssakene om erstatning for helsekostnader skal modellen svare på et snevert og meget konkret spørsmål: Hvor stor andel av helsekostnadene som er påført, kan tilskrives tobakksbruk?
3.4.1 Beregningsmodeller
I sin enkleste form bygger modellen på at en viss brøkdel av de totale helsekostnader kan tilskrives tobakksbruk. Denne brøkdelen er kalkulert på grunnlag av:
Relativ risikoutbredelse av røyking
Alle modellene som er brukt i rettssakene om helsekostnader, har det samme grunnlaget. De bygger på epidemiologisk tenkning, og legger til økonomiske beregninger. Noen av disse modellene bruker en avansert økonometrisk formel med regresjonsanalyse. 15 Men uansett hvilken modell som blir brukt, så er de basert på samme prinsipper.
3.4.1.1 SAF -modellen
Grunnlaget for alle beregningene er en epidemiologisk formel som kalles «Smoking Attributable Fraction»(SAF)- dvs, den brøkdel som kan tillskrives røyking. 16
SAF= [ p0 +p1 (RR1) + p2 (RR2) ] – 1
p0 +p1 (RR1) + p2 (RR2)
Der:
SAF = brøkdelen av en gitt sykdom i en befolkning som kan tilskrives røyking.
p0 = andelen av individer i befolkningen som aldri har røykt.
p1 = andelen av nåværende røykere i befolkningen
p2 = andelen av forhenværende røykere i befolkningen
RR1 = relativ risiko 17 for nåværende røykere sammenlignet med dem som aldri har røykt
RR2 = relativ risiko for forhenværende røykere sammenlignet med dem som aldri har røyket
3.4.1.2 Tidsperspektiver
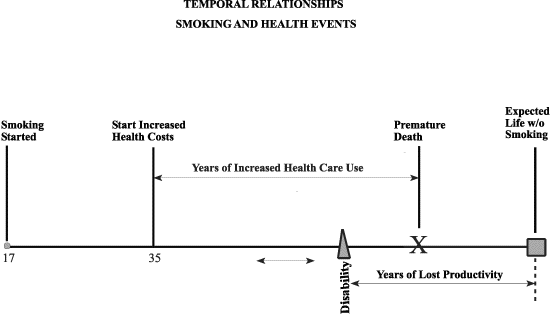
Figur 3.1 gir et tidsperspektiv på helsen til røykere sammenlignet med helsen til ikkerøykere. Det er to viktige tidsperspektiver man må være klar over når det gjelder røyking:
For det første at sykdommer som tilskrives røyking er kroniske, og tar lang tid å utvikle. Selv om de fleste røykere begynner mens de er tenåringer, så ser vi ingen virkning av røykingen i form av høyere risiko for sykdom før de er i midten av 30-årene. Risikoen øker deretter sterkt, særlig i 50- og 60- årsalderen.
For det andre at røykere lever kortere enn ikke-røykere. Store deler av folks sykdommer og tilhørende kostnader forekommer sent i livet. Fordi den «senere» perioden kommer tidligere i røykernes liv, så inntrer denne gruppens totalhelsekostnader tidligere enn for ikkerøykere.
Men uansett hvilken alder man ser på, har røykere 10–30 % større helsekostnader per kasus enn ikke-røykere med et gjennomsnitt på 15 %. 18
3.4.1.3 Tre tidsperioder
Tobakksbruk som massekonsum, særlig sigarettrøyking, er et forholdssvis nytt fenomen i vårt samfunn. Sigarettrøyking begynte stort sett etter den første verdenskrigen og tiltok veldig etter den andre verdenskrigen. De første aldersgruppene med alvorlig røyking var de som ble født 1910–20 og 1920–30. I disse aldersgruppene røykte over 70 % av alle voksne menn på et eller annet tidspunkt. Fra og med de som ble født i 1960 er røykingen gått sterkt ned. I dag er det «bare» 24 % av den voksne befolkningen i USA som røyker.
Selv om vi nå fikk alle til å slutte å røyke på en gang, ville røykingens helsekostnader, riktig nok i minskende andel, vare ut vår levetid. Derfor legger vi vekt på tre tidsperioder når vi foretar kostnadsberegningene.
Nåtidskostnader. Vi begynner beregningene med å se på hvor store kostnadene var i siste år eller helst de siste fem årene, da det er en del variasjon mellom årene.
Førtidskostnader. Deretter må vi spørre hvor langt vi skal gå tilbake i tiden. Det varierer noe med hensyn til den gjeldende lov for forskjellige domstoler. Om det tillates, er det to datoer man kan legge vekt på.
Ved årskiftet 1953/54 var det klart at tobakksbruk forårsaket store helseskader. 19 Industrien sa at den tvilte på dataene, men at den skulle opprette en forskningsinstans, og hvis det viste seg at industriens produkter medførte helseskade, så ville den stoppe produksjonen. 20 Den eminente lege og økonom Jeffrey Harris mener at alle tobakksrelaterte helsekostnader fra denne tid kan tilskrives tobakksindustrien. 21 For en stor del på grunn av industriens motstand tok det over 10 år før den amerikanske helsedirektøren endelig fastslo tobakkens helsefarer, og mange har sagt at i det minste må industrien holdes ansvarlig for denne forsinkelsen. 22
I 1962 la forskere i British American Tobacco (BAT) frem resultater for firmaets ledelse der de viste at nikotin var et sterkt avhengighetsskapende stoff. Istedenfor å anerkjenne dette faktum sendte industrien ut et samordnet budskap som la vekt på at røyking virker avstressende. 23 Deretter begynte industrien mer og mer å manipluere nikotininnholdet i tobakk mens den kjempet en voldsom kamp for å fornekte at røyking fører til avhengighet. Denne kampen gjorde at det tok 25 år før helsedirektøren i 1988 endelig anerkjente at tobakksbruk fører til avhengighet. 24
Fremtidskostnader. De vanskeligste beregningene gjelder fremtidskostnadene. Vi vet at risikoen for mange tobakksrelaterte sykdommer, sœrlig hjerte-og karsykdommer, synker fort etter at røykere slutter å røyke. Vi vet også at det nå finnes behandlingstilbud for nikotinavhengige røykere, at de beste helsevesener i USA makter å få 10 % av røykerne til å prøve å slutte hvert år, og at 30 % av disse forblir ikke-røykere i over 12 måneder. Så det er mulig å senke røykingen med ca. 2–3 % pr. år, men det krever en investering på ca. 200–250 dollar per røyker som prøver å slutte å røyke, eller ca. 2000–3000 dollar per røyker som slutter i over 12 måneder. 25 Dertil er det fortsatt tilførsel av nye røykere så lenge industrien driver med markedsføring. 26 I beste fall vil det således ta minst 25 år for å skape en 50 % nedgang i antall røykere, og dertil en lang periode før kostnadene som tilskrives forhenværende røyking faller bort.
3.4.2 Forutsetninger
I den modellen vi bruker, er det bare en forutsetning. 27 Vi antar at den relative risiko som er beregnet på grunnlag av forskjeller i dødeligheten mellom røykere og ikke-røykere svarer til forskjellen i helsekostnader mellom røykere og ikke-røykere. Med andre ord antar vi at røykere med lungekreft gjennomsnittlig har samme kostnader for behandling som ikke-røykere med lungekreft, og at folk som dør av lungekreft, har samme helsekostnader som de som ikke dør. 28
3.4.3 Datakilder
Det er viktig å bruke så konkrete datakilder som mulig, slik at det oppstår minst mulig konflikt omkring spørsmålet om deres validitet. Vi bruker bare publiserte kilder som har vært referert.
Tobakksrelaterte diagnoser. Vi bruker bare de diagnoser som er anerkjent av helsedirektøren som tobakksrelaterte. 29 De innbefatter 19 diagnoser for voksne og fire diagnoser for nyfødte. Se bilag 1. Vi utelater tre typer helseskader der vi mener det er rom for diskusjon omkring risikodataene:
Passiv røyking. Vi innbefatter ikke behandlingskostnader for sykdommer som kan ha vært forårsaket av miljørøyk.
Skråtobakk og snus . Vi tar ikke med behandlingskostnader for sykdommer som kan ha vært forårsaket av tygging eller snusing av tobakk.
Brannskader . Vi tar ikke med behandlingskostnader for brannskader som kan ha vært forårsaket av røyking. 30
Relativ risiko. Vi bruker data fra helsedirektøren (se fotnote nr. 29) basert på The Cancer Prevention Study II (CPS II) . Denne studien som omfatter 1,2 millioner personer, ble påbegynt i 1982. For hver diagnose får vi aldersstandardiserte relative risikorater for nåværende røykere sammenlignet med ikke-røykere og for forhenværende røykere sammenlignet med ikke-røykere. Hvis det er stor forskjell på den relative risikoen for forskjellige aldersgrupper, tar vi dem i betrakning.
Utbredelsen av røyking. Vi får data for utbredelsen fra The National Health Interview Survey (NHIS) . Denne spørreskjemaundersøkelsen er blitt utført på et representativt utvalg av den voksne befolkningen i USA årlig siden 1957. Vi justerer disse dataene på to måter:
Helsekostnader. Vi får kostnadsdataene fra helseforsikringenes datasystemer for hver av diagnosene som er innbefattet i vår analyse. Disse dataene inkluderer hvert kasus, samt pasientens alder og kjønn, og om han eller hun er en deltaker i sykekasssen eller et familiemedlem.
3.4.4 Rangerte beregninger
Vår beregningsmodell er ingen eksakt vitenskap. Fordi den er basert på to utvalgsundersøkelser (dvs. for relativ risiko og for utbredelsen av røyking), rangerer vi våre beregninger slik at de faller innenfor 95 % konfidensintervallene for både relativ risiko og utbredelse av røyking. Vi får således ni forskjellige SAF- beregninger for hver diagnose:
Prevalens
Risiko Lav Midtpunkt Høy
Lav min
beste Midtpunkt beregning
Høy maks
Vi ser her at beregningene rangerer fra et minimumsnivå til et maksmimumsnivå. Vi har valgt midtpunktet for både risiko og prevlansutbredelse som var «beste beregning». Det vil si at det er sannsynlig at det ekte målet ligger innenfor denne rangeringen, og det er rimelig å anta at den ligger på midtpunktet. Dette gir advokatene et godt utgangspunkt for å forhandle seg frem til det endelige erstatningsbeløp.
3.4.5 Gruppeanalyse
Vi deler opp helsekostnadene og gjør særskilte beregninger for hver av følgende grupper i den befolkningen som dekkes av en sykeforsikring:
Medlemmer Familie
Menn, røykere 35–64 Menn, røykere 35–64
Menn, røykere>65 Menn, røykere>65
Kvinner, røykere 35–64 Kvinner, røykere 35–64
Kvinner, røykere >65 Kvinner, røykere >65
Menn, fhv røykere 35–64 Menn, fhv røykere 35–64
Menn, fhv røykere>65 Menn, fhv røykere>65
Kvinner, fhv røykere 35–64 Kvinner, fhv røykere 35–64
Kvinner, fhv røykere >65 Kvinner, fhv røykere >65
For hver av disse 16 aldersgruppene gjør vi en særskilt beregning for hver av de 19 diagnosegruppene i bilag 1, og for hver av disse diagnosegruppene gjør vi analyse for hver av de ni risiko/utbredelsesgruppene i rangeringen som ble nevnt i punkt. 4.4. Således gjør vi altså i alt for hver sykekasse:
16 befolkningsgrupper x 19 diagnoser x 9 risiko/utbredelsesgrupper= 2736 beregninger
Bilag 2 viser et eksempel på den endelige oppsummering av kostnadsberegninger for en gruppe i en sykekasse (snekkere, Washington state, menn > 35 år).
3.4.6 Kostnader for nyfødte
I tillegg til kostnadene for voksne over 35 år, tar vi med fire diagnoser for nyfødte med relative risikoer fra helsedirektørens rapport fra 1989 (se fotnote nr. 29), for følgende ICD-9 diagnoser: 765, 769, 770, 798.0. Bilag 3 viser et eksempel på oppsummering av disse kostnadene i en sykekasse (Washington state, snekkernes sykekasse).
3.4.7 Sluttresultatet
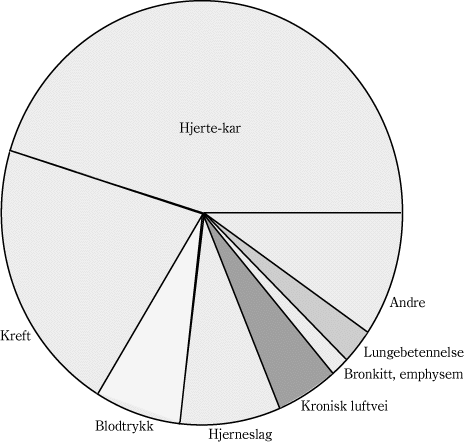
For snekkernes sykekasse i Washington stat, som dekker ca. 20 000 mennesker, der utbredelsen av røyking blant menn er 43 % og blant kvinner 34 %, gir våre beregninger en rangering fra minimalt 6,99 % maksimalt til 10,55 % med en "beste beregning" av totalhelsekostnadene på maksimalt 8,93 %. Ca 0,36 % av totalkostnadene er for nyfødte. Figur 3.2 viser hvordan kostnadene er fordelt på diagnoser. Den viser at hjerte- og karsykdommer er den største kostnadsposten med 47,43 % av kostnadene som tilskrives tobakk, mens kreft er den nest største med 24,57 %.
3.5 Industriens forsvarsargumenter
Industriens forsvarsargumenter mot erstatningsberegningene går både på prosedyre og på metode.
3.5.1 Prosedyre
Industrien påstår først og fremst at sykekassene ikke har rett til å saksøke dem, muligens bortsett fra «subrogration» av helsekostnader for enkelte røykere der det er vist at industrien har forårsaket helseskaden på ulovlig vis. Industrien hevder at om sykekassene har rett til å saksøke den, og dertil om individuelle røykere som dekkes av sykekassene, også kan ha rett til å saksøke den, så kan industrien komme i en situasjon der den holdes ansvarlig flere ganger for samme feil. Industrien hevder at om alle instanser har rett til å saksøke den, så fører dette til kaos i rettsvesenet og et ubegrenset ansvar som kan vare i all evighet. 33
Saksøker hevder som svar på dette at industrien gjennom denne taktikken prøver å begrense retten til å saksøke den til individuelle røykere, i saker som har vist seg å være veldig kostbare og vanskelige å føre – og derved eliminere den type gruppesøksmål som blant andre sykekasser kan føre.
Industrien påstår også at saker som bygger på gruppeanalyse, ikke holder mål generelt. De hevder at epidemiologiske undersøkelser bare kan vise til assosiasjoner, og ikke til årsak. Bare medisinske bevis i enkelttilfeller kan brukes som bevismateriale til dette formål. 34
Når det kommer til erstatningsberegningen, bruker industrien samme argument mot SAF-formelen. Saksøker svarer på dette at det igjen bare er et argument for å bli kvitt gruppesøksmål.
3.5.2 Metoder
Industrien påstår at den beregningsmetode som er brukt, har avgjørende svakheter. Det første argumentet legger vekt på at man ikke kan bruke en relativ risiko basert på dødelighet som om dette er en risiko for helsekostnader. Det påstås blant annet at risikoen for dødelighet kan føre til både overvurdering og undervurdering av kostnader, uten at noen kan si for sikkert hva som er rett. 35
Videre påstår industrien at kostnadsdataene fra sykekassene er upålitelige fordi diagnoser ofte er feilstilte, 36 og dertil blir de ofte klassifisert feil når de blir angitt en ICD-9 kode ved innføringen i datasystemene. 37
Industrien påstår også at CPS II ikke er et representativt utvalg av det amerikanske folk. Den mener at utvalget er eldre, bedre utdannet og med minoriteter underrepresentert. Den hevder videre at CPS II ikke tar i betraktning mange andre risikofaktorer enn røyking. 38
3.6 Betydning for Norge
3.6.1 Innledning
Det er nå innført en beregningsmetode som har vunnet gehør i flere rettssaker. De endringer vi har gjort i den, er basert på erfaringer fra delstatenes rettssaker. Det vi har gjort som er nytt, er å forenkle metoden. Ved å gjøre den noe mer moderat unngår vi mange av de konfliktpunktene som tidligere versjoner skapte. Resultatet blir en noe lavere sluttberegning, men den ulempen er liten i forhold til de fordeler den gir når det kommer til argumentasjon i rettssalen.
Vi har lagt stor vekt på at beregningene ikke er eksakte, men at dette er tatt i betraktning gjennom den rangerte fremstillingen av beregningen. Dette er et meget vesentlig punkt.
Jeg tror det er viktig å bygge på denne metoden om en slik rettssak skulle anlegges i Norge. Det er maktpåliggende å få utviklet en internasjonal hovedretning i juridisk tenkning når det gjelder tobakksindustriens ansvar.
Figur 3.1
3.6.2 Beregningene overført til Norge
De beregningene vi har fra USA, burde holde nokså godt når det gjelder Norge, og kan brukes som en målestokk for å finne frem til om det er grunnlag for å føre slike rettssaker i Norge. Begge land har om lag samme bruttonasjonalprodukt (BNP) per innbygger, selv om det i Norge er større likhet i inntektsfordelingen. I USA er helsekostnader som andel av BNP 50 % høyere enn Norge, men i Norge er utbredelsen av røyking om lag 50 % høyere enn i USA. Gjennomsnittsrøykingen per røyker i Norge er trolig noe lavere enn i USA. Det er litt forskjell på dødeligheten. Norge har noe mer hjerte- og karsykdom og litt mindre kreft enn USA, men ulikhetene er i ferd med å utjevnes.
På grunnlag av den metoden vi har brukt, og tatt i betrakning at dette er en ganske grov sammenligning, så vil jeg tro at nåtidskostnadene som kan tilskrives tobakksbruk i Norge, vil rangere fra et minimumsnivå på 4 % til et maksimumsnivå på 7–10 % av totalhelsekostnadene.
Hvor mye vil dette si når man ser bakover og fremover i tiden? Vi kan bruke resultatene fra forlikene som ble ingått av Minnesota som grunnlag for denne beregningen. Minnesota har en befolkning på omtrent samme størrelse som Norge. 39 I Minnesota tilsvarer forliket omlag 6,1 milliarder dollar over 25 år. 40 Det vil si om lag 46 milliarder kroner. 41 Det dekket Minnesotas del av helsekostnadene, som er om lag 10–15 % av totalhelsekostnadene. På dette grunnlaget ville en sak i Norge, om den ble anlagt med tanke på å få refundert alle helsekostnader, være verd 7–10 ganger så mye som i Minnesota. Det vil bety anslagsvis 324 til 500 milliarder kroner. 42
Jeg kan ikke vurdere i hvor stor utstrekning norske domstoler vil akseptere amerikanske rettsprinsipper, men det er vel sannsynlig at i Norge ville domstolene være mindre generøse når det gjelder erstatning. I hvor stor utstrekning dette vil ha virkning på et eventuelt forlik, kan jeg heller ikke vurdere. Men det er ikke urimelig å tenke seg at en norsk rettssak kunne være verd 200 milliarder kroner.
Figur 3.2 Fordeling av kostnader
3.7 Kommentarer til rapportene fra SHUS og SINTEF
På forespørsler har jeg gjennomgått de endelige rapporter fra SHUS og SINTEF som jeg fikk den 26. april 2000, se vedlegg 4 og 5. Jeg kan summere mine kommentarer slik:
SHUS-rapporten er stort sett akseptabel når data på befolkningen over 74 år blir tatt med. Den bygger på de beste tilgjengelige data, og bruker en metode som er generelt akseptert. Jeg vil tro at dataene på røykefrekvens blant eldre kvinner er lav. Rapporten har ikke tatt med tobakksrelatert sykdomsrisiko for nyfødte barn. I tilknytning til erstatningsberegningen, er det ikke grunnlag for de justeringene som er blitt gjort for enkleste kreftrisikoer for alkoholforbruk.
SINTEF-rapporten kommer til at utgiftene til sykehusbehandling som kan tilskrives tobakksrøyking utgjør 1 769 millioner kroner for 1998. Denne rapporten femstiller et veldig forsiktig anslag, selv etter at kostnader for befolkningen over 74 år er tatt med. Jeg antar at rapporten undervurderer kostnadene med 32–33 %. Jeg vil tro at det riktige kostnadsbeløp for tobakksrelaterte sykdommer burde være på 2 344 millioner kroner per år, som er nesten 600 millioner kroner mer enn det SINTEF har beregnet. Jeg baserer denne uttalelsen på de følgende faktorer:
Rapporten tar ikke med kostnader for poliklinisk behandling. Jeg tror at kostnadene for slik behandling beløper seg til minst 15 % av fylkeskommunenes totale helsekostnader.
Rapporten tar ikke med kapitalkostnader. Det er mulig at disse midlene ikke hører med i dette regnskapet, men det kan ikke jeg vurdere. Jeg antar at disse kostnadene tilsvarer ca. 8 % av de totale helsekostnader.
Rapporten tar ikke med kostnader for behandling av tobakksrelaterte sykdommer påført nyfødte p.g.a. røyking i svangerskapstiden. Disse kostnadene vil forsiktig sett tilsvare ca. 1 % av de totale tobakksrelaterte kostnadene.
Rapporten innbefatter de justeringene som SHUS har gjort for alkoholforbruk. Om disse justeringene ikke hadde vært gjort, ville totalanslaget økt med ca. 1 %.
Rapporten baserer beregningene på DRG grupperte kostnadsfordelinger. Denne fordelingsmetoden baserer seg på et gjennomsnitts resursforbruk per DRG. Røykere har i gjennomsnitt en dårligere helsetilstand enn ikke-røykere, og vil derfor bruke flere resursser per behandling enn ikke-røykere. Dette fører til en undervurdering av de virkelige tobakksrelaterte kostnadene, og det er sannsynlig at det brukes i gjennomsnitt ca. 15–22 % mer ressurser per behandling av røykere enn av ikke-røykere. Dette fører til at de tobakksrelaterte kostnadene trolig er ytterligere 7–8 % høyere enn det SINTEF har beregnet.
Grunnen til at det er et stort sprik mellom SINTEFs anslag og min beregning på 200 milliarder kroner, er at min beregning innbefatter alle helsekostnader i Norge, og ikke bare fylkeskommunenes andel. I tillegg er min beregning basert på det forliket som ble gjort mellom Minnesota og tobakksindustrien, som omfattet 70–80 år, mens SINTEFs beregning bare er for ett år. Minnesota-forliket tok med kostnader fra 1954 til 2030, og det innbefattet kostnader som fylkeskommunene ikke har, deriblant for almenpraksis og farmasøytiske midler. Minnesota mente at erstatning burde gå tilbake til den tid da tobakksindustrien begynte å dekke over sine kunnskaper om tobakkens helsefarer, altså 1954. Om man i Norge kommer til å ta et like langt tidsperspektiv i betraktning, kan ikke jeg vurdere, men om man gjør det blir det godt samhold mellom SINTEF-beregningene – med de modifikasjoner jeg har nevnt tidligere – og det erstatningsanslaget jeg kom frem til. Tapet etter Minnesota-modellen blir da på 2–3 milliarder kroner for ett år.
Tabell 3.1 Smoking attributable disease relative risk estimates by smoking status-males
| Diseases (ICDA) | AgeGroup | RR Current Best | RR Current Low | RR Current High | RR Former Best | RR Former Low | RR Former High |
|---|---|---|---|---|---|---|---|
| ESTIMATES FOR MALES | |||||||
| Cancers | |||||||
| Lip, Oral Cavity, Pharynx (140–149) | 35 | 27.48 | 9.96 | 75.83 | 8.80 | 3.15 | 24.59 |
| Esophagus (150) | 35 | 7.60 | 3.81 | 15.17 | 5.83 | 3.02 | 11.25 |
| Pancreas (157) | 35 | 2.14 | 1.62 | 2.82 | 1.12 | 0.86 | 1.45 |
| Larynx (161) | 35 | 10.48 | 3.61 | 30.43 | 5.24 | 1.83 | 14.99 |
| Trachea, Bronchus & Lung (162) | 35 | 22.36 | 17.77 | 28.13 | 9.36 | 7.43 | 11.77 |
| Cervix, Uteri (180) | 35 | N/A | N/A | N/A | N/A | N/A | N/A |
| Urinary Bladder (188) | 35 | 2.86 | 1.85 | 4.44 | 1.90 | 1.28 | 2.82 |
| Kidney, Other Urinary (189) | 35 | 2.95 | 1.92 | 4.54 | 1.95 | 1.31 | 2.90 |
| Hypertension (401–404) | 35 | 1.85 | 1.63 | 2.10 | 1.32 | 1.18 | 1.48 |
| Ischemic Heart Disease (410–414) | 35–64 | 2.81 | 2.49 | 3.18 | 1.75 | 1.55 | 1.99 |
| 65 | 1.62 | 1.48 | 1.77 | 1.29 | 1.20 | 1.38 | |
| Other Heart Disease (390–398, 415–417, 420–429) | 35 | 1.85 | 1.63 | 2.10 | 1.32 | 1.18 | 1.48 |
| Cerebrovascular Diseases (430–438) | 35–64 | 3.67 | 2.51 | 5.36 | 1.38 | 0.91 | 2.07 |
| 65 | 1.94 | 1.58 | 2.38 | 1.27 | 1.07 | 1.50 | |
| Atherosclerosis (440) | 35 | 4.06 | 3.08 | 5.35 | 2.33 | 1.81 | 3.01 |
| Aortic Aneurysm (441) | 35 | 4.06 | 3.08 | 5.35 | 2.33 | 1.81 | 3.01 |
| Other Arterial Disease (442–448) | 35 | 4.06 | 3.08 | 5.35 | 2.33 | 1.81 | 3.01 |
| Pneumonia & Influenza (480–487) | 35 | 1.99 | 1.52 | 2.61 | 1.56 | 1.25 | 1.95 |
| Bronchitis, Emphysema (491–492) | 35 | 9.65 | 7.00 | 13.30 | 8.75 | 6.48 | 11.80 |
| Chronic Airway Obstruction (496) | 35 | 9.65 | 7.00 | 13.30 | 8.75 | 6.48 | 11.80 |
| Other Respiratory Diseases (010–012,493) | 35 | 1.99 | 1.52 | 2.61 | 1.56 | 1.25 | 1.95 |
Tabell 3.2 Smoking attributable disease relative risk estimates by smoking status-females
| Diseases (ICDA) | AgeGroup | RR Current Best | RR Current Low | RR Current High | RR Former Best | RR Former Low | RR Former High |
|---|---|---|---|---|---|---|---|
| ESTIMATES FOR FEMALES | |||||||
| Cancers | |||||||
| Lip, Oral Cavity, Pharynx (140–149) | 35 | 5.59 | 3.15 | 9.91 | 2.88 | 1.57 | 5.26 |
| Esophagus (150) | 35 | 10.25 | 4.94 | 21.27 | 3.16 | 1.45 | 6.85 |
| Pancreas (157) | 35 | 2.33 | 1.77 | 3.08 | 1.78 | 1.37 | 2.30 |
| Larynx (161) | 35 | 17.78 | 3.45 | 91.74 | 11.88 | 2.46 | 57.34 |
| Trachea, Bronchus & Lung (162) | 35 | 11.94 | 9.99 | 14.26 | 4.69 | 3.86 | 5.70 |
| Cervix, Uteri (180) | 35 | 2.14 | 1.06 | 4.30 | 1.94 | 0.97 | 3.87 |
| Urinary Bladder (188) | 35 | 2.58 | 1.31 | 5.08 | 1.85 | 1.00 | 3.42 |
| Kidney, Other Urinary (189) | 35 | 1.41 | 0.86 | 2.30 | 1.16 | 0.72 | 1.87 |
| Hypertension (401–404) | 35 | 1.69 | 1.42 | 1.80 | 1.16 | 1.00 | 1.34 |
| Ischemic Heart Disease (410–414) | 35–64 | 3.00 | 2.50 | 3.59 | 1.43 | 1.15 | 1.77 |
| 65 | 1.60 | 1.42 | 1.80 | 1.29 | 1.16 | 1.43 | |
| Other Heart Disease (390–398, 415–417, 420–429) | 35 | 1.69 | 1.42 | 1.80 | 1.16 | 1.00 | 1.34 |
| Cerebrovascular Diseases (430–438) | 35–64 | 4.80 | 3.52 | 6.54 | 1.41 | 0.94 | 2.13 |
| 65 | 1.47 | 1.19 | 1.81 | 1.01 | 0.83 | 1.24 | |
| Atherosclerosis (440) | 35 | 3.00 | 2.20 | 4.08 | 1.34 | 0.95 | 1.90 |
| Aortic Aneurysm (441) | 35 | 3.00 | 2.20 | 4.08 | 1.34 | 0.95 | 1.90 |
| Other Arterial Disease (442–448) | 35 | 3.00 | 2.20 | 4.08 | 1.34 | 0.95 | 1.90 |
| Pneumonia & Influenza (480–487) | 35 | 2.18 | 1.60 | 2.97 | 1.38 | 1.04 | 1.84 |
| Bronchitis, Emphysema (491–492) | 35 | 10.47 | 7.78 | 14.09 | 7.04 | 5.33 | 9.30 |
| Chronic Airway Obstruction (496) | 35 | 10.47 | 7.78 | 14.09 | 7.04 | 5.33 | 9.30 |
| Other Respiratory Diseases (010–012,493) | 35 | 2.18 | 1.60 | 2.97 | 1.38 | 1.04 | 1.84 |
Tabell 3.3 Relative risk estimates for smoking attributable perinatal conditions
| Disease (ICDA) | AgeGroup | Males | Females |
|---|---|---|---|
| PERINATAL CONDITIONS | |||
| Short Gestation/Low Birth Weight (ICD 765) | <1 | 1.76 | 1.76 |
| Respiratory Distress Syndrome (ICD 769) | <1 | 1.76 | 1.76 |
| Respiratory Conditions – newborn (ICD 770) | <1 | 1.76 | 1.76 |
| Sudden Infant Death Syndrome (ICD 798.0) | <1 | 1.50 | 1.50 |
Tabell 3.4 Smoking attributable health costs for washington carpenters, 1989–1995. Male carpenters $ 35 years of age
| DISEASES (ICDA) | AgeGroup | Amt Paidby Trust | SAF Best Est.(1) | SAF Low Est. | SAF High Est. | Fund Costs Best Est. | Fund Costs Low Est | Fund Costs High Est. |
|---|---|---|---|---|---|---|---|---|
| ESTIMATES FOR MALE CARPENTERS | ||||||||
| Cancers | ||||||||
| Lip, Oral Cavity, Pharynx (140–149) | 35 | $109,703 | 0.930 | 0.795 | 0.977 | $102,003 | $87,239 | $107,153 |
| Esophagus (150) | 35 | $160,757 | 0.800 | 0.599 | 0.905 | $128,608 | $96,330 | $145,543 |
| Pancreas (157) | 35 | $47,666 | 0.341 | 0.173 | 0.497 | $16,268 | $8,248 | $23,687 |
| Larynx (161) | 35 | $224,663 | 0.836 | 0.540 | 0.947 | $187,791 | $121,285 | $212,738 |
| Trachea, Bronchus & Lung (162) | 35 | $470,341 | 0.918 | 0.886 | 0.941 | $431,746 | $416,675 | $442,433 |
| Cervix, Uteri (180) | 35 | $0 | 0.000 | 0.000 | 0.000 | $0 | $0 | $0 |
| Urinary Bladder (188) | 35 | $137,746 | 0.504 | 0.277 | 0.681 | $69,411 | $38,224 | $93,829 |
| Kidney, Other Urinary (189) | 35 | $81,128 | 0.516 | 0.294 | 0.688 | $41,868 | $23,880 | $55,824 |
| Hypertension (401–404) | 35 | $361,549 | 0.307 | 0.218 | 0.396 | $110,837 | $78,868 | $143,069 |
| Ischemic Heart Disease (410–414) | 35–64 | $3,195,037 | 0.489 | 0.407 | 0.567 | $1,563,242 | $1,299,390 | $1,811,029 |
| 65 | $553,786 | 0.252 | 0.184 | 0.320 | $139,325 | $101,908 | $177,220 | |
| Other Heart Disease (390–398, 415–417, 420–429) | 35 | $1,280,577 | 0.307 | 0.218 | 0.396 | $392,576 | $279,344 | $506,740 |
| Cerebrovascular Diseases (430–438) | 35–64 | $533,346 | 0.553 | 0.360 | 0.703 | $294,967 | $191,742 | $374,805 |
| 65 | $213,018 | 0.319 | 0.192 | 0.442 | $67,970 | $40,832 | $94,220 | |
| Atherosclerosis (440) | 35 | $191,996 | 0.620 | 0.491 | 0.724 | $119,121 | $94,317 | $138,968 |
| Aortic Aneurysm (441) | 35 | $225,937 | 0.620 | 0.491 | 0.724 | $140,179 | $110,990 | $163,535 |
| Other Arterial Disease (442–448) | 35 | $195,353 | 0.620 | 0.491 | 0.724 | $121,204 | $95,966 | $141,398 |
| Pneumonia & Influenza (480–487) | 35 | $316,296 | 0.359 | 0.201 | 0.507 | $113,572 | $63,498 | $160,273 |
| Bronchitis, Emphysema (491–492) | 35 | $79,706 | 0.848 | 0.774 | 0.898 | $67,604 | $61,725 | $71,599 |
| Chronic Airway Obstruction (496) | 35 | $186,493 | 0.848 | 0.774 | 0.898 | $158,178 | $144,423 | $167,527 |
| Other Respiratory Diseases (010–012,493) | 35 | $120,583 | 0.359 | 0.201 | 0.507 | $43,298 | $24,208 | $61,102 |
| TOTAL SMOKING COSTS | $4,309,768 | |||||||
Kilde: (1) SAF = Smoking Attributable Fraction of Listed Disease
Tabell 3.5 Estimates of costs for smoking attributable perinatal conditions. Washington carpenters, 1989–1995
| Diseases (ICDA) | Amt Paid by Trust | SAF Best Est. | SAF Low Est. | SAF High Est. | Fund Costs Best Est. | Fund Costs Low Est | Fund Costs High Est. |
|---|---|---|---|---|---|---|---|
| ESTIMATES FOR PERINATAL CONDITIONS | |||||||
| Short Gestation/Low Birth Weight (ICD 765) | $643,003 | 0.160 | 0.150 | 0.170 | $103,009 | $96,733 | $109,142 |
| Respiratory Distress Syndrome (ICD 769) | $110,819 | 0.160 | 0.150 | 0.170 | $17,753 | $16,672 | $18,810 |
| Respiratory Conditions – newborn (ICD 770) | $338,201 | 0.160 | 0.150 | 0.170 | $54,180 | $50,879 | $57,406 |
| Sudden Infant Death Syndrome (ICD 798.0) | $40 | 0.112 | 0.104 | 0.119 | $4 | $4 | $5 |
| TOTAL SMOKING COSTS | $174,047 | $164,388 | $185,363 |
Fotnoter
Formålet med dette notatet er å gi en innføring med tanke på lesere som ikke er eksperter. Derfor er noen formuleringer forenklet, men jeg har inkludert litteraturkilder for spesialister i epidemiologi eller økonomi som synes dette blir for lett.
Helsedirektøren = The Surgeon General, U.S. Public Health Service, Department of Health and Human Services (tidl. Health, Education and Welfare). Smoking and Health: A report of the Advisory Committee to the Surgeon General of the Public Health Service. Washington, D.C.: PHS Publication No. 1103, 1964.
Om kampen mot tobakksindustrien generelt, se den ypperlige og meget detaljerte fremstillingen i Kluger R. Ashes to Ashes: America’s Hundred-Year Cigarette War, The Public Health, and the Unabashed Triumph of Philip Morris. New York: Vintage Books, 1997.
En god beskriving av dette rettsoppgjøret finnes i Mollenkamp C, A Levy, J Menn, J Rothfinder. The People Vs. Big Tobacco. Princeton, NJ: Bloomberg Press, 1998.
Delstatene betaler ca. 15 % av totalhelsekostnadene i USA. Men om man tar i betraktning den føderale stats støtte på 50 % av Medicaid-utgiftene, er kostnadene til delstatene ca. 10 % av totalkostnadene. Det er nå uenighet om forliket dekker alle 15 % eller bare de netto 10 % av totalutgiftene.
Den 14. april 1994 sto lederne for tobakksindustriens syv konserner i Kongressen og sverget at de ikke trodde at tobakk forårsaker avhengighet. Mange mener det var begynnelsen på slutten for tobakksindustrien som en politisk makt i USA. I 1998 endret de sitt vitnemål. Da sa formannen i Philip Morris: «Tobakk er et produkt med risiko og bruken burde begrenses til voksne.»
Det er riktig at tobakken kommer fra USA, og at det var indianerne som gjorde europeerne kjent med den for ca. fem hundre år siden. Det er likevel et langt hopp fra indianerenes seremonielle bruk av tobakk til industriens masseproduksjon og markedsføring av tobakksvarer.
Det vil si at alle var kjent med risikoen bortsett fra industrien, som inntil 1998 konsekvent benektet at den hadde slike kunnskaper.
Det er blitt påstått at grunnen til at tobakken forsatt er en lovlig vare, er at industrien har tilbakeholdt sine kunnskaper om helseskadene og varens avhengighetsskapende karakter. Med andre ord har politikere handlet ut fra manglende informasjon eller feilinformasjon.
Det er viktig å skille mellom nyterøyking og storrøyking. Det er mange mennesker som røyker et par sigaretter om dagen. Denne bruken er ikke uten helserisiko, men fremfor alt legitimerer den tobakksbruk slik at ungdom ikke tar den avhengighetsskapende risikoen så alvorlig.
Mesteparten av nedgangen i røyking har skjedd fordi nyterøykere (eller lettrøykere) røyker mindre. I dag er det gjennomsnittlige tobakksforbruket per røyker i USA høyere enn for tjue år siden. Dette koplet med befolkningsøkningen i samme periode har gjort at tobakksproduksjonen totalt ikke er gått ned i denne periode.
På tross av at industrien beskytter seg bak advarslene, har den vært konsekvent i sin kamp mot advarsler frem til i dag. Flere undersøkelser har vist at ungdommer ofte mener at advarslene med helsedirektørens underskrift betyr at varene egentlig ikke kan medføre stor risiko. De aller fleste som begynner, er under 18 år.
Det er riktig at industrien aksepterte forbudet mot TV-reklame, men den gjorde det på betingelse av at helsemyndighetene sluttet å sende anti-tobakksreklame. Anti-tobakksreklame var begynt i 1968, og resultatet var at røykingen gikk sterkt tilbake mellom 1968 og 1971. Etter loven i 1971 steg salget av tobakk igjen.
Tobakksindustrien mener at en «dynamisk» analyse av helsekostnader burde brukes til å beregne disse kostnadene. Se Rubin D. What Does it Mean to Estimate the Causal effects of «Smoking?» Dallas, Tx:: Joint Statistical Meeting, Invited Paper, August 10, 1998; Barendregt, M.A., L. Bonneux, P.J. Van der Maas. The health care costs of smoking. New Engl. J. Med. 337: 1052-1057, 1997. Enkelt sett prøver en slik analyse å beregne hvor store helsekostnadene med tobakksbruk er minus helsekostnadene hvis befolkningen ikke hadde brukt tobakk. Denne modellen forveksler rettslige beregninger med sosialpolitiske beregninger. Modellen kunne vœre nyttig, dersom man ville undersøke spørsmålet om hva slags behov det ville vœre for helsetjenester i fremtiden hvis tobakksbruken ble redusert med 50 %. Den går imidlertid ikke inn på spørsmålet om ansvarsforhold, dvs. om det rettslig sett er akseptabelt med en slik "dynamisk" modell.
De økonometriske modellene gir høyere beregninger enn den mer enkle modellen jeg skal beskrive. Men fordi det har vist seg at juryene i sakene i USA ikke har akseptert disse veldig komplekse beregningene, skal jeg ikke gå inn på dem her. Den økonometriske modellen er beskrevet i Measuring the Medical Costs of Smoking. Berkeley, CA: Berkeley Economic Research Associates (BERA), 1997.
Denne modellen bygger på det epidemiologiske begrepet «attributable risk», som først ble utviklet for å beregne den maksimale andel av lungekreft som kunne tilskrives røyking. Se Lilienfeld, A, D Lilienfeld. Foundations of Epidemiology. Oxford University Press, 1980.
Den relative risiko er risikoen for et gitt helseproblem (sykdom, død osv.) i den delen av befolkningen som har vært eksponert for en helsefare, sammenlignet med risikoen for det samme helseproblemet i hele befokningen. Risiko beregner man ved å telle alle tilfeller av sykdommen i den eksponerte befolkningen og sammenligner med alle tilfeller i hele befolkningen (per 1.000 eller 100.000 mennesker osv.) i en gitt tidsperiode (vanligvis ett år) justert for alder og kjønn (eventuelt også rase).
Manning WG, EB Keeler, JP Newhouse, et.al. The Cost of Poor Health Habits. Cambridge, MA: Harvard University Press, 1991 (Tables 4-8; 4-11; E-6). Se også en lang rekke forsikringsmatematiske undersøkelser utført av konsulentfirmaet Milliman & Robertson.
Wynder EL, EA Graham. Tobacco smoking as a possible etiological factor in brochogenic carcinoma: a study of 684 proved cases. J A,m Med Ass 143:329-36, 1950; Doll R, Hill AB. A study of the etiology of carcinoma of the lung. Brit Med J 2:1271-86, 1952; Wynder EL, EA Graham, AB Croninger. Experimental production of carcinoma with cigarette tar. Cancer Research 13: 855-864, 1953; Breslow L, L Hoaglin, G Rasmussen et al. Occupations and cigarette smoking as factors in lung cancer. Am J Pub Health 44:171-181, 1954.
Dette ble uttrykt i den nå berømte «Frank Statement to Cigarette Smokers», en helsidesannonse i 448 aviser i USA. Se Ashes to Ashes, s. 164.
Jeffrey Harris" omfattende verk omkring beregninger av erstatningsbeløp finnes på Internet: http://web.mit.edu/jeffrey/harris/
Historikeren Prof. Robert Proctor har lagt vekt på denne tanken i Cancer Wars: How Politics Shape What we Know and Don’t Know about Cancer. New York: Basic Books, 1995.
Hurt RD, CR Robertson. Prying open the door to the tobacco industry’s secrets about nicotine. JAMA 280:1171-81, 1998.
Virkningene av industriens politiske kampanje er beskrevet av tidligere helseminister Joseph Califano, Statement before the Subcommittee on Health and Environment of the Committee on Energy and Commerce. Washington, D.C.: U.S. House of Representatives, May 17, 1994.
Dette er resultater fra Group Health Of Puget Sound i Seattle, som har skapt et program som kalles Free and Clear.
Om jeg regner riktig: I Norge, der ca. 32 % av den voksne befolkningen røyker, kommer det til nye røykere som tilsvarer ca. 4 % av den eksisterende røykende befolkningen per år, hvorav ca. 50 % blir vanedannende røkere.
Denne forutsetningen er bygd inn i den SAF-formelen som vi bruker, og derfor blir den gjentatt for hver beregning der SAF-formelen brukes.
Vi mener at dette er lavt regnet. Flere undersøkelser har vist at røykere har høyere sykelighet enn ikke-øykere. Se f.eks. Bertera, T.L. The effects of behavioral risk on absenteeism and health care costs in the workplace. J. Occ. Med. 33:1119-24, 1991; Lowe, C.R. Smoking cessation and absence from work. Prev. Med. 24:535-40, 1995.
USDHHS. Reducing the Health Consequences of Smoking: 25 Years of Progress, A Report of the Surgeon General. Atlanta, GA: U.S. Depart. Of Health and Human Services, Centers for Disease Control, 1989.
Mellom en tredjedel og en halvdel av husbrannene oppstår på grunn av tobakksmisbruk, ikke minst røyking på senga.
Vi får utbredelsen av røyking for yrkesgrupper fra en publisert analyse av NHIS dataene for 1990-1994. Se Nelson DE, Emont SL, Brackbill RM, Cameron LL, Peddicord J, Fiore M. Cigarette Smoking Prevalence by Occupation in the United States: A Comparison between 1978 to 1980 and 1987 to 1990. J.Occ.Med. 36(5):516-525, 1994.
De fleste delstatene bruker en spørreskjemaundersøkelse som heter The Behavioral Risk Factor Surveillance System (BRFSS). Den gir ikke nok data for de forskjellige diagnoser til at den kan brukes som grunnlag for å beregne SAF-er, men den gir en gjennomsnittsberegning for røykevaner som kan brukes til å justere utbredelsesdataene som vi bruker i SAF- bergegningene. Den eneste justeringen vi gjør, er å nedjustere om utbredelsen i en delstat er lavere enn gjennomsnittet for hele USA. Vi justerer ikke oppover. For detaljer om BRFSS se Centers for Disease Control. Behavioral Risk Factor Surveillance System (BRFSS) for 1995. MMWR 46 (No. SS-3): 4-11, 1997.
Dette argumentet har vunnet forståelse i noen saker fra fagforbundenes sykekasser i bl.a. Oregon, Pennsylvania, Nebraska og Hawaii. Disse rettsbeslutningene er innanket til høyere instans.
Dette argumentet har vunnet forståelse i fagforbundenes sykekassesaker i bl.a. Florida. Disse rettsbeslutningene er innanket til høyere instans.
Dette argumentet holder industrien på til tross for at de beregningene vi har kommet frem til, er de mest forsiktige.
Den viser til at sammenlignet med resultater fra obduksjoner er det ofte feil i diagnosene, og at dette problemet er blitt verre etter som det blir færre og færre obduksjoner. Se f.eks. Goldman L., The value of the autopsy in three medical eras. New Engl J Med 308:1000-1005, 1985; Cechner, R. et. al. Misdiagnosis of bronchogenic carcinoma, the role of cigarette smoking, surveillance bias, and other factors. Cancer 46:190-199, 1980.
Den legger vekt på dette i sammenheng med akutt hjertesykdom. Se Kennedy, G. et. al. Miscoding of hospital discharges as acute myocardial infarction: implications for surveillance programs aimed at elucidating trends in coronary heart disease. Am. J. Cadiology 53: 1000-1002, 1984; Hsia, D. et.al. Accuracy of diagnostic coding for Medicare patients under the prospective payment system. New Engl. J. Med 318:352-355, 1988.
Disse påstandene er blitt avvist i en detaljert vurdering av CPS II. Schulman J, LA Epstein, PD Mowery et al. Smoking Attributable Mortality: Control for Confounding. Final report, Contract No. 200-92-0534. Atlanta: The Centers for Disease Control, 1998.
I 1990 var Minnesotas befolkning 4,4 millioner, Norges var på 4,3 millioner.
Delstaten Washington, med en befolkning på 4,9 millioner, fikk 4 millarder over 25 år som sin andel av det store forliket som ble inngått av 46 delstater november 1998.
Basert på en kurs der 1,00 dollar = 7,60 kroner.
I foredraget jeg holdt på Universitetet i Oslo 1. februar 1999 la jeg frem noen vurderinger på grunnlag av det jeg mente å huske om delstatenes forlik. Jeg regnet da med at disse forlikene dekket ca. 5 % of totalhelsekostnadene i USA, mens en mer forsiktig vurdering ville ha basert denne beregningen på 10-15 % av totalhelsekostnadene. Derfor har jeg nå justert denne beregningen nedover. På tross av dette er sluttresultatet innenfor den rangeringen jeg la frem i foredraget. Delstaten Washington har en befolkning som er 10 % større enn den norske befolkningen. Basert på den andel Washington fikk i det store forliket som ble inngått av 46 delstater i november 1998, med justering for forskjellen i befolkningsstørrelsen, ville en norsk sak vœre verd ca. 196 til 280 milliarder kroner.