9 Digitalisering i helse- og omsorgstjenesten – raskere gjennomføring og realisering av nytte
Digitalisering gir store muligheter for å utvikle vår felles helsetjeneste til det beste for alle. Regjeringen vil legge til rette for at digitale løsninger understøtter en helhetlig samhandling mellom personell. De skal også styrke mulighetene pasienter, brukere og befolkningen for øvrig har til å ta aktivt del i spørsmål om egen helse.
Det er elleve år siden Meld. St. 9 (2012–2013) Én innbygger – én journal ble presentert. Erfaringene med store digitaliseringsprosjekter etter dette, sammen med den teknologiske utviklingen, tilsier at vi må tenke nytt om hvordan ulike aktører innenfor helse- og omsorgstjenesten skal arbeide sammen om digitalisering. I dette kapitlet presenteres regjeringens nye strategi for digitalisering i helse- og omsorgstjenesten, som erstatter strategien fra Meld. St. 9 (2012–2013).
Regjeringen vil tydeliggjøre aktørenes roller og ansvar for digitalisering i helse- og omsorgssektoren. Dette skal bidra til at de samlede ressursene benyttes på en god måte. Regjeringen vil understøtte det lokale ansvaret for å anskaffe og innføre digitale løsninger gjennom den nyetablerte helseteknologiordningen. Ordningen skal støtte kommunene i å ta i bruk journalløsninger og velferdsteknologi, og bidra til bedre samhandling. Regjeringen vil legge til rette for at nødvendig og relevant informasjon kan deles på tvers av virksomheter, ved å bygge videre på de nasjonale e-helseløsningene og fullføre igangsatte tiltak for digital samhandling. For å møte nye nasjonale behov, skal det være raskere overgang fra planlegging til utprøving og innføring av digitale løsninger. Forslag til løsninger skal testes tidlig, slik at kursen kan justeres underveis, og løsningene kan tas raskere i bruk.
Det må utvikles og tas i bruk digitale løsninger for å frigjøre tid til pasientbehandling, forskning, utdanning og pasientopplæring, uten at det går ut over kvalitet og pasientsikkerhet. Regjeringen legger til grunn at digitale løsninger og innføring av ny teknologi fortrinnsvis skal være personellbesparende og bidra til redusert vekst i personellbehov.
Boks 9.1 Regjeringen vil
understøtte det lokale ansvaret for å anskaffe og innføre digitale løsninger gjennom helseteknologiordningen. Ordningen skal støtte kommunene i å ta i bruk journalløsninger og velferdsteknologi og bidra til bedre samhandling
prioritere samhandlingstiltak som pasientens legemiddelliste, pasientens prøvesvar, pasientens journaldokumenter, pasientens kritiske informasjon og pasientens måledata
bidra til bedre og enklere tilgang til helsedata og bruk av kunstig intelligens for videreutvikling av vår felles helsetjeneste, forskning og næringsutvikling
gjennomgå bestemmelsene om taushetsplikt i helsepersonelloven og pasientjournalloven, med tanke på effektiv og sikker tilgjengeliggjøring av informasjon til bruk i helsehjelpen, digitaliseringsvennlighet og tydelighet
gjennomgå helseforskningsloven og annet regelverk som regulerer helseforskning
legge til rette for finansieringsmodeller som bidrar til en bærekraftig forvaltning og drift av de nasjonale e-helseløsningene, og forutsigbar videreutvikling som gir størst mulig nytte og insentiver til å ta ut gevinster
Boks 9.3 Nasjonale e-helseløsninger
Helsenettet er et sikkert digitalt nett for alle aktører i helsesektoren. Helsenettet utgjør grunnmuren for at helseopplysninger kan utveksles på en trygg og sikker måte.
Kjernejournal er en digital tjeneste som gir personell og pasienter tilgang til viktige opplysninger om sykdom, allergier, kritisk informasjon, vaksiner og legemidler.
E-resept er en løsning for sikker overføring av resepter mellom rekvirenter, apotek og bandasjister. Løsningen bidrar til at personell får bedre oversikt over pasientens gyldige resepter og hva pasienten har hentet ut samtidig som pasienter får oversikt over egne resepter via helsenorge.no.
Helsenorge.no er innbyggernes inngang til helse- og omsorgstjenester digitalt. På helsenorge.no får innbyggere tilgang til kvalitetssikret helseinformasjon og har blant annet innsyn i egen journal og oversikt over vaksiner og resepter. Helsenorge.no fungerer også som en inngangsport for tjenester som timebestilling og elektroniske konsultasjoner.
9.1 En ny strategi for digitalisering i helse- og omsorgstjenesten
Regjeringens overordnede mål for helse- og omsorgspolitikken er beskrevet i kapittel 1 i denne meldingen. Digitalisering skal støtte opp under de helsepolitiske målene, bidra til at hovedmålene i planperioden nås og legge til rette for en bærekraftig utvikling.
Altfor mange pasienter, brukere og pårørende opplever at de må gjenta egen sykdomshistorie, samtidig som behandlerne opplever for dårlig tilgang til nødvendig informasjon. Dette kan ha konsekvenser for pasientene og brukernes sikkerhet og bidra til dårlig bruk av de samlede ressursene i helse- og omsorgstjenesten. Utfordringsbildet i helse- og omsorgstjenesten er nærmere beskrevet i kapittel 2.
Det er et mål at innbyggere og personell skal ha sikker tilgang til relevant helseinformasjon når de trenger det. Teknologi og digitale samhandlingsløsninger skal bidra til å opprettholde eller bedre kvaliteten i behandlingen av pasienter og brukere, og legge til rette for medvirkning. Enklere tilgang til helsedata av god kvalitet skal bidra til bedre helse og bedre helse- og omsorgstjenester, blant annet gjennom forskning og næringsutvikling.
For å realisere målene må journal- og fagsystemene som virksomhetene har anskaffet videreutvikles. Samtidig må det også anskaffes nye systemer. Det betyr at det også framover vil være flere systemer i bruk i helse- og omsorgstjenesten. For å realisere gevinster som følge av å ta i bruk digitale løsninger, er det også nødvendig med endring av arbeidsprosesser og oppgavefordeling. Digital transformasjon handler grunnleggende sett om organisasjonsutvikling. Det er viktig at vår felles helsetjeneste er fleksibel og omstillingsdyktig. I tillegg er det viktig å få til brukervennlige løsninger for både innbygger og personell.
Hovedansvaret for digitalisering ligger hos aktørene i helse- og omsorgssektoren. Det innebærer også å anskaffe og innføre egne journal- og fagsystemer, samt å endre tilhørende arbeidsprosesser og oppgavedeling. Flere virksomheter er godt i gang med modernisering av systemene. De nasjonale e-helseløsningene gir et godt utgangspunkt og bidrar til samhandling nasjonalt, på tvers av forvaltningsnivåer og mellom personell og innbyggere. Leverandørmarkedet er i utvikling og kan levere gode løsninger til ulike deler av tjenesten. I dag er det kommunesektoren som har de største utfordringene. De har journalsystemer som verken i tilstrekkelig grad støtter personellet i arbeidshverdagen, eller i tilstrekkelig grad støtter utviklingen av helse- og omsorgstjenestene.
Enklere tilgang til gode helsedata skal bidra til bedre helse og bedre kvalitet i helse- og omsorgstjenestene. Vår felles helsetjeneste skal fornyes og forbedres ved å bruke helsedata i helseforskning, kvalitetsforbedring og planlegging, og å stimulere til innovasjon og næringsutvikling. De fleste lovbestemte helseregistrene og Helsedataservice er samlet i Folkehelseinstituttet fra 2024. Beslutninger om utvikling av helse- og omsorgstjenesten og behandling av pasienter bør i økende grad bygge på helsedata. Mer datadrevne beslutninger skal bidra til bedre ressursutnyttelse, økt kvalitet, bedre forebygging, bedre helseovervåking og bedre folkehelse. Det vil også gjøre helse- og omsorgssektoren bedre forberedt i møte med kriser.
Digital samhandling, styrket helhetlig informasjonsforvaltning og økt standardisering skal sørge for at oppdaterte helseopplysninger er sikre, av god kvalitet og lett tilgjengelige. Dette vil legge til rette for at innbyggerne kan få en mer aktiv rolle knyttet til egen helse. Det vil også bidra til mer effektiv helsehjelp av god kvalitet, bedre helseovervåking og bedre styring.
Nasjonal e-helsestrategi er helse- og omsorgssektorens felles strategi for digitalisering og er en sentral premiss for den nasjonale gjennomføringen av arbeidet med digitalisering i helse- og omsorgstjenesten. Gjennom nasjonal e-helsestrategi har helse- og omsorgssektoren samlet seg om fem strategiske mål som skal bidra til å følge opp de helsepolitiske målene. Disse målene vil sektoren jobbe sammen om fram mot 2030. Nasjonal rådsmodell benyttes for å følge opp strategien. Formålet med den nasjonale rådsmodellen er å samle de sentrale aktørene i helse- og omsorgssektoren om felles innsats og mål for digitaliseringen i helse- og omsorgstjenesten.
9.2 Ansvar og roller i arbeidet med digitalisering
Regjeringen vil tydeliggjøre statens rolle for å sikre en samordnet, effektiv og helhetlig utvikling av digitaliseringen innenfor helse- og omsorgssektoren. Hovedansvaret for digitalisering ligger hos aktørene i sektoren. Helseforetakene og kommunene gjennomfører en rekke digitaliserings- og utviklingstiltak for at de skal kunne levere gode helse- og omsorgstjenester. Kommunene har ulike forutsetninger og har derfor kommet ulikt i dette arbeidet. Det blir viktig å sikre at mulighetene den digitale utviklingen gir faktisk kommer befolkningen til gode i alle landets kommuner. Helseregionene har arbeidet med å innføre og modernisere sine regionale systemer for lagring og behandling av informasjon knyttet til pasientbehandlingen. Dette omfatter pasientjournaler, pasientadministrative systemer, kurveløsninger og andre fagsystemer. De har også ansvar for etablering, drift og videreutvikling av nasjonale medisinske kvalitetsregistre. I Helse Midt-Norge RHF innføres Helseplattformen som en felles journalløsning på tvers av spesialisthelsetjenester og kommunale helse- og omsorgstjenester (se boks 9.2). Kommunene i Midt-Norge får en modernisert journalløsning samtidig som innføringen vil gi bedre samhandling i hele helse- og omsorgstjenesten i regionen. For øvrige kommuner i landet er det fortsatt behov for et journalløft, både for å gi personellet en enklere arbeidshverdag og å muliggjøre bedre samhandling i hele helse- og omsorgstjenesten. KS viderefører arbeidet med felles journalløft for kommunene ved å samordne tiltak for bedre anskaffelser og å utvikle digital samhandling. En sentral del av arbeidet er å utvikle tjenester for samhandling innad i kommunene gjennom utprøvingsprosjekter. Norsk helsenett SF vil bidra til og delta i utprøving av nye samhandlingstjenester. Som del av Helseteknologiordningen skal det etableres en veiledningstjeneste som inkluderer et samarbeid med flere aktører for felles krav og rammer for anskaffelser av journal og helseteknologi.
Regjeringen vil prioritere tiltak rettet mot samhandling mellom kommuner og sykehus som samtidig skal skape helhet og sammenheng innenfor helse og omsorgstjenesten. Det betyr at statens rolle i arbeidet med digitalisering omfatter:
Digital infrastruktur, nasjonale felleskomponenter og tjenester som støtter samhandling mellom virksomheter
Utbygging av en digital infrastruktur og nasjonale felleskomponenter som kan gjenbrukes på tvers av løsninger, er en forutsetning for samhandling mellom kommuner, sykehus og andre aktører. Eksempler på slike løsninger er de nasjonale e-helseløsningene som er beskrevet i avsnitt 9.4. En felles digital infrastruktur gjør det enklere for aktørene å utvikle og ta i bruk nye digitale løsninger.
En nasjonal myndighet som setter rammer for digitaliseringen
Regjeringen vil styrke myndighetsarbeidet innen digitalisering, og har derfor slått sammen Direktoratet for e-helse og Helsedirektoratet. Formålet er at arbeidet med digitalisering skal styrkes og understøtte utviklingen i pasientbehandlingen og i helsetjenesten på en tydeligere og bedre måte. Helsedirektoratet er fra 1. januar 2024 nasjonal myndighet for digitalisering og informasjonsforvaltning i helse- og omsorgssektoren, og skal legge til rette for å møte tjenestens og befolkningens behov. Helsedirektoratet skal sette retning og rammer for den nasjonale tjenesteutviklingen som understøtter sammenhengende og effektive tjenester. Som nasjonal myndighet for digitalisering har Helsedirektoratet ansvar for regelverksfortolkning, ivaretakelse av helsefaglige behov i utvikling og forvaltning av digitale løsninger og for normerende produkter og tilhørende veilednignstjenester.
Standardisering av informasjonsutveksling er nødvendig for at opplysninger skal kunne utveksles korrekt mellom virksomheter, personell og innbygger. Det er behov for å styrke arbeidet med standardisering og helhetlig informasjonsforvaltning. Dette er blant annet fremhevet i Sykehusutvalgets utredning NOU 2023: 8 Fellesskapets sykehus. Styring, finansiering, samarbeid og ledelse. Det er etablert en samarbeidsmodell for internasjonale standarder som tydeliggjør hvordan virksomheter og leverandører skal jobbe med utvikling og vedlikehold av standarder.1 I planperioden vil regjeringen videreutvikle tiltak for standarder og krav. Helsedirektoratet har også en normerende rolle innen andre områder av digitalisering, som kan bidra til samordning av digitale løsninger på tvers av virksomheter og nivåer. Et eksempel på dette er samtykkeløsninger for deltakelse i forskningsstudier.
En nasjonal tjenesteleverandør som legger til rette for sikker og effektiv digitalisering
Regjeringen vil øke digitaliseringstakten i helse- og omsorgstjenesten, både med hensyn til utvikling og innføring. Norsk helsenett SF skal som nasjonal tjenesteleverandør legge til rette for sikker og effektiv digital samhandling i helse- og omsorgstjenesten. Norsk helsenett SF har ansvaret for utvikling av infrastruktur for samhandling i hele helse- og omsorgssektoren, og har en sentral rolle i arbeidet med å nå målene for digitalisering i tråd med nasjonale krav og rammer.
Støtte til kommuner og sykehus som går foran i nasjonale initiativ
For å møte bærekraftutfordringene i vår felles helse- og omsorgstjeneste, er vi avhengig av at kommuner og sykehus går foran i utprøvingen og innføringen av digitaliseringstiltak og gjør en felles innsats for å sikre at løsningene som utvikles er trygge, smarte og effektive. Regjeringen vil støtte kommuner og sykehus som går foran i arbeidet med å utvikle, anskaffe og ta i bruk digitale løsninger som kan gjenbrukes av flere. Regjeringen vil blant annet støtte med veiledning, prosess- eller implementeringsstøtte, tilskudd og nettverksstrukturer for kunnskapsutveksling.
Gjøre det enklere for næringslivet å bidra til bedre helse- og omsorgstjenester
En bærekraftig helse- og omsorgstjeneste er avhengig av et leveransedyktig næringsliv. Regjeringen har derfor lagt fram et veikart for helsenæringen, som blant annet beskriver hvordan regjeringen vil bidra til økt lønnsomhet og verdiskapning i helsenæringen. Leverandørene utvikler, leverer og vedlikeholder produkter og tjenester som bidrar til gode tjenester for innbyggerne og som kan legge til rette for innovasjon, tjenesteforbedringer og kostnadsreduksjoner. Det skal utarbeides forutsigbare betingelser slik at leverandørene, i samarbeid med sektoren, kan utvikle nye og tilpassede tjenester. For eksempel skal standardiserte grensesnitt (application programming interface – API) bidra til at leverandørene får tilgang til API-er som de kan benytte i sitt arbeid med å utvikle nye løsninger. API betegner et grensesnitt som lar to programvareløsninger kommunisere og utveksle data. Næringslivet spiller en sentral rolle i helseberedskapen, og styrking av europeisk helseindustri er viktig for å sikre forsyninger, både i og utenfor kriser. Myndighetene skal legge til rette for økt forutsigbarhet for både næringslivet og den offentlige helse- og omsorgstjenesten. Et felleseuropeisk marked med mest mulig felles reguleringer og standarder er viktig, og staten vil legge til rette for rammer som styrker samarbeidet mellom offentlige og private aktører. Myndighetene vil følge med på at kjøp og anvendelse av teknologi i helse- og omsorgssektoren øker og at investeringene fra både offentlige og private aktører øker. Det skal bli enklere for næringslivet å bidra til bedre helse- og omsorgstjenester, og alle aktører skal oppleve ryddige og forutsigbare rammebetingelser.
Boks 9.2 Helseplattformen – en felles pasientjournal
Helse Midt-Norge RHF har over mange år hatt som mål å modernisere sitt journalsystem og gjennom samarbeidet med helseforetakene og kommunene i regionen la de strategien for Helseplattformen som en felles løsning på tvers av kommunal helse- og omsorgstjeneste og spesialisthelsetjenesten. I foretaksmøtet 22. juni 2016 ble Helse Midt-Norge RHF bedt om å gjennomføre programmet «Helseplattformen» som et regionalt utprøvingsprogram for det anbefalte nasjonale målbildet i «Én innbygger – én journal». Helseplattformen er en felles pasientjournal og samhandlingsplattform for sykehus, kommuner og fastlegger i Midt-Norge. Den felles løsningen innebærer at informasjonen samles på ett sted og oppdateres i sanntid. Informasjonen legges inn bare én gang og blir tilgjengelig for helsepersonell som trenger den for å utføre oppgavene sine. Trondheim kommune tok Helseplattformen i bruk i mai 2022. St. Olavs hospital HF og ytterlige seks kommuner innførte den i november samme år. Per januar 2024 har 20 kommuner innført Helseplattformen. Over halvparten av de som jobber i helsetjenesten i Midt-Norge bruker nå Helseplattformen som arbeidsverktøy. Helseplattformen skal blant annet støtte personellet i deres daglige arbeidsprosesser og legge til rette for beslutningsstøtte. Innføring av Helseplattformen medfører et krevende endringsarbeid der brukervennlighet og pasientsikkerhet må ivaretas. Det er utfordringer knyttet til innføringen ved St. Olavs hospital HF. Dette har ført til behov for feilretting og forbedring av løsningen, og forsinket innføring i regionen.
9.3 Helseteknologiordningen skal støtte opp under det lokale ansvaret for digitalisering
Regjeringen vil støtte det lokale ansvaret for å anskaffe og innføre digitale løsninger gjennom helseteknologiordningen. Ordningen består av et bredt sett virkemidler som skal forenkle og intensivere aktørenes arbeid med digitaliseringen. Ordningen skal hovedsakelig støtte kommunenes arbeid med å sette i gang anskaffelser og innføre bedre digitale løsninger, og bidra til bedre samhandling i helse- og omsorgssektoren. Gjennom helseteknologiordningen skal staten redusere risikoen for kommuner som går foran og gjøre det enklere for andre kommuner å investere i blant annet journalløsninger og velferdsteknologi. Ordningen skal også tilrettelegge for bruk av riktige standarder, for eksempel for innhold og tekniske krav. Samlet vil tiltakene i helseteknologiordningen bidra til å understøtte både små, mellomstore og store kommuner i arbeidet med digitalisering. Dette vil også ha positive effekter for andre, som for eksempel leverandørmarkedet og sykehus. Helseteknologiordningen etableres fra 2024 og bygges ut over tid og baseres på erfaringer og tilgjengelige økonomiske rammer. Ordningen forvaltes av Helsedirektoratet. Helseteknologiordningen skal virke sammen med tiltak som KS og næringslivet har satt i gang. Ett eksempel er KS sitt tiltak for felles rammer for anskaffelse av journalløsninger i kommunene. Næringslivets tiltak for å øke kapasitet på testing av helseteknologi (HealthCatalyst) er et annet eksempel. På denne måten blir rollefordelingen knyttet til digitalisering i helse- og omsorgssektoren tydeligere. Til å begynne med består helseteknologiordningen av følgende tiltaksområder:
Søknadsbasert tilskudd til helseteknologi
Regjeringen vil støtte kommuner som går foran i utprøving og innføringen av digitaliseringstiltak, og som gjør en felles innsats for at løsningene som utvikles er trygge, smarte og effektive og kan gjenbrukes av flere. Regjeringen etablerte i 2024 en tilskuddsordning der kommuner kan søke om midler til utprøving, anskaffelse og innføring av helseteknologi. Det er kommunene selv som best kjenner sine behov for digitale løsninger. Det vil derfor være mulig å søke om tilskudd til å ta i bruk flere typer helseteknologi.
Veiledningstjeneste for helseteknologi
Regjeringen vil etablere en veiledningstjeneste for helseteknologi fra 2024. Formålet med tjenesten er at kommuner som skal anskaffe og innføre helseteknologi får bistand i prosessen. Tjenesten skal gi veiledning knyttet til krav, standarder, rammebetingelser og formidling av beste praksis. På sikt er det et mål å kunne gi oversikt over leverandører som imøtekommer krav og standarder. Tjenesten vil dermed bidra til etterlevelse og implementering av krav og standarder hos leverandørene. Det pågår flere lignende initiativer, hos aktører som KS, Norsk helsenett SF og næringslivsklyngene. Dette skal sees i sammenheng og skal gi forutsigbarhet for både kommunene og leverandørene og bidra til et mer bærekraftig leverandørmarked.
Samordning av eksisterende nettverk for raskere innføring av helseteknologi
Innføring av ny teknologi må kombineres med organisasjonsutvikling og nye måter å samarbeide på for å oppnå effektivisering og forbedring av kvaliteten i tjenestene. De kommunale nettverkene i regi av KS bidrar i dag til innføring og utbredelse av digital samhandling, velferdsteknologi og digital hjemmeoppfølging. Nettverkene for innføring av nasjonale løsninger og helse- og velferdsteknologi må samordnes slik at de støtter opp under de prioriterte områdene i helseteknologiordningen.
9.4 Tilgang til informasjon for personell og pasienter
Helsehjelp til den enkelte pasient ytes i stor grad i samarbeid mellom personell i ulike deler av helsetjenesten. Overgang mellom ulike aktører innenfor helsetjenesten kan skje raskt og hyppig, for eksempel overgang fra fastlege og legevakt til sykehus og overgang tilbake til fastlege og øvrige kommunale helse- og omsorgstjenester. For å kunne gi best mulig helsehjelp er det en forutsetning at nødvendige helseopplysninger følger pasienten.
Helse- og omsorgstjenestene samhandler på forskjellige måter. Tjenestene kan utveksle informasjon muntlig, på papir, sende meldinger via helsenettet eller dele informasjon digitalt i form av fritekst eller strukturerte data. Økt digitalisering er en ønsket utvikling som kan bidra til bedre kvalitet i tjenestene og til å effektivisere, trygge og forenkle hverdagen vår.
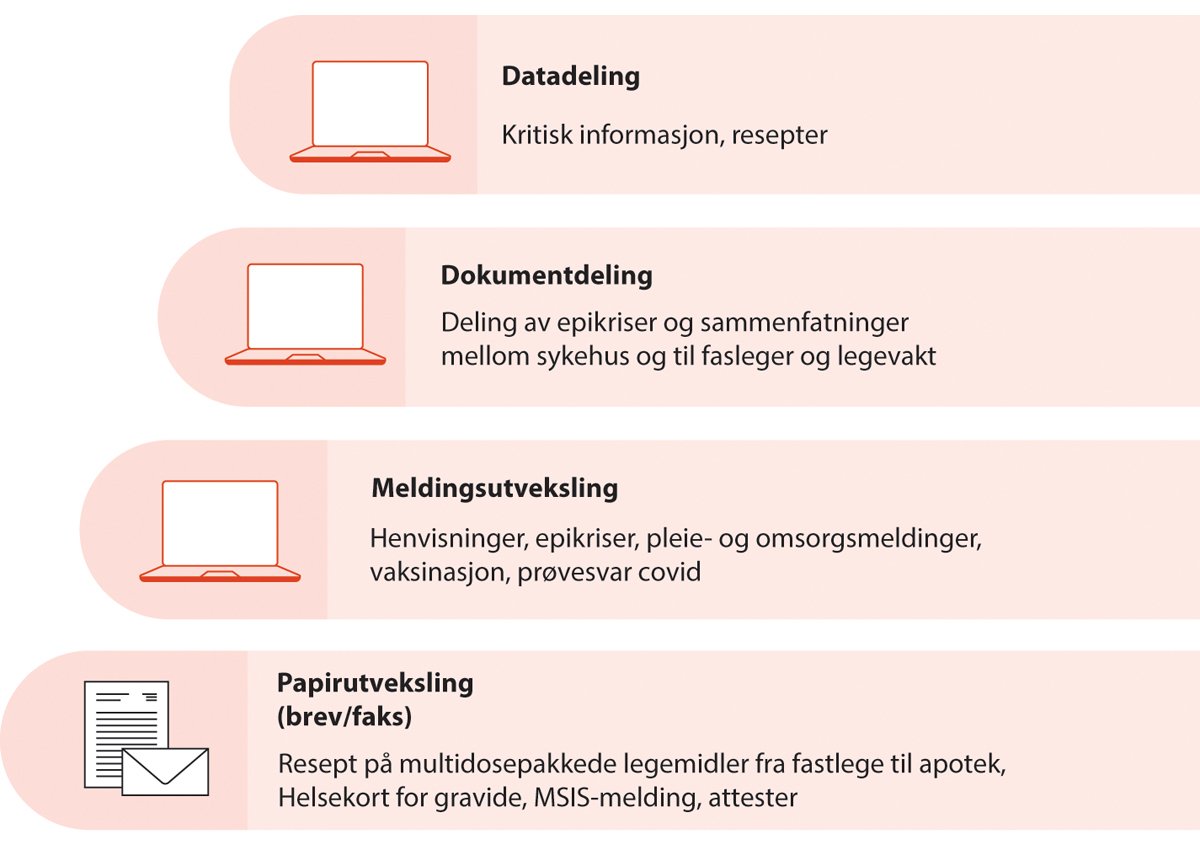
Figur 9.1 Personell utveksler i dag informasjon om pasienter på ulike måter
De nasjonale e-helseløsningene er en forutsetning for sammenhengende tjenester
De nasjonale e-helseløsningene, kjernejournal, helsenorge.no, e-resept og helsenettet bidrar til samhandling mellom helse- og omsorgstjenestene og med innbyggeren. Dette er fellesløsninger som gir sammenhengende tjenester og god pasientsikkerhet på tvers av sykehus og kommunale helse- og omsorgstjenester.
9.4.1 Prioriterte områder for digital samhandling mellom personell
Digital samhandling skal bidra til at personell får tilgang til relevant, oppdatert og korrekt informasjon om pasienten, slik at de kan gi best mulig behandling og bruke mindre tid til å lete etter og sammenstille informasjon.

Figur 9.2 Historien om Tore
For å oppnå en mer helhetlig og effektiv samhandling på tvers av virksomheter og nivåer, er det allerede på flere områder investert i og satt i gang nasjonale tiltak for å dekke de høyest prioriterte behovene. Dette er områder hvor det er særlig viktig at personell kan dele relevant og nødvendig informasjon om pasienten. Regjeringen vil prioritere å realisere følgende nasjonale tjenester for samhandling:
Pasientens legemiddelliste gjør det mulig for personell å få en samlet oversikt over alle legemidler pasienten bruker, som er oppdatert til enhver tid, og som skal være tilgjengelig for pasienten selv og personellet uavhengig av hvor i tjenesten personellet arbeider. Feil legemiddelbruk er blant de viktigste årsakene til pasientskader.
Pasientens prøvesvar gir personellet tilgang til og oversikt over laboratorie- og radiologisvar digitalt, uavhengig av hvem som har rekvirert undersøkelsen, og hvor den er utført. I dag bestilles mange undersøkelser på nytt fordi prøvesvar ikke er tilgjengelige. Innbyggerne vil få en samlet oversikt over sine prøvesvar på helsenorge.no.
Deling av pasientens journaldokumenter gir personell tilgang til journaldokumenter fra andre virksomheter. På den måten kan personellet i sykehus eller legevakt, fastleger og innbygger selv, få enkel og sikker tilgang til informasjon som epikriser og sammenfatninger.
Deling av pasientens kritiske informasjon (alvorlige diagnoser og tilstander) er informasjon som det er særskilt viktig at personellet kjenner til i en behandlingssituasjon. For å øke registreringsgraden av opplysninger nasjonalt, skal personell kunne registrere opplysningene i eget fagsystem, samtidig som opplysningene overføres automatisk til kjernejournalen.
Pasienter og brukere som får digital hjemmeoppfølging, gjennom blant annet velferdsteknologi og helseapper, har ofte behov for behandling fra personell fra flere virksomheter og tjeneste- og omsorgsnivå. Pasientens måledata tilrettelegger for at informasjon om pasienten kan deles på tvers.
Disse tjenestene vil gi økt effektivitet, tilfredshet og økt pasientsikkerhet i helse- og omsorgstjenesten. Det ligger store investeringer og omfattende forankringsprosesser bak de nasjonale satsingene, og regjeringen er opptatt av at helse- og omsorgstjenesten så raskt som mulig kan dra nytte av disse tjenestene. Tjenestene skal realiseres stegvis, gjennom konkret utprøvning, læring og justering av kursen underveis.
Regjeringen vil etablere et digitalt helsekort for gravide og tar sikte på at utprøvingen skal starte i 2024. Det vil bli et viktig tiltak for å skape helhet og sammenheng i svangerskaps-, fødsel-, og barselomsorgen. I dag må gravide ha med seg et papirskjema gjennom hele svangerskapet. Med et digitalt helsekort for gravide vil informasjonen samles og deles på en sikker måte samtidig som helsekortet vil forbedre oppfølgingen av den gravide og øke pasientsikkerheten. Arbeidet skal gjennomføres trinnvis og bygge på allerede eksisterende løsninger som kjernejournal og helsenorge. I første omgang skal det etableres en løsning som kan testes ut i et geografisk avgrenset område. Dette vil gi erfaring, slik at løsningen kan forbedres og videreutvikles i nært samarbeid med tjenesten.
Dataansvar for nasjonale e-helseløsninger
Helse- og omsorgssektoren er basert på en modell, hvor den enkelte virksomhet står ansvarlig for helsehjelpen som ytes og må ivareta krav til blant annet taushetsplikt og forsvarlig organisering av virksomheten. Det er også den enkelte virksomhet som har ansvar for å ha et forsvarlig journalsystem og har dataansvar etter personvernforordningen. Det innebærer at helseopplysninger i utgangspunktet er lagret i regi av den enkelte virksomhet. Den dataansvarlige kan eventuelt velge å benytte en databehandler, men vil aldri kunne avtale seg bort fra sitt ansvar. En databehandler kan kun utføre oppgaver på vegne av den dataansvarlige som er skriftlig avtalt og bare oppgaver som den dataansvarlige selv har rettslig grunnlag for å utføre. I noen unntakstilfeller er dataansvaret lagt til en virksomhet med nasjonalt virkeområde. Dette er tilfeller der behandling av person- og helseopplysninger forutsetter særskilte samhandlingsbehov, som det er nødvendig å løse nasjonalt. Dataansvaret vil i disse tilfellene være regulert særskilt. Det er særlig aktuelt å vurdere å plassere dataansvar hos en nasjonal aktør, når løsninger er teknisk kompliserte eller for å ivareta følgende overordnede behov:
Behov for oversikt og å kunne «slå opp» helseopplysninger på tvers av mange aktører, herunder behov for løpende oppdateringer ved mange endringer i sanntid.
Behov for at mange samarbeider om å oppdatere helseopplysningene i samme behandlingsforløp.
Behov for å sammenstille eller analysere helseopplysninger mellom et stort antall aktører, som for eksempel for å vise trender eller utføre analyser.
I dag gjelder dette for løsningene nasjonal kjernejournal og reseptformidleren.
9.4.2 Pasienter og pårørende skal kunne medvirke aktivt i egen helse
Regjeringen vil legge til rette for at digitale løsninger styrker pasienters og pårørendes mulighet til å ta aktivt del i behandlingsopplegg. Regjeringen legger til grunn at helsenorge fortsatt skal være innbyggernes digitale hovedinngang til offentlige helse- og omsorgstjenester. Helsenorge legger allerede i dag til rette for at innbyggere selv kan ta større del i oppfølging av egen helse. På helsenorge har innbyggere tilgang til kvalitetssikret helseinformasjon. Helsenorge bidrar til bedre planlegging og effektivisering av helse- og omsorgstjenesten ved å la innbyggerne ta mer aktiv del i egen oppfølging av helse, få bedre oversikt og innsyn der det er mulig. Bruken av tjenestene på helsenorge er økende. Dette ble særlig tydelig under koronapandemien. I 2022 hadde helsenorge over 100 millioner besøk.
De regionale helseforetakene har startet opp et samarbeidsforum for utvikling av digitale innbyggertjenester for pasienter og pårørende i spesialisthelsetjenesten som skal tilbys via helsenorge. Formålet med samarbeidsforumet er å samarbeide om og fordele ansvar for utvikling og videreutvikling av digitale tjenester for innbygger. For en del pasienter i spesialisthelsetjenesten vil deltakelse i kliniske behandlingsstudier være en del av behandlingen. Et sentralt tiltak i Nasjonal handlingsplan for kliniske studier er å innføre nasjonale digitale løsninger for enklere kommunikasjon om samtykker til deltakelse i studier mellom pasient og helsepersonell som leder studier. Målet med innføringen er å øke tilgangen til kliniske studier.
Helsenorge skal tilrettelegges med åpne grensesnitt for at aktører enkelt og effektivt skal kunne tilby tjenester og tilgjengeliggjøre informasjon til innbyggere på helsenorge. Det skal være en plattform som understøtter innovasjon og næringsutvikling ved å tilgjengeliggjøre løsninger fra helse- og omsorgstjenesten så vel som fra markedsaktører. Plattformen skal bidra til innovasjon ved å gjøre det enklere for helsenæringen å levere digitale tilbud. Det finnes allerede i dag flere digitale innbyggertjenester i form av portaler eller applikasjoner (apper) på utsiden av helsenorge. For eksempel har Helseplattformen etablert innbyggerplattformen HelsaMi for innbyggere i Helse Midt-Norge. Det er videre flere eksempler på spesialiserte tjenester og applikasjoner (apper) hvor pasientene blir involvert i behandlingen. Disse kan gi støtte til å forebygge og mestre ulike plager og utfordringer, eller støtte egenoppfølging ved ulike sykdomsforløp. Det må forventes og planlegges for at det kommer flere slike innbyggertjenester i framtiden.
For å bidra til et godt samspill mellom helsenorge og løsninger i markedet, har sektoren utarbeidet fire prinsipper som skal brukes ved samordning av digitale innbyggertjenester. Se boks 9.4. Formålet med prinsippene er å bidra til at innbygger møter en helhetlig, koordinert og sammenhengende offentlig helse- og omsorgstjeneste, uavhengig av hvem som har ansvar for de ulike tjenestene og at leverandørene opplever forutsigbarhet. Prinsippene skal gjelde for tjenester og integrering mot helsenorge og skal videreutvikles og revideres etter behov.
Boks 9.4 Prinsipper for koblingen mellom helsenorge og andre løsninger i markedet
Informasjonsprinsippet: helsenorge.no skal sikre at helseinformasjon er tilpasset innbyggerne, og at informasjonen er konsistent på tvers av innholdsleverandører
Prinsipp for personverninnstillinger: helsenorge.no skal legge til rette for at innbygger kan se og forvalte fullmaktløsningen og personverninnstillinger samlet
Oversiktsprinsippet: aktørenes løsninger skal integreres mot helsenorge.no innenfor tjenestene administrasjon av timer, dialog og innsyn
Verktøyprinsippet: helsenorge.no publiserer informasjon om kvalitetssikrede verktøy og helseapplikasjoner for innbygger og helsepersonell når de er offentlig godkjente.
9.5 Raskere gjennomføring og realisering av nytte
Erfaringer med store digitaliseringsprosjekter, og den raske teknologiske utviklingen, tilsier at det må tenkes nytt om hvordan helse- og omsorgstjenesten skal arbeide med digitalisering. Løsninger skal i større grad testes tidlig, slik at kursen kan justeres underveis, og løsningene kan tas raskere i bruk. Regjeringen vil satse på trinnvise utviklingsprosjekter med tidlig læring og justering av kurs underveis.
9.5.1 Ta i bruk teknologi raskere
Tiden det tar fra behovet oppstår til en digital løsning etter utvikling, testing og produksjon er tatt i bruk, er en utfordring ved alle typer prosjekter. Det er et mål å korte ned tiden før brukerne får tatt i bruk løsningene og bruke mindre penger på planlegging. Samtidig er behovene, som også kan endre seg underveis, ofte komplekse. For å redusere usikkerhet og kompleksitet må det derfor jobbes i kortere sykluser samtidig som løsningskonsept må testes tidlig. Erfaring fra utprøving vil gi verdifull kunnskap om løsningskonseptet kan realiseres, om behov dekkes og om hva som bør justeres og videreutvikles før en løsning kan settes i ordinær drift. Utprøvinger bør evalueres for å samle erfaringer og kunnskap før det eventuelt blir besluttet nasjonal innføring.
9.5.2 Mer enhetlig bruk av regelverket
Pasienter skal sikres helsetjenester av god kvalitet. Det er derfor viktig at personell får relevante og nødvendige helseopplysninger til riktig tid om den enkelte pasient. Regelverket har utviklet seg over tid for å understøtte behovene for helhetlig digital samhandling. Det legger til rette for bruk av nasjonale samhandlingsløsninger, slik at personell kan kommunisere effektivt og sikkert i pasientbehandlingen. Videre åpner regelverket for deling og tilgjengeliggjøring av relevante helseopplysninger når dette er nødvendig. Det gjelder internt i virksomheten, mellom ulike virksomheter, og mellom virksomheter i den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten.
Dersom vilkårene for deling og tilgjengeliggjøring av helseopplysninger er oppfylt, plikter virksomheten å utlevere opplysningene. Flere aktører peker likevel på utfordringer når dette skal gjøres i praksis, blant annet på grunn av usikkerhet om hvordan regelverket skal forstås. Det fører til at regelverket praktiseres ulikt mellom virksomheter og at det tar lang tid å innføre løsninger. Erfaringer viser at det kan ta tid for aktørene å komme til enighet om når vilkårene i regelverket er oppfylt og hvordan dette skal dokumenteres, for eksempel ved deling av journaldokumenter. Det er et behov for bedre veiledning om regelverket. Helsedirektoratet er i gang med dette arbeidet.
Det generelle regelverket for tilgjengeliggjøring av helseopplysninger er teknologinøytralt. De nasjonale løsningene e-resept og Nasjonal kjernejournal er særskilt regulert og har egne forskriftsbestemmelser, blant annet om tilgjengeliggjøring. Samtidig oppleves regelverket som lite digitaliseringsvennlig. Grunnen er blant annet at de generelle bestemmelsene om tilgjengeliggjøring av helseopplysninger gjør det nødvendig med tilpasninger for å kunne ta i bruk automatiserte beslutningsprosesser for tilgang til helseopplysninger mellom virksomheter. Blant annet må det legges til rette for tydelig dokumentasjon av tjenstlig behov og utvikles støtte for felles tillitsmekanismer. Regjeringen har startet en gjennomgang av bestemmelsene om taushetsplikt i helsepersonelloven og pasientjournalloven, med tanke på effektiv og sikker tilgjengeliggjøring av helseinformasjon til bruk i helsehjelpen, digitaliseringsvennlighet og tydelighet. Regelverksgjennomgangen tar sikte på å vurdere hvordan bred deling av helseopplysninger innad i helsetjenesten kan reguleres enklere og mer enhetlig, både internt i virksomheten, og mellom virksomheter og forvaltningsnivåer. Formålet er å regulere, på en enhetlig måte, hvilke vilkår som må være oppfylt for å dele helseopplysninger mellom ulike virksomheter, personer og formål. Både helsetjenestens behov for deling av helseopplysninger og pasienters rett til vern av egne helseopplysninger, skal ivaretas.
9.5.3 Finansieringsmodeller for trinnvis utvikling av nasjonale digitale samhandlingsløsninger
Regjeringen vil legge til rette for at finansieringsmodellene bidrar til en bærekraftig forvaltning og drift av de nasjonale e-helseløsningene, og en trinnvis utvikling av sammenhengende digitale løsninger. Finansieringsmodellene skal bidra til at løsningene gir størst mulig nytte for samfunnet som helhet samtidig som aktørene gis insentiver til å ta ut gevinster av løsningene. Modellene for finansiering av nasjonale e-helseløsninger inkluderer obligatorisk samfinansiering av forvaltning og drift, der aktørene i sektoren betaler for de samlede kostnadene og bevilgning over statsbudsjettet til investeringer i nasjonale løsninger for digital samhandling. I tillegg vil regjeringen etablere en ordning med statlige stimuleringsmidler til kommuner, som del av helseteknologiordningen.
Forvaltning og drift
Ordning med obligatorisk samfinansiering av kostnadene til forvaltning og drift av de fire nasjonale e-helseløsningene ble innført i 2022. De fire løsningene er helsenettet, kjernejournal, e-resept og helsenorge.no med tilhørende tjenester. Finansieringsmodellen har bidratt til en mer forutsigbar finansiering av forvaltning og drift og er et viktig virkemiddel for å sette Norsk helsenett SF i stand til å levere nasjonale e-helseløsninger av god kvalitet.
Det er etablert et system for å håndtere årlige endringer i betalingen som skal bidra til transparens og gi aktørene innflytelse i kostnadsutviklingen. Systemet inkluderer behandling i den nasjonale rådsmodellen for e-helse, et teknisk beregningsutvalg for nasjonale e-helseløsninger, endringer i forskrift om standarder og nasjonale e-helseløsninger med tilhørende høring, og konsultasjoner mellom KS og regjeringen.
Bevilgninger over statsbudsjettet til investeringer i digitale samhandlingstiltak
Finansiering av nasjonalt prioriterte digitale samhandlingstiltak skal bidra til å skape gode rammebetingelser for utvikling av ny teknologi, som både skal bidra til bedre tjenester og til personellbesparelser i helse- og omsorgstjenesten. De sentrale utviklingskostnadene i nye tjenester og løsninger for digital samhandling finansieres i hovedsak gjennom bevilgninger over statsbudsjettet. Stortinget vedtok i sammenheng med budsjettet for 2024 at statens kostnader til satsingen på digital samhandling over tid skal dekkes inn av aktørene. Aktørene selv dekker kostnader knyttet til tilpasninger i egne løsninger, opplæring og innføring.
9.6 Bedre tilgang til helsedata og bruk av kunstig intelligens
Regjeringen har som mål at helsedata av god kvalitet skal gi bedre helse og bedre helse- og omsorgstjenester. Det skal legges til rette for bedre bruk av helsedata i helseforskning, kvalitetsforbedring og styring, og som grunnlag for innovasjon og næringsutvikling. Det har vært en positiv utvikling det siste tiåret, med økende bruk av data fra helseregistrene, bedre datakvalitet og nye registre. Samtidig er det fremdeles tidkrevende prosesser for å få tilgang til data, komplisert regelverk, for mye manuell registrering og rapportering for helsepersonell og begrenset tilgang til infrastruktur for sikker tilgang til og deling av store datamengder og på tvers av forvaltningsnivåer og sektorer.
Det er tatt grep ved å samle informasjon om helseregistrene på helsedata.no og ved å samle beslutningsmyndigheten om utlevering av registerdata hos Helsedataservice. For å bedre utnyttelsen av helsedata har regjeringen samlet de lovregulerte nasjonale helseregistrene i Folkehelseinstituttet. Ved å samle helseregistrene legges det også til rette for å nå målet om «orden i eget hus», som handler om å ha oversikt over data, hva de betyr og hvordan de kan brukes og deles med andre. Det inkluderer god forvaltning av metadata, utvikling og bruk av fellestjenester for enklere deling av data, og gjenbruk av data slik at de samme dataene ikke må samles inn flere ganger.
Raskere tilgang til helsedata
Det er behov for å effektivisere tilgangen til helsedata for å bidra til tjenesteinnovasjon, forskning, kvalitetsforbedring av helsetjenesten, helseovervåkning, god beredskap og bedre folkehelse. Helsedataservice er en nasjonal tjeneste for tilgjengeliggjøring av helsedata fra nasjonale helseregistre. Videreutvikling av Helsedataservice skal bidra til mer effektiv saksbehandling, bedre veiledning, oppdaterte metadata, flere datakilder inn i felles søknadsskjema og mer ensartet tolkning av regelverket.
Universitetene og helseforvaltningen samarbeider om å tilrettelegge for økt bruk av de etablerte analyseinfrastrukturene Tjenester for sensitive data (TSD) ved Universitetet i Oslo, SAFE ved Universitetet i Bergen og HUNT Cloud ved NTNU. Universitetssektoren har satset systematisk på analyseinfrastruktur for sensitive data over de siste ti årene, og opererer i dag internasjonalt anerkjente løsninger med høy modenhet og stor kapasitet. Dette gir gode muligheter til å videreutvikle dagens løsninger for bedre sekundærbruk av helsedata. Det er også inngått samarbeid med SSB og SIKT (Kunnskapssektorens tjenesteleverandør) om bruk av analysetjenesten microdata.no. Microdata.no er en løsning for å tilgjengeliggjøre registerdata uten søknad som har potensial for å bli et viktig supplement til søknadsbaserte løsninger. Det er også aktuelt å se nærmere på potensialet i eksisterende data- og analysetjenester i helse- og omsorgstjenesten.
Data fra helse- og omsorgssektoren er en viktig innsatsfaktor i forskning og innovasjon. Dette kan være et mulig konkurransefortrinn for norsk næringsliv når det gjelder utvikling av medisinsk utstyr, legemidler og digitale helseløsninger.
Boks 9.5 «Nasjonale prinsipper for deling og bruk av data» som framsatt i Meld. St. 22 (2020–2021)
Data skal åpnes når de kan, og skjermes når de må.
Data bør være tilgjengelige, gjenfinnbare, mulige å bruke, og kunne sammenstilles med andre data.
Data skal deles og brukes på en måte som gir verdi for næringslivet, offentlig sektor og samfunnet.
Data skal deles og brukes slik at grunnleggende rettigheter og friheter respekteres, og norske samfunnsverdier bevares.
Helsedata og kunstig intelligens (KI)
Det er flere typer data som produseres i helsetjenesten som i prinsippet kan være nyttige å bruke til å utvikle kunstig intelligens (KI). Det omfatter for eksempel registerdata, medisinske bilder, og pasientjournalnotater. Det kan også omfatte pasientens strukturerte journalopplysninger, som laboratoriemålinger, legemidler, data fra digital hjemmeoppfølging og pasientens egenregistrerte opplysninger. Det kan videre også omfatte forskningslitteratur, prosedyrer og retningslinjer.
Tilpasse regelverket til behovet for deling og bruk av helseopplysninger
Det er nylig gjort større endringer for å forenkle regelverket for tilgjengeliggjøring av helseopplysninger fra helseregistre til bruk i forskning og kvalitetsforbedring. Samtidig opplever flere aktører at ulik tolkning og praktisering av regelverket skaper hindringer og forsinkelser for forskningsprosjekter. En erfaring fra koronapandemien var utfordringer med deling av data på tvers av virksomheter hvor regelverket ikke ble praktisert likt.2 Det kan være en lang vei fra forskning til implementering i tjenesten, for eksempel for å ta i bruk KI-løsninger3 Helseforskningsloven er i liten grad endret siden den trådte i kraft i 2009, samtidig som det har skjedd store medisinske, teknologiske og organisatoriske endringer som tilsier at regelverket bør oppdateres. Departementet har derfor startet en gjennomgang av helseforskningsloven og annet relevant regelverk for å vurdere endringer som gjør regelverket bedre tilpasset dagens behov.
Sterkere nasjonal samordning av datafangst
God dekningsgrad og datakvalitet er avgjørende for at data fra helseregistre skal kunne brukes i tråd med formålet. Det er et stort etterslep i registrering og for dårlig dekningsgrad og datakvalitet i flere av registrene. Det skyldes blant annet manuell registrering til registre framfor automatisert datafangst fra journal- og fagsystemer, og manglende harmonisering av registervariabler på tvers av registre. Ved etablering av nye og videreutvikling av eksisterende registre, er det et mål at datafangst skal skje mest mulig automatisk. Nye medisinske kvalitetsregistre som er etablert innenfor psykisk helsevern er i hovedsak basert på uttrekk av data fra bl.a. Norsk pasientregister og Kommunalt pasient- og brukerregister. Helseplattformen har tilrettelagt for automatisk innrapportering til nasjonale kvalitetsregistre. Datafangst fra journal krever at helseopplysninger i større grad dokumenteres strukturert og likt på tvers av løsninger. Balansen mellom strukturert dokumentasjon og brukervennlighet må ivaretas, slik at journalen gir støtte til helsehjelp, og også er et godt grunnlag for (aggregerte) helsedata. Det pågår en rekke tiltak som er relatert til automatisert innrapportering til helseregistre. Et eksempel er Helsedirektoratets midlertidige løsning for datafangst av tannhelsedata til Kommunalt pasient- og brukerregister, og arbeidet med å etablere en permantent løsning for innmelding av tannhelsedata.
Videre er det behov for sterkere nasjonal koordinering og tydelige ansvarslinjer for arbeidet med begrepsharmonisering og normering av variabler og innføring av kodeverk og standarder. Norge bruker i dag ICD-10, som er den tiende versjonen av diagnosekodeverket ICD. ICD-11, representerer den faglige utviklingen innen diagnostikk, og det planlegges derfor en overgang til ICD-11 i Norge. Versjonen er betydelig endret fra den tiende versjonen og overgang til ICD-11 vil derfor kreve nærmere vurderinger og prioriteringer, både organisatorisk, økonomisk, helsefaglig og teknisk. Også samspillet med andre kodeverk og terminologier, som SNOMED CT må klargjøres nærmere. SNOMED CT er en internasjonal samling av helsefaglige begrep som benyttes til å dokumentere og dele opplysninger knyttet til pasientbehandlingen.
9.7 Bruk av kunstig intelligens i helse- og omsorgstjenesten
Kunstig intelligens (KI) kan bidra til raskere og mer presis diagnostikk, bedre beslutningsstøtte til personell, forenklet logistikk, automatisering av administrative oppgaver, og å sette innbyggerne bedre i stand til å følge opp sin egen helse. KI vil kunne utgjøre et betydelig bidrag til en bærekraftig utvikling av vår felles helsetjeneste.
Framskrittene innen kunstig intelligens er drevet fram av kombinasjonen av tilgang til store mengder data, nye maskinlæringsmetoder og rimeligere og kraftigere analysekapasitet. De siste årene har tolkning av bilder ved hjelp av KI-verktøy blitt stadig bedre. Bruk av KI-verktøy fremstår derfor som lovende innenfor flere medisinske spesialiteter, slik som radiologi, patologi, undersøkelser av mage- og tarmsystemet og øye.4 Bruk av KI for å analysere radiologiske og andre typer bilder kan blant annet redusere arbeidsbelastningen til personellet, bidra til å redusere strålingsdose som pasienter utsettes for og redusere tiden som brukes på undersøkelser.
Mens fremskritt innen bildeanalyser startet for noen år siden, viser nå store språkmodeller gode resultater, og utviklingen går raskt. Gode språkmodeller basert på KI kan bidra til å effektivisere flere av personellets skrive- og struktureringsoppgaver, som å lage røntgenbeskrivelser ved Akershus universitetssykehus. KI-systemer kan også benyttes til bedre logistikk og ressursallokering i kommuner og sykehus, for eksempel ved å predikere pasientvolum, planlegge personellbehov og optimalisere tidspunkt for pasientavtaler. Trondheim kommune har tatt i bruk SynPlan for optimalisering av bemanningsplanlegging, noe som har bidratt til jevnere abeidsbelastning, lavere sykefravær, redusert overtid og mindre innleie av vikarer.
Boks 9.6 Kunstig intelligens tolker røntgenbilder
Vestre Viken HF er det første helseforetaket som har tatt i bruk kunstig intelligens i stor skala som støtteverktøy til å tyde bilder innenfor radiologi. Dette vil gi bedre pasientflyt for mange pasienter og vil være et verktøy som bidrar til tolkningen av røntgenbilder. Når pasienter med mistanke om brudd kommer til sykehuset, blir det tatt røntgenbilder. Bildene behandles og tolkes av kunstig intelligens, og i løpet av et minutt eller to foreligger svaret. Pasienter som ikke viser tegn til brudd kan sendes hjem og slipper ventetiden det tar før en lege får sett på bildet. Svaret kvalitetssikres dagen etter.
I oppfølgingen av Meld. St. 7 (2019–2020) Nasjonal helse- og sykehusplan 2020–2023 ble det etablert et tverretatlig koordineringsprosjekt mellom Helsedirektoratet, Direktoratet for e-helse, Statens legemiddelverk og de regionale helseforetakene. Formålet var å hjelpe og veilede helse- og omsorgstjenesten og forsknings- og innovasjonsmiljøer i offentlig og privat sektor, slik at den kan lykkes med å utvikle og ta i bruk kunstig intelligens på en trygg måte. KS, Folkehelseinstituttet og Helsetilsynet ble også en del av prosjektet etter hvert. Prosjektet har kartlagt status og planer i kommuner og helseforetak om bruk av KI og identifisert utfordringer og behov. Det er etablert tverretatlige informasjonssider som gjør det enklere å navigere i regelverk og veiledere, og det er mulig å søke om å få veiledning til en konkret problemstilling med jurister fra flere etater samtidig. Koordineringsprosjektet har også startet et arbeid med kvalitetssikring av KI-systemer som er rettet mot beslutningstakere, innkjøpere og personell. Det skal blant annet munne ut i en sjekkliste til støtte i anskaffelsesprosesser hvor KI er en del av løsningen. Koordineringsprosjektet samarbeider med det nasjonale nettverket for kunstig intelligens i norsk helsetjeneste (KIN), som består av medlemmer fra kommuner og helseforetak, akademia og næringsliv.
Boks 9.7 Etiske prinsipper for kunstig intelligens
EU-kommisjonens ekspertgruppe har foreslått syv prinsipper for etisk og ansvarlig utvikling av kunstig intelligens. Disse ble lagt til grunn i den nasjonale strategien for kunstig intelligens i 2020 og gjelder også for helse- og omsorgssektoren:
1. KI-baserte løsninger skal respektere menneskets selvbestemmelse og kontroll
2. KI-baserte systemer skal være sikre og teknisk robuste
3. KI skal ta hensyn til personvernet
4. KI-baserte systemer må være gjennomsiktige
5. KI-systemer skal legge til rette for inkludering, mangfold og likebehandling
6. KI skal være nyttig for samfunn og miljø
7. Ansvarlighet
Kilde: KMD (2020). Nasjonal strategi for kunstig intelligens.
Regjeringen vil videreføre det tverretatlige samarbeidet for å støtte opp under trygg bruk av kunstig intelligens i helse- og omsorgstjenesten. Arbeidet bør fortsette som en del av ordinær drift i forvaltningen i samarbeid med kommuner og regionale helseforetak. Helsedirektoratet har i 2024 fått i oppdrag å lede et samarbeid mellom aktørene om å utforme en plan med prioriterte tiltak for å understøtte innføring av KI i helse- og omsorgstjenesten som er i tråd med planer og behov i kommuner og helseforetak.
Regjeringen er opptatt av at innføring av kunstig intelligens i pasientbehandlingen skjer på en trygg måte. Tjenesten har selv ansvar for kvalitetssikring og validering av løsninger for å sikre at de er gode nok for formålet. Det nasjonale koordineringsprosjektet har identifisert etterspørsel i sektoren etter råd og veiledning om hvordan validering bør gjennomføres for løsninger som inkluderer KI. Denne problemstillingen vil være en del av det videre arbeidet mellom etatene for å legge til rette for trygg innføring i helse- og omsorgstjenesten.
Et annet viktig virkemiddel for å sikre innføring av trygge og effektive behandlinger er metodevurderinger. Fra 2024 vil Direktoratet for medisinske produkter få et samlet ansvar for metodevurderinger av medisinske produkter. Direktoratet har allerede ansvaret for forvaltningen av regelverket om medisinsk utstyr. Dette omfatter også medisinsk utstyr som inkluderer programvare og kunstig intelligens. I arbeidet med å videreutvikle det nasjonale systemet Nye metoder i spesialisthelsetjenesten er tilpasning for håndtering av medisinsk utstyr et satsingsområde.5
Norge følger med på utviklingen i EU knyttet til kunstig intelligens. EU ønsker at Europa skal sette en global standard for bruk av kunstig intelligens, og har vedtatt verdens første overordnede regulering av kunstig intelligens. KI-forordningen skal bygge og ivareta tillit til å bruke KI (Artificial Intelligence Act /AI Act)). KI-forordningen vurderes som EØS-relevant. Det betyr at når forordningen er innlemmet i EØS-avtalen, vil den innarbeides i regelverket og gjelde som norsk rett.
Regjeringen har startet arbeidet med en ny nasjonal digitaliseringsstrategi. Strategien skal blant annet stake ut kursen for videre digitalisering av offentlig sektor og legge bedre til rette for næringsrettet digitalisering. Strategien skal også ta opp viktige samfunnsspørsmål, som behov for bedre regulering av nye teknologier, slik som kunstig intelligens. Målet er sterkere samordning og utvikling av en helhetlig politikk som går på tvers av offentlig og privat sektor.
Regjeringen lanserte høsten 2023 en satsning på forskning på kunstig intelligens på én milliard kroner over fem år gjennom Norges forskningsråd. Midlene skal bidra til større innsikt om hvilke konsekvenser teknologiutviklingen har for samfunnet, gi mer kunnskap om nye digitale teknologier og gi muligheter for innovasjon i næringslivet og offentlig sektor.
Fotnoter
For mer informasjon om samarbeidsmodell for internasjonale standarder se her: https://www.ehelse.no/publikasjoner/samarbeidsmodell-for-internasjonale-standarder
https://www.regjeringen.no/no/aktuelt/nye-rapporter-fra-to-ekspertgrupper-norge-bor-bruke-data-og-analyser-bedre-i-kriser/id2921620/
Nasjonalt senter for e-helseforskning (2023). Implementering av kunstig intelligens i norsk helsetjeneste: veien til utbredt bruk.
Helsedirektoratet (2023). Status og forslag til videre arbeid med kunstig intelligens i helse- og omsorgstjenesten. Sluttrapport fra det nasjonale koordineringsprosjektet «Bedre bruk av kunstig intelligens».
For mer informasjon om Nye metoder, se her: https://www.nyemetoder.no/aktuelt/slik-skal-nye-metoder-videreutvikles-de-neste-fem-arene/