Del 3
Særskilte saker
1 Plan- og meldingssystem for regionale helseforetak
1.1 Innledning
Det plan- og meldingssystem som skisseres i helseforetaksloven § 34 er grunnpilaren i styringsdialogen mellom de regionale helseforetakene og departementet. I styringsdokumentene til de regionale helseforetakene slås det fast at man gjennom dette systemet skal:
gi Helsedepartementet innspill til budsjettarbeidet
inngå i styringsbudskap i St.prp. nr. 1 og i kommende styringsdokument
gi Helsedepartementet rapportering på oppfølging av styringsdokumentet
Arbeidet med plan- og meldingssystemet er organisert på følgende måte:
Styringsdokumentene fra Helsedepartementet til de regionale helseforetakene sendes ut etter Stortingets behandling av kommende års budsjett.
Forhold av prinsipiell og politisk karakter knyttet til spesialisthelsetjenesten og utviklingen av denne omtales i St.prp. nr. 1.
Signaler og føringer gitt i Stortingets behandling av St.prp. nr. 1 reflekteres i styringsdokumentene.
Rapportering på foregående år, samt plan for kommende år kommer i form av en årlig melding til departementet, jf. helseforetaksloven § 34, og skal være departementet i hende innen 15. februar.
Meldingene fra de regionale helseforetakene behandles på foretaksmøtet mellom departementet og de regionale helseforetakene innen utgangen av juni.
Følgende kapittel omhandler dette plan- og meldingssystemet. Det orienteres om de styrings- og resultatkrav Helsedepartementet har satt for de regionale helseforetakene i 2003. Videre gis det en beskrivelse av områder der de regionale helseforetakene har funnet det formålstjenlig å samarbeide på tvers. Det orienteres også om status i de regionale helseforetakene basert på meldinger for 2002. Videre skisseres styringssignaler til de regionale helseforetakene for 2004.
1.1.1 Helseforetaksmodellen
Helsedepartementet forvalter det statlige eierskapet og styringsposisjonen overfor de regionale helseforetakene gjennom to roller:
Eierrollen. Dette innebærer at departementet benytter sin organisatoriske posisjon til å utøve styring (utarbeidelse av vedtekter, sammensetning av styre, beslutninger på foretaksmøte mv.). Gjennom eierrollen stilles også økonomiske og organisatoriske styringskrav.
Styring gjennom finansiering (tilskuddsforvaltning). Dette innebærer finansiering av virksomhetene og å knytte vilkår til finansieringen. Det årlige styringsdokumentet gir den formelle tildeling av foretakenes ressurser, utdyper målkrav, gir prioriteringer og setter strategiske resultatkrav.
Disse virkemidlene brukes til å ivareta Helsedepartementets «sørge for»-ansvar som er fundert i at Helsedepartementet på nasjonalt plan har det overordnede ansvaret for at befolkningen gis nødvendige spesialisthelsetjenester. I tillegg kommer Helsedepartementets posisjon som myndighetsutøver i forhold til den samlede helsetjenesten.
Regionale helseforetak skal levere gode helsetjenester i samsvar med helsepolitikkens mål. Dette er på en grunnleggende måte med på å prege det norske samfunnet. Særlig gjelder dette gjennom de mål og standarder som settes for å sikre befolkningen likeverdig tilgang til nødvendige helsetjenester, og den vekt som legges på respekt for individets integritet, medvirkning, valgmulighet og ukrenkelige verd.
Det er en grunnleggende verdi at tjenestene skal være preget av respekt for menneskeverdet, omsorg og ansvar for den enkelte, uavhengig av sykdom og fase i livsløpet. Den enkelte pasients behov skal være utgangspunktet for alle tjenestetilbud. Behandlingen skal gi trygghet, og pasientene skal informeres og lyttes til og fremfor alt møtes med respekt.
Gjennom helseforetaksmodellen søkes dette løst ved at de regionale helseforetakene eier helseforetakene. Når foretaksmodellen plasserer både rollen som bestiller og rollen som utfører hos de regionale helseforetakene, er dette basert på følgende forutsetninger:
Regionale helseforetak skal ivareta rollen som eier og «sørge for»-ansvarlig på en best mulig måte. Med utgangspunkt i helsepolitikkens målsettinger må de ulike rolleelementene ses i sammenheng, og primært i den forstand at posisjonen som eier av underliggende helseforetak skal benyttes til å støtte «sørge for»-ansvaret.
«Sørge for»-rollen skal ikke benyttes til å understøtte rollen som eier av de underliggende helseforetak på måter som er i strid med modellens forutsetninger. Det forutsettes at de regionale helseforetakene etablerer nødvendige systemer og rutiner som kan sikre god håndtering av de utfordringer rollekombinasjonen reiser.
Håndtering og oppfølging av private aktører vil være en viktig indikator på hvordan rolleutfordringen håndteres. Det må derfor legges vekt på å utvikle samarbeidsrelasjoner overfor private som bekrefter at rolleutfordringen blir håndtert med den nødvendige kvalitet.
De regionale helseforetakene har valgt ulike opplegg for styringsmessig oppfølging av helseforetakene. Helsedepartementet ser dette som verdifullt, forutsatt at det utvikles et godt læringsmiljø mellom foretakene slik at erfaringer utveksles og inngår i grunnlaget for systematiske forbedringstiltak. Det er viktig at de ordninger som etableres, ikke medfører forskjeller i det som er helseforetakslovens system; de regionale helseforetakene har en helhetlig ansvars- og styringsposisjon i forhold til de eide helseforetakene. Modellen forutsetter vilje til å gi fullmakter til helseforetakene, men dette skal ikke føre til at det etableres oppfatninger om autonome posisjoner for helseforetakene.
At de regionale helseforetakene har disse to meget distinkte og forskjellige rollene, gjør at Helsedepartementet finner det formålstjenlig å sortere styringskrav som følger av ansvaret for å realisere helsepolitikkens mål og styringskrav som følger av posisjonen som eier av regionale helseforetak. De krav som stilles som eier, skal understøtte og hjelpe til å realisere de helsepolitiske målsetninger og krav som Stortinget har vedtatt.
1.1.2 Rollen til regionale helseforetak i realiseringen av helsepolitiske mål
Helsedepartementet anser «sørge for»-ansvaret for å være det fundamentale ansvaret og den viktigste oppgaven de regionale helseforetakene skal ivareta. Dette ansvaret utledes av departementets nasjonale ansvar for å realisere formålsparagrafen i spesialisthelsetjenesten. Departementet har plassert dette ansvaret hos de regionale helseforetakene innenfor deres respektive geografiske områder.
Regionale helseforetak skal sikre regionens befolkning et helhetlig og godt tilbud av spesialisthelsetjeneste. Til dette skal både foretaksgruppen og private aktører (ideelle og kommersielle) benyttes. I styringsdokumentene gir Helsedepartementet den årlige spesifikke bestilling i forhold til oppfølgingen av dette ansvaret.
Som et av virkemidlene for å understøtte «sørge for»-ansvaret, eier de regionale helseforetakene sine underordnede helseforetak. I tillegg har man eierskap til andre selskap som f.eks. Nordnorsk Helsenett AS, Helseforetakenes Innkjøpsservice AS og Sykehusapotekene Sør-Østlandet ANS. Gjennom å utøve eierskap overfor de enhetene man eier alene eller sammen med andre, skal de regionale helseforetakene legge til rette for at «sørge for»-ansvaret ivaretas på en best mulig måte, og at man når den ønskede kvalitet på tjenesten og det ønskede aktivitetsnivå på tjenesten. Rollen som eier innebærer også at de regionale helseforetakene må finne områder hvor samarbeid mellom foretakene vil bidra til en hensiktsmessig ressursutnyttelse.
1.2 Rapportering for 2002 fra de regionale helseforetakene
I styringsdokumentet for 2002 ba departementet om at rapporteringen fra de regionale helseforetakene for 2002 skal få fram status og resultater på følgende områder: ivaretakelse av pasienter og brukeres perspektiv, behovsdekningen for helsetjenester innad i egen region, hvordan de regionale helseforetakene prioriterer mellom ulike grupper, ressursutnyttelse, ventetid og ventelister samt arbeidet med tjenestens kvalitet.
Regionale helseforetak har rapportert på forhold omtalt i styringsdokumentet for 2002 gjennom de årlige meldingene, som er behandlet på foretaksmøter mellom departementet og de regionale helseforetakene. Departementet understreker at helseforetaksmodellen fremdeles er ny og at det gjennom erfaring som vinnes forutsettes å skje en utvikling både av styringskrav og rapportering. I forhold til styringskravene som ble satt for 2002 vil departementet fremheve prioritering og behovsdekning innad i helseregionene som områder der kvaliteten på styringsdialogen bør bedres. Det vises i så henseende til omtalen av fokusområder for 2004.
1.2.1 Rapportering på foretakenes økonomiske rammer og økonomiske prestasjonskrav
2002 var første driftsåret etter at sykehusreformen trådte i kraft. En så stor omlegging innebar stor grad av usikkerhet mht. driftsøkonomi og investeringsrammer for helseforetakene. I St.prp. nr. 1 Tillegg nr. 4 (2001-2002) heter det bl.a.:
«Det knytter seg i tillegg usikkerhet til det samlede nivået på driftskostnadene for spesialisthelsetjenesten ved inngangen til 2002, og om utviklingen i forbruket av basisbevilgningen til de regionale helseforetakene neste år. Regjeringen vil derfor i Revidert nasjonalbudsjett 2002 komme tilbake til helheten i sykehusbevilgningene etter en viss erfaring med og vurdering av ny struktur. I denne sammenheng vil også investeringsrammen bli vurdert på nytt.»
Det økonomiske driftsresultatet for 2002 ble i St.prp. nr. 1 Tillegg nr. 4 (2001-2002) formulert som følger:
«For 2002 legges til grunn at helseforetakene skal gå i balanse, når avskrivninger og investeringstilskudd holdes utenfor.»
Gjennomgangen som ble lagt fram for Stortinget, jf. St.prp. nr. 59 (2001-2002), avdekket at foretakene gikk inn i 2002 med en betydelig økonomisk ubalanse, som bl.a. skyldes høyere aktivitets- og kostnadsvekst i 2001 enn tidligere forutsatt. Ubalansen ble i noen grad forsterket som følge av at foretakene i tillegg sto overfor omstillingskostnader i 2002.
Med utgangspunkt i opplysninger fra de regionale helseforetakene for 2002 ble foretakenes samlede driftsunderskudd (ekskl. avskrivninger) anslått til om lag 2,6 mrd. kroner.
Halvparten av det samlede driftsunderskuddet ble gitt som tilleggsbevilgning, mens resterende halvpart ble pålagt de regionale helseforetakene som et effektiviseringskrav (Innst. S. nr. 243 (2001-2002)).
Gjennomgangen med de regionale helseforetakene ga signaler om at noe av underskuddet kunne tas inn allerede i 2002, og i revidert nasjonalbudsjett for 2003 ble det indikert at regnskapsresultatet for 2002 lå an til å bli på i underkant av 1 mrd. kroner samlet for alle helseforetakene.
Det samlede driftsunderskuddet for de regionale helseforetakene i 2002 når avskrivningskostnader og inntekter for å dekke avskrivninger holdes utenfor, ble på 826 mill. kroner. Dette resultatet var noe bedre enn det som man hadde antatt var mulig å oppnå av effektiviseringsgevinster allerede i 2002. Regnskapene til de regionale helseforetakene for 2002 ble godkjent uten merknader i foretaksmøter som ble holdt i juni 2003. Det var store variasjoner i resultatene mellom de regionale helseforetakene. Dette var i tråd med de rapporter og prognoser som departementet mottok i løpet av 2002. Nedenstående tabell viser resultatene i de regionale helseforetakene i 2002.
(i mill. kr) | |
|---|---|
Driftsresultat 2002 før avskrivninger og inntekter knyttet til avskrivninger | |
Helse Øst RHF | 97 |
Helse Sør RHF | -514 |
Helse Vest RHF | -313 |
Helse Midt-Norge RHF | 24 |
Helse Nord RHF | -120 |
Sum landet | -826 |
For 2002 utgjorde Helsedepartementets utbetalinger til de regionale helseforetakene mer enn 53 mrd. kroner, med følgende fordeling per regionalt helseforetak:
For 2002 utgjorde Helsedepartementets utbetalinger til de regionale helseforetakene mer enn 53 mrd.. kroner, med følgende fordeling per RHF.
(i 1000 kr) | ||
|---|---|---|
Samlet bevilgning 2002 | Hvorav lånebevilgningen utgjør | |
Helse Øst RHF | 17 299 791 | 127 900 |
Helse Sør RHF | 10 493 573 | 203 000 |
Helse Vest RHF | 8 808 591 | 184 000 |
Helse Midt-Norge RHF | 6 870 853 | 138 000 |
Helse Nord RHF | 5 672 088 | 117 000 |
Sum alle RHF | 49 144 896 | 771 900 |
Tilskudd til offentlige poliklinikker | 3 888 641 | |
Sum totalt | 53 033 537 |
1.2.2 Helse Øst RHF
Det er etablert brukerråd og brukerorganisasjonene er gjennomgående representert i prosjekter og utredningsarbeid i regionen. Det er også formalisert samarbeid med kommunene og fylkeskommunene i regionen, og med andre samarbeidspartnere som høgskolene og fylkeslegene.
Helse Øst prioriterte i 2002 å redusere ventetider og ventelister. I løpet av året ble antall pasienter på venteliste redusert med 17 pst. Gjennomsnittlig ventetid var 126 dager ved inngangen av 2003 mot 150 dager ett år før. Antall pasienter som har ventet i over ett år ble redusert med om lag 40 pst. Resultatene er oppnådd gjennom rydding i ventelistene, økt aktivitet ved helseforetakene og større bruk av private avtalespesialister. Dette har også gitt pasientene økt valgmulighet, og trenden forventes videreført og forsterket i 2003. En anbudsutlysning internt i helseforetakene ga 5000 nye behandlingsplasser og det har vært annonsert etter pasienter for å utnytte ledig kapasitet.
Utarbeidelse av felles forskningsstrategi er et av delprosjektene i strategiarbeidet til Helse Øst. I 2002 ble det gjennomført strategiplanlegging for forskningsaktiviteten i alle helseforetakene. Det er også foretatt en kartlegging av forsknings- og utviklingsprosjekter i regionen. I 2003 skal det etableres regionale systemer for rapportering på forskning og undervisning.
Det er satt i gang flere prosjekter for å planlegge omstillingsarbeidet i et lengre perspektiv. Det største enkeltprosjektet i 2002 har vært gjennomgang av foretaksstrukturen med reduksjon fra 15 til syv helseforetak fra 1. januar 2003. Opptaksområdene for de nye foretakene utredes nærmere og skal endelig bestemmes senest ved utgangen av 2003. Samtidig med ny foretaksstruktur ble det satt i gang en rekke tiltak knyttet til funksjons- og oppgavefordeling, der følgende fire fagområder ble prioritert: hjertesykdommer, psykiatri, akuttmedisin og intensivkapasitet. Blant annet skal det i løpet av 2003 etableres hjertesviktpoliklinikker ved alle helseforetak og innføres prehospital trombolyse (hjertebehandling i ambulanse) i hele regionen. De prehospitale tjenestene (AMK og bil-, båt og luftambulanse) samordnes, og antall AMK-sentraler skal reduseres fra åtte til tre.
Arbeidet fra 2002 blir videreført i 21 nye delprosjekter i «Prosjekt 2003», som følger to hovedløp. Det ene er knyttet til ny struktur og funksjons- og oppgavefordeling innen hver av de sju helseforetakene. Det andre hovedløpet er en ny runde med funksjons- og oppgavefordeling innen enkelte fagområder i regionen, deriblant fødselsomsorg og intensiv nyfødtmedisin, rehabilitering/habilitering, tjenester for eldre og kronikere, medisinske- og ikke-medisinske støttefunksjoner. Det er i 2002 også etablert en samarbeidsavtale med Helse Sør om bl.a. forpliktende samarbeid om funksjonsfordeling mellom sykehusene i hovedstaden, drift av et felles selskap for sykehusapotekene og beredskapssamarbeid.
1.2.3 Helse Sør RHF
Det er i 2002 etablert brukerutvalg ved hvert av helseforetakene og et eget brukerutvalg på regionalt nivå. Det ble i 2002 vedtatt å etablere en pasientkoordinatorfunksjon ved alle helseforetak for å strømlinjeforme pasientens behandlingsforløp og påse at pasientenes rettigheter ivaretas. Gjennom strategiplanen til Helse Sør, Resept 2006, som ble vedtatt i desember 2002, ble det bestemt å styrke innsatsen innenfor områdene kreftomsorg, psykiatri, geriatri og kroniske lidelser.
Helse Sør oppnådde en betydelig reduksjon i ventetider og antall på venteliste i 2002. Gjennomsnittlig ventetid for ventende gikk ned fra 163 dager ved inngangen av 2002 til 114 dager ved utgangen av året. Dette utgjør en nedgang på 32 pst. For ordinært avviklede gikk ventetiden ned fra 90 dager til 83 dager i samme tidsrom, dvs. en nedgang på over 7 pst. Helse Sør etablerte tidlig i 2003 et forskningsnettverk i regionen med deltakelse fra forskningsutvalgene ved hvert enkelt helseforetak. Nettverket skal bl.a. koordinere forskningen i regionen, foreslå prioriteringer og budsjett og rådgi de regionale helseforetakene i forskningspolitiske spørsmål. Hvert helseforetak er instruert til å ha et eget budsjett for FoU-virksomhet. Målsettingen er å øke innsatsen til FoU i de nærmeste årene til minimum 1 pst. av budsjettene for helseforetakene, med unntak av Rikshospitalet og Radiumhospitalet som vil ha en betydelig høyere prosentandel.
I løpet av 2002 ble det gjennomført strukturelle tiltak som medførte at de 24 sykehusene i regionen ble organisert i ni helseforetak. Det videre arbeidet med strukturtiltak er knyttet til organiseringen innen hvert enkelt foretak. Det ble til foretaksmøtet i juni 2003 ikke meldt inn noen saker som omhandlet strukturelle forhold innenfor Helse Sør. Med utgangspunkt i strategiplanen Resept 2006 ble det tidlig i 2003 nedsatt en rekke arbeidsgrupper for å se på ikke-medisinsk og medisinsk funksjonsfordeling innenfor Helse Sør. Man har valgt å sette et spesielt fokus på organiseringen av de ikke-medisinske støttefunksjoner. Det er innen første halvår 2003 ikke tatt noen endelige beslutninger om vesentlige endringer i funksjonsfordelingen innen eller mellom helseforetak i regionen som følge av arbeidsgruppenes arbeid.
1.2.4 Helse Vest RHF
I samarbeid med brukerorganisasjonene er det opprettet brukerutvalg i helseforetakene og på regionalt nivå. I 2002 og 2003 ble det fordelt hhv. 3 og 5 mill. kroner i støtte til ulike bruker- og pasientorganisasjoner. Det er lagt vekt på å skape åpenhet og dialog med sentrale målgrupper, spesielt i forhold til prosessen rundt forslag til strukturendringer.
Helse Vest har i 2002 hatt særskilt fokus på ventetider, korridorpasienter og kvalitet. Antall ventende er redusert med 5 pst. i 2002, og antall langtidsventende er redusert med 25 pst. Gjennomsnittlig ventetid var 85 dager ved utgangen av første tertial 2003 mot 92 dager ved utgangen av 2002. Antall korridorpasienter er også redusert. Pasientens valgmulighet er økt ved at det er inngått avtaler med private spesialister og sykehus og det er tatt initiativ for å bedre informasjon til pasientene om fritt sykehusvalg og kvalitet på tjenestetilbudet. Helse Vest har i 2002 og 2003 gjennomført registreringer av i alt 12 kvalitetsindikatorer innen somatikk og psykiatri. Disse har vært publisert på internett. Undersøkelser av pasienttilfredshet for både inneliggende pasienter og ved poliklinikker har vært gjennomført i alle helseforetakene. Helse Vest har inngått en rammeavtale om inkluderende arbeidsliv og gjennomført regionale medarbeiderundersøkelser for å redusere sykefraværet. I Helse Førde HF er det etablert et tilbud for kirurgisk behandling av fedme.
Helse Vest har forskning som et av sine prioriterte områder. Det er utarbeidet en regional forskningsstrategi og etablert samarbeidsorgan med Universitetet i Bergen og høgskolene. I 2002 fordelte samarbeidsorganet 26,3 mill. kroner til 38 ulike prosjekter og 6,75 mill. kroner i forskningsstipend. I 2003 ble rammen til forskningsprosjekter og stipender økt til 39 mill. kroner. I tillegg avholdes årlig forskningskonferanse der det deles ut forskningspriser.
Helse Vest har gjennomført en strategiprosess bestående av tre delprosjekter: overordnet foretaksplan, samordning av administrative støttefunksjoner og medisinsk funksjonsfordeling. Det har vært en særskilt gjennomgang av akutt- og fødetilbudet. Med bakgrunn i funksjonsfordelingsprosjektet, vedtok styret i Helse Vest i juni 2003 flere strukturelle og organisatoriske endringer som skal sikre bedre kvalitet og bedre faglig samhandling mellom foretakene og med primærhelsetjenesten. Foretaksmøtet fattet i juni 2003 vedtak om at det skal gjennomføres et pilotprosjekt for å etablere et offentlig nærsykehus i Florø. De kirurgiske og indremedisinske tjenester ved Florø sykehus skal overføres til andre sykehus under Helse Førde HF. I tillegg skal fødeavdelingen ved Lærdal sykehus omgjøres til en forsterket/modifisert fødestue, med beredskap for gjennomføring av nødkeisersnitt. Helse Vest skal dokumentere ovenfor departementet hvordan kvalitet og forsvarlighet ivaretas i forhold til strukturendringene innen 1. november 2003.
1.2.5 Helse Midt-Norge RHF
I 2002 ble det etablert brukerutvalg ved alle helseforetakene og ved det regionale helseforetaket. Det er i løpet av 2002 etablert rutiner for kommunikasjon med definerte målgrupper gjennom eget nettsted, magasinet HELSE og eget nyhetsbrev. Faste møtepunkter er opprettet med brukerne, primærhelsetjenesten, lokale og regionale myndigheter og utdanningsinstitusjonene.
Arbeidet med å redusere ventetider og ventelister har i 2002 vært høyt prioritert av Helse Midt-Norge. Antall pasienter på venteliste ble redusert med 25 pst. i løpet av 2002. Antallet som har ventet mer enn ett år er redusert med om lag 70 pst. i løpet av 2002. Den positive utviklingen har fortsatt i 2003, med en reduksjon i gjennomsnittlig ventetid ved sykehusene med 24 pst., til 118 dager, i løpet av første tertial 2003. I løpet av høsten 2003 planlegger Helse Midt-Norge å innføre rett til individuelle behandlingsfrister, der pasientene får avtale om en behandlingsfrist som maksimalt skal være ett år.
Å fjerne problemet med korridorpasienter har vært en høyt prioritert oppgave for Helse Midt-Norge. Åpningen av en ny sengepost for medisinske pasienter ved sykehuset i Ålesund vinteren 2002 har vært et effektivt virkemiddel. Ved St. Olavs Hospital i Trondheim arbeides det for å nå målet om å fjerne korridorpasientene i løpet av 2003. Det er satt i verk flere samarbeidstiltak med Trondheim kommune.
Helse Midt-Norge har avsatt 1 pst. av sin ramme til forskning, og det legges vekt på å stimulere til aktivitet ved alle helseforetakene i regionen. Flere nye tiltak er satt i gang i 2002, bl.a. oppretting av fem forsknings- og doktorgradsstipend, oppbygging av forskningsnettverk og kvalitetsregistre, etablering av regionalt kompetansesenter for læring- og mestring, utarbeiding av rammeavtale med høyskolene og gjennomføring av undersøkelse av pasientopplevelser og pasienterfaringer ved helseforetakene under Helse Midt-Norge.
Grunnsteinen for det nye universitetssykehuset St. Olavs Hospital i Trondheim ble lagt den 2. juni 2002. Dette markerte igangsetting av første byggefase av utbyggingen, og det tas sikte på at fase 1 vil bli gjennomført i tråd med planlagte frister og kostnader. Styret i Helse Midt-Norge sluttet våren 2003 seg til revidert hovedfunksjonsprogram for byggefase 2 og har foreslått at det startes prosjektering på bakgrunn av foreliggende planer. Det vises til nærmere omtale av saken i punkt kapittel 732 punkt 4.
1.2.6 Helse Nord RHF
Helse Nord har i 2002 etablert et regionalt brukerutvalg. Det er også etablert brukerutvalg ved alle de lokale helseforetakene. Videre er det etablert kontakter og systemer for dialog med fylkeskommuner, kommuner, Sametinget, tilsynsmyndigheter og befolkningen.
I likhet med landet for øvrig går ventetidene ned for Helse Nord. Ventetiden gikk ned med 13 pst. i første tertial 2003. Imidlertid har regionen fortsatt landets lengste ventetider (gjennomsnittlig 169 dager mot et landsgjennomsnitt på 129 for de som venter på behandling).
Helse Nord har et høyere aktivitetsnivå enn landsgjennomsnittet, både poliklinisk og når det gjelder innleggelser. Det er i de kommende år en målsetning å styrke aktiviteten innenfor geriatri, rehabilitering og kreftbehandling der det er et mangelfullt utbygd tilbud i helseregionen. Med unntak av de ovennevnte tilbudene har Helse Nord et godt utviklet tjenestetilbud. Innad i foretaksgruppen har Helse Nord helseforetak med høyst ulik kostnadseffektivitet. Mens Helgelandssykehuset fremstår som svært kostnadseffektivt på landsbasis, er Helse Finnmark HF blant landets dyreste når man ser på en indikator som driftsutgifter per opphold.
Helse Nord bruker samarbeidsrådet som er opprettet mellom det regionale helseforetaket og Universitetet i Tromsø, for å tilrettelegge for klinisk forskning ved institusjonene i regionen. Videre arbeider man med etablering av et senter for klinisk dokumentasjon og evaluering. Dette anses som et viktig tiltak for å styrke grunnlaget for kunnskap, kvalitet og læring i helsetjenesten i helseregionen.
Helse Nord har forberedt en endring av fødeavdelingene i Narvik og Mosjøen til henholdsvis forsterket fødestue med mulighet for nødkeisersnitt (jf Lofoten-modellen) og jordmorstyrt fødestue. Videre har man forberedt en endring av den kirurgiske beredskapen i Helgelandssykehuset Mosjøen til en generell vurderingsberedskap med beredskap innen indremedisin og anestesi. Endringsforslagene ble behandlet av styret i Helse Nord i juni, og senere samme måned vedtatt og i noen grad endret av foretaksmøtet. Endringene skal skje fra nyttår 2004. Før de iverksettes, og innen 1. november 2003, skal Helse Nord overfor departementet godtgjøre hvordan man praktisk ivaretar sitt «sørge for»-ansvar og sikrer en forsvarlig helsetjeneste for hele befolkningen i helseregion Nord.
1.3 Prioriterte styringsforhold - konkrete styringskrav
Den nasjonale helsepolitikken ligger til grunn for departementets utdyping av mål. I styringsdokumentene til de regionale helseforetakene for 2003 er dette gjort ved å formulere konkrete styringskrav knyttet til aktivitet og innhold. Dette er den helsepolitiske bestillingen som de regionale helseforetakene skal svare på i 2003.
Helsedepartementet har i styringsdokumentene for 2003 formulert styringsforhold blant annet til områder som aktivitet, kvalitet, prioritering og metodevurdering, ventetider og korridorpasienter, samarbeid med primærhelsetjenesten, beredskap og den akuttmedisinske kjeden.
Spesialisthelsetjenesten skal forholde seg til det mandat som er gitt gjennom Stortingets vedtak og Helsedepartementets oppfølging av dette. Departementet vil understreke at mange av de vedtak som er gjort, forutsetter strukturelle endringer og prosessmessige endringer, der konkrete resultater vil vise seg over tid. Man ser likevel en positiv utvikling på en rekke av områdene som er skissert ovenfor. Gode initiativ settes i gang og de langsiktige tendensene viser at man vil kunne nå målsetningene, gitt en stabil og tålmodig innsats over lengre tid. Nedenfor følger en vurdering av de ovennevnte områdene:
1.3.1 Kvalitet
Kontinuerlig fokus på kvalitet og kunnskapsutvikling er viktig for å skape tillit til helsetjenestene. Departementet har iverksatt ulike tiltak for å understøtte arbeidet med kvalitets- og kunnskapsutvikling. Fritt sykehusvalg Norge ble etablert i mai 2003. I september 2003 ble det lansert et nasjonalt system for måling av kvalitetsindikatorer, der alle landets foretak skal rapportere resultater på indikatorer for pasienttilfredshet, sykehusinfeksjoner, antall korridorpasienter, epikrisetid, liggetid før operasjon til lårhalsbrudd og tvungen innskriving i psykiatrisk institusjon. Systemet vil bli utvidet til å omfatte flere indikatorer innenfor både somatikk og psykiatri. I tillegg er det en målsetning at det skal etableres faglige retningslinjer samt nasjonale medisinske kvalitetsregistre innen alle medisinske fagområder. Helseforetakene har vært aktive bidragsytere til etableringen av nasjonale kvalitetsindikatorer og Fritt sykehusvalg Norge. Med utgangspunkt i nasjonale kvalitetsindikatorer, vil Helsedepartementet fortløpende vurdere om det skal settes konkrete styringsmål knyttet til kvalitet. Eksempelvis har departementet i styringsdokumentene til de regionale helseforetakene for 2003 satt som ambisjon at alle regionale helseforetak skal forbedre seg i epikrisetid og at 80 pst. av epikrisene i tredje tertial skal være skrevet og sendt innen 7 dager.
De regionale helseforetakene ble i 2002 bedt om å ha spesiell fokus på kvalitet på tjenestetilbudet. Det har vært gjennomført undersøkelser av pasienttilfredshet og måling av kvalitet ved bruk av kvalitetsindikatorer på regionalt nivå i flere regionale helseforetak. Helse Vest har gjennomført registrering og publisering på i alt tolv kvalitetsindikatorer. I alle regionale helseforetak arbeides det med etablering av tiltak og helhetlige strategier for kvalitetsutvikling. Helse Øst har vedtatt utvikling av et helhetlig kvalitetssystem som omfatter både den helsefaglige og administrative virksomheten, mens Helse Sør har planlagt å etablere kvalitetsstandarder for servicenivå i alle helseforetakene. Helse Midt-Norge skal i 2003 gjennomføre en forstudie om kvalitetssikring og kvalitetsutvikling i foretakene. Helse Nord planlegger etablering av et Senter for klinisk dokumentasjon og evaluering for å styrke grunnlaget for kunnskap, kvalitet og læring i helsetjenesten. Det er foreslått en styrking på 2 mill.. kroner til arbeidet med kvalitetsindikatorer og medisinske kvalitetsregistre for 2004, jf. kap. 728 post 21. I tillegg er det lagt opp til at de regionale helseforetakene dekker tilsvarende beløp innenfor sine basisbevilgninger med tanke på etablering av slike registerfunksjoner.
1.3.2 Ventetider
I forbindelse med statlig overtakelse av sykehusene har det vært et særlig fokus på å redusere ventelister og ventetider, og ulike tiltak er iverksatt sentralt, av de regionale helseforetakene og i de enkelte helseforetakene.
Data fra Norsk pasientregister (NPR) viser at gjennomsnittlig ventetid for pasienter der behandling er påbegynt eller utredning er ferdig, er redusert med 13 dager (fra 93 til 80 dager) fra 1. januar 2002 til 30. april 2003. De som fortsatt ventet på utredning og behandling ved utgangen av april 2003 hadde i gjennomsnitt ventet i 129 dager. Det tilsvarende tallet 1. januar 2002 var 199 dager.
Totalt var det litt over 192 000 pasienter innen somatisk spesialisthelsetjeneste og psykiatri som ventet 30. april 2003, en reduksjon på nær 65 000 (25 pst.) siden 1. januar 2003 og over 83 000 (30 pst.) siden 1. januar 2002.
Tallene for gjennomsnittlig ventetid og antall som ventet våren 2003 er de laveste som er registrert etter at NPR overtok den sentrale ventelisteregistreringen i 1998.
De siste årene har det vært særlig fokus på å redusere antallet pasienter som har ventet i over ett år. Antall pasienter som har ventet over et år viste en nedgang gjennom hele 2002. Nedgangen fortsetter også inn i 2003, men den har flatet ut noe. Ved utgangen av april 2003 hadde 14 000 pasienter stått på venteliste over ett år. Dette er en nedgang på over 60 pst. i forhold til 1. januar 2002, og 25 pst. i forhold til 1. januar 2003.
Den positive utviklingen kan blant annet tilskrives økt aktivitetsnivå. Andre årsaker er at ordningen med fritt sykehusvalg benyttes, at pasienter er sendt til utlandet for behandling, kjøp av tjenester og rydding i ventelister, inkludert stryking av fiktive pasienter. Det foreligger ingen samlet oversikt over hver av disse faktorenes betydning for reduksjonen.
Det vises til pkt. 2.2-2.6 for informasjon om ventetider per region. Det vises også til programkategori 10.40 Psykisk helsevern.
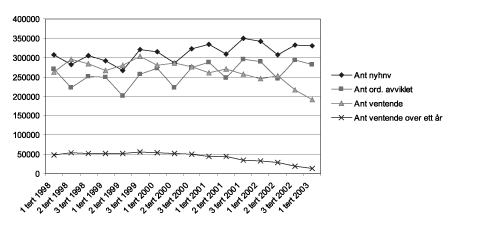
Figur 3.FIG1-1.EPS Antall ventende pasienter (alle fagområder 1998-2003).
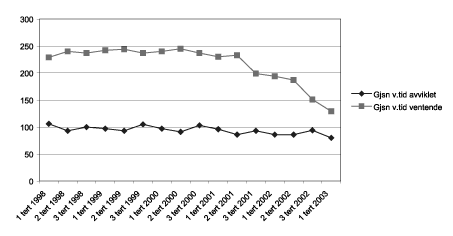
Figur 1-2.EPS Gjennomsnittlige ventetider (alle fagområder 1998-2003).
1.3.3 Samarbeid med primærhelsetjenesten og desentraliserte tjenester
Et godt samspill mellom primærhelsetjenesten og spesialisthelsetjenesten er en forutsetning for at pasientene skal oppleve et helhetlig tilbud og god kontinuitet i behandlingen. For å oppnå et slikt helsetilbud, er det viktig å utvikle desentraliserte spesialisthelsetjenester der faglige forhold ligger til rette for det. Det er derfor stilt krav til de regionale helseforetakene om systematiske tiltak for å bedre samarbeidet med primærhelsetjenesten i 2003 samt å etablere god samhandling om «gråsonepasienter» mellom tjenestenivåene, gjerne gjennom samlokalisering av tilbud.
Samhandling og desentralisering er våren 2003 etablert som ett av fire strategiske satsingsområder i helseforetakene. De regionale helseforetakene skal i fellesskap meisle ut nasjonale strategier for en bred satsing på et tettere samarbeid med primærhelsetjenesten og en desentralisering av spesialisthelsetjenestene. Arbeidet er organisert i en gruppe forankret i de regionale helseforetakene og ledes av Helse Nord, og det tas sikte på å etablere et nært samarbeid med relevante aktører for primærhelsetjenesten, f.eks. Kommunenes Sentralforbund.
I 2002 har det vært arbeidet med en rekke samhandlings- og desentraliseringstiltak i de regionale helseforetakene. Praksiskonsulenter som skal bedre samarbeidet mellom sykehusene og kommunehelsetjenesten, bl.a. ved å kvalitetssikre henvisnings- og innleggingsrutinene, er evaluert som vellykket. Tiltaket er høyt prioritert i de fleste regionale helseforetak, og er planlagt utvidet til alle helseforetak under Helse Midt-Norge RHF i løpet av 2003. Av alle legekontorene i Nord- og Midt-Norge er 90 pst. nå koplet opp mot regionale helsenett, og mottar laboratoriesvar, røntgensvar og epikriser elektronisk. Den desentraliserte poliklinikken i Alta er evaluert som et positivt tiltak for pasientene og også samfunnsøkonomisk. I helseregion Midt-Norge er det på grunnlag av et langvarig og systematisk samarbeid mellom Trondheim kommune og St. Olavs Hospital etablert flere sykehjemsenheter for ferdigbehandlede pasienter med behov for videre oppfølging. I denne regionen planlegges det også å etablere pilotprosjekter for distriktsmedisinske sentra i Sør-Trøndelag og i Møre og Romsdal. Helse Vest har gjort vedtak om å gjennomføre et pilotprosjekt for å etablere nærsykehus i Florø. Helse Sør arbeider med samarbeidstiltak f. eks. innen akuttmedisin, overfor rehabiliteringstrengende pasienter og innen lindrende behandling. Helse Øst har utarbeidet analyser av behovet for helsetjenester for eldre og kronisk syke, og for rehabiliteringstrengende, som vil være grunnlag for en systematisk satsing på samhandlingstiltak. Arbeidet skal understøtte og bringe videre pågående prosesser i foretakene med å utvikle tiltak i samarbeid med primærhelsetjenesten. Dette omfatter utviklingen av gode modeller og arenaer for systematisk samarbeid, og å identifisere pasientgrupper som er særlig avhengige av integrerte tjenester. Videre vil man utvikle ordninger for forebyggende og helsefremmende arbeid, og utvikle desentraliserte tilbud som f. eks. nærsykehus og desentraliserte akuttjenester.
1.3.4 Beredskap
De regionale helseforetakene har fulgt opp ny lov om sosial og helsemessig beredskap ved å utarbeide beredskapsplaner for de institusjoner man har ansvaret for innen 1. juli 2003. Beredskapsplanene er sendt på høring til aktuelle instanser og det er lagt opp til endelig behandling av planene i styrene for de regionale helseforetakene høsten 2003. Alle regionale helseforetak har satt i gang arbeid med regionale planer og smittevern. Helse Vest RHF og Helse Øst RHF er ferdige, mens de øvrige ferdigstiller sine i løpet av høsten.
1.3.5 Den akuttmedisinske kjeden
Departementet har i styringsdokumentene for de regionale helseforetakene for 2003 bedt om at de regionale helseforetakene foretar en gjennomgang av organiseringen av den akuttmedisinske kjeden. Dette skal skje i lys av planlagte strukturtiltak og endringer i oppgavefordeling i regionen og ha fokus på å sikre befolkningen et faglig forsvarlig akuttmedisinsk tilbud.
I utkast til forskrift om krav til akuttmedisinske tjenester utenfor sykehus som skal på høring høsten 2003, er det foreslått å pålegge de regionale helseforetakene og kommunen plikt til å rapportere relevante, anonymiserte data fra de akuttmedisinske tjenestene.
1.3.6 Forskning
Forskning er en av fire lovpålagte hovedoppgaver i sykehusene. Forsknings- og utviklingsarbeid i spesialisthelsetjenesten er et nødvendig grunnlag for god kvalitet på diagnostikk- og behandlingstilbudet til norske pasienter og er en forutsetning for videreutvikling av helsetjenesten. Forskning er viktig for at helsetjenesten skal holde seg oppdatert i forhold til den medisinske utvikling og for å foreta kritiske vurderinger av etablerte og nye diagnostiske metoder, behandlingstilbud og teknologi samt for å ivareta og veilede pasientene. Norge har dessuten en klar forpliktelse til å bidra til den internasjonale kunnskapsbasen innen klinisk medisin. En systematisert FoU-virksomhet vil danne basis for kvalitetsutvikling i spesialisthelsetjenesten, herunder etablering av nasjonale medisinske kvalitetsregistre, sikring av biologisk materiale (biobanker), utvikling av nasjonale og fagspesifikke kvalitetsindikatorer samt innføring av kunnskapsbasert praksis.
Innen alle helseinstitusjoner må det tilrettelegges for ulike typer medisinsk og helsefaglig forskning. Helseforetak med universitetsfunksjoner har et spesielt ansvar for å fungere som spydspiss for forskning, metode- og kompetanseutvikling og forskerutdanning. I tillegg til biomedisinsk grunnforskning og tradisjonell klinisk og epidemiologisk forskning, må den kliniske forskningen spesielt arbeide med overføring av kunnskap fra basalforskningen til klinisk utprøvning og praksis. Systematiske kliniske studier i ulike faser, inkludert utøvende behandling, er en viktig oppgave for spesialisthelsetjenesten. Kliniske studier uavhengig av legemiddelindustrien må prioriteres.
Foretaksmøtene fastsatte i juni 2002 instruks til styrene i de regionale helseforetakene om forholdet til universiteter og høgskoler. Den skal legges til grunn når de regionale helseforetakene ivaretar forskningsoppgaven. I tråd med instruksen, er det opprettet formelle rådgivende samarbeidsorgan mellom de regionale helseforetakene og universitetet i alle helseregionene. Samarbeidsorganene er i styringsdokumentet for 2003 forutsatt å ha en sentral rolle i forhold til tilrettelegging og prioritering av forskning. Helse Vest, Helse Midt-Norge og Helse Nord har tillagt samarbeidsorganene beslutningsmyndighet for fordeling av forskningsmidler. I forbindelse med forslag til etablering av nytt delvis resultatbasert tilskudd til forskning, vil Helsedepartementet og Undervisnings- og forskningsdepartementet revidere instruksen, jf. omtale under kap. 732, post 78.
Det ble våren 2003 etablert en felles strategigruppe for forskning mellom de regionale helseforetakene. Hensikten er bl.a. å identifisere felles tiltak og samordning på dette området der dette er hensiktsmessig, samt legge til rette for erfaringsutveksling. Gruppen er rådgivende overfor de regionale helseforetakene og Helsedepartementet og ledes av Helse Sør.
Det er ønskelig at den medisinske forskning i Norge skal være på høyde med de andre nordiske landene. Undersøkelser viser at Norges andel av publiserte artikler i medisin er lavest blant de nordiske landene og at andelen leger blant doktorgradsstipendiatene er synkende. For å stimulere til økt forskningsaktivitet, har departementet fra 2003 innført måling av forskningsresultater i foretakene basert på et system som måler antall publiserte artikler (korrigert for kvalitet og helseforetakets deltagelse i artikkelen) og avlagte doktorgrader. Det vises til forslag om å innføre et nytt, delvis resultatbasert tilskudd til forskning fra 2004, jf. kap. 732, post 78. Det vises også til omtale i St.meld. nr. 5 (2003-2004) Inntektssystem for spesialisthelsetjenesten.
1.3.7 Utdanning og opplæring av helsepersonell
Spesialisthelsetjenesteloven fastslår at utdanning av helsepersonell er blant sykehusenes hovedoppgaver. De regionale helseforetakene skal bl.a. påse og legge til rette for at universitetenes og høgskolenes behov for undervisning, opplæring og veiledning av helsefaglige studenter dekkes. Instruksen om forholdet til universiteter og høgskoler skal legges til grunn for hvordan de regionale helseforetakene ivaretar utdanningsoppgaven. Instruksen fastslår bl.a. at universiteter og høgskoler skal ta del i planlegging av undervisningsvirksomhet. Det er opprettet formelle rådgivende samarbeidsorgan eller samarbeidsordninger mellom helseforetakene og høgskolene i alle regioner. Det er i styringsdokumentet for 2003 lagt vekt på at det etableres avtaler mellom de regionale helseforetakene og høgskolene for å sikre tilgjengelig praksisveiledning for helsefagstudenter. Helseforetakene er pliktig til å iverksette tiltak som sikrer kvalitativ og god praksis og turnusveiledning. De regionale helseforetakene er bedt om å videreføre dagens kapasitet for utdanning av legespesialister og sikre kompetanseutvikling og etterutdanning av annet helsepersonell.
1.3.8 Opplæring av pasienter og pårørende
God opplæring er en forutsetning for å mestre livet ved kronisk sykdom, og for å hindre forverring av helsetilstanden. De regionale helseforetakene er derfor pålagt gjennom lov å iverksette tiltak for opplæring av pasienter ved alle foretak.
Siden starten av 2002 har det vært en sterk oppblomstring av lærings- og mestringssentre over hele landet, særlig i Helse Midt-Norge, Helse Sør og Helse Øst. Det er sommeren 2003 etablert 19 lærings- og mestringssentre, mot 10 ved inngangen av 2002, altså nær en dobling i antall. I tillegg rapporteres det om planer for etablering av nye sentre høsten 2003, og man regner med å ha om lag 30 sentre i funksjon ved utgangen av 2003.
Sentrene tilbyr kurs for ulike pasientgrupper, f. eks. for slagrammede, kreftopererte, pasienter med ulcerøs kolitt, epilepsi, diabetes mv. Fra 2002 er det spesielt utviklet tilbud til familier med funksjonshemmede barn, og også tilbud for psykiatriske pasienter. Sentrene samarbeider aktivt med pasientorganisasjonene.
1.4 Samarbeid på nasjonalt nivå
Gjennom Helsedepartementets rolle som eier, ser departementet områder utenom de lovpålagte oppgavene der det kan være formålstjenlig å etablere samarbeid på nasjonalt nivå mellom de regionale helseforetakene. Dette er på områder der departementet mener at samarbeid tjener til å oppfylle hovedmålsetningen i den nasjonale helsepolitikken. Felles for disse områdene er at arbeidet og ledelsen av det er forankret ute i de regionale helseforetakene. Det er tatt initiativ på flere slike områder, og det gis her en kort gjennomgang av disse. I tillegg er samarbeid innenfor forskning og samhandling mellom helsetjenestens ulike nivåer i etableringsfasen (jf. omtale ovenfor).
1.4.1 Informasjons- og kommunikasjons-teknologi
Stortinget vedtok i forbindelse med behandlingen av St.prp. nr. 1 (2002-2003), jf. romertallsvedtak nr. XIII, følgende:
«Stortinget ber Regjeringen om å utvikle en plan for nasjonal samhandling mellom de ulike helseforetakene og innenfor disse ut fra målsetningen om en felles nasjonal standard, samt at det skal oppnås en bedret og målrettet pasientbehandling der ulike behandlingsenheter lettere vil kunne samarbeide om behandlingen.»
Helsedepartementet har gjennom styringsdokumentene til de regionale helseforetakene i 2003 satt krav om at det etableres et samarbeid om utviklingen innen bruk av informasjons- og kommunikasjonsteknologi (IKT) på strategisk nivå mellom de regionale helseforetakene. Dette er blitt gjort, og samarbeidet ledes av Helse Vest. Gruppen har så langt satt fokus på etableringen av helsenettet, som er en nødvendig infrastruktur for å muliggjøre samhandling. Andre viktige tema er forholdet til Datatilsynet samt områder egnet for felles løsninger. Gruppen har god kontakt med Sosial- og helsedirektoratet i forbindelse med utarbeidelse av ny tiltaksplan for IKT i helsesektoren og i forbindelse med oppbygging av en driftsenhet for det nasjonale helsenettet. Videre er det etablert kontakt mot Rikstrygdeverket. Gruppen planlegger å legge fram en felles strategi for de regionale helseforetakene ved årsskiftet.
1.4.2 Ledelse
For å nå målet om å gjøre helseforetakene til moderne, effektive og slagkraftige organisasjoner er god ledelse i foretakene av kritisk betydning. Hvordan organisasjoner i innhold og form utøver ledelse, er også en vesentlig del av deres identitet og profil. Helseforetakenes ledelsesutøvelse vil således også være en del av helsepolitikkens innhold. Ledelse er utpekt som et nasjonalt strategisk satsningsområde som utformes i fellesskap mellom de regionale helseforetakene og departementet.
Det ble i 2002 nedsatt en styringsgruppe med representanter fra departementet og alle de regionale helseforetakene. Det ble avholdt en innspillskonferanse som dannet grunnlaget for utformingen av et nasjonalt program for ledelsesutvikling som pilotprosjekt. I 2003 avholdes fire av i alt seks ledersamlinger som utgjør det nasjonale programmet for ledelsesutvikling. Programmet er et pilotprosjekt som inkluderer 170 ledere i helseforetak, regionale helseforetak og departementet. Temaene som tas opp på samlingene er bl.a. verdier og holdninger i lederskapet, kunnskap, styring og ledelse, resultatstyring, reformens virkemidler, endringsledelse og andre organisatoriske utfordringer.
Programmet tar utgangspunkt i helsetjenestens kjerneverdier formulert som følger: Kvalitet i prosess og resultat, trygghet for tilgjengelighet og omsorg og respekt i møte med pasienten. Hver enkelt deltaker følges opp gjennom en ledelsesevaluering som pågår gjennom programperioden. Ambisjonen er at de deltakernes lederatferd ved avsluttet program i større grad gjenspeiler kjerneverdiene i helsetjenesten enn det som i utgangspunktet var tilfellet.
Pilotprosjektet vil bli evaluert og danne grunnlaget for et permanent nasjonalt program for ledelse i helseforetakene. Man tar sikte på oppstart av permanent program i 2005. Opplegget er ingen erstatning for lokale tiltak innen ledelsesutvikling, men er en overbygning som utgjør grunnlaget for all ledelse i sykehus.
1.4.3 Innkjøp
Departementet mener at det er grunnlag for å oppnå positive effekter av samarbeid mellom de regionale helseforetakene knyttet til innkjøp. Helseforetakenes Innkjøpsservice AS er nå stiftet og er operativt med kontorer i Vadsø. Selskapet skal fungere som en kompetanseenhet knyttet til innkjøpsfaglige spørsmål for foretakene. Departementet forutsetter at de regionale helseforetakene gjennom sitt eierskap i selskapet bidrar til å realisere disse forventede positive effektene.
1.5 Andre forhold
1.5.1 Åpenhet i helseforetakene
Lukkede styremøter og ulik praksis ved offentliggjøring av dokumenter har vært kritisert fra sykehusreformen ble gjennomført. Hovedfokus i den offentlige diskusjonen er på ulik praksis og ulike synspunkter på åpne versus lukkede styremøter.
Representantene Ola D. Gløtvold, Eli Sollied Øveraas, og Sigbjørn Molvik fremmet høsten 2002 i Stortinget et forslag om åpenhet i saksbehandlingen i de regionale helseforetakene. Forslaget ble lagt ved protokollen. I Stortingets behandling av Dokument nr. 8:107 (2001-2002), jf. Innst. S. nr 42 (2002-2003), uttalte Helseministeren at han ville innhente erfaringer og synspunkter når det gjelder den ulike praksis med åpne og lukkede styremøter som foretakene har valgt og komme tilbake til Stortinget med evalueringen.
Det er etter departementets oppfatning flere og mer tungtveiende faktorer som taler for større åpenhet i helseforetakenes styremøter enn det som taler for det motsatte. Denne vurderingen endres ikke av det viktige arbeid som i den senere tiden er gjort i foretakene for å skape større åpenhet om foretakenes arbeid. Den viktigste begrunnelsen ligger i at helseforetakenes styrer og vedtakene disse gjør, regulerer fellesgoder av stor betydning for befolkningen. Åpenhet i premissene og argumentasjonen i en styresak er et svært viktig grunnlag for at beslutningene skal ha nødvendig legitimitet, og at folk skal føle tillit til at tjenestene blir fundert på et faglig forsvarlig grunnlag. Det er et problem at åpne styremøter kan medføre at diskusjonene i styrene ikke blir reelle, og at viktige diskusjoner finner andre fora. Man må imidlertid forvente at argumentene når det kommer til en beslutningsprosess, er gjennomtenkte og at medlemmer i styret kan begrunne sine standpunkter. Departementet vil i styringsdokumentet for 2004 bruke sin eierrolle til å pålegge de regionale helseforetakene at styremøter i regionale helseforetak og helseforetak er åpne, så fremt ikke de spørsmål som står på sakskartet er av en slik karakter at de krever konfidensialitet om beslutning eller beslutningsgrunnlaget. Det vil være adgang til å beslutte at behandlingen av enkeltsaker skal være lukket. Utgangspunktet er offentlighetslovens unntaksbestemmelser og prinsippet om meroffentlighet. Vurderingene vil måtte skje ut fra foretakenes egenart og de oppgaver de skal løse. Det er helt avgjørende at det ikke utvikler seg en praksis som svekker intensjonen om at åpne styremøter skal understøtte tillit og legitimitet for foretakene. Praksis vil bli fulgt opp fra departementets side.
1.5.2 Investeringer i foretakene
Helsedepartementet legger i årets budsjett fram forslag til allmenne rammer som vil gjøres gjeldende for investeringer i foretakene. Med utgangspunkt i St.prp. nr. 1 (2002-2003) har Helsedepartementet utarbeidet overordnede retningslinjer for beslutninger om og styring av investeringer i regionale helseforetak. Når også rammebetingelsene mhp. verdsetting av helseforetakenes realkapital og framtidige inntekter for å dekke avskrivninger gjøres kjent, vil dette være klargjørende forutsetninger og kunne føre til endringer i foretakenes prioriteringer og vurderinger av investeringsplaner. Foretakene skal framover i årlig melding presentere en overordnet vurdering av investeringer i de kommende årene inklusiv at det belyses hvordan investeringene er planlagt realisert innenfor tilgjengelige ressurser.
Helsedepartementet viser til at tre større utbygginger er blitt gjenstand for særskilt oppfølging og vurdering i budsjettet for 2004; byggefase 2 av ny universitetsklinikk i Trondheim (Helse Midt-Norge RHF), Nye Ahus (Helse Øst RHF) og nytt forskningsbygg ved Radiumhospitalet (Helse Sør RHF). Basert på en samlet vurdering av hva som lar seg tilpasse innenfor det helhetlige økonomiske opplegget for spesialisthelsetjenesten, foreslås det et opplegg som legger til rette for videreføring og igangsetting av utbyggingene. Disse vil i henhold til foreliggende planer legge beslag på betydelige ressurser i årene framover, og representere en stor økonomisk utfordring både for de aktuelle regionale helseforetakene og for den samlede spesialisthelsetjeneste. Det vises til omtale av de enkelte utbygginger under kap. 732 der det fremgår hvilke utfordringer som tildelingene vil innebære i forhold til de enkelte utbyggingene.
1.5.3 Samarbeid mellom offentlig og privat virksomhet (OPS) om investeringer
Regjeringen er bedt om å vurdere spørsmålet om samarbeid mellom det offentlige og private når det gjelder investeringer i nybygg, jf B.innst. S. nr. 11 (2002-2003).
OPS-prosjekter brukes primært som en alternativ modell for finansiering og gjennomføring av prosjekter innenfor samferdsel- og infrastrukturområdet hvor private oppdragstagere medvirker til realisering av offentlige investeringsbehov. Denne type samarbeidsmodeller har både fordeler og ulemper. OPS-samarbeid kan gi bedre løsninger enn det som ville følge av mer tradisjonelle framgangsmåter, men identifisering av aktuelle prosjekter og realisering av potensialet i prosjektene krever betydelig kompetanse fra det offentliges side.
Mulig samarbeid med private aktører etter OPS-modell er satt på dagsorden i Helsedepartementets dialog med de regionale helseforetakene om investeringsutfordringer. Dette vil være et aktuelt tema også i den videre dialog. Det pågår også vurderinger av mulig OPS i forbindelse med enkelte mindre prosjekter i helseforetakene. Helsedepartementet mener at det ikke bør tas initiativ fra departementets side for å pålegge de regionale helseforetakene å gjennomføre OPS-prosjekter, men at det bør være åpent for at de regionale helseforetakene vurderer slike prosjekter. Når slikt samarbeid vurderes i forbindelse med investeringer i helseforetak, må det stilles meget store krav til grundig forarbeid, kompetanse, kontraktsutforming og -oppfølging. Mulige framtidige prosjekter etter denne type samarbeidsmodell må ivaretas innenfor ordinære budsjetter og prioriteringer. Gitt eventuelle prosjekters langsiktige bindinger og de risikofaktorer dette kan medføre, bør samarbeid skje innenfor kontrollerte former og ikke ut over rammer Stortinget er kjent med.
1.5.4 Overføring av formuesposisjoner fra fylkeskommunene til staten
Helseforetaksloven forutsatte at det skulle gjennomføres en dialog med hver enkelt fylkeskommune med sikte på å komme fram til enighet om hvilke formuesposisjoner som var omfattet av den statlige overtakelsen av spesialisthelsetjenesten. Eiendommer som det ikke ble oppnådd enighet om var forutsatt behandlet av Nemnda ved statlig overtakelse av spesialisthelsetjenesten.
De første drøftingene mellom partene ble gjennomført i slutten av 2001, og en ble da enige om fordeling av de fleste formuesposisjoner innenfor kjernevirksomheten. Den uenigheten man satt igjen med etter den første dialogen knyttet seg i første rekke til eiendommer tilknyttet medisinske støttefunksjoner (apotek) og ikke-medisinske støttefunksjoner (personalboliger, barnehager, undervisningsbygg). Videre var det en del uenighet om tomtearrondering og eierskapet til enkelte institusjonseiendommer, særlig innen psykiatrien, som fylkeskommunene mente ville bli nedlagt i fremtiden.
Det er nemnda som berammer tidspunkt for fylkesvis behandling av de ulike sakene, men Helsedepartementet forventer at nemndas arbeid knyttet til den statlige overtakelsen av spesialisthelsetjenesten avsluttes i begynnelsen av 2004.Helsedepartementet har gjennom 2002 og 2003 forberedt saker for behandling i den særskilte oppnevnte nemnda, og en har i løpet av 2003 fått nemndas kjennelser i de fleste sakene. Parallelt med dette har Helsedepartementet gjennomført nye drøftinger med aktuelle fylkeskommuner for å redusere antall uenighetspunkter, og i enkelte tilfeller har en også oppnådd full enighet.
1.5.5 Lån til private virksomheter
Det er en viktig side ved helsereformen at det skal arbeides for å oppnå en klarere rolledeling mellom private aktører og helseforetakene, bl.a. med sikte på å legge til rette for konkurranse. Et viktig element i en slik rolledeling er at det ikke skjer en sammenblanding av økonomiske ansvarsforhold. Det må derfor i utgangspunktet være klart at det er eier som står ansvarlig for finansiering av investeringer og kapitalkostnader som følger av dette.
Hovedregelen vil derfor være at det er gjennom de avtaler som inngås mellom de regionale helseforetakene og private virksomheter om tjenestekjøp, at det legges til rette for å kunne gjennomføre investeringer i de private virksomhetene.
Det vil imidlertid i enkelte tilfelle være slik at særlig private ideelle virksomheter ut fra sin økonomiske stilling vil ha vanskeligheter med å oppnå nødvendig finansiering i det private markedet. Det er derfor gitt mulighet for at de regionale helseforetakene kan gi lån eller investeringstilskudd direkte til slike virksomheter så lenge dette er en nødvendig forutsetning for at de private virksomhetene skal kunne yte tjenester i et tilstrekkelig omfang og til en kvalitet på nivå med det som kreves av egne foretak. Slike lån eller tilskudd må gis innenfor de lånerammer som er stilt til disposisjon for de regionale helseforetakene i det enkelte budsjettår.
1.5.6 Fødestuene - ansvar og finansiering
Sosialkomiteen har bedt departementet klargjøre ansvarsforholdene når det gjelder fødestuene, jf. Innst. S. nr.300 (2000-2001). Stortinget har også bedt Regjeringen foreta en gjennomgang av fødestuenes finansiering og komme tilbake til Stortinget med dette, jf. B.innst. S. nr. 11 (2002-2003), romertallsvedtak nr. XII. I samme vedtak ble det framholdt at drift av de godkjente offentlige fødestuene skal være foretakenes ansvar, faglig og finansielt. Det er lagt fram forslag i tråd med Stortingets vedtak i denne saken i St.meld. nr. 5 (2003-2004) Inntektssystem for spesialisthelsetjenesten. Etter Stortingets behandling vil oppfølgingen skje i styringsdialogen med de regionale helseforetak.
1.5.7 Nyfødtmedisin
Det er i styringsdokumentet til de regionale helseforetakene bedt om en gjennomgang av nyfødtomsorgen for å styrke intensivtilbudet for de mest ressurskrevende barna, jf. også gjennomgangen i revidert nasjonalbudsjett for 2003. Det er i denne sammenheng ikke gjort vedtak i de regionale helseforetakene om vesentlige strukturendringer i dette tilbudet.
1.5.8 Støtte til astmaskoler
I forbindelse med Stortingets behandling av St.prp. nr. 1 (2002-2003), jf. B.innst. S. nr. 11 (2002-2003) stilte Sosialkomiteens flertall seg uforstående til at tilbudet om støtte til astmaskolene med en kostnad på ca. 1 mill.. kroner ikke kan opprettholdes til astmatikere og sterkt tvilende til at de offentlige sykehusene i tillegg til behandlingen også har ressurser til skolering av pasienter og pårørende.
Det er gjennom lovverket gitt klare føringer for at pasienter med kroniske lidelser skal ivaretas særskilt. Helsedepartementet har i styringsdokumentene for 2003 stilt krav om at de regionale helseforetakene skal påse at det innen utgangen av 2003 er iverksatt tiltak for systematisk opplæring av pasienter ved alle helseforetak, eksempelvis i form av lærings- og mestringssentra, og at plikten til å utarbeide individuelle planer for pasienter med kroniske lidelser ivaretas, jf spesialisthelsetjenestelovens §§ 3-8 og 2-5. Astmaskoler er en metode for pasientopplæring som vil kunne gjennomføres innenfor de styringsmessige og økonomiske rammer som er gitt. Det skal redegjøres for arbeidet i årlig melding.
1.5.9 PET-senter i Norge
Det er iverksatt et nasjonalt arbeid for å vurdere etablering av positronemisjonstomografi (PET) i Norge, jf. B.innst. nr. 11 (2002-2003). En arbeidsgruppe i regi av Universitetet i Oslo har foreslått etablering av et nettverk og PET-senter i Helse Sør, med et syklotronsenter og to billeddannende enheter ved henholdsvis Det norske radiumhospital og Rikshospitalet. Det er forutsatt at tilbudet skal komme alle de regionale helseforetakene til gode.
Investeringskostnader for PET-senteret i Helse Sør er anslått til å koste 93 mill. kroner ekskl. investeringer til bygg. Det er gitt tilbud om delfinansiering på 25 mill. kroner fra en industriell partner og 25 mill. kroner fra Norges Forskningsråd. Den resterende delen på 43 mill. kroner foreslås bevilget over Utdannings- og forskningsdepartementets budsjett som et særskilt tilskudd. Det vises til omtale under kap. 285 post 52. Anslag for løpende driftskostnader er foreløpig stipulert til 22 mill. kroner per år. Helsedepartementet forutsetter at arbeidet med etablering av PET-senteret skjer innenfor gjeldende regelverk og de forutsetninger som gjøres gjeldende for tilskuddet.
Virksomheten i et PET-senter vil i hovedsak være forskningsrettet, men den kliniske nytteverdien synes i økende grad å bli synliggjort. Dette gjelder primært diagnostikk ved enkelte kreftformer, men i økende grad også nevrologi, kardiologi og psykiatri. Internasjonale studier viser at bruk av PET kan få konsekvenser for behandlingstilbudet til enkeltpasienter i 20-40 pst. av krefttilfellene. Senter for medisinsk metodevurdering (SMM) har i mai 2003 konkludert med at undersøkelsene foreløpig bør defineres som utprøvende behandling.
Det er våren 2003 etablert en arbeidsgruppe med representanter fra de regionale helseforetakene og Helsedepartementet som skal utarbeide et felles grunnlag for videre fremdrift. Anbefalingene skal være forankret i en vurdering av nytteverdi i forhold til både forskning og klinisk diagnostikk og behandling. Finansiering av utstyr og investeringskostnader samt drift av forskningsvirksomhet og prosjekter for utprøvende eller eventuelt etablert behandling forutsettes prioritert og finansiert innenfor de etablerte systemer og rammer for dette.
1.6 Fokusområder i 2004
Ivaretakelse av «sørge for»-ansvaret er den viktigste oppgaven for de regionale helseforetakene. Innenfor rammen av de påregnelige ressursene skal oppgaven løses slik at befolkningen i den enkelte helseregion får et tilfredsstillende helsetilbud når det trengs. De regionale helseforetakene skal sikre at det ytes helsetjenester med god kvalitet. Helsedepartementet forutsetter at de regionale helseforetakene i 2004 sterkere vektlegger at prioriteringer samsvarer med mål, rammer og retningslinjer trukket opp av overordnede politiske organer for å understøtte befolkningens rettigheter. Grunnlaget for dette ligger i prioriteringsforskriften (kf. programkategori 10.30).
Stortinget har gjennom tidligere vedtak sikret at enkelte områder er blitt ivaretatt og prioritert. Helsedepartementet konstaterer at det fortsatt er behov for prioritering av behandling av kreftsykdommer, lindrende behandling, rusrelaterte behandlingsopplegg, tjenester innen psykisk helse, tilbud overfor pasienter med kroniske sykdommer, og innenfor habilitering og rehabilitering. Undersøkelser viser at det her er til dels store forskjeller mellom helseforetak med hensyn til hvilke tilbud som gis, og hvordan disse blir gitt.
Det vil i 2004 fortsatt bli gitt prioritet til styrking av behandlingstilbudet til mennesker med psykiske lidelser, jf. Opptrappingsplanen for psykisk helse. De regionale helseforetakene må som del av dette arbeidet prioritere å vektlegge oppfølging av planlagte omstillingsprosesser både i forhold til tjenestens struktur og innhold.
I 2004 vil de regionale helseforetakene få nye oppgaver knyttet til overføring av syketransporten og rustiltak. Dette vil medføre et ytterligere press på organisasjonen, men det innebærer også et knippe av muligheter. Helsedepartementet forventer at de regionale helseforetakene utnytter mulighetene til å legge strategier som styrker et helhetlig og sammenhengende behandlingsopplegg.
Helseforetakene skal ha fokus på at de tjenestene som ytes er kostnadseffektive i, og på hvilket tilbud pasientene tilbys. Helsedepartementet forutsetter at man i alle ledd er bevisst prioriteringsutfordringene og at man stiller spørsmålet «hvem skal gi hvilket tilbud til denne pasienten når?». Dette innebærer samarbeid på tvers av helseregionene om høyspesialiserte tjenester eller særskilt kostbare tjenester. Problemstillingene omfatter også å få til optimal samhandling og samarbeid med primærhelsetjenesten og pleie- og omsorgstjenesten.
Oppfølgingen av prioriteringsforskriften krever at de regionale helseforetakene har en klar forståelse av egen behovsdekning innenfor de ulike fagområdene, og hvordan man skal prioritere de ressursene man har til rådighet. De regionale helseforetakene skal i 2004 legge dette til grunn for utviklingen av spesialisthelsetjenesten. De konkrete styringskravene vil bli formulert i styringsdokumentene for 2004. Helsedepartementet vil vektlegge evne til å styre ressurser inn mot prioriterte områder med kapasitetsproblemer, slik at bedret behovsdekning oppnås. Behovsdekningen varierer mellom de ulike helseregionene. De regionale helseforetakene vil derfor ha ansvar for å operasjonalisere disse styringskravene slik at de gir mening i den enkelte helseregion.
Helsedepartementet vil i styringsdokumentene til de regionale helseforetakene understreke nødvendigheten av et godt faglig fundament for helsetjenestene. Dette innebærer at departementet som eier forventer at foretakene tar konsekvensen av vitenskapelig dokumentasjon og planlegger tjenestene ut fra dette. De regionale helseforetakene skal planlegge og drive sin virksomhet etter faglige retningslinjer og forskningsbaserte metoder for diagnostikk og behandling. Der det finnes klar dokumentasjon på sammenhengen mellom volum og kvalitet, bør dette legges til grunn for organisering av tjenesten. Et eksempel er innen brystbevarende kirurgi.
Helsedepartementet understreker at følgende fem mål skal stå sentralt i styringen av de regionale helseforetakene i 2004:
Sterkere vekt på at prioriteringer samsvarer med mål, rammer og retningslinjer som er trukket opp av overordnede politiske organer.
At helseforetakenes tjenesteyting skjer innenfor det juridisk-faglige rammeverk som er trukket opp for tjenesten. Dette skal understøtte at tjenestene gis med den kvalitet og innretning som er fastsatt av overordnede organer.
At arbeidet med kostnadseffektivisering videreføres. På denne måten vil ressursene rekke lenger.
At det fortsatt skjer utviklings- og forbedringsarbeid knyttet til håndteringen av «sørge for»-ansvaret for helseregionenes befolkning og å være leder for den regionale helseforetaksgruppen. I dette ligger det at styremøtene i helseforetakene skal være åpne, med mindre unntaksbestemmelser i lovgivningen legitimerer lukkede møter i enkelte saker.
At de fem regionale helseforetakene finner et riktig balansepunkt mellom de områder der det bør skje nasjonalt samarbeid og områder der det enkelte regionale helseforetak bør ha stor frihet til å velge sine egne løsninger og strategier.
Det er satt i gang arbeid innenfor ledelse, samhandling, forskning og IKT, hvor man samarbeider på tvers av helseregionene. Helsedepartementet mener dette understøtter hovedlinjene i den nasjonale helsepolitikken, og at det på en god måte bidrar til å understøtte «sørge for»-ansvaret til de regionale helseforetakene, og arbeidet med å realisere de krav departementet setter til ivaretakelsen av dette.
2 Omtale av fornying, organisasjons- og strukturendring i statsforvaltningen
2.1 Regelforenkling
Som ledd i fornyelses- og moderniseringsarbeidet, driver Helsedepartementet kontinuerlig utvikling, forenkling og samordning av regelverket på sitt område. Formålet er å få et harmonisert regelverk som skal være så brukervennlig som mulig. Av tiltak nevnes:
Statlige regelverk skiller mellom helsetjenester og sosialtjenester på den ene side og hjemmetjenester og institusjonstjenester på den andre. Skillet kan svekke muligheten for gode og hensiktsmessige løsninger for kommunene. Helsedepartementet har i samarbeid med Sosialdepartementet opprettet et lovutvalg som skal vurdere og foreslå en bedre harmonisering av den kommunale helse- og sosiallovgivningen.
Som ledd i opprydding av forskriftsverk planlegges forskrifter på legemiddelfeltet om tilvirkning og omsetning samlet i en ny «hovedforskrift».
Arbeidet med forenkling av godkjenningsordningene for helsepersonell med utenlandsk utdanning som søker norsk autorisasjon følges opp. Målet er at godkjenningsordningene skal bli mer oversiktlige og forutsigbare, og at det enkelte helsepersonell raskere oppnår norsk autorisasjon.
Det arbeides med å forenkle regelverket vedrørende strålevern og bruk av stråling. En forskrift skal erstatte fire forskrifter og 18 regelverk/bestemmelser som anvendes som rettledning og basis for forvaltningen. I tillegg til at antallet forskrifter reduseres innebærer forslaget en prioritering av tilsynet med de strålekilder som har størst skadepotensiale (eksisterende godkjenningsordning erstattes av et meldingssystem for de minste strålekildene).
Helselovgivningens rundskriv blir gjennomgått med tanke på en forenkling og eventuell sammenslåing av rundskriv der det er mulig.
I Ot.prp. nr. 100 (2002-2003) foreslås at 13 lover samles til én ny matlov. Det vil i oppfølgingen legges vekt på at også forskriftsverket skal forenkles.
2.2 Organisasjons- og strukturendringer
2.2.1 Overføring av fylkeskommunenes tiltak og ansvar for rusmiddelmisbrukere
Ved behandling av Ot.prp. nr. 3 (2002-2003) (Rusreform I) vedtok Stortinget våren 2003 at fylkeskommunenes tiltak og ansvar for rusmiddelmisbrukere som defineres som spesialiserte tjenester, skal overføres til staten ved de regionale helseforetakene fra og med 2004. Arbeidet med å tilrettelegge for en gjennomføring av dette er i gang.
Sosialdepartementets forslag i Ot.prp. nr. 54 (2002-2003) (Rusreform II) om å overføre de deler av fylkeskommunenes ansvar og tiltak for rusmiddelmisbrukere som defineres som spesialiserte sosiale tjenester og døgninstitusjoner for omsorg, til kommunene, ble ikke behandlet av Stortinget i vårsesjonen 2003. Det arbeides med sikte på en felles gjennomføring av de to reformene fra 1. januar 2004, med forbehold om Stortingets behandling av Rusreform II og konsekvenser av denne.
Ved en felles gjennomføring av begge rusreformene vil det være 32 offentlig eide institusjoner som vil bli overført fra fylkeskommunene. I tillegg vil det være om lag 43 privat eide institusjoner med avtale om salg av behandlingsplasser for rusmiddelmisbrukere til fylkeskommunene. Til sammen er det om lag 2150 årsverk som er tilknyttet disse i alt 74 institusjonene. I tillegg vil overføringen berøre om lag 45 årsverk som nå er knyttet til rusområdet ved sentraladministrasjonene i fylkeskommunene og til ulike støttefunksjoner.
2.2.2 Kompetansesentrene for sjeldne funksjonshemninger
Fra og med 2004 foreslås å knytte Trenings- og rådgivningssenteret, Tannhelsekompetansesenter for sjeldne medisinske tilstander og Institutt for sjeldne diagnoser til foretaksstrukturen. Det er satt i gang en prosess i forhold til de resterende kompetansesentrene for sjeldne funksjonshemninger med sikte på forankring i det ordinære tjenesteapparatet.
2.2.3 Syketransport
Helsedepartementet har lagt fram forslag for Stortinget om å overføre ansvaret for syketransport til regionale helseforetak, jf. Ot.prp. nr. 66 (2002-2003). Det er foreslått at endrede ansvarsforhold iverksettes fra og med 2004. Det arbeides for å kunne gjennomføre reformen fra denne dato, med forbehold om Stortingets tilslutning til forslaget. Om lag 1 mrd. kroner foreslås overført de regionale helseforetakenes basisbevilgning i statsbudsjettet for 2004. I tillegg foreslås det opprettet en ny post på om lag 0,8 mrd. kroner som følge av at staten skal finansiere 50 pst. av de regnskapsførte utgiftene for syketransport. Ansatte på kjørekontor og transportkonsulenter som i dag er ansatt i trygdeetaten, overføres til regionale helseforetak. Trygdeetaten forutsettes å levere en rekke administrative tjenester til regionale helseforetak. Bakgrunnen for forslaget er nærmere omtalt i Ot.prp. nr. 66 (2002-2003).
2.2.4 Nasjonalt kunnskapssenter for helsetjenesten
Det foreslås å etablere Nasjonalt kunnskapssenter for helsetjenesten ved å slå sammen Senter for medisinsk metodevurdering (SMM), Stiftelse for helsetjenesteforskning (HELTEF) og Divisjon for kunnskapshåndtering i Sosial- og helsedirektoratet.
Bakgrunnen for en slik etablering er at Helsedepartementet ser et behov for å styrke beslutningsgrunnlaget for departement, direktorat og regionale helseforetak for bedre å kunne oppnå helsepolitiske målsetninger og møte fremtidige faglige utfordringer. Helsemyndigheter og helseforetak møter økende press fra organisasjoner, næringsliv og profesjoner om nye behandlingsmetoder og helsetiltak - som svært ofte medfører store investeringer og økte driftsutgifter. En systematisk faglig vurdering av de metoder og tiltak som benyttes og som innføres i norsk helsetjeneste blir derfor stadig viktigere. Gjennom å samle kunnskapsmiljøene innen metode- og kunnskapsvurderinger og kvalitets- og resultatmålinger, mener departementet at man kan få til en god organisering. Det vises til omtalen under kap. 725.
2.2.5 Vitenskapskomiteen for mattrygghet
Det nye Mattilsynet etableres fra 1. januar 2004, jf. kap. 1115 under Landbruksdepartementets budsjett. Som et ledd i omorganiseringen har Stortinget besluttet at det skal etableres en uavhengig vitenskapskomite for mattrygghet. Komiteen skal oppnevnes av og administrativt ligge under Helsedepartementet. Komiteen er foreslått organisert med en hovedkomité, åtte fagpaneler og et sekretariat. Sekretariatet skal lokaliseres til og dele administrative støttefunksjoner med Nasjonalt folkehelseinstitutt, men arbeidet skal foregå helt atskilt fra instituttets virksomhet.
3 Oppfølging av kvinnehelsestrategien og kjønns- og likestillingsperspektivet i budsjettet
3.1 Oppfølging av kvinnehelsestrategien i St.meld. nr. 16 (2002-2003)
Helseministeren la fram en kvinnehelsestrategi i St.meld. nr. 16 (2002-2003) Resept for et sunnere Norge. Regjeringen ønsker å følge opp hovedbudskapet i NOU 1999: 13 Kvinners helse i Norge, der bruk av et sammenlignende kjønnsperspektiv er viktig både i forhold til forskning, politikkutforming, forebyggingsarbeid, helsetjenester og velferdsordninger. Regjeringen ønsker spesielt å satse på kunnskapsutvikling om sykdommer som særlig rammer kvinner. Dette gjelder for eksempel beinskjørhet og brystkreft. Regjeringen vil bl.a. stimulere til ny forskning om årsakene til og mekanismene bak beinskjørhet og osteoporotiske brudd, og satse på forskning og tiltak som kan sikre kvinner over hele landet god brystkreftbehandling. Strategiene er hovedsakelig knyttet til forebygging, helsetjenester, kunnskapsutvikling og legemiddelbruk.
3.1.1 Forebygging
Utdanningsprogrammet «Sett dine egne grenser» skal følges opp i Sosial- og helsedirektoratet for å styrke jenters selvtillit og fremme bevisstgjøring om egen kropp. Opplæringsprogrammet fokuserer primært på å gjennomføre konkrete treningsopplegg som skal styrke både psykisk og fysisk selvtillit og sosial mestring. Målgruppen er jenter i 8-9-10 klasse og første året på videregående skole. Programmet har også et spesielt utviklet gruppetilbud til jenter som har vært utsatt for overgrep.
For å forebygge varig diabetes hos kvinner utsatt for svangerskapsdiabetes, skal det iverksettes informasjonstiltak i regi av helseforetakene i samarbeid med Sosial- og helsedirektoratet. For kvinner med etnisk minoritetsbakgrunn er særlig tilpasset informasjon påkrevd.
Mammografiscreeningsprosjektet er et tiltak under Nasjonal kreftplan. I løpet av 2003 vil det være landsomfattende tilbud om mammografiscreening til alle kvinner mellom 50 og 69 år. Kreftregisteret har hatt ansvar for å organisere tilbudet.
Statens strålevern vil i 2004 avholde et informasjonsseminar for den samiske befolkningen om helserisiko som følge av radioaktivt nedfall etter Tsjernobylulykken i 1986.
3.1.2 Helsetjenesten
I styringsdokumentene for 2004 til de regionale helseforetakene vil departementet understreke at de særlige problemer som er knyttet til kvinners helse, skal prioriteres.
Kompetansen skal styrkes og tjenestetilbudet bedres innenfor området skjelett-muskellidelser på landsbasis. Det er opprettet et nasjonalt ryggnettverk med hovedvekt på formidling ved Ullevål sykehus og forskning ved Haukeland sykehus. De to sykehusene samarbeider med St. Olavs hospital og deres nasjonale enhet for kompliserte rygglidelser. Det vurderes hvordan tjenestetilbudet til pasienter med invalidiserende nakkelidelser kan styrkes, og om dette eventuelt bør skje i sammenheng med den nasjonale enhet for rygglidelser ved St. Olavs hospital. Forslag om å opprette et nasjonalt kompetansesenter for skjelett-muskellidelser er under utredning. Et slikt kompetansesenter vil ha et bredere fokus enn fibromyalgi, men vil omfatte kompliserte lidelser hvor det ikke nødvendigvis finnes klare fysiske/patologiske funn som forklarer symptomene eller gir grunnlag for behandling.Det eksisterer i dag nasjonale kompetansesentre og høyspesialiserte landsdekkende tjenester i forhold til en rekke fagområder, der kvinner utgjør størstedelen av pasientgrunnlaget. Det er derfor ikke grunnlag for å si at behovet for høyspesialiserte tjenester for kvinner er for dårlig dekket her i landet. Helsedepartementet kan på det nåværende tidspunkt ikke se behov for å opprette et nasjonalt kompetansesenter for kvinnesykdommer.
Opptrappingsplanen for psykisk helse skal bidra til å bedre tjenester og tilbud til mennesker med psykiske problemer og lidelser. Det vises til omtale under kap. 743. Tiltak mot spiseforstyrrelser er særskilt omtalt under kap. 743 post 70.
Kvinner over hele landet skal sikres god brystkreftbehandling. Alle fem regionale helseforetak planlegger en samling av kirurgisk kreftbehandling på færre steder, både for å sikre bedre kvalitet og for at en kan dokumentere hvilke resultater som faktisk oppnås.
Helsedepartementet har startet et arbeid for utvikling av samhandling mellom nivåene i helsetjenesten. Svangerskapsomsorgen skal ha kontinuitet mellom fødeenheten, jordmødre og leger i primærhelsetjenesten og er blant de oppgaver som inkluderes i dette arbeidet. Helse Nord utreder grunnlaget for etablering av et fødetilbud, primært for den samiske befolkning, i indre Finnmark. Avklaring på dette ventes å foreligge i løpet av 2004.
For å kunne yte bedre helsetjenester til kvinner med etnisk minoritetsbakgrunn skal opplæring og veiledning av helsepersonell fortsatt styrkes. Dagens opplæringstilbud innen grunn- og videreutdanninger for helsepersonell skal videreføres. Når det gjelder kvinner med rusmiddelproblemer, vises det til omtale under kap. 726 post 61.
3.1.3 Kunnskapsutvikling
Helsedepartementet vil i styringsdokumentene for 2004 til de regionale helseforetakene presisere at en i forskning og annen kunnskapsinnhenting særlig vektlegger behovet for bevissthet omkring kjønnsforskjeller. I evalueringen av fastlegeordningen vil det legges øket vekt på kjønnsperspektivet.
Kjønnsforskjeller knyttet til kvinners somatiske og psykiske helse skal fortsatt innarbeides i forskningsprogrammene til Norges forskningsråd (NFR). NFR vil i 2004 bli bedt om å gi en utfyllende status for forskningsbehovet på kvinnehelse.
NFR har ikke et eget program eller forskningssatsing på kvinnehelse, men har i dag om lag 25 prosjekter med spesifikk relevans for kvinners helse. De aktuelle forskningsfeltene er så vidt forskjellige at det ikke anses hensiktsmessig å ha et eget program for kvinnehelse. De fleste av NFR-prosjektene innenfor medisin og helse har imidlertid relevans og nytte for både kvinner og menn. NFR har hatt som strategi å øke forskningen om kvinners helse de siste årene, men antallet søknader i denne kategorien har til tross for dette ikke vist en tydelig økende tendens.
NFR skal framover satse på forskning på områdene helse og levekår hvor kjønnsperspektivet vil bli vektlagt.
Sosial- og helsedirektoratet har laget forslag til en nasjonal handlingsplan for forebygging og behandling av osteoporose. For å ha best mulig bakgrunn for tiltak i en norsk kontekst vil det i NFR øremerkes midler til osteoporoseforskning.
NFR har hatt en egen satsing på kreftforskning siden 2000. Både innenfor denne, og i andre faggrupper og programmer, finansierer NFR til sammen åtte prosjekter som omhandler brystkreft og andre kvinnespesifikke kreftsykdommer.
Behovet for forskning om kvinners psykiske helse er stort. NFR har finansiert og finansierer flere relevante prosjekter, knyttet til blant annet spiseforstyrrelser, rusproblematikk, seksuell legning, overgrep og fødsel. Det skal stimuleres til økt forskning på kvinners psykiske helse ved Nasjonalt folkehelseinstitutt.
3.1.4 Legemidler
Helsedepartementet foreslår at det bevilges 300 000 kroner til informasjon om bivirkninger av legemidler til eldre kvinner. Blant den eldre delen av befolkningen utgjør kvinnene en overvekt av de som er utsatt for meldte bivirkninger. Dette kan bl.a. skyldes at bruk av mange legemidler samtidig er mer utbredt hos kvinner enn menn, og at dosene ofte er relativt sett høyere hos kvinner.
De fleste bivirkninger opptrer med gamle og velkjente legemidler. Betennelsesdempende og blodfortynnende legemidler er de legemidler som oftest gir alvorlige eller i verste fall dødelige bivirkninger hos eldre kvinner. I en del tilfeller blir risikoen ved behandlingen undervurdert i forhold til sykdommen eller tilstanden. Økt satsing på informasjon til legene om nytte og risiko ved bruk av legemidler er et viktig tiltak. Legemiddelverket vil inngå et samarbeid med de fem regionale legemiddelinformasjonssentrene (RELIS) om økt informasjon om bivirkninger av legemidler til eldre kvinner.
3.2 Kjønns- og likestillingsperspektiv på tobakksområdet
I Norge var det for 25 år siden fire ganger så mange menn som kvinner som fikk lungekreft, i dag er det bare dobbelt så mange. Forskjellen på menn og kvinner er i ferd med å utviskes når det gjelder totalforekomsten av lungekreft, spesielt under 50 års alder. I denne aldersgruppen har andelen dagligrøykere blant menn og kvinner vært tilnærmet lik over lang tid. Nyere forskning viser videre at ved likt forbruk kan kvinner som røyker ha større risiko enn menn for å få lungekreft.
Røyking påvirker dannelsen og nedbrytningen av de kvinnelige kjønnshormonene (østrogener) og har en antiøstrogen effekt. Dette medfører blant annet at kvinnenes naturlige beskyttelse mot hjerte- og karsykdom avtar ved røyking. Kvinner har dermed minst like stor risiko som menn for å utvikle sykdom ved røyking. På grunn av den antiøstrogene effekten har kvinner som røyker redusert beintetthet i forhold til kvinner som ikke røyker. De er altså mer utsatt for beinbrudd. Den antiøstrogene effekten fører også til at røykende kvinner får nedsatt fruktbarhet og at de er mer utsatt for komplikasjoner under og etter svangerskap.
Når nikotinet i tobakksrøyk når hjernen frigjøres stoffer som gir en beroligende eller stimulerende effekt. Det er denne virkningen røykerne er blitt avhengige av. Internasjonal forskning antyder at kvinner i større grad enn menn bruker røyken mot stress, depresjon og negative hendelser. Kvinner melder videre i større grad om bekymring for vektøkning når de skal slutte å røyke. All tilgjengelig kunnskap om målgrupper, enten kriteriene er kjønn, alder eller sosial bakgrunn, bør benyttes for at tiltakene skal treffe best mulig. Det må likevel påpekes at det hittil ikke er funnet store forskjeller mellom kjønnene når det gjelder faktorer relatert til røykestart og suksessrik røykeslutt. På samme måte ser man ingen større forskjeller mellom menns og kvinners motivasjon for å slutte å røyke, og heller ikke på oppmerksomheten omkring skadevirkninger av tobakksbruk. Andre framhever at kvinner og menn har forskjellig måte å kommunisere på, og at dette kan øke behovet for skreddersydde røykeavvenningsopplegg for menn og kvinner. Kvinner er dessuten noe mer tilbøyelige enn menn til å søke hjelp i røykesluttprosessen, f.eks. ved å gå på kurs.
En forholdsvis ny arena for tobakksforebygging er arbeidsplassen. Det har blitt utviklet en bedriftspakke for røykfrihet - en veiledningsperm eller hjelpepakke - som presenterer ulike fremgangsmåter bedrifter kan bruke for å innføre røykfrihet på arbeidsplassen. Det er ingen grunn til å tro at arbeidsplassrettede tiltak i seg selv skal ha noen skjev effekt på kjønnene.
I videregående skole er det gjort en undersøkelse som viser at røykemønsteret varierer mye mellom ulike studieretninger. Blant elever på yrkesfag røyker langt flere enn elever på allmennfaglig studieretning. Paradoksalt nok røyker elevene på helse- og sosialfag mest (9 av 10 elever var jenter), og også på yrkesfag for tekniske linjer (8 av 10 elever var gutter) ligger andelen klart høyere enn blant ungdommer med tilsvarende alder og kjønn. På bakgrunn av denne undersøkelsen er det laget undervisningsprogrammer for videregående skole tilpasset disse to fagretningene. Programmene er prøvd ut i noen fylker, og resultatene fra evalueringen skal brukes til å forbedre programmene før de tilbys de aktuelle partene. I tillegg finnes det et generelt skoleprogram for videregående skole som ikke er spesialtilpasset enkelte linjer. For ungdom i alderen 16-19 år gjennomføres også en årlig røykesluttkonkurranse med premier, et tiltak man bør kunne vente treffer jenter og gutter i like stor grad.
Enkelte undersøkelser har indikert at emosjonelle budskap kan være bedre egnet for påvirkning av helseatferd blant jenter enn blant gutter, mens gutter synes å være mer påvirket av faktainformasjon. Jenter som røyker, er mer opptatt av vekt, slanking og kroppsbilde enn gutter. Undersøkelser har også antydet at jenter er mer påvirket av det sosiale miljøet enn gutter.
Særlig bekymringsfullt er den store økningen i snusbruk blant unge menn. 6 pst. av mennene sier at de bruker snus hver dag, og 6 pst. bruker snus av og til. Nesten ingen kvinner bruker snus. Snusbruk har økt noe de siste årene, særlig blant ungdom. Dobbelt så mange unge menn snuser i dag som for 15 år siden. Vi vet lite om grunnene til at snus er et så klart mannsfenomen.
Snus er vanedannende, skader munnslimhinnen og inneholder foruten nikotin en rekke potensielt kreftfremkallende stoffer. Snusbrukere ser ut til å ha høyere risiko for hjerte- og karsykdom, økt blodtrykk, munnhulekreft, diabetes og en rekke andre sykdommer. Gravide bør ikke bruke snus siden nikotinet overføres til fosteret og påvirker dets organer på liknende måte som ved røyking. Selv om snusbruk sannsynligvis er mindre risikabelt enn røyking, er det langt farligere enn å ikke bruke tobakk i det hele tatt. Forskningen hittil er ikke konkluderende, men selv med svakere vitenskapelig støtte enn det som finnes i dag krever føre var-prinsippet at man tar snus på alvor. Det er derfor nødvendig med økt kunnskap om helserisiko og årsaker til snusbruk. Vi vet for eksempel ikke i hvilken grad snus fungerer som en inngang til røyking eller som en utvei fra røyking
I 2004 vil fokus fortsatt være bredt i forhold til målgrupper. En klar målsetting er å videreutvikle og spisse tiltakene slik at de er best mulig tilpasset, enten det gjelder kjønn, alder eller sosiale kriterier.
4 Sektorovergripende miljøvernpolitikk
Et sunt og helsefremmende miljø er en forutsetning for god helse. En viktig oppgave for helsemyndighetene er å forstå og analysere vekselvirkninger mellom menneskelige aktiviteter og det fysiske og biologiske miljøet. Ofte vil tiltak høre inn under andre sektorers ansvarsområder. Dette krever koordinering og kommunikasjon med andre sektorer. Mennesker eksponeres kontinuerlig for fysiske, kjemiske og biologiske faktorer. Mye taler for at det er den samlede miljøpåvirkning som er helseskadelig.
Regjeringens Handlingsplan for miljø og helse ble lagt fram i 2000. Handlingsplanen omhandler uteluft, inneklima, støy, drikkevann, fremmedstoffer i mat, helsefarlige kjemikalier, ulykker, stråling, friluftsliv, kultur og miljø, samt hovedretningslinjer og prinsipper for arbeidet. I løpet av 2003 vil det legges fram en evaluerende sluttrapport av handlingsplanen. Rapporten vil også omhandle sentrale utfordringer innen det sektorovergripende miljø- og helsearbeid i årene fremover.
Det er i handlingsplanperioden gjennomført viktige endringer i det institusjonelle rammeverket i miljø og helsepolitikken, både med hensyn til forvaltingsstruktur, lov- og regelverk og tilsynsrollen. Dette gir bedre mulighet for en samordnet tilnærming til miljø- og helseutfordringene. Fra 1. januar 2003 er fylkeslegen integrert i fylkesmannsembetet. Det er fastsatt en ny forskrift om miljørettet helsevern som trådte i kraft 1. juli 2003. Forskriften omfatter faktorer i miljøet som direkte eller indirekte påvirker helsen. Planlovutvalget foreslo i mai (NOU 2003: 14) at helse- og miljøhensyn tas med i plan- og bygningslovens formålsparagraf.
Tiltakene i forbindelse med de spesifikke miljøutfordringene er i stor grad fulgt opp. Gjennom handlingsplanen er det iverksatt utbedringer i forskrifts- og regelverk knyttet til bl.a. lokal luftkvalitet, inneklima, vannforvaltning, helse- og miljøfarlige kjemikalier og stråling. Det er i tillegg iverksatt viktige kartlegginger og overvåkninger, bl.a. innen stråling/radon og ulykker/skaderegistrering.
Flere av handlingsplanens utfordringer vil være tungtveiende også i årene fremover. Handlingsplanens problemutfordringer er videreført i St.meld. nr. 16 (2002-2003) Resept for et sunnere Norge, St.meld. nr. 39 (2000-2001) Friluftsliv - Ein veg til høgare livskvalitet, og i St.meld. nr. 23 (2001-2002) Bedre miljø i byer og tettsteder. Det er i årene fremover viktig med tilrettelegging av omgivelser som gjør det enklere for alle å velge en aktiv livsstil og å inkludere fysisk aktivitet og friluftsliv i daglige rutiner. Fysisk aktivitet og naturopplevelser er en kilde til helse og livskvalitet og er et sentralt virkemiddel i folkehelsearbeidet. Barn og unge er en viktig målgruppe knyttet til økt fysisk aktivitet.
Handlingsplanen fremhever bl.a. sosiale miljøfaktorer, inneklima, støy, vann, ulykker, som viktige utfordringer i tiden fremover.
Sosiale miljøfaktorer henviser til psykiske problemer og lidelser og henger bl.a. sammen med genetisk sårbarhet, oppvekstforhold, livshendelser og sosiale faktorer. Stress i arbeidslivet, mobbing og andre miljøproblemer i skolen og svake nettverk er andre viktige risikofaktorer. I løpet av 2003 vil to nye dokumenter bli utarbeidet som ledd i oppfølgingen av opptrappingsplan psykisk helse: Strategiplan for barn og unges psykiske helse og Nasjonal plan for selvhjelp.
Det er også utfordringer knyttet til astma, allergi og inneklimasykdommer. I 2003 vil Sosial- og helsedirektoratet utarbeide forslag til ny strategi for videre oppfølging av den avsluttende handlingsplanen om astma-, allergi og inneklimasykdommer i samarbeid med berørte sektormyndigheter. Direktoratet har også ansvaret for å implementere handlingsplanen for forebygging av ulykker i hjem, skole og fritid. Målene i arbeidsplanen er oppnådd, men har også avdekket behov for økt innsats og fokus på det skadeforebyggende området.
Støyproblemet skal forebygges og reduseres slik at hensynet til menneskenes helse og trivsel ivaretas. Det er fortsatt behov for samordning av forskning og utredninger på effekter av støy, og at helsemyndighetene bidrar med helsefaglige innspill i støyarbeidet.
Under kap. 551.60 Tilskudd til fylkeskommunene for regional utvikling kan det fortsatt gis støttet til kvalitetsforbedrende tiltak innen vannforsyning. Støtteordningen forvaltes i sin helhet av fylkeskommunene. I St.meld. nr. 16 (2002-2003) er et av tiltakene økt tilsyn med vannverkene. Arbeidet med gjennomføringen av EUs rammedirektiv for vann ledes av en tverrdepartemental arbeidsgruppe. Direktivet skal gjennomføres i norsk lovgivning innen utgangen av 2003.
Regjeringen har satt som mål at alle statlige etater og virksomheter skal ha innført miljøledelse som integrert del av organisasjonenes styringssystemer innen 2005. Dette følges opp gjennom prosjekt Grønn stat. Dette gjelder også de statlige helseforetakene. Helsedepartementet vil med basis i den sektorvise miljøhandlingsplanen følge opp dette overfor de regionale helseforetakene. Dette vil skje gjennom styringsdokumentene for 2004.
Universitetssykehuset i Nord-Norge HF (tidl. Regionssykehuset i Tromsø) utarbeider nasjonal statistikk for antibiotikaresistens hos mikrober (NORM). Dette er en oppfølging av regjeringens Tiltaksplan for å motvirke antibiotikaresistens 2000-2004. I forslag til forskrift for NORM er Nasjonalt folkehelseinstitutt foreslått som databehandlingsansvarlig, mens Universitetssykehuset i Nord-Norge HF er foreslått som databehandler.
Helsedepartementet leder embetsgruppen for koordinering av atomulykkeberedskapen. Departementet deltar også som observatør i møter i Kriseutvalget ved atomulykker.
Sosial- og helsedirektoratet og Nasjonalt folkehelseinstitutt, samt Statens helsetilsyn, helsetilsynene i fylkene og fylkesmennene gir sentrale og lokale helsemyndigheter råd om, samt utreder og deltar i overvåkning av miljøforurensning. Statens strålevern arbeider med overvåkning av radioaktiv forurensing i det ytre miljø. Denne overvåkningen inngår i regjeringens vurdering av miljøtilstanden, og gir innspill til regjeringens miljøvernpolitikk. Det er den siste tiden fremkommet et større fokus på utslipp av radioaktive stoffer i produsert vann. I forbindelse med ny strålevernlov som trådte i kraft 1. juli 2000, er det utarbeidet forslag til en forskrift om strålevern og bruk av stråling som har vært på høring våren 2003. Loven skal ivareta helse, men også bidra til vern av det ytre miljø. Statens strålevern overvåker også i samarbeid med NILU UV-strålingen en rekke steder i landet, for bl.a. å fremskaffe langtidsserier som sier noe om strålebelastningen i miljøet.
Den samlede budsjettmessige miljøvernpolitiske satsing.
| (i mill. kr) | ||
|---|---|---|
Institusjon | 2003 | 2004 |
Statens strålevern | 31 | 34,4 |
Nasjonalt folkehelseinstitutt | 45 | 49,0 |
Sosial- og helsedirektoratet | 24,5 | 24,5 |
Sum | 100,5 | 107,9 |