Innsatsområde 3 – Fremme god seksuell helse og tjenester som når alle

Mål
- helsepersonell tar opp spørsmål om seksuell helse, inkludert seksuelt overførbare infeksjoner, med alle mennesker, uavhengig av alder, kjønn, etnisk bakgrunn, seksuell orientering, og funksjonsnedsettelse
- forebygge uplanlagte svangerskap og aborter
- videreføre enkel tilgang til prevensjon
- videreutvikle det forebyggende arbeidet innen hiv og seksuelt overførbare infeksjoner
- jevne ut kjønnsforskjeller i bruk av helsestasjons- og skolehelsetjenesten og andre lavterskeltilbud
- ansatte i helsetjenestene har kunnskap om seksuell helse ved kjønnsidentitetsutfordringer
- seksualitet og seksuell helse er en integrert del av behandling og oppfølging i helse- og omsorgstjenestene der det er relevant
Tjenester som når alle
Ansatte i offentlige tjenester skal ha tilstrekkelig kunnskap, kompetanse og ferdigheter som del av sin grunnkompetanse for å levere likeverdige tjenester, uten skam eller stigma.
Ansatte må også ha relevant kompetanse og rutiner for å kunne snakke med barn, unge og voksne om seksuelle krenkelser, trakassering og overgrep. Dette inkluderer også kunnskap og kommunikasjonsferdigheter tilpasset barn, unge og voksne med intellektuelle, kognitive eller sensoriske funksjonsvariasjoner.
Offentlige myndigheter har en lovpålagt plikt til å arbeide aktivt, målrettet og planmessig for å fremme likestilling og hindre diskriminering på alle diskrimineringsgrunnlag, jf. likestillings- og diskrimineringsloven § 24. Dette innebærer blant annet at offentlige myndigheter skal forebygge trakassering, seksuell trakassering og kjønnsbasert vold og motarbeide stereotypisering. Det følger av aktivitetsplikten i loven at alle skal ha tilgang til likeverdige tjenester.
Mannsutvalget anbefaler å styrke det helsefremmende arbeid rettet mot menn, blant annet gjennom informasjon og opplæring om seksuell helse. Dette innebærer å tilby lavterskeltilbud hvor menn kan få råd og veiledning om seksuell helse, samt å sikre at helsetjenester er tilgjengelige og tilpasset menns behov.
Det er kjønnsforskjeller i bruk av både helsestasjons- og skolehelsetjenesten og andre lavterskeltilbud. Noen kommuner har valgt å gi egne tilbud til gutter, blant annet gjennom helsestasjon for ungdom. Det er en sterk faglig anbefaling at helsestasjon for ungdom bør, ved behov, sette i verk tiltak for å nå gutter i større grad, og dermed jevne ut forskjeller i bruk av tjenesten. For å nå bedre fram til gutter er det viktig at de opplever god tilgang til skolehelsetjenesten, helsestasjon for ungdom (HFU) og andre lavterskeltilbud. Tilbudene bør tilpasses gutters behov, og det er avgjørende at gutter selv får mulighet til å medvirke i utformingen av tjenestene.
Helse- og sosialfagutdanningene har også et forskriftsfestet felles kunnskapskrav om inkludering, likestilling og ikke-diskriminering for å sikre likeverdige tjenester. Flere nasjonale retningslinjer for masterutdanninger har læringsmål knyttet til seksualitet i sammenheng med etikk, kommunikasjon og helsekompetanse. Likevel er det langt færre som har konkrete læringsutbyttebeskrivelser relatert til seksuell helse.
Institutt for atferdsvitenskap ved OsloMet kartla i 2022 i hvor stor utstrekning indikatorer knyttet til seksuell og reproduktiv helse og rettigheter er ivaretatt i forskrift, studieplan og emneplan for elleve utdanninger, inkludert jus, medisin, psykologi, politi og en rekke helse- og sosialfaglige utdanninger. 39 Analysene viser at mange indikatorer ikke er inkludert i disse utdanningsdokumentene, og at det ikke kan sikres at seksuell og reproduktiv helse og rettigheter er ivaretatt i utdanningene fra ulike perspektiver. Kartleggingen viser at det er behov for sterkere forankring av seksuell og reproduktiv helse og rettigheter i utdanningsdokumentene, for å sikre kompetanse innen seksualitet og seksuell helse for framtidige tjenesteytere.
Personer med ulik kulturell bakgrunn har forskjellige holdninger til seksualitet, kjønnsroller og familierelasjoner. Minoritets- og mangfoldskompetanse er viktig for å sikre at tiltakene som settes i verk er sensitive overfor disse normene, slik at tiltakene ikke oppfattes som påtvungne eller kulturelt insensitive, men snarere som støttende og inkluderende.
Tolk er avgjørende i kontakten med pasienter som ikke behersker norsk, og for pasienter med sansetap. Bruk av tolk er også viktig for helsepersonell for at de skal kunne gjøre jobben sin forsvarlig. 40 Uten tolk står pasientene i fare for å få dårligere helsehjelp, verre behandlingsutfall og mindre innsikt i helsetilstanden sin enn andre pasienter. Å bruke tolk skal fjerne språkbarrieren og jevne ut nivået på helsetjenester, uavhengig av morsmål – i den grad det er mulig. Tolk brukes sannsynligvis for lite. Et annet problem er at mange språkmiljøer er små, slik at pasientene ikke opplever det som mulig å finne en tolk som ikke er i samme miljø som dem. De foretrekker derfor å la være å bruke tolk.
Lov om offentlige organers ansvar for bruk av tolk mv. (tolkeloven) ble innført fra 1. januar 2022, og skal bidra til å sikre rettssikkerhet og forsvarlig hjelp og tjenester for personer som ikke kan kommunisere forsvarlig med offentlige organer uten tolk. Tolkeloven stiller krav om at offentlige organer skal bruke kvalifisert tolk når det er nødvendig, for å ivareta hensynet til rettssikkerhet eller for å yte forsvarlig hjelp og tjenester. Loven gir dispensasjon fra kravet om å bruke kvalifisert tolk fram til 31. desember 2026. Loven stiller også krav til tolken, som god tolkeskikk, habilitet og taushetsplikt. Det er forbudt å bruke barn som tolk. Offentlige forvaltningsorganer skal ha retningslinjer for bruk av tolk. Integrerings- og mangfoldsdirektoratet (IMDi) er nasjonal fagmyndighet for tolking i offentlig sektor.

Åpenhet om seksualitet og seksuell helse i tjenestene
Stigmatiserende holdninger hos ansatte i tjenestene kan være en barriere som hindrer tilgang til likeverdige tjenester for personer som opplever stigma rundt blant annet diagnoser og seksuell orientering. Seksualitet og seksuell praksis tilhører den mest intime delen av livet vårt, og kan være vanskelig å ta opp som tema både privat og i møte med offentlige tjenester. Dette kan i særlig grad gjelde deler av innvandrerbefolkningen. Helsepersonell kan kvie seg for å ta opp temaet, selv når det er indisert, til tross for at et godt sexliv både er helsebringende og viktig for pasienten. Dersom sex sjelden eller aldri tematiseres, vil det være desto vanskeligere å ta opp når behovet oppstår. Manglende bevissthet og oppmerksomhet kan føre til at mennesker opplever at deres seksualitet usynliggjøres.
Alt arbeid innen seksuell helse må bygge på respekt for at mennesker tar ulike valg basert på livserfaringer, ønsker og forutsetninger. Stigma og negative forventninger fra samfunnet kan ha store konsekvenser for hvordan den enkelte opplever egen helse, og om og når man søker hjelp ved ulike utfordringer.
Mange unge med funksjonsnedsettelser møter fordommer og myter knyttet til funksjonsnedsettelsen, som usynliggjør at de har en seksualitet. 41 I møte med helsetjenesten opplever mange at seksualitet og seksuell helse ikke tematiseres, og at de derfor går glipp av informasjon om prevensjon, fertilitet og hjelpemidler. Når seksualitet og seksuell helse tematiseres, opplever enkelte minoriteter de møtes med tradisjonelle syn på seksualitet og at det i liten grad tas hensyn til at man både kan være skeiv eller trans og ha en funksjonsnedsettelse. 42

Forebygge uplanlagte svangerskap og aborter
Aborttallene har variert noe, men den overordnete trenden er at abortraten har gått ned. I 2024 var det registrert 8,3 aborter per 1000 kvinner i fertil alder. Til sammenligning var det i 1980 ca. 15 aborter per 1000 kvinner. 43 De aller fleste aborter (ca. 95 prosent) utføres nå medikamentelt, og mange av disse foregår hjemme. For de fleste er dette et godt alternativ, så lenge de får god informasjon om hva de kan forvente, god smertelindring og mulighet til å ta kontakt ved behov. Enkelte vil likevel ha behov for kirurgisk abort eller at en medisinsk abort foregår på sykehus. Over 80 prosent av aborter i 2023 ble utført før uke ni i svangerskapet. At de fleste aborter utføres tidlig, før ultralyd i uke 11–14, innebærer at de ikke skyldes egenskaper ved fosteret, men at graviditeten ikke var ønsket.
Lett tilgjengelig prevensjon
Befolkningen i Norge har generelt god tilgang til prevensjon. Gjennom ordningen for gratis kondomer via Helsedirektoratet får helsestasjoner og andre lavterskeltilbud gratis kondomer og glidemiddel til utdeling, og enkeltpersoner kan bestille 15 kondomer som blir sendt i posten. Fra 2002 ble p-piller subsidiert for ungdom, samtidig som helsesykepleier og jordmor fikk rett til å skrive dem ut. Både subsidieringsordningen og helsesykepleier og jordmors rekvireringsrett har vært utvidet flere ganger. Fra 2023 er den nedre aldersgrensen fjernet, slik at alle unge under 22 år nå er omfattet av ordningen. Tiltakene har bidratt til at prevensjon er lettere tilgjengelig for ungdom, blant annet gjennom helsestasjon for ungdom og skolehelsetjenesten, i tillegg til hos fastlegen. Subsidiert prevensjon til unge, inkludert langtidsvirkende hormonell prevensjon (p-stav og hormonspiral), er et tiltak som sannsynligvis har bidratt til synkende aborttall i de yngre aldersgruppene.
Andelen unge kvinner som bruker hormonell prevensjon ved 16–19 års alder har vært relativt stabil de siste 20 årene. Det har samtidig vært et skifte fra bruk av kortidsvirkende til langtidsvirkende prevensjon blant unge. Stadig flere unge får langtidsvirkende prevensjon som sin første medikamentelle prevensjonsmetode. 44
På oppdrag for Arbeids- og inkluderingsdepartementet har Proba gjennomført en todelt undersøkelse som består av 1) en kartlegging av offentlige helsetjenesters tilbud til innvandrerkvinner innenfor seksuell og reproduktiv helse, samt familieplanlegging og 2) en undersøkelse av omfang av svangerskapsavbrudd blant kvinner med innvandrerbakgrunn sammenlignet med svangerskapsavbrudd hos etnisk norske kvinner. Oppdraget er en oppfølging av tiltak i Handlingsplan for fortsatt reduksjon i antall svangerskapsavbrudd (2020–2024), der regjeringen varslet at den ville sette i gang et FoU-prosjekt for å få mer kunnskap om ulike forhold rundt innvandrerkvinners seksuelle og reproduktive helse, samt familieplanlegging.
Religion og kulturell bakgrunn spiller en rolle ved familieplanlegging, bruk av prevensjon og tanker rundt syklus. Enkelte grupper kvinner med innvandrerbakgrunn bruker i mindre grad prevensjon enn den øvrige befolkningen. 45 Regjeringen vil vurdere målrettede tiltak for utvalgte grupper for å bedre tilgjengeligheten til prevensjon.
Oppfølging før og etter abort
Ny abortlov skal sikre gravide mulighet og grunnlag for å ta selvstendige og informerte beslutninger om egen kropp og eget privatliv. Dette gjenspeiles blant annet i reglene som gir abortsøkende rett til selvbestemt abort før utgangen av 18. svangerskapsuke, og i reglene om rett til informasjon og veiledning i forkant av avgjørelsen.
Den nye loven gir også gravide rett til veiledning i valget mellom å fullføre svangerskapet eller å ta abort, og informasjon om relevante offentlige velferdsordninger og tjenestetilbud. Før abort gjennomføres har den gravide rett til informasjon om aborten og medisinske virkninger. Alle som har gjennomgått en provosert abort, har rett til inntil to oppfølgingssamtaler i den kommunale helse- og omsorgstjenesten eller i spesialisthelsetjenesten. Abort kan være en følelsesmessig krevende opplevelse, og noen opplever det som en krise. De fleste får ikke alvorlige psykiske reaksjoner, men noen kan ha behov for å bearbeide opplevelsen og snakke med noen i etterkant.
Det er først og fremst kommunen som har ansvar for at det finnes et tilbud om veiledning og informasjon om relevante offentlige velferdsordninger for gravide som henvender seg til fastlegen, helsestasjons- og skolehelsetjenesten eller en annen del av den kommunale helse- og omsorgstjenesten, fordi de vurderer abort. De regionale helseforetakene har ansvar for at det finnes et tilbud om informasjon og veiledning til gravide som henvender seg direkte til sykehuset med spørsmål om abort. Dersom den gravide vurderer abort på grunn av tilstander ved fosteret, vil det også være naturlig at spesialisthelsetjenesten gir veiledning i valgsituasjonen og informerer om relevante offentlige velferdsordninger. Ideelle tilbud supplerer det offentlige informasjons- og samtaletilbudet.
Tidlig abort utenfor sykehus
Abortutvalget foreslo at det skal utredes hvordan et tilbud kan organiseres utenfor sykehus for medikamentell abort hjemme før tiende svangerskapsuke. I dag må kvinner til sykehus for å få legemidlene for å sette i gang aborten. Når det gjelder tidlige aborter reiser en stor andel av kvinnene hjem, og selve aborten skjer i hjemmet. Tilgang til tidlig medikamentell abort utenfor sykehus legger til rette for at aborter gjennomføres på et tidligst mulig tidspunkt, og vil være i tråd med Verdens helseorganisasjons retningslinjer. Det bidrar også til et mer likeverdig og desentralisert tjenestetilbud. Et slikt tilbud må ikke gå på bekostning av faglig kvalitet eller hindre at de som trenger det, kan komme til sykehus for behandling.
Helsedirektoratet har fått i oppdrag å utrede tidlig medikamentell abort utenfor sykehus, og hvordan dette kan organiseres. Det gjelder både organisatoriske, juridiske og økonomiske forhold, og det vil være nødvendig med flere forskriftsendringer i regelverket for rapportering og finansiering. Sex og samfunn har i 2025 fått tilskudd fra Helsedirektoratet til et prosjekt om å tilby tidlig medisinsk hjemmeabort. Regjeringen vil følge opp Helsedirektoratets utredning og pågående prosjekter om tidlig medikamentell abort utenfor sykehus, og begynne arbeidet med regelverk og rammer for abort utenfor sykehus. Utredningen, pilotprosjektet, tidligere studier og erfaringer fra andre land vil danne grunnlag for utforming av en felles nasjonalfaglig retningslinje som kan brukes på tvers av fagområder og tjenestenivåer. Basert på et solid faglig grunnlag vil regjeringen videreutvikle et trygt og tilgjengelig aborttilbud i hele landet.
Fortsatt innsats for å redusere forekomst av seksuelt overførbare infeksjoner
Verdens helseorganisasjon anbefaler en tilnærming der mennesket settes i sentrum, og tjenestene skreddersys rundt enkeltpersoner og grupper, i stedet for rundt diagnoser og sykdommer. 46 Helsetilbud organisert rundt den enkeltes behov, er mer effektivt, koster mindre, øker helsekompetansen, øker pasientens deltakelse og gjør at man er bedre rustet til å respondere på eventuelle helsekriser. Videre understreker Verdens helseorganisasjon at helseperspektivet må inn i all politikk (Health in All Policies), et prinsipp som også ligger til grunn for folkehelsearbeidet i Norge. Det legges også vekt på at beslutninger bør være evidensbasert og datadrevne, altså at man må monitorere smittesituasjonen og bruke dette som utgangspunkt for handling.
Boks 11 Utviklingstrekk for enkelte seksuelt overførbare infeksjoner i Norge
Genital klamydiainfeksjon er den klart mest utbredte bakterielle seksuelt overførbare infeksjonen i Norge. Til tross for mange år med utbredt testaktivitet, særlig blant kvinner, har antall meldte tilfeller de siste ti årene ligget på rundt 25 000 per år. Folkehelseinstituttet ser nå en ny trend med nedgang i meldte tilfeller blant unge. Denne trenden er også registrert i andre europeiske land.
Gonoré har de siste årene vist en bekymringsfull utvikling med jevnt økende antall meldte tilfeller nasjonalt (vel 3 000 meldte tilfeller i 2024) og internasjonalt. I Norge har det spesielt vært en økning blant menn som har sex med menn, men fra siste halvår 2022 har det også vært en sterk økning blant heteroseksuelt smittede, spesielt blant unge kvinner. Tilsvarende trend ble observert i flere europeiske land. I 2024 ser det ut til at trenden for heteroseksuell smitte i Norge er i ferde med å snu.
Syfilis har de senere årene først og fremst vært utbredt blant menn som har sex med menn, som utgjør 80 prosent av de vel 300 meldte tilfellene.
Hiv tilfellene som registreres nå, er i all hovedsak innvandrere og flyktninger som ble smittet før ankomst Norge. Disse har ofte kjent smittestatus, står allerede på effektiv behandling, og representerer/bidrar ikke til økt smitterisiko for andre. Årlig antall meldte hivtilfeller med Norge som angitt smittested, har gått ned med 70 prosent i løpet av de siste ti årene. Tallet har holdt seg relativt stabilt med mellom 15–29 nye tilfeller per år siden 2019. Folkehelseinstituttet anslår at det lever rundt 5 400 personer med hiv i Norge ved utgangen av 2024. Nedgangen i nysmitte blant personer bosatt i Norge over de siste årene, skyldes i stor grad tidlig diagnostikk, rask oppstart med antiretroviral behandling og tilbud om forebyggende medikamentell behandling (PrEP) til spesielt risikoutsatte.
Hepatitt B og C smitter i liten grad ved seksuell kontakt i Norge, men noen grupper er likevel risikoutsatt, inkludert menn som har sex med menn, personer som selger seksuelle tjenester, og personer som har hatt ubeskyttet sex i land med høy prevalens av disse virus. For hepatitt C gjelder dette særlig seksuell praksis som kan gi økt risiko for blodsmitte.
Humant papillomavirus, HPV er blant de vanligste seksuelt overførbare infeksjonene, og vedvarende infeksjon kan forårsake flere krefttyper. Livmorhalskreft er den vanligste krefttypen, og hvert år får rundt 300 kvinner livmorhalskreft i Norge. Vedvarende HPV-infeksjon er også assosiert med kreftutvikling i skjede og ytre kjønnsorganer (vulva/vagina), penis, samt endetarm og svelg.
m-kopper som smitter ved intim og seksuell kontakt, bidro våren 2022 til et internasjonalt utbrudd som ble erklært som en alvorlig hendelse av betydning for internasjonal folkehelse (PHEIC) av Verdens helseorganisasjon. Smitten spredte seg i all hovedsak blant menn som har sex med menn. Siden 2023 er det kun meldt om sporadiske tilfeller i Norge.
Kilde: Folkehelseinstituttet
Gjennom FNs bærekraftsmål 3.3 har Norge forpliktet seg til å stanse aidsepidemien og å bekjempe virale hepatitter og smittsomme sykdommer, inkludert seksuelt overførbare infeksjoner.
Overvåking er viktig for å gi kunnskapsgrunnlag og beredskap for å kunne iverksette best mulig effektive tiltak til riktig tid ved utbrudd av kjente og til nå ukjente agens som smitter seksuelt. Sammen med kunnskap fra undersøkelser av befolkningens seksuelle vaner og helse, kan registerkoblinger mellom relevante sentrale helseregistre, administrative registre og nasjonale kliniske registre gi et mer helhetlig bilde av sykdomsbyrden og bidra til å dokumentere framgang mot globale mål om å eliminere hiv, seksuelt overførbare infeksjoner og hepatitt B og C som folkehelseproblemer.
Norge har lykkes godt med å håndtere hivepidemien. Antall nye hivtilfeller har gått ned med 70 prosent de siste ti årene, grunnet tidlig diagnostikk og behandling. FNs medlemsland har blitt enige om å jobbe for at aids ikke lenger er en trussel mot folkehelse etter 2030. Norge har nådd de første internasjonale målene som ble satt for oppfølging av hivpasienter, og mye tyder på at vi også har nådd de videre målene, se boks 12.
Boks 12 95-95-95 Treatment for all
FN har satt 95-95-95-målet som en internasjonal milepæl som skal bidra til å få bukt med hivepidemien internasjonalt innen 2025. Gjennom tre delmål skal hivpositive sikres sammenhengende oppfølging som kan forebygge videre smitte:
- 95 prosent av alle som lever med hiv kjenner sin hivstatus
- 95 prosent av alle diagnostisert med hiv har tilgang til antiviral behandling
- 95 prosent av hivpositive som mottar antiviral behandling har effektiv virussuppresjon
Smitteforebygging, behandling og oppfølging
Kondombruk er fortsatt det viktigste primærforebyggende tiltaket mot smitte av seksuelt overførbare infeksjoner. Flere signaler tilsier at unge er blitt flinkere til å bruke kondom som beskyttelse ved første samleie, men at det i for liten grad blir brukt når annen prevensjon benyttes i tillegg. Holdningskampanjer og lett tilgang til gratis kondomer står sentralt i det videre arbeidet med å opprettholde og øke bruken av kondom.
HPV-vaksinen inngår i barnevaksinasjonsprogrammet, og formålet er å forebygge kreft. Hepatitt B-vaksinen er innført i barnevaksinasjonsprogrammet, og er også anbefalt til grupper med høy smitterisiko. Personer i definerte målgrupper som er særlig utsatt for smitte, slik som menn og transpersoner som har sex med menn og personer som selger sex, har rett til gratis hepatitt B-vaksine på blå resept.
Opprinnelig var m-koppevaksinen utviklet som beredskapsvaksine mot kopper. Den har vist seg å redusere risiko for smitte og gir sannsynligvis god beskyttelse mot alvorlig sykdom av m-kopper, men erfaringer med bruken av vaksinen er fortsatt begrenset. Anbefalingene for bruk av vaksinen vurderes fortløpende. Målgrupper som får vaksinen gratis, er de med særlig høy risiko for smitte.
Preeksponeringsprofylakse (PrEP) er en forebyggende behandling mot hiv, som har vist seg å gi god beskyttelse mot hivsmitte i grupper som har kjent høyere risiko for smitte. Alle som har behov for PrEP, bør få tilbud om det. I dag kan medisinen bare skrives ut av en spesialist, og det skjer gjennom såkalt h-resept. Selve oppfølgingen kan skje i samarbeid med fastlege. Det finnes lavterskeltjenester som ikke krever henvisning fra fastlege. Kunnskapen om PrEP blant fastleger kan variere, og tilgangen til spesialist og lavterskeltjenester er ikke like god alle steder. Regjeringen vil utrede hvordan god tilgang til PrEP kan sikres uavhengig av bosted, herunder ansvarsfordeling og samarbeid mellom spesialisthelsetjenesten og de kommunale helse- og omsorgstjenestene.
Posteksponeringsprofylakse (PEP), altså at man tar medisiner eller vaksiner forebyggende etter at man kan ha blitt eksponert for smitte, er aktuelt som forebygging av både hiv, hepatitt B og m-kopper, men må gis innenfor et definert tidsvindu og i tråd med nasjonale retningslinjer. Dette gjelder også for å kunne forebygge mor til barn-smitte av hepatitt B der det er avgjørende at helsetjenesten på forhånd kjenner mors status, og setter inn riktige tiltak straks barnet er født.
Testtilbud bør være målrettet, tilrettelagt og lett tilgjengelig for befolkningen, særlig med tanke på å nå ut til grupper som ungdom og unge voksne, personer med innvandrerbakgrunn og lhbt+-. Majoriteten av testene for seksuelt overførbare infeksjoner tas ved helsestasjon for ungdom, studenthelsetjenester og fastlege. Vel 350 000 personer testes for klamydia og gonoré hvert år, og Norge er blant landene med høyest testaktivitet i Europa. 47 Økt tilgang til pasientnær testing i flere miljøer og for flere infeksjoner kan øke testaktiviteten ytterligere i risikogrupper og grupper som er særlig vanskelige å nå. Testing må også være lett tilgjengelig ved kontakt med fastlegen og allmennlegetjenesten, for å nå grupper som primært har dette som kontaktpunkt med helsetjenesten, for eksempel voksne og eldre. Muligheten for å utføre testen selv hjemme kan senke terskelen for å ta en test, men innebærer også en kostnad for den enkelte, og mulighet for brukerfeil. Nettbaserte tjenester som e-konsultasjon, kan senke terskelen for å søke helsehjelp ved tilstander som ellers kan oppleves som skambelagte. Vellykket behandling og smittesporing forutsetter imidlertid kontakt og oppfølging i helsetjenesten ved positiv test. Det må sikres adekvat tilbud om prøvetaking og oppfølging i svangerskapsomsorgen i tråd med nasjonale retningslinjer.
En viktig del av forebygging av seksuelt overførbare infeksjoner er å drive smittesporing ved påvist infeksjon slik at smittekjedene brytes. Effektiv smittesporing og tilstrekkelig smittevernveiledning er nødvendig.
Personer diagnostisert med hiv, hepatitt B eller hepatitt C må gis riktig oppfølgning og behandling i tråd med nasjonale retningslinjer, for å forebygge alvorlig sykdom og videre smittespredning.
For å forebygge antimikrobiell resistens (AMR) er riktig bruk av antibiotika i behandling avgjørende. Redusert bruk av antibiotika oppnås best gjennom primærforebyggende tiltak. Gonorésituasjonen globalt er svært bekymringsfull, spesielt på grunn av høyere forekomst av multiresistente gonokokkbakterier som igjen øker faren for behandlingssvikt. Gonoré kan ha alvorlige komplikasjoner og senfølger, spesielt knyttet til fertilitet.
Rusmiddelbruk og sex
Mange møter sexpartnere i sosiale sammenhenger hvor det også brukes alkohol eller andre rusmidler. Rusmidler kan senke terskelen for å inngå sosial kontakt, øke lyst og gjøre det lettere å slappe av. Motivasjonen for å blande sex og rusmidler varierer, men handler ofte om å føle seg friere, mer attraktiv eller å flykte fra vanskelige følelser. 48
Rusmidler kan påvirke både lyst, dømmekraft og evnen til å tolke grenser og samtykke. Noen stoffer øker følsomhet, mens andre demper smerte.
Seksuelle overgrep skjer oftere når en eller begge er påvirket, og bruk av rusmidler kan også føre til ubeskyttet sex og økt risiko for infeksjoner og uplanlagt graviditet.
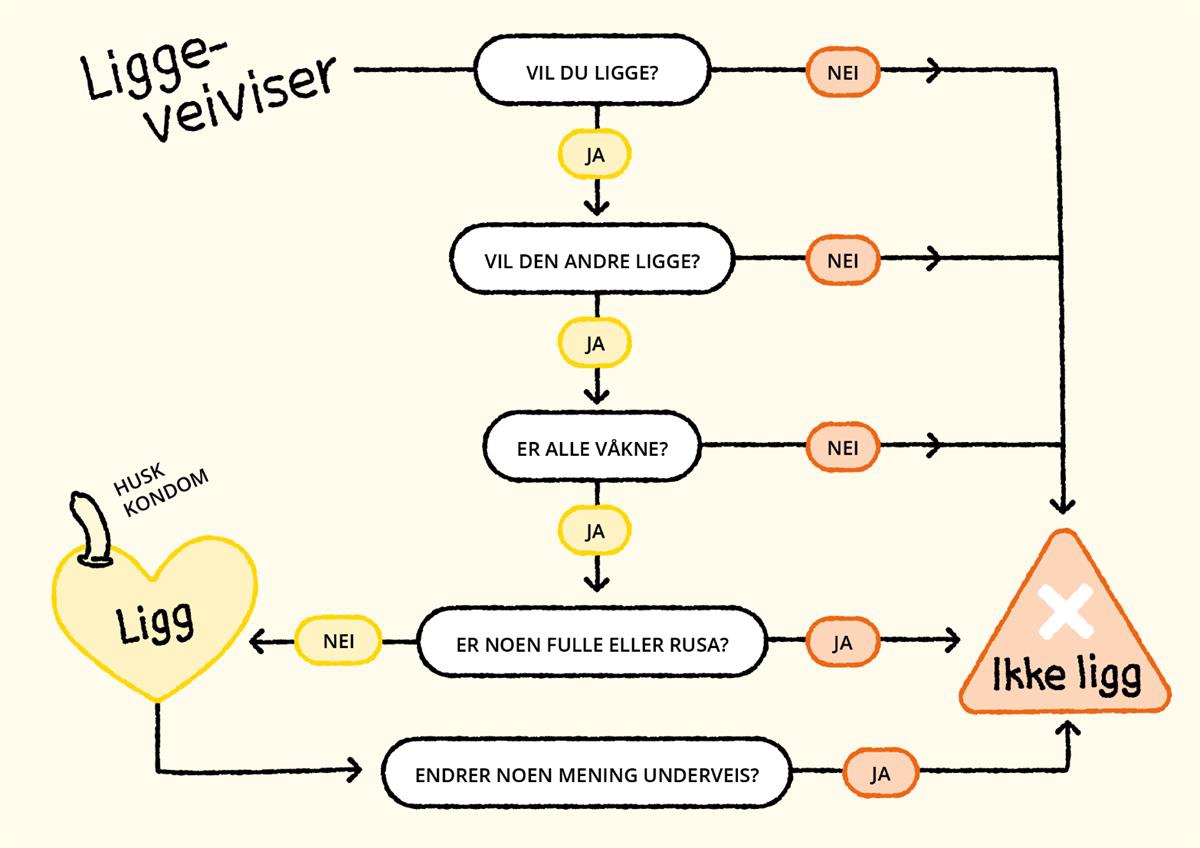
Figur: Liggeveiviser, basert på figur fra Helsedirektoratet
Chemsex
Chemsex innebærer bruk av psykoaktive stoffer i forbindelse med sex. Rusmidlene som brukes er blant annet metamfetamin, GHB/GBL, mefedron, kokain, ketamin og alkylnitritter. 49 Disse rusmidlene kan øke utholdenhet, følsomhet og redusere smerte. Flere tar til orde for at chemsex kan øke risikoen for både for rusmiddellidelser, seksuelt overførbare infeksjoner og dårligere psykisk helse, og at dette derfor bør være et prioritert folkehelseområde. Skadereduksjon, personsentrert tilnærming og nær kontakt med chemsex-miljøer framheves som sentrale elementer i arbeidet. 50

Alder og seksualitet
Den økte åpenheten om sex og seksualitet i samfunnet har bidratt til nødvendig og større anerkjennelse av at også eldre mennesker har en seksualitet, seksuell helse og et aktivt sexliv. Samtidig har det skjedd store samfunnsendringer som har påvirket hvordan ulike generasjoner forholder seg til seksualitet. Generasjonen som var ungdom da p-pillen ble godkjent som prevensjonsmiddel i Norge i 1967, og da homofilt samliv ble avkriminalisert i 1972, har fått mulighet til å utforske sin seksualitet og forme sine normer under helt andre samfunnsforhold enn de eldste pensjonistene som var unge på slutten av 1940-tallet og begynnelsen av 1950-tallet.
Mange eldre har god helse og mange er, eller ønsker å være, seksuelt aktive. 51
Boks 13 Eldre og seksuell helse
Eldre og seksuell helse er en nasjonal kompetansehevingsplattform for å bedre den seksuelle helsen hos 60+-befolkningen. Målgrupper er eldre og helsepersonell som møter eldre.
Likestillingssenteret KUN, Likestillingssenteret, Foreningen FRI og Sex og Politikk har utviklet plattformen, med støtte fra Helsedirektoratet.
Når kroppen blir eldre skjer det naturlige endringer som kan påvirke lyst og seksuell funksjon. I tillegg vil mange oppleve sykdom som også påvirker seksuell funksjon, blant annet hjerte- og karsykdom, diabetes, hjerneslag, lungesykdom og kreft. 65 prosent av de over 65 år har flere kroniske sykdommer. I tillegg har mange vanlige legemidler nedsatt libido eller seksuell dysfunksjon som bivirkning. 52 Helsepersonell tematiserer i for liten grad seksualitet og seksuell helse i kontakt med eldre. 53 Mange eldre er også tilbakeholdne med å ta opp seksualitet med helsepersonell. Mange av problemene knyttet til alderdom og seksuell helse, er det mulig å gjøre noe med. Helsepersonell må i større grad ta opp spørsmål om seksuell helse med eldre, inkludert seksuelt overførbare infeksjoner.
Et godt sexliv på tross av helseplager
Mange opplever fortsatt at seksualitet og seksuell helse er temaer som forbigås ved sykdom eller behandling. Seksuelle problemer kan bli ansett som et mindre problem som nedprioriteres til fordel for annen informasjon og behandling. Tilbakemeldinger fra brukere viser at mange pasienter ønsker at helsepersonell skal ta initiativ til å snakke om seksualitet.
Problemer med seksualfunksjon og nedsatt følelse i nervevev er vanlig ved enkelte sykdommer og behandling. Operasjoner i tarm, buk, bekken, urinveier og kjønnsorganer kan påvirke nervevev som er viktig for seksualfunksjonen. Operasjoner som gir endringer i kropp og selvbilde, kan påvirke seksuell funksjon indirekte, og funksjonsendringer som inkontinens eller utlagt tarm kan være barrierer for intimitet.
Hvordan behandling eller inngrep kan påvirke seksualitet og seksuell helse, er av og til mangelfullt undersøkt i studier om konsekvenser av ulike inngrep. Forskningsspørsmålet «Hvilket inngrep gir minst blødning og smerter de første ukene?» kan ha et annet svar enn «Hvilket inngrep gir minst inngripen eller endring av seksuell funksjon?». Endringer i seksuell funksjon kan også være en bivirkning av legemidler, og dette bør vurderes ved valg av legemiddelbehandling.
Når sykdom påvirker seksualitet og seksuell helse, kan det også påvirke partneren. Råd og veiledning for å ivareta nærhet og intimitet når de fysiske forutsetningene er endret vil være viktig for å ivareta parfoldet, og det bør legges opp til at også partneren kan få råd og oppfølging.
Seksualitet og privatliv når helsetjenester blir en del av hverdagen
Seksualitet og behov for nærhet og intimitet forsvinner ikke selv om man trenger helsehjelp i hjemmet eller flytter til institusjon. Behovet for intimitet omfatter mer enn sex og kan inkludere enkle handlinger som å holde hender eller gi en klem. Å sikre at retten til privatliv opprettholdes også når helsepersonell får en større rolle i hverdagen, må være en integrert del av personsentrert omsorg.
Skeive eldre kan ha hatt negative erfaringer med samfunnets og helsetjenestens reaksjoner på deres seksualitet, noe som kan ha svekket tilliten til tjenestene. Retten til privatliv i eget hjem kan være særlig viktig for skeive eldre, ettersom hjemmet ofte har vært det eneste stedet de har kunnet være seg selv – fullt og helt
For personer som bor i institusjon, skal det legges til rette for både fysisk og sosialt samliv. Beboere bør få mulighet til å signalisere når de ønsker privatliv, for eksempel ved hjelp av dørskilt eller diskrete signaler. Overnattingsmuligheter og muligheten til å ha nærkontakt gjennom natten kan også fremme intimitet.
Siden dørene ofte ikke kan låses på institusjoner, kreves det ekstra oppmerksomhet for å sikre at beboerne skjermes fra hverandre, når det er behov for det. 25 prosent av personer med demens mister seksuelle hemninger. 54 Beboere som utsettes for overgrep i institusjon, skal få tilbud om samme oppfølging som andre som har vært utsatt for overgrep. Det er også viktig å være klar over at noen beboere kan ha med seg seksuelle traumer, som kan vekkes til live i situasjoner der de trenger hjelp til stell og intimpleie, eller når de har redusert hukommelse knyttet til tid og sted. TryggEst er en modell som skal bidra til å forhindre, avdekke og håndtere vold og overgrep mot voksne mennesker som i liten eller ingen grad er i stand til å beskytte seg selv. Modellen inneholder forslag til hvordan en kommune kan organisere arbeidet. Det er blant annet utviklet e-læringskurs og verktøy for risikovurdering, som alle TryggEst-kommuner kan ta i bruk. Per 2025 har 102 kommuner startet eller vedtatt å starte TryggEst. Kommuner kan søke om tilskudd til kompetansehevende tiltak for TryggEst.
Den første generasjonen av eldre med hiv som overlevde hivepidemien på 1980- og 1990-tallet, er nå en aldrende gruppe som trenger oppfølging i helse- og omsorgstjenesten. Mange har overlevd venner og nære og kan ha komplekse følelser knyttet til tap, diskriminering og stigma. 55 For å ivareta helsebehovene til eldre med hiv og unngå stigmatisering, må helse- og omsorgstjenester for eldre ha oppdatert kunnskap om hiv og hivbehandling.
Kjønnsinkongruens og kjønnsdysfori
Mennesker med kjønnsinkongruens kan ha utfordringer med sin seksuelle helse, i likhet med alle andre. De må møtes med forståelse og respekt i helsetjenesten og i andre hjelpeinstanser. En særlig utfordring kan oppstå for de som opplever ubehag, plager og/eller smerter som følge av manglende samsvar mellom kjønnsidentiteten og kroppen de ble født med. Det kan for eksempel være negative følelser overfor eget kjønnsorgan. Selv om også andre kjønnsnormative personer kan ha et problematisk forhold til kroppsdeler som er sentrale for seksuell helse, er det viktig å skille mellom hva som forårsaker ubehaget, og hvor sterkt det oppleves for den enkelte. Vi må anerkjenne at personer med kjønnsinkongruens kan ha eksistensielle og alvorlige livs- og helseutfordringer som følge av det manglende samsvaret mellom kropp og kjønnsidentitet. Det er viktig at helsepersonell alltid kartlegger om og i hvilken grad eventuelle seksuelle helseutfordringer er relatert til kjønnsinkongruens hos den det gjelder. For å kunne gi god helsehjelp og oppfølging, er det nødvendig med innsikt i denne sammenhengen.
Boks 14 Helsestasjonen for kjønn og seksualitet (HKS)
Helsestasjon for kjønn og seksualitet (HKS) er et gratis tilbud for alle opp til 30 år som bor i Oslo og ønsker å snakke om kjønn, seksualitet og identitet. Tjenesten er bemannet av fagpersoner med spesialkompetanse innen kjønns- og seksualitetsmangfold, og de har taushetsplikt.
Man kan få samtaler om temaer som kropp, identitet og seksualitet, samt kjønnsbekreftende støtte og veiledning. Ved behov kan helsestasjonen også henvise videre i hjelpeapparatet. De samarbeider med foreldre og interesseorganisasjoner og tilbyr undervisning og faglig støtte til andre tjenester.
Helsetjenestetilbudet til personer med kjønnsinkongruens har i mange år vært mangelfullt, også innenfor seksuell helse. Den nasjonale retningslinjen for kjønnsinkongruens anbefaler økt kompetanse hos helsepersonell i både den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten. De regionale sentrene som er opprettet i spesialisthelsetjenesten, skal bidra til økt kvalitet, kompetanse og bedre tilgjengelighet til helsehjelp. Antall henvendelser til sentrene øker, samtidig som pågangen til den nasjonale behandlingstjenesten for kjønnsinkongruens er blitt redusert. Sentrene bidrar dermed til å avlaste den nasjonale behandlingstjenesten slik at den i større grad kan hjelpe de som trenger høyspesialisert behandling. Det er behov for å utvikle sentrene videre med kompetanse og ressurser, samt vurdere oppgaver og ansvar i dialog med kommunene, den nasjonale behandlingstjenesten for kjønnsinkongruens og brukerorganisasjonene.
Seksuell helse under straffegjennomføring
Det er rundt 3 000 innsatte i fengsel i Norge, og rundt 20 prosent av dem sitter i varetekt. 56 Omkring fem prosent av innsatte er kvinner. Innsatte har høyere forekomst av rusmiddellidelser og psykiske lidelser enn befolkningen generelt, de har dårligere levekår og har oftere opplevd seksuelle overgrep, både som utsatt og utøver. 57 Overgrepserfaring kan påvirke forholdet til seksuell helse og intimitet, og bør møtes med traumeinformert omsorg, som tar utgangspunkt i hvordan traumer påvirker mennesker både fysisk, psykisk og sosialt.
Ved fengsling kan det være vanskelig å ivareta relasjoner med personer utenfor fengselet. Innsatte opplever ikke bare tap av frihet, men også tap knyttet til seksualitet, kjærlighet, parforhold og omsorg. Endring eller tap av muligheten til å være kjæreste, samboer eller ektefelle kan medfører behov for psykologisk og emosjonell støtte.
Prosjektet Seksualomsorg i kriminalomsorgen har som mål å styrke ansattes kompetanse om seksuell helse, slik at de blir bedre rustet til å tematisere dette i samtaler. Det er også utviklet en egen metodebok som støtte i dette arbeidet 58 Det finnes også samtalegrupper for innsatte om temaer knyttet til seksualitet og seksuell helse. 59 For mange innsatte kan det være mulighet for å ha seksuell kontakt på besøksrom, og det skal være tilgjengelig engangslaken, kondomer og glidemiddel. Likevel kan mangel på opplevd privatliv og begrenset tid kan være et hinder. 60 Tilrettelegging for onani, for eksempel gjennom tilgang til lovlig pornografi, opplevd privatliv på cella og tilgang til sexleketøy, kan bidra til mer velvære for innsatte. 61
Fengselshelsetjenesten bør legge til rette for at temaer knyttet til seksuell helse tematiseres i innkomstsamtalen, slik at behov kan identifiseres og følges opp, og samarbeid med helsetjenester utenfor fengselet kan etableres eller videreføres. For lhbt+-personer er det avgjørende at miljøet i fengselet oppleves som trygt og inkluderende. 62 For transpersoner er det utarbeidet retningslinjer som åpner for unntak fra hovedregelen om at juridisk kjønn er styrende for plassering i manns- eller kvinnefengsel. 63
Fengselshelsetjenesten skal følge opp testing, behandling og forebygging av hiv og seksuelt overførbare infeksjoner.