4 Tannhelse og tannhelsetilstand
4.1 Helse og tannhelse
I likhet med de fleste europeiske land står den norske tannhelsetjenesten i en særstilling sammenlignet med helsetjenesten for øvrig. Tannhelsetjenesten som betegnelse er ikke omfattende nok for hva tjenesten reelt arbeider med. Rent logisk ville det ha vært mer dekkende å kalle området for munnhulehelsetjeneste, jf. det engelske uttrykket ”oral health” versus ”dental health”. Utvalget legger vekt på at en bruker tannhelsebegrepet i denne utvidete betydning. Det kan deles inn i seks hovedområder:
Tilstander knyttet direkte til tenner og tannkjøtt. Mest framherskende er her:
Karies (”hull i tennene”)
Periodontitt (tannkjøttbetennelse som truer festet til tennene, slik at de i verste fall faller ut)
Feilstillinger av tennene (som kan bli rettet ved kjeveortopedi)
Tannskader ved ulykker
Deformiteter, fysiologisk degenerering eller skade i tilstøtende organer som kjeve og gane
Medfødte tilstander i munnhulen som for eksempel ganespalte eller tannutviklingsforstyrrelser
Ervervede tilstander for eksempel ved ulykker eller ved tap av bensubstans
Tilstander som kan opptre i munnhulen som i andre kroppsorganer, som for eksempel:
Kreft
Andre svulster
Infeksjoner
Mer omfattende ulykkeskader
Tilstander som gir seg utslag i andre deler av kroppen, kan også ha sitt utgangspunkt i munnhulen.
Tilstander i munnhulen som konsekvens av tilstander ellers i kroppen eller bivirkninger av medisinering mot slike tilstander. For eksempel nedsatt spyttproduksjon med fare for økt omfang av karies (”tannråte”) som resultat.
Samvariasjon mellom tilstander i munnhulen og tilstander i kroppen ellers uten at direkte årsakssammenheng er påvist.
Tilstander som må forstås i relasjon til et samlet fordøyelsessystem der tenner og munnhulen er første stasjon på veien. Tennene deler opp maten slik at den er bedre egnet til videre bearbeidelse i mage og tarmer. Spyttet er det første beskjedne bidrag av en væske som bidrar til kjemisk nedbryting av maten. Mangler i munnhulen kan ha betydning for i hvilken grad kroppen nyttiggjør seg stoffene i maten. Men det kan også innvirke på hva slags mat en er tilbøyelig til å ta til seg, med konsekvenser for hvor tilstrekkelig og fullverdig kostholdet blir. Uheldige konsekvenser av dette kan observeres særlig hos eldre.
4.2 Tannhelsetilstanden i Norge
Tannhelsetilstanden beskrives i dette kapitlet. Det foregår systematisk registrering av tannhelsen hos barn og ungdom. Tannhelsen er god og har bedret seg over tid. Undersøkelser viser også at det er betydelig bedring i tannhelsen i hele befolkningen.
Viktige forklaringer er bruk av fluortannkrem og utbygging av tannhelsetjenester, både offentlig og privat. Videre har alle profesjonene vært opptatt av forebygging. Tannhelsetjenestens bidrag har vært viktig for den positive utviklingen som har skjedd.
4.2.1 Tannhelseindikatorer
En mye brukt indikator for å beskrive tannhelse hos enkeltindivider og i grupper av befolkningen er DMFT-indeksen. Indeksen beskriver tilstanden for hver enkelt tann (T). D står for tenner med hull som må behandles (decayed). M står for manglende tenner (missing), og F står for fylte tenner (filled). Indeksen tar utgangspunkt i et tannsett på 28 tenner og blir derfor også et uttrykk for antall friske tenner, kalt S-tenner (sound) etter formelen ST = 28 – DMFT. Det er vanlig å bruke store bokstaver for permanente tenner og små bokstaver for melketenner. En noe grovere indikator for beskrivelse av tannhelse i grupper av befolkningen er andel individer med friske tenner, altså DMFT = 0.
4.2.2 Tannhelsegenerasjonene
De ulike ”tannhelsegenerasjonene” gjenspeiler hva som var vanlig behandling av tannsykdommer opp gjennom 1900-tallet. Kjennskap til tannhelsegenerasjonene er viktig for forståelsen av tannhelsetilstanden i ulike aldersgrupper. Generasjonene defineres slik: protesegenerasjonen (født før 1930), fyllingsgenerasjonen (født 1930–60), fluorgenerasjonen (født 1960–95) og forebyggingsgenerasjonen (født etter 1995).
Fyllingsgenerasjonen var fullt innfaset som voksne alt i 1980 og begynte på sin utfasing fra voksengruppen over i eldregruppen i år 2000. Denne omfasingen vil være fullført i 2030. Fluorgenerasjonen fikk sin begynnende innfasing i gruppen voksne i 1980 og vil være fullt innfaset i 2015.
4.2.3 Aldersgruppen 0–20 år
For denne aldersgruppen foreligger systematisk tannhelsestatistikk for tre årskull samlet inn av den offentlige tannhelsetjenesten. Tabell 4.1 gjengir tannhelseindikatorer for 5-, 12- og 18-åringer i 2003 (Fra ”Tannhelsetjenesten i Norge – omfanget av den offentlige tannhelsetjenesten for de prioriterte gruppene og bemanningssituasjonen i tannhelsetjenesten” Helsetilsynets rapport 5/2004.)
Tabell 4.1 Tannhelse hos indikatorårskull
| Gruppe | Andel med bare friske tenner |
|---|---|
| 5-åringer | 64 % |
| 12-åringer | 43 % |
| 18-åringer | 17 % |
Det er en vanlig oppfatning at tannhelsen blant barn og ungdom i Norge er god. Det har sin bakgrunn i at tannhelsen er mye bedre enn tidligere. Fremdeles er imidlertid karies en folkesykdom, og fire av fem 18-åringer har kariesskader som har krevd/krever fyllingsterapi.
Tannhelseendringer over tid
Målt mot kariesforekomst (omfang av ”tannråte”) har tannhelsen blant barn og ungdom kontinuerlig forbedret seg gjennom de siste tiår slik det går fram av figur 4.1.
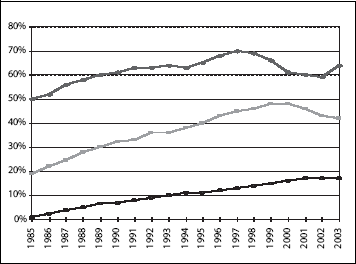
Figur 4.1 Andel 5-, (øverst) 12- (midten) og 18-åringer (nederst) med friske tenner (uten hull eller fyllinger)
De vesentligste effekter følger av fluorbruk og bedret tannhygiene. Men bedret tannhelsetjeneste har også medført at karies ikke har fått utvikle seg til å gi større konsekvenser. For noen er denne utviklingen ytterligere styrket av bedret kosthold, for andre virker dårligere kosthold i motsatt retning. Nye vaner med stadig påfyll av søte og syreholdige drikker yter isolert et større press i retning av kariesutvikling. Dette siste er trolig en hovedfaktor knyttet til at den gunstige utviklingen stoppet opp for 5-åringer og at tannhelsen for disse viste en liten tendens til forverring i perioden 1998 til 2002, men denne trenden har snudd. Derimot ser det nå ut til at tannhelsen blant 12-åringene er i ferd med bli noe dårligere. Ellers har forbedringen vært ganske entydig. Noe av nedgangen skyldes endring i behandlingsstrategi. Ikke all karies fører til fyllinger slik som tidligere.
Syreskade (erosjoner) på tenner viser seg å være et tiltagende problem. Betydningen av ulike årsaksfaktorer er usikker, men en regner med at den dominerende årsak ligger i nye kostholdsvaner og da særlig konsumet av leskedrikker. I denne forstand er det ikke naturlig å stille tannerosjoner i noen prinsipielt annen stilling enn karies. Tannerosjoner kan også skyldes at syre kommer opp fra magesekken. For eksempel kan dette være et problem for bulimikere.
I en artikkel ”Konsum av sukret mineralvann og søtsaker blant norske skoleelever: sterk økning fra 1989 til 2001” påviser forfatterne (professor Anne Nordrehaug Åstrøm, professor Knut-Inge Klepp og førsteamanuensis Oddrun Samdal) at det har vært en sterk økning i konsumet fra 1989 til 2001. Undersøkelsen gjaldt 11-, 13- og 15-åringer. Forbruk av sukker blant ungdom utgjør 18–20 prosent av det totale kaloriinntaket i kosten. Dette er det doble av det WHO (= Verdens helseorganisasjon) har tilrådd. I 1989 var det 14 prosent av guttene og åtte prosent av jentene som hadde daglig inntak av sukret drikke. Tilsvarende tall i 2001 var 40 og 30. Når det gjelder søtsaker, hadde 16 prosent av guttene et daglig inntak i 1989 og 30 prosent i 2001. Tilsvarende tall for jentene var henholdsvis 13 og 30 prosent. Sukkerkonsumet er i internasjonal sammenheng høyt i Norge.
Det står like fullt fast at tannhelsen til barn og unge fortsatt er god og grunnleggende har bedret seg over tid.
Geografiske forskjeller
Det er ennå betydelige geografiske forskjeller i tannhelse blant barn og unge. Ifølge rapporteringer fra 2003 varierer tannhelsen hos 18-åringene betydelig fra fylke til fylke, men bildet av geografisk variasjon er sammensatt. Det ser ut til å være best tannhelse på Østlandet og i Sogn og Fjordane. I fylkene fra og med Møre og Romsdal og nordover ser det ut til å være mer tannsykdom, med Troms som et unntak.
Sosiale forskjeller
En nyere studie av førskolebarn fra Oslo (Slåttelid M, Espelid I, Skaare AB, Gimmestad A. Caries patterns in an urban, preschool population in Norway. European Journal of Paediatric Dentistry 2004) viser at det er dårligere tannhelse blant barn av innvandrere med ikke-vestlig bakgrunn enn blant barn ellers. Totalt er gjennomsnittlig DMFT for hele treårsgruppen 0,76. For ikke-immigranter (Iim) er den 0,47 og for immigranter (Im) 2,93. Ved karies som er så alvorlig at den fører til øyeblikkelig behandling, blir forskjellen enda større. For femårsgruppen er gjennomsnittlig DMFT på 2,18, for Iim 1,79 og for Im 5,32.
Dette viser at grunnlaget for de vesentligste forskjellene mellom immigranter og ikke-immigranter er lagt allerede i treårsalderen. Forfatterne viser også til andre undersøkelser som klart indikerer forskjeller med grunnlag i andre sosioøkonomiske bakgrunnsfaktorer enn immigrantstatus. De mener at det også er mulig med stor grad av treffsikkerhet å lage prognoser på den enkeltes tannhelseutvikling ved å se i munnhulen i tidlig alder. Dette kan gi utgangpunkt for både forebyggende tiltak i svært ung alder og en individuell differensiering av oppfølgingsregimer. Det kan være vanskelig å vurdere generaliseringsverdien av denne undersøkelsen. Men det kan være grunn til å tro at status i landet ellers ikke er bedre enn i Oslo.
En omfattende undersøkelse fra Stockholm viser at i bydeler med svake sosioøkonomiske forhold og stort innslag av innvandrere har tannhelsen bedret seg fra 1991 til 1999 for 3-åringene. Men rapporten omtaler 7-åringer fra de samme sosioøkonomiske grupper som risikogruppe. En tilsvarende undersøkelse for 13-åringer og 19-åringer med grunndata fra 2001–2004 viser at tannhelsen har en tydelig sosioøkonomisk gradient, men den er mindre uttalt hos 19-åringer enn hos de yngre.
4.2.4 Tannhelse hos voksne 20–70 år
For den voksne befolkningen foreligger ikke systematisk tannhelsestatistikk. For å danne seg et bilde av tannhelsen hos voksne må en støtte seg på utvalgsundersøkelser. For denne utredningen er det utarbeidet en oversikt over tannhelsetilstanden hos et utvalg av voksenbefolkningen i den offentlige tannhelsetjenesten i Sør-Trøndelag. Tabell 4.2 viser de viktigste resultatene som gjennomsnittsverdier.
Tabell 4.2 Tannhelsedata fra voksne i Sør-Trøndelag (gjennomsnittsverdier)
| Aldersgruppe | DMFT | Antall egne tenner | Tenner med dentinkaries | Tenner med fyllingsbehov |
|---|---|---|---|---|
| 25-åringer | 7,4 | 25,7 | 1,6 | 2,3 |
| 35-åringer | 10,5 | 24,5 | 1,3 | 2,1 |
| 45-åringer | 15,1 | 24,5 | 0,7 | 1,8 |
| 55-åringer | 15,7 | 20,4 | 1,1 | 2,5 |
Denne oversikten er neppe representativ. Det er en viss underregistrering av DMF-tenner. Likevel gir den en pekepinn om tannhelsen hos de pasientene som går til tannlege. Samlet karieserfaring øker som ventet med økende alder. Omvendt er tendensen at antall tenner med karies avtar med økende alder. Når antall tenner med fyllingsbehov er forholdsvis konstant, skyldes dette at antall tenner med frakturerte fyllinger og frakturert tannsubstans øker med alderen. Antall tenner med fyllingsbehov uttrykker tydelig dagens situasjon med en betydelig etterspørsel etter tannhelsetjenester.
Periodontitt
Periodontitt er en infeksjon i relasjon til tennenes støttevev. På sikt kan den føre til reduksjon av støttevevet (rothinne og alveolarben) og ende opp med tanntap. Bakterier (plakk) oppfattes som årsaken til periodontitt, men den effekten bakteriene har på vevet, bestemmes i stor grad av eksterne (f.eks. røyking) og interne (immunforsvaret) forhold. En sykdom med så komplekse årsaker har vist seg vanskelig å definere på en entydig måte. Dermed blir undersøkelser av periodontitt preget av usikkerhet, og resultatene spriker.
I artikkelen ”Diagnostikk av periodontale sykdommer” skriver professor B. Frode Hansen:
”periodontale sykdommer er utbredt i befolkningen. Hos de fleste vil skadene utvikle seg langsomt og ikke utgjøre store problemer. Men hos ca. 8–10 % vil en ubehandlet marginal periodontitt kunne føre til store ødeleggelser av tennenes feste og tap av tenner.”
Tannhelseendringer over tid hos voksne
Tannhelsetilstanden i befolkningen har bedret seg betydelig i de voksne aldersgrupper jamført med foregående tiår (”Tannhelsen i dynamisk endring – fra sykdomsrisiko til helsepotensial” av Dorthe Holst, Annemarie A Schuller og Anne Gimmestad). Verdiene i tabell 4.2 er beheftet med stor usikkerhet, men en forsiktig sammenligning med funn i Trøndelags-undersøkelsen fra 1994 viser en åpenbar bedring i tannhelsen hos voksne. Men bedringen består først og fremst i færre akkumulerte kariesskader (lavere DMFT), ikke færre tenner med hull (DT).
Det er noen vesensforskjellige forhold mellom grupper av voksne alt etter om de tilhørte aldersgruppen 20–39 (fødselskohort 1965–1984) eller 40–69 (fødselskohort 1935–64). Den første gruppen blir her omtalt som unge voksne , og den andre gruppen som modne voksne . Forskjellen blir i hovedsak forklart med at de i sin oppvekst har møtt ulike tannhelsetjenestesystemer og at fluorbruken først fikk full virkning for de unge voksne. Spesielt for den eldre del av de modne voksne kan forholdene variere etter hvor de er vokst opp. De modne voksne drar derfor i større grad med seg en uheldig historie som lar seg avlese i munnhulen, men akkumulerer ikke ytterligere tannhelseproblemer i større grad enn de yngre.
De modne voksne har en del fyllinger. En fylling er en ikke-reversibel reparasjon med et ikke-organisk materiale som stadig må vedlikeholdes eller skiftes ut og stadig litt mer av tannsubstansen må fjernes. I noe høyere alder må en ofte etter hvert søke protetiske løsninger, fortrinnsvis mindre omfattende og faste løsninger (kroner). En tann som ikke har fylling, har ikke dette problemet. Derfor er også framtidsutsiktene for tannhelsetilstanden for dagens unge voksne klart bedre enn for modne voksne. På den andre siden er de modne voksne av i dag langt bedre stilt enn tidligere generasjoner. Grovt sagt har en gått fra å trekke tenner til å fylle dem.
Den omtalte framgangen blir bekreftet ved en sammenligning mellom Oslo-undersøkelsene 1973, 1984 og 1993 (se nedenfor). Denne undersøkelsen gjelder 35-åringer. Bedringen fram til 1993 knytter seg både til karies og periodontitt (gevinsten for periodontitt ble tatt ut alt i tiåret 1973–84). Oral hygiene ble vurdert som jevnt god i hele perioden. Fluortannkrem ble nærmest enerådende etter 1984. Antall gjenværende tenner har økt opp til gjennomsnittlig 27 (av 28 mulige) eksklusiv visdomstenner. Rapporten sier:
”Besøksvanene (tannlegebesøk) har endret seg, fra en svært høy andel (89 %) som gikk regelmessig minst én gang i året i både 1973 og 1984 til 69 prosent i 1993. I lys av den bedrede tannhelsen i perioden indikerer dette at årlige kontroller sannsynligvis ikke er nødvendig for de med god tannhelse i denne aldersgruppen.”
I artikkelen ”Tannhelsen i dynamisk endring – fra sykdomsrisiko til helsepotensial” omtales også at tannhelsetilstanden blant eldre i dag reflekterer det tannhelsevesen som eksisterte da de vokste opp. Målt med dagens standard var det dårlig utenom i de byene der en hadde skoletannpleie. I Trøndelags-undersøkelsene ble de tannløse spurt om hvor gamle de var da de mistet tennene. Det fleste var blitt tannløse tidlig i livet. I løpet av 1980- og 1990-årene hadde det vært liten nyrekruttering til tannløshet. Antall tannløse er anslått til 600 000 i 1975, 230 000 i 2000 og det foreligger prognose på 154 000 for 2010. Per 2002 regner en med at 20 prosent av aldersgruppen 70–79 år er tannløse. Tilsvarende tall for dem over 80 år er anslått til 35 prosent.
Geografiske forskjeller
Tannhelsen er i alle deler av landet blitt betydelig forbedret gjennom de siste tiår, men fremdeles er det geografiske forskjeller. Det er rimelig å anta at variasjonen i tannhelse etter geografi for gruppen opp til 18 har forplantet seg inn i voksengruppen. Selv om bildet er ganske sammensatt, synes det å være ugunstig å være fra et distriktsfylke, og særlig fra et nordnorsk fylke.
Sosiale forskjeller
En har lite og sprikende data for aldersgruppen 20–70 år som viser sammenhengen mellom sosioøkonomiske faktorer og tannhelse. Oslo-undersøkelsene indikerer imidlertid en viss sammenheng (”Tannhelsen hos 35 åringer i Oslo” av Harald M. Eriksen, Bjørn Frode Hansen, Espen Bjertness og Gry Berset). Regelmessige tannlegebesøk og oral hygiene hadde betydning både blant 35- og 50-åringer. Økonomi spilte en viktig rolle blant 35-åringer, mens effekten av atferdsvariabler som alkohol- og røykevaner og bufferkapasitet i saliva (spytt) ga større utslag hos 50-åringer enn hos 35-åringer. I begge aldersgruppene var det mest karies i de laveste sosiale gruppene. Effekten av kostholdsvariabler var liten. Fluortannkrem var så vanlig i bruk at en ikke kunne vente å måle noen effekt av denne variabelen.
Undersøkelsen viste at det er en klar sammenheng mellom forekomst av periodontal sykdom og oral hygiene både hos 35- og 50-åringer. Sosioøkonomisk status og utdannelse viser sammenheng med forekomst av periodontal sykdom. Den viste også at variasjon i karies og periodontal sykdom kunne forklares av både biologiske og sosiale/atferdsrelaterte variabler. En er imidlertid ikke i stand til å forklare mer enn 30–42 prosent av den totalt observerte variasjonen i tannhelse med de faktorene som er brakt inn i undersøkelsene. Den ikke-forklarte delen er en utfordring til å tenke nytt i framtidige tannhelseundersøkelser.
4.2.5 Tannhelse hos personer over 70 år
I fagartikkelen ”Er tannhelsen hos eldre så dårlig som vi tror” viser Eirik Ambjørnsen, Tony Axell og Birgitte M. Henriksen at tannhelsen blant eldre har bedret seg. Artikkelen bygger på tannhelseundersøkelse blant hjemmeboende eldre (67 år+) og eldre i institusjon og i hjemmesykepleien i 1996–99 og gallupundersøkelser fra 1973 fram til 1997.
De framhever at når en måler tannhelsekvaliteten for eldre, må en legge vekt både på antall tenner (deriblant tannløshet), periodontale forhold, kariesproblemer, slimhinnetilstanden i munnhulen, tygge-/svelgeproblemer og munntørrhet. De finner at
”det antall kariøse tenner man fant, tydet ikke på noe stort kariesproblem blant hjemmeboende ”friske” eldre. Når imidlertid alderdomsprosessen og sykdom for alvor setter inn, synes gamle mennesker med egne tenner å være en risikogruppe. Periodontitt synes fortsatt ikke å være viktigste faktor for tanntap i alderdommen”.
I sin konklusjon sier forfatterne: ”Et stort flertall av hjemmeboende ”friske” eldre har i dag egne tenner. Men også flertallet av eldre på institusjon og i hjemmesykepleien har egne tenner. Fortsatt har flertallet av de over 66 år færre enn 20 tenner.” Eldre i institusjon og i hjemmesykepleien (gruppe c) hadde sjeldnere egne tenner (41 %) enn hjemmeboende (68 %). I gruppe c tenderte kvinner (61 %) til å være oftere tannløse enn menn (56 %), de eldste (85+) hadde sjeldnere egne tenner (37 %) enn de yngste (< 75 år) (52 %) og bybeboerne hadde oftere egne tenner (67 %) enn de i utkantstrøkene (23 %).
En har således ikke nådd WHOs mål for år 2000 om at 50 prosent av de eldre skal ha mer enn 20 tenner. Derimot er WHOs mål om 25 prosent reduksjon i tannløshet oppfylt.
Hjemmeboende eldre hadde i gjennomsnitt 17,3 tenner. Gjennomsnittspasienten i gruppe c hadde 12,3 tenner. 30 prosent av de hjemmeboende med egne tenner hadde en eller flere kariøse tenner, men bare fem prosent hadde hull i fire eller flere tenner. Innen gruppen av eldre fant en ingen signifikante forskjeller i kariesforekomst etter alder.
Periodontale forhold kan måles etter lommedybde i tannkjøttet som omslutter tennene. 85 prosent av de hjemmeboende eldre hadde lommedybde på fire millimeter eller mer, og ca. en tredjedel av dem seks millimeter eller mer. Bare noen få eldre hadde lommer på seks millimeter eller mer på mange tenner. Innen denne gruppen av eldre varierte den periodontale tilstand ikke signifikant med alder.
Plager, smerter og spiseproblemer uttrykker også noe om tannhelsetilstanden til eldre mennesker. Blant hjemmeboende anga ca. ti prosent smerter og plager, mens ca. en tredjedel hadde problemer med spising. Tallene for eldre i institusjon og i hjemmesykepleie var 15 og 30 prosent. Dette kan i seg selv virke negativt tilbake på helsetilstanden. Blant grupper av eldre med funksjonstap kan en ha både underernæring og feilernæring.
Det ble registrert store geografiske forskjeller i tannhelsetilstanden blant eldre (både blant de ”friske” eldre og de på institusjon og hjemmesykepleie). Grovt sagt var tilstanden dårligere jo lenger nord i landet en kommer.
4.2.6 Aldersrelaterte funksjonstap – betydning for tannhelsen
Omsorgstiltak
En har søkt å innhente opplysninger om hvor lenge eldre er på ulike trinn på omsorgsskalaen. Tilgjengelig dokumentasjon på dette området er svært knapp, men Tor Inge Romøren bygger sin bok ”Den fjerde alderen: funksjonstap, familieomsorg og tjenestebruk hos mennesker over 80 år” (Gyldendal Akademisk 2001) på en longitudinell studie av norsk småbybefolkning (Larvik). Han fulgte den aldersgruppen som var 80 år i 1981 fram til at de alle var døde (N = 434). Han fant at ca. 20 prosent holdt seg relativt spreke helt til de døde plutselig. Ca. 15 prosent ble noe skrøpelige, men bodde hjemme livet ut uten at de trengte særlig mye hjelp. Ca. 35 prosent får behov for omfattende pleie pga. alvorlig/langvarig sykdom. Ca. 20 prosent (varighet ca. 4 år i gjennomsnitt) dør etter å ha hatt en demenssykdom.
Tabell 4.3 Lengden av og sannsynligheten for ulike omsorgstiltak
| Omsorgsnivå | Tid i år | Variasjon i år | Sannsynlighet i % |
|---|---|---|---|
| Hjemmehjelp | 4,6 | 0–27 | 68 |
| Hjemmesykepleie | 0,6 | 0–7,3 | 48 |
| Eldrebolig | 5 | ||
| Aldershjem | 0,9 | 0–18,5 | 18 |
| Sykehjem | 2,3 | 0–31,7 | 73 |
Tabell 4.3 viser tid i år og er gjennomsnittstall. Det framgår at individuell variasjon kan være stor. Med sannsynlighet mener en hvor stor del av denne gruppen som vil trenge dette tilbudet på ett eller annet tidspunkt. Tid i eldrebolig er anslagsvis. En må være oppmerksom på at en samtidig kan få hjemmesykepleie og hjemmehjelp når en bor hjemme og tilsvarende når en bor i eldrebolig.
Tabell 4.4 Antall individer under ulike omsorgstiltak
| Omsorgstiltak | Antall |
|---|---|
| Sykehjem | 37 600 |
| Aldershjem | 4400 |
| Kommunal bolig | 46 400 |
| Hjemmetjenester | 162 000 |
| Av dette: | |
| Både hjemmehjelp og hjemmesykepleie | 59 000 |
| Bare hjemmehjelp | 59 000 |
| Bare hjemmesykepleie | 44 000 |
Statens helsetilsyn initierte høsten 2002 arbeidet med en rapport: ”Pleie- og omsorgstjenesten i kommunene: Tjenestemottakere, hjelpebehov og tilbud” (10/2003). Rapporten kommer ikke inn på tannhelsetjenester, men forteller mye om en virkelighet som tannhelsetjenesten møter. Det gjelder generelt for faglitteratur på dette området at tannhelseaspektet er fraværende eller lite framme. Det kan i seg selv være et vitnemål om hvilken vekt dette feltet har i eldreomsorgen.
Tabell 4.4 i rapporten viser hvordan eldrebefolkningen fordeler seg på ulike tilbud. Det er sannsynlig at tilgangen på ulike tilbud reflekterer grad og karakter av funksjonstap hos den enkelte.
Endringer over tid
Tabell 4.5 under gir et bilde av hvordan antallet individer med to ulike omsorgstiltak har endret seg over tid.
Tabell 4.5 Mottakere av hjemmetjenester og beboere i institusjoner for eldre og funksjonshemmede, antall pr. år
| Omsorgstiltak/år | 1992 | 1997 | 2002 |
|---|---|---|---|
| Mottakere av hjemmetjenester | 146 000 | 149 000 | 162 000 |
| Beboere i institusjoner | 45 000 | 43 000 | 42 000 |
Den generelle trenden er at mottakere av hjemmetjenester øker, mens antall beboere i institusjoner er noe redusert. Ved vurderingen av framtidig behov for pleie- og omsorgstjenester er det to sentrale spørsmål: Hvor gamle blir vi, og hvor spreke blir vi som gamle?
Grader av funksjonstap
Det er ulike måter å sette opp skalaer for ulike arter av funksjonstap på. Barthels ADL-indeks (ADL = Activities of Daily Living) måler omfanget av funksjonssvikt i ti grunnleggende egenomsorgsfunksjoner slik som personlig hygiene, kle på seg, kontinens, mobilitet mv. En opererer også med en IADL-indeks (Instrumental Activities of Daily Living) som går på husholdsoppgaver som å betale regninger, håndtere telefon, handle og lage mat. Målingen er på en skala fra 1–20 der lav tallverdi indikerer stort funksjonstap. En stor del av de gamle eldre er demente (20,9 % av utvalget i undersøkelsen initiert av Statens helsetilsyn). Det er derfor særlig behov for en klinisk demensvurdering (KDV). KDV-skalaen er sammensatt og kan måle slike egenskaper som hukommelse, orienteringsevne, vurderingsevne og mentale evner som er en forutsetning for å delta i samfunnsaktiviteter og for å utføre huslige gjøremål. KDV-skalaen går fra 1–15, men her øker funksjonstapet med økende tallverdi. De ulike indekser fremkommer i tabell 4.6.
Tabell 4.6 Tjenestemottakere i ulike oppholdssteder
| Oppholdssted | Andel kvinner (prosent) | Alder (gj.snitt for alle) | Barthels ADL-indeks (gj.snitt for alle) | KDV-sumskåre (gj.snitt for alle) | Oppholdstid i år (gj.snitt for alle) |
|---|---|---|---|---|---|
| Sykehjem | 73,0 | 84,0 | 8,1 | 10,2 | 2,9 |
| Aldershjem | 70,2 | 84,2 | 12,8 | 7,3 | 3,2 |
| Omsorgsbolig med husbankstandard | 68,2 | 74,8 | 14,8 | 4,5 | 3,2 |
| Annen kommunal bolig | 63,6 | 71,1 | 15,5 | 4,1 | 5,9 |
| Eget hjem | 69,8 | 77,6 | 16,6 | 2,9 | |
| Sum | 69,5 | 78,4 | 13,5 | 5,6 | 3,7 Hjemmeboende ikke medregnet |
Helseundersøkelsene i 1995 hadde ADL- og IADL-relevante spørsmål for hjemmeboende på 80 år eller mer. Uten hjelp kunne 86 prosent lage maten, 67 prosent gjøre innkjøp, 53 prosent gjennomføre vask og rengjøring, 73 prosent stå for klesvask, 78 prosent kle av og på seg, 94 prosent spise og kutte maten og 79 prosent klarte daglig personlig hygiene.
ADL-skalaen ligger nærmest til personens evne til å ta vare på egen tannhelse ved personlig tannhygiene. IADL-skalaen ligger nærmest til å måle evnen til selv å aktivt søke tannhelsetjenestetilbud. KDV-indeksen må antas å gå på begge disse forhold.
Figur 4.2 viser hvor stor risiko det er for at en i ulike aldersgrupper har alvorlige funksjonstap målt i ADL-termer. Diagrammet bygger på funn i Larvik-undersøkelsen. Verdien 1 betyr at ingen har slike funksjonstap, 0 betyr at alle har det. Slik målt ser en at få har slikt kvalifisert funksjonstap ved alder 80 år, men at det øker kraftig på med økende alder. De som lever opp til 95–100 år, vil nesten alle ha slikt funksjonstap.
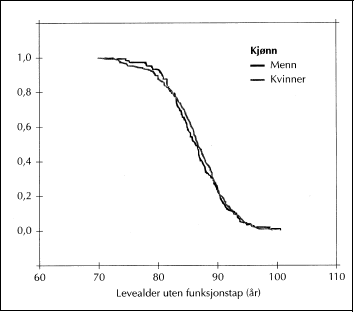
Figur 4.2 Sannsynligheten for å leve uten funksjonstap med økende alder.
Kilde: ”Den fjerde alderen: funksjonstap, familieomsorg og tjenestebruk hos mennesker over 80 år” Tor Inge Romøren (Gyldendal Akademisk 2001)
Med unntak for de eldre som stort sett holder seg relativt friske livet ut, antyder disse forhold noe om utfordringene med å kontinuitetssikre tannhelseomsorgen og gjøre den mer treffsikker for betydelige grupper av eldre.
En samlet konklusjon er at tannhelsen til eldre holder seg bra inntil funksjonstapet målt i ADL/IADL-termer setter inn for alvor. Før kritisk funksjonstap setter inn, er det ingen grunn til å gi eldre særbehandling framfor andre voksne. Utfordringen er å oppfatte denne endringen i tide bl.a. i samspill med den tannlegen som så langt har hatt vedkommende som pasient.
Når funksjonstapet viser seg, kan forfallet i tannhelsetilstand skje fort dersom oppfølgingen er utilstrekkelig. Den største utfordringen ligger i å engasjere pleiepersonell og til dels nærstående i det forebyggende arbeidet. Det er vel så mye en organisatorisk som en økonomisk utfordring.
4.2.7 Rusmiddelmisbrukere
De som arbeider i omsorgen for rusmiddelmisbrukere, forteller om gjennomgående dårlig tannhelse, til dels veldig dårlig. Men det er ikke tilgjengelige statistikker for hvordan tilstanden er for gruppen som helhet. Utvalget har fått tilgang til en rapport fra Oslo kommune som ble utarbeidet høsten 2003. Den gjelder 100 rusmiddelmisbrukere som via rusmiddeletaten har søkt om sosialhjelp til tannbehandling. Kostnadsoverslagene er utført i henhold til ”kriterier for valg av tannbehandling av sosialhjelpmottagere i Oslo” etter de takster som gjelder i tannhelsetjenesten i Oslo kommune.
Tallene trenger ikke være representative for rusmiddelmisbrukere i alminnelighet, men kan representere en viss tilnærming til problemstillingene. I dette utvalget var 68 prosent menn og 32 prosent kvinner. Gjennomsnittsalder var 38,3 år. De hadde i gjennomsnitt 22 tenner igjen, men det ble anbefalt å trekke 4,69 av disse. Trekking av en eller flere tenner ble anbefalt for 81 prosent av klientene. Hos dem ble i gjennomsnittet 5,8 tenner trukket. 63 prosent av alle tenner ble anbefalt behandlet på en eller annen måte, enten ved fylling, krone eller trekking. Det ble anbefalt å behandle en eller flere tenner på 93 prosent av klientene. Det var behov for å rotfylle en eller flere tenner på 49 prosent av klientene. En så det også nødvendig med et omfattende opplegg med både løse og faste proteser i ulike former. Gjennomsnittskostnaden pr. klient ble anslått til noe i overkant av 16 000 kroner. Av disse var knappe 3500 kroner til tanntekniske arbeider. Dette er regnet etter takster for den offentlige tannhelsetjenesten i Oslo.
4.2.8 Psykisk utviklingshemmede
Psykisk utviklingshemmede behandles av den offentlige tannhelsetjenesten. Tannstatus blir ikke registrert slik som for barn og unge. Fra Oppland foreligger en kartlegging av deres tannstatus fra 1994: ”Tannhelse og behandlingsbehov hos psykisk utviklingshemmede i Oppland” av Nils Lunder. For dem under femti år var tannhelsen målt i DMFT-verdier minst like god som i befolkningen ellers. For dem som var eldre, var tannhelsen, målt som andel tannløse, noe dårligere.
4.2.9 Fengselsinnsatte
I perioden 2002 til februar 2004 gjennomførte Fafo, på oppdrag fra Sosial- og helsedirektoratet og Justisdepartementet en levekårsundersøkelse blant et utvalg innsatte i norske fengsler. Resultatene fra undersøkelsen ble presentert i rapporten ”Levekår blant innsatte” i 2004.
Resultatene viser at fire av ti innsatte befinner seg under fattigdomsgrensen, og at de har generelt langt lavere bruttoinntekt enn befolkningen for øvrig. Mange av de innsatte sliter med dårlig helse. Halvparten har en eller flere kroniske sykdommer, og de innsatte er i langt høyere grad enn befolkningen ellers plaget med psykiske problemer. Seks av ti innsatte er rusmiddelmisbrukere.
På bakgrunn av disse resultatene er det grunn til å anta at tannhelsestatusen blant innsatte i norske fengsler er dårligere enn hos befolkningen for øvrig.