Del 2
Budsjettforslaget
4 Nærmere omtale av bevilgningsforslagene mv.
Generell merknad til budsjettabeller under inntektskapitlene: Det er ikke knyttet bevilgningsforslag til postene 15–18, refusjon av lønnsutgifter. Under inntektskapitler der det fremmes bevilgningsforslag, er ev. regnskap 2010 for postene 15–18 ført samlet under betegnelsen Refusjon lønnsutgifter. Budsjettkapitler som kun omfatter postene 15–18, er ikke omtalt.
Programområde 10 Helse og omsorg
Programkategori 10.00 Helse- og omsorgsdepartementet mv.
Utgifter under programkategori 10.00 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
700 | Helse- og omsorgsdepartementet | 163 613 | 160 324 | 182 139 | 13,6 |
702 | Beredskap | 9 113 | 37 280 | 37 357 | 0,2 |
703 | Internasjonalt samarbeid | 62 036 | 67 933 | 70 038 | 3,1 |
Sum kategori 10.00 | 234 762 | 265 537 | 289 534 | 9,0 |
Utgifter under programkategori 10.00 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
01–23 | Statens egne driftsutgifter | 215 642 | 245 829 | 271 915 | 10,6 |
70–89 | Andre overføringer | 19 120 | 19 708 | 17 619 | -10,6 |
Sum kategori 10.00 | 234 762 | 265 537 | 289 534 | 9,0 |
Kap. 700 Helse- og omsorgsdepartementet
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 163 613 | 160 324 | 182 139 |
Sum kap. 0700 | 163 613 | 160 324 | 182 139 |
Helse- og omsorgsdepartementets mål er å utforme en helhetlig og effektiv politikk for helsetjenester (primærhelsetjenester og spesialisthelsetjenester), pleie- og omsorgstjenester, tiltak for rusmiddelavhengige og å fremme folkehelsearbeidet.
Departementet har ansvar innenfor følgende hovedområder:
folkehelse
primærhelsetjeneste
spesialisthelsetjeneste
pleie- og omsorgstjenester
tannhelse
psykisk helse
rus og helse
habilitering og rehabilitering
alternativ behandling
pasientrettigheter
legemidler
bioteknologi og bioetikk
helseberedskap
Helse- og omsorgsdepartementet har ansvaret for følgende underliggende virksomheter og foretak:
Helsedirektoratet
Nasjonalt folkehelseinstitutt
Nasjonalt kunnskapssenter for helsetjenesten
Norsk pasientskadeerstatning
Statens autorisasjonskontor for helsepersonell
Statens helsetilsyn
Statens institutt for rusmiddelforskning
Statens legemiddelverk
Statens strålevern
Helse Nord RHF
Helse Midt-Norge RHF
Helse Sør-Øst RHF
Helse Vest RHF
Norsk Helsenett SF
AS Vinmonopolet
Kompetansesenter for IT i helse- og sosialsektoren AS (under avvikling)
Følgende nemndsekretariater er underlagt Helse- og omsorgsdepartementet:
Sekretariat for Bioteknologinemnda
Sekretariat for Statens helsepersonellnemnd
Klagenemnda for behandling i utlandet
Preimplantasjonsdiagnostikknemnda for behandling i utlandet
Sekretariat for Pasientskadenemnda
Sekretariat for Vitenskapskomiteen for mattrygghet
Klagenemnda for Vinmonopolets innkjøp
I sesjonen 2010–2011 er det lagt fram følgende for Stortinget i tillegg til de faste budsjettproposisjonene:
Prop. 32 S (2010–2011) Om endringer i statsbudsjettet for 2010 under Helse- og omsorgsdepartementet
Prop. 48 L (2010–2011) Endringer i lov 2. juni 1989 nr. 27 om omsetning av alkoholholdig drikk m.v. og lov 19. juni 1931 nr. 18 om Aktieselskapet Vinmonopolet
Prop. 90 L (2010–2011) Lov om folkehelsearbeid (folkehelseloven)
Prop. 91 L (2010–2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven)
Prop. 107 L (2010–2011) Endring i legemiddelloven
Prop. 129 S (2010–2011) Endringar i statsbudsjettet for 2011 under Helse- og omsorgsdepartementet (takstoppgjera for legar, psykologar og fysioterapeutar)
Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan (2011–2015)
Post 01 Driftsutgifter
Bevilgningen dekker ordinære utgifter til lønn, godtgjørelse, varer og tjenester.
Det foreslås å bevilge 13,7 mill. kroner knyttet til økte husleieutgifter, som følge av at departementet flytter inn i nye lokaler i R6 sommeren 2012.
Kap. 5572 Sektoravgifter under Helse- og omsorgsdepartementet
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
70 | Legemiddelomsetningsavgift | 79 806 | 66 025 | 66 025 |
71 | Vinmonopolavgift | 43 856 | 44 100 | 23 300 |
72 | Avgift utsalgssteder utenom apotek | 5 005 | 4 381 | 4 381 |
73 | Legemiddelkontrollavgift | 68 482 | 60 322 | 69 322 |
Sum kap. 5572 | 197 149 | 174 828 | 163 028 |
Post 70 Legemiddelomsetningsavgift
Avgiften legges på all legemiddelomsetning fra grossist. Bevilgning og avgiftssats foreslås uendret fra 2011. Avgiften dekker bl.a. utgiftene til tilskudd til fraktrefusjon av legemidler, Relis og tilskudd til apotek mv. jf. omtale under kap. 751, post 70, samt delfinansierer driften ved Statens legemiddelverk, jf. Ot.prp. nr. 61 (2000–2001) og St.prp. nr. 1 (2000–2001).
Post 71 Vinmonopolavgift
Vinmonopolavgiften utgjør i praksis det beløpet AS Vinmonopolet skulle ha betalt i skatt på bakgrunn av regnskapsåret 2010 og beregnes som 28 pst. av virksomhetens resultat. Avgiften innbetales til staten i januar 2012 og vil utgjøre 23,3 mill. kroner.
Det foreslås at skattefritaket for AS Vinmonopolet skal oppheves fra 2012. Som en konsekvens vil samtidig vinmonopolavgiften opphøre, slik at 2011 blir siste år det beregnes vinmonopolavgift. Endringen er å anse som en opprydning hvor den spesielle vinmonopolavgiften, som av historiske årsaker har vært beregnet i stedet for alminnelig selskapsskatt, erstattes med alminnelig skatteplikt. Endringen vil ikke medføre større økonomiske konsekvenser. Det vises til nærmere omtale og nødvendige lovendringer, herunder oppheving av § 7-2 i alkoholloven, i Prop. 1. LS (2011–2012) Skatter og avgifter 2012.
Post 72 Avgift utsalgssteder utenom apotek
Det ble i 2011 budsjettert med vel 4 mill. kroner i avgift, og dette avgiftsnivå legges også til grunn for 2012. Avgiften kreves inn som en prosentvis avgift basert på grossistenes omsetning til utsalgssteder utenom apotek. Inntektene skal dekke Legemiddelverkets kostnader knyttet til administrasjon av ordningen, samt Mattilsynets kostnader forbundet med tilsyn.
Post 73 Legemiddelkontrollavgift
Avgiften legges på legemiddelprodusentenes omsetning og skal bl.a. finansiere Legemiddelverkets arbeid med kvalitetskontroll, bivirkningsovervåkning, informasjonsvirksomhet mv. For 2012 budsjetteres det med en inntekt på 69,3 mill. kroner som er 9 mill. kroner mer enn saldert budsjett 2011.
Kap. 702 Beredskap
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan overføres, kan nyttes under post 70 | 5 918 | 33 973 | 34 047 |
70 | Tilskudd, kan overføres, kan nyttes under post 21 | 3 195 | 3 307 | 3 310 |
Sum kap. 0702 | 9 113 | 37 280 | 37 357 |
Helseberedskapens formål er å verne befolkningens liv og helse og bidra til at nødvendig helsehjelp kan tilbys befolkningen under krig og ved kriser og katastrofer i fredstid.
Helseberedskap er en del av regjeringens samlede innsats for samfunnssikkerhet. De siste årene er beredskapen stilt overfor situasjoner av svært ulik karakter og omfang. Alvorlige hendelser som terrorangrepet mot regjeringskvartalet og Utøya 22. juli 2011, katastrofen i Japan i mars 2011, vulkanutbruddet på Island i 2010 og pandemien i 2009 har stilt nye krav til samfunnssikkerhet og beredskap og viser behovet for nasjonalt og internasjonalt samarbeid.
Helseberedskap er integrert i de ulike fagområdene og finansieres i hovedsak over ordinære driftsbudsjetter, kap. 703, 710, 715, 719, 720, 732 og 750. Hovedinnsatsområdene er:
Å styrke sektorens krisehåndteringsevne basert på erfaringer fra øvelser og hendelser
Å arbeide for en robust beredskap mot atomulykker og andre hendelser som kan innebære ioniserende stråling eller spredning av radioaktivitet, beredskap mot pandemier og andre biologiske hendelser, og beredskap mot kjemiske hendelser
Å arbeide for en robust forsyningssikkerhet i helsetjenesten og næringen
Å styrke det nasjonale og internasjonale helseberedskapssamarbeidet
Mål for 2012:
Helsemyndighetene vil legge til rette for at beredskapsplanene i sektoren har god kvalitet og vil legge til rette for og delta i øvelser nasjonalt og internasjonalt
Mattilsynet vil prioritere tilsyn med drikkevannsanlegg og bruke nødvendige virkemidler overfor vannverk som ikke oppfyller regelverket for levering av drikkevann
Helsemyndighetene vil gjennomgå og følge opp erfaringene fra helsesektorens håndtering av terrorangrepet mot regjeringskvartalet og Utøya 22. juli 2011
Helsemyndighetene følger opp bestemmelsene i ny folkehelselov om beredskap ved helseskadelige miljøhendelser. Helsemyndighetene reviderer Nasjonal beredskapsplan for pandemisk influensa og Overordnet nasjonal helse- og sosialberedskapsplan
Behovet for en egen plan mot særlig alvorlige smittsomme sykdommer, vil også bli vurdert. Gjennomgang av legemiddelberedskapen foretas også
Regjeringen oppgraderer atomberedskapen i lys av nye trusselvurderinger
Helsemyndighetene gjennomgår og vil følge opp erfaringene fra katastrofen i Japan, med jordskjelv, flodbølge og atomulykke ved Fukushima Daiichi-kjernekraftverket
Helsemyndighetene vil videreutvikle sivilmilitært samarbeid og norsk deltakelse i internasjonale fora, bl.a. innenfor Norden, EU, WHO, IAEA og Nato
Krisehåndteringsevne
Helsetjenesten er sentral i de fleste beredskapssituasjoner. Ansvaret for beredskap følger av lov om helsemessig og sosial beredskap, som bl.a. pålegger kommuner, regionale helseforetak, sykehus og staten å ha beredskapsplaner. Tilsvarende gjelder vannverk, Mattilsynet og næringsmiddellaboratorier. Spesialisthelsetjenesteloven, smittevernloven, matloven, strålevernloven, ny lov om kommunale helse- og omsorgstjenester og ny lov om folkehelsearbeid inneholder egne beredskapsbestemmelser.
Det er nå ti år siden lov om helsemessig og sosial beredskap trådte i kraft. Alle regionale helseforetak, helseforetak og de fleste kommuner har bekreftet å ha planer etter denne loven og smittevernloven. Om lag 75 pst. av vannverkene har rapportert til Mattilsynet at de har beredskapsplan etter lov om helsemessig og sosial beredskap og matloven. Hovedtyngden av befolkningen i Norge mottar vann fra store vannforsyningssystemer med god kvalitet og gode beredskapsplaner. En del, særlig mindre vannverk, har mangler i sine beredskapsplaner. Gammelt ledningsnett utgjør for øvrig den viktigste sikkerhetsutfordringen.
Helsedirektoratet, Statens strålevern og fylkesmennene gir veiledning til kommuner, regionale helseforetak og helseforetak, og bistår med øvelser og kompetansetiltak. Helsetilsynet fører tilsyn med etterlevelse av lovverket. Mattilsynet følger på tilsvarende måte opp vannverkene. Beredskapsplanene utvikles løpende på basis av analyser, øvelser og reelle hendelser.
Kjernefysiske, kjemiske og biologiske hendelser, inkludert pandemi
Helsemyndighetene har over flere år etablert tiltak for å møte kjernefysiske, kjemiske og biologiske hendelser, bl.a. en landsfunksjon for behandling av nbc-skader ved Oslo Universitetssykehus HF, overvåknings-, måle- og analysekapasiteter, ulike innsatsteam, øvelser og kompetansetiltak for å vedlikeholde og utvikle beredskapen på området.
Statens strålevern leder og ivaretar sekretariat for Kriseutvalget for atomberedskap i tråd med kgl. res. av 17. februar 2006 om Atomberedskap, sentral og regional håndtering. Statens strålevern var strålevernfaglig rådgiver for Utenriksdepartementet under katastrofen i Japan i mars i 2011 mens Helsedirektoratet var helsefaglig rådgiver for Utenriksdepartementet i saken.
Helsemyndighetene følger opp bestemmelsene i ny folkehelselov om beredskap ved helseskadelige miljøhendelser. Nasjonalt folkehelseinstitutt har etablert beredskapsgrupper med fageksperter som skal bistå ved miljøhendelser.
I samråd med Helse- og omsorgsdepartementet ga Justisdepartementet Direktoratet for samfunnssikkerhet og beredskap (DSB) i mars 2010 i oppdrag å samordne en gjennomgang av den nasjonale håndteringen av influensa A (H1N1). Formålet var å dra lærdom av de nasjonale erfaringene. Gjennomgangen ble utført i dialog med berørte aktører. DSB finner at den overordnede styringen og koordineringen av pandemien i hovedsak var ivaretatt på en god måte og at myndighetenes håndtering av pandemien i overveiende grad ble gjennomført i tråd med den strategien som var lagt i Pandemiplanen fra 2006. DSB peker samtidig på forhold som kan bidra til å styrke beredskapen slik at en står bedre rustet ved neste pandemi. Dette omhandler bl.a. større grad av formalisering av samarbeidsforhold og ytterligere klargjøring av ansvarsforhold for å sikre kvalitet i beslutningene, nasjonalt og lokalt. Videre at det bør planlegges for mer robuste opplegg på områder som bl.a. vaksinedistribusjon. Med bakgrunn i forholdene DSB har avdekket har de kommet med 25 konkrete anbefalinger. I tillegg til DSBs gjennomgang, foreligger det flere gjennomganger nasjonalt og internasjonalt av håndteringen av pandemien i 2009/2010. Erfaringene gjenomgås nå samlet med tanke på å revidere Nasjonal beredskapsplan for pandemisk influensa. Helsedirektoratet har fått oppdrag om å lage utkast til en revidert plan i samarbeid med Folkehelseinstituttet og andre relevante aktører. En viktig komponent i en ny strategi vil være en ny pandemivaksineavtale. Nasjonalt folkehelseinstitutt utreder alternative avtalemodeller. Norge deltar i en ad hoc-gruppe under EU som utreder spørsmålet om en felles innkjøpsavtale for en ny pandemivaksine.
Forsyningssikkerhet
Helsedirektoratet har ansvar for å koordinere sektorens forsyningssikkerhet. Som supplement til helsetjenestens og næringens beredskap forvalter Helsedirektoratet avtaler med grossister om nasjonale beredskapslagre av legemidler og medisinsk materiell som bevilgningen dekker.
Kommuner og helseforetak skal som del av helseberedskapen ha tilfredsstillende sikkerhet for forsyning av materiell og legemidler for å sikre forsvarlige tjenester ved kriser og katastrofer.
Apotekloven pålegger apotek leveringsplikt for forhandlingspliktige varer. Grossistforskriften fastslår grossistenes plikt til å føre det utvalg av legemidler som etterspørres i det norske markedet, og at de som hovedregel skal kunne levere legemidlene til landets apotek innen 24 timer. Statens legemiddelverk forvalter legemiddelloven og apotekloven. EU-lovgivning, implementert i norsk rett, pålegger legemiddelfirmaer med markedsføringstillatelse meldeplikt til myndighetene om midlertidig eller permanent avbrudd i legemiddelforsyningen.
Nasjonalt folkehelseinstitutt har ansvar for nasjonal vaksineforsyning og holder et beredskapslager av vaksiner og andre særskilte legemidler som immunglobuliner og sera.
Helseberedskapssamarbeid nasjonalt og internasjonalt
Departementet deltar fast i regjeringens kriseråd. Departementet har ansvar for samarbeidsorganer som Helseberedskapsrådet, Pandemikomiteen og Kriseutvalget for atomberedskap.
Norge deltar i Verdens helseorganisasjon (WHO) og Det internasjonale atomenergibyråets (IAEA) globale samarbeid om overvåking, analyse, varsling og reaksjonsformer ved utbrudd av smittsomme sykdommer og strålingsrelaterte hendelser.
WHOs internasjonale helsereglement (IHR 2005) gir retningslinjer for varsling og tiltak ved alvorlige hendelser av betydning for internasjonal folkehelse, som pandemier og kjemikaliehendelser. Norge har gjennomført deler av reglementet i norsk rett og arbeider med resterende implementering. Ny folkehelselov gir hjemmelsgrunnlag for implementering av de resterende delene av reglementet. Nasjonalt folkehelseinstitutt er nasjonalt IHR-kontaktpunkt i Norge. Norges deltakelse i WHO/Unece-protokollen om vann og helse kan videre bidra til bedre beredskap på drikkevannsområdet, gjennom fastsettelse av nasjonale mål.
Norge samarbeider også med EU og Nato på helse- og mattrygghetsområdet, bl.a. i EUs Health Security Committee, EUs senter for forebygging og kontroll av sykdommer (ECDC) og EUs myndighet for næringsmiddeltrygghet (Efsa). Nordisk helseberedskapsavtale omfatter gjensidig informasjonsutveksling og assistanse ved kriser og katastrofer.
Post 21 Spesielle driftsutgifter
Bevilgningen dekker særskilte beredskapstiltak som bl.a. plan- og systemutvikling, øvelser og andre kompetansetiltak, nasjonale beredskapslagre av legemidler og materiell, overvåknings- måle- og varslingssystemer, laboratorieberedskap og bidrag til ulike innsatsteam.
Post 70 Tilskudd
Bevilgningen dekker tilskudd til særskilte beredskapstiltak som bl.a. landsfunksjonen for behandling av nbc-skader og Røde Kors om tilrettelegging av pårørendeberedskap.
Kap. 703 Internasjonalt samarbeid
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan overføres | 46 111 | 51 532 | 55 729 |
70 | Tilskudd, kan overføres, kan nyttes under post 60 | 15 925 | 16 401 | 14 309 |
Sum kap. 0703 | 62 036 | 67 933 | 70 038 |
Formålet med Norges internasjonale helsesamarbeid er å fremme allmenn folkehelse og ivareta norske helsepolitiske hensyn i internasjonal sammenheng.
Stadig flere helseutfordringer er grenseoverskridende. Historisk har de grenseoverskridende helseutfordringene vært infeksjonssykdommer. I dag har kroniske sykdommer overtatt denne rollen. Det har sammenheng med økt levealder og at det dermed blir flere eldre. Tobakksbruk, skadelig bruk av alkohol, usunt kosthold, manglende fysisk aktivitet, overvekt og fedme er også viktige faktorer for å utvikle kroniske sykdommer. Helsesystemer i Norge og andre land og verdensdeler utfordres også av økt mobilitet av helsearbeidere og pasienter. Folkehelsen utfordres videre av klimaendringer og miljøforhold verden over. Samtidig er det en tendens at internasjonale normer og regler blir mer forpliktende og berører den nasjonale helsepolitikken.
Norge må derfor delta i de fora hvor helsepolitiske beslutninger fattes for å fremme norske helseinteresser og bidra til at nasjonale tiltak utvikles i sammenheng med verden omkring. Gjennom samarbeid kan en også dra nytte av andre lands erfaringer og løsninger.
Internasjonalt helsesamarbeid er integrert i de ulike fagområdene og finansieres i hovedsak over ordinære driftsbudsjetter. Hovedområder er FN/WHO, EU/EØS, nordisk samarbeid og Barentssamarbeidet. Norge har bilaterale avtaler med Russland og Kina.
Mål for 2012:
støtte reformarbeidet i WHO og WHOs normative arbeid globalt
fremme norske helsepolitiske hensyn ved å delta aktivt i EUs ulike prosesser, programmer og byråer på helse- og mattrygghetsområdet
delta i samarbeidet i Europarådet i tråd med norske interesser
ivareta formannskapet i Nordisk Ministerråd
ivareta norsk formannskap i Barents helse- og sosialsamarbeid, gjennomføre nytt Barents helse- og sosialsamarbeidsprogram og videreføre helsesamarbeidet med Russland
ivareta helsepolitiske hensyn i internasjonale handels- og samarbeidsavtaler
FN/WHO
Mål for 2012 er aktivt å støtte oppunder WHOs reformarbeid. Reformagendaen innebærer sterkere fokus på kjerneoppgaver, resultatbasert budsjettering og styring, klargjøring av roller og ansvar mellom de tre organisasjonsnivåene, bedre effektivitet på landnivå og styrking av WHOs rolle i forhold til bredden av aktører i global helse.
Verdens helseorganisasjon (WHO) er, som FNs særorganisasjon på helse, en sentral arena for Norges internasjonale helseengasjement. Norge gir, over Utenriksdepartementets bistandsbudsjett, bidrag til WHO i form av kontingent og frivillige bidrag.
Helse- og omsorgsministeren representerer Norge i WHOs styrende organer.
Norge har i perioden 2010–2013 en plass i WHOs styre. Det er utarbeidet en norsk strategi for styreperioden som fastsetter overordnede mål og prioriteringer for det norske WHO-arbeidet.
Norge skal i styreperioden bidra til å styrke WHO som ledende, normativ organisasjon for global helse. Med utgangspunkt i målet om helse i alle politikkområder skal WHO bidra til å tydeliggjøre helsefaglige hensyn. Norge skal gjennom WHO bidra til utbygging av universell tilgang til helsetjenester basert på den grunnleggende retten til helsetjenester for alle gjennom helsefremmende livsbetingelser og styrking av helsesystemer.
Norge vil i styreperioden spesielt arbeide for å:
bedre WHOs budsjett og styringsmekanismer
fremme global helseforskning som grunnlag for kunnskapsbasert politikk
styrke helsesystemer, herunder tilgang på helsepersonell
styrke WHOs arbeid med ikke-smittsomme sykdommer
styrke WHOs arbeid med smittsomme sykdommer og helsesikkerhet.
FNs statsoverhoder har satt ikke-smittsomme sykdommer på dagsorden til FNs generalforsamling i New York i september 2011. Norsk nasjonal politikk for forebygging av ikke-smittsomme sykdommer reguleres av norsk folkehelsepolitikk. Norsk folkehelsepolitikk har en bred tilnærming med en kombinasjon av en rekke strukturelle, befolkningsrettede og individrettede tiltak. I internasjonal sammenheng gjør dette at Norge kan vise til gode erfaringer og være en pådriver for det internasjonale forebyggingsarbeidet på dette området. Norge var vertskap for WHO Europaregionens konsultasjon om ikke-smittsomme sykdommer i Oslo i november 2010 hvor 53 land var representert. Norge deltok også aktivt på WHOs globale ministermøte i Moskva i april og på Verdens helseforsamling i mai 2011.
Internasjonalt helsereglement (IHR 2005) gir retningslinjer for varsling og tiltak ved alvorlige hendelser av betydning for internasjonal folkehelse, bl.a. ved pandemier og kjemikaliehendelser. Norge har gjennomført deler av reglementet i norsk rett og arbeider med resterende implementering. Ny folkehelselov gir hjemmelsgrunnlag for implementering av de resterende delene av reglementet. Nasjonalt folkehelseinstitutt er nasjonalt IHR-kontaktpunkt i Norge.
WHOs medlemsland vedtok i mai 2011 et globalt rammeverk for pandemisk influensa beredskap og respons som skal sikre umiddelbar deling av virus gjennom etablerte FN-kanaler for å utvikle vaksiner mot influensa. Dette er nødvendig for et globalt smittevern tilgjengelig for alle. Norge har vært pådriver i forhandlingene og støtter WHOs rolle.
Norge deltar aktivt i miljø- og helseprosessene i regi av WHO, herunder gjennomføring av WHO/Unece-protokollen om vann og helse hvor Norge ivaretar lederskapet for byrået i perioden 2011–2013. Norge har sluttet seg til og bidrar til oppfølgingen av Parmaerklæringen fra 2010 som ble vedtatt på WHOs 5. ministerkonferanse for miljø og helse i Europa. Erklæringen innebærer sterkere politisk innflytelse og legger økt vekt på konsekvenser av klimaendringer på fysiske og sosiale miljøfaktorer.
Departementet koordinerer Norges internasjonale arbeid med narkotikaspørsmål og deltar i det styrende organet for FNs narkotikasamarbeid, FNs narkotikakommisjon (CND). Norge gir bistand til FNs kontor for narkotika og kriminalitet (UNODC).
EU og EØS
Mål for 2012 er å fremme norske helsepolitiske hensyn ved å delta aktivt i EUs ulike prosesser, programmer og byråer på helse- og mattrygghetsområdet.
Et prioritert område er direktivet om pasientrettigheter ved grensekryssende helsetjenester, som ble vedtatt i EU den 24. april 2011. Direktivet gir regler om når en pasient skal få tilbakebetalt utgifter til helsehjelp pasienten har valgt å få utført i et annet EØS-land. Reglene skaper større forutsigbarhet for pasientene, samtidig som norske myndigheter har vært opptatt av at det enkelte land må kunne opprettholde en sterk offentlig og desentralisert helsetjeneste. Den nye refusjonsordningen for helsehjelp i andre EØS-land, som ble innført i Norge fra årsskiftet, ivaretar langt på vei direktivets regler om refusjon. Det utredes hvilke konsekvenser en ev. gjennomføring av direktivet vil ha for Norge.
EUs nye forordning om matinformasjon innfører krav om obligatorisk merking av næringsinnhold for matvarer til forbruker. Dette regelverket vil bli innlemmet i EØS-avtalen og gjennomført i norsk rett. Norge vil arbeide for å påvirke hvilke påstander om ernærings- og helseeffekter som kan knyttes til mat, i ht. det EØS-baserte påstandsregelverket.
Norge er forpliktet til å gjennomføre regler om markedsføring og standarder for legemidler og næringsmidler. Tilsvarende gjelder direktivet om kvalitets- og sikkerhetsstandarder for menneskelige organer til transplantasjon (organdirektivet).
Det arbeides med å få innlemmet i EØS-avtalen EUs regelverk for ny mat og genmodifiserte næringsmidler og fôrvarer. Regjeringen vil legge fram en proposisjon om disse rettsaktene når sakene er avklart gjennom beslutning i EØS-komiteen.
Norge deltar i EUs tredje generasjon av helseprogram (2008– 2013) jf. St.prp. nr. 36 (2007–2008) om programdeltakelsen, jf. Innst. S. nr. 217 (2007–2008). Norge er representert i programkomiteen og flere arbeidsgrupper. Norske fagmiljøer deltar i flere prosjekter.
Norske myndigheter deltar i Den europeiske myndighet for næringsmiddeltrygghet (Efsa) og EU-byrået for godkjenning av legemidler, European Medicines Agency (Ema). Norge er medlem i EUs narkotikaovervåkingssenter, The European Monitoring Center for Drugs and Drug Addiction (EMCDDA). Senteret samler inn og analyserer data, driver utviklingsarbeid for å forbedre sammenliknbarheten av data på tvers av grenser, og formidler og distribuerer informasjon. Efta-landene deltar i EUs narkotikaprogram Drug Prevention and Information 2007–2013. Programmet støtter prosjekter som kan bidra til å forebygge og redusere avhengighet og skadevirkninger ved bruk av narkotiske stoffer.
EU-landene har et nært samarbeid om helseberedskapsspørsmål. Hovedarbeidet skjer gjennom Health Security Committee (HSC). Norge deltar i samarbeidet, som bl.a. utvikler felles standarder og krisehåndteringsverktøy, og i nettverk for informasjon og varsling om bruk av nbc-midler. Videre deltar Norge i EUs senter for forebygging og kontroll av sykdommer (ECDC) i Stockholm. ECDC er bl.a. ansvarlig for smittevernovervåkning, varsling og vitenskapelig basert rådgivning om håndtering av sykdomsutbrudd. Senteret har så langt vist seg svært verdifullt for bl.a. norsk pandemiberedskap.
Norge deltar i oppfølgingen av EUs hvitbok om kosthold og fysisk aktivitet, bl.a. gjennom deltakelse i High Level Group on Nutrition and Physical Activity og gir innspill til EUs diskusjoner vedrørende kloning av dyr og nanoteknologi. Norge deltar også i EUs alkoholspolitiske strategi.
Norge deltar i EFTAs arbeidsgruppe for folkehelse. Arbeidsgruppen samler Efta-statene for å diskutere aktuelle EU/EØS-saker, som f.eks. Efta-statenes deltakelse i EUs helseprogram 2008–2013.
Ny avtale om videreføring av EØS-finansieringsordninger for perioden 2009–2014 ble formelt undertegnet 28. juli 2010. Norge har gjennom avtalen forpliktet seg til å bidra med nær 15 mrd. kroner 2009–2014. Midlene skal støtte programmer og prosjekter innen en rekke sektorer, bl.a. helsesektoren.
Europarådet
Mål for 2012 er å delta i samarbeidet i Europarådet i tråd med norske interesser.
Helsearbeidet under Europarådet er på flere områder et viktig supplement til arbeidet som foregår i EU. Norge vil fra 2012 delta i komiteen for sosial samhørighet da Helsekomiteen legges ned. Norge er representert i komiteen for bioetikk. Videre bidrar Norge i utarbeidelse av retningslinjer for kosmetikk og matkontaktmaterialer og har eksperter i komiteene for blodsikkerhet, organtransplantasjon og komiteen for legemidler og legemiddelbehandling under delavtalen for den europeiske farmakopeen. Norge leder flere av disse ekspertgruppene. Norge deltar i den europeiske farmakopeen og i Pompidougruppen, som er Europarådets tverrfaglige samarbeidsgruppe for narkotikaspørsmål på ministernivå.
Nordisk Ministerråd
Mål for 2012 er å ivareta norsk formannskap i Nordisk Ministerråd.
En hovedprioritering for det nordiske arbeidet vil være å ivareta samarbeidet under Ministerrådet for sosial- og helsepolitikk og Ministerrådet for fiskeri og havbruk, jordbruk, næringsmidler og skogbruk. Prioriterte områder er kvalitet i helse- og omsorgstjenesten, aktiv aldring, IKT og velferdsteknologi, folkehelse med bl.a. mattrygghet, sunt kosthold og aktiv livsstil, samarbeid om kliniske multisenterstudier og gjensidig informasjonsutveksling om helsepersonell som har fått alvorlige reaksjoner i forhold til yrkesutøvelse.
Det nordiske helse- og mattrygghetssamarbeidet er en viktig arena for samarbeid mellom naboland, bl.a. om helsetjenester, mattrygghet, beredskap og krisehåndtering. De nordiske landene arbeider for å løse grensehinderproblemer mellom landene. Den nordiske arenaen er også en viktig plattform for samarbeidet inn mot EU og WHO.
Den nordlige dimensjon, Barents- og Russlandssamarbeidet
Mål for 2012 er å ivareta norsk formannskap i Barents helse- og sosialsamarbeid, implementere nytt Barents helse- og sosialsamarbeidsprogram og videreføre det bilaterale norsk-russiske helsesamarbeidet.
Norge spiller en aktiv rolle i det regionale helsesamarbeidet i nordområdene. Samarbeidet foregår først og fremst gjennom Den nordlige dimensjons partnerskap for helse og livskvalitet (NDPHS) og Barents helse- og sosialsamarbeid. NDPHS arbeider for å bedre helsesituasjonen i regionen ved å bekjempe smittsomme og ikke-smittsomme sykdommer og fremme en sunn livsstil. Barentssamarbeidet legger særlig vekt på hiv/aids og tuberkulose. I samarbeid med Barne- likestillings- og inkluderingsdepartementet og Justis- og politidepartementet er det herunder samarbeid om tiltak for utsatte barn og unges helse i fengsler.
Norge har en bilateral helseavtale med Russland fra 1994, som følges opp gjennom et norsk-russisk helsesamarbeidsprogram signert i 2009. Programmet omfatter bl.a. organisering av helsetjenesten, folkehelse, forebygging av infeksjonssykdommer og skadelig bruk av alkohol.
Helse- og omsorgsdepartementet forvalter, på vegne av Utenriksdepartementet, en tilskuddsordning til samarbeidsprosjekter under Barents helsesamarbeid og NDPHS.
Andre internasjonale organisasjoner og avtaler
Mål for 2012 er å ivareta helsepolitiske hensyn i internasjonale handels- og samarbeidsavtaler.
Globalt er Norge gjennom Verdens handelsorganisasjon (WTO) forpliktet på flere områder som angår helse, bl.a. regler for handel med varer og tjenester. Norge deltar i Organisasjonen for økonomisk samarbeid og økonomisk utvikling (OECD) på helse- og mattrygghetsområdet.
Norge har et bilateralt helsesamarbeid med Kina. En prioritert oppgave i 2012 vil være å arbeide for undertegning av en ny handlingsplan under Kina-samarbeidet. Et viktig element i samarbeidet med Kina vil være utvikling av helsesystemer, og særlig primærhelse. Andre sentrale områder er e-helse og forebyggende folkehelsearbeid.
Norge er partner og bidragsyter til European Observatory sammen med Sverige, Finland, Spania og Hellas, WHOs Europakontor, Verdensbanken, The European Investment Bank, Open Society Institute, London School of Economics samt London School of Hygiene & Tropical Medicine. Formålet er, gjennom sammenliknende studier, å gjøre kunnskap og erfaringer fra ulike helsesystemer tilgjengelig som grunnlag for politikkutforming.
Post 21 Spesielle driftsutgifter
Bevilgningen dekker kontingenter til programmer og deltakelse i byråer under EØS-avtalen og kostnader til fire nasjonale ekspertstillinger i Europakommisjonen. Norge er forpliktet til å delta i programmer og byråer i EU under EØS-avtalen. Størrelsen på kontingentene til disse programmene og byråene fastsettes av EU og varierer fra år til år.
Bevilgningen dekker kontingent til Europarådet og bidrag til European Observatory on Health Systems and Policies.
Bevilgningen dekker driftsutgifter til forvaltning av tilskuddsordning til helse- og sosialprosjekter i Nordvest-Russland samt ivaretakelse av Norges engasjement i helsesamarbeidet under Den nordlige dimensjon og Barentssamarbeidet.
Post 70 Tilskudd
Bevilgningen dekker tilskudd til utdanning ved Nordiska högskolan för folkhälsovetenskap for kandidater fra Norge.
Tilskudd til helse- og sosialprosjekter i Nordvest-Russland utgiftsføres på Utenriksdepartementets kap. 118, post 70.
Kap. 3703 Internasjonalt samarbeid
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
03 | Refusjon fra Utenriksdepartementet | 2 500 | 2 540 | 2 619 |
Sum kap. 3703 | 2 500 | 2 540 | 2 619 |
Post 03 Refusjon fra Utenriksdepartementet
Bevilgningen gjelder refusjon fra Utenriksdepartementet for driftsutgifter til forvaltning av tilskuddsordning til samarbeidsprosjekter med Nordvest-Russland, Partnerskapet under Den nordlige dimensjon og Barentssamarbeidet, jf. kap. 703, post 21.
Programkategori 10.10 Folkehelse
Utgifter under programkategori 10.10 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
710 | Nasjonalt folkehelseinstitutt | 1 358 072 | 1 017 039 | 1 123 299 | 10,4 |
711 | Ernæring og mattrygghet | 46 802 | 49 512 | 50 501 | 2,0 |
712 | Bioteknologinemnda | 8 669 | 8 339 | 8 452 | 1,4 |
715 | Statens strålevern | 115 274 | 115 289 | 117 529 | 1,9 |
716 | Statens institutt for rusmiddelforskning | 39 946 | 37 084 | 38 573 | 4,0 |
718 | Rusmiddelforebygging | 188 453 | 211 102 | 214 483 | 1,6 |
719 | Annet folkehelsearbeid | 138 490 | 134 902 | 144 571 | 7,2 |
Sum kategori 10.10 | 1 895 706 | 1 573 267 | 1 697 408 | 7,9 |
Utgifter under programkategori 10.10 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
01–23 | Statens egne driftsutgifter | 1 659 869 | 1 337 592 | 1 480 144 | 10,7 |
30–49 | Nybygg, anlegg mv. | 23 724 | 17 598 | 18 003 | 2,3 |
60–69 | Overføringer til kommuneforvaltningen | 38 611 | 40 329 | 21 139 | -47,6 |
70–89 | Andre overføringer | 173 502 | 177 748 | 178 122 | 0,2 |
Sum kategori 10.10 | 1 895 706 | 1 573 267 | 1 697 408 | 7,9 |
De overordnede målene for folkehelsearbeidet er flere leveår med god helse i befolkningen som helhet og reduserte sosiale helseforskjeller, jf. Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan 2011–2015, Innst. 422 S (2010–2011), og St.meld. nr. 20 (2006–2007) Nasjonal strategi for å utjevne sosiale helseforskjeller, Innst. S. nr. 20 (2006–2007).
Folkehelsearbeidet er samfunnets samlede innsats for å styrke forhold som bidrar til god helse, svekke forhold som medfører helserisiko og innsats for en jevnere sosial fordeling av faktorer som påvirker helsen. Helsesektoren har bl.a. ansvar for:
forebyggende arbeid forankret i helsetjenesten, inkludert smittevern, helseopplysning og forebyggende helsetjenester
å ha oversikt over helsetilstand og sykdomsutbredelse og faktorer som påvirker denne
å utvikle kunnskap om årsakssammenhenger og metoder og sektorovergripende verktøy
å gi faglige råd om tiltak og bidra til at samfunnet som helhet arbeider effektivt for å beskytte og fremme helse
I Nasjonal helse- og omsorgsplan 2011–2015 går det fram at regjeringen vil styrke folkehelsearbeidet. Kommunenes frie inntekter ble styrket med 230 mill. kroner i 2010 til forebygging i kommunene. I løpet av 2012 skal regjeringen legge fram en nasjonal tverrdepartemental folkehelsestrategi. Det varsles om at statlige myndigheter skal vurdere helsemessige konsekvenser og ta hensyn til sosiale helseforskjeller i planer, politikk og lovutvikling der det er relevant.
Lov om folkehelsearbeid av 24. juni 2011 nr. 29 (folkehelseloven), som trer i kraft fra 1. januar 2012, skal medvirke til en samfunnsutvikling som styrker folkehelsen og utjevner sosiale forskjeller i helse og levekår. Loven baseres på fem grunnleggende prinsipper: helse i alt vi gjør-prinsippet (dvs. å vurdere hensynet til befolkningens helse i all politikkutforming), føre var-prinsippet, prinsippet om bærekraftig utvikling, prinsippet om utjevning og prinsippet om medvirkning. Med loven etableres et nytt fundament for et systematisk folkehelsearbeid ut fra regionale og lokale utfordringer og behov. Loven gir et bedre grunnlag for samordning av folkehelsearbeid på tvers av sektorer og mellom kommuner, fylkeskommuner og statlige myndigheter. Ett av hovedgrepene i loven er at ansvaret for folkehelsearbeidet legges til kommunen som sådan og ikke kun til kommunens helsetjeneste. Et annet grep i loven er å samle folkehelseregelverket i én lov som regulerer kommuner og fylkeskommuners oppgaver og ansvar, og som i tillegg pålegger statlige helsemyndigheter å støtte oppunder kommunesektorens folkehelsearbeid.
Regjeringen vil med utgangspunkt i folkehelseloven legge til rette for et systematisk og langsiktig folkehelsearbeid på kommunalt, regionalt og statlig nivå. Det skal utarbeides en gjennomføringsplan for loven som skal omfatte økonomiske virkemidler og tiltak for å utvikle et bedre kunnskapsgrunnlag for folkehelsearbeidet på alle nivåer og i flere sektorer. Regjeringen vil rapportere om framdriften i arbeidet med å implementere loven gjennom de årlige budsjettproposisjonene.
Programkategorien omfatter bevilgninger til virksomhetene Nasjonalt folkehelseinstitutt, Vitenskapskomiteen for mattrygghet, Bioteknologinemnda, Statens strålevern, Statens institutt for rusmiddelforskning og statens overskuddsandel og utbytte fra AS Vinmonopolet. Programkategorien omfatter videre bevilgninger til nasjonalt og lokalt folkehelsearbeid, herunder oppfølging av St.meld. nr. 20 (2006–2007) Nasjonal strategi for å utjevne sosiale helseforskjeller og folkehelseloven. Kategorien omfatter spesielle driftsutgifter og tilskudd til bl.a. miljø og helse, fysisk aktivitet, kosthold og ernæring, tobakksforebygging og rusmiddelforebyggende arbeid. Kategorien dekker videre hiv-forebygging og annet smittevernarbeid, arbeid for mattrygghet og trygt drikkevann.
Kap. 710 Nasjonalt folkehelseinstitutt
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 529 151 | 481 516 | 569 200 |
21 | Spesielle driftsutgifter | 805 197 | 517 925 | 536 096 |
45 | Større utstyrsanskaffelser og vedlikehold, kan overføres | 23 724 | 17 598 | 18 003 |
Sum kap. 0710 | 1 358 072 | 1 017 039 | 1 123 299 |
Følgende bevilgninger foreslås flyttet:
78,7 mill. kroner fra kap. 260, post 50 og kap. 440, post 01, til kap. 710, post 01, knyttet til overføring av Rettsmedisinsk institutt til Nasjonalt folkehelseinstitutt, jf. Prop. 74 S (2010–2011) og Innst. 320 S (2010–2011)
4 mill. kroner fra kap. 718, post 21 og kap. 719, post 21 til kap. 710, post 01, knyttet til instituttets arbeid med å følge opp folkehelseloven
Nasjonalt folkehelseinstitutt er landets fagmyndighet på områdene smittevern, miljømedisin, epidemiologi, psykisk helse, rettstoksikologi, rettsmedisin og rusmiddelforskning. Instituttet er nasjonal kompetanseinstitusjon for myndigheter, helsetjeneste, rettsapparat, påtalemyndighet, politikere, media og publikum. Instituttet skal ivareta eksisterende internasjonale forpliktelser og bistå departementet med ivaretakelse av norske interesser og forpliktelser internasjonalt.
Formålet for instituttets virksomhet er å bidra til bedre helse og livskvalitet, og ivareta befolkningens rettssikkerhet. Instituttet skal drive helseovervåking for å følge befolkningens helsetilstand. Instituttet skal videre utrede, gi vitenskapelig baserte råd og formidle kunnskap om hva samfunnet kan gjøre for å skape gode og sunne levekår, hva samfunnet kan gjøre for å forebygge sykdom og helseskade, og hva en selv kan gjøre for å ta vare på egen helse.
Oversikt over befolkningens helse
Oversikt over utviklingen i helsesituasjonen er nødvendig for å kunne drive et effektivt folkehelsearbeid. Det er et stort behov for oppdatert informasjon av god kvalitet om helse og sykdomsutvikling. Instituttet vil videreføre arbeidet med å forbedre de eksisterende helseregistrene, styrke personvernet og etablere nye former for datainnhenting som kan gi et mer fullstendig bilde av helsen i den norske befolkningen, jf. omtale av Nasjonalt helseregisterprosjekt kap. 782.
I 2011 har arbeidet med å etablere Hjerte-karregisteret vært prioritert. Det vil om kort tid kunne gi oppdatert informasjon om hjerte-karsykdommer. I 2012 vil instituttet arbeide videre med å utvikle tjenesten. Sykdomspulsen som vil kunne gi fortløpende oversikt over smittsomme sykdommer i landet ved å hente inn anonymiserte data fra primærhelsetjenesten.
Nasjonalt reseptbasert legemiddelregister (Reseptregisteret) inneholder statistikk over bruken av legemidler på resept i Norge. I dag samles det bare inn data om forskrivninger via apotek. I tillegg skal instituttet vurdere om registeret skal utvides med informasjonen om legemiddelbruk i sykehus.
Instituttet har etter en studie av anonymiserte tannhelsedata utarbeidet en rapport vedrørende etablering av et evt. Nasjonalt tannhelseregister. En tannhelsemodul er inkludert i pilotering av en europeisk undersøkelse hvor instituttet i 2011 samarbeider med 15 andre europeiske land om utvikling og gjennomføring av en helseundersøkelse etter felles retningslinjer.
Overvåkingssystemet for smittsomme sykdommer (MSIS) viser at vaksinasjon mot pneumokokksykdom har vært effektiv. Etter at vaksinen ble tatt inn i barnevaksinasjonsprogrammet i 2006, har antallet registrerte tilfeller systemisk pneumokokksykdom gått sterkt ned. Forekomsten av de seksuelt overførbare sykdommene syfilis og gonoré har derimot økt betydelig. Tallene har ikke vært høyere siden overvåkingen startet i 1993.
Instituttet følger opp nasjonal strategi for forebygging av infeksjoner og antibiotikaresistens i helsetjenesten, og skal etablere et nasjonalt system for virusresistens. Norsk overvåkningssystem for infeksjoner i sykehustjenesten (Nois) viser at tallet på sykehusinfeksjoner ligger stabilt på rundt 6 pst. Forekomsten av multiresistente stafylokokker er imidlertid økende. Det legges opp til å inkludere registreringer fra sykehjem i Nois i løpet av 2012.
Instituttet mottok i 2010 over 200 meldinger om utbrudd av smittsomme sykdommer. Enkelte utbrudd fikk større omfang, f.eks. utbruddet av meslinger i Oslo og den vannbårne harepesten.
Det gjennomføres en studie med langtidsoppfølging av 3000 kvinner som er rekruttert i sammenheng med influensaepidemien for å finne ut hvordan influensa i svangerskapet virker inn på den gravides helse og barnets utvikling, og betydningen av å ha blitt vaksinert i svangerskapet. De første resultatene vil foreligge fra utgangen av 2011.
Instituttet inngikk i 2010 et samarbeid med Oslo universitetssykehus om et nytt lager for forskningsbiobanker. Lageret ble offisielt åpnet i 2011 og er første steg på veien til etablering av et regionalt biobanksenter for helseregion Sør-Øst. Biobanken er et viktig hjelpemiddel i forskning og kan benyttes av forskere i hele Norge. I 2011 installerer instituttet et automatisert lager for DNA. Det vil gjøre det vesentlig enklere å bruke biobanken til forskningsprosjekter.
Instituttet har publisert flere rapporter om psykisk helse i 2011. I 2012 vil instituttet utarbeide nyhetsbrev til kommunene med oppdatert kunnskap og råd om psykisk helse.
Folkehelseinstituttet vil i samarbeid med Helsedirektoratet styrke arbeidet med å kvalitetssikre informasjonen i Norsk pasientregister slik at registeret blir bedre egnet til forskningsformål og til å følge utviklingen i behandling av psykiske lidelser i Norge.
Folkehelseinstituttet samarbeider med Mattilsynet om bivirkninger ved bruk av kosmetikk. Utover nasjonale tiltak arbeider norske myndigheter aktivt i internasjonale fora som EU og Europarådets ekspertgrupper for å få forbud mot stoffene. Det vises til nærmere omtale om kosmetikk under kap. 711.
Forskning
Folkehelseinstituttet har en omfattende forskningsvirksomhet på hele folkehelsefeltet og samarbeider med en rekke andre forskningsmiljøer både innenlands og utenlands.
Instituttet har som mål å styrke forskningen på diabetes, hjerte- og karsykdommer, Alzheimers sykdom, smertelidelser, utviklingsforstyrrelser, angst og depresjon. Siden Norge i årene framover kommer til å få stadig flere eldre, vil instituttet styrke forskningen på eldres helse. Instituttet vil gjennomføre sykdomsbyrdeanalyser for å kunne dokumentere hvor stor belastning de ulike lidelsene utgjør for pasientene, pårørende og samfunnet. Videre arbeider instituttet med å dokumentere sosiale forskjeller i helse og sammenhengen mellom levekår og helse.
Den første fasen av forskningsprosjektet om oppmerksomhetsforstyrrelsen ADHD hos førskolebarn blir sluttført i 2011. Instituttet vil i 2012 skaffe ytterligere kunnskap om sammenhenger mellom barns språklige utvikling og psykisk helse, og mellom barns språklige ferdigheter og barnehagebruk. I 2012 vil instituttet satse sterkere på forskning på effekt av tiltak for å forebygge psykiske problemer og lidelser.
I 2011 vil instituttet legge fram en rapport om ev. helseeffekter av elektromagnetisk stråling. Dette har vært utredet av et departementsoppnevnt fagekspertutvalg.
Instituttet har undersøkt om det er sammenheng mellom veitrafikkstøy på natt og hjerteproblemer. I rapporten Burden of disease from environmental noise, Quantification of healthy life years lost in Europe (2011), fra Verdens helseorganisasjon, er det for første gang estimert samlet helsebelastning fra de viktigste støykildene for landene i EU. Det dokumenteres holdepunkter for en sammenheng mellom støy fra veitrafikk og forhøyet blodtrykk og hjerteinfarkt. Instituttet arbeider videre med en mer langsiktig oppfølging for å se på sammenhengen mellom trafikkstøy, søvnforstyrrelser og risiko for utvikling av hjerte-karsykdom i Norge.
Beredskap
I folkehelseloven gis instituttet et formelt ansvar i kjemikalieberedskapen. Instituttet har etablert egne beredskapsgrupper med fageksperter som skal bistå umiddelbart ved kjemiske hendelser.
Instituttet arbeider i 2011 med å etablere en miljøprøvebank i tråd med St.meld. nr. 14 (2006–2007) Sammen for et giftfritt miljø. Den skal gi kunnskap om hvor mye fremmedstoffer befolkningen utsettes for. Den skal også kunne brukes til å identifisere kilder til giftspredning. Instituttet vil i 2012 videreutvikle beredskapskompetansen på dette området.
Instituttet vil i 2011 utarbeide en metode for å fange opp opphopning av ikke-smittsomme sykdommer (clustere), og vil i 2012 ha etablert en beredskapsfunksjon for å oppklare slike opphopninger. Formålet er raskt å kunne sette i verk tiltak for å stoppe utviklingen.
Råd og tjenester
Folkehelseloven legger et tydeligere ansvar til kommunene og fylkeskommunene i folkehelsearbeidet, og den pålegger statlige helsemyndigheter å støtte opp under kommunesektorens folkehelsearbeid med kunnskap. Folkehelseinstituttet skal gjøre tilgjengelig et sett med sentrale folkehelsedata for kommunene for på den måten å legge best mulig til rette for at kommunene har data som grunnlag for vurderinger av sine utfordringer. Det å skaffe sentrale folkehelsedata og videreutvikle kunnskapsgrunnlaget vil bli blant de viktigste bidrag fra instituttet framover.
Hvert år dør om lag 40 barn under tre år brått og uventet. I 2010 etablerte instituttet et tilbud om frivillig dødsstedsundersøkelser ved slike dødsfall. Formålet er å få mer sikker kunnskap om dødsårsaken.
Endringer i veitrafikkloven setter faste grenser for inntak av 20 andre rusmidler enn alkohol, herunder legemidler, i forbindelse med bilkjøring. Instituttet har i 2011 satt i gang arbeidet med å bygge ut analysekapasitet for å kunne følge opp loven, jf. Prop. 120 S (2010–2011) og Innst. 420 S (2010–2011).
Instituttet studerer betydningen av rusmiddelpåvirkning for bilkjøring og skaderisiko og de utvikler nye metoder for å påvise rusmidler i spytt, hår og inneluft.
De siste årene er det blitt utviklet stadig nye typer narkotiske stoffer, bl.a. såkalte designerdrugs. Instituttet utvikler metoder for å avdekke bruk av slike nye rusmidler og informerer publikum og brukere om helsefarene ved å bruke dem.
Instituttet har på oppdrag fra Klima- og forurensingsdirektoratet utført en risikovurdering av CO2-rensing med aminer, og har gitt en anbefaling om maksimalgrenser for disse stoffene i luften.
I 2011 ble Rettsmedisinsk institutt overført til Nasjonalt folkehelseinstitutt, jf. Prop. 74 S (2010–2011) og Innst. 320 S (2010–2011). Det forventes at fusjonen, som samler størstedelen av det rettsmedisinske fagmiljøet i Norge, vil styrke det rettsmedisinske arbeidet. Lagring av personopplysninger og prøvemateriale knyttet til rettsmedisinsk arbeid byr på utfordringer med kryssende interesser mellom personvern og rettssikkerhet. Instituttet følger opp dette i nært samarbeid med berørte parter. Prosjektfasen for DNA-reformen, som ledes av Politidirektoratet, vil bli avsluttet ved utgangen av 2011. Datasystemene og rutinene, som er etablert mellom politiet, Nasjonalt folkehelseinstitutt og DNA-registeret, er satt i regulær drift. Saksbehandlingen for DNA-sporsaker, som skal være maksimalt 90 dager i ht. avtale med Kripos, er redusert til en tredjedel sammenliknet med våren 2010 og forventes å bli redusert til 30 dager i løpet av 2011.
Det er utarbeidet en forebyggingsrapport for psykisk helse i 2010–2011 med forslag til 50 tiltak for å forebygge psykiske problemer. De 10 viktigste er knyttet til sysselsetting, skole, barnehage, eldresentre, hjemmebesøk hos førskolebarn, mestringsgrupper, søvnprogrammer, arbeid med bistand og evalueringsforskning. En viktig konklusjon er at mange av faktorene som påvirker den psykiske helsen er å finne utenfor helsetjenesten.
Instituttet samarbeider med flere fagmiljøer i lav- og mellominntektsland om forebygging av sykdom. I Nord-vest Russland har instituttet i mange år vært involvert i arbeidet for å bekjempe tuberkulose. I India samarbeider instituttet med flere forskningsmiljøer for å bidra til effektive vaksiner mot diaré hos barn. I Etiopia, Burkina Faso og Cuba bistår instituttet i å bekjempe hjernehinnebetennelse og instituttet har inngått en intensjonsavtale om å utvide samarbeidet med Armauer Hansen Research Institute i Etiopia. Instituttet samarbeider også med Verdens helseorganisasjon om å styrke folkehelsen i de palestinske områdene.
Formidling av vaksiner mv.
I ht. smittevernloven har Folkehelseinstituttet i oppgave å sikre Norge nødvendig vaksineforsyning og vaksineberedskap.
Instituttet gir faglige retningslinjer for gjennomføring av det nasjonale vaksinasjonsprogrammet, herunder målgrupper, hyppighet og den tekniske sammensetningen av vaksinene, mens det er kommunehelsetjenesten som tilbyr og gjennomfører vaksineringen. Det anbefalte barnevaksinasjonsprogrammet inneholder i dag vaksiner mot ti forskjellige sykdommer: difteri, stivkrampe, kikhoste, infeksjon med Haemophilus influenzae type b (Hib), pneumokokksykdom, poliomyelitt, meslinger, kusma, røde hunder og humant papillomavirus. Noen barn tilbys også vaksine mot tuberkulose og hepatitt B. Videre definerer Nasjonalt folkehelseinstitutt gruppene med økt risiko for komplikasjoner i forbindelse med influensa og som skal tilbys årlig vaksine mot sesonginfluensa.
Dekningsgraden i barnevaksinasjonsprogrammet ligger stabilt rundt 94 pst. for 2-åringer, og brukerundersøkelser viser at foreldre er positive til vaksinasjon. Om lag 75 pst. av andre kull jenter i syvende klasse er vaksinert mot HPV for å beskytte mot visse typer infeksjoner i underlivet og livmorhalskreft. I 2011 etablerer instituttet nettjenesten Mine vaksiner som skal gi den enkelte mulighet til å hente ut sitt eget vaksinasjonskort.
Post 01 Driftsutgifter
Bevilgningen dekker ordinære utgifter til lønn, godtgjørelser, varer og tjenester. Det foreslås 1,2 mill. kroner til styrking av ordningen med frivillige dødsstedsundersøkelser ved brå og uventet død hos barn i alderen 0 tom. 3 år. Ordningen skal evalueres, jf. St.prp. nr. 67 (2008–2009).
Post 21 Spesielle driftsutgifter
Bevilgningen dekker i hovedsak spesielle driftsutgifter til kjøp av program- og salgsvaksine, mor og barn-prosjekt, medisinsk fødselsregister, ADHD-prosjekt og forsøksdyr.
Helse- og omsorgsdepartementet har, med virkning fra 1. juli 2011, gjennomført endring i retningslinjene for immunisering mot hepatitt A og B som i praksis innebærer en mer restriktiv bruk av immunglobuliner. Endringen medfører en netto innsparing på 6 mill. kroner.
Bevilgningen inkluderer 13,4 mill. kroner knyttet til overføringen av Rettsmedisinsk institutt til Nasjonalt folkehelseinstitutt, jf. Prop. 74 S (2010–2011) og Innst. 320 S (2010–2011).
Kap. 3710 Nasjonalt folkehelseinstitutt
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
02 | Diverse inntekter | 258 850 | 167 308 | 185 895 |
03 | Vaksinesalg | 106 883 | 105 300 | 99 300 |
15–18 | Refusjon lønnsutgifter | 365 733 | ||
Sum kap. 3710 | 378 400 | 272 608 | 285 195 |
Post 02 Diverse inntekter
Bevilgningen omfatter inntekter fra konsulentoppdrag, laboratorieprøver, sakkyndige uttalelser, salg av forsøksdyr mv.
Bevilgningen inkluderer13,4 mill. kroner knyttet til overføring av Rettsmedisinsk institutt til Nasjonalt folkehelseinstitutt, jf. Prop. 74 S (2010–2011) og Innst. 320 S (2010–2011).
Post 03 Vaksinesalg
Bevilgningen er bl.a. knyttet til forsyning av vaksine til kommunene mot sesonginfluensa og sykdom forårsaket av pneumokokksinfeksjon, vaksiner som dekkes av folketrygden etter blåreseptforskriften § 4, vaksiner mot sjeldne sykdommer samt reisevaksine.
Bevilgningen foreslås redusert 6 mill. kroner sammenliknet med saldert budsjett 2011, knyttet til endring i retningslinjene for immunisering mot hepatitt A og B, jf. omtale under kap. 710, post 21.
Kap. 711 Ernæring og mattrygghet
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 17 558 | 19 576 | 19 637 |
21 | Spesielle driftsutgifter, kan overføres, kan nyttes under post 70 | 11 105 | 11 102 | 11 446 |
70 | Tilskudd, kan overføres, kan nyttes under post 21 | 850 | 1 009 | 1 040 |
74 | Skolefrukt, kan overføres | 17 289 | 17 825 | 18 378 |
Sum kap. 0711 | 46 802 | 49 512 | 50 501 |
Følgende bevilgning foreslås flyttet:
0,4 mill. kroner fra post 01 til kap. 1605, post 01, Statens senter for økonomistyring
Bevilgningen omfatter Vitenskapskomiteen for mattrygghet, oppfølging av Handlingsplan for bedre kosthold i befolkningen (2007–2011) samt spesielle driftsutgifter til arbeid med mattrygghet og drikkevann. I tillegg omfatter bevilgningen midler til abonnementsordningen Skolefrukt og tilskudd til ernæringsarbeid, herunder tilskudd til den frivillige organisasjonen Ammehjelpen. Omtalen gjelder også kosmetikk. I tillegg inkluderer forslag til bevilgning under kap. 719 Annet folkehelsearbeid midler til ernæringsarbeid.
Mattilsynets bevilgning er omtalt i programkategori 15.10 og kap. 1115 i Prop. 1 S (2011–2012) for Landbruks- og matdepartementet.
Kosthold og ernæring
Hovedføringer for ernæringsarbeidet de siste fem årene har vært forankret i Handlingsplan for bedre kosthold i befolkningen (2007–2011) som tolv departementer står bak. Planen har som mål å bedre befolkningens kosthold i tråd med helsemyndighetenes anbefalinger og redusere sosiale forskjeller i kosthold. Viktige strategier i handlingsplanen er å bidra til å gjøre det enklere å velge sunt, og styrke kunnskapen hos forbrukere og nøkkelgrupper om mat, kosthold og ernæring. Arbeid med evaluering av kostholdsplanen i lys av ernæringsarbeidet i Norge over tid har startet opp i 2011. Sluttrapport om hva som er oppnådd samt anbefalinger for videre arbeid vil foreligge i 2012.
Nasjonal helse- og omsorgsplan, ny folkehelselov og ny helse- og omsorgstjenestelov vil framover være sentrale styringsdokumenter for kostholds- og ernæringsarbeidet, som også skal forankres i den kommende tverrdepartementale folkehelsestrategien.
Overvåking og dokumentasjon
Helsedirektoratet og Mattilsynet samarbeider om et felles system for mat- og kostholdsovervåking. Dataene brukes til utforming og evaluering av ernæringspolitikken, i folkehelsestatistikk og i risikovurderinger i regi av Vitenskapskomiteen for mattrygghet.
En nasjonal kostholdsundersøkelse blant voksne er gjennomført i 2010–2011 og rapport ferdigstilles i 2011. En landsomfattende kostholdsundersøkelse blant barn og unge planlegges gjennomført i 2012–2013.
Nordisk handlingsplan for bedre helse og livskvalitet gjennom kosthold og fysisk aktivitet (2006) følges i 2011 opp med en første fellesnordisk overvåking av kosthold, fysisk aktivitet og overvekt hos barn og voksne.
Helsedirektoratet har utgitt reviderte kostråd på grunnlag av en ny vitenskapelig rapport fra Nasjonalt råd for ernæring. Informasjon om kostrådene ses i sammenheng med informasjon om sunnhetsmerkeordningen for mat, Nøkkelhullet.
Omsetningsstatistikk og forbruksundersøkelser viser betydelige endringer i kostholdet de siste 30 årene. De største utfordringene framover er å øke forbruket av grønnsaker, frukt, grove kornprodukter og fisk, samt å redusere inntaket av salt og sukker.
Et sunt marked
For å utjevne sosiale forskjeller i kosthold er tilgjengelighet og pris viktige virkemidler. I handlingsplanperioden har det vært et konstruktivt samarbeid med matvarebransjen. Dialogarenaen med matvarebransje, forbrukere og forskere som ble etablert i 2007, vil bli videreført.
Nøkkelhullet, en frivillig, nordisk, forskriftsfestet symbolmerking på sunne matvarer, ble lansert i juni 2009. I følge en undersøkelse fra våren 2011 har 96 pst. av de spurte hørt om merket og en av to mener at nøkkelhullet har gjort det enklere å velge sunt. Helsedirektoratet og Mattilsynet følger løpende opp ordningen med informasjons-, tilsyns- og utviklingsarbeid. I 2010 og 2011 er det gjennomført informasjonskampanjer, utviklet brosjyre på flere språk og utformet undervisningsopplegg for grunnskolen. Arbeidet med å vurdere grunnlaget for en ev. utvidelse av nøkkelhullsmerkingen til kiosker, bensinstasjoner og serveringssteder ferdigstilles i 2011. Dette inkluderer dialog med berørte aktører og helsemyndigheter i Sverige og Danmark, samt analyse av behov og motivasjon.
I 2007 ble særavgiften for alkoholfrie drikkevarer lagt om slik at sukret/søtet drikke ble ilagt særavgift for å få en prisforskjell mellom søtede og usøtede drikkevarer som flaskevann og juice mv. Det arbeides videre med å vurdere ytterligere økonomiske virkemidler for å fremme et sunt kosthold. Det er startet opp et arbeid for å utrede en avgift på sukkerinnhold i mat- og drikkevarer, hvor særavgiften fastsettes etter totalt sukkerinnhold i produktet. En ev. ny avgift reiser flere spørsmål som må vurderes nærmere før en tar stilling til om det er ønskelig å innføre en slik avgift. Helse- og omsorgsdepartementet vil i samråd med Finansdepartementet forsette arbeidet med denne saken.
Tiltak overfor barn og unge
Som resultat av fylkesvis kursvirksomhet er 15 kommuner/bydeler godkjent som Ammekyndig helsestasjon våren 2011, og 100 kommuner er i prosess. Nasjonalt kompetansesenter for amming har godkjennings- og oppfølgingsansvar.
En bredt sammensatt arbeidsgruppe har startet revisjon av anbefalinger for spedbarnsernæring som skal ende opp i nasjonale faglige retningslinjer for spedbarnsernæring i 2012.
En ny kartlegging av måltider, fysisk aktivitet og miljørettet helsevern i barnehager gjennomføres i 2011 og vil gi et godt grunnlag for videre arbeid i barnehagene. Satsingen Fiskesprell som er et samarbeid mellom fiskerimyndighetene, helsemyndighetene og Eksportutvalget for fisk, omfatter kompetansehevingstiltak i barnehage, skole og skolefritidsordning. Helsedirektoratet tildeles 1 mill. kroner til Fiskesprell over kap. 711, post 21 til lik fordeling til fylkene under forutsetning av dokumentert aktivitet. Formålet med tiltaket er å stimulere til økt sjømatkonsum i barnehager og skoler. Fiskesprell skal evalueres i 2012. Bare en av tre som underviser i mat og helse faget på grunnskolenivå har fordyping i faget. Nye kompetansekrav for lærere vil på sikt kunne bedre situasjonen. Helsemyndighetene vil følge med på utviklingen framover.
Kokebok for alle ble revidert i tråd med nye kostråd i 2011 og tilbys gratis til alle ungdomsskoleelever samt til høgskolestudenter i mat- og helsefaget.
Norge har vært pådriver for Verdens helseorganisasjons anbefalinger for markedsføring av mat og alkoholfrie drikkevarer som ble vedtatt på Verdens helseforsamling i mai 2010. Anbefalingene gir medlemslandene grunnlag for å utforme ny eller styrke eksisterende politikk på området og oppfølgingsarbeider er satt i gang i Norge. Norge leder et europeisk nettverk som arbeider for å redusere markedsføring av usunn mat og drikke rettet mot barn og unge. Helse- og omsorgsdepartementet har i samarbeid med Barne-, likestillings- og inkluderingsdepartementet satt i gang et arbeid med å utrede behovet for å innføre lov- og forskriftsregulering av markedsføring av usunn mat og drikke rettet mot barn og unge.
Kunnskapsdepartementet gjennomfører i 2009–2012 et modellforsøk om bedre sammenheng mellom skole og skolefritidsordning, med elementene daglig fysisk aktivitet, skolemat, leksehjelp og kulturelle aktiviteter. Flere fylker satser på helsefremmende videregående skoler, der et godt mat- og drikketilbud er sentralt. Dette vil også inngå i en tverrdepartemental folkehelsestrategi som oppfølging av Nasjonal helse- og omsorgsplan.
Ernæringsarbeid i kommunene
Ulike modeller for forankring av ernæringsarbeidet i kommunene, herunder i planverk, er under utprøving og evaluering. Tilgang til spesialkompetanse i ernæring og ønske om regionale nettverk/møteplasser for fagpersoner etterlyses. Videre arbeid for å understøtte kommunene i å skaffe oversikt over folkehelseutfordringene lokalt, inkludert kosthold og ernæring, ses i sammenheng med satsingen på å styrke det forebyggende og helsefremmende arbeidet i kommunene, jf. samhandlingsreformen og ny folkehelselov. Kursopplegget Bra mat tilbys gjennom frisklivssentralene, jf. kap. 762, post 60.
Ernæring i helsetjenesten
Helsedirektoratet leverte i 2009/2010 to utredninger til Helse- og omsorgsdepartementet om framtidig behov for ernæringsfaglig personell og kompetanse i helse- og omsorgstjenesten. Departementet har bedt Helsedirektoratet følge opp relevante anbefalinger i sin ordinære virksomhet.
Det er en utfordring at det er mangel på ernæringskompetanse i kommunene. Økningen i studieplasser for kliniske ernæringsfysiologer over Kunnskapsdepartementets budsjett for 2010–2011, samt midler over kap. 761, post 21til styrking av ernæringskompetanse i pleie- og omsorgstjenesten, er tiltak som på sikt kan bidra til bedre ernæringsarbeid i helse- og omsorgstjenesten. Se også omtale under kap. 719, kap. 732, kap. 761, post 21 og kap. 762, post 60.
Tiltak i arbeidslivet mv.
Fysisk aktivitet, kosthold og røykeslutt er innlemmet i kompetanseplan og kvalifiseringsprogrammet for Nav. Forskrift fra Arbeidsdepartementet om arbeidsrettede tiltak gjeldende fra 1. januar 2009 åpner for å gi livsstilsveiledning i arbeidsrettet rehabilitering. Oppsummering av ulike kompetansehevingstiltak med tilknytning til arbeidsliv foretas i 2011–2012.
Tiltak for sunnere mattilbud i arbeidslivet og i hurtigmatmarkedet ses i sammenheng når det er hensiktsmessig. Det er særlig viktig at tiltakene når grupper som er hyppige brukere, som arbeidstakere innenfor transportnæringen og andre med mobile arbeidsplasser, ikke minst av sikkerhetsmessige hensyn.
Mattrygghet og forbrukerhensyn
Det faglige ansvaret for matloven og Mattilsynets forvaltningsområde er delt mellom Fiskeri- og kystdepartementet, Helse- og omsorgsdepartementet og Landbruks- og matdepartementet. For nærmere omtale vises det til programkategori 15.10 og kap. 1115 i Prop. 1 S (2011–2012) for Landbruks- og matdepartementet.
Norge har fortsatt en gunstig situasjon sammenliknet med andre land når det gjelder matbårne sykdommer. Dette skyldes bl.a. at forekomsten av smittestoffer i mat og hos husdyr er lav. En stor del av de meldepliktige tilfellene av matbårne sykdommer skyldes smitte i utlandet. Det er fortsatt grunn til å anta at tilfeller av ikke-meldepliktige sykdommer som blir overført gjennom mat eller drikkevann, fører til mange sykedager i befolkningen.
Det kreves kontinuerlig innsats fra virksomhetene og fra Mattilsynet for å sikre god hygiene i hele matproduksjonskjeden. Det er viktig at tiltakene og tilsynsaktivitetene settes inn på de stedene i matproduksjonskjeden der problemer kan oppstå og der effektene er størst.
Det er fortsatt grunn til å ha særlig oppmerksomhet omkring de hygieniske forholdene i serveringsnæringen. Resultater fra pilotprosjektet med en smilefjesordning i serveringsnæringen i Trøndelag og Møre- og Romsdal viser at ordningen fører til bedre etterlevelse av regelverket og er godt mottatt av forbrukerne. Ordningen vil bli vurdert.
Mattilsynet vil fortsatt ha særlig oppmerksomhet på drikkevannsanlegg. Nødvendige virkemidler må benyttes overfor vannverk som ikke oppfyller regelverket. For å oppnå tilstrekkelige resultater er det i mange tilfeller også behov for betydelige investeringer fra vannverkseierne for å forbedre infrastrukturen, f.eks. nye renseanlegg og ledningsnett.
Norge ble på partsmøtet i november 2010 valgt til å lede byrået for WHO/Uneces protokoll om vann og helse den kommende treårsperioden. Se også kap. 703. Nasjonale mål for tiltak på vannområdet vil være en del av den norske gjennomføringen av protokollen. Mattilsynet koordinerer og leder utviklingen av slike mål.
Omsetning av kosttilskudd som inneholder udeklarerte og ulovlige ingredienser eller som er tilsatt legemidler, er en utfordring. Bruk av slike kosttilskudd kan føre til alvorlig helseskade. Høsten 2010 startet Mattilsynet opp en områdeanalyse om kosttilskudd. Formålet er å identifisere de viktigste forvaltningsmessige utfordringene og få bedre grunnlag for planlegging av tilsynsaktivitetene.
EU har kommet til enighet om en ny forordning om matinformasjon som oppdaterer og videreutvikler gjeldende krav til merking av mat. Matinformasjonsforordningen omfattes av EØS-avtalen. Arbeidet med å gjennomføre av det nye regelverket i Norge er i gang. Når det nye regelverket trer i kraft, vil industrien bli pålagt å gi forbrukerne mer omfattende informasjon om innholdet i maten. Bl.a. vil det bli krav om obligatorisk næringsdeklarasjon.
Norske myndigheter legger vekt på medvirkning i arbeidet med å følge opp forordningen om ernærings- og helsepåstander som pågår i EU. Forordningen ble gjennomført i Norge ved forskrift om ernærings- og helsepåstander om næringsmidler 17. februar 2010.
I Innst. 11 S (2009–2010) ba Stortinget Helse- og omsorgsdepartementet om å ta initiativ til en opprydning og gjennomgang av reglene for matmerking. I det videre arbeidet ble det lagt til grunn at oppdraget gjelder merking med symboler og forenklede merkesystemer, og ikke det generelle, og i all hovedsak EØS-baserte, regelverket om merking av mat.
Som et ledd i oppfølgingen av bl.a. dette oppdraget, ble det i 2010 satt i gang et tverrdepartementalt arbeid for å se nærmere på disse problemstillingene.
I denne sammenheng ble Statens institutt for forbruksforskning (Sifo) bedt om å undersøke forbrukernes opplevelse av og kjennskap til merking i form av symboler og forenklede merkesystemer på mat og andre produkter i dagligvarehandelen. Sifos rapport Seleksjon og ignoranse: Forbrukerstrategier for å manøvrere i merkemangfoldet (Sifos oppdragsrapport 2-2011) ble offentliggjort i mars 2011. Rapporten viser at forbrukerne opplever et mangfold av merker, og at de i ulik grad kjenner til og bruker merker aktivt. Mange synes at det kan være vanskelig å orientere seg i dette mangfoldet, men et flertall mener at merking hjelper dem til å gjøre bedre valg i varehandelen og vil ikke være mangfoldet foruten. Rapporten viser også at et flertall av forbrukerne i undersøkelsen stoler mest på merkeordninger som det offentlige står bak. Sifos rapport viser videre at forbrukerne etterspør bedre informasjon om merker og merkeordninger, gjerne i butikkene.
De som forvalter merkeordningene har et ansvar for å gi tilrettelagt og tilstrekkelig informasjon om hva det enkelte merket står for. Regjeringen vil i tillegg utfordre dagligvarehandelen til å finne gode løsninger som kan gi forbrukerne informasjon om de mest sentrale merkeordningene. Regjeringen vil også vurdere hvordan ulike forbrukerinformasjonssider på internett kan brukes for å gi informasjon om ulike merker og merkeordninger. Disse tiltakene skal sikre at forbrukerne fullt ut kan nyttiggjøre seg de ulike merkeordningene når de handler dagligvarer, og at de gis tilgang til den informasjonen som de trenger for å kunne foreta veloverveide og gode valg.
Aktiv norsk deltakelse i utvikling og gjennomføring av nytt regelverk i EU fortsetter, jf. kap. 703 Internasjonalt samarbeid. De tre departementene med fagansvar på matområdet følger dette arbeidet tett.
Arbeidet i FAO/WHO-kommisjonen Codex Alimentarius følges nøye. Organisasjonen lager internasjonale standarder på matområdet. Norge deltar også i den internasjonale vinorganisasjonen, som lager internasjonale standarder på vinområdet.
Kosmetikk
Mattilsynet har ansvaret for regelverket for kosmetikk og kroppspleieprodukter, og skal føre et aktivt tilsyn for å medvirke til at slike produkter er helsemessig sikre for mennesker og dyr.
Siden Norge er det land i verden etter Australia og New Zealand som har høyest frekvens av hudkreft, har Mattilsynet lagt vekt på tilsyn med solkremens evne til å beskytte mot ultrafiolett stråling. En undersøkelse Mattilsynet publiserte i mai 2010 viste at bare 50 pst. av de undersøkte produktene ga tilstrekkelig UVA-beskyttelse. Norske myndigheter ønsker at Europakommisjonens retningslinjer fra 2006 på dette området skal få lovs kraft innen EØS og arbeider aktivt for dette.
Det ble i 2008 etablert et nasjonalt register over bivirkninger ved bruk av kosmetiske produkter. Dette skal gjøre det enklere for forvaltningen å følge opp meldinger om bivirkninger på en systematisk måte. Mattilsynet har per juni 2011 mottatt 150 meldinger. Folkehelseinstituttet er samarbeidspartner. Det er hovedsakelig kontaktdermatitt som blir rapportert.
Antall stoffer som er forbudt brukt i kosmetikk, har økt betydelig i de senere årene, fra 239 i 2005 til 1371 i 2010. Overfor Europakommisjonen har norske myndigheter tatt opp problemer med bruk av bl.a. parabener, triklosan og formaldehyd i kosmetikk. Parabener har nå fått strengere regulering.
EU vedtok i 2009 en ny kosmetikkforordning som skal anvendes fra juli 2013 og erstatte det tidligere kosmetikkdirektivet. Forordningen inneholder bl.a. bestemmelser for bruk av nanoteknologi. I Norge er forordningen til behandling for innlemmelse i EØS-avtalen.
Post 01 Driftsutgifter
Bevilgningen dekker ordinære utgifter til lønn, godtgjørelser, varer og tjenester for Vitenskapskomiteen for mattrygghet. Vitenskapskomiteen er en uavhengig, faglig komite med formål å sikre vitenskapelige risikovurderinger for Mattilsynet av forhold med betydning for helsemessig trygghet i hele matkjeden. Komiteen utfører i tillegg vitenskapelige risikovurderinger på områdene kosmetikk, dyrehelse, dyrevelferd og plantehelse. Komiteen har også ansvar for miljørisikovurderinger av genmodifiserte organismer, som utføres på oppdrag fra Direktoratet for naturforvaltning. Fra 1. januar 2010 ble Vitenskapskomiteen en egen virksomhet direkte under Helse- og omsorgsdepartementet. Sekretariatet er lokalisert ved Nasjonalt folkehelseinstitutt, og har 14 ansatte. Deltakelse i Efsa (European Food Safety Authority) og andre internasjonale kompetansehevende fora er høyt prioritert, jf. kap. 703.
Vitenskapskomiteen har høyt aktivitetsnivå, og i alt 39 risikovurderinger ble publisert i 2010. Blant disse var vurderinger av fiskevelferd ved bruk av fang og slipp-metoden, miljøgifter i krabber og dekontaminering av slakt. I 2011 er en stor risikovurdering av effekter av n-3 fettsyrer ferdigstilt.
Post 21 Spesielle driftsutgifter
Formålet med bevilgningen er videre oppfølging av Handlingsplan for bedre kosthold i befolkningen (2007–2011) og arbeid med mattrygghet og drikkevann.
Post 70 Tilskudd
Formålet med bevilgningen er å gi tilskudd til arbeid med ernæring og mattrygghet, herunder tilskudd til den frivillige organisasjonen Ammehjelpen.
Post 74 Skolefrukt
Den subsidierte og landsomfattende abonnementsordningen Skolefrukt er et tiltak for å øke tilgjengelighet og forbruk blant barn og unge, og på den måten etablere gode matvaner tidlig. Ordningen administreres av Opplysningskontoret for frukt og grønt på oppdrag fra Helsedirektoratet. Ved årsskiftet 2010–2011 abonnerte om lag 53 000 elever ved 901 rene barneskoler (1–7-skoler). Dette svarer om lag til 16 pst. av alle elever på 1–7-skoler og 51 pst. av disse skolene. I tillegg var det en del skoler der kommuner eller andre finansierte gratis frukt.
Abonnementsordningen videreføres på rene barneskoler parallelt med kommunenes gratisordning for skoler med ungdomstrinn. Opplysningskontoret for frukt og grønt kartlegger hvert semester holdninger til og effekt av, så vel abonnementsordningen som gratisordningen, ved de skolene som benyttet opplysningskontorets skolefruktsystem. Undersøkelsene viser at skolene i hovedsak er svært positive til skolefruktordningen, enten den er gratis eller foreldrebetalt. Gratisskolene opplevde i større grad enn abonnementsskolene positive effekter som at frukt/grønt bidrar til mer ro i klassene og til å bedre elevenes konsentrasjonsevne, noe som igjen kan bidra til et bedre læringsmiljø. Tiltak som kan bidra til økt inntak av frukt og grønt i skolehverdagen for alle, vil bli vurdert som del av oppfølgingen av Nasjonal helse- og omsorgsplan.
Kap. 3711 Ernæring og mattrygghet
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
02 | Diverse inntekter | 200 | ||
Sum kap. 3711 | 200 |
Bevilgningen dekker betaling Vitenskapskomiteen for mattrygghet mottar som nasjonalt kontaktpunkt for det europeiske matsikkerhetsbyrået Efsa.
Kap. 712 Bioteknologinemnda
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 8 669 | 8 339 | 8 452 |
Sum kap. 0712 | 8 669 | 8 339 | 8 452 |
Bioteknologinemnda er et frittstående og rådgivende organ, oppnevnt i ht. bioteknologiloven og genteknologiloven. Nemnda drøfter etiske og samfunnsmessige spørsmål knyttet til bioteknologisk og genteknologisk virksomhet, informerer publikum, bidrar til samfunnsmessig bevisstgjøring og gir råd til norske myndigheter om bio- og genteknologi. Nemnda holder åpne møter, avgir uttalelser og arrangerer kurs for lærere og ungdom.
Helse- og omsorgsdepartementet og Miljøverndepartementet vil i løpet av første halvår 2012 sette i gang en evaluering av Bioteknologinemnda, i regi av Direktoratet for forvaltning og IKT (Difi). Dette må bl.a. sees i sammenheng med den pågående evalueringen av bioteknologiloven.
Kap. 715 Statens strålevern
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 79 555 | 73 727 | 74 679 |
21 | Spesielle driftsutgifter | 35 719 | 41 562 | 42 850 |
Sum kap. 0715 | 115 274 | 115 289 | 117 529 |
Statens strålevern er fag- og forvaltningsmyndighet på området strålevern og atomsikkerhet, radioaktiv forurensning og radioaktivt avfall. Strålevernet ivaretar befolkningens helse, bl.a. ved tilsyn med all bruk av strålekilder i medisin, industri og forskning og med de to forskningsreaktorene i Norge. Videre overvåker Statens strålevern naturlig og kunstig stråling i miljø og yrkesliv. Den nasjonale atomberedskapen ledes av Strålevernet, som også innehar sekretariat og operasjonslokaler.
Godt strålevern i samfunnet skal sikres gjennom videreutvikling og håndheving av regelverket innen strålevern, forurensning og atomsikkerhet, effektivisering og styrking av tilsynet og det internasjonale samarbeidet.
Ytre miljø
Eksponeringen for naturlige strålekilder som kosmisk stråling, naturlig forekommende radioaktive stoffer i naturen, radon og solens ultrafiolette stråler skal påvirkes gjennom å redusere radon i inneluft og å endre solingsvaner. I 2012 vil Strålevernet legge særlig vekt på å følge opp kommunenes arbeid for å redusere radoneksponering, jf. omtale under kap. 719. Strålevernet har som mål å bedre oversikten over solingsvaner, bidra til tryggere solariumsprodukter og styrke kunnskapen om helseeffekter av UV-stråling i befolkningen. I 2012 vil det bli lagt spesiell vekt på å følge opp kommunenes tilsyn med solariumsvirksomheter.
Helse- og miljøeffektene av stråling og radioaktiv forurensning skal reduseres gjennom å kontrollere utslipp og avfallshåndtering. Kunnskapen om avfallskilder og avfallsstrømmer skal styrkes. Strålevernet følger nøye prosessene om lagring og deponering av alt radioaktivt avfall. Strålevernet er fag- og forvaltningsmyndighet for Miljøverndepartementet i saker om radioaktiv forurensing i det ytre miljø og mottar midler over budsjettet til Miljøverndepartementet, jf. kap. 1448, Statens strålevern. Resultatene fra de nasjonale programmene for overvåking av radioaktiv forurensing i det ytre miljø viser ingen dramatiske endringer i nivå eller trender. Strålevernet bidrar fortsatt i oppfølgingen av radioaktiv forurensning etter reaktorulykken i Tsjernobyl i 1986. Strålevernet deltar i og leder radioaktivitetskomiteen (RSC) under Oslo-Pariskonvensjonen om beskyttelse av det marine miljø i det nordøstlige Atlanterhav og leder også ekspertgruppen for radioaktiv forurensing under Den norsk-russiske miljøvernkommisjonen. Strålevernet vil i 2012 legge stor vekt på arbeidet med å videreutvikle forvaltningen knyttet til forurensningsloven og håndtering av radioaktivt avfall.
Arbeidslivet
Bruken av stråling innen helsevesen, landbasert industri og forskning er omfattende. Målet er at arbeidstakere ikke skal utsettes for stråling utover gitte dosegrenser og at dosene skal holdes så lave som mulig.
Strålevernet har en løpende doseovervåking av helsepersonell. I 2012 vil Strålevernet følge spesielt opp radiologer og kardiologer, som arbeider med høye doser (intervensjon).
Statens strålevern gir råd til Arbeidstilsynet i arbeidet med å redusere radon på arbeidsplasser.
Medisinsk strålebruk
Det er et mål at medisinsk bruk av stråling i diagnostikk og behandling skal være berettiget og gjøres med egnet apparatur og metode i tråd med faglig forsvarlige, kvalitetssikrede og optimaliserte prosedyrer. Arbeidet for en kvalitetssikret og optimalisert medisinsk strålebruk skal bidra til økt trygghet og bevissthet blant pasienter og personell. Statens strålevern driver et kontinuerlig arbeid med å bygge opp kompetanse om strålevern i helseforetakene ved direkte informasjonsarbeid og ved bygging av nettverk.
Stråleterapikapasiteten er økt i Norge gjennom nasjonal kreftstrategi. Strålevernet har kvalitetssikret administrative, kliniske og tekniske prosedyrer. Det norske helsevesenet har vært gjennom en fullstendig overgang til digital teknologi innen medisinsk avbildning. Utviklingen med økende pasientdoser forventes likevel å fortsette, bl.a. fordi mer avanserte radiologiske undersøkelser gjennomføres. Strålevernet samarbeider med Helsedirektoratet om utvikling av nasjonale retningslinjer for strålebehandling på kreftområdet.
Atomsikkerhet og -beredskap
Risikoen for ulykker og angrep rettet mot atomanlegg og strålekilder skal reduseres gjennom forebyggende arbeid nasjonalt og internasjonalt. Den nukleære virksomheten ved anleggene til Institutt for energiforskning (IFE) og annen virksomhet som anvender store strålekilder, skal være sikker, dvs. fri for hendelser og ulykker. Dette etterprøves ved regelmessige tilsyn. I 2012 vil Strålevernet spesielt legge vekt på tilsyn med sikkerheten.
Beredskapsarbeidet følges opp med trusselvurderinger, fornyelse av overvåknings- og annet måleutstyr, øvelser og håndtering av hendelser. Nært samarbeid på direktoratsnivå er sikret gjennom Kriseutvalget for atomberedskap. I 2011 krevde ulykken ved Fukushimakraftverket i Japan omfattende beredskapsarbeid for Kriseutvalget. Særlig var bistand til Utenriksdepartementet til norske borgere i Japan i fokus. Utvikling av internasjonal atomberedskap er aktualisert etter ulykken i Japan. Viktig samarbeid pågår både i Europa og globalt (IAEA). Strålevernet har satt i verk nordiske kriterier for varsling og informasjonsutveksling ved atomhendelser.
Strålevernet støtter Utenriksdepartementet på strålevern- og beredskapsområdet. Målet for arbeidet er bl.a. å bidra til å hindre ulykker og at radioaktivt og spaltbart materiale kommer på avveie, for slik å beskytte helse-, miljø- og samfunnsinteresser i Norge. Et langsiktig samarbeid mellom Norge og Russland skal først og fremst bidra til å redusere risikoen for ulykker og forurensing fra atominstallasjoner i Nordvest-Russland. Et omfattende myndighetssamarbeid er utviklet bl.a. gjennom arbeidet i den norsk-russiske atomkommisjonen.
Kap. 3715 Statens strålevern
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
02 | Diverse inntekter | 19 329 | 40 494 | 39 749 |
04 | Gebyrinntekter | 3 100 | 4 196 | |
05 | Oppdragsinntekter | 26 694 | 4 221 | 5 352 |
16–18 | Refusjon lønnsutgifter | 26 694 | ||
Sum kap. 3715 | 48 061 | 47 815 | 49 297 |
Følgende bevilgninger foreslås flyttet:
1 mill. kroner fra post 02 til post 03
1 mill. kroner fra post 02 til post 04
Post 02 Diverse inntekter
Bevilgningen er knyttet til salg av tjenester og prosjektfinansiering, f.eks. doseovervåking, yrkeseksponerte og kalibrering av solarier og strålekilder i sykehus.
Post 04 Gebyrinntekter
Bevilgningen er knyttet til tilsyn ved Institutt for energiteknikk.
Post 05 Oppdragsinntekter
Bevilgningen er knyttet til inntekter fra Innovasjon Norge.
Kap. 716 Statens institutt for rusmiddelforskning
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 39 946 | 37 084 | 38 573 |
Sum kap. 0716 | 39 946 | 37 084 | 38 573 |
Statens institutt for rusmiddelforskning har som hovedmålsetting å ha god oversikt over rusmiddelsituasjonen i Norge, og å gjøre forskningsbasert kunnskap tilgjengelig og anvendbar for offentlig forvaltning og publikum. Instituttet skal utføre forskning som kan bidra til økt kunnskap om bruk og misbruk av rusmidler, tobakk og andre avhengighetsskapende aktiviteter, med særlig vekt på samfunnsvitenskapelige problemstillinger. Instituttet skal kartlegge sosiale og helsemessige skadevirkninger av bruk av rusmidler, årsakene til problemene og hvordan de skal kunne løses eller reduseres gjennom offentlig og privat innsats. Instituttet forsker også på pengespillproblemer. Instituttet skal ha forskning som sin primæraktivitet, men dokumentasjon, formidling og faktainformasjon er også viktige oppgaver.
Instituttet er nasjonalt kontaktpunkt for Norges deltakelse i EUs narkotikaovervåkingssenter (European Monitoring Centre for Drugs and Drug Addiction, EMCDDA) og samordner den norske rapporteringen om narkotikasituasjonen til FNs kontor for narkotika og kriminalitet (United Nations Office on Drugs and Crime, UNODC).
Instituttet skal i 2012 videreutvikle nettverkssamarbeidet med de regionale kompetansesentrene for rusmiddelspørsmål og med forskningsinstitusjoner i inn- og utland. Instituttet skal også samarbeide med relevante universiteter, høgskoler og andre fagmiljøer, spesielt Senter for rus- og avhengighetsforskning ved Universitetet i Oslo.
Statistikkdatabasen RusStat gir tilgang til aktuell rusmiddelstatistikk. I 2012 skal instituttet fortsette arbeidet med å utvikle alkoholstatistikken. På bakgrunn av økende problemer med lav og synkende responsrate i de tradisjonelle survey-undersøkelsene, skal instituttet fortsette arbeide med å finne fram til bedre datainnsamlingsmetoder. Instituttet arbeider med forskningsbasert kunnskap om forebyggingsstrategier, bl.a. studeres kommunenes forebyggende arbeid på rusmiddelfeltet, rammebetingelser og kommunenes forvaltning av de rusmiddelpolitiske virkemidlene de har til rådighet. En evaluering av kommunenes arbeid med rusmiddelpolitiske handlingsplaner ble ferdigstilt i 2011.
Instituttet arbeider med et prosjekt som ser på sammenhenger mellom skjenketid og vold. Arbeidet med å belyse såkalte tredjepartsskader av alkoholbruk skal fortsette i 2012.
Instituttet skal bidra med kunnskapsgrunnlag til og evaluering av nye tiltak i den kommende tobakksstrategien.
Problemstillinger knyttet til tjenesteforskning skal belyses også i 2012. Det pågår en tiårs oppfølgingsstudie av narkotikamisbrukere, som ble tatt inn i behandling i 1998–1999, for å vurdere forholdet mellom kostnader og nytte av ulike typer behandling. Bearbeiding av data og publisering av resultater vil fortsette i 2012. Evalueringen av Kirkens bymisjons døgnåpne helse- og omsorgstilbud for de mest hjelpetrengende rusmiddelavhengige skal ferdigstilles i første halvdel av 2012.
Arbeidet med å belyse narkotikamarkedet, herunder narkotikapriser, finansiering og omfang av bruk av forskjellige rusmidler blant sprøytemisbrukere i Oslo, fortsetter i 2012. I tillegg skal instituttet fortsette forskningen om rusmiddelbruk blant innvandrere, blant eldre og forskning om konsekvenser av rusmiddelbruk i ulike befolkningsgrupper.
Instituttet bistår departementet i oppfølgingen av regjeringens opptrappingsplan for rusfeltet og i arbeidet med en ny stortingsmelding om rusmiddelpolitikken.
Kap. 3716 Statens institutt for rusmiddelforskning
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
02 | Diverse inntekter | 5 361 | 2 248 | 3 318 |
16–18 | Refusjon lønnsutgifter | 5 361 | ||
Sum kap. 3716 | 5 845 | 2 248 | 3 318 |
Post 02 Diverse inntekter
Bevilgningen dekker oppdragsinntekter mv. Bevilgningsøkningen sammenliknet med saldert budsjett 2011 er knyttet til tilsvarende økning i utgiftsbevilgningen.
Kap. 5631 Aksjer i AS Vinmonopolet
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
85 | Statens overskuddsandel | 48 273 | 39 500 | 39 200 |
86 | Utbytte | 3 | 2 | 2 |
Sum kap. 5631 | 48 276 | 39 502 | 39 202 |
Vinmonopolet skal innrette sin virksomhet i ht. alkoholpolitiske målsetninger og i samsvar med vinmonopolloven og alkoholloven. For å sikre fortsatt oppslutning og legitimitet i befolkningen er det viktig at Vinmonopolet utvikler seg i takt med samfunnets forventninger og behov.
AS Vinmonopolet er organisert som et særlovsselskap etter lov av 19. juni 1931 om Aktieselskapet Vinmonopolet og har enerett til detaljsalg av alkoholholdig drikk med høyere alkoholinnhold enn 4,7 volumprosent.
Gjennom sin enerett er Vinmonopolet et viktig tilgjengelighetsbegrensende alkoholpolitisk virkemiddel, og selskapet har et betydelig samfunnsansvar. Innenfor de alkoholpolitiske rammevilkårene skjer omsetningen i kontrollerte former og uten privatøkonomiske interesser.
Det er omfattende dokumentasjon gjennom nasjonal og internasjonal forskning for at statlige detaljmonopol er meget effektive når det gjelder å forebygge alkoholrelaterte skader og problemer. Selskapet er forpliktet til å gi leverandørene og produktene markedsadgang på like vilkår. Forbrukerne skal sikres mest mulig lik tilgjengelighet i hele landet.
Resultat 2010
Per 1. september 2011 var 257 av Vinmonopolets 259 butikker selvbetjente. Det ble åpnet 11 nye selvbetjente butikker i 2010, og Vinmonopolets styre har vedtatt åpning av 11 nye butikker i 2011. Vinmonopolet gjennomførte en omlegging av sine butikkategorier i 2010, slik at det nå er seks butikkategorier. Den minste har om lag 300 produkter og den største om lag 1800 produkter.
Bestilling gjennom Vinmonopolets nettbutikk og kundesenter er et tilbud til kunder som har lang reise til nærmeste vinmonopolbutikk eller som av andre grunner ønsker varer tilsendt. Bestilte varer utleveres gjennom postens distribusjonsnett. Frakten er kostnadsfri for kunder som bor i kommuner uten vinmonopolbutikk.
Nemnd for prøving av Vinmonopolets beslutninger om innkjøp mv. ble opprettet i 1997 som ledd i å sikre leverandørene markedstilgang på like vilkår. I 2010 mottok nemnda ni klager, Vinmonopolet fikk medhold i fem av klagene.
Vinmonopolet solgte totalt 77,9 mill. liter i 2010, en økning på 1,2 pst. fra 2009. Dette innebærer en utflating sammenliknet med en vekst på mellom 3 og 4 pst. de siste årene. Utflatingen kan ha flere årsaker. Det er sett tegn til stagnasjon i varehandelen generelt og veksttakten er lav i historisk sammenheng. Det er også mulig at grensehandel og taxfree-salg tar markedsandeler fra Vinmonopolet. Salg av svakvin økte med 2,1 pst. til 63,4 mill. liter. Salg av brennevin og brennevinsbaserte drikker gikk ned med 2,1 pst. til 12,6 mill. liter i 2010. Salget av sterkvin gikk ned med 6,7 pst. til 0,7 mill. liter, mens det ble solgt 1 mill. liter sterkøl, en økning på 22 pst. fra 2009. Alkoholsvake drikker økte med 33 pst. til 139 000 liter.
Vinmonopolets omsetning (ekskl. mva.) var 11,2 mrd. kroner i 2010. Av dette var 6,1 mrd. kroner avgifter til staten. Driftsresultatet var 176,6 mill. kroner, som er 98,1 mill. kroner høyere enn i 2009. Resultatøkningen skyldes innførte endringer i offentlige tjenestepensjonsordninger, levealdersjustering og lavere regulering av pensjon. Den regnskapsmessige effekten skal resultatføres i regnskapet for 2010. Endringen reduserer ytelsen og medfører dermed en inntektsføring av tidligere avsatt forpliktelse. Reduksjon i pensjonskostnaden for 2010 utgjør 90,4 mill. kroner. Sett bort fra endringen i pensjon ville årets resultat vært på nivå med fjorårets. Av resultatet før vinmonopolavgift på 211,6 mill. kroner er 49,4 mill. kroner beregnet til vinmonopolavgift og 81,1 mill. kroner til utbytte til staten. De resterende 81,1 mill. kroner er tilført egenkapitalen.
Datterselskapet Nordpolet AS hadde i 2010 et resultat på 5,5 mill. kroner. Hele årsresultatet ble tilbakeført til lokalsamfunnet på Svalbard gjennom Longyearbyen lokalstyre.
Virksomheten forøvrig
Vinmonopolet skal arbeide for tilgang til selskapets tjenester på mer like vilkår i hele landet. Selskapet har i forbindelse med butikketableringer et særlig ansvar for å sørge for tilfredsstillende rutiner for håndtering av kommunenes interesser og behov for informasjon om etableringskriteriene.
Ved avgjørelser om butikketablering skal det legges vekt på å finne en rimelig balanse mellom økonomiske kriterier og ønsket om likere tilgjengelighet. Vinmonopolet skal ta hensyn til distriktskommunenes ønsker om etableringer og behov for etableringer i folketette bykommuner. Gjennom videreutvikling av fjernhandelsløsningene (bestilling og salg over internett og gjennom kundesenter) skal Vinmonopolet bidra til forenkling for kunder i distrikter med få butikker.
Selskapet skal videreføre arbeidet med å kostnadseffektivisere virksomheten for å bedre lønnsomheten og soliditeten uten at dette kommer i konflikt med sentrale alkoholpolitiske målsettinger. Arbeid med risikostyring og internkontroll skal fortsatt ha fokus, og områdene miljø og samfunnsansvar skal forsterkes. Det gjennomføres et større investerings- og utviklingsprosjekt for å etablere en ny IKT-arkitektur.
Vinmonopolets alkoholpolitiske oppdrag og virksomhet formidles gjennom ulike trykksaker, kampanjer og selskapets nettsted. Kampanjer mot langing og alderskontroll holdes regelmessig.
Post 85 Statens overskuddsandel
Statens andel i 2011 av driftsoverskuddet i Vinmonopolet er fastsatt til 50 pst. av resultatet i 2010, før ekstraordinære poster og etter vinmonopolavgift. Det foreslås at statens andel av overskuddet som tas som inntekt under denne posten i 2012 fastsettes til 50 pst. av resultatet i 2011, før ekstraordinære poster og etter vinmonopolavgift, jf. romertallsvedtak V nr. 4. Statens andel av overskuddet i Vinmonopolet er på bakgrunn av budsjettert resultat i 2011 og en andel av overskuddet på 50 pst., anslått til 39,2 mill. kroner. Dersom resultatet for 2011 blir større enn anslått, blir inntektene under post 85 for 2012 høyere enn 39,2 mill. kroner. Tilsvarende blir inntekten mindre dersom resultatet blir lavere enn antatt. Forslaget til statens andel av overskuddet for 2011 bygger på en vurdering av selskapets framtidige kapitalbehov, bl.a. i forbindelse med utvidelse av butikknettet, økt tilgjengelighet i sin alminnelighet og ønsket kapitalstruktur.
Post 86 Utbytte
Vinmonopolets aksjekapital utgjorde 50 000 kroner ved utgangen av 2009. Utbyttet er i vinmonopolloven fastsatt til 5 pst. av aksjekapitalen og utgjør 2500 kroner.
Vinmonopolavgift
Det vises til omtale under programkategori 10.00, kap. 5572, post 71.
Kap. 718 Rusmiddelforebygging
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter | 76 394 | 89 343 | 97 113 |
63 | Rusmiddeltiltak, kan overføres | 26 739 | 28 118 | 15 462 |
70 | Andre tilskudd, kan overføres | 85 320 | 93 641 | 101 908 |
Sum kap. 0718 | 188 453 | 211 102 | 214 483 |
Følgende bevilgninger foreslås flyttet:
13,5 mill. kroner fra post 63 til post 70, knyttet til de regionale kompetansesentrene for rusmiddelspørsmål
1 mill. kroner fra kap. 718, post 21 til kap. 710, post 01, knyttet til arbeid med folkehelseloven
6 mill. kroner fra post 70 til post 21
Formålet med bevilgningen er å begrense rusmiddelbruk og rusmiddelrelaterte skader ved å sette i gang forebyggende rustiltak. Bevilgningen dekker arbeid for å legge til rette for bedre kvalitet i det rusmiddelforebyggende arbeidet, for å samordne lokale rusmiddelforebyggende tiltak, samt for å styrke samspillet med de frivillige organisasjonene. Tiltak rettes både mot befolkningen generelt og mot særlig utsatte grupper. Barn, unge og deres foreldre er viktige målgrupper. Forebyggingen skal i hovedsak skje i kommunene, men det skal være sammenheng mellom virkemidler og tiltak på nasjonalt og lokalt nivå. Det rusmiddelforebyggende arbeidet må sees i sammenheng med annet forebyggende og helsefremmende arbeid og det skal legges vekt på å bidra til implementering av folkehelseloven.
Satsingen på rusmiddelforebygging må ses i sammenheng med omtale av opptrappingsplanen for rusfeltet under kap. 763.
Resultat 2010
Det er i 2010–2011 gjennomført flere informasjonskampanjer, bl.a. Tør å sette grenser og Alkoholfritt svangerskap. Undersøkelser viser at foreldre er blitt mer restriktive til å gi egne barn alkohol enn tidligere og at stadig flere ungdommer ønsker at foreldrene skal være strenge når det gjelder alkoholbruk. Undersøkelser viser at det også blant gravide/spedbarnsforeldre har skjedd holdningsendringer i ønsket retning.
Det gjennomføres kontinuerlig informasjons- og kommunikasjonssatsinger rettet mot kommunene for å styrke kvaliteten på kommunenes kontroll med salgs- og skjenkebevillinger. Helsedirektoratet har utviklet et godt samarbeid med Politidirektoratet i dette arbeidet. Det er arrangert en rekke regionale seminarer rettet mot landets politiråd. Disse følges opp med kurs for politidistriktene i 2011. Helsedirektoratet og Politidirektoratet har inngått et samarbeid med Oslo kommune og Oslo politidistrikt om et tverretatlig samarbeidsprosjekt basert på prinsippene i Stad-prosjektet i Stockholm. Statens institutt for rusmiddelforskning evaluerer prosjektet. Helsedirektoratet har avholdt seminarer for kommuner og arbeider med en veileder for kommunenes kontrollvirksomhet. Ansvarlig vertskap blir i dag drevet i 46 kommuner og Helsedirektoratet og de regionale kompetansesentrene for rusmiddelspørsmål bistår kommuner som ønsker å ta i bruk metoden. Det er satt i gang et arbeid for å sikre bedre forståelse av programmet og kvalitetssikring av at hele metoden blir implementert.
Veilederen Fra bekymring til handling er gjort kjent i mange kommuner, og Helsedirektoratet bistår, i samarbeid med de regionale kompetansesentrene for rusmiddelspørsmål, aktuelle aktører, herunder kommuner, med veiledning om metoder og tiltak for å gripe inn på et så tidlig stadium som mulig. Sentrene har siden 2007 gjennomført ulike metodeutviklende prosjekter rettet mot målgrupper som barn av foreldre med psykiske lidelser og rusmiddelproblemer, risikoutsatt ungdom, gravide, elever i skolen mv. Resultatene er oppsummert i 2010, og det planlegges å spres gode metoder via en nettside om tidlig intervensjon. Kompetansesentrene forvalter også tidlig intervensjonsmidler og gir opplæring i metoder som mini-intervensjoner og bruk av kartleggingsinstrumentet motiverende intervju. Det er stor etterspørsel etter opplæringen.
Det legges vekt på evalueringen av og erfaringene fra Regionprosjektet og rapporten Forebyggende innsatser i skolen. Ungdom og foreldre skal trekkes aktivt med i det forebyggende arbeidet på lokalt nivå. Ungdommens forebyggingspris for 2010 ble tildelt Karmøy kommune. Helsedirektoratet viderefører arbeidet med å utvikle kvaliteten på det rusforebyggende arbeidet i skolen.
Helsedirektoratet har i samarbeid med de regionale kompetansesentrene for rusmiddelspørsmål prioritert arbeidet med å bistå kommunene i å lage og kvalitetssikre helhetlige rusmiddelpolitiske handlingsplaner. Ifølge tall fra Statens institutt for rusmiddelforskning hadde 278 kommuner rusmiddelpolitisk handlingsplan ved utgangen av 2009, 131 kommuner hadde både rusmiddelpolitisk og alkoholpolitisk handlingsplan. Det vises til omtale under kap. 763, post 72.
Det ble i 2010 bevilget midler til etablering av rusforebyggingskoordinatorer i kommunene, som samordnes med tilskudd til lokale koordinatorer av lokale kriminalitetsforebyggende tiltak (SLT-koordinatorer). Tilskuddet skal bidra til bedre samordning og utnyttelse av lokale ressurser. 44 kommuner ble tildelt tilskudd i 2010.
Arbeidslivets kompetansesenter for rus‐ og avhengighetsproblematikk (Akan) har laget verktøy for ansatte med risikofylt forbruk av alkohol, i tillegg til metodikk for at arbeidsgivere. Det er også satt i gang flere tiltak rettet mot studenter.
Dopingtelefonen evalueres i 2011, og det forebyggende arbeidet mot doping er styrket.
I 2010 behandlet fylkesmennene 53 klagesaker etter alkoholloven mot 73 i 2009 og 83 i 2008. Videre har fylkesmennene drevet noe veiledning av kommunene.
Det er i 2011 delt ut om lag 93 mill. kroner i tilskudd til 54 rusmiddelforebyggende prosjekter og aktiviteter, og driftstilskudd til 19 organisasjoner. Det er færre organisasjoner som mottar driftstilskudd, og flere som mottar prosjekt- og aktivitetstilskudd for 2011 enn for 2010. Dette er et resultat av endringen i regelverket for tilskudd. Tilskuddsordningen skal evalueres, arbeidet settes i gang i 2011. Det er gitt økonomisk støtte til prosjekter og aktiviteter rettet mot barn, ungdom og foreldre, lokal rusmiddelforebygging, alkoholfrie soner, student- og arbeidsliv, pårørende, psykisk helse, trafikk og doping. Det ble for tilskuddsåret 2010 prioritert prosjekter med fokus på å styrke lokalt alkoholpolitisk arbeid. Andre organisasjoner som representerer viktige satsingsområder, som Akan, Norges idrettsforbund og Av-og-til, har også fått støtte.
Utviklingen i bruk av alkohol
Alkohol er det rusmiddelet som forårsaker størstedelen av de sosiale og helsemessige skadene. Ifølge Verdens helseorganisasjon er alkohol den nest viktigste risikofaktor til sykdom og tidlig død i industrialiserte land. Det er en dokumentert sammenheng mellom totalkonsumet av alkohol og helsemessige og sosiale skader, sykdom og ulykker. Det er anslagsvis 90 000 storforbrukere av alkohol i Norge. Alkoholkonsumet i Norge har lenge vært økende. I 2010 var registrert forbruk 6,7 liter ren alkohol per person over 15 år. Konsumet blant ungdom (15–16 år) økte kraftig fram til 2003, men har siden gått noe tilbake. Det er fortsatt en utfordring at alkoholforbruket blant voksne øker.
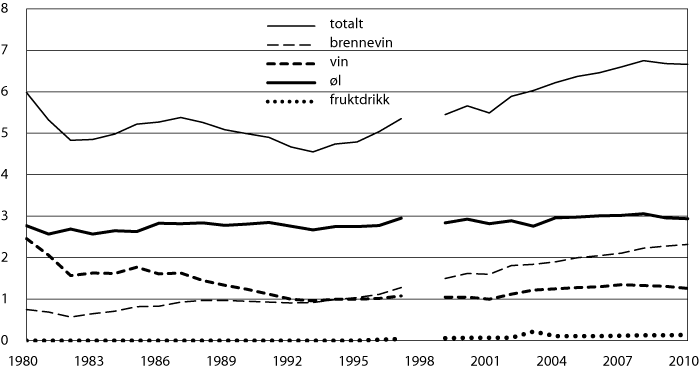
Figur 4.1 Årlig omsetning av alkohol i Norge per innbygger 15 år og eldre, 1990–2010, målt i liter ren alkohol per person totalt og fordelt på ulike drikkesorter.
Kilde: Statistisk sentralbyrå
Det blir stadig færre som ikke drikker alkohol, og vel 90 pst. av ungdommene drikker alkohol. Debutalderen har lenge ligget på rundt 14,5 år, men de siste årene ser den ut til å ha økt noe, og i 2008 var den 15 år for øl og 15,5 år for brennevin. Alkoholforbruket i Norge er fortsatt lavt i europeisk sammenheng. Flere europeiske land har i senere år tatt i bruk regulatoriske virkemidler som allerede er tatt i bruk i Norge. Mens alkoholforbruket i Norge er økende, går utviklingen i motsatt retning i flere av landene i Europa.
Utviklingen i bruk av illegale rusmidler
Bruken av illegale rusmidler økte på 1990-tallet, toppet seg rundt årtusenskiftet, men har siden gått tilbake og ser ut til å ha stabilisert seg. Cannabis er det mest brukte illegale rusmiddelet, fulgt av amfetamin. I 2008 oppga 10,5 pst. av ungdommene (15–20 år) at de noen gang har prøvd cannabis. Tallet er høyere i Oslo, men forskjellene mellom Oslo og landet for øvrig minker. Andelen av befolkningen (16–64 år) som har brukt cannabis enten noen gang, siste år eller siste måned har også gått ned fra 2004 til 2009. Bruk av ecstasy er redusert, det samme gjelder bruken av amfetamin, men det registreres en bekymringsfull dreining mot mer tilgjengelighet og bruk av metamfetamin. Sniffestoffer (lim og løsemidler) brukes mer enn amfetamin, ecstasy og metamfetamin. Narkotikabruken i Norge er blant de laveste i europeisk sammenheng, men antall injiserende narkotikabrukere er relativt høyt, anslagsvis 8200–12 500. Til sammenlikning var anslaget 11 000–15 000 i 2002 og 4000–5000 på slutten av 1980-tallet. Antall narkotikarelaterte dødsfall (overdosedødsfall) er fortsatt urovekkende høyt. I 2009 registrerte Kripos 183 narkotikadødsfall i Norge. Tallet er noe høyere enn i 2008, men betydelig lavere enn toppåret 2001, hvor Kripos registrerte 338 narkotikadødsfall. Rusmiddelavhengige har ofte store sosiale problemer, lav levestandard, dårlig helse og dårlig ernæring. For mange er det en sterk sammenheng mellom rusmiddelbruk og psykisk lidelse, og begge rammer i stor grad omgivelsene. Særlig gjelder dette pårørende og barn av rusmiddelavhengige og foreldre med psykiske lidelser. I tillegg henger rusmiddelproblemer og fattigdom ofte sammen.
Utfordringer
Den forebyggende rusmiddelpolitikken er sektorovergripende og krever samarbeid på tvers av departements- og etatsgrenser. Internasjonal forskning understreker betydningen av et folkehelseperspektiv i rusmiddelpolitikken. Redusert totalforbruk av alkohol, tidlig identifisering og tidlig intervensjon, kompetanseutvikling, veiledere og verktøy for kommunene, styrket formidling av forskningsbasert kunnskap og bedre og mer systematisk kartlegging av rusmiddelsituasjonen lokalt er viktige områder.
Kunnskap om alkoholens skadelige virkninger, herunder om alkoholrelatert sykdom og dødelighet er mangelfull blant store deler av befolkningen. Det er en tendens til at skadevirkninger alminneliggjøres og bagatelliseres, og at alkohollovens intensjon og bestemmelser ikke følges opp. Selv om holdningsendringer i seg selv ikke reduserer det totale alkoholkonsumet, er det grunn til å anta at holdningsendingene i sin tur bidrar til å øke forståelsen for og dermed oppslutningen om de strukturelle virkemidlene. Det er behov for å fortsette informasjons- og kommunikasjonsarbeidet.
Den nasjonale satsingen på tidlig intervensjon på rusområdet har som mål å avdekke og gripe inn overfor atferds- og rusmiddelproblemer så tidlig som mulig, for på den måten å forebygge en videre problemutvikling. Det er stort kompetansebehov blant ansatte og ledere som er i kontakt med sårbare personer. Hovedutfordringen er å få offentlige tjenester, barnehager, skoler og arbeidsplasser til å se og følge opp de som trenger det på et så tidlig tidspunkt som mulig i en problemutviklingsfase, slik at de ikke trenger langvarig behandling.
Kommunene er den viktigste aktøren i det rusmiddelforebyggende arbeidet. Det er fortsatt behov for å styrke kunnskap på lokalt nivå om effektive forebyggingsstrategier, og for å øke forståelsen for å se rusmiddelpolitiske tiltak i sammenheng. Det rusforebyggende arbeidet i kommunene må utfylle øvrig forebyggende arbeid og ses i sammenheng med det generelle folkehelsearbeidet. Det er fortsatt store utfordringer i å styrke folkehelseperspektivet i kommunenes forvaltning av alkohollovgivningen. Selv om mange kommuner nå har utviklet helhetlige rusmiddelpolitiske planer, er det mangler i gjennomføringen av intensjonene i planene.
I samarbeid med Utdanningsdirektoratet utarbeider Helsedirektoratet en veileder for skolens rusmiddelforebyggende arbeid som vil gi føringer for tilskudd til prosjekter og aktiviteter tilknyttet skolen framover.
Undersøkelser om doping blant unge i Norge viser at 2,6 pst. av de som svarte har brukt eller bruker doping. De som bruker dopingmidler bruker også ofte andre illegale rusmidler, drikker mer alkohol enn gjennomsnittet og er mer utsatt for eller utøver selv vold. Det er behov for fortsatt innsats for å forebygge doping.
Post 21 Spesielle driftsutgifter
Bevilgningen dekker forebyggende rustiltak og diverse utredninger, evalueringer, forsøksvirksomhet, informasjon og holdningsskapende arbeid på rusfeltet.
Det er et mål å øke barn, unge og voksnes kunnskap om alkoholens skadevirkninger og effektive alkoholpolitiske tiltak. Gravide, foreldre, trafikanter og arbeidsgivere er eksempler på målgrupper i arbeidet.
Bevilgningen skal videre sikre utvikling av og spredning av tidlig intervensjon som metodikk, samt på bruk av mini-intervensjoner (brief interventions). Forskningen viser at skadeomfanget på individ og samfunn kan reduseres dersom det gripes inn tidlig. Det er derfor en målsetning å bidra til at alle instanser i større grad avdekker og intervenerer mot atferdsproblemer og rusmiddelproblemer tidlig.
Det er et mål å bidra til økt kunnskap om og mer bevisst bruk av alkoholloven og dets bevillingssystem i kommunene. Bevilgningen dekker arbeidet for å sikre kvalitet i kommunenes arbeid med alkoholloven, herunder å legge til rette for mer effektiv kontroll og økt kompetanse på salgs- og skjenkestedene. Videre skal det arbeides for at kommunene ser alkohollovens virkemidler som et element i øvrig folkehelsearbeid og at dette arbeidet integreres med øvrige rusmiddeltiltak, jf. folkehelseloven og arbeidet med rusmiddelpolitiske planer.
Bevilgningen dekker også driftsmidler til fylkesmennenes arbeid med klagesaker etter alkoholloven, samt til kurs og konferanser som arrangeres på regionalt nivå. Bevilgningen dekker videre tilskudd til drift av nettstedet forebygging.no.
Statens institutt for rusmiddelforskning anbefaler håndheving av alkohollovens skjenkebestemmelser som et område med særlig potensial for å begrense skadevirkningene av alkohol i Norge framover. Helsedirektoratet arbeider allerede med problemstillingen gjennom flere prosjekter. Arbeidet styrkes med 2 mill. kroner. Helsedirektoratet skal ha et særskilt fokus på samordning av de ulike prosjektene og at utviklingsarbeidet skal gi en systematisk vurdering av hvilke tiltak som kan passe for små, mellomstore og store kommuner.
Vedtak nr. 481, 16. juni 2009:
«Stortinget ber Regjeringen samarbeide med kommunene om å gjennomføre prosjekter etter inspirasjon fra STAD-prosjektet i Stockholm, som innebærer samarbeid med salgsnæringen om opplæring av personale i alkoholloven og konflikthåndtering, kombinert med flere kontroller av salgs- og serveringsstedene.»
Helse- og omsorgsdepartementet og Justisdepartementet vil i samarbeid med næringen og kommunene styrke kontrollen med skjenking og salg av alkoholholdig drikk for å redusere skadevirkningene av alkohol, herunder akuttskader, voldskriminalitet og annen kriminalitet, og for å bidra til at useriøse aktører i bransjen lukes ut. Det vil bli lagt særlig vekt på å hente erfaringer fra Stad-prosjektet i Sverige, der samarbeid mellom kommune, politi og næring, opplæring og styrket kontroll står sentralt, jf. anmodningsvedtak nr. 481, 16. juni 2009. Helsedirektoratet utgir i tillegg en veileder i kontroll i 2012. Helse- og omsorgsdepartementet vil redegjøre nærmere for dette i stortingsmelding om rusmiddelpolitikken.
Fokus på tidlig intervensjon bl.a. i primærhelsetjenesten, er også et område som av Statens institutt for rusmiddelforskning trekkes fram som et med særlig potensial for å begrense skadevirkningene av alkohol og andre rusmidler i Norge framover. Også tiltak rettet mot høykonsumenter, såkalte mini-intervensjoner, har potensial. Bevilgningen til disse formålene styrkes med 4 mill. kroner.
Det omdisponeres 6 mill. kroner fra post 70 til håndheving av alkohollovens skjenkebestemmelser, arbeidet med tidlig intervensjon og tiltak rettet mot høykonsumenter.
Post 63 Rusmiddeltiltak
Bevilgningen dekker tiltak for å stimulere til et kvalitetsmessig godt og samordnet rusmiddelforebyggende arbeid i kommunene, herunder arbeidet for utbredelse av og kvalitetsmessig forbedring av rusmiddelpolitiske planer.
Post 70 Andre tilskudd
Bevilgningen dekker:
tilskuddsordningene for driftstilskudd til rusmiddelpolitiske organisasjoner, prosjekttilskudd til utvikling av frivillige rusforebyggende prosjekter og aktivitetstilskudd til frivillige rusforebyggende tiltak
tilskudd til Arbeidslivets kompetansesenter for rusmiddelspørsmål, samt midler til Dopingtelefonen
tilskudd til de regionale kompetansesentrene for rusmiddelspørsmål og deres arbeid med forebyggende strategier rettet mot kommunene
Kap. 3718 Rusmiddelforebygging
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
04 | Gebyrinntekter | 744 | 1 551 | 1 599 |
Sum kap. 3718 | 744 | 1 551 | 1 599 |
Bevilgningen dekker bevillingsordningen for tilvirkning av alkoholholdig drikk. Ordningen er selvfinansiert gjennom gebyrer og administreres av Helsedirektoratet. Bevillingsgebyrene utgjør om lag 1 mill. kroner.
Bevilgningen dekker videre gebyr på statlige skjenkebevillinger gitt for skjenking av alkoholholdig drikk på tog og fly etter alkoholloven § 5-2 første ledd nr. 1 og 2.
Kap. 719 Annet folkehelsearbeid
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan overføres, kan nyttes under post 79 | 56 575 | 57 418 | 82 098 |
60 | Kommunetilskudd, kan overføres | 11 872 | 12 211 | 5 677 |
70 | Smittevern mv., kan overføres | 25 078 | 25 206 | 15 487 |
73 | Fysisk aktivitet, kan overføres | 28 925 | 32 464 | 33 470 |
79 | Andre tilskudd, kan overføres, kan nyttes under post 21 | 16 040 | 7 603 | 7 839 |
Sum kap. 0719 | 138 490 | 134 902 | 144 571 |
Følgende bevilgninger foreslås flyttet:
7,5 mill. kroner fra post 70 til post 21, knyttet til oppfølging av nasjonale strategier på smittevernområdet og gjennomføring av smittevernkonferanser, jf. Prop. 120 S (2010–2011) og Innst. 420 S (2010–2011)
3 mill. kroner fra kap. 719, post 21 til kap. 710, post 01
0,6 mill. kroner fra kap. 719, post 21 til kap. 720, post 01
1,5 mill. kroner fra kap. 719, post 70 til kap. 732, post74 til permanent drift av referansefunksjonen for MRSA ved St. Olavs Hospital HF.
1,5 mill. kroner fra kap. 719, post 70 til kap. 732, post 78 til drift av et nasjonalt kompetansesenter for antibiotikabruk i spesialisthelsetjenesten ved Helse Vest RHF.
6,9 mill. kroner fra kap. 719, post 60 til kap. 762, post 60 knyttet til frisklivssentraler.
Statlig støtte til lokalt folkehelsearbeid
Den nye folkehelseloven innebærer større krav til statens oppfølging av kommunenes og fylkeskommunenes folkehelsearbeid. Det har i 2010 og 2011 pågått en betydelig innsats for å legge grunnlaget for sterkere statlig understøttelse av det lokale og regionale folkehelsearbeidet. Det skal utarbeides en gjennomføringsplan for folkehelseloven som bl.a. skal omfatte tiltak for et bedre kunnskapsgrunnlag for folkehelsearbeidet på alle nivåer og i flere sektorer.
God oversikt over helsetilstanden og faktorer som påvirker helsen er en forutsetning for systematisk og planmessig arbeid på folkehelseområdet. Nasjonalt folkehelseinstitutt har i 2011 fått i oppdrag å gjøre tilgjengelig et sett av data fra sentrale registre om helsetilstand og påvirkningsfaktorer for kommuner og fylkeskommuner innen 1. desember 2011. Arbeidet skjer i nært samarbeid med Helsedirektoratet.
Helsedirektoratet har i 2011 videreutviklet nettsidene for å bedre formidlingen av kompetanse i folkehelsearbeid til lokalt og regionalt nivå. Helsedirektoratet bidrar videre med innspill til KS’ politikeropplæringsprogram gjennom samarbeid med nettverket av Sunne kommuner. Helsedirektoratet utvikler tematiske veiledere om det lokale mulighetsrommet for å påvirke tobakksbruk, kosthold og fysisk aktivitet. En veileder om lokalt tobakksforebyggende arbeid vil foreligge i løpet av 2011.
Bruk av plan- og bygningsloven og plansystemet til å forankre og styrke folkehelsearbeidet står sentralt i folkehelseloven. Fylkeskommuner og kommuner skal ha oversikter over helseutfordringene og disse skal legges til grunn i kommunal og regional planstrategi. Evalueringer av prosjektet Helse i Plan (Møreforsking 2010) tyder på at mange kommuner har utviklet forståelse for at planlegging må ivareta befolkningens helse og at fagmiljøene vektlegger helsehensyn.
Helse i Plan ble avsluttet som utprøvingsarbeid i om lag 30 kommuner i 2010. Erfaringene fra utprøvingen er tatt i bruk som virkemiddel i samhandlingsreformen, nasjonal helse- og omsorgsplan, ny helse- og omsorgstjenestelov og ny folkehelselov. Det er utarbeidet en sjekk-/tipsliste for Fylkesmannens innspill, vurdering og godkjenning av kommunale planer for å sikre at folkehelse blir ivaretatt. Veileder til kommuneplanens samfunnsdel med handlingsdel fra Miljøverndepartementet ventes ferdig i løpet av 2011.
For å bedre systematikken i det lokale folkehelsearbeidet, arbeides det også videre med partnerskap for folkehelse. Partnerskapsmodellen er en av flere arbeidsformer for fylkekommuner og kommuner i folkehelsearbeidet. Gjennom folkehelsepartnerskapene har siktemålet vært å bygge opp en infrastruktur som ikke er direkte koblet til helsetjenesten, men som er ment å sikre en tverrfaglig og sektorovergripende tilnærming i folkehelsearbeidet hvor også helsetjenesten deltar. Helsedirektoratet vil i løpet av 2011 legge fram en rapport som gir en statusbeskrivelse av partnerskapsmodellen som metode for tverrsektorielt arbeid.
Det er i 2011 gjennomført en kartlegging av innretningen på folkehelsearbeidet i kommuner og fylkeskommuner som et grunnlag for å måle effekter av ny folkehelselov.
Kunnskapsbasert folkehelsearbeid
Det er et mål for folkehelsearbeidet i Norge at dette i større grad skal baseres på tilgjengelig kunnskap. Helsedirektoratet ga i 2010 ut rapporten Folkehelsearbeidet, veien til god helse for alle. I rapporten omtales problemstillinger knyttet til kunnskapsbasering av folkehelsearbeidet.
Helsedirektoratet har i 2011 gitt Nasjonalt kunnskapssenter for helsetjenesten i oppdrag å vurdere internasjonale erfaringer med å oppsummere effekt av folkehelsetiltak som et grunnlag for å utvikle kriterier for å anbefale tiltak. Målet er å stimulere til et mer kunnskapsbasert folkehelsearbeid og til større oppmerksomhet mot evalueringer og utvikling av ny kunnskap.
Helsedirektoratet har videre startet et arbeid med samfunnsøkonomiske beregninger av forebyggende tiltak på området fysisk aktivitet. Rapporten Vunne kvalitetsjusterte leveår (QALYs) ved fysisk aktivitet er et resultat av dette arbeid. Analysene viser at det er en stor velferdsgevinst av å satse på økt fysisk aktivitet i alle aldre.
I 2011 ferdigstiller Helsedirektoratet arbeidet med en strategi for kunnskapsbasert folkehelsearbeid. Hensikten med strategien er å oppnå mer, og mer relevant, kunnskap og kunnskapsutvikling på folkehelsefeltet, en hensiktsmessig og effektiv arbeidsdeling mellom aktørene i og utenfor forskning og forvaltning, og en bedre tilrettelegging av kunnskapen for forvaltningen sentralt, regionalt og lokalt.
Utjevning av sosiale forskjeller i helse
Helsen i den norske befolkningen er god, men gjennomsnittstallene skjuler store, systematiske forskjeller. Helse er ulikt fordelt mellom sosiale grupper, og disse helseforskjellene er økende. Det er derfor et langsiktig mål i folkehelsearbeidet å redusere sosiale helseforskjeller, uten at noen grupper får dårligere helse.
I St.meld. nr. 20 (2006–2007) Nasjonal strategi for å utjevne sosiale helseforskjeller legger regjeringen vekt på at arbeidet for å motvirke sosiale helseforskjeller må kombinere målrettet innsats mot spesielt utsatte grupper med generelle velferdsordninger og befolkningsrettede tiltak. Helsen i befolkningen skapes og fordeles gjennom oppvekst og skolegang, i arbeidsliv og øvrige levekår. Det er nødvendig å styrke den tverrsektorielle tilnærmingen i folkehelsearbeidet og arbeide for en jevnere sosial fordeling av ressurser, og dermed reduserte helseforskjeller.
Utviklingen på innsatsområdene i St.meld. nr. 20 (2006–2007) følges opp gjennom et rapporteringssystem som skal gi systematisk og oppdatert oversikt over utviklingen av arbeidet for å redusere sosiale helseforskjeller. Helsedirektoratet utgir årlige rapporter basert på rapporteringssystemet. Rapportene presenterer indikatorer som skal vise utviklingen i arbeidet med å redusere sosiale helseforskjeller gjennom en jevnere sosial fordeling av sentrale påvirkningsfaktorer. I tillegg inneholder rapportene sektorenes egenrapportering av strategier og tiltak for å utjevne sosiale forskjeller i helse.
Regjeringen vil videreføre arbeidet med å utjevne sosiale helseforskjeller og vil i 2012 starte arbeidet med å gjennomgå faktorer som påvirker sosiale forskjeller i helse, på tvers av sektorer. Videre vil utjevning av sosiale forskjeller i helse være en integrert del av den tverrdepartementale folkehelsestrategien som skal legges fram i løpet av 2012. Utjevning av sosiale helseforskjeller er også ett av fem grunnleggende prinsipp i den nye folkehelseloven som trer i kraft fra 1. januar 2012. Det vises til nærmere omtale i del III.
Miljø og helse
Det er et mål å oppnå trygge og helsefremmende miljøer for alle. I følge Verdens helseorganisasjon er dårlig miljøkvalitet, slik som luftkvalitet ute og inne, og hygieniske forhold direkte årsak til 14 pst. av sykdom som kan forebygges. Viktige tiltak er å tydeliggjøre miljøfaktorene i folkehelsearbeidet, synliggjøre miljøfaktorenes betydning for helsen før beslutninger tas i alle sektorer og støtte kommunenes miljørettede helsevern, herunder god regelverksforvaltning.
Helsedirektoratet har fått i oppdrag å videreutvikle en kompetanseenhet for helsekonsekvensutredning av tiltak i ulike sektorer.
Klimatilpasning
Klimaet er i endring, og klimatilpasning er nødvendig. Arbeidet med klimatilpasning involverer alle forvaltningsnivåer og de fleste samfunnssektorer. NOU 2010: 10 Klimatilpasning ble levert Miljøverndepartementet våren 2010. Utredningen inneholder et kapittel om helsekonsekvenser av klimaendringer i Norge. Helsedirektoratet hadde ansvaret for vurdering av kritisk sårbarhet, aktuelle tilpasningstiltak og utfordringer for helsesektoren. Nasjonalt folkehelseinstitutt har ansvar for å vurdere helsekonsekvenser av aktuelle endringer for norske forhold, som f.eks. temperatur, vannkvalitet og forekomst av vektorer.
Miljørettet lokalt folkehelsearbeid
En kartlegging av situasjonen i miljørettet helseverntjenesten i kommunene har avdekket et behov for å styrke tjenesten. Det er store forskjeller mellom kommunene i hvilken grad miljørettet helsevern blir ivaretatt. Særlig de små kommunene mangler personell og kompetanse til å ivareta lovpålagte oppgaver på en tilfredsstillende måte. Kommunene har mangelfull oversikt over risikofaktorer i miljøet, og mange skoler mangler godkjenning etter miljørettet helsevernregelverket.
En mangelfull tjeneste kan bety at det er miljøforhold som medfører helserisiko som ikke blir håndtert. Dette kan dreie seg om radonutsatte områder, skoler eller barnehager med spesielt dårlig miljø, kritikkverdige forhold i asylmottak, virksomheter som forårsaker lukt, støy, eller annen helseplage mv.
Tiltak for å ivareta disse utfordringene i miljørettet helsevern vil inngå i gjennomføringsplan til ny folkehelselov. Det vises for øvrig til rapporten Evaluering av miljørettet helseverntjenesten i kommunene fra Helsedirektoratet.
Barns miljø og helse
Strategien Barnas framtid ble lagt fram i 2007 for planperioden 2007–2016. Strategien er utviklet i et samarbeid mellom åtte departementer og med medvirkning fra barn og unge selv. Det er under utarbeiding et barnebarometer med utvalgte indikatorer som skal følge utviklingen av barns miljø og helse framover. Med utgangspunkt i indikatorene har Statistisk sentralbyrå fått i oppdrag å utarbeide en rapport med analyser av barns miljø og helse. Rapporten ferdigstilles ved utgangen av 2011.
Utdanning er utgangspunktet for, og medvirkende til, en rekke prosesser som bidrar til å produsere helse utover i det voksne livsløpet. Som del av folkehelsearbeidet er det derfor sentralt å medvirke til utvikling av en helsefremmende skole der elevenes mestring av skolearbeidet, læringsmuligheter og det sosiale miljøet ivaretas.
Godt læringsmiljø og helsefremmende aktiviteter som medvirkning, sunt kosthold, fysisk aktivitet, begrensning av rus og tobakksbruk for flest mulig er viktig. Skolemiljøet er den viktigste faktoren for å påvirke ungdommers alkoholkonsum, men også annen problematferd. En forutsetning for å skape et trygt og godt lærings- og oppvekstmiljø er bl.a. å sikre elevenes grunnleggende behov for mat, drikke, hvile, lek/fysisk aktivitet og et godt psykososialt miljø. I tillegg må det arbeides med universell utforming for å sikre gode betingelser for deltakelse for alle.
Undersøkelser av skolenes godkjenningsstatus etter forskrift om miljørettet helsevern i skoler og barnehager har avdekket at det fortsatt er et stort antall skoler (900 skoler) som ikke er godkjent etter forskrift om miljørettet helsevern i skoler og barnehager mv. Dette tilsier behov for oppfølging fra både lokale og sentrale myndigheter. Rapportering fra landets fylkesmenn viser at det bare er noen få fylker som har fulgt opp den landsomfattende undersøkelsen, og at det dermed er liten oversikt over utviklingen på området.
Det vises også til omtale av annet forebyggende arbeid i skolen i sammenheng med omtalen av helseatferd nedenfor og under kap. 711, kap. 718 og kap. 764.
Radon
Den nasjonale strategien for å redusere radoneksponeringen omfatter boliger, arbeidsmiljø og bygninger for allmennheten, herunder skoler og barnehager. Statens strålevern leder en koordineringsgruppe for oppfølging og implementering av strategien. Som nevnt under kap. 715 vil Strålevernet i 2012 legge særlig vekt på å følge opp kommunenes arbeid for å redusere radoneksponering. Helsedirektoratet arbeider med å utarbeide informasjonsmateriell til kommuner, skoler og barnehager, samt utarbeide et opplegg for gjennomføring av tilsyn med disse virksomhetene etter den reviderte strålevernforskriften. Prosjektet gjennomføres i samarbeid med Statens strålevern og representanter for kommune og fylkesmannsembetet.
Ulykker
Omkring 1800 personer dør årlig som følge av en ulykke. Ulykker er den største dødsårsaken for personer under 45 år. Tall fra Norsk pasientregister viser at det i 2010 ble registrert om lag 90 700 døgnopphold ved norske sykehus der hovedårsaken til innleggelsen var skader og forgiftninger. Fram mot 2014 vil regjeringen arbeide for å tallfeste nasjonale mål for reduksjon av ulykker som medfører personskader og forbedre den tverrsektorielle skade- og ulykkesforebyggende innsatsen, jf. Ulykker i Norge, Nasjonal strategi for forebygging av ulykker som medfører personskade 2009–2014.
Oppfølging av nasjonal strategi for forebygging av ulykker er organisert ved en tverrdepartemental styringsgruppe med ledelse fra Helse- og omsorgsdepartementet. Under styringsgruppen er det en arbeidsgruppe på direktoratsnivå under ledelse av Helsedirektoratet, som skal foreslå tiltak og koordinere den løpende implementeringen av strategien.
Norsk pasientregister har som formål å bidra med data som grunnlag for forebygging av skader og ulykker. Dette innebærer at somatiske sykehus og enkelte legevakter (Oslo, Bergen og Trondheim) har plikt til å rapportere data som gir mer informasjon om bl.a. omstendighetene rundt skader og ulykker. For første tertial 2011 rapporterte alle sykehus under Helse Midt-Norge og noen sykehus i Helse Sør-Øst. Det forventes at de fleste sykehus vil rapportere i løpet av 2011.
I strategiperioden vil det legges vekt på å skaffe en god tilstandsbeskrivelse av skadebildet i Norge, herunder implementering og sikring av datakvalitet i den nye skaderegistreringen og tilgang til skadedata for ulike sektorer og forvaltningsnivå. I 2011 er det startet et arbeid med å utarbeide en rapport som skal gi oversikt over skader og ulykker i alle sektorer. Nasjonalt folkehelseinstitutt har fått oppdraget med å koordinere rapporten. Rapporten vil foreligge første gang i 2013. Den skal utgis regelmessig og vil gjøre det mulig å følge utviklingen på ulykkes- og skadefeltet i Norge og gi grunnlag for å sette i verk forebyggende tiltak.
Det arbeides også med et felles veiledningsmateriell til lokalt skadeforebyggende arbeid, herunder lokal skaderegistrering. For å videreutvikle det lokale og regionale skadeforebyggende arbeidet skal det utvikles et nettbasert kurs som forventes å være ferdig i 2012. Kurset skal bygge på Harstads erfaringer med Verdens helseorganisasjons konsept Trygge lokalsamfunn.
Samarbeidet med Vegdirektoratet og Statens havarikommisjon for transport videreføres for ytterligere å redusere antallet drepte og skadde i trafikken.
Støy
Det pågår et arbeid med å utvikle veiledere om støy på særskilte områder. En tverretatlig arbeidsgruppe har i 2011 utarbeidet en veileder om musikkanlegg og helse til bruk for arrangører og kommuner. Veilederen skal bidra til å forebygge og redusere helseskade og helseplager for omgivelsene og forebygge hørselsskader for publikum og ansatte ved aktiviteter som konserter, festivaler, treningssentre, diskoteker, restauranter o.l.
Som en oppfølging av Handlingsplan mot støy (2007–2011), skal en tverrfaglig gruppe utarbeide en rapport som grunnlag for å vurdere en indikator for reduksjon av nattestøy. Rapporten vil bl.a. inneholde en oppsummering av kunnskap om betydning av søvn for psykisk og fysisk helse og av mangler ved dagens regelverk. I Norge er det anslått at 5 pst. av befolkningen har søvnproblemer pga. støy, og veitrafikk er den vanligste årsaken til plage. Mens det er kjent at søvnmangel på kort sikt kan føre til nedsatt prestasjonsevne og økt risiko for ulykker, har senere tids forskning vist at søvnforstyrrelser på lang sikt kan føre til utvikling av type 2-diabetes og hjerte-karsykdom. I 2011 kom Verdens helseorganisasjon ut med en rapport som anslår at det årlig går tapt minst en million år med god helse som følge av trafikkrelatert støy i Vest-Europa. Nasjonalt folkehelseinstitutt vil beregne tilsvarende tall for Norge i løpet av 2011.
Astma og allergi
Astma forekommer nå hos om lag 20 pst. av barn og unge, og hos om lag 8 pst. av alle voksne. Det har vært en jevn økning i forekomsten av denne sykdommen de siste 40 årene.
Om lag 2–3 pst. av den voksne befolkningen har plager pga. matallergi. 20–30 pst. opplever selv at de har unormal reaksjon i forbindelse med inntak av mat, men som ikke lar seg dokumentere objektivt. Forekomsten er høyere hos barn. 6–8 pst. av barn er plaget av matallergi. Det er langt fra alle overfølsomhetstilstander som har allergi som årsak. Hyppighet av luftveisinfeksjoner og irritasjonstilstander i luftveiene er også assosiert med dårlig inneklima. Slike helseplager er utbredt der det er fuktproblemer kombinert med mangelfull ventilasjon i boliger, barnehager, skoler og kontorbygninger.
I ht. oppdraget i Nasjonal strategi for forebygging og behandling av astma- og allergisykdommer (2008–2012) er det etablert en koordineringsgruppe. I tillegg er det opprettet arbeidsgrupper for områdene matintoleranse, inneklima og allergi. Disse gruppene gir faglige råd om prioritering av tiltak. Helse- og omsorgsdepartementet har i 2011 gitt regionale helseforetak i oppdrag å etablere et regionalt tverrfaglig kompetansemiljø for astma- og allergisykdommer med hovedfokus på rådgivning og kompetanseoverføring.
Giftinformasjon
Akutte forgiftninger forårsaker hvert år om lag 500 dødsfall og 14 000 sykehusinnleggelser. Giftinformasjonen besvarte i 2010 om lag 39 000 henvendelser på den døgnåpne telefonrådgivningstjenesten. Dette er en svak nedgang sammenliknet med foregående år.
Giftinformasjonen har gjennom de senere år bygget opp en intern dokumentasjonsdatabase. Databasen har muliggjort publisering av behandlingsanbefalinger for om lag 150 ulike forgiftningsagens i Helsebiblioteket. Det er også produsert oppdatert informasjon på giftinformasjonens nettside for allmennheten. Giftinformasjonens informasjon til allmennheten finnes på helsenorge.no. Slik informasjon vil bl.a. redusere helseskadelige effekter av forgiftningsuhell hos barn og redusere behovet for kontakt med helsetjenesten. I 2011 ble Giftinformasjonen styrket for å utvikle dokumentasjon av konsekvenser av eksponering og forgiftning ved svangerskap og amming.
Det er registrert en overhyppighet av soppforgiftning blant enkelte innvandrergrupper og det settes i løpet av 2011 i gang forebyggende tiltak.
Helseatferd
Helseatferd er atferd og levevaner som har betydning for helsen. Bl.a. gjelder det helseatferd knyttet til kosthold, fysisk aktivitet, røyking og alkoholbruk. Strukturelle virkemidler som pris og tilgjengelighet står helt sentralt i arbeidet med å påvirke helseatferd og forebygge helseproblemer som følge av ugunstig helseatferd. Andre viktige virkemidler er tiltak i skoler og barnehager, lokalmiljø og i arbeidslivet, samt veiledning og oppfølging i helsetjenesten. Det vises til omtale av kosthold under kap. 711 og rusmidler under kap. 718.
Innsats rettet mot risikogrupper
Det pågående arbeidet med utvikling og tilrettelegging av lokalbaserte tilbud for å fremme sunne levevaner er videreført i 2011. I tråd med føringer for Stortingets bevilgning rettes innsatsen mot grupper med forhøyet risiko for å utvikle sykdom relatert til levevaner. Det legges vekt på inkludering av minoritetsgrupper og på utjevning av sosiale helseforskjeller. Tilbudene bygger på kunnskap og erfaringer fra bl.a. evaluering og oppfølging av grønn resept-ordningen, og tilbudene skal være et ledd i en prioritert satsing forankret i det kommunale plansystemet.
I tråd med samhandlingsreformen og nasjonal helse- og omsorgsplan 2011–2015 målrettes innsatsen mot utvikling av kommunale frisklivstilbud. I mange kommuner legges det til rette for samarbeid mellom frisklivssentralen, Nav, spesialisthelsetjeneste, attføring, frivillige organisasjoner, frivillighetssentraler, lokale utstyrssentraler og lavterskeltilbud i regi av andre lokale aktører. Helsedirektoratet har i 2011 utviklet en veileder til kommunenes etablering og drift av frisklivstilbud.
Arbeidet videreføres i 2012 og inngår i en styrking av forebyggende helsetjenester i kommunene som ledd i samhandlingsreformen, herunder implementering av helse- og omsorgstjenesteloven og folkehelseloven. Det vises til nærmere omtale under kap. 762.
Groruddalen og Oslo sør er en områdebasert tverrfaglig satsing i Oslo kommune som startet opp i 2007, og som nå involverer alle fire bydeler i Groruddalen og bydel Søndre Nordstrand. Satsingen er en del av Handlingsplan for integrering og inkludering av innvandrerbefolkningen og Groruddalssatsingen. Siktemålet er å styrke befolkningens helse gjennom tiltak som fremmer fysisk aktivitet, gode kostvaner og sunn livsstil, herunder god tannhelse. En del av innsatsen rettes mot risikogrupper i innvandrerbefolkningen. Bevilgningen omfatter flere delprosjekter som bygger på erfaringer fra bl.a. MoRo-prosjektet i bydel Romsås og på initiativ fra samarbeidende bydeler.
Prosjektene omfatter bl.a. forebyggende tiltak for å hindre utvikling av livsstilsrelaterte helseplager og forsterket svangerskapsomsorg til gravide. Når det gjelder gravide, er det så langt avdekket høyere forekomst og risiko for svangerskapsutløst diabetes, økt jernmangel og D-vitaminmangel. Alle prosjektene rapporterer om god rekruttering og tilbudene har generert mye entusiasme og oppmerksomhet i lokalmiljøene. Satsingen videreføres i 2012.
Nasjonal strategi for tobakksforebyggende arbeid
Røyking er den enkeltfaktoren som kan forebygges som bidrar mest til sykdom og for tidlig død. Røyking fører hvert år til om lag 6700 dødsfall i Norge, noe som svarer til 16 pst. av alle dødsfall. Om lag 40 pst. av alle dødsfall blant menn i alderen 40–70 år kan tilskrives røyking. Tilsvarende tall for kvinner er 24 pst. Helsedirektoratet har i en samfunnsøkonomisk analyse fra 2010 anslått at røyking koster det norske samfunnet 80 mrd. kroner hvert år. Det er den økonomiske verdsettingen av tapte leveår som gir størst utslag på beregningen av de samfunnsøkonomiske kostnadene.
Høsten 2011 vil departementet legge fram en ny strategi for det tobakksforebyggende arbeidet de neste fem årene. I den forrige strategiperioden var det et mål at andelen unge som røyker skulle halveres, og at andelen dagligrøykere i befolkningen skulle reduseres til under 20 pst. innen utgangen av 2010. Disse målene er nådd. I 2010 var det 19 pst. av befolkningen som røykte daglig, noe som svarer til om lag 700 000 personer. Prosentandelen som røyker av og til har holdt seg stabil på rundt 10 pst. i strategiperioden. Blant unge (16–24 år) røykte 12 pst. daglig, i tillegg røykte 14 pst. av og til. Andelen dagligrøykere blant unge har blitt halvert i løpet av de siste ti årene.
Målet om å stanse økningen i bruk av snus ble ikke nådd. I 2010 var det om lag 7 pst. av befolkningen som brukte snus daglig. Men siden snusbruk først og fremst øker blant de yngre, gir ikke befolkningstallene et presist bilde av utviklingen. I aldersgruppen 16–24 år var det i 2010 om lag 25 pst. menn og 8 pst. kvinner som brukte snus daglig. I tillegg brukte 11 pst. menn og 8 pst. unge kvinner snus av og til. Ved starten av strategiperioden var det under 10 pst. unge menn og tilnærmet ingen kvinner som brukte snus daglig.
Målet om å halvere andelen gravide som røyker ved svangerskapets slutt til 5,2 pst. ble heller ikke nådd. I 2010 var det 15,3 pst. av de gravide som røykte ved svangerskapets begynnelse og 7,4 pst. som fortsatt røykte ved slutten av svangerskapet. Det er store geografiske og aldersmessige forskjeller. I Oslo røykte kun 3,1 pst. av de gravide ved svangerskapets slutt, mens tilsvarende tall for Finnmark var 11,5 pst.
Forbudet mot synlig oppstilling av tobakksvarer, som trådte i kraft 1. januar 2010, ble evaluert av Sifo og Statens institutt for rusmiddelforskning i 2010–2011. Evalueringen viser at det etter innføringen av forbudet bl.a. har vært en større nedgang i salget av rulletobakk og sigaretter enn i tidligere år, og at færre ungdommer røyker.
Undervisningsprogrammet om tobakk i ungdomsskolen, Fri, har fortsatt stabil påmeldingsprosent. Om lag 56 pst. av ungdomsskoleelevene i Norge er med i Fri og 40 pst. av elevene leverer tobakksfrikontrakt.
Røyketelefonen og nettsiden slutta.no er Helsedirektoratets egne tilbud om hjelp til snus- og røykeslutt. Røyketelefonen besvarte 6100 samtaler i 2010, en liten nedgang fra året før. I tillegg gjennomførte Røyketelefonen om lag 2500 samtaler i den proaktive tjenesten.
Siden 2005 er Norge, sammen med 173 andre land, part i tobakkskonvensjonen under Verdens helseorganisasjon. Det fjerde partsmøtet ble gjennomført i 2010. Det ble da på partsmøtet vedtatt retningslinjer om regulering av innholdsstoffer i tobakksprodukter, kommunikasjon og kunnskapsbygging, og røykeavvenning.
Grunnlaget for arbeidet med en ny strategi for tobakksforebyggende arbeid vil være de erfaringene som er gjort i den tidligere strategiperioden og konklusjonene fra evalueringen som Verdens helseorganisasjon gjennomførte i 2010. I tillegg vil det bli lagt vekt på internasjonal erfaring og vurderingen fra European Network for Smoking Prevention. Erfaringene fra forrige strategiperiode viser at det tobakksforebyggende arbeidet er på rett vei, men at det er behov for en sterkere satsing i årene framover. Den nye tobakkstrategien vil bl.a. omfatte forslag til endringer i regelverket, et forslag til en nasjonal plan for tobakksavvenning og en ny satsing på massemediekampanjer mot tobakk. Det vil høsten 2011 bli sendt på høring forslag til endringer i tobakkskadeloven som skal bidra til å hindre barns tilgang til tobakksvarer, gjøre flere arenaer røykfrie og styrke vernet mot passiv røyking. Helsedirektoratet har som ledd i arbeidet med strategien fått i oppdrag å lage en nasjonal plan for tobakksavvenning. I budsjettet for 2012 foreslås bevilget 19 mill. kroner til massemediekampanjer mot tobakk. Formålet er å redusere tobakksbruken i befolkningen og hindre nyrekruttering, jf. omtale under post 21.
Fysisk aktivitet
Fysisk aktivitet er et viktig fagområde i folkehelsearbeidet og i forebyggende helsetjenester i oppfølgingen av samhandlingsreformen. Handlingsplan for fysisk aktivitet (2005–2009) er gjennomført og er delvis forlenget i påfølgende år. Åtte departementer har bidratt med virkemidler og tiltak innenfor sine ansvarsområder. Evalueringen fra 2009 anbefaler at arbeidet videreføres med bruk av sterkere virkemidler. Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan 2011–2015 varsler behovet for en ny og bredere nasjonal satsing på fysisk aktivitet som inkluderer virkemidler ut over helsesektorens innsats.
Nasjonale kartlegginger viser at aktivitetsnivået i befolkningen er lavere enn tidligere antatt og at utviklingen går i negativ retning. Andelen som er fysisk aktiv, øker med økende sosioøkonomisk status og synker med økende alder. Blant niåringer har 91 pst. av guttene og 75 pst. av jentene et tilfredsstillende aktivitetsnivå, mens bare halvparten av 15-åringene oppfyller anbefalinger om minst 60 minutter daglig fysisk aktivitet. Blant voksne i alderen 20 til 85 år viser kartlegging fra 2009 at 22 pst. av kvinnene og 18 pst. av mennene oppfyller anbefalingene om minst 30 minutters daglig moderat fysisk aktivitet. Andelen i befolkningen som driver mosjon og trening ser ut å være noe økende, men det er store variasjoner. Kartleggingen av voksne og eldres aktivitetsnivå viser at voksne i gjennomsnitt sitter i ro minst 9 timer hver dag og utfører aktivitet av lavere intensitet minst fem timer daglig. En svak økning av mosjons- og treningsvaner i enkelte deler av befolkingen, ser ikke ut til å kunne kompensere for en generell reduksjon i fysisk aktivitet i hverdagen de siste tiårene.
En nasjonal kartlegging av fysisk form blant voksne og eldre som er presentert i rapporten Fysisk form blant voksne og eldre i Norge, viser at voksne som oppfyller anbefalingene om minst 30 minutters daglig moderat fysisk aktivitet er i bedre fysisk form sammenliknet med personer som har et lavere fysisk aktivitetsnivå. Videre viser rapporten at personer med høyere utdanning er i bedre fysisk form enn personer som har grunnskole eller videregående skole som høyest fullførte utdanning. En ny kartlegging av fysisk aktivitet blant 6-, 9- og 15-åringer er i gang og rapporten ventes å foreligge tidlig i 2012.
Som ledd i Handlingsplan for fysisk aktivitet 2005–2009, er det etablert en tilskuddsordning rettet mot frivillige organisasjoner som arbeider med fysisk aktivitet. Målgruppen for ordningen er den fysisk inaktive delen av befolkningen, og særlig barn og unge som faller utenfor de ordinære idretts- og aktivitetstilbudene. Tilskudd i 2011 gikk til Norges idrettsforbund og olympiske og paralympiske komite, Friluftslivets fellesorganisasjon, Den Norske Turistforening, Friluftsrådenes landsforbund, Landslaget for fysisk fostring i skolen og Norges bedriftsidrettsforbund, og til lokale aktiviteter i regi av lag og foreninger fordelt via landets fylkeskommuner. I 2012 skal det legges økt vekt på at tilskudd skal benyttes til tilrettelegging for fysisk inaktive grupper og for barn og unge som faller utenfor de ordinære organiserte aktivitetstilbudene, herunder mennesker med nedsatt funksjonsevne. Videre skal det legges vekt på gode eksempler, overføringsverdi og erfaringsspredning.
Gjennom de siste årene er det etablert samarbeidstiltak på ulike arenaer for å fremme fysisk aktivitet. Arbeidet for trygg og aktiv transport pågår, herunder samarbeid med Vegdirektoratet om oppfølging av Nasjonal sykkelstrategi og utvikling av nasjonal gå-strategi. Samtidig legges det vekt på å ivareta hensynet til fysisk aktivitet i planlegging, jf. ny folkehelselov og plan- og bygningslovens bestemmelser. Det er i 2011 etablert samarbeid mellom Helsedirektoratet og Direktoratet for Naturforvaltning der synergieffekter og muligheter ligger i kobling mellom folkehelse, fysisk aktivitet og miljø, og der nærmiljøkvaliteter og -utvikling vil inngå som felles samarbeidsområde. Samarbeidet fortsetter i 2012. Det skal utarbeides et idéhefte om kvaliteter i nærmiljøet fra et miljø- og folkehelseperspektiv. Det vil også være naturlig å samarbeide om veiledningsmateriell til kommuner og fylkeskommuner til bruk i planarbeid.
Kunnskapsgrunnlaget for fysisk aktivitet skal videreutvikles gjennom samarbeid med bl.a. høgskolemiljøer, kommuner, fylkeskommuner og Nasjonalt råd for fysisk aktivitet. Relevant kunnskapsgrunnlag skal innarbeides i kunnskapsformidling, kompetanseutvikling og planarbeid.
Helsedirektoratet skal utvikle materiell som omtaler fysisk aktivitet i samfunnsplanlegging for et aktivt liv, og utvikle retningslinjer for fysisk aktivitet og infrastruktur på grunnlag av erfaringer fra bl.a. EU-prosjektet Impala hvor Høgskolen i Oslo er prosjektkoordinator i Norge.
Helsedirektoratet er samarbeidspartner i EU-prosjektet Paseo hvor målet er å fremme fysisk aktivitet blant eldre. Høgskolen i Oslo er prosjektkoordinator i Norge og leder av et nasjonalt Paseo-nettverk.
Det pågår et nordisk samarbeid med utgangspunkt i en nordisk handlingsplan for bedre helse og livskvalitet gjennom kosthold og fysisk aktivitet i regi av Nordisk Ministerråd. I det videre arbeidet vil det bli satt søkelys på samfunnsplanlegging og strukturelle tiltak.
Smittevern
Å verne befolkningen mot smittsomme sykdommer og hindre at sykdommer overføres i befolkningen står sentralt i smittevernarbeidet. Særlig prioriterte områder er å forebygge antibiotikaresistens, redusere forekomsten av institusjonservervete infeksjoner i helsetjenesten, redusere nysmitte av hiv og andre seksuelt overførbare infeksjoner, og sikre at alle som er smittet får god oppfølging. Det er videre prioritert å tilby et godt nasjonalt vaksinasjonsprogram og opprettholde en god smittevernberedskap. Disse områdene følges bl.a. opp gjennom nasjonale strategier og beredskapsplaner og i tillegg til at smittevernloven sikrer at myndighetene setter i verk nødvendige smitteverntiltak og samordner sin virksomhet, samt at rettsikkerheten til den enkelte ivaretas.
Etter en topp i 2008 har antall nydiagnostiserte hivtilfeller i Norge gått litt ned de siste to årene. Dette skyldes hovedsakelig nedgang i nyankomne flyktninger, asylsøkere og familiegjenforente. I 2010 ble det totalt registrert 258 hivtilfeller i Norge.
For gruppen menn som har sex med menn er situasjonen fortsatt bekymringsfull med et høyt antall nydiagnostiserte hivtilfeller de siste åtte årene. Det har vært en tilsvarende økning i antall meldte tilfeller av syfilis og gonoré blant menn som har sex med menn. Den samme utviklingen ses i de fleste vestlige land. Blant heteroseksuelle bosatt i Norge ble det i 2010 påvist flere hivtilfeller enn noe år tidligere, 57 i år mot 44 i 2009. Fortsatt påvises det svært lite smitte av hiv mellom heteroseksuell ungdom i Norge. Det ble påvist 11 hivpositive injiserende stoffmisbrukere i 2010, samme som i 2009, hvorav fem personer er innvandrere som er smittet i opprinnelig hjemland før ankomst til Norge.
I 2010 ble det diagnostisert 412 gonorétilfeller i Norge mot 269 tilfeller i 2009. Antall tilfeller blant menn som har sex med menn er mer enn doblet, men også blant heteroseksuelle menn og kvinner har antall meldte tilfeller økt noe. Økningen skyldes delvis endret prøvetakingsmønster, men det er også grunn til å anta en faktisk økning. Andelen av gonorétilfeller med antibiotikaresistente gonokokker har økt kraftig de senere årene. Om lag en tredjedel av menn som har sex med menn som diagnostiseres med syfilis er kjent hivpositive fra tidligere. Det vises til kap.762, post 73 for nærmere omtale av klamydia.
Arbeidet med å redusere forekomsten av seksuelt overførbare infeksjoner, særlig blant menn og ungdom, skal videreføres og målrettes bedre. Forebyggende tiltak, testing, smitteoppsporing og oppfølging tilpasset de ulike målgruppene skal prioriteres. Lett tilgang på informasjon og kondomer er avgjørende. Erfaringer fra arbeid overfor hivpositive innvandrere viser at det er store utfordringer knyttet til åpenhet om hivstatus i enkelte miljøer. Kvinner med innvandrerbakgrunn utgjør fortsatt en økende andel av hivpositive, og tiltak tilpasset kvinners særskilte behov skal prioriteres.
I lys av det økende antallet kvinner og menn som lever med hiv, skal det legges vekt på å styrke tilbudene om psykososial oppfølging i tjenesteapparatet og organisasjonene.
I 2010 fikk Helse Sør-Øst, i samarbeid med Helsedirektoratet, i oppdrag å utvikle et pilotprosjekt på et helhetlig lærings- og mestringsprogram for hivpositive. Oslo Universitetssykehus HF er sentrale i utviklingsarbeidet ved Lærings- og mestringsenteret, og det nyetablerte pasientrådet for hivpositive ved sykehuset. Helsedirektoratet har i samarbeid med profesjons- og brukerorganisasjonene satt i gang et arbeid for å få til økt samhandling mellom infeksjonsmedisinske fagmiljøer og almennhelsetjenestene for hivpositive.
Regjeringen oppnevnte i desember 2010 et utvalg som skal se på reguleringen av allmennfarlige smittsomme sykdommer i straffeloven. Utvalget skal bl.a. vurdere om det er hensiktsmessig å bruke straffeloven til å rettsforfølge smittefarlig adferd. Utvalget skal avgi sin innstilling før 1. oktober 2012.
Det er til enhver tid minst 5 pst. av pasienter i sykehus og 7 pst. av beboere i sykehjem som har fått en infeksjon fra helsetjenesten. Av de som fikk satt inn en ny hofteprotese i 2010, utviklet 4 pst. en infeksjon i operasjonsåret. Tilsvarende tall for inngrep i tykktarm var om lag 18 pst. og etter inngrep hvor en fjerner galleblæren eller utførte et bypass-inngrep 6 pst. Blant kvinner som gjennomgikk keisersnitt fikk om lag 7 pst. infeksjon.
Det er en moderat nedgang i infeksjonsforekomsten for enkelte infeksjonstyper og for enkelte kirurgiske inngrep. Det er en utfordring å få flere sykehus til å benytte infeksjonsdata i forbedringsarbeid.
Om lag hver fjerde innlagt pasient i sykehus får antibiotika og av disse får 6 pst. kombinasjonsregimer. En europeisk studie i regi av Europeisk overvåkning av antibiotikaforbruk viste at prevalensen av antibiotikabruk i norske deltakende institusjoner var rundt 8 pst. og lå i midtre til øvre sjiktet sammenliknet med helseinstitusjoner i andre europeiske land.
Selv om overvåkingen av antibiotikaresistens viser at Norge fortsatt har en gunstig situasjon, så rapporteres det som et økende problem. Et eksempel på denne utfordringen er utbruddet av vankomycin-resistente enterokker ved ett norsk sykehus i 2010–2011, hvor slike bakterier er påvist hos 233 pasienter så langt, mot normalt mellom 0 og 10 sporadiske tilfeller årlig på landsbasis.
Helse- og omsorgsdepartementet har sendt ut forslag til utvidelse av virkeområdet for Nois-registerforskriften (Norsk overvåkningssystem for infeksjoner i sykehustjenesten) på høring. I dag gjelder Nois-registerforskriften kun sykehus og dagkirurgiske klinikker. Det foreslås at forskriften utvides til å omfatte overvåkning av antibiotikabruk og infeksjoner ervervet i kommunale helseinstitusjoner (sykehjem).
I januar 2011 ble den nasjonale pasientsikkerhetskampanjen I trygge hender lansert, hvor sikker kirurgi, med særskilt oppmerksomhet på infeksjoner og legemiddelhåndtering ble valgt ut som to av seks innsatsområder. Kampanjen vil vare i tre år og involverer både spesialist- og primærhelsetjenesten. Aktiviteter som settes i gang skal danne grunnlag for det varige pasientsikkerhetsarbeidet i helse- og omsorgstjenesten. Se for øvrig omtale under kap. 725. Regjeringen arbeider med en egen stortingsmelding om kvalitet og pasientsikkerhet som også vil omhandle smittevern i sykehus og sykehjem.
Antibiotikaveilederne for kommunehelsetjenesten er under revisjon og det er under utarbeidelse en tilsvarende veileder for spesialisthelsetjenesten. Det vil bli satt i verk tiltak for å implementere disse veilederne i 2012.
Nasjonalt folkehelseinstitutt fikk i 2010 i oppdrag å gjennomføre en midt-evaluering av den nasjonale strategien for forebygging av infeksjoner i helsetjenesten og antibiotikaresistens (2008–2012). Instituttet finner at det foregår et betydelig arbeid innen smittevern i helseinstitusjoner og antibiotikaresistens i Norge, og at svært mange av delmålene i strategien er gjennomført eller arbeidet er godt i gang. Området helsetjenesteassosierte infeksjoner fremstår som best implementert og koordinert. Helse- og omsorgsdepartementet vil følge opp evalueringen med spesiell fokus på koordinering av arbeidet på området antibiotikaresistens og implementering av strategien overfor kommunehelsetjenesten (sykehjem).
Norge deltar i Joint Programme Initiative on Antimicrobial Resistance. Dette er et medlemslandsinitiert EU-initiativ som ledes av Sverige med nå til sammen 18 deltagerland (16 EU-land, Sveits og Norge). Målet er innen 15 år å bygge opp faglig gode og konkurransedyktige forskningsmiljøer på antibiotikaresistens i deltagerlandene.
Tuberkulose utgjør et helseproblem i Europa. Dette gjelder særlig i landene i det tidligere Sovjetunionen, men også etter hvert i Vest-Europa pga. migrasjon. Forekomsten øker i flere land. Også forekomsten av resistent- og mulitresistent tuberkulose øker. I Norge forekommer tuberkulose hovedsakelig blant yngre utenlandsfødte og eldre norskfødte personer. Årlig får mellom 300 og 400 personer diagnosen tuberkulose. Tallet har økt jevnt fra slutten av 1990-tallet. Økningen skyldes utelukkende sykdom blant utenlandsfødte. Det er lite nysmitte i Norge og innvandring har så langt ikke medført vesentlig økt spredning av tuberkulose i Norge. Det er fortsatt lite resistens, men alvorlig resistens forekommer. De siste årene har det vært en kraftig økning i bruk av forebyggende behandling.
Etter invitasjon fra departementet gjennomførte EUs smittevernbyrå (ECDC) i samarbeid med regionkontoret til Verdens helseorganisasjon i København og norske helsemyndigheter i 2011 en gjennomgang av det norske tuberkulosearbeidet. Gjennomgangen viste at arbeidet med tuberkulose i Norge generelt er av høy kvalitet, men pekte samtidig på enkelte forbedringspunkter særskilt knyttet til oppfølging av de som screenes for tuberkulose, gjennomgang av bruken av forebyggende behandling og registrering av ko-infeksjon med hiv og tuberkulose.
Post 21 Spesielle driftsutgifter
Bevilgningen dekker spesielle driftsutgifter for Helse- og omsorgsdepartementets og Helsedirektoratets arbeid med å styrke folkehelsearbeidet innenfor bl.a. områdene smittevern, kosthold, fysisk aktivitet, tobakk, kosthold og ernæring, sosiale helseforskjeller, ulykker og skader, radon og annet miljørettet helsevern. Kosthold og ernæring er nærmere omtalt i kap. 711.
Det foreslås å bevilge 19 mill. kroner massemediekampanjer for å forebygge tobakkskader.
Post 60 Kommunetilskudd
Bevilgningen dekker arbeid for å styrke det lokale folkehelsearbeidet, bl.a. gjennom kommunebasert utviklingsarbeid og lokal implementering av nasjonale prioriterte satsinger på folkehelsefeltet. Deler av bevilgningen går til en områdebasert tverrfaglig satsing i Oslo kommune som involverer fire bydeler i Groruddalen og bydel Søndre Nordstrand.
Post 70 Smittevern mv.
Bevilgningen dekker forebyggende arbeid knyttet til utbrudd av smittsom sykdom og motvirke overføring videre i befolkningen.
Post 73 Fysisk aktivitet
Bevilgningen dekker tiltak for å fremme fysisk aktivitet blant fysisk inaktive grupper og barn og unge som faller utenfor de ordinære organiserte aktivitetstilbudene, herunder mennesker med nedsatt funksjonsevne. Utjevning av sosiale forskjeller i aktivitetsvaner og helse er sentralt i arbeidet.
Post 79 Andre tilskudd
Bevilgningen dekker lokale folkehelsetiltak innen kosthold, fysisk aktivitet og tobakksforebygging, arbeid for å redusere sosiale forskjeller i helse, evaluering av forbud mot synlig oppstilling av tobakksvarer og annet tobakksforebyggende arbeid, miljørettet helsevern, implementering av ny folkehelselov, implementering av ulykkesstrategien og oppfølging av WHOs 5. ministerkonferanse for miljø og helse i Europa.
Programkategori 10.20 Helseforvaltning
Utgifter under programkategori 10.20 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
720 | Helsedirektoratet | 937 702 | 935 675 | 1 075 677 | 15,0 |
721 | Statens helsetilsyn | 93 405 | 93 836 | 95 308 | 1,6 |
722 | Norsk pasientskadeerstatning | 156 518 | 147 846 | 165 376 | 11,9 |
723 | Pasientskadenemnda | 37 978 | 37 805 | 43 552 | 15,2 |
724 | Statens autorisasjonskontor for helsepersonell | 28 830 | 28 965 | 34 569 | 19,3 |
725 | Nasjonalt kunnskapssenter for helsetjenesten | 171 752 | 124 199 | 137 338 | 10,6 |
726 | Statens helsepersonellnemnd | 7 218 | 6 543 | 8 025 | 22,7 |
728 | Klagenemnda for behandling i utlandet og Preimplantasjonsdiagnostikknemnda | 2 704 | 3 551 | 3 098 | -12,8 |
729 | Pasient- og brukerombud | 50 271 | 55 794 | 56 915 | 2,0 |
Sum kategori 10.20 | 1 486 378 | 1 434 214 | 1 619 858 | 12,9 |
Utgifter under programkategori 10.20 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
01–23 | Statens egne driftsutgifter | 1 448 086 | 1 393 191 | 1 577 902 | 13,3 |
70–89 | Andre overføringer | 38 292 | 41 023 | 41 956 | 2,3 |
Sum kategori 10.20 | 1 486 378 | 1 434 214 | 1 619 858 | 12,9 |
Kategori 10.20 Helseforvaltning omfatter virksomheter som retter seg mot spesialisthelsetjenester og helsetjenester i kommuner og fylkeskommuner, samt ivaretakelse av pasienters rettigheter.
Kap. 720 Helsedirektoratet
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 832 024 | 785 746 | 878 633 |
21 | Spesielle driftsutgifter | 45 452 | 86 068 | 140 603 |
22 | Elektroniske resepter, kan overføres | 60 226 | 55 861 | 48 193 |
70 | Refusjon helsehjelp i utlandet | 8 000 | 8 248 | |
Sum kap. 0720 | 937 702 | 935 675 | 1 075 677 |
Følgende bevilgninger foreslås flyttet:
10 mill. kroner fra kap. 605, post 01 til kap. 720, post 01
0,6 mill. kroner fra kap. 719, post 21 til kap. 720, post 01
25 mill. kroner fra kap. 720, post 21 til kap. 720, post 01
6,3 mill. kroner fra kap. 720, post 22 til kap. 720, post 01
4 mill. kroner fra kap. 732, post 72–75 til kap. 720, post 01
2,5 mill. kroner fra kap. 763, post 21 til kap. 720, post 01
3,3 mill. kroner fra kap. 764, post 21 til kap. 720, post 01
4,9 mill. kroner fra kap. 781, post 21 til kap. 720, post 01
1,5 mill. kroner fra kap. 605, post 01 til kap. 720, post 01
2,4 mill. kroner fra kap. 720, post 01 til kap. 1605, post 01
9 mill. kroner fra kap. 761, post 67 til kap. 720, post 21
2 mill. kroner fra kap. 761, post 67 til 720, post 2121 mill. kroner fra kap. 720, post 21 til kap. 781, post 70
Forslagene til flyttinger er i hovedsak en budsjettmessig opprydning. Bevilgningene er knyttet til oppgaver som Helsedirektoratet utfører i dag, eller som foreslås overført til etaten i 2012, men hvor bevilgningene er plassert på andre budsjettposter. Flyttingene innebærer ingen reell styrking av Helsedirektoratets aktiviteter. Sett bort fra ovennevnte forslag til flyttinger, innebærer budsjettforslaget for 2012 en økning av Helsedirektoratets ramme med om lag 2,3 pst. Det vises til nærmere omtale under post 01 og 21.
Helsedirektoratet er som fagdirektorat og myndighetsorgan underlagt Helse- og omsorgsdepartementet. Helsedirektoratet er fagorgan på folkehelse- og helsetjenesteområdet. Dette innebærer å:
Ha ansvar for å følge med på forhold som påvirker folkehelse, samt å følge med på utviklingen i helse- og omsorgstjenesten. På dette grunnlag skal direktoratet gi råd og veiledning om strategier og tiltak overfor sentrale myndigheter, regionale og lokale myndigheter, helseforetakene, frivillige organisasjoner, privat sektor og befolkningen.
Sammenstille kunnskap og erfaring i faglige spørsmål og opptre nasjonalt normerende på utvalgte områder.
Være et kompetanseorgan som myndigheter, ulike sektorer, tjenesteapparat, interesseorganisasjoner, fag- og utviklingsmiljøer, samt media ser det som naturlig å henvende seg til .
Inneha spisskompetanse på helselovgivningen i Norge.
Direktoratet har en rekke forvaltningsoppgaver, herunder myndighet til å anvende og fortolke lov og regelverk innenfor helse- og omsorgssektoren. Helsedirektoratet skal sikre at vedtatt politikk settes i verk på helse- og omsorgsområdet i tråd med føringene som departementet gir. Direktoratet har ansvaret for å oppnå fastlagte mål og prioriteringer i tråd med styringssignalene fra departementet. Direktoratet har følgende hovedfokus i sitt arbeid:
Bedre kvalitet i helse- og omsorgssektoren
Redusere forskjellene i helse og levekår
Fremme faktorer som gir god helse i befolkningen
Direktoratets arbeidsmåte skal være kunnskapsbasert, tverrfaglig og helhetlig og skje i samarbeid med andre aktører nasjonalt og internasjonalt. Direktoratet skal ha et særskilt fokus på samhandling, både mellom ulike fagprofesjoner og på tvers av tjeneste- og forvaltningsnivå.
Direktoratet skal også se helse i et globalt perspektiv. Direktøren representerer Norge i WHOs globale styre i inneværende periode (2010–2013). Videre sitter direktoratet i styringsgruppen for Norges arbeid med FNs helserelaterte tusenårsmål for å redusere barne- og mødredødelighet og ivaretar funksjonen nasjonalt kontaktpunkt for EUs helseprogram og narkotikaprogram.
Etter overføring av helserefusjonsområdet fra Arbeids- og velferdsetaten (Nav) til Helsedirektoratet i 2009, ble Helseøkonomiforvaltningen (Helfo) etablert som en ytre etat til Helsedirektoratet bestående av 6 regionale enheter og hovedkontor og servicesenter i Tønsberg. Helsedirektoratet med ytre etat ivaretar sentrale helserettigheter gjennom utvikling og forvaltning av viktige stønadsordninger for befolkningen.
Helfo har over 600 ansatte og forvalter om lag 24 mrd. kroner til stønad til enkeltpersoner som følge av rettigheter gitt i folketrygdlovens kapittel 5 og til oppgjør til behandlere og leverandører av helsetjenester. God informasjon om rettigheter, høy kvalitet i saksbehandlingen, effektiv kontroll og evne til å gripe inn ved misbruk er sentrale mål for virksomheten. Følgende overordnede mål er knyttet til helserefusjonsområdet:
bedre tjenester til brukerne
rett ytelse til rett tid
enklere regelverk
effektiv ressursbruk knyttet til forvaltning av helserefusjonsområdet
se finansieringsordninger i sammenheng
Resultatrapport 2010 og 2011
Arbeidet med planlegging av samhandlingsreformen og høringsinnspill til Nasjonal helse- og omsorgsplan har hatt stor oppmerksomhet i Helsedirektoratet. Direktoratet opprettet i 2010 et prosjekt for koordineringen av direktoratets arbeid med samhandlingsreformen.
Det er lagt ned en betydelig innsats innenfor folkehelse bl.a. knyttet til styrking av det lokale folkehelsearbeidet, reduksjon av sosial ulikhet i helse samt systematisering og styrking av den tverrsektorielle innsatsen. Antall frisklivssentraler er økende. Det har videre vært stort fokus på områdene tobakk, fysisk aktivitet, ernæring, seksuell helse, forgiftninger, smittevern og ulike påvirkningsfaktorer i miljøet, herunder skade- og ulykkeforebygging. Målene i tobakkstrategien for 2006–2010 er nådd.
Oppfølgingen av Statens autorisasjonskontor for helsepersonell har krevd betydelige ressurser. Ved en gjennomgang av arbeidet ved autorisasjonskontoret våren 2010, ble det avdekket mangler i kontorets rutiner knyttet til å autorisere og tildele lisenser til helsepersonell. På bakgrunn av interne og eksterne undersøkelser, har direktoratet fulgt opp anbefalinger om å styrke innsatsen knyttet til etatsstyringen. Helsedirektoratet har videre i tett dialog med kontoret foreslått en rekke tiltak for å bedre den interne styringen.
På omsorgsfeltet har direktoratet fulgt opp satsingsområdene under Omsorgsplan 2015. I tråd med målene i Kompetanseløftet 2015, arbeides det med å øke antall helsefagarbeidere, og å øke kompetansen i kommunene på områdene geriatri og demens. Andel ungdom som søker seg til helse- og sosialfag økte fra 10,5 pst. i 2009 til 11,3 pst. i 2010. Norsk institutt for by- og regionforskning (Nibr) finner i sin evaluering av Kompetanseløftet 2015, at kommunene gir en mer positiv vurdering av rekrutteringssituasjonen enn tidligere. Direktoratet har hatt høy oppmerksomhet på utviklingssentrene for sykehjem og hjemmetjenester og har etablert gode systemer for å følge med på utviklingen av tjenesten.
Arbeidet med den nasjonale pandemigjennomgangen har hatt høy prioritet. Direktoratet for samfunnssikkerhet og beredskap konkluderte i sin gjennomgang av håndteringen av pandemien, at helsemyndighetene i hovedsak håndterte pandemien på en god måte. Imidlertid peker rapporten på en rekke enkelttiltak som vil bli fulgt opp. Det vises også til omtale under kap. 702.
Innen rusfeltet har direktoratet videreført satsingen på kompetanseheving i kommuner og spesialisthelsetjenester og tilrettelagt for en bedre samhandling mellom nivåene. Kapasiteten i tjenestene til mennesker med rusmiddelproblemer har økt, både i spesialisthelsetjenesten og kommunene. Fordeling av midler til kommunalt rusarbeid har resultert i flere lavterskel helsetiltak i kommunene. Tillitspersonforsøket videreføres i en rekke kommuner. Det er en klar økning av brukere som rapporterer om en bedre hverdag som følge av dette forsøket. Det er videre foretatt en rekke evalueringer av tiltak gjennom opptrappingsplanen. Evaluering av tilskuddsordninger til frivillige organisasjoner viser at frivillige organisasjoners innsats er et viktig supplement til det offentlige tilbudet. Disse organisasjonene tilbyr møtesteder, aktiviteter, lavterskel arbeidstiltak, booppfølging, samt bruker- og pårørendearbeid.
En rekke undersøkelser viser en nedgang i bl.a. bruk av alkohol og cannabis blant ungdom. De regulatoriske virkemidlene får økt oppslutning i befolkningen, og det er en økt forståelse for betydningen av prisreguleringer og tilgjengelighetsbegrensninger for å begrense skadevirkninger av alkohol.
Intensjonene i opptrappingsplanen for psykisk helse videreføres gjennom Helsedirektoratets arbeid. Direktoratet har jobbet målrettet for å øke kunnskapen og åpenheten om psykisk helse. I 2010 var temaet for befolkningskampanjen arbeid og psykisk helse. Det er utarbeidet en rekke faglige veiledere, retningslinjer og regelverk innenfor bl.a. brukermedvirkning, utredning og behandling av spiseforstyrrelser, behandling av depresjon, psykososiale tiltak ved kriser, katastrofer og ulykker, samt veiledende materiell for selvmordsforebygging.
Som en oppfølging av St.meld. nr. 12 (2008–2009), En gledelig begivenhet, har direktoratet utarbeidet rapporten Utviklingsstrategi for jordmortjenesten, tjenestekvalitet og kapasitet. Direktoratet fremmer her ulike forslag om styrking av jordmortjenesten, både med hensyn til kapasitet og kvalitet.
Innenfor tannhelse videreføres arbeidet med å legge til rette for en reduksjon i ubesatte stillinger i den offentlige tannhelsetjenesten samt en bedret geografisk fordeling av tannlegespesialister. Det forventes at økt utdanningskapasitet i Tromsø vil gi en nedgang i ledige tannlegestillinger i årene framover. Helsedirektoratet har i 2010 finansiert opprettelse og drift av fem regionale, odontologiske kompetansesentra.
Direktoratets analysekompetanse knyttet til utvikling og bruk av styringsindikatorer for spesialisthelsetjenesten er styrket gjennom overtakelsen av Samdata fra og med 2010. Deler av personellressursene i Sintef er med dette overført til Helsedirektoratet. Norsk pasientregister har i 2010 utarbeidet en Kvalitetsforbedringsstrategi som et hjelpemiddel for å planlegge og gjennomføre kvalitetsforbedrende tiltak for registerdata.
Innenfor elektronisk samhandling, er tiltak forankret i Nasjonal strategi for elektronisk samhandling i helse- og omsorgssektoren 2008–2013 (Samspill 2.0) i hovedsak gjennomført i tråd med prioriteringer og forutsetninger. Prosjektet elektronisk resept startet prøvedrift i 2010. Foreløpige tilbakemeldinger fra pasienter og profesjonsutøvere er positive. Det har vært noen forsinkelser i elektronisk resept knyttet til pilotering og utbredelsesplanlegging, jf. omtale under post 22. Innenfor Meldingsløftet er det lagt ned et betydelig arbeid i regionale helseforetak og på hvert helseforetak med å få på plass tekniske løsninger for sikker samhandling og funksjonalitet for overvåking av meldingsutveksling.
Innenfor spesialisthelsetjenesteområdet har direktoratet hatt stor aktivitet knyttet til arbeidet med faglige utredninger, retningslinjer, prioriteringsveiledere, samt rundskriv og forskriftsarbeid. Helsedirektoratet har utarbeidet en rapport om status og utfordringer på fagområder regulert i bioteknologiloven. Som en oppfølging av Nasjonal kreftstrategi (2006–2011), arbeides det bl.a. med revisjon og utvikling av nye nasjonale retningslinjer for kreftbehandling.
I samsvar med Ot.prp. nr. 83 (2008–2009), Om lov om endringer i helsepersonelloven, overtar Helsedirektoratet saksbehandlingen av enkeltsøknader om spesialistgodkjenning 1. oktober 2011. Endringen må sees i sammenheng med oppfølging av Stortingets anmodningsvedtak om en gjennomgang av vilkår for, og organisering av, spesialistutdanning av personell i helsevesenet (vedtak nr. 556, 19. juni 2009). Direktoratet etablerte i 2010 et Spesialistutdanningsprosjekt for å påbegynne arbeidet med en generell gjennomgang av spesialitetsstrukturen, utdanningenes innhold og gjennomføring. Arbeidet omfatter også å forberede en gjennomgang av ev. behov for spesialistutdanning og -godkjenning av en eller flere av de øvrige helsepersonellgruppene.
Det er et mål at tilgjengeligheten til helsetjenester er god. Informasjonstjenesten Fritt sykehusvalg skal medvirke til god og likeverdig tilgang til spesialisthelsetjenester. Resultatene fra bruken av tjenesten viser en økning på antall henvendelser fra 2009 til 2010 på 23 pst. Antall telefonhenvendelser var 26 000 og antall besøk på nettsiden var vel 440 000 eller gjennomsnittlig 1200 besøk daglig. Det er et mål å videreutvikle valgmulighetene knyttet til fritt sykehusvalg og Helsedirektoratet arbeider i 2011 for å utvide innholdet på nettstedet med flere kvalitetsindikatorer og informasjon om ulike behandlingstilbud.
Tilrettelegging av nytt Nødnett for helsesektoren ble i 2010 forsinket som følge av forsinkede leveranser og manglende oppfølging fra leverandører. Første byggetrinn av nytt Nødnett vil bli avsluttet i løpet av 2011.
I det internasjonale arbeidet legger Helsedirektoratet vekt på arbeidet i WHO. Helsedirektoratet har gitt innspill i arbeidet med en norsk WHO-strategi for inneværende styreperiode. Direktoratet har vært med på å utvikle globale retningslinjer for internasjonal rekruttering av helsepersonell og er pådriver i WHOs arbeid for å redusere byrden av ikke-smittsomme sykdommer. Direktoratet var, sammen med WHO, sentral i planleggingen og gjennomføringen av en regional konsultasjon i november 2010 som forberedelse til FNs høynivåmøte om ikke-smittsomme sykdommer i september 2011.
Direktoratet har økt innsatsen på EU-området gjennom ivaretakelse av funksjonen nasjonalt kontaktpunkt for EUs helseprogram og narkotikaprogram. Norge har inngått ny avtale med EU om nye bidrag til EØS-finansieringsordning for perioden 2009–2014. Direktoratet vil være programpartner i ordningen.
I oktober 2010 ble direktoratets utviklingstrekkrapport 2010, Folkehelsearbeidet, veien til god helse for alle, publisert. Årets utviklingstrekkrapport fra Helsedirektoratet drøfter hovedutfordringer og peker på strategier for å styrke folkehelsearbeidet og derigjennom folkehelsen. Selv om helsetilstanden for gjennomsnittsnordmannen er god, er det betydelige sosiale ulikheter i helse.
I februar 2011 ble rapporten Nøkkeltall for helsesektoren for 2010 publisert. Her formidles vesentlige utviklingstrekk, status og nøkkeltall innen viktige innsatsområder som personell, økonomi, aktivitet, kvalitet, samhandling og e-helse. Rapporten viser at til tross for økt levealder i befolkningen, rammes flere av kroniske sykdommer som skyldes levevaner. Forebygging av overvekt og fedme er fortsatt av stor betydning. Rapporten viser videre at flere overlever alvorlige sykdommer som følge av bedre behandling. Kvalitetsregistre og kvalitetsindikatorer som belyser behandlingsresultat er viktig for utvikling av tjenestene. Helse- og omsorgstjenestene må derfor i større grad måle resultat av behandling, livskvalitet og pasienttilfredshet. Implementering av nytt nasjonalt rammeverk for kvalitetsindikatorer og oppfølging av Nasjonalt helseregisterprosjekt er hovedtiltak i den videre utviklingen.
Helserefusjonsområdet
Nasjonal innføring av automatisk frikort fra 1. juni 2010 har vært til stor nytte for brukerne. Antall utstedte frikort økte i 2010 med 36 pst. som følge av innføring av automatisk innsending av egenandelsinformasjon fra helsetjenesten. Det betyr at langt flere brukere fikk oppfylt sine rettigheter når det gjelder egenandelstak 1. I desember 2010 viser statistikk at 9 av 10 som hadde opparbeidet rett til frikort, mottok dette innen 18 dager etter at fritaket var nådd. Fra og med januar 2011 er også egenandeler ved pasientreiser inkludert i den automatiske ordningen. Implementering av krav til hyppighet og kvalitet i innsending av refusjonskrav og egenandelsinformasjon fra behandlere og institusjoner har vært viktig. Direktoratets arbeid for økt elektronisk innsending av refusjonskrav har vært avgjørende for frikortordningen.
Helserefusjonsområdets IKT-systemer er tett knyttet sammen med Nav. Helsedirektoratet har stor oppmerksomhet på arbeidet med overføring og utvikling av IKT-porteføljen. Støttetjenester til Helfo leveres fra og med 2010 fra Helsedirektoratet. Det arbeides videre med utvikling av fag- og saksbehandlingssystemer slik at behovene på helserefusjonsområdet gradvis kan overføres fra Nav og ivaretas av Helsedirektoratet. Etaten har inngått avtaler knyttet til utvikling av økonomitjenester og ny løsning for saksbehandling.
I 2010 er elektronisk reseptoppgjør faset inn til erstatning for tidligere oppgjørsløsning med landets apotek. Det er i tillegg arbeidet med elektronisk oppkopling av tannleger til helsenettet, og tilrettelagt for elektronisk innsending av oppgjørskrav til Helfo.
Til tross for store omstillings- og utviklingsoppgaver innenfor helserefusjonsområdet, er målet om kontinuitet i tjenesteproduksjonen i all hovedsak nådd. Direktoratets ytre etat Helfo har opprettholdt god produksjon både hva gjelder saksbehandling av søknader fra brukere og utbetaling av refusjonskrav til samhandlere. Saksbehandlings- og utbetalingsfrister er overholdt. Restanser av klagesaker er bygget ned og inngangen av klagesaker synes nå å være mer stabil. Omfattende økning av henvendelser til Servicesenteret i 2010 har imidlertid resultert i økende svartider på telefon. Økningen innenfor telefontjenesten skyldes bl.a. økt sikkerhetsnivå og følgelig hevet sikkerhetsterskel for elektronisk fastlegebytte og at Helfo og deres tjenester nå er mer kjent. Henvendelser som tidligere kom til Nav finner i stadig større grad veien til Helfos telefontjenester. I 2010 har det vært om lag 190 000 henvendelser kun på frikorttelefonen. Brukertilfredshet med hensyn til svartider har sunket noe, men tilfredsheten med kvalitet og service på selve tjenesten er fortsatt høy (om lag 90 pst. fornøyde).
Det gjennomføres årlig risikoanalyser og utarbeides tilhørende kontrollstrategier og nasjonale og regionale kontrollplaner for helserefusjonsområdet. Økt elektronisk innsending av refusjonskrav fra behandlere og tjenesteytere styrker mulighetene for automatiske kontroller.
Helsedirektoratet vil i samarbeid med Helfo i 2011 og 2012 rette fokus på videreutvikling av kontrollområdet.
Forordninger og forpliktelser overfor EØS innebærer nye utfordringer innenfor utenlandsområdet. Innsatsen på feltet er styrket, antall årsverk på området er økt og det er utviklet noe bedre systemstøtte. Utenlandsområdet er fortsatt preget av komplisert regelverk, mangel på gode styringsdata og begrenset systemstøtte. I 2010 ble det lagt til rette for innføring av ny refusjonsordning for planlagt ikke-sykehusbehandling (folketrygdloven § 5-24a). Direktoratet følger tett opp forvaltningen av refusjonsområdet knyttet til prinsipielle spørsmål til ordningen og omfang av saker.
Post 01 Driftsutgifter
Det foreslås 10 mill. kroner til elektronisk informasjonsutveksling med EU. Gjennom en EU-forordning i 2009 ble det innført nye krav om utveksling av elektronisk informasjon mellom EØS-land innenfor områdene sosial-, trygde- og helserettigheter. Forordningen skal sikre at informasjonsutvekslingen mellom landene fra og med mai 2012 skjer ved bruk av særskilte strukturerte elektroniske dokumenter. Mulighetene for papirbasert informasjonsutveksling vil da falle bort. Ved Stortingets behandling av Prop. 120 S (2010–2011) ble det bevilget 19 mill. kroner til systemutvikling på helseområdet.
I statsbudsjettet for 2011 ble det forutsatt at Helsedirektoratet skulle overta forvaltningsoppgaven med godkjenning av enkeltsøknader om spesialistgodkjenning fra yrkesorganisasjonene i løpet av høsten 2011. Oppgaven er en oppfølging av Stortingets behandling av Ot.prp. nr. 83 (2008–2009) som innebar at Helsedirektoratet ikke lenger hadde hjemmel til å delegere myndigheten til private yrkesorganisasjoner. I statsbudsjettet for 2011 ble det bl.a. innført en egen inntektspost, kap. 3720, post 04, knyttet til ordningen. For 2012 vil det bli en økning i saksmengden. Det foreslås en styrking av driftsrammen til direktoratet med 2 mill. kroner. Utgiftene dekkes mot tilsvarende økte inntekter, jf. omtale under post 04.
Det foreslås bevilget 15 mill. kroner til investeringer og drift i forbindelse med håndtering av kommunal medfinansiering og betaling for utskrivningsklare pasienter. De økonomiske virkemidlene i samhandlingsreformen forutsetter at kommunene får tilgang på relevante data om spesialisthelsetjenesten og at Helsedirektoratet har et fungerende oppgjørssystem.
Bevilgningen foreslås redusert med om lag 5,5 mill. kroner gjennom generell effektivisering.
Det foreslås følgende flyttinger til kap. 720, post 01:
10 mill. kroner fra kap. 605, post 01 under Arbeidsdepartementet til Helsedirektoratet knyttet til tjenesteavtalen mellom Helsedirektoratet og Arbeids- og velferdsetaten. Tjenesteavtalen regulerer de tjenester som Nav i dag utfører for Helsedirektoratet/Helfo knyttet til drift av IT-systemer og regnskapsarbeid. Det vises også til Prop. 120 S (2010–2011).
0,2 mill. kroner fra kap. 719, post 21 knyttet til Helsedirektoratets arbeid med EUs helse- og narkotikaprogram. Det vises til omtale under kap. 719.21.
0,4 mill. kroner fra kap. 719, post 21 til Abort- og steriliseringsnemndene. Det vises til omtale under kap. 719.21.
25 mill. kroner fra kap. 720, post 21 knyttet til driften av Kompetansesenter for IT i helse- og sosialsektoren (KITH AS). Virksomheten er i dag finansiert over post 21 og er omdannet fra aksjeselskap til et kompetansesenter under Helsedirektoratet. Formålet er bl.a. å samle myndighetenes ansvar for IKT-standardisering i sektoren, jf. Prop. 120 S (2010–2011).
6,3 mill. kroner til dekning av Helsedirektoratets kostnader til drift og forvaltning av Reseptformidleren/Mine resepter og verdikjeden i elektronisk resept, jf. omtale under kap. 720, post 22.
2 mill. kroner fra kap. 732, post 72–75 knyttet til rapportering av ventetider. De krav som er stilt om månedlig rapportering av ventetider i spesialisthelsetjenesten har ført til økte administrative kostnader knyttet til bearbeiding, tilrettelegging og publisering ved Norsk pasientregister. To regionale helseforetak har hatt avtale med pasientregisteret om månedlige ventelistetall og har betalt årlig til Helsedirektoratet for dette.
2 mill. kroner fra kap. 732, post 72–75 knyttet til rapportering for psykisk helse og avtalespesialister. Oppdatert informasjon om aktiviteter og ventetider i sektoren er viktige grunnlagsdata og avgjørende for god styring på alle nivåer i spesialisthelsetjenesten. Pga. saksbehandlingskapasiteten i Norsk pasientregister stilles det i dag kun krav om rapportering en gang i året. Det foreslås å øke kravet til tre ganger årlig, og at innholdet i rapporteringen også skal omfatte ventetidsinformasjon. Større datamengder og hyppigere rapportering gjør det nødvendig å forsterke den tekniske infrastrukturen i Norsk pasientregister og saksbehandlingskapasiteten.
2,5 mill. kroner fra kap. 763, post 21 knyttet til Helsedirektoratets arbeid med kommunalt rusarbeid. Helsedirektoratet har et sentralt ansvar for kompetanse- og kvalitetsutvikling som skal bidra til å gi personer med rusmiddelavhengighet et bedre kommunalt tilbud. Opptrappingsplan for rusfeltet er forlenget med to år, ut 2012. Innsatsen for personer med rusmiddelavhengighet er et prioritert område, og vil medføre arbeidsoppgaver for Helsedirektoratet ut over planperioden.
3,3 mill. kroner fra kap. 764, post 21 knyttet til Helsedirektoratets arbeid med psykisk helse. Helsedirektoratets ansvar og oppgaver på området psykisk helse er videreført etter opptrappingsplanens utløp i 2008. Arbeidet vil være knyttet til oppfølging og utvikling av de kommunale tjenestene til personer med psykiske lidelser og utviklingsarbeid på vold og traumefeltet. Opptrappingsplanens kvantitative målsetninger ble i stor grad nådd i planperioden, men evalueringen av planen viser at det gjenstår viktige utviklingsoppgaver knyttet til kvalitet, kompetanseheving og innhold i tjenestene.
1,4 mill. kroner fra kap. 781, post 21 knyttet til giftinformasjonsdatabasen, jf. Prop. 120 S (2010–2011). Dette er en elektronisk database for toksikologisk dokumentasjon og for registrering av data om alle henvendelser til Giftinformasjonens rådgivningstelefon. Ansvar for vedlikehold, drift og videreutvikling av databasen er nå i sin helhet et ansvar i Helsedirektoratet.
1 mill. kroner fra kap. 781, post 21 relatert til Helsedirektoratets arbeid med nasjonale faglige retningslinjer. Direktoratet har opprettet et sekretariat for å sikre samarbeid og metodestøtte for høy faglig kvalitet av kunnskapsbaserte råd og anbefalinger. Samarbeidet skjer både med andre produsenter av nasjonale og nordiske retningslinjer, og i det internasjonale nettverket for retningslinjer.
Helsedirektoratet og Arbeids- og velferdsdirektoratet har i samarbeid utviklet faglige veiledere til bruk i sykmeldingsarbeidet og et opplegg for obligatorisk opplæring av sykmeldere. Utviklingsarbeidet avsluttes i 2011. Videre drift av disse tiltakene er anslått til å kreve 4 mill. kroner årlig. Ansvaret for dette arbeidet er lagt til Helsedirektoratet. Det foreslås å styrke driftsbudsjettet med 4 mill. kroner til forvaltning av oppgavene. Merutgiftene dekkes gjennom ompostering av 2,5 mill. kroner fra kap. 781, post 21 og ved å overføre 1,5 mill. kroner fra Arbeidsdepartementets ramme.
Det foreslås følgende flytting fra kap. 720, post 01:
2,4 mill. kroner til kap. 1605, post 01 Statens senter for økonomistyring under Finansdepartementet, knyttet til lønns- og regnskapstjenester for Helseøkonomiforvaltningen.
Sett bort fra forslagene om flyttinger av bevilgninger til tiltak som Helsedirektoratet utfører i dag, eller som det foreslås at Helsedirektoratet skal overta, innebærer budsjettforslaget for 2012 at Helsedirektoratets ramme øker med totalt vel 21,5 mill. kroner, som svarer til 2,3 pst. Styrkingen er knyttet til elektronisk informasjonsutveksling med EU (oppfølging av EU-forordning), arbeidet med godkjenning av enkeltsøknader om spesialistgodkjenning og håndtering av kommunal medfinansiering og betaling for utskrivningsklare pasienter. Til fratrekk kommer et effektiviseringskrav på nesten 5,5 mill. kroner.
Post 21 Spesielle driftsutgifter
Hoveddelen av bevilgningen dekker Nasjonal strategi for elektronisk samhandling i helse- og omsorgssektoren 2008–2013 (Samspill 2.0). Strategien tar sikte på realisering og konsolidering av tidligere mål, og legger opp til strammere styring og sterkere lokal forankring.
Følgende bevilgninger foreslås flyttet:
25 mill. kroner til kap. 720, post 01 knyttet til driften av Kompetansesenter for IT i helse- og sosialsektoren (KITH AS). Virksomheten er i dag finansiert over post 21 og er omdannet fra aksjeselskap til et kompetansesenter under Helsedirektoratet. Formålet er bl.a. å samle myndighetenes ansvar for IKT-standardisering i sektoren, jf. Prop. 120 S (2010–2011).
9 mill. kroner fra kap. 761, post 67 knyttet til informasjonsvirksomhet i forbindelse med samhandlingsreformen .
2 mill. kroner fra kap. 761, post 67 til kap. 720, post 21, knyttet til felles nasjonalt telefonnummer for kommunal legevakt.21 mill. kroner fra kap. 720, post 21 til kap. 781, post 70, knyttet til utbredelse av elektroniske meldinger og tekniske drift av Nasjonal helseportal.
Det skal etableres en nasjonal kjernejournal. Tiltaket framheves som et viktig strategisk tiltak i samhandlingsreformen. Det foreslås 85 mill. kroner til nasjonal kjernejournal. Mangel på livsviktig og kritisk informasjon om pasienten kan føre til utilsiktede hendelser, skade og dødsfall og unødvendige sykehusinnleggelser. Formålet med en kjernejournal er økt pasientsikkerhet gjennom tilgang til livsviktig informasjon som legemidler (medisinkort), allergier og sykdommer/behandling. Tilgang til slik informasjon vil være av vesentlig betydning for både allmennlegene, pleie- og omsorgstjenesten, legevakten, akuttmottak på sykehus og internt i sykehus. Et forprosjekt ble startet i 2011 for å se på teknisk løsning og innhold. Første versjon er planlagt innført med bl.a. informasjon om medisiner, som er særlig kritisk i forbindelse ved akutte situasjoner. Det er lagt opp til gjenbruk av informasjon i sentrale registre, som reseptformidleren og Norsk Pasientregister. Det forutsettes trinnvis videreutvikling.
Å legge til rette for økt pasient- og brukermedvirkning er en viktig del av helsepolitikken for å møte utfordringene helse- og omsorgssektoren står overfor. Helse- og omsorgssektoren må i mye større grad enn i dag involvere pasientene og brukerne. Dette gjelder både med tanke på forebygging og underveis i et behandlingsforløp. Erfaring fra andre land viser at informasjon, selvbetjening og dialog på nett kan bedre behandlingen og samtidig gi innsparing. Som et ledd i dette ble nasjonal helseportal lansert juni 2011. Portalen skal fungere som en integrert del av helsetilbudet og på sikt også inkludere telefontjeneste, mulighet for kommunikasjon og timebestilling. Her har pasienter, brukere og pårørende en mulighet til å få enkel tilgang informasjon om sykdom og behandling, om tjenestetilbudet i sektoren og veiledning om rettigheter og støtteordninger. I 2012 skal portalen tilby bedre funksjonalitet og flere selvbetjeningsløsninger. Videre utvikling vil skje trinnvis.
For å fremme elektronisk samhandling i helse- og omsorgssektoren, må systemene benytte samme språk og kommunisere på samme kanal. Dette krever bruk av en felles samhandlingsarkitektur og standarder for sektoren. Per i dag er bruk av standarder basert på frivillighet. Det foreslås å sette i verk sertifiseringsordninger for funksjonaliteten i de viktigste systemene i helsesektoren. Det vil være behov for en testordning som sikrer at alle systemer fungerer sammen og utveksler informasjon korrekt for å understøtte behandlingen.
Et nasjonalt telefonnummer til kommunale legevaktsentraler vil bedre tilgjengeligheten til legevakt for innbyggerne. Helsedirektoratet er derfor gitt i oppdrag å etablere en ordning med felles legevaktnummer. Prosjektet ble startet i 2011. Det foreslås 2 mill. kroner til formålet i 2012. Det vises også til omtale av legevakt under kap. 762.
Det ble i 2011 bevilget 10 mill. kroner til informasjonsvirksomhet tilknyttet samhandlingsreformen. 5 mill. kroner ble disponert av Helsedirektoratet til deres arbeid med å understøtte kommuner og helseforetak i gjennomføringen av reformen. 5 mill. kroner har gått til etablering av Nasjonalt nettverk for gjennomføring av reformen, samt konferanser og annet informasjonsarbeid knyttet til dette. Nettverket styres av Helse- og omsorgsdepartementet og skal gjennom informasjonsvirksomhet og erfaringsoverføring understøtte gjennomføringen. Nettverket og andre tiltak som skal bidra til en vellykket gjennomføringsfase foreslås finansiert med 19 mill. kroner over kap. 720, post 21. Satsingen er foreslått styrket med 9 mill. kroner i 2012 gjennom omdisponering fra kap. 761, post 67. Det vises til omtale under programkategori 10.60.
Post 22 Elektroniske resepter
Følgende bevilgning foreslås flyttet:
6,3 mill. kroner til kap. 720, post 01, knyttet til drift og forvaltning av Reseptformidleren og Mine Resepter.
3,1 mill. kroner til kap. 750, post 01, knyttet til Legemiddelverkets arbeid med drift av deler av forskrivningsstøttesystemet som inngår i e-reseptløsningen.
E-reseptprogrammet etablerer en helhetlig elektronisk løsning for å rekvirere og ekspedere reseptpliktige legemidler, medisinsk utstyr og næringsmidler, samt gir grunnlag for økonomisk oppgjør til apotekene/bandasjistene ved utleveringer på blå resept. For pasientene vil fordelene ved elektroniske resepter bl.a. være bedre sikkerhet, f.eks. mindre risiko for feilekspederinger, og elektronisk oversikt over egne resepter.
I programmet inngår den grunnleggende e-reseptfunksjonaliteten som innebærer at forskriver sender resepten fra eget journalsystem til en reseptformidler som er tilgjengelig for det apoteket pasienten velger å benytte. E-reseptløsningen gir også støtte til forskriver i form av faktaopplysninger om legemidler, løsninger for refusjonsoppgjør mellom apotek og staten, mulighet for elektroniske søknader fra lege om bruk av legemidler uten markedsføringstillatelse og søknader om refusjon av legemidler som ikke er forhåndsgodkjent for refusjon. Programmet utvikler videre løsningen Mine resepter som gir den enkelte oversikt over vedkommendes gyldige elektroniske resepter.
Piloteringen av e-reseptløsningen startet i Os kommune utenfor Bergen i mai 2010, og fortsatte i Larvik høsten 2010. Nasjonal utbredelse av elektronisk resept ble startet 6. juni 2011 i Sunnhordland, med målsetning om utbredt løsning i Hordaland og Vestfold fylker ved utløpet av 2011. For å bidra til raskere nasjonal utbredelse av løsningen, har e-reseptprogrammet utviklet en generell forskrivningsmodul. Denne vil gjøre det mulig for legene å bruke elektronisk resepter selv om de ikke har pasientjournalprogram som støtter elektronisk resept.
Elektronisk resept skal også innføres i helseforetakene.
Post 70 Refusjon helsehjelp i utlandet
Det vises til omtale av den nye refusjonsordningen for helsehjelp i andre EØS-land under programområde 30 Stønad ved helsetjenester. Helfo skal refundere midler til pasienter innenfor bl.a. områdene allmennlegetjenester, tannbehandling i fylkeskommunen jf. tannhelsetjenesteloven, ikke-sykehusbehandling i spesialisthelsetjenesten og fysioterapi over denne posten. Ordningen ble innført 1. januar 2011, og utbetalingene på posten har vært relativt lave per 1. juli 2011. Det er knyttet usikkerhet til det totale omfanget av utbetalingene i 2011 og 2012. For 2012 er bevilgningsbehovet anslått til 8,2 mill. kroner.
Kap. 3720 Helsedirektoratet
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
02 | Diverse inntekter | 30 539 | 2 482 | 2 559 |
03 | Refusjon helsehjelp i utlandet | 8 000 | 8 248 | |
04 | Gebyrinntekter | 1 000 | 3 031 | |
15–18 | Refusjon lønnsutgifter | 30 539 | ||
Sum kap. 3720 | 54 599 | 11 482 | 13 838 |
Post 03 Refusjon helsehjelp i utlandet
Helfo skal sende krav om dekning av utgiftene for refusjoner belastet kap. 720, post 70, til kommunene, fylkeskommunene og regionale helseforetak. Dette inntektsføres på kap. 3720, post 03. Det er knyttet usikkerhet til det totale omfanget av inntektene i 2011 og 2012. For 2012 er inntektene anslått til 8,2 mill. kroner.
Post 04 Gebyrinntekter
I statsbudsjettet for 2011 ble det forutsatt at Helsedirektoratet skulle overta forvaltningsoppgaven med godkjenning av enkeltsøknader om spesialistgodkjenning fra yrkesorganisasjonene i løpet av høsten 2011. I den forbindelse ble det innført en egen inntektspost knyttet til ordningen. Det ble lagt til grunn et inntektsanslag på 1 mill. kroner i 2011. Gebyrene vil omfatte spesialistgodkjenning av leger, optikere og tannleger. Det fastsettes også gebyrer for resertifisering av allmennleger. Ved fastsettelse av gebyrer er det bl.a. lagt til grunn en rimelighetsbetraktning ut fra sakskompleksitet ved behandling av ulike type søknader. Det er også tatt hensyn til gjeldende gebyrsatser for spesialistgodkjenning i andre nordiske land.
For 2012 vil det bli en økning i saksmengden, bl.a. som følge av at ordningen får helårseffekt. Det foreslås at inntektene settes opp med 2 mill. kroner til totalt 3 mill. kroner.
Kap. 721 Statens helsetilsyn
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 93 405 | 87 836 | 89 122 |
21 | Spesielle driftsutgifter | 6 000 | 6 186 | |
Sum kap. 0721 | 93 405 | 93 836 | 95 308 |
Følgende bevilgning foreslås flyttet:
0,45 mill. kroner fra kap. 721, post 01 til kap. 725, post 01, knyttet til flytting av meldeordningen etter spesialisthelsetjenesteloven § 3-3.
Statens helsetilsyn har det overordnede faglige tilsyn med barnevern-, sosial- og helsetjenesten og er overordnet myndighet for klager som gjelder manglende oppfyllelse av rettigheter. Helsetilsynet i fylket vil fra og med 2012 integreres på lik linje med andre fagområder i fylkesmannsembetet og opphøre som egen instans. Fylkesmannen etableres som felles klage- og tilsynsinstans, og fører tilsyn med barnevern-, sosial- og helsetjenesten.
I tillegg til det overordnede faglige tilsynet som følger av barnevernloven, sosialtjenesteloven, lov om sosiale tjenester i arbeids- og velferdsforvaltningen, samt lov om statlig tilsyn med helsetjenesten, fører Statens helsetilsyn selv tilsyn på enkelte områder. Det gjelder medisinsk og helsefaglig forskning og forvaltningen av forskningsbiobanker etter lov om medisinsk og helsefaglig forskning, samt tilsyn med blodbanker og virksomheter som håndterer humane celler og vev. Basert på avtale mellom Forsvarsdepartementet og Helse- og omsorgsdepartementet fører også Statens helsetilsyn tilsyn med Forsvarets helsetjenester til norsk militært personell under operasjoner i utlandet.
Det overordnede tilsynet innebærer å ha oversikt over sosiale og helsemessige forhold i befolkningen, med særlig vekt på tjenestenes plikt til å oppfylle utsatte gruppers rettigheter. Som overordnet myndighet er det også Statens helsetilsyns ansvar å ha god styring av tilsynet med barnevern-, sosial- og helsetjenesten, herunder sørge for koordinering og harmonisering av tilsynet, vedlikehold og styrking av kompetanse, samt utvikling av tilsynsmetodikk og oppfølging av tilsyn og formidling av tilsynserfaringer.
Helsetilsynets klagebehandling, tilsyn og rådgivning skal medvirke til at:
befolkningens behov for tjenester ivaretas
barnevern-, sosial- og helsetjenestene drives forsvarlig
barnevernstjenestene er til barnas beste
svikt i tjenestene forebygges
ressursene i tjenestene brukes på en forsvarlig og effektiv måte
I tillegg er det et sentralt mål at befolkningen har tillit til personell og tjenestene.
Prioritering av områder for planlagt tilsyn bygger på vurderinger av fare for svikt i tjenestene og de verdier og mål som er nedfelt i lover, forskrifter og nasjonal politikk. I risikovurderingene inngår kunnskap fra klagesaker, tilsynssaker, revisjoner av virksomhetene, områdeovervåkning og andre kilder. Tilsynsressursene styres mot områder av stor betydning for enkeltmenneskers rettssikkerhet der sannsynlighet for svikt er stor, der konsekvensene av svikt for brukere og pasienter er alvorlige, eller der brukere og pasienter ikke selv kan forventes å ivareta egne interesser.
Innenfor rettighetsklager på helseområdet skal tilsynsmyndighetene prioritere klagesaker om nødvendig helsehjelp og rett til vurdering.
Resultat 2010
Statens helsetilsyn ble 1. januar 2010 overordnet tilsynsmyndighet for barnevern og for tjenester etter lov om sosiale tjenester i Nav. Viktige fokusområder for Statens helsetilsyns aktivitet i 2010 var de nye ansvarsområdene for overordnet tilsyn, ny varslingsplikt og opprettelse av utrykningsgruppe ved alvorlige hendelser, samt tilsynet med sosial- og helsetjenester til eldre.
Fylkesmennene gjennomførte 1078 tilsyn med 186 barnevernsinstitusjoner, medregnet fosterhjem som tar imot barn med atferdsvansker. 974 av tilsynene var tilsyn hvor det skal inngå samtaler med barn og unge som bor på institusjonen. 462 av disse var uanmeldte.
Statens helsetilsyn har i 2010 påbegynt arbeid med utvikling av veiledere for tilsynsmyndighetens samtaler med barn og ungdom, for behandling av hendelsesbaserte tilsynssaker etter barnevernloven, og for landsomfattende tilsyn i kommunalt barnevern i 2011.
Fylkesmennene behandlet 680 tilsynsklager som gjaldt hendelser og forhold i barneverntjenesten i kommunene. I 93 saker ble det påpekt lovbrudd, og i 135 saker ble det gitt øvrig kritikk. Det ble behandlet 127 tilsynsklager rettet mot barnevernsinstitusjoner og i 7 saker ble det påpekt lovbrudd, mens det i 20 saker ble gitt øvrig kritikk.
Fylkesmennene behandlet 188 saker som gjaldt klager på enkeltvedtak etter barnevernloven. 86 pst. av sakene ble behandlet innen tre måneder (kravet var 90 pst.). I 55 saker ble vedtak opphevet eller endret. Det ble behandlet 314 klagesaker som gjaldt tvangstiltak og 52 klagesaker som gjaldt andre tiltak i barneverninstitusjoner. 84 pst. av sakene ble behandlet innen 3 måneder (kravet var 90 pst.).
Det ble gjennomført 84 systemrevisjoner etter ny lov om sosiale tjenester i Nav (kravet var 100). 67 av disse var del av et landsomfattende tilsyn med hvorvidt kommunene sikrer at henvendelser og søknader om økonomisk stønad blir håndtert og behandlet i henhold til lov- og forskriftskrav.
Det ble i 2010 behandlet 3210 klagesaker om økonomisk stønad og 29 saker om kvalifiseringsprogrammet etter lov om sosiale tjenester i Nav. Fylkesmannen stadfestet omtrent fire av fem vedtak Nav hadde fattet. 80 pst. av klagene ble behandlet innen tre måneder.
Fylkesmennene gjennomførte i 2010 til sammen 169 systemrevisjoner etter sosialtjenesteloven (kravet var 180) og 339 systemrevisjoner med helsetjenesten (kravet var 300). Mer enn halvparten av de planlagte tilsynene var del av det landsomfattende tilsynet med helse- og sosialtjenester til eldre.
Fylkesmennene behandlet 1278 klagesaker etter sosialtjenesteloven i 2010. 62 pst. av sakene ble behandlet innen 3 måneder (kravet var 90 pst.). Antall ikke ferdigbehandlede saker ved utgangen av 2010 ble redusert med 20 pst. til 335 saker. Flest klager gjelder omsorgslønn, deretter følger klager om praktisk bistand og avlastning. Kommunens vedtak ble stadfestet i to av tre saker.
Statens helsetilsyn har det overordnede ansvaret for tilsyn med bruk av tvang og makt overfor enkelte personer med psykisk utviklingshemming. Fylkesmennene godkjente 902 vedtak om planlagte skadeavvergende tiltak og tiltak for å dekke tjenestemottakerens grunnleggende behov i 2010, til sammen 1395 tiltak. 36 vedtak ble ikke godkjent. Ved utgangen av året var det 835 personer som hadde vedtak om tvangstiltak, 5 pst. var under 18 år. Fylkesmennene gjennomførte 229 stedlige tilsyn.
I juni 2010 ble det etablert en ny ordning der sykehusene er pålagt å umiddelbart varsle Statens helsetilsyn om alvorlige hendelser, det vil si dødsfall eller betydelig skade på pasient hvor utfallet er særlig uventet i forhold til påregnelig risiko. En utrykningsgruppe vurderer varslene. I noen av sakene reiser gruppen umiddelbart til sykehuset for informasjonsinnhenting fra involvert personell, ledelsen og pasient/pårørende. Mange av varslene følges opp av Helsetilsynet i fylket, mens de øvrige ikke gir grunn til oppfølging. Hensikten er å forbedre den tilsynsmessige oppfølgingen av alvorlige hendelser i spesialisthelsetjenesten. I 2010 kom det 53 varsler fra somatisk spesialisthelsetjeneste og 19 fra psykisk helsevern. Seks av varslene førte til utrykning.
Det kom inn 2781 nye tilsynssaker ved Helsetilsynet i fylket i 2010, en økning på 13 pst. fra året før. Helsetilsynet i fylkene ferdigbehandlet 2175 tilsynssaker, og kravet om fem måneder median saksbehandlingstid ble oppfylt på landsbasis.
I 2010 behandlet Statens helsetilsyn 347 tilsynssaker som var oversendt fra Helsetilsynet i fylkene for vurdering. Median saksbehandlingstid var 5,4 måneder og kravet til saksbehandlingstid ble innfridd. Det ble gitt 255 reaksjoner. Reaksjonene var i 27 tilfeller rettet mot virksomheter der det ble påvist brudd på helselovgivningen pga. utilstrekkelig intern organisering og styring. 228 reaksjoner var rettet mot helsepersonell. Til sammen 119 autorisasjoner / lisenser ble kalt tilbake, og det ble utstedt 88 advarsler. I over halvparten av tilfellene er tilbakekall av autorisasjon relatert til rus.
Statens helsetilsyn oversendte 76 klager på vedtak til Statens helsepersonellnemnd i 2010. Nemnda stadfestet i 2010 Statens helsetilsyns vedtak i 50 saker.
Staten begjærte påtale i åtte saker i 2010. I ni saker som var under etterforskning, konkluderte Helsetilsynet med at det ikke var grunnlag for å begjære påtale mot helsepersonell eller virksomhet. Tre helsepersonell ble anmeldt til politiet på bakgrunn av mistanke om straffbart forhold.
Helsetilsynet i fylkene behandler klager etter pasientrettighetsloven og noen andre lovbestemmelser. Etter noen år med nedgang var det i 2010 kraftig vekst i antall rettighetsklager. Helsetilsynet i fylkene ferdigbehandlet 974 slike klager. I 39 pst. av sakene er det gitt helt eller delvis medhold i klagen, eller vedtaket er opphevet pga. saksbehandlingsfeil o.l. 61 pst. av sakene ble behandlet innen tre måneder (kravet var 90 pst.). Ved utgangen av året var det 251 rettighetsklager under behandling hos Helsetilsynet i fylkene.
Helsetilsynet i fylkene fikk kopi av 2075 vedtak om bruk av tvang for å gi helsehjelp til pasienter uten samtykkekompetanse som motsetter seg helsehjelp. Færre enn 10 pst. ble endret eller opphevet av Helsetilsynet.
I 2009 startet Statens helsetilsyns fireårige satsing på tilsyn med sosial- og helsetjenester til eldre. I 2009 og 2010 ble det laget 11 veiledere for tilsyn med disse tjenestene. Som del av landsomfattende tilsyn, ble det i 2010 gjort tilsyn i 342 virksomheter i kommunene. Ved siden av systemrevisjoner ble det tatt i bruk alternative tilsynsmetoder som uanmeldt tilsyn, sjølmeldingstilsyn der kommuner selv rapporterer og vurderer egne tjenester, stikkprøvetilsyn (dokumentgranskning) og tilsyn med fastleger. Temaer har vært ivaretakelse av personer med demenssykdom, legemiddelhåndtering, behandling og forebygging av underernæring, rehabiliteringstilbud i sykehjem og avlastning for pårørende med tyngende omsorgsoppgaver (jf. Rapport fra Helsetilsynet 5/2011).
I 2010 valgte Helsetilsynet i fylkene selv tilsynstema for spesialisthelsetjenesten i sin helseregion, basert på egne risikovurderinger. Det var stor spredning i tilsynstemaer: slagbehandling, kommunikasjon i helseforetak, små fødeavdelinger, barne- og ungdomspsykiatri, diagnostisering og utredning av brystkreft, avtalespesialister innen psykisk helsevern, hoftebruddsbehandling og hofteprotesekirurgi. Disse regionale tilsynene utgjorde 50 av tilsynene med spesialisthelsetjenesten i 2010.
Helsetilsynet i fylkene avsluttet i 2010 et treårig tilsyn med legemiddelbehandlingen i sykehjem, og funnene er oppsummert i rapporten Sårbare pasienter, utrygg tilrettelegging (Helsetilsynet 7/2010). I 51 av 67 tilsyn ble det funnet avvik.
Helsetilsynet i fylkene og fylkesmennene følger opp avvik fra lov eller forskrift overfor den aktuelle virksomheten (eiere og ansvarlige) inntil forholdene er brakt i orden. Ved utgangen av 2010 var det 65 tilsyn med helsetjenesten og 47 tilsyn med sosialtjenesten fra 2009 eller tidligere der avvik ikke var rettet.
Statens helsetilsyn har ført tilsyn med blodbankvirksomheten i alle de 20 helseforetakene som har godkjente blodbanker i løpet av de tre siste årene. Det ble undersøkt om helseforetaket gjennom sin internkontroll / kvalitetsstyringssystem sikrer kritiske trinn i transfusjonskjeden. Hvert enkel tilsyn avsluttes ikke før det er dokumentert at iversatte tiltak har gitt ønsket effekt.
Statens helsetilsyn gjennomførte i 2010 tilsyn med de tre virksomhetene som har godkjenning for håndtering av hornhinner mv. til bruk på mennesker i Norge. Tilsynene er oppsummert i Rapport fra Helsetilsynet 2/2011.
Tilsyn med Sanitetstjenesten til norske militære styrker i Afghanistan ble i 2010 forberedt ved at gjeldende formelle krav ble klarlagt i samarbeid med Forsvaret, avtale om bistand fra ekstern helsespesialist ble inngått og gjennomføringsplan ble lagt for det første tilsynet. Tilsyn med akuttmedisinske sanitetstjenester, herunder evakueringstjenesten, ble gjennomført i første halvår 2011.
Prosjektet Styrket tilsyn med spesialisthelsetjenesten ble avsluttet i oktober 2009. Prosjektet ble fulgt opp i 2010 gjennom områdeovervåking, risikovurdering av fagområder (i 2010 tjenester til skrøpelige eldre), videreutvikling av metoderepertoar og kompetanseutvikling i Statens helsetilsyn og Helsetilsynet i fylkene.
Det ble utført en risikoanalyse av norsk kreftbehandling 2009. Resultatet ble publisert i Rapport fra Helsetilsynet 4/2010. Helsetilsynet i Hordaland fulgte opp analysen ved å gjøre tilsyn med utredning av brystkreft. Helse- og omsorgsdepartementet har i oppdragsdokumentet til regionale helseforetak for 2011 bedt foretakene om å være særskilt oppmerksomme på rapportene fra dette tilsynet.
Statens helsetilsyn har i 2010 gitt ett pålegg til virksomhet etter helselovgivningen. Det gjaldt svikt i ambulansetjeneste og ble gitt til Helse Førde HF med hjemmel i spesialisthelsetjenesteloven § 7-1. I tillegg ble det gitt flere pålegg til virksomheter som ikke svarer tilsynsmyndigheten i tilsynssaker.
Statens helsetilsyn har gjennomført tilsyn rettet mot landets barselavdelinger knyttet til liggetid og samhandlingsavtaler med kommunenes helsetjenester Tilsynet er oppsummert i Rapport fra Helsetilsynet 3/2011.
Satsingsområder og mål for 2012
Det landsomfattende tilsynet fra 2011 med hvordan kommunenes barneverntjeneste arbeider med undersøkelser og med evaluering av tiltak til barn som bor hjemme, skal videreføres i 2012.
Det vil bli gjennomført et landsomfattende tilsyn med sosialtjenesten i Nav, der temaet er kommunenes tildeling av kvalifiseringsprogram. Tilsynet starter opp høsten 2011 og videreføres i hele 2012.
Det skal føres et landsomfattende tilsyn med kreftbehandling, med særlig vekt på håndtering og vurderinger av henvisninger. Dette er et viktig område som angår mange, og manglende eller forsinket diagnostikk og behandling kan få svært alvorlige konsekvenser.
Innenfor den kommunale helse- og omsorgstjenesten skal det føres landsomfattende tilsyn med kommunal legevakt. Kommunal legevakt har et stort volum av pasienthenvendelser og må ofte håndtere alvorlige og/eller akutte situasjoner. Både fylkesmannen og Statens helsetilsyn behandler et stort antall tilsynssaker som gjelder dette tjenesteområdet. Disse sakene gjelder blant annet ventetid og tilgjengelighet til legevakten, faglige vurderinger av personell på vakt, stor turnover, kommunikasjon mellom personell på legevaktsentral og legevaktlege, ambulansepersonell og akuttmedisinske kommunikasjonssentraler.
Statens helsetilsyn skal fortsette planlegging og gjennomføring av tilsyn i tråd med forskriften om krav til kvalitet og sikkerhet ved håndtering av humane celler og vev.
Det planlegges i 2012 tilsyn med blodbankvirksomheten i helseforetakene i ht. kravene i blodforskriften.
Statens helsetilsyn skal planlegge og gjennomføre tilsyn med Forsvarets helsetjenester til norsk personell i militære operasjoner i utlandet i ht. avtale mellom Helse- og omsorgsdepartementet og Forsvarsdepartementet.
Statens helsetilsyn skal i 2012 føre tilsyn med kommunale helseinstitusjoners etterlevelse av krav i forskrift om smittevern i helsetjenesten. Smittevernet i kommunale helseinstitusjoner for eldre blir stadig viktigere, både fordi beboerne er mer hjelpetrengende og infeksjonsutsatte enn tidligere, og fordi beboere og helsepersonell stadig flytter mellom disse institusjonene og andre deler av helsetjenesten. Aktiviteten skal sees i sammenheng med Nasjonal strategi for forebygging av infeksjoner i helsetjenesten og antibiotikaresistens (2008–2012).
Som ledd i Helsetilsynets fireårige satsing på tilsyn med tjenester til eldre, oppsummeres tilsynserfaringer ved alle eller utvalgte embeter.
På barnevernområdet vil det bli gjennomført tilsyn med kommunenes oppfølging av barn i fosterhjem.
Statens helsetilsyn ble i 2010 gitt i oppdrag å etablere en utrykningsgruppe i en prøveperiode på to år. Hensikten er å bedre den tilsynsmessige oppfølgingen av alvorlige hendelser i spesialisthelsetjenesten. Prøveordningen videreføres i 2012. Utvikling og utprøving av metode og verktøy er en del av prøveordningen. Ordningen skal evalueres.
Statens helsetilsyn har i 2011 gjennomgått Helsetilsynet i fylkenes behandling av kopi av vedtak om innleggelse og tilbakehold av i institusjon, hjemlet i kap. 4 A i pasientrettighetsloven. På bakgrunn av funn fra gjennomgangen, har hvert embete mottatt skriftlige tilbakemeldinger for eget kvalitetssikrings- og forbedringsarbeid. Dette kvalitetssikringsarbeidet videreføres i 2012.
Resultatmål og saksbehandlingstid i 2012
Median saksbehandlingstid for tilsynssaker som avsluttes i Statens helsetilsyn 2012, skal være seks måneder eller mindre ved maksimalt 250 nye saker.
Median saksbehandlingstid for tilsynssaker som avsluttes hos fylkesmannen i 2012, skal være fem måneder eller mindre ved maksimalt 2000 nye saker.
Av klagesakene etter pasientrettighetsloven, tannhelsetjenesteloven og kommunehelsetjenesteloven som fylkesmannen avslutter i 2012, skal minst 90 pst. ha en saksbehandlingstid på tre måneder eller mindre. Unntatt er saker som gjelder dekning av nødvendige reiseutgifter mellom hjem og behandlingssted.
For klagesaker som gjelder nødvendige reiseutgifter mellom hjem og behandlingssted, skal median behandlingstid være tre måneder eller mindre.
Av klagesaker etter sosialtjenesteloven som behandles av Fylkesmannen, og avsluttes i 2012, skal minst 90 pst. ha en saksbehandlingstid på tre måneder eller mindre.
Av klagesaker etter lov om sosiale tjenester i Nav som behandles av Fylkesmannen, og avsluttes i 2012, skal minst 90 pst. ha en saksbehandlingstid på tre måneder eller mindre.
Av klagesaker etter barnevernloven som behandles av Fylkesmannen, og avsluttes i 2012, skal minst 90 pst. ha en saksbehandlingstid på tre måneder eller mindre.
Det skal gjennomføres minst 180 tilsyn som systemrevisjon med sosialtjenesten kap. 4 under Helse- og omsorgsdepartementets ansvarsområde (kap.4, 4A, 6 og 7 i lov om sosiale tjenester), og minst 300 med helsetjenesten.
Det skal gjennomføres minst 100 tilsyn som systemrevisjon med sosiale tjenester i Nav.
Tilsynet med barnevernsinstitusjoner skal minimum gjennomføres i det omfang som går fram i forskrift om tilsyn med barn i barnevernsinstitusjoner for omsorg og behandling.
Post 01 Driftsutgifter
Bevilgningen dekker ordinære utgifter til lønn, godtgjørelser, varer og tjenester.
Det foreslås å flytte 0,45 mill. kroner til kap. 725, post 01 knyttet til at ansvaret for lovpålagte meldinger om alvorlige hendelser etter spesialisthelseloven § 3-3. Bevilgningen foreslås flyttet fra Statens helsetilsyn til Nasjonalt kunnskapssenter for helsetjenesten 1. juli 2012.
Post 21 Spesielle driftsutgifter
Bevilgningen dekker utgifter til utrykningsenheten ved alvorlige hendelser med dødsfall eller betydelig skade på pasient hvor utfallet er særlig uventet ut fra påregnelig risiko. Denne enheten ble sommeren 2010 opprettet for en prøveperiode på to år.
Kap. 722 Norsk pasientskadeerstatning
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 118 226 | 114 823 | 131 668 |
70 | Advokatutgifter | 29 177 | 30 895 | 31 853 |
71 | Særskilte tilskudd | 9 115 | 2 128 | 1 855 |
Sum kap. 0722 | 156 518 | 147 846 | 165 376 |
Norsk pasientskadeerstatning behandler erstatningskrav fra pasienter som mener de har blitt påført skade etter behandling innen helsetjenesten. Vilkårene som må være oppfylt for å få erstatning er nedfelt i pasientskadeloven. Ett av vilkårene er at det foreligger et ansvarsgrunnlag og lovens utgangspunkt er at skaden må skyldes behandlingssvikt. Det er ikke et vilkår for erstatningsansvar at den som har voldt skaden har opptrådt uaktsomt eller forsettlig, slik det er etter alminnelig erstatningsrett. Saksbehandlingen er gratis for pasienten. Norsk pasientskadeerstatning skal innhente alle relevante opplysninger og sørge for at saken blir tilstrekkelig utredet, og har innenfor sitt saksområde en alminnelig veiledningsplikt. Utgangspunktet er at pasienten ikke skal trenge advokat for å søke erstatning. Dersom lovens vilkår for å få erstatning er oppfylt, skal Norsk pasientskadeerstatning fastsette erstatningen etter alminnelige erstatningsrettslige regler. Erstatningsutmålingen er individuell, og skal først og fremst dekke tap eller utgifter som følge av skaden. Hvis skaden er varig og betydelig, kan det i tillegg foreligge rett til menerstatning.
Med virkning fra 1. januar 2009 overtok Norsk pasientskadeerstatning ansvaret for forvaltning av pasientskader påført etter behandling i den private helsetjeneste. Det er etablert et styre for Norsk pasientskadeerstatning. Styret fører bl.a. tilsyn med at erstatningsordningens samlede virksomhet er organisert i tråd med lover, forskrifter og instrukser.
Norsk pasientskadeerstatning behandler søknader om erstatning på vegne av Legemiddelforsikringen. Norsk pasientskadeerstatning fakturerer Legemiddelforsikringspoolen og Norsk Legemiddelforsikring AS for saksbehandlingstjenestene.
Fra opprettelsen av Norsk pasientskadeerstatning i 1988 og til utgangen av 2010 har Norsk pasientskadeerstatning mottatt i overkant av 50 000 erstatningskrav. Saksmengden økte fra 3875 saker i 2009 til 4276 saker i 2010. 347 av sakene knytter seg til privat sektor. 1296 pasienter fikk medhold i sitt krav om erstatning, mens 2688 fikk avslag. Gjennomsnittet for de siste fem årene viser at andelen pasienter som har fått erstatning har vært på 33 pst.
I 2010 ble erstatningsutbetalingene i offentlig sektor rundt 790 mill. kroner. Dette er en økning på 7 pst. fra 2009. Det ble utbetalt i overkant av 2 mill. kroner i saker knyttet til privat sektor. Det forventes at erstatningsutbetalingene vil øke både i 2011 og 2012. For saker hvor erstatningens størrelse ble fastsatt i 2010, ble det i gjennomsnitt utbetalt 660 000 kroner per sak, varierende fra et minstebeløp på 5000 kroner og opp til åtte mill. kroner.
I 2010 var gjennomsnittlig saksbehandlingstid for saker med hensyn til om erstatningssøker har krav på erstatning eller ikke 405 dager, mot 449 dager året før. Gjennomsnittlig saksbehandlingstid for å avklare erstatningens størrelse etter at det er fattet vedtak om erstatning, var 423 dager, mot 511 dager året før.
Per utgangen av mai 2011 var erstatningsutbetalingene på om lag 360 mill. kroner. Per 31. mai 2011 hadde saksavviklingen knyttet til offentlig helsetjeneste en økning på 8,5 pst. fra samme tidspunkt i 2010. Saksbehandlingstiden for ansvarsvedtak var 355 dager mot 424 dager på samme tid i fjor. Saksbehandlingstid for utmåling per mai 2011 var 352 dager mot 452 dager på samme tid i fjor.
Det har vært en prioritert oppgave å øke saksavviklingen i Norsk pasientskadeerstatning. Avviklingen økte for andre år på rad i 2010. I første halvår 2011 har saksavviklingen økt med 10,5 pst. Sammenliknet med første halvår 2010.
Det forventes en viss nedgang i den gjennomsnittlige saksbehandlingstiden i 2011, og en ytterligere nedgang i 2012. Det understrekes at den forventede gjennomsnittlige saksbehandlingstiden for nye saker meldt til Norsk pasientskadeerstatning i 2011/2012 vil være lavere enn den historiske saksbehandlingstiden for de saker som avsluttes i 2011/2012.
Saksavviklingen følges nøye, og balansen mellom grundighet og tidsbruk vurderes kontinuerlig. Det er gjort organisatoriske grep med økt spesialisering, og i første halvår 2011 gjennomføres et Lean-prosjekt i organisasjonen. Begge forholdene forventes å gi positiv effekt på så vel saksavvikling som kvalitet.
Norsk pasientskadeerstatning vil videre fortsette arbeidet med utnyttelse av etatens erfaringsmateriale i kvalitetsutvikling og skadeforebyggende arbeid. Virksomheten ser særlig mulighetene som ligger i å presentere det statistiske materialet på en måte som setter søkelys på og skaper interesse for forskjellige skadeområder. Erfaringene fra Norsk pasientskadeerstatning vil også bli trukket inn i arbeidet med stortingsmelding om kvalitet.
Post 01 Driftsutgifter
Det foreslås 8 mill. kroner til økning av driftsbudsjettet for behandling av saker knyttet til den offentlige helsetjeneste. En vesentlig andel av beløpet er relatert til innhenting av sakkyndige legevurderinger.
Videre foreslås en styrking av driftsrammen med 6,5 mill. kroner knyttet til behandling av saker fra den private helsetjeneste. Merutgiftene dekkes mot økte tilskudd fra privat sektor.
Post 70 Advokatutgifter
Etter pasientskadeloven § 11 dekkes pasientens utgifter til advokathjelp dersom den som utreder saken har truffet vedtak om det, eller utgiftene regnes som tap som følge av skaden. Bestemmelsen gir pasienten rett til å få dekket nødvendige og rimelige utgifter til advokatbistand både i forbindelse med behandlingen i Norsk pasientskadeerstatning og i forbindelse med en ev. klage over vedtak i Norsk pasientskadeerstatning til Pasientskadenemnda.
Statens utgifter til advokatsalærer i forbindelse med pasientskadeordningen har økt i de senere år. Med utgangspunkt i Stortingets behandling av Ot.prp. nr. 181 (2007–2008), fastsatte Helse- og omsorgsdepartementet i 2009 forskrifter om dekning av advokatutgifter med bl.a. en bestemmelse om at offentlige salærsatser skal benyttes. Tiltaket endrer ikke pasientenes rett til å få dekket saksomkostninger. Effekten av benefiserte satser har i større grad gjort seg gjeldende i 2011, men antatt økning i antall løpende utmålingssaker vil bidra til å holde nivået på utgiftene til advokatbistand oppe.
Post 71 Særskilte tilskudd
Pasienter som blir påført skade under fødsel har i dag samme rett til erstatning enten fødselen finner sted på fødestue eller sykehus. Dette følger av pasientskadeloven som trådte i kraft 1. januar 2003. For skader konstatert etter 1. januar 1988, men voldt før pasientskadelovens ikrafttredelse, har pasientskadeordningen imidlertid ikke omfattet alle landets fødestuer. For å sikre disse pasientene det samme erstatningsrettslige vern som sykehuspasienter ble det ved behandling av statsbudsjettet for 2009 bevilget midler til dette formål. Kravene skal avgjøres etter tilsvarende kriterier som etter de midlertidige pasientskaderegler av 1988.
Kap. 3722 Norsk pasientskadeerstatning
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
02 | Diverse inntekter | 2 709 | 1 203 | 1 240 |
50 | Premie fra private | 8 500 | 11 400 | 17 900 |
16–18 | Refusjon lønnsutgifter | 11 209 | ||
Sum kap. 3722 | 14 332 | 12 603 | 19 140 |
Post 50 Premie fra private
Erstatningsordningen for privat sektor baserer seg på at private tjenesteytere skal dekke kostnadene til behandling av sakene og ev. utbetaling av erstatning gjennom årlige tilskudd til Norsk pasientskadeerstatning. Tilskuddene baserer seg på en vurdering av risiko for de ulike grupper av helsepersonell og virksomheter. Det bygges opp en reserve på konti i Norges bank, som skal dekke utbetalinger til erstatninger fra privat sektor. For 2012 er tilskuddene totalt anslått til 17,9 mill. kroner.
Kap. 723 Pasientskadenemnda
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 37 978 | 37 805 | 43 552 |
Sum kap. 0723 | 37 978 | 37 805 | 43 552 |
Pasientskadenemnda ble opprettet 1. januar 2003 og er et frittstående og uavhengig forvaltningsorgan som behandler klager på vedtak fattet av Norsk pasientskadeerstatning. Både selve ansvarsvedtaket og erstatningsutmålingen kan påklages. I tillegg behandler nemnda begjæringer om gjenopptak av tidligere nemndsbehandlede saker. Privat helsesektor ble innlemmet i ordningen med pasientskadeerstatning fra 1. januar 2009. Nemndas medlemmer oppnevnes av departementet og består av fem medlemmer med tre sett av varamedlemmer.
Nemnda har et eget sekretariat, som utreder klagesakene og legger disse fram overfor nemnda. For tiden arbeider det 40 medarbeidere i sekretariatet. 20 pst. av sakene behandles av sekretariatet etter delegasjon fra nemnda. Det er fortrinnsvis enklere saker som behandles etter delegasjonsfullmakten.
Fra 1. januar 2004 ble Staten ved Pasientskadenemnda å anse som rette saksøkt i søksmål som tas ut mot ordningen. Antall søksmål har økt i årenes løp, og ligger i dag på 100–110 stevninger per år.
Pasientskadenemnda avsluttet 1232 saker i 2010. Til sammenlikning ble det avsluttet 1187 saker i 2009 og 1029 saker i 2008. Økningen i antall avviklede saker i 2010 var på om lag 4 pst. sammenliknet med 2009.
11,7 pst. av klagesakene førte helt eller delvis fram i favør av pasientene i 2010, hvilket er litt lavere enn gjennomsnittet for årene 2003–2010 (12,8 pst.) Behandlingen av erstatningsutmålingssakene førte til en gjennomsnittlig oppjustering av erstatningsnivået med 12,0 pst. Til sammenlikning utgjorde dette 8,4 pst. i 2009 og 12,4 pst. i 2008. I 2010 ble det berammet 32 nemndsmøter, det samme som året før.
I 2010 var 40 pst. av pasientene representert ved advokat, mens 9 pst. hadde involvert et pasientombud. Begge deler er noe lavere enn i tidligere år.
Helt siden pasientskadeloven trådte i kraft 1. januar 2003 har antall rettssaker øket jevnt. I perioden 2004–2010 har Pasientskadenemnda mottatt til sammen 643 stevninger. Pasientskadenemnda har i dag rundt 120 løpende rettssaker, noe som representerer en økning på over 30 pst. sammenliknet med 2009. Pasientskadenemnda har blitt frikjent i om lag 70 pst. av rettssakene som ender med dom. Om lag 34 pst. av alle stevningene som kommer inn til ordningen ender med å bli trukket før hovedforhandling. Søksmålsfristen ble endret fra fire til seks måneder fra 1. april 2009, og andelen av trukkede saker har gått litt ned. Den største effekten ved at søksmålsfristen er forlenget, ses imidlertid først og fremst ved at det tas ut færre søksmål (prosentvis), og at de løpende rettssakene i dag er av mer komplisert art enn tidligere. Fram til 2009 endte 11–12 pst. av alle ferdig behandlede saker i rettsapparatet. I 2009 og 2010 gjaldt dette i underkant av 9 pst. av sakene.
Den 1. januar 2011 hadde Pasientskadenemnda 1121 saker under behandling, mot 880 saker den 1. januar 2010. Dette representerer en økning på 27 pst., og har ikke hatt en gunstig effekt på gjennomsnittlig saksbehandlingstid. I løpet av 2010 lyktes det imidlertid Pasientskadenemnda å redusere saksbehandlingstiden i de enkleste sakene til tre-fire måneder gjennom et såkalt hurtigsaksbehandlingsprosjekt.
Prognosen for 2011 er nå stipulert til 1500 nye saker. Antall saker under behandling forventes å øke ytterligere, og en gjennomsnittlig saksbehandlingstid opp mot et år må forventes. Det er en langsiktig målsetning at gjennomsnittlig saksbehandlingstid reduseres.
Den 30. april 2011 hadde nemnda mottatt 38 stevninger, hvilket er litt mer enn på samme tid i 2010. Prognosen for 2011 er at nemnda vil motta om lag 120 nye stevninger. Antall verserende rettssaker har steget med over 30 pst. det siste året, noe som i all hovedsak skyldes at svært mange saker er anket videre til lagmannsretten. Det tar følgelig lenger tid å få en sak avsluttet nå sammenliknet med tidligere, og dette fører til at hver sak koster mer. Nemnda prosederer nå i det alt vesentlige alle saker selv.
I løpet av 2011 er en rekke prosjekter satt i gang. I april 2011 ble nemndas nye intranett lansert, hvor virksomhetens fag- og rutinebibliotek er integrert. En brukertilfredshetsundersøkelse skal gjennomføres høsten 2011, og et prosjekt med fokus på kvalitet i saksbehandlingen er under arbeid. For øvrig kan nevnes at det også i 2011 arrangeres fagdag for nemndsmedlemmene. Annet hvert år arrangeres det Nordisk konferanse, hvor de nordiske pasientskadenemndene møtes for felles faglige diskusjoner.
Post 01 Driftsutgifter
Det foreslås å styrke driftsrammen med 5 mill. kroner. Pasientskadenemnda har hatt en økning i saksmengde fra 2009 til 2010 med mer enn 30 pst. Det forventes en ytterligere vekst i 2011 og 2012. Veksten i saksmengden må sees i sammenheng med at Norsk pasientskadeerstatning behandler flere saker.
Nemnda står også foran en større oppgradering av saksarkivsystemet med overgang til fullelektronisk arkiv, samt behov for noen flere administrative stillinger fordi virksomheten har blitt større.
Kap. 3723 Pasientskadenemnda
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
16 | Refusjon av foreldrepenger | 1 332 | ||
18 | Refusjon av sykepenger | 539 | ||
50 | Premie fra private | 500 | 500 | |
Sum kap. 3723 | 1 871 | 500 | 500 |
Post 50 Premie fra private
Inntekten skal dekke Pasientskadenemndas utgifter til behandling av klagesaker knyttet til privat sektor.
Kap. 724 Statens autorisasjonskontor for helsepersonell
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 28 830 | 28 965 | 34 569 |
Sum kap. 0724 | 28 830 | 28 965 | 34 569 |
Statens autorisasjonskontor for helsepersonell har ansvar for å behandle søknader om autorisasjon og lisens for helsepersonell utdannet i Norge og i utlandet. Helsedirektoratet innehar etatsstyringsansvaret. Autorisasjonskontoret har også administrative oppgaver i forbindelse med turnustjeneste for leger, fysioterapeuter og kiropraktorer, herunder tilskuddsforvaltning av turnustjeneste og enkelte andre tiltak. Autorisasjonskontoret forvaltet i 2010 vel 122 mill. kroner i tilskuddsmidler.
Saksbehandlingen skal sikre at søkere som får autorisasjon og lisens har de kvalifikasjoner som kreves. Det er viktig for å ivareta pasientenes sikkerhet, samt sikre god kvalitet på helsetjenestene. Det er 29 helsepersonellgrupper som omfattes av autorisasjonsordningen. Statens autorisasjonskontor fatter årlig over 20 000 enkeltvedtak om autorisasjon eller lisens. Nær halvparten av sykepleierne og 2/3 av legene som får autorisasjon er utdannet utenfor Norge. Det er om lag 1300 leger under turnustjeneste. Årlig søker om lag 400 kandidater om særplass eller andre særordninger. Helsefagarbeiderne er en ny gruppe helsepersonell, med to år på videregående skole og to år i lønnet praksis. Gruppen ble omfattet av autorisasjonsordningen i 2008, og det første kullet fullførte utdanningsprogrammet sommeren 2010.
Bruk av falske dokumenter i forbindelse med søknad om autorisasjon og lisens, er et identifisert risikoområde. Autorisasjonskontoret søker å redusere risikoen for at helsepersonell godkjennes på feil grunnlag gjennom kontakt med politi, utdanningsinstitusjoner og andre lands godkjenningsmyndigheter. Som ledd i dette arbeidet fikk autorisasjonskontoret utarbeidet en rapport på området våren 2010.
På bakgrunn av en rekke uheldige forhold ved Statens autorisasjonskontor ble det i 2010 gjort en bred gjennomgang av ulike sider ved virksomheten inkl. Helsedirektoratets etatsstyring. Det ble avlevert to rapporter knyttet til gjennomganger av autorisasjonskontorets virksomhet med hovedfokus på utførelse og kvalitetssikring av arbeidet med å autorisere helsepersonell på en betryggende måte. Rapportene omfattet vurdering av autorisasjonssystemet, administrative rutiner og etatsstyringen. Som ledd i oppfølgingen av dette arbeidet har Statens autorisasjonskontor gjennomgått 1500 saker med antatt stor risiko uten å finne bekreftelse på systematiske feil. Det er i 2011 tilsatt ny leder for autorisasjonskontoret, og det jobbes systematisk med å rette opp i avdekkede svakheter og kritikkverdige forhold.
Post 01 Driftsutgifter
Det foreslås en styrking av driftsrammen med 5 mill. kroner. Antall søknader om autorisasjon fra land utenfor EØS er mer enn fordoblet fra 2009 til 2010. Disse sakene er mer arbeidskrevende enn søknader fra EØS-land. Det er restanser knyttet til behandling av søknader om autorisasjon fra tannleger utenfor EØS. Det er nødvendig å styrke kapasiteten knyttet til jevngodhetsvurdering av søknadene. Videre er det nødvendig å videreutvikle etatens elektroniske saksbehandlingssystemer.
Merutgiftene foreslås finansiert gjennom en økning av gebyrene. Det vises til omtale under kap. 3724.
Kap. 3724 Statens autorisasjonskontor for helsepersonell
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
04 | Gebyrinntekter | 18 083 | 20 070 | 25 692 |
16–18 | Refusjon lønnsutgifter | 18 083 | ||
Sum kap. 3724 | 19 189 | 20 070 | 25 692 |
Post 04 Gebyrinntekter
Det forslås å øke inntektene med 5 mill. kroner gjennom en tilsvarende økning av gebyrene. Gebyrinntektene vil da utgjøre om lag tre fjerdedeler av finansieringen av autorisasjonskontoret.
Kap. 725 Nasjonalt kunnskapssenter for helsetjenesten
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 171 752 | 124 199 | 137 338 |
Sum kap. 0725 | 171 752 | 124 199 | 137 338 |
Følgende bevilgninger foreslås flyttet:
2,3 mill. kroner fra kap. 1501, post 01
0,45 mill. kroner fra kap. 721, post 01
Nasjonalt kunnskapssenter for helsetjenesten (Kunnskapssenteret) er et selvstendig forvaltningsorgan. Helsedirektoratet er etatsstyrer av Kunnskapssenteret. Kunnskapssenterets mål er å bidra til gode beslutninger på overordnet nivå og i praksis i helsetjenesten, slik at brukerne får effektive, tilgjengelige, trygge og likeverdige helsetjenester. Kunnskapssenteret skaffer og formidler forskningsbasert kunnskap om effekt av metoder, virkemidler og tiltak og om kvalitet innen alle deler av helsetjenesten. Helsedirektoratet og regionale helseforetak er Kunnskapssenterets viktigste oppdragsgivere. Statens legemiddelverk, helsepersonell i helsetjenesten, profesjonsforeninger og brukerorganisasjoner er andre viktige bestillere.
Kunnskapssenteret understøtter helsetjenesten og forvaltningen innenfor to strategiske områder: kunnskapsbasert praksis, samt kvalitetsforbedrings- og pasientsikkerhetsarbeid.
Kunnskapsbasert praksis
Kunnskapssenteret skal hovedsakelig bidra med å innhente, oppsummere, analysere og formidle forskningsbasert kunnskapsgrunnlag for helsetjenesten. Kunnskapssenteret innhenter nødvendig informasjon for å peke på hvilke alternativer som finnes i både kliniske og politiske veivalg. Kunnskapssenteret skal også etablere prosesser for å øke kompetansen i og forståelsen for kunnskapsbasert praksis og politikkutforming gjennom formidling, undervisning og egne kurs.
Kunnskapssenteret utarbeider systematiske oversikter og metodevurderinger om effekt av tiltak i helsetjenesten og støtter utvikling av gode faglige retningslinjer og prosedyrer. I tillegg utarbeider Kunnskapssenteret helseøkonomiske evalueringer og støtter arbeidet med de nasjonale krefthandlingsplanene. Kunnskapssenteret arbeider med vurderinger av ny teknologi, har en database med vurdering av ny teknologi (mednytt.no), og har introdusert bruk av forenklede metodevurderinger (mini-HTA, Health Technology Assessment) som et virkemiddel lokalt i spesialisthelsetjenesten. Kunnskapssenteret samarbeider med helseforetakene med å legge til rette for bruk av mini-HTA. Viktige tiltak er etablering av støttefunksjoner og en database for mini-HTA.
Kunnskapssenteret skal i samarbeid med nettverket av direktører for velferdsetatene etablere en kunnskapssenterfunksjon for velferdstjenestene. Hensikten er å bygge kapasitet for å lage systematiske oversikter og derved bidra til bedre beslutninger om policy og praksis i velferdstjenestene. Funksjonen finansieres av Kriminalomsorgens sentrale forvaltning, Barne-, ungdoms- og familiedirektoratet, Helsedirektoratet, Politidirektoratet, Husbanken og Integrerings- og mangfoldsdirektoratet. Arbeids- og velferdsetaten er også engasjert i samarbeidet.
Kvalitetsforbedrings- og pasientsikkerhetsarbeid
Kunnskapssenteret skal arbeide videre med å utvikle og formidle metoder for forbedring av kvalitet og pasientsikkerhet. Senteret gir råd og støtte i valg og bruk av metoder og evaluerer også metodene. Helsedirektoratet har utarbeidet et rammeverk for et Nasjonalt kvalitetsindikatorsystem i helsetjenesten, basert på en rapport fra Nasjonalt kunnskapssenter for helsetjenesten. Rammeverket skal bidra til å skape et relevant og bærekraftig nasjonalt kvalitetsindikatorsystem med klart definerte mål og stor grad av åpenhet når det gjelder helsepolitiske og faglige vurderinger.
Kunnskapssenteret skal bistå Helsedirektoratet med utvikling, analyse, drift og vurdering av det nasjonale kvalitetsindikatorsystemet. Feltet vil bli utviklet i relasjon til internasjonale samarbeidsprosjekter innen Nordisk Ministerråd, OECD, Commonwealth Fund, EU og andre.
Kunnskapssenteret ved Nasjonal enhet for pasientsikkerhet skal understøtte helse- og omsorgstjenestens arbeid med pasientsikkerhet. Fra 1. juli 2012 skal enheten motta og behandle meldinger om uønskede hendelser i samsvar med endring av spesialisthelsetjenestelovens § 3-3. Meldingene skal utelukkende behandles med sikte på å bidra til læring og forbedring i helsetjenesten. På lokalt nivå skal meldingene danne grunnlag for forbedring av sikkerheten innad i virksomhetene, nasjonalt kan de peke på risikoområder for sikkerheten i helsetjenesten. Tilbakemelding til helsetjenesten vil skje ved direkte henvendelser, nyhetsbrev og rapporter, slik at tjenesten kan bruke informasjonen i det praktiske forbedringsarbeidet.
Kunnskapssenteret har fått i oppdrag å være sekretariat for den nasjonale pasientsikkerhetskampanjen I trygge hender som startet i 2011. Det er etablert en styringsgruppe for kampanjen. Kampanjen trappes gradvis opp, og skal legge grunnlaget for varige systemer og resultater. Hovedmålet med kampanjen er å forebygge og redusere pasientskade. Kampanjen retter seg mot utvalgte innsatsområder. Disse er: trygg kirurgi, med særlig oppmerksomhet på infeksjoner, riktig legemiddelbruk, behandling av hjerneslag og psykisk helse. Kampanjen inneholder også tiltak og verktøy for å støtte ledere i helsetjenesten. Resultatet av kampanjeinnsatsen skal være målbart. Kampanjen omfatter både spesialisthelsetjenesten og kommunal helse- og omsorgstjeneste. Det er opprettet egen nettside for kampanjen, pasientsikkerhetskampanjen.no. Nasjonalt kunnskapssenter for helsetjenesten er sekretariat for kampanjen, og har ansvar for bl.a. gjennomføring av piloter, forberede og koordinere nasjonal utrulling av innsatsområder, ekstern og intern kommunikasjonsstrategi, opplæring i metoder og tiltak, og måling av kampanjeresultater.
Helsebiblioteket
Helsebibliotekets formål er å være en formidlingskanal for oppdatert faglig kunnskap fra norske og internasjonale fagmiljøer for å bedre kvaliteten på helsetjenester. Kunnskapen skal gjøres lett tilgjengelig i den kliniske hverdagen og tilpasses helsepersonellets behov.
Helsebiblioteket abonnerer på fri tilgang for helsepersonell til 2700 tidsskrifter, alle de viktigste referansedatabasene i medisin og helsefag, og oppslagsverk som British Medical Journal, Best Practice og UpToDate. Prosedyrer og retningslinjer er et prioritert område. Helsebiblioteket er etablert som en tjeneste for å utjevne forskjellene i Norge mellom de som har god tilgang til faglitteratur, og de som ikke har hatt slik tilgang. Tilgangen til faglitteratur kan være med på å heve kvaliteten på helsetjenestene. Det gir økonomiske besparelser å gjøre abonnementsavtalene nasjonale i stedet for lokale.
Nasjonalt råd for kvalitet og prioritering
Nasjonalt råd for kvalitet og prioritering ble oppnevnt for første gang i 2007. Rådet fikk i 2011 et nytt og utvidet mandat, og omfatter nå hele helse- og omsorgstjenesten. Rådet har en rådgivende funksjon når det gjelder problemstillinger som er knyttet til kvalitet og prioritering i helse- og omsorgstjenesten.
Nye rådsmedlemmer er oppnevnt for perioden 2011–2014. De 26 medlemmene representerer beslutningstakere på ulike nivåer innen helse- og omsorgstjenesten og brukerorganisasjoner. Det nye mandatet vektlegger at rådet bør rette spesiell oppmerksomhet på samhandlingen mellom spesialisthelsetjenesten og kommunene. Rådet skal bl.a. identifisere områder hvor det er, eller utvikler seg, uakseptable forskjeller i tjenestetilbudet på tvers av fagområder eller geografi, vurdere spørsmål knyttet til innføring av ny og kostbar teknologi/medikamenter og screening/vaksiner, vurdere fordeling og bruk av nasjonale tjenester, vurdere behovet for utvikling av nasjonale retningslinjer og vurdere arbeidsdeling og samhandling mellom de ulike nivåer i helsetjenesten. Det er i 2011 etablert et nytt forskningsprogram som skal finansiere offentlige initierte kliniske studier på kreftområdet. Norges forskningsråd er gitt den utførende oppgaven knyttet til programmet. Prioriteringsfunksjonen er lagt til Nasjonalt råd for kvalitet og prioritering. Rådet arrangerer årlige nasjonale konferanser om helse i utvikling. Sekretariatet er lagt til Nasjonalt kunnskapssenter for helsetjenesten. Alle kan foreslå saker for behandling i Nasjonalt råd. Det er utviklet et eget nettsted for rådet, kvalitetogprioritering.no, der alle saker som rådet behandler, er åpent presentert.
Internasjonal aktivitet
Internasjonalt samarbeid er en del av aktiviteten til Kunnskapssenteret. Det bidrar bl.a. til at det kan formidles relevant kunnskap fra internasjonale søsterorganisasjoner til norsk helseforvaltning og helsetjeneste. Kunnskapssenteret har styrket sin internasjonale rolle innen arbeidet med kvalitetsindikatorer og pasientsikkerhet. Kunnskapssenterets arbeid innen global helse dreier seg mest om kunnskapshåndtering, med særlig vekt på bruk av forskning ved utarbeiding av anbefalinger (WHO-guidelines) og som grunnlag i politikkutforming. Kunnskapssenterets kompetanse på disse områdene er etterspurt, bl.a. i WHO. Kunnskapssenteret ivaretar ansvaret for sekretariatsfunksjonen for Campbell Collaboration. Campbell Collaboration er et verdensomspennende samarbeid for å holde oppdatert oversikt over studier om effekten av alle typer virkemidler innenfor feltene sosial velferd, utdanning og kriminalitetsforebyggende arbeid. Det legges opp til at andre sektorer enn helsesektoren skal bidra til finansieringen.
Post 01 Driftsutgifter
Det foreslås å styrke driftsrammen med 5 mill. kroner til utvikling og drift av ny meldeordning for helsetjenesten. I tillegg foreslås det å flytte 2,3 mill. kroner fra kap. 1501, post 01 og 0,45 mill. kroner fra kap. 721, post 01 til kap. 725, post 01 knyttet til overføring av forvaltningen av meldeordningen etter spesialisthelsetjenestelovens § 3-3 fra Helsetilsynet til Kunnskapssenteret.
Driftsrammen foreslås økt med 3 mill. kroner til sekretariatet for den nasjonale pasientsikkerhetskampanjen for å understøtte spredning og oppfølging av kampanjen, spesielt i den kommunale helse- og omsorgstjenesten.
Det foreslås bevilget 1 mill. kroner til etablering av nytt system for innføring og vurdering av nye, kostbare metoder i spesialisthelsetjenesten.
Bevilgningen foreslås redusert med om lag 1,1 mill. kroner gjennom generell effektivisering.
Kap. 3725 Nasjonalt kunnskapssenter for helsetjenesten
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
02 | Diverse inntekter | 56 175 | 128 | 132 |
16–18 | Refusjon lønnsutgifter | 56 175 | ||
Sum kap. 3725 | 58 235 | 128 | 132 |
Kap. 726 Statens helsepersonellnemnd
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 7 218 | 6 543 | 8 025 |
Sum kap. 0726 | 7 218 | 6 543 | 8 025 |
Det foreslås å flytte 0,5 mill. kroner fra kap. 728, post 01.
Statens helsepersonellnemnd er en uavhengig klagenemnd som behandler klager fra helsepersonell. Klagene gjelder avslag på søknad om autorisasjon, administrative reaksjoner som advarsel og tilbakekall av autorisasjon, og avslag på spesialistgodkjenning. Statens helsepersonellnemnd er også Apotekklagenemnd for enkelte avgjørelser truffet av Statens legemiddelverk.
Målet med avgjørelsene i nemnda er en mest mulig riktig avgjørelse i den enkelte sak. Statens helsepersonellnemnd skal bidra til sikkerhet for pasienter og kvalitet i helsetjenesten samt tillit til helsepersonell og helsetjeneste. Samtidig skal nemnda ivareta helsepersonellets rettssikkerhet. Disse hensyn ivaretas gjennom grundighet og kontradiksjon i saksbehandlingen og ved at nemndas medlemmer og sekretariatet har nødvendig kompetanse. Klagerne skal til enhver tid være godt informert om rutiner og forventet framdrift ved nemndas behandling av klagesakene.
I 2010 mottok Statens helsepersonellnemnd 143 ordinære klagesaker for nemndsbehandling, en økning på 33 pst. fra 2009 (117 saker) og 63 pst. fra 2008 (88 saker). Nemnda behandlet 127 klagesaker (44 fra Statens autorisasjonskontor for helsepersonell, 66 fra Statens helsetilsyn, 5 fra Legeforeningen, 1 fra Tannlegeforeningen). Som Apotekklagenemnd ble 4 klagesaker behandlet. Klager fikk helt eller delvis medhold i 15 pst. av sakene. Gjennomsnittlig saksbehandlingstid var i 2010 økt til 4,5 måned. Dette er over normen på fire måneder og er begrunnet i økningen i antall saker. Økte budsjettrammer i 2011 har gitt mer saksbehandlingskapasitet.
Nemnda mottok 72 klagesaker 1. halvår 2011 mot 82 samme periode 2010. Rettssakene er tidkrevende arbeid for sekretariatet, og antallet øker. Det er fem pågående rettssaker i 2011 mens de tidligere har hatt en til to per år.
Post 01 Driftsutgifter
Det foreslås å styrke driftsrammen med 0,856 mill. kroner i 2012.
Kap. 728 Klagenemnda for behandling i utlandet og Preimplantasjonsdiagnostikknemnda
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 2 704 | 3 551 | 3 098 |
Sum kap. 0728 | 2 704 | 3 551 | 3 098 |
Klagenemnda for behandling i utlandet er en uavhengig nemnd som behandler klager etter pasientrettighetsloven. Klagene gjelder avslag på søknad om dekning av utgifter til behandling i utlandet. Nemnda har fem medlemmer med personlige varamedlemmer. Preimplantasjonsdiagnostikknemnda er en uavhengig nemnd som behandler søknader om tillatelse til preimplantasjonsdiagnostikk etter bioteknologiloven. Nemnda har åtte medlemmer med personlige varamedlemmer.
Klagenemnda for behandling i utlandet og Preimplantasjonsdiagnostikknemnda er organisert som en administrativ virksomhet. Begge nemndene skal fatte godt begrunnede og forståelige vedtak. Gjennomsnittlig saksbehandlingstid skal være under tre måneder. Virksomheten skal gi god og lett tilgjengelig informasjon til pasienter, helsetjenesten og myndighetene.
Klagenemnda for behandling i utlandet fattet 47 vedtak i 2010 (37 vedtak i 2009). Av disse ble 42 vedtak stadfestet og 5 vedtak omgjort helt eller delvis. Gjennomsnittlig saksbehandlingstid var 2,5 måneder i 2010. Nemnda hadde ved utgangen av 2010 fire ubehandlede saker. Klagenemnda for behandling i utlandet har i løpet av første tertial 2011 fattet 10 vedtak.
Preimplantasjonsdiagnostikknemnda fattet 26 vedtak i 2010 (21 vedtak i 2009). Nemnda har innvilget 24 søknader om preimplantasjonsdiagnostikk, og to søknader ble helt eller delvis avslått. Gjennomsnittlig saksbehandlingstid var nær 2,5 måneder i 2010. Nemnda hadde ved utgangen av 2010 seks ubehandlede saker. Preimplantasjonsdiagnostikknemnda har i løpet av første tertial 2011 fattet ni vedtak.
Bevilgningen foreslås redusert med 24 000 kroner gjennom generell effektivisering.
Kap. 729 Pasient- og brukerombud
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 50 271 | 55 794 | 56 254 |
Sum kap. 0729 | 50 271 | 55 794 | 56 254 |
Formålet med Pasient- og brukerombudsordningen er å ivareta pasientens og brukerens behov, interesser og rettsikkerhet overfor den statlige spesialisthelsetjenesten og den kommunale helse og sosialtjenesten. Arbeidet skal bidra til å bedre kvaliteten i tjenestene. Pasient- og brukerombudet er administrativt tilknyttet Helsedirektoratet, men utfører sin virksomhet selvstendig og uavhengig. Pasientombudsordningen ble forankret i lov ved vedtakelsen av pasientrettighetsloven i 1999. Fra 1. januar 2003 ble ansvaret for ordningen overført fra fylkeskommunene til staten. Fra 1. september 2009 ble ordningen utvidet til også å omfatte kommunale helse- og sosialtjenester med unntak av miljørettet helsevern og sosial tjenester etter lov om sosial tjenester i arbeids- og velferdsforvaltningen. Ordningens navn ble samtidig endret til Pasient- og brukerombud. Som følge av utvidelsen av ordningen steg antallet henvendelser med 10 pst. fra 2008 til 2009 og med 8 pst. fra 2009 til 2010. I 2010 mottok ombudene 13 027 nye henvendelser. Det vil bli foretatt en evaluering av utvidelsen av ombudsordningen i løpet av første kvartal 2012.
Pasient- og brukerombudene utgir årsmeldinger. Det lages et sammendrag i en felles årsmelding. Meldingene gir informasjon om ombudenes virksomhet og kontakt med pasienter og brukere og er en tilbakemelding til tjenestene med anbefalte tiltak. Årsmeldinger for 2010 er tilgjengelige på pasientogbrukerombudet.no. Henvendelser til pasient- og brukerombudene handler oftest om brudd på lovfestede rettigheter, feilbehandling og pasientskader.
Erfaringene etter utvidelsen tilsier en dreining i arbeidsoppgaver. I saker fra spesialisthelsetjenesten gis det oftest bistand i etterkant av helsehjelpen. I sakene fra kommunene er behovet for bistand tydeligere på et tidligere tidspunkt i forløpet, f.eks. i forbindelse med søkeprosessen og i tildelingen og utformingen av tilbudet.
Programkategori 10.30 Spesialisthelsetjenester
Utgifter under programkategori 10.30 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
732 | Regionale helseforetak | 98 425 916 | 102 528 017 | 106 209 705 | 3,6 |
733 | Habilitering og rehabilitering | 163 385 | 172 522 | 175 675 | 1,8 |
734 | Særskilte tilskudd til psykisk helse og rustiltak | 162 848 | 163 634 | 165 587 | 1,2 |
Sum kategori 10.30 | 98 752 149 | 102 864 173 | 106 550 967 | 3,6 |
Utgifter under programkategori 10.30 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
01–23 | Statens egne driftsutgifter | 62 426 | 73 349 | 74 614 | 1,7 |
70–89 | Andre overføringer | 98 682 135 | 102 781 324 | 106 467 353 | 3,6 |
90–99 | Utlån, statsgjeld mv. | 7 588 | 9 500 | 9 000 | -5,3 |
Sum kategori 10.30 | 98 752 149 | 102 864 173 | 106 550 967 | 3,6 |
Spesialisthelsetjenesten løser oppgaver som krever kompetanse og ressurser ut over det som dekkes i den kommunale helse- og omsorgstjenesten. Spesialisthelsetjenesten skal sørge for diagnostikk, behandling og oppfølging av pasienter med akutte, alvorlige og kroniske sykdommer og helseplager, og fyller dermed en viktig funksjon i en helhetlig behandlingskjede. De fire regionale helseforetakene har ansvar for å tilby befolkningen i sin region nødvendige spesialisthelsetjenester.
Programkategorien omfatter bevilgninger til drift og lån til regionale helseforetak (kap. 732), bevilgninger til tiltak innenfor habilitering/rehabilitering (kap. 733) og bevilgninger til tiltak innenfor psykisk helse- og rustiltak (kap. 734).
Kap. 732 Regionale helseforetak
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan overføres | 7 961 | 8 433 | 8 607 |
70 | Særskilte tilskudd, kan overføres, kan nyttes under post 72, 73, 74 og 75 | 341 491 | 371 783 | 410 608 |
72 | Basisbevilgning Helse Sør-Øst RHF, kan overføres | 38 005 637 | 42 044 403 | 44 296 293 |
73 | Basisbevilgning Helse Vest RHF, kan overføres | 13 216 039 | 14 669 420 | 15 522 238 |
74 | Basisbevilgning Helse Midt-Norge RHF, kan overføres | 10 077 406 | 11 164 389 | 11 766 085 |
75 | Basisbevilgning Helse Nord RHF, kan overføres | 8 940 782 | 9 920 256 | 10 417 141 |
76 | Innsatsstyrt finansiering, overslagsbevilgning | 19 102 642 | 19 907 259 | 15 657 084 |
77 | Poliklinisk virksomhet mv., overslagsbevilgning | 2 452 048 | 2 382 276 | 2 843 994 |
78 | Forskning og nasjonale kompetansetjenester, kan overføres | 858 114 | 884 716 | 933 642 |
79 | Raskere tilbake, kan overføres | 483 940 | 498 558 | 514 013 |
81 | Tilskudd til store byggeprosjekter, kan overføres | 287 312 | ||
82 | Investeringslån, kan overføres | 174 628 | 647 024 | 2 050 000 |
83 | Opptrekksrenter for lån fom. 2008, overslagsbevilgning | 20 328 | 20 000 | 51 000 |
86 | Driftskreditter | 4 450 000 | 1 730 000 | |
91 | Opptrekksrenter for lån tom. 2007, overslagsbevilgning | 7 588 | 9 500 | 9 000 |
Sum kap. 0732 | 98 425 916 | 102 528 017 | 106 209 705 |
Regionale helseforetak har eieransvar for underliggende helseforetak som organiserer sykehusene og annen spesialisthelsetjeneste. Sørge-for-ansvaret ivaretas primært gjennom den offentlige helsetjenesten supplert med kjøp av tjenester fra private aktører.
En sentral målsetning med statens eierskap av regionale helseforetak er å sikre helhetlig styring av spesialisthelsetjenesten og god ressursutnyttelse for å drifte og videreutvikle gode spesialisthelsetjenester til befolkningen. Det forutsettes at drift og videreutvikling skjer i tråd med den nasjonale helsepolitikken og innenfor de rammer som er fastlagt, både økonomisk og juridisk. Det helsepolitiske oppdraget samt tildeling av midler, skjer gjennom oppdragsdokumenter til regionale helseforetak. Gjennom foretaksmøter settes styringskrav på økonomi- og organisasjonsområdet.
Finansieringen av regionale helseforetak er i hovedsak todelt og består av basisbevilgning (kap. 732, post 72–75) og aktivitetsbasert finansiering (kap. 732, post 76, Innsatsstyrt finansiering og kap. 732, post 77, Poliklinisk virksomhet mv.). I tillegg kommer bevilgninger til avtalespesialister (kap. 2711, post 70 og post 71) og private laboratorier og røntgeninstitutt (kap. 2711, post 76). Finansieringsordningenes viktigste formål er å understøtte sørge-for-ansvaret til regionale helseforetak. Fordelingen av basisbevilgningen mellom de fire regionale helseforetakene bestemmes bl.a. av antall innbyggere i regionen, alderssammensetning og ulike sosioøkonomiske kriterier.
Plan og melding fra regionale helseforetak er en del av grunnlaget for Helse- og omsorgdepartementets særskilte satsingsområder og budsjettforslag for 2012.
Hovedtrekk i budsjettforslaget
I tråd med regjeringsplattformen foreslås sykehusenes økonomi styrket slik at flere pasienter får behandling. Kravet om reduksjon i ventetidene videreføres, og arbeidet med kvalitet og pasientsikkerhet styrkes. Samlet foreslås 1 408 mill. kroner mer til drift enn i saldert budsjett 2011, hvorav 55 mill. kroner bevilges over Kommunal- og regionaldepartementets budsjett knyttet til kommunal medfinansiering. Denne veksten omfatter behandling innen somatikk, psykisk helsevern, rus og rehabilitering. Beløpet fordeler seg med 1 367 mill. kroner til pasientbehandling, hvorav 260 mill. kroner til videreføring av høyere aktivitet enn forutsatt i saldert budsjett for 2011, og 41 mill. kroner til nye nasjonale tjenester. Som følge av økte pensjonskostnader og pensjonspremier, er bevilgningene i tillegg netto økt med nær 3,9 mrd. kroner sammenliknet med saldert budsjett 2011.
Etterspørselen etter spesialisthelsetjenester øker, og regjeringen møter det økte behovet med å styrke sykehusenes økonomi slik at flere pasienter kan få behandling og ventetidene reduseres. Budsjettforslaget legger til rette for en vekst i pasientbehandlingen på om lag 1,4 pst. på nasjonalt nivå fra anslag for 2011, basert på aktivitet og regnskap for første tertial og mai 2011. Det er lagt til rette for en vekst på 6,5 pst. innenfor poliklinisk aktivitet som omfatter psykisk helsevern, rusbehandling, laboratorier og radiologi. For pasientbehandling som omfattes av ISF-ordningen legges det til rette for en vekst på 1,1 pst. Til fradrag i dette vekstanslaget kommer økt pasientbehandling i kommunene som følge av opprettelse av nye døgntilbud. Dette er anslått å utgjøre om lag 0,8 pst. av ISF-aktiviteten.
Det er forventet en pris- og lønnsvekst på om lag 3,3 pst. fra 2011 til 2012. Det økonomiske opplegget for regionale helseforetak gir rom for å dekke opp en slik kostnadsvekst når det tas hensyn til at pensjonskostnader er håndtert særskilt. Det forutsettes at regionale helseforetak selv dekker økte kostnader knyttet til lønnsoppgjøret våren 2011 utover det som var forutsatt i budsjettopplegget for 2011. Anslag for pensjonspremien 2012 innebærer en økning på 3,9 mrd. kroner sammenliknet med anslag som lå til grunn for saldert budsjett 2011. I tråd med den etablerte ordningen for håndtering av pensjoner, jf. St.prp. nr. 1 (2008–2009), foreslås det nødvendig endring av driftskredittrammen. Netto rentebelastning anslås som følge av dette å øke med om lag 135 mill. kroner.
På bakgrunn av en omfattende faglig gjennomgang, og kriterier i ny forskrift, foreslår departementet å opprette i alt 24 nye nasjonale tjenester i 2012, fordelt på 13 nye nasjonale behandlingstjenester, en flerregional behandlingstjeneste og 10 nasjonale kompetansetjenester. Fem av tjenestene omfatter kvinnehelse, fem omfatter rus og psykisk helsevern, to omfatter utsatte barnegrupper, mens de øvrige omfatter medisinske spesialiteter hvor det er særlig behov for likeverdig tilgang til høyspesialisert behandling og kompetanse. Det forslås å styrke bevilgningen til regionale heleforetak med totalt 41 mill. kroner for å understøtte oppgaver knyttet til kompetanseoppbygging og kompetansespredning ved de nye nasjonale tjenestene.
Innføring av økonomiske virkemidler i samhandlingsreformen fra 2012 skal gjøre det lønnsomt for kommuner og helseforetak å samarbeide. Dette gjelder innføring av kommunal medfinansiering, kommunal betalingsplikt for utskrivingsklare pasienter og plikt for kommunene til å etablere døgntilbud for øyeblikklig hjelp. Til oppfølging av dette i 2012 foreslås å overføre om lag 5,6 mrd. kroner av bevilgningene til regionale helseforetak til Kommunal- og regionaldepartementets budsjett og om lag 130 mill. kroner til etablering av et nytt tilskudd til kommunene i denne proposisjonen, til sammen vel 5,7 mrd. kroner. I tillegg forutsettes det at regionale helseforetak innenfor sine økonomiske rammer dekker resterende kostnader, om lag 130 mill. kroner, knyttet til etablering av døgntilbud for øyeblikkelig hjelp i kommunene.
Det foreslås at to nye prosjekter tas inn i låneordningen for regionale helseforetak i 2012 med en samlet bevilgning på 350 mill. kroner i 2012. Dette gjelder ny A-fløy ved Universitetssykehuset Nord-Norge HF, Tromsø, med 50 mill. kroner og investeringer i forbindelse med samlokaliseringstiltak ved Oslo universitetssykehus HF på 300 mill. kroner.
Ny A-fløy ved Universitetssykehuset Nord-Norge HF skal sikre at sykehuset kan ivareta sin region- og universitetssykehusfunksjon og understøtte overgang til økt dagbehandling. Det er bl.a. planlagt et permanent PET/CT-tilbud (positron- og datatomografi) og flere intensivplasser i nybygget. Prosjektet har en kostnadsramme på knapt 1 mrd. kroner, og får en samlet låneramme på 455 mill. 2012-kroner, som betales ut i perioden 2012–2017.
Investeringene ved Oslo universitetssykehus HF er hovedsakelig knyttet til gjennomføring av første fase av samlokaliseringstiltak i forbindelse med omorganiseringene i hovedstadsområdet. Tiltakene er beregnet til om lag 1,5 mrd. 2012-kroner og får en samlet låneramme på 750 mill. 2012-kroner, som betales ut i perioden 2012–2013.
Helse- og omsorgsdepartementet vil i 2012 videreføre kravet om reduserte ventetider og at fristbrudd ikke skal forekomme. Det vil fortsatt være behov for å styrke arbeidet med kvalitet og pasientsikkerhet i helseforetakene. Dette understøttes ved at det fra 2012 lovpålegges å drive systematisk arbeid med kvalitetsforbedring og pasientsikkerhet. I tillegg til tidligere føringer, vil departementet bl.a. vektlegge nasjonal pasientsikkerhetskampanje og rapportering av uønskede hendelser for å kunne bruke hendelsene til læring og forbedring. For å bidra til større åpenhet i spesialisthelsetjenesten, vil departementet legge til rette for utvikling og publisering av flere nasjonale kvalitetsindikatorer i 2012.
Det stilles krav til god økonomisk styring og kontroll i sektoren. Alle regionale helseforetak skal gå i økonomisk balanse og sikre en god likviditetsstyring. Helse- og omsorgsdepartementet vil ha en tett oppfølging av Helse Sør-Øst RHF for å følge opp og legge til rette for omstillingsarbeidet i hovedstadsområdet. Det skal gjennomføres en ekstern evaluering av deler av helseforetaksmodellen, og det arbeides med endringer i helseforetaksloven.
Resultat 2010 og status 2011
I årlig melding for 2010 har regionale helseforetak rapportert hvordan de har fulgt opp oppgaver og styringsparametre i oppdragsdokumentet og foretaksmøter. Hovedmål i oppdragsdokumentet for 2010 var bedre tilgjengelighet, økt kvalitet og pasientsikkerhet, bedre samhandling og koordinering av tjenestene, økt kapasitet og kvalitet i tverrfaglig behandling av rusmiddelavhengige og fortsatt omstilling av psykisk helsevern.
Aktivitet
Det ble i 2010 lagt til rette for en generell vekst i pasientbehandlingen på om lag 1,3 pst. fra 2009 til 2010. Veksten skulle fordele seg ulikt innenfor forskjellige behandlingsområder. Vekst i aktivitet som omfattes av innsatsstyrt finansiering på 1,2 pst. (post 76) og refusjoner for poliklinisk behandling på 2,5 pst. (post 77) måles hhv. i forhold til prognoser per første tertial 2009 og første halvår 2009. Dersom veksten i 2009 ble høyere enn dette, ville veksten i 2010 bli tilsvarende lavere.
Styringsparametre, aktivitet:
antall produserte DRG- poeng og refunderte polikliniske inntekter
Foreløpige aktivitetstall for hele 2010 tilsier en aktivitetsvekst på pasientbehandling som omfattes av innsatsstyrt finansiering på i underkant av 1 pst. fra 2009 til 2010. Omfanget av pasientbehandlingen i 2010 var om lag som lagt til grunn i saldert budsjett. I de foreløpige aktivitetstallene for hele 2010 er det noe usikkerhet knyttet til registreringen av pasientadministrerte legemidler. Endelige aktivitetstall for 2010 foreligger høsten 2011.
Helse Sør-Øst hadde en mindreaktivitet på 0,7 pst. sammenliknet med styringsmålet, Helse Vest en meraktivitet på 1,1 pst., Helse Midt-Norge en mindreaktivitet på 1,1 pst. og Helse Nord en meraktivitet på 1,9 pst. sammenliknet med styringsmålet.
Regnskapstall for 2010 viser en økning i de polikliniske refusjonene på 2 pst. fra 2009 til 2010. Endringen i refusjonene varierer mellom områdene. Veksten i refusjonene har vært størst innenfor voksenpsykiatri der veksten er på 5 pst. Innenfor barne- og ungdomspsykiatri er veksten på 1 pst., mens veksten innenfor laboratorier og radiologi er 2 pst. på begge områdene.
Kvalitetsforbedring
Målet om tjenester av god kvalitet er sentralt i oppdragsdokumentet. Kvalitetsforbedring er en kontinuerlig prosess som må forankres organisatorisk hos ledelsen på alle nivå i tjenesten.
Styringsparametre, kvalitetsforbedring:
andel epikriser sendt innen syv dager (mål: > 80 pst.)
andel korridorpasienter (mål: 0 pst.)
andel strykninger av planlagte operasjoner (mål: < 5 pst.)
prevalens av sykehusinfeksjoner
Tabell 4.1 Styringsparametre, kvalitet 2010
(i pst.) | Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | ||||
|---|---|---|---|---|---|---|---|---|
2009 | 2010 | 2009 | 2010 | 2009 | 2010 | 2009 | 2010 | |
Andel epikriser sendt innen syv dager | 72 | 75 | 63 | 63 | 67 | 67 | 62 | 60 |
Andel korridorpasienter | 1,1 | 1,4 | 3 | 3 | 1,7 | 0,6 | 1,5 | 1,6 |
Andel strykninger av planlagte operasjoner | 6,9 | 6,2 | 7 | 7 | 7,7 | 8,5 | 10,7 | 7,5 |
Kilde: Årlig melding fra regionale helseforetak. Tall for annen tertial, somatikk.
Ingen regionale helseforetak nådde målsettingene for disse indikatorene i 2010. Helse Sør-Øst er nærmest kravet på indikatorene epikrisetid (75 pst.) og andel strykninger (6,2 pst.), mens Helse Midt-Norge er nærmest kravet på andel korridorpasienter (0,6 pst.).
Regionale helseforetak rapporterer ulikt på prevalens av sykehusinfeksjoner i årlig melding. De offisielle prevalenstallene fra Nasjonalt folkehelseinstitutt viser at andel sykehusinfeksjoner av innlagte pasienter var 5,7 pst. våren 2010 og 6 pst. høsten 2010. Ifølge Folkehelseinstituttet er andelen sykehusinfeksjoner stabil, sammenliknet med tidligere år. Fra undersøkelsene startet høsten 2002 og fram til i dag, viser tallene en tendens til å være høyere om høsten enn om våren. Det er uklart om forskjellene er uttrykk for en reell trend eller om de skyldes tilfeldig variasjon. Høsten 2010 hadde Helse Nord den høyeste andelen sykehusinfeksjoner med 7,3 pst. For de andre regionene varierte prevalensen mellom 5,5 pst. og 6,9 pst.
For 2011 inneholder oppdragsdokumentet til regionale helseforetak følgende nye styringsindikatorer for kvalitet:
tid fra henvisning til første behandling tykktarmskreft (mål: 80 pst. innen 20 virkedager)
tid fra henvisning til første behandling lungekreft (mål: 80 pst. innen 20 virkedager)
tid fra henvisning til første behandling brystkreft (mål: 80 pst. innen 20 virkedager)
sfinkterruptur (fødselsrifter) grad 3 og 4
underekstremitetsamputasjoner blant pasienter med diabetes
andel pasienter med akutt hjerneinfarkt som får intravenøs trombolysebehandling
brukererfaringer kreftpasienter
brukererfaringer svangerskap/føde/barsel
fastlegers erfaringer med distriktspsykiatriske senter
Kvalitetsregistre
Data fra medisinske kvalitetsregistre gjør det mulig å evaluere kvalitet og oppnådd helsegevinst. Dette danner grunnlag for faglig forbedringsarbeid, forskning og styring. Gode og relevante kvalitetsindikatorer forutsetter også gode og oppdaterte kvalitetsregistre.
For 2010 ble det satt som mål å styrke de nasjonale medisinske kvalitetsregistrene. Regionale helseforetak har etablert en interregional styringsgruppe som følger opp oppdragene på kvalitetsregisterområdet.
Helse Midt-Norge IT (Hemit) har i 2010 videreutviklet Medisinsk registreringssystem (MRS), som er det foretrukne nettbaserte systemet for registrering og rapportering av data til kvalitetsregistrene. Helse Nord IKT har i samarbeid med Nasjonalt servicemiljø for medisinske kvalitetsregistre utviklet helseregister.no, som felles driftsmiljø for nasjonale medisinske kvalitetsregistre. Portalen gjør nasjonale kvalitetsregistre tilgjengelig for brukere tilknyttet Norsk helsenett.
Ved utgangen av desember 2010 benyttet fem registre MRS-plattformen. Det gjenstår en betydelig innsats før de nasjonale registrene har en felles infrastruktur og full nasjonal dekning, jf. omtale under kap. 782, post 70.
Det er et mål å få større likhet mellom sykehus i forskriving av kostnadskrevende biologiske legemidler for behandling av autoimmune lidelser (TNF-hemmere). Regionale helseforetak har satt i gang et arbeid for å etablere et kvalitetsregister for biologiske legemidler.
Pasientsikkerhet
Der er et mål å redusere antall feil og uønskede hendelser i helsetjenesten. En forutsetning for dette er at ledere på alle nivå tar ansvar for å sikre velfungerende systemer for melding av uønskede hendelser, at ansatte opplever det trygt å melde, og at meldingene følges opp fra et system- og læringsperspektiv.
I oppdragsdokumentet for 2010 fikk regionale helseforetak i oppgave å gjennomgå alvorlige hendelser og sikre at gjennomgangen ble brukt til læring. Regionale helseforetak har rapportert ulikt på kravet, men det fremkommer at særlig hendelser som er behandlet av Helsetilsynet har vært tema i ledermøter og styremøter. Det rapporteres også om prosjekt knyttet til læring av uønskede hendelser, og bruk av tverrfaglige møter for analyser og evaluering.
Den nasjonale pasientsikkerhetskampanjen I trygge hender har som mål å redusere antall pasientskader i helsetjenesten, legge grunnlaget for varige strukturer for pasientsikkerhet, og bidra til bedre pasientsikkerhetskultur. Nasjonale innsatsområder i kampanjen er trygg kirurgi, riktig legemiddelbruk, behandling av hjerneslag og psykisk helsevern.
Regionale helseforetak ble bedt om å delta i forberedelsen av kampanjen gjennom styringsgruppe og faggrupper. I 2010 deltok administrerende direktør i Helse Sør-Øst og Helse Midt-Norge i styringsgruppen. Fra og med 2011 deltar administrerende direktør fra alle regionale helseforetak i styringsgruppen. Fagpersoner fra alle regionale helseforetak er representert i faggruppene som arbeider med de ulike innsatsområdene. Helsedirektoratet leder styringsgruppen. Nasjonalt kunnskapssenter for helsetjenesten er sekretariat for kampanjen.
Som ledd i kampanjen gjennomfører alle helseforetak en kartlegging av antall pasientskader ved bruk av metoden Global Trigger Tool (journalgjennomgangsanalyse). Første halvår 2011 ble det gjennomført fem piloter. Erfaringer fra pilotene danner grunnlag for nasjonal spredning av tiltakene i kampanjen høsten 2011.
Prioritering
Det er et mål å oppnå enhetlig vurdering av rett til nødvendig helsehjelp i de ulike helseregionene. Dette målet ble i 2010 fulgt opp ved følgende styringsparameter:
andel pasienter som gis rett til nødvendig helsehjelp
Tabell 4.2 Andel pasienter som gis rett til nødvendig helsehjelp
(i pst.) | Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | ||||
|---|---|---|---|---|---|---|---|---|
2009 | 2010 | 2009 | 2010 | 2009 | 2010 | 2009 | 2010 | |
Andel pasienter som gis rett til nødvendig helsehjelp | 59 | 58 | 66 | 83 | 77 | 46 | 46 | |
Det er fortsatt ulikhet mellom helseregionene i tildeling av rett til nødvendig helsehjelp, men forskjellene var i 2010 noe mindre enn i 2009, spesielt var det færre pasienter i Helse Midt-Norge som fikk tildelt rett til nødvendig helsehjelp.
Brukerrettede tjenester
I oppdragsdokumentet for 2010 ble det satt som mål at regionale helseforetak skulle informere pasienter og pårørende om klageadgang, og at de skulle sette i verk tiltak for å bedre informasjonen til publikum om sykehusenes mest vanlige behandlingstilbud.
Alle regionale helseforetak rapporterer at de har tatt i bruk brevmal om klageadgang utarbeidet av Helsedirektoratet. De fleste helseforetak har generell informasjon om klagerett på sine internettsider. Det rapporteres ulikt på kravet om informasjon om behandlingstilbud, og arbeidet synes i alle regionale helseforetak å være i startfasen. Helse Sør-Øst RHF har foreslått å legge denne type informasjon inn på nettsidene for fritt sykehusvalg. Helse Vest RHF arbeider med å revidere nettsidene sine.
Helse Nord RHF har med bakgrunn i krav i oppdragsdokumentet satt i verk et arbeid for å utrede behov for og forbruk av spesialisthelsetjenester hos den samiske befolkningen og for å bedre tolketjenesten.
Endringer i helsepersonelloven og spesialisthelsetjenesteloven om oppfølging av barn som pårørende, jf. Ot.prp. nr. 84 (2008–2009), trådte i kraft 1. januar 2010. Lovendringene har styrket barnas rettstilling og gjør at mindreårige barn av psykisk syke, rusmiddelavhengige, alvorlig somatisk syke eller skadde pasienter får bedre oppfølgning når foreldrene mottar helsehjelp. Helsepersonell har fått plikt til å bidra til å ivareta mindreårige barn som pårørende, og helseinstitusjoner skal i nødvendig utstrekning ha barneansvarlig personell med ansvar for å fremme og koordinere helsepersonells oppfølging av barna. I løpet av 2010 og våren 2011 har alle helseinstitusjoner som behandler alvorlig syke voksne pasienter utnevnt barneansvarlig personell.
Ventetider og fristbrudd
Regionale helseforetak skal innenfor sine økonomiske rammer sette i verk tiltak for å redusere ventetidene til behandling, herunder gjøre bruk av private aktører der dette bidrar til å redusere ventetider på en kostnadseffektiv måte. Avtaler mellom helseforetak og private kommersielle sykehus skal ikke ha et omfang som undergraver pasientgrunnlaget for de små offentlige sykehusene.
Pasienter som trenger øyeblikkelig hjelp, kommer til behandling uten ventetid. Om lag 70 pst. av alle døgnopphold i sykehus er øyeblikkelig hjelp.
Tabell 4.3 Ventetider
Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | Totalt | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
2009 | 2010 | 2009 | 2010 | 2009 | 2010 | 2009 | 2010 | 2009 | 2010 | |
Andel ventetider på nettsiden fritt sykehusvalg som er oppdatert siste fire uker (mål: 100 %) | 77 | 54 | 99 | 71 | ||||||
Gjennomsnittlig ventetid for ordinært avviklede pasienter innen somatikk (mål: skal reduseres) | 74 | 72 | 74 | 78 | 88 | 94 | 84 | 87 | 77 | 79 |
Gjennomsnittlig ventetid for ordinært avviklede pasienter innen PHBU (mål: skal reduseres) | 59 | 59 | 86 | 73 | 81 | 79 | 90 | 86 | 71 | 69 |
Gjennomsnittlig ventetid for ordinært avviklede pasienter innen PHV (mål skal reduseres) | 52 | 54 | 47 | 51 | 61 | 54 | 58 | 56 | 55 | 56 |
Gjennomsnittlig ventetid for ordinært avviklede pasienter innen TSB (mål: skal reduseres) | 71 | 70 | 87 | 87 | 99 | 83 | 128 | 82 | 80 | 75 |
Tabell 4.4 Fristbrudd
(i pst.) | Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | Totalt | |||||
|---|---|---|---|---|---|---|---|---|---|---|
2009 | 2010 | 2009 | 2010 | 2009 | 2010 | 2009 | 2010 | 2009 | 2010 | |
Andel pasienter som er vurdert innen 30 dager (mål: 100 %)1 | 95 | 95 | 97 | 98 | 98 | 97 | 96 | 95 | ||
Andel pasienter innen PHBU som er vurdert innen 10 dager (mål: 100 %)2 | 93 | 94 | 91 | 93 | 88 | 93 | 93 | 89 | 92 | 93 |
Andel rettighetspasienter som gis behandling innen 65 dager i psykisk helsevern og/eller TSB for personer under 23 år (mål: 100 %)3 | 90 | 92 | 81 | 84 | 75 | 77 | 63 | 75 | 83 | 86 |
Andel fristbrudd for rettighetspasienter (mål: skal reduseres)4: | ||||||||||
Somatikk | 20 | 16 | 17 | 19 | 20 | 23 | 21 | 18 | 19 | |
PHV | 21 | 10 | 13 | 11 | 12 | 11 | 17 | 15 | 11 | |
PHBU | 15 | 12 | 26 | 21 | 40 | 37 | 53 | 45 | 26 | 23 |
TSB | 15 | 10 | 15 | 10 | 37 | 16 | 41 | 23 | 20 | 12 |
1 Basert på annen tertialtall rapport fra regionale helseforetak.
2 Basert på tredje tertialtall Norsk pasientregister.
3 Basert på tredje tertialtall Norsk pasientregister.
4 Basert på tredje tertialtall Norsk pasientregister. Tallgrunnlaget ikke komplett i 2009 og 2010.
Det har vært en positiv utvikling i ventetid og andel fristbrudd hittil i 2011. Reduksjonen er størst innen tverrfaglig spesialisert rusbehandling (TSB) og psykisk helsevern for barn og unge (PHBU). Gjennomsnittlig ventetid for pasienter som har fått behandling var i januar 79 dager og i august 70 dager. Andel fristbrudd var i januar 14 pst. og i august 11 pst. Det var 27 200 flere nyhenviste til planlagt behandling i sykehus i første tertial 2011 enn samme periode i 2010. Antall nye henvisninger innen somatisk sektor økte mest, med 7,1 pst. Økningen ligger på 2,0 pst. for psykisk helsevern barn og unge og tverrfaglig spesialisert behandling av rusmiddelavhengige.
Med bakgrunn i kapasitetssituasjonen for pasienter med behov for kirurgisk behandling av sykelig overvekt og pasienter med hjerteflimmer, ble regionale helseforetak pålagt særskilt rapportering på ventelistesituasjonen for disse pasientgruppene.
Helsedirektoratet har tilrådd tidsfrister for når pasienter med hjerteflimmer bør få ablasjonsbehandling (seks måneder fra behandlingsindikasjon). De nye anbefalingene har medført behov for en betydelig kapasitetsøkning, og regionale helseforetak ble derfor i juni 2010 pålagt å øke kapasiteten. I oktober 2010 ble det presisert overfor regionale helseforetak at pasienter med behov for ablasjonsbehandling skal tilbys dette i eget helseforetak eller gjennom avtaler med andre tjenesteleverandører slik at forsvarlighetskravet ivaretas, inntil det er oppnådd tilstrekkelig kapasitet lokalt og nasjonalt. Alle regionale helseforetak har i 2010 satt i verk tiltak for å øke kapasiteten.
I oppdragsdokumentet for 2011 ble det stilt krav om særskilt rapportering innen første tertial for kapasitetssituasjonen for hjerteflimmerpasienter.
Tabell 4.5 Antall ablasjonsbehandlinger
Antall ablasjonsbehandlinger i 2010 | Antall ablasjonsbehandlinger per juni 2011 | Forventet antall ablasjonsbehandlinger i 2011 | |
|---|---|---|---|
Universitetssykehuset Nord-Norge HF | 25 | 14 | 50 |
Helse Bergen HF | 200 | 150 | 5201 |
St. Olavs Hospital HF | 95 | 85 | 210 |
Oslo universitetssykehus HF | 130 | 143 | 400 |
Feiringklinikken | 0 | 63 | 200 |
Sum | 450 | 455 | 1380 |
1 Måltallet for Helse Bergen HF er 280 behandlinger per år, men pga. behov for å ta unna allerede ventende pasienter vil flere pasienter bli behandlet i 2011.
I tabellen er det angitt hvor mange ablasjonsbehandlinger som er gitt for pasienter med atrieflimmer. I tillegg gjøres samme type behandling på mange hjertepasienter med andre typer forstyrrelser av hjerterytmen.
Som det framgår av tabellen er det lagt opp til en betydelig kapasitetsøkning for ablasjonsbehandling i 2011, inkludert bruk av Feiringklinikken.
Pasienter med sykelig overvekt skal sikres et helhetlig og sammenhengende tilbud. Gjennomgangen av ventelistesituasjonen i 2010 viste at ventetiden for utredning og behandling av sykelig overvekt var ulik og noen steder for lang. Departementet har fulgt opp dette i oppdragsdokumentet for 2011 og bedt regionale helseforetak vurdere å øke kapasiteten.
Helhetlige pasientforløp og samhandling
Det er et mål at pasientperspektivet, gjennom utvikling av forløpstenkningen, legges til grunn for utvikling av tjenestene og utarbeidelse av regionale planer. I oppdragsdokumentet for 2010 ble det stilt krav om en videreføring av arbeidet med å utarbeide/revidere regionale planer for pasienter med de hyppigste kreftformene, hjerneslag og pasienter i tverrfaglig spesialisert behandling for rusmiddelavhengige. Regionale helseforetak er i gang med dette arbeidet. I 2011 er det utviklet indikatorer på ventetid fra henvisning til første behandling for pasienter med tykktarmskreft, lungekreft og brystkreft, og andel av hjerneslagpasienter som får blodfortynnende medikasjon (trombolyse). Det er videre stilt krav om at regionale helseforetak skal gi samhandlings- og koordineringsfunksjonen en tydelig ledelsesmessig og organisatorisk forankring. Regionale helseforetak skal rapportere på hvordan veiledningsplikten overfor kommunehelsetjenesten ivaretas. Gjennomgangen av rapportene fra regionale helseforetak viser at alle helseforetak har gjort tiltak for å forankre ansvaret for samhandlings- og koordineringsfunksjonen i egen organisasjon, enten som egne avdelinger eller seksjoner eller organisering i stabsfunksjoner under administrerende direktør. Veiledningsplikten ivaretas gjennom samhandlingsavtaler og etablering av ulike samhandlingstiltak med kommunene. Eksempler på tiltak som er etablert er ambulante team, ambulante opplæringstiltak når pasienten utskrives til hjemmet eller til sykehjem, praksiskonsulentordning, bilaterale hospiteringsordninger og veiledning fra distriktspsykiatrisk senter til kommunale botiltak.
Ansvaret for følgetjenesten for gravide ble overført til regionale helseforetak i 2010. Alle regionale helseforetak rapporterer at de har satt i gang arbeidet, men at det fortsatt gjenstår noe hva gjelder konkretisering og avtaleinngåelser.
Psykisk helsevern
Omstilling med økt vekt på ambulante og polikliniske tjenester og generell styrking av de distriktspsykiatriske sentrene var et hovedmål i oppdragsdokumentet for 2010. Innen psykisk helsevern for voksne (PHV) økte antallet døgnopphold med 2,4 pst. og antallet polikliniske konsultasjoner med 6,3 pst. fra 2009 til 2010. Antallet polikliniske tiltak innen psykisk helsevern for barn og unge økte med 7,7 pst. Det er etablert om lag 150 ambulante team innenfor psykisk helsevern og tverrfaglig spesialisert behandling for rusmiddelavhengige. Samtidig er antall døgnplasser redusert med om lag 100 plasser i 2010, noe som indikerer at nødvendig omstilling finner sted i helseforetakene, jf. omtale under kap. 764 Psykisk helse.
Styringsparameter, psykisk helsevern:
andel tvangsinnleggelser, ratejustert for befolkning i opptaksområdet
Nivået på tvangsinnleggelser er tilnærmet uendret fra 2008. Alle helseforetak melder at de har satt i gang planarbeid for redusert og riktig bruk av tvang. Det vises til omtale av ny strategi for redusert og kvalitetssikret bruk av tvang under kap. 734, post 72.
Ifølge Samdata fikk om lag 30 pst. av pasientene innen tverrfaglig spesialisert behandling for rusmiddelavhengige samtidig behandling for psykisk lidelse i 2009. Alle regionale helseforetak melder at de har gjennomført eller planlagt rutiner for å sikre undersøkelse av og oppfølging i tilknytning til rusproblemer hos pasienter med psykiske lidelser.
Brukermedvirkning skal være det bærende prinsippet i organisering av det psykiske helsevernet. Alle regionale helseforetak melder at det er satt økt fokus på brukerstyrte tiltak og at det er etablert eller vil bli etablert brukerstyrte plasser ved de distriktspsykiatriske sentrene.
Alle regionale helseforetak melder at de har arbeidet med å legge til rette for å gi økt tilbud til personer med psykisk lidelser innenfor ordningen Raskere tilbake.
Tverrfaglig spesialisert behandling for rusmiddelavhengige
Ett av hovedmålene i opptrappingsplanen for rusfeltet er å styrke tjenestene innen tverrfaglig spesialisert behandling for rusmiddelavhengige. I dette ligger at både kvaliteten og kapasiteten i tjenestene skal styrkes. Antallet innleggelser økte med 3,3 pst. og antallet polikliniske konsultasjoner med 2,7 pst. fra 2009 til 2010.
Det er videre et mål å styrke legemiddelassistert rehabilitering og integrere behandlingen i den øvrige tverrfaglig spesialiserte behandlingen.
Oppdragsdokumentet for 2010 omfattet følgende styringsparametre for tverrfaglig spesialisert rusbehandling:
antall årsverk for leger, legespesialister og psykologer i tverrfaglig spesialisert behandling av rusmiddelavhengige (mål: skal økes)
antall barn som fødes av kvinner i legemiddelassistert rehabilitering og hva slags tilbud disse pasientene mottar
Regionale helseforetak rapporterer at antall årsverk for leger, legespesialister og psykologer i tverrfaglig spesialisert behandling er økt i 2010, uten at det foreligger en samlet statistikk fra 2009 for å kunne følge utviklingen.
Når det gjelder antall barn som fødes av kvinner i legemiddelassistert rehabilitering, foreligger ikke en nøyaktig oversikt, men departementet vil i samarbeid med Helsedirektoratet og regionale helseforetak arbeide for å etablere en slik nasjonal oversikt.
I 2010 har regionale helseforetak fått i oppgave å samarbeide med kommunene for å legge forholdene til rette for behandlingsforberedende tiltak overfor rusmiddelavhengige som er gitt rett til nødvendig helsehjelp innen tverrfaglig spesialisert behandling i påvente av oppstart av behandling. Alle regionale helseforetak har satt i verk tiltak. Det er etablert samarbeid mellom helseforetakene og kommuner i alle helseregionene. Det er likevel utfordringer i samarbeidet mellom helseforetakene/den enkelte institusjon og kommunene i perioden før behandlingsstart.
Prioritering av psykisk helsevern og tverrfaglig spesialisert behandling for rusmiddelavhengige
I siste femårsperiode har den prosentvise veksten i aktivitet vært større i psykisk helsevern og tverrfaglig spesialisert behandling enn somatikk. Antall behandlede pasienter og antall årsverk i psykisk helsevern økte omtrent like mye i siste femårsperiode og indikerer dermed uendret produktivitet.
Fra 2009 til 2010 var nivået på årsverk stabilt i somatisk sektor, mens antall årsverk økte med hhv. 1,5 og 3,2 pst. i psykisk helsevern og tverrfaglig spesialisert behandling. Samlet tilsier dette at psykisk helsevern og tverrfaglig spesialisert behandling av rusmiddelavhengige har vært høyt prioritert.
Habilitering og rehabilitering
I oppdragsdokumentet for 2010 ble det stilt krav om at regionale helseforetak skulle kjøpe tjenester fra private opptrenings- og rehabiliteringsinstitusjoner i minst samme omfang som i 2009.
Ifølge Samdata for 2010 har det vært en nedgang i antall pasienter som har mottatt et rehabiliteringstilbud i perioden 2008–2010. Det har imidlertid vært en økning i antall polikliniske rehabiliteringspasienter. Regionale helseforetak har brukt minst like mye midler til kjøp av tjenester fra private opptrenings- og rehabiliteringsinstitusjoner i 2010 som året før, i samsvar med føringer gitt i oppdragsdokumentet.
De private institusjonene gir tilbud på ulike områder som arbeidsrettet rehabilitering, rehabiliteringstilbud til mennesker med muskel-/skjelettlidelser, nevrologiske lidelser, hjertelidelser, slag mv. Flere av institusjonene har også avtale knyttet til ordningen Raskere tilbake.
Andre områder med særskilt oppfølging
Regionale helseforetak ble bedt om å rapportere særskilt på tilbudet til pasienter med kronisk smerte og kronisk utmattelsessyndrom (CFS/ME). Alle regionale helseforetak har arbeidet for å styrke tilbudet til pasienter med kronisk smerte. Tilbudet til pasienter med CFS/ME er fortsatt mangelfullt. Det er etablert et tilbud i Helse Sør-Øst, Helse Midt-Norge og Helse Vest, mens Helse Nord er i ferd med å etablere tilbud, jf. omtale under kap. 781, post 21.
Helse Sør-Øst RHF fikk i 2010 i oppdrag å etablere kompetanse og fagnettverk for å sikre at pasienter med Huntingtons sykdom får relevant tilbud i alle faser av sykdommen. Helse Sør-Øst RHF rapporterer at Kløverinstitusjonene og Senter for sjeldne diagnoser ved Oslo universitetssykehus HF har startet arbeidet med å konkretisere ressurssentrenes oppgaver og samhandlingen med senteret.
På området organdonasjon og -transplantasjon var aktiviteten i 2010 på samme nivå som i 2009. Fra 2001 til 2010 har antall transplantasjoner årlig økt fra 303 til 431.
Alle regionale helseforetak rapporterer at de har oppfylt kravet om å sikre tilstrekkelig kapasitet for cochleaimplantasjoner, og at pasientene har tilbud om rehabilitering etter operasjon.
Regionale helseforetak ble i 2010 bedt om å ha rutiner og kompetanse som sikrer at ernæring er en integrert del av behandlingstilbudet og at veiledningsoppgaven overfor kommunene ivaretas på ernæringsområdet. Helseforetakene rapporterer varierende grad av måloppnåelse og at arbeidet videreføres i 2011.
Regionale helseforetak har rapportert på hvorvidt de forskriftsfestede kravene til kompetanse i ambulansetjenesten er oppfylt. Alle helseforetak har hatt en positiv utvikling i ambulansearbeidernes kompetanse, og det arbeides systematisk for å oppfylle forskriftens krav. Tallene tyder imidlertid på variasjon mellom helseforetak og innad i helseforetak. Det er særlig Helse Vest med Helse Fonna HF og Helse Førde HF, og Helse Nord med Helse Finnmark HF som har utfordringer i de små stasjonene i distriktene og under ferieavvikling.
Alle regionale helseforetak melder at de i 2010 har fulgt opp erfaringene fra utbruddet av ny influensa A(H1N1) i 2009. Regionale helseforetak har også fulgt opp kravet om at helseforetakene har oppdaterte, øvede og koordinerte beredskapsplaner.
Utdanning av helsepersonell
Utdanning av helsepersonell er et sentralt virkemiddel for å nå målet om riktig kompetanse og tilstrekkelig antall helsepersonell i tjenesten, både på kort og lang sikt.
Det skal utdannes et tilstrekkelig antall legespesialister i de ulike spesialiteter gjennom effektive utdanningsløp i helseforetakene. Regionale helseforetak fikk i 2010 i oppgave å sette i verk tiltak for å bidra til økt utdanning i rekrutteringsutsatte legespesialiteter. Aktuelle eksempler er onkologer (kreftleger) og geriatere hvor det de siste årene er prioritert øremerkede utdanningsstillinger. Regionale helseforetak har analysert behovet for og tilgang til legespesialiteter. Basert på et forbedret kunnskapsgrunnlag vil regionale helseforetak sette i verk tiltak for å møte gapet mellom behov og tilgang.
Helse Nord har i flere år hatt egne utdanningsprogrammer for legespesialister i voksenpsykiatri, barne- og ungdomspsykiatri, revmatologi, geriatri og fysikalsk- og rehabiliteringsmedisin. I 2011 starter et regionalt utdanningsprogram i gynekologi. Helse Sør-Øst har et prosjekt for å øke rekrutteringen til utdanning i barne- og ungdomspsykiatri samt effektivisere utdanningsforløpene og beholde legespesialistene innen fagområdet. Prosjektet som startet i tidligere Helse Sør har gitt gode resultater og ble i 2010 utvidet til å omfatte hele Helse Sør-Øst.
Regionale helseforetak rapporterer at helseforetakene arbeider aktivt med etablering av læreplasser i aktuelle fag, med særlig oppmerksomhet rettet mot ambulansearbeider- og helsefagarbeiderutdanningen.
Forskning
Oppdragsdokumentet for 2010 omfattet følgende styringsparametre for forskning:
årlig forskningspoeng
årlig ressursbruk til forskning, herunder andel til psykisk helse og rus
forskningsaktivitet på prioriterte fagområder
søknader og tildelte midler fra Norges forskningsråd og EUs 7. rammeprogram for forskning
etablert forskningssamarbeid mellom regionale helseforetak
Det har vært en økning i forskningspoeng og avlagte doktorgrader også i 2010, jf. kap. 732, post 78. Regionale helseforetak har rapportert en total årlig ressursbruk til forskning inkludert personell, infrastruktur og eksterne finansieringskilder på over 2 mrd. kroner i 2009. Dette tilsvarte 2,1 pst. av totalbudsjettet. Herav gikk 14 pst. til psykisk helse forskning og 1 pst. til rusforskning. Universitetssykehusene sto for 86 pst. av forskningsinnsatsen.
Alle regionale helseforetak har rapportert forskningsprosjekter på de prioriterte fagområdene rus, psykisk helse, rehabilitering/habilitering, kvinnehelse, kreft, KOLS, diabetes, eldremedisin og samhandling. Årlig rapportering viser at det fortsatt er et stort potensiale for å øke omfanget av søknader til Norges forskningsråd og EUs 7. rammeprogram for helseforskning.
Det er gjennom Nasjonal samarbeidsgruppe for medisinsk og helsefaglig forskning etablert nasjonalt forskningssamarbeid med forskernettverk og koordinatorfunksjon innenfor hjerte-karsykdommer, nevrologiske sykdommer, og alvorlige psykiske lidelser. Det utredes samarbeid innenfor muskel-skjelettsykdommer, kreft og helsetjenesteforskning.
Regionale helseforetak har finansiert samhandlingsforskning i tråd med kravet på totalt minst 15 mill. kroner. Helse Sør-Øst alene anslår en ressursbruk på 20 mill. kroner til samhandlingsforsknings- og utviklingstiltak.
Regionale helseforetak har i tråd med krav i oppdragsdokumentet utviklet forslag til utvikling av et felles elektronisk rapporteringssystem for kliniske studier.
Representanter for regionale helseforetak har deltatt i utviklingsarbeid i forbindelse med etablering av nytt nasjonalt forskningsinformasjonssystem Cristin og videreutvikling av nasjonalt system for ressursbruk til forskning, jf. omtale under kap. 732, post 21. Alle regionale helseforetak har satt i verk prosesser for å understøtte implementering av ny database for rapportering av forskningsaktivitet fra og med 2012.
Innovasjon
Oppdragsdokumentet for 2010 omfattet følgende styringsparametre for innovasjon:
antall offentlige og industrielle forsknings- og utviklingskontrakter og tildelte midler fra Innovasjon Norge
innovasjonsprosjekter fra Norges forskningsråd (kommersialisering av FoU-resultater (Forny), brukerstyrt innovasjonsprosjekt, kompetanseprosjekter med brukermedvirkning)
antall registrerte oppfinnelser
antall patentsøknader og registrerte patenter
Det har vært en vesentlig økning i innovasjonsaktivitet i 2010. Totalt inngikk regionale helseforetak 16 OFU-kontrakter, fikk åtte tildelinger fra Forny og BIP og registrerte 72 oppfinnelser og 30 patenter.
Regionale helseforetak har i tråd med krav i oppdragsdokumentet for 2010 fulgt opp felles satsing på behovsdrevet innovasjon og næringsutvikling i helsesektoren (2007–2011) i regi av Nærings- og handelsdepartementet og Helse- og omsorgsdepartementet. Det er inngått en samarbeidsavtale og etablert en koordineringsgruppe mellom Helsedirektoratet, regionale helseforetak, Norges forskningsråd og Innovasjon Norge, etablert en innovasjonsgruppe for IKT under Nasjonal IKT samt vedtatt en felles handlingsplan mellom regionale helseforetak for å konkretisere og operasjonalisere satsingen. Satsingen er evaluert og vil bli videreført.
Helse Sør-Øst RHF har satt av inntil 10 mill. kroner til innovasjon i 2010 som støttet 21 prosjekter. Gjennom Inven2 er det etablert en felles kommersialiseringsenhet for Helse Sør-Øst RHF og Universitet i Oslo. 70 oppfinnelser fra Helse Sør-Øst ble behandlet av Inven2 i 2010.
Pasientopplæring
Oppdragsdokumentet for 2010 stilte krav om at helseforetakenes tilbud om lærings- og mestringsaktiviteter skulle tilpasses pasienter med annen språklig og kulturell bakgrunn. Regionale helseforetak melder at det er satt i verk tiltak for å imøtekomme dette kravet. Tiltakene omfatter egne stillingsandeler dedikert fremmedspråklige (Oslo universitetssykehus HF), egne prosjekter samt opplæringstiltak. Helse Finnmark HF har fått støtte fra Helse Nord RHF for å styrke lærings- og mestringstilbudet for samiske pasienter.
Økonomi og organisasjon
Styring og kontroll med ressursbruken er avgjørende for å kunne gjøre de riktige faglige prioriteringene og sikre høy kvalitet på pasientbehandlingen. Helse- og omsorgsdepartementet har en tett oppfølging av regionale helseforetak på økonomiområdet. Det er rapportert månedlig på resultat, likviditet, bemanning og aktivitet, og tertialvis på enkelte indikatorer for kvaliteten i tjenesten. Det er også stilt krav til bl.a. risikostyring og intern kontroll. Rapporteringen følges opp i møter mellom departementet og regionale helseforetak.
God kontroll med økonomien er en forutsetning for bevisste prioriteringer og legger grunnlaget for en bærekraftig videreutvikling av sykehusene. Tidligere negative resultater har ført til redusert egenkapital og bruk av driftskreditter. De positive resultatene som nå kommer fram, er viktige for å sikre bæredyktig virksomhet i regionale helseforetak. Det er viktig at regionale helseforetak i sin planlegging legger til grunn et fornuftig forhold mellom drift, forskning, utdanning og investeringer.
Det ble i foretaksmøtene i januar 2010 stilt krav om at alle regionale helseforetak skulle gå i økonomisk balanse i 2010, samt at det ble satt et tak for bruk av driftskreditt. Dette innebærer at drift og investeringer ved regionale helseforetak må håndteres innenfor bevilget ramme.
Samtidig ble det tatt følgende forbehold: «Det økonomiske opplegget for 2010 presentert i Prop. 1 S (2009–2010) la til grunn at de samlede pensjonskostnadene ville bli på om lag samme nivå som i 2009. Beregning av regnskapsmessig pensjonskostnad for 2010 er under utarbeidelse og det samlede kostnadsnivået for regionale helseforetak foreligger derfor ikke. Foretaksmøtet presiserte at regionale helseforetak i utgangspunktet må håndtere pensjonskostnader på linje med andre kostnader innenfor sine økonomiske rammer, jf. føringer gitt i St.prp. nr. 1 (2008–2009) og Prop. 1 S (2009–2010). Dersom det viser seg at det blir større endringer i kostnadsnivået sammenliknet med det som ble lagt til grunn i Prop. 1 S (2009–2010) vil det bli tatt stilling til om det er grunnlag for forslag om endringer i bevilgningen til regionale helseforetak.»
Som følge av Stortingets vedtak om oppfølging av pensjonsreformen gjennom lov av 25. juni 2010, ble pensjonskostnadene for 2010 for regionale helseforetak redusert med om lag 9 250 mill. kroner. Disse regnskapsmessige engangseffektene ble først kjent høsten 2010. Gjennom Stortingets behandling av Prop. 32 S (2010–2011) Endringer i statsbudsjettet for 2010 under Helse- og omsorgsdepartementet, jf. Innst. 159 S (2010–2011), ble basisrammen til regionale helseforetak for 2010 satt ned med 4 450 mill. kroner, mens den øvrige kostnadsreduksjonen ble satt av til å styrke foretakenes egenkapital, svarende til 4 800 mill. kroner. Dette svarer til det akkumulerte underskuddet i foretakene som følge av merkostnader til pensjon i perioden 2006 til 2008. I foretaksmøtene i januar 2011 ble derfor resultatkravet for regionale helseforetak endret fra et resultat i balanse til et krav om positivt resultat på 4 800 mill. kroner. Samtidig ble den samlede driftskredittrammen for regionale helseforetak økt tilsvarende reduksjonen i basisrammen med 4 450 mill. kroner fra 6 332 mill. kroner til 10 782 mill. kroner.
I perioden 2002–2010 er det samlede korrigerte regnskapsmessige årsresultatet minus 8,5 mrd. kroner og det samlede ordinære regnskapsmessige årsresultatet minus 18,8 mrd. kroner. Forskjellen mellom resultatbegrepene skyldes unntak for regnskapsmessige avskrivninger som var høyere enn bevilgningen til gjenanskaffelse av bygg og utstyr på 10,3 mrd. kroner. Gjennom håndteringen av reduserte pensjonskostnader i 2010 hvor egenkapitalen ble styrket med 4,8 mrd. kroner er tidligere års underdekning av økte pensjonskostnader kompensert.
Tabell 4.6 Akkumulert resultat 2002–2010
Akkumulert regnskapsmessig underskudd | 18,8 mrd. kr |
Unntak for udekkede regnskapsmessige avskrivninger | 10,3 mrd. kr |
Akkumulert korrigert resultat | 8,5 mrd. kr |
Tabell 4.7 Endret resultatkrav og driftskredittramme for 2010
(i mill. kr) | Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | Sum |
|---|---|---|---|---|---|
Resultatkrav for 2010 | 2 600 | 900 | 690 | 610 | 4 800 |
Økning i driftskredittrammer | 2 400 | 840 | 640 | 570 | 4 450 |
Sum | 5 000 | 1 740 | 1 330 | 1 180 | 9 250 |
Årsregnskapene for 2010 ble godkjent i foretaksmøter i mai og juni 2011. I 2010 ble det for første gang oppnådd et positivt resultat i alle regioner, og for andre gang siden innføring av helseforetaksreformen var det et positivt resultat for regionale helseforetak samlet sett. Tabell 4.8 viser at regionale helseforetak samlet hadde et positivt avvik fra resultatkravet på 1 267 mill. kroner. Dette er en forbedring på 955 mill. kroner sammenliknet med resultatet i 2009. Alle regionale helseforetak holdt seg innenfor de driftskredittrammene som var satt. Selv om regionale helseforetak oppnådde positive resultater, så utgjorde avviket i 2010 kun 1,2 pst. i forhold til de samlede driftsinntektene.
Tabell 4.8 Utvikling i korrigert årsresultat 2002–2010
(i mill. kr) | Helse Øst | Helse Sør | Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord | Sum |
|---|---|---|---|---|---|---|---|
2002 | 97 | -514 | -313 | 24 | -120 | -826 | |
2003 | -29 | -697 | -524 | -461 | -262 | -1 973 | |
2004 | 58 | -779 | -531 | -498 | -175 | -1 925 | |
2005 | 42 | -498 | -182 | -572 | -165 | -1 375 | |
20061 | -15 | -307 | -405 | -711 | -433 | -1 870 | |
Perioden 2002–2006 | 153 | -2 795 | -2 642 | -1 955 | -2 218 | -1 154 | -7 969 |
20072 | -1 087 | -90 | -10 | -263 | -1 450 | ||
20083 | -425 | -141 | 86 | -221 | -700 | ||
20094 | -157 | 156 | 214 | 100 | 312 | ||
20105 | 172 | 436 | 548 | 112 | 1 267 | ||
Akkumulert | -4 139 | -1 594 | -1 380 | -1 426 | -8 540 |
1 For 2006 vises korrigert årsresultat justert for økte pensjonskostnader på til sammen 1 mrd. kroner som ble unntatt fra balansekravet.
2 For 2007 vises de økonomiske resultatene som avvik sammenliknet med eiers styringsmål der det samlede ordinære årsresultatet ikke skulle være større enn -1,4 mrd. kroner. I tillegg er økte pensjonskostnader på til sammen 3,26 mrd. kroner unntatt fra dette resultatkravet.
3 For 2008 vises de økonomiske resultatene som avvik sammenliknet med eiers styringsmål der 600 mill. kroner i økte pensjonskostnader ble unntatt fra et opprinnelig krav til økonomisk balanse.
4 For 2009 vises ordinært regnskapsmessig resultat ettersom eiers styringsmål var et årsresultat i balanse.
5 For 2010 vises de økonomiske resultatene som avvik sammenliknet med eiers styringsmål om et positivt resultat på samlet 4,8 mrd. kroner.
Det positive resultatet i 2010 påvirkes både av inntektsførte netto gevinster ved salg av anleggsmidler på om lag 160 mill. kroner og kostnadsførte nedskrivninger av eiendeler på om lag 274 mill. kroner. Slike nedskrivninger foretas når eiendeler har et varig verdifall, og denne type engangseffekter er ikke direkte knyttet til den ordinære driften av foretakene. Tatt hensyn til disse effektene er departementets vurderingsgrunnlag for resultatoppnåelse et positivt resultat på 1 382 mill. kroner. Deler av resultatforbedringen kan sees i sammenheng med ny modell for fordeling av basisrammen, jf. Magnussenutvalgets innstilling, NOU 2008: 2.
Det er stilt krav om at alle regionale helseforetak skal gå i økonomisk balanse i 2011. Videre skal de sikre en forsvarlig likviditetsstyring og nedbetale deler av sin driftskreditt.
Regionale helseforetak rapporterer hver måned til departementet på resultat, likviditet, aktivitet, bemanning og sykefravær. Fra 2011 er det også månedelig rapportering på ventetider, fristbrudd og andel ansatte som arbeider deltid. Øvrige kvalitetsindikatorer rapporteres tertialvis. Ved den månedlige rapporteringen på økonomi presenteres også oppdaterte årsprognoser. Prognosene vil alltid være beheftet med usikkerhet.
Alle regionene leverte positive økonomiske resultater i 2010 og har derfor et godt utgangspunkt for å nå resultatkravet for 2011. Helse Vest, Helse Midt-Norge og Helse Nord har budsjettert med positive driftsresultater i størrelsesorden 200–250 mill. kroner i 2011, mens Helse Sør-Øst har budsjettert med økonomisk balanse.
Helse Sør-Øst har per juli 2011 et negativt avvik mot budsjett på om lag 620 mill. kroner. Avviket er i all hovedsak knyttet til helseforetakene i hovedstadsområdet (Oslo universitetssykehus HF, Akershus universitetssykehus HF og Vestre Viken HF). Per juli har disse et samlet negativt avvik mot budsjett på 678 mill. kroner. Prognosen Helse Sør-Øst har utarbeidet for økonomisk resultat for 2011, basert på regnskapsresultat per utgangen av juli, indikerer et negativt avvik fra styringskravet fra 900 mill. kroner til 1,1 mrd. kroner. For Akershus universitetssykehus HF oppgis en prognose på minus 120 mill. kroner, mot et budsjettert resultat i balanse. For Oslo universitetssykehus HF oppgis en prognose for et årsresultat på minus 1 mrd. kroner, mot et budsjettert resultat på minus 400 mill. kroner. Estimatet for Vestre Viken HF er minus 189 mill. kroner, mot et budsjettert positivt resultat på 71 mill. kroner. Det vises til ytterligere omtale under avsnittet om hovedstadprosessen. De øvrige 8 av 11 helseforetak i Helse Sør-Øst anslås å oppnå positive årsresultater.
De øvrige helseregionene har rapportert årsprognoser om lag i tråd med eller noe bedre enn sine opprinnelige budsjetter.
Tabell 4.9 Anslått økonomisk resultat for regionale helseforetak i 2011
(i mill. kr) | |
|---|---|
Helse Sør-Øst | -900 til -1 100 |
Helse Vest | +330 til +450 |
Helse Midt-Norge | +240 til +320 |
Helse Nord | +200 til +270 |
Samlet | -330 til +140 |
Hovedstadsprosessen
Helse Sør og Helse Øst ble sammenslått til Helse Sør-Øst RHF i 2007. Før sammenslåingen lå sykehusene i Oslo i to helseregioner og parallelle fagmiljøer var lokalisert på flere steder. Det var forbedringsmuligheter i å samordne miljøene for å sikre riktigere bruk av personell, areal, medisinsk utstyr, teknologi og støttefunksjoner. Den nye regionen fikk i oppdrag å få til bedre samordning og ressursbruk, både i regionen og i hovedstadsområdet. Helse Sør-Øst RHF har etter dette delt helseregionen i syv sykehusområder, samt gjort endringer i foretaksstrukturen og oppgavefordelingen mellom sykehusene.
Da Akershus universitetssykehus HF flyttet inn i nye bygg på Nordbyhagen i 2008, var det en forutsetning at befolkningen i de tre nordligste bydelene i Oslo, Stovner, Grorud og Alna, skulle ha Akershus universitetssykehus HF som sitt lokalsykehus. Befolkningen i bydelene Grorud og Stovner ble overført til Akershus universitetssykehus HF i 2004, mens befolkningen i Alna og kommunene i Follo ble overført ved årsskiftet 2010/2011. Oslo universitetssykehus HF har som en konsekvens av dette fått reduserte budsjettrammer og må redusere antall ansatte, mens Akershus universitetssykehus HF har fått økte budsjettrammer og skal øke antall ansatte.
Oslo universitetssykehus HF ble etablert 1. januar 2009 og består av tidligere Ullevål sykehus, Rikshospitalet/Radiumhospitalet og Aker sykehus. Vestre Viken HF ble etablert fra 1. juli 2009 og består av tidligere Sykehuset Asker og Bærum HF, Sykehuset Buskerud HF, Blefjell sykehus HF avdeling Kongsberg og Ringerike sykehus HF.
Intensjonen med disse omstillingsprosessene, er å få til en god oppgavefordeling mellom helseforetakene og mellom sykehusene i de enkelte helseforetakene. Helseforetakene har utfordringer med å tilpasse drift, kostnader og bemanning til endrede budsjettrammer. Dette er krevende prosesser, både internt og eksternt.
Oslo universitetssykehus HF sammen med Akershus universitetssykehus HF tilbyr lokalsykehustjenester til hovedstadsbefolkningen, samt mer spesialiserte tjenester til helseregionen og landet forøvrig. I tillegg har Helse Sør-Øst RHF driftsavtaler med Diakonhjemmet og Lovisenberg Diakonale sykehus som også tilbyr lokalsykehustjenester til deler av Oslos befolkning.
I 2009 ble Oslo universitetssykehus HF drevet som tre separate driftsenheter, men fra 2010 ble helseforetaket organisert på tvers av sykehusene, med gjennomgående klinikker og felles ledelse. Oslo universitetssykehus HF har etter sammenslåingen arbeidet med å endre oppgavefordelingen mellom sykehusene. Lokalsykehusfunksjonene skal samles på Ullevål sykehus. Enkelte spesialiserte funksjoner skal samles på Rikshospitalet. Dette skjer i flere trinn og over flere år. Gjennomføringen krever både at det gjøres bygningsmessige investeringer og at det avhendes bygg. Samlingen av funksjoner skal styrke kvaliteten og kapasiteten og gi bedre ressursutnyttelse. Dette skal også gjøre tjenestene mer oversiktlige for befolkningen og bedre samhandlingen mellom sykehusene og kommunen.
Deler av Aker sykehus skal utvikles til en samhandlingsarena mellom sykehusene i hovedstadsområdet og Oslo kommune og tilby tjenester som ligger i grensesnittet mellom spesialisthelsetjenesten og kommunehelsetjenesten. En samhandlingsarena på Aker sykehus vil både være framtidsrettet og kunne gi bedre tjenester til bl.a. pasienter med rehabiliteringsbehov, livsstilssykdommer, kroniske lidelser, psykiske problemer og rusmiddelavhengighet, samt til eldre med sammensatte lidelser og mennesker i livets sluttfase. Sykehusene i hovedstadsområdet og Oslo kommune samarbeider om å utvikle dette tilbudet. Parallelt arbeider Oslo universitetssykehus HF med å beslutte hvilke tjenester de ønsker å videreføre eller legge til Aker sykehus. Dette arbeidet må sees i sammenheng, og koordineres med flyttingen av avdelinger ved Aker sykehus som skal samles på Ullevål sykehus eller på Rikshospitalet.
Etter sammenslåingen til Oslo universitetssykehus HF er behandlingskapasiteten og kvaliteten bedret på flere områder. Ventetidene er også redusert for flere pasientgrupper. Andre fagområder henger noe etter. Det er derfor viktig at det settes i verk gode tiltak slik at også disse fagområdene og fagmiljøene kan hente ut resultater av sammenslåingen. Det er mange utfordringer knyttet til å samle funksjoner, forene ulike kulturer, gjennomføre investeringer i IKT-løsninger og bygg/utstyr, samt i å tilpasse drift og antall ansatte til et mindre pasientgrunnlag og reduserte budsjettrammer.
Akershus universitetssykehus HF har økt pasientgrunnlag fra årsskiftet 2010–2011. Sykehuset har kapasitetsutfordringer. Dette følges opp gjennom egne rutiner når det er stor pasientpågang og tilpasninger både i drift og arbeidsmønstre for å forbedre logistikken og øke behandlingsaktiviteten ved sykehuset.
Vestre Viken HF har overtatt flere områdefunksjoner for befolkningen i Asker og Bærum fra Oslo universitetssykehus HF, bl.a. innen øre/nese/hals, nyresykdommer, pediatri (barnesykdommer), nevrologi og barne- og ungdomspsykiatri. De største utfordringene ved Vestre Viken HF er knyttet til oppgavefordelingen mellom sykehusene i helseforetaket og tilpasning til budsjettrammene.
Bevilgningene til Helse Sør-Øst og hovedstadsområdet er større enn noen gang tidligere. Det er et omfattende omstillingsarbeid som gjennomføres for å oppfylle kravene til bedre samordning og ressursbruk i hovedstadsområdet, og å organisere et framtidsrettet tilbud til befolkningen innenfor bærekraftige rammer. Helse Sør-Øst RHF arbeider med tiltak for å redusere det negative budsjettavviket. Helse- og omsorgsdepartementet følger opp både omstillingsprosessene og den økonomiske utviklingen i hovedstadsområdet særskilt. Helse Sør-Øst RHF har på sin side forsterket oppfølgingen av de tre helseforetakene, med særlig fokus på bemanningsutviklingen, herunder å få etablert detaljerte bemanningsplaner. Det er satt inn ekstra ressurser for analyser og tiltak knyttet til omstillingsarbeidet.
Investeringer
Regionale helseforetak har et helhetlig ansvar for investeringer og drift i sykehusene. Midler til investeringer inngår derfor som en del av basisbevilgningen og ikke som øremerkede tilskudd. Enkelte større prosjekter kan delvis lånefinansieres ved låneopptak gjennom Helse- og omsorgsdepartementet.
Styringssystemet for investeringer bygger på en kombinasjon av at foretakene er gitt utstrakte fullmakter på investeringsområdet samtidig som det skjer en oppfølging og styring på overordnet nivå, slik at investeringer skjer i samsvar med overordnede helsepolitiske mål og innen aksepterte ressursrammer. For prosjekter over 500 mill. kroner skal resultater og vurderinger etter endt konseptfase legges fram for departementet, sammen med ekstern kvalitetssikring.
Kostnader som følge av slitasje og elde på bygg og utstyr kommer fram som avskrivninger i foretakenes regnskaper, og reflekterer tidligere års investeringer. For å opprettholde verdien på foretakenes eiendeler må de årlige investeringene over tid være lik de årlige avskrivningene. Mens avskrivningskostnaden er en relativt stabil størrelse, vil de årlige investeringene kunne variere avhengig av hvilke store utbygginger som pågår. Investeringstakten etter foretaksreformen har vært høy og har ført til at verdien av bygg og utstyr i helseforetakene har økt. I 2010 investerte helseforetakene for om lag 5,3 mrd. kroner i bygg og utstyr. Dette var et lavere nivå enn samlede av- og nedskrivninger. Dette innebærer at den samlede verdien på helseforetakenes bygg og utstyr gikk noe ned i 2010.
Gjennom basisrammen og lån har regionale helseforetak et godt handlingsrom for planlegging og gjennomføring av større investeringer. Alle regionale helseforetak har langtidsbudsjetter hvor det kommer fram at de ønsker å bygge opp verdien av bygg og utstyr.
Tabell 4.10 Utvikling i helseforetakenes verdi på bygg og utstyr 2003–2010
(i mill. kr) | 2003 | 2010 | Endring | Pst. endring |
|---|---|---|---|---|
Helse Sør-Øst | 36 913 | 40 909 | 3 996 | 10,8 |
Helse Vest | 12 095 | 12 705 | 610 | 5,0 |
Helse Midt-Norge | 9 001 | 14 648 | 5 646 | 62,7 |
Helse Nord | 8 578 | 7 870 | -708 | -8,3 |
Sum | 66 587 | 76 132 | 9 545 | 14,3 |
Kilde: Årsrapport 2011, Beregningsutvalget for spesialisthelsetjenesten.
Ved inngangen til helseforetaksreformen ble det foretatt en verdsetting av helseforetakenes bygningsmasse og utstyr. Som tabellen viser, har verdien på sykehusenes bygg og ustyr økt med om lag 10 mrd. kroner, nominelt, i perioden 2003 til 2010. Det er store variasjoner mellom regionale helseforetak. Verdien av bygg og utstyr i Helse Nord er redusert, men det pågår og vil bli satt i gang flere større byggeprosjekter i regionen.
Oppgradering og fornying av bygningsmassen er en kontinuerlig prosess for å tilpasse bygg til dagens drift og for å få en mer funksjonell bygningsmasse. Helseforetakene må prioritere sine investeringsplaner innenfor tilgjengelige økonomiske og finansielle rammer.
I 2010 ble det tatt opp 174,6 mill. kroner i investeringslån til utbygging av St. Olavs Hospital HF, jf. omtale under kap. 732, post 82. I tillegg ble det utbetalt et særskilt investeringstilskudd, jf. kap. 732, post 81 på 287,3 mill. kroner, som ble brukt som delfinansiering av investeringer ved Akershus universitetssykehus HF og St. Olavs Hospital HF.
Nytt laboratoriebygg ved Helse Bergen HF, Haukeland universitetssykehus, ble åpnet i februar 2010 og nytt pasienthotell ved Akershus universitetssykehus HF ble åpnet i oktober 2010. I juni 2010 var det offisiell åpning av hoveddelen av St. Olavs Hospital HF. Utbygging av St. Olavs Hospital HF er fortsatt det største prosjektet under gjennomføring da det gjenstår bygging av Kunnskapssenteret før totalprosjektet er ferdigstilt.
I 2011 er flere nye større investeringsprosjekter satt i gang. De største er nytt sykehus i Østfold, med en forventet prosjektkostnad på 5 mrd. kroner og nytt Barne- og ungdomssenter ved Haukeland universitetssykehus, med en forventet prosjektkostnad på 1,4 mrd. kroner. Til sammen er det i 2011 stilt til disposisjon lån på 912 mill. kroner til prosjektene nytt sykehus i Østfold, nytt Barne- og ungdomssenter ved Haukeland universitetssykehus, fase 2 ved St. Olavs Hospital, oppgradering av Nordlandssykehuset Bodø og nytt lokalsykehus i Vesterålen.
Intern kontroll og risikostyring
Det er stilt en rekke krav til intern kontroll og risikostyring ved regionale helseforetak. Alle regionale helseforetak har etablert systemer for risikostyring og har i 2010 og 2011 arbeidet med tiltak for å forbedre systemet for intern kontroll.
Tilsynserfaringer og interne revisjoner har vist at det er risiko for mulig svikt ved bruk av elektroniske pasientadministrative systemer. Statens helsetilsyn har bl.a. påpekt mangelfull opplæring og bruk av systemene. Helse Sør-Øst RHF er i gang med en internrevisjon av det pasientadministrative arbeidet ved samtlige helseforetak. Det regionale helseforetaket vil invitere øvrige regionale helseforetak til et prosjekt for å få til økt standardisering og sikre bedre intern styring og økt kontroll i det pasientadministrative arbeidet.
Det skal etter planen legges fram en stortingsmelding om e-helse i 2012 der det vil framgå hvordan IKT-systemene i helse- og omsorgssektoren kan bidra til kvalitetsheving, effektiv samhandling og bedre ressursutnyttelse. I tillegg skal det legges fram en stortingsmelding om kvalitet og pasientsikkerhet der relasjonen mellom pasientsikkerhet og kvalitet og IKT vil bli behandlet.
I forbindelse med at det ble konstatert brudd på vedtatt funksjonsfordeling ved Nordlandssykehuset HF, bestilte Helse Nord RHF en rapport om internkontrollen ved foretaket. Rapporten vil bli benyttet som mal for en tilsvarende gjennomgang i de andre helseforetakene i regionen.
Etter at det ble avdekket endringer i ventelisteregistreringen for pasienter ved daværende Sykehuset Asker og Bærum HF, er det satt i verk flere tiltak for å sikre at henvisninger til spesialisthelsetjenesten håndteres riktig, og at pasienter får den informasjonen de har rett på. Statens helsetilsyn har konstatert brudd både på forsvarlighetskravet og pasientrettighetene. Vestre Viken HF har fått en betinget bot på 5 mill. kroner i saken. Statens helsetilsyn har varslet at de vil følge opp Vestre Viken HF særskilt.
I 2010 ble det avdekket feil i oppsettet i det elektroniske journalsystemet i Helse Bergen HF. Dette følges opp gjennom Nasjonalt IKT.
Faste stillinger, deltid, inkluderende arbeidsliv og sykefravær
Helseforetakene skal føre en ansvarlig arbeidsgiverpolitikk for alle ansatte. Helseforetakene må følge arbeidsmiljølovens bestemmelser om at faste stillinger skal være hovedregelen og at midlertidige stillinger og vikariater skal begrenses til et minimum. Det er stilt krav om å redusere andelen deltid med minst 20 pst. i løpet av 2011. Regionale helseforetak rapporterer månedlig på dette styringskravet og rapporteringen hittil i 2011 indikerer at andelen deltid er uendret eller svakt redusert. Det arbeides med å kvalitetssikre registreringen og rapporteringen.
Helseforetakene har høyere sykefravær enn andre sektorer. Fra en periode med en gradvis reduksjon i sykefraværet i 2009 og første halvdel av 2010, var det en negativ utvikling mot slutten av 2010. I første halvår 2011 er sykefraværet redusert i alle regioner.
IKT i spesialisthelsetjenesten
Regionale helseforetak har gjennom Nasjonal IKT i 2010 bidratt i arbeidet med sikker elektronisk meldingsutveksling mellom fastlegene og helseforetakene (meldingsløftet) og med sikkerhetsløsning for elektronisk resept. Spesialisthelsetjenesten overtok ansvaret for enkeltoppgjør for pasientreiser fra 1. januar 2010 og automatisk frikort ble innført i hele landet fra 1. juni 2010. Regionale helseforetak har videre bidratt i utviklingen av Norsk Helsenett SF.
Regionale helseforetak deltar i 2011 i arbeidet med nasjonale IKT-prosjekter, bl.a. kjernejournal, helseportal, meldingsløftet og elektroniske resepter. I løpet av 2011 skal det utarbeides planer og strategi for innføring av elektronisk resept. Det er videre lagt vekt på at regionale helseforetak skal sikre en systematisk oppfølging av krav til funksjonaliteten i, og bruken av elektronisk pasientjournal/pasientadministrativt system i spesialisthelsetjenesten.
Det skal etter planen legges fram en stortingsmelding om e-helse i 2012 der det vil framgå hvordan IKT-systemene i helse- og omsorgssektoren kan bidra til kvalitetsheving, effektiv samhandling og bedre ressursutnyttelse.
Anskaffelser
Anskaffelsene til regionale helseforetak og helseforetak er omfattende og har stor samfunnsbetydning. I 2010 har regionale helseforetak hatt særlig oppmerksomhet på etisk handel. Dette arbeidet har hatt utgangspunkt i det nasjonale miljø- og klimaprosjektet som regionale helseforetak etablerte etter krav i foretaksmøter i 2008 om oppfølging av Handlingsplan 2007–2010 Miljø- og samfunnsansvar i offentlige anskaffelser. Helseforetakene har i denne forbindelse innført risikovurderinger i alle anskaffelser, krav til etisk leverandørkjede i anskaffelser hvor det er høy risiko og oppfølging av kravene i utvalgte anskaffelser. Det er avholdt leverandørseminar og leverandørmøter med etisk handel som tema.
Regionale helseforetak er medlem av Initiativ for etisk handel, og har etablert et godt samarbeid på dette området som de videreutvikler i 2011. Medlemskapet vil styrke innsatsen for å forbedre arbeids- og miljøforhold i leverandørkjedene og dermed bidra til en mer bærekraftig utvikling både nasjonalt og globalt.
Det er stilt en rekke eierkrav til offentlige anskaffelser i helseforetakene. I 2011 er det bl.a. understreket at regionale helseforetak særlig må ta hensyn til de ideelle institusjonenes behov for forutsigbarhet og langsiktighet, at det legges til grunn avtalelengder på linje med andre samfunnssektorer, det skal tas hensyn til tilfredsstillende geografisk tilgjengelighet, og at anskaffelsesprosessene skal evalueres.
Det er et potensial for å øke innovasjonsaktiviteten gjennom bruk av offentlige innkjøp, før-kommersielle avtaler og prosjekter med leverandørindustrien. I 2011 er det stilt krav om at regionale helseforetak skal sette i verk tiltak for å ivareta innovasjonspotensialet knyttet til offentlige innkjøp bl.a. gjennom før-kommersielle avtaler.
Særskilte satsingsområder i 2012
Gjennomgang av årlig melding fra regionale helseforetak og andre aktuelle informasjonskilder, bl.a. Helsetilsynets tilsynserfaringer, har synliggjort noen risikoområder som bør ha særskilt oppmerksomhet. Videre vil nye satsinger som gjennomføring av samhandlingsreformen legge føringer for spesialisthelsetjenesten i 2012.
Kvalitet og pasientsikkerhet
Det er et mål at befolkningen tilbys likeverdige helsetjenester av god kvalitet. Dette innebærer at tjenestene er virkningsfulle, trygge, samordnet og preget av kontinuitet, tilgjengelige, involverer brukerne samt utnytter ressursene kostnadseffektivt.
Flere av kravene stilt i oppdragsdokumentene i 2010 og 2011 vil bli fulgt opp i 2012. Nasjonal helse- og omsorgsplan (2011–2015) og ny kommunal helse- og omsorgstjenestelov inneholder flere tiltak for å styrke det systematiske arbeidet med kvalitet og pasientsikkerhet. Fra 2012 er virksomhetene i spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten lovpålagt å drive systematisk arbeid med kvalitetsforbedring og pasientsikkerhet. Departementet vil i 2012 vektlegge at regionale helseforetak prioriterer føringer gitt i Nasjonal helse- og omsorgsplan og oppfølging av områder med særskilt risiko for svikt, herunder:
Delta i den nasjonale pasientsikkerhetskampanjen.
Rapportere uønskede hendelser, og bruke hendelsene systematisk til læring og forbedring. I 2012 skal meldinger etter spesialisthelsetjenestelovens § 3-3-a sendes til Statens helsetilsyn, mens meldinger etter lovens § 3-3 fra 1. juli 2012 sendes Nasjonalt kunnskapssenter for helsetjenesten.
Rapportere på og følge opp resultater fra de nasjonale kvalitetsindikatorene.
Sikre implementering av nasjonale faglige retningslinjer og veiledere.
Sikre at de nasjonale registrene har en felles infrastruktur og full nasjonal dekning.
Etablere og implementere nytt system for innføring av nye, kostnadskrevende metoder.
Bruke pasienters og pårørendes erfaringer og klager i arbeidet med kvalitetsforbedring.
Sikre nødvendig kompetanse og rutiner ved bruk av pasientadministrative systemer.
Regjeringen tar sikte på å legge fram en stortingsmelding om kvalitet og pasientsikkerhet i løpet av 2012.
Tilgjengelighet
Helse- og omsorgsdepartementet vil i 2012 videreføre kravet om reduserte ventetider og at fristbrudd ikke skal forekomme.
Samhandlingsreformen
Samhandlingsreformen innføres i 2012. Fra 1. januar 2012 trer to nye lover i kraft, Prop. 90 L (2010–2011) Lov om folkehelsearbeid og Prop. 91 L (2010–2011) Lov om kommunale helse- og omsorgstjenester. Det vises også til Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan (2011–2015).
I 2012 skal regionale helseforetak i samarbeid med kommunene implementere samhandlingsreformen i tråd med nevnte dokumenter. Aktuelle områder er samarbeidsprosjekter med kommunene om lokale tilbud, utdanning, kompetanseutvikling og forskning.
Regionale helseforetak skal i samarbeid med kommuner inngå avtaler om kostnadseffektive samarbeidsprosjekter som erstatter dagens behandling i sykehus, og etablere lokalmedisinske senter.
De lovpålagte avtalene mellom kommuner og helseforetak skal legge til rette for helhetlige pasientforløp og avklart arbeidsdeling mellom helseforetak og kommuner.
I avtalene skal det inngå et eget punkt som beskriver øyeblikkelig hjelp-tilbudene i kommunene. På den måten oppfordres partene til å se øyeblikkelig hjelp-tilbudene sine i sammenheng, og bli enige om løsninger som er hensiktsmessige både for kommuner, helseforetak, og ikke minst pasientene. Samtidig unngås etablering av dobbeltkapasitet.
Kravet om omstilling fra sykehus og døgnbehandling innen det psykiske helsevernet til økt vekt på distriktspsykiatriske senter og ambulant og poliklinisk behandling understøtter samhandlingsreformens målsettinger. Distriktspsykiatriske senter og poliklinikker innen psykisk helsevern for barn og unge skal samarbeide tett med de kommunale tjenestene, både for å sikre et helhetlig tilbud og for at kommunene skal bli best mulig i stand til å ivareta sine oppgaver.
Kreftbehandling
Helsetilsynets risikorapport fra mai 2010 viste at det var forsinkelser i diagnostikk i kommunehelsetjenesten og i spesialisthelsetjenesten samt for lang ventetid på utredning og prøvesvar. I tillegg viste rapporten svikt i radiologisk service (ventetid, kvalitet og koordinering mellom institusjoner). I tilleggsdokument til oppdragsdokumentet for 2010, jf. brev av 8. juli 2010, ba Helse- og omsorgsdepartementet regionale helseforetak om å følge opp Helsetilsynets rapport.
Helsedirektoratet publiserte i juni 2011 anbefalte forløpstider for pasientforløp på kreft. Forløpstid beskriver når de ulike elementene i ett behandlingsforløp (vurdering, utredning og behandling) senest skal starte etter at spesialisthelsetjenesten har mottatt en henvisning. Anbefalingen er at henvisningen bør være vurdert innen fem virkedager, utredningen påbegynt innen 10 virkedager, og første behandling startet innen 20 virkedager. Målet er at 80 pst. av pasientene kommer innenfor de foreslåtte forløpstidene. Forløpstidene vil være førende for helseforetakenes organisering og logistikk og vil gjøre det nødvendig at helseforetakene har fokus på og treffer tiltak for å fjerne flaskehalser. Forløpstidene til første behandling for tykktarmskreft, lungekreft og brystkreft er styringsparametre i oppdragsdokumentet for 2011.
Helse- og omsorgsdepartementet vil i 2012 fortsatt ha oppmerksomhet mot tilbudet til kreftpasienter. Forslag til budsjett legger til rette for en vekst i polikliniske radiologi- og laboratorietjenester. Det forutsettes at regionale helseforetak tilpasser kapasitet etter behov og at det er etablert et tilbud om øyeblikkelig hjelp ved mistanke om alvorlig sykdom.
Hjerneslag
Hjerneslag rammer om lag 15 000 personer i Norge årlig. Det antas at antallet som rammes av hjerneslag vil kunne øke med om lag 50 pst. de neste 20 årene grunnet økning i andel eldre. De totale samfunnskostnadene er estimert til 7–8 mrd. kroner årlig, og gjennomsnittlig livstidskostnad ligger på om lag 600 000 kroner per slagrammet.
Det er ulikheter i behandlings- og rehabiliteringstilbudet ved sykehusene, og også ulikt i hvilken grad ny kunnskap er implementert. Behandling i slagenhet og trombolyse (blodproppløsende) behandling er vist å redusere grad av funksjonshemming etter akutt hjerneslag. Andelen pasienter med akutt hjerneinfarkt som får trombolyse har vært styringsparameter i oppdragsdokumentet til regionale helseforetak for 2011. Rapportering for første kvartal 2011 viser at andelen pasienter som får trombolyse varierer fra 2 pst. i Helse Nord til 11 pst. Helse Vest. Det er også betydelige variasjoner innad i helseregionene. Kvalitetsindikatoren for 30 dagers overlevelse for pasienter med hjerneslag viser også variasjon i overlevelse på sykehusnivå.
Helsedirektoratet utarbeidet i 2010 nasjonale faglige retningslinjer for hjerneslag som vil være et viktig virkemiddel for å sikre likeverdig, kunnskapsbasert behandling og rehabilitering i hele landet. Behandling av hjerneslag er ett av innsatsområdene i den nasjonale pasientsikkerhetskampanjen. Sykehuset Telemark HF starter et pilotprosjekt på dette området høsten 2011.
Tverrfaglig spesialisert behandling av rusmiddelavhengige.
Det vil fortsatt være behov for å øke kapasiteten i tverrfaglig spesialisert behandling av rusmiddelavhengige og samtidig styrke samhandlingen mellom spesialisthelsetjenesten og kommunene.
Regjeringen vil legge fram en stortingsmelding om rusmiddelpolitikken i løpet av 2012.
Oppfølging av organisasjonsendringene i hovedstadsområdet
Omstillinger er krevende og utfordrende. Norge er blant de landene som bruker mest ressurser på helse, og står, som andre land, overfor både demografiske og epidemiologiske utfordringer. Omstillingene i Helse Sør-Øst er motivert ut fra dette, og skal bidra til å sikre befolkningen i hovedstadsområdet gode tjenester innenfor bærekraftige rammer nå og i framtiden.
Helse- og omsorgsdepartementet har stilt styringskrav til omstillingen i Helse Sør-Øst. Helse- og omsorgsdepartementet vil også i 2012 ha tett oppfølging av Helse Sør-Øst RHF for å følge opp og legge til rette for omstillingsarbeidet. Det vil i den forbindelse bli lagt vekt på å sikre gode tjenester til pasientene og gode arbeidsforhold for de ansatte, samtidig som omstillingene gjennomføres. Omstillingene i hovedstadsområdet er viktige, ikke bare for befolkningen i hovedstadsområdet, men også i resten av regionen og i landet for øvrig.
Økonomisk styring og kontroll
Styring og kontroll med ressursbruken er avgjørende for å kunne gjøre de riktige faglige prioriteringene og sikre høy kvalitet på pasientbehandlingen. Regionale helseforetak må gjennom god styring sikre at den samlede ressursbruken til drift og investeringer og bruk av driftskreditter holdes innenfor vedtatte rammer. Kravet om at alle regionale helseforetak skal gå i økonomisk balanse videreføres. Det er fortsatt behov for omstillinger for å begrense ventetider, bedre kvaliteten og oppnå mer effektiv ressursbruk.
Regionale helseforetak har gjennom flere år arbeidet med prosjekter knyttet til større grad av nasjonal styring, samordning og standardisering, bl.a. på IKT-området. Det er etablert en rekke fellesarenaer for å videreutvikle og samordne styring og rapportering. Tiltak for å videreføre og utvikle styringsinformasjon, fokus på resultatkrav og kvalitet i rapporteringen skal videreføres og videreutvikles i 2012.
Evaluering og utvikling av helseforetaksmodellen
Gjennom den statlige overtakelsen av spesialisthelsetjenesten i 2002 fikk staten et helhetlig ansvar for tjenesten. En hovedbegrunnelse for å organisere spesialisthelsetjenesten som foretak, var å markere et klart organisatorisk skille mellom virksomheten og overordet politisk organ. Ett av siktemålene var å gi sykehusene og deres ledere en klarere ansvars- og fullmaktsposisjon slik at ledelsen får et mer helhetlig ansvar for den løpende driften og at ressursene kan utnyttes til samfunnets beste.
Den politiske styringen må følge de formelle ansvarslinjene, og det er Stortinget og regjeringen som har beslutningsmyndighet i forhold til styringen av spesialisthelsetjenesten. Regionale helseforetak ble etablert for å ivareta en viktig formidlings- og koordinerende styringsrolle mellom det nasjonale politiske nivået og helseforetakene som det utøvende leddet.
Som et ledd i og grunnlag for videreutvikling av styringsmodellen for spesialisthelsetjenesten, skal det gjennomføres ekstern evaluering av deler av helseforetaksmodellen. Det skal sees på styrenes rolle, ansvar, funksjon, sammensetning og prosess for oppnevning, og det skal foretas en kartlegging av rolle og funksjon for regionale helseforetak, herunder oppgaveportefølje og ressursbruk. Oppdragene lyses ut høsten 2011. Regjeringen vil komme tilbake til resultatet av evalueringen når denne foreligger. Det arbeides også med endringer i helseforetaksloven som ikke berøres av evalueringen.
Faste stillinger, deltid, inkluderende arbeidsliv og sykefravær
Målet fra 2011 om å redusere andelen deltid og øke andelen faste stillinger videreføres. Helseforetakene skal følge opp avtalen om inkluderende arbeidsliv for perioden 1. mars 2010 til 31. desember 2013. Hovedmålsettingen med avtalen er å redusere sykefraværet, hindre utstøting og frafall, øke sysselsetting av personer med nedsatt funksjonsevne og stimulere til forlenget yrkesaktivitet etter fylte 50 år.
Post 21 Spesielle driftsutgifter
Bevilgningen dekker tilskudd til ulike utviklingsprosjekter i spesialisthelsetjenesten. Nedenfor omtales enkelte av prosjektene som er finansiert i 2011 eller vil bli finansiert innenfor bevilgningsforslaget i 2012. Det foreslås bevilget 8,6 mill. kroner.
Gjennomgang av finansieringen i spesialisthelsetjenesten
I regjeringens politiske plattform heter det bl.a. følgende: «i forbindelse med det videre arbeidet med samhandlingsreformen og i lys av internasjonale og nasjonale erfaringer gjennomgå finansieringen av spesialisthelsetjenesten».
Departementet ga Sintef Teknologi og samfunn i oppdrag å beskrive samt drøfte finansiering og styring av sykehustjenester i et utvalg land med skattefinansierte systemer. De landene som omfattes av utredningen er Danmark, Sverige, Finland, England, Skottland, New Zealand og Canada. Samlet sett er disse landene på søk etter finansieringsvirkemidler som skal bidra til å balansere målene om kostnadseffektivitet, kvalitet, tilgjengelighet og kostnadskontroll. Det er vanskelig å peke på ett system som er klart bedre enn de øvrige. Det vises bl.a. til at flere land har underskudd i sektoren. Graden av rammefinansiering varierer mellom landene. Generelt vil aktivitetsbasert finansiering stimulere til aktivitetsøkning og kostnadseffektivitet, men gi svakere kontroll med kostnadsutviklingen. Rammefinansiering legger på den annen side til rette for god kostnadskontroll, men gir svakere insentiver til økt aktivitet og kostnadseffektivitet.
Stortinget har i forbindelse med behandling av Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan (2011–2015) sluttet seg til følgende:
Kommunal medfinansiering fra 2012.
Kommunal betalingsplikt for utskrivningsklare pasienter fra 2012.
Plikt for kommunen til å etablere øyeblikkelig hjelp døgntilbud fra 2016, men med gradvis overføring fra spesialisthelsetjenesten til kommunene i 2012–2015.
Regjeringen vil følge utviklingen i spesialisthelsetjenesten, og vil på det nåværende tidspunkt ikke foreta endringer i ISF-satsen.
Kommunal medfinansiering fra 2012 utelukker ren rammefinansiering av spesialisthelsetjenesten. Etter en samlet vurdering vil ikke regjeringen gjøre ytterligere endringer i finansieringssystemet for spesialisthelsetjenesten nå. I arbeidet med Stortingsmeldingen om kvalitet og pasientsikkerhet vil regjeringen vurdere økonomiske insentiver som kan understøtte målet om bedre kvalitet i pasientbehandlingen.
Vurdering av inntektsfordelingen mellom regionale helseforetak
Det vises til omtale i tidligere budsjettproposisjoner til Stortinget om at deler av inntektsfordelingsmodellen til regionale helseforetak skal vurderes. Det er varslet at fem konkrete forhold i modellen skal gjennomgås. Av disse er evaluering av forskning gjennomført og implementert i tilskudd til forskning (jf. kap. 732, post 78) i 2011. De fire forholdene som gjenstår er måling av ressursbruk til utdanning, kostnadsforskjeller mellom helseforetakene, effekt av klimatiske forhold og breddegrad på behovet for spesialisthelsetjenester samt forbruket av spesialisthelsetjenester blant innvandrere. Departementet ønsker å sette i gang oppdraget vedrørende måling av ressursbruk til utdanning, noe som ikke vil påvirke fordelingen av basisbevilgningene mellom regionale helseforetak. De tre resterende forhold er elementer som inngår i inntektsmodellen for basisbevilgningen.
I forbindelse med innføring av de økonomiske virkemidlene i samhandlingsreformen i 2012, skal det overføres om lag 5,7 mrd. kroner fra bevilgningene til regionale helseforetak til kommunene. Dette kan gi en usikkerhet i rammebetingelsene for regionale helseforetak. En ny gjennomgang av deler av inntektsmodellen vil bidra til ytterligere usikkerhet i rammebetingelsene for regionale helseforetak. Departementet ønsker derfor å utsette den tidligere varslede gjennomgang av deler inntektsmodellen til samhandlingsreformen har virket noen år.
Måling av forskningsaktivitet i helseforetakene
Nifu gjennomfører årlig måling av forskningsaktivitet i helseforetakene på oppdrag fra Helse- og omsorgsdepartementet. Måleresultatene ligger til grunn for fordeling av den resultatbaserte delen av øremerket tilskudd til forskning over kap. 732, post 78.
Kunnskapsdepartementet og Helse- og omsorgsdepartementet har i 2011 etablert et felles nasjonalt forskningsdokumentasjonssystem (Cristin) for universitets- og høgskole-, institutt- og helsesektoren. En felles nasjonal database for vitenskapelig publisering kalt Norsk vitenskapsindeks (NVI), som skal danne grunnlag for forskningsinstitusjonenes rapportering, inngår i Cristin. Nifu gjennomfører årlig måling av ressursbruk til forskning i helseforetakene. Nifu har på oppdrag fra Helse- og omsorgsdepartementet etablert en arbeidsgruppe med representanter fra regionale helseforetak for å forbedre og videreutvikle målesystemet. Arbeidsgruppen har levert en rapport med ulike forslag til videreutvikling av det nasjonale målesystemet for å øke kvaliteten på den årlige rapporteringen bl.a. knyttet til definisjon av utviklingsarbeid, ekstern FoU finansiering, avgrensing mot universitets- og høgskolesektoren og rapporteringsrutiner.
Oppfølging av Vest-Tank ulykken
Som en oppfølging av Vest-Tank ulykken i Gulen i mai 2007 ble det gitt et tilbud om helseundersøkelse til befolkningen i kommunene Gulen og Masfjorden i 2008. Helse Vest RHF har gjennom Helse Bergen HF tatt et ansvar for å gjennomføre en slik oppfølgingsundersøkelse. Undersøkelsen går imidlertid utover spesialisthelsetjenestens ansvarsområde, og det blir derfor gitt en særskilt finansiering til deler av dette arbeidet. Tilskuddet videreføres i 2012 med 2,5 mill. kroner.
Post 70 Særskilte tilskudd
Hovedregelen er at tildeling til basisbevilgningene til regionale helseforetak skjer over post 72–75. Særskilte forhold gjør det nødvendig å bevilge midler over en felles post 70. Det foreslås å bevilge 410,6 mill. kroner.
Bevilgningsforslaget dekker i 2012 følgende tilskudd:
96 mill. kroner til Kreftregisteret
25,8 mill. kroner til pilotprosjekt screening for tykk- og endetarmskreft
25,8 mill. kroner til Nordfjord, framtidens lokalsykehus
8,3 mill. kroner til sykestuefinansiering
73,5 mill. kroner til Luftambulansetjenesten
28,8 mill. kroner til tilskudd til turnustjeneste i sykehus for leger og fysioterapeuter
146,8 mill. kroner til omlegging av arbeidsgiveravgift
4,6 mill. kroner til ny særreaksjonsordning
1 mill. kroner til Institutt for sjelesorg ved Modum Bad
Kreftregisteret
Kreftregisteret, en enhet i Oslo universitetssykehus HF, har som overordnet mål å etablere viten og spre kunnskap som bidrar til å redusere kreftsykdom. Kreftregisterets hovedmål er registrering, forskning, rådgivning og informasjon, jf. Kreftregisterforskriften.
Kreftregisteret har i nesten 60 år registrert alle krefttilfeller samt en rekke forstadier til kreft i et landsdekkende sykdomsregister. Et sentralt mål har vært å sikre komplette data med høy kvalitet som kan brukes til overvåking og forskning. Kvalitetsundersøkelser har vist en kompletthet av kreftdiagnoser på 98,8 pst. Publikasjonen Cancer in Norway 2009 inneholder data over alle krefttyper, fordelt på bl.a. kjønn, alder og fylke.
Sammen med kliniske miljøer har Kreftregisteret påbegynt etablering av kvalitetsregistre på en rekke kreftformer. Disse registrene vil gi mer komplette data innen bl.a. utredning, sykdomsprogresjon, behandlingsresultat og senvirkninger av behandling. Dataene vil være verdifulle for forskning og for kvalitetssikring av beste behandlingsmetode. To av kvalitetsregistrene har i dag nasjonal status. Kreftregisteret driver forskning på risikofaktorer for kreftutvikling og progresjon, registerbasert klinisk forskning og forskningsbasert kvalitetssikring av diagnostikk og behandling. Kreftregisteret la i 2010 om til kryptert koding i samsvar med strengere krav til personvern og fikk bedre elektroniske løsninger internt.
Kreftregisteret har i dag ansvar for Mammografiprogrammet og Masseundersøkelsen mot livmorhalskreft (Livmorhalsprogrammet). Datatilsynet har pålagt Kreftregisteret å slette eller anonymisere opplysninger knyttet til negative funn (normale prøvesvar) i de to screeningprogrammene senest seks måneder etter oppmøte, dersom kvinnen ikke har samtykket til at dataene lagres permanent. Datatilsynet har satt en frist til 31. desember 2011 for å innhente samtykker fra kvinner i Mammografiprogrammet og 1. mars 2014 for kvinner i Livmorhalsprogrammet. Kreftregisteret er i gang med dette arbeidet. Stortinget bevilget 25 mill. kroner ved behandling av Prop. 120 S (2010–2011) til dekning av kostnader for porto, informasjon og invitasjonsbrev til kvinnene som omfattes av de to screeningprogrammene.
Det foreslås et tilskudd på 96 mill. kroner i 2012. Det vises til omtale av evaluering av Mammografiprogrammet under kap. 780 Forskning og status for intern kryptering av de sentrale helseregistrene under kap. 782 Helseregistre.
Pilotprosjekt screening for tykk- og endetarmskreft
Kreft i tykktarm og endetarm (CRC, kolorektal cancer) er den hyppigst forekommende krefttypen samlet for begge kjønn i Norge, og forekomsten er økende. Norge har hatt en mindre gunstig utvikling på dette området enn andre nordiske land. Antall nye tilfeller i Norge hvert år er om lag 3500 og 90 pst. av tilfellene diagnostiseres blant personer over 50 år. Årlig dør om lag 1500 personer av sykdommen. Kreft i tykktarm har høyere forekomst i lavere sosioøkonomiske grupper.
I 2011 er det gitt tilskudd på 25 mill. kroner til et pilotprosjekt for screening av tykk- og endetarmskreft. Piloten legges til Sykehuset Østfold HF og Vestre Viken HF. Sekretariatsfunksjonen for piloten er lagt til Kreftregisteret. Om lag 140 000 personer i aldersgruppen 50 til 74 år vil få tilbud om å delta i programmet. De første invitasjonene forventes å bli sendt ut rundt årsskiftet 2011/2012. Det foreslås å videreføre tilskuddet med 25,8 mill. kroner i 2012. Pilotprosjektet vil bli evaluert. De årlige utgiftene ved etablering av et ev. landsdekkende permanent screeningprogram vil bli høyere.
Nordfjord, framtidens lokalsykehus
Regjeringen har satt i gang et treårig nasjonalt prosjekt ved Nordfjord sykehus, jf. Prop. 120 S (2010–2011), Tilleggsbevilgninger og omprioriteringer i statsbudsjettet 2011. Prosjektet skal utvikle pasientrettet aktivitet med god kvalitet og organisert på en kostnadseffektiv måte. Nye tilbud bør i størst mulig grad tilfredsstille kommunehelsetjenestens behov og være innrettet mot de pasientgruppene som kan og bør få et spesialisthelsetjenestetilbud i lokalmiljøet. I tråd med forslag fra Helse Vest RHF skal det etableres, innenfor de midler som nå er satt til disposisjon for prosjektet, en rusenhet ved Nordfjord sjukehus, og prosjektet skal gjennomgå og vurdere en mulig utvidelse/videreutvikling av psykiatritilbudet. De driftsmessige konsekvensene som følger av prosjektet skal etter prosjektperioden kunne løses innenfor de økonomiske rammene som gjelder for Helse Førde HF.
I 2011 er prosjektet tildelt 25 mill. kroner. Pilotprosjektet skal videreføres tom. 2013. Det foreslås å videreføre tilskuddet med 25,8 mill. kroner i 2012.
Sykestuefinansiering
Forsøksordningen med aktivitetsbasert finansiering av sykestuene i Finnmark har pågått i tre år fra 2009. I 2011 gis et tilskudd på 8,2 mill. kroner på denne posten. I tillegg har Helse Nord RHF, Helse Finnmark HF og kommunene bidratt med ressurser. Forsøksordningen har omfattet spesialisthelsetjeneste som utføres i kommunale sykestuer. Kommunene rapporterer aktivitet i sykestuene til Norsk pasientregister i forsøksperioden.
Rapportert aktivitet i 2010 viser at de vanligste innleggelsestilstandene er sykdommer i luftveiene, hjerte-kar-lidelser, mer diffuse lidelser (observasjonspasienter), kreftsykdom, psykiske lidelser og rus, lidelser i muskel-skjelett- og fordøyelsessystemet. Pasienter over 70 år står for om lag 46 pst. av aktiviteten, mens 26 pst. av aktiviteten kan knyttes til pasienter under 50 år. Aktivitetsdata fra 2010 viser at 86 pst. av pasientene ble innskrevet fra hjemmet og 9,5 pst. ble innskrevet fra sykehus, de øvrige fra annet sted som sykehjem og legevakt. I 2010 ble 64 pst. av pasientene utskrevet til hjemmet, 24 pst. ble henvist videre til sykehus, 4 pst. til sykehjem, 5 pst. til annet og 2 pst. døde i sykestue.
Etablering av nye økonomiske virkemidler i samhandlingsreformen, gjør at departementet ikke lenger finner det hensiktsmessig å videreføre et forsøk der kommuner som avlaster spesialisthelsetjenesten får deler av sin finansiering som et aktivitetsavhengig tilskudd. Det er fortsatt behov for faglig utvikling av sykestuetjenestene og videreutvikling av samarbeidsmodellen. For å sikre de økonomiske rammene for fortsatt drift av sykestuene i Finnmark foreslår departementet å videreføre tilskuddet i tre år. Etter tre år inkluderes tilskuddet i det generelle inntektssystemet til regionale helseforetak. Kostnadsdelingen mellom Helse Nord RHF/Helse Finnmark HF og kommunene for å kunne ivareta sykestuedriften fra 2012 må ses i sammenheng med midler som tilføres kommunene i forbindelse med utskrivningsklare pasienter og heldøgns øyeblikkelig-hjelp tilbud i samhandlingsreformen. Dette er ofte de samme pasientene som behandles i sykestuene. Det foreslås et tilskudd på 8,3 mill. kroner i 2012. Kravene til registrering og rapportering av pasientbehandlingen til Norsk pasientregister videreføres i 2012.
Luftambulansetjenesten
Luftambulansetjenesten ANS ble opprettet 1. januar 2004, og eies av de fire regionale helseforetakene. Luftambulansetjenesten ANS er et felles eid ansvarlig selskap som ivaretar den operative delen av luftambulansetjenesten, herunder tiltak av nasjonal karakter. Luftambulansen ANS er finansiert gjennom tilskudd fra de fire eierne, beregnet ut fra aktiviteten i den enkelte region, og gjennom tilskudd fra Helse- og omsorgsdepartementet til dekning av felleskostnader. I 2011 ble det gitt et tilskudd på 71,3 mill. kroner til luftambulansetjenesten over kap. 732, post 70. For 2012 foreslås et tilskudd på 73,5 mill. kroner til luftambulansetjenesten.
Tilskudd til turnustjeneste i sykehus for leger og fysioterapeuter
Formålet med turnustjenesten er å kvalifisere turnuskandidatene til selvstendighet i yrkesutøvelsen og grunnlag for autorisasjon som lege eller fysioterapeut, jf. omtale under kap. 783, post 61 Turnustjeneste. Tilskuddet skal kompensere turnusstedet for å ha turnuskandidater i klinisk tjeneste, veilederprogrammer og kurs for turnuskandidatene. Hoveddelen av kostnadene for kandidater i turnustjeneste i sykehus dekkes av basisbevilgning til regionale helseforetak (kap. 732, post 72–75).
Det årlige tilskuddet per turnusplass er 26 600 kroner i 2011 og utbetales til regionale helseforetak. Regionale helseforetak skal fordele tilskudd også til private opptreningsinstitusjoner som det er inngått avtale med.
Det fordeles om lag 475 turnusplasser for leger i sykehus hvert halvår. Helsedirektoratet innhenter gjennom Statens autorisasjonskontor for helsepersonell oversikt over hvor mange turnusplasser for leger som er opprettet. Forskning viser at medisinere som er utdannet i Nord-Norge har større tilbøyelighet til å arbeide som lege i Nord-Norge enn kandidater fra andre utdanningssteder. I samsvar med dette gis medisinere med bostedsmessig tilknytning til Nord-Norge forrang ved tildeling av turnusplass i landsdelen.
Ut fra positive erfaringer med gruppebasert veiledning av turnusleger i kommunehelsetjenesten i de fire nordligste fylkene, er det etablert forsøk med gruppebasert veiledning av turnusleger også i sykehus i Nord-Norge. Fylkesmannen i Finnmark har på oppdrag fra Helsedirektoratet samlet og bearbeidet erfaringene og på det grunnlag utarbeidet en håndbok for gruppebasert veiledning av turnusleger i sykehus. Tredelt turnus med psykisk helsevern er innført som prøveordning ved Universitetssykehuset Nord-Norge HF, og ordningen skal evalueres.
Antall turnusplasser for fysioterapeuter i spesialisthelsetjenesten er om lag 150 per halvår. Turnusordningen for fysioterapeuter administreres av Fylkesmannen i Troms, Hordaland og Oslo og Akershus.
Det foreslås et tilskudd på 28,8 mill. kroner i 2012. Tilskuddet vil bli fordelt mellom regionale helseforetak i oppdragsdokument for 2012.
Det vises for øvrig til kap. 783, post 61 for omtale av en mulig omlegging av turnustjenesten for leger.
Omlegging av arbeidsgiveravgift
I 2004 ble det gjennomført en omlegging i den norske ordningen med differensiert arbeidsgiveravgift. Omleggingen innebar opprettholdelse av nullsats for tiltakssonen i Nord-Troms og Finnmark, mens det for øvrige soner skulle brukes høyeste sats (14,1 pst.). I 2004 ble det innført en kompensasjonsordning til helseforetakene for bortfall av differensiert arbeidsgiveravgift. Fra 1. januar 2007 ble differensiert arbeidsgiveravgift gjeninnført i store deler av landet. Ordningen omfatter hele Nord-Norge og mange enkeltkommuner i landet for øvrig. Kompensasjonsbeløpet til regionale helseforetak ble som følge av omleggingen i 2007 redusert. Kompensasjonsbeløpet foreslås videreført i 2012 med 146,8 mill. kroner, med fordeling mellom regionale helseforetak som i tabell 4.11.
Tabell 4.11 Kompensasjon arbeidsgiveravgift
(i mill. kr) | |
|---|---|
Helse Sør-Øst RHF | 21,6 |
Helse Vest RHF | 25,4 |
Helse Midt-Norge RHF | 25,9 |
Helse Nord RHF | 73,9 |
Ny særreaksjonsordning
Det vises til omtale under kap. 764, post 60, og kap. 734, post 21. I forbindelse med forslag om ev. innføring av en ny særreaksjonsordning for utilregnelige lovbrytere som begår vedvarende og grov, samfunnskadelig kriminalitet, foreslås et tilskudd på 3,1 mill. kroner til utredning i spesialisthelsetjenesten.
Det føres i dag ingen løpende nasjonal oversikt over personer som er dømt til særreaksjoner i det psykiske helsevernet. I Helse Sør-Øst er det opprettet en egen koordineringsenhet for dom til behandling. Enheten registrerer, med midlertidig konsesjon fra Datatilsynet, personer med behandlingsdom. Det er behov for å utvide enheten til en nasjonal koordineringsenhet som kan føre oversikt med alle som dømmes til særreaksjon innen psykisk helsevern. Samtidig er det behov for å legge rette for en nødvendig koordinering både mellom de ulike deler av helsetjenesten og mellom politi/rettsapparat og helsetjenesten. Det foreslås et tilskudd på 1,5 mill. kroner til koordinering, registrering og drift ved enheten.
Institutt for sjelesorg ved Modum Bad
Institutt for sjelesorg ved Modum Bad har et lavterskeltilbud for mennesker som ikke trenger psykiatrisk behandling, men som trenger livshjelp for lettere å komme gjennom andre typer av utfordringer. Det foreslås et tilskudd på 1 mill. kroner i 2012.
Post 72–75 Basisbevilgning til regionale helseforetak
Basisbevilgning fra staten til regionale helseforetak skal legge grunnlaget for å realisere de helsepolitiske målsetningene i spesialisthelsetjenesten. I tråd med regjeringens forslag, ble det innført et nytt inntektssystem i 2009 som fordeler basisbevilgningen mellom Helse Sør-Øst RHF, Helse Vest RHF, Helse Midt-Norge RHF og Helse Nord RHF. Inntektssystemet er bygd opp av såkalte behovs- og kostnadsindekser, slik det også er i inntektsutjevningen i kommunesektoren.
Nedenfor følger forslag med bevilgningsmessige konsekvenser for basisbevilgningene samt oppdatering av inntektssystemet i 2012.
Aktivitetsvekst på om lag 1,4 pst.
Budsjettforslaget legger til rette for en vekst i pasientbehandlingen i 2012 på om lag 1,4 pst. på nasjonalt nivå fra anslag for 2011. Anslaget for 2011 er en prognose basert på aktivitet per første tertial 2011 for ISF og regnskap per mai 2011 for poliklinisk virksomhet. Det er lagt til rette for en vekst på 6,5 pst. fra anslag for 2011 til 2012 innenfor poliklinisk aktivitet (kap. 732, post 77) som omfatter psykisk helsevern, tverrfaglig spesialisert rusbehandling, laboratorier og radiologi. For pasientbehandling som omfattes av ISF-ordningen (kap. 732, post 76) legges det til rette for en vekst på 1,1 pst. fra anslag for 2011 til 2012. Til fradrag i dette vekstanslaget kommer økt pasientbehandling i kommunene som følge av opprettelse av nye tilbud. Dette er anslått å utgjøre om lag 0,8 pst. av ISF-aktiviteten. Det er tatt hensyn til budsjettert aktivitetsvekst i ISF for 2011 til 2012 i overføringen til kommunene ved innføring av kommunal medfinansiering fra 2012, jf. omtale under kap. 732, post 76.
Den generelle veksten i pasientbehandlingen er beregnet på hele inntektsgrunnlaget til helseforetakene, og gjelder derfor all pasientbehandling innen somatikk, psykisk helsevern, rus og rehabilitering. Det er lagt til grunn en gjennomsnittlig marginalkostnad på 80 pst. for den økte aktiviteten.
Det foreslås å øke basisbevilgningene i 2012 med 747 mill. kroner med følgende fordeling:
403,7 mill. kroner til kap. 732, post 72
140,9 mill. kroner til kap. 732, post 73
107,2 mill. kroner til kap. 732, post 74
95,2 mill. kroner til kap. 732, post 75
For å understøtte en vridning fra døgnbehandling til poliklinisk aktivitet innen psykisk helsevern, foreslås det å flytte til sammen 40 mill. kroner fra basisbevilgningene til kap. 732, post 77, med følgende fordeling:
21,6 mill. kroner fra kap. 732, post 72
7,6 mill. kroner fra kap. 732, post 73
5,7 mill. kroner fra kap. 732, post 74
5,1 mill. kroner fra kap. 732, post 75
Samhandlingsreformen
Det vises til omtale av de økonomiske virkemidlene i samhandlingsreformen i Meld. St. 16 (2010–2011), Prop. 91 L (2010–2011) og Prop. 115 S (2010–2011) Kommuneproposisjonen 2012. Stortingets behandling innebærer at det skal innføres tre økonomiske virkemidler:
Kommunal medfinansiering for medisinske opphold og konsultasjoner.
Betalingsplikt for utskrivningsklare pasienter.
Plikt for kommunene til å etablere døgntilbud for øyeblikkelig hjelp.
Psykisk helsevern og rus er ikke omfattet av de økonomiske virkemidlene. Det er behov for å klargjøre oppgave- og ansvarsfordeling mellom forvaltningsnivåene, før det etableres økonomiske virkemidler på disse områdene.
Enkelte kommuner vil kunne ha høyere kostnader ved kommunal medfinansiering og utskrivingsklare pasienter ved innføringstidspunktet enn det fordeling etter kostnadsnøklene i inntektssystemet for kommunene fanger opp. Disse vil i en overgangsperiode på tre år få en kompensasjon utover det som fordeles gjennom kostnadsnøkkelen over Kommunal- og regionaldepartementets budsjett. Kompensasjonen vil i 2012 utgjøre 305 mill. kroner og bli fordelt gjennom en særskilt fordeling som ligger fast.
Kommunal medfinansiering
Det vises til forslag under kap. 732, post 76, om å flytte 5 007 mill. kroner til kommunene (kap. 571, post 60) i forbindelse med innføring av kommunal medfinansiering for medisinske opphold og konsultasjoner.
Utskrivningsklare pasienter
Det foreslås å flytte 560 mill. kroner fra post 72–75 til kap. 571, post 60, knyttet til kommunal betalingsplikt for utskrivningsklare pasienter fra og med 2012. Beløpet er basert på historiske tall for utskrivningsklare pasienter (2007–2009), og tar utgangspunkt i en betalingssats på 4000 kroner i 2012 og 140 000 liggedøgn. Beløpet på 560 mill. kroner skal flyttes som følger:
302,6 mill. kroner fra kap. 732, post 72
105,6 mill. kroner fra kap. 732, post 73
80,4 mill. kroner fra kap. 732, post 74
71,4 mill. kroner fra kap. 732, post 75
Døgntilbud øyeblikkelig hjelp i kommunene
Det innføres en plikt for kommunene til å etablere døgntilbud for øyeblikkelig hjelp. Det tas sikte på å innføre plikten i 2016. Dette er en oppgaveoverføring, og midler skal gradvis tilføres kommunene fra regionale helseforetak i perioden 2012–2015. Beløpet som overføres i opptrappingsperioden forutsettes innlemmet i rammetilskuddet til kommunene fra 2016.
Finansieringsmodellen innebærer at 50 pst. av midlene flyttes fra regionale helseforetak til kommunene som øremerket tilskudd etter søknad og en fast ramme etter objektive kriterier. Ordningen innebærer at det opprettes et nytt øremerket tilskudd til kommunene under kap. 762, post 62 Øyeblikkelig hjelp i 2012. De resterende 50 pst. tilføres konkrete prosjekter gjennom krav til direkte bidrag i samme størrelse per kommune fra regionale helseforetak.
Det foreslås å flytte 131 mill. kroner fra regionale helseforetak til kap. 762, post 62 i 2012. Av disse flyttes 80 mill. kroner fra kap. 732, post 76 og 51 mill. kroner fra basisbevilgningene med følgende fordeling:
27,6 mill. kroner fra post 72
9,6 mill. kroner fra post 73
7,3 mill. kroner fra post 74
6,5 mill. kroner fra post 75
I tillegg vil ordningen innebære økte legekostnader i kommunene som dekkes av takster over folketrygdens budsjett. Dette dekkes ved å flytte 6 mill. kroner fra basisbevilgningene til kap. 2755, post 70, med følgende fordeling:
3,2 mill. kroner fra post 72
1,1 mill. kroner fra post 73
0,9 mill. kroner fra post 74
0,8 mill. kroner fra post 75
Resterende 131 mill. kroner tilføres kommunene gjennom basisbevilgningene i form av samarbeidsprosjekter i 2012. Opptrappingsperioden forutsetter en økning i overføringene fra regionale helseforetak til kommunene i årene 2013–2015. Det vises til omtale under kap. 762, post 62.
Oppgjørssystem for kommunal medfinansiering og betaling for utskrivningsklare pasienter
Helse- og omsorgsdepartementet har gitt Helsedirektoratet et helhetlig ansvar for implementering og drift av kommunal medfinansiering og betaling for utskrivningsklare pasienter, samt tilrettelegging av data fra Norsk pasientregister om bruk av spesialisthelsetjenester til kommunene. Helsedirektoratet har som en oppfølging av dette utredet mulige oppgjørssystemer for de to ordningene. KS, Oslo kommune og regionale helseforetak har vært involvert i utredningsarbeidet.
Departementet legger opp til ulike oppgjørsløsninger for kommunal medfinansiering og betaling for utskrivningsklare pasienter i 2012. Kommunal medfinansiering etableres i 2012 med en sentralisert oppgjørsordning. Kommunene betaler til regionale helseforetak a konto i tolv terminer, med to tertialvise avregninger i løpet av året i tillegg til en samlet årsavregning. Datagrunnlaget for kommunal medfinansiering vil være det samme som datagrunnlaget for ISF-ordningen. Systemet for beregning og kontroll utføres av Helsedirektoratet for kommunene.
Det legges opp til en desentralisert oppgjørsordning for betaling for utskrivningsklare pasienter fra 2012. KS, Oslo kommune og regionale helseforetak har ønsket at oppgjørsordningen for utskrivningsklare pasienter skal bygge på dagens desentraliserte system. Departementet legger til grunn at en desentralisert løsning ikke kommer i konflikt med personvernet.
Helsedirektoratet skal uavhengig av dette gjøre analyser av begge ordningene basert på data i Norsk pasientregister. Beregningene formidles løpende som styringsinformasjon til kommuner og spesialisthelsetjenesten, og samme informasjon vil bli benyttet som grunnlag for den statlige oppfølgingen av begge ordningene. Det er samme datagrunnlag som skal danne grunnlag for lokalt oppgjør for utskrivningsklare pasienter og for rapportering til pasientregisteret. Regionale helseforetak har ansvar for at rapporteringen fra sykehusene avspeiler den reelle aktiviteten kommunene skal betale for.
Departementet vil vurdere endringer i oppgjørssystemet basert på erfaringer i 2012, herunder overgang til sentralisert oppgjørsordning også for utskrivningsklare pasienter, og overgang til fullelektroniske betalingsløsninger når e-faktura er implementert i hele offentlig sektor.
Forskning, samhandling
Kravet om at minst 15 mill. kroner av basisbevilgningen skal benyttes til forskning rettet mot samhandling med de kommunale helse- og omsorgstjenestene, foreslås videreført i 2012.
Pensjoner
Ved Stortingets behandling av Prop. 120 S (2010–2011) ble basisbevilgningene økt med 1 600 mill. kroner som følge av økte pensjonskostnader i 2011. Midler på 1649,6 mill. kroner foreslås videreført i 2012 med følgende fordeling:
891,5 mill. kroner til kap. 732, post 72
311 mill. kroner til kap. 732, post 73
236,7 mill. kroner til kap. 732, post 74
210,4 mill. kroner til kap. 732, post 75
Det vises for øvrig til omtale under kap. 732, post 86 Driftskreditter.
Nasjonale tjenester
Ny forskrift om godkjenning av nasjonale tjenester i spesialisthelsetjenesten trådte i kraft 1. januar 2011 og danner grunnlag for et nytt styringssystem. Formålet er å ivareta nasjonale prioriteringshensyn, sikre god ressursutnyttelse og legge til rette for likeverdig tilgang til kompetanse og høyspesialisert pasientbehandling av høy kvalitet på områder med manglende kunnskapsgrunnlag, særskilt kostbar behandling eller små pasientvolum. Det stilles krav til mål- og resultatoppnåelse. Faglige referansegrupper med brukermedvirkning skal sikre mer likeverdig tilgang og nasjonal kompetansespredning. Departementet har utarbeidet en veileder med utfyllende kommentarer til forskriften med oversikt over godkjente nasjonale tjenester.
Departementet har i 2011 godkjent nasjonale tjenester i spesialisthelsetjenesten. Godkjenningen skjer etter gjennomgang av 45 tidligere godkjente nasjonale kompetansesentre, 33 landsfunksjoner og 9 flerregionale funksjoner samt over 90 søknader om nye tjenester. Det er besluttet å videreføre 33 nasjonale og flerregionale behandlingstjenester og 30 nasjonale kompetansetjenester. De tre kompetansesentrene for kvinnehelse videreføres.
Nasjonale tjenester har som formål å bygge opp nasjonal kompetanse. Der kompetansen anses oppbygget på regionalt nivå, eller pasientvolumet tilsier desentralisering, forutsettes behandlingen og kompetansen videreført som en del av det ordinære tjenestetilbudet. Departementet har besluttet å avvikle eller desentralisere åtte nasjonale og flerregionale behandlingstjenester og 15 nasjonale kompetansetjenester. Flere nasjonale tjenester er sammenslått eller desentralisert til regionalt nivå.
Det foreslås opprettelse av 24 nye nasjonale tjenester, fordelt på 13 nye nasjonale behandlingstjenester, en flerregional behandlingstjeneste og ti nasjonale kompetansetjenester. Fem av tjenestene omfatter kvinnehelse, fem omfatter rus og psykisk helse, to omfatter utsatte barnegrupper, mens de øvrige omfatter medisinske spesialiteter hvor det er særlig behov for likeverdig tilgang til høyspesialisert behandling og kompetanse.
Pasientbehandling i forbindelse med nasjonale og flerregionale behandlingstjenester finansieres gjennom ordinære finansieringssystemer for pasientbehandling. For å understøtte oppgaver knyttet til ivaretakelse av øvrige funksjoner som forskning, kompetansespredning og utdanning ved nasjonale og flerregionale behandlingstjenester, foreslås det en økning i basisbevilgningene på 21 mill. kroner med følgende fordeling:
15,75 mill. kroner til kap. 732, post 72
4,5 mill. kroner til kap. 732, post 73
0,75 mill. kroner til kap. 732, post 74
Midler til nye nasjonale kompetansetjenester foreslås bevilget under kap. 732, post 78.
Radio Medico
Radio Medico er en medisinsk rådgivningstjeneste for skip. Tjenesten håndterer om lag 1000 henvendelser i året og er i første rekke ment som et medisinsk tilbud for utenriksflåten. Norsk senter for sjøfartsmedisin er tilknyttet Helse Bergen HF. Finansieringsansvaret for Radio Medico ble i statsbudsjettet for 2011 overført til Helse Vest RHF. Det ble overført 0,8 mill. kroner fra kap. 2711, post 70, til kap. 732, post 73, til drift av tjenesten. Det foreslås å øke kap. 732, post 73 med 1 mill. kroner for å bidra til teknologisk oppgradering av tjenesten.
Følgetjenesten
Finansieringsansvaret for syketransport ble gradvis overført fra folketrygden til regionale helseforetak fra 2004 til 2006. Folketrygdens stønad til følgetjeneste, eller kvalifisert ledsagelse ved lege/jordmor, ble ikke overført. Fra 1. januar 2012 overføres finansieringsansvaret for kvalifisert ledsagelse ved jordmor og lege fra folketrygden til regionale helseforetak. Midler på kap. 2755, post 70 og 72 overføres til kap. 732, post 72 til 75. De gjeldende refusjonstakstene for leger og jordmødre vil kunne kreves ut første halvår 2012, men utgiftene belastes regionale helseforetak. Fra 1. juli 2012 må regionale helseforetak ha etablert et nytt honoreringssystem til erstatning for de gjeldende refusjonstakster. Samlet foreslås det å flytte 3,6 mill. kroner fra kap. 2755, post 70 og 72 til basisbevilgningene med følgende fordeling:
1,9 mill. kroner til kap. 732, post 72
0,7 mill. kroner til kap. 732, post 73
0,5 mill. kroner til kap. 732, post 74
0,5 mill. kroner til kap. 732, post 75
Organisatoriske endringer
ISF-ordningen refunderer det enkelte sykehusopphold. En vanlig organisatorisk endring er sammenslåinger som ofte innebærer bruk av felles pasientadministrativt system. Antall rapporteringsenheter reduseres ved slike organisatoriske sammenslåinger, noe som påvirker utbetalingene gjennom ISF-systemet. For å unngå dette, overføres midler fra ISF-bevilgningen til basisbevilgningene. Det foreslås at det fra kap. 732, post 76 Innsatsstyrt finansiering, flyttes:
15,8 mill. kroner til kap. 732, post 72, som følge av organisatoriske endringer ved Oslo universitetssykehus HF og Vestre Viken HF
10,5 mill. kroner til kap. 732, post 73, som følge av organisatoriske endringer ved Helse Bergen HF
MRSA
Referansefunksjonen for MRSA (meticillinfølsomme stafylokokker) ble i 2007 lagt til St. Olavs Hospital HF. Departementet har besluttet at senteret skal videreføres permanent og tilskuddet på 1,5 mill. kroner flyttes fra kap. 719, post 70, til kap. 732, post 74.
Norm
Nasjonalt folkehelseinstitutt er databehandlingsansvarlig for Norsk overvåkingssystem for antibiotikaresistens hos mikrober (Norm), mens Universitetssykehuset Nord-Norge HF er databehandler. Det foreslås å flytte 5 mill. kroner til drift av Norm fra kap. 710, post 01, til kap. 732, post 75.
Pasientbibliotek
I lov om folkebibliotek er det fastsatt at den offentlige bibliotekvirksomheten også skal omfatte bibliotektjenester til pasienter i sykehus og helseinstitusjoner, jf. folkebibliotekloven § 2 annet ledd. I lovens § 14 er det fastsatt at det kan gis særlige statstilskudd til bibliotekformål som ikke naturlig hører inn under den enkelte kommunes ansvarsområde.
I 2011 er det bare Oslo universitetssykehus HF, Rikshospitalet, som får driftstilskudd til pasientbibliotek. Det foreslås at regionale helseforetak får et ansvar for at foretakene gir pasientene et bibliotektilbud, jf. St.meld. nr. 23 (2008–2009). Tilskuddet på 2,1 mill. kroner foreslås flyttet fra kap. 326 Språk-, litteratur- og bibliotekformål, post 78 Ymse faste tiltak til kap. 732, post 72.
Automatisk frikort, pasientreiser
I forbindelse med Stortingets behandling av Prop. 120 S (2010–2011), ble det flyttet 4,5 mill. kroner fra basisbevilgningene til folketrygden. Bakgrunnen er at dagens elektroniske toveiskommunikasjon mellom helseforetakenes IKT-systemer og transportørenes taksametersystem for enkelte reiser ikke klarer å rapportere faktisk egenandelsbeløp. Dette fører til at folketrygden får en utilsiktet merutgift på om lag 4,5 mill. kroner. Det foreslås å flytte 4,6 mill. kroner til kap. 2752, post 70 Egenandelstak 1 i 2012 med følgende fordeling:
2,5 mill. kroner fra kap. 732, post 72
0,8 mill. kroner fra kap. 732, post 73
0,7 mill. kroner fra kap. 732, post 74
0,6 mill. kroner fra kap. 732, post 75
Rapportering til Norsk pasientregister
Informasjon om aktivitet og ventetid i spesialisthelsetjenesten er viktig styringsinformasjon. I dag stilles det krav om rapportering en gang i året for aktivitet utført av avtalespesialister og for psykisk helsevern. Dette reduserer datakvaliteten og verdien av styringsdataene. Det må legges til rette for at Norsk pasientregister kan motta rapportering fra avtalespesialistene og for psykisk helsevern tre ganger årlig. Dette vil medføre økte kostnader for pasientregisteret. I tillegg har krav om månedlig rapportering av ventetider fra 2011 i spesialisthelsetjenesten ført til økte kostnader i registeret.
Oppdatert ventetidsinformasjon og aktivitetsrapportering er viktig for sentrale myndigheter, for regionale helseforetak og helseforetakene. Det foreslås at de økte kostnadene i Norsk pasientregister finansieres ved å flytte til sammen 4 mill. kroner fra basisbevilgningene til kap. 720, post 01 i 2012 med følgende fordeling:
2,2 mill. kroner fra kap. 732, post 72
0,8 mill. kroner fra kap. 732, post 73
0,6 mill. kroner fra kap. 732, post 74
0,4 mill. kroner fra kap. 732, post 75
Inntektssystem for regionale helseforetak
Magnussen-utvalgets forslag til ny fordeling av basisbevilgningene til regionale helseforetak (NOU 2008: 2) er innført gjennom vekst i inntektsrammen i 2009 og 2010, med følgende justeringer:
Utvalgets forslag om økning i gjestepasientprisene gjennomføres ved at det tas hensyn til de økonomiske virkningene i basisbevilgningene og ikke gjennom regionvise avtaler.
Dagens tilskudd til forskning evalueres, og utvalgets forslag til endring i tilskuddet vurderes først når evalueringen foreligger.
Videre ble det lagt til grunn at Helse Sør-Øst RHF ikke skulle få redusert sin basisbevilgning. I 2009 ble det derfor bevilget til sammen 600 mill. kroner til Helse Vest RHF, Helse Midt-Norge RHF og Helse Nord RHF. I 2010 ble det bevilget ytterligere 525 mill. kroner til Helse Vest RHF, Helse Midt-Norge RHF og Helse Nord RHF.
Tilskudd til forskning er evaluert og endringer er implementert i tilskudd til forskning under kap. 732, post 78. Det vises også til omtale under kap. 732, post 21.
Systemet for fordeling av basisbevilgningen mellom de fire regionale helseforetakene er bygd opp av behovs- og kostnadsindekser, slik det også er i inntektsutjevningen i kommunesektoren. De ulike behovs- og kostnadsindeksene samles i en ressursbehovsindeks som beskriver det samlede ressursbehovet for hvert regionale helseforetak relativt til landsgjennomsnittet. Ressursbehovsindeksen endres hvert år som følge av oppdatering av nye befolkningskriterier, kostnadsandeler og sosiale kriterier. Ressursbehovsindeksen er påvirket av kostnadsandelene til somatikk, psykisk helse, rusbehandling og prehospitale tjenester.
Departementet har oppdatert modellen med siste tilgjengelige statistikk for befolkning, alder og ulike sosiale kriterier. Kostnadsandelene er ikke oppdatert fordi føring av pensjonskostnadene i 2010 har slått ulikt ut for områdene somatikk, psykisk helse, rusbehandling og prehospitale tjenester. Det vises til St.prp. nr. 1 (2008–2009) der det er redegjort for hvordan det er tatt hensyn til gjestepasientoppgjøret i inntektsmodellen. Prinsippene er videreført, men departementet har oppdatert modellen med nye tall for gjestepasienter fra 2010. Oppdateringene fører til en ny ressursbehovsindeks, andel befolkning og en fordelingsnøkkel per region for 2012 som vist i tabell 4.12.
Tabell 4.12 Ressursbehovsindeks, andel befolkning og fordelingsnøkkel i 2011 og 2012
Ressursbehovsindeks | Andel befolkning per | Fordelingsnøkkel1 | ||||
|---|---|---|---|---|---|---|
2011 | 2012 | 1.1.2010 | 1.1.2011 | 2011 | 2012 | |
Helse Sør-Øst RHF | 97,5 | 97,4 | 0,5572 | 0,5577 | 0,5433 | 0,5430 |
Helse Vest RHF | 90,9 | 91,0 | 0,2083 | 0,2089 | 0,1895 | 0,1902 |
Helse Midt-Norge RHF | 103,6 | 103,9 | 0,1386 | 0,1382 | 0,1436 | 0,1436 |
Helse Nord RHF | 129,0 | 129,5 | 0,0958 | 0,0952 | 0,1236 | 0,1232 |
Norge | 100,0 | 100,0 | 1,0000 | 1,0000 | 1,0000 | 1,0000 |
1 Fordelingsnøkkelen for inntektsgrunnlaget til regionale helseforetak. I tillegg kommer utvalgets forslag mht. korreksjon av kapital og gjestepasientoppgjør.
Endringer i fordelingen av basisbevilgningen mellom regionene i 2012 skjer som følge av oppdatering av de ulike kriterieverdiene. Oppgaveendringer fra 2011 til 2012 vil også påvirke fordelingen. Tabell 4.13 viser de samlede endringene i 2012 etter pris- og lønnsjustering og oppgaveendring for 2012. Effekten av kapital og gjestepasientoppgjør er innarbeidet.
Tabell 4.13 Endring i basisbevilgning i 2012 inkl effekt av kapital og gjestepasientoppgjør
i mill. kr (andel av basisbevilgning) | |
|---|---|
Helse Sør-Øst RHF | -23 (-0,1 %) |
Helse Vest RHF | 55 (0,4 %) |
Helse Midt-Norge RHF | 5 (0 %) |
Helse Nord RHF | -37 (-0,4 %) |
Sum | 0 |
Post 72 Basisbevilgning Helse Sør-Øst RHF
Bevilgningen er en grunnfinansiering for å sette Helse Sør-Øst RHF i stand til å utføre sin virksomhet og for å realisere sitt ansvar hjemlet i helseforetaksloven og ut fra øvrig lovverk og politiske beslutninger om helsepolitiske mål og rammer. For rapportering 2010 og status 2011 vises det til omtalen beskrevet innledningsvis på budsjettkapitlet. Det foreslås bevilget 44 296,3 mill. kroner.
Post 73 Basisbevilgning Helse Vest RHF
Bevilgningen er en grunnfinansiering for å sette Helse Vest RHF i stand til å utføre sin virksomhet og for å realisere sitt ansvar hjemlet i helseforetaksloven og ut fra øvrig lovverk og politiske beslutninger om helsepolitiske mål og rammer. For rapportering 2010 og status 2011 vises det til omtalen beskrevet innledningsvis på budsjettkapitlet. Det foreslås bevilget 15 522,2 mill. kroner.
Post 74 Basisbevilgning Helse Midt-Norge RHF
Bevilgningen er en grunnfinansiering for å sette Helse Midt-Norge RHF i stand til å utføre sin virksomhet og for å realisere sitt ansvar hjemlet i helseforetaksloven og ut fra øvrig lovverk og politiske beslutninger om helsepolitiske mål og rammer. For rapportering 2010 og status 2011 vises det til omtalen beskrevet innledningsvis på budsjettkapitlet. Det foreslås bevilget 11 766,1 mill. kroner.
Post 75 Basisbevilgning Helse Nord RHF
Bevilgningen er en grunnfinansiering for å sette Helse Nord RHF i stand til å utføre sin virksomhet og for å realisere sitt ansvar hjemlet i helseforetaksloven og ut fra øvrig lovverk og politiske beslutninger om helsepolitiske mål og rammer. For rapportering 2010 og status 2011 vises det til omtalen beskrevet innledningsvis på budsjettkapitlet. Det foreslås bevilget 10 417,1 mill. kroner.
Post 76 Innsatsstyrt finansiering
Finansieringsordningens viktigste formål er å understøtte sørge-for-ansvaret til regionale helseforetak. Innsatsstyrt finansiering (ISF) er derfor rettet mot regionale helseforetak. Gjennom finansieringssystemet gjøres deler av budsjettet til regionale helseforetak avhengig av hvor mange, og hva slags, pasienter som får behandling. Formålet med ordningen er å legge til rette for at aktivitetsmålet kan oppnås på en mest mulig kostnadseffektiv måte. Dersom aktiviteten blir mindre enn forutsatt vil tilskuddene til regionale helseforetak bli lavere. Dersom aktiviteten blir høyere enn forutsatt vil tilskuddene til regionale helseforetak bli høyere. Høyere aktivitet enn forutsatt blir bare kompensert gjennom innsatsstyrt finansiering. Refusjonene er i gjennomsnitt ment å dekke deler av kostnadene ved økt behandlingskapasitet (marginalkostnader). Resten må dekkes av basisbevilgningen som er det største tilskuddet til regionale helseforetak. Aktivitetsbasert finansiering stimulerer til å kartlegge kostnader og identifisere og fjerne flaskehalser som hindrer kostnadseffektiv pasientbehandling. ISF-ordningen er ikke et prioriteringssystem. Prioriteringene skal foretas ut fra de regler og retningslinjer som lover og forskrifter (bl.a. prioriteringsforskriften) angir. Basisbevilgningen skal brukes til å understøtte ønsket prioritering. Utbetalingene gjennom innsatsstyrt finansiering skal avspeile reell behandlingsaktivitet.
Nærmere om finansieringsordningen
ISF-ordningen omfatter somatisk pasientbehandling og omfatter både innleggelser og poliklinisk utredning og behandling. ISF-refusjonen utbetales til det regionale helseforetaket. ISF-satsen dekker 40 pst. av enhetsprisen. De øvrige kostnadene dekkes av basisbevilgningene til regionale helseforetak, jf. kap. 732, post 72–75. Prisen som regionale helseforetak betaler til private tjenesteytere forutsetter forhandlinger på bakgrunn av faktiske kostnader, og skal ikke kobles direkte til ISF-refusjonen. ISF bygger på DRG-systemet som omfatter om lag 870 diagnoserelaterte grupper (se boks for nærmere forklaring av ISF-ordningen). Innenfor hver enkelt pasientgruppe (DRG) kan det for den enkelte behandling være avvik mellom faktisk ressursbruk og ISF-refusjon. Årlige endringer skal imidlertid sikre at finansieringsordningen i størst mulig grad avspeiler medisinsk praksis. Målsetningen om en mest mulig oppdatert finansieringsordning kan komme i konflikt med behovet for mest mulig stabile og forutsigbare rammevilkår for regionale helseforetak. Målet er å ha en mest mulig oppdatert finansieringsordning, men medisinsk praksis endres kontinuerlig, og det vil ikke være mulig å være a jour til enhver tid. Helsedirektoratet har et helhetlig ansvar for forvaltning og utvikling av innsatsstyrt finansiering.
Boks 4.1 Diagnoserelaterte grupper (DRG)
DRG (diagnoserelaterte grupper) er et system for å klassifisere sykehusaktivitet i ulike grupper basert på bl.a. diagnoser og prosedyrer. Systemet gjør det mulig å sammenlikne sykehus selv om de behandler forskjellige pasienter. Det er i alt om lag 870 diagnoserelaterte grupper. Målsetningen er at hver enkelt gruppe skal inneholde mest mulig like pasienter medisinsk og ressursmessig. Inndelingen i grupper bygger på om lag 20 000 diagnosekoder og om lag 8000 prosedyre- eller tiltakskoder. DRG-systemet innebærer en betydelig skjematisering og forenkling av den kliniske virkeligheten. Innenfor hver diagnosegruppe vil det derfor måtte være opphold som er mer eller mindre ressurskrevende enn gjennomsnittet for diagnosegruppen.
Hver enkelt DRG har en kostnadsvekt som er en relativ størrelse som uttrykker hva oppholdene koster i forhold til gjennomsnittspasienten. Mens gjennomsnittsbehandlingen som gir DRG-poeng har en kostnadsvekt på om lag 0,2, vil de mest ressurskrevende behandlingene ha en kostnadsvekt på om lag 28. Dette gjelder f.eks. stamcelletransplantasjoner. Kostnaden ved å behandle disse pasientene er med andre ord beregnet til å være om lag 140 ganger høyere enn for gjennomsnittspasienten. Gjennomsnittlig kostnadsvekt er om lag 1,3 for døgnbehandling og 0,026 for polikliniske konsultasjoner. De minst ressurskrevende polikliniske kontaktene har en vekt på 0,006. I 2010 ble det gjennomført 6,1 mill. behandlinger fordelt på 1,3 mill. døgn- og dagbehandlinger og 4,8 mill. polikliniske konsultasjoner. Om lag 1,7 mill. pasienter hadde minst en kontakt med somatiske sykehus i 2010.
Utbetalingene gjennom ISF-ordningen påvirkes i all hovedsak av fire faktorer:
antall behandlinger
gjennomsnittlig kostnadsvekt (DRG-indeks)
enhetspris
ISF-sats (40 pst. av enhetsprisen)
Aktivitetsutviklingen i ISF-ordningen måles i antall DRG-poeng. Antallet DRG-poeng kommer fram ved å multiplisere antall behandlinger med gjennomsnittlig kostnadsvekt. Den gjennomsnittlige kostnadsvekten for alle pasienter kan øke som følge av at pasientbehandlingen er blitt mer ressurskrevende, men også at det har skjedd endringer i registreringspraksis. Dersom det siste er tilfelle, vil ikke det medføre økte kostnader for sykehusene og derfor skal det heller ikke utbetales ISF-refusjon for dette. Sykehusene ville i så fall fått utbetalt en høyere ISF-refusjon for reelt sett samme aktivitet. Dette er i strid med intensjonen i ISF-ordningen. Endringer i registreringspraksis håndteres gjennom underregulering av enhetsprisen.
Kunnskapen om kostnadene ved behandling av den enkelte pasient er for lav. Kostnad per pasient (KPP) er en betegnelse på en metode for en systematisk oppstilling av de tjenester en pasient mottar koblet med den ressursbruken disse tjenestene krever. Helse- og omsorgsdepartementet har satt i gang et arbeid for å etablere en nasjonal standard for KPP-regnskap. Formålet med arbeidet er først og fremst å legge til rette for et sammenliknbart informasjonsgrunnlag for styring og kontroll, herunder kvalitetsarbeid, som kan nyttiggjøres på helseforetaksnivå, regionalt nivå og av sentrale helsemyndigheter.
Helsedirektoratet fikk i 2010 i oppdrag å etablere KPP som grunnlag for god virksomhetsstyring i regionale helseforetak og helseforetak, samt å se på hvordan KPP kan inngå som grunnlag for kostnadsvekter i DRG-systemet. En pilotering av den nasjonale KPP-spesifikasjonen ved utvalgte helseforetak i 2010 viste at den er godt egnet for virksomhetsstyring av helseforetak. I prosjektrapporten fra piloteringen anbefales det at spesifikasjonen legges til grunn for videre etablering av KPP-modeller i helseforetakene. Det påpekes også at for å lykkes med å integrere KPP-data i styringen av helseforetak og regionale helseforetak må etablering av KPP være godt forankret på ledelsesnivå. KPP-data skal fases inn i kostnadsvektarbeidet når data foreligger.
Regelverket for ISF beskriver hvilke vilkår som skal være oppfylt for at midler via ISF-ordningen kan bli utbetalt. Helsedirektoratet publiserer regelverket og regionale helseforetak er ansvarlige for at regelverket gjøres kjent og følges i virksomheter som utfører helsetjenester på vegne av dem.
Analyser av ISF-ordningens dekningsgrad
Innsatsstyrt finansiering utgjør en betydelig del av finansieringsgrunnlaget til regionale helseforetak. I 2011 utgjør ISF om lag 20 mrd. kroner av et totalbudsjett i RHF på om lag 103 mrd. kroner. ISF-refusjonen er ment å dekke om lag 40 pst. av gjennomsnittlige kostnader eksklusive kapitalkostnader.
ISF-refusjonen til regionale helseforetak beregnes med utgangspunkt i antall DRG-poeng. Helsedirektoratet har analysert nærmere sammenhengen mellom enhetsrefusjon og enhetskostnad for ett DRG-poeng basert på kostnadsdata fra sykehusene i 2009. Analysen viser at ISF-refusjonen reelt sett dekker om lag 34 pst. av kostnadene og at basisbevilgningen dekker en tilsvarende høyere andel av kostnadene. Årlig forutsatt aktivitetsvekst har vært fullfinansiert etter intensjonen ved at ISF-bevilgningen og basisbevilgningen til sammen har dekket forutsatte merkostnader ved økt behandlingskapasitet (marginalkostnader). Aktivitetsvekst utover forutsetningene har imidlertid utløst en noe lavere ISF-refusjon enn forutsatt.
Årsaken til en slik utvikling i ISF-satsen er at regionale helseforetak tidligere år har fått kompensasjon for enkelte merkostnader i basisbevilgningen. Disse merkostnadene har i hovedsak vært midler knyttet til økte pensjonskostnader og ny inntektsfordelingsmodell.
Det foreslås ingen endringer i kostnadsdekningen i ISF-ordningen i 2012 for å øke den reelle ISF-andelen til 40 pst. Departementet vil vurdere kostnadsdekningen i ISF-ordningen med jevne mellomrom. Saken får dermed ingen konsekvenser for beløpet som overføres kommunene i 2012 som følge av innføring av kommunal medfinansiering. Departementet vil gi styringssignaler i 2012 om at regionale helseforetak må ta hensyn til økte pensjonskostnader i gjestepasientoppgjøret seg imellom.
Resultat 2010
I saldert budsjett 2010 var det lagt til rette for en aktivitetsvekst på 1,2 pst. fra 2009 til 2010 basert på aktivitetstall for første tertial 2009. Foreløpige aktivitetstall for hele 2010 tilsier en aktivitetsvekst på i underkant av 1 pst. fra 2009 til 2010, fra et aktivitetsnivå i hele 2009 om lag som lagt til grunn i første tertial. I de foreløpige aktivitetstallene for hele 2010 er det noe usikkerhet knyttet til registreringen av pasientadministrerte legemidler. Det arbeides med å kvalitetssikre disse dataene. Helse- og omsorgsdepartementet vil komme tilbake til endelig avregning for 2010, inkludert ev. justeringer som følge av behandling av enkeltsaker i avregningsutvalget, i omgrupperingsproposisjonen høsten 2011. Ev. mer- eller mindreutbetalinger i 2010 vil på vanlig måte bli motregnet mot a konto utbetalingene til regionale helseforetak for 2011.
Status 2011
Saldert budsjett for 2011 legger til rette for en aktivitetsvekst på 1,1 pst. med utgangspunkt i aktivitetstall for første tertial 2010, jf. Prop. 1 S (2010–2011).
Prognosen for 2011 basert på aktivitetstall for første tertial tilsier at antall DRG-poeng blir om lag som lagt til grunn i saldert budsjett. Det er noe usikkerhet knyttet til selvadministrerte legemidler.
Enhetsprisen er underregulert med 0,3 pst. i 2011 og 1 pst. i 2010. I foreløpig avregning for 2010 er det lagt til grunn 0,8 pst. registreringsendring i 2010. Dette betyr at enhetsprisen for 2011 tar høyde for 0,5 pst. registreringsendring. Foreløpige analyser tilsier at omfanget av endring i registreringspraksis blir noe lavere enn dette. Det er usikkerhet knyttet til resten av året. Det legges til grunn at enhetsprisen for 2011 er fastsatt 0,25 pst. eller 50 mill. kroner for lavt for antall DRG-poeng i oppdragsdokumentet til regionale helseforetak.
Til sammen innebærer aktivitetstall og prognoser for første tertial at det foreløpig kan legges til grunn et aktivitetsnivå som ligger 0,25 pst. eller 50 mill. kroner over saldert budsjett og som skal videreføres i 2012.
Mål 2012
For 2012 foreslås det bevilget 15 657,1 mill. kroner til innsatsstyrt finansiering. Budsjettet legger til rette for et aktivitetsnivå i 2012 som ligger 1,1 pst. over anslått nivå for 2011. Det anslåtte nivå i 2011 er en prognose basert på aktivitet per første tertial 2011, og det er dette nivået som skal videreføres og økes med 1,1 pst. Til fradrag fra dette vekstanslaget kommer økt pasientbehandling i kommunene som følge av opprettelse av nye døgntilbud. Dette er anslått til å utgjøre om lag 0,8 pst. av ISF-aktiviteten. Ressursbruk og innsats skal være i tråd med helsepolitiske målsetninger og prioriteringer. Enhetsprisen for ett DRG-poeng foreslås satt til 38 209 kroner. Ved fastsettelse av enhetsprisen for 2012 er det lagt til grunn at enhetsprisen for 2011 er fastsatt 0,25 pst. eller 92 kroner for lavt. Enhetsprisen er videre prisomregnet med 3,1 pst. En enhetspris på 38 209 kroner tar høyde for 0,25 pst. registreringsendring i 2012, jf. omtale under status 2011. Dersom omfanget av endret registreringspraksis i ettertid avviker fra det som er lagt til grunn i enhetsprisen, vil dette på vanlig måte bli håndtert i forbindelse med den endelige avregningen for 2012.
Midlene som overføres til kommunene fra 2012 for å innføre kommunal medfinansiering, vil bli dekket inn ved en tilsvarende reduksjon i bevilgningen til innsatsstyrt finansiering. For å unngå utilsiktede prioriteringseffekter, reduseres ISF-satsen fra 40 til 20 pst. for pasientbehandling som omfattes av kommunal medfinansiering. Regionale helseforetak får dermed 40 pst. ISF-refusjon for pasientbehandling som ikke er omfattet av kommunal medfinansiering og 20 pst. ISF-refusjon for pasientbehandling som omfattes av kommunal medfinansiering. Det har i utformingen av kommunal medfinansiering vært viktig å ta hensyn til enkeltkommuners økonomiske risiko. Kirurgi og fødsler er ikke inkludert i ordningen og det er lagt inn et tak på om lag 30 000 kroner for særlig ressurskrevende enkeltopphold. Videre er nyfødte barn og pasientbehandling med kostbare biologiske legemidler unntatt. Det vil bli utarbeidet ny forskrift om kommunal medfinansiering i tråd med vedtatt modell. Beløpet til kommunal medfinansiering er en prognose basert på aktivitet første tertial 2011 og et aktivitetsnivå i 2012 som ligger 1,1 pst. over anslått nivå for 2011.
Det foreslås på denne bakgrunn å sette ned ISF-bevilgningen med 5 037 mill. kroner og overføre 5 007 mill. kroner til kap. 571, post 60 under Kommunal- og regionaldepartementets budsjett. Differansen på 30 mill. kroner skyldes at kommunene ikke får utgifter til kommunal medfinansiering som følge av opprettelse av nye døgntilbud i kommunene.
Når flere pasienter får kommunale tilbud heller enn å legges inn på sykehus, frigjøres midler som kommunene ellers måtte bruke til kommunal medfinansiering av behandling i spesialisthelsetjenesten. Dette kommer i tillegg det foreslåtte opplegget for fullfinansiering. Det vises til omtale under kap. 762, ny post 62 Øyeblikkelig hjelp og kap. 732, post 72–75. Frigjorte midler er anslått til å utgjøre om lag 80 mill. kroner i 2012. Det foreslåtte opplegget innebærer at kommunene får beholde 50 mill. kroner av dette beløpet. Denne økte pasientbehandlingen i kommunene i 2012 er fullfinansiert gjennom et øremerket tilskudd og bidrag til konkrete prosjekter fra regionale helseforetak. Det er lagt til grunn et måltall på 60 000 døgn. Dette er anslått til å utgjøre 10 500 DRG-poeng og innebærer at aktiviteten i spesialisthelsetjenesten skal reduseres tilsvarende i 2012. 10 500 DRG-poeng svarer til om lag 0,8 pst. av antall DRG-poeng i aktivitetsbestillingen til regionale helseforetak.
Poliklinisk fysioterapi
I budsjettet for 2010 ble ordningen som innebærer at noen helseforetak kunne kreve takster og egenandeler etter takstsystemet for fysioterapeuter i kommunehelsetjenesten avviklet. Det ble overført 43 mill. kroner til basisbevilgningen til regionale helseforetak i forbindelse med omleggingen. Helsedirektoratet har anslått at ordningen utgjorde om lag 200 000 konsultasjoner på årsbasis. Ordningen ble administrert av Helfo og aktiviteten ble ikke registrert og rapportert til Norsk pasientregister på lik linje med aktivitet som inkluderes i beregningsgrunnlaget for poliklinisk ISF-refusjon.
I forbindelse med omleggingen har det vært reist spørsmål om ikke også poliklinisk fysioterapi bør inkluderes i ISF. Fysioterapi innen spesialisert rehabilitering inngår i dag i grunnlaget for beregning av DRG-poeng til regionale helseforetak når fysioterapeuter er en del av et tverrfaglig team. For å skaffe oversikt over omfanget av poliklinisk fysioterapi i helseforetakene ble det innført krav til registrering i 2011. Aktivitetsdata fra første tertial 2011 viser manglende kompletthet. Erfaringsmessig tar det noe tid å få på plass tilstrekkelig kvalitet og kompletthet ved registrering av nye prosedyre- og diagnosekoder. Departementet vil fortsatt stille krav til registrering og komme tilbake til dette på et senere tidspunkt.
Organisatoriske endringer
Det vises til omtale under kap. 732, post 72–75.
Post 77 Poliklinisk virksomhet mv.
Bevilgningen omfatter refusjon for poliklinisk virksomhet ved offentlige helseinstitusjoner innenfor områdene psykisk helsevern, rusbehandling, radiologi- og laboratorievirksomheter. Refusjon av egenandeler for somatisk poliklinisk virksomhet inngår også i ordningen.
Alle refusjonstakster ble prisjustert med 3,1 pst. fra 1. januar 2010. Aldersgrensen for fritak for egenandeler ble økt fra 12 til 16 år. Egenandelene for poliklinisk behandling økte med fire pst. fra 1. juli 2010. Merinntekten i forbindelse med økningen ble motsvart av en tilsvarende reduksjon i basisbevilgningen til regionale helseforetak og relevante refusjonstakster.
Alle refusjonstakster ble prisjustert med 3,1 pst. fra 1. januar 2011. I saldert budsjett ble det samlet sett lagt til grunn en aktivitetsvekst på om lag 4,5 pst. utover anslått nivå i 2010, basert på regnskapstall fra juni 2010, jf. Prop. 1 S (2010–2011). Ved budsjettering av poliklinisk virksomhet i 2011 ble det lagt vekt på å understøtte målet om høyere prioritering av psykisk helsevern og tverrfaglig spesialisert rusbehandling. Videre ble det prioritert å øke tilgjengeligheten til radiologiske undersøkelser.
Basert på regnskapstall for perioden januar til mai 2011, er samlede utbetalinger i 2011 anslått til 2 590 mill. kroner. Dette er 208 mill. kroner høyere enn saldert budsjett 2011. Dette kan delvis forklares med en feil i beregningen av saldert budsjett 2011, jf. Prop. 120 S (2010–2011) og Innst. 420 S (2010–2011). Anslaget legger til grunn en aktivitetsvekst på 0 pst. i forbindelse med refusjon av egenandeler i forbindelse med somatisk poliklinisk behandling, 5 pst. innenfor voksenpsykiatri/rusbehandling, 5 pst. innenfor barne- og ungdomspsykiatri, 10 pst. innenfor offentlig laboratorievirksomhet og 7 pst. innenfor offentlig radiologi.
Det skal innføres en ny finansieringsordning for poliklinisk radiologi fra 1. januar 2012. Ordningen baseres på aktivitetsregistrering gjennom et nyutviklet kodeverk. Den nye ordningen vil omfatte både offentlige og private virksomheter. Det legges opp til en videreføring av dagens aktivitetsbaserte refusjon inklusiv egenandeler og medfinansiering gjennom basisbevilgning til regionale helseforetak. Beregningen av de ulike refusjonssatsene er foretatt med bakgrunn i kostnadsdata fra et utvalg helseforetak. Det legges opp til en budsjettnøytral løsning. Departementet vil følge utgiftsutviklingen nøye og vil vurdere å foreta korreksjoner dersom kostnadsutviklingen avviker fra dette. Den nye refusjonsløsningen er utviklet av Helsedirektoratet i samarbeid med regionale helseforetak, Statens strålevern, Røntgeninstituttenes fellesorganisasjon og yrkesorganisasjonene. Den nye løsningen, herunder omfordelingsvirkninger, er kjent av regionale helseforetak og de private røntgeninstituttene.
Det foreslås bevilget 2 844 mill. kroner til refusjon for poliklinisk virksomhet i 2012. Samlet sett tar forslaget høyde for en vekst i poliklinisk aktivitet på om lag 6,5 pst. fra anslag basert på januar-mai 2011 til 2012. Dette omfatter også polikliniske radiologi- og laboratorietjenester. Det forutsettes at regionale helseforetak tilpasser kapasitet til behov slik at ventetiden reduseres også på dette området og sikrer at det er etablert et tilbud om øyeblikkelig hjelp ved mistanke om alvorlig sykdom.
Post 78 Forskning og nasjonale kompetansetjenester
Bevilgningen dekker:
Tilskudd til forskning skal være et insentiv og økonomisk bidrag til å sikre forskning og oppbygging av forskningskompetanse i helseforetakene. Basistilskuddet på 30 pst. fordeles likt mellom de fire regionale helseforetakene. Den resultatbaserte delen av tilskuddet på 70 pst. fordeles etter et glidende gjennomsnitt av forskningsresultater (publiserte artikler og avlagte doktorgrader) i regionale helseforetak de siste tre år. Tilskuddet fordeles av samarbeidsorganet mellom regionalt helseforetak og universitet. Det er ikke lagt føringer for hvordan regionale helseforetak skal velge finansieringsmodell for forskning i helseforetakene.
Tilskudd til nasjonale kompetansetjenester skal gi et økonomisk bidrag til nasjonale kompetansetjenester i spesialisthelsetjenesten, herunder kompetansetjenester for sjeldne og lite kjente diagnoser. Formålet er å bidra til å utvikle og heve kvaliteten på tjenestene i hele behandlingskjeden.
Resultat 2010 og status 2011
Samlet bevilgning var 858,1 mill. kroner i 2010. Tilskudd til forskning utgjorde 458,8 mill. kroner. Tilskudd til nasjonale kompetansetjenester i spesialisthelsetjenesten utgjorde 399,3 mill. kroner, herunder 219,9 mill. kroner til nasjonale kompetansetjenester for sjeldne og lite kjente diagnoser og funksjonshemminger og regionale fagmiljø for ADHD, Tourettes syndrom og narkolepsi.
Forskning
Departementet foreslo, på bakgrunn av en positiv ekstern evaluering av målesystemet for forskning i helseforetakene å videreføre hovedtrekkene i dagens måle- og finansieringsmodell for forskning i 2011 med noen mindre justeringer.
Tilskudd til forskning utgjør 473,4 mill. kroner i 2011. Det er en økning på 6,5 pst. i forskningspoeng fra 2009 til 2010. Det ble registrert 2433 vitenskapelige artikler fra helseforetakene i 2010 (av totalt 9365 vitenskapelige artikler fra norsk forskning i internasjonale vitenskapelige tidsskrifter) og rapportert inn 289 avlagte doktorgrader, en økning med 62 (27 pst.) fra året før. Av artiklene publisert i internasjonale tidsskrifter hadde 47 pst. medforfattere i utlandet.
Bruk av Norsk vitenskapsindeks (NVI), en felles nasjonal database for vitenskapelige publikasjoner, piloteres i 2011. Fra 2012 vil NVI bli benyttet som datagrunnlag for det nasjonale målesystemet. Kun vitenskapelige artikler gir uttelling i det nasjonale målesystemet for forskning i helseforetakene. I 2012 er det ønskelig at helseforetakene også rapporterer på monografier og antologier, som grunnlag for å vurdere hensiktsmessigheten av en utvidet registrering av publikasjonsform på lik linje med de øvrige sektorene. Fra 2012 vil følgende seks tidskrifter gi særskilt uttelling i kategori 2A: Lancet, Nature, Nature Medicine, New England Journal of Medicine, Journal of the American Medical Association og Science.
Tabell 4.14 Gjennomsnittlig årlig poengsum beregnet fra artikkelproduksjon og avlagte doktorgrader
Snitt 2005–2007 | Snitt 2006–2008 | Snitt 2007–2009 | Snitt 2008–2010 | |
|---|---|---|---|---|
Helse Sør-Øst | 1484,3 (60,8%) | 1546,5 (58,8%) | 1583,9 (59,9%) | 1660,2 (59,3%) |
Helse Vest | 545,3 (22,3%) | 596,5 (22,6%) | 588,9 (22,3%) | 639,9 (22,8%) |
Helse Midt-Norge | 233,8 (9,5%) | 278,5 (10,6%) | 260,6 (9,8%) | 274,4 (9,8%) |
Helse Nord | 182,5 (7,4%) | 210,1 (8,0%) | 212,3 (8,0%) | 225,8 (8,1%) |
Sum | 2445,9 | 2631,5 | 2645,7 | 2800,4 |
Nasjonale kompetansetjenester
Tilskudd til Nasjonale kompetansetjenester utgjør 411,3 mill. kroner i 2011. Det er i 2011 etablert et nytt styringssystem for nasjonale kompetansetjenester i spesialisthelsetjenesten, jf. omtale under kap. 732, post 72–75. Departementet har på bakgrunn av en helhetlig gjennomgang av behov for nasjonale tjenester i regi av regionale helseforetak, og en påfølgende faglig vurdering fra Helsedirektoratet, besluttet å samordne, avvikle, videreføre eller desentralisere flere av dagens nasjonale kompetansetjenester (tidligere kalt nasjonale kompetansesentra).
Mål 2012
Det foreslås bevilget 933,6 mill. kroner i 2012.
Forskning
Det foreslås et tilskudd på 488,1 mill. kroner til forskning i 2012, jf. tabell 4.15.
Tabell 4.15 Fordeling av tilskuddet til forskning i spesialisthelsetjenesten
(i mill. kr) | Basis (30 %) | Resultat (70 %)1 | Sum |
|---|---|---|---|
Helse Sør-Øst RHF | 36,6 | 202,6 | 239,2 |
Helse Vest RHF | 36,6 | 77,9 | 114,5 |
Helse Midt-Norge RHF | 36,6 | 33,5 | 70,1 |
Helse Nord RHF | 36,6 | 27,7 | 64,3 |
Totalt | 146,4 | 341,7 | 488,1 |
1 Forskningsresultater for perioden 2008–2010 ligger til grunn for fordeling av midler i 2011, jf. tabell 4.14. Departementet tar forbehold om justering av beløpene i tabellen mellom tilskuddsmottakere som følge av ytterligere kvalitetssikring av data som ligger til grunn for poengberegningen.
Nasjonale kompetansetjenester
Det foreslås et tilskudd på 445,5 mill. kroner til nasjonale kompetansetjenester, herunder 233,3 mill. kroner til nasjonale kompetansesentre for sjeldne og lite kjente diagnoser og funksjonshemminger inkludert regionale fagmiljøer for ADHD, Tourettes og Narkolepsi og autisme, jf. tabell 4.16. Det foreslås å flytte 1,5 mill. kroner fra kap. 719, post 70 til kap. 732, post 78, tilskudd til nasjonale kompetansetjenester i Helse Vest til drift av nasjonal kompetansetjeneste for antibiotikaresistens.
For å understøtte etablering av ti nye nasjonale kompetansetjenester forslås det å øke tilskuddet til nasjonale kompetansetjenester med 20 mill. kroner, fordelt med 14 mill. kroner til Helse Sør-Øst RHF, 2 mill. kroner til Helse Midt-Norge RHF og 4 mill. kroner til Helse Nord RHF. Departementet vil vurdere framtidig organisering av nasjonale kompetansetjenester for sjeldne og lite kjente diagnoser og funksjonshemninger.
Tabell 4.16 Fordeling av tilskudd til nasjonale kompetansetjenester i spesialisthelsetjenesten
(i mill. kroner) | Nasjonale kompetansetjenester | herunder sjeldne sykdommer mv. |
|---|---|---|
Helse Sør-Øst RHF | 317,4 | 211,3 |
Helse Vest RHF | 41,6 | 9,3 |
Helse Midt-Norge RHF | 36,7 | 3,0 |
Helse Nord RHF | 49,8 | 9,7 |
Sum | 445,5 | 233,3 |
Post 79 Raskere tilbake
Bevilgningen dekker alle utgifter for ordningen Raskere tilbake, bl.a. behandling og transport. Midler til utdanning ved de arbeidsmedisinske avdelingene og prosjekt ved Hysnes Helsefort er inkludert i bevilgningen. Det foreslås bevilget 514 mill. kroner. Det vises til omtale under kap. 781, post 21 vedrørende midler til informasjonstiltak og nasjonal koordinering.
Med utgangspunkt i sykefraværsutvalget, Ot.prp. nr. 6 (2006–2007) og St.prp. nr. 1 Tillegg nr. 4 (2006–2007), jf. Budsjett-innst. S. nr. 15 (2006–2007), er ordningen tilskudd til helse- og rehabiliteringstjenester for sykmeldte etablert. Formålet med ordningen er å få sykmeldte raskere tilbake i arbeid, slik at sykefraværet reduseres. Sykmeldte, delvis sykmeldte og arbeidstakere som alternativt ville ha blitt sykmeldt om de ikke ble omfattet av ordningen, er i målgruppen. Det er et krav at de personene som omfattes med stor sannsynlighet kommer raskere tilbake i arbeid som en direkte følge av behandlingen som tilbys. Det er etablert styrings- og kontrollsystemer som sikrer at bevilgningen brukes i samsvar med ordningens formål.
I 2010 ble det bevilget 483,6 mill. kroner til tiltak i regi av regionale helseforetak, og 6,0 mill. kroner til informasjonstiltak, nasjonal koordinering og oppfølging av ordningen under kap. 720, post 01 og kap. 781, post 21. Midler til utdanning ved de arbeidsmedisinske avdelingene og prosjekt ved Hysnes Helsefort var inkludert i bevilgningen. I 2011 er det bevilget 498,6 mill. kroner til tiltak i regi av regionale helseforetak inkludert midler til utdanning ved de arbeidsmedisinske avdelingene og Hysnes Helsefort.
Samfunns- og næringslivsforskning har foretatt en evaluering av tilskuddsordningen for helse- og rehabiliteringstjenester, jf. omtale i Prop. 1 S (2010–2011). Usikkerheten i denne evalueringen er vurdert som relativt stor, bl.a. som følge av at ordningen er svært kompleks og evalueringen ble gjennomført relativt tidlig etter innføringen av ordningen. På denne bakgrunn har Arbeidsdepartementet satt i verk en ny evaluering av ordningen.
Post 81 Tilskudd til store byggeprosjekter
Ved behandlingen av St.prp. nr. 1 (2003–2004) ble det vedtatt å gi totalt 4,5 mrd. kroner i investeringstilskudd til tre særskilte byggeprosjekter: Nye Ahus (2 600 mill. 2004-kroner), fase 2 av ny universitetsklinikk ved St. Olavs Hospital HF i Trondheim (1 240 mill. 2004-kroner) og nytt forskningsbygg ved Radiumhospitalet (640 mill. 2004-kroner). Tilskuddet skulle utbetales årlig i takt med utbyggingene. Tilskuddet var et ekstraordinært bidrag for å sikre en forsvarlig økonomi når prosjektene settes i drift. Bidraget kom i tillegg til lån og midler som tildeles gjennom basisbevilgningen. Prosjektene er i utbyggingsperioden finansiert gjennom en kombinasjon av egenfinansiering (basisbevilgning), investeringstilskudd og låneopptak. De respektive helseforetakene har stått for styring og oppfølging av investeringsprosjektene, innenfor de premisser som følger av Stortingets vedtak.
Nytt forskningsbygg ved Radiumhospitalet ble åpnet i 2009. Dette året ble også den resterende del av det vedtatte investeringstilskuddet utbetalt. Med dette var det utbetalt 716 mill. i løpende kroner, som tilsvarte det samlede investeringstilskuddet som ble vedtatt ved behandlingen av St.prp. nr. 1 (2003–2004).
Hoveddelen av Nye Ahus ble ferdigstilt oktober 2008. Høsten 2010 ble pasienthotellet ved sykehuset åpnet. I 2010 ble det utbetalt 173,5 mill. kroner. Med dette er det totalt utbetalt 2 859 mill. i løpende kroner, som svarer til det samlede investeringstilskuddet som ble vedtatt ved behandlingen av St.prp. nr. 1 (2003–2004).
Hoveddelen av fase 2 av St. Olavs Hospital HF er tatt i bruk og i juni 2010 ble sykehuset offisielt åpnet. Det gjenstår arbeid med bygging av Kunnskapssenteret. I 2010 utgjorde statens særskilte tilskudd til byggeprosjektet 113,8 mill. kroner. Med dette er det totalt utbetalt 1 409 mill. i løpende kroner, som svarer til det samlede investeringstilskuddet som ble vedtatt ved behandlingen av St.prp. nr. 1 (2003–2004).
Da de vedtatte investeringstilskuddene er utbetalt i sin helhet til de tre prosjektene som lå innenfor ordningen, er det ingen budsjettforslag på posten for 2012. Ordningen med investeringstilskudd er ikke videreført.
Post 82 Investeringslån
Bevilgningen dekker investeringslån til regionale helseforetak.
Iht. helseforetakenes vedtekter kan lån til investeringer kun tas opp gjennom den statlige låneordningen som administreres av Helse- og omsorgsdepartementet. Fra og med 2008 har investeringslån blitt bevilget som en ordinær tilskuddspost til spesifikke prosjekter.
Resultat 2010
Tabell 4.17 Oversikt over totalt låneopptak per 31. desember 2010 fordelt på regionale helseforetak
(i mill. kr) | Lånesaldo per 31.12.09 | Tildelt låneramme 2010 | Påløpte byggelånsrenter 2010 jf. kap. 3732, post 83 og 91 | Innbetalte avdrag 2010 jf. kap. 3732, post 85 og 90 | Lånesaldo per 31.12.10 |
|---|---|---|---|---|---|
Helse Sør-Øst | 7 303,1 | 0 | 0 | -426,6 | 6 876,4 |
Helse Vest | 2 208,6 | 0 | 4,3 | -116,9 | 2 096,0 |
Helse Midt-Norge | 3 695,1 | 174,6 | 15,5 | -178,8 | 3 706,3 |
Helse Nord | 1 231,4 | 0 | 8,1 | -71,4 | 1 168,1 |
Sum | 14 438,2 | 174,6 | 27,9 | 793,7 | 13 846,9 |
Ved inngangen til 2011 utgjør samlede låneopptak til investeringer i regionale helseforetak om lag 13,8 mrd. kroner. Av dette er 13,3 mrd. kroner omgjort til langsiktig lån, hvor avdrag betales. Det resterende beløpet, svarende til 0,5 mrd. kroner, er videreført byggelån til prosjekter som er under gjennomføring.
Lånebevilgningen for 2011 utgjør 647 mill. kroner. Bevilgningen skal sikre fortsatt framdrift ved St. Olavs Hospital, ombygging og moderniseringer ved Nordlandssykehuset i Bodø, nytt lokalsykehus i Vesterålen, ny barne- og ungdomspsykiatrisk avdeling i Stavanger, oppstart av nytt sykehus i Østfold og nytt Barne- og ungdomssenter (Busp) ved Haukeland.
Budsjettforslag 2012
Det foreslås bevilget 2 050 mill. kroner i investeringslån for 2012.
Det foreslås at to nye prosjekter tas inn i låneordningen i 2012 med en samlet bevilgning på 350 mill. kroner i 2012. Dette gjelder ny A-fløy ved Universitetssykehuset Nord-Norge HF og investeringer i forbindelse med samlokaliseringstiltak ved Oslo universitetssykehus HF. I tillegg foreslås det bevilget totalt 1,7 mrd. kroner til investeringslån til de investeringsprosjekter som allerede er inne i låneordningen.
Utbygging av ny A-fløy ved Universitetssykehuset Nord-Norge HF, Tromsø, har som hovedformål å sikre at sykehuset kan ivareta sin region- og universitetssykehusfunksjon og understøtte overgang til dagbehandling. Prosjektet skal bl.a. tilrettelegge for økt kapasitet innenfor kreft- og ortopedisk kirurgi, økt antall intensivplasser og tilrettelegging innenfor spesialisert rehabilitering. Nybygget skal også inneholde et PET/CT-tilbud (positron- og datatomografi). Prosjektet har en kostnadsramme på knapt 1 mrd. kroner. Det foreslås en øvre låneramme på 455 mill. 2012-kroner som utbetales i utbyggingsperioden 2012–2017. Lånet vil bli utbetalt iht. framdrift i utbyggingsperioden, og vil bli indeksregulert i tråd med basisrammen til regionale helseforetak. For 2012 foreslås det bevilget 50 mill. kroner.
Oslo universitetssykehus HF har kartlagt og anslått et investeringsbehov i forbindelse med første fase av omstillingen (hovedstadsprosessen), som hovedsakelig er knyttet til gjennomføring av samlokaliseringstiltak. De tiltakene man nå gir lån til er kostnadsberegnet til om lag 1,5 mrd. 2012-kroner. Helse Sør-Øst RHF vil kvalitetssikre denne prosjektporteføljen når Oslo universitetssykehus HF ferdigstiller sin areal- og utviklingsplan i løpet av høsten. For 2012 foreslås det bevilget 300 mill. kroner. Prosjektet i forbindelse med første fase av omstillingen får en samlet låneramme på 750 mill. 2012-kroner, som betales ut i perioden 2012–2013.
Til de fem investeringsprosjektene som allerede er inne i låneordningen foreslås det bevilget 1,7 mrd. kroner i investeringslån til nødvendig framdrift i 2012.
Lån til nytt sykehus i Østfold ble vedtatt med en øvre ramme på 2 500 mill. 2009-kroner gjennom Stortingets behandling av Prop. 1 S (2010–2011). Dette utgjør om lag 50 pst. av totalprosjektet. Tom. 2011 er det utbetalt 235 mill. kroner i lån til prosjektet. Det foreslås utbetalt 1 mrd. kroner av samlet låneramme til prosjektet i 2012.
Lån til nytt Barne- og ungdomssenter (BUSP) ved Helse Bergen HF, Haukeland universitetssykehus ble vedtatt med en øvre ramme på 700 mill. 2009-kroner gjennom Stortingets behandling av Prop. 1 S (2010–2011). Dette utgjør om lag 50 pst. av totalprosjektet. Tom. 2011 er det bevilget 108 mill. kroner i lån til prosjektet. Det foreslås utbetalt 140 mill. kroner av samlet låneramme til prosjektet i 2012.
Lån til den resterende del av fase 2 ved St. Olavs Hospital ble vedtatt med en øvre ramme på 642 mill. 2009-kroner gjennom Stortingets behandling av Prop. 1 S (2010–2011). Tidligere er det utbetalt 2,3 mrd. kroner i lån til fase 2. Inkludert tidligere lån til prosjektet vil låneandelen til prosjektet utgjøre om lag 50 pst. av totalprosjektet. I 2011 er det utbetalt 201 mill. kroner i lån til prosjektet av den samlede lånerammen på 642 mill. kroner. Det foreslås utbetalt 240 mill. kroner av samlet låneramme til prosjektet i 2012.
Lån til gjennomføring av ombyggings-/oppgraderingsprosjektet ved Nordlandssykehuset HF, Bodø ble vedtatt med en øvre låneramme på totalt 1 328 mill. 2008-kroner gjennom Stortingets behandling av St.prp. nr. 1 (2008–2009). Dette utgjør 53 pst. av totalprosjektet. Tom. 2011 er det utbetalt 330 mill. kroner i lån til prosjektet. Det foreslås utbetalt 240 mill. kroner av samlet låneramme til prosjektet i 2012.
Lån til nytt lokalsykehus ved Nordlandssykehuset HF, Vesterålen ble vedtatt med en øvre ramme på 305 mill. 2008-kroner gjennom Stortingets behandling av Prop. 1 S (2009–2010). Dette utgjør om lag 38 pst. av totalprosjektet. Tom. 2011 er det bevilget 65 mill. kroner i lån til prosjektet. Det foreslås utbetalt 80 mill. kroner av samlet låneramme til prosjektet i 2012.
For alle prosjektene gjelder at faktisk utbetaling innenfor lånerammen vil avhenge av framdriften i utbyggingsperioden.
Opptrekksrenter
I perioden fram til ferdigstillelse av prosjektene vil renter på investeringslån påløpe og belastes, men ikke betales av helseforetakene. Dette innebærer at disse rentene blir tillagt låneporteføljene til regionale helseforetak. Tilsvarende inntekter budsjetteres på Finansdepartements budsjett (kap. 5605, post 84). Endring i låneordningen fra 2008 med at investeringslån bevilges som en ordinær tilskuddspost innebærer at budsjetteringen av tilhørende opptrekksrenter blir delt når det gjelder lån tatt opp før og etter 2008, jf. post 83 og post 91 nedenfor. Samlet opptrekksrenter på helseforetakenes investeringslån utgjorde 27,9 mill. kroner i 2010.
Post 83 Opptrekksrenter for lån fom. 2008
I 2010 utgjorde opptrekksrenter på denne posten 20,3 mill. kroner. For 2012 foreslås det budsjettert med 51 mill. kroner i opptrekksrenter på lån gitt fom. 2008.
Post 86 Driftskreditter
Regionale helseforetak har innenfor rammer fastsatt av Stortinget adgang til å ha driftskreditter. Denne adgangen er gitt for at regionale helseforetak til enhver tid skal ha tilstrekkelig likviditet til å håndtere løpende utbetalinger. Helse- og omsorgsdepartementet har ansvar for å fordele fastsatt ramme mellom regionale helseforetak. Regionale helseforetak har som følge av flere år med underskudd akkumulert et betydelig driftsunderskudd. Deler av dette underskuddet er finansiert med driftskreditter. Videre har regionale helseforetak over år hatt store merutbetalinger knyttet til pensjonspremier. Ved behandling av St.prp. nr. 1 (2008–2009) ble helseforetakenes driftskreditter hos private bankforbindelser overført til Norges Bank. Denne omleggingen var en del av det samlede opplegget for håndtering av pensjonskostnader og -premier for helseforetakene.
Opplegget innebærer at differansen mellom pensjonskostnader og -premier håndteres gjennom bevilgninger på denne posten eller på den tilhørende inntektsposten kap. 3732, post 86 avhengig av fortegn på differansen mellom pensjonskostnad og pensjonspremie. Dette er størrelser som regionale helseforetak i liten grad kan styre. Den resterende aktiviteten ved sykehusene skal håndteres innenfor årlige bevilgninger.
Driftskredittrammen var per 31. desember 2009 på 6,9 mrd. kroner. Det ble i budsjettet for 2010 lagt til grunn at pensjonspremien ville bli 500 mill. kroner lavere enn den anslåtte pensjonskostnaden og driftskredittrammen ble nedjustert tilsvarende jf. Prop. 1 S (2009–2010). Ved Stortingets behandling av Prop. 125 S (2009–2010) Tilleggsbevilgninger og omprioriteringer i statsbudsjettet 2010 ble det samlede nedbetalingskravet økt med 68 mill. kroner, som følge av nye anslag for pensjonspremie og -kostnad, samt endringer i helseforetakenes innbetalinger til Norsk pasientskadeerstatning. Som følge av Stortingets vedtak om oppfølging av pensjonsreformen gjennom lov av 25. juni 2010, ble pensjonskostnadene for 2010 for regionale helseforetak redusert med 9 250 mill. kroner jf. Prop. 32 S (2010–2011) Endringer i statsbudsjettet for 2010 under Helse- og omsorgsdepartementet. På bakgrunn av dette ble driftskredittrammen for regionale helseforetak for 2010 økt med 4 450 mill. kroner fra 6 332 mill. kroner til 10 782 mill. kroner. Det vises for øvrig til omtale under Økonomi og organisasjon innledningsvis i programkategorien.
For 2011 ble det, jf. Prop. 1 S (2010–2011) satt et krav om nedjustering av driftskredittrammen med 550 mill. kroner da anslag for pensjonspremien var tilsvarende lavere enn pensjonskostnaden jf. tabell 4.18. Kostnader knyttet til pensjon økte med 1 600 mill. kroner i 2011, og ved Stortingets behandling av Prop. 120 S (2010–2011) Tilleggsbevilgninger og omprioriteringer i statsbudsjettet 2011, jf. Innst. 420 S (2010–2011), ble helseforetakenes basisrammer økt tilsvarende. Det var ingen nye kjente anslag knyttet til pensjonspremien, slik at differansen mellom pensjonskostnad og -premie og tilsvarende krav om nedjustering av driftkredittrammen økte til 2 150 mill. kroner.
Budsjettforslaget for 2012 bygger på en videreføring av nivået knyttet til pensjonskostnader, jf. omtale under kap. 732, post 72–75. Anslag for pensjonspremien innebærer en økning på 3 880 mill. kroner. Økningen skyldes dels nye anslag for lønnsvekst og dels nye retningslinjer fra Finanstilsynet om beregningsrenten. De samlede anslagene knyttet til pensjonskostnader og pensjonspremie i 2012 tilsier at pensjonspremien vil bli 1 730 mill. kroner høyere enn den anslåtte pensjonskostnaden. Den samlede rammen for driftskreditt i regionale helseforetak økes dermed tilsvarende. Det foreslås på denne bakgrunn en bevilgning på 1 730 mill. kroner. Den samlede driftskredittrammen for regionale helseforetak øker med dette til 10 362 mill. kroner, jf. forslag til romertallsvedtak V, nummer 1 og 2.
Tabell 4.18 Oversikt over endringer i driftskredittramme
(i mill. kroner) | Prop. 1 S (2009–2010) | RNB 20101 | Nysaldering 20102 | Prop. 1 S (2010–2011) | RNB 20113 | Anslag 2012 | Endring fra RNB 2011 |
|---|---|---|---|---|---|---|---|
1. Innrapportert pensjonskostnad | 9 200 | 9 250 | 0 | 9 250 | 10 850 | 10 850 | 0 |
2. Overskuddskrav | 4 800 | 0 | 0 | 0 | 0 | ||
3. Pensjonspremie | 8 700 | 8 500 | 8 500 | 8 700 | 8 700 | 12 580 | 3 880 |
4. NPE-innbetaling (reduksjon i nedbetalingskrav) | 0 | 182 | 182 | 0 | 0 | 0 | 0 |
5. Endring i driftskredittrammen (3-2-1+4) | -500 | -568 | 3 882 | -550 | -2 150 | 1 730 | 3 880 |
6. Driftskreditt | 6 400 | 6 332 | 10 782 | 10 232 | 8 632 | 10 362 | 1 730 |
1 Jf. Prop. 125 S (2009–2010) Tilleggsbevilgninger og omprioriteringer i statsbudsjettet 2010
2 Jf. Prop. 32 S (2010–2011) Endringer i statsbudsjettet for 2010 under Helse- og omsorgsdepartementet
3 Jf. Prop. 120 S (2010–2011) Tilleggsbevilgninger og omprioriteringer i statsbudsjettet 2011
Post 91 Opptrekksrenter for lån tom. 2007
Bevilgningen er en teknisk håndtering av opptrekksrenter på investeringslån som regionale helseforetak tok opp før 2008, jf. omtale av opptrekksrenter i post 83. I 2010 utgjorde opptrekksrenter på denne posten 7,6 mill. kroner.
For 2012 foreslås det budsjettert med 9 mill. kroner knyttet til renter på byggelån tatt opp før 2008.
Kap. 3732 Regionale helseforetak
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
80 | Renter på investeringslån | 522 413 | 516 000 | 481 000 |
85 | Avdrag på investeringslån fom. 2008 | 116 438 | 163 000 | 151 000 |
86 | Driftskreditter | 568 000 | 550 000 | |
90 | Avdrag på investeringslån tom. 2007 | 677 357 | 677 000 | 677 000 |
Sum kap. 3732 | 1 884 208 | 1 906 000 | 1 309 000 |
Post 80 Renter på investeringslån
Bevilgningene på posten dekker innbetalinger fra regionale helseforetak knyttet til renter av investeringslån som er omgjort til langsiktige lån. I 2010 innbetalte regionale helseforetak samlet 522,4 mill. kroner i renter på de langsiktige lånene.
Tabell 4.19 Oversikt over innbetalte renter i 2010 fordelt på regionale helseforetak
(i mill. kr) | |
|---|---|
Helse Sør-Øst RHF | 277,0 |
Helse Vest RHF | 78,8 |
Helse Midt-Norge RHF | 127,6 |
Helse Nord RHF | 39,0 |
Sum | 522,4 |
Det foreslås at renter på investeringslån budsjetteres med 481 mill. kroner i 2012.
Avdrag på investeringslån
Avdrag knyttet til investeringslån er todelt, det som gjelder lån tatt opp før 2008 og det som gjelder opplåning i 2008 og årene etter. I 2010 innbetalte regionale helseforetak samlet 793,8 mill. kroner i avdrag på sine investeringslån. Se tabell under kap. 732, post 82 for fordeling av avdrag per regionale helseforetak.
Post 85 Avdrag på investeringslån fom. 2008
Bevilgningen dekker avdragsinnbetalinger fra regionale helseforetak på lån tatt opp etter 2008. I 2010 utgjorde avdrag på denne posten 116,4 mill. kroner. Avdrag på investeringslån tatt opp etter 2008 foreslås budsjettert med 151 mill. kroner for 2012.
Post 86 Driftskreditter
Det vises til omtale under kap. 732, post 86.
Post 90 Avdrag på investeringslån tom. 2007
Bevilgningen dekker avdragsinnbetalinger fra regionale helseforetak på lån tatt opp før 2008. Avdrag på denne posten utgjorde 677,4 mill. kroner i 2010. Det foreslås at avdrag på investeringslån tatt opp før 2008 budsjetteres med 677 mill. kroner for 2012.
Kap. 733 Habilitering og rehabilitering
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan nyttes under post 79 | 13 169 | 18 633 | 18 711 |
70 | Behandlingsreiser til utlandet | 103 444 | 106 651 | 109 957 |
72 | Kjøp av opptrening mv., kan overføres | 31 032 | 30 686 | 30 442 |
79 | Andre tilskudd, kan nyttes under post 21 | 15 740 | 16 552 | 16 565 |
Sum kap. 0733 | 163 385 | 172 522 | 175 675 |
Post 21 Spesielle driftsutgifter
Formålet med bevilgningen er å stimulere til utvikling av gode habiliterings- og rehabiliteringstjenester, og å få fram et best mulig kunnskapsgrunnlag for utvikling av feltet. Tjenester som ytes innenfor habilitering og rehabilitering skal ha som utgangspunkt brukernes mål. Tjenestene forutsettes å være koordinerte, tverrfaglige og planmessige. Så langt det er mulig bør tjenestene gis nær brukers hjem og vante miljø. Habilitering og rehabilitering skal gis til alle som trenger det, uavhengig av alder og diagnose. Både kommuner og spesialisthelsetjenesten har ansvar for å yte habiliteringstjenester til barn og voksne med medfødt eller ervervet nedsatt funksjonsevne. Samhandlingsreformen peker på behovet for å klargjøre hva som skal være kommunenes rolle, og hva som bør være spesialisthelsetjenestens rolle på rehabiliteringsfeltet. Det foreslås bevilget 18,7 mill. kroner.
Nasjonal strategi for habilitering og rehabilitering 2008–2011 ble lagt fram i St.prp. nr. 1 (2007–2008). Helsedirektoratet har bidratt i å gjennomføre strategien. Direktoratet har utarbeidet rapporter over de viktigste tiltakene i 2008, 2009 og 2010. Det er bl.a. gjennomført ReHabiliteringsuker i oktober hvert år med mange arrangementer i alle helseregioner og i kommuner. Koordinerende enheter for habilitering og rehabilitering er etablert i 77 pst. av kommunene, 60 pst. av helseforetakene og i alle regionale helseforetak. Det er gitt støtte til prosjekter som forutsettes å bidra til å styrke voksenhabiliteringstjenesten og øke samhandling mellom kommuner og spesialisthelsetjeneste.
Det har i 2010 vært fokusert på unge og unge voksne med behov for rehabilitering/habilitering for å redusere antall unge med uførepensjon. Veiledere til prioriteringsforskriften for både barnehabilitering og voksenhabilitering i spesialisthelsetjenesten ble utarbeidet i 2010. Det er gjennomført kartlegginger for å få bedre kunnskap om forholdet mellom behov og tilbud innenfor habilitering og rehabilitering. Flere undersøkelser viser mangelfull oversikt over behov for habilitering og rehabilitering i kommunene. Det ble i 2010 gjennomført en kvalitativ undersøkelse av ulike modeller for organisering av koordinerende enheter i kommunene. Helsedirektoratet har gitt ut tipsheftet Takk for hjelpen med gode eksempler på koordinerende enheter.
Helsedirektoratet samarbeider med Nav om å finne gode modeller for å styrke de kommunale syns- og hørselskontaktenes fagkompetanse. Oslo universitetssykehus HF har kartlagt utviklingen av hørsel og talespråk hos barn som har fått tosidig cochleaimplantat tidlig. Kartleggingen tyder på at habiliteringen av barna kan gi god hørsel og språkutvikling som er nær utviklingen hos normalt hørende barn.
Habilitering av barn og unge
Helsedirektoratet utga i 2009 Handlingsplan Habilitering av barn og unge. Helsedirektoratet følger opp planen. Gjennomføring av tiltak i handlingsplanen er prioritert også i 2011.
Helsedirektoratet og Utdanningsdirektoratet tar sikte på å gi ut en felles nasjonal veileder for habilitering av barn, ungdom og unge voksne høsten 2011. ReHabiliteringsuka 2011 vil ha barn, unge og unge voksne som hovedtema. Oslo universitetssykehus HF gjennomfører effektstudier av Doman-metoden, og rapport planlegges levert i løpet av 2011.
Styrking av kunnskapsgrunnlaget
Helsedirektoratet utga i 2010 nasjonale faglige retningslinjer for behandling og rehabilitering av hjerneslag.
Reviderte prosedyrekoder innen habilitering og rehabilitering i spesialisthelsetjenesten som grunnlag for virksomhetsdata forutsettes implementert fra 1. januar 2012.
Styrking av rehabilitering i kommunene vil være et sentralt bidrag til å løse utfordringer som samhandlingsreformen peker på. Styrking av kapasitet og utvikling av nye tilbud vil være sentralt innenfor rammen av satsing på lokalmedisinske senter.
Våren 2011 ble det utført kartlegging av individuelle planer i kommunene. Arbeidet med å etablere koordinerende enheter har tatt langt tid. Undersøkelser og rapporteringer fra kommuner og spesialisthelsetjenesten viser imidlertid at de siste års satsinger har gitt gode resultater. Tydeliggjøring av overordnet ansvar for individuell plan forventes å bidra til økning i bruken av individuell plan.
Anmodningsvedtak
Vedtak nr. 254, 16. mars 2009:
«Stortinget ber regjeringen kartlegge hvilket habilitering- og rehabiliteringstilbud barn og voksne får etter cochlea implantoperasjon.»
Vedtaket ble truffet ved Stortingets behandling av Dokument nr. 8:128 (2007–2008), jf. Innst. S nr. 138 (2008–2009).
Helse- og omsorgsdepartementet ga Helsedirektoratet i tildelingsbrevet for 2010 i oppdrag å kartlegge hvilke habiliterings- og rehabiliteringstilbud barn og voksne får etter cochlea-implantasjon.
Helsedirektoratet har i tillegg til å samarbeide med Utdanningsdirektoratet om en nasjonal veileder om opplæring av barn og unge med hørselshemning, bestilt en kunnskapsoppsummering fra Nasjonalt kunnskapssenter for helsetjenesten om hvilken form for habilitering vedrørende kommunikasjon barn med cochleaimplantat får. I tillegg har Helsedirektoratet medfinansiert et langsiktig og tverrfaglig prosjekt ved Oslo universitetssykehus HF om språkutvikling hos en gruppe barn med CI, som i hovedsak får talespråklig opplæring og i en kontrollgruppe.
Det rapporteres at forlenget observasjonstid er nødvendig for å oppnå sikker kunnskap om språkutvikling hos barna, selv om det foreløpige inntrykket er en positiv utvikling når det gjelder språk. For å få gode nok data vil barna bli fulgt ut 2012, når flere av barna er skoleklare, og endelig rapport vil komme påfølgende år.
Samtlige regionale helseforetak rapporterer for 2010 at habilitering og rehabilitering for cochlea-implanterte er etablert.
Vedtak nr. 255, 16. mars 2009:
«Stortinget ber Regjeringen kartlegge den tverrfaglige oppfølgingen barn med cochlea-implantat frem til skolestart.»
Vedtaket ble truffet ved Stortingets behandling av Dokument 8:128 (2007–2008), jf. Innst. S nr. 138 (2008–2009).
Det vises til redegjørelse for vedtak nr. 254 over.
Post 70 Behandlingsreiser til utlandet
Behandlingsreiser til utlandet er et supplement til tilbud i Norge, og omfatter tilbud til pasienter med revmatiske lidelser, pasienter med psoriasis, pasienter med senskader etter poliomyelitt, barn og ungdom med astma og lungesykdommer, samt barn med atopisk eksem. Det foreslås bevilget 110 mill. kroner.
Staten dekker utgiftene til behandling for barn og voksne. Det betales en egenandel for voksne pasienter og barns ledsagere. Egenandelene er omfattet av egenandelstak 2. Formålet med behandlingsreiser er behandlingstiltak i varmt og solrikt klima. Tilbudet skal tilfredsstille faglige krav etter norsk vurdering og gi dokumentert nytte. Daglig administrasjon og faglig ansvar tilligger Helse Sør-Øst RHF v/Oslo universitetssykehus HF, Rikshospitalet.
I 2010 var 3009 pasienter omfattet av de ordinære behandlingsreiser til utlandet. I 2011 er det planlagt behandlingsreiser til utlandet for om lag samme antall pasienter. Ordningen med behandlingsreiser evalueres i 2011. Aktuelle pasient-/ brukerorganisasjoner er invitert til samarbeid om evalueringen.
Post 72 Kjøp av opptrening mv.
I 2006 ble det opprettet et eget tilskudd til utvikling av opptreningstilbud, jf. St.prp. nr. 1 Tillegg nr. 1 (2005–2006). I 2008 ble kriteriene for å kunne søke tilskudd utvidet, slik at alle private opptrenings- og rehabiliteringsinstitusjoner med avtaleforhold til regionalt helseforetak kan søke om tilskudd til prosjekter. Formålet med bevilgningen har vært å utvikle tilbud innenfor rehabilitering med arbeid som mål, tilbud som faller inn under ansvarsområdet til regionale helseforetak, tilbud rettet mot kommunene, samhandlingsprosjekter og prosjekter for å utvikle rehabiliteringstilbud til nye brukergrupper.
Tilskuddet har bidratt til at rehabilitering med arbeid som mål har blitt etablert som et tilbud ved mange private opptrenings- og rehabiliteringsinstitusjoner. Tilskuddet har også bidratt til at flere institusjoner har utviklet og gitt tilbud til nye og yngre brukergrupper. Flere samhandlingsprosjekter har blitt satt i gang i 2010 der gode pasientforløp og samhandling med helseforetak, kommuner, brukerorganisasjoner og Nav har vært vektlagt. Ny kompetanse og nye arbeidsmetoder er utviklet, bl.a. bruk av tverrfaglige team.
Nye prosjekter forutsettes å støtte opp under samhandlingsreformens intensjoner. Omstilling og utvikling er fortsatt viktigste fokus for tilskuddsordningen. Som oppfølging av ett av tiltakene i Handlingsplan Habilitering av barn og unge er videreføring av tilbud spesielt rettet mot ungdom og unge voksne av stor betydning. I 2011 ble det satt av 10 mill. kroner til tilskudd til livsstilsendringsprosjekt, der en gjennom forsøksprosjekt undersøker om livsstilsendring kan ha effekt på utvikling av sykdom. Tilskuddet foreslås videreført i 2012.
Det foreslås bevilget 30,4 mill. kroner.
Post 79 Andre tilskudd
Bevilgningen under denne posten dekker samme formål som under post 21. Det vises til omtale under post 21, jf. overfor. Det foreslås bevilget 16,6 mill. kroner.
Kap. 734 Særskilte tilskudd til psykisk helse og rustiltak
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter Kontrollkommisjonene | 41 296 | 37 083 | 37 811 |
21 | Spesielle driftsutgifter | 9 200 | 9 485 | |
70 | Tvungent psykisk helsevern for pasienter som ikke har bosted i riket | 4 095 | 2 187 | 2 255 |
71 | Tvungen omsorg for psykisk utviklingshemmede | 71 687 | 67 490 | 69 582 |
72 | Utviklingsområder innen psykisk helsevern og rus | 45 770 | 47 674 | 46 454 |
Sum kap. 0734 | 162 848 | 163 634 | 165 587 |
Følgende bevilgning foreslås flyttet:
1,4 mill. kroner fra post 72 til kap. 762, post 61
Formålet med bevilgningene er å ivareta særskilte utviklingsbehov innen psykisk helsevern og tverrfaglig spesialisert rusbehandling.
Den generelle omtalen av tjenester til mennesker med psykiske lidelser er omtalt under kap. 764 Psykisk helse og kap. 732 Regionale helseforetak. Opptrappingsplanen for rusfeltet er omtalt under kap. 763 Rustiltak. Når det gjelder omtale av kompetansetiltak vises det til kap. 763, post 21.
Post 01 Driftsutgifter Kontrollkommisjonene
Bevilgningen dekker ordinære utgifter til lønn, godtgjørelser, varer og tjenester for kontrollkommisjonene innen det psykiske helsevernet. Det foreslås bevilget 37,8 mill. kroner i 2012.
Der det er personer under psykisk helsevern etter lov av 2. juli 1999 nr. 62, skal det være en kontrollkommisjon. Landet har 57 kontrollkommisjoner. Kontrollkommisjonen ivaretar rettssikkerheten til pasienter i møtet med det psykiske helsevernet. Kommisjonen må derfor gjennomgå alle tvangsvedtak som treffes. Når det gjelder avgjørelser i klagesaker kan domstolene overprøve kontrollkommisjonene. Kontrollkommisjonene rapporterer årlig til Helsedirektoratet. Helsedirektoratet har et overordnet ansvar for kommisjonenes arbeid.
Tall fra kontrollkommisjonenes årsmelding inngår i Samdata-analysen for bruk av tvang i det psykiske helsevern for voksne, fra 2009. Kontrollkommisjonenes praksis mht. til opphevelse av vedtak om tvangsinnleggelse (fra 2 til 18 pst.) og om tvangsmedisinering (fra 0 til 17 pst.) viser store variasjoner mellom kommisjonene.
Post 21 Spesielle driftsutgifter
Formålet med posten er å følge opp nasjonal strategi for redusert og riktig bruk av tvang i psykiske helsetjenester, som erstatter den forrige tiltaksplanen. Videre skal posten finansiere utarbeidelse og implementering av faglige retningslinjer, samt annet utviklingsarbeid innen rusområdet. Se også omtale under post 72. Det foreslås å bevilge 9,5 mill. kroner i 2012.
Ny særreaksjonsordning
Det vises til omtale under kap. 764, post 60, og kap. 732, post 70. I tilknytning til foreliggende forslag om etablering av ny særreaksjon for utilregnelige lovbrytere settes det i gang et pilotprosjekt i regi av Helsedirektoratet høsten 2011, jf. at det er satt av 3 mill. kroner på posten i 2011. Regional sikkerhetsavdeling, Dikemark skal bidra til gjennomføring av pilotprosjektet. Pilotprosjektet har to siktemål. Det ene er utprøving av forebyggende tiltak som kan redusere behovet for særreaksjonsdommer. Det andre formålet er å forberede gjennomføring av den foreslåtte særreaksjonen. Det foreslås videreført 3,1 mill. kroner til pilotprosjektet i 2012.
Post 70 Tvungent psykisk helsevern for pasienter som ikke har bosted i riket
Bevilgningen dekker utgifter til gjennomføring av tvungent psykisk helsevern for pasienter som ikke har bosted i riket, jf. lov om spesialisthelsetjenesten m. m. § 5–3. Bevilgningen skal også dekke utgifter ved hjemsendelse av utenlandske borgere med alvorlige psykiske lidelser og hjemhenting av norske borgere med alvorlige psykiske lidelser som befinner seg i utlandet. Videre kan norske myndigheter legge forholdene til rette for transport til Norge for mennesker som har vært utsatt for en alvorlig ulykke eller livstruende sykdom i utlandet. Utgifter til slik transport føres over denne posten, men kreves refundert av pasienten.
I 2010 ble det foretatt tre hjemsendinger av pasienter med alvorlig psykisk sykdom som ikke har bosted i riket og 13 hjemhentinger av norske borgere med alvorlige psykiske lidelser som befant seg i utlandet.
Det foreslås bevilget 2,3 mill. kroner i 2012.
Post 71 Tvungen omsorg for psykisk utviklingshemmede
Ved lov av 15. juni 2001 nr. 64 om endringer i straffeloven og i enkelte andre lover (endringer i ikraftsetting av strafferettslige utilregnelighetsregler og særreaksjoner, samt endringer i straffeloven § 39a), som trådte i kraft 1. januar 2002, ble det besluttet etablering av egen fagenhet for tvungen omsorg for psykisk utviklingshemmede lovbrytere.
Ansvaret for drift av Fagenhet for tvungen omsorg er lagt til Helse Midt-Norge RHF. Utgiftene til drift og videre investeringer dekkes særskilt over denne posten. Tilsvarende gjelder kostnader knyttet til gjennomføring av særreaksjonen utenfor fagenheten. Det foreslås bevilget 69,6 mill. kroner i 2012.
Ved gjennomføring av dom til tvungen omsorg gjelder psykisk helsevernlovens kapittel 1, kapittel 4 med unntak og kapittel 6 om kontroll etterprøving så langt den passer. Ved fagenheten er det opprettet en egen kontrollkommisjon med ansvar for alle psykiske utviklingshemmede som dømmes til tvungen omsorg.
Det er anslått at kapasitetsbehovet totalt er 15 personer, basert på at en til to personer dømmes til tvungen omsorg per år. Fagenheten er organisatorisk knyttet til St. Olavs Hospital HF ved regional sikkerhetsavdeling. Fagenheten inngår avtaler med berørte bostedskommuner om at en del av særreaksjonen kan gjennomføres der, når hensynet til den domfelte tilsier det, og sikkerhetshensyn ikke taler mot. Fra januar 2002 til juni 2011 er til sammen 19 personer dømt til tvungen omsorg. Per juni 2011 var en person innlagt i fagenheten, med gjennomføring av særreaksjonen tvungen omsorg etter straffelovens § 39a. Gjennomsnittlig belegg har de siste årene vært to til tre personer. Åtte personer befinner seg i kommunale tiltak under fagenhetens ansvar. For ti personer er dom til tvungen omsorg opphørt.
Post 72 Utviklingsområder innen psykisk helsevern og rus
Formålet med posten er å sikre særlige utviklingsområder innen psykisk helsevern og tverrfaglig spesialisert behandling for rusmiddelavhengige. Videre er formålet å følge opp nasjonal strategi for redusert og riktig bruk av tvang i psykiske helsetjenester, tilskudd til prosjekter i regi av kompetansesentrene i sikkerhets-, fengsels- og rettspsykiatri, drift av Senter for rus- og avhengighetsbehandling og videreføring av tilskudd til Stifinnern og narkotikaprogram med domstolskontroll.
Det foreslås bevilget 46,5 mill. kroner i 2012.
Tvang i psykisk helsevern
Det er et overordnet mål at det psykiske helsevernet i størst mulig grad er basert på frivillighet. Bruk av tvang representerer et alvorlig inngrep i et enkeltmenneskes liv. Terskelen for å gripe inn med tvang bør derfor være høy. Psykisk helsevernloven legger til grunn at det i noen situasjoner og overfor noen pasienter er nødvendig å bruke tvang av hensyn til pasienten selv og/eller av hensyn til omgivelsene. En ny nasjonal strategi for redusert og riktig bruk av tvang i psykiske helsetjenester ble initiert av departementet i 2010. Strategien består av forpliktende planer på tre nivåer: nasjonalt, regionalt og lokalt. Strategien inneholder samlet sett et bredt spekter av tiltakskrav som har til formål å styrke brukerens posisjon og rettigheter i møtet med de psykiske helsetjenestene og tilrettelegge for størst mulig grad av tillit mellom bruker og hjelpeapparat.
Innrapporterte data om bruk av tvang fra det psykiske helsevernet har ikke den kompletthet og kvalitet som er nødvendig for å følge utviklingen over tid. Det er stilt tydelige krav til regionale helseforetak om å sørge for riktig og konsekvent dataregistrering.
Beregninger basert på pasientdata fra Norsk pasientregister viser at om lag 5 000 personer ble tvangsinnlagt (dvs. tvungen observasjon og tvungent psykisk helsevern med døgnopphold) til sammen 7 200 ganger i 2009. Dette innebærer at 20 pst. av de som mottok døgnbehandling i det psykiske helsevernet for voksne i 2009 var tvangsinnlagt, og 16 pst. av alle døgnopphold var basert på tvangsvedtak.
Antall tvangsinnleggelser er tilnærmet uendret fra 2008. Det er betydelige geografiske forskjeller i omfanget av tvangsinnleggelser mellom helseforetaksområdene.
En etisk utfordring ved bruk av tvang er hvordan pasient og pårørende kan delta i viktige beslutninger. Senter for medisinsk etikk ved Universitetet i Oslo er bedt om å utarbeide et forprosjekt, Psykisk helse, rus og etiske dilemma, for å styrke etikkarbeidet i de psykiske helsetjenestene.
Helse- og omsorgsdepartementet nedsatte i mai 2010 et lovutvalg (Paulsrud-utvalget) for å gjennomgå tvangslovgivningen innen psykisk helsevern. Lovutvalget er særlig bedt om å vurdere forholdet mellom psykisk helsevernloven og samtykkebestemmelsene i pasientrettighetsloven og menneskerettighetene, behandlingsvilkåret for etablering av tvungent psykisk helsevern, vilkårene for å sette i verk behandling under tvang og gjeldende kontrollordninger for overprøving av tvangsvedtak. Utvalget leverte sin innstilling i juni 2011. Innstillingen (NOU 2011: 9 Økt selvbestemmelse og rettssikkerhet) ble sendt på høring i august 2011.
Kompetansesentre i sikkerhets-, fengsels og rettspsykiatri
Personer med alvorlig psykisk lidelse, og som begår grove kriminelle handlinger, stiller særlige krav til behandling og oppfølging fra helsetjenesten. I samarbeid med de regionale sikkerhetsavdelingene gir Kompetansesentrene innen sikkerhets-, fengsels- og rettspsykiatri undervisning og veiledning innen de tre områdene. Sentrene driftes av regionale helseforetak.
Oppfølging av NOU 2010: 3 Drap i Norge i perioden 2004–2009
Regjeringen oppnevnte i 2009 et utvalg for å undersøke saker hvor personer med kjent psykisk lidelse har tatt liv i perioden. Formålet med gjennomgangen var læring, slik at det ev. kan settes i verk tiltak med sikte på å unngå slike tragiske hendelser i framtiden. Utvalgets utredning NOU 2010: 3 ble avgitt i mai og sendt på høring i juni 2010.
Helse- og omsorgsdepartementets oppfølging av NOU 2010: 3 innebærer tre tiltak. For det første gis Helsedirektoratet i oppdrag å utarbeide faglig veiledning basert på internasjonal kunnskap om anbefalte kliniske tilnærminger til reduksjon og forebygging av voldelig atferd ved de mest typiske psykiske lidelsene. For det andre vil en interdepartemental arbeidsgruppe ledet av Justisdepartementet utrede nærmere om det er behov for endringer i bestemmelser i helselovgivningen og annen lovgivning vedrørende taushetsplikt og opplysningsrett/-plikt. For det tredje vil utvalgets forslag om etablering av en permanent forskningsbasert ordning for gjennomgang av samtlige drapssaker i Norge utredes nærmere i samarbeid med eksisterende forsknings- og kompetansemiljø.
Tverrfaglig spesialisert rusbehandling
Personer med rusmiddelproblemer har krav på spesialiserte tjenester med god kvalitet og med riktig og tverrfaglig kompetanse. I regjeringens opptrappingsplan for rusfeltet er dette et eget delmål. Styrking av kvalitet innen tverrfaglig spesialisert rusbehandling har vært en av hovedprioriteringene siden 2004, da rusbehandling ble etablert som en spesialisthelsetjeneste.
For å få bedre styringsinformasjon og kunnskap om aktiviteten og innholdet i tverrfaglig spesialisert rusbehandling er det et løpende utviklings- og implementeringsarbeid på dokumentasjon og statistikk, herunder rapportering til Norsk pasientregister. En viktig del av dette arbeidet er utvikling av kvalitetsindikatorer og innføring av prosedyrekoder for tverrfaglig spesialisert behandling.
Rapportering fra institusjoner som har tilbud om tverrfaglig spesialisert rusbehandling til Norsk pasientregister er etablert. Rapportering på prosedyrekoder som benyttes innen tverrfaglig spesialisert behandling ble obligatorisk fra 1. september 2010. Det er satt i gang et arbeid for å revidere prosedyrekodeverket som gjelder for tverrfaglig spesialisert behandling og for psykisk helsevern.
Veileder for vurdering av henvisning til tverrfaglig spesialisert rusbehandling er under revidering. Revideringen av veilederen inngår i Helsedirektoratets prosjekt Riktigere prioritering i spesialisthelsetjenesten, og den skal endres i tråd med de øvrige prioriteringsveilederne.
Nytt rammeverk for legemiddelassistert rehabilitering ble innført i januar 2010 med forskrift og retningslinjer. Videre ble Helsedirektoratets nasjonale retningslinjer for gravide i legemiddelassistert rehabilitering og oppfølging av familiene fram til barnet når skolealder, gjort gjeldende fra mai 2011. Nasjonal retningslinje for behandling av personer med samtidig ruslidelse og psykisk lidelse blir etter planen ferdigstilt i 2011.
I løpet av høsten 2011 vil Helsedirektoratet utgi nasjonal faglig retningslinje for utredning, behandling og oppfølging av personer med samtidig rus- og psykisk lidelse. Utvikling av egnede kvalitetsindikatorer for tverrfaglig spesialisert rusbehandling ble påbegynt i 2011.
Narkotikaprogram med domstolskontroll
En prøveordning med narkotikaprogram med domstolskontroll trådte i kraft i 2006. Ordningen, som prøves ut i Oslo og Bergen, innebærer at rusmiddelavhengige som tidligere ville ha blitt dømt til ubetinget fengselsstraff, kan dømmes til rehabiliteringsprogram. Statens Institutt for rusmiddelforskning har i oppdrag å foreta evaluering/oppfølgingsstudie av de som inkluderes i programmet. Denne vil etter planen foreligge i 2013. Prosjektperioden er forlenget til ut 2014.
Stifinnern
Stifinnern er et tilbud til mannlige innsatte ved Oslo kretsfengsel og til kvinnelige innsatte ved Bredtveit fengsel. Formålet med tiltaket er å tilby innsatte rusmiddelavhengige oppstart av behandling i soningstiden, med videre behandlingsforløp etter endt soning. Tilskudd til drift av tiltaket dekkes dels av Justis- og politidepartementet og dels av Helse- og omsorgsdepartementet.
Rusmestringsenheter
Ved utgangen av 2011 skal det være etablert 14 rusmestringsenheter i 13 norske fengsler. Enhetene er etablert av Justis- og politidepartementet i samarbeid med Helse- og omsorgsdepartementet. Enhetene skal være for innsatte med rusmiddelproblemer og som er vurdert av spesialisthelsetjenesten til å ha rett til nødvendig helsehjelp, og derved rett til tverrfaglig spesialisert behandling for sine rusmiddelproblemer.
Kriminalomsorgen og spesialisthelsetjenesten har etablert egne avdelinger med ulike faggrupper. Det er i utgangspunktet et distriktspsykiatrisk senter, i det området der fengselet geografisk er plassert, som har ansvar for å bistå med helsepersonell.
Evaluering av rusmestringsenhetene startet opp i 2011. Det vil også bli utarbeidet et eget rundskriv som gir en nærmere tolkning av gjeldende lover og forskrifter og angir sentrale, overordnede prinsipper for virksomhetene. Videre er det startet opp et arbeid med å lage en håndbok som gir nærmere beskrivelse av tilbudet ved rusmestringsenhetene.
I forbindelse med St.meld. nr. 37 (2009–2010) Kriminalomsorgsmeldingen foreslo Justis- og politidepartementet å etablere to enheter, i Bergen og Oslo, for de under 18 år som soner dom/varetekt i norske fengsler. Formålet er at så få som mulig under 18 år skal sone i ordinære fengsler, men plasseres i egne enheter med betydelig forsterket fagpersonell. Enheten i Bergen ble åpnet i 2010 og en midlertidig enhet er etablert i Oslo Fengsel. Ved hver av disse enhetene bidrar Helse- og omsorgsdepartementet med midler til en psykologstilling for å styrke den helsefaglige bemanningen. I tillegg bidrar Kunnskapsdepartementet og Barne-, likestillings- og inkluderingsdepartementet med midler til fagpersonell. En endelig plassering av enheten i Oslo vil etter planen bli klart i løpet av 2011.
Programkategori 10.50 Legemidler
Utgifter under programkategori 10.50 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
750 | Statens legemiddelverk | 220 702 | 208 353 | 220 659 | 5,9 |
751 | Legemiddeltiltak | 69 455 | 71 434 | 72 916 | 2,1 |
Sum kategori 10.50 | 290 157 | 279 787 | 293 575 | 4,9 |
Utgifter under programkategori 10.50 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
01–23 | Statens egne driftsutgifter | 234 989 | 220 631 | 232 585 | 5,4 |
70–89 | Andre overføringer | 55 168 | 59 156 | 60 990 | 3,1 |
Sum kategori 10.50 | 290 157 | 279 787 | 293 575 | 4,9 |
Kap. 750 Statens legemiddelverk
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
01 | Driftsutgifter | 220 702 | 208 353 | 220 659 |
Sum kap. 0750 | 220 702 | 208 353 | 220 659 |
Følgende bevilgning foreslås flyttet:
3,1 mill. kroner fra kap. 720, post 22, knyttet til Legemiddelverkets arbeid med drift av deler av forskrivningsstøttesystemet som inngår i e-reseptløsningen.
De overordnede målene for legemiddelpolitikken er at legemidler skal brukes riktig, både medisinsk og økonomisk. Pasienter skal ha lik tilgang til sikre og effektive legemidler, uavhengig av betalingsevne, og legemidler skal ha lavest mulig pris.
Statens legemiddelverk er det nasjonale forvaltnings- og tilsynsorgan på legemiddelområdet og skal bidra til at målene for legemiddelpolitikken og refusjonsområdet blir oppfylt. Legemiddelområdet omfatter legemidler til human- og veterinærmedisinsk bruk. Legemiddelverket representerer Norge i internasjonale fora, herunder det europeiske legemiddelbyrået (Ema) og det europeiske direktoratet for legemiddelkvalitet og helseomsorg (EDQM).
Legemiddelverkets forvaltningsoppgaver er knyttet til utredning av kvalitet, sikkerhet og effekt ved godkjenning av legemidler (markedsføringstillatelse), maksimalprisfastsettelse, opptak på forhåndsgodkjent refusjon, endringer og vedlikehold av markedsføringstillatelser for legemidler, bivirkningsovervåking, kvalitetskontroll, veiledning om riktig legemiddelbruk, godkjenning av legemiddelutprøvinger, utredning av utviklingsplaner for legemidler til barn og av avansert terapi, dokumentasjon for miljøkonsekvenser av legemiddelbruk og veiledning, forvaltning og tilsyn med aktører i legemiddelforsyningskjeden.
Tilgang til sikre og effektive legemidler
Søknader om markedsføringstillatelse for legemidler behandles i stor grad innenfor et europeisk samarbeid hvor Norge har de samme plikter og rettigheter som andre europeiske land. Aktiv og målrettet deltakelse i det europeiske samarbeidet styrker kvaliteten på vedtakene som fattes i EU og bidrar til å sikre god nasjonal forvaltning. Legemiddelverket yter særlig innsats på kreftlegemidler, vaksiner, diabeteslegemidler og antibiotika. Fokus på antibiotika bidrar til å opprettholde den relativt gode situasjonen i Norge med hensyn til antibiotikaresistens. Det europeiske samarbeidet gir Norge mulighet til å påvirke europeisk regelverk.
Innen veterinærmedisin er legemidler til fisk et spesielt viktig område siden tilgangen på effektive vaksiner og andre legemidler har stor betydning for oppdrettsnæringen.
Antall legemiddelutprøvinger som søkes godkjent i Norge, viser en synkende tendens. Kliniske utprøvinger bidrar med kunnskap til helsetjenesten. Legemiddelverket arbeider for å gjøre Norge attraktivt som prøvningsland ved å veilede søkere og behandle søknader innen tidsfrister.
Antall preparater med markedsføringstillatelse er mer enn tredoblet siden år 2000. Ressursene Legemiddelverket fikk tildelt i 2009, 2010 og 2011 for å styrke arkiv og saksbehandlingskapasitet mht. markedsføringstillatelser, har bedret situasjonen betydelig. Arkivet er à jour, saksbehandlingstider er vesentlig redusert og mange typer saker blir nå behandlet innenfor forskriftsfestede tidsfrister. Med et stadig økende antall preparater på markedet er det fortsatt behov for styrket kapasitet i arkiv og til saksbehandling for å nå målet om å utstede markedsføringstillatelser og godkjenne endringer innen pålagte tidsfrister.
I 2009 ble Legemiddelverkets budsjett styrket for å kunne starte utvikling av et elektronisk saksbehandlings- og arkivsystem som også skal tilby samhandling og kommunikasjon med Legemiddelverkets brukere. Prosjektet vil bidra til bedre forutsigbarhet og effektiv dokumenthåndtering og vil sikre industrien innsyn i hele saksbehandlingsløpet. Legemiddelverket fortsetter arbeidet med dette prosjektet i 2012. I arkivet er nå mer enn halvparten av papirdokumentasjonen digitalisert og gjort tilgjengelig elektronisk. For hovedprosjektet, som skal realisere en teknisk løsning for samhandling mellom brukere og Legemiddelverket, er det valgt totalleverandør og arbeidet knyttet til design av løsningen er startet. Det tas sikte på en Altinn-løsning der brukerne vil ha mulighet til å levere søknader om markedsføringstillatelse, følge med på søknadsprosessen og i tillegg få mulighet for dialog med saksbehandler. Saksbehandlingsløsningen utvikles i moduler, noe som innebærer at etter hvert som deler av løsningen utvikles og leveres, påløper kostnader til drift og vedlikehold av systemet i prosjektperioden som ikke dekkes av tildelte midler til utvikling. For 2012 foreslås det derfor en styrking av bevilgningen på 9 mill. kroner for å dekke disse ekstrakostnadene.
Bivirkningsovervåking av legemidler til mennesker er viktig for å sikre trygg og riktig bruk. Bivirkningsmeldinger samles i en nasjonal database ved Legemiddelverket. Data i denne databasen deles med en sentral europeisk database og WHOs bivirkningsdatabase. Dette samarbeidet gjør at nye bivirkningssignaler kan identifiseres raskt og harmoniserte tiltak settes i verk. Fra juli 2012 implementeres nytt regelverk for sikkerhetsoppfølging av legemidler i EØS-området. Regelverket innebærer større krav til nasjonale myndigheter og formaliserer større grad av arbeidsdeling mellom EØS-landene. Dette medfører også økte forpliktelser med hensyn til oppfølging for preparater hvor Legemiddelverket har europeisk utredningsansvar.
Legemiddelverket inspiserer årlig om lag 10 pst. av virksomhetene i legemiddelforsyningskjeden. Det er funnet mindre alvorlige avvik ved inspeksjoner hos alle typer aktører, og lukking av disse avvikene følges opp. I tillegg gjennomføres inspeksjoner av kliniske utprøvninger, systemer for bivirkningsrapportering og tilsyn med virksomheter som håndterer celler og vev.
Legemiddelverket har et særlig fokus på netthandel med reseptfrie legemidler etter at det ble åpnet for fri forsendelse av disse fra apotek i 2010. Erfaringene fra tilsyn med apotek som driver netthandel, vil være relevante når det skal vurderes om forsendelsesadgangen skal utvides til også å omfatte reseptpliktige legemidler.
Legemiddelverkets laboratorieanalyser viser at legemidlene på det norske markedet og i EØS-området i all hovedsak er av god kvalitet. Internasjonalt arbeides det for en styrking av samarbeidet og arbeidsdeling mellom EU-/EØS-landene for å oppnå effektiv kontroll og god ressursutnyttelse.
Internasjonalt er det avdekket et betydelig omfang av forfalskede legemidler i den legale omsetningskjeden for legemidler. Dette problemet har de senere årene vært fulgt nøye av EU og Europarådet. Nytt internasjonalt regelverk skal bidra til redusere omfanget ved å gjøre det vanskeligere å forfalske legemidler, samtidig som statene internasjonalt forplikter seg til å innføre straff for de som forfalsker eller medvirker til forfalskning av legemidler. Det kan ikke utelukkes at forfalskede legemidler kan nå omsetningskjeden for legemidler i Norge. Legemiddelverket arbeider derfor sammen med politi- og tolletaten og internasjonalt i regi av EU og Europarådet for å redusere risikoen for at forfalskede legemidler når norske utsalgssteder for legemidler. Legemiddelverket er nasjonal koordinator når det gjelder meldinger om forfalskninger og ved tiltak i denne sammenhengen.
Refusjonsordning som gir lik og enkel tilgang til effektive legemidler ved dokumentert behov
Legemiddelverket har fullmakt til å innvilge forhåndsgodkjent refusjon for et legemiddel, dersom utgiftsveksten for trygden er under bagatellgrensen, jf. legemiddelforskriften § 14-15. Legemidler som er godkjent for forhåndsgodkjent refusjon, føres opp på listen over refusjonsberettigede legemidler, og det er legen som vurderer om pasientene oppfyller de vilkår som Legemiddelverket har satt for refusjon.
Av 138 refusjonssøknader som ble ferdigbehandlet i 2010, fikk 130 innvilget refusjon. Tre saker ble sendt departementet pga. at beregning av framtidige utgifter til refusjon oversteg bagatellgrensen. For omtale av departementets oppfølging av bagatellgrensesaker vises til kap. 2751, post 70, Nye legemidler i blåreseptordningen.
Medisinsk og økonomisk riktig bruk av legemidler
For å fremme trygg og effektiv legemiddelbruk har Legemiddelverket utviklet tjenesten Forskrivnings- og ekspedisjonsstøtte, Fest, hvor første versjon ble tatt i bruk i 2008. Databasen inneholder faktainformasjon om legemidler, herunder priser og refusjonsvilkår. Fest er en viktig del av elektronisk resept. Fest gir tilgang til oppdatert, kvalitetssikret og lik legemiddelinformasjon i legers elektroniske journalsystemer, i apotekenes og bandasjistenes ekspedisjonssystem og i journalsystem benyttet av pleie- og omsorgstjenesten.
Legemiddelverket har fokus på å redusere feilbruk av byttbare (generiske) legemidler. I 2011 startet Legemiddelverket, i samarbeid med Psykologisk institutt ved UiO, et forskningsprosjekt for å se om det kan være en fordel med standardisert merking av legemiddelpakninger der virkestoffnavnet er mer framtredende enn merkenavnet.
Legemiddelverket driver tilsyn med legemiddelindustriens markedsføring, samt veileder industrien for å sikre trygg legemiddelbruk og etterlevelse av refusjonsbestemmelsene.
Legemidler skal ha lavest mulig pris
For å sikre lavest mulig pris på reseptpliktige legemidler fastsettes det årlig en maksimal utsalgspris lik gjennomsnittet av de tre billigste av ni land i Vest-Europa. For å utnytte konkurransen i markedet for byttbare legemidler ble trinnprissystemet innført i 2005. Årlig tas nye legemidler opp i trinnprissystemet og per 16. juni 2011 omfattet det totalt 71 virkestoff. Legemiddelverket følger utviklingen tett og vurderer løpende opptak av nye legemidler i denne ordningen, jf. omtale under kap. 2751, post 70.
Kap. 3750 Statens legemiddelverk
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
02 | Diverse inntekter | 8 172 | 2 038 | 2 101 |
04 | Registreringsgebyr | 125 145 | 120 766 | 124 510 |
06 | Refusjonsgebyr | 2 660 | 2 566 | 2 646 |
16 | Refusjon av foreldrepenger | 1 955 | ||
18 | Refusjon av sykepenger | 3 642 | ||
Sum kap. 3750 | 141 574 | 125 370 | 129 257 |
Post 02 Diverse inntekter
Bevilgningen dekker gebyrinntekter i forbindelse med godkjenning av produkter til rengjøring og desinfeksjon av fiskeoppdrettsanlegg, gebyrer for behandling av søknader om apotekkonsesjoner, godtgjørelse og refusjoner fra Ema samt diverse inntekter (seminarer, laboratorietjenester, trykksaker mv.).
Post 04 Registreringsgebyr
Bevilgningen dekker gebyr industrien betaler for å få behandlet søknader om markedsføringstillatelse eller vurdering av klinisk utprøving av et legemiddel.
Post 06 Refusjonsgebyr
Bevilgningen dekker det legemiddelfirmaene betaler for å få behandlet søknader om forhåndsgodkjent refusjon.
Kap. 751 Legemiddeltiltak
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan overføres | 14 287 | 12 278 | 11 926 |
70 | Tilskudd | 55 168 | 59 156 | 60 990 |
Sum kap. 0751 | 69 455 | 71 434 | 72 916 |
Post 21 Spesielle driftsutgifter
Bevilgningen dekker ulike prosjekter/tiltak med målsetning å sikre riktigere legemiddelbruk. Flere prosjekter har tiltak rettet mot eldre legemiddelbrukere. Dette gjelder spesielt prosjekter som omhandler bruk av multidose, legemiddelhåndtering ved skifte av omsorgsnivå, samt bruk av legemiddelgjennomganger og -samtaler både i primær- og spesialisthelsetjenesten. I 2010 la Helsedirektoratet fram en tiltaksplan for bedre legemiddelbehandling i sykehjem og i hjemmesykepleien. Tiltak som foreslås i denne planen, følges allerede opp i pasientsikkerhetskampanjen, jf. omtale under kap. 725, men vil også inngå i gjennomføringsplanen for Nasjonal helse- og omsorgsplan. Følgende tiltak for å redusere feilmedisinering er trukket fram i Nasjonal helse- og omsorgsplan:
tverrfaglig samarbeid med farmasøyt og annet helsepersonell, gjerne i form av legemiddelgjennomganger
vektlegging av å få korrekte opplysninger om den enkeltes legemiddelbruk
pasientveiledning
etterutdanning/tilbakemelding til legen
oppbygging av elektroniske verktøy som f.eks. kjernejournal
multidose
Oppfølgingsarbeid knyttet til tiltaksplanen forslås dekket over denne post i 2012.
Midler under posten brukes videre til å støtte et erfaringsbasert mastergradsstudium i klinisk farmasi ved Universitetet i Oslo som startet høsten 2009. I tillegg nyttes bevilgningen bl.a. til statlig fullfinansiering av Legemiddelhåndboken og til tiltak på området medisinsk utstyr.
Post 70 Tilskudd
Bevilgningen dekker følgende områder:
Kompetansenettverk legemidler for barn
Nasjonalt kompetansenettverk for legemidler til barn har vært i full drift ved barneklinikken på Haukeland universitetssykehus siden 2010. Det er bevilget 5 mill. kroner pr år til nettverket. Nettverket har følgende fire hovedområder som sine prioriterte arbeidsfelt: pasientsikkerhet, kompetanseheving, kunnskapsformidling samt at de skal bidra til utvikling av vitenskapelig kompetanse og kunnskapsoppsummering i samhandling med nasjonale og internasjonale fagmiljøer.
Nettverket har en styringsgruppe bestående av leder og sekretær samt representanter fra de øvrige helseregionene. Alle er tilknyttet kompetansenettverket i ulike prosentvise stillinger.
Det er etablert legemiddelutvalg ved 20 barneavdelinger i Norge bestående minimum av en lege, en sykepleier og en farmasøyt. Disse er ikke ansatt i kompetansenettverket, men utfører oppgavene innenfor sine ordinære stillinger. Legemiddelutvalgene bestemmer selv antall medlemmer. Totalt er det 96 medlemmer i nettverket, inkludert styringsgruppe og stab.
Apotek
Det ble opprettet 22 nye apotek i 2010, mens to apotek ble lagt ned. Per 19. august 2011 er det til sammen 693 apotek i Norge, fordelt på 252 kommuner.
Statens tilskudd er øremerket apotek i distriktene med liten omsetning og apotek som har særlige samfunnsoppgaver (vaktapotek). Videre gis støtte til Institutt for energiteknikk (IFE) i forbindelse med omsetning av radioaktive legemidler.
Fraktrefusjon av legemidler
Fraktrefusjonsordningen gjelder for pasienter som har uforholdsmessig lang vei til nærmeste apotek eller er for syke til å oppsøke apotek. Under denne ordningen dekkes inntil 50 pst. av forsendelseskostnaden. Det er forutsatt at forsendelsene skal skje på en kostnadseffektiv måte. Ordningen skal ikke benyttes av apotekene som ordinær service eller salgsfremmende tiltak overfor pasienter/kunder.
Regionale legemiddelsentra
Det er i dag fire regionale legemiddelinformasjonssentra, Relis. Relis er en del av helseforetakssystemet, og driften er lagt til universitetssykehusene. Legemiddelverket har en sentral rolle i styringen av sentrene. Relis gir viktig informasjon for legemiddelforskrivning gjennom sin spørsmål- og svartjeneste for helsepersonell, som også omfatter spørsmål om legemiddelbruk tilpasset den enkelte pasient med spesielle behov.
Relis har også en viktig rolle i bivirkningsovervåkingen ved at de mottar bivirkningsmeldinger, vurderer årsakssammenhenger og gir tilbakemeldinger til legene. Sammen med bivirkningsrapportering fra EU-landene gir dette grunnlag for oppdatert informasjon om legemidler.
I 2011 har Relis startet et pilotprosjekt med en elektronisk publikumstjeneste for gravide og ammende. Tjenesten gir råd om legemiddelbruk for denne gruppen. Pilotprosjektet skal evalueres i 2012 og danne grunnlag for å vurdere om tjenesten skal videreføres.
Veterinærmedisinsk legemiddelinformasjonssenter
Veterinærmedisinsk legemiddelinformasjonssenter, Vetlis, er organisert under Helse Sør-Øst, men finansiert gjennom Legemiddelverket. Vetlis har en landsdekkende funksjon og formidler produsentnøytral informasjon om bruk av legemidler til dyr. Riktig legemiddelbruk er viktig for å ivareta matvaresikkerhet og for å hindre antibiotikaresistens. Vetlis bidrar også med å utarbeide og evaluere statistikk over forbruket av antibakterielle midler i veterinærmedisinen.
Kap. 3751 Legemiddeltiltak
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
03 | Tilbakebetaling av lån | 70 | 181 | 187 |
Sum kap. 3751 | 70 | 181 | 187 |
Under den tidligere apotekloven ga staten støtte i form av rentefritt lån ved etablering av nye apotek, overtakelse av apotek eller ved ombygging/oppgradering/flytting av apotekanlegg ol. Tilskudd ble gitt for en periode på inntil fem år og gjaldt for alle apotek. Ordningen med rentefritt lån har nå opphørt.
Programkategori 10.60 Helse- og omsorgstjenester i kommunene
Utgifter under programkategori 10.60 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
761 | Omsorgstjeneste | 1 571 571 | 1 703 602 | 1 809 030 | 6,2 |
762 | Primærhelsetjeneste | 229 357 | 263 844 | 471 501 | 78,7 |
763 | Rustiltak | 637 787 | 723 503 | 739 781 | 2,2 |
764 | Psykisk helse | 735 499 | 764 042 | 772 161 | 1,1 |
769 | Utredningsvirksomhet mv. | 34 832 | 35 592 | 36 330 | 2,1 |
Sum kategori 10.60 | 3 209 046 | 3 490 583 | 3 828 803 | 9,7 |
Utgifter under programkategori 10.60 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
01–23 | Statens egne driftsutgifter | 300 307 | 338 428 | 352 654 | 4,2 |
50–59 | Overføringer til andre statsregnskap | 13 200 | |||
60–69 | Overføringer til kommuneforvaltningen | 1 963 806 | 2 168 976 | 2 502 757 | 15,4 |
70–89 | Andre overføringer | 944 933 | 983 179 | 960 192 | -2,3 |
Sum kategori 10.60 | 3 209 046 | 3 490 583 | 3 828 803 | 9,7 |
Kommunene har et lovpålagt ansvar for å sørge for helse- og omsorgstjenester til befolkningen. Rammene for kommunenes tjenestetilbud er nedfelt i ny lov om kommunale helse- og omsorgstjenester og pasient- og brukerrettighetsloven. Virksomheten i kommunenes helse- og omsorgstjeneste reguleres også gjennom sentralt avtaleverk mellom kommune, stat og yrkesorganisasjoner. Dette gjelder bl.a. fastlege- og fysioterapivirksomhet.
De kommunale helse- og omsorgstjenestene finansieres i hovedsak gjennom kommunenes frie inntekter. Det vises til omtalen i Kommunal- og regionaldepartementets budsjettproposisjon. I tillegg finansieres disse tjenestene gjennom Helse- og omsorgsdepartementets tilskudd, samlet her i programkategori 10.60, samt gjennom brukerbetaling og egenandeler og ved statlige trygderefusjoner til bl.a. lege- og fysioterapitjenester, omtalt i programområde 30.
Våren 2011 ble ny kommunal helse- og omsorgstjenestelov vedtatt av Stortinget. Loven innebærer en oppfølging av det juridiske grunnlaget for samhandlingsreformen. I tillegg harmoniserer den lovgrunnlaget for tjenester som tidligere var regulert i sosialtjenesteloven og kommunehelsetjenesteloven. Loven vektlegger samarbeid og samhandling mellom deltjenester på samme forvaltningsnivå samt mellom forvaltningsnivåene, slik at pasienter og brukere i større grad vil få gjennomgående og helhetlige pasientforløp og tjenester.
Målet for helse- og omsorgstjenestene er å sikre at innbyggerne får et tjenestetilbud som er helhetlig, sammenhengende og tilpasset den enkelte bruker. Tjenestene skal være likeverdige og av god kvalitet. Det er opp til kommunen å innrette tjenestene slik at de dekker de lovpålagte oppgavene innenfor forebygging, behandling, rehabilitering og omsorg.
Den kommunale helse- og omsorgstjenesten er i kontinuerlig utvikling. De siste 20 årene har kommunene fått nye oppgaver og samtidig hatt en stor tilvekst av nye brukergrupper.
Innføring av kommunehelsetjenesteloven og sosialtjenesteloven, samt gjennomføring av sykehjemsreformen, reformen for mennesker med psykisk utviklingshemming, handlingsplanen for eldreomsorgen, fastlegereformen og opptrappingsplanen for psykisk helse, har vært viktige milepæler i denne utviklingen. Til sammen har dette lagt grunnlaget for et omfattende tjenestetilbud på kommunalt nivå. Innenfor den kommunale helsetjenesten har det vært en betydelig utvikling i oppgaveløsningen de siste 20 årene, både i tjenester som utføres innenfor kommunal forvaltning og i tjenester som leveres av fastlege og fysioterapeuter med avtale. Økning i aktiviteten i spesialisthelsetjenesten, samt omlegging av driften til kortere liggetid og overgang til mer dagbehandling og poliklinisk virksomhet, har medført at flere oppgaver enn tidligere blir løst i de kommunale helse- og omsorgstjenestene. Utviklingen viser også at det ytes mer kompleks medisinsk behandling i de kommunale tjenestene enn tidligere. Samtidig har det skjedd en dreining fra tradisjonelle institusjonstjenester til hjemmebasert behandling og oppfølging. Nye tall viser bl.a. en markant økning i antallet brukere som får hjemmesykepleie de siste ti årene.
Andre trekk ved de kommunale helse- og omsorgstjenestene de siste årene er at tjenestene i økende grad vektlegger livskvalitet, mestring og trygghet i hverdagen. Tjenestetilbudet har gjennomgående fått en mer aktiv profil, og det legges større vekt på brukerinnflytelse. Dette bidrar til at brukerne av helse- og omsorgstjenester kan leve et mest mulig verdig og selvstendig liv.
Helse- og omsorgstjenesten skal gi befolkningen tjenester av god kvalitet uavhengig av alder, diagnose eller funksjonsevne. Mange brukere som står i krevende livssituasjoner, kan ha både sosiale og helsemessige problemer eller oppleve funksjonssvikt. Målet for kommunene er å tilby tjenester som er tilpasset brukernes individuelle behov, uavhengig av om de har psykiske lidelser, somatiske problemer eller rusmiddelproblemer.
En av utfordringene for helse- og omsorgstjenestene i kommunene er både å samhandle bedre med spesialisthelsetjenesten og sikre god samhandling mellom de ulike deltjenestene i kommunen. Kommunene har organisert sine velferdstjenester i ulike deltjenester og på ulik måte. For brukere og pasienter som trenger ytelser fra flere deltjenester, kan en slik oppdeling være utfordrende. Det er et mål for regjeringen gjennom samhandlingsreformen å redusere denne utfordringen.
Brukere av helse- og omsorgstjenestene
I følge Nav (2007) er i gjennomsnitt hver innbygger i konsultasjon hos fastlegen vel 2,5 ganger per år, kvinner 2,9 og menn 2,1. Oppslutningen om helsestasjonen er stor. Gjennomsnittlig frammøte ved samtlige fire kontroller før andre klasse er 93 pst.
I overkant av 265 000 personer mottok omsorgstjenester i 2010. Om lag 17 pst. mottok sitt tjenestetilbud i institusjon, mens 66 pst. av brukerne fikk sitt tjenestetilbud gjennom hjemmesykepleie og/eller praktisk bistand (hjemmehjelp, hjemmevaktmester mv.). Om lag 18 pst., eller vel 47 000 personer, mottok andre typer tjenester som avlastning, omsorgslønn, støttekontakt mv.
Psykisk helsearbeid i kommunene omfatter tiltak og tjenester til mennesker med psykiske vansker og lidelser og deres familier og nettverk. En undersøkelse fra Sintef (2007), anslår at det er om lag 70 000 mottakere av kommunale tjenester (eksklusiv legetjenester) hvor hovedårsaken til bistandsbehovet var psykiske lidelser/problemer. Det er vanskelig å få fram presise tall om antall personer med rusmiddelproblemer som benytter kommunale helse- og omsorgstjenester, bl.a. fordi tjenesteyting registreres på bakgrunn av behov og ikke diagnose.
Personell
Ifølge tall fra Statistisk sentralbyrå har det i perioden 2006 til 2010 vært en betydelig økning i antall årsverk i de kommunale helse- og omsorgstjenestene. Kommunene økte årsverksinnsatsen i omsorgstjenesten med om lag 11 pst. fra 2006 til 2010.
Tabell 4.20 Årsverk i de kommunale helse- og omsorgstjenestene 2006–20101
2006 | 2007 | 2008 | 2009 | 2010 | |
|---|---|---|---|---|---|
Legeårsverk i kommunehelsetjenesten | 4 281 | 4 396 | 4 533 | 4 637 | 4 748 |
Årsverk i helsestasjonstjenesten og skolehelsetjenesten2 | 2 841 | 3 002 | 3 062 | 3 096 | 3 269 |
Fysioterapiårsverk3 | 4 205 | 4 255 | 4 334 | 4 220 | 4 292 |
Årsverk i pleie- og omsorgstjenestene4 | 113 220 | 118 189 | 121 209 | 123 482 | 126 227 |
Sum | 124 547 | 129 842 | 133 138 | 135 435 | 138 518 |
1 Årsverk er summen av heltidsstillinger og deltidsstillinger omregnet til heltidsstillinger. Fravær og vikarer er ikke trukket fra. Tall for 2010 er foreløpige.
2 Leger og fysioterapeuter er ikke inkludert.
3 Private fysioterapeuter uten avtale er ikke medregnet i årsverkstalene fra og med 2009
4 Fra og med 2010 er tallet på årsverk i helsestasjons- og skolehelsetjenesten hentet fra register.
Kilde: Statistisk sentralbyrå
Finansiering av helse- og omsorgstjenestene i kommunene
Helse- og omsorgstjenestene i kommunene finansieres i hovedsak gjennom kommunenes frie inntekter, men også gjennom øremerkede tilskudd, trygderefusjoner og brukerbetaling. De frie inntektene fordeles gjennom inntektssystemet for kommunene. Det overordnede formålet med inntektssystemet er å utjevne kommunenes forutsetninger for å gi et likeverdig tjenestetilbud til sine innbyggere.
Kommunenes utgifter til helse- og omsorgstjenester var om lag 90 mrd. kroner i 2010. Pleie- og omsorgstjenesten utgjør alene om lag 79 mrd. kroner. Kommunenes utgifter til rusmiddeltiltak og til psykisk helse inngår for en stor del i kommunenes samlede utgifter til helse- og omsorgstjenester.
Statlige trygderefusjoner til helsetjenester i kommunene omfatter bl.a. allmennlegetjenester, fysioterapi og jordmortjeneste og utgjorde om lag 5,4 mrd. kroner i 2010. Nærmere omtale av utviklingen i trygderefusjoner er gitt på programområde 30. Brukerbetaling og egenandeler utgjør i tillegg en viktig del av finansieringen av helse- og omsorgstjenestene.
Tabell 4.21 Utvikling i brutto driftsutgifter i kommunene, utgifter til pleie- og omsorg og kommunehelsetjenester (mill. kroner) 2006–20101, 2, 3
2006 | 2007 | 2008 | 2009 | 2010 | |
|---|---|---|---|---|---|
Brutto driftsutgifter i kommunene i alt | 220 347 | 238 054 | 261 469 | 289 904 | 303 607 |
Brutto driftsutgifter til kommunehelsetjenester | 8 373 | 8 968 | 9 842 | 10 549 | 11 271 |
Brutto driftsutgifter til pleie- og omsorgstjenester i alt | 57 913 | 62 957 | 70 613 | 74 821 | 78 578 |
1 Brudd i tidsserie. Tom. 2008 gjelder tallene kun kommunekasse, fom. 2009 er også kommunekonsern inkludert.
2 Konsern omfatter tall fra kommuneregnskapet og regnskapene fra kommunale foretak (KF/FKF) samt interkommunale samarbeid og interkommunale selskaper (IKS).
3 Tall for 2009 og 2010 er foreløpige.
Kilde: Statistisk sentralbyrå
Gjennom ulike datakilder som Kostra, Iplos, fastlegedatabasen, legeoppgjørsdata og datamateriale fra ulike fag- og forskningsmiljøer er det i dag relativt god oversikt over utviklingen i de ulike delene av de kommunale helse- og omsorgstjenestene. Departementet arbeider med å få bedre analyser av den samlede tjeneste- og kostnadsutviklingen for de kommunale helse- og omsorgstjenestene.
Samhandlingsreformen
Regjeringen la i april 2009 fram St.meld. nr. 47 (2008–2009), Samhandlingsreformen. Ved stortingsbehandlingen av meldingen ble det gitt stor tilslutning til hovedlinjene i reformen. Reformen er nå ytterligere konkretisert ved at Stortinget har vedtatt regjeringens forslag til nytt lovverk, nye økonomiske virkemidler og stortingsmelding om Nasjonal helse- og omsorgsplan (2011–2015), jf. Prop. 90 L (2010–2011) lov om folkehelsearbeid, Prop. 91 L (2010–2011) lov om kommunale helse- og omsorgstjenester og Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan (2011–2015).
Med utgangspunkt i dagens og framtidas utfordringer er ett av hovedgrepene i reformen å utvikle en ny kommunerolle. Kommunene skal i større grad enn i dag ivareta forebygging og innsats tidlig i sykdomsforløpet. Den forventede behovsveksten i en samlet helse- og omsorgstjeneste må i størst mulig grad finne sin løsning i kommunene. Kommunene gis insitamenter til å fremme god helse, øke den enkeltes mestringsevne, forhindre sykdomsutvikling og begrense innleggelser i sykehus. På denne bakgrunn skal alle tiltak i de kommunale tjenestene sees i sammenheng med samhandlingsreformens intensjoner og målsettinger, og sikre en vridning av ressursinnsatsen mot tiltak som vil bidra til mer koordinerte helse- og omsorgstjenester og en større innsats for å forebygge og begrense sykdom.
Blant de mest sentrale virkemidlene som er vedtatt:
ny folkehelselov og ny lov om kommunale helse- og omsorgstjenester, jf. kap. 719 og programkategori 10.60
lovpålagt samarbeidsavtale mellom kommuner og regionale helseforetak, jf. kap. 762
kommunal medfinansiering av spesialisthelsetjenesten, jf. kap. 732
kommunalt betalingsansvar for utskrivingsklare pasienter, jf. kap. 732
ny kommunal plikt til å tilby døgnopphold til pasienter og brukere med behov for øyeblikkelig hjelp, jf. kap. 762
Reformen skal gjennomføres over tid fra 1. januar 2012. Første gjennomføringsfase følger Nasjonal helse- og omsorgsplan (2011–2015).
Lov om kommunale helse- og omsorgstjenester og lov om folkehelsearbeid konkretiserer de rettslige virkemidlene i reformen og erstatter og harmoniserer dagens lovverk. Ved ikrafttredelse av ny helse- og omsorgstjenestelov vil det foreligge en plikt for kommunestyret til å inngå samarbeidsavtale med det regionale helseforetaket (§ 6-1). Tilsvarende får det regionale helseforetaket en plikt til å inngå avtale med kommunene i egen region. Avtalene skal bl.a. bidra til likeverdighet mellom partene og være en ramme for overføring av aktiviteter og oppbygging av tjenestetilbudet i kommunene. I lovforslaget er det lagt inn krav til hvilke temaer avtalene som et minimum skal inneholde. Avtalen skal bl.a. inneholde retningslinjer for samarbeid om utskrivningsklare pasienter. Det er viktig at kommuner og helseforetak forbereder avtaleinngåelse i løpet av høsten 2011.
De økonomiske virkemidlene skal støtte målene om ønsket arbeidsfordeling, gode pasientforløp og løsninger på laveste effektive omsorgsnivå. Et viktig grep i reformen har vært å etablere virkemidler som gir spesialisthelsetjenesten og kommunene økonomiske insentiver til å samarbeide. Samtidig skal det satses mer på helsefremmende arbeid, både i helse- og omsorgstjenesten, samt inn mot arbeidsliv, skole og barnehage. Gjennom den nye folkehelseloven får kommunene et tydelig ansvar for befolkningens helse. Dette betyr at kommunene må skaffe seg oversikt over helsetilstanden til kommunens innbyggere, fastsette mål og strategier for å møte lokale folkehelseutfordringer, samt sette i verk nødvendige tiltak i egen kommune.
Gjennomføring av samhandlingsreformen
Det vil bli utarbeidet informasjonsmateriell om de nye lovene. Innen utgangen av 2011 skal Folkehelseinstituttet i samarbeid med Helsedirektoratet ha etablert et system for å gjøre data relevant for folkehelsearbeidet tilgjengelig for kommunene. Helsedirektoratet skal lage veiledende materiell om bl.a. folkehelsetiltak, kommunesamarbeid og inngåelse av avtaler mellom kommuner og helseforetak. Helsedirektoratet er i tillegg i gang med å utvikle et forvaltningssystem som skal håndtere innfasingen av de økonomiske virkemidlene, herunder tilgjengeliggjøring av data for kommunene til å følge med på sine innbyggeres forbruk av spesialisthelsetjenester. Sekretariatet for Etter- og videreutdanning i samfunnsplanlegging skal, i samarbeid med Helsedirektoratet, understøtte kommunal planlegging i innfasningsperioden. Det ble bevilget 10 mill. kroner til formålet i 2011. Bevilgningen foreslås videreført i 2012 over kap. 761, post 21.
Det vil i 2012 settes i gang en følgeevaluering av reformen i regi av Norges forskningsråd. Følgeevalueringen skal gi et grunnlag for framtidige justeringer i virkemiddelbruk. Tiltaket foreslås finansiert med 10 mill. kroner i 2012 gjennom omdisponering fra kap. 761, post 67, jf. kap. 780, post 50. Det er etablert et nasjonalt nettverk for gjennomføring av samhandlingsreformen. Nettverket styres av Helse- og omsorgsdepartementet og skal gjennom informasjonsvirksomhet og erfaringsoverføring understøtte gjennomføringen. Nettverket og andre tiltak som skal bidra til en vellykket gjennomføringsfase finansieres med 19 mill. kroner over kap. 720, post 21, en styrking på 9 mill. kroner i 2012 finansiert ved omdisponering fra kap. 761, post 67.
Status 2011, mål og tiltak for 2012
For 2011 ble det bevilget 580 mill. kroner til gjennomføring av samhandlingsreformen. Bevilgningen foreslås videreført i 2012. I tillegg foreslås det å styrke satsingen med 150 mill. kroner i 2012. Det er totalt foreslått 740 mill. kroner til gjennomføring av samhandlingsreformen i 2012.
Utvikling av lokalmedisinske sentre og kommunesamarbeid
Tilskuddsordningen til utvikling av samhandlingstiltak og lokalmedisinske sentre mv. over kap. 761, post 67, var for 2011 på 133 mill. kroner, herunder 2 mill. kroner til utvikling av et nasjonalt telefonnummer til kommunale legevaktsentraler. Formålet med ordningen er å stimulere til utviklingsprosjekter, ikke til å finansiere ordinær drift. Regelverket for ordningen ble gjort noe mer fleksibelt i 2011 enn i 2010. Det har vært stor interesse, og det ble mottatt over 300 søknader. Av 133,6 mill. kroner i 2012, foreslås det å omdisponere 52 mill. kroner til tiltak i forbindelse med gjennomføring av reformen. Tilskuddsordningen vil for 2012 være 81,6 mill. kroner, jf. kap. 761, post 67. I tillegg foreslås det å videreføre 2 mill. kroner til felles legevaktnummer, jf. omtale under kap. 720, post 21.
Forskning og kompetanseutvikling
For å bedre kvaliteten på tjenestene er det nødvendig med et solid kunnskapsgrunnlag. Det er totalt satt av 81 mill. kroner til forskning og kompetanseutvikling i 2012 til følgende tiltak:
Det foreslås overført 3 mill. kroner fra kap. 761, post 67 til kap. 762, post 70, som styrking av forskning knyttet til utvikling av primærhelsetjenester.
Det foreslås overført 10 mill. kroner fra kap. 761, post 67 til kap. 780, post 50, til en forskningsbasert følgeevaluering av reformen.
Det foreslås å videreføre 10 mill. kroner til forskning på effekter av ulike samhandlingstiltak i 2012, jf. program for helse- og omsorgstjenesteforskning i Norges forskningsråd. Det vises til kap. 780, post 50.
Det foreslås å videreføre 5 mill. kroner til utdanningsstillinger i allmennmedisin. Dette skal bidra til å bedre rekrutteringen til og stabiliteten i legestillinger i kommunene. Det vises til kap. 762, post 70.
10 mill. kroner foreslås videreført til et opplæringsprogram, Samhandling i plan, for å styrke kapasitet og kompetanse for kommunal og regional planlegging. Det vises til kap. 761, post 21.
10 mill. kroner foreslås videreført til livsstilsendringsprosjekt, der en gjennom forsøksprosjekt undersøker om livsstilsintervensjon kan ha effekt på utvikling av sykdom. Det vises til kap. 733, post 72.
4 mill. kroner foreslås videreført til de allmennmedisinske forskningsenhetene. Satsingen knyttes mot psykisk helse og rusmiddelproblematikk spesielt. Det vises til kap. 762, post 70.
Det foreslås å videreføre krav til regionale helseforetak om at minst 15 mill. kroner av den del av basisbevilgningen som helseforetakene bruker til forskning, skal benyttes til forskning rettet mot samhandling med de kommunale helse- og omsorgstjenestene. Det vises til kap. 732, post 72–75.
Omsorgsforskning ble styrket med 14 mill. kroner i 2010. Bevilgningen er videreført i 2011, og foreslås videreført i 2012. Dette skal bl.a. bidra til å bedre forutsetningene og kunnskapsgrunnlaget for lokal og nasjonal planlegging og gi økt kunnskap om utvikling av oppgaver og virksomhetstyper, framtidig kompetansebehov og hensiktsmessig og effektiv organisering og ressursfordeling. Det vises til kap. 761, kap. 780, post 70, og kap. 769, post 21.
IKT
Samhandlingsreformen vektlegger informasjons- og kommunikasjonsteknologi som et viktig virkemiddel for å yte gode og effektive tjenester i hele pasientforløpet. Teknologien skal legge til rette for at nødvendig informasjon er tilgjengelig ved behov, der hvor pasienten befinner seg. Området ble styrket med 50 mill. kroner i 2011. For 2012 foreslås området ytterligere styrket med 88 mill. kroner. Innsatsen skal bl.a. bidra til å:
etablere nasjonal kjernejournal som kan sikre tilgang til informasjon om pasienter som kan være avgjørende for å redde liv.
videreutvikle den nasjonale helseportalen helsenorge.no, bl.a. ved å tilby selvbetjeningsløsninger og bedre funksjonalitet.
styrke standardiseringsarbeidet ved å utarbeide funksjonelle krav til elektroniske pasientjournalsystem, sertifiseringsordninger og test- og godkjenningsordninger av disse som skal bidra til at systemene skal fungere bedre sammen og utveksle informasjon gjennom pasientforløpet.
videreutvikle Norsk Helsenett SF og øke selskapets innsats innen informasjonssikkerhet, meldingsutveksling og bistand til kommunal sektor på området, jf. omtale under kap. 720, post 21.
Forebyggende arbeid og allmennlegetjeneste
Av økningen i kommunenes frie inntekter i 2010, ble 230 mill. kroner begrunnet med en styrking av det forebyggende arbeidet i kommunene. Bevilgningen er foreslått videreført i kommunenes inntektsramme for 2012. Det vises til omtale under kap. 719 og 762. Forventningene til kommunene ble formidlet gjennom det årlige rundskrivet Nasjonale mål og prioriterte områder for 2011. I tillegg ble Helsedirektoratet tildelt 6 mill. kroner for å følge satsingen i 2011. Dette foreslås videreført i 2012. I 2012 foreslås det 255 mill. kroner til formålet, jf. omtale under kap. 762, post 21. Det ble bevilget 4 mill. kroner til Norges idrettsforbund og olympiske og paralympiske komite sin satsing på fysisk aktivitet som helsefremmende tiltak i 2010. Satsingen foreslås videreført også for 2012. Det vises til kap. 719, post 73.
Det foreslås en styrking på 10 mill. kroner av tilskudd til helsestasjons- og skolehelsetjeneste. Det foreslås også en utvidelse av tilskuddsordningen til å gjelde både helsestasjons- og skolehelsetjeneste, samt at alle kommuner skal kunne søke, ikke bare kommuner og bydeler med store sosiale helseforskjeller. Tilskuddet skal gis til kommuner som ønsker å styrke bemanningen i disse tjenestene som en integrert del av en helhetlig styrking av kommunens forebyggende arbeid.
En styrket allmennlegetjeneste er vesentlig for å nå målene med samhandlingsreformen. Det foreslås derfor bevilget 50 mill. kroner til å utvikle fastlegeordningen. Det vil bli vurdert å presisere innholdet i fastlegenes listeansvar og å innføre nasjonale kvalitets- og funksjonskrav med tilhørende rapporteringskrav. Formålet er at fastlegene tar et mer helhetlig ansvar for tjenestene til innbyggerne på sine lister og er mer proaktive i sin oppfølging, i tråd med målene i samhandlingsreformen om tettere oppfølging slik at sykdomsutvikling forebygges og unødvendige innleggelser i sykehus unngås. Det vises til kap. 762, post 63.
Legevakttjenesten er viktig for folks trygghet og kvaliteten i tjenesten har betydning for antallet innleggelser i sykehus. Det er vedtatt å innføre krav til minimumskompetanse for leger som skal ha legevakt alene (uten kvalifisert bakvakt). Dette vil kunne medføre ekstra kostnader til bakvakt for enkelte kommuner. Det etableres derfor en tilskuddsordning som forvaltes av Helsedirektoratet der aktuelle kommuner kan søke om midler til dekning av ekstra kostnader for å oppfylle kompetansekravet. Det foreslås overført 17 mill. kroner fra kap. 761, post 67 til kap. 762, post 63 for å dekke formålet i 2012.
Øyeblikkelig hjelp
I Prop. 91 L (2010–2011) ble det foreslått plikt for kommunene til å sørge for tilbud om døgnopphold for personer med behov for øyeblikkelig hjelp fra kommunens helse- og omsorgstjeneste. Lovbestemmelsen trer først i kraft når innfasingsperioden er gjennomført. Det tas sikte på ikrafttredelse 1. januar 2016. Regionale helseforetak og kommunene er sammen ansvarlig for å bygge opp tilbud. Kommunene skal ha stor frihet til selv å organisere sine tjenester. Et kommunalt døgntilbud om øyeblikkelig hjelp vil kunne bli organisert på ulike måter med bakgrunn i lokale forhold, som bl.a. befolkningsstørrelse og befolkningstetthet. Det vurderes i hvilken grad rusbehandling og psykisk helsevern skal omfattes av plikten.
Driftskostnadene fullfinansieres ved at midler overføres gradvis fra regionale helseforetak i perioden 2012 til 2015. Det vises til nærmere omtale under kap. 732, post 72 til 76 og ny post kap. 762, post 62 Øyeblikkelig hjelp.
Utvikling av forvaltningssystem for å drifte kommunal medfinansiering og kommunal fullfinansiering av utskrivningsklare pasienter
Det foreslås å videreføre 5 mill. kroner til utvikling av kommunedata på forbruk av spesialisthelsetjenester fra 2011. I tillegg foreslås det en styrking på 15 mill. kroner i 2012. Det foreslås totalt 20 mill. kroner til utvikling av styringsdata og drifting av oppgjørsordning. Det vises til kap. 720, post 01.
Samhandlingstilskudd under opptrappingsplanen for rusfeltet
Det foreslås å videreføre 5 mill. kroner til ulike samhandlingsprosjekter knyttet til helhetlige tjenestetilbud til rusmiddelavhengige. Det vises til kap. 763, post 21.
Samhandlingstiltak innen psykisk helse
For å bidra til utvikling av organisatorisk forpliktende samhandlingsmodeller mellom kommune og spesialisthelsetjenesten om psykisk helse, foreslås det å videreføre 50 mill. kroner over kap. 764, post 60. Aktivt oppsøkende behandlingsteam utgjør en viktig del av satsingen og bidrar til å styrke tilbudet til dem som i dag har et underforbruk av tjenester, eller som ikke mottar noen tjenester.
Sykestueprosjekt
Det foreslås å videreføre forsøksordning med aktivitetsbasert finansiering av sykestuene i Finnmark med 8,3 mill. kroner i 2012. Det vises til kap. 732, post 70.
Økonomiske virkemidler
Det vises til omtale av de økonomiske virkemidlene, herunder innfasing av plikt for kommunene til å etablere døgntilbud for øyeblikkelig hjelp, jf. kap. 762, post 62, betalingsplikt for utskrivningsklare pasienter, jf. kap. 732, post 72–75, samt kommunal medfinansiering for medisinske opphold og konsultasjoner, jf. kap. 732, post 76.
Kap. 761 Omsorgstjeneste
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan nyttes under post 79 | 110 752 | 142 639 | 143 461 |
60 | Kommunale kompetansetiltak, kan overføres | 180 137 | 188 762 | 193 425 |
61 | Vertskommuner | 971 213 | 965 149 | 958 903 |
62 | Dagaktivitetstilbud, kan overføres | 150 000 | ||
66 | Brukerstyrt personlig assistanse | 81 587 | 84 790 | 87 334 |
67 | Utviklingstiltak | 103 557 | 189 988 | 136 712 |
71 | Frivillig arbeid mv. | 19 307 | 23 906 | 30 247 |
72 | Landsbystiftelsen | 63 608 | 65 580 | 65 613 |
73 | Særlige omsorgsbehov | 19 913 | 20 530 | 20 387 |
75 | Andre kompetansetiltak | 8 900 | 9 270 | 9 557 |
79 | Andre tilskudd, kan nyttes under post 21 | 12 597 | 12 988 | 13 391 |
Sum kap. 0761 | 1 571 571 | 1 703 602 | 1 809 030 |
Følgende bevilgninger foreslås flyttet:
2,1 mill. kroner fra post 21 til post 71, til hørselshjelperordningen
0,5 mill. kroner fra post 21 til post 71, til stiftelsen Livsglede for eldre
1 mill. kroner fra post 60 til post 21, til Kompetanseløftet 2015
3 mill. kroner fra post 67 til post 71, til Verdighetssenteret ved Bergen Røde Kors sykehjem
2 mill. kroner fra post 67 til kap. 720, post 21, til felles telefonnummer legevakt.
52 mill. kroner knyttet til samhandlingsreformen foreslås omdisponert fra post 67 til følgende poster:
17 mill. kroner til kap. 762, post 63, til økt kvalitetskrav legevakt
10 mill. kroner til kap. 780, post 50, til følgeevaluering
9 mill. kroner til kap. 720, post 21, til Gjennomføringsprosjektet
10 mill. kroner kap. 762, post 60, til helsestasjons- og skolehelsetjenesten
3 mill. kroner til kap. 720, post 21, til Helseportal
3 mill. kroner til kap. 762, post 70, forskning knyttet til primærhelsetjenesten
Den overordnede målsettingen for dagens og framtidas omsorgstjenester er å bidra til at den enkelte kan leve et trygt, meningsfullt og mest mulig selvstendig liv på tross av krevende livsutfordringer, sosiale og helsemessige problemer eller funksjonssvikt. Befolkningen skal få tilgang til et tilfredsstillende og mest mulig likeverdig tjenestetilbud med:
god kvalitet og tilstrekkelig kapasitet
høy kompetanse, god rekruttering og stabil bemanning
helhetlige, koordinerte og sammenhengende tiltakskjeder
høy grad av brukerinnflytelse og personlige valgmuligheter
Dette innebærer at omsorgstjenestene må organiseres slik at brukerne så langt som mulig kan leve og bo selvstendig og ha en aktiv og meningsfylt tilværelse i fellesskap med andre. Kommunene skal også i framtida ha ansvaret for utforming og utbygging av omsorgstjenestene på vegne av fellesskapet. Regjeringen vil derfor legge vekt på at kommunene i størst mulig grad skal utforme og bygge ut et omsorgstilbud i tråd med brukernes ønsker og lokale forhold og behov, i et tett samarbeid mellom offentlige tjenester, familie og lokalsamfunn.
De kommunale omsorgstjenestene er i den form de har i dag, stort sett bygd opp de siste 40 år. I 1966 var det ifølge Statistisk sentralbyrå om lag 10 000 årsverk i disse tjenestene. I 2010 er denne sektoren vokst til vel 126 000 årsverk, og er nå større enn spesialisthelsetjenesten målt i antall årsverk. Handlingsplan for eldreomsorgen, reformen for mennesker med utviklingshemming, opptrappingsplan for psykisk helse og Omsorgsplan 2015 har muliggjort en nødvendig utbygging og modernisering av de kommunale omsorgstjenestene, som nå dekker hele livsløpet og har et stort mangfold av boformer og faglige tilnærminger. Dette gjelder enten tjenestene gis i sykehjem, omsorgsboliger, vanlige hjem, dagsentra, avlastningstiltak eller som assistanse i fritidsaktiviteter.
Ressursbruk
De samlede kommunale driftsutgifter til pleie- og omsorg, kommunale helsetjenester, sosialtjenester og barnevern var på vel 111 mrd. kroner i 2010. Av dette utgjorde utgiftene til pleie- og omsorgstjenestene i overkant av 70 pst., mens 10 pst. gikk til helsetjenester og nesten 20 pst. til sosialtjenester og barnevern.
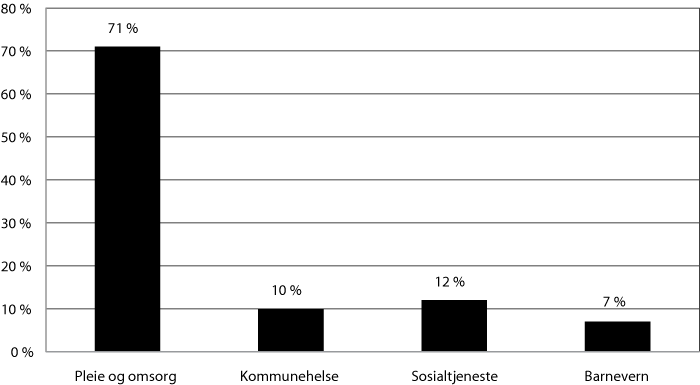
Figur 4.2 De kommunale helse- og sosialtjenestene fordelt på tjenesteområder etter andel av brutto driftsutgifter 2010 (pst.)1
1 Tall for 2010 er foreløpige.
Kilde: Statistisk sentralbyrå
Utgifter til omsorgstjenestene i kommunene utgjorde i 2010 i underkant av 79 mrd. kroner. Det vesentligste av kommunenes omsorgstjenester er finansiert gjennom kommunenes frie inntekter. For kommunene utgjorde brukerbetaling både for opphold i institusjon og for praktisk bistand til sammen 5,5 mrd. kroner i 2010. Som en egen øremerket ordning er det etablert et investeringstilskudd til sykehjem og heldøgns omsorgsplasser med en statlig kostnad på om lag 8,8 mrd. kroner for 12 000 heldøgns omsorgsplasser fram til 2015. I tillegg kommer bevilgninger til pleie- og omsorgsformål til bl.a. vertskommuner for tidligere institusjoner for helsevern for psykisk utviklingshemmede på nær 994 mill. kroner, samt tilskudd til ressurskrevende tjenester over Kommunal- og regionaldepartementets budsjett på om lag 4,6 mrd. kroner for 2010. Mottakere av omsorgstjenester benytter også fastlege- og fysioterapitilbudet som finnes i kommunen.
Omsorgstjenestens brukere
I alt mottok i overkant av 265 000 personer pleie- og omsorgstjenester i 2010. Av disse var det om lag 43 000 beboere i institusjon, om lag 174 000 mottok hjemmesykepleie og/eller praktisk bistand (hjemmehjelp, hjemmevaktmester mv.), og vel 48 000 fikk andre tjenester (avlastning, omsorgslønn, støttekontakt mv.). Det totale antallet mottakere av pleie- og omsorgstjenester har økt med i overkant av 8 pst. de siste ti årene.
Kommunene har de siste 20 årene fått tilført mange nye oppgaver og nye brukergrupper som spesialisthelsetjenesten tidligere hadde ansvar for. Denne utviklingen har dels skjedd gjennom reformer (sykehjemsreformen, reformen for mennesker med utviklingshemning og opptrappingsplan for psykisk helse), og dels ved endringer i oppgavefordelingen mellom kommunene og spesialisthelsetjenesten på den ene siden, og mellom kommune og familie/frivillige på den andre siden. Endringene i oppgavefordeling har delvis skjedd i kjølvannet av reformene. Dette gjelder spesielt de mange nye brukerne med alvorlige og langvarige skader og lidelser, ofte av nevrologisk art. I vel ti år har det også vært rettet særskilte tiltak inn mot at yngre personer ikke skal bo i institusjoner for eldre. På denne bakgrunn har det meste av veksten i ressurser i omsorgssektoren de siste årene gått til tjenester for brukere under 67 år. I perioden 2007–2010 har den totale veksten i tjenestetilbudet til denne aldersgruppen vært om lag 39 pst., mens den for aldersgruppen 67 år og over har vært i underkant av 17 pst., målt i brutto driftsutgifter.
Bistandsbehov og tjenestetilbud
Når det gjelder framtidig planlegging av omsorgstjenestene er det grunn til å peke på at problem- og sykdomsbildet er i endring. Morgendagens eldre vil trolig ha andre ressurser å møte alderdommen med, i form av bedre helse, bedre økonomi, bedre boforhold og bedre utdanning enn tidligere generasjoner. De store brukergruppene i omsorgstjenesten vil ofte ha langvarige og sammensatte problemer og diagnoser, mange med demens og nevrologiske lidelser, psykiske problemer og nedsatt funksjonsevne som dominerende årsak til bistandsbehovet. Samhandlingsreformen vil i årene som kommer også stille nye krav til kompetanse og organisering av tjenestetilbudet.
Tallet på mottakere av hjemmesykepleie og praktisk bistand har hatt en vekst på i overkant av 9 pst. de siste ti årene. Mens tallet på hjemmetjenestemottakere over 80 år har vært stabilt, har det vært en betydelig reduksjon i antallet mottakere mellom 67–79 år fra midten av 90-tallet og fram til i dag. I årene som kommer er det tallet på de yngste eldre 67–79 år som igjen vil vokse i befolkningen. Dette vil være en utfordring for hjemmetjenestetilbudet spesielt. Tallet på personer 80 år og over vil holde seg stabilt de neste 10–15 år, med unntak for aldersgruppen over 90 år som fortsatt vil stille krav til videre utbygging av heldøgns tjenestetilbud. På bakgrunn av denne utviklingen er det viktig å utnytte den demografisk sett relativt stabile perioden de neste 10–15 årene til en gradvis utbygging av tjenestetilbudet og forberede den raske veksten i antallet eldre over 80 år som forventes om 10–15 år.
Nyere forskning (Brevik, Norsk institutt for by- og regionforskning (Nibr) 2010) viser at de største endringene i de kommunale omsorgstjenestene de siste årene i stor grad har skjedd i hjemmetjenestene. Veksten i antall brukere de siste 20 år har i all hovedsak kommet innen de hjemmebaserte tjenestene, og består for det meste av brukere under 67 år.
I 2010 var det i overkant av 43 000 beboere i omsorgstjenestens institusjoner. Størstedelen av beboere med langtidsopphold i institusjon bor i sykehjem og er i aldersgruppen over 80 år, mens det er svært få tjenestemottakere under 67 år som bor i institusjon. Aldersgruppen 0–17 år benytter tilbud om korttidsopphold, avlastningsopphold eller opphold i barnebolig.
Generelt har antall beboere i institusjon vært forholdsvis stabilt, mens det har vært en økning i antallet beboere i omsorgsboliger de siste 15 årene. Av disse er det relativt sett beboere under 67 år som har hatt den sterkeste veksten.
Tall fra Iplos viser at kommunene yter flest ressurser til de som trenger det mest. Beboere på langtidsopphold i institusjon har gjennomgående et mer omfattende bistandsbehov enn mottakere av hjemmetjenester. 90 pst. av institusjonsbeboerne har et moderat til omfattende bistandsbehov mot 45 pst. av mottakerne av hjemmetjenester. Av eldre over 80 år med omfattende bistandsbehov, bor de fleste i sykehjem.
Blant yngre brukere av hjemmetjenester er andelen med et omfattende bistandsbehov større enn blant eldre. Mange av disse tjenestemottakerne får sitt tilbud fra hjemmetjeneste og dagaktivitetstilbud på samme nivå som i sykehjem, målt i timetall. Flere av dem har i tillegg tilbud i skole eller arbeid på dagtid. Imidlertid synes det som om de eldste mottar vesentlig mindre hjelp i form av hjemmetjenester enn yngre tjenestemottakere. Dette kan henge sammen med at de fleste eldre med omfattende bistandsbehov ofte bor på institusjon og at de eldre som bor hjemme ofte bor sammen med andre og får hjelp fra pårørende.
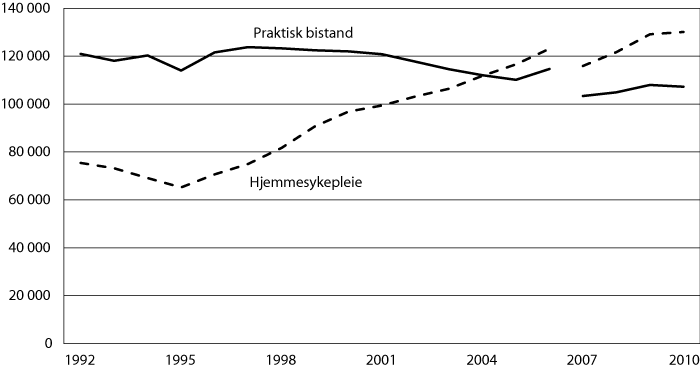
Figur 4.3 Antall mottakere av hjemmesykepleie eller praktisk bistand 1992–20101, 2
1 Brudd i tidsserie: Fram til 2006 ble tallet på mottakere innhentet per summariske skjema. Fra og med 2007 er data hentet fra Iplos-registeret. Tall fra 2007 og senere lar seg derfor ikke uten videre sammenlikne med tidligere år.
2 Tall for 2010 er foreløpige.
Kilde: Statistisk sentralbyrå
Innen hjemmetjenestene er det først og fremst hjemmesykepleien som vokser både ressursmessig og i tallet på brukere. I en rapport fra Helsedirektoratet blir det pekt på at et sentralt utviklingstrekk ser ut til å være at kurative og medisinske tjenester prioriteres framfor forebyggende tiltak, praktisk bistand og sosiale tjenester.
Forebygging, habilitering/rehabilitering og tidlig intervensjon er sentrale mål både for samhandlingsreformen og Omsorgsplan 2015. Regjeringen vil derfor følge denne utviklingen nøye.
Alder og kjønn
Over en tredel av omsorgstjenestemottakerne er nå under 67 år, etter at denne aldersgruppen er tredoblet i løpet av de siste 20 år. Om lag seks pst. av mottakerne av omsorgstjenester i 2010 var under 18 år.
Tallet på eldre tjenestemottakere har imidlertid ikke økt. Det har vært en betydelig nedgang i aldersgruppen 67–79 år, og tallet på brukere 80 år og over har holdt seg ganske stabilt de siste 10 år til tross for generell vekst i tallet på eldre over 80 år.
Disse endringene i alderssammensetningen av omsorgstjenestemottakerne avspeiles i de endringene som skjer i tjenestetilbudet, med sterkere vekt på tjenestetilbud utenfor institusjon og andre faglige tilnærminger og kompetanse enn det som omsorgstjenestene tradisjonelt har kunnet tilby.
Nesten 2 av 3 omsorgstjenestemottakere er kvinner, og i den eldste aldersgruppen 80 år og over er 3 av 4 tjenestemottakere kvinner. Omsorgstjenestene er derfor kjennetegnet av å være drevet av kvinner og i betydelig grad for kvinner. Dette har bl.a. sammenheng med ulik levealder for menn og kvinner, og at flere kvinner derfor lever alene og har en lengre periode på slutten av livet med alvorlig sykdom og funksjonssvikt enn menn.
Tabell 4.22 Mottakere av pleie- og omsorgstjenester, 2010, etter alder, type tjeneste og kjønn1
(i pst.) | Antall mottakere | I alt | Praktisk bistand og/ el. hjemmesykepleie | Andre tjenester til hjemmeboende 2 | Opphold i institusjon 3, 4 |
|---|---|---|---|---|---|
I alt | 265 729 | 100 | 65,7 | 17,9 | 16,4 |
0–17 år | 14 737 | 100 | 11,2 | 80,6 | 8,3 |
18–49 år | 47 371 | 100 | 78,6 | 18,9 | 2,4 |
50–66 år | 34 459 | 100 | 80,1 | 13,7 | 6,3 |
67–79 år | 46 789 | 100 | 69,7 | 14,4 | 15,9 |
80–89 år | 89 219 | 100 | 64,0 | 14,1 | 21,9 |
90 år og eldre | 33 153 | 100 | 55,7 | 8,3 | 36,0 |
Kvinner | |||||
I alt | 168 642 | 100 | 66,2 | 16,4 | 17,4 |
80 år og eldre | 90 437 | 100 | 61,2 | 13,1 | 25,7 |
Menn | |||||
I alt | 97 038 | 100 | 64,9 | 20,5 | 14,5 |
80 år og eldre | 31 920 | 100 | 63,3 | 10,8 | 25,9 |
1 Tall for 2010 er foreløpige.
2 F.eks. støttekontakt, omsorgslønn, avlastning utenfor institusjon eller matombringing.
3 De fleste under 50 år har tidsbegrenset opphold, mens de fleste over 50 år har langtidsopphold.
4 Sykehjem og boform med heldøgns pleie og omsorg hjemlet etter kommunehelsetjenesteloven, og aldershjem, barneboliger og avlastningsboliger/-institusjoner hjemlet etter sosialtjenesteloven.
Kilde: Statistisk sentralbyrå
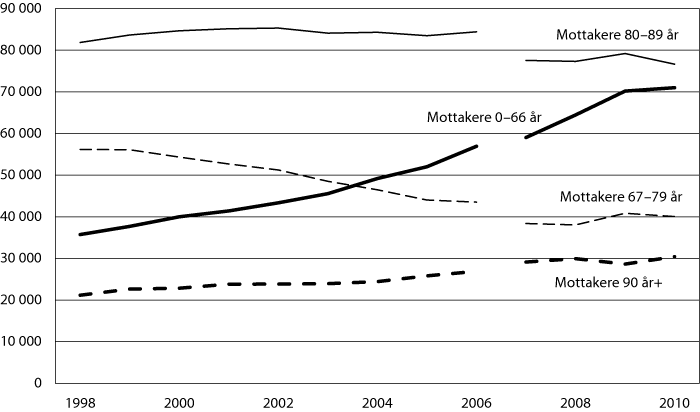
Figur 4.4 Antall mottakere av pleie- og omsorgstjenester etter alder 1998–20101, 2, 3
1 Merknader: Mottakere er her beboere i institusjoner for eldre og funksjonshemmede og mottakere av hjemmesykepleie og/eller praktisk bistand.
2 Fram til 2006 ble tallet på mottakere innhentet per summariske skjema. Fra og med 2007 er data hentet fra Iplos-registeret. Tall fra 2007 og senere lar seg derfor ikke uten videre sammenlikne med tidligere år.
3 Tall for 2010 er foreløpige.
Kilde: Statistisk sentralbyrå
Utvikling i botilbud
Antallet institusjonsplasser i sin helhet har blitt noe redusert de siste to tiårene. Det er først og fremst de gamle aldershjemmene som er tatt ut av drift, mens tallet på sykehjemsplasser har hatt en økning fra 35 500 til i underkant av 40 000 siden 1998. Halvparten av institusjonsplassene er samtidig fornyet eller skiftet ut i perioden med Handlingsplan for eldreomsorgen. Den andre halvparten av bygningsmassen vil etter flere tiårs intensiv bruk trenge fornyelse eller utskifting i årene som kommer. En slik modernisering må også sikre at bo- og institusjonstilbudet i omsorgstjenesten blir tilpasset framtidas brukergrupper og er i tråd med kravene i regjeringens demensplan. Fornyelsen bør skje i perioden før den sterke veksten i tallet på eldre 80 år og over setter inn om 10–15 år og krever store investeringer i økt kapasitet.
Mange kommuner yter omsorgstjenester i boliger til pleie- og omsorgsformål. Av det totale antallet boliger til pleie- og omsorgsformål er vel halvparten omsorgsboliger nybygd med tilskudd fra Husbanken etter 1994.
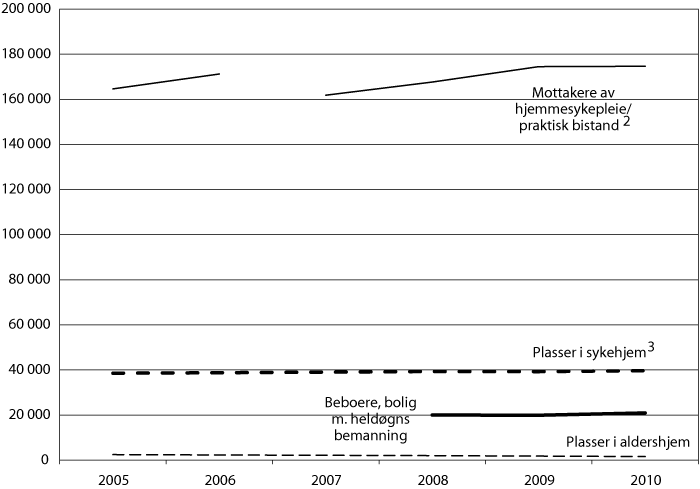
Figur 4.5 Tilbud i institusjon og hjemmetjeneste 2005–20101
1 Tall for 2010 er foreløpige.
2 Brudd i tidsserie. Fram til 2006 ble tallet på mottakere innhentet per summariske skjema. Fra og med 2007 er data hentet fra Iplos-registeret. Tall fra 2007 og senere lar seg derfor ikke uten videre sammenlikne med tidligere år.
3 Plasser i institusjoner hjemlet etter kommunehelsetjenesteloven, det vil i all hovedsak si sykehjem.
Kilde: Statistisk sentralbyrå
For heldøgns omsorgsplasser i sykehjem og omsorgsboliger, opererer Statistisk sentralbyrå for 2010 med en dekningsgrad på 28 pst. sett i forhold til antallet innbyggere på 80 år og over. Om lag to tredeler av disse bor i alders- og sykehjem og en tredel i omsorgsboliger med heldøgns omsorg. I tillegg er det en del mennesker som mottar heldøgns omsorg i eget hjem. Utviklingen av heldøgnstilbudet i omsorgstjenesten må derfor vurderes ut fra det samlede tilbudet i både sykehjem, omsorgsboliger og eget hjem.
Om det til enhver tid er sykehjemsplasser tilgjengelig i en kommune, avhenger ikke bare av dekningsgrad, men også av hvordan plassene blir benyttet og varigheten på oppholdet. Et statistisk mål for dette er gjennomstrømming. I 2010 var 48 650 personer inne til langtidsopphold i sykehjem i løpet av året, mens tallet på beboere per 31.12 var 34 450. Dette gir en gjennomstrømming på 1,4 i gjennomsnitt for hele landet. For kortidsopphold til behandling, rehabilitering og avlastning er imidlertid gjennomstrømmingen hele 8,1, noe som innebærer at 53 750 personer har vært inne til korttidsopphold på 6 650 plasser. Det er stor variasjon i utnyttelsesgraden av sykehjemsplassene i norske kommuner. Kommuner med høy dekningsgrad kan ha problemer med å skaffe ledig plass når de trenger det om gjennomstrømmingen er lav, mens kommuner med høy gjennomstrømming og lavere dekningsgrad kan ha ledige plasser til disposisjon. For å undersøke denne utviklingen nærmere har Helse- og omsorgsdepartementet satt i gang et utredningsarbeid som skal kartlegge gjennomstrømningen i sykehjem.
Personellutvikling
Fra sykehjemmene ble overtatt av kommunene for vel 20 år siden, har omsorgstjenesten omtrent blitt fordoblet til over 126 000 årsverk i dag. Veksten har i stor grad kommet i hjemmetjenestene. For 20 år siden gikk to tredjedeler av årsverkene til institusjonsomsorg og en tredjedel til hjemmetjenester. I dag er det hjemmetjenestene som har flest årsverk.
Nesten 9 av 10 nye årsverk i perioden 2002–2007 har gått til hjemmebaserte tjenester. Det er hjemmesykepleien som først og fremst er i vekst sammen med andre fagtilbud utført av helse- og sosialpersonell med høgskole- og universitetsutdanning, mens den tradisjonelle hjemmehjelpstjenesten reduseres. Tallene kan tyde på at kommunene har foretatt en bevisst prioritering av de mest hjelpetrengende brukerne, men at terskelen for å bli tjenestemottaker har blitt noe høyere. Dette kan innebære at omsorgstjenesten forsterker sin innsats på behandling og pleie på bekostning av tidlig intervensjon, praktisk bistand, opplæring og forebygging som har preget hjemmehjelpsordningene tidligere.
Veksten i omsorgstilbudet til eldre over 67 år har kommet i form av en noe styrket bemanningsfaktor i sykehjemmene, og ikke i form av vekst i hjemmetjenestetilbudet. Noe av årsaken kan ligge i at de yngste eldre (67–79 år) er redusert i antall de siste 15 årene, og at funksjonsevnen blant yngre eldre er bedret med økende levealder.
Tall fra Statistisk sentralbyrå viser at kommunene økte årsverksinnsatsen i omsorgstjenesten med i overkant av 19 000 årsverk i perioden 2005–2010. Om lag 80 pst. av disse besto av personell med helse- og sosialfaglig utdanning. Dette har gitt en økning i andelen personell med helse- og sosialfaglig utdanning i helse- og omsorgssektoren fra 66,4 pst. i 2005 til 68,7 pst. i 2010. Det legemeldte sykefraværet har vært stabilt i perioden 2005–2010.
Tabell 4.23 Personellutviklingen i pleie- og omsorgssektoren 2004–2010
2004 | 2005 | 2006 | 2007 | 2008 | 2009 | 2010 | |
|---|---|---|---|---|---|---|---|
Årsverk i alt1 | 108 731 | 107 071 | 113 220 | 118 189 | 121 209 | 123 482 | 126 227 |
Årsverk av leger i institusjon | 260 | 275 | 289 | 320 | 343 | 383 | 4045 |
Årsverk av fysioterapeuter i institusjon | 332 | 311 | 333 | 353 | 3572 | 3532 | 366 |
Årsverk per mottaker3 | 0,53 | 0,52 | 0,534 | 0,584 | 0,58 | 0,57 | 0,585 |
Årsverk per 1000 innb. 80 år og over | 50,6 | 49,6 | 51,9 | 54,1 | 55,2 | 56,1 | 57,1 |
Andel legemeldt sykefravær av årsverk totalt6 | - | 9,0 | 9,1 | 9,1 | 9,0 | 9,4 | 9,1 |
1 Årsverk er summen av heltidsstillinger og deltidsstillinger omregnet til heltidsstillinger. Fravær og vikarer er ikke trukket fra. Ekskludert leger og fysioterapeuter.
2 Tidsseriebrudd: Private fysioterapeuter uten avtale er ikke inkludert i årsverkstall fra og med 2009.
3 Mottakere er summen av antall plasser i sykehjem og aldershjem, samt antall brukere av hjemmesykepleie og praktisk bistand.
4 Tallene for årsverk per mottaker har brudd mellom 2006 og 2007, ettersom tallet på hjemmetjenestebrukere før 2007 er basert på skjemarapportering og fra og med 2007 hentet fra Iplos.
5 Tall for 2010 er foreløpige.
6 Inkludert legemeldt sykefravær og fødselspermisjon, ekskludert egenmeldt sykefravær.
Kilde: Statistisk sentralbyrå
Frivillig omsorg
Det er ikke slik at offentlig omsorg fortrenger familieomsorgen. Det ser ut til at offentlig omsorg og frivillig familie basert omsorg spiller sammen og utfyller hverandre. Forskning viser at familieomsorgen har vært påfallende stabil de siste 20–30 årene og at den ved årtusenskiftet var på om lag 100 000 årsverk (Daatland og Solem 2000, Rønning 2009). Det er heller ingenting som tyder på at familien trekker seg ut når det offentlige omsorgsapparatet går inn med hjelp fra hjemmetjenestene. Selv om velferdsstaten har erstattet familiens tidligere forpliktelser ved alderdom, sykdom og uførhet, ser det ikke ut til at dette har svekket familiesolidariteten (Langsether og Hellevik 2002). Det blir imidlertid i framtiden av avgjørende betydning å opprettholde, styrke og vedlikeholde den ressursen den frivillige omsorgen i ulike former utgjør i møte med framtidas omsorgsutfordringer. Regjeringen vil vurdere forslagene fra Hagen-utvalget i NOU 2011: 11 Innovasjon i omsorg, om en ny pårørendepolitikk og Kaasa-utvalget om omsorgslønn i sammenheng. Det er et mål å legge forholdene bedre til rette og videreutvikle ordninger som gjør det enklere å kombinere yrkesaktivitet med omsorg for barn og pleietrengende voksne og eldre.
Tilsynserfaringer
Viktige fokusområder for Statens helsetilsyns aktivitet i 2010 var bl.a. det fireårige tilsynet med sosial- og helsetjenester til eldre.
Fylkesmennene og Helsetilsynet i fylkene gjennomførte i 2010 landsomfattende tilsyn med kommunale sosial- og helsetjenester til eldre i til sammen 342 virksomheter i 232 av landets kommuner og bydeler. Tilsynet omfattet flere kommunale tjenesteområder og tiltak av stor betydning for skrøpelige eldre med omfattende hjelpebehov. Tilsynet omfattet identifisering, utredning og oppfølging av hjemmeboende eldre med demenssykdom, legemiddelhåndtering og legemiddelbehandling, forebygging og behandling av underernæring, rehabilitering og behandling av søknader om avlastning for pårørende. Det ble ført tilsyn med fastleger, med tjenestetilbudet i hjemmetjenestene (hjemmesykepleie og praktisk bistand), med sykehjem og med enheter der søknader behandles.
Til sammen har det landsomfattende tilsynet med helse- og sosialtjenester til eldre vist at mange kommuner har en betydelig vei å gå når det gjelder å sørge for tydelig ansvars- og oppgavefordeling, nok personell med nok kompetanse til oppgavene, tilstrekkelig opplæring og tydelige føringer for hvordan oppgavene skal gjøres, gode systemer for dokumentasjon og ordninger for å melde fra når noe går galt og tiltak for å hindre at feilene skjer igjen. Kommunene hadde i liten grad gjennomgått tjenestene for å avdekke hvor det kan skje svikt og sette inn nødvendige forebyggende tiltak.
Egenandeler
Fribeløp og egenandeler med hjemmel i forskrift om vederlag for opphold i institusjon mv. ble i 2011 endret som en følge av økningen i det generelle prisnivået. For å oppdatere fribeløpet før beregning av vederlag for opphold i institusjon i samsvar med den alminnelige prisstigningen, foreslår departementet at dette fastsettes til 6800 kroner med virkning fra 1. januar 2012. Samtidig justerer departementet maksimal egenandel per måned for hjemmetjenester i husholdninger med inntekt under 2 G fra 165 kroner til 170 kroner. For hhv. korttidsopphold og dag- og nattopphold på institusjon endres maksimal egenandel fra 129 kroner til 133 kroner per døgn, og fra 68 kroner til 70 kroner per dag/natt. Justeringene medfører ubetydelige økonomiske konsekvenser for kommunene.
Omsorgsplan 2015
Omsorgsplan 2015 er regjeringens handlingsplan for å sikre at samfunnet er forberedt på å møte framtidas omsorgsutfordringer, slik de er beskrevet i St.meld. nr. 25 (2005–2006) Mestring, muligheter og mening. Nye yngre brukergrupper med nedsatt funksjonsevne krever annen faglig kompetanse og et livsløpsperspektiv på tjenestetilbudet. Demografiske endringer vil kreve utvidelse av kapasitet og økt kompetanse på aldring, med spesielt fokus på demens og sammensatte lidelser. Samtidig kan det bli knapphet både på helse- og sosialpersonell og frivillige omsorgsytere. Manglende medisinsk og tverrfaglig oppfølging av omsorgstjenestens brukere og sosial, kulturell og fysisk aktivitet blir ellers pekt på som de største svakhetene ved dagens omsorgstilbud.
Regjeringens hovedstrategi er å utnytte den demografisk sett relativt stabile perioden de neste 10–15 årene til en gradvis utbygging av tjenestetilbudet og til å planlegge og forberede den raske veksten i antallet eldre over 80 år som forventes fra 2025.
Omsorgsplanens fire hovedinnsatsområder:
12 000 omsorgsplasser
Demensplan 2015
12 000 nye årsverk
Kompetanseløftet 2015
Gjennom avtalen som er inngått mellom regjeringspartiene, Kristelig Folkeparti og Venstre, er Omsorgsplan 2015 utvidet og konkretisert. Avtalen viser at det er bred enighet om hovedlinjene i utviklingen av framtidas omsorgstjenester, og sikrer en langsiktig oppfølging av hovedmålene i Omsorgsplan 2015.
Omsorgsplan 2015 dekker hele livsløpet og er en satsing for alle brukere av omsorgstjenesten, uavhengig av alder, diagnose eller funksjonsnedsettelse. Fortsatt er om lag to tredeler av omsorgstjenestens 265 000 brukere eldre over 67 år. Eldre er derfor en viktig målgruppe for tiltakene i Omsorgsplan 2015.
Omsorgsutfordringene berører mange samfunnsområder og krever et samspill mellom flere sektorer. Det er derfor av stor betydning at planleggingen på dette området er et sentralt tema i det lokale kommune- og økonomiplanarbeidet og ikke begrenses til sektorplaner for omsorgstjenestene. Utfordringene vil også kreve at de offentlige tjenestene i større grad spiller sammen med familieomsorg, ideelle organisasjoner og et levende sivilsamfunn. Både utviklingen i behov og framtidig knapphet på helse- og sosialpersonell tilsier at oppgavene må løses på andre måter og i et tettere samspill med tredje sektor. Behovet for å finne nye løsninger var utgangspunktet for at regjeringen oppnevnte Hagen-utvalget, som i sommer la fram sin innstilling i NOU 2011: 11 Innovasjon i omsorg. Utredningen peker bl.a. på at det er i mellomrommet mellom offentlig sektor og sivilsamfunn mye av det nye vil vokse fram. Utredningen er nå sendt på høring.
Omsorgsplan 2015 har bidratt til å sette framtidas omsorgsutfordringer på dagsorden i kommunene, og kommunesektoren har prioritert å styrke både kapasitet, kompetanse og kvalitet i omsorgstjenestene de siste årene.
Samlet styrking i 2012 av Omsorgsplan 2015
Som oppfølgning av Omsorgsplan 2015 og avtalen som er inngått mellom regjeringspartiene, Kristelig Folkeparti og Venstre, foreslås en samlet styrking av Omsorgsplan 2015 på 270 mill. kroner fordelt på følgende formål:
1500 nye tilsagn til heldøgns omsorgsplasser, 120 mill. kroner over Kommunal- og regionaldepartementets budsjett
Demensplan 2015, dagaktivitetstilbud til personer med demens, 150 mill. kroner
12 000 heldøgns omsorgsplasser og full sykehjemsdekning
Investeringstilskudd til heldøgns omsorgsplasser i sykehjem og omsorgsboliger ble innført i 2008. Det er en målsetning å gi tilsagn om tilskudd til 12 000 omsorgsplasser i perioden 2008–2015. Tilskuddet skal stimulere kommunene til å fornye og øke tilbudet av plasser i sykehjem og omsorgsboliger for mennesker med behov for heldøgns helse- og omsorgstjenester uavhengig av beboerens alder, diagnose eller funksjonsnedsettelse. Tilskuddet skal gi kommunene bedre forutsigbarhet og mulighet for langsiktig planlegging av investeringene i omsorgssektoren.
Tall fra Husbanken viser at det ved utgangen av august 2011 har kommet foreløpige søknader og forespørsler fra 245 kommuner med til sammen 9703 enheter siden tilskuddets oppstart i 2008, med hhv. 4922 enheter i sykehjem og 4781 enheter i omsorgsbolig. Søknadene omfatter både nybygg, renovering/ombygging, og fellesareal knyttet til eksisterende omsorgsboliger. Søknadene kommer fra kommuner i samtlige fylker. Husbanken har i samme periode mottatt endelige søknader fra kommunene svarende til 4910 enheter, og det er gitt tilsagn om tilskudd til totalt 4615 enheter, herunder 2133 omsorgsboligplasser og 2482 sykehjemsplasser. Ved utgangen av august 2011 har totalt 188 kommuner sendt endelige søknader, og av disse har til nå 182 kommuner fått innvilget tilsagn om tilskudd. Over 75 pst. av det totale antallet enheter med innvilget tilsagn om tilskudd er, etter det kommunene oppgir, beregnet for personer over 67 år. Om lag 35 pst. av enhetene med tilsagn om tilskudd er omsorgsplasser som skal brukes av personer med demens. Personer med utviklingshemning er nest største definerte brukergruppe med om lag 16 pst. av boenhetene. Om lag 83 pst. av det totale antallet enheter med tilsagn om tilskudd er langtidsplasser.
I forbindelse med behandlingen av Prop. 65 S (2010–2011) ble utmålingen av investeringstilskuddet økt fra 20 pst. til 30 pst. for omsorgsboliger og 30 pst. til 40 pst. for sykehjemsplasser og fellesareal. Av hensyn til likebehandling av kommunene er endringen gitt tilbakevirkende kraft for alle kommuner som har fått tilsagn om tilskudd i årene 2008–2010. Dette medfører at den samlede statlige andelen til de 12 000 heldøgns omsorgsplassene utgjør om lag 8,8 mrd. kroner.
Det er i 2011 også åpnet for at kommunene selv kan bestemme hvilke aktører de ev. ønsker å samarbeide med ved etablering av heldøgns omsorgsplasser i sykehjem og omsorgsboliger, jf. Prop. 65 S (2010–2011). Dette kan være både ideelle organisasjoner, boligbyggelag og kommersielle aktører. Tilskuddet blir gitt til kommunen som ansvarlig for tjenesten. Dette uavhengig av om kommunen selv etablerer plassene, eller velger å skaffe plassene ved hjelp av andre aktører på ordinære forretningsmessige vilkår.
Det legges fra 2012 til grunn at sykehjem og omsorgsboliger som får investeringstilskudd fra Husbanken er tilrettelagt for tilkobling av elektroniske hjelpemidler, kommunikasjons- og varslingssystemer og annen velferdsteknologi, jf. Prop. 115 S (2010–2011) Kommuneproposisjonen 2012.
Styrking i 2012
For å møte behovet i kommunene foreslås det å gi tilsagn til ytterligere 1500 enheter i 2012, med en bevilgning på 120 mill. kroner i 2012. Tilskuddet bevilges over Kommunal- og regionaldepartementets budsjett. Det vises til nærmere omtale under kap. 586, post 64 Investeringstilskudd.
Regjeringen vil gi tilskudd til 12 000 sykehjemsplasser og heldøgns omsorgsplasser innen utgangen av 2015 for å sikre nok kapasitet, og utvide rammene ytterligere dersom søknadsinngangen fra kommunene tilsier det.
Demensplan 2015
Målet med Demensplan 2015 er å bidra til økt kompetanse, kapasitet og kvalitet i tjenestetilbudet til personer med demens og deres pårørende. Demensplan 2015 løfter fram tre hovedsaker: bygge flere tilpassede botilbud, øke dagaktivitetstilbudet og sikre økt kunnskap og kompetanse.
Det er i demensplanens første fireårsperiode satt i verk en rekke tiltak for å sikre en langsiktig kvalitetsforbedring av tjenestetilbudet til personer med demens og deres pårørende, bl.a. gjennom investering i kompetanse, forskning og utvikling, pårørendeskoler og informasjon. Det ble i 2010–2011 gjennomført en nasjonal kartlegging av tjenestetilbudet til personer med demens. Kartleggingen viser at det har blitt en økning både i pårørendeskoler, opplæringstiltak og diagnostisering og utredning av personer med demens i perioden 2007–2010. Antallet kommuner med pårørendeskoler eller samtalegrupper har økt fra 66 kommuner i 2007 til 246 kommuner i 2010–2011. Over 10 000 ansatte i mer enn 300 kommuner har startet demensopplæring gjennom Demensomsorgens ABC og Eldreomsorgens ABC. Antallet kommuner med demensteam eller demenskoordinator har økt fra 25 pst. i 2007 til 57 pst. i 2010–2011. Dette viser at kommunene prioriterer demensomsorgen og utvikler et tjenestetilbud til personer med demens og deres pårørende i tråd med Demensplan 2015.
Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble Demensplan 2015 styrket med 24 mill. kroner og Kompetanseløftet 2015 styrket med 3 mill. kroner til styrking av demensfyrtårnsatsingen. Dette har bidratt til å styrke pårørendearbeidet, intensivere opplæring av ansatte og sikre fortsatt kunnskapsutvikling og kunnskapsspredning i ht. demensplanens satsingsområder.
Revidering av Demensplan 2015 med nytt fireårig handlingsprogram (2012–2015)
Det er varslet i Demensplan 2015 Den gode dagen, at planen vil bli revidert i 2011 med et nytt fireårig handlingsprogram for 2012–2015. Demensplanens utfordringsbilde, langsiktige strategier og resultatmål for 2015 ligger fast. Handlingsprogrammet revideres i tråd med planens tre hovedsaker: Bygge flere tilpassede botilbud, øke dagaktivitetstilbudet og sikre økt kunnskap og kompetanse. Følgende hovedtiltak vil være sentrale i det nye fireårige handlingsprogrammet:
Regjeringen har som mål å lovfeste plikten for kommunene til å tilby dagaktivitetstilbud for personer med demens når tilbudet er bygget videre ut. Regjeringen vil etablere et eget øremerket stimuleringstilskudd til etablering av dagaktivitetsplasser for personer med demens i kommunene fra og med 2012.
Alt som bygges med investeringstilskuddet for sykehjem og heldøgns omsorgsboliger skal være tilpasset og tilrettelagt for mennesker med demens og kognitiv svikt.
Bidra til økt kunnskap og kompetanse gjennom:
å videreføre og sette i gang ulike forsknings- og utviklingstiltak, bl.a. yngre personer med demens, behandling og håndtering av personer med demens med utfordrende adferd og miljøbehandling og miljøterapi
å videreføre og videreutvikle ulike opplæringsprogram, herunder Demensomsorgens ABC mv.
å bidra til at pårørendeskoler og samtalegrupper er tilgjengelig i hele landet
Demensplanen skal bidra til å målrette Omsorgsplanens mer generelle virkemidler. Tiltakene for å bedre demensomsorgen må derfor ses i sammenheng med regjeringens satsing på 12 000 nye årsverk i omsorgstjenestene. Planen vil ta i bruk virkemidlene fra Kompetanseløftet 2015, omsorgsforskning og innovasjon og investeringstilskuddet til sykehjem og heldøgns omsorgsboliger.
Videre må strategiene og tiltakene i demensplanen sees i sammenheng med den nasjonale strategien for styrking av spesialisthelsetjenesten for eldre og samhandlingsreformen.
Styrking i 2012
Regjeringen vil styrke innsatsen for personer med demens og deres pårørende gjennom Demensplan 2015. Fortsatt har kun 9,3 pst. av alle hjemmeboende personer med demens et dagaktivitetstilbud. Målsettingen i Demensplan 2015 er at kommunene i 2015 skal kunne tilby dagaktivitetstilbud til personer med demens. Målet er å innføre en lovfestet plikt for kommunene til å tilby dagtilbud til personer med demens når tilbudet er bygget videre ut.
Regjeringen foreslår 150 mill. kroner gjennom et eget øremerket stimuleringstilskudd til etablering av om lag 2300 dagaktivitetsplasser for personer med demens i kommunene fra og med 2012. Det vil sikre om lag 5000 flere personer med demens et dagtilbud deler av uka. Tilskuddet innlemmes i inntektssystemet til kommunene som frie inntekter når tilbudet er bygget videre ut. Nødvendig opptrapping av årsverk knyttet til de 2300 dagaktivitetsplassene tas innenfor veksten i frie inntekter, og er innenfor måltallet på 12 000 årsverk innen 2015.
12 000 nye årsverk i omsorgstjenesten
Departementet konstaterer at regjeringens mål om 10 000 nye årsverk i omsorgstjenestene innen utgangen av 2009, ut fra nivået i 2004, ble overoppfylt med en vekst på om lag 14 800 årsverk. KS har konkludert med at regjeringens mål om 10 000 nye årsverk ble oppnådd. Om lag 80 pst. av årsverksveksten besto av personell med helse- og sosialutdanning.
Regjeringen har et mål om å øke bemanningen i de kommunale omsorgstjenestene med 12 000 årsverk i perioden 2008–2015, målt ved utgangen av året. Om lag 2570 av årsverkene vil være knyttet til opptrappingen av dagaktivitetstilbudet til personer med demens. For perioden 2008–2010 viser tall fra Statistisk sentralbyrå at antall årsverk økte med om lag 5000. I følge tall fra byrået var veksten i 2010 på om lag 2700 årsverk. Om lag 80 pst. av årsverksveksten har bestått av personell med helse- og sosialutdanning. KS har, basert på sitt personalsystem, anslått at veksten i 2010 var på om lag 2400 årsverk, og at veksten for perioden 2008–2010 var om lag 5300 årsverk.
Et stort innslag av små stillinger, mange vikarer og timearbeidere i omsorgstjenesten, gjør det vanskelig for Statistisk sentralbyrå å benytte registertall. Byrået har endret sitt produksjonsopplegg og vurderer at datakvaliteten er styrket. KS baserer sine oversikter på personalregistre som viser utført arbeid. Byrået rapporterer på avtalte årsverk, som omfatter fødselspermisjoner og legemeldt sykefravær, mens overtid og ekstravakter ikke registreres. Denne definisjonen er den samme som brukes for andre deler av kommunal sektor. Departementet legger til grunn resultatene for personellutviklingen slik Statistisk sentralbyrå har rapportert.
Rapportering fra landets fylkesmenn til Helsedirektoratet viser at kommunene planlegger en vekst på i underkant av 1200 årsverk i 2011.
Kompetanseløftet 2015
Kompetanseløftet 2015 er regjeringens kompetanse- og rekrutteringsplan og har som hovedmål å sikre omsorgssektoren tilstrekkelig, kompetent og stabil bemanning.
I de fire første årene i planperioden har over 12 500 personer mottatt tilskudd til grunnutdanning eller etter- og videreutdanning, og om lag 10 000 personer har gjennomført Eldreomsorgens ABC og Demensomsorgens ABC. I 2010 har om lag 3700 personer gjennomført utdanning, kurs og annen opplæring med støtte fra Kompetanseløftet 2015. Av disse har bl.a. om lag 180 personer fullførte desentralisert høgskoleutdanning i ulike helse- og sosialfag, om lag 869 personer fullført et kvalifiseringsløp som fører til fagbrev svarende til helsefagarbeider, om lag 670 personer fullført fagskoleutdanning i helse- og sosialfag og om lag 500 personer fullført Eldreomsorgens ABC. I tillegg har om lag 2600 personer fullført Demensomsorgens ABC. I 2011 er om lag 7800 personer under utdanning eller opplæring med støtte fra Kompetanseløftet 2015.
Det vises for øvrig til omtale under kap. 761, post 60.
Andre sentrale tiltak og målsettinger
Omsorgsforskning
Tilskuddet til omsorgsforskning var på 34 mill. kroner i 2011. Tilskuddet er økt fra 5 mill. kroner i 2007 til 34 mill. kroner i 2011. Tilskuddet er i all hovedsak kanalisert gjennom Program for helse- og omsorgstjenester i Norges forskningsråd. Minst 5 mill. kroner er satt av til forskning på tjenester til personer med demens, og det er bevilget 2 mill. kroner per år til en fireårig evaluering av Omsorgsplan 2015 for perioden 2011–2014.
For å styrke praksisnær forskning og utvikling, ble det i perioden 2006–2008 etablert fem regionale omsorgsforskningssentra knyttet til universitet og høgskoler som utdanner helse- og sosialpersonell. Sentrene har et særlig ansvar for veiledning, kompetanseoverføring og forskningsformidling overfor utviklingssentre for sykehjem og utviklingssentre for hjemmetjenester i sin region. Sentrene inngår i et nettverkssamarbeid som ledes og koordineres fra Senter for omsorgsforskning ved Høgskolen i Gjøvik. Med de regionale omsorgsforskningssentrene og utviklingssentre for sykehjem og hjemmetjenester i hvert fylke, er det etablert både lokale, regionale og nasjonale nettverk for fag- og kompetanseutvikling i de kommunale omsorgstjenestene. For å sikre en langsiktig oppbygging av omsorgsforskningsmiljøene foreslås det å videreføre etableringsstøtten til omsorgsforskningssentrene ut omsorgsplanperioden.
Det er videre behov for økt forskning og kunnskap om organisatoriske tiltak og effekter av disse som kan bidra til bedre samhandling i tråd med samhandlingsreformens målsettinger. Program for helse- og omsorgstjenester i Norges forskningsråd ble på denne bakgrunn styrket med 10 mill. kroner i 2011. Tilskuddet skal bl.a. benyttes til forskning på effekter av ulike samhandlingstiltak.
Bevilgningen til omsorgsforskning foreslås videreført i 2012. Det vises for øvrig til omtale av Program for helse- og omsorgstjenesteforskning under kap. 780, post 50.
Oppfølging av Hagenutvalget
På bakgrunn av St.meld. nr. 7 (2008–2009) Et nyskapende og bærekraftig Norge, oppnevnte regjeringen et utvalg for å utrede muligheter og nye løsninger på framtidas omsorgsutfordringer, med vekt på teknologi, boformer, nye eier- og driftsformer og forskning og utvikling. Hagenutvalget la i juni fram sin utredning og innstilling i NOU 2011: 11 Innovasjon i omsorg, bl.a. med opplegg for en moderne pårørendepolitikk, en aktiv seniorpolitikk og fortsatt nedbygging av funksjonshemmende barrierer i samfunnet. Utvalget la i tråd med mandatet fram fem konkrete forslag under overskriftene:
Næromsorg, Den andre samhandlingsreformen
Teknoplan 2015, Teknologistøtte til omsorg
Nye rom, Framtidas boligløsninger og nærmiljø
Niso, Et nasjonalt program for kommunal innovasjon i omsorg
NorCare, Omsorgsfeltet som næring
Utredningen er nå ute på høring med frist 15. november 2011, og regjeringen vil komme tilbake til oppfølgingen av utvalgets samlede forslag når høringsrunden er over.
En del av Hagenutvalgets innstilling følges imidlertid opp allerede nå. I kommuneproposisjonen ble det varslet at Helsedirektoratet skal utarbeide et faglig grunnlag for en plan for implementering av velferdsteknologi i de kommunale omsorgstjenestene som del av Omsorgsplan 2015. Samtidig blir det stilt krav om at alle sykehjem og omsorgsboliger som bygges eller moderniseres med midler fra Husbanken skal være tilrettelagt for bruk av velferdsteknologi og smarthusløsninger.
Det vil være et stort løft å få alle kommuner til å ta i bruk velferdsteknologi. Fortsatt må også en del av den nye teknologien prøves ut i større skala. Det er noen få kommuner som leder an i dette arbeidet og har gått sammen med innovative bedrifter og fagmiljøer i et utviklingssamarbeid, bl.a. i Drammen, Oslo, Bergen, Nøtterøy, Sarpsborg, Lyngdal, Vågå, Stavanger og Bærum. I de tre midtnorske fylkene samarbeider KS og fylkesmennene med 10 kommuner, samt en rekke andre aktører, om et velferdsteknologiprosjekt, som en videreføring av arbeidet med Omsorgsplan 2015.
Arbeidet med kommunal innovasjon i omsorg må ses i sammenheng med kommunenes samlede forskning-, utviklings- og innovasjonsarbeid. Videre utredning av nasjonale opplegg vil derfor skje i nært samarbeid med KS.
Nevroplan 2015
For å synliggjøre og løfte fram brukere med nevrologiske lidelser i omsorgstjenesten er det under utvikling en egen Nevroplan 2015. Nevroplanen skal bidra til å styrke kompetanse og kvalitet i det kommunale tjenestetilbudet til personer med nevrologiske lidelser. Bevilgningen i 2010 er benyttet til tiltak for økt kunnskap og kompetanse blant pårørende og fagfolk, samt informasjonsarbeid. Helse- og omsorgsdepartementet vil legge fram en egen Nevroplan i 2011. Nevroplanen vil på samme måte som regjeringens Demensplan 2015 bygge på de generelle økonomiske virkemidlene knyttet til kommuneøkonomi, fortsatt årsverksvekst i omsorgssektoren, Kompetanseløftet 2015 og Husbankens investeringstilskudd.
Den kulturelle spaserstokken
Regjeringen har mål om å styrke kulturtilbudet for omsorgstjenestens brukere gjennom den kulturelle spaserstokken. Tilskuddet til Den kulturelle spaserstokken utgjorde i alt 28 mill. kroner i 2010, med hhv. 14 mill. kroner fra Kulturdepartementet og 14 mill. kroner fra Helse- og omsorgsdepartementet. Alle landets kommuner ble invitert til å søke om midler fra Den kulturelle spaserstokken til gjennomføring av kulturtiltak for omsorgstjenestens brukere. I alt 281 søknader ble mottatt fra kommuner over hele landet med en samlet søknadssum på om lag 54 mill. kroner, og det ble gitt tilskudd til 275 kommuner fordelt på alle landets fylker. I 2011 ble det bevilget i alt 28,8 mill. kroner til Den kulturelle spaserstokken fordelt på Kulturdepartementet og Helse- og omsorgsdepartementet. 287 kommuner har søkt om tilskudd i 2011, med en samlet søknadssum på om lag 64 mill. kroner. 285 av disse kommunene har fått innvilget støtte. Samtlige søknader er vurdert av Kulturdepartementet ut fra en helhetsvurdering, der det særlig er lagt vekt på både kunstnerisk og kulturfaglig kvalitet, samt profesjonalitet i utøvelse og formidling. Det vises til bevilgning under kap. 769, post 21.
Kvalitetsavtalen og etikkprosjektet
Avtalen om kvalitetsutvikling i de kommunale helse- og omsorgstjenestene ble inngått i september 2006 og er forankret i konsultasjonsordningen mellom regjeringen og KS. Avtalen er forlenget ut 2011, og departementet er i dialog med KS om en videreføring av avtalen. Prosjektet Samarbeid om etisk kompetanseheving skal bidra til å styrke den etiske kompetansen i de kommunale helse- og omsorgstjenestene. 164 kommuner er med i prosjektet. Erfaringene viser at kommunene har etablert ulike møteplasser for systematisk etisk refleksjon, og forankret etikksatsingen i kommunens administrative ledelse. Det er utviklet metodebok og e-læringsverktøy i etisk refleksjonsarbeid. Se videre omtale under kap. 769, post 21.
Kvalitetsutviklingsprosjekt i omsorgstjenesten
For å gi brukere trygge og sikre omsorgstjenester av god kvalitet er det nødvendig med et kontinuerlig og systematisk forbedringsarbeid. For å vurdere virkemidler som på best mulig måte er egnet til å sikre og utvikle kvaliteten i omsorgstjenestene er det nedsatt en arbeidsgruppe bestående av representanter både fra yrkesorganisasjonene, frivillige organisasjoner, KS og staten. Arbeidsgruppen skal bl.a. vurdere tiltak for å styrke ledelse i omsorgstjenesten, bidra til økt kompetanse i forbedringsarbeidet, samt tiltak for å forbedre kvaliteten på og bruken av kvalitetsindikatorer.
Legetjenester i sykehjem
Ifølge tall fra Statistisk sentralbyrå har antallet legeårsverk i sykehjem økt med til sammen nesten 40 pst. fra 2006 tom. 2010. Kommunene fastsatte i 2007 lokale normer for legedekningen i sykehjem. Oppsummeringen av kommunenes lokale normeringsprosess viser at det planlegges en vekst i legeårsverk på om lag 40 pst. fra og med 2006. Til sammen er veksten i legeårsverk og kommunenes behovsanslag i tråd med det foreløpige behovsanslaget fra regjeringen om å øke innsatsen av legeårsverk i sykehjem med 50 pst. fra 2005 til 2010. Økningen i årsverk av leger i institusjon viser at lokal normering har vært viktig for å styrke det medisinske tilbudet til beboere i sykehjem.
Brukerstyrt personlig assistanse
Ny lov om kommunal helse- og omsorgstjenester ble vedtatt i juni 2011. Loven vil tre i kraft fra 1. januar 2012. Det utarbeides forskrifter og rundskriv som vil tre i kraft fra samme tidspunkt som loven. I loven er kommunens plikt til å ha tilbud om brukerstyrt personlig assistanse videreført og understreket ved en egen bestemmelse. Ved Stortingets behandling av ny lov ble regjeringen anmodet om å utrede videre de økonomiske og administrative konsekvensene av forslag om rettighetsfesting av brukerstyrt personlig assistanse for brukere med stort behov innenfor de samme økonomiske rammer som gjelder i dag.
Helse- og omsorgsdepartementet har gitt Helsedirektoratet i oppdrag å utrede kriterier for hvem, og hvilke tjenester som skal omfattes av en mulig ny rettighet til brukerstyrt personlig assistanse innenfor samme økonomiske ramme som i dag. Departementet vil på ordinær måte, og så snart som mulig, sende ut et høringsnotat med forslag til lovbestemmelser.
Flertallet i Stortingets helse- og omsorgskomite ba også regjeringen vurdere den organisatoriske utformingen av BPA-ordningen, herunder spørsmål om tilknytning til kommunesektoren eller Nav. Departementet vil omtale dette i høringsnotatet.
Nærmere om brukerstyrt personlig assistanse
Brukerstyrt personlig assistanse har siden 2000 vært regulert i sosialtjenesteloven som en alternativ måte å organisere tjenestetilbudet praktisk bistand og opplæring på. Brukerstyrt personlig assistanse er beregnet for personer med omfattende funksjonsnedsettelser. Målet er å bidra til at brukeren får et aktivt og mest mulig uavhengig liv til tross for funksjonsnedsettelsen. Ordningen fungerer slik at brukeren selv organiserer, ev. med noe assistanse, og leder arbeidet til assistentene. Utviklingen av ordningen har gitt mange personer med nedsatt funksjonsevne større valgfrihet i hverdagen sammenliknet med hva kommunens organisering av tjenestene ofte gir. Samtidig har brukerstyrt personlig assistanse utfordret kommunene til å utvikle sine tjenester til å svare på ønske om større valgfrihet og brukerstyring generelt. Slik sett har ordningen vært verdifull for flere brukere enn de som i dag mottar brukerstyrt personlig assistanse. Ifølge Statistisk sentralbyrå mottok 2669 personer brukerstyrt personlig assistanse i 2010. Det er vel 5 pst. økning fra 2009 og samlet 45 pst. økning fra 2005.
Særlig brukerorganisasjoner har uttrykt et sterkt ønske om å få individuell rett til brukerstyrt personlig assistanse. Det framheves bl.a. at det vil kunne bidra til mer lik fordeling av tjenesteformen, og større forutsigbarhet for brukerne. Organisasjonene beskriver ordningen som et frigjørings- og antidiskrimineringsverktøy på alle livsområder og mener at brukerstyrt personlig assistanse skal bidra til full likestilling og deltakelse i samfunnet.
I ny lov om kommunale helse- og omsorgstjenester er kommunens plikt til å ha tilbud om brukerstyrt personlig assistanse videreført og understreket ved egen bestemmelse i § 3-8. Denne særbestemmelsen kommer i tillegg til den generelle bestemmelsen om personlig assistanse (Personlig assistanse, herunder praktisk bistand og opplæring og støttekontakt, § 3-2). Det understrekes at den enkelte tjenestemottakers individuelle behov og den enkeltes rett til å medvirke skal være et sentralt moment i forhold til alle tjenesteformene. Etter denne bestemmelsen kan personlig assistanse, etter en individuell vurdering, gis stor grad av brukermedvirkning i tjenesteutøvelsen. Det vises også til pasient- og brukerrettighetsloven § 3-1 om pasientens og brukerens rett til medvirkning.
I departementets oppfølging av Stortingets anmodningsvedtak forutsettes en involvering av og åpen dialog med brukerorganisasjonene.
Helsedirektoratet har fått i oppdrag å utarbeide rundskriv som skal erstatte de eksisterende rundskrivene om brukerstyrt personlig assistanse. Nytt rundskriv skal være oppdatert i forhold til nytt regelverk i helse- og omsorgstjenesten, regelverk om anskaffelser i offentlig sektor mv. og utformet slik at det bidrar til kvalitet for brukere og assistenter. Viktige mål for nytt rundskriv er at det så langt som praktisk mulig kan bidra til at ordningen fungerer like godt for alle brukere og blir håndterbar for tildelende instans (kommunene), klageinstans og tilsynsmyndighet. Det tas sikte på at rundskrivet skal gjelde fra ikrafttredelsen til ny lov om kommunale helse- og omsorgstjenester 1. januar 2012. Rundskrivet vil oppdateres på ny etter at spørsmålet om rettighetsfesting av brukerstyrt personlig assistanse for brukere med stort behov innenfor de samme økonomiske rammer er behandlet av Stortinget.
Kostnadsberegninger
I Stortingets anmodningsvedtak bes regjeringen om å foreta videre økonomiske utredninger. Det ble i mai 2011 foretatt kostnadsberegninger av brukerstyrt personlig assistanse, innenfor konsultasjonsordningen mellom regjeringen og KS. Arbeidsgruppens rapport, Kostnadsberegninger av utvidet bruk av brukerstyrt personlig assistanse, ble offentliggjort 30. mai 2011. Departementet vurderer at arbeidsgruppens rapport delvis er svar på de utredningsbehov Stortinget har pekt på. På lengre sikt er det ønskelig med mer omfattende utredninger. Dette vil forutsette at det innhentes detaljerte opplysninger om kommunale kostnader til brukerstyrt personlig assistanse. Arbeidsgruppen understreker behovet for videre utredninger om samfunnsøkonomiske konsekvenser knyttet til brukerstyrt personlig assistanse, bl.a. knyttet til yrkesdeltakelse. Dette behovet understrekes også av Helse- og omsorgskomiteen.
Arbeidsgruppens rapport viser at lønnskostnaden per time brukerstyrt personlig assistanse er lavere enn for den ordinære omsorgstjenesten, og at den isolert sett er effektiv i betydningen at tidsbruken i all hovedsak er brukerrettet. Samtidig viser tall fra Statistisk sentralbyrå, forskning og erfaring fra kommuner at brukerne av brukerstyrt personlig assistanse, samlet sett, får tildelt mer omfattende tjenestetilbud enn brukere med tilsvarende bistandsbehov, som mottar ordinære omsorgstjenester. Samlet sett innebærer dette at tjenester organisert som brukerstyrt personlig assistanse gir høyere kostnader enn andre typer tjenester. Arbeidsgruppen mener dette i stor grad har sammenheng med at brukerstyrt personlig assistanse forutsetter en-til-en-bemanning, uten mulighet for personell til å ivareta oppgaver hos flere brukere samtidig. Dette gjelder også tjenester på natt. Videre har det sammenheng med at assistentene har krav på en minste oppmøtetid selv ved oppdrag som tar kort tid å utføre. Arbeidsgruppen vurderer derfor at organiseringen av tjenestene som brukerstyrt personlig assistanse medfører økonomisk merkostnad over tid.
Nytt høringsnotat og dialog med organisasjonene
Regjeringen vil komme tilbake til Stortinget med forslag til oppfølging av anmodningsvedtaket. Høringsnotat med forslag til lovbestemmelser vil på ordinær måte bli sendt på høring. Helsedirektoratet har fått i oppdrag å utrede kriterier for en ny rettighet til brukerstyrt personlig assistanse for personer med stort behov for praktisk bistand/personlig assistanse innenfor samme økonomiske ramme som gjelder i dag. Helsedirektoratet involverer brukerorganisasjonene og har åpen dialog med dem i dette arbeidet og i arbeidet med nytt generelt rundskriv om brukerstyrt personlig assistanse. Både bruker- og fagorganisasjoner har gitt viktige uttaleleser til departementets høringer om brukerstyrt personlig assistanse. Helse- og omsorgsdepartementet har hatt løpende dialog, særlig med brukerorganisasjonene.
Tilskuddsordning
Kostnadene til tjenester som gis som brukerstyrt personlig assistanse finansieres over kommunenes ordinære budsjett. Brukerstyrt personlig assistanse kommer også, på samme måte som andre omsorgstjenester, inn under den statlige toppfinansieringsordningen med tilskudd for ressurskrevende tjenester i de tilfellene der kommunenes utgifter overskrider innslagspunktet (Prop. 1 S for Kommunal- og regionaldepartementet, kap. 575).
For å stimulere til bruken av brukerstyrt personlig assistanse har det siden 1994 vært et øremerket tilskudd til kommunene til kostnader knyttet til rekrutterings- og opplæringstiltak for nye BPA-brukere, kap.761, post 66. Det anslås at knapt 400 av landets kommuner har benyttet ordningen én eller flere ganger. Regjeringen har fra 2005 til 2011 økt tilskuddet fra 50 til 85 mill. kroner årlig.
Høringene i 2007 og 2010–2011 har vist at det er behov for økt kompetanse om BPA-ordningen hos brukere, assistenter og i kommunene. Helsedirektoratet erfarer at dagens tilskuddsordning ikke i tilstrekkelig grad sikrer god og ensartet opplæring. En videre utvidelse av BPA-ordningen forutsetter at den fungerer godt med hensyn til rettssikkerhet både i søknads- og utredningsprosessen og når det gjelder klage og tilsyn. Kompetanse er også avgjørende for at brukere skal kunne utøve sin arbeidslederfunksjon og assistenter skal kunne ha en arbeidssituasjon som bidrar til kontinuitet og er i overensstemmelse med regel- og avtaleverk for arbeidslivet.
Helse- og omsorgsdepartementet varslet i Prop. 91 L (2010–2011) Lov om kommunale helse- og omsorgstjenester m.m. vurdering av innretningen av tilskuddet for å kunne ivareta det løpende kompetansebehovet bedre. Det vises til nærmere omtale under kap. 761, post 66, hvor departementet foreslår justeringer av tilskuddet med formål å bidra til økt kompetanse.
Erfaringer fra Norden
De nordiske landene har deltatt i prosjekt for å bli kjent med hverandres ulike ordninger i forhold til praktisk og personlig assistanse. Under Islands formannskap i Nordisk ministerråd i 2009 ble det opprettet en felles nordisk arbeidsgruppe for å samle informasjon om tilrettelegging, lovgiving og erfaringer om brukerstyrt personlig assistanse. Informasjon fra prosjektet ble lagt ut på nettstedet nordisk.felagsmalaraduneyti.is/bpa/.
I utredningene om brukerstyrt personlig assistanse har Helsedirektoratet gått nærmere inn og sett på erfaringer fra Sverige. Sverige har foretatt flere evalueringer og utredninger av sin ordning, personlig assistanse og assistansersättning. Rett til personlig assistanse ble innført i 1994. Tjenesten er i lov regulert som en rettighet for mennesker med store funksjonshemninger. Rettigheten avgrenses til personer under 65 år, med utviklingshemning eller varig fysisk og/eller psykisk funksjonsnedsettelse. Personlig assistanse skal dekke grunnleggende behov som personlig hygiene, måltider, av og påkledning og kommunikasjon. Personer som bor i institusjon eller gruppeboliger omfattes ikke av rettigheten til statlig assistansersättning. Kortvarige behov, og behov som følge av alder, omfattes ikke av personlig assistanse.
Selv om Sverige har en rettighetslov, er avgrensingen av hvilke grupper som har rett til personlig assistanse uklar og praksis varierer. Dette skyldes både ulik forståelse av kriteriet «grunnleggende behov» og ulik oppfatning om hvilke andre personlige behov som dekkes av ordningen, når inngangskriteriet er oppfylt. Det er nylig avsagt en dom i den høyeste forvaltningsdomstol, der det gis uttrykk for at ordningen skal forbeholdes personer med integritetssensitive behov, og at det ikke skal være størrelsen på hjelpebehovet, men derimot innholdet i hjelpebehovet som skal være avgjørende.
Det er staten ved sosialforsikringskassen, som fatter vedtak og tildeler personlig assistanse, men kommunen skal gis mulighet til å uttale seg før vedtak fattes. Kommunen dekker kostnadene til de første 20 timene per uke for alle mottakere av personlig assistanse, mens staten dekker det overskytende. Dette innebærer at staten i 2009 dekket 80 pst. av kostnadene til personlig assistanse. Kommune kan tildele personlig assistanse til personer med under 20 timer per uke, men tjenesten dekkes da ikke av staten. Det betales ikke egenandeler for personlig assistanse.
Personlig assistanse har hatt en betydelig vekst, både i antall brukere av PA og antall timer tildelt per mottaker. Således har også de samlede kostnadene økt mer enn svenske myndigheter har forventet. Myndighetene forventer en årlig kostnadsvekst med om lag 6 pst. Antall private aktører som tilbyr personlig assistanse var 1100 i 2010. I tillegg var det 300 enkeltmannsforetak.
Fra 2011 trådte det i kraft flere lovendringer. Lovendringene innebærer krav om godkjenning av tilbydere av personlig assistanse. Personer med personlig assistanse pålegges meldeplikt når de ansetter assistenter selv (enkeltmannsforetak). I tillegg er det klargjort at tilsyn skal omfatte all virksomhet etter loven, også personlig assistanse. Bakgrunnen for endringene er dels at kostnadsutviklingen gjorde det nødvendig å se på muligheter for å øke kontrollen med tjenesten, men også at det var behov for visse endringer for å sikre kvalitet og trygghet i tjenesten.
I 2010 ble det avdekket en rekke eksempler på fusk og anvendelse av ordningen som strider med ordningens intensjoner. Den svenske regjeringen har på denne bakgrunn satt ned et utvalg som skal analysere nærmere årsaker til kostnadsvekst, spesielt klargjøre hvor stor del av kostnadsveksten som kan skyldes fusk, uregelmessigheter og overforbruk av ordningen, se på årsakene og foreslå tiltak. Arbeidet skal være sluttført i februar 2012.
Anmodningsvedtak
Vedtak nr. 189, 3. desember 2007:
«Stortinget ber Regjeringen endre kvalitetsforskriften slik at lokalpolitisk behandling av kvalitetskravene til omsorgstjenesten sikres.»
Vedtaket ble truffet ved Stortingets behandling av St.prp. nr. 1 (2007–2008), jf. Budsjett-innst. S. nr. 11 (2007–2008). Hjemmel for å stille krav til lokalpolitisk behandling av kvalitetskravene til omsorgstjenestene er tatt inn i helse- og omsorgstjenesteloven. Den videre oppfølging vil bli sett i sammenheng med arbeidet som gjøres i forbindelse med Stortingsmeldingen om kvalitet og pasientsikkerhet, som det tas sikte på blir lagt fram i løpet av 2012.
Vedtak nr. 686, 17. juni 2011:
«Stortinget ber regjeringen utrede videre de økonomiske og administrative konsekvensene og raskt komme tilbake til Stortinget med et forslag om rettighetsfesting av brukerstyrt personlig assistanse for brukere med stort behov innenfor den samme økonomiske rammen som gjelder i dag (jf. Innst. 424 L).»
Vedtaket ble truffet ved Stortingets behandling av Prop. 91 L (2010–2011). For nærmere oppfølging av anmodningsvedtaket vises til omtale under innledningen til kap. 761.
Post 21 Spesielle driftsutgifter
Det ytes midler til dekning av utgifter til fylkesmennenes arbeid med kapittel 4A i sosialtjenesteloven, Rettssikkerhet ved bruk av tvang og makt overfor enkelte personer med psykisk utviklingshemming.
Bevilgningen går også til fylkesmennenes videre oppfølging av Kompetanseløftet 2015, investeringstilskuddet til sykehjem og heldøgns omsorgsplasser og tiltak for å bedre kvaliteten i pleie- og omsorgstjenestene. Fylkesmannen skal ha løpende oversikt over og følge den videre gjennomføringen av utbyggingen av sykehjem og omsorgsboliger og styrking av driftsnivået i pleie- og omsorgstjenesten. De skal følge opp kommunene med rådgivning og veiledning med fokus på eldreomsorg og utvikling av pleie- og omsorgstjenestene. De må også være forberedt på betydelige utviklingsoppgaver knyttet til langsiktig planlegging og investeringer både i bygningsmasse, teknologi og personell med fokus på ledelse og kompetanseutvikling. Fylkesmannen skal følge opp arbeidet med kvalitetsutviklingen i pleie- og omsorgstjenesten i tråd med avtalen om kvalitetsutvikling som er inngått mellom staten og KS.
Utgifter til faglige kurs og konferanser, som fylkesmennene holder på regionalt nivå innen pleie- og omsorgssektoren, dekkes også over bevilgningen.
For midler til fylkesmennenes rusrådgivere vises til omtale under kap. 763.
FoU-prosjekter og informasjonsvirksomhet
Midler over denne bevilgningen nyttes til utvikling av pleie- og omsorgstjenestene, tjenestetilbudet til mennesker i livets sluttfase, personer med nedsatt funksjonsevne, herunder barn med nedsatt funksjonsevne og deres familier og til utvikling av tjenester til personer med rusmiddelproblemer og andre vanskeligstilte grupper. Oppfølgingen av Omsorgsplan 2015 skal være prioritert.
Viktige områder er kvalitet i tjenestetilbudet, ledelse og organisering, saksbehandling, rekruttering og kvalifisering av personell, bedre system for dokumentasjon, statistikk og rapportering. Viktige virkemidler er utredninger, planlegging, sammenstilling og initiativ til relevant forskning, forsøk, utviklingsprosjekter, informasjon og opplæring.
Arbeidet med informasjon om rettigheter til brukere av de kommunale pleie- og omsorgstjenestene skal videreføres og styrkes.
Tilskudd til konkrete tiltak som oppfølging av Omsorgsplan 2015
Demensplan 2015
Demensplan 2015 skal bidra til flere tilpassede botilbud og tilrettelagte dagaktivitetstilbudet, samt styrke kunnskap og kompetanse. Planen har allerede resultert i konkrete resultater og mange kommuner utvikler lokale demensplaner basert på det nasjonale planverket. Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble Demensplan 2015 styrket med 24 mill. kroner og Kompetanseløftet 2015 styrket med 3 mill. kroner til styrking av demensfyrtårnsatsingen. I 2012 foreslås å styrke demensplanen med 150 mill. kroner til et eget øremerket tilskudd for etablering av dagaktivitetstilbud til personer med demens. Demensplan 2015 benytter i tillegg de generelle virkemidlene i Kompetanseløftet 2015. Demens er et sentralt område i regjeringens kompetanse- og rekrutteringsplan, og flere av tiltakene i demensplanen inngår også i Kompetanseløftet 2015.
Tilskudd til Demensplan 2015 gis i 2012 over kap. 761, post 21 Spesielle driftsutgifter, kap. 761, post 62 Dagaktivitetstilbud, kap. 761, post 67 Utviklingstiltak, kap. 780, post 50 Norges forskningsråd mv. og kap.769, post 21 Utredningsvirksomhet mv. Det vises til omtale av aktivitetsendringer for 2012 i kapittelinnledningen under Omsorgsplan 2015.
Samlet foreslås det bevilget 199,5 mill. kroner til Demensplan 2015 i 2012.
Bevilgningen på denne posten nyttes til følgende formål:
Spredning av tilbudet om pårørendeskoler og samtalegrupper til landets kommuner
Implementering av opplæringspakke om demens for personell og frivillige og pårørende
Støtte til Demensforbundet i Nasjonalforeningen for Folkehelsen sitt lokale arbeid og veiledningsarbeid til pårørende.
Spredning av gode modeller for utredning og diagnostikk av demens
Utvikling av gode modeller for miljøbehandling og miljøterapi
Utviklingsprogram om yngre personer med demens
Utviklingsprogram for personer med innvandrerbakgrunn med demens
Utviklingsprogram for personer med samisk språklig og kulturell identitet
Nevroplan 2015
Det ble i 2011 bevilget 10 mill. kroner over kap. 761, post 21 til utvikling av Nevroplan 2015. Bevilgningen i 2011 er benyttet til tiltak for økt kunnskap og kompetanse blant pårørende og fagfolk, og til informasjonsarbeid. Det foreslås at bevilgningen videreføres i 2012. For å bidra til utvikling av dag- og treningstilbud til personer med nevrologiske skader og sykdommer foreslås det at deler av bevilgningen i 2012 går til utprøving av ulike modeller for tilpassede dagaktivitets- og treningstilbud for disse målgruppene.
Styrking av ledelseskompetansen
For å sikre kvalitativt gode tjenester er det viktig med kompetente ledere som kan drive komplekse organisasjoner med stadig større krav til tverrfaglig samarbeid, styrket brukerrolle og samspill mellom spesialisthelsetjenesten og de kommunale tjenestene. Det ble i 2011 bevilget 5 mill. kroner til å utvikle en praktisk lederopplæringspakke for de kommunale omsorgstjenestene. Tiltaket inngår som en del av Kompetanseløftet 2015. I forslaget ligger finansiering og distribusjon av materiell til virksomheter, samt veiledning av kursledere. Virksomhetene skal selv finansiere kursene. Bevilgningen foreslås videreført i 2012.
Aktiv omsorg
Undersøkelser viser at det er på det sosiale og kulturelle området omsorgstjenesten kommer til kort. For å bidra til at brukere opplever god livskvalitet og mestring er det både i 2010 og 2011 bevilget 5 mill. kroner til arbeid med å utvikle læremateriell og etablere tverrfaglig videreutdanningstilbud innen aktiv omsorg. Bevilgningen foreslås videreført i 2012. Det er i tillegg bevilget 2,5 mill. kroner til å støtte utviklingsprosjekter i regi av Stiftelsen Livsglede for eldre. Dette skal bidra til spredning av livsgledesykehjem, utvikling av lokallag og spre kompetanse om aktiv omsorg. Det vises til omtale i kap. 761, post 71. Tiltakene inngår som en del av Kompetanseløftet 2015. Det vises også til omtale av Fritidsaktivitet med assistanse nedenfor.
Tilskudd til oppfølging av kvalitetsavtalen
Tiltakene i den bilaterale avtalen mellom staten og KS om kvalitetsutvikling i de kommunale helse- og omsorgstjenestene knytter seg til tjenesteutvikling, personell, kompetanse, arbeidsmiljø, ledelse, styring, planlegging og kvalitetssikring i omsorgstjenestene. Kommunenes arbeid med rus og psykisk helse inngår også i avtalen. Helsedirektoratet har en sentral rolle i utvikling og oppfølging av tiltak i avtalen. Det vises for øvrig til omtale av avtalen i kapittelinnledningen og kap. 769, post 21.
Rekrutteringskampanje
Helsedirektoratet startet i 2009 en rekrutteringskampanje rettet mot ungdom i 10. klasse og Vg1 helse- og sosialfag. Kampanjen er blitt videreført i 2010 og 2011. Det er tatt i bruk en rekke virkemidler. Både reklame og redaksjonelle grep inngår. Kampanjen inngår i Kompetanseløftet 2015 og har hatt et nært samarbeid med rekrutteringssatsingen Bli helsefagarbeider (tidligere Aksjon helsefagarbeider).
Det antas at den nasjonale rekrutteringskampanjen, sammen med Bli helsefagarbeiders direkte kontakt med målgruppene (ungdom, lærere og arbeidsgivere), har ført til økt oppmerksomhet om behovene for helsefagarbeidere og mulighetene som ligger i yrket. For tredje året på rad økte tallet på primærsøkere til helse- og sosialfag i videregående opplæring, viser tall fra Utdanningsdirektoratet. Etter flere år med nedgang ser det dermed ut til at trenden har snudd. For både Vg1 helse- og sosialfag, Vg2 helsearbeiderfaget og Vg3 helsearbeiderfaget har det i perioden 2008–2011 vært en økning på om lag 19 pst. i søkertallene. Fra 2010 til 2011 var det en økning i søkertallene på 19 pst. til Vg1 helse- og sosialfag, 3 pst. til Vg2 helsearbeiderfaget og 5 pst. til Vg 3 helsearbeiderfaget. Nivået ligger likevel på om lag halvparten av det samlede tallet for hjelpepleiere og omsorgsarbeidere før omleggingen til helsearbeiderfaget.
Kun halvparten av elevene i helsefagarbeidet (Vg2) velger å gå ut i lære (Vg3). Antallet søkere til læreplass i faget gikk opp fra om lag 1 200 i 2009, og 1400 i 2010 til i underkant av 1500 i 2011. Antallet læreplasser i helsearbeiderfaget ser ut til å være på et tilstrekkelig nivå, gitt dagens søknadsnivå.
Omsorgsportalen
Omsorgsportalen formidler forskning og utviklingstiltak, synliggjør gode eksempler og gir bedre muligheter for å utveksle kommunale erfaringer og styrke forvaltningskompetansen i omsorgstjenesten. Målgruppen er den lokale helse- og sosialforvaltningen, personell, samt brukere og pårørende i helse- og omsorgstjenesten. Helsedirektoratet skal i 2012 drifte og oppdatere den nettbaserte erfaringsbanken. I forbindelse med at Helsedirektoratet etablerer en ny plattform for helsedirektoratet.no, skal profilen på denne nettsiden legges om.
Mat, måltider og ernæring i omsorgstjenestene
Det er fra 2010 satt av midler til ulike kompetansehevende tiltak innenfor ernæring, til å utarbeide en ny veileder for ernæringsarbeid i helse- og omsorgstjenesten, til å gjennomføre en kartlegging av status for mat og måltider i de hjemmebaserte tjenester og dagaktivitetstilbud, og til å gjennomføre en brukerundersøkelse av mat og måltider i hele omsorgssektoren.
Satsingen følger opp en kartlegging av mat og måltider i sykehjem, som Høgskolen i Østfold gjennomførte i 2007 og 2008. Kartleggingen avdekket bl.a. et ønske fra personellet om mer kompetanse om ernæring og bedre rutiner for kartlegging av ernæringsstatus.
Kartleggingen av mat- og måltidstilbudet i sykehjem fra 2008 ble bl.a. fulgt opp med en brukerundersøkelse som ble lansert i 2010. En veileder for ernæringsarbeid i helse- og omsorgstjenesten, som skal erstatte Retningslinjer for kosthold i helseinstitusjoner, er sendt ut på høring og skal ferdigstilles i 2011.
Det ble i 2011 etablert en tilskuddsordning med formål å styrke ernæringskompetansen i omsorgssektoren. Det vil gjennom ordningen utvikles kompetansetiltak som skal kunne distribueres eller nyttiggjøres av alle ansatte i sektoren med behov for kompetanseheving innenfor ernæring. Det er per september 2011 gitt tilskudd til prosjekter i 12 kommuner.
Håndbok om de kommunale helse- og sosialtjenestene
For å sikre kunnskap og informasjon om de viktigste tjenestetilbudene og rettigheter og plikter etter helse- og sosiallovgivningen, har Helsedirektoratet utarbeidet en håndbok om de kommunale helse- og sosialtjenestene. Håndboken fungerer som oppslagsverk både for tjenestemottakere, familie og pårørende. En nettbasert utgave av håndboken er tilgjengelig og holdes jevnlig oppdatert under Omsorgsportalen.
Iplos
Iplos-registeret er et pseudonymt register. Registeret inneholder ikke personidentifiserbare opplysninger om enkeltpersoner. Det er hjemlet i helseregisterloven gjennom egen forskrift om pseudonymt register for individbasert pleie- og omsorgsstatistikk. Helsedirektoratet skal forvalte og videreutvikle Iplos-registeret.
Per mars 2011 hadde nesten 95 pst. av kommunene sendt inn data i ht. ny versjon.
Helsedirektoratet samarbeider kontinuerlig med Statistisk sentralbyrå, kommunene og fylkesmennene med det formål å sikre komplette data med god kvalitet. Statistisk sentralbyrå analyserer tilbakemeldinger fra kommunene i forhold til feil og mangler i det nye datasettet. Kvaliteten på de innsendte dataene ser ut til å være av høyere kvalitet enn 2009 dataene.
Viktige oppgaver i 2012 vil være:
Sikre tilpasning av registeret til nytt lovverk og samhandlingsreformen
Gjennomføre tiltak som bedrer datakvaliteten i registeret
Utarbeide en årlig rapport som dokumenterer kvaliteten på opplysningene i registeret
Følge opp kommunene, i samarbeid med fylkesmennene, og bidra til økt kompetanse, med særskilt vekt på lederforankring.
Legge til rette for økt bruk av registerdata til statistikk, analyse og forskning
Implementere standard rapporter i kommunenes fagsystemer for uttak av lokal statistikk.
Noklus
For å bedre kvaliteten og sikkerheten på laboratorietjenestene i sykehjem, er det i perioden 2007–2011 bevilget et øremerket tilskudd til spredning av Noklus (Norsk kvalitetsforbedring av laboratorievirksomhet utenfor sykehus) til landets kommuner. Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble Noklus-satsingen styrket med 2 mill. kroner. Det foreslås bevilget 6 mill. kroner til formålet i 2012.
Unge personer med nedsatt funksjonsevne i alders- og sykehjem
Unge personer med nedsatt funksjonsevne bør ikke bo i institusjoner beregnet på eldre. Fylkesmennene har i 2011, som tidligere år, fulgt opp kommuner som har unge personer under 50 år bosatt i alders- eller sykehjem. Registreringen av personer under 50 år med nedsatt funksjonsevne som bor på alders- eller sykehjem er fra og med 2007 basert på tall fra Iplos-registeret. Helsedirektoratet rapporterer at fylkesmennene, med bakgrunn i foreløpige tall for 2010, har fulgt opp 166 personer under 50 år som bor på alders- eller sykehjem eller i boform for heldøgns omsorg og pleie. Fylkesmennenes gjennomgang viser at det var 16 personer som ønsket et annet botilbud hvor det ikke forelå konkrete planer om utflytting. En kontaktgruppe med representanter fra Norges handikapforbund, Funksjonshemmedes fellesorganisasjon, Kommunesektorens interesse- og arbeidsgiverorganisasjon, Helsedirektoratet og Helse- og omsorgsdepartementet følger utviklingen på området. Helse- og omsorgsdepartementet viser for øvrig til finansieringsordningen for ressurskrevende tjenester på Kommunal- og regionaldepartementets budsjett.
Rettsikkerhet for personer med psykisk utviklingshemming
Mennesker med utviklingshemning skal sikres verdige og gode tilbud. Eksisterende ombudsordninger skal bidra til at utviklingshemmede får de tilbud og ytelser de har krav på. Departementet har bedt Helsedirektoratet om å utarbeide tiltak for bedring av levekår for personer med utviklingshemning. Det er stort behov for å legge til rette for helhet og brukermedvirkning i tjenestetilbudet og økt bruk av individuell plan.
Sosialtjenesteloven inneholder særlige regler om rettssikkerhet ved bruk av tvang og makt overfor enkelte personer med psykisk utviklingshemning (kapittel 4A). Disse videreføres i helse- og omsorgstjenesteloven (kapitel 9) fra 1. januar 2012. Formålet med reglene er å hindre at personer med psykisk utviklingshemning utsetter seg selv eller andre for vesentlig skade og å forebygge og begrense bruk av tvang og makt.
Fylkesmennene skal bidra til at kommunene bruker mulighetene i Kompetanseløftet 2015 til kompetanseheving til personell som yter tjenester til brukere med utviklingshemning. Herunder skal fylkesmennene bidra til at kommunene oppfyller de særskilte kompetansekravene knyttet til bruk av makt og tvang.
Det er utarbeidet en oversikt over praksis i saker hvor personer med utviklingshemning må flytte mot sin vilje og bruk av vilkår for å motta tjenester. Den viser at de enkelte fylkesmennene i den aktuelle perioden har behandlet svært få slike saker. Helsedirektoratet har avtalt videre samarbeid med Statens helsetilsyn for å vurdere tiltak knyttet til utfordringer som kom fram under denne gjennomgangen med fylkesmennene.
Fylkesmennene har i 2010 hatt i oppdrag å veilede kommunene og tilby kurs i forhold til forvaltningskompetanse generelt og sosialtjenesteloven kapittel 4 A spesielt. De fleste kommuner har fått slikt tilbud. Det er lagt vekt på kompetansehevende tiltak og andre kvalitetsutviklingstiltak bl.a. innenfor Omsorgsplan 2015.
Det er fortsatt utfordringer knyttet til omfanget av dispensasjoner fra kompetansekravene i regelverket om bruk av makt og tvang samt svak internkontroll og ledelsesforankring. Rapporter fra Helsetilsynets tilsyn viser også at det stadig er behov for å styrke kommunenes forvaltningskompetanse.
Det er behov for å utrede videre hvordan tjenestetilbudet til personer med utviklingshemning organiseres og utvikles. Det vil settes i gang et utredningsprosjekt med hovedfokus er rettsikkerhet, brukerstyring og kvalitet. Det vises til omtale under kap. 769, post 21.
Helsedirektoratet vil i samarbeid med pasient- og brukerombudet utvikle informasjonsmateriell for å nå personer med psykisk utviklingshemming og deres familier.
Barn med nedsatt funksjonsevne og deres familier
Prosjekt Familieveiviser (2008–2010) utviklet modeller for mer helhetlige og koordinerte tjenestetilbud til barn og unge med nedsatt funksjonsevne og deres familier. Prosjektet har vært finansiert av Helse- og omsorgsdepartementet og Barne-, inkluderings- og likestillingsdepartementet.
Prosjektet har bestått av åtte delprosjekter forankret i kommuner/bydeler og helseforetak. Alle har hatt fokus på utprøving og implementering av tiltak omkring hovedansvarlig tjenesteyter, brukermedvirkning, individuell plan og samhandling som skal gi koordinerte tjenester. Det er etablert samarbeidsavtaler mellom kommuner/bydeler og helseforetak, systemansvar for individuell plan og koordinatorrollen har vært satt på dagsorden. Koordinatorrollen er sentral for å gi helhetlige og koordinerte tjenestetilbud til barn og unge.
Resultatene fra prosjektet vil bli formidlet til landets kommuner og helseforetak, og vil bli brukt i gjennomføring av samhandlingsreformen.
Helse- og omsorgsdepartementets andel av prosjekttilskuddet ble fra 2011 videreført som kompetansemidler i Kompetanseløftet 2015. Bevilgningen benyttes til formidling av informasjonsmateriell og til formidling av erfaringer og gode modeller fra prosjektet til andre kommuner/bydeler og helseforetak. Formidlingen skal vektlegge erfaringer fra samhandlingen mellom helseforetak og kommuner om barn med funksjonsnedsettelser og deres familier.
Helsehjelp uten samtykke
Kapittel 4 A i pasientrettighetsloven gir etter strenge vilkår helsepersonell adgang til å yte somatisk helsehjelp til pasienter uten samtykkekompetanse som motsetter seg helsehjelpen. Reglene skal sikre nødvendig helsehjelp til denne gruppen og forebygge tvang.
Helsedirektoratet har utviklet et omfattende opplærings- og veiledningsmateriale. Fylkesmennene driver opplæring av helsepersonell med utgangspunkt i materialet. Ettersom reglene gjelder hele helsetjenesten, er opplæringsbehovet fortsatt stort, noe saksbehandling og tilsyn i perioden 2009–2011 har vist. I tillegg har fylkesmennene som tilsynsmyndighet et økende arbeid med saksbehandling knyttet til vedtakene om helsehjelp etter pasientrettighetsloven kapittel 4 A. I 2011 har det vært ført landsdekkende tilsyn med etterlevelsen av regelverket i kommunehelsetjenesten. Bevilgningen til fylkesmennenes opplæring, veiledning, saksbehandling og tilsyn foreslås derfor videreført. Regelverket skal i 2012 evalueres med henblikk på måloppnåelse og praktisering.
Ytelser for pårørendeomsorg (Kaasa-utvalget)
Regjeringen har oppnevnt et offentlig utvalg for å se på ytelser for pårørende med særlig tunge omsorgsoppgaver. Utvalget skal se på grenser mellom offentlig og privat ansvar for denne målgruppa. Et viktig hensyn er også hvordan pårørende, både kvinner og menn, lettere skal kunne kombinere yrkesaktivitet med omsorgsarbeid. Minst ett forslag skal skisseres innenfor dagens omsorgslønnsordning. Utvalget ledes av Karen Kaasa og skal levere sin utredning i oktober.
Fritidsaktivitet med assistanse
I ny helse- og omsorgstjenestelov pålegges kommunene ansvar for å sørge for å tilby personlig assistanse, herunder støttekontakt til de som trenger det (§ 3-2). Det er viktig at tjenesten blir tilpasset individuelle behov. Etter en individuell vurdering kan det også gis stor grad av brukermedvirkning. Gjennom utviklingsprosjektet Støttekontakt, kultur og fritidsdeltakelse i perioden 2007–2010 er det etablert et nasjonalt nettsted fritidforalle.no og utarbeidet en brosjyre, Sammen med andre, Nye veier for støttekontakttjenesten. Det er etablert nettverk med kommuner og det er stor interesse for disse tiltakene.
Høgskolen i Bergen tilbyr videreutdanning i organisering og veiledning av støttekontakter, avlastere og frivillige. Høgskolen har i 2010–2011 på oppdrag fra Helsedirektoratet utarbeidet en digital opplæringspakke Fritid med mening: fritidmedmening.no.
Det vises for øvrig til omtale av tilgrensende kompetansetiltak i aktiv omsorg under Omsorgsplan 2015 og til tilskudd til kommunalt rusarbeid, jf. kap. 763, post 61.
Post 60 Kommunale kompetansetiltak
Bevilgningen går til følgende formål:
Tilskudd til kommunene, fylkeskommunene og fylkesmennene til oppfølging av Kompetanseløftet 2015.
Tilskudd til fylkesmannsembetenes utviklingsoppgaver og oppfølgingsansvar for de kommunale omsorgstjenestene. Dette skal ses i sammenheng med bevilgningen til fylkesmannsembetene over kap. 761, post 21.
Tilskudd til elektronisk samhandling i omsorgstjenestene.
Kompetanseløftet 2015
Tilskudd til Kompetanseløftet 2015 gis i 2012 over kap. 761, post 21 Spesielle driftsutgifter, kap. 761, post 60 Kompetansetiltak i kommunene, kap. 761, post 67 Tilskudd til særskilte utviklingstiltak, kap. 761, post 71 Frivillig arbeid mv., kap. 763, post 72 Kompetansesentra mv. og kap. 769, post 70 Utredningsvirksomhet. Det vises til omtale av aktivitetsendringer for 2012 i kapittelinnledningen under Omsorgsplan 2015.
Samlet foreslås det bevilget 298,8 mill. kroner til Kompetanseløftet 2015 i 2012. Dette inkluderer 79,6 mill. kroner til tilskudd til fagskoleutdanning innenfor helse- og sosialfag.
Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble Kompetanseløftet 2015 styrket med 19,5 mill. kroner, hvorav 3 mill. kroner var knyttet til demensfyrtårnsatsingen. Demens er et sentralt område i Kompetanseløftet 2015.
Kompetanseløftet 2015 har for perioden 2011–2015 fem delmål:
12 000 årsverk
Målsettingen om 12 000 nye årsverk i perioden 2008–2015 omtales nærmere i kapittelinnledningen.
Heve det formelle utdanningsnivået i omsorgstjenestene
Årsverksveksten de siste årene har i hovedsak bestått av personell med helse- og sosialfaglig utdanning. Andelen personell med helse- og sosialutdanning var i 2010 om lag 68,7 pst., som var en økning på om lag 2,3 prosentpoeng siden 2005. Veksten i andelen personell med høgskoleutdanning har vært særskilt høy.
Over 12 500 personer har mottatt tilskudd til grunnutdanning eller etter- og videreutdanning de fire første årene i planperioden. Ifølge tall fra kommunene gjennomførte om lag 869 personer i 2010, med tilskudd fra Kompetanseløftet 2015, et kvalifiseringsløp som fører til fagbrev svarende til helsefagarbeider. Dette er i hovedsak voksne som er ansatt i omsorgstjenestene. Om lag 180 personer fullførte desentralisert høgskoleutdanning i ulike helse- og sosialfag i 2010, og tiltaket vurderes som et meget godt virkemiddel for å rekruttere høgskoleutdannet personell til distriktskommuner.
Sikre bruttotilgang på om lag 4500 helsefagarbeidere per år
Tall fra Statens autorisasjonskontor for helsepersonell viser at det i 2010 ble gitt autorisasjon til om lag 3600 hjelpepleiere, omsorgsarbeidere og helsefagarbeidere. Nedgangen fra 5600 i 2008 og 4100 i 2009 ser dermed ut til å vedvare. Nedgangen skyldes i hovedsak omleggingen fra hjelpepleier- og omsorgsarbeiderutdanningene til helsearbeiderfaget fra 2006. De første helsefagarbeiderne gjennom ordinært fireårig opplæringsløp fikk sitt fagbrev våren 2010.
Rekrutteringskampanjene og rekrutteringssatsingen Bli helsefagarbeider (tidligere Aksjon helsefagarbeider) har bidratt til at søkningen til helsearbeiderfaget har økt jevnt de tre siste årene.
Ifølge tall fra kommunene gjennomførte i underkant av 900 personer, med tilskudd fra Kompetanseløftet 2015, et kvalifiseringsløp som fører til vitnemål som hjelpepleier eller fagbrev som helsefagarbeider eller omsorgsarbeider i 2010. Dette er en nedgang fra et nivå på i overkant av 1100 personer årlig de tre første årene av handlingsplanen. Personene dette gjelder er i hovedsak voksne som er ansatt i omsorgstjenestene og som ikke har fulgt et ordinært studieforløp.
Skape større faglig bredde
Tall fra Statistisk sentralbyrå viser at årsverksveksten innenfor den kommunale omsorgstjenesten de siste årene har kommet blant hjelpepleiere, omsorgsarbeidere, sykepleiere, vernepleiere, sosionomer, ergoterapeuter, barnevernspedagoger og leger/legespesialister. Antall fysioterapeuter i omsorgstjenesten viser også på ny en vekst, etter nedgang i 2004 og 2005.
I overkant av 1000 av årsverksveksten i 2010 på 2700 årsverk besto av sykepleiere, hvorav om lag 400 av årsverksveksten er knyttet til sykepleiere med videreutdanning. Det er også god rekruttering av vernepleiere med i overkant av 300 årsverk i 2010. I 2010 var det en nullvekst i antall årsverk helsefagarbeidere, hjelpepleiere og omsorgsarbeidere. Dette vil ses nærmere på i den varslede stortingsmeldingen om velferdsutdanningene.
Styrke veiledning, internopplæring og videreutdanning
Om lag to tredeler av personellet i omsorgstjenestene har fagutdanning fra videregående opplæring eller høgskole, og for disse gruppene satses det på kompetanseheving gjennom videreutdanning. Fagskoleordningen er sentral for gruppen med videregående opplæring, og viktig for å styrke kompetansen, redusere avgangen fra sektoren og bidra til rekruttering til helse- og sosialfag i videregående skole. Videreutdanningstilbud for høgskoleutdannet personell vil også styrke kompetansen og bidra til å stabilisere personellsituasjonen.
Regjeringen og KS har gjennom kvalitetsavtalen forpliktet seg til å sette i verk tiltak for å styrke ledelses- og veiledningskompetansen i helse- og omsorgstjenestene og bidra til et godt arbeidsmiljø. Vellykket kompetanseplanlegging kan medvirke til mer stabil bemanning og bedre arbeidsmiljø. Arbeidsforskningsinstituttet innledet i 2010 siste fase av arbeidsmiljøprosjektet Refleksjon, handling og mestring.
Tilskuddet til fagskoleutdanning i helse- og sosialfag ble innført med virkning fra andre halvår 2009. Fagskoleutdanning er et videreutdanningstilbud til personell med helse- og sosialutdanning fra videregående skole. I 2010 gjennomførte i underkant av 700 personer fagskoleutdanning i helse- og sosialfag med støtte over Kompetanseløftet 2015. Dette er en reduksjon på 200 fra 2009, men på om lag samme nivå som 2008. Flest deltakere har fagskoleutdanningene innenfor eldreomsorg og psykisk helsearbeid. Det forventes at antall fullførte kandidater vil øke i årene framover. Om lag 2900 personer har fullført fagskoleutdanning de fire første årene i planperioden med tilskudd fra Kompetanseløftet 2015.
I 2010 gjennomførte 1400 personer videreutdanning i høgskole, en økning på 200 fra 2009. Også på høgskolenivå hadde videreutdanning innenfor eldreomsorg og psykisk helsearbeid flest deltakere. Om lag 4500 personer har fullført videreutdanning på høgskolenivå de fire første årene i planperioden med tilskudd fra Kompetanseløftet 2015.
I regi av ledelsessatsingen Flink med folk i første rekke er det i perioden 2007–2010 rekruttert 145 kommuner. Kommunene gjennomfører lokale prosjekter som omfatter både psykisk helse- og russatsing og kompetanseplanlegging.
Helsedirektoratet innledet i 2010 et samarbeid med KS om utvikling av en opplæringspakke for ledere. Det er inngått avtale med Høgskolen i Hedmark, som samarbeider med Ressurssenter for omstilling i kommunene og Fagakademiet, om utvikling og distribusjon av opplæringspakken.
Elektronisk samhandling i omsorgstjenesten
I Nasjonal strategi for elektronisk samhandling 2008–2013 Samspill 2.0, omtalt under kap. 720, post 21, inngår en satsing på elektronisk samhandling i helse- og omsorgstjenesten i kommunene. I løpet av strategiperioden 2008–2013 skal alle kommuner ha kommet i gang med elektronisk samhandling internt, med fastlegene, med spesialisthelsetjenesten og med offentlige etater. Over 80 kommuner har gjennom kommunesatsingen forberedt seg til bruk av elektronisk meldingsutveksling med sine samhandlingsparter. Denne satsingen vil også være sentral for å nå målsettingene i samhandlingsreformen.
I 2010 ble satsingen Meldingsløftet i kommunene etablert som en forlengelse av kommunesatsingen. Dette nasjonale prosjektet har til hensikt å bidra til økt og forbedret samhandling mellom kommunale omsorgstjenester og spesialisthelsetjenesten, fastleger og helsestasjonene. Per september 2011 deltar 46 kommuner fra helseregionene Midt, Vest og Sør-Øst i prosjektet. I tillegg har flere av kommunene som deltar i prosjektet en tilknytning til andre kommuner gjennom eksisterende kommunesamarbeid, slik at antallet kommuner som jobber med å få på plass elektronisk samhandling i helse- og omsorgssektoren påvirkes i positiv retning. Kommuner i Nordland, Troms og Finnmark omfattes ikke av Meldingsløftet i kommunene, men av det tilsvarende prosjektet Funnke.
Post 61 Vertskommuner
Etter ansvarsreformen i helsevernet for psykisk utviklingshemmede, som ble gjennomført tidlig på 1990-tallet, overtok 33 kommuner ansvaret for en rekke beboere hjemmehørende i andre kommuner. Formålet med den øremerkede tilskuddsordningen er å kompensere de 33 vertskommunene for de beboere som valgte å bli boende i institusjonskommunen.
Reduksjon i det øremerkede tilskuddet som følge av frafall av beboere
En del av vertskommunene vil, pga. frafall av beboere, kunne få store endringer i inntekt fra ett år til et annet. Dette kan gi enkelte kommuner utfordringer i arbeidet med omstilling og nedbygging av tjenestetilbudet. For å sikre vertskommuner mot brå inntektsbortfall er det innført en skjermingsordning slik at ingen kommuner, ved frafall av beboere, trekkes mer enn et beløp knyttet til antallet innbyggere i kommunen i året. Skjermingsbeløpet per innbygger skal svare til beløpet som gjelder for overgangsordningen i inntektssystemet. Uttrekk av midler vil bli foretatt uavhengig av øvrige uttrekk av rammetilskuddet til kommunene (Ingar). Den delen av tilskuddsreduksjonen som den enkelte kommune ikke blir trukket pga. skjermingsordningen, hefter ved denne kommunen de påfølgende år. Ordningen med 50 pst. uttrekk for kommuner som ligger under dagens gjennomsnitt for vertskommunene samlet, videreføres. Telling og uttrekk av midler ved frafall av beboere vil bli gjennomført hvert år fram til alle beboere har falt fra og tilskuddsordningen er avviklet i sin helhet. Tilskuddet til den enkelte kommune settes ned i forhold til antall beboere som faller fra. For 2011 foreslås bevilgningen satt ned med 35,2 mill. kroner.
Post 62 Dagaktivitetstilbud
Regjeringen har et mål om å innføre en lovfestet plikt for kommunene til å tilby dagaktivitetstilbud til personer med demens når tilbudet er bygget videre ut. Målsettingen i Demensplan 2015 er at kommunene i 2015 skal kunne tilby dagaktivitetstilbud til personer med demens.
Det foreslås å bevilge 150 mill. kroner til et øremerket stimuleringstilskudd til etablering av om lag 2300 dagaktivitetsplasser i kommunene fra og med 2012. Det vil sikre om lag 5000 flere personer med demens et dagtilbud deler av uka. Nødvendig opptrapping av årsverk knyttet til de 2300 dagaktivitetsplassene er dekket innenfor veksten i frie inntekter, og er innenfor måltallet på 12 000 årsverk innen 2015.
Målgruppen for tilskuddet er hjemmeboende personer med demens. Alle kommuner som skal etablere nye dagaktivitetsplasser for personer med demens vil ha anledning til å søke om tilskuddet. Godt utbygde dagaktivitetstilbud sammen med hjemmetjenester gir samfunnsøkonomisk gevinst. I mange tilfeller vil et dagaktivitetstilbud avlaste pårørende og kan i mange tilfeller bidra til å forhindre eller utsette institusjonsinnleggelse.
Dagtilbudet skal gi et aktivitetsinnhold i tråd med Rundskriv1-5/2007 Aktiv omsorg. Hvordan tilbudene organiseres og tilrettelegges vil variere mellom by og land, kommunenes geografi, bosetning og alderssammensetning. Driften av tilbudene kan legges til et eget senter, i institusjon, grønn omsorg i tilknytning til landbruk og gårdsdrift eller i andre næringer, i eget hjem eller som ambulant tjeneste.
Antall personer med demens antas å dobles fram til 2040, fra dagens nivå på om lag 70 000 til om lag 140 000. Om lag 50 pst. av alle med demens bor i dag utenfor institusjon. En kartlegging i 2010 viser at kun 9,3 pst. av hjemmeboende med demens har et dagaktivitetstilbud å gå til. Behovet for dagtilbud vil være bestemt av antallet i målgruppen som ønsker dagtilbud. Det er grunn til å tro at ikke alle hjemmeboende personer med demens ønsker et dagaktivtetstilbud. Dersom det legges til grunn at 75 pst. ønsker et dagaktivitetstilbud, svarer dette til et behov for dagaktivitetstilbud til om lag 23 000 flere personer. Det legges til grunn at hver plass benyttes av om lag 2,5 brukere per uke. Dette vil da bety et behov for om lag 9200 plasser.
En kartlegging av dagaktivitetstilbudet i et mindre utvalg kommuner tilsier at det vil være behov for om lag 2500 årsverk. Videre vil det anslagsvis påløpe etableringskostnader, husleie, transportutgifter mv., i størrelsesorden 600 mill. kroner knyttet til 9200 nye plasser.
Kommunene må søke om tilskudd og rapportere på bruk av tilskudd i tråd med ordinært regelverk. Det foreslås at ordningen administreres av Helsedirektoratet. Det vil bli vurdert om, og i tilfelle på hvilken måte, fylkesmennene skal involveres i arbeidet.
Det settes krav til rapportering på antall plasser for å utløse tilskuddet til investeringer/øvrige etableringskostnader. I tillegg skal det rapporteres på antall brukere av dagtilbudet. Dersom tilskuddet i den enkelte kommune ikke benyttes i tråd med regelverket, vil tilskuddet ikke bli videreført.
Post 66 Brukerstyrt personlig assistanse
Formålet med tilskuddet er å bidra til rekruttering av assistenter til nye BPA-brukere og til bedre kompetanse om BPA-ordningen hos brukere, assistenter i ordningen, og i kommunens forvaltning. Tilskuddet går til dekning av utgifter til opplæring av nye arbeidsledere og assistenter, og til videre oppfølging og veiledning knyttet til alle brukere av ordningen. Tilskuddet dekker ikke kommunenes utgifter til tjenestetilbudet. I 2010 ble det innvilget 1268 søknader om tilskudd fordelt på 264 kommuner. 369 var nye søknader og 899 videreføringer. I 2011 er det innvilget knapt 300 tilskudd for nye brukere og om lag 900 videreføringstilskudd fordelt på om lag 260 kommuner.
Det vises til omtale av brukerstyrt personlig assistanse i kategoriomtalen. Fram til 2011 er det kun ytt tilskudd til nye BPA-brukere i inntil 3 år. Fra 2012 foreslås det at kommunene også kan gjøre seg nytte av tilbudet i tilknytning til brukere som har mottatt brukerstyrt personlig assistanse lengre enn tre år. Denne endringen har som mål å ivareta opplærings- og veiledningsbehov og informasjonsvirksomhet mer løpende og helhetlig, og at kommunenes saksbehandlere også skal omfattes av kompetansetiltak. Kommunene vil i 2012 fortsatt få tilskudd til rekrutterings- og opplæringskostnader ved oppstart for nye BPA-brukere. Andre- og tredjeårstilskuddet for nye brukere fases ut. I 2012 vil det fortsatt være Helsedirektoratet som administrerer tilskuddsordningen. Departementet vil komme nærmer tilbake til ev. administrative endringer av tilskuddsordningen.
Det foreslås at inntil 3 mill. kroner i en 3-årsperiode fra 2012 anvendes til videre forskning og utredninger av BPA-ordningen som oppfølging av Stortingets anmodningsvedtak.
Post 67 Utviklingstiltak
Kompetansehevende tiltak for lindrende behandling og omsorg ved livets slutt
Tilskudd til kompetansehevende tiltak for lindrende behandling og omsorg ved livets slutt skal styrke tjenestetilbudet og bidra til kompetanseutvikling i landets kommuner. Tilskuddsordningen skal prioritere prosjekter som sikrer god fagutvikling, kompetanseheving og har nasjonal overføringsverdi. Aktiviteten skal ses i sammenheng med tiltak i utviklingssentrene for sykehjem og hjemmetjenester, og forvaltes i samhandling med regionale kompetansesentra for lindrende behandling i spesialisthelsetjenesten. Nasjonal strategi for arbeid innenfor kreftomsorgen legges til grunn.
Tilskuddet skal i 2012 gå til ulike kompetansehevende tiltak på området. Tiltaket inngår i kompetanse- og rekrutteringsplanen Kompetanseløftet 2015. Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble kompetansehevende tiltak for lindrende behandling og omsorg ved livets slutt styrket med 8 mill. kroner.
Helsedirektoratet har i 2011 fått i oppdrag av Helse- og omsorgsdepartementet å utarbeide egne diagnoseuavhengige nasjonale retningslinjer for lindrende behandling spesielt knyttet til barns behov fra nyfødtperiode og gjennom hele barnealderen. Tiltenkt ferdigstillelse for dette arbeidet er satt til høsten 2012.
Utviklingssentre for sykehjem og hjemmetjenester
Det er etablert utviklingssenter for sykehjem og utviklingssenter for hjemmetjenester i alle landets fylker. Utviklingssentrene skal være pådriver for kunnskap og kvalitet i omsorgstjenestene ved å fokusere på forskning, fagutvikling og kompetanseheving. Utviklingssentrene skal tjene som modeller for andre hjemmetjenester og sykehjem i fylket, og bidra til spredning av kunnskap og faglige ferdigheter. Kommunene med utviklingssentre inngår i et felles nettverk, og er knyttet opp til de regionale sentrene for omsorgsforskning. Tiltaket inngår som en del av Kompetanseløftet 2015.
Det er utviklet en samlet strategiplan for utviklingssentrene for sykehjem og hjemmetjenester for årene 2011–2015. Som del av strategien er det opprettet en ny nettside for landets utviklingssentre. Formålet er å bidra og inspirere til kunnskap og kvalitet i omsorgstjenestene.
Det skal etableres et nasjonalt utviklingssenter for sykehjem for den samiske befolkningen.
Tre av utviklingssentrene for sykehjem er etablert som Demensfyrtårn, og har en viktig rolle knyttet til forsknings- og utviklingstiltak i Demensplan 2015. Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble satsingen på demensfyrtårnene styrket med 3 mill. kroner. For å øke kompetanse og kunnskap om demens i hjemmetjenestene, foreslås det at deler av bevilgningen går til tre utviklingssenter for hjemmetjenester i 2012.
Forebyggende hjemmebesøk hos eldre
For å sikre økt kunnskap om forebyggende arbeid innenfor eldreomsorgen, ble det ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), bevilget 5 mill. kroner til forebyggende hjemmebesøk blant eldre. Tilskuddet er benyttet til utviklingsprosjekter i regi av utviklingssentrene for sykehjem og hjemmetjenester. Sentrene skal prøve ut metodikk, samt dokumentere og spre erfaringer. Tiltaket inngår som en del av Kompetanseløftet 2015. Bevilgningen foreslås videreført i 2012.
Utvikling av samhandlingstiltak og lokalmedisinske senter
Tilskuddsordningen til Utvikling av samhandlingstiltak og lokalmedisinske senter mv. over kap. 761, post 67, er for 2011 på 131 mill. kroner. 2 mill. kroner er satt av til utvikling av felles legevaktnummer og 2 mill. kroner er tildelt KS slik at organisasjonen kan understøtte kommunene i å sette i verk reformen. For 2011 ble tildelingen av tilskudd til kommunene foretatt i to runder, om lag 106,5 mill. kroner ble fordelt i juni og om lag 26,5 mill. kroner fordeles i september. Formålet med ordningen er å stimulere til utviklingsprosjekter gjennom prosjektstøtte, ikke til å finansiere ordinær drift. Regelverket for ordningen ble gjort noe mer fleksibelt i 2011 enn i 2010 for å kunne støtte opp om utvikling av et stort spekter av lokale tiltak som skal bidra til å styrke kommunenes tilbud innen forebygging og utvikling av tjenester og samhandling mellom kommuner og mellom kommuner, helseforetak, utdanningsinstitusjoner og andre aktører. Det er størst fokus på å etablere lokalemedisinske senter og friskvernstilbud. Det har vært stor interesse, og det ble mottatt over 430 søknader, fra hele landet, på totalt 443 mill. kroner. I tillegg til samhandlingsmidlene er det også gitt tilskudd til kommuner til interkommunalt legevaktsamarbeid (kap. 61, post 62) og til utvikling av frisklivstilbud over kap. 762, post 60. Det vises for øvrig til omtale av forslag under kap. 720, post 21.
Post 71 Frivillig arbeid mv.
Det foreslås følgende flyttinger:
0,5 mill. kroner til Livsglede for eldre fra kap. 761, post 21
2,1 mill. kroner til hørselshjelpsordningen fra kap. 761, post 21
3 mill. kroner til Verdighetssenteret ved Røde Kors Sykehjem fra kap. 761, post 67
Formålet med bevilgningen er å fremme visse organisasjoners særskilte informasjons- og opplysningsvirksomhet og kontaktskapende arbeid mv.
I 2011 er det gitt tilskudd til følgende organisasjoner:
Livsglede for eldre
Ros, Rådgiving om spiseforstyrrelser
Kirkens SOS i Norge
Frelsesarmeens ettersøkelsesarbeid
Telefonkontakt for eldre og uføre
Norges Røde Kors Oppsporing
Norges Røde Kors Besøkstjeneste
Nasjonalforeningen for folkehelsen, demenslinjen
Landsforeningen for slagrammede
Norsk revmatikerforbund
Kolslinjen
Livsglede for eldre
Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble støtten til Stiftelsen Livsglede for eldre styrket med 0,5 mill. kroner. Tilskuddet skal bidra til å styrke og sikre spredning av lokallag i regi av Livsglede for eldre, og til en evaluering av livsgledesatsingen. Tiltaket inngår som en del av Kompetanseløftet 2015. Samlet foreslås en bevilgning til formålet på 2,5 mill. kroner.
Verdighetssenteret ved Bergen Røde Kors sykehjem
Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble det bevilget 3 mill. kroner til Verdighetssenteret ved Bergen Røde Kors sykehjem.
Tilskudd til Verdighetssenteret skal bidra til å sikre opplæring av frivillighetskoordinatorer og sikre spredning av prosjektet Lære, for å lære videre, et opplærings- og implementeringsprosjekt for fotfolket innen eldreomsorg, der deltakerne får kompetanse og støtte til å gjennomføre lokale opplæringsprosjekter. Tiltaket inngår som en del av Kompetanseløftet 2015. Det foreslås at bevilgningen videreføres i 2012.
Hørselshjelperordning
Hørselshemmedes Landsforbunds likemannsarbeid for høreapparatbrukere ytes tilskudd. Det vises for øvrig til omtale av tilskudd til likemannsarbeid i regi av funksjonshemmedes organisasjoner i Barne-, likestillings- og inkluderingsdepartementets budsjettproposisjon. HLFs hørselshjelpere skal samarbeide med kommunene om å veilede høreapparatbrukere. Stortinget har i statsbudsjettet for 2011 besluttet å øke finansieringen til 2,1 mill. kroner slik at hørselshjelperordningen kan etableres i alle kommuner. Det vises også til omtale av habilitering og rehabilitering til personer med sansetap under kap. 733, post 21.
Post 72 Landsbystiftelsen
Landsbystiftelsen eier og driver landsbyer (også kalt Camphill-landsbyer), som fram til 1986 var en del av helsevernet for psykisk utviklingshemmede. Formålet med bevilgningen er å bidra til drift av Landsbystiftelsens institusjoner. Landsbystiftelsen, som er inspirert av antroposofien, tilbyr et helhetlig bo- og arbeidsfellesskap for unge og voksne med særlige omsorgsbehov.
Følgende institusjoner omfattes av tilskuddsordningen:
Vidaråsen landsby, Vestfold
Hogganvik landsby, Rogaland
Jøssåsen landsby, Sør-Trøndelag
Solborg, Oppland
Vallersund Gård, Sør-Trøndelag
Kristoffertunet, Sør-Trøndelag
Tilskuddet blir stilt til rådighet for Landsbystiftelsen som fordeler midlene til institusjonene. Helsedirektoratet følger virksomheten gjennom årsmelding og årsregnskap. Helsedirektoratet følger opp virksomheten spesielt når det gjelder krav om rapportering.
Post 73 Særlige omsorgsbehov
Tilskudd til Stiftelsen Conrad Svendsen Senter
Bevilgningen går som tilskudd til Stiftelsen Conrad Svendsen Senter, som er et bo-, omsorgs-, behandlings- og rehabiliteringstilbud der avansert tegnspråk og et sosialt utviklende miljø er grunnlaget. Brukerne er voksne døve og døvblinde med ulike tilleggsvansker av medisinsk og psykologisk kompleksitet og med svært ulik språkforståelse.
Formålet med bevilgningen er å bidra til drift av en spesialisert fagavdeling ved senteret. Avdelingen utreder og behandler brukerne, gir veiledning til personalet og veiledning til brukere og personell fra andre deler av landet.
Tilskudd til Mosserød alders- og sykehjem for adventister og Jødisk bo- og seniorsenter
Formålet med bevilgningen er å bidra til drift av Mosserød alders- og sykehjem for adventister og Jødisk bo- og seniorsenter, og dermed stimulere til at kommuner velger å kjøpe plasser ved disse institusjonene. Følgende vilkår for bevilgningen foreslås videreført:
Bevilgningen skal i hovedsak nyttes til å subsidiere den kommunale kostnaden for nye beboere som enten tilhører Det mosaiske trossamfunn eller Syvendedags Adventistsamfunn.
Tilskuddet bør fortrinnsvis tilgodese personer hjemmehørende i andre kommuner enn der institusjonen ligger.
Tilskuddet skal nyttes for plass til personer som ut fra kommunens egne behovsvurderinger har behov for tilbud i aldersinstitusjon.
Subsidieringen kan ikke ha et slikt omfang at det urimelig påvirker kommunens valg av typer tiltak.
De midler som ikke kan nyttes i samsvar med punktene over, kan anvendes overfor medlemmer av trossamfunnene som ikke er faste beboere ved institusjonen. Dette kan være tilbud om dagplass, korttidsplass og hjemmebesøk mv.
Departementet viderefører samme prinsipp for forholdsmessig fordeling av tilskuddet mellom de to institusjonene. Helsedirektoratet følger institusjonenes bruk av midlene gjennom årsmelding, budsjett og regnskap.
Post 75 Andre kompetansetiltak
Bevilgningen ble i 2010 nyttet til kompetansetiltak for sjeldne medisinske tilstander og til Nasjonalt kompetansemiljø om utviklingshemning (Naku).
Kompetansetiltak for sjeldne medisinske tilstander
Bevilgningen nyttes til:
formidling av kunnskap fra kompetansemiljøer i spesialisthelsetjenesten til øvrig tjenesteapparat
tiltak for mennesker med sjeldne medisinske tilstander som ikke har et kompetansesentertilbud,
styrking av syndromdiagnostikk og
utvikling av ny kunnskap om forekomst, behov og levekår i et livsløpsperspektiv
Informasjon om diagnoser uten kompetansesentertilbud i Norge er økt bl.a. gjennom nordisk og europeisk samarbeid. Helsedirektoratets servicetelefon for sjeldne tilstander mottar henvendelser fra personer med sjeldne tilstander, pårørende og fagpersoner fra hele landet. Servicetelefonen fungerer som informasjonskanal om sjeldne tilstander, i tillegg til at det vises videre til aktuelle fagmiljøer og andre brukere. Det er utarbeidet informasjonsmateriell for minoritetsspråklige, og utviklingen av slikt informasjonsmateriell fortsetter. Servicetelefonen har til nå mottatt henvendelser om over 800 sjeldne medisinske tilstander som ikke har et kompetansesentertilbud i Norge. Flere av disse kan ha behov for et nasjonalt tilbud.
Tilbud til personer med sjeldne tilstander og styrking av syndromdiagnostikk innebærer en stor grad av internasjonalt samarbeid. Det pågår utviklingsprosjekt for å få datagrunnlag for forekomst av enkelte sjeldne tilstander og gruppenes levekår.
Aktiviteter fra 2010 videreføres i 2011. Det vises til kap. 732, post 78 om nasjonale kompetansetjenester for sjeldne og lite kjente diagnoser og funksjonshemninger.
Nasjonalt kompetansemiljø om utviklingshemning (Naku)
Naku er et statlig kompetansemiljø med nasjonale utrednings- og formidlingsoppgaver. Naku har bygd opp en kunnskapsbank som støtte til utvikling av gode tjenester og levekår for personer med utviklingshemning. Kompetansemiljøet utgir også magasinet Utvikling.
Naku koordinerer kompetansehevende fagnettverk om utviklingshemning og psykisk lidelse. I 2010 har nettverket hatt fokus på økt samhandling mellom spesialisthelsetjenesten og kommunene. Naku har fortsatt sin innsats i implementering av nettbasert undervisning og veiledning for ansatte som yter tjenester til personer med utviklingshemning.
Naku har utarbeidet en eksempelsamling som viser organisering av tjenester ut fra et helhets- og inkluderingsperspektiv på tvers av sektorer. Dette er et tiltak i det tverrdepartementale informasjons- og utviklingsprogrammet 2010–2013, om politikken for personer med utviklingshemning.
Naku har spesiell oppmerksomhet på utfordringer knyttet til tjenestetilbudet til personer med utviklingshemning og formidler aktuell kunnskap om boformer, og hvordan dette har betydning for livskvalitet, inkludering og rettsikkerhet.
Post 79 Andre tilskudd
Det vises til omtale under post 21.
Betinget tilsagn om tilskudd
Departementet garanterer for ev. inntektsbortfall ved Det nasjonale aldershjem for sjømenn i Stavern med 1 mill. kroner for inntil tre beboere som ikke har hjemstedskommune i Norge (jf. forslag til romertallsvedtak IV).
Kap. 762 Primærhelsetjeneste
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan nyttes under post 70 | 26 601 | 41 202 | 30 979 |
50 | Samisk helse | 13 200 | ||
60 | Forebyggende helsetjenester | 6 100 | 9 205 | 26 381 |
61 | Fengselshelsetjeneste | 117 233 | 122 989 | 126 800 |
62 | Øyeblikkelig hjelp, kan overføres, kan nyttes under kap. 732, post 70 og 76 | 131 000 | ||
63 | Allmennlegetjenester | 67 000 | ||
70 | Tilskudd, kan nyttes under post 21 | 33 585 | 38 897 | 28 903 |
71 | Frivillig arbeid mv. | 6 024 | 6 211 | 6 054 |
73 | Forebygging uønskede svangerskap og abort, kan overføres | 24 349 | 29 896 | 25 823 |
74 | Stiftelsen Amathea | 15 465 | 15 444 | 15 361 |
Sum kap. 0762 | 229 357 | 263 844 | 471 501 |
Følgende bevilgninger foreslås flyttet:
16,5 mill. kroner knyttet til inkluderende arbeidsliv fra post 21 til Arbeidsdepartementets kap. 605, post 70 og kap. 634, post 76
5 mill. kroner fra post 73 til post 21, til tiltak i handlingsplanen for forebygging av uønsket svangerskap og abort
13,2 mill. kroner knyttet til samisk helse fra post 70 til post 50
6,9 mill. kroner knyttet til frisklivssentraler fra kap. 719, post 60 til kap. 762, post 60
1,4 mill. kroner knyttet til Narkotikaprogram med domstolskontroll fra kap. 734, post 72 til kap. 762, post 61,
131 mill. kroner knyttet til etablering av øyeblikkelig hjelp i kommunene fra kap. 732, post 72–76, til kap. 762, post 62
1 mill. kroner omdisponeres til Sametingets arbeid med barnevern til Barne-, likestillings- og inkluderingsdepartementets kap. 854, post 21 fra kap. 762, post 70
10 mill. kroner fra kap. 761, post 67 til kap. 762, post 60, knyttet til Helsestasjons- og skolehelsetjenesten
3 mill. kroner fra kap. 761, post 67 til kap. 762, post 70, til forskning knyttet til primærhelsetjenesten
17 mill. kroner foreslås omdisponert fra kap. 761, post 67 til kap. 762, post 63 knyttet til kompetansekrav legevakt.
Forebyggende arbeid
Forebyggende arbeid skal bidra til bedre helse i befolkningen, redusere sosiale helseforskjeller, forebygge sykdom og sykdomsutvikling, begrense unødvendige innleggelser i sykehus og til at befolkningen opprettholder funksjonsnivå og livskvalitet lengst mulig.
St.meld. nr. 47 (2008–2009), Samhandlingsreformen, beskrev et utfordringsbilde med en aldrende befolkning og flere med kroniske sykdommer som vil trenge behandling i spesialisthelsetjenesten. For å møte disse utfordringene legger reformen vekt på en sterkere satsing på forebygging som en viktig del av en ny framtidig kommunerolle. En større andel av den framtidige veksten i helsesektoren skal skje i forebyggende kommunale tjenester. Kommunenes frie inntekter ble styrket med 230 mill. kroner i 2010 til satsing på forebygging i kommunene. Disse ble videreført i 2011 og foreslås også videreført i 2012.
Videre foreslås det for 2012 en styrking på 10 mill. kroner til Helsestasjons- og skolehelsetjeneste i kommunene. Tilskudd skal gis til kommuner som ønsker å styrke disse tjenestene som en del av en satsing på det forebyggende arbeidet.
Flere kommunale tjenester er i en gunstig posisjon for å kunne identifisere tidlig både risikofaktorer og helseproblemer og dermed kunne intervenere overfor disse problemene slik at de ikke utvikler seg til mer alvorlige lidelser. Dette kan være adferdsproblemer blant barn og unge eller begynnende sykdom hos voksne. Viktige tjenester er helsestasjonstjenesten, skolehelsetjenesten, fastlegetjenester, samt frisklivssentraler for oppfølging av personer med livsstilsutfordringer. Hjemmetjenesten spiller en viktig forebyggende rolle ved å sette i verk og følge opp f.eks. fall- og ulykkesforebyggende tiltak.
I tillegg besitter de kommunale helsetjenestene sentral kompetanse for utformingen av den overordnede folkehelsepolitikken i kommunen.
Jo tidligere et problem oppdages og adresseres, jo større er mulighetene for at alvorlig sykdom forhindres. Tidlig intervensjon og forebyggende arbeid innenfor tjenestene er ofte ikke blitt prioritert godt nok. Det er viktig at kommuner systematiserer sitt forebyggende arbeid. Dette gjelder både for en overordnet folkehelsepolitikk rettet mot andre påvirkningsfaktorer som f.eks. miljøforhold, samt de forebyggende tiltakene som gjøres innenfor helsetjenestene. Arbeidet med å oppdage og gi tilbud til personer med livsstilsutfordringer må systematiseres slik at det ikke blir avhengig av enkeltpersoner. Utformingen av regjeringens satsing på forebyggende helsetjenester i kommunene skjer i dialog med KS og kommunesektoren.
For å oppnå målsetningene i samhandlingsreformen kreves en sterkere organisatorisk forankring av det forebyggende arbeidet i kommunene. Det er også behov for en mer kunnskapsbasert og systematisk innsats.
Regjeringen vil legge til rette for at en større andel av forventet vekst i helse- og omsorgstjenestens samlede bevilgning skal komme i form av frie inntekter til kommunene. Kommunene får et medfinansieringsansvar for innleggelser i spesialisthelsetjenesten fra 2012. Dette er et viktig insitament for kommunene til å satse sterkere på forebygging generelt og på forebygging av livsstilssykdommer hos risikogrupper.
En sterkere innsats på forebyggende tjenester må tilpasses lokale behov. Det kan være hensiktsmessig å starte innsatsen på noen få områder der det kan forventes raske resultater. Tiltak for å forebygge ulykker kan bidra til å redusere sykehusinnleggelser mens etablering av frisklivstilbud kan forebygge livsstilssykdommer hos risikogrupper og motvirke utvikling av mer alvorlige og behandlingskrevende tilstander. Forebyggende tiltak rettet mot eldre har i mange kommuner vist seg å gi rask effekt.
Regjeringen har fulgt opp samhandlingsreformen og satsingen på forebygging gjennom Nasjonal helse- og omsorgsplan, samt ny lov om kommunale helse- og omsorgstjenester og ny folkehelselov. Kommunenes innsats blir understøttet fra statlig hold gjennom råd og veiledning, dokumentasjon av effektive tiltak, statistikk om helseforhold, regelverksendringer mv.
Helsestasjon og skolehelsetjenesten
Helsestasjonstjenesten og skolehelsetjenesten er et tilbud til gravide og til barn og unge mellom 0 og 20 år. Tjenesten skal fremme psykisk og fysisk helse, gode sosiale og miljømessige forhold, samt forebygge sykdommer og skader. Tilbudet skal omfatte helseundersøkelser, vaksinering, rådgiving, veiledning, opplysningsvirksomhet og forebyggende psykososialt arbeid. Tjenesten har særlig oppmerksomhet rettet mot gravide, barn og unge med spesielle behov, samt sårbare og utsatte grupper. Helsestasjonene har nesten 100 pst. dekningsgrad blant gravide og småbarn.
Det foreslås for 2012 en styrking på 10 mill. kroner av tilskudd til skolehelsetjeneste i kommunene, jf. omtale under kap. 762, post 60 nedenfor. Det foreslås også endringer i tilskuddsordningen. Helsedirektoratet ga i 2010 ut en utviklingsstrategi for helsestasjons- og skolehelsetjenesten hvor de foreslår ulike tiltak for å styrke tjenestene. Helse- og omsorgsdepartementet vil følge opp strategien på egnet måte.
Helsedirektoratet ga i 2011 ut nye nasjonale faglige retningslinjer for veiing og måling i helsestasjons- og skolehelsetjenesten.
Svangerskaps- og barselomsorg mv.
Svangerskaps- og barselomsorg ytes av leger, jordmødre og helsesøstre. Kommunene er forpliktet til å tilby svangerskapskontroller/-omsorg i tilknytning til helsestasjon. Det går fram av Helsedirektoratets retningslinjer for svangerskapsomsorgen 2005 at omsorg til kvinner med normale svangerskap bør gis av jordmor eller allmennlege, eller gjennom et samarbeid mellom allmennlege og jordmor.
Jordmortjenesten
Formålet med jordmortjenesten i kommunen er å styrke svangerskaps- og barselomsorgen slik at gravide kvinner og deres familie får en helhetlig omsorg før, under og etter fødselen. En del kommuner har inngått interkommunalt samarbeid om jordmortjenesten, og en del kommuner samarbeider med helseforetakene. Ny kommunal helse- og omsorgstjenestelov innebærer en videreføring av gjeldende rett. Lovutkastet drøfter og tydeliggjør behovet for å styrke det kommunale tilbudet til gravide og barselfamilier. Brukerne etterspør stadig oftere jordmor i svangerskapsomsorgen.
Antallet jordmorårsverk i helsestasjons- og skolehelsetjenesten var 267 i 2010 (SSB Årsverk i kommunehelsetjenesten). I tillegg er enkelte jordmødre ansatt hos allmennleger og noen få driver privat virksomhet i kommunen. Det er i dag gjennomsnittlig 0,6 jordmorårsverk per kommune.
Jordmødre jobber både i kommunehelsetjenesten og spesialisthelsetjenesten. I den nye kommunale helse- og omsorgstjenesteloven er krav til inngåelse av lokale samarbeidsavtaler mellom kommuner og helseforetak. Avtalene skal som et minimum bl.a. omfatte samarbeid om jordmortjenester og samarbeid om forebygging.
De siste tiårene er barseltiden i sykehus redusert til 2–3 dager for kvinner som har født ukomplisert. Det innebærer at kvinner i en del tilfeller reiser hjem før ammingen er kommet godt i gang. Tidlig utskrivning kan gi økt behov for oppfølging av mor og barn etter utskrivning fra sykehus.
Statens helsetilsyn gjennomførte i 2010 tilsyn med barselomsorgen. Funnene tyder på at barseloppfølgingen i kommunene foreløpig ikke er godt nok tilpasset tidligere utskrivning fra fødeinstitusjonene. På landsbasis er det store variasjoner i innhold og kvalitet på omsorgen. Det finnes i dag ikke faglige retningslinjer for barselomsorgen. Helsedirektoratet har fått i oppdrag å utarbeide/oppdatere nasjonale faglige retningslinjer for svangerskaps-, fødsels- og barselomsorg inkludert hjemmefødsler. Det skal legges særlig vekt på tiltak for å sikre helhet og kontinuitet for grupper med påvist risiko og spesielle behov. Det vises til omtale av faglige retningslinjer under kap. 781, post 21.
Helsedirektoratet lanserte høsten 2010 en nettside med tilrettelagt informasjon til gravide, fødende, ammende og deres partnere. Informasjonen inkluderes i helseportalen helsenorge.no fra 2011.
Det ble våren 2011 fremmet et forslag for Stortinget om styrking av kommunal jordmortjeneste, Dokument 8: 121 S (2010–2011), jf. Innst. 407 S (2010–2011). Departementet vil på denne bakgrunn gjennomgå takstsystemet for jordmødre og vurdere dette ut fra formålet og ev. i sammenheng med tilsvarende systemer for andre yrkesgrupper. Departementet vil også følge opp de regionale planene for svangerskaps-, fødsels- og barselomsorgen der det er viktig at alle tre fasene får nødvendig oppmerksomhet. Dette inkluderer følgetjenesten som regionale helseforetak har ansvar for fra 1. januar 2010. Det vises til omtale under kap. 732, kap. 781, post 21 og kap. 2755, post 72.
Allmennlegetjenesten inkludert fastlegeordningen
Målet for allmennlegetjenesten er å sikre innbyggerne nødvendig tilgang på allmennmedisinske tjenester av god kvalitet til rett tid. Allmennmedisinen preges av en helhetlig tilnærming til pasienten basert på bred medisinsk kompetanse og kontinuitet i lege-pasientforholdet. Tjenesten omfatter både diagnostikk, behandling og ev. henvisning til andre, innen både somatikk, psykisk helse og rus. Det er videre et mål å sikre nødvendig bistand til opplæring i individrettet forebyggende aktivitet.
Allmennlegetjenesten i kommunene omfatter fastlegeordningen, legevakt og andre allmennlegeoppgaver, f.eks. i sykehjem og helsestasjon. Det ble utført om lag 13,4 mill. konsultasjoner hos allmennlege og om lag 1,1 mill. konsultasjoner på legevakt i 2010.
Kommunene har ansvar for å sikre nødvendig kapasitet og god kvalitet i allmennlegetjenesten.
Per juni 2011 er 94,5 pst. av fastlegepraksisene basert på selvstendig næringsdrift, mens 5,5 pst. er fastlønte. Ved innføringen av fastlegeordningen var 10,2 pst. av praksisene fastlønte. Stadig flere fastleger arbeider i grupper med flere leger. Rundt 10 pst. av fastlegene antas i dag å arbeide alene, mot 18 pst. før innføringen av fastlegeordningen. 8,7 pst. av fastlegepraksisene er del av en fellesliste, det vil si at de har et felles ansvar for listepopulasjonen.
Ved innføringen av fastlegeordningen var 28,8 pst. av fastlegene kvinner. Andelen kvinnelige fastleger er gradvis økt til 36,0 pst. per juni 2011. Av økningen i antall fastleger fra utgangen av 2002 til utgangen av juni 2011 utgjorde kvinnelige leger 88,9 pst. (Helsedirektoratet).
Refusjoner til allmennlegehjelp er omtalt under programområde 30, kap. 2755, post 70.
En rapport fra Nav (2007) basert på legekontakter fra fastleger og legevakt i kommunehelsetjenesten som gir rett til refusjon fra folketrygden, viste at innbyggerne i gjennomsnitt hadde 2,5 konsultasjoner hos fastlege i 2006 (kvinner 2,9 og menn 2,1). De hyppigst brukte hoveddiagnosene i fastlegevirksomhet var ifølge rapporten knyttet til muskel- og skjelettsystemet (18,8 pst.), hjerte-/karsystemet (13,8 pst.), luftveier (13 pst.) og psykiske forhold (9,8 pst.).
Konsultasjonshyppigheten hos fastlege er noe høyere i østlige og sørlige fylker enn i Midt-Norge og Nord-Norge, mens konsultasjonshyppigheten for legevakt er høyest i Midt-Norge og Nord-Norge.
Legevakt
Kommunen skal ha et system som sikrer ivaretakelse av øyeblikkelig hjelp hele døgnet, bl.a. gjennom legevakt og heldøgns medisinsk akuttberedskap. Kommunen kan gjennom fastlegeavtalen tilplikte den enkelte fastlege deltakelse i organisert legevaktordning utenfor kontortid og i kommunens organiserte øyeblikkelig hjelptjeneste i kontortid, herunder tilgjengelighet i helseradionettet og ivaretakelse av utrykningsplikten (fastlegeforskriften § 12 c). Den enkelte fastlege har i tillegg ansvar for å yte øyeblikkelig hjelp til innbyggere på sin liste innenfor den åpningstid som er avtalt med kommunen (jf. Rammeavtalen mellom KS og Legeforeningen punkt 10.1).
De fleste kommuner deltar i et interkommunalt legevaktsamarbeid. Til sammen er det 220 legevaktdistrikter, hvorav 118 interkommunale. Nasjonalt kompetansesenter for legevaktmedisin har på oppdrag fra Helsedirektoratet utarbeidet forslag til Nasjonal handlingsplan for legevakt (2009). Helsedirektoratet har på oppdrag fra departementet kommet med en vurdering av hvilke forslag som bør prioriteres (rapport juni 2010).
Departementet har satt i gang et arbeid med å styrke kompetanse og kvalitet i kommunal legevakttjeneste. Det er vedtatt å stille krav til minimumskompetanse for å kunne ha legevakt alene (jf. omtale under kap. 762, post 63) og å innføre et felles nasjonalt telefonnummer til kommunale legevaktsentraler. For nærmere omtale av etablering av sistnevnte vises til kap. 720, post 21.
I samtlige fylker er det opprettet minst ett overgrepsmottak. Av til sammen 23 mottak er 15 mottak opprettet i tilknytning til kommunale/interkommunale legevaktsentraler, mens 8 er tilknyttet sykehus/gynekologiske avdelinger. Overgrepsmottakene skal gi akutt hjelp til personer utsatt for vold i nære relasjoner og/eller seksuelle overgrep. Overgrepsmottak er i dag ikke en lovpålagt tjeneste. Som det framgår av Prop. 91 L (2010–2011) om kommunale helse- og omsorgstjenester mv., er det behov for en nærmere vurdering av ansvarsforhold knyttet til overgrepsmottak og de funksjoner det er formålstjenelig at overgrepsmottakene ivaretar. Det er vesentlig å få et godt fundament for videreutvikling av denne tjenesten. Departementet vil høsten 2011 sette i gang et arbeid med tydeliggjøring av ansvarsforhold når det gjelder organisering og finansiering av overgrepsmottak. Det vises for øvrig til omtale i kap. 764, post 73.
Utvikling av allmennlegetjenesten
I St.meld. nr. 47 (2008–2009), Samhandlingsreformen, legges det opp til en styrking av allmennlegetjenesten. Dette er av avgjørende betydning for å oppnå ønsket effekt av reformen. Fastlegeforskriften skal revideres. Det vil bli vurdert å presisere innholdet i fastlegenes listeansvar og å innføre nasjonale kvalitets- og funksjonskrav med tilhørende rapporteringskrav. Formålet er at fastlegene skal ta et mer helhetlig ansvar for tjenestene til innbyggerne på sine lister og være mer proaktive i sin oppfølging. Fastlegene skal også få en tydeligere rolle i det individrettete forebyggende arbeidet overfor innbyggere på sin liste. Fastlegens kompetanse knyttet til å ivareta behovet for allmennlegetjenester til mennesker med psykiske lidelser og/eller rusproblemer skal videreutvikles og styrkes.
Departementet arbeider med å gjennomgå fastlegeforskriften. Høringsnotat om ny fastlegeforskrift planlegges sendt ut i løpet av høsten 2011. Departementet vil også gjennomgå finansieringssystemet for de kommunale legetjenestene i forbindelse med arbeidet med forskriften.
Dette er omtalt i hhv. Prop. 91 L (2010–2011) Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven), jf. Innst. 424 L (2010–2011) og Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan (2011–2015).
Øyeblikkelig hjelp
I Prop. 91 L (2010–2011) ble det foreslått plikt for kommunene til å sørge for tilbud om døgnopphold for personer med behov for øyeblikkelig hjelp fra kommunens helse- og omsorgstjeneste. Lovbestemmelsen trer først i kraft når innfasingsperioden er gjennomført. Det tas sikte på ikrafttredelse 1. januar 2016. Regionale helseforetak og kommunene er sammen ansvarlig for å bygge opp tilbud. Kommunene skal ha stor frihet til selv å organisere sine tjenester. Et kommunalt døgntilbud om øyeblikkelig hjelp vil kunne bli organisert på ulike måter med bakgrunn i lokale forhold, som bl.a. befolkningsstørrelse og befolkningstetthet.
Driftskostnadene fullfinansieres ved at midler overføres gradvis fra regionale helseforetak, kap. 732, post 72 til 76, til kap. 762, ny post 62 Øyeblikkelig hjelp, i perioden 2012 til 2015. Dette innebærer at 50 pst. av midlene overføres fra bevilgningene til regionale helseforetak til kommunene gjennom øremerkede tilskudd basert på søknader, og at 50 pst. tilføres konkrete prosjekter gjennom krav om direkte bidrag fra regionale helseforetak til kommunene. Det er lagt til grunn et anslag i 2015 på om lag 240 000 liggedøgn og en liggedøgnkostnad på 4330 kroner inkludert kapitalkostnader. Kommunene vil kunne søke om investeringstilskudd gjennom investeringsordningen til heldøgns omsorgsplasser, basert på de kriteriene som gjelder for ordningen.
Ved ikrafttredelse tas det sikte på å innlemme 1 048 mill. kroner i inntektssystemet for kommunene. Samlet ramme for tildeling både fra øremerket tilskuddsordning og direkte bidrag fra regionale helseforetak vil i 2012 være 262 mill. kroner. I tillegg dekkes 6 mill. kroner til legetjenester over folketrygden.
Legedekningen i kommunene
Den samlede årsverksinnsatsen i allmennlegetjenesten utgjorde 4748 årsverk i 2010, dvs. en økning på 111 årsverk fra 2009 (2,4 pst.). Fra 2002 til 2010 økte antall årsverk i allmennlegetjenesten med til sammen 597 årsverk (14,4 pst.) fra 4151. Til sammenlikning økte antall legeårsverk i spesialisthelsetjenesten med om lag 33 pst. fra 9 300 til 12 323 årsverk i samme periode (SSB).
Ved utgangen av andre kvartal 2011 var det registrert 4186 fastlegepraksiser i kommunene (4162 fastleger). Dette er en økning på 458 fra utgangen av 2002. Av totalt 4245 fastlegehjemler var 59 ikke besatt. 0,8 pst. av befolkningen (39 782 innbyggere) sto på lister knyttet til disse hjemlene. Flertallet av disse listene er betjent av vikarer, men ofte korttidsvikarer. I noen områder av landet er det fortsatt betydelige stabilitetsutfordringer i allmennlegetjenesten. Utfordringene har vært størst i de fire nordligste fylkene, på nord-vestlandet og i enkelte innlandsområder. Per 30. juni 2011 var andelen ledige hjemler størst i Nordland og Finnmark (hhv. 6,6 og 7,0 pst.). Legedekningen i Sogn og Fjordane er betydelig bedret de senere år. Rundt 1,5 pst. av innbyggerne bytter hvert kvartal fastlege etter eget ønske.
Forskning og kunnskapsoppbygging
Et endret sykdomsbilde i befolkningen er blant utfordringene som skisseres i samhandlingsmeldingen. Stadig flere lever med kreft, hjerte-kar-sykdommer og kroniske sykdommer og/eller livsstilssykdommer som kols, diabetes, kostholdsrelaterte sykdommer, psykiske lidelser og rusavhengighet. Dette er samtidig ofte brukere som har spesielt store behov for omfattende og sammenhengende tilbud over tid. Sett i forhold til primærhelsetjenestenes omfang og kunnskapsbehov drives det i dag for lite forskning på og innen disse tjenestene. Det er en ubalanse i forhold til forskningsaktiviteten i spesialisthelsetjenesten, der forskning i flere år har vært en lovpålagt tjeneste med en betydelig tilførsel av ressurser (over 400 mill. kroner årlig). I tillegg skjer mye av den kliniske forskningen innenfor en sykehuskontekst på selekterte pasientgrupper, med begrenset overføringsverdi til primærhelsetjenesten. Med Prop. 91 L (2010–2011) har kommunene fått en plikt til å medvirke til forskning. For å møte nye kunnskapsbehov er det behov for forskning på primærhelsetjenester innenfor flere fagfelt. Flere pasienter og pasientgrupper er avhengige av flerfaglige tilnærminger og samhandling mellom tjenestenivåer. Gode behandlingsforløp har betydning for både fysisk og mental helse.
Fysioterapitjenesten
Kommunene skal, etter ny lov om kommunale helse- og omsorgstjenester, sørge for nødvendig helsetjeneste til befolkningen. Det omfatter forebyggende arbeid, behandlende og rehabiliterende tiltak. Fysioterapeuters tjenester kan forebygge sykdom og fremme god helse. Tjenestene ytes på helsestasjon, i skolehelsetjenesten, ved frisklivssentraler og i kommunen for øvrig. I tillegg yter fysioterapeuter en viktig del av habiliterings- og rehabiliteringstilbudet i kommunene til funksjonshemmede i alle aldersgrupper. Mange kommuner har organisert fysioterapitjenester etter brukergruppenes alder og funksjonsnivå. Privatpraktiserende fysioterapeuter med kommunal driftsavtale arbeider med alle aldersgrupper, men primært med den voksne, yrkesaktive befolkningen samt pensjonister.
Kommunenes kostnader til fysioterapi er knyttet til lønn til ansatte og driftstilskudd til fysioterapeuter med driftsavtale. For fysioterapeuter i ansettelsesforhold får kommunen et fastlønnstilskudd, jf. omtale under kap. 2755, post 62. Tilskuddet gis i stedet for stykkprisrefusjon. Fastlønnstilskuddet utgjorde i 2010 til sammen 235 mill. kroner. Folketrygden refunder hele eller deler av pasientenes kostnader til fysioterapi, hvis fysioterapeuten har driftsavtale med kommunen. I 2010 refunderte trygden 1 615 mill. kroner til fysioterapibehandling. Det vises til omtale under programområde 30, Stønad ved helsetjenester.
Kommunene definerer behovet for kapasitet i fysioterapitjenesten. Som utgangspunkt skal det inngås 100 pst. driftsavtalehjemmel dersom praksisen skal drives på heltid. Kommunene skal bare utlyse deltidshjemler med minimum 40 pst når dette samsvarer med det reelle tjenestebehovet. Fysioterapeuter med driftsavtale med kommunen kan ikke kreve egenandeler eller andre honorar utover det som er fastsatt av staten. Økte egenandeler under henvisning til redusert hjemmel o.l. er å anse som mislighold av driftsavtalen med kommunen.
Utvikling av fysioterapitjenesten
Den kommunale fysioterapitjenesten utgjorde i 2010 totalt 4 292 fysioterapiårsverk. Dette er en økning på 1,8 pst. fra 2009. Økningen var innenfor begge tilknytningsformer, det vil si fastlønte fysioterapeuter og selvstendige næringsdrivende fysioterapeuter med driftsavtale med kommunen. Selv om antall årsverk fysioterapeuter har økt fra 2009 til 2010, holder måltallet for fysioterapeuter per 10 000 innbyggere seg uendret på 8,7. Dette tyder på at veksten i fysioterapiårsverk holder følge med befolkningsøkningen i landet. Etter en nedgang fra 2008 til 2009 er det særskilt en økning i fysioterapiårsverk innenfor diagnose, behandling og rehabilitering. Ressursinnsatsen innen helsestasjon og skolehelsetjeneste er stabil og innenfor rehabilitering av voksne funksjonshemmede og eldre er den økt. Statistikk over årsverksutviklingen er hentet fra Kostra. Det er knyttet en viss usikkerhet til denne registreringen fordi det er manglende rapportering fra en del små kommuner på fysioterapiområdet. Kommunenes oppsplitting av driftstilskudd i små enheter med forutsetning om fulltidsarbeid har tidligere bidratt til økt aktivitet i tjenesten. Kostra-rapporteringen viser at av i alt 3428 avtalehjemler i 2010 er 1593 (46,5 pst.) fulltidshjemler. De øvrige hjemlene er deltidshjemler. 41 pst. av avtalehjemlene er i størrelsesorden 2/5 til 5/5 hjemmel og 12,5 pst. i størrelsesorden 1/5 til 2/5 hjemmel. Sammenliknet med 2009 viser dette at det går mot større samsvar mellom faktisk arbeidsvolum og hjemmelsstørrelse, noe som er en ønsket utvikling. Det er særlig små kommuner som opererer med de minste deltidshjemlene mellom 20 og 40 pst. Departementet følger denne utviklingen nøye. Trygdens utgifter til fysioterapi viser en reduksjon for 2010 og 1. kvartal 2011, jf. omtale på kap. 2755, post 71 på programområde 30.
Mange avtalefysioterapeuter arbeider langt utover sine driftsavtaler med kommunen. For å gi større samsvar mellom oppgaveansvar og finansieringsansvar for kommunene, ble det 1. juli 2009, startet en omlegging av finansieringen av den avtalebaserte fysioterapitjenesten. Omleggingen foretas i de årlige honorartarifforhandlingene. Departementet vurderer ytterligere tiltak for å nå målene med omleggingen. Det ble ikke foretatt videre omlegging under honorartarifforhandlingene våren 2011. Det vises til nærmere omtale under programområde 30.
En arbeidsgruppe har i 2010 gjennomgått takstsystemet for fysioterapeuter i kommunehelsetjenesten. Formålet med arbeidet var å foreslå et forenklet og mer framtidsrettet takstsystem, som også støtter opp om de sentrale prinsippene i St.meld. nr. 47 (2008–2009), Samhandlingsreformen, og som skal bidra til god kvalitet i tjenesten. Arbeidsgruppen la fram sin rapport i februar 2011. I honorartarifforhandlingene 2011 ble enkelte forenklinger av takstsystemet foretatt.
For å få større samsvar mellom faktisk arbeidsvolum og størrelsen på driftsavtalene for avtalefysioterapeuter, i tråd med statlige føringer, ønsker nå noen kommuner å øke avtalevolumet i inngåtte deltidsavtaler. Det har vært usikkert hvorvidt kommunen kan oppjustere en eksisterende avtalehjemmel uten å måtte utlyse ledige timer eksternt. Departementet har foreslått en ny forskrift som gir kommunene anledning til å oppjustere eksiterende deltidshjemler ved internt utlysning av ledige timer. Det tas sikte på å innføre denne forskriften fra 1. januar 2012.
Helsetjenester til samisk befolkning
Det bor om lag 80 000 samer i Norge. Helsetilstanden til den samiske befolkning er i stor grad lik majoritetsbefolkningens. Hovedutfordringen for helsetjenesten er knyttet til kommunikasjon, da de kulturelle og språklige ulikhetene kan være store. Samer som urfolk har gjennom lovverket særskilte rettigheter. Samer har bl.a. utvidet rett til bruk av samisk språk i helse- og omsorgstjenesten etter sameloven § 3-5. Samiskspråklige i kommuner som er innlemmet i forvaltningsområdet for samisk språk har rett til å bli betjent på samisk. I dag er 10 kommuner innlemmet i forvaltningsområdet for samisk språk. Den tidligere utarbeidede handlingsplanen for helse- og sosialtjenesten til den samiske befolkning Mangfold og likeverd 2002–2005. Denne handlingsplanen legges i stor grad fortsatt til grunn for politikkutformingen på det samiske helseområdet.
Helsetjenester til innsatte i fengsler
Innsatte har samme rett til helsetjenester som befolkningen for øvrig. Vertskommuner for fengsler har ansvar for primærhelsetjenester til innsatte og mottar midler for å yte slike tjenester, jf. omtale under kap. 762, post 61. Fylkeskommuner med fengsler skal yte tannhelsetjenester og regionale helseforetak har ansvar for å tilby spesialisthelsetjenester til innsatte.
Sammenliknet med befolkningen for øvrig er det en betydelig høyere andel innsatte med psykiske lidelser og alvorlig rusmiddelproblematikk. I de største fengslene har regionale helseforetak etablert egne avdelinger som tilbyr tjenester innen det psykiske helsevernet. I tillegg er det inngått en rekke avtaler mellom Kriminalomsorgen og det psykiske helsevernet for å tilrettelegge for at innsatte skal kunne få tilgang på den hjelp de har rett til og behov for. Videre er det etablert 14 rusmestringsenheter i 13 fengsler for innsatte med rusmiddelproblemer. Det vises til omtale på kap. 734, post 72. Det er etablert samarbeid mellom Nav-kontorer og flere av de største fengslene.
Helsedirektoratet arbeider med å revidere veilederen for helsetjenestetilbud til innsatte i fengsel. Det tas sikte på at veilederen vil bli gjort gjeldende fra årsskiftet 2011/2012. Justisdepartementet, Helse- og omsorgsdepartementet og Helsedirektoratet har i samarbeid startet arbeidet med å ferdigstille et eget rundskriv og en egen håndbok for rusmestringsenhetene.
Post 21 Spesielle driftsutgifter
Midlene på denne posten kan nyttes under post 70. Det vises til nærmere omtale under post 70 Tilskudd.
Det foreslås å flytte 5 mill. kroner fra post 73 til post 21. Flyttingen gjelder tiltak i handlingsplanen for forebygging av uønsket svangerskap og abort, jf. omtale under post 73.
Helsedirektoratet og Arbeids- og velferdsdirektoratet har i samarbeid utviklet faglige veiledere til bruk i sykemeldingsarbeidet og et opplegg for obligatorisk opplæring av sykemeldere. I Prop. 1 S (2010–2011) ble det flyttet til sammen 16,5 mill. kroner fra Arbeidsdepartementet til Helse- og omsorgsdepartementet knyttet til Helsedirektoratets arbeid. Det foreslås at disse pengene flyttes tilbake til Arbeidsdepartementet. Sykemelders rolle i å bidra til å nå målene i avtalen om inkluderende arbeidsliv vil være i endring over tid, og både veiledere og den obligatoriske opplæringen vil kreve jevnlige oppdateringer og forbedringer. Ansvaret for dette legges til Helsedirektoratet. Det vises til omtale under kap. 720, post 01.
Samhandling i plan
Som ledd i å styrke kapasitet og kompetanse for kommunal og regional planlegging ble det gjennom Prop. 1 S (2010–2011) vedtatt å utvikle et opplæringsprogram, Samhandling i plan, i samarbeid med relevante fagmiljøer, regionale helseforetak, fylkeskommunene og fylkesmennene. Opplæringsprogrammet skal bidra til å styrke kommunenes kompetanse knyttet til innfasingen av samhandlingsreformen. Sekretariatet for etter- og videreutdanning i samfunnsplanlegging har lang erfaring med å gjennomføre Samplan, kurs/studium i samfunnsplanlegging. Sekretariatet har i 2011, på oppdrag fra Helsedirektoratet, startet utvikling av en kurspakke. Det tas sikte på at opplæringsprogrammet vil være i gang i 2012. Det ble bevilget 10 mill. kroner til formålet i 2011, og dette forslås videreført i 2012.
Post 50 Samisk helse
Midlene for tilskudd til ulike aktiviteter knyttet til helsetjenester til den samiske befolkning foreslås flyttet totalt 13,2 mill. kroner fra kap. 762, post 70 til post 50.
Formålet med tilskuddsordningen er å bidra til likeverdige helsetjenester til den samiske befolkning. Formålet er også å bidra til at slike tjenester er kunnskapsbaserte. Bevilgningen dekker primært tilskudd til Sametinget og Senter for samisk helseforskning. Sametinget rapporterer gjennom sin årsmelding, som behandles i årlig stortingsmelding. Forskningssenteret har begynt planleggingen av en oppfølging av Saminor-studien som ble gjennomført 2003–2004, og arbeider bl.a. med et prosjekt som skal dokumentere krigserfaringene i samiske områder. Det er også gitt flere andre tilskudd til ulike prosjekter. Tilskuddene foreslås videreført med 13,2 mill. kroner i 2012.
Helsedirektoratet arbeider for å fremme samisk språk og kulturkompetanse gjennom rådgivning og nettverksvirksomhet mot kommuner, helseforetak, fylkesmenn, utdanningsinstitusjoner og andre aktører med en rolle i helsetjenesten. Departementet har overfor Sametinget vurdert hvordan tilskuddet som tildeles til helse- og sosialformål bedre kan tilpasses hhv. Helse- og omsorgsdepartementets og Barne-, likestillings- og inkluderingsdepartementets faglige ansvarsområder. Dette har resultert i at Helse- og omsorgsdepartementet i samråd med Barne-, likestillings- og inkluderingsdepartementet har besluttet å overføre 1 mill. kroner fra Helse- og omsorgsdepartementets budsjett kap. 762, post 70 til Barne-, likestillings- og inkluderingsdepartementets budsjett kap. 854, post 21 for budsjett 2012. Dette gjøres da disse midlene i dag benyttes til barnevern og familievern. Helse- og omsorgsdepartementets tilskudd vil framover forbeholdes tjenester under departementets ansvarsområde. Det vises for øvrig til Fornyings-, administrasjons- og kirkedepartementets vedlegg til statsbudsjettet som omhandler bevilgninger til samiske formål.
Post 60 Forebyggende helsetjenester
Bevilgningen dekker tilskudd til helsestasjons- og skolehelsetjenesten og til etablering av frisklivssentraler.
Det foreslås å flytte tilskudd til etablering av frisklivssentraler på 6,9 mill. kroner fra kap. 719, post 60. Flyttingene er knyttet til endringer i Helse- og omsorgsdepartementets organisering. Det foreslås omdisponert 10 mill. kroner fra kap. 761, post 67 til helsestasjons- og skolehelsetjenesten. Det foreslås også endringer i tilskuddsordningen i form av at alle kommuner kan søke og at tilskuddet skal kunne gå til styrking av både helsestasjons- og skolehelsetjenesten. Tilskuddet skal tildeles kommuner hvor styrking av og satsing på helsestasjons- og skolehelsetjenesten er en del av en helhetlig satsing på forebygging i kommunen, jf. intensjonene i samhandlingsreformen og styrkingen av kommunenes frie inntekter fra 2010. Helsestasjons- og skolehelsetjenesten har i tillegg til sitt individrettede arbeid, også et miljørettet fokus. Det er derfor ønskelig at kommuner styrker disse tjenestene som en del av det overordnede folkehelsearbeidet. Tilskuddet forvaltes av Helsedirektoratet og tildeles etter søknad.
Det er ønskelig at flere kommuner etablerer frisklivssentraler for å fremme sunne levevaner. Det legges bl.a. vekt på inkludering av minoritetsgrupper og på utjevning av sosiale helseforskjeller. Helsedirektoratet ga i 2011 ut en veileder for etablering og organisering av frisklivssentraler. I 2011 har 6,7 mill. kroner blitt fordelt til alle landets fylkeskommuner for etablering og utvikling av frisklivssentraler i kommunene. Ved utgangen av 2009 hadde om lag 70 kommuner etablert frisklivssentraler, og per august 2011 har om lag 130 kommuner etablert slike sentraler. Frisklivssentraler er forankret i kommunehelsetjenesten og har tilbud om hjelp til endring og mestring av levevaner ved hjelp av motivasjonssamtale/helsesamtale, fysisk aktivitetstilbud, tilbud for kostholdsendring, samt tilbud om røykeslutt. Noen kommuner har også tilbud rettet mot personer med risikofylt alkoholbruk og personer med psykiske lidelser som har nytte av tilbud om fysisk aktivitet.
I mange kommuner legges det til rette for samarbeid mellom frisklivssentralen, Nav, spesialisthelsetjeneste, frivillige organisasjoner og ulike tilbud i regi av andre lokale aktører. Det skal arbeides videre med kompetanseheving for kommuner på levevaneområdene og innen helsepedagogikk/ motivasjons- og mestringsarbeid.
I 2011 ble det gitt en ekstrabevilgning på 6,4 mill. kroner til etablering av frisklivssentraler. Midlene ble fordelt til kommuner i 11 ulike fylker.
Post 61 Fengselshelsetjeneste
Det foreslås bevilget 126,8 mill. kroner. Bevilgningen skal gå til vertskommunene for fengslene for å yte primærhelsetjenester og til vertsfylkene for fengslene for å yte tannhelsetjenester til innsatte i de respektive fengsler.
Det foreslås flyttet 1,4 mill. kroner fra kap. 734, post 72. Flyttingen gjelder midler til Narkotikaprogram med domstolkontroll. Det vises til nærmere omtale under kap. 734, post 72.
I 2010 ble det fordelt 117, 3 mill. kroner til helsetjenester til innsatte i fengsel. Av dette ble 103,2 mill. kroner fordelt til kommunene og 14,1 mill. kroner til fylkeskommuner (tannhelsetjenester).
Tilskuddsmidlene fordeles av Helsedirektoratet. En arbeidsgruppe nedsatt av direktoratet har vurdert fordelingsmodellen for tilskuddsmidlene til kommunene. Helse- og omsorgsdepartementet vil vurdere behovet for endringer av fordelingsmodellen for tilskuddet. Ev. endringer i fordelingen av tilskuddsmidler til kommuner og fylkeskommuner vil bli drøftet med berørte aktører, bl.a. gjennom konsultasjonsordningen.
Post 62 Øyeblikkelig hjelp
Målet med tilskuddet er å bidra til at alle kommuner innen utgangen av 2015 har et tilbud om døgnopphold for personer med behov for øyeblikkelig hjelp. Med døgnopphold for øyeblikkelig hjelp menes innleggelse av pasienter med behov for hjelp som er påtrengende nødvendig og hvor innleggelsen ikke er planlagt på forhånd. Plikten til å tilby døgnopphold skal kun gjelde for de pasientgruppene som kommunene selv har mulighet til å utrede, behandle eller yte omsorg til. Det er grunnleggende at pasienten skal henvises til spesialisthelsetjenesten dersom pasienten ikke kan behandles forsvarlig i kommunen. Det vil i første omgang være aktuelt at plikten omfatter somatikk, men at det etter hvert vurderes i hvilken grad også psykisk helse og rus skal omfattes.
Det er knyttet usikkerhet til beregningene av antallet liggedøgn for de pasientgrupper som er aktuelle. Det er lagt til grunn et anslag i 2015 på om lag 240 000 liggedøgn. Gradvis overføring tilsier 60 000 liggedøgn for 2012.
Det legges til grunn en liggedøgnskostnad på 4000 kroner. Det legges videre til grunn en investeringskostnad på 2,3 mill. kroner per døgnplass, som svarer til den maksimale anleggskostnaden lagt til grunn i investeringstilskuddet til heldøgns omsorgsplasser. Kommunen vil kunne søke om investeringstilskudd gjennom investeringsordningen til heldøgns omsorgsplasser, basert på de kriteriene som gjelder for ordningen. Dette innebærer at staten kan dekke gjennomsnittlig 35 pst. av investeringskostnadene per enhet gjennom investeringsordningen. Dersom kommunene lånefinansierer øvrige investeringskostnader, vil utgiftene svare til om lag 330 kroner per plass per døgn. Ved tildeling av tilskudd legges til grunn en liggedøgnskostnad på 4330 2011-kroner.
Helsedirektoratet vil administrere tilskuddsordningen. For å få utbetalt midler, må den enkelte kommune dokumentere at de har satt i verk, eller har konkrete og forpliktende planer for, etablering av tiltak. Dette skal dokumenteres gjennom avtalen som skal inngås mellom kommunen og regionale helseforetak (jf. omtale under kategori 10.60). Det skal i avtalene komme fram omfang av, og planlagt tidspunkt for, etablering av tilbudet. På den måten oppfordres partene til å se øyeblikkelig hjelptilbudene sine i sammenheng, og bli enige om løsninger som er hensiktsmessige både for kommunene, helseforetakene og for pasientene.
Om kommunene i opptrappingsperioden 2012–2015 inngår avtale med et regionalt helseforetak om at disse skal yte tjenesten på vegne av kommunen mot kompensasjon, vil ikke disse kommunene motta tilskudd før plikten inntrer i 2016.
Det skal settes en maksimal ramme for tilskudd til den enkelte kommune basert på objektive kriterier. Dette gjøres ved at 1 048 mill. kroner fordeles til kommunene etter objektive kriterier. Kommunene vil ikke kunne motta høyere tilskuddsbeløp til investeringer og drift per år enn tilsvarende beløp som skal innlemmes i rammetilskuddet til kommunene fra 2016. Det øremerkede tilskuddet (kap. 762, post 62) kan maksimalt svare til halvparten av beløpet som det tas sikte på å innlemme i kommunenes inntektssystem fra 2016. Kommuner som får øremerket tilskudd i 2012 mottar maksimalbeløpet, det vil si halvparten av beløpet som det tas sikte på å innlemme i kommunenes inntektssystem fra 2016. Regionale helseforetak bidrar med den andre halvparten.
Kommuner som mottar tilskudd allerede i 2012 får tilført tilsvarende tilskudd i hele perioden 2012–2015. Dette innebærer at det samlede tilskuddet til den enkelte kommune i perioden 2012–2015 vil avhenge av når tilbudet etableres.
Dersom avtalen mellom regionale helseforetak og kommunen sies opp eller endres vesentlig når det gjelder opprettelse av tilbud om øyeblikkelig hjelp, faller tilskuddet bort. Ev. rapportering fra kommunene til regionale helseforetak for kommunens utnyttelse av eget tilbud (f.eks. antall liggedøgn) skal reguleres i avtalene. Helsedirektoratet skal behandle søknader fra kommunene fortløpende. Utbetaling av tilskudd må fordeles noenlunde jevnt geografisk per år svarende til uttrekk fra regionale helseforetak. Dette gjøres kjent i tildelingskriteriene. Det foreslås flyttet 131 mill. kroner fra kap. 732, post 72–76. Ubenyttede midler vil ved slutten av året bli tilbakeført til regionale helseforetak (kap. 732, post 70 og 76).
Post 63 Allmennlegetjenester
Det foreslås bevilget 50 mill. kroner til å styrke fastlegeordningen. Fastlegeforskriften skal revideres. Det vil bli vurdert å presisere innholdet i fastlegenes listeansvar og å innføre nasjonale kvalitets- og funksjonskrav med tilhørende rapporteringskrav. Formålet er at fastlegene skal ta et mer helhetlig ansvar for tjenestene til innbyggerne på sine lister og være mer proaktive i sin oppfølging, i tråd med målene i samhandlingsreformen. Det er herunder et mål at det individrettede forebyggende arbeidet skal styrkes.
Det er vedtatt å innføre krav til minimumskompetanse for leger som skal ha legevakt alene (uten kvalifisert bakvakt). Dette vil kunne medføre ekstra kostnader til bakvakt for enkelte kommuner. Det etableres derfor en tilskuddsordning som forvaltes av Helsedirektoratet der aktuelle kommuner kan søke om midler til dekning av ekstra kostnader for å oppfylle kompetansekravet. Det foreslås 17 mill. kroner til formålet i 2012.
Post 70 Tilskudd
Det foreslås følgende flyttinger på posten:
Midlene for tilskudd til ulike aktiviteter knyttet til helsetjenester til den samiske befolkning foreslås flyttet fra kap. 762, post 70 til post 50.
1 mill. kroner til Sametingets arbeid med barnevern foreslås flyttet til Barne-, likestillings- og inkluderingsdepartementet, kap. 854, post 21.
3 mill. kroner foreslås omdisponert fra kap. 761, post 67, til forskning knyttet til primærhelsetjenesten.
Retningslinjer for svangerskapsomsorgen
Retningslinjer for svangerskapsomsorgen 2005 skal revideres og utgjøre del av felles retningslinjer for svangerskaps-, fødsels- og barselomsorg, jf. St.meld. nr. 12 (2008–2009), En gledelig begivenhet, om en sammenhengende svangerskaps-, fødsels- og barselomsorg.
Det ble gitt 1,1 mill. kroner til implementering av retningslinjer for svangerskapsomsorgen med hovedvekt på utvikling av et elektronisk helsekort og andre oppfølgingstiltak i St.meld. nr. 12 (2008–2009) i 2010 og 2011. Prosessen med utvikling av et elektronisk helsekort er komplisert og vil bli sett i sammenheng med bl.a. utvikling av en nasjonal kjernejournal. Det vises til omtale under innledningen til kap. 762, under kap. 732 og kap. 781, post 21, samt kap. 720, post 21. Midlene foreslås videreført.
Handlingsplan mot kjønnslemlestelse
Handlingsplan mot kjønnslemlestelse (2008–2011) koordineres av Barne- og likestillingsdepartementet. Planens seks innsatsområder er effektiv håndheving av regelverket, økt kompetanse og kunnskapsformidling, forebygging og holdningsskapende arbeid, tilgjengelige helsetjenester, styrket innsats ved ferier og styrket internasjonal innsats. Målgruppene for tiltakene er jenter og kvinner som er eller kan bli utsatt for kjønnslemlestelse, offentlige og private tjenesteytere og institusjoner, menn med bakgrunn fra risikolandene, frivillige organisasjoner og relevante trossamfunn. Helsetjenestens bidrag på området kjønnslemlestelse har to hovedmål: (1) effektivt forebyggende arbeid for å forhindre at jenter blir kjønnslemlestet, og (2) god behandling til jenter/kvinner som allerede er kjønnslemlestet.
Regjeringen har besluttet at alle jenter i risikogrupper fra områder i land som praktiserer kjønnslemlestelse skal tilbys frivillige underlivsundersøkelser som del av helseundersøkelsen ved ankomst til Norge. Videre skal tilbud om samtale og frivillige underlivsundersøkelser til aktuelle jenter (innvandrere og norskfødte av innvandrerforeldre) gis ved skolestart, på 5. klassetrinn og i ungdomskolen av helsestasjonstjenesten og skolehelsetjenesten, jf. rundskriv om forebygging av kjønnslemlestelse, tilbud om samtale og frivillige underlivsundersøkelser til jenter/kvinner med bakgrunn fra land hvor kjønnslemlestelse praktiseres.
Ev. videreføring av handlingsplanen etter 2011 er under vurdering.
Bevilgningen dekker kompetanseheving av helsepersonell og informasjonsarbeid mot berørte grupper. Det foreslås videreført 3 mill. kroner i 2012.
Rekrutteringstiltak og faglig utvikling i allmennlegetjenesten mv.
Formålet med tilskuddsordningene er å bidra til rekruttering og stabilisering av leger i primærhelsetjenesten, særlig i distriktskommuner.
Tiltak for å bedre legesituasjonen i Sogn og Fjordane omfatter interkommunale legevaktordninger, kvalitetssikring av ambulansetjenesten og samhandling mellom kommunehelsetjeneste og sykehus gjennom etablering av praksiskonsulentordning.
Tiltak for å bedre legesituasjonen i Finnmark har som særskilt målsetning å bedre rekrutteringen og å stabilisere legedekningen i de samisktalende kommunene i Finnmark. Dette omfatter tiltak for å heve kompetansen til legene innen samisk språk, kultur og helseforståelse. Tiltak er også satt i verk for å bedre arbeidsforholdene og legge til rette for bedre integrering av legene i lokalmiljøet. I 2010 var Kautokeino kommune spesielt prioritert og med gode resultater.
Veiledningsgrupper for leger under spesialistutdanning i allmennmedisin og samfunnsmedisin bidrar til å styrke rekruttering og stabilisering av primærleger i Nord-Norge. Undersøkelser fra Finnmark viser at over 65 pst. av legene som gjennomførte veiledningen i allmennmedisin i perioden 1997–2006 fortsatt arbeidet i fylket fem år senere.
Fire allmennmedisinske forskningsenheter med tilknytning til de medisinske fakultetene ble opprettet høsten 2006. Et felles plandokument danner grunnlag for samarbeid mellom enhetene om forskningsprosjekter. Muskel- og skjelettlidelser, psykiske lidelser og livsstilssykdommer utgjør en stor andel av problemstillingene allmennlegene møter. Disse lidelsene utgjør også en stor andel av langtids sykefravær. Kunnskapsgrunnlaget i den praktisk utøvende allmennmedisin har stor betydning for kvaliteten på allmennlegetjenestene til befolkningen. Endringer i sykdomsbildet i befolkningen de siste tiårene, og dermed i primærhelsetjenestens oppgaver, har medført behov for ny og forskningsbasert kunnskap. En av samhandlingsreformens hovedintensjoner er å styrke de kommunale tjenestene. Et viktig ledd i dette er å styrke allmennlegetjenesten, bl.a. fastlegenes rolle. For at fastlegene skal kunne være mest mulig oppdatert og deres kunnskap forskningsbasert, er det nødvendig med praksisnær, allmennmedisinsk forskning. Basisfinansieringen av forskningsenhetene skjer over kap. 762, post 70, mens forskningsmidler også kan søkes gjennom Norges forskningsråd, Allmennmedisinsk forskningsfond og fra Program for distriktsmedisinsk fagutvikling og forskning ved Nasjonalt senter for distriktsmedisin. For 2011 var det bevilget 12 mill. kroner til allmennmedisinske forskningsenheter, hvorav 4 mill. kroner i tilknytning til samhandlingsreformen med spesielt fokus på tjenester til brukere med sammensatte behov.
Forskningsprosjektene ved de fire allmennmedisinske forskningsenhetene omfatter et bredt spekter av problemstillinger innenfor svært mange dagsaktuelle temaer. I 2010 ble det publisert en rekke arbeider ved enhetene, bl.a. vitenskapelig artikler i indekserte fagfellevurderte tidsskrift. Det ble i tillegg drevet omfattende forskningsformidling gjennom kongresser, bokkapitler, kronikker mv.
Det foreslås 14 mill. kroner til tiltaket i 2012.
Det er stort behov for forskning på kiropraktikk. I dag finnes det ikke infrastruktur for forskning på dette feltet i Norge. Det foreslås 1 mill. kroner til å understøtte etablering av slik infrastruktur.
Nasjonalt kompetansesenter for legevaktmedisin ble etablert i 2004 og er organisatorisk tilknyttet Universitetet i Bergen. Senteret skal gjennom forskning og fagutvikling og i samarbeid med andre fagmiljøer bidra til å bygge opp og formidle faglig kunnskap innen kommunal legevaktmedisin. Blant senterets hovedoppgaver er å bidra til nasjonal og internasjonal faglig utvikling innen fagfeltet samt bidra til, og delta i, forskning innen fagfeltet, etablere og kvalitetssikre registre innen fagfeltet og sikre nasjonal kompetansebygging og spredning av kompetanse. Virksomheten omfatter også overgrepsmottakene. Basisfinansieringen av driften bevilges over kap. 762, post 70. Nasjonalt kunnskapssenter for helsetjenesten har, i samarbeid med Nasjonalt kompetansesenter for legevaktmedisin gjennomført en nasjonal brukerundersøkelse blant pasienter på legevakt. En rapport ventes ferdig høsten 2011. Kompetansesenteret har på oppdrag fra Helsedirektoratet utarbeidet forslag til Nasjonal handlingsplan for legevakt. Departementet vil vurdere aktuell oppfølging av de foreslåtte tiltakene.
Fra 2008 ble det innført en tilskuddsordning for etablering og/eller utvidelse av interkommunale legevaktsamarbeid. Formålet med stønadsordningen er å heve kvaliteten på kommunal legevakt, og å bidra til rekruttering og stabilitet av leger i mindre kommuner/distriktskommuner. Tiltaket foreslås videreført i 2012.
Nasjonalt senter for distriktsmedisin er tilknyttet Universitetet i Tromsø og har vært permanent siden 2007. Formålet med senteret er å fremme forskning, fagutvikling, utdanning og nettverk blant leger og helsepersonell i distriktene, for å bygge bro mellom praksis og akademi og bidra til kvalitet, rekruttering og stabilitet i helsetjenesten i distriktene. En hovedutfordring er å bidra til likeverdige og stabile lege- og helsetjenester i distriktene med vekt på samhandling, så vel i lokalsamfunnet som mellom primær- og spesialisthelsetjenesten. Driften dekkes i hovedsak over kap. 762. I tillegg gis et mindre tilskudd fra Helse Nord. Det gis tilskudd også i 2012.
Data fra fastlegedatabasen i Helsedirektoratet/Helfo tilrettelegges for forskere av Norsk samfunnsvitenskapelig datatjeneste. Det gis tilskudd til formålet i forlengelsen av den forskningsbaserte evalueringen av fastlegeordningen.
Utdanningsstillinger i allmennmedisin
Rekrutterings- og stabilitetsproblemer, spesielt i distriktene, har periodevis vært en betydelig utfordring for allmennlegetjenesten. Fra første halvdel av 1990-tallet har dette igjen vært den største utfordringen for tjenesten. En styrking av allmennlegetjenesten i kommunene er viktig for en vellykket samhandlingsreform. Det er i dag store forskjeller mellom rammebetingelsene for spesialisering i spesialist- og i kommunehelsetjenesten. Den viktigste barrieren for spesialisering i allmennmedisin antas å være knyttet til fravær fra praksis for å kunne følge kurs og gjennomføre obligatorisk tjeneste i sykehusstilling. Én viktig forutsetning for nyrekruttering og spesialisering er å redusere denne og andre barrierer for at leger velger å etablere seg og spesialisere seg i allmennmedisinen.
Helsedirektoratet har utredet juridiske og økonomiske forhold knyttet til opprettelse av utdanningsstillinger for allmennleger, samt utarbeidet en skisse til pilotprosjekt. I samarbeid med KS og Legeforeningen legges det opp til at alle kommuner gis mulighet for å søke om deltakelse i prosjektet ut fra behov for å styrke kompetansen i allmennmedisin. Det legges opp til rekruttering av kommuner over en toårsperiode med start høsten 2011. Det foreslås at forvaltningen av tilskuddsmidler i utvalgskommunene kan skje ut fra lokale behov, f.eks. ved at det i tillegg til opprettelse av fastlønte utdanningsstillinger også kan inkluderes selvstendig næringsdrivende leger i prosjektet. Som ledd i samhandlingsreformen ble det i 2011 gitt 5 mill. kroner til utprøving av en ordning med utdanningsstillinger for spesialisering i allmennmedisin. Bevilgningen foreslås videreført i 2012.
Helse- og omsorgstjenester til asylsøkere, flyktninger og nyankomne minoritetsgrupper
Mange migranter kan ha stort behov for helsehjelp. Individuelt tilpassete tjenester er avgjørende for tilgjengelighet og kvalitet i tjenesten.
I 2010 søkte 10 100 personer beskyttelse (asyl) i Norge. Det var 42 pst. færre enn i 2009. Disse kom fra 110 ulike land, mer enn halvparten kom fra afrikanske land, drøyt en tredjepart kvinner, 2100 barn med følge og 890 enslige mindreårige asylsøkere. Asylsøkerne fra Eritrea, Somalia, Afghanistan, Russland og Etiopia utgjorde over halvparten av søkerne. Alle asylsøkere får tilbud om å bo på statlig asylmottak i tiden søknaden om beskyttelse er under behandling. Botilbudet er frivillig, og i 2010 forlot 3580 personer mottak uten ny registrert adresse.
Kommunene har ansvaret for å sørge for nødvendige helsetjenester til asylsøkere som oppholder seg der. Kommunene får kompensert for kostnadene gjennom vertskommunetilskudd fra Utlendingsdirektoratet. Helsedirektoratet publiserte i 2010 revidert utgave av veilederen for tjenestetilbudet til asylsøkere og flyktninger, bl.a. med utvidet omtale av familiegjenforente.
Utfordringene for kommunene er særlig knyttet til de uforutsigbare endringene av antall asylsøkere og nybosatte flyktninger, familiegjenforente og andre minoritetsgrupper med svært mange ulike behov for helsetjenester. Befolkningssammensetning og demografiske endringer krever endring og tilpasning av kompetanse og kapasitet i tjenestetilbud i kommunene. Henvendelser fra kommuner og helseforetak viser et stort informasjonsbehov om hvilke helsetjenester ulike kategorier av migranter uten fast opphold i riket bør tilbys, og hvem som skal finansiere tjenestene. Veilederen adresserer slike spørsmål.
Det er også knyttet utfordringer til økt arbeidsinnvandring. Antallet er tilnærmet uendret fra 2009 til 2010, men sammensetningen av gruppen er endret. Polakkene er fortsatt den største gruppen arbeidsmigranter, mens antallet fra Baltikum har økt. Til sammen ble det registrert 42 650 EØS-borgere i 2010. Utfordringene knytter seg både til organisering av tjenestene og til kommunikasjon mellom den enkelte pasient og behandler.
Utvikling av samhandlingstiltak og lokalmedisinske sentre
Tilskuddsordningen til Utvikling av samhandlingstiltak og lokalmedisinske sentre mv. over kap. 761, post 67, er for 2011 på 133 mill. kroner. 2 mill. kroner er omdisponert til utvikling av et nasjonalt telefonnummer til kommunale legevaktsentraler, jf. kap. 762, post 21, og 2 mill. kroner er tildelt KS slik at organisasjonen kan understøtte kommunene i å sette i verk reformen. For 2011 ble tildelingen av tilskudd til kommunene foretatt i to runder, om lag 106, 5 mill. kroner ble fordelt i juni og om lag 26,5 mill. kroner ble fordelt i september. Formålet med ordningen er å stimulere til utviklingsprosjekter gjennom prosjektstøtte, ikke til å finansiere ordinær drift. Regelverket for ordningen ble gjort noe mer fleksibelt i 2011 enn i 2010 for å kunne støtte opp om utvikling av et bredt spekter av lokale tiltak som skal bidra til å styrke kommunenes tilbud innen forebygging, utvikling av tjenester og samhandling mellom kommuner og mellom kommuner, helseforetak, utdanningsinstitusjoner og andre aktører. Det er størst fokus på å etablere lokalmedisinske senter og frisklivstilbud. Det har vært stor interesse, og det ble mottatt over 430 søknader fra hele landet, på totalt 443 mill. kroner. I tillegg til samhandlingsmidlene er det også gitt tilskudd til kommuner til interkommunalt legevaktsasamarbeid (kap. 761, post 62) og til utvikling av frisklivstilbud over kap. 762, post 60.
Midlene skal i 2012 stimulere til en vellykket innføring av virkemidlene i samhandlingsreformen, herunder videreføring av 81,6 mill. kroner til tilskuddsordningen. I tillegg omdisponeres det midler til utvikling av primærhelsetjenesten, gjennomføringsprosjekt, følgeevaluering og utvikling av helseportalen. Det vises til innledning under programkategori 10.60.
Post 71 Frivillig arbeid mv.
Formålet med bevilgningen er å fremme visse organisasjoners særskilte informasjons- og opplysningsvirksomhet og kontaktskapende arbeid mv.
Bevilgningen dekker i all hovedsak driftstilskudd til Norsk Pasientforening og Landsforeningen uventet barnedød. Tilskuddene foreslås videreført i 2012 med om lag 6 mill. kroner.
Norsk Pasientforening
Norsk Pasientforening skal bistå den enkelte pasient og pårørende med informasjon og praktisk bistand med hensyn til rettigheter og erstatning. Foreningen skal også være et kompetansesenter for pasientrettigheter. Foreningen er uavhengig og yter gratis hjelp. Erfaringene kommet fra enkelte saker bringes videre til helsevesenet for å bidra til forbedring av helsetjenestene.
Landsforeningen uventet barnedød
Målet med ordningen er å fremme forskning og å gi informasjon rundt uventet barnedød. Foreningen bidrar til forebygging av krybbedød og dødfødsler, samt å gi støtte og omsorg til foreldre og pårørende etter uventet barnedød.
Post 73 Forebygging uønskede svangerskap og abort
Det foreslås å flytte 5 mill. kroner til post 21, jf. omtale under post 21. Flyttingen gjelder tiltak i handlingsplanen.
Det ble i 2010 utført 15 735 svangerskapsavbrudd, 39 færre enn i 2009. Abortraten var høyest i aldersgruppen 20–24 år med en rate på 29,2 per 1000 kvinner, mot 30,4 i 2009. Andelen tenåringsaborter var den laveste siden registreringen startet i 1979.
I 2010 ble det bevilget om lag 21 mill. kroner til oppfølging av handlingsplan for forebygging av uønsket svangerskap og abort, pluss 6 mill. kroner til hjelpetelefonen som drives av Senter for ungdom, samliv og seksualitet (Suss-telefonen) og 2,5 mill. kroner til tjenesten klara-klok.no. Helsedirektoratet har ansvar for oppfølging av tiltakene i handlingsplanen og for hjelpetelefonene. Sex og samfunn, senter for ung seksualitet, fikk 3 mill. kroner i tilskudd til gjennomføring av nasjonale oppgaver i 2011. Midlene foreslås videreført i 2012.
Helsedirektoratets handlingsplan for forebygging av uønsket svangerskap og abort for perioden 2010–2015 har som hovedmål at abortraten i aldersgruppen 15–49 år skal reduseres. Direktoratet har ansvar for å gjennomføre og følge opp planen på nasjonalt nivå, mens fylkesmennene vil ha ansvar for å stimulere kommuner, fylkeskommer og det sivile samfunn i arbeidet med å omsette de nasjonale strategiene i det lokale folkehelsearbeidet. Rådgivnings- og veiledningstjenester skal være lett tilgjengelige, samt konsultasjon for prevensjon, abort og seksuelt overførbare infeksjoner. Testing og behandling av seksuelt overførbare infeksjoner skal også være lett tilgjengelig. Sentralt i arbeidet står forebygging av klamydiainfeksjoner, lett tilgjengelighet til og økt bruk av kondomer. Det har de senere årene vært en markant økning i bruk av tjenesten klara.klok.no. Det ble registrert om lag 2,6 mill. besøk på nettsiden i 2010, noe som er en økning på 77,8 pst. fra 2009.
Helsedirektoratet har foretatt en vurdering av spørsmålet om å utvide jordmødres og helsesøstres rett til å forskrive hormonelle prevensjonsmidler, jf. flertallsmerknaden i Budsjett-innst. S. nr. 11 (2006–2007). Direktoratet anbefaler at rekvireringsretten utvides til alle kvinner i fertil alder. Departementet vil følge opp anbefalingene på egnet måte.
Det ble i 2007–2009 i to kommuner gjennomført forsøk med gratis hormonell prevensjon til kvinner i aldersgruppen 20–24 år. Studien viser at kontinuiteten i bruk av hormonell prevensjon og antall brukere av langtidsvirkende hormonell prevensjon økte i forsøkskommunene. Videre ble det observert en signifikant nedgang i antall svangerskapsavbrudd. Helsedirektoratet er bedt om å gi sin vurdering og tilråding med hensyn til oppfølging av funnene.
Post 74 Stiftelsen Amathea
Bevilgningen dekker driftstilskudd til Stiftelsen Amathea. Stiftelsen tilbyr gratis veiledning til kvinner og par som er blitt ikke-planlagt gravide. Stiftelsen ønsker å bidra til å gi kvinner et bredest mulig grunnlag for å foreta valg, og å imøtekomme et behov hos særlig vanskeligstilte kvinner og par. Stiftelsen har 13 veiledningskontorer. Ved utgangen av 2010 var det 27 ansatte fordelt på 21 årsverk. I 2010 ble det gjennomført 11 045 konsultasjoner der 4856 av klientene hadde personlig frammøte. Av klientene var 94 pst. kvinner. 368 av konsultasjonene var parsamtaler. I 2010 ble det gjennomført en brukerundersøkelse som omfattet et utvalg på 461 kvinner og menn som har møtt til samtale hos Amathea. De fleste som svarte på undersøkelsen var i 20-årene og 47 pst. hadde ikke vært i kontakt med annen helsetjeneste før de kontaktet Amathea.
Tilskudd fra fylker/helseforetak og kommuner utgjorde om lag 3,2 mill. kroner i 2010, private gaver utgjorde om lag 1,1 mill. kroner.
Kap. 763 Rustiltak
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan nyttes under post 71 | 60 132 | 61 869 | 61 287 |
61 | Kommunalt rusarbeid, kan overføres | 326 628 | 407 381 | 419 602 |
71 | Frivillig arbeid mv., kan overføres, kan nyttes under post 21 | 155 148 | 165 394 | 170 521 |
72 | Kompetansesentra mv. | 95 879 | 88 859 | 88 371 |
Sum kap. 0763 | 637 787 | 723 503 | 739 781 |
Følgende bevilgning foreslås flyttet:
2,5 mill. kroner fra post 21 til kap. 720, post 01, knyttet til fagstillinger innen kommunalt rusarbeid.
Regjeringen har som overordnet mål for rusmiddelpolitikken å redusere de negative konsekvensene av rusmiddelbruk for enkeltpersoner og for samfunnet. Tjenestene til personer med rusmiddelproblemer skal være helhetlige, tilgjengelige og individuelt tilpassede og skal bidra til styrket helse og økt sosial inkludering. Målet for den forebyggende politikken er å begrense skadelig bruk av rusmidler, utsette debutalder og fange opp utsatte grupper og enkeltpersoner på et tidlig stadium.
Mennesker som står i fare for eller har utviklet rusmiddelproblemer har ofte også somatiske og psykiske lidelser. Det er derfor nødvendig å sørge for et sammenhengende tjenestetilbud som omfatter forebyggingstiltak, kommunale tjenester og spesialisthelsetjenester. Rusmiddelpolitikken er sektorovergripende og krever samarbeid på tvers av departements- og etatsgrenser.
Norge har også et bredt internasjonalt engasjement på alkohol- og narkotikaområdet. For å forebygge narkotikaproblemer i Norge er det viktig med et forpliktende internasjonalt samarbeid som retter seg mot hele distribusjonskjeden, fra produksjon til bruk av narkotika. På bakgrunn av posisjonsnotatet om norsk narkotikapolitikk i internasjonale fora (2009), utarbeides det en strategi for det internasjonale narkotikaarbeidet.
En stortingsmelding om helhetlig rusmiddelpolitikk skal legges fram i 2012. Stortingsmeldingen skal oppsummere erfaringer med dagens opptrappingsplan for rusfeltet, følge opp Stoltenbergutvalgets rapport og peke på hovedutfordringer og strategier for framtidig rusmiddelpolitikk. Forebygging, helhetlige og sammenhengende tjenester og samhandlingsreformens vektlegging av kommunenes rolle vil være førende for innholdet i meldingen. Stortingsmeldingen skal omhandle alkohol, narkotika, legemidler og doping utenfor den organiserte idretten. Videre vil tjenestetilbudet til eldre personer med rusmiddelproblemer vurderes, herunder lindrende behandling og omsorg ved livets slutt. Brukermedvirkning og pårørendes situasjon vil bli vektlagt.
Som en oppfølging av anmodningsvedtak nr. 487, 16. juni 2009 fra Stortinget, gjennomførte Norges forskningsråd på oppdrag fra Helse- og omsorgsdepartementet konsensuskonferanse om heroinassistert behandling. Konsensuspanelet overleverte sin rapport til departementet høsten 2011. Videre har en arbeidsgruppe sett nærmere på Stoltenbergutvalgets forslag om alternative reaksjoner mot mindre alvorlig narkotikarelatert kriminalitet. Arbeidsgruppen overleverte sin rapport sommeren 2011.
I arbeidet med stortingsmeldingen har Helse- og omsorgsdepartementet gjennomført en rekke møter på politisk og administrativt nivå med fag- og interesseorganisasjoner, bruker- og pårørendeorganisasjoner, og med departementene som har sektoransvar for tiltak på rusmiddelfeltet. Departementet har også arrangert et åpent møte om norsk rusmiddelpolitikk.
I påvente av den kommende stortingsmeldingen videreføres regjeringens innsats på rusfeltet ved at opptrappingsplanen for rusfeltet er forlenget med to år, ut 2012. Bevilgningene til opptrappingsplanen er i løpet av planperioden økt med over 1 mrd. kroner. Bevilgningene til opptrappingsplanen i 2012 på Helse- og omsorgsdepartementets budsjett videreføres på samme nivå som i 2011. Kommunesektoren har fått et betydelig økonomisk løft under denne regjeringen. Gjennom økte inntekstsrammer også i 2012, legges forholdene til rette for videreføring av aktivitetsnivået. I tillegg kommer styrking av basisbevilgningen til regionale helseforetak, som vil legge til rette for forsterket innsats overfor personer med rusmiddelproblemer.
I 2012 vil fokus være å sluttføre, oppsummere og vurdere opptrappingsplanen for rusfeltet. Mange av tiltakene vil være fullført, andre vil kreve langsiktig oppfølging.
Opptrappingsplanen har bidratt til å sette fokus på forebygging, kompetanse og kvalitet i kommuner og i tverrfaglig spesialisert rusbehandling, og tilnærmet alle tiltak i planen er satt i gang. Forebygging, rehabilitering og behandling vil være viktige innsatsområder også i årene framover.
I det følgende gis det en samlet status for opptrappingsplanen for rusfeltet og deretter en nærmere omtale av satsingen på kommunale helse- og omsorgstjenester. For en nærmere omtale av satsingen på det rusmiddelforebyggende arbeidet vises det til kap. 718 og for satsingen innen spesialisthelsetjenesten vises det til kap. 732. Det vises også til omtale under kap. 764 Psykisk helse, kap. 5631 Aksjer i AS Vinmonopolet og kap. 716 Statens institutt for rusmiddelforskning. For nærmere omtale av det internasjonale arbeidet innen rusmiddelpolitikken vises det til kap. 703 Internasjonalt samarbeid.
Satsingene på rusmiddelfeltet må ses i sammenheng med samhandlingsreformen, Omsorgsplan 2015, innsatsen for å forebygge fattigdom, styrke boligtilbudet, styrke folkehelsen og satsingen på psykisk helse.
Status for opptrappingsplan for rusfeltet
Opptrappingsplanen for rusfeltet, som avsluttes i 2012, har fem hovedmål:
tydelig folkehelseperspektiv
bedre kvalitet og økt kompetanse
mer tilgjengelige tjenester og økt sosial inkludering
mer forpliktende samhandling
økt brukerinnflytelse og bedre ivaretakelse av barn og pårørende
Planen omfatter til sammen 147 konkrete og til dels omfattende tiltak som adresserer utfordringene på rusmiddelfeltet. Helsedirektoratet følger framdriften nøye.
Tydelig folkehelseperspektiv
Et folkehelseperspektiv i rusmiddelpolitikken er avgjørende. Omfanget av negative sosiale og helsemessige konsekvenser øker når forbruket av rusmidler øker. Alkohol er det rusmiddelet som forårsaker de største skadene, både sosialt og helsemessig. Også bruk av illegale rusmidler er forbundet med betydelig sykelighet og høy dødelighet. Det er derfor behov for å redusere befolkningens samlede forbruk av alkohol og bidra til at færre bruker narkotika. Befolkningsrettede, regulatoriske tiltak som aldersgrenser, begrensede salgs- og skjenketider, avgifter og monopolordning har en dokumentert effekt på forbruket av rusmidler. Det er en klar sammenheng mellom forbruk og skadeomfang. En restriktiv rusmiddelpolitikk med befolkningsrettede tiltak som regulering av pris og tilgjengelighet skal opprettholdes.
En bedre forvaltning av alkoholloven skal bidra til sterkere oppslutning om den helhetlige alkoholpolitikken. Helsedirektoratet bruker det svenske Stad-prosjektets positive erfaringer fra samarbeid med politiet i en rekke prosjekter. Videre har det Kriminalitetsforebyggende råd og Helsedirektoratet gitt tilskudd til etablering av koordinatorer av lokale kriminalitetsforebyggende tiltak (SLT) og rusforebygging i 44 kommuner for å intensivere det lokale rus- og kriminalitetsforebyggende arbeidet.
Det blir årlig delt ut rundt 90 mill. kroner til rusmiddelforebyggende prosjekter og aktiviteter, og driftstilskudd til rusmiddelpolitiske organisasjoner. Siden viktige alkoholpolitiske virkemidler forvaltes av kommunene, er det viktig å stimulere til at de frivillige organisasjonenes rolle styrkes på lokalt nivå. Prosjekter med fokus på å styrke lokalt alkoholpolitisk arbeid er prioritert.
Helsedirektoratet gjennomfører informasjonskampanjer og holdningsskapende arbeid. Det er en utfordring at alkoholforbruket blant voksne øker, men undersøkelser viser en nedgang i bruk av alkohol og cannabis blant ungdom. Dette støtter senere funn i direktoratets ungdomsundersøkelser, som viser at ungdom drikker sjeldnere, langt færre ungdommer drikker seg fulle og færre ungdommer kjenner noen med alkoholproblemer. De regulatoriske virkemidlene får økt oppslutning i befolkningen og bevisstheten i befolkningen om at det er en sammenheng mellom det gjennomsnittlige alkoholkonsumet i befolkningen og alkoholskader er økt.
Arbeidslivets kompetansesenter for rus‐ og avhengighetsproblematikk (Akan) har utviklet verktøy for ansatte med risikofylt forbruk av alkohol. Det er også satt i gang flere tiltak rettet mot studenter som ofte har et høyt og risikofylt alkoholbruk.
Bedre kvalitet og økt kompetanse
Et av opptrappingsplanens mål er styrking av forskning og undervisning om rusmiddelproblematikk, samt å sette i verk tiltak for å styrke kvaliteten i det forebyggende arbeidet og tjenestene og kompetansen blant personell.
En hovedsatsing er Rusmiddelforskningsprogrammet i Norges forskningsråd. Programmets overordnete mål er å bidra til utvikling av ny relevant kunnskap og fremme forskning på rusmiddelfeltet. Programperioden er 2007–2011. I påvente av den varslede stortingsmeldingen forlenges planperioden ut 2012. Et vesentlig virkemiddel i programmet er finansiering av Senter for rus- og avhengighetsforskning ved Universitetet i Oslo. Senteret er i 2011 blitt evaluert. Programmet finansierte i 2010 i alt 26 prosjekter, hvorav åtte nye ble satt i gang i 2010. Det har også vært foretatt en foreløpig kunnskapsoppsummering av prosjektene i forskningsprogrammet, og hovedinntrykket er at kvaliteten på prosjektene er gjennomgående god, og viser stor variasjon i problemstillinger og metode. Det vises til omtale under kap. 780, post 50.
Andre sentrale forskningsmiljø på rusfeltet er universitetene, Statens institutt for rusmiddelforskning, Folkehelseinstituttet, samt sentrale behandlingsmiljø i helseforetak og kommunale fagmiljø.
Forskningsbasert kunnskap skal bidra til å heve kvaliteten både på rusforebyggende tiltak og tjenester for rusmiddelavhengige. Kunnskapen skal derfor gjøres tilgjengelig for de som jobber på rusfeltet både i kommunene og i spesialisthelsetjenesten. Helsedirektoratet utarbeider en serie retningslinjer og veiledere for rusfeltet som skal bidra til mer kunnskapsbasert praksis, se tabell 4.24 for oversikt. I tillegg er det satt i gang flere evalueringer av tilskuddsordninger og tjenester på rusmiddelområdet. Resultatene er viktige bidrag i arbeidet med å videreutvikle innsatsen på rusmiddelfeltet. I arbeidet med den varslede stortingsmeldingen om rusmiddelpolitikken vil de overnevnte publikasjonene være en viktig del av kunnskapsgrunnlaget.
Tabell 4.24 Evalueringer, veiledere og retningslinjer på rusfeltet
Tema | Status |
|---|---|
Evaluering av Senter for rus- og avhengighetsforskning | Ferdigstilt |
Evalueringen av høgskole og universitetssosialkontorprosjektet | Ferdigstilt |
Nasjonal faglig retningslinje for utredning, behandling og oppfølging av personer med samtidige rus- og psykiske lidelser | Ferdigstilt |
Nasjonal retningslinje for gravide i legemiddelassistert rehabilitering og oppfølging av familiene fram til barnet når skolealder | Ferdigstilt |
Nasjonal retningslinje for legemiddelassistert rehabilitering ved opioidavhengighet | Ferdigstilt |
Fra bekymring til handling, veileder om tidlig intervensjon på rusområdet | Ferdigstilt |
Evaluering av tilbakeholdelse i institusjon uten eget samtykke | Ferdigstilt |
Evaluering av tilskudd til frivillig arbeid på rusfeltet | Ferdigstilt |
Evaluering av de regionale kompetansesentrene for rusfeltet | Påbegynt |
Evaluering av tilskudd til kommunale rustiltak | Påbegynt |
Faglig retningslinje for behandling og rehabilitering av personer med rusmiddelavhengighet | Påbegynt |
Faglig retningslinje for behandling av vanedannende legemidler | Påbegynt |
Faglig retningslinje om avrusning | Påbegynt |
Følgeevaluering av forsøket med koordinerende tillitspersoner | Påbegynt |
Revisjon av veileder for rusmiddelpolitiske handlingsplaner | Påbegynt |
Veileder for rusforebyggende arbeid i skolen | Påbegynt |
Veileder i kommunale tjenester til mennesker med psykiske lidelser og rusmiddelproblemer | Påbegynt |
Veileder til kommunene, håndheving av alkoholloven | Påbegynt |
Vurdering av henvisninger til tverrfaglig spesialisert rusbehandling | Påbegynt |
De sju regionale kompetansesentrene for rusfeltet og fylkesmennene skal ivareta, bygge opp og formidle rusfaglig kompetanse, og sette i verk og implementere statlige satsinger på rusområdet i den enkelte region. På bakgrunn av regionale kompetanseutviklingsplaner samarbeider kompetansesentrene med fylkesmennene om tilpassede tiltak for kommunene, bl.a. gjennom etter- og videreutdanninger, tverrfaglige nettverk/møteplasser i regionene og kurs for å heve basiskompetanse om rus f.eks. i Nav og andre grupper. Samhandlingsreformen tilsier en tydeliggjøring av det kommunale ansvaret på rusmiddelområdet. Kompetansesentrene og fylkesmennene vil ha sentrale roller for å bidra med kompetansetiltak for å nå målene med reformen.
Evalueringer av bruk av tvang etter sosialtjenesteloven, arbeid i regi av frivillige organisasjoner, kommunalt rusmiddelarbeid mv. følges opp. Evaluering av de regionale kompetansesentrene for rusfeltet skal foreligge ved utgangen av 2011. Det er et løpende arbeid med å utvikle bedre statistikk på kommunale tjenester til personer med rusmiddelproblemer og bedre rapportering fra institusjoner som tilbyr tverrfaglig spesialisert rusbehandling til Norsk pasientregister. Statistikk over kommunale tjenester til personer med rusmiddelproblemer er mangelfull. Helsedirektoratet har i oppdrag å utrede systemer for en relevant rapportering på rusarbeid og psykisk helsearbeid i kommunene. Målet er å få gode tall på tjenestemottakerne, bistands- og tjenestebehov, samt ressursbruk. I 2011 ble det gjennomført en undersøkelse hvor kommunene rapporterer årsverk benyttet til kommunalt rusarbeid. I tillegg ble det våren 2011 gjennomført en utvalgsundersøkelse, hvor formålet var å kartlegge tjenestebehovet, kapasiteten på tjenestene og kjennetegn ved tjenestemottakerne.
Vanedannende legemidler er utbredt i befolkningen. Helsedirektoratet tildelte i 2010 midler til sentrale aktører for å innhente kunnskap om bruk av vanedannende legemidler i ulike grupper og regioner. Resultatene foreligger i en rapport fra Folkehelseinstituttet. Forskningen vil gi et bedre kunnskapsgrunnlag for videre arbeid med å gi en mer riktig forskrivning og bruk av vanedannende legemidler.
Uni Rokkansenteret har på oppdrag evaluert reglene om tvang i sosialtjenesteloven kapittel 6. Evalueringen viser at det eksisterer betydelige variasjoner i rettsanvendelsen og at tilretteleggingen av tvangstilbudet i de ulike regionene er administrert og organisert forskjellig. Evalueringen viser også en vedvarende høy forekomst av midlertidige vedtak. Et hovedfunn i evalueringen er at måten tvangsinnleggelsen gjennomføres på og hvordan klientene blir behandlet i de ulike delene av tvangsprosessen, har stor betydning for opplevelsen og resultatene av tvang. Videre blir kvinner i større grad enn menn tvangsinnlagt, samt at det ikke er de eldste med den lengste misbrukskarrieren som først og fremst legges inn på tvang. Rapporten behandler spørsmålet om det er behov for regelendringer, og viser til at funn har vist at det på enkelte punkter kan være behov for en revisjon av reglene.
I Prop. 91 (2010–2011) Lov om kommunale helse- og omsorgtjenester m.m. er det et mål på sikt å oppnå en samordning av de ulike reglene om bruk av tvang som gjelder i helse- og omsorgstjenesten. Evalueringen er omfattende og vil innebære en oppfølging på mange ulike nivå og med ulike tiltak. Helsedirektoratet har fått i oppdrag å følge opp evalueringen. Direktoratet vil oppdatere handlingsveilederen Bruk av tvang overfor rusmiddelavhengige, samt vurdere behovet for rundskriv ved bruk av § 6-3, og for å presisere bruk av midlertidige vedtak. Videre vil direktoratet vurdere tvangsperspektivet og funnene fra evalueringen, i relevante retningslinjer og veiledere, innenfor statistikk og dokumentasjon, og vurdere behovet for ytterligere kompetansetiltak samt forsknings- og utviklingsarbeid.
Mer tilgjengelige tjenester og økt sosial inkludering
Opptrappingsplanen skal bidra til å styrke tilbudet til personer med rusmiddelproblemer og understøtte arbeidet med samhandlingsreformen. Målet er at brukerne skal få tjenester preget av kvalitet, nærhet og helhet. For å skape mer tilgjengelige tjenester styrkes kapasiteten i kommunene og i tverrfaglig spesialisert behandling, og tilgjengeligheten til tjenester for innsatte og domfelte bedres.
I tråd med samhandlingsreformen bedres tjenesteapparatets og kommunenes kompetanse i tidlig identifisering og tidlig intervensjon, spesielt i forhold til barn og unge. Veilederen Fra bekymring til handling implementeres i alle kommuner. De regionale kompetansesentrene for rusfeltet tilbyr opplæring i anbefalte kartleggingsmetoder. Det etableres en nettside som gjenspeiler veilederen. I 2011 tilbys e-læringsopplegg for bruk av mini-intervensjoner.
Kapasiteten i tjenestene til personer med rusmiddelproblemer har økt både i spesialisthelsetjenesten og i kommunene. I 2011 ble det gitt 407 mill. kroner i tilskudd til kommunalt rusarbeid til i underkant av 300 kommuner, herunder tilskudd til rusakutt ved legevaktene i Oslo og Bergen og ved natthjemmet i Drammen. Oslo kommune har åpnet rusakutt for unge etter modellen Maria Ungdom fra Sverige.
Frivillig sektor er styrket. Det er i 2011 gitt 165 mill. kroner i tilskudd til om lag 100 tiltak. Virksomhetene dekker hele tiltakskjeden, men med et tyngdepunkt på rehabilitering, oppfølging/motivering og sosial deltakelse/ettervern. I tillegg gis det tilskudd til en rekke prosjekter og organisasjoner for og av brukere.
Samdatarapporten for 2010 for spesialisthelsetjenesten viser at den prosentvise veksten i ressursbruken til psykisk helsevern og tverrfaglig spesialisert behandling fra 2009 til 2010 var høyere enn veksten i somatikken. Dette var også i tråd med de styringssignaler som ble gitt til regionale helseforetak. Videre viser rapporten at det var en svak økning i kapasiteten innen døgnbehandling i tverrfaglig spesialisert behandling og at det var 3,2 pst. økning i antall årsverk innen tverrfaglig spesialisert behandling og i underkant av 2 pst. innen det psykiske helsevernet.
Aldri har så mange fått behandling for sine rusmiddelproblemer som i 2010. Om lag 23 000 pasienter mottok i 2010 behandling innen tverrfaglig spesialisert behandling, en økning på om lag 3 000 pasienter fra 2009 (14,8 pst.). Denne økningen kan imidlertid delvis forklares med bedre kompletthet i data og flere identifiserte enheter i TSB-sektoren i 2010 enn i 2009. Tall fra Norsk pasientregister viser at det var en nedgang på 2,3 pst. i antall nyhenviste til tverrfaglig spesialisert behandling i 2010 sammenliknet med 2009. Mer enn halvparten av alle pasienter som henvises for vurdering til tverrfaglig spesialisert behandling blir nå tilbudt poliklinisk behandling. Mange personer med rusmiddelproblemer har også psykiske lidelser. Data fra Norsk pasientregister viser at enheter innen psykisk helsevern i betydelig omfang også gir behandlingstilbud til pasienter med rusmiddelproblemer.
Tallene fra Norsk pasientregister viser videre at det aldri tidligere har vært gjennomført så mange polikliniske samtaler og at antallet som har fått døgnbehandling har aldri vært høyere enn i 2010. Innen tverrfaglig spesialisert behandling har ventetiden for rettighetspasienter gått ned med to dager fra 76 dager til 74 dager fra 2009 til 2010. Videre er forskjellene i ventetider helseregionene imellom betydelig redusert. Fra 2008 ble det innført en ventetidsgaranti for barn og unge under 23 år med psykiske lidelser og/eller rusmiddelproblemer. Tall fra Norsk pasientregister viser at gjennomsnittlig ventetid for 2010 var 67 dager, en reduksjon på tre dager sammenliknet med 2009. Videre fikk 93 pst. av henviste pasienter vurdert sin rett til nødvendig helsehjelp innen 10 virkedager i tredje tertial 2010. Andelen som har fått vurdert sin rett har økt sammenliknet med situasjonen før innføring av garantiordningen. Flere får behandling innen fristen på 65 virkedager, sammenliknet med perioden før innføring av ventetidsgarantien. Med ventetidsgarantien skal alle vurderinger foretas innen 10 virkedager og all behandling skal ha startet innen 65 virkedager.
Kriminalomsorgen har utarbeidet en helhetlig russtrategi for 2008–2011. Den har hatt som mål å sikre bedre rehabilitering og behandling av innsatte og domfelte med rusmiddelproblemer. I 2012 vil Kriminalomsorgen følge opp strategiens tiltak. Det er i alt etablert 14 rusmestringsenheter i 13 fengsler i samarbeid mellom Helse- og omsorgsdepartementet og Justis- og politidepartementet. Kriminalomsorgens utdanningssenter (Krus) har fått i oppdrag å evaluere ordningen. Gjennom opptrappingsplanen for rusfeltet er samarbeidet mellom Kriminalomsorgen, helsetjenestene og øvrige tjenester styrket. Antall innsatte som soner i institusjon, enten i spesialisthelsetjenesten eller i andre institusjoner, er økende (tidligere omtalt som § 12-soning). Det arbeides også med å styrke samordningen mellom tjenestene ved løslatelse, jf. regjeringens tilbakeføringsgaranti, øke antall som får utarbeidet individuelle planer samt prøveordningen med Narkotikaprogram med domstolskontroll i Oslo og Bergen. I 2010 ble 511 personer overført til soning i medhold av straffegjennomføringsloven § 12. Det er et uttalt mål at langt flere innsatte enn i dag skal få dette tilbudet. Prøveordningen Narkotikaprogram med domstolskontroll, er besluttet forlenget ut 2014 i Oslo og Bergen. Programmet er under evaluering.
Forpliktende samhandling
Bedre samhandling og kontinuitet i tjenestene er et sentralt mål i opptrappingsplanen. Samhandling i opptrappingsplanen for rusfeltet handler både om samhandling på individnivå og på systemnivå, og samsvarer med utfordringsbildet som er beskrevet i samhandlingsreformen.
Styrket samhandling og kontinuitet i tjenestene er viktig ved løslatelse fra fengsel. Det er bl.a. utarbeidet samarbeidsavtaler mellom regionale helseforetak og Kriminalomsorgens regioner, og samarbeidsavtaler mellom helseforetak, kommuner og Kriminalomsorgens fengselsenheter. Samarbeidsavtalene skal sikre at innsatte i fengsel får innfridd sine pasientrettigheter til spesialisert behandling (rus, psykiatri og somatikk), tiltak for bedre samordning mellom tjenestene, styrke samordningen mellom tjenestene ved løslatelse, jf. regjeringens tilbakeføringsgaranti, øke antall individuelle planer mv.
Helsedirektoratet har bevilget tilskudd til utprøving av modeller som ivaretar sammenhengende behandlings- og rehabiliteringsforløp. Det er også bevilget tilskudd til kartlegging/spredning av kompetanse rundt samhandlingsutfordringer og ulike målgruppers behov for helhetlige tjenester og tverrfaglig samarbeid mellom helse- og omsorgstjenestene og andre sektorer. Som en følge av det første punktet bevilger Helsedirektoratet bl.a. midler til Lasso.
Lasso er et samarbeid mellom Oslo kommune og Oslo Universitetssykehus. Målsettingen for tiltaket er å fange opp de aller mest vanskeligstilte i rusmiljøet, redusere risikoen for overstadig rusbruk, helseskader forårsaket av injeksjon av opiater og gi mulighet for hjelp til å bruke det ordinære tjenesteapparatet.
Bruken av individuell plan skal økes for å bidra til mer samordnende tjenester for brukerne. Helsedirektoratet har utgitt et tipshefte som bl.a. synliggjør betydningen av individuell plan for personer med rusmiddelproblemer. Rusrådgiverne hos fylkesmennene skal også ha særlig oppmerksomhet på å bidra til at kommunene øker bruken av individuell plan. Tillitspersonforsøket (2008–2011) har hatt fokus på bruk av individuell plan som et aktivt verktøy for samhandling og brukermedvirkning.
Helhetlige rusmiddelpolitiske handlingsplaner skal bidra til å sikre en bedre samordning av rusmiddelpolitikken. Om lag tre fjerdedeler av norske kommuner har nå utarbeidet slike handlingsplaner. Statens institutt for rusmiddelforskning har gjennomført en studie i et utvalg kommuner, for å belyse hvilken betydning planene har hatt. Rapporten peker på betydningen av politisk involvering og forankring og at det gjenstår noe før intensjonene med de ruspolitiske handlingsplanene fullt ut er nådd.
Økt brukerinnflytelse og bedre ivaretakelse av barn og andre pårørende
Pårørende, og spesielt barn som pårørende, er en sårbar gruppe som skal fanges bedre opp gjennom opptrappingsplanen.
Folkehelseinstituttet har i 2011 kartlagt hvor mange barn og unge som lever i familier med rusmiddelproblemer og/eller psykiske lidelser og konsekvensene av dette. Rapporten viser at et stort antall barn lever sammen med foreldre med psykiske lidelser eller alkoholmisbruk. Funnene i rapporten bekrefter behovet for fortsatt styrket innsats slik at alvorlige konsekvenser for barn og unge tidligst mulig kan oppdages og forebygges.
Barn som pårørende har fått sterkere rettigheter til oppfølging. Det er utarbeidet verktøy for tjenesteapparatet, barnsbeste.no samler relevant informasjon og støtteverktøy, barnevernet er styrket og det er arrangert flere konferanser med barn som pårørende som tema. Det vises til omtale under kap. 781, post 79.
Helsedirektoratet etablerte i 2011 en nettbasert pårørendeportal med informasjon om tilbud og rettigheter til pårørende og ev. brukere. Det vil videre bli utarbeidet en opplæringspakke i pårørendeinvolvering, rettet mot tjenestene i 2011/2012.
Brukerperspektivet er viktig i alt arbeid på rusmiddelfeltet, og brukerorganisasjonene er styrket gjennom opptrappingsplanen. Brukermedvirkning er et krav i tilskuddsordninger, og fylkesmennene og kompetansesentrene samarbeider med brukerorganisasjonene i utvikling av tiltak/prosjekt.
Selvorganisert selvhjelp er et viktig satsingsområde. I 2010 hadde Selvhjelp Norge en særlig satsing på rusmiddelfeltet. Dette var en vellykket strategi og rusmiddelfeltet vil i årene som kommer være en integrert del av satsingen på selvorganisert selvhjelp. Det vises til omtale under kap. 764, post 72.
Forventninger til kommunene
Å ha god psykisk og fysisk helse, en stabil og trygg bosituasjon, sikker inntekt, mulighet for deltakelse i arbeid, utdanning og meningsfulle aktiviteter, bidrar til å fremme mestring og sosial deltakelse for den enkelte. Kommunale tjenester til personer med rusmiddelproblemer gis i flere sektorer i kommunen. Godt kommunalt arbeid på feltet krever derfor et sterkt fokus på tverrfaglig og tverretatlig samarbeid innad i kommunen, med spesialisthelsetjenesten og med frivillig sektor. Kommunene er helt sentrale for å lykkes med helhetlig behandling av personer med rusmiddelproblemer.
I ny lov om kommunale helse- og omsorgstjenester understrekes det at kommunens ansvar omfatter alle pasient- og brukergrupper, herunder personer med somatisk eller psykisk sykdom og rusmiddelproblemer. Den kommunale helse- og omsorgstjeneste prioriterer ut fra behov og ikke ut fra alder, kjønn, diagnose mv. Tilsyn med helse- og omsorgstjenesten overfor personer med psykisk lidelse og rusmiddelavhengighet avdekket svikt i tilbud og oppfølging av tjenester til disse gruppene.
Satsingen på kommunalt rusarbeid skal bidra til å styrke tilbudet til mennesker med rusmiddelproblemer, enten det dreier seg om et tilbud før, under og etter spesialisert behandling eller ved løslatelse fra fengsel. Tilskuddsordningen til kommunalt rusarbeid skal ha fokus på kapasitetsoppbygging. Som en del av dette er videreutvikling av kvaliteten en forutsetning. De regionale kompetansesentre, rus, og rusrådgiverne hos fylkesmennene skal bidra til å styrke kompetanse og kvalitet i kommunalt rusarbeid.
Kommunene må se innsatsen på rusmiddelfeltet i sammenheng med kvalifiseringsprogrammet i Nav, psykisk helsearbeid, barnevernsarbeid, boligsosialt arbeid og omsorgstjenestene samt innsatsen innen folkehelse- og forebyggingsarbeid. Helse- og omsorgsdepartementet vil styrke dialogen med kommunene gjennom KS og samarbeidet med fylkesmennene om de sammensatte utfordringene på rusmiddelfeltet.
Avtalen mellom regjeringen og KS om kvalitetsutvikling i de kommunale helse- og omsorgstjenestene ble inngått i september 2006 og er forankret i konsultasjonsordningen mellom regjeringen og kommunesektoren, representert ved KS. Avtalen gikk opprinnelig ut september 2010, men er videreført ut 2011. Departementet er i dialog med KS om en videreføring av avtalen. Avtalen omfatter hele den kommunale helse- og omsorgstjenesten, med særskilt fokus på omsorgstjenester, rus og psykisk helsearbeid. Helsedirektoratet har en sentral rolle i utvikling og oppfølging av tiltak i avtalen.
Kommunal medfinansiering og overføring av finansieringsansvaret for utskrivningsklare pasienter til kommunene er sentrale virkemidler i samhandlingsreformen. For rusbehandling er det behov for å se nærmere på omfang av utskrivningsklare pasienter og fordelingsvirkninger for kommuner og regionale helseforetak. De økonomiske virkemidlene innføres derfor ikke innen rusbehandling fra 2012, men utredes videre.
Anmodningsvedtak
Vedtak nr. 478, 16. juni 2009:
«Stortinget ber Regjeringen i forbindelse med statsbudsjettet for 2010 fremme forslag om en sterkere satsing på helhetlig rusbehandling og oppfølging.»
Vedtaket ble truffet ved behandling av Dokument nr. 8:79 (2008–2009), jf. Innst. S. nr. 323 (2008–2009).
Departementet vil følge opp anmodningsvedtaket gjennom opptrappingsplanen som er forlenget ut 2012 og den varslede stortingsmeldingen om rusmiddelpolitikken. Oppfølgingen av Samhandlingsmeldingen Meld. St. 16 (2010–2011), vil også utgjøre en viktig del av den videre satsingen på helhetlig rusbehandling og oppfølging.
Vedtak nr. 487, 16. juni 2009:
«Stortinget ber Regjeringen arrangere en konsensuskonferanse, der representanter fra både fagmiljø og brukerorganisasjoner drøfter faglige, etiske og prioriteringsmessige sider av forslaget om å tilby heroinassistert behandling for rusmiddelavhengige i Norge.»
Vedtaket ble truffet ved behandling av Dokument nr. 8:93 (2008–2009), jf. Innst. S. nr. 326 (2008–2009).
Norges forskningsråd gjennomførte på oppdrag fra Helse- og omsorgsdepartementet konsensuskonferanse om heroinassistert behandling 21. juni 2011. Konsensuspanelet overleverte sin konsensusrapport til departementet september 2011. Departementet vil følge opp spørsmålet om heroinassistert behandling i den kommende stortingsmeldingen om rusmiddelpolitikken. Det tas sikte på at stortingsmeldingen legges fram i 2012.
Post 21 Spesielle driftsutgifter
Bevilgningen dekker tilskudd til kompetanse- og kvalitetsutvikling i regi av Fylkesmannen og Helsedirektoratet. Den skal bidra til å gi personer med rusmiddelavhengighet et bedre kommunalt tjenestetilbud. Bevilgningen ses i sammenheng med tilskudd til kommunale rustiltak (kap. 763, post 61), frivillig rusarbeid (kap. 763, post 71) og kompetansesentre mv. (kap. 763, post 72). 2,5 mill. kroner foreslås flyttet til kap.720, post 01, knyttet til Helsedirektoratets løpende arbeid med kommunalt rusarbeid.
Det ble i 2010 bevilget 61,4 mill. kroner til kvalitet og kompetansetiltak over posten, samt 7 mill. kroner til tiltak over kap. 763, post 72.
Alle fylkesmannsembeter har egne rusrådgivere som bidrar til gjennomføring av opptrappingsplanen for rusfeltet og samordning av den statlige innsatsen overfor kommunene. Psykisk helsearbeid, folkehelsearbeidet, boligsosialt arbeid, kvalifiseringsprogrammet i Nav og den øvrige helse- og omsorgstjenesten utgjør viktige elementer. Forvaltning av tilskudd til kommunalt rusarbeid, herunder rapportering og monitorering, er en sentral oppgave for embetene.
Fylkesmannen samarbeider med de regionale kompetansesentrene på rusfeltet. Flere embeter har etablert et formelt samarbeid med brukerorganisasjoner og benytter deres kompetanse ut mot fagfeltet.
Helsedirektoratet har satt i gang flere tiltak for å skaffe bedre dokumentasjon og statistikk om tjenester til personer med rusmiddelproblemer, jf. omtale under kap. 763.
Det ble bevilget tilskudd til videre-/etterutdanning i rusproblematikk for sosial- og helsepersonell i kommunene, ansatte i kriminalomsorgen og i politiet, også i 2011. Kurstilbudet for leger og psykologer ved Senter for rus- og avhengighetsforskning er styrket. Helsedirektoratet utvikler retningslinjer for å bidra til mer kunnskapsbasert praksis. I 2011 utarbeides det et nasjonalt opplæringsprogram i kartlegging og behandling av samtidige rus- og psykiske lidelser.
Videre er det gitt tilskudd til sentrale aktører for å innhente kunnskap om bruk av vanedannende legemidler, som vil gi et godt grunnlag for videre arbeid med å gi en mer riktig foreskrivning og bruk av vanedannende legemidler.
Helsedirektoratet og Arbeids- og velferdsdirektoratet vil ta initiativ til at erfaringene med prosjektet Ungdom i svevet, spres mot øvrige fylker. Erfaringsformidlingen vil inngå i Helsedirektoratets strategi for økt kompetanse i kommunalt psykisks helse og rusarbeid overfor barn og unge.
Tiltak for å øke brukermedvirkning og pårørendeperspektivet i rusfeltet er styrket, jf. omtale under kap. 763 og kap. 764, post 72. Helsedirektoratet har bevilget tilskudd til utprøving av ulike samhandlingsmodeller, herunder midler til Lasso, jf. omtale under kap. 763.
Post 61 Kommunalt rusarbeid
Formålet med bevilgningen er å øke kapasiteten i det kommunale rusarbeidet, slik at personer med rusmiddelproblemer får et helhetlig, tilgjengelig og individuelt tilpasset tjenestetilbud. Tilstrekkelig kapasitet i de kommunale tjenestene er nødvendig som grunnlag for god kvalitet og kompetanse i tilbudene.
Tilskuddet skal gi en reell utvidelse av kapasiteten i det samlede kommunale arbeidet på rusmiddelfeltet og bidra til en styrking av de lovpålagte kommunale helse- og omsorgstjenestene. Tilskuddet benyttes til ulike typer oppsøkende tjenester som f.eks. oppfølgingstjenester i bolig, i tillegg til aktivitetstilbud, lavterskel helsetjenester, støttekontakt/tillitspersons modeller og arbeidsrettede tiltak, tannhelsetjenester, lokalmedisinske senter og ulike typer akuttilbud.
Målgruppen er både unge med begynnende rusmiddelproblemer og voksne og eldre med omfattende rusmiddelavhengighet. Store byer og randkommuner og kommuner som tidligere ikke har mottatt tilskudd, er prioritert, i tillegg til at det søkes å oppnå god geografisk dekning av midlene.
Tilskuddene til kommunalt rusarbeid må ses i sammenheng med tiltak for å styrke kvalitets- og kompetanseutvikling. De regionale kompetansesentrene for rusfeltet har som oppgave å bidra til utvikling av de kommunale tjenestene, jf. omtale under kap. 763, post 72. Videre tilbyr Fylkesmannen og Helsedirektoratet kompetansetiltak innen helse og omsorg, jf. omtale under kap. 762, post 21. Relevant er også tiltak innen psykisk helse, jf. omtale under kap. 764, post 21.
Det stilles krav om at det skal foreligge en plan for arbeidet i tilskuddsperioden og det skal rapporteres på oppnådde resultater. Det anbefales at planen for bruk av tilskuddet integreres i kommunens helhetlige rusmiddelpolitiske handlingsplaner og ses i sammenheng med de ordinære plansystemene i kommunen.
236 kommuner mottok til sammen 326 mill. kroner i tilskudd i 2010. Kommunene rapporterer for bruken av midlene i 2010 gjennom et nytt rapporteringsskjema. Rapporteringsformen er ny og tallene må tolkes med forsiktighet. Rapporteringen viser at 80 pst. av kommunene har utarbeidet en helhetlig rusmiddelpolitisk handlingsplan som beskriver tiltak og målsetninger for det kommunale arbeidet på rusmiddelfeltet. I underkant av 600 årsverk er finansiert av tilskudd til kommunalt rusarbeid. Av disse har i overkant 95 pst. helse- eller sosialfaglig utdanning fra videregående-, høgskole- eller universitetsnivå, eller relevant videreutdanning. 22 pst. av årsverkene benyttes til arbeids- og aktivitetsrettede tiltak, 19 pst. til ruskonsulenttjenester, 18 pst. til tiltak og tjenester rettet mot ungdom og unge voksne og 15 pst. til lavterskel helsetjenester. De øvrige årsverkene benyttes til bl.a. oppfølgingstjenester i bolig og oppsøkende ambulante tjenester.
I 2011 mottar i underkant av 300 kommuner 407 mill. kroner i tilskudd. 57 kommuner er nye tilskuddsmottakere. De fleste kommunene som søkte om tilskudd i 2011 er innvilget tilskudd, men det ble søkt om langt større beløp enn det som er mulig å tildele innenfor rammen. 93 pst. av landets befolkning er bosatt i kommuner som mottar tilskudd til kommunalt rusarbeid. Fra 2010 er det ytt tilskudd til etablering av rusakutt i de større byene, hvorav Oslo, Bergen og Drammen etablerer et slikt tilbud. Rusakutt tiltakene tilbyr behandling, observasjon og oppfølgingstjenester som skal ivareta pasientens behov for sammenhengende tjenester. Målgruppen for akuttjenester er personer med rusmiddelproblemer og med behov for akutt hjelp.
Tillitspersonforsøket (2008–2011) er et forsøk som har til formål å bidra til at personer med rusmiddelproblemer får et tjenestetilbud som er tilgjengelig, helhetlig, sammenhengende og individuelt tilpasset. Det er årlig bevilget 23 mill. kroner til 26 kommuner som deltar i forsøket. Det er utviklet et bredt spekter av modeller og tilnærminger i arbeidet. Følgeevalueringen av forsøket trekker fram at den tette individuelle oppfølgingen av den enkelte har bidratt til at brukerne opplever økt trygghet og kontinuitet i sin relasjon til og i møte med tjenesteapparatet. Bevilgningen til tillitspersonforsøket innlemmes i tilskuddsordningen til kommunalt rusarbeid fra 2012.
Stortinget har vedtatt lov om sprøyterom. Oslo er den eneste kommunen som har etablert tilbudet. I 2011 ble det gitt 5 mill. kroner til lavterskel helsetiltak i Oslo, som foreslås videreført i 2012.
Det foreslås å videreføre bevilgningen til kommunalt rusarbeid i 2012. Det tas sikte på en forenklet saksbehandling av tilskudd ved at fylkesmannen vedtar fordeling av tilskuddsmidler. Helsedirektoratet fastsetter en fylkesvis fordeling av tilskuddsmildene og har ansvar for den faglige oppfølgingen av tilskuddet.
Post 71 Frivillig arbeid mv.
Bevilgningen dekker tilskudd til oppfølging, omsorg og rehabilitering av personer med rusmiddelavhengighet og/ eller prostitusjonserfaring utført av frivillige og ideelle virksomheter. Selvhjelps- og interessegrupper og pårørendearbeid skal også støttes.
Formålet med bevilgningen er å støtte opp om innsatsen som utføres av frivillige og ideelle virksomheter overfor rusmiddelavhengige. Tiltakene det gis tilskudd til skal være et supplement til det offentlige tiltaksapparatet og bidra til styrking og samordning av samfunnets samlede innsats overfor målgruppene. Det blir lagt vekt på at virksomhetene kan dokumentere et samarbeid med kommunen, som har hovedansvaret for tjenester til personer med rusmiddelproblemer og har etablert et system for brukermedvirkning.
Det er over posten bevilget 165 mill. kroner i 2011 til 103 tiltak. I 2010 ble det fordelt 160 mill. kroner til 110 tiltak. For 2011 er det mottatt 116 søknader som utgjør om lag 244 mill. kroner. Det er nødvendig med en streng prioritering av søknadene, da søknadsinngangen er langt høyere enn disponibelt beløp.
Tilskuddsmottakerne dekker hele tiltakskjeden, men med et tyngdepunkt på rehabilitering, oppfølging/motivering og sosial deltakelse/aktiviteter. I tillegg gis det tilskudd til en rekke prosjekter og organisasjoner av og for brukere.
I 2009 fikk Kirkens Bymisjon i Oslo i oppdrag å etablere et døgnåpent helse- og omsorgstilbud for de mest hjelpetrengende rusmiddelavhengige. Det ble stilt 60 mill. kroner til rådighet over to år, og tiltaket ble videreført i 2011. Formålet er bedre helse og sosial inkludering. Innenfor samme prosjekt er det også satt i gang tiltak i Bergen. Statens institutt for rusmiddelforskning evaluerer prosjektet, og den endelige evalueringen vil foreligge i 2012. Tiltaket videreføres i påvente av den endelige evalueringen.
Gatehospitalet i regi av Frelsesarmeen tilbyr et helsetilbud til rusmiddelavhengige som har behov for behandling og omsorg, men som ikke er i behov av spesialisthelsetjenester. Gatehospitalet samarbeider med spesialisthelsetjenesten og Oslo kommune. Gatehospitalet åpnet i 2009 en egen kvinneavdeling og har nå totalt 18 sengeplasser. Det ble bevilget om lag 21,5 mill. kroner i 2011.
På prostitusjonsfeltet er det bevilget midler til helsefremmende tiltak i regi av flere organisasjoner, bl.a. Kirkens Bymisjon og Røde Kors.
Tilskuddsordningen ble evaluert i 2010 av Stavanger internasjonale forskningsinstitutt (IRIS). Det ble anbefalt å skille klarere mellom driftsstøtte til institusjoner som yter døgnbehandling og mer kortsiktige prosjekter og tiltak ved tildeling av midler. Dette vil bli ivaretatt ved å utforme ulike tilskuddsregelverk for de ulike målgruppene. Videre oppfølging av evalueringen vil også bli tema i den varslede stortingsmeldingen.
Post 72 Kompetansesentra mv.
Formålet med tilskuddet er å bidra til å styrke organisering, kompetanse og kvalitetsutvikling på rusfeltet. Bevilgningen går til:
regionale kompetansesentre for rusfeltet
ledelses-, kunnskaps- og organisasjonsutvikling
tiltak innen fengsel, prostitusjon og menneskehandel
Regionale kompetansesentre for rusfeltet
De regionale kompetansesentrene for rusfeltet har tre hovedoppgaver:
stimulere til utvikling av forebyggende tiltak i kommunene
kompetanseutvikling i kommunene og spesialisthelsetjenesten
utvikle nasjonale spisskompetanseområder
Sentrene skal prioritere innsats i samsvar med St. meld. nr. 47 (2008-2009) Samhandlingsreformen. Dette innebærer en tydelig innsats for å styrke kompetansen i de kommunale tjenestene, både når det gjelder forebyggende arbeid og oppfølging av personer med behov for helhetlige og koordinerte tjenester.
For 2011 er det totalt bevilget 128 mill. kroner til sentrene, herunder 80 mill. over kap. 761, post 72. I tillegg bevilges midler over kap. 718, post 21, og post 70.
I 2010–2011 har sentrene hatt særlig fokus på tre innsatsområder: Bedre samordning av kommunenes rusarbeid gjennom forankring i rusmiddelpolitiske handlingsplaner, styrke kommunenes kompetanse på lokale forebyggingstiltak og heve kompetansen om tidlig intervensjon. Dette innebærer en tydelig innsats for å styrke kompetansen i de kommunale tjenestene, både i forhold til forebygging og oppfølging av personer med behov for helhetlige og koordinerte tjenester.
Det er etablert et tett samarbeid mellom sentrene og fylkesmannsembetene om utvikling av felles regionale kompetanseutviklingsplaner. Videre bistår kompetansesentrene kommunene i å utvikle helhetlige rusmiddelpolitiske planer. I underkant av tre fjerdedeler av norske kommuner har nå rusmiddelpolitiske handlingsplaner, mot om lag en tredjedel av kommunene i 2004. Det har altså vært en betydelig økning av antall kommuner med slik plan. Statens institutt for rusmiddelforskning har på oppdrag fra helsedirektoratet gjennomført en studie i et utvalg kommuner, for å belyse hvilken betydning planene har hatt. Rapporten omhandler både prosessen rundt planen, selve planproduktet og hvilke konsekvenser handlingsplanene ser ut til å ha fått. Rapporten peker på betydningen av politisk forankring i planprosessen og tyder på at det fortsatt er mye som må gjøres for at intensjonen med de rusmiddelpolitiske handlingsplanene fra statlig hold er realisert. Studien vil bli fulgt opp av både departement og direktorat.
Kompetansesentrene har styrket sitt arbeid med kompetanseutvikling om tidlig intervensjon på rusfeltet. Det er i 2007–2010 gjennomført en rekke metodeutviklende prosjekter. Prosjektene rettes mot barn av foreldre med psykiske lidelser og rusmiddelproblemer, risikoutsatt ungdom, gravide, ansatte i arbeidslivet, elever i skolen, pasienter hos fastlegen og i sykehus. På bakgrunn av en gjennomgang av prosjektene vil erfaringene bli formidlet til øvrige regioner. Kompetansesenter rus, Nord-Norge, har fått ansvaret for å utvikle en ny nettbasert tjeneste om tidlig intervensjon som etableres i 2011.
Hvert kompetansesenter er tildelt ansvar for ett eller to nasjonale spisskompetanseområder. Formidlingen av spisskompetanseområdene skjer gjennom nasjonale konferanser, forsknings- og utviklingsarbeid og gjennom publikasjoner. Hvert kompetansesenter har en betydelig informasjonsvirksomhet gjennom egne publikasjoner og nyhetsbrev, I tillegg samarbeider sentrene om utgivelse av en felles publikasjon Rusfag som kommer ut med en artikkelsamling og et temanummer årlig.
Det gjennomføres en evaluering av kompetansesentrene som skal foreligge ved årsskiftet. Evalueringen skal med utgangspunkt i mål og utfordringer på rusfeltet vurdere om kompetansesentrene ivaretar disse på en hensiktsmessig måte i dag og på hvilken måte dette best kan gjøres framover.
Ledelses-, kunnskaps- og organisasjonsutvikling
Ledelsesprogrammet Flink med folk i første rekke har bla. vært finansiert over opptrappingsplanene for psykisk helse og rusfeltet. Programmet avsluttes i 2011. Helsedirektoratet vil i samarbeid med KS etablere et nytt samhandlingsprosjekt innen psykisk helse og rus i 2012. Det foreslås å videreføre bevilgningen på 2 mill. kroner.
Prosjektet Høgskole- og universitetssosialkontor avsluttes etter planen i sin nåværende form i 2011. Helse- og omsorgsdepartementet vil sammen med Arbeidsdepartementet gjennomgå erfaringene med høgskole- og universitetssosialkontor og vurdere hvordan verdifulle erfaringer og kunnskap fra forsøket kan følges opp videre. Målet om å styrke samarbeid og kobling mellom forskning, utdanning, praksis og brukere, samt å styrke praksisbasert forskning og kunnskapsbasert praksis videreføres sammen med bevilgningen til dette formålet i 2012. Det vises også til omtale i Prop 1 (2011–2012) fra Arbeidsdepartementet.
Tiltak innen fengsel, prostitusjon og menneskehandel
Tilskuddsordningens formål er å styrke oppfølgingen av og tjenestetilbudet til personer som er i fengsels- og prostitusjonstiltak, herunder ofre/mulige ofre for menneskehandel. Fengsels- og prostitusjonsprosjektene mottok i 2010 et samlet tilskudd på 6,7 mill. kroner. Se også tilskudd til fengselstiltak under kap. 762, post 61.
Tilskudd til Oslo kommunes nasjonale kompetansesenter for prostitusjon, Pro-senteret foreslås videreført. Tilskuddene må ses i sammenheng med regjeringens handlingsplan mot menneskehandel (2011–2014) Sammen mot menneskehandel. Det vises også til omtale i Prop 1 (2011–2012) fra Justis- og politidepartementet.
Kap. 764 Psykisk helse
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan overføres | 72 190 | 61 456 | 85 061 |
60 | Psykisk helsearbeid, kan overføres | 177 351 | 200 712 | 205 600 |
72 | Utviklingstiltak, kan overføres | 374 035 | 392 363 | 368 594 |
73 | Vold og traumatisk stress, kan overføres | 111 923 | 109 511 | 112 906 |
Sum kap. 0764 | 735 499 | 764 042 | 772 161 |
Følgende bevilgninger foreslås flyttet:
3,3 mill. kroner fra post 21 til kap. 720, post 01, knyttet til fagstillinger innen psykisk helsefeltet.
25 mill. kroner fra post 72 til post 21, knyttet til videreutdanning innen psykososialt arbeid.
Psykiske problemer eller lidelser kan ramme alle. Psykiske plager og psykiske lidelser kan være alt fra lettere depresjoner til alvorlige psykoser, og behovet for hjelp vil variere fra person til person. Mange arenaer på alle nivåer deler derfor ansvaret for å skape helsefremmende leve- og oppvekstvilkår som bidrar til en god psykisk helse i befolkningen.
Noen ganger kan kriser som dødsfall og ulykker, eller vanskelige arbeids- eller familieforhold, bidra til sykdom. Mange vil få hjelp av familie eller nettverk mens en del vil ha behov for bistand fra enkelte kommunale tjenester, ofte i et begrenset tidsrom. Andre vil igjen ha behov for et mer omfattende tilbud, gjerne i et lengre tidsrom, både fra kommunale tjenester og fra psykisk helsevern i spesialisthelsetjenesten. Kommunene og spesialisthelsetjenestene må derfor ha et differensiert tilbud både til voksne og barn og unge.
Om lag en sjettedel av den voksne befolkningen har til enhver tid en psykisk lidelse og/eller et rusproblem. Angst og depresjon er vanligst. Økt dødelighet, sykmeldinger og uførepensjon er blant de viktigste følgene av psykisk sykdom. Ny forskning viser at psykisk syke menn har 20 år kortere levetid enn den generelle befolkningen og at psykisk syke kvinner i gjennomsnitt dør 15 år tidligere.
Psykiske problemer er en vesentlig årsak til at en stor andel av nærmere 700 000 personer i yrkesaktiv alder står utenfor arbeidslivet. Psykiske lidelser er anslått å koste det norske samfunn omkring 70 mrd. kroner per år i trygde-, behandlings- og sosialutgifter. Flere undersøkelser tyder på at personer med alvorlige psykiske lidelser er blant de som har svakest tilbud i kommunene og dårligst levekår.
Depresjon, angst og rusmiddelproblemer antas å bli de store framtidige samfunnsmessige utfordringene. Verdens helseorganisasjon antar at psykiske lidelser vil være den viktigste årsaken til sykdomsbelastning i vestlige land i 2020. En hovedutfordring for de kommende årene er å redusere forekomsten av angst, depresjon og rusmiddelproblemer for å sikre enkeltmennesker bedre livskvalitet og redusere totalbelastningen for samfunnet.
Hos de barn og unge som rammes fører psykiske vansker og lidelser til mistrivsel, lærevansker og funksjonsproblemer i hjem og skole. Det anslås at til enhver tid har 15–20 pst. av barn mellom 3 og 18 år nedsatt funksjon pga. symptomer på psykiske lidelser. Undersøkelser tyder på at halvparten av disse, om lag 70 000 barn, vil ha behov for behandling fra kommunal tjeneste eller fra spesialisthelsetjenesten.
Psykisk helsearbeid i kommunene og psykisk helsevern forutsettes å legge til rette for prosesser som styrker mestring og egenomsorg, funksjonsevne, samhandling og tilpasning i lokalsamfunnet. Å forebygge at vanlige livskriser utvikler seg til psykiske lidelser er i første rekke en utfordring for arbeidsliv, barnehage, skole, fritidsarenaer, idrettsmiljø mv. Tjenesteapparatet skal på sin side delta i og understøtte det forebyggende arbeidet, ved siden av behandlings- og støttefunksjoner.
Psykisk helsearbeid i kommunene omfatter forebygging, diagnostikk og funksjonsvurdering, tidlig hjelp og behandling for øvrig, rehabilitering, oppfølging i bolig, psykososial støtte og veiledning samt henvisning til spesialisthelsetjenesten. Psykisk helsearbeid utføres i helse- og sosialtjenesten og andre sektorer i kommunen. Kommunen skal også i samsvar med den nye folkehelseloven ha oversikt over den psykiske helsetilstanden til befolkningen, faktorer som påvirker den og over behovet for tiltak og tjenester.
God tilgjengelighet til helsetjenester og kunnskap om psykiske lidelser hos sentrale tjenesteytere som fastleger, det øvrige psykiske helsearbeidet, helsestasjon og skolehelsetjeneste og annet helse- og omsorgspersonell er derfor en forutsetning for å kunne drive et effektivt helsearbeid på psykisk helsefeltet.
Oppfylling av grunnleggende materielle betingelser i form av et godt botilbud, et meningsfylt aktivitetstilbud, sosial tilhørighet og et inntektsgrunnlag som gjør at materielle behov kan ivaretas, er sentrale faktorer i arbeidet med å forebygge og behandle psykiske lidelser.
Psykisk helsevern for voksne består av desentraliserte spesialisthelsetjenester ved distriktspsykiatriske senter, mer spesialiserte sykehusavdelinger og privatpraktiserende spesialister. Distriktspsykiatrisk senter har et hovedansvar for å gi behandlingstilbud i et gitt geografisk område både i akuttsituasjoner og på bakgrunn av henvisninger. Distriktspsykiatrisk senter skal gi spesialisert utredning og tilby differensiert behandling poliklinisk, ambulant eller som dag- og døgnbehandling. Distriktspsykiatrisk senter skal også bistå kommunehelsetjenesten med råd og veiledning og ivareta kontinuiteten i spesialisthelsetjenesten, dvs. være veien inn og ut av psykisk helsevern. Sykehusavdelingene skal ivareta spissede funksjoner, som akutt- og sikkerhetsavdelinger og enkelte andre spesialiserte oppgaver.
Det psykiske helsevernet for barn og unge legger hovedvekt på polikliniske funksjoner og samarbeid med det kommunale tjenesteapparatet. Ved behov kan det gis tilbud om døgnbehandling.
Kapasiteten i tjenestene både for voksne og barn og unge er vesentlig styrket, slik at flere får behandling. Alle kommuner tilhører nå opptaksområdet til et distriktspsykiatrisk senter og en barne- og ungdomspsykiatrisk poliklinikk. Omstillingen av psykisk helsevern er ikke fullført enda. Det psykiske helsevernet må fortsette arbeidet med å gjøre sine tjenester mer tilgjengelige for befolkningen, og innrette sin virksomhet slik at den kan understøtte kommunene i deres arbeid og hindre unødvendige henvisninger og innleggelser. Det er fortsatt behov for betydelig omstrukturering av tjenestene med vekt på en faglig og kompetansemessig oppgradering av distriktspsykiatriske senter, slik at de blir i stand til å løse oppgavene som forutsatt. Akuttberedskap og utadrettet virksomhet må vektlegges mer. Sykehusfunksjonene må utvikles og avgrenses til de oppgaver som best blir ivaretatt der.
WHO vedtok i 2005 den første europeiske ministererklæring (European Declaration on Mental Health) på psykisk helsefeltet. Verdigrunnlag og overordnede mål for arbeidet med psykisk helse i Norge, herunder opptrappingsplanen for psykisk helse (1999–2008), samsvarer godt med føringene som WHO-ministererklæringen bygger på. WHO la i 2008 fram en rapport som viser at Norge har et tungt innslag av sengeplasser sammenliknet med resten av Europa. Sverige, Danmark, Finland og England har grovt regnet halvparten så mange døgnplasser som Norge.
Rapportering for kommunal sektor
Opptrappingsplanen for psykisk helse ble avsluttet i 2008. Fra og med 2009 ble øremerkede tilskudd på om lag 3,5 mrd. kroner til drift av kommunenes psykiske helsearbeid innlemmet i kommunenes frie inntekter. Enkelte øremerkede tilskudd, samt andre statlige stimuleringstiltak, er videreført fra opptrappingsplanen for psykisk helse, under post 60 og 72.
Helse- og omsorgsdepartementet følger utviklingen i kommunenes innsats på psykisk helse etter at opptrappingsplanen ble avsluttet i 2008. Rapporteringen om psykisk helsearbeid for perioden 2007 til 2010 bygger på rapporteringsskjema som fylkesmennene innhenter fra kommunene. Helsedirektoratet sammenstiller og analyserer utviklingen. Det må tas forbehold om at datakvaliteten kan være svak. Rapporteringen er til dels overlappende med ordinære statistikker for helse- og omsorgstjenestene fra Statistisk sentralbyrå.
Tabell 4.25 Årsverk i kommunalt psykisk helsearbeid etter målgruppe og særskilt utdanning 2007–2010
2007 | 2008 | 2009 | 2010 | |
|---|---|---|---|---|
Totalt antall årsverk | 12 029 | 12 546 | 12 136 | 12 195 |
Årsverk voksne | 9 069 | 9 627 | 9 392 | 9 492 |
Årsverk barn og unge | 2 961 | 2 920 | 2 744 | 2 703 |
Andel av årsverk voksne med særskilt utdanning på psykisk helsefeltet (pst.) | 34 | 34 | 36 | 37 |
Andel av årsverk barn og unge med særskilt utdanning på psykisk helsefeltet (pst.) | 24 | 28 | 29 | 24 |
Kilde: Tallene er basert på rapporteringsrundskrivene IS-24 for de respektive år.
Rapporteringen viser at antall årsverk i psykisk helsearbeid i kommunene i hovedsak er uendret fra 2009 til 2010. Utviklingen for barn og unge viser om lag 2 pst. reduksjon i samme periode. Andelen årsverk til tiltak for barn og unge med særskilt utdanning på psykisk helsefeltet ser ut til å gå ned til 2007-nivået. Dette understreker behovet for fortsatt innsats, ikke minst med hensyn til den tverrfaglige videreutdanningen i psykososialt arbeid for barn og unge.
I tillegg til rapporteringen for årsverk gjennomfører fylkesmennene en rundspørring til landets kommuner om planlagt aktivitetsnivå for psykisk helsearbeid i 2011, basert på en grovmasket vurdering.
I følge rundspørringen vil 84 pst. av kommunene opprettholde eller styrke tilbudet innen psykisk helsearbeid, mens 16 pst. vil redusere tilbudet i 2011. Dette er basert på tilbakemelding fra 345 kommuner. Helsedirektoratet vurderer at situasjonen er tilnærmet den samme som ved tilsvarende undersøkelse gjennomført i 2010.
Departementet følger utviklingen i kommunene tett og vil gjennom landets fylkesmenn understreke betydningen av at resultatene oppnådd gjennom opptrappingsplanen for psykisk helse videreføres.
Rapportering for psykisk helsevern
Tabell 4.26 Nasjonale nøkkeltall psykisk helsevern
(i 1000) | 2002 | 2007 | 2008 | 2009 | 2010 |
|---|---|---|---|---|---|
Antall døgnopphold i psykisk helsevern | 41,8 | 51,6 | 52,8 | 54,01 | 55,5 |
Antall oppholdsdøgn psykisk helsevern | 1727 | 1482 | 1383 | 1349 | 1328 |
Polikliniske kons. psykisk helsevern | 616 | 988 | 1099 | 11401 | 1211 |
Polikliniske tiltak psykisk helsevern barn og unge | 349 | 717 | 809 | 843 | 907 |
Behandlete pasienter psykisk helsevern barn og unge | 30,5 | 49,5 | 52,4 | 55,9 | 54,0 |
Antall årsverk psykisk helsevern | 15,0 | 16,7 | 16,7 | 15,81 | 16,2 |
Antall årsverk psykisk helsevern barn og unge | 2,9 | 3,7 | 3,8 | 3,41 | 3,5 |
1 Brudd i tidsserie i tilknytning til overgang fra manuell til elektronisk registrering. Tallene er derfor ikke uten videre sammenliknbare for tidligere år.
Kilde: Samdata
Veksten i den polikliniske aktiviteten fortsetter i 2010, både innenfor psykisk helsevern for voksne og for barn og unge. Tabellen gjenspeiler ellers den betydelige ressurs- og aktivitetsøkningen som har skjedd gjennom opptrappingsplanen for psykisk helse og en ønsket gradvis omstilling fra lange døgnopphold til kortere opphold og økt vekt på poliklinikk.
En viktig del av aktivitetsøkningen skjer i form av vekst i antall ambulante team i psykisk helsevern. En gjennomgang foretatt av Helse- og omsorgsdepartementet ultimo 2010 viste at det på landsbasis var etablert 150 ulike ambulante team.
Samdatarapporten for 2010 for spesialisthelsetjenesten viser at den prosentvise veksten i ressursbruken til psykisk helsevern og tverrfaglig spesialisert behandling fra 2009 til 2010 var høyere enn veksten i somatikken. Dette var også i tråd med de styringssignaler som ble gitt til regionale helseforetak. Videre viser rapporten at det var en svak økning i kapasiteten innen døgnbehandling i tverrfaglig spesialisert behandling og at det var 3,2 pst. økning i antall årsverk innen tverrfaglig spesialisert behandling og i underkant av 2 pst. innen det psykiske helsevernet.
Sammen med den kommunale satsingen og styrkingen av DPSene generelt, er den sterke veksten i ambulant virksomhet uttrykk for at omstruktureringen av fagfeltet finner sted iht. føringene gitt i regjeringserklæringen og i de årlige statsbudsjetter. Samtidig har det skjedd en jevn reduksjon av antall døgnplasser med om lag 100 per år. Dette er en naturlig konsekvens av satsingen på nye arbeidsmodeller, og svarer til utviklingen i andre land, f.eks. England som ligger langt fremme på psykisk helseområdet.
Erfaringene tyder på at helseforetakenes økte prioritering av ambulante og utadrettede tjenester medvirker til at behovet for tvang reduseres, at brukertilfredsheten øker og generelt at presset på innleggelser til akutt- og døgnavdelinger i sykehus/distriktspsykiatrisk senter avtar.
Hovedutfordringer og prioriterte områder 2011 og framover
Psykisk helse skal ha høy prioritet og de overordnede mål og verdigrunnlaget fra opptrappingsplanen for psykisk helse vil fortsatt ligge til grunn for regjeringens politikk. Forebyggende arbeid, tilrettelegging for selvstendighet, mestring av eget liv, tydelig brukerperspektiv, desentralisering, nærhet til tjenestene, kvalitet, og arbeidsrettede tiltak vil stå som sentrale elementer i videre utvikling av tilbudet.
Helse- og omsorgsdepartementet anser følgende for å være de største utfordringene i årene som kommer:
Forebygging og økt bevissthet om den psykiske helsens betydning på alle arenaer og sektorer.
Styrke tilbud til personer som lider av angst og depresjoner.
En sterkere kommunal tjeneste, et tydelig kommunalt psykisk helsearbeid og rusarbeid.
Kvalitet i tjenesten med vekt på bruker- og pårørendeperspektiv, trygghet for brukerne, tilgjengelighet og kompetanseheving.
Sikre at verdigrunnlaget for psykisk helsefeltet preger kultur og holdninger i tjenestene.
Styrke samhandlingen både innen helse- og omsorgstjenesten og overfor andre sektorer.
Fullføre omstillingen av psykisk helsevern med styrking av og overføring av allmennfunksjoner til distriktspsykiatriske senter, spissing av sykehusfunksjoner, redusert bruk av tvang og økt vekt på utadrettet arbeid, samarbeid og støtte til kommunale tjenester.
Legge til rette for og utvikle gode og tilstrekkelige tjenester til personer med langvarige og sammensatte lidelser.
For å understøtte kommunene i deres videreføring og videreutvikling av feltet, bidrar statlige myndigheter med ulike tiltak, jf. post 21, 60 og 72:
Fylkesmannens rådgivere i psykisk helsearbeid bidrar med veiledning, oppfølging og kartlegging av det kommunale tjenestetilbudet.
Særskilt rapportering på utvikling av psykisk helsearbeid.
Videreutvikling av kvalitetsindikatorer.
Faglig veiledning og informasjon fra sentrale myndigheter.
Nasjonalt kompetansesenter for psykisk helsearbeid for voksne i kommunene (Napha) skal videreutvikle faglig innhold i kommunalt psykisk helsearbeid.
Regionsentrene for barn og unges psykiske helse skal prioritere arbeid med kompetanseutvikling i kommunal sektor.
Tverrfaglig videreutdanning for høgskoleutdannet personell i psykososialt arbeid for barn og unge og en tverrfaglig videreutdanning i psykisk helsearbeid.
Midler til modellutprøving for psykologer i kommunene
Midler til utvikling av modeller for samhandling mellom tjenestene
Regjeringen foreslår en aktivitetsvekst for hele spesialisthelsetjenesten for 2012 på om lag 1,4 pst., jf. kap. 732. Denne veksten omfatter behandling innen somatikk, psykisk helsevern, rus og rehabilitering.
Kommunalt psykisk helsearbeid vil i hovedsak finansieres gjennom kommunes frie inntekter. Det vises her til omtale av den generelle kommuneøkonomien i 2012 på Kommunal- og regionaldepartementets budsjett.
Bevilgninger til kunnskaps- og kompetansetiltak, samt utviklingstiltak i tjenestene videreføres.
Samhandlingsreformen
Samhandlingsreformen legger til rette for at kommunene skal ta et tydeligere ansvar for tjenester til mennesker med psykiske lidelser og rusmiddelproblemer. Reformen legger samtidig stor vekt på forebyggende og helsefremmende arbeid. Oppgavene skal så langt mulig løses i familien, på arbeidsplassen, i skolen/skolehelsetjenesten, på helsestasjonen, hos fastlegen, i barnevernet mv. Reformen forutsetter et nært samspill både mellom berørte kommunale tjenester og mellom kommuner og helseforetak, med sikte på at brukere og pårørende skal oppleve en helhetlig, lett tilgjengelig og fleksibel tjeneste.
Distriktspsykiatriske sentre, poliklinikker innen psykisk helsevern for barn og unge og tverrfaglig spesialisert rustjeneste skal delta i et tett samarbeid med de kommunale tjenestene, for å bidra både til den ønskede helheten og til at førstelinjen blir best mulig i stand til å ivareta sine oppgaver. Dette innebærer både et samarbeid om behandling og oppfølging og om å legge til rette for gjensidig kompetanseoverføring mellom første- og andrelinje. Gjennom siste del av opptrappingsplanen for psykisk helse ble det lagt økt vekt på å utvikle nye samarbeidsmodeller. Samhandlingsreformen setter et ytterligere fokus på dette. Regjeringen ønsker å prøve ut flere nye modeller som kan bidra til en videre utvikling, hvor helhet og tilgjengelighet vektlegges.
Det primære målet er bedre hjelp til brukerne og deres familier i et tydelig bruker- og mestringsperspektiv. Sekundære mål er å redusere omfanget av henvisninger til andrelinje og av akuttinnleggelser, bruk av tvang og av døgnressurser generelt.
Kommunal medfinansiering og overføring av finansieringsansvaret for utskrivningsklare pasienter til kommunene er sentrale virkemidler i samhandlingsreformen. Innenfor psykisk helsevern er det fortsatt behov for omstrukturering i spesialisthelsetjenesten og behov for å klargjøre framtidig oppgave- og ansvarsfordeling mellom forvaltningsnivåene. De økonomiske virkemidlene innføres derfor ikke innen psykisk helsevern fra 2012, men utredes videre. Som et ledd i dette arbeidet innføres det en ny nasjonal registrering av utskrivningsklare pasienter innen psykisk helsevern fra 2011.
Psykososial oppfølging i kommunene etter 22. juli
Terroraksjonene 22. juli i regjeringskvartalet og på Utøya har rammet mange mennesker. I regjeringskvartalet ble åtte personer drept og 30 fysisk skadet. Om lag 600 mennesker var på Utøya. 69 personer ble drept og 66 fysisk skadet. Knyttet til begge hendelsene er det et betydelig antall etterlatte, pårørende, hjelpemannskaper og frivillige som er berørt. Helsedirektoratet anslår at de direkte berørte er hjemmehørende i om lag 150 kommuner.
Kommunene har ansvar for å yte forsvarlige og nødvendige helse- og omsorgstjenester, herunder psykososial rehabilitering. Helsedirektoratet har både gjennom Veilederen for psykososiale tiltak ved kriser, ulykker og katastrofer og sitt løpende informasjonsarbeid gitt kommunene faglige råd og anbefalinger om hvordan berørte av terroraksjonene 22. juli bør følges opp. Oppfølgingen må tilpasses den enkelte kommunes kompetanse og utfordringer.
Kommunene har i akuttfasen prioritert etablering og drift av kriseteam og telefonnummer for berørte, kontakt og aktiv oppfølging av de direkte berørte personer og familier, herunder tilbud om fast kontaktperson med koordineringsfunksjon. Videre er det gjennomført kollektive samlinger.
I det langsiktige arbeidet er kommunen anbefalt å tilby individrettet oppfølging gjennom kommunens etablerte tjenester som psykisk helsearbeid, helsestasjon/helsestasjon for ungdom og skolehelsetjeneste, avlastning til foreldre, kommunepsykolog, fastlege og kommunelege. Videre å tilby grupperettet oppfølging ved at kompetent personell er tilgjengelig i ungdomsklubber og å yte støtte til drift av sorggrupper, foreldregrupper og selvhjelpsgrupper. Direktoratet har også understreket at kommunene bør prioritere å videreutvikle kompetansen på psykososial støtte. Ved behov skal personell med henvisningsrett henvise videre til spesialisthelsetjenesten for videre utredning og diagnostikk.
Helsedirektoratet har med bistand fra Nasjonalt kunnskapssenter om vold og traumatisk stress utviklet et kartleggingsskjema for å understøtte det psykososiale oppfølgingsarbeidet i kommunene. Kartleggingen skal bidra til å avdekke behov for hjelp fra kommunehelsetjenesten og spesialisthelsetjenesten. Det er anbefalt at kartleggingen gjennomføres minimum tre ganger: Første gang rundt fem-seks uker etter hendelsen, andre gang etter tre måneder og etter ett år. Det er opp til den enkelte berørte å selv bestemme om de ønsker å delta i kartleggingen.
Som en følge av terroraksjonen bevilges det under Kommunal- og regionaldepartementet 50 mill. kroner knyttet til psykososial oppfølging i kommunene. Bevilgningen settes av som en særskilt ramme innenfor skjønnsmidlene. Helse- og omsorgsdepartementet og Kommunal- og regionaldepartementet vil utarbeide nærmere retningslinjer for fordelingen av midlene til kommuner med særlige behov som følge av angrepene. Den psykososiale innsatsen i kommunene har vært tatt opp som tema innenfor konsultasjonene mellom regjeringen og KS.
Nasjonalt kunnskapssenter om vold og traumatisk stress har deltatt aktivt i både Helsedirektoratets og tjenesteapparatets faglige håndtering av katastrofen. De fem regionale ressurssentrene om vold, traumatisk stress og selvmordsforebygging skal gi umiddelbar veiledning og opplæring til alle tjenestene i kommuner og på statlig nivå. Sentrene skal bistå kommunene i bruk av kartleggingsverktøyet og oppfølgingen av de berørte. For å bidra til de regionale ressurssentrenes videre oppfølging av kommunene vil bevilgningen til sentrene styrkes gjennom omprioriteringer innen eksisterende ramme. Det vises til omtale kap. 764, post 73.
Anmodningsvedtak
Vedtak nr. 122, 9. desember 2008:
«Stortinget ber Regjeringen utrede behov og forankring av et tverrfaglig psykisk helsearbeid i kommunene.»
Helse- og omsorgsdepartementet har lagt til grunn at anmodningsvedtaket skulle følges opp gjennom arbeidet med ny helse- og omsorgstjenestelov i kommunene. I lovens forarbeider redegjøres det for kommunens ansvar for psykisk helsetjeneste, herunder en beskrivelse av formål og hva psykisk helsetjeneste i kommunen omfatter. Videre presiseres det i forarbeidene at ansvaret er en integrert del av kommunens ansvar for helse- og omsorgstjenester som vil falle inn under den overordnede reguleringen av helse- og omsorgstjenester vedtatt i lovens § 3-2 første ledd nr. 1-6. For å tydeliggjøre kommunens ansvar er det lovens § 3-1 andre ledd presisert at bl.a. psykisk helse vil være omfattet av kommunens sørge-for-ansvar: «Kommunens ansvar omfatter alle pasient- og brukergrupper, herunder personer med somatisk eller psykisk sykdom, skade eller lidelse, rusmiddelproblem, sosiale problemer eller nedsatt funksjonsevne.». Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) ble vedtatt av Stortinget i juni 2011.
Post 21 Spesielle driftsutgifter
Bevilgningen finansierer statlige driftsutgifter for videre utvikling og satsing på psykisk helse, med følgende hovedområder:
satsinger og handlingsplaner på vold- og traumefeltet, herunder Barnehus, selvmordsforebygging, arbeidet med asylsøkeres og flyktningers psykiske helse og videreutvikling av overgrepsmottak, jf. post 73
utredningstiltak og utvikling av strategier, handlingsplaner og veiledere knyttet primært til kommunalt arbeid, barn og unge, og utvikling av lavterskeltilbud i kommunene for mennesker med angst og depresjoner
informasjons- og holdningsarbeid, statistikk og evalueringer, jf. post 72
evaluering av modellutprøving av psykologer i kommunehelsetjenesten, jf. post 60
evaluering av ACT-modellen (aktivt oppsøkende behandling, Assertive Community Treatment)
opplæringstiltak og nettverk for ACT-team og samhandlingsmodeller, jf. post 60
tverrfaglig videreutdanning for høgskoleutdannet personell i psykososialt arbeid med barn og unge
3,3 mill. kroner foreslås flyttet til kap. 720, post 01, knyttet til Helsedirektoratets løpende arbeid med psykisk helsearbeid i kommunene. Videre foreslås 25 mill. kroner flyttet fra kap. 764, post 72 til kap.764, post 21 knyttet til finansiering av tverrfaglig videreutdanning i psykososialt arbeid med barn og unge.
Bevilgningen har finansiert Fylkesmannens rådgivere i psykisk helsearbeid. Fra 2011 er midlene flyttet til kap. 1510 Fylkesmannsembeta. Fylkesmannens innsats på feltet skal videreføres. Fylkesmennene skal bistå Helsedirektoratet i gjennomføringen av prioriterte nasjonale satsinger, samt bidra til at kommunenes innsats på psykisk helsefeltet opprettholdes og videreutvikles. Denne innsatsen forutsettes også å understøtte kommunenes langtidsoppfølging av berørte personer etter terroranslagene 22. juli. Fylkesmennenes oppgaver på psykisk helsefeltet er presisert og utdypet i eget tillegg til embetsmannsoppdraget for 2009, herunder betydningen av å se psykisk helse og rus i sammenheng.
Arbeidet med prioriterte satsinger, herunder økt rekruttering av psykologer i kommunene og et styrket tilbud til personer med langvarig og sammensatt behov for tjenester videreføres.
Statistikkutvikling
Det er satt i verk flere viktige arbeider for å følge med på utviklingen og skaffe økt kunnskap om helse- og omsorgstjenestene til personer med psykiske vansker og lidelser. Det er foretatt en gjennomgang og sammenstilling av data for deler av indikatorsettet på psykisk helse. Indikatorene skal benyttes til å følge med på utviklingen i de tjenestene som har blitt styrket og bygget opp gjennom opptrappingsplanen for psykisk helse. Indikatorsettet som ble opprettet i 2009, skal videreføres og løpende utvikles.
Helsedirektoratet skal følge og måle tjenesteutviklingen innen psykisk helse. Videreutvikling av kommunenes rapportering er en prioritert oppgave. Det pågår løpende arbeid med å utvikle bedre statistikk over psykisk helsearbeid i kommunene. Målet er å få gode tall på tjenestemottakerne, bistands- og tjenestebehov, samt ressursbruk innen psykisk helsearbeid.
Arbeidet med å bedre datakvaliteten innen psykisk helsevern vil fortsette. Det er gjennomført regelmessige pasienttellinger i psykisk helsevern. Tellingen vektlegger karakteristika ved pasientene og det tilbudet de mottar. Helsedirektoratet er gitt i oppdrag å gjennomføre en ny, begrenset pasienttelling i 2011, som også skal omfatte tverrfaglig spesialisert rusbehandling og kommunale tjenester.
Tverrfaglig videreutdanning i psykososialt arbeid med barn og unge
I tråd med regjeringens mål om å styrke det psykiske helsetilbudet til barn og unge, tilbys tverrfaglig videreutdanning i psykososialt arbeid med barn og unge ved 14 høgskoler/universiteter i 2011. Det legges opp til fortsatt fokus på rus og tidlig intervensjon til risikoutsatte barn og unge, tverrfaglig samarbeid og en tett kontakt og samhandling mellom høgskolene og tjenestene som arbeider med barn og unge. Det foreslås å bevilge 25 mill. kroner til dette formålet i 2012. Det vises også til omtale av lønnstilskudd under post 60.
Post 60 Psykisk helsearbeid
Formål med posten er å bidra til utvikling og kvalitetsforbedring av psykisk helsearbeid i kommunene. For 2012 foreslås det bevilget midler til fem tiltaksområder:
tilbud til mennesker med langvarige og sammensatte behov for tjenester
rekruttering av psykologer i kommunene
lønnstilskudd til kommuner
tilbud til mennesker med lettere og moderat angst og depresjon
ny særreaksjon
Tilbud til mennesker med langvarige og sammensatte behov for tjenester
Formålet er å gi kvalitativt bedre tjenester for brukerne, med vekt på mer helhetlige og samtidige tjenester fra ulike sektorer og nivåer. Bedre samarbeid med rusfeltet og Nav er viktige fokusområder for arbeidet.
ACT-team og samarbeidsmodeller
Det ytes tilskudd til etablering av ACT-team for aktivt oppsøkende behandling og utvikling av organisatorisk forpliktende samarbeidsmodeller mellom kommune og spesialisttjenesten innen psykisk helsefeltet.
Det er siden 2009 bevilget årlig 50 mill. kroner til ACT-team og samarbeidsmodeller. Tilskuddet vil i løpet av 2011 ha bidratt til etablering av 16 ACT-team og 54 samarbeidsprosjekter rundt om i landet. 12 samarbeidsprosjekter er nye i 2011. En nasjonal forskningsbasert evaluering av ACT-satsingen er satt i gang. Evalueringen omfatter 285 pasienter fra 12 ACT-team.
Pilotprosjektet med ACT-team i Mosseregionen er evaluert. Resultatene viser at målgruppen nås i stor grad, og at brukere og pårørende uttrykker tilfredshet med tilbudet. Brukerne rapporterer om økt livskvalitet og en mer stabil livssituasjon.
Formidling av gode modeller og erfaringsutveksling skal fortsatt vektlegges. Som ett ledd i dette arbeidet utarbeides det et kunnskaps- og erfaringshefte som gir en presentasjon av utvalgte, gode modeller for samhandling.
Storbysatsingen
Fra 2005 har det årlig blitt bevilget over 50 mill. kroner til en storbysatsing i Oslo, Bergen, Trondheim og Stavanger. Målgruppen for denne ordningen er personer med alvorlige psykiske lidelser, ofte i kombinasjon med rusmiddelproblemer, og som ikke er fanget opp av hjelpeapparatet eller som ikke har fått adekvate tjenester. Det gjelder de som bor i til dels svært dårlige boliger og som ikke selv oppsøker eller oppsøkes av hjelpeapparatet.
Norsk institutt for by- og regionsforskning (Nibr) har evaluert satsingen (2009). Rapporten viste at ordningen har bidratt til å bedre tilbudet til de svakeste i byene, og kan derfor sies å være vellykket. Ordningen skal sees i sammenheng med utvikling av andre tiltak rettet mot mennesker med langvarige og sammensatte behov for tjenester. Det er hensiktsmessig å se storbysatsingen i sammenheng med tilskudd til kommunalt rusarbeid. Deler av de kommunale rustilskuddsmidlene til de store byene har sammenfallende målgruppe som storbysatsingen. Det er viktig å se alle tiltakene i sammenheng, noe som krever tett samarbeid mellom rådgiverne på psykisk helsefeltet og rusrådgiverne hos fylkesmannsembetene.
Bevilgningene i 2012 foreslås videreført med til sammen 111,4 mill. kroner til tilbud for mennesker med langvarige og sammensatte behov.
Rekruttering av psykologer i kommunene
Formålet med tilskuddsordningen er å prøve ut modeller for psykologers arbeid i kommunene, samt stimulere til ansettelse av flere psykologer i de kommunale tjenestene. Per juli 2011 ble det gitt tilskudd til 108 psykologer i tjenester som hhv. familiesenter, helsestasjon, skolehelsetjenesten, helsestasjon for ungdom, psykisk helsetjeneste for voksne eller som samlokalisert med fastlege. Ordningen innebærer et treårig tilskudd til kommunen for ansettelse av psykolog. Kommuner som har mottatt tilskudd i tre år vil kunne få videreført tilskudd inntil pågående evaluering er gjennomført. Departementet vil komme tilbake til saken i statsbudsjettet for 2013.
Arbeidsforskningsinstituttet i samarbeid med Sintef evaluerer nå modellforsøket. Evalueringen startet i mars 2011 og avsluttes i juni 2012. En foreløpig analyse basert på kommunenes rapportering for 2010 viser at av 67 tilskudd til stillinger hadde kommunene klart å rekruttere 60 psykologer. Analysen viser at psykologene i hovedtrekk blir godt integrert både formelt og praktisk i organisasjonene.
Rapporteringen og nye søknader for 2011 viser at psykologene arbeider både med psykisk helse- og rusproblematikk. Psykologen kan ha en viktig rolle i tidlig intervensjon av psykiske lidelse hos rusmiddelavhengige og de som står i fare for å utvikle et rusmiddelproblem.
Bevilgningen til formålet er i perioden 2009 til 2011 styrket fra 20 til 40 mill. kroner og foreslås videreført med 40 mill. kroner i 2012. Det anslås at en videreføring av rammen på 40 mill. kroner vil gi rom for 20 nye psykologer i 2012. Tilskudd til kommuner som ønsker å utvikle psykologtilbud i tjenester til eldre vil bli prioritert i 2012.
Lønnstilskudd til kommuner
Lønnstilskudd for personell som gjennomfører tverrfaglig videreutdanning i psykisk helsearbeid og tverrfaglig videreutdanning i psykososialt arbeid med barn og unge er et sentralt tiltak for å bidra til økt kompetanse. Evaluering viser at lønnstilskuddet har vært vellykket og i stor grad bidratt til økt kompetanse blant personalet og bedret rekruttering til arbeid med psykisk helse i kommunene. En stor andel har fortsatt i kommunen etter videreutdanningen. I 2010 ble det gitt lønnstilskudd til totalt 536 studenter, fordelt på 300 som tok barn- og ungeutdanningen og 236 som gikk på voksenutdanningen.
Tverrfaglig videreutdanning i psykososialt arbeid for barn og unge ble etablert i 2007. Utdanningen er viktig både for psykisk helse- og rusarbeid, samt voldsforebyggende arbeid. Det er behov for å styrke kompetansen i kommunal sektor om barn og unges psykiske helse. Tilskudd til denne videreutdanningen skal prioriteres. Det vises til omtale under post 21.
Lønnstilskuddet knyttet til tverrfaglig videreutdanning i psykisk helsearbeid har eksistert i mange år og antall studenter er redusert. Bevilgningen til dette tiltaket foreslås redusert med 10 mill. kroner tilsvarende det som foreslås til pilotprosjekter for å bedre tilbudet til mennesker med angst og depresjoner.
Tilbud til mennesker med lettere og moderat angst og depresjon
Anslagsvis tre av fire personer med depresjon får ingen behandling. Depresjon og angst er en vesentlig årsak til sykefravær. Behovet for lavterskeltilbud til de med lettere og moderat angst og depresjon er omtalt i Meld. St. 16 (2010–2011).
Storbritannia har satt i verk et nasjonalt program for å gjøre behandling for angst og depresjon raskt tilgjengelig for folk flest (Improving Access to Psychological Therapies). Hovedtilnærmingen er kognitiv terapi og veiledet selvhjelp. Modellen innebærer en oppbygging av tilbud for mennesker med lettere og moderate angst- og depresjonsvansker, og tidligere intervensjon i sykdomsforløpet med stor grad av helsefremmende element. Tilbudet er i 2011 tilgjengelig for i overkant av 50 pst. av den voksne populasjonen, med mål om å dekke hele landet innen 2015, og langsiktig mål om å utvide tilbudet til også å gjelde barn og unge. I perioden er det utdannet 3660 nye helsearbeidere med kompetanse i kognitiv terapi. Programmet følges av forskning og kan dokumentere at tiltakene har effekt.
Helsedirektoratet gis i oppdrag å sette i gang et pilotprosjekt, Rask psykisk helsehjelp, bygd på den britiske modellen. Tilbudet vil ta hensyn til norske erfaringer og anbefalinger i de nasjonale retningslinjene for behandling av depresjon og angstlidelser. Det forutsettes at tilbudet bygger videre på eksisterende kommunale tjenestetilbud og tilbud fra spesialisthelsetjenesten. Ved omdisponering innenfor postens ramme foreslås det bevilget 10 mill. kroner til et kommunalt forankret pilotprosjekt.
Rask psykisk helsehjelp i kommunene er i tråd med samhandlingsreformens hovedmål om å forebygge mer, behandle tidligere og samhandle bedre. Dette arbeidet vil også være et viktig virkemiddel i sammenheng med tiltakene i nasjonal strategiplan for arbeid og psykisk helse. Pilotprosjektet skal følges med forskning.
Ny særreaksjon
I forbindelse med forslag om ev. innføring av en ny særreaksjon for utilregnelige lovbrytere som begår vedvarende og grov, samfunnskadelig kriminalitet, foreslås det bevilget 6 mill. kroner til kommunal oppfølging.
Det vises til øvrig omtale under kap. 734, post 21 og kap. 732, post 70.
Post 72 Utviklingstiltak
Formålet med bevilgningen er å styrke brukermedvirkning, bedre befolkningens kunnskap om psykisk helse, utvikle bedre tjenester for barn, unge og voksne gjennom personell- og kompetansetiltak, samt forskning og utviklingsarbeid på særskilte satsingsområder. Tiltakene skal støtte opp under en ønsket utvikling innenfor psykisk helsefeltet med tilrettelegging for selvstendighet, mestring og det å kunne leve et mest mulig selvstendig liv i sitt nærmiljø som et sentralt mål. Kommunal sektor skal prioriteres. 25 mill. kroner knyttet til finansiering av tverrfaglig videreutdanning i psykososialt arbeid med barn og unge foreslås flyttet til kap.764, post 21.
De fem regionale ressurssentrene om vold, traumatisk stress og selvmordsforebygging er gitt nye oppgaver knyttet til oppfølgingen av berørte etter terroraksjonene 22.7. Bevilgningen til sentrene i 2012 foreslås styrket med 6 mill. kroner gjennom omprioriteringer innen denne posten. Det vises til omtale under kap. 764, post 73.
Brukerstyrking
Økt brukermedvirkning og styrking av brukernes egne ressurser er avgjørende for den ønskede utviklingen av tjenestetilbudet. Arbeidet for å styrke og ivareta brukere og pårørende er et kontinuerlig arbeid. Det er viktig å øke brukernes kunnskap slik at de kan stille krav til tjenestene og være pådrivere i tjenesteutviklingen. Samtidig må brukerkunnskap gyldiggjøres og formidles for å bidra til reell brukermedvirkning.
Nasjonalt senter for erfaringskompetanse innen psykisk helse er blitt en brobygger i møte mellom erfaringskompetanse og fagkunnskap innen psykisk helsefeltet. Senteret samler, systematiserer og formidler bruker- og pårørendekunnskap. Senteret har opparbeidet en kunnskapsbase hvor ulike aktører i stigende grad henvender seg.
Det ble i statsbudsjettet 2011 bevilget 41,5 mill. kroner som tilskudd til brukerorganisasjoner, drift av Nasjonalt senter for erfaringskompetanse innen psykisk helse og regionale brukerstyrte sentrene, og andre bruker- og pårørendetiltak. De regionale brukerstyrte sentrene er under evaluering.
Etablerte tiltak på brukerfeltet foreslås videreført. Det foreslås bevilget 42,7 mill. kroner til bruker- og pårørendearbeid i 2012.
Mental Helse Hjelpetelefonen
Hjelpetelefonen drives av Mental Helse Norge og er et landsdekkende og døgnåpent lavterskeltilbud. Hjelpetelefonen skal være en tilgjengelig tjeneste for mennesker som opplever at dialog med et medmenneske bidrar til mestring av egen livssituasjon. I tillegg til telefontjenesten driver Hjelpetelefonen nettjenesten sidetmedord.no og kameratstøtte.no. Kameratstøtte.no drives i samarbeid med Norges Veteranforbund for Internasjonale Operasjoner (NVIO) og er i hovedsak driftet av Forsvarsdepartementet.
Hjelpetelefonen besvarte om lag 63 000 anrop i 2010. Det er en økning på 7 pst. fra året før. Økningen skyldes bl.a. at tjenesten ble gratis etter overgangen til nytt EØS-tilpasset telefonnummer i 2009. Pågangen er stor og det er fortsatt behov for å utvikle Hjelpetelefonen. Nettjenesten sidetmedord.no har en stabil tilgang på nye brukere, men antall meldinger per bruker har gått ned.
Det ble bevilget 14,5 mill. kroner i 2011. Det foreslås bevilget 15 mill. kroner i 2012.
Selvhjelp
Selvorganisert selvhjelp er et viktig supplement for mange som har behov for å styrke sin psykiske helse. Målet med bevilgningen er å gjøre selvorganisert selvhjelp som metode tilgjengelig for flere og å fremme systematisk kunnskap og metodeutvikling om selvhjelp. En sentral oppgave for Selvhjelp Norge i 2010 og 2011 har vært å etablere distriktskontorer for selvorganisert selvhjelp. Distriktskontorene er et virkemiddel for å spre kunnskap om selvorganisert selvhjelp rundt om i landet.
Norsk institutt for by- og regionforskning i samarbeid med Diakonhjemmets høgskole utfører et forskingsprosjekt med tema Selvhjelp i et lokalsamfunns- og folkehelseperspektiv.
Det foreslås bevilget 13,5 mill. kroner til formålet i 2012. Bevilgningen må sees i sammenheng med bevilgninger til rusfeltet under kap.763.
Informasjon og holdninger
Befolkningskampanjen Et åpent sinn skal øke befolkningens kunnskap om psykisk helse, psykiske lidelser, hjelpetilbud og rettigheter. Verdensdagen for psykisk helse understøtter budskapet i kampanjen. Helsedirektoratet gjennomførte høsten 2010 i samarbeid med Nav en kampanje om arbeid og psykisk helse rettet mot arbeidsgivere, tillitsvalgte og arbeidstakere. Arbeidet videreføres under strategien for arbeid og psykisk helse.
Magasinet Psykisk er et viktig informasjonstiltak rettet mot tjenesteapparatet. Internett er en viktig informasjonskanal, og temaet psykisk helse blir viktig i den nye befolkningsrettede kanalen helsenorge.no. Pågående arbeid med kultur- og holdningsendringer i tjenesteapparatet videreføres i 2012. I forbindelse med terroranslagene 22. juli er det gjort et bredt arbeid ut mot tjenesten for å sikre god oppfølging av pårørende og etterlatte. Midler til driftsutgifter er fra 2011 flyttet til post 21.
Kompetansetiltak og ledelsesprogram, psykisk helse og rus
Ledelsesprogrammet Flink med folk i første rekke har bl.a. vært finansiert over opptrappingsplanene for psykisk helse og rusfeltet. Programmet avsluttes i 2011. Helsedirektoratet vil i samarbeid med KS etablere et nytt samhandlingsprosjekt innen psykisk helse og rus i 2012. Det foreslås å videreføre bevilgningen på 3 mill. kroner til formålet.
Stimuleringstiltak for psykologer
Det nasjonale rekrutteringsprogrammet Dobbelkompetanse i psykologi er etablert for å bedre tilgangen på kompetente søkere til stillinger ved universiteter, høgskoler og i helsevesenet som krever eller har behov for dobbelkompetanse. Prosjektet omfatter et utdanningsløp for 28 stipendiater/spesialistkandidater. De første kandidatene i prosjektet startet våren 2004.
Prosjektet evalueres av Nifu Step, og evalueringen skal gi svar på om programmet er et hensiktsmessig virkemiddel for rekruttering og i hvilken grad deltakerne anvender kompetansen.
Institutter og foreninger
En rekke foreninger og institutter mottok støtte til utdanninger i 2010. Flere av disse er godkjent som vesentlige deler av leger og psykologers spesialistutdanning i psykiatri og klinisk psykologi. I 2010 deltok om lag 3400 psykologer på etter- og videreutdanningskurs i regi av Norsk psykologforening. Flere institutter tilbyr tverrfaglige videre- og etterutdanninger rettet både mot høgskole- og universitetsutdannet personell. Instituttene og foreningene tilbyr videre- og etterutdanning i ulike metoder som i dag benyttes innen psykisk helsevern.
Helsedirektoratets gjennomgang av de private instituttenes og foreningenes rolle i videre- og etterutdanningstilbudet er forsinket. Sluttrapport for oppdraget vil foreligge våren 2012.
Kommunalt arbeid for barn og unges psykiske helse
Innsatsen for barn og unges psykiske helse omfatter mange sektorer. Utfordringene for kommunene er å ha kompetanse og en systematisk tilrettelegging for samarbeid og samtidig innsats fra flere sektorer. Det videre utviklingsarbeidet i kommunene forutsetter deltakelse fra alle sentrale sektorer.
Arbeidet med kommunal strategi for barn og unges psykiske helse skal bygge på intensjonene i St.meld. nr. 47 (2008–2009) og samhandlingsreformen, og ha fokus på å utvikle modeller for bedre samarbeid mellom de kommunale sektorene og utvikling av lavterskeltilbud med kommunepsykologer og videreutvikling av familiesentermodellen.
Psykisk helse i skolen
Psykisk helse i skolen (Phis) er en nasjonal forebyggende satsing med formål å gi elever økt kunnskap om psykisk helse og økt kompetanse i å ivareta egen og andres helse. Satsingen ble startet i 2004 og består av seks programmer av ulik form, varighet og målgruppe. Utgangspunktet for satsingen var at psykisk helse som tema ikke ble godt nok dekket i skolen. Satsingen har vært viktig for å nå målsetningen om at sektorer tar ansvar for å bidra til å styrke befolkningens psykiske helse. I 2011 ble det bevilget 16 mill. kroner til satsingen.
Fem av seks program er evaluert, og viser at elevene har tilegnet seg kunnskap om psykisk helse og hvordan de skal gå fram for å få hjelp. Evalueringene viser kortvarige positive effekter, men ikke sterke, konsistente, eller positive endringer i elevenes psykiske helse (Folkehelseinstituttet, 2011). Samtidig går det fram at lærere opplever å ha for lite kompetanse og kapasitet til å hjelpe elever som trenger det. For å øke effekten av programmene er det anbefalt bredere forankring av arbeidet, og at samarbeidet mellom skolen og det lokale hjelpe- og støtteapparatet styrkes. Satsingen Psykisk helse i skolen skal videreutvikles, slik at den blir systematisk integrert med satsingen på psykisk helse innenfor det ordinære skolesystemet. Kunnskapsdepartementets satsing Bedre læringsmiljø (2009–2014) har som overordnet mål at alle elever opplever et godt og inkluderende læringsmiljø som fremmer trygghet, helse, trivsel og læring. Psykisk helse er en viktig komponent. Satsingen styrker skolens egne strukturer og kompetansen hos lokal skoleledelse, lærere og elever.
I 2011 er det satt i gang et utviklingsarbeid om psykisk helse i skolen i samarbeid mellom Helsedirektoratet, Utdanningsdirektoratet, regionsentrene for barn og unges psykiske helse, regionalt kompetansesenter for barn og unge og programeiere i Psykisk helse i skolen, relevante organisasjoner i frivillig sektor samt annet forsknings- og kompetansemiljø. Ut fra foreliggende kunnskap og utdanningssektorens egen satsing på bedre læringsmiljø skal det utarbeides nye mål for en mer integrert retning på arbeidet med psykisk helse i skolen. Det helsefremmende perspektivet, gjennom styrking av beskyttelsesfaktorer og reduksjon av risikofaktorer for psykisk helse, og tidlig intervensjon vil være to førende perspektiver for satsingen. Arbeidet fokuseres både mot videreutvikling av kompetansestrukturer i utdanningssektoren, kompetanse i skolen og lokalt samarbeid, samt styrket tematisering av sentrale emner for elevene. Utviklingsarbeidet vil videreføres i 2012. I forbindelse med arbeidet vil dagens innretning og støtte til nåværende opplæringsprogrammer vurderes.
Regionsentrene for barn og unges psykiske helse
Helse- og omsorgsdepartementet og Barne-, likestillings- og inkluderingsdepartementet samarbeider om sammenslåing av regionsentre for barn og unges psykisk helse og barnevernets utviklingssentre. Sammenslåingen skal styrke den tverrfaglige kompetansen i tjenestene, og bedre tverrsektorielt samarbeid. Målet er felles regionalt forsknings-, kompetanse og utviklingssenter som kan ivareta temaer knyttet til barn og unges utvikling og deres tjenestebehov i den enkelte region. Sentrene skal bidra til å utvikle, kvalitetssikre og forvalte vitenskaplig og praksisnær tverrfaglig kunnskap og kompetanse innen alle sentrale områder i arbeid med barn og unges psykiske helse og barnevern, samt bidra til at slik kompetanse er tilgjengelig.
Regionsentrene står for en betydelig utdannings- og forskningsaktivitet som er av avgjørende betydning for den videre utviklingen av det psykiske helsetilbudet til barn og unge. Regionsentrene rapporterer om økt deltakelse fra ansatte i kommunene til utdanningene. Økningen er størst til etterutdanninger, hvor 11 000 deltok i 2010. Av deltakerne kommer i overkant av 80 pst. fra kommunale tjenester. Ved videreutdanningene var det 1800 deltakere hvorav 40 pst. var ansatte fra kommunene.
Regionsentrene lager nå nye utdanningstilbud spesielt rettet mot ansatte i kommunen i tråd med kommunenes kompetansebehov. Målrettet informasjon om undervisningstilbud sendes kommunale etater og fagpersoner. De samarbeider også med fylkesmennene og KS om felles faglige konferanser. I tillegg har de styrket den oppsøkende virksomheten mot kommunene med egne ansatte som jobber direkte mot kommunen. Regionsentrene deltar i tverrfaglige utviklingsprosjekter og i utviklingen av lavterskeltiltak med kommunepsykologer.
Brukermedvirkning er tema i utdanningene til regionsentrene. Kor (klient og resultatstyrt praksis) er tatt i bruk som verktøy for å styrke brukerinvolveringen innen psykisk helse og barne- og familievern. Sentrenes forskningsprosjekter inkluderer brukerperspektivet ved at både barn og foreldre blir hørt direkte og systematisk om sine erfaringer med helsetjenesten. Utvikling av kompetanse på brukermedvirkning skal prioriteres.
Fra 2011 er sentrene både i region nord og region vest fusjonert, og har fått navnet Regionalt kunnskapssenter for barn og unge (RKBU), psykisk helse og barnevern. Departementene vil fortsette arbeidet med sammenslåing i region Midt-Norge og det vil bli foretatt en vurdering av framtidig organisering i region øst og sør.
Fra 2011 er Olweus- programmet integrert i RKBU Vest som innebærer at de skal arbeide for implementering og kvalitetssikring av programmet.
Nasjonalt kompetansesenter for kommunalt psykisk helsearbeid
Prioriterte oppgaver for senteret er innsamling, systematisering og formidling av dokumentasjon om psykisk helsearbeid, samarbeid med relevante fag- og kompetansemiljøer, kompetansehevende tiltak og forskning. I 2010 og 2011 har senteret særlig arbeidet med etablering av kommunale kompetansenettverk i et nært samarbeid med fylkesmennene, en nettbasert kunnskapsbase for psykisk helsearbeid, opplæringstilbud i etablering, ledelse og arbeid i ACT-team for aktivt oppsøkende behandling, samt nettverk for disse. Senteret har videre hatt oppdrag i forbindelse med evaluering av økt rekruttering av psykologer til kommunene, kartlegging av mennesker med alvorlige psykiske lidelser, utarbeidelse av veiledningsmateriell til kommunene mv. Senteret vil i 2012 bidra på feltet arbeid og psykisk helse/rusmiddelproblematikk.
Arbeid og arbeidsrettede tiltak
Regjeringens strategiplan for arbeid og psykisk helse (2007–2012) bidrar til at flere mennesker med psykiske helseproblemer og rusmiddelproblematikk bruker sine ressurser i arbeidslivet, og at tjenester og tiltak er lagt til rette for dette. Satsingen videreføres og sees i nær sammenheng med avtalen om Inkluderende arbeidsliv, regjeringens nye jobbstrategi for personer med nedsatt funksjonsevne og den bebudede stortingsmeldingen om rusmiddelpolitikken. 261 mill. kroner ble i 2011 stilt til rådighet, hvorav 231 mill. kroner over Arbeidsdepartementets budsjett. Samarbeidet med partene i arbeidslivet er styrket i perioden. Nav har i samarbeid med helsesektoren satt i gang fagutviklingsprogram for tiltakene i strategien. Noen program er allerede faset inn i ordinær drift, mens andre fortsatt er under utvikling og må videreføres som øremerkede tilbud for å sikre implementering.
Strategien skal bidra til å sikre en helhetlig offentlig innsats overfor målgruppen. Integrering av behandling og arbeidsrettet innsats har hovedfokus, inkludert videreutvikling av arbeidsmetoder og modeller, tjenester og tiltak for målgruppen.
Det er ansatt 53 veilednings- og oppfølgingsloser på ulike Nav-kontor. Disse videreføres som øremerkede stillinger. Tilbudet følgeevalueres.
Generelt er det viktig å legge til rette for spredning av kunnskapsbaserte metoder og at fokus på arbeid som terapeutisk verktøy styrkes. Mange av tiltakene i strategien er under evaluering og resultater ventes i 2012. Studier med støtte evalueres i 2012 og det utredes hvilken etat som bør ta ansvar for en evt. implementering og spredning. Medarbeider med brukererfaring evalueres og implementeres som en linjeoppgave. Det pågår metodeutvikling og effektforskning i Senter for jobbmestring og Jobbmestrende oppfølging evalueres.
Det er fordelt midler til lavterskel, arbeidsrettede brukertiltak, herunder Fontenehus. Midler kanaliseres mot ulike tiltak, inkl. IPS (Individual Placement and Support) som i følge internasjonal forskning gir god effekt i forhold til utsatte grupper. IPS forutsetter fokus på arbeid tidlig i utrednings- og behandlingsforløp og krever integrering av behandlingsapparatet i oppfølgingen til ordinært arbeid. Tiltakene sees i sammenheng med utvikling av lavterskel psykisk helsetilbud for mennesker med lettere og moderate psykiske lidelser og vansker, inkludert rusmiddelproblemer. Erfaringer fra Nasjonal strategiplan for arbeid og psykisk helse viser at det er behov for en langsiktig satsing på arbeid, psykisk helse og rus. Det utvikles og videreføres gode samarbeidsmodeller mellom kommune, Nav og spesialisthelsetjenesten for personer med psykiske helseproblemer og/eller rusmiddelproblemer.
Post 73 Vold og traumatisk stress
Formålet med posten er å øke kunnskapsgrunnlaget og styrke kompetanse for å bedre tjenestene til volds- og traumerammede, som f.eks. personer som har vært utsatt for seksuelle og fysiske overgrep, traumatiserte flyktninger, og mennesker som har vært utsatt for /vitne til vold i nære relasjoner. Posten omfatter også midler til forskning og utvikling av kompetanse om voldsutøvere, overgripere og til forebyggende arbeid mot selvmord.
Psykososial oppfølging etter kriser og katastrofer
Helsedirektoratets veileder for psykososiale tiltak ved kriser, ulykker og katastrofer er ferdigstilt i 2011. I tillegg til å være faglig veileder for ledere og innsatspersonell, er veilederen et hjelpemiddel for kommunene ved utarbeidelse av plan for psykososial beredskap og psykososiale tiltak i krise- og ulykkessituasjoner. For omtale av den psykososiale oppfølgingen etter terroraksjonene 22. juli vises det til innledningen til kap. 764.
Nasjonal forskning og kompetanseutvikling
Nasjonalt kunnskapssenter om vold og traumatisk stress ble etablert i 2004 som en tverrdepartemental satsing. Målsettingen for senteret er å styrke forskning, utviklingsarbeid, kunnskapsformidling og kompetanseutvikling på vold- og traumefeltet på nasjonalt nivå. Senteret driver omfattende tverrfaglig forsknings- og utviklingsarbeid, og er aktiv i å formidle de norske erfaringene i internasjonale fora. Temaområdene for kunnskapssenteret og for de regionale ressurssentre om vold, traumatisk stress og selvmordsforebygging (RVTS) er vold og traumeproblematikk knyttet til kriser og katastrofer, vold i nære relasjoner, voldsofre og overgripere, asylsøkere og flyktninger, FN-/Nato-veteraner, seksuelle overgrep, kjønnslemlestelse og tvangsekteskap.
Regional kompetanse på vold, traumer og selvmordsforebygging
De fem regionale ressurssentrene bistår det utøvende tjenesteapparatet, slik som helsetjenesten, barnevern, familievern, og politi gjennom veiledning, kompetansebygging og informasjon. Sentrene skal bidra til økt kompetanse og bedre tverrfaglig og tverretatlig samarbeid i regionen. De skal bidra til å etablere nettverk mellom relevante samarbeidspartnere i regionen.
Fire av sentrene er forankret i helseforetakene, mens RVTS Sør er forankret i Barne- ungdoms- og familieetaten region Sør. Sentrenes organisatoriske forankring ble evaluert i 2010–2011. Evalueringsrapporten indikerer at sentrene fungerer godt etter intensjonen, og bidrar med betydelig kompetanse til ulike deler av tjenesteapparatet i en rekke sektorer. Det vil bli lagt økt vekt på videreutvikling av sentrenes oppgaveportefølje mot den kommunale helsetjenesten som oppfølging av evalueringsrapporten.
Sentrene prioriterer i 2011 og 2012 den psykososiale oppfølgingen av berørte etter terroraksjonene 22. juli. Sentrene skal i perioden bidra til implementering av den nye nasjonale veilederen for psykososiale tiltak ved kriser, ulykker og katastrofer og bistå i implementeringen av kartleggingsskjema. For nærmere omtale se innledningen til kap. 764. Gjennom omdisponeringer innenfor rammen av kap. 764, post 72 vil sentrene styrkes med økte midler til drift.
Ressurssentrene har også viktige oppgaver knyttet mot en rekke interdepartementale handlingsplaner knyttet til vold og traumeproblematikk. Kunnskaps- og kompetanseutvikling i tjenesteapparatet for bedre behandling og oppfølging av flyktninger/asylsøkere og andre traumatiserte fortsetter. Asylsøkere og flyktninger er omtalt under kap.762 Primærhelsetjenester. Arbeidet med implementering av sinnemestringsprogrammet i tjenesteapparatet skal fortsette. Programmet skal evalueres i samarbeid mellom Nasjonalt kunnskapssenter om vold og traumatisk stress og Brøset kompetansesenter for sikkerhets-, fengsels- og rettspsykiatri. De regionale ressurssentre om vold, traumatisk stress og selvmordsforebygging deltar i 2011 i samarbeid med kompetansenettverk for satsing rettet mot barn av foreldre med psykiske vansker/rusmiddel- og voldsproblematikk. Sentrene vil i 2012 delta i implementering i kommunene av opplæringsprogram for tidlig identifisering og intervensjon ved psykiske vansker, rusmiddelavhengighet eller vold i nære relasjoner. Sentrene vil i 2012 bidra til at flere kommuner utarbeider handlingsplan om vold i nære relasjoner. Samarbeid med fylkesmennene vil være sentralt i dette arbeidet. Sentrene har oppdrag knyttet til særskilte voldstemaer som kjønnslemlestelse og tvangsekteskap.
Vold i nære relasjoner
Vold i nære relasjoner er et saksfelt som kjennetegnes av mange aktører. Det er Justisdepartementet som koordinerer regjeringens satsing på området. For å bidra til mest mulig målrettet arbeid skal det i en ny melding til Stortinget gis en samlet fremstilling av de erfaringer som er innhentet siden Kvinnevoldsutvalget la fram sin utredning i 2003. Meldingen skal legge til rette for å identifisere gjenstående utfordringer og legge opp til en mer målrettet strategi for det framtidige arbeidet. En ny handlingsplan om vold i nære relasjoner fremmes i tilknytning til meldingen.
Eksisterende handlingsplan Vold i nære relasjoner (2008–2011), Vendepunkt, har hatt som mål å bidra til at politiet, utdanningsinstitusjoner og hjelpeapparatet blir bedre skolert, mer samordnet og dyktigere til å avdekke, forebygge og ivareta de sammensatte problemstillingene vold i nære relasjoner reiser.
Nasjonalt kunnskapssenter for vold og traumatisk stress har ansvar for flere tiltak i handlingsplanen, bl.a. om behandlingstilbudet til voldsutøvere og økt samarbeidskompetanse og kunnskap om vold i nære relasjoner i hjelpeapparatet. Det er utarbeidet en veileder for kommunale handlingsplaner mot vold i nære relasjoner. De regionale ressurssentrene har også oppgaver knyttet til planen.
I handlingsplanen inngår tiltak knyttet til overgrepsmottakene, som gir akutt hjelp til personer utsatt for vold i nære relasjoner og/eller seksuelle overgrep. Det vises til omtale av mottakene under kap.762.
Barnehusene
Barnehusene skal gi et bedre tilbud til barn som utsettes for overgrep ved at bl.a. dommeravhør, medisinsk undersøkelse og behandlingstilbud tilbys samlet. Barnehusene skal bidra til å styrke samarbeidet mellom de involverte faginstansene og dermed sikre best mulig ivaretakelse av barnet og behandling av saken. Den nærmere utforming og organisering av barnehusene utarbeides regionalt/lokalt i samarbeid med berørte instanser. De regionale ressurssentrene om vold, traumatisk stress og selvmordsforebygging har særlig ansvar for å bygge opp kompetanse på området og formidle kunnskap til tjenesteapparatet.
De første barnehusene ble etablert i Bergen og Hamar i 2007. I 2008 åpnet Barnehuset Kristiansand og i løpet av 2009 ble barnehusene i Trondheim, Tromsø og Oslo åpnet. I 2010 ble det syvende barnehuset etablert i Stavanger. I 2012 etableres det nytt Barnehus i Ålesund. Arbeidet med barnehusene er et tverrdepartementalt samarbeid som ledes av Justisdepartementet. Tilbudet i barnehusene blir evaluert i 2011.
Vold mot eldre
WHOs rapport European report on preventing elder maltreatment fra 2011 viser at eldre kan defineres som en sårbar gruppe. Dette gjelder spesielt de i eldste aldersgrupper og personer med funksjonsproblemer.
De studier som foreligger viser at de færreste som utsettes for overgrep, oppsøker hjelpeapparatet. Det gjelder både de som har vært utsatt for overgrep som medførte fysiske og andre skader, og det gjelder begge kjønn. Nasjonalt kunnskapssenter om vold og traumatisk stress har fått i oppdrag å sette i gang mer omfattende forskning på dette temaet i 2011. Det vil bli gjennomført en dybdestudie om vold og overgrep mot eldre i Norge som skal adressere hjelpsøkeratferd. Studien skal danne grunnlaget for vurdering av behovet for en mer omfattende omfangsundersøkelse.
Vold og rus
Forskning i mange land viser at en høy andel av drap og mishandling har foregått i forbindelse med alkoholbruk. I de nordiske land er denne andelen særlig høy. Mange norske undersøkelser viser at mellom 70 og 80 pst. av oppdagede voldsepisoder har skjedd i forbindelse med bruk av alkohol. Rus er ofte med som en av bakgrunnsfaktorene i vold i nære relasjoner. Nasjonalt kunnskapssenter om vold og traumatisk stress gjennomførte en studie i 2009 om tidlig identifisering av voldsutsatthet hos gravide. I forbindelse med regjeringens satsing rettet mot barn av foreldre med psykiske problemer og/eller foreldre som misbruker rusmidler, er det etablert fem regionale tverrfaglige opplæringsteam. Kunnskapssenteret vil delta i dette arbeidet i 2011–2012.
Selvmordsforebygging
Det registreres årlig om lag 550 selvmord i Norge. I tillegg kommer et ukjent antall selvmordsforsøk. Selvmordsraten har holdt seg relativt stabil de senere årene. Det overordnede målet for arbeidet med selvmordsforebygging er å redusere antall selvmord og selvmordsforsøk, og å bedre livskvalitet og omsorg for alle som blir berørt av selvmordsatferd.
Strategien Satsingsområder og tiltak innen selvmordsforebygging 2009–2012 danner grunnlaget for det nasjonale selvmordsforebyggende arbeidet i perioden. Strategien vektlegger tiltak for å bedre nasjonal statistikk, identifisering og vurdering av tiltak mot spesielle risikogrupper, intervensjonstiltak med effektvurdering og hjelp til etterlatte etter selvmord. For kommunal sektor er det særlig viktig å styrke den generelle kunnskapen og kompetansen hos ansatte i kommunen, som lærere og førskolelærere, psykologer, ansatte ved helsestasjons-, skolehelse- og omsorgstjenestene, i tillegg til fastleger. Det vil bli utarbeidet veiledende materiell om selvmordsforebygging til kommunale tjenester i samarbeid mellom Nasjonalt senter for selvmordsforskning og -forebygging, de regionale ressurssentrene og andre relevante aktører. Implementeringen vil skje i 2012. Nasjonalt senter for selvmordsforskning og forebygging har fått i oppdrag å lage et undervisningsopplegg som er tilpasset fastlegene for å styrke deres kompetanse på selvmordsforebygging. Det er i 2011 utarbeidet en nasjonal veileder for bedre ivaretakelse av etterlatte ved selvmord. Veilederen vil bli implementert i de aktuelle tjenestene i 2011–2012. Det er opprettet et utdanningsprosjekt som retter seg mot mennesker som har selvskadende og suicidal atferd. Det er utdannet 96 terapeuter fra oppstart i 2008 til 2011. En nettside om selvskading ble opprettet i 2010.
Helse- og omsorgsdepartementet har i 2011 bedt direktoratet gjennomgå det selvmordsforebyggende arbeidet og vurdere ytterligere tiltak ut over gjeldende strategi.
Helsetjenester til FN- og Nato-veteraner
Helsetjenesten har ansvar for å yte tjenester til veteraner på lik linje med befolkningen ellers. Samtidig har helsetjenesten og Forsvaret et overlappende ansvar for de som faller inn under bestemmelsene i forsvarspersonelloven. Det er viktig at helsetilbud fra helsetjenesten og Forsvaret er samordnet.
Som oppfølging av St.meld. nr. 34 (2008–2009) Fra vernepliktig til veteran, om ivaretakelse av personell før, under og etter deltakelse i utenlandsoperasjoner, ble det i 2011 utarbeidet en interdepartemental handlingsplan I tjeneste for Norge. Planen skal bidra til høy anerkjennelse og god ivaretakelse av personell både før, under og etter utenlandstjeneste. Handlingsplanen adresserer helsetjenestens rolle gjennom en rekke tiltak, bl.a. ved Nasjonalt kunnskapssenter om vold og traumatisk stress og de regionale ressurssentrene om vold, traumatisk stress og selvmordsforebygging. De regionale sentrene skal bidra til økt kvalitet i de kommunale og spesialiserte tjenestene i deres møte med den enkelte veteranen.
Forsvarsdepartementet vil i samarbeid med Helse- og omsorgsdepartementet og andre departementer sette i gang en levekårsundersøkelse for å få økt innsikt i veteraners og andre utsendtes livssituasjon. Gjennom Pilotprosjekt Østerdalen vil det bli prøvd ut modeller for oppfølging av militært personell som vil være nyttige for helsepersonell i alle deler av landet. En opplæringspakke i militærpsykiatri for leger og psykologer er utarbeidet i samarbeid mellom Forsvarets sanitet og RVTS Øst. Opplæringspakken vil bli nasjonalt implementert i 2011–2012 som et samarbeidsprosjekt mellom de regionale ressurssentre og Forsvarets stressmestringsteam.
Minoritetshelse
Nasjonal kompetanseenhet for minoritetshelse er et tverrfaglig kompetansesenter som arbeider for å utvikle og formidle kunnskap om somatisk og psykisk helse og omsorg for mennesker med minoritetsbakgrunn nasjonalt og internasjonalt. Formålet er å bidra til likeverdige helse- og omsorgstjenester. Senteret driver flere forsknings- og utviklingsprosjekter som i hovedsak bygger på aktiv involvering fra aktører i minoritetsbefolkningen. Senterets strategiplan vektlegger de største minoritetsgruppene og de mest utbredte utfordringene. Senteret har eksistert i mange år og det er naturlig å evaluere senteret for å avklare videre utvikling og styrking av arbeidet med minoritetshelse. Arbeidet skal settes i gang i 2012.
Kap. 769 Utredningsvirksomhet mv.
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan nyttes under post 70 | 30 632 | 31 262 | 31 866 |
70 | Utredningsvirksomhet mv., kan nyttes under post 21 | 4 200 | 4 330 | 4 464 |
Sum kap. 0769 | 34 832 | 35 592 | 36 330 |
Avtalen med KS om kvalitetsutvikling i de kommunale helse- og omsorgstjenestene
Avtalen mellom regjeringen og KS om kvalitetsutvikling i de kommunale helse- og omsorgstjenestene ble inngått i september 2006 og er forankret i konsultasjonsordningen mellom regjeringen og kommunesektoren, representert ved KS. Avtalen gikk opprinnelig ut september 2010, men er videreført ut 2011. Departementet er i dialog med KS om en videreføring av avtalen.
Tiltakene i avtalen knytter seg til utvikling av tjenestene, personell, kompetanse, arbeidsmiljø og ledelse, samt styring, planlegging og kvalitetssikring. Kommunenes arbeid med rus og psykisk helse inngår også i avtalen. Helsedirektoratet har en sentral rolle i utvikling og oppfølging av tiltak i avtalen.
Målsettingene i avtalen er bl.a. blitt fulgt opp gjennom ledelsessatsingen Flink med folk i første rekke, rekrutteringssatsingen Bli helsefagarbeider, satsingen på etisk kompetanseheving i samarbeid med yrkesorganisasjonene og en opplæringspakke innenfor ledelse. Lokal normering av legetjenesten i sykehjem, satsing på elektronisk samhandling i kommunene, effektivitetsnettverk og videreutvikling av kvalitetsindikatorer er også en del av avtalen.
Etikkprosjektet
Prosjektet Samarbeid om etisk kompetanseheving skal bidra til å styrke den etiske kompetansen i de kommunale helse- og omsorgstjenestene. Over 160 kommuner er med i prosjektet. Erfaringene viser at kommunene har etablert ulike møteplasser for systematisk etisk refleksjon og forankret etikksatsingen i kommunens administrative ledelse. Det er utviklet metodebok og e-læringsverktøy i etisk refleksjonsarbeid. Prosjektet videreføres i ut omsorgsplanperioden, slik at alle kommuner over tid skal få mulighet til å styrke den etiske kompetanse blant ansatte i omsorgstjenestene. Tiltaket inngår i Kompetanseløftet 2015. Det foreslås at bevilgningen på 5 mill. kroner videreføres.
Senter for medisinsk etikk
For å sikre en langsiktige og helhetlig koordinering og fagutvikling for utviklingen av den etiske kompetansen i de kommunale helse- og omsorgstjenestene, ble Senter for medisinsk etikk ved Universitet i Oslo i 2011 tildelt 2 mill. kroner. Midlene nyttes til veiledning og undervisning av kommuner som driver systematisk etikkarbeid, tilbud om kompetanseutvikling og bistand til pågående prosjekter. Senteret har også bidratt med undervisning og veiledning overfor kommuner som er med i Prosjektet Samarbeid om etisk kompetanseheving. Det foreslås at midlene videreføres i 2012.
Bevegelse fra hjertet og kreativ skriving for eldre
Ved finanskomiteens behandling av budsjettet for 2011, jf. Innst. 2 S (2010–2011), ble det bevilget 2,5 mill. kroner til utviklingsprosjektene Bevegelse fra hjertet og Kreativ skriving for eldre i regi av Kirkens Bymisjon. Midlene skal benyttes til spredning av bevegelsesveiledning som metode i demensomsorgen og til utvikling og spredning av kreativt skrivearbeid innenfor eldreomsorgen. Bevilgningen foreslås videreført i 2012.
Den kulturelle spaserstokken
Målet med tilskuddsordningen for Den kulturelle spaserstokken er å sørge for profesjonell kunst- og kunstformidling av høy kvalitet til omsorgstjenestens brukere. Tilskuddet skal legge til rette for økt samarbeid mellom kultursektoren og omsorgssektoren, slik at det utvikles gode kunst- og kulturprosjekter lokalt innenfor et mangfold av sjangrer og uttrykk. Det er sentralt for ordningen å bidra til at omsorgstjenestens brukere får et tilpasset kulturtilbud på arenaer der de befinner seg. For å styrke satsingen på kulturtilbud til denne gruppen ble bevilgningen økt til 28 mill. kroner i 2010 likt fordelt på Helse- og omsorgsdepartementets budsjett og Kulturdepartementets budsjett. For 2012 foreslås det å bevilge 14,4 mill. kroner over Helse- og omsorgsdepartementets budsjett. Det vises for øvrig til rapportering under kap. 761, og omtale i Kulturdepartementets budsjettproposisjon for 2012.
Landsdekkende kontakttelefon for eldre utsatt for vold
Formålet er å gi et landsdekkende tilbud for støtte, informasjon, råd og veiledning til voldsutsatte eldre (over 62 år), til pårørende og til ansatte i offentlig hjelpeapparat, og dessuten bidra til at problemområdet vold mot eldre synliggjøres.
Prosjektet videreføres i 2012 i påvente av den varslede handlingsplanen mot vold i nære relasjoner. Det foreslås bevilget 1,1 mill. kroner til formålet i 2012.
Tjenester til personer med demens
De viktigste grepene i en langsiktig kvalitetsforbedring av tjenestetilbudet til personer med demens og deres pårørende vil være investering i kompetanse, forskning og utvikling, tilrettelegging av bolig- og bygningsmasse og utbygging av dagtilbud. For å sikre et godt kunnskapsgrunnlag for videre dimensjonering og ressursutnyttelse er det behov for nærmere analyser av tilbudenes kostnader og effekter. Det er bl.a. behov for å utarbeide et makroøkonomisk anslag over hva demens medfører av samfunnskostnader.
Hjemmetjenesten og dens nye brukere
For å møte framtidas helse- og omsorgsutfordringer, sikre bedre koordinerte tjenester og en større innsats for å forebygge og begrense sykdomsutvikling, er det behov for langsiktig planlegging og utvikling av de kommunale helse- og omsorgstjenestene generelt og innenfor hjemmetjenesten spesielt. Kommunene må utvikle omsorgsplaner som del av sitt helhetlige kommunale planverk. Rapporten Framtidas omsorgsbilder, slik det ser ut på tegnebrettet, utført av Senter for omsorgsforskning, avd. Høgskolen i Telemark, peker på mangler ved kommunens planlegging av omsorgstjenestene. Helsetilsynet har gjennom sine årlige tilsynsmeldinger og periodevise publikasjoner vist til stadige avvik innen de kommunale helse- og omsorgstjenestene. Området omsorgsplanlegging er i dag ikke tilstrekkelig vektlagt. Det er behov for å utvikle og benytte verktøy for planlegging av helse- og omsorgstjenester i et langsiktig perspektiv.
Omsorg og samhandling
For å planlegge, og legge til rette for, en langsiktig kvalitets-, kompetanse- og kapasitetsutvikling i de kommunale helse- og omsorgstjenestene har Helse- og omsorgdepartementet satt ut flere utredningsoppdrag. Utredningsoppdragene skal bl.a. gi mer kunnskap om utvikling av oppgaver og virksomhetstyper, framtidig kompetansebehov og hensiktsmessig og effektiv organisering og ressursfordeling.
Systematisere og lære av de gode erfaringene innenfor omsorgssektoren
For å gi brukere trygge og sikre omsorgstjenester er det nødvendig med kunnskap om hva som kjennetegner effektive og gode tjenester. Det er behov for å kartlegge og vurderer de nettverk og strukturer som er etablert for erfarings- og kunnskapsutveksling mellom kommuner og analysere hva som kjennetegner de kommuner som driver gode omsorgstjenester. For å utvikle et sterkere kunnskapsgrunnlag på dette området skal Helse- og omsorgsdepartementet sette i gang et utredningsarbeid. Det foreslås å benytte 2 mill. kroner over kap. 769, post 21 til formålet i 2012.
Kommunal innovasjon i omsorg
Regjeringen har gitt Helsedirektoratet i oppgave å utarbeide et faglig grunnlag for en plan for implementering av velferdsteknologi i de kommunale omsorgstjenestene som del av Omsorgsplan 2015. Som en del av dette utviklingsarbeidet gir regjeringen i tråd med Kommuneproposisjonen støtte til det fireårige velferdsteknologiprosjektet i tre fylker i Midt-Norge, jf. Kommuneproposisjonen for 2012. I samarbeid med KS vil regjeringen ellers legge opp til at Hagen-utvalgets forslag om et nasjonalt program og en videreutdanning i kommunal innovasjon med vekt på omsorgssektoren blir utredet videre.
Brukerstyrt personlig assistanse
Det vises til egen omtale under kap. 761. Det er behov for mer kunnskap om bl.a. kostnader, samfunnsøkonomiske effekter, arbeidsrettslige sider og organisatorisk utforming av brukerstyrt personlig assistanse.
Tjenester til personer med utviklingshemming
Det er behov for å utrede videre hvordan tjenestetilbudet til personer med utviklingshemning organiseres og utvikles. Hovedfokus er rettsikkerhet, brukerstyring og kvalitet. Arbeidet bygger videre på Helsedirektoratets rapport Vi vil, vi vil, men får vi det til? fra 2007. Reformen for mennesker med utviklingshemning for 20 år siden, med mål om å bedre og normalisere levekårene og å legge til rette for at mennesker med utviklingshemning, så langt som mulig, skal kunne leve og bo selvstendig og ha en meningsfylt tilværelse i fellesskap med andre, er et viktig bakteppe.
Programkategori 10.70 Tannhelsetjenester
Utgifter under programkategori 10.70 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
770 | Tannhelsetjenester | 77 219 | 100 140 | 129 218 | 29,0 |
Sum kategori 10.70 | 77 219 | 100 140 | 129 218 | 29,0 |
Utgifter under programkategori 10.70 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
01–23 | Statens egne driftsutgifter | 9 410 | 11 895 | 13 237 | 11,3 |
70–89 | Andre overføringer | 67 809 | 88 245 | 115 981 | 31,4 |
Sum kategori 10.70 | 77 219 | 100 140 | 129 218 | 29,0 |
Programkategorien omhandler statlige tilskudd og virksomhet som retter seg mot hele tannhelsetjenesten.
Brukere av tannhelsetjenesten
Tannhelsetjenesten i Norge består av en fylkeskommunal sektor som yter tannhelsetjenester til deler av befolkningen etter Lov om tannhelsetjenesten, og en privat sektor som i hovedsak tilbyr tannhelsetjenester til den øvrige befolkningen. Om lag tre fjerdedeler av tannlegeårsverkene i 2010 ble utført i privat sektor. Befolkningens rettigheter til offentlig finansierte tannhelsetjenester går fram av Lov om tannhelsetjenesten og av Lov om folketrygd og forskrifter til disse to lovene.
Fylkeskommunen skal etter tannhelsetjenesteloven sørge for at tannhelsetjenester, herunder spesialisttjenester, i rimelig grad er tilgjengelige for alle som bor eller oppholder seg i fylket. Fylkeskommunen er videre pålagt et samordningsansvar for den offentlige (fylkeskommunale) tannhelsetjenesten og privat sektor. Fylkeskommunen skal organisere forebyggende tannhelsetiltak for hele befolkningen. Videre skal den gi et regelmessig og oppsøkende tilbud om tannhelsetjenester til definerte grupper etter lovens § 1-3. Gruppene er barn og ungdom 0–18 år, psykisk utviklingshemmede, eldre, langtidssyke og uføre i institusjon og hjemmesykepleie, ungdom som fyller 19 eller 20 år i behandlingsåret samt andre grupper som fylkeskommunen har vedtatt å prioritere. I tillegg skal fylkeskommuner som følge av Stortingets budsjettbevilgning tilby gratis tannhelsehjelp til rusmiddelavhengige og til innsatte i fengsel. Den fylkeskommunale tannhelsetjenesten kan også tilby tjenester til den øvrige befolkningen, for dermed å sikre at tannhelsetjenester er tilgjengelige for alle som bor eller oppholder seg i fylket. Ved ikrafttreden av ny lov om folkehelse vil fylkeskommunens generelle rolle i folkehelsearbeidet bli ytterligere styrket. I dette arbeidet vil den fylkeskommunale tannhelsetjenesten også bli en viktig samarbeidspart for kommunene når det gjelder kommunenes folkehelsearbeid.
Personer med gitte lidelser og/eller sykdomstilstander i kjever/munnhulen, og som ikke har rettigheter etter tannhelsetjenesteloven, kan få stønad til tannbehandling etter folketrygdens regelverk. Størstedelen av tannbehandling med trygdefinansiering blir utført i privat sektor. Det vises til omtale av stønad ved behandling hos tannlege under kap. 2711, post 72, i programområde 30, Stønad ved helsetjenester.
Tabell 4.27 Brukere av fylkeskommunale tannhelsetjenester
2006 | 2010 | |
|---|---|---|
Antall personer i prioriterte grupper undersøkt og behandlet | 784 665 | 826 669 |
Antall undersøkt og behandlet av øvrig befolkning | 163 766 | 171 402 |
Samlet | 948431 | 998071 |
Kilde: Statistisk sentralbyrå
Tabell 4.27 viser at det har vært en økning i antall personer undersøkt og behandlet i den fylkeskommunale tannhelsetjenesten. I 2010 var det om lag 50 000 flere som ble undersøkt og behandlet sammenliknet med 2006. Det har vært størst økning (42 000) i antall personer undersøkt og behandlet blant prioriterte grupper etter lov om tannhelsetjenesten.
Personell
Tabell 4.28 Utførte årsverk1 i tannhelsetjenesten samlet for fylkeskommunal og privat sektor
2006 | 2010 | |
|---|---|---|
Tannlegespesialister | 267 | 386 |
Allmenntannleger | 3 454 | 3 703 |
Tannpleiere | 600 | 774 |
Samlet | 4 321 | 4 863 |
1 Utførte årsverk er avtalte årsverk eksklusiv lange legemeldte fravær i løpet av det aktuelle året. Legemeldt langtidsfravær er hentet fra Nav. Utførte årsverk er ikke justert for korte egenmeldte fravær og overtidsarbeid.
Kilde: Statistisk sentralbyrå
Tabell 4.28 viser at det samlede antall tannlegeårsverk er økt med 368 årsverk fra 2006 til 2010, en økning med om lag 10 pst. I samme periode har antall tannpleierårsverk økt med 174, noe som svarer til en økning på 29 pst. Befolkningsveksten har vært om lag 218 000 eller 4,7 pst. i denne perioden. Årsaken til den store økningen i antall tannleger med spesialistutdanning, er at tre fagområder med tidligere videreutdanninger ble formelt godkjent som spesialiteter fra 2007.
Tabell 4.29 Forholdstallet mellom tannleger og tannpleiere
2006 | 2010 | |
|---|---|---|
Forholdstall tannlege/tannpleier samlet | 5,76 | 5,28 |
Forholdstall tannlege/tannpleier i fylkeskommunen | 2,89 | 2,64 |
Forholdstall tannlege/tannpleier i privat sektor | 9,48 | 8,59 |
Kilde: Statistisk sentralbyrå
Tabell 4.29 viser at i fylkeskommunal sektor var det i 2006 bortimot tre tannlegeårsverk per tannpleierårsverk (forholdstall på 2,89). I privat sektor var det samme år over ni tannlegeårsverk per tannpleierårsverk (forholdstall på 9,48). Forholdet mellom tannlegeårsverk og tannpleierårsverk har i perioden fra 2006 til 2010 gått ned. Den største nedgangen er i privat sektor. Dette muliggjør at tannpleiere i denne sektoren i større grad enn tidligere kan overta oppgaver som tradisjonelt har vært utført av tannleger. Dette er en utvikling i tråd med regjeringens politikk på området, jf. St.meld. nr. 35 (2006–2007) om framtidas tannhelsetjenester.
Finansiering
Målt i brutto driftsutgifter brukte fylkeskommunene til sammen i overkant av 2,7 mrd. kroner på tannhelsetjenester i 2010. Dette omfatter også drift av regionale odontologiske kompetansesentre og fylkeskommuner som har organisert tannhelsetjenesten i egne foretak. Utgiftene i 2010 var om lag 146 mill. kroner mer enn i 2009, det vil si en økning på 5,7 pst. Fra folketrygden ble det etter kapittel 5 i folketrygdloven utbetalt 1 375 mill. kroner i stønad til tannbehandling i 2010. Det vises til nærmere omtale under programområde 30, Stønad ved helsetjenester.
Oppfølging av St.meld. nr. 35 (2006–2007)
Regjeringen viderefører oppfølgingen av Stortingets behandling av St.meld. nr. 35 (2006–2007) Tilgjengelighet, kompetanse og sosial utjevning, framtidas tannhelsetjenester, jf. Innst. S. nr. 155 (2007–2008). Meldingen skisserer fire hovedinnsatsområder: geografisk tilgjengelighet til tannhelsetjenester, utjevning av sosial ulikhet i tannhelse, kompetanse og kvalitet, og forbrukerrettigheter og prispolitikk.
Som en oppfølging av 2011-budsjettet foreslås det å videreføre prioritering av tilgjengelighet til tannhelsetjenester og det påbegynte kompetanseløftet i tannhelsesektoren. Der vises til omtale under kap. 770.
Helse- og omsorgsdepartementet har under arbeid en revisjon av lov om tannhelsetjenesten. Sentrale temaer i høringsnotatet vil bl.a. bli fylkeskommunens ansvar, tannhelsetjenestens samarbeid med andre tjenesteområder og spørsmålet om rettigheter til nødvendig tannhelsehjelp. Det tas sikte på i 2011 å sende på høring et forslag til en ny lovbestemmelse i folketrygden. Bestemmelsen vil innebære at behandling utført av tannpleier også kan medføre stønad fra folketrygden, slik som for behandling hos tannlege.
Det går fram av Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan (2011–2015) at det settes i gang et utredningsarbeid om ulike modeller for finansiering av tannbehandling, inkludert modeller for egenandelstak.
Anmodningsvedtak
Vedtak nr. 70, 8. desember 2009
«Stortinget ber Regjeringen sørge for at det etableres gode rutiner ved den offentlige tannhelsetjenesten slik at mistanke om omsorgssvikt rapporteres til rette myndighet.»
Vedtaket ble truffet under Stortingets behandling av Prop. 1 S (2009–2010) om bevilgninger på statsbudsjettet for 2010, jf. Innst. 11 S (2009–2010).
Helse- og omsorgsdepartementet ga i 2010 Helsedirektoratet i oppdrag å bidra til at det ble utarbeidet gode rutiner i den fylkeskommunale tannhelsetjenesten slik at mistanke om omsorgssvikt rapporteres til rette myndighet. En kartlegging fra 2009 viste at rundt halvparten av fylkeskommunene på det tidspunktet hadde rutiner for rapportering av mistanke om omsorgssvikt og mishandling. En ny kartlegging i juni 2011 viste at 17 fylkeskommuner har etablert rutiner og 15 av disse fylkeskommunene mener at rutinene er gode eller tilfredsstillende.
Helsedirektoratet vil i løpet av 2011 i samarbeid med Barneombudet og relevante fagmiljøer vurdere hvilke ytterligere nasjonale tiltak som er nødvendig for å få etablert godt fungerende rutiner i samtlige fylkeskommuner. Målsettingen er at alle fylkeskommuner skal ha godt fungerende rutiner på plass senest i løpet av første halvår 2012.
Kap. 770 Tannhelsetjenester
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan nyttes under post 70 | 9 410 | 11 895 | 13 237 |
70 | Tilskudd, kan overføres, kan nyttes under post 21 | 67 809 | 88 245 | 115 981 |
Sum kap. 0770 | 77 219 | 100 140 | 129 218 |
Følgende bevilgninger foreslås flyttet/omdisponert:
2 mill. kroner fra kap. 770, post 21 flyttes til 21 til Barne-, likestillings- og inkluderingsdepartementets kap. 860, post 60, knyttet til drift av markedsportal for tannhelsetjenester.
25 mill. kroner foreslås omdisponert fra kap. 2711, post 72 til kap. 770, post 70, knyttet til ulike tiltak innenfor tannhelsetjenester.
4 mill. kroner foreslås omdisponert fra kap. 2711, post 72 til kap. 770, post 21, knyttet til ulike tiltak innenfor tannhelsetjenester.
Endringene er knyttet til drift av markedsportal og til omdisponeringen av midler fra stønad for tannbehandling etter lov om folketrygd til ulike tiltak innenfor tannhelsetjenester, se også programområde 30, kap. 2711, post 72.
Det foreslås å flytte 29 mill. kroner fra folketrygdens stønad til tannlegehjelp til utbetaling av tilskudd. De økte midlene på kap. 770 foreslås benyttet til formål for å bedre tilgjengeligheten til tannhelsetjenester, inkludert et kompetanseløft i sektoren. Dette innebærer videre utvikling av de regionale kompetansesentrene i tannhelsetjenesten, økte midler til forskning og til spesialistutdanning av tannleger. Videre skal midler benyttes til team bestående av tannlege-/psykolog, forsøksordning med tannhelsetjenester på sykehus og et større forskningsprosjekt med behandling av pasienter som opplever bivirkninger knyttet til amalgamfyllinger.
I budsjettet for 2012 foreslås det å styrke folketrygdens budsjett med 137 mill. kroner til stønad ved behandling hos tannlege. Dette er et ledd i utfasingen av ordningen med særfradrag for store sykdomsutgifter. Det vises til nærmere omtale under programområde 30, Stønad ved helsetjenester.
Post 21 Spesielle driftsutgifter
Bevilgningen dekker utredningsoppdrag og utviklingstiltak. Midlene på denne posten kan nyttes under post 70. Det vises til nærmere omtale under post 70 Tilskudd.
Post 70 Tilskudd
Bevilgningen dekker tilskudd til spesialistutdanning av tannleger, etablering/oppbygging og drift av regionale odontologiske kompetansesentre og øvrige tilskudd etter søknad. Midlene på denne posten kan nyttes under post 21 Spesielle driftsutgifter.
Målet med bevilgningen, er å sikre tilgjengeligheten til tannhelsetjenester, videreføre det påbegynte kompetanseløftet i tannhelsesektoren og stimulere til økt forskning og kunnskapsoppbygging på tannhelsefeltet med siktemål å utjevne sosiale forskjeller i tannhelse.
Tilgang på og geografisk fordeling av tannhelsepersonell
Formålet med tilskuddsordningen er å bidra til tilstrekkelig kapasitet, høy kvalitet og høy kompetanse i tannhelsetjenesten. Tiltak som sikrer tilgjengelighet til nødvendige tannhelsetjenester i hele landet gis høy prioritet. Dette inkluderer spesialistutdanning av tannleger, etablering av regionale odontologiske kompetansesentre og praksisplasser i tannhelsetjenesten for nyetablerte tannpleierutdanninger.
Midler er i 2011 benyttet til å videreføre kvalifiseringsprogram for tannleger som er bosatt i Norge og har utdanning fra land utenfor EØS-området. Tiltaket foreslås videreført inntil videre. Det er også gitt tilskudd til rekruttering av tannlegevikarer til distrikter med spesielle bemanningsproblemer. Tilgangen på tannleger har blitt betydelig bedre etter at tannlegeutdanningen i Tromsø kom i drift, og ordningen foreslås utfaset i løpet av 2012. De siste fem årene har det vært en økning i antall tannleger med utenlandsk landbakgrunn i både privat og offentlig tannhelsetjeneste. Andelen utenlandske tannleger i Norge var 25,6 pst. i 2010. Dette svarer til et antall på 1096 tannleger.
Høgskolen i Hedmark etablerte høsten 2009 tannpleierutdanning basert på 15 opptaksplasser. Antall opptaksplasser ble økt til 20 plasser fra høsten 2011. All praksis foregår utenfor utdanningsinstitusjonen organisert av Hedmark fylkeskommune. Det er gitt tilskudd til fylkeskommunale praksisplasser for tannpleiere ved utdanningen. Ved tannpleierutdanningen ved Universitetet i Bergen ble opptaksplassene økt med 10 fra høsten 2011. Fra 2009 til 2011 har antall utdanningsplasser for tannpleiere økt fra 57 til 92, noe som svarer til en økning på om lag 60 pst.
Det er gitt tilskudd til universitetene i Oslo, Bergen og Tromsø til delfinansiering av spesialistutdanning av til sammen om lag 70 tannleger. Tilskuddet dekker ikke lønn til kandidatene. Det er også gitt tilskudd til desentralisert spesialistutdanning av tannleger i Midt-Norge. Utprøving av en ev. ny breddespesialitet i klinisk odontologi i regi av Universitetet i Tromsø startet opp i 2011.
Tilskuddene skal også bidra til å øke tilgangen på tannleger med både spesialistkompetanse og doktorgrad (dobbelkompetanse) til de odontologiske lærestedene og til regionale odontologiske kompetansesentre. Det ble fra 2010 etablert et parallelt forkortet løp for dobbelutdanning. Ved årsskiftet 2010/2011 var til sammen sju tannleger ansatt i utdanningsstillinger i et slik utdanningsløp høsten 2010 ved universitetene i Bergen, Oslo og Tromsø. Midlene dekker om lag halvparten av utgiftene til drift av utdanningen, lønn til tannlegene under dobbelutdanningen og drift av en nasjonal koordineringskomite. Kunnskapsdepartementet dekker de øvrige kostnader gjennom rammeoverføringen til universitetene. Det tas sikte på å ta opp ytterligere ti tannleger til slik utdanning i 2011. Se også Kunnskapsdepartementets budsjettproposisjon under kap. 281, post 01.
Etableringen av regionale odontologiske kompetansesentra skal sikre befolkningen tilgang til spesialisttannlegetjenester i alle regioner. De regionale kompetansesentrene skal også bidra til generell kompetanseheving, forskning og fagutvikling i tannhelsetjenesten. Status i 2010 er at fylkeskommuner i alle helseregioner har inngått avtale med Helse- og omsorgsdepartementet om etablering og drift av kompetansesentre. Flere fylkeskommuner har valgt å organisere drift av sentrene gjennom interfylkeskommunale foretak. Det har vist seg svært vanskelig å rekruttere etablerte spesialister i Norge til kompetansesentrene i Nord-Norge (Tromsø) og i Arendal. Tannhelsetjenestens kompetansesenter Nord-Norge har kommet lengst med åtte spesialistårsverk, og har etablert et nært samarbeid med Universitetet i Tromsø angående tannlegeutdanningen og spesialistutdanningen av tannleger. Det regionale odontologiske kompetansesenter avdeling Hordaland vil bli etablert med klinisk virksomhet ved innflytting i nytt odontologibygg ved Universitetet i Bergen sommeren 2012. Avdeling Rogaland er etablert i en spesialistklinikk i Stavanger. Dette vil åpne for et nært samarbeid mellom Universitetet i Bergen og begge avdelinger av kompetansesentrene når det gjelder spesialistutdanning av tannleger, forskning og kunnskapsutvikling. De tre øvrige regionale odontologiske kompetansesentrene vil fortsatt måtte være i en oppbyggings- og utviklingsfase i flere år før de kan anses å være i full drift.
Det foreslås å:
øke tilskuddene til spesialistutdanning av tannleger med 15 mill. kroner i 2012. Tilskudd til spesialistutdanning i nytt odontologibygg i Bergen og til effektivisert utdanningsløp for tannleger med dobbeltkompetanse (forsker og spesialist) vil bli prioritert.
øke tilskudd til etablering og drift av kompetansesentrene med 4 mill. kroner i 2012. Tilskuddet vil bl.a. gå til forskning og fagutvikling.
øke tilskudd til praksis i den fylkeskommunale tannhelsetjenesten for tannpleierstudenter ved Høgskolen i Hedmark.
videreføre øvrige tilskudd på området, med unntak av vikarordningen som foreslås utfaset i 2012.
Tannbehandlingsmaterialer
Formålet er å heve kvaliteten i tannhelsetjenesten gjennom å øke kunnskapen om odontologiske biomaterialer, og om bivirkningsproblematikk knyttet til slike materialer.
Nordisk Institutt for Odontologiske Materialer (NIOM AS) ble 1. januar 2010 omgjort til et norsk statsaksjeselskap under UniRand AS ved Universitetet i Oslo, basert på en samarbeidsavtale mellom Nordisk Ministerråd, Helse- og omsorgsdepartementet og UniRand AS. Finansieringen av driften skal fortsette etter samme hovedmønster som hittil. Det er inngått en 3-årig kontrakt om økonomisk tilskudd til driften fra Nordisk Ministerråd, som finansierer 55–60 pst. av driften. Helse- og omsorgsdepartementet eier 49 pst. av aksjekapitalen. Helse- og omsorgsdepartementet viderefører finansieringen av Nioms deltakelse i internasjonalt standardiseringsarbeid og i finansieringen av nordisk produktdatabase mv.
Arbeidet ved Niom bidrar til kunnskap om bruk av sikre og holdbare tannbehandlingsmaterialer i de nordiske land. I desember 2010 flyttet Niom inn i nye lokaler i nærheten av Universitetet i Oslo og medisinske forskningsinstitusjoner. Et moderne forskningslaboratorium i kombinasjon med nærheten til disse institusjonene vil gjøre det mulig å oppnå betydelig synergieffekt ved økt samarbeid med relevante forskningsmiljøer. Niom vil også kunne ha en viktig rolle i et forskningssamarbeid med de regionale odontologiske kompetansesentre.
Videre er det gitt midler til drift og aktivitet ved Bivirkningsgruppen for odontologiske biomaterialer ved Universitetet i Bergen/Uni Research. Helsedirektoratet har på oppdrag fra departementet utarbeidet en skisse til et samarbeidsprosjekt om utprøvende behandling av pasienter ved mistanke om bivirkninger av amalgam. Prosjektet innebærer at tannleger, fastleger og spesialisthelsetjenesten skal samarbeide om utprøvende behandling ved mistanke om bivirkninger etter tannbehandling. Målet er bedre helse og livskvalitet til personer med mistanke om helseproblemer knyttet til bruk av amalgam. I internasjonal sammenheng er dette et unikt prosjekt, som vil strekke seg over flere år. Det tas sikte på at prosjektet kan starte med pasientbehandling i løpet av 2012. Som en del av prosjektet, vil det bli gjennomført en spørreundersøkelse blant personer med helseplager de relaterer til amalgam og andre tannfyllingsmaterialer. Målet med undersøkelsen er å innhente informasjon om erfaringer med helsetiltak som personene har initiert på egen hånd for å få bedre helse, med opplevd effekt eller ikke. Midlene til drift av Niom og av Bivirkningsgruppen videreføres.
Det foreslås å:
øke tilskuddet med 1 mill. kroner til samarbeidsprosjekt om utprøvende behandling av pasienter ved mistanke om bivirkninger av amalgamfyllinger.
Andre tilskudd
Formålet er å målrette tannhelsetjenester til dem som trenger det mest og å sikre gjennomføring av lovpålagte oppgaver innenfor tannhelsetjenesten. Videre er formålet å fremme utviklingsarbeid gjennom fagutvikling, evaluering og forskning hvor bl.a. helsefremmende og forebyggende arbeid inngår.
Det er gitt tilskudd til nettverk av folkehelsemedarbeidere i den fylkeskommunale tannhelsetjenesten og til andre aktiviteter innen helsefremmende og forebyggende tannhelsearbeid, jf. bl.a. Lov om fylkeskommuners oppgaver i folkehelsearbeidet som trådte i kraft 1. januar 2010. Videre er det gitt tilskudd til enkelte utviklingstiltak i den fylkeskommunale tannhelsehelsetjenesten og til utarbeidelse av undervisningsmateriell.
I regi av Nordisk Ministerråd er de nordiske land i gang med et arbeid med felles nordiske kvalitetsindikatorer for tannhelsetjenesten. Norge har som første land i Norden publisert elleve kvalitetsindikatorer for den fylkeskommunale tannhelsetjenesten, hvorav fem er tatt i bruk. Arbeidet fortsetter både nasjonalt og i samarbeid med øvrige nordiske land i 2011 og 2012. Kvalitet og pasientsikkerhet i tannhelsetjenesten vil særskilt bli fulgt opp under det norske formannskapet i Nordisk Ministerråd i 2012.
For å få økt kunnskap om den voksne befolkningens tannhelse, har Statistisk sentralbyrå analysert data fra Levekårsundersøkelsen 2008. De har sett nærmere på regionale og sosiale ulikheter i egenvurdert tannhelse, tannstatus, bruk av tannlegetjenester og i egenbetaling hos tannlege i Norge. Konklusjoner fra analysen vil bli vektlagt i arbeidet med videre utvikling av tannhelsetjenestens organisering og finansiering. Nasjonalt folkehelseinstitutt har gjennomført en pilot for å teste muligheten for en sentral registrering av tannhelsedata for voksenbefolkningen. Det arbeides videre med oppfølging av problemstillinger som kom fram i deres undersøkelse. Det er gitt tilskudd til Universitetet i Tromsø, som gjennomfører en undersøkelse om tannhelse i områder med høy andel samisk befolkning.
Ved de regionale odontologiske kompetansesentrene er det under etablering tannlege-/psykologteam for utredning og ev. behandling av tortur- og voldsutsatte og av pasienter med odontofobi. Det forslås å videreutvikle slike team gjennom en økning av bevilgningen på 2 mill. kroner i 2012. Det vises til omtale av Stortingets anmodningsvedtak nr. 392, 7. mars 2008 i Prop. 1 S (2010–2011).
Det er stort behov for personell med tannhelsekompetanse på sykehus. I St.meld. nr. 35 (2006–2007) foreslås det å etablere forsøk med tannhelsetjenester på sykehus i et tverrfaglig spesialistmiljø (lege- og tannlegespesialister). Behandlingstilbudet skal gjelde pasienter med behov for forebyggende tannhelsetjenester og for odontologisk diagnostikk og behandling som kan ha sammenheng med medisinsk/kirurgisk behandling. Eksempler her er medfødte lidelser/syndromer eller alvorlig sykdom, skade eller multihandikap.
Det er gitt tilskudd til et samarbeidsprosjekt mellom Den norske tannlegeforening, Kommunenes sentralforbund, Akershus fylkeskommune, Innovasjon Norge og Helsedirektoratet som omhandler IKT-utvikling i tannhelsetjenesten. Prosjektet har til hensikt er å sikre IKT-utviklingen i tannhelsetjenesten slik at pasienter, tannhelsepersonell, samarbeidspartnere og andre skal oppleve tannhelsetjenesten som en moderne, helhetlig tjeneste med høy kvalitet, -effektivitet og evne til samarbeid. Informasjonsutveksling skal skje gjennom sikre elektroniske løsninger.
I 2010 startet forberedelsene av etablering av en markedsportal for tannhelsetjenester med elektronisk prisopplysningstjeneste. Forbrukerrådet har fått i oppdrag å etablere markedsportalen med sikte på lansering i første halvår 2012.
Det foreslås å:
øke tilskuddene med 2 mill. kroner til videre oppbygging av tannlege-/psykologteam for utredning og ev. behandling av tortur- og voldsutsatte og av pasienter med odontofobi
sette i gang en forsøksordning med tannhelsetjenester på sykehus
ferdigstille markedsportal for tannhelsetjenester, inkludert elektronisk prisopplysningstjeneste
Programkategori 10.80 Kunnskap og kompetanse
Utgifter under programkategori 10.80 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
780 | Forskning | 250 294 | 265 898 | 284 141 | 6,9 |
781 | Forsøk og utvikling mv. | 126 856 | 126 460 | 152 682 | 20,7 |
782 | Helseregistre | 46 930 | 49 141 | 50 161 | 2,1 |
783 | Personell | 164 694 | 177 148 | 180 684 | 2,0 |
Sum kategori 10.80 | 588 774 | 618 647 | 667 668 | 7,9 |
Utgifter under programkategori 10.80 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
01–23 | Statens egne driftsutgifter | 120 867 | 112 457 | 106 891 | -4,9 |
50–59 | Overføringer til andre statsregnskap | 250 294 | 265 898 | 284 141 | 6,9 |
60–69 | Overføringer til kommuneforvaltningen | 118 063 | 122 728 | 125 134 | 2,0 |
70–89 | Andre overføringer | 99 550 | 117 564 | 151 502 | 28,9 |
Sum kategori 10.80 | 588 774 | 618 647 | 667 668 | 7,9 |
Forholdet mellom forskning, utdanning og innovasjon omtales gjerne som kunnskapstriangelet, og er viktige virkemidler for å nå målsettingen om å gi befolkningen trygge og gode helse- og omsorgstjenester. Helse- og omsorgssektoren er personell- og kunnskapsintensiv og krever en stadig økende andel av arbeidskraften. Tilstrekkelige helse- og omsorgspersonellressurser med riktig kompetanse og relevant forskning er avgjørende for å kunne yte gode helsetjenester til befolkningen. En langsiktig satsing på kunnskap og kompetanse er derfor viktig for å legge til rette for en kunnskapsbasert, framtidsrettet og bærekraftig helse- og omsorgstjeneste. Dette er også omtalt i Nasjonal helse- og omsorgsplan (2011–2015).
Gjennom forskning, innovasjon og utvikling av ny teknologi og kompetanse legges grunnlaget for utvikling av forebyggende tiltak og tjenester som kan møte framtidens utfordringer, styrke samspillet med familie og sivilsamfunn og bedre samhandlingen mellom tjenestenivåene. Dette vil kunne bidra til økt helse og velferd og en mer kostnadseffektiv helsetjeneste. Hagen-utvalget la sommeren 2011 fram sin innstilling i NOU 2011: 11 Innovasjon i omsorg, som nå er sendt på høring. Utvalget har en rekke forslag knyttet til nye boformer, bruk av teknologi, kunnskapsutvikling og andre eier- og driftsformer på omsorgsfeltet. Regjeringen vil komme tilbake til den videre oppfølgingen av Hagen-utvalget når høringsrunden er gjennomført.
Forskning danner utgangspunktet for en kunnskapsbasert profesjonsutdanning og praksis, og er av avgjørende betydning for planlegging og framtidig utvikling av helse- og omsorgssektoren.
Framtidens helse- og omsorgstjeneste er avhengig av et sterkere fokus på kompetanseutvikling og bedre utnyttelse av sektorens kompetanse.
Utdanning og kompetanseutvikling blir svært viktig for å nå samhandlingsreformens målsettinger. I perioden framover må det sikres en utvikling på personell- og utdanningsområdet som samsvarer med samhandlingsreformens mål. Både ulike utdanningsinstitusjoner og helse- og omsorgstjenesten er viktige i utdanningen av helsepersonell. Praksisdelen av undervisningen foregår i helse- og omsorgstjenesten, både i kommunene og i spesialisthelsetjenesten. Kompetanse opparbeides gjennom det formelle utdanningssystemet og videreutvikles i arbeidslivet og gjennom forskningen.
Samhandlingsreformen stiller nye krav til helse- og omsorgspersonellets kompetanse, noe som vil kunne kreve endring av innholdet i utdanningene. Det er nødvendig med god kvalitet og kapasitet på profesjonsutdanningen og en kunnskapsbasert utdanning. Helse- og omsorgstjenesten har viktige roller inn mot det formelle utdanningssystemet både som praksisarena og som framtidig arbeidsgiver eller avtalepart. Ivaretakelse av utdanningsoppgavene er en av fire lovfestede oppgaver for spesialisthelsetjenesten. I Prop. 91 L (2010–2011) Lov om kommunale helse- og omsorgstjenester med mer er nåværende lovregulering av kommunens ansvar for utdanning videreført. Det innebærer at enhver kommune plikter å medvirke til undervisning og praktisk opplæring av personell som yter helse- og omsorgstjenester, herunder også videre- og etterutdanning. Samtidig har departementet lagt til grunn at det er nødvendig med noen supplerende tiltak. Samarbeid om utdanning, forskning, praksis og læretid er foreslått tatt inn i de lovpålagte samarbeidsavtalene mellom helseforetak og kommunene. Dette legger til rette for å se utdanningsbehovet i kommunen og i spesialisthelsetjenesten i sammenheng og kan legges til grunn for felles planlegging.
Forskning innenfor helse- og omsorgstjenester er et av regjeringens prioriterte tematiske områder, jf. St.meld. nr. 30 (2008–2009) Vilje til forskning (Forskningsmeldingen). Helse og omsorg er også løftet fram som et prioritert tema i St.meld. nr. 7 (2008–2009) Et kunnskapsbasert og bærekraftig Norge (Innovasjonsmeldingen). Departementet samarbeider særlig med Kunnskapsdepartementet, Nærings- og handelsdepartementet og helse- og omsorgstjenesten i oppfølgingen av meldingene. Helse- og omsorgsdepartementets forskningsstrategi og Nasjonal helse- og omsorgplan legger, sammen med relevante stortingsmeldinger, et strategisk grunnlag for departementets arbeid med forskning og innovasjon innenfor helse- og omsorgssektoren. I de kommunale helse- og omsorgstjenestene er det de siste årene bygget opp en sterkere infrastruktur for praksisnær forskning gjennom etablering av regionale forsknings- og utviklingssentre både innenfor omsorgsforskning og allmennmedisinske forskningsenheter. Midlene til omsorgsforskning er styrket de siste årene og skal bidra til å bedre forutsetningene og kunnskapsgrunnlaget for lokal og nasjonal planlegging for å møte framtidas omsorgsutfordringer. Felles satsing på innovasjon i helseforetakene mellom Helse- og omsorgsdepartementet og Nærings- og handelsdepartementet ble evaluert våren 2011 som grunnlag for videre oppfølging av satsingen.
Gjennom samhandlingsreformen er det lagt til rette for en ytterligere styrking av forskning og kompetanseutvikling i kommunesektoren. I Prop. 91 L (2010–2011) Lov om kommunale helse- og omsorgstjenester med mer er kommunene gitt et medvirkningsansvar for forskning og Helsedirektoratet skal i løpet av 2011 vurdere organisering, finansiering og sammensetning av et rådgivende organ for forskning i denne delen av tjenesten. Innsatsen til samhandlingsforskning ble styrket i 2011, og foreslås videreført i 2012. Helse- og omsorgsdepartementet vil utarbeide en strategi/veileder som skal være et godt fundament for en helhetlig, koordinert og langsiktig satsing på forskning og innovasjon som et ledd i gjennomføringen av samhandlingsreformen. Norges forskningsråd ble i 2011 gitt i oppdrag å planlegge en følgeevaluering av samhandlingsreformen.
Det må sikres at nasjonale fortrinn blir utnyttet og bygd videre på, f.eks. gjennom de nasjonale helse- og kvalitetsregistrene, biobankene og de store befolkningsundersøkelsene. God organisering og bedre tilgang på data, samt sikker datahåndtering vil være viktige tiltak for å styrke forskning og kunnskapsutvikling basert på helseregistre og biobanker. Det er foreslått en langsiktig nasjonal strategi og en toårig handlingsplan for videreutvikling av de nasjonale medisinske kvalitetsregistrene og de sentrale helseregistrene, jf. omtale under kap. 782 Helseregistre. Formidling av forskningsresultater er viktig for at ny kunnskap skal implementeres i sektoren. Nasjonalt kunnskapssenter for helsetjenesten og nasjonale kompetansestjenester/kompetansesentre er tillagt et særskilt ansvar for formidling av ny kunnskap i sektoren.
Gjennom systematiske kunnskapsoppsummeringer bidrar Nasjonalt kunnskapssenter for helsetjenesten til å legge grunnlag for riktige prioriteringer i helsetjenesten og synliggjøre områder der det er behov for mer forskning.
Kap. 780 Forskning
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
50 | Norges forskningsråd mv. | 250 294 | 265 898 | 284 141 |
Sum kap. 0780 | 250 294 | 265 898 | 284 141 |
Forskning, utvikling og innovasjon er sentrale elementer i arbeidet for utvikling av kvalitet og kostnadseffektivitet i helse- og omsorgssektoren. Sektoransvaret innebærer bl.a. et overordnet ansvar for forskning og utvikling av langsiktige strategier for kunnskapsoppbygging innenfor sektoren. Det er et nasjonalt mål å øke forskningsaktiviteten, og samtidig sikre høy kvalitet og relevans på forskningen slik at tilgjengelig forskningsressurser utnyttes til beste for pasienten og brukere.
Departementet finansierer forskning om og for helse- og omsorgssektoren gjennom tilskudd til Norges forskningsråd, underliggende etater og regionale helseforetak. For forskning i helseforetakene vises det til omtale under kap. 732. Forsknings- og utviklingsarbeid er en integrert del av arbeidsoppgavene til Nasjonalt folkehelseinstitutt, Statens strålevern og Statens institutt for rusmiddelforskning, jf. kap. 710, kap. 715 og kap. 716.
Gjennom Helsedirektoratet finansieres oppdragsforskning og driftsstøtte til enkelte forskningsmiljøer, eksempelvis de allmennmedisinske forskningsenhetene, jf. kap. 762, post 70.
Direktefinansiert forskning og driftstilskudd
Direktefinansiert forskning initieres hovedsakelig av departementet for å evaluere og skaffe ny kunnskap til utvikling av innsatsområder. I tillegg gis tilskudd til forskningsmiljøer slik at forskning og kompetanse på departementets ansvarsområde kan opprettholdes og styrkes. De viktigste tiltakene er omtalt under følgende kapitler og poster.
Kap. 719, Folkehelse, post 79, Andre tilskudd.
Kap. 725, Nasjonalt kunnskapssenter for helsetjenesten, post 01, Driftsutgifter.
Kap. 732, Regionale helseforetak, post 70, Kreftregistret
Kap. 732, Regionale helseforetak
Kap. 761, Tilskudd forvaltet av Helsedirektoratet, postene 21, 60 og 67, Omsorgstjenestene
Kap. 762, Primærhelsetjenesten, postene 21 og 70
Kap. 764, Statlige stimuleringstiltak for psykisk helse, postene 70 og 73
Kap. 770, Tannhelsetjenesten, postene 21 og 70
Kap. 781, Forsøk og utvikling mv., post 21
Kap. 783, Personell, postene 21 og 70
Forskning og innovasjon om og for helse- og omsorgstjenesten
Gjennom bruk av organisatoriske, juridiske og økonomiske virkemidler er det de senere årene lagt til rette for økt forskning i helseforetakene. Den strategiske satsingen på forskning etter sykehusreformen har gitt positive resultater i form av økt forskningsaktivitet og ressursbruk til forskning. Forskning i helseforetakene finansieres gjennom eget øremerket tilskudd samt gjennom basisbevilgningene til regionale helseforetak. Det vises til omtale under kap. 732, post 78. Nasjonale tjenester i spesialisthelsetjenesten er også tillagt ansvar for bl.a. å etablere forskningsnettverk innenfor sine ansvarsområder.
Forskning i den kommunale helse- og omsorgstjenesten skjer i hovedsak innenfor eller i samarbeid med universitets- og høgskolesektoren, instituttsektoren og helseforetakene. Viktige virkemidler for å styrke forskningen har vært etableringen av de fire allmennmedisinske forskningsenhetene knyttet til de fire breddeuniversitetene og de fem regionale sentrene for omsorgsforskning ved høgskoler og universitet som utdanner helse- og sosialpersonell. Videre er det etablert flere regionale og nasjonale kompetansesentre innenfor odontologi, rus, psykisk helse mv. som har som formål å styrke forskningsaktiviteten på sitt fagområde. Gjennom ny lov om kommunale helse- og omsorgstjenester er kommunene tillagt et medvirkningsansvar for forskning, og forskning skal inngå i de lovpålagte samarbeidsavtalene mellom kommuner og helseforetak.
En evaluering av samarbeidet mellom Nærings- og handelsdepartementet og Helse- og omsorgsdepartementet om satsingen på behovsdrevet innovasjon og næringsutvikling i helsesektoren fra 2007 er gjennomført. Resultatene fra evalueringen viser at satsingen bl.a. har resultert i økt bruk av offentlige forsknings- og utviklingskontrakter i helse- og omsorgssektoren gjennom Innovasjon Norge. Det har også vært en styrking av InnoMed som er et nasjonalt kompetansenettverk for behovsdrevet innovasjon i helsesektoren. Satsingen har også bidratt felles strategiske visjoner og handlingsplaner blant sentrale aktører i helsesektoren og et felles grunnlag for prioritering av innsatsen. Rapporten peker videre på en større vilje til koordinering og gjennomføring av felles innovasjonsaktiviteter i sektoren. Rapporten er sendt på høring.
I juni 2011 la det offentlige utvalget som har utredet innovative løsninger for å møte framtidas omsorgsutfordringer fram sin innstilling NOU 2011: 11 Innovasjon i omsorg. Utvalget har som utgangspunkt valgt å beskrive noen av dagens omsorgsmyter og morgendagens omsorgstema. Utvalget har lagt fram fem forslag knyttet til samhandling med familie og sivilsamfunn, framtidas boformer og boligløsninger, velferdsteknologi, forskning, innovasjon og næringsutvikling. Utredningen er sendt på høring med frist 15. november 2011. Regjeringen vil komme tilbake til oppfølgingen av utvalgets samlede forslag.
Post 50 Norges forskningsråd mv.
Bevilgningen dekker ni forskningsprogram, fire strategiske satsinger og to evalueringer i Norges forskningsråd. Det foreslås bevilget 284,1 mill. kroner, dette er en styrking på 10 mill. kroner sammenliknet med 2011.
Som ledd i oppfølgingen Nasjonal helse- og omsorgsplan foreslås en omdisponering av 10 mill. kroner fra kap. 761, post 67 til en forskningsbasert følgeevaluering av samhandlingsreformen for å innhente kunnskap underveis i planperioden og for å vurdere måloppnåelse samlet etter planperiodens utløp. Forskningsrådet fikk i 2011 i oppdrag å forberede en slik evaluering.
Målsettingen til Forskningsrådet er at det skal bidra til at Norge utvikler seg som kunnskapssamfunn. Norge skal være blant de fremste når det gjelder å utvikle, dele og ta i bruk ny kunnskap. Forskningen skal skaffe kunnskap som bl.a. kan øke verdiskaping, velferd og gi trygge og gode tjenester. For nærmere omtale av systemet og målformuleringene til Forskningsrådet vises det til kap. 5, Forskning og utvikling i statsbudsjettet 2012 i Prop. 1 S (2011–2012) Kunnskapsdepartementet.
Forskningsrådet skal som hovedregel konsentrere sine tildelinger om nasjonale prosjekt, og forskningsinstitusjonene har i første rekke ansvar for å finansiere mindre forskningsprosjekt.
Forskningsrådets totale innsats innenfor temaområdet helse var på 929,3 mill. kroner i 2010. Midlene til den målrettede helseforskningen økte fra 624,2 mill. kroner i 2009 til 635,3 mill. kroner i 2010. Helse- og omsorgsdepartementet og Kunnskapsdepartementet bidrar mest til finansiering av temaområdet helse. I tillegg kommer bidrag fra Nærings- og handelsdepartementet og Utenriksdepartementet.
Det forskes på 26 sykdomsgrupper med relevans for bestemte sykdommer og helseplager. Kreft og psykiske lidelser er de to største gruppene blant disse, med hhv. 20 pst. og 18 pst. av midlene.
Forskningsrådet innvilget i 2010 80 mill. kroner til etablering og utvikling av Biobank Norge. Målsettingen med Biobank Norge er at norske biobanker skal fungere som én nasjonal og felles biobankressurs, med delvis desentralisert lokalisering av det biologiske materialet. Alle de sentrale fagmiljøene i Norge er involvert, dvs. Universitetene i Oslo, Bergen, Tromsø, Norges teknisk-naturvitenskapelige universitet, Nasjonalt folkehelseinstitutt og de fire regionale helseforetakene. Bevilgningen fra Forskningsrådet kan ses som en del av oppfølgingen av rapporten Gode biobanker, bedre helse fra Forskningsrådet. Målsettingen er at Biobank Norge, skal harmoniseres med den europeiske storskala biobankinfrastrukturen, Biobanking and Biomolecular Resources Research Institute, slik at Norge kan delta i dette samarbeidet. Det er også etablert et nordisk samarbeid om biobanker.
Departementet vil at oppfølgingen av rapporten Gode biobanker, bedre helse også skal ses i sammenheng med det pågående arbeidet knyttet Gode helseregistre, Bedre helse, Strategi for modernisering og samordning av nasjonale helseregistre 2009–2019.
EUs rammeprogram for forskning og teknologiutvikling
Forskningsrådet har det operative ansvaret for realiseringen av samarbeidet om EUs rammeprogram for forskning og teknologisk utvikling. Det er i økende grad sammenfall mellom de tematiske og teknologiske satsingene innenfor rammeprogrammene og prioriteringer i norsk helseforskning.
Helse (Health) er det neste største tematiske programmet i EUs 7. rammeprogram for forskning og utvikling målt i budsjett. Etter tre utlysninger er det innstilt 59 prosjekter med deltakere fra norske institusjoner. Dette gir Norge en suksessrate (antall innvilgede i forhold til antall søknader) på 26 pst., som er over snittet innenfor EU generelt. Norske institusjoner deltar bl.a. i prosjekter om kreft, diabetes, hjerte-kar og mental helse. Videre deltar norske miljøer i forskningsprosjekter om alternativ medisin, helsetjenesteforskning, rusmiddelforskning og reproduktiv helse.
Felles forskningsprogram i EU (Joint Programming) er et nytt virkemiddel i utviklingen av det europeiske forskningsområdet, European Research Area (Era). Når det gjelder helserelaterte programmer deltar Norge i utviklingen av et felles program innenfor nevrodegenerative sykdommer/Alzheimer som er et pilotprogram. Første utlysning av prosjektmidler fra fellesprogrammet var mai 2011. Videre deltar Norge i de innledende fasene i et program om antibiotikaresistens og et felles program om helse, mat og forebygging av kostholdsrelaterte sykdommer.
Folkehelseprogrammet (programperiode 2011–2015)
Programmets overordnede mål er å bidra til ny kunnskap om hva som kan påvirke folkehelsen og årsaker til sosiale helseforskjeller, samt virkemidler for å redusere slike forskjeller og bedre folkehelsen. De prioriterte temaområdene er helseatferd, livsløp og psykisk helse.
Antall pågående prosjekter i 2010 var 30. For 2010 ble det skrevet 31 vitenskapelige artikler, mens annen publisering og kommunikasjon lå på 193. Programmet har et samarbeid med et tilsvarende forskningsprogram under Finlands Akademi. Måloppnåelsen i programmets forrige planperiode 2006–2010 vurderer Helsedirektoratet generelt som god. I alt mottok 65 prosjekter finansiering i perioden.
Program for helse- og omsorgstjenester (programperiode 2011–2015)
Programmet skal styrke kunnskapsgrunnlaget for utvikling av gode, effektive og trygge helse- og omsorgstjenester og identifisere mål og virkemidler for å realisere dette. Programmet skal også kartlegge hvordan de kommunale helse- og omsorgstjenestene kan styrkes i samhandlingen med pårørende, frivillige organisasjoner, lokalsamfunn og spesialisthelsetjenesten. Programmets satsingsområder er pasienter og brukere i helse- og omsorgstjenesten, styring, ledelse, planlegging, finansiering, prioritering og samhandling. I innværende programperiode er kommunale helse- og omsorgstjenester vektlagt sterkere enn tidligere.
I tråd med målsettingene i Omsorgsplan 2015 er programmet styrket med 32 mill. kroner til omsorgsforskning i perioden fra 2007. Det er satt av 2 mill. kroner til en fireårig resultatorientert evaluering av Omsorgsplan 2015 og minst 5 mill. kroner skal gå til forskning på demens. For å styrke praksisnær forskning og utvikling er det etablert fem regionale omsorgsforskningssentra knyttet til universitet og høgskoler som utdanner helse- og sosialpersonell. Prosjektporteføljen inneholder også tilskudd til disse sentrene.
For å sikre en langsiktig oppbygging av omsorgsforskningsmiljøene foreslås å videreføre etableringsstøtten til omsorgsforskningssentrene ut omsorgsplanperioden.
I 2010 ble det bevilget 5 mill. kroner til forskning på habilitering og rehabilitering. Midlene ble videreført i 2011 og foreslås videreført i 2012. Et forskningssenter (Research Centre for Habilitation and Rehabilitation Models and Services) forankret ved Universitetet i Oslo er etablert for å utvikle kompetanse og forskning av høy kvalitet på utvalgte temaer innenfor feltet. Senteret skal også drive forskning, ha oversikt over pågående forskning og skal oppsummere hva som finnes av forskning. Bevilgningen ses i sammenheng med andre relevante forskningsprogrammer i Forskningsrådet.
Antall finansierte prosjekter i programperioden 2006 til 2010 var 61, hvorav 10 nye i 2010. Det vises til omtale av omsorgsforskning under kap. 761, post 21.
Program for klinisk forskning (programperiode 2011–2015)
Programmets overordnede mål er å øke kunnskapsgrunnlaget om forebyggende tiltak, diagnostiske metoder og behandlings- og rehabiliteringstiltak gjennom kliniske studier. Programmet har ingen tematiske begrensinger, men sykdommer og lidelser som representerer betydelige menneskelige og/eller økonomiske utfordringer for samfunnet vektlegges. Hovedprioriteringen er nasjonale og flerregionale kliniske studier. Innenfor tannhelsetjenesten, allmennmedisin og primærhelsetjenesten for øvrig vil også mindre studier, uten tilsvarende krav til flerregionalt- eller nasjonal design bli prioritert. Programmet vil prioritere prosjekter med nasjonalt og internasjonalt forskningssamarbeid, også på tvers av tjenestenivåene.
Måloppnåelsen i programmets planperiode fra 2006 til 2010 har i følge Helsedirektoratet vært solid. Programmet har helt eller delvis finansiert 47 prosjekter i perioden, hvorav 21 randomiserte kontrollerte studier.
Program for miljøpåvirkning og helse (programperiode 2011–2015)
Programmet finansierer forskning om menneskets helse knyttet til eksponering overfor miljøfaktorer. Det overordnede målet for programmet er å skaffe ny forskningsbasert kunnskap som kan bidra til å redusere negative helseeffekter av kjemiske og biologiske kontaminanter og fysiske miljøfaktorer. De prioriterte forskningsområdene i programmet er miljøpåvirkninger, miljørelaterte sykdommer og helseskader og gen- og miljøinteraksjoner.
Programmet etterfølger Program for miljø, gener og helse (2006–2010) som i planperioden fra 2006 til 2010 innvilget støttet til i alt 54 prosjekter. I 2010 ble det innvilget midler til åtte nye prosjekter, alle med oppstart i 2011.
Program for psykisk helse (programperiode 2011–2015)
Programmets overordnede mål er å bidra til utvikling av relevant kunnskap om årsaksforhold, forebygging og behandling med sikte på å fremme psykisk helse. De spesifikke satsingsområdene er barn og unges psykiske helse, kulturelle faktorer ved psykisk helse og behandlingsforskning. Innenfor de prioriterte områdene skal det fremmes tverrfaglig forskning, nasjonalt og internasjonalt samarbeid, samt forskning som anlegger et brukerperspektiv. Kombinasjonen psykisk lidelse og rusmiddelbruk ivaretas gjennom programmet. En intensjonsavtale mellom Forskningsrådet og National Institute of Mental Health i USA og bruk av felleseuropeisk infrastruktur er viktige virkemidler for å styrke kvalitet og kapasitet i norsk forskning på området.
Programmet har hatt prosjekter innenfor alle prioriterte tema i programplanen for planperioden 2006–2010. Det er innvilget støtte til i alt 52 prosjekter. Resultater har vist seg i ni avlagte doktorgrader og 329 publiserte artikler i vitenskapelige tidsskrifter.
Program for global helse- og vaksinasjonsforskning (programperiode 2004–2011)
Regjeringen har som mål å styrke den nasjonale forskningssatsingen rettet mot fattigdomsrelaterte sykdommer. Programmet finansieres av Utenriksdepartementet, Helse- og omsorgsdepartementet og Kunnskapsdepartementet. En midtveisevaluering gjennomført av et internasjonalt ekspertpanel i 2009, ga programmet positiv omtale. Ny programplan for perioden 2012–2021 skal ferdigstilles i løpet av høsten 2011.
Under delprogrammet for global helseforskning pågår det 14 prosjekter. Programmet finansierer også prosjekter gjennom EUs forskningsprogram The European and Developing Countries Clinical Trials Partnership (EDCTP). Norge deltar i arbeidet med en videreføring av fase II av programmet. Formålet er å finansiere kliniske studier på nye legemidler og andre intervensjoner mot tuberkulose, hiv/aids og malaria i Afrika sør for Sahara. Dette skal bidra til kompetanseoppbygging i Afrika, og økt forskningssamarbeid mellom landene. I 2010 ble det publisert 52 publikasjoner i tillegg til annen formidling.
Rusmiddelforskningsprogrammet (programperiode 2007–2011)
Programmets overordnede mål er å bidra til utvikling av ny relevant kunnskap og fremme forskning på rusmiddelfeltet. Følgende forskningsområder har vært særskilt prioriterte i programperioden: rusmiddelrelaterte skader og konsekvenser for tredjepart, arbeidsliv og rus, tidlig intervensjon, vanedannende legemidler, cannabis. Perspektiv på kjønn, kulturelt mangfold og sosial ulikhet ivaretas i programmet.
Forskningsrådet og Senter for rus- og avhengighetsforskning ved Universitetet i Oslo skal bidra til forskningssamarbeid og etablering av nye nettverk. Senteret utgjør en hovedpilar i programmet og tildeles om lag 50 pst. av midlene.
Programmet finansierte i 2010 i alt 26 prosjekter, hvorav åtte nye ble satt i gang i 2010.
Våren 2011 ble det avsluttet en evaluering av virksomheten til Senter for rus og avhengighetsforskning i regi av Forskningsrådet. Evalueringen anbefaler at senteret får midler til drift for en ny femårsperiode. Det har også vært foretatt en foreløpig kunnskapsoppsummering av prosjektene i programmet. Hovedinntrykket i evalueringen viser at kvaliteten på prosjektene er gjennomgående god, og viser stor variasjon i problemstillinger og metode. Programperioden forlenges ut 2012. Departementet vil komme nærmere tilbake til dette i den kommende stortingsmeldingen om ruspolitikken.
Program for stamcelleforskning (programperiode 2008–2012)
Programmets overordnete mål er å utvikle og styrke kompetansen innenfor grunnforskning og klinisk forskning på stamceller med sikte på behandling av alvorlig og kronisk syke pasienter. Programmet prioriterer forskningstemaer som omfatter bedre forståelse av basale prosesser knyttet til vekst og differensiering av stamceller, utvikling av cellelinjer som kan anvendes terapeutisk og bruk av stamceller i utvikling og testing av nye legemidler og toksikologisk screening. Programmets viktigste virkemidler er forskerinitierte prosjekter innenfor programmets prioriterte områder og finansieringen av Nasjonalt senter for stamcelleforskning i Helse Sør-Øst.
I 2010 innvilget programstyret seks nye prosjekter. Det er nå totalt 23 prosjekter som finansieres gjennom dette programmet. I 2010 publiserte disse prosjektene til sammen 31 artikler i internasjonale tidsskrifter, i tillegg til annen formidling.
Offentlige initierte kliniske studier (programperiode 2011–2015)
Programmet startet opp i 2011 og skal finansiere offentlige initierte kliniske studier som kan bidra til kunnskapsbaserte beslutninger og implementering av tiltak på kreftområdet innen forebygging, diagnostikk, behandling og omsorg. Resultatene skal bedre grunnlaget for prioriteringer i klinisk praksis, og bidra i arbeidet med nasjonale retningslinjer og prosedyrer. Spesielt med programmet er vektlegging av prosjekter som ikke initieres og/eller finansieres av andre aktører. Prioriteringsfunksjonen knyttet til offentlige initierte kliniske studier på kreft er lagt til Nasjonalt råd for kvalitet og prioritering. Ordningen innføres som et pilotprosjekt over en femårsperiode. Norges forskningsråd er gitt den utførende oppgaven knyttet til bl.a. nasjonal utlysning av forskningsmidlene og gjennom oppfølging og rapportering til Nasjonalt råd for prioritering og kvalitet i helse- og omsorgstjenesten og Helse- og omsorgsdepartementet.
På sikt er det ønskelig at programmet omfatter kliniske studier også innenfor andre fagområder. Dersom enkeltstudier besluttet av det offentlige kan gjøres i samarbeid med industrien, vil finansieringen øke ytterligere. Forskningsrådet vil bidra med ressurser i et Era-net prosjekt med tittelen Era-net on Translational Cancer Research.
Strategiske satsinger
Strategisk satsing brukes som en betegnelse for aktiviteter som det ikke er hensiktsmessig å organisere som et eget program. En vanlig årsak er at det øremerkede beløpet er for lite til at det lar seg forsvare å ha et forskningsprogram. En annen årsak kan være at temaet ligger i grenselandet mellom to eller flere pågående program slik at det er ønskelig med samarbeid om en satsing.
Aldersforskningssatsing (satsingsperiode 2002–2012)
Aldersforskningssatsingen ble satt i gang i 2002, og er forankret i Velferdsprogrammet (nå del av programmet Velferd, aldring og migrasjon) og Program for helse- og omsorgstjenester. Formålet med aldersforskningssatsingen er å styrke aldersforskningen generelt og innenfor noen temaområder spesielt, herunder sykdom og helsetjeneste, aldring, mestring og mental helse, omsorg og omsorgstjenester og aldring og samfunn. I alt 13 større prosjekter er satt i gang.
Det er av avgjørende betydning å utvikle et sterkere forskningsbasert kunnskapsgrunnlag for utvikling av en ny seniorpolitikk som kan møte de framtidige utfordringene knyttet til en økende aldrende befolkning og de nye seniorenes ønsker og muligheter. Det vil bli vurdert hvordan satsingen skal videreføres etter 2012.
Kvinnehelse
Forskningsprosjekt med midler øremerket Kvinners helse inngår i porteføljen til flere av helseprogrammene i Forskningsrådet. I 2010 var det fem forskningsprosjekter finansiert med midler øremerket Kvinners helse innenfor, psykisk helse, sosial ulikhet i kvinners helse, brystkreft, effekten av fysisk aktivitet, vold mot kvinner, samt svangerskap. I tillegg er det i Forskningsrådets totale portefølje 26 andre pågående prosjekt med spesifikk relevans for kvinnehelse. Disse omhandler tidlig behandling ved alkoholavhengighet, tilgjengelighet til helsetjenester for personer med nedsatt funksjonsevne og barn med funksjonshemmede mødre.
Forskning på området barn som pårørende
I statsbudsjettet for 2011 ble forskning på området barn som pårørende en ny strategisk satsing. Barn som opplever alvorlig sykdom/rusproblematikk i familien, har økt risiko for utvikling av psykiske og sosiale vansker. Det finnes lite forskning på dette området hvor barn selv er informanter. Kunnskapen om hvilke tilbud som er til hjelp for barn som pårørende er sparsom. Forskningen forankres i et barne- og familieperspektiv. Det foreslås å videreføre bevilgningen med 5 mill. kroner i 2012.
Det vises til omtale av barn som pårørende under kap. 781, post 79.
EUs strålevernprogram
Forskningsprogrammet til Euratom er en del av EUs rammeprogram for forskning, men omfattes ikke av EØS-avtalen. Det vil bli lagt vekt på at de norske fagmiljøene deltar i programmet.
Evalueringer
Mammografiprogrammet
Mammografiprogrammet er et tilbud der kvinner mellom 50 og 69 år blir invitert til å delta i en mammografiundersøkelse hvert annet år. Formålet er å kunne påvise brystkreft på et så tidlig stadium at effektiv behandling kan settes i verk og dødeligheten reduseres. Et hovedmål er en 30 pst. reduksjon av dødelighet av brystkreft blant de kvinner som er invitert til deltakelse i programmet. Det er behov for å evaluere hvorvidt mammografiprogrammet har oppfylt intensjonene og formålet, samt å danne et faglig grunnlag for en ev. utvidelse av programmet til også å gjelde andre aldersgrupper. Evalueringen skal videre undersøke organiseringen av mammografiprogrammet og aspekter ved kost-nytte. Evalueringen startet i 2007.
Datatilsynet fattet i 2009 vedtak som innebærer at data om personopplysninger knyttet til negative funn (normale prøvesvar) i mammografidatabasen må slettes senest etter seks måneder, dersom ikke samtykke innhentes fra samtlige kvinner som er registrert der. Dette vil gjøre evalueringen vanskelig. Vedtaket ble påklaget til Personvernnemnda som i vedtak av 26. august 2009 tok klagen delvis til følge. Samtykke må innhentes og tidsfristen ble satt til ut 2011.
Kreftregisteret er i gang med innhenting av samtykke til permanent lagring av personopplysninger ved negative funn. Departementet vil vurdere behovet for endringer i regelverket for screening for å forhindre at liknende saker oppstår i framtiden. Dersom det viser seg at det ikke lar seg gjøre å innhente samtykke fra samtlige registrerte, kan dette innebære at evalueringen blir forsinket, eller at enkelte av evalueringsprosjektene må avvikles. Når fristen Personvernnemnda har satt for innhenting av samtykke i screeningprogrammet løper ut ved utgangen av 2011, vil konsekvensene av sletting bli synliggjort og aktualisert.
Følgeevaluering av samhandlingsreformen
I tildelingsbrevet til Forskningsrådet for 2011 ble satt av 1 mill. kroner for å forberede en følgeevaluering av samhandlingsreformen. Evalueringens formål er å innhente kunnskap underveis i planperioden til Nasjonal helse- og omsorgsplan for å vurdere måloppnåelse underveis og samlet etter planperiodens utløp. Forskningsrådet er bedt om å utarbeide en plan for en følgeevaluering av reformen innen 15. november 2011. Planen skal ta utgangspunkt i første del av implementeringsfasen, som følger Nasjonal helse- og omsorgsplan 2011–2015. Det foreslås en omdisponering av 10 mill. kroner fra kap.761, post 78 til kap. 780, post 50 fra 2012 til en slik evaluering av reformen. Departementet vil at evalueringen skal inneholde prosjekter som både er prosess- og resultatorientert.
Kap. 781 Forsøk og utvikling mv.
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan nyttes under post 79 | 85 051 | 70 066 | 63 619 |
70 | Norsk Helsenett SF | 19 000 | 40 394 | |
79 | Andre tilskudd, kan nyttes under post 21 | 41 805 | 37 394 | 48 669 |
Sum kap. 0781 | 126 856 | 126 460 | 152 682 |
Følgende bevilgninger foreslås flyttet:
6 mill. kroner fra post 21 til post 79
4,9 mill. kroner fra post 21 til kap. 720, post 01
21 mill. kroner fra kap. 720, post 21 til kap. 781, post 70
Post 21 Spesielle driftsutgifter
Formålet med posten er å få fram et best mulig kunnskapsgrunnlag for utviklingen av helsetjenester. Nedenfor omtales enkelte av prosjektene som ble finansiert i 2011, og enkelte av prosjektene som vil bli finansiert i 2012.
Norsk helsearkiv
Det er besluttet å etablere Norsk helsearkiv på Tynset, organisert som en enhet i Arkivverket. Formålet med helsearkivet er å sikre en forsvarlig oppbevaring og tilgjengeliggjøring av eldre, bevaringsverdige pasientarkiv fra spesialisthelsetjenesten. Norsk helsearkiv vil være en stor satsing for å fremme medisinsk og helsefaglig forskning. Det vil også være nyttig for annen type forskning og andre dokumentasjonsformål.
Dagens ordning for oppbevaring og kassasjon av personsensitivt arkivmateriale er fragmentert og i stor grad ulovfestet. Store mengder arkivmateriale befinner seg i helseforetakene, og mange har behov for avlevering av gammelt materiale. Det pågår et arbeid med å få på plass nødvendig regelverk for hvilke deler av eldre pasientarkiver som skal bevares for ettertiden i Norsk helsearkiv og for det helseregisteret som må etableres hos Norsk helsearkiv for å kunne gjenfinne den dokumentasjonen som oppbevares der. Dette og annet regelverk som omhandler forvaltningen av helsearkivmaterialet må være på plass før oppstart av Norsk helsearkivs virksomhet.
Riksarkivaren har, etter oppdrag fra Kulturdepartementet og Helse- og omsorgsdepartementet, etablert en interimsorganisasjon for Norsk helsearkiv. Interimsorganisasjon har bl.a. som oppgave å:
kartlegge og vurdere aktuelt papirbasert og elektronisk arkivmateriale mv. som kan avleveres til Norsk helsearkiv.
utvikle/tilpasse IT-systemer til bruk i Norsk helsearkiv
legge til rette for etablering av organisasjonen på Tynset
bidra i arbeidet med avklaring av egnede lokaler for Norsk helsearkiv på Tynset
Det foreslås å videreføre bevilgningen på 10 mill. kroner i 2012. Bevilgningen skal i hovedsak dekke interimsorganisasjonens utgifter til administrativ grunnbemanning, prosjektleder, IKT-utstyr og andre utgifter knyttet til forprosjektet.
Det er tidligere i 2011 gjennomført en analyse av alternative løsninger for håndtering av framtidig avlevering av arkiver til Arkivverket. Analysen og kvalitetssikringen av denne konkluderte at trinnvis utbygging av sentraldepot vil være den mest kostnadseffektive og samfunnsøkonomiske beste løsningen for håndtering av framtidig avlevering til Arkivverket. På dette grunnlaget er det bestemt at det skal etableres et sentraldepot for papirbasert arkivmateriale. Depotet skal bygges ut trinnvis. Dimensjonering av depotet og konkretisering av dets funksjoner skal baseres på samlokalisering med Norsk helsearkiv på Tynset. Det vises til Kulturdepartementets budsjett, kap. 329, post 01.
Riktigere prioritering
Helse- og omsorgsdepartementet etablerte i 2005 et samarbeidsprosjekt mellom Sosial- og helsedirektoratet og regionale helseforetak for å utarbeide nasjonale veiledere for rettighetstildeling og siste medisinske forsvarlige frist for når helsehjelp skal settes i gang. Formålet med veilederne er å bidra til større grad av regional likhet ved at grunnlaget for beslutningene bygger på mer ensartet forståelse av prioriteringsforskriften.
Det er hittil utarbeidet veiledere for medisinske tilstander innenfor til sammen 32 fagområder. Veileder for fagområdet tverrfaglig spesialisert rusbehandling ferdigstilles i 2011. Et elektronisk opplæringskurs i pasientrettigheter og prioriteringsforskriften for spesialister i spesialisthelsetjenesten vil også ferdigstilles i løpet av 2011.
Nasjonale faglige retningslinjer og veiledere
Helsedirektoratet utgir nasjonale retningslinjer og veiledere på prioriterte områder. Nasjonale retningslinjer er systematisk utviklede anbefalinger, for å støtte fagpersoners og pasienters beslutninger om relevant behandling for en definert klinisk problemstilling. Nasjonale retningslinjer fra Helsedirektoratet er utarbeidet etter internasjonalt anerkjente metoder og gir uttrykk for hva som på utgivelsestidspunktet anses som god praksis. Jevnlig revisjon av publiserte nasjonale faglige retningslinjer er å anse som en viktig oppgave for å sikre faglig oppdatert kunnskapsgrunnlag og anbefalinger. Helsedirektoratet har i løpet av 2010 og fram til medio 2011 publisert 11 nasjonale faglige retningslinjer på ulike fagområder. Det pågår for tiden arbeid med 23 nye nasjonale faglige retningslinjer samt revidering av åtte tidligere publiserte nasjonale faglige retningslinjer. Faggrupper innenfor ulike fagområder understøtter arbeidet. Direktoratet har opprettet faggrupper innenfor bl.a. kreftområdet, samt et sekretariat for å sikre samarbeid og metodestøtte for høy faglig kvalitet av kunnskapsbaserte råd og anbefalinger. Det foreslås å flytte 1 mill. kroner fra kap. 781, post 21 til kap. 720, post 21 til drift av retningslinjesekretariatet.
Helsetjenestens veiledningssenter
Helsetjenestens veiledningssenter er en telefontjeneste som er opprettet for å hjelpe brukere med å finne fram til riktig tjeneste innenfor helse- og omsorgssektoren. Den driftes av Helfo. Videreutviklingen av Helsetjenestens veiledningssenter må sees i sammenheng med videreutviklingen av nasjonal helseportal, som på sikt skal bestå av både nett- og telefontjeneste. Målet er at pasienter og brukere kan benytte én hovedportal inn til den norske offentlige helsetjenesten.
Nasjonale helsekonferanser
Det er behov for arenaer hvor aktører i helse- og omsorgstjenesten kan vurdere videreutvikling av tjenesten for å nå de helsepolitiske målene. Helse- og omsorgsdepartementet har, i samarbeid med Helsedirektoratet, invitert til nasjonale helsekonferanser siden 2007. Konferansene er blitt et møtested for ledere, brukere, bransjeorganisasjoner og fagfolk, og er en viktig arena for dialog.
Nasjonale kvalitetsindikatorer
Det nasjonale kvalitetsindikatorsystemet skal bidra til å sikre befolkningen likeverdig tilgang på helsehjelp av god kvalitet ved å skaffe gyldig og pålitelig informasjon om det norske helsesystemets kvalitet og prestasjoner, både når det gjelder status og langsiktige trender. Kvalitetsindikatorer kan fungere som grunnlag og insitament for kvalitetsforbedring, de kan benyttes av pasienter og brukere for å sammenlikne tjenestenes standard ved valg av tjenesteyter eller tjenestested, og som grunnlag for styring og helsepolitiske prioriteringer.
Helsedirektoratet har ansvar for å drifte og videreutvikle det nasjonale kvalitetsindikatorsystemet og å inkludere nye områder innen helse- og omsorgstjenesten. Nasjonalt kunnskapssenter for helsetjenesten skal på oppdrag fra Helsedirektoratet bistå med utvikling, drift og validering av det nasjonale kvalitetsindikatorsystemet. Det innebærer bl.a. å legge fram analyser som skal gi Helsedirektoratet grunnlag for å fatte riktige beslutninger om hvilke indikatorer som kan publiseres, utvikles eller forkastes.
Resultatrapport 2010
Antall nasjonale kvalitetsindikatorer har vært stabilt de siste årene. Samtidig pågår betydelig arbeid som på sikt vil bidra til å nå målsettingen i Nasjonal helseplan (2011–2015) om å ha et kvalitetsindikatorsystem som belyser status og utvikling i norsk helsetjeneste ut fra de seks kjennetegnene ved god kvalitet i Helsedirektoratets kvalitetsstrategi «Og bedre skal det bli».
Helsedirektoratet har utarbeidet et rammeverk for et Nasjonalt kvalitetsindikatorsystem i helsetjenesten, basert på en rapport fra Nasjonalt kunnskapssenter for helsetjenesten. Rammeverket skal bidra til å skape et relevant og bærekraftig nasjonalt kvalitetsindikatorsystem med klart definerte mål og stor grad av åpenhet når det gjelder helsepolitiske og faglige vurderinger.
Indikatorarbeidet i Norge koordineres med arbeidet i Nordisk Ministerråd og OECD Health Care Quality Indiom lagtor Project. Arbeidet i regi av OECD fortsetter med mål om å forbedre indikatorene og få etablert flere, spesielt resultatindikatorer. Nordisk Ministerråd presenterte i desember 2010 sluttrapporten fra det nordiske kvalitetsindikatorprosjektet. Prosjektet har utarbeidet et omfattende sett med overordnede helseindikatorer, samt indikatorer innen utvalgte diagnoseområder, som hjerte-kar, kreft, kroniske sykdommer og psykisk helse. I tillegg leveres indikatorer innen munn- og tannhelsefeltet, pasientsikkerhet og pasienterfaringer. OECDs kvalitetsindikatorprosjekt er på mange områder samordnet med det nordiske arbeidet. Flere av indikatorene som er utviklet i regi av Nordisk Ministerråd og OECD vil også være relevante for det norske kvalitetsindikatorsystemet.
Tilstandsvurdering 2011
Etter utarbeidelsen av rammeverk for et nasjonalt kvalitetsindikatorsystem har Helsedirektoratet og Nasjonalt kunnskapssenter for helsetjenesten utviklet flere nye nasjonale kvalitetsindikatorer. Innenfor kreftområdet er ventetid til behandling for enkelte krefttyper publisert, og i løpet av året planlegges publisering av overlevelse etter kreft i tykk- og endetarm, lunge, bryst og livmorhals. Disse indikatorene vil understøtte gode forløp for pasienter med de hyppigste kreftformene. I tillegg er det utviklet og publisert nasjonale kvalitetsindikatorer innenfor fagområdene fødsel, diabetes, hjerteinfarkt, slag og lårhalsbrudd, som viser i hvilken grad tjenestene er trygge og virkningsfulle. Resultatene på de nasjonale kvalitetsindikatorene er tilgjengelige på den nye helseportalen helsenorge.no. og Helsedirektoratets statistikkside.
Implementering av rammeverket for det nasjonale kvalitetsindikatorsystemet og gjennomføring av Nasjonalt helseregisterprosjekt, med satsing på nasjonale medisinske kvalitetsregistre og sentrale helseregistre, er viktig for videreutvikling av indikatorer innenfor det nasjonale kvalitetsindikatorsystemet. Det vises til omtale av Nasjonalt helseregisterprosjekt under kap. 782 Helseregistre.
Kronisk utmattelsessyndrom/myalgisk encefalopati (CFS/ME)
En rapport fra Helsedirektoratet (2007) påviste store mangler i tilbudet til pasienter med CFS/ME. Det er siden 2007 gitt årlig tilskudd på 5 mill. kroner for å sikre nasjonal kompetanseoppbygning og styrke tilbudet til gruppen. Midlene på posten forvaltes av Helsedirektoratet. Regionale helseforetak er i samme periode bedt om å sikre pasienter med CFS/ME et adekvat tilbud om utredning, behandling og rehabilitering, herunder lærings- og mestringskurs.
Helsedirektoratet har i 2011 evaluert den nasjonale satsingen, gitt en statusrapport om helse- og omsorgstilbudet til pasientgruppen samt oppsummert ny kunnskap om diagnostisering, behandling, rehabilitering, pleie og omsorg for pasienter med CFS/ME. Gjennomgangene viser at tilbudet fortsatt er mangelfullt for diagnostikk, behandling og rehabilitering. Det er etablert et tilbud i Helse Sør-Øst, Helse Midt-Norge og Helse Vest, mens Helse Nord er i ferd med å etablere tilbud. Rapporteringen viser også at tilbud og kunnskap om pasientgruppen i kommunene er mangelfull. Kunnskapsgjennomgangen viser varierende forskningskvalitet og sprikende funn og gir således ikke grunnlag for klare konklusjoner verken på effekt eller årsak.
Helsedirektoratet har kommet med en rekke forslag til tiltak for videre oppfølging av den nasjonale satsingen. Departementet vil komme tilbake til Stortinget på egnet måte med innholdet i det videre arbeidet.
Det foreslås å videreføre tilskuddet med inntil 2 mill. kroner på denne posten i 2012. I tillegg foreslås det et tilskudd med samme formål på 3 mill. kroner under kap. 781, post 79 Andre tilskudd i 2012.
Nødnett
Nødnett er et nytt landsomfattende kommunikasjonsnett for akuttetatene i landet. Første utbyggingstrinn er nå i avslutningsfasen. Stortinget har vedtatt landsdekkende utbygging.
Hoveddelen av første byggetrinn av nytt Nødnett er planlagt avsluttet fjerde kvartal 2011, nærmere 3,5 år forsinket. Forsinkelsene skyldes leveranser fra leverandøren som ikke har hatt kontraktsfestet funksjonalitet og kvalitet, og ikke er levert til planlagt tid. Når det nye utstyret settes i full drift i første byggetrinn, vil de akuttmedisinske kommunikasjonssentralene, ambulansetjenestene, akuttmottakene, legevaktsentralene og leger i vaktberedskap i Østfold, Oslo og Akershus, samt søndre Buskerud ha tatt i bruk et nytt moderne kommunikasjonsverktøy med bedre funksjonalitet, høyere effektivitet og sikkerhet enn dagens Helseradionett. Dette vil sette disse enhetene i stand til å kunne samhandle mer effektivt og koordinert enn tidligere, også med politiet og brannvesenet.
Det er gjennomført en risiko- og sårbarhetsanalyse for Helseradionettet og sentral infrastruktur i det eksisterende telenettet. Analysene har avdekket nødvendigheten av betydelige oppgraderinger og ev. utskiftinger av kjernekomponenter dersom Nødnett ikke kommer på plass som forutsatt.
Det planlegges med sikte på å sette i verk Stortingets beslutning om nasjonal utbygging. Aktivitetene skal dekke ferdigstillelse av design og evaluering av denne, test av leveransene, sluttbrukeropplæring, samt videreføring av flere delprosjekter. Ny gevinstrealiseringsplan skal utarbeides og driftsorganisering skal vurderes på nytt. Utbyggingen vil for helsetjenesten fortsette i et samarbeid mellom regionale helseforetak, kommunene og Helsedirektoratet. Videre vil det samarbeides med Direktoratet for nødkommunikasjon og de andre nødetatene for å sikre en god implementering og nytte av det nye digitale nødsambandet.
Det foreslås at bevilgningen videreføres med 15,6 mill. kroner i 2012.
Nasjonalt nettverk for behovsdrevet innovasjon i Helse- og omsorgssektoren (InnoMed)
InnoMed fasiliterer behovsdrevet innovasjon i helse- og omsorgssektoren. Målsettingen er å bidra til økt kvalitet og effektivitet i helsetjenesten gjennom utvikling og implementering av nye løsninger forankret i nasjonale behov som kan ha internasjonale markedsmuligheter. Det ytes midler til drift av sekretariatet, regionale innovasjonsrådgivere, møteplasser, kunnskapsutvikling, formidling og innovasjonsprosjekter. Det er etablert et strategisk samarbeid med Innovasjon Norge om virksomheten. I 2010 deltok helseforetakene og kommunene i hhv. 20 og 8 offentlige forsknings- og utviklingskontrakter (OFU) for utvikling av nye innovative løsninger for helse- og omsorgssektoren. InnoMed er en sentral aktør i en felles satsing på behovsdrevet innovasjon mellom Nærings- og handelsdepartementet og Helse- og omsorgsdepartementet, jf. omtale under kap. 732 Resultat 2010 og status 2011 Forskning og innovasjon.
InnoMeds aktivitet i 2010 resulterte i 6 nasjonale møteplasser, 14 nye forprosjekter og 11 nye OFU-/ hovedprosjekter innenfor tjenesteutvikling, IKT, medisinsk-teknisk utstyr og tekniske hjelpemidler. Håndbok for behovsdrevet innovasjon er publisert og doktorgradsstudie innenfor behovsdrevet innovasjon er satt i verk med støtte fra Helse Midt-Norge RHF.
InnoMed har i perioden 2006–2010 en portefølje på 65 innovasjonsprosjekter i helse- og omsorgssektoren, hvorav 31 OFU-/hovedprosjekter og 34 forprosjekter. Åtte av OFU-/hovedprosjektene er ferdigstilt med mål om innføring i helse- og omsorgssektoren.
Prehospitale tjenester, rapportering av data
Helsedirektoratet fikk i 2006 i oppdrag å utvikle et system for innsamling og bearbeiding av data fra de prehospitale tjenester. I tillegg fikk direktoratet i 2009 i oppdrag å legge til rette for innrapportering av data fra den akuttmedisinske kjeden utenfor sykehus. Prosjektene sees i sammenheng og er i første omgang begrenset til driftsdata fra de akuttmedisinske kommunikasjonssentralene og data fra bilambulansetjenesten.
Helsedirektoratet presenterte i juni 2011 en første rapport med nasjonale data fra de prehospitale tjenester basert på data fra AMK-sentralene. Kvaliteten på data er svak som følge av mangel på ensartede måleparameter, men er et viktig utgangspunkt for å skaffe nasjonale sammenliknbare tall fra de prehospitale tjenester. Helsedirektoratet vil i samarbeid med regionale helseforetak arbeide videre med sikte på å øke datakvaliteten og ble i 2011 tildelt 1,8 mill. kroner til dette arbeidet. Formålet med bevilgningen er å sikre videreutvikling av et mer omfattende datasett, inkludere luft- og bilambulansetjenesten, avklaring av juridiske problemstillinger knyttet til formålet i Norsk pasientregister-forskriften og nødvendige tilpasninger i mottakssystemet i Norsk pasientregister. Det skal også gjennomføres en revidering av definisjonskatalogen for de prehospitale tjenester for å sikre en enhetlig rapportering fra tjenesten. Bevilgningen kom i tillegg til tidligere tilskudd på 0,8 mill. kroner til arbeidet over kap. 781, post 21.
Raskere tilbake
Det vises til omtale under kap. 732, post 79. Helsedirektoratet skal sikre nasjonal koordinering ved å følge med på at ordningen Raskere tilbake utvikles og praktiseres i tråd med ordningens formål samt sikre forankring av ordningen gjennom dialog med relevante aktører. Helsedirektoratet har ansvar for rapportering og analyser om status og utvikling av ordningen.
Spesialistutdanninger
Ved behandling av Ot.prp. nr. 83 (2008–2009), jf. Innst. O. nr. 122 (2008–2009), traff Stortinget vedtak hvor regjeringen bes om å legge fram en egen sak om organisering og vilkår for den framtidige ordningen med spesialistgodkjenning og utdanning av spesialister i helsevesenet (vedtak nr. 556, 19. juni 2009). Vedtaket ble i 2010 hovedsakelig fulgt opp i departementet, bl.a. gjennom en bredt sammensatt prosjektgruppe som foretok en foreløpig og overordnet gjennomgang av området. Se ytterligere omtale under kap. 783, post 21.
I tildelingsbrevet 2011 ble Helsedirektoratet bedt om å starte en gjennomgang av spesialistområdet. En sentral oppgave er å gjennomgå og vurdere ev. endringer i struktur, innhold og behov for rådgivende organer i spesialistutdanningen for leger. En annen oppgave er å vurdere hvorvidt andre helsepersonellgrupper enn dagens tre bør få offentlig spesialistgodkjenning samt spesialistutdanningen for disse. Det forutsettes en bred involvering av berørte aktører og arbeidene må sees i sammenheng med andre aktuelle prosesser. Området er omfattende og komplekst, legene har 44 spesialiteter og 29 helseprofesjoner har autorisasjon. Faglige, administrative og økonomiske konsekvenser må utredes grundig. Dette medfører utgifter til lønn, møter og reiser. Det foreslås 2 mill. kroner til gjennomgang av spesialistutdanningen. Prosjektet vil gå over flere år.
Oppfølging av stortingsmelding om svangerskaps-, fødsels- og barselomsorg
Det henvises til Innst. S. nr. 240 (2008–2009), jf. St.meld. nr. 12 (2008–2009) En gledelig begivenhet. Nasjonalt Kunnskapssenter for helsetjenesten gjennomfører en nasjonal brukererfaringsundersøkelse rettet mot kvinner som nettopp har født og deres partnere. Undersøkelsen er noe forsinket, men er planlagt publisert i 2012.
Helsedirektoratet utarbeidet i 2010 Kvalitetskrav til fødselsomsorgen. Som følge av de nye kvalitetskravene er det gjort noen endringer i fødetilbudet. Regionale helseforetak har også utarbeidet helhetlige og lokalt tilpassede planer for svangerskaps-, fødsels- og barselomsorgen i regionene sammen med berørte kommuner.
Helsedirektoratet utarbeider felles faglige retningslinjer for svangerskaps-, fødsels- og barselomsorgen. I løpet av 2011 vil Helsedirektoratet publisere retningslinjer for hjemmefødsel. Retningslinjer for barselomsorgen vil publiseres i løpet av 2012. Arbeidet med retningslinjer for overtid i svangerskapet er startet i 2011 og vil inngå i de reviderte retningslinjene for svangerskapsomsorgen.
I Helsedirektoratets Kvalitetskrav til fødselsomsorgen er det foreslått et sett med kvalitetsindikatorer. Helsedirektoratet vil medvirke til å realisere innføring av kvalitetsindikatorene sammen med Folkehelseinstituttet og regionale helseforetak. En rekke data publiseres allerede i dag i Medisinsk fødselsregister. Utvikling av kvalitetsindikatorer er viktig i et kvalitetsforbedringsperspektiv og vil også være viktig for kvalitet i svangerskaps- og barselomsorgen.
Nasjonalt råd for fødselsomsorg har en rådgivende funksjon overfor Helsedirektoratet når det gjelder faglige spørsmål knyttet til svangerskaps-, fødsels- og barselomsorg. Rådets medlemmer er oppnevnt av Helsedirektoratet.
Bevilgningen på 2,5 mill. kroner foreslås videreført. For øvrig omtale henvises til kap. 732 Regionale helseforetak og kap. 762 Primærhelsetjeneste.
Protonterapi
Det foreslås et tilskudd på 1 mill. kroner til utredning av bruk av protonterapi i Norge.
Post 70 Norsk Helsenett SF
Det foreslås å flytte 21 mill. kroner fra kap. 720, post 21 til kap. 781, post 70 knyttet til utbredelse av elektroniske meldinger og tekniske drift av nasjonal helseportal.
Norsk Helsenett SF ble stiftet 1. juli 2009 og eierskapet forvaltes av Helse- og omsorgsdepartementet. Statsforetaket skal sørge for at det foreligger en sikker infrastruktur for effektiv samhandling mellom alle aktører i helse- og omsorgstjenesten. Virksomheten skal bidra til forenkling, effektivisering og kvalitetssikring av elektroniske tjenester til beste for pasienter, helsepersonell og befolkningen for øvrig.
Norsk Helsenett SF har et ikke-økonomisk formål. Selskapets kunder er kommuner, fastleger, sykehus, andre helsepersonellgrupper og tredjeparts tjenestetilbydere, slik som drifts- og systemleverandører.
Majoriteten av helseforetakene, allmennleger og avtalespesialister er tilknyttet helsenettet. I tillegg er mer enn 70 pst. av landets kommuner og over 350 tannklinikker, apotek, bedriftshelsetjenester og andre tilkoblet. Målet er at alle kommuner og omsorgsenheter skal være tilknyttet helsenettet.
Samhandlingsreformen medfører økt behov for elektronisk kommunikasjon. Daglig utveksles det over 200 000 meldinger i helsenettet, men ikke alle aktører i sektoren utnytter mulighetene fullt ut. Norsk Helsenett SF skal derfor være en sentral pådriver i sektoren. Statsforetaket skal bidra med koordinering, rådgivning og bistand i forbindelse med innføring av elektronisk meldingsutveksling i sektoren. Statsforetaket skal følge opp prosjektet Funnke (fastleger, Universitetssykehuset Nord-Norge, kommuner, elektronisk meldingsutveksling). Dette er et prosjekt for utbredelse av elektronisk meldingsutveksling mellom pleie- og omsorgstjenesten i kommunene og fastleger/spesialisthelsetjenesten i alle kommunene i Nordland, Troms og Finnmark.
Felles arkitektur er en forutsetning for elektronisk samhandling mellom aktørene i helse- og omsorgssektoren. Statsforetaket skal være en aktiv deltaker i utvikling på dette området. Norsk Helsenett SF har ansvaret for å forvalte og drifte Adresseregisteret som er en viktig tjeneste for å få til effektiv elektronisk samhandling i helse- og omsorgssektoren. Adresseregisteret skal være sikkert og tilgjengelig med godt brukergrensesnitt, og videreutvikles med ny funksjonalitet tilpasset brukernes behov. Statsforetaket har tillatelse til å drifte en kopi av Det sentrale folkeregisteret. Tillatelsen gir rett til å distribuere utvalgte data til helseforetak/sykehus.
Norsk Helsenett SF har i 2011 arbeidet med å etablere et fysisk driftsmiljø og en egen driftsorganisasjon for den tekniske driften av den nasjonale helseportalen helsenorge.no. Statsforetaket skal aktivt bidra til videre utvikling og stabil drift av eksisterende løsninger, som helseportalen, og framtidige løsninger, som nasjonal kjernejournal.
Ondsinnede inntrengningsforsøk eller ulovlig bruk av helsesektorens sentrale IKT-infrastruktur må avverges raskest mulig for å redusere ev. skadevirkninger. Sikkerhet er derfor et av de aller viktigste innsatsområdene for Norsk Helsenett SF. Et av tiltakene har vært å etablere CSIRT (Computer Security Incident Response Team) som skal utvikles til å bli helse- og omsorgssektorens samlede ressurssenter i arbeidet for å forebygge og avhjelpe sikkerhetsavvik og uønskede hendelser, samt sørge for rasjonell og koordinert innsats dersom hendelser oppstår.
Post 79 Andre tilskudd
Nedenfor omtales enkelte av prosjektene som ble finansiert i 2011, og enkelte av prosjektene som vil bli finansiert i 2012.
Nasjonalt medisinsk museum
Stiftelsen Norsk teknisk museum har på oppdrag fra Helse- og omsorgsdepartementet i 2002 drevet Nasjonalt medisinsk museum. Nasjonalt medisinsk museum er integrert i Norsk teknisk museum, og skal videreutvikle museets utstillinger, samt arbeidet med å dokumentere og bevare gjenstander, fotografier, arkivmateriale og bøker innenfor sitt felt.
Organdonasjon
Det er et mål at flere mennesker som trenger det skal få tilbud om livreddende organtransplantasjon. Nasjonalt fagråd for organdonasjon ble opprettet høsten 2009 i regi av Helsedirektoratet, som også ivaretar sekretærfunksjonen for rådet. Oslo universitetssykehus HF har landsfunksjon for organtransplantasjon. Antall organtransplantasjoner har økt fra 303 i 2001 til 431 i 2010. Nyretransplantasjoner, som det skjer flest av, skjer med organer både fra avdøde og levende giver.
Helsedirektoratet legger i 2011 fram en handlingsplan for kronisk nyresykdom med vekt på forebygging og tidlig behandling. Et av målene i handlingsplanen er å hindre eller bremse utvikling av kronisk nyresykdom.
Stiftelsen Organdonasjon
Det ytes tilskudd til Stiftelsen Organdonasjon. Stiftelsen driver opplysningsarbeid overfor befolkningen og media for at flest mulig skal ta stilling til organdonasjon. Intensivering av opplysningsarbeidet overfor befolkningen er en viktig del av arbeidet for å nå målet om økt tilgang på organer til transplantasjon.
Norsk ressursgruppe for organdonasjon, Norod
Det ytes tilskudd til Norod. Gruppen består av helsepersonell fra flere donorsykehus og fra transplantasjonsmiljøet ved Oslo universitetssykehus HF, Rikshospitalet. Opplæring av helsepersonell i kommunikasjon med pårørende er en prioritert oppgave. Det foreslås å styrke tilskuddet til Norod med 0,4 mill. kroner i 2012.
Hornhinnetransplantasjon
Regionale helseforetak er gitt i oppdrag å etablere egne rutiner for å innhente samtykke til hornhinnedonasjon. Det er et mål at sykehusene skal bli selvforsynte med hornhinner.
Hornhinnetransplantasjoner foretas i dag ved St. Olavs Hospital HF, Haukeland universitetssykehus og Oslo universitetssykehus HF, Ullevål.
Barn som pårørende
Regjeringen vil følge opp og gi hjelp til barn av psykisk syke og rusmiddelavhengige foreldre. Som ledd i Handlingsplanen mot fattigdom ble det i 2007 bevilget 15 mill. kroner over Helse- og omsorgsdepartementets budsjett. Bevilgningen økte i 2008 med 5 mill. kroner til 20 mill. kroner, og ble videreført med 21 mill. kroner i 2009 på kap. 726, post 70. Bevilgningen ble flyttet til kap. 781, post 79 i 2011 og videreført med 21 mill. kroner. I tillegg bevilger Barne-, likestillings- og inkluderingsdepartementet midler bl.a. til et modellkommuneprosjekt for å styrke kompetansen i barnevernet.
Helse- og omsorgsdepartementets satsing ble i 2009 utvidet til å omfatte barn som pårørende generelt. Formålet er å gi tidligere hjelp til barna, styrke veiledning og kompetanseheving i tjenestene, gi langsiktig oppfølging av barna, øke forskningsaktiviteten og spre erfaringer. Det legges vekt på tiltak som kommer barna direkte til gode. En oppsummering av tiltakene i regi av Helsedirektoratet er forsinket, og vil foreligge i løpet av 2011.
Endringer i helsepersonelloven og spesialisthelsetjenesteloven om oppfølging av barn som pårørende, jf. Ot.prp. nr. 84 (2008–2009), trådte i kraft 1. januar 2010. Lovendringene har styrkets barnas rettstilling og medvirker til at mindreårige barn av psykisk syke, rusmiddelavhengige, alvorlig somatisk syke eller skadde pasienter får bedre oppfølging når foreldrene mottar helsehjelp. Helsepersonell har fått plikt til å bidra til å ivareta mindreårige barn som pårørende, og helseinstitusjoner skal i nødvendig utstrekning ha barneansvarlig personell med ansvar for å fremme og koordinere helsepersonells oppfølging av barna. Helsedirektoratet har i 2009 utarbeidet et rundskriv til lovendringene om barn som pårørende og informasjonsbrosjyre for barn. I løpet av 2011 har alle helseinstitusjoner som behandler alvorlig syke voksne pasienter utnevnt barneansvarlige.
Departementet etablerte Barns beste, Nasjonalt kompetansenettverk for forebygging og behandling av problemer hos barn av psykisk syke og rusmiddelavhengige foreldre i 2007. Sørlandet sykehus HF leder kompetansenettverket som samler, systematiserer og sprer kunnskap og erfaringer til tjenestene. Mandatet ble i 2009 utvidet til å omfatte barn som pårørende generelt. Kompetansenettverket har bl.a. utarbeidet opplæringsprogram for barneansvarlige og etablert forskernettverk og nettverk for brukerorganisasjoner. Kompetansenettverket evalueres i 2011. Helse Nord-Trøndelag HF og Vestre Viken HF har etablert flerårige forsøk med lavterskeltilbud for langsiktig oppfølging av gravide mødre/foreldre med rus og/eller psykiske problemer og barnet fra fødsel til skolealder. Målet er å unngå skader hos barnet og bidra til god helseutvikling i familien. Forsøkene evalueres i 2011.
Det foreslås at tilskuddet videreføres med 21,5 mill. kroner i 2012.
Forskning på området barn som pårørende ble i 2011 en egen strategisk satsing. Satsingen videreføres i 2012, jf. omtale under kap. 780 Forskning.
Kompetanse og fagnettverk, Huntingtons sykdom
Kompetansen når det gjelder pleie og omsorg og kommunal tilrettelegging skal styrkes for pasienter med Huntingtons sykdom. I dag finnes ingen kurativ behandling. Sykdommen er langsomt progredierende. Behovene for tjenester endres stadig og strekker seg over mange år. Utfordringene når det gjelder pleie- og omsorgstjenester til pasienter med Huntingtons sykdom er store.
NKS Kløverinstitusjoner AS (Norske Kvinners Sanitetsforening) har fått i oppdrag å lede etableringen av fagnettverket for kompetanse på kommunal tilrettelegging for pleie- og omsorgstjenester til pasienter med Huntingtons sykdom. Arbeidet utføres i nært samarbeid med Landsforeningen for Huntingtons sykdom og Senter for sjeldne diagnoser. Det er stilt til disposisjon 1 mill. kroner i årlig tilskudd til arbeidet. Ved oppstart av nettverket var følgende institusjoner representert: NKS Olaviken (Bergen), Ranheim helse- og velferdssenter (Trondheim) og NKS Grefsenlia (Oslo). NKS Olaviken har fått i oppdrag å være en ledende enhet i samarbeidet. Det arbeides med å inkludere en institusjon i Helse Nord i fagnettverket. De institusjonene som er med i nettverket vil ha ansvar for å formidle kunnskap til alle som ber om det. Det vil være mulig for pårørende og fagpersoner å komme på besøk, hospitere og få veiledning fra nettverksinstitusjonene.
Helse Sør-Øst RHF har fått i oppdrag å samarbeide med Helsedirektoratet om å utvikle kompetanse og fagnettverket. Senter for sjeldne diagnoser ved Oslo universitetssykehus HF har utviklet kunnskap om og har tilbud til personer med Huntingtons sykdom og deres pårørende.
Helsedirektoratet tilrår at noen miljøer har døgnkontinuerlig pasientansvar for å beholde og videreutvikle kunnskap på området.
Det foreslås at tilskuddet på 1 mill. kroner videreføres.
Nasjonal strategi for kreftområdet
Kreftstrategien skal bidra til å imøtekomme behovet til kreftpasienter. Gjennom nasjonale handlingsprogrammer for kreftbehandling, skal alle kreftpasienter i Norge sikres likeverdig behandling av god kvalitet uavhengig av bosted.
Det er utarbeidet handlingsprogrammer for de fleste hyppige kreftformene og flere programmer er under arbeid. Det pågår også revisjon av tidligere utarbeidede programmer. Det er, som ledd i kreftstrategien, satt i gang omfattende arbeid på flere områder, bl.a. et pilotprosjekt i screening for tykk- og endetarmskreft, samt i tilknytning til kompetanseområde palliativ medisin. En arbeidsgruppe har på oppdrag fra Helsedirektoratet avgitt en rapport om kreftoverlevelse, med særlig fokus på langtidseffekter. Rapporten vil bli fulgt opp i de nasjonale handlingsprogrammene for diagnostikk, behandling og oppfølging av pasienter med kreftsykdom. En arbeidsgruppe har vurdert protonterapi som behandlingstilbud til norske pasienter. Departementet vil følge opp dette arbeidet videre i oppdragsdokumentet for 2012. Det er også startet opp et arbeid for å se nærmere på rehabiliteringstilbudet til pasienter behandlet for kreft.
Det er besluttet at det norske allogene stamcelletransplantasjonsprogrammet skal dobles fra dagens om lag 70 pasienter og opptil 135 pasienter årlig.
Nasjonal kreftstrategi avsluttes i 2011, men arbeidet med å bedre kreftomsorgen vil bli videreført i 2012. Det vil bli utarbeidet nye handlingsprogrammer og tidligere handlingsprogrammer vil bli revidert.
Onkologiske faggrupper
De onkologiske faggruppene organiserer legespesialistene innen de enkelte kreftformene. Faggruppene samler, vurderer og behandler forskningsinformasjon om de enkelte kreftformene. Dette formidles til regionale helseforetak og bidrar til lik behandling i Norge. Det danner også grunnlaget for de faglige anbefalingene som gjennom handlingsprogrammene utgis som nasjonale faglige retningslinjer. De onkologiske faggruppene gjennomfører forskning og skriver faglige artikler som bidrar til kunnskapsspredning nasjonalt og internasjonalt. Tilskuddet på 1 mill. kroner foreslås videreført.
Kreftlinjen
Kreftlinjen er et informasjonstilbud, primært rettet mot kreftpasienter og deres pårørende, som driftes av Kreftforeningen. Tilbudet har som formål å drive rådgivning, veiledning og støtte til mennesker som er rammet av eller har spørsmål om kreft. Kreftlinjen har videre et tett samarbeid med, og gir faglig bistand til Kreftforeningens 12 tilsluttede pasientforeninger. De som kontakter Kreftlinjen kan også få bistand fra Kreftforeningens sosionomer og jurister/advokater ved behov, som en del av Kreftforeningens rettighetstjeneste. Det ble gitt et tilskudd på 0,5 mill. kroner til kreftlinjen i 2011. Det foreslås et tilskudd på 0,8 mill. kroner i 2012.
Internasjonal kreftstudie
I 2010 ble det satt i gang arbeid med norsk deltakelse i et internasjonalt benchmarking prosjekt på kreft (ICBP) for fire krefttyper: lungekreft, brystkreft, eggstokkreft og tykk- og endetarmskreft. En gjennomgang av statistikk for kreftoverlevelse i seks vestlige land i årene 1995 til 2007 viser at Australia, Canada og Sverige kommer best ut, Storbritannia og Danmark kommer dårligst ut, mens Norge ligger midt på treet. Studien viste at overlevelsen økte i denne perioden for alle de fire krefttypene i alle deltakerlandene. Det foreslås et tilskudd på 1,6 mill. kroner til ICBP i 2012. I den nye studien skal en kartlegge fastlegens rolle og forskjeller i kunnskap i førstelinjetjenesten, undersøke årsaker til forsinkelser i pasientforløp og i hvilken grad evidens basert på behandling blir brukt i de ulike landene. Prosjektet skal videreføres til 2013.
Diabetesstrategien
Diabetesstrategien ble videreført tom. 2011 og er dermed inne i sitt siste virkeår. Helsedirektoratet har hatt ansvar for oppfølging av strategien. Helsedirektoratet har kommet med en anbefaling til Helse- og omsorgsdepartementet om videre arbeid på diabetesfeltet. Departementet vil følge opp anbefalingene på egnet måte.
Diabeteslinjen
Diabeteslinjen er et informasjonstilbud drevet av Diabetesforbundet, rettet mot pasienter med diabetes og deres pårørende. Tilbudet har som formål å drive rådgivning, veiledning og støtte til mennesker med diabetes. Tjenesten er tilgjengelig på telefon og internett. Diabeteslinjen skal være et lett tilgjengelig informasjonstilbud med høy faglig kvalitet til alle som har spørsmål om diabetes. Stortinget bevilget 1 mill. kroner til drift av diabeteslinjen i 2011. Midlene foreslås videreført.
Motivasjonsgrupper
Diabetesforbundet utdanner ledere til motivasjonsgrupper. Lederne skal bl.a. motivere pasienter som lever med diabetes til å leve sunnere og mestre hverdagen med diabetes. Kosthold, fysisk aktivitet og erfaringsutveksling er pilarer i gruppene som møtes regelmessig over en lengre tidsperiode. Siden oppstarten i 2007 er det utdannet om lag 180 igangsettere og om lag 1000 personer deltatt på motivasjonskurs.
Undersøkelser viser at de som har vært på kurs beveger seg mer og spiser oftere frukt og grønt. De føler også at de mestrer sin diabetes bedre. Stortinget bevilget i 2011 0,5 mill. kroner til utdanning av ledere til motivasjonsgruppene i regi av Diabetesforbundet. Tiltaket foreslås videreført i 2012.
Ordningen med særfradrag for store sykdomsutgifter foreslås avviklet over en periode på tre år. For nærmere omtale av ordningen og utfasingen vises det til Prop. 1 LS (2011–2012) Skatter, avgifter og toll 2012. Midlene som frigjøres ved avvikling av ordningen brukes til å styrke eksisterende ordninger på utgiftssiden med tilsvarende formål. I tillegg foreslås det et tilskudd på 2,5 mill. kroner til Diabetesforbundets arbeid med motivasjonsgrupper og å oppdage diabetes tidlig.
Nasjonal koordinering og fagutvikling av de kliniske etikkomiteer
Seksjon for medisinsk etikk, Universitetet i Oslo, er tildelt ansvar for nasjonal koordinering og fagutvikling av de kliniske etikkomiteene ved helseforetakene. Dette ansvaret innebærer bl.a. å bistå komiteene ved etablering, gi tilbud om kompetanseutvikling for komitemedlemmene, sørge for erfaringsutveksling og kvalitetssikring i arbeidet med etikkomiteene, og gjennomføre forskning på området. Seksjon for medisinsk etikk skal legge til rette for at de kliniske etikkomiteene skal kunne identifisere, analysere og om mulig løse etiske problemstillinger relatert til pasientbehandlingen.
Det er etablert 39 kliniske etikkomiteer i helseforetakene. De fleste komiteene har mellom 8 og 12 medlemmer. Komiteene er tverrfaglig sammensatt.
Saker knyttet til avslutning av livsforlengende behandling dominerer. Aktiviteten knyttet til rus og psykiatri øker stadig, og flere komiteer har arbeidet med spørsmål rundt samtykkekompetanse og tvang.
Komiteenes årsrapporter viser at komiteenes praksis og rammevilkår varierer. På initiativ fra Senter for medisinsk etikk har derfor Helse- og omsorgsdepartementet sendt på høring et forslag om felles mandat for de kliniske etikkomiteene til landets regionale helseforetak.
Kronisk utmattelsessyndrom/myalgisk encefalopati (CFS/ME)
Det vises til omtale under kap. 781, post 21. Det foreslås å videreføre et tilskudd på 3 mill. kroner i 2012.
Kap. 782 Helseregistre
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter | 14 930 | 16 149 | 16 485 |
70 | Tilskudd | 32 000 | 32 992 | 33 676 |
Sum kap. 0782 | 46 930 | 49 141 | 50 161 |
Nasjonale helseregistre er nødvendige for helseovervåkning, forskning og kunnskapsutvikling, kvalitetssikring og forbedring av helsetjenesten. Det er i dag 15 sentrale helseregistre, deriblant Dødsårsaksregisteret, Medisinsk fødselsregister og Meldesystemet for infeksjonssykdommer (MSIS) i Nasjonalt folkehelseinstitutt, Norsk pasientregister i Helsedirektoratet og Kreftregisteret i Oslo universitetssykehus HF. Hjerte- og karsykdom er den største folkesykdommen, men det er begrenset kunnskap bl.a. om kvaliteten av behandlingen. Stortinget vedtok i 2010 å opprette et nasjonalt register over hjerte- og karlidelser som er under etablering ved Folkehelseinstituttet i Bergen. Det er et mål å etablere nasjonale medisinske kvalitetsregistre på alle viktige fagområder. Helse- og omsorgsdepartementet beslutter opprettelse av nasjonale medisinske kvalitetsregistre og har så langt godkjent 19 medisinske kvalitetsregistre som har fått status som nasjonale. De medisinske kvalitetsregistrene er forankret i helseforetakene.
Helseregistrene gir Norge bedre muligheter for å følge med på helsetilstanden, finne årsaker til sykdom og beskrive kvalitet på helsetjenestene enn de fleste andre land. Disse mulighetene utnyttes ikke godt nok, og i tillegg er det mye som bør forbedres i helseregistrene. Spesielt viktig er det å få et bedre datagrunnlag fra primærhelsetjenesten, bl.a. for å kunne vurdere kvaliteten på tjenestene og sette i verk, styre og evaluere samhandlingsreformen. Mange av registrene ligger flere år på etterskudd i registreringene, og mange av kvalitetsregistrene har lav nasjonal dekningsgrad. Det er store variasjoner i kvaliteten på dataene, og det er krevende å koble informasjonen fra ulike helseregistre sammen. Infrastrukturen i flere av registrene er umoderne, og nye teknologiske løsninger er i begrenset grad tatt i bruk. Svakhetene ved f.eks. oppdatering av Dødsårsaksregisteret ble påpekt av Riksrevisjonen ved en kontroll i 2007. Meldingene som kommer inn i Dødsårsaksregisteret, er i dag papirbaserte og det går inntil 14 måneder fra en avsluttet årgang til data er tilgjengelig for statistikk og analyse. Dette legger begrensninger på registerets nytte både for kvalitetsarbeid i helsetjenesten, styring i kommunehelsetjenestene og til forskning. Et oppdatert Dødsårsaksregister vil gjøre det mulig å overvåke dødeligheten i befolkningen fortløpende, det vil gi bedre beredskap og aktuell og nyttig informasjon om pasientforløp og annen informasjon som trengs for å styrke samhandlingen i helsetjenestene. For å få til dette vil det være avgjørende å gjennomføre overgang fra papirbasert til elektronisk innrapportering i Dødsårsaksregisteret. Liknende utfordringer gjelder de nasjonale medisinske kvalitetsregistrene.
Regjeringen har sett behov for en samlet gjennomgang av de nasjonale helseregistrene med sikte på økt utnytting, bedre kvalitet og mer sikker håndtering av data for forskning, kvalitetsforbedring og helseovervåkning. I forprosjektet til Nasjonalt helseregisterprosjekt ble det i 2009 utarbeidet en strategi og handlingsplan for modernisering og samordning av sentrale helseregistre og medisinske kvalitetsregistre. Strategi og handlingsplanen var på høring i 2010. På bakgrunn av høringen ble det i 2011 utarbeidet en revidert langsiktig nasjonal strategi og en toårig handlingsplan for videreutvikling av de nasjonale medisinske kvalitetsregistrene og de sentrale helseregistrene, og hovedprosjektet for Nasjonalt helseregisterprosjekt ble etablert. Det vil være et fokus på personvern i hovedprosjektet. Den toårige handlingsplanen har blitt fulgt opp, og i 2010–2011 har følgende områder vært prioritert:
Styrket personvern
Utvikling av medisinske kvalitetsregistre i regi av regionale helseforetak
Etablering av Hjerte-karregisteret
Oppgradering og videreutvikling av Norsk pasientregister
Oppdatert Dødsårsaksregister
Felles teknologiske løsninger og tjenester
Styrket analysekapasitet
Planlegging av fellesregistre
Demonstrasjonsprosjektet RegFlu (en studie av konsekvenser av pandemien, vaksine og bruk av antivirale legemidler)
Fullføring av etablering av hjerte-karregisteret, videreføring av arbeid med norsk elektronisk dødsårsaksregister og nasjonale medisinske kvalitetsregistre vil være prioriterte oppgaver i 2012
Som en del av helseregisterprosjektet vil det bli vurdert å opprette et sentralt helseregister knyttet til primærhelsetjenesten. Det vises for øvrig til omtale under kap. 762 Primærhelsetjenester.
Det vises til Innst. 338 S (2009–2010) fra kontroll- og konstitusjonskomiteen om intern kryptering av sentrale helseregistre og Stortingets behandling av saken 17. juni 2010, der helse- og omsorgsministeren orienterte om at alle de sentrale helseregistrene var internt kryptert med unntak av Dødsårsaksregisteret. Dødsårsaksregisteret er nå kryptert i ht. Helse- og omsorgsdepartementets krav. Videre har Forsvarets helseregister nå tatt i bruk en teknisk løsning som Forsvarsdepartementet mener tilfredsstiller lovkravet til intern kryptering. Det vil framover bli arbeidet med ytterligere forbedring og effektivisering av krypteringsløsningene bl.a. i forbindelse med moderniseringen av de teknologiske løsningene i helseregistrene. Helseregisterloven § 8 tredje ledd oppstiller et krav om at direkte personidentifiserende kjennetegn skal lagres kryptert i nærmere angitte sentrale helseregistre. Det vil bli lagt fram et lovforslag om forståelsen av dette kravet.
Post 21 Spesielle driftsutgifter
Nettverk for nasjonale medisinske kvalitetsregistre og sentrale helseregistre.
Nasjonalt nettverk for kvalitets- og helseregisterfeltet ble etablert i 2009 på oppdrag fra Helse- og omsorgsdepartementet, med sekretariat i Helsedirektoratet og deltakelse fra sentrale aktører på registerområdet. Formålet er å sikre nasjonal samordning på helseregisterfeltet. Bevilgningen dekker Helsedirektoratets forvaltning av nettverket. Det foreslås bevilget 0,5 mill. kroner til formålet.
Resterende bevilgning på posten foreslås til oppfølging av Nasjonalt helseregisterprosjekt med vekt på sentrale helseregistre.
Post 70 Tilskudd
Nasjonale medisinske kvalitetsregistre
Bevilgningen dekker finansiering av nasjonalt servicemiljø for kliniske kvalitetsregistre ved Senter for klinisk dokumentasjon og evaluering, videreutvikling av tekniske fellesløsninger i Hemit (Helse Midt-Norge IT) og implementering av felles løsninger for medisinske kvalitetsregistre. Det foreslås bevilget 33,7 mill. kroner i 2012.
Et kvalitetsregister er et register som løpende kan dokumentere resultater av behandling for en avgrenset pasientgruppe. Data fra medisinske kvalitetsregistre gir grunnlag for å evaluere kvalitet og oppnådd helsegevinst, faglig forbedringsarbeid, forskning og styring.
Regionale helseforetak har ansvar for at de nasjonale medisinske kvalitetsregistrene etableres, driftes og finansieres, og har ansvar for å sikre bedre utnyttelse av data og sikrere drift gjennom samordning og utvikling av felles infrastruktur. Nasjonalt servicemiljø for medisinske kvalitetsregistre ble i 2009 etablert i Helse Nord RHF ved Senter for klinisk dokumentasjon og evaluering. Helse Midt-Norge RHF, ved Hemit, fikk i 2009 ansvar for å utvikle felles tekniske løsninger for nasjonale medisinske kvalitetsregistre. Regionale helseforetak har etablert en interregional styringsgruppe for medisinske kvalitetsregistre. Det er etablert samarbeid mellom regionale helseforetak, Nasjonalt folkehelseinstitutt og Helsedirektoratet med sikte på samordning mellom nasjonale medisinske kvalitetsregistre og øvrige sentrale helseregistre.
Hemit har i 2010 videreutviklet Medisinsk registreringssystem, som er det foretrukne nettbaserte systemet for registrering og rapportering av data til kvalitetsregistrene. Helse Nord IKT har i samarbeid med Senter for klinisk dokumentasjon og evaluering utviklet helseregister.no, som felles driftsmiljø for nasjonale medisinske kvalitetsregistre. Portalen gjør nasjonale kvalitetsregistre tilgjengelig for brukere tilknyttet Norsk helsenett.
Det finnes i dag flere gode kvalitetsregistre i Norge. I alt 19 av disse har fått status av Helse- og omsorgsdepartementet som nasjonale medisinske kvalitetsregistre. Det gjenstår imidlertid en betydelig innsats for at eksisterende nasjonale registre har en felles infrastruktur, full nasjonal dekning og kan benyttes fullt ut i tråd med formålet kvalitetssikring og forbedring av helsetjenesten. Departementet har på bakgrunn av anbefaling fra regionale helseforetak og Helsedirektoratet avventet godkjenning av nye nasjonale registre inntil status for de eksisterende nasjonale registrene er tilfredsstillende. Departementet påpekte samtidig at en slik utsettelse ikke bør være til hinder for videreutvikling av medisinske kvalitetsregistre som allerede er godt i gang. Senter for klinisk dokumentasjon og evaluering gir råd og veiledning til disse registrene. Departementet følger utviklingen av de nasjonale medisinske kvalitetsregistrene tett og ga flere konkrete styringskrav i oppdragsdokumentet til regionale helseforetak på dette området for 2011. Videreutviklingen av kvalitetsregisterområdet inngår i Nasjonalt helseregisterprosjekt. Det vises også til omtale av nasjonale medisinske kvalitetsregistre innledningsvis på kap. 732 Regionale helseforetak.
Kap. 783 Personell
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
21 | Spesielle driftsutgifter, kan nyttes under post 79 | 20 886 | 26 242 | 26 787 |
61 | Turnustjeneste | 118 063 | 122 728 | 125 134 |
79 | Andre tilskudd, kan nyttes under post 21 | 25 745 | 28 178 | 28 763 |
Sum kap. 0783 | 164 694 | 177 148 | 180 684 |
Helsetjenesten er personellintensiv kunnskapsvirksomhet. Helsepersonellet står for om lag to tredjedeler av den samlede ressursinnsatsen og utgjør den største og viktigste innsatsfaktoren i helse- og omsorgstjenesten. Utviklingen og omstillingen i helse- og omsorgssektoren er avhengig av god ledelse, tilstrekkelig rekruttering og kompetanseheving. Antall årsverk i helse- og omsorgstjenesten er om lag 256 000, hvorav om lag 126 000 i den kommunale omsorgstjenesten, om lag 12 500 i kommunehelsetjenesten, om lag 107 000 i spesialisthelsetjenesten og om lag 10 000 i tannhelsetjenesten. For å nå målene i samhandlingsreformen og skape en bærekraftig utvikling i helse- og omsorgstjenesten, er både utdanning, rekruttering og kompetanseutvikling svært viktig. Utdanning og rekruttering av personell til helse- og omsorgssektoren er gitt oppmerksomhet og løftet som et viktig område i Nasjonal helse- og omsorgsplan (2011–2015). Tverrfaglige og bærekraftige fagmiljøer er nødvendig for god fagutvikling og rekruttering til tjenestene. Det blir spesielt viktig å rekruttere og beholde nødvendig kompetanse i den kommunale helse- og omsorgstjenesten, jf. omtale av kompetanse- og rekrutteringsplanen for den kommunale omsorgstjenesten Kompetanseløftet 2015 i kap. 761. Det blir også viktig å jobbe framtidsrettet med sikte på å møte behovet for spesialisert kompetanse i framtidens helsetjeneste.
Regjeringen varslet i St.meld. nr. 20 (2006–2007) at omfanget av, årsaker til og mulige virkemidler mot helserelatert fravær og utstøting fra helse- og omsorgssektoren skulle utredes. En viktig begrunnelse for utredningsarbeidet var at helse- og omsorgssektoren både har høyt sykefravær og ligger høyt på overgang til andre helserelaterte trygdeytelser. Almlid-utvalget har lagt fram NOU 2010: 13 Arbeid for helse, og rapporten har vært sendt på høring hvor høringsinstansene er bedt om å komme med sitt syn på utvalgets vurderinger og forslag til tiltak. Helse- og omsorgsdepartementet vil høsten 2011 gå igjennom høringsuttalelsene, og vurdere oppfølgingstiltak.
Post 21 Spesielle driftsutgifter
For å få et klarere skille mellom midler til statlige driftsutgifter og tilskuddsmidler, er bevilgningen delt mellom post 21 og post 79, Andre tilskudd. Det er gitt en samlet beskrivelse av formålene under post 79.
Anmodningsvedtak
Anmodningsvedtak nr. 556, 19. juni 2009:
«Stortinget ber Regjeringen legge frem en egen sak om organisering og vilkår for den fremtidige ordningen med spesialistgodkjenning og utdanning av spesialister i helsevesenet.»
Vedtaket ble truffet ved behandling av Innst. O. nr. 122 (2008–2009).
Helse- og omsorgsdepartementet følger opp anmodningsvedtaket gjennom tiltak og vurderinger både knyttet til ny offentlig spesialistgodkjenningsordning og hvordan spesialistutdanning og spesialistgodkjenning for ulike helsepersonellgrupper skal organiseres framover. Med vilkår for framtidige spesialistutdanninger, legger departementet til grunn at det bes om å vurdere krav til struktur og innhold i dagens offentlige spesialistutdanninger og å vurdere om også andre helsepersonellgrupper skal kunne få offentlig spesialistutdanning.
Som første ledd i dette arbeidet har departementet, med bakgrunn i Stortingets behandling av Ot.prp. nr. 83, jf. Innst. O. nr. 122 (2008–2009), gitt Helsedirektoratet i oppgave å forberede og overta ansvaret for spesialistgodkjenning av leger, tannleger og optikere. Spesialistgodkjenningsordning flyttes fra de respektive yrkesorganisasjonene til Helsedirektoratet, og overtakelsen vil skje fra og med 1. oktober 2011. Organisatorisk vil saksbehandling utføres og godkjenning gis av Helsedirektoratet. Samtidig vil aktuelle yrkesorganisasjoner gi faglig bistand til Helsedirektoratet etter nærmere avtale. Vilkår for å få spesialistgodkjenning er foreløpig ikke endret.
Helsedirektoratet er videre i 2011 gitt i oppgave å starte en gjennomgang av organisering og vilkår for utdanning av spesialister i helsevesenet. Arbeidet skal bl.a. ta opp i seg hovedretningen som ligger til grunn for Meld. St. 16 (2010–2011), Nasjonal helse- og omsorgsplan (2011–2015), jf. Innst. 422 S (2010–2011), og de nye lovene om kommunale helse- og omsorgstjenester og folkehelsearbeid. Helsedirektoratet skal spesielt gjennomgå og vurdere om det er behov for endringer i dagens spesialistutdanning av leger, både med hensyn til struktur og innhold. Framtidig innretting må gjenspeile helseforetakenes faktiske og framtidige oppgaver samt ta hensyn til nye og endrede kompetansebehov som følge av utviklingen av helsetjenesten, oppfølging av samhandlingsreformen og den medisinskfaglige utviklingen. I arbeidet må det bl.a. vurderes hvilke fagområder som må styrkes kapasitetsmessig ved å utdanne flere legespesialister, og hvilke fagområder det vil være tilfredsstillende tilgang av nye spesialister på kort og lang sikt. Sentrale myndigheters behov for rådgivende organer skal også vurderes.
Helsedirektoratet skal videre vurdere om det er nødvendig og hensiktsmessig at flere yrkesgrupper enn dagens tre, bør gis offentlig spesialistgodkjenning. Departementet har vektlagt at direktoratet skal etablere godt samarbeid med berørte yrkesorganisasjoner.
Det er en relativ omfattende prosess før alle forhold knyttet til anmodningsvedtaket er avklart. Departementet legger derfor til grunn at oppfølgingen av de ulike elementene som inngår vil bli omtalt årlig i statsbudsjettet. Departementet vil på et senere tidspunkt framlegge en egen sak for Stortinget med en samlet omtale av oppfølging av anmodningsvedtaket, slik vedtaket forutsetter.
Anmodningsvedtak nr. 573, 12. juni 2001:
«Stortinget ber Regjeringen utarbeide særskilte kompetansekrav til frivillige mannskaper som er engasjert i ambulansetjeneste/suppleringstjeneste f.eks. ved idretts- og kulturarrangementer og ulike redningsaksjoner.»
Departementet har, gjennom en presisering av virkeområdet til forskrift om akuttmedisinske tjenester utenfor sykehus 18. september 2009, tydeliggjort skillet mellom ambulansetjenester som faller inn under forskriften og ambulansetjeneste som ikke er underlagt forskriftens krav til kompetanse etc. Presiseringen bidrar til en mer rasjonell bruk av de samlede resursene og en avklart rolle for frivillige organisasjoner og andre inn mot de prehospitale tjenester. Dette legger til rette for at de frivillige fortsatt skal kunne spille en viktig og ønsket rolle som suppleringsmannskaper, ved ulike kultur- og idrettsarrangement og ved redning utenfor vei. Departementet legger til grunn at anmodningsvedtak nr. 573, 12. juni 2001 med dette er fulgt opp.
Helse- og omsorgsdepartementet har mottatt innspill fra Helsedirektoratet om nasjonale krav til ambulansebiler og forslag til endringer i relevant regelverk. Forslagene vil bli fulgt opp i en gjennomgang av forskrift om krav til akuttmedisinske tjenester utenfor sykehus, men dette berører ikke de forhold som er nevnt overfor vedr. oppfølging av anmodningsvedtak nr. 573 (2001–2002).
Post 61 Turnustjeneste
Helse- og omsorgsdepartementet har det overordnede ansvar for å organisere turnustjeneste for leger, fysioterapeuter, kiropraktorer og ortopediingeniører.
Formålet med turnustjenesten er å kvalifisere turnuskandidater til selvstendighet i yrket. Fullført turnustjeneste er nødvendig for å få autorisasjon. Formålet med tilskuddsordningene er å sikre god kvalitet på turnustjenesten, herunder god veiledning, og bidra til forutsigbarhet for turnusstedene og turnuskandidatene. Tilskuddsordningen skal også bidra til å videreutvikle og kvalitetssikre de overordnede rammene for turnustjenesten.
For leger er det obligatorisk med 18 måneders turnustjeneste, først ett år i sykehus, deretter et halvt år i kommunehelsetjenesten. Fra 1. januar 2010 er det innført obligatorisk turnustjeneste i sykehjem for leger i kommuneturnus. For fysioterapeuter er det obligatorisk med et halvt års turnustjeneste i sykehus og et halvt år i kommunehelsetjenesten. For kiropraktorer er det ett års turnustjeneste hos privatpraktiserende kiropraktor. Ortopedingeniører har to års turnustjeneste ved privat ortopediteknisk verksted. Høgskolen i Oslo har ansvar for å skaffe turnusplasser i verksteder for gjennomføring av turnustjenesten. Det ytes ikke tilskudd til turnusordningen for ortopediingeniører. Turnustjeneste i sykehus for leger og fysioterapeuter finansieres over kap. 732, post 70.
I 2010 ble det utstedt 840 turnuslisenser for nyutdannete leger. Antall turnusplasser for leger i sykehus økte fra 450 til 475 per halvår med virkning fra august 2011. Antall turnusplasser i kommunehelsetjenesten må økes tilsvarende fra høsten 2012. Det er stor økning i antall påmeldte til turnustjenesten for leger. Ved turnusstart i februar 2010 var det 25 personer på venteliste og i august 2010 var antallet 331.
De siste årene har antall tilmeldte til norsk turnustjeneste for leger økt sterkt. Antall turnusplasser er mer enn tredoblet på 14 år og økningen har vært særlig sterk blant leger med utdanning fra andre land. Prognosene viser at antall tilmeldte vil være langt høyere enn antall turnusplasser. Departementet har til vurdering å legge om dagens turnustjeneste for leger. Dagens ordning bygger på at nyutdannede leger har rett på plass inkludert søkere fra Norden og EØS, at staten har plikt til å etablere stillinger og at tildeling skjer gjennom loddtrekning. Dette er ikke bærekraftig på sikt, og det er av flere grunner behov for å vurdere endringer. Den mest prekære utfordringen er kapasitetsmessig press, og det vil fra og med høsten 2012 settes inn tiltak som kan avhjelpe denne situasjonen. I tillegg er det til vurdering å legge om ordningen. Behov for omlegging har blitt ytterligere aktualisert som følge av Esa-sak som innebærer at nyutdannede leger fra en rekke EU-land nå vil slippe krav til gjennomføring av turnustjeneste. Det arbeides videre med en mulig alternativ modell hvor turnustjenesten bl.a. sees i sammenheng med legers spesialistutdanning og behovet for spesialisert kompetanse. I arbeidet tas hensyn til behov for fortsatt rekruttering til distriktene og legefordeling til ulike deler av landet.
Kommuner som har avtale om å ta imot turnusleger får et etterskuddsvis tilskudd på 120 000 kroner per turnuslege. Tilskuddet skal sikre god veiledning og kompensere for en del av kommunenes kostnader i forbindelse med turnustjenesten.
Det var om lag 290 fysioterapeutkandidater i turnustjeneste i 2010. Kommuner som mottar fysioterapeutkandidater tildeles fastlønnstilskudd for kandidaten etter forskrift om fastlønnstilskudd til delvis dekning av kommunenes utgifter til fysioterapitjenesten. Prognoser viser at behovet for turnusplasser for fysioterapeuter vil øke til om lag 360 turnusplasser i 2013.
Privatpraktiserende kiropraktorer som tar i mot turnuskandidat gis et tilskudd på 27 500 kroner per år. Formålet med dette tilskuddet er bl.a. å gi kompensasjon/godtgjørelse for kostnader i forbindelse med veiledningsoppgavene. Statens tilskudd var om lag 1 mill. kroner i 2010. Det var om lag 40 kiropraktorkandidater i turnustjeneste i 2010. Det forventes en viss økning de nærmeste årene.
Fra januar 2006 ble det innført krav om minst tre års veiledet tjeneste for å få adgang til å utøve selvstendig virksomhet som allmennlege innenfor nasjonal trygdeordning. Krav om tre års veiledet tjeneste følger av EØS-avtalen og forskrift. Det gis tilskudd til kommuner for å dekke kostnader til veiledning, og til obligatoriske kurs som ledd i ordningen. Hvor mange leger som årlig har behov for veiledet tjeneste, avhenger av kvalifikasjon og yrkeserfaring hos de legene som søker arbeid som fastlege. Det ble i 2010 utbetalt tilskudd til veiledning på om lag 9,7 mill. kroner. Det forventes en økning i antall leger som gjennomfører veiledet tjeneste.
Post 79 Andre tilskudd
Turnustjeneste, utviklingsarbeid, kurs og veiledning, reise- og flytteutgifter mv.
Forsøk med direkte tildeling av turnusplasser i Finnmark startet opp høsten 2009 og går over tre år. Noe av hensikten med tiltaket er å sikre seg turnusleger med direkte tilknytning til fylket. Ordningen med geografisk tilknytning ble satt i verk fra høsten 2010, og det er for tidlig å vurdere resultatene. Ordningen anbefales videreført i 2012 for å evaluere effektene av ordningen.
Erfaringene med gruppebasert veiledning for turnusleger bør videreutvikles både i kommunehelsetjenesten og i spesialisthelsetjenesten slik at det understøtter et helhetlig utdannings- og spesialiseringsløp og ivaretar samhandlingsreformens fokus på pasientforløp på tvers av tjenestenivåene.
Universitetssykehuset i Nord-Norge HF fikk høsten 2008 ansvar for å gjennomføre et tidsbegrenset prosjekt med tredelt turnustjeneste for leger med seks måneder indremedisin, tre måneder kirurgi og tre måneder psykisk helsevern. Rapport fra prosjektet vil foreligge i 2011 og vil bli vurdert sammen med andre erfaringer med tredelt turnustjeneste.
Det gis tilskudd til ulike kurs og veiledningsprogram for turnuskandidater og turnusveiledere for å sikre en god kvalitet på turnustjenesten. Dette gjelder turnustjeneste for leger og fysioterapeuter i kommune- og i spesialisthelsetjenesten og omfatter bl.a. kurs i legevaktsmedisin. Tilskudd til reise- og flytteutgifter for turnuskandidater ytes etter regelverk for refusjon innenfor gjeldende budsjettramme. Distrikts- og rekrutteringshensyn vektlegges. Tiltaket foreslås videreført i 2012. Tilskuddet omfatter også kurs i trygdefaglige emner for manuellterapeuter og kiropraktorer som er obligatorisk for å inneha rettigheter til bl.a. å sykmelde pasienter i inntil 12 uker.
Personell- og kompetansestatistikk, Helsemod
Statistisk sentralbyrå utfører på oppdrag fra Helse- og omsorgsdepartementet og Kunnskapsdepartementet jevnlige framskrivninger av tilbudet og etterspørselen etter ulike grupper helsepersonell under gitte forutsetninger. Statistisk sentralbyrå har utviklet regneverktøyet Helsemod til dette framskrivningsarbeidet. Byråets arbeid gjøres i tett dialog med helsemyndighetene. På oppdrag fra Helse- og omsorgsdepartementet har Helsedirektoratet ansvaret for løpende dialog, oppfølging og forvaltning av arbeidet.
Siste framskrivning med Helsemod ble gjort i 2008 og disse viser at det i hovedsak vil være tilstrekkelig kapasitet fram til 2020. En større økning i behovet for personell er forventet etter 2020, og det kan oppstå utfordringer knyttet til å dekke dette behovet. Nye framskrivninger med Helsemod er ventet ferdigstilt av Statistisk sentralbyrå i løpet av høsten 2011.
Helsepersonellregisteret, utvikling, integrering og kvalitetssikring
Helsepersonellregisteret er helsemyndighetenes register over helsepersonell med norsk autorisasjon eller lisens etter helsepersonelloven, og veterinærer med autorisasjon eller lisens etter dyrehelsepersonelloven. Helsepersonellregisteret eies av Helsedirektoratet, brukes av Statens autorisasjonskontor for helsepersonell og driftes av Statens helsetilsyn.
Helsepersonellregisteret (HPR) omfatter opplysninger om personalia, utdanning og godkjenninger. Opplysningene om godkjenninger brukes bl.a. av arbeidsgivere ved ansettelse av helsepersonell, av apotek for å kontrollere legens identitet og forskrivingsrett ved ekspedisjon av resepter, av laboratorier for å kontrollere legenes rekvisisjonsrett ved mottak av rekvisisjoner og av Helfo ved behandlingsrefusjon. Opplysningene brukes også til personellstatistikk, planlegging og prognoser, beredskap og tilsyn. Detaljerte, ajourførte og kvalitetssikrede data om helsepersonells offentlige godkjenninger er en forutsetning for å ta i bruk elektronisk signering og formidling av resepter og sykemeldinger og for å utløse refusjoner og ytelser fra Nav.
En ny løsning med nettbasert distribusjon av HPR-data i Norsk Helsenett med daglige oppdateringer er i drift fra våren 2011. Det arbeides også med utvikling av en ny plattform med forbedrede integrasjonsløsninger og nettbasert portal for søkere.
Nytt legestillingsregister
I samarbeid med regionale helseforetak har Helsedirektoratet utviklet et nytt legestillingsregister for hjemlede legestillinger i spesialisthelsetjenesten. Formålet med registeret er å ivareta nasjonal styring med legefordeling og spesialistutdanning av leger. Dette innebærer bl.a. å overvåke fordelingen av legestillinger mellom spesialiteter, stillingstyper og geografiske områder på lokalt, regionalt og nasjonalt nivå. Legestillingsregisteret erstatter den tidligere databasen til Nasjonalt råd for spesialistutdanning av leger og legefordeling. Legestillingsregisteret og saksbehandlingsverktøyet knyttet til registeret er utviklet for bruk i Norsk Helsenett og vil bli benyttet av Helsedirektoratet, regionale helseforetak og helseforetakene ved tildeling og fordeling av legestillinger. Utviklingsarbeidet startet i 2008. Hovedprosjektet med utvikling av det nasjonale registeret ble påbegynt i 2010 og avsluttet våren 2011. Integrasjon av fagsystemene i alle landets helseforetak er planlagt sluttført i 2012. Det er inngått drifts- og vedlikeholdsavtaler innen en årlig ramme på 760 000 kroner. Det må tas høyde for noe utviklingsarbeid og implementeringskostnader i 2012.
Tilskudd til godkjenning av helsepersonell utdannet i utlandet
Helsemyndighetene har ansvar for å sikre at helsepersonell har tilstrekkelig kunnskap og ferdighet til å utøve sitt yrke på en forsvarlig måte. Offentlig godkjenning i form av autorisasjon og lisens gis til helsepersonell som oppfyller bestemte krav til teoretisk og praktisk kunnskap og kyndighet. Gjennom dette bidrar helsepersonellovens autorisasjonsordning til å ivareta hensynet til pasientsikkerhet og befolkningens tillit til helsepersonell og helsetjeneste.
Helse- og omsorgsdepartementet vurderer en omlegging av dagens system for godkjenningsprosedyrer og kvalifiseringstiltak for helsepersonell utdannet i utlandet etter forslag fra Helsedirektoratet.
Helsepersonell utdannet i et annet land innen EØS-området er regulert gjennom internasjonale avtaler. For helsepersonell utdannet utenfor EØS-området må det foretas en individuell og konkret vurdering av om lovens krav til autorisasjon eller lisens er oppfylt. Statens autorisasjonskontor for helsepersonell vurderer framlagt dokumentasjon på utdanning og yrkeserfaring. Før vedtak fattes, kan det innhentes sakkyndig uttalelse i saken. Leger utdannet utenfor EØS-området kan, om nødvendig, tilbys å framstille seg for en test som ledd i vurderingen av om de har nødvendig kyndighet. Denne testen tilbys i dag ved Universitetet i Oslo på oppdrag av helsemyndighetene mens det tilbys en test for tannleger ved Universitetet i Bergen.
For fem helsepersonellgrupper (lege, tannlege, farmasøyt, sykepleier og hjelpepleier) utdannet utenfor EØS gjelder forskrift med tilleggskrav om kurs i nasjonale fag. Slike kurs tilbys ved universitet og høgskoler på oppdrag av helsemyndighetene, av Oslo kommune og noen private organisasjoner.
Etisk rekruttering
Verdens helseforsamling vedtok i mai 2010 WHOs globale retningslinjer for internasjonal rekruttering av helsepersonell. Retningslinjene inneholder bl.a. prinsipper for etisk rekruttering av helsepersonell. Retningslinjene har som mål å bidra til økt internasjonal samordning av lands helsepersonellrekrutteringspolitikk og bidra til bedre helsepersonellplanlegging. Dette kom på plass etter en mangeårig prosess, hvor bl.a. Norge har vært en sentral pådriver. Dette er en viktig sak sett i lys av helsepersonellutfordringene både nasjonalt, europeisk og globalt.
Regjeringen har bestemt at retningslinjene skal implementeres blant arbeidsgivere i norsk helsetjeneste i løpet av 2011. Implementeringen vil involvere ulike aktører i helsetjenesten: helseforetakene, den kommunale helse- og omsorgssektoren og aktuelle private aktører/leverandører av helsepersonell. Helsedirektoratet har blitt gitt oppgaver på området, og har i 2011 bl.a. arrangert et informasjonsseminar med berørte aktører om norsk implementering, samt oversatt retningslinjene og medfølgende veileder. Helsedirektoratet vil bli gitt ytterligere oppgaver i forbindelse med implementeringen.
Alternativ behandling
Formålet med tilskuddsordningen er å sørge for kvalitetssikret informasjon som kan øke kunnskapen om bruk og ev. effekter av alternativ behandling, bidra til økt profesjonalitet og etisk bevissthet blant utøverne, samt bedre sikkerhet og kunnskap for brukerne. Tilskuddet utgjorde i 2011 til sammen 12,5 mill. kroner og omfatter registerordningen for utøvere av alternativ behandling i Brønnøysundregisterene (Altbas), Nasjonalt forskningssenter for komplementær og alternativ behandling (Nafkam), Nasjonalt informasjonssenter for alternativ behandling (Nifab), samt Norge-Kina-samarbeidet innen alternativ behandling som ivaretas av Nafkam.
Brønnøysundregistrene har siden 2004 hatt ansvaret for å utvikle og drifte registersystemet Altbas for alternative behandlere av sykdom. Drift av registeret er hjemlet i forskrift og registeret skal bidra til økt pasientsikkerhet og forbrukerrettigheter for dem som oppsøker registrerte alternative behandlere, samt bidra til seriøsitet og forretningsmessig ordnede forhold. Etterspørselen etter registreringsordningen har tatt seg noe opp. Dette kan sees i sammenheng med innføringen av momsfritaksordningen for alternative behandlere som er registrert i Brønnsundregistrene.
Nafkams mål er å gi bedre forståelse av hva alternativ medisin kan bidra med for å redusere og/eller forkorte sykdommer eller sykdomsopplevelser, bedre livskvalitet og øke evnen til mestring av sykdomssituasjoner. Senterets kjernevirksomhet er forskning på mulige effekter, manglende effekter og bivirkninger ved bruk av alternativ behandling og har en satsing på sikkerhet innen alternativ behandling. Senteret har opparbeidet en et godt internasjonalt omdømme på feltet og ble i 2008 valgt som WHOs første samarbeidssenter i Nord-Europa innen folkemedisin og alternativ behandling. Undervisningsaktivitetene ved Nafkam har hovedvekt på grunnutdanning for medisin- og farmasistudentene i Tromsø, samt videreutdanning for kreftsykepleiere og enkeltstående undervisningsoppdrag i forbindelse med videre- og etterutdanning av helsepersonell og alternative behandlere. Det er etablert et register over eksepsjonelle sykdomsforløp. Registeret brukes i senterets forskningsarbeid. Det er etablert et fagråd for Nafkam. Rådet har som oppgave å gi råd til Nafkam basert på styringssignaler fra bl.a. Helse- og omsorgsdepartementet og Helsedirektoratet. Nifab er organisatorisk lagt inn under Nafkam og skal gi kunnskapsbasert og kvalitetssikret informasjon om alternativ behandling.
Drift og finansiering av Nafkam reguleres i en egen avtale mellom Helse- og omsorgsdepartementet og Universitetet i Tromsø. Nåværende avtale løper ut 31. desember 2011. Departementet arbeider med sikte på en fornyet avtale med Nafkam.
Tilskuddet foreslås videreført i 2012.
Spesialistgodkjenning av helsepersonell
Stortinget fattet i juni 2009 vedtak om å endre Helsepersonellovens § 53. Endringen innebærer at godkjenning av nye spesialister ikke lenger kan delegeres til private yrkesorganisasjoner. Oppgaven er regulert i forskrift om spesialistgodkjenning av helsepersonell som i dag gjelder optikere, tannleger og leger. Fra 1. oktober 2011 overtar Helsedirektoratet oppgaven med å behandle og godkjenne søknader om spesialistgodkjenning.
Helsedirektoratet har gjennomført en kartlegging av framtidig ressursbruk ved overtakelse av spesialistgodkjenning for optikere, tannleger og leger. Fra oppstart er det beregnet personellressurser omtrent på samme nivå som ved dagens ordning. Behovet for regelendringer og forenklinger vil bli vurdert. Endringen trer i kraft når helsemyndighetene overtar forvaltningsoppgaven. Det legges til grunn at det innføres et gebyr for leger, tannleger og optikere, samt ved resertifisering av spesialister i allmennmedisin. Det vises til kap. 3720, post 04 for omtale av gebyrordningen.
I 2011 er det startet et større arbeid med å utvikle et nytt elektronisk saksbehandlingsverktøy. Dette omfatter flere av de virksomheter og fagområder direktoratet har ansvar for. En elektronisk søknadsplattform for spesialistgodkjenning planlegges som del av en større løsning. Arbeidet forsetter i 2012.
Programområde 30 Stønad ved helsetjenester
Folketrygdens stønad ved helsetjenester (kapittel 5 i folketrygdloven) har som overordnet mål å gi befolkningen i alle deler av landet god tilgang til effektiv medisinsk behandling ved å dekke utgifter til helsetjenester. Folketrygden gir i hovedsak stønad ved helsetjenester utenfor institusjon. Omsorgstjenester og forebyggende tjenester finansieres i utgangspunktet ikke av folketrygden.
Kommunene har ansvaret for omsorgs- og primærhelsetjenesten og regionale helseforetak for spesialisthelsetjenesten. Fylkeskommunen har ansvar for tannhelsetjenesten. Foruten det ansvarlige forvaltningsnivåets egenfinansiering av tjenestene, bidrar folketrygden og pasientene til finansiering av en del tjenester gjennom refusjoner og egenandeler.
Trygden gir, etter nærmere vilkår, stønad til dekning av utgifter til tjenester ved private laboratorier og røntgeninstitutt, privatpraktiserende legespesialister og spesialister i klinisk psykologi. I kommunehelsetjenesten gis det trygderefusjoner til bl.a. allmennlege- og fysioterapitjenester. Det gis også refusjon til tannhelsetjenester. Refusjonstakstene for lege-, fysioterapi- og psykologtjenester blir fastsatt i de årlige takstoppgjørene.
Legemidler og medisinsk forbruksmateriell på blå resept finansieres av folketrygden og pasientene.
Over bidragsordningen gis det støtte til dekning av utgifter til enkelte helsetjenester når utgiftene ellers ikke dekkes etter folketrygdloven eller andre lover. Saksbehandlingen og utbetalingen av refusjoner foregår i Helseøkonomiforvaltningen (Helfo). Helfo er en egen organisatorisk og administrativ enhet underlagt Helsedirektoratet og er en leverandør av tjenester til behandlerne og befolkningen.
Det vises til omtale under programkategori 10.20, Helseforvaltning.
Utviklingstrekk
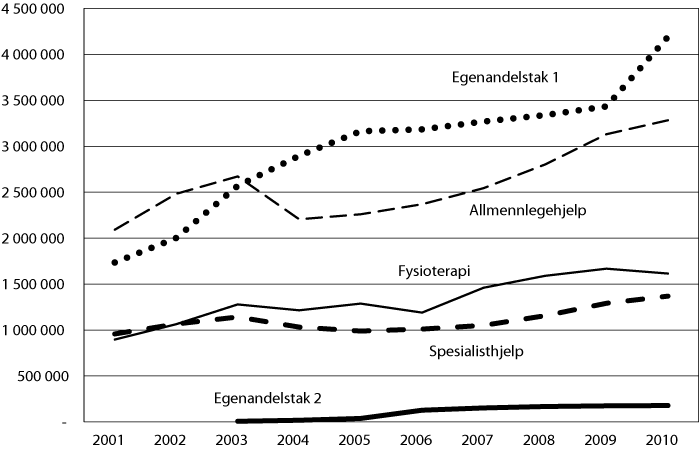
Figur 4.6 Folketrygdens refusjonsutgifter til lege- og fysioterapihjelp og egenandelstakordningene i perioden 2001–2010 (beløp i 1000 kroner)
Refusjon legetjenester
Utgifter til allmennlegehjelp omfatter refusjoner for behandling hos fastleger, ved legevakt og avsetning til fond. Refusjoner til allmennleger har økt fra 2 092 mill. kroner i 2001 til 3 283 mill. kroner i 2010, svarende til en nominell vekst på 56,9 pst. Nedgangen i refusjonsutgifter fra 2003 til 2004 skyldes dels overføring av legeerklæringer til daværende Arbeids- og sosialdepartementet og dels egenandelsøkninger som motsvares av reduserte refusjonstakster, jf. figur 4.6.
Refusjoner til behandling hos avtalespesialist har økt fra 958 mill. kroner i 2001 til 1 369 mill. kroner i 2010. Dette svarer til en nominell vekst på 42,9 pst. for hele perioden, jf. figur 4.6.
Det vises også til omtale under kap. 762 Primærhelsetjeneste.
Refusjon fysioterapi
Utgifter til fysioterapi omfatter i hovedsak refusjoner for behandling hos fysioterapeuter som har driftsavtale med kommunene og avsetning til fond. Folketrygdens utgifter til fysioterapi økte i perioden 2001 til 2010 fra 896 mill. kroner til 1 615 mill. kroner. Dette svarer til en nominell vekst på 80,2 pst. Økningen i utgiftene fra 2006 til 2009 viser at det har vært en stor volumvekst i tjenesten. Fra 2009 til 2010 er det en reduksjon i refusjonsutgiftene til fysioterapi på 3,3 pst., fra 1 668 til 1 615 mill. kroner, jf. figur 4.6.
Reduksjonen er i tråd med formålet med omlegging av finansieringen av den avtalebaserte fysioterapitjenesten som ble foretatt i takstforhandlingene 2009 og 2010 ved at det ble overført 231 mill. kroner (2011 kroner) fra takstene til det kommunale driftstilskuddet. I tillegg viser siste takstbruksundersøkelse (TBU) (2010–2011) en liten nedgang i antall utløste takster. Det ble ikke foretatt videre omlegging av finansieringen under honorartarifforhandlingene våren 2011.
Det vises også til omtale under kap. 762 Primærhelsetjeneste.
Refusjon legemidler på blå resept
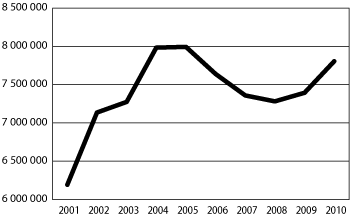
Figur 4.7 Folketrygdens utgifter til legemidler i perioden 2001–2010 (beløp i 1000 kroner)
I perioden 2001 til 2004 økte folketrygdens utgifter til legemidler under blåreseptordningen fra 6,2 mrd. kroner til om lag 8 mrd. kroner, jf. figur 4.7. Dette svarer til en nominell vekst på 29 pst. Trygdens utgifter ble redusert fra 8 mrd. kroner i 2005 til 7,3 mrd. kroner i 2008. Dette hadde sammenheng med at regionale helseforetak overtok ansvaret for finansiering av enkelte legemidler. Dette gjelder TNF-hemmere som ble overført fra folketrygden til regionale helseforetak i 2006 (392 mill. kroner) og 2007 (320 mill. kroner), og MS-legemidler som ble overført til regionale helseforetak i 2008 (259 mill. kroner). Videre ble det i 2007 overført legemidler fra refusjon etter bidragsordningen til forhåndsgodkjent refusjon og individuell refusjon (255 mill. kroner). Korrigert for disse overføringene har utgiftene vært stabile fra 2005 til 2008.
Fra 2009 til 2010 økte utgiftene til legemidler med 5,6 pst., fra 7 394 til 7 806 mill. kroner, jf. omtale under kap. 2751, post 70.
Refusjon tannlegehjelp
Utgifter til tannlegehjelp omfatter stønad til undersøkelse og behandling ved angitte diagnoser og behandlingsformer.
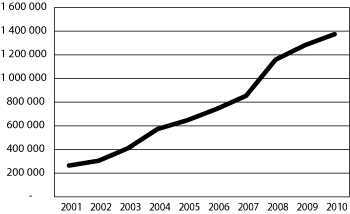
Figur 4.8 Refusjoner til tannlegehjelp for perioden 2001–2010 (beløp i 1000 kroner)
Utgiftene til tannlegehjelp økte fra 265 mill. kroner i 2001 til 1 375 mill. kroner i 2010. Økningen fra 2009 til 2010 utgjorde om lag 93 mill. kroner, noe som svarer til en økning i utgiftene på 7,3 pst. De største økningene i perioden 2001 til 2008 skyldes i stor grad nye stønadsordninger og flytting av stønadsordning fra kap. 2790, post 70 til kap. 2711, post 72. De diagnoser/behandlinger hvor det utbetales mest stønad, er ved kjeveortopedi (474 mill. kroner), og ved periodontitt og rehabilitering etter periodontitt (351 mill. kroner).
Refusjon av egenbetaling, egenandelstak 1
Egenandelstak 1 omfatter:
undersøkelse og behandling hos lege, psykolog, i poliklinikk, i laboratorier og i røntgeninstitutt
reise i forbindelse med undersøkelse og behandling
viktige legemidler og medisinsk forbruksmateriell på blå resept
For 2011 er utgiftstaket 1880 kroner. Når årlige utgifter overskrider 1880 kroner, har brukeren rett til frikort. Ytterligere utgifter dekkes deretter fullt ut av folketrygden. Barn under 16 år er fritatt for egenandeler for helsetjenester under tak 1.
Fra 2002 til 2010 har utgiftene over egenandelstak 1 økt fra 1 735 mill. kroner til 4 192 mill. kroner, jf. figur 4.6. Utgiftsveksten var sterk tom. 2005, deretter har den vært mer moderat tom. 2009. Egenandelstaket økte mindre enn egenandelene i perioden 2001–2005. Stabiliteten fra 2006 til 2009 har sammenheng med at økningen i egenandeler for tjenester som omfattes av egenandelstak 1-ordningen og egenandelstak1 stort sett har tilsvart hverandre. Fra 2009 til 2010 økte utgiftene fra 3 434 til 4 192 mill. kroner, en nominell vekst på 22,1 pst. Denne veksten kan knyttes til innføringen av automatisk frikort i 2010. I perioden fra 2006 til 2009 gikk antall frikort noe ned. I 2010 ble det utstedt 1 170 000 frikort, 312 000 flere frikort enn i 2009, en økning på 36,4 pst., jf. figur 4.9. Økningen skyldes innføringen av automatisk frikort 1. januar 2010.
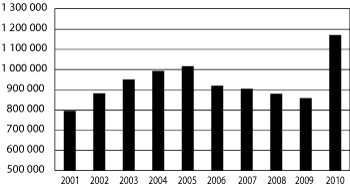
Figur 4.9 Mottakere av frikort under egenandelstak 1 i perioden 2001–2010
Tall fra 2010 viser at av 1 170 000 brukere som fikk frikort, var 553 000 alders- og uførepensjonister. Av disse hadde 27 000 minstepensjons nivå. Om lag 47 pst. av alders- og uførepensjonistene mottok frikort i 2010. 679 000 av frikortmottakerne i 2010 var i arbeidsfør alder, 17–69 år, og hadde arbeidsinntekt i 2009. Tilsvarende var det 2 996 000 personer i arbeidsfør alder med arbeidsinntekt i Norge i 2009. 23 pst. av de arbeidsføre med inntekt mottok dermed frikort.
Refusjon av egenbetaling, egenandelstak 2
Egenandelstak 2 ble innført i 2003 og omfatter egenandeler for følgende tjenester:
fysioterapi
enkelte former for refusjonsberettiget tannbehandling
opphold ved opptreningsinstitusjoner og private rehabiliteringsinstitusjoner som har driftsavtale med regionale helseforetak
behandlingsreiser til utlandet (klimareiser)
Figur 4.10 Mottakere av frikort under egenandelstak 2 i perioden 2003–2010
Utgiftene til egenandelstak 2 viser en økning siden innføringen i 2003. Egenandelstaket ble satt ned fra 4500 kroner i 2004 til 2500 kroner i 2006. Dette forklarer økningen i utgiftene under ordningen i 2006, og den sterke veksten i antall frikortmottakere samme år. I de siste fem årene har utgiftsveksten vært mer moderat. Fra 2009 til 2010 økte utgiftene til egenandelstak 2 med 2 pst. fra 175 mill. kroner til 178 mill. kroner, jf. figur 4.6.
Antall frikortmottakere har økt fra 3800 i 2003 til 49 100 i 2009, jf. figur 4.10. I forbindelse med at taket ble redusert til 2500 kroner i 2006, økte antall frikortmottakere med 34 800. Fra 2008 til 2009, ble antall frikort redusert med 2,2 pst. Antall frikort har blitt ytterligere redusert fra 49 100 i 2009 til 46 350 i 2010, men har vært forholdsvis stabilt de siste fem årene. 65 pst. av de som oppnår frikort under tak 2-ordningen, oppnår også frikort under tak 1-ordningen.
35 300 av frikortmottakerne på tak 2 i 2010 var i arbeidsfør alder, 17–69 år, og hadde arbeidsinntekt i 2009. Tilsvarende var det 2 996 000 personer i arbeidsfør alder med arbeidsinntekt i Norge i 2009. 1,2 pst. av de arbeidsføre med inntekt mottak dermed frikort på tak 2.
Automatisk frikortordning
Etter en vellykket pilot i Tromsø fra 1. januar 2010 ble automatisk frikort innført nasjonalt fra 1. juni 2010. 2010 var et overgangsår hvor brukerne selv måtte sende informasjon om betalte egenandeler for pasientreiser med rekvisisjon til Pasientreiser ANS for registrering. For de øvrige tjenestene under tak 1-ordningen ble egenandelsopplysningene sendt inn direkte fra samhandlerne til Helfo. I 2011 inngår også egenandeler fra pasientreiser med rekvisisjon i grunnlaget for å få frikort. Ordningen er nå helt automatisk ved at informasjonen om alle egenandeler innhentes av Helfo og frikort sendes til pasientene når egenandelstaket er nådd.
Samtidig med innføring av automatisk frikort ble ansvaret for frikortordningene overført fra Nav til Helsedirektoratet/Helfo. I Tromsø skjedde dette 1. januar 2010, i resten av landet fant overføringen sted 1. juni. Antall utstedt frikort økte i 2010 med 36 pst. som følge av automatisk innsendelse av egenandelsinformasjon fra helsetjenesten. Det betyr at langt flere brukere fikk oppfylt sine rettigheter når det gjelder egenandelstak 1.
Behandling i utlandet
I budsjettproposisjonen for 2011 ble det varslet en ny refusjonsordning for helsehjelp i andre EØS-land, jf. Ot.prp. nr. 92 (2008–2009) og Innst. O. nr. 134 (2008–2009). Refusjonsordningen ble satt i verk 1. januar 2011.
Ordningen gir norske pasienter større valgfrihet med hensyn til om de vil motta helsehjelp i Norge eller andre EØS-land. Refusjonsordningen skal gjelde det EU-domstolen karakteriserer som «ikke-sykehusbehandling», det vil i første rekke si helsehjelp utenfor sykehus. Ordningen omfatter helsehjelp som mottas på sykehus uten overnatting eller behov for ressurser, utstyr eller kompetanse som normalt forbindes med sykehusbehandling. Refusjon gis for helsehjelp som pasienten ville fått på det offentliges bekostning (helt eller delvis) i Norge, og i hovedsak på de samme vilkår.
Ordningen administreres av Helsedirektoratet ved Helfo. Pasienten må selv betale alle utgifter til behandlingen, og deretter kreve refusjon fra Helfo. Helfo belaster folketrygden for utgiftene til behandling hos kiropraktor, ortoptist, logoped og audiopedagog, tannlegehjelp ved sykdom samt blåreseptordningen, jf. kap. 2756, post 70. Helfo sender krav om dekning av utgiftene for allmennlege-, fysioterapi-, jordmor- og tannhelsehjelp som i Norges ytes av den offentlige tannhelsetjenesten, samt spesialisthelsetjenester (f.eks. helsehjelp hos legespesialist og psykolog, prøver og undersøkelser ved medisinske laboratorier samt radiologiske undersøkelser og behandling) som regnes som ikke-sykehusbehandling, til hhv. kommunene, fylkeskommunene og regionale helseforetak, jf. kap. 720, post 70. Det gis ikke aktivitetsbasert delfinansiering fra staten (ISF-refusjon og stønad fra folketrygden) for helsehjelp som pasienter får under denne ordningen. Det forvaltningsnivå som har sørge-for-ansvaret for den aktuelle tjenestetype må derfor fullt ut dekke utgiftene innenfor basisbevilgning/frie inntekter.
Per 30. juni har Helfo mottatt 2194 refusjonskrav etter den nye refusjonsordningen i folketrygdloven § 5-24a. Av disse er det gitt refusjon i 1353 saker, 88 saker er avslått. Om lag 1000 av de innvilgede søknadene i første halvår 2011 gjaldt fysioterapi. Dette må sees i sammenheng med at bidrag til fysioterapi i utlandet under kap. 2790, post 70 ble avviklet fra 1. januar 2011. I tillegg er det noen saker som handler om allmennlegetjenester, tannbehandling og legemidler. Spania dominerer som behandlingssted for fysioterapisakene. De fleste tannbehandlingene ble utført i Ungarn. Den tidligere refusjonsordningen for fysioterapi i utlandet, jf. § 5-22 i Folketrygdloven, hadde en overgangsordning fram til 30. juni 2011. Som følge av dette kan det forventes en økning i antall saker etter den nye refusjonsordningen i andre halvår 2011.
Programkategori 30.10 Spesialisthelsetjenester mv.
Utgifter under programkategori 30.10 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
2711 | Spesialisthelsetjeneste mv. | 3 343 009 | 3 430 200 | 3 730 000 | 8,7 |
Sum kategori 30.10 | 3 343 009 | 3 430 200 | 3 730 000 | 8,7 |
Utgifter under programkategori 30.10 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
70–89 | Andre overføringer | 3 343 009 | 3 430 200 | 3 730 000 | 8,7 |
Sum kategori 30.10 | 3 343 009 | 3 430 200 | 3 730 000 | 8,7 |
Kap. 2711 Spesialisthelsetjeneste mv.
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
70 | Spesialisthjelp | 1 369 127 | 1 434 200 | 1 470 000 |
71 | Psykologhjelp | 190 272 | 199 000 | 212 000 |
72 | Tannlegehjelp | 1 374 990 | 1 396 000 | 1 618 000 |
76 | Private laboratorier og røntgeninstitutt | 408 620 | 401 000 | 430 000 |
Sum kap. 2711 | 3 343 009 | 3 430 200 | 3 730 000 |
Post 70 Spesialisthjelp
Folketrygden dekker utgifter til legehjelp hos privatpraktiserende legespesialister som har avtale om driftstilskudd med regionalt helseforetak (avtalespesialister). Utgiftene dekkes etter forskrift gitt av Helse- og omsorgsdepartementet i medhold av folketrygdloven § 5-4, jf. omtale under kap. 2755, post 70. Formålet med stønaden er å gi kompensasjon for utgifter til legetjenester ved sykdom eller mistanke om sykdom, ved skade eller lyte og ved svangerskap og fødsel.
Regionale helseforetak skal sørge for at personer med fast bopel eller oppholdssted innen helseregionen tilbys spesialisthelsetjeneste. Tjenestene til avtalespesialistene finansieres ved driftstilskudd fra regionale helseforetak, trygderefusjoner fra folketrygden og egenandeler fra pasientene. Pasienten skal som hovedregel betale egenandel. Denne utgjør differansen mellom legens honorar og trygdens refusjonsbeløp. I visse tilfeller skal det ikke betales egenandel. Dette gjelder bl.a. ved:
kontrollundersøkelser under svangerskap, ved fødsel og ved behandling for sykdom i forbindelse med svangerskap og fødsel
skader eller sykdom som skyldes yrkesskade eller krigsskade
behandling av barn under 16 år og ved psykoterapeutisk behandling av barn og ungdom under 18 år
undersøkelse, behandling og kontroll for allmennfarlige smittsomme sykdommer
Det er et vilkår for refusjon fra folketrygden at legespesialisten har avtale om driftstilskudd med regionalt helseforetak. Enkelte unntak fra dette framgår av forskrift til folketrygdloven § 5-4.
Det er begrensninger i retten til stønad for personer som kommer til legespesialist uten å ha henvisning fra annen lege. Pasienten kan i slike tilfeller avkreves en forhøyet egenandel, og legens bruk av takster er innskrenket.
Tabell 4.30 Regnskapsførte utgifter til privatpraktiserende spesialister i 2009 og 2010
(i mill. kr) | Regnskap 2009 | Regnskap 2010 | Endring |
|---|---|---|---|
Spesialister med avtale | 1 278 | 1 361 | 6,5 % |
Spesialister uten avtale | 14 | 8 | -42,8 % |
Sum kap. 2711, post 70 | 1 292 | 1 369 | 6,0 % |
De regnskapsførte utgiftene på post 70 økte nominelt fra 1 292 mill. kroner i 2009 til 1 369 mill. kroner i 2010. Dette svarer til en vekst på 6,0 pst.
Utgiftsvekst kan skyldes flere faktorer. For det første påvirkes utgiftene av endringer i refusjoner og egenandeler. For det andre påvirkes utgiftene av at aktiviteten endres, f.eks. gjennom flere konsultasjoner. For det tredje endres utgiftene dersom takstbruken endres, som f.eks. ved overgang til lengre konsultasjoner eller andre typer konsultasjoner enn tidligere. Begrepet volumvekst er brukt for utgiftsendringer som ikke følger av endring i refusjoner og egenandeler.
Utgiftsveksten i 2010 skyldes en antatt volumvekst på om lag 1,3 pst., samt økte refusjoner til privatpraktiserende spesialister som følge av de årlige takstforhandlingene om normaltariffen for leger. Den anslåtte utgiftsveksten i 2011 legger til grunn en volumvekst på om lag 5 pst. Takstoppgjøret våren 2011 var et nulloppgjør. Basert på veksten tidligere år, anslås det for 2012 en volumvekst på 4,0 pst. for privatpraktiserende spesialister med driftsavtale.
Tabell 4.31 Utgifter og aktivitetsvekst privatpraktiserende spesialister 2009–2012
(i mill. kr) | Regnskap 2009 | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
|---|---|---|---|---|
Sum kap. 2711, post 70 | 1 291 | 1 369 | 1 434 | 1 470 |
Volumvekst (anslag) | 8 % | 1,3 % | 4,0 % | 4 % |
Helårsvirkningen av takstoppgjøret våren 2011 er innarbeidet.
Post 71 Psykologhjelp
Utgifter til psykologhjelp hos privatpraktiserende spesialist i klinisk psykologi dekkes etter forskrift gitt med hjemmel i folketrygdloven § 5-7. Med visse unntak er det et vilkår for refusjon at psykologen har driftsavtale med regionalt helseforetak (avtalespesialister). Det er også et vilkår at pasienten er henvist fra lege eller fra leder ved barnevernsadministrasjon. Dette gjelder likevel ikke for inntil tre utredende undersøkelser eller samtaler.
Stønaden ytes etter fastsatte takster. Dette innebærer vanligvis at pasienten må betale en egenandel. Ved behandling av barn og ungdom under 18 år, ved hiv-infeksjon og ved visse former for krisepsykologisk behandling er pasienten fritatt for å betale egenandel.
Tabell 4.32 Regnskapsførte utgifter til privatpraktiserende psykologer i 2009 og 2010
(i mill. kr) | 2009 | 2010 | Endring |
|---|---|---|---|
Psykologer med avtale | 161,5 | 171,2 | 3,0 % |
Psykologer uten avtale | 16,0 | 17,5 | 9,4 % |
Avsetning til fond | 1,5 | 1,5 | 0 |
Sum kap. 2711, post 71 | 179,0 | 190,2 | 6,3 % |
De regnskapsførte utgiftene over post 71 økte nominelt fra 179 mill. kroner i 2009 til 190 mill. kroner i 2010. Utgiftsveksten i 2010 skyldes bl.a. takstoppgjøret i 2010 som ga et påslag på takstene på 4,75 pst., samt raskere innsending av krav og utbetaling av refusjoner i forbindelse med innføringen av elektronisk frikort.
Helårsvirkningen av takstoppgjøret våren 2011 er innarbeidet.
Post 72 Tannlegehjelp
Utgifter til tannlegehjelp dekkes etter forskrift gitt i medhold av folketrygdloven §§ 5-6 og 5-25. Folketrygden yter stønad til undersøkelse og behandling som utføres av tannlege ved angitte diagnoser. Egenandeler ved enkelte stønadsberettigede behandlinger inngår i egenandelstak 2, jf. kap. 2752, post 71. Folketrygden gir refusjon basert på takster fastsatt av Helse- og omsorgsdepartementet. Det gis også stønad til tannbehandling som faller inn under yrkesskade etter folketrygdloven § 13.
I mai 2011 hadde 3900 tannleger etablert avtale om direkte oppgjørsordning med Helfo. Våren 2011 var om lag 400 tannklinikker oppkoblet eller under oppkobling til Norsk helsenett. Dette dekker om lag 1000–1500 tannleger. De som er koblet opp kan sende krav om trygderefusjon elektronisk over linje. Ved direkteoppgjør betaler pasienten offentlig egenandel og tannlegens mellomlegg (tannlegene har fri prissetting), mens tannlegen får refusjonen utbetalt direkte fra Helfo basert på innsendte regninger.
Flere av stønadsordningene til tannbehandling har i løpet av 1. halvår 2011 hatt en betydelig vekst i utbetalinger ut over det som var forutsetningene for 2011-budsjettet. Veksten i utbetalinger var etter første halvår samlet for alle stønadsordninger 7,8 pst. høyere sammenliknet med tilsvarende periode i 2010. Deler av veksten kan forklares med at tannlegene har tatt i bruk elektronisk direkteoppgjør gjennom Norsk helsenett. Dette har ført til hyppigere og raskere utbetaling av stønad.
Det foreslås av denne grunn at refusjonstakstene i gjennomsnitt prisjusteres med 1,1 pst. (i stedet for 3,1 pst.) fra 1. januar 2012. Refusjoner som ytes etter honorartakst, det vil si stønad til tannbehandling ved de alvorligste sykdomstilfeller, foreslås skjermet i den sammenheng. En gjennomsnittlig prisjustering på 1,1 pst. vil gi en mindreutgift på om lag 29 mill. kroner sammenliknet med saldert budsjett for 2011. Beløpet på 29 mill. kroner foreslås overført til andre tannhelseformål på kap. 770. Det vises til omtale under kap. 770, postene 21 og 70 når det gjelder forslag til fordeling av midlene.
Etter skatteloven § 6-83 kan skatteytere som i inntektsåret har hatt usedvanlig store utgifter pga. sykdom eller annen varig svakhet, få særfradrag for sykdomsutgiftene i alminnelig inntekt. Forutsetningen er at utgiftene utgjør minst 9180 kroner, og at de kan dokumenteres eller sannsynliggjøres på tilfredsstillende måte.
Etter regjeringens vurdering har særfradragsordningen ikke fungert tilfredsstillende. Det foreslås derfor at skatteloven § 6-83 oppheves, og at særfradraget for store sykdomsutgifter fases ut over en periode på tre år. Midler som frigjøres ved avvikling av ordningen brukes til å styrke eksisterende ordninger på utgiftssiden med tilsvarende formål. Til sammen åpner utfasingen for å styrke eksisterende ordning på utgiftssiden bl.a. med å styrke folketrygdens refusjonstakster til tannbehandling med 137 mill. kroner i 2012. For nærmere omtale av ordningen og utfasingen vises det til Prop. 1 LS (2011–2012) Skatter, avgifter og toll 2012.
Hovedtyngden av særfradrag for store sykdomsutgifter ved tann- og kjevesykdommer var i 2010 knyttet til utgifter ved behandling av sykdommen marginal periodontitt og av sykdommens følgetilstander. Av denne grunn foreslås om lag 100 mill. kroner til å styrke refusjonstakster ved behandling av periodontitt og av sykdommens følgetilstand (rehabilitering av tanntap som følge av grav marginal periodontitt). Om lag 37 mill. kroner foreslås som en styrking av refusjonstakster ved behandlinger hvor refusjoner ytes etter honorartakst. Eksempler her er tannbehandling av personer med sjelden medisinsk tilstand, leppe-kjeve-ganespalte, svulster i munnhule/kjeve, infeksjonsforebyggende behandling ved særlige medisinske tilstander, tannutviklingsforstyrrelser, tannskade ved godkjent yrkesskade og ved traumatiske tannskader hos personer som lider av sykdommer som kan gi fallskader. Styrkingen på 137 mill. kroner kommer i tillegg til prisjusteringen omtalt over.
Post 76 Private laboratorier og røntgeninstitutt
Private medisinske laboratorier og røntgeninstitutt inngår i det samlede tilbudet av spesialisthelsetjenester som et supplement og korrektiv til det statlige tilbudet. Utgiftene dekkes etter forskrift gitt av departementet med hjemmel i folketrygdloven § 5-5. Formålet med stønaden er å gi kompensasjon for utgifter til undersøkelse og behandling ved privat laboratorium eller røntgeninstitutt. Hovedvilkåret for refusjon er nødvendig undersøkelse eller behandling pga. sykdom eller mistanke om sykdom. Stønad til laboratorier og røntgeninstitutt ytes etter fastsatt regelverk.
Det er en målsetting at takst- og refusjonssystemet skal bidra til en mest mulig effektiv utnyttelse av de samlede ressursene i helsesektoren. Etter folketrygdloven § 5-5 ytes stønad til dekning av utgifter til prøver, undersøkelser og behandling som er omfattet av avtale mellom laboratorie- og røntgenvirksomhet og regionalt helseforetak. Det kan likevel kreves trygderefusjon utover de ev. volumbegrensninger som er nedfelt i avtalene. Det er et vilkår for refusjon at laboratorieundersøkelser er rekvirert av lege, tannlege eller jordmor. Undersøkelser ved røntgeninstitutt må være rekvirert av lege, tannlege, kiropraktor eller manuellterapeut.
Egenandelene ble oppjustert med 4 pst. fra 1. juli 2010. Refusjonstakstene ble redusert tilsvarende. Aldersgrense for fritak for egenandeler ble økt fra 12 til 16 år fra og med 1. januar 2010.
Tabell 4.33 Regnskapsførte utgifter til private laboratorier og røntgeninstitutt i 2009 og 2010
(i mill. kr) | 2009 | 2010 | Endring. |
|---|---|---|---|
Laboratorium | 199 | 242 | 21,6 % |
Røntgen | 162 | 167 | 3,1 % |
Total | 361 | 409 | 13,3 % |
De regnskapsførte utgiftene til private laboratorier har økt med 21,6 pst. i 2010 i forhold til 2009. Dette følger særlig av at det har vært en sterk vekst innen takstkategorien klinisk kjemi og endokrinologi.
Det innføres en ny finansieringsordning for poliklinisk radiologi fra 1. januar 2012. Det vises til omtale under kap. 732, post 77.
Programkategori 30.50 Legehjelp, legemidler mv.
Utgifter under programkategori 30.50 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
2751 | Legemidler mv. | 9 247 023 | 9 436 000 | 9 802 000 | 3,9 |
2752 | Refusjon av egenbetaling | 4 370 359 | 4 143 206 | 4 349 600 | 5,0 |
2755 | Helsetjenester i kommunene mv. | 5 366 374 | 5 761 100 | 5 944 700 | 3,2 |
2756 | Helsehjelp i utlandet | 50 000 | 50 000 | 0,0 | |
Sum kategori 30.50 | 18 983 756 | 19 390 306 | 20 146 300 | 3,9 |
Utgifter under programkategori 30.50 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
60–69 | Overføringer til kommuneforvaltningen | 234 722 | 283 000 | 265 000 | -6,4 |
70–89 | Andre overføringer | 18 749 034 | 19 107 306 | 19 881 300 | 4,1 |
Sum kategori 30.50 | 18 983 756 | 19 390 306 | 20 146 300 | 3,9 |
Kap. 2751 Legemidler mv.
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
70 | Legemidler | 7 805 742 | 7 910 000 | 8 196 000 |
71 | Legeerklæringer | 1 420 | 11 000 | 11 000 |
72 | Medisinsk forbruksmateriell | 1 439 861 | 1 515 000 | 1 595 000 |
Sum kap. 2751 | 9 247 023 | 9 436 000 | 9 802 000 |
Post 70 Legemidler
Det vises til omtale under programkategori 10.50 om mål for legemiddelområdet.
Offentlige utgifter til legemidler utenfor institusjon dekkes hovedsaklig etter folketrygdloven § 5-14 med tilhørende forskrift (blåreseptforskriften). Regelverket skal sikre refusjon av utgifter for pasienter med alvorlig og kronisk sykdom eller med høy risiko for sykdom, hvor det er, eller kan bli nødvendig med langvarig medikamentell behandling.
En rekke legemidler er forhåndsgodkjent for forskrivning på blå resept. Disse framgår av blåreseptforskriften §§ 2 og 4, jf. legemiddelforskriften § 14-4. Refusjonskravet for legemidlene inntrer straks legen skriver en blå resept. For andre legemidler må Helseøkonomiforvaltningen (Helfo) først ta stilling til refusjon gjennom en søknad fra pasientens lege før pasienten har rett til å få dekket legemiddelutgiftene over blåreseptordningen, jf. blåreseptforskriften § 3. For reseptpliktige legemidler som ikke omfattes av blåreseptordningen, kan det med visse unntak søkes utgiftsdekning gjennom folketrygdloven § 5-22 (bidragsordningen), jf. kap. 2790, post 70.
Statens legemiddelverk fatter vedtak i saker hvor legemiddelfirmaene har søkt om å få et legemiddel godkjent for forhåndsgodkjent refusjon. Departementet er klageinstans. En særskilt nemnd, Blåreseptnemnda, bistår Legemiddelverket med å kvalitetssikre det faglige beslutningsgrunnlaget som legges til grunn i avgjørelsen av om et legemiddel skal godkjennes for refusjon etter § 2 i viktige saker.
Egenandel
Pasienten betaler en egenandel på 38 pst., men maksimalt 520 kroner per resept for legemidler på blå resept.
Legemidler på blå resept omfattes av frikortordningen (egenandelstak 1), som er nærmere omtalt i kap. 2752, post 70. Egenandelstak 1 innebærer at pasientens årlige utgifter knyttet til legehjelp (inkludert laboratorieprøver og røntgen), psykologhjelp, enkelte polikliniske konsultasjoner, viktige legemidler og medisinsk forbruksmateriell samt pasientreiser samlet ikke skal overstige 1880 kroner i 2011.
Barn under 16 år betaler ikke egenandel. Egenandel betales heller ikke for legemidler som brukes ved yrkesskade eller krigsskade, eller som er unntatt egenandelsbetaling i ht. blåreseptforskriften § 8.
I 2011 ble et nytt alderspensjonssystem innført. Den tidligere ordningen med fritak for egenandel på blåreseptekspedisjoner ble videreført. Alderspensjonister som har fylt 67 år og tar ut hel alderspensjon, er fritatt for å betale egenandel på blå resept, hvis de får utbetalt en årlig pensjon som ikke overstiger minste pensjonsnivå. Videre er alderspensjonister, uførepensjonister og AFP-pensjonister som mottar særtillegg, fritatt fra å betale egenandel på blå resept.
Utgiftsutvikling til legemidler over blåreseptordningen
Statens utgifter til legemidler på blå resept var 7,8 mrd. kroner i 2010. Fra 2009 til 2010 økte utgiftene med 5,6 pst. Det vises til nærmere omtale i innledningen under programområde 30.
Nye legemidler i blåreseptordningen
Ved beregning av utgiftsvekst ved en ev. forhåndsgodkjent refusjon, blir utgifter som allerede påløper i den individuelle ordningen, trukket fra. Det er nå åpnet for å framskrive disse utgiftene i den individuelle ordningen ved beregning av bagatellgrensen. En slik endring av beregningsmåten kan ha innvirkning på hvorvidt et nytt legemiddel kommer over eller under bagatellgrensen. Beregningsmåten har ført til at to nye kreftlegemidler har kunnet få innvilget forhåndsgodkjent refusjon i 2011 av Statens legemiddelverk.
Pr i dag er det totalt fem legemidler som ligger til vurdering i departementet for opptak i ordningen med forhåndsgodkjent refusjon. Ett av disse legemidlene er alendronat. Alendronat har i dag forhåndsgodkjent refusjon for begrensede pasientgrupper med beinskjørhet. Det gis i liten grad individuell refusjon for alendronat da regelverket begrenser muligheten for dette.
Kunnskapssenteret har utarbeidet en helseøkonomisk analyse av alendronat. Analysen viser at det vil være kostnadseffektivt å behandle alle kvinner over 65 år uten brudd og med benmassetetthet (T-score) lavere enn -2,5. Basert på en britisk helseøkonomisk analyse mener Legemiddelverket videre at det vil være kostnadseffektivt å innvilge forhåndsgodkjent refusjon for alle pasienter med risiko for kortikosteroidindusert beinskjørhet.
Avhengig av hvilke nye pasientgrupper som skal gis refusjon, vil det kunne være behov for en endring i legemiddelforskriften § 14-10. Statens legemiddelverk har fått i oppdrag å utrede en slik endring, og det tas sikte på å sende forslaget på høring i løpet av høsten 2011. Det foreslås 18 mill. kroner i 2012 til utvidet forhåndsgodkjent refusjon for alendronat.
Det antas at den foreslåtte endringen vil føre til at ytterligere 25 000 kvinner vil komme til å behandles med alendronat om noen år. I tillegg anslås det at 15 000 pasienter vil bli aktuelle for behandling, fordi de står på eller vil starte med langvarig kortikosteroidbehandling, noe som kan føre til beinskjørhet. Tiltaket vil derfor på sikt føre til at om lag 40 000 nye pasienter får refusjon for alendronat.
En økt bruk av alendronat vil på sikt føre til en reduksjon i antall brudd sammenliknet med om refusjonen ikke blir utvidet. Tiltaket vil gi betydelige gevinster for pasientene i form av færre antall brudd og bedre livskvalitet. Kunnskapssenteret har beregnet en netto innsparing i størrelsesorden 390 mill. kroner for pasientgruppen med postmenopausal beinskjørhet over disse pasientenes gjenstående levetid. Disse beregningene er imidlertid beheftet med stor usikkerhet.
Legemidler til allmennfarlige smittsomme sykdommer
Helse- og omsorgsdepartementet har, med virkning fra 1. juli 2011, gjennomført en endring i retningslinjene for immunisering mot hepatitt A og B som i praksis innebærer en mer restriktiv bruk av immunglobuliner. Endringen antas å gi en reduksjon i utgiftene over dette kapitlet på 6 mill. kroner i 2012, jf. omtale kap. 710, post 21 og kap. 3710, post 03.
Legemiddelpriser
Statens legemiddelverk fastsetter priser på reseptpliktige legemidler, jf. omtale under kap. 750.
På oppdrag for departementet gjennomførte Samfunn- og næringslivsforskning en prisundersøkelse i mai 2008. Denne og påfølgende prisundersøkelser gjennomført av Samfunn- og næringslivsforskning de senere år indikerer at Norge er blant de billigste av ni nordvesteuropeiske sammenlikningsland på legemidler. Dette gjelder både legemidler som har konkurransebeskyttelse og byttbare (generiske) legemidler. Gjennom dialog mellom Helse- og omsorgsdepartementet og leverandøren av datagrunnlaget, IMS Health (Intercontinental Marketing Services), har det nylig kommet fram opplysninger som gjør at det kan stilles spørsmål ved om prisundersøkelsen viser lavere priser på byttbare legemidler i Norge, som er prisregulert gjennom trinnprissystemet, enn det som faktisk er tilfellet. Departementet har derfor tatt initiativ til at det foretas en gjennomgang av datagrunnlaget for denne undersøkelsen. Det tas sikte på at resultatene vil foreligge høsten 2011.
For legemidler som ikke er underlagt trinnprissystemet, har departementet ingen mistanke om at det foreligger feil i datagrunnlaget ved prisundersøkelsen. Utgifter til disse legemidlene står for mer enn 80 pst. av legemiddelkostnadene.
Departementet har videre tatt initiativ til en ny prisundersøkelse i 2011 som vil sammenlikne priser på byttbare legemidler mellom Sverige, Danmark og Norge. Denne vil etter planen foreligge innen utløpet av 2011.
Trinnprissystemet gir prisreduksjoner for legemidler som har såkalt generisk konkurranse, dvs. konkurranse etter at patenttiden er ute. Forslag til justeringer av trinnprismodellen har vært på høring sommeren 2011. Det vil gjennomføres endringer i trinnprissystemet fra og med 2012 som gir lavere utsalgspris for virkestoffet simvastatin. Dette er et kolesterolsenkende legemiddel som brukes av om lag 350 000 nordmenn. Tiltaket gir en beregnet innsparing for folketrygden på 66 mill. kroner. I tillegg vil pasientenes egenbetaling reduseres med 18 mill. kroner.
Post 71 Legeerklæringer
Ordningen er hjemlet i folketrygdloven § 5-4. Bevilgningen omfatter midler til å honorere leger som fyller ut søknad om individuell refusjon av legemidler på blå resept på vegne av pasienter. Legeerklæringstakstene fastsettes ensidig av staten og er ikke gjenstand for forhandlinger. Posten ble overført fra Arbeidsdepartementet til Helse- og omsorgsdepartementet 1. januar 2010.
Utgiftene til legeerklæringer var 1,4 mill. kroner i 2010.
Post 72 Medisinsk forbruksmateriell
Bevilgningen omfatter utgifter til spesielt medisinsk utstyr og forbruksmateriell som dekkes med hjemmel i folketrygdloven § 5-14. Det kan ytes stønad til medisinsk forbruksmateriell ved en rekke ulike sykdommer, jf. blåreseptforskriften § 5. De dominerende gruppene er pasienter med diabetes, stomi (framlagt tarm) og urininkontinens (urinlekkasje). Medisinsk forbruksmateriell forskrives av lege på blå resept på samme måte som legemidler. Pasientene betaler også egenandel etter samme regler som for legemidler. Det vises til omtale under post 70. Medisinsk forbruksmateriell blir levert av apotek og bandasjister. Prisene fastsettes i stor grad gjennom prisforhandlinger.
Utgiftene til medisinsk forbruksmateriell var 1 440 mill. kroner i 2010, mot 1 332 mill. kroner i 2009, en økning på 8,1 pst.
Kap. 2752 Refusjon av egenbetaling
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
70 | Egenandelstak 1 | 4 191 727 | 3 948 700 | 4 164 600 |
71 | Egenandelstak 2 | 178 632 | 194 506 | 185 000 |
Sum kap. 2752 | 4 370 359 | 4 143 206 | 4 349 600 |
Post 70 Egenandelstak 1
Ordningen med et årlig utgiftstak 1 for egenandeler, egenandelstak 1, gjelder egenandeler til legehjelp (inkludert laboratorieprøver og røntgen), psykologhjelp, poliklinikk, viktige legemidler på blå resept og medisinsk forbruksmateriell samt pasientreiser. Når utgiftstaket er nådd, mottar brukeren automatisk et frikort som innebærer at folketrygden gir full dekning av disse utgiftene resten av kalenderåret.
Automatisk frikort ble innført fra 1. juni 2010. Ansvaret for frikortordningene ble samtidig overført fra Nav til Helsedirektoratet ved Helseøkonomiforvaltningen, Helfo.
Tabell 4.34 Utgifter dekket over egenandelstak 1 i 2009 og 2010
(i mill. kr) | Regnskap 2009 | Regnskap 2010 | Endring |
|---|---|---|---|
Legehjelp | 1 716,8 | 2117,0 | 23,3 % |
Psykologhjelp | 99,0 | 113,7 | 14,8 % |
Legemidler og medisinsk forbruksmateriell | 1 123,2 | 1406,7 | 25,2 % |
Pasientreiser | 495,9 | 554,3 | 11,8 % |
I alt | 3 434,1 | 4191,7 | 22,1 % |
Utgiftene til refusjon av egenandeler økte fra 3 434 mill. kroner i 2009 til 4 192 mill. kroner i 2010, som er 22 pst. Den store økningen i utgifter har sammenheng med innføringen av automatisk frikort.
I 2010 ble det utstedt 1 170 000 frikort under egeandelstak 1-ordningen. Dette er om lag 310 000 flere frikort enn i 2009 og er en økning på 36 pst. Antall personer som når taket er avhengig av nivået på egenandelene for de tjenester som inngår i egenandelstak 1 og av selve taket. Egenandelstaket økte fra 1840 kroner i 2010 til 1880 kroner i 2011.
De fleste refusjonskravene som går inn under egenandelstak 1 sendes nå inn elektronisk. Av legene leverer om lag 77 pst. elektronisk over nett (per juli 2011). 2–3 pst. av refusjonsutbetalingene på legeområdet kommer fra papirregninger, resten leveres på cd eller diskett.
Om lag 7 pst. av psykologene sender inn oppgjør elektronisk over linje. Om lag 71 pst. sender oppgjørene på cd eller diskett og resten leverer papirregninger.
Det legges til grunn at egenandelene følger prisutviklingen, og videreføres samlet på samme reelle nivå. Prisomregning av egenandelene, dvs. tak 1, tak 2 og egenandelene under takene, svarer i sum til om lag 110 mill. kroner. Prisjusteringen foreslås lagt på tak 1. Taket foreslås derfor økt fra 1880 til 1980 kroner.
Bevilgningen foreslås økt med 4,6 mill. kroner i forbindelse med automatisk frikort som følge av mer effektiv forvaltning i pasientreisekontorene.
Det vises til omtale under programområde 30.
Post 71 Egenandelstak 2
Ordningen med et eget utgiftstak 2 for egenandeler, egenandelstak 2, for visse tjenester som ikke inngår under egenandelstak 1, ble innført 1. januar 2003. Egenandelstak 2 omfatter egenandeler for følgende tjenester:
fysioterapi
enkelte former for refusjonsberettiget tannbehandling
opphold ved opptreningsinstitusjoner og private rehabiliteringsinstitusjoner som har driftsavtale med regionale helseforetak
behandlingsreiser til utlandet (klimareiser)
Personer som i løpet av året har betalt egenandeler for de aktuelle tjenestene opp til utgiftstaket, får utstedt frikort som innebærer at folketrygden gir full dekning av disse utgiftene resten av kalenderåret. Egenandelene og taket fastsettes årlig ved Stortingets behandling av Prop. 1 S.
Utgiftene til refusjon av egenandeler økte fra 175 mill. kroner i 2009 til 179 mill. kroner i 2010, som er 2 pst.
I 2010 ble det utstedt 46 350 frikort, en nedgang på 2752 frikort fra 2009 til 2010.
Tall fra 2010 viser at 32 pst. av frikortmottakerne er alders- og uførepensjonister. Av disse er om lag 3 pst. uføre med minste pensjonsnivå. Om lag 65 pst. av de som oppnådde frikort i tak 2-ordningen oppnådde også frikort under tak 1 i 2010. Dette omfattet om lag 30 000 personer.
For 2011 er utgiftstaket 2560 kroner og foreslått uendret.
Det vises til omtale under programområde 30.
Kap. 2755 Helsetjenester i kommunene mv.
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
62 | Fastlønnsordning fysioterapeuter, kan nyttes under post 71 | 234 722 | 283 000 | 265 000 |
70 | Allmennlegehjelp | 3 283 463 | 3 490 000 | 3 664 100 |
71 | Fysioterapi, kan nyttes under post 62 | 1 615 024 | 1 748 100 | 1 755 000 |
72 | Jordmorhjelp | 42 643 | 44 000 | 45 600 |
73 | Kiropraktorbehandling | 109 708 | 110 000 | 126 000 |
75 | Logopedisk og ortoptisk behandling | 80 814 | 86 000 | 89 000 |
Sum kap. 2755 | 5 366 374 | 5 761 100 | 5 944 700 |
Kommunene skal sørge for nødvendig helsetjeneste for alle som bor eller midlertidig oppholder seg i kommunen, jf. helse- og omsorgstjenesteloven. Kommunene skal bl.a. sørge for allmennlegetjeneste, herunder fastlegeordning og legevaktordning. Folketrygden yter stønad til de tjenestene som går fram av tabellen.
Post 62 Fastlønnsordning fysioterapeuter
Departementet yter særskilt tilskudd til kommuner som ansetter fysioterapeuter (fastlønte fysioterapeuter). Bevilgningen kan nyttes under post 71, og må sees i sammenheng med denne, jf. omtale under post 71. Fastlønnstilskudd gis i stedet for trygderefusjoner. Kommunene mottar derfor ikke trygderefusjon fra staten for disse fysioterapeutenes virksomhet. Tilskuddet ytes etter forskrift fastsatt med hjemmel i folketrygdloven § 5-21.
Fastlønnstilskuddet til kommuner med fysioterapeutstillinger var 162 000 kroner per 100 pst. stilling i 2010. Som følge av takstoppgjøret for fysioterapeuter våren 2011, ble fastlønnstilskuddet økt til 167 400 kroner.
For nærmere omtale, se innledende omtale under kap. 762 Primærhelsetjeneste.
Utgiftene til fastlønnstilskudd for fysioterapeuter var 235 mill. kroner i 2010, mot 233 mill. kroner i 2009.
Post 70 Allmennlegehjelp
Etter forskrift fastsatt av Helse- og omsorgsdepartementet med hjemmel i folketrygdloven § 5-4 ytes godtgjørelse for undersøkelse og behandling hos lege. Det er et vilkår for refusjon fra folketrygden at allmennlegen har fastlegeavtale med kommunen eller deltar i kommunalt organisert legevakt. For fastleger i ansettelsesforhold (kommunal arbeidstaker) mottar kommunen refusjonene.
Formålet med stønaden fra folketrygden er å gi hel eller delvis kompensasjon for utgifter til helsetjenester ved sykdom, skade eller lyte, svangerskap og fødsel. Det vises også til omtale på kategoriområde 10.60 og kap. 762 Primærhelsetjeneste.
Fastlegenes virksomhet finansieres ved basistilskudd fra kommunen per innbygger på legens liste, refusjoner fra folketrygden og egenandeler fra pasientene. Basistilskuddet finansieres over kommunenes frie inntekter. Legevakttjenesten finansieres ved beredskapsgodtgjøring fra kommunen, trygderefusjoner og egenandeler.
Takstene fastsettes i forhandlinger mellom staten, regionale helseforetak, KS og Den norske legeforening.
I visse tilfeller skal pasienten ikke betale egenandel ved behandling. Dette gjelder bl.a. ved:
kontrollundersøkelser under svangerskap, ved fødsel og ved behandling for sykdom i forbindelse med svangerskap og fødsel
skader eller sykdom som skyldes yrkesskade eller krigsskade
behandling av barn under 16 år
undersøkelse, behandling og kontroll for allmennfarlige smittsomme sykdommer
første legeundersøkelse ved overgrepsmottak
Bevilgningen omfatter også tilskudd til legers fellesformål (fondsavsetninger). I forbindelse med opphevelse av adgangen til å delegere spesialistgodkjenningsmyndighet til private yrkesorganisasjoner er det fra høsten 2011 overført arbeidsoppgaver fra Legeforeningens sekretariat til Helsedirektoratet. I denne anledning er avsetningen til Fond for legers videre- og etterutdanning avkortet. Det vises til omtale under kap. 783, post 79.
Tabell 4.35 Utgifter til allmennlegehjelp 2009 og 2010 (regnskapstall)
(i mill. kr) | 2009 | 2010 | Endring |
|---|---|---|---|
Fastleger mv. | 2 568,0 | 2 732,7 | 6,4 % |
Legevakt | 416,8 | 402,2 | -3,5 % |
Avsetning til fond | 146,7 | 148,4 | 1,2 % |
Sum kap. 2755, post 70 | 3 131,5 | 3 283,3 | 4,8 % |
Trygdens utgifter til allmennlegetjenester økte nominelt fra 3 132 mill. kroner i 2009 til 3 283 mill. kroner i 2010.
Utgiftsvekst kan skyldes flere faktorer. For det første påvirkes utgiftene av endringer i refusjoner og egenandeler. For det andre påvirkes utgiftene av at aktiviteten endres, f.eks. gjennom flere konsultasjoner som følge av flere fastleger/innbyggere eller særskilte situasjoner som pandemisk influensa mv. For det tredje endres utgiftene dersom takstbruken endres, som f.eks. ved overgang til lengre konsultasjoner eller andre typer konsultasjoner enn tidligere. Begrepet volumvekst er brukt for utgiftsendringer som ikke følger av endring i refusjoner og egenandeler.
Tabell 4.36 Utgifter og aktivitetsvekst allmennlegehjelp 2009–2012.
(i mill. kr) | Regnskap 2009 | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
|---|---|---|---|---|
Sum kap. 2755, post 70 | 3 131,5 | 3 238,3 | 3424,0 | 3 560,0 |
Volumvekst (anslag) | 6 % | 1 % | 5 % | 4 % |
Utgiftsveksten i 2010 skyldes en antatt volumvekst på om lag 1 pst., samt en økning i refusjonene til allmennleger som følge av takstforhandlingene om normaltariffen for leger. Merutgifter som følge av pandemisk influensa forklarer hvorfor volumveksten anslås til hele 6 pst. i 2009.
Utgiftsveksten i 2011 skyldes en antatt volumvekst på om lag 5 pst.
Basert på veksten tidligere år, anslås det for 2012 en volumvekst i allmennlegetjenesten på 4 pst.
Helårsvirkningen av takstoppgjøret våren 2011 er innarbeidet.
Bevilgingen foreslås satt ned med 1,9 mill. kroner i forbindelse med flytting av finansieringsansvaret for følgetjeneste fra folketrygden til regionale helseforetak. Det vises til omtale i kap. 732.
Bevilgningen foreslås økt med 6 mill. kroner i forbindelse med refusjon for øyeblikkelig hjelp, jf. samleomtale under kap. 732.
Post 71 Fysioterapi
Utgiftene dekkes etter folketrygdloven § 5-8 og forskrift om stønad til dekning av utgifter til fysioterapi. Forskriften angir hvilke former for fysioterapi det kan gis stønad til, og de medisinske vilkårene for stønad. Det er et vilkår for slik refusjon at fysioterapeuten har avtale om driftstilskudd med kommunen og at pasienten er henvist fra lege, kiropraktor eller manuellterapeut. Det er ikke krav om henvisning ved behandling hos manuellterapeut. Se også omtale under kap. 762 Primærhelsetjeneste.
Honorartariffen fastsettes gjennom årlige forhandlinger mellom staten, KS og Norsk Fysioterapeutforbund. Hovedregelen er at pasienten selv skal betale differansen (egenandel) mellom fysioterapeutens honorar og folketrygdens refusjonsbeløp.
Enkelte pasienter betaler ikke egenandeler. Det gis godtgjørelse etter honorartakst ved nærmere angitte diagnoser i forskriften (diagnoselisten), ved yrkesskade og for barn under 12 år.
Egenandeler ved fysioterapi inngår i ordningen med egenandelstak 2, jf. kap. 2752, post 71.
Tilskudd til kommuner med fastlønnsstillinger for fysioterapeuter føres opp under post 62. Dersom kommunene velger å ansette fysioterapeuter i fastlønte stillinger i stedet for å inngå driftsavtaler, vil dette i utgangspunktet resultere i en reduksjon i utgiftene over post 71, mot en økning over post 62. Bevilgningene kan derfor benyttes gjensidig under den andre posten.
Tabell 4.37 Utgifter til privatpraktiserende fysioterapeuter 2009 og 2010
(i mill. kr) | 2009 | 2010 | Endring |
|---|---|---|---|
Fysioterapeuter med avtale | 1 557,7 | 1 512,4 | -3,0 % |
Fysioterapeuter uten avtale 1 | 84,3 | 75,8 | -10,1 % |
Avsetning til fond | 26,0 | 26,8 | 3,1 % |
Sum kap. 2755, post 71 | 1668,0 | 1 615,0 | -3,2 % |
1 Omfatter videreutdanningskandidater under veiledning.
Folketrygdens utgifter til fysioterapi var 1 668 mill. kroner i 2009 og 1 615 mill. kroner i 2010, som er en reduksjon på 3,2 pst. Reduksjon i refusjoner til fysioterapeuter uten avtale på 10,1 pst. må sees i sammenheng med at det siden 2006-2007 har vært en ukorrekt registrering mellom fysioterapeuter med og uten driftstilskudd i regnskapet. Regnskapstallene gir derfor ikke et korrekt bilde av utgiftsutviklingen for fysioterapeuter uten driftstilskudd i denne perioden.
Utgiftsendring kan skyldes flere faktorer. For det første påvirkes utgiftene av endringer i refusjoner og egenandeler. For det andre påvirkes utgiftene av at aktiviteten endres f.eks. gjennom antall konsultasjoner og antall utøvere av tjenesten. For det tredje endres utgiftene dersom takstbruken endres som f.eks. ved overgang til lengre konsultasjoner eller andre typer konsultasjoner enn tidligere. Begrepet volumvekst er brukt for utgiftsendringer som ikke følger av endring i refusjoner og egenandeler.
Tabell 4.38 Utgifter og aktivitetsvekst fysioterapi 2009–2012
(i mill. kr) | Regnskap 2009 | Regnskap 2010 | Budsjett 2011 | Forslag 2012 |
|---|---|---|---|---|
Sum kap. 2755, post 71 | 1 668,0 | 1 615,0 | 1748,1 | 1 755,0 |
Volumvekst (anslag) | 1,0 % | 2,3 % | 3,5 % | 4 % |
For å gi større samsvar mellom oppgaveansvar og finansieringsansvar for kommunene, er det foretatt en omlegging av finansieringen av den avtalebaserte fysioterapitjenesten i 2009 og 2010. Omleggingen er foretatt i forbindelse med de årlige honorartarifforhandlingene. Det ble ikke foretatt videre omlegging under honorartarifforhandlingene våren 2011. I utgangspunktet skal en avtalehjemmel være en fulltidshjemmel. Kommunen kan imidlertid utlyse en deltidshjemmel når dette samsvarer med kommunens reelle behov for fysioterapitjeneste. For å gjøre det mulig for kommunen å øke volumet i eksisterende driftsavtaler uten ekstern utlysning foreslås innført en ny forskrift. Det tas sikte på å innføre denne 1. januar 2012. Departementet vil arbeide videre med tiltak som kan skape bedre samsvar mellom avtalehjemmelens størrelse og det faktiske arbeidsvolum. Det er foretatt en gjennomgang av takstsystemet for fysioterapitjenesten. I honorartarifforhandlingene våren 2011 ble det enighet om en forenkling som innebar en avvikling av 11 takster og oppretting av 2 nye.
Det vises til omtale under kap. 762 Primærhelsetjeneste og til innledningen under programområde 30.
Post 72 Jordmorhjelp
Utgifter til kontrollundersøkelser under svangerskap som utføres av jordmor, dekkes etter folketrygdloven § 5-12 og forskrift om stønad til dekning av utgifter til jordmorhjelp. Det er et vilkår for refusjon at jordmor har kommunal driftsavtale eller er ansatt i kommunen. Leger og jordmødre som utfører svangerskapskontroller i helsestasjon utløser refusjon til kommunen etter sine respektive refusjonsordninger.
Utgifter til jordmorhjelp ved fødsel utenfor institusjon dekkes også etter folketrygdloven § 5-12. Det er ikke vilkår om at jordmor har driftsavtale eller kommunal ansettelse for å få stønad.
Utgiftene i 2010 var 43 mill. kroner, mot 42 mill. kroner i 2009. Beløpene inkluderer refusjoner for svangerskapskontroller utført av lege i helsestasjon.
Bevilgingen foreslås satt ned med 1,7 mill. kroner i forbindelse med flytting av finansieringsansvaret for følgetjeneste fra folketrygden til regionale helseforetak. Det vises til omtale i kap. 732.
Post 73 Kiropraktorbehandling
Utgifter til behandling hos kiropraktor dekkes etter fastsatte takster med hjemmel i folketrygdloven § 5-9 og forskrift om stønad til dekning av utgifter til behandling hos kiropraktor. Det gis stønad for inntil 14 behandlinger per kalenderår. Refusjonsordningen ble innført i 1974. Kiropraktorene har fri prissetting. I tillegg til takstgodtgjørelse honoreres kiropraktoren i form av møtegodtgjørelse med reisetid når kiropraktoren deltar i samarbeidsmøte med annet helse- og sosialfaglig personell som ledd i et behandlings- eller rehabiliteringsopplegg for enkeltpasienter.
Folketrygden yter et tilskudd til fond til videre- og etterutdanning av kiropraktorer svarende til 1,5 pst. av trygdens utgifter til behandling hos kiropraktor.
Utgiftene til kiropraktorbehandling var 110 mill. kroner i 2010 mot 102 mill. kroner i 2009. Det antas at utgiftsveksten skyldes flere utøvere i tjenesten. Antall kiropraktorer som har direkteoppgjørsavtale med Helfo har økt fra 433 i 2007 til 567 i 2010.
Post 75 Logopedisk og ortoptisk behandling
Folketrygden dekker utgifter til behandling hos privatpraktiserende logoped og audiopedagog med hjemmel i folketrygdloven § 5-10 og tilhørende forskrift. Videre dekkes utgifter til behandling hos privatpraktiserende ortoptist med hjemmel i lovens § 5-10a.
Det er et vilkår for refusjon for logopedisk og audiopedagogisk behandling at det foreligger henvisning fra lege. Utgifter til behandling hos ortoptist dekkes når pasienten er henvist fra spesialist i øyesykdommer.
De logopediske og audiopedagogiske tiltakene som dekkes etter folketrygdloven, faller inn under kommunenes og fylkeskommunenes ansvar etter opplæringsloven av 1998. Kommuner og fylkeskommuner har i ht. opplæringsloven kapittel 4A og kapittel 5 ansvar for å gi spesialundervisning, herunder logopediske og audiopedagogiske tjenester. Privatpraktiserende logopeder og audiopedagoger har, siden 1948, hatt anledning til å få godtgjørelse fra folketrygden for undersøkelse og behandling av personer med språk- og talevansker. Dette tilbudet har ikke vært en del av det kommunale og fylkeskommunale tilbudet.
De samlede utgiftene økte fra 78 mill. kroner i 2009 til 81 mill. kroner i 2010.
I 2010 utbetalte folketrygden 76 mill. kroner til privatpraktiserende logopeder og audiopedagoger. Av utgiftene i 2010 gjaldt 5 mill. kroner ortoptisk behandling.
Kap. 2756 Helsehjelp i utlandet
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
70 | Helsehjelp i utlandet | 50 000 | 50 000 | |
Sum kap. 2756 | 50 000 | 50 000 |
Med grunnlag i Ot.prp. nr. 92 (2008–2009) er det vedtatt at det i folketrygdloven etableres en ny § 5-24a om stønad til dekning av utgifter til helsetjenester i et annet EØS-land etter regler i forskrift. Refusjonsordningen ble satt i verk 1. januar 2011. Det vises til nærmere omtale under programområde 30.
Post 70 Helsehjelp i utlandet
Bevilgningen dekker refusjonsutgiftene ved helsehjelp som ikke omfattes av sørge-for-ansvaret til kommuner, fylkeskommuner og regionale helseforetak. Den nye refusjonsordningen ble satt i verk 1. januar 2011. Departementet anslår at det i all hovedsak vil refunderes utgifter til tannbehandling ved sykdom (jf. folketrygdloven § 5-6) på denne budsjettposten. Det antas et begrenset volum innenfor blåreseptordningen og behandling hos kiropraktor, ortoptist, logoped og audiopedagog.
Det vises til nærmere omtale under programområde 30.
Programkategori 30.90 Andre helsetiltak
Utgifter under programkategori 30.90 fordelt på kapitler
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Kap. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
2790 | Andre helsetiltak | 223 816 | 198 100 | 229 837 | 16,0 |
Sum kategori 30.90 | 223 816 | 198 100 | 229 837 | 16,0 |
Utgifter under programkategori 30.90 fordelt på postgrupper
(i 1 000 kr) | |||||
|---|---|---|---|---|---|
Post-gr. | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 | Pst. endr. 11/12 |
70–89 | Andre overføringer | 223 816 | 198 100 | 229 837 | 16,0 |
Sum kategori 30.90 | 223 816 | 198 100 | 229 837 | 16,0 |
Kap. 2790 Andre helsetiltak
(i 1 000 kr) | ||||
|---|---|---|---|---|
Post | Betegnelse | Regnskap 2010 | Saldert budsjett 2011 | Forslag 2012 |
70 | Bidrag | 223 816 | 198 100 | 229 837 |
Sum kap. 2790 | 223 816 | 198 100 | 229 837 |
Med hjemmel i folketrygdloven § 5-22 kan det ytes bidrag til dekning av utgifter til helsetjenester når utgiftene ikke ellers dekkes etter folketrygdloven eller andre lover. Departementet har i forskrift gitt Helsedirektoratet fullmakt til å fastsette nærmere retningslinjer for ytelse av bidrag. Det kan ytes bidrag dersom utgiftene til det aktuelle formålet i løpet av kalenderåret overstiger 1600 kroner. Bidrag ytes som hovedregel med 90 pst. av de overskytende utgifter. Mange formål dekkes imidlertid etter andre regler. Bidragsordning består av om lag 20 forskjellige tilskuddsordninger. Det ytes bidrag etter § 5-22 til opphold ved Montebellosenteret, til opphold for krigspensjonister ved Bæreiasenteret og til opphold ved institusjoner for blinde og svaksynte. Når det gis bidrag til behandling og til opphold ved kurssentra kan det også gis fullt bidrag til ev. nødvendige reise- og oppholdsutgifter.
De seneste årene er det flere formål som har blitt overført fra bidragsordningen til andre ordninger. Dette har ført til at utgiftene på bidragsordningen har blitt redusert fra 617 mill. kroner i 2007 til 224 mill. kroner i 2010.
Egenandeler, døgnsatser mv. i bidragsordningen skal prisjusteres årlig fra og med 2012.
Avvikling av tilskudd til fysioterapibehandling i utlandet
Ordningen med tilskudd til fysioterapibehandling i utlandet ble avviklet fra 1. januar 2011, samtidig som ny ordning om stønad til dekning av utgifter til helsetjenester i et annet EØS-land ble satt i verk. Den tidligere refusjonsordningen for fysioterapi i utlandet hadde en overgangsordning til 30. juni 2011. Det vises til nærmere omtale under programområde 30.