4 Styrke kommunale tilbud og samhandling

Ekspertutvalget mener at flere psykiske lidelser kunne vært forebygget gjennom tidlig innsats og forebyggende tiltak. For å videreutvikle en god spesialisthelsetjeneste er det avgjørende å samtidig styrke og samordne innsatsen i de kommunale tjenestene, avklare ansvarsfordelingen tydeligere og fjerne barrierer for fleksibel samhandling mellom nivåene. I dette kapitlet kommer utvalget med anbefalinger som kan bidra til dette.
4.1 Forebygging og tidlig intervensjon
Forebygging av psykisk sykdom utføres på ulike nivåer. Primærforebygging kan utføres på individ- og samfunnsnivå, og ofte er det behov for en kombinasjon.
For barn og unge må forebygging settes inn på de arenaer der barna lever sitt liv, i familie, barnehage, skole og fritidstilbud. Det innebærer trygge rammer for familiene, et godt utbygget barnehagetilbud, et inkluderende skolemiljø og ulike fritidstilbud der alle barn og unge kan delta uavhengig av sosioøkonomisk utgangspunkt eller kulturell bakgrunn. Helsedirektoratet utvikler nå en tverrsektoriell veileder for barn og unge som legger stor vekt på forebygging og tidlig intervensjon.
For voksne vil det å legge til rette for deltakelse i sosiale nettverk, ha en meningsfull aktivitet på dagtid, all type fysisk aktivitet, sunn ernæring og lavt forbruk av rusmidler være viktige fremmere for den psykiske helsen. Forebyggingen kan være generell eller rette seg mot utsatte grupper av individer som familier med lav inntekt og foreldre med tidligere psykiske plager.
Sekundærforebygging er rettet mot grupper som viser tegn til begynnende vansker i form av tidlige symptomer eller tegn på psykoseutvikling, smertetilstander som hodepine og nakke- og skuldersmerter, angst og depressive plager, og fravær fra skole og arbeid som ikke har en klar somatisk forklaring. Den største utfordringen for å lykkes med sekundærforebygging er å komme tidlig nok til med rett kompetanse og hjelp. Dessuten må tiltakene ofte involvere flere sektorer enn helsetjenesten, for eksempel barnehage og skole, pedagogisk-psykologisk tjeneste (PPT), Nav og barnevern.
Tertiærforebygging innebærer å stabilisere en tilstand for å unngå forverring eller å iverksette tiltak som forebygger tilbakefall av en sykdom som kommer i episoder. Psykisk helsevern har tradisjonelt vært rettet mot behandling og stabilisering av den aktuelle episoden, mens det i mindre grad er lagt rammer for å unngå ytterligere forverring eller tilbakefall etter endt behandling. En typisk tilstand er bipolar lidelse type 1, der pasienter har flere avgrensede episoder med enten høyt eller lavt stemningsleie. Ved oppfølging av pasientene er det viktig å utarbeide en kriseplan etter en episode. Planen må inneholde konkrete tiltak som skal iverksettes ved spesifiserte varseltegn, der både pasient, pårørende, fastlege og andre instanser vet hva som skal gjøres ved tegn på forverring.
Det har over tid vært en målrettet styrking av de kommunale behandlingstilbudene til pasienter med psykiske lidelser. Dette har også vært fulgt opp ved at Nav og barnevern har etablert flere tilbud rettet mot personer som har psykiske helseutfordringer. Kommunene har de senere årene i økende grad etablert behandlingstilbud til pasienter med milde og moderate vansker. Lavterskeltilbud og forebygging er i økende grad et kommunalt ansvar (4, 45). Psykisk helsevern forventes å bistå i utredning, behandling og rehabilitering av personer med mer alvorlige og sammensatte lidelser.
Det er i dag ingen klar definisjon av hva som er et kommunalt psykisk helsetilbud, eller hvilke kriterier som tilsier at psykisk helsevern skal tilby behandling. Riksrevisjonen har i sin gjennomgang av psykisk helsefeltet påvist stor variasjon i både tilbud og organisering av kommunale psykiske helsetilbud (2). I Riksrevisjonens undersøkelse av henvisninger til spesialisthelsetjenesten ble det funnet større sprik mellom fastleger og sykehuslegers vurdering av hvilke pasienter og problemstillinger som hører til psykiske helsetjenester eller psykisk helsevern, sammenliknet med andre medisinske fagområder (46). Funnene tyder på at det er uklart hvilke tilstander som faktisk gir rett til spesialisthelsetjenester for pasienter med psykiske lidelser.
Etter ekspertutvalgets vurdering vil en klarere oppgavedeling med tydelige beskrivelser av det kommunale sørge for-ansvaret være et viktig grunnlag for å vurdere økt grad av tematisk organisering i psykisk helsevern. En forutsetning for å lykkes med en sterkere tematisk organisering er at sykehusene kan konsentrere innsatsen om pasienter som trenger utredning og behandling, utover det fastlege, kommunepsykolog eller øvrige kommunale psykiske helsetjenester kan bistå med.
Regjeringen vil styrke det helhetlige tilbudet innen psykisk helse, fra de brede helsefremmende og forebyggende tiltakene, via lavterskeltilbud i kommunene til spesialiserte helsetjenester i psykisk helsevern. Derfor er det lagt fram en ny opptrappingsplan for psykisk helse med øremerkede midler (4). Målet med planen er at flere skal oppleve god psykisk helse og livskvalitet, og at de som har behov for det, skal få god og lett tilgjengelig hjelp. Planen har tre innsatsområder:
- helsefremmende og forebyggende psykisk helsearbeid
- gode og tilgjengelige tjenester der folk bor
- tilbudet til personer med langvarige og sammensatte behov
4.2 Ansvarsdeling mellom kommune- og spesialisthelsetjenesten
I Norge er helsevesenet organisert i to nivåer: kommunehelsetjenesten og spesialisthelsetjenesten. Det gjenstår ennå arbeid med å finne en hensiktsmessig arbeidsfordeling mellom tjenestene og nivåene. Dette henger sammen med både størrelsen på kommunene, tilgjengelig kompetanse, tilgang på fagfolk og nasjonale retningslinjer som ikke gir klare nok føringer for hvilke tjenester som skal utvikles hvor.
Helse- og omsorgstjenestelovens kapittel 6 gir føringer for samarbeidsavtaler mellom kommunene og de regionale helseforetakene. Avtalen skal omfatte:
- enighet om hvilke helse- og omsorgsoppgaver forvaltningsnivåene er pålagt ansvaret for og en felles oppfatning av hvilke tiltak partene til enhver tid skal utføre
- retningslinjer for samarbeid i tilknytning til innleggelse, utskrivning, habilitering, rehabilitering og lærings- og mestringstilbud for å sikre helhetlige og sammenhengende helse- og omsorgstjenester til pasienter med behov for koordinerte tjenester
- retningslinjer for innleggelse i sykehus
- beskrivelse av kommunens tilbud om døgnopphold for øyeblikkelig hjelp
- retningslinjer for samarbeid om utskrivningsklare pasienter som antas å ha behov for kommunale tjenester etter utskrivning fra institusjon
- samarbeid om ytelse av helse- og omsorgstjenester til barn og unge med sammensatte vansker og lidelser, og som derfor mottar tjenester fra begge forvaltningsnivåene
Det ligger i kommunenes oppdrag å stimulere til best mulig folkehelse. Det innebærer at kommunene skal etablere generelle lavterskeltilbud for å forebygge psykisk sykdom. Dette kan for eksempel være å tilrettelegge for fysisk aktivitet for alle grupper i befolkningen, etablere sosiale møteplasser og sikre tilstrekkelig dekning med helsesykepleiere i helsestasjon, skolehelsetjeneste og helsestasjon for ungdom.
Kommunenes ansvar for å sikre nødvendig helsehjelp til mennesker med psykiske lidelser er også regulert i helse- og omsorgstjenesteloven (47), men ansvaret er i mindre grad konkretisert innen psykisk helse enn for mange andre tjenesteområder. Veileder for kommunalt psykisk helsearbeid Sammen om mestring har skissert en ansvarsfordeling der kommunene skal ha ansvar for de milde og moderate psykiske lidelsene, mens kommune- og spesialisthelsetjenesten skal samarbeide om oppfølging av alvorlige psykiske lidelser (48). I dette ligger at kommunene ikke bare yter omsorg og rehabilitering, men også utredning og behandling av milde og moderate psykiske lidelser. Det er fremdeles stort behov for å konkretisere brukergrupper, omfang og innhold i disse tjenestene (49). At kommunene skal tilby behandling av milde og moderate psykiske lidelser, er en utvidelse av det ansvarsområdet kommunene tradisjonelt har hatt utover allmennlegetjenesten. I sitt innspill til ekspertutvalgets arbeid har KS fastholdt at kommunene har ansvar for forebygging mens spesialisthelsetjenesten har ansvar for utredning og behandling.
Flere undersøkelser har dokumentert at kommunenes tjenestetilbud til mennesker med psykiske plager og lidelser er svært variabelt utbygget. Blant annet fant Riksrevisjonen i sin undersøkelse av de psykiske helsetjenestene i 2021 at ti prosent av landets kommuner ikke hadde etablert noe psykisk helsetilbud til barn og unge utover fastlegen (2). Bare halvparten av kommunene hadde et oppsøkende tilbud til samme brukergruppe. Rapporten Kommunalt psykisk helse- og rusarbeid 2022: Årsverk, kompetanse og innhold i tjenestene, har data om antall årsverk i kommunale tjenester i perioden 2016 – 2022 (50). I 2022 var det totalt 13291 ansatte i tjenester for voksne og 3783 i tjenester for barn og unge (Tabell 4.1). Antall ansatte i kommunen og fordeling mellom tjenester for voksne og for barn og unge er nokså lik som for psykisk helsevern (se kap. 3.2). Det er altså omtrent lik personellinnsats målt i antall pasientnære årsverk i kommune- og spesialisthelsetjenesten for tjenester til pasienter med psykiske lidelser.
Tabell 4.1 Antall årsverk i kommunale psykiske helsetjenster inkludert rusarbeid i perioden 2016–2022.
2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | Endring Årsverk | 2021–2022 Prosent | |
|---|---|---|---|---|---|---|---|---|---|
Voksne | 11063 | 11534 | 12563 | 12872 | 12966 | 13091 | 13291 | 200 | 1,5 |
Barn og unge | 2873 | 3099 | 3331 | 3527 | 3603 | 3700 | 3783 | 83 | 2,2 |
Totalt | 13936 | 14633 | 15894 | 16399 | 16569 | 16792 | 17074 | 283 | 1,7 |
Kilde: SINTEF (50)
Etter flere år med øremerkede tilskudd for å rekruttere psykologer til kommunene er det fra 2020 et lovkrav om at alle kommuner skal ha tilgjengelig psykologkompetanse (51). Rekrutteringen av psykologer i kommunen har etter dette flatet ut, og dekningsgraden har gått ned. I 2022 rapporterte 69 prosent av kommuner og bydeler at de har psykologårsverk i kommunal psykisk helsetjeneste, men 48 prosent av kommunene manglet psykologårsverk i tjenester til voksne og 42 prosent manglet psykologårsverk i tjenester for barn og unge (50). De kommunalt ansatte psykologene er tenkt å bidra med kompetansebygging og veiledning, men det viser seg at de bruker det meste av arbeidstiden på individuell pasientbehandling (52, 53). Mange kommuner opplever vansker med å rekruttere personell til psykiske helsetjenester, særlig gjelder det psykologer og psykologspesialister (50), noe også KS har pekt på i sitt innspill til ekspertutvalget. Samtidig er det utviklet løsninger for systematisk rekruttering av psykologer i mindre kommuner som baserer seg på interkommunalt samarbeid og spesialiseringsløp på tvers av helseforetak og kommuner. KS peker også på behovet for å se ressursinnsatsen i kommune- og spesialisthelsetjenesten i sammenheng slik at tjenestene framover planlegger for en best mulig bruk av personell på tvers av nivåer.
Flere kommuner og bydeler har etablert tverrfaglige psykiske helsetjenester som tilbyr utredning og behandling uten krav om henvisning, såkalte lavterskeltilbud. Tilbudet er for brukergrupper med milde til moderate psykiske plager og lidelser som angst, depresjon eller problematisk bruk av alkohol. Oslohjelpen henvender seg til barn, unge og familier med en noe bredere faglig orientering (54). Kommunene har også et psykisk helsetilbud til pasienter med mer alvorlige psykiske lidelser, for eksempel knyttet til boligoppfølging og miljøterapi, rehabiliterings- og mestringstilbud, støttesamtaler, eller som en del av FACT-team i samarbeid med spesialisthelsetjenesten (36).
I Opptrappingsplan for psykisk helse (2023–2033) er et av tiltakene å sikre innbyggere i alle kommuner tilgang til kunnskapsbaserte lavterskeltilbud innen psykisk helse og rus. Det er imidlertid begrenset med evidensbaserte tiltak som er prøvd ut i kommunene. I 2012 startet det første pilotprosjektet med Rask psykisk helsehjelp, som er en standardisert metode for behandling av personer over 16 år med mild til moderat angst, depresjon, begynnende rusproblemer eller søvnvansker. Evaluering av pilotprosjektet fra 12 kommuner har vist gode resultater (55). Slike tilbud kan bidra til å forebygge at livskriser og milde og moderate plager og lidelser utvikler seg, og blir mer alvorlige tilstander. Aktuelle tiltak er støttesamtaler, hjelp til å finne fram i hjelpeapparatet, kurs i stressmestring, arbeid med søvnløshet, eller korttidsbehandling av lettere former for angst og depresjon (4).
4.3 Utfordringer som påvirker samhandling
Økt etterspørsel i psykisk helsevern og mangel på fagfolk krever prioritering for å sikre tilstrekkelige ressurser til pasientene med størst behov og for å identifisere de pasientene som kan få utredning og behandling på en mindre ressurskrevende måte. En slik prioritering vil også identifisere de områdene hvor det er størst potensial for å forbedre og utvikle nye tjenester.
Tilbudene om lavterskel psykisk helsehjelp registreres ikke i Kommunalt pasient- og brukerregister (KPR), som inneholder informasjon om personer som har søkt, mottar eller har mottatt kommunale helse- og omsorgstjenester (56). At lavterskeltjenestene ikke registreres, medvirker til stor variasjon i hvilke tilbud pasientene mottar, og det påvirker henvisningspraksis til spesialisthelsetjenesten. Det er også vanskelig å vurdere hvilket bidrag tilbudene gir til den samlede helsetjenesten for pasienter med psykiske lidelser siden tjenestene ikke blir registrert.
I Opptrappingsplan for psykisk helse (2023–2033) har regjeringen et mål om å videreutvikle Kommunalt pasient- og brukerregister slik at det også inkluderer data på psykisk helse- og rusområdet (4). Norsk pasientregister (NPR) inneholder informasjon om all kontakt med offentlig finansiert psykisk helsevern, inkludert avtalespesialister og private sykehus med avtale med et regionalt helseforetak. I Kommunalt pasient- og brukerregister registreres informasjon om pasienters kontakt med fastlege, legevakt og kommunale omsorgstjenester, men det inneholder ikke data fra kontakt med lavterskeltilbud som skolehelsetjeneste, helsestasjon for ungdom, rask psykisk helsehjelp eller kommunalt ansatte psykologer. Dermed er det ikke mulig å synliggjøre eller få oversikt over aktiviteten i kommunalt psykisk helsetilbud utover fastlegetjenesten og legevakt. Det bør være et mål at registeret skal inneholde informasjon fra all kontakt med kommunal psykisk helsetjeneste, inkludert lavterskeltilbud, for å gi informasjon om kvaliteten i tilbudet og kunne evaluere helhetlige forløp. Komplette og oppdaterte styringsdata fra begge nivåer er nødvendig for å dimensjonere og evaluere tjenestene på riktig måte.
En ytterligere utfordring er den store variasjonen i antall innbyggere og areal mellom kommuner. Utsira har færrest innbyggere med 208, mens Oslo har flest med over 700 000. Finnmark har drøyt 75 000 innbyggere fordelt på 19 kommuner og snaut 50 000 km2. Den store variasjonen i folketall og befolkningstetthet utfordrer kravet om at alle kommuner skal ha et likeverdig tjenestetilbud til innbyggerne. Et offentlig utvalg har levert en rapport der det ble foreslått en rekke tiltak for å løse utfordringer ved dagens generalistkommunesystem (57). Utvalgets flertall anbefalte å øke kommunenes størrelse slik at de skal bli bedre i stand til å etablere og opprettholde et tilstrekkelig og differensiert tjenestetilbud til befolkningen. I sitt innspill til ekspertutvalget har KS understreket at det er krevende for små kommuner å yte gode helsetjenester til pasienter med sammensatte og langvarige behov.
Det er stor variasjon i hvor mange kommuner eller bydeler hvert distriktspsykiatriske senter (DPS) eller hver barne- og ungdomspsykiatriske poliklinikk (BUP) skal samarbeide med. DPS Fredrikstad har to kommuner i opptaksområdet, mens DPS Gjøvik har 13. DPS Mosjøen ved Helgelandssykehuset og Vefsn kommune har felles finansiering av enkelte samarbeidsprosjekter. I Narvik kommune bistår personell fra BUP ved Narvik sykehus i det psykiske helsetilbudet til barn og unge i kommunen. Det er viktig å anerkjenne at det er en utfordring for de minste kommunene å levere det samme innholdet i tjenestetilbudet som de store kommunene klarer. Det er samtidig flere gode eksempler på interkommunalt samarbeid der mindre kommuner går sammen om å etablere robuste fagmiljøer.
4.4 Fastlegenes arbeid med psykiske lidelser
Fastlegene har en sentral rolle i utredning og behandling av psykiske plager og lidelser i kommunene. Gjennom portvokterrollen har fastlegene også en viktig oppgave i å gi tilgang til spesialisert helsehjelp (58). For de fleste pasienter med en psykisk lidelse starter behandlingsforløpet hos fastlegen.
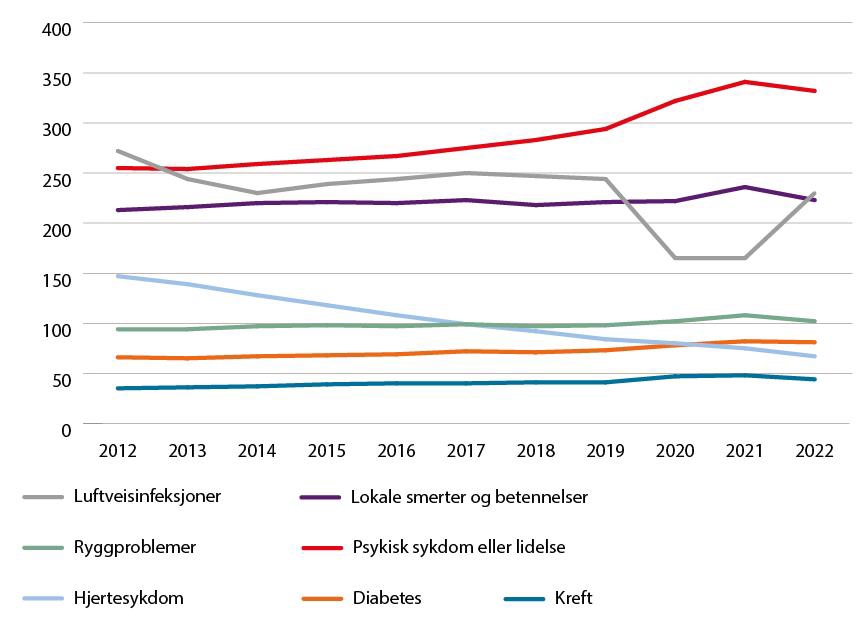
Figur 4.1 Antall konsultasjoner hos fastlege per 1000 innbyggere, fordelt på utvalgte diagnosekategorier i perioden 2012–2022. Kilde: SSB tabell 10141.
Konsultasjoner for psykiske plager og lidelser utgjør en stor og økende andel av fastlegens praksis (Figur 4.1). Resultatene fra en studie blant pasienter som hadde kontakt med fastlegen for depressive plager, viste at de aller fleste opplevde å få god hjelp av fastlegen (59). Likevel kan utredning og behandling av psykiske lidelser utfordre både rammebetingelser og kompetanse hos mange fastleger.
I en undersøkelse av fastlegers henvisningspraksis fant Riksrevisjonen at både fastleger og spesialister i psykisk helsevern er usikre på hvilke pasienter som har behov for spesialisthelsetjenester (46). Fra psykisk helsevern rapporteres det om varierende henvisningskvalitet. Det pekes også på at det er store forskjeller i vurderinger og tiltak som pasienter mottar i primærhelsetjenesten, før og etter en henvisning til psykisk helsevern. Utvalget har fått tilbakemelding fra et helseforetak om at kvaliteten på henvisningene er lavere i perioder med mange vikarer i fastlegetjenesten.
Ifølge Opptrappingsplan for psykisk helse (2023–2033) vil regjeringen styrke allmennlegetjenesten slik at flere leger skal velge å bli allmennlege, og slik at fastlegene kan bruke mer av sin tid til å følge opp pasienter med store og sammensatte behov (4). Regjeringen vil også legge til rette for mer tverrfaglige allmennlegetjenester i tråd med anbefalinger fra utvalget som har gjennomgått allmennlegetjenesten (60). Dette er viktig for mange pasienter med psykiske lidelser og rusmiddelproblemer. Regjeringen vil også utrede hvordan felles henvisningsmottak innen psykisk helsevern for voksne kan inkludere samarbeid med kommunene slik at pasientene får nødvendig helsehjelp på rett behandlingsnivå.
Primærhelseteam er tverrfaglige team ved fastlegekontorene som inkluderer fastlege, sykepleier og helsesekretær, og ved noen steder også psykolog. Målgruppene for primærhelseteamene er pasienter med kronisk sykdom, psykiske lidelser eller rusavhengighet, og pasienter som har vansker med kontakte helsetjenesten selv på grunn av utviklingshemning eller andrefunksjonsnedsettelser. Evaluering av primærhelseteam viser at denne modellen reduserer både antall innleggelser og bruk av poliklinikk innen psykisk helsevern (61). Videre satsing på tverrfaglige primærhelseteam er en av anbefalingene fra utvalget som har gjennomgått allmennlegetjenesten (60).
Det er gode erfaringer med prosjekter der psykiatere eller psykologer samarbeider med fastlegene i form av veiledning, felleskonsultasjoner der fastlege og personell fra psykisk helsevern møter pasienten sammen, eller større samordning av tjenestene (62). Utprøving av en modell der psykologspesialister var fast stasjonert på fastlegekontor i Groruddalen i Oslo gav bedre diagnostisering av angstlidelser blant unge (63) og økt forståelse av hverandres arbeidsform (64). Men samtidig førte den til at psykisk helsevern fikk redusert tilgang på fagfolk med sentral og kritisk kompetanse. Utprøvingen avdekket også utfordringer knyttet til finansiering. Psykologene kunne ikke kreve refusjon for behandling gitt ved fastlegekontoret, og fastlegene kunne ikke sende faktura for behandling som var utført av psykologene. Ulike IT-systemer og mangel på samtalerom ved fastlegekontoret var andre praktiske utfordringer.
Mange DPS har etablert ordninger der spesialister besøker fastlegekontor i opptaksområdet. I møtene kan fastlegene ta opp aktuelle pasienter de vurderer å henvise, og spesialistene kan gi veiledning og råd for å bistå fastlegene i oppfølgingen av pasienter med psykiske lidelser. Samhandlingsteam og andre modeller som sørger for fleksibel kontakt mellom kommune- og spesialisthelsetjenesten, kan bidra til bedre faglig samarbeid mellom fastleger og psykisk helsevern.
4.5 Pasientforløp på tvers av nivåer
Mange pasienter med psykiske lidelser har behov for behandling og oppfølging både i kommune- og spesialisthelsetjenesten. Noen pasienter kan ha en akutt krise etter samlivsbrudd med behov for noen timers oppfølging hos fastlege eller ved et lavterskeltilbud i kommunen. Andre pasienter kan ha en kjent tilbakevendende depressiv lidelse der det både er behov for langvarig oppfølging hos fastlege og i spesialisthelsetjenesten i perioder med forverring. Mange pasienter med vedvarende psykoselidelser har kontakt med psykisk helsevern ved akutte innleggelser, poliklinisk rehabilitering og samtidig et tilbud med fastlege og kommunale psykiske helsetjenester, som bistår med tilrettelagt bosituasjon, arbeidsutprøving og psykososial oppfølging. Tematisk organisering av psykisk helsevern må ivareta samhandlingen på tvers av kommune- og spesialisthelsetjenesten for et bredt spekter av tilstander og pasientgrupper.
For å sikre god samhandling mellom nivåene for pasienter med behov for langvarige og sammensatte tjenester, stiller pasient- og brukerrettighetsloven §2-5 krav om at det utarbeides indviduell plan, oppnevnes en koordinator/barnekoordinator og kontaktlege/kontaktpsykolog.
I Nasjonal helse- og sykehusplan (2020–2023) var innføring av helsefellesskap et av hovedgrepene for å bedre samhandlingen mellom kommuner og helseforetak (65). Planen løftet frem fire pasientgrupper som helsefellesskapene særlig skulle etablere gode tjenester for:
- barn og unge
- personer med alvorlige psykiske lidelser og rusproblemer
- personer med flere kroniske lidelser
- skrøpelige eldre
Det ble vurdert at disse gruppene hadde størst behov for god samhandling, og at helsefellesskapene derfor burde konsentrere planlegging og tjenesteutvikling rundt disse. Etablering av helsefellesskapene er nedfelt i en avtale mellom Helse- og omsorgsdepartementet og KS, som foreløpig varer ut 2023.
Det er ulike utfordringer i samhandlingen når det gjelder barn og unge sammenliknet med voksne, særlig fordi det ofte er flere ulike tjenester involvert med barn og unge.
Ekspertutvalget har valgt ut to eksempler, ett fra tjenester for barn og unge og ett for voksne, som viser hvordan man kan skape mer helhetlige pasientforløp i helsefellesskapsstrukturen.
Samhandlingsforløp for barn og unge i Helse Fonna
I Helse Fonna er det etablert et samarbeid med alle kommunene i opptaksområdet om å tilby gode tjenester til barn og unge med psykiske lidelser – Barn og unges helsetjeneste (66). Kjernen i modellen er at representanter fra kommunene og helseforetaket sammen definerer hvilken helsehjelp de kan bistå med til ulike grupper av barn og unge med psykiske plager og utfordringer. Det krever at sykehuset kjenner til hvilke tilbud den enkelte kommunen har, og at alle kommunene vet hvilket tilbud sykehuset har. Modellen konkretiserer innholdet i behandlingen for hver kliniske tilstand, slik at helsepersonell i både kommune- og spesialisthelsetjenesten kan bidra i pasientforløpet.
Samhandlingsforløpene i modellen beskriver aktuelle tiltak fra det oppstår en bekymring for et barns eller en ungdoms psykiske helse til det er gjennomført kartlegging og oppfølging i kommunale tjenester, og til gjennomført behandlingsforløp i spesialisthelsetjenesten. For hvert problemområde er det beskrevet hva tjenestene skal kartlegge og hva som kan være gode tiltak, for eksempel i helsestasjon og skolehelsetjenesten, i kommunens psykiske helsetjeneste, barnevernstjenesten eller i pedagogisk-psykologisk tjeneste (PPT).
Samhandlingsforløpene er satt opp slik at de tar høyde for at kommunene har ulik organisering og bidrar til faglig standardisering av tjenestetilbudet, uavhengig av faktisk organisering. Den delen av forløpene som gjelder spesialisthelsetjenesten, er identisk med det faglige innholdet i nasjonale pasientforløp for psykisk helse, barn og unge. Innenfor hvert tematiske område er det utviklet sjekklister for hva som skal være med i en henvisning til spesialisthelsetjenesten, for eksempel ved mistanke om spiseforstyrrelse. Samhandlingsforløpene gir en faglig standard som skal bidra til å sikre god kvalitet i alle ledd av tjenestetilbudet
Barn og unges helsetjeneste startet som et samhandlingsprosjekt mellom helseforetaket og de 16 kommunene i Helse Fonna, men prosjektet spres nå også til andre regioner. For å få til prosessene med utvikling og implementering av samhandlingsforløp for barn og unge kreves forankring i helsefellesskapsstrukturen og bred involvering av fagfolk i både kommuner og helseforetak. I Helse Fonna er arbeidet med samhandlingsforløp forankret i Faglig samarbeidsutvalg for barn og unge i helsefellesskapsstrukturen, der helse- og oppvekstsektoren i kommunene og relevante avdelinger for barn og unge i helseforetaket er representert. Det er utviklet en implementeringsguide (67) med råd og tips til helsefellesskap som vil ta i bruk modellen Barn og unges helsetjeneste.
Samskaping i Vest – sammenhengende tjenester for voksne
Mange voksne pasienter med psykiske lidelser trenger tjenester fra flere aktører som Nav, DPS og tildelingskontoret i kommunen. I programmet Samskaping i vest samarbeider flere aktører som har felles brukere, om å skape bedre og mer sammenhengende helsetjenester for innbyggere med psykiske plager og rusmiddelproblemer (68). Aktørene er Øyane DPS, Øygarden kommune, Askøy kommune og Nav Region Vest.
Programmet består av flere prosjekter, blant annet Svingdørsprosjektet der man har sett på hvordan man kan bedre tjenestetilbudet og pasientforløpet for personer med alvorlig psykisk lidelse som har hyppige akuttinnleggelser. Det forskes også på samarbeidet mellom tjenester gjennom forskningsprosjekt der man benytter verktøyet Relasjonell kapasitet (69).
4.6 Samhandlingsteam og integrerte tjenester
Helsetjenestene i kommuner og i spesialisthelsetjenesten oppleves ofte som fragmenterte både av ansatte og brukere. Barn, unge og voksne med alvorlige og langvarige psykiske lidelser og/eller rusmiddelproblemer har ofte store og sammensatte tjenestebehov, og de trenger bistand fra mange tjenester på ulike nivåer. Det er behov for tjenester der brukerne har én dør inn til hjelpetilbudet, og at tilbudet er integrert på tvers av nivåer. Samhandlingsteam der et helseforetak og en kommune eller bydel samarbeider om å opprette et behandlingstilbud til en spesifikk pasientgruppe er en måte å overkomme slike hindre på. Prinsipper for sammensetning av fagkompetanse i samhandlingsteam er vist i figur 4.2.
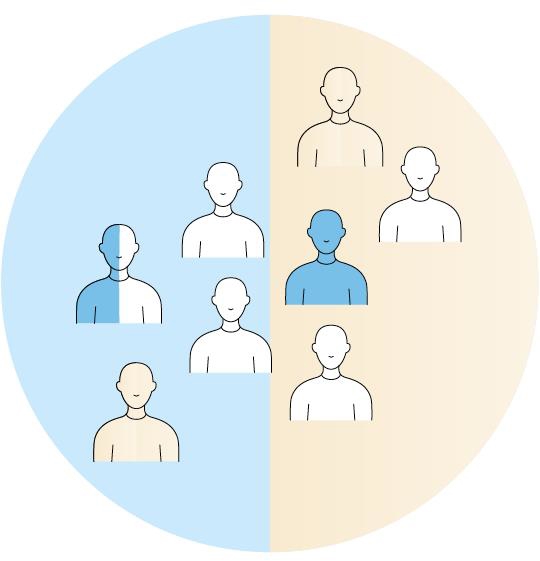
Figur 4.2 Samhandlingsteam der et helseforetak (blå farge) og en eller flere kommuner/bydeler (beige farge) sammen oppretter et behandlingstilbud bestående av helsepersonell med både generell og spesialisert kompetanse fra psykisk helsevern og psykiske helsetjenester i kommunen. Blå og hvite personer er ansatt i helseforetaket, mens beige personer er ansatt i kommunen.
Fleksibelt oppsøkende team etter modell av ACT og FACT er godt dokumenterte modeller som tilbyr samtidige og helhetlige tjenester til mennesker med alvorlige psykiske lidelser og/eller rusmiddelproblemer (36). Helsedirektoratet har etablert en ordning med tilskudd til ACT- og FACT-team som skal stimulere til helhetlige tjenester og forpliktende samhandling i kommuner og helseforetak. En utfordring er at modellen ser ut til å være bedre egnet for store enn for små kommuner. Regjeringen vil i Opptrappingsplanen for psykisk helse (2023–2033) videreføre satsingen på ACT og FACT-team for å styrke helsehjelpen til pasienter med langvarige og sammensatte behov (4).
FACT ung er en tilpasning av FACT-modellen og retter seg mot ungdom mellom 12 og 25 år som har store og sammensatte behov, og trenger bistand fra både skole, PPT, barnevern, kommune, fastlege og BUP (36). Målgruppen er unge med sammensatte og alvorlige tilstander, og som ofte «faller mellom alle stoler», fordi de ordinære tjenestene ikke evner å gi god nok hjelp.
Helsedirektoratet ble i Nasjonal helse- og sykehusplan (2020–2023) bedt om å utrede hvordan tverrfaglige oppsøkende behandlings- og oppfølgingsteam for barn og unge bør innrettes, implementeres og evalueres (65). Nasjonal kompetansetjeneste for samtidig rusmisbruk og psykisk lidelse (NKROP) har sammen med Nasjonalt kompetansesenter for psykisk helsearbeid (NAPHA) utredet hvordan FACT ung kunne innføres i Norge (70). Utredningen viste at modellen var noe uklart beskrevet, slik at en innføring måtte ses på som et faglig utviklingsarbeid. Rapporten pekte også på at det manglet forskning på effekt av FACT ung for målgruppen, og at implementering ville være krevende av ulike årsaker: Modellen går på tvers av etablerte strukturer, den er ment å nå ungdom med alvorlige og sammensatte problemer som ofte har lav motivasjon for hjelpsøking, den bygger på en bredde av faglige tilnærminger, den involverer tverretatlige funksjoner og berører ulike lovverk for tjenesteutøvelse.
Forskere ved NKROP har evaluert de første tre FACT ung-teamene som ble startet som piloter i 2020 (71). I rapporten fremheves at både de unge, deres pårørende og de teamansatte opplevde at teamene fungerte etter hensikten, ved at de unge fikk god, tilgjengelig og fleksibel hjelp og de pårørende opplevde å bli inkludert. De ansatte og samarbeidende aktørene opplevde teamene som gode brobyggere. Et viktig funn i rapporten var at unge med psykiske problemer/lidelser og som i tillegg har rusproblemer, i liten grad ble rekruttert til FACT ung-pilotene. Av 55 inkluderte pasienter var det kun én som hadde rusmiddelproblemer, og det var få med psykoseproblematikk. Flertallet av de unge var henvist fra BUP, mens relativt få var henvist fra barnevernet. Dermed kan det se ut til at den viktigste målgruppen for tiltaket, de sårbare unge som har vært tema for reportasjer i Aftenposten (17) og saker i Undersøkelseskommisjonen for helsetjenesten (UKOM) (18), ikke ble nådd av FACT ung-pilotene. I evalueringen ble det også pekt på at teamene ikke var robuste nok, fordi det var for få psykologer og psykiatere. Det er nå omtrent 20 FACT ung-team etablert i Norge, inkludert forprosjekt, og regjeringen har satt som mål å videreføre satsingen (4).
Målgruppen for ACT og FACT er pasienter med alvorlige psykiske lidelser med eller uten samtidige rusmiddelproblemer. Manualen Integrated Dual Diagnosis Treatment (IDDT) er utarbeidet for pasienter med ROP-lidelser som har milde og moderate psykiske lidelser (72). IDDT gir faglige anbefalinger om hvordan tjenesten kan møte, samhandle, organisere, tilby og utøve integrert oppfølging og behandling i ulike typer samhandlingsteam og tjenester. Manualen er nyttig for alle som arbeider med pasienter som har samtidig rusproblematikk og psykiske lidelser, uavhengig av alvorlighetsgrad, for å sikre mer sammenhengende og helhetlig hjelp. Nasjonal kompetansetjeneste for samtidig rusmisbruk og psykisk lidelse (NKROP) har oversatt manualen som på norsk kalles integrert behandling av ROP-lidelser.
Finansieringssystemene for helse- og omsorgstjenesten har betydning for innretning av tjenesteutvikling og samhandling mellom tjenestenivåene. Det er behov for finansieringsordninger som understøtter utvikling av samhandlingsteam og integrerte tjenester på tvers av nivåer. Sykehusutvalget (NOU 2023: 8), som blant annet har utredet endringer i finansieringsordningene, har foreslått å innføre et øremerket samhandlingsbudsjett for kommuner og foretak som kan utløses som et resultat av planer og prosesser i helsefellesskapene (24). Ekspertutvalget støtter sykehusutvalget i at det er behov for en strategisk økonomisk satsing for å legge til rette for utvikling av integrerte tjenester mellom kommuner og helseforetak.
Arbeid med psykisk helse bør ha en systemisk tilnærming. Å sikre at en person med en psykisk lidelse opplever mestring og fellesskap ved å delta i utdanning og arbeid, er viktig for også å lykkes med behandlingen. Det bør jobbes med å bygge ned tverrsektorielle barrierer som hindrer samhandling. Et eksempel kan være at jobbspesialister fra Nav kan bidra til individuell jobbstøtte (IPS) i psykisk helsevern (73). Et annet eksempel er at deltakere i samhandlingsteam må kunne bruke samme dokumentasjonssystem, uavhengig av om de kommer fra kommune- eller spesialisthelsetjenesten.
4.7 Utvalgets vurderinger og anbefalinger om kommunale tilbud og samhandling
Utvalget mener at en sterkere innsats for å forebygge, oppdage og behandle psykiske plager og lidelser i kommunehelsetjenesten må prioriteres. Samtidig må tilbudet i spesialisthelsetjenesten styrkes for å gi bedre hjelp til pasientene som har størst behov.
Utvalget støtter regjeringens satsing på forebygging og tidlig innsats for å bidra til at pasienter unngår alvorlig forverring av tilstanden.
Utvalget mener at tydeliggjøring og fordeling av ansvar og oppgaver mellom kommune- og spesialisthelsetjenesten er helt avgjørende for en vellykket tematisering av psykisk helsevern. Veiledere for kommunalt psykisk helsearbeid som nå er under revidering, må klargjøre kommunenes ansvarsområde for både milde og moderate tilstander og tydeliggjøre ansvarsdelingen mellom kommune- og spesialisthelsetjeneste for alvorlige tilstander for å sikre god og sammenhengende pasientbehandling. En klargjøring av hva kommunene skal ta ansvar for og hvordan de skal løse sine oppgaver vil åpne for at psykisk helsevern kan utvikle flere tematisk organiserte tilbud, på bakgrunn av kunnskapsbasert praksis.
Utvalget mener at flere pasienter som i dag henvises til DPS og BUP, kunne fått tidligere og raskere hjelp av lokale tilbud i kommunehelsetjenesten. Det er sannsynlig at en større samordning av de kommunale tjenestene med god og oppdatert informasjon om tilgjengelige tilbud, ville gitt fastlegene et større handlingsrom i oppfølgingen av mennesker med psykiske lidelser. Det kunne igjen bidratt til bedre henvisningsforløp som er mer harmonisert med anbefalingene i spesialisthelsetjenestens prioriteringsveiledere (26, 74).
Utvalget mener at en ikke kan forvente at fastlegene alene kan gjøre mer inngående vurderinger av pasienters behov for spesialisert eller tematisk organisert psykisk helsevern. Med dagens rekrutteringsutfordringer til fastlegeordningen fremstår det heller ikke som realistisk å pålegge fastlegene mer omfattende utrednings- og behandlingsoppgaver. Det er derfor nødvendig å styrke den øvrige psykiske helsekompetansen i kommunen og knytte den sterkere sammen med fastlegene. Det vises til pilotforsøk med primærhelseteam der tverrfaglig kompetanse i tilknytning til fastlegekontorene blant annet har resultert i bedre helsehjelp til pasienter med sammensatte tilstander (75). Tverrfaglige og mer robuste fagmiljøer virker også rekrutterende og bidrar til å beholde fagfolk i tjenesten.
Ekspertutvalget ser positivt på at psykologkompetansen er styrket i kommunene, men det er for stor variasjon i både tilgang på og anvendelse av psykologkompetansen. Det er derfor behov for å tydeliggjøre hvilken rolle kommunepsykologen skal ha, hvilken kompetanse som kreves, og hvordan psykologen skal samhandle med fastleger og øvrige deler av kommunale psykiske helsetjenester.
Gitt det store antall kommuner i Norge med selvstendig ansvar for å utforme helse- og omsorgstjenestene, ser utvalget det som lite realistisk med en formalisert sammenslåing av inntaksprosessene i kommune- og spesialisthelsetjenesten, og foreslår derfor konkrete forbedringer på begge nivåer. Det vil være behov for å styrke de tverrfaglige psykiske helsetjenestene i kommunene i tråd med intensjonene i Opptrappingsplan for psykisk helse (2023–2033). Det understrekes at utvalget ikke foreslår å overføre flere oppgaver fra spesialisthelsetjenesten til kommunene, men at kommuner må settes bedre i stand til å ivareta sitt ansvar for utredning, behandling og rehabilitering av psykiske lidelser. En styrking og bedre samordning av de kommunale psykiske helsetjenestene vil bidra til mer målrettet prioriteringsarbeid i spesialisthelsetjenesten. Kunnskap om hvilke tilbud som finnes i kommunen gjør det enklere å finne et tilbud som kan passe for den enkelte pasient. Utvalget mener et likeverdig tjenestetilbud til pasienter med psykiske lidelser kan sikres gjennom interkommunalt samarbeid, slik det er etablert mange steder for legevakt og tilgang på psykologressurser.
Utvalget mener at en styrking av helsefellesskapene vil kunne bidra til bedre samhandling ved å utvikle helhetlige pasientforløp for ulike pasientgrupper på tvers av kommuner og helseforetak. Utvalget anbefaler at man bygger videre på samhandlingsforløpene etter modellen Barn og unges helsetjeneste i Helse Fonna, som er omtalt over. En styrke med modellen er at ansvarsdelingen er beskrevet innenfor ulike definerte pasientgrupper, slik at det blir tydelig hvilke tjenester som har ansvar i hvert enkelt tilfelle. En forutsetning for å utvikle samhandlingsforløp på tvers av kommune- og spesialisthelsetjenesten er at satsingen er forankret i helsefellesskapsstrukturen, i ledelsen i alle involverte kommuner og i helseforetaket.
Utvalget mener at det er viktig å styrke og å legge til rette for utvikling av flere samhandlingsteam etter modell av ACT/FACT. Utvalget mener at det er vesentlig at finansieringsordningen tilpasses til ulike geografiske og demografiske forutsetninger, slik at det blir enklere å etablere integrerte tjenester på tvers av kommuner med ulik størrelse.
I lys av evalueringsrapporten fra de tre første FACT ung-pilotene er ekspertutvalget i tvil om videre satsing på FACT ung i sin nåværende form vil styrke tilbudet til de mest sårbare ungdommene som har både alvorlige psykiske lidelser, rusmiddelproblemer og som ofte er i kontakt med barnevernet. For at teamene skal nå denne målgruppen må de sikres økonomiske og personellmessige ressurser som gjør dem tilstrekkelig robuste, og barrierer mellom tjenestenivåene, særlig mellom helsetjenesten og barnevernet, må bygges ned. Utvalget ser det som helt sentralt å evaluere effekten av tiltaket med følgeforskning, og det må utvikles systemer for troskapsmålinger slik det er gjort ved implementering av ACT og FACT-team for voksne pasienter.
Ekspertutvalget mener det er nødvendig at det avsettes økonomiske ressurser til helsefellesskapene for å utvikle behandlingstilbud på tvers av kommune- og spesialisthelsetjenesten. Utvalget støtter Sykehusutvalgets anbefaling om egne samhandlingsbudsjetter for å utvikle tilbud for pasienter som har behov for oppfølging både i kommune- og spesialisthelsetjenesten (24).
Boks 4.1 Utvalgets anbefalinger for å styrke kommunale tilbud og samhandling
- Utvalget anbefaler å styrke og bygge ut kommunale psykisk helsetjenester i tråd med den strategiske innretningen i Opptrappingsplan for psykisk helse (2023–2033).
- Ressursene i kommunen må samordnes slik at den psykiske helsehjelpen blir kjent og tilgjengelig for de ulike aktørene.
- Psykologenes rolle i de kommunale helsetjenestene må tydeliggjøres.
- Kommunenes ansvar for utredning og behandling av pasienter med psykiske lidelser må spesifiseres i nye faglige retningslinjer for kommunalt psykisk helsearbeid.
- All aktivitet i kommunale psykisk helsetjenester, inkludert lavterskeltilbud, må innrapporteres til Kommunalt pasient- og brukerregister (KPR).
- Det bør videreutvikles samhandlingsforløp etter modell av Barn og unges helsetjeneste i Helse Fonna for pasientgrupper som har behov for tjenester i både kommune- og spesialisthelsetjenesten.
- Det bør opprettes et samhandlingsbudsjett, som foreslått av Sykehusutvalget, med en pott som er øremerket tilbud til pasienter som kommune- og spesialisthelsetjenesten må samarbeide om.
- Det bør styrkes og utvikles samhandlingsteam etter tilsvarende modell som ACT eller FACT for pasienter med sammensatte pasientforløp.
- Det bør etableres rutiner for at pasienter som tidligere har fått behandling i psykisk helsevern, raskt kan få hjelp ved tegn på tilbakefall (brukerstyrt poliklinikk).