5 God helse for kvinner og menn

Figur 5.1
Foto: Monica Strømdahl
Helse er viktig for alle og en avgjørende faktor for å leve gode liv. God helse gir muligheter for den enkelte og for samfunnet. Hele befolkningen skal ha et likeverdig tilbud om helsetjenester av god kvalitet uavhengig av kjønn, seksuell orientering, bosted, alder og etnisitet. Dette er en del av regjeringens mål om å skape pasientens helsetjeneste, der pasientens behov skal stå i sentrum.
Kjønn som dimensjon i helse er viktig av flere årsaker. I tillegg til de biologiske og fysiologiske forskjellene mellom kvinner og menn, kan rollemønstre, sosial ulikhet og forbruk av helse- og omsorgstjenester påvirke kvinner og menns helse og atferd på ulik måte.
Dette kapitlet vil drøfte sentrale likestillingsutfordringer på helseområdet, spesielt knyttet til kvinners helse. Sykdomsbildet er forskjellig for kvinner og menn, og en del sykdomsforløp kan arte seg forskjellig. Historisk har sykdommer som i størst grad rammer menn, fått større oppmerksomhet enn sykdommer der kvinner er i flertall, og flere menn enn kvinner ble tidligere inkludert i kliniske studier. Dette gjør at det fremdeles kan være mangelfull kunnskap om sykdommer som er mer typiske for kvinner, og det kan ha betydning for effekten av behandlingen på kvinner for sykdommer som rammer begge kjønn. Generelt vil et bredere kjønnsperspektiv på helse kunne synliggjøre skjevheter mellom kvinner og menn og bidra til et bedre tilbud til både kvinner og menn. Større bevissthet om kvinner og menns ulike behov og utvikling av mer kjønnsspesifikk behandling kan bidra til bedre kvalitet i helse- og omsorgstjenestene. Dette er viktig for å nå målet om et likeverdig helse- og omsorgstilbud for kvinner og menn.
Helse- og omsorgsdepartementet arbeider langs to akser for å nå dette målet. Den ene aksen retter særskilt oppmerksomhet mot lidelser der enten kvinner eller menn er i flertall eller har spesielle vanskeligheter. Den andre aksen er å inkludere kjønnsperspektivet i all virksomhet innenfor helse- og omsorgssektoren der dette er relevant.
Generelt sett har kvinner og menn i Norge god helse. Likevel er det områder med utfordringer. Psykiske plager og langvarige smerte- og utmattelsestilstander hos unge kvinner øker. Kvinner er overrepresentert i sykefraværs- og uførestatistikken. Det er viktig å sette søkelys på sammenhengen mellom arbeid og helse og arbeide for utvikling av effektive terapier og mestringstiltak som kan bidra til best mulig funksjon for kvinner som er sykmeldt, eller som står i fare for å bli sykmeldte eller uføre.
Menn lever kortere enn kvinner og har høyere dødelighet for en rekke sykdommer som rammer både kvinner og menn. Forventninger til mannsroller kan påvirke hvordan menn forholder seg til sykdom og hvordan helse- og omsorgstjenesten forholder seg til dem. Unge menn er også overrepresentert når det kommer til rusproblemer og dødsfall som følge av ulykker og selvmord. Det er av stor betydning å finne effektive behandlings- og forebyggingsstrategier som kan møte helseutfordringene hvor menn er overrepresentert.
I årene fremover vil Norge se flere eldre i befolkningen, og en stor andel av de eldre vil være kvinner. Det gjelder ikke minst i de eldste aldersgruppene. For å møte fremtidens helseutfordringer er det nødvendig med et kjønnsperspektiv på eldres helse. Kjønnsperspektivet er viktig i forskning, sykdomsforebyggende arbeid, i omsorg og rehabilitering og i behandling av sykdom hos eldre.
For kvinner og menn med innvandrerbakgrunn er det en lavere andel enn befolkningen for øvrig som oppgir at de har god helse. Færre kvinner med innvandrerbakgrunn har vurdert sin helse som god eller svært god sammenlignet med menn med innvandrerbakgrunn. Regjeringen vil bygge videre på Nasjonal strategi om innvandreres helse 2013–2017. Strategien legger til rette for økt kompetanse om innvandrergruppers spesielle helseproblemer, og om kulturelle og språklige utfordringer som opptrer i møtet mellom pasienter med innvandrerbakgrunn og helse- og omsorgstjenesten.
Regjeringen vil
prioritere forskning på blant annet eldre kvinners helse, arbeidsliv og helse og minoritetskvinners helse innenfor den strategiske satsingen på kvinners helse i Norges forskningsråd
øke kunnskapen om årsakene til uønskede forskjeller i helse og tjenestetilbud mellom kvinner og menn i et livsløpsperspektiv
sørge for at oppdatert kunnskap om menn og kvinners særlige behov tas i bruk
sørge for bedre forebygging, diagnostikk, behandling og mestring av sykdommer som fører til langvarige sykemeldinger og uførhet blant kvinner
etablere et gratis opphentingsprogram for vaksine mot humant papillomavirus (HPV) for alle jenter opp til 26 år
sørge for tiltak rettet mot eldre kvinners helseutfordringer
sørge for at kjønnsperspektivet blir bedre integrert i beslutningsprosessene og i den praktiske helsetjenesteutøvelsen
sørge for at tjenestene blir rettet mot menn og kvinners ulike behov
sørge for at eventuelle ulike virkninger for menn og for kvinner blir kartlagt ved utvikling og evaluering av tiltak som kan påvirke befolkningens helse.
I tillegg vil regjeringen
sørge for at helsetjenestene bidrar til bedre muligheter for aktiv deltakelse i samfunnsliv og arbeidsliv for unge kvinner og eldre kvinner som har psykiske og andre helsemessige utfordringer
arbeide for tidlig diagnostikk og målrettede tjenester for menn
bygge videre på Nasjonal strategi om innvandreres helse 2013–2017.
5.1 Kvinners helse på dagsordenen
I 1997 opprettet daværende regjering et utvalg som skulle utrede kvinners helse i Norge. Kvinnehelseutvalget konkluderte med at kjønnsperspektivet var gjennomgående mangelfullt i medisinsk fagutvikling og forskning og i offentlig planarbeid. Utredningen NOU 1999: 13 Kvinners helse i Norge ble i sin tid omtalt som historisk, og var med på å sette kvinnehelsespørsmål og kjønn som faktor i helse på dagsorden på en helt annen måte enn det var gjort tidligere. Funnene i utredningen har hatt stor betydning for den senere utviklingen i arbeidet med likeverdige helse- og omsorgstjenester. Dette omtales nærmere under delkapittel 5.4.
Utredningen om kvinners helse ble lagt til grunn for den forrige borgerlige regjeringen (Bondevik II) sin Kvinnehelsestrategi (2004–2013) som ble fremmet som et eget kapittel i St.meld. nr. 16 (2002–2003) Resept for et sunnere Norge. Strategien beskriver behov for tiltak innen de fire hovedområdene beslutningsprosesser, kunnskapsutvikling og formidling, helsepraksis og vold og overgrep. Helsedirektoratet har på oppdrag fra Helse- og omsorgsdepartementet gjennomgått kvinnehelsestrategien. Direktoratet innhentet opplysninger i form av en åpen høring i 2014. Eksterne aktører har kommet med sine vurderinger og har levert verdifulle innspill til videre arbeid på dette området. Strategien har utløst faglig engasjement, og det er initiert forskning på viktige områder knyttet til kvinners helse. Det er utarbeidet strategier, faglige retningslinjer og handlingsplaner. Tiltak har blitt gjennomført gjennom hele strategiperioden.
Helse- og omsorgsdepartementet har fulgt opp forslag fra kvinnehelseutvalget på helseområdet.
Det er opprettet en egen strategisk satsing på forskning på kvinners helse fra 2004 gjennom Norges forskningsråd. Statens institutt for rusmiddelforskning har igangsatt forskning om kvinners bruk av rusmidler. At kjønnsperspektivet skal ivaretas, er gitt som føringer i oppdragsdokumentene til henholdsvis helseforetakene og Forskningsrådet.
Nasjonal kompetansetjeneste for kvinnehelse ble opprettet i 2006. Opprettelsen var et viktig tiltak i satsingen på kvinnehelse. Tjenesten arbeider med kunnskapsformidling, fagutvikling og forskning innenfor sykdommer som primært rammer kvinner, reproduktiv helse og kjønnsforskjeller i helse. Tjenestens klinikknære beliggenhet er viktig for fagutvikling og gjennomføring av ny kunnskap i klinisk praksis.
I spesialisthelsetjenesten er det i tillegg etablert flere andre kompetansetjenester som har betydning for kvinners helse, slik som kompetansetjenester for amming, for gynekologisk onkologi, for svangerskap og revmatiske sykdommer, for inkontinens og for bekkenbunnsykdommer. Det er også opprettet flere nasjonale behandlingstjenester for kvinner, for eksempel Nasjonal behandlingstjeneste for fertilitetsbevarende behandling med autologt ovarialvev, Nasjonal behandlingstjeneste for fertilitetsbevarende kirurgisk behandling av livmorhalskreft og Nasjonal behandlingstjeneste for gynekologiske fistler. I 2008 utarbeidet Helsedirektoratet en prioriteringsveileder for kvinnesykdommer i samarbeid med de fire regionale helseforetakene.1
Helsedirektoratet har arbeidet innen flere områder for å forbedre tjenestene knyttet til, og kvinners forutsetninger for, reproduksjon. Av de viktigste tiltakene kan nevnes Utviklingsstrategi for jordmortjenesten og Veileder om kvalitetskrav til fødselsomsorgen. De regionale helseforetakene har rapportert om økt fokus på fødsel- og svangerskapsomsorg i samarbeid med primærhelsetjenesten.
Kvinnehelseutvalget pekte på at det ikke ble tatt tilstrekkelig hensyn til kjønn som variabel i medisinsk forskning. I 2001 utviklet Den nasjonale forskningsetiske komité for medisin og helsefag retningslinjer for inkludering av begge kjønn i medisinsk forskning. I tilfeller hvor det ene kjønnet utelates fra studien, må det gis en holdbar begrunnelse for dette både etisk og vitenskapelig. Heller ikke gravide skal ekskluderes fra studier som er relevante for dem.
Nye tall fra OECD viser at Norge har svært gode resultater for kreftbehandling, målt i femårs overlevelse. For livmorhalskreft ligger Norge helt på topp i OECD, og for brystkreft er Norge blant de beste i Europa. Det er gjennomført evaluering av brystkreftscreening (mammografiprogrammet), og oppfølgingen av brystkreftpasienter er bedret. Syv delprosjekter har inngått i evalueringen. Disse har omfattet blant annet studier av dødelighet, omfang av kreft oppdaget mellom to screeningsrunder (intervallkreft), omfang av overdiagnostikk, kvinners opplevelse av og erfaring med screeningprogrammet og en evaluering av programmets utgifter. Evalueringen ble avsluttet våren 2015. Den konkluderer med at målet om 30 prosent redusert dødelighet av brystkreft nesten er nådd. Fra et samfunnsperspektiv ser det ut til at balansen mellom kostnader og effekt er innenfor det nivået helsemyndighetene definerer som akseptabelt for helsetjenester. På bakgrunn av resultatene fra evalueringen skal mammografiprogrammet fortsette.
Nasjonal handlingsplan mot osteoporose (benskjørhet) og brudd er gjennomført.2 Regjeringen vil følge opp med nye tiltak, dette er nærmere omtalt under delkapittel 5.2. Regjeringen har styrket tilbudet til pasienter med langvarige smerte- og utmattelseslidelser der årsaken til lidelsene er uklare. Flere nasjonale kompetansetjenester er bygget ut, blant annet for sammensatte lidelser.
De fem regionale ressurssentre om vold, traumatisk stress og selvmordsforebygging (RVTS) er styrket for å øke kompetansen og veiledningen av helse- og omsorgstjenestene.
Utvalgets forslag om å oppheve forbudet mot nedfrysing og lagring av ubefruktede egg er fulgt opp. I dag går diskusjonen om likestilling mellom egg- og sæddonasjon. Disse forholdene er regulert i bioteknologiloven, og vil bli fulgt opp som ledd i arbeidet med evaluering av loven.
Siden NOU 1999: 13 Kvinners helse i Norge er det gjort flere tiltak som har ført til økt kunnskap om kvinners legemiddelbruk. Det har blitt opprettet et nasjonalt reseptregister som tillater informasjon om kjønnsforskjeller i legemiddelbruk. Den norske mor og barn-undersøkelsen har bidratt til god kunnskap om bruk av legemidler i svangerskapet, og hvilke legemidler det er trygt å bruke når en er gravid. I tillegg har allmenhetens tilgang til produsentnøytral informasjon omlegemidler ved graviditet blitt styrket via tjenesten tryggmammamedisin.no.3 De siste ti årene er det også innhentet mer kunnskap om gravides holdninger til legemidler og naturmidler.
Det tilbys i dag egne behandlingsopplegg for kvinner ved flere rusbehandlingsinstitusjoner. I tillegg finnes det en egen behandlingsinstitusjon som kun tar imot kvinner. Ettersom utviklingen i rusbehandling har endret seg fra mer programbaserte behandlinger til mer individuelt tilrettelagte behandlingstilbud, innebærer dette at det også legges mer til rette for å tilpasse behandlingstilbudene for kvinner.
Kvinnehelsestrategien skisserte enkelte tiltak som var rettet spesifikt mot jenter og eldre kvinner med minoritetsbakgrunn. Temaene var forskning, kunnskap om helse og helsetjenestetilbud, medikamentbruk og voldsproblematikk. Forskningsrådet finansierer flere prosjekter om innvandrerhelse, blant annet over programmene Folkehelse, Sykefravær, Arbeid og helse, og det tidligere Helse- og omsorgstjenesteprogrammet. Flere av prosjektene innenfor disse programmene har et tydelig kjønnsperspektiv. Det er blant annet utført en undersøkelse av effekten for kvinner av tiltak for å forbedre kvaliteten på helsetjenester til etniske minoriteter.
5.1.1 Forskning på kvinners helse
Kvinners helse er en satsing finansiert av Helse- og omsorgsdepartementet gjennom øremerkede midler til Forskningsrådet. Satsingen startet i 2004 med bakgrunn i Kvinnehelsestrategien. Forskningsrådet utarbeidet i 2005 rapporten Kvinners helse – hvor står vi i dag som viste at behovet for forskning på kvinners helse var stort. Forskningsrådet har tildelt omlag 54 millioner kroner til 15 prosjekter som omhandler kvinners helse i løpet av strategiperioden fra 2004 til 2013. Det er i tillegg flere pågående prosjekter med relevans for kvinners helse både i Forskningsrådets helseportefølje og i øvrig programportefølje. I 2015 styrket regjeringen denne satsingen slik at den nå er på vel 10,5 millioner kroner.
Det har vært forsket på svangerskap, psykisk helse, osteoporose, overgangsalder, global helse, kreft og vold mot kvinner. I tillegg finansierer mange av de øvrige helseforskningsprogrammene og de regionale helseforetakene forskning som er viktig for økt kunnskap om kvinners helse, eller sykdom og helseplager der kvinner er overrepresentert, som eksempelvis CFS/ME.4
Boks 5.1 Gender Based Violence and Childbirth – analyzing data from European cohort studies
Et av prosjektene som fikk støtte fra de øremerkede midlene gjennom Norges forskningsråd, er den europeiske studien om kjønnsbasert vold og barnefødsler (finansiert i perioden 2011–2014). Studiens mål var å se om voldtekt og annen ufrivillig seksuell omgang har negative konsekvenser for kvinner i svangerskapet, som for eksempel blødninger og innleggelser under svangerskapet, langvarige fødsler og komplikasjoner under fødsel og fødselsmetode. Blant de 18 prosent som hadde vært utsatt for vold, rapporterte 3,6 prosent om den alvorligste formen for vold (voldtekt). De som var utsatt for de groveste formene, hadde også flest plager under svangerskapet og ved fødselen. Tallene viser at hver femte gravide kvinne jordmor møter, har opplevd seksuell vold.
En annen studie fra samme forskningsprosjekt viser at kvinner utsatt for overgrep langt oftere legges inn på sykehuset under svangerskapet. 12,5 prosent blant de som hadde vært utsatt for de groveste overgrepene, ble innlagt under svangerskapet, mens 5,8 prosent av de som ikke rapporterte om overgrep, ble lagt inn. Disse to studiene underbygger hverandre og er viktig kunnskap i oppfølgingen av gravide kvinner.
I 2007 stilte Helse- og omsorgsdepartementet krav til de regionale helseforetakene om å ivareta kjønnsperspektivet (kjønnsforskjeller i sykdom og behandling) i klinisk forskning, herunder å sikre at det gjennomføres analyser av forskningsresultater der dette er relevant. De regionale helseforetakene har derfor i forbindelse med årlige meldinger rapportert om tildelte forskningsmidler på kvinnehelse.
Regjeringen har i 2015 videreført styrkingen fra 2014 til forskning i helseforetakene på seks prioriterte sykdomsområder, samt helsetjenesteforskning. I 2015 ble det avsatt 110 millioner kroner til dette. Blant de prioriterte områdene er muskel- og skjelettlidelser og langvarige smerte- og utmattelsestilstander. Dette er sykdomsgrupper der kvinner er overrepresentert. Forskning er én av Kompetansetjenesten for kvinnehelses tre kjerneaktiviteter, i tillegg til kunnskapsformidling og fagutvikling. Kompetansetjenesten har deltatt i etableringen av nasjonale og internasjonale forskningsnettverk som bidrar til forskning om årsaksforhold og behandling av sykdommer innen områdene reproduksjon og kjønnsforskjeller i helse.
Nasjonal kompetanseenhet for minoritetshelse (NAKMI) skal skape og formidle forskningsbasert kunnskap som kan fremme god helse og likeverdige helsetjenester for personer med innvandrerbakgrunn.
I tillegg er det flere aktører i frivillig sektor som bidrar med forskning på kvinners helse. Norske Kvinners Sanitetsforening (NKS) initierer og finansierer forskning om kvinners helse og livsvilkår. Årlig bevilger NKS seks til ti millioner kroner av innsamlede midler til forsknings- og utviklingsprosjekter. Tematikk som prioriteres av foreningen er blant annet kvinner og barn som er utsatt for vold og seksuelle overgrep, spesielle utfordringer som jenter og kvinner i minoritetsmiljøer har, samt reproduktiv helse og likestillingsspørsmål.
Det er fortsatt behov for fokus på kvinners helse i forskningen. Helsedirektoratets vurdering etter gjennomgangen av kvinnehelsestrategien er at det er særlig behov for økt forskning på kjønn og helse, arbeidsliv og helse og på helsen til innvandrere. Dette er områder med kunnskapsmangler som kan påvirke likestilling og helse. Selv om det forskes mye på kvinnehelse i Forskningsrådet og i de regionale helseforetakene, og at det foregår et omfattende arbeid innen kvinnehelse og kjønnsforskjeller i helse ved Nasjonal kompetansetjeneste for kvinnehelse, NAKMI og andre aktuelle miljøer, gjenstår det fortsatt mye for å utvikle feltet videre.
5.1.2 Behov for sterkere vektlegging av kjønn i all helseforskning
Når det gjelder kjønnsperspektiv på helseforskning, har mye av innsatsen frem til nå vært rettet mot å inkludere kvinneperspektivet. Det har ikke vært tilsvarende fokus på menns helse ut fra et kjønnsperspektiv. Det vil kunne åpne for bedre kunnskapsutvikling dersom kjønnsperspektivet utvides til å omfatte begge kjønn. Et konkret eksempel fra dansk forskning viser at menn som overlever kreft, responderer mer negativt på deltakelse i opplegg for kreftrehabilitering enn kvinner.5 Årsaken er selve utformingen av rehabiliteringsopplegget. Kunnskap om kvinner og menns ulikhet i opplevelse av egen sykdom kan gi bedre tilrettelegging for hele pasientgruppen. Et annet eksempel er at muligheten for brystkreft hos menn inntil nylig har vært underkommunisert og har ført til at menn med sykdommen ikke har vært oppmerksomme på og forstått egne symptomer.
Både det kroppslige kjønnet (sex) og det sosiale kjønnet (gender) er viktige i helseforskningen. Dette gjelder både samvirkningen mellom disse hos hvert kjønn og i det sosiale samspillet og organiseringen mellom kjønnene. Både biologiske og miljømessige forhold definerer og påvirker kroppslige og sosiale kjønnsulikheter. Det er nå allment kjent at forsøksdyrets kjønn har innflytelse på funn og må redegjøres for. Ny internasjonal forskning viser imidlertid at kjønn som variabel også er relevant innenfor biokjemi og celleforskning. Cellenes kjønn har relevans og påvirker funn. Manglende redegjørelse for kjønn på dette nivået er imidlertid utbredt. Det kan få negative konsekvenser for diagnostikk, medikamentutvikling og behandling.
Regjeringen vil sørge for at dagens helseforskning i sterkere grad åpner for problemstillinger knyttet til ulikheter mellom kjønnene.
5.1.3 Fortsatt behov for søkelys på kvinners helse
Mye er oppnådd på kvinnehelseområdet siden kvinnehelseutvalget leverte sin rapport i 1999, men fortsatt er det utfordringer som ikke er løst. Det er viktig at ny kunnskap fra klinisk og praksisnær forskning blir tatt i bruk i utvikling av tjenester rettet mot kvinners behov. Det er fortsatt stor mangel på kunnskap for å utvikle relevante tiltak rettet mot kvinner med innvandrerbakgrunn. Generelt er gjennomføring av ny kunnskap i klinisk praksis den største utfordringen innen feltene kvinnehelse og kjønnsforskjeller i helse. I tillegg er det en del områder knyttet til kvinners helse, hvor det fortsatt er utfordringer.
Regjeringen vil sørge for at tjenestene blir rettet mot menn og kvinners ulike behov der det er kunnskapsmessig dekning for dette, ved at kjønnsaspektet blir vurdert i utviklingen og oppfølgingen av strategier og handlingsplaner. Regjeringen vil sørge for at oppdatert kunnskap om menn og kvinners særlige behov tas i bruk.
Raske demografiske endringer forbundet med økt risiko i den fertile delen av befolkningen er en utfordring for reproduktiv helse og svangerskapsomsorgen. Flere gravide med innvandrerbakgrunn, økning i andel eldre gravide, gravide med kronisk sykdom, overvekt og tidligere keisersnitt gir nye utfordringer for helsetjenesten. Det er nødvendig med ny kunnskap for å møte disse utfordringene. God helse og gode forhold under svangerskapet er viktig for senere generasjoners helse. Det er nødvendig med ny kunnskap om virkningen av hormonbehandling for infertilitet og bruk av hormoner i overgangsalderen. Fertilitetsbevarende tiltak for kvinner og hjerte- og karsykdom hos kvinner er fortsatt eksempler på sentrale temaer innen kvinnehelse.
Mange kvinner dør av hjerte- og karsykdom. Mye tyder på at sykdommen har et kjønnsspesifikt forløp. Andel eldre i befolkningen øker. Det er stort behov for kunnskap om eldre kvinners helse og livskvalitet. Det er viktig å bedre kunnskapsgrunnlaget for å fremme behandling, omsorg, og livskvalitet hos eldre.
Selv om Norge rangeres fremst i internasjonale sammenligninger av trivsel og velferd, er psykiske plager og lidelser en stor folkehelseutfordring. Dette gjelder for både kvinner og menn, men unge kvinner er overrepresentert. Psykisk helse har betydning for generell livskvalitet, men også for kvalifisering til og deltakelse i arbeidslivet. Utfordringene knyttet til unge kvinners psykiske helse beskrives nærmere i delkapittel 5.2 om kjønnsforskjeller i helse.
Kvinner har over lang tid hatt høyere sykefravær enn menn. Det er også situasjonen internasjonalt. På grunnlag av den forskningen som er gjennomført er det vanskelig å finne fullstendige forklaringer på den store og vedvarende kjønnsforskjellen i sykefravær. Kjønnsforskjeller i helseplager som årsak til forskjeller i sykefravær mellom kvinner og menn har imidlertid ikke vært så mye studert. Det er også i mindre grad blitt belyst hvordan situasjonen er for kvinner som har innvandret til Norge når det gjelder sykefravær og tilknytning til arbeidsmarkedet. Kvinners arbeidshelse blir tatt opp i delkapittel 5.3 om arbeidsliv og kjønnsulikheter i helse.
Det er bred vitenskapelig enighet om at variasjon i legemidlers effekt kan oppstå på grunn av kjønn. Det er imidlertid fortsatt begrenset med kunnskap om de ulike effektene for kvinner og menn. Dette gjelder også for bivirkninger. I Norge overvåker Statens legemiddelverk legemiddelbivirkninger og videreformidler ny kunnskap om bivirkninger til helsepersonell. Legemidler er et viktig virkemiddel for å behandle, lindre og forebygge sykdom og plager, og mangel på kunnskap øker risikoen for feil i behandling av kvinner. Det er derfor fortsatt viktig å øke kunnskapen om kjønnsforskjeller i effekt og eventuelle bivirkninger av legemidler. Helsedirektoratet skal i løpet av 2015 sette i gang et arbeid med en kunnskapsoppsummering av dokumentasjon om eventuelle kjønnsrelaterte forskjeller i effekt og bivirkninger av legemidler.
Innvandrerbefolkningen i Norge er sammensatt. Dette er en av årsakene til at det er komplisert å få en god, helhetlig oversikt over helsetilstanden til kvinner med innvandrerbakgrunn. Bruk av helseregistre og forskningsbehov er nærmere beskrevet i Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter. Det er behov for mer kunnskap om helse og sykdom og bruk av helsetjenester blant kvinner med innvandrerbakgrunn. Nasjonal strategi om innvandreres helse 2013–2017 tar opp behovet for mer kunnskap.
5.2 Kjønnsforskjeller i helse
I all hovedsak har kvinner og menn i Norge god helse. Kvinner lever lengre enn menn, men opplever å være mer syke. Kvinner går oftere til legen, og de bruker mer legemidler. Kvinner har lavere dødelighet enn menn for en rekke sykdommer som rammer begge kjønn.
Psykiske lidelser og langvarige smertetilstander er årsaker til redusert helse for mange kvinner. Benskjørhet, brudd og problemer knyttet til svangerskap og fødsel er de mest sentrale helseproblemene som rammer kvinner.
Vold og overgrep er et folkehelseproblem. Særlig gjelder dette for kvinners helse, fordi kvinner er mer utsatt for vold og overgrep enn menn. Arbeidet mot vold omtales nærmere i kapittel 4.
I Norge oppgir menn at de er friske i en lengre periode av livet enn det kvinnene oppgir, men de lever kortere. Menn har fire år lavere forventet levealder enn kvinner. De siste 20 årene har forskjellen i forventet levealder blitt mindre. Dette skyldes blant annet nedgangen i dødelighet for hjerte- og karsykdom og nedgang i dødsulykker i trafikken. I 2013 var forventet levealder 83,6 år for kvinner og 79,7 år for menn. Tall fra Folkehelseinstituttet viser at menn med innvandrerbakgrunn har bedre helse og færre helseutfordringer enn kvinner i de innvandrergruppene som er undersøkt. Menn har høyere dødelighet enn kvinner av de ikke-smittsomme sykdommene hjerte- og karlidelser, kreft, KOLS og diabetes. Menn har også høyere dødelighet av ulykker og rus enn kvinner, og flere menn enn kvinner begår selvmord.
Dette kapitlet gir et bilde av kvinner og menns helse og helseutfordringer hovedsakelig basert på Folkehelserapportene. Disse rapportene beskriver helsetilstanden i Norge ved hjelp av data og analyser fra flere nasjonale og internasjonale kilder. Mesteparten av den faktabaserte kunnskapen som finnes om innvandrerbefolkningens helse i dag er basert på resultater fra noen få helseundersøkelser av enkelte innvandrergrupper.6 Det er data fra disse undersøkelsene som ligger til grunn for beskrivelsen av innvandrerbefolkningen i dette kapitlet.
5.2.1 Psykisk helse og psykiske lidelser
Livstidsforekomsten av psykiske lidelser betyr hvor stor del av befolkningen som får psykiske lidelser gjennom hele livet. Denne er totalt sett mellom 30 og 50 prosent for begge kjønn, men det er betydelige forskjeller mellom kvinner og menn i forekomst av enkeltlidelser. For eksempel er forekomsten av depresjon og angstlidelser dobbelt så høy hos kvinner som i befolkningen som helhet.
Det finnes foreløpig lite kunnskap om utbredelsen av psykiske lidelser blant innvandrere. Flere norske studier har brukt data fra HUBRO i 2000–2002 og Helse- og levekårsundersøkelsen for innvandrere i 2005. Disse studiene fant at andelen med psykiske helseplager7 var høyere i innvandrerbefolkningen enn den øvrige befolkningen, men at det var en del variasjon mellom gruppene. Av de innvandrergruppene som var representert i studien, var det innvandrere fra Iran, Irak og Tyrkia som hadde de høyeste andelene med psykiske helseplager (rundt 40 prosent), mens de laveste andelene var blant innvandrere fra Sri Lanka og Somalia (rundt 16 prosent). Andelene som rapporterte om psykiske helseplager økte med alderen. Her var kvinner sterkere representert enn menn. Etter 2002 er det ikke gjort tilsvarende undersøkelser.
Forskjellene i psykiske helseplager mellom innvandrere og den øvrige norske befolkningen ser ut til å være mindre blant barn og unge. Dette viser tall fra en studie basert på data fra de tre undersøkelsene UngKul, Barn i Bergen og Akershusundersøkelsen, som ble gjennomført i henholdsvis 2002, 2006 og 2007. Den samme studien fant at særlig emosjonelle problemer var mer utbredt blant barn og unge med innvandrerbakgrunn enn blant øvrige norske barn og unge. I aldersgruppen 10–12 år rapporterte 13 prosent av guttene med innvandrerbakgrunn om emosjonelle problemer, mot fem prosent av gutter i den øvrige delen av befolkningen. Blant jentene var tallene henholdsvis 18 og ti prosent.
Det er mangelfull kunnskap om spesifikke årsaker til psykiske plager og lidelser. Ut over å være et problem i seg selv er vold også en alvorlig risikofaktor for psykiske helseproblemer, ikke minst for barn som vokser opp i familier der de eksponeres eller utsettes for vold. Pasienter med psykiske lidelser har høyere forekomst av kroppslige sykdommer og lever kortere enn befolkningen for øvrig. Den økte dødeligheten kan tilskrives genetiske og sosioøkonomiske forhold, samt usunn livsstil, selvmord og bruk av legemidler. Pasienter med samtidig rusmisbruk er særlig utsatt for ulykker, voldsskader og tidlig død. I 2010 var psykiske lidelser og ruslidelser internasjonalt den største årsaken til tap av leveår med nedsatt helse, hvorav depresjon (40 prosent) og angstlidelser (15 prosent) var de to største bidragsyterne.
De fleste psykiske lidelser inntreffer første gang i ung voksen alder. Angstlidelser starter ofte i tenårene, ruslidelser mellom 20 og 30 år og stemningslidelser mellom 30 og 40 års alder.
Psykisk helse hos unge kvinner
For aldersgruppen 16 til 24 år økte andelen med høy skår på psykiske plager fra 1998 til 2012. Det viser tall fra levekårsundersøkelsene. Økningen var sterkest blant unge kvinner, der 23 prosent hadde høy skår i 2012 mot 13 prosent i 1998. For unge menn var de tilsvarende tallene syv og 12 prosent. For aldersgruppen 16 til 24 år er andelen kvinner som angir betydelige plager over dobbelt så høy som for menn. Mange (23,9 prosent) rapporterer om redusert arbeidsevne som følge av psykiske helseproblemer. En høy andel av de yngre kvinnene rapporterer også om lav mestring (30,9 prosent) og redusert vitalitet (33,0 prosent).Funnene reflekteres også i resultatene fra studentenes helse- og trivselsundersøkelse fra 2014. Andelen med alvorlige psykiske symptomplager har økt blant begge kjønn siden 2010, men økningen er mye sterkere blant kvinner. 24 prosent av kvinnelige studenter rapporterer om alvorlige psykiske symptomplager, mot 12 prosent blant menn.
Stadig flere jenter og unge kvinner sliter med spiseforstyrrelser og selvskading. Sosiale medier bidrar til press om å se bra ut og være vellykket. Spiseforstyrrelser er den tredje mest vanlige mentale lidelse blant unge kvinner. Behandlingstilbudet ved spiseforstyrrelser omfatter blant annet kognitiv terapi, familieterapi og relasjonsbasert terapi. Forebygging er mulig, og det er ganske godt kunnskapsgrunnlag for programmer som utfordrer ungdommers holdninger knyttet til kropp og vekt, eller som fokuserer på kroppsmisnøye, selvfølelse og på en kritisk holdning til slankepress og kulturelt betingede skjønnhetsidealer. Det er snakk om relativt universelle tiltak, men spisset mot jenter fra rundt 15 år og eldre. Tjenestetilbudet til pasientgruppen varierer både i innhold og kvalitet. Helsedirektoratet holder på å utarbeide nye, nasjonale kliniske retningslinjer for behandling av spiseforstyrrelser, der det anbefales målrettede tiltak for å implementere disse på alle nivåer i helsevesenet.
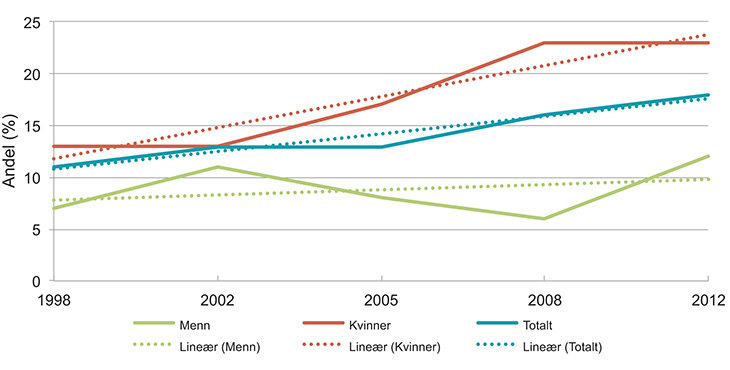
Figur 5.2 Utviklingen i egenrapporterte psykiske plager i alderen 16–24 år, 1998–2012. Prosent.
Kilde: Folkehelseinstituttet
Behov for kunnskap om psykisk helse
Det er behov for mer kunnskap om forhold som påvirker psykisk helse. Det gjelder både kunnskap om hvilke virkemidler og tiltak som er effektive for å skape et helsefremmende samfunn og hvordan en best kan forebygge psykiske problemer og lidelser. Det er viktig at kjønn inngår som variabel i forskningsprosjekter der det er relevant, og at det særlig legges vekt på problemstillinger knyttet til unge kvinners psykiske helse og kvinners arbeidshelse. Det er nødvendig med mer kunnskap om hva som utløser depresjon, om det er oversette kjønnsforskjeller i symptomer og forløp, og om menn og kvinner skal ha ulik behandling. Videre trengs det kunnskap om mental helse og kvinnelig biologi og om sosiale faktorers rolle i forløpet av en mental lidelse.
Psykisk helse som del av folkehelsearbeidet omtales nærmere i Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter. Her beskrives det hvordan kunnskapsgrunnlaget om psykiske lidelser skal styrkes. Det skal blant annet etableres et register for psykiske lidelser og ruslidelser. Psykisk helse skal inngå i arbeidet med å videreutvikle folkehelseprofiler,8 i ungdataundersøkelsen og i fylkesundersøkelsene. Indikatorer på psykisk helse og trivsel skal inngå som en del av det pågående arbeidet med å utvikle sektorvise folkehelseindikatorer. Dette er eksempler på hvordan psykisk helse skal stå sentralt i arbeidet med å utvikle og spre verktøy og modeller for folkehelsearbeid i kommunene.
Analyser av forskningsfinansiering ved bruk av Health Research Classification System viser at forskning innenfor området psykisk helse er et av de fagområdene som mottar mest forskningsmidler, både i de regionale helseforetakene og gjennom Norges forskningsråd.
Styrking av psykisk helse hos unge
I Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter løfter regjeringen psykisk helse som ett av de nye innsatsområdene i folkehelsearbeidet. Psykisk helse skal være en likeverdig del av folkehelsearbeidet. Flere skal oppleve god psykisk helse og trivsel, og de sosiale forskjellene i psykisk helse skal reduseres. Regjeringen vil satse på barn og unge og skape et samfunn som i større grad fremmer psykisk helse gjennom å legge mer vekt på forhold i omgivelsene som bidrar til å fremme mestring, tilhørighet og opplevelse av mening. Regjeringen skal utarbeide en ungdomshelsestrategi. Strategien skal dekke aldersgruppen 13–25 år og skal etter planen legges frem i 2016. Strategien skal blant annet belyse hvordan en sikrer tilgjengelighet, kapasitet og godt koordinerte tjenester til ungdom, herunder nettbaserte helsetjenester. Utfordringer gutter og jenter møter kan være forskjellige, og kan kreve ulik tilnærming. Strategien vil ivareta kjønnsperspektivet. Problemstillinger knyttet til psykisk helse, ensomhet, mobbing, frafallsproblematikk, rus, vold, seksuelle overgrep, samt samfunnets press og utenforskap, skal behandles. I tillegg skal det ses på hvordan helsetjenestene ivaretar ungdom som kan ha særskilte helseutfordringer.
I Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet varsler regjeringen at den vil lovfeste plikt til psykologkompetanse i kommunene. Det tas sikte på at lovkravet skal settes i kraft fra 2020. Det varsles også at regjeringen vil legge om tilskuddsordningen for rekruttering av psykologer til kommunene. Flertallet av psykologer som så langt er rekruttert gjennom tilskuddsordningen, arbeider med barn og unge.
Psykisk helse hos eldre kvinner
Selv om flere trenger helsehjelp i høy alder, har de fleste eldre likevel god eller meget god helse. Kvinner har flere og tidligere helseproblemer enn menn. I helseundersøkelser oppgir eldre menn at de har bedre helse enn det eldre kvinner sier at de har.
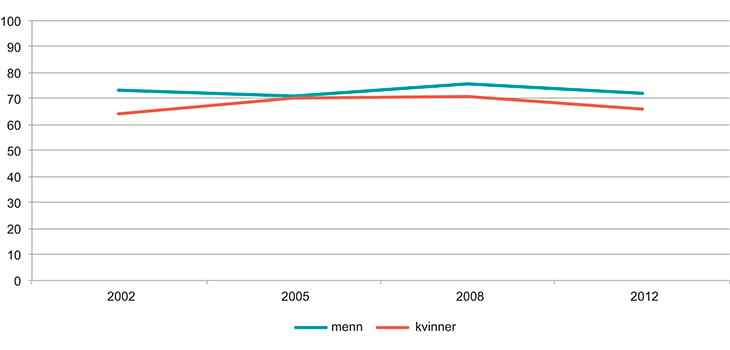
Figur 5.3 Andelen i aldersgruppen 65–79 år som mener de har god/meget god helse. 2002–2012. Prosent.
Kilde: Norgeshelsa/Statistisk sentralbyrå
De hyppigste psykiske lidelsene blant eldre er depresjon og angst. Depresjon øker med alderen. Både angst og depresjon er mer utbredt blant kvinner enn blant menn. Nedsatt helse og funksjonsevne i eldre år kan gå ut over mulighetene til sosial kontakt og kan føre til ensomhet. Det ser ut til å være en sterkere sammenheng mellom ensomhet og psykisk helse enn mellom ensomhet og fysisk helse. Ensomhet er mer utbredt blant eldre enn blant yngre, og blant personer over 80 år sier vel tre av ti at de er ensomme. Regjeringen styrker innsatsen for å redusere ensomhet hos eldre og for å legge til rette for økt sosial kontakt og aktivitet. I revidert nasjonalbudsjett 2015 økte regjeringen støtten til frivillige organisasjoners arbeid med å forebygge ensomhet hos eldre med til sammen 10 millioner kroner.
Det siste tiåret har det vært en positiv utvikling. Forekomst av depresjon og angst har gått ned i eldre aldersgrupper. I 2008 var rundt fem prosent av de eldre i alderen 65–74 år plaget av depresjon og angst, mot rundt 11 prosent i 1998. Blant kvinner over 75 år var 12 prosent plaget i 2008, mot 14 prosent i 1998. Kroppslige helseproblemer, særlig nedsatt funksjon, syn eller hørsel, kan bidra til at angst eller depresjon oppstår. Regjeringens satsing på psykisk helse vil også komme eldre kvinner til gode.
Aldringen av befolkningen vil berøre hele samfunnet. For å styrke eldres livskvalitet og trivsel vil regjeringen legge vekt på å øke eldres deltakelse i arbeidslivet og i samfunnet. Regjeringen vil høsten 2015 legge frem en strategi for en moderne eldrepolitikk. Strategien skal bidra til å få frem mer kunnskap om forhold som vil fremme aktive eldre, og vil ha et kjønnsperspektiv. Det vises til nærmere omtale i Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter.
5.2.2 Langvarige smerteplager og utmattelsestilstander
Langvarig smerte er en stor helseutfordring, både i Norge og globalt. Smerter er trolig også den vanligste grunnen til at pasienter oppsøker helsetjenesten. Det finnes ikke tall for dette i Norge, men i Sverige har 28 prosent av pasientene i allmennpraksis én eller flere medisinsk definerte smertetilstander. Tilsvarende resultater er funnet i Danmark. Der er det også vist at pasienter med langvarig smerte har fire til fem ganger flere liggedøgn på sykehus enn befolkningen for øvrig. Langvarige smerter er mer utbredt blant kvinner enn menn. Kjønnsforskjellene er moderate når det gjelder smerte generelt, men betydelig større for mer uttalte smerter, særlig smerter som er utbredt flere steder i kroppen. Kjønnsforskjellene er også vist når forsøkspersoner blir påført smerte i laboratorieforsøk, og de er vist hos enkelte forsøksdyr. Dette gir holdepunkter for at det er biologiske mekanismer bak kjønnsforskjellene. Forekomsten av langvarige smerteplager hos ungdom er dårlig kartlagt i Norge, men som figur 5.4 viser, har unge kvinner høyere forekomst av smerter sammenlignet med menn i samme aldersgruppe.
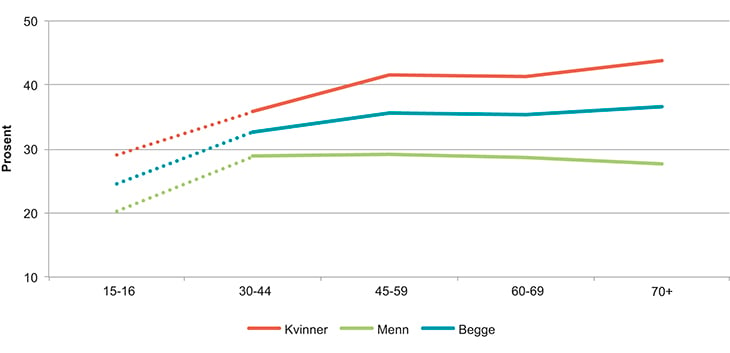
Figur 5.4 Andel av befolkningen med langvarig smerte fordelt etter alder.
Kilde: Fit Futures i 2010 (15–16 åringer) og Tromsøundersøkelsen i 2008 (30 år og eldre)
Det er en urovekkende utvikling i langvarig utmattelse hos unge. Kvinner er i overvekt når det gjelder utmattelsestilstander slik som CFS/ME.9 Usikre anslag basert på utenlandske studier tyder på at det i Norge er mellom 10 000 og 20 000 pasienter. I løpet av årene 2008 til 2012 ble 5 809 pasienter registrert med diagnosen CFS/ME i det norske pasientregisteret. 75 prosent av disse var kvinner. De fleste tilfellene var i aldersgruppene 10–19 år og 30–39 år. For å styrke den nasjonale forsknings- og kompetansebyggingen, ble det i 2012 opprettet en nasjonal kompetansetjeneste for CFS/ME. Kompetansetjenesten skal bidra til å utvikle og heve kvaliteten på tjenestene til CFS/ME-pasienter i et helhetlig behandlingsforløp. Den har også ansvar for å sikre nasjonal kompetanseoppbygging og kompetansespredning, samt bidra med veiledning for hele helsetjenesten. Den har videre et ansvar for å overvåke og formidle behandlingsresultater, delta i forskning og undervisning, samt etablere forskernettverk. Dette fagmiljøet forteller om en økning av henviste pasienter med utmattelseslidelser. En kjenner ikke til hva som er årsakene til denne økningen.
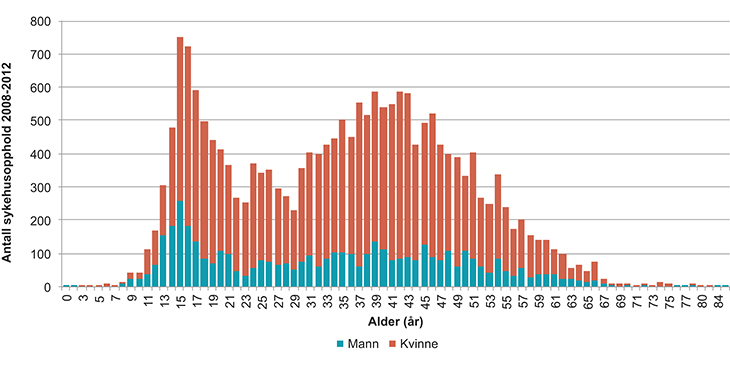
Figur 5.5 Antall sykehusopphold med registrert hoved- eller bitilstand postviralt utmattelsessyndrom, årene 2008–2012, kjønn og alder.
Kilde: Norsk pasientregister
Langvarig smerte kan ha innvirkning på arbeidsevne og fysisk funksjon, psykisk helse og livskvalitet, søvn og dødelighet. Noen smertetilstander kjenner en ikke årsakene til. Symptomene kan opptre hver for seg eller sammen. Vanlige betegnelser på disse tilstandene er fibromyalgi eller andre former for kroniske muskelsmerter, nakkesleng og spenningshodepine. Det er overvekt av kvinner som har slike tilstander. Felles for disse gruppene er at det mangler allment akseptert forståelse av sykdommens årsaker, mekanismer og behandlingsmuligheter. Hvor hardt en rammes varierer, men for et betydelig antall mennesker er det snakk om alvorlig tap av livskvalitet som kan strekke seg over flere år.
Når en ikke kjenner en klar årsak til plagene, er det også vanskelig å finne rett behandling. Pasienter kan bli sendt mellom ulike spesialister, nevrologer, revmatologer, spesialister i fysikalsk medisin eller psykologi/psykiatri. Organspesialiseringen i sykehus, koblet med usikkerhet knyttet til plagene, har gjort at mange av disse pasientene har følt seg som kasteballer i systemet, der en vanskelig prosess ofte ender uten diagnose og tilstrekkelig behandling. Dette utfordrer helsetjenesten.
Det har lenge vært relativt store forskjeller mellom tilbud om utredning og behandling for disse typer lidelser, sammenlignet med utredning og behandlingstilbud for sykdommer der menn er i flertall, slik som diabetes og hjerte- og karlidelser. Regjeringen ønsket en endring av denne situasjonen. I 2015 er det derfor bevilget 20 millioner kroner til et pilotforsøk med diagnosesentre i spesialisthelsetjenesten for at pasientene skal få et bedre tilbud om utredning av langvarige smerte- og utmattelsestilstander, og et enklere møte med tjenestene. Det skal også opprettes et læringsnettverk med aktuelle fagmiljøer som ledd i å styrke kunnskapsformidlingen på området. Dette vil bidra til å sikre gode, helhetlige pasientforløp og likhet i behandlingstilbudet på landsbasis. Dette er et av regjeringens tiltak for å jevne ut forskjeller og sikre mer likeverdige behandlingstilbud for kvinner og menn. Prosjektet skal evalueres. Regjeringen vil deretter vurdere å gjøre ordningen landsomfattende.
Behov for kunnskap
Regjeringen vil legge til rette for mer og bedre kunnskap om denne type lidelser, årsaker, sykdomsmekanismer og mulige behandlinger og mestringsteknikker. I tildelingsbrevet til Norges forskningsråd er det både i 2014 og 2015 lagt inn en føring om at forskning på langvarige smerte- og utmattelseslidelser som CFS/ME, borreliose og fibromyalgi, skal prioriteres.
Regjeringen har i 2015 videreført styrkingen fra 2014 til forskning i helseforetakene på prioriterte sykdomsområder, samt helsetjenesteforskning. Det ble stilt krav om at midlene skulle benyttes til større tverregionale prosjekter innen syv områder. Smerte- og utmattelsessykdommer som CFS/ME, fibromyalgi, borreliose og muskel- og skjelettplager, inngår her. For seks av disse fagområdene er det etablert et nasjonalt forskningssamarbeid mellom de fire regionale helseforetakene med et ansvarlig regionalt helseforetak som koordinator. Dette vil kunne gi kunnskap som kommer disse pasientene til gode. I den nasjonale forskningssatsingen på muskel- og skjeletthelse arbeides det for å knytte primærhelsetjenesten tettere sammen med forskningsmiljøene på sykehus og ved universiteter. Et bedre samarbeid mellom primærhelsetjenesten og forskningsmiljøene vil kunne gi et betydelig løft for disse pasientgruppene. De nasjonale kompetansetjenestene i spesialisthelsetjenesten spiller en viktig rolle i å spre ny kunnskap for å sikre at helsepersonell er oppdatert på disse sykdommene og lidelsene i møte med pasientene.
Smerter og muskel- og skjelettlidelser hos eldre kvinner
Flere kvinner enn menn over 80 år rapporterer om muskel- og skjelettsykdommer, og kjønnsforskjellen øker med alder. Overhyppigheten hos kvinner er særlig knyttet til osteoporose, fall- og bruddskader. Det store flertallet som har osteoporose (benskjørhet) er eldre kvinner. 70 prosent av alle hoftebrudd inntreffer hos kvinner. I 2008 var det 4 403 kvinner i aldersgruppen 75 år og eldre som fikk sitt første hoftebrudd. 26 prosent av disse kvinnene døde innen ett år etter bruddet.
Brudd oppstår gjerne etter yrkesaktiv alder. Dette kan ha medvirket til at osteoporose, historisk sett, ikke har vært et høyt prioritert helseproblem eller i samfunnets søkelys på samme måte som enkelte andre medisinske tilstander. Etter kvinnehelseutredningen i 1999 har denne situasjonen bedret seg. Kunnskapssenteret har foretatt en rekke systematiske kunnskapsoppsummeringer på emner som er relatert til osteoporose og konsekvensene av osteoporose. Ulike aspekter er studert, fra forebygging ved hjelp av medikamenter, forebygging av fallulykker, operasjonsteknikker for brudd, til rehabiliteringstiltak for pasienter som har hatt hoftebrudd.
Det nasjonale NOREPOS (Norske epidemiologiske osteoporosestudier) er et samarbeidsprosjekt mellom fire universiteter og Folkehelseinstituttet. NOREPOS arbeider med ulike prosjekter. For eksempel skal et fellesprosjekt, med støtte fra Norges forskningsråd, forsøke å finne ut hvorfordet er så stor variasjon i risikoen for osteoporotiske brudd innenfor landets grenser. Dette kan igjen bidra til å forstå hvorfor forekomsten av brudd er så høy i Norge. De samme helseundersøkelsene som er utgangspunkt for NOREPOS-samarbeidet, er også med i CONOR, som er et nettverk av flere norske helseundersøkelser. Samlingen av helsedata og biologisk materiale skal danne grunnlag for forskning om sykdomsårsaker og helseforhold i den norske befolkningen, blant annet brudd og osteoporose.
Selv om fremtidens eldre antakelig vil ha bedre helse enn dagens eldre, vil livet etter 85 år ofte være preget av sykdom og funksjonstap. Det er stor overvekt av kvinner i den eldste andelen av befolkningen. Det vil derfor være særlig viktig å tilrettelegge tiltak for enslige eldre kvinner, som bidrar til å opprettholde deres funksjonsevne og livskvalitet.
Hos de «yngre eldre» kvinnene bør en vektlegge å opprettholde fysisk førlighet, spesielt med tanke på å hindre og utsette plager og nedsatt bevegelsesfunksjon. Det er også behov for større innsats innen forebygging av fall- og bruddskader, spesielt hos de «eldste eldre» kvinnene. Regjeringen vil intensivere arbeidet for forebygging av fallulykker, og har som mål å redusere antall hoftebrudd med ti prosent innen 2018. Fallforebygging skal inngå i utviklingsarbeidet knyttet til tjenestene og integreres i det tverrsektorielle arbeidet. Bedre ernæring og økt fysisk aktivitet er viktige forebyggende tiltak. Tiltakene er nærmere omtalt i stortingsmeldingene om primærhelsetjenesten og folkehelse.10
5.2.3 Ikke-smittsomme sykdommer – hjerte- og karsykdom, kreft, KOLS og diabetes
Norge har forpliktet seg til Verdens helseorganisasjons mål om reduksjon av dødelighet av ikke- smittsomme sykdommer (NCD) med 25 prosent innen år 2025. Disse er kreft, hjerte- og karsykdommer, kronisk obstruktiv lungesykdom (KOLS) og diabetes.
Regjeringen vil følge opp NCD-strategien (2013–2017) ved å forsterke innsatsen på området. Helsedirektoratet er gitt i oppdrag å bistå i gjennomføringen av strategien som både har et folkehelseperspektiv og helsetjenesteperspektiv. Dette betyr blant annet at helsetjenesten og helsepersonell skal bidra til forebygging, behandling og oppfølging i tråd med ny kunnskap. Helsedirektoratet vil påse at tiltak og faglig normering inneholder et kjønnsperspektiv i anbefalingene. Det tas sikte på samarbeid med frivillig sektor og pasient- og brukerorganisasjoner med videre for å oppnå målsettingene.
Boks 5.2 NCD-strategien (2013–2017)
NCD-strategien er en felles strategi for forebygging, diagnostisering, behandling og rehabilitering av disse fire store folkesykdommene, definert av Verdens helseorganisasjon (WHO) som NCD-sykdommer (Noncommunicable Chronic Diseases). Sykdommene har mye felles, og det er stort potensial for forebygging av sykdommene, lidelsene de skaper, og de for tidlige dødsfallene de forårsaker. Årsakene til sykdommene er dels felles, dels sykdomsspesifikke og dels ukjente. Mennesker som rammes har ofte flere av sykdommene og flere av risikofaktorene. Det er godt dokumentert at sentrale risikofaktorer for alle sykdommene er tobakk, usunt kosthold, fysisk inaktivitet og skadelig bruk av alkohol. Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter inneholder nærmere omtale av tiltak som skal gjøre sunne valg enkle.
Hjerte- og karsykdom
Hjerte- og karsykdom er den sykdomsgruppen som fører til flest dødsfall totalt i befolkningen, og menn har 64 prosent høyere forekomst av for tidlig død av disse sykdommene enn kvinner. For akutt hjerteinfarkt og akutt hjerneslag samlet, er menn syv til ti år yngre enn kvinner når de rammes.
Kunnskapen om forekomst av hjerte- og karsykdom blant innvandrere er begrenset. Selvrapporterte data tyder på at det finnes liknende kjønnsforskjeller hos innvandrere som hos den øvrige befolkningen.
Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter inneholder nærmere omtale av tiltak som skal gjøre sunne valg enkle. Tiltakene i meldingen omfatter blant annet:
Iverksette forsøk ved et utvalg ungdomsskoler der elevene vil få en økning i antall timer fysisk aktivitet og/eller kroppsøving i uken
Styrke og videreføre samarbeid med matvarebransjen, blant annet gjennom helse- og omsorgsministerens næringslivsgruppe
Invitere til bredt samarbeid for økt praktisk kunnskap og ferdigheter om matlaging
Innføre krav til standardiserte tobakksinnpakninger
Stimulere stat og kommune som arbeidsgivere til en ledelsesforankret rusmiddelpolitikk.
Kreft
Forekomst av kreft er 40 prosent høyere hos menn enn hos kvinner. Norge har den høyeste kreftforekomsten i Norden blant menn. Menn under 70 år har ti prosent høyere dødelighet av kreft enn kvinner.
Testikkelkreft er den vanligste kreftformen for menn mellom 15 og 49 år. Norge og Danmark har verdens høyeste forekomst av testikkelkreft. Prostatakreft er den vanligste kreftformen for menn i aldersgruppen 50 år og oppover. Dødelighetsraten er synkende, men Norge har høy forekomst og dødelighet av prostatakreft sammenlignet med Vest-Europa for øvrig. Lungekreft er endret fra å være en mannsdominert sykdom til å være mer utjevnet mellom kjønnene. Dette skyldes blant annet at kvinner tidsmessig begynte å røyke senere enn menn.
Regjeringen har sørget for raskere diagnose og redusert ventetid for kreftpasienter gjennom etablering av tverrfaglige diagnosesentre i hver helseregion for pasienter hvor det er mistanke om kreft eller annen alvorlig sykdom. Det er nå innført 28 pakkeforløp for kreft som skal sikre at kreftpasienter kommer raskt til utredning og behandling. Samarbeidet med fastlegen skal styrkes. Høy kvalitet og kompetanse i utredning, behandling og rehabilitering av pasienter med kreft skal ivaretas i tråd med nasjonale handlingsprogrammer for kreftsykdommer. God behandlingskvalitet skal ivaretas gjennom gode pasientforløp. Dette skal sikre at kreftpasienter unngår unødig venting på utredning og behandling. Sammen – mot kreft, Nasjonal kreftstrategi 2013–2017 skal legges til grunn for utvikling av tjenestetilbudet til kreftpasienter. Det er utarbeidet en nasjonal handlingsplan som beskriver konkrete tiltak for å nå målene i strategien.
Prostatasentrene er nå under etablering i alle helseregionene. Sentrene skal legge til rette for god og effektiv utredning av pasienter med prostatakreft. Ved å koble flere spesialister sammen, legges grunnlaget for en god tverrfaglig vurdering og beslutning som sikrer pasientene god kvalitet i behandlingen og et godt pasientforløp. Pakkeforløp for prostatakreft var et av de første pakkeforløpene som ble innført, 1. januar 2015.
KOLS
Dødeligheten av KOLS er fortsatt størst hos menn selv om den har økt hos kvinner de siste ti årene. Kvinner begynte tidsmessig å røyke senere enn menn, og ligger derfor etter i tid når det gjelder utvikling av kroniske lungesykdommer. Mange kvinner som har røykt i mange år, har nå kommet i en alder hvor risikoen for KOLS øker.
Det finnes ingen medikamenter som påvirker prognose og dødelighet ved KOLS. Den eneste behandlingen som har vist effekt, er røykeslutt. I tillegg gir trening og sykdomsmestring stor helsegevinst. De nye nasjonale KOLS-retningslinjene anbefaler derfor at alle mennesker med KOLS med tungpust av en viss grad, gis et rehabiliteringstilbud i kommunen. Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet omtaler hvordan tjenesten bedre kan følge opp pasienter med kroniske sykdommer, herunder KOLS.
For tobakksavvenning har helsetjenesten, inkludert frisklivssentralene, en spesielt viktig rolle. For å forebygge utstøting fra arbeidslivet på grunn av sykdom i luftveiene er det viktig å komme tidlig nok inn, før KOLS er utviklet. Røykesluttkurs i regi av arbeidsplassen er et tiltak som mange arbeidsgivere benytter.
Nasjonal plan for tobakksavvenning har som hovedmål at alle som bruker tobakk, systematisk skal bli spurt om tobakksvaner av helsepersonell og få tilbud om hjelp til å slutte. Regjeringen ønsker en aktiv tobakkspolitikk og presenterer rammene for en ny tobakksstrategi i Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter. Det kan være ulike årsaker til at kvinner og menn bruker tobakksprodukter. Strategien vil ta hensyn til kjønnsperspektivet der dette er relevant.
Diabetes
Totalt er det flere menn enn kvinner som har diabetes. Gjennomsnittlig er det åtte kvinner med diabetes for hver tiende mann med diabetes i Norge. Det er noe variasjon i kjønnsforskjellene med alder og etnisk gruppe. Menn har 3,5 ganger høyere dødelighet av diabetes før fylte 70 år enn kvinner.
Innvandrere med opprinnelse fra det indiske subkontinentet har høyere forekomst av type 2-diabetes i yngre alder sammenlignet med majoritetsbefolkningen. En undersøkelse på Romsås og Furuset i Oslo viste at i aldersgruppen 30–59 år hadde 14 prosent av mennene og 28 prosent av kvinnene fra Pakistan, India og Sri Lanka kjent eller nyoppdaget diabetes, mot henholdsvis seks og tre prosent av dem med norsk bakgrunn. Noen innvandrergrupper har særlige utfordringer på diabetesområdet, i kraft av både arvelig belastning, endring av levevaner og språkutfordringer. Frivillige organisasjoner gjør en betydelig innsats på dette området. Diabetesforbundet har de siste årene fått støtte til både informasjonsarbeid, motivasjonsgrupper, Diabeteslinjen og arbeid med innvandreres helse. Helse- og omsorgsdepartementet har i statsbudsjettet for 2015 styrket Diabetesforbundets arbeid rettet mot innvandrere.
NCD-lidelsene og særskilte utfordringer for menn
Dagens rollemønstre, sosial ulikhet og underforbruk av helsetjenestene er faktorer som påvirker menns helse. Levevaner har betydning for helse og dødsrisiko. Generelt bruker menn fastlegetjenestene mindre enn kvinner. Selv om det også er helseutfordringer for kvinner, viser tallene at menn har høyere dødelighet enn kvinner for de ikke-smittsomme sykdommene hjerte- og karsykdom, kreft, kronisk lungesykdom og diabetes. En mulig årsak til dette kan være at menn har lengre fremskredet sykdom når de søker helsehjelp. Dette har også blitt tatt opp i den svenske utredningen Män och jämställdhet (SOU 2014: 6). Her står det (fritt oversatt):
Å prioritere tiltak for å nå ut til menn og påvirke menn til å søke helsehjelp tidligere fremstår derfor som et nøkkeltiltak for bedre folkehelse og mindre sosial sårbarhet.
Det er viktig å legge til rette for at menn får samme muligheter til tidlig diagnostikk som kvinner. Dette kan oppnås ved å tilpasse tjenestene bedre for menn.
Ulikhetene i overlevelse kan også skyldes at menn og kvinners livsstil og forebygging av sykdom er forskjellig. I Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter slås det fast at evaluering av forebyggingstiltak bør gjøres på bakgrunn av kjønnenes ulike behov og livsfaser, og at kjønn bør inngå i studier av normativ atferd. Videre heter det at kjønnstilpassing bør vurderes i informasjonskampanjer og opplysningsvirksomhet. I stortingsmeldingen beskrives disse og andre virkemidler som regjeringen vil satse på for å styrke forebygging av livsstilsrelatert sykdom og helseplager.
5.2.4 Rus, selvmord og ulykker
Rus
Det var 178 narkotikadødsfall blant menn og 64 narkotikadødsfall blant kvinner i aldersgruppen under 70 år i 2010. De siste ti årene har dødstallene vært stabile. Antall alkoholrelaterte dødsfall er 70 prosent høyere for menn i aldersgruppen under 70 år. Forekomst av ruslidelser og atferdslidelser er langt vanligere blant menn enn blant kvinner. For perioden 2008–2012 ble om lag 71 000 menn og 33 000 kvinner i aldersgruppen 23 til 62 år behandlet for en ruslidelse i spesialisthelsetjenesten.
Alkoholmisbruk er den vanligste ruslidelsen. Antall sykehusinnleggelser med alkoholrelaterte hoveddiagnoser er høyere for menn enn for kvinner. I 2012 var antall innleggelser 4 083 for menn og 1 981 for kvinner. Psykiske lidelser og ruslidelser opptrer ofte samtidig. Regjeringen vil prioritere arbeid innen psykisk helse og på rusfeltet og legge frem en opptrappingsplan på rusfeltet i løpet av 2015. I opptrappingsplanen vil tjenestene og hvordan disse skal utvikles videre, være et sentralt tema. I vurderingene av den individuelle tilpasningen av tjenester til rusavhengige vil en måtte ta hensyn til mange ulike forhold der også kjønnsperspektivet vil inngå.
Boks 5.3 Rusbehandling tilpasset kvinner og menn
En amerikansk undersøkelse (SAMHSA 2006) som særlig tok for seg kjønnsforskjeller i bruken av rusmidler, viste at unge gutter og jenter hadde ulikt rusmønster. Undersøkelsen omfattet samtlige ungdommer mellom 12 og 17 år som i 2005 mottok behandling for sine rusproblemer i USA. Jenter begynte å misbruke rusmidler i yngre alder enn gutter. Misbruk av hasj og marihuana var mest utbredt blant guttene, mens jentene i større grad oppga alkohol og sentralstimulerende stoffer som sitt primære rusmiddel. Gutter ble hyppigst innlagt i behandling via kriminalomsorgen, mens jenter ble hyppigst innlagt via en nær omsorgsperson.
SAMHSA mener resultatene viste at gutter og jenter til en viss grad hadde ulike motiver for å benytte rusmidler. Ved innleggelse i rusbehandling hadde jentene i betydelig større grad enn guttene en samtidig psykisk lidelse. Undersøkelsen viste at jenter brukte rusmidler både for å styrke selvbildet, og som selvmedisinering mot psykisk smerte. Dette indikerer at en parallelt med økt satsing på forebyggende arbeid og tidlig intervensjon, også må ha fokus på dobbeltdiagnoser.
I Norge har utforming av tilbud både innenfor forebygging, tidlig intervensjon og behandling innen rusfeltet tradisjonelt vært preget av en kjønnsnøytral tilnærming til de ulike målgruppene.
Nye perspektiver på betydningen av kjønn har avdekket at kvinner med rusproblemer tradisjonelt møtte et hjelpeapparat som i stor grad var preget av en forståelse om hva som kunne hjelpe menn. Som en konsekvens av det nye kvinneperspektivet, startet Stiftelsen Bergensklinikkene allerede tidlig på 1990-tallet opp et eget behandlingstilbud overfor kvinner, i stor grad inspirert av Jean Baker Miller og Stone-senteret i USA. I forlengelsen av et eget kvinnetilbud, utviklet det seg et sterkt fagmiljø som fokuserte på både teoretisk og klinisk utviklingsarbeid. Det ble også gjennomført flere behandlingsforskningsstudier knyttet til virksomheten. Som en konsekvens av dette kompetansemiljøet fikk Stiftelsen Bergensklinikkene ansvaret for spisskompetanseområdet Kvinner og rus ved etableringen av de regionale kompetansesentrene for rus.
Senere praksiserfaring viste at behandlingsapparatet kanskje heller ikke var særlig tilrettelagt for menn. Stiftelsen Bergensklinikkene har ut fra denne kunnskapen per i dag gjennomgående kjønnsdelt hele den kliniske virksomheten, og har også opparbeidet seg spisskompetanse på menns identitetsutvikling, bevegelser mot rusproblemer, samt behandlingsbehov. Som en konsekvens av denne dreiningen, har kompetansesenteret også reformulert spisskompetanseområdet Kvinner og rus til Kjønn og rus.
Internt i det kliniske miljøet arbeides det kontinuerlig med å vedlikeholde og utvikle kompetansen rundt kjønnsspesifikk behandling. Det blir gitt veiledning, og det arrangeres internundervisning om temaet kjønn og rus.
Kompetansemiljøet har også etter hvert fokusert på forståelsen av forskjeller mellom kvinner og menn innenfor rusforebygging og tidlig intervensjon, i tillegg til i behandlingsopplegget.
Opptrappingsplanen skal bidra til å sikre kapasitet og kvalitet i tilbudet. Målet er å sikre bedre forebygging og oppfølging av personer med rusproblemer, kortere ventetid og bedre kvalitet. Se nærmere omtale i Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet.
Mange pasienter venter for lenge på behandling, ikke minst rusavhengige og mennesker med psykiske lidelser. Ordningen med fritt behandlingsvalg skal derfor først innføres innen psykisk helsevern og tverrfaglig spesialisert rusbehandling i spesialisthelsetjenesten i løpet av 2015. Ordningen innebærer at pasienten, etter å ha fått rett til nødvendig helsehjelp og et tilbud om behandling, selv kan avgjøre om oppstart av behandling skal skje ved private institusjoner som vil inngå i ordningen.
Selvmord og ulykker
Menn har rundt tre ganger høyere risiko for selvmord enn kvinner. Handlingsplan for forebygging av selvmord og selvskading 2014–2017 gir en samlet fremstilling av mål og tiltak for å forebygge selvmord og selvskading. Handlingsplanen skal tjene som et hjelpemiddel for å gjennomføre og videreutvikle innsatsen på området i årene fremover. Regjeringen styrket arbeidet mot selvmord og selvskading med fem millioner kroner i 2014.
Ulykker er den hyppigste årsaken til dødsfall for personer under 45 år, og blant menn under 25 år skyldes hele 20 prosent av dødsfallene ulykker. Bruk av rusmidler er ofte en medvirkende faktor i ulykker.
I 2013 døde 152 menn og 38 kvinner under 70 år av transportulykker. Aldersgruppene med flest dødsfall er ungdom og unge voksne (15–24 år) og eldre over 80 år. Regjeringen vil videreføre den nasjonale ulykkesstrategien og forsterke det tverrsektorielle samarbeidet for å forebygge ulykker som medfører personskade.
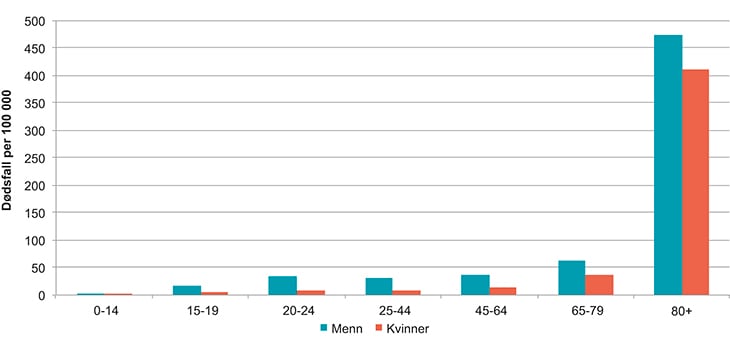
Figur 5.6 Antall som dør av ulykker per 100 000 personer per år, gjennomsnitt for perioden 2008–2012, fordelt etter aldersgrupper og kjønn.
Kilde: Dødsårsaksregisteret
Særskilte utfordringer for menn
Den svenske regjeringens SOU fra 2014, Män och jämställdhet, har foretatt en gjennomgang av likestillingsbildet knyttet til menn når det gjelder helse. Her står det blant annet (fritt oversatt):
Det er nødvendig for mange menn at de stiller spørsmål ved tradisjonelle mannlige normer om å være «sterke», for eksempel gjennom ikke å snakke om følelser. Det er viktig å poengtere at de normer som kobler maskulinitet til hardhet, og som virker inn på menns vilje til å søke helsehjelp og prate om hvordan de har det, finnes både hos den enkelte mann og i helse- og omsorgstjenestene.
Det kan være, som vi har sett, en høy pris å betale dersom en lever i tråd med disse normene. Menn, ikke minst yngre menn, trenger å bevisstgjøres om hva deres risikoatferd koster dem selv og samfunnet. Et ledd i dette er at menn får bedre tilgang til tilpasset informasjon om sin overdødelighet, som blant annet er knyttet til risikoatferd, alkohol, vold, ulykker, depresjon og selvmord.
Utfordringene når det gjelder menns helse og sosiale sårbarhet handler om å øke forståelsen for hvordan mange menns selvbilde henger sammen med risikoatferd, og om innsats for å bedre kunne møte menns behov innenfor eksempelvis sosialtjenesten, og i helse- og omsorgstjenestene.
Resultater fra forskning på menns helse utført i Norge viser at tradisjonell maskulinitet med høy fokus på styrke, selvkontroll, selvbehersking og utholdenhet påvirker menns helse. Det er viktig å ta hensyn til slike forhold i oppfølging av menns helseutfordringer. Dette kan særlig være aktuelt for risikoreduserende atferd og forebygging av selvmord. Det er også forskjell på kvinner og menn når det gjelder etablering og mobilisering av sosiale nettverk og hjelpesøkende atferd. På dette området er menn mer sårbare enn kvinner, og tiltak bør utvikles for på en bedre måte å nå menn som er syke eller i livskrise. Nettverksgrupper, mentorskap og webbaserte tiltak kan være nyttige redskap for menn i livskrise.
5.2.5 Seksuell og reproduktiv helse
I internasjonal målestokk har norske kvinner god reproduktiv helse, og dette vurderes å ha sammenheng med høyt utdanningsnivå, kvinners status og selvbestemmelse i helsesammenheng. Mødredødeligheten i Norge er svært lav, og det finnes retningslinjer for svangerskap-, fødsels- og barselomsorg. Norske menn har god reproduktiv helse, sett i et internasjonalt perspektiv.
Gjennomsnittsalderen for førstegangsfødende går opp. I 2012 var gjennomsnittsalder for førstegangsfødende i Norge 28,4 år, og i Oslo var den 30,5 år. Dette er i utgangspunktet en uheldig utvikling fordi både mor og barn, statistisk sett, er mer utsatt for komplikasjoner ved økende alder hos mor. Folkehelseinstituttet viser imidlertid til at det ser ut til at denne uheldige tendensen langt på vei motvirkes av generelt god helse hos de fødende og god kvalitet på svangerskaps- og fødselsomsorg.
Nedgangen i spedbarnsdødeligheten skyldes trolig en generell bedring i folkehelse og levekår samt god omsorg under svangerskap og fødsel. Komplikasjoner i svangerskapet, som morkakeløsning og svangerskapsforgiftning, har gått ned. Nå er det andre komplikasjoner som dominerer, som overvektige gravide, angst for å føde, og andre psykiske utfordringer i forbindelse med svangerskap og fødsel.
Jenter og kvinner som har vært utsatt for kjønnslemlestelse, kan være utsatt for komplikasjoner i forbindelse med fødsler. Sykehusenes poliklinikker, barneavdelinger og fødeavdelinger skal gi informasjon om helseplager og andre helsemessige konsekvenser som kan følge av kjønnslemlestelse. I hver helseregion finnes en kvinneklinikk som har et spesielt ansvar for å følge opp jenter og kvinner som er utsatt for kjønnslemlestelse. Klinikken tilbyr samtale, undersøkelse, behandling og eventuelt åpnende operasjon. Forebygging og tiltak mot kjønnslemlestelse er omtalt i kapittel 4.
Seksuell og reproduktiv helse er grunnleggende for den generelle fysiske og mentale helse og velvære til individer, par og familier. Dette er også viktig for den sosiale og økonomiske utvikling av samfunnet. Regjeringen vil utarbeide en samlet strategi for seksuell helse der blant annet tiltak for å forebygge uønskede svangerskap vil inngå. Strategien skal etter planen fremmes våren 2016.
Boks 5.4 Helsestasjon for gutter
Asker kommune opprettet allerede i 2000 en egen helsestasjon for gutter. En dag i uken er helsestasjon for ungdom forbeholdt gutter. Ved hjelp av målrettet innsats og ulike tiltak rettet direkte mot gutter, har Asker kommune sett en jevn økning i antall gutter som besøker helsestasjonen gjennom de årene de har driftet tilbudet. Før opprettelsen, i 1999, var andelen gutter som besøkte helsestasjonen 8,6 prosent. I 2012 var andelen økt til 26,4 prosent. Økningen har ikke bare kommet på guttedagen, men også de to andre dagene i uken helsestasjon for ungdom er åpen. Dette tolker kommunen som at det er blitt mer akseptert for gutter å oppsøke helsestasjonen. Resultatene fra Asker kommune viser at når gutter blir vant til å oppsøke helsestasjonen, tar de også opp alle typer spørsmål. Dette kan være knyttet til seksuell helse, psykososiale utfordringer, kroppslige plager, dysfunksjoner, spørsmål knyttet til rusmisbruk, bruk av anabole steroider og annet.
Skolehelsetjenesten og helsestasjon for ungdom er et godt besøkt tilbud for unge. Der får ungdom veiledning om helsespørsmål som gjelder fysisk, psykisk og seksuell helse av helsepersonell. Skolehelsetjenesten spiller en viktig rolle i seksualundervisningen mange steder. Regjeringen har styrket skolehelsetjenesten og helsestasjonene. Jenter benytter seg i større grad av tilbudet enn gutter. Det finnes lite kunnskap om hvorfor det er slik, men enkelte kommuner har lykkes i å øke andelen gutter som benytter seg av tilbudet ved å tilrettelegge særlig for dem. Asker kommune er et eksempel på det, se boks 5.4. Barn og unges erfaringer og synspunkter må stå sentralt i å utvikle og gjennomføre gode tjenester til denne gruppen. I arbeidet med ungdomshelsestrategien vil derfor ungdom med ulik bakgrunn inviteres til å gi innspill om utfordringer og forslag til tiltak. Dette kan gi verdifulle innspill til utvikling av skolehelsetjenesten og helsestasjonstilbudet til både gutter og jenter. Ungdomshelsestrategien er nærmere omtalt i delkapittel 5.2.1.
Tilbud om opphentingsvaksine for humant papillomavirus (HPV)
Det finnes over 100 forskjellige typer av HPV. HPV-infeksjon er den vanligste seksuelt overførbare infeksjonen i verden. HPV er en så vanlig seksuell overførbar infeksjon at de fleste norske kvinner og menn blir smittet i løpet av livet. De fleste som smittes vet ikke at de har hatt en infeksjon fordi den vanligvis ikke gir symptomer. Hos de fleste går infeksjonen over av seg selv, men hos noen blir den vedvarende, og kan føre til utvikling av livmorhalskreft. Det er ukjent hvorfor noen av de som smittes får kreft, mens andre ikke får det. For å se etter forstadier til livmorhalskreft (celleforandringer) innkalles alle kvinner mellom 25 og 69 år til «celleprøve» hvert tredje år (masseundersøkelsen mot livmorhalskreft).
Vaksinen mot humant papillomavirus (HPV) ble innført som en del av barnevaksinasjonsprogrammet for jenter på 7. klassetrinn fra og med skoleåret 2009/2010. HPV-vaksinen beskytter mot de typene av HPV som er årsak til minst 70 prosent av tilfellene av livmorhalskreft. De som har ønsket vaksinen, utover det tilbudet som er gitt gratis til jenter på 7. klassetrinn, har hittil måttet betale selv for den gjennom fastlegen eller på helsestasjonen.
HPV-relatert kreft har en sosial dimensjon, i den forstand at kvinner med lav utdannelse og inntekt i mindre grad får gjennomført celleprøver, kommer senere til lege etter symptomstart og i mindre grad har vilje og mulighet til å selv betale for HPV-vaksinasjon.
Regjeringen vil etablere et gratis opphentingsprogram for vaksine mot humant papillomavirus (HPV) for alle jenter opp til 26 år. Programmet skal gjennomføres i 2016 og 2017.
Abort
De siste ti årene har aborttallene gått ned. Det ble utført 14 061 aborter i Norge i 2014. Det tilsvarer 11,8 aborter per 1 000 kvinner. Det er flest aborter i aldersgruppen 20–24 år, 21,8 per 1 000 kvinner. Abortraten blant enkelte grupper kvinner med innvandrerbakgrunn er langt høyere enn i den øvrige kvinnepopulasjonen.
Tilpasset informasjon og lett tilgang til prevensjon er tiltak for å få ned aborttallene. Oslo universitetssykehus og Oslo kommune driver en gratis kveldspoliklinikk for kvinner med innvandrerbakgrunn som trenger helseinformasjon, etterkontroll etter fødsel og veiledning om prevensjon og familieplanlegging.
Regjeringen har sørget for at helsesøstre og jordmødre får forskrivningsrett på all type hormonell prevensjon og kobberspiral, uavhengig av tjenestested. En utvidet rekvireringsrett for helsesøstre og jordmødre til å rekvirere alle hormonelle prevensjonsmidler til kvinner fra 16 år ble vedtatt 22. mars 2015 med ikrafttredelse fra 1. januar 2016. Tiltaket vil gjøre alle typer prevensjon lettere tilgjengelig for alle kvinner over 16 år.
Overvekt og fedme
Mors kosthold i svangerskapet påvirker barnets helse både i fosterlivet og etter fødselen. Overvekt er et økende problem. Dette gjelder også kvinner med innvandrerbakgrunn. Undersøkelser har vist at over 50 prosent av kvinner med bakgrunn fra Tyrkia og om lag 40 prosent av kvinner med bakgrunn fra Pakistan hadde fedme. Hver fjerde gravide i Norge er overvektig, med risiko for svangerskapskomplikasjoner og fremtidige helseutfordringer for både mor og barn. Det er et mål at råd om kosthold og fysisk aktivitet gis til alle gravide, med spesiell oppfølging av overvektige. Norge deltar i et EU-prosjekt der det skal utvikles gode modeller for forebygging av overvekt blant gravide og små barn.
Målrettede og kjønnsspesifikke intervensjoner er viktige for å forebygge utviklingen av fedme hos kvinner med innvandrerbakgrunn. Mange av helsestasjonene har svært gode tilbud til innvandrerkvinner med egne ammegrupper, kostholdsveiledning med mer. Oslo Røde Kors har mange helsefremmende tilbud til kvinner med innvandrerbakgrunn som kan tjene som gode eksempler på målrettede tiltak.
Barseldepresjon, fødselsangst og posttraumatisk stress
Depressive symptomer finnes hos 10–15 prosent av nybakte mødre. Barseldepresjon har fått økt oppmerksomhet, og det er forsket mye på forekomst og risikofaktorer. Jordmødre, helsesøstre, leger og andre som i sitt yrke møter kvinner som nylig har født, må være oppmerksomme på tegn på barseldepresjon og betydningen av å tilby støtte og behandling.
Internasjonale studier tyder på at inntil 20 prosent av alle gravide har sterk uro eller frykt for å føde. Angst under svangerskapet har blitt relatert til en rekke negative følger, slik som for tidlig fødsel og økt behov for smertestillende, og eventuelt en mer langvarig forløsning. Det kan også føre til økt risiko for akutt keisersnitt, veksthemning av fosteret og surstoffmangel hos det nyfødte barnet.
Tidligere negative fødselserfaringer har stor betydning for utvikling av fødselsangst i senere svangerskap. Bekymring for mors psykiske helse etter fødselen er ikke i seg selv grunn til å velge forløsning med keisersnitt, og forløsningsmetode ser heller ikke ut til å ha betydning for angst og depresjon i barseltiden. Likevel gjøres om lag 20 prosent av alle planlagte keisersnitt i Oslo-området på grunn av fødselsangst hos den gravide. Dette er uheldig, dels fordi keisersnitt er forbundet med større risiko enn vaginal forløsning, og dels fordi det opptar store ressurser på sykehusene.
Rundt en tredel av alle kvinner opplever det å føde som traumatisk, og opptil seks prosent fyller kriteriene for diagnosen posttraumatisk stressyndrom i etterkant av fødselen. Fødselsrelaterte traumer er belastende for den som rammes og kan føre til at kvinnen unngår å bli gravid flere ganger. De fleste fødeavdelinger i Norge har innført behandlingstilbud mot fødselsangst. Det er behov for mer kunnskap om effekten av behandlingen. En bedre forståelse av kvinnens subjektive fødeopplevelse kan gi muligheter for å forebygge fødselsangst og bidra til å redusere antall keisersnitt som ikke er medisinsk begrunnet.
Mental helse, herunder depresjon i svangerskapet, er et tema som har blitt løftet frem gjennom forskningssatsingen på kvinners helse i regi av Forskningsrådet.11
Bekkenledd- og bekkenbunnslidelser
Bekkenleddsmerter (bekkenløsning) rammer hver femte gravide kvinne og er en utbredt årsak til sykmelding i svangerskapet. Årsakene til svangerskapsrelaterte bekkenleddsmerter er ikke kjent, men hormonelle og mekaniske faktorer antas å spille en rolle. Antall svangerskap, høy kroppsmasseindeks, tungt arbeid, samt psykologiske og sosiodemografiske forhold ser også ut til å ha betydning. Tiltak for å redusere overvekt hos kvinner i fertil alder og tilrettelegging av gravides arbeidsplass kan bidra til å forebygge svangerskapsrelaterte bekkenleddsmerter. Bekkenbunnslidelser og andre underlivsplager, som urininkontinens, kan føre til redusert livskvalitet.
Forskning om betydningen av svangerskap og fødsler for kvinners generelle helse har blitt finansiert av Forskningsrådet innenfor kvinnehelsesatsingen.12 Det har blant annet ført til at mulige komplikasjoner som følge av fødsler, som urininkontinens og lekkasje fra tarm, nå er med som tema i Helseundersøkelsen i Nord-Trøndelag. Dette er temaer som tidligere var lite vektlagt. Det trengs likevel mer kunnskap om hva slike lidelser betyr for arbeidsdeltakelse, og tabuer knyttet til disse lidelsene må fjernes.
5.3 Arbeidsliv og kjønnsulikheter i helse
Norge er et av landene i OECD som bruker størst andel av bruttonasjonalprodukt på helserelaterte trygdeytelser. Sykefraværet i Norge er det klart høyeste av alle OECD-land. Det er lite som tyder på at den høye andelen som mottar helserelaterte trygdeytelser i Norge, er forårsaket av at den norske folkehelsen er dårligere enn andre lands folkehelse. I Norge er det betydelig flere kvinner enn menn som mottar helserelaterte trygdeytelser. Det står mer om sykefravær i kapittel 3.
At en høyere andel kvinner enn menn mottar helserelaterte trygdeytelser er imidlertid ikke unikt for Norge. Et slikt mønster finner en i alle OECD-land med universell velferdsstat og høy yrkesdeltakelse blant kvinner. Både menn og kvinner i Norge har et høyt sykefravær, sammenlignet med befolkningen i andre land.
NAV sin sykefraværsstatistikk viser hvor fraværet er og hvilke grupper som har fravær, men en kjenner ikke hele årsaksbildet til sykefraværet. Det som derimot er kjent er hvilke sykdommer som er årsaker til sykefravær og uføretrygd. Det er viktig at helsetjenesten retter innsatsen mot utvikling av tjenestetilbudet og forebygging av uførhet, slik at flest mulig har helse til å delta i arbeidslivet og stå i jobb frem til ordinær pensjonsalder som i dag er 67 år.
Totalt omfatter de to store diagnosegruppene psykiske lidelser og muskel- og skjelettsykdommer om lag 60 prosent av alle uføre. Figur 5.7 viser at det har vært en økning i andelen uførepensjonister med psykiske lidelser, mens for muskel- og skjelettsykdommer er det omvendt. Her har andelen uførepensjonister gått ned. I tillegg til disse to store diagnosegruppene har rundt syv prosent av de uføre sykdommer i nervesystemet, og seks prosent har sykdommer i sirkulasjonssystemet.
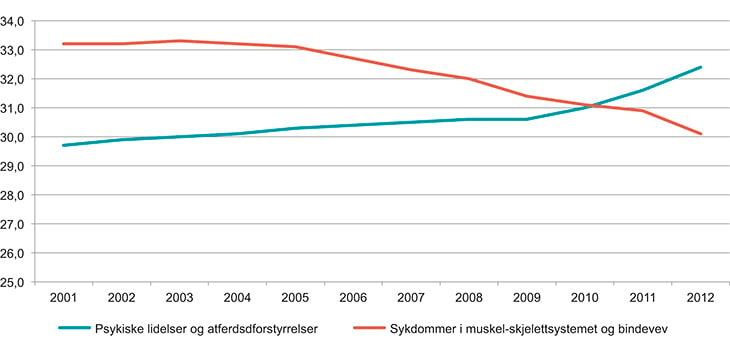
Figur 5.7 Antall uførepensjonister – utviklingen i de største diagnosegruppene.
Kilde: NAV
Som figur 5.8 viser, er det klare kjønnsforskjeller i hvilke sykdommer menn og kvinner blir sykmeldt for. Det er blant annet forskjeller mellom kvinner og menn for diagnosegruppene muskel- og skjelettlidelser, psykiske lidelser og hjerte- og karsykdommer. Muskel- og skjelettlidelser er den hyppigste årsaken til sykefravær, og menn er i hovedsak mer sykmeldt for dette enn kvinner selv om kvinner har flere tapte dagsverk. Menn har spesielt mer tapte dagsverk på grunn av rygglidelser. Kvinner er mer sykmeldt for psykiske lidelser enn menn, og det er i kategorien lettere psykiske lidelser at forskjellen er størst.
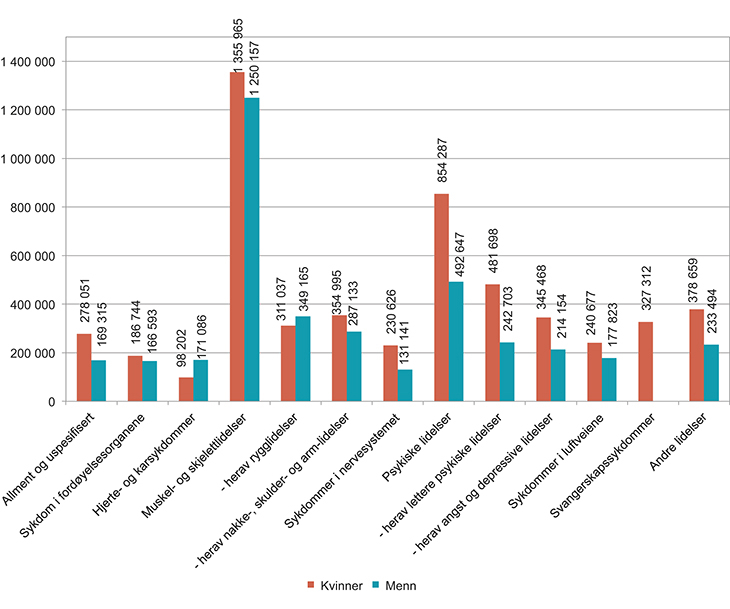
Figur 5.8 Legemeldte sykefraværsdagsverk etter diagnose fordelt på kjønn. 4. kvartal 2014. Antall
Kilde: NAV
Muskel- og skjelettsykdommer som årsak til sykefravær og uføretrygd
Diagnosegruppen muskel- og skjelettsykdommer er den vanligste årsaken til sykefravær og uføretrygd. Rygg- og nakkesmerter fører til store helseplager og redusert livskvalitet. Risikofaktorer for smerter i rygg og nakke er sammensatte og delvis ukjente. Arbeidsmiljø, psykososiale forhold og sosioøkonomisk status ser ut til å ha betydning. En del smertetilstander oppstår videre som følge av skader i muskel- og skjelettsystemet. Arbeidstilsynet har laget en egen veileder om forebygging av arbeidsrelaterte muskel- og skjelettlidelser.
Data fra HUBRO i 2000–2002 viste at flere kvinner enn menn med innvandrerbakgrunn hadde muskel- og skjelettplager, 20–26 prosent mot 15 prosent.13
Det har vært en betydelig utvikling i medikamentell behandling av revmatiske sykdommer de siste 10–15 årene, spesielt ved leddgikt (revmatoid artritt). Dette har ført til betydelig færre plager og bedre funksjon hos denne pasientgruppen. Figur 5.9 viser at kvinner er i flertall for mange av de lidelsene som det er uklar årsak til, slik som for eksempel fibromyalgi, der kvinner står for mellom 80 til 90 prosent av forekomsten av slike lidelser i befolkningen. Ved inngangen til 2012 var om lag 130 000 personer uføretrygdet på grunn av CFS/ME, fibromyalgi, nakkesmerter, muskel- og skjelettlidelser, uspesifiserte ryggsmerter og uspesifisert sykdom i kjeve. Det er en økning på 3 000 fra 2010 til 2011, hvor den største prosentvise økningen var i de yngste aldersgruppene. Regjeringens styrking av tilbud til disse pasientene, som beskrevet i delkapittel 5.2, vil kunne bidra til raskere diagnose og behandlingstilbud og dermed også kunne forebygge uføretrygding for disse pasientene.
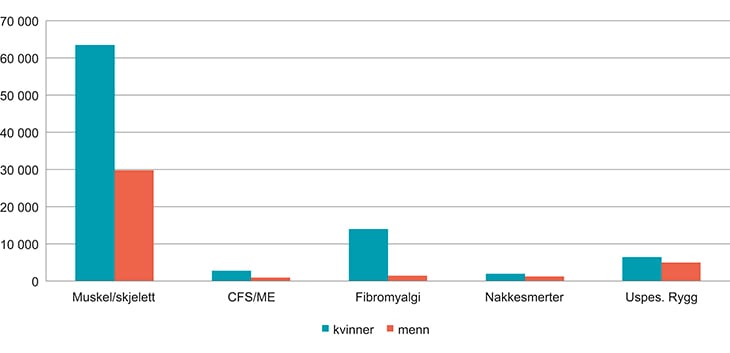
Figur 5.9 Antall uførepensjonister med diagnosen muskel/skjelett per 31.12.2012.
Kilde: NAV
Psykiske lidelser som årsak til sykefravær og uføretrygd
Psykiske lidelser er mest vanlig blant kvinner, og er en viktig årsak til sykefravær og uførepensjonering. Hos om lag tre av fire pasienter med psykiske lidelser starter sykdommen før 25-årsalder, og mange har tilbakevendende plager gjennom livet. En betydelig andel av personer med psykiske lidelser står derfor i fare for å bli sykmeldt eller motta uførestønad. Én av hundre arbeidsdager går tapt på grunn av sykmelding for psykiske lidelser, og en økende andel sykmeldinger tilskrives psykiske lidelser. I 2011 var hver tredje uførepensjon tilskrevet en psykisk lidelse. Over halvparten av de som fikk uførepensjon før 40 års alder, fikk uførepensjon på grunn av en psykisk lidelse. Som figur 5.10 viser, er det flere kvinner enn menn som er uføretrygdet på grunn av psykiske lidelser. Det er nær dobbelt så mange kvinner som menn som er uføretrygdet på grunn av stemningslidelser. Regjeringens satsing på psykisk helse er også et virkemiddel for å bremse utvikling av uføretrygding for denne type lidelser.
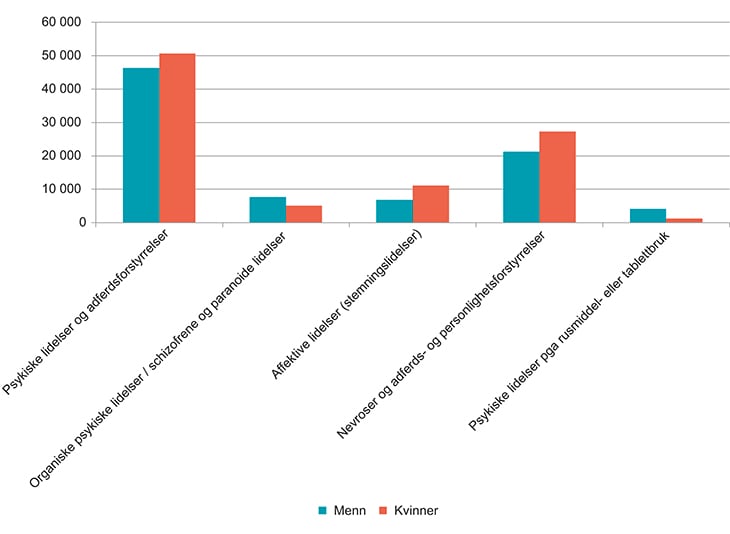
Figur 5.10 Mottakere av uførepensjon på grunn av psykiske lidelser. Per 31.12.2011. Antall.
Kilde: NAV
Studier viser at det å være sykmeldt over lengre tid i seg selv øker risikoen for å falle varig ut av arbeidslivet. Effektive tiltak for å redusere sykefraværet vil derfor kunne medføre en nedgang både i antall kvinner og menn som faller varig ut av arbeidslivet.
Ordningen Raskere tilbake omfatter tilbud fra NAV og spesialisthelsetjenesten og består av tilbud om arbeidsrettede tiltak til sykmeldte for å hindre unødig langvarig sykefravær. Det finnes Raskere tilbake-tiltak i alle fylker. NAV har tilbud om oppfølging, avklaring, arbeidsrettet rehabilitering og behandlingstilbud for personer med lettere psykiske og sammensatte lidelser. Spesialisthelsetjenesten har utvidet sin ordinære kapasitet og opprettet nye tilbud, blant annet behandlings- og rehabiliteringstiltak, for at sykmeldte skal kunne komme raskere tilbake i arbeid. Helse- og omsorgsdepartementet har bedt de regionale helseforetakene sørge for at sykehusene i større grad retter denne ordningen mot grupper som ofte er lengre sykmeldt, det vil si personer med lettere psykiske lidelser og muskel- og skjelettlidelser. Det legges opp til forbedringer av tilbudet innen Raskere tilbake i NAV, blant annet gjennom bedre samarbeid mellom Arbeids- og velferdsetaten og helsetjenesten, utvikling av faglige metoder og bestillerkompetanse i NAV, og krav til resultater og forutsigbarhet for leverandører. Det legges til rette for at Raskere tilbake vurderes på et tidligere tidspunkt i sykefraværsløpet gjennom bedre informasjon og veiledning av sykmeldere og andre målgrupper.
Regjeringen tar sikte på å utarbeide en opptrappingsplan for habilitering og rehabilitering. Atferd knyttet til helse og sykdom kan være forskjellig hos kvinner og menn, for eksempel knyttet til valg av mestringsteknikker ved sykdom og livskriser. Det er viktig å ta hensyn til dette ved utviklingen av rehabiliteringstjenestene. Disse perspektivene vil tas med i arbeidet med opptrappingsplan for rehabiliteringsfeltet og utviklingen av lærings- og mestringssentre.
Forskjeller i sykefravær og arbeidssituasjon for kvinner og menn
Både årsaker til og kjønnsforskjeller i sykefravær og uføretrygding er utførlig drøftet i NOU 2010: 13 Arbeid for helse. Sykefravær og utstøting i helse- og omsorgssektoren. En viktig bakgrunn for utredningsarbeidet var at helse- og omsorgssektoren både har høyt sykefravær og ligger høyt på overgang til andre helserelaterte trygdeytelser. Utvalget hadde som utgangspunkt at det å være i arbeid i seg selv er bra for helsen, og at et mer inkluderende arbeidsliv kan bidra til bedre helse og mindre helseforskjeller i befolkningen.
Grupper som faller utenfor arbeidslivet har dårligere helse enn yrkesaktive. Det gjelder ikke bare mottakere av helserelaterte ytelser, men også arbeidsledige og sosialhjelpsmottakere. I tillegg har sykefravær og manglende tilknytning til arbeidslivet økonomiske konsekvenser for enkeltindividet. Til tross for en sjenerøs sykelønnsordning, taper arbeidstakerne økonomisk på sykefravær over tid. Sykefravær fører til redusert fremtidig inntekt og øker risikoen for å falle ut av arbeidslivet. Sykefravær og uføretrygding medfører betydelige kostnader for samfunnet og er en utfordring for helse- og omsorgssektoren som har et stort og økende behov for arbeidskraft. Ifølge analyser som utvalget har gjennomført, er hovedforklaringen på det høye fraværet i sektoren den høye andelen kvinner sammenlignet med andre sektorer. Siden helse- og omsorgssektoren er svært kvinnedominert, får kjønnsforskjellene stor betydning for denne sektoren. I henhold til utvalget er det en sammenheng mellom sykefravær og uføretrygding og den enkeltes helse. Den enkeltes oppfatning av helse og sykdom og forholdet mellom helse og arbeid kan også ha betydning. Forhold på arbeidsplassen påvirker både helse og i hvilken grad helseproblemer faktisk fører til fravær. Det gjelder alt fra fysiske belastninger til organisatoriske forhold og psykososialt arbeidsmiljø. Kvelds- og nattarbeid ser ut til å gi økt risiko for sykefravær.
Konjunktursvingninger i arbeidsmarkedet, sykelønnsordninger og trygdesystemet som helhet påvirker de økonomiske insentivene for arbeid. Sykefravær og uføretrygding påvirkes av tilknytning til arbeidslivet, og mye tyder på at fraværet påvirkes av de sosiale omgivelsene. Det er godt dokumentert at kvinner de siste tiårene har hatt betydelig høyere sykefravær og uføretrygding enn menn. Kjønnsforskjellene kan bare delvis forklares med sykefravær relatert til graviditet og helseproblemer som er spesielle for kvinner. Mye tyder på at hypotesen om dobbelt byrde (kombinasjon av arbeid og omsorgsoppgaver) i liten grad kan forklare kjønnsforskjellene. Det finnes imidlertid studier som viser det motsatte. Et pågående forskningsprosjekt viser blant annet at kvinner som var enebarn og hadde gamle foreldre i kommuner som hadde en stor økning i kapasiteten i eldreomsorgen, hadde en markant nedgang i sykefravær.14 Det er mangelfull kunnskap både om årsaker til fravær generelt og kjønnsforskjeller i fravær.
Det har vært mye fokus på kjønnsforskjellene i sykefravær, uten at noen har kunnet gi noen god forklaring på forskjellene. Økningen i kvinners sykefravær har sammenheng med flere forhold. Kvinners yrkesdeltakelse generelt har økt kraftig, og det har også gravides yrkesdeltakelse. Det er blitt færre jobber i de tunge «mannsyrkene», og flere i de tunge «kvinneyrkene». Helse- og sosialtjenester er ett av to områder som har hatt sterk sysselsettingsvekst de siste årene.
Kjønnsforskjeller i opplevelsen av det psykososiale arbeidsmiljø kan, ifølge en studie, forklare en betydelig del av den forhøyede risikoen for legemeldt sykefravær observert blant kvinner.15
I en nyere norsk undersøkelse hevdes det at det for å redusere sykefraværet i Norge, kreves en helhetlig tilnærming som ivaretar både arbeids- og familieaspektet ved den sykmeldtes tilværelse.16
Behov for kunnskap
Historisk er den arbeidsmedisinske forskningen i all hovedsak gjort på menn i mannsdominerte yrker. Også i dag er det for lite forskning knyttet til kvinner i kvinnedominerte yrker. I NOU 2008: 11 Yrkessykdommer fremholdes det nettopp at det mangler dokumentasjon av årsakssammenheng mellom yrkeseksponering og sykdomsutvikling i en del kvinnedominerte yrker. Dette gjentas i Meld. St. 29 (2010–2011) Felles ansvar for et godt og anstendig arbeidsliv, blant annet under henvisning til at muskel- og skjelettlidelser er den største diagnosegruppen ved utstøting fra arbeidslivet.
Det er nødvendig med mer kunnskap om sammenhengen mellom kvinners helse og arbeid. Denne bør bygge på tverrfaglige tilnærminger. Forskermiljøet står ikke samlet, og det er fortsatt usikkerhet rundt sammenhengen mellom kjønn og sykefravær. Det er behov for mer kunnskap på dette området, og regjeringen vil arbeide for økt kunnskap om årsaker til kvinners høye sykefravær og bruk av uføretrygd. Dette skal gjøres både ved å kartlegge forhold i kvinners arbeidstilknytning som kan ha negativ innvirkning på helsen, og ved fortsatt å prioritere forskning på sykdommer og forhold som fører til sykmeldinger og uførhet.
5.4 Likeverdige tjenester for kvinner og menn
Helse- og omsorgstjenesten er en kunnskapsintensiv sektor. Prosedyrer, behandlinger og metoder er i stadig utvikling, og kunnskap om hva som er beste praksis er ingen gitt størrelse. Det er en utfordring å få kjønnsperspektivet bedre integrert i beslutningsprosessene og i den praktiske helsetjenesteutøvelsen. På tross av at et kjønnsperspektiv innen helse anerkjennes, er det ikke akseptert som norm. Et kjønnsperspektiv innen forskning, utdanning og tjenester relatert til helse og omsorg er fortsatt ikke fullt ut gjennomført i Norge. Det er ikke institusjonalisert i samme grad som i sammenlignbare land. «Sex and gender», et biologisk og sosiokulturelt kjønnsperspektiv på helse og omsorg, må bli bedre integrert i alle deler av helse- og omsorgstjenesten. Det er et mål å sørge for systemer som gjør at oppdatert kunnskap om menn og kvinners særlige behov tas i bruk. Dette krever bevissthet og forankring hos ledere på alle nivåer, og utvikling av en kultur som evner å endre praksis i tråd med oppdatert kunnskap.
Regjeringen vil sørge for at kjønnsperspektivet blir bedre integrert i beslutningsprosessene og i den praktiske helsetjenesteutøvelsen gjennom regjeringens styrking av kvinner og menns medvirkning i alle ledd.
5.4.1 Styrking av brukermedvirkningen – pasienten i sentrum
Kvinnehelseutvalget gjennomgikk kvinners møte med helsetjenestene, og et av funnene var behovet for brukermedvirkning. Det har siden vært en omfattende rettsliggjøring av helse- og omsorgssektoren, blant annet med etablering av en rekke viktige pasient- og brukerrettigheter. Regjeringen har styrket pasientens rolle og vil legge til rette for at kvinner og menn skal ha innflytelse i hele prosessen fra forskning til utvikling og evaluering av tjenestene.
Med sterkere brukerinnflytelse vil kvinner og menn i større grad enn tidligere være premissleverandører for kvaliteten i helse- og omsorgstjenestene. I Meld. St. 11 (2014–2015) Kvalitet og pasientsikkerhet 2013 ble det blant annet pekt på at kvaliteten på tjenestene kan forbedres ved å ta sterkere hensyn til at menn og kvinner har ulike behov. Nasjonale kvalitetsindikatorer og faglige retningslinjer og veiledere er eksempler på virkemidler som kan bidra til en mer aktiv pasient- og brukerrolle og likeverdighet i tjenestene.
5.4.2 Lederutvikling i helse- og omsorgstjenestene
God ledelse er avgjørende for å skape pasientens helsetjeneste. Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet tar opp ledelsesutfordringer i den kommunale helse- og omsorgstjenesten. Sett i forhold til størrelse og kompleksitet er det få ledere i helse- og omsorgssektoren. Lederne har ansvar for den faglige kvaliteten og pasientsikkerheten i helse- og omsorgstjenestene. Det er derfor behov for et godt styringssystem for rutiner, faglige prosedyrer og gode avvikssystemer. Lederen har ansvar for å hente inn den kompetansen som er nødvendig for å utøve sin lederrolle. Videre må kommuneledelsen vurdere om kravet til forsvarlighet ivaretas gjennom det styringssystemet som er etablert. Regjeringen vil bidra til bedre ledelse både ved at krav til ledelse blir tilstrekkelig tydelig, og ved at lederkompetansen styrkes. Tiltak vil omfatte å tydeliggjøre krav til ledelse i forskrift, bedre tilgang til relevante lederutdanninger, samarbeid med spesialisthelsetjenesten og å utarbeide en veileder for kommunenes oppfølging av private aktører med driftsavtale.
5.4.3 Nasjonale faglige retningslinjer
Nasjonale faglige retningslinjer skal bidra til å sikre at helse- og omsorgstjenestene:
har god kvalitet
gjør riktige prioriteringer
ikke har uønsket variasjon i tjenestetilbudet
løser samhandlingsutfordringer
tilbyr helhetlige pasientforløp.
Anbefalinger gitt i nasjonale faglige retningslinjer er ikke rettslig bindende, men normerende og retningsgivende ved å peke på ønskede og anbefalte handlingsvalg. Individuelle vurderinger skal imidlertid gjøres i forbindelse med hvert handlingsvalg. Helsetjenestens eiere og ledelse har ansvar for tilrettelegging av virksomheten slik at anbefalinger gitt i nasjonale faglige retningslinjer kan følges opp.
Helsedirektoratet følger med på forhold som er av betydning for folkehelsen og utviklingen i helse- og omsorgstjenestene. Helsedirektoratet skal utvikle, formidle og vedlikeholde nasjonale faglige retningslinjer.17 Helsedirektoratet skal ikke utarbeide retningslinjer for alle områder. Innenfor områder det finnes stor variasjon kombinert med at tilstanden er alvorlig og behandlingen krever store ressurser, kan det være grunn til at direktoratet bør utarbeide nasjonale faglige retningslinjer. Innenfor alle fagområder i spesialisthelsetjenesten utarbeider fagmiljøene faglige veiledere og prosedyrer.
Helsedirektoratet har i 2015 fått i oppdrag å ta hensyn til kjønn i utvikling av faglige retningslinjer og veiledere, der kunnskapsoppsummeringer og forskning legger til rette for det. Bruk av faglige retningslinjer og veiledere er viktige verktøy i kvalitetsarbeid og for å redusere ubegrunnet variasjon i tjenesteutøvelsen. Behandlingen kan tilpasses slik at en oppnår et like godt tilbud for kvinner og for menn.
5.4.4 Nasjonale kvalitetsindikatorer
Nasjonalt kvalitetsindikatorsystem skal bidra til å sikre alle mennesker likeverdig tilgang på helsehjelp av god kvalitet. Kvalitetsindikatorene er statistikk som bidrar til å belyse kvaliteten i tjenesten. For eksempel måles helsetjenestens tilgjengelige ressurser, pasientforløpet og resultat av helsetjenestene for pasientene, slik at pasienter, pårørende og publikum skal få bedre kunnskap om kvaliteten på behandlingen i helsetjenesten. Per august 2014 består systemet av 60 indikatorer som publiseres på helsenorge.no. Når kvalitetsindikatorer kombineres med pasientrapporterte effektmål og resultat av pasient- og brukerundersøkelser, gir det et mer fullstendig bilde av kvaliteten i tjenestene. Helsedirektoratet skal videreutvikle brukerundersøkelser som metode, for å få kunnskap om brukeropplevd kvalitet i tjenestene. Informasjonen kvalitetsindikatorene gir, kan brukes til å fange opp uønskede kjønnsforskjeller slik at nødvendige tiltak kan iverksettes. Dette vil kunne bidra til mer likeverdige tjenester for kvinner og menn.
Ett av de tre nasjonale målene i folkehelsepolitikken er et samfunn som fremmer helse i hele befolkningen. Det fremgår av Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter. Dette innebærer å se på helseperspektivet i alle politikkområder, fra barnehage- og skolepolitikk, arbeidslivspolitikk og samferdselspolitikk, til næringspolitikk og arealplanlegging. Regjeringen vil bidra til å synliggjøre hvordan politikk på alle samfunnsområder har betydning for helse og fordeling av helse i befolkningen. Et viktig verktøy i denne sammenheng er indikatorer som gjør det mulig å følge utviklingen i forhold som påvirker helse. Et annet verktøy er helsekonsekvensvurderinger for å synliggjøre helseeffekter av politikk på tvers av sektorer. Kjønnsperspektivet må ivaretas både ved utvikling av indikatorer og ved gjennomføring av helsekonsekvensutredninger.
5.4.5 Bedre bruk av registre for å finne årsaker til forskjeller i helse mellom kvinner og menn
Flere helseregistre er blitt opprettet eller gjort personidentifiserbare de siste 10 årene, blant annet reseptregisteret. Dette ble opprettet i 2003 og inneholder informasjon om legemidler på resept utlevert til enkeltindivider. Registeret er et virkemiddel for å fremme riktig legemiddelbruk og kan bidra til en bedre helsetjeneste gjennom å levere data til kvalitetsforbedring og forskning. Dataene er blant annet delt på kjønn og gir verdifull kunnskap om forskjeller i bruk av legemidler mellom kvinner og menn. Norsk pasientregister, som ble personidentifiserbart i 2008, inneholder opplysninger om personer som har fått behandling på sykehus, i poliklinikk eller hos avtalespesialister. Disse registrene, som også kan kobles til andre registre, for eksempel dødsårsaksregisteret eller fødselsregisteret, gjør det mulig å følge forekomst av sykdom og bruk av legemidler, både for hele befolkningen og for ulike grupper. Registrene er underlagt strenge personvernregler og sikkerhetsrutiner. I forskningssammenheng er det likevel mulig å koble informasjon fra disse og andre helseregistre med hverandre, og med forskningsprosjekter, noe som gir enda flere muligheter for helseovervåking og for å innhente ny kunnskap. Mulighetene som ligger i å sammenholde data fra ulike registre kan i større grad enn i dag benyttes for å bedre kunnskapen om kvinner og menns helse og eventuelle kjønnsforskjeller i behandlingseffekt.
Regjeringen vil sikre at grunnlaget for fremtidens helsetjeneste legges gjennom tydelige strategier, gjennomarbeidede planer og helhetlige oversikter som skal forankres i politiske beslutninger. På flere områder mangler det kunnskap om årsakene til forskjellene i helse mellom kvinner og menn gjennom livsløpet. Det trengs mer systematisk oversikt over faktorer som påvirker kvinner og menns helse, særlig gjelder det kvinner og menn med innvandrerbakgrunn. Her vil utvikling av registre, datainnhenting, analyser og konsekvensvurderinger være viktig. Dette blir nærmere omtalt i Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter.
5.4.6 Kvinner og menn kommuniserer ulikt om helseplager og sykdom
Hjelpen som pasienten får, kan påvirkes av hvordan hun eller han presenterer problemer og behov i møtet med helsetjenesten. Kvinnehelseutvalget beskrev disse utfordringene. Utvalget viste til systematiske ulikheter i måten kvinner og menn kommuniserer på. Utvalget mente at dette har betydning for hvordan en blir fortolket, utredet, diagnostisert, viderehenvist og behandlet. Og at det har betydning for hvilke råd og veiledning en får. Slike mønstre kan bidra til utilsiktet forskjellsbehandling av kvinner og menn. Kvinner og menn kommuniserer på ulik måte om sykdom og helseproblemer. Bevisstgjøring om slike forskjeller er viktig i arbeidet med å utvikle likeverdige helsetjenester. Dette gjelder særlig for kvinner og menn med innvandrerbakgrunn. Språk- og kulturforskjeller kan gjøre møtet med helsetjenestene ytterligere komplisert.
Boks 5.5 Legerolle og kommunikasjon
Å kunne lytte til pasienten slik at en får innblikk i det som er viktig, sårbart og uventet er en avansert profesjonell ferdighet. Å lære det, krever refleksjon og endringer i behandlerens væremåte og språk. Siden alle lytter i vanlig språklig praksis, undervurderes gjerne vanskelighetene med å skape adekvat forståelse i behandlingsrelasjoner. Forskning viser at erfarne behandlere ofte mislykkes ved å avbryte, overhøre eller misforstå. For å lykkes med å lytte frem sårbar informasjon og betroelser om skambelagte behov for hjelp, må en bevisst opptre slik at en hvilken som helst pasient kan føle trygghet i relasjonen, og en må hjelpe pasienten til å forstå hva behandleren ikke vet og trenger å bli fortalt. Behandleren må erkjenne at han eller hun ikke allerede vet hva pasienten vet, bekymrer seg for, frykter og håper. Stereotype forventninger og antakelser, for eksempel knyttet til kjønn, diagnose eller etnisitet, må settes til side. En vedvarende nysgjerrighet og vilje til å spørre etter pasientens erfaringer, tanker og tolkninger er kjennetegn på dyktige behandlere. Systematisk arbeid med struktur og progresjon i pasientsamtaler er viktig for å lage dialoger hvor skjør og vesentlig informasjon kan oppstå og deles.
En detaljert fremstilling av pasientsentrerte kommunikasjonsferdigheter og hvordan de kan anvendes i særlig krevende konsultasjoner, med språklige og relasjonelle problemer, er beskrevet i boken Lytt. Legerolle og kommunikasjon av Edvin Schei (2014).
Å sette pasienten i sentrum innebærer tiltak som øker tilgjengelighet, styrker informasjon og bedrer kommunikasjon mellom pasient og behandler. I praksis betyr det en helsetjeneste som etterspør og lytter til hvilke behov brukerne har. Ulike brukere har ulike ståsteder og ulike behov. Opplæring og veiledning skal være basert på dialog mellom behandler, pasient og eventuelt pårørende. Økt pasientinvolvering kan bidra til å rette opp utilsiktet forskjellsbehandling av kvinner og menn i møtet mellom pasient/bruker og helse- og omsorgspersonell.
Økt involvering er også viktig når pasienten er kvinne eller mann med innvandrerbakgrunn. Det er nødvendig å tilrettelegge for en trygg og tilgjengelig helsetjeneste for kvinner og menn med innvandrerbakgrunn i alle livsfaser og øke bruken av tolketjenester for å kunne skape likeverdige helsetjenester. En masteroppgave om norske allmennlegers erfaringer med, og holdninger til, pasienter med innvandrerbakgrunn viser at språkvansker er den største utfordringen i møtet med pasientene. Halvparten av legene som er intervjuet i oppgaven mente at problemene er størst blant eldre pasienter, og spesielt kvinner.18 Helsedirektoratet har gjennomført tiltak for å styrke språk- og kulturkompetansen hos personell i helseforetakene. NOU 2014: 8 Tolking i offentlig sektor – et spørsmål om rettssikkerhet og likeverd viser at bruken av tolk i offentlig sektor er usystematisk, at det brukes for lite tolker og for mange ukvalifiserte tolker. Dette koster samfunnet store ressurser og svekker rettssikkerheten. I ytterste konsekvens kan det gå det ut over liv og helse.
På bakgrunn av utredningen starter regjeringen nå arbeidet med en egen tolkelov. Loven skal tydeliggjøre offentlige tjenesteyteres plikt til å sikre god og riktig kommunikasjon med alle brukere. En egen tolkelov vil bidra til å heve kvaliteten på tolketjenestene og til at ressursene benyttes på en mer effektiv måte. I tillegg til lovarbeidet vil regjeringen bidra til at offentlig sektor får tilgang på tilstrekkelig antall kvalifiserte tolker og oppfordre offentlige etater til å innføre retningslinjer for bestilling av tolketjenester. Regjeringen vil starte et arbeid med å innføre ID-kort for tolker som er oppført i Nasjonalt tolkeregister.
5.4.7 Helseforskning
Regjeringen har som mål å styrke helseforskningen, øke omfanget av kliniske studier i sin helhet og gi flere pasienter mulighet til å delta i utprøvende behandling. Gjennom forskning utvikles nye virkningsfulle og effektive behandlingsmetoder på en kontrollert måte. Kliniske studier bidrar til oppdatert kunnskap om effekt, sikkerhet av ny behandling og kunnskap om behandlingsresultater i klinisk praksis. Kunnskap oppnådd gjennom kliniske studier er til støtte i prioritering og beslutningstaking i helsetjenesten om hvilke metoder som skal tilbys pasienter. Dette er et sentralt virkemiddel for å nå helsepolitiske mål, blant annet målet om et likeverdig helse- og omsorgstilbud for kvinner og menn.
Regjeringens ambisjon er å øke omfanget av kliniske studier for ulike behandlingsmetoder. Disse kan være studier med legemidler, medisinsk utstyr eller en kirurgisk prosedyre. Helse- og omsorgsdepartementet har igangsatt et arbeid for å få bedre oversikt over pågående kliniske studier. Oversikten skal være tilgjengelig for pasienter, pårørende og helsepersonell slik at de får bedre muligheter til å vurdere eventuell deltakelse i en klinisk studie. En nettløsning med pasientrettet informasjon om kliniske studier lanseres høsten 2015 på helseportalen helsenorge.no.
Brukermedvirkning i forskning
Regjeringen vil skape pasientens helsetjeneste. I det ligger det en økende erkjennelse av brukerens opplevelser og kunnskap. Det gjelder også for forskning. Når brukerne deltar i hele forskningsprosessen, vil resultatene fra forskningen i større grad reflektere brukernes opplevelser og med større sikkerhet gi ny kunnskap som kan komme til nytte i tjenesten. Med bruker menes pasienter, helsepersonell og forvaltningen. Brukermedvirkning i forskingsprosessen kan bestå av følgende ledd i) identifisering av forskningstema, ii) prioritering av forskningstema, iii) direkte deltakelse i forskningsprosjekt, iv) vurdering og tildeling av forskningsmidler og v) formidling av resultatene fra et forskningsprosjekt.
Regjeringen har lagt føringer om at forskningen innen helse og omsorg i større grad skal ha brukermedvirkning i alle deler av forskningsprosessen, og at mer av innsatsen skal rettes mot brukerens behov. De senere årene er det tatt ulike grep med dette som formål, blant annet er det stilt krav til Norges forskningsråd og de regionale helseforetakene om økt brukermedvirkning. De regionale helseforetakene er i 2015 bedt om å innføre et krav om begrunnelse dersom brukermedvirkning er fraværende i planlegging og gjennomføring av klinisk forskning eller helsetjenesteforskning. Videre har de regionale helseforetakene etter oppdrag fra Helse- og omsorgsdepartementet i 2014 utarbeidet retningslinjer for brukermedvirkning i forskningens ulike faser.
Behovsidentifisert forskning
For at resultatene fra forskningen i større grad skal nyttiggjøres i tjenesten, vil deler av forskningsmidlene til helseforskning i Norges forskningsråd i større grad rettes inn mot behov som er identifisert av brukerne. Såkalt behovsidentifisert forskning skal bidra til at forskning besvarer identifiserte kunnskapsbehov og styrker beslutningsgrunnlaget i tjenesten. Behovsidentifisert forskning som virkemiddel kan bidra til at det tildeles forskningsmidler til problemstillinger som ellers ikke ville blitt belyst. For eksempel kan det fange opp kunnskapsbehov innen kvinnehelse. Det nye virkemiddelet testes i det store programmet Gode og effektive helse-, omsorgs- og velferdstjenester i Norges forskningsråd i 2015, med sikte på innføring i relevante helseprogrammer på sikt.
Oppfølging av HelseOmsorg21-strategien
HelseOmsorg21-strategien er en nasjonal forsknings- og innovasjonsstrategi som er laget av sentrale aktører fra næringsliv, pasientorganisasjoner, sykehus, kommuner og universitets- og høyskolemiljøer. Strategien ble overlevert regjeringen i juni 2014. Det er første gang det er laget en tverrsektoriell forskningsstrategi for helse- og omsorgstjenestene.
Hovedansvaret for oppfølgingen av HelseOmsorg21-strategien ligger på aktørene selv. De har selv ansvar for å dra utviklingen fremover og understøtte implementering av strategien i egen sektor eller bransje. Helse- og omsorgsdepartementet offentliggjorde i januar 2015 at regjeringen skal lage en handlingsplan for regjeringens oppfølging av HelseOmsorg21-strategien og at det opprettes et HelseOmsorg21-råd. Rådet består av 27 personer fra næringsliv, sykehus, universitetene og høyskolene, offentlig forvaltning, kommunesektoren og brukere. Rådet skal sikre dialog og en koordinert oppfølging av HelseOmsorg21-strategien på tvers av sektorer og aktører.
Handlingsplanen skal sette HelseOmsorg21-strategien i sammenheng med regjeringens politikk innenfor forskning, innovasjon og helse og omsorg. Planen skal samtidig vise hva regjeringen følger opp innenfor de ti satsingsområdene i HelseOmsorg21-strategien. Flere av satsingsområdene i HelseOmsorg21-strategien omfatter tematikk som er relevant for likestillingspolitikken.
Fotnoter
Veilederen gir støtte til personellet i spesialisthelsetjenesten i deres vurdering av henvisninger.
Handlingsprogram for forebygging og behandling av osteoporose og osteoporotiske brudd (lansert i 2005).
RELIS – regionale legemiddelinformasjonssentre er ansvarlig for tjenesten.
Chronic fatigue syndrome (CFS) / myalgisk encefalopati (ME)
Handberg m.fl. (2013)
Helseundersøkelsen i Oslo 2000–2002 (HUBRO) omfatter voksne innvandrere fra Tyrkia, Iran, Pakistan, Sri Lanka og Vietnam (Folkehelseinstituttet). Helseundersøkelsene blant ungdom, UNGHUBRO, gjennomført blant alle 10. klassinger i Oslo i 2000–2002, og deretter i resten av landet. Helse- og levekårsundersøkelser blant voksne innvandrere i 1986, 1993 og 2005. Den siste undersøkelsen omfattet innvandrere fra Tyrkia, Iran, Pakistan, Sri Lanka, Vietnam, Somalia, Chile, Bosnia-Herzegovina, Serbia og Montenegro.
Psykiske helseplager omfatter symptomer som i betydelig grad går ut over trivsel, daglige gjøremål og samvær med andre, uten at kriteriene for en diagnose er tilfredsstilt. Psykiske lidelser forstås som symptombelastninger som er så omfattende at det kvalifiserer til en diagnose.
Folkehelseinstituttet har siden 2012 publisert folkehelseprofiler for å hjelpe lokale myndigheter i arbeidet med å få oversikt over helsetilstanden i kommunen. Profilene inneholder statistikk om befolkning, levekår, miljø, levevaner og helse og sykdom.
Chronic fatigue syndrome (CFS) / myalgisk encefalopati (ME)
Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet og Meld. St. 19 (2014–2015) Folkehelsemeldingen – Mestring og muligheter
Jf. omtale under delkapittel 5.1.
Jf. omtale under delkapittel 5.1.
Folkehelseinstituttet
Løken m.fl (2014)
Sterud (2014)
Solheim (2011)
Jf. helse- og omsorgstjenesteloven § 12-5 og spesialisthelsetjenesteloven § 7-3
Abuelmagd (2013)