2 Utfordringer og muligheter
2.1 Innledning
Helse- og omsorgstjenesten i Norge står overfor store utfordringer i årene som kommer. Mange av utfordringene vil treffe hele helse- og omsorgstjenesten, mens noen utfordringer vil treffe spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten på ulikt vis.
Noen av utfordringene, slik som en aldrende befolkning, kan tjenestene og helsemyndighetene gjøre lite med. Andre utfordringer, for eksempel uønsket variasjon, kan helsemyndigheter og tjenesten påvirke. Regjeringens utgangspunkt er at disse utfordringene representerer muligheter, like mye som utfordringer. Sykehus, kommuner og nasjonale helsemyndigheter har et felles ansvar for å gripe disse mulighetene. Det er nødvendig for at pasientens helsetjeneste skal kunne realiseres på en bærekraftig måte.
Gjennomgangen av utfordringer og muligheter bygger på innspill til departementet i arbeidet med Nasjonal helse- og sykehusplan. Funnene sammenfaller i stor grad med det de regionale helseforetakene peker på som utfordringer i sine utviklingsplaner.
2.2 Utfordringer
Vi blir flere og eldre
Vi blir flere og vi blir eldre. SSB anslår at antall årsverk må øke med 35 prosent frem mot 2035 for å dekke fremskrevet behov for helse- og omsorgstjenester, jf. figur 2.1. I så fall vil helse- og omsorgstjenesten legge beslag på nesten halvparten av veksten i arbeidsstyrken. Det vil fortrenge mye annet som samfunnet ønsker å bruke ressursene på. Endringstakten må derfor øke. I tillegg rammes ulike deler av landet forskjellig. Mange distriktskommuner vil få mange eldre og stadig færre unge som kan jobbe i helse- og omsorgstjenesten. Dette kan kreve raske og store omstillinger.
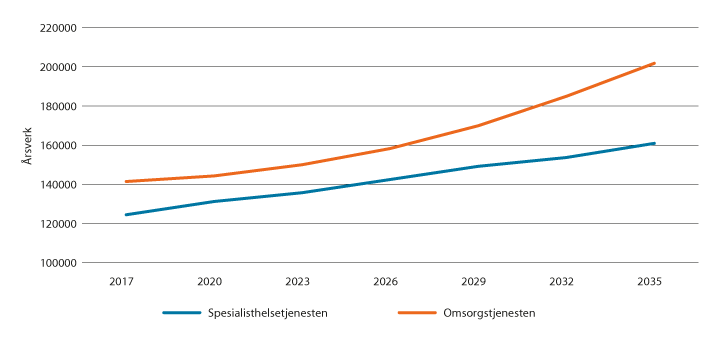
Figur 2.1 Fremskrevet behov for årsverk i spesialisthelsetjenesten og i kommunale omsorgstjenester til 2035. SSBs referansebane.
Kilde: SSB
Vekst i kostnader til nye metoder og teknologi
Ny medisinsk teknologi gir nye muligheter til å behandle sykdom, men koster samtidig mye. I følge OECD forklarer medisinsk-teknologisk utvikling opp mot halvparten av kostnadsveksten i sykehus.1 Norske tall bekrefter dette. Den prosentvise veksten i utgifter til legemidler var fra 2007 til 2016 nesten tre ganger så høy som veksten i de økonomiske ressursene som sykehusene hadde til rådighet.2 Det stiller store krav til prioritering og effektivisering i sykehusene.
Pasienten forventer mer
Befolkningens tillit til den offentlig finansierte helse- og omsorgstjenesten avhenger av at sykehus og kommuner i fellesskap leverer tilgjengelige og brukervennlige tjenester av høy kvalitet. En mer velstående, kompetent og informert befolkning vil ha økte forventninger til hva helse- og omsorgstjenesten skal levere. Utvikling av nye og ofte dyre behandlingsmetoder, samt medisinsk utstyr som pasientene kan kjøpe selv, forsterker forventningene. En mer kunnskapsrik og kvalitetsbevisst befolkning er imidlertid også en ressurs, som tjenesten i større grad må dra nytte av. Det er samtidig en utfordring at det er stor ulikhet i befolkningens helsekompetanse.
Flere trenger behandling lengre
De demografiske endringene påvirker sykdomsbildet. Flere vil leve lenge med en eller flere kroniske sykdommer. Det vil være flere med aldersrelaterte sykdommer, slik som demens. Medisinske og teknologiske fremskritt gjør at sykdommer som mange tidligere døde av, i større grad kan behandles, samtidig som det blir lettere for mange å leve med sykdom. Figur 2.2 viser at det har vært en betydelig nedgang i sykdomsbyrden knyttet til hjerte- og karsykdommer siden 2004. Samtidig har det vært en økning i antall tapte gode leveår knyttet til flere tilstander, særlig nevrologiske sykdommer som demens, diabetes og psykiske lidelser.
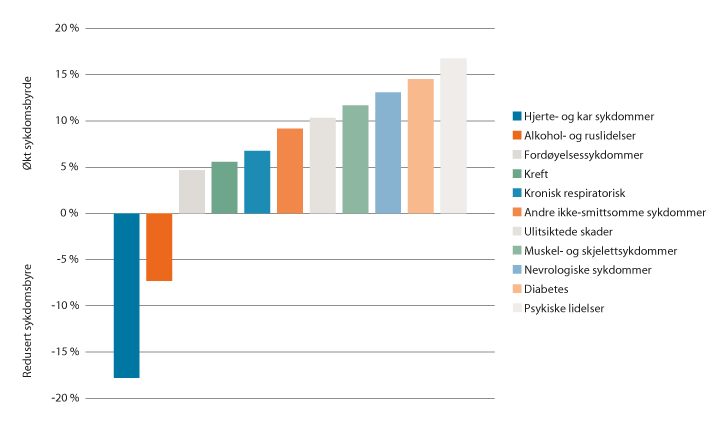
Figur 2.2 Prosentvis endring i sykdomsbyrde, målt som tapte gode leveår (2004–2017). Utvalgte tilstander.
Figuren omfatter tilstander med høyt antall tapte gode leveår i 2017. Figuren angir kun endring i sykdomsbyrde knyttet til de ulike kategoriene, ikke hvor stor sykdomsbyrde som kan knyttes til hver av dem.
Kilde: Institute for Health Metrics and Evaluation. Data tilrettelagt av Folkehelseinstituttet.
2.3 Muligheter
Bygge på et godt utgangspunkt
Selv om helse- og omsorgstjenesten står overfor store utfordringer, har vi et godt utgangspunkt for å møte dem. Internasjonale sammenlikninger viser at helsetilstanden i Norge er god og det er høy forventet levealder, jf. boks 2.1. Helsevanene er generelt sett gode, med lavere forbruk av sigaretter og alkohol enn OECD-gjennomsnittet. Eldre har bedre helse enn før, og tre av fire i aldersgruppen 65–79 år rapporterer om god eller svært god helse.3 Både helsepersonell og pasienter forventer høy kvalitet på tjenestene – og det er bra. Dette utgjør i sum et godt utgangspunkt å bygge videre på.
Boks 2.1 Norge i internasjonal sammenheng
«Health at a Glance» er en rapportserie fra OECD. Rapportene gir et oversiktsbilde over helsetilstand og helsetjenester for OECD-land ved hjelp av ulike indikatorer. Tall fra OECD viser følgende:
Norge har sammen med Island den høyeste forventede levealder i Norden (82,5 år). EU-gjennomsnittet var 81 år i 2016.
Norge er blant landene med lavest dødelighet etter hjerteinfarkt og hjerneslag.
For flere kreftformer er Norge blant de landene som har lavest dødelighet, selv om kreftforekomsten er høy.
Norge har sammen med Island, Sverige og Finland lavest andel røykere i Europa. I 2016 var 11 prosent av den voksne befolkningen i Norge dagligrøykere. Snittet for EU-landene var 20 prosent.
Norge har mange leger og sykepleiere sett i forhold til befolkningstall, med hhv. 4,5 og 17,5 per 1 000 innbyggere i 2016. EU-gjennomsnittet var 3,6 praktiserende leger og 8,4 sykepleiere per 1 000 innbyggere.
Samtidig har Norge, sammen Danmark, Finland og Sverige, forholdsvis lavt forbruk av legekonsultasjoner. Snittet i EU er 7,5 konsultasjoner per innbygger, mot 4,5 per innbygger i Norge (omfatter både konsultasjoner i spesialisthelsetjenesten og de kommunale helse- og omsorgstjenestene).
Norge har de tredje høyeste utgiftene til helseformål per innbygger i Europa, bak Sveits og Luxembourg.
I 2017 brukte Norge 10,4 prosent av BNP på helse. Dette er litt over gjennomsnittet for EU-landene på 9,6 prosent, men lavere enn f.eks. Danmark og Sverige.
Kilde: Saunes IS, Hansen TM, Tomic O, Lindahl AK. (2017). Helse i Norge –2017: Kommentarrapport til OECDs sammenligning av helse i ulike land. Og SSB (2018). Health at a Glance 2018: Norge – god helse og store utgifter. Hentet fra https://www.ssb.no/helse/artikler-og-publikasjoner/norge-god-helse-og-store-utgifter.
Mobilisere pasienten som ressurs
Pasienter og pårørende er de viktigste pådriverne for endring og forbedring av helse- og omsorgstjenestene. Pasienten er ekspert på egen helse og kan være en viktigere ressurs dersom tjenesten evner å dra nytte av både deres og pårørendes kompetanse. God involvering av pasient og pårørende gir mer treffsikker forebygging, behandling og oppfølging.
Lære mer av hverandre
Det er stor variasjon mellom sykehus – både i kvalitet, i forbruk av helsetjenester, i effektivitet og i pasientsikkerhet. Det varierer også hvor lang tid det tar før ny medisinsk kunnskap tas i bruk. Det betyr at noen får færre tjenester enn de trenger mens andre får mer enn de trenger, at noen sykehus er for lite effektive, og at mange pasienter påføres unødvendige skader. Den store variasjonen viser samtidig at noen har lyktes. Gjennom Gjør kloke valg-kampanjen har Legeforeningen satt overdiagnostikk og overbehandling på dagsorden i de medisinske fagmiljøene. Ved å systematisk lære av hverandre kan sykehusene øke pasientsikkerheten og oppnå mer effektiv ressursbruk. Sykehusene kan også utnytte tilgangen til internasjonal medisinsk kunnskap bedre – det bør gå raskere å ta i bruk ny kunnskap og fase ut mindre virksom behandling.
Samhandle bedre
Selv om mye fungerer godt, er det mange pasienter som opplever at de ulike delene av helse- og omsorgstjenesten ikke henger godt sammen. Samtidig er det mange kommuner og sykehus som har laget gode pasientforløp og samarbeider godt. Muligheter for å lære av hverandre, bedre IKT-systemer og metodikk for gode pasientforløp legger til rette for at pasientene kan oppleve en sammenhengende helsetjeneste på tvers av sykehus og den kommunale helse- og omsorgstjenesten. Bedre felles planlegging mellom kommuner og sykehus kan legge til rette for å identifisere de som har risiko for å utvikle sykdom slik at det kan settes inn forebyggende tiltak. Proaktive og teambaserte tjenester vil bidra til at pasienter med sammensatte behov får et helhetlig tilbud.
Prioritere bedre
Mulighetene og ønskene i helse- og omsorgstjenesten overstiger ressursene. Vi kan derfor ikke velge om det skal prioriteres – prioriteringene skjer uansett hvilke intensjoner vi har. Samtidig har vi i Norge et godt system for prioritering i spesialisthelsetjenesten. Dette systemet understøtter både beslutninger om hvilke behandlingsmetoder som skal tilbys, og hvor raskt pasienter som henvises til spesialisthelsetjenesten, skal få time. Likevel er det et potensial for å prioritere tydeligere også på andre områder, for eksempel knyttet til utfasing av metoder med liten effekt. Slik kan vi gi mer effektiv eller målrettet behandling og bruke ressursene bedre. Regjeringen utarbeider i tillegg en melding om prioritering i den kommunale helse- og omsorgstjenesten.
Videreutvikle psykisk helsevern
Mennesker med alvorlige psykiske lidelser kan forvente å leve 15–20 år kortere enn befolkningen for øvrig. Vanlige somatiske sykdommer og livsstilutfordringer hos denne gruppen blir ofte ikke sett eller fanget opp. Det er også variasjon i hvem som får behandling, hvilken behandling de får og hvordan effekten er. Selv om mange får god hjelp, er det et potensial for bedre forebygging, bedre samhandling og bedre systemer for å måle effekt, spre kunnskap og for å involvere pasienter. Dersom helseforetak og kommuner lykkes med å utnytte dette potensialet, kan det gi stor helsegevinst for personer med psykiske helseutfordringer.
Bruke mulighetene teknologien gir bedre
Teknologisk utvikling gir muligheter for bedre tjenester og tjenester som ytes nærmere pasienten. Ved bruk av teknologi kan mange tjenester som tidligere krevde fysisk oppmøte, ytes til pasienten hjemme. Det kan bidra til økt mestring og at sykdomsutvikling fanges opp tidlig. Digitalisering understøtter deling og bruk av informasjon for å gi bedre og mer helhetlige tjenester. Investeringer i teknologi og kompetanse kan redusere behovet for vekst i bemanning. Da må vi systematisk bruke de mulighetene teknologien gir, til å frigjøre helsepersonellets tid til andre gjøremål.
Utnytte personellets tid bedre
Helsepersonell og deres kompetanse er den mest verdifulle ressursen i sykehusene. Samtidig opplever mange som jobber i sykehus at de bruker tid på unødvendige oppgaver, eller på oppgaver som burde vært ivaretatt av noen andre. En økning på 0,5 prosent årlig i legenes produktivitet vil halvere behovet for vekst i leger frem til 2040.4 Samtidig er det stor variasjon i legenes produktivitet, hvor godt sykehusene tilpasser bemanning og aktivitet og hvordan arbeidsprosessene innrettes for å utnytte ressursene godt. Sykehusene har derfor store muligheter til å frigjøre tid som i dag brukes på ineffektive arbeidsprosesser. Sykehusene må også bruke mulighetene som mange nye sykehusbygg, dels under bygging og dels under prosjektering, gir for å ta i bruk nye arbeidsformer.
Fotnoter
Marino, A. and L. Lorenzoni (2019). The impact of technological advancements on health spending: A literature review
Helsedirektoratet (2018). Kostnader til legemidler i helseforetak.
Folkehelseinstituttet. Helsetilstanden i Norge 2018. Rapport 2018. Oslo: Folkehelseinstituttet, 2018.
Godager m.fl. (2018). Framskrivninger av tjenestebehov, senger og årsverk i somatiske spesialisthelsetjenester, 2018–2040