8 Digitalisering – en forutsetning for pasientens helsetjeneste
Boks 8.1 Hvor vil vi?
Målene for digitalisering er knyttet til målene for pasientbehandling. Moderniserte journalsystemer bidrar til bedre informasjonsdeling og mer effektive arbeidsprosesser. Det er etablert digitale samhandlingsløsninger som sikrer kommunikasjon både internt i og mellom kommuner og sykehus i helhetlige pasientforløp. Pasienter og helsepersonell opplever at de digitale systemene gjør hverdagen enklere og tryggere.
Det er avklart hvilke digitale forutsetninger som må på plass for å realisere pasientens helsetjeneste, og hvem som skal gjøre hva i hvilken rekkefølge. Begrensede kompetansemiljøer utnyttes godt på tvers av aktører. Det er tydelig nasjonal styring av digitaliseringen.
Befolkningen har tillit til at helsetjenesten både ivaretar deres personvern og tar i bruk de mulighetene teknologien gir for å utvikle bedre tjenester. Det er en god sikkerhetskultur der både personell og pasienter har forståelse for hvordan de skal bidra til digital sikkerhet og hva deres personlige ansvar for dette er.
8.1 Innledning
Nesten alle arbeidsprosesser i helsetjenesten har et digitalt avtrykk – informasjon om pasienten skrives inn i pasientjournalen, informasjonen sendes mellom sykehus, kommuner og fastleger i elektroniske meldinger, leger studerer røntgenbilder på PC-skjermen, sykepleierne noterer i den elektroniske kurven hvilke legemidler pasienten har fått på sykehus, og pasientene kan i økende grad kommunisere digitalt med helsetjenesten. At informasjonen er tilgjengelig og følger pasienten, er en sentral forutsetning for å kunne tilby helhetlige og sammenhengende helsetjenester på tvers av aktører og ansvarsnivå. Digitalisering gjør det også mulig å flytte tjenester nærmere pasienten, og i tillegg utvikle mer avanserte tjenester basert på de store mengdene helsedata som samles inn. Selv om digitalisering er utløst av fremskritt innen informasjonsteknologi, handler digitalisering først og fremst om endringer i arbeidsprosesser. Å anskaffe et IKT-system er «enkelt» – å endre arbeidsformer, organisering og kultur for å realisere de potensielle gevinstene knyttet til IKT-systemet, er ikke like enkelt, jf. boks 8.2.
Ansvaret for å yte helsetjenester ligger hos helseregionene og i kommunene. Pasientene har rett til gode og forsvarlige helsetjenester. Det krever at tjenestene utvikles i takt med kunnskapen om hva som kan sies å være gode helse- og omsorgstjenester. Gode helse- og omsorgstjenester forutsetter i praksis at arbeidsprosesser og informasjonsdeling støttes av digitalisering. Hovedansvaret for digitalisering ligger derfor hos sykehus og kommuner, og hos private med offentlig avtale, innenfor de økonomiske rammer som Stortinget har stilt til disposisjon. Det er samtidig en ubalanse mellom behovet for å desentralisere ansvaret for å yte helsetjenester og behovet for å sentralisere ansvaret for grunnleggende digitale infrastrukturer, fellesløsninger og standarder. Stortinget sluttet seg derfor allerede i 2013 til målet om sterkere nasjonal styring og koordinering av IKT-utviklingen i helse- og omsorgssektoren, jf. boks 8.3.
Det har skjedd fremskritt knyttet til digitalisering av helse- og omsorgstjenesten siden Stortinget behandlet meldingen om Én innbygger – én journal, men mye gjenstår. Mange av systemene kan fremdeles ikke snakke godt sammen, og informasjon som lagres lokalt på ett sykehus, er ofte ikke tilgjengelig for andre sykehus eller i kommunen. Når helsepersonellet ikke har tilgang til oppdatert og relevant informasjon, kan det gå ut over pasientsikkerheten og føre til at ressursene ikke benyttes på en hensiktsmessig måte. Det skaper frustrasjon hos både personell og pasienter. Digitalisering har gitt oss både store gevinster og store frustrasjoner, samtidig som vi bare har begynt å realisere det enorme potensialet for bedre helsetjenester som følger av digitaliseringen.
For å lykkes mener regjeringen at to overordende grep er avgjørende:
Tydeligere mål for digitaliseringen. Verdien av digitaliseringen ligger i hva den kan bety for tilbudet til pasientene. I Nasjonal helse- og sykehusplan presenterer regjeringen et målbilde for pasientbehandlingen de neste årene. Dette målbildet skal være førende for gjennomføring av digitaliseringstiltak.
Tydeligere nasjonal styring og koordinering av IKT-utviklingen. Regjeringen vil ta større ansvar for å sette retning og rammer for IKT-utviklingen – både gjennom styring av etater og helseregioner, samarbeid med kommunesektoren, bruk av regulering og normering, og budsjettforslag. Det betyr ikke at alt skal bestemmes nasjonalt, men at rammen for det lokale handlingsrommet og oppdraget til både tjenesten og forvaltningen må bli tydeligere.
Avsnitt 8.2 redegjør for hvilke mål digitaliseringen skal støtte, avsnitt 8.3 redegjør for status for digitaliseringstiltak, avsnitt 8.4 drøfter hvilke digitaliseringstiltak som er de viktigste å gjennomføre i planperioden 2020–2023, og avsnitt 8.5 drøfter gjennomføring.
Boks 8.2 Helseplattformen viser hva som kreves når vi digitaliserer tjenesten
Digitalisering er utløst av teknologi, men handler mest av alt om organisasjonsutvikling og endringer i arbeidsprosesser. Erfaringene fra Helseplattformen i Midt-Norge illustrerer dette. Prosjektet Helseplattformen skal innføre ny, felles pasientjournal ved sykehus og kommuner i hele Midt-Norge. Journalen skal følge pasienten i alle møter med helsetjenesten. Det er første gang det etableres en felles løsning for kommune- og spesialisthelsetjeneste, fastleger og avtalespesialister. Gjennom Helseplattformen er Midt-Norge utprøvingsregion for det nasjonale målbildet Én innbygger – én journal. Helseplattformen skal gi økt kvalitet i pasientbehandling, bedre pasientsikkerhet, mer brukervennlige systemer og dermed sette helsepersonell i stand til å utføre oppgavene på en bedre og mer effektiv måte. I arbeidet med Helseplattformen legges det vekt på å lære av erfaringer fra tilsvarende arbeid, blant annet Sundhedsplatformen i Danmark og Apotti i Finland som innfører løsning fra samme leverandør.
I tillegg til innføring av selve teknologien, handler mye av arbeidet om forbedring av datakvalitet, standardisering av faglig innhold og arbeidsprosesser og utvikling av styringsstruktur. Noen kjente utfordringer er:
Felles forståelse av data: Innføring av nytt laboratoriesystem i Helse Midt-Norge medfører tekniske integrasjoner mellom sykehussystemer og fastlegesystemer slik at data kan sendes mellom disse. Manglende standardisering i utveksling av data, manglende «felles språk», manglende grunndata og forskjellig presentasjon gjør likevel at fastlege og sykehuslege ikke vil se det samme på sine skjermer.
Klinikere opplever dobbelregistrering av data til journal og helseregisterformål grunnet manglende standarder og forskjellige løsninger.
Standardisering av arbeidsprosesser: 200 fageksperter fra hele helsetjenesten i Midt-Norge deltar i prosjektgrupper som bestemmer konkret hvordan arbeidsprosessene og innholdet i Helseplattformen skal standardiseres. Dette betyr etablering av beste kliniske praksis. Dette er første gang fagmiljøer på tvers av tjenesten setter seg sammen og blir enig om konkrete, faglige standarder i dette omfanget. Arbeidet viser at det på flere områder er uønsket variasjon og at nasjonale retningslinjer blir fortolket forskjellig. Dette viser at det ikke er tilstrekkelig å innføre en IKT-løsning for å forbedre og digitalisere, men at det må jobbes med en lang rekke andre forhold som standardisering, styring, ledelse og kulturutvikling på tvers av organisasjoner.
Utvikling av styringsstruktur på tvers av nivå: Innføring av IKT-løsningen berører arbeidsprosesser og organisering på tvers av helseforetak, avtalespesialister, fastleger og ulike kommunale tjenester. Det fordrer at alle berørte parter blir involvert i beslutningsprosessen, samtidig som fremdrift krever at det blir tatt beslutninger. I Helseplattformen tar spesialisthelsetjenesten et særskilt ansvar for å lede prosessen, samtidig som det har vært avgjørende å utvikle en felles styringsstruktur med den kommunale helse- og omsorgstjenesten. Prosjektet har ca. 700 millioner kroner i nasjonal finansieringsbistand (lån og tilskudd).
8.2 Mål for digitaliseringen
De overordnede målene for IKT-utviklingen i helse- og omsorgstjenesten, som Stortinget vedtok i 2013, ligger fast, jf. boks 8.3. Gjennomføring og prioritering av konkrete digitaliseringstiltak må imidlertid knyttes til målene for utvikling av pasientbehandlingen og helsetjenesten. Digitalisering må forstås som en integrert del av utviklingen av helsetjenesten, og ikke som en aktivitet «i tillegg til», eller «på siden av». Verdien av digitalisering ligger i hva den gjør for tilbudet til pasientene og arbeidshverdagen til helsepersonellet. Digitaliseringen skal bidra til realisereringen av pasientens helsetjeneste, og er ikke et mål i seg selv.
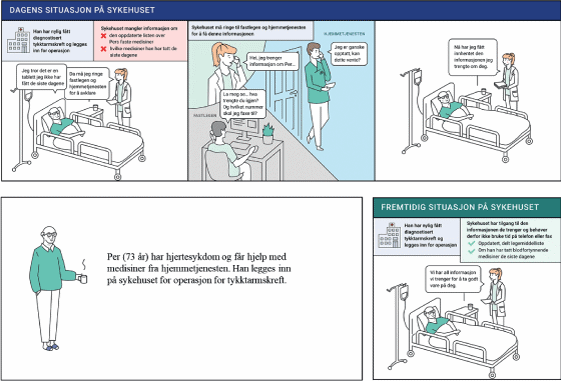
Figur 8.1 Hvordan oppleves tjenesten av pasientene når vi har lykkes?
Kilde: Direktoratet for e-helse
Regjeringen presenterer i Nasjonal helse- og sykehusplan et overordnet målbilde for utviklingen av pasientbehandlingen for de neste fire årene, jf. kapittel 1. Dette målbildet bygger på innspill fra pasienter, helsepersonell, kommuner, sykehus og direktorater. Målbildet vil sette retning og ramme for gjennomføring og prioritering av konkrete digitaliseringstiltak. Pasientens helsetjeneste er kjennetegnet ved at:
Pasientene er aktive deltakere i helsehjelpen de mottar
Pasientene opplever sammenhengende tjenester på tvers av sykehus og kommuner.
Sårbare pasienter opplever at tjenestene opptrer i team rundt dem
Pasienter opplever en sammenhengende akuttmedisinsk kjede, der innsats settes tidlig inn og informasjonen følger pasienten hele veien
Pasienter møter i større grad spesialisthelsetjenesten hjemme hos seg selv
Pasientene opplever at bruk av våre felles helsedata ved hjelp av teknologi gir bedre og mer presis helsehjelp
Helsepersonellet jobber i team rundt pasientene og utvikler tjenesten i tråd med ny teknologi og kunnskap om hva som virker
Lederne gjennomfører endringene som må til – i godt samarbeid med de ansatte.
Vi lærer av hverandre
Boks 8.3 Én innbygger – én journal
Behovet for raskere, bedre styrt og mer samordnet digitalisering har vært kjent lenge. Allerede i 2013 fastsatte Stortinget tydelige mål for IKT-utviklingen i helse- og omsorgstjenesten gjennom behandlingen av meldingen om Én innbygger – én journal (Meld. St. 9 (2012–2013)). Målene var:
Helsepersonell skal ha enkel og sikker tilgang til pasient- og brukeropplysninger
Innbyggerne skal ha tilgang på enkle og sikre digitale tjenester
Data skal være tilgjengelig for kvalitetsforbedring, helseovervåking, styring og forskning
Stortinget sluttet seg til beskrivelsen av utfordringsbildet og de sentrale strategiske grepene i meldingen:
Utrede én journal
Nye digitale tjenester for pasienter og brukere – «Min helse» på nett
Sterkere nasjonal styring og koordinering av IKT-utviklingen i helse- og omsorgssektoren
Fullføre igangsatte tiltak
Som oppfølging av meldingen om Én innbygger – én journal samarbeidet de sentrale aktørene i 2014–2015 om en utredning av hvordan de overordnede målene kunne realiseres. En rapport fra Helsedirektoratet og Direktoratet for e-helse fra januar 2016 anbefalte at en felles nasjonal løsning for helse- og omsorgstjenesten bør være målbilde og utviklingsretning, og at en felles nasjonal løsning for kommunale helse- og omsorgstjenester bør være startpunktet for utviklingsretningen. En felles nasjonal løsning betyr ikke ett system fra én leverandør, men kan bestå av flere systemer som til sammen utgjør en helhet. Våren 2016 fikk Helse Midt-Norge RHF i oppdrag å være et regionalt utprøvingsprogram for det anbefalte nasjonale målbildet, og Helseplattformen fikk status som regionalt utprøvingsprogram.
Direktoratet for e-helse la i 2017 frem et veikart med anbefalinger for den samlede gjennomføringen av én innbygger – én journal med tre strategiske og parallelle tiltak: 1) videreutvikling av eksisterende regionale journalløsninger i spesialisthelsetjenesten i helseregionene Nord, Vest og Sør-Øst, 2) etablering av Helseplattformen som en regional fellesløsning i helseregion Midt-Norge og 3) etablering av helhetlig samhandling og felles kommunal journal.
Direktoratet for e-helse har i 2018 gjennomført en konseptvalgutredning for å løse behovene i kommunal helse- og omsorgstjeneste utenfor Midt-Norge, og for samhandlingen med øvrig helsetjeneste. Utredningen anbefalte konseptet helhetlig samhandling og felles journal i kommunal helse- og omsorgstjeneste. Direktoratet for e-helse arbeider i 2019 videre med et forprosjektet som skal utrede strategier for gjennomføring, organisering og finansiering. Det skal legges vekt på en stegvis gjennomføring for å redusere risiko, kompleksitet og kostnader. Forprosjektet har fått navnet Akson. Regjeringen vil komme tilbake til Stortinget med en eventuell beslutning i forbindelse med ordinære budsjettprosesser.
8.3 Status for digitalisering
Det har skjedd fremskritt knyttet til digitalisering siden Stortinget behandlet meldingen Én innbygger – en journal. Elektroniske meldinger har på flere områder erstattet papirbaserte meldinger og journalsystemene er i stor grad digitaliserte. Samtidig opplever pasienter og helsepersonell at IKT-systemene ikke henger godt sammen, og at ønsket utvikling av helsetjenesten og gjennomføring av digitaliseringstiltak ikke alltid går i takt. Regjeringen har derfor jobbet målrettet med å følge opp de sentrale strategiske grepene som er lansert i meldingen Én innbygger – én journal:
realisering av målbildet én innbygger – én journal gjennom tre parallelle tiltak, jf. boks 8.3
innføring av stadig flere digitale innbyggerløsninger
utvikling av fellesløsninger, bl.a. knyttet til legemidler, helsedata og terminologi
videreutvikling av helsenettet som en sikker og robust digital infrastruktur i helse- og omsorgssektoren
etablering av Direktoratet for e-helse. Direktoratet skal styrke digitaliseringen og legge til rette for nasjonal samordning og en helhetlig e-helseutvikling
etablering av en nasjonal konsensusbasert styringsmodell på e-helseområdet der alle sentrale aktører i helse- og omsorgstjenesten deltar
ny rolle for Norsk helsenett SF. Norsk helsenett SF styrkes som nasjonal tjenesteleverandør på e-helseområdet og overtar fra 1. januar 2020 ansvaret for eksisterende nasjonale e-helseløsninger som kjernejournal, e-resept og helsenorge.no
Den teknologiske utviklingen vil i årene framover gi mulighet for å innføre nye samhandlingsformer som dokumentdeling (omtales ofte som deling av og tilgang til ferdigstilte dokumenter) og datadeling (omtales ofte som deling av strukturert informasjon). Disse samhandlingsformene forutsetter samtidig standardisering, høy kvalitet på grunndata, robust digital infrastruktur, utveksling eller deling av journalinformasjon og felles retningslinjer for å fungere på tvers av systemer og aktører i tjenesten. Å lykkes med neste etappe i digitaliseringen, forutsetter at det blir tydeligere hvem som har ansvar for hva. I det videre digitaliseringsarbeidet er det derfor viktig både å vite hva som trengs og hvem som har ansvaret for å skaffe det til veie, jf. boks 8.4.
Boks 8.4 Hva trengs og hvem har ansvaret?
I en digitalisert helsetjeneste trengs seks hovedkategorier av digitaliseringstiltak:
Digital infrastruktur og sikkerhet: Infrastruktur for deling av informasjonen om pasientene, dvs. fastnett (herunder helsenett) og mobile nett (herunder nødnett, 5G og robust mobilt helsenett). Tjenesteyterne har ansvar for sikkerhet i sine systemer, mens nasjonale myndigheter har overordnet ansvar for å sikre at infrastrukturen er robust og sikret mot IKT-angrep, med god kapasitet og oppetid.
Nasjonale felleskomponenter: Grunndataregistre, portaler og andre felleskomponenter som gjenbrukes på tvers av løsninger og tjenester, herunder Folkeregisteret, Matrikkelen, ID-porten, Altinn, Digital postkasse til innbyggere, Enhetsregister, og Kontakt- og reservasjonsregisteret. I tillegg finnes sektorspesifikke felleskomponenter som for eksempel Adresseregisteret (AR), Helsepersonellregisteret (HPR), HelseID, Norsk pasientregister (NPR) og Kommunalt pasient- og brukerregister (KPR). En rekke statlige myndigheter har det overordnede ansvaret for de nasjonale felleskomponentene.
Nasjonale standarder og retningslinjer: Nasjonale IKT-krav og faglig normering om digitalisering i helse- og omsorgssektoren. Dette kan være e-helsestandarder, krav til informasjonssikkerhet, kodeverk og terminologi og arkitekturprinsipper som skal legge til rette for effektiv og sikker elektronisk samhandling mellom aktører i helse- og omsorgstjenesten. Direktoratet for e-helse har hovedansvar for å koordinere og sette rammene for dette.
Nasjonale e-helseløsninger: Digitale fellestjenester, herunder helsenorge.no, kjernejournal og e-resept, som gjør det mulig for tjenesteytere å samhandle digitalt gjennom et pasientforløp, samt å gi innbyggere tilgang til digitale tjenester. Direktoratet for e-helse utarbeider strategier og planer for videreutvikling av de nasjonale e-helseløsningene. Norsk Helsenett SF skal forvalte, drifte og videreutvikle nasjonale e-helseløsninger. Regionale helseforetak, helseforetak, kommuner og fastleger har ansvar for å ta i bruk de etablerte e-helseløsningene.
Journalsystemer: Systemene som lagrer og behandler informasjonen knyttet til pasientbehandlingen, herunder pasientjournal, pasientadministrative system, kurve-, radiologi- og laboratoriesystemer, og andre fagsystemer (eksempelvis føde og kreft). De som har ansvaret for å yte helsetjenestene, det vil si sykehus og kommuner, har ansvaret for å anskaffe og drifte disse systemene innenfor de rammene som myndighetene fastsetter.
Digitalt medisinsk utstyr: Alle enkeltstående IKT-systemer, medisinsk utstyr og helseapper hvor informasjon eller målinger registreres i journalsystemene, enten ved fysisk tilkobling, via intranettet eller internett. Regionale helseforetak, helseforetak, kommuner og fastleger har ansvar for å anskaffe og drifte disse løsningene innenfor de rammer som myndighetene fastsetter. Kapittel 7 drøfter hvordan teknologien kan bidra til å videreutvikle helsetjenesten.
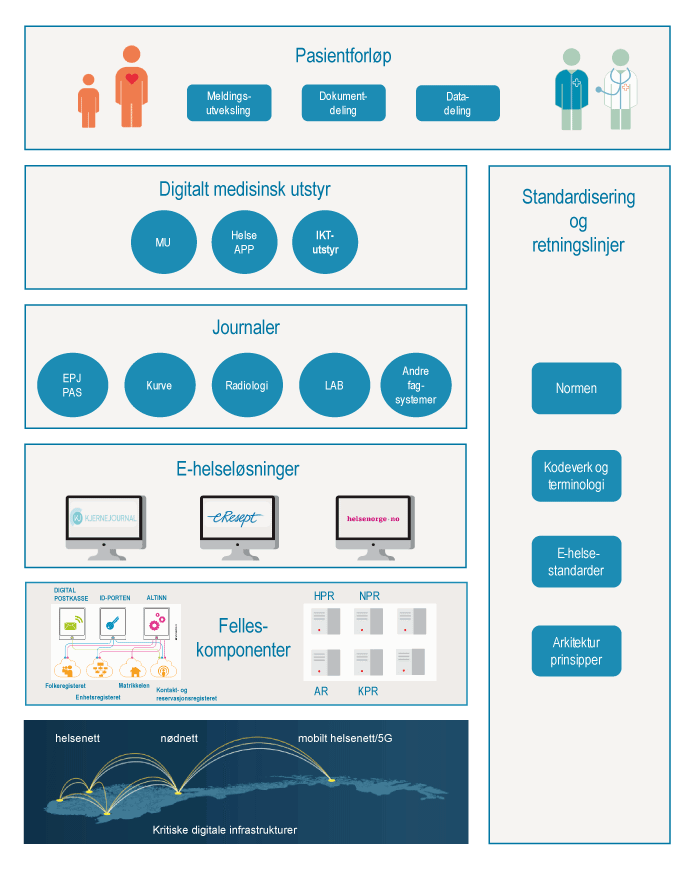
Figur 8.2 Hva trengs og hvem har ansvaret
8.4 Hvilke digitaliseringstiltak er de viktigste å gjennomføre?
Realiseringen av pasientens helsetjeneste krever endringene i måten oppgavene løses på, jf. øvrige kapitler i denne meldingen. Mange av disse endringene forutsetter gjennomføring av digitaliseringstiltak. Noen av disse tiltakene bør gjennomføres i planperioden 2020–2023, mens andre vil strekke seg utover planperioden. Tiltakene må imidlertid henge sammen, og gjennomføringen må være godt koordinert på tvers av tiltak og aktører. Gjennomføringen av tiltakene vil avhenge av det økonomiske handlingsrommet i budsjettene. Regjeringen vil gjennomføre tiltak langs syv akser:
videreføre arbeidet knyttet til modernisering av journalsystemene
videreutvikle digital infrastruktur og arbeidet med IKT-sikkerhet
innføre og utvikle nødvendige nasjonale e-helseløsninger og standarder
gjennomføre tiltak for bedre kvalitet på og tilgjengelighet til helsedata
øke samordningen av helseregionenes IKT-utvikling
understøtte digitaliseringen i den kommunale helse- og omsorgstjenesten
videreutvikle de nasjonale virkemidlene for styring og samordning på e-helseområdet
8.4.1 Modernisering av journalsystemene
Modernisering av journalsystemene vil gi store gevinster for pasientbehandlingen, og skal gi helsepersonell tilgang til nødvendig og relevant informasjon uavhengig av hvor pasienten har fått behandling tidligere. Når journalene lagrer opplysninger om pasienten på en strukturert og standardisert måte, gir det rom for å lage avanserte beslutningsstøtteverktøy som vi ikke har i dag. Veikartet for modernisering av journalsystemene ligger fast, se boks 8.3 om én innbygger – én journal.
En integrert del av arbeidet med å modernisere journalsystemene er utvikling av bedre løsninger for samhandling mellom sykehus, fastleger, pleie- og omsorgstjeneste og andre kommunale tjenester. I Helse Midt-Norge er dette en integrert del av Helseplattformen. Akson-prosjektet skal utrede både en felles journalløsning for kommunene utenfor Midt-Norge og løsninger som skal gi bedre samhandling i hele helse- og omsorgstjenesten. Regjeringen tar sikte på å komme tilbake til Stortinget i 2020 med en tilrådning om oppfølging av forprosjektet. Samtidig vil ikke en eventuell ny felles kommunal journal og nye samhandlingsløsninger kunne innføres før i andre halvdel av 2020-tallet. Sykehus og kommuner i helseregionene Vest, Nord og Sør-Øst må derfor de neste årene forbedre samhandlingen gjennom videreutvikling av dagens digitale samhandlingsløsninger, herunder meldingsutveksling og bruk av kjernejournal, jf. avsnitt 8.4.3. Videreutvikling og innføring av mange nasjonale felleskomponenter, standarder og e-helseløsninger vil uansett være viktige forutsetninger for å kunne realisere Akson. Dette arbeidet må derfor fortsette de nærmeste årene.
Beslutninger om investeringer i samhandlingsløsninger på kort og lengre sikt bør så langt som mulig være konsistente, slik at risikoen for feilinvesteringer reduseres. En sentral del av forprosjektet for Akson er derfor å vurdere mulig gjenbruk av eksisterende nasjonale e-helseløsninger. Forprosjektet skal ferdigstilles vinteren 2020, og vil legge til rette for at det så raskt som mulig kan tas beslutninger om hvilke samhandlingsløsninger som skal brukes, både på kort og lang sikt, og hvor mye av dagens løsninger som kan gjenbrukes. Utvikling av samhandlingsløsningene, både dagens og fremtidige, krever uansett at nødvendige felleskomponenter og regelverk videreutvikles i de kommende årene, at helseregionene samordner moderniseringsarbeidet mer enn i dag, og at digitaliseringsarbeidet i kommunene styrkes.

Figur 8.3 Overordnet tentativ tidsplan for journalprosjektene
Kilde: Regionale helseforetak og Direktoratet for e-helse
8.4.2 Videreutvikling av digital infrastruktur og arbeidet med IKT-sikkerhet
Målbildet for pasientbehandling i Nasjonal helse- og sykehusplan forutsetter at informasjonen om pasientene behandles på en trygg og sikker måte. Pasienter og innbygger skal ha tillit til at opplysninger ikke kommer på avveie og at uvedkommende ikke får tilgang. Helsepersonell som trenger informasjonen må få tilgang til den raskt og enkelt, og de må ha tillit til at opplysningene er korrekte, oppdaterte og fullstendige.
Det er behov for at informasjon om pasientene overføres trygt gjennom en digital infrastruktur. Etter regjeringens syn har vi et godt utgangspunkt for å sikre den digitale infrastrukturen i Norge. Samtidig øker sårbarheten. Stadig mer informasjon utveksles mellom stadig flere personer, og flere tjenester leveres fra regionale eller nasjonale datasenter. Når data ligger sentralt, er det helt avgjørende for brukeren at tjenestene er tilgjengelig. Det er samtidig viktig med en god styring av hvem som har tilgang til hvilke opplysninger i de ulike tjenestene. Tjenestene som helsepersonellet er helt avhengig av, krever 24/7 oppetid – nettverk og tjenester for liv og helse må være det siste som går ned. Dette må fremtidens infrastruktur ta høyde for.
Sårbarheten for digitale angrep og datainnbrudd øker samtidig som de potensielle negative konsekvensene av sikkerhetsbrudd blir større. Helse Sør-Øst opplevde i januar 2018 dataangrep. Denne uautoriserte tilgangen kunne ha blitt brukt til å stjele eller kompromittere pasientopplysninger. Dette viser behovet for modernisert digital infrastruktur som er robust mot digitale angrep, og understøtter den elektroniske samhandlingen.
Det digitale sikkerhetsarbeidet må samtidig sees i et helhetlig perspektiv, på tvers av sektorene, og i sammenheng med det øvrige arbeidet for samfunnssikkerhet. Det er derfor avgjørende at alle aktører, både offentlige og private, samarbeider om å møte de digitale sikkerhetsutfordringene. I 2019 har regjeringen lansert en ny nasjonal strategi for digital sikkerhet. Strategien legger grunnlaget for å gjøre det digitale Norge enda tryggere. Som en del av strategien følger også 10 grunnleggende anbefalinger som alle norske virksomheter bør iverksette. Tiltakene gir alle norske virksomheter et godt utgangspunkt for hva de bør tenke på i sitt sikkerhetsarbeid – uavhengig av størrelse, modenhet og kompetanse,
Innsatsen for å videreutvikle digital infrastruktur og arbeidet med sikkerhet i helsetjenesten er sentrert rundt fem hovedspor:
systematisk bygging av sikkerhetskultur i helseforetakene og kommunene i tråd med anbefalinger fra nasjonale sikkerhetsmyndigheter
kontinuerlig utvikling av helsenettet og fremtidig mobilt helsenett for å sikre tilgang til robuste tjenester og nødvendig kapasitet
kontinuerlig utvikling av HelseCERT sin rolle i å bekjempe data- og IKT-relatert kriminalitet, i samarbeid med justismyndighetene
utarbeidelse av veiledere og retningslinjer, for eksempel Normen, for håndtering av risiko og sårbarheter i kritisk digital infrastruktur og IKT-systemer
systematisk forebygging og håndtering av digitale angrep i tråd med nasjonal helseberedskapsplan
8.4.3 Innføre og utvikle nødvendige nasjonale e-helseløsninger og standarder
En rekke digitale forutsetninger må innfris for at målbildet for pasientbehandling i Nasjonal helse- og sykehusplan, jf. avsnitt 8.2, skal realiseres. Mye vil bli bedre når de store prosjektene for modernisering av journalsystemene blir realisert. Både i påvente av nye journalløsninger og som nødvendige forberedelser til at de kan tas i bruk, vil regjeringen gjennomføre digitaliseringstiltak i planperioden. Dette er knyttet til utvikling av nødvendige nasjonale felleskomponenter, videreutvikling og innføring av nasjonale e-helseløsninger og fastsettelse av regelverk. Hvor raskt tiltakene kan gjennomføres vil avhenge av det økonomiske handlingsrommet til de som har ansvaret for de ulike tiltakene i planperioden. Foruten modernisering av journalsystemene mener regjeringen at de viktigste digitaliseringstiltakene i planperioden er:
Innføre nye standarder for henvisning og helsefaglig dialog. Utveksling av krypterte og standardiserte meldinger er den mest brukte samhandlingsformen i helse- og omsorgssektoren i dag. Antall meldinger som sendes i Norge øker hvert år, og erstatter på flere områder telefon, brev og faks, og forenkler og forbedrer dialogen mellom helsepersonell. Regjeringen foreslår forskriftsendringer i forskrift om IKT-standarder for å bidra til at standarder følges, jf. høringsnotat om ny e-helselov.
Videreutvikle kjernejournal med ny funksjonalitet som tilgjengeliggjøring av journaldokumenter (dokumentdeling) på tvers av virksomheter, regioner og nivåer. Helse Sør-Øst RHF og Helse Nord RHF arbeider med å tilrettelegge for at deres dokumenter kan deles gjennom kjernejournal. På den måten kan helsepersonell i sykehus, fastleger og legevakt få enkel og sikker tilgang til nødvendig informasjon som epikriser, henvisninger, radiologi, prøvesvar og annen viktig klinisk informasjon. Etter hvert som kommunene tar i bruk kjernejournal, kan helsepersonell i kommunal helse- og omsorgstjeneste få tilgang disse viktige opplysningene fra sykehusene. Regjeringen vil be helseregionene i samarbeid med Direktoratet for e-helse, Norsk Helsenett SF og kommunesektoren om å utarbeide en samlet tidsplan for denne utviklingen.
Innføre kjernejournal i kommunene for å bedre samhandlingen og pasientsikkerheten. Verdien av kjernejournal er størst når flest mulig aktører i helse- og omsorgstjenesten bruker den. Kjernejournal er i dag innført på alle sykehus, legevakter og ved 90 prosent av fastlegekontorene. Det er viktig at resten av den kommunale helse- og omsorgstjenesten kobles på for å oppnå mer helhetlig samhandling. Helse- og omsorgsdepartementet vil støtte innføringsarbeidet i kommunene blant annet gjennom å ta i bruk nye samarbeidsmodeller og videreutvikle samarbeidet med KS. Videre foreslår departementet en plikt for kommunene til å gjøre nasjonale e-helseløsninger tilgjengelig for bruk gitt at nødvendige forutsetninger er på plass, jf. høringsnotat om ny e-helselov.
Innføre felles legemiddelliste for pasienten. Feil legemiddelbruk er blant de viktigste årsakene til pasientskader. Regjeringen arbeider med å få på plass en felles nasjonal oversikt over pasientenes legemiddelbruk, som er tilgjengelig for pasienten selv og helsepersonell i hele helse- og omsorgssektoren – pasientens legemiddelliste. Pasientens legemiddelliste skal bygge videre på de etablerte nasjonale e-helseløsningene kjernejournal, e-resept og multidose, og skal realiseres stegvis hvor gevinster i form av bedre legemiddelhåndtering tas ut underveis. I dette arbeidet står også tiltak for å standardisere informasjon sentralt.
Starte innføring av nasjonalt standardisert språk for strukturering av informasjon i journalsystemene i helse- og omsorgstjenesten. Et felles, standardisert språk skal bidra til bedre samhandling ved at helsefaglige opplysninger kan dokumenteres, formidles og forstås på en entydig måte. Helseplattformen i Midt-Norge har vedtatt at de skal benytte det standardiserte språket SNOMED CT, og vil være nasjonal utprøvingsarena i planperioden.
Innenfor retningen og rammene som regjeringen fastsetter, har Direktoratet for e-helse ansvar for å koordinere gjennomføringen av de nasjonale digitaliseringstiltakene. Direktoratet skal gjøre dette i samarbeid med regionale helseforetak og KS i den konsensusbaserte styringsstrukturen som er etablert for nasjonale digitaliseringstiltak, herunder nasjonalt e-helsestyre. Brukere og representanter for fastlegene deltar også i nasjonalt e-helsestyre. Det er i tillegg viktig at muligheten for innovasjon i næringslivet inngår i vurderingen av hvordan nasjonale e-helseløsninger og standarder skal implementeres.
8.4.4 Bedre kvalitet på og tilgang til helsedata
Kombinasjonen av store mengder helsedata og avansert informasjonsteknologi gir store muligheter til å yte bedre og mer persontilpasset behandling. Pasientene skal oppleve at bruk av våre felles helsedata ved hjelp av teknologi gir bedre og mer presis helsehjelp. Regjeringen vil ta disse mulighetene i bruk, jf. kapittel 7. I kapittel 7 ble det redegjort for enkelte juridiske problemstillinger som departementet vil utrede nærmere. Departementet har i tillegg gitt Helsedirektoratet, Direktoratet for e-helse og Statens legemiddelverk, i samarbeid med de regionale helseforetakene, i oppdrag å gjennomgå nasjonale rammebetingelser, herunder juridiske og digitale forutsetninger, for bruk av kunstig intelligens. Dette arbeidet vil pågå gjennom planperioden. Samtidig vil verdien av kunstig intelligens og helseanalyse avhenge av kvaliteten på dataene som brukes. Det er allerede nå mulig å peke på noen sentrale forutsetninger knyttet til helsedata:
Helsedata må registreres og lagres på en entydig måte slik at gjenbruk av helsedata fra flere kilder blir enklere. Modernisering av journalsystemene sammen med arbeidet med felles språk, er viktige forutsetninger for å forbedre kvaliteten på norske helsedata. Arbeidet er langsiktig, men innrettet slik at det vil skape nytte underveis, gjennom økt bruk og harmonisering på stadig nye faglige områder. Helseregionene skal styrke den felles innsatsen for å harmonisere helsedata.
Helsedata må gjøres tilgjengelig på tvers av helseregistre og andre kilder for helsedata. Departementet har i 2019 gjennomført en høring av et forslag om tilgjengeliggjøring av helsedata med endringer i helseregisterloven m.m. Forslagene gjelder tilgjengeliggjøring av helseopplysninger og andre helsedata i helseregistre til bruk i statistikk, helseanalyser, forskning, kvalitetsforbedring, planlegging, styring og beredskap for å fremme helse, forebygge sykdom og skade og gi bedre helse- og omsorgstjenester. Helseanalyseplattformen skal etableres som en nasjonal infrastruktur for tilgjengeliggjøring og analyse av helsedata. Plattformen skal gjøre det enklere å få tilgang til helsedata og legge til rette for avanserte analyser på tvers av ulike datakilder som helseregistre, grunndata, journaler og andre kilder til helseopplysninger. Samtidig skal personvernet styrkes gjennom bedre innsynstjenester, bedre muligheter til å gi og trekke samtykker og bedre sporing av bruken av opplysningene. Etablering av Helseanalyseplattformen vil skje gjennom en stegvis utvikling, og i første omgang vil den bidra til enklere tilgang til helsedata for forskning og tradisjonell helseanalyse. Utvikling og forvaltning av Helseanalyseplattformen vil kreve involvering fra helse- og omsorgstjenesten, universitets- og høgskolesektoren og andre aktører som vil være sentrale brukere av helsedata.
Innføring av digitale multimediearkiv. Digitale multimediearkiv er arkiv hvor bilder, video (f.eks. fra operasjon) og andra data fra bildedannende utstyr lagres i samme databaser som røntgenbilder. Avansert helseanalyse og maskinlæring knyttet til slike databaser, kan effektivisere arbeidsprosesser og gi bedre diagnostikk og behandling. Det arbeides med å etablere multimediearkiv i regionene med bedre tilrettelegging mot journalsystemene.
8.4.5 Samordning av helseregionenes IKT-modernisering
Den tyngste digitaliseringen har funnet sted internt i spesialisthelsetjenesten. Mange arbeidsprosesser er digitalisert og medisinskteknologisk utvikling gjør det mulig å tilby stadig bedre tjenester. De regionale helseforetakene er inne i en omfattende modernisering av sine IKT-systemer som er nødvendig for å sikre helhetlige pasientforløp på tvers av aktører, utvikling av avanserte helsetjenester samt tilgangskontroll for å forebygge uautorisert tilgang. Samtidig må helseregionene drifte og videreutvikle eksisterende systemer i tråd med endrede behov, inntil nye systemer er på plass. En slik samtidig håndtering av «teknisk gjeld» og nyutvikling er krevende. Selv om prosjektene har ulike navn, regionene står på litt ulikt sted, og det i noen grad er ulike leverandører som benyttes, har alle helseregionene behov for de samme kjernesystemene, jf. boks 8.5.
Boks 8.5 Hva er de viktigste IKT-systemene i et digitalisert sykehus?
I et gjennomsnittlig norsk sykehus finnes det mange hundre forskjellige IKT-systemer. Noen av dem er grunnleggende for nær sagt all pasientbehandling:
Pasientjournalen er helsepersonellets viktigste arbeidsverktøy. Her dokumenteres utredninger, prøvesvar og hvilken behandling pasienten får. Helse Vest RHF, Helse Nord RHF og Helse Sør-Øst RHF planlegger i løpet av planperioden ta i bruk en ny versjon av sitt journalsystem (DIPS Arena), mens Helse Midt-Norge RHF gjennom Helseplattformen anskaffer nytt journalsystem. I de hhv. oppgraderte og nye journalsystemene vil informasjonen lagres mer strukturert.
Det pasientadministrative systemet henger tett sammen med journalen. Her registreres alle administrative opplysninger om pasienten, timeavtaler, henvisningsbehandling og fakturering til pasient etc. Regionene implementerer dette systemet sammen med journalsystemene.
Elektronisk kurve gir alle behandlere en samlet oversikt over observasjoner og målinger for enkeltpasienter, for eksempel puls, temperatur, blodtrykk, væskebalanse, medisindoser, infusjoner og laboratoriesvar. Elektronisk kurve erstatter dagens papirbaserte kurver, og vil gi helsepersonell en bedre og mer strukturert oversikt over observasjoner av pasientens tilstand og medisiner. Dette bidrar til at informasjonen vil kunne følge pasienten, og vil redusere risiko for pasientskader og feilmedisinering. Alle regionene er i ferd med å implementere elektroniske kurveløsninger.
Laboratorie- og radiologisystemer. Alle helseregionene er i ferd med å implementere bedre laboratorie- og radiologisystemer, som gjør at prøvesvar og bilder følger pasienten i regionen. I tillegg etablerer alle regionene digitalt multimediearkiv der alle digitale bilder og videoer lagres. Disse systemene reduserer behovet for nye bilder, øker pasientsikkerheten og legger til rette for utvikling av bedre beslutningsstøtte basert på helsedataene som samles inn og lagres på ett sted. En felles løsning for radiologi innebærer at alle helseforetakene i regionen arbeider i samme database, bruker de samme arbeidsprosessene og har like rutiner. Alle som skal ha tilgang til pasientinformasjon i EPJ, vil få tilgang til alle radiologiske undersøkelser – uavhengig av hvilket helseforetak som utførte undersøkelsen.
I ambulansejournalen dokumenterer ambulansetjenesten sine observasjoner og tiltak – opplysninger som personell på sykehuset vil ha nytte av for videre oppfølging av pasienten. Helse Sør-Øst RHF gjennomfører en regional anskaffelse av elektronisk ambulansejournal i 2019 med opsjon for de øvrige regionene.
I IKT-systemet for AMK-sentralene blir alle henvendelser registrert og fulgt opp. Helse Vest RHF gjennomfører i 2019 en anskaffelse på vegne av de fire regionene.
I digital patologi blir alle patologiprøver lagret digitalt. Dette gir bedre tilgang for personell gjennom pasientforløpet og legger til rette for utvikling av beslutningsstøtte som raskere og bedre kan hjelpe klinikere med å analysere prøvene. De fire regionene gjennomfører et felles prosjekt for å innføre digital patologi og legge til rette for deling nasjonalt.
Kjernejournalen gir mulighet for å dele sentrale dokumenter fra pasientjournalene mellom sykehus, mellom sykehus og fastleger, og etter hvert med pleie- og omsorgstjenestene i kommunen. Helse Vest, Helse Sør-Øst og Helse Nord samarbeider med Direktoratet for e-helse for å utbre og forbedre kjernejournalen som samhandlingsverktøy, jf. avsnitt 8.4.3.
I tillegg til systemene som er nevnt over, arbeider alle regioner med å videreutvikle systemene for håndtering av medisinsk utstyr, økonomi, logistikk og digitale innbyggertjenester.
Hovedansvaret for digitalisering i spesialisthelsetjenesten ligger hos de som har ansvaret for å yte spesialisthelsetjenester, det vil si helseregionene. Digitaliseringen må være en integrert del av utviklingen av tjenestene og gjennomføres innenfor de økonomiske rammer som Stortinget har stilt til disposisjon. Regjeringen mener samtidig at det er særlig tre utfordringer knyttet til digitalisering i spesialisthelsetjenesten som krever nasjonal styring:
Likeverdighet: Pasientens helsetjeneste skal være en likeverdig helsetjeneste. Digitaliseringen innebærer en risiko for at forskjeller i kvalitet på tilbudet mellom helseforetakene eller helseregioner kan øke. De som lykkes med å nyttiggjøre seg mulighetene, kan tilby bedre tjenester til pasientene enn de som blir hengende etter. Målet om likeverdighet krever et høyt ambisjonsnivå hos alle og koordinering av digitaliseringen både internt i hver region og på tvers av regionene.
Samarbeid og gjenbruk: Både på tvers av regionene og internt i regionene har det vært for svak tradisjon for å samarbeide om utvikling av digitale løsninger eller gjenbruke løsninger som andre har laget. Teknologikompetanse er en knapp ressurs som må brukes best mulig på tvers av helseregionene. En region som ligger langt fremme på et område, må understøtte de andre regionenes fremdrift, mens en region som henger etter på et område, må lære av de som er kommet lengre. Det er derfor positivt at de regionale helseforetakene de siste to årene har etablert flere felles prosjekter, og prosjekter sammen med Direktoratet for e-helse, der en av regionene gis rollen som hovedsamarbeidspart. De regionale helseforetakene utvikler også et nytt felles styringssystem for interregionalt samarbeid innen IKT-området.
Samhandling: Helhetlige pasientforløp er som regel ikke avgrenset til sykehusene – mange pasienter trenger også tjenester fra kommunene. De regionale helseforetakene må derfor styrke innsatsen, sammen med Direktoratet for e-helse og kommunesektoren, for å realisere felles løsninger for samhandling. Helseforetakene må samarbeide tettere sammen med kommunene i sine respektive helsefellesskap for å sikre at tjenesteutvikling for pasienter som trenger tjenester fra både sykehus og kommuner, understøttes av nødvendig digitalisering – innenfor rammene som er satt regionalt og nasjonalt.
Regjeringen vil følge opp disse utfordringene i styringen av de regionale helseforetakene.
8.4.6 Understøtte digitaliseringen i den kommunale helse- og omsorgstjenesten
I den kommunale helse- og omsorgstjenesten er det behov for et digitalt løft slik at kommunene kan nyttiggjøre seg mulighetene teknologien gir, og ta i bruk de nasjonale e-helseløsningene som er etablert. Selv om det har skjedd mye på digitaliseringsområdet i kommunene de siste årene, blant annet innenfor velferdsteknologiområdet, har digitaliseringsarbeidet i den kommunale helse- og omsorgstjenesten generelt sett kommet kortere enn i spesialisthelsetjenesten. Regjeringen vil ta i bruk ulike virkemidler for å øke digitaliseringstakten i kommunene.
Kommunehelsetjenestens viktigste arbeidsverktøy, pasientjournalen, støtter ikke i dag opp under målet om en bærekraftig helsetjeneste som tilbyr helhetlige og koordinerte tjenester. For kommunene vil arbeidet med felles kommunal journal og helhetlig samhandlingsløsning (og Helseplattformen for kommunene i Midt-Norge), være viktig både for å få mer funksjonelle arbeidsverktøy enn i dag og for å sikre bedre sammenheng i pasientforløpene. Dette er et langsiktig arbeid. Det er derfor viktig at stegene på veien gir gevinster underveis, samtidig som løpende investeringer i IKT understøtter det langsiktige arbeidet. Regjeringen vil derfor legge vekt på at kommunene i planperioden tar i bruk felles e-helseløsninger og infrastruktur som er etablert. Dette vil både bidra til bedre samhandling og bedre pasientinvolvering i planperioden, og legge til rette for innføring av en nasjonal kommunal journal på lengre sikt.
I Digitaliseringsstrategi for offentlig sektor (2019–2025) er det lagt vekt på at statlig og kommunal sektor må samarbeide på nye og mer forpliktende måter. Det skal utvikles samarbeidsmodeller som sikrer samordning og samhandling på tvers av og innenfor sektorer og forvaltningsnivåer. Kommunal sektor skal sikres innflytelse i det nasjonale digitaliseringsarbeidet gjennom nye modeller for samarbeid som baseres på prinsippene om likeverdighet og innflytelse, representativitet og tidlig involvering.
I digitaliseringsstrategien pekes det på at erfaringene fra samarbeid mellom statlig og kommunal sektor på e-helseområdet kan danne grunnlag for gode samarbeidsmodeller. KS har vist til den nasjonale styringsmodellen for e-helse som en god mekanisme for økt kommunal innflytelse på digitaliseringen av helse- og omsorgssektoren, men har samtidig påpekt behov for videreutvikling for å sikre bedre innflytelse for kommunal sektor. I tillegg er konsultasjonsordningen mellom regjeringen og KS en formalisert arena for dialog og samhandling som også kan brukes til å konsultere kommunal sektor om digitaliseringstiltak som berører kommunene, inkludert tiltak på e-helseområdet.
En av årsakene til at digitaliseringen i kommunene tar tid, er at digitaliseringstiltakene ofte forutsetter omfattende tilpasninger i aktørenes IKT-systemer og etablering av nødvendig infrastruktur og sikkerhetsløsninger. Kjernejournal er et eksempel på en løsning som ikke uten videre kan innføres uten at andre strukturer, som eID for sikker pålogging, først er på plass. Selv om mange fastleger har slik løsninger, er det i dag et begrenset antall kommuner der øvrig kommunal helse- og omsorgstjeneste har slike løsninger. Videre er kundemarkedet og etterspørselen etter bedre IKT-systemer fragmentert, noe som har bidratt til at leverandørmarkedet i liten grad tilbyr nødvendig funksjonalitet som møter kommunenes behov for bedre arbeidsverktøy og bedre nasjonal samhandling. Dette fører til at innføringen av nasjonale e-helseløsninger trekker ut i tid.
Det er krevende for kommunene å gjøre nødvendige forberedelser og investeringer hver for seg. Kommunal sektor har derfor begynt å gjøre mer sammen på digitaliseringsområdet, og har gjennom KS etablert samstyringsmekanismer for digitaliseringsarbeidet. KS sin rolle med å koordinere og samordne digitaliseringsarbeidet i kommunal sektor er under utvikling. Det er etablert en samstyringsmodell for digitalisering i kommunal sektor, KommIT-rådet med underliggende utvalg. KS og kommunene ser også på ulike nettverkssamarbeid regionalt (regionale bølgekraftverk) og nasjonalt (KS-nettverk for velferdsteknologi og e-helseløsninger) for å bidra til økt gjennomføringskraft i det nasjonale e-helsearbeidet. Det er imidlertid behov for økt drahjelp og samordning.
Regjeringen vil understøtte digitaliseringen i kommunene gjennom å fastsette et tydeligere mål for samhandling gjennom oppfølging av Nasjonal helse- og sykehusplan. Regjeringen vil, i samarbeid med KS, vurdere følgende virkemidler for å øke innføringstakten og redusere risiko i digitaliseringsarbeidet i kommunene:
arbeide for en felles kommunal journal og helhetlig samhandlingsløsning
videreutvikle innføringsapparatet for eksisterende nasjonale e-helseløsninger i kommunene i samarbeid med KS
vurdere mulig samarbeidsavtale om innføring i kommunene som en del av konsultasjonsordningen, jf. tiltak i regjeringens digitaliseringsstrategi for offentlig sektor (2019–2025)
styrke koordineringen av nasjonale tiltak som treffer kommunene gjennom nasjonal e-helseportefølje og nasjonal styringsmodell for e-helse, herunder synliggjøre gjensidige avhengigheter mellom tiltakene og økonomiske og administrative konsekvenser for kommunene
avklare hvordan eID for ansatte skal håndteres i kommunal sektor, jf. regjeringens digitaliseringsstrategi for offentlig sektor (2019–2025)
foreslå plikt om tilgjengeliggjøring og betaling for bruk av nasjonale e-helseløsninger, jf. høringsnotat om forslag til ny e-helselov, se nærmere om forutsetninger og tidspunkt for innføring av plikt i avsnitt 8.4.7
8.4.7 Videreutvikle nasjonale virkemidler for styring og samordning på e-helseområdet
Regjeringen har store ambisjoner for digitaliseringen av helse- og omsorgstjenestene, og vil videreutvikle og styrke de nasjonale virkemidlene for å sikre en samordnet og helhetlig e-helseutvikling, som understøtter pasientens helsetjeneste.
Det er nødvendig å tydeliggjøre at Direktoratet for e-helse er nasjonal myndighet på e-helseområdet og at Norsk Helsenett SF er leverandør av nasjonale e-helseløsninger. Regjeringen har derfor besluttet at Norsk Helsenett SF fra 1. januar 2020 skal overta ansvaret for å forvalte og drifte de nasjonale e-helseløsningene som e-resept, kjernejournal og helsenorge.no. En tydelig rollefordeling innebærer også at markedet skal benyttes i størst mulig grad i utviklingen av nye tjenester og løsninger på e-helseområdet. Det skal sikres gode rammebetingelser for åpen konkurranse som stimulerer til et mangfold av utviklere og leverandører.
I statsbudsjettet for 2020 har regjeringen foreslått å innføre en ny finansieringsmodell som innebærer at regionale helseforetak og kommuner dekker kostnadene til forvaltning og drift av de eksisterende nasjonale e-helseløsningene e-resept, kjernejournal, helsenorge.no, grunndata og helseID. Målet er å bidra til økt bruk og bedre og mer driftssikre løsninger. Et teknisk beregningsutvalg for forvaltning og drift av nasjonale e-helseløsninger skal bidra til åpenhet om og best mulig anslag på kostnadsutviklingen for tjenestene. Dette skal bidra til at aktørene i helse- og omsorgssektoren får innflytelse over kostnadsutviklingen og hvordan kostnadene skal fordeles.
Videre foreslår regjeringen en ny e-helselov som skal bidra til å styrke digitaliseringen i sektoren. Lovforslaget ble sendt på høring høsten 2019. Lovforslaget regulerer Direktoratet for e-helse sin rolle i det nasjonale digitaliseringsarbeidet i helse- og omsorgssektoren. Direktoratet skal gi råd til departementet og aktørene i helse- og omsorgstjenesten i saker om digitalisering, og legge til rette for en helhetlig og forutsigbar utvikling av nasjonale e-helseløsninger. Direktoratet skal sørge for en nasjonal konsensusbasert styringsmodell for e-helse og en nasjonal oversikt over relevante e-helsetiltak (nasjonal e-helseportefølje). Det er allerede gode erfaringer fra den nasjonale styringsmodellen for e-helse og nasjonalt e-helsestyre med bred deltakelse fra sektoren. Det skal bygges videre på disse erfaringene, og samarbeidsmodellen skal styrkes og videreutvikles.
Lovforslaget som er sendt på høring inneholder også plikt for Norsk Helsenett SF til å levere de nasjonale e-helseløsningene (elektroniske resepter (e-resept), kjernejournal, helsenorge.no og helsenettet), plikt for det store flertallet av virksomheter som yter helse- og omsorgstjenester til å gjøre løsningene tilgjengelige i sin virksomhet, og plikt til å betale for løsningene. Dette er løsninger og infrastruktur som er viktige verktøy for at aktørene kan oppfylle det lovfestede ansvaret for å sørge for nødvendige helse- og omsorgstjenester. Forslaget åpner for at departementet i forskrift kan bestemme at virksomhetenes plikt til å gjøre de ulike løsningene tilgjengelig kan gjelde fra ulik tid for ulike grupper av virksomheter og ulike grupper av personell, avhengig av hva som kreves av lokale tiltak og nasjonal utvikling før løsningene kan tas i bruk. Det er i hovedsak utfordringene for kommunene som er bakgrunnen for at det er åpnet for denne muligheten. Før plikten kan innføres i kommunene skal det utarbeides nasjonale innføringsplaner som er basert på erfaringer fra utprøving. I tillegg skal fordeling av kostnadene til forvaltning og drift drøftes i det tekniske beregningsutvalget og i konsultasjonsordningen mellom regjeringen og KS. Forutsetningene for å innføre en plikt for kommunene til å gjøre løsningene tilgjengelig beskrives nærmere i forskriftsarbeidet. I tillegg foreslår departementet endringer i eksisterende forskrift om IKT-standarder i helse- og omsorgstjenesten.
8.5 Gjennomføring
Regjeringen vil, gjennom Nasjonal helse- og sykehusplan og årlige styringsdokumenter, sette tydeligere mål og rammer for digitaliseringen. Målbildet for pasientbehandling skal være førende for hvilke digitaliseringstiltak som skal prioriteres og gjennomføres. De prioriterte tiltakene i planperioden er det langsiktige arbeidet knyttet til nasjonal kommunal journal, spesialisthelsetjenestens IKT-modernisering og gjennomføring av utvalgte digitaliseringstiltak for å understøtte bedre samhandling i planperioden 2020–2023, jf. avsnitt 8.4.3. Gjennomføringen av disse tiltakene krever tydeligere styring. Denne styringen må ledsages av budsjettprioriteringer, bedre samarbeid og krav i regelverket.
Regjeringen legger til grunn at tydeliggjøring av mål, ansvar og prioriteringer som følger av Nasjonal helse- og sykehusplan, vil bedre måloppnåelsen for digitaliseringen. Hvor raskt nødvendige digitaliseringstiltak kan gjennomføres, vil imidlertid også avhenge av det økonomiske handlingsrommet til de regionale helseforetakene, kommuner og helsemyndigheter, og hvordan dette handlingsrommet prioriteres. Regjeringen vil samtidig understreke at knapphet på arbeidskraft fremover øker behovet for å sikre bærekraft gjennom økt bruk av teknologi som kan redusere fremtidig behov for arbeidskraft. Regjeringen vil derfor at veksten i bevilgninger til helseregionene skal vris mot investeringer i teknologi og kompetanse. Tilsvarende vil regjeringen oppfordre kommunene til å bruke en større andel av veksten i kommunenes inntekter til investeringer i teknologi og kompetanse.
Boks 8.6 Regjeringen vil
sette tydeligere mål for digitaliseringen gjennom Nasjonal helse- og sykehusplan
videreføre arbeidet knyttet til modernisering av journalsystemene
videreutvikle digital infrastruktur og arbeidet med IKT-sikkerhet
innføre og utvikle nødvendige nasjonale e-helseløsninger og standarder
gjennomføre tiltak for bedre kvalitet på og tilgjengelighet til helsedata
øke samordningen av helseregionenes IKT-utvikling
understøtte digitaliseringen i den kommunale helse- og omsorgstjenesten
videreutvikle de nasjonale virkemidlene for styring og samordning på e-helseområdet og foreslå ny lov om e-helse, jf. forslag som er sendt på høring høsten 2019