6 Akuttmedisinske tjenester
Boks 6.1 Hvor vil vi?
Befolkningen har trygghet for at de får kompetent og rask hjelp når de trenger det ved akutt sykdom og skade, og forstår betydningen av tidlig kontakt med medisinsk nødnummer 113. Befolkningen kan yte enkle livreddende førstehjelpstiltak. De akuttmedisinske tjenestene er en koordinert kjede, basert på samarbeid og samhandling mellom kommuner og helseforetak. God samhandling forebygger unødvendige akuttinnleggelser. Tjenesten har kompetente og beredte medarbeidere som har fått opplæring og trening i samhandling. Utviklingen av den akuttmedisinske kjeden er basert på relevant og pålitelig styringsinformasjon. Helseforetak og kommuner prøver ut arbeidsformer som styrker tilbudet til pasientene. Teknologi, nye former for diagnostikk og beslutningsstøtte gir bedre behandlingsforløp, reduserer behovet for ressursinnsats, bidrar til at behandling kan starte før pasienten kommer til sykehus og at unødvendige innleggelser unngås. I akuttmottaket blir pasientene møtt med tverrfaglig kompetanse som kan gi rask avklaring og som sikrer rett behandlingsløp.
6.1 Innledning
Regjeringen vil ha en helse- og omsorgstjeneste som sikrer befolkningen likeverdig tilgang til tjenester ved akutt sykdom og skade. Helsetjenesten skal sammen, uansett ansvarsnivå, sørge for god og forsvarlig helsehjelp til dem som trenger det. Uavhengig av hvor vi befinner oss, skal vi føle trygghet for at vi kan få rask og riktig hjelp. Befolkningsvekst, økende andel eldre og flere mennesker med psykiske lidelser og rusmiddelproblem vil påvirke de akuttmedisinske tjenestene. Regjeringens mål er derfor å sikre et sammenhengende system for akutte tjenester i og utenfor sykehus – som gir tilstrekkelig trygghet og kvalitet.
Regjeringen har gjennomført betydelige tiltak for å styrke de akuttmedisinske tjenestene, blant annet gjennom akuttmedisinforskriften og oppfølgingen av NOU 2015: 17 Først og fremst. Sammen med de regionale helseforetakenes utviklingsplaner og Helsedirektoratets strategiske plan for akuttmedisinske tjenester1 gir dette et godt grunnlag for å videreutvikle de akuttmedisinske tjenestene fremover. Regjeringen vil gjennom Nasjonal helse- og sykehusplan 2020–2023 fortsette arbeidet med å styrke kapasitet og kompetanse i de akuttmedisinske tjenestene. Det handler blant annet om å legge til rette for gode pasientforløp i akuttmottakene, sikre en sammenhengende og koordinert akuttmedisinsk kjede utenfor sykehus, fortsette satsingen på førstehjelp i befolkningen og utvikle god styringsinformasjon og bedre kunnskap om tjenesten. Ny teknologi legger til rette for å gi avansert behandling prehospitalt, og kan flytte tjenestene nærmere pasienten.
6.2 Status for akuttmedisinsk beredskap
Norge har en god akuttmedisinsk beredskap. Tall fra OECD viser at norske behandlingsresultater er blant de beste ved akutt hjerteinfarkt og hjerneslag. Helsepersonell er raskt på plass og gir kvalifisert helsehjelp ved alvorlig sykdom eller skade. Fire av fem pasienter med hjertestans får hjerte- lungeredning (HLR) før ambulansen kommer, noe som er det høyest rapporterte i verden.2 Tall fra Norsk hjertestansregister viser at ambulansen i gjennomsnitt er fremme hos pasienten innen ni minutter ved hjertestans. Det er et godt resultat med Norges utfordrende geografi og bosettingsforhold. Det prehospitale mulighets- og ansvarsrommet er utvidet og teknologi gir nye muligheter for å gi pasientene raskere og bedre behandling.
Det er de regionale helseforetakene og kommunene som har ansvaret for den akuttmedisinske beredskapen. De akuttmedisinske tjenestene utenfor sykehus består av kommunal legevaktordning, bil-, båt- og luftambulanse og nødmeldetjenesten (akuttmedisinsk kommunikasjonssentral (AMK) og legevaktsentraler) samt øvrige kommunale øyeblikkelig hjelptjenester.3 Hjemmesykepleien spiller også en viktig rolle, og kan være først fremme når det er behov for akutthjelp. I sykehus omfatter akuttberedskapen somatiske akuttmottak, akutt behandlingstilbud i tverrfaglig spesialisert rusbehandling og psykisk helsevern, herunder ambulante akutteam og brukerstyrt innleggelse. Andre nødetater og frivillige organisasjoner spiller også en viktig rolle i akuttberedskapen.
Boks 6.2 Raskest i verden på hjerneslag
Hvert år får om lag 12 000 mennesker hjerneslag i Norge. Rask behandling er avgjørende for det helsemessige resultatet for dem som rammes. Stavanger universitetssjukehus har gjennom systematisk simuleringstrening redusert mediantiden fra pasienter kommer inn på sykehus til de får trombolyse fra 27 til 13 minutter. Ingen andre sykehus i verden har rapportert kortere mediantid.1 Teamene trener på å effektivisere hele slagbehandlingskjeden fra pasienten ringer 113, fraktes i ambulanse til akuttmottaket, hvor røntgenundersøkelse gjennomføres og trombolyse gis. Simuleringstreningen handler om de menneskelige faktorene, teamarbeid og kommunikasjon med pasienten og teamet. Systemforbedringer og reduksjon av tidstyver er sentrale i treningen. Tidligere slagpasienter deltar som markører i treningen.
1 Median er verdien av en variabel som ligger midt i det statistiske materialet. Store norske leksikon.

Figur 6.1 Simuleringstrening ved Stavanger universitetssjukehus
Foto: Bernt-Erik Rossavik
6.3 Oppfølging av NOU 2015: 17 Først og fremst
NOU 2015: 17 Først og fremst ble lagt frem i 2015. Mandatet var å beskrive et helhetlig system som skal ivareta befolkningens behov for trygghet ved akutt sykdom og skade. Utredningen beskriver blant annet følgende utfordringsbilde:
lange avstander og krevende geografi
lite koordinerte beslutningsprosesser mellom helseforetak og kommuner
interkommunale legevaktsamarbeid gir lengre reisevei til innbyggerne
kraftig oppdragsvekst i ambulansetjenesten, samtidig som det i noen områder er få oppdrag og utfordringer med å opprettholde kompetansen til de ansatte
endringer i ambulansetjenesten skaper utrygghet i befolkningen
operatørbytte i luftambulansetjenesten gjør tjenesten risikoutsatt
økning i akuttmedisinsk bistand fra brann- og redningsetaten og behov for å avklare rammene rundt akutthjelperfunksjonen
stadig flere henvendelser fra pasienter med behov for akutt hjelp for psykiske lidelser og rusutfordringer
store forskjeller i hvordan pasienter møtes og behandles ut fra om de har somatisk eller psykisk sykdom
mangelfullt kunnskaps- og statistikkgrunnlag
Prop. 1 S (2016–2017) oppsummerer høringsuttalelsene. NOU 2015: 17 Først og fremt er fulgt opp med omfattende tiltak:
Det er satt i gang pilotprosjekter for bedre samhandling i den akuttmedisinske kjeden og det er presisert at samarbeidsavtalene mellom helseforetak og kommuner skal bli et felles planleggingsverktøy for akuttmedisinske tjenester.
Det er satt i gang pilotprosjekter på legevaktfeltet.
Det er utarbeidet forslag til nasjonale kvalitetsindikatorer for legevakt. Det er også utviklet andre kvalitetsindikatorer, blant annet for publikums start av hjerte- og lungeredning før ambulanse ankommer og responstid for ambulansetjenesten.
Det er utarbeidet forslag til en nasjonal veileder for helsepersonell som arbeider i legevakt og til en nasjonal veileder for akutthjelpere.
Det er satt ned et ekspertutvalg som skal utrede offentlig/ideell drift av luftambulansetjenesten.
Kapasitet og basestruktur i luftambulansen er gjennomgått, koordineringen av ambulansehelikoptrene skjer ved en dedikert AMK-sentral i hver region, og det er etablert anestesibemannede legebiler i Grenlandsområdet og Mjøsområdet.
Det er etablert bachelor i paramedisin flere steder.
Det er satt i gang en nasjonal førstehjelpsstrategi for livslang læring.
Det er etablert et fagnettverk som skal styrke forskning og utviklingsarbeid i akuttmedisin.
Den første nasjonale informasjonskampanjen om hjerneslag er gjennomført med gode resultater. Det er lagt frem pakkeforløp for hjerneslag som omfatter prehospitale tjenester.
Gjennom Nasjonal helse- og sykehusplan 2020–2023 blir i tillegg akuttutvalgets anbefalinger om å gjennomgå de nasjonale kompetansetjenestene for prehospital akuttmedisin i spesialisthelsetjenesten og regelverket for båtambulansetjenesten, fulgt opp.
Akuttutvalget anbefalte flere tiltak for å gi bedre helsehjelp til mennesker med psykisk sykdom og rusutfordringer, blant annet tiltak for økt tilgjengelighet, bedre kompetanse og samarbeidsrutiner mellom spesialisthelsetjenesten, legevakt og andre kommunale helse- og omsorgstjenester. Sentrale tiltak som er satt i verk er:
Det er plikt for kommunene til å opprette øyeblikkelig hjelp døgntilbud for personer med psykiske lidelser og rusavhengighet.
Pakkeforløp for psykisk helse og rus er innført.
Det er lagt frem en opptrappingsplan for rusfeltet som gir føringer for akutte tjenester for rusavhengighet.
Det er lagt frem en ny nasjonal overdosestrategi (2019–2022) som skal forsterke innsatsen mot overdosedødsfall.
Det blir også lagt frem en handlingsplan for forebygging av selvmord og selvskading.
Det er etablert samarbeid og kompetansehevende tiltak en rekke steder, blant annet mellom ambulante akutteam i psykisk helsevern, legevakt og AMK.
6.4 En sammenhengende og koordinert akuttmedisinsk kjede
6.4.1 Innledning
Sentralisering av sykehusfunksjoner, samling av spesialiserte akuttilbud ved færre sykehus, større legevaktdistrikter og færre og større ambulansestasjoner har vært nødvendig for å sikre kvalitet og kompetanse i alle ledd i den akuttmedisinske kjeden. Det kan samtidig gi utfordringer med å sikre tilstrekkelig nærhet til de akuttmedisinske tjenestene.4 Akuttmedisinforskriften slår fast at kommunene og de regionale helseforetakene skal sikre en hensiktsmessig og koordinert innsats i de ulike tjenestene i den akuttmedisinske kjeden. Det betyr at helseforetak og kommuner må samarbeide om lokalisering av legevaktstasjoner, ambulansestasjoner mv. for å sikre tilgjengelige tjenester for befolkningen og for at tjenestene dimensjoneres for å møte utviklingen i det øvrige tilbudet. Flere helseforetak og kommuner har utviklet et godt samarbeid om de akuttmedisinske tjenestene, men fortsatt kan samhandlingen bli bedre. Regjeringen vil derfor at helseforetakene, i samarbeid med kommunene i helsefellesskapene, gjennomgår de akuttmedisinske tjenestene utenfor sykehus i neste utviklingsplan.
For å kunne understøtte utviklingen av en helhetlig akuttkjede, er det behov for å utvikle styringsinformasjon og sammenliknbare data. Helsedirektoratet har utarbeidet en strategisk plan for akuttmedisinske tjenester utenfor sykehus som skal bidra til dette. Andre satsingsområder i strategien er å styrke kompetanse, samarbeid og samhandling og utvikling av tjenester som gir god kvalitet og bedre ressursutnyttelse i den akuttmedisinske kjeden utenfor sykehus. Pasientgrupper som ikke får et godt nok tilbud i dag på grunn av psykisk sykdom og rusrelaterte lidelser, inngår i strategisk plan. Strategien er veiledende og er et viktig tiltak som skal understøtte arbeidet med å utvikle tjenestene i kommuner og helseforetak.
Boks 6.3 Akuttkjedeprosjektet i Telemark
Akuttkjedeprosjektet er et samhandlingsprosjekt mellom Sykehuset Telemark HF og alle kommunene i fylket. Målet er Norges beste akuttkjede. Prosjektet startet i 2016 med en bred kartlegging av nåsituasjonen. Hovederkjennelsen etter kartleggingen var at leddene i akuttkjeden ikke hadde god nok tillit til og respekt for hverandre, og pasientene opplevde forløpet som lite sammenhengende. Prosjektet har derfor lagt vekt på bred involvering og likeverdighet mellom ulike fag og forvaltningsnivåer. Det er utviklet flere praktiske samhandlingsverktøy for å hjelpe alle involverte til å få en bedre tillit og annerkjennelse av hverandre, til pasientens beste. Alle 16 kommuner i Telemark ønsker å benytte samhandlingsverktøyene og har gjennomført opplæring. Som ledd i prosjektet er det delt ut akuttsekker til ansatte i hjemmesykepleien, slik at de skal være bedre rustet ved akutte situasjoner, og som har vist å være av stor verdi.
6.4.2 Medisinsk nødmeldetjeneste og samarbeid med andre nødetater
Medisinsk nødmeldetjeneste er en nøkkelressurs i den akuttmedisinske beredskapen. Veksten i antall henvendelser til nødnumrene 116 117 og 113 har vært høyere enn befolkningsveksten, og AMK- og legevaktsentralene har stor betydning for riktig ressursbruk når de utalarmerer akuttmedisinske ressurser som for eksempel ambulanse, legebil, luftambulanse, legevakt eller annet helsepersonell.
Et godt samarbeid mellom nødetatene og andre beredskapsaktører er nødvendig i mange situasjoner hvor befolkningen trenger akuttmedisinsk hjelp. I tillegg til medisinsk nødmeldetjeneste, består nødmeldingstjenesten av politiets operasjonssentraler og det kommunale brann- og redningsvesenets operasjonssentraler. I Bodø er de tre nødetatene samlokalisert, og det er satt i gang følgeforskning. Det er etablert arenaer for samarbeid mellom nødetatene helse, politi og brann om blant annet om utvikling av kompetanse og teknologi. Nød-SMS er en tjeneste for tekstbasert kommunikasjon mellom personer i en nødsituasjon og nødmeldesentralene, og som er utviklet for døve, hørselshemmede og talehemmede.
6.4.3 Bil- og båtambulansen
Norge har en desentralisert ambulansestruktur med en godt utbygget ambulansetjeneste sammenliknet med andre land. Bil- og båtambulansen spiller en viktig rolle i å sikre befolkningen tilgang til akuttmedisinske tjenester, og utfører om lag 97 prosent av alle ambulanseoppdrag. Selv om det har vært en betydelig aktivitetsvekst i ambulansetjenesten, er det ambulansestasjoner i spredt bebygde strøk med stagnasjon eller reduksjon i antall oppdrag. Å forskriftsfeste responstider, som enkelte tar til orde for, vil innebære utfordringer med å rekruttere, opprettholde kompetanse og tilfredsstillende kvalitet på ambulansetjenester som allerede i dag har svært få oppdrag. Bruk av ambulansepersonell til andre relevante helsetjenesteoppgaver i lokalsamfunnet kan gjøre det mulig å opprettholde ambulanseberedskap der det ellers ikke er volummessig grunnlag for det. Prosjekter som Rørosprosjektet (boks 6.4) er interessante og bør evalueres.
Responstid for ambulansetjenesten er en nasjonal kvalitetsindikator. Kunnskap om responstid er viktig for planleggingen av ambulanseberedskapen og Helsedirektoratet gjennomgår indikatoren og datagrunnlaget. Det viktigste ved akutte hendelser er å få kompetent hjelp fram til pasienten, uavhengig av om det er ambulansetjeneste eller annen helsehjelp. Det er derfor behov for å utvikle flere indikatorer som gir bedre innsikt i og effekt av helsehjelpen som gis. Helsedirektoratet vil vurdere om det, ved siden av responstider for ambulansetjenesten, skal innføres flere kvalitetsindikatorer for den akuttmedisinske kjeden.
Båtambulansen er et egnet og nødvendig transportmiddel, særlig i Nord-Norge. Båtambulansetjenesten blir benyttet i kombinasjon med andre funksjoner, som legevakt og syketransport. Tjenesten er blant annet regulert av akuttmedisinforskriften og forskrift om ambulansebåttjenesten. Det er behov for en gjennomgang av disse forskriftene og å forenkle regelverket, jf. avsnitt 6.3.
Personellet i ambulansetjenesten ønsker å få tilbakemelding om hvordan det har gått med pasienter de har behandlet, for å lære av situasjonen. Helse- og omsorgsdepartementet sendte i juni 2019 et forslag på høring om å forenkle tilgangen til opplysninger om hvordan det har gått med en pasient man har behandlet. Det enkelte helseforetak må legge til rette for at personellet gis relevante og nødvendige opplysninger innenfor lovens rammer.

Figur 6.2 Stadig mer utredning og behandling skjer i ambulansetjenesten
Illustrasjonsfoto fra St. Olavs hospital HF, Borgos foto AS
Boks 6.4 Rørosprosjektet – bedre akuttberedskap og helsehjelp lokalt
Rørosprosjektet er et samarbeid mellom St. Olavs hospital HF og Røros kommune og er inspirert av et konsept kalt «Mobile Integrated Health Care», der strategien er at flere helsetjenester leveres i fellesskap av kommunen og helseforetaket. Innovasjonen i modellen er utvikling av tjenester for innbyggere og pasienter, nye samarbeidsarenaer og samarbeidsformer mellom helsepersonell, og samarbeid for kompetanseutvikling for helsepersonellet. Bedre ressursutnyttelse er sentralt. Alt for å styrke det samlede helsetjenestetilbudet i området. Det prøves også ut teknologi (mobil prøvetaking, videoløsninger mv.). Formålet er:
at barrierer mellom sektorer og forvaltningsnivå fjernes eller reduseres. Fastleger, legevakt, andre kommunale helseressurser og ambulansetjeneste utgjør en komplementær, kompetent, påregnelig ressurs for beredskap og helsehjelp i lokalsamfunnet.
at helseforetak og kommune samarbeider om lokal akuttberedskap, og bruk av ambulansepersonell til andre relevante helsetjenesteoppgaver i lokalsamfunnet.
at personell i akuttberedskap med lav forekomst av akuttoppdrag utnytter ledig tid til å ivareta deler av kommunens og helseforetakets forebyggende og helsefremmende arbeid i kommunen.
Det er etablert bachelorutdanning i paramedisin, og flere utdanningsinstitusjoner har dette tilbudet. Tall fra samordnet opptak i 2019 viser at antall søkere per studieplass er blant de høyeste for alle universitets- og høgskolestudier. Kunnskapsdepartementet har inkludert utdanningen i RETHOS (se kapittel 9) og sendt utkast til forskrift om nasjonal retningslinje for paramedisinutdanning på høring. Forskriften skal etter planen tre i kraft 1. juli 2020.
Arbeidstilsynet har i 2018 og 2019 gjennomført et landsomfattende tilsyn med ambulansetjenesten. Tilsynet har avdekket at ansatte i ambulansetjenesten utsettes for flere risikoforhold i arbeidet, som blant annet tunge løft, smittefare, vold og trusler og uheldige psykiske belastninger. Helseregionene og helseforetakene har utviklet tiltaksplaner og forbedringsarbeidet pågår lokalt og regionalt for å lukke avvik.
6.4.4 Luftambulansetjenesten
Med Norges geografi og bosettingsmønster, er luftambulansetjenesten avgjørende for effektiv behandling, transport og beredskap ved akutt sykdom eller skade. Luftambulansetjenesten skal bidra til et likeverdig helsetjenestetilbud, og er nødvendig for at pasientene skal få et moderne behandlingstilbud ved tidskritiske tilstander selv om det er lang vei til sykehus. Helseregionene har gjennomgått basestrukturen for luftambulansen, som oppfølging av Nasjonal helse- og sykehusplan (2016–2019). Gjennomgangen viser at befolkningen er godt dekket av ambulansehelikopter. Om lag 98 prosent av befolkningen nås av legebemannet helikopter innen 45 minutter (målet er 90 prosent). Det er enkelte befolkningsrike områder som ikke nås av legebemannet helikopter innen anbefalt tid, og utfordringen synes å være størst i østre del av Hedmark. Det anbefales at det på sikt bør opprettes en ambulansehelikopterbase i Innlandet, men at beslutningen om når og hvor ikke bør gjøres før sykehusstruktur og funksjonsfordeling i Innlandet endelig er vedtatt. Det er i 2019 bevilget 10,2 millioner kroner til å etablere anestesibemannet legebil i Mjøsområdet og i Grenlandsområdet for å styrke akuttberedskapen. Disse blir satt i drift høsten 2019. For å sikre bedre organisering, koordinering, bedre fordeling av oppdrag og styring av ressursene, skjer all koordinering av ambulansehelikoptrene ved en fast AMK-sentral i hver helseregion.
Den operative delen av tjenesten (drift av helikoptre og fly) har siden 1988 blitt anskaffet gjennom offentlige anbudskonkurranser. Luftambulansetjenesten HF, eid av de fire regionale helseforetakene, inngår kontrakter med private selskaper om fly- og helikoptertjenestene etter ordinære anbudsprosesser. Etter offentlig anbudskonkurranse ble det i juli 2019 gjennomført et operatørbytte i ambulanseflytjenesten. Babcock Scandinavian AirAmbulance AS (Babcock) overtok flybasene og den flyoperative driften, og med det beredskapsansvaret for ambulanseflytjenesten. I forbindelse med operatørbyttet oppsto det utfordringer i beredskapssituasjonen, særlig i Nord-Norge. En ekspertgruppe skal utrede modeller for fremtidig drift av den operative delen av luftambulansetjenesten. Ekspertgruppen skal beskrive utvikling og status, utfordringer med dagens organisering, gjennomgå erfaringer med operatørbytte og beskrive modeller for fremtidig drift. Ekspertgruppen skal sikre bred involvering i arbeidet og levere sin rapport innen utgangen av 2020.
Etter avtale med Justis- og beredskapsdepartementet kan redningshelikoptrene brukes til luftambulanseoppdrag dersom ikke søk- eller redningsoppdrag må prioriteres foran.
6.4.5 Øyeblikkelig hjelptilbudet i kommunene
Et godt akuttmedisinsk tilbud lokalt er viktig for befolkningens trygghet. Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet beskriver utfordringer i legevakttjenesten knyttet til rekruttering, kompetanse, utstyr, organisering og tilgjengelighet, og peker på fremtidige bærekraftutfordringer i tjenesten. Både Meld. St. 26 og NOU 2015: 17 pekte på behov for å utnytte kommunenes ressurser på en bedre og mer fleksibel måte, basert på et bredere lokalt samarbeid, eventuelt også med spesialisthelsetjenesten, frivillige mv. Det er derfor nødvendig å tenke mer innovativt rundt legevakttjenesten og kommunal/lokal øyeblikkelig hjelpberedskap. Helsedirektoratet har forberedt et pilotprosjekt på legevaktfeltet for å prøve ut nye måter å organisere akuttmedisinske tjenester lokalt. To utvidete legevaktdistrikter i Sogn og Fjordane og Romsdalsregionen deltar i piloten. Formålet er å prøve ut en modell som kan bidra til å sikre en bærekraftig og forsvarlig lokal akuttmedisinsk beredskap med bedre tilgjengelighet for innbyggere i distriktene og redusert behov for leger i vakt. Pilotprosjektet skal pågå i tre år og følges gjennom evaluering.
Det er utarbeidet forslag til en nasjonal veileder for legevakttjenesten samt forslag til nasjonale kvalitetsindikatorer for legevakt som kan inngå i et helhetlig kvalitetsindikatorsett. Utkastet til veileder og kvalitetsmål ble sendt på høring i juni 2019. Det tas sikte på at veilederen gjøres gjeldende fra 1. januar 2020.
Helsedirektoratet fikk i 2017 i oppdrag å beskrive lokal- og distriktmedisinske sentres (LMS/DMS) omfang og innhold og deres rolle i den akuttmedisinske beredskapen. Gjennomgangen viser at de er forskjellige og har ulike funksjoner, også når det gjelder akuttmedisinsk beredskap. For å bedre samhandlingen i den akuttmedisinske kjeden, prøves det ut en modell ved Valdres lokalmedisinske senter med anestesilege i beredskap i enkelte perioder. Kompetansen hos fastleger, sykepleiere på legevakt, ambulansepersonell m.fl. styrkes gjennom felles opplæring og samtrening. En foreløpig evaluering viser gode resultater, blant annet at flere pasienter får nødvendig hjelp på Valdres lokalmedisinske senter i stedet for å bli lagt inn på sykehus.
Boks 6.5 Pilot legevakt
Pilot legevakt er en modell som består av tre nivåer; 1) en forsterket legevaktstasjon (fysisk legevakt med minimum lege og sykepleier til stede) fortrinnsvis samlokalisert med en hovedlegevaktsentral for mottak av telefonhenvendelser (knutepunkt for legevaktsentralene i distriktet som også har en administrativ funksjon), 2) legevaktstasjoner eller fysiske legevakter som i dag og 3) såkalte legevaktsatellitter, bemannet med for eksempel sykepleier eller ambulansearbeider, lokalisert i områder med spredt bosetting i ytterkanter av legevaktdistriktet. En lege skal være tilgjengelig i legevaktsentralen for avklaringer hele døgnet, og kan være beslutningsstøtte for annet helsepersonell i de deltakende kommunene, blant annet i legevaktsatellittene, og telefonbakvakt for andre leger i distriktet. Det vil være mulighet for videokonsultasjon mellom legen i legevaktsentralen og helsepersonell/pasient i legevaktsatellittene.
Tiltak for å styrke legevakttjenesten må ses i sammenheng med å styrke kapasitet og kompetanse i fastlegeordningen. Både legevakt- og fastlegearbeid er allmennmedisinsk legearbeid, og fastleger har plikt til å delta i legevakt i henhold til fastlegeforskriften. Stor vaktbelastning anses samtidig å være blant de viktigste hindringene for å rekruttere fastleger. Helse- og omsorgsdepartementet arbeider med en handlingsplan for allmennlegetjenesten som blant annet vil omtale legevakttjenesten, og som vil legges frem våren 2020.
Akuttmedisinforskriften er nylig gjennomgått, og et forslag til endringer på legevaktområdet er sendt på høring med frist november 2019. Da forskriften ble fastsatt i 2015, ble det for første gang stilt spesifikke krav til minimumskompetanse for å kunne ha legevakt alene uten kvalifisert bakvakt. Det har vist seg at enkelte av kompetansekravene vanskelig kan la seg gjennomføre i den kommunale legevakttjenesten. I høringsforslaget foreslås det derfor blant annet å oppheve den generelle utrykningsplikten for bakvakt for å gi kommunene større fleksibilitet i organiseringen av legevakttilbudet.
Boks 6.6 Utviklingen i øyeblikkelig hjelp døgnopphold
Bruken av øyeblikkelig hjelp døgnopphold har økt gradvis fra 2012. Helsedirektoratets rapport Status for øyeblikkelig hjelp døgntilbud (2018) viser at omfanget av innleggelser for kommunalt døgnopphold var om lag 40 000 i 2018, en økning på ni prosent fra 2017, mens antall liggedager var tilnærmet stabilt. Samtidig er beleggsprosenten på øyeblikkelig hjelp-enhetene relativt lav, beregnet til om lag 40 prosent i 2018. De fleste pasientene som ble innlagt, var 67 år eller eldre. Som en følge av at plikten til å ha døgntilbud fra 2017 ble utvidet til også å omfatte personer med psykisk helse- og/eller rusproblemer, økte andelen innlagte i alderen 18–49 år fra 2017 til 2018. De tre vanligste årsakene til innleggelser er sykdommer i muskel- og skjelettsystemet, sykdommer i luftveiene og allmenn- og uspesifikk tilstand. 398 kommuner rapporterte data i 2018. Analysene viser at bruken av øyeblikkelig hjelp døgnopphold fortsatt varierer betydelig mellom kommunene.
6.5 Sammen redder vi liv – førstehjelp i befolkningen
Publikum er en viktig ressurs som kan redde liv i akutte situasjoner. Helsedirektoratet fikk i 2017 i oppdrag å utvikle en nasjonal førstehjelpsstrategi for livslang læring. Den nasjonale strategien Sammen redder vi liv handler om tidskritiske tilstander som hjerneslag, hjerteinfarkt, alvorlige skader og hjertestans. Målet er at hele befolkningen skal gjenkjenne tegn på disse tilstandene, sørge for tidlig varsling til medisinsk nødnummer 113 og kunne yte enkle livreddende førstehjelpstiltak. Strategien skal bidra til livslang læring ved å gi befolkningen små doser av førstehjelpsopplæring hele livet. Dugnaden har etablert et unikt samarbeid mellom helsemyndigheter, helsetjenesten, ideelle og frivillige organisasjoner, pasient- og brukerorganisasjoner og kommersielle aktører. Gjensidigestiftelsen har bevilget om lag 65 millioner kroner til dugnaden og gjennom det muliggjort en rekke delprosjekter. Hovedsatsingsområdene i dugnaden er å:
mobilisere befolkningen som akuttmedisinsk ressurs
supplere publikumsinnsats med akutthjelpere fra politi, brannvesen og frivillige organisasjoner som Røde kors, Norsk folkehjelp og Redningsselskapet
optimalisere AMK-funksjonen (medisinsk nødnummer 113)
Den nasjonale førstehjelpsdugnaden har vart i snart tre år. Et mål for dugnaden er at den skal gå over i varige strukturer. Helsedirektoratet skal i samarbeid med tjenesten og dugnadens aktører, gjennomføre tiltak som ivaretar dette målet.
Boks 6.7 Sammen redder vi liv – noen av delprosjektene
Henry – førstehjelp for barnehagebarn er distribuert av Røde Kors til mer enn 3 000 barnehager. Det er bevilget midler til undervisningsmateriell til ytterligere 2 000 barnehager.
Førstehjelp i grunnskolen er under utrulling, 45 kommuner i 13 fylker er i gang. Undervisningsmateriell er gratis tilgjengelig for elever og lærere gjennom læringsplattformen TV2 Elevkanalen. Materialet er oversatt til fire språk. Landsforeningen for Hjerte– og Lungesyke har innledet samarbeid med OsloMet og Høgskulen på Vestlandet om opplæring av lærerstudenter i livreddende førstehjelp.
En egen app, Hjelp 113, er tatt i bruk av mer enn 1,5 millioner innbyggere. Stiftelsen Norsk Luftambulanses app gjør at AMK-sentralene nøyaktig kan fastslå innringers posisjon og gi informasjon om hvor nærmeste hjertestarter er.
Sammen med Statens vegvesen er det utviklet en ny og innovativ modell for førstehjelpsopplæring i trafikalt grunnkurs.
Det er utviklet et eget konsept for førstehjelpsopplæring til eldre. Det gis opplæring i eldresentre og i lokallagene til Norske Kvinners Sanitetsforening.
Frivillige akutthjelpere fra Norsk folkehjelp, Røde Kors og Redningsselskapet er prøvd ut i Stavanger, Tromsø og Vestfold/Telemark. Innen årsskiftet er Innlandet med.
Det er gjennomført prosjekt for tidlig identifisering av hjertestans ved medisinsk nødtelefon 113 ved alle AMK-sentralene. Det har bidratt til å korte ned tiden for AMK-operatørens gjenkjennelse av tegn på hjertestans.

Figur 6.3 Henry – førstehjelp for barnehagebarn
Foto: Helse- og omsorgsdepartementet
Akutthjelpere
I områder med store avstander tar det lengre tid før ambulanse eller annen helsehjelp kan ta hånd om pasienten. Akutthjelpere er en viktig ressurs som kan starte livreddende førstehjelp før ambulansen kommer. Akuttmedisinforskriften slår fast at kommunene og de regionale helseforetakene kan inngå avtale om bistand fra akutthjelpere, som del av sin akuttmedisinske beredskap. Slike akutthjelpere kan være medlemmer av frivillige organisasjoner eller kommunalt brannvesen. Bistand kan komme i tillegg til, eller i påvente av, at personell fra de øvrige akuttmedisinske tjenestene kan yte akuttmedisinsk hjelp. Personer som skal yte slik bistand må ha fått nødvendig opplæring. Det er behov for å tydeliggjøre rammene rundt akutthjelperfunksjonen. Helsedirektoratet har utarbeidet en nasjonal veileder for akutthjelpere som ble sendt på høring sommeren 2019.
Boks 6.8 Helsegruppen på Skrova – trygghet for befolkningen
Noen steder kan det ta tid før helsepersonellet er på plass ved akutt sykdom og skade, som på øysamfunnet Skrova i Nordland. I 2007 ble Skrova helsegruppe etablert. Den består av menn og kvinner fra Skrova, og helsegruppen disponerer blant annet hjertestarter og en bårebil de kan bruke til skyss av pasienter fra bopel til ambulansebåt. Nordlandssykehuset gjennomfører trening i hjerte-lungeredning sammen med helsegruppen. I tillegg deltar mannskapet på redningsskøyta som er stasjonert i Svolvær. Helsegruppen er en viktig ressurs som kan starte livreddende førstehjelp før den profesjonelle helsehjelpen kommer.
6.6 Nasjonale kompetansemiljøer
Det er etablert flere nasjonale kompetansemiljøer for akuttmedisinske tjenester utenfor sykehus. Som oppfølging av en gjennomgang av alle nasjonale kompetansetjenester i spesialisthelsetjenesten, får Helsedirektoratet i oppdrag å gjennomgå de nasjonale kompetansemiljøene innen beredskap, akuttmedisin og katastrofemedisin i spesialisthelsetjenesten. Det omfatter Nasjonal kompetansetjeneste for prehospital akuttmedisin, Nasjonalt kompetansesenter for helsetjenestens kommunikasjonsberedskap, Nasjonal kompetansetjeneste for traumatologi og Nasjonal behandlingstjeneste for CBRNE-medisin.5 Formålet er å gi en faglig vurdering av om dagens organisering og samordning er hensiktsmessig og eventuelt foreslå ytterligere samordning, endret oppgavedeling eller organisering av kompetansemiljøene.
6.7 Mer utredning og behandling skjer i akuttmottakene
Antall pasienter med behov for akuttmedisinske innleggelser har vært stigende. Av døgnoppholdene i somatiske sykehus er over 70 prosent øyeblikkelig hjelp. Stadig mer av utredning og behandling skjer i akuttmottaket og i tilknytning til en observasjonsenhet. Gode forløp for pasienter med akutte tilstander kan ha stor betydning for kvalitet i pasientbehandlingen og ressursbruk i tjenesten. Det finnes veldefinerte forløp for pasientgrupper ved mistanke om hjerneslag, hjerteinfarkt og alvorlige skader. For pasienter med sammensatte problemstillinger, som eldre med akutt funksjonssvikt og akutte forvirringstilstander, er situasjonen mer utfordrende. Et overordnet mål bør være at pasientene blir møtt med tverrfaglig kompetanse som kan gi rask avklaring og sikre rett behandlingsløp. Ny spesialitet i akutt- og mottaksmedisin forventes å bidra til at pasientene i enda større grad blir raskt diagnostisert og henvist til riktig forløp eller ferdigbehandles i akuttmottakene. De første spesialistene er godkjent. Helsedirektoratet har gjort enkelte endringer i innsatsstyrt finansiering i 2018 og 2019 for å understøtte utviklingen fra innleggelse til økt poliklinisk behandling.
Figur 6.4 illustrerer andelen øyeblikkelig hjelp-episoder der pasienten er utredet, behandlet og skrevet ut samme dag, for et utvalg av tilstander. I gjennomsnitt håndteres om lag 50 prosent av episodene uten at pasienten overnatter på sykehuset. Figuren viser også at det er variasjon mellom opptaksområder i hvor stor andel som blir avklart samme dag. Dette kan dels skyldes ulikheter i kommunale tilbud, organisering av akuttmottakene og forskjeller i pasientsammensetning.
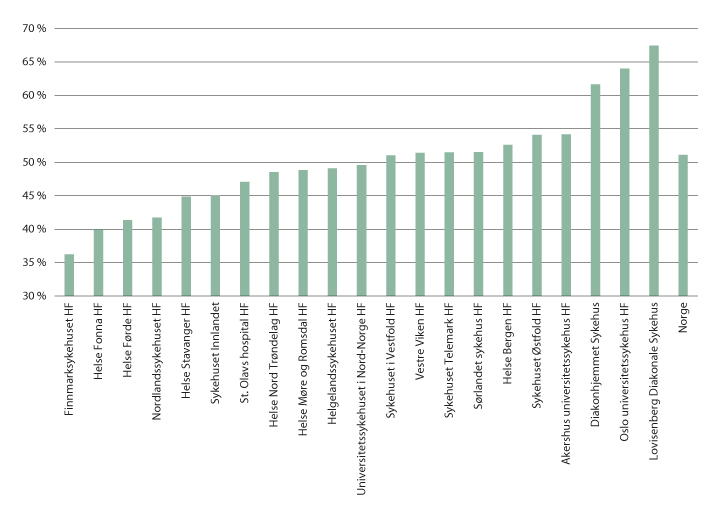
Figur 6.4 Andel avklart samme dag for pasienter bosatt i ulike opptaksområder i 2017
Tallene omfatter episoder (dagoppphold, døgnopphold og polikliniske konsultasjoner) som er klassifisert som øyeblikkelig hjelp og er klassifisert i DAECA (Directory for ambulant emergency care for adults). DAECA er en klassifisering som kan brukes til å estimere potensialet for håndtering av ulike akutte tilstander uten innleggelse. Det omfatter om lag 40 prosent av alle øyeblikkelig hjelp-episoder. Opphold som krysser døgnskillet, men med varighet under 12 timer, er inkludert i avklart samme dag.
Kilde: Helse Sør-Øst RHF
Landsomfattende tilsyn i 2016–2018 med helseforetakenes somatiske akuttmottak og deres identifisering og behandling av pasienter med sepsis (blodforgiftning), viser at det er utfordringer knyttet til ledelse og organisering av akuttmottak. Utviklingen mot at mer utredning og behandling skjer i akuttmottaket, stiller nye krav til ledelse, organisering, kompetanse og bemanning. Det er også behov for styringsinformasjon som kan understøtte ønsket utvikling av akuttmottakene. Helseregionene vil få i oppdrag å gjennomgå organisering, ledelse og kompetanse i akuttmottakene. Nødvendige tiltak skal inngå i neste utviklingsplan for helseforetakene. Helsedirektoratet skal vurdere hvilken styringsinformasjon som vil være egnet til å understøtte utvikling av akuttmottakene, og legge til rette for at denne styringsinformasjonen gjøres tilgjengelig. Helsedirektoratet skal også revidere den nåværende veilederen Faglige og organisatoriske kvalitetskrav for somatiske akuttmottak fra 2014.
Akuttilbudet i psykisk helsevern består av sentraliserte akuttavdelinger og desentraliserte akutt- og krisetjenester ved DPS. De fleste DPS har etablert brukerstyrte innleggelser og ambulante akutteam for å komme tidlig til ved kriser. Helsedirektoratet anbefaler at fastlege, legevakt og andre tjenester på en enkel og rask måte bør kunne kontakte DPS og det ambulante akutteamet, for rådføring og eventuelt henvisning. Akutte rusmiddelforgiftninger overvåkes ofte i somatiske akuttmottak, mens rusutløste psykoser som regel behandles i psykisk helsevern. Noen helseforetak har opprettet rusakuttenheter, og en del pasienter videreføres til avrusingsenheter eller andre aktuelle avdelinger etter at den akutte situasjonen er avklart. Mange pasienter har behov for ytterligere behandling i etterkant av akuttinnleggelsene. Dette er tydeliggjort i pakkeforløp for psykisk helse og rus, hvor pakkeforløpene kan starte enten etter akuttinnleggelse eller ved henvisning.
Gode samhandlingsmodeller mellom somatikk, psykisk helsevern og tverrfaglig spesialisert rusbehandling (TSB) vil kunne fange opp flere pasienter og bidra til at flere får relevant helhetlig behandling og oppfølging.
6.8 Nye muligheter i den akuttmedisinske kjeden
Mulighetene for å gi avansert behandling blir stadig bedre som følge av ny og bedre teknologi. Livreddende, spesialisert behandling kan starte allerede i ambulansen, gjennom bruk av hurtiganalyser, EKG, ultralyd, CT, videokonsultasjon og telekommunikasjon. Sykehuset Innlandet HF prøver ut videokonsultasjon mellom lege og ambulansepersonell. Ved hjelp av et hodekamera kan ambulansearbeidere koble seg opp til lege på sykehuset, og få råd om hva slags behandling pasienten trenger. Bruk av video kan gi raskere diagnostisering, raskere og riktig behandling, mindre unødvendig diagnostisering av pasienter på akuttmottak og mindre unødvendig transport til sykehusene. Det kan i fremtiden bidra til bedre samhandling med primærhelsetjenesten, ved at ansatte i sykehjem og hjemmetjeneste kan ha videokontakt med lege på sykehuset. Nødnett og bruk av annen teknologi som video, helseapper mv. kan bidra til å sikre tilgang til samisk språk og personell som kan samisk. Sykehuset Østfold HF har prøvd ut slagambulanse utstyrt med CT-skanner, hvor personellet kan diagnostisere hjerneslag og behandling kan gis raskere. Prosjektet avsluttes i 2019 og en forskningsbasert evaluering skal foreligge i 2020. Beslutningsforum har sagt ja til prehospital CT for bruk i kliniske studier. Det er generelt behov for forskningsbasert utvikling og evaluering ved bruk av teknologi i akuttmedisin.

Figur 6.5 Sykehuset Innlandet HF prøver ut videokonsultasjon mellom lege og ambulansepersonell
Foto: Sykehuset Innlandet HF
Spesialisthelsetjenesten skal modernisere AMK-sentralene til å bli mer fremtidsrettede ved bruk av nye teknologiske løsninger, og slik at sentralene henger sammen i ett og samme system som kan avlaste hverandre og ta over for hverandre. Alle helseregionene planlegger innføring av ny teknologi for AMK-sentraler. Helse Sør-Øst RHF har kunngjort anskaffelse og skal innføre en elektronisk løsning for regional ambulansejournal. De andre helseregionene har mulighet for å gjøre avrop på avtalen. Et elektronisk journalsystem vil erstatte papirjournal i ambulansen og sikre at helseopplysningene følger pasienten, fra AMK-sentralen, via ambulansetjenesten og videre i behandlingsforløpet.
Helsepersonell trenger rask og sikker tilgang til nødvendig og oppdatert informasjon om pasienten ved akutt sykdom og skade. For helsepersonell i akuttmottak er det et behov for IKT-verktøy som understøtter deres arbeidshverdag og som raskt gir tilgang til nødvendig informasjon, spesielt fra ambulanse og andre aktører i prehospital tjeneste, men også fra kjernejournal og fra andre sykehus. Gode IKT-verktøy understøtter også pasient- og informasjonsflyten til resten av sykehuset. Kjernejournal gir rask tilgang til utvalgte og viktige helseopplysninger om pasienter, se omtale i kapittel 8.
Boks 6.9 Ny teknologi – bedre kompetansebygging
Regionalt akuttmedisinsk kompetansesenter i Helse Vest (RAKOS), AMK-Stavanger og Headroom Life Science AS har etablert et offentlig/privat samarbeid for å utvikle en treningssimulator for AMK. Ved hjelp av simulatoren kan helsepersonell i AMK-sentralen trene på realistiske scenarioer i arbeidsmiljøet. Helsepersonell blir ringt opp av en virtuell pasient som kan simulere symptomer og reagere følelsesmessig på helsepersonellets ord og atferd som en alminnelig pasient. Personellet i AMK kan dermed trene både på bedre samtaleteknikker og måter å veilede pasienter på ved å gjennomføre førstehjelpstiltak som hjerte- og lunge redning og stabilt sideleie. Etter hvert skal videoforbindelse tilføres slik at AMK-operatør kan se den virtuelle innringeren og skadested. Gjennom simulatoren kan helsepersonellet øve og få tilbakemelding på områder de føler seg usikre på og kan trene mens de er på jobb. Helsepersonellet får kompetanse, erfaring og trygghet som kan være forskjellen som sparer livsviktige minutter og sekunder i akuttmedisinske situasjoner.
Boks 6.10 Regjeringen vil
styrke kompetanse, innsikt og forståelse, samarbeid og samhandling og sikre god ressursutnyttelse i de akuttmedisinske tjenestene utenfor sykehus
at helseforetakene, i samarbeid med kommunene i helsefellesskapene, gjennomgår akuttmedisinske tjenester utenfor sykehus i neste utviklingsplan
at kompetansetjenestene innen beredskap, akuttmedisin og katastrofemedisin i spesialisthelsetjenesten gjennomgås
at regelverket for båtambulansen gjennomgås i lys av akuttutvalgets utredning
at organisering, ledelse og kompetanse i akuttmottakene gjennomgås og at tiltak inngår i neste utviklingsplan for helseforetakene
at den nasjonale veilederen Faglige og organisatoriske kvalitetskrav for somatiske akuttmottak blir revidert
at Helsedirektoratet, i samråd med helseregionene, vurderer hvilken styringsinformasjon som vil være særlig egnet til å understøtte ønsket utvikling av akuttmottakene, og at det legges til rette for at denne styringsinformasjonen gjøres tilgjengelig for lokal og nasjonal bruk
Fotnoter
Utarbeidet av Helsedirektoratet i samarbeid med fagnettverket for akuttmedisinske tjenester utenfor sykehus hvor blant annet helseregionene, KS og kompetansetjenestene deltar.
Norsk hjertestansregister. (2019). Årsrapport for 2018 med plan for forbedringstiltak.
De regionale helseforetakene har ansvar for AMK-sentralene og ambulansetjenesten.
Meld. St. 16 (2010–2011) Nasjonal helse- og omsorgsplan (2011–2015)
CBRNE: C – Chemical, B – Biological, R – Radioactive, N – Nuclear og E – Explosives.