7 Teknologi i pasientens helsetjeneste
Boks 7.1 Hvor vil vi?
Tjenester som tidligere krevde oppmøte hos helsepersonell eller at helsepersonell møttes fysisk, ytes til pasientene ved hjelp av videokonsultasjoner, oppfølging basert på pasientrapporterte data og sensorteknologi og nettbaserte behandlingsprogram. For sårbare pasientgrupper flyttes det medisinske utstyret dit pasienten er – ikke omvendt. Pasientene opplever økt grad av mestring, et mer tilpasset tilbud og at sykdomsutvikling fanges opp tidligere. Både pasienter og helsepersonell unngår unødvendige reiser. Direktoratene gir nødvendig veiledning om regulering, digitale forutsetninger og om faglige retningslinjer. Finansieringsordningene legger til rette for utvikling og innføring av nye arbeidsformer og ny teknologi.
Kunstig intelligens gjør det mulig å utnytte våre felles helsedata til å tilby raskere og mer presis diagnostisering, bedre behandling og mer effektiv ressursbruk. Regelverket muliggjør bruk av helsedata til det beste for fellesskapet, behovet for veiledning om rettslige rammer blir ivaretatt av direktoratene, og etiske utfordringer knyttet til bruk av kunstig intelligens blir håndtert i samarbeid med andre europeiske land. Helse- og omsorgstjenesten har etablert en kultur for innovasjon og deling av kunnskap, og samarbeider godt med næringslivet om å utvikle de verktøyene tjenesten og pasientene trenger.
7.1 Teknologien endrer tjenesten
For 50 år siden var det ikke mulig å operere ødelagte blodårer og hjerteklaffer. Innføring av hjerte- og lungemaskinen på 1970-tallet gjorde åpne hjerteoperasjoner mulig. I dag er det rutine å gjennomføre utblokking av tette blodårer og utskifting av hjerteklaffer gjennom et rør som føres til hjertet fra lyskepulsåren. Metoden er mer skånsom og pasienten er våken under operasjonen. Pasienter som ikke ville ha tålt åpen hjerteoperasjon, kan bli behandlet. Det er ikke bare hjertekirurger som kan utføre inngrep i hjertet, men også radiologer og kardiologer. Oppfølgingen etter operasjonen skjer i samarbeid mellom sykehus og kommunal helse- og omsorgstjeneste.
Eksemplet over illustrerer at teknologien i løpet av et par generasjoner har endret helse- og omsorgstjenesten. Menneskene opplever derfor også tjenesten helt annerledes. Helsepersonellet jobber på nye måter – både sammen med hverandre, i grenseflaten mot teknologien og i samspill med pasientene. Pasientene både kan mer og forventer mer. Tre hovedtrender har spilt en sentral rolle:
Medisinsk teknologisk utvikling: Pasienter som det tidligere var for risikabelt å behandle, kan behandles. Mer skånsomme inngrep gir kortere rekonvalesenstid og mer avansert utstyr gjør at diagnoser kan stilles raskere og mer presist. Kostnadene vris fra personell mot utstyr og investeringer, og flere og til dels nye profesjoner må jobbe sammen i team for å beherske teknologien.
Mer persontilpasset medisin: Økt kunnskap om biologien vår har lagt til rette for mer persontilpasset diagnostisering og behandling basert på markører som gener, proteiner og andre biomarkører. Mer avanserte laboratorieanalyser og bildediagnostisering gir mer korrekt diagnose, men også flere funn som må tas hensyn til.
Digitalisering: Informasjonsteknologi gir store muligheter til å dele kunnskap og informasjon mellom profesjoner og aktører på en annen måte. Det legger til rette for større grad av oppgavedeling. Flere arbeidsoppgaver kan automatiseres. Fysisk tilstedeværelse er ikke i samme grad nødvendig. Pasientene kan følge opp egen tilstand hjemme, leger kan veilede hverandre virtuelt, og bilder og informasjon kan vurderes av kolleger andre steder i verden. Større mengder data kan bearbeides, kvaliteten og effekten av behandlingen til den enkelte pasient kan følges bedre. Maskinlæring er i ferd med å øke presisjonen i diagnostisering ytterligere, og til å gi både behandlere og pasienter bedre beslutningsstøtte. Samlet sett gjør dette at vi må ha løsninger som muliggjør deling av data på en hensiktsmessig måte.
Den teknologiske utviklingen kan gi betydelig effekt i form av økt kvalitet i pasientbehandlingen og bedre ressursbruk. Samtidig går utviklingen fort og medfører økte kostnader til investering og drift av teknologiske løsninger. Det kan oppleves som utfordrende for helsepersonell og ledere i helseforetak, i samspill med pasientene, å endre organisering og arbeidsformer. Nye måter å yte tjenester på ved hjelp av teknologi utfordrer regulering, organisering, faglig normering og finansieringsordningene i helse- og omsorgstjenesten. Helsemyndighetene strever samtidig med å tilpasse de nasjonale virkemidlene raskt nok slik at mulighetene kan tas i bruk innenfor gjeldende ressursrammer.
Regjeringen angir derfor i Nasjonal helse- og sykehusplan en klar retning for hvordan spesialisthelsetjenesten skal nyttiggjøre seg av teknologien og hvordan nasjonale virkemidler må justeres for å understøtte dette. Regionale og lokale utviklingsplaner og innspill fra brukere og helseforetak viser tydelige forventninger om økt bruk av teknologi for å flytte spesialisthelsetjenestene nærmere pasienten og utnytte potensialet som ligger i våre felles helsedata. I meldingen omtales også det pågående arbeidet for å innføre mer persontilpasset medisin.
7.2 Bruk av teknologi for å flytte spesialisthelsetjenester hjem til pasientene
De siste tiårene har spesialisthelsetjenesten i stor grad beveget seg fra døgn- til dagbehandling takket være medisinsk og teknologisk utvikling. I årene fremover kan flere tjenester flyttes ut av sykehuset og hjem til pasienten. Behandling av pasienter med revmatiske lidelser illustrerer utviklingen. For 30 år siden var hverdagen til disse pasientene preget av store smerter, mange trengte kirurgi på ledd med revmatisk sykdom og var i lange perioder innlagt på sengepost. Nye legemidler har bidratt til at de fleste personer med revmatiske lidelser i hovedsak følges opp ved polikliniske rutinekontroller. Ved Diakonhjemmet prøver man nå ut en digital løsning hvor pasientene selv registrerer sykdomsaktivitet på sin PC, mobil eller nettbrett. Ved hjelp av pasientrapporterte data kan oppfølgingen bli mer differensiert enn den er i dag. Istedenfor standardiserte rutinekontroller kan man identifisere behov for tettere oppfølging eller redusert behov for polikliniske kontrolltimer.
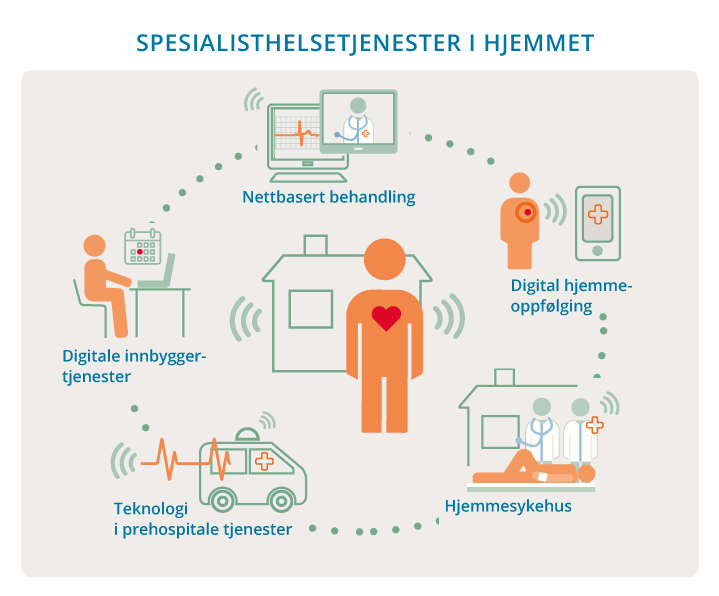
Figur 7.1 Spesialisthelsetjenester i hjemmet
Spesialisthelsetjenester kan flyttes nærmere pasientene på ulike måter. Noen sentrale tjenesteformer er:
digitale innbyggertjenester
digital hjemmeoppfølging
nettbasert behandling
hjemmesykehus
teknologi i prehospitale tjenester
Også i den kommunale helse- og omsorgstjenesten vil flere tjenester kunne flyttes nærmere pasienten. Selv om innholdet i de kommunale tjenestene gjerne vil være annerledes, vil de digitale verktøyene ofte være tilsvarende de som benyttes for å flytte spesialisthelsetjenester fra sykehus og hjem til pasienten, for eksempel nettbasert behandling eller digital hjemmeoppfølging. Kommunene har også, i likhet med spesialisthelsetjenesten, behov for teknologiske løsninger som er knyttet til spesifikke oppgaver som kommunen har ansvaret for, for eksempel ulike former for trygghetsteknologi. Et eksempel på en teknologi som spesialisthelsetjenesten har et spesifikt ansvar for er mobilt røntgen, det vil si at røntgenutstyr og kyndig personell kommer til pasienten, for eksempel på et sykehjem, fremfor at pasienten må reise til sykehuset for å ta røntgenbilder. Nye måter å yte spesialisthelsetjenester på vil kunne ha betydning for samarbeidet med den kommunale helse- og omsorgstjenesten. Dette er nærmere omtalt i avsnitt 7.2.1.
Digitale innbyggertjenester
Digitale innbyggertjenester innenfor helse- og omsorg gjør det enklere for innbyggere å finne relevant informasjon og råd om helse, behandlinger og rettigheter, samt å kommunisere med helse- og omsorgstjenesten digitalt. Helsenorge.no er pasientenes inngang til den offentlige helse- og omsorgstjenesten på nett. Digitale innbyggertjenester inkluderer blant annet innsyn i egen journal, oversikt over kritisk informasjon, resepter og timebestilling og mulighet for digital kommunikasjon mellom pasienten og aktørene i helse- og omsorgstjenesten. Disse tjenestene bidrar til å sette pasienten i stand til å ta kunnskapsbaserte beslutninger og være en aktiv deltaker i egen helse og behandling, jf. kapittel 3.
Muligheten til å se status på henvisinger og endre timer digitalt betyr mer oversikt og fleksibilitet i hverdagen for pasienten. Digitale meldinger gjør det enklere å få raske avklaringer om ting som ikke haster. Tilgang på kvalitetssikret informasjon gjør at pasient og pårørende kan stille forberedt til konsultasjoner og bidra til mestring av egen tilstand. Tilsvarende innebærer digitale innbyggertjenester at mindre administrative ressurser brukes på flytting av timer som ikke passer, og det reduserer antall timer som kastes bort på grunn av manglende oppmøte.
Digital hjemmeoppfølging
Pasienten kan følges opp i hjemmet ved at målinger, egenrapportert eller automatisk fra medisinsk utstyr, sendes digitalt til spesialisthelsetjenesten. Ulike former prøves ut i flere kommuner, jf. boks 7.2. Dette vil gi erfaringer som også sykehusene kan lære av. For pasienter med risiko for sykdomsforverring, kan digital hjemmeoppfølging bidra til at symptomer fanges opp tidligere. Slik kan helsepersonell sette inn forebyggende tiltak og redusere risiko for sykehusinnleggelse.
Boks 7.2 Medisinsk avstandsoppfølging av kronisk syke i kommuner
Medisinsk avstandsoppfølging av kronisk syke er et prosjekt i Nasjonalt velferdsteknologiprogram i regi av Helsedirektoratet. Pasientene har utstyr hjemme for å måle og registrere egne helsedata som sendes inn og følges opp i fastlegepraksisen. Målet er bedre psykisk og fysisk helse for pasientene og økt opplevelse av mestring og trygghet. Medisinsk avstandsoppfølging kan bidra til at sykdomsforverring kan avdekkes så tidlig som mulig, til redusert bruk av legevakt og akuttinnleggelser, og lavere kostnader for helse- og omsorgstjenesten samlet sett. Fem kommunale samarbeidsprosjekter deltar i den videre utprøvingen av medisinsk avstandsoppfølging som skal pågå ut 2021. Utprøvningen gjennomføres både i kommuner med ordinær fastlegetjeneste og i praksiser som også deltar i utprøvningen av primærhelseteam. Prosjektet er organisert som en randomisert kontrollert studie, noe som vil bidra til å utforske effekt og gevinst av å levere tjenester på nye måter. Kunnskapen vil bygges gradvis i takt med at pasientene tar tilbudet i bruk.
Alvorlig syke pasienter som ellers måtte vært på sykehus, kan få tilbringe mer tid hjemme ved hjelp av digital hjemmeoppfølging. Ved kreftavdelingen ved Sykehuset Østfold har man siden 2016 tilbudt kreftpasienter digital hjemmeoppfølging mellom cellegiftkurer. Pasientene registrerer vekt og temperatur elektronisk, og informasjonen overføres til helsepersonell på sykehuset for vurdering av en ny cellegiftkur. Slik unngår pasienten unødvendige turer til sykehuset.
For friskere pasienter som lever med kronisk sykdom, kan egenrapportering ved bruk av digitale skjema gi bedre oversikt over sykdommen, og personer som er i jobb eller utdanning, slipper å ta seg fri for å møte opp til rutinekontroll. Når oppfølgingen er basert på pasientrapporterte data, er det enklere å gi et bedre tilpasset tilbud.
I Danmark er løsninger som er basert på pasientrapporterte data innført for blant annet pasienter med epilepsi og irritabel tarmsyndrom. Pasientene fyller ut et digitalt skjema som sendes til den ansvarlige avdelingen på sykehuset. Spørsmålene kan omfatte registrering av målinger, opplevelse av symptomer, funksjonsnivå og helserelatert livskvalitet. En algoritme1 vurderer svarene og skiller mellom pasienter uten behov for oppfølging, pasienter som må ha time på sykehuset i løpet av et par uker, og pasienter hvor det er behov for kontakt for å avklare behov. Pasientene rapporterer at de føler seg tryggere, og at de lærer mer om egen tilstand. Spørreskjemaene gjør at både pasient og behandler stiller mer forberedt til konsultasjonene, slik at disse blir mer målrettet. I noen tilfeller kan kommunikasjonen bli bedre der pasienten er mer komfortabel med skriftlig kommunikasjon om tabubelagte temaer. Innsatsen dreies mot dem med størst behov, og utgiftene til transport reduseres.
Ved Vestre Viken HF er det etablert et prosjekt som skal legge til rette for brukerstyrt oppfølging av pasienter med kroniske sykdommer etter en tilsvarende modell som i Danmark. I første omgang testes dette ut på pasienter med epilepsi, der disse som et alternativ til faste årlige fysiske konsultasjoner vil få tilbud om å besvare et sett av spørsmål elektronisk gjennom en webportal. Ved hjelp av definerte kriterier vil besvarelsene bli kategorisert i grupper (grønn, gul og rød) der den enkelte pasient følges opp i henhold til prosedyrer for hver gruppe. Gule og røde besvarelser indikerer rask oppfølging av en kliniker, mens pasienter med grønne besvarelser kan følges i den digitale løsningen med minimum av ressursinnsats, men med mulighet for kontakt ved behov. Målet med prosjektet er å øke kvaliteten på spesialisthelsetilbudet til pasientene gjennom mer individuelt tilpasset oppfølging, samtidig som man utnytter ressursene på en mer hensiktsmessig måte.
Pasienter med implantater som hjertestarter og pacemaker monitoreres i dag ved flere helseforetak ved at utstyr hjemme hos pasienten kommuniserer digitalt med sykehuset. Informasjon om blant annet levert sjokk ved rytmeforstyrrelser, ledningsbrudd og dårlig batteri sendes til sykehuset og sykehuset kan gjøre programvareoppdateringer via internett. Sykepleier sjekker meldinger daglig, skriver journalnotat, kontakter pasienten og avtaler kontroll og annen oppfølging. Dette bidrar til økt pasientsikkerhet og reduserer behovet for fysisk oppmøte til kontroll. Samtidig kan alt utstyr som kobles til internett, bli utsatt for digitale angrep. Faglige forsvarlige helsetjenester fordrer derfor tilstrekkelig digital sikkerhet. De regionale helseforetakene har fått i oppdrag å utrede mulige løsninger for sporing av implantater (medisinsk utstyr i risikoklasse 3).
Ved Nordlandssykehuset HF har man, i samarbeid med Telenor, utviklet en løsning for bedre oppfølging av pasienter med hjemmedialyse. Å få behandling hjemme istedenfor å reise inn til sykehuset flere ganger i uken, gir økt frihet. Pasienten registrerer målinger på en app på mobilen samtidig som målinger av vekt og blodtrykk registreres automatisk. Slik får nyresykepleieren på sykehuset raskere oversikt over pasientens tilstand enn når dette må samles inn og registreres manuelt. I tillegg kan helsepersonellet møte pasientene bedre forberedt – enten det er over telefon eller ved oppmøte.
Nordlandssykehuset HF og Bodø kommune jobber nå sammen for å se hvordan tilsvarende teknologi kan benyttes i oppfølging av flere kronikergrupper. Målet er at teknologien skal bidra til at pasientens vitale data gjennom forløpet, uavhengig av omsorgsnivå, skal være tilgjengelig for klinikere i både primær- og spesialisthelsetjenesten. Dette skal bidra til lik forståelse knyttet til pasientens utvikling, bedre pasientforløpet og ikke minst sørge for tidligere identifisering av uønsket forverring med påfølgende tiltak. Samarbeidet rundt teknologi inkluderer også utvikling av felles pasientforløp, siden dette er en forutsetning for bruk av nevnte teknologi på tvers av omsorgsnivå.
Nettbasert behandling
Ved nettbasert behandling gjennomføres hele eller deler av behandlingen over internett. Pasienten kan gjennomføre behandlingen alene eller med oppfølging fra helsepersonell. Dette kan bidra til mer tilrettelagt og bedre behandling for pasienten, økt opplevelse av mestring, økt tilgjengelighet og bedre behandlingskapasitet i helsetjenesten.
Det finnes flere gode eksempler på nettbasert behandling. Verktøyet eMeistring er utviklet for personer med panikklidelse, sosial angst og depresjon (jf. omtale i kapittel 5). Denne behandlingsformen er dokumentert å ha like god effekt som tradisjonell behandling, samtidig som man kan behandle flere pasienter.
Ved bruk av video kan pasienter unngå tidkrevende og potensielt belastende reiser. Mindre reisetid for helsepersonell betyr mer tid til pasientrettet arbeid. Video gjør det også enklere å gjennomføre tverrfaglige konsultasjoner og er et nyttig verktøy for å utnytte kompetanse. Dette gjelder særlig i områder hvor det er utfordrende å rekruttere spesialister eller hvor avstandene er store. Ved Helgelandssykehuset HF følges enkelte pasienter ved ortopedisk avdeling opp via video. Pasientene med lengst reiseavstand har blitt prioritert til videokonsultasjoner. Brukerfornøydhet har vært målt etter hver konsultasjon og har foreløpig vært veldig høy. Ortopedene vurderer at videokonsultasjoner fungerer svært bra for kontroller, men også for utvalgte førstegangsvurderinger. Under de aller fleste konsultasjoner er det en fysioterapeut til stede som undersøker pasienten. Dette fører til en tverrfaglighet i vurderingen som fagpersonene vurderer som en positiv sideeffekt. Tidsbruk per pasient er omtrent lik som ved fysiske konsultasjoner.
Ved Sunnaas sykehus HF er bruk av telemedisinske verktøy godt integrert i den kliniske virksomheten – andelen av polikliniske konsultasjoner som gjennomføres som videokonsultasjoner er 10 prosent. Med både regionale og nasjonale ansvar har foretaket pasienter som er spredt over et stort geografisk område. Videokonferanse brukes for å gjøre tjenestene mer tilgjengelige, koordinerte og sikrer kompetanseoverføringen mellom sykehuset, pasienter med langvarige rehabiliteringsbehov, kommunehelsetjenesten, helseforetak og andre samarbeidspartnere.
Siden 2016 har foretaket gjennomført et større prosjekt med utprøving av språktrening med logoped over video til pasienter som har hatt slag.
Boks 7.3 Videokonsultasjon for pasienter ved Sunnaas Sykehus HF
Siden 2012 har Sunnaas sykehus HF brukt videokonferanse til tverrfaglig oppfølging av personer med ryggmargsskade og trykksår, i tett samarbeid med hjemmesykepleien i kommunen. Nettbaserte kompetanseprogram er også utviklet som en del av oppfølgingstilbudet. En kost-nytteevaluering for personer med ryggmargsskade og trykksår viste at videokonsultasjon kostet 15 prosent av det oppmøte i poliklinikk koster, og bare tre prosent av kostnadene knyttet til innleggelse. Fra 2017 gjennomføres en randomisert kontrollert studie. Resultatene så langt viser høy pasienttilfredshet, noe økt livskvalitet, samt tilfredsstillende sårtilheling.
«Når jeg snakker med folkene på Sunnaas via skjermen, så føles det som om de er hjemme hos meg. Fordi de er så nære, oppleves det som vi har tett kontakt. Jeg syns det er flott»
Ingar K. Bergersen, pasient ved Sunnaas sykehus

Figur 7.2 Pasient Ingar snakker med helsepersonell ved Sunnaas sykehus
Kilde: Sunnaas sykehus HF
Hjemmesykehus
Medisinsk og teknologisk utvikling gjør det mulig å yte spesialisthelsetjenester med medisinsk utstyr utenfor sykehus. Dette har særlig stor verdi for pasienter som er sårbare for forflytning, har stor infeksjonsfare og i områder med store avstander. Flere helseforetak har innført avansert hjemmesykehus, jf. omtale i avsnitt 4.4.1. Så langt er omfanget av medisinsk utstyr som kommuniserer med sykehuset over nett begrenset i disse løsningene. Bruk av slik teknologi er forventet å øke.
Mobilt røntgen er tatt i bruk i flere områder og innebærer at man flytter utstyret dit pasienten er. Mobilt røntgen tilbys av blant annet i Vestre Viken HF, Helse Nord-Trøndelag HF, Akershus universitetssykehus HF og Sykehuset i Vestfold HF. Tjenesten er hovedsakelig rettet mot beboere på sykehjem og omsorgsboliger. Forflytning av disse pasientene kan være risikabelt og smertefullt og krever at helsepersonell følger med i transporten. Dette kan medføre at terskelen for å gjennomføre røntgenundersøkelser blir høy. Å flytte utstyret istedenfor pasienten kan være tryggere, gi bedre diagnostikk og bidra til riktigere ressursbruk.
Teknologi i prehospitale tjenester
Bruk av teknologi i de akuttmedisinske tjenestene utenfor sykehus gjør det mulig å stille diagnose, få råd og veiledning fra lege på sykehus og, i noen tilfeller, starte behandling allerede i ambulansen, jf. omtale i avsnitt 6.8.
7.2.1 Hva betyr dette for samhandlingen med kommunal helse- og omsorgstjeneste?
Alle helseforetak har planer om å flytte spesialisthelsetjenester nærmere pasientene ved hjelp av teknologi, og mange kommuner har planer om å ta i bruk velferdsteknologi for å gi bedre og mer effektive tjenester. Teknologien gir i tillegg rom for nye måter å løse oppgavene på tvers av sykehus og kommuner. Det kan bidra til mer effektiv ressursbruk og at tiltak settes inn tidligere, slik at sykdomsforverring og mer ressurskrevende helsehjelp kan unngås.
Hvordan gevinster og kostnader fordeles mellom sykehus og kommuner når nye arbeidsmetoder tuftet på teknologi tas i bruk vil variere. For eksempel vil mer effektiv slagbehandling og mer persontilpasset kreftbehandling kunne øke ressursbruken i sykehus, men redusere utgiftene i pleie- og omsorgstjenesten. Enkelte typer hjemmesykehus kan gi innsparinger i sykehus, men fordre økt innsats fra hjemmetjenestene sammenliknet med sykehusinnleggelse. I Danmark har man sentralisert kontroller av epilepsipasienter gjennom nettbasert egenrapportering som sykepleiere på sykehus følger opp. I Norge følges epilepsipasienter som regel opp av både fastlegen og spesialisthelsetjenesten. Hvilken utvikling som teknologien legger til rette for, hva som er ønskelig, og hvordan kostnader og gevinster vil fordeles, vil variere og må vurderes konkret av helsefellesskapene.
I helsefellesskapenes arbeid med å planlegge og utvikle tjenester bør bruk av teknologi være en integrert del av pasientforløpene. Det bør være et mål å unngå at pasientene må håndtere flere typer utstyr og rapportere på omtrent det samme til kommunal helse- og omsorgstjeneste og til spesialisthelsetjenesten. I stedet bør helsefellesskapene jobbe for å utnytte mulighetene digitaliseringen gir for å dele og samle informasjonen.
7.2.2 Digitalt er ikke alltid optimalt
Bruk av teknologi bør gi bedre og mer effektive tjenester. Dette må være et førende prinsipp når man vurderer nye måter å yte tjenester på. For mange pasienter og mange type undersøkelser er det samtidig mindre aktuelt å erstatte et fysisk møte med digitale løsninger. Det kan skyldes begrensninger i pasientens evne til å betjene teknologien. Pasienten må få et tilbud som er tilpasset sitt behov og funksjonsnivå. Det er heller ikke alle tilstander som egner seg for behandling og oppfølging ved hjelp av digitale verktøy. Det er heller ikke alltid at digitale verktøy er bedre enn tradisjonelle metoder. Det må være et mål at innføring av teknologi ikke fører til økt behov for personell, og at samme oppgave ikke utføres både «analogt» og digitalt over lengre tid.
7.2.3 Hva kreves av nasjonale virkemidler for å lykkes?
Det er tjenesten selv som har ansvar for å utvikle, vurdere og ta i bruk nye måter å yte tjenester på. Tjenestene må vurdere konkret hvilke fordeler og ulemper nye tjenestemodeller kan ha, planlegge hvordan endringer må gjennomføres for å sikre at man oppnår ønskede gevinster og dele kunnskap om hva som virker, jf. avsnitt 7.5. Det er i tillegg et mål at tjenesten i større grad gjennomfører metodevurderinger ved innføring av nye arbeidsmetoder.
Nasjonale myndigheter må sørge for at nasjonale rammebetingelser støtter ønsket utvikling. Virkemidlene må innrettes for å understøtte tjenestene vi vil ha i morgen, ikke tjenestene vi hadde i går. I tillegg må alle virkemidlene ses i sammenheng. Det hjelper lite å tilpasse finansieringsordningene dersom de digitale forutsetningene ikke er til stede, eller hvis lovverket setter en stopper for ønsket tjenesteyting. Helsedirektoratet, Direktoratet for e-helse og Statens legemiddelverk har fått i oppdrag å identifisere utfordringer som hemmer innføring og foreslå hvordan nasjonale myndigheter kan støtte ønsket utvikling i hele helse- og omsorgstjenesten. Helseregionene og KS bidrar i arbeidet, som vil følges opp gjennom hele planperioden.
En foreløpig vurdering tilsier at nasjonale rammebetingelser må tilpasses etter fire akser:
Tydeligere mål: Helseforetakene skal i sine neste utviklingsplaner sette egne mål for bruk av teknologi for å flytte spesialisthelsetjenestene nærmere der pasientene er. Regjeringen oppfordrer kommunene til å gjøre det samme i sine planer for utvikling av den kommunale helse- og omsorgstjenesten. Bruk av teknologi vil være en integrert del av pasientforløp og derfor også et tema i helsefellesskapenes felles planlegging og utvikling.
Tilpasning av finansieringsordningene: Finansieringsordningene må ikke være til hinder for å erstatte fysisk oppmøte for behandling og oppfølging med digitale tjenester. Det er i ISF-systemet for 2019 lagt til rette for veiledet nettbasert behandling som eMeistring og videokonsultasjoner er finansiert likt som ved fysisk oppmøte. I 2019 ble videokonsultasjon sidestilt med fysisk oppmøte i takstsystemet for fastlegene. Arbeidet med å videreutvikle finansieringsordningene i spesialisthelsetjenesten er nærmere omtalt i kapittel 11.
Bedre veiledning om regelverk: Det kan oppstå usikkerhet om hvem som har behandleransvar når spesialisthelsetjenesten følger opp pasienter i hjemmet eller på kommunale arenaer. Bruk av medisinsk utstyr med kontinuerlige målinger kan skape usikkerhet om hva som er journalverdig informasjon. Helsedirektoratet skal tydeliggjøre dette i veiledningsmateriellet. Digitale løsninger som tas i bruk i helsetjenesten skal tilfredsstille krav til personvern og informasjonssikkerhet. Det kan være krevende for kommuner og sykehus å forstå kravene i regelverket. Norm for informasjonssikkerhet og personvern i helse- og omsorgstjenesten kan videreutvikles for å ivareta veiledningsbehovene knyttet til personvern og informasjonssikkerhet.
Realisere nødvendige digitale forutsetninger: En digital infrastruktur, felleskomponenter og nasjonale e-helseløsninger som støtter utveksling og deling av informasjon mellom IKT-systemer, vil redusere behovet for manuelle registreringer og frigjøre tid for helsepersonell. Bedre identitets- og tilgangsstyring gjør at informasjonen kan være lettere tilgjengelig gjennom et pasientforløp og i et tverrfaglig team. Nettdekning, enten mobilt eller fastnett, er ofte en grunnleggende forutsetning for å kunne yte tjenester digitalt utenfor sykehus. Gjennom tydeligere styring vil regjeringen sørge for at nødvendige digitale forutsetninger realiseres. Dette er omtalt i kapittel 8.
En sentral nasjonal rammebetingelse er nasjonale digitale infrastrukturer som understøtter digital kommunikasjon utenfor sykehus. Det pågår en konseptvalgutredning for fremtidig løsning for nød- og beredskapskommunikasjon og overgang fra dagens Nødnett. Minst ett av konseptene i denne utredningen skal ivareta et fremtidig bredere behov og mulighetsrom innenfor justis-og beredskapsområdet og helse- og omsorgstjenesten, utover nødkommunikasjon, på en slik måte at dekning, robusthet og kapasitet også kan komme andre tjenester til gode. Eksempel på dette fra helsesiden kan være ambulante tjenester (jf kap. 6), fjerndiagnostikk, pleie og omsorg hjemme (velferdsteknologi), medisinsk avstandsoppfølging og elektroniske konsultasjoner. Konseptvalgutredningen ledes av Direktoratet for samfunnssikkerhet og beredskap (DSB) og Nasjonal kommunikasjonsmyndighet (Nkom), med deltakelse fra relevante helsemyndigheter.
7.3 Kunstig intelligens og bedre bruk av helsedata
7.3.1 Innledning
Den teknologiske utviklingen har gitt mulighet til å lagre og anvende stadig større mengder informasjon. Dette er et gode, men skaper også utfordringer både for den enkelte lege som skal bruke informasjonen for å sette diagnose og behandle den enkelte pasient og for forskere som skal bruke dataene til å utvikle og dokumentere effekt av nye metoder. Informasjonsmengden kan rett og slett bli større enn legene og forskerne klarer å håndtere. Forskerne trenger derfor bedre hjelp til å tolke dataene, mens legen trenger bedre beslutningsstøtte for å sortere informasjonen raskere og mer presist.
Regjeringen mener at bruk av kunstig intelligens sammen med store mengder helsedata kan bidra til bedre helse- og omsorgstjenester, gi bedre grunnlag for forskning og innovasjon, og bidra til mer effektiv ressursbruk. Oppgaver som hittil har vært forbeholdt mennesker kan gjøres kvalitativt bedre, raskere og rimeligere av maskiner ved hjelp av teknologier innenfor kunstig intelligens. Behandlingen kan bli mer persontilpasset med lavere risiko og færre bieffekter. I tillegg kan ressursene som i dag brukes på behandlinger med liten effekt, brukes på behandling som har effekt. Nasjonale rammebetingelser må tilpasses for å ta i bruk disse mulighetene på en trygg måte.
Kunstig intelligens blir ikke mer intelligent enn kvaliteten på dataene tillater. God kvalitet på og tilgjengelighet til helsedata, og tilstrekkelig lagringskapasitet, blir dermed viktig for å oppnå gevinster ved bruk av kunstig intelligens.
Regjeringen har i Meld. St. 4 (2018–2019) Langtidsplanen for forskning og høyere utdanning (2019–2028) pekt på sentrale forutsetninger for utvikling og bruk av kunstig intelligens, herunder teknologisk kompetanse, god infrastruktur for prosessering, lagring og analyse av store datamengder og mer forskning på avansert og sikker infrastruktur for elektronisk kommunikasjon. Spesialisthelsetjenesten har et ansvar for å bidra til at disse forutsetningene realiseres. Dette kommer blant annet til uttrykk i arbeidet med å etablere en helseanalyseplattform som en nasjonal infrastruktur som skal gjøre det enklere å få tilgang til store mengder helsedata for forskning, jf. avsnitt 8.4.4.
Boks 7.4 Hva er kunstig intelligens?
Kunstig intelligens er datamaskiner som har evnen til å lære, forbedre seg over tid og tilpasse seg nye miljøer. Datamaskinene kan utføre enkelte intellektuelle oppgaver på nivå med mennesker som å tolke tekst, tale og bilder. Ulike former for kunstig intelligens omfatter blant annet:
Maskinlæring (ML) benytter teknikker fra matematikk, statistikk og datavitenskap for å trekke ut kunnskap fra store datasamlinger.
Dyplæring er en del av maskinlæring og bruker en familie av algoritmer som kalles nevrale nettverk for å gjenkjenne objekter som for eksempel medisinske bilder.
Helseanalyse omfatter både maskinlæring og tradisjonell dataanalyse på helsedata.
Natural Language Processing (NLP) handler om språkforståelse. NLP kan kombinere maskinlæring og dyplæring eller baseres på regelbaserte uttrykk. På helseområdet finnes store mengder helsedata blant annet i pasientjournaler, kvalitetsregistre og helseregistre.
Nesten all bruk av kunstig intelligens forutsetter store mengder data. Dette er data som kan innhentes fra journal-, laboratorie- og radiologisystemer og medisinsk utstyr. Dette datagrunnlaget har stort potensial for å kunne yte bedre helse- og omsorgstjenester. I tillegg vil dette datagrunnlaget være verdifullt for forskning, styring og planlegging.
Kilde: Direktoratet for e-helse. Rapport: Utviklingstrekk 2019 (IE-1044).
7.3.2 Hvilken betydning kan kunstig intelligens ha for spesialisthelsetjenesten?
Kunstig intelligens kan være aktuelt å bruke på ulike stadier i et pasientforløp – fra forebygging til diagnostisering, behandling og oppfølging. Videre kan kunstig intelligens brukes til administrative støttesystemer og logistikk. Vi har i dag identifisert en rekke mulige bruksområder for kunstig intelligens, for eksempel kartlegging av risiko for sykdom, tolkning av bilder og forskjellige former for beslutningsstøtte for helsepersonell og for pasienter. I fremtiden vil bruksområdene trolig bli flere.
For helsepersonell kan kunstig intelligens bety et kraftig verktøy for beslutningsstøtte. Et menneske har begrenset evne til å behandle store mengder data. Graden av spesialisering øker etter hvert som vi får mer kunnskap om komplekse sykdommer og tilstander, og behovet for beslutningsstøtte vil øke. I dag betyr dette at flere spesialister må rådspørres i tidkrevende prosesser som kan forsinke behandling. Med kunstig intelligens vil kunnskapsgrunnlaget være bedre, og personellet kan stille diagnoser og ta beslutninger raskere.
Figur 7.3 viser en markering av et svulstområde utført av en datamaskin ved hjelp av dyp læring. Den grønne linjen i bildet av det rosa snittet er markert av en patolog, den blå av en datamaskin. Datamaskinen finner svulsten og forutsier pasientens prognose med stor grad av nøyaktighet.
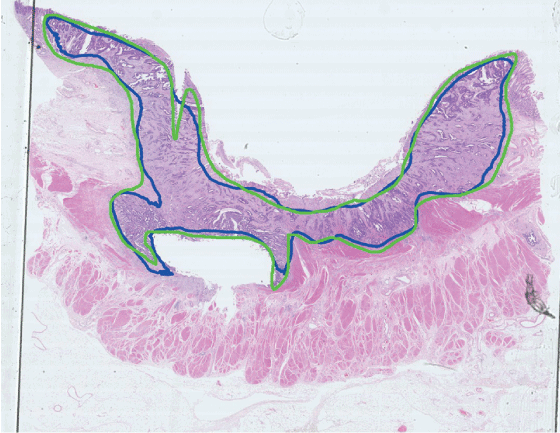
Figur 7.3 Markering av et svulstområde
Kilde: Institute for Cancer Genetics and Informatics (ICGI)
I dag brukes kunstig intelligens i hovedsak i forskningsprosjekter i spesialisthelsetjenesten, blant annet DoMore! og BigMed ved Oslo universitetssykehus HF og i prosjektet knyttet til prateroboten (chatboten) Dina i Helse Vest.
Prosjektet DoMore! har som mål å automatisere analyser av patologibilder av kreftsvulster, se figuren over. Dette gjøres ved at kunstig intelligens, i form av dyplæring, anvendes på store mengder bilder. Dette vil gi bedre beslutningsstøtte for kreftleger, redusere tiden som går med til det diagnostiske arbeidet og bidra til bedre bruk av knappe patologiressurser.
BigMed-prosjektet utvikler løsninger for bedre diagnostikk og behandling av den enkelte pasient. Store mengder helsedata fra mange pasienter analyseres ved bruk av kunstig intelligens i form av helseanalyse. Prosjektet legger vekt på sjeldne sykdommer, plutselig hjertedød, tarmkreft og frostskader. I tillegg til medisinsk litteratur og pasientjournaler spiller pasientens genetiske data en sentral rolle.
Prateroboten Dina svarer på spørsmål om svangerskapsdiabetes. Prateroboten er et dataprogram som bruker kunstig intelligens, i form av maskinlæring og naturlig språkbehandling (Natural Language Processing – NLP). Svarene Dina gir er utarbeidet av helsepersonell som til vanlig følger opp gravide. To jordmødre analyserer stilte spørsmål og forbedrer kontinuerlig Dinas språk og innhold. Teknologien gjør at bruker får spesifikke svar og tilpasset informasjon i dialogform.
7.3.3 Hvordan sikre en trygg innføring av kunstig intelligens i spesialisthelsetjenesten?
Trygg innføring av kunstig intelligens krever at ansvaret ved bruk av slik teknologi blir avklart. Hvem har ansvaret for konsekvensene av beslutninger som er tuftet på kunstig intelligens? Legen som tok beslutningen, produsenten som har laget algoritmen eller myndigheten som har fastsatt regler for bruk av kunstig intelligens? Hvem har ansvaret for at algoritmene ikke forsterker diskriminering eller blir manipulert – de som bruker dem, produsentene eller myndighetene? Noen av disse spørsmålene kan trolig håndteres innenfor eksisterende regler og prinsipper, men andre spørsmål krever nytenkning. Behovet for nytenkning er særlig relevant fordi nye utfordringer knyttet til etikk og personvern kan oppstå etter hvert som teknologien utvikler seg, og gir nye muligheter for bruk av kunstig intelligens.
Produkter som gjør bruk av ulike former for kunstig intelligens, utvikles og omsettes i et internasjonalt marked. EU har satt etikk og kunstig intelligens på agendaen, og har nylig publisert etiske retningslinjer for pålitelig kunstig intelligens. På nasjonalt nivå jobber regjeringen med en strategi for bruk og innføring av kunstig intelligens i Norge.
Utvikling av maskinlærende beslutningsstøtteverktøy og annen type kunstig intelligens krever tilgang til data. Innspill fra tjenesten tyder på at bruk av kunstig intelligens utfordrer dagens juridiske rammer for deling og bruk av helsedata. Departementet vurderer om det bør gjøres endringer i lovverket knyttet til bruk av helseopplysninger i beslutningsstøtteverktøy. Eventuelle forslag til lovendringer vil bli sendt på høring, og lovforslag vil bli lagt fram for Stortinget.
Departementet sendte i juli 2019 på høring et forslag om tilgjengeliggjøring av helsedata med endringer i helseregisterloven m.m. Forslaget gjelder tilgjengeliggjøring av helseopplysninger og andre helsedata i helseregistre til bruk i statistikk, helseanalyser, forskning, kvalitetsforbedring, planlegging, styring og beredskap for å fremme helse, forebygge sykdom og skade og gi bedre helse- og omsorgstjenester. Endringene skal gi enklere og tryggere tilgang til helseopplysninger og andre helsedata i helseregistre. Enklere tilgang til helseopplysninger skal også bidra til mer innovasjon og næringsutvikling, mer effektiv styring og bedre administrasjon av tjenesten. Løsningene skal i tillegg gi mer effektiv registerforvaltning og bedre personvern.
Det kan også være behov for å endre andre nasjonale rammebetingelser for å sikre trygg innføring av kunstig intelligens. Det kan være knyttet til veiledning til tjenestene, utforming av finansieringsordninger og digitale forutsetninger. I tillegg kan Norm for informasjonssikkerhet og personvern (Normen) eller andre normerende dokumenter være egnede virkemidler for å redusere tvil om hvilke krav helsetjenesten bør stille ved anskaffelse av teknologier innenfor kunstig intelligens. Helsedirektoratet, Direktoratet for e-helse og Statens legemiddelverk har fått i oppdrag å gå gjennom nasjonale rammebetingelser for bruk av kunstig intelligens og legge til rette for at helsetjenestene kan ta denne teknologien i bruk. Helseregionene skal bidra i arbeidet.
7.3.4 Deling og bruk av helsedata for å kunne tilby bedre helse- og omsorgstjenester
En grunnleggende premiss for utvikling av helsetjenesten er bruk av helsedata. Helsedata brukes blant annet til å gi helsehjelp, kvalitetssikring, helseanalyser og forskning. Helseopplysninger kan i noen grad behandles uten pasientens samtykke. Det gjelder blant annet for noen lovbestemte helseregistre som Medisinsk fødselsregister og Kreftregisteret. Her lagres data uten pasientens samtykke som grunnlag for å gi råd om helsehjelp til andre pasienter. Den enkelte blir ikke identifisert. Rammene som er satt rundt muligheten for å dele og behandle helsedata må vurderes kontinuerlig for å utvikle helsetjenesten i ønsket retning.
Gevinstene ved å dele data er store. Ny kunnskap gjør det mulig å tilby pasientene mer presis målrettet diagnostikk og behandling gjennom persontilpasset medisin. Ny teknologi gjør det mulig å utvikle beslutningsstøtteverktøy som hjelper helsepersonell å fatte gode beslutninger om pasientenes behandling. For å yte slik helsehjelp er det nødvendig å lære av tidligere erfaringer og ha tilgang på sammenligningsgrunnlag, og til det trengs tilgang til helsedata om andre pasienter. For å kunne yte forsvarlig helsehjelp til befolkningen i fremtiden, mener regjeringen derfor at det er nødvendig at helsedata i større grad enn i dag skal kunne deles.
Departementet vurderer om det bør gjøres endringer i lovverket knyttet til bruk av helseopplysninger i beslutningsstøtteverktøy. Dette regelverksarbeidet gjelder tilgang til helseopplysninger for læring og kvalitetssikring, herunder bruk av helseopplysninger om én pasient for å gi helsehjelp til neste pasient. Dette kan inkludere kunstig intelligens som beslutningsstøtte. Eventuelle lovendringer vil på vanlig måte bli sendt på alminnelig høring og lagt fram for Stortinget.
7.4 Persontilpasset medisin
7.4.1 Ny kunnskap gir store nye muligheter
Medisinsk behandling må tilpasses den enkelte pasients tilstand, ønsker og behov. Ny kunnskap og nye verktøy gjør at denne tilpasningen blir stadig mer presis. Økt kunnskap om arvematerialet vårt, om mikrobiologi og om samspillet mellom genene våre og miljøfaktorer har gitt ny kunnskap om hvordan vi kan påvise, forebygge og behandle sykdom. Synkende kostnader for regnekraft, datalagring og kartlegging av arvematerialet (sekvenseringsteknologi), har gitt helsetjenesten tilgang til helt nye verktøy. Denne utviklingen omtales som persontilpasset medisin, eller også som presisjonsmedisin, molekylær medisin og systemmedisin. I Helsedirektoratets nasjonale strategi fra 2016 forstås persontilpasset medisin som diagnostikk, behandling og forebygging av sykdom basert på biologisk detaljinformasjon om individet selv eller individets sykdom.
Kreft og medfødte sykdommer som skyldes genfeil er de områdene hvor persontilpasset medisin er kommet lengst. Men det er grunn til å tro at persontilpasset medisin vil bli mer relevant og endre hvordan vi forebygger, diagnostiserer og behandler for eksempel hjerte- og karsykdommer, diabetes og infeksjoner. Basert på kunnskap om hvordan genetikken vår påvirker nedbryting av angstdempende legemidler, kan en enkel gentest gjøre at pasienter unngår bivirkninger eller får bedre effekt av medisinen (se boks 7.5).
Boks 7.5 Enkel gentest gir bedre behandling for angstpasienter
En studie fra Diakonhjemmet sykehus har vist at en enkel gentest kan forebygge mangelfull effekt eller bivirkninger hos flere tusen pasienter som behandles med Norges mest brukte medisin mot angst og depresjon. Bivirkninger og mangelfull effekt er en av de største utfordringene ved medikamentell behandling av psykiske lidelser. Pasienter med varianter i gentypen til leverenzymet CYP2C19, skiller ut medisinen for raskt eller for sakte. Dermed får de enten for lite medisin i kroppen slik at behandlingen ikke virker, eller så får de for høye nivåer av medisinen i kroppen slik at forekomst av bivirkninger, som kvalme, diaré, søvnløshet og nedsatt libido, øker. En enkel og billig blodprøvebasert gentest kan forutsi hvilken dosering pasienten trenger for å oppnå effekt med minst mulig sjanse for bivirkninger. Forskerne anslår at i Norge kan en slik test anslagsvis forebygge fem til ti tusen tilfeller av terapisvikt med Cipralex per år.

Figur 7.4 Forskere ved Senter for Psykofarmakologi ved Diakonhjemmet sykehus gjør klar blodprøver for farmakogenetiske analyser.
Foto: Nicolas Tourrenc
Kilde: Jukic, M.M. et al. (2018): Impact of CYP2C19 Genotype on Escitalopram Exposure and Therapeutic Failure: A Retrospective Study Based on 2 087 Patients. Am J Psychiatry.
Det er en premiss at innføringen av persontilpasset medisin skal gi et likeverdig tilbud av god kvalitet over hele landet, at den enkeltes integritet skal ivaretas, og at persontilpasset medisin skal innføres på en måte som er samfunnsøkonomisk bærekraftig og i tråd med kriteriene for prioritering. I Norge har vi derfor valgt å innføre persontilpasset medisin innenfor rammene av den offentlige helse- og omsorgstjenesten.
Persontilpasset medisin gir forskere og klinikere helt nye verktøy, men stiller også nye krav til kompetanse, samarbeid mellom fagområder og profesjoner og til integrasjon av forskning i pasientbehandlingen. Det kreves også nye strukturer for fagutvikling og deling av data.
Boks 7.6 Nasjonal strategi for persontilpasset medisin
Nasjonal strategi for persontilpasset medisin i helsetjenesten ble lagt fram i juni 2016. Helsedirektoratet har laget strategien i samarbeid med fagmiljøer i spesialisthelsetjenesten, Legemiddelverket og Folkehelseinstituttet, og med næringslivsaktører og brukere. Strategien inneholder forslag til 16 tiltak fordelt på områdene kompetanse og informasjon, kvalitet og fagutvikling, helseregistre, IKT og forskning og innovasjon.
Stortinget har bevilget midler til to høyt prioriterte tiltak i strategien. Det gjelder etablering av en anonym frekvensdatabase over genetiske varianter og et nasjonalt kompetansenettverk for persontilpasset medisin i spesialisthelsetjenesten. Det nasjonale nettverket vil være viktig for kompetanseutvikling, nasjonalt samarbeid, implementering og spredning av persontilpasset medisin i tjenesten. Helsedirektoratet har ansvar for å koordinere oppfølgingen av Nasjonal strategi for persontilpasset medisin i helsetjenesten 2017–2021. Dette innebærer å være pådriver og å følge med på at tiltak blir iverksatt.
7.4.2 Legge til rette for innføring av nye diagnostiske verktøy
En viktig forutsetning for å kunne gi riktig behandling til riktig pasient er at riktige molekylære tester er tilgjengelig. Dette kan være forholdsvis enkle enkeltgentester, men også paneler av flere titalls eller flere hundre gener. I en del tilfeller er helgenomsekvensering det mest hensiktsmessige. I tillegg kreves det patologer med riktig kompetanse for å kunne gi persontilpasset diagnostikk. Helseregionene skal sørge for etablering og drift av infrastruktur som kan legge til rette for utvikling og bruk av molekylære tester, genpaneler og bruk av biomarkører i forskning og persontilpasset behandling og pasientforløp som integrerer forskning og klinikk. En infrastruktur for presisjonsdiagnostikk bygges opp ved Oslo universitetssykehus for å styrke integrasjon av kreftforskning og klinikk.
Foreløpig tilbys molekylære tester gjennom forskningsstudier, men testene er på rask vei inn i rutinediagnostikk. I tillegg til å gi bedre diagnostikk, vil bedre tilgang til genetiske tester i spesialisthelsetjenesten gjøre det mer attraktivt for legemiddelindustrien å legge kliniske studier til Norge. Det vil også øke sannsynligheten for at norske pasienter kan inkluderes i kliniske studier i utlandet. Regjeringen vil vurdere behovet for eventuelle tiltak i arbeidet med handlingsplanen for kliniske studier, som skal legges fram i 2020.
Innføring av diagnostiske tester og persontilpasset medisin kan skape behov for endringer i infrastruktur og organisering og rammebetingelser som finansieringsordninger og regelverk. Oppfølgingen av den nasjonale strategien vil bidra til dette. De regionale helseforetakene har fått i oppdrag å legge til rette for pasientforløp som integrerer forskning og klinikk, i tråd med den nasjonale strategien for persontilpasset medisin.
7.4.3 Legge til rette for kunnskapsutvikling og metodevurdering
Behandling med legemidler som er godkjent basert på randomiserte, kliniske studier, vil ofte ikke ha den samme behandlingseffekten for alle pasientene. Med bruk av genetiske tester kan man identifisere akkurat hvilke pasienter som vil ha effekt av et legemiddel innen en gruppe. Dette gjør behandlingsmetoden mer kostnadseffektiv og reduserer bruk av behandling med liten eller ingen effekt.
Kreftlegemidler har tradisjonelt blitt prøvd ut og fått markedsføringstillatelse ut fra hvor i kroppen svulsten befinner seg. Mange nye kreftlegemidler får markedsføringstillatelse basert på én indikasjon, for eksempel lungekreft. Men legemidler kan også ha en virkningsmekanisme som bekjemper én spesifikk genetisk defekt som kan føre til kreft mange steder i kroppen. Slike legemidler kan få nye bruksområder over tid. Denne utviklingen utfordrer den tradisjonelle måten å prøve ut legemidler på, hvor pasienter inkluderes i studier basert på hvor i kroppen svulsten er.
Det pågår metodeutvikling for klinisk utprøving og dokumentasjon av effekt og sikkerhet, både i industrien, blant klinikere og hos sentrale myndigheter, for å møte utviklingen. Eksempler på dette er såkalte N=1-studier, der man samler mest mulig data om den enkelte pasient for så å sammenlikne med andre (mest mulig like pasienter). Andre eksempler er såkalte «umbrella-trials» og «basket-trials», der man henholdsvis velger terapeutisk strategi ut fra mutasjon, eller tester effekten av et legemiddel på en enkelt mutasjon i en rekke svulsttyper samtidig.2 Felles for disse designene er at de krever en forutgående genetisk test.
Disse nye designene utfordrer forståelsen av hva som kan regnes som utprøvende behandling til enkeltpersoner versus grupper innenfor eller utenfor studier. Dette vil påvirke skillet mellom pasientbehandling og klinisk forskning. En måte å møte denne utviklingen på er å tilrettelegge for tettere integrering av klinisk forskning i pasientbehandlingen. Regjeringen vil i 2020 legge frem en handlingsplan for kliniske studier som særlig vil omtale studier på persontilpasset medisin og hvordan vi kan legge rette for disse.
Innføringen av persontilpasset medisin skal, som all annen pasientbehandling, skje i tråd med prioriteringskriteriene som Stortinget har sluttet seg til. Helseregionene fikk sommeren 2018 i oppdrag å utrede hvordan innføring og bruk av persontilpasset medisin kan håndteres i systemet for nye metoder. Helseregionene vil i større grad basere seg på at metoder blir innført midlertidig. Ved å følge opp effekt hos de aktuelle pasientene, kan man etter en tid ta stilling til om metoden skal videreføres for den aktuelle indikasjonen.
Innføring av nye verktøy for diagnostisering og behandling vil ofte følges av forskning på effekt, sikkerhet og kostnadseffektivitet. Det er mulig å følge pasientene over tid gjennom å registrere behandlingen i medisinske kvalitetsregistre. Dette omtales gjerne som real world-data-studier. Medisinske fremskritt krever klinisk forskning. Mer persontilpasset medisin vil derfor som regel gå hånd i hånd med flere kliniske studier, mer registerdata og real world-data etter innføring i pasientbehandlingen.
7.4.4 Utrede registerløsninger
Både fagmiljøer og forskningsmiljøer har tatt til orde for et nasjonalt personidentifiserbart helseregister for humane genvarianter. Et slikt arbeid er også foreslått utredet i Helsedirektoratets strategi. Dette innebærer behov for å utrede rettsgrunnlag, herunder om det bør være basert på samtykke fra den registrerte, reservasjonsrett eller lovpålagt plikt til deltakelse. Det danske Folketinget vedtok i mai 2018 å opprette «en national database over sundhedsoplysninger fra patienter, som skal have lavet en analyse af deres gener». Den finske Riksdagen vedtok våren 2019 en tilsvarende lov.
Helsedirektoratet har fått i oppdrag å utrede juridiske, tekniske og etiske sider ved behandling av genetiske helseopplysninger til helsehjelp, forskning og kvalitetssikring. Dette omfatter deling av tolkede genetiske varianter på tvers av helseforetakene når de yter helsehjelp, og nasjonal løsning for lagring og behandling av helseopplysninger fra kliniske genomundersøkelser for helsehjelp og forskning. Arbeidet skal gjøres i samarbeid med Direktoratet for e-helse.
7.5 Kultur for innovasjon og deling
Store utfordringer krever store endringer. Det krever en kultur for innovasjon og deling på tvers. Spesialisthelsetjenesten er i utgangspunktet tuftet på innovasjon og utvikling i medisinfaget. Hvilke behandlingsmetoder som tilbys i dag, er svært annerledes enn for ikke mange år siden. Medisinsk fagutvikling har alltid stått sterkt og er en sterk motivasjon for klinikerne. Spesialisthelsetjenesten har samtidig svakere tradisjon for innovasjon i organisering og arbeidsprosesser, deling av kunnskap på tvers og utnyttelse av innovasjonskraften som ligger i samhandlingen med næringslivet. Regjeringen legger vekt på at tjenesten i større grad må utnytte disse mulighetene.
En forutsetning for innovasjon og læring på tvers er at ansvaret er klart. Myndighetene har ansvar for å sette overordnede mål og avklare rammebetingelsene. Ansvaret for å nå disse målene ligger hos ledere på alle nivåer i tjenesten. Forskrift om ledelse og kvalitetsforbedring pålegger alle virksomhetene en plikt til å planlegge, gjennomføre, evaluere og korrigere – med mål om sikre og gode helsetjenester og forbedret kvalitet. Å ivareta denne plikten fordrer kontinuerlig innovasjon og læring.
Dette ansvaret må forvaltes innenfor de økonomiske rammene Stortinget har stilt til disposisjon. Plikten til å drive kvalitetsforbedring forutsetter at helseforetakene systematisk setter av ressurser til å drive innovasjon og utviklingsprosjekter. Forventningen om at innovasjon skal finansieres i tillegg til vedtatte budsjettrammer, eller av noen andre, fremmer ikke innovasjon eller læring. Det bidrar heller til å befeste en kultur der innovasjon og utvikling i praksis blir noen andres ansvar. Velkjente utfordringer knyttet til å gå fra pilotering til ordinær drift, kan til dels være uttrykk for en slik kultur. Å drive utviklingsarbeid av organisering og arbeidsprosesser må bli en like naturlig del av foretakenes opplevde ansvar som å drive løpende pasientbehandling.
Figur 7.5 Målbilde HelseOmsorg21
Flere av helseforetakene har satt av dedikerte midler til innovasjon. I flere helseregioner er det etablert idémottak, og helseregionene setter av egne midler til utlysning av innovasjonsprosjekter. Flere av disse har også etablert årlige innovasjonspriser og stipend i egen region. Det er utviklet en indikator for å måle innovasjonsaktiviteten i spesialisthelsetjenesten. Innovasjon vil inngå i det nasjonale målesystemet i helseforetakene fra 2020.
Det er etablert flere virkemidler som også bidrar til å stimulere til innovasjon i helse- og omsorgstjenesten. Disse omfatter forsknings- og innovasjonsprogrammer og satsinger gjennom blant annet Norges forskningsråd og Innovasjon Norge, og særskilte nettverk og programmer som InnoMed og Nasjonalt velferdsteknologiprogram. InnoMed er et nasjonalt kompetansenettverk for behovsdrevet tjenesteinnovasjon i helse- og omsorgstjenesten. Fra 2019 ligger ansvaret for InnoMed i de regionale helseforetakene, i et tett samarbeid med KS.
For å sikre gode løsninger og en mer effektiv ressursbruk bør innovasjonskraften både i tjenesten og i næringslivet utnyttes i større grad. Politikk og tiltak for å bidra til at innovasjonskraften, kompetansen og ressursene i næringslivet i større grad skal gi gevinster for helse- og omsorgstjenesten er omtalt i Meld. St. 18 (2018–2019) Helsenæringen – Sammen om verdiskaping og bedre tjenester. Den offentlige helse- og omsorgstjenesten skal være en attraktiv utviklingspartner for næringslivet, men samtidig være en krevende kunde og stille høye krav til dokumentasjon. Det kreves profesjonalitet og forutsigbarhet i disse rollene. Innovasjon må samtidig skje desentralisert – i samhandlingen mellom de som eier behovene, det vil si de som yter tjenestene, pasientene som mottar dem, og de som kan lage løsningene – ofte private leverandører av teknologi. I tillegg må tjenesten ha et bevisst forhold til hvordan den samhandler med markedet.
Gjennom en stortingsmelding om innovasjon i offentlig sektor vil regjeringen bidra til en mer felles, helhetlig nasjonal politikk for hvordan vi skal tilrettelegge for innovasjon i offentlig sektor. Målet er videre å bidra til en brukerrettet og effektiv offentlig sektor gjennom å øke innovasjonsevnen, innovasjonstakten og således omfanget av innovasjon i offentlig sektor. Stortingsmeldingen skal legges frem våren 2020.
Regjeringen har lagt frem flere stortingsmeldinger som er viktige for prioritering av forskning, innovasjon og næringsutvikling innenfor helse og omsorg. Målene og tiltakene er i tråd med prioriteringene i HelseOmsorg21-strategien og regjeringens handlingsplan for oppfølging av denne. HelseOmsorg21-rådet ble i første omgang etablert for en fireårsperiode som en del av oppfølgingen av HelseOmsorg21-strategien. Rådet vil videreføres som en samhandlingsarena, men med noen endring i sammensetting og mandat. Dette skal bidra til at rådet blir en enda sterkere pådriver og premissleverandør for arbeidet med helse og omsorg som næringspolitisk satsingsområde og i folkehelsearbeidet.
Boks 7.7 Regjeringen vil
angi retning for bruk av teknologi i spesialisthelsetjenesten og tilpasse nasjonale rammebetingelser til nye måter å yte tjenester på
at helseforetakene i sine neste utviklingsplaner setter egne mål for å flytte spesialisthelsetjenester hjem til pasientene
at helsedata i større grad enn i dag skal kunne deles for å utvikle bedre helsehjelp
videreføre arbeidet med å legge til rette for persontilpasset medisin