5 Luftambulansetjenesten
Boks 5.1 Historikk
De første ambulanseflytransportene
De første ambulanseflytransportene i Norge startet allerede i 1920-årene. Fram mot den andre verdenskrig ble transportene i stor grad utført av private flyselskaper. Etter andre verdenskrig spilte Luftforsvaret en aktiv rolle i luftambulansetjenesten. I 1948 ble det utført ca. 300 ambulansefly-transporter hvorav 100 ble utført av Luftforsvarets fly. En stor andel av disse transportene foregikk på Vestlandet med sjøfly. Med lange avstander, vanskelige geografiske og klimatiske forhold viste lufttransport seg ofte å være den mest hensiktsmessige og i enkelte tilfeller den eneste mulige formen for transport. I slutten av 1950-årene ble en vaktordning forsøkt etablert ved at fem sivile flyselskap (Mørefly, West-Wing, Trønderfly, Firdafly og Norving) fikk utbetalt et beredskapstilskudd fra Rikstrygdeverket for å holde en viss beredskap. I tillegg fikk selskapene utbetalt for utførte oppdrag. Tilskuddsordningen opphørte i 1984.
I St. meld. nr. 41 (1971-72) «Helsetjenestens transport- og kommunikasjonsproblemer» het det at ansvaret for luftambulansetjenesten bør tillegges de sentrale myndigheter, da tjenesten ikke har fylkesgrensene som naturlig operasjonsgrenser.
I 1974 oppnevnte Sosialdepartementet et utvalg som skulle vurdere og komme med forslag til framtidig organisering, drift og finansiering av ambulanseflytjenesten i Norge. Utvalget foreslo nye rekvireringsretningslinjer som i store trekk er sammenfallende med de som gjelder i dag. Utvalget gikk inn for å opprette en sentral instans som skulle ivareta oppgaver knyttet til administrasjon, drift og koordinering av luftambulansetjenesten.
Norsk luftambulanse AS
Parallelt med helsemyndighetenes utredningsarbeid fikk etableringen av den private organisasjonen Stiftelsen Norsk luftambulanse AS (SNLA) stor betydning for utviklingen av luftambulansetjenesten i Norge. Datterselskapet Norsk luftambulanse (NLA) startet i 1978 en akuttjeneste med helikopter. Helikopteret ble plassert ved Sentralsykehuset i Akershus (Lørenskog) og var delvis finansiert ved private midler. Modellen for denne tjenesten seg på små helikoptre bemannet med spesiallege, redningsmann og pilot. Hele besetningen var samlet på tilstedevakt for å sikre kort responstid. Norsk luftambulanse utvidet sitt tilbud i 1982 ved at det ble etablert en tilsvarende helikoptervirksomhet ved sentralsykehuset i Rogaland (Stavanger).
Nyhusutvalget om spesialistene i helsetjenesten
I NOU 1982:10 «Spesialistene i helsetjenesten, pleiehjem mv.» (Nyhus-utvalgets delinnstilling II) ble ansvarsplasseringen av luftambulansetjenesten drøftet nærmere. For luftambulansetjenesten ble det foreslått at fylkeskommunen skulle sørge for planlegging og delvis drift. Fly eller helikopterselskap som skulle drive luftambulansetjeneste måtte ha nødvendig konsesjon, ha avtale med staten og være tatt med på fylkets helseplan dersom utgiftene til driften skulle dekkes av fylkeskommunen.
Transporttjenestene i helsevesenet
Ansvarsplasseringen av luftambulansetjenesten ble grundig behandlet i Ot. prp. nr. 54 (1983-84) «Transporttjenestene i helsevesenet». Sosialdepartementet la her avgjørende vekt på at:
fylkeskommunene enkeltvis var for små til å kunne forsvare å drive luftambulansetjenesten i egen regi,
fylkesgrensene ikke utgjorde noen naturlig grense for tjenestens opptaksområde,
behovet og dermed utgiftene til luftambulansetjenesten var svært varierende fra fylkeskommune til fylkeskommune og
luftambulansetjenesten hadde en naturlig tilknytning til den statlige redningstjenesten.
Etter en samlet vurdering gikk departementet inn for en deling av det økonomiske ansvaret for luftambulansetjenesten slik at fylkeskommunens andel sto i rimelig forhold til utgiftene med ambulansetransport med bil.
Departementet foreslo i proposisjonen at hovedansvaret for etablering og drift av luftambulansetjenesten fortsatt skulle være statlig. Ansvaret for planlegging av luftambulansetjenesten ble knyttet til fylkeskommunen. Fylkeskommunen fikk som oppgave å fremme forslag til en samlet plan for ambulansetjenesten innen fylket. Stortinget fulgte departementets tilråding når det gjaldt ansvarsplassering, mens finansieringen fullt ut skulle være statlig.
Rapport om luftambulansetjenesten
I 1986 ble det utarbeidet en rapport der medisinskfaglige og administrative spørsmål ved statens ansvar for luftambulansetjenesten ble vurdert. Rapporten konkluderte med:
Et utvidet og bedre organisert tilbud med luftambulansetjeneste vil gi et bedre og mer likeverdig helsetjenestetilbud for befolkningen.
Krav til organisering av permanent legebemanning, helsepersonellets kompetanse, medisinsk utstyr med videre.
Utbygging av et system for nødmeldetjeneste.
Plan for steder som bør ha legebemannet helikoptre og fly.
Hele landet bør dekkes innenfor en flytid på en time.
Rapporten konkluderte med at en utbygget luftambulansetjeneste ville være et viktig bidrag til å sikre befolkningen på landsbasis et mer likeverdig helsetjenestetilbud.
Etablering av Statens luftambulansetjeneste i 1988
Rapporten dannet grunnlag for departementets utforming av en Nasjonal luftambulanseplan. I statsbudsjettet for 1988 ble det foreslått etablert en landsdekkende luftambulansetjeneste. Luftambulansen skulle være legebemannet med beredskap hele døgnet. Luftambulansetjenesten skulle drives fra:
8 helikopterbaser (Tromsø, Brønnøysund, Trondheim, Ålesund, Bergen, Stavanger, Lørenskog og Dombås)
2 flybaser (Kirkenes og Alta)
4 baser for redningstjenesten (Banak, Bodø, Ørland og Sola)
I tillegg skulle det være fly i beredskap for overføring av pasienter mellom sykehus (Tromsø, Brønnøysund og Ålesund)
Den nasjonale luftambulanseplanen regulerer fortsatt hovedtrekkene i dagens luftambulansevirksomhet. Befolkningen på landsbasis skal etter planen få et mer likeverdig tilbud. Det er nødvendig å sikre et godt fagmedisinsk opplegg i tillegg til et rasjonelt økonomisk opplegg. Utgiftene må tilpasses de gitte bevilgninger. Dette innebærer at man vanskelig kan etablere en tjeneste der alle fylkeskommunenes ønsker kan tilgodeses.
5.1 Beskrivelse av dagens situasjon
5.1.1 Lovgrunnlag
Luftambulansetjenesten er regulert gjennom følgende regelverk:
Lov 19. juni 1969 om sykehus (§ 2 jf. § 1, § 12 og § 15).
Lov 28. februar 1997 om folketrygd (§ 5-16 femte og sjette ledd).
Forskrift om dekning av luftambulansetransport av 11. mars 1997.
Forskrift om medisinsk nødmeldetjeneste (kommunikasjonsberedskap i helsetjenesten) av 20. august 1990.
Retningslinjer for rekvirering av Statens luftambulanse fastsatt av Sosialdepartementet 1. september 1988 og revidert l. juli 1993.
Retningslinjer for drift av luftambulansebaser fastsatt av Helsedirektoratet 15. mars 1988.
Stortinget har vedtatt en ny lov av 2. juli 1999 om spesialisthelsetjenesten (Ot. prp. nr. 10 (1998-99) og Innst. O. nr. 65 (1998—99)). Loven skal etter planen skal tre i kraft 1. januar 2001.
Statens ansvar for luftambulanse er regulert i den nye loven § 2-2:
«Staten skal sørge for at allmennheten tilbys luftambulansetjeneste. Staten kan inngå avtale med offentlige og private ambulanseutøvere. Luftambulansetjenesten skal drives i samarbeid med de berørte fylkeskommuner.»
5.1.2 Organisering og finansiering
Etter sykehuslovens § 2 har staten både planleggings-, utbyggings- og driftsansvaret for luftambulansetjenesten. Planleggingsansvaret skal utøves i samarbeid med fylkeskommunene og tjenesten skal inngå i det respektive fylkes helseplan. Sosial- og helsedepartementet har det overordnede ansvaret for Statens luftambulansetjeneste. Departementet har løpende kontakt med Rikstrygdeverket, Statens helsetilsyn og Luftfarttilsynet og arrangerer fellesmøter for utveksling av informasjon og drøfting av aktuelle saker.
Rikstrygdeverket har fått delegert driftsansvaret når det gjelder transportdelen av tjenesten, herunder inngå avtaler med flyoperatører og følge disse opp. Det statlige ansvaret for inngåelse og oppfølgning av kontrakter med sivile flyselskap for den flyoperative delen av tjenesten er også laget til Rikstrygdeverket. Rikstrygdeverket har videre løpende kontakt med operatører og baser, kvalitets- aktivitets- og kostnadskontroll. I tillegg kommer anskaffelse og drift av medisinsk-teknisk utstyr.
Statens helsetilsyn og fylkeslegene fører tilsyn med luftambulansetjenesten etter bestemmelsene i lov om statlig tilsyn med helsetjenesten.
Justisdepartementet har det overordnede administrative samordningsansvaret for redningstjenesten. Justisdepartementet har dermed det faglige ansvaret og stiller også redningsfaglige krav til redningshelikoptertjenesten. Forsvarsdepartementet ved 330 skvadronen er operatør for redningshelikoptertjenesten som drives fra fastlandet. I praksis har også Forsvarsdepartementet betalt alle utgifter til redningshelikoptertjenesten (330 skvadronen).
Dagens organisering av luftambulansetjenesten fremgår av figur 5.1.
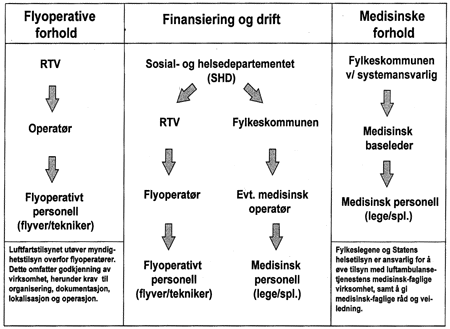
Figur 5.1 Organisering av Statens luftambulansetjeneste.
Kilde: NOU 1998:8
Luftambulansetjenesten består av 11 faste ambulansehelikoptere og åtte ambulansefly (hvorav ett reservefly). I tillegg flyr redningstjenesten også ambulanseoppdrag.
Luftambulansen er lokalisert ved følgende baser:
Ambulansehelikopterene :
Tromsø, Brønnøysund, Trondheim, Ålesund, Førde, Bergen, Stavanger, Arendal, Lørenskog, Ål og Dombås.
Ambulanseflyene:
Kirkenes, Alta (2 fly), Tromsø, Bodø, Brønnøysund og Ålesund.
Ambulansetjeneste med redningshelikopter drives fra basene:
Banak, Bodø, Ørland og Sola.
Departementet har lagt til grunn at formålet med etableringen av en statlig luftambulansetjeneste har vært å styrke det akuttmedisinske behandlingstilbudet utenfor sykehus. Videre har departementet ønsket å bidra til å oppfylle overordnede helsepolitiske målsetninger som blant annet helsetjeneste av god faglig standard og lik tilgjengelighet til helsetjenester og behandling på lavest mulig ansvarsnivå (LEON-prinsippet)
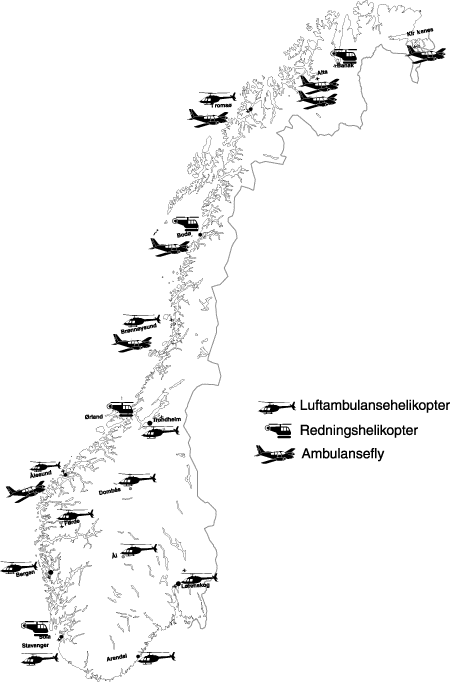
Figur 5.2 Baser i dagens luftambulansetjeneste.
Kilde: NOU 1998:8
5.1.3 Bemanning og kompetanse
De sivile ambulansehelikoptrene er bemannet med lege i tilstedevakt, og i de fleste tilfellene er dette anestesilege. Redningshelikoptrene har også avtale med lege, men bortsett fra basen i Banak er lege normalt ikke fast stasjonert ved basen (det vil si ikke tilstedevakt).
Ambulanseflyene er bemannet med anestesi- eller intensivsykepleier og suppleres med annet personell, oftest lege eller jordmor, ved behov.
Totalt brukte luftambulansetjenesten i 1997 ca. 62 legeårsverk og 26 sykepleierårsverk. Omtrent halvparten av legeårsverkene kjøpes av fritid/avspasering. Det er omtrent 155 leger som deltar i tjenesten. Antall flysykepleiere som deltar i tjenesten er ca. 45. Alle sykepleiere i tjenesten har dette som ordinært arbeide.
Flygerne arbeider hovedsakelig bare i luftambulansetjenesten. I gjeldende kontrakter mellom Rikstrygdeverket og de sivile flyoperatørene er det et krav om at fartøysjefen skal ha minimum 2000 timers flygetid. Dette gjelder for både helikopter og fly.
Samtlige flybaser har minimum to teknikere. Kravet til bemanning av teknikere følger direkte av Luftfarttilsynets krav til inspeksjon og vedlikehold og Rikstrygdeverkets krav til regularitet.
I helikoptrene betaler staten ved Rikstrygdeverket for en flyger og for en person til. Det er ikke fastsatt hvilke kvalifikasjoner og funksjoner denne personen skal ha. Det er opp til selskapene selv hva slags person man har i cockpit i tillegg til flygeren.
En redningsmann skal imøtekomme operative, medisinske og fysiske krav til tjenesten. Redningsmannen må dermed ha formell kompetanse i form av fagbrev for ambulansepersonell, kompetansebevis for utrykningskjøretøy med videre. En redningsmann må dessuten ha inngående kjennskap om søk, redning og sikring i vanskelig terreng. Dette er i dag bedriftsinterne krav som ikke inngår i myndighetenes kravspesifikasjoner til luftambulansetjenesten. Det vises til kravene til redningsmannens kompetanse under punkt 5.7.4 - bemanning-crewkonsept.
5.1.4 Rednings- og redningshelikoptertjenesten
Organisering
Redningstjenesten forstås som:
«den offentlige organiserte virksomhet som utøves i forbindelse med øyeblikkelig innsats for å redde mennesker fra død eller skade som følge av akutte ulykkes- eller faresituasjoner og som ikke blir ivaretatt av særskilt opprettede organer eller ved særlige tiltak».
Den offentlige redningstjenesten er organisert som et samvirke mellom en rekke offentlige etater og private- og frivillige organisasjoner.
Justisdepartementet har ansvaret for den administrative samordningen av redningstjenesten. Hovedredningssentralene og de lokale redningssentralene (politidistrikter) har ansvaret for den operative koordineringen av aksjonene. Redningstjenesten utøves som et samvirke mellom en rekke offentlige etater, frivillige hjelpeorganisasjoner og private selskaper med egnede ressurser til redningsinnsats. Det er politiet som koordinerer innsatsen i ulykkestilfeller. Helsevesenet har et selvstendig ansvar for sine oppgaver i redningstjenesten. Se punkt 2.7.
Redningshelikopterressursene
Forsvarets redningshelikopter utgjør den viktigste ressursen i forbindelse med søk- og redningsarbeid. 330 skvadronens primæroppgave er i dag redningstjeneste til sjøs og på land.
330 skvadronen har totalt 12 Sea King redningshelikoptre fordelt på fire avdelinger og et detasjement (det vil si en base som ikke er fullverdig). En fullverdig base er oppsatt med to helikoptre og fire besetninger (Banak, Bodø, Ørland og Sola). Skvadronens hovedsete er i Bodø. Et midlertidig detasjement på Rygge har et Sea King helikopter og en besetning. Dette helikoptret inngår ikke i luftambulansetjenesten.
330 skvadronens primæroppgave er redningstjeneste. Redningstjeneste blir således prioritert før luftambulansetjeneste. Responstiden for redningshelikopter er i dag 60 minutter. Skvadronens deltakelse i luftambulansetjenesten er regulert i avtale mellom Sosial- og helsedepartementet og Forsvarsdepartementet. Rikstrygdeverket overfører hvert år et fast beløp til forsvaret. I 1999 utgjorde refusjonen ca. 23 millioner kroner. I tillegg kommer utgifter til legebemanning.
I henhold til avtalen utfører skvadronen nødvendige luftambulanseoppdrag innenfor rekkevidden til Sea King helikopteret, etter de til en hver tid antall timer som kan disponeres til luftambulanseoppdrag.
I tillegg kan hovedredningssentralene rekvirere luftambulanse til redningsoppdrag. Dette skjer ved at lokal redningssentral (politidistrikt) anmoder hovedredningssentralen om å få benytte ambulansehelikopter i forbindelse med for eksempel et søk etter savnet person.
I «Retningslinjer for rekvirering av luftambulanse» av 1. juli 1993 punkt. E, om redningstjenesten heter det:
«Hovedredningssentralen kan rekvirere ambulansehelikopter til redningsoppdrag, jfr. kgl. res. av 4. juli 1980. Dette vil gjelde ved større bilulykker, skredulykker, ulike katastrofer m.v. Helikopteret er da under politiets kommandomyndighet. Slik rekvirering skal skje ved henvendelse til vedkommende luftambulansebase (AMK-sentral). Politiet forutsettes å ta nødvendig hensyn til behov for luftambulansetjenester. Under redningsoppdrag er fartøysjefen underlagt politiets kommandomyndighet med de begrensninger som hensynet til flysikkerhet m.v. setter.»
I 1999 ble det rekvirert luftambulansehelikoptre til 689 redningsoppdrag, 561 til lands og 128 til sjøs. Det virkelige tallet er sannsynligvis større da redningsoppdrag ofte omdefineres til ambulanseoppdrag, dersom man finner en skadet person som har behov for legehjelp.
Luftambulansetjenesten skal utføres i samsvar med Rikstrygdeverkets bestemmelser for flyoppdrag. Legebemanning og medisinsk teknisk utstyr skal være i samsvar med de til enhver tid gjeldende retningslinjer fra Sosial- og helsedepartementet.
Antall redningsoppdrag med redningshelikopter har vært relativt stabilt de siste 15 årene med drøye 200 oppdrag per år. Antall ambulanseoppdrag har stabilisert seg på ca. 700 i året. Luftambulanseoppdragene utgjør et flertall av redningshelikoptrenes aktivitet og bidrar således vesentlig til den operative treningen. Fra og med 1988 har det vært lege om bord på rednings- og ambulanseoppdrag med Sea King helikoptre.
Aktivitet - redningstjeneste
Bruken av redningstjenestens helikoptre i luftambulansetjenesten har gått ned i de senere år. Basen i Banak hadde en nedgang i flytid fra 371 timer i 1997 til 285 timer i 1998. Bodø reduserte virksomheten fra 219 timer i 1997 til 165 timer i 1998. Ørland fløy 290 timer i 1997 mot 260 timer i 1998. På tilsvarende måte reduserte Sola virksomheten med luftambulanse fra 163 timer i 1997 til 154 timer i 1998. Dette innebærer at samtlige redningshelikoptre fløy færre ambulanseflytimer i 1998 enn tidligere år.
Utvikling i flytid fra 1997 til 1998 for ambulanseoppdrag er grafisk framstilt i figur 5.3.
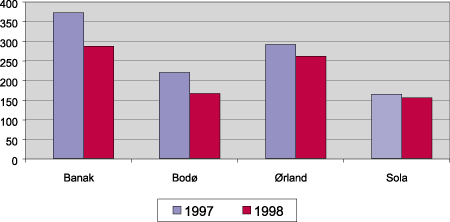
Figur 5.3 Utvikling i flytimer til ambulanseoppdrag fra 1997 til 1998.
Problemområder
Fra redningstjenestens side er det fremmet noen problemområder og synspunkter i forhold til luftambulansetjenesten:
Ytterligere bruk av redningshelikoptre til luftambulanseoppdrag kan svekke primærfunksjonen (redningstjeneste). Det bør derfor utarbeides retningslinjer som klarere angir begrensninger i bruk av redningshelikoptre til luftambulanseoppdrag.
Bruk av redningshelikoptre til ikke akutte ambulanseoppdrag har ikke vært forutsetningen og medvirker til å svekke beredskapen.
Ved avlevering av pasient på flyplass må unødvendig venting på videretransport til sykehus unngås.
Luftambulansehelikopter er ikke et redningshelikopter. Redningstjenestens eventuelle behov for bruk av luftambulansehelikopter til lete- og redningsoppdrag, bør avklares av redningstjenesten.
Ved 15 minutters beredskap på redningshelikoptrene, slik redningshelikoperutvalget foreslo, må legebemanningen vurderes på nytt.
Legebemanning og medisinsk-teknisk utstyr
De redningshelikoptre som inngår i luftambulansetjenesten skal ha det samme medisinsk-tekniske utstyret som ambulansehelikoptrene.
I dag er det et krav om legebemanning på redningshelikoptre som inngår i luftambulansetjenesten. Det er imidlertid ikke noe krav om at legen skal være i beredskap på basen.
I NOU 1998:8, «Luftambulansetjenesten i Norge», foreslås det at redningshelikopterbaser i luftambulansetjenesten bør ha legebemanning med anestesileger med minimum to års tjeneste ved anestesiavdeling om bord.
Ideelt sett bør det være anestesilege om bord på redningshelikoptrene. Ved en responstid på 15 minutter som redningshelikopterutvalget foreslår, vil imidlertid innebære at legene må være på vakt på basene. Det vil være uheldig at leger kan bli sittende uvirksomme i beredskap på basene i lengere perioder. Særlig er dette uheldig der det er sykehus i nærheten av basene.
Luftambulansehelikoptrene som redningsressurs
I utgangspunktet er det redningshelikoptre som skal utføre redningsoppdrag. Ambulansehelikoptrene skal være en ressurs som kan settes inn i redningsoperasjoner. De skal ikke fungere som redningshelikoptre, men skal brukes som den prehospitale akuttmedisinske ressurs de faktisk representerer. I spesielle tilfeller vil det likevel være hensiktsmessig at ambulansehelikopteret starter for eksempel søk etter savnede personer mens de venter på redningshelikopteret.
En utvikling av ambulansehelikoptre i retning av redningshelikoptre vil blant annet forutsette større helikoptre og montering av heis. Dette er ikke bare et teknisk, utstyrsmessig spørsmål, men vil også stille betydelig økte krav til trening og redningsmessig kompetanse. Større helikoptre kan bety tap av funksjonalitet blant annet ved økt krav til landingsplass. Nytten ved dette vil ikke stå i rimelig forhold til kostnadene. Spørsmålet vil imidlertid bli annerledes vurdert dersom redningstjenesten kan akseptere bruk av mindre helikoptre i redningstjenesten.
5.1.5 Aktivitet
Luftambulansetjenesten utfører tre typer oppdrag:
Primæroppdrag: Oppdrag der pasienten befinner seg utenfor sykehus på skadested eller hos primærhelsetjenesten.
Sekundæroppdrag: Oppdrag der pasienten befinner seg på sykehus/institusjon med etablert øyeblikkelig hjelp funksjon. Transporten skjer fra lavere til høyere omsorgsnivå.
Tilbakeføringsoppdrag: Oppdrag der pasienten blir fraktet fra et høyere omsorgsnivå til et lavere omsorgsnivå.
Siden 1988 har luftambulansetjenesten hatt en stor aktivitetsøkning. Det har vært en relativ sterk volumøkning fram til 1998. Utflatingen fra 1997 til 1998 kan delvis skyldes at kapasiteten på ambulanseflyene er nær fult utnyttet.
Om lag 11 000 pasienter behandles/transporteres i løpet av et år i Statens luftambulansetjeneste. Den største volumøkningen har vært innen ambulanseflytjenesten. Pasienttallet økte her med 72 prosent i perioden 1988 til 1995.
Det er svært store regionale forskjeller i bruk av tjenesten. Et annet trekk ved utviklingen er at det har vært en dreining i retning transport av pasienter som allerede er hospitalisert (overføringsoppdrag).
Det har vært en liten økning i antall flytimer fra 1997 til 1998. Økningen for luftambulanseflyene har vært ca. 60 timer det vil si 0,85 prosent. Ambulansehelikoptrene har fløyet ca. 74 timer mer i 1998 enn i 1997. Dette er en økning på 1 prosent.
Rekvireringsretningslinjer
Dagens retningslinjer for rekvirering av Statens luftambulanse er fastsatt av departementet 1. juli 1993. I retningslinjene er det slått fast at Statens luftambulansetjeneste skal være et supplement til den øvrige akuttmedisinske beredskap og integreres i denne.
Luftambulanse kan rekvireres når det foreligger sykdom eller skade som krever så rask og/eller kvalifisert akuttmedisinsk behandling og transport at bruk av ambulansebil eller ambulansebåt ikke anses som forsvarlig. Luftambulanse kan også rekvireres i situasjoner hvor tidsfaktoren ikke er avgjørende, men hvor det av hensyn til pasientens tilstand anses uhensiktsmessig å anvende bil- eller båtambulanse.
Luftambulanse skal primært rekvireres av lege. Andre enn leger kan anmode om luftambulanse i situasjoner hvor luftambulanse anses som absolutt nødvendig. Ved primæroppdrag som må iverksettes umiddelbart skal vakthavende lege ved luftambulansebasen i samråd med rekvirerende lege ta standpunkt til om luftambulanse skal brukes. Rekvirerende lege har imidlertid avgjørelsesmyndighet.
Statens helsetilsyn gjennomførte i 1994 en revisjon av daværende retningslinjer for rekvirering. Forslaget innebar blant annet at fylkeskommunene selv skulle dekke utgifter i forbindelse med tilbakeføringsoppdrag. Videre skulle AMK-sentralene stå ansvarlig for iverksetting og oppfølgning av akutte ambulanseoppdrag. Revisjonen førte ikke til at retningslinjene ble endret.
Luftambulanseutvalget understreket at retningslinjene for rekvirering bør være et virkemiddel og styringsverktøy for å realisere formålet med tjenesten. Utvalget konkluderte med at dagens retningslinjer for rekvirering i hovedsak burde beholdes. Tilbakeføringsoppdrag bør imidlertid betales av fylkeskommunene der pasienten er hjemmehørende slik eksisterende regelverk forutsetter. Det må dessuten ikke åpnes for så mange tilbakeføringsoppdrag slik at det går ut over beredskapen og prioriterte oppgaver.
I statsbudsjettet for 2000 la Regjeringen fram forslag om at fylkeskommuner som ønsker å benytte flyene til tilbakeføringer må dekke deler av kostnadene selv (5 millioner kroner). Stortinget sluttet seg til forslaget. Se punkt 5.1.6 om tilbakeføringsoppdrag.
Responstid
De sivile ambulansehelikoptrene har en responstid, (tidsintervallet fra alarmtidspunktet til luftfartøyet letter fra bakken), på maksimalt 15 minutter hele døgnet. I praksis kan helikoptrene rykke ut i løpet av 5-10 minutter på dagtid og ca. 15 minutter om natten. Kravet til responstid er hjemlet i avtalen mellom Rikstrygdeverket og den enkelte operatør. Basene for luftambulansehelikoptre er hovedsakelig lokalisert ved sykehus med akuttavdeling. Dette er ikke tilfelle for basene i Ål, på Dombås og i Brønnøysund, som alle er tilknyttet kommunale helseinstitusjoner.
Den medisinske nytteverdien av luftambulansetjenester er i hovedsak knyttet til to forhold; akuttmedisinsk kompetanse og tidsfaktoren. Den akuttmedisinske kompetanse i Statens luftambulanse utgjør henholdsvis leger med spesiell akuttmedisinsk kompetanse (oftest anestesileger) og spesialsykepleiere. Tidsfaktoren kan deles opp i to elementer:
Tiden fra den akuttmedisinske tilstanden inntreffer til adekvat akutthjelp blir gitt, det vil si stabilisering av livstruende skader/sykdom.
Tiden fra tilstanden inntreffer til endelig behandling i sykehus. Begge elementene er viktige, men med ulik tyngde ved ulike akuttmedisinske tilstander.
Bruk av helikopter eller fly er et alternativ til bil- eller båtambulanse. Forutsatt at responstiden (tiden fra varsling til utrykking) for flyoperativt personell og helsepersonell er kort, bidrar bruk av luftambulansen til rask transport av medisinsk kompetanse og utstyr ut til pasient/skadested. Dette muliggjør tidlig primær stabilisering av livstruende sykdom eller skade. Likeledes innebærer bruk av luftambulanse at pasienten raskt kan transporteres inn til sykehus for endelig behandling under pågående medisinsk overvåking og behandling.
Fordelen ved bruk av ambulansehelikopter kontra ambulansefly er relatert til at utrykkingstiden (tiden fra varsling til medisinsk personell er framme hos pasienten) kan reduseres. Dette er mulig ved at helsepersonell og medisinsk utstyr raskt kan bringes helt fram til pasient/skadested med helikopter. Videre vil transporttiden inn til sykehus også kunne reduseres i forhold til bruk av fly ved at ambulansehelikopter i motsetning til fly kan lande i sykehusets nærområde. Dette forutsetter imidlertid at avstanden mellom skadested og sykehus ikke overstiger en viss avstand og at avstanden mellom landingsplass for ambulansehelikopter og sykehusets akuttmottak er begrenset.
I rapporten fra Flyhavarikommisjonen (april 2000) om luftfartsulykken ved Vevring i Førdefjorden høsten 1996 har kommisjonen tilrådd at Rikstrygdeverket i samarbeid med Luftfartstilsynet og operatørene vurderer om rammebetingelsene på 15 minutters utrykkingstid er tilstrekkelig til å ivareta nødvendige forberedelser. Videre bør det også vurderes om det er tilstrekkelig tid til at flybesetning/helikopter kan ha base på et annet sted enn lege og redningsmann. Rikstrygdeverket har startet opp arbeidet med å følge opp tilrådningene fra Flyhavarikommisjonen.
Et annet viktig moment i forhold til behandling av kritiske syke pasienter er at man ved bruk av ambulansehelikopter kan redusere antall omlastninger av pasienter fra for eksempel sykebil til helikopter/fly og visa versa. Omlasting av kritisk dårlige pasienter utgjør både et tidstap i forhold til endelig behandling i sykehus, men også økt risiko for destabilisering av vitale organfunksjoner hos kritisk syke eller skadede pasienter. Bruk av bilambulanse og akuttmedisinsk følgepersonell for transport av pasienter mellom landingsplass/flyplass og sykehus, har også ressursmessige og beredskapsmessige konsekvenser, både for lokal ambulansetjeneste og de akuttavdelinger som må avse helsepersonell til ledsaging av denne typen transporter.
Responstiden for ambulansefly er maksimalt 30 minutter.
Redningshelikoptrene har en responstid på 60 minutter. Gjennomsnittelig faktisk responstid på de ulike basene varierer mellom 20 og 50 minutter. Dersom responstiden skal senkes til 15 minutter slik det er foreslått i NOU 1997:3 «Om redningshelikoptertjenesten» forutsetter det at lege er stasjonert ved basen. Responstiden vil bli vurdert nærmere i den bebudede stortingsmelding om redningshelikoptertjenesten. Redningstjenesten prioriterer i dag redningsoppdrag forran luftambulanseoppdrag. Dette sammen med lengre bedredskapstid og flyvetid gjør at redningshelikopterene ikke direkte kan sammenlignes med ambulansehelikoptertjenesten.
Aktivitet i ambulansehelikoptertjenesten
5 202 pasienter ble behandlet av legehelikoptertjenesten i 1998. For første gang i tjenestens historie er det registrert en nedgang i antall pasienter. Det er en nedgang på 212 pasienter i forhold til 1997, som tilsvarer 4 prosent. Nedgangen kommer etter en lengre periode med en årlig økning på 7-8 prosent. 12 av de 15 basene (sivile og redningshelikopterbaser) hadde en nedgang i antall pasienter. Størst reduksjon var det ved basen i Førde på 108. Trondheimsbasen hadde den største aktivitetsøkningen på 89 pasienter.
Figur 5.4 viser gjennomførte pasienttransporter fordelt etter base for 1995, 1997 og 1998.
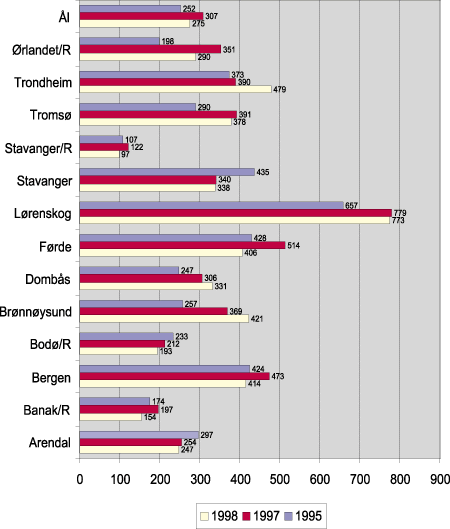
Figur 5.4 Samlet antall pasienter fordelt etter helikopterbase. Gjennomførte pasientransporter i 1995, 1997 og 1998. Redningstjenestens baser er merket med R.
Kilde: SINTEF Unimed NIS Helsetjenesteforskning
Registrerte utrykninger med legebil
Ni ambulansehelikopterbaser har legebil, som er finansiert av stiftelsen Norsk luftambulanse. Dette er personbiler som er utstyrt med tilsvarende medisinskteknisk utstyr som ambulansehelikoptrene. De rykker ut med lege og redningsmann som sjåfør. Funksjonelt kan de betraktes som en legebemannet ambulanse, uten mulighet til å frakte liggende pasienter.
I 1998 ble det utført 2 081 utrykninger med legebil. Det er særlig baser i/ved de større byene som bruker legebil. De fem bynære basene i Arendal, Bergen, Lørenskog, Stavanger og Trondheim, sto for 93 prosent av oppdragene. Samlet sett for de ni basene utgjorde aktiviteten med legebil 38 prosent av det totale antall oppdrag.
Tabell 5.1 viser fordelingen av ambulanseoppdrag utført med henholdsvis legebil og helikopter.
Tabell 5.1 Antall pasienter assistert av luftambulansepersonell. Gjennomførte ambulanseoppdrag utført med henholdsvis legebil og helikopter i 1998.
| Helikopterbase | Bil | Helikopter | Sum |
| Stavanger | 520 | 338 | 858 |
| Bergen | 495 | 414 | 909 |
| Trondheim | 451 | 479 | 930 |
| Lørenskog | 303 | 773 | 1 076 |
| Arendal | 171 | 247 | 418 |
| Dombås | 54 | 331 | 385 |
| Førde | 29 | 406 | 435 |
| Ål | 42 | 275 | 317 |
| Banak/R | 16 | 154 | 170 |
| Totalt | 2 081 | 3 417 | 5 498 |
Kilde: SINTEF Unimed NIS Helsetjenesteforskning
Typer oppdrag og aktivitet etter base
Fordelingen mellom primæroppdragog sekundæroppdrag har i lengre tid holdt seg stabil, med 80 prosent primæroppdrag og 19 prosent sekundæroppdrag. For sekundæroppdrag og tilbakeføringsoppdrag med helikopter ble 63 prosent av pasientene hentet på lokalsykehus. Regionsykehusene var mottakere av flest pasienter (68 prosent).
Tabell 5.2 gir en oversikt over type helikopteroppdrag fordelt etter base.
Tabell 5.2 Typer helikopteroppdrag fordelt prosentvis etter base. Gjennomførte pasienttransporter i 1998.
| Helikopterbaser | Primæroppdrag | Sekundæroppdrag | Annet | Antall pasienter |
| Arendal | 72 | 28 | 0 | 234 |
| Banak/R1 | 100 | 0 | 0 | 121 |
| Bergen | 68 | 27 | 5 | 414 |
| Bodø/R | 94 | 5 | 0 | 161 |
| Brønnøysund | 96 | 4 | 0 | 421 |
| Dombås | 85 | 14 | 1 | 319 |
| Førde | 47 | 47 | 6 | 406 |
| Lørenskog | 76 | 23 | 1 | 766 |
| Stavanger | 92 | 8 | 0 | 332 |
| Stavanger/R | 32 | 68 | 0 | 72 |
| Tromsø | 86 | 13 | 1 | 376 |
| Trondheim | 77 | 21 | 2 | 477 |
| Ørlandet/R | 88 | 12 | 0 | 240 |
| Ål | 94 | 6 | 0 | 267 |
| Ålesund | 53 | 43 | 4 | 406 |
| Sum prosent | 80 | 19 | 1 | 100 |
| Antall | 4010 | 952 | 50 | 50122 |
1 Eksklusive søk- og redningsoppdrag. Baser med redningshelikoptre er merket med /R.
2Antall oppdrag ikke fullstendig. Mangler data fra noen baser om fordeling mellom ulike oppdrag.
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
Det er store regionale variasjoner i bruk av helikopter til primæroppdrag, se figur 5.5. Fylket med høyeste forbruk per innbygger hadde 13 ganger så mange primæroppdrag som fylket med laveste forbruk per innbygger. Denne forskjellen ble redusert noe fra 1997 til 1998. Befolkningen i de tre nordligste fylkene, Trøndelagsfylkene og Sogn og Fjordane hadde det høyeste forbruk av luftambulansetjenester per innbygger.
Luftambulansetjenesten må sees i sammenheng med bil- og båtambulansetjenesten. Akuttmedisin er alltid en «kamp mot klokken» og når behovet for behandling og transport oppstår må det foretas en individuell vurdering av hvilket transportmiddel som er mest hensiktsmessig. Basens beliggenhet i forhold til pasientens lokalisering spiller også en stor rolle i vurderingen.
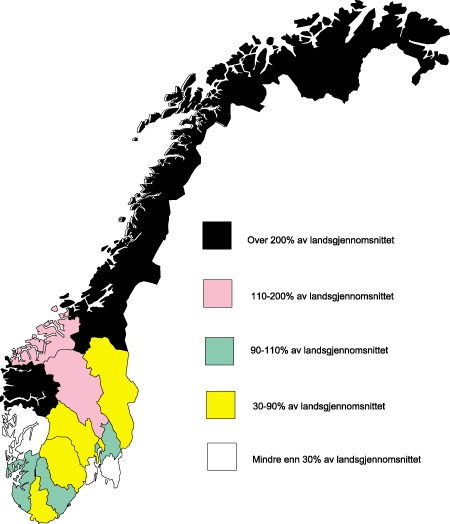
Figur 5.5 Bruk av legehelikopter til primæroppdrag fordelt etter bostedsfylke og relatert til befolkningen i området. Prosent av landsgjennomsnittet i 1998. Alle baser unntatt Bergen.
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
Tidsfaktorer innenfor helikoptervirksomheten
En potensiell effekt av luftambulansetjenestens innsats er tidsgevinster. Dette består både av å yte rask assistanse utenfor sykehus, og gi rask transport til sykehus med adekvat behandlingstilbud for den enkelte pasient. For akutte oppdrag var utrykkingstiden, det vil si tidsintervallet fra mottatt alarm til man var framme hos pasienten, i gjennomsnitt på 27 minutter for de vanlige legehelikoptrene og 63 minutter for redningshelikoptrene.
Tabell 5.3 angir fordeling av oppdrag etter hastegrad eller prioritet for primæroppdragene slik de ble vurdert av det medisinske personalet som mottok meldingen eller alarmen, vanligvis en AMK-sentral. Graderingen går fra akutt, hastertil vanlig, der det ved de akutte oppdragene er behov for umiddelbar innsats for å sikre vitale funksjoner (referanse: Norsk medisinsk indeks).
Tabell 5.3 Vurdert hastegrad eller prioritet for helikopterpasienter i 1998.
| Helikopterbase | Akutt | Haster | Vanlig | Annet | Antall pasienter |
| Lørenskog | 98 | 2 | 0 | 0 | 584 |
| Trondheim | 98 | 2 | 0 | 0 | 368 |
| Stavanger | 93 | 6 | 1 | 0 | 306 |
| Dombås | 90 | 9 | 1 | 0 | 272 |
| Arendal | 78 | 21 | 1 | 0 | 168 |
| Bergen | 76 | 16 | 3 | 0 | 280 |
| Ålesund | 75 | 21 | 4 | 0 | 215 |
| Ål | 71 | 25 | 4 | 0 | 252 |
| Brønnøysund | 67 | 29 | 4 | 0 | 173 |
| Banak/R | 45 | 52 | 2 | 2 | 121 |
| Stavanger/R | 44 | 57 | 0 | 0 | 23 |
| Bodø/R | 41 | 44 | 14 | 1 | 152 |
| Tromsø | 19 | 72 | 9 | 1 | 324 |
| Ørlandet/R | 17 | 83 | 0 | 0 | 211 |
| Totalt prosent | 73 | 25 | 2 | 0 | 100 |
| antall | 2501 | 858 | 86 | 4 | 3449 |
1 Data fra basen i Førde inngår ikke.
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
Av primæroppdragene ble nesten 75 prosent definert som akutt. Andel akuttoppdrag varierer mye mellom basene. Variasjonene kan knyttes til reelle forskjeller i pasientgrunnlaget, men kan også være basert på vurderingsforskjeller basene i mellom. Redningshelikoptrene har generelt lave akuttandeler enn ambulansehelikopter og fly. Akuttandelen er i gjennomsnitt 30 prosent. En mulig årsak til dette kan være at de akutte oppdragene i områdene i større grad går til instanser som raskere kan være på stedet og iverksette behandling og alternativ transport.
Når det gjelder fordelingen over døgnet, var aktiviteten på sitt høyeste mellom klokken 1100 og 1600. Aktiviteten holdt seg imidlertid høy utover kveld og natt. 42 prosent av oppdragene hadde fartøystart i perioden 1700-0600. Fordeling av oppdrag over døgnet er tilnærmet uendret fra 1995 og 1997.
For helikoptervirksomheten har nattflyging eller flygning i mørket kommet i fokus i forbindelse med diskusjonen om flysikkerhet. I NOU 1998:8 «Luftambulansetjenesten i Norge» fastslår man at de aller fleste ulykkene i helikoptertjenesten i Norge har skjedd ved dårlig sikt eller i mørket. For å redusere ulykkesrisikoen, har man i enkelte land innskrenket aktiviteten på kvelds- og nattid. Hvis en slik begrensning ble innført her til lands ville det innebære en betydelig reduksjon av tilbudet.
Figur 5.6 viser helikopteraktiviteten gjennom døgnet, definert ut fra tidspunkt for fartøystart.
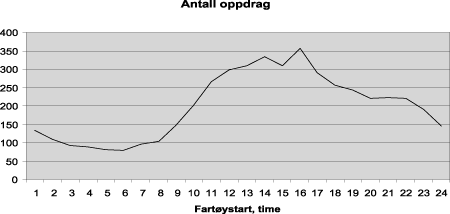
Figur 5.6 Fordeling over døgnet for aktiviteten med helikopter etter tidspunkt for fartøystart. Alle ambulanseoppdrag i 1998. Alle baser unntatt Førde. Antall helikopteroppdrag er 4604.
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
Medisinsk innhold for ambulansehelikopter
Pasientsammensetningen varierer etter type oppdrag. For primæroppdrag med helikopter er det to dominerende grupper; skader og pasienter med hjertesykdom. Sekundærtransporten har en jevnlig fordeling mellom diagnosegruppene, men skade- og karlidelser utgjør også her de største pasientgruppene.
Figur 5.7 viser fordeling av pasienter fraktet med helikopter fordelt etter diagnosegruppe og oppdragstype.
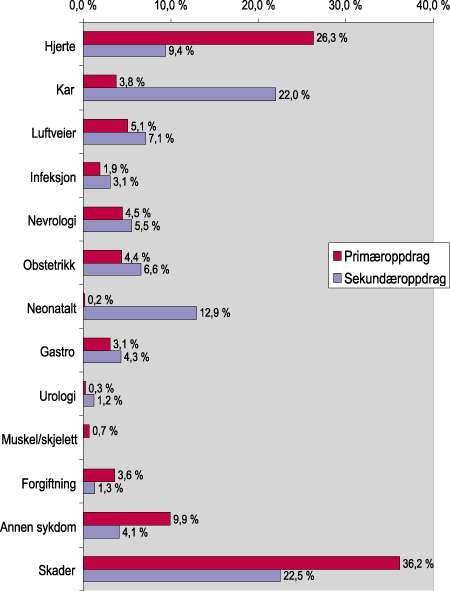
Figur 5.7 Diagnosegrupper for helikopterpasienter etter oppdragstype. Gjennomførte pasienttransporter i 1998. Oppdragene fordeler seg i prosent på 2996 primæroppdrag og 742 sekundæroppdrag.
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
Andelen helikopterpasienter vurdert av luftambulansepersonalet til å ha livstruende tilstand (gruppe 5 og 6 etter NACA-skalaen for alvorlighetsgrad), varierte mellom basene fra 10 til 40 prosent. Basene med de alvorligste syke/skadde pasientene hadde en overvekt av pasienter med hjerte- og karsykdommer, samt alvorlige skader.
Blant de hyppigste mer avanserte behandlingstiltak iverksatt etter at legehelikopteret kom fram til åstedet ved primæroppdrag, kan nevnes intubering, anestesi, volumbehandling og bruk av ventilator. Det er imidlertid de generelle tiltakene venekanyle, monitorering, oksygentilførsel, væskebehandling og medikasjon som forekommer hyppigst.
Naca-skalaen fremgår av boks 5.2.
Boks 5.2 NACA-skala etter alvorlighetsgrad
0= Ingen sykelige funn.
1= Lett skade. Ikke akutt behandlingstrengende sykdom.
2= Mindre skader eller akutt sykdom med krav til beredskap for behandling.
3= Moderat skade. Alvorlige sykdommer uten fare for vitale funksjoner.
4= Flere, større skader eller sykdom med mulighet for påvirkning av vitale funksjoner.
5= Større, alvorlige skader eller sykdom med akutt fare for vitale funksjoner.
6= Alvorlig skade/sykdom med manifest svikt av vitale funksjoner.
7= Dødlige skader/død på sykdoms- skadestedet.
Aktivitet i ambulanseflytjenesten etter antall pasienter
Det ble behandlet 6 035 pasienter i 1998. Også ambulanseflyene hadde en stabilisering i oppdragsmengden. Antall flytimer var omtrent uendret fra 1997 til 1998, mens antall transporterte pasienter gikk ned med 268 pasienter, eller 4 prosent. Det er små endringer ved de fleste basene. Alta er et unntak med en reduksjon på 11 prosent. Til tross for reduksjonen er det basen i Alta som transporterer flest pasienter.
Figur 5.8 viser antall transporterte pasienter fordelt etter base.
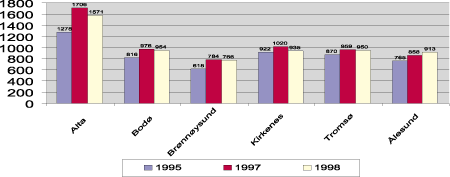
Figur 5.8 Antall pasienter transportert med ambulansefly etter base. Gjennomførte pasienttransporter i 1995, 1997 og 1998
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
Typer oppdrag for ambulansefly
Ambulanseflyene i Nord-Norge har 39 prosent primæroppdrag. Andelen primæroppdrag er stadig synkende, i 1995 utgjorde primæroppdragene halvparten av oppdragene. Man finner ulike praksisprofiler for ambulanseflyene, der basene i Alta og Kirkenes har hovedvekt av primæroppdrag. Flyet i Bodø har etablert seg med praksis som et typisk «overføringsfly», mens Tromsø og Brønnøysund plasserer seg mellom disse to ytterpunktene. Dette mønstret har endret seg lite.
Flertallet av primæroppdrag med ambulansefly ble definert som akutt- eller hasteoppdrag. For sekundær- og tilbakeføringsoppdragene var 65 prosent «bestilt», altså planlagte, ikke-haste oppdrag.
Aktiviteten for ambulanseflyene over døgnet, målt som tidspunkter for fartøystart, viser at en stor del foregikk på dagtid, mens primæroppdragene hadde en jevnere fordeling over døgnet.
Medisinsk innhold for ambulansefly
Også for ambulanseflyene varierte pasientsammensetningen etter type oppdrag, samtidig som den var ulik den man finner for helikopterpasientene. For primæroppdragene med fly finner man ganske sammensatte grupper, der hjertepasienter og fødende var de største gruppene. Mage/tarm-lidelser forekom også ofte. Skader utgjorde knapt 10 prosent, mens psykiatriske pasienter sto for 7 prosent. For pasienter som ble overførtmellom sykehus, var hjerte- og karlidelser vanligste diagnosegrupper.
Figur 5.9 viser antall pasienter fraktet med ambulansefly fordelt etter oppdragstype og diagnosetype.
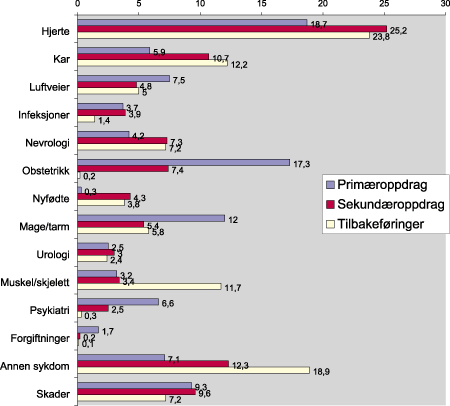
Figur 5.9 Diagnosegrupper for flypasienter etter oppdragstype. Gjennomførte pasienttransporter i 1998. Prosenten fordeler seg på 1986 primær-, 2284 sekundærtransporter og 1757 tilbakeføringer.
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
Andel pasienter med sykdom/skade med høy alvorlighetsgrad var større blant pasientene i Sør-Norge enn i Nord-Norge. En stor andel av pasienter fraktet med ambulansefly i Nord-Norge ble vurdert til å ha sykdom/skade med en relativt lav alvorlighetsgrad. Andelen pasienter med alvorlige sykdom/skade var helt nede i 2 prosent på en av basene. Noe av forskjellene mellom basene kan forklares med en høy andel hjerte/karsykdommer og nyfødte i pasientpopulasjonen til basene med den største andelen alvorlige tilstander.
5.1.6 Tilbakeføringsoppdrag
Selv om luftambulansetjenestens primære funksjon skal være akuttmedisin, har tilbakeføringsoppdragene fått stadig større plass innenfor flytjenestens totale aktivitet. Dette er oppdrag som ikke er akuttmedisinsk begrunnet, og omtrent alle tilbakeføringer er bestilte oppdrag. For 1998 utgjorde tilbakeføringene ca. 30 prosent av alle pasienttransportene med luftambulansens fly.
Grunnleggende begreper og lovgrunnlag
Man skiller mellom to hovedgrupper transporter:
Ambulansetransport (bil-, båt- og luftambulanse).
Syketransport.
Sykehusloven definerer ambulansetjenester på følgende måte: «Beredskap for eller transport i forbindelse med undersøkelse eller behandling av pasienter som på grunn av sykdom eller skade har behov for å bli transportert på båre eller som har behov for medisinsk behandling eller tilgang til medisinsk utstyr under transporten.»
I følge forskrift til folketrygdloven defineres syketransport som: «Transport av pasienter og eventuelle nødvendige ledsager i forbindelse med undersøkelse og behandling hos helsepersonell, i institusjon med videre i tilfeller der pasientens sykdom eller skade ikke gjør det nødvendig å bruke ambulanse.»
I retningslinjene for rekvirering av luftambulanse punkt A heter det:
«Luftambulanse kan rekvireres når det foreligger sykdom eller skade som krever så rask og/eller kvalifisert akuttmedisinsk behandling og transport, at bruk av ambulansebil eller ambulansebåt ikke anses som forsvarlig. Luftambulanse kan også rekvireres i situasjoner hvor tidsfaktoren ikke er avgjørende, men hvor det av hensyn til pasientens tilstand ikke anses hensiktsmessig å anvende bil- og/eller båtambulanse».
Andre avsnitt i rekvireringsreglene for luftambulanse åpner for at tjenesten kan brukes til andre formål enn de rent akuttmedisinske oppdragene. Tilbakeføringer er eksempler på denne typen transport. Formålet med slike oppdrag er å frigjøre kapasitet ved sykehuset eller spesialsykehus for å kunne ta i mot andre øyeblikkelig hjelp pasienter eller å bringe pasienten til eget hjemfylke slik at hjemfylket kan redusere sine utgifter til gjestepasientdøgn. Det kan også være snakk om overføring til eget hjem, sykehjem eller rehabiliteringsinstitusjon.
I forskrift om dekning av utgifter til ambulansetransport av 11. mars 1997 § 8 står det:
«Folketrygden dekker ikke utgifter ved overføring av pasienter mellom helseinstitusjoner med mindre overføringen skjer av akuttmedisinske grunner».
Etter dagens regelverk skal staten ikke betale for tilbakeføringsoppdrag. Denne bestemmelsen er imidlertid ikke blitt fulgt opp av trygdeetaten i praksis. Fylkeskommunene har dermed siden 1988 kostnadsfritt kunne bruke en ambulansetjeneste de var forutsatt å skulle betale for.
Riksrevisjonen har nylig gjennomført revisjon av luftambulanseområdet, der de slår fast at utgifter til luftambulansetransport av pasienter mellom helseinstitusjoner ikke skal dekkes av folketrygden, med mindre det skjer av akuttmedisinske grunner. Riksrevisjonen har bedt om en redegjørelse fra Rikstrygdeverket om hvorfor disse typer oppdrag har vært dekket av folketrygden.
I innstillingen fra luftambulanseutvalget ble det foreslått at tilbakeføringsoppdrag skal betales av fylkeskommunen der pasienten er hjemmehørende. Utvalget mente at det ville føre til en grundigere vurdering av hvilken ambulanseform som bør benyttes ved tilbakeføringsoppdrag.
I St. prp. nr. 1 (1999-2000), «Folketrygden», ble det under kap 2750 Syketransport m.v post 72 Luftambulansetransport, foreslått følgende:
«Etter forskrift om dekning av utgifter til luftambulansetransport, dekker ikke folketrygden utgifter ved overføring av pasienter mellom helseinstitusjoner, med mindre overføringen skjer av akutt-medisinske grunner. Denne bestemmelsen er ikke blitt fulgt opp av trygdeetaten i praksis. Fylkeskommunene har dermed kostnadsfritt kunne bruke en ambulansetjeneste de var forutsatt å skulle betale for. NOU 1998:8 Luftambulansetjenesten i Norge, anbefaler en innskjerping av bestemmelsen i forskriften. Departementet foreslår at fylkeskommuner som ønsker å benytte flyene til tilbakeføringer må dekke kostnadene selv. Innsparingene er anslått til 5 mill kroner.»
Saken ble også omtalt under del I, Oversikt over Sosial- og helsedepartementets del av trygdebudsjettet, programområde 30 Helsevern:
«Samordning av luftambulansetransport
Luftambulanseutvalget (NOU 1998:8) har påpekt at dagens regelverk for dekning av utgifter til luftambulansetransport ikke blir fulgt opp i praksis. Det foreslås derfor en innskjerping av bestemmelsen om at fylkeskommunene skal betale for tilbakeføringsoppdrag. Tiltaket er anslått å gi en innsparing på 5 mill kroner i 2000.»
Under budsjettbehandlingen hadde Stortinget ingen merknader til forslaget i budsjettet, jf. Budsjett - inst. S. Nr. 11. Fylkeskommunene skal etter Stortingets vedtak betale for tilbakeføringsoppdragene.
Tilbakeføringsoppdrag har for luftambulansetjenesten lavere prioritet enn primær- og sekundæroppdrag og må ikke få et omfang som i vesentlig grad svekker den primære målsetting for luftambulansetjenesten. Da tjenesten ble opprettet var det en forutsetning at den i hovedsak skulle være forbeholdt akuttmedisinske tilstander.
Luftambulansetjenesten har imidlertid utviklet seg til å bli en svært sammensatt tjeneste som dekker svært ulike funksjoner og oppgaver, alt fra spesialisert nivå der det utøves avansert akuttmedisinsk intervensjon til et relativt basalt nivå der formålet først og fremst er rask transport til og fra eller mellom sykehus. Dette er en viktig faktor for den sterke aktivitetsøkningen for tjenesten i de senere år.
Bakgrunnen for endringen er blant annet den kraftige økningen i bruken av luftambulanse til tilbakeføringsoppdrag. Man nærmer seg nå kapasitetsgrensen for luftambulanseflyene. Det er en reell frykt for at disse oppdragene kan gå på bekostning av akuttmedisinske oppdrag.
Organisering av tilbakeføringsoppdrag og AMK-sentralenes rolle
Det er først og fremst luftambulanseflyene som foretar tilbakeføringsoppdrag. Av disse flyene er ett lokalisert i Sør-Norge (Ålesund) og de seks andre i Nord-Norge, spredt til fem baser: Brønnøysund, Bodø, Tromsø, Alta og Kirkenes.
I følge forskrift om nødmeldetjeneste skal AMK-sentralene ha ansvaret for iverksetting og oppfølging av akutte ambulanseoppdrag. For ambulanseflyene og overføringsflyet i Sør-Norge har vakthavende lege ved AMK-sentralen i Ålesund og Tromsø avgjørelsesmyndighet ved iverksettelse av oppdrag. Dette gjelder for alle typer oppdrag uansett hastegrad. I praksis betyr dette at selv om retningslinjene åpner for bruk av luftambulanse til oppdrag som ikke kan begrunnes med verken hastegrad eller behov for spesiell medisinsk kompetanse, er AMK-sentralene tillagt rolle som «portvakt». De har myndighet til å avvise oppdrag med luftambulanse etter egen medisinsk vurdering.
Utviklingstrekk for tilbakeføringer med luftambulanse
Det har vært en sterk økning i volumet av oppdrag med luftambulansetjenestens fly. I tillegg finner man et klart skille i utviklingen for Sør- og Nord-Norge. Det var 1757 tilbakeføringsoppdrag i alt i 1998, og 1458 eller 83 prosent av disse foregikk ved flybasene i Nord-Norge. Tabell 5.4 viser også at den økningen av tilbakeføringer som har skjedd i perioden, har vært lokalisert til basene i Nord-Norge. For Sør-Norges del er utviklingen i sterk grad begrenset av at det kun finnes et fly. Samlet sett økte antall tilbakeføringsoppdrag fra 918 i 1992 til 1757 i 1998, nesten en dobling av antall transporter i løpet av seks år.
Tabell 5.4 1 viser antall pasienter transportert med flyambulanse i perioden 1992-1998.
| Type oppdrag | 1992 | 1995 | 1998 | |||
| N-Norge | S-Norge | N-Norge | S-Norge | N-Norge | S-Norge | |
| Primæroppdrag | 1849 | 7 | 2241 | 15 | 1986 | 0 |
| Sekundæroppdrag | 846 | 432 | 1206 | 453 | 1670 | 614 |
| Tilbakeføringsoppdrag | 659 | 259 | 1049 | 297 | 1458 | 299 |
1 Tallene i tabell 5.4 er også grafisk fremstilt i figur 5.10.
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
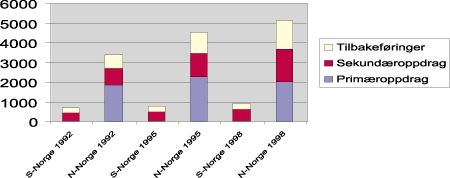
Figur 5.10 Viser en grafisk fremstilling av antall pasienter transportert med flyambulanse i perioden 1992-1998.
De økonomiske konsekvensene for fylkeskommunene vil bli forskjellig når de nå må betale for tilbakeføringer med luftambulanseflyene selv. Basert på en variabel oppdragspris på kroner 4 550 (teknisk timepris) for en vei, vil kostnadene bli ubetydelige for de fleste av landets fylkeskommuner. De tre nordligste fylkene vil imidlertid få høyere utgifter ved ordningen. Staten vil fortsatt betale for de faste kostnadene og for helsepersonellet. Fylkeskommunen skal bare betale for teknisk flytimepris. Gjennomsnittskostnaden per luftambulanseoppdrag er ca. 25 000 kroner. Se tabell 5.6.
Andre former for flytransport : Syketransportflyet i Sør-Norge
Det er AMK-sentralen ved Sentralsykehuset i Akershus som tar i mot bestillinger, og koordinerer transport med syketransportflyet. Flyet er bemannet med medisinsk ledsagerpersonell (ambulansepersonell), og er utstyrt primært for oksygenbehandling. Flyet har også akuttmedisinsk utstyr og defibrillator, men pasienten skal ikke ha behov for annet enn ordinær pleie og oksygenbehandling. Det er plass til to bårer og to sittende pasienter/pasasjerer.
Syketransportflyet er operativ på dagtid, med en tjenestetid fra mandag til og med lørdag fra klokken 0800 til 1900. Syketransportflyet skal i utgangspunktet benyttes til transport i Sør-Norge. Pasienter som tilbakeføres med dette flyet, er generelt mindre alvorlig syke, enn pasienter som tilbakeføres med luftambulanseflyet i Sør-Norge. Syketransportflyet hadde i 1988 totalt 688 oppdrag, der 242 var tilbakeføringsoppdrag.
Økonomiske konsekvenser
I tabell 5.5 presenteres totale oppdragstall og økonomi for flyambulansetjenesten og for syketransportflyet i Sør-Norge. Tallene er fra 1998. Som tabellen viser, er det relativt store variasjoner i utgifter per oppdrag og per flytime. Alta har to fly, derav den store oppdragsmengden.
Tabell 5.5 Aktivitet og årlige kostnader for luftambulanseflyene og syketransportflyet i Sør-Norge fordelt etter base. 1998-tall inklusiv helsepersonell.
| Base | Totale Kostnader | Antall oppdrag | Kroner per oppdrag | Antall flytimer | Kroner per Flytimer |
| Alta | 18 890 664 | 1 517 | 12 452 | 1 825 | 10 351 |
| Bodø | 9 582 362 | 954 | 10 044 | 952 | 10 065 |
| Brønnøysund | 7 712 632 | 766 | 12 680 | 989 | 9 820 |
| Kirkenes | 9 103 314 | 935 | 9 736 | 815 | 11 170 |
| Tromsø | 10 068 729 | 950 | 10 598 | 1 092 | 9 220 |
| Ålesund | 11 226 794 | 913 | 12 296 | 1 424 | 7 884 |
| Bakvaktsfly | 1 186 080 | ||||
| LAT | 69 770 575 | 6 035 | 11 561 | 7 097 | 9 831 |
| Syketransportfly | 8 699 760 | 688 | 12 645 | 980 | 8 877 |
Kilde: SINTEF Unimed NIS Helsetjenesteforskning.
Flyene i Alta og Brønnøysund har høyest utgifter per oppdrag av luftambulanseflyene. Dette forklares med at antall oppdrag er noe mindre for flyene ved disse basene enn ved de andre basene.
Det er verdt å merke seg at flyet i Ålesund har ca. 30 prosent flere flytimer enn det mest aktive flyet i Nord-Norge.
Syketransportflyet er ca. 1,1 millioner kroner billigere på årsbasis, enn gjennomsnittskostnadene for luftambulanseflyene. Dette skyldes at flyet ikke har døgnkontinuerlig vakt.
5.1.7 Utgifter og finansiering
Staten dekker kostnader til bemanningen av helsepersonell i luftambulansetjenesten ved rammetilskudd til fylkeskommuner som har luftambulansebaser. Rammetilskuddene dekker utgifter til lønn, personlig utstyr, forsikring, kurs/hospitering, diett og reiseutgifter, telefonutgifter ved basene og medikamenter. Staten forutsetter at fylkeskommunene administrerer ordningen innenfor de rammer som er gitt.
Rikstrygdeverket bekoster utgifter til medisinsk-teknisk utstyr, og vedlikehold av utstyret. Medisinsk forbruksmateriell bekostes av fylkeskommunene.
I henhold til Ot. prp. nr. 54 (1983-84), «Transporttjenestene i helsevesenet», dekker rammetilskuddet til fylkeskommunene i stor grad utgifter til en beredskapsordning. Gjennom beredskapsordningen tilføres den enkelte fylkeskommune ressurser som bør kunne nyttiggjøres også utenfor denne tjenesten. Av denne grunn ble det ansett som rimelig at den enkelte fylkeskommune som hadde base for luftambulanse, derfor selv måtte beregne å dekke noen av utgiftene. Stortinget var i 1984 av den oppfatning at de fylkeskommuner som fant det fornuftig at deler av den ordinære ambulansetjenesten skulle utføres med luftambulanse i stedet for bil- eller båtambulanse, selv skulle dekke utgiftene for disse tjenestene.
Finansieringen av den flyoperative delen av tjenesten er forankret i folketrygden. De samlede utgiftene til luftambulanse og helsepersonell utgjorde i 1995 232 millioner kroner. I 1998 var folketrygdens utgifter til bruk av luftambulanse 221 millioner kroner, mens utgifter til legebemanning var ca. 59 millioner kroner. Dette utgjør til sammen 280 millioner kroner. I 1999 var utgiftene for folketrygden steget til 243 millioner kroner. Utgiftene til legebemanning var stort sett det samme (60 millioner kroner). Tilsammen utgjorde utgiftene drøye 300 millioner kroner i 1999.
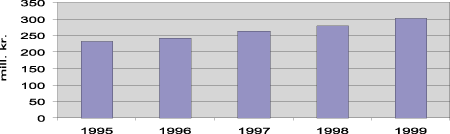
Figur 5.11 Kostnadsutviklingen for luftambulansetjenesten i perioden 1995 til 1999.
Folketrygden dekker som hovedregel utgiftene når oppdraget er utført av et selskap som har avtale med Rikstrygdeverket om transport for folketrygdens regning. Videre er det en forutsetning at rekvisisjonen er foretatt i samsvar med retningslinjene for rekvirering av luftambulanse. Etter forskrift om dekning av utgifter ved luftambulansetransport kan utgifter dekkes hvis det foreligger sykdom eller skade som krever så hurtig og effektiv legehjelp at bruk av ambulansebil- eller båt eller andre mer tidkrevende transportmidler kan medføre fare for medlemmets liv eller helse, eller når det er helt nødvendig med en skånsom transport til sykehus enn det som kan skje med andre transportmidler.
Tabell 5.6 gir en sammenligning av kostnader for luftambulanse og bilambulanse.
Tabell 5.6 Sammenligning av kostnader for luftambulanse og bilambulanse.
| Luftambulanse | Bilambulanse | |
| Totale kostnader 1998 | 280 708 000 | 843 500 000 |
| Antall oppdrag | 11 237 | 391 103 |
| Gj. Kostnad per oppdrag | 24 980 | 2 157 |
De samlede statlige kostnader til luftambulansetjenesten har steget fra 190 millioner kroner i 1992 til om lag 300 millioner kroner i 1999. For transportdelen har blant annet utgifter til helikopter steget betydelig. Dette skyldes i hovedsak etablering av tre nye baser i Førde, Arendal og Ål. I tillegg er det fortløpende satt i verk tiltak for å bedre sikkerheten i tjenesten.
Utgiftene til ambulansefly har vært relativt stabile til tross for en sterk aktivitetsvekst for disse flyene og etablering av en ny base i Bodø fra 1994. Utgifter til landingsavgifter har imidlertid steget sterkt, noe som skyldes dels høyere avgifter og større aktivitet.
Også for den medisinske tjenesten har kostnadene steget sterkt fra om lag 40 millioner kroner i 1993 til ca. 60 millioner kroner i 1999. Dette skyldes hovedsakelig etablering av flere nye ambulanse- og redningsbaser med legebemanning. I tillegg har flere fylkeskommuner fått forhøyet sine tilskudd fra departementet blant annet på grunn av høyere lønnsutgifter.
I tillegg til det statlige tilskuddet kommer bidrag fra Stiftelsen Norsk Luftambulanse til helsedelen av luftambulansetjenesten på ca 30 millioner kroner i 1999. Dette er den totale bevilgningen fra stiftelsen som etter opplysninger fra stiftelsen selv har gått til å finansiere kostnader til legebil, forbedret legeberedskap, andre basekostnader og redningsmenn med videre.
5.2 Hva er problemene?
Norge har en av verdens best utbygde og best medisinskfaglig utrustede luftambulansetjeneste. Det er viktig å ha dette klart for seg når det trekkes fram forhold der det er rom for forbedringer. Viktige overordnede problemstillinger som behandles i dette kapitlet er:
Manglende politiske målsetninger og krav til det medisinske innholdet i tjenesten.
For dårlig utnyttelse av legeressursene på luftambulansebasene.
Lite fokus på medisinsk nytteverdi for tjenesten.
Manglende helhetlig plan for organisering av tjenesten.
Manglende retningslinjer for baseplassering.
Krav til sikkerhet.
5.3 Målsetninger for tjenesten og nyttekostnadsanalyse
5.3.1 Helsepolitiske målsetninger for tjenesten
I NOU 1998:8 «Luftambulansetjenesten i Norge» ble det påpekt at det er luftambulansens egenskaper som transportmiddel, og betydningen av å få visse pasienter raskt fram til egnet behandlingssted som det til nå er blitt mest fokusert på. Helsepolitiske målsettinger er drøftet i begrenset grad. Luftambulanseplanen fra 1988 fikk for eksempel kun en kortfattet omtale i statsbudsjettet for 1988. Senere baseopprettelser har skjedd etter lokale initiativ og påtrykk og ikke som følge av en helhetlig statlig planlegging. Denne mangelen på klare politiske målsettinger for tjenesten gjør en helsepolitisk evaluering vanskelig.
Den nasjonale luftambulanseplanen
Dagens luftambulansetjeneste er basert på den nasjonale luftambulanseplanen som ble utformet av departementet i 1987 og godkjent av Stortinget i forbindelse med statsbudsjettet for 1988. Planen var basert på en rapport fra en arbeidsgruppe, som var oppnevnt av Sosialdepartementet. Gruppen vurderte de medisinskfaglige og administrative spørsmål i tilknytningen til statens ansvar for luftambulansetjenesten. Kriterier for baselokalisering ble ikke systematisk gjennomgått, men kravet til geografisk likeverdig helsetjeneste var et viktig kriterium. Stortinget behandlet den nasjonale luftambulanseplanen i forbindelse med behandlingen av statsbudsjettet for 1988 (St. prp. nr. 1 1987-88), der det kort under post 72 heter:
«Fra 1. januar 1988 skal det etableres en landsdekkende luftambulansetjeneste. Luftambulansen skal være legebemannet med beredskap hele døgnet. Luftambulansetjenesten vil bli drevet fra:
8 helikopterbaser (Tromsø, Brønnøysund, Trondheim, Ålesund, Bergen, Stavanger, Lørenskog og Dombås).
2 flybaser (Kirkenes og Alta).
4 baser for redningstjenesten (Banak, Bodø, Ørland og Sola).
I tillegg skal det være fly i beredskap i Tromsø, Brønnøysund og Ålesund for overføring av pasienter mellom sykehus».
Overordnede helsepolitiske målsetninger
Luftambulansetjenesten er en del av ambulansetjenesten som igjen er en del av helsetjenesten. Overordnede politiske mål for helsetjenesten gjelder derfor også for luftambulansetjenesten. De overordnede målene har ligget fast i en årrekke og har hatt tverrpolitisk støtte.
Luftambulansetjenestens primære målgruppe skal være alvorlig syke eller skadde pasienter som trenger akuttmedisinsk behandling. Dette er i samsvar med dagens prioriteringsretningslinjer, og de retningslinjer for prioritering som er vedtatt i ny lov om spesialisthelsetjenester. Tjenesten kan også betraktes som et effektivt virkemiddel for å jevne ut forskjeller i tilgjengelighet til spesialiserte akuttmedisinske tilbud som følge av landets geografi og bosettingsmønster.
Integrering av tjenesten i den øvrige ambulansetjenesten og akuttmedisinske kjede
Luftambulansetjenesten utgjør et ledd i den akuttmedisinske kjede som omfatter tiltak og tjenester som er etablert for å yte nødvendig medisinsk hjelp ved akutt, behandlingstrengende sykdom eller skade. De andre leddene i kjeden utgjøres av primærlege, kommunal legevakt, medisinsk nødmeldetjeneste, øvrig ambulansetjeneste, prehospital spesialisert akuttmedisin til innleggelse på sykehus med ulike spesialiseringsnivå, akuttmottak og andre akuttavdelinger i sykehus.
Det er denne kjedens samlede ytelser som bestemmer det medisinske utfallet. Erfaringer tilsier at det er grunn til å minne om at ingen kjede er sterkere enn det svakeste ledd. Rask transport og høykompetent prehospital akuttmedisin er ikke tilstrekkelig dersom sykehuset ikke har et apparat som sikrer god videre diagnostikk og behandling. Den praktiske betydningen av dette er at kjeden må vurderes samlet, og det er meget tungtveiende argument for at ambulansehelikoptertjenesten i størst mulig grad bør integreres i den øvrige ambulansetjenesten og den øvrige spesialiserte akuttmedisinske helsetjeneste. Tjenesten er i dag dimensjonert i forhold til den sykehusstruktur som finnes i landet, det vil si i forhold til hvilke sykehus som har akuttmedisinske tilbud. Dersom det skjer en større funksjonsfordeling mellom sykehusene med hensyn til tilbud innenfor akuttmedisin, må også dimensjoneringen av ambulanse- og luftambulansetjenesten vurderes i forhold til dette.
Betydningen av at luftambulansetjenesten integreres i den øvrige helsetjenesten er understreket flere steder. I St. meld. nr. 50 (1993-94) «Samarbeid og styring» heter det blant annet at:
«luftambulansetjenesten bidrar til å oppfylle noen av de sentrale målene i norsk helsepolitikk som lik tilgjengelighet til tjenesten uavhengig av bosted. Bruk av luftambulansen må sees i sammenheng med sykehusstruktur og alternative transporttilbud som for eksempel bil- og båtambulanse»
I «Rapport om luftambulansetjenesten 1986» vises det til sosialkomiteens uttalelse (Innst. O. nr. 28 (1984-85)):
«Komiteen ser i likhet med departementet de faglige fordeler for luftambulansetjenesten som følger av en tilknytning til de større sykehusenes anestesiavdelinger. En slik faglig medisinsk tilknytning bør finne sted uansett om vedkommende luftambulanse har fast stasjon ved sykehuset eller ikke»
I forbindelse med tidligere drøftinger om faglige målsetninger for ambulansetjenesten og akuttmedisin generelt har det vært fokusert på luftambulansens egenskaper som transportmiddel og betydningen av å få visse pasienter fort nok fram til egnet behandlingssted. Luftambulanseutvalget i 1977 (Hegbomutvalget) beskrev det slik:
«Bruk av luftambulanse vurderes som aktuelt:
Ved øyeblikkelig hjelp, alvorlige skader eller akutte sykdommer der øvrig transportmidler ikke kan bringe pasienten hurtig nok i kontakt med den medisinske behandlingsapparatet.
Når hensyn til pasienten krever skånsom transport.
Når bruk av andre transportmidler ikke er hensiktsmessig på grunn av lange distanser eller vær- og føreforhold, eller når det gjelder transport fra isolerte/vanskelig tilgjengelige strøk»
Departementets vurdering og forslag
Luftambulansetjenesten skal bidra til høy beredskap og effektiv transport av alvorlig syke eller skadde pasienter som trenger akutt helsehjelp.
Departementet mener at Luftambulansetjenesten skal være er en del av ambulansetjenesten som igjen er en del av helsetjenesten. For luftambulansetjenesten gjelder derfor også de overordnede politiske mål for helsetjenesten som likeverdig helsetjenestetilbud, god faglig standard av helsetjenestetilbudet, pasienten i sentrum og ivaretakelse av pasientens rettigheter. Videre skal prioritering skje på grunnlag av sykdommens alvorlighet og av forventet nytte og kostnadseffektivitet av behandlingen. Ressursutnyttelsen skal være effektiv, og målet er å få best mulig helse ut fra hver krone.
Luftambulansetjenestens primære målgruppe skal være alvorlig syke og skadde pasienter som trenger akuttmedisinsk behandling.
Luftambulansetjenesten skal utgjøre et ledd i den akuttmedsinske kjede. Det er kjedens samlede ytelser som bestemmer det medisinske utfallet.
Ambulansehelikoptertjenesten skal i størst mulig grad integreres i den øvrige ambulansetjeneste og i den øvrige spesialiserte akuttmedisinske helsetjeneste.
5.3.2 Faglige målsetninger for tjenesten
Det er først i NOU 1998:8 «Luftambulansetjenesten i Norge» det foretas en grundig vurdering av de faglige målsetningene for luftambulansetjenesten.
Studier av kompetansekrav til helsepersonell i luftambulansetjenesten
I «Rapport om Luftambulansetjenesten» fra Sosialdepartementet i 1986, slås det fast at helsegevinsten ligger i å få kvalifisert hjelp raskt ut til åstedet, stabilisere pasienten der og klargjøre denne for transport til sykehuset. Dette vil innebære at legebemannet helikopter bør ha kort beredskapstid. Likeledes er konklusjonen at det ligger en helsegevinst i det å frakte pasienten hurtig til sykehus med kvalifisert overvåkning under transporten. Det stadfestes også i rapporten at alt helsepersonell som deltar i luftambulansetjeneste, bør ha særlige kunnskaper i akuttmedisin. Men hva som menes med «særlige kunnskaper i akuttmedisin», defineres ikke.
I vurderingen av den norske luftambulansetjenesten er det avgjørende å ta hensyn til at Statens luftambulanse i dag er en sammensatt tjeneste som dekker ulike funksjoner og oppgaver. Man dekker alt fra et spesialisert nivå der det utøves intensiv medisinsk intervensjon, til et relativt basalt nivå der formålet først og fremst er rask transport til sykehus under tilsyn og tilbakeføringsoppdrag. Målgruppene er svært ulike for ulike deler av tjenesten, og dermed vil også den medisinske nytteverdien variere sterkt avhengig av pasientgruppe og situasjon.
Luftambulansetjenestens primære og prioriterte oppgave er å bidra til at befolkningen får nødvendig akuttmedisinsk behandling. I praksis kan dette være å:
Bringe medisinsk utstyr og/eller kompetent personell raskt fram til alvorlig syke eller skadde pasienter.
Yte kvalifisert prehospital akuttmedisinsk diagnostikk, behandling og overvåking.
Bringe pasienten til et adekvat behandlingsnivå i helsetjenesten.
Overføre alvorlig syke/skadde pasienter til et høyere omsorgsnivå for å sikre adekvat behandling.
Være en ressurs som kan settes inn i redningsoperasjoner.
Fordi akutt, kritisk sykdom eller skade oftest oppstår utenfor sykehus, foregår en viktig, ofte avgjørende del av akuttmedisinen prehospitalt. I valget mellom alternative ambulanseformer er det i en slik situasjon pasientens behov som må være styrende. Den relative medisinske gevinsten luftambulansen kan tilføre, er knyttet til tre elementer:
Tidsgevinster.
Tilgang til medisinsk spesialkompetanse og utstyr utover det som finnes lokalt.
Enklere transport av pasienten til et spesialisert omsorgsnivå, om nødvendig.
Også andre pasientgrupper enn de som kan defineres inn under akuttmedisinske tilstander, eller tilstander hvor luftambulansens innsats kan forventes å gi medisinsk gevinst, faller inn under dagens tjeneste.
Når det gjelder kompetansekrav til legene, er dette drøftet i en rapport fra SURA-utvalget (Samarbeidsutvalget for bruk av 330-skvadronens helikoptere i luftambulansetjenesten) i 1985. Utvalget mente det var nødvendig å komme fram til en permanent legebemanning av redningstjenestens helikoptre både ut fra det økende antall ambulanseoppdrag og det faktum at en rekke av søk- og redningsoppdrag ender som ambulanseoppdrag. Det ble foreslått at legetjenesten skulle ivaretas av et begrenset antall leger for å sikre nødvendig samtrening med besetning og kontinuitet. Legene burde ha spesialkompetanse i akuttmedisin, enten ved at de arbeider ved anestesiavdelingen på nærliggende sykehus, eller primærleger med tilleggsutdanning i akuttmedisin og årlig hospitering ved sykehus.
Det medisinske personellets kompetanse er av vesentlig betydning for utfallet. To retrospektive undersøkelser (Snow et al. 1986, Rhee et al. 1986) konkluderer med at lege var nødvendig i rundt 25 prosent av tilfellene, potensielt nødvendig i 40 prosent og unødvendig i 35 prosent av tilfellene. Nytten er størst når helikopteret bemannes med klinisk og akuttmedisinsk erfaren lege. Kompetansen slår ut både i forhold til korrekt diagnostikk, vurderingsevne og ferdigheter i akuttmedisinske prosedyrer. Flere undersøkelser legger spesielt vekt på betydningen av legens diagnostiske og vurderende ferdigheter. Det finnes også undersøkelser som ikke viser sikker gevinst av legebemanning. Skal man høste ut de store gevinstene, der disse er å hente, blir likevel konklusjonen at ambulansehelikoptrene bør bemannes av leger med akuttmedisinsk kompetanse. Ved en del oppdrag vil ikke denne kompetansen være avgjørende, men i utrykningsøyeblikket vil man ofte ikke vite sikkert hvilke tilstander som foreligger. Selv om man teoretisk kunne tenke seg fleksibel medisinsk bemanning, vil det også være store praktiske vanskeligheter forbundet med å gjennomføre en slik ordning.
Nasjonal ekspertkonferanse om akuttmedisinsk beredskap
I 1992 ble det holdt en nasjonal ekspertkonferanse om akuttmedisinsk beredskap ved lokalsykehus i regi av Norges allmennvitenskapelige forskningsråd, Rådet for medisinsk forskning. Dette resulterte i en rapport der ulike generelle faglige mål og krav til akuttmedisin drøftes.
Akuttmedisinsk beredskap defineres som «døgnkontinuerlig beredskap for tilstander som uoppholdelig krever observasjon, diagnostikk, behandling, eventuelt stabilisering før videresending». Med uoppholdelig menes en tidsramme fra minutter til timer, men ikke tilstander som kan vente til neste dag.
De fleste prosedyrer som inngår i en akuttmedisinsk behandling på et velfungerende lokalsykehus bør også kunne utføres av luftambulansen om den skal fungere som et spesialisert prehospital akuttmedisinsk tilbud.
Departementets vurderinger og forslag
Luftambulansetjenester, slik de utøves i praksis, spenner over et vidt spekter fra medisinsk velbegrunnede akuttintervensjoner til ikke-hastetransporter av pasienter med mindre alvorlige tilstander der selve transporten er det primære. På bakgrunn av denne praksisen og innholdet i dagens tjeneste med svært høyt beredskapsnivå og høyspesialisert kompetanse, finner departementet grunn til å presisere hovedformålet. Luftambulansetjenestens primære og prioriterte oppgave skal være å bidra til at befolkningen får nødvendig akuttmedisinsk behandling. I praksis vil dette være å:
Bringe medisinsk utstyr og/eller kompetent personell raskt fram til alvorlig syke eller skadde pasienter.
Yte kvalifisert prehospital akuttmedisinsk diagnostikk, behandling og overvåking.
Bringe pasienten til et adekvat behandlingsnivå i helsetjenesten.
Overføre alvorlig syke/skadde pasienter til et høyere omsorgsnivå for å sikre adekvat behandling.
Være ressurs som kan settes inn i redningsoperasjoner.
Fordi akutt, kritisk sykdom eller skade oftest oppstår utenfor sykehus, foregår en viktig, ofte avgjørende del av akuttmedisinen prehospitalt. I valget mellom alternative ambulanseformer er det i en slik situasjon pasientens behov som må være styrende. Den relative medisinske gevinsten luftambulansen kan tilføre, er knyttet til tre elementer:
Tidsgevinster.
Tilgang til medisinsk spesialkompetanse og utstyr utover det som finnes lokalt.
Enklere transport av pasienten til et spesialisert omsorgsnivå, om nødvendig.
Også andre pasientgrupper enn de som kan defineres inn under akuttmedisinske tilstander, eller tilstander hvor luftambulansens innsats kan forventes å gi medisinsk gevinst, faller inn under dagens tjeneste. Ved siden av pasientens tilstand vil det være lokale forhold og alternativer som påvirker og forskyver terskelen for når det er riktig å benytte luftambulanse. I slike tilfeller kan luftambulansetjenesten framstå som det beste alternativet ut ifra en samlet medisinsk, helseøkonomisk og transportøkonomisk vurdering for å transportere pasienter som trenger medisinsk tilsyn eller behandling under transporten. Tilbakeføring av pasienter til et lavere omsorgsnivå for å kunne utnytte spesialiserte helsetjenesteressurser optimalt er et eksempel på dette.
Når det gjelder ambulanseflyene i Tromsø, Brønnøysund og Ålesund bør disse i fremtiden ha mulighet til å ha med anestesilege ved behov. Flyene fra disse basene transporter relativt ofte pasienter med behov for avansert overvåking eller medisinsk behandling. Det må etableres beredskapsordninger som sikrer dette. Merutgiftene er anslått til ca. 4 millioner kroner. Anbefalingen er i samsvar med tilrådingen fra luftambulanseutvalget.
Departementet mener at en tilsvarende beredskapsordning ikke er nødvendig for ambulanseflyet i Bodø. Flyene i Tromsø og Brønnøysund vil dekke det aktuelle området på en tilfredsstillende måte.
5.3.3 Utnyttelse av legeressurser på luftambulansebasene
For helikopeterbasene er det nødvendig å ha en bemanning med anestesileger for å kunne gi et tilbud til pasienter ved kritisk sykdom og/eller ved skader etter ulykker. Vanligvis trenger en helikopterbase 3-4 årsverk leger til rent vaktarbeid, mens utrykningsfrekvensen varierer fra ca. 300 til ca. 1400 per år. I kritiske situasjoner er tidsfaktoren av stor betydning, og legen må være tilgjengelig for umiddelbar utrykning.
Fysisk nærhet til sykehus gir ingen garanti for en god ressursutnyttelse av legeressursene på basene. På de baser som er sykehusnære bør man utnytte legers arbeidskapasitet i sykehuset. I tillegg bør baser både med og uten sykehusnærhet kunne utnytte legers kompetanse til undervisning og opplæring innenfor prehospital akuttmedisin.
Erfaringer fra Akershus:
Ved helikopterbasen på Lørenskog er luftambulansetjenesten i dag lagt inn under Avdeling for Akuttmedisin ved Sentralsykehuset i Akershus (SiA). Denne avdelingen ble 1. januar 1998 skilt ut fra Anestesiavdelingen som egen driftsenhet. Avdeling for Akuttmedisin har fortsatt en sterk faglig forankring til Anestesiavdelingen, blant annet dekker avdelingens leger en bakvaktsturnus på Anestesiavdelingen. På denne måten sikres fagnivået innenfor anestesifaget, samtidig som legene på Avdeling for Akuttmedisin er et nyttig tilskudd til Anestesiavdelingen.
Avdeling for Akuttmedisin har fått ansvaret for følgende oppgaver:
Sykehusets mottakelse (systemansvar og driftsansvar, de enkelte avdelingene har fag-/behandlingsansvar for mottak av pasienter).
AMK-sentralen ved Sentralsykehuset i Akershus.
Luftambulansetjenesten (medisinsk drift), herunder også ansvar for syketransportflyet, intensivambulansen og helseberedskapen på Gardermoen.
Disse driftsenhetene trenger døgnkontinuerlig legeberedskap, men den trenger ikke å medføre fysisk tilstedeværelse. Beredskapen kan fungere via kontakt over helseradio- eller telenettet.
Avdelingens vakthavende lege har følgende funksjoner:
Vakthavende luftambulanselege (primæroppgaven).
Vakthavende AMK-lege (alltid tilgjengelig via helseradionettet alternativt mobiltelefon selv om legen er ute på oppdrag).
Vakthavende ambulanselege (tilgjengelig for konsultasjoner via helseradionettet, eventuelt bistand gjennom utrykking med helikopter eller legebil).
Konsultativt tilgjengelig for sykepleierkoordinator i mottakelsen (for eksempel ved kapasitetsproblemer ved akuttmottaket).
Legene vil ved større ulykker/katastrofer være godt oppdatert i forhold til ressurstilgang, og vil sammen med ambulansetjenesten og AMK-sentralen utgjøre en betydelig ressurs.
De administrative oppgavene i avdelingen er fordelt mellom avdelingens leger og disse oppgavene fyller dagene som ikke er belagt med vaktarbeid. I tillegg vil vakthavende lege i ledige stunder kunne arbeide med faste administrative oppgaver, for eksempel utdanningsprogram og kvalitetssikring av ambulansetjenesten.
Departementets vurderinger og forslag
Departementet mener at akershusmodellen vil kunne brukes for andre luftambulansebaser. I byer hvor tjenesten er knyttet opp til større sykehus, vil det være mulig å etablere egne avdelinger eller seksjoner for akuttmedisin som også har ansvar for luftambulansetjenesten.
Fysisk nærhet til sykehuset er imidlertid ingen forutsetning. Det er selvsagt en fordel at legen deler av døgnet har mulighet for å være fysisk tilstede ved AMK-sentralen, men siden denne funksjonen stort sett løses via samband er ikke fysisk tilstedeværelse en forutsetning. Det samme gjelder selvsagt funksjonen overfor ambulansetjenesten og til en viss grad mottakelsen.
Luftambulansebasene kan ses på som fylkeskommunale eller regionale «akuttmedisinske kompetansesentre» og fylkeskommunene burde utnytte disse ressursene på en bedre måte. Det gjelder også på tvers av fylkesgrensene.
Ved større sykehus som har luftambulansebase og AMK-sentral, vurderer departementet etter erfaringene fra Akershus at følgende oppgaver for vakthavende AMK-lege bør legges til luftambulansebasene:
Vakthavende ambulanselege (konsulent for ambulansetjenesten for eksempel der hvor lokal lege ikke er tilstede og kan gi tillatelse til medisinering).
Basene bør også i større grad brukes til planlegging og gjennomføring av undervisning og kvalitetssikring av den øvrige prehospitale tjenesten, herunder primærhelsetjenestens funksjon innenfor det akuttmedisinske feltet. Dette krever imidlertid noe ressurser utover ren vakttid, og forutsetter at fylkeskommunen bidrar med noe midler.
Fylkene bør i større grad utnytte luftambulanselegen i katastrofeplanlegging/beredskap.
Dersom luftambulansebasene kan fungere som «akuttmedisinske kompetansesentre» må fylkeskommunene organisere den prehospitale akuttmedisin slik at ressursene kan utnyttes på best mulig måte.
Det må også vurderes hvordan den medisinske delen av tjenesten kan utnyttes når fylkeskommunen velger å sette bort den medisinske delen til private tjenesteytere, for eksempel inngår avtale med Norsk luftambulanse (NLA) eller andre aktører om å bruke deres leger. Disse legene bruker sin fritiden til å arbeider for private selskaper. I slike tilfeller bør de nevnte oppgavene kunne tas med i fylkeskommunens kontrakt med tjenesteyter.
5.3.4 Nytte/kostnadsanalyse av tjenesten
Medisinsk nytte er knyttet til vunne leveår og bedret livskvalitet som følge av medisinsk innsats. Utfallet ved akuttmedisinske tilstander er særlig avhengig av to forhold: Tid og medisinsk behandling. Det er ikke gjort mange studier av nytten ved bruk av luftambulanse. I de undersøkelser som er gjennomført anslås andelen livreddende oppdrag å ligge mellom 2-12 prosent, men tallene er sterkt avhengig av hvilke pasientgrupper som inngår i undersøkelsene.
Tromsøundersøkelsen
Nytten av luftambulansen ved basen i Tromsø er vurdert i et eget studie (Hotvedt et al. 1996). De 370 pasientene som ble behandlet i løpet av et år, er gjennomgått i ettertid av et ekspertpanel, der nytten er vurdert i forhold til alternativ ambulanseform. 11 prosent av pasientene hadde hatt medisinsk nytte av luftambulansetjenesten. Effekt målt i antall vunne leveår ble anslått til 291. Størst gevinst fant man for gruppen barn og fødende. Gevinsten for pasienter med hjerte-karlidelser var tvilsom. Det var også en liten forekomst av skader blant pasientene i undersøkelsen. Funnene viser imidlertid helt klart betydningen av aldersfaktoren: Det vinnes flere forventede leveår når yngre pasienter reddes fra død eller sykdom.
Tromsøundersøkelsen (Hotvedt et al) gjør også en helseøkonomisk vurdering av tjenesten som tar hensyn til ulykkestallene. Fra 1988 til 1992 var frekvensen av uhell med dødelig utgang i luftambulansetjenesten i Norge ca. 6,5 per 100 000 flytimer. Trekkes data fra 1986-87 inn var frekvensen 15,5 per 100 000 flytimer. Risikoen for tapte leveår for helikopterbemanningen i forbindelse med ulykker balanserer nesten med inntjente leveår for noen pasientgrupper.
Tromsøundersøkelsen viser at det er leveår å tjene ved luftambulanse i grisgrendte strøk, men at gevinsten er ujevnt fordelt for de ulike pasientgruppene. En tjeneste som er så dyr og risikofylt, bør reserveres for pasienter hvor nytteeffekten er størst. I følge undersøkelsen er dette ved akuttmedisinske tilstander, ved fødsel og hos unge pasienter med akutte pustebesvær og livstruende infeksjoner. For pasienter med hjertesykdom var helsegevinsten liten. Det kan derfor stilles spørsmål om rutinebruk av helikopter til denne pasientgruppen kan forsvares.
Tromsøundersøkelsen konkluderer med at den virkelige nytten ved å bruke luftambulansen er knyttet til en liten andel av alle pasienter som transporteres. 10 prosent av pasientene som ble behandlet/transportert med legehelikopter i Tromsø hadde nytteverdi og 2 prosent av pasientene stod for 95 prosent av den medisinske gevisnsten i form av vunne leveår.
En viktig problemstilling er i hvilken grad luftambulansen gir økt medisinsk nytte ved å transportere pasienten til et sykehus med høyere akuttmedisinsk kompetanse, enn det alternativ ambulansetransport kan gjøre innenfor akseptable tidsrammer. Dette kan enten skje i tilslutning til primæroppdraget, eller ved overføring fra lokalsykehus til mer spesialisert sykehus etter innledende diagnostikk og behandling lokalt. For behandling av multitraumer er nytten ved overføring med luftambulanse til spesialisert behandlingssentre klart dokumentert. For øvrige overføringspasienter mangler systematiske studier, både med hensyn til medisinsk nytte og helseøkonomiske vurderinger. Flere nivåer og flere spesialiserte sykehus vil føre til et større behov for overføringer mellom sykehus.
Det er delte meninger om Tromsøundersøkelsen i fagmiljøet. Blant annet innvendes det at forholdene i Troms er vesentlig annerledes enn andre steder i landet, og at tallmaterialet undersøkelsen bruker ligger relativt langt tilbake i tid (1989-1990). Det er likevel den metodologisk beste undersøkelsen som er gjort av tjenesten i Norge.
Rogalandprosjektet
Et prosjekt i Rogaland, (ledet av seksjonsoverlege Hans Morten Lossius ved Ullevål sykehus), har reist spørsmålet om anestesilegebemannet utrykningstjeneste har medisinsk gevinst i form av vunne pasient-leveår sammenlignet med alternativ prehospital tjeneste.
Resultatene fra studien er ikke fullstendig analysert, da prosjektet ennå ikke er avsluttet. Beskrivelsen her gir derfor et utdrag fra og er ikke en fullstendig redegjørelse av Rogalandsprosjektet eller resultatene fra studiet.
Målsetting for Rogalandsprosjektet
Målsetting for studiet er å beregne vunne leveår for pasienter med akutt skade eller sykdom behandlet av anestesilegebemannet utrykningstjeneste, sammenlignet med tilgjengelig alternative prehospitale tjenester. Studiet viser fordelingen av vunne leveår på ulike pasientgrupper, og hvilke faktorer som har betydning for at tjenesten gir vunne leveår. Det er kun pasienter som befinner seg utenfor sykehus med akuttfunksjon som er inkludert i studiet.
Materiale og metode for Rogalandsprosjektet
Sentralsjukehuset i Rogaland er Norges fjerde største sykehus og har et opptaksområde på omlag 350 000 innbyggere. Sykehuset har tilgjengelige ressurser som ambulansehelikopter og utrykningsbil bemannet med anestesilege. Helikopter og utrykningsbil er lokalisert nær sykehuset og har 5 minutters responstid. Det utføres henholdsvis 400 og 600 primærutrykninger med helikopter og bil til syke og skadde utenfor sykehus per år. Anestesilegebemannet utrykningstjeneste alarmeres fra AMK-sentralen ved Sentralsjukehuset i Rogaland.
I 16 måneder fra og med 1. mars 1998 ble alle primæroppdrag ved basen fortløpende registrert. Medisinske og operative forhold ble dokumentert på et standardisert registreringsskjema.
På grunnlag av de innsamlede opplysninger vurderte to erfarne utrykningsleger de registrerte oppdragene og sammenlignet medisinsk behandling utført av den anestesilegebemannede tjenesten og/eller eventuell innspart tid til avgjørende medisinsk behandling ble gitt. Dette ble vurdert mot et realistisk alternativ basert på eksisterende medisinsk beredskap, aktuelle akuttmedisinske kvalifikasjoner, og beregnede tidsforbruk. De akuttmedisinske kvalifikasjonene ble vurdert på grunnlag av krav til formell utdannelse og eksisterende medisinske prosedyrer ved den aktuelle tjeneste.
Oppdragene ble sortert i to grupper:
Oppdrag der det antas at anestesilegebemannet utrykning ga medisinsk gevinst i forhold til reell alternativ prehospital tjeneste.
Oppdrag der det antas at anestesilegebemannet utrykning ikke ga medisinsk gevinst i forhold til reell alternativ prehospital tjeneste.
Resultater fra Rogalandsprosjektet
En foreløpig analyse viser at det i studieperioden ble registrert 1 098 primæroppdrag med pasientkontakt. Av disse ble 653 (59 prosent) utført med bil og 445 (41 prosent) med helikopter.
Av de 957 pasientene som ankom sykehus i live ble det vurdert at 415 pasienter (43 prosent) hadde hatt medisinsk gevinst av behandling og/eller transport av tjenesten. Det var 58 av disse pasientene som døde etter ankomst til sykehus. Resymé for 357 (415 minus 58) pasienter ble fremlagt for ekspertpanelet.
Ekspertpanelet fant totalt 639,5 vunne leveår fordelt på 80 pasienter. Av disse var 32 pasienter med 326,3 vunne leveår fordelt på biloppdrag og 48 pasienter med 307,1 vunne leveår på helikopteroppdrag.
Ti pasienter stod for mer enn 50 prosent av de vunne leveår (320,9 vunne leveår). Av disse var fire alvorlig skadd, tre hadde sirkulasjonsstans på grunn av hjerterytmeforstyrrelse, to hadde respirasjonsstans på grunn av akutt luftveissykdom, og en respirasjonsstans på grunn av intraktabel status epilepticus. Hos alle disse ti pasientene var det den spesialiserte medisinske behandling utført av anestesilege som ble vurdert som avgjørende for vunne leveår.
Nyttekostnadsvurderinger i Rogalandsprosjektet
I Norge utføres det mer enn fem tusen anestesilegebemannede utrykninger hvert år.
For 80 (9 prosent) av 843 pasienter som ble utskrevet fra sykehus i live fant Rogalandsprosjektet en sannsynlighet for at anestesilegebemannet utrykningstjeneste ga overlevelse. Ti pasienter stod for mer enn 50 prosent av de vunne leveår. Karper med flere fant ved en evalueringen av Dombås-basen at innsatsen fra denne helikoptertjenesten kunne ha bidratt til å redde liv for 13 av 242 pasienter (5 prosent), og Hotvedt med flere (Tromsø undersøkelsen) estimert at 10 prosent av pasientene hadde nytteverdi av behandling/transport med legehelikopteret i Tromsø. I sistnevnte materiale stod (2 prosent) av pasientene for 95 prosent av medisinsk gevinst i form av vunne leveår - se ovenfor om Tromsøundersøkelsen. Rogalandsprosjektet beregnet at tjenesten ga totalt 639,5 vunne leveår.
Tabell 5.7, 5.8 og 5.9 viser antall pasienter i Rogalandsprosjektet fordelt etter aldersgruppe, ulike sykdoms- og skadegrupper og andel pasienter med vunne leveår. Hovedtyngden av pasienter finnes innenfor gruppen hjerte/kar-sykdommer, og her finnes også de fleste pasientene (antall 47) med vunne leveår. Imidlertid er antall vunne leveår lavt, og dette henger sammen med at gjennomsnittsalderen for disse pasientene er høy og de har en redusert forventet levetid. Hos denne pasientgruppen var fordelingen mellom bil- og helikopteroppdrag tilnærmet lik, og det var en kombinasjon av avansert prehospital medikamentell behandling (inklusive blodproppoppløsende behandling) og innspart tid til tilsvarende behandling på sykehus som i størst grad bidro til vunne leveår.
Hos et flertall av de pasientene der ekspertpanelet vurderte at anestesilegebemannet utrykningstjeneste hadde gitt medisinsk gevinst i form av vunne leveår, var det spesialisert medisinsk behandling som ble tillagt størst betydning.
Rogalandsprosjektets konklusjon
Rogalandsprosjektet indikerer at anestesilegebemannet utrykningstjeneste i Norge gir et betydelig antall vunne pasient-leveår. Spesielt understrekes betydningen av spesialisert akuttmedisinsk behandling.
Tabell 5.7 Antall vunne leveår for pasienter fordelt etter aldersgruppe. Tallene i parentes gjelder kvinner i prosent.
| Totalt 1098 | Primæroppdrag | Pasienter med vunnet leveår | Antall vunne leveår (kvinner) | |||
| Alder (år) | Helikopter | Bil | Helikopter | Bil | Helikopter | Bil |
| <1 | 5 (20) | 10 (70) | 0 | 0 | 0 | 0 |
| 1-5 | 26 (62) | 39 (44) | 6 (67) | 1 (0) | 48,8 (23,1) | 3,7 (0) |
| 6-15 | 28 (29) | 24 (54) | 2 (0) | 1 (0) | 15,2 (0) | 58,8 (0) |
| 16-25 | 58 (36) | 60 (35) | 5 (0) | 2 (50) | 94,8 (0) | 28,1 (6,1) |
| 26-45 | 80 (25) | 134 (36) | 7 (29) | 6 (33) | 55.3 (4,5) | 98,6 (40,8) |
| 46-65 | 114 (35) | 133 (29) | 16 (13) | 11 (18) | 70,8 (11,9) | 95,9 (29,6) |
| 66-80 | 94 (32) | 168 (40) | 11 (45) | 8 (25) | 22,9 (5,9) | 37,7 (2,7) |
| > 80 | 40 (43) | 85 (42) | 0 | 3 (33) | 0 | 3,6 (0,3) |
Kilde: Rogalandsprosjektet.
Tabell 5.8 Fordeling av pasienter (> 15 år) etter skade og viktige sykdomsgrupper (kvinner i parentes i prosent).
| Primæroppdrag | Antall pasienter med vunne leveår | Antall vunne leveår (kvinner) | ||||
| Helikopter | Bil | Helikopter | Bil | Helikopter | Bil | |
| Skader | 116 (29) | 106 (36) | 10 (10) | 2 (50) | 153,9 (10,6) | 25,42 (3,38) |
| Hjerte/kar | 179 (27) | 272 (32) | 24 (21) | 23 (17) | 74,7 (6,3) | 196,6 (38,7) |
| Luftveis problemer | 16 (50) | 31 (48) | 0 | 2 (100) | 0 | 31,3 (31,3) |
| Selvpåført | 15 (40) | 50 (34) | 0 | 2 (50) | 0 | 7,5 (6,1) |
| Forgiftning | ||||||
Kilde: Rogalandsprosjektet.
Tabell 5.9 Fordeling av pasienter (<16 år) etter skade og viktige sykdomgrupper (kvinner i parantes i prosent).
| Primæroppdrag | Antall pasienter med vunne leveår | Antall vunne leveår (kvinner) | ||||
| Helikopter | Bil | Helikopter | Bil | Helikopter | Bil | |
| Skader | 24 (38) | 16 (44) | 4 (50) | 0 | 26,5 (11,4) | 0 |
| Infeksjon | 4 (0) | 2 (50) | 1 (0) | 0 | 3,6 | 0 |
| Luftveisproblemer | 4 (50) | 16 (56) | 0 | 1 (0) | 0 | 58,8 |
| Krampetilstander1 | 12 (25) | 17 (41) | 2 (50) | 1 (0) | 30,7 (7,9) | 3,7 (0) |
1 Inklusiv feberkrampe
Kilde: Rogalandsprosjektet.
Departementets vurderinger og forslag
Medisinsk nytte er knyttet til vunne leveår og bedret livskvalitet som følge av medisinsk innsats. Det er gjort flere undersøkelser om betydningen av tidsfaktor og medisinsk behandling generelt i akuttmedisinen, særlig ved skader, men nytten ved bruk av luftambulanse er det gjort færre studier av. Det er dessuten faglig uenighet og sprikende funn i de undersøkelser om foreligger.
Tromsøundersøkelsen gjør en helseøkonomisk vurdering av tjenesten som tar hensyn til ulykkestallene. Undersøkelsen viser at det er leveår å tjene ved luftambulanse i grisgrendte strøk, men at gevinsten er ujevnt fordelt for de ulike pasientgrupper. En tjeneste som er så dyr og risikofylt, bør reserveres for pasienter hvor nytteeffekten er størst.
Foreløpige resultater fra Rogalandsprosjektet viser ca. 640 vunne leveår fordelt på 80 pasienter. Ti pasienter sto for mer enn 50 prosent av de vunne leveår.
Medisinsk nytte av rask prehospital spesialisert akuttmedisinsk innsats, samt hurtig transport til sykehus er etter departementets oppfatning rimelig dokumentert for store pasientgrupper. Bruken av luftambulansen er i mange tilfeller den beste måten å realisere denne nytten på, men den medisinske nytten avhenger av mange forhold som må tas i betraktning når ambulanseform velges. Sikkerheten vil alltid være viktig og må holdes på et akseptabelt nivå.
5.4 Organisering av tjenesten
5.4.1 Statlig eller fylkeskommunalt ansvar for luftambulansetjenesten?
Ansvar for tjenesten
Etter sykehusloven har staten ansvaret for planlegging-, utbygging og drift av luftambulansetjenesten. Planleggingsansvaret skal utøves i samarbeid med fylkeskommunene og tjenesten skal inngå i det respektive fylkes helseplan. Det er Sosial- og helsedepartementet som har det overordnede ansvaret for Statens luftambulansetjeneste. Driftsansvaret for transportdelen av tjenesten er delegert til Rikstrygdeverket. Fylkeskommunene har på sin side fått delegert ansvaret for den medisinske bemanningen av helikoptrene og flyene.
Fylkeskommunens ansvar i henhold til sykehusloven innebærer et krav om at tjenesten ikke drives på en slik måte at den antas å ha skadelige følger for pasienten eller deres omgivelser, eller på annen uforsvarlig måte.
At fylkeskommunene har fått delegert ansvaret for den medisinske bemanningen av luftambulansetjenesten innebærer ikke et krav om at fylkeskommunene selv skal drive tjenesten. Fylkeskommunene vil kunne oppfylle sine forpliktelser ved å inngå avtaler med for eksempel private aktører dersom befolkningen på denne måten kan sikres forsvarlig dekning av tjenesten.
I luftambulansetjenesten har flere fylkeskommuner inngått avtale med stiftelsen Norsk luftambulanse om legebemanning av tjenesten ved flere baser. Uansett hvordan fylkeskommunen organiserer de tjenestene den er pålagt etter loven, vil den fortsatt være ansvarlig for at tjenesten er organisert og drives forsvarlig. Rettslig sett har fylkeskommunene et overordnet ansvar for tjenesten, selv om den blir satt bort til private som for eksempel stiftelsen Norsk luftambulanse.
Tidligere vurderinger av ansvar for tjenesten
Spørsmålet om statlig eller fylkeskommunalt ansvar for luftambulansetjenesten ble drøftet i Ot. prp. nr. 54 (1983-84), «Transporttjenestene i helsevesenet» og i St. meld. nr. 50 (1993-94), «Samarbeid og styring, mål og virkemidler for en bedre helsetjeneste» (Helsemeldingen). I begge stortingsdokumentene konkluderte regjeringen med at ansvaret for luftambulansetjenesten bør være statlig.
Hovedargumentene for et fortsatt statlig ansvar var:
Fylkeskommunene er enkeltvis for små til å kunne forsvare å drive tjenesten i egen regi.
Fylkesgrensene utgjør ingen naturlig grense for tjenestens virkeområde.
Behovet og utgiftene til tjenesten er svært varierende fra fylkeskommune til fylkeskommune.
Luftambulansetjenesten har nær tilknytning til den statlige redningstjenesten.
Stortinget og Regjeringen var enige om at det skulle arbeides videre med en nærmere avklaring av det forvaltningsmessige ansvaret for luftambulansetjenesten.
Ulemper med dagens organisering
Et hovedproblem ved dagens luftambulansetjeneste er at integreringen i den øvrige ambulansetjeneste og spesialisthelsetjeneste kan synes å være ivaretatt i ulik grad. Videre kan det reises spørsmål om luftambulansetjenesten har utviklet seg til å bli en prioritert tjeneste i forhold til annen helsetjeneste.
Gjennom Stortingets behandling av St. meld. nr. 24 (1996-97), «Om tilgjengelighet og faglighet (Om sykehus og annen spesialisthelsetjeneste)» i Inst. S. nr. 257 (1996-97), er det lagt et nytt og sterkere grunnlag for regional helseplanlegging. Muligheten for statlig styring av fylkeskommunal og regional helseplanlegging er vesentlig styrket. Når spørsmålet om ansvar for luftambulansetjenesten skal drøftes i dag er det rimelig å vurdere det fylkeskommunale alternativ i et regionalt perspektiv.
5.4.2 Luftambulanseutvalgets forslag og høringsuttalelser
Luftambulanseutvalget har drøftet tre alternative modeller for den framtidige organisering av luftambulansetjenesten:
Modell 1: Statlig ansvar med delegert medisinsk ansvar til fylkeskommunene (dagens ordning).
Modell 2: Fylkeskommunalt ansvar for luftambulansetjenesten som for annen spesialisert helsetjeneste. Planleggingen forutsettes å skje i et regionalt perspektiv.
Modell 3: Delt ansvar der fylkeskommunen har det totale finansielle ansvaret for luftambulansetjenesten, mens staten har det driftsmessige ansvaret for transportsystemet.
Et stort flertall i utvalget (representanter fra Kommunenes Sentralforbund, Legeforeningen, Sykepleierforbundet, Rikstrygdeverket, Trygdeavdelingen i Sosial- og helsedepartementet, Justisdepartementet, Luftfarttilsynet, Flymedisinsk institutt og Norsk institutt for sykehusforskning) gikk inn for et fortsatt statlig ansvar (modell en). Et mindretall i utvalget (Sykehusavdelingen i Sosial- og helsedepartementet, Statens helsetilsyn og fylkeslegen i Sogn og Fjordane) gikk inn for en fylkeskommunal modell (modell to). Ansvaret forutsettes ivaretatt i et regionalt perspektiv.
Et stort flertall i høringsrunden tar et klart standpunkt for en statlig organisering. Dette gjelder Kommunens Sentralforbund, de aller fleste fylkeskommuner og kommuner, Rikstrygdeverket, Legeforeningen, alle brukerorganisasjoner og fagforbund, de aller fleste fylkesleger og helseregioner. Et fåtall instanser (herunder Statens helsetilsyn, enkelte fylkesleger, kommuner og fylkeskommuner) støtter mindretallets forslag. Enkelte instanser mener for eksempel for sin del at eventuelle ulemper ved et fylkeskommunalt ansvar kan oppveies ved bruk av statlige styringsmidler.
5.4.3 Departementets vurderinger og forlag
Departementet mener at det først og fremst er to modeller som er aktuelle å vurdere for framtidig organisering av luftambulansetjenesten. Den ene modellen er der staten har hovedansvaret. Det er en videreføring av dagens ansvar. Ansvaret for den medisinske delen av tjenesten forutsettes imidlertid lagt til fylkeskommunene. Det er den samme ordning som i dag. Den andre modellen er et rent fylkeskommunalt ansvar for luftambulansetjenesten, på lik linje med annen spesialisert helsetjeneste. Planleggingen forutsettes å skje i et regionalt perspektiv.
Fordeler og ulemper ved en statlig modell
En total statlig overtakelse av både helse- og transportdelen av tjenesten anses ikke aktuelt. Helsedelen må samordnes med fylkeskommunal helsetjeneste. En videreføring av dagens statlige ansvar forutsetter derfor et delt ansvar med fylkeskommunene når det gjelder den medisinske delen av tjenesten.
Fordeler ved en statlig modell er:
Hensynet til tjenestens fylkesovergripende særpreg kan ivaretas. Gjestepasientproblematikken elimineres.
En statlig modell gir best mulighet for effektiv og fleksibel planlegging og styring. Den kan best sikre et nasjonalt likeverdig tilbud.
En statlig modell gir best mulighet for effektiv og fleksibel planlegging og styring av overføringsoppdrag i et nasjonalt perspektiv. Ambulanseflyene kan betraktes som en felles ressurs.
Statlig ansvar skaper minst problemer i forhold til bruken av redningstjenestens helikoptre i luftambulansetjenesten.
Et statlig ansvar kan best sikre opparbeidelse og vedlikehold av kompetanse i forhold til flere sider av tjenesten: Sikkerhet, opplæring, kontraktsinngåelse og oppfølgning overfor flyoperatører (kvalitetsrevisjoner med videre).
Mulighet for standardisering og ensartet ivaretakelse av en rekke sentrale kvalitetsaspekter som medisinsk teknisk utstyr, kommunikasjonssystemer, rapporteringsprosedyrer med videre.
Kvalitetssikring og oppfølgning med den flyoperative del av tjenesten kan lettest ivaretas i en statlig modell.
Ulemper ved en statlig modell er:
Luftambulansetjenesten kan forbli en særtjeneste i forhold til annen helsetjeneste. Forutsetningene for en helhetlig vurdering og integrering i den øvrige ambulansetjeneste og spesialisthelsetjeneste ansvarsmessig, prioriteringsmessig og funksjonelt er dårligere ved et statlig ansvar.
Fylkeskommunene vil ha et økonomisk motiv til å bruke luftambulanse i stedet for bil- og båtambulansetjeneste som de har ansvaret for i dag. Denne vridningseffekten vil bli mindre i og med endringene i forbindelse med statsbudsjettet for 2000 der fylkeskommunene nå skal betale for tilbakeføringsoppdrag.
Fordeler og ulemper ved en fylkeskommunal modell
I en ren fylkeskommunal modell får fylkeskommunene det fulle ansvaret for luftambulansetjenesten på lik linje med annen spesialisert helsetjeneste. Planlegging forutsettes å skje på regionalt nivå. Finansieringen skjer ved at dagens statlige utgifter går inn i rammene til fylkeskommunene. Ordninger for gjestepasientoppgjør må etableres for denne tjenesten som for andre helsetjenester.
Fordeler ved en fylkeskommunal modell er:
Luftambulansetjenesten blir sidestilt med den øvrige fylkeskommunale helsetjeneste. Forutsetningen legges til rette for en helhetlig vurdering, utbygging og integrering av den samlede ambulansetjeneste og øvrige spesialiserte akuttmedisinske kjede ved fylkeskommunal regi.
Et samlet fylkeskommunalt ansvar for all ambulansetjeneste vil bidra til å sikre riktig bruk av luftambulansetjenesten sett i forhold til den øvrige ambulansetjeneste.
Ulemper ved en fylkeskommunal modell er:
Generelt større vanskeligheter med nasjonal standardisering.
Urasjonelt og ressurssløsende at en rekke fylkeskommuner eller helseregioner enkeltvis skal bygge opp kompetanse og et administrativt og utøvende apparat for kontraktsinngåelse, kontraktsoppfølgning, kvalitetssikring og tilsyn.
Antall gjestepasientoppgjør mellom fylkeskommunene vil øke.
Fylkeskommunalt ansvar vil kunne skape problemer i forhold til bruken av redningstjenestens helikoptre i luftambulansetjenesten.
Redningshelikoptre bør fortsatt inngå i luftambulansetjenesten. Finansieringen for disse helikopterene skal fortsatt være statlig.
Flere av disse ulempene vil kunne reduseres ved opprettelse av et Statens luftambulansekontor og statlige retningslinjer for å koordinere virksomheten bedre. Et statlig luftambulansekontor passer imidlertid dårlig inn i en fylkeskommunal modell. Etablering av et Statens luftambulansekontor er drøftet under punkt 5.5.
Det er et mål å integrere luftambulansetjenesten i den øvrige ambulansetjeneste og spesialisthelsetjeneste i størst mulig grad. Dette taler i sterk grad for et fylkeskommunalt ansvar for luftambulansetjenesten. Samtidig er det viktig å ivareta ønsket om en rasjonell flyoperativ del med tilfredsstillende sikkerhetsnivå. Dette gjelder både ansvarsmessig, prioriteringsmessig og funksjonelt.
Departementet foreslår etter en samlet vurdering at dagens organisering videreføres. Det innebærer at staten inntil videre skal ha ansvaret for å organisere, planlegge og drive luftambulansetjenesten.
Bakgrunnen for denne vurderingen er flere hensyn. Først og fremst hensynet til flysikkerhetsmessig oppfølgning. Videre vil et statelig ansvar best ivareta kravet til et nasjonalt likeverdig tilbud. Hensynet til standardisering av utstyr med videre på nasjonalt nivå er også sentralt. Deretter kommer forholdet til redningstjenesten som en viktig del av luftambulansetjenesten. I tillegg kommer det forhold at tjenesten har en sterk fylkesovergripende karakter. Fylkeskommunen bør imidlertid fortsatt ha ansvaret for den medisinske delen av tjenesten som i sterkere grad bør integreres i de sykehusene der basene er plassert. En slik faglig medisinsk tilknytning bør finne sted uavhengig om vedkommende luftambulansebase er stasjonert ved sykehus eller ikke.
Spørsmålet om den framtidige plassering av ansvaret for luftambulansetjenesten må imidlertid ses i sammenheng med Regjeringens arbeid med fornyelse av offentlig forvaltning, arbeidet med å utrede regional inndeling og utredningen om syketransportansvaret.
5.5 Statens luftambulansekontor
Luftambulansetjenesten er delt i en helsedel og en transportdel. Organiseringen av tjenesten går fram av figur 5.1.
5.5.1 Organisering
Spesielt helsepersonellet, men også operatørselskapene har uttrykt behov for bedre samordning mellom helse- og transporttjenesten på statlig nivå. Et delt ansvar kan medføre uoversiktelighet og mindre rasjonell statlig ledelse. En sentral samling av ansvar vil imidlertid på den annen side kunne påvirke organiseringen på lavere nivå.
Utgangspunktet for en bedre framtidig organisering av luftambulansetjenesten bør innebære at en definerer hvilke oppgaver som naturlig hører inn under tjenesten.
5.5.2 Luftambulanseutvalgets forslag og høringsutalelser
Etter sykehusloven har staten både planlegging-, utbygging og driftsansvar for tjenesten. Luftambulanseutvalget (NOU 1998:8) foreslo å opprette et statlig luftambulansekontor og mener det er en forutsetning for at staten skal ivareta sitt ansvar innenfor en statlig modell på en tilfredsstillende måte.
Utvalget mener det er tre mulige plasseringer av et statlig luftambulansekontor: I Sosial- og helsedepartementet, i Rikstrygdeverket eller som et frittstående kontor.
Etter utvalgets oppfatning er opprettelse av et nytt, frittstående kontor lite aktuelt. Det vil bli et lite og sårbart kontor. Alternativet kan imidlertid være mer realistisk dersom det legges flere funksjoner til et slikt kontor.
Rikstrygdeverket har i dag ansvaret for den flyoperative delen av tjenesten. I NOU 1998:8 og i høringsuttalelsene fremkommer det at Rikstrygdeverket har god styring og kontroll med transportdelen av tjenesten. Utvalget mener imidlertid at Rikstrygdeverket ikke er et naturlig sted å plassere et kontor med ansvar for utøvende helsetjenester.
Utvalget foreslo etter dette at luftambulansekontoret bør plasseres i departementets sykehusavdeling. Dette vil imidlertid bryte med prinsippet om ikke å har driftsansvar for helsetjenester i departementet.
5.5.3 Departementets vurderinger og forslag
Et Statens luftambulansekontor bør ha følgende oppgaver:
Styring, koordinering og oppfølgning av transporttjenesten med fly og helikopter.
Samordning av transporttjenesten og den medisinske tjenesten.
Samordning av luftambulansetjenesten med den offentlige redningstjenesten.
Evaluering og oppfølgning av den medisinske delen av tjenesten. Etter de samme prinsipper som gjelder for den øvrige del av helsetjenesten.
Forholde seg til offentlige tilsynsorgan innen fagområdet, spesielt Luftfarttilsynet og Statens helsetilsyn.
Kontoret må ha flyoperativ kompetanse for å ta stilling til kvalitets- og sikkerhetsspørsmål knyttet til tjenesten. Kontoret må videre ha medisinsk kompetanse. Kontoret antas å kreve en bemanning på 3-5 årsverk. Kontoret må i sitt arbeid ha bistand fra ulike kompetansemiljøer som medisinsk-teknisk materiellutvalg, operativt forum, Regionsykehuset i Trondheim (medisinsk teknisk utstyr), Hovedredningssentralene, Luftforsvaret, Flymedisinsk institutt, Legeforeningen og Sykepleierforbundet med flere.
Departementet ser problemene med dagens uoversiktlige organisering og mener at en instans på statlig nivå får et samlet ansvar for både helse- og transportdelen av tjenesten.
Opprettelse av et nytt frittstående kontor med ansvar for bare Statens luftambulanse kan bli et lite og sårbart kontor. Det vil trolig også være ressursmessig ugunstig. Det vil være mer heldig at det legges flere oppgaver til kontoret.
Departementet er uenig med utvalgets flertall som ønsker å plassere kontoret i Sykehusavdelingen i departementet, fordi det ikke er ønskelig å trekke rene driftsoppgaver inn i departementet. Statens helsetilsyn er også uaktuelt, da de driver tilsynsmyndighet og ikke har driftsoppgaver.
Det er nødvendig at oppgavene ivaretas av et kompetent organ. Etter departementets oppfatning kan oppgavene best ivaretas av Rikstrygdeverket.
Rikstrygdeverket har opparbeidet kompetanse på luftambulansetjenesten og har i dag ansvaret for den flyoperative delen av tjenesten. Etaten har videre kompetanse på arbeidet med innkjøp/avtaler. Dette vil bli ytterligere utviklet i Rikstrygdeverkets nye organisasjonsmodell. Rikstrygdeverket er ellers positiv til å ta et helhetlig ansvar for luftambulansetjenesten. Etaten ivaretar dessuten helsetjenester på andre områder.
I Rikstrygdeverket opptar arbeidet med luftambulansevirksomheten i dag to årsverk. I tillegg trekker man på spesialkompetanse fra så vel offentlig som private virksomheter og annen kompetanse i Rikstrygdeverket. Rikstrygdeverket vil foreta nødvendige endringer i sin organisasjon for å sikre best mulig organisering av tjenesten.
For å ivareta de oppgavene som er skissert ovenfor, anser departementet det som nødvendig å utvide med ytterligere tre årsverk.
5.6 Basestruktur
Luftambulansetjenesten blir i dag i hovedtrekk regulert av den nasjonale luftambulanseplanen fra 1988 der det ble besluttet å opprette helikopterbaser i Tromsø, Brønnøysund, Trondheim, Ålesund, Bergen, Stavanger, Lørenskog og Dombås. Ambulanseflybaser skulle etableres i Kirkenes, Alta, Tromsø, Brønnøysund og Ålesund. Redningstjenestens helikoptre på Banak, Ørland, Sola og i Bodø skulle inngå i luftambulansetjenesten basert på avtale mellom Forsvarsdepartementet og Sosial- og helsedepartementet. Det er senere opprettet helikopterbaser i Førde (1990), i Arendal (1991) og Ål i Hallingdal (1994). En ny flybase ble etablert i Bodø i 1994.
Antall baser og lokalisering av baser bestemmes i dag blant annet ut fra følgende hovedmål:
Tjenesten skal være organisatorisk og faglig integrert med den øvrige ambulansetjeneste og helsetjeneste.
Tilpasning til brukernes behov.
Effektiv ressursutnyttelse.
Rimelig geografisk fordeling.
5.6.1 Ulemper ved dagens baseplassering
Den nasjonale luftambulanseplanen bygger i hovedsak på en rapport utarbeidet i 1986. I rapporten er det ingen systematisk drøftelse av kriterier for valg av baselokalisering. Det går likevel fram at kravet til et geografisk likeverdig tjenestetilbud er et viktig kriterium. Når det gjelder lokalisering av basene, vises det også til sosialkomiteens innstilling til proposisjonen om transporttjenestene i helsevesenet (Innst. O. nr. 28 1984-85):
«Komiteen ser i likhet med departementet de faglige fordelene for luftambulansetjenesten som følger av en tilknytning til de større sykehusenes anestesiavdelinger. En slik faglig medisinsk tilknytning bør finne sted uansett om vedkommende luftambulanse har fast stasjon ved sykehuset eller ikke.»
De helikopterbasene som er opprettet etter 1988 har kommet som følge av lokalt initiativ og påtrykk og i mindre grad som et resultat av sentralt styrt planlegging og evaluering. De er politisk vedtatt gjennom formuleringer og bevilgninger i de respektive års statsbudsjetter. Bare for Ål-basen forelå det en rimelig grundig utredning som beslutningsgrunnlag. Ny flybase ble etablert i Bodø i 1994.
5.6.2 Luftambulanseutvalgets forslag og høringsuttalelser
I NOU 1998:8 gir luftambulanseutvalget uttrykk for at beslutninger om opprettelse av ambulansehelikopterbase må bygge på en bred vurdering der flere forhold inngår. Ved etablering eller flytting av baser skal det foreligge krav til sykehusnærhet, dekningsgrad og helseøkonomi. Luftambulansetjenestens primære oppgave skal være transport av alvorlig syke eller skadde personer som trenger akuttmedisinsk behandling. Tjenesten kan også bidra til utjevning av forskjeller i tilgjengelighet til spesialiserte helsetjenester på grunn av geografi og bosettingsmønster. Hovedkriteriene kan sammenfattes som følger:
Luftambulansetjenesten skal være organisatorisk og faglig integrert med den øvrige ambulansetjeneste og spesialiserte helsetjeneste. For at dette kan fungere på en tilfredsstillende måte bør basene lokaliseres ved sykehus med akuttmedisinsk beredskap.
Likeverdig helsetjenestetilbud til alle uavhengig av bosted (geografisk rettferdighet), alder, kjønn og sosial status. Målsettingen er at 90 prosent av landets befolkning skal nås av legebemannet ambulanse i løpet av 45 minutter.
Helseøkonomiske vurderinger. Størst mulig nytte av luftambulansetjenesten i forhold til kostnadene. Nytten av tjenesten avhenger av en rekke forhold, blant annet befolkningsunderlag/forekomst av ulike behov, alternative lokale tilbud for transport/behandling, sykehusstruktur/-organisering, geografi/kommunikasjonsmessige forhold og flyoperative forhold/regularitet og sikkerhetsnivå.
Helsetjenestetilbudet skal sette pasienten i sentrum og ivareta pasientrettighetene, samt være faglig forsvarlig.
Ut fra disse kriteriene foreslår utvalget at basestrukturen i hovedsak opprettholdes slik som den er i dag, med noen justeringer:
Luftambulansehelikopteret i Brønnøysund foreslås flyttet til Sandnessjøen.
Luftambulansehelikopteret på Dombås foreslås flyttet til Lillehammer.
Ambulanseflybasen i Brønnøysund foreslås flyttet til Trondheim (Værnes).
Ambulanseflybasen i Ålesund (Vigra) foreslås flyttet til Bergen.
Redningshelikopterbasen i Banak foreslås flyttet til Hammerfest.
Redningshelikopterbasen på Ørlandet foreslås tatt ut av luftambulansetjenesten.
Redningshelikopterbasen på Sola foreslås tatt ut av luftambulansetjenesten.
De redningshelikoptre som ikke inngår i luftambulansetjenesten bør kunne brukes ved akuttmedisinske krisesituasjoner der annen luftambulanse ikke er tilgjengelig eller ikke kan brukes på grunn av flyoperative årsaker (værforhold, tekniske problemer).
Forslag om endringer i basestrukturen har ikke uventet engasjert flesteparten av høringsinstansene og de fleste har svart ut fra sine interesser i nærområdet. En del instanser har støttet utvalgets forslag (blant annet Statens helsetilsyn, Legeforeningen og Sykepleierforbundet). Andre (blant annet Kommunal- og regionaldepartementet som ønsker et helsetjenestetilbud i nærheten av der folk bor) er kritiske, særlig til flytting av de sivile helikopterbasene fra Brønnøysund til Værnes og fra Dombås til Lillehammer. Førstnevnte oppfattes som problematisk på grunn av dagens veistandard i området, og at organiseringen av helsetilbudet i regionen for tiden er under diskusjon. Sistnevnte anses som problematisk på grunn av operative forhold, likeverdig tilbud og helsepolitiske målsettinger. I tillegg ønsker flere instanser at flybasene i Brønnøysund og Ålesund opprettholdes.
En rekke instanser, herunder Justisdepartementet samt Hovedredningssentralen i Sør-Norge, ønsker at redningshelikopterbasene på Sola og på Ørland blir oppretthold som en del av luftambulansetjenesten. Rikstrygdeverket ønsker en konsekvensanalyse av at redningshelikoptrene på Sola og Ørland tas ut av luftambulansetjenesten. Ellers er det noen få uttalelser fra lokale instanser som ønsker flytting av andre baser, eventuelt etablering av nye baser.
5.6.3 Departementets vurderinger og forslag
Et av de overordnede målene innenfor norsk helsepolitikk, er en rimelig fordeling av de ulike tjenestene. Dette omfatter både en rimelig lik tilgjengelighet til akuttmedisinske tjenester og til spesialiserte behandlingstilbud uavhengig av bosted. Akuttmedisinske tjenester omfatter både hjelp der man befinner seg i sykdoms- eller skadeøyeblikket, sikker transport og tilgang til nødvendig sykehusbehandling.
I samspill mellom første- og andrelinjetjenesten og mellom ulike typer sykehustilbud, kan man betrakte luftambulansen som en utjevnende faktor. Luftambulansen kan gi raskere behandling og transport for de som bor langt fra sykehus, og den kan bringe, eventuelt overføre pasienter til de sykehusene der spesialiserte tilbud er tilgjengelig.
Brukes luftambulansen som et verktøy for å kompensere for ulik tilgjengelighet til andre tjenester, bør basene i stor grad plasseres der de alternative tilbudene er dårligst. Basenes geografiske plassering, med kun fire baser nord for Trondheim, gir grunnlag for å spørre hvor godt helikoptrene er i så måte. Man bør også stille spørsmål ved hvor stor en slik skjevfordeling kan være. Luftambulansen skal også være et supplerende høyspesialisert tilbud i tettbygde strøk med relativ godt utbygde alternative tjenester.
Departementet mener det er viktig at hovedprinsippene for baselokalisering blir fulgt ved etablering av nye baser eller ved flytting av baser. Luftambulansetjenesten bør være organisert og faglig integrert med den øvrige ambulansetjeneste og spesialiserte helsetjeneste. Dette tilsier at basene bør være lokalisert ved sykehus med akuttmedisinsk beredskap. Videre bør tjenesten ha et likeverdig helsetjenestetilbud uavhengig av bosted (geografisk rettferdighet) ved at 90 prosent av landets befolkning skal nås av legebemannet ambulanse i løpet av 45 minutter. Helseøkonomiske vurderinger tilsier at basemønstret skal gi størst mulig nytte i forhold til kostnadene. De samme kriteriene er lagt til grunn for ambulanseflybasene. Virkningen vil imidlertid måtte bli noe annerledes for flyene, da kriteriet for nærhet til sykehus i vesentlig grad begrunnes med at det er behov for akuttmedisinsk legekompetanse i forbindelse med krevende transporter. I ambulanseflyene kreves det at det skal være med anestesisykepleier.
Helikopterbaser
Departementet er enig med utvalgets forslag når det gjelder opprettholdelse av helikoperbasene i Tromsø, Trondheim, Ålesund, Førde, Bergen, Stavanger, Arendal, Ål og Lørenskog.
Ambulansehelikopterbaser i Brønnøysund/Sandnessjøen og Dombås/Lillehammer?
Kriteriet om at luftambulansen skal være lokalisert ved sykehus med akkuttmedisinsk beredskap er i utgangspunktet viktig. Hele det akuttmedisinske tilbudet bør som hovedregel sees samlet. En slik faglig medisinsk tilknytning bør finne sted uansett om den aktuelle luftambulanse er stasjonert ved sykehus eller ikke. Departementet legger vekt på at det skal være rimelig lik tilgjengelighet for alle til akuttmedisinske tjenester uavhengig av bosted. Dette tilsier at enkeltbasene bør lokaliseres utenfor sykehus. Kravet til dekningsgrad ivaretas best med dagens lokalisering. Både Oppland og Nordland fylkeskommune går i mot en flytting av basene.
På bakgrunn av høringsuttalelsene og etter en samlet vurdering foreslår departementet at basene i Brønnøysund og på Dombås opprettholdes.
Når det gjelder Sysselmannens beredskapshelikopter på Svalbard, inngår det i dag ikke i luftambulansetjenesten. Helikopteret ivaretar de få luftambulanseoppdragene som er nødvendig. Finansieringen skjer delvis over sykehusets budsjett, fra folketrygden eller ved refusjoner/forsikringer fra det land pasienten er hjemmehørende i.
Luftambulanseutvalget foreslo at dagens ordning på Svalbard skal opprettholdes. Departementet er enig med utvalget og foreslår ingen endringer i ordningen på Svalbard.
Ambulanseflybaser
Departementet slutter seg til utvalgets forslag om at ambulanseflybasene i Kirkenes, Alta, Tromsø og Bodø opprettholdes.
Ambulanseflybase i Brønnøysund eller Trondheim (Værnes)?
Nordland Fylkeskommune utaler at flytting av basen fra Brønnøysund til Trondheim vil svekke tilbudet i Nordland og i helseregion Nord. Nord-Trøndelag slutter seg til utvalgets forslag, mens Sør-Trøndelag uttaler at en flyting av basen fra Brønnøysund til Værnes vurderes ikke å ha spesiell betydning for fylkeskommunen. Regionsykehuset i Trondheim uttaler at det kan virke hensiktsmessig å flytte basen for å avhjelpe kapasitetsmangelen for flyambulansetransport i Sør-Norge.
Etter Rikstrygdeverkets vurdering er det lite realistisk at både helikopter- og flybasen flyttes fra Brønnøysund. Oppdatert statistikk viser at flyet i Brønnøysund gradvis har forandret oppdragsmønster og flyr mer nordover. Årsaken til dette er at syketransportflyet i Sør-Norge tar en del av de transporter som Brønnøysundflyet tidligere utførte. Flyet i Brønnøysund har deltatt i en «pool» i Nord-Norge med de andre ambulanseflyene. En flytting bør etter departementets vurdering ikke skje før alle konsekvenser er utredet bedre.
Departementet foreslår at ambulanseflybasen i Brønnøysund opprettholdes.
Ambulanseflybase i Ålesund (Vigra) eller i Bergen?
Møre og Romsdal fylkeskommune uttaler at dagens baseplassering bør opprettholdes. Hordaland fylkeskommune ønsker at basen flyttes til Bergen. Rikstrygdeverket legger vekt på at den kompetansen Sentralsykehuset i Møre og Romsdal har fått ved overføringsflyet i Ålesund opprettholdes. Basen har uført flest kuvøsetransporter i Norge (mer enn 1000 transporter på 11 år). Rikstrygdeverket foreslår derfor at basen opprettholdes. En flytting av basen til Bergen vil innebære at flyet knyttes til et regionsykehus, mer optimal plassering og enklere å bemanne. På den annen side foreslås det ikke i denne meldingen at overføringsflyet skal flyttes fra Brønnøysund til Værnes. Dermed vil det bli vanskeligere å over/tilbakeføre pasienter i blant annet Trøndelag-fylkene. Det har tidligere vært stasjonert et redningshelikopter på Vigra. Helikopteret ble flyttet til Rygge i 1999. Det vil få konsekvenser hvis ambulanseflyet også skal flyttes.
Departementet foreslår etter en samlet vurdering at overføringsflyet i Ålesund (Vigra) opprettholdes.
Redningshelikopterbaser
Departementet slutter seg til utvalgets forslag om at redningshelikopterbasen i Bodø fortsatt skal være en del av ambulanseflytjenesten.
Redningshelikopterbase i Banak eller Hammerfest?
Ansvaret for redningstjenesten og redningshelikoptertjenesten er «delt» mellom Justisdepartementet og Forsvarsdepartementet. Justisdepartementet har ansvaret for redningstjenesten, mens Forsvarsdepartementet har operatøransvaret. Justisdepartementet skal etter planen legge fram en stortingsmelding om redningshelikoptertjenesten. Spørsmålet om baseplassering i Finnmark vil bli behandlet i den kommende stortingsmeldingen om redningshelikoptertjenesten.
Redningshelikopterbaser på Sola og Ørland?
Justisdepartementet uttaler i forbindelse med høringen at det kan svekke redningshelikopterbesetningens kompetanse dersom de slutter å fly ambulanseoppdrag. Skvadronen trenger å fly egentrening og ambulanseoppdragene gir også operativ trening og nyttig erfaring med å benytte medisinsk utstyr om bord. Rikstrygdeverket mener at Sola og Ørland ikke bør tas ut av luftambulansetjenesten før konsekvensene er nærmere utredet.
Departementet er ikke enig i utvalgets forlag om at basene bør tas ut av luftambulansetjenesten og slutter seg til Justisdepartementets og Rikstrygdeverkets uttalelser.
Redningshelikopteret på Ørland har hatt en relativt stor økning av antall ambulanseoppdrag de siste årene, fra 195 oppdrag i 1995 til 278 i 1997. Av oppdragene i 1997 var 265 primæroppdrag. Redningshelikopteret på Sola utfører mange sekundæroppdrag. Det vil si at pasienten allerede er hospitalisert, men det foreligger et medisinsk behov for å frakte pasienten til et sykehus med høyere omsorgsnivå. Fra 2000 skal fylkeskommunene betale for tilbakeføringstransportene. Tilbakeføringsoppdrag er oppdrag der pasienten blir fraktet fra et høyere til et lavere omsorgsnivå. Redningshelikopterene på Ørland og Sola utfører en del tilbakeføringsoppdrag. En endring av finansieringsordningen vil sannsynligvis innebære færre tilbakeføringstransporter som igjen vil føre til at redningshelikoptrene vil bli brukt mer fornuftig. Sosial- og helsedepartementet vil også drøfte med Forsvarsdepartementet og Justisdepartementet en reduksjon i bruk av redningstjenestens helikoptre til tilbakeføringsoppdrag. Dette vil innebære bedre beredskap hos redningstjenesten.
Departementet foreslår etter dette at redningshelikopterbasene på Sola og Ørland opprettholdes.
Redningshelikoptertjenestens videre plass i luftambulansetjenesten
Departementet er enig i at redningshelikoptre ikke bør benyttes til ikke-akutte ambulanseoppdrag, som tilbakeføringsoppdrag. En eventuell svekkelse av beredskapen for ambulansehelikoptre vurderes heller ikke som gyldig grunn for bruk av redningstjenestens helikoptre. Der det er alternative luftambulanseressurser bør redningstjenestens helikoptre i utgangspunktet være et supplement til den øvrige luftambulansetjenesten. Dette begrunnes dels i at skvadronens primæroppgave er redningstjeneste, lengere utrykningstid og økonomi. Kostnadene ved bruk av redningstjenestens helikoptre er vesentlig høyere per flytime enn for sivile ambulansehelikoptre.
Departementet mener det er behov for omfattende endringer i avtalen mellom Sosial- og helsedepartementet og Forsvarsdepartementet om bruken av redningshelikoptre til ambulanseoppdrag. Det vil bli satt ned en arbeidsgruppe med representanter fra Forsvaret og Rikstrygdeverket som skal fremme forslag til en bedre organisering og finansiering for framtiden. Samtidig vil de to departementene ta sikte på å inngå en ny avtale om bruken av redningstjenestens helikoptre i luftambulansetjenesten.
Når det gjelder spørsmålet om legebemanning på redningstjenestens helikoptere vises det til den kommende stortingsmeldingen om redningshelikoptertjenesten.
Hovedprinsipper for fremtidig baselokalisering
Ved etablering av nye baser mener departementet at hovedprinsippene for baselokalisering (sykehusnærhet, likeverdighet, dekningsgrad og helseøkonomi) blir fulgt. Luftambulansetjenesten bør være organisert og faglig integrert med den øvrige ambulansetjenesten og spesialiserte helsetjeneste. Dette tilsier at eventuelle nye baser bør være lokalisert ved sykehus med akuttmedisinsk beredskap.
Departementet finner at luftambulansetjenesten, og i særdeleshet ambulansehelikopertjenestens nytteverdi i all hovedsak er knyttet til kort reaksjonstid, rask transport av akuttmedisinsk kompetanse ut til pasient/skadested og rask transport av pasienter inn til sykehus for endelig behandling. En forutsetning for effektiv utnyttelse av denne akuttmedisinske ressursen er derfor kort avstand mellom helikopterlandingsplass og akuttsykehusenes mottagelsesavdelinger.
5.7 Sikkerhet
Siden den nasjonale luftambulanseplanen ble gjennomført i 1988 har det vært tre store helikopterhavarier og ett flyhavari. Til sammen 12 mennesker har omkommet. Ambulanseflyving med helikopter har vært betydelig mer risikofylt enn andre virksomheter det er naturlig å sammenligne med.
De relativt mange ulykkene i luftambulansetjenesten har sterkt påvirket tjenestens samlede nytte i negativ retning. En anestesioverlege har uttrykt dette forholdet på en treffende måte:
«Ved den siste ulykken med Airlift i Førde i 1996, hvor 4 besetningsmedlemmer omkom, gikk anslagsvis 170 forventede leveår tapt. Man skal redde livet til veldig mange pasienter før et slikt tap kan forsvares».
Luftfartsmyndighetene definerer gjennom sine krav til flyoperasjoner en minstestandard til sikkerheten. Det er varslet endringer i dette regelverket ved innføring av et nytt felleseuropeisk regelverk, det såkalte Joint Aviation Regulations Operations, (JAR-OPS 3).
Det er et faktum at de aller fleste ulykker med ambulansehelikopter har skjedd i mørke eller forhold med meget dårlig sikt. Luftambulansetjenesten med helikopter representerer et betydelig høyere risikonivå enn andre flyoperasjoner. Operasjonene reguleres av felles europeiske forskrifter. Luftfartsmyndigheten vurderer fortløpende om det er grunnlag for nasjonale tilleggskrav. I de senere år er det iverksatt en rekke tiltak for å høyne sikkerheten. Tjenesten bør på visse områder definere egne, høyere standarder enn luftfartsmyndighetenes krav for å bedre sikkerheten. For eksempel kan det reises spørsmål om helikopterene i det hele tatt bør fly i mørket eller i dårlig vær.
5.7.1 Luftambulanseutvalgets forslag og høringsuttalelser
Utvalget foreslår ulike tiltak for å bedre sikkerheten i tjenesten knyttet til kvalifikasjonskrav, flyfølging (flight following), mørkeflyving, kvalitetsikring og tilsyn.
Bemanning
Spørsmålet om et ambulansehelikopter bør ha to piloter eller en pilot og en redningsmann/flyteknikker tar ikke utvalget standpunkt til. Utvalget mener at spørsmålet må avgjøres av luftfartsmyndighetene innenfor rammene av det til enhver tid gjeldende regelverk.
Opplæring
Utvalget mener at alt helsepersonell som deltar i luftambulansetjenesten skal gjennomgå nødvendig opplæring i forhold til den fly-operative delen av tjenesten. Herunder temaer som menneskelige faktorer og samhandling under flyging.
Flyfølging
AMK-sentralene har i dag ansvar for å følge opp og koordinere ambulanseoppdrag. Det vil bl a si å vite hvor luftambulansen er og hvilket oppdrag det eventuelt er ute på. Det er hensiktsmessig at AMK-sentralene fortsetter å ivareta denne funksjonen og at dette gjøres formelt klart i kontrakter og avtaler. Tilfredsstillende prosedyrer må utarbeides og nødvendig opplæring sikres.
Mørkeflyving
I enkelte land (Tyskland og Frankrike) flys det stort sett bare på dagtid. Bakgrunnen er at ulykker stort sett skjer i mørke og ved dårlig sikt. I Norge vil en slik praksis innebære en drastisk reduksjon av tilbudet. Reduksjonen vil slå sterkest ut i Nord-Norge. Utvalget mener det ikke vil være naturlig å innføre en slik restriksjon av tjenesten i Norge. Dersom luftfartsmyndighetenes krav i framtiden til fartøy, utstyr og bemanning ved operasjoner i mørke øker, vil kostnadene ved fortsatt mørkeflyving også øke vesentlig. Det vil da være rimelig med en ny vurdering av kost-nytte forholdene ved mørkeflyving.
Høringsuttalelser
Høringsuttalelsene er enige om at flysikkerhet er viktig. Det er få spesielle forhold som påpekes av flere høringsinstanser som går på konkrete forhold/forbedringer innen sikkerheten i luftambulansetjenesten.
5.7.2 Innstilling fra sikkerhetsgruppen-oppfølgning
Innstillingen identifiserte de viktigste flyoperative risikoområdene i forbindelse med helikoptervirksomheten i Statens luftambulansetjeneste og foreslo prioriterte risikoreduserende tiltak.
Sikkerhetsgruppen mente at luftambulansetjenesten har, både i perioden før den ble etablert som landsdekkende tjeneste i 1988 og i årene deretter, sannsynligvis vært den mest ulykkesutsatte virksomhet i norsk ervervsmessig luftfart. Risikobildet er imidlertid sammensatt. På bakgrunn av rapportene etter de ulykkene som har rammet tjenesten er de viktigste risikoreduserende tiltakene etter sikkerhetsgruppens oppfatning:
Best mulig kompetanse hos det personalet som tjenestegjør i cockpit. Dette oppnås gjennom å sette krav til bakgrunn, selektering, utdanning, trening, samt innføre krav til instrumentbevis og trening.
Seleksjon, utdanning og trening av hele besetningen i kommunikasjon, rollefordeling og samhandling blant annet ved CRM-trening (Crew Resource Management).
Gode styrings- og organisasjonsmodeller (kvalitetssystemer) sammen med systematiske holdningsskapende og risikoreduserende tiltak.
Departementets oppfølging
I statsbudsjettet for 1998 fulgte Regjeringen opp med følgende tiltak:
De nye felles- europeiske luftfartsreglene (JAR-OPS 3) vil kreve at det som hovedregel skal være to piloter ved flyving om natten. Luftfartsmyndighetene kan likevel, under bestemte forhold og forutsetninger, godkjenne et konsept med en flyger. Departementet foreslo for Stortinget at samme konsept benyttes på dag og natt. Det skal ikke tillates at en operatør flyr med en pilot på dagen og to på natten fra de baser der luftfartsmyndighetene bestemmer at det skal være to piloter. Stortinget sluttet seg til forslaget.
Departementet var enig med sikkerhetsgruppen i at trening og samtrening av hele besetningen er svært viktig for økt flysikkerhet. Samtrening er viktig for å:
gi informasjon og skape forståelse for det enkelte medlems oppgaver.
forhindre at den medisinske bemanning påvirker piloten til å avvike fra fastsatte minimumskrav til sikkerhet.
ivareta bevisstheten om risikoforhold ved bakkeopphold, trene på samarbeid og herunder, nødsituasjoner.
Fra 1. januar 1998 ble det gjennomført Crew Resource Management (CRM-kurs) som obligatoriske og felles for samtlige som arbeider i luftambulansetjenesten. Flygere som arbeider i tjenesten må dessuten ha og vedlikeholde instrumentbevis. I tillegg ble det etablert en form for utprøving og valg av ny teknologi som «nattlysbriller» og elektroniske kart (Moving Map).
I statsbudsjettet for 1999 ble det videre foreslått opprettet en ny reservehelikopterordning som innebar bedre sikkerhet i luftambulansetjenesten. Forslaget kom opprinnelig fra sikkerhetsgruppen og ble ytterligere aktualisert da luftfartsmyndighetene skjerpet kravene til en-motors helikoptre. Disse helikoptrene kan ikke lenger fly over vann, hav, tett bebygde strøk med videre. Det ble dermed avsatt 4 millioner kroner til to-motors reservehelikoptre i tjenesten. Stortinget sluttet seg til forslaget.
Rikstrygdeverkets oppfølging
Rikstrygdeverket ble bedt om å vurdere og følge opp følgende tiltak fra sikkerhetsgruppen:
Forbedre landingsplasser (i samarbeid med Luftfarttilsynet).
Merking av luftspenn (overfor Luftfarttilsynet/Samferdselsdepartementet).
Bedre værtjeneste (i samarbeid med Luftfarttilsynet).
Personlig sikkerhetsutstyr.
Nye arbeids- og hviletids- bestemmelser.
Bedre rapportering og analyse av hendelser.
Kvalifikasjonskrav til cockpit crew.
Seleksjon (fysiske og psykiske krav til piloter).
Framtidige helikoptertyper.
Fast tekniker bemanning ved basene.
Departementet har fått opplyst fra Rikstrygdeverket at statens kartverk i løpet av år 2000 vil legge fram et nasjonalt register over luftfartshindre. Prosjektet er et samarbeidsprosjekt med Forsvarets militær- geografiske tjeneste og Luftfarttilsynet.
Etablering av en ordning med personlig sikkerhetsutstyr (hjelmer med videre) er meldt inn til Rikstrygdeverket fra de medisinske baselederne og ordningen er gjennomført fra 1999/2000.
Rikstrygdeverket vil sammen med blant annet Luftfartstilsynet og Flymedisinsk institutt fastsette krav til kvalifikasjoner, seleksjon, nye arbeids- og hviletids bestemmelser, tekniker bemanning og framtidige helikoptertyper for neste avtaleperiode. Avtaleperioden vil løpe fra 2001 til 2004.
Rikstrygdeverket har videre inngått en avtale med SAS FLIGHT ACADEMY om simulator trening for helikoptermannskap i Statene luftambulanse.
Det er for øvrig etablert et prøveprosjekt for Modular Health and Usage Monitoring System (MHUMS). «Følere» blir montert i skrog og motor på helikopterene for blant annet å signalisere feil på et tidlig stadium.
Rikstrygdeverket gjennomfører årlige kvalitetsrevisjoner av operatørene i luftambulansetjenesten blant annet med sikte på å bedre sikkerheten i tjenesten.
Rikstrygdeverket har videre satt i verk tiltak for å forbedre den medisinske tjenesten i flykabinene. Det er installert pasientlys med eget batteri og ladestrøm for medisinskteknisk utstyr.
Rikstrygdeverket har videre i samarbeid med Statens helsetilsyn samarbeidet om anskaffelse av nye radioer, samt tilhørende oppgradering av radioutstyret i AMK-sentralene.
Ordningen med et visst antall timer til trening av piloter i forbindelse med å holde vedlike instrumentbevis og CRM-kurs, vil bli videreført. Videre vil arbeidet med å forbedre landingsplasser og ruter fastsatt for helikoptre i samarbeid med Luftfartstilsynet bli videreført. Rikstrygdeverket vil også videreføre arbeidet med innføring av nattlysbriller på enkelte baser.
5.7.3 Departementets vurderinger og forslag
Departementet ba luftambulanseutvalget om å vurdere nærmere følgende supplerende tiltak som ble foreslått av sikkerhetsutvalget:
Målsetting for tjenesten.
Crewkonsept.
Krav til «flight following» (flyfølging).
Samordnet statlig styring av tjenesten.
Rekvirering, alarmering og varsling.
Kvalifikasjonskrav og trening for helsepersonell.
Seleksjon (fysisk og psykisk skikkethet for tjenesten).
Begrensning av antall medvirkende.
Iverksetting av vedtatt crew-konsept.
Eventuelt endret basekonsept.
Avklare legebilens plass i tjenesten.
Disse tiltakene vil være av vesentlig betydning for sikkerheten i luftambulansetjenesten. Departementet vil i det følgende kommentere de ulike forslagene.
Samordet statlig styring
Samordnet statlig styring samt rekvirering, alarmering og varsling er omtalt tidligere i meldingen. Det vises her til vurderingene og forslagene under punkt 5.1.5 og 5.5.
Målsetting
Sikkerhetsgruppen påpekte at en helhetlig målsetning for luftambulansetjenesten er viktig for sikkerheten i tjenesten,
Departementet mener at luftambulansetjenesten skal være en integrert del av den samlede ambulansetjeneste og den øvrige helsetjeneste og skal bidra til å realisere helsetjenestens samlede målsettinger.
Luftambulansetjenestens primære målgruppe skal være alvorlig syke eller skadde pasienter som trenger akuttmedisinsk behandling.
Hovedoppgaven for luftambulansetjenesten bør derfor etter departementets mening være å yte spesialisert akuttmedisin. Sekundæroppgaven bør være andre typer pasienttransporter som for eksempel tilbakeføringstransporter.
Bemanning-crewkonsept
De som bemanner ambulansehelikoptrene bør ha kompetanse på akuttmedisin, flyoperative forhold og redningsteknisk kompetanse.
Den flyoperative kompetansen kan ivaretas av to piloter eller av en pilot og en hjelpemann med flyoperativ kompetanse i samsvar med Luftfartstilsynets krav.
Departementet mener at en redningsmann bør imøtekomme operative, medisinske og fysiske krav til tjenesten. Redningsmannen bør ha formell kompetanse i form av:
Fagbrev for ambulansepersonell.
Kompetansebevis for utrykningskjøring.
Basiskunnskaper i fjellklatring/redning.
Sportsdykkerbevis.
Godkjent legeundersøkelse for privatflyvere.
Luftfartstilsynets krav til redningsmann.
En redningsmannen bør ellers ha inngående kjennskap til følgende fagfelt:
Redning og sikring i bratt og glatt terreng.
Søk og redning i snøskred, herunder samarbeid med lavinehund.
Prinsipper for søk etter savnede.
Katastrofeorganisering.
Skadestedssamband.
Frigjøring av fastklemte fra bilvrak med videre.
Brannslokking.
Redningsdykking, fungere som «linemann».
Opptreden ved truende situasjoner/våpentrussel.
En redningsmannen bør videre kunne utføre følgende oppgaver:
Forberede og gjennomføre underhengende helikopteroperasjoner.
Sikre et skadested mot ytre farer.
Fungere som «operativ leder sanitet» på et skadested.
Gjennomføre berging av mennesker i vannoverflaten.
Føre utrykningskjøretøy (legebil).
Operere samband på helseradionettet og skadestedssamband.
Redningsmannsfunksjonen innbefatter også medisinske tjenester. For at anestesilegen skal ha kvalifisert assistanse i det medisinske arbeidet og for å kunne yte nødvendig medisinsk hjelp når redningsmannen er alene med pasienten, bør redningsmannenen ha inngående kjennskap til:
Alle aktuelle behandlingsmetoder som nyttes av legene i luftambulansetjenesten.
Alt medisinsk utstyr som brukes i tjenesten.
Egen kompetanse i livbergende førstehjelp, smertebehandling, infusjonstjeneste.
De ovennevnte kravene til redningsmannen er bedriftsinterne krav som er knyttet opp til virksomhetsområdet og disse kravene inngår ikke i dag i myndighetenes kravspesifikasjoner til luftambulansetjenesten. Redningsmannen må være fysisk og psykisk skikket til disse sammensatte oppgavene. Dette setter store krav til seleksjon før og under utdanningen. Departementet mener at det offentlige også bør stille tilsvarende kompetansekrav til redningsmannen.
Luftfarttilsynet vil i de nye luftfartsforskriftene kunne godkjenne operatørenes valg av den flyoperative kompetanse. Dette skjer for hver base ut fra den beskrivelse operatøren gir av virksomheten.
Den redningstekniske kompetansen kan etter departementets oppfatning best ivaretas av en person med redningsteknisk opplæring, som regel ambulansepersonell eller sykepleier.
Over 80 prosent av legene i dagens luftambulansetjeneste har godkjent spesialistutdanning innen anestesi. De aller fleste har dessuten mer enn to års anestesipraksis. Det er godt dokumentert at det medisinske personellets kompetanse er av vesentlig betydning for utfallet ved en stor del av oppdragene. Dette er av vesentlig betydning også for sikkerheten i tjenesten.
Departementet mener at bemanningen av ambulansehelikoptrene primært bør være anestesilege med minimum to års erfaring fra tjeneste ved anestesiavdeling. I en overgangsperiode må man akseptere en noe lavere kompetansenivå av hensyn til rekruteringssituasjonen for spesialister og en balansert dimensjonert akuttmedisinsk kjede. Dette er i samsvar med utvalgets innstilling.
Ambulanseflyene er i dag bemannet med to piloter og en intensiv- eller anestesisykepleier. Fra visse baser (Kirkenes og Alta) kan en primærlege være med flyet i tillegg etter en konkret vurdering hvis det finnes nødvendig for at transporten skal være faglig forsvarlig.
Departementet mener at ambulanseflyene i Tromsø, Brønnøysund og i Ålesund bør ha mulighet til å ha med anestesilege. Disse flyene transporter er ofte pasienter med behov for avansert overvåking eller medisinsk behandling. Det bør etableres beredskapsordninger som sikrer dette. Merutgiften er beregnet til 3 millioner kroner.
Flyfølging
Flyfølging er en beskrevet prosedyre for hvordan det skal være radiokontakt mellom en instans på bakken og luftfarttøyet under flyving. Man vil vite hvor fartøyet til enhver tid befinner seg. AMK-sentralene har etter «Forskrift om medisinsk nødmeldetjeneste» ansvar for å følge opp og koordinere ambulanseoppdrag. Departementet mener at det er mest hensiktsmessig at AMK-sentralene fortsetter å ivareta denne funksjonen. Dette bør imidlertid gjøres formelt klart i kontrakter og avtaler. Det bør utarbeides tilfredsstillende prosedyrer og nødvendig opplæring må sikres. Videre må det utarbeides avtaler om samarbeid mellom AMK-sentralene og hovedredningssentralene som koordinerer ressursene ved redningsaksjoner.
Legebiler
Legebiler er personbiler som er utstyrt med medisinsk-teknisk utstyr og stasjonert ved luftambulansebasene. Lege fra luftambulansen og redningsmann rykker ut i legebilen i nærmiljøet. Legebilen finnes i dag ved ni baser og finansieres av stiftelsen Norsk Luftambulanse. Utvalget mente at legebilen i visse situasjoner kan være et nyttig element i den akuttmedisinske kjede.
Legebilen brukes i dag til to typer oppdrag:
Oppdrag der legebil blir valgt i stedet for helikopter for eksempel når avstanden fra basen til skadestedet er kort.
Oppdrag der legebil må brukes fordi været er så dårlig at helikopter ikke kan benyttes.
Legebilen vil imidlertid ofte rykke ut i tillegg til ambulanse. Legebilen kan ikke frakte pasienter til sykehus. En legebemannet ambulansebil vil derfor være en bedre løsning hvis den er plassert i tilknytning til et sykehus som har luftambulansebase.
Departementet mener at det bør være opp til fylkeskommunen å vurdere om det bør etableres en ordning med legebil- eller legebemannet ambulansebil for å øke fleksibiliteten i tjenesten. Hvis fylkeskommunen etablerer en slik ordning med legebiler ved luftambulansebasen må dette baseres på en forpliktende avtale mellom fylkeskommunen, vertskommunen og kommuner i basens nærområde, om bruk av henholdsvis legevaktlege, ambulansehelikopterlege og bilambulanse. Det forutsettes at utrykninger bare skal skje i basens nærområde og på de samme indikasjoner som ved bruk av ambulansehelikopter/fly. Departementet forutsetter at en legebil under enhver omstendighet ikke overtar kommunale legevaktsfunksjoner.
Moving Map
Tidligere har dette vært utstyr som har vært benyttet i militære operasjoner der kravet til nøyaktig navigering i meget lav høyde er nødvendig for å finne fram.
Systemet har mange muligheter. De viktigste er:
Ved å trykke på en knapp vises nærmeste flyplass med retning og avstand og hvor lang flytiden er. I tillegg vil man få fram all nødvendig informasjon om flyplassen.
Systemet gir varsel (lyd og bilde) når man nærmer seg et hinder som kan være farlig for flyvingen. Dette kan for eksempel være luftspenn, master, løypestrenger. Alle kommuner er pliktig til å melde inn alle lufthindringer i sin kommune. Denne hinderdatabasen vil så bli lastet inn i systemet.
Ved hjelp av en stasjon kan man følge helikoptrets rute og på denne måten ivareta en viktig «flight following» funksjon.
Det er ikke meningen at bruk av Moving Map skal føre til at de værmessige kravene til flyving senkes eller at det skal flys til områder som tidligere ikke ble fløyet til om natten. Moving Map skal være et hjelpemiddel til og ingen erstatning for vanlig navigasjon ved hjelp av kart.
Systemet har vært prøvd ut i luftambulansetjenesten med godt resultat. Det tas sikte på å installere systemet på de aller fleste luftambulansehelikopterene i løpet av det første året.
Det er gjennomført en rekke tiltak for å bedre sikkerheten i Statens luftambulansetjeneste i de senere år. Luftambulansetjenesten må som utgangspunktet i framtiden minst basere seg på luftfartsmyndighetens krav til sikkerhet. I visse sammenhenger bør tjenesten definere egne høyere standarder for bedre sikkerhet.
5.8 Oppsummering av departementets vurderinger og forslag
Luftambulansetjenesten skal bidra til høy beredskap og rask og effektiv hjelp ved alvorlig og akutt helsesvikt.
Luftambulansetjenesten skal være en helsetjeneste.
Luftambulansetjenesten skal være en integrert del av den samlede ambulansetjenesten og den øvrige helsetjenesten, og skal bidra til å realisere helsetjenestens samlede målsettinger.
Luftambulansetjenesten skal inntil videre være et statlig ansvar. Fylkeskommunen skal fortsatt ha ansvaret for den medisinske delen av tjenesten. Spørsmålet om den framtidige plasseringen av ansvaret for luftambulansetjenesten må ses i sammenheng med Regjeringens arbeid med fornyelse av offentlig forvaltning, arbeidet med å utrede regional inndeling og utredningen om syketransportansvaret.
Det etableres et Statens luftambulansekontor i Rikstrygdeverket med ansvar for både helse- og transportdelen.
Det foreslås at følgende basemønster opprettholdes:
Sivile helikopterbaser: Tromsø, Brønnøysund, Trondheim, Ålesund, Førde, Bergen, Stavanger, Arendal, Ål, Lørenskog og Dombås.
Redningshelikopterbaser som inngår i luftambulansetjenesten: Banak, Bodø, Ørland, og Sola.
Flybaser: Kirkenes, Alta, Tromsø, Bodø, Brønnøysund og Ålesund.
Ambulanseflybasen i Tromsø, Brønøysund og Ålesund bemannes med anestesilege ved behov.
Det er gjennomført en rekke tiltak for å bedre sikkerheten i statens luftambulansetjeneste i de senere år. Luftambulansetjenesten må som utgangspunktet i framtiden minst basere seg på luftfartsmyndighetens krav til sikkerhet. I visse sammenhenger bør tjenesten definere egne høyere standarder for bedre sikkerhet.