6 Akuttberedskap i spesialisthelsetjenesten
6.1 Beskrivelse av dagens situasjon
6.1.1 Lovgrunnlag
Somatiske sykehus reguleres i dag av lov 19. juni 1969 nr. 57 om sykehus mv. Sykehusloven vil bli erstattet av lov 2. juli 1999 nr. 61 om spesialisthelsetjenesten mm, som etter planen skal tre i kraft 01.01.2001.
Spesialisthelsetjenesteloven er en av flere nye helselover som vil erstatte store deler av dagens helselovgivning (se boks 6.1).
Boks 6.1 De nye helselovene
Stortinget vedtok våren 1999 fire nye helselover:
Lov 2. juli 1999 nr. 61 om spesialisthelsetjenesten mm. (spesialisthelsetjenesteloven)
Lov 2. juli 1999 nr. 62 om etablering og gjennomføring av psykisk helsevern (psykisk helsevernloven)
Lov 2. juli 1999 nr. 63 om pasientrettigheter (pasientrettighetsloven)
Lov 2. juli 1999 nr. 64 om helsepersonell mv. (helsepersonelloven)Det tas sikte på at lovene skal tre i kraft 01.01.2001.
Loven er i stor grad en videreføring og modernisering av gjeldende rett, men inneholder også en del endringer. Det legges for eksempel opp til et mer fleksibelt system, der fylkeskommunens organisatoriske frihet vektlegges. På områder der nasjonale interesser er sentrale (f.eks. bestemmelsene om legefordeling og om regionalt samarbeid), gis imidlertid departementet adgang til sterkere styring.
Boks 6.2 Nye bestemmelser i spesialisthelsetjenesteloven
Spesialisthelsetjenesteloven erstatter, i tillegg til sykehusloven, organisatoriske bestemmelser i psykisk helsevernloven.
Det skilles i sterkere grad mellom fylkeskommunens ansvar til å sørge for et forsvarlig tilbud av spesialisthelsetjenester (kan ikke overlates til andre aktører) og fylkeskommunens rolle som tjenesteyter (kan overlates til andre aktører).
Eiernes og ledelsens ansvar for en forsvarlig helsetjeneste presiseres.
Legenes særskilte posisjon fremheves på noen punkter.
Helseinstitusjonene pålegges informasjonsplikt, både i forhold til befolkningen generelt og i forhold til den enkelte pasient, etter at behandlingen er avsluttet.
Fylkeskommunene pålegges plikt til å utarbeide individuelle planer for pasienter med behov for langvarige og koordinerte tjenester.
Helsepersonell ansatt i offentlige helseinstitusjoner pålegges veiledningsplikt ovenfor kommunehelsetjenesten.
Det understrekes at helsetjenesten skal sørge for at ansatt helsepersonell får den opplæring, etterutdanning og videreutdanning som er nødvendig for en forsvarlig yrkesutøvelse, og at pasienter og pårørende gis opplæring ved behov.
6.1.2 Organisering
Helseregioner og sykehusstruktur
Som virkemiddel til en mer effektiv og funksjonell sykehusstruktur, besluttet Stortinget i sin behandling av St.meld. nr. 9 «Sykehusutbygging m.v. i et regionalisert helsevesen» (1974-75) (Innst. S. nr. 236 (1974-75)), at landet skulle deles inn i fem helseregioner.
Hver helseregion skulle ha en sykehusstruktur bestående av regionsykehus(et i hver region), sentralsykehus(i hvert fylke unntatt Finnmark) og lokalsykehus(forskjellig antall i hvert fylke). Region- og sentralsykehusene skulle ha varierende grad av spesialisering. Lokalsykehusene skulle ha kirurgisk-, indremedisinsk- og røntgen/laboratorieavdeling, og i de fleste tilfeller fødeavdeling. Det skulle være akuttberedskap ved alle sykehus.
I 1999 ble den opprinnelige inndelingen av helseregionene endret. Den nåværende inndeling er:
Helseregion Øst:Akershus, Østfold, Hedmark, Oppland og Oslo.
Helseregion Sør:Vestfold, Buskerud, Telemark, Aust-Agder og Vest-Agder.
Helseregion Vest:Rogaland, Hordaland, Sogn og Fjordane.
Helseregion Midt-Norge:Møre og Romsdal, Sør-Trøndelag og Nord-Trøndelag.
Helseregion Nord:Nordland, Troms og Finnmark.
Regionale helseutvalg og regionale helseplaner
Ved Stortingets behandling av Ot.prp. nr. 48 (1997-98) «Om lov om endringer i sykehusloven og i lov om psykisk helsevern» (Innst. O. nr 65 (1997-98), ble det besluttet å formalisere de regionale helseutvalgene fra 01.01.1999.
Erkjennelsen som ligger til grunn for formaliseringen av de regionale helseutvalgene er at de samlede ressursene i spesialisthelsetjenesten - herunder helsepersonell - utnyttes for dårlig. Det samme ble også understreket i Stortingets behandling av St.meld. nr. 24 «Tilgjengelighet og faglighet - Om sykehus og annen spesialisthelsetjeneste» (1996-97) (Innst. S. nr. 237 (1996-97)). Bedre arbeids- og funksjonsfordeling mellom sykehusene er derfor et hovedmål med det regionale helseplanarbeidet.
De fylkeskommunene som utgjør en helseregion er nå pålagt å utarbeide regionale helseplaner, som skal vedtas av departementet. I tilfeller av konflikt mellom fylkeskommunene, eller der planen ikke samsvarer med gjeldende prinsipper for den nasjonale helsepolitikken, kan Staten gjøre endringer. Departementets vedtak av regionale helseplaner erstatter tidligere ordning med godkjenning av fylkeskommunale helseplaner.
I forskrift om regional helseplan som trådte i kraft 10.02.1999, og i rundskriv I-19/99 og I-34/99, er det stilt krav til innhold og utforming av de regionale planene. Forskriften og rundskrivene er basert på modell for regional helseplanlegging slik det er skissert i arbeidsgrupperapporten «Konkretisering og gjennomføring av modell for regionalt helsesamarbeid/nasjonal styring», som ble avgitt til Sosial- og helsedepartementet 24.06.1998.
I henhold til forskriften skal det regionale helseutvalg utarbeide en fireårig regional helseplan for spesialisthelsetjenesten i regionen. Det er lagt opp til at de regionale planene skal være overordnede og strategiske dokumenter med en tiltaksdel som inkluderer særlige nasjonale satsingsområder. Planene skal være styringsdokumenter for regionene, mens fylkeskommunene har ansvar for gjennomføringen. For den første planperiode er følgende nasjonale satsingsområder valgt:
Bedre arbeids- og funksjonsfordeling mellom sykehusene
Kreftbehandling
Psykisk helsevern
Ut over dette vil det være opp til hver enkelt helseregion å definere områder som er særlig aktuelle for regionalt samarbeid.
Førstegangsgjennomføring av planleggings- og vedtaksfasen i den regionale helseplanprosessen er koordinert med valg av fylkesting, og vil foregå i årene 2000 og 2001. Departementet vil vedta regional helseplan etter at denne har vært behandlet av fylkestingene i regionen (første gang i februar 2001). Høringsutkastene vil foreligge i løpet av våren/sommeren 2000.
Det legges opp til et rapporteringssystem fra regionene med en begrenset årlig rapportering om gjennomføring av tiltak som skal iverksettes i planperioden, samt en overordnet resultatrapportering hvert fjerde år. En samlet resultatrapport for helseregionene vil bli bearbeidet og offentliggjort i St. prp. nr. 1 (første gang i 2002). I forbindelse med resultatrapporteringen er styringsinformasjon rettet mot sykehusene, fylkeskommunene, helseregionene og statlige helsemyndigheter publisert på Internett. Systemet er utviklet og driftes av SINTEF Unimed, NIS og ble gjort tilgjengelig 1. mars 2000.
Departementet skal gjennomføre en flerårig prosess- og resultatevaluering av det regionale helsesamarbeidet der flere eksterne forskningsmiljøer er involvert. Målet med evalueringen er å få innsikt i hvordan den regionale samarbeidsprosessen forløper og effektene av denne reformen. Resultatene kan benyttes som innspill til de regionale samarbeidsprosessene og som basis for videre regional og nasjonal planlegging. Evalueringen skal foregå i årene 2000-2004/5.
Godkjenning av sykehus og større utbyggingsprosjekter
Behovet for bedre arbeids- og funksjonsfordeling i sykehussektoren kommer også til uttrykk gjennom foreliggende utbyggingsplaner for sykehusene. En oversikt over fylkeskommunenes planer for renovering/nybygg av sykehus i tidsrommet 1999-2010, basert på en kartlegging våren 1999, viser investeringsplaner i somatiske sykehus som foreløpig beløper seg til ca. 34 milliarder kroner. Regionale helseplaner skal være hovedinstrumentet for vurdering av behov for og prioritering av utbyggingsprosjekter, i tillegg til de vurderinger som skjer internt i den enkelte fylkeskommune.
Godkjenning av sykehus er en oppgave som fra juli 1998 tilligger Sosial- og helsedepartementet etter at delegasjon til Statens helsetilsyn ble trukket tilbake. Fra det tidspunkt regionale helseplaner er vedtatt i 2001, vil departementet ved behandling av søknad om godkjenning av institusjoner og/eller helsetjenester, vektlegge at disse inngår i vedtatt regional helseplan.
Rundskriv I-20/99 inneholder prosedyrer og kriterier for godkjenning av sykehus i perioden fram til de første regionale helseplanene er vedtatt. Departementet har stilt krav om at både større utbyggingsprosjekter og utstyrsinvesteringer som kan påvirke organisering og funksjonsfordeling mellom sykehus skal utredes og vurderes i et regionalt perspektiv og behandles i de regionale helseutvalg før godkjenning i departementet.
Sykehusstruktur i helseregionene (per juni 2000)
Helseregion Øst
Det finnes ti somatiske sykehus i Helseregion Øst. Av disse har ni sykehus akuttfunksjon både i kirurgi og indremedisin, mens ett sykehus har akuttfunksjon bare i indremedisin. Ett sykehus har mindre enn 40 000 innbyggere i opptaksområdet for akuttfunksjonen, fem sykehus har mellom 40 000 og 100 000 innbyggere og tre sykehus har mer enn 100 000 innbyggere.
Boks 6.3 Akuttberedskap ved sykehus i Helseregion Øst
Sykehus med akuttfunksjon i indremedisin og kirurgi:
Oppland: Oppland sentralsykehus, avd. Gjøvik, Oppland sentralsykehus, avd. Lillehammer
Oslo: Ullevål sykehus, Aker sykehus, Diakonhjemmet sykehus
Akershus: Sentralsykehuset i Akershus, Stensby sykehus, Bærum sykehus (Ski sykehus og Martina Hansens Hospital tar også til en viss grad imot akutt tilfeller, men har ikke døgnåpent)
Østfold: Sykehuset Østfold avd. Fredrikstad, Sykehuset Østfold avd. Moss
Hedmark: Sentralsykehuset i Hedmark avd. Elverum (kun ortopedi), Sentralsykehuset i Hedmark avd. Hamar (kun bløtdelskirurgi)
Sykehus med akuttfunksjon bare i indremedisin:
Oslo: Lovisenberg Diakonale Sykehus
Hedmark: Kongsvinger sjukehus, Tynset sjukehus
Sykehus med fødeavdeling:
Oppland: Oppland sentralsykehus, avd. Gjøvik, Oppland sentralsykehus, avd. Lillehammer
Oslo: Ullevål sykehus, Aker sykehus (kun fødsler hvor man ikke forventer komplikasjoner)
Akershus: Sentralsykehuset i Akershus, Bærum sykehus
Østfold: Sykehuset i Østfold avd. Fredrikstad,
Hedmark: Sentralsykehuset i Hedmark, avd. Elverum, Kongsvinger sjukehus
Sykehus med fødestue:
Hedmark: Tynset sjukehus
Fødestuer utenfor sykehusene:
Oppland: Lom helseheim, Valdres fødestugo
Helseregion Sør
Helseregion Sør har 12 somatiske sykehus med i alt 20 enheter, i tillegg til Riks- og Radiumhospitalet. Utenom regionsykehusene har 12 sykehus eller 13 enheter akuttfunksjon i kirurgi og indremedisin. En av enhetene er i ferd med å avvikle akuttfunksjonen. Tre sykehus har mindre enn 40 000 innbyggere i opptaksområdet for akuttfunksjonen, fem sykehus har mellom 40 000 og 100 000 innbyggere og fem sykehus har mer enn 100 000 innbyggere.
Boks 6.4 Akuttberedskap ved sykehus i Helseregion Sør
Sykehus med akuttfunksjon i indremedisin og kirurgi:
Vestfold: Sentralsykehuset i Vestfold (SiV) - Tønsberg, SiV - Larvik, SiV - Sandefjord. Det er fylkestingsvedtak på å avvikle akuttfunksjonene i Sandefjord.
Buskerud: Buskerud sentralsykehus FKF, Ringerike sykehus FKF Buskerud, Kongsberg sykehus FKF Buskerud
Telemark: Telemark sentralsykehus avd. Skien, Notodden sykehus, Rjukan sykehus, (Kragerø kombinerte helseinstitusjon har 30 sykehussenger - 1 dag kirurgi og 1 dag indremedisin per uke).
Aust-Agder: Aust-Agder sentralsykehus
Vest Agder: Vest-Agder sentralsykehus, Lister sykehus avd. Flekkefjord, Mandal sykehus (Har akuttfunksjoner frem til klokken 22:00 på hverdager)
Sykehus med akuttfunksjon bare i indremedisin:
Horten sykehus har indremedisinske akuttfunksjoner per d.d, men det ble gjort fylkestingsvedtak om avvikling i 1997. Vedtaket er nå i ferd med å iverksettes.
Sykehus med fødeavdeling:
Vestfold: Sentralsykehuset i Vestfold - Tønsberg
Buskerud: Buskerud sentralsykehus FKF, Ringerike sykehus FKF Buskerud, Kongsberg sykehus FKF Buskerud
Telemark: Telemark sentralsjukehus avd. Skien
Aust-Agder: Aust-Agder sentralsykehus
Vest Agder: Vest-Agder sentralsykehus, Lister sykehus avd. Flekkefjord
Sykehus med fødestue:
Telemark: Rjukan sykehus (drevet av Tinn kommune)
Fødestuer utenfor sykehusene:
Buskerud: Hallingdal sjukestugu
Helseregion Vest
I Helseregion Vest finnes det 15 somatiske sykehus. Ti av disse sykehusene har akuttfunksjon både i kirurgi og indremedisin og ett sykehus har akuttfunksjon i indremedisin og delvis i kirurgi. Fire sykehus har mindre enn 40 000 innbyggere i opptaksområdet for akuttfunksjonen, to sykehus har mellom 40 000 og 100 000 innbyggere og fire sykehus har mer enn 100 000 innbyggere (se boks 6.5).
Boks 6.5 Akuttberedskap ved sykehus i Helseregion Vest
Sykehus med akuttfunksjon i indremedisin og kirurgi:
Sogn og Fjordane: Fylkessjukehuset i Lærdal, Fylkessjukehuset i Nordfjordeid, Sentralsjukehuset i Sogn og Fjordane avd. Førde, Sentralsjukehuset i Sogn og Fjordane avd. Florø (delvis kirurgisk akuttfunksjon)
Hordaland: Fylkessjukehuset i Odda, Fylkessjukehuset på Voss, Fylkessykehuset på Stord, Haukeland sykehus, Diakonissehjemmets sykehus Haraldsplass
Rogaland: Fylkessykehuset i Haugesund, Sentralsykehuset i Rogaland, Stavanger
Sykehus med fødeavdeling:
Sogn og Fjordane: Fylkessjukehuset i Lærdal, Sentralsjukehuset i Sogn og Fjordane avd. Førde, Nordfjordeid sjukehus
Hordaland: Fylkessjukehuset i Odda, Fylkessjukehuset på Voss, Fylkessykehuset på Stord, Haukeland sykehus
Rogaland: Fylkessykehuset i Haugesund, Sentralsykehus i Rogaland, Stavanger
Sykehus med fødestue:
Rogaland: Fylkessykehuset i Haugesund avd Sauda, Sentralsykehuset i Rogaland avd. Egersund
Helseregion Midt-Norge
Helseregion Midt-Norge har ni somatiske sykehus. Av disse har åtte sykehus akuttfunksjon både i kirurgi og indremedisin og ett sykehus har akuttfunksjon bare i indremedisin. Ingen sykehus har mindre enn 40 000 innbyggere i opptaksområdet for akuttfunksjonen, sju sykehus har mellom 40 000 og 100 000 innbyggere og ett sykehus har mer enn 100 000 innbyggere (se boks 6.6).
Boks 6.6 Akuttberedskap ved sykehus i Helseregion Midt-Norge
Sykehus med akuttfunksjon i indremedisin og kirurgi:
Nord-Trøndelag: Namdal sykehus, Innherred sykehus
Sør-Trøndelag: Regionsykehuset i Trondheim, Orkdal Sanitetsforenings Sjukehus
Møre og Romsdal: Sentralsjukehuset i Møre og Romsdal, Fylkessjukehuset i Molde, Fylkessjukehuset i Kristiansund, Fylkessjukehuset i Volda
Sykehus med fødeavdeling:
Nord-Trøndelag: Namdal sykehus, Innherred sykehus
Sør-Trøndelag: Regionsykehuset i Trondheim, Orkdal Sanitetsforenings Sjukehus
Møre og Romsdal: Sentralsjukehuset i Møre og Romsdal, Fylkessjukehuset i Molde, Fylkesssjukehuset i Kristiansund, Fylkessjukehuset i Volda
Fødestuer utenfor sykehusene:
Sør-Trøndelag: Ørland helsesenter, Oppdal helsesenter
Helseregion Nord
I Helseregion Nord er det 11 somatiske sykehus. Alle har akuttfunksjon i hovedspesialitetene kirurgi og indremedisin. Syv sykehus har mindre enn 40 000 innbyggere i opptaksområdet for akuttfunksjonen, tre sykehus har mellom 40 000 og 100 000 innbyggere, og ett sykehus har mer enn 100 000 innbyggere (se boks 6.7).
Boks 6.7 Akuttberedskap ved sykehus i Helseregion Nord
Sykehus med akuttfunksjon i indremedisin og kirurgi:
Finnmark: Kirkenes sykehus, Hammerfest sykehus
Troms: Regionsykehuset i Tromsø, Harstad sykehus
Nordland: Narvik sykehus, Stokmarknes sykehus, Lofoten sykehus, Nordland sentralsykehus, Rana sykehus, Sandnessjøen sykehus, Vefsn sykehus
Sykehus med fødeavdeling:
Finnmark: Kirkenes sykehus, Hammerfest sykehus
Troms: Regionsykehust i Tromsø, Harstad sykehus
Nordland: Narvik sykehus, Stokmarknes sykehus, Nordland sentralsykehus, Rana sykehus, Sandnessjøen sykehus, Vefsn sykehus
Sykehus med fødestuer:
Nordland: Lofoten sykehus
Fødestuer utenfor sykehusene:
Finnmark: Alta helsesenter
Troms: Lenvik helsesenter, Sonjatun helsesenter
Nordland: Brønnøysund sykehjem, Røde Kors sykestue, Andenes, Nordfold og Leikanger sykestue
6.1.3 Sengekapasitet og type sykehusinnleggelser
Sengekapasitet
Kapasiteten ved landets somatiske sykehus var 13 755 senger i 1998; en liten nedgang fra 1997 da tall senger var 13 840. Kapasiteten har holdt seg relativt stabil siden 1992 (jf. tabell 6.1).
Det er relativt store fylkesvise forskjeller i antall sykehussenger per innbygger. Ytterpunktene er Finnmark med 3,81 sykehussenger per 1 000 innbyggere og Akershus med 2,55 sykehussenger per 1 000 innbyggere.
Tabell 6.1 Antall effektive senger1 per 1000 innbyggere og totalt for perioden 1992 til 1998.
| 1992 | 1993 | 1994 | 1995 | 1996 | 1997 | 1998 | |
| Antall effektive senger per 1000 innbyggere | 3,23 | 3,17 | 3,22 | 3,14 | 3,13 | 3,13 | 3,08 |
| Totalt antall effektive senger | 13 907 | 13 714 | 14 002 | 13 729 | 13 788 | 13 840 | 13 755 |
1 Størrelsen «effektive senger» fremkommer ved å dividere antall tilgjengelig sengedøgn i løpet av et år med antall dager i året. Det tas m.a.o. hensyn til redusert kapasitet i ferier, midlertidige stengninger av avdelinger/poster og andre årsaker til redusert tilbud i løpet av året.
Kilde: SINTEF: SAMDATA sykehus, Tabeller 1998, 4/99 s. 26
Sykehusinnleggelser
Innleggelser i sykehus kan kategoriseres som elektive (planlagte) eller ø-hjelp (ikke-planlagte). Det fant sted 220 153 elektive og 381 915 ø-hjelp innleggelser i 1997. I 1998 var det 220 320 elektive innleggelser og 400 081 ø-hjelp innleggelser. Aktivitetsveksten har altså først og fremst kommet som ø-hjelp innleggelser (se figur 6.1 og vedlegg 2 tabell 2.1).
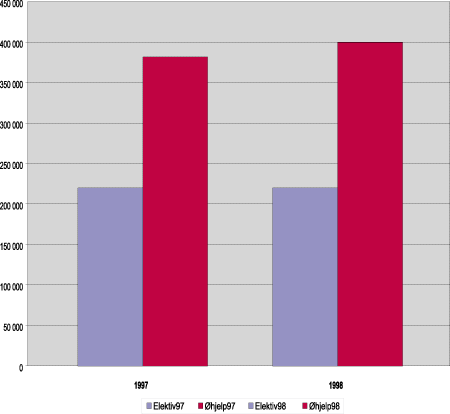
Figur 6.1 Totalt antall innleggelser fordelt på kategoriene ø-hjelp og elektiv. 1997 og 1998.
Kilde: SINTEF: SAMDATA sykehus, 1999
Det er store variasjoner mellom fylkeskommunene i fordelingen mellom antall elektive- og ø-hjelp innleggelser (se vedlegg 2, tabell 2.1). Sykehusenes størrelse er en viktig forklaringsfaktor her, da større sykehus utfører en større andel elektive inngrep enn små sykehus (se figur 6.2).
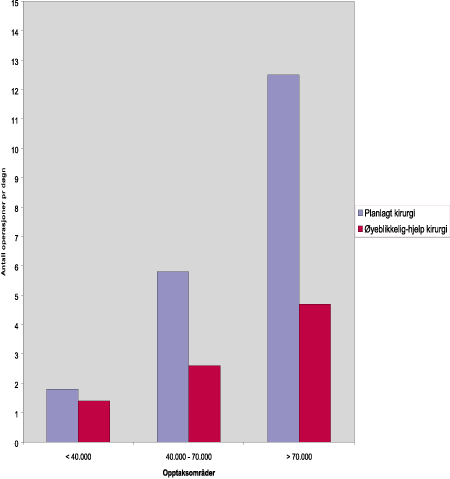
Figur 6.2 Antall operasjoner per døgn fordelt på planlagt kirurgi (fem dager per uke) og ø-hjelp-kirurgi (syv døgn per uke), etter opptaksområde
Kilde: NOU 1998:9
6.1.4 Helsepersonell
Økning i antall årsverk i sykehus
Det totale antallet årsverk i sykehusene økte med 15 prosent fra 1994 til 1998 (se tabell 6.2). Antallet lege- og sykepleierårsverk økte med henholdsvis 28 og 21 prosent i samme periode.
Tabell 6.2 Antall årsverk fordelt på ulike personellkategorier. 1994-1998.
| Personellgrupper | 1994 | 1995 | 1996 | 1997 | 1998 | Samlet endring 1994-1998 |
| Leger | 4 988 | 5 211 | 5 533 | 5 969 | 6 424 | 28% |
| Sykepleiere | 17 115 | 17 896 | 18 892 | 19 908 | 20 829 | 21% |
| Annet pleiepers. | 6 106 | 5 999 | 5 966 | 5 717 | 5 633 | - 8% |
| Annet behandl. pers. | 4 537 | 4 753 | 4 941 | 5 282 | 5 685 | 25% |
| Adm./annet personell | 14 892 | 15 091 | 15 724 | 15 881 | 16 108 | 8% |
| I alt | 47 636 | 48 949 | 51 056 | 52 756 | 54 678 | 15% |
Kilde: SINTEF: SAMDATA sykehus 3/99 s. 15
Økning i studiekapasitet for leger og sykepleiere
Studiekapasitet på legestudiet har økt fra 310 i 1990 til 594 i 1998 (92 %). Året 1997/98 ble det uteksaminert 330 leger fra cand.med studiet. I tillegg ble det uteksaminert 65 fra tilleggskurs for utenlandsleger.
Også på sykepleierstudiet har studiekapasiteten økt; fra 2 520 i 1990 til 4 144 i 1998 (64 %). Antall opptak til studieplasser for sykepleiere var 4 391 i 1999 (KUF), og mange studerer også i Danmark og Sverige.
Vakanstall
Til tross for økning i studiekapasitet er det fortsatt en del ubesatte legestillinger i landet, også ved sykehusene. Tall fra Nasjonalt råd for spesialistutdanning for leger og legefordeling (NR) viser at 693,3 av totalt 8 980 årsverk er meldt ubesatte ved utgangen av 1999. Dette utgjør en andel på ca. åtte prosent. Flere av disse stillingene er imidlertid besatt gjennom ulike vikarordninger, så det reelle vakanstallet er en god del lavere.
Den prosentvise andelen ubesatte årsverk for leger i spesialisthelsetjenesten varierer mellom helseregionene 1. Mens Helseregion Øst har en ledighet på 3,6 prosent i 1999, er ledigheten i Helseregion Nord på 15,2 prosent. Sammenlignet med 1998 har det skjedd en signifikant reduksjon i ledighet, særlig i Helseregion Midt-Norge og Helseregion Nord (jf. tabell 6.3).
Tabell 6.3 Samlet ledighet i spesialisthelsetjenesten (overleger, avtalespesialister og assistentleger
| 1998/1999 | 1999/2000 (Anslag) | |
| Helseregion Øst | Ca. 4 %1 | 3,6 % |
| Helseregion Sør | Ca. 6 %1 | 6,7 % |
| Helseregion Vest | 10,1 % | 9,4 % |
| Helseregion Midt-Norge | 14,5 % | 12,3 % |
| Helseregion Nord | 19,5 % | 15,2 % |
1 Fjorårets data ble presentert med de gamle helseregionene og Statens sykehus for seg. Derfor er % ubesatte stillinger i fjor noe skjønnsmessig fordelt på ny regioninndeling på Østlandet. Statens sykehus er lagt til Helseregion Øst unntatt statens senter for barne- og ungdomspsykiatri som er overtatt av Oslo kommune og tilhører helseregion Øst.
Kilde: Nasjonalt råd for spesialistutdanning for leger og legefordeling 2000
Nedgangen i langtidsubesatte legestillinger i spesialisthelsetjenesten fra 1998 til 1999 har bidratt til å snu en trend med flere års økning i ledighet. NR anslår nedgangen til ca. 40 prosent, og det til tross for en tildeling på ytterligere 80 stillinger i 1999.
Det er også mangel på sykepleiere mange steder i landet, særlig i de store byene. Offisielle tall fra a-etat anslår et behov på 3 700 nye sykepleierstillinger i 1999. Mangelen på sykepleiere til tross, tall fra Kommunenes sentralforbund viser at det fant sted en vekst i utførte sykepleierårsverk på ca. tre prosent fra 1998 til 1999 (PAI-registeret). Omfanget av ledige sykepleierstillinger skyldes således i høy grad at antall nyopprettede stillinger har økt utover tilgangen på personell.
6.1.5 Medisinsk utvikling og framtidas sykehus
Som nevnt i kapittel 6.1.2 foreligger det planer om betydelig utbygging og fornyelse av sykehusbygninger. Disse må ses i sammenheng med forventet medisinsk utvikling og forestillingen om hvordan framtidas sykehus skal være.
Rapport fra Helseregion Øst: behov for sykehustjenester og karakteristiske utviklingsfordeler
I følge en rapport fra Helseregion Øst (1999), kan endring i behov for sykehustjenester oppstå av flere grunner. De viktigste er:
Endring i befolkningenes størrelse og sammensetning.
Endringer i sykdommenes utbredelse i befolkningen.
Endringer i behandlingsmuligheter og behandlingsmåter.
Sammenhengen mellom befolkningsutvikling og behov for sykehustjenester er klar. Jo eldre befolkningen er, desto større blir behovet for sykehustjenester.
Sammenhengen mellom befolkningens sykelighet og behovet for sykehustjenester er ikke like enkel, og bortsett fra på noen få fagområder (hjerte-/karsykdommer og kreft) finnes det lite kunnskap om dette.
Et sykdomstilfelle representerer imidlertid ikke et behov for sykehustjeneste før sykehuset har et egnet behandlingstilbud for den aktuelle sykdomstilstand. Det er dermed ofte nye behandlingsmuligheter i sykehusene, og ikke økt sykelighet, som har skapt økt behov for sykehustjenester.
Rapporten fra Helseregion Øst fremhever reduksjon i liggetid som et karakteristisk trekk ved utviklingen i norske sykehus de siste par tiår. Fra 1976 til 1998 ble gjennomsnittelig liggetid praktisk talt halvert; i tidsrommet 1991-1998 fra 7,2 til 6,3 dager. Dersom denne utviklingen skulle fortsette vil gjennomsnittlig liggetid bli redusert med 34 prosent fra 1998 til 2020. Årsaken er først og fremst å finne i nye, enklere, mer effektive og skånsomme diagnostiske og behandlingsmessige metoder, samt bedre metoder for planlegging og styring av sykehusopphold.
Et annet karakteristisk trekk ved utviklingen de siste par tiår er, i følge rapporten, at stadig flere pasienter kan få fullgod behandling uten innleggelse, enten poliklinisk eller som dagpasienter. Dette har i hovedsak samme bakgrunn som reduksjonene i liggetid.
Det er i rapporten også vist at noen sykehus har betraktelig kortere gjennomsnittlig liggetid enn andre for de samme diagnosegrupper. Dersom dette betraktes som «best practice» viser det samtidig hvilket merforbruk det er i andre sykehus og i andre fylker. En tilpasning i de øvrige sykehus og fylker til «best practice» vil igjen innebære vesentlige reduksjoner blant annet i bruken av senger i sykehus.
Boks 6.8 Endringer i pasientsammensetningen i norske sykehus
Pasientsammensetningen i dagens sykehusavdelinger er svært forskjellig fra den som var for noen tiår siden:
Pasienter med magesår var en dominerende gruppe i indremedisinske avdelinger for 30 år siden, og for 20 år siden ble mange av dem innlagt i kirurgiske avdelinger. I dag behandles slike pasienter medikamentelt, og har praktisk talt forsvunnet fra sykehusenes avdelinger.
Hofteopererte pasienter er et eksempel på det motsatte. For 25 år siden fantes det knapt slike pasienter i norske sykehus. I dag utgjør de en betydelig gruppe.
Det samme gjelder pasienter med hjerte- karsykdommer, der nye behandlingsmetoder de siste tiår har ført til en betydelig økning i antall behandlede pasienter. Dette til tross for at antall nye tilfeller per år er redusert.
Framtidas sykehus - et scenario
I følge rapporten fra Helseregion Øst vil de ovennevnte utviklingstrekkene få konsekvenser for hvordan sykehusene vil framstå i fremtiden. Det kan for eksempel påregnes en videre omstilling fra døgnbehandling til dagbehandling og poliklinisk behandling. Areal til sengeposter vil oppta en stadig mindre del av det totale arealet. I stedet vil mer av arealet i sykehusene være knyttet til diagnostiske og behandlingsmessige aktiviteter.
Framtidas sykehus antas å være bygget omkring en mottakelsesavdeling/poliklinikk som ligger i nær tilknytning til primærhelsetjenestens legevaktordning (FAM). Observasjonssenger vil være til disposisjon. Fra mottakelsen vil det være god adkomst til lokaler for undersøkelse og behandling, som vil måtte være dimensjonert for den betydelige veksten som kommer i dagbehandling og poliklinisk behandling. De fleste utredninger og en vesentlig del av behandlingene vil foregå uten innleggelse. Pasienter som i stor grad er selvhjulpne vil få opphold i pasient- og sykehotell. Samarbeidet med primærhelsetjenesten vil styrkes, for eksempel gjennom standardiserte behandlingsprogram.
Boks 6.9 Alternativ behovsanalyse for Helseregion Øst
I forbindelse med arbeidet for å anslå behovet for sykehustjenester i Helseregion Øst fram til 2020 ble det gjennomført en «alternativ behovsanalyse» av SINTEF Unimed NIS (august 1999).
I det følgende gjengis to scenarier om konsekvenser for etterspørsel etter sykehustjenester som følge av endringer i behandlingspraksis.
Ø-hjelp: ikke opererte pasienter
Dette er pasienter som blir innlagt på grunn av akutt sykdom eller skade. Gruppen er sammensatt, og omfatter både pasienter med livstruende tilstander som krever intensiv overvåkning og behandling, og pasienter som relativt snart viser seg ikke å ha behov for sykehusopphold. De siste blir som oftest sendt hjem etter kort tid, av og til med avtale om poliklinisk besøk.
Denne pasientgruppen er sterkt voksende og fører mange steder til overfylte avdelinger og stort arbeidspress. Mange av pasientene er eldre mennesker med kroniske sykdommer, og disse blir ofte utskrevet etter kort tid uten at det er stilt noen ny diagnose eller instituert ny behandling.
Akuttmedisinsk fagråd i Akershus refererer til en undersøkelse som konkluderer med at 30-40 prosent av innleggelsene i Akershus kunne vært unngått ved bedre samarbeid mellom primærhelsetjenesten og sykehus.
En godt organisert legevakt med god kommunikasjon med sykehuset, for eksempel i form av et felles akuttmedisinsk mottak (FAM) med observasjonsplasser, vil kunne ta hånd om en god del av disse pasientene. I tillegg er det sannsynlig at en god oppfølging av pasienter med kroniske sykdommer kan forebygge mange akutte innleggelser i denne gruppen.
Liggetid, som en generell indikasjon på alvorlighetsgrad, er valgt som indikator for å vurdere hvilke sykehusopphold som kan unngås, gitt visse endringer i behandlingspraksis.
Dette gir følgende scenario: Pasienter under 70 år med liggetid på høyst en dag, behandles uten innleggelse. Av de pasienter som er 70 år eller eldre, og som har høyst en dag liggetid, blir halvparten behandlet uten innleggelse. For de pasienter som fortsatt må innlegges, blir liggetidene redusert med 25 prosent.
For Helseregion Øst vil et slik scenario for behandling gi reduksjon tilsvarende 25 prosent sykehusoppholdene og 27 prosent av liggedagene i 2020, sammenlignet med framskriving basert på dagens behandlingspraksis av denne pasientgruppa.
Ø-hjelp: opererte pasienter
Dette er pasienter som er innlagt med akutt sykdom eller skade, og som viser seg å ha behov for kirurgisk behandling. Som regel er det behov for en viss utredning og vurdering før pasienten kan opereres, og det antas derfor at innleggelse er hensiktsmessig i de fleste tilfeller.
Det er forutsatt følgende scenario: Pasienten blir innlagt, og postoperativ liggetid reduseres med 25 prosent.
For Helseregion Øst vil et slik scenario for behandling gi reduksjon tilsvarende 25 prosent av liggedagene i 2020, sammenlignet med framskriving basert på dagens behandlingspraksis av denne pasientgruppa.
Konsekvenser av reduksjon i liggetid
Den antatte reduksjonen i liggetid vil medføre en nær tilsvarende økning i antall dagpasienter eller polikliniske besøk. Pasientene vil i de fleste tilfeller ha behov for noenlunde de samme medisinske ressurser som om de hadde vært innlagt.
6.1.6 Utgifter og finansiering
I 1999 var fylkeskommunenes brutto driftsutgifter til helse 40,6 milliarder kroner, noe som utgjør 60 prosent av fylkeskommunenes totale brutto driftsutgifter (St.prp. nr. 47) 1999-2000 «Om sykehusøkonomi og budsjett 2000). I tillegg var statens utgifter til statlige sykehus ca. 1,47 milliarder kroner (St.prp. nr. 1 (1999-2000)).
Aktivitetsvekst og effektivisering
Økt kapasitet har ført til at norske sykehus behandler flere pasienter enn noen gang tidligere. Aktivitetsveksten har først og fremst kommet som økning i antall ø-hjelp innleggelser (se kap. 6.1.3).
De første resultatene fra evalueringen av innsatsstyrt finansiering (ISF) viser at utstyr og personell utnyttes stadig mer effektivt. Antall brudd på ventelistegarantien har gått ned, særlig i 1998.
De økonomiske problemene i sykehussektoren
I vedtatt statsbudsjett for 2000 er det lagt opp til to prosent vekst i pasientbehandlingen fra 1999 til 2000. Under Stortingets behandling ble det reist tvil om det økonomiske grunnlaget for dette. Bakgrunnen var informasjon om at sykehusene og fylkeskommunene ville få store underskudd for 1999. Samlet hadde fylkeskommunene utenom Oslo et netto driftsunderskudd på over 500 millioner kroner dette år.
Med dette som utgangspunkt fremmet Regjeringen 14.04.2000 St.prp. nr. 47 (1999-2000) «Om sykehusøkonomi og budsjett 2000». Som følge av Stortingets behandling (Innst. S. nr. 241 (1999-2000) ble det vedtatt en ekstrabevilgning på 1,77 milliarder kroner for å bidra til en løsning av de umiddelbare økonomiske problemene i sykehussektoren. De økonomiske problemene i sykehussektoren har nær sammenheng med fylkeskommunenes økonomi, som har forverret seg betydelig i perioden 1997-1999. Hovedårsaken er at det over tid har utviklet seg et gap mellom sykehusenes kostnader ved økt pasientbehandling og fylkeskommunenes inntektsgrunnlag for å finansiere disse. I tillegg har aktivitetstallene for 1999 blitt høyere enn forventet, med tilhørende konsekvenser for fylkeskommunenes utgifter.
Ekstrabevilgningen på 1,77 milliarder kroner fikk følgende innretning:
De frie inntektene til fylkeskommunene styrkes med i alt 460 millioner kroner fordelt ved inntektssystemets kriterier.
Kompensasjon for økt registrert pasienttyngde i innsatsstyrt finansiering (ISF) ble økt med ca. 100 millioner kroner. Parallelt iverksettes forsterket kontrollordning med utbetalingsgrunnlaget.
For å sette i verk de nødvendige endringer i ISF med hensyn til kreftbehandling ble bevilgningen økt med 30 millioner kroner.
For å dekke økt utbetaling i årsavregningen i ISF for 1999 på 230 millioner kroner, samt videreføring av dette nivået i år 2000, ble det bevilget 510 millioner kroner.
Dessuten ble ISF-ordningen generelt økt med 300 millioner kroner.
Poliklinikktakstene ble justert med 2,8 prosent, i takt med forutsatt prisvekst i kommuneopplegget. En tilleggsbevilgning på 80 millioner kroner tar høyde for dette.
Regionsykehustilskuddet ble økt med i alt 250 millioner kroner; derav 97 millioner kroner for å videreføre 1999 bevilgningen og 153 millioner kroner for å avhjelpe regionsykehusenes økonomiske situasjon.
Rikshospitalets statstilskudd ble økt med 40 millioner kroner med samme begrunnelse som regionsykehustilskuddet.
I St.prp. nr. 47 vurderete regjeringen det slik at utviklingen i sykehusøkonomien tilsier at det er behov for en omfattende vurdering av sykehusenes organisasjons- og styringsmodeller. Regjeringen vil derfor på et senere tidspunkt komme tilbake med konkrete forslag til forbedringer på dette feltet.
Det vises for øvrig til St.prp. nr. 47 (1999-2000) og Innst. S. nr. 241 (1999-2000) for nærmere informasjon om økonomien i sykehussektoren.
6.2 Hva er problemene?
Det finnes mange og komplekse problemer i spesialisthelsetjenesten. St.meld. nr. 24 (1996-97) oppsummerer pasientenes hovedproblemer til for lang ventetid på behandling, ikke god nok kvalitet på tjenestene, for liten frihet i valg av sykehus og for store regionale forskjeller i tjenestetilbudet.
Myndighetenes hovedproblemer er, i følge samme melding, uhensiktsmessig organisering, dårlig ressursutnyttelse og mangel på helsepersonell.
I det følgende fokuseres det på problemer som først og fremst er knyttet til akuttberedskapeni spesialisthelsetjenesten. Slike problemer omfatter:
En ikke tilpasset sykehusstruktur.
Ikke godt nok samarbeid med primærhelsetjenesten.
Press på indremedisinske avdelinger når det gjelder ø-hjelp innleggelser.
Ressurskrevende kirurgisk beredskap.
En for lite differensiert fødselsomsorg.
Mangel på- og for dårlig utnyttelse av- helsepersonell.
For lite fokus på ledelse og organisering.
Ikke tilstrekkelig fokus på kvalitet.
6.3 En bedre tilpasset sykehusstruktur
Det har i løpet av de siste 10-15 år skjedd store endringer i sykehusstruktur 2særlig når det gjelder lokalsykehus. Fødeavdelinger er sentralisert til sentralsykehus i fylker med kort avstand mellom sykehusene (eks. Vestfold og Østfold). Noen sykehus har opprettholdt akuttfunksjon i indremedisin, men ikke i kirurgi (eks Lovisenberg Diakonale Sykehus). Andre sykehus driver utelukkende med planlagt behandling (eks. Lister sykehus avd. Farsund). Endringer i sykehusstruktur har skjedd etter godkjenning fra departementet, som med dette har «løst opp i» strukturen som ble godkjent på slutten av 1970-tallet.
Faktorer som har gjort endringer i sykehusstruktur nødvendig er blant annet utvikling i medisinske spesialiteter (dvs. flere grenspesialiteter), ny medisinsk teknologi og bedre kommunikasjonsmuligheter. I tillegg har rekrutteringsproblemer når det gjelder helsepersonell, og få ø-hjelp pasienter på lokalsykehus, gitt en svært dårlig utnytting av kostbare vaktordninger.
6.3.1 Akuttutvalgets forslag og høringsuttalelser
Akuttutvalget (NOU 1998:9) fremmer forslag om ny struktur for akuttmedisinsk beredskap, både i og utenfor sykehus. Forslaget til ny sykehusstruktur innebærer at den tradisjonelle tredelingen med lokal-, sentral- og regionsykehus forlates.
I forslaget er den akuttmedisinske beredskapen inndelt i tre nivåer (se tabell 6.4).
Nivå 1 omfatter de prehospitale tjenestene, det vil si primærhelse-, ambulanse- og nødmeldetjenesten.
Nivå 2 består av tre sykehusmodeller (A, B og C):
Modell A har døgnkontinuerlig akuttberedskap i indremedisin og kan ha fødetilbud i form av fødestue.
Modell B har akuttberedskap i indremedisin og i ett av de kirurgiske fagområder (ortopedi eller bløtdelskirurgi, anestesi og fødselshjelp), samt fødeavdeling eller fødestue.
Modell C har akuttberedskap innen indremedisin, ortopedi, bløtdelskirurgi, anestesi, gynekologi og fødeavdeling.
Nivå 3 består av sykehus som ivaretar høyspesialiserte deler av kirurgi og indremedisin, samt alle andre spesialiteter.
Sykehusmodell A har kun indremedisinsk beredskap, hvilket vil innebære en sentralisering av kirurgisk akuttmedisinsk beredskap. Sykehusmodell B har kun beredskap i ett av de kirurgiske fagområder ortopedi eller bløtdelskirurgi, og vil dermed resultere i sterkere skille mellom spesialitetene.
Tabell 6.4 Akuttutvalgets forslag til ny nivåinndeling av akuttmedisinsk beredskap
| NIVÅ 3 | Sykehus med høyspesialiserte funksjoner |
| NIVÅ 2 | Sykehusmodell A, B og C |
| NIVÅ 1 | Prehospitale tjenester |
Det har i høringen kommet få innvendinger mot akuttutvalgets forslag til nivåstruktur (nivå 1, 2 og 3). Debatten går først og fremst på forslaget til sykehusmodeller (modell A, B og C på nivå 2).
Forslaget til modell C er minst omtalt hos høringsinstansene. Modellen tilsvarer de fleste sentralsykehus og store lokalsykehus 3, og innebærer i realiteten ingen endringer for disse. Forslagene til modell A og B er derimot i sterkt fokus, noe som følger av at begge berører det tradisjonelle tredelte lokalsykehus: Modell A fordi den ikke har kirurgisk akuttberedskap, og modell B fordi den ikke bygger på generell kirurgi.
Prinsippene som ligger til grunn for den foreslåtte sykehusstrukturen mottas positivt av flere høringsinstanser. Flere fylkeskommuner, helseregioner, store sykehus og Statens helsetilsyn gir for eksempel uttrykk for at det er fornuftig og nødvendig å samle akuttberedskapen på færre sykehus (særlig i sentrale strøk), dersom krav til faglig forsvarlighet og effektiv ressursutnyttelse skal kunne innfris.
Det er likevel en rekke innvendinger mot de foreslåtte sykehusmodeller, særlig blant kommuner, fylkeskommuner, lokalsykehus og interesseorganisasjoner. En motmelding til akuttutvalgets innstilling ble laget av en gruppe på ti leger.
Mange høringsinstanser hevder at sykehusmodellene vil føre til et svekket behandlings- og service tilbud overfor pasientene. Det begrunnes med at mange syke vil få lenger reisevei og at befolkningens følelse av utrygghet vil øke.
Det fryktes videre at særlig sykehusmodell A vil få problemer med å rekruttere helsepersonell. Mangel på kirurgisk akuttmedisinsk beredskap vil gjøre det mindre faglig attraktivt å ha sin arbeidsplass her, noe som igjen kan føre til nedleggelser på sikt. Noen høringsinstanser påpeker at behovet for leger med bredere utdanningsbakgrunn vil kreve en sterkere styring av spesialistutdanningen som motvekt til pågående subspesialisering. Andre er opptatt av at det vil bli vanskelig å rekruttere turnuskandidater og assistentleger når bare deler av tjenesten kan utføres på sykehuset.
Mange høringsinstanser er også av den oppfatning at de foreslåtte sykehusmodellene vil gi økt akuttmedisinsk belastning på primærhelsetjenesten, særlig legevakten. Hvis kommunelegene må overta et større indremedisinsk ansvar fra sykehuslegene, kan dette skape enda større vanskeligheter for rekruttering til distriktene. Det fremheves som et paradoks at grenspesialiserte sykehus skal kunne fraskrive seg ansvar for flere områder av medisinen, mens primærlegene må påta seg disse oppgavene.
Flere høringsinstanser hevder at den foreslåtte sykehusstrukturen vil medføre økte kostnader. Dette gjelder for eksempel for ambulansetjenesten som må bruke mer tid på å frakte pasienter mellom sykehus med ulike funksjoner. Det hevdes også at små sykehus er rimeligere i drift enn større sykehus, og at den samfunnsmessige økonomiske gevinsten av å sentralisere akuttberedskapen ikke er mulig å påvise.
6.3.2 Departementets vurderinger og forslag
Det har vært hevdet fra mange hold at eksisterende sykehusstruktur ikke er tilpasset den utvikling som har funnet sted i de senere år. En endring i sykehusstruktur har derfor lenge vært ansett som ett viktig virkemiddel for å nå målet om et sykehustilbud som sikrer befolkningens behov for en tilgjengelig helsetjeneste, og som samtidig ivaretar krav til faglig kvalitet og effektiv utnyttelse av ressursene.
Departementet støtter denne vurderingen, og behovet for endring av sykehusstruktur har da også vært omtalt i to stortingsmeldinger på 1990-tallet: St.meld. 50 nr. (1993-94) «Samarbeid og styring. Mål og virkemidler for en bedre helsetjeneste», (Innst. S. nr. 165 (1994-95)), og St. meld. nr. 24 (1996-97) «Tilgjengelighet og faglighet. Om sykehus og annen spesialisthelsetjeneste» (Innst. S. nr. 327 (1996-1997)).
Departementet finner det likevel ikke hensiktsmessig å formelt erstatte den eksisterende sykehusstruktur med akuttutvalgets forslag til ny sykehusstruktur. Årsaken til det er at de foreslåtte sykehusmodellene kan fremstå som noe rigide i forhold til dagens behov. I tillegg har departementet lagt vekt på den skepsis som kommer til uttrykk hos en rekke høringsinstanser.
Departementet er likevel av den oppfatning at utfordringer som for eksempel rekruttering av helsepersonell og ressursutnyttelse (som også påpekes av mange høringsinstanser) nettopp må løses gjennom endringer i sykehusstrukturen - herunder rasjonalisering av akuttberedskapen.
Departementet vil derfor gi akuttutvalgets forslag til sykehusmodeller en retningsgivende status for den fremtidige sykehusplanleggingen. Samtidig åpnes det også opp for muligheter for kombinasjoner av de foreslåtte sykehusmodellene.
Departementet vil likevel understreke at uansett hvilken sykehusstruktur som velges i de kommende regionale helseplaner, så må den overordnede målsetningen være at befolkningen får et medisinskfaglig akseptabelt tilbud om akuttmedisinske tjenester, og at tjenesten ytes gjennom effektiv bruk av ressurser.
Tilbudet om sykehusenes akuttmedisinske tjenester må videre være forutsigbart over tid. Forutsigbarhet innebærer at beredskapsnivået og funksjonsfordelingen er entydig kommunisert til publikum og de andre leddene i den akuttmedisinske kjeden, og at den er «konstant» gjennom hele døgnet.
I tillegg vil departementet påpeke at eventuelle endringer i sykehusstruktur må følges av ny dimensjonering av de andre ledd i den akuttmedisinske kjeden, særlig ambulansetjenesten (se kap. 4).
Det vises for øvrig til kapittel 6.5 og 6.6 for departementets tilrådinger når det gjelder indremedisinsk og kirurgiske beredskap i sykehus.
6.4 Samarbeidsordninger med primærhelsetjenesten må utvides
Drakamp mellom kommuner og fylkeskommuner om penger, ansvar, kompetanse og personell fører til samarbeidsproblemer mellom primær- og spesialisthelsetjenesten. Som resultat møter pasientene flaskehalser og en ikke-sammenhengende behandlingskjede, mens forvaltningsnivåene utfører unødvendig og ressurskrevende dobbeltarbeid.
På flere områder er det finansieringsordningene som skaper hindringer for samarbeidet mellom helsetjenester på forskjellige forvaltningsnivåer. Eksempler på dette er finansieringen av telemedisin, respiratorbruk i hjemmet, livshjelp, spesialisthelsetjenester til psykisk utviklingshemmede, psykiatri geriatri, felles akuttmottak (FAM), og sykestuer.
Dette kapittelet vil ta for seg felles akuttmottak (FAM) og sykestuer, da disse berører akuttmedisin spesielt. De øvrige problemfeltene vil bli behandlet i andre sammenhenger. Målet er utvidede samarbeidsordninger mellom helsetjenester på forskjellige forvaltningsområder, gjennom mer fleksible finansieringsordninger og/eller organisatoriske løsninger som tar høyde for at stadig større deler av spesialistbehandlingen flyttes ut av sykehusene og inn i primærhelsetjenesten.
6.4.1 Felles akuttmottak (FAM)
Felles akuttmottak (FAM) betyr at legevakten i vertskommunen og eventuelt nærliggende kommuner er samordnet med sykehusets akuttmottak. FAM er underlagt to forskjellige forvaltningsnivåer: Sykehusets akuttmottak sorterer under fylkeskommunen og legevakten under kommunen.
Samarbeidet gjør at pasienten kun trenger å henvende seg til ett sted ved akutt skade eller sykdom. Det gjør også at primærlegen lettere kan innhente faglige råd fra spesialister fra sykehuset, uten at pasienten må legges inn på sykehuset.
FAM har etterhvert blitt etablert på mange sykehus, for eksempel i Narvik (se boks 6.10).
Boks 6.10 Prosjektet «Nye Narvik sykehus»
Kravene til økt effektivitet, bedre kvalitet og mer fornøyde pasienter har resultert i prosjektet «Nye Narvik sykehus». Prosjektet støttes av Forum for organisasjonsutvikling i sykehus, Narvik fylkeskommune og Sosial- og helsedepartementet.
Prosjektet innebærer et forsøk med ny lokalsykehusmodell, basert på et mer forpliktende samarbeid mellom sykehus og legevakt, og de to forvaltningsnivåene de sorterer under.
Et element i modellen er en flerfaglig legevakt samlokalisert med sykehusets akuttmottak (FAM). Legevakten skal drives av primærleger på skift, som etter behov kan trekke på sykehusets service og personell. Observasjonssenger er en del av opplegget.
Planen er at det skal tas inn fagpersoner som har kompetanse innen omsorg, rus og psykiatri, noe det ofte er behov for på nattetid. Blant hovedmålene er bedre faglig vurdering av pasientene og færre sykehusinnleggelser.
6.4.2 Departementets vurderinger og forslag
Felles akuttmottak (FAM) er et eksempel på hvordan det akuttmedisinske samarbeidet mellom spesialisthelsetjenesten og primærhelsetjenesten kan styrkes. Departementet vil derfor oppfordre fylkeskommuner og kommuner til å etablere FAM der dette synes hensiktsmessig. Dette er også i tråd med akuttutvalgets forslag.
Departementet er oppmerksom på faren for at FAM kan øke mulighetene for «for sikkerhet skyld-medisin», slik at flere pasienter blir gitt tilbud på et høyere behandlingsnivå enn strengt tatt nødvendig. Erfaringer fra blant annet Narvik sykehus tyder imidlertid på det motsatte, nemlig at FAM vil kunne redusere belastningen på sykehusene - særlig når det gjelder ø-hjelp innleggelser (se boks 6.10). «For sikkerhet skyld-medisin» kan dessuten motvirkes ved å bygge ut flere observasjonssenger knyttet til FAM. På denne måten kan pasienter med uklare lidelser holdes under oppsyn før de eventuelt legges inn på sykehuset.
6.4.3 Sykestuer
Sykestuer vs. sykehjem: oppgaver og ansvarsforhold
Dette følges av kommunehelsetjenesteloven at kommunenes helsetjenester skal omfatte sykehjem». Sykehjemmenes oppgaver er medisinsk oppfølging med sikte på tilbakeføring til hjemmet, avlastning, permanent opphold, spesielt tilrettelagt opphold funksjonshemmede, skjermet enhet for senil demente, selvstendig boenhet for barn/ungdom, dagopphold, natteopphold og terminalpleie. Sykehjem fungerer i praksis først og fremst som varig hjem for eldre med svekket helse, redusert førlighet og omfattende hjelpebehov.
Sykestuene tilhører derimot fylkeskommunenes ansvarsområde. Sykestuene er i sykehusloven definert som: «Medisinsk institusjon som gir pasienter opphold for å undersøke om innleggelse i sykehus bør finne sted, eller for enklere behandling som ikke hensiktsmessig kan foretas i den sykes hjem, men som ikke gjør innleggelse i sykehus nødvendig» (§ 1 og § 15).
Sykestuene kan ivareta akuttfunksjoner der avstanden til sykehus er lang. Eksempler på det er observasjon i påvente av transport til sykehus og behandling av enklere medisinske tilstander.
I ny spesialisthelsetjenestelov er sykestuene ikke regulert. Dette begrunnes med at det kan virke konserverende å lovfeste hvilke institusjonstyper fylkeskommunen skal sørge for å ha et tilbud av. Ved definering av institusjonstyper som i dagens sykehuslov ilegges føringer på fylkeskommunene som kan hindre utvikling av nye tjenestetilbud i takt med behov og faglig utvikling.
Sykestuenes utbredelse og omfang
I 1972 fantes det 64 sykestuer med i alt 1005 senger fordelt på 15 av landets fylker. I dag er det kun 18 tilbake. Disse har til sammen ca. 100 sykestuesenger, hvorav nesten halvparten er i Finnmark. Sykestuenes størrelse varierer fra en til åtte senger.
Den store reduksjonen i antall sykestuer fant sted som følge av sykehjemsreformen i 1988, som overførte ansvaret for sykehjem fra fylkeskommune til kommune. Ansvarsoverføringen førte til at fylkeskommunene ikke lengre så behov for drift av sykestuer i kommunene. Sykestuesengene ble i stedet omdefinert til sykehjem og innlemmet i den ordinære kommunale sykehjemsdriften.
I en del kommuner, og spesielt i Finnmark, ønsket man imidlertid å opprettholde sykestuene. Her finnes derfor fortsatt sykestuer som ivaretar deler av både sykehusenes og sykehjemmenes funksjoner, og som inngår som del av fylkeskommunens ansvar etter sykehusloven.
Sykestuene er vanligvis samlokalisert med sykehjem, helsesenter og fødestuer og kan ha konsultasjonsordning med spesialhelsetjenesten. Med få unntak er de plassert i kommuner med lang avstand til sykehus, og kan derfor ha en viktig beredskapsfunksjon. I tillegg ivaretar sykestuene på en god måte hensynet til pasienten som kan få behandling nærmere hjem og familie, og slippe lang reisevei når det ikke er behov for mer spesialiserte tjenester.
Boks 6.11 Studie om sykestuer i Finnmark
En doktoravhandling fra 1998 av Ivar Aaros omhandler sykestuer i Finnmark. Her fremgår det at den vanligste bruken av sykestuer omfatter:
Observasjon av akutte sykdommer (f.eks. smerte, astma og hjerteproblemer).
Behandling av pasienter med kroniske sykdommer med akutt forverring (f.eks. kreft, astma, hjerneslag, hjertesvikt).
Oppfølgende behandling mellom to sykehusopphold (f.eks. kreft, beinbrudd og operasjoner).
Pleie- og omsorg i livets siste fase (f.eks. siste stadier av kreft, hjerneslag og hjertesykdom).
Bruken av sykestuer har ført til at:
45 prosent av sykestueoppholdene har erstattet innleggelser i sykehus.
Liggetiden på sykehus er redusert.
De samfunnsmessige utgiftene blir lavere fordi sykestuebehandling er billigere enn sykehusopphold.
I gråsonen mellom to forvaltningsnivåer
Sykestuene ivaretar funksjoner som delvis er del av spesialisthelsetjenesten og delvis del av av primærhelsetjenesten. Sykestuene ligger derfor i gråsonen mellom forvaltningsnivåene fylkeskommune og kommune. I Ot. prp. nr. 48 (1985-86) «Om sykehjemmene i den kommunale helse- og sosialtjeneste» heter det at det kan være vanskelig å trekke noen klar linje mellom funksjoner i sykehjem og sykestuer. I St.meld. nr. 24 omtales sykestuer som en «halvannenlinjetjeneste». Den uklare funksjonsfordelingen reiser spørsmål om ansvarsfordeling og finansiering.
Forholdet til innsatsstyrt finansiering av sykehus
Innsatsstyrt finansiering i sykehus (ISF) går ut på at for hver pasient som behandles i somatiske sykehus, dekker staten en andel av hva det koster å behandle denne pasienten.
En del oppgaver i spesialisthelsetjenesten som foregår ved sykehus, utføres også ved sykestuer og i noen tilfeller ved sykehjem. Det gjelder blant annet dialysebehandling, respiratorbehandling og andre oppgaver i gråsonen mellom primær- og spesialisthelsetjenesten. I likhet med fødestuer mottar ikke sykestuer og sykehjem statlig refusjon for denne type pasientbehandling som i sin helhet finansieres over fylkeskommunens ramme.
De ulike finansieringsordningene for primær- og spesialisthelsetjenesten gjør det vanskelig å få til en smidig fordeling av oppgavene mellom fylkeskommuner og kommuner, og aktualiserer spørsmålet om ansvars- og kostnadsfordeling forvaltningsnivåene i mellom.
Sykehjemmenes og sykestuenes fremtid
Det kan være vanskelig å skille mellom hvilke arbeidsoppgaver som defineres som sykehjems-, sykestue- og sykehustilbud. Arbeidsoppgavene og ansvar for tjenestene kan også variere fylkene i mellom. Videre forskyver ny kunnskap og ny teknologi grensene for hva medisinen kan gjøre, og endrer oppgavefordelingen mellom primærhelsetjenesten og spesialisthelsetjenesten.
En trend er at flere oppgaver som tidligere ble utført på sykehusene nå overføres til primærhelsetjenesten. Sykestuetilbudet er avgrenset til et lite antall kommuner, mens enkelte kommuner gir lignende tilbud i sykehjem. En diskusjon om sykestuenes fremtid må derfor ses i sammenheng med sykehjemmenes rolle generelt.
I Sosial- og helsedepartementets rapport «Sykehjemmenes rolle og funksjoner i fremtidens pleie- og omsorgstjenester» (1999) drøftes tre modeller for fremtidig organisering og finansiering av sykestuer:
Betrakte sykestuefunksjoner som en desentralisert spesialisthelsetjeneste, eventuelt ambulant tjeneste, under et fylkeskommunalt faglig og økonomisk ansvar.
Betrakte organisering av sykestuefunksjoner i kommunene som et kommunalt ansvar, som del av sykehjemmenes medisinske tilbud.
La oppbyggingen av tilbud som ligger i gråsonen mellom fylkeskommunalt- og kommunalt ansvar baseres på samarbeidsavtale mellom fylkeskommune og kommune, ut fra at dette vil være nyttig for begge parter.
Rapporten ble sendt på høring til kommuner, fylkeskommuner, fylkesmenn, Statens helsetilsyn, fylkesleger, brukerorganisasjoner, fagorganisasjoner og en rekke faginstanser.
Svært mange høringsinstanser viser til at den økende oppgaveoverføringen fra annen- til førstelinjetjenesten er problematisk for kommunene å håndtere. Det kommer klart frem en bekymring for fremtiden i forhold til hvordan kommunene skal makte dette både økonomisk, og i forhold til et økende behov for kompetanse på en rekke områder.
Sykehjemmene betraktes som viktige i videreutvikling av det kommunale tilbudet. Mange steder er sykehjemmene i ferd med å endre seg fra permanent bosted, til et sted med tilbud om korttidsopphold for avlastning, observasjon, rehabilitering, akutt pleie og omsorg ved livets slutt. Det legges vekt på at denne endringen skjer blant annet som følge av utviklingen i annenlinjetjenesten, med tidlig utskriving av pasienter og behov for kortere eller lengre tids tett oppfølging eller utskriving. Samtidig pekes det på at sykehjemmene ikke må utvikles til B-sykehus for enkelte brukergrupper. Det kommer til uttrykk et sterkt ønske om at forholdene må legges til rette vedrørende regelverk og finansieringsordninger, slik at kommunene kan videreutvikle helse-, pleie- og omsorgstilbudet ut fra brukernes og pasientenes behov.
Få høringsinstanser har tatt opp sykestuenes framtidige rolle og funksjon. De som uttaler seg fremholder at sykestuene er et viktig ledd i den akuttmedisinske kjede, hvor pasienter kan få stabiliserende behandling eller kyndig observasjon og primærbehandling før de blir videresendt. Det påpekes at sykestuenes fremtid må ses i sammenheng med sykehjemmenes fremtidige rolle og funksjoner.
6.4.4 Departementets vurderinger og forslag
I budsjett-innst. S. nr. 11 (1999-2000) heter det at «Stortinget ber Regjeringen, inntil akuttmeldingen er behandlet, om å bidra til at sykestuer som innehar akuttberedskap, kan opprettholde driften. Stortinget ser det som viktig at disse sykestuene opprettholdes, og at deres fremtidige status blir avklart i forbindelse med akuttmeldingen som er ventet våren 2000» (Romertallsvedtak XV).
Departementet er oppmerksom på at den generelle befolkningsutviklingen med økt levealder vil føre til økt behandlingsbehov i fremtiden, særlig når det gjelder ø-hjelpinnleggelser ved indremedisinske avdelinger i sykehus (jf. kap. 6.5). Økt bruk av sykehjem/sykestuer vil etter departementets oppfatning kunne avlaste sykehusene for funksjoner som både kan ivaretas rimeligere, og på en mer hensiktsmessig måte, på et lavere behandlingsnivå.
Sykestuene er som nevnt mangfoldige i forhold til organisering og hvilke pasienter som behandles. Noen sykestuer har primærhelsetjenestefunksjoner, mens andre utfører klare spesialisthelsetjenesteoppgaver. Dette har ført til uklarhet med hensyn til organisatoriske rammer og finansieringsansvar.
Det er imidlertid ikke ønskelig at pasienter som kan få et helsemessig forsvarlig tilbud, som samtidig er samfunnsøkonomisk lønnsomt, får et dårligere tilbud på grunn av finansieringsordningen. Departementet utreder derfor muligheten for å inkludere de sykestuer som utfører spesialisthelsetjeneste, og som er del av fylkeskommunens ordinære tilbud av spesialisthelsetjeneste, i ISF-ordningen fra 2001.
6.5 Indremedisinsk beredskap må styrkes
Økende levealder og færre fødsler fører til en stadig økende andel eldre i befolkningen. Ø-hjelp innleggelser ved indremedisinske avdelinger domineres allerede i dag av eldre pasienter. Befolkningsutviklingen vil uten tvil øke presset på disse avdelingene, og skape store kapasitets- og ressursmessige utfordringer fremover.
6.5.1 Ø-hjelp innleggelser domineres av indremedisinske lidelser
I henhold til en undersøkelse utført av akuttutvalget ble det i løpet av tre måneder (01.12.1997-28.02.1998) registrert i underkant av 33 000 ø-hjelp innleggelser på de 32 sykehusene som deltok i undersøkelsen.
Innleggelsene var fordelt på 60,3 prosent ved medisinske avdelinger, 36,4 prosent ved kirurgiske avdelinger og 3,3 prosent ved andre avdelinger (hovedsakelig gynekologiske-, nevrologiske- og barneavdelinger).
Ø-hjelp innleggelser domineres altså av indremedisinske lidelser. Hjertelidelser, hjerneslag og lungesykdommer er for eksempel meget utbredt. Disse lidelsene forekommer først og fremst hos eldre personer (se vedlegg 2, tabell 2.2).
Tabell 6.5 De 20 vanligste ø-hjelp innleggelsesdiagnoser fra primærlege (N=32 606)
| Innleggelsesdiagnose | Ant. per 100 000 innb. per år |
| Brystsmerter | 721 |
| Magesmerter | 519 |
| Lungebetennelse | 364 |
| Hjerneslag/hjernedrypp | 362 |
| Lårhalsbrudd | 263 |
| Hjertesvikt | 197 |
| Tungpusten | 167 |
| Astma | 162 |
| Hjernerystelse | 160 |
| Hjerteinfarkt | 149 |
| Blindtarmbetennelse | 145 |
| Besvimelse | 136 |
| Truende hjerteinfarkt | 136 |
| Feber | 131 |
| Blodpropp i leggen | 111 |
| Forgiftning | 101 |
| Overflytting av beh.pasient | 99 |
| Diagnose ikke angitt | 94 |
| Skader og ulykker | 93 |
| Nedsatt allmenntilstand | 93 |
Kilde: NOU 1998:9 s. 73
6.5.2 Økningen i antall eldre vil øke behovet for sykehustjenester
Rapporten «Scenario 2030- Sykdomsutviklingen for eldre fram til 2030» (1999) fra Statens helsetilsyn tar for seg sammenhengen mellom økende levealder og sykdomsutvikling.
Det tas utgangspunkt i prognoser for vekst i antall eldre fra 2000 til 2050 fordelt på kjønn (se figur 6.3). Etter prognosen vil antall kvinner over 65 år øke med ca. 85 prosent 4i dette tidsrommet, mens antall menn over 65 år vil øke med ca. 60 prosent 5.
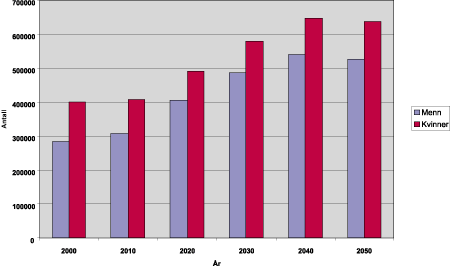
Figur 6.3 Antall 65 år og eldre fram til 2050
Kilde: Statens helsetilsyn 1999
Rapporten konkluderer med at økningen i antall eldre vil ha omfattende konsekvenser for sykdomsutviklingen:
Store sykdomsgrupper (eks. aldersdemens, blodtrykk, slag, hjertesvikt, diabetes, kreft, leddgikt, lårhalsbrudd, hofteproteser) som dominerer i høy alder vil øke sin utbredelse med 40 til 60 prosent fram mot 2030 (se vedlegg 2, tabell 2.3).
En nedgang i dødelige sykdommer som hjerte-karsykdommer (som allerede er observert) og kreft (hvor man venter på et gjennombrudd), vil forlenge livet til mennesker med kroniske lidelser som aldersdemens, muskel- og skjelettsykdommer, diabetes etc.
Dekning av pleiebehovet, som vil øke ned minst 60 prosent fram til 2030 og enda mer frem mot 2050, blir et problem fordi andelen «pleier-produserende» aldersgrupper ikke vil øke i det hele tatt fram mot dette tidspunkt 6
Som tidligere nevnt domineres ø-hjelp innleggelser i sykehus av eldre pasienter med indremedisinske lidelser (jf. kap. 6.5.1). Andre undersøkelser som Statens helsetilsyn har utført viser at 42 prosent av pasientene i indremedisinske avdelinger er 75 år og over, og at hver fjerde pasient har behov for spesialisert kompetanse innen geriatri.
Reduksjon i antall sykdommer man dør av og økning i antall sykdommer man dør med, vil resultere i flere eldre med økt antall år med funksjonssvikt. Dette vil igjen føre til økt behov for sykehustjenester.
6.5.3 Lærings- og mestringssentre kan redusere behov for ø-hjelp innleggelser
En meget stor andel av pasienter ved sykehusenes indremedisinske avdelinger er personer med kroniske sykdommer. For disse pasientene er opplæring og mestring en forutsetning for å oppnå ønsket virkning av behandling.
Mestring av kronisk sykdom reduserer faren for utvikling av senkomplikasjoner og tilleggsykdommer. Mestring kan også føre til at akutt forverring av tilstanden forebygges eller hindres i å utvikle seg, fordi pasienten selv kan iverksette adekvate tiltak eller søke lege før tilstanden eventuelt forverrer seg. Tryggere og mer kunnskapsrike pasienter kan dermed føre til at behovet for ø- hjelp innleggelser i sykehus sjeldnere vil være nødvendig.
I ny spesialisthelsetjenestelov har departementet innført en ny formålsbestemmelse for sykehusene (§ 3.8). I denne formålsbestemmelsen sidestilles opplæring av pasienter med kroniske lidelser med pasientbehandling, undervisning av helsepersonell og forskning.
Departementet har, i samarbeid med sykehus, sykehuseiere og pasientorganisasjoner etablert lærings- og mestringsentre for kronisk syke ved Aker sykehus i Oslo og ved Sentralsykehuset i Nordland i Bodø. I Statsbudsjettet for 2000 er det avsatt 600 000 kroner til etablering av et nytt lærings- og mestringssenter i Kristiansand (VAS).
Det arbeides også med planer for etablering av et nasjonalt kompetansesenter. Sentrene utvikler og gjennomfører pedagogiske tiltak i samarbeid mellom brukere og helsepersonell, samt utarbeider nytt informasjonsmateriell og har tilgjengelig Internett med veiledning i bruk.
6.5.4 Departementets vurderinger og forslag
Det vil skje en kraftig vekst i antall eldre over 65 år frem mot år 2050. Veksten i antall eldre vil ha omfattende konsekvenser for sykdomsutviklingen, med reduksjon i antall sykdommer man dør av og økning i antall sykdommer man dør med. Dette vil igjen vil føre til økt behov for sykehustjenester.
Bruk av lærings- og mestringssentre vil kunne «dempe trykket» noe, da personer med kroniske sykdommer utgjør en meget stor andel av innlagte pasienter med indremedisinske lidelser. En styrket primærhelsetjeneste, økt poliklinisk aktivitet og mer ambulant behandling vil også virke i samme retning.
Likevel er det ingen tvil om at hovedtendensen fremover vil bli flere ø-hjelp innleggelser og økt press på sykehusenes indremedisinske avdelinger. Departementet vil derfor ikke foreslå noen prinsipielle endringer når det gjelder sykehusenes akuttmedisinske beredskap i indremedisin.
Departementet er i stedet av den oppfatning at det totale tilbudet i akuttmedisinsk beredskap i indremedisin må styrkes i takt med det økte behov som følge av økningen i antall eldre. Departementet ber derfor de regionale helseutvalgene om å vurdere sin kapasitet på indremedisinsk beredskap, samt klargjøre organisasjonsstrukturen på hvilke sykehus som har hvilke funksjoner.
De erfaringer som til nå er gjort med at enkelte sykehus bare har indremedisinsk akuttfunksjoner, synes å bekrefte at dette er en modell som godt kan brukes i deler av landet. Modellen er også i tråd med med akuttutvalgets anbefalinger. Multitraumepasienter (f.eks. ved bilulykker) vil uansett bli fraktet til sykehus med full beredkap, eventuelt etter stabilisering lokalt.
Departementet vil understreke at planleggingen må ha et langsiktig mål slik at sykehusenes tilbud er forutsigbare over tid. Departementet har derfor bedt de regionale helseutvalgene om å lage strategier utover den første fireårige planperioden.
6.6 Kirurgisk beredskap må rasjonaliseres
Kirurgisk beredskap ved sykehusene er svært ressurskrevende, både når det gjelder personell og kostnader. Vaktene har ofte lav arbeidsbelastning, men er lange og gir legene rett til avspasering. Sammenhengende fritid gjør det mulig for legene å ta kortvarig arbeid ved andre - gjerne private - sykehus. Mange sykehus med vakante stillinger må så ta i bruk dyr overtid for å dekke vaktberedskapen. Den ressurskrevende kirurgiske beredskapen gjør det vanskelig å utnytte kapasiteten for planlagte inngrep på en god måte.
6.6.1 Volumet av ø-hjelp operasjoner er enklere inngrep
Akuttutvalget utførte en undersøkelse om ø-hjelp operasjoner ved 32 norske sykehus over en periode på tre måneder (01.12.1997-28.02.1998). Undersøkelsen omfattet 7 100 ø-hjelp operasjoner, og det viste seg at det først og fremst er enklere inngrep som utgjør det store volumet. Eksempler på det er brudd- og sårbehandling og fjerning av blindtarm (se vedlegg 2, tabell 2.4).
6.6.2 Enkelte små sykehus har svært få ø-hjelp inngrep kvelds- og nattetid
Akuttutvalgets undersøkelse viste at det i forhold til befolkningsgrunnlaget utføres like mange ø-hjelp inngrep ved store (mer enn 70 000 innbyggerer i opptaksområdet), mellomstore (40-70 000 innbyggerer i opptaksområdet) og små sykehus (under 40 000 innbyggerer i opptaksområdet). Enkelte inngrep utføres imidlertid oftere, eller kun ved de store sykehusene. Dette skyldes naturlig seleksjon av mer krevende prosedyrer til høyere kompetansenivå.
I motsetning til planlagt kirurgi som stort sett utføres i regulær arbeidstid, foretas ø-hjelp inngrep gjennom hele døgnet. I følge akuttutvalgets undersøkelse får pasienter med tilstander som krever umiddelbar operasjon (hastegrad «akutt» eller «haster») rask hjelp på alle sykehus uavhengig av sykehusets størrelse og omfang av planlagt aktivitet - forutsatt at de har kommet til rett behandlingsnivå.
Pasienter med tilstander der det er medisinsk forsvarlig at operasjonen kan vente håndteres imidlertid, i henhold til undersøkelsen, forskjellig ved store og små sykehus. Ved de små sykehusene legges ø-hjelp operasjoner med lav hastegrad til dagtid, mens de ved store sykehus legges til kvelds- og nattetid.
Akuttutvalgets undersøkelse viste videre at det utføres svært få ø-hjelp inngrep på kveld- og nattetid ved enkelte små sykehus (dvs. mindre enn 40 000 innbyggerer i opptaksområdet). Bare ca. fem prosent av ø-hjelp kirurgien finner sted i tidsrommet mellom klokken 24:00-08:00; et gjennomsnitt på en til to operasjoner i måneden. Ett sykehus utførte kun ett inngrep mellom klokken 24:00 og 08:00 i løpet av de tre månedene undersøkelsen pågikk.
Beredskapen for ø-hjelpoperasjoner kvelds- og nattetid er med andre ord svært sjelden i bruk ved enkelte småsykehus. Store sykehus utnytter på sin side tilgjengelige medisinske service- og støttefunksjoner i mye større grad gjennom hele døgnet.
6.6.3 Vaktberedskapen er svært ressurskrevende
Sykehusenes vaktberedskap er med andre ord svært ressurskrevende. Det kreves fire til fem stillingshjemler for hver spesialitet som skal ha vaktberedskap. Avdelinger som tar i mot ø-hjelp pasienter må for eksempel ha spesialistvakt. Det betyr at det siste leddet i en vaktkjede må være spesialist i de aktuelle fagområdene, det vil si i indremedisin og/eller kirurgi. Der det er behov for anestesilege eller gynekolog for akutt hjelp, må også denne type spesialist være i vakt. Vaktdøgnet er delt inn i tilstedevakt, eller passiv beredskap i vaktrom på sykehus eller hjemme (se boks 6.12).
Boks 6.12 Vaktberedskap i sykehus
Ved et sykehus med fødeavdeling og vaktberedskap i kirurgi kreves følgende bemanning (timer per døgn):
Ortoped/generell kirurg eller mage-tarm kirurg: 8 t. tilstedevakt/16 t. hjemmevakt
Anestesiolog: 8 t. tilstedevakt/16 t. hjemmevakt
Anestesisykepleier: 24 t. tilstedevakt/16 t. hjemmevakt
Operasjonssykepleier: 24 t. tilstedevakt/ 8 t. hjemmevakt
Gynekolog: 8 t. tilstedevakt/16 t. hjemmevakt
Jordmor: 24 t. tilstedevakt
Kilde: NOU 1998:9 s. 85
6.6.4 Generell kirurgi og ortopedi er nå to spesialiteter
Kirurgi var tidligere én medisinsk spesialitet. I forbindelse med behandlingen av St. meld. 24 vedtok departementet i 1997 å dele kirurgien i to spesialiteter: Ortopedi og generell kirurgi.
Bakgrunnen for denne oppdelingen var ønsket om å effektivisere dagens utdanningsopplegg, noe som igjen skulle føre til kortere utdanningstid, økt utdanningskapasitet, og dermed bedre rekruttering av spesialister. Videre skulle utdanningens innhold samsvare bedre med framtidig sykehusstruktur og de arbeidsoppgaver som spesialistene skal utføre. I tillegg var målet at grenspesialister og spesialister skulle kunne konsentrere seg om spesialisert planlagt arbeid, der dette var mulig å skille fra ø-hjelp funksjonen.
6.6.5 Forholdet mellom pasientvolum og behandlingskvalitet
Senter for medisinsk metodevurdering (SMM) har på oppdrag fra Sosial- og helsedepartementet identifisert og innhentet relevante internasjonale systematiske oversikter og registerdata om forholdet mellom pasientvolum7og behandlingskvalitet. Innholdet i disse rapportene er oppsummert og vurdert i en rapport avgitt departementet i november 1999.
Systematiske oversikter
SMM valgte å basere seg på følgende systematiske oversikter:
NHS-CRD report 8 (1997): «Concentration and choise in the provision of hospital services»: Her fremgår det at vurderinger om bedre behandlingskvalitet 8ved store sykehus ofte skyldes variasjon i kasus og alvorlighetsgrad snarere enn forskjeller i ferdigheter hos personalet. Det finnes allikevel en dokumentert positiv sammenheng mellom sykehusvolum og behandlingskvalitet for 11 av 28 vurderte prosedyrer (39 %). For seks av 28 prosedyrer (20 %) er det dokumentert bedre behandlingsresultater for pasienter behandlet av kirurger som utfører mange inngrep. Manglende sammenheng mellom behandlingskvalitet og sykehusvolum er dokumentert for sju av 28 prosedyrer (24 %), og mellom behandlingskvalitet og kirurgvolum for to av 28 prosedyrer (6 %). For én prosedyre 9, er mortaliteten høyere ved sykehus som behandler mange pasienter.
Landstingsförbundet (1995): «Är stora sjukhus betre än små. Om volymens betydelse för kvaliteten innom kirurgin»:Her konkluderes det med at litteraturen viser at det ikke finnes noen entydig sammenheng mellom volum og behandlingskvalitet for 54 prosent av de vurderte sykdomstilstandene på sykehusnivå, og for 68 prosent av de vurderte sykdomstilstandene på kirurgnivå. Dokumentasjonen viser en positiv sammenheng mellom pasientvolum og behandlingskvalitet for 33 prosent av disse prosedyrene på sykehusnivå, og for 25 prosent på kirurgnivå. Rapporten understreker imidlertid at denne type konklusjoner er beheftet med mange mulige feilkilder, og at tolkning av materialet derfor må gjøres med stor forsiktighet.
Helsedirektoratet (1993): «Pasientvolum og behandlingskvalitet»: Her vises det til at det finnes en sikker sammenheng mellom pasientvolum og behandlingskvalitet for 63 prosent av vurderte publikasjoner. Videre viser 21 prosent av publikasjonene en usikker sammenheng, og 16 prosent ingen sammenheng. På denne bakgrunn understrekes det at pasientvolum utgjør en så viktig faktor i påvirkning av behandlingsresultatene at den må tas hensyn til, selv om graden av sammenheng varierer mellom de ulike fagområder og prosedyrer.
Registerdata
I tillegg har SMM vurdert følgende rapporter som baserer seg på registerdata:
Quality and performance in the NHS (1999): «Clinical inicators (6) Her fremgår det at det ikke finnes noen statistisk sammenheng mellom størrelse på sykehus eller spesialiseringsgrad og behandlingskvalitet. Enkelte sykehus har imidlertid betydelig avvik fra gjennomsnittet når det gjelder noen disse kliniske faktorene 10
SPRI (1997): «Er stora sjukhus betre än små» (7) Rapporten viser at produktivitet ikke kan kobles til sykehusstørrelse. Av de 17 länsdels-sykehusene som inngår i analysen anses åtte å ha optimal produktivitet. Disse finnes både blant større og mindre sykehus. Flere mindre sykehus anses som for små for sine oppgaver, og flere store sykehus for store for sine. Det konkluderes derfor med at flere små sykehus kan vinne på å bli større, mens flere store sykehus kan vinne på å bli mindre.
SMMs konklusjon
På bakgrunn av de ovennevnte systematiske oversikter og registerdata konkluderer SMM med at det ikke foreligger vitenskapelig grunnlag i litteraturen om en generell positiv sammenheng mellom behandlingskvalitet og sykehusenes, eller kirurgenes, pasientvolum.
Det presiseres allikevel at en slik sammenheng finnes for ca. en tredjedel av de vurderte prosedyrene 11. Sammenhengen gjelder blant annet for enkelte kirurgiske inngrep, behandling av visse hjertesykdommer, intensivbehandling av nyfødte og kreftbehandling (se boks 6.13).
Boks 6.13 Pasientvolum og behandlingskvalitet
I følge en rapport fra Senter for medisinsk metodevurdering (1999) omfatter identifisert positiv sammenheng mellom sykehusenes pasientvolum og behandlingskvalitet følgende prosedyrer:
Abdominale aorta aneurismer (utposninger på hovedpulsåra)
AIDS
Akutt hjerteinfarkt
Benamputasjoner
Hjertekateterisering (innføring av rør i hjertet)
Kneproteser
Kolecystektomi (fjerning av galleblære)
Koronar bypass kirurgi (en operasjon på hjertets kransarterier)
Malignt teratom (ondartet svulst med utgangspunkt i forstervev)
Neonatal intensivbehandling (overvåkning av nyfødte)
Pediatrisk hjertekirurgi (hjertekirurgi på barn)
PTCA (inngrep gjennom tynne rør inn i årer og hulrom)
Tynntarmskirurgi
På tilsvarende måte er det identifisert en positiv sammenheng mellom legenes pasientvolum og behandlingskvalitet for følgende prosedyrer:
Brystkreft
Katarakt (grå stær)
Pancreaskreft (kreft i bukspyttkjertel)
PTCA (inngrep gjennom tynne rør inn i årer og hulrom)
Spiserørskreft
Tynntarmsoperasjoner
6.6.6 Funksjonsfordeling mellom sykehus
Funksjonsfordeling, eller oppgavefordeling, mellom sykehus har tradisjonelt vært basert på forventninger og intensjoner om:
Bedre kvalitet: Økt grad av funksjonsfordeling skal bidra til bedret kvalitet i behandlingen ut fra forutsetningen om at «øvelse gjør mester».
Bedre økonomi: Økt grad av funksjonsfordeling skal bedre sykehusenes effektivitet og totale driftsøkonomi på grunn av:
Generell bemanningsreduksjon.
Realisering av det som kan betegnes som generelle stordriftsfordeler.
Økonomiske gevinster gjennom økt grad av skjerming av elektiv virksomhet.
Redusert dublering av vaktordninger (særlig relatert til leger).
Redusert behov for dublering av kostbart utstyr.
Funksjonsfordelinger er iverksatt, eller planlegges iverksatt, mellom en rekke sykehus. For eksempler se HOS-prosjektet (se boks 6.14) og BEST-prosjektet (se boks 6.15).
Boks 6.14 HOS-prosjektet
Det såkalte HOS-prosjektet startet opp i 1997 som et treårig prosjekt med sikte på å prøve ut en samarbeidsmodell på tvers av fylkesgrensene mellom fylkessykehusene i Haugesund, Odda og Stord.
Som resultat er det gjennomført en rekke funksjonsfordelinger på flere områder. Blant disse er:
Forflytting av personell:
Pasienter som skal ha hoftekirurgi ved fylkessykehusene på Stord og Odda vurderes ved poliklinikken på Fylkessykehuset i Haugesund av spesialister fra henholdsvis Stord og Odda.
Karkirurgisk klinikk er etablert på Fylkessykehuset i Stord for pasienter fra Sunnhordaland med spesialist fra Haugesund.
Fylkessykehuset i Haugesund foretar større øre-nese-halsinngrep for pasienter fra Sunnhordaland med spesialist fra Stord.
Spesialister fra sykehusene på Stord og Odda utfører urinlekkasje-operasjoner ved det andre sykehuset.
Forflytting av pasienter:
Pasienter fra Sunnhordaland med behov for pacemaker, karkirurgi, øre-nese-hals inngrep, visse andre kirurgiske inngrep og risikofødende har et behandlingstilbud ved Fylkessykehuset i Haugesund.
Pasienter fra Hardanger som har gynekologiske lidelser, som trenger kirurgiske inngrep, eller er risikofødende, har et behandlingstilbud ved Fylkessykehuset i Haugesund.
Kvinnelige pasienter fra Haugesund-området med urinlekkasje behandles ved Fylkessykehuset på Stord.
Pasienter fra Haugesund-området som skal utføre hoftekirurgi fordeles mellom fylkessykehusene på Stord og Odda.
Boks 6.15 BEST-prosjektet
BEST-prosjektet, som står for «bedre og systematisk traumebehandling», ble startet av to anestesileger i 1996. Det er nå et samarbeid mellom større og mindre sykehus i Finnmark, Nordland og Hordaland. Prosjektets formål er å bidra til en kvalitetsheving av traumeomsorgen i den akutte kjeden.
Prosjektet er basert på en kursmodell bestående av tverrfaglig trening kombinert med simulering og videofilming. Hensikten med kurset er å gjøre personalet ved lokal- og sentralsykehus i stand til å redde flere pasienter med alvorlige og livstruende skader.
Kurset baserer seg på teknikker fra flytrygging og moderne pedagogikk, kombinert med de nyeste internasjonale standarder for god traumebehandling. Opplæringen foregår på det enkelte sykehus, med det teamet og de lokaler som er de ansattes hverdag.
Erfaringene fra BEST-prosjektet viser at det har overføringsverdi til endringsprosesser og funksjonsfordelinger ved andre sykehus rundt om i landet. Prosjektet ble tildelt 2. pris i «Det nytter»-prisen for 2000.
Funksjonsfordelinger mellom sykehus i Helseregion Øst
Det regionale helseutvalget for Helseregion Øst igangsatte i 1999 et prosjekt 12 om behandlingskapasiteten for sine somatiske sykehustjenester 13. Prosjektets utgangspunkt var det økende behovet for spesialisthelsetjenester i Akershus, samt foreliggende planer om utvidelse av sykehuskapasiteten.
Det ble i denne sammenheng påpekt at de gjennomførte funksjonsfordelingene i Helseregion Øst i liten grad har vært gjenstand for systematisk evaluering. Å fastslå hvilke effekter de har hatt er derfor svært vanskelig. Det er imidlertid på det rene at klare økonomiske effekter er vanskelig å spore. Årsaker til det kan være at det er meget krevende å ta ut økonomiske gevinster og besparelser i økonomiske oppgangstider, og at funksjonsfordelingene har vært fulgt av forventninger om økt kvalitet i pasientbehandlingen.
Den funksjonsfordelingen som synes å ha størst potensiale, særlig når det gjelder kapasitet, synes å være skillet mellom akutt og elektiv kirurgi. Årsaken antas å være at mindre tid og ressurser benyttes til beredskap for akuttsituasjoner. I tillegg er det grunn til å tro at det har funnet sted en viss reduksjon i driftsutgifter som ikke er direkte lønnsrelaterte, blant annet på grunn av redusert behov for dublering av en del utstyr.
For oppsummering av funksjonsfordelinger i Helseregion Øst se boks 6.16.
Boks 6.16 Funksjonsfordelinger i Helseregion Øst
Østfold fylkeskommune
Fra og med 1986/87 ble alle fødsler og all gynekologi som krever innleggelse samlet i Fredrikstad.
I 1993 ble det fattet politisk vedtak om oppgavefordeling i kirurgiske fagområder. Ø-hjelp aktivitet ble så lokalisert til Østfold Sentralsykehus avd. Fredrikstad og avd. Moss.
Alle sykehusene i Østfold utfører planlagt kirurgisk aktivitet, med noen grad av oppgavefordeling. Indre Østfold sykehus har ortopedi og generell kirurgi, pasienter overflyttet fra andre sykehus, samt poliklinisk behandling. Halden sykehus har elektive inngrep i ortopedi og generell kirurgi, poliklinisk behandling, samt ansvar for pasienter overflyttet fra andre sykehus. Østfold sentralsykehus avd. Sarpsborg har kirurgisk virksomhet avgrenset til urologi, plastisk kirurgi og dagkirurgi, samt poliklinisk behandling.
Ved behandlingen av Helse- og sosialplan for perioden 1996-1999 ble oppgavefordelingen innen indremedisin behandlet. Det ble vedtatt at det skal være fullstendig kirurgisk og medisinsk beredskap i Moss og Fredrikstad. I Sarpsborg, Indre Østfold og Halden skal det være akutt grunnberedskap. Denne planen ble fullt ut gjennomført i løpet av vinteren-98 og våren-99.
Fra 1998 er sykehusene organisatorisk samlet til ett sykehus: Sykehuset Østfold. Driften er fortsatt lokalisert på fem steder: Askim, Halden, Fredrikstad, Moss og Sarpsborg.
Østfold fylkesting har vedtatt å samle alle akuttfunksjoner i ett nytt sykehus. Dagens sykehusbygninger ønskes brukt som «nærsykehus» i samarbeid med kommunene.
Akershus fylkeskommune
Akershus fylkesting har satt i gang utredning for å utvikle samarbeidet mellom Sentralsykehuset i Akershus og Stensby sykehus. Sykehusene har felles styre og samarbeider blant annet om innkjøp. Felles ventelister og samordning av røntgen og labratoriefunksjoner vurderes.
En avtale mellom staten og Akershus fylkeskommune innebærer at Akershus får utført en rekke sentralsykehusfunksjoner ved Statens sykehus; i første rekke Rikshospitalet, men også Det norske Radiumhospital og Voksentoppen.
På oppdrag fra samarbeidskomiteen mellom Oslo og Akershus ble en rapport av Stadaas/Dolva-utvalget lagt frem i 1995. Utvalget anbefalte blant annet å redusere antall sykehus med døgnkontinuerlig akuttfunksjon fra åtte til tre eller fire. Et potensiale for besparelse på ca. 150 millioner kroner ble estimert, men forutsatte en rekke investeringer. Oslo kommune inntok derfor som standpunkt å ikke legge saken frem for politisk behandling, men uttrykte positiv innstilling til samarbeid. Oppfølgingen av rapporten avventet ny inndeling av helseregionene på Østlandet, men prinsippene for organisering av akuttberedskapen i Oslo ble i all hovedsak fulgt opp i forslaget til regional helseplan for daværende Helseregion 1.
Oslo kommune
Funksjonsfordelinger mellom Ullevål sykehus og Aker sykehus omfatter:
Aker sykehus: Regional smerteklinikk, karkirurgi inklusive intervensjonsradiologi (1999), ca. 2 000 ukompliserte fødsler (1999), urologi samlet i en urologisk avdeling (2000).
Ullevål sykehus: Pediatriske avdelingene samlet på Barnesenteret (1998), de fleste fødsler (deriblant alle risikofødsler) og gynekologiske avdelinger samlet i Kvinnesenteret (1999), thoraxkirurgi (1999).
Funksjonsfordelinger mellom Aker sykehus og Lovisenberg Diakonale Sykehus (LDS) omfatter:
Aker sykehus: Ansvaret for kirurgien i Lovisenberg sektor.
LDS: Lokalsykehusansvar for indremedisin i sin sektor, elektiv kirurgi (alt vesentlig i ortopedi) i samarbeid med Aker sykehus.
En evaluering av samarbeidet mellom Aker sykehus og LDS viste at antallet somatiske heldøgnsenger var blitt redusert med 3,5 prosent fra 1992 til 1994. Man konkluderte med at skjermingen av den elektive virksomheten ved LDS hadde fungert, og at dette hadde ført til økt produktivitet og samtidig sikret kvaliteten på tjenestene.
Hedmark fylkeskommune
I 1996 vedtok Fylkestinget i Hedmark blant annet å organisere Sentralsykehuset i Hedmark som en funksjonell enhet med ett opptaksområde; videreføre samordningsprosessen med tanke på å organisere fagområdene under én felles ledelse på ulike funksjonsområder, samt samle de innleggelser og de spesialiserte funksjoner som faglig hører sammen og er avhengig av hverandre med tyngdepunkt i Elverum.
Driftsstyret for Sentralsykehuset i Hedmark vedtok i 1998 å samle fødsler og gynekologi i Elverum, bløtdelskirurgisk virksomhet i Hamar og ortopedi i Elverum. Dette ble gjennomført i første halvår 1999.
I 1994 ble revmatologi samlet ved at virksomheten (inkl. rehabiliteringssenger) ble flyttet fra Sør-Odal revmatiske sykehus til Kongsvinger sykehus.
Det foreligger en samarbeidsavtale mellom Hedmark og Sør-Trøndelag fylkeskommune om diverse funksjonsfordelinger når det gjelder ø-hjelp og elektiv virksomhet for den såkalte «fjellregionen» (dvs. området mellom Tynset sykehus og RiT avd. Røros).
I februar 2000 vedtok Fylkestinget at sentralsykehusfunksjonene fortsatt skal være delt mellom Hamar og Elverum. Det ble også vedtatt at bygningene skal beholdes, men pusses opp og bygges ut for 1,2 milliarder kroner.
Oppland fylkeskommune
I 1998 fattet Fylkestinget vedtak om å slå sammen alle sykehusene i Oppland i en organisatorisk enhet. Oppland sentralsykehus (OSS) er etablert fra 01.01.2000, bestående av OSS avd. Lillehammer (tidl. Lillehammer sentralsykehus), OSS avd. Gjøvik (tidl. Gjøvik sykehus) og OSS avd. Reinsvoll (tidl. Oppland psykiatriske sykehus). Omorganiseringen innbefatter også samordning og samarbeid inklusive funksjonsfordeling, særlig mellom sykehusene i Lillehammer og Gjøvik.
Det er ikke gjort noen systematisk evaluering av erfaringene med funksjonsfordelingen, da denne skjer fortløpende av fagrådet for den enkelte spesialitet.
Funksjonsfordelinger mellom regionsykehus i Oslo
Som oppfølging av Stortingets behandling av St.meld. nr. 37 «Et sted må grensen gå - Om ny inndeling av helseregionene på Sør-Østlandet» (1997-98), har det siden februar 1999 vært arbeidet med å finne frem til en bedre samordning av oppgavene til regionssykehusene i Oslo. Samordningen er en eierstyrt prosess mellom Staten og Oslo kommune, med god kontakt til de berørte helseregionene (Sør og Øst), Helsetilsynet og Universitetet i Oslo.
Det overordnede mandatet for samordningsprosessen definerer følgende målsetninger:
Å sikre en god kvalitet og kapasitet i regionsykehustjenesten for Helseregion Øst og Sør, basert på en optimal funksjonsfordeling mellom sykehusene.
Å få en mer kostnadseffektiv og kvalitetsmessig bedret pasientbehandling.
Å legge til rette for en god regionsykehusfunksjon knyttet til fagutvikling, forskning, undervisning og faglig veiledning, basert på en funksjonsfordeling mellom sykehusene.
Å etablere en institusjonell ordning som kan ivareta behovet for samordning på permanent basis.
Det ble valgt å starte med arbeidsgrupper innen fagområdene ortopedi, nevrokirurgi, kreftbehandling og medisinsk genetikk utfra kriterier som stort pasientvolum, problemer med kapasitet/ventetider og høye investeringskostnader (for arbeidsgruppenes forslag se boks 6.17).
Senere har det kommet til arbeidsgrupper innen øre-nese-hals sykdommer, øyesykdommer, hudsykdommer og plastisk kirurgi. Prosessen med å følge opp forslagene er nå i gang.
Boks 6.17 Arbeidsgruppenes forslag til samordning av regionsykehusfunksjonene i Oslo
Ortopedi
I tråd med anbefalingene fra arbeidsgruppen for ortopedi er Ullevål sykehus (US) og Rikshospitalets (RH) virksomhet innen ortopedi er nå etablert under én faglig ledelse med ansvar for all ortopedi på regionalt nivå, samt lokal- og sentralfunksjonene for US. Dette innebærer at det vesentlige av elektiv kirurgi er samlet i én avdeling lokalisert til RHs senter for ortopedi. Traumatologi (ø-hjelp) foregår ved en seksjon ved US. På sikt er det forventet kvalitetsgevinst og kapasitetsøkning med ca. 600 operasjoner per år (6-8 %) og 2 000-3 000 polikliniske konsultasjoner. Enheten ble satt i gang som et prøveprosjekt på to år fra januar 2000, og er basert på en samarbeidsavtale mellom US og RH. Prosjektet blir løpende evaluert som grunnlag for en eventuell beslutning om permanente ordninger.
Kreftbehandling
Det er i forslaget fra arbeidsgruppen for kreftbehandling tatt utgangspunkt i fordeling av strålekapasitet mellom Ullevål sykehus (US) og Det Norske Radiumhospital (DNR), og mellom disse enhetene og satelittavdelingene i Helseregion Sør og Øst. Det er foreslått en inndeling i «kreftregioner» der US skal betjene befolkningen i Oslo, Hedmark, Oppland og Østfold, mens DNR skal dekke Akershus, Buskerud, Vestfold, Telemark, Aust-Agder og Vest-Agder. Det er også nedfelt retningslinjer for funksjonsfordeling mellom regionsykehusene når det gjelder flere krefttyper, herunder kreft hos barn.
Nevrokirurgi
Forslaget til arbeidsgruppen for nevrokirurgi omhandler faglig oppgavefordeling, samordning og økt kapasitet. Organisatorisk kan dette gjennomføres med adskilte ansvarsområder og betalingsordninger regulert ved avtale mellom RH og US. Funksjonsfordelingen innebærer i hovedtrekk at skader behandles US, og sykdommer og misdannelser ved RH. Det er også bred enighet om behovet for å øke kapasiteten innen nevrokirurgi i Oslo-området. Arbeidsgruppen kom i desember 1999 med en tilleggsutredning som anslår behovet for kapasitetsøkningen for Helseregion Sør og Øst, og med forslag til en trinnvis gjennomføring av funksjonsfordelingen. Endelig forslag til gjennomføring skal etter planen foreligge innen høsten 2000.
Medisinsk genetikk
Arbeidsgruppen for medisinsk genetikk har ikke kunnet samles om en felles løsning, men departementet vil ta initiativ til at dette arbeidet skal videreføres.
6.6.7 Departementets vurderinger og forslag
Forholdene for kirurgisk beredskap i sykehus er annerledes enn for indremedisinsk beredskap, mye på grunn av et langt mindre volum. Særlig ved enkelte små sykehus utføres det svært få ø-hjelp inngrep kvelds- og nattetid, slik at den omfattende kirurgiske vaktberedskapen sjelden er i bruk. På denne bakgrunn mener departementet at det finnes rom og behov for rasjonalisering av den kirurgiske akuttberedskapen.
Departementet har stilt krav til de regionale helseutvalg om å gjennomgå dagens sykehusstruktur med sikte på å få i stand en bedre arbeids- og funksjonsfordeling mellom sykehusene (se kap 6.1.2). I denne sammenheng vil departementet peke på nødvendigheten av å rasjonalisere den kirurgiske beredskapen, da effekten vil være størst her.
Der forholdene ligger til rette for det kan det for eksempel skilles mellom sykehusenes indremedisinske og kirurgiske beredskap. Det betyr at små sykehus gjerne kan ha indremedisinsk beredskap, selv om de ikke har kirurgisk beredskap (jf. kap. 6.5). Dette er også i tråd med akuttutvalgets anbefalinger.
Departementet er likevel av den oppfatning at «legevaktberedskap» (f.eks. ordinære brudd, enklere skader) er nødvendig ved alle sykehus. Alle sykehus må også kunne gi nødvendig stabilisering før videre transport. En slik beredskap vil kunne fange opp mye av volumet for kirurgisk ø-hjelp, da de fleste ø-hjelp operasjoner gjelder enklere skader (jf. kap. 6.6.1).
En annen måte å rasjonalisere den kirurgiske akuttberedskap på er at de regionale helseutvalgene i sin planlegging tar hensyn til at generell kirurgi og ortopedi nå er to spesialiteter, og samler spesialistene ved forskjellige sykehus. En slik oppgavefordeling vil også kunne avhjelpe den forventede mangelen på generelle kirurger fremover.
Departementet vil videre oppfordre helseregionene til økt grad av funksjonsfordeling mellom sykehus når det gjelder større elektive inngrep, for eksempel ved sentralisering av visse prosedyrer. Selv om litteraturen dokumenterer positiv sammenheng mellom volum og kvalitet for visse prosedyrer (jf. kap. 6.6.5), ønsker ikke departementet at befolkningsgrunnlaget alene skal være avgjørende for hvilke funksjoner sykehusene skal ha. I stedet understrekes behovet for et systematisk samarbeid mellom sykehus som nødvendig for at små sykehus skal være levedyktige.
Endringer i sykehusstrukturen vil kreve ny dimensjonering av de andre leddene i den akuttmedisinske kjede - særlig ambulansetjenesten - hvis den akuttmedisinske beredskapen skal forbli faglig forsvarlig. Departementet har derfor blant annet foreslått forskriftsfestede krav til tomannsbetjening av ambulanser, hvorav én person med kompetanse tilsvarende fagbrev (se kapittel 4).
6.7 Fødselsomsorgen må differensieres
Fra 1930 til 1970 økte antallet fødeinstitusjoner i Norge fra 11 til nesten 200, for så å bli nesten halvert på 1990-tallet. Reduksjonen i antall fødeinstitusjoner har skjedd ved nedleggelse av små fødestuer (med 1-12 fødsler per år) og små fødeseksjoner ved sykehus. Den har først og fremst funnet sted på det sentrale østlandsområdet hvor det er korte avstander mellom sykehusene.
Hvert år skjer det ca. 60 000 fødsler i Norge. Hele 98 prosent av disse finner sted ved sykehus, resten ved fødestuer, i hjemmet eller under transport. Ca. 65 prosent av fødslene skjer ved de store fødeinstitusjonene (over 1 500 fødsler per år). Kun litt over én prosent av alle fødsler skjer ved de minste fødeinstitusjonene (færre enn 143 fødsler per år).
For å opprettholde en fødeavdeling på et tilfredsstillende kvalitetsnivå er kravene til vaktberedskap for ulike personellgrupper relativt omfattende. En fødeavdeling må blant annet dekke opp 24 timers vaktberedskap av gynekolog.
Mindre fødeavdelinger har store problemer med å rekruttere gynekologer, og må ta i bruk svært dyre overtids- og vikarordninger. Ved store fødeavdelinger er det kapasitetsproblemer, særlig når det gjelder intensivbehandling av for tidlig fødte og alvorlig syke nyfødte.
Det er derfor behov for å differensiere fødeavdelingene med hensyn til hvilke fødende som kan mottas hvor og hvilke som bør henvises til fødesteder med bredere kompetanse.
6.7.1 Faglige krav til fødeinstitusjoner
Helsetilsynets utredning fra 1997
I Helsetilsynets utredning 1/97 «Faglige krav til fødeinstitusjoner» foreslås følgende inndeling:
Kvinneklinikker: Minst 1 500 fødsler per år, tilstedevakt av fødsels- og anestesilege og vaktberedskap av barnelege, nødvendig jordmor- og operasjonsstuebemanning og barneavdeling med intensivbehandling av nyfødte.
Fødeavdelinger: Minst 400-500 fødsler per år, vaktberedskap av fødsels- og anestesilege (kun unntaksvis og som en overgangsordning skal kirurger kunne delta i vaktberedskap), nødvendig jordmor- og operasjonsstuebemanning og barnelege tilknyttet fødeavdelingen.
Fødestuer: Minst 40 fødsler per år, vaktberedskap av jordmødre (ikke gynekolog) og avklarte medisinske forhold.
Utredningen foreslår at selektering av fødende skal skje ved at:
Fødeavdelinger overfører fødende med alvorlige komplikasjoner til kvinneklinikker, og fødende med forventet behandling av nyfødt barn til sykehus med nyfødtavdeling.
Fødestuer overfører fødende der det forventes komplikasjoner (unormalt leie, flere fostre, for tidlig fødsel etc.) til fødeavdelinger/kvinneklinikker. Seleksjonen bør være strengere ved fødestuer med lang reisetid til sykehus enn der hvor fødestuer er lokalisert i nærheten av sykehus.
Utredningens forslag til krav til fødeistitusjoner, ble også foreslått i St. meld. nr. 24. Forslagene høstet motforestillinger på Stortinget (Innst. S. nr. 237 (1996-97)). Sosialkomiteen ga blant annet uttrykk for at det i grisgrendte strøk ikke bør være et absolutt minstekrav med 400 fødsler for å opprettholde en fødeavdeling.
Akuttutvalgets forslag og høringsuttalelser
Akuttutvalgets innstilling (NOU 1998:9) slutter seg i hovedsak til de anbefalinger som er gitt i Helsetilsynets utredning som nevnt ovenfor.
Forslagene knyttet til fødselsomsorg får relativt liten oppmerksomhet blant høringsinstansene. Av dem som uttaler seg, er de fleste enige i akuttutvalgets anbefalinger, og synes det er positivt at Helsetilsynets utredning legges til grunn.
Noen momenter, som for eksempel den foreslåtte nedre grense på 400 fødsler for opprettholdelse av fødeavdeling, er imidlertid gjenstand for en viss diskusjon. Det argumenteres blant annet mot å fokusere for mye på et bestemt tall, da geografi og værforhold må tas i betraktning.
Den Norske Jordmorforening (DNJ) advarer mot en ytterligere sentralisering av fødselsomsorgen og støtter omgjøring av små fødeavdelinger til fødestuer, der alternativet er nedlegging av fødetilbudet. Det påpekes at en omlegging av fødselsomsorgen vil gjøre det nødvendig hospiteringsordninger for jordmødrene.
Norsk sykepleierforbund (NSF) savner også vektlegging av hospiteringsordninger i akuttutvalgets anbefalinger, noe som de mener er minst like viktig ved fødestuer og i primærhelsetjeneste, som ved kvinneklinikker og fødeavdelinger.
Nasjonal fagkonferanse i 1999
I november 1999 ble det, etter initiativ fra Sosial- og helsedepartementet, avholdt en nasjonal fagkonferanse om fødselsomsorgen i Bodø, med Norges forskningsråd og statens helsetilsyn som arrangører. Rapporten fra konferansen - «Stort og sikkert? Smått og godt? Hvor skal kvinner i Norge føde?» - ble forelagt departementet i januar 2000.
Hovedkonklusjonene fra konferansens foredrag og debatter var som følger:
Det er lite uenighet om at svangerskap med erkjente risikofaktorer og forventet premature fødsler bør sentraliseres til større sentre med definert oppgave til å håndtere disse fødslene. Hva som defineres som risikosvangerskap vil imidlertid kunne variere mellom regionene avhengig av de enkelte regioners erfaring, tradisjon og reiseavstand til større sentre.
Kvinner med forventede lavrisiko-fødsler har i utgangspunktet en svært lav risiko for komplikasjoner, men disse vil ikke alltid kunne forutsees. Ulike medisinske miljøer i Norge har ulik oppfatning om hvilket fødetilbud disse kvinner bør tilbys. På den ene siden argumenteres det for en ytterligere sentralisering til større fødeenheter, på den andre siden argumenteres det for en desentralisert fødselsomsorg. Begge alternativer synes å være medisinsk forsvarlig utfra erfaringer fra land som har valgt ulike alternativer og fra ulike undersøkelser innen området.
Spørsmålet om den videre organisering av fødselsomsorgen i Norge skal medføre ytterlige sentralisering av fødeinstitusjoner eller opprettholdelse av et desentralisert fødetilbud, er derfor mer et politisk enn et medisinsk spørsmål. Velges det siste alternativet vil det være ønskelig med gjennomgang, mulig omdefinering og sikring av personellressurser til desentraliserte fødesteder for eksempel etter modell av Lofoten-prosjektet (se boks 6.18).
Det bør tilstrebes størst mulig grad av kontinuitet i svangerskaps-, fødsels- og barselsomsorgen. Godt samarbeid og kommunikasjon mellom brukere og helsepersonell, mellom ulike grupper av helsepersonell og mellom ulike helsetjenestenivåer er derfor nødvendig.
Det er et stort behov for videre forskning- og utviklingsarbeid innenfor svangerskaps-, fødsels- og barselomsorgen i Norge.
Paneldebatten dreide seg om temaene seleksjon, ressursfordelingog kontinuitet:
Det ble vist til at det i følge norsk og utenlandsk forskning er mulig å selektere gravide kvinner etter risiko for komplikasjoner under fødselen, både hva angår risiko for operative inngrep og risiko for barnet. Alle leger og jordmødre som deltar i svangerskapsomsorgen må derfor ha kunnskap nok til å selektere, slik at kvinnene kan henvises til riktig nivå for fødsel. Seleksjon må også gjelde barnets tilstand og eventuelt behov for ekspertise, behandling og transport til høyere spesialiseringsnivå. Alle fødeenheter må ha beredskap og trenet personell til å ta seg av dårlige barn og øyeblikkelige katastrofetilstander. Det behøver ikke nødvendigvis å være barnelege eller anestesilege, men det må klargjøres hvilken ekspertise som er nødvendig på stedet, samt hvilke barn som skal overflyttes til et høyere nivå.
Det ble påpekt at ressursfordeling i hovedsak er et problem om geografisk fordeling av fagfolk. Det er vanskelig å rekruttere gynekologer til mindre fødeavdelinger. I Nordland trengs for eksempel 15-20 flere gynekologer for å dekke alle vakter ved fødeavdelingene med en gynekolog, og disse gynekologene vil da ikke ha tilstrekkelig beskjeftigelse på dagtid. Fødeavdelinger må derfor tilpasses de rådende forhold, som ved Gravdal sykehus i Lofoten, der vakthavende kirurger kan foreta nødvendige operative forløsninger, og fødeavdelingen for øvrig fungerer som en fødestue. Jordmødre og leger i allmennpraksis og helsearbeidere i svangerskapsomsorgen i første- og annenlinjetjenesten må dessuten kunne samarbeide om svangerskapsomsorgen. I tillegg er legkvinners/brukeres erfaring og kunnskap viktige ressurser som det bør tas hensyn til i den videre planleggingen.
Panelet understreket viktigheten av kontinuitet i svangerskapsomsorgen. Samarbeid mellom primærhelsetjenesten og sykehus-/spesialisthelsetjenesten er generelt sett ikke bra nok. Omorganisering av jordmorstillinger, der jordmødre for eksempel kan ha kombinerte stillinger ved sykehusene og i primærhelsetjenesten, er et mulig middel både til bedre kontinuitet og dialog mellom de to nivåene.
Boks 6.18 «Lofotenprosjektet»: Fødeenhet i lokalsykehus
Prosjektet «Fødeenhet i lokalsykehus» innbefatter en alternativ driftsform ved Lofoten sykehus i toårsperioden fra 01.01.1997 til 31.12.1998. Denne driftsform skal videreføres inntil endelig politisk beslutning tas om fremtidig organisering av fødselshjelpen i Lofoten.
Fødeavdelingen ved Lofoten sykehus har vært en liten avdeling med 260 til 300 fødsler per år. Vaktansvaret har vært delt mellom to kirurger og en gynekolog, og det er disse legenes bekymring for avdelingens fremtid som har foranlediget prosjektet.
Bakgrunnen for bekymringen var erkjennelsen av at man i fremtiden ikke kunne regne med at kirurger vil ha ansvar for et fag de verken har formell kompetanse eller praktisk erfaring i. Legene hadde også liten tro på at avdelingen kunne endres til en vanlig fødeavdeling/gynekologisk avdeling med tre til fire gynekologer ansatt. Verken rekrutteringsmulighetene eller volumet av arbeidsoppgaver på dagtid tilsa noen realisme i en slik spesialistbemanning i fødselshjelp og kvinnesykdommer.
Det var derfor ønskelig å utprøve en alternativ driftsform med seleksjon av lavrisikofødende til Lofoten sykehus. I begynnelsen møtte prosjektet stor motstand både fra deler av lokalbefolkningen og blant helsepersonell, fordi mange oppfattet dette som første steg mot nedleggelse av fødeavdelingen.
Prosjektet er imidlertid gjennomført med stor arbeidsinnsats og entusiasme fra involvert helsepersonell. I prosjektperioden har avdelingen vært omgjort til såkalt «modifisert fødestue», det vil si en jordmorstyrt fødeenhet som ikke har ekskludert førstegangsfødende, og med leger i vakt som har kunnet gjøre keisersnitt. I prosjektperioden var det henholdsvis 211 (1997) og 224 (1998) fødsler ved Lofoten sykehus.
Følgende hovedfunn er gjort i prosjektperioden:
Driftsomleggingen har vært medisinsk forsvarlig. Det oppstod ingen alvorlige komplikasjoner for mor eller barn som kan relateres til den nye driftsformen.
Ca 70 prosent av de fødende i Lofoten kunne forløses ved Lofoten sykehus.
Svangerskapsomsorgen synes å ha blitt bedre.
Den kontinuerlige seleksjonsprosessen synes å ha fungert godt. Det er mulig å skille en lavrisiko- og høyrisikogruppe. Sannsynligheten for å få et sykt barn etter fødsel i Lofoten var i forsøksperioden mindre enn tidligere. De fleste syke barn ble født ved Nordland sentralsykehus (NSS).
Det ble utført 13 keisersnitt (3 %) ved Lofotens sykehus i prosjektperioden, ni (4,3 %) første året og bare fire (1,8 %) siste året. De siste fem år før prosjektstart ble det utført ca 40 keisersnitt årlig ved Lofoten sykehus. For hele fødepopulasjonen i Lofoten, enten fødselen skjedde i Lofoten eller i Bodø, var behovet for operative forløsninger (keisersnitt, tang, vakuum) redusert i prosjektperioden. Forløsning ved keisersnitt ble redusert med 25 prosent.
Av de som var endelig utvalgt til fødsel ved Lofoten sykehus måtte 8,2 prosent overflyttes til NSS.
I prosjektperioden var det ingen transportfødsler mellom Lofoten sykehus og NSS.
Ulike modeller for fremtidig organisering av fødselshjelpen i Lofoten har blitt drøftet. Uansett hvilken som velges så er det enighet om at følgende forutsetninger må være til stede for å ivareta en forsvarlig drift:
God svangerskapsomsorg med en kontinuerlig seleksjonsprosess.
Tilfredsstillende bemanning med mulighet til faglig oppdatering.
Godt samarbeid mellom Lofoten sykehus og NSS.
Gode transportmuligheter.
Løpende dokumentasjon og drøftelse av driftsresultater, innbefattet ekstern evaluering.
6.7.2 Departementets vurderinger og forslag
Det overordnede målet for fødselsomsorgen må være at det fremdeles skal kunne tilbys et desentralisert fødetilbud i Norge, og at det skal holde god faglig standard.
Departementet foreslår at Helsetilsynets inndeling av fødeinstitusjonene i kvinneklinikker (mer enn 1500 fødsler per år), fødeavdelinger (minst 400-500 fødsler per år) fødestuer (minst 40 fødsler per år) gjøres veiledende for planleggingen av den framtidige fødselsomsorgen. Inndelingen anbefales av akuttutvalget, og møter få innsigelser blant høringsinstansene. Den forutsetter imidlertid at den fødende får god oppfølging av jordmor under svangerskapet, at risikofødsler blir selektert til riktig nivå, og at det utarbeides klare rutiner for hvordan de ulike fødeinstitusjoner skal samarbeide.
Ved tre av landets lokalsykehus er det fødestuer i sykehuset. På bakgrunn av de gode erfaringene som er gjort blant annet ved Lofoten sykehus (se boks 6.18), vil departementet anbefale at fødestuemodellen også utprøves ved andre lokalsykehus der antall fødsler er under 400 per år. Fødestuer er jordmorstyrt, og vil derfor redusere problemet med å rekruttere gynekologer til de minste sykehusene.
6.7.3 Nyfødtmedisin
Moderne fødselsomsorg (bl.a. selektering) og intensivbehandling har gjort det mulig å redde for tidlig fødte barn som for få år siden ikke ble betraktet som levedyktige. Nyfødtmedisin omfatter alle nyfødte barn fra fødsel og i de første levemåneder.
I Norge føder ca. seks prosent av de gravide for tidlig (23-37 graviditetsuke). Ca. ti prosent av alle nyfødte barn overflyttes til nyfødt-intensivavdeling. Av disse er ca. 50 prosent for tidlig fødte barn, og ca. 50 prosent fullborne barn som av forskjellige årsaker krever intensivbehandling.
Nyfødtmedisin har hatt en enorm utvikling de siste årene. Det er nå et stort medisinsk fagområde som omfatter mange forskjellige kategorier av syke nyfødte. Det er også et fagfelt med stort kommunikasjons- og samarbeidsbehov med andre medisinske spesialiteter som gynekologi, obstetrikk (fødselhjelp), medisinsk genetikk, forstermedisin, barnekirurgi og de fleste pediatriske subspesialiteter. Utfordringene er derfor store når det gjelder diagnostikk og behandling, noe som preger arbeidet på en nyfødt-intensiv post.
Konsensuskonferanse om grenser for behandling av for tidlig fødte barn i 1998
Grenser for behandling av for tidlig fødte barn var tema for Norges forskningsråds konsensuskonferanse i november 1998. Konferansen belyste sjansene for overlevelse og risikoen for funksjonshemninger. Det ble lagt vekt på å identifisere forhold som kan forutsi om behandlingen vil bli særlig smertefull, eller medføre en høy risiko for alvorlige funksjonshemninger senere. I tillegg ble juridiske og etiske betraktninger trukket inn for å bidra til en helhetlig vurdering av når det kan være riktig å gi eller avstå fra livreddende behandling.
Hovedkonklusjonene fra konferansen var blant annet:
Fødsel av et ekstremt prematurt barn bør skje på det sted der barnet skal behandles. Når ekstremt prematur fødsel forventes, bør derfor mor om mulig overflyttes til behandlende sykehus før fødselen,
Behandling av barn født før fullgått 26. svangerskapsuke, bør sentraliseres til regionsykehus for at det kan utvikles god kompetanse i behandlingen av disse svært små.
Barn med svangerskapsalder under fullgåtte 23 uker, eller fødselsvekt under 500 gram, har svært dårlig prognose (få overlever og mange får senskader). Med økende alder og vekt bedres prognosen, men det er store variasjoner i rapporterte resultater.
I avgjørelsen om å behandle eller avstå fra behandlingen må hensyn primært tas til barnets sykdom og leveutsikter, men hensyn til familien må også tillegges vekt. Hensyn til samfunnet kan ikke tillegges vekt ved vurdering av det enkelte tilfellet.
Det kan ikke fastsettes strenge kriterier, kun veiledende retningslinjer med henblikk på barn som skal behandles, og når man skal avstå fra behandlingen.
Hos barn med svangerskapsalder under fullgåtte 23 uker, bør behandling bare gis etter informert samtykke av foreldre og etter en etablert behandlingsprotokoll godkjent av en regional komité for medisinsk forskningsetikk, fordi behandling av barn i denne alder må ses på som eksperimentell i Norge i dag.
Beslutningen om å behandle barn født etter fullgåtte 23 og før 25 fullgåtte uker, må vurderes individuelt basert på vitualitet og ut fra den enkelte leges skjønn.
Barn født ved en svangerskapsalder på fullgåtte 25 uker eller mer, skal i utgangspunktet få livreddende behandling.
Kapasitetsproblemer for intensivbehandling av nyfødte
Kapasiteten ved nyfødtavdelingene for intensivbehandling av for tidlig fødte og alvorlig syke nyfødte er for liten. Dette gjelder særlig ved flere av regionsykehusene, men situasjonen ved sentralsykehusene er også vanskelig.
Kapasitetsproblemene er et resultat av flere faktorer. Antall fødsler har økt med ca. 20 prosent de siste ti årene, samtidig har det funnet sted en medisinsk utvikling der mer premature barn behandles. Antall barn som respiratorbehandles har for eksempel økt med 20 prosent fra 1994 til 1998. Dødelighet ved livstruende sykdom i denne pasientgruppa er halvert de siste ti årene (fra 6,9 til 3,4 %), og overlevelse blant nyfødte med 500-1000 gram fødselsvekt er i dag på 85-90 prosent. Ressurstilførselen har ikke stått i forhold til denne utviklingen.
Problemene er også et kompetanseproblem, spesielt på sykepleiesiden. Dette gjelder rekruttering av kvalifiserte sykepleiere, men også stor grad av «gjennomtrekk» og tap av erfarne intensivsykepleiere ved nyfødtseksjonene. Det hevdes at det tar to år for en avdeling å utdanne kvalifiserte intensivsykepleiere for behandling av nyfødte, noe som krever mye ressurser i allerede hardt belastende avdelinger.
6.7.4 Departementets vurderinger og forslag
Departementet støtter konsensuskonferansens konklusjon om at fødsel av ekstremt premature barn bør skje på det sted der barnet skal behandles. Departementet er også enig i at behandling av barn født før fullgått 26. svangerskapsuke bør sentraliseres til regionsykehus, slik at det kan utvikles god kompetanse i behandlingen av disse svært små barna.
I februar 2000 ble det utarbeidet to arbeidsgrupperapporter om kapasitetsbehov ved nyfødtavdelingene og kompetanseoppbygging for sykepleiere, med utgangspunkt i kapasitetsproblemene ved regionsykehusene i Helseregion Sør og Øst. Rapportene har vært på høring i alle fylkeskommuner, og høringsuttalelsene vil danne grunnlag for langsiktig oppfølging som vil gjelde alle helseregioner.
Det er enighet om at hovedproblemet er mangel på kvalifisert personell, og at det derfor kan ta tid før situasjonen igjen blir tilfredsstillende. Departementet har derfor arbeidet parallelt med tiltak for å bedre den akutte situasjonen i Helseregion Sør og Øst, blant annet for midlertidig å avhjelpe bemanningssituasjonen ved Ullevål sykehus og Rikshospitalet.
Fra høsten 2000 iverksettes et kurs i Oslo-området for videreopplæring av sykepleiere slik at nyutdannede sykepleiere kan gå inn i tjenesten på nyfødtintensivavdelingene enten ved region- eller sentralsykehusene. Departementet har avsatt midler til undervisning i 2000, mens det er forutsatt at sykehusene betaler lønnsutgifter i opplæringsperioden. Hvis tiltaket blir vellykket vil det være aktuelt å videreføre dette i 2001, og utvide opplæringstilbudet til sykepleiere som allerede har vært i arbeid en stund, samt tildele midler for tilsvarende tiltak i alle helseregioner.
Departementet vil be Statens helsetilsyn om å oppsummere eksisterende nasjonal og internasjonal dokumentasjon innen fagområdet nyfødtmedisin (herunder den foreliggende arbeidsgrupperapporten og høringsuttalelsene). Det vil særlig være sentralt å få omforente forslag til oppgavefordeling mellom sentral- og regionsykehusene og retningslinjer for areal, utstyr og stillinger ved sykehusene. Dette vil bli drøftet med helseregionene som grunnlag for regional planlegging og prioriteringer ved sykehusene. Intensivbehandling av nyfødte vil også bli trukket inn i de pågående forhandlingene mellom departementet og Oslo kommune om funksjonsfordeling mellom Ullevål sykehus og Rikshospitalet (jf. kap. 6.6.6).
6.8 Helsepersonellets kompetanse må utnyttes bedre
Norge har aldri hatt så mye helsepersonell som nå. Hver 40. nordmann er sykepleier, hver 300. nordmann er lege. I følge tall fra OECDs helsedatabase hadde kun Spania og Italia i Vest-Europa flere leger per innbygger enn Norge i 1998, og kun Finland hadde flere sykepleiere.
Til tross for dette er dagens situasjonsbeskrivelse påfallende lik situasjonen for tretti år siden; nemlig mangel på kvalifisert helsepersonell - også i sykehusene.
Årsaker til dette er blant annet å finne i økt spesialisering, samt omfattende og ressurskrevende ordninger når det gjelder vaktberedskap i sykehus. I tillegg er det en utbredt holdning at organiseringen av helsepersonell ikke bra nok, slik at leger og sykepleiere deler av arbeidsdagen på oppgaver som for eksempel hjelpepleiere og kontorpersonell kunne ha utført like godt.
Departementet har iverksatt flere tiltak med tanke på å bedre tilgangen på, og utnyttelsen av, helsepersonell. Blant disse er handlingsplan for sosial- og helsepersonell (jf. 6.8.2), ny ordning med legefordeling (jf. 6.8.3) og gjennomgang av spesialistutdanningen (jf. 6.8.4).
6.8.1 Mer spesialisering gir økt personellbehov
Utviklingen på det medisinske feltet har gjort det umulig for den enkelte lege å beherske alt. Mange undersøkelses- og behandlingsmetoder krever så mye trening og erfaring at de må utføres av spesielt opplærte personer. Alt dette har ført til at medisinen har blitt - og kommer til å bli - stadig mer spesialisert.
Spesialiseringen har resultert i flere profesjonsgrupper, men også til større skiller innenfor den enkelte profesjon. Legene har ledet an: Mens man før hadde såkalte generelle spesialister, har man nå en rekke gren-spesialister.
Utviklingen i retning av økt spesialisering er uunngåelig, for uten vil ikke moderne medisin kunne utøves. Men spesialisering medfører også ulemper. Jo flere sykehus som etablerer høyspesialiserte tilbud, desto vanskeligere blir det å tilfredsstille personellbehovet og desto dyrere blir helsetjenesten. Økt spesialisering krever nemlig flere spesialister for å dekke hele fagfeltet. Dette er særlig problematisk for de små sykehusene, som ikke kan bygge sin virksomhet på personell som bare mestrer en liten del av fagfeltet, og som får problemer med rekruttering av nødvendig personell. De spesialiserte personellgruppene representerer dermed mulige flaskehalser i dekning av personellbehovet.
6.8.2 Handlingsplan for sosial- og helsepersonell 1998-2001
Behovet for kvalifisert personell er bakgrunnen for at departementet har iverksatt en handlingsplan for sosial- og helsepersonell (1998-2001). Handlingsplanen foreligger nå i tredje utgave og omfatter tiltaksområder som:
Bedre geografisk fordeling ved å videreføre og styrke ordningen med rekruttering av helsepersonell til områder med dårlig dekning, samt bidra til stabilitet i distriktene.
Rekruttering av leger, tannleger, sykepleiere og annet helsepersonell fra utlandet.
Bedre ledelse, organisasjon og personalpolitikk ved at:
Prinsippet om enhetlig ledelse på alle nivåer lovfestes i ny spesialisthelsetjenestelov.
Ny felles lov for alt helsepersonell som åpner for mer fleksibel og rasjonell bruk av personellet.
Utvikling av bedre ledelses- og organisasjonsmodeller i sykehus.
Opprettelse av Nasjonalt råd for spesialistutdanning av leger og legefordeling.
Overordnet plan for utdanningen innen ulike medisinske spesialiteter.
Større arbeidsinnsats og mindre uførepensjonering gjennom bedre arbeidsmiljø:
Arbeidsgiver har ansvar for å sikre et godt arbeidsmiljø og for å legge forholdene til rette for at heltidsarbeid kan kombineres med omsorgsansvar, og for at alle som ønsker det skal få mulighet til å arbeide i full stilling og stå i stillingen frem til pensjonsalder.
Prosjektprogram rettet mot arbeidsmiljø og helse i pleie- og omsorgsektoren i perioden 1998-2001.
Etter- og videreutdanningstiltak for personell i pleie- og omsorgstjenestene og innen psykisk helsearbeid.
6.8.3 Ny ordning for legefordeling
For å sikre en bedre nasjonal fordeling av leger har Stortinget vedtatt en ny ordning for regulering av legemarkedet 14, som ble gjort gjeldene fra 01.01.1999 (Ot. prp. nr. 4 (1998-99)) gjennom tilføyelser til sykehusloven og kommunehelsetjenesteloven).
Ordningen innebærer at departementet fastsetter årlige rammer for hvor mange nye legestillinger/-hjemler som kan opprettes i kommunehelsetjenesten og innen spesialisthelsetjenesten, inkludert statens egne sykehus og privat spesialistpraksis. Ikke-kliniske legespesialiststillinger omfattes ikke av ordningen.
Den årlige fordelingsrammen baseres på råd fra Nasjonalt råd for spesialistutdanning av leger og legefordeling (NR), som ble etablert 1. januar 2000. NR er et rådgivende organ for departementet i alle overordnede spørsmål som angår gjennomføringen av- og kvaliteten på spesialistutdanningen. NR holder oversikt over lovlig opprettede legestillinger innen kommunehelsetjenesten og spesialisthelsetjenesten. For spesialisthelsetjenesten holder NR i tillegg oversikt over fordelingen på spesialitet, sykehus, fylkeskommune og helseregion.
Sosial- og helsedepartementet har, etter tilråding fra NR, gitt en ramme på 80 nye legespesialiststillinger for år 2000. Områdene kreft, psykiatri og primærhelsetjenesten skal prioriteres, sistnevnte særlig av hensyn til fastlegeordningen som etter planen skal innføres 01.06.2001.
NR tilrår at 40 av disse 80 stillingene bør være utdanningsstillinger innenfor 15 spesialiteter der rekrutteringen til legespesialister er relativt svak. De øvrige 40 stillingene kan brukes til å dekke andre områder, men med utgangspunkt i prioritering av kreftomsorg og psykiatri.
Fylkeskommunenes søknader skal koordineres av de regionale helseutvalgene, og oversendes departementet 15. Deretter vil søknadene bli behandlet i Sosial- og helsedepartementet, som tildeler stillingskvoter til helseregionene. Helseregionene gjør den endelige fordelingen av de enkelte stillingen.
6.8.4 Spesialistutdanningen skal gjennomgås
Nasjonalt råd for spesialistutdanning av leger og legefordeling (NR) er departementets rådgivende organ i alle overordnede spørsmål som angår gjennomføringen av, og kvaliteten på, spesialistutdanningen. Rådet er sammensatt av de sentrale aktørene i spesialistutdanningen, samt én representant for pasientene.
Departementet ga sommeren 1999 NR i oppdrag å vurdere dagens spesialistutdanning for leger og foreslå forbedringer både hva angår utdanningens kvalitet og effektivitet.
Viktige elementer i utredningen vil blant annet omfatte en eventuell effektivisering av utdanningen gjennom forkorting og effektivisering av utdanningstiden, bortfall av frivillig sideutdanning, universitetenes og helseregionenes rolle i spesialistutdanningen og styrking av forsking og undervisning. NR vil videre ansvarliggjøre sykehuseierne og den enkelte avdelingsoverlege, og vurdere behovet for nye og endrede spesialiteter og statlige satsingsområder i spesialistutdanning og rekruttering av leger. Resultatet av gjennomgangen vil foreligge ved årsskiftet 2000/2001.
6.8.5 Legeårsverk og aktivitet
SINTEF Unimed utførte våren 2000 en analyse av utviklingen i antall leger og aktivitet ved de somatiske sykehusene på 1990-tallet. Bakgrunnen for analysen var rapporter fra SAMDATA Sykehus, som to år på rad presenterte tall på at veksten i antall legeårsverk var sterkere enn veksten i aktivitet - målt i forhold til innlagte pasienter og aktiviteten ved poliklinikkene.
SINTEF Unimeds analyse tar utgangspunkt i flere hypoteser om årsaker til fallet i legeproduktivitet.
En hypotese er at forsknings- og undervisningsvirksomhet har økt mer i omfang enn veksten i antall leger. Resultatene av analysen viser imidlertid at det i den aktuelle perioden har vært en marginalt svakere vekst i antall medisinerstudenter enn for leger. Dersom det antas at legenes arbeidsmengde per student ikke har endret seg vesentlig i den aktuelle perioden, indikerer det at økt undervisningsvirksomhet ikke kan forklare fallet i legeproduktivitet.
En annen hypotese er at mer av den samlede legeressursen går med til vaktarbeid på tider av døgnet da aktiviteten ved sykehusene er lav. Ved enkelte sykehus var det nemlig utført foreløpige undersøkelser om vaktberedskap som indikerte at dette kunne være en aktuell forklaringsfaktor. SINTEF Unimed ba derfor alle DRG-sykehusene besvare et spørreskjema hvor de ble bedt om å avgi opplysninger om vaktordninger tidligere på 1990-tallet og per i dag. Resultatene av analysen tyder imidlertid ikke på at det er noen sammenheng mellom utvidede vaktordninger og fall i legeproduktivitet.
En tredje hypotese er at mangel på andre personellgrupper enn leger medfører «flaskehalsproblematikk». Det ble heller ikke funnet noen statistisk signifikant korrelasjon mellom angivelse av flaskehalser og estimat for legeproduktivitet.
Ingen av de nevnte hypoteser om årsaker til fall i legeproduktiviteten blir altså bekreftet. Det kan skyldes begrenset datamateriale, fordi mange sykehus har problemer med å få frem relevante data, særlig for tidligere år. Resultatene kan imidlertid også styrke antakelsen om at leger bruker mer tid på pasientene fordi behandlingen er mer avansert enn tidligere.
6.8.6 Departementets vurderinger og forslag
Mangelen på helsepersonell er en av årsakene til at departementet ønsker rasjonalisering av den kirurgiske beredskapen (jf. kap. 6.6). Når alle sykehus dekker alle spesialiteter, samt ø-hjelp, blir mangelen på kvalifisert personell større en strengt tatt nødvendig, fordi mye personell avsettes til vaktberedskap.
Mangelen på helsepersonell er også en årsak til at departementet ikke ønsker å styrke grenspesialiseringen ved de mindre sykehus, selv om den medisinskteknologiske utviklingen går i denne retning. Høy grad av grenspesialisering fører til mange parallelle vaktordninger og mye legetid til passiv vaktberedskap, og gir lavere produktivitet.
I stedet oppfordrer departementet til rasjonalisering av vaktberedskapen, særlig ved mindre sykehus. Det kan for eksempel gjøres ved å begrense bruken av parallelle vaktskift, ikke minst på nattetid. Departementet vil derfor, i forbindelse med NRs gjennomgang av spesialistutdanningen, be om at det utredes en generell vaktkompetanse som kan dekke grenspesialitetene i en hovedspesialitet.
For å utnytte legeressursene ved større sykehus på en bedre måte, anbefaler departementet at det vurderes å utvide tidsrommet for utføring av elektive inngrep til for eksempel klokken 20:00-22:00.
6.9 Det må arbeides for en bedre organisering og ledelse i sykehus
En god framtidig organisering av akuttmedisinsk beredskap i sykehus er blant annet avhengig av en god ledelse og en hensiktsmessig organisering. I henhold til NOU 1997:2 «Pasienten først! Ledelse og organisering i sykehus» finnes det et stort potensiale for bedre organisering og ledelse av sykehus.
6.9.1 Forum for organisasjonsutvikling i sykehus
I NOU 1997:2 ble det i noen utstrekning foreslått tiltak som innføring av prinsippet om leder, lovforankring av ordningen med pasientansvarlig lege og tilsvarende mulighet for andre helsefaggrupper. Disse forslagene er fulgt opp i ny spesialisthelsetjenestelov. I følge utvalgets oppfatning må imidlertid det meste av utviklings- og forbedringsarbeidet gjennomføres i sykehusene selv, med utgangspunkt i de konkrete lokale forholdene.
For å understøtte dette arbeidet, og i samsvar med tilråding fra utvalget, ble derfor Forum for organisasjonsutvikling i sykehus etablert av Sosial- og helsedepartementet i samarbeid med Kommunenes Sentralforbund (KS). Forumet har 20 medlemmer fra KS, Statens helsetilsyn, fylkeskommunene, sykehusene og pasientorganisasjoner. Arbeidet finansieres av SHD, KS og fylkeskommunene.
Forumet fikk som oppgave å utvikle en samlet strategi for arbeidet med organisasjons- og ledelsesutvikling i sykehus. Forumet la frem sin strategi i februar 1998, og har innenfor denne rammen gitt støtte til om lag 50 lokale utviklingsprosjekter. Per april 2000 gjelder fire satsingsområder:
Tiltak for bedre ledelse i sykehus.
Tiltak som kan understøtte samarbeidsprosesser og helhet i behandlingsforløp.
Tiltak som kan bedre bruken av arbeidskraft i sykehus («rett person på rett plass»).
Tiltak som kan bedre samarbeid og samspill med pasient og primærhelsetjeneste.
En sentral del av Forumets arbeid i den kommende perioden vil være å dokumentere og evaluere erfaringer fra prosjektene og gjennomføre tiltak som kan formidle erfaringene til andre sykehus. Ulike former for nettverksarbeid vil bli prioritert. Siktemålet er at norske sykehus skal bli et samlet lærings- og utviklingsmiljø som i fellesskap arbeider med å utvikle strategier for god ledelse og organisering i sykehus, og der sykehusene kan inspirere hverandre til å gjennomføre forbedringstiltak.
6.9.2 Departementets vurderinger og forslag
Flere av problemstillingene som inngår i arbeidet til Forum for organisasjonsutvikling i sykehus, samt flere lokale utviklingstiltak har relevans når sykehus skal velge opplegg for sine akuttberedskapsfunksjoner. Det skal nevnes:
Spørsmålet om i hvilken grad og på hvilken måte sykehus bør ha opplegg som beskytter elektiv operasjonsvirksomhet. Slike opplegg kan blant annet redusere utsettelser som forårsakes av at personell må brukes til ø-hjelp funksjoner og på den måten bli et bedre tilbud til pasientene.
Spørsmålet om sykehus i større grad bør la organisasjonsløsninger og systemer styres ut fra helhet i behandlingsforløp, og hvordan en slik tankegang eventuelt også bør påvirke opplegg for medisinsk akuttberedskap.
Analyser av legespesialisters bruk av arbeidstiden og særlig i hvilken grad det legges til rette for at denne innrettes mot direkte pasientrelatert arbeid - og spørsmål om tiltak som kan gi bedre bruk av ressursene.
Spørsmål om kontorpersonell kan anvendes på måter som frigjør helsefaglige ressurser som det er knapphet på.
Utprøving av nye forsøk for organisering av arbeid, for eksempel bruk av faste arbeidslag.
Departementet vil videreføre arbeidet som er startet i Forumets regi med å utvikle nettverk som kan inspirere til læring og forbedringstiltak. Departementet vil imidlertid også understreke at en god framtidig organisering av medisinsk akuttberedskap avhenger av at sykehusene aktivt arbeider med slike problemstillinger.
6.10 Kvalitet i den akuttmedisinske beredskap må mer i fokus
Sykehusene har tradisjonelt vært stilt ovenfor kravet om å behandle flest mulig pasienter. Fokuset på kvaliteten på den medisinske behandlingen har derfor ofte kommet i bakgrunnen.
Med unntak av antall klagesaker og reinnleggelser, finnes det lite systematisk registrering av data som kan vise om kvaliteten utvikler seg i positiv eller negativ retning. Lovfestede pasientrettigheter, fritt sykehusvalg og fristilling av sykehus vil imidlertid føre til at sykehusene må kunne dokumentere kvaliteten på sine tjenester på en helt annen måte enn tidligere.
I det følgende oppsummeres enkelte studiers konklusjoner når det gjelder behandlingskvalitetens forhold til funksjonsfordeling, pasientvolum, tilgjengelighet og behandling på riktig nivå.
6.10.1 Forholdet til funksjonsfordeling
Alle sykehus må i følge lovverket kunne gi nødvendig hjelp i en akuttsituasjon. Spesialiserte helsetjenester krever et visst volum for at kvaliteten skal bli tilfredsstillende. Dette har vært et av hovedargumentene for den nasjonale satsingen på økt funksjonsfordeling.
En gjennomgang av funksjonsfordeling i Helseregion Øst konkluderte for eksempel med at gjennomførte funksjonsfordelinger har hatt kvalitetsmessig positiv innvirkning på pasientbehandlingen, selv om faktiske data er mangelfulle på dette området.
6.10.2 Forholdet til pasientvolum
En vurdering av relevant litteratur i tidsrommet 1982-1996, utført av Senter for medisinsk metodevurdering, konkluderte med at sammenhengen mellom behandlingskvalitet og volum ikke er entydig. Likevel er det dokumentert en slik sammenheng for ca. en tredjedel av de vurderte prosedyrene (jf. kap. 6.6.5).
6.10.3 Forholdet til tilgjengelighet
National Health Service (NHS) i England foretok i 1997 en systematisk litteraturgjennomgang fra perioden 1980-1996 om sammenhengen mellom tilgjengelighet og utnyttelse av sykehustilbud. Det ble konkludert med at det ikke finnes entydige bevis om at lang avstand til sykehus påvirker pasientenes helsetilstand negativt. Likevel tyder tilgjengelige data på at astma, diabetes og perinatal mortalitet øker med økende avstand til sykehus, mens avstanden ikke har betydning for sykdommer som bryst- og livmorkreft, eller behandling av trafikkskadde personer.
6.10.4 Forholdet til behandling på riktig nivå
Det sier seg selv at behandling på riktig nivå vil sikre bedre effektivitet og behandlingskvalitet for pasienten. Unngåelse av unødvendige ø-hjelp innleggelser vil også virke i samme retning. Det kan f.eks. gjøres gjennom en godt organisert legevakt med god kommunikasjon med sykehus (f.eks. i form av et felles akuttmedisinsk mottak (FAM) med observasjonsplasser), oppbygging av det polikliniske tilbudet, samt en godt organisert oppfølging av pasienter med kroniske sykdommer
6.10.5 Departementets vurderinger og forslag
For å kunne optimalisere kvaliteten i den akuttmedisinske beredskap er det viktig å måle behandlingsresultater og kvalitet på pasientbehandlingen. Ønsket om, og behovet for, nasjonale systemer for måling av kvaliteten på pasientbehandlingen, er uttrykt av fagmiljøene, sykehuseierne, de regionale helseutvalgene og Helsetilsynet. Flere fagmiljøer i Norge har allerede på eget initiativ etablert kliniske kvalitetsregistre innen enkelte fagområder.
Utover behovet fra fagmiljøene for å vite mer om behandlingskvaliteten, vil også nye helsepolitiske realiteter - som lovfestede pasientrettigheter, fritt sykehusvalg og fristilling av sykehus - kreve at sykehusene må kunne dokumentere kvaliteten på virksomheten. Innføring av fritt sykehusvalg vil for eksempel føre til at både pasienter og allmennleger har et legitimt behov i vurdere institusjoners kvalitet opp mot hverandre.
Endelig må ressurstilgang sees i sammenheng med kvalitet, fordi innsparinger som går ut over kvaliteten både vil svekke tilbudet til den enkelte pasient og sannsynligvis redusere den totale effektiviteten ved at nye ressurser må settes inn for å bøte på feil og mangler som oppstår på grunn av svikt i kvaliteten.
Departementet anser nå tiden som moden til at det kan etableres en nasjonal konsensus om rapportering og publisering av et begrenset utvalg kvalitetsindikatorer for den somatiske helsetjenesten. Indikatorene bør gi generell informasjon om behandlingskvaliteten i de somatiske sykehusene i Norge.
Departementet har i samarbeid med Kommunenes Sentralforbund nedsatt en arbeidsgruppe som blant annet skal komme med anbefaling om hvilke kvalitetsindikatorer man bør satse på, både i et kortsiktig og et mer langsiktig perspektiv.
I tillegg er for år 2000 bevilget 1,5 millioner kroner over statsbudsjettet til etablering av nasjonale kvalitetsregistre. I denne forbindelse har Statens helsetilsyn nedsatt en arbeidsgruppe som skal vurdere forhold knyttet til etableringen av et landsdekkende nett av eksisterende og nye kvalitetsregistre innen de viktigste medisinske fagfeltene i Norge. De medisinske kvalitetsregistrene skal i hovedsak være et hjelpemiddel for forbedring av klinisk praksis, og en forutsetning er derfor at disse forankres i de enkelte fagmiljøene.
6.11 Oppsummering av departementets vurderinger og forslag
Samarbeidsordningene med primærhelsetjenesten må utvides.
Departementet oppfordrer fylkeskommuner og kommuner til å etablere felles akuttmottak (FAM) der dette synes formålstjenlig.
Departementet utreder muligheten for å inkludere de sykestuer som utfører spesialisthelsetjeneste, og som er del av fylkeskommunens ordinære tilbud av spesialisthelsetjeneste, i ISF-ordningen fra 2001.
Indremedisinsk beredskap må styrkes. Departementet vil ikke foreslå noen prinsipielle endringer, men oppfordrer de regionale helseutvalgene til å ta hensyn til det økte behovet som vil oppstå som følge av økningen i antall eldre. Departementet ber derfor de regionale helseutvalgene om å vurdere sin kapasitet på indremedisinsk beredskap, samt klargjøre organisasjonsstrukturen på hvilke sykehus som utfører hvilke oppgaver.
Kirurgisk beredskap må rasjonaliseres. Departementet har stilt krav til de regionale helseutvalg om å gjennomgå dagens sykehusstruktur med sikte på å få i stand en bedre arbeids- og funksjonsfordeling mellom sykehusene. I denne sammenheng vil departementet særlig peke på nødvendigheten av å rasjonalisere den kirurgiske beredskapen, da effekten vil være størst her. Der forholdene ligger til rette for det kan det for eksempel skilles mellom indremedisinsk og kirurgisk beredskap ved sykehusene. Departementet vil også oppfordre de regionale helseutvalgene til funksjonsfordeling når det gjelder større elektive inngrep, samt sentralisering av visse prosedyrer.
Fødselsomsorgen må differensieres.
Departementet ber om at Helsetilsynets foreslåtte tredeling av fødeinstitusjonene i kvinneklinikker (mer enn 1500 fødsler per år), fødeavdelinger (minst 400-500 fødsler per år) fødestuer (minst 40 fødsler per år) gjøres veiledende i planleggingen av fremtidens fødselsomsorg.
Departementet ønsker at fødestuemodellen i sykehus prøves ut ved lokalsykehus der antall fødsler er under 400 per år.
Departementet vil be Helsetilsynet om å oppsummere eksisterende nasjonal og internasjonal dokumentasjon innen fagområdet nyfødtmedisin (herunder den foreliggende arbeidsgrupperapporten og høringsuttalelsene). Det vil være særlig sentralt å få omforente forslag til oppgavefordeling mellom sentral- og regionsykehusene.
Helsepersonellets kompetanse må utnyttes bedre. Etter departementet oppfatning bør vaktberedskapen, særlig og fremst ved små sykehus, kunne rasjonaliseres. Det kan for eksempel gjøres gjennom begrensning av bruken av parallelle vaktskift, ikke minst på nattetid. Departementet vil, i forbindelse med NRs gjennomgang av spesialistutdanningen, be om at det utredes en generell vaktkompetanse som kan dekke grenspesialitetene i en hovedspesialitet. I tillegg oppfordrer departementet til at sykehusene utfører elektive aktiviteter utover ordinær arbeidstid (f.eks. til kl. 20:00-22:00).
Det må arbeides for en bedre organisering og ledelse i sykehus. Departementet vil videreføre arbeidet som er startet i Forum for organisasjonsutvikling i sykehus med hensyn til å utvikle nettverk som kan inspirere til læring og forbedringstiltak.
Kvalitet må komme mer i fokus, også når det gjelder akuttmedisinsk beredskap. Departementet ønsker at det i årene fremover skal etableres et sett av nasjonale kvalitetsindikatorer, samt nasjonale medisinske kvalitetsregistre for alle de store fagområdene.
Fotnoter
Forskjellene i ledighet er enda større mellom fylkeskommunene. Ytterpunkter er Sogn og Fjordane (23 %) og Nordland (21 %), samt Oslo (1 %) og Statens sykehus (1%).
Lokal-, sentral- og regionsykehus.
Med +/- 100 000 i opptaksområdet
Fra ca. 400 000 i 2000 til ca. 635 000 i 2050.
Fra ca. 285 000 i 2000 til 525 000 i 2050
I analysene er kvinners rekruttering til pleieryrkene i ulike aldersklasser lagt til grunn og holdt konstant i perioden.
Dvs. antall behandlede pasienter
Målt ved grad av mortalitet, morbiditet og komplikasjoner.
Ikke kirurgisk behandling av sykdom i galleblære.
Rapporten baserer seg på seks vurderte kliniske faktorer, f.eks. «mortalitetsrate på sykehus innen 30 dager etter operasjon, gruppert etter akutt eller planlagt innleggelse».
SMM understreker at konklusjonen er basert på en begrenset mengde litteratur, at kvaliteten på litteraturen varierer, og at denne type forskning er beheftet med metodologiske problemer.
Prosjektet var delt inn i fire delprosjekter, som resulterte i én hovedrapport samt følgende delrapporter: Delrapport 1: «Analyse av eksisterende kapasitet i hele Helseregion Øst», delrapport 2: «Behovsanalyse for senge-/behandlingskapasitet i hele Helseregion Øst», delrapport 3: «Alternativ behovsanalyse» (se boks 6.9) og delrapport 4: «Frigjort kapasitet ved eventuelle funksjonsfordelinger. Kostnadsvurderinger av nybygg eller utbygging av eksisterende bygg».
I rapporten er det også foretatt en gjennomgang av erfaringer som er gjort andre steder når det gjelder samarbeid og funksjonsfordeling mellom sykehus, blant annet hos Helseregion Vest, Helseregion Midt-Norge, Helseregion Nord, samt «Hovedstadsområdet København».
Den nye ordningen for legefordeling avløste en tidligere avtalebasert ordning, som ble administrert av et partsammensatt utvalg, det såkalte ULS. Legefordelingsavtalen ble inngått i 1998 av Kommunenes Sentralforbund, Oslo kommune og Den norske lægeforening og ble senere tiltrådt av Staten. I henhold til denne avtalen skulle det ikke opprettes nye legestillinger uten at det er innhentet tillatelse til dette fra det partssammensatte utvalget Utvalg for Legestillinger og Stillingsstruktur (ULS).
Søknadene fra Statlige sykehus behandles som del av Helseregion Sør.