7 Behandling av forskjeller i behov for helsetjenester
Dersom det ikke tas hensyn til forskjeller i behov for helsetjenester vil den enkleste form for inntektsfordeling kunne basere seg på antall innbyggere. En slik modell vil imidlertid ikke legge til rette for likeverdige helsetjenester. En inntektsfordelingsmodell som skal ha tillit og legitimitet må derfor også ta hensyn til mulige geografiske forskjeller i behovet for helsetjenester, og geografiske forskjeller i kostnader for å kunne tilby disse tjenestene. I kapittel 8 har utvalget vurdert kostnadsforskjeller det vil være nødvendig å kompensere for i inntektsfordelingsmodellen.
Befolkningens behov for helsetjenester vil være summen av behovene til den enkelte innbygger. Behovet for helsetjenester påvirkes av en rekke ulike forhold. Utfordringen er å identifisere og måle disse på en slik måte at det kan brukes i en inntektsfordelingsmodell.
7.1 Ressursbruk og fordeling mellom tjenesteområder
Utvalgets analyser av behov baserer seg på data om behandlingsaktiviteten som rapporteres til Norsk pasientregister. Disse tallene viser at nær halvparten av befolkningen, eller om lag 2,5 mill. personer, var i kontakt med den somatiske spesialisthelsetjenesten i 2017. Tilsvarende tall for psykisk helsevern var 193 000 personer i psykisk helsevern for voksne og 59 000 personer i psykisk helsevern for barn og unge. I underkant av 33 000 personer mottok behandling i tverrfaglig spesialisert rusbehandling. I 2017 utgjorde kostnadene til somatiske spesialisthelsetjenester over 100 mrd. kroner, eller over to tredjedeler av de regionale helseforetakenes totale kostnader. Kostnadene til psykisk helsevern utgjorde om lag 24 mrd. kroner og tverrfaglig spesialisert rusbehandling om lag 5 mrd. kroner (Helsedirektoratet, 2018a). Figur 7.1 viser de totale kostnadene i spesialisthelsetjenesten i 2017 fordelt på ulike tjenesteområder.
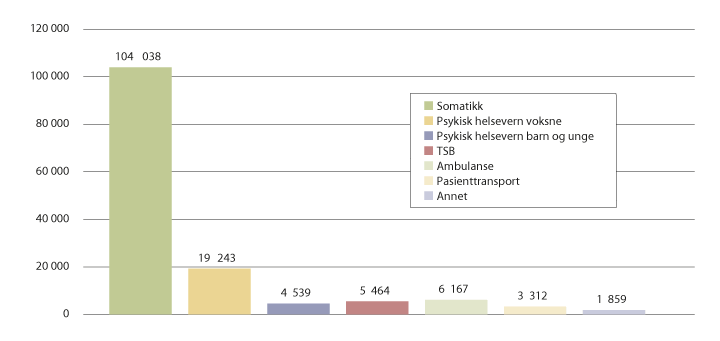
Figur 7.1 Kostnader til ulike tjenesteområder i 2017, mill. kroner.
Kategorien «Annet» omfatter RHF-administrasjon og personalpolitiske tiltak.
Kilde: Helsedirektoratet
Pasientbehandlingen kan kategoriseres på flere måter. En kategorisering er øyeblikkelig hjelp og planlagt eller elektiv behandling. Pasientbehandlingen kan også kategoriseres etter omsorgsnivå, dvs. polikliniske kontakter, dagbehandling og døgnbehandling. Polikliniske kontakter utgjør størstedelen av aktiviteten. Figur 7.2 viser den prosentvise fordelingen av kontakter i spesialisthelsetjenesten, i form av døgnopphold, dagbehandlinger og polikliniske kontakter innenfor somatikk, psykisk helsevern for voksne, psykisk helsevern for barn og unge og tverrfaglig spesialisert rusbehandling.
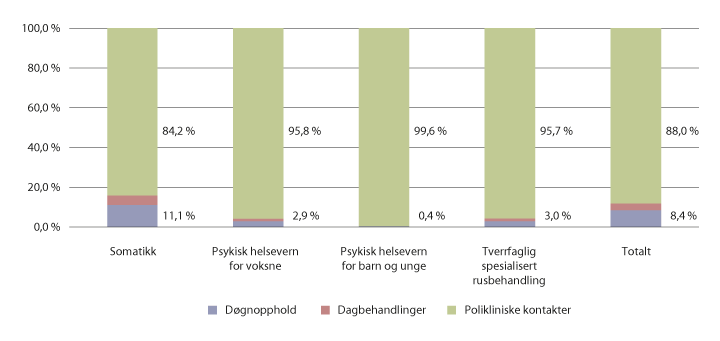
Figur 7.2 Fordeling av aktivitet på omsorgsnivå. 2017.
Kilde: Helsedirektoratet.
Selv om poliklinisk virksomhet utgjør størsteparten av aktiviteten målt i antall kontakter i somatikken, er det døgnaktiviteten som er klart mest ressurskrevende. Dette illustreres i figur 7.3. Tallene for ressursbruk tar utgangspunkt i andelen DRG-poeng døgnopphold, dagbehandlinger og polikliniske kontakter utgjør av den totale DRG-aktiviteten.
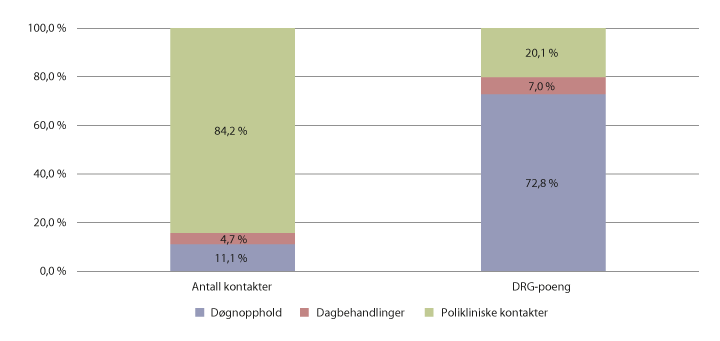
Figur 7.3 Fordeling av aktivitet og ressursbruk på omsorgsnivå. 2017.
Kilde: Helsedirektoratet.
En stor andel av ressursene i spesialisthelsetjenesten går til få pasienter. Det framgår av Helsedirektoratets rapport Helhet og sammenheng (Helsedirektoratet 2018b) at om lag 63 pst. av ressursene i somatisk spesialisthelsetjeneste ble brukt på 10 pst. av pasientene i 2017. 50 pst. av gruppen stormottakere var i alderen 67 år og eldre. Innenfor psykisk helsevern for voksne står om lag 10 pst. av pasientene for 80 pst. av ressursbruken. Det er noe geografisk variasjon i andelen stormottakere og hvor mye ressurser som blir brukt på denne gruppen. Variasjonen kan skyldes forskjeller i behov. Andre faktorer som ulik organisering og arbeidsdeling kan også spille inn.
7.1.1 Utviklingstrekk etter NOU 2008: 2
Dagens inntektsfordelingsmodell er basert på analyser av aktivitet og kostnader for perioden 2003 til 2005. Utvalget vil peke på enkelte utviklingstrekk som kan være av betydning når det gjøres nye analyser av hvilke forhold som påvirker behovet for spesialisthelsetjenester.
7.1.1.1 Færre liggedøgn, og mer dagbehandling og poliklinikk
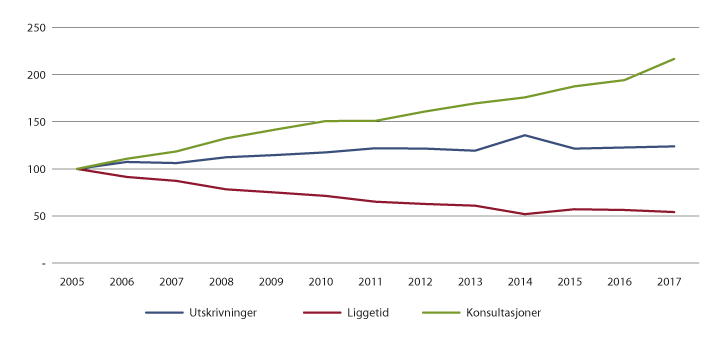
Figur 7.4, 7.5 og 7.6 viser utvikling i antall opphold (utskrivninger), liggetid og polikliniske konsultasjoner i perioden 2005 til 2017 innenfor somatikk, psykisk helsevern og tverrfaglig spesialisert rusbehandling. Utviklingen i perioden er indeksert slik at nivået i 2005 er satt lik 100. Som det framgår av figurene, har det vært en langvarig trend med færre liggedøgn, nedgang i liggetid og mer poliklinikk innenfor både somatiske tjenester og psykisk helsevern. Samtidig har det vært en nedgang i antall døgnplasser. Innenfor tverrfaglig spesialisert rusbehandling har trenden med færre liggedøgn og mer poliklinikk skjedd samtidig med en økning i antall døgnplasser som følge av kapasitetsoppbygging.1
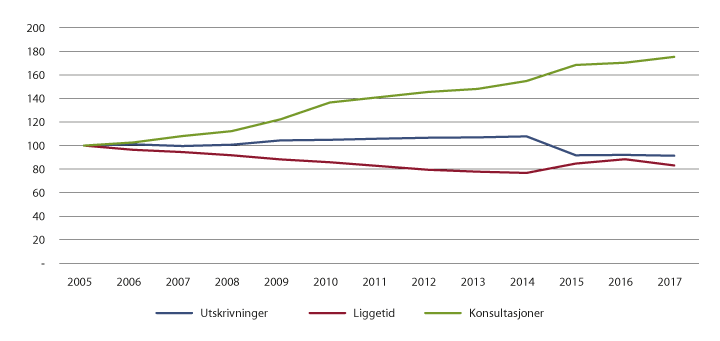
Figur 7.4 Utvikling i antall opphold (utskrivninger), liggetid og polikliniske konsultasjoner 2005–2017. Somatikk. 2005 = 100.
Kilde: Statistisk sentralbyrå.
Figur 7.5 Utvikling i antall opphold (utskrivninger), liggetid og polikliniske konsultasjoner 2005–2017. Psykisk helsevern. 2005 = 100.
Kilde: Statistisk sentralbyrå
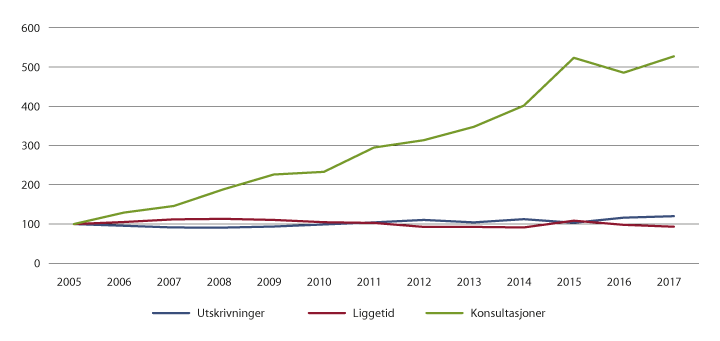
Figur 7.6 Utvikling i antall opphold (utskrivninger), gjennomsnittlig liggetid og polikliniske konsultasjoner 2005–2017. Tverrfaglig spesialisert rusbehandling. 2005 = 100.
Kilde: Statistisk sentralbyrå
7.1.1.2 Endringer i sykdomsbyrde
Sykdomsbyrde er et av flere mål på helsetilstanden i befolkningen. Tradisjonelt har oversikten over befolkningens helsetilstand i stor grad vært basert på dødelighet, ofte presentert som forventet levealder eller andel døde av ulike dødsårsaker (Folkehelseinstituttet, 2018a). Dødelighet er en viktig indikator for helsetilstanden, men med klare begrensninger. Mange lidelser fører ikke nødvendigvis til at man lever kortere, men kan likevel medføre lidelse og helsetap og forårsake betydelig bruk av offentlige helseressurser. En fullstendig oversikt over helsetilstanden i en befolkning må derfor inkludere både informasjon om dødelighet og dødsårsaker, og informasjon om helsetap grunnet sykdommer eller skader som ikke nødvendigvis er forbundet med økt dødelighet.
Sykdomsbyrden i et land kan måles som summen av tapte leveår og leveår levd med sykdom – helsetapsjusterte leveår (på engelsk: Disability-Adjusted Life Years, eller DALYs). Enkelt sagt tilsvarer en DALY et tapt leveår med god helse. Dette målet fanger også opp helsetap ved kronisk sykdom og andre sykdomsepisoder som ikke medfører død.
Figur 7.7 viser at de fem viktigste årsakene til tapte gode leveår i Norge i 2017 var kreft, hjerte- og karsykdommer, muskel- og skjelettsykdommer, nevrologiske sykdommer og psykiske lidelser.
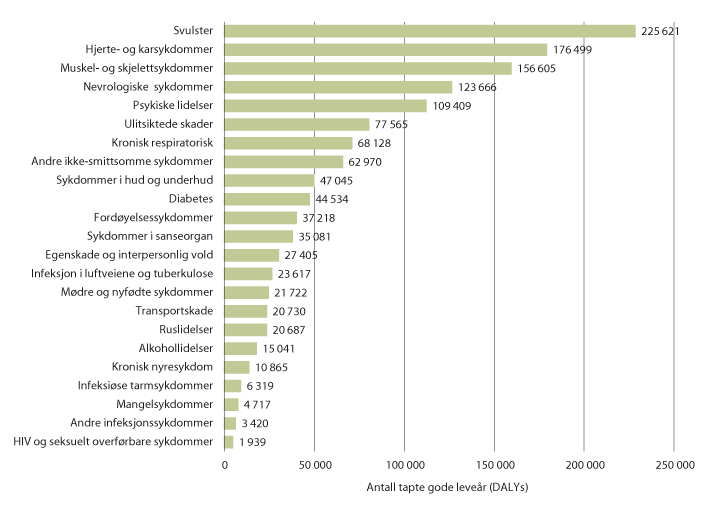
Figur 7.7 Sykdomsbyrden i Norge, målt som tapte gode leveår (DALYs) i 2017.
På grunn av usikkerhet knyttet til beregning av DALY, bør ikke denne listen leses som en streng rangering. Det er imidlertid åpenbart at noen sykdommer skiller seg ut som klart større bidragsytere til sykdomsbyrden enn andre.
Kilde: Institute for Health Metrics and Evaluation. Data tilrettelagt av Folkehelseinstituttet.
Beregninger av tapte gode leveår gjør det mulig å sammenlikne helsetilstanden i befolkningen over tid. Figur 7.8 og 7.9 viser endringer i sykdomsbyrde fra 2004 til 2017 knyttet til kategorier i figur 7.7 med et høyt antall tapte leveår (alkohol- og ruslidelser er slått sammen). Figur 7.8 viser at det har vært en betydelig nedgang i antallet tapte gode leveår knyttet til hjerte- og karsykdommer, og delvis knyttet til alkohol- og ruslidelser. For de øvrige kategoriene har det vært en økning på mellom 5 og 23 pst.
Figur 7.9 viser at bildet ser annerledes ut når det justeres for befolkningsstørrelse og alder. Justert for disse størrelsene, har det vært en reduksjon i sykdomsbyrden knyttet til de fleste sykdomsgrupper i perioden 2004 til 2017.
Det er viktig å påpeke at vi ikke kan tallfeste hva som driver disse endringene. Det er nærliggende å tro at endringene er knyttet til forekomst av tilstander, tiltak i helse- og omsorgstjenestene og endringer i levevaner. Forskjellen på figur 7.8 og 7.9 illustrerer betydningen av befolkningsvekst og demografiske endringer (endret alderssammensetning).
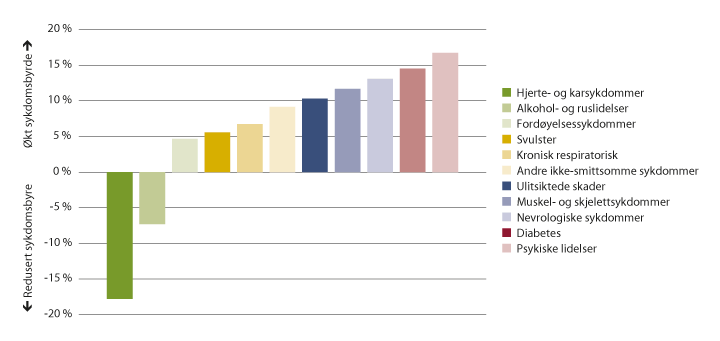
Figur 7.8 Prosentvis endring i sykdomsbyrde, målt som tapte gode leveår (2004–2017). Utvalgte tilstander.
Figuren omfatter tilstander med et høyt antall tapte gode leveår i 2017. Alkohol- og ruslidelser er slått sammen til én kategori. Figuren angir kun endring i sykdomsbyrde knyttet til de ulike kategoriene, ikke hvor stor sykdomsbyrde som kan knyttes til hver av dem.
Kilde: Institute for Health Metrics and Evaluation. Data tilrettelagt av Folkehelseinstituttet.
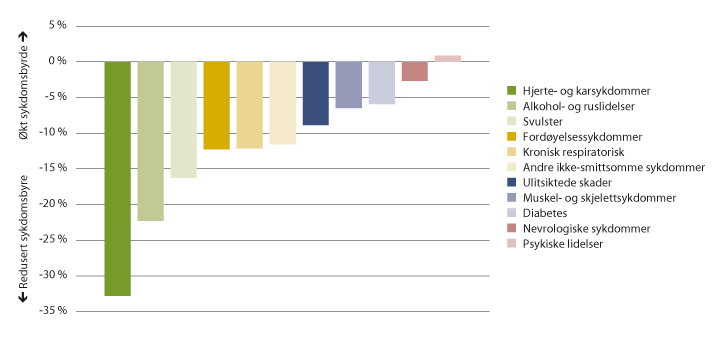
Figur 7.9 Prosentvis endring i sykdomsbyrde, målt som tapte gode leveår per 100 000 innbyggere (2004–2017). Aldersjusterte DALYs. Utvalgte tilstander.
Kilde: Institute for Health Metrics and Evaluation. Data tilrettelagt av Folkehelseinstituttet.
7.1.1.3 Opptrappingsplanen for psykisk helsevern og innføringen av prioriteringsregelen
Etablering av distriktspsykiatriske sentre var et hovedgrep i opptrappingsplanen for psykisk helse i perioden 1998 til 2008. Alle kommuner er knyttet til et distriktspsykiatrisk senter lokalisert utenfor sykehus, med unntak av i Helse Nord-Trøndelag, der helseforetaket har valgt å integrere det distriktspsykiatriske senteret i de to sykehusene. I 2015 var det i alt 72 distriktspsykiatriske sentre med et befolkningsgrunnlag som varierte fra under 10 000 til over 120 000. Distriktspsykiatriske senter skal gi et desentralisert tilbud om utredning, behandling og akutt helsehjelp når det trengs, i nært samarbeid med kommunene i opptaksområdet, og dekke alle vanlige behov på spesialistnivå. Det omfatter tilbud til mennesker med angst, depresjon, tvangslidelser, psykoser, spiseforstyrrelser, personlighetsforstyrrelser, ADHD, traumer, rusavhengighet, alderspsykiatri med mer. Psykisk helsevern i sykehus skal ivareta sjeldne eller særlig kompliserte tilstander. Eksempler er sikkerhetspsykiatri, lukkede akuttavdelinger, særlig alvorlige spiseforstyrrelser, alvorlig alderspsykiatri og alvorlige personlighetsforstyrrelser.
Tverrfaglig spesialisert rusbehandling omfatter avrusning, akutt behandling, utredning og spesialisert behandling i poliklinikk eller døgninstitusjon, institusjonsplasser der rusavhengige kan holdes tilbake uten eget samtykke, og legemiddelassistert rehabilitering (LAR). Private står for over halvparten av døgnkapasiteten i tverrfaglig spesialisert rusbehandling. De regionale helseforetakenes avtaler med private fastsetter antallet døgnplasser i form av korttids- og langtidsplasser, antall oppholdsdøgn og polikliniske konsultasjoner. Avtalene setter også kvalitetskrav og andre krav til tjenestene som skal oppfylles.
I oppdragsdokumentene til de regionale helseforetakene for årene 2006 til 2010 og 2014 til 2019 er det stilt krav om at det skal være høyere vekst innen psykisk helsevern og tverrfaglig spesialisert rusbehandling hver for seg enn for somatikk på regionnivå (prioriteringsregelen). Prioriteringsregelen måles i 2019 gjennom endring i kostnader, ventetid og aktivitet. Helse- og omsorgsdepartementet har redegjort for årlig måloppnåelse på regionnivå i de årlige budsjettforslagene til Stortinget. Helsedirektoratet har også publisert egne rapporter om måloppnåelse i enkelte år, se blant annet rapporten Kostnader i spesialisthelsetjenesten (Helsedirektoratet, 2019a). Det varierer om målet er nådd for de ulike indikatorene i de fire regionene i de ulike årene.
7.1.1.4 Kvalitetsregistre og helseatlas
Det nasjonale systemet for kvalitetsindikatorer ble innført i 2003. Kvalitetsindikatorene gir pasienter og pårørende et grunnlag for å kunne ta kvalifiserte og informerte valg, de gir informasjon om kvaliteten i tjenestene og benyttes til kvalitetsstyring og kvalitetsforbedring. Helsedirektoratet har fra 2012 et lovpålagt ansvar for å utvikle, formidle og vedlikeholde nasjonale kvalitetsindikatorer, basert på ulike datakilder. Ved utgangen av 2018 var det 177 nasjonale kvalitetsindikatorer. Resultater for disse publiseres regelmessig på helsenorge.no. De nasjonale kvalitetsindikatorene fordeler seg på områdene somatisk helsetjeneste, psykisk helsevern, rusbehandling, kommunale helse- og omsorgstjenester, akuttmedisinske tjenester og legemidler.
Ved siden av faglige retningslinjer og nasjonale kvalitetsindikatorer er etablering og bruk av nasjonale medisinske kvalitetsregistre et sentralt virkemiddel for å bidra til kunnskapsbasert praksis og systematisk forbedringsarbeid. Per februar 2019 var det 51 kvalitetsregistre med nasjonal status. Hovedformålet med de medisinske kvalitetsregistrene er å dokumentere behandlingsforløp og pasientrapporterte resultater, som grunnlag for kvalitetsforbedring og forskning.
Uønsket variasjon utfordrer prinsippet om likeverdig tilgang til helsetjenester og reiser spørsmål om riktig prioritering og planlegging i spesialisthelsetjenesten. I oppdragsdokumentet til de regionale helseforetakene er det tidligere stilt krav om at de regionale helseforetakene skal analysere variasjon i kvalitet, kapasitetsutnyttelse, effektivitet og tilgjengelighet og bruke dette som verktøy i forbedringsarbeidet. I de årlige kvalitetsmeldingene presenteres forskjellene/variasjonen mellom de regionale helseforetakene på ulike indikatorer.
Helseatlas og kvalitetsregistre er viktige virkemidler for å avdekke variasjon i tilbud som ikke kan forklares med forskjeller i behov. NOU 2016: 25 Organisering og styring av spesialisthelsetjenesten viser til at ulikhet i tilbud bekreftes av ulike rapporter fra Senter for klinisk dokumentasjon og evaluering (SKDE). I en rapport fra 2015 (SKDE, 2015) er forbruket av 12 vanlige dagkirurgiske inngrep analysert med utgangspunkt i helseforetakenes boområder. Undersøkelsen viser at forbruket varierer til dels svært mye mellom befolkningene i boområdene. For 9 av 12 inngrep har områdene med høyest forbruk over dobbelt så høy rate som områdene med lavest forbruk. Rapporten konkluderer med at uten kjent variasjon i sykelighet må en slik variasjon vurderes som uforklarlig, og dermed som et uttrykk for at disse inngrepene ikke er likeverdig fordelt i befolkningen. Variasjonen må derfor også kunne kalles uberettiget. En oppdatering av helseatlaset for dagkirurgi ble publisert i 2018 (SKDE, 2018). Det viser at det har vært en betydelig nedgang i omfanget av inngrep som har dokumentert lav nytte. Variasjonen mellom geografiske områder er imidlertid ikke redusert i samme omfang, og for enkelte prosedyrer har den økt.
Det er utarbeidet ni norske helseatlas så langt, jf. helseatlas.no. Det er laget helseatlas for bruk av helsetjenester for temaene dagkirurgi, barn, nyfødte, eldre, kronisk obstruktiv lungesykdom (kols), ortopedi, gynekologi og fødselshjelp. Samtlige atlas har påvist geografisk variasjon i helsetjenestebruk som er vurdert som uberettiget. Atlasene gir god oversikt over den geografiske variasjonen i bruk av helsetjenester, men sier ikke noe om hva som er riktig nivå for en helsetjeneste og hva som er årsakene til, og konsekvensene av, variasjonen som beskrives.
I avsnitt 7.4 er det redegjort for hvordan forskjeller i tilbud er håndtert i analysene.
7.1.1.5 Samhandlingsreformen
Samhandlingsreformen fra 2012 etablerte flere virkemidler for å stimulere kommunene til økt innsats i forebygging, tidlig intervensjon og etablering av alternativer til bruk av spesialisthelsetjenester:
En egen lov om folkehelsearbeid definerte et klarere ansvar på kommunene.
Kommunal medfinansiering av innleggelser og konsultasjoner ved sykehusene skulle motivere kommunene til å utvikle andre alternativer til bruk av sykehus.
Betaling for utskrivningsklare pasienter skulle stimulere kommunene til å ta hjem disse pasientene raskere.
Etablering av kommunale øyeblikkelig hjelp døgntilbud skulle bidra til å hindre innleggelse av eldre pasienter.
I tillegg ble det utviklet et avtaleverk mellom kommunene og helseforetakene med mål om å forbedre samhandlingsrutinene.
En prosessevaluering av reformen (Hagen, 2016) viser at effekten av kommunal medfinansiering har vært svak og har ikke hatt signifikante effekter på antall pasientopphold ved sykehusene. Kommunal medfinansiering ble avviklet fra 1. januar 2015. Betalingsordningen for utskrivningsklare pasienter har hatt en markant effekt og redusert liggetiden for disse pasientene. Endringen har også bidratt til en generell reduksjon i liggetiden i de somatiske sykehusene. Effekten av øyeblikkelig hjelp døgntilbud er i tråd med målsettingene. Generelt sett har innføring av dette tilbudet bidratt til å redusere antall sykehusinnleggelser. Effekten er sterkest for pasienter over 80 år som legges inn akutt ved indremedisinske avdelinger og der det er lege i vakt 24 timer i døgnet 7 dager i uken og når tilbudet er samlokalisert med legevakt. Det vises også til omtale av samhandlingsreformen i punkt 3.6.1.
7.1.1.6 Utvidet finansieringsansvar for legemidler
Etter 2006 har de regionale helseforetakene fått ansvaret for å finansiere et økende antall legemidler som tidligere ble finansiert over folketrygdens budsjett. Bakgrunnen for at helseforetakene har fått et større ansvar på legemiddelområdet, er at finansieringsansvaret i størst mulig grad skal følge behandlingsansvaret og underlegges de samme prinsippene for styring og prioritering som annen behandling i spesialisthelsetjenesten. Utvalget viser til nærmere omtale i Meld. St. 34 (2015–2016) Verdier i pasientens helsetjeneste – Melding om prioritering, som Stortinget sluttet seg til.
7.1.2 Utvalgets vurderinger
Utvalget har i dette kapittelet pekt på sentrale utviklingstrekk i spesialisthelsetjenesten i perioden etter NOU 2008: 2. Dels dreier dette seg om organisatoriske endringer (samhandlingsreformen), politiske prioriteringer (prioriteringsregelen), endringer i sykelighet (sykdomsbyrde), utvidet finansieringsansvar (legemidler) og endringer i behandlingsformer. Utvalget finner at alt dette er forhold som trekker i retning av at dagens behovsnøkler ikke fanger opp forskjeller i behov på en god nok måte, og dermed motiverer nye analyser. Utvalget har ikke gjennomført egne analyser av legemidler. Utvalget legger til grunn at dette i all hovedsak fanges opp i de oppdaterte analysene. Utvalget mener at problemstillingen knyttet til legemidler først og fremst er en diskusjon om veksten i de årlige budsjettene har vært stor nok til å kunne ivareta det økte ansvaret. En vurdering av størrelsen på de samlede budsjettene til de regionale helseforetakene er en politisk beslutning og inngår ikke i utvalgets mandat.
7.2 Forhold som påvirker befolkningens behov for spesialisthelsetjenester
Som beskrevet i kapittel 6 velger utvalget en tilnærming som innebærer at forskjeller i forbruk av spesialisthelsetjenester forklares utfra karakteristika ved individet og individets omgivelser. Det skilles i analysene mellom fire typer forhold som utvalget mener kan påvirke forbruket av spesialisthelsetjenester: Alder, sosioøkonomiske forhold, helserelaterte forhold og forhold ved bostedet. Mens det må antas å være en direkte sammenheng både mellom alder og helsetjenestebruk og mellom helserelaterte forhold og helsetjenestebruk, vil sammenhengen mellom sosioøkonomiske forhold og helsetjenesteforbruk være mer indirekte.
7.2.1 Alder
Det er godt dokumentert at behovet for spesialisthelsetjenester varierer med alder. Forbruket av somatiske spesialisthelsetjenester er høyere blant den eldre delen av befolkningen. Andel av befolkingen som bruker somatiske helsetjenester (pasienter per innbygger) øker med alderen. Eldre er også mer ressurskrevende pasienter. Antall episoder per innbygger og ikke minst antall DRG-poeng per innbygger øker mye mer med alderen enn forbruksraten. DRG-poeng per innbygger er 8 ganger høyere for befolkningen over 90 år, enn for gruppen mellom 0 og 17 år, jf. figur 7.10 (Helsedirektoratet, 2017).
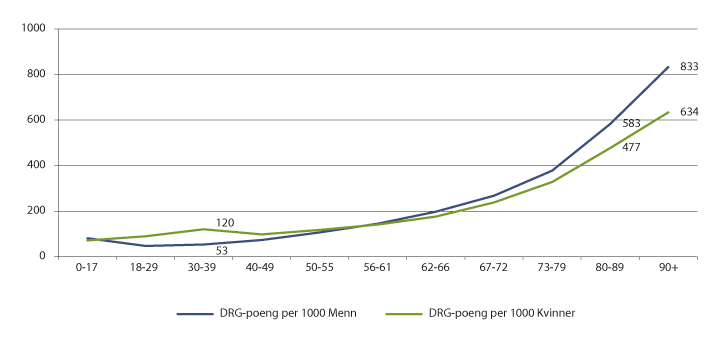
Figur 7.10 Estimerte DRG-poeng per 1000 innbyggere, fordelt etter kjønn og alder i 2016. Somatikk.
Kilde: Helsedirektoratet, 2017.
Aldersprofilen i bruk av psykisk helsevern og tverrfaglig spesialisert rusbehandling er annerledes enn for somatikk, jf. figur 7.11. Kontakt med psykisk helsevern er aller mest vanlig for jenter i alderen 16 til 17 år (om lag 12 pst.) og for gutter mellom 13 og 15 år (om lag 7 pst.). Blant voksne synker andelen personer som følges opp av psykisk helsevern med alderen. Etter pensjonsalder er andelen nede på om lag 2 pst. av befolkningen. Innen tverrfaglig spesialisert rusbehandling er andelen menn som har kontakt med tjenestene klart høyere enn blant kvinner. Det er svært få personer over 70 år som får oppfølging fra tverrfaglig spesialisert rusbehandling sammenlignet med i yngre aldersgrupper.
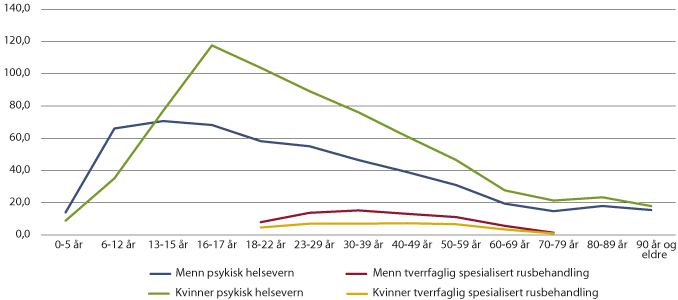
Figur 7.11 Antall personer per 1000 innbygger i kontakt med psykisk helsevern og tverrfaglig spesialisert rusbehandling. 2018.
Kilde: Helsedirektoratet, 2019b.
I Folkehelseinstituttets undersøkelse Pasienters erfaringer med døgnopphold innen tverrfaglig spesialisert rusbehandling i 2017 (PasOpp) var median alder blant respondentene 37 år. Respondentenes svar på hvor gamle de var da de fikk et rusproblem var imidlertid 16 år (median) og 21 år i gjennomsnitt.
Pasienter i psykisk helsevern har ulike sykdommer og behov for tjenester. Noen sykdommer har lett og forbigående påvirkning av funksjon og krever kortvarig og gjerne poliklinisk behandling i spesialisthelsetjenesten. Andre sykdommer som innebærer livslang og kostbar oppfølging i spesialisthelsetjenesten opptrer i tenårene eller ung voksen alder. Det er godt dokumentert at mennesker med alvorlige psykiske lidelser lever 15 til 20 år kortere enn resten av befolkningen. Den viktigste årsaken til det er tapte leveår som følge av somatisk sykdom.
Alder er inkludert i utvalgets analyser innenfor alle tjenesteområder.
7.2.2 Sosiale og økonomiske forhold
Sosial ulikhet i helse kan forstås på flere måter, både gjennom individuelle og strukturelle forklaringsmodeller. Helseatferdsmodeller tar utgangspunkt i at det er forskjell i helseatferd mellom sosioøkonomiske grupper. Psykososiale modeller tar utgangspunkt i at psykososiale mekanismer kan forklare sosiale ulikheter i helseatferd og helse. Psykososiale risikofaktorer utløser ulike biologiske prosesser. Sosial ulikhet eksponerer mennesker i ulik grad for stressreaksjoner av livshendelser og -omstendigheter. Stressreaksjonene påvirker også evnen til mestring og atferdsendring. Psykososiale risikofaktorer omfatter blant annet lav selvfølelse, svake eller negative sosiale relasjoner, liten kontroll og autonomi i arbeid og i livet. En tredje forklaringsmodell knytter helseulikhetene til ulikheter i materielle faktorer; sosial deprivasjon og fattigdom eksponerer mennesker for helserisikoer (gjennom boligstandard, arbeidsvilkår, nabolag mv.). Helseulikheter er ikke bare knyttet til de verst stilte, men ses mellom alle trinnene i det sosioøkonomiske hierarkiet (sosial gradient). Disse forklaringsmodellene flettes sammen i livsløpsmodellen, som sier at helse reflekterer mønstre av sosiale, psykososiale og biologiske fordeler eller ulemper som mennesket opplever gjennom livsløpet.
«Regnbuemodellen» til Dahlgren og Whitehead (se figur 7.12) er ofte brukt som utgangspunkt for å beskrive faktorer som skaper sosiale ulikheter i helse. Modellen illustrerer at ulikheter i sosiale og økonomiske faktorer påvirker risikoen for sykdom og tilgang til effektiv behandling. Innerst i sirkelen står individene med individuelle faktorer som alder, kjønn og genetikk. Individene er omgitt av flere lag med faktorer som påvirker helsen, som livsstilsfaktorer, nærmiljø og sosiale relasjoner, leve- og arbeidsbetingelser, og mer generelle sosiale, økonomiske, kulturelle og miljømessige betingelser. De ytre lagene danner ramme for og påvirker faktorene i lagene innenfor. Modellen peker på flere grupper av faktorer relatert til sosiale og økonomiske forhold som kan påvirke forskjeller i behov for spesialisthelsetjenester mellom de regionale helseforetakene, som livsstilsfaktorer, familierelasjoner, utdanning, arbeidsmarkedsposisjon, bosted mv.
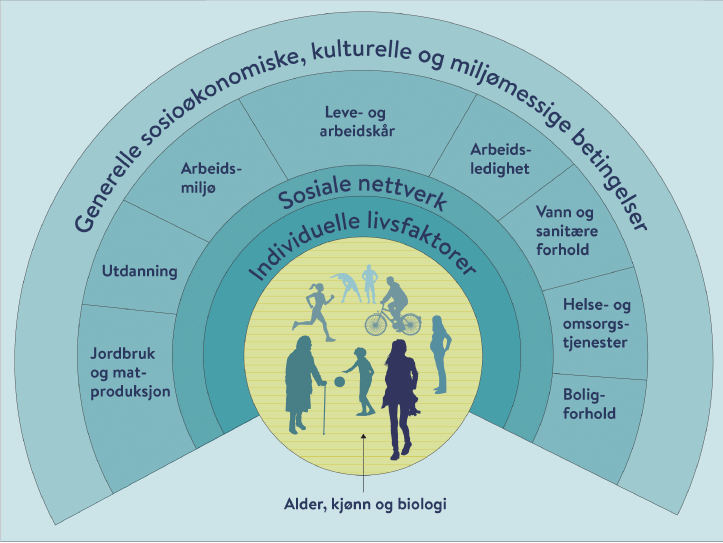
Figur 7.12 Årsaker til sosiale ulikheter i helse. «Regnbuemodellen» til Dahlgren og Whitehead.
Kilde: Folkehelseinstituttet, 2018b (etter Whitehead og Dahlgren, 1991).
I NOU 2008: 2 er det en relativt omfattende drøfting av ulike sosiale og økonomiske forhold som etter utvalgets mening har dokumentert betydning for befolkningens helsetilstand og dermed etterspørselen etter spesialisthelsetjenester. I NOU 2008: 2 ble det vist til St.meld. nr. 20 (2006 – 2007) – Nasjonal strategi for å utjevne sosiale helseforskjeller, som tar for seg forskjeller som følger av utdanning, yrke og inntekt. I tillegg ble det vist til rapporten Sosial ulikhet i helse fra Folkehelseinstituttet (2007) som gir en oversikt over sosial ulikhet i helse og risikofaktorer for sykdom i Norge i dag.
De studier som er gjort etter NOU 2008: 2 bekrefter i stor grad at sosiale og økonomiske forhold har betydning for bruken av helsetjenester. Den siste folkehelserapporten til Folkehelseinstituttet (Folkehelseinstituttet, 2018b) viser at det fortsatt er store helseforskjeller i Norge. Rapporten oppsummerer at helsen blir bedre for hvert trinn på den sosioøkonomiske stigen og at de sosiale helseforskjellene gjelder for nesten alle sykdommer, skader og plager, og forskjellene finnes i alle aldersgrupper, og hos menn og kvinner. Rapporten viser også at de sosiale forskjellene i forventet levealder øker, og forskjellen i forventet levealder ved 35-årsalderen mellom de med henholdsvis høy og lav utdanning i gjennomsnitt er fem år for kvinner og over seks år for menn (figur 7.13). Rapporten viser også at det er sosioøkonomiske forskjeller i levevaner. For eksempel øker andelen som røyker med lavere utdanningslengde, mens bare 5 pst. av 25 til 74 år gamle menn med universitets- eller høyskoleutdanning røyker, er andelen hele 25 pst. i gruppen som kun har grunnskoleutdanning.
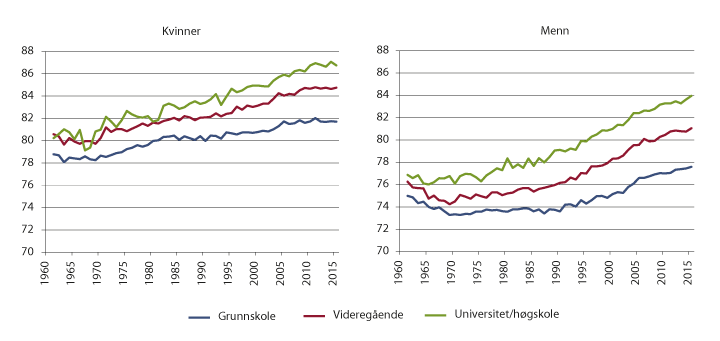
Figur 7.13 Forskjeller i forventet levealder mellom lav og høy utdanning. 1961–2015.
Kilde: Folkehelseinstituttet, 2018b.
Sosiale helseulikheter ble også dokumentert i rapporten Sosial ulikhet i helse: En norsk kunnskapsoversikt (Dahl et al., 2014). Der vises det til at i den voksne befolkningen rapporterer 36 pst. blant dem med kun grunnskoleutdanning at de har langvarig begrensende sykdom eller plage, mot 17 pst. blant dem med høyere utdanning. Andelene som rapporterer muskel- og skjelettlidelser er henholdsvis 39 og 16 pst.
Det er også en klar gradient etter utdanning for mange helseplager blant eldre. For flere av plagene er det mer enn dobbelt så store andeler blant de som har kortest utdanning, sammenlignet med de som har høyest utdanning. For eksempel rapporterer 43 pst. om mindre god generell helse blant mennene med lavest utdanning, mens dette bare gjaldt 23 pst. av mennene med høyest utdanning.
Det vises i rapporten også til at å være uten arbeid øker risikoen for å ha en langvarig lidelse omtrent tre ganger for menn og opp mot fire ganger for kvinner. En stor del av denne forskjellen skyldes sortering av folk med ulik helse inn og ut av arbeidslivet. Men forskjellene kan også dels komme av ulik fordeling av levekårene mellom grupper i og utenfor arbeidsmarkedet. Høyere inntekt og materiell standard, økonomisk trygghet og sosial status som gjerne følger med yrkesdeltakelse, er gunstig for helsen.
Sosial ulikhet i selvrapportert helse bekreftes i Statistisk sentralbyrås Levekårsundersøkelse om helse fra 2015 (Lunde et al., 2017). Levekårsundersøkelsen viser også at det er sosial ulikhet i bruk av helsetjenester. Mens andelen som har vært innlagt på sykehus er høyere for de med lav utdanning enn de med høy utdanning, snus dette bilde for bruk av legespesialister (på poliklinikk eller hos privat spesialist), se figur 7.14 og 7.15. Tilsvarende finner Godager og Iversen (2013) at bruken av private spesialister er høyere blant personer med høy inntekt. Elstad (2018) finner høyere bruk av spesialisthelsetjenester siste 18 måneder av livet blant personer med høy utdanning. Det er også studier som indikerer forskjeller i behandling av enkeltsykdommer etter inntekts- og utdanningsnivå (Nilssen et al, 2016; Sulo et al, 2016).
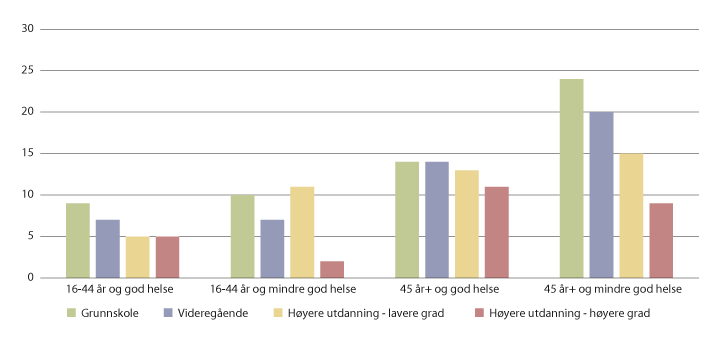
Figur 7.14 Andel som vært innlagt på sykehus siste 12 måneder. Alder og helsetilstand. Utdanning. 2015.
Kilde: Lunde et al., 2017.
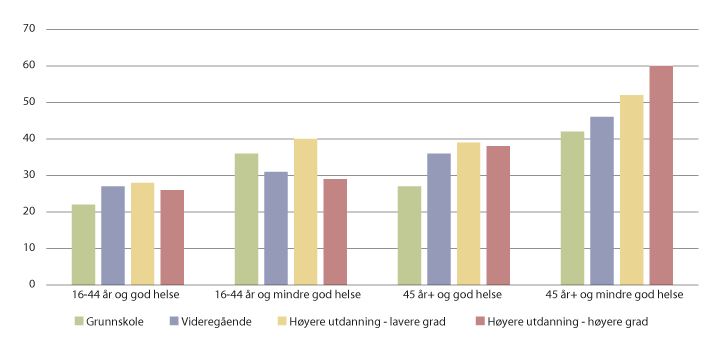
Figur 7.15 Andel som vært hos legespesialist siste 12 måneder. Alder og helsetilstand. Utdanning. 2015.
Kilde: Lunde et al., 2017.
En pasientkartlegging som SINTEF utførte (Ose og Pettersen, 2012) på oppdrag av Helsedirektoratet omfattet blant annet en beskrivelse av sosioøkonomiske kjennetegn ved pasienter i døgnbehandling i psykisk helsevern for voksne. Kartleggingen viste at både kvinner og menn har betydelig høyere sannsynlighet for å være døgnpasienter i psykisk helsevern for voksne om de har lav utdanning. Men kvinner har også høy sannsynlighet for å være døgnpasient i psykisk helsevern om de har fullført høyere utdanning eller om de kun har fullført grunnskolen. Blant menn er det ikke samme mønster, der høyere utdanning ser ut til å gi en mer beskyttende effekt.
Innvandrere utgjorde 17,7 pst. av totalbefolkningen i 20172, ifølge tall fra Statistisk sentralbyrå. Vi vet at det er store variasjoner i helse etter blant annet kjønn, alder, landbakgrunn, innvandringsårsak, botid og utdanning (Abebe et al., 2014). Det er også store ulikheter i levekår. Kunnskapen om innvandreres helse og faktorer som påvirker denne er stor grad basert på helseundersøkelse som er mer enn 10 år gamle. Hvilke grupper som utgjør de største innvandrergruppene i Norge har endret seg betydelig siden disse dataene ble samlet inn. Det betyr at mye av kunnskapen er utdatert. Det er derfor et stort behov for befolkningsstudier basert på nye data om forekomst av sykdommer og risiko og beskyttelsesfaktorer for fysiske og psykiske helseplager blant innvandrere.
Statistisk sentralbyrå publiserte i 2017 rapporten Levekår blant innvandrere i Norge 2016 og i 2018 rapporten Levekår blant norskfødte med innvandrerforeldre i Norge 2016. Rapportene presenterer resultatene for Levekårsundersøkelsen blant personer med innvandrerbakgrunn 2016. Innvandrere og norskfødte barn av innvandrerforeldre fra tolv land har blitt intervjuet om en rekke forhold som levekår, holdninger og verdier, boforhold, helse og økonomi.
Hovedformålet med undersøkelsen var å få kunnskap om innvandreres og deres norskfødte barns levekår i Norge, og å oppdatere den kunnskapen man har fått gjennom tidligere levekårsundersøkelser. Man ønsket å sammenligne med de generelle levekårene i Norge, mellom store innvandrergrupper og mellom innvandrere og deres norskfødte barn.
Norskfødte med innvandrerforeldre vurderer sin helse som god, og som i befolkningen i samme aldersgruppe har få nedsatt funksjonsevne. Det er noe vanligere med psykiske helseplager blant de norskfødte med innvandrerforeldre enn i den jevnaldrende befolkningen. Når det kommer til livsstilsvaner som trening, røyking og alkoholkonsum finner Statistisk sentralbyrå større kjønnsforskjeller enn i befolkningen ellers. Det er også store forskjeller i livsstilsvaner etter foreldrenes fødeland.
To av helseindikatorene i Statistisk sentralbyrås undersøkelse viser at innvandrere har noe større helseproblemer enn et representativt utvalg av hele befolkningen med samme alders-, kjønns- og bostedsprofil. En lavere andel av innvandrerne vurderer sin helse som «svært god eller god», og andelen med psykiske helseplager er større blant innvandrerne. Forekomsten av kronisk sykdom, nedsatt funksjonsevne og andelen med minst én av de på forhånd oppgitte diagnosene, er på den annen side omtrent den samme blant innvandrerne som i befolkningen ellers. Alder og kjønn skiller mer mellom god og dårlig helse blant innvandrerne enn i den øvrige befolkningen. Blant unge er det små eller nærmest ikke-eksisterende forskjeller i helse mellom innvandrere og hele befolkningen. Forskjellene blir langt mer tydelige i innvandreres disfavør blant eldre. Kvinnelige innvandrere rapporterer dessuten mer helseproblemer enn mannlige innvandrere. Det er også til dels store forskjeller i helse etter opprinnelsesland. På flere av indikatorene er det innvandrere fra Tyrkia, Pakistan og Irak som oppgir størst helseproblemer, mens innvandrere fra Somalia, Eritrea og Polen oppgir minst helseproblemer. Innvandrerne fra Iran, Irak og Tyrkia oppgir størst helseproblemer innenfor psykisk helse, mens innvandrere fra Somalia, Sri Lanka, Vietnam og Eritrea oppgir minst problemer.
Antallet norske studier av innvandrer og bruk av spesialisthelsetjenester er svært begrenset. Ulike analyser av registerdata identifiserer til dels store forskjeller i henhold til landbakgrunn når det gjelder bruk av spesialisthelsetjenester (Elstad et al., 2015; Abebe et al., 2017). Noen innvandrere, med bakgrunn fra for eksempel Iran, har høyere forbruk av psykiatriske spesialisthelsetjenester enn befolkningen for øvrig. Men hovedtendensen er at flere innvandrere har et relativt lavt forbruk av psykiatriske spesialisthelsetjenester sammenlignet med befolkningen for øvrig. Det er imidlertid lite som tyder på at innvandrere har færre helseproblemer sammenlignet med befolkningen for øvrig. Ulike barrierer kan hindre tilgang til og bruk av helsetjenester, og man kan snakke om barrierer på pasientnivå, tilbydernivå og systemnivå (Scheppers et al., 2006).
Utvalget finner det godt dokumentert at sosiale og økonomiske forhold har betydning for helsetilstanden, og dermed helseforbruket. Samtidig viser flere studier at personer med høy utdanning eller inntekt har høyere forbruk av noen tjenester, når man korrigerer for behov. Det kan synes som om forbruket blant disse gruppene blir høyere jo mer spesialiserte tjenestene er, jo mer avanserte inngrep det dreier seg om og jo dyrere behandlingen er. Det er derfor ikke uproblematisk å tolke forskjeller i bruk av tjenester mellom ulike sosioøkonomiske grupper som utslag av forskjeller i behov. Utvalget kommer tilbake til dette i sin diskusjon av valg av metode i punkt 7.4.3.
7.2.3 Helserelaterte forhold
Behovet for helsetjenester avhenger av helsetilstand. I mangel av informasjon om helsetilstand kan informasjon om tidligere forbruk av helsetjenester benyttes. Variabler som antas å henge tett sammen med helsetilstanden kan også brukes. Informasjon om helsetilstand som diskutert over tilnærmes gjennom opplysninger om diagnoser eller medikamentbruk. Det er vel kjent at forbruket av helsetjenester øker i siste del av livet. Helsedirektoratet (2018b) viser et betydelig merforbruk av tjenester siste leveår for både somatikk, psykisk helsevern og tverrfaglig spesialisert rusbehandling. Dødelighet antas derfor å være en viktig faktor for å forklare forskjeller i behov. Forskjellen i behandlingskostnader i siste leveår sammenlignet med befolkningen generelt avtar med alder etter 30- til 40-årsalderen. Trygdestatus vil også være en indikasjon på helsetilstanden og må antas å være assosiert med høyere behov for helsetjenester. Dette vil både gjelde sykmelding, uføretrygd og arbeids- og avklaringspenger.
7.2.4 Forhold ved bostedet
Forhold ved bostedet kan være knyttet til sosiale forhold og levekår for befolkningen som helhet. I NOU 2008: 2 inkluderes flere forhold som beskriver bosted. For det første benyttes en indeks for levekår, som baseres på enkeltelementer i Statistisk sentralbyrås levekårsindeks. Denne indeksen har ikke blitt publisert siden 2010 og er derfor ikke oppdatert etter dette. For det andre inngår flere av de sosioøkonomiske variablene også på kommunenivå i analysene. Dette innebærer for eksempel at ikke bare egen utdanning, men også utdanningsnivået i kommunen, vil kunne ha betydning for behovet for somatiske helsetjenester. I NOU 2008: 2 inkluderes en indeks for klima og breddegrad. Denne har vært gjenstand for en bred diskusjon, og utvalget har gjort et omfattende arbeid både med å oppdatere denne indeksen og med å teste dens stabilitet i de ulike analysene.
7.2.5 Tilbudssidevariabler
Som beskrevet i kapittel 6 er det viktig å ta hensyn til forskjeller i tilbud og tilgjengelighet når man skal benytte forbruksdata til å si noe om behov. Et problem ved forbruksanalyser er at resultatene kan gjenspeile historiske forbruksmønstre og dermed også hvilket helsetilbud som har vært gitt. Utvalgets analysemetode søker å isolere effektene av behandlingsbehovet på forbruket ved å kontrollere for forskjeller i kapasitet både i de kommunale helse- og omsorgstjenestene og i spesialisthelsetjenesten.
7.3 Tidligere analyser – NOU 2008: 2
Magnussenutvalget (NOU 2008: 2) foreslo en modell der ulike behovsnøkler ble vektet sammen basert på de ulike tjenestenes andel av den totale ressursbruken, og deretter multiplisert med en kostnadsindeks. På bakgrunn av analysene foreslo utvalget ulike behovsnøkler for somatikk, psykisk helsevern, tverrfaglig spesialisert rusbehandling og en ressursbehovsindeks for prehospitale tjenester og pasientreiser. I tidligere modell (før 2009) var inntekter til dekning av tverrfaglig spesialisert rusbehandling fordelt etter behovsnøkkelen for psykisk helsevern. Tidligere analyser dokumenterte sterke sammenhenger mellom rusmiddelavhengighet og psykiske lidelser. Prehospitale tjenester var i tidligere modell inkludert i behovsnøkkelen for somatikk. Inntekter til dekning av pasientreiser ble fordelt utenfor modellen basert på historisk kostnad.
I utformingen av behovsnøkkelen for somatikk tok utvalget utgangspunkt i alder som da var det eneste behovskriteriet i gjeldende inntektsfordelingsmodell. Effekten av ulike sosioøkonomiske kriterier, helsekriterier og klima og breddegrad ble også vurdert.
Analysene viste at alder som forventet hadde stor betydning for forbruket av sykehustjenester. Analysene dokumenterte videre at dødelighet, legemeldt sykefravær, uføretrygd og rehabiliteringspenger var assosiert med etterspørselen etter spesialisthelsetjenester. Disse kriteriene ble derfor inkludert i behovsnøkkelen for somatikk. Antall trygdemottakere kan i teorien påvirkes av beslutninger i helseforetakene. Innsats helseforetakene gjør for å bidra til å redusere sykefravær vil gi reduserte inntekter for helseforetakene. For å unngå mulige uheldige insentiver ble derfor variabelen beregnet som et glidende gjennomsnitt over flere år og deretter låst til dette nivået.
Analysene viste at andelen med grunnskole som høyeste utdanning i alderen 20 til 59 år hadde en forventet positiv effekt på forbruk når variabelen ble målt på kommunenivå. Også andre levekårsindikatorer på kommunenivå hadde betydning for behovet for sykehustjenester. Det ble beregnet en levekårsindeks basert på et gjennomsnitt av tre delindekser for arbeidsledighet, voldskriminalitet og attføring som ble tatt med som kriterium.
Analysene viste videre at klima (kald sommer, varm vinter, mye nedbør) og breddegrad hadde betydning for forbruket av somatiske spesialisthelsetjenester. Analysene viste en sterk sammenheng mellom klima og breddegrad og forbruk av spesialisthelsetjenester. Dette var en ny variabel i utforming av inntektsfordelingsmodeller, og det ble derfor foreslått innvektet skjønnsmessig i behovsnøkkelen med 20 pst. av beregnet vekt. Klima- og breddegradsindeksen bidro til å øke beregnet behov i Helse Nord, Helse Vest og Helse Midt-Norge, mens Helse Sør-Øst fikk redusert beregnet behov.
Forslag til behovsnøkkel for somatikk i NOU 2008: 2 inkluderte dermed alder, dødelighet, andel sykmeldte, andel uføretrygdede, andel med rehabiliteringspenger, andel grunnskole, levekårsindeks (arbeidsledighet, voldskriminalitet og attføring) og en indeks for klima og breddegrad (sommertemperatur, vintertemperatur, nedbør og breddegrad). Forslaget til behovsnøkkel skilte seg vesentlig fra eksisterende nøkkel gjennom å ta hensyn til helsekriterier, sosioøkonomiske kriterier og klima og breddegrad i tillegg til alder.
Behovsnøkkelen for psykisk helsevern baserte seg på delanalyser av data for voksne og data for barn og unge. I analysene av psykisk helsevern for voksne tok man utgangspunkt i de ulike kriteriene i gjeldende behovsnøkkel for psykisk helsevern. I analysene for barn og unge undersøkte man en rekke nye faktorer.
Analysene viste at alder, andel ugifte, andel uføretrygdede med psykiatrisk diagnose og andel med kun grunnskole fortsatt hadde betydning for forbruket av helsetjenester. Analyseresultatene tilsa videre at andel barn som bor med en forelder, barnevernstiltak og andel uføretrygdede samvarierte med behov for psykiske helsetjenester og derfor skulle inkluderes i behovsnøkkelen for psykisk helsevern. Det ble anbefalt at kriteriet som ble basert på andel uføretrygdede ble beregnet som gjennomsnitt over en tidsperiode og deretter låst.
Analysene for psykisk helsevern for voksne ga ikke mulighet for å undersøke mulige effekter på etterspørselen av ikke-vestlige innvandrere. Det ble vist til undersøkelser som viste at utbredelsen av psykiske lidelser var nesten 2,5 ganger høyere blant ikke-vestlige innvandrere enn blant majoritetsbefolkningen. Man mente derfor at ulike forhold trakk i retning av et høyere behov for tjenester for ikke-vestlige innvandrere og at det var grunnlag for å gi ikke-vestlige innvandrere en skjønnsmessig innvekting i behovsnøkkelen for psykisk helsevern. Innvektingen av kriteriet var basert på en antagelse om at forbruket blant ikke-vestlige innvandrere var dobbelt så høyt som for gjennomsnittet. Den skjønnsmessige innvektingen av innvandrerkriteriet bidro til å øke beregnet relativt behov for Helse Sør-Øst.
Ulike klimavariable (kald sommer, varm vinter, mye nedbør og breddegrad) hadde også her betydning for forbruket. Datagrunnlaget satte begrensninger i mulighetene for å kunne analysere klimavariablenes effekter på forbruket av psykisk helsevern for voksne. Analysene viste ingen systematiske og stabile effekter av klima og breddegrad på forbruket av barne- og ungdomspsykiatriske tjenester.
Forslag til behovsnøkkel for psykisk helsevern i NOU 2008: 2 inkluderte dermed alder, andel ugifte, andel uføretrygdede med psykiatrisk diagnose, andel grunnskole, andel barn som bor med en forelder, barnevernstiltak, andel uføretrygdede og ikke-vestlige innvandrere. Sammenlignet med somatikk fikk alder noe mindre betydning i behovsnøkkelen for psykisk helsevern. Årsaken til dette var at analysene viste at andre kriterier enn alder hadde større betydning for å kunne forklare variasjoner i beregnet behov innenfor psykisk helsevern sammenlignet med somatikk.
Det ble gjennomført egne analyser av behovet for tverrfaglig spesialisert rusbehandling, som var et område som ikke tidligere var analysert for seg selv. Analysene av behovet for tverrfaglig spesialisert rusbehandling tok utgangspunkt i mange av de samme faktorene som for psykisk helsevern. De ulike faktorene hadde imidlertid ulik betydning. Datagrunnlaget satte begrensinger for hvilke variabler som kunne analyseres. Analysene ga blant annet ikke mulighet til å analysere eventuelle effekter av klima og breddegrad på forbruket av tverrfaglig spesialisert rusbehandling.
Analysene viste at alder, andel ugifte, andel uføretrygdede med psykiatrisk diagnose, andel sosialhjelpsmottakere og andel med kun grunnskole hadde betydning for forbruket av tverrfaglig spesialisert rusbehandling. Det ble anbefalt at kriteriet andel uføretrygdede med psykiatrisk diagnose ble beregnet som et gjennomsnitt over en tidsperiode og deretter låst.
Analysene av tverrfaglig spesialisert rusbehandling ga ikke mulighet for å undersøke mulig merforbruk av tverrfaglig spesialisert rusbehandling i storbyer. Man mente det kunne argumenteres for at omfanget av rusmiddelavhengighet og dermed behandlingsbehovene var større i Oslo enn ellers i landet. I forslaget til nøkler ble derfor Oslo gitt en skjønnsmessig innvekting på 5 pst. i behovsnøkkelen for tverrfaglig spesialisert rusbehandling ut ifra en antagelse om at Oslo har nesten 50 pst. høyere behov enn resten av landet etter at det ble tatt hensyn til de andre kriterienes bidrag til beregnet behovsvariasjon.
Forslaget til behovsnøkkel for tverrfaglig spesialisert rusbehandling inkluderte alder, andel ugifte, andel uføretrygdede med psykiatrisk diagnose, andel sosialhjelpsmottakere, andel grunnskole og storby (Oslo). Det var større forskjell i fordeling av sosiale kriterier mellom regionene enn i aldersfordelingen, og de sosiale kriteriene fikk derfor relativt stor betydning i behovsnøkkelen. Behovsnøkkelen ga en større andel til Helse Sør-Øst og en lavere andel til de andre regionene sammenlignet med gjeldende behovsnøkkel for psykisk helsevern som ble brukt til å fordele inntekter til dekning av tverrfaglig spesialisert rusbehandling. Den skjønnsmessige innvektingen av storbykriteriet bidro til en omfordeling av midler til Helse Sør-Øst fra de andre regionale helseforetakene.
7.4 Utvalgets analyser
7.4.1 Inndeling i tjenesteområder
Utvalget har gjennomført separate analyser for:
Somatiske tjenester, inkludert private opptreningsinstitusjoner med avtale med regionalt helseforetak og avtalespesialister
Psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling, inklusive avtalespesialister
Psykisk helsevern for barn og unge, inklusive avtalespesialister
Utvalget har valgt å slå tjenesteområdene psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling sammen til ett område. Dette skyldes dels at mange pasienter har samtidig psykisk sykdom og rusmiddelavhengighet, og dels at antallet individer med rusdiagnose er så lavt at en felles analyse vurderes til å gi mer presise estimater av sammenhengen mellom individuelle karakteristika, bostedskarakteristika og behov for spesialisthelsetjenester. Utvalget viser til punkt 7.4.3 for nærmere beskrivelse av metodisk tilnærming. Vedlegg 1 til 3 gir en ytterligere beskrivelse av behovsanalysene som er gjennomført.
7.4.2 Datagrunnlag
Data som utvalget har innhentet fra Norsk Pasientregister, inneholder alle hendelser i spesialisthelsetjenesten i 2016 og 2017. Dette omfatter somatikk, psykisk helsevern for voksne, psykisk helsevern for barn og unge, tverrfaglig spesialisert rusbehandling, private opptreningsinstitusjoner med avtale med et regionalt helseforetak og avtalespesialister (både somatikk og psykisk helsevern). Data er på individnivå. På grunn av manglende rapportering fra noen institusjoner er analysene for psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling avgrenset til data fra 2017.
Data fra Statistisk sentralbyrå omfatter alle landets innbyggere, dvs. bosatte i perioden 1.1.2016 til 31.12.2017. Dataene omfatter bostedskommune, familiestatus, innvandringskategori, utdanningsnivå, inntekt, arbeidsmarkedsstatus, barnevernstiltak, eventuelt dødsår og måned, arbeidsavklaringspenger, uførepensjon, sykefravær og økonomisk sosialhjelp.
Datasettene er koblet, slik at man kan knytte hvert individ sitt forbruk av tjenester til individuelle karakteristika som utdanning, inntekt og så videre og karakteristika ved individets bosted som for eksempel klima. Data er strukturert til å utgjøre to årssett i analysene (2016 og 2017), slik at hvert individ kan bli telt opp til to ganger.
7.4.3 Utvalgets valg av metode
Formålet med analysene er å etablere en sammenheng mellom faktorer som påvirker behovet for helsetjenester (for eksempel alder) og størrelsen på dette behovet. Denne sammenhengen kan beskrives i to ledd: for det første i hvilken grad en faktor påvirker sannsynligheten for at individet har behov for tjenester, for det andre hvordan faktoren påvirker størrelsen på dette behovet. Metodisk kan dette gjøres gjennom å estimere i to steg. I steg en estimeres sannsynligheten for at individet har behov. I steg to kombineres med estimatet på sammenhengen mellom kriteriet og størrelsen på behovet, en såkalt to-stegs modell. Når det er mange faktorer som dels virker alene og dels virker i samspill, viser det seg imidlertid at en slik to-stegs modell ikke alltid gir stabile resultater, og i noen tilfeller heller ikke lar seg estimere. Utvalget har gjennomført analyser med en slik to-stegs metode, men vurderer at usikkerheten rundt disse er av en størrelsesorden som gjør at man ikke anbefaler å benytte denne tilnærmingen i beregning av behovsnøkler og behovsindekser.
Utvalget har vurdert to alternativer. Det ene er å estimere sammenhengen mellom behov og for eksempel alder direkte ved hjelp av ordinær minste kvadraters metode (Ordinary Least Squares, OLS) og data på individnivå (individdata). Det andre er å aggregere individdata opp til cellenivå (gjennomsnitt for personer med samme kjønn og alder bosatt i samme kommune). Også her benyttes OLS. Den første tilnærmingen har den fordel at den best utnytter den informasjonen som ligger i å ha data på individnivå. Siden en stor andel av befolkningen ikke har forbruk av tjenester vil dette gi noen statistiske utfordringer i forhold til de forutsetninger som OLS bygger på. Den andre tilnærmingen innebærer at man estimere forholdet mellom gjennomsnittlig forbruk hos en gruppe individer og for eksempel gjennomsnittlig sykefravær, trygdeandel eller lignende i samme gruppe. Dette vil i praksis være samme tilnærming som ble benyttet i NOU 2008: 2. Ulempen med en slik tilnærming er at det på gruppenivå kan trekkes slutninger om sammenhenger som ikke finnes på individnivå.
Utvalget finner at tilgang til data på individnivå over bruk av tjenester, som også kan kobles med informasjon om inntekt, utdanning, trygdestatus og lignende, representerer et betydelig framskritt i forhold til datagrunnlaget som lå til grunn for NOU 2008: 2. Her har utvalget også sett til tilsvarende arbeid i England, hvor samme tilnærming er valgt (Nuffield Trust, 2009). Videre vurderes fordelen med å utnytte den informasjonen som ligger i individdata og viktigheten av stabile resultater som større enn den metodiske usikkerheten knyttet til å benytte OLS. Utvalget har derfor valgt å basere sine forslag til behovsnøkler og behovsindekser på analyser av individdata utført ved bruk av OLS. Det er gjennomført supplerende analyser ved bruk av to-stegs metode og aggregerte celledata.
Utvalget har i punkt 6.2.1 beskrevet en rekke forutsetninger som må være oppfylt for at man skal kunne benytte analyser av forbruk av tjenester som grunnlag for beregning av behovsnøkler og behovsindekser. Utvalgets vurderinger av disse forutsetningene er:
For det første må målet på forbruk av helsetjenester ta hensyn til at ulike typer tjenester krever ulik ressursbruk (aggregering av ulike typer forbruk).
I analysene av somatikk er det samlede forbruket målt ved bruk av DRG-poeng. DRG-systemet er utformet på en slik måte at det skal fange opp relative forskjeller i ressursbruk. Det vil kunne være usikkerhet knyttet til hvor godt man fanger opp ressursbruken på individnivå, men utvalget vurderer ikke at det vil være systematiske skjevheter i aktivitetsmålene som påvirker estimatene.
I analysene av psykisk helsevern og tverrfaglig spesialisert rusbehandling har utvalget selv beregnet et aktivitetsmål basert på relative forskjeller i kostnader mellom ulike behandlingsnivå. Det vil være større usikkerhet knyttet til disse, men utvalgets vurdering er at det ikke er systematiske skjevheter i aktivitetsmålene som påvirker estimatene i de analysene som er gjennomført.
For det andre må det være mulig å skille mellom forskjeller i forbruk av helsetjenester som skyldes forskjeller i behov for helsetjenester, og forskjeller i forbruk av helsetjenester som skyldes forskjeller i tilgjengelighet til tjenestene, eller forskjeller i kapasitet (korrigere for forskjeller i tilbud).
I alle analyser er det tatt hensyn til mulige kapasitetsforskjeller mellom helseforetakene. Disse vil dermed ikke påvirke estimatene i analysene. Det er videre tatt høyde for at avstand til tjenestetilbudet vil kunne påvirke forbruket, uten at dette kan knyttes til forskjeller i behov. Endelig er det tatt høyde for at tilbudet i den kommunale helse- og omsorgstjenesten også vil kunne påvirke forbruket av spesialisthelsetjenester.
For det tredje må analysene ta hensyn til at forskjeller i forbruk av helsetjenester vil kunne skyldes ulik terskel for å oppsøke helsetjenesten (korrigere for udekket behov).
Modellen må korrigere for udekket behov dersom dette a) fordeler seg ulikt mellom ulike befolkningsgrupper, og b) disse gruppene fordeler seg ulikt mellom regionene. Udekket behov er også vanskelig å identifisere presist. I analysene vil indikasjoner på udekket behov kunne være manglende effekt av variabler hvor det foreligger annen informasjon (for eksempel fra epidemiologiske studer) som indikerer at man ville forvente en sammenheng, eller også at sammenhengen går i motsatt retning enn hva man ville forvente. Samtidig er det viktig å skille mellom bivariate (sammenhengen mellom to variabler) og multivariate (sammenhengen mellom flere variabler) analyser. En bivariat sammenheng mellom for eksempel utdanning og bruk av helsetjenester kan «forsvinne» i en modell hvor man også tar hensyn til for eksempel trygdestatus, alder eller dødelighet. I slike modeller vil den forventede effekten av utdanning kunne fanges opp av andre variabler i modellen, og dermed være tatt hensyn til. Dette gjør at utvalget har valgt å være forsiktig med skjønnsmessig innvekting av forhold som ikke har latt seg identifisere i analysene.
I dagens modell er ikke-vestlig innvandrer skjønnsmessig innvektet som et kriterium i behovsnøkkelen for psykisk helsevern. Som det framgår av punkt 7.4.6 finner utvalget en viss støtte i analysene for et underforbruk av tjenester i denne gruppen, men resultatene er ustabile og avhenger av hvordan modellen spesifiseres. I forslaget til modell inkluderes derfor ikke denne variabelen. Utvalget har vurdert om man skulle gå lenger gjennom en skjønnsmessig innvekting av dette kriteriet, men konkludert med at et merbehov hos denne gruppen også vil fanges opp gjennom de øvrige kriteriene i behovsnøkkelen for psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling.
For det fjerde må analysene ta hensyn til at det også vil kunne være forbruk av helsetjenester som ikke har sitt utspring i et faktisk behov (korrigere for unødvendig forbruk).
Utvalget har i sitt arbeid hentet informasjon fra Senter for klinisk dokumentasjon og evaluering om variasjon i forbruk av tjenester i ulike deler av landet. I helseatlasene påvises betydelige variasjoner, uten at disse med sikkerhet kan knyttes verken til udekket behov eller overforbruk av tjenester. Observerte variasjoner er også kun korrigert for alder og kjønn. Utvalget har i sine analyser hatt som utgangspunkt at alt observert forbruk er svar på et individuelt behov. Selv om det, fra et teoretisk ståsted, ville være ønskelig å basere analysene kun på forbruk som svarer på et reelt behov, og kanskje også gradere dette behovet, er utvalgets vurdering at dette ikke er praktisk mulig med dagens datagrunnlag.
7.4.4 Forhold som er vurdert relevante for å bestemme forbruk av spesialisthelsetjenester
I analysene inkluderes altså fire typer variabler; alder og kjønn, sosiale og økonomiske variabler, helserelaterte variabler og bostedsvariabler.
7.4.4.1 Kjønn og alderssammensetning
Det er godt dokumentert at behovet for spesialisthelsetjenester varierer med kjønn og alder. Utvalget har tatt utgangspunkt i samme aldersinndeling som dagens modell, men valgt å inkludere over 90 år som en egen aldergruppe.
7.4.4.2 Sosiale og økonomiske forhold
Utvalget finner det godt dokumentert at sosiale og økonomiske forhold vil ha betydning for forbruket av spesialisthelsetjenester. Utvalget har i sine analyser tatt utgangspunkt i de variablene som inngår i dagens modell, men også undersøkt om det er andre forhold som bedre kan forklare forskjeller i forbruk. På individnivå er følgende sosiale og økonomiske forhold vurdert:
Utdanningsnivå
Arbeidsmarkedstilknytning
Inntekt
Innvandringskategori
Familiestatus
Barnevernstiltak
7.4.4.3 Helserelaterte forhold
Det er vel etablert at helsetjenesteforbruket øker den siste tiden før død, og dødelighet inkluderes som en forklaringsvariabel. Skillet mellom sosiale, økonomiske og helserelaterte forhold er ikke nødvendigvis klart. I denne gruppen er det inkludert trygdeforhold som man i hovedsak antar det ligger helsemessige forhold til grunn for. I alle tilfeller er det registrert om individet har tilfredsstilt kriteriet i hele eller deler av den perioden analysene omfatter. På individnivå er følgende variabler vurdert:
Dødelighet
Sykefravær
Trygdeytelser
7.4.4.4 Forhold ved bostedet
Som i dagens modell inkluderes også en rekke forhold som karakteriserer individenes bosted. I dagens modell inngår blant annet en såkalt levekårsindeks som inneholder 4 av 10 variabler som tidligere inngikk i Statistisk sentralbyrå sin levekårsindeks for norske kommuner. Denne levekårsindeksen oppdateres ikke lenger av Statistisk sentralbyrå, og i utvalgets analyser er det inkludert enkeltelementer som fanger opp de samme forholdene som den gamle levekårsindeksen. Følgende forhold er vurdert på kommunenivå:
Storby (Oslo)
Klima- og breddegradsindeks
Arbeidsledighet
Andel med kun grunnskole
Andel med sosialhjelp
Andel ikke-vestlige innvandrere
Andel med uføretrygd
Voldskriminalitet
Asylsøkere
Bosettingsmønster
7.4.4.5 Tilbudssidevariabler
Som diskutert i punkt 6.2.1 må man i analysene ta høyde for at forskjeller i forbruk kan skyldes forskjeller i tilbud. Dette gjøres på to måter. For det første gjennomføres analysene med dummyvariabler for helseforetak. For det andre tas det høyde for følgende forhold ved tilbudssiden som kan gi forskjeller i forbruk av spesialisthelsetjenester:
Kommune: plassdekning
Kommune: kostnader til helse og omsorgstjenester
Kommune: kostnader til øyeblikkelig hjelp døgnopphold
Kommune: kostnader til tilbud til personer med rusproblemer
Kommune: årsverk innen psykisk helse- og rusarbeid
Sykehus: reisetid til nærmeste sykehus
Sykehus: reisetid til nærmeste distriktspsykatriske senter
Sykehus: helseforetaksdummyer
7.4.5 Analyser av somatiske tjenester
I analysene er det beregnet et samlet mål for somatiske tjenester som summen av:
DRG-poeng sykehus
DRG-poeng avtalespesialister
DRG-poeng private opptreningsinstitusjoner med avtale med et regionalt helseforetak
Det registreres ikke DRG-poeng for all aktivitet. For aktivitet hos avtalespesialister og private opptreningsinstitusjoner med avtale med et regionalt helseforetak er antall DRG-poeng anslått ut fra aktivitet og kostnader. Prosedyren for dette er beskrevet i vedlegg 1. I vedlegget finnes også en detaljert beskrivelse av data, estimeringsmetode og analyseresultater.
I noen tilfeller vil variabler være signifikant assosiert med forbruk, men med «galt» fortegn. Et eksempel er utdanning, hvor det for den eldste aldersgruppen er en positiv sammenheng mellom forbruk og utdanningsnivå. Det er rimelig å anta at dette ikke skyldes behov, men heller at denne gruppen i større grad bruker sykehustjenester (Elstad, 2018). I slike tilfeller inkluderes variabelen i selve analysene, men ikke i beregningen av behovsnøklene.
Boks 7.1 beskriver hvilke variabler som foreslås inkludert og hvilke som foreslås ikke inkludert i behovsnøkkelen for somatikk.
Boks 7.1 Vurdering av variabler i behovsnøkkelen for somatikk
Kriterier | Egenskaper ved kriteriene |
|---|---|
Inngår i forslag til behovsnøkkel: | |
Alder | Alder i 11 aldersgrupper. Alder har klar og systematisk sammenheng med forbruk av somatiske tjenester. |
Dødelighet | Dødelighet i ulike aldersgrupper, målt som andelen i gruppen som dør samme eller neste år. Variabelen er operasjonalisert som fire aldersgrupper: 0 til 19 år, 20 til 39 år, 40 til 79 år og 80 år og eldre. Variabelen har en klar og systematisk sammenheng med forbruk av somatiske tjenester. Ved å skille ulike aldersgrupper får man skilt bedre mellom alder og effekt av behov for tjenester nær livets slutt. |
Uførepensjon eller arbeidsavklaringspenger | Andel som i løpet av året har fått uførepensjon eller arbeidsavklaringspenger (aldersgruppen 18 til 66 år). Variabelen har klar og systematisk sammenheng med forbruk av somatiske tjenester. |
Sykefravær | Andel tapte dagsverk av antall dager i året (aldersgruppen 18 til 66 år). Variabelen har klar og systematisk sammenheng med forbruk av somatiske tjenester. |
Ikke i arbeid | Andel individer som ikke er kodet som lønnstakere i aldersgruppen 18 til 66 år. Variabelen har klar og systematisk sammenheng med forbruk av somatiske tjenester. |
Kjønn | Forbruket av sykehustjenester er kjønnsrelatert, og variabelen har en klar og systematisk sammenheng med forbruk av somatiske tjenester. |
Inngår ikke i forslag til behovsnøkkel: | |
Utdanningsnivå | Målt som utdanningsnivå etter høyeste oppnådde utdanning. Bivariat er det en klar negativ sammenheng, jo høyere utdanningsnivå jo lavere forbruk. Når det kontrolleres for andre faktorer er denne effekten imidlertid snudd, med at høyere utdanning er assosiert med høyere forbruk. Forholdet mellom utdanning og forbruk er svært komplekst og er sensitivt for måten data operasjonaliseres på. |
Inntekt | Påvirker ikke forbruket, verken målt som absolutt inntekt eller relativ inntekt (dummykoding for de med lavest inntekt). |
Innvandringskategori | Interaksjon mellom andel blant innvandrere i kommune som er ikke-vestlige og innvandringskategori på individnivå. Innvandrere har et betydelig lavere forbruk enn andre. Denne variabelen inngår i modellen, men inngår ikke i forslaget til behovsnøkkel. |
Stillingsprosent og andel lønnstaker | Påvirker ikke forbruket. |
Familiestatus | Påvirker ikke forbruket. |
Varighet trygdeytelser | Påvirker ikke forbruket. |
Indeks for klima og breddegrad | Indeksen for klima og breddegrad inkluderes ikke i behovsnøkkelen. Denne var gjenstand for diskusjon i forbindelse med NOU 2008: 2, hvor den ble vektet inn med 20 pst. av sin empiriske verdi. I utvalgets analyser finner man ingen signifikant assosiasjon mellom indeks og breddegrad og bruk av helsetjenester. Utvalget har oppdatert indeksen med tall fra 2017, og sammenholdt disse med indeksen slik den var i 2008. |
Andre forhold på kommunenivå | Levekårsforhold på kommunenivå er ikke inkludert i behovsnøkkelen. Arbeidsledighet, andel med kun grunnskole, sosialhjelp, ikke-vestlige innvandrere, uføretrygd, voldskriminalitet og asylsøkere påvirker ikke forbruket av somatiske sykehustjenester. |
Tilbud kommunale tjenester | Tilbudet av kommunale tjenester (plassdekning, samlede kostnader helse og omsorg, kostnader kommunal øyeblikkelig hjelp) påvirker ikke forbruket av somatiske tjenester etter at det kontrolleres for andre forhold. |
Reisetid til nærmeste akuttsykehus | Reisetid til nærmeste somatiske akuttsykehus er en tilbudssidevariabel som er negativt assosiert med forbruket. Denne variabelen inngår i modellen, men inngår ikke i forslaget til behovsnøkkel siden det er en tilbudssidevariabel. |
Resultatene viser at alder, som tidligere, har stor betydning for behovet for somatiske spesialisthelsetjenester. Mens alderskriteriene i NOU 2008: 2 utgjorde 58 pst. av behovsnøkkelen for somatiske tjenester, utgjør kjønn og alderskriteriene i disse analysene 62 pst. I NOU 2008: 2 er det et samlet alderskriterium for aldersgruppen over 80 år. Denne aldersgruppen er nå splittet i to grupper (80 til 89 år og over 89 år)
I dagens modell inngår utdanningsnivå i form av et kriterium som fanger opp andelen av befolkningen mellom 20 og 59 år som har grunnskole som høyeste utdanning. I de nye analysene er utdanningsnivå statistisk signifikant. Sammenhengen er imidlertid ustabil i forhold til hvordan variabelen spesifiseres, og noen av analysene tyder på at det kan være et merforbruk både hos individer med lav og individer med høy utdanning. Variabelen inngår derfor ikke i forslaget til behovsnøkkel.
Behovet for helsetjenester øker i siste fase av livet. Dødelighet inngår i dagens modell, og er også klart signifikant i de nye analysene. Bedre data gjør at man nå kan beregne effekt av dødelighet for ulike aldergrupper, og i forslag til behovsnøkkel skilles det derfor mellom fire ulike aldersgrupper.
Analysene viser at individer som mottar arbeidsavklaringspenger, sykepenger eller uføretrygd har et høyere forbruk av tjenester. Dette er i tråd med dagens modell. I tillegg viser analysene av det er høyere bruk av tjenester hos individer som står utenfor arbeidsstyrken.
Analysene viser ingen signifikant sammenheng mellom bostedsvariable og bruk av somatiske spesialisthelsetjenester. Effekten av klima og breddegrad, som i analysene for NOU 2008: 2, var klart signifikant, er nå ikke til stede. Utvalget har oppdatert indeksen med data for perioden 2011 til 2017. Oppdateringen viser særlig en endring i sommertemperatur fra den indeksen som ble benyttet i NOU 2008: 2. Både endring i indeksen og at forhold som i de forrige analysene ble fanget opp i klima- og breddegradsindeksen nå fanges opp i de øvrige kriteriene, kan forklare at indeks for klima og breddegrad ikke lenger er statistisk signifikant.
7.4.5.1 Utvalgets forslag til behovsnøkkel for somatiske tjenester
Utvalgets vurdering er at de gjennomførte analysene utgjør et godt grunnlag for å beregne en behovsnøkkel for somatiske tjenester.
Utvalgets forslag til behovsnøkkel for somatiske tjenester er vist i tabell 7.1 og den tilhørende behovsindeksen i tabell 7.2.
Utvalgets forslag gir om lag uendret behovsindeks for Helse Sør-Øst og Helse Midt-Norge. Behovsindeksen for Helse Vest øker. Behovsindeksen i Helse Nord blir redusert. For å se om endringene skyldes forskjeller i metodisk tilnærming har utvalget også beregnet behovsindekser etter samme metode som lå til grunn for NOU 2008: 2. Dette ga i hovedsak sammenfallende resultat. Utvalgets vurdering er derfor at de endringer som følger av forslag til ny behovsindeks for somatiske tjenester kan forklares ved endringer i sykelighet, sykdomsbyrde, behandlingsformer og oppgavefordeling. Utvalget viser til nærmere omtale i punkt 7.1.2.
Kriteriene sykefravær og uføretrygd er i prinsippet påvirkbare. Utvalget anser likevel risikoen for manipulering av kriterievariablene som minimal. Utvalget anbefaler derfor ikke å låse noen av behovskriteriene. Utvalget anbefaler at alle kriterier med unntak av alderskriteriene baseres på et glidende gjennomsnitt for siste tre år. På denne måte unngår man at tilfeldige og konjunkturbaserte svingninger får utslag i inntektsfordelingsmodellen.
Tabell 7.1 Behovsnøkkel for somatiske tjenester
Kriterier | Vekter | Sum |
|---|---|---|
Andel av aldersgruppen 0–5 år | 0,050 | |
Andel av aldersgruppen 6–12 år | 0,032 | |
Andel av aldersgruppen 13–17 år | 0,025 | |
Andel av aldersgruppen 18–29 år | 0,059 | |
Andel av aldersgruppen 30–39 år | 0,049 | |
Andel av aldersgruppen 40–49 år | 0,049 | |
Andel av aldersgruppen 50–59 år | 0,058 | |
Andel av aldersgruppen 60–69 år | 0,091 | |
Andel av aldersgruppen 70–79 år | 0,115 | |
Andel av aldersgruppen 80–89 år | 0,068 | |
Andel av aldersgruppen 90 år og eldre | 0,012 | |
Andel menn | 0,013 | Kjønn og alderskriterier: 0,621 |
Dødelighet (0–19 år) | 0,061 | |
Dødelighet (20–39 år) | 0,035 | |
Dødelighet (40–79 år) | 0,080 | |
Dødelighet (80 år og eldre) | 0,003 | |
Andel med uføretrygd eller arbeidsavklaringspenger (18–66 år) | 0,066 | |
Andel sykmeldte (18–66 år) | 0,084 | |
Andel ikke i arbeid (18–66 år) | 0,052 | Helse og sosiale kriterier: 0,379 |
Sum | 1,000 | 1,000 |
Tabell 7.2 Behovsindeks for somatiske tjenester. Regional fordeling per innbygger basert på dagens behovsnøkkel og forslag til ny behovsnøkkel. Målt i forhold til landsgjennomsnittet (=1).
Dagens indeks | Ny indeks | |
|---|---|---|
Helse Sør-Øst | 0,999 | 1,000 |
Helse Vest | 0,934 | 0,955 |
Helse Midt-Norge | 1,023 | 1,023 |
Helse Nord | 1,122 | 1,071 |
Norge | 1,000 | 1,000 |
7.4.6 Analyser av psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling
Disse to tjenesteområdene analyseres samlet. Analysene skiller seg vesentlig fra de analysene som ble gjennomført i NOU 2008: 2, der datagrunnlaget for analysene var opplysninger fra pasienttellinger av pasienter i psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. Det var begrenset informasjon om pasientene, som begrenset utvalget av variabler som kunne inngå som kriterier i den foreslåtte behovsnøkkelen.
For psykisk helsevern og tverrfaglig spesialisert rusbehandling eksisterer det ikke et samlet aktivitetsmål (DRG) som tar hensyn til forskjeller i pasientsammensetning, og det er dermed vanskeligere å beskrive og sammenligne aktivitet. I NOU 2008: 2 ble dette delvis løst gjennom å gjennomføre separate analyser for døgnpasienter, dagpasienter, private spesialister og poliklinikk, og deretter aggregere disse opp til en felles behovsnøkkel ved hjelp av de enkelte gruppenes andel av samlet ressursbruk. I mangel av DRG-systemet til å korrigere for forskjeller i pasientsammensetning må det brukes andre aktivitetsmål i analyser av psykisk helsevern og tverrfaglig spesialisert rusbehandling.
Det er begrenset mulighet til å identifisere kostnader knyttet til for eksempel DPS og poliklinikk. Utvalget har valgt å konstruere et samlet aktivitetsmål som er basert på en vektet sum av:
Liggedøgn psykisk helsevern for voksne, sykehus
Liggedøgn psykisk helsevern for voksne, DPS
Dagopphold sykehus, psykisk helsevern for voksne
Polikliniske konsultasjoner, psykisk helsevern for voksne
Liggedøgn, tverrfaglig spesialisert rusbehandling
Dagopphold, tverrfaglig spesialisert rusbehandling
Polikliniske konsultasjoner, tverrfaglig spesialisert rusbehandling
Hvordan vektingen er gjennomført er beskrevet i vedlegg 2. Dette er det samme aktivitetsmålet som brukes i vurderingene av kostnadsforskjeller i kapittel 8. Alle individer som er 18 år eller eldre inngår i analysene, også de som er behandlet i psykisk helsevern for barn og unge. Individer under 18 år inkluderes i analysene av psykisk helsevern for barn og unge. Data er fra 2017.
Boks 7.2 beskriver hvilke variabler som foreslås inkludert og hvilke som foreslås ikke inkludert i behovsnøkkelen for psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling.
Boks 7.2 Vurdering av variabler i behovsnøkkel for psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling
Kriterier | Egenskaper ved kriteriene |
|---|---|
Inngår i forslag til behovsnøkkel: | |
Alder | Alder i 7 aldersgrupper. Alder har klar og systematisk sammenheng med forbruk av psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. |
Ikke i arbeid | Andel individer (alder 18 til 39 år) som ikke er kodet som lønnstakere. Variabelen har klar og systematisk sammenheng med forbruk av psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. |
Enpersonfamilie | Andel individer som er gruppert i enpersonfamilie. Variabelen har klar og systematisk sammenheng med forbruk av psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. |
Dødelighet | Dødelighet, målt som andel individer i aldersgruppen 18 til 39 år som dør samme eller neste år. Variabelen har en klar og systematisk sammenheng med forbruk av psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. |
Uførepensjon eller arbeidsavklaringspenger | Andel individer som i løpet av året har fått uførepensjon eller arbeidsavklaringspenger, dersom i aldersgruppen 18 til 39 år. Variabelen har klar og systematisk sammenheng med forbruk av psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. |
Sykefravær | Andel legemeldt sykefravær, dersom i aldersgruppen 18 til 39 år. Variabelen har klar og systematisk sammenheng med forbruk av psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. |
Sosialhjelp | Andel individer som i løpet av året har fått sosialhjelp. Variabelen har klar og systematisk sammenheng med forbruk av psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling. |
Arbeidsledighet (kommunenivå) | Arbeidsledighet målt på kommunenivå. |
Inngår ikke i forslag til behovsnøkkel: | |
Kjønn | Forbruket av sykehustjenester er kjønnsrelatert, men kjønnssammensetningen varierer kun ubetydelig mellom regionene. I analysene er det signifikant sammenheng med forbruk, men det vil ikke kompenseres for disse forskjellene. Innen psykisk helsevern for voksne har kvinner et høyere forbruk enn menn. Innen tverrfaglig spesialisert rusbehandling har menn høyere forbruk enn kvinner. |
Utdanningsnivå | Målt som utdanningsnivå etter høyeste oppnådde utdanning. Bivariat er det en klar negativ sammenheng, jo høyere utdanningsnivå jo lavere forbruk. Når det kontrolleres for andre faktorer er denne effekten imidlertid snudd, med at høyere utdanning er assosiert med høyere forbruk. Forholdet mellom utdanning og forbruk er svært komplekst og er sensitivt for måten data operasjonaliseres på. Det vil ikke kompenseres for denne forskjellen. |
Inntekt | Påvirker ikke forbruket. |
Innvandringskategori | Interaksjon mellom andel blant innvandrere i kommune som er ikke-vestlige og innvandringskategori på individnivå. Innvandrere har et betydelig lavere forbruk enn andre. Denne variabelen inngår i modellen, men inngår ikke i forslaget til behovsnøkkel. |
Stillingsprosent og andel som lønnstaker | Påvirker ikke forbruket. |
Familiestatus: aleneforsørger | Påvirker ikke forbruket |
Varighet trygdeytelser | Påvirker ikke forbruket. |
Storby | Påvirker ikke forbruket. |
Indeks for klima og breddegrad | Indeksen for klima og breddegrad inkluderes ikke i behovsnøkkelen. |
Utdanningsnivå i kommunen | Målt som andel av innbyggerne med kun grunnskoleutdanning. Har en sammenheng med forbruket, men det vil ikke kompenseres for denne forskjellen. |
Andre levekårsmål i kommune | Sosialhjelp på kommunenivå, ikke-vestlige innvandrere, uføretrygd, voldskriminalitet og asylsøkere påvirker ikke forbruket. |
Kommunale kostnader til helse og omsorg | Negativt assosiert med forbruk av sykehustjenester, dvs. jo mer kommunene bruker på helse og omsorg, jo mindre vil forbruket være. Dette er en tilbudssidevariabel og vil ikke kompenseres for. |
Kommunale kostnader til personer med rusproblemer | Påvirker ikke forbruket |
Kommunale årsverk til psykisk helse og rusarbeid | Påvirker ikke forbruket |
Reisetid til nærmeste psykiatriske akuttsykehus | Negativt assosiert med forbruk av sykehustjenester, dvs. jo lengre unna en person er et akuttsykehus, jo mindre vil forbruket være. Dette er en tilbudssidevariabel og vil ikke kompenseres for. |
Reisetid til nærmeste DPS | Påvirker ikke forbruket |
I dagens modell er det separate indekser for psykisk helsevern og tverrfaglig spesialisert rusbehandling. I behovsnøklene for psykisk helsevern for voksne inngår alder, uføretrygd, utdanning og sivilstatus. De samme variablene inngår i behovsnøkkelen for tverrfaglig spesialisert rusbehandling, som i tillegg inneholder andel sosialhjelpsmottakere 18 til 49 år og et storbykriterium. Storbykriteriet er skjønnsmessig innvektet i behovsnøkkelen for psykisk helsevern. Det samme er tilfelle for kriteriet ikke-vestlige innvandrere i behovsnøkkelen for psykisk helsevern.
De nye analysene gir som resultat et bredere sett av kriterier. Flere av de kriteriene som nå foreslås inkludert var det ikke mulig å teste i 2008, på grunn av et langt mer begrenset datagrunnlag. Utvalget vurderer derfor de nye analysene til å være av bedre kvalitet enn analysene som ligger til grunn for dagens modell.
Alder er en vesentlig faktor og utgjør samlet 44 pst. av behovsnøkkelen. Sosioøkonomiske variabler som enpersonsfamilie, om individet er mottaker av sosialhjelp og arbeidsmarkedsstatus har også betydning. Dødelighet har, som for somatiske tjenester, betydning, men ikke med den samme aldersfordelingen. Endelig er også bruken av tjenester høyere hos mottakere av trygdeytelser, det gjelder både arbeidsavklaringspenger, sykepenger og uføretrygd. Mens ingen av bostedsvariablene ble inkludert i nøkkelen for somatiske tjenester, inngår her arbeidsledighet på kommunenivå. Det betyr at bruken av tjenester er høyere hos innbyggere som bor i kommuner med høy arbeidsledighet.
For enkeltindivider har det kun vært tilgjengelig informasjon om man er innvandrer eller norskfødt med innvandrerforeldre. I dagens nøkkel inngår ikke-vestlige innvandrere som et skjønnsmessig fastsatt kriterium. Informasjon om andel ikke-vestlige innvandrere er tilgjengelig på kommunenivå, men denne har ikke signifikant effekt på forbruket. Det er også testet om en slik sammenheng eventuelt avgrenses til innvandrere. Analysen gir da som resultat at innvandrere i kommuner hvor en høy andel av innvandrerne er ikke-vestlige har et signifikant lavere forbruk enn andre individer. Dette resultatet avhenger imidlertid av om man kun inkluderer innvandringsstatus som en interaksjonsvariabel eller både som innvandringsstatus på individnivå i kombinasjon med en interaksjonsvariabel. I forhold til en hypotese om at det skulle være udekket behov hos ikke-vestlige innvandrere gir analysene dermed «galt» fortegn. Den inkluderes ikke i modellen. Det samme er tilfelle for utdanningsnivå.
7.4.6.1 Utvalgets forslag til behovsnøkkel for psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling
Utvalgets forslag til behovsnøkkel for psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling er vist i tabell 7.3 og den tilhørende behovsindeksen i tabell 7.4.
Flere av kriteriene er i prinsippet påvirkbare. Utvalget mener likevel at risikoen for manipulering av kriterievariablene er minimal. Utvalget anbefaler derfor ikke å låse noen av behovskriteriene. Alderskriteriene anbefales oppdatert årlig, de øvrige kriteriene anbefales beregnet som et glidende gjennomsnitt over siste tre år.
Tabell 7.3 Behovsnøkkel for psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling.
Kriterier | Vekter | Sum |
|---|---|---|
Andel av aldersgruppen 18–29 år | 0,064 | |
Andel av aldersgruppen 30–39 år | 0,028 | |
Andel av aldersgruppen 40–49 år | 0,153 | |
Andel av aldersgruppen 50–59 år | 0,111 | |
Andel av aldersgruppen 60–69 år | 0,066 | |
Andel av aldersgruppen 70–79 år | 0,039 | |
Andel av aldersgruppen 80 år og eldre | 0,014 | Alderskriterier 0,475 |
Andel ikke i arbeid (18–39 år) | 0,058 | |
Andel enpersonfamilie | 0,099 | |
Dødelighet (18–39 år) | 0,025 | |
Dødelighet (40–79 år) | 0,005 | |
Andel sosialhjelpsmottakere | 0,066 | |
Andel sykemeldte (18–39 år) | 0,019 | |
Andel med uføretrygd eller arbeidsavklaringspenger (18–39 år) | 0,199 | |
Andel arbeidsledige i kommunen | 0,054 | Helse og sosiale kriterier 0,525 |
Sum | 1,000 | 1,000 |
Tabell 7.4 Behovsindeks for psykisk helsevern og voksne og tverrfaglig spesialisert rusbehandling. Målt i forhold til landsgjennomsnittet (=1).
Ny indeks | |
|---|---|
Helse Sør-Øst | 1,009 |
Helse Vest | 0,967 |
Helse Midt-Norge | 0,983 |
Helse Nord | 1,044 |
Norge | 1,000 |
7.4.7 Psykisk helsevern for barn og unge
Det er gjort analyser av behov for tjenester basert på individdata fra årene 2016 og 2017. Det er beregnet et aktivitetsmål som en vektet sum av:
Liggedøgn, sykehus
Polikliniske konsultasjoner
Dagopphold
Hvordan vektingen er gjennomført er beskrevet i vedlegg 3. Dette er det samme aktivitetsmålet som brukes i vurderingene av kostnadsforskjeller i kapittel 8. Alle individer under 18 år inngår i analysene, også de som er behandlet i psykisk helsevern for voksen og tverrfaglig spesialisert rusbehandling. Individer over 18 år inkluderes i analysene av psykisk helsevern for barn voksne og tverrfaglig spesialisert rusbehandling. Data er fra 2016 og 2017.
Boks 7.3 beskriver hvilke variabler som foreslås inkludert og hvilke som foreslås ikke inkludert i behovsnøkkelen for psykisk helsevern for barn og unge.
Boks 7.3 Vurdering av variabler i behovsnøkkel for psykisk helsevern for barn og unge
Tabell 7.5
Kriterier | Egenskaper ved kriteriene |
|---|---|
Inngår i forslag til behovsnøkkel: | |
Alder | Alder i 3 alderskategorier. |
Barnevernstiltak | Andel individer som har mottatt hjelpe- eller omsorgstjenester i barnevernet. |
Aleneforsørget | Andel individer som har blitt kategorisert i familiekategorien aleneforsørger. Barn i familiestatistikken er gruppert etter antall voksne, derfor er denne variabelen tolket som barn som bor med en forelder, ikke som unge foreldre (aleneforsørgende barn). |
Kommunenivå: sosialhjelp | Andel av innbyggerne i en kommune som mottar sosialstønad |
Kjønn | Forbruket av sykehustjenester er kjønnsrelatert. |
Inngår ikke i forslag til behovsnøkkel: | |
Innvandringskategori | Interaksjon mellom andel blant innvandrere i kommune som er ikke-vestlige og innvandringskategori på individnivå. Innvandrere har et betydelig lavere forbruk enn andre. Denne variabelen inngår i modellen, men inngår ikke i forslaget til behovsnøkkel. |
Dødelighet | Individer som dør samme år eller neste. En viss assosiasjon med forbruk av helsetjenester, gjelder stort sett kun for 17-åringer. Det vil ikke kompenseres for denne forskjellen. |
Storby | Påvirker ikke forbruket. |
Indeks for klima og breddegrad | Indeksen for klima og breddegrad inkluderes ikke i behovsnøkkelen. |
Andre levekår i kommunene | Arbeidsledighet, grunnskole, ikke-vestlige innvandrere, uføretrygd, voldskriminalitet eller asylsøkere påvirker ikke forbruket av helsetjenester. |
Kommunale tjenester | Kostnader per innbygger helse og omsorg, kommunalt barnevern, årsverk psykisk helse og rusarbeid påvirker ikke forbruket. |
Reisetid til institusjon | Reisetid til psykiatrisk akuttsykehus eller reisetid til DPS påvirker ikke forbruket. |
I dagens modell inngår alder, andel barn som bor med aleneforsørger, andel barn på barnevernstiltak og andel uføretrygdede. Alle variablene er på kommunenivå.
Analysene i NOU 2008: 2 var basert på forbruk (pasienter) per innbygger, og uten at det ble skilt mellom poliklinisk aktivitet og innleggelser. De nye analysene er på individnivå, skiller mellom behandlingsnivå, og representerer et betydelig framskritt. Samtidig samsvarer resultatene godt med dagens modell. I de nye analysene er høyere forbruk av tjenester assosiert med å bo med aleneforsørger, motta tiltak fra barnevernet og å bo i en kommune med høy andel sosialhjelpsmottakere.
7.4.8 Utvalgets forslag til behovsnøkkel psykisk helsevern for barn og unge.
Utvalgets forslag til behovsnøkkel for psykisk helsevern for barn og unge er vist i tabell 7.5 og den tilhørende behovsindeksen i tabell 7.6.
Det anbefales at alderskriteriene oppdateres årlig. De øvrige kriteriene beregnes som glidende gjennomsnitt over siste tre år.
Tabell 7.6 Behovsnøkkel for psykisk helsevern for barn og unge.
Kriterier | Vekter | Sum |
|---|---|---|
Andel av aldersgruppen 0–5 år | 0,041 | |
Andel av aldersgruppen 6–12 år | 0,097 | |
Andel av aldersgruppen 13–17 år | 0,164 | |
Andel kvinner | 0,101 | Kjønn og alderskriterier: 0,403 |
Andel av barn med barnevernstiltak | 0,307 | |
Andel av barn som bor med én forelder | 0,066 | |
Andel sosialhjelpsmottakere i kommunen | 0,223 | Helse og sosiale kriterier: 0,597 |
Sum | 1,000 | 1,000 |
Tabell 7.7 Behovsindeks for psykisk helsevern for barn og unge. Målt i forhold til landsgjennomsnittet (=1).
Ny indeks | |
|---|---|
Helse Sør-Øst | 1,010 |
Helse Vest | 0,954 |
Helse Midt-Norge | 0,975 |
Helse Nord | 1,095 |
Norge | 1,000 |