4 Kostnadsanalyser
Datagrunnlag – kostnadsanalyser
Kostnadsindekser baseres på en analyse og beskrivelse av kostnadsnivået i helseforetak og private ideelle sykehus. Kostnadsdata er innhentet fra Helsedirektoratet (SAMDATA). Data er for årene 2015 til 2017 for somatikk, 2017 for psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling og årene 2016 og 2017 for psykisk helsevern for barn og unge.
Kostnader inkluderer kun kostnader til pasientbehandling1, og inkluderer både kapital og pensjonskostnader.
Aktiviteten i somatikken måles som DRG-poeng.
Aktivitet innen psykisk helsevern for voksne, psykisk helsevern for barn og unge og tverrfaglig spesialisert rusbehandling er målt som følger: For å lage et felles mål er aktiviteten vektet med utgangspunkt i liggedøgn. Disse gis vekt = 1. Fra Helsedirektoratet (SAMDATA) er det innhentet nasjonale enhetskostnader for polikliniske konsultasjoner og per liggedøgn for hvert av tjenesteområdene. For de respektive tjenesteområdene er vekten for poliklinisk konsultasjon definert som 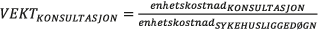
Det er i liten grad dagbehandling innen psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling, og det finnes fra Helsedirektoratet ingen egne beregninger av enhetskostnadene. For begge tjenesteområdene er dette beregnet dette som gjennomsnitt av liggedøgn og poliklinisk konsultasjon ved: 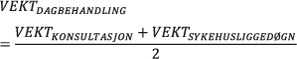
Innen psykisk helsevern vil enhetskostnad for liggedøgn på DPS være lavere enn på sykehus og dette er vektet inn som: 
Polikliniske konsultasjoner er gitt samme enhetskostnad uavhengig av om det skjer hos avtalespesialister, psykiatriske sykehus eller distriktspsykiatriske sentre.
Tabell 4.1 Aktivitetsvekter psykisk helsevern for voksne og tverrfaglig spesialisert rusbehandling
Tjenesteområde | Aktivitet | Vekt aktivitet |
|---|---|---|
Psykisk helsevern for voksne | Sykehus liggedøgn | 1,0000 |
Psykisk helsevern for voksne | DPS liggedøgn | 0,5927 |
Psykisk helsevern for voksne | Poliklinisk konsultasjon | 0,2473 |
Psykisk helsevern for voksne | Dagbehandling | 0,7491 |
Tverrfaglig spesialisert rusbehandling | Liggedøgn | 1,0000 |
Tverrfaglig spesialisert rusbehandling | Dagbehandling | 0,6896 |
Tverrfaglig spesialisert rusbehandling | Polikliniske konsultasjon | 0,3791 |
Psykisk helsevern for barn og unge | Sykehus liggedøgn | 1,0000 |
Psykisk helsevern for barn og unge | Poliklinisk konsultasjon | 0,1678 |
Psykisk helsevern for barn og unge | Dagbehandling | 0,5839 |
Ved å bruke enhetskostnader fra SAMDATA er det beregnet vekter som angitt i tabell 4.1.
Haraldsplass diakonale sykehus, Lovisenberg diakonale sykehus og Diakonhjemmet sykehuset er behandlet som egne foretak i analysene. Kostnader og aktiviteter for de private ideelle med langvarige driftsavtaler i Helse Vest (Betanien Bergen, Jæren DPS, NKS Olaviken alderspsykiatriske senter, Solli Sykehus, Voss DPS NKS Bjørkeli) er lagt på Helse Bergen og Helse Stavanger. Disse fem ideelle har et tilbud som regnes som en betydelig og langvarig del av det offentlige. De har imidlertid ikke definert områdeansvar, og er derfor lagt til de tilhørende offentlige helseforetakene i stedet for å bli skilt ut som egne foretak.
Tabellene 4.2 til 4.5 viser gjennomsnittlig kostnad per DRG-poeng (somatikk) og vektede liggedøgn (psykisk helsevern og tverrfaglig spesialisert rusbehandling).
Tabell 4.2 Kostnadsnivå i somatikk per år og region, kroner per DRG poeng
Region | 2015 | 2016 | 2017 |
|---|---|---|---|
Helse Sør-Øst | 51 190 | 51 251 | 50 802 |
Helse Vest | 49 667 | 49 867 | 50 061 |
Helse Midt-Norge | 52 389 | 55 047 | 54 519 |
Helse Nord | 62 846 | 63 634 | 63 236 |
Tabell 4.3 Kostnadsnivå i psykisk helsevern for voksne per år og region, kroner per vektet liggedøgn
Region | 2017 |
|---|---|
Helse Sør-Øst | 16 649 |
Helse Vest | 17 028 |
Helse Midt-Norge | 15 049 |
Helse Nord | 15 880 |
Tabell 4.4 Kostnadsnivå i psykisk helsevern for barn og unge per år og region, kroner per vektet liggedøgn
Region | 2016 | 2017 |
|---|---|---|
Helse Sør-Øst | 18 688 | 20 083 |
Helse Vest | 19 978 | 19 337 |
Helse Midt-Norge | 17 358 | 17 087 |
Helse Nord | 19 975 | 20 380 |
Tabell 4.5 Kostnadsnivå i tverrfaglig spesialisert rusbehandling per region, kroner per vektet liggedøgn
Region | 2017 |
|---|---|
Helse Sør-Øst | 7 804 |
Helse Vest | 6 230 |
Helse Midt-Norge | 7 932 |
Helse Nord | 7 434 |
Forklaringsvariabler
Forskjeller i kostnadsnivå er analysert ved å etablere en statistisk sammenheng mellom et sett forklaringsvariabler og observert kostnadsnivå. Som forklaringsvariabler er det valgt forhold som antas å påvirke kostnadsnivået og som helseforetakene selv ikke kan påvirke. Dette gjelder:
Forskjeller i pasientsammensetning som ikke fanges opp gjennom aktivitetsmålet. Dette kan for eksempel være systematisk seleksjon av særlig ressurskrevende pasienter til enkelte helseforetak.
Forskjeller i struktur. Dette kan både være stor- eller smådriftsfordeler og -ulemper (economies of scale) og såkalte breddefordeler og -ulemper (economies of scope). De kan gi seg utslag i høyere/lavere kostnader knyttet til beredskap, til bygninger og utstyr og til kostnader knyttet til innsatsfaktorer, for eksempel lønnsnivå.
Forskjeller i omfanget av lovpålagte oppgaver som forskning og utdanning.
Ikke alle disse forholdene er uten videre lett å operasjonalisere. I tillegg vil noen forklaringsvariabler kunne fange opp flere av disse forholdene. I dagens modell inngår eksempelvis reisetid til nærmeste akuttsykehus. Dette er en variabel som både vil kunne fange opp forskjeller i pasientsammensetning (liggetid) og forskjeller i struktur (beredskap).
For somatiske tjenester antas det at DRG-systemet i hovedsak fanger opp pasientsammensetningen. For psykisk helsevern og tverrfaglig spesialisert rusbehandling er det større usikkerhet knyttet til om det kan være systematiske forskjeller mellom helseforetakene i pasientsammensetning som ikke fanges opp. Her er det derfor testet et bredere spekter av variabler. Variablene som ikke var assosiert med kostnadsnivå er utelatt fra analysene. Følgende variabler er testet: Antall studenter (medisin, sykepleie og andre helseutdanninger), pasientsammensetning (andel i aldersgrupper, ikke-vestlige innvandrere, andel tvangsinnleggelser, døgn per døgnpasient, andel på DPS, andel akuttinnleggelser, andel i diagnose F10) og strukturelle forhold (antall akuttsykehus per helseforetak, reisetid og kostnader til psykiatriske særfunksjoner).
Tabell 4.6 Variabler i kostnadsanalysene
Fanger opp | Variabel | Definisjon |
|---|---|---|
Struktur Pasientsammensetning | Reisetid til 20 000 innbyggere | Måles som reisetid fra kommunesentrum til nærmeste 20 000 innbyggere. Beregnet av Statistisk sentralbyrå basert på fremgangsmåte beskrevet i Borgeutvalget (NOU 2005: 18, side 299). For innbyggerne i hver enkelt grunnkrets beregnes minste reiseavstand for å nå 20 000 innbyggere. Reiseavstand til innbyggere innenfor samme grunnkrets er definert som null, deretter finner man det befolkningstyngdepunktet som er nærmeste befolkningstyngdepunkt fra hver grunnkrets og reisetid måles langs vei. Slik fortsetter man inntil 20 000 innbyggere er nådd og deretter estimeres en gjennomsnittlig reisetid per person basert på sum reisetid for de 20 000 som skal nås. |
Lovpålagte oppgaver Pasientsammensetning Struktur | Forskningspoeng normert mot aktivitet | Målt som forskningspoeng normert per aktivitet (henholdsvis DRG-poeng for analysene i somatikk og vektede liggedøgn for analysene innen psykisk helsevern og tverrfaglig spesialisert rusbehandling). Data er innsamlet fra NIFU. Det har ikke vært mulig å skille aktiviteten etter sektor. Det innebærer at det er den samlede forskningsaktiviteten som måles. Det er antatt at forskningsaktiviteten ved St. Olavs hospital er underrapportert på grunn av at finansiering gitt gjennom Samarbeidsorganet i Midt-Norge kanaliseres gjennom NTNU i stedet for gjennom universitetssykehuset og det antas at det er underrapportering av forskningsaktivitet som følge av dette. Forskningsaktiviteten ved St. Olavs hospital er justert i 2017 ved et påslag på 12,5 pst. publiseringspoeng, og for årene 2015 og 2016 er St. Olavs trendjustert med samme utvikling som de andre universitetssykehusene. |
Lovpålagte oppgaver | Antall LIS-leger normert mot aktivitet | Måles som antall LIS-leger innen tjenesteområde normert mot aktivitet. Data innsamlet direkte fra de regionale helseforetakene. |
Struktur | Kostnadsnivået øker ikke-lineært med størrelse | Måles som brutto driftsutgifter og brutto driftsutgifter kvadrert. Brutto driftsutgifter innsamlet fra Helsedirektoratet. |
Metode
Analysene av kostnadsnivå er gjort på helseforetaksnivå med bruk av minste kvadraters metode. Analysene er gjort med robust estimering av standardfeil for å ta høyde for opphopning av observasjoner på helseforetaksnivå.
Kostnadsindeksen beregnes som forholdet mellom hvert helseforetak og det nasjonale gjennomsnittet. Ved beregning av det nasjonale gjennomsnittet er hvert helseforetak vektet med sin andel av den samlede aktiviteten. Tilsvarende prinsipp benyttes for å beregne regionale kostnadsindekser.
Flere av forklaringsvariablene er sterkt korrelerte, særlig gjelder dette variabler som beskriver bosettingsmønster. I modellen er det målet på bosettingsmønster som i størst grad bidrar til forklaringen av kostnader, beholdt. Forklaringsvariabler som ikke er signifikante, eller som i resultatene får et fortegn som er i strid med en underliggende hypotese om at de skal bidra til høyere kostnadsnivå, inkluderes ikke.
Tabell 4.7 Regresjonsresultater kostnadsanalyse somatikk
Variabel | Regresjonskoeffisient | T-verdi | 95 % konfidensintervall |
|---|---|---|---|
Forskningspoeng per 1000 DRG poeng | 1,276 | 5,0 | (0,75 – 1,80) |
Antall LIS-leger per 1000 DRG poeng | 5,798 | 5,5 | (3,62 – 7,98) |
Reisetid til 20 000 innbyggere | 0,315 | 7,6 | (0,23 – 0,40) |
Brutto driftsutgifter | -1,200 | -3,5 | (-1,90 – -0,50) |
Kvadrerte brutto driftsutgifter | 0,054 | 3,0 | (0,02 – 0,09) |
(Konstantledd) | 29,869 | 13,1 | (25,14 – 34,60) |
N | 66 | ||
R2 | 0,9250 | ||
Justert R2 | 0,9187 |
Resultater
Somatikk
Tabell 4.7 viser resultatene av analysene for somatiske tjenester. Data omfatter 22 helseforetak over tre år, til sammen 66 observasjoner.
Sensitivitetsanalyser er utført ved å vekte hvert helseforetak (minste kvadraters metode), teste årvise regresjoner, utelate Finnmarkssykehuset og utelate Oslo universitetssykehus. Modellen er robust for disse endringene, i den forstand at de samme variablene inngår som signifikante forklaringsvariabler, og med effekt i samme størrelsesorden.
Forskningspoeng per 1000 DRG-poeng viser en klar og positiv sammenheng med kostnadsnivået. Dette kan både skyldes at høy forskningsaktivitet i seg selv gir merkostnader i pasientbehandlingen og at helseforetak med høy forskningsaktivitet også har andre typer kostnadsulemper. Dette kan for eksempel være knyttet til seleksjon av særlig ressurskrevende pasienter, kostnader knyttet til høyspesialiserte tjenester, breddeulemper mv.
Antall LIS-leger per 1000 DRG-poeng viser en klar og positiv sammenheng med kostnadsnivået. Dette reflekterer merkostnader i pasientbehandlingen knyttet til utdanningsaktivitet. Ingen av de andre utdanningsvariablene viser signifikante sammenhenger med kostnadsnivået.
Reisetid til 20 000 innbyggere viser en klar og positiv sammenheng med kostnadsnivået. Dette kan både skyldes at pasienter i mer spredtbygde strøk har lengre liggetid på sykehus, men også at bosettingsmønster fanger opp andre former for kostnadsulemper. Dette kan for eksempel være faste kostnader knyttet til beredskap, faste kostnader knyttet til bygninger og utstyr, kostnader knyttet til turnover og innleie mv.
Brutto driftsutgifter benyttes som et mål på størrelse, og har i modellen en u-form. Det innebærer at den fanger opp både små og stordriftsulemper.
Samlet har modellen stor forklaringskraft gjennom en justert R2 på 0,92.
Psykisk helsevern for voksne
Analysene for psykisk helsevern for voksne ble gjennomført basert på data for året 2017. Analysene baseres på observasjoner for 21 foretak. Ulike spesifikasjoner er testet. Tabell 4.8 viser samme modellspesifikasjon som for somatiske tjenester. De faktorene som er benyttet i kostnadsanalysene for somatikk er klart assosiert med kostnadsnivået i psykisk helsevern for voksne, som vi ser av at forklart varians R2 er over 40 pst. Justert R2 er imidlertid betydelig lavere. Dersom de ikke-signifikante variablene utelates, fører dette til at ingen av de andre forblir signifikante, slik at man til slutt har en tom modell. Det er også testet alternative spesifikasjoner enn variablene beskrevet i tabell 4.6. Ingen av disse bidrar signifikant til å forklare de observerte forskjellene i kostnadsnivå.
Tabell 4.8 Regresjonsresultater kostnadsanalyse psykisk helsevern for voksne, samme modell som somatikk
Variabel | Koeffisient | T-verdi | Konfidensintervall |
|---|---|---|---|
Forskningspoeng | 0,019 | 0,8 | (-0,03 – 0,07) |
LIS-leger per vektet liggedøgn | 379,172 | 0,9 | (-558,95 – 1317,3) |
Reisetid til 20 000 | 0,062 | 1,3 | (-0,04 – 0,17) |
Størrelse (brutto driftsutgifter) | -4,235 | -0,6 | (-18,57 – 10,1) |
Størrelse kvadrert | 2,178 | 0,7 | (-4,39 – 8,75) |
(Konstantledd) | 13,869 | 3,9 | (6,23 – 21,51) |
N | 21 | ||
R2 | 0,4061 | ||
Justert R2 | 0,2082 |
Psykisk helsevern for barn og unge
Analysene for psykisk helsevern for barn og unge ble gjennomført på data fra 2016 og 2017. Analysene baseres på observasjoner fra 21 foretak, til sammen 42 observasjoner. Tabell 4.9 viser samme modellspesifikasjon som for somatiske tjenester. Ingen variabler bidrar signifikant i forklaringen av kostnadsnivået per helseforetak. Modellen forklarer ikke noe av den observerte forskjellen i kostnadsnivå mellom helseforetakene. Det er også testet alternative spesifikasjoner enn variable beskrevet i tabell 4.6. Ingen av disse bidrar signifikant til å forklare de observerte forskjellene i kostnadsnivå.
Tabell 4.9 Regresjonsresultater kostnadsanalyse psykisk helsevern for barn og unge, samme modell som somatikk
Variabel | Koeffisient | T-verdi | Konfidensintervall |
|---|---|---|---|
Forskningspoeng | 0,012 | 0,7 | (-0,02 – 0,05) |
LIS-leger per vektet liggedøgn | 386,077 | 0,6 | (-904,53 – 1676,69) |
Reisetid til 20 000 | 0,010 | 0,3 | (-0,05 – 0,07) |
Størrelse (brutto driftsutgifter) | -14,462 | -0,5 | (-70,99 – 42,07) |
Størrelse kvadrert | 9,471 | 0,2 | (-69,21 – 88,15) |
(Konstantledd) | 19,166 | 8,2 | (14,42 – 23,91) |
N | 42 | ||
R2 | 0,0307 | ||
Justert R2 | -0,1039 |
Tverrfaglig spesialisert rusbehandling
Analysene for tverrfaglig spesialisert rusbehandling ble gjennomført basert på data for 2017. Modellen forklarer noe av den observerte variasjonen i kostnader. Ingen variabler bidrar imidlertid signifikant i forklaringen av kostnadsnivået per helseforetak. Tabell 4.10 viser samme modellspesifikasjon som for somatiske tjenester.
Tabell 4.10 Regresjonsresultater kostnadsanalyse tverrfaglig spesialisert rusbehandling, samme modell som somatikk
Variabel | Koeffisient | T-verdi | Konfidensintervall |
|---|---|---|---|
Forskningspoeng | -0,012 | 0,8 | (-0,05 – 0,02) |
LIS-leger per vektet liggedøgn | 69,503 | 0,5 | (-258,38 – 397,38) |
Reisetid til 20 000 | -0,023 | -1,0 | (-0,07 – 0,02) |
Størrelse (brutto driftsutgifter) | -27,860 | -3,1 | (-47,34 – -8,38) |
Størrelse kvadrert | 60,171 | 2,4 | (6,83 – 113,51) |
(Konstantledd) | 10,299 | 8,3 | (7,64 – 12,96) |
N | 21 | ||
R2 | 0,447 | ||
Justert R2 | 0,2627 |
Forventede kostnader
Basert på analysene beregnes et forventet kostnadsnivå for hvert helseforetak. Disse vektes sammen til en forventet kostnadsindeks. Dette gjøres kun for somatiske tjenester. Analysene for psykisk helsevern og tverrfaglig spesialisert rusbehandling gir ikke grunnlag for å beregne forventede kostnadsindekser som avviker fra 1.
For somatikk beregnes en kostnadsindeks for hvert foretak som forholdet mellom estimert kostnad og gjennomsnittlig nasjonal kostnad per DRG-poeng. Data for hvert foretak vektes sammen til regionalt nivå med hvert foretaks andel av samlet DRG-produksjon i regionen som vekt.
Tabell 4.11 Kostnadsindeks somatikk
Helse Sør-Øst | Helse Vest | Helse Midt-Norge | Helse Nord |
|---|---|---|---|
0,977 | 0,982 | 1,003 | 1,173 |
Fotnoter
En beskrivelse av hvilke kostnadsarter som inngår er gitt i: https://www.helsedirektoratet.no/statistikk/statistikk/samdata-spesialisthelsetjenesten/definisjoner-samdata/Kostnader%20til%20pasientbehandling.pdf/_/attachment/inline/647c50d4-3d2d-47eb-b97e-cfad92c2e9f6:49e2553a50ecf4d4f34bf37fa0ab41dfabe96d90/Kostnader%20til%20pasientbehandling.pdf