Del 1
Dagens situasjon og grunnlag for utvalgets vurderinger
1 Sammendrag
1.1 Bakgrunn, mandat og sammensetning
Regjeringen oppnevnte i statsråd 16. november 2007 et faglig ekspertutvalg som fikk i oppdrag å foreta en bred gjennomgang av hvilke sykdommer som bør kunne godkjennes som yrkessykdom. Bakgrunnen er at den norske yrkessykdomslista ikke har vært vesentlig revidert på 50 år, og at det gjennom flere år er reist spørsmål om dagens yrkesskaderegelverk i tilstrekkelig grad fanger opp sykdommer som klart skyldes forhold på arbeidsplassen.
Utvalget ble gitt følgende mandat:
«Utvalget skal foreta en nærmere utredning og vurdering av om dagens yrkesskaderegelverk i tilstrekkelig grad fanger opp sykdommer som klart skyldes forhold på arbeidsplassen, og foreslå eventuelle endringer med hensyn til hvilke sykdommer som kan likestilles med yrkesskade.
Utvalget skal:
Foreta en utredning av hvilke sykdommer som kan likestilles som yrkesskade i dag.
Vurdere om evt. sykdommer som skyldes forhold på arbeidsplassen, men som i dag faller utenfor yrkessykdomsforskriften, bør kunne godkjennes som yrkessykdom.
Vurdere om visse yrkesbetingede lidelser som over tid har utviklet seg i muskel- og skjelettsystemet, bør kunne godkjennes som yrkessykdom.
Vurdere om visse yrkesbetingede lidelser som har utviklet seg som følge av psykiske påkjenninger eller belastninger over tid bør kunne godkjennes som yrkessykdom.
Vurdere de økonomiske og administrative konsekvensene av forslagene.
Eventuelle forslag fra utvalget om å godkjenne nye sykdommer må konkretiseres med definerte diagnoser, herunder beskrive hvordan den medisinske årsakssammenhengen mellom yrket og sykdommen skal kunne påvises.»
Ekspertutvalget har bestått av åtte medlemmer, hvorav seks spesialister i arbeidsmedisin, en spesialist i psykiatri og en spesialist i fysikalsk medisin og muskel- og skjelettsykdommer, samt en sekretær. Det har vært gjennomført sju møter, hvorav to to-dagers møter. Det har vært avholdt fire møter med en referansegruppe bestående av partene i arbeidslivet, berørte myndigheter og forsikringsbransjen. Arbeids- og inkluderingsdepartementet har fungert som sekretariat for utvalget.
Utvalget startet sitt arbeid 12. desember 2007 og avga sin innstilling 24. juni 2008. Denne stramme tidsrammen har ført til begrensninger i den faglige fordypning som normalt burde vært lagt til grunn for et slikt arbeid.
1.2 Innhold og disposisjon
Utvalget har delt sin utredning i to hoveddeler. Del I inneholder et sammendrag med hovedpunktene i utredningen (kapittel 1), utvalgets mandat, sammensetning og arbeid (kapittel 2), historikk og utvikling med hensyn til erstatning for yrkessykdommer (kapittel 3), dagens yrkessykdomsordning (kapittel 4), internasjonale yrkessykdomslister (kapittel 5), yrkessykdomsordninger i enkelte andre land (kapittel 6), forekomst av arbeidsrelatert sykdom og yrkessykdom (kapittel 7) og medisinsk faglig bakgrunn for utvalgets arbeid (kapittel 8).
Del II inneholder utvalgets premisser for utvelgelse av sykdommer (kapittel 9), utvalgets forslag til yrkessykdomsliste (kapittel 10), en gjennomgang av hvilke vurderinger som ligger bak de sykdommer som er med på lista for de enkelte sykdomsområder (kapitlene 11 – 21), omtale av enkelte andre sykdommer som er vurdert, men som ikke tas med (kapittel 22), økonomiske og administrative konsekvenser (kapittel 23) og oppsummering og diskusjon av utvalgets anbefalinger (kapittel 24).
Det er 28 vedlegg med anvendt bakgrunnsdokumentasjon, blant annet nasjonale og internasjonale yrkessykdomslister, relevante rapporter og innspill fra referansegruppen. Disse følger som utrykt vedlegg til utredningen.
1.3 Oppbygging av en ny yrkessykdomsliste
Dagens ordning knyttet til yrkesskadetrygd og yrkesskadeforsikring er basert på en relativt spesifikk yrkessykdomsliste, med enkelte «åpne» kategorier, spesielt knyttet til lungesykdommer og sykdommer forårsaket av kjemikalier. I tillegg er det i yrkesskadeforsikringen lagt inn en såkalt «sikkerhetsventil» for vurdering av sykdommer utenfor lista, men denne er i liten grad blitt benyttet.
Den foreslåtte revisjon av lista er relativt omfattende, både i form og innhold. To hovedmodeller framsto som aktuelle: Et «åpent system», uten noen spesifikk yrkessykdomsliste (som i Sverige), og et «listesystem», bestående av en spesifikk liste med tilhørende eksponeringskrav (som i Danmark). Etter vurdering av tilsvarende ordninger i andre land, har vi valgt å foreslå en modell som har mange likhetstrekk med den danske modellen. Dette innebærer et «blandet system», med en egen yrkessykdomsliste (listesystem), kombinert med en mulighet for godkjenning av andre sykdommer (åpent system) gjennom det vi har valgt å kalle et «sikkerhetsnett». Vi ønsker med det å signalisere at «sikkerhetsnettet» skal fange opp flere tilstander enn den eksisterende «sikkerhetsventilen». Vi antar videre at et system med en spesifisert liste er mer brukervennlig enn et åpent system, i den forstand at den trolig i større grad kan frita den enkelte fra selv å måtte etablere dokumentasjon for årsakssammenheng, i og med at sykdommen allerede står på en liste.
Det har vært vurdert om lista skulle konstrueres med utgangspunkt i sykdommene eller i eksponeringsforholdene. De fleste lands lister benytter en kombinasjon, fordi det for enkelte helseeffekter er mer oversiktlig å knytte dem til eksponeringsforhold. Utvalget har ment at en «yrkes sykdomsliste» primært burde ta utgangspunkt i sykdommer, og ikke i eksponeringsforhold. På dette grunnlag har vi så langt som mulig etablert en ny liste basert på sykdomskategorier.
Utvalget har videre valgt å benytte følgende krav til årsakskriterier for sykdommer som skal inkluderes på den norske yrkessykdomslista:
En sykdom som er basert på klare diagnostiske kriterier og
opptrer etter spesifikke eksponeringsforhold i arbeid
har en høyere forekomst blant eksponerte enn blant ueksponerte
der det ut fra anerkjente vitenskapelige kriterier er dokumentert en årsakssammenheng mellom eksponering og sykdom.
Vi har vektlagt epidemiologisk dokumentasjon, samt toksikologisk basert dokumentasjon der det er relevant. Vi har benyttet allment aksepterte kriterier for vurdering av «vitenskapelig dokumentert» årsakssammenheng.
Den valgte løsning med en spesifisert liste forutsetter en del premisser (kapittel 9). Disse omfatter etablering av et fungerende «sikkerhetsnett», utarbeidelse av spesifiserte veiledninger med krav til eksponering og regelmessig revisjon av yrkessykdomslista.
Utvalget har av tidsmessige grunner ikke hatt mulighet for å gå gjennom den vitenskapelige dokumentasjonen for hvert enkelt sykdoms–eksponeringsforhold på den foreslåtte lista. Vårt forslag har tatt utgangspunkt i gjeldende norske liste og den danske yrkessykdomslista. Vi har også vurdert andre nasjonale og internasjonale lister. Videre har vi for kreft og fosterskader benyttet internasjonalt anerkjente klassifikasjoner av stoffer. For muskel- og skjelettsykdommer har vi dels basert oss på vedlagte rapport fra Statens arbeidsmiljøinstitutt (STAMI), dels på primær vitenskapelig litteratur. For øvrige vurderte sykdommer har vi basert oss på vitenskapelige oversiktsartikler (reviews) og primære vitenskapelige publikasjoner, i den grad tiden har tillatt det.
1.4 Utvalgets anbefalinger
I tillegg til en revisjon av sykdommer og eksponeringsforhold innenfor de mer tradisjonelle områder knyttet til fysisk og kjemisk arbeidsmiljø samt infeksjonssykdommer, har utvalget foreslått tre nye sykdomsgrupper på den reviderte lista: muskel- og skjelettsykdommer, psykiske sykdommer og fosterskader.
1.4.1 Muskel- og skjelettsykdommer
Utvalget mener det er faglig grunnlag for å inkludere utvalgte muskel- og skjelettsykdommer på den norske yrkessykdomslista. Dette gjelder primært enkelte sykdommer i skulder, albue og håndledd, samt kne. Dette vil kunne ha betydning for en rekke yrker med skulder-, arm- og håndbelastende arbeid.
Utvalget har også vurdert å inkludere nakke- og ryggsykdommer på den nye yrkessykdomslista. Dels på grunn av problemer med enhetlige kriterier for definisjon av slike sykdommer, dels på grunn av fortsatt manglende vitenskapelig dokumentasjon på årsakssammenheng, har utvalget ikke funnet å kunne anbefale at nakke- og ryggsykdommer inkluderes. Det samme gjelder for hofteleddsartose. Vi anbefaler imidlertid at disse forholdene vurderes senere med basis i den økende vitenskapelige dokumentasjon som kommer på disse områder.
1.4.2 Psykiske sykdommer
Vi har foreslått at psykisk sykdom settes på yrkessykdomslista, men begrenset til diagnosen posttraumatisk stresslidelse (PTSD). Denne tilstanden har til nå på visse vilkår kunnet godkjennes som yrkesskade. Utvalget mener det er viktig å synliggjøre denne sykdommen også som yrkessykdom. Den vitenskapelige sammenheng er godt dokumentert for dramatiske hendelser av relativt kort varighet. Dette vil kunne gjelde personer i krigsliknende situasjoner i utenrikstjeneste, men også spesielle tilsvarende situasjoner knyttet til ekstreme belastninger i norsk arbeidsmiljø.
1.4.3 Fosterskader
Fosterskader foreslås som en ny sykdomsgruppe på den reviderte yrkessykdomslista. Med fosterskader menes her skader på barn som skyldes skadelig påvirkning av mor under arbeid i svangerskapet. Forslaget er så langt begrenset til å omfatte skader hos levende fødte barn, på linje med det som gjelder i Danmark. Forslaget forutsetter at det politisk og juridisk åpnes for å gi ytelser ved fosterskader, herunder at personkretsen utvides til også å omfatte levende fødte barn, ikke bare arbeidstakere.
1.4.4 Andre sykdommer som er vurdert
Utvalget har også vurdert en rekke andre, til dels «nyere» sykdommer, uten at de er foreslått tatt inn på lista. Dette gjelder blant annet miljørelatert overfølsomhet av ukjent årsak/multippel kjemisk overfølsomhet (MCS), inneklimaplager og hjerte- og karsykdom relatert til partikkeleksponering, lange arbeidsdager, skiftarbeid og stress. Hjerte- og karsykdommers multikausale og prevalente karakter, sammenholdt med usikker eksponeringskarakterisering og uklare dose–responsforhold, har medført at vi ikke har inkludert disse sykdommer i vårt forslag.
Vi har videre vurdert nattarbeid som risikofaktor for brystkreft. Nattarbeid er nylig blitt klassifisert som «sannsynlig kreftframkallende» av IARC (International Agency for Research on Cancer). På tross av flere studier som indikerer økt risiko for brystkreft etter langvarig nattarbeid, finner flertallet (alle, unntatt ett medlem) at dokumentasjonen fortsatt ikke er tilstrekkelig. I likhet med Arbejdsskadestyrelsen i Danmark, anbefaler flertallet at dette forhold i stedet tas opp til ny vurdering når ytterligere dokumentasjon foreligger.
Flere av de sykdommene som utvalget har valgt å foreslå å ta inn på lista, og flere av dem som er vurdert, men ikke tatt med, er alminnelige i befolkningen. I tillegg har de til dels komplekse årsaksforhold. Dette vil kunne komplisere den forvaltningsmessige håndteringen av slike saker. Utvalget har hatt som målsetting å basere sine forslag utelukkende på en faglig vurdering, uavhengig av eventuelle konsekvenser knyttet til forventinger, økonomi og multifaktorielle årsaksforhold. Utvalget er imidlertid opptatt av at konkrete yrkessykdomssaker i en framtidig ordning skal kunne avgjøres raskest mulig, for å begrense en kronifiserende sykerolleutvikling, med negative helse- og rehabiliteringseffekter knyttet til en langvarig saksgang.
1.5 «Sikkerhetsnett»
En spesifikk yrkessykdomsliste slik utvalget her foreslår, forutsetter et «sikkerhetsnett» for yrkessykdommer som ikke er dekket av lista, jf. «sikkerhetsventilen» i lov om yrkesskadeforsikring. Utvalget foreslår at et slikt «sikkerhetsnett» skal fange opp:
Sykdommer som er så sjeldne at de ikke er tatt med eller er uteglemt.
Sykdommer der ny kunnskap er i ferd med å gjøre det aktuelt å ta inn sykdommen og/eller ny eksponering på lista.
Spesielle enkelttilfeller der det framstår som klart urimelig å ikke godkjenne yrkessykdom, selv om sykdom og/eller eksponering ikke står på lista.
Utvalget mener at det er viktig å finne en balanse mellom det at «sikkerhetsnettet» ikke skal fungere som en åpen yrkessykdomsliste, men heller ikke være til hinder for å godkjenne i enkeltsaker der det er urimelig ikke å godkjenne. Vi legger til grunn at vanlige bevisbyrderegler anvendes ved behandling av saker i «sikkerhetsnettet».
1.6 Yrkessykdomslista – en kvinnediskriminerende liste?
Industrisamfunnets sykdommer preger langt på vei europeiske lands yrkessykdomslister. Dette relativt ensidige industrifokuset har bidratt til en betydelig kjønnsskjevhet i godkjenning av yrkessykdommer. Enkelte har hevdet at dagens yrkessykdomsordning representerer en systematisk diskriminering av kvinners arbeidsforhold og sykdommer. Det at 88 % av godkjente yrkessykdommer i Norge gjelder menn, kan bidra til å underbygge en slik tolkning. Utvalgets forslag vil bidra til at flere kvinner får godkjent yrkessykdommer. Dette gjelder spesielt for muskel- og skjelettsykdommer i skulder og arm, samt fosterskader.
Yrkessykdommene på den foreslåtte lista bærer imidlertid fortsatt preg av eksponeringsforhold knyttet til mannsdominerte yrker. Som ekspertutvalg har vi søkt å basere våre forslag på den foreliggende vitenskapelige dokumentasjon innenfor hvert område. Dette kan slå noe forskjellig ut for kvinners og menns yrkessykdommer og har etter vår oppfatning ikke noe med kjønnsdiskriminering å gjøre, men er et uttrykk for manglende dokumentasjon av årsakssammenheng i en del typiske kvinneyrker.
1.7 Økonomiske konsekvenser
Det er blitt foretatt en beregning av mulige økonomiske konsekvenser av forslaget til revidert yrkessykdomsliste. Dagens kostnader knyttet til nåværende yrkessykdomsliste er beregnet til 956 mill. kr per år. Med utgangspunkt i danske tall og akseptrater (andel godkjente av antall meldte sykdommer) er det skissert forskjellige scenarier knyttet til om en i Norge vil praktisere tilsvarende «streng» godkjenningspraksis som i Danmark eller henholdsvis være to eller fire ganger mer liberale. Dersom vi opererer med de samme akseptratene som i Danmark, vil de beregnete merkostnader beløpe seg til 314 mill. kr. Ved en firedobling av akseptraten, dvs. at det godkjennes fire ganger så mange av de meldte sykdommene i Norge som i Danmark, vil merkostnadene bli 963 mill. kr.
Det ser ut til å være de nye yrkessykdommene innen muskel- og skjelettområdet, samt psykiske lidelser som vil stå for den største andelen av de økte utgiftene. Videre vil praktiseringen av et nytt «sikkerhetsnett» bidra med en andel av kostnadene. Anvendelse av årsakskriteriene i det enkelte tilfelle synes å være den faktor som vil bidra i størst grad til de endelige merkostnader knyttet til utvalgets forslag. Estimatene er beheftet med stor usikkerhet.
1.8 Administrative konsekvenser
Utvalgets forslag innebærer etablering av egnete administrative organer som har ansvar for revisjon av yrkessykdomslista, utarbeidelse av faglige veiledninger og vurdering av enkelttilfelle under «sikkerhetsnettet». Utvalget har for øvrig i liten grad gått inn på konkrete administrative konsekvenser av de foreliggende forslag. Dette spørsmål må etter utvalgets mening ses i sammenheng med den øvrige, pågående reformprosess på området. For å bistå framtidige organer i behandlingen av yrkessykdomssaker, vil det være viktig å sikre tilgang på medisinsk og spesielt arbeidsmedisinsk kompetanse. I Danmark medgår ca. 12 – 13 legeårsverk til dette arbeidet. I tillegg vil det være behov for styrking av utredningskapasiteten ved de arbeidsmedisinske avdelinger og andre relevante utredningsinstanser.
1.9 Avsluttende kommentarer
Det er foretatt en betydelig revisjon av den foreliggende yrkessykdomsliste, både i form og i innhold. Utvalgte muskel- og skjelettsykdommer, posttraumatisk stresslidelse (PTSD) og fosterskader inkluderes på en ny yrkessykdomsliste. Videre er det åpnet for godkjenning av alvorlige infeksjons- og tropesykdommer som til nå ikke har stått på yrkessykdomslista.
Den foreslåtte yrkessykdomslista bærer likevel fortsatt preg av tradisjonelle yrkessykdommer forårsaket av fysisk og kjemisk arbeidsmiljø. Den økte kunnskapen om arbeidsrelatert helse som de senere år har kommet på en rekke nye områder, er tilsynelatende i begrenset grad reflektert i den foreslåtte liste. En årsak til dette er at det faglig sett dreier seg om kompliserte problemstillinger knyttet til vanlig forekommende sykdommer og plager med sammensatte årsaksforhold. Videre bedømmes den vitenskapelige dokumentasjon på årsakssammenheng med spesifikke eksponeringsfaktorer i arbeid for mange av disse tilstander foreløpig å være utilstrekkelig. I tillegg har tidsrammen for utvalgets arbeid vært begrenset. En venter at det etter hvert vil komme ytterligere dokumentasjon som vil kunne føre til at flere nye sykdoms–eksponeringsforhold inkluderes på yrkessykdomslista. Etablering av en administrativ struktur som løpende kan ivareta en revisjon av lista, anses derfor som en fortsetning for våre forslag. Likeledes bør det utarbeides et egnet system for ivaretakelse av sykdommer som ikke står på lista, men som vil kunne få individuell vurdering, gjennom et «sikkerhetsnett».
Som medisinsk ekspertutvalg har vi vært opptatt av å utarbeide en yrkessykdomsliste som kan bidra til en forutsigbar, konsistent og rask saksbehandling som ivaretar personer med mulig yrkessykdom. Vårt hovedfokus er videre at disse sykdommer er fullt ut forebyggbare, og at de derfor i teorien helt kan fjernes. Inntil så skjer, er det viktig å etablere samfunnsmessige ordninger som best mulig ivaretar den enkelte arbeidstaker med mulig yrkessykdom.
2 Utvalgets mandat, sammensetning og arbeid
2.1 Bakgrunnen for yrkessykdomsutvalget
Yrkessykdomsutvalget ble oppnevnt i statsråd 16. november 2007. Regjeringen ønsket å oppnevne et ekspertutvalg for å utrede hvilke sykdommer som bør kunne godkjennes som yrkessykdom. Det følger av oppnevningen at:
«Regjeringen har nedsatt et faglig ekspertutvalg som skal foreta en bred gjennomgang av hvilke sykdommer som bør kunne godkjennes som yrkessykdom. Bakgrunnen er at det gjennom flere år er reist spørsmål ved om dagens yrkesskaderegelverk i tilstrekkelig grad fanger opp sykdommer som klart skyldes forhold på arbeidsplassen.
Som yrkesskade regnes skader/sykdommer som skyldes en arbeidsulykke. I tillegg er en rekke yrkessykdommer likestilt med yrkesskade gjennom en særskilt forskrift (yrkessykdomslisten) som er gitt med hjemmel i folketrygdloven § 13 – 4. Denne forskriften gjelder også etter yrkesskadeforsikringsloven, jf. § 11 første ledd bokstav b. Lidelser som over tid har utviklet seg i muskel- og skjelettsystemet regnes i dag ikke som yrkesskade. Det samme gjelder lidelser som har utviklet seg som følge av psykiske påkjenninger eller belastninger over tid.
Første gang det ble gitt adgang til å gi erstatning som følge av yrkessykdom var i 1911. Etter hvert vokste det fram regler om yrkessykdom for ulike yrkesgrupper. Reglene ble samlet og revidert i 1958 da lov om yrkesskadetrygd trådte i kraft, og er i dag er videreført i forskrifter med hjemmel i folketrygdloven. Nye diagnoser er inkludert på listen, men det er ikke foretatt noen større revisjon.
Yrkessykdomslisten er blant annet bygget opp slik at den beskriver typer påvirkninger man kan være utsatt for i yrke, for eksempel forgiftning, kjemisk påvirkning, larm, finfordelte stoffer m.v. Sykdommer som skyldes denne type påvirkning, og hvor de øvrige vilkårene for yrkesskade er oppfylt, kan godkjennes som yrkessykdom. Dette systemet innebærer at nye sykdommer som skyldes visse typer påvirkning vil kunne bli godkjent uten at det krever endring av forskriften.
Spørsmålet om å utvide forskriften har tidligere vært vurdert. I en arbeidsgrupperapport om mulighetene for å likestille visse muskel- og skjelettlidelser med yrkesskade fra 1999, ble det foreslått å inkludere fem spesifikke tilstander (diagnoser) i muskel- og skjelettapparatet i yrkessykdomslisten. Statens arbeidsmiljøinstitutt (STAMI) utarbeidet en egen rapport til arbeidsgruppen. Arbeidsgrupperapporten ble sendt på høring. Høringsinstansene var uenige i forslagene, men med ulik begrunnelse. Noen mente at forslagene var for restriktive, andre mente at de gikk for langt. Forslagene ble ikke fulgt opp. STAMI har fått i oppdrag å oppdatere sin tidligere rapport, og tar sikte på at en slik oppdatering vil kunne være ferdig i november 2007. Ekspertutvalgets arbeid vil være av stor betydning, uavhengig av hvilke juridiske årsaks- og bevisregler som gjelder.»
2.2 Utvalgets mandat
Utvalget ble gitt følgende mandat:
«Utvalget skal foreta en nærmere utredning og vurdering av om dagens yrkesskaderegelverk i tilstrekkelig grad fanger opp sykdommer som klart skyldes forhold på arbeidsplassen, og foreslå eventuelle endringer med hensyn til hvilke sykdommer som kan likestilles med yrkesskade.
Utvalget skal:
Foreta en utredning av hvilke sykdommer som kan likestilles som yrkesskade i dag.
Vurdere om evt. sykdommer som skyldes forhold på arbeidsplassen, men som i dag faller utenfor yrkessykdomsforskriften, bør kunne godkjennes som yrkessykdom.
Vurdere om visse yrkesbetingede lidelser som over tid har utviklet seg i muskel- og skjelettsystemet, bør kunne godkjennes som yrkessykdom.
Vurdere om visse yrkesbetingede lidelser som har utviklet seg som følge av psykiske påkjenninger eller belastninger over tid bør kunne godkjennes som yrkessykdom.
Vurdere de økonomiske og administrative konsekvensene av forslagene.
Eventuelle forslag fra utvalget om å godkjenne nye sykdommer må konkretiseres med definerte diagnoser, herunder beskrive hvordan den medisinske årsakssammenhengen mellom yrket og sykdommen skal kunne påvises.
Utvalget bør foreta en sammenligning av de medisinske vurderingene om sammenhengen mellom arbeid og helse i yrkesskadelovgivingen i andre land det er naturlig å sammenligne seg med.
Utvalget kan innhente faglig støtte og innspill underveis, fra blant annet ressurs- og kompetansemiljøer og berørte myndigheter (Arbeids- og velferdsdirektoratet, Arbeidstilsynet mv). Det legges til grunn at ekspertutvalget i hovedsak skriver sin rapport selv. Partene i arbeidslivet og andre relevante aktører (som berørte myndigheter og forsikringsbransjen) skal involveres og holdes orientert gjennom deltagelse i en referansegruppe som inviteres til jevnlige møter underveis. Arbeids- og inkluderingsdepartementet har et sekretariat som bistår utvalget, og som formidler kontakt med referansegruppen mv.
Utvalget skal legge fram sin utredning innen 20. juni 2008.»
2.3 Sammensetning
Utvalget ble gitt følgende sammensetning:
Leder:
Avdelingsdirektør dr.med. Helge Kjuus, Bærum, Statens arbeidsmiljøinstitutt
Medlemmer:
Professor i psykiatri, dr.med. Erik Falkum, Oslo, Universitetet i Oslo
Avdelingsoverlege Jan Vilis Haanes, Tromsø, Arbeids- og miljømedisinsk avdeling, Universitetssykehuset Nord-Norge
Overlege Håkon Lasse Leira, Trondheim, Arbeids- og miljømedisinsk avdeling, St. Olavs Hospital
Professor i arbeidsmedisin, dr.med. Bente Moen, Bergen, Universitetet i Bergen
Bedriftslege dr.med. Bente Ulvestad, Oslo, Mesta as
Professor Eira Viikari-Juntura, MD PhD, Helsinki, Finland, Finnish Institute of Occupational Health
Klinikksjef dr.med. Halfrid Waage, Skien, Kirurgisk klinikk, Sykehuset Telemark HF
Sekretær for utvalget har vært overlege Ingrid Sivesind Mehlum, Statens arbeidsmiljøinstitutt.
2.4 Utvalgets arbeid
Utvalget startet sitt arbeid 12. desember 2007. Det har vært avholdt til sammen sju møter i utvalget, hvorav to av møtene har vært 2-dagersmøter. Ikke alle medlemmene har kunnet komme på alle møtene, og noen har deltatt til dels per telefon. Det har vært avholdt ett telefonmøte for hele utvalget. Utvalget diskuterte innledningsvis om det var mulig å gjennomføre et faglig forsvarlig arbeid innenfor den angitte tidsrammen. Det er i denne sammenheng nærliggende å vise til den nylig foretatte revisjon av den britiske yrkessykdomslista som tok 10 år. I lys av framdriften knyttet til den øvrige reformprosessen på arbeidsskadeforsikringsområdet i Norge, fant utvalget at det ikke var tjenelig å be om forlengelse av tidsfristen. Denne stramme tidsrammen har ført til klare begrensninger i den faglige fordypning som normalt burde vært lagt til grunn for et slikt arbeid.
Følgende personer har bistått utvalget som eksterne eksperter:
Avdelingsdirektør Preben Aavitsland og overlege Øistein Løvoll, Avdeling for infeksjonsovervåking, Nasjonalt folkehelseinstitutt
Overlege Kristina Kjærheim, Avdeling for yrkesbetinget kreft og erstatning, Kreftregisteret
Avdelingsdirektør Anthony S. Wagstaff, sjef ved Flymedisinsk Institutt
Avdelingssjef Jan-Øivind Holm, Hudavdelingen, Rikshospitalet
Overlege Rosemarie Braun, Hudavdelingen, Universitetssykehuset Nord-Norge
Finn Levy, tidligere avdelingsoverlege ved Avdeling for arbeidsmedisin (MYMUS), Ullevål Universitetssykehus
Professor Stein Knardahl, Avdeling for arbeidsrelaterte muskelskjelettlidelser, Statens arbeidsmiljøinstitutt
Overlege Bo Veiersted, Avdeling for arbeidsrelaterte muskelskjelettlidelser, Statens arbeidsmiljøinstitutt
Overlege Vidar Skaug, Avdeling for kjemisk og biologisk arbeidsmiljø, Statens arbeidsmiljøinstitutt
Overlege Tore Tynes, Nasjonal overvåking av arbeidsmiljø og -helse (NOA), Statens arbeidsmiljøinstitutt
Professor Petter Kristensen, Avdeling for arbeidsmedisin og epidemiologi, Statens arbeidsmiljøinstitutt
Overlege Marit Skogstad, Avdeling for arbeidsmedisin og epidemiologi, Statens arbeidsmiljøinstitutt
Overlege Bo Veiersted har sammen med Eira Viikari-Juntura utarbeidet utkastet til den norske teksten vedrørende kapittel 18 Muskel- og skjelettsykdommer. Sjefaktuar Tor Eivind Høyland, konsulentfirmaet Mercer (Norge) as, har bistått med beregninger av de økonomiske konsekvenser av utvalgets forslag.
Følgende etater og organisasjoner har bidratt med tallmateriale:
Finansnæringens Hovedorganisasjon (FNH)
Arbeids- og velferdsdirektoratet (NAV)
Försäkringskassan, Sverige
Utvalget har hatt fire møter med referansegruppen, bestående av representanter for partene i arbeidslivet og andre relevante aktører, som berørte myndigheter og forsikringsbransjen. Det har kommet en rekke kommentarer og innspill fra medlemmer av referansegruppen. Skriftlige innspill finnes som vedlegg til rapporten. Arbeids- og inkluderingsdepartementet har hatt et sekretariat, som har bistått utvalget, blant annet i juridiske spørsmål. Sekretariatet har også formidlet kontakt med referansegruppen. Utvalgets sekretær, overlege Ingrid Sivesind Mehlum, har bistått utvalget på en særdeles utmerket måte. I tillegg til ordinært sekretær- og skrivearbeid har hun også bidratt faglig aktivt til store deler av rapporten.
Utvalget har for øvrig hatt møte med Morten Vinter, lege tilknyttet Arbejdsskadestyrelsen i Danmark. Deler av utvalget har hatt møte med Forsvarsdepartementet, Forsvarets sanitet, representanter fra veteranorganisasjoner i forsvaret og Arbeids- og inkluderingsdepartementet om helsemessige problemstillinger knyttet til militære utenlandsoppdrag.
2.5 Oversikt over utredningen
Utvalget har delt sin utredning i to hoveddeler.
Del I inneholder et sammendrag med hovedpunktene i utredningen (kapittel 1), utvalgets mandat, sammensetning og arbeid (kapittel 2), historikk og utvikling med hensyn til erstatning for yrkessykdommer (kapittel 3), dagens yrkessykdomsordning (kapittel 4), internasjonale yrkessykdomslister (kapittel 5), yrkessykdomsordninger i enkelte andre land (kapittel 6), forekomst av arbeidsrelatert sykdom og yrkessykdom (kapittel 7) og medisinsk faglig bakgrunn for utvalgets arbeid (kapittel 8).
Del II inneholder utvalgets premisser for utvelgelse av sykdommer (kapittel 9), utvalgets forslag til yrkessykdomsliste (kapittel 10), en gjennomgang av hvilke vurderinger som ligger bak de sykdommer som er med på lista for de enkelte sykdomsområder (kapitlene 11 – 21), omtale av enkelte andre sykdommer som er vurdert, men som ikke tas med (kapittel 22), økonomiske og administrative konsekvenser (kapittel 23) og oppsummering og diskusjon av utvalgets anbefalinger (kapittel 24).
Det er 28 vedlegg med anvendt bakgrunnsdokumentasjon, blant annet nasjonale og internasjonale yrkessykdomslister, relevante rapporter og innspill fra referansegruppa. Disse følger som utrykt vedlegg til utredningen.
2.6 Tolkning av mandatet
Det vises til utvalgets mandat (avsnitt 2.2). I det følgende gis en kort omtale av enkelte deler av mandatet, der utvalget har sett behov for det.
Foreta en utredning av hvilke sykdommer som kan likestilles som yrkesskade i dag. Basert på ekspertutvalgets fagkompetanse, og med utgangspunkt i andre lands yrkessykdomslister, har utvalget etter beste evne foretatt en omfattende vurdering av alle aktuelle sykdommer som kan tenkes å være kandidater for en revidert yrkessykdomsliste. Bare noen sykdommer blir fyldigere omtalt, da det verken var tid til eller behov for å gå like grundig inn på alle sykdommene.
Vurdere om evt. sykdommer som skyldes forhold på arbeidsplassen, men som i dag faller utenfor yrkessykdomsforskriften, bør kunne godkjennes som yrkessykdom.Vi har spesifikt vurdert om en del sykdommer som ikke sto i tidligere liste, skulle inkluderes i den nye. Begrenset tidsramme har medført at denne vurdering bare har latt seg gjennomføre et stykke på vei. Begrensningene skyldes i stor grad at utvalget ikke har hatt tid til å gjøre vurderinger av alle aktuelle tilstander basert på de faglige kriterier som utvalget mener bør ligge til grunn for slikt arbeid.
Vurdere om visse yrkesbetingede lidelser som over tid har utviklet seg i muskel- og skjelett-systemet bør kunne godkjennes som yrkessykdom.Utvalgets forslag er basert på STAMI-rapporten av 06.11.07 og oppdatert kunnskapsstatus basert på internasjonal litteratur på området.
Vurdere om visse yrkesbetingede lidelser som har utviklet seg som følge av psykiske påkjenninger eller belastninger over tid bør kunne godkjennes som yrkessykdom.Vi har spesielt konsentrert oss om krav for å kunne sette posttraumatisk stresslidelse (PTSD) på yrkessykdomslista, men har også vurdert andre psykiske tilstander.
Vurdere de økonomiske og administrative konsekvensene av forslagene. Dette punktet i mandatet har kun blitt behandlet i begrenset omfang. Dette skyldes blant annet at det er betydelig usikkerhet knyttet til slike beregninger. Utvalget legger bare ett av flere premisser for den prosess som kan føre fram til en godkjent yrkessykdom med ledsagende økonomisk kompensasjon. Forhold knyttet til den øvrige reformprosessen vil trolig være vel så viktig for eventuelle økonomiske konsekvenser som den isolerte effekten av utvalgets forslag. Dette gjelder blant annet samordning av gjeldende lovverk på området, inklusive årsaksvurdering på individnivå, og krav til «tilstrekkelig eksponering». Våre estimater er basert på norsk og dansk yrkessykdomsstatistikk og godkjenningspraksis.
Eventuelle forslag fra utvalget om å godkjenne nye sykdommer må konkretiseres med definerte diagnoser, herunder beskrive hvordan den medisinske årsakssammenhengen mellom yrket og sykdommen skal kunne påvises.Krav om konkretisering av sykdommer i form av definerte diagnoser har vært medvirkende til at en rekke tilstander, som kunne tenkes inkludert på en yrkessykdomsliste, ikke er tatt med. For eksempel vil subjektivt angitte smertetilstander i nakke og rygg ikke kunne oppfylle et slikt krav. Med hensyn til krav til medisinsk årsakssammenheng har utvalget basert seg på anerkjente vitenskapelige kriterier for årsakssammenheng, dvs. noe strengere enn de kombinerte faglige/politiske krav som nå legges til grunn for den danske yrkessykdomslista, men mer liberale enn de som praktiseres for eksempel i Storbritannia. Når det gjelder hvordan den medisinske årsakssammenhengen mellom yrket og en sykdom skal kunne påvises i de konkrete saker, krever dette et omfattende videre arbeid. Det må utarbeides egnede faglige veiledninger for i prinsippet alle sykdommer på yrkessykdomslista. Utvalget har sett det som umulig å utarbeide slike, faglig forsvarlige, veiledninger innenfor den tid og de ressurser som var gitt.
Utvalget bør foreta en sammenligning av de medisinske vurderingene om sammenhengen mellom arbeid og helse i yrkesskadelovgivingen i andre land det er naturlig å sammenligne seg med.På basis av tilgjengelig omtale av nasjonale og internasjonale yrkessykdomsordninger med tilhørende yrkessykdomsstatistikk har utvalget foretatt sammenlikninger mellom de ulike lands ordninger der dette bedømmes å være relevant for norske forhold.
3 Historikk – utviklingen med hensyn til erstatning for yrkessykdommer
3.1 Innledning
Tanken om at man skulle ha økonomisk kompensasjon for skade påført under arbeid var ikke noe som kom inn med industrialiseringen av vestlige samfunn. I det babylonske kongedømmet Eshnunna omkring 1700 f.Kr. ble det gitt kompensasjon for tap av liv eller lemmer under tjeneste for staten (Waddell et al., 2002).
I Norge gjaldt vanlige erstatningsrettslige regler ved yrkesskade fram til slutten av 1800-tallet. Dette innebar at en arbeidsgiver bare var ansvarlig overfor en arbeidstaker i den grad han hadde gjort seg skyldig i forsettlig eller uaktsom skadeforvoldelse (Culpanormen), bygget på prinsippet «Uten skyld, intet ansvar» (NOU 2004: 3).
3.2 Yrkesskadetrygden
Regjeringen Sverdrup oppnevnte i 1885 Kong Oscars Arbeiderkommisjon (Gaarder, 2007b). Påvirket av nye ideer på kontinentet kom Arbeiderkommisjonen fram til det standpunkt «at de som leier fremmed Arbeidskraft, bør efter Evne sørge og svare for, at den ikke under Anvendelsen forringes eller tilintetgjøres. Billighed fordrer dette saa meget stærkere, som Arbeidskraften er Arbeidernes eneste Indtægtskilde. Hvad Industrien forbruger af menneskelig Sundhed, Liv og Lemmer hører i egentligste Forstand til dens Produktionsomkostninger, og disse bør ikke lægges over paa Almenheden, derved, at de Tilskadekomne og deres Efterladte falder Fattigvæsenet til Byrde.» (Bjørnson, 1993)
Arbeiderkommisjonens arbeid ledet fram til at lov om ulykkesforsikring for arbeidere i fabrikker mv. ble vedtatt av Stortinget i 1894. Dette var Norges første lov om sosialforsikring (Gaarder, 2007b). Ulykkesforsikring ble arbeidsgivers ansvar. Forsikringen var tvungen, og arbeidere som ble rammet av en ulykke, slapp å føre bevis for at ulykken, direkte eller indirekte, skyldtes en bestem person (Bjørnson, 1993).
For den generelle utviklingen på yrkesskadeområdet vises det til andre kilder, for eksempel NOU 2004:3. Vi vil i det videre konsentrere oss om yrkessykdommene.
Da ulykkesforsikringsloven ble vedtatt, ble «erhvervs- og bedriftssykdommer» definert ut av loven, ikke pga. manglende oppmerksomhet om problemet, men for i det hele tatt å få loven igjennom (Bjørnson, 1993). Argumentet mot å ta med sykdommene var blant annet at «der gjør sig alltid et betydelig individuelt Moment gjældende»; noen arbeidere var mer mottakelige for sykdom, og få bedriftssykdommer rammet alle arbeidere like sterkt. Dette er argumenter vi kjenner igjen også i vår tid ved diskusjoner om hvilke sykdommer som skal kunne bli godkjent som yrkessykdommer.
Sjømenn som ble påført visse klimasykdommer eller epidemiske sykdommer, blant annet beriberi og skjørbuk, kunne få erstatning for disse sykdommene allerede fra 1911, og i 1922 ble det gitt hjemmel i ulykkesforsikringsloven for å gi erstatning ved bedriftssykdommer (Gaarder, 2007b). Men det var først i 1928 regjeringen ved forskrifter fastsatte hvilke bedriftssykdommer som skulle likestilles med ulykker (Kgl.res. av 7. desember 1928):
Forgiftning ved bly, dets legeringer og forbindelser.
Forgiftning ved kvikksølv, dets amalgamer og forbindelser.
Forgiftning ved fosfor og dets forbindelser.
Miltbrandsmitte.
Året etter ratifiserte Norge den første ILO-konvensjonen om yrkessykdommer, konvensjon nr. 18 fra 1925 (Workmen’s Compensation (Occupational Diseases) Convention, se avsnitt 5.1), med bare tre sykdommer på den tilhørende lista (sykdom 1, 2 og 4 ovenfor). I 1929 ble også forgiftning ved benzol og dets homologer føyd til på yrkessykdomslista (Kgl.res. av 20. september 1929).
I 1935 ratifiserte Norge den reviderte ILO-konvensjonen om yrkessykdommer, nr. 42 av 1934. Yrkessykdomslista ble utvidet som følge av dette med følgende sykdommer (Kgl.res. av 11. november 1935):
Silicose med eller uten lungetuberkulose, for så vidt silicosen er en bestemmende årsak for arbeidsudyktighet eller død.
Forgiftning med arsenikk eller dets forbindelser med direkte følger av denne forgiftning.
Forgiftning med bensol, dets homologer, nitro- og aminoderivater med direkte følger av denne forgiftning.
Forgiftning med halogen-kullvannstoffer av den aliphatiske rekke.
Pathologiske forandringer fremkalt av:
Radium og andre radioaktive substanser.
X-stråler.
Primitive hudepitheliomer.
Det bemerkes at den sykdommen som står til slutt i ILO-konvensjon nr. 42 fra 1934, er primært epiteliom (hudkreft) forårsaket av tjære, bek, asfalt, mineralolje, parafin eller forbindelser, produkter eller rester av disse substanser. Denne sykdommen mangler egentlig blant sykdommene ovenfor. Det kan se ut som om den er blitt slått sammen med den sykdomsgruppen som står umiddelbart over denne i ILO-konvensjonen (patologiske forandringer fremkalt av radium). Primær hudepitelkreft (basalcellecarcinom) kan riktignok også være forårsaket av ioniserende stråling, men det dreier seg da om en annen yrkessykdom. Videre ser det ut til at det har skjedd en oversettelsesfeil til «primitiv» i stedet for «primær».
Rikstrygdeverket og regjeringen regnet angivelig ikke med at utvidelsen av yrkessykdomslista i 1935 ville få store økonomiske konsekvenser. Grunnen til utvidelsen var ikke at risiko for de nye sykdommene ble ansett å være av betydning blant norske arbeidere. Snarere var utvidelsen et resultat av nasjonal prestisje (Bjørnson, 1993). For eksempel var det først utover på 1930-tallet at undersøkelser av gruvearbeidere viste at det var risiko for silikose også i norske gruver, og i løpet av en tiårsperiode ble det avdekket 1300–1400 silikosetilfeller (Bjørnson, 1993).
Rikstrygdeverket og Arbeidstilsynet startet arbeidet med å revidere yrkessykdomsforskriftene i årene etter andre verdenskrig. Etter hvert kom også Norsk bedriftslegeforening, Den norske Lægeforening, Norsk arbeidsgiverforening, Arbeidernes Faglige Landsorganisasjon og Ankenemnda for ulykkestrygden med i arbeidet (Gaarder, 2007b). De nye forskriftene om yrkessykdommer som ble vedtatt (Kronprinsregentens res. av 8. mars 1957), er i store trekk identiske med § 1 i dagens yrkessykdomsforskrift, med unntak av en omformulering av vibrasjonssykdommer i armer og hender (Gruppe F) og tilføyelse av sykdommer som skyldes smitte under arbeid på lege- eller tannlegekontor mv. (Gruppe H, punkt 2).
Hovedlege i Rikstrygdeverket, L.L. Linneberg, som deltok ved revisjon av yrkessykdomslista, uttalte i et foredrag holdt ved Norsk dermatologisk forenings møte 9. mai 1957 (Linneberg, 1958):
«Vi har hatt valget mellom en lang liste over sykdommer og stoffer som likevel ville vært utilstrekkelig etter et års forløp. Samtidig måtte listen inneholde så mange kjemiske navn, at det ville være vanskelig, selv for yrkeshygienikere av fag, å holde rede på den. Vi har derfor valgt å gi generelle regler, slik at sikkert gjenkjennelige yrkessykdommer godtas, når det skyldes et bestemt påviselig stoff samt visse andre fysiske, mekaniske eller infeksiøse årsaker.
Det er bedre å være liberal med å godta årsakene til yrkessykdommene og streng i kravene til diagnosen og kravet om at sykdommen hovedsakelig er en følge av yrket.»
Dette er altså noe av bakgrunnen for den utforming gjeldende yrkessykdomsforskrift har fått.
I forbindelse med at de tre ulykkestrygdlovene for industriarbeidere, sjømenn og fiskere ble slått sammen til en ny lov om yrkesskadetrygd i 1958, ble det gitt nye forskrifter om klimatiske og epidemiske sykdommer (Regj.res. av 24. juli 1959). Disse tilsvarer § 2 i dagens yrkessykdomsforskrift, med unntak av at enkelte av infeksjonene i dag befinner seg i § 1, Gruppe H (sykdommer som skyldes smitte). I forbindelse med sammenslåingen ble det også gitt nye forskrifter om yrkessykdommer (Kgl.res. av 19. februar 1960, endret ved Kgl.res. av 24. mai 1961). Den eneste forandringen i sykdomslista fra yrkessykdomsforskriftene av 1957 var at sykdommer som skyldes smitte under arbeid i sykehus mv. ble føyd til (Gruppe H, punkt 2). Etter dette er bare to sykdommer kommet til på lista: AIDS og HIV-smitte (bokstav i) og smitte med meticillinresistente gule stafylokokker (MRSA)(bokstav k). Det har med andre ord skjedd svært få endringer i lista over yrkessykdommer på ca. 50 år.
Etter anmodning fra ILOs ekspertkomité i 1960 ble det gitt forskrift der visse sykdommer og forgiftninger likestilles med yrkesskade (Kgl.res. av 3. august 1962) for å tilfredsstille forpliktelsene i ILO-konvensjon nr. 42 (ratifisert av Norge i 1935) om å utarbeide ei liste med nærmere angitte sykdommer og virksomheter eller arbeidsprosesser (NOU 1990: 20).
I 1971 ble yrkesskadetrygden inkorporert i folketrygdloven av 1966. De to forskriftssettene for yrkessykdommer ble i denne forbindelse slått sammen til ett (Gaarder, 2007b) i forskrift om likestilling av yrkessykdommer, klimasykdommer og epidemiske sykdommer med yrkesskade («yrkessykdomsforskriften», Kgl.res. av 11. desember 1970) (NOU 2004: 3). Denne forskriften inneholdt imidlertid ingen liste over sykdommer og virksomheter/arbeidsprosesser, noe som ble påpekt av ILOs ekspertkomité i 1975. I 1977 fikk vi derfor igjen en slik forskrift («tilleggsliste». Kgl.res. av 23. september 1977). Tilleggslistas innhold er imidlertid dekket gjennom yrkessykdomsforskriften, og lista kommer derfor i praksis ikke til anvendelse (NOU 2004: 3).
De to forskriftene ble videreført i den nye folketrygdloven av 1997. Den siste forandringen i yrkessykdomsforskriften skjedde da smitte med meticillinresistente gule stafylokokker (MRSA) ble tatt inn på lista i 1997 (Gaarder, 2007b). For en fullstendig beskrivelse av gjeldende yrkessykdomsliste, se kapittel 4.
3.3 Yrkesskadeforsikringen
I henhold til ulykkesforsikringsloven av 1894 skulle arbeidsgiverne finansiere ordningen. De ble til gjengjeld fritatt for alminnelig erstatningsansvar. Etter at folketrygdloven ble vedtatt i 1966, ble imidlertid dette endret slik at det ikke var arbeidsgiverne alene som sto for finansiering av yrkesskadetrygden (Nygaard, 2002). Nivået på utbetalingene ble etter hvert for lave til å dekke de yrkesskaddes fulle tap etter vanlige skadeserstatningsregler. I 1976 ble derfor ansvarsfrihetsprinsippet opphevet. Det ble dermed rom for en egen forsikringsordning for å dekke opp eventuelt ansvar for arbeidsgiverne etter vanlige skadeerstatningsregler. De fleste forsikringsselskaper lanserte da egne trygghetsforsikringer (NOU 2004: 3). Arbeidstakerne hadde imidlertid et behov for økonomisk trygghet selv om betingelsene for alminnelig erstatningsansvar ikke var oppfylt, det vil si selv om arbeidsgiveren ikke hadde gjort seg skyldig i uaktsom eller forsettlig skadeforvoldelse. Obligatorisk yrkesskadeforsikring ble derfor innført fra 1. januar 1990. Forsikringen dekker økonomisk tap som følge av yrkesskade selv om ingen kan lastes for skaden.
Yrkesskadeerstatningsutvalget ønsket at det skulle utarbeides egne lister med sykdommer som av erfaring hadde særlig sammenheng med påvirkning i arbeid, og at bevisbyrden skulle snus for disse sykdommene (NOU 1988: 6). Departementet mente imidlertid at sykdommene i yrkessykdomsforskriften i folketrygdloven måtte anses som typiske yrkessykdommer. De mente videre at forskriften ikke bare ga en ren oversikt over sykdommer, men også inneholdt «visse årsaksvilkår». For eksempel ved lungesykdom skulle det da være tilstrekkelig at arbeidstakeren hadde vært eksponert for finfordelte stoffer for at presumpsjonsregelen om at det foreligger en sammenheng mellom den skadelige påvirkningen i arbeidet og yrkessykdommen skulle komme til anvendelse.
3.4 Tidligere utredninger
De siste tiårene har det vært foretatt en rekke offentlige utredninger og annet arbeid på yrkesskadeområdet, se NOU 2004: 3. Fokus har stort sett vært på overordnede spørsmål. Hvilke sykdommer som skal godkjennes som yrkessykdom, har i liten grad vært behandlet. Vi vil kort nevne noen av utredningene.
Walmannutvalget (NOU 1976: 16, utredning av visse spørsmål vedrørende ytelser fra folketrygden som følge av skade eller sykdom som har sammenheng med den trygdedes engasjement i arbeidslivet) mente at det prinsipielt sett ikke foreligger noe grunnlag for å stille enkelte yrkesbetingede helseskader gunstigere med hensyn til trygdedekning enn andre yrkesbetingede helseskader. Dersom en skulle opprettholde folketrygdens dekning av yrkesskadetilfeller, burde yrkesskadebegrepet utvides slik at færrest mulig yrkesbetingede helseskader falt utenfor. Utvalgets arbeid medførte ingen endringer på yrkesskadeområdet (NOU 2004: 3).
Spørsmålet om visse muskel- og skjelettlidelser skulle komme med på yrkessykdomslista har vært reist flere ganger. I et vedtak i Stortinget 1998 ble Regjeringen bedt om å utrede mulighetene for «en utvidelse av listen over yrkessykdommer, slik at den også skulle omfatte spesielle slitasje- og belastningslidelser som er klart yrkesbetingede». En arbeidsgruppe ble nedsatt av Sosial- og helsedepartementet. Som ledd i arbeidet ble Statens arbeidsmiljøinstiutt (STAMI) bedt om å foreta en utredning av om det er årsakssammenheng mellom påvirkninger i arbeidslivet og spesielle slitasje- og belastningslidelser. I sin utredning foreslo STAMI at noen spesifikke muskel- og skjelettlidelser på visse vilkår skulle kunne godkjennes som yrkessykdom:
skuldertendinitt («skuldersmerter»)
lateral epikondylitt («tennisalbue»)
senebetennelse i underarmen
«carpal tunnel syndrome» («håndleddssmerter»)
bursitter i albue og kne («betennelse i slimpose»)
STAMIs utredning inngikk som vedlegg i rapporten «Muskel-skjelettlidelser og yrkesskade. En rapport om mulighetene for å likestille visse muskel-skjelettlidelser med yrkesskade», avgitt til Sosial- og helsedepartementet 22. november 1999. I høringsrunden hadde flere av høringsinstansene betenkeligheter i forhold til å kunne administrere forslaget, deriblant Finansnæringens Hovedorganisasjon og Rikstrygdeverket. Forslaget ble derfor ikke gjennomført.
Kvinnehelseutvalget tok opp denne problemstillingen og var «av den oppfatning at også slike typer sykdommer (dvs. muskel- og skjelettlidelser og psykiske belastninger) må kunne utløse yrkesskadefordeler, dersom de er arbeidsrelaterte. Utvalget understreker at dette punktet er svært viktig for at kvinner skal få de samme rettighetene som menn» (NOU 1999: 13).
I Yrkesskadeutvalgets arbeid ble også spørsmålet om belastningslidelser skulle komme inn på lista tatt opp, både av utvalgets egne medlemmer (LO) og av eksterne instanser (Norsk Sykepleierforbund og Likestillingsombudet) (NOU 2004: 3). Spørsmålet gjaldt dessuten om det stred mot likestilling og likebehandlingsregler at listesykdommene var best tilpasset skader som kan oppstå på industriarbeidsplasser og i liten grad var tilpasset typiske kvinneyrker.
I forkant av det foreliggende Yrkessykdomsutvalgets arbeid ble STAMI bedt om å foreta en oppdatering av rapporten fra 1999. «Utredning om mulighet for utvidelse av lista over yrkessykdommer slik at den også omfatter muskel- og skjelettlidelser som er klart yrkesbetingede» ble oversendt til Arbeids- og inkluderingsdepartementet 6. november 2007 (vedlegg 13). Denne utgjør en viktig del av grunnlaget for utvalgets vurdering med hensyn til om visse muskel- og skjelettsykdommer bør kunne godkjennes som yrkessykdom (se kap. 18).
4 Dagens yrkessykdomsordning
4.1 Generell beskrivelse
Formålet med yrkesskadetrygden er å erstatte skade som skyldes selve arbeidet eller den spesielle risiko dette medfører (Gaarder, 2007b). Samme hensyn kan sies å gjelde for yrkesskadeforsikringen. Det er visse vilkår for at en yrkesskade eller yrkessykdom skal bli godkjent, blant annet må skaden ha oppstått (eller sykdom blitt påført) mens vedkommende var i arbeid, på arbeidsstedet, i arbeidstiden (folketrygdloven § 13 – 8, yrkesskadeforsikringsloven § 11 annet ledd). Visse militærpersoner er omfattet av «24-timerstrygd» under folketrygdens regler (§ 13 – 8). De er derfor dekket ved enhver skade eller sykdom som er oppstått/påført under tjenestegjøring, dvs. fra innrykk til dimittering for vernepliktige/tjenestepliktige og under hele utenlandstjenesten ved deltakelse i internasjonale fredsoperasjoner. De samme regler om 24-timersdekning gjelder ikke under yrkesskadeforsikringen. Dekningsområdet er for øvrig noe forskjellig for de to lovene. Folketrygdloven omfatter også enkelte andre grupper enn arbeidstakere (§§ 13 – 6 til 13 – 13), blant annet elever og studenter (§ 13 – 10). Videre er det mulig for selvstendig næringsdrivende og frilansere å tegne frivillig yrkesskadetrygd (§ 13 – 13).
Boks 4.1 Regler om hvilke sykdommer som skal anses som yrkessykdommer
Folketrygdloven § 13-4. Yrkessykdommer som likestilles med yrkesskade
Visse yrkessykdommer som skyldes påvirkning i arbeid, klimasykdommer og epidemiske sykdommer skal likestilles med yrkesskade. Departementet gir forskrifter om hvilke sykdommer som skal likestilles med yrkesskade.
Sykdom som angitt i forskriftene skal godkjennes som yrkesskade dersom
sykdomsbildet er karakteristisk og i samsvar med det som den aktuelle påvirkningen kan framkalle,
vedkommende i tid og konsentrasjon har vært utsatt for den aktuelle påvirkningen i en slik grad at det er en rimelig sammenheng mellom påvirkningen og det aktuelle sykdomsbildet,
symptomene har oppstått i rimelig tid etter påvirkningen, og
det ikke er mer sannsynlig at en annen sykdom eller påvirkning er årsak til symptomene.
Det er et vilkår at påvirkningen som nevnt i bokstav b har skjedd mens vedkommende var yrkesskadedekket, se §§ 13-6 til 13-13.
Yrkesskadeforsikringsloven § 11. Skader og sykdommer som skal dekkes av forsikringen
Yrkesskadeforsikringen skal dekke
skade og sykdom forårsaket av arbeidsulykke (yrkesskade),
skade og sykdom som i medhold av folketrygdloven § 13-4 er likestilt med yrkesskade.
annen skade og sykdom, dersom denne skyldes påvirkning fra skadelige stoffer eller arbeidsprosesser.
Skade og sykdom som nevnt i første ledd bokstav b skal anses forårsaket i arbeid på arbeidsstedet i arbeidstiden, hvis ikke forsikringsgiveren kan bevise at dette åpenbart ikke er tilfellet.
Ved vurderingen av om en skade eller sykdom gir rett til dekning, skal det ses bort fra arbeidstakerens særlige mottakelighet for skaden eller sykdommen, hvis ikke den særlige mottakeligheten må anses som den helt overveiende årsak.
Regler om hvilke sykdommer som skal anses som en yrkesskade finnes i folketrygdloven § 13–4 og i yrkesskadeforsikringsloven § 11, se boks 4.1. Visse sykdommer som skyldes påvirkning i arbeid skal likestilles med yrkesskader.
For en mer omfattende beskrivelse av yrkesskadeområdet vises det til andre kilder (NOU 2004: 3; Gaarder, 2007b; Gaarder, 2007a; Nygaard, 2002).
I medhold av bestemmelsen i folketrygdloven § 13–4 er det gitt to forskrifter om hvilke sykdommer som skal regnes som yrkessykdommer, disse er yrkessykdomsforskriften og tilleggslista (vedlegg 1 og 2). Den siste ble vedtatt på bakgrunn av ILO-konvensjon nr. 42 (se avsnitt 5.1) og kommer i praksis ikke til anvendelse siden listas innhold er dekket gjennom yrkessykdomsforskriften (Gaarder, 2007a). Tabell 4.1, der de to forskriftene er satt opp parallelt, gir en oversikt over hvilke sykdommer som er omfattet av gjeldende regelverk. Her går det tydelig fram at alle de sykdommer som står på tilleggslista også er inkludert i yrkessykdomsforskriften, men på et mer overordnet nivå.
I yrkesskadeforsikringsloven § 11 henvises det til skader og sykdommer som i medhold av folketrygdloven § 13 – 4 er likestilt med yrkesskade. Dersom yrkessykdomsforskriften blir endret, vil det automatisk også gjelde yrkesskadeforsikringsloven.
De sykdommer som likestilles med yrkesskade, er sykdommer der vi i stor grad lenge har hatt kunnskap om en årsakssammenheng med skadelig påvirkning i arbeidet, hovedsakelig av kjemisk, fysisk eller biologisk art. Yrkessykdomslista omfatter ikke alle sykdommer som vi vet kan ha sammenheng med arbeid, spesielt ikke sykdommer der årsaksforholdene har vært vanskeligere å fastslå fordi de kan være mer komplekse. Blant disse er muskel- og skjelettlidelser som har utviklet seg som følge av påkjenninger eller belastninger over tid. Disse er eksplisitt unntatt, jf. folketrygdloven § 13 – 3: «Belastningslidelser som over tid har utviklet seg i muskel-/skjelett-systemet, regnes ikke som yrkesskade. Det samme gjelder lidelser som har utviklet seg som følge av psykiske påkjenninger eller belastninger over tid.»
Dagens yrkessykdomsliste framstår på noen punker å være åpen og vid, med enkelte, store «sekkeposter». Eksempler på dette er sykdomsgruppe A (sykdommer som skyldes forgiftning eller annen kjemisk påvirkning) eller gruppe E (lungesykdommer som skyldes påvirkning av finfordelte stoffer). Samtidig er den snever og spesifikk på andre punkter, for eksempel gruppe D (nedsatt hørsel som skyldes larm fra maskiner, verktøy, prosesser og annet) eller gruppe H (sykdommer som skyldes smitte, med en detaljert liste over 11 typer infeksjoner under punkt 2).
Dersom en godkjent yrkessykdom medfører følgeskader, kan også følgeskadene godkjennes som ledd i yrkessykdommen, forutsatt at følgeskadene mest sannsynlig er forårsaket av den godkjente yrkessykdommen. Dette kan for eksempel gjelde dersom støyskadet hørsel med øresus utløser psykiske plager (Gaarder, 2007b).
En skade eller sykdom kan bli godkjent som yrkesskade/-sykdom selv om den ikke medfører varig medisinsk mén eller arbeidsmessig uførhet. I slike tilfeller kan det ytes full refusjon av nødvendige behandlingsutgifter (jf. folketrygdloven § 5 – 25) (Gaarder, 2007b). Det kan også være aktuelt med en tidsbegrenset godkjennelse, for eksempel under den umiddelbare sykmeldingen etter en arbeidsulykke og/eller for den tid nødvendig fysikalsk behandling blir gitt, jf. rundskriv til folketrygdloven § 13 – 3 fra Arbeids- og velferdsdirektoratet (2007).
Det er ulike regler om årsakskrav og bevisbyrde i folketrygdloven og yrkesskadeforsikringsloven (NOU 2004: 3). Folketrygdloven § 13–4 andre ledd inneholder en betinget presumpsjon (antagelse) for at det foreligger en sammenheng mellom den skadelige påvirkningen i arbeidet og yrkessykdommen (se boks 4.1). Det stilles visse krav til sykdomsbilde (bokstav a), påvirkning (bokstav b) og latenstid (bokstav c) hos skadelidte. En sykdom skal likestilles med yrkesskade når disse vilkårene er oppfylt, med mindre annen sykdom eller påvirkning, som faller utenfor forskriften, er en mer sannsynlig årsak til symptomene (bokstav d). Det er tilstrekkelig at skadelig påvirkning i arbeidet utgjør 50 % av årsaken til yrkessykdommen. Dette kalles en «modifisert» hovedårsakslære. Den skadelidte har bevisbyrden for om vilkårene i bokstav a til c er oppfylt. Dersom vilkårene er oppfylt, er det Arbeids- og velferdsetaten (NAV) som eventuelt må godtgjøre at en annen sykdom eller påvirkning er mer nærliggende, altså omvendt bevisbyrde (bokstav d). Dersom den yrkesbetingede delen av lidelsen utgjør mindre enn 50 %, kan sykdommen delvis godkjennes som en yrkesskade (ansvarsdeling).
Yrkessykdommer skal ifølge yrkesskadeforsikringsloven § 11 andre ledd «anses forårsaket i arbeid på arbeidsstedet i arbeidstiden, hvis ikke forsikringsgiveren kan bevise at dette åpenbart ikke er tilfellet». I erstatningsretten er det vanligvis kravstilleren som må bevise at betingelsene for retten til kravet er til stede, men her er det altså forsikringsgiveren som har bevisbyrden (omvendt bevisbyrde) og som må godtgjøre at sykdommen åpenbart ikke er forårsaket mens vedkommende var i arbeid på arbeidsstedet i arbeidstiden. Det kreves en betydelig sannsynlighetsovervekt for at det ikke skal anses å foreligge et ansvar. På dette området er rettstilstanden uklar, men sannsynligvis foreligger tilstrekkelig årsakssammenheng dersom den skadelige påvirkningen i arbeidet har vært en nødvendig og ikke uvesentlig betingelse for sykdommen. Dette kalles betingelseslæren. Bevisregelen går lengre enn i folketrygdloven, med den hensikt å forenkle årsaksspørsmålet og sikre at de skadelidte får et fullgodt vern (Ot.prp. nr. 44 (1988 – 89) s. 58). Dette kan føre til at noen har krav på erstatning fra yrkesskadeforsikringen, men ikke fra yrkesskadetrygden (Nygaard, 2002).
Yrkesskadeforsikringsloven § 11 har dessuten en bestemmelse om at annen skade og sykdom som skyldes påvirkning fra skadelige stoffer eller arbeidsprosesser kan dekkes av forsikringen (første ledd bokstav c), den såkalte «sikkerhetsventilen». Ifølge forarbeidene dekkes ikke belastningslidelser etter denne bestemmelsen, men det er uklart hvilket nærmere omfang den har. Forsikringsselskapene synes å ha fortolket den restriktivt (NOU 2004: 3), til tross for at lovbestemmelsen er vidt formulert (Skårberg & Reusch, 2003).
Bestemmelsen har blant annet vært anvendt i tilfeller med ekstraordinær tannslitasje som følge av støveksponering på arbeidsplassen. I forbindelse med et privat forslag i Stortinget i 1997 om å endre folketrygdloven for å få dekket slik skade (Innst. S. nr. 151, 1996 – 1997) skriver Sosial- og helseministeren, i brev til sosialkomiteen:
«Yrkesskadeforsikringsloven har et noe mer omfattende sykdomsbegrep enn det man finner i folketrygdloven. Etter lovens § 11 første ledd bokstav c dekkes også «annen skade og sykdom, dersom denne skyldes påvirkning fra skadelige stoffer eller arbeidsprosesser». Denne bestemmelsen er ment å være «sikkerhetsnett» for yrkesskader og yrkessykdommer som ikke dekkes av folketrygden.»
Det er avsagt en høyesterettsdom som gjelder «sikkerhetsventilen» i § 11 (blodproppdommen i Rt. 2004 s. 261). Saken gjaldt en sveiser som var blitt arbeidsufør på grunn av en dyp venetrombose (blodpropp) han hadde pådratt seg i arbeidet. Høyesteretts flertall (dissens 3 – 2) la vekt på bestemmelsens ordlyd, formålet og det grunnleggende rettferdssynspunkt at arbeidstakerne ikke er nærmest til å bære følgene av risikoen de utsettes for i arbeidslivet Flertallet kom til at tilfellet kom inn under § 11 første ledd bokstav c («sikkerhetsventilen»).
Tabell 4.1 Gjeldende yrkessykdomsliste: Yrkessykdomsforskriften (venstre kolonne) og Tilleggslista (to kolonner til høyre)
| Yrkessykdomsforskriften | Tilleggslista | |
|---|---|---|
| § 1. Yrkessykdommer som skal likestilles med yrkesskade | Sykdommer og forgiftninger | Tilsvarende virksomheter og arbeidsprosesser |
| A) Sykdommer som skyldes forgiftning eller annen kjemisk påvirkning | Forgiftning med bly, dets legeringer eller forbindelser, og direkte følger av slik forgiftning | Behandling av blyholdige ertser, herunder blyslag i zinkverk Støping av gammel zink og bly til blokker Tilvirkning av varer av støpt bly eller blylegeringer Beskjeftigelse i de polygrafiske industrierTilvirkning av blyforbindelser Tilvirkning og reparasjon av elektriske akkumulatorer Tilberedning og bruk av blyholdig emalje Polering ved hjelp av blyspån eller blyholdig tinnaske Malerarbeider som fører med seg tilberedning eller bruk av glassur, kitt eller farge som inneholder blyfargestoff |
| Forgiftning ved kvikksølv, dets amalgamer og forbindelser, og de direkte følger av slik forgiftning | Behandling av kvikksølvertser Tilvirkning av kvikksølvsammensetninger Tilvirkning av måle- eller laboratorieapparater Tilberedning av råmaterialer for hatte-industrien Forgylling med bruk av varme Bruk av kvikksølvluftpumper ved tilvirkningen av glødelamper Tilvirkning av tennfenghetter av knallkvikksølv | |
| Forgiftning med fosfor eller dets forbindelser og direkte følger av slik forgiftning | Alle prosesser som står i forbindelse med produksjon, utskilling eller nyttiggjørelse av fosfor eller dets forbindelser | |
| Forgiftning med arsenikk eller dets forbindelser og direkte følger av denne forgiftning | Alle prosesser som står i forbindelse med produksjon, utskilling eller nyttiggjørelse av arsenikk eller dets forbindelser | |
| Forgiftning med bensol, dets homologer, nitro- og amidoderivater og direkte følger av slik forgiftning | Alle prosesser som står i forbindelse med produksjon, utskilling eller nyttiggjørelse av bensol, dets homologer eller nitro- og amidoderivater | |
| Forgiftning med halogen- kullvannstoffer av den aliphatiske rekke | Alle prosesser som står i forbindelse med produksjon, utskilling eller nyttiggjørelse av halogen- kullvannstoffer av den aliphatiske rekke, fastsatt i lov eller forskrifter | |
| Primære hudepitheliomer | Alle prosesser som står i forbindelse med bruk av tjære, bek, asfalt, mineralolje, parafin eller forbindelser, produkter eller rester av disse substanser | |
| B) Allergiske og idiosynkratiske hud- og lungesykdommer | ||
| C) Sykdommer som skyldes strålingsenergi | Patologiske manifestasjoner framkalt ava) radium og andre radioaktive substanser,b) røntgenstråler | Alle prosesser som fører med seg at en utsettes for virkninger av radium, radioaktive substanser eller røntgenstråler |
| D) Nedsatt hørsel som skyldes larm fra maskiner, verktøy, prosesser og annet | ||
| E) Lungesykdommer som skyldes påvirkning av finfordelte stoffer | Silikose med eller uten lungetuberkulose, for så vidt silikosen er en vesentlig årsak til arbeidsudyktighet eller død | Virksomheter eller prosesser som i lov eller forskrifter er ansett for å medføre silikoserisiko |
| F) Sykdommer i armer og hender, herunder vasospastisk syndrom i hendene, samt nevropatier, når sykdommen er framkalt av vibrasjoner overført fra vibrerende maskiner, pressluftverktøy, bankehammere o.l. | ||
| G) Sykdommer som skyldes endringer i barometertrykket under visse arbeidsforhold som hos dykkere, flygere og andre. Herunder medregnes også skader på sentralnervesystemet. Videre medregnes sykdom som skyldes forholdene under opphold i trykkkammer. | ||
| H) Sykdommer som skyldes smitte | ||
| 1. under arbeid i laboratorium hvor en arbeider med vedkommende smittestoff | ||
| 2. under arbeid på lege- eller tannlegekontor, sosialkontor, i medisinske institusjoner, sosiale institusjoner og utekontakter, barneheim, aldersheim o.l. eller ved annen yrkesutøvelse der virksomheten skjer i miljøer med særskilt sykdoms- eller smittefare. Følgende sykdommer omfattes: | ||
| a) tuberkulose | ||
| b) poliomyelitt med lammelser | ||
| c) difteri | ||
| d) tyfoidfeber | ||
| e) paratyfus A | ||
| f) smittsom gulsott | ||
| g) mononucleosis infectiosa | ||
| h) andre smittsomme sykdommer når den yrkesskadde har fått komplikasjon fra hjernen og/eller ryggmargen, hjertet nyrer eller ledd | ||
| i) serum-hepatitt og sykdommer med liknende infeksjonsmåte, herunder AIDS og HIV-smitte | ||
| j) paratyfus B, andre salmonelloser og dysenteri når sykdommen etterfølges av en langvarig eller konstant smittebærertilstand | ||
| k) smitte med meticillinresistente gule stafylokokker (MRSA) | ||
| 3. under arbeid med dyr eller planter som lider av en infeksjon framkalt av vedkommende smittestoff, eller under arbeid med dyre- eller planteprodukter som er infisert av smittestoffet | Miltbrannsmitte | Arbeid med miltbrannsyke dyr Behandling av dyrekropper eller deler av sådanne, herunder huder, klover og horn Lasting og lossing eller transport av varer |
| I) Sykdommer etter vaksinasjon som har samband med yrket | ||
| § 2. Klimasykdommer og epidemiske sykdommer som skal likestilles med yrkesskade | ||
| A) Følger av kulde og lav temperatur under arbeid i ishavsstrøk | ||
| B) Følger av sterk varme og sol under arbeid i tropiske eller subtropiske strøk | ||
| C) Karantenesykdommer | ||
| – cholera asiatica (kolera) | ||
| – febris flava (gul feber) | ||
| – pestis (pest) | ||
| – variola (kopper) | ||
| D) Malaria |
4.2 Grenseoppgang mellom yrkesskader og yrkessykdommer
Definisjonen av begrepet yrkesskade i folketrygdloven § 13–3 første ledd slår fast at det må foreligge en personskade, en sykdom eller et dødsfall (se boks 4.2). I praksis forstås med personskade eller sykdom en slik forstyrrelse av den fysiske eller psykiske helsetilstand at legehjelp anses nødvendig (NOU 2004: 3).
Boks 4.2 Folketrygdloven § 13–3. Yrkesskade
Med yrkesskade menes en personskade, en sykdom eller et dødsfall som skyldes en arbeidsulykke som skjer mens medlemmet er yrkesskadedekket, se §§ 13–6 til 13–13.
Som arbeidsulykke regnes en plutselig eller uventet ytre hending som medlemmet har vært utsatt for i arbeidet. Som arbeidsulykke regnes også en konkret tidsbegrenset ytre hending som medfører en påkjenning eller belastning som er usedvanlig i forhold til det som er normalt i vedkommende arbeid.
Belastningslidelser som over tid har utviklet seg i muskel-/skjelett-systemet, regnes ikke som yrkesskade. Det samme gjelder lidelser som har utviklet seg som følge av psykiske påkjenninger eller belastninger over tid.
Som personskade regnes også skade på protese og støttebandasje.
Nærmere definisjon av arbeidsulykke framgår av § 13–3 andre ledd: «Som arbeidsulykke regnes en plutselig eller uventet ytre hending som medlemmet har vært utsatt for i arbeidet. Som arbeidsulykke regnes også en konkret tidsbegrenset ytre hending som medfører en påkjenning eller belastning som er usedvanlig i forhold til det som er normalt i vedkommende arbeid.»
Første punktum, med krav om at det skal ha skjedd en «plutselig eller uventet ytre hending», omtales som det markerte arbeidsulykkebegrepet. Andre punktum, med krav om en «konkret tidsbegrenset ytre hending som medfører en påkjenning eller belastning som er usedvanlig i forhold til det som er normalt i vedkommende arbeid» omtales som det avdempede arbeidsulykkebegrepet. I henhold til rettspraksis stilles det imidlertid ikke noe absolutt krav om en ytre hending i andre punktum.
Etter begge skjer det en viss relativisering; hva som er plutselig eller uventet, og hva som er en usedvanlig påkjenning eller belastning, blir vurdert i forhold til det som er normalt i vedkommende arbeid (Gaarder, 2008). En belastning som vurderes som utenfor det normale, og som derfor vil kunne godkjennes som en yrkesskade i én type arbeid, vil kunne vurderes som en normal del av arbeidet, som ikke kan godkjennes i en annen type arbeid.
Hvor langvarig en hending eller belastning skal være før den faller utenfor arbeidsulykkebegrepet, er ikke eksplisitt uttrykt i loven. Det er imidlertid krav om en tidsbegrenset hending. Det framgår av NOU 1990: 20 at en påvirkning som varer utover en dag (arbeidsdag eller skift) ikke anses som ulykkesmoment, idet en legger til grunn at ulykkesbegrepet innebærer et moment av plutselig realisert risiko (NOU 1990: 20). Ulykkesbegrepet er vanligvis avgrenset til en arbeidsdag også i andre land (Münchener Rück, 2002). Enkelte land aksepterer imidlertid lengre varighet. For eksempel i Danmark er kravet til en ulykke er at den skal være «forårsaget af en hændelse eller en påvirkning, der sker pludseligt eller inden for 5 dage» (jf. vedlegg 3).
Skade som er påført ved flere likeartede hendelser som hver for seg faller inn under begrepet arbeidsulykke (for eksempel flere bankran), kan godkjennes som yrkesskade, selv om hendelsene har funnet sted over en lengre tidsperiode (Gaarder, 2008). Belastningslidelser i muskel- og skjelettsystemet som har utviklet seg over tid og lidelser som har utviklet seg som følge av psykiske påkjenninger eller belastninger over tid, er eksplisitt unntatt fra yrkesskadebegrepet i gjeldende regelverk.
Akutteskader i muskel- og skjelettsystemet og følger av akutte psykiske belastninger kan godkjennes som yrkesskade dersom vilkårene ellers er til stede. I følge Arbeids- og inkluderingsdepartementet vil det i tilknytning til det videre arbeidet med ny arbeidsskadeordning, bli foreslått å gjøre det enklere å få godkjent skader ved løft av person som yrkesskade (pressemelding publisert 08.11.07).
For yrkesskader er det et krav at påkjenningen eller belastningen er «usedvanlig i forhold til det som er normalt i vedkommende arbeid» (folketrygdloven § 13 – 3 andre ledd). Noe tilsvarende krav er det ikke for godkjenning av yrkessykdom. Dette kan ha betydning for helsemessige effekter av eksponeringer eller hendelser som ligger i grenselandet mellom skade og sykdom. For eksempel kan det være at posttraumatisk stresslidelse (PTSD) utløst av truende hendelser som ikke er usedvanlige i politiarbeid, ikke vil godkjennes som yrkesskade, men kan godkjennes som yrkessykdom dersom PTSD kommer inn på yrkessykdomslista. Det å ta inn PTSD på lista vil dermed gjøre det lettere å få godkjenning når eksponeringen eller hendelsen ikke er helt «usedvanlig i forhold til det som er normalt i vedkommende arbeid» eller tidsmessig er på grensen mellom kravene til yrkesskade og –sykdom. Dette vil også kunne gjelde andre tilstander, for eksempel følger av endringer i barometertrykk eller ekstreme temperaturforhold (se avsnitt 20.4 og 20.5).
I en del land kan enkelte tilstander godkjennes både som sykdom og skade (Münchener Rück, 2002). Dette gjelder spesielt infeksjoner. Mange infeksjoner kan ligne ulykker ved at tid og sted for smitte klart kan identifiseres, men ligner sykdommer i den forstand at tilstanden utvikler seg over tid. Det samme kan være tilfelle med senskader etter stråleulykker, for eksempel kreft, som kan vise seg mange år etter ulykken.
4.3 Litt om saksbehandling i yrkessykdomssaker
Personer med sykdommer som ønskes godkjent som yrkessykdom, må selv reise krav om det. Når det gjelder ytelser etter kapittel 13 i folketrygdloven, skal kravet reises overfor NAV. Etter lov om yrkesskadeforsikring er det arbeidsgivers forsikringsselskap som skal ha kravet. NAV og forsikringsselskapet skal deretter innhente de opplysninger som anses nødvendig for å behandle kravet.
Krav etter folketrygdloven behandles i flere trinn. I hvert fylke behandler et kommunalt NAV-kontor alle yrkessykdomssaker. Dette kontoret står for innhenting av opplysninger og forelegger disse for en av NAVs rådgivende leger i fylket. Når saken anses tilstrekkelig belyst, oversendes den NAV Forvaltning Oslo og Akershus, Yrkessykdomskontoret (tidligere Oslo fylkestrygdekontor), som igjen innhenter en vurdering fra en tilknyttet organspesialist og deretter fatter sitt vedtak. Ved avslag kan vedtaket ankes inn for Trygderetten. Om klagen ikke får medhold der, kan den fremmes for det ordinære rettsapparatet. Saksbehandlingen trekker ofte ut i langdrag, og det kan gå flere år før en sak er endelig avgjort.
Tall fra Arbeids- og velferdsdirektoratet for årene 2004 – 2007 viser at i gjennomsnitt ble vel 1500 sykdommer meldt årlig, hvorav 920 ble godkjent (se avsnitt 7.2). I 2007 behandlet Trygderetten totalt 3857 saker, hvorav yrkesskade/yrkessykdom utgjorde 431 (vel 11 %) (Årsmelding 2007, Trygderetten). I yrkesskadesaker ble 13,7 % av sakene omgjort og 11 % opphevet. Av de sakene fra Trygderetten som ble brakt inn for lagmannsrettene, utgjorde yrkesskadesakene ca. 21 %. Trygderettens kjennelser er offentlig tilgjengelig på internett.
Det er obligatorisk for alle arbeidsgivere å tegne yrkesskadeforsikring for sine ansatte. Den ansattes siste arbeidsgivers forsikringsselskap hefter for erstatningskrav, uansett om den skadelige eksponeringen foregikk hos denne arbeidsgiveren eller i et tidligere arbeidsforhold. Dette gjelder selv om siste arbeidsgiver er konkurs. Hvis arbeidsgiver har unnlatt å tegne den lovpålagte yrkesskadeforsikringen, er de forsikringsselskaper som tilbyr yrkesskadeforsikring i Norge solidarisk ansvarlige gjennom Yrkesskadeforsikringsforeningen, som behandler erstatningskrav fra uforsikrede arbeidstakere.
Forsikringsselskapene skal foreta en selvstendig vurdering av kravet, men i praksis kan det se ut til at selskapet ofte avventer NAVs behandling og ber om kopi av NAVs grunnlagsdokumenter og vurderinger. Dette er ikke alltid heldig fordi de to lovene har et noe ulikt dekningsområde, og det er ulike kriterier for årsakssammenheng (se avsnitt 4.1). Om forsikringsselskapet avslår kravet, finnes det ingen ankeinstans utover det ordinære rettsapparatet.
Forsikringsselskapene har et register over yrkesskader som har oversteget eller forventes å overstige 500 kroner i erstatningsutbetaling (DAYSY, se avsnitt 7.3), men de har ikke noen samlet oversikt over antall krav som er reist.
I og med at det finnes lite tilgjengelig statistikk på yrkessykdomsområdet, er det vanskelig å vurdere om saksbehandlingen er tilfredsstillende. Det ligger i sakens natur at det er de personer som er misfornøyd med behandling og avgjørelse, som lufter sine synspunkter. Med dette forbehold synes det å være erfaringer for at saksbehandlingen kan være treg, og at avgjørelsene kan være noe tilfeldige. Trygderetten omgjør eksempelvis hele ca.75 % av NAVs avslag i saker om KOLS-godkjenning. Løsemiddelsakene synes også ofte å bli omgjort i Trygderetten. Det kan tenkes å utgjøre et rettssikkerhetsproblem at Trygderetten har en såpass høy omgjøringsprosent.
Erfaringer taler for at mange skadelidte har behov for advokathjelp. Det synes akseptert at forsikringsselskapet dekker ca. 10 timers advokatarbeid. I noen tilfeller, før saken er avgjort, blir det utbetalt et à kontobeløp til den skadelidte, men praksis på dette feltet synes å variere. Uten et slikt forskudd kan noen få til dels betydelige økonomiske vanskeligheter før saken er avgjort. De som er organisert i store fagforeninger, får gratis advokathjelp av sin forening, gjerne gjennom hele rettsapparatet. Uorganiserte kan sjelden tillate seg dette. Det kan synes som om de som har mest ressurser, får best resultat.
4.4 Spesielle forhold knyttet til Forsvarets internasjonale operasjoner
Det har de senere år vært satt fokus på oppfølging av veteraner som har deltatt i Forsvarets internasjonale operasjoner for fred og sikkerhet. Noen veteraner har fått fysiske skader og sykdommer, mens andre har fått psykiske senskader etter endt utenlandsopphold. I henhold til folketrygdloven § 13 – 8 er vernepliktige/tjenestepliktige omfattet av en «24-timerstrygd» og er dermed dekket ved enhver skade eller sykdom som er oppstått/påført under hele tjenesten ved deltakelse i internasjonale fredsoperasjoner. Disse regler om 24-timers dekning gjelder imidlertid ikke under yrkesskadeforsikringen. I 2006 nedsatte Forsvarsdepartementet en arbeidsgruppe for å vurdere veteraners rettigheter. Denne slo fast at nåværende trygde- og forsikringsordninger ikke fanger opp de skader og sykdommer som veteraner kan pådra seg, blant annet synes «sikkerhetsventilen» i yrkesskadeforsikringen ikke å være egnet for slike problemstillinger. Arbeidsgruppen har derfor foreslått flere reformer knyttet til nåværende ordninger.
Deler av utvalget har hatt separat møte med Forsvarsdepartementet, Forsvarets sanitet og representanter for veteranorganisasjoner i Forsvaret, der disse forhold ble drøftet i tilknyting til utvalgets arbeid. Forsvarsdepartementet var spesielt opptatt av ivaretakelse av personer med psykiske senskader, samt infeksjons- og tropesykdommer. Det vises til egen rapport utarbeidet av Forsvarets sanitet (vedlegg 28).
5 Internasjonale yrkessykdomslister
5.1 International Labour Organisation (ILO)
ILO er FNs særorganisasjon for arbeidslivet og er sammensatt av representanter fra myndigheter, arbeidstakere og arbeidsgivere. ILOs konvensjoner og rekommandasjoner (anbefalinger) setter minstestandarder for arbeidslivet. ILO har vedtatt en rekke konvensjoner (188 per 13.06.08). Norge har ratifisert (godkjent) en god del av disse (106 per 13.06.08, hvorav ratifikasjonen på 16 er opphevet, slik at 90 konvensjoner er i kraft), noe som betyr at vi forplikter oss til å oppfylle dem og aksepterer internasjonal overvåking gjennom ILOs kontrollsystem.
ILO-konvensjon nr. 18 om yrkessykdommer (Workmen’s Compensation Convention, Occupational Diseases) ble vedtatt av ILO i 1925. Den inneholdt tre sykdommer og forgiftninger med tilhørende industrier og prosesser; blyforgiftning, kvikksølvforgiftning og miltbranninfeksjon. Norge ratifiserte konvensjonen i 1929, etter at vi hadde fått vår første bedriftssykdomsforskrift i 1928, der disse sykdommene utgjorde tre av fire sykdommer (se avsnitt 3.2). Per 13.06.08 har 61 land ratifisert denne ILO-konvensjonen, deriblant Norge, Danmark, Finland, Frankrike og Tyskland. Sju land har opphevet sin ratifikasjon av konvensjonen i forbindelse med ratifikasjon av nyere ILO-konvensjoner om yrkessykdommer, men i følge informasjon fra ILO, er den fortsatt ratifisert av Norge.
ILO-konvensjon nr. 42 om yrkessykdommer (Workmen’s Compensation Convention, Occupational Diseases, Revised, vedlegg 9) ble vedtatt av ILO i 1934 og var en revisjon av konvensjon nr. 18. Norge ratifiserte ILO-konvensjon nr. 42 i 1935 og utvidet yrkessykdomslista samme år som følge av dette. Denne ILO-konvensjonen er bakgrunnen for at vi har tilleggslista ved siden av yrkessykdomsforskriften (se avsnitt 3.2). De sykdommer som er på vår tilleggsliste svarer til de ti sykdommene og forgiftningene i konvensjonen. Per 13.06.08 har 41 land ratifisert denne ILO-konvensjonen, deriblant Danmark, Storbritannia, Frankrike og Østerrike.
Tolv land har opphevet sin ratifikasjon av konvensjonen fordi de har ratifisert den nyere ILO-konvensjon nr. 121om yrkesskadetrygd (Employment Injury Benefits Convention, se vedlegg 10) som ble vedtatt i 1964 og er en revisjon av konvensjon nr. 42. Den sistnevnte har nå status som «outdated instrument» (gjelder også konvensjon nr. 18) og er ikke åpen for ratifisering fra nye land etter at den reviderte konvensjonen ble vedtatt. ILO-konvensjon nr. 121 har status som «up-to-date instrument» og er per 04.12.07 ratifisert av 24 land, deriblant Sverige, Finland, Tyskland og Belgia. Hovedbegrunnelsen til at Norge ikke ratifiserte denne konvensjonen, var at østasiatiske mannskap ansatt på særlige vilkår var unntatt fra folketrygdens bestemmelser om yrkesskadetrygd, og at det måtte innføres en automatisk presumpsjon for at en arbeidstaker har en yrkessykdom dersom vedkommende lider av en sykdom som nevnes i yrkessykdomslista (Schedule I), og arbeider i virksomheter der slike sykdommer gjerne opptrer.
ILO-konvensjon nr. 121 har som formål å sikre arbeidstakere som rammes av arbeidsulykker og yrkessykdommer en viss økonomisk kompensasjon. Konvensjonen omfatter altså både sykdommer og skader, inklusive skader som skjer på vei til og fra jobb (artikkel 7). Yrkessykdomslista (Schedule I) kan bli tilføyd nye sykdommer dersom det er 2/3 flertall for dette på den internasjonale arbeidskonferansens årlige møter (artikkel 31). I henhold til rekommandasjon nr. 194 (omtalt nedenfor) var siste tilføyelse av sykdommer i 1980. De land som ratifiserer konvensjonen, forplikter seg til enten å (artikkel 8):
fastsette en yrkessykdomsliste som minst omfatter de sykdommer som står i Schedule I, eller
benytte en såpass vid generell definisjon på yrkessykdom at disse sykdommene minst er omfattet, eller
fastsette en liste i henhold til punkt a), supplert med en generell definisjon på yrkessykdom, eller med andre måter å fastslå yrkesmessig årsak til sykdommer som ikke står på lista eller som manifesterer seg under andre forhold enn dem som står angitt i lista.
Sykdomslistene i konvensjonene nr. 42 og 121 er bygget opp på samme måte, men den nyeste inneholder flere sykdommer enn den eldste. Vår tilleggsliste tilsvarer helt ILO-konvensjon nr. 42. De sykdommer, forgiftninger m.m. som bare finnes i ILO-konvensjon nr. 121, blir alle ivaretatt av yrkessykdomsforskriften. En eventuell ratifikasjon av denne konvensjonen ville derfor ikke måtte føre til endringer i gjeldende norske yrkessykdomsliste.
I 2002 vedtok ILOrekommandasjon nr. 194 om yrkessykdomsliste (List of Occupational Diseases Recommendation, se vedlegg 11). Denne er imidlertid ikke bare utviklet med tanke på kompensasjon. Formålet er også å forbedre identifisering, registrering og melding av arbeidsulykker og yrkessykdommer for å identifisere årsakene og sette i verk forebyggende tiltak. ILO har sett behovet for en forenklet prosedyre for regelmessig gjennomgang og oppdatering av en yrkessykdomsliste og har besluttet at dette skal være i form av en rekommandasjon. ILOs rekommandasjoner er ikke folkerettslig bindende, men gir likevel føringer for utformingen av politikken innenfor de aktuelle sektorene i medlemslandene.
I henhold til rekommandasjonen (punkt 2) bør de relevante myndigheter utarbeide en nasjonal liste over yrkessykdommer, i kommunikasjon med de mest representative arbeidsgiver- og arbeidstakerorganisasjoner. Formålet skal være forebygging, registrering og melding av yrkessykdommer, og eventuelt («if applicable») kompensasjon.
Med forebygging, registrering, melding og kompensasjon som formål bør lista minst inneholde de sykdommer som står listet i Schedule I, konvensjon nr. 121 om yrkesskadetrygd fra 1964, med tillegg fra 1980 (se ovenfor).
I den grad det er mulig, bør også andre sykdommer fra yrkessykdomslista i rekommandasjonen inkluderes.
I den grad det er mulig bør også lista inneholde en egen seksjon med «mistenkte yrkessykdommer».
Rekommandasjonens liste har en litt annen oppbygging enn yrkessykdomslistene i ILO-konvensjonene nr. 42 og nr. 121 og er delt inn i fire hovedgrupper:
Gruppe 1 tar utgangspunkt i eksponering og er inndelt i kjemiske faktorer (1.1), fysiske faktorer (1.2) og biologiske faktorer (1.3).
Gruppe 2 tar utgangspunkt i organsystemene og er inndelt i åndedrettssykdommer (2.1), hudsykdommer (2.2) og muskel- og skjelettlidelser (2.3).
Gruppe 3 er yrkeskreft inndelt etter 15 typer eksponering.
Gruppe 4 er andre sykdommer og inneholder bare Miners’ nystagmus (flakking med øynene hos gruvearbeidere, angivelig forårsaket av dårlige lysforhold).
Yrkessykdomslista i rekommandasjonen bør gjennomgås og oppdateres regelmessig av en treparts ekspertgruppe (punkt 3 i rekommandasjonen). ILO-konferansen besluttet i november 2004 at dette skulle gjøres, og et ekspertmøte med representanter for arbeidsgivere, arbeidstakere og myndigheter ble holdt i desember 2005. Forslaget som var til behandling, ville innebære en vesentlig utvidelse av gjeldende liste og inkluderte blant annet en del vanlige, arbeidsrelaterte sykdommer, som enkelte spesifikke muskel- og skjelettsykdommer. Fordi rekommandasjonens formål både er forebygging og kompensasjon, med til dels forskjellige krav til årsakssammenheng, kom ikke ekspertgruppen fram til enighet. Arbeidsgivergruppen ønsket en formulering på begynnelsen av lista, med generelle kriterier for hva som er en yrkessykdom. Selve forslaget til oppdatering av liste var identisk for de tre gruppene (arbeidsgiver-, arbeidstaker- og myndighetsgruppen), bortsett fra at arbeidsgivergruppen ikke ønsket å inkludere en «sekkekategori» med andre tilsvarende sykdommer som har årsaksmessig sammenheng med arbeid under hver hovedgruppe av sykdommer (såkalte «catch-all phrases»). Gjeldende rekommandasjon har slike sekkekatetorier, jf. punkt 1.1.32 for sykdommer forårsaket av kjemikalier («Diseases caused by any other chemical agents not mentioned in the preceding items 1.1.1 to 1.1.31, where a link between the exposure of a worker to these chemical agents and the diseases suffered is established») (vedlegg 11). Planen er nå å revidere yrkessykdomslista i 2009.
5.2 EU
EUs rekommandasjon om den europeiske liste over yrkessykdommer ble vedtatt av EU-kommisjonen i 2003 (2003/670/EF, se vedlegg 12) og erstatter en tidligere versjon fra 1990. Formålet med rekommandasjonen er:
å forbedre kunnskapen om yrkessykdommer i Europa ved å bedre innsamling og sammenlignbarhet av data
å øke forebyggende aktiviteter ved at medlemslandene blir bedt om å sette seg tallfestede mål for reduksjon i forekomst av disse sykdommene
å hjelpe arbeidstakere som er rammet, ved å gjøre dem bedre i stand til vise sammenhengen mellom deres yrkesaktiviteter og sykdom, samt søke om kompensasjon.
Som bilag til rekommandasjonen finnes det to yrkessykdomslister (bilag I og II). Bilag I inneholder den europeiske liste over yrkessykdommer. Bilag II inneholder den supplerende liste over sykdommer, som formodes å være yrkessykdommer, og som på et senere tidspunkt vil kunne forventes opptatt i bilag I til den europeiske liste. Det framgår av rekommandasjonens Artikkel 1 pkt. 1 og 2 at medlemslandene henstilles til følgende:
at de så snart som mulig innfører den europeiske lista i bilag 1 i nasjonale lover og administrative bestemmelser om sykdommer som er vitenskapelig anerkjent som yrkessykdommer, slik at disse kan gi rett til erstatning og bør bli gjenstand for forebyggende tiltak.
at de innfører en rett til erstatning for yrkessykdommer som ikke er oppført på lista i bilag I, men der det kan bevises at den har yrkesmessig opprinnelse og karakter, spesielt hvis sykdommen er oppført i bilag II.
Videre henstilles det til at medlemslandene utvikler forebyggende tiltak (jf. Artikkel 1, pkt. 3), tallfester nasjonale mål for reduksjon av yrkessykdommer (jf. Artikkel 1, pkt. 4) og fører statistikk over yrkessykdommer (jf. Artikkel 1, pkt. 5) oppført i bilag I. Dessuten bør de innføre system for innsamling av opplysninger eller epidemiologiske data for de sykdommer som beskrives i bilag II og andre yrkesbetingede sykdommer (jf. Artikkel 1, pkt. 6), og de bør fremme forskning om sykdommer relatert til yrkesaktivitet, spesielt de sykdommer som er oppført i bilag II og arbeidsrelaterte sykdommer av psykososial art (jf. Artikkel 1, pkt. 7).
Kommisjonen henstiller til at medlemslandene sikrer bred formidling av dokumenter som kan bidra til å diagnostisere yrkessykdommer som er omfattet av deres nasjonale lister (jf. Artikkel 1, pkt. 8). Videre bes de se til at det nasjonale helsevesenet aktivt bidrar til å forebygge yrkessykdommer, blant annet gjennom å øke bevisstheten hos helsepersonell og forbedre kunnskapen om og diagnostisering av disse sykdommene (jf. Artikkel 1, pkt. 10).
Begge yrkessykdomslistene har samme inndeling:
Sykdommer forårsaket av kjemiske faktorer
Hudsykdommer forårsaket av stoffer og agens som ikke er omfattet av andre punkter
Sykdommer forårsaket av innånding av stoffer og agens som ikke er omfattet av andre punkter
Infeksjons- og parasittsykdommer
Sykdommer forårsaket av fysiske faktorer
Bilag I inneholder totalt 92 sykdommer, blant annet flere muskel- og skjelettsykdommer, som olecranonbursitt (slimposebetennelse i albuen), senebetennelse og karpaltunnelsyndrom. Bilag II inneholder 49 sykdommer.
I tilknytning til lista i Bilag I står det at Kommisjonen fastsetter kriterier for anerkjennelse av hver enkelt av disse sykdommene som yrkessykdommer. Arbeidet med kriterier har pågått siden 2006. Fastsettelsen har vært utsatt flere ganger, både av budsjettmessige og politiske grunner, men vil kanskje kunne skje i løpet av 2008. Kriteriene vil ikke bli juridisk bindende, snarere veiledende eller informative.
Europaparlamentet foreslo 15. januar 2008 at Kommisjonen skulle vurdere å endre rekommandasjonen til et direktiv.
6 Yrkessykdomsordninger i enkelte andre land
6.1 Europeisk perspektiv
Det er vanskelig å sammenligne yrkesskadeordninger på tvers av landegrenser uten å kjenne til hvilken plass slike ordninger har innenfor helse- og trygdesystemet og den rolle de spiller innen forebygging og rehabilitering.
De fleste land i Europa har yrkesskadeordninger. Unntak er Nederland (fra 1967) og Hellas, der kompensasjon ved yrkesskade ytes gjennom de generelle sykefraværs- og uførepensjoneringsordningene (Walters, 2007). I de fleste landene på kontinentet dekker ordningene også skader som skjer til og fra jobb (commuting accidents), i tillegg til ulykkesskader i arbeid og yrkessykdommer. Økonomisk kompensasjon gis for midlertidig eller varig uførhet og er vanligvis høyere enn det som gis som vanlige trygdeytelser.
Det finnes to hovedsystemer for kompensering av yrkesskader og -sykdommer. Det ene er organisert av selvstyrte forsikringsorganisasjoner, finansiert av arbeidsgiverne, og har omfattende tjenester innen både forebygging, rehabilitering og kompensasjon (finnes bl.a. i Tyskland). Det andre administreres av staten, som en del av det offentlige trygdesystemet, med økonomisk bidrag fra arbeidsgiverne. Mange europeiske land har nå en blanding av disse systemene, der både stat og privat forsikring er involvert. I en del land er det også mulig for en skadelidt å gå til sivilt erstatningssøksmål mot en (nåværende eller tidligere) arbeidsgiver.
Hvem som er dekket av offentlige yrkesskadeordninger varierer fra land til land, men lønnstakere i privat sektor er alltid inkludert, ofte også arbeidstakere i offentlig sektor, bønder og fiskere (ev. via tilleggsordninger), noen har også med selvstendige næringsdrivende, men stort sett via frivillige ordninger.
I de fleste land dekkes tapt arbeidsfortjeneste, i praksis på basis av invaliditetstabeller. I de nordiske landene og Sveits ytes i tillegg ménerstatning. Kostnadene ved kompensasjon av yrkessykdommer er vanligvis betydelig høyere enn ved yrkesskader og utgjør mer enn tre fjerdedeler av totalkostnadene i de fleste land. Lunge- og luftveissykdommer utgjør den absolutt største utgiftsposten blant sykdommene i mange land, fulgt av muskel- og skjelettsykdommer, hudsykdommer og støyindusert hørselsnedsettelse. Administrative kostnader utgjør vanligvis 5 – 10 % av totalbudsjettet. I de land som har forebyggende aktiviteter som en del av systemet, utgjør dette 1 – 5 % av kostnadene.
Mange europeiske land har lister over sykdommer som kan bli godkjent som yrkessykdom. I 2000 foretok European Forum of insurance against accidents at work and occupational diseasesen undersøkelse blant 13 land: Danmark, Finland, Sverige, Tyskland, Østerrike, Sveits, Belgia, Luxembourg, Frankrike, Italia, Hellas, Spania, og Portugal. Undersøkelsen ble publisert i samarbeid med Eurogip (Eurogip, 2000). Norge, representert ved Arbeids- og velferdsdirektoratet, er også medlem av dette europeiske forumet, men deltok ikke i undersøkelsen.
Av de 13 landene er det bare Sverige som ikke har noen liste, unntatt for infeksjoner (se avsnitt 6.3). I Sverige kan alle sykdommer godkjennes hvis det er overveiende sannsynlig at skadelig påvirkning i arbeidet er årsaken. I Finland kan også alle sykdommer i prinsippet kompenseres dersom det finnes medisinsk og epidemiologisk evidens for en sammenheng mellom eksponering og sykdom (se avsnitt 6.4). De har imidlertid lister over sykdommer og eksponeringer der man ser at slik dokumentasjon finnes, og det er noe lettere å få kompensasjon for disse sykdommene. Også i Portugal er yrkessykdomslista mer veiledende, og ingen sykdommer er unntatt.
Oppbygging av yrkessykdomslistene varierer fra land til land. I noen land tar listene utgangspunkt i eksponering, som i Finland og Tyskland, mens andre lands lister tar utgangspunkt i sykdommer eller organer, som i Danmark. Hvilke sykdommer som står på listene, varierer også betydelig mellom ulike land. I noen land uttrykkes det eksplisitt at en vesentlig yrkesbetinget forverring av en ikke-arbeidsrelatert sykdom også defineres som yrkessykdom, blant annet i Sverige og Finland. I mange land kan enkelte tilstander godkjennes både som sykdom og skade (Münchener Rück, 2002).
Spesifisering av yrkessykdommer, og ikke minst eksponering, varierer mellom forskjellige land. Sverige har bare en overordnet formulering, mens Frankrike har en liste med 112 yrkessykdommer med svært detaljerte krav til eksponering (se avsnitt 6.6).
I de fleste landene i undersøkelsen blir listene etablert og revidert av myndighetene. Mange land har rådgivende organer/komiteer med ansvar for dette, bestående av eksterne eksperter (Eurogip 13). I noen land deltar også arbeidslivets parter ved revisjon av lista, som i Danmark og Luxembourg. De fleste land reviderer listene etter behov og på bakgrunn av ny kunnskap. I enkelte land gjøres dette med regelmessige intervaller, som i Danmark hvert annet år og i Luxembourg i prinsippet hvert femte år. Men også i land der det ikke gjøres med faste intervaller, kan det skje relativt hyppig. Eksempel på dette er Belgia, der lista i gjennomsnitt har vært revidert hvert femte år i løpet av en periode på 30 år.
Alle landene i undersøkelsen, bortsett fra Spania og Hellas, har et system for godkjenning av yrkessykdommer som ikke står på yrkessykdomslista, jf. «sikkerhetsventilen» i lov om yrkesskadeforsikring. I Spania gis det imidlertid rom for at sykdommer som ikke står på lista, kan godkjennes som arbeidsulykke. Systemer som både har en liste ( listesystem) og en mulighet for godkjenning av andre sykdommer ( åpent system), blir kalt for blandede systemer(Münchener Rück, 2002). Den europeiske yrkessykdomslista (se avsnitt 5.2) tjener som en slags veileder når det skal lages nye nasjonale bestemmelser på området. Dette har sannsynligvis medført at stadig flere europeiske land har innført mer eller mindre åpne systemer, som blant annet er mer fleksible i forhold til å godta «nye» yrkessykdommer. Tyskland, Luxembourg og Portugal innførte åpent system i tillegg til sin liste allerede på 1960-tallet, Sverige (bare åpent system), Danmark og Østerrike kom på 1970-tallet, Sveits og Italia på 1980-tallet og Belgia og Frankrike på begynnelsen av 1990-tallet (Münchener Rück, 2002).
I de fleste av landene gjelder en presumpsjon for en yrkesmessig sammenheng for de sykdommer som er på lista. Ofte gjelder det da visse forutsetninger av generell eller mer spesifikk karakter, for eksempel knyttet til varighet av eksponering eller latenstid, for å bekrefte en årsakssammenheng på individnivå. I noen land (Belgia, Luxembourg, Italia og Storbritannia), der både sykdom og yrker/eksponeringer er definert på lista, kan yrkessykdom i prinsippet godkjennes ved at den skadelidte viser at han/hun lider av en sykdom på lista og har hatt tilsvarende eksponering/arbeid. Forsikringsgiver/arbeidsgiver vil ofte forsøke å bevise det motsatte (Walters, 2007). I en del andre land (Danmark, Finland, Tyskland, Sveits, Østerrike, Spania og Portugal) er lista mer veiledende, og forsikringsgiver vil forsøke å finne ut om sykdommen kan være forårsaket av årsaksfaktorer på lista eller faktorer utenfor arbeidet. For sykdommer under det åpne systemet (også kalt «proof system») gjelder vanlig bevisbyrde. Dette innebærer at den skadelidte må vise at det er en årsakssammenheng mellom arbeidsforhold og sykdommen som det søkes kompensasjon for.
Andelen sykdommer som godkjennes via åpent system, sammenlignet med listesystem varierer noe fra land til land. I følge undersøkelsen til det europeiske forumet på slutten av 1990-tallet varierte denne andelen fra ca. 10 % i Danmark og Italia til under 1 % i Tyskland og Østerrike. Det er åpenbart at hovedvekten av godkjente yrkessykdommer er listesykdommer. I Frankrike ble ca. 96 % godkjent etter lista i 1998, mens 3,6 % var sykdommer som finnes på lista, men der administrative bestemmelser (mht. f.eks. varighet av eksponering eller latenstid) ikke var innfridd, og 0,1 % var sykdommer som ikke finnes på lista (se avsnitt 6.6).
6.2 Danmark
6.2.1 Innledning
Ved revisjon av den norske yrkessykdomslista har utvalget langt på vei lagt den danske yrkessykdomsmodellen til grunn. Utvalgte deler av den danske modellen vil derfor bli grundigere omtalt i denne utredningen. For en generell beskrivelse av det danske yrkessykdomssystemet henvises til NOU 2004: 3 eller www.ask.dk.
Dansk lov dekker ulykkesskader og noen nærmere definerte yrkessykdommer som blir påført arbeidstakere. Kompensasjon gis dels gjennom generelle stønader fra sosialforsikringen og de generelle sosiale ytelser, dels via en obligatorisk yrkesskadeforsikring. For yrkessykdommer er det opprettet en selveiende administrasjon under Arbejdsskadestyrelsen, som er en statsvirksomhet underlagt Beskæftigelsesministeriet.
6.2.2 Historikk
Den første danske ulykkesforsikringslov ble innført i 1898. Loven omfattet bare arbeidsgivere med særlig farlig virksomhet og visse grupper av arbeidstakere, særlig fabrikkarbeidere. Etter hvert ble loven utvidet til stadig å omfatte nye grupper, og yrkessykdommer ble gradvis inkludert. I 1976 ble det etablert en egen «fortegnelse» (liste) over yrkessykdommer, og i 1978 en lov om arbejdsskadesikring. Denne loven er revidert flere ganger, blant annet i 1992 og sist i 2003, med virkning fra 1. januar 2005. Noe av grunnlaget for den siste revisjonen var et ønske om en utvidelse av yrkessykdomsbegrepet, slik at en kunne få godkjent flere sykdommer som yrkessykdom (se nedenfor).
6.2.3 Vilkår
Arbejdsskadeloven omfatter ansatte og lærlinger, som er forsikret under alt arbeid for arbeidsgiver. Selvstendig næringsdrivende, oppdragstakere, elever og studenter omfattes ikke av loven. Hvilke skader og sykdommer som er dekket av forsikringen, framgår av lovens kapittel 2.
Begrepet arbeidsulykke er ikke definert i loven, men det har i praksis vært tradisjon for å definere dette som: « En tilfældig af den sikredes vilje uafhengig, pludselig udefrakommende indvirkning på legemet, som har en påviselig beskadigelse av dette til følge» .Påvirkningens varighet kan i Danmark være maksimalt fem dager. I praksis synes man å benytte en tidsgrense på tre til fire timer, med unntak av for eksempel forfrysninger og psykiske påvirkninger. Fra 1996 omfattes også plutselige løfteskader av ulykkesbegrepet, definert som « varige muskel-, nerve- og ledskader, der opstår spontant i umiddelbar tilknytning til løftearbejde i akavede stillinger hos personer som i øvrigt har belastende løftearbejde, når skaden må anses for udelukkende eller i overvejende grad at være forårsaget av løftearbejdet».
Visse yrkessykdommer er likestilt med yrkesskader. Disse yrkessykdommene er fastsatt i en spesiell fortegnelse som gjennomgås hvert annet år. Fortegnelsen dekker i hovedsak alle sykdommer som er inne på den nåværende norske lista, men inneholder i tillegg en del muskel- og skjelettsykdommer og fosterskader. Videre er lista bygget opp mer detaljert enn den nåværende norske lista og angir i større grad tilhørende eksponeringskrav. I tillegg til selve lista er det utarbeidet til dels utførlige veiledninger for en god del av de vanligste yrkessykdommene, med svært detaljerte kvantitative eksponeringskrav, samt beskrivelse av enkeltsaker for å eksemplifisere hva som er «nødvendig eksponering» for godkjenning. Sykdommer meldt etter 1. januar 2005 vil bli vurdert etter § 7 i Lov om arbejdsskadesikring (jf. bekendtgørelse nr. 154 af 7. marts 2006):
§ 7. Ved erhvervssygdomme forstås efter denne lov:
Sygdomme, som efter medicinsk dokumentation er forårsaget af særlige påvirkninger, som bestemte persongrupper gennem deres arbejde eller de forhold, det foregår under, er udsat for i højere grad end personer uden sådant arbejde. Endvidere sygdomme hos et levendefødt barn, der er pådraget inden fødslen som følge af moderens arbejde under graviditeten. Arbejdsskadestyrelsens direktør fastsætter efter forhandling med Erhvervssygdomsudvalget, jf. § 9, i en fortegnelse, hvilke sygdomme der anses for at være af denne karakter.
Andre sygdomme, herunder sygdomme hos et levendefødt barn pådraget inden fødslen, hvis det godtgøres, enten at sygdommen efter den nyeste medicinske dokumentation opfylder de krav, som er nævnt i nr. 1, 1. pkt., eller at den må anses for udelukkende eller i overvejende grad at være forårsaget af arbejdets særlige art.
Godkjenning av en yrkessykdom kan altså i Danmark skje på to måter («lovens to veje til anerkendelse»):
Godkjenning via yrkessykdomslista («fortegnelsen»), dersom både sykdom og påvirkning svarer til kravene i fortegnelsen. Her gjelder en presumpsjon for rett til erstatning, der skadelidte har krav på ytelser etter loven « med mindre det anses for overvejende sandsynligt at sygdommen skyldes andre forhold end de erhvervsmæssige» (§ 8).
Eller godkjenning utenfor «fortegnelsen», hvis sykdommen må anses for utelukkende eller overveiende grad å være forårsaket av arbeidets særlige art.
Arbeidsskader (arbeidsulykker og yrkessykdommer) skal for øvrig bare meldes til Arbejdsskadestyrelsen hvis de antas å medføre tap av ervervsevnen, varig mén eller minst 5 ukers fravær.
I 2005 skjedde det en liberalisering av den danske arbejdsskadesikringsloven. I den såkalte 1992-loven, som gjaldt fram til 2005, ble det stilt strenge krav til den medisinske dokumentasjon for årsakssammenheng. På basis av såkalt «medicinsk og teknisk erfaring» ble det stilt krav om omfattende legevitenskapelige undersøkelser med meget høyt dokumentasjonsnivå. Dette fungerte som en barriere mot å ta inn nye sykdommer på lista. Det var således et politisk ønske om å lempe på dokumentasjonskravet slik at flere yrkessykdommer kunne godkjennes. Målsettingen var å godkjenne ca. 1000 flere tilfeller per år. Såkalt «teknisk erfaring» ble derfor sløyfet i dokumentasjonskravet, som ble senket til middels-høyt nivå. For eksempel vil nasjonale undersøkelser i mindre målestokk ved de arbeidsmedisinske avdelingene nå kunne brukes.
I forarbeidene til den nye loven («2003-loven») ble «medisinsk dokumentasjon» definert som følger: « Der skal foreligge en dokumenteret sammenhæng mellom påvirkning og lidelse. Dokumentationen skal være underbygget ved undersøgelser, genomført af anerkjendte medicinske sakkyndige på et antal tilfælde, der giver grundlag for sammenhæng mellem påvirkning og sygdom.»
Det er formulert følgende hovedkrav til den danske yrkessykdomslista:
§ 1. En sygdom kan anerkendes som erhvervssygdom, hvis følgende generelle betingelser er opfyldt:
Den skadelige påvirkning skal have en styrke og tidsmæssig udstrækning, som efter medicinsk dokumentation kan forårsage sygdommen.
Sygdomsbilledet skal efter medicinsk dokumentation stemme overens med den skadelige påvirkning og sygdommen.
Sygdommen må ikke med overvejende sandsynlighed skyldes andre forhold end de erhvervsmæssige. Stk. 2. Desuden skal særlige betingelser, der er nævnt under de enkelte punkter i fortegnelsen, være opfyldt.
Den danske Arbejdsskadestyrelsen har videre utarbeidet detaljkrav til «medisinsk årsakssammenheng». For nærmere beskrivelse av disse henvises til avsnitt 8.3 (Om årsaker til sykdom).
6.2.4 Organisering og administrasjon
Administrasjonen av den danske arbeidskadeforsikringen skjer i stor grad i offentlig regi under Beskæftigelsesministeriet (Arbeidsdepartementet). Arbejdsskadestyrelsen fungerer som et «politisk sekretariat» for ministeriet i tillegg til å behandle enkeltsaker om yrkesskade. Det finnes også et eget Erhvervssygdomsutvalg som blant annet gir faglige råd om yrkessykdommer. Den Sociale Ankestyrelse er ankeinstans for enkeltsaker.
6.2.4.1 Arbejdsskadestyrelsen
Arbejdsskadestyrelsen behandler krav om erstatning ved yrkesskade og utarbeider lover, bekendtgørelser (forskrifter) og veiledninger på området for yrkesskade. Arbejdsskadestyrelsen holder til i København og dekker hele landet. Denne sentraliseringen sikrer enhetlig behandling og innebærer administrative fordeler. Arbejdsskadestyrelsen får ikke statlig tilskudd og må basere seg på inntekter ved saksbehandling. Forsikringsselskapene, statlige institusjoner, kommuner mv. betaler for behandlingen av yrkesskader som meldes til Arbejdsskadestyrelsen. Inntektene innkreves per meldt yrkesskade.
6.2.4.2 Arbejdsmarkedets Erhvervssygdomssikring (AES)
I forbindelse med omlegging av det danske yrkesskadeområdet ble Arbejdsmarkedets Erhvervssygdomssikring (AES) opprettet i 1999, som en selveiende institusjon underlagt offentlig regulering. Formålet med AES er å finansiere og utbetale erstatning for godkjente yrkessykdommer og plutselige løfteskader. Det er imidlertid Arbejdsskadestyrelsen som avgjør de enkelte sakene.
6.2.4.3 Erhvervssygdomsutvalget
Det er opprettet et Erhvervssygdomsutvalg som skal gi Arbejdsskadestyrelsen råd ved revisjon av lista over yrkessykdommer, ved behandling av enkeltsaker om sykdommer utenfor lista og ved behandling av saker om plutselige løfteskader. Utvalget består av en formann og åtte medlemmer, som utnevnes for tre år om gangen. Arbeidslivets parter skal være representert, sammen med representanter fra Sundhetsstyrelsen (tilsvarende Helsetilsynet) og Arbejdstilsynet. Yrkessykdomsområdet utvikles på denne måten i et nært samarbeid med og mellom partene i arbeidslivet. Utvalgets sammensetning understreker de samfunnsmessige og politiske perspektiver på dette området, i tillegg til de rent medisinsk faglige.
6.2.4.4 Medisinsk faglig arbeid i Arbejdsskadestyrelsen
For tiden sitter det kun en lege, som representant for Sundhetsstyrelsen, i Erhvervssygdomsutvalget. Arbejdsskadestyrelsen har imidlertid knyttet til seg en rekke medisinske eksperter som rådgivere: en koordinerende spesiallege (20 timer per uke med arbeidsplass i Styrelsen), samt 42 spesiallegekonsulenter (11 timer per uke med IT-hjemmearbeidsplass). Disse omfatter arbeidsmedisinere, lungemedisinere, indremedisinere, ortopeder, nevrologer, nevrokirurger, øyeleger, øre-nese-hals-leger, hudleger og psykiatere. I tillegg kommer tannleger og nevropsykologer.
6.2.4.5 Utredningsprosjekter
Arbejdsskadestyrelsen har i perioden 2005 – 2007 bestilt en rekke utredningsrapporter i samråd med Erhvervssygdomsutvalget. De fleste utredningsrapporter legges ut på anbud av Arbejdsmiljøforskningsfonden. Dette fondet utlyser utredningsprosjekter i form av referansedokumenter om yrkessykdommer. Utredningene anvendes av Arbejdsskadestyrelsen og Erhvervssygdomsutvalget i forbindelse med de løpende forhandlinger om inkludering av nye sykdommer på yrkessykdomslista, samt for løpende justering av Erhvervsygomssutvalgets praksis vedrørende godkjenning av sykdommer utenom lista.
Det vitenskapelige referansedokumentet skal sammenfatte og vurdere eventuelle årsakssammenhenger mellom arbeid og de angjeldende sykdommene basert på en gjennomgang av de viktigste internasjonale undersøkelser på området. Utredningene skal inneholde en beskrivelse og vurdering av evidensen ved forskjellige påvirkninger, av sannsynlige årsaksmekanismer og en nærmere estimering av den eventuelt økte risiko i forhold til påvirkningenes karakter, styrke/omfang og varighet. Utredningene utføres etter anbudsinnbydelse av nasjonale og internasjonale eksperter, og kvalitetssikres av andre internasjonale fagfeller. De siste årene er følgende emner behandlet i egne utredninger:
Natarbejde, brystkræft og andre kræftformer (november 2007)
Kviksølv-relaterede sygdomme/symptomer i tandplejen (desember 2007)
Stress og hjertesygdom (januar 2008)
Stress og psykiske sygdomme (februar 2008)
Skuldersygdomme (mars 2008)
Flere utredninger er dessuten under arbeid:
Natarbejde og hjertesygdom (ultimo 2008)
Kræftsygdomme hos frisører (ultimo 2008)
Springerknæ (ultimo 2008)
Stemmesygdomme (2009)
Støj og lydoverfølsomhed/lydforvrængning (2009).
6.2.4.6 Fokus på kjønnsforskjeller
Et av formålene med den danske arbeidsskadereformen i 2003 var å rette opp forskjellene mellom menn og kvinner på arbeidsskadeområdet (Vej Munk, 2007). På tross av færre meldinger, får menn godkjent flere yrkessykdommer enn kvinner (se avsnitt 7.5.1).
Den nye yrkessykdomslista, som trådte i kraft per 1. januar 2005, lemper på betingelsene for godkjenning av en lang rekke sykdommer slik at det blir lettere å godkjenne sykdommer som oppstår i typiske kvinneyrker. Men det åpner samtidig for at flere menn med mindre belastninger enn tidligere, blant annet i industri og håndverk, kan få godkjent sine skader. Det er derfor ikke sikkert at disse endringene vil tilgodese forholdsvis flere kvinner enn menn. Kvinnene har imidlertid en positiv særstatus på enkelte områder, spesielt ryggområdet. Kravene til godkjennelse av ryggsykdom etter pleiearbeid er blitt mindre strenge, likeså kravet til godkjennelse av ryggsykdom etter løftebelastning, hvor kvinner skal ha løftet mindre enn menn. Disse positive særhensyn er primært politisk, ikke medisinsk begrunnet.
Arbejdsskadestyrelsen forhandler regelmessig med Erhvervssygdomsudvalget om fornyelse av listene og endring av praksis for godkjennelse etter arbeidets særlige art. Kjønn inngår alltid som en del av disse forhandlingene, men det mangler generelt kunnskap om betydningen av kjønn for utvikling av forskjellige sykdommer. Bare en begrenset del av den arbeidsmedisinske forskningen har fokus på kjønn, og det mangler kunnskap om mange av de sykdommer som kvinner melder. Det gjør det vanskelig å kjønnsdifferensiere på faglig grunnlag.
I samarbeid med DASAM (Dansk Selskab for Arbejdsmedicin) har Arbejdsskadestyrelsen iverksatt et utredningsarbeid (stress, nattarbeid, skuldersykdommer), der blant annet betydningen av kjønn skal vurderes. Det er dessuten satt i gang et prosjekt for å få belyst belastninger ved renholdsarbeid og pleiearbeid. En detaljert gjennomgang av en rekke konkrete rengjøringssaker har nylig gitt ny erfaring om hvordan forskjellige rengjøringsfunksjoner belaster kroppen (ASK, 2008). Til forskjell fra renholdsarbeid, er det på pleieområdet ikke nødvendigvis mange like bevegelser i minuttet. Prosjektet skal derfor også medvirke til å belyse om pleiepersonale eventuelt har andre spesielle belastninger av nakke, skulder og arm under personhåndteringer.
6.3 Sverige
6.3.1 Innledning
Sverige avviker fra de fleste andre europeiske land på arbeidsskadeområdet ved å basere seg i hovedsak på et såkalt «åpent» system, uten å ha en egen liste over spesifikke yrkessykdommer. Kun for infeksjonssykdommer foreligger en slik liste. Personer som pådrar seg en yrkessykdom under arbeid i Sverige, kan få kompensasjon fra flere ulike kilder. De viktigste er den «almänna försäkring», som tilsvarer den norske folketrygden, og en spesielt opprettet «arbetsskadeförsäkring», som gir noe bedre økonomisk kompensasjon ved yrkesskade og yrkessykdom. I tillegg har partene i arbeidslivet inngått en avtale om en «trygghetsförsäkring».
6.3.2 Historikk
«Lov om Arbetsskadeförsäkring» er Sveriges eldste sosialforsikringslov og er fra 1901. Denne loven var ingen trygdelov, men forpliktet arbeidsgiver til å betale erstatning dersom en arbeidstaker skadet seg på arbeidsplassen. Loven omfattet bare visse industrirelaterte bransjer, og det var frivillig å tegne forsikring. I 1916 kom det en ny lov om obligatorisk forsikring for yrkesskade, og i 1929 ble visse yrkessykdommer likestilt med ulykkesskader. Arbeidsgivere ble gitt mulighet til å kunne forsikre seg i det nyopprettete Riksförsäkringsvärket (RFV). Lov om yrkesskadeförsäkring (YFL) fra 1954 erstattet de foran nevnte lover. Personkretsen ble utvidet og flere sykdommer ble likestilt med yrkesskade. Fra begynnelsen av 1970-tallet ble administrasjonen helt overført til RFV og försäkringskassorna (tilsvarende NAV i Norge).
I 1977 trådte Lov om arbetsskadeförsäkring (LAF) i kraft. Det ble da innført et generelt yrkesskadebegrep, der alle skader og sykdommer kunne godkjennes som yrkesskader dersom «det fanns sannolikhet för skadlighet i det aktuelle arbetet» og det var grunnlag for å anta at skaden var en følge av denne påvirkningen i arbeid. Yrkesskadebegrepet ble endret i 1993 på grunn av betydelig vekst i antall godkjente sykdommer, ikke minst innenfor muskel- og skjelettområdet. Innskjerping av årsakskravet medførte en dramatisk reduksjon av antallet godkjente yrkessykdommer i Sverige, fra vel 56 000 i 1991 til under 3000 i 1997. Kritikk av den nye ordningen, blant annet fra fagbevegelse, førte til noen justeringer i 2002. I 2007 var det 3333 godkjente yrkessykdommer i Sverige. Samme år utgjorde sykdommer innenfor muskel- og skjelettområdet 58 % av alle meldte sykdommer (55 % av godkjente), mot 85 % i 1990.
6.3.3 Vilkår
LAF omfatter alle som «förvärvarbetar», dvs. både ansatte, oppdragstakere og egne næringsdrivende. LAF har et generelt utformet yrkessykdomsbegrep og omfatter enhver sykdom som er forårsaket av skadelige faktorer i arbeidsmiljøet. Etter endringen av yrkesskadebegrepet i 1993 anses en faktor som skadelig dersom den «med hög grad av sannolikhet» kan gi opphav til den sykdom som skadelidte har. Sammenhengen skal være relativt allment akseptert innen medisinsk forskning. Før 1993 var det tilstrekkelig at miljøfaktoren «sannolikt» hadde skadevoldende egenskap. Bevisbyrden er objektiv, i det forsikringsorganet har utredningsplikt. Faktorer som bedriftsnedleggelse, arbeidskonflikt, manglende anerkjennelse av arbeidsinnsats, vantrivsel vis à vis arbeidsoppgaver eller kolleger og liknende forhold godkjennes ikke som skadelig påvirkning.
Smittsomme sykdommer kan godkjennes som yrkessykdom dersom smitten er påført ved arbeid i laboratorium, ved helseinstitusjoner eller ved annen kontakt med personer med smitte eller smittebringende dyr eller materialer. Her finnes det en spesifisert liste over godkjente sykdommer.
Etter LAF kapittel 2 § 2 må det for godkjenning av yrkessykdom være «samband» mellom «skadlig inverkan i arbetet» og den aktuelle sykdommen. Årsakssammenheng antas å foreligge der «övervägande skäl talar för det». Dette er en klar innskjerping i forhold til lovverket før 1993, da årsakssammenheng ble forutsatt «om inte betydligt stärkare skäl talar emot». I praksis anses yrkessykdom ikke å foreligge dersom to leger med samme kompetanse er uenige om årsakssammenhengen.
Med virkning fra 1. juli 2002 er det gitt nye bevisregler i LAF. Disse gjelder bare for sykdommer inntruffet etter denne dato, slik at 1993-reglene fortsatt vil gjelde for mange saker. De nye reglene innebærer en felles bevisregel der det nå er tilstrekkelig for godkjenning at «övervägande skäl » tilsier at sykdommen er en følge av skadelig påvirkning i arbeidet. «Övervägande skäl» betyr i praksis alminnelig sannsynlighetsovervekt. Hensikten med denne oppmykningen av regelverket er at det skal bli lettere å få godkjent sykdom som yrkessykdom, ikke minst for kvinner med muskel- og skjelettsykdommer. I forarbeidene er det særlig presisert at ulik oppfatning av årsaksforholdene mellom to leger, ikke nødvendigvis medfører at yrkessykdom er utelukket. På samme måte som i Danmark, har Sverige utarbeidet flere kriteriedokumenter som oppdaterer kunnskapsstatus på en del aktuelle områder i serien Arbete och hälsa (Hansson T & Westerholm P, 2001; Westerholm P, 2002; Westerholm P, 2008).
De 21 försäkringskassorna med lokalkontorer behandler enkeltsakene. Det har vært vurdert en mer sentralisert saksbehandling, blant annet av hensyn til faglig kvalitet og likebehandling.
For nærmere omtale av svensk arbeidsskadeforsikring henvises til NOU 2004: 3 eller www.fkf.se.
6.4 Finland
6.4.1 Innledning
Ved ulykkesskader og yrkessykdommer er arbeidstakere i Finland dekket gjennom en lovbestemt obligatorisk forsikringsordning. Det er en egen lov for yrkessykdommer som administreres av forsikringsselskapene. Alle arbeidsgivere er forpliktet til å tegne forsikring for sine ansatte dersom ansettelsesforholdet varer mer enn 12 dager i løpet av et år. Arbeidsgivere og ansatte i foretakets ledelse er ikke dekket. I tillegg til å yte kompensasjon, har det finske systemet som mål å forbedre arbeidsmiljøet gjennom blant annet et velutviklet inspeksjons- og skaderapporteringssystem, spesielle regler for rehabilitering og et premiesystem som skal stimulere til forebyggende tiltak. Det meldes årlig om lag 130 000 yrkesskader og -sykdommer, hvorav yrkessykdommene står for ca. 5 %.

Figur 6.1 Forholdet mellom arbeidsrelaterte sykdommer, arbeidsbetingede sykdommer og yrkessykdommer i Finland.
Kilde: FIOH
6.4.2 Historikk
Finland fikk sin første lov om yrkesskade i 1895, basert på den tyske modellen for yrkesskade fra 1884. Den nåværende loven er fra 1948. Loven er blitt endret en rekke ganger, med blant annet utvidelse av hvilke ytelser som dekkes av ordningen. Dekning ved yrkessykdommer ble overført til Yrkessjukdomslagen, som trådte i kraft fra 1989.
6.4.3 Vilkår
I Finland benyttes tre forskjellige begreper knyttet til yrkessykdommer (se figur 6.1):
Arbeidsrelaterte sykdommer er det overordnete begrepet og betegner alle de sykdommer en person som er aktiv i arbeidslivet, kan ha, og der arbeidet påvirker sykdommenes årsak, forløp eller prognose.
Arbeidsbetingete sykdommer er en betegnelse på yrkessykdommer og sykdommer der årsaksforholdene påvirkes av faktorer i tilknyting til arbeidet (etiologisk fraksjon under 50 %).
Yrkessykdommer er sykdommer som i hovedsak forårsakes av fysiske, kjemiske eller biologiske faktorer i arbeidet (etiologisk fraksjon over 50 %).
For å konstatere en yrkessykdom kreves vanligvis en vurdering av årsakssammenheng i to trinn:
Det er allment kjent at det aktuelle agens kan forårsake en sykdom av dette slag.
Den sykdom som den undersøkte personen har, skyldes sannsynligvis i hovedsak det aktuelle agens.
I Finland kan alle sykdommer i prinsippet kompenseres dersom det finnes medisinsk og epidemiologisk evidens for en sammenheng mellom eksponering og sykdom. De har imidlertid lister over sykdommer og eksponeringer der man ser at slik dokumentasjon finnes, og det er noe lettere å få kompensasjon for disse sykdommene. Etter loven om yrkessykdom foreligger yrkessykdom når det er sannsynliggjort at sykdommen beror på en fysisk, kjemisk eller en biologisk faktor i arbeidet, dvs. at det må foreligge en årsakssammenheng. Sykdommen anses oppstått den dagen sykdommen «framtrådte», dvs. den dag arbeidstakeren første gang oppsøkte lege for sykdommen som senere viste seg å være en yrkessykdom.
En stor andel personer med mistenkt yrkessykdom innenfor de tradisjonelle yrkessykdomsområdene blir utredet ved det finske Arbeidsmiljøinstituttet. En del yrkessykdommer (for eksempel muskel- og skjelettsykdommer) behandles vanligvis av bedriftshelsetjenesten, eller helsetjenesten for øvrig. I henhold til lov om tilsyn med arbeidervern og arbeidervernsamarbeid, skal enhver lege melde nye tilfeller av yrkessykdom til aktuelle arbeiderverndistrikt. Arbeidsmiljøinstituttet har etablert et register over alle arbeidsrelaterte sykdommer. Der samles opplysninger om nye tilfeller av yrkessykdom som har blitt meldt til arbeiderverndistriktet eller til forsikringsselskapene. Fagpersoner ved Arbeidsmiljøinstituttet utarbeider regelmessige oversikter over sykdommer som kan være yrkessykdommer.
6.4.4 Organisering og administrasjon
Det finske Sosial- og helsedepartementet og et offentlig organ tilsvarende Kredittilsynet overvåker arbeidet til forsikringsselskapene som administrerer den lovbestemte yrkessykdomsforsikringen i Finland. Olycksfallsförsäkringsanstalternas Forbund (OFF) koordinerer lovendringer og forvaltning av den pålagte forsikringsordningen. På bakgrunn av tallmateriale fra forsikringsselskapene utarbeider OFF statistikken over yrkessykdommer og summerer følger og kostnader. Disse tallene danner grunnlaget for forsikringsselskapenes premieberegning. Ersättningsnemden skal sikre ensartet praksis i skadeoppgjør. Denne består av 13 personer, hvorav fem medisinsk sakkyndige.
6.5 Storbritannia
6.5.1 Historikk
Storbritannia har hatt en yrkesskadeforsikringsordning siden 1887 (The Workmen’s Compensation Act). Denne ga arbeidsgivere plikt til økonomisk kompensasjon for arbederes inntektstap pga. yrkesskade («accidents arising out of and in the course of employment»). Denne plikten var uavhengig av om det var utvist uaktsomhet. En ulykke ble i 1903 definert som en hendelse som var «neither expected nor designed». I 1906 ble loven utvidet til å gjelde både yrkesulykker og yrkessykdommer. De første årene var det seks sykdommer på den engelske yrkessykdomslista: antrax (miltbrann), ankylostomiasis, samt forgiftning og følgetilstander etter eksponering for bly, fosfor og arsenikk.
Silikose kom på yrkessykdomslista i 1919, etter at det ved hjelp av lungerøntgen ble mulig å skille silikose fra andre lungesykdommer, som blant annet tuberkulose. I 1928 ble kullgruvearbeidere med dokumentert kvartseksponering inkludert, først kun hvis de var «totally disabled», men få år senere også hvis de var «partially disabled». Diagnostisert støvlungesykdom pga. kullstøv ble godkjent fra 1943. I 1945 mottok over 12 000 kullgruvearbeidere i Sør-Wales dagpenger pga. støvlungesykdom etter at de var blitt tatt ut av arbeid pga. risiko for forverring av sykdommen.
Det ble allerede i 1907 etablert et system for regelmessig revisjon av den engelske yrkessykdomslista. Kriteriet for at en ny sykdom skulle komme på lista var at den ville medføre arbeidsuførhet ut over en uke, og at den var så spesifikt knyttet til arbeidet at årsakssammenheng kunne sannsynliggjøres («assumed») på individnivå. Dette siste årsakskravet medførte blant annet at industrirelaterte sykdommer som samtidig var vanlig forekommende i befolkningen, som for eksempel bronkitt hos linarbeidere, ikke ble godkjent. Dette regelverket besto fram til 1946.
Den nåværende britiske arbeidsskadeforsikringsordningen; «the Industrial Injuries Disablement Benefit (IIDB) Scheme», ble innført i 1946. Samtidig ble det opprettet et uavhengig medisinsk ekspertråd, «the Industrial Injuries Advisory Council (IIAC)». Den daværende yrkesskadeloven (the Industrial Injuries Act) ble samtidig endret, slik at ansvaret for utbetaling og administrasjon av loven ble overført fra arbeidsgiver og forsikringsselskap til trygdemyndighetene (the Ministry of National Insurance). Den økonomiske kompensasjonen skulle hovedsakelig dekke menerstatning («loss of faculty in proportion to loss of health, strength and the power to enjoy life»), mens andre ordninger skulle ivareta inntektstap og attføring. Under behandlingen i Underhuset i 1945 uttalte trygdeministeren at loven «…provides the foundation upon which a great human service can be built, to restore the injured workman to his old job, or if that is impossible, to care for him and his dependents». En spesiell kompensasjonsordning for inntektstap (Reduced Earnings Allowance), muliggjorde omplassering og attføring uten at den ansatte skulle lide økonomisk. Denne ordningen ble opphevet i 1990, uten å bli erstattet med tilsvarende ordninger.
Asbestbetinget lungekreft med samtidig asbestose ble gradvis godkjent fra midt på 1950-tallet. Relativt nylig har lungekreft uten asbestose blitt godkjent, men kun i visse høyt eksponerte bransjer, etter henholdsvis 5 års eksponeringstid (før 1975) og 10 års eksponering (etter 1975). KOLS blant kullgruvearbeidere ble rundt 1990 godkjent som yrkessykdom ved klart nedsatt lungefunksjon (FEV1 reduksjon > 1 liter) og minst 20 års gruvearbeid.
6.5.2 Årsakskrav
Det er formulert to årsakskrav i den engelske ordningen. Det skal være en sannsynlig årsak (probable causation), og risikoøkningen skal være så stor at det er usannsynlig at sykdommen ville ha opptrådt i fravær av yrkeseksponeringen («more likely than not»). Dersom epidemiologiske undersøkelser kan dokumentere at mer enn 50 % av tilfellene i en eksponert populasjon kan tilskrives sykdommen (etiologisk fraksjon 50 % og en relativ risiko 2), er kriteriet for å sette en ny sykdom på lista oppfylt. Kriteriet for årsakssammenheng for sykdommer som lungekreft ble formulert slik i 1955: «Prescription should be regarded as satisfied in relation to a disease where it was probable that more cases than not were occupational in origin whether or not individual cases could be attributed to the nature of employment».
Det medisinske ekspertrådet (IIAC) satte i 1997 i gang en gjennomgang av sin «Scheduled List of Prescribed Diseases», dvs. yrkessykdomslista. Denne gjennomgangen tok 10 år og ble i 2007 avsluttet med en rapport som blant annet oppsummerer anbefalinger fra en rekke utredninger om aktuelle yrkessykdommer (DWP, 2007).
Den britiske arbeidsskadeforsikringsordningen (IIDB) er på mange måter forskjellig fra de sosiale støtteordninger som er etablert i andre europeiske land. Den økonomiske kompensasjonen er lavere, og den har intet forebyggende formål. Spesielt fjerning av Reduced Earnings Allowance i 1990 svekket arbeidstakeres økonomiske rettigheter knyttet til yrkesskade og yrkessykdom.
6.6 Frankrike
Det franske yrkessykdomsregelverket er en del av den generelle trygdelovgivningen i landet.
En sykdom defineres som en yrkessykdom hvis den er en direkte konsekvens av en arbeidstakers eksponering for fysisk, kjemisk eller biologisk risiko, eller hvis den er forårsaket av andre arbeidsforhold.
Fordi det er vanskelig, eller til og med umulig å føre bevis for medisinske observasjoner alene for å fastslå om en sykdom er en yrkessykdom eller ikke, er det i den franske trygdelovgivningen utarbeidet et visst antall medisinske, tekniske og administrative forhold som må tilfredsstilles for at en sykdom skal kunne godkjennes som yrkessykdom og utløse kompensasjon.
En sykdom kan bli godkjent som yrkessykdom hvis den finnes på en av listene i tilknytning til den franske trygdelovgivningen. Listene blir utarbeidet og oppdatert slik at de holder tritt med den tekniske og medisinske utviklingen.
I Frankrike finnes det to parallelle ordninger, en generell (Régime général) og en for landbruket (Régime agricole). I den generelle ordningen finnes det 112 ulike tilstander eller såkalte lister. Hver liste inneholder:
De symptomer eller sykdomstilstander personen må ha for at sykdommen skal kunne godkjennes. Denne opplistingen utelukker andre tilstander.
Tidsbegrensning for kompensasjonskrav, dvs. den maksimale tiden som tillates mellom avsluttet eksponering og diagnostisering av tilstanden. Denne kan variere med hensyn til sykdom, symptomer eller sykdomstilstander.
Type arbeid som kan forårsake den aktuelle tilstanden. Denne lista er noen ganger uttømmende, slik at bare de arbeidstakere som har utført de opplistede arbeidsoppgaver har rett på yrkessykdomskompensasjon. Dette gjelder infeksjoner og de fleste kreftformer. Andre ganger er den mer veiledende i den forstand at enhver arbeidsoppgave der den aktuelle risiko finnes, kan vurderes, selv om den ikke står nevnt på lista. Dette gjelder spesielt noen yrkessykdommer forårsaket av giftige stoffer.
Alle sykdommer som tilfredsstiller de medisinske, yrkesmessige og administrative kriteriene på lista, blir systematisk antatt å ha en yrkesmessig opprinnelse, uten at det trengs å bevises. Dette gjelder selv om sykehistorien til personen viser andre årsaker som like godt kan ha forårsaket sykdommen.
Til tross for fordelene med et listesystem, fant man i Frankrike at man trengte et supplement fordi listesystemet ekskluderte mange sykdommer. I 1993 ble det derfor åpnet en mulighet til å søke om godkjenning via en alternativ vei (système complémentaire), på samme måte som i mange andre land. Denne gjelder:
Sykdommer som er nevnt på lista, men der en eller flere av forutsetningene med hensyn til tidsbegrensning, eksponeringsperiode eller arbeidsoppgaver ikke er innfridd. I slike tilfeller er det imidlertid ingen presumpsjon for en yrkesmessig opprinnelse. En slik sammenheng må bevises.
Sykdommer som ikke er på lista, men som direkte kan tilskrives den skadelidtes vanlige arbeidsaktiviteter, og som har ført til vedkommendes død eller varig uførhet på minst 25 %. I slike tilfeller er det heller ingen presumpsjon for en yrkesmessig sammenheng. Disse sakene blir forelagt den regionale komiteen for godkjenning av yrkessykdommer (CRRMP), bestående av den regionale trygdelegen, den regionale arbeidstilsynslegen (eller en som er oppnevnt av denne) og en kvalifisert praktiserende (qualified practitioner). Den regionale komiteen skal avgi sin uttalelse innen fire måneder.
6.7 British Columbia, Canada
British Columbia har nylig gjennomført en betydelig revisjon av sin arbeidsskadeforsikringsordning. Grunnlaget for revisjonen er en 1350 siders rapport «for the common good» utarbeidet i 1998 – 99. Rapporten kommer med 222 anbefalinger om forbedring av det canadiske systemet. Kommisjonen som skrev rapporten, henviser til at den var den første revisjon foretatt på 30 år, og at «never again should such an important part of our business and social fabric be allowed to go it alone for so long». Det er utarbeidet en revidert yrkessykdomsliste, samt en rekke rapporter som omhandler forskjellige juridiske og faglige aspekter ved det canadiske systemet. Det inkluderer også en rapport med sammenlikning mellom ordningene i canadiske provinser, USA, Australia, New Zealand og enkelte europeiske land (se www.qp.gov.bc.ca/rcwc/).
7 Arbeidsrelatert sykdom og yrkessykdom – forekomst og statistikk
7.1 Arbeidsrelaterte sykdommer i Norge
To begreper med litt forskjellig betydning brukes ofte i forbindelse med sykdommer som har sammenheng med arbeid. Det mest omfattende av disse begrepene er arbeidsrelatert sykdom, som vanligvis brukes om sykdommer som helt eller delvis er forårsaket av arbeidsforhold, eller som blir forverret av arbeidsforhold. I følge Verdens helseorganisasjon (WHO) er arbeidsrelaterte sykdommer multifaktorielle, der arbeidsmiljø og arbeidsutførelse har en vesentlig betydning som årsak til sykdommen, sammen med andre faktorer (WHO, 1985). Når man har som mål å forebygge sykdom, er det viktig å inkludere, ikke bare de sykdommer som hovedsakelig er forårsaket av arbeidsforhold, men også de som bare delvis har sin årsak i arbeid og de som har andre årsaker, men som forverres i arbeidet. Forekomst av alle disse sykdommene vil påvirkes av forhold i arbeidet.
Yrkessykdom er et snevrere, og i Norge først og fremst et juridisk begrep, som brukes om sykdommer som likestilles med yrkesskade og gir rett til kompensasjon. Tradisjonelt har yrkessykdommer vært sykdommer som i hovedsak forårsakes av fysiske, kjemiske eller biologiske faktorer i arbeid, og som oftest har sykdommene vært definert ut fra én bestemt årsaksfaktor. Alle yrkessykdommer er inkludert i de arbeidsrelaterte sykdommer.
Nesten annenhver ny pasient mellom 20 og 67 år som henvender seg til primærhelsetjenesten, mener selv de har en arbeidsrelatert lidelse i den forstand at arbeidsforhold «kan ha sammenheng med at lege ble oppsøkt» (Hilt et al., 2003). Kun et lite mindretall av disse tilfellene dukker opp i offentlig statistikk.
Ved arbeidsrelatert astma, for eksempel, vil arbeidsforhold kunne påvirke sykdommen negativt, uansett om arbeidsmiljøet har vært med på å framkalle sykdommen eller ei. En astmatiker som har klart seg bra med sporadisk bruk av anfallsmedisin tidligere, kan bli avhengig av å bruke daglige inhalasjoner av astmamedisin etter å ha arbeidet som sveiser i noen år. Arbeidsrelaterte sykdommer er dermed sykdomstilstander hvor tilrettelegginger i arbeidet kan påvirke sykdomsforløpet i positiv retning.
Arbeidstilsynet publiserer årlig statistikk over arbeidsrelaterte skader og sykdommer. Ulykkene meldes av arbeidsgiver og sykdommene av lege. Meldeplikten er hjemlet i kapittel 5 i arbeidsmiljøloven. For leger utløses meldeplikten dersom legen «antar at sykdommen skyldes arbeidstakerens arbeidssituasjon». Et fåtall av norske leger synes å kjenne til, eller velger å oppfylle meldeplikten. Arbeidstilsynet opplyser at mindre enn 5 % av legene melder. Statistikken som framkommer over arbeidsrelaterte sykdommer antas derfor å representere et betydelig underestimat av den reelle forekomsten. Skader blir også underrapportert, selv alvorlige skader som krever øyeblikkelig legetilsyn (Gravseth et al., 2003).
Underrapportering av arbeidsrelatert sykelighet er ikke noe særnorsk fenomen. En spørreundersøkelse fra 2002 i 15 land i EU avdekket at alle landene unntatt Finland regnet med en til dels betydelig underrapportering (Eurogip, 2002). Finland er nok det land i verden som har best oversikt over arbeidsrelaterte sykdommer. Om vi sammenligner oss med Finland når det gjelder arbeidsrelatert astma, skulle vi vente over 1000 tilfeller årlig, men det meldes bare ca. 100, noe som tilsvarer en underrapportering på ca. 90 %. For kronisk obstruktiv lungesykdom (KOLS) er tilstanden enda alvorligere. Helse- og omsorgsdepartementet (HOD) antar i sin «Nasjonal strategi for KOLS-området 2006 – 2011» at det oppstår 20 000 nye KOLS-tilfeller årlig. Internasjonalt er det antatt at 15 % av KOLS-tilfellene er arbeidsbetinget (Balmes et al., 2003). Det skulle bety 3000 nye tilfeller av arbeidsbetinget KOLS i Norge hvert år. Arbeidstilsynet mottar melding om ca. 80 tifeller, altså en sannsynlig underrapportering på 97 – 98 %.
Det foreligger anslag fra 1997 over underrapportering av yrkesbetinget lungekreft (Hilt et al., 1997) og mesoteliom (Wergeland et al., 1997). Underrapporteringen av lungekreft ble beregnet til 95 %. Når det gjelder mesoteliom, ble det beregnet at «maksimum en tredel av pasientene hadde fått yrkesskadetrygd». En annen studie fra 1997 viste at bare et fåtall av de syke som ble meldt til Arbeidstilsynet fikk den erstatningen de har krav på etter lovverket (Bratt & Leira, 1997). Av 6755 personer som var meldt i 1994, og som oppfylte forutsetninger for erstatning (inntektstap, økte utgifter eller varig skade), hadde bare ca. 25 % reist krav om erstatning. Kunnskapen om regelverket ble funnet å være mangelfull.
Siden 1998 har prosjektet «Yrkesbetinget kreft og erstatning» vært gjennomført i et samarbeid mellom Kreftregisteret og Arbeids- og velferdsdirektoratet (Kjærheim & Stender, 2002; Klæboe & Kjærheim, 2006). Kreftregisteret sender hver 14. dag melding til Arbeids- og velferdsdirektoratet om alle nye tilfeller av lungekreft blant menn, samt mesoteliom og nese- og bihulekreft blant kvinner og menn (hjemmel i folketrygdloven § 13 – 14). Disse sykdommene anses å ha sammenheng med påvirkninger i arbeidslivet hyppigere enn andre kreftsykdommer og er anslått å utgjøre nærmere 90 % av tilfeller med yrkesbetinget kreft i Norge. En regner med at nesten alle tilfeller av mesoteliom hos menn har sammenheng med asbesteksponering. I perioden 2004 – 2006 ble 186 mesoteliomtilfeller blant menn registrert i Kreftregisteret. I samme periode godkjente NAV 123 tilfeller, dvs. 66 % av antall tilfeller i Kreftregisteret. Dette er en betydelig bedring fra perioden 1970 – 1993, da maksimalt en tredjedel av antall tilfeller i Kreftregisteret fikk yrkesskadetrygd (Wergeland et al., 1997). Det dokumenterer imidlertid fortsatt undermelding av en typisk yrkessykdom, til tross for ekstra tiltak på området.
Når det gjelder sykdommer i andre organer, er underrapporteringen mindre undersøkt, men det kan i alle fall antas at for muskel- og skjelettlidelsenes vedkommende er underrapporteringen sannsynligvis enda større enn det som er vist for lungesykdommene (Hilt et al., 2003; Mehlum et al., 2006).
Arbeidstilsynet har beregnet at arbeidsrelatert astma koster ca. kr 1,9 milliarder pr år i tapt produksjon, sykepenger for fravær over 16 dager og medikamentell behandling (Direktoratet for arbeidstilsynet, 2006). For andre sykdommer er det gjort lite beregninger over samfunnsøkonomiske kostnader. Det har vært beregnet kostnader ved arbeidsskader og arbeidsbetinget sykdom i norsk offshore industri. Basert på en STAMI-rapport utarbeidet for Petroleumstilsynet (Mehlum & Kjuus, 2005), ble det anslått kostnader knyttet til arbeidsbetinget sykdom på norsk sokkel i størrelsesorden 370 – 900 mill. kr per år (ECON, 2005).
Lovverket er i dag lagt opp slik at utgifter til yrkesskader og yrkessykdommer skal belastes arbeidsgiverne gjennom en årlig premie til forsikringsselskap. Premien skal dekke både skadelidtes rettigheter etter lov om yrkesskadeforsikring og det offentliges utgifter etter kapittel 13 i folketrygdloven. Underrapportering, og dermed få krav om yrkesskadetrygd og -erstatning, fører til at det offentlige får utgifter til behandling og trygd som egentlig skulle vært dekket av arbeidsgiverne gjennom forsikringspremien.
7.2 Yrkessykdomsstatistikk fra Arbeids- og velferdsetaten (NAV)
Fra Arbeids- og velferdsetaten (NAV) har vi fått yrkessykdomsstatistikk for årene 2004 – 2007. Antall sykdomsmeldinger har variert noe fra år til år, se tabell 7.1 og tabell 7.2, og vi har derfor beregnet gjennomsnittstall for perioden (tabell 7.3).
Tabell 7.1 Antall sykdomsmeldinger, krav om menerstatning og godkjente blant kvinner 2004 – 2007
| Kvinner | 2004 | 2005 | 2006 | 2007 |
|---|---|---|---|---|
| Sykdomsmeldinger | 313 | 291 | 225 | 246 |
| Godkjent | 136 | 130 | 92 | 98 |
| Godkjennelsesprosent | 43 % | 45 % | 41 % | 40 % |
| Krav om menerstatning | 128 | 105 | 98 | 125 |
| Godkjent | 51 | 49 | 39 | 52 |
| Godkjennelsesprosent | 40 % | 47 % | 40 % | 42 % |
| Andel godkjente med menerstatning | 38 % | 38 % | 42 % | 53 % |
Tabell 7.2 Antall sykdomsmeldinger, krav om menerstatning og godkjente blant menn 2004 – 2007
| Menn | 2004 | 2005 | 2006 | 2007 |
|---|---|---|---|---|
| Antall sykdomsmeldinger | 1471 | 1290 | 1072 | 1258 |
| Godkjent | 907 | 814 | 686 | 816 |
| Godkjennelsesprosent | 62 % | 64 % | 64 % | 65 % |
| Krav om menerstatning | 1004 | 821 | 755 | 934 |
| Godkjent | 530 | 449 | 422 | 511 |
| Godkjennelsesprosent | 53 % | 55 % | 56 % | 55 % |
| Andel godkjente med menerstatning | 58 % | 55 % | 62 % | 63 % |
Tabell 7.3 Godkjente yrkessykdommer og menerstatninger etter diagnose blant kvinner og menn. Årlige gjennomsnittstall 2004 – 2007
| Årlig gjennomsnitt 2004 – 2007 | Godkjent | Menerstatning | |||
|---|---|---|---|---|---|
| ICD-10 | Diagnosegruppe | Kvinner | Menn | Kvinner | Menn |
| C34 | Ondartet svulst i bronkie og lunge | 0 | 95 | 0 | 125 |
| C45 | Mesoteliom | 0 | 41 | 1 | 51 |
| C00-D48 | Andre svulster | 0 | 11 | 1 | 12 |
| G00-G99 | Sykdommer i nervesystemet | 3 | 44 | 3 | 57 |
| H60-H95 | Sykdommer i øre og ørebensknute | 11 | 336 | 0 | 47 |
| J00-J99 | Sykdommer i åndedrettssystemet | 26 | 160 | 20 | 132 |
| L00-L99 | Sykdommer i hud og underhud | 53 | 73 | 22 | 28 |
| Annen sykdom | 21 | 47 | 2 | 26 | |
| Antall godkjente totalt | 114 | 806 | 48 | 478 | |
| Antall krav | 269 | 1273 | 114 | 879 | |
| Godkjennelsesprosent | 42 % | 63 % | 42 % | 54 % | |
| Andel godkjente med menerstatning | 42 % | 59 % | |||
Det ble i gjennomsnitt meldt 1542 sykdommer årlig, hvorav 920 ble godkjent som yrkessykdom (60 %). Antall krav om menerstatning var 993 per år, med 526 godkjente (53 %). Litt over halvparten av godkjente yrkessykdommer fikk menerstatning (52 %).
Det er betydelige kjønnsforskjeller, både når det gjelder antall sykdomsmeldinger (i gjennomsnitt 17 % kvinner) og antall godkjente sykdommer (12 % kvinner) (tabell 7.1 og 7.2). Godkjennelsesprosenten er også lavere blant kvinner, 42 %, mot 63 % blant menn i gjennomsnitt for perioden. Med hensyn til menerstatning er forskjellene enda større. Kvinners andel utgjør bare 11 % av av krav om menerstatning og 9 % av godkjente menerstatninger. Godkjennelsesprosenten er også her lavere blant kvinner, 42 % mot 54 %. Mens 59 % av menn med godkjente yrkessykdommer får menerstatning, gjelder dette bare 42 % av kvinnene. Det ser ut til at andelen godkjente yrkessykdommer med menerstatning har steget noe utover i perioden blant både menn og kvinner.
Tabell 7.3 viser årlige gjennomsnittstall av godkjente yrkessykdommer og menerstatninger etter diagnose og kjønn. For kreft (lungkreft, mesoteliom og andre svulster) og sykdommer i nervesystemet blant menn er antall menerstatninger høyere enn antall godkjente sykdommer, noe som virker ulogisk. Dette misforholdet gjelder ikke bare gjennomsnittstallene, men også tallene for hvert enkelt år. Vi har ingen god forklaring på dette.
Ikke bare antall sykdommer, men også diagnosefordelingen er forskjellig for kvinner og menn. Mens 18 % av godkjente sykdommer og 39 % av menerstatninger blant menn gjelder kreft, er denne diagnosen nærmest fraværende blant kvinner. Lungekreft (kreft i bronkier og lunge) utgjør to av tre krefttilfeller blant menn og mesoteliom 27 %. Øresykdommer (hovedsakelig støyindusert hørselsnedsettelse) er også betydelig vanligere blant menn (42 % av godkjente sykdommer, 10 % av menerstatninger) enn blant kvinner (hhv. 9 % og 1 %).
De vanligste diagnosegruppene blant kvinner er hudsykdommer (46 % av både godkjente sykdommer og menerstatninger) og åndedrettssykdommer (23 % av godkjente sykdommer, 41 % av menerstatninger). Åndedrettssykdommer utgjør 20 % av godkjente sykdommer blant menn og 28 % av menerstatninger, men antall tilfeller er betydelig høyere enn blant kvinner (160 mot 26 godkjente sykdommer, 132 mot 20 menerstatninger). Selv for en mer typisk «kvinnesykdom» som hudsykdommer, er det flere tilfeller blant menn (73 mot 53 godkjente sykdommer).
Tabell 7.4 Antall yrkessykdommer fordelt på skadeår og meldeår. Kilde: DAYSY-rapport 2006
| Meldt år | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Skade-år | 1991 | 1992 | 1993 | 1994 | 1995 | 1996 | 1997 | 1998 | 1999 | 2000 | 2001 | 2002 | 2003 | 2004 | SUM |
| 1991 | 10 | 20 | 17 | 14 | 9 | 9 | 13 | 10 | 10 | 17 | 18 | 19 | 9 | 17 | 192 |
| 1992 | . | 8 | 31 | 23 | 17 | 13 | 13 | 21 | 18 | 16 | 19 | 13 | 12 | 18 | 222 |
| 1993 | . | . | 14 | 24 | 16 | 16 | 26 | 19 | 14 | 24 | 20 | 21 | 18 | 21 | 233 |
| 1994 | . | . | . | 11 | 37 | 35 | 39 | 15 | 27 | 21 | 13 | 16 | 18 | 14 | 246 |
| 1995 | . | . | . | . | 23 | 45 | 59 | 41 | 43 | 26 | 36 | 11 | 21 | 32 | 337 |
| 1996 | . | . | . | . | . | 21 | 93 | 56 | 38 | 30 | 30 | 19 | 28 | 20 | 335 |
| 1997 | . | . | . | . | . | . | 53 | 99 | 71 | 46 | 46 | 36 | 30 | 22 | 403 |
| 1998 | . | . | . | . | . | . | . | 58 | 125 | 60 | 48 | 35 | 28 | 19 | 373 |
| 1999 | . | . | . | . | . | . | . | . | 66 | 101 | 78 | 53 | 38 | 38 | 374 |
| 2000 | . | . | . | . | . | . | . | . | . | 63 | 91 | 59 | 44 | 36 | 293 |
| 2001 | . | . | . | . | . | . | . | . | . | . | 61 | 91 | 66 | 54 | 272 |
| 2002 | . | . | . | . | . | . | . | . | . | . | . | 61 | 93 | 73 | 227 |
| 2003 | . | . | . | . | . | . | . | . | . | . | . | . | 55 | 85 | 140 |
| 2004 | . | . | . | . | . | . | . | . | . | . | . | . | . | 58 | 58 |
| SUM | 10 | 28 | 62 | 72 | 102 | 139 | 296 | 319 | 412 | 404 | 460 | 434 | 460 | 507 | 3705 |
7.3 Yrkessykdomsstatistikk fra forsikringsselskapene (DAYSY)
Lov om yrkesskadeforsikring pålegger forsikringsselskapene å føre registre. Yrkesskaderegisteret DAYSY bygger på frivillig samarbeid og omfatter store norske selskaper (If skadeforsikring, Gjensidige, Vesta, SpareBank 1 Gruppen, KLP og Sjøtrygdgruppen Gjensidig Skadeforsikringsselskap). Ved utgangen av 2006 hadde disse seks selskapene ca. 80 % av det norske markedet på yrkesskadeforsikring målt etter størrelsen på opptjent premie. Registeret omfatter ikke mindre norske selskaper og utenlandske selskaper som tegner yrkesskadeforsikring i Norge. I DAYSY registreres yrkesskader som har oversteget eller forventes å overstige 500 kroner i erstatningsutbetaling (inklusive trygderefusjon).
Det har ikke vært lagt vekt på foreldelsesfrist (egentlig 3 år) siden 1998. I følge DAYSY-rapport 2006 ble det i 2004 registrert sykdommer med skadeår helt tilbake til 1991 (se tabell 7.4), da yrkesskadeforsikringsloven trådte i kraft. Ved utgangen av 2004 var totalt 3705 sykdommer fordelt på alle skadeårene i perioden 1991 – 2004 registrert i DAYSY. 1997 er hittil det skadeår med flest meldinger, 403 sykdommer.
Fra Finansnæringens Hovedorganisasjon har vi fått statistikk over yrkessykdommer meldt til DAYSY fra 1991 til og med 2005. I 2002 endret DAYSY diagnosesystem til ICPC, som ikke direkte kan sammenlignes med tidligere diagnosekategorier, som var basert på inndelingen i yrkessykdomsforskriften. Statistikken er derfor delt i periodene 1991 – 2001 (tabell 7.5) og 2002 – 2005 (tabell 7.6). Tabell 7.4 omfatter imidlertid begge perioder.
Tabell 7.5 Yrkessykdommer meldt i perioden 1991 til 2001. Antall fordelt på diagnose og kjønn. Kilde: DAYSY (FNH)
| Kode | Diagnose | Mann | Kvinne | Ukjent | Totalt |
|---|---|---|---|---|---|
| 11 | Sykdommer som skyldes forgiftn./ annen kjemisk påvirkn | 470 | 56 | 8 | 534 |
| 12 | Allergiske og idiosynkratiske hud- og lungesykdommer | 260 | 201 | 3 | 464 |
| 13 | Sykdommer som skyldes strålingsenergi | 2 | 1 | . | 3 |
| 21 | Nedsatt hørsel som skyldes larm fra maskiner, verktøy o.l. | 96 | 7 | . | 103 |
| 22 | Lungesykdommer som skyldes påvirkning av finfordelt stoff | 481 | 57 | 9 | 547 |
| 23 | Sykdommer i armene pga. vibrasjon fra pressluftbor o.l. | 36 | 4 | . | 40 |
| 30 | Sykdommer pga. endringer av barometertrykk hos flygere o.l. | 8 | . | 1 | 9 |
| 41 | Sykdommer pga. smitte i lab. ved arbeid med smittestoff | . | 1 | . | 1 |
| 42 | Sykdommer pga. smitte ved arbeid i medisinske inst. o.l. | 2 | 2 | . | 4 |
| 43 | Sykdommer pga smitte. ved arbeid med dyr/plante | 1 | 1 | . | 2 |
| 44 | Sykdommer etter vaksinasjon som har samband med yrket | . | 1 | . | 1 |
| 52 | Følger av varme/sol under arbeid i (sub)tropiske strøk | 1 | 1 | . | 2 |
| 61 | Karantenesykdommer | . | 1 | . | 1 |
| 62 | Malaria | . | 1 | . | 1 |
| 99 | Udefinert sykdom | 445 | 126 | 21 | 592 |
| Alle diagnoser | 1802 | 460 | 42 | 2304 |
Tabell 7.6 Yrkessykdommer meldt i perioden 2002 til 2005. Antall fordelt på diagnosegruppe (ICPC) og kjønn. Kilde: DAYSY (FNH)
| Diagnose-gruppe | Mann | Kvinne | Ukjent | Totalt | |
|---|---|---|---|---|---|
| A | Allment og uspesifisert | 151 | 54 | 1 | 206 |
| B | Blod, bloddannende organer og immunsystemet | 6 | 3 | 0 | 9 |
| D | Fordøyelsessystemet | 4 | 0 | 0 | 4 |
| F | Øye | 2 | 4 | 0 | 6 |
| H | Øre | 122 | 9 | 1 | 132 |
| K | Hjerte-karsystemet | 7 | 0 | 0 | 7 |
| L | Muskel- og skjelettsystemet | 68 | 30 | 1 | 99 |
| N | Nervesystemet | 104 | 9 | 1 | 114 |
| P | Psykisk | 28 | 2 | 0 | 30 |
| R | Luftveier | 383 | 48 | 2 | 433 |
| herav kreft i lunger/bronkier/øvrige luftveier | 82 | 0 | 0 | 82 | |
| S | Hud | 80 | 41 | 0 | 121 |
| T | Endokrine, metabolske og ernæringsm. problemer | 1 | 0 | 0 | 1 |
| U | Urinveier | 1 | 0 | 0 | 1 |
| X | Kvinnelige kjønnsorganer (inkl. bryster) | 1 | 0 | 0 | 1 |
| Y | Mannlige kjønnsorganer | 2 | 0 | 0 | 2 |
| Z | Sosiale problemer | 1 | 1 | 0 | 2 |
| Uten kode | 373 | 64 | 2 | 439 | |
| Alle diagnoser | 1334 | 265 | 8 | 1607 | |
Det er forsikringsselskapene som koder diagnosen, og mer enn en fjerdedel av de meldte sykdommene er udefinert eller uten kode i begge perioder. For øvrig dominerer lunge- og luftveissykdommer (ca. 25 % i begge tabeller), sykdommer som skyldes forgiftning eller annen kjemisk påvirkning (23 %). I perioden 2002 – 2005 er det registrert 99 tilfeller av sykdom i muskel- og skjelettsystemet og 30 tilfeller av psykisk sykdom, til tross for at disse sykdommene ikke finnes på dagens yrkessykdomsliste, med unntak av vibrasjonsskader i hånd og arm pga. arbeid med vibrerende verktøy. Vi har fått opplyst at ved siden av denne diagnosen, kan noen av muskel- og skjelettsykdommene være forgiftninger som har gitt symptomer fra muskel- og skjelettsystemet. Noen av tilfellene av psykisk sykdom gjelder organisk psykisk lidelse, som kan være ledd i en løsemiddelskade. Det er mulig at enkelte tilfeller kan dreie seg om psykiske følger av mobbing, godkjent gjennom sikkerhetsventilen i yrkesskadeforsikringsloven, men dette er usikkert.
7.4 Europeisk statistikk
For å sammenligne yrkessykdomsstatistikk fra ulike land, kan man beregne rater, som antall sykdommer per 100 000 forsikrede. Tabell 7.7 er fra Eurogip-rapporten Occupational diseases in 15 European countries in 2000 (Eurogip 2002). Norge var ikke med i undersøkelsen, men er føyd til av oss på bakgrunn av 2004-tallene fra NAV. Dette året var det 1043 godkjente yrkessykdommer og ca. 2,2 mill. lønnstakere i Norge.
Tabell 7.7 Antall meldte sykdommer (krav) og godkjente sykdommer per 100 000 forsikrede i noen Europeiske land i 2000 (Eurogip) og i Norge i 2004 (NAV)
| Land | Meldte sykdommer per 100 000 | % godkjent | Godkjent per 100 000 |
|---|---|---|---|
| Tyskland | 211 | 23 | 49 |
| Danmark | 545 | 23 | 124 |
| Finland | 238 | 27 | 64 |
| Irland | 7,5 | 44 | 3 |
| Italia | 160 | 20 | 33 |
| Sverige | 309 | 45 | 138 |
| Frankrike | 237 | 75 | 177 |
| Norge | Antall: 1043 | 47 |
Vi ser at Norge ligger nesten på samme nivå som Tyskland, men betydelig lavere enn de andre nordiske landene og Frankrike når det gjelder antall godkjente yrkessykdommer per 100 000. De norske ratene tilsvarer 73 % av ratene i Finland, 38 % av ratene i Danmark, 34 % av ratene i Sverige og bare 27 % av ratene i Frankrike.
7.5 Nordisk statistikk
7.5.1 Danmark
Arbeidsskader (arbeidsulykker og yrkessykdommer) skal bare meldes til Arbejdsskadestyrelsen (ASK) hvis de antas å medføre tap av ervervsevnen, varig mén eller minst 5 ukers fravær. I følge statistikk fra Arbejdsskadestyrelsen har antall meldte arbeidsulykker og yrkessykdommer steget noe de senere årene, til ca. 40 000 totalt i 2006 (tabell 7.8) (ASK, 2007). Økningen i antall meldte arbeidsulykker fra 2003 til 2004 med ca. 700 skader må ses i sammenheng med fallet på ca. 1100 plutselige løfteskader pga. reformen som innebar at plutselige løfteskader inngår i det nye og bredere ulykkesbegrepet.
Antall meldte sykdommer har økt med mer enn en tredjedel siden 2000, og sykdommene utgjorde nesten halvparten av alle medlingene i 2006, se tabell 7.8. Økningen har vært spesielt stor for psykiske sykdommer (mer enn firedoblet antall) og skulder- og nakkesykdommer (økt med 50 %) (se tabell 7.9), særlig innenfor helse- og sosialinstitusjoner (Vej Munk, 2007).
Tabell 7.8 Meldte arbeidsskadesaker 2000–2006
| Type arbeidsskade | 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | 2006 |
|---|---|---|---|---|---|---|---|
| Arbeidsulykker | 19.959 | 20.435 | 20.185 | 19.770 | 20.499 | 20.311 | 21.496 |
| Yrkessykdommer | 13.679 | 13.502 | 12.544 | 12.375 | 13.994 | 16.958 | 18.408 |
| Plutselige løfteskader | 1.719 | 1.723 | 1.851 | 1.714 | 652 | 103 | 44 |
| I alt (inkl. brilleskader) | 35.604 | 35.841 | 34.726 | 33.962 | 35.238 | 37.462 | 40.037 |
Tabell 7.9 Meldte yrkessykdommer etter meldediagnose 2000–2006
| Meldediagnose/ År for melding | 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | 2006 |
|---|---|---|---|---|---|---|---|
| Hudsykdommer | 1.292 | 1.389 | 1.303 | 1.233 | 1.245 | 1.309 | 1.426 |
| Hørselssykdommer | 2.128 | 1.925 | 1.798 | 1.571 | 1.717 | 1.694 | 1.775 |
| Lungesykdommer | 423 | 417 | 278 | 276 | 309 | 405 | 447 |
| Skulder- og nakkesykdommer | 1.715 | 1.669 | 1.644 | 1.678 | 1.851 | 2.495 | 2.581 |
| Armsykdommer | 2.572 | 2.513 | 2.174 | 2.074 | 2.246 | 2.855 | 2.746 |
| Ryggsykdommer | 1.432 | 1.510 | 1.481 | 1.311 | 1.435 | 1.760 | 1.710 |
| Andre muskel- og skjelettsykdommer | 870 | 834 | 726 | 735 | 731 | 1.022 | 1.022 |
| Psykiske plager og sykdommer | 690 | 1.048 | 1.165 | 1.394 | 2.005 | 2.509 | 2.914 |
| Kreft | 228 | 171 | 189 | 201 | 198 | 259 | 295 |
| Andre sykdommer | 2.211 | 1.914 | 1.655 | 1.821 | 1.867 | 2.097 | 2.703 |
| Mangler diagnose | 118 | 112 | 131 | 81 | 390 | 553 | 789 |
| I alt | 13.679 | 13.502 | 12.544 | 12.375 | 13.994 | 16.958 | 18.408 |
Antall godkjente sykdommer per år har økt med gjennomsnittlig 400 i perioden, særlig har antall godkjente psykiske sykdommer og muskel- og skjelettsykdommer (unntatt rygg) økt, dvs. reformområder med endringer i den danske yrkessykdomslista. Godkjennelsesprosenten for yrkessykdommer lå totalt på nesten 20 % i perioden, betydelig lavere enn for arbeidsulykkene, med ca. 70 % (tabell 7.10). Psykiske sykdommer og muskel- og skjelettsykdommer (unntatt rygg) hadde de laveste godkjennelsesprosenter, med 4 % og 6 %, mot 18 % for alle sykdommer i 2006, se figur 7.1.
Tabell 7.10 Antall godkjente arbeidsulykker, yrkessykdommer og godkjennelsesprosenter 2002–2006
| År for avgjørelse | 2002 | 2003 | 2004 | 2005 | 20061 |
|---|---|---|---|---|---|
| Arbeidsulykker | 14.719 | 13.412 | 9.129 | 13.023 | 20.037 |
| Godkjennelsesprosent | 71 % | 69 % | 65 % | 74 % | 81 % |
| Yrkessykdommer | 2.430 | 3.045* | 2.301 | 2.652 | 3.294 |
| Godkjennelsesprosent | 19 % | 23 % | 19 % | 18 % | 20 % |
1 Tallene for 2006 inkluderer interne, ikke formidlede avgjørelser og er noe høyere enn tallene i figur 7.1.
* Det høye antall godkjennelser i 2003 skyldes at det ble avsluttet uvanlig mange saker dette året.
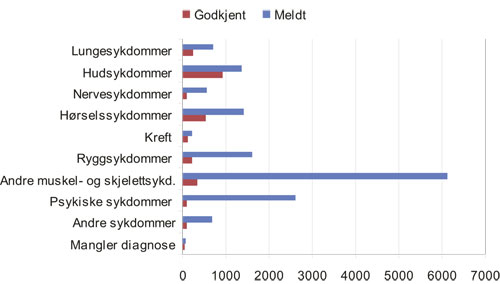
Figur 7.1 Ferdigbehandlede saker av meldte og godkjente yrkessykdommer etter diagnose i 2006
De færreste skadelidte er så alvorlig skadet at de må forlate arbeidsmarkedet. Det gjaldt 27 % av dem som meldte en ulykke i 1997 og 14 % av dem som meldte yrkessykdom samme år (ASK, 2007).
Tabell 7.11 Godkjennelsesprosent fordelt på kjønn og utvalgte sluttdiagnoser, 2004
| Kvinner | Menn | |
|---|---|---|
| Ryggsykdommer | 17,7 | 25,1 |
| Andre muskel- og skjelettsykdommer | 2,6 | 9,2 |
| Psykiske sykdommer | 3,4 | 13,2 |
| Hudsykdommer | 81,1 | 72,1 |
| Kreft | 17,6 | 47,4 |
| Lungesykdommer | 14,3 | 19,1 |
| I alt | 14 | 24,7 |
I 2006 meldte kvinner nesten 25 % flere sykdomssaker enn menn (10.400 mot 8.000), mens kjønnene i 2000 sto likt, med vel 7.000 meldinger hver. Likevel får menn godkjent nesten dobbelt så mange saker som kvinner (1.800 mot 990 godkjennelser i 2006), omtrent samme fordeling som i 2000 – 2001.
Hudsykdommer er det eneste området hvor flest kvinner får godkjent sykdommer. Disse sykdommene har stagnert de senere årene, i motsetning til en rekke andre sykdommer.
Godkjennelsesprosenten for kvinner er under det halve av menns (11,4 mot 26,8 i 2006, gjennomsnitt på 18,1). Kvinners godkjennelsesprosent har falt litt i perioden, mens menns godkjennelsesprosent har steget litt (et par prosentpoeng i hver retning).
7.5.2 Sverige
Vi har mottatt statistikk fra Försäkringskassan i Sverige over ferdigbehandlede saker av meldte og godkjente yrkessykdommer. Tabell 7.12 viser årlige gjennomsnittstall for årene 2005–2007. Vi har slått sammen flere år for å redusere effekten av tilfeldige variasjoner fra år til år. Antall meldte sykdommer var henholdsvis 16 929, 17 421 og 15 703 i hvert av de tre årene, i gjennomsnitt 16 684, omtrent like mange fra kvinner (51 %) og menn. Antall godkjente sykdommer var gjennomsnittlig 3 596, hvorav bare 32 % gjaldt kvinner, noe som reflekterer at godkjennelsesprosenten var lavere blant kvinner (13 %) enn blant menn (30 %), totalt 22 %. Dette gjelder for alle diagnosegruppene. Høyest godkjennelsesprosent blant menn hadde sykdommer i øret og processus mastoideus, sannsynligvis hovedsakelig hørselsnedsettelse pga. støy (61 %). Blant kvinner var hudsykdommer vanligst (34 %).
Tabell 7.12 Årlige gjennomsnittstall for ferdigbehandlede saker av meldte og godkjente yrkessykdommer årene 2005–2007. Försäkringskassan i Sverige
| Meldte sykdommer | Godkjente sykdommer | Godkjennelsesprosent | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Diagnose | Kvinner | Menn | Totalt | Kvinner | Menn | Totalt | Kvinner | Menn | Totalt |
| Infeksjoner og parasittsykdommer | 10 | 8 | 18 | 1 | 3 | 3 | 6 % | 35 % | 19 % |
| Svulster | 22 | 118 | 140 | 4 | 59 | 63 | 20 % | 50 % | 45 % |
| Sykdommer i blod, bloddannende organer og immunsystem | 3 | 8 | 11 | 0 | 1 | 1 | 0 % | 13 % | 9 % |
| Endokrine og metabolske sykdommer, ernæringsforstyrrelser | 14 | 17 | 31 | 2 | 1 | 3 | 15 % | 8 % | 11 % |
| Psykiske sykdommer og syndromer, atferdsforstyrrelser | 1426 | 667 | 2093 | 101 | 75 | 175 | 7 % | 11 % | 8 % |
| Sykdommer i nervesystemet | 163 | 173 | 336 | 22 | 62 | 84 | 14 % | 36 % | 25 % |
| Sykdommer i øyet og nærliggende organer | 13 | 20 | 33 | 2 | 4 | 6 | 18 % | 20 % | 19 % |
| Sykdommer i øret og proc. mastoideus | 176 | 727 | 903 | 36 | 444 | 480 | 20 % | 61 % | 53 % |
| Sykdommer i sirkulasjonsorganer | 106 | 214 | 320 | 6 | 31 | 37 | 5 % | 14 % | 11 % |
| Sykdommer i respirasjonsorganer | 135 | 316 | 452 | 32 | 113 | 145 | 24 % | 36 % | 32 % |
| Sykdommer i fordøyelsesorganer | 20 | 39 | 59 | 3 | 9 | 12 | 15 % | 24 % | 21 % |
| Sykdommer i hud og underhud | 138 | 133 | 271 | 47 | 59 | 106 | 34 % | 44 % | 39 % |
| Sykdommer i muskel- og skjelettsystem og bindevev | 5213 | 4426 | 9639 | 742 | 1205 | 1947 | 14 % | 27 % | 20 % |
| Sykdommer i urin- og kjønnsorganer | 6 | 9 | 15 | 1 | 2 | 3 | 12 % | 26 % | 20 % |
| Tilstander relatert til graviditet, fødsel og perinatalt | 0 | 1 | 1 | 0 | 0 | 0 | 0 % | 0 % | 0 % |
| Medfødte misdannelser, deformiteter og kromosomavvik | 4 | 6 | 10 | 1 | 3 | 3 | 17 % | 47 % | 34 % |
| Symptomer og funn ikke klassifisert andre steder | 141 | 89 | 230 | 21 | 16 | 37 | 15 % | 18 % | 16 % |
| Skader, forgiftninger og andre følger av ytre årsaker | 157 | 263 | 420 | 40 | 112 | 152 | 25 % | 43 % | 36 % |
| Ytre årsaker til sykdom og død | 5 | 20 | 24 | 1 | 7 | 8 | 21 % | 36 % | 33 % |
| Faktorer av betydning for helsetilstand og kontakt med helsevesen | 174 | 90 | 264 | 15 | 27 | 42 | 8 % | 30 % | 16 % |
| Diagnose mangler | 649 | 766 | 1415 | 82 | 206 | 288 | 13 % | 27 % | 20 % |
| Totalt | 8573 | 8111 | 16684 | 1157 | 2440 | 3596 | 13 % | 30 % | 22 % |
Muskel- og skjelettsykdommer utgjorde den største gruppen, både når det gjaldt meldte (58 % av sykdommene) og godkjente (55 %) sykdommer. Antall meldte muskel- og skjelettsykdommer var litt høyere blant kvinner enn blant menn (5 213 mot 4 426). Likevel utgjorde kvinnene bare 38 % blant dem som fikk godkjent sine muskel- og skjelettsykdommer fordi godkjennelsesprosenten var nesten dobbelt så høy blant menn (27 %) som blant kvinner (14 %). Vi har ikke hatt tilgang til statistikk på ulike underdiagnoser blant muskel- og skjelettsykdommene, for eksempel rygglidelser.
Psykiske sykdommer, med vel 2000, utgjorde 13 % av meldte sykdommer totalt, men bare 5 % av godkjente sykdommer. Godkjennelsesprosenten var ganske lav (8 %). Det var flere kvinner enn menn både blant meldte psykiske sykdommer (68 % kvinner) og godkjente (57 %). Godkjennelsesprosenten var også her lavere blant kvinner (7 %) enn blant menn (11 %).
Det har årlig vært gjennomsnittlig 10 tilfeller av meldte medfødte misdannelser, deformiteter og kromosomavvik. Selv om det dreier seg om små tall (totalt 29 meldinger på 3 år), er det interessant å merke seg at ca. en tredjedel av tilfellene er blitt godkjent.
7.5.3 Finland
Finlands statistikk omfatter rapporterte arbeidsrelaterte sykdommer, dvs. både godkjente og mistenkte yrkessykdommer (tabell 7.13) (FIOH, 2007). I motsetning til i de fleste andre land, mener man i Finland at underrapportering ikke er noe problem (Eurogip, 2002). Den finske statistikken på området blir da også ansett å holde høy standard og kan derfor være av spesiell interesse.
Godkjennelsesprosenten varierer med diagnose. Ca. 60 % av meldte epikondylitter (tennisalbuer) blir godkjent og 75 % av tilfeller med tendosynovitt og peritendinitt (senebetennelse i arm), men under 10 % av tilfeller med karpaltunnelsyndrom. Den siste diagnosen har relativt nylig kommet på lista, og godkjennelsesprosenten er stigende. Godkjennelsesprosenten kan også variere med hvem som melder tilstanden. For eksempel blir ca. 98 % av sykdommer meldt av det finske arbeidsmiljøinstituttet godkjent. Få av disse er muskel- og skjelettsykdommer.
De vanligste diagnosegruppene i 2005 var åndedrettssykdommer (27 %) og hørselsnedsettelser (23 %), fulgt av muskel- og skjelettsykdommer (19 %) og hudsykdommer (18 %). Asbestinduserte sykdommer (overlapper delvis med åndedrettssykdommene) utgjorde 12 %.
Om lag to tredjedeler av de registrerte tilfellene fantes blant menn. Menn dominerte de fleste diagnosegrupper, spesielt svulster (3 % kvinner), andre asbestinduserte sykdommer enn kreft (pleuraplaques og asbestose, hhv. 2 % og 6 % kvinner) og hørselstap pga. støy (10 % kvinner). Noen unntak var karpaltunnelsyndrom (55 % kvinner), luftveisallergier (astma, allergisk rhinitt og allergisk alveolitt, ca. 60 % kvinner) og hudsykdommer (57 % kvinner).
Muskel- og skjelettsykdommer («belastningsskader») forekom noe hyppigere blant menn (60 %) enn blant kvinner og fantes i alle aldre. Epikondylitt («tennisalbue») utgjorde mer enn halvparten av muskel- og skjelettsykdommene.
Tabell 7.13 Godkjente og mistenkte yrkessykdommer i Finland 2005. Det finske arbeidsmiljøinstituttet
| Sykdom | Menn | Kvinner | Totalt |
|---|---|---|---|
| Infeksjoner og parasittsykdommer | 86 | 50 | 136 |
| Epidemisk nefropati | 66 | 18 | 84 |
| Mykoser (soppinfeksjoner) | 3 | 1 | 4 |
| Skabb | - | 12 | 12 |
| Tuberkulose | 3 | 9 | 12 |
| Tularemi | 5 | 2 | 7 |
| Andre | 9 | 8 | 17 |
| Svulster | 150 | 5 | 155 |
| Bronkialcancer (lungekreft) | 91 | 2 | 93 |
| Mesoteliom (kreft i lungehinne m.m.) | 41 | 1 | 42 |
| Andre | 18 | 2 | 20 |
| Psykiske sykdommer og atferdsforstyrrelser | 3 | 1 | 4 |
| Depresjon | 2 | - | 2 |
| Andre | 1 | 1 | 2 |
| Sykdommer i nervesystemet | 97 | 95 | 192 |
| Karpaltunnelsyndrom | 75 | 91 | 166 |
| Mononevropati, arm | 1 | 1 | 2 |
| Mononevropati, bein | 1 | - | 1 |
| Toksisk encefalopati | 8 | - | 8 |
| Andre | 12 | 3 | 15 |
| Sykdommer i øyet | 37 | 19 | 56 |
| Konjunktivitt | 14 | 16 | 30 |
| Keratokonjunktivitt forårsaket av UV-lys | 18 | 2 | 20 |
| Andre | 5 | 1 | 6 |
| Sykdommer i øret | 1416 | 133 | 1549 |
| Støy-indusert hørselsnedsettelse | 1415 | 132 | 1547 |
| Andre | 1 | 1 | 2 |
| Sykdommer i sirkulasjonssystemet | 24 | - | 24 |
| Hånd-arm vibrasjonssyndrom | 21 | - | 21 |
| Andre | 3 | - | 3 |
| Sykdommer i respirasjonssystemet | 1097 | 745 | 1842 |
| Astma | 233 | 348 | 581 |
| Allergisk rhinitt | 57 | 68 | 125 |
| Allergisk alveolitt | 23 | 34 | 57 |
| ODTS (organic dust toxic syndrome) | 7 | 1 | 8 |
| Asbestose | 79 | 5 | 84 |
| Pleuraplaques og adheranser | 499 | 11 | 510 |
| Silikose | 14 | - | 14 |
| Andre lungesykdommer | 58 | 22 | 80 |
| Andre irritative og hypersensitivitetssymptomer i øvre luftveier | 127 | 256 | 383 |
| Sykdommer i mage-tarm-organer | 3 | 3 | 6 |
| Sykdommer i hud og underhud* | 522 | 692 | 1214 |
| Allergisk kontakteksem | 133 | 193 | 326 |
| Irritativt kontakteksem | 148 | 167 | 315 |
| Protein-kontakteksem eller -kontakturtikaria | 29 | 67 | 96 |
| Uspesifiert kontakteksem | 25 | 24 | 49 |
| Andre | 187 | 241 | 428 |
| Sykdommer i muskel- og skjelettsystemet | 777 | 503 | 1280 |
| Epikondylitt (tennisalbue) | 429 | 290 | 719 |
| Tendosynovitt, peritendinitt (senebetennelse i arm) | 256 | 154 | 410 |
| Bursitt (slimposebetennelse) | 9 | 1 | 10 |
| Andre og uspesifierte sykdommer | 83 | 58 | 141 |
| Skader, forgiftninger og andre følger av ytre årsaker | 43 | 19 | 62 |
| Toksiske effekter av løsemidler | 13 | 1 | 14 |
| Effekt av vibrasjon | 4 | 1 | 5 |
| Forgiftning | 1 | 3 | 4 |
| Andre | 25 | 14 | 39 |
| Andre | 117 | 137 | 254 |
| Totalt | 4372 | 2402 | 6774 |
8 Medisinsk faglig bakgrunn for utvalgets arbeid
8.1 Sykdom og helse – et allment perspektiv
Utvalget er i sitt mandat bedt om at «nye sykdommer må konkretiseres med definerte diagnoser». Det er derfor nødvendig kort å omtale sykdomsbegrepet.
Ordet «sykdom» dekker mange ulike aspekter ved helse som det ikke finnes egne gode ord for i det norske språket. Dette medfører at diskusjoner om sykdom lett kan bli forvirrende. For å illustrere forskjellige nyanser av sykdomsbegrepet, benytter vi de engelske begrepene illness, diseaseog sickness(Alexanderson 2002). Illnessstår for de plager personen selv opplever. Disease står for den sykelighet som den medisinske vitenskapen kaller sykdom og har diagnoser for. Disse forandrer seg over tid. For eksempel fantes verken diagnosene AIDS eller fibromyalgi for 30 år siden.
Figur 8.1 Sammenhengen mellom «sickness» og «illness» og «disease». Fra Järvholm & Olofsson 2006
Sickness står for en helt annen dimensjon, nemlig den sosiale rollen, sykerollen som en person som har illness eller disease, får eller tar i et gitt samfunn. Hva som berettiger en sykerolle varierer mye over tid og mellom kulturer. I figur 8.1 illustreres forholdet mellom disse ulike aspektene av sykdom. Det at sirklene ikke fullt ut dekker hverandre illustrerer at en person kan oppleve plager (av psykisk, fysisk eller sosial art) uten at legen kan diagnostisere sykdom, samtidig som at en diagnose ikke nødvendigvis betyr at en person har plager. I et ekskluderende arbeidsliv kan sykerollen i større grad være betinget av arbeidsmarkedet enn av illness eller disease, alternativt kan en person ta eller bli gitt en sykerolle uten å være syk.
Utvalget har i henhold til mandatet og ut fra vanlige medisinske krav til diagnostiske kriterier, kun foreslått sykdommer med definerte diagnoser. Dette innebærer at personer med arbeidsrelaterte plager, men uten diagnose, ikke kvalifiserer til å ha en yrkessykdom som medfører økonomisk kompensasjon via en yrkessykdomsliste. Utvalget er også opptatt av at den som har en yrkessykdom, ikke skal påføres en unødvendig lang og traumatiserende sykerolle (se avsnitt 8.2).
8.2 Sykerollen ved behandling av yrkessykdomssaker
Selv om hensikten med å gi ytelser ved yrkessykdommer er å bidra til positiv ivaretakelse av personer som har pådratt seg sykdom i arbeidet, kan en slik ordning også skape utilsiktede helsemessige problemer. I en utredning som den foreliggende er det derfor viktig at også slike forhold drøftes, slik at de kan tas i betraktning når framtidige ordninger for kompensasjon ved yrkessykdommer skal fastsettes. I det følgende omtales forhold relatert til de problemer som kan oppstå dersom det er uklart hvilke sykdommer/eksponeringer som omfattes av reglene, og/eller det går lang tid før saken er endelig avgjort.
Den som er rammet av en mulig yrkessykdom, befinner seg ofte i en vanskelig livssituasjon preget av økonomiske problemer, usikkerhet og eventuelt også isolasjon. Dette gjelder særlig i perioden fram til endelig avgjørelse av om sykdommen godkjennes som yrkessykdom. I et slikt perspektiv vil en langvarig påført sykerolle kunne svekke utsiktene til å bli frisk eller å få bedret livskvaliteten. I denne perioden er det en potensiell konflikt mellom på den ene siden hensynet til behandling og tilfriskning, og på den andre siden hensynet til regelverk og saksbehandling.
Stress-sårbarhetsmodellen er et eksempel på en måte å belyse disse problemstillingene nærmere på (figur 8.2). Figuren over viser en versjon av denne modellen. Modellen inneholder mange av de viktige faktorene som påvirker en person i en slik livssituasjon. Den kan brukes både til å forstå hvordan sykdom kan oppstå (særlig psykisk sykdom, men den er også relevant ved andre sykdommer) og til å forstå hvordan viktige rammefaktorer kan påvirke personens helsemessige utvikling også etter at sykdom har oppstått. Den videre drøfting fokuserer på det siste aspektet.
Figur 8.2 Stress-sårbarhetsmodellen
De sosiale og økonomiske rammefaktorene øverst i figuren representerer i denne sammenhengen blant annet de regler og rammer som gjelder for mulige ytelser ved yrkessykdom og den betydning disse ytelser kan ha for personens økonomiske og øvrige situasjon. Boksen til venstre inneholder kjernevariablene i den såkalte krav/kontroll-modellen. En persons opplevelse av belastning kan ses som resultat av balansen mellom kravene han/hun skal mestre, den opplevde kontrollen (autonomi, innflytelse) i situasjonen og opplevelsen av støtte fra betydningsfulle personer i omgivelsene, både instrumentell støtte, for eksempel i form av veiledning og emosjonell støtte i form av anerkjennelse, oppmuntring og bekreftelse.
Den nederste boksen i modellen kan konkretiseres på ulike måter. Den grunnleggende personlighetsprofilen er viktig, blant annet med vekt på individets såkalte nevrotisisme, som generelt er assosiert med økt sykelighet. Interpersonlig sensitivitet er et mer moderne uttrykk for det samme (indikatoreksempel: «Hvor vàr er du for hva andre tenker og mener om deg?»). Andre individuelle kjennetegn vil imidlertid ofte ha like stor betydning, for eksempel krenkbarhet og mestringsevne, som igjen har sammenheng med personens livserfaringer. Biologiske sårbarhetsfaktorer, for eksempel allergi og ulike kroniske sykdommer som øker individets sjanse for at en gitt eksponering i jobben fører til sykdom, kan også ha betydning.
Balansen mellom krav, kontroll og støtte, de sosiale og økonomiske rammefaktorene og individuelle forhold påvirker personens tanker (kognisjon), følelser (affekt) og tilpasning (adaptasjon) i den konkrete situasjonen. Situasjonen farges på den ene siden av de utfordringene som selve sykdommen innebærer og på den andre siden av utfordringene som saksbehandlingen og en eventuell tvist om godkjenningen av yrkessykdom innebærer.
Jo mer uklarhet og/eller langtrukkent forløp før endelig avgjørelse i en yrkessykdomssak, jo mer sannsynlig er det at den det gjelder får et langvarig og relativt ensidig oppmerksomhetsfokus på forhold som rettferdighet, oppreisning og økonomisk kompensasjon. For å nå fram med sin sak må han/hun mestre blant annet å kunne framstille historien sammenhengende, konsistent og troverdig. Det kan bli nødvendig å imøtegå påstander og svare på spørsmål fra de som er involverte i å avgjøre saken, samt å forstå trygdemessige, juridiske og medisinske resonnementer. Noen ganger må vedkommende håndtere det som kan oppleves som til dels provoserende beskrivelser av egen person. Mange vil gjennom slike prosesser oppleve å ha lav kontroll. De kan få støtte fra familie, kanskje fra privat nettverk for øvrig og eventuelt advokat eller fagforening. I en slik situasjon vil personen ofte bruke mye krefter på å forsøke å tenke strategisk på saken (kognisjon), kan føle seg usikker, engstelig og eventuelt nedstemt (affekt) og kan være suboptimalt tilpasset (adaptasjon). Dette gjør at situasjonen ofte oppleves som svært krevende (høyt stressnivå). Han/hun blir forståelig nok ofte mest opptatt av det som har hendt i fortiden. Det blir lett til at en forsøker å gjøre sin lidelse og konsekvensene av den mest mulig tydelige og synlige. Det skjer lett en tilskrivelse av ansvaret for sykdommen til omgivelsene, herunder arbeidsplassen.
Så lenge «kampen» pågår, kan det være vanskelig å flytte fokus over på framtida, til behandling og tilfriskning. Et framtidsfokus betinger at en for det første aksepterer og i en viss forstand forsoner seg med at tilstanden er som den er. Selv om medisinsk behandling kan ha effekt ved en del sykdommer, er det uansett ingen andre enn personen selv som kan ta ansvaret for hans/hennes framtid, for at livet som kommer skal bli best mulig. En uavklart yrkessykdomssak vil kunne vanskeliggjøre utøvelsen av dette ansvaret.
De forhold som er beskrevet over, gjør seg naturligvis gjeldende i ulik grad i ulike saker. Både sykdomsart og individuelle forhold spiller stor rolle. Generelt kan en si at jo mer sentrale psykologiske forhold er, jo mer sannsynlig er det at slike faktorer får stor betydning. Men det er viktig å være klar over at psykologiske forhold også kan ha stor betydning ved i prinsippet enhver sykdom på den foreslåtte yrkessykdomslista. Videre er det viktig å være klar over at det som her er beskrevet, er normale psykologiske mekanismer. Det dreier seg ikke om bevisst manipulasjon.
Basert på de drøftede forhold vil utvalget anbefale at et nytt kompensasjonssystem for yrkessykdommer lages slik at det er klarest mulige regler og kortest mulig saksbehandlingstid. Klare og godt spesifiserte regler vil bidra til at personen selv, lege, advokat, fagforening og andre som skal bistå den som har pådratt seg mulig yrkessykdom, raskt kan få et bilde av om det er sannsynlig eller usannsynlig at den aktuelle eksponering og sykdom kan gi grunnlag for godkjenning. Er det lite sannsynlig at så er tilfelle, vil personen slippe å gå gjennom de fasene som er beskrevet over, når det likevel ikke er til noen nytte. Dersom det er grunn til å sette fram krav om godkjenning av yrkessykdom, er det viktig at det blir kortest mulig tid fram til endelig avgjørelse. Det er naturligvis også av fundamental betydning at saksbehandlingen fram til avgjørelsen oppleves som mest mulig ryddig, nøytral og profesjonell, samt oppfyller krav til rettssikkerhet. Erfaringene fra sakkyndigoppdrag i slike saker, både fra utvalgets medlemmer og andre spesialister, tilsier at den helsemessige og øvrige påkjenning ofte er stor og langvarig. Det henvises til STAMI-rapporten som også drøfter noen av de samme forhold, men da med mer vekt på slike faktorers betydning for utvikling og opprettholdelse av sykdom og smertetilstander.
8.3 Om årsaker til sykdom
I henhold til mandatet er utvalget bedt om å ta stilling til hvilke sykdommer som kan anses å være forårsaket av eksponeringer i arbeid på en slik måte at de kan inngå i en liste over godkjente yrkessykdommer. Eventuelle forslag fra utvalget «må konkretiseres med definerte diagnoser, herunder beskrive hvordan den medisinske årsakssammenhengen mellom yrket og sykdommen skal kunne påvises». Det innebærer at utvalget må ta stilling til kriterier for og krav til årsakssammenheng mellom mulige årsaksfaktorer og en gitt sykdom.
Dette krever en nærmere diskusjon vedrørende det medisinske årsaksbegrep. For å kunne bedømme om to forhold er årsaksforbundet, må det klargjøres hva en årsakssammenheng innebærer. Det finnes ikke noe entydig medisinsk årsaksbegrep. Filosofien har tradisjonelt vært opptatt av årsaksbegrepet i vid forstand, men det faller utenfor utvalgets mandat å gå nærmere inn på dette. Det er imidlertid avgjørende for utvalget å diskutere kriterier for hvilket eller hvilke årsaksbegreper som legges til grunn for utvalgets arbeid. I empirisk, epidemiologisk forskning, som utvalget i stor grad må basere seg på, har det vært benyttet forskjellige årsaksbegreper. Samtidig erkjenner utvalget at epidemiologien alene ikke kan si noe definitivt om årsak, verken for grupper eller individer, og at en grunnforutsetning i medisinsk årsakstenkning er tilstedeværelsen av en biologisk modell. Forhold som tidsrelasjon og plausibilitet vil dermed være grunnleggende elementer i en medisinsk årsakstenkning. Toksikologisk kunnskap er videre nødvendig for vurdering av blant annet kjemikalie-induserte sykdommer.
8.3.1 Medisinske årsaksmodeller
Den medisinske tenkning var historisk sett knyttet til enkle årsakssammenhenger, der en sykdom hadde en årsak. Historisk sett har denne mono-kausale tankegang i lange perioder vært dominerende innen medisinen. Mest kjent er Kochs postulater, som omhandler årsaker knyttet til infeksjonssykdommer. En mono-kausal tankegang passet tilsynelatende godt i forhold til en rekke sykdommer, der årsaken kunne lokaliseres til biologiske enkeltfenomener, som bakterier og virus, jf. meslingevirus som årsak til meslinger, og tuberkelbasillen som årsak til tuberkulose. Denne tenkningen kunne imidlertid dårlig tilpasses andre sykdommer.
I utgangspunktet kan vi tenke oss tre alternative årsaksmuligheter basert på et utsagn om at «faktor A er årsak til sykdom S».
Mulighet 1:
Figur 8.3
«Hvis og bare hvis A, så S», eller «S hvis og bare hvis A». Dette innebærer at faktor A er en nødvendig og tilstrekkelig årsak til sykdom S.
Mulighet 2:
Figur 8.4
Et fenomen av typen A fører alltid til en sykdom av typen S, men det er også flere typer av fenomener enn fenomener av typen A som (eventuelt alltid) fører til en sykdom av typen S. Her er A er en tilstrekkelig, men ikke nødvendig forutsetning for S.
Mulighet 3:
Figur 8.5
A er noe som sammen med noe annet må til for at S skal inntreffe. Hvis A og en eller flere andre faktorer, så S. A er en nødvendig, men ikke tilstrekkelig forutsetning for S.
Innen epidemiologien vil modell 3 være mest relevant, men kunnskap på dette detaljnivå finnes sjelden. I praksis har en ofte benyttet modell 2, med sideordnete risikofaktorer. Det er de senere år utviklet statistiske metoder som er bedre egnet til å studere årsaksnettverk.
8.3.2 Epidemiologiske årsaksmodeller
Til bruk i epidemiologisk forskning, har det vært beskrevet minst fem forskjellige årsaksmodeller (Parascandola og Weed, 2001):
1. Produksjon
Her defineres en årsak som et forhold som spiller vesentlig rolle i «produksjon» av sykdommen, der en årsak A «produserer (skaper/endrer) en effekt E». Dette i motsetning til at A sammenfaller med E, men produserer ikke E. Dette har vist seg å være en utilstrekkelig definisjon, fordi uttrykk som «produsere» og «skape» er for upresise.
2. Nødvendige og tilstrekkelige årsaker
En nødvendig årsak er et forhold som effekten ikke kan opptre foruten, mens en tilstrekkelig årsak er en årsak som alltid fører til effekt hvis den er til stede. Det foreligger dermed fire muligheter: En årsak kan være
Nødvendig og tilstrekkelig
Nødvendig, men ikke tilstrekkelig
Tilstrekkelig, men ikke nødvendig
Verken nødvendig eller tilstrekkelig
Denne årsakstenkning hadde sin popularitet knyttet til infeksjonssykdommene, der bakterier og virus ble identifisert som «årsaken» til sykdom. Tuberkulose er forårsaket av tuberkelbasillen, med den logiske følge at «ingen sykdom har mer enn en årsak». Ut fra denne tenkning ble multifaktorielle modeller ansett å representere hull i den vitenskapelige forståelse. Dette sammenfalt med tenkning basert på klassisk fysikk, der kompliserte fenomener ble redusert til enkle årsaker (jf. Newton). En tenkte seg et én-til-én-forhold mellom årsak og effekt, der den samme årsaken alltid ledet til samme effekt, uten rom for tilfeldigheter eller stokastisk variasjon. Økende innsikt i at ikke minst kroniske sykdommer har flere årsaker svekket denne tenkningen. Sigarettrøyking er ikke nødvendig for å få lungekreft (ikke alle som får lungekreft, har røykt) og kan heller ikke anses å være en tilstrekkelig årsak (ikke alle som røyker, får lungekreft). Ut fra dagens kunnskap vil en for flere og flere sykdommer anse at etablerte årsaksfaktorer verken er nødvendige eller tilstrekkelige.
3. Tilstrekkelige komponent-årsaker
En «tilstrekkelig komponent-årsak» er et sett av delårsaker, som hver for seg ikke gir effekt, men som sammen utgjør en tilstrekkelig effekt. En tilstrekkelig årsak gir garantert effekt, dvs. at når årsaken er til stede, må effekten inntre. Den mest kjente konkretisering av denne modellen er kjent som Rothmans årsaksmodell,som har vært mye anvendt innen epidemiologien (Rothman og Greenland 1998). Den tar utgangspunkt i multifaktorielle årsaksforhold, der mange årsaker til sammen er en forutsetning for en effekt. Dvs. at et sett delårsaker til sammen utgjør en tilstrekkelig årsak.En delårsak som inngår i alle tilstrekkelige årsaker er dermed en nødvendig årsak.
Denne modellen illustreres vanligvis som et kakediagram (figur 8.3), der hvert kakestykke (hver sektor i diagrammet) utgjør en delårsak. Kombinasjon av et gitt sett av delårsaker, når de er til stede, fører med nødvendighet til effekt, dvs. er en tilstrekkelig årsak. Dette innebærer at effekten kan opptre som følge av forskjellige kombinasjoner av forskjellige delårsaker, jf. de tre tilstrekkelige årsaker i figur 8.3. Dette innebærer at en tilstrekkelig årsak forutsetter et minimumssett av forhold og hendelser som uavvendelig fører til en effekt, og som når de er til stede, gir sykdomsstart. Videre at fravær av en delårsak hindrer effekt.

Figur 8.6 Rothmans årsaksmodell
Et problem i denne sammenhengen er at de fleste delårsaker for biologiske effekter er ukjente. I en del tilfelle begynner vi å kjenne noen delårsaker, men på ingen måte hvilke sett av delårsaker som utgjør mulige tilstrekkelige årsaker. Dette medfører utfordringer ved vurdering av årsaksforhold både på populasjonsnivå og på individnivå.
På populasjonsnivå vet vi for eksempel at røyking og asbesteksponering hver for seg er delårsaker til lungekreft. Når disse to delårsaker inngår i samme tilstrekkelige årsak i en gitt populasjon, vil både asbest og røyking være «100 %» årsak til sykdommen. Dette innebærer at andelen av asbestrelatert lungekreft i populasjonen vil være avhengig av hvor mange som røyker. En konsekvens av Rothmans modell er dermed at den sykdomsframkallende styrke av en faktor (delårsak) er avhengig av den relative forekomst av andre delårsaker som inngår i samme tilstrekkelige årsak. Den andelen av lungekreft som i en gitt populasjon skyldes en tilstrekkelig årsak, der både asbest og røyking inngår som delårsaker, ville dermed kunne forebygges. Det kan skje ved å fjerne enten asbesteksponeringen eller røykingen.
På individnivå innbærer denne modellen at alle delårsaker i en tilstrekkelig årsak er like «viktige» for at effekten skal inntre. Dette betyr at faktorer som i epidemiologiske studier er vist å være «sterke» årsaksfaktorer, ikke er mer «viktige» for at effekten opptrer, enn «svakere» årsaksfaktorer i en og samme tilstrekkelige årsak. Denne medisinske modelltenkning utfordrer dermed den juridiske årsakstenkning knyttet til den såkalte hovedårsakslæren som vanligvis legges til grunn i yrkestrygdesaker.
Rothmans årsaksmodell er i utgangspunktet en rent deterministisk modell. Den kan imidlertid nærme seg andre modeller ved å postulere et uendelig antall ukjente delårsaker, der også tilfeldigheter kan inkluderes.
4. Sannsynlighets-årsaker (probabilistiske årsaker)
I motsetning til en deterministisk årsakstenkning står en tenkning som baserer seg på sannsynlighet. I denne modellen defineres en årsak som en faktor som øker sannsynligheten for effekt (probabilistisk årsak). Dette er med andre ord en mer «statistisk» årsaksdefinisjon, der for eksempel en årsak til kreft er en faktor som øker sannsynligheten for at kreft vil oppstå i et individ. En slik årsak trenger verken være nødvendig eller tilstrekkelig. Denne årsakstenkningen er basert på utvikling av probabilistiske teorier, der en beregner statistisk dose–respons og interaksjon i kvantitative termer gjennom et kontinuum av sannsynlighetsverdier. Dette er dermed en mer inkluderende definisjon enn den deterministiske. Den gjør samtidig færre biologiske antakelser om tilstedeværelse av andre ukjente delårsaker, som er en sentral del av Rothmans årsakstenkning. Rothmans kakemodell lar seg også lett innpasse i en probabilistisk modell, der delårsakene øker sannsynligheten for effekt.
Det har vært reist flere innvendinger mot denne sannsynlighetsmodellen. Den kan for eksempel ikke forklare hvorfor noen røykere får kreft og andre ikke. Videre kan en spørre om hva det innebærer at sannsynligheten «øker». En årsaksdefinisjon basert på statistisk ulikhet er dermed utilstrekkelig og ikke i stand til for eksempel å skille kausale og ikke-kausale assosiasjoner. De senere år er det imidlertid utviklet metoder for å kunne studere kausalitetsaspekter med utgangspunkt i slike sannsynlighetsmodeller (Hernan og Robbins 2006, s, 2000).
5. Kontrafaktiske årsaker
En siste modell baserer seg på et såkalt kontrafaktisk utsagn, som skiller mellom et utfall gitt visse betingelser og utfallet gitt andre betingelser: «En kausal effekt av A, sammenliknet med fravær av A, er utfallet gitt A minus utfallet i fravær av A». Denne modellen kan lett kombineres med en sannsynslighetsmodell: A forårsaker E hvis sannsynligheten for E, gitt A, er større enn sannsynligheten for E i fravær av A, dersom alt annet holdes konstant. Dette kan dermed benyttes som et tilleggskriterium til de øvrige definisjoner som øker distinksjonen mellom kausalitet og korrelasjon. Som isolert kriterium er det imidlertid utilstrekkelig.
Mens Rothmans mer deterministiske årsakstenkning har hatt en viss gjennomslagskraft i norske arbeidsmedisinske miljøer, har andre epidemiologer anbefalt bruk av en sannsynslighetsmodell som forutsetter færre antakelser om uobserverte fenomener. Rothman har imidlertid også åpnet for tilstedeværelse av «tilfeldige hendelser» (random events) i sin kakemodell, noe som innebærer at de to modeller langt på vei nærmer seg hverandre.
8.3.3 Hva er den initiale årsak?
Rothman definerer en årsak som en handling, begivenhet eller tilstand som initierer eller tillater en rekke begivenheter som fører til en effekt, enten alene eller sammen med andre årsaker. Denne definisjon innebærer en tidsmessig relasjon, der årsaken plasseres før effekten (asymmetrisk relasjon). Hvis utsagnet «hvis A, så S» er sant, følger det ikke automatisk at utsagnet «hvis S, så A» er sant. Årsaksretningen er i forbindelse med tidsdimensjonen det sentrale i årsaksbegrepet, idet det er årsaksretningen som tildeler årsaks- og virkningsroller. I Rothmans definisjon er en årsak den initiale handling, begivenhet eller tilstand som setter i gang en årsakskjede. I praktisk medisinsk/juridisk arbeid kan man «beslutte» hva man vil anse for å være den initiale årsak. I en vitenskapelig forskningsprosess kan man derimot aldri avgjøre hva som var den initiale årsak. Handlinger, begivenheter og tilstander er alltid forutgått av andre handlinger, begivenheter eller tilstander.
Den «initiale» årsak er dermed plassert i minst en kjede av begivenheter, og det framgår ikke hvordan det kan avgjøres hvilket av kjedens ledd som er det initiale.
Årsaker finnes imidlertid på mange observasjonsnivåer, der man kan tenke seg et hierarki av årsaker. En toksikolog vil kunne ha primærfokus på molekylært nivå, ofte basert på en deterministisk tankegang, mens samfunnsmedisinere og sosiologer vil kunne ha et bredere årsaksbegrep, der en er mer opptatt av bakenforliggende årsaker. Kausaliteten vurderes dermed på bakgrunn av en sosial norm, som svarer til de respektives forskeres forskjellige forklaringsnivå. De fleste årsaksfaktorer som er identifisert innen det arbeidsmedisinske fagområde, har tradisjonelt i hovedsak vært av kjemisk/fysisk/biologisk natur, der fokus har vært på determinanter relativt langt ut i årsakskjeden.
8.3.4 Induksjonstid/latenstid
Et annet aspekt i tilknytning til årsaksidentifisering er den tidsmessige relasjon mellom årsakspåvirkningen og sykdomsstart. Tiden fra kausal påvirkning av en delårsak til sykdomsinitiering kalles ofte induksjonstid, mens latenstiden betegner tid fra sykdomsinitiering til diagnose. Disse begrep brukes imidlertid noe om hverandre. Ved kreftutvikling vil en eventuelt kunne skille mellom såkalte initiatorer, ofte med lang induksjonstid, og promotorer, med relativt kort induksjonstid. Faktorer kan således være delårsaker ved å forkorte induksjonstiden til andre delårsaker. Tid for sykdomsopptreden er dermed en del av sykdomsbildet, der en faktor som fungerer som en katalysator kan anses som en «årsak» til tidlig opptreden av sykdom. Denne problemstilling kan blant annet være aktuell ved kreft og lungesykdommer. Det er nylig reist spørsmål om løsemidler kan være en «årsak» til (for) tidlig debut av Parkinsons sykdom (Pezzoli et al., 2000).
8.3.5 Etiologisk fraksjon
Et epidemiologisk begrep som har vært trukket inn i diskusjonen om sykdommers årsaker og årsaksfordeling, er den såkalte «etiologiske fraksjon» (EF) (synonymer er «tilskrivbar risiko», «tilskrivbar årsaksandel», «population attributable risk per cent», «attributable risk», «attributable fraction» og «community attributable risk»). Den etiologiske fraksjon angir den vektmessige betydning av en gitt årsaksfaktor i en befolkning og antyder dermed det «forebyggbare potensialet» ved fjernelse av faktoren. I et forebyggende perspektiv, på populasjonsnivå, er dette et viktig begrep. Dersom den relative risiko for sykdom i en yrkeseksponert gruppe på 100 personer er doblet sammenliknet med risikoen i en ueksponert gruppe (dvs. relativ risiko, RR = 2), vil 50 % av tilfellene i den eksponerte gruppen kunne vært forebygget i fravær av eksponeringsfaktoren, under forutsetning av kausal sammenheng mellom eksponering og sykdom (EF = (2 – 1)/2 = 0,5). Dersom alle i den yrkeseksponerte gruppen samtidig er eksponert for en annen, «sterkere» risikofaktor utenfor arbeid som for eksempel femdobler risikoen for samme sykdom (RR = 5), vil 80 % (EF = (5 – 1)/5 = 0,8) av sykdommen kunne forebygges ved fjernelse av denne faktoren. Dette illustrerer for det første at etiologiske fraksjoner ikke skal summeres (vi kan ikke forebygge mer enn 100 %), og for det andre at en sykdom kan forebygges på flere måter.
Etiologisk fraksjons-tenkning benyttes i noen land som basis for årsaksdokumentasjon ved etablering av yrkessykdomslister. Blant annet i Storbritannia har en benyttet RR ≥ 2 som kriterium for «betydelig overrisiko» i epidemiologiske undersøkelser blant yrkeseksponerte, noe som samsvarer med kravet til sannsynlighetsovervekt («more likely than not»). Den britiske yrkessykdomslista inkluderer kun sykdommer med epidemiologisk dokumentert minst dobling av risiko blant eksponerte (Newman Taylor, 2006).
Selv om utvalget ikke skal ta stilling til årsakskrav for det enkelte individ, er det nærliggende å antyde eventuelle konsekvenser av generelle, epidemiologiske årsaksmodellvalg for årsakstenkning knyttet til enkeltsaker. Med basis i en probabilistisk årsakstenkning, har etiologisk fraksjons-begrepet blitt ekstrapolert til individnivå, der EF-estimatet uttrykker årsakssannsynlighet for sykdom hos det enkelte individ («probability of causation») (Armstrong og Theriault, 1996, Newman Taylor, 2000). I henhold til et krav om sannsynlighetsovervekt vil dermed RR = 2 og EF = 0,5 bli en slags magisk grense, der minst en dobling av risiko gir over 50 % sannsynlighet for årsakssammenheng med sykdom, også på individnivå. Det er et viktig metodemessig poeng at dette også gjelder selv om det foreligger andre «sterkere» ikke-yrkesrelaterte årsaksfaktorer samtidig. Et eksempel kan være KOLS (kronisk obstruktiv lungesykdom) der en kan tenke seg en minst dobling av risiko knyttet til en yrkeseksponering (for eksempel RR = 2,2), mens risikoøkningen knyttet til høyt sigarettforbruk kan være sterkere, for eksempel 3 – 4 doblet. Etter resonnementet ovenfor innebærer dette sannsynlighetsovervekt for yrkesfaktoren, uavhengig av tilstedeværelse av andre eventuelt «sterkere» årsaksfaktorer. Denne tolkning vil i betydelig grad utfordre dagens trygdemessige praksis knyttet opp mot § 13 – 4, annet ledd bokstav d, der årsaksfaktorers relative styrke settes opp mot hverandre. Utvalget kan ikke se at dagens trygdemessige praksis kan forankres i noen av de ovennevnte medisinske årsaksmodeller, noe som nylig også er påpekt av andre (Wergeland et al., 2008).
Utvalget ser imidlertid flere betenkeligheter knyttet til bruken av etiologisk fraksjon, både som generelt dokumentasjonskrav på populasjonsnivå og særlig i videre anvendelse på individnivå. Tidligere identifiserte arbeidsrelaterte årsaksfaktorer for sykdom var ofte sterke faktorer, med svært høy risiko knyttet til eksponering (jf. 5-dobling av lungekreftrisiko forårsaket av asbest, eller 50-dobling av nesekreft etter nikkeleksponering). Vi må forvente at det vil bli etablert nye arbeidsrelaterte årsaksfaktorer, basert på solid, god dokumentasjon, men med relativt liten risikoøkning, for eksempel 50 % (RR = 1,5), jf. lungekreft og passiv røyking. Relativ risiko er også avhengig av valg av referansekategori, der det ikke alltid er mulig å finne egnete, totalt ueksponerte grupper, noe som vil føre til mindre kontrast mellom gruppene som sammenliknes. Det er derfor ingen klar medisinsk faglig begrunnelse for at slike faktorer ikke skulle kunne bli tilkjent årsaksstatus, selv om de ikke når kravet om dobling av risiko (RR = 2) eller EF = 0,5.
Videre vil en med utgangspunkt i en mer deterministisk årsakstenkning kunne avvise alle forsøk på å ekstrapolere populasjonsrisiko til «sannsynlighet for sykdom» hos en person som allerede er blitt syk (såkalt «a posteriori»). I henhold til denne tenkning vil yrkesfaktoren, dersom den anses å inngå som delårsak i en tilstrekkelig årsak, automatisk være avgjørende, selv om den kan være «liten» sammenliknet med andre foreliggende delårsaker i samme tilstrekkelige årsak. Denne tenkning synes dermed å ligge nærmere den såkalte betingelseslæren, som legges til grunn for juridisk årsaksvurdering etter lov om yrkesskadeforsikring.
8.3.6 Medisinsk årsakssammenheng – krav til dokumentasjon
Diskusjon av metoder for påvisning av årsakssammenhenger i medisinsk forskning faller utenfor mandatet for denne utredning. Den ultimate metode, eksperimentet, er den primære metode for toksikologisk, eksperimentell forskning og har vært av stor betydning for å kunne bidra til å avklare årsaksfaktorer til mange sykdommer, inklusive arbeidsrelaterte sykdommer.
Vi er i tillegg helt avhengig av studier av mennesker, der det kliniske randomiserte forsøk,som etablerer kontroll med alle utenforliggende faktorer har vært ansett som det optimale valg. Denne metode er imidlertid lite tilgjengelig som kunnskapskilde når en skal dokumentere sammenhenger mellom eksponeringer i arbeid og sykdom. Blant annet av etiske grunner kan vi ikke eksponere personer for antatt skadelige stoffer, for derved å lære mer om årsakssammenhenger.
En hovedkilde til kunnskap om arbeidsrelatert sykelighet har derfor vært observasjonelle studier, der eksponeringen allerede er gitt. En studerer da forekomst av sykdom hos henholdsvis eksponerte og ueksponerte grupper av befolkningen. Slike studier er basert på epidemiologiske metoder og vil ikke kunne oppfylle eksperimentets kvalitetskrav, men søker mest mulig å kunne nærme seg disse kravene.
8.3.7 Kausale og ikke-kausale assosiasjoner
Utforsking av årsaksforhold i epidemiologien skjer hyppigst ved hypotesetesting, der en hypotese er et utsagn om en mulig årsakssammenheng. Hypoteser kan forkastes eller aksepteres, men aldri «bevises» eller verifiseres. For å etterprøve en hypotese, må årsaksbegrepets elementer operasjonaliseres. De variable som inngår som mulige årsaker betegnes som uavhengig variable, mens resultatet av påvirkningen betegnes som avhengig variable. Når det påvises en statistisk assosiasjon mellom disse variable, kan denne være kausal eller ikke kausal (reell eller ikke reell årsakssammenheng). Store deler av epidemiologien går ut på å kunne skille mellom mulige kausale og ikke-kausale assosiasjoner.
8.3.8 Kriterier for årsakssammenheng
Det er utarbeidet flere sett av kriterier for å vurdere årsakssammenheng i epidemiologisk forskning. De mest kjente er Sir Bradford Hills ni kriterier som ble utarbeidet i 1965 (Bradford Hill 1965):
Styrke
Konsistens
Spesifisitet
Tidsrelasjon
Biologisk gradient
Plausibilitet
Sammenheng (koherens)
Eksperiment
Analogi
Disse «kriterier» bør alle vurderes før en kan slutte at det foreligger en sannsynlig årsakssammenheng. Bradford Hill anså for øvrig punktene ovenfor for å være en slags retningslinjer, da de ikke fyller formelle krav til å være kriterier. Det har således vært en betydelig diskusjon om egnetheten av disse kriteriene, noe som kort omtales nedenfor.
1. Styrke
Utgangspunktet her er at sterke assosiasjoner mer sannsynlig er kausale enn svake assosiasjoner. Selv om dette ofte kan være tilfelle, kan det ikke brukes som et kriterium på årsakssammenheng. Svake assosiasjoner kan blant annet skyldes systematiske feil eller feilklassifikasjon. Høy insidens/prevalens av sykdom gir også svakere assosiasjon, jf. røyking som årsak til hjertesykdom. Passiv røyking gir videre lav, men godt dokumentert risiko for lungekreft. Samtidig kan en også påvise sterke assosiasjoner som ikke er kausale. Sterke assosiasjoner er dermed verken nødvendige eller tilstrekkelige for kausalitet, og svake er verken nødvendige eller tilstrekkelige for fravær av kausalitet.
2. Konsistens
Dette omhandler krav om gjentatt observasjon av samme assosiasjon i forskjellige populasjoner under forskjellige forhold. Fravær av konsistens utelukker ikke kausalitet, da konsistens forutsetter nærvær av de samme delårsaker for tilstrekkelig effekt. For eksempel vil risiko for asbest-relatert lungekreft være forskjellig i en røykende og en ikke-røykende befolkning.
3. Spesifisitet
Dette kravet innebærer at en årsaksfaktor gir bare en effekt, ikke mange forskjellige effekter. Det er dermed et totalt ubrukelig kriterium, jf. for eksempel røyking som fører til et stort antall forskjellige sykdommer.
4. Tidsrelasjon
Dette kravet forutsetter at årsaken i tid må komme før effekten. Dette er som årsakskrav en uomtvistelig betingelse (jf. A før S). Men S før A motsier for så vidt ikke en hypotese om årsakssammenheng, bare at A i dette tilfellet ikke kan være årsak til S.
5. Biologisk gradient
Dette kriterium forutsetter tilstedeværelse av en dose–responskurve som går i en retning. Selv om en slik sammenheng kan styrke en årsakssammenheng, kan det være mange unntak, jf. allergier, tilstander med terskel for effekt, J-kurver, og falske dose–respons forhold pga. forvekslingsfaktorer. Påvist dose–respons sammenheng er dermed verken nødvendig eller tilstrekkelig for en kausal relasjon.
6. Plausibilitet
Biologisk plausibilitet er et viktig anliggende, men samtidig problematisk, da det baseres på hva vi til enhver tid vet og tror er biologisk «plausibelt». Utgangspunktet her må være det som kan anses plausibelt, basert på dagens vitenskapelige erkjennelse.
7. Sammenheng (coherence)
Kravet innebærer at årsaks–effekt-tolkningen av sammenheng ikke er i konflikt med det vi vet om sykdommens forløp og biologi. Dette likner svært på kravet om «biologisk plausibilitet». Fravær av coherence behøver ikke tale mot kausalitet.
8. Eksperiment (experimental evidence)
Det er faktisk noe uklart hva Bradford Hill har ment her. Rent umiddelbart vil en tenke at tilsvarende funn for eksempel i dyreforsøk styrker årsakssammenhengen. Det kan imidlertid se ut som om han i større grad hadde intervensjonsforsøk i tankene, der fjernelse av en mistenkt årsaksfaktor fører til redusert sykelighet. I begge tilfelle er det et tvilsomt kriterium.
9. Analogi
I følge Bradford Hill vil påviste sammenhenger mellom liknende eksponeringer og liknende helseeffekter styrke en hypotese om årsakssammenheng. Dette kan, men behøver ikke være tilfelle. Selv om en kan få innsikt fra analogier, vil den være påvirket av forskeres kreativitet som kan finne analogier overalt. Manglende analogi kan på samme måte like gjerne skyldes mangel på kreativitet.
8.3.9 Oppsummering
Med utgangspunkt i dagens kunnskap, har utvalget ønsket å legge en biologisk modell til grunn for å kunne sannsynliggjøre en årsaks–effektsammenheng knyttet til hvilke sykdommer som bør stå på yrkessykdomslista. Det har derfor vært nærliggende å ta utgangspunkt i de tradisjonelt benyttede «kriterier» formulert av Bradford Hill. Den litt kritiske gjennomgangen ovenfor indikerer imidlertid at anvendligheten av Bradford Hills såkalte kriterier nok har vært noe overdrevet. Bradford Hills ni punkter anses å representere retningslinjer som er nyttige som vurderingsgrunnlag, men altså ikke som nødvendige kriterier. Dette samstemmer for så vidt med Bradford Hills eget utsagn: «None of my nine viewpoints can bring indisputable evidence for or against the cause–and–effect hypothesis and none can be required as a sine qua non». Faktisk er kriterium 4. tidsrelasjon, et sine qua non for kausalitet, mens ingen andre kriterier er verken nødvendige eller tilstrekkelige for å avgjøre om en assosiasjon er kausal. Utvalget har i sitt arbeid framhevet assosiasjonens styrke, biologisk plausibilitet og holdepunkter for dose–respons-relasjon som viktige forhold, som i utgangspunktet styrker en kausal sammenheng.