3 Historie, utviklingstrekk og framtid

Figur 3.1
«Hvis en ikke kjenner fortida, forstår en ikke nåtida og egner seg ikke til å forme framtida.»
Kilde: Simone Weil
Planlegging av framtid må bygge på erfaring og forankres i historie, samtidig som det er nødvendig å åpne opp og slippe løs fra tilvante forestillinger. I møtet med framtidas omsorgsutfordringer blir det nødvendig å ta i bruk nye metoder og finne nye løsninger, og ikke bare forlenge dagens trender og utviklingstrekk. For omsorgssektoren vil det være et for enkelt svar å bare øke tallet på sykehjemsplasser med veksten i tallet på eldre over 80 år. Dersom det skjer like mye med de kommunale helse- og omsorgstjenestene de neste 40 år som de siste 40, vil de se helt annerledes ut.
3.1 Førti år tilbake og førti år fram
De offentlige omsorgstjenestene har en kort historie, slik vi kjenner dem i dag. På førti år har disse tjenestene vokst fra vel 20 000 årsverk til mer enn 120 000 årsverk. Fra i hovedsak å være eldreomsorg, er omsorgstjenesten i dag et tilbud til brukere i alle aldersgrupper med et mangfold av diagnoser, funksjonsnedsettelser og tilstander. Noen mottar tjenester fra de er født og vil være avhengig av et tilbud gjennom hele livsløpet, mens andre mottar få tjenester i en avgrenset periode i livet.
Når vi skal planlegge for framtida, er det grunn til å forankre det vi gjør i denne relativt korte historien. Vi bør se på hvorfor de kommunale omsorgstjenestene ble etablert, hvordan forutsetningene endrer seg underveis og hvilke drivkrefter som ligger bak en utvikling preget av jevn og sterk vekst.
I NOU 2011: 11 Innovasjon i omsorg, beskriver Hagen-utvalget utviklingen på omsorgsfeltet i de siste førti årene som en av etterkrigstidens store samfunnsmessige innovasjoner. Den offentlige omsorgstjenesten kom som et svar på noen av de viktigste utfordringene samfunnet da sto overfor:
«Spørsmålet ble derfor hva som måtte til for å sikre både fødselstilvekst, tilgang på arbeidskraft, kvinnefrigjøring og omsorg for et økende antall eldre samtidig. De kommunale omsorgstjenestenes siste 40-årige historie kan på denne bakgrunn beskrives som en av de virkelig store innovasjoner i etterkrigstidens norske samfunn. En stor offentlig velferdssektor i de nordiske land har både vært med på å legge grunnlaget for økonomisk vekst og utvikling og skapt trygghet for å sette barn til verden. Den nordiske modellen framstår på denne bakgrunn både med større økonomisk og demografisk bærekraft enn mange andre rike land uten samme utbygging av en omsorgssektor.»
Omsorgstjenestene må, i likhet med andre velferdsordninger, vurderes i lys av den betydning de har for verdiskapingen i samfunnet, og ikke bare ses som en stadig stigende offentlig utgiftspost. I Norge har vi valgt å organisere samfunnet vårt på denne måten. Det har vist seg å være vellykket både i økonomisk og demografisk forstand.
3.2 Tjenestemottakerne – status og utviklingstrekk
I perioden fra 1965 til 1980 ble antall mottakere av hjemmesykepleie mer enn tredoblet fra 24 000 til 75 000 mottakere. Mottakere av hjemmehjelp økte enda mer, fra vel 13 000 i 1965 til vel 98 000 femten år senere. Tallet på mottakere av hjemmesykepleie og hjemmehjelp fortsatte å vokse på 80-tallet, men i en lavere takt enn i det foregående tiåret. Hjemmetjenestene har på 2000-tallet blitt mer og mer konsentrert om de som har det største hjelpebehovet. Blant annet er andelen brukere som bare mottar praktisk hjelp sunket fra nesten halvparten til en fjerdedel av tjenestemottakerne. Antall beboere i institusjon økte fram til rundt 1990, da ansvaret for sykehjemmene ble overført fra fylkeskommunene til kommunene og institusjonene i Helsevernet for psykisk utviklingshemmede ble avviklet. Siden har antallet beboere i ulike institusjoner gått ned, samtidig som mottakere av hjemmetjenester og omsorgsboliger har hatt betydelig vekst.
3.2.1 Fra eldreomsorg til omsorg for alle
Til tross for sterk vekst i de eldste aldersgruppene de siste tiårene, er det ikke blitt flere eldre brukere av alders- og sykehjem og hjemmetjenester. Dette viser at ikke alle forhold kan forklares av demografi, men at utviklingen også preges av andre endringer i samfunnet. For eksempel kan forskyvning av oppgaver mellom både spesialisthelsetjenesten, familieomsorgen og de kommunale omsorgstjenestene forklare noe av utviklingen. Å beskrive den kommunale omsorgstjenesten som eldreomsorg er med tiden blitt mer og mer feil.
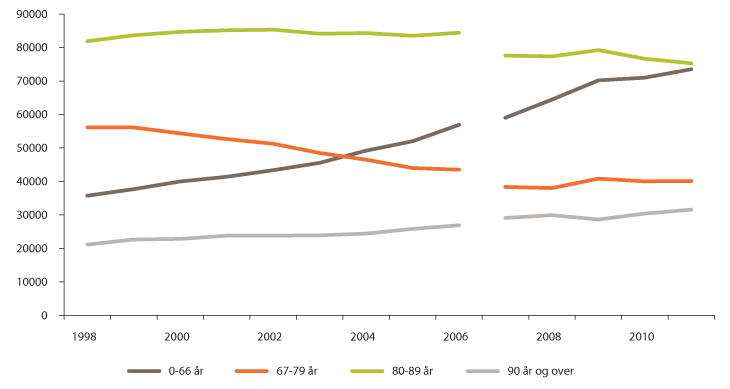
Figur 3.2 Antall mottakere av omsorgstjenester etter alder 1998–2011
Kilde: Statistisk sentralbyrå 2012. Fra og med 2007 er data hentet fra Iplos -registeret og lar seg ikke uten videre sammenlikne med tidligere år.
I dag har omsorgstjenesten mottakere i alle aldre og med svært ulike behov. Ved utgangen av 2011 mottok i overkant av 268 000 personer omsorgstjenester i en eller annen form. Av dem fikk om lag 43 500 et tilbud i institusjon, og om lag 177 000 var mottakere av hjemmesykepleie og/eller praktisk bistand. Nesten 50 000 mottok andre typer tjenester som avlastning, omsorgslønn, støttekontakt og brukerstyrt personlig assistanse. Dette er tjenestetyper som i størst grad tildeles personer under 67 år. I aldersgruppen over 80 år var det over 122 000 personer som mottok institusjonstjenester eller hjemmetjenester i 2011. Nesten to av tre mottakere av omsorgstjenester er kvinner. Dette har bl.a. sammenheng med at kvinner lever lenger enn menn, og har en lengre periode med alvorlig sykdom og funksjonssvikt mot slutten av livet. Av mottakere av hjemmetjenester over 90 år bor 75 prosent alene.
Hvert av årene 2009, 2010 og 2011 kom det nær 72 000 nye mottakere inn i omsorgstjenesten, mens om lag 69 000 mottakere gikk ut. Dette viser at vel en fjerdedel av mottakerne av omsorgstjenesten skiftes ut hvert år. Det betyr igjen at omsorgstjenesten betjener om lag 25 prosent flere mottakere enn tverrsnittstallene ovenfor viser.
Gjennom Iplos-registeret får vi også opplysninger om mottakernes bistandsbehov. Bistandsbehov er et mål for i hvilken grad en mottaker er selvhjulpen på de fleste områder (noe/avgrenset bistandsbehov) eller er avhengig av hjelp på flere områder (omfattende bistandsbehov). Om lag 33 prosent av mottakerne over 90 år har omfattende bistandsbehov. For de øvrige aldersgruppene er det mellom 17 og 25 prosent som har omfattende bistandsbehov. Det er en tendens til at andelen mottakere med avgrenset bistandsbehov går ned. Beboere på langtidsopphold i institusjon har gjennomgående et mer omfattende bistandsbehov enn mottakere av hjemmetjenester. Fire av fem mottakere av langtidsopphold i institusjon har omfattende bistandsbehov. Bistandsbehovet er større blant yngre enn eldre mottakere av hjemmesykepleie og praktisk bistand. Dette skyldes at mange av de eldre med omfattende bistandsbehov får hjelp i form av langtidsplass i institusjon. Yngre brukere med omfattende bistandsbehov får tildelt flere timer hjemmesykepleie og praktisk bistand enn eldre brukere med tilsvarende behov for tjenester.
3.2.2 Det er antall yngre tjenestemottakere som vokser
Nær fire av ti mottakere av pleie- og omsorgstjenester er nå under pensjonsalder. Det er også slik at nesten alle nye ressurser som er satt inn i sektoren de siste 20 årene, har gått til å dekke tjenestebehov til det voksende antallet yngre brukergrupper. Hjemmetjenestebrukere under 67 år består av noen barn og unge under 18 år (2 prosent), en stor andel yngre voksne 18–49 år (54 prosent) og en noe mindre andel middelaldrende 50–66 år (44 prosent). Av disse er det antallet yngre voksne som har hatt den sterkeste veksten det siste tiåret. Regner en med mottakere av avlastning, støttekontakt og omsorgslønn, er tallet på barn og unge høyere.
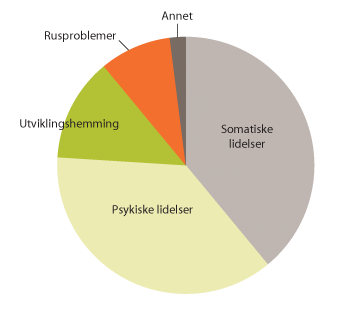
Figur 3.3 Årsaker til hjelpebehov blant hjemmetjenestemottakere under 67 år
Kilde: Romøren (2006).
Helsemessig består gruppen hjemmetjenestemottakere under 67 år av to større og to mindre grupper (Romøren 2006). Den største gruppen er mennesker som har en av mange ulike somatiske lidelser (39 prosent), blant disse dominerer nevrologiske tilstander som MS, hjerneslag, hode- og ryggskader. Psykiske lidelser er også en stor gruppe (37 prosent). De to mindre gruppene er mennesker med utviklingshemming (13 prosent) og personer med rusproblemer (9 prosent). Brukergruppen under 67 år mottar i hovedsak hjemmetjenester og svært få bor i institusjon. Mange av disse tjenestemottakerne får sitt tilbud fra hjemmetjenesten og dagaktivitetstilbud i samme omfang som i sykehjem, målt i timetall. Flere av dem er på skole eller arbeid på dagtid. I hvilken grad økningen i antall yngre tjenestemottakere vil fortsette i årene framover er vanskelig å forutsi. Det er grunn til å anta at veksten vil flate ut, eller stabilisere seg, uten at det er grunnlag for å angi når. For videre planlegging er det av stor betydning å få mer forskningsbasert kunnskap om dette.
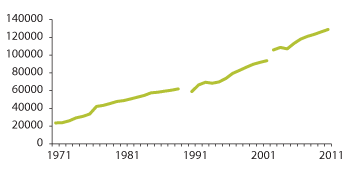
Figur 3.4 Årsverk i omsorgstjenesten 1971–2011
Merknad: Brudd i statistikken medfører at perioden fra 2003 ikke kan sammenlignes med tall fra 2002 og bakover. Det foreligger ikke tall for 1990. Tallene inkluderer også HVPU fram til avviklingen i 1991.
Kilde: Borgan 2012 (Statistisk sentralbyrå)
3.3 Omsorgstjenesten – status og utviklingstrekk
De største endringene i de kommunale omsorgstjenestene de siste tiårene har først og fremst skjedd i hjemmetjenestene, og det er hjemmesykepleien som vokser. Dette er uttrykk for to tunge utviklingstrekk (Brevik 2010, Helsedirektoratet 2010, Barstad 2006), der retningen går:
fra institusjon til hjemmetjenester
fra praktisk bistand til helsetjenester
3.3.1 Fra 20 000 til 130 000 årsverk
De kommunale omsorgstjenestene har med et års unntak vært i kontinuerlig vekst de siste førti år. Målt i antall utførte årsverk, er omsorgssektoren seksdoblet, og har økt fra vel 20 000 årsverk i 1971 til nesten 130 000 årsverk i 2011.
Veksttakten har økt de siste 25 årene etter at kommunenes ansvar ble utvidet med sykehjemsreformen og reformen for mennesker med utviklingshemning. Handlingsplan for eldreomsorgen, Omsorgsplan 2015 og regjeringens Opptrappingsplan for psykisk helse har også bidratt til en slik vekst både i ressurser og oppgaver, og det er ventet at Samhandlingsreformen vil forsterke dette bildet ytterligere i årene som kommer. Den sterke veksten må ses i sammenheng med endringer i oppgavefordeling både med spesialisthelsetjenesten og familieomsorgen. Begge forhold bidrar også til den profil årsverksveksten har fått. Det er hjemmesykepleien som vokser, og innsatsen konsentreres mer og mer om de som har størst behov.
Til tross for betydelig økt andel eldre i befolkningen, har den største veksten skjedd i tjenestetilbudet til aldersgruppene under 67 år. De kommunale omsorgstjenestene er først og fremst til for mennesker med langvarige og sammensatte lidelser og alvorlig funksjonsnedsettelse. Det stiller høye krav til kompetanse og mer tverrfaglighet. Samtidig er det grunn til å reise spørsmålet om terskelen for å få hjelp er hevet, slik at omsorgstjenestene kommer for seint inn og har gått på bekostning av tidlig innsats, forebyggende arbeid og rehabilitering (Brevik 2010). På lang sikt kan det vise seg å bli en dyr og lite bærekraftig løsning.
For kommunene blir det viktig å finne den rette balansen i forholdet mellom behandling og pleie på den ene siden og forebyggende arbeid, habilitering og rehabilitering på den andre siden.
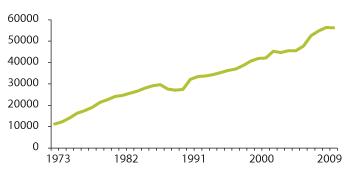
Figur 3.5 Brutto driftsutgifter i faste 2000-priser for pleie og omsorg 1973–2010
Merknad: Tallene inkluderer også HVPU fram til avviklingen i 1991.
Kilde: Borgan 2012 (Statistisk sentralbyrå)
Brutto driftsutgifter til omsorgstjenestene har med et par mindre unntak hatt en relativt lineær økning, målt i faste kroner helt fra 1970-tallet. På 40 år er driftsutgiftene blitt femdoblet med en gjennomsnittlig årlig realvekst på 4,5 prosent, med unntak for perioden rundt 1990 og 2002–2005 (Borgan 2012).
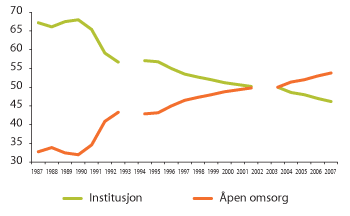
Figur 3.6 Andel årsverk i pleie- og omsorgssektoren i prosent, fordelt på institusjon og åpen omsorg 1987–2007
Kilde: Brevik 2010, Norsk institutt for by- og regionforskning
3.3.2 Fra institusjon til hjemmetjenester
I dag bruker kommunene mer ressurser på hjemmetjenester enn på sykehjem og institusjonsomsorg. For 40 år siden gikk derimot over 80 prosent av driftsutgiftene til alders- og sykehjem, mens knapt 20 prosent gikk til drift av hjemmetjenester, i hovedsak husmorvikar og hjemmehjelp.
Mens hele to tredeler av årsverkene i omsorgstjenestene var knyttet til institusjonsomsorg og bare en tredel til hjemmetjenester for 25 år siden, er forholdet nå endret slik at andelen årsverk er størst i hjemmetjenestene.
Denne utviklingen er resultat av reformarbeid, faglige og økonomiske vurderinger i kommunene og sterkere medvirkning fra brukerne i utforming av tjenestene. Gjennom sykehjemsreformen fikk kommunene ansvar både for hjemmetjenester og sykehjem, og måtte ta stilling til hvordan de skulle organisere tjenestene slik at de ga størst samlet effekt. Dette førte til at det meste av veksten i omsorgstjenestene skjedde i hjemmetjenester i årene som fulgte. Så lenge sykehjemmene var fylkeskommunenes ansvar, var dette et tilbud som ikke medførte kostnader for kommunene.
Tydeligst kom avinstitusjonaliseringen til uttrykk i reformen for mennesker med utviklingshemning, der helsevernet for psykisk utviklingshemmede (HVPU) og HVPU-institusjonene ble nedlagt i løpet av perioden 1991–1995 og ansvar ble overført til de samme etater og virksomheter som den øvrige befolkning. Integrering, normalisering og deltakelse var sentrale prinsipper, når tidligere institusjonsbeboere flyttet i egne boliger og fikk tilrettelagt sitt helse- og omsorgstjenestetilbud. Samtidig ble tilbudet til de som ikke tidligere hadde fått institusjonsplass rustet kraftig opp. De hadde krav på samme tjenestetilbud som tidligere institusjonsbeboere. Det hadde også andre brukergrupper som fulgte i kjølvannet av denne reformen. Prosjektet Unge ut av institusjon og Opptrappingsplan for psykisk helse førte dette videre, og en del av den samme utviklingen ble fanget opp i regjeringens Demensplan 2015 og Nevroplan for mennesker med nevrologiske skader og lidelser.
Kommunene har ansvar for å sørge for nødvendige og forsvarlige tjenester som møter den enkeltes behov. Den enkelte kommune avgjør selv hvordan tjenestene skal organiseres ut fra lokale forhold og behov. Som figur 3.7 viser er det store variasjoner i hvordan kommunene har organisert sine helse- og omsorgstjenester. I 20 prosent av kommunene brukes under 40 prosent av omsorgstjenestenes netto driftsutgifter til institusjon, og mer enn 60 prosent på hjemmetjenester og institusjonsdrift. I ti av disse kommunene er institusjonsandelen under 20 prosent. På den andre siden bruker 15 prosent av kommunene over 60 prosent av utgiftene til institusjon, hvorav 11 kommuner har en institusjonsandel på 80 prosent eller mer. Nesten to tredeler av kommunene har imidlertid en institusjonsandel på 40–60 prosent, og landsgjennomsnittet var i 2011 på 46 prosent.
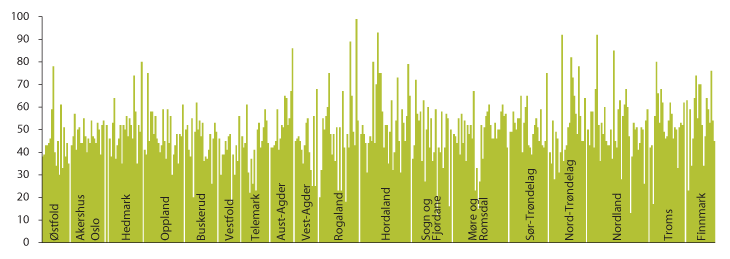
Figur 3.7 Institusjonsdriftens andel av omsorgstjenestenes netto driftsutgifter i prosent i 2011, per kommune fordelt etter fylke. Prosent
Kilde: Statistisk sentralbyrå 2012
Noen kommuner har fortsatt valgt å satse på sykehjem og institusjonsdrift, andre kommuner satser på hjemmetjenester, dagaktivitetstilbud og omsorgsboliger. Dette avspeiles blant annet i at kostnadene for en sykehjemsplass varierer fra under en halv til over to mill. kroner per år på kommunenivå. Det er imidlertid det samlede tjenestetilbudet som er mest avgjørende for innbyggerne i den enkelte kommune. Undersøkelser kan likevel tyde på at kommuner som satser på hjemmetjenester, får mer ut av sine ressurser enn kommuner som i større grad satser på institusjonstilbud:
«Hjemmetjenesteorientering framstår derfor som mer effektivt i den forstand at flere får et tilbud til mindre bruk av ressurser, og uten at det kan dokumenteres at tilbudet blir dårligere.» (Borge og Haraldsvik 2005)
3.3.3 Fra aldershjem til sykehjem og omsorgsboliger
Aldershjemmenes tid er forbi. Dermed er en epoke med røtter tilbake til tidligere tiders fattighus slutt. For 40 år siden var det flere aldershjemsplasser enn sykehjemsplasser. Mens aldershjemsplassene er faset ut etter at kommunene overtok ansvaret for sykehjemmene, har tallet på sykehjemsplasser økt fra om lag 15 000 til 40 000 de siste 40 år.
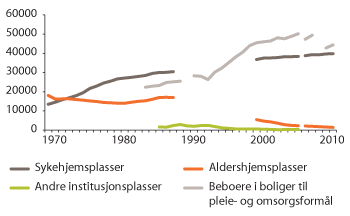
Figur 3.8 Antall institusjonsplasser og beboere i bolig til omsorgsformål 1970–2011
Merknader: Fra og med 2007 er data hentet fra IPLOS-registeret og lar seg ikke uten videre sammenligne med tidligere år. Tall for beboere i boliger til pleie- og omsorgsformål før 2009 kan heller ikke direkte sammenlignes med tall etter 2009.
Kilde: Borgan 2012 (Statistisk sentralbyrå)
En del aldershjem er modernisert og bygd om til sykehjem. Mange aldershjem var imidlertid så uhensiktsmessige eller i så dårlig forfatning at de er skiftet ut. Under Handlingsplan for eldreomsorgen ble de i stor grad erstattet med nye moderne omsorgsboliganlegg. Et stort antall nye omsorgsboliger er også bygd i kommunene til yngre mennesker med behov for tilrettelagt bolig og tjenester. Over en tredel av beboerne i omsorgsboligene er under 67 år. Av disse har halvparten en utviklingshemning mens den andre halvpart enten har psykiske og sosiale problemer eller langvarig funksjonsnedsettelse på grunn av somatiske sykdommer, ofte av nevrologisk karakter. I de boligene som benyttes til beboere med behov for heldøgns tjenestetilbud er over halvparten under 67 år (Brevik 2010).
Under Handlingsplan for eldreomsorgen ble eneromsreformen gjennomført, og halvparten av landets sykehjemsplasser enten nybygd eller fullmodernisert. Sykehjemmene er derfor bygd ut, fornyet og rustet opp, både bygningsmessig og i noen grad kompetansemessig til å møte de oppgaver sektoren nå står midt oppe i.
I møte med morgendagens utfordringer, er det imidlertid behov for å foreta tilpasninger og omstillinger til nye og utvidede oppgaver. Samhandlingsreformen innebærer at presset på heldøgns omsorgsplasser vil fortsette å øke, spesielt når det gjelder korttidsplasser for avlastning, rehabilitering, opptrening og øyeblikkelig hjelp. Videre vil det være behov for å modernisere og fornye den bygningsmassen som ikke ble rustet opp under Handlingsplan for eldreomsorgen. Dette bør gjøres før utbyggingstakten igjen må økes om ti år som følge av veksten i tallet på eldre over 80 år.
Demensplan 2015 slår også fast at sykehjem med store avdelinger og lange korridorer ikke fungerer godt for mennesker med demens og annen kognitiv svikt. Ettersom 80 prosent av dagens sykehjemspasienter har en demenslidelse, er det derfor satt som krav i Husbankens tilskuddsordning at alle sykehjem og omsorgsboliger skal bygges som små tilrettelagte enheter, enten de organiseres i små avdelinger eller bofellesskap med få beboere.
Det er derfor mye som tyder på at de mer tradisjonelle institusjonene er på vei ut og at framtida vil skape nye løsninger som tar med seg det beste fra både institusjons- og hjemmetjenestetradisjonen. Spørsmålet er hva som er de nye seniorgenerasjonenes ønsker og preferanser. Vil de følge i de yngre brukergruppenes spor, eller beholde institusjonene slik de er i dag?
Det er stor variasjon i hva slags boformer kommunene benytter til mennesker med behov for heldøgns tjenestetilbud. Figur 3.9 viser at de fire nordligste fylkene har høyest samlet heldøgns dekningsgrad (heldøgns omsorgsplasser i prosent av eldre 80 år og over), men mens Finnmark har høy sykehjemsdekning, har Nord-Trøndelag høy dekning av heldøgnsplasser i omsorgsboliger. I Østfold, Buskerud og Telemark er også omsorgsboligandelen høy, mens sykehjemsandelen er høyest i Oslo og Sør-Trøndelag, som foreløpig har svært få omsorgsboliger. Dekningsgraden for hele landet er 28 heldøgns omsorgsplasser i prosent av befolkningen 80 år og over, hvorav 18,5 plasser er i sykehjem.
3.3.4 Fra hjemmehjelp og husmorvikar til hjemmesykepleie
Tre av fire nye stillinger i omsorgstjenestene de siste 15–20 årene har kommet innenfor hjemmetjenestene, og det er i hovedsak hjemmesykepleietjenester som har vokst (Brevik 2010). For 40 år siden utgjorde hjemmesykepleietjenestene bare ti prosent av de samlede hjemmetjenestene, som den gang i hovedsak besto av husmorvikarer og hjemmehjelpere. Mens husmorvikartilbudet har forsvunnet og praktisk bistand de siste årene er holdt på om lag samme nivå, har hjemmesykepleietjenester hatt betydelig vekst og fått en sterk stilling i det samlede kommunale helse- og omsorgstilbudet. Denne utviklingen ses som uttrykk for at hjemmetjenestene er blitt mer medisinsk rettet (Romøren 2007) og prioriterer helse framfor sosiale tjenester (Helsedirektoratet 2010). Utfasingen av aldershjemmene og utbyggingen av sykehjemmene har samtidig bidratt til at medisinsk behandling og sykepleie har fått en langt mer sentral plass også i institusjonsomsorgen.
Samtidig har andre høgkoleutdannede faggrupper som vernepleiere, sosionomer, barnevernspedagoger og spesialpedagoger også blitt en del av hjemmetjenestetilbudet og økt sin andel av årsverkene i helse- og omsorgstjenesten.
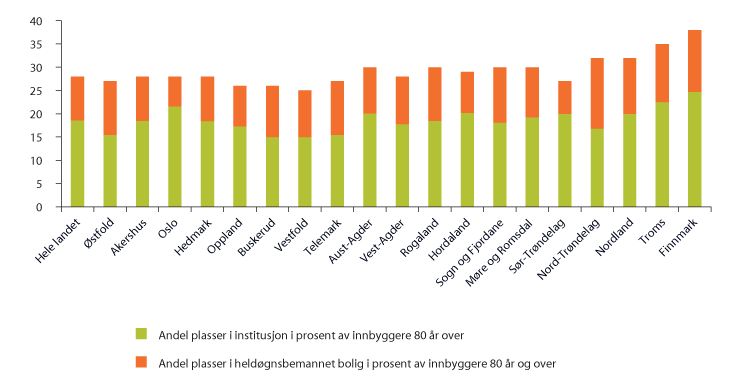
Figur 3.9 Antall plasser i institusjon og heldøgnsbemannet bolig 2011 i prosent av innbyggere 80 år og over
Kilde: Statistisk sentralbyrå 2012
«Endringene i pleie- og omsorgssektoren de siste årene har vært så gjennomgripende at kommunene har hatt nok med å håndtere de nye yngre gruppene av tjenestemottakere og de dårligste eldre. Det har av den grunn ikke vært tilstrekkelig med ressurser til å også prioritere praktiske, sosiale og forebyggende tjenester sterkt nok blant de yngre eldre.» (Helsedirektoratet 2010)
Til tross for sterk vekst i personellårsverk og høyere fagkompetanse både i sykehjem og hjemmetjenester, er det mye som tyder på tjenestene har tatt en retning som har gått på bekostning av tidlig innsats, forebygging og rehabilitering. Regjeringen ønsker å bidra til en bedre balanse mellom behandling og forebygging og mellom pleie og habilitering/rehabilitering.
Framtidas omsorgstjeneste må legge større vekt på aktiv omsorg og opptrening gjennom fysisk, sosial og kulturell aktivitet for å møte nye yngre brukergrupper med behov for personlig assistanse og nye generasjoner eldre. Det vil kreve større faglig bredde med annen kompetansesammensetning og andre faglige tilnærminger og arbeidsmetoder enn i dag.
3.4 Omsorgsplan 2015
Bak utviklingen av omsorgstjenestene ligger flere langsiktige og handlingsrettede strategier og tiltak. Omsorgsplan 2015 er regjeringens plan for å styrke både kapasiteten, kompetansen og kvaliteten i de kommunale omsorgstjenestene. Planen ble lagt fram høsten 2006, og tiltakene og virkemidlene er iverksatt i løpet av denne og forrige regjeringsperiode.
Heldøgns omsorgsplasser
Investeringstilskuddet har som mål å gi tilsagn om tilskudd til bygging eller utbedring/renovering av 12 000 heldøgns omsorgsplasser i perioden 2008 til 2015.
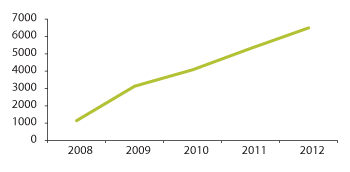
Figur 3.10 Antall tilsagn om tilskudd til heldøgns omsorgsplasser i sykehjem og omsorgsboliger 2008–2012
Kilde: Husbanken 2013
Regjeringen har gitt kommunene mulighet for tilsagn om tilskudd til totalt 9500 enheter fra 2008 til og med 2012. Kommunene har i samme periode sendt søknader på om lag 6500 enheter, og Husbanken har gitt tilsagn om tilskudd til om lag 6300 enheter. Av disse er om lag halvparten av tilsagnene gitt til plasser i sykehjem (54 prosent) og den andre halvparten til plasser i omsorgsboliger (46 prosent). Nesten 60 prosent av det totale antallet enheter med innvilget tilsagn om tilskudd gjelder oppføring av ny bygningsmasse. I statsbudsjettet for 2013 (Prop. 1 S (2012–2013)) har regjeringen lagt til rette for tilsagn om tilskudd til 1750 enheter i 2013. Utviklingen viser at målsettingen om 12 000 plasser etter all sannsynlighet er nådd innen utgangen av 2015.
Årsverksvekst
Regjeringen hadde i sin første regjeringsplattform et mål om å øke bemanningen i de kommunale omsorgstjenestene med 10 000 årsverk innen utgangen av 2009, ut fra nivået i 2004. Dette målet ble overoppnådd, med en årsverksvekst på om lag 14 800. Regjeringen har i sin andre regjeringsplattform et mål om å øke bemanningen i de kommunale omsorgstjenestene med 12 000 årsverk i perioden 2008–2015, målt ved utgangen av året.
Samlet har årsverksveksten hittil i regjeringsperioden (2005–2011) vært på om lag 22 000 årsverk. Om lag 80 prosent av veksten har bestått av personell med helse- og sosialfaglig utdanning. Dette har gitt en økning i andelen personell med helse- og sosialfaglig utdanning i helse- og omsorgssektoren fra 66,4 prosent i 2005 til 69,1 prosent i 2011, og bidratt til å styrke både kapasiteten og kompetansen i tjenestene.
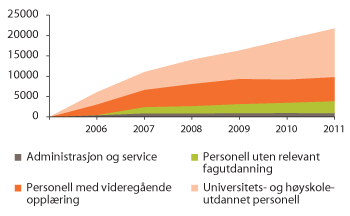
Figur 3.11 Årsverksvekst innenfor pleie- og omsorgstjenestene 2005–2011
Kilde: Statistisk sentralbyrå 2012. Årsverksveksten er målt fra utgangen av 2005 til utgangen av 2011.
Andelen personell med universitets- eller høyskoleutdanning har i perioden fra 2005 til 2011 økt fra 27,4 prosent til 32 prosent. Tallene viser at årsverksveksten i hovedsak har kommet blant sykepleiere, som av det totale antallet årsverk i sektoren er økt fra 18,1 prosent i 2005 til 19,7 prosent i 2011. Det var samtidig en samlet vekst i andelen av vernepleiere, sosionomer, ergoterapeuter og barnevernspedagoger fra 5,9 prosent til 6,7 prosent. Vernepleierne utgjør her den markert største gruppen. Antall vernepleiere tilsvarer i 2011 om lag 30 prosent av antall sykepleiere uten spesialutdanning.
Andelen personell med videregående opplæring har hatt en svak nedgang i årene fra 2009. Det meste av nedgangen skyldes en liten reduksjon av helsefagarbeidere, hjelpepleiere og omsorgsarbeidere, som i all hovedsak utgjør denne gruppen. Samlet utgjør disse utdanningsgruppene i dag 35,3 prosent av det totale antallet årsverk. Andelen personell uten relevant fagutdanning har i perioden blitt redusert fra 28,6 prosent i 2005 til 26,1 prosent i 2011, mens andelen årsverk til administrasjon og serviceoppgaver har vært stabil.
Kompetanseløftet 2015
Kompetanseløftet 2015 er regjeringens kompetanse- og rekrutteringsplan, og har som hovedmål å sikre den kommunale omsorgssektoren en tilstrekkelig, kompetent og stabil bemanning. Samlet benyttes årlig i overkant av 300 mill. kroner på kompetanse- og rekrutteringstiltak under Kompetanseløftet 2015.
Kompetanseløftet 2015 har for perioden 2011–2015 fem delmål: 12 000 årsverk; heve det formelle utdanningsnivået i omsorgstjenestene; sikre bruttotilgang på om lag 4500 helsefagarbeidere per år; skape større faglig bredde; og styrke veiledning, internopplæring og videreutdanning.
I de seks første årene i planperioden (2007–2012) har om lag 21 000 personer gjennomført grunn-, videre- eller etterutdanninger eller annen opplæring med støtte fra Kompetanseløftet 2015.
Det er etablert utviklingssentre for sykehjem og hjemmetjenester i alle landets fylker. Sentrene skal være pådriver for kunnskap og kvalitet i omsorgstjenestene gjennom forskning, fagutvikling og kompetanseheving, samt bidra til videreutvikling av praksistilbudet til elever, lærlinger og studenter. Kommunene med utviklingssentre inngår i et felles nettverk, og er knyttet opp til regionale sentre for omsorgsforskning.
Demensplan 2015
Demensplan 2015 Den gode dagen ble lagt fram høsten 2007. Målet med planen er å styrke tjenestetilbudet til personer med demens gjennom tre hovedsaker: Sikre økt kunnskap og kompetanse, øke dagaktivitetstilbudet og flere tilpassede boliger.
Det er gjennomført en nasjonal kartlegging av tjenestetilbudet til personer med demens, som viser at kommunene gjennom satsingene i Demensplan 2015 har økt sin innsats for mennesker med demens og deres pårørende i perioden 2007–2010. Antallet kommuner med pårørendeskoler er nærmere firedoblet i perioden og utgjorde 246 kommuner ved siste kartlegging. Over 14 000 ansatte i om lag 85 prosent av landets kommuner hadde ved utgangen av 2012 startet demensopplæring gjennom Demensomsorgens ABC og Eldreomsorgens ABC.
Demensplanen ble revidert i 2011 med et nytt fireårig handlingsprogram (2012–2015). Et av hovedmålene i den reviderte planen er å lovfeste en plikt for kommunene til å tilby dagaktivitetstilbud for personer med demens når tilbudet er bygget videre ut. Det ble derfor etablert et øremerket stimuleringstilskudd til dagaktivitetsplasser for personer med demens i 2012. Fram til nå er det gitt tilskudd til etablering av nesten 1 000 plasser.
Omsorgsforskning
For å styrke kunnskapsgrunnlaget i omsorgssektoren har regjeringen sikret en opptrapping av midler til omsorgsforskning. Tilskuddet til omsorgsforskning er i 2013 på 37 mill. kroner. Dette skal bidra til å øke kunnskapsgrunnlaget for planlegging, utvikling og organisering av omsorgstjenestene. Midlene kanaliseres gjennom Norges forskningsråd.
For å styrke praksisnær forskning og utvikling i den kommunale omsorgstjenesten er det etablert fem regionale omsorgsforskningssentra knyttet til utdanningsinstitusjoner, som utdanner helse- og sosialpersonell.
Den kulturelle spaserstokken
Regjeringen har som mål å styrke kulturtilbudet for omsorgstjenestens brukere gjennom Den kulturelle spaserstokken. Den kulturelle spaserstokken ble etablert i 2007. I 2013 er det bevilget om lag 30 mill. kroner til kulturtilbud gjennom Den kulturelle spaserstokken.
Nevroplan
For å synliggjøre og løfte fram brukere med nevrologiske lidelser i omsorgstjenesten er det utarbeidet en egen plan for disse brukergruppene, Nevroplan 2015. Planen ble lagt fram høsten 2012, og skal bidra til å styrke kompetanse og kvalitet i det kommunale tjenestetilbudet til personer med nevrologiske lidelser. Planen har tre hovedsatsingsområder: Informasjon og ny kunnskap, rehabilitering i dagliglivet gjennom aktivitets- og treningstilbud, og flerfaglig utviklingsarbeid.
Kvalitetsavtalen og etikkprosjekt
Regjeringen og KS inngikk i desember 2012 en avtale om kvalitetsutvikling i de kommunale helse- og omsorgstjenestene. Avtalen er forankret i konsultasjonsordningen mellom regjeringen og KS. Kvalitetsavtalen angir mål og strategier for kvalitetsutvikling av den kommunale helse- og omsorgstjenestene.
Gjennom prosjektet Samarbeid om etisk kompetanseheving har over 200 kommuner etablert ulike møteplasser for å styrke den etiske kompetansen i de kommunale helse- og omsorgstjenestene, i tillegg til at det er utviklet metodebok og e-læringsverktøy i etisk refleksjonsarbeid. Prosjektet startet i 2007 og skal vare ut perioden for Omsorgsplan 2015.
Helse- og omsorgsdepartementet har i samarbeid med KS, Norges sykepleierforbund, Fagforbundet, Fellesorganisasjonen, Kirkens Bymisjon og Pensjonistforbundet utviklet åtte prinsipper for gode omsorgstjenester. Prinsippene er ment som utgangspunkt for refleksjon, kulturbygging og lokalt forbedringsarbeid i tjenestene. Som oppfølging av dette arbeidet er Helsedirektoratet i ferd med å utvikle nye kvalitetsindikatorer for omsorgstjenesten.
Forskrift om verdig eldreomsorg
For å sikre at eldre ikke kommer urimelig ut i forhold til den generelle innsatsen i pleie- og omsorgstjenesten har regjeringen utarbeidet en egen forskrift som nærmere spesifiserer kommunenes plikter i omsorgen for eldre (verdighetsgarantien).
Forskriften gir en beskrivelse av eldreomsorgens verdigrunnlag, samtidig som den angir tiltak det skal legges til rette for i tjenestetilbudet, slik som for eksempel riktig og forsvarlig boform, et variert og tilstrekkelig kosthold, lindrende behandling og en verdig død, faglig forsvarlig oppfølging av lege og annet relevant personell, samtaler om eksistensielle spørsmål mv. Klage- og tilsynsmyndighetene må sikre at verdighetsgarantien etterleves av kommunene.
3.5 Framskrivninger
3.5.1 Endringer i demografi
Vi står overfor en global demografisk utfordring uten sidestykke i historisk tid, med en aldrende befolkning som vil fortsette å øke, og med dyptgripende konsekvenser av både økonomisk, sosial, politisk og kulturell art. Dette var konklusjonen i FNs rapport World Population Ageing 1950–2050 (United Nations 2001).
Demografisk sett er Norge et av de landene i Europa som vil ha de minst dramatiske endringene i alderssammensetningen i befolkningen. Dette skyldes dels at vi allerede har gjennomgått slike endringer, og dels at vi har høyere fødselstall.
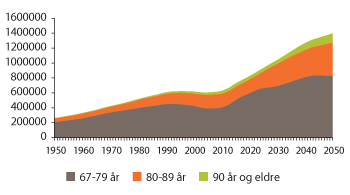
Figur 3.12 Antall personer i aldersgruppen 67 år og eldre 1950–2050
Kilde: Statistisk sentralbyrå 2012. Middelalternativet (MMMM) i befolkningsframskrivningene.
Folketallet i Norge ble i forrige århundre mer enn fordoblet, fra 2,2 mill. i 1900, 3,3 mill. i 1950, til 4,5 mill. i 2000. I følge Statistisk sentralbyrås befolkningsframskrivninger kan folketallet fortsette å stige jevnt til 6 mill. i 2030 og 6,7 mill. i 2050.
Antall personer over 67 år vil mer enn fordobles fra 2000 til 2050. Antall personer 80 år og eldre kan komme til å øke fra 190 000 i 2000 til nesten 350 000 i 2030 og nesten 570 000 i 2050. Veksten i aldersgruppen 80–89 år vil finne sted først om ti år. For gruppen 90 år og eldre skjer det allerede en kraftig vekst de nærmeste årene.
Vi har i framskrivningene valgt å legge mellomalternativet i befolkningsframskrivningene til grunn for de statistiske analysene, med henholdsvis middels fruktbarhet, middels levealder, middels netto innvandring og middels mobilitet (MMMM).
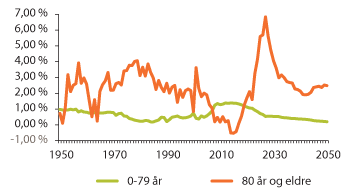
Figur 3.13 Prosentvis årlig endring i antall personer over og under 80 år 1950–2050
Kilde: Statistisk sentralbyrå 2012. Middelalternativet (MMMM) i befolkningsframskrivningene.
Ofte fremstilles de demografiske endringene vi går i møte som en ukontrollert eldrebølge som skyller inn over landet. Men de nærmeste ti årene er det tvert i mot slik at tallet på eldre over 80 år ikke øker, og faktisk har en liten nedgang. Det gir oss mulighet til å planlegge og forberede for de endringer som deretter skjer i alderssammensetningen i befolkningen.
Helt fra 1950 har det vært relativt høy vekst av antall eldre, særlig eldre over 80 år. De neste 15 år vil bli preget av mindre vekst og reduksjon. Deretter vil tallet på eldre over 80 år gjennomgå en sterk vekst i perioden 2020–2035 med opptil sju prosent vekst fra et år til et annet.
I de nærmeste årene er det tallet på de yngste eldre 67–79 år som vil vokse i befolkningen. Dette vil være en særlig utfordring for hjemmetjenestetilbudet. Tallet på personer 80 år og over vil holde seg stabilt de neste 10–15 år, med unntak for aldersgruppen over 90 år. Økningen blant de aller eldste vil stille krav til videre utbygging av heldøgns tjenestetilbud. Samtidig er det viktig å utnytte den demografisk sett relativt stabile perioden de neste 10–15 årene til en gradvis utbygging av tjenestetilbudet og til å forberede den raske veksten i antallet eldre over 80 år.
Særskilt om demens
De fleste eldre er friske, men de fleste syke er eldre. Forekomsten av sykdom og skader øker med stigende alder, og en betydelig andel eldre får flere sykdommer og skader samtidig med varierende grad av funksjonsnedsettelse. Dette vil særlig gjelde for personer som utvikler demens. Det er i dag om lag 70 000 personer med demens i Norge, og vi regner med at om lag 250 000 personer – både syke og pårørende – er berørt av sykdommen. Om lag 10 000 personer rammes årlig av demens. Fordi antall eldre over 75 år og spesielt de eldste over 80 år vil stige de neste tiårene, vil antallet personer med demens i Norge kunne dobles til om lag 140 000 innen en periode på 25–30 år.
Det store antallet personer som berøres av demenssykdommene stiller offentlig forvaltning, helsepersonell og tjenesteapparatet overfor store utfordringer, både med å planlegge og tilrettelegge et faglig forsvarlig og individuelt tilrettelagt tjenestetilbud.
Tjenestemottakere med innvandrerbakgrunn
I nær framtid vil det bli flere eldre med innvandrerbakgrunn i Norge. Statistisk sentralbyrå har for første gang beregnet hvor mange innvandrere og norskfødte med to innvandrerforeldre det blir i landets fylker og i noen større kommuner fram mot 2040 (Statistisk sentralbyrå 2012). Særlig i områdene rundt de store byene vil det bli vekst i årene framover. Omsorgstjenestene må tilrettelegges på en måte som sikrer at disse brukerne får gode og tilstrekkelige tjenester. Den endrede sammensetningen av brukeres kulturelle og religiøse bakgrunn vil få en betydning for utforming av tjenestene, og stille større krav til individuell tilrettelegging.
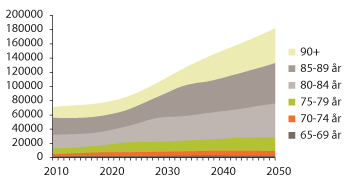
Figur 3.14 Antall personer med demens framskrevet 2010–2050
Kilde: Helse- og omsorgsdepartementet. Beregnet ut fra en gitt prosent forekomst av demens per aldersgruppe. Basert på middelalternativet (MMMM) i befolkningsframskrivningene.
Alderssammensetning og aldersbæreevne
Aldersbæreevnen viser forholdet mellom den yrkesaktive befolkningen og den eldre delen av befolkningen, og er av vesentlig interesse for framtidas økonomiske bæreevne og for velferdstilbud og helse- og omsorgstjenester. I 2000 var det 4,7 personer i yrkesaktiv alder per eldre, mens koeffisienten for aldersbæreevne reduseres til 3,5 i 2030 og 2,9 i 2050. Nedgangen i andel personer i yrkesaktiv alder i forhold til andel eldre, vil trolig bli en utfordring både for personellsituasjon i helse- og omsorgssektoren og for øvrig verdiskaping og velferdsutvikling.
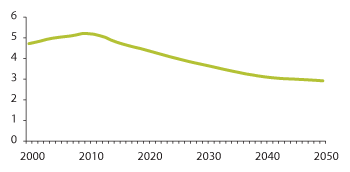
Figur 3.15 Antall personer i yrkesaktiv alder (16–66 år) per antall eldre i gruppen 67 år og mer (Koeffisienten for aldersbæreevne) 2000–2050
Kilde: Statistisk sentralbyrå 2012. Middelalternativet (MMMM) i befolkningsframskrivningene.
Omsorgsgivere i familienettverket
Endringer i befolkningens alderssammensetning har betydning for hvor mange familieomsorgsgivere de aller eldste kan støtte seg på og vil kunne påvirke framtidige familieomsorgsmønstre.
FNs familieomsorgskoeffisient eller forholdet mellom antall personer over 85 år og antall personer i alderen 50–66 år, er et demografisk uttrykk for potensiell omsorgsevne.
Familieomsorgskoeffisienten slår sterkt ut i Norge, men kan gi et noe forenklet bilde av utviklingen framover, fordi det er flere utviklingstrekk enn alderssammensetningen som har betydning for potensiell omsorgsyting i familien, og fordi kulturelle endringer også påvirker omsorgsyting. I Norge har familieomsorgen vist seg å være stabil i omfang de siste 20–30 år hvor man har fulgt utviklingen (Daatland og Solem 2000, Rønning m.fl. 2009). Det kan synes som om familie og offentlig omsorg utfyller hverandre, gitt visse vilkår for dette. Familien kan stille opp om de slipper å måtte ta hele ansvaret.
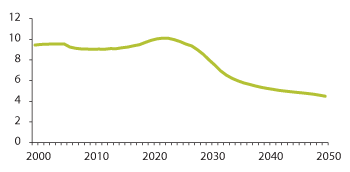
Figur 3.16 Antall personer i aldersgruppen 50–66 år per person i aldersgruppen 85 år og over (Familieomsorgskoeffisienten) 2000–2050
Kilde: Statistisk sentralbyrå 2012. Middelalternativet (MMMM) i befolkningsframskrivningene.
3.5.2 Årsverksbehov
Framskrivningene av personellbehovet fram til 2050 er utført av Statistisk sentralbyrå (Holmøy m.fl. 2013). De bygger på forutsetninger om noen av de viktigste drivkreftene for etterspørselen etter omsorgstjenester: demografi, sykelighet, omfang av familieomsorg og standard på tjenestene.
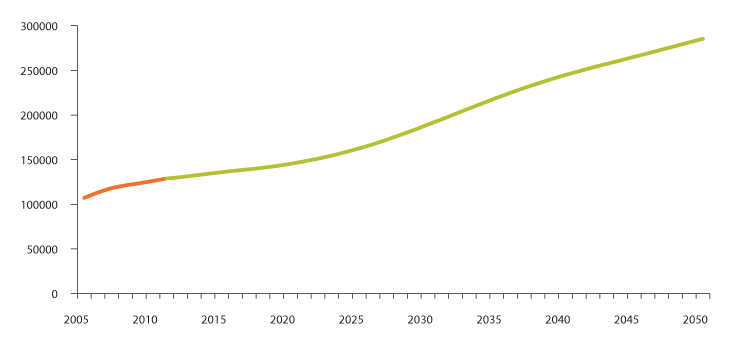
Figur 3.17 Framskrivning av personellbehovet i omsorgssektoren 2012–2050 i antall årsverk
Kilde: Holmøy m.fl. 2013 (Statistisk sentralbyrå)
Det vil alltid være betydelig usikkerhet knyttet til slike tallmessige framskrivninger. Det foreligger lite forskning på trendene i behovet for omsorgstjenester som framskrivningene kan basere seg på. Det er i tillegg viktig å understreke at framskrivningene ikke har tatt hensyn til virkningene av de strategiene og tiltakene regjeringen har utformet for å forebygge eller redusere veksten av omsorgsbehovet i framtida. Framskrivningene er derfor ikke ment som forsøk på å forutsi framtida, men som illustrasjoner til debatten om hva slags framtid vi ønsker.
Personellbehov fram til 2050
Framskrivningen i figur 3.17 viser personellbehovet i den kommunale omsorgssektoren fram til 2050 under følgende forutsetninger: Befolkningens størrelse og sammensetning følger middelalternativet i Statistisk sentralbyrås siste framskrivninger fra 2012; alders- og kjønnsspesifikk innsats av timeverk per bruker videreføres på 2010-nivå (konstant standard); aldersspesifikk sykelighet reduseres i takt med økende levealder, slik at perioden som intensiv bruker av omsorgstjenester mot slutten av livet holder seg omtrent uendret i tiårene framover (utsatt sykelighet); omfanget av familieomsorg holder seg konstant på om lag 100 000 årsverk (uendret familieomsorg).
Framskrivningen viser at antall årsverk i omsorgssektoren kan øke med nærmere 50 prosent eller om lag 60 000 årsverk fram til 2030 og mer enn fordobles fram til 2050.
Figur 3.18 viser at den årlige årsverksveksten vil være størst fra rundt 2025, med en topp like etter 2030 på om lag 6000 nye årsverk per år, og stabilisere seg på et høyere nivå like etter 2040 med en åreverksvekst på om lag 4000 nye årsverk per år.
Samtidig viser framskrivninger av arbeidsmarkedet for helse- og sosialpersonell en akkumulert underdekning av de største utdanningsgruppene i omsorgssektoren på om lag 55 000 årsverk i 2030 (Roksvaag og Texmon 2012).
Underdekning av helse- og sosialfagutdannet personell kombinert med økt rekrutteringsbehov vil medføre at det i perioden etter 2020 vil bli nødvendig å rekruttere bredere, etter personell med annen bakgrunn. Samtidig viser dette nødvendigheten av å investere ekstra i velferdsutdanningene i årene som kommer, slik det legges opp til i Meld. St. 13 (2011–2012) Utdanning for velferd – Samspill i praksis.
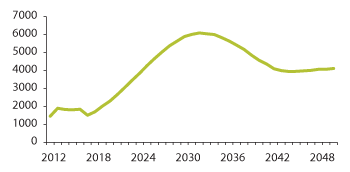
Figur 3.18 Årlig årsverksvekst i omsorgssektoren 2012–2050
Kilde: Holmøy m.fl. 2013 (Statistisk sentralbyrå)
Familieomsorg
Framskrivningen i figur 3.17 bygger på forutsetningen om at familieomsorgen holdes uendret på om lag 100 000 årsverk i framskrivningsperioden.
På grunnlag av Statistisk sentralbyrås tidsbruks- og levekårsundersøkelser er det anslått at familieomsorgen har holdt seg noenlunde stabil på om lag 100 000 årsverk de siste tiårene, men med en mindre nedgang fra 1990 til 2000 (Rønning m.fl. 2009). Dette betyr at omfanget av årsverk fra familie og uformelt sosialt nettverk ikke øker i takt med omsorgsbehovet i befolkningen, og at det sannsynligvis er urealistisk å påregne at den vil vokse i takt med veksten i omsorgsbehovet i årene som kommer. De demografiske forutsetningene ligger heller ikke til rette for det. Veksten i omsorgsbehov må derfor i hovedsak løses på andre måter. Det blir samtidig viktig å opprettholde, styrke og vedlikeholde den ressursen omsorgen fra familie og frivillige utgjør i møte med framtidas omsorgsutfordringer.
«Vårt funn om en nedgang i frivillig omsorgsarbeid fra 1990 til 2000 viser at denne innsatsen er truet. Mange forhold bidrar til det. Det er viktig å se at måten de offentlige tjenestene organiseres på, og de samhandlingsmuligheter som her etableres, har betydning både for omfang og innhold i omsorgstjenester. Det er vanskelig å se at flere av de organisatoriske endringer som er gjennomført de siste åra, har vært bevisst på dette. Skal vi ivareta de frivillige omsorgsressursene må de offentlige aktørene framover framstå som støttespillere og som gartnere som dyrker og vedlikeholder disse ressursene.» (Rønning m.fl. 2009)
Figur 3.19 viser framskrivninger av personellbehovet med andre forutsetninger for utviklingen i familieomsorg. I alternativet Reduksjon i familieomsorgen er omfanget av familieomsorgen redusert i takt med reduksjonen i familieomsorgskoeffisienten. I alternativet Vekst i familieomsorgen øker omfanget av familieomsorgen proporsjonalt med økningen i den formelle omsorgen. Disse alternativene viser at endringer i omfanget av familieomsorgen vil ha svært stor betydning for personellbehovet i omsorgssektoren.
Sykelighet og funksjonsevne
Endringer i helse og funksjonsnivå har betydning for hvordan det framtidige omsorgsbehovet utvikler seg, og det er knyttet stor usikkerhet til hvordan helsetilstand og funksjonsevne vil utvikle seg når levealderen øker.
I Global Burden of Disease Study 2010 har man blant annet kartlagt omfanget av 235 årsaker til død, uførhetsjusterte leveår for 291 sykdommer eller skader, forventet levealder og 67 risikofaktorer (Salomon m.fl. 2012). Tall fra 2010 sammenliknes med tall fra den tilsvarende studien i 1990. Resultater fra prosjektet viser at for Norge har økt levealder fra 1990 til 2010 i hovedsak gitt flere friske år. For menn besto den økte levealderen på 4,9 år i perioden av 3,4 friske år og 1,5 syke år, mens for kvinner besto den økte levealderen på 3,1 år i perioden av 2,3 friske år og 0,8 syke år.
Boks 3.1 Personellbehovet 2012–2050
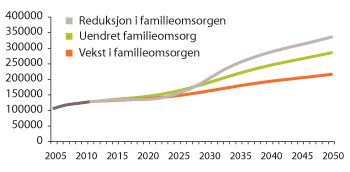
Figur 3.19 Personellbehovet (2012–2050) ved ulike forutsetninger om familieomsorg
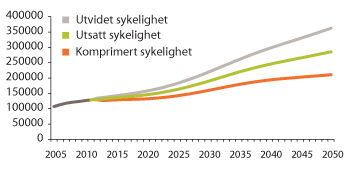
Figur 3.20 Personellbehovet (2012–2050) ved ulike forutsetninger om sykelighet
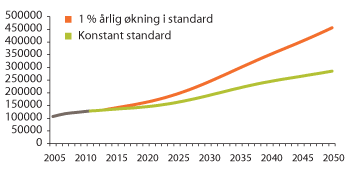
Figur 3.21 Personellbehovet (2012–2050) ved 1 prosent standardøkning
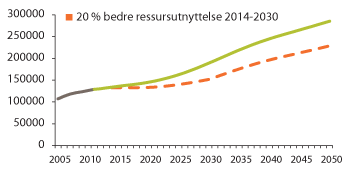
Figur 3.22 Personellbehovet (2012–2050) ved 20 prosent forbedret ressursutnyttelse 2014–2030 (illustrasjon)
Kilde: Holmøy m.fl. 2013 (Statistisk sentralbyrå)
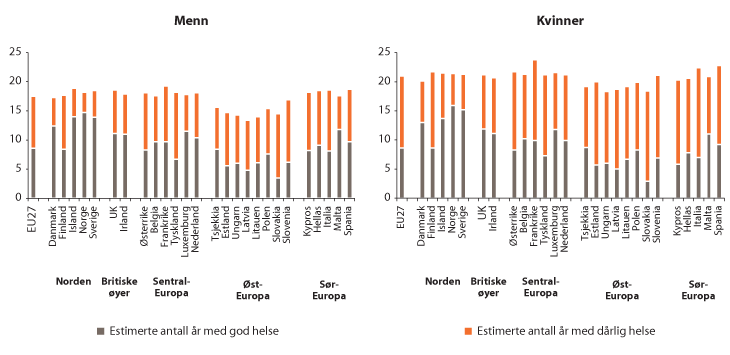
Figur 3.23 Forventet gjenstående levealder og sykelighet blant 65-åringer i Europa i 2011
Kilde: http://ec.europa.eu/health/indicators/healthy_life_years/
Figur 3.23 viser forventet gjenstående levealder for en 65-åring i et utvalg land i Europa i 2011, med estimat for gjenstående år med god og dårlig helse. Figuren viser at Norge både er blant de som lever lengst i Europa og har færrest år med dårlig helse på slutten av livet.
En gjennomgang av svensk og internasjonal forskning viser at ulike studier kommer til ulike konklusjoner når det gjelder utviklingen i eldres helse og funksjonsevne (Thorslund og Parker 2005). Uansett forskjeller i metode og studert alder viser forskningsgjennomgangen en forbedring i eldres evne til å klare hverdagslige sysler. Samtidig rapporterer flere eldre om spesifikke helseproblemer. Dette er to utviklingstrekk som trekker i motsatt retning, og det er uklart i hvilken grad disse oppveier hverandre med hensyn til behov for omsorgstjenester.
Framskrivningen i figur 3.17 bygger på en av mange mulige forutsetninger om graden av utsatt sykelighet, og en antakelse om at lavere dødelighet blant eldre skyldes bedre helse. Dette slår ut i lavere aldersspesifikk bruk av omsorgstjenester, slik at tiden med relativt mye sykdom og funksjonstap blir omtrent den samme som før. Dette innebærer at en 75-åring i 2050 vil ha en forventet bedre helse og et mindre behov for omsorgstjenester enn en 75-åring i 2010. En forutsetning om utsatt sykelighet kan være noe optimistisk i lys av Global Burden of Disease Study 2010, men ivaretar samtidig funn om en forbedring i eldres evne til å klare seg bedre i hverdagen. For planleggingsformål velger en samlet sett å legge forutsetningen om utsatt sykelighet til grunn.
I figur 3.20 er personellbehovet framskrevet med andre forutsetninger for sykelighet. Ved utvidet sykelighet fører økt levealder til at antall år med sykdom og funksjonstap i gjennomsnitt øker, og det blir flere på hvert alderstrinn blant de eldre som har tunge omsorgsbehov ettersom flere eldre lever lenger. Ved komprimert sykelighet antas det at antall friske år øker raskere enn den økte levealderen.
Framskrivningen tar ikke høyde for et eventuelt gjennombrudd i demensforskningen, som vil kullkaste alle framskrivninger av omsorgs- og personellbehovet i omsorgssektoren. Om lag tre fjerdedeler av beboerne på sykehjem har demens som hoved- eller bidiagnose. Av mottakere i hjemmetjenesten har om lag 10 prosent demens som viktigste årsak til hjelpebehov. Det må understrekes at det i dag ikke er holdepunkter for å fastslå verken tidspunkt eller mulighetene for et gjennombrudd i behandlingen av ulike demenslidelser. All planlegging for omsorgssektoren må derfor ta utgangspunkt i at demens er en vesentlig og sterkt voksende årsak til behovet for omsorgstjenester.
Virkningen av endret ressursbruk
Flere utviklingstrekk peker i retning av en økning av standarden på tjenestetilbudet i framtida. Morgendagens brukere av omsorgstjenester vil ha andre forventninger og preferanser enn dagens brukere, og det kan komme krav om standardøkning fra flere hold.
Figur 3.21 illustrerer virkningen av en prosent årlig standardøkning, og viser at krav og forventninger om økte ressurser over tid vil kunne ha betydelige konsekvenser for personellbehovet i omsorgssektoren.
I stedet for en økning av standarden på tjenestetilbudet, bør de mulighetene den demografisk sett stabile perioden fram til 2020 gir, først og fremst benyttes til å forberede omsorgstjenestene på de framtidige omsorgsutfordringene. Større vekt på innovasjon og utvikling, en faglig og bygningsmessig opprustning og omstilling av tjenestetilbudet, økt bruk av velferdsteknologi, økt realisering av samfunnets omsorgsressurser vil forbedre ressursutnyttelsen og bidra til en bærekraftig omsorgstjeneste også i framtida. Figur 3.22 illustrerer utviklingen i personellbehovet dersom omsorgstjenestene forbedrer ressursutnyttelsen med 20 prosent fra 2014 til 2030, der forbedringene er fordelt jevnt på hvert år i perioden.
3.5.3 Heldøgns omsorgsbehov
En stor utfordring i årene framover er å bygge ut kapasiteten for det samlede tilbudet av heldøgns omsorgsplasser i sykehjem og omsorgsboliger, slik at vi ikke havner på etterskudd når den sterke økningen i behovet for omsorgstjenester kommer om 10–15 år.
I 2011 besto omsorgstjenestenes heldøgns omsorgstilbud av om lag 63 000 heldøgns omsorgsplasser, fordelt på om lag 41 000 plasser i institusjon og 22 000 beboere i boliger med heldøgns bemanning.
Framskrivningen nedenfor viser at behovet for heldøgns omsorgsplasser vil kunne øke med nesten 15 000 fram mot 2030 og 45 000 fram mot 2050. Trenden er den samme som for personellbehovet. Det er særlig fra rundt 2025 at behovet for heldøgns omsorgsplasser vil øke kraftig.
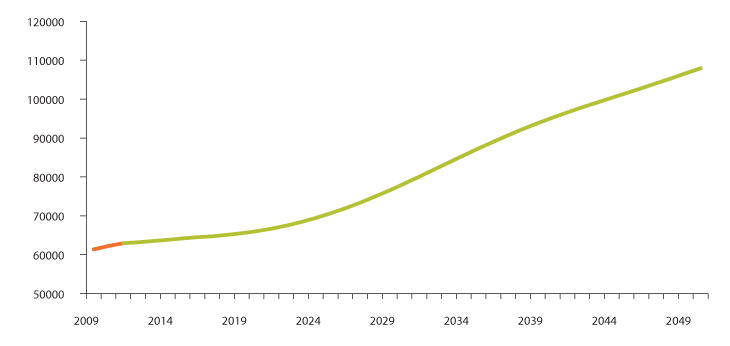
Figur 3.24 Framskrivning av heldøgns omsorgsplasser 2012–2050
Kilde: Holmøy m.fl. 2013 (Statistisk sentralbyrå) og Helse- og omsorgsdepartementet
Framskrivningen bygger på forutsetningen om at vi løser oppgavene på samme måte og med samme standard som i dag, at familieomsorgen opprettholdes på dagens nivå og at lenger levealder utsetter perioden på slutten av livet med alvorlig sykdom og funksjonssvikt.
Bedre tilrettelegging av egen bolig, bruk av velferdsteknologi, dagtilbud, utbygging av trygghetsboliger og sterkere satsing på hjemmetjenester og rehabilitering, kan være alternativ til eller bidra til å utsette behovet for heldøgns omsorgsplasser. Gjennomsnittskostnaden for en heldøgns omsorgsplass i sykehjem nærmer seg en million kroner i året. Det vil være en innovasjonsoppgave for kommunene å prøve ut om en alternativ bruk av et slikt beløp kan gi andre og bedre løsninger for den enkelte.
3.6 Bærekraftig utvikling
De vellykkede erfaringene med å bygge opp en offentlig omsorgstjeneste i det omfang og på det faglige nivå en har gjort i Norge, tilsier at framtidas utfordringer må møtes med to tanker i hodet samtidig: Både videreføre det beste av det som er bygd opp de siste 40 år, og endre kursen på noen viktige områder.
De offentlige omsorgstjenestene har vært i kontinuerlig vekst i flere tiår. Med sikte på de demografiske utfordringer som venter oss for fullt om 10–15 år, må denne veksten organiseres slik at den støtter opp under og utløser de ressurser som ligger hos brukerne selv, deres familie og sosiale nettverk og i nærmiljøet, organisasjoner og lokalsamfunnet. Det vil kreve omstilling av den faglige virksomheten, med større vekt på forebygging, tidlig innsats, sosialt nettverksarbeid og rehabilitering og økt bruk av ny teknologi og arbeidsmetoder. Samtidig må den pleiefaglige kjernevirksomheten foredles og den medisinske oppfølgingen styrkes.
Den norske omsorgsmodellen er kjennetegnet av en arbeidsdeling og et nært samspill mellom to store aktører: den kommunale helse- og omsorgstjenesten og familie/pårørende. Morgendagens utfordringer reiser spørsmålet om andre aktører bør få større plass og gis flere oppgaver, og om blandingsforholdet mellom offentlige tjenester, familie, frivillige, ideell sektor, brukerstyrte ordninger, samvirkeløsninger og næringslivet bør endres.
Usikkerhet om den økonomiske utviklingen, slik vi ser i mange land i Europa, tilsier videre at ikke alt støpes i betong, men at det som bygges opp har nødvendig fleksibilitet i møte med mulige endring i arbeidsmarkedet. Satsing på hjemmetjenesteløsninger og dagtilbud gir størst fleksibilitet med tanke på pårørendes yrkesaktivitet og arbeidsmarkedets behov. De nærmeste årene er det de yngste eldre som vokser mest. De demografiske endringene taler derfor også for at veksten i første omgang tas ut i hjemmetjenestetilbud, rehabilitering og forebyggende innsats.
Samlet gir dette størst bærekraft i møte med framtidas omsorgsutfordringer.