Del 2
En politikk for vekst og utvikling
5 Regjeringens næringspolitiske og helsepolitiske mål
I dette kapittelet beskrives de næringspolitiske og helsepolitiske målene. Videre presenteres regjeringens overordnede politikk for helsenæringen, som denne meldingen er ment å bidra til oppnåelse av.
Helse- og omsorgssektoren har krevende mål. For å nå disse målene, er et godt samarbeid med næringslivet nødvendig. Da kan det dras nytte av innovasjonskraften, kompetansen og ressursene som finnes i norske bedrifter. I arbeidet med å nå de helsepolitiske målene, kan dermed næringspolitiske mål om økt verdiskaping og lønnsomme arbeidsplasser også nås.
5.1 Næringspolitiske mål
Det overordnede målet for regjeringens næringspolitikk er størst mulig samlet verdiskaping i norsk økonomi innenfor bærekraftige rammer. Regjeringen vil føre en næringspolitikk som legger til rette for verdiskaping og vekst i privat sektor, lønnsomme arbeidsplasser og omstilling av norsk næringsliv. Gjennom kunnskapsutvikling legges grunnlaget for nye arbeidsplasser med høy verdiskaping som igjen kan understøtte et bærekraftig velferdssamfunn.
Størst mulig samlet verdiskaping i norsk økonomi betyr at ressursene i økonomien, som arbeidskraft, råvarer og kapital, brukes der de kaster mest av seg. Regjeringens næringspolitikk skal bidra til at dette skjer, blant annet gjennom å tilrettelegge for næringsrettet forskning, innovative bedrifter og god markedstilgang både innenlands og utenlands og gjennom å bidra til at næringslivet har tilstrekkelig tilgang til kapital og kompetent arbeidskraft.
En bred og helhetlig næringspolitikk skal ta vare på og utvikle Norges konkurransefortrinn. Næringslivet skal være bærekraftig, nyskapende, kunnskapsbasert og omstillingsdyktig. Det er summen av rammebetingelsene som er viktig for Norges framtidige evne til verdiskaping. Finans- og pengepolitikken, skatte- og avgiftssystemet, forsknings- og innovasjonspolitikken, konkurransepolitikken, arbeidsmarkedspolitikken, samferdselspolitikken og miljøpolitikken er alle viktige politikkområder. For helsenæringen er helsepolitikken også en viktig rammebetingelse.
Et innovativt og omstillingsdyktig næringsliv
Innovasjon er en av de viktigste driverne for økt produktivitet og verdiskaping. Økt produktivitet kan bidra til å opprettholde og utvikle Norges konkurransekraft og velferd. Innovasjon er at bedrifter finner måter å bruke både ny og etablert kunnskap og teknologi på, for å utvikle nye produkter, tjenester og produksjonsmetoder. Regjeringens ambisjon er at Norge skal bli ett av de mest innovative landene i Europa.
Regjeringen vil styrke samspillet mellom næringslivet, akademia, innovasjons- og forskningsmiljøer og tilrettelegge for kommersialisering av forskningsresultater. Ordninger som stimulerer næringslivets egen forsknings- og utviklingsaktivitet må være gode.
Regjeringen vil føre en næringspolitikk som gir gode rammer for gründere og oppstartsselskaper, slik at det blir lettere å skape nye arbeidsplasser.
Effektiv bruk av samfunnets ressurser
Regjeringens mål om at ressursene skal anvendes der de kaster mest av seg, innebærer at næringslivet skal bruke mest mulig av ressursene sine på bedriftenes egen virksomhet og mindre på å overholde krav fra myndighetene. Regjeringen satser på forenklinger for næringslivet, for eksempel ved gjennomføring av «kun én gang»-prinsippet1.
En velfungerende økonomi forutsetter et visst nivå av lover og regler som ivaretar samfunnets behov. Dette bygger opp under tilliten i samfunnet, herunder tilliten mellom selger og kjøper og til at varer og tjenester oppfyller kvalitetskrav.
En effektiv offentlig sektor er nødvendig for å møte behovet for velferdstjenester uten at dette reduserer tilgangen på arbeidskraft i privat sektor. Regjeringen vil føre en politikk der offentlig sektor i større grad samarbeider med næringslivet. Dette innebærer at den offentlige helse- og omsorgstjenesten både kjøper varer og tjenester i markedet, og at den etterspør løsninger fra privat sektor framfor å utvikle egne løsninger.
Bedrifter som lykkes i internasjonale markeder
Norske bedrifter kan være konkurransedyktige på verdensmarkedet innenfor en rekke områder, også på områder der andre land hittil har dominert. Regjeringen arbeider for at norske bedrifter skal lykkes i internasjonale markeder, gjennom deltakelse i Verdens handelsorganisasjon, WTO, inngåelse av frihandelsavtaler, samt å fremme EØS-avtalen og bidra til videreutvikling av det indre marked. Samtidig legges det til rette for å fremme norsk næringsliv i utlandet og for eksportfinansieringsordninger som skal bidra til at norske eksportører har like gode konkurransevilkår som eksportører fra andre land med tilsvarende ordninger. Dette gjøres gjennom bilateral myndighetsdialog, næringslivsdelegasjoner, deltakelse på verdensutstillinger og ved hjelp av eksportvirkemidler. Norge deltar i næringspolitisk samarbeid innenfor regionale fora, blant annet gjennom Nordisk Ministerråd, samarbeid med Organisasjonen for østasiatiske nasjoner (ASEAN) og deltakelse i Asia-Europe meeting (ASEM).
Regjeringen vil arbeide for å tiltrekke internasjonale selskapers forsknings-, utviklings- og hovedkontorfunksjoner til Norge.
5.2 Helsepolitiske mål
Regjeringens mål er å skape pasientens helse- og omsorgstjeneste og legge til rette for god helse og gode levekår. Alle skal ha tilgang til likeverdige helsetjenester av god kvalitet. Enhver skal ha trygghet for at gode offentlig finansierte helsetjenester er der for seg og familien sin.
Pasientens helsetjeneste
Brukernes og pasientenes behov skal stå i sentrum når tjenesten videreutvikles. Nye teknologiske løsninger som innføres skal bidra til bedre, tryggere og mer brukervennlige tjenester. Tjenestene skal også være likeverdige og tilgjengelig over hele landet. Økt digitalisering og effektivisering må frigjøre mer tid til helsehjelp og pleie. Regjeringen vil legge til rette for at den medisinsk-teknologiske utviklingen kan komme pasienter til gode, innenfor en bærekraftig ressursbruk, samtidig som den enkeltes helse, rettigheter og personvern ivaretas. For å oppnå disse målene, vil samarbeid med næringslivet om utvikling av nye løsninger være viktig.
Regjeringen har som mål å styrke helseforskningen og gi flere pasienter tilgang til utprøvende behandling og innovativ behandling. Utprøvende behandling skal som hovedregel skje gjennom kliniske studier. Det er de siste årene lagt ned en betydelig innsats i å legge bedre til rette for kliniske studier i sykehussektoren.
Regjeringen vil at pasientene skal tilbys mer presis og målrettet diagnostikk og behandling, blant annet gjennom å legge til rette for utvikling av persontilpasset medisin. Helse- og omsorgstjenestene skal legge til rette for at resultater fra både klinisk forskning og medisinsk grunnforskning kan overføres til diagnostikk og pasientbehandling.
Det er et mål for regjeringen å digitalisere flere helse- og omsorgstjenester og etablere pasientens netthelsetjeneste. Det skal legges til rette for gode og mobile helseløsninger, som økt bruk av digitale selvtester, hvor også personvernet ivaretas. Det bør stimuleres til utvikling av brukervennlig velferdsteknologi og legges til rette for at flere kommuner tar i bruk velferdsteknologi.
God helse for alle
Regjeringen vil føre en folkehelsepolitikk som bidrar til god helse og gode levekår, og som skaper muligheter for alle. Folkehelsearbeidet skal fremme befolkningens helse og trivsel. Folkehelsearbeidet skal forebygge psykisk og somatisk sykdom, skade eller lidelse. Videre skal det beskytte mot helsetrusler og arbeid for en jevnere fordeling av faktorer som påvirker helsen. God folkehelse er viktig for den enkelte og for samfunnet. Utvikling av verktøy for å følge med på og mestre egen mental og fysisk helse vil bli viktigere når ressursene i helse- og omsorgstjenestene blir knappere. Meld. St. 19 (2018–2019) Folkehelsemeldinga presenterer regjeringens samlede innsats for å fremme bedre folkehelse og god livskvalitet i befolkningen. Tidlig innsats, strategi mot ensomhet, bedre folkehelse for kronisk syke og fortsatt innsats mot sosial ulikhet i helse er sentrale områder i meldingen.
Et godt samarbeid mellom næringslivet, det offentlige og frivillig sektor er viktig for å nå FNs bærekraftsmål 3: «Sikre god helse og fremme livskvalitet for alle, uansett alder». Næringslivet kan bidra med investeringer, innovasjon, kunnskapsoverføring og jobbskaping. Gjennom for eksempel utvikling av nye vaksiner og rimelige diagnostiske verktøy, kan norske næringslivsaktører bidra til å løse globale helseutfordringer.
Sikre bærekraft gjennom nye løsninger og innovasjon
Flere eldre bidrar til at behovet for helse- og omsorgstjenester vil øke framover. Dette kan ikke løses ved hjelp av stadig økt ressursbruk og mer helsepersonell. Løsningene ligger i nye måter å levere og organisere tjenestene på og i bruk av ny teknologi uten at kvaliteten på tjenestene faller. Utvikling av disse løsningene kan gjøres i samarbeid med næringslivet.
Innføringen av ny teknologi endrer måten helsepersonell og andre grupper arbeider på og hvem som samarbeider. Oppgaver flyttes mellom nivåene i tjenesten, og teknologien gir også mulighet for befolkningen til å følge med på og ta vare på sin egen helse. Det endrer kompetansekrav og yrkessammensetningen blant de som jobber i tjenestene, og det endrer rollene til helsepersonellet, støttefunksjoner og alle som bruker tjenestene. Økt samhandling og samarbeid mellom tjenestenivåene og med brukerne av tjenestene og bedre informasjonsflyt er forutsetninger for å lykkes med innføring og effektiv utnytting av nye løsninger.
Dersom gevinsten av å innføre ny teknologi skal tas ut, må nytten av teknologien overstige kostnadene de gir. Tilgang til og hensiktsmessig bruk av teknologier som er sikre, effektive og klinisk nyttig, kan bidra til dette. Teknologi som kan bidra til flere friske leveår, er viktig for bærekraften i helse- og omsorgstjenesten. Utvikling av ny teknologi kan bremse utgiftsveksten i den offentlige helse- og omsorgstjenesten. I vurderingene må det tas med at ikke all ny teknologi gir bedre kvalitet eller effektivitet i pasientbehandlingen og en mer hensiktsmessig ressursbruk. Dette gjelder for eksempel utstyr som er dyrt å anskaffe og vedlikeholde, men som bare gir marginalt bedre kvalitet sammenliknet med eksisterende behandlingsformer.
Det er et mål for regjeringen at vi i Norge skal ta nye legemidler og ny teknologi raskere i bruk. Samtidig skal vi bruke ressursene i helse- og omsorgstjenesten mest mulig effektivt. Nye metoder som innføres i spesialisthelsetjenesten, og nye legemidler som refunderes over blåreseptordningen, skal metodevurderes for å skape et godt beslutningsgrunnlag før innføring. Nye metoder vurderes opp mot prioriteringskriteriene som Stortinget har sluttet seg til i behandlingen av Meld. St. 34 (2015–2016) Verdier i pasientens helsetjeneste – Melding om prioritering. Kriteriene er nytte, ressursbruk og alvorlighet. Kriteriene vurderes samlet. Jo mer alvorlig en tilstand er og jo større nytte et tiltak har, jo høyere ressursbruk kan aksepteres. Det er også viktig å dokumentere metodenes effekt og sikkerhet i vanlige pasientpopulasjoner når disse er tatt i bruk i vanlig praksis. Det er et mål å effektivisere metodevurdering og videreutvikle systemet for innføring av nye metoder i spesialisthelsetjenesten, og folketrygdens refusjonsordninger.
I utviklingen av helse- og omsorgssektoren implementeres ny teknologi eller nye prosesser og metoder. Ofte skjer dette innenfor IKT eller innebærer integrering i eksisterende IKT-systemer, som ofte krever investeringer i ny infrastruktur eller kostbare endringsprosesser. Dersom eksisterende systemer er for gamle eller lite integrerte, kan utviklings- og implementeringsprosessen ta lang tid. Dermed kan det ta lang tid fra investeringen skjer til gevinstene kan tas ut. Det er derfor å arbeide systematisk med å realisere gevinstene. Dette er viktig å være oppmerksom på når det skal tas beslutninger om tilgang til og hensiktsmessig bruk av nye teknologier.
Ny nasjonal helse- og sykehusplan for perioden 2020–2023 skal skissere en overordnet strategi for å realisere pasientens helsetjeneste på en bærekraftig måte. Dette er regjeringens operative redskap for å ruste spesialisthelsetjenesten til å møte framtidens utfordringer. Planen skal angi retning og rammer for utviklingen for planperioden 2020–2023 og fram mot 2035.
5.3 Regjeringens politikk for helsenæringen
Regjeringen vil bidra til å bedre den norske helsenæringens konkurransekraft og samtidig bidra til en mer bærekraftig helse- og omsorgstjeneste, i form av mer effektiv forebygging, behandling og omsorg. Utvikling av bedre helse- og omsorgstjenester fordrer et konstruktivt samarbeid med helsenæringen nasjonalt og internasjonalt. Slik kan en innovativ og konkurransedyktig norsk helsenæring bidra til at helsepolitiske mål nås. Samtidig kan et bedre samarbeid danne grunnlag for vekst i norsk helsenæring. Det helsepolitiske målet om god og effektiv pasientbehandling vil indirekte kunne bidra til å nå det næringspolitiske målet om økt samlet verdiskaping i norsk økonomi innenfor bærekraftige rammer.
Utgangspunktet for norsk helsenæring er godt, men det er barrierer som kan gjøre det vanskelig å vokse, for enkeltvirksomheter og som næring. I arbeidet med å bedre helsenæringens konkurransekraft er det nødvendig å bygge ned barrierene. Med positiv utvikling på områdene som er spesielt krevende, vil både næringspolitiske og helsepolitiske mål kunne nås. Regjeringens politikk for å oppnå dette, og som presenteres nærmere i de følgende kapitlene, er:
å ha en sterkere kultur for dialog og kontakt mellom næringsliv, universitets- og høyskolesektoren og helse- og omsorgssektoren.
å arbeide for gode rammebetingelser generelt og for forskning og utvikling spesielt.
at helse- og omsorgstjenesten skal være en attraktiv samarbeidspartner for næringslivet.
å legge til rette for økt kommersialisering av medisinsk og helsefaglig forskning og ideer fra helse- og omsorgssektoren.
6 Kultur og ledelse
6.1 Regjeringens politikk
Utfordringene i helse- og omsorgssektoren er sammensatte. Alle sammenlignbare land står overfor tilsvarende problemstillinger som Norge. Det er imidlertid ingen land som har kommet fram til en styring og organisering som løser alle utfordringer.
Hovedutfordringene for videre vekst og utvikling i helsenæringen ligger ikke bare i næringen selv, men også i helse- og omsorgssektoren.
Norge har et mangfoldig næringsliv som er internasjonalt orientert og i all hovedsak opererer i markeder med god konkurranse. Dette har bidratt til at norsk næringsliv er effektivt, innovativt og nyskapende. Næringslivets innovasjonskraft kan, dersom det gjøres på riktig måte, bidra til både bedre løsninger og en mer effektiv ressursbruk i helsesektoren.
Å se til næringslivet og samarbeide om løsninger handler ikke om at helsesektoren skal bli som næringslivet. Det handler om at næringslivet, med sine arbeidsformer kan bistå helsetjenesten og helseforvaltningen til å nå sine mål. Det er ledelsen i helse- og omsorgstjenesten sitt ansvar å anerkjenne dette, å utnytte dette potensialet og å gjøre det på en hensiktsmessig måte. Regjeringen mener det allerede i dag er et handlingsrom i regelverket og budsjettrammer som kan utnyttes bedre.
Regjeringen ønsker en sterkere kultur for samarbeid mellom næringsliv og helse- og omsorgssektoren. Næringslivet og helse- og omsorgssektoren har ulike ansvar og interesser. Helse- og omsorgssektoren skal være en krevende utviklingspartner og kunde, men samtidig stille høye krav til dokumentasjon. Det kreves profesjonalitet og forutsigbarhet i disse rollene. Regjeringen forventer at helse- og omsorgstjenesten og helseforvaltningen har gode prinsipper og rutiner for samarbeid med næringslivet.
I dette kapittelet beskrives betydningen av ledelse for å skape en nødvendig kultur for innovasjon og utvikling i helse- og omsorgstjenestene og næringslivets rolle i dette. Kapittelet drøfter videre det offentliges og privates rolle i å utvikle nye tjenester, særlig innenfor IKT. Videre beskrives rammene for næringslivssamarbeid samt ulike former for samarbeidsarenaer. For å bidra til at innovasjonskraften, kompetansen og ressursene i næringslivet i større grad skal gi gevinster for helse- og omsorgstjenestene, vil regjeringen:
tydeliggjøre forventninger om samarbeid med næringslivet i oppdragsdokumentet til de regionale helseforetakene og i tildelingsbrev til underliggende etater
overføre ansvar, oppgaver og ansatte knyttet til eksisterende e-helseløsninger fra Direktoratet for e-helse til i Norsk Helsenett SF
legge fram en ny nasjonal helse- og sykehusplan hvor samhandling, teknologi og kompetanse er sentrale temaer
fortsette utviklingsarbeidet av finansieringssystemet til sykehusene for at det bedre skal understøtte sammenhengende forløp, bruk av ny teknologi og innovasjon i tjenesteutformingen
videreutvikle HelseOmsorg21-rådet som samhandlingsarena for næringslivssamarbeid
vurdere hvordan innovasjonsaktivitet i de kommunale helse- og omsorgstjenestene best kan utvikles
tilrettelegge for at Husbanken kan videreutvikle veiledningsarbeidet overfor kommuner og berørte bransjer for å stimulere til kunnskapsutvikling og nye løsninger på leverandørsiden i forbindelse med forvaltningen av investeringstilskuddet til heldøgns omsorgsplasser
legge til rette for lederutvikling innenfor innovasjon og næringsutvikling, herunder at dette ivaretas i det nye topplederprogrammet for ledere i spesialisthelsetjenesten og kommunale helse- og omsorgstjenester
6.2 Sammensatte problemstillinger krever god ledelse
Arbeidet med å sikre en bærekraftig og framtidsrettet helse- og omsorgstjeneste med god kvalitet er viktig for regjeringen. Norge vil i årene framover få flere personer med sammensatte og kroniske sykdommer, høyere krav fra pasienter og pårørende samt en aldrende befolkning. Utviklingen vil øke behovene for helse- og omsorgstjenester, og sette bærekraften i offentlige finanser på prøve, jf. omtale i kapittel 3.
God ledelse er viktig for å forvalte, utvikle og omstille helsetjenesten. Det er et ledelsesansvar å utnytte handlingsrommet i regelverk og budsjett slik at ressursene utnyttes mest mulig effektivt, og at pasienter og brukere mottar tjenester som holder høy kvalitet. Det er et ledelsesansvar å legge til rette for utvikling av tjenestene i et lengre tidsperspektiv, og det må balanseres mot en effektiv daglig drift og løsning av utfordringer på kort sikt.
For å sikre gode løsninger og en mer effektiv ressursbruk bør innovasjonskraften i næringslivet i større grad utnyttes. Det er grunn til å tro at det finnes flere innovative bedrifter som vil kunne bidra til å løse flere oppgaver på en bedre måte. Likevel møter de hindringer som gjør samarbeid vanskelig. Dette er uheldig for helsetjenesten og reduserer også bedriftenes muligheter for å vokse, jf. omtale i kapittel 4.
Helsetjenestens størrelse og mangfold tilsier også at det bør være større rom for å arbeide med innovasjoner internt på arbeidsplassen. Det er ledelsen sitt ansvar å anerkjenne potensialet i nye løsninger og å være imøtekommende for gode forslag.
I helse- og omsorgstjenesten finnes det mange eksempler på prosjekter og initiativ som har lykkes. Det kan være fristende å raskt generalisere og trekke konklusjoner. Men et godt eksempel forteller ikke hvorfor man har lykkes. Et identisk eksempel kan gi et dårligere resultat et annet sted, siden tilfeldigheter kan ha spilt inn. Et sykehus kan ha lavt sykefravær på grunn av lavt arbeidspress, innovative, nye løsninger eller ulike ytre forhold. Et eksempel forteller ikke hvordan situasjonen ville ha vært med et annet arbeidspress eller andre løsninger. Det er derfor viktig at tiltak som igangsettes i helse- og omsorgssektoren er evaluerbare, slik at man kan undersøke om det faktisk virker før resultatene generaliseres og brukes flere steder.
6.2.1 Innovasjonskultur
Å skape en kultur som fremmer forbedring og innovasjon er sentralt i arbeidet med å videreutvikle pasientens helsetjeneste. En kultur for innovasjon kan virke som en drivkraft for utviklingsarbeid, nyskaping og kreativitet. Manglende innovasjonskultur kan bremse eller hindre motivasjon for å finne gode løsninger på konkrete problemstillinger.
Det kan være vanskelige å prioritere innovasjon en travel hverdag i helse- og omsorgstjenesten, der hovedoppgaven er pasientbehandling. Det er derfor viktig at ledelsen gir tydelige signaler om at innovasjon skal prioriteres, samtidig som det gis rom og mulighet for det. Ledere må etterspørre innovasjon i egen virksomhet, legge til rette for at dette kan skje, åpne for risikohåndtering knyttet til innovasjon og følge med på om gode ideer utvikles videre og spres i hele institusjonen eller tjenesten. De bør også anerkjenne dem som bidrar til innovasjon, for eksempel ved å være referansekunde til næringslivet.
Velferdsteknologiprogrammet (2013–2020) viser at det tar tid å etablere en innovasjonskultur, og at det ikke skjer uten innsats og et tydelig mål. Det må være godt forankret, initiert og aktivt støttet fra kommunens eller virksomhetens øverste ledelse. Ledelsen i helse- og omsorgstjenesten og forvaltningen må sørge for å etablere en god dialog med brukerne av tjenestene for å få et best mulig bilde av deres behov. Det er også viktig at personell som skal ta i bruk de nye løsningene, blir hørt og at man har systemer for slike tilbakemeldinger. Samtidig vil det i mange tilfeller være viktig å ha tett dialog med aktørene i helsenæringen, slik at de blir i stand til å utvikle tjenester og produkter som på best mulig måte svarer til helse- og omsorgssektorens behov.
Utviklingen av de kommunale helse- og omsorgstjenestene er viktig for å møte framtidige utfordringer, og ansvaret for en slik utvikling ligger hos ledelsen. Det kan være nyttig for ledelsen i kommunal sektor å være en del av et nettverk som samarbeider om innovasjon, samt å ha kontakt med næringslivet og ulike kunnskapsmiljøer i sin region, jf. boks 6.2. Noen ganger kan en vellykket tjenesteimplementering og et godt resultat i en tjeneste være overførbar til andre. Dette har for eksempel skjedd med trygghetsskapende teknologi, der de som bor hjemme og mottar tjenester har nytte av å ta i bruk løsninger som gir trygghet, mestring og sikkerhet.
Nasjonal lederutdanning for primærhelsetjenesten ble etablert i 2015 ved Handelshøyskolen BI og finansieres av Helse- og omsorgsdepartementet. Målet for utdanningen er blant annet å utvikle kompetanse til å gjennomføre organisasjonsutvikling og personalrettet utviklingsarbeid, og å utvikle endringskompetanse for effektiv omstilling og samhandling med forvaltning, ansatte, brukere og samfunnet – inklusive næringslivet. Følgeevalueringen viser at blant de som har fullført, rapporterer flere om endringer i sine virksomheter som følge av prosjektoppgavene deltakerne utarbeidet under studiet. Økt kunnskap og trygghet i lederrollen, kombinert med kunnskaper og ferdigheter innenfor innovasjon, har gitt ledere som tør å tenke utradisjonelt.
Felles topplederprogram for ledere i sykehus og kommuner
Spesialisthelsetjenesten har siden 2004 arrangert topplederprogram for ledere i spesialisthelsetjenesten. Programmet har varighet på seks måneder hvor tre måneder er fulltidsstudium, og tre måneder er til fordypningsoppgave ved siden av full jobb. Topplederprogrammet har blitt gjennomført årlig med 30 deltakere. Målgruppen har vært kommende toppledere i spesialisthelsetjenesten.
I Meld St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet ble det uttrykt at Regjeringen vil legge til rette for deltakelse for ledere i den kommunale helse- og omsorgstjenesten.
Helseministeren har i felles foretaksmøte i januar 2019 bedt de regionale helseforetakene om, sammen med KS, å utvikle et nytt felles topplederprogram for ledere i spesialisthelsetjenesten og kommunale helse- og omsorgstjenester. Dette skal erstatte dagens topplederprogram for helseforetakene. Programmet skal kunne gjennomføres i kombinasjon med ordinær jobb, være knyttet opp til en akkreditert utdanningsinstitusjon og gi studiepoeng. Det vil være naturlig at dette programmet inneholder programposter knyttet til innovasjon.
Boks 6.1 Håndverkskultur møter industrikultur
I boken «Intervensjonssenteret ved Rikshospitalet og den industrielle revolusjonen i helsevesenet»1, beskriver professor Erik Fosse det han opplever som et møte mellom håndverkskultur og industrikultur på sykehuset. Klinikerne representerer her håndverkskulturen, mens ledelsen eller helsenæringen representerer industrikulturen. Etter Fosses syn er legene fortsatt organisert og tenker som håndverkere, mens styringsmodellen er tilpasset industribedrifter. Dette har gitt flere utfordringer i samhandlingen og har skapt konfliktlinjer mellom de to kulturene. For eksempel er produktutvikling i håndverkskulturen integrert i produksjonen. Håndverkeren utvikler sitt fag gjennom å utøve det. I en industriell sammenheng skilles produktutvikling og produksjon. Nye produkter utvikles i en utviklingsavdeling. Slik Fosse beskriver det, utvikles det fortsatt nye metoder i produksjonslinjen hos sykehusene. Det gjør at metoder som krever tverrfaglighet innføres langsomt.
1 Fosse, E. (2007). Intervensjonssenteret ved Rikshospitalet og den industrielle revolusjonen i helsevesenet. Michael, Det norske medicinske Selskab.
Tabell 6.1 Forskjeller i verdisyn mellom en håndverkskultur og en industrikultur
Håndverk | Industri | |
|---|---|---|
Eierskap | Individuell | Bedrift |
Produktutvikling | Integrert | Separert |
Kunnskapsoverføring | Personlig | Eksplisitt |
Samarbeid | Interdisiplinær | Kryssdisiplinær |
Beslutning | Individuell | Evidensbasert |
Verdi | Prosedyre | Produkt |
Behandling | Skreddersydd | Standardisert |
Boks 6.2 Kunnskapskommunen
Kunnskapskommunen Helse Omsorg Vest er et formalisert samarbeid mellom Bergen Kommune, Universitetet i Bergen (UiB), Høgskolen på Vestlandet (HVL), NORCE, Helse Bergen HF, Haraldsplass Diakonale Sykehus, VID Vitenskapelig Høgskole og Folkehelseinstituttet om forskning, utdanning og innovasjon i de kommunale helse- og omsorgstjenestene. Etter 2017 har ti kommuner i omegnen sluttet seg til forpliktende samarbeid. Kunnskapskommunens mål er å styrke den kunnskapsbaserte utviklingen av de kommunale helse- og omsorgstjenestene. Aktørene samarbeider om gode utviklingstiltak, som for eksempel kan være praksisnære forskningsprosjekter eller utvikling av innovative produkter og løsninger. Midler til forskning og utvikling søkes i samarbeid mellom aktørene. Kunnskapskommunen har etablert en pilot med Folkehelseinstituttet for å prøve ut hvordan et system for bestilling og leveranser av kunnskapsoppsummeringer og metodevurderinger kan fungere i den kommunale helse- og omsorgstjenesten. Hvert år arrangeres en konferanse for å synliggjøre ulike sider ved samarbeidet og presentere resultater fra de ulike aktørene som følge av Kunnskapskommunen.
6.3 Rolledeling
Offentlig sektor leverer forvaltnings- og velferdstjenester til befolkningen og næringslivet. Noen tjenester produserer det offentlige selv, noen kjøpes inn, mens noe leveres som en kombinasjon av egenproduserte tjenester med innhold av innkjøpte varer og tjenester. I Norge pågår det diskusjoner på flere områder om når løsninger skal anskaffes fra næringslivet og når det det offentlige selv skal utvikle og produsere løsninger. I helse- og omsorgssektoren er diskusjonen blant annet knyttet til IKT og digitalisering og hvor langt det offentlige skal gå i å produsere i egenregi. Videre etterlyses det retningslinjer for hvordan et samarbeid med næringslivet skal skje.
Offentlig produksjon
Den teknologiske utviklingen fører til at helse- og omsorgstjenesten blir mer og mer digitalisert. Det gir effektivitetsgevinster for helse- og omsorgstjenesten og samtidig muligheter for norsk næringsliv. Men det skaper også noen utfordringer, blant annet kan det være uklarhet rundt hvor langt det offentliges ansvar går.
Grunnen til at offentlige virksomheter produserer internt, kan være at en anskaffelsesprosess krever store ressurser og gir høye transaksjonskostnader. Andre årsaker kan være at behovet regnes for å være en kjerneoppgave for virksomheten og at virksomheten dermed oppnår å ha en kritisk masse av ansatte på dette området, at virksomheten har behov for sterkere styringsmulighet og kontroll på data og innhold i tjenesten, eller som et viktig korrektiv til markedet.
Samfunnsøkonomisk effektivitet bør være utgangspunktet når det offentlige vurderer arbeidsdelingen mellom offentlig og privat produksjon. Det er viktig at samfunnets samlede ressurser utnyttes på en god måte. Effektiv ressursbruk tilsier at en gitt tjeneste må leveres av den mest effektive leverandøren, uavhengig av om den er privat eller offentlig.2 Det er den mest samfunnsøkonomisk lønnsomme løsningen som skal brukes. I Meld. St. 27 (2015–2016) Digital agenda for Norge heter det at «det offentlige i utgangspunktet ikke skal gjøre selv det som markedet kan gjøre bedre og mer effektivt.»3
Regjeringen har fått tilbakemeldinger fra næringslivet om at de i flere markeder har kapasitet og kompetanse til å bidra med nye løsninger og bedre tjenestetilbud i områder der det offentlige i dag i stor grad driver selv. Regjeringen vil arbeide for å klargjøre arbeidsdelingen mellom privat og offentlig sektor i tråd med markeds- og teknologiutviklingen. Dette er omtalt i den kommende stortingsmeldingen om offentlige anskaffelser.4 Se egen omtale av Direktoratet for e-helse i kapittel 6.4.3.
Samarbeid med næringslivet
I arbeidet med denne meldingen er det kommet innspill fra næringslivsaktører om at det er vanskelig å komme i dialog eller inngå samarbeid med den offentlige helse- og omsorgstjenesten om utvikling av nye løsninger, selv om det er enklere nå enn tidligere. Innspill fra den offentlige helse- og omsorgstjenesten tyder på sin side på at det flere steder oppleves som uklart hvilke typer samarbeid og samarbeidsmodeller med privat sektor som aksepteres av ledelsen eller politisk. Usikkerhetene kan knyttes til at forventningene til samarbeid og innovasjon ikke er tydelig nok kommunisert fra myndighetenes eller ledelsens side. Det er heller ikke alltid opplagt innenfor hvilke rammer samarbeidet bør skje. Dersom utryggheten oppleves som for stor, vil det for mange offentlige aktører være enklest å avstå fra et samarbeid med næringslivet.
Ledelsen i den enkelte virksomhet må selv vurdere behovet for retningslinjer for samarbeid med næringslivet, da det vil være ulike forhold som er viktig i ulike deler av helse- og omsorgstjenesten og helseforvaltningen. Men helt overordnet bør samarbeidet styres av målet om god kvalitet, effektiv ressursbruk og samfunnsøkonomisk lønnsomhet. Et eventuelt samarbeid med næringslivet bør innrettes slik at det understøtter målene om at befolkningen skal ha likeverdig tilgang til helsetjenester av høy kvalitet. Retningslinjer bør gi de ansatte trygghet for hvordan de skal gå fram. Retningslinjene bør sikre forutsigbarhet, transparens, lovlighet og etikk.
Regelverket for offentlige anskaffelser gir oppdragsgivere mulighet til å gjennomføre dialog med markedet før en anskaffelsesprosess iverksettes. Dialog med leverandører, bransjer, fagmiljøer og andre før kunngjøring av konkurranse gir bedre behovsdekning, kan fremme innovasjon og gi informasjon om nye løsninger.
I et eventuelt samarbeid vil det være nyttig for begge parter om næringslivet involveres tidlig i utrednings- og planarbeid. Dette vil sikre at aktørene i fellesskap kommer fram til de beste løsningene.
6.4 Rammer for næringslivssamarbeid og innovasjon
Regjeringen mener at innovasjonskraften, kompetansen og ressursene i næringslivet kan gi løsninger på utfordringene den norske helse- og omsorgstjenesten står overfor. Gode underleverandører vil være viktig for at helse- og omsorgstjenesten får løst sine utfordringer på effektiv måte, og helse- og omsorgstjenesten bør arbeide strategisk for å sikre dette. Dette innebærer at tjenesten bør anerkjenne de bedriftene som bidrar til bedre løsninger.
Rammene for hvordan helse- og omsorgssektoren bruker næringslivet for å nå sine mål påvirkes blant annet av hvordan sykehus og kommuner får sin finansiering, behov for prioriteringer, lovverket i helse- og omsorgstjenesten samt regelverket for offentlige anskaffelser. Rammene påvirkes også av hva slags kultur det er for næringslivssamarbeid i hver enkelt organisasjon.
Kultur for dialog, kontakt og samarbeid mellom helse- og omsorgssektoren og næringslivet synes mer utviklet i våre naboland enn i Norge. En slik kultur er også mer utviklet i andre sektorer, for eksempel i de råvarebaserte, enn i helse og omsorg. Dette henger til dels sammen med at helsenæringen i Norge er relativt sett ung sammenlignet med våre naboland, og Norge ikke har hatt store helsenæringsaktører slik som i for eksempel Sverige og Danmark.
Det er et ledelsesansvar å videreutvikle helse- og omsorgstjenesten. Regjeringen vedtok i 2016 forskrift om ledelse- og kvalitetsforbedring i helse- og omsorgssektoren. Den slår tydelig fast at det er toppledelsen som har ansvaret for at virksomheten planlegges, gjennomføres, evalueres og korrigeres. Her vil kunnskapsutvikling og innovasjon være viktige virkemidler. Forskriften er viktig for det ansvaret ledelsen har for å legge til rette og sørge for innovasjon innenfor sitt ansvarsområde.
I helse- og omsorgstjenesten er det ikke alltid den som bærer den reelle kostnadene ved en innovasjon som får gevinsten. Tiltak som bidrar til at pasienter kan være hjemme framfor å bli lagt inn på sykehus, er eksempler på at kostnaden bæres av kommunene mens sykehusene får gevinsten. Dette gjør at enkelte varer eller tjenester som kunne ha gitt gevinster for helse- og omsorgstjenesten og brukerne samlet sett, ikke anskaffes. Samfunnet er tjent med at samfunnsøkonomisk lønnsomme tiltak blir gjennomført, uavhengig av hvor gevinsten oppstår og hvem som bærer kostnaden. I Prioriteringsmeldingen5 og retningslinjene for metodevurdering fra Statens legemiddelverk er det derfor lagt til grunn at man i vurdering av effekter på gruppenivå ved innføring av nye metoder i spesialisthelsetjenesten også vurderer effekter på ressursbruk på tvers av den kommunale helse- og omsorgstjesten og spesialisthelsetjenesten.
6.4.1 Kommunale helse- og omsorgstjenester
Den enkelte kommune har ansvar for å tilby nødvendige helse- og omsorgstjenester til alle som oppholder seg i kommunen. Hver kommune avgjør selv hvordan tjenesten skal organiseres ut fra lokale forhold og behov jf. omtale i kap. 2.2. Dette inkluderer i hvilken utstrekning den ønsker å benytte seg av private aktører. De store forskjellene mellom kommunene gjør at det også er stor variasjon i hvor mye erfaring og kultur det er for dialog med og bruk av næringslivet. Det er også variasjon i kompetansen knyttet til regelverket for offentlige anskaffelser. Dette er omtalt i kapittel 8.
I hovedsak må finansieringen av det kommunale innovasjonsarbeidet skje gjennom inntektssystemet og den generelle kommuneøkonomien. Utover dette gir staten tilskudd til InnoMed (se 8.4.2), utviklingssentrene for sykehjem og hjemmetjenester i hvert fylke og Senter for omsorgsforskning. Dette for å sikre følgeforskning og dokumentasjon med sikte på spredning og implementering av nye og gode løsninger.
Gjennom kompetanse- og innovasjonstilskuddet, forvaltet av fylkesmannsembetene, gis det tilskudd til innovasjonstiltak i kommunene. Formålet er å bedre kommunenes evne og mulighet til å utvikle bærekraftige og gode helse- og omsorgstjenester, og å gi en tydelig prioritet til noen av framtidsutfordringene kommunene står overfor på helse- og omsorgsfeltet.
Utviklingssentrene for sykehjem og hjemmetjenester skal bidra til at de kommunale helse- og omsorgstjenestene fornyer og forbedrer seg. Gode tjenester i framtiden vil kreve at kommunen tar i bruk ny kunnskap og nye løsninger. Lokalt innovasjonsarbeid kan foregå i samarbeid mellom kommuner, helseforetak, fagfolk, tjenestemottakere, kunnskaps- og forskningsmiljøer, organisasjoner eller næringslivet. Det er i dag 20 utviklingssentre fordelt på alle fylker.
Investeringstilskuddet til heldøgns omsorgsplasser skal stimulere kommunene til å bygge flere og bedre sykehjem og omsorgsboliger. Siden 2008 har Husbanken gitt tilsagn til fornyelse og bygging av over 20 000 plasser. Utfordringen for arkitekter og byggenæring er å bidra til at det som bygges og rehabiliteres blir utformet i tråd med framtidige generasjoner brukeres behov og moderne faglige prinsipper for helse- og omsorgstjenestene. I NOU 2011:11 Innovasjon i omsorg – la et utvalg ledet av Kåre Hagen fram et konsept for framtidens boligløsninger for omsorgsformål. Regjeringen vil tilrettelegge for at Husbanken kan videreutvikle veiledningsarbeidet overfor kommuner og berørte bransjer for å stimulere til kunnskapsutvikling og nye løsninger på leverandørsiden i forbindelse med forvaltningen av investeringstilskuddet til heldøgns omsorgsplasser.
Det er ønskelig at flere skal bo i eget hjem så lenge det er forsvarlig. Derfor er det behov for å utbedre dagens boliger, ta i bruk velferdsteknologi og utvikle nye boligløsninger som legger til rette for større selvstendighet og mer trygghet i eget hjem. Et systematisk arbeid med dette krever både forskning og innovasjon, med sterk involvering fra næringsliv, offentlig sektor og den eldre befolkning. Den generelle boligpolitikken må også innrettes slik at den bidrar til å redusere behovet for sykehjemsplasser og andre former for heldøgns tjenester. I et samfunn med rask vekst i tallet på eldre innbyggere, blir det særlig viktig å legge til rette for at det bygges eller ombygges boliger som er best mulig tilrettelagt for alderdommen. Det offentlige stimulerer til gode kvaliteter i nye og eksisterende boliger gjennom blant annet tilskudd til tilpasning, tilskudd til etterinstallering av heis og Husbankens låneordninger. Forslag til ny forskrift for lån fra Husbanken har vært på høring. Hensikten er at lån fra Husbanken skal bidra til bedre boligkvaliteter, blant annet for en aldrende befolkning.
I Meld. St. 15 (2017–2018) Leve hele livet – En kvalitetsreform for eldre har regjeringen som en del av sitt program for et aldersvennlig Norge lagt opp til en kampanje med sikte på å tilrettelegge egen bolig for alderdommen. En slik kampanje kan utløse økt etterspørsel etter bedrifter som har kompetanse på tilpasning av boliger, og som kan bistå eldre i denne prosessen. Et slikt tilbud må ivaretas av fagfolk med byggeteknisk kompetanse og kunnskap om universell utforming og økt tilgjengelighet. Direktoratet for byggkvalitet (DiBK) er statens kompetansesenter for byggkvalitet, og skal blant annet bidra til økt kompetanse om kvaliteter som gjør at boliger er tilgjengelige ved nedsatt funksjonsevne.
Leve hele livet skal også bidra til større matglede, enten man bor hjemme, på sykehjem eller i omsorgsbolig. Regjeringen har gjennom Nasjonal handlingsplan for bedre kosthold (2017–2021) omtalt mulighetene som ligger i matproduksjon, produktutvikling og innovasjon. Dette er viktige elementer også for utvikling av en helsenæring som svarer på samfunnets behov.
Dette innebærer også potensial for nye markeder for matindustrien i Norge, for nye matprodukter og måltidsløsninger, jf. boks 6.3. Økt satsing på tilpasset mat vil gi personlige og samfunnsmessige gevinster i et forebyggende perspektiv.
KS har laget et innovasjonsbarometer6 som er en undersøkelse av innovasjon i kommunale virksomheter innenfor to sektorer: helse og omsorg og oppvekst og utdanning. Resultater fra Innovasjonsbarometeret viser at medarbeiderne har en helt spesiell og positiv rolle når det gjelder å sette i gang og gjennomføre innovasjon i kommunal sektor. Dette viser at innovasjon i kommunal sektor ikke er avhengig av eksperter eller ildsjeler alene. Innovasjonsbarometeret viser også at virksomheter som lar medarbeidere arbeide innovativt, oppnår større medarbeidertilfredshet og høyere kvalitet og effektivitet i tjenesteytingen. Kommunale ledere er kilde til inspirasjon, de er viktige for å prioritere ressurser til innovasjonsarbeid og gi rom for å prøve ut nye løsninger. Organisasjonskultur spiller også en svært viktig rolle; risikovillighet, åpenhet, anerkjennelse og samarbeid gir flere nye løsninger. Barometeret viser at fire av ti virksomheter har spredd sine innovasjoner, slik at andre kan gjenbruke løsningene.
Innovasjonsbarometeret viser at spredning først og fremst skjer gjennom nettverk mellom kommuner og fylkeskommuner. Samarbeid på tvers av virksomheter og med aktører utenfor egen organisasjon er utbredt. Resultatene viser likevel at private virksomheter, forsknings- og utviklingsmiljøer og frivillige organisasjoner sjeldent deltar ved igangsetting av innovasjonsprosesser i kommuner og fylkeskommuner.
Regjeringen vil vurdere hvordan innovasjonsaktivitet i de kommunale helse- og omsorgstjenestene best kan utvikles. Arbeidet vil kunne bygge videre på kunnskap, kompetanse og verktøy som allerede er opparbeidet og utviklet blant annet i oppfølgingen av regjeringens plan for omsorgsfeltet 2015–2020, Omsorg 2020. Regjeringens satsing på velferdsteknologi og hverdagsrehabilitering er blant tiltakene som har bidratt til økt innovasjonsaktivitet i de kommunale helse- og omsorgstjenestene. Det er først og fremst gjennom å ta i bruk nye løsninger, ny teknologi og nye metoder og ved å styrke samspillet med familie, lokalsamfunn, frivillige, ideelle virksomheter og næringsliv, at helse- og omsorgstilbudet i kommunene kan fornyes og forbedres.
Boks 6.3 Tilpasset mat
Vital ernæring AS er en bedrift som har spesialisert seg på næringstett og konsistenstilpasset mat. Vital ernæring leverer spesialkost til sykehus, sykehjem og privatpersoner. Enten man vil lage konsistenstilpasset mat selv eller kjøpe ferdig, er det viktig at maten ser delikat ut, inneholder mye næring og har riktig konsistens. Det er utfordrende å oppnå, selv for en profesjonell kokk. Vital ernæring leverer blant annet matkonseptene Soft Meals og 123Puré innenfor denne kategorien. Produktene distribueres gjennom landsdekkende grossister som ASKO og Servicegrossistene.

Figur 6.1 Tilpasset mat
Foto: Vital ernæring AS
6.4.2 Spesialisthelsetjenesten
Staten har det overordnede ansvaret for at befolkningen gis nødvendig spesialisthelsetjeneste. Helse- og omsorgsdepartementet eier de regionale helseforetakene, som skal sørge for at personer i helseregionen tilbys nødvendige spesialisthelsetjenester i tråd med det såkalte «sørge for-ansvaret».
Måten sykehusene eies, reguleres og finansieres på påvirker rammebetingelsene til helsenæringen. Finansieringssystemet skaper økonomiske insentiver for sykehusene og kan påvirke valg av teknologi eller prosedyrer, og derfor hvilket utstyr og hvilke tjenester som kjøpes inn.
Finansieringen av de regionale helseforetakene er i hovedsak todelt og består av en aktivitetsuavhengig del (basisbevilgning) og en aktivitetsavhengig del (innsatsstyrt finansiering). Finansieringen gis fra Helse- og omsorgsdepartementet til det respektive regionale helseforetakene som et tilskudd med tilhørende oppdragsbrev. I tillegg ytes det tilskudd til forskning, lån til investeringer og andre tilskudd.
Det viktigste formålet med innsatsstyrt finansiering er å understøtte ansvaret til de regionale helseforetakene og stimulere til kostnadseffektiv pasientbehandling. Innsatsstyrt finansiering skal understøtte ønsket faglig utvikling i spesialisthelsetjenesten.
Finansieringssystemet bør understøtte innovasjon. Det pågår et utviklingsarbeid for at finansieringsordningen bedre skal understøtte sammenhengende forløp, bruk av ny teknologi, innovasjon i tjenesteutforming og andre nye og effektive måter å organisere tjenestetilbudet på. Fra 2019 legger ordningen bedre til rette for at flere tjenester kan utføres utenfor sykehuset.
For det første blir videokonsultasjoner tellende aktivitet for flere helsepersonell. Tidligere har det ikke blitt gitt refusjon for videokonsultasjoner der lege ikke har vært til stede. Nå gis det refusjon også når andre typer helsepersonell gjennomfører videokonsultasjoner. For det andre er det nå opprettet refusjon for medisinsk avstandsoppfølging som ikke har vært dekket av andre refusjoner tidligere. For det tredje gjøres det endringer som stimulerer til bruk av pasientadministrert legemiddelbehandling og hjemmedialyse. Pasientadministrert behandling som pasienten kan gjennomføre hjemme kan ofte både være bedre for pasienten og være mer kostnadseffektivt.
Helsedirektoratet er i 2019 gitt i oppdrag å fortsette sitt utviklingsarbeid knyttet til at finansieringen bedre skal understøtte sammenhengende forløp, bruk av ny teknologi, innovasjon i tjenesteutforming og nye og effektive måter å organisere tjenestetilbudet på. Utviklingsarbeidet skal bidra til at finansieringsordningen i størst mulig grad avspeiler og understøtter medisinsk praksis.
Innovasjon og næringslivssamarbeid er virkemidler for å videreutvikle spesialisthelsetjenesten, kan bidra til at mål nås, og til at tjenesten kan gå i bærekraftig retning med likeverdige og trygge tjenester av høy kvalitet.
Utvikling av ny teknologi og mer presis diagnostikk og behandling gjennom innovasjon er sentralt for å skape en bærekraftig helse- og omsorgstjeneste. I oppdragsdokumentet til de regionale helseforetakene tydeliggjør Helse- og omsorgsdepartementet at et tettere samarbeid med næringslivet om forskning, innovasjon og innovative anskaffelser er viktig for å få dette til. Regjeringen vil høsten 2019 legge fram en ny nasjonal helse- og sykehusplan hvor samhandling, teknologi og kompetanse er sentrale tema.
6.4.3 Helseforvaltningen
Helseforvaltningen omfatter blant annet Helsedirektoratet, Folkehelseinstituttet, Direktoratet for e-helse og Statens Legemiddelverk. Alle samhandler med næringslivet, men på ulike måter. Det er viktig at næringslivet kjenner til helseforvaltningens ansvar og samfunnsrolle, og det er viktig at det er utviklet retningslinjer eller føringer for samarbeidet. For helseforvaltningen vil samarbeid med næringslivet være nyttig, og noen ganger avgjørende for å nå deres mål.
Helsedirektoratet
Helsedirektoratet skal være en faglig rådgiver, iverksette vedtatt politikk og forvalte lov og regelverk innenfor helse- og omsorgssektoren. Helsedirektoratet forvalter refusjonsordningene for de regionale helseforetakene. Helsedirektoratet har et helhetlig ansvar for den nasjonale helseberedskapen. Helsedirektoratet har utviklet egne retningslinjer for sitt samarbeid med næringslivet som er tilgjengelige på deres nettsider.
Folkehelseinstituttet
Folkehelseinstituttet skal bidra til godt folkehelsearbeid og gode helse- og omsorgstjenester ved å produsere, oppsummere og kommunisere kunnskap. Folkehelseinstituttet driver omfattende forskningsvirksomhet, og samarbeider med næringslivet i en del prosjekter. Folkehelseinstituttet forvalter data fra forskning og registre som kan være av stor verdi for næringslivets forskningsaktivitet. Folkehelseinstituttet har utviklet retningslinjer for sitt samarbeid med næringslivet. Disse er tilgjengelige på Folkehelseinstituttets nettsider. Ifølge retningslinjene skal samarbeidet ha faglig relevans og bidra til å styrke instituttets evne til å gjennomføre sine oppgaver. Samtidig er Folkehelseinstituttet klare på at de ikke skal samarbeide med tobakksindustri eller gå inn i samarbeid som undergraver deres uavhengighet.
Statens legemiddelverk
Statens legemiddelverk er fag- og tilsynsmyndighet for legemidler og medisinsk utstyr i Norge. Legemiddelverket skal bidra til at målene for legemiddelpolitikken blir oppfylt. Legemiddelverket gir også informasjon om regelverk og saksbehandling. De skal gi innovasjonsstøtte gjennom veiledning ved legemiddelutvikling og veilede og informere om produktregelverket for medisinsk utstyr. Legemiddelverkets oppgaver når det gjelder innovasjonsstøtte er nærmere omtalt i kapittel 8.
Direktoratet for e-helse
Direktoratet for e-helse har tre overordnede roller. Direktoratet er nasjonal premissgiver, faglig rådgiver og pådriver på e-helseområdet. Direktoratet skal gi råd til Helse- og omsorgsdepartementet og sektoren i saker om digitalisering, og legge til rette for nasjonal samordning i utvikling av e-helse.
Det pågående digitaliseringsarbeidet i sektoren er avhengig av en markedssituasjon hvor en større del av de tekniske løsningene både utvikles av, og tilbys i, det private markedet. Direktoratet skal legge til rette for økt bruk av markedet, og gjennom utvikling av nasjonale strategier for digitalisering bidra til å danne grunnlag for nyskapning, bedre tjenester og næringsutvikling.
Direktoratet for e-helse har siden etableringen i 2016 ivaretatt både en rolle som myndighet på e-helseområdet, og som leverandør av nasjonale e-helseløsninger. Dobbeltrollen har gitt kraft til utvikling, men har også skapt uklare ansvarslinjer mellom hva direktoratet skal levere og hva næringslivet skal levere. Videre, og som en konsekvens av utbredelsen og bruken av nasjonale løsninger øker, vurderer Helse- og omsorgsdepartementet at det er behov for å tydeliggjøre direktoratets rolle som myndighet innenfor arkitektur, tekniske standarder, helsefaglig terminologi og kodeverk.
Direktoratet for e-helse har på oppdrag fra Helse- og omsorgsdepartementet utarbeidet forslag til ny e-helseorganisering med tilhørende styrings- og finansieringsmodell. Det statlige foretaket Norsk Helsenett har deltatt i arbeidet. I forslaget anbefales det at dagens leverandøroppgaver overføres til Norsk Helsenett, og at statsforetaket etableres som en nasjonal tjenesteleverandør. Regjeringen har besluttet å arbeide videre med å overføre ansvar, oppgaver og ansatte knyttet til eksisterende e-helseløsninger fra Direktoratet for e-helse til i Norsk Helsenett.
Boks 6.4 Responssentertjeneste i Kristiansand kommune
Det nasjonale velferdsteknologiprogrammet anbefalte i 2016 kommunene om å etablere en responssentertjeneste for trygghetsskapende teknologier. Responssentertjeneste er en tjeneste som tar imot, vurderer, dokumenterer og responderer på varsler fra velferdsteknologiske løsninger. Responssentertjenesten skal gi råd og veiledning og registrere, prioritere og eventuelt iverksette nødvendig og effektiv oppfølging av varslet. Kristiansand kommune etablerte i 2017 en responssentertjeneste. Tjenesten er en del av det interkommunale samarbeidet i Agder bestående av 30 kommuner. Tjenesten tar imot alarmer og varsler fra trygghetsalarmer, røykalarmer, dør-fall- og bevegelsessensorer, i tillegg til teknologier for GPS-sporing, medisineringsstøtte og videotilsyn. I tillegg tar responssentertjenesten alarmer og varsler fra kommuner på vegne av Telenor Object. Kristiansand kommune har kunder over hele landet. Næringslivssamarbeid går på denne måten begge veier.
6.5 Arenaer for samhandling
Det er tatt flere initiativ til å bedre samspillet i helse- og omsorgssektoren. Samhandlingsarenaer kan bidra til gjensidig forståelse for kultur, rammebetingelser, behov, mål og virkemidler. Slike arenaer har som mål å utvikle felles og realistiske mål og innretning, og for å kunne avdekke barrierer og mulighetsrom.
Det er flere måte å skape gode arenaer for samhandling mellom de ulike aktørene. Fysisk samlokalisering har for eksempel flere fordeler, hvor blant annet den daglige interaksjonen mellom aktørene kan legge til rette for en gjensidig læring og ideutveksling som ellers ikke ville ha skjedd. Eksempler på vellykket samlokalisering mellom ulike relevante aktører er Oslo Cancer Cluster (se boks 6.5) og Helseinnovasjonsenteret i Kristiansund(se boks 6.6)
Boks 6.5 Oslo Cancer Cluster
Oslo Cancer Cluster (OCC) er en forsknings- og industriklynge innenfor kreft som vil sikre pasienter raskere tilgang til nye kreftbehandlinger og diagnostiske verktøy. Klyngen gjør dette ved å legge til rette for et godt miljø for innovasjon og samarbeid, der barrierer mellom akademia og næringsliv brytes ned og gründerbedrifter får fødselshjelp. OCC arrangerer seminarer, tilbyr bistand i alle deler av innovasjonsprosessen, kobler mindre bedrifter med store bedrifter, kobler sine medlemmer mot et globalt nettverk, inviterer til møter med myndigheter, undersøker finansieringsmuligheter og gir råd til søkere av EUs forskningsmidler. Per 2018 omfatter klyngen flere enn 90 medlemmer som representerer hele verdikjeden fra forskning til industri, ofte verdensledende på sine områder.
Områder som OCC prioriterer for å akselerere utviklingen av nye kreftbehandlinger er presisjonsmedisin og immunterapi innenfor kreft, samt bedre bruk av helsedata, mer effektive kliniske studier og bedre internasjonale forskningssamarbeid. OCC er i seg selv en møteplass i Oslo Cancer Cluster Innovasjonspark, som også består av Ullern videregående skole, Kreftregisteret, Oslo universitetssykehus, og mer enn 30 selskaper som jobber med kreft i Oslo Cancer Cluster Incubator (et underselskap av OCC). Samlokalisering i en slik innovasjonspark for kreft blir sett på som viktig for næringsutviklingen. OCC Incubator tilbyr oppstartsselskaper rådgivning, finansiering av og tilgang til laboratorier, kontorer og infrastruktur. I tillegg er inkubatoren et felles kontaktpunkt for investorer og farmasøytiske selskaper på utkikk etter samarbeidspartnere og mulige investeringer. OCC ble stiftet i 2006, og springer ut fra kreftforskningsmiljøet ved Rikshospitalet, Radiumhospitalet og Universitetet i Oslo, samt bedrifter og andre kunnskapsaktører. OCC er i dag et Norwegian Centre of Expertise med medlemmer som jobber med kreft over hele landet.

Figur 6.2 Mating av celler
Foto: Christopher Olssøn, Oslo Cancer Cluster
Boks 6.6 Helseinnovasjonssenteret i Kristiansund
Helseinnovasjonssenteret i Kristiansund arbeider for økt bruk og innfasing av teknologi og tjenesteinnovasjon i helse- og omsorgssektoren, samt koordinering og videreutvikling av interkommunale samarbeid med bakgrunn i fagområdene forskning og innovasjon, helse som næring, velferdsteknologi og responstjenester. Senterets styringsgruppe er bredt sammensatt med representanter fra kommuner, helseforetaket, fylkeskommunen, Fagforbundet og næringsorganisasjoner. Senteret eies i dag av Orkidé – Nordmøre regionråd, som er et formalisert samarbeid mellom kommunene på Nordmøre.
Når nye sykehusbygg skal planlegges, vil det være viktig å legge til rette for innovasjon og samhandling. Dette kan gjøres både gjennom fysisk samlokalisering og gjennom utforming av byggene. Sykehusbygg HF, som eies av alle de fire helseregionene, skal sikre et nasjonalt kompetansemiljø for sykehusplanlegging og -bygging på høyt internasjonalt nivå. Sykehusbygg HF har blant annet som formål å bidra til framtidsrettet utvikling av sykehusbyggingen i Norge gjennom læring, innovasjon, erfarings- og kompetanseoverføring.
6.5.1 HelseOmsorg21
Helse- og omsorgsdepartementet tok våren 2013 initiativ til at det skulle utarbeides en HelseOmsorg21-strategi.7 Strategien, som ble ferdigstilt i 2014, inneholder ti strategiske satsingsområder og en rekke forslag stilet til et bredt sett av aktører jf. boks 6.7. Hovedansvaret for oppfølgingen av HelseOmsorg21-strategien ligger på aktørene selv. For å følge opp strategien la regjeringen i november 2015 fram en handlingsplan for oppfølging og sitt ansvar av strategien. Regjeringen har kommet langt i oppfølgingen av handlingsplanens tiltakspunkter, flere tiltak er gjennomført og andre tiltak er i prosess. Ett av de ti satsingsområdene er næringsutvikling, men også andre temaer er relevante for utvikling av helsenæring.
Helse- og omsorgsdepartementet etablerte i 2015 HelseOmsorg21-rådet, med et sekretariat i Forskningsrådet. Rådet skal bidra til en helhetlig oppfølging av HelseOmsorg21-strategien og være dialogarena og møteplass for aktørene som har en rolle innenfor forskning og innovasjon i helse og omsorg. Medlemmene i rådet er sentrale personer fra næringsliv, sykehus, universiteter og høyskoler, offentlig forvaltning, kommunesektoren og brukerorganisasjoner. HelseOmsorg21-rådet har vært en viktig pådriver for politikkutvikling og gjennomføring innenfor strategiens satsingsområder, blant annet bedre bruk av helsedata, mer forskning i og for kommunene og helsenæring. HelseOmsorg21-rådet er oppnevnt ut juni 2019. I oppnevningen av et nytt HelseOmsorg21-råd, vil regjeringen se på hvordan rådets rolle som strategisk dialogarena for helsenæringen kan videreutvikles.
Boks 6.7 HelseOmsorg21
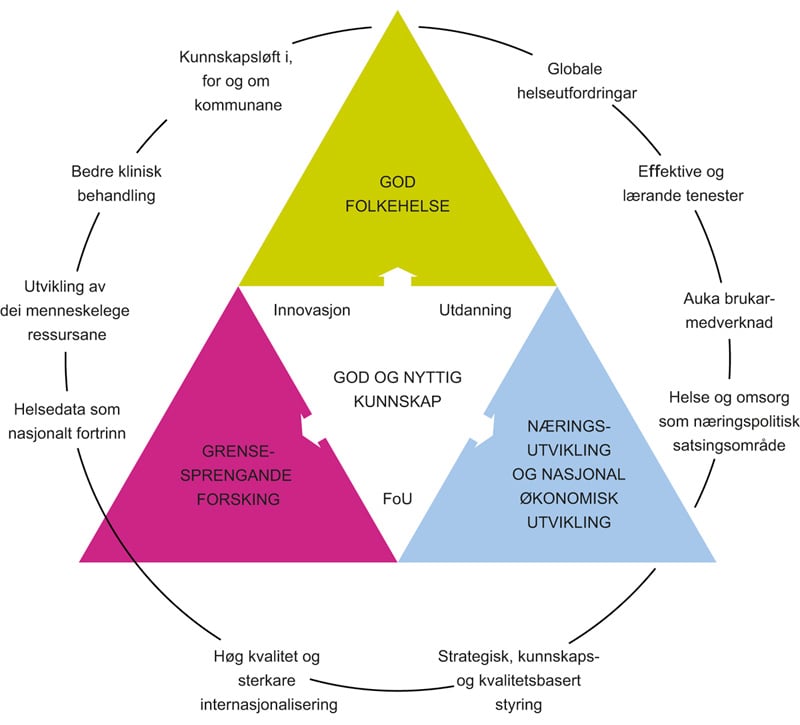
Figur 6.3 Målbildet for HelseOmsorg21
Kilde: HelseOmsorg21-strategien
Målbildet er tredelt og strategien skal gjennom forskning og innovasjon bidra til:
God folkehelse – for befolkningen og for den enkelte, inkludert tjenester av høy kvalitet, pasientsikkerhet, brukermedvirkning, kunnskapsbaserte tjenester, innovasjon og effektivitet, kompetent helsepersonell og god organisering og ledelse.
Grensesprengende forskning – fremragende forskning av høy internasjonal kvalitet og betydning, FoU-miljøer i verdenstoppen, forskningens egenverdi – som kulturbærer og fundament for kunnskapsutvikling.
Næringsutvikling og nasjonal økonomisk utvikling – lønnsomt norsk næringsliv, internasjonalt konkurransedyktig FoU og innovasjon, investeringer fra utlandet i både industri og FoU.
6.5.2 Universitets- og høyskolesektoren
Forskning og utvikling knyttet til medisin, helse og omsorg utføres også i stor skala på universiteter og høyskoler, ofte i tett samarbeid med helseforetakene. Helseforetak med universitetssykehusfunksjoner (universitetssykehusene) er pålagt et særskilt ansvar for forskning, men alle helseforetak er kunnskapsinstitusjoner og skal ha forskning som en integrert del av sin virksomhet. I tillegg har mange industrielle institutter de siste årene bygget opp kompetanse i helseforskning, for eksempel SINTEF (se boks 7.12) og NORCE. Til sammen utgjør disse relevante aktører i og for norsk helsenæring, og det er et potensial for bedre utnyttelse av dette samhandlingsrommet.
Universitetenes og høyskolenes ansvar for forskning og innovasjon er nedfelt i universitets- og høgskoleloven. I tillegg til å tilby høyere utdanning på høyt internasjonalt nivå skal utdanningsinstitusjonene utføre forskning og faglig og kunstnerisk utviklingsarbeid på høyt internasjonalt nivå, og sørge for at kunnskapen anvendes og formidles.
Helse- og omsorgstjenestene og universitets- og høyskolesektoren er underlagt ulike rammer og retningslinjer. Dette kan ofte skape et inntrykk av at det er utfordrende for de to sektorene å samarbeide om forskning og innovasjon. I noen tilfeller har det vært forskjeller som kan skape et uklart bilde for tredjeparter i samarbeidet, for eksempel næringslivet. Det er gjennom de siste årene iverksatt flere tiltak både på nasjonalt og regionalt nivå, som har bidratt til å redusere forskjellene og legge bedre til rette for samarbeid og samhandling. Et utvalg ledet av Anne Husebekk, rektor ved Universitetet i Tromsø, har vært en sentral driver for dette arbeidet. Utvalget ble oppnevnt av Helse- og omsorgsdepartementet og Kunnskapsdepartementet i 2016 som et ledd i oppfølgingen av HelseOmsorg21-strategien. Utvalget skulle identifisere barrierer for samarbeid mellom universiteter og helseforetak, særlig om helseforskning, og foreslå konkrete løsninger. Rapporten pekte på barrierer knyttet til eierstruktur og samarbeidsarenaer, arealer for forskning og utdanning, forskningsfinansiering, administrative rutiner og regelverk, forskningsinfrastruktur og utdanning.8 Utvalget anbefalte ulike tiltak som gjelder harmonisering av retningslinjer og rutiner for forskning og fellesfunksjoner på tvers.
Tiltakene har blitt fulgt opp på flere nivåer. Blant annet fikk sektorene i 2017 likelydende oppdrag fra sine eierdepartementer om å vurdere mulighetene for harmonisering av rutiner og retningslinjer på tvers av sektorene, regionalt og nasjonalt. Der det er hensiktsmessig, burde etablering av fellesfunksjoner vurderes. På oppdrag fra Helse- og omsorgsdepartementet har de regionale helseforetakene i 2018 utredet og pilotert den samme budsjetteringsmodellen for eksternfinansierte prosjekter som universitetene. Bruk av samme budsjettmodell vil gjøre det enklere for aktørene å samarbeide om forskningsprosjekter i framtiden.
Et annet viktig tiltak var å etablere et forum for samordning mellom universiteter med medisinutdanning og helseforetak, for å ivareta dialogen mellom sektorene på nasjonalt nivå. Forumet ble etablert i 2017, med representanter på toppledernivå. Som et resultat av arbeidet med rapport og møtene i forumet er mange uklarheter i sektorsamarbeidet ryddet av veien. Forumet er derfor avviklet i sin nåværende form, men aktørene vil fortsette arbeidet med å legge til rette for samarbeid om helseforskning, innovasjon og utdanning.
Ett annet eksempel på samarbeidsarena er Nasjonal samarbeidsgruppe for helseforskning (NSG). Dette er et strategisk rådgivende organ for som blant annet har initiert seks nasjonale forskningsnettverk. Helse- og omsorgsdepartementet og Kunnskapsdepartementet er observatører i NSG.
I forbindelse med sykehusreformen i 2001 ble det etablert regionale samarbeidsorgan med universiteter og høyskoler i hver region. De regionale samarbeidsorganene skal behandle saker om forskning, innovasjon og utdanning og styrke forholdet mellom disse. En viktig oppgave for samarbeidsorganene er å avgi en innstilling til styret i det regionale helseforetaket om tildeling av det øremerkede tilskuddet til forskning i helseforetakene. Selv om mye kan gjøres på nasjonalt nivå, har hver region sine særtrekk og styrker som det lokale samarbeidet og samhandlingen bør ta utgangspunkt i. Næringslivet er ikke representert i disse organene og kan heller ikke søke på forskningsmidlene, da disse er forbeholdt søkere i helseforetak. Samtidig er det fullt mulig for aktører i næringslivet, institutt- og universitets- og høyskolesektoren å delta i forsknings- og innovasjonsprosjekter finansiert av de regionale helseforetakene forutsatt at disse er forankret i helseforetakene.
7 En næringspolitikk for verdiskaping og vekst
7.1 Regjeringens politikk
Helsenæringen er en kunnskapsintensiv og innovativ næring. I næringen er det mange bedrifter med ambisjoner om å nå både nasjonale og globale markeder. Da er det viktig med gode vilkår for å drive næringsvirksomhet generelt, og for forskning, utvikling, innovasjon og vekst spesielt. Tilgang til internasjonale markeder og næringslivets evne til å utnytte global kunnskap er avgjørende. Dette er tema som drøftes nærmere i dette kapitlet.
Regjeringen fører en næringspolitikk som legger til rette for vekst og utvikling i næringslivet, også i helsenæringen. Gode vilkår for å drive næringsvirksomhet sikrer at arbeidskraft og kapital går dit hvor avkastningen er størst. Dette gir effektiv bruk av samfunnets ressurser og høy verdiskaping.
Forskning og innovasjon legger til rette for fornyelse og omstilling til et mer produktivt næringsliv. Siden 2013 har regjeringen styrket de landsdekkende, næringsrettede ordningene for forskning og innovasjon, og helsenæringen bruker disse ordningene aktivt. Regjeringen har en langtidsplan for forskning og høyere utdanning, og satsingene i langtidsplanen vil være viktige for videre vekst og utvikling i helsenæringen.
Regjeringen arbeider for gode betingelser for handel og markedsadgang og godt fungerende kapitalmarkeder. Helsenæringen er en global næring der vekstpotensialet i mange tilfeller avhenger av tilgang til utenlandske markeder. Tilstrekkelig tilgang til kapital i de ulike utviklingsfasene for oppstartsbedrifter er avgjørende for deres vekst. Kapitalmarkeder påvirker næringslivets omstillingsevne og konkurransekraft.
Regjeringen mener næringspolitikken er godt innrettet for å fremme vekst og utvikling i helsenæringen, men ser behov for utredninger og tiltak på enkelte områder. For å legge til rette for videre positiv utvikling i helsenæringen, vil regjeringen:
vurdere Kapitaltilgangsutvalgets utredning og anbefalinger, herunder endringer i beskatning av ansatteopsjoner i små, nyetablerte selskaper og evaluering av møteplasser som kobler entreprenører og investorer
utrede mulighetene for å utnytte eventuell restkapasitet i eksisterende laboratorier/infrastruktur for testing og pilotering ved universiteter, høyskoler og sykehus ved å gjøre den tilgjengelig for næringslivet, og vurdere eventuelle insentiver for å få dette til
legge fram en vurdering av instituttsektorens rolle i forsknings- og innovasjonssystemet og av hvorvidt sektoren er godt tilpasset framtidige behov
kartlegge potensialet for økt samhandling med helsenæringen i relevante deler av instituttsektoren
tydeliggjøre forventninger om at Innovasjon Norge i sine vurderinger av kompetanse og ressurser ved utekontorene legger vekt på behovene til helsenæringen og andre framvoksende næringer som kan ha særlig nytte av bistand til innpass på internasjonale markeder
utrede om staten bør ta en koordinerende rolle i felles internasjonal profilering for enkeltnæringer og forskningsmiljøer
videreføre arbeidet med å øke norsk deltakelse i EU-programmene og legge til rette for at norske selskaper kan delta i innovative anskaffelser i andre europeiske land
gjøre en helhetlig gjennomgang av det næringsrettede virkemiddelapparatet. Gjennomgangen skal sikre at virkemiddelapparatet er effektivt og brukervennlig for næringslivet, herunder helsenæringen
videreføre satsingen på næringsrelevant forskning og innovasjon. Vi prioriterer de næringspolitiske virkemidlene som har høyest innovasjonsgrad og effektivitet, og viderefører satsingen på de brede landsdekkende ordningene
7.2 En næringspolitikk for styrket konkurransekraft
Regjeringen arbeider for gode vilkår for å drive næringsvirksomhet i Norge. Næringspolitikken skal legge til rette for størst mulig samlet verdiskaping i norsk økonomi, innenfor bærekraftige rammer, jf. omtale i kapittel 5. God næringspolitikk er også god politikk for helsenæringen.
Norsk næringsliv er effektivt, produktivt og omstillingsdyktig, det vil si at næringslivet samlet sett har god konkurransekraft. Konkurransekraft handler om hvor godt vi bruker ressursene våre, hvor nyskapende vi er, og hva vi tåler av endringer over tid. Dette setter rammer for framtidig verdiskaping.
En rekke politikkområder er av betydning for at bedrifter innenfor helsenæringen skal utvikle seg og drive lønnsom virksomhet. Tilgang til kapital og kompetent arbeidskraft er viktig, og det samme er regelverk for etablering og drift av næringsvirksomhet og konkurransepolitikk. Næringen drar nytte av forenklinger og digitalisering i offentlig sektor. Næringslivets rammebetingelser bestemmes også av internasjonale reguleringer og avtaler, og det internasjonale arbeidet er derfor vesentlig. For helsenæringen er dessuten reguleringen av helse- og omsorgstjenesten av stor betydning.
Regjeringen vil fortsette å arbeide for gode og forutsigbare rammebetingelser for næringslivet, med et enklere skattesystem og skattelettelser som næringslivet har fordeler av. Videre er regjeringen opptatt av en bedre infrastruktur og en kompetent arbeidsstyrke, samt å legge til rette for økt handel og investeringer til og fra Norge. Regjeringen vil fortsette å redusere næringslivets kostnader ved å forenkle rapportering, lover og regler.
Krav om sammensetning av styret i norske aksjeselskap er beskrevet som en utfordring for helsenæringen fordi mye av arbeidet skjer globalt. Disse kravene er nå i endring, jf. boks 7.1.
Boks 7.1 Krav om sammensetningen av styret i norske aksjeselskaper
Dagens krav om sammensetting av styrer i norske aksjeselskap innebærer at daglig leder og minst halvparten av styrets medlemmer må være statsborgere av, og bosatt i, et EØS-land. EFTAs overvåkningsorgan (ESA) har påpekt at dagens regler ikke godt nok gir EØS-borgere rett til å etablere seg i en annen EØS-stat.
Dagens regler åpner for at det kan gis dispensasjon fra kravet. Slike dispensasjoner gis i betydelig omfang, men normalt kun for enten daglig leder eller for et flertall av medlemmer i styret. ESA viser til at en plikt til å innhente tillatelse for å drive virksomhet kan virke som et etableringshinder i staten som krever tillatelsen.
Synspunktene fra ESA underbygger at det er behov for å revidere dagens regler om styresammensetning innenfor EØS-avtalens handlingsrom. Nærings- og fiskeridepartementet vil med det første sende på høring forslag om endringer som bedre ivaretar de nevnte hensyn om norske selskapers tilknytning til Norge og samtidig overholder EØS-avtalens regler om selskapers etableringsrett.
7.3 Forskning og innovasjon
Forskning og innovasjon er sentrale kilder til verdiskaping og utvikling av velferdssamfunnet. En stor del av verdiskapingen kommer av at mennesker bruker ressursene på nye og smartere måter. I tillegg til å gi vekst og omstilling i privat næringsliv, er innovasjon i offentlig sektor generelt, og i helse- og omsorgssektoren spesielt, viktig for å møte utfordringene den norske velferdsstaten står overfor i tiden framover.
Forskning av høy kvalitet og relevans er viktig for utvikling av kunnskapsbaserte løsninger innenfor helse og omsorg. Sterke forskningsmiljøer i næringen, i universitets- og høyskolesektoren og i helse- og omsorgssektoren tiltrekker seg talenter og gjør dem attraktive for samarbeid med næringsliv nasjonalt og internasjonalt. Norge trenger næringer med høy produktivitet for å kunne opprettholde velferdsnivået.
Norsk økonomi er i omstilling. Regjeringen satser på forskning og innovasjon for å fremme fornyelse både i offentlig og privat sektor. I 2017 ble det bevilget 35,6 mrd. kroner over statsbudsjettet til forskning og utvikling.9
Regjeringen la i forbindelse med statsbudsjettet for 2019 fram en revidert langtidsplan for forskning og høyere utdanning. I den foreslår regjeringen å trappe opp satsing på teknologi, å fornye og omstille næringslivet og å heve kvaliteten i høyere utdanning. Langtidsplanen har både et mål om å styrke konkurransekraften og innovasjonsevnen i landet, og et mål om å møte store samfunnsutfordringer. Blant de langsiktige prioriteringene i planen står fornyelse av offentlig sektor og bedre offentlige tjenester sentralt.
Boks 7.2 Langtidsplanen for forskning og høyere utdanning
Den første tiårige langtidsplanen for forskning og høyere utdanning kom i 2014. Planen revideres hvert fjerde år for å ta hensyn til politiske og samfunnsmessige endringer. En revidert langtidsplan for perioden 2019–2028 ble lagt fram samtidig som forslag til statsbudsjett høsten 2018.
Langtidsplanens tre overordnede mål ligger fast: Å styrke Norges konkurransekraft og innovasjonsevne, møte store samfunnsutfordringer og utvikle fremragende fagmiljøer.
Videre har planen følgende fem langsiktige prioriteringer:
Hav
Klima, miljø og miljøvennlig energi
Fornyelse i offentlig sektor og bedre offentlige tjenester
Muliggjørende og industrielle teknologier
Samfunnssikkerhet og samhørighet i en globalisert verden
Muliggjørende og industrielle teknologier er et satsingsområde i langtidsplanen. Muliggjørende teknologier er grunnleggende teknologier som brukes til utvikling av nye løsninger, produkter, prosesser og tjenester innenfor mange ulike anvendelsesområder, jf. omtale i kapittel 3. Norges satsing på muliggjørende og industrielle teknologier omfatter IKT, bioteknologi, nanoteknologi og avanserte produksjonsprosesser.
Muliggjørende teknologier er sentrale for helsenæringen. Dette gjelder bioteknologi, men også andre teknologiområder har stor betydning for utvikling av innovasjoner i helsesektoren. En del teknologier kan opprinnelig være utviklet for andre formål, men får nye anvendelser innenfor helse og omsorg. Et eksempel innenfor nanoteknologi er utviklingen av en nanopartikkel av silisium. Partiklene kan transportere og målrettet levere legemidler i kroppen og på den måten få legemidlet til å fungere best mulig. Denne teknologien ble opprinnelig utviklet for solceller. Innenfor IKT utvikles teknologiplattformer som forenkler og binder sammen arbeidsprosesser, timeavtaler og flyt når pasientene kommer og går mellom ulike deler av et sykehus.
Digitaliseringen i helse- og omsorgssektoren går raskt. Stordata blir samlet inn for eksempel ved monitorering av pasienter over tid. Kunstig intelligens og dyp læring tas i bruk i diagnostikk, medisinsk bildebehandling og på flere andre områder. Autonome systemer er allerede i bruk på norske sykehus, muliggjort blant annet gjennom utvikling av ny sensorteknologi. Utviklingen av digital teknologi kombinert med gode helsedata gjør det mulig å realisere ambisjonene om en mer effektiv helsesektor. Dette representerer samtidig muligheter for næringsutvikling.
I oppfølging av Meld. St. 27 (2016–2017) Industrien – grønnere, smartere og mer nyskapende som kom våren 2017 ble arbeidet med en Digital21-prosess for økt digitalisering i næringslivet satt i gang. Formålet var å etablere en helhetlig og samlende strategi på tvers av næring og bransjer. Anbefalingene i Digital21 er oppsummert i en rapport som høsten 2018 ble overrakt regjeringen. Rapporten omfatter en rekke konkrete tiltak, hvorav flere vil ha relevans for helsenæringen. Regjeringen har oppfølging av forslagene i rapporten til vurdering.
Siden 2013 har regjeringen styrket de landsdekkende, næringsrettede ordningene for forskning og innovasjon kraftig. Disse bevilgningene skal bidra til størst mulig verdiskaping i norsk økonomi innenfor bærekraftige rammer.
Forsknings- og innovasjonsaktivitet utføres fordi det kan gi opphav til nye varer, tjenester og nye arbeids- og produksjonsmetoder som kan gi økt lønnsomhet. Formålet med de næringsrettede virkemidlene er å utløse samfunns- og bedriftsøkonomisk lønnsomme prosjekter som ellers ikke ville blitt igangsatt. Slik har virkemidlene som formål å bidra til en bedre utnyttelse av samfunnsressursene enn det som hadde vært tilfelle dersom virkemidlet ikke var blitt brukt.
Regjeringen har over tid i økende grad satset på brede forsknings- og innovasjonsprogrammer der konkurransen om midlene er stor. Konkurranse om midlene har til hensikt å sikre at det er prosjektene med best kvalitet og størst potensial som får støtte. Flere av ordningene skal bygge opp under de initiativene som kommer fra næringslivet selv og stimulere næringslivet til å øke sin egen forsknings- og innovasjonsinnsats. Virkemidlene for forskning og innovasjon i næringslivet bidrar til forsknings- og utviklingsaktiviteter, infrastruktur, tilførsel av kapital, oppbygging av ny kunnskap og kompetanse, teknologiutvikling og internasjonalisering.
De næringsrettede forsknings- og innovasjonsvirkemidlene er i all hovedsak åpne for helsenæringen. Samlet sett bruker helsenæringen mange av virkemidlene aktivt og har gode prosjekter som når igjennom i konkurransen om midlene. Dette tyder på høy kvalitet og høy innovasjonsevne. De siste ti årene har den samlede offentlige støtten til helserelatert FoU økt, men for en del ordninger har det vært en utflating de siste årene. Samlet sett vurderes næringens deltakelse i ulike virkemidler og ordninger som god, ut fra næringens størrelse og modenhet.
Deler av helsenæringen består av unge foretak i vekst. Det er store variasjoner mellom de ulike delene av næringen i modenhet, kapasitet, kvalitet i prosjekter og nytte av ulike ordninger for offentlig støtte til forskning og innovasjon. Over de siste årene har Norges forskningsråd tilrettelagt for økt deltakelse for helsenæringen i enkelte programmer og ordninger, når dette har vært vurdert som hensiktsmessig for å utvikle prosjekter med et stort vekstpotensial. For eksempel ble en såkalt optimaliseringsordning brukt i Biotek2021, og gjennom denne ble det gitt støtte til prosjekter i stadiet før kommersialiseringsfasen (se omtale i boks 7.3). Denne traff et behov for å bidra til økt kommersialisering av forskning innenfor medisinsk bioteknologi. Andre eksempler er IKT Fyrtårnordningen (se omtale i boks 7.3) og en særskilt BIA-X utlysning rettet mot produksjonsteknologi for helsenæringen i 2017 (se omtale i boks 7.4).
Boks 7.3 Norges forskningsråds store programmer for muliggjørende og industrielle teknologier
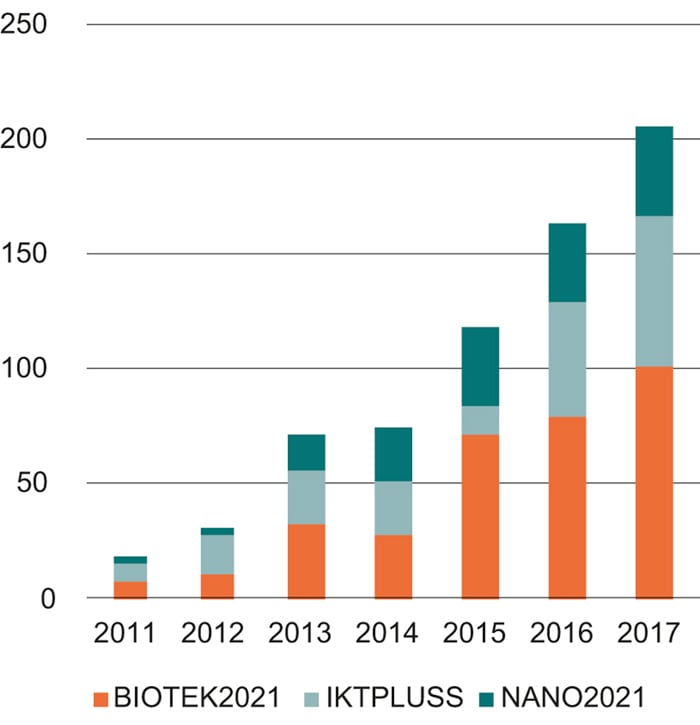
Figur 7.1 Prosjekter merket med «helse» i de store teknologiprogrammene, mill. kroner
Kilde: Norges forskningsråd
Norges forskningsråds tre store programmer for muliggjørende teknologier er Biotek2021, Nano2021 og IKTPLUSS. Programmene har betydelige andeler av sin portefølje innenfor helse. Figur 7.1 viser utvikling over tid for prosjekter merket med «helse»1. Når et program opprettes, vil utbetalingene være lavest de første årene og øke etter hvert som flere og flere utlysninger gjennomføres, samtidig som porteføljen av prosjekter vokser. Utviklingen gjenspeiler derfor aktiviteten i programmene.
Prosjekter der næringslivet står som prosjekteier innenfor bioteknologi og IKT, faller inn under BIA (se boks 7.4). Biotek2021 og IKTPLUSS støtter i hovedsak næringsrettet forskning og innovasjon i universitets- og høyskolesektoren (UoH) og instituttsektoren.
Biotek2021 har som hovedformål å fremme utvikling og anvendelse av bioteknologi som bidrar til innovasjon knyttet til store samfunnsutfordringer. Programmet bidro med 233 mill. kroner av Forskningsrådets totale innsats innenfor bioteknologi i 2017, hvorav litt under halvparten av midlene gikk til prosjekter merket med «helse». Av disse utgjorde om lag 60 pst. såkalte «optimaliseringsmidler», altså prosjekter i stadiet før kommersialiseringsfasen. Optimaliseringsmidlene gir støtte til anvendt forskning og andre pre-kommersielle aktiviteter som er viktige for at resultater og konsepter fra grunnleggende forskning kan utvikles mot en framtidig kommersiell anvendelse.
IKTPLUSS er Forskningsrådets store satsing på IKT-forskning og -innovasjon og utlyser midler i samarbeid med andre programmer (deriblant BIA) og som eget program. I 2017 gikk nær 40 pst. (om lag 65 mill. kroner) av IKTPLUSS-midler til helserelaterte prosjekter, hvorav 45 pst. gikk til Fyrtårnsprosjekter, jf. nærmere omtale nedenfor.
I Forskningsrådets IKT-satsing er helse, omsorg og velferd prioriterte områder. Det ble i 2015 derfor etablert en såkalt «Fyrtårnsordning» innenfor IKT hvor flere aktører fra universitets- og høyskolesektoren, næringsliv og offentlig sektor gikk sammen i en målrettet innsats for å møte ulike samfunnsutfordringer. Tre fyrtårnsprosjekter innenfor e-helse på totalt 170 mill. kroner utgjør en stor del av den helserelaterte porteføljen i IKTPLUSS. Også programmene BIA og HELSEVEL2 bidrar med midler i ordningen.
Nano2021 er et stort program for nanoteknologi, mikroteknologi og avanserte materialer. Formålet er å utvikle kunnskap og innovasjoner som møter samfunnets utfordringer og behov. I tillegg til næringsrettet forskning og innovasjon i universitet-, høyskole- og instituttsektoren finansierer Nano2021 også innovasjonsprosjekter i næringslivet. I 2017 utgjorde helserelaterte prosjekter om lag 27 pst. av programmets portefølje.
1 Figuren viser forbrukt budsjett merket med «Bedre helse og helsetjenester» i Norges forskningsråds merkesystem for alle typer prosjekter unntatt arrangementsstøtte.
2 HELSEVEL er et tjenesteforskningsprogram som skal bidra til at forskning og innovasjon gir økt kvalitet, kompetanse og effektivitet i helse-, omsorgs- og velferdstjenestene.
Boks 7.4 Helsenæringens bruk av ordninger for forskning og innovasjon
Skattefunn
Skattefunn gir skattefradrag til bedrifter som driver med forskning og utvikling. I ordningen har godkjente helserelevante søknader økt siden 2010, men andelen av de samlede søknadene som er helserelevante har vært stabil eller litt synkende de siste årene.1 Figur 7.2 viser utviklingen over tid for godkjente helsesøknader i Skattefunn.
Økningen siden 2010 er ikke unik for helsenæringen, og følger en generell økning i Skattefunn der volumet er mer enn tredoblet fra 2010 til 2018. Helse er det fjerde største området i Skattefunn etter petroleum, IKT og marin/sjømat. I 2018 var det 582 aktive prosjekter innenfor helse av totalt 7 440 aktive Skattefunn-prosjekter. Budsjetterte skattefradrag for prosjekter i helsekategorien utgjør nesten 550 mill. kroner for 2018. Faktiske skattefradrag vil vanligvis være ca. 80 pst. av budsjetterte skattefradrag.
Figur 7.2 Godkjente søknader merket «helse» i Skattefunn, mill. kroner
Kilde: Norges forskningsråd
BIA (Brukerstyrt innovasjonsarena)
BIA er Norges forskningsråds største program for næringslivet og en åpen konkurransearena for bransjer og tema som ikke omfattes av andre programmer. Prosjekter får støtte etter vurdering med hovedvekt på innovasjonsgrad, potensialet for verdiskaping, prosjektets forskningsinnhold og kvalitet, i tillegg til søkerkonsortiets evne til å gjennomføre det. Helserelaterte prosjekter gjør det godt i konkurransen med andre bransjer som omfattes av ordningen. Helseprosjekter i BIAs totale portefølje utgjør om lag 20–25 pst. fra år til år. I 2018 tilsvarte dette om lag 115 mill. kroner. Figur 7.3 viser utviklingen i prosjekter merket med «helse» i BIA over tid.2 I 2017 bestod helseporteføljen av om lag 50 pst. prosjekter innenfor legemiddelutvikling og om lag 25 pst. innenfor diagnostikk og medisinsk utstyr.
Figur 7.3 Prosjekter merket med «helse» i BIA, mill. kroner
Kilde: Norges forskningsråd
Innenfor rammene av BIA er det etablert en prøveordning med en tidsavgrenset, rettet innsats omtalt som «BIA-X» som blant annet skal understøtte samarbeid for kompetanseoppbygging og næringslivets omstillingsevne. For 2017 omfattet utlysingen prosjekter rettet mot produksjonsteknologi innenfor helse, kalt «BIA Helse Produksjonsteknologi». Den totale utlysingsrammen var på 45 mill. kroner og omfattet både forprosjekter og hovedprosjekter. Av 11 forprosjekter fikk tre støtte. Disse har fokus på produksjon av legemidler og medisinsk utstyr.
Nærings ph.d
Nærings ph.d. er en ordinær doktorgradsutdanning som gjennomføres mens kandidaten er ansatt i en bedrift. Forskningen skal ha relevans for bedriften og bidra til å løfte forskningskompetansen i næringslivet – særlig i små og mellomstore bedrifter. Ordningen finansierer 40–50 nye prosjekter i året. Ved utgangen av 2018 har om lag 400 kandidater vært i denne doktorgradsutdanningen siden oppstarten i 2009. Andel helserelaterte prosjekter har siden 2013 ligget på 15–18 pst. Det må tas i betraktning at mange ansatte i helsenæringen allerede har utdanning på doktorgradsnivå.
Etablerertilskudd
Etablerertilskudd er en finansieringstjeneste i Innovasjon Norge for nystartede innovative selskaper med et antatt betydelig verdiskapingspotensial og høye vekstambisjoner. Tilskuddet skal bidra til gjennomføring av nødvendige aktiviteter for testing av forretningsidé og marked i en oppstartsfase.
Antall etablerertilskudd som gis vil blant annet variere med bevilgningen til ordningen og størrelsen på hvert enkelt tilsagn. I 2018 ble det gitt 67 etablerertilskudd til helseetablerere på til sammen 35,7 mill. kroner. Over tid har man sett en svak positiv trend i andelen av etablerertilskuddene som gis innenfor helsenæringen.
Innovasjonskontrakter og innovasjonspartnerskap er omtalt i kapittel 8 og FORNY2020 i kapittel 9.
1 Godkjente søknader i Skattefunn blir kategorisert i næringer og bransjer ut ifra et eget merkesystem. Det tas derfor forbehold om at helseporteføljen i Skattefunn kan inneholde prosjekter som i andre sammenhenger ikke ville vært kategorisert som helse.
2 Figuren viser forbrukt budsjett merket med «Bedre helse og helsetjenester» i Norges forskningsråds merkesystem.
Innovasjon Norge, Norges forskningsråd og Siva er tre av hovedaktørene i regjeringens næringsrettede virkemiddelapparat, se nærmere omtale i boks 7.5. Hver for seg og sammen gir de et betydelig bidrag til innovasjonsevne, internasjonalisering og verdiskaping i norsk næringsliv. Virkemiddelaktørene forholder seg aktivt til utviklingstrekk, utfordringer og muligheter som har betydning for norsk næringslivs utvikling. Virkemiddelaktørene må over tid spille sammen på nye måter for å bygge opp under konkurransekraften i næringslivet og verdiskapingsevnen i økonomien. Dette kan realiseres på ulike vis, fra et mer strategisk samarbeid til et operativt samarbeid. Det kan handle om alt fra å utveksle informasjon til å koordinere innsats gjennom fellesutlysninger og andre tiltak når det er behov for det. Også deres samspill med de øvrige delene av det norske innovasjonssystemet som universiteter og institutter er viktig for å nå målene.
Boks 7.5 Norges forskningsråd, Innovasjon Norge og Siva
Norges forskningsråd er et nasjonalt utøvende forskningsstrategisk organ. Forskningsrådet har ansvar for å øke kunnskapsgrunnlaget og bidra til å dekke samfunnets behov for forskning ved å fremme grunnleggende og anvendt forskning og innovasjon. Norges forskningsråd fordeler årlig vel ti mrd. kroner i offentlig støtte til forskning og utvikling. Norges forskningsråd brukte i 2017 til sammen 1,5 mrd. kroner på helseforskning1, hvor om lag en tredel gikk til næringsrettet forskning og utvikling. I Skattefunn er det budsjetterte skattefradrag på nesten 550 mill. kroner i 2018. Forskningsrådet er således viktig for å stimulere forskning og innovasjon i helsenæringen.
Innovasjon Norge er statens og fylkeskommunenes virkemiddel for å realisere verdiskapende næringsutvikling i hele landet. Hovedmålet med Innovasjon Norge er at selskapet skal utløse bedrifts‐ og samfunnsøkonomisk lønnsom næringsutvikling og ulike regioners næringsmessige muligheter. Innovasjon Norge støtter entreprenører, vekstbedrifter og klynger med tilskudd, lån og rådgivningstjenester. Innovasjon Norge tilbyr hovedsakelig sektornøytrale finansieringsordninger (lån, garantier og tilskudd), og selskapet har ingen særordninger for helsenæringen. Innovasjon Norge ga i 2017 104,6 mill. kroner i tilskudd til risikoavlastning til bedrifter med helseprosjekter, og et låneengasjement på 81,9 mill. kroner til helsenæringen.
Siva (Selskapet for industrivekst SF) tilrettelegger for nyskaping i norsk næringsliv gjennom å bygge, eie og utvikle fysisk og organisatorisk infrastruktur for innovasjon. Selskapets hovedmål er å utløse lønnsom næringsutvikling i bedrifter og regionale nærings- og kunnskapsmiljø. Gjennom sine eiendomsinvesteringer kan Siva bidra til utvikling, omstilling og vekst i næringslivet. Eiendomsvirksomheten fokuserer også på utvikling av kunnskaps- og forskningsparker og tilrettelegging for innovasjonsaktivitet i flerbruksbygg. Siva er medeier i innovasjonsselskaper over hele landet og er operatør for næringshageprogrammet, inkubasjonsprogrammet og katapult-ordningen (se boks 7.16). Enkelte av inkubatorene som finansieres av Siva er rene helseinkubatorer slik som Aleap og Oslo Cancer Cluster Incubator. I tillegg har flere av de andre inkubatorene og flere næringshager teknologibedrifter med produkter som er rettet inn mot helsesektoren. Antallet bedrifter i denne kategorien har vært økende i perioden 2013–2017, både i inkubatorer og næringshager.
1 Tallet er basert på forbrukt budsjett merket med «Bedre helse og helsetjenester» i Norges forskningsråds merkesystem.
Det har de siste årene blitt gjennomført en rekke analyser, evalueringer og utvalgsarbeid som har kommet med forslag til endringer i det næringsrettede virkemiddelapparatet. Disse arbeidene har i hovedsak tatt utgangspunkt i utvalgte formål eller virkemidler, og det mangler per i dag en helhetlig gjennomgang av det samlede virkemiddelapparatet. Hovedbildet er at mye fungerer bra, men det kan være rom for forbedringer når det gjelder grenseflater, samarbeid, arbeidsdeling, organisering, brukervennlighet, effektivitet og helhetlig innretning.
Regjeringen har derfor satt i gang en helhetlig gjennomgang av det næringsrettede virkemiddelapparatet. Formålet med gjennomgangen er å sørge for at vi får mest mulig verdiskaping og lønnsomme arbeidsplasser innenfor bærekraftige rammer ut av midlene vi kanaliserer gjennom virkemiddelapparatet.
Gjennomgangen skal omfatte bredden av næringsrettede virkemidler. Et godt og oversiktlig offentlig tilbud er viktig for hele næringslivet. I arbeidet vil man blant annet vurdere om grenseflatene i virkemiddelapparatet bør tydeliggjøres bedre og om aktørene bør bli bedre til å koordinere seg og samarbeide. Det skal også vurderes om ulike aktører og ordninger bør slås sammen eller avvikles. Det skal vurderes hvordan virkemiddelapparatet kan gjøres mer brukervennlig, og om det bør være en felles inngang til flere virkemiddelaktører. Også samspillet mellom virkemidler på lokalt, regionalt, nasjonalt og internasjonalt nivå er blant problemstillingene som skal vurderes. Eventuelle tiltak skal settes i verk fortløpende og senest innen 2021.
7.3.1 Internasjonalt samarbeid om forskning og innovasjon
Norges omstillingsevne og konkurransekraft avhenger i stor grad av vår evne til å utnytte forskningsresultater og teknologi utviklet i andre land. Helsenæringen er avhengig av å være kjent med kunnskapsutviklingen på sentrale områder. Deltakelse i internasjonale forsknings- og innovasjonsprosjekter åpner for dette. Internasjonalt samarbeid om forskning og innovasjon kan også åpne dører for videre næringslivssamarbeid og markedsintroduksjon.
Nasjonale virkemidler for forskning og innovasjon bidrar til internasjonalt samarbeid og økt mobilitet. Norske bedrifter som har mottatt støtte til helserelevante prosjekter samarbeider i større grad med utenlandske partnere enn bedrifter som har mottatt støtte til prosjekter innenfor andre næringer.10 Samarbeid med utenlandske aktører gir gode forutsetninger for deltakelse på den europeiske og globale forsknings- og innovasjonsarenaen.
Nordisk samarbeid
Norden er vår nærmeste samarbeidsarena og springbrett ut mot resten av verden. De nordiske landene har likeartede helsetjenester og mange av de samme utfordringene. Samtidig finnes det ledende globale aktører innenfor legemiddelutvikling og diagnostikk i våre nærmeste naboland. Nordisk samarbeid er derfor viktig for norsk helsenæring både når det gjelder forsknings- og innovasjonssamarbeid, men også når det gjelder å posisjonere seg internasjonalt.
Boks 7.6 Nordisk samarbeid
Nordisk forsknings- og innovasjonssamarbeid finansieres i hovedsak gjennom NordForsk og Nordic Innovation som begge er underlagt Nordisk ministerråd.
NordForsk finansierer og tilrettelegger for nordisk samarbeid innenfor forskning og forskningsinfrastruktur. Helse- og velferdsprogrammet som startet opp i 2014, har et budsjett på over 400 mill. kroner.1 NordForsk har også sekretariatet for Nordisk samarbeidsnemd for medisin, et samarbeidsorgan for nordiske forskningsfinansiører.
Nordic Innovation støtter nordisk innovasjonssamarbeid og er en sentral aktør i implementeringen av det nordiske partnerskapsprogrammet for handels-, industri- og innovasjonssamarbeid. Helse, velferd og demografi er et av tre tematiske områder prioritert i 2018–2021 med budsjett på 60 mill. kroner.2
De nordiske landene har en samlet befolkning på 27 mill. mennesker og meget gode registerdata. Nordisk samarbeid er dermed spesielt relevant for kliniske studier og anvendelse av helsedata. I forbindelse med det norske formannskapet i Nordisk ministerråd i 2017, initierte Norge prosjektet Nordisk forskningssamarbeid for bedre helse. Målet er å legge til rette for enklere etisk godkjenning og utveksling av helsedata i Norden. Prosjektet skal også styrke samarbeidet om klinisk forskning og kompetansebygging på persontilpasset medisin.
I 2018 gikk de nordiske innovasjonsaktørene Norges Forskningsråd, Vinnova i Sverige, Innovationsfonden i Danmark, Rannis fra Island og BusinessFinland og NordForsk sammen om en fellesutlysning av midler til innovasjon innenfor persontilpasset medisin. Gjennom utlysninger ble det tildelt 165 mill. kroner til sju samarbeidsprosjekter som kan bidra til implementering av persontilpasset medisin i helsetjenestene gjennom tverrsektorielt forsknings- og innovasjonssamarbeid. Norske fagmiljøer deltar i alle prosjektene, og de norske deltakerne får til sammen 51 mill. kroner av potten.
1 nordforsk.org.
2 nordicinnovation.org.
Europeisk samarbeid
Gjennom EUs pågående rammeprogram for forskning og innovasjon, Horisont 2020, fordeles betydelige midler til helseforskning og innovasjon (se omtale i boks 7.7). I det neste rammeprogrammet Horisont Europa (2021–2027), ser forskning og innovasjon innenfor helse igjen ut til å bli et prioritert område.
Norges deltakelse i Horisont 2020 stimulerer norske aktører fra alle FoU-sektorer til forsknings- og innovasjonssamarbeid på tvers av landene i Europa. Horisont 2020 skal bidra til å styrke Europas konkurranseevne og til å sikre bærekraftig økonomisk vekst og arbeidsplasser. Ambisjonen er at Europa skal være i front av den globale kunnskapsutviklingen, bidra til å løse de store globale utfordringene og sikre Europa industrielt lederskap. Det finnes en rekke muligheter for næringslivet i Horisont 2020. Sammenlignet med tidligere rammeprogrammer er satsingen på innovasjon forsterket i Horisont 2020, blant annet gjennom sterkere vektlegging av støtte til markedsnære aktiviteter som pilotering og demonstrasjon.
Boks 7.7 Helsenæringen i Horisont 2020
Horisont 2020 er delt inn i pilarer for Fremragende forskning, Industrielt lederskap og Samfunnsutfordringer. Pilaren for Samfunnsutfordringer består av tematiske delprogram hvor SC1 Health er særlig relevant for helsenæringen. Andre delprogrammer som har relevante utlysninger er blant annet SC2 Food (mat og helse), SC5 Climate (klima) og SC7 Security (sikkerhet og beredskap). I pilaren Industrielt lederskap finnes det også delprogrammer som er relevant for helsenæringen, da særlig delprogrammet for muliggjørende og industrielle teknologier (LEIT).
I Horisont 2020 finnes det både virkemidler rettet mot næringslivet og virkemidler som er åpne for alle sektorer. Eurostars (nærmere omtalt i boks 7.8), SMB-instrumentet og Fast Track to Innovation (FTI) er virkemidler som er rettet mot næringslivet. Virkemidler som Research and Innovation Actions og Innovation Actions er samarbeidsprosjekter som er åpne for deltakelse fra både forskningsorganisasjoner, bedrifter og ulike brukere som for eksempel offentlig sektor. I tillegg finnes det virkemidler for klyngesamarbeid.
Prosjektene går ofte langt i retning markedsnærhet og anvendelse, og i noen prosjekter gis det anledning til å gå enda lenger i retning kommersialiserings-, piloterings- og demonstrasjonsaktiviteter. Et annet virkemiddel som benyttes i Horisont 2020 er innovative offentlige anskaffelser hvor helsenæringen kan ta ulike roller.
Innovative Medicines Initiative (IMI) er Europakommisjonens partnerskap med legemiddelindustrien i Europa (EFPIA). Partnerskapet åpner muligheter for universitets- og høyskolesektoren, helsesektoren og næringslivet. Partnerskapet rettes mer og mer mot e-helse og utnyttelse av helsedata, som øker relevansen for norske aktører.
I oktober 2017 ble SMB-instrumentet lagt inn under EIC-piloten (European Innovation Council). EIC er en overbygning over alle de markedsnære innovasjonsprogrammene i Horisont 2020. Formålet med EIC er å bedre vilkårene for at høyinnovative bedrifter skal få muligheten til rask vekst og skalering. Europakommisjonens analyser av resultatene etter denne endringen viser at helsenæringen har god uttelling både i SMB-instrumentet og Fast track to Innovation (FTI). Eksempler på norske bedrifter som har fått finansiering fra SMB-instrumentet er Respinor og Glucoset. Respinor har mottatt 3 mill. euro til å utvikle en ultralyd-basert overvåking av mellomgulvet hos pasienter som er koblet til respirator. Glucoset har mottatt 2,4 mill. euro til å utvikle en liten sensor som skal kontinuerlig måle blodsukkeret til kritisk syke.
Horisont 2020 instrumentet INNOSUP finansierer innovasjonssystemer gjennom blant annet klynge-til-klyngesamarbeid, og utvikling av nye industrielle verdikjeder. Norske helseklynger er blant de beste i Europa på denne type europeisk samarbeid og har hentet 8,1 mill. euro (av et totalbudsjett på 69 mill. euro). Norway Health Tech har mottatt 6,8 mill. euro i tilskudd. Oslo Cancer Cluster har mottatt i underkant av 0,4 mill. euro i tilskudd. 75 pst. av tilskuddet skal gå til små og mellomstore bedrifter i og utenfor klyngen.
Regjeringen mener det er potensial for økt norsk deltakelse i Horisont 2020 i forhold til tidligere programmer. Gevinstene for de norske partnerne strekker seg utover selve finansieringen i form av økt kvalitet, kunnskap-, kompetanse- og teknologioverføring, nettverk og markedsmuligheter.
På nasjonalt nivå er det en økning i norsk næringslivs deltakelse i Horisont 2020 sammenlignet med tidligere programmer. Helsenæringens deltakelse må ses i sammenheng med næringens størrelse og sammensetning. Deltakelse i og spesielt koordinering av internasjonale samarbeidsprosjekter er krevende og kan være en utfordring for mange helsenæringsbedrifter i Norge.
Figur 7.4 viser tildeling til norsk helsenæring fra Horisont 2020, inkludert forventede kontrakter. Figuren er basert på kategorisering hos Innovasjon Norge og Norges Forskningsråds merkesystem. Blå søyle viser midler som er tildelt, men der kontrakten ikke var signert per 1. septemer 2018. Per 1. september 2018 har norske bedrifter siden oppstarten av Horisont 2020 signert kontrakter for totalt nesten 18 mill. euro til prosjekter innenfor helse.11 Dette utgjør nesten ni pst. av totalt tildelte midler til norsk næringsliv (202 mill. euro siden 2014). I tillegg har norske helseklynger fått tildelt over 8 mill. euro fra INNOSUP programmet.
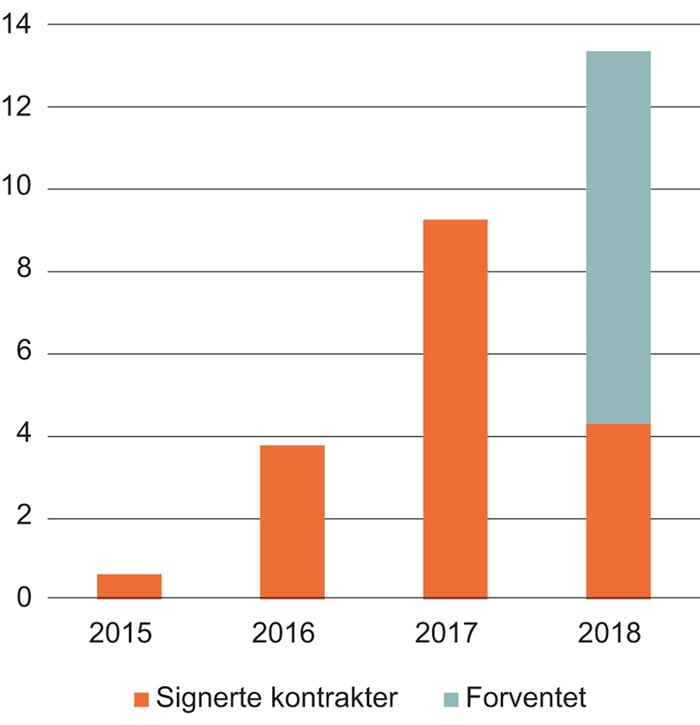
Figur 7.4 Tildeling til norsk helsenæring fra Horisont 2020, mill. euro
Kilde: Norges forskningsråd og Innovasjon Norge
Norges forskningsråd og Innovasjon Norge arbeider kontinuerlig med mobilisering av industri og næringsliv til programmene. Målet er at brukerne skal møte et klart, tydelig og brukervennlig apparat når det gjelder mobilisering og støtte til deltakelse i Horisont 2020.
Forberedelsene til det neste rammeprogrammet for forskning og innovasjon er nå i gang, både i Europakommisjonen og i medlemslandene. Nasjonalt vil det være en prosess for å vurdere norsk deltakelse i neste programperiode. Regjeringen har utarbeidet tre innspill til utformingen av det nye programmet og forankret norske posisjoner hos næringslivet og andre berørte aktører underveis. Helse er foreslått som en egen klynge under pillar 2 Globale utfordringer og industriell konkurranseevne.
Kunnskapsdepartementet har igangsatt en ekstern evaluering av effekter av norsk deltakelse i Horisont 2020. Norges forskningsråd og Innovasjon Norge er i gang med å evaluere sitt arbeid med mobilisering av forsknings- og innovasjonsmiljøer og næringslivet, og vil ved en eventuell norsk deltakelse vurdere behovet for endringer i lys av innretningen på det nye programmet. Samtidig må nasjonale satsinger utvikles og dimensjoneres i sammenheng med internasjonale satsinger for å oppnå komplementaritet og synergier framover.
Regjeringen legger til rette for at næringslivet kan delta i Europakommisjonen sine programmer for forskning, innovasjon og utvikling. Dette gir tilgang til ledende kunnskapsmiljøer og markeder.
Trolig er det potensial for ytterligere utnyttelse av mulighetene i programmene for helsenæringen. Det er derfor viktig å øke norske aktørers kunnskap og bevissthet omkring mulighetene som finnes. Forskningsrådet og Innovasjon Norge har virkemidler for å mobilisere og veilede norske aktører mot deltakelse i EU-programmer. Regjeringen vil videreføre arbeidet med å øke norsk deltakelse i EU-programmene og legge til rette for at norske selskaper kan delta i innovative anskaffelser i andre europeiske land.
Boks 7.8 Eurostars
Eurostars skal styrke forskningsintensive SMBer i Europa, ved å gi dem tilgang til kompetanse og samarbeidspartnere de trenger for å skape vekst og tilgang til nye markeder.
Programmet fungerer som et partnerskap der Europakommisjonen dekker 25 pst. av prosjektstøtten og de deltakende landene de resterende 75 pst. Programmet er en åpen konkurransearena uten forhåndsfordeling av budsjettmidler.
Norge har f.o.m. 2014 gitt tilsagn om årlig å kunne støtte Eurostars-prosjekter med opptil 10 mill. euro. Tall fra Forskningsrådet viser at støtten til norske prosjektdeltakelser i Eurostars er om lag 90 mill. kroner i 2018. Evalueringen av Eurostars i 2017 viste at Norge er et av de ti mest aktive landene i programmet, og midtveis i programperioden hadde Norge høyest suksessrate med 40 pst. For programmet som helhet ligger suksessraten på 32,1 pst.
Av de 524 mill. kroner som er fordelt til norske SMBer og norske forskningspartnere gjennom Eurostars siden starten i 2008, har 158 mill. kroner vært budsjettert til prosjekter med relevans for helse og helsetjenester. Det største næringsområdet er IKT, mens næringer som marin-, prosess-, og vareproduserende industri har lavere deltakelse enn i andre åpne næringsrettede programmer.
Venstre akse i figur 7.5 viser midler til helseprosjekter per sektor per år. Sektor «andre» inneholder universitet og høyskoler, institutter, helseforetak og øvrige. Høyre akse angir prosentandel helse av totalt forbruk.
Helsenæringens deltakelse i Eurostars vurderes som god ut ifra antall søknader og gjennomslagskraft. Eurostars gir helsenæringen muligheter for å velge de beste faglig samarbeidspartnerne blant landene i det europeiske nettverket for næringsrettet forskning og innovasjon, EUREKA, og gir gode forutsetninger for internasjonal markedstilgang.
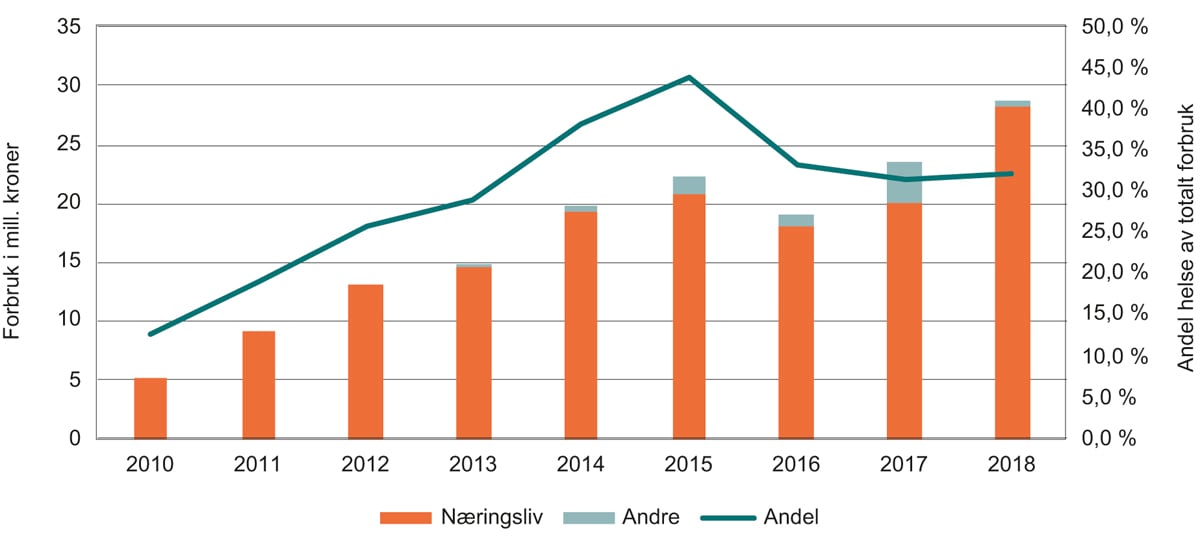
Figur 7.5 Norske helseprosjekter i Eurostars, mill. kroner
Kilde: Norges forskningsråd
Forsknings- og innovasjonssamarbeid med enkeltland
Bilateralt samarbeid med land i og utenfor Europa har stor betydning for næringslivets internasjonale satsinger, og samarbeid finner sted med flere av disse innenfor helse, medisin samt helse- og velferdsteknologi. Det er gjennom årene inngått mellomstatlige forsknings- og teknologiavtaler med en rekke land både med etablerte forskningsnasjoner som Japan, Russland og USA, og med framvoksende økonomier som India, Kina og Sør-Afrika. For å tilrettelegge for en mer helhetlig og langsiktig oppfølging av avtalene på prioriterte områder, la regjeringen i 2015 fram en strategi for høyere utdannings- og forskningssamarbeid med Brasil, India, Japan, Kina, Russland og Sør-Afrika for perioden 2016–2020 (Panorama-strategien).
India er verdens største produsent av antibiotika, og i India forskes det mye på bruken av antibiotika. Et eksempel på bilateralt samarbeid mellom norske og indiske forskningsmiljøer er rotavirusvaksinen Rotavac og forskningssamarbeid innenfor antibiotikaresistens. Videre har både Norge og India godt utviklede IKT-sektorer, med mulighet for samarbeid innenfor e-helse og registerdata.
Mellom 2001 og 2015 har Kina doblet forskningsinnsatsen i andel av BNP til over to pst., og er i dag verdens nest største FoU-land målt i antall publiseringer. Dette gjenspeiler seg også i en betydelig vekst i samarbeidet mellom Norge og Kina. Helse er sammen med IKT, miljø og bioteknologi områdene med størst sampublisering. Helseinnovasjoner knyttet til nye legemidler, medisinsk teknologi og e-helse er områder som anses å ha stort potensial for samarbeid.
Norge og Russland har et langt forskningssamarbeid innenfor helse, noe som ikke bare omfatter medisinske behandlingsmetoder og effektene av disse, men også infrastruktur, medisinsk teknologi, brukertilgjengelighet, arbeidsprosesser, økt forståelse for pasientenes behov og rett til medvirkning. Samarbeidet i Barentsregionen omfatter utveksling av erfaringer og kunnskap knyttet til kommunale tjenester og velferdstilbud.
I Sør-Afrika har Cape Town tatt en posisjon som oppstartshovedstad, med et sterkt økosystem for gründere. Forskningssamarbeidet med Norge som startet i 2002 har ført til synergieffekter gjennom vellykkede fellessøknader inn mot EUs Horisont 2020. Innenfor helse samarbeider norske og sørafrikanske forskere i dag bl.a. gjennom EDCTP – (European & Developing Countries Clinical Trials Partnership og GLOBVAC-programmet).
Helse og omsorg samt bioteknologi utgjør en overlegen del av den norske vitenskapelige sampubliseringen med amerikanske miljøer. Over 20 pst. av USAs føderale investeringer i FoU er helserelatert. Helseteknologi, kreftforskning, biobanker, helseregistre og IKT er særlig aktuelle områder for samarbeid. Det er tette bånd mellom norske og amerikanske miljøer med hensyn til kommersialisering av helseforskning. Nordic Innovation House i Silicon Valley er ett av flere eksempler.
Forsknings- og teknologiavtalen mellom Norge og Japan har fra 2018 helse, omsorg og velferdsteknologi som prioriterte områder for samarbeid. Med en velutviklet velferdssektor og høy forventet levealder i befolkningen satses det i Japan på ulike teknologier, blant annet cyberteknologier, kunstig intelligens, automatisering og robotisering. I tillegg til helse- og velferdsteknologi er forskning på biobankmateriale, regenerativ medisin og demenssykdom aktuelle områder.
Det foregår et omfattende bilateralt samarbeid med flere europeiske land. Under den nylig inngåtte rammeavtalen med Frankrike for samarbeid innenfor blant annet forskning, er kunstig intelligens blitt pekt ut som et satsingsområde med særlig vekt på helseregistre og etikk. Videre må koblingen mellom bilateralt og multilateralt samarbeid ikke undervurderes. I mobiliseringsarbeidet knyttet til EUs Horisont 2020 inngår bilateralt samarbeid med Frankrike og Tyskland som et tiltak for økt deltakelse i rammeprogrammet.
Virkemiddelapparatet stimulerer til internasjonalt forskningssamarbeid gjennom ordinære programmer, ordninger og utlysninger. I tillegg finnes dedikerte programmer for samarbeid med India, Kina og Sør-Afrika. Internasjonalt partnerskapsprogram (INTPART) skal bidra til samarbeid mellom institusjoner i Norge og fremragende fagmiljøer i prioriterte land.
Synliggjøring av norske miljøer
For at norske forskningsmiljøer og bedrifter skal være attraktive som samarbeidspartnere internasjonalt er det viktig å synliggjøre hvilke aktører som finnes og deres kompetanse. Regjeringen vil utrede om staten bør ta en koordinerende rolle i felles internasjonal profilering for enkeltnæringer og forskningsmiljøer.
7.4 Kompetanseutvikling og produksjon
Hvor produksjon legges er avhengig av en rekke faktorer. Langsiktige forretningsmessige og strategiske vurderinger er med på å avgjøre lokalisering av bedrifter. Det kan for eksempel dreie seg om naturlige fortrinn, tilgang til råvarer, nærhet til store markeder, tilgang til kompetanse og kapital, vurdering av samlede rammebetingelser, vurdering av forutsigbarhet og stabilitet. Eierskapet, om selskapet allerede har en effektiv og stor produksjonskapasitet og hvor denne er lokalisert kan også ha betydning. Det kan være ulike vurderinger som gjøres for store selskap, mindre selskap og innenfor ulike deler av næringslivet og bransjer. Gode, generelle rammebetingelser for verdiskaping, kapitaltilgang, kompetanse og virkemidler for stimulering av forskning, innovasjon og teknologiutvikling kan bidra til at virksomheten velger å legge sin produksjon til Norge.
Regjeringen har som visjon at Norge skal være en ledende industri- og teknologinasjon. En sterk industri i Norge gir eksportinntekter og kan også være viktig for utvikling av andre næringer. Foruten at industriell produksjon bidrar til verdiskaping i seg selv, kan slik produksjon være av betydning for utvikling av innovasjonsevne, evne til å beherske teknologi og utvikling av kompetanse. Med økt innovasjonstakt kobles forskning, produksjon og innovasjon tettere og gir smartere og raskere produktutvikling.
En konkurransedyktig norsk industri er viktig for Norges verdiskapings- og innovasjonsevne. Norge har en kompetansebasert industri som har god evne til å ta i bruk ny teknologi. Til tross for et høyt norsk kostnadsnivå hevder norsk industri seg godt i den internasjonale konkurransen. Norge har mange sterke industribedrifter innenfor blant annet olje- og gass, maritim og marin sektor, samtidig som det finnes framgangsrike bedrifter i mange andre industrielle bransjer. Innenfor helsenæringen har enkelte store internasjonale selskaper som GE, Bayer og Thermo Fisher Scientific lagt produksjonsvirksomhet til Norge, og også norske selskaper som Curida satser på produksjonsvirksomhet her.
I et bredere innovasjons- og omstillingsperspektiv kan visse typer industriell produksjon ha større betydning enn andre typer produksjon. Det gjelder blant annet innenfor høyteknologisk produksjon som krever stor bredde av kompetanse og teknologi og som opererer i krevende globale markeder. Slik industriell produksjon kan på sett og vis også betraktes som en utviklingsarena og laboratorium for utvikling av framtidens industri i Norge.
Det er grunn til å tro at det er et potensial for overføring av teknologi og kompetanse fra eksisterende industri- og produksjonsmiljøer til deler av helsenæringen. Norge har allerede krevende og høyteknologisk industriproduksjon og samtidig har vi gode forskningsmiljøer innenfor flere helserelaterte områder, for eksempel kreft og nevrovitenskap, og teknologimiljøer innenfor for eksempel bildediagnostikk og ultralyd. Kombinasjonen av rask teknologiutvikling, slike sterke miljøer og industriell kompetanse, kan samlet gjøre det lønnsomt å legge mer produksjon til Norge. Dette kan være en viktig forutsetning for videre vekst i deler av helsenæringen og kan gi lønnsomme arbeidsplasser og verdiskaping i Norge.
Regjeringen vil at Norge skal være et land som talentfulle studenter og forskere ønsker å dra til, og et attraktivt land for investeringer innenfor høyproduktiv virksomhet. Invest in Norway bistår utenlandske bedrifter som vurderer lokalisering i Norge, og arbeider for å synliggjøre Norge som et attraktivt land for investorer og gründere. Invest in Norway har god kunnskap om og oversikt over norske industri- og forskningsmiljøer, og samarbeider tett med nasjonale og regionale aktører og myndigheter. Invest in Norway ble styrket med 10 mill. kroner i 2018. Midlene skal blant annet dekke en utredning som skal se på hvordan Norge kan bli bedre til å tiltrekke oss utenlandske investeringer og kompetanse.
Boks 7.9 Norges smarteste industribedrift 2018 – Thermo Fisher Scientific
Ugelstad-kuler, eller Dynabeads, er magnetiske polymerkuler på 1–5 mikrometer i diameter, som framstilles slik at de er nøyaktig like store. Kulene har et bredt anvendelsesområde innenfor forskning, diagnostikk og medisin, og brukes blant annet til isolering av celler, DNA, RNA og til måling av proteiner. Kulene brukes også i moderne immunterapi mot kreft. John Ugelstad (1921–1997) fant opp kulene da han arbeidet på SINTEF på 1970-tallet.
Thermo Fisher Scientific er en innovativ bioteknologibedrift som hvert år investerer over 60 mill. kroner i forskning og utvikling. Selskapet har industriell produksjon av Dynabeads i Oslo og Lillestrøm basert på videreutvikling av Uglestad-kulene og er i sterk vekst med salg over hele verden. I 2017 vant bedriften Forskningsrådets innovasjonspris og Norwegian Tech Award for helt ny teknologi som bidrar til billigere og raskere avlesning av arvestoffet og som i dag benyttes innenfor kreftdiagnostikk. En helt ny celle-basert behandling av blodkreft, med utgangpunkt i pasientens eget immunforsvar, fikk i 2017 sin godkjennelse i USA, og året etter i EU og Norge, jf. omtale i boks 8.5. Dynabeads er en sentral teknologi i framstillingen av denne immunterapien. I 2018 ble Thermo Fisher Scientific kåret til Norges Smarteste industribedrift. I juryens begrunnelse ble det blant annet lagt vekt på at bedriften har klart å kommersialisere et norsk, vitenskapelig gjennombrudd og etablert produksjon i Norge for et globalt marked.
Figur 7.6 viser øverst en batch av Dynabeads. Bildet nederst til venstre viser DNA-sekvensering basert på ugelstadkuler og halvleder-teknologi. Bildet i midten viser separasjon av magnetiske Dynabeads ved hjelp av magnetisme. Nederst til høyre er det bilde av isolering og oppdyrking av T-celler ved hjelp av Dynabeads.

Figur 7.6 Ugelstad-kuler
Foto: Thermo Fisher Scientific
Boks 7.10 Teknologi og kompetanse fra olje- og gass til helse- og omsorg
Norway Pumps & Pipes er en samarbeidsarena for overføring av kunnskap og teknologi mellom olje- og gassektoren og helsesektoren. Samarbeidspartnene bak initiativet er Stavanger universitetssykehus, NORCE Norwegian Research Centre AS, Universitetet i Stavanger, kommunesamarbeidet Greater Stavanger, Norway Smart Care Cluster (NSCC) og ulike industripartnere. Under er to eksempler på prosjekter som springer ut av samarbeidet.
Smart madrass for å unngå liggesår
Med en aldrende befolkning er utvikling av liggesår hos pasienter med liten eller ingen mobilitet et økende problem, både nasjonalt og globalt. I tillegg til at liggesår er smertefullt, er manuell løfting og vending av pasienter tid- og ressurskrevende og en viktig årsak til slitasjeskader og sykefravær i helse- og omsorgssektoren. Selskapet Tidewave utvikler en smart madrass som vender pasienten i henhold til et forhåndsinnstilt bevegelsesmønster, slik at pasienten unngår at det utvikles liggesår. Bevegelsen av madrassen er styrt av en automatisk trykkstyringsenhet. For å utvikle vendemadrassen hentet Tidewave teknologikompetanse fra et ingeniørselskap som utvikler løsninger for petroleumssektoren. Madrassen prøves nå ut i flere kommuner i Rogaland.
Utredning av hjertesykdom basert på datamodellering og medisinsk bildebehandling
Redusert blodtilførsel til hjertet som følge av innsnevringer i blodårene omkring hjertet (kransarteriene), er en hovedårsak til hjertekrampe, og i siste instans hjerteinfarkt. Per i dag er utredning av alvorlighetsgraden av innsnevringer i kransarteriene basert på et kirurgisk inngrep, hvor man går inn med et kateter og måler trykkfallet over innsnevringen. Nå arbeider petroleumsforskere og hjertespesialister sammen om å utvikle en ikke-invasiv metode som er langt mer skånsom for pasienten fordi man unngår å gå inn i kroppen. Metoden er basert på at man avbilder kransarteriene ved bruk av computertomografi (CT). Ved å løse ligningene som beskriver blodstrømmen i kransarteriene, kan man simulere hvordan blodtrykk og strømningshastighet oppfører seg i området rundt en innsnevring. De matematiske ligningene er de samme som brukes til å beskrive strømning av olje og vann i reservoarbergarter.

Figur 7.7 Tidewave (til venstre), simulering av trykk (i midten) og strømningshastighet (til høyre) i aorta
Foto: Tidewave AS og Norway Pump & Pipes
Boks 7.11 Fra hav til helse
Havet kan være kilde til nye medisiner og andre helse-relaterte produkter basert på bioaktive komponenter fra både planter, fisk og skalldyr. Norge har en rekke forskningsmiljøer og virksomheter som er langt fremme på disse områdene, selv om det på flere felt gjenstår både forskningsmessige, produksjonsmessige og regulatoriske problemstillinger før verdiskapingspotensialet kan realiseres.
Et eksempel er alginat fra stortare. Alginat har en spesiell evne til å skape fortykninger, danne gelé, stabilisere blandinger og danne film. Disse egenskapene gir muligheter for anvendelse innenfor områdene farmasi, medisin og biomedisin. Et annet eksempel er omega-3-oljer som kan utvinnes fra forskjellige arter av fisk (inklusive laks) og andre marine organismer som krill, og som brukes både i mat, fôr, helsekost og medisiner. Også restråstoff fra fisk og skalldyr kan brukes til å framstille andre typer bioaktive stoffer som kan brukes i såkalt funksjonell mat og kosttilskudd med dokumenterte helse-effekter. Marin bioprospektering har ledet til oppdagelse av mange nye stoffer med biologiske effekter med stort potensial innenfor helseindustrien. Gjennom screeningen av marine ekstrakter har det blitt funnet flere molekyler som kan bli til framtidige legemidler.
7.4.1 Instituttsektoren
Forskningsinstituttene er en sentral del av det norske forsknings- og innovasjonssystemet. Instituttsektoren er samarbeidspartner og leverandør av FoU-tjenester for næringslivet og offentlig sektor, og bidrar til å overføre teknologi og kompetanse mellom aktører. Norge har en instituttsektor med stor kapasitet på næringsrettet, anvendt og tverrfaglig forskning.
Analyser viser at instituttsektoren har vært mindre involvert i anvendt forsknings- og utviklingsarbeid for helsenæringen enn innenfor andre forsknings- og utviklingstunge industriområder. Dersom en for eksempel ser nærmere på samarbeid mellom ulike aktører i forskningsprosjekter finansiert av Norges forskningsråd, er det også tydelig at instituttsektoren er mindre viktige samarbeidspartnere i helseprosjekter enn for prosjekter innenfor energi og marin.12 Dette kan ha sammenheng med næringens relative størrelse. Andre mulige årsaker kan være problematikk rundt deling av rettigheter og det kan henge sammen med at mange prosjekter har lange utviklingsløp i tidlig fase. Men det kan også reflektere at instituttsektoren har liten kapasitet og kompetanse på området. Helseforetakene ser ut til å være en viktig utviklingspartner som tar noe av instituttsektorens tradisjonelle rolle i helserelaterte prosjekter.
Med de omstillingsbehovene norsk økonomi står overfor, er det viktig at instituttene er i stand til å møte nye kunnskaps- og kompetansebehov i næringslivet og samfunnet forøvrig. Instituttene må omstille seg og tilpasse sine strategier i takt med endrede behov og nye muligheter. I tråd med langtidsplanen for forskning og høyere utdanning styrket regjeringen basisbevilgningen til de teknisk industrielle instituttene i budsjettet for 2019. Dette vil bidra til å styrke instituttenes langsiktige kunnskapsoppbygging på områder som er sentrale for næringslivets evne til forskningsbasert nyskaping og omstilling. Regjeringen vil kartlegge potensialet for økt samhandling med helsenæringen i relevante deler av instituttsektoren.
I 2019 vil det være ti år siden nåværende basisfinansieringssystem for instituttsektoren ble innført, og de ulike delene av instituttsektoren er nylig evaluert. Kunnskapsdepartementet har sammen med flere departementer igangsatt arbeid med en vurdering av instituttsektorens rolle i forsknings- og innovasjonssystemet og av hvorvidt sektoren er godt tilpasset framtidige behov.
Boks 7.12 SINTEFs satsing innenfor helse
SINTEF er et av Europas største forskningsinstitutt, med flerfaglig spisskompetanse innenfor teknologi, naturvitenskap og samfunnsvitenskap. I tråd med SINTEFs visjon om å bruke teknologien for å oppnå et bedre samfunn, arbeider de med å løse utfordringer på helseområdet gjennom ny forskningsbasert kunnskap og innovasjon innenfor både teknologi og tjenester. Helse og velferd er et tverrfaglig satsingsområde i SINTEF, og de arbeider innenfor områdene helse- og velferdstjenester, velferdsteknologi, digitalisering og e-helse, medisinsk teknologi, helsebygg og fysiske omgivelser, arbeidsliv samt levekår og folkehelse. SINTEF er en forsknings- og innovasjonspartner for både kommune- og spesialisthelsetjenesten, brukerorganisasjoner, næringsliv og offentlig forvaltning.
7.4.2 Senterordninger
Det er etablert ulike senterordninger som fremmer samarbeid og kompetanseoverføring mellom næringslivet og offentlig finansierte forskningsmiljøer. Sentre for forskningsdrevet innovasjon (SFI) er etablert med det formål å styrke innovasjonsevnen i næringslivet gjennom satsing på langsiktig forskning, i et nært samarbeid mellom forskningsaktive bedrifter og fremstående forskningsmiljøer. Sentrene skal stimulere bedrifter til innovasjon, skape aktivt samarbeid mellom næringsliv og forskningsmiljøene og fremme utvikling av næringsrettede forskningsmiljøer som ligger i den internasjonale forskningsfronten. Ordningen bidrar til teknologioverføring, internasjonalisering og forskerutdanning. Det forutsettes samfinansiering mellom bedrifter, vertsinstitusjon og Norges forskningsråd. Se omtale i boks 7.13.
Per i dag er det en relativt lav andel av SFIer innenfor helse- og omsorg. Dette kan sannsynligvis delvis forklares ved at norsk helsenæring består av mange små bedrifter som ikke har likviditet og langsiktighet til å bidra med finansering og ressurser over åtte år slik som SFI- ordningen krever.
SFI-ordningen har nylig vært evaluert.13 Evalueringen viser blant annet at SFI-ordningen genererer forskning av høy kvalitet, bidrar til å styrke forskerutdanningen i Norge og at deltakerne fra privat sektor drar stor nytte av tilgang på personell og kunnskap. På den annen side viser evalueringen blant annet at bidraget til innovasjon og kommersialisering er for lavt, at den ikke balanserer forskning og innovasjon tilstrekkelig godt og at ordningen ikke støtter tjenesteinnovasjon og offentlig innovasjon godt nok.
Forskningsrådet vurderer når og hvordan evalueringen bør følges opp med sikte på innretning av ny utlysning som vil komme i 2019.
Boks 7.13 Sentre for forskningsdrevet innovasjon (SFI) innenfor helse
SFI-ordningen er åpen for alle temaer som kan være av betydning for innovasjon og verdiskaping i næringslivet. Sentrene bidrar til å løse samfunns- og næringsutfordringer på sine områder. Bedrifter må delta aktivt i senterets styring, finansiering og forskning. Sentrene blir etablert for en periode på maksimalt åtte år (fem pluss tre år).
Av de 17 aktive SFIene er to innenfor helserelatert forskning: Centre for Cardiological Innovation (CCI) og C3: Centre for Connected Care – Accelerating adoption and diffusion of patient-centric innovations, begge ved OUS. I tillegg var ett tverrfaglig med en andel innenfor helse: CIUS – Center for innovative ultrasound solutions for health care, maritime, and oil & gas industries ved NTNU.
7.4.3 Testfasiliteter
Regjeringen vil legge til rette for at ny teknologi kan utvikles og tas i bruk i større grad i alle næringer. Behovet for testfasiliteter for næringslivet ble belyst gjennom Industrimeldingen som ble lagt fram våren 2017. Næringslivet selv, på tvers av bransjer, pekte på at behovene for pilotering, testing og visualisering forsterkes gjennom den raske utviklingen innenfor robotisering, automatisering og kunstig intelligens. Samtidig ble det pekt på behovet for å samle og dele kunnskap, erfaringer og kompetanse i partnerskap mellom aktører innenfor industri, forsknings- og utdanningsmiljøer og klynger.
I helsenæringen er tilgang til infrastruktur til forskning, utvikling, testing og pilotering viktig og nødvendig for utvikling av produkter, og næringen gir innspill om at tilgangen er begrenset i Norge. Dersom helsenæringsselskaper må til utlandet for å finne en samarbeidspartner som kan kjøre tester og piloter, kan vi gå glipp av kompetanseutvikling i Norge.
Det finnes laboratorier og annen infrastruktur ved universiteter, høyskoler og sykehus som egner seg for testing, utprøving og pilotering. I forbindelse med utviklingen av katapult-ordningen fikk Nærings- og fiskeridepartementet gjennomført en kartlegging av restkapasitet i testfasiliteter i næringsliv og offentlig sektor. Den avdekket en betydelig ledig kapasitet. Denne undersøkelsen tok ikke for seg helse- og omsorgssektoren spesifikt, og den gikk ikke inn på hvordan restkapasiteten eventuelt kan benyttes. Selv om slik infrastruktur tidvis står ubrukt, er den ikke gjort tilgjengelig for næringslivet i dag. Dette kan være krevende på grunn av regelverk og behov for tilrettelegging.
Regjeringen vil legge til rette for testfasiliteter for utvikling og bruk av ny teknologi i alle næringer. Regjeringen vil også utrede mulighetene for å utnytte eventuell restkapasitet i eksisterende laboratorier/infrastruktur for testing og pilotering ved universiteter, høyskoler og sykehus ved å gjøre den tilgjengelig for næringslivet, og vurdere eventuelle insentiver for å få dette til.
Boks 7.14 Katapult-ordningen
Katapult-ordningen støtter etablering av flerbruks testfasiliteter der bedrifter og forskningsmiljøer kan utvikle og teste produkter og løsninger, slik at nye ideer kan utvikles raskere, rimeligere og mer effektivt. Katapult-sentrene tilbyr avansert utstyr og fasiliteter for testing, pilotering, simulering og visualisering. Målsettingen er å bidra til økt innovasjonsevne og konkurransekraft i norsk næringsliv.
Det ble bevilget 50 mill. kroner til katapult-ordningen i 2017, 125 mill. kroner i 2018 og 125 mill. kroner i 2019. Siva forvalter ordningen, i tett samarbeid med Innovasjon Norge og Norges forskningsråd. Det gis investeringsstøtte til utstyr og støtte til kompetanse- og tjenesteutvikling ved sentrene. Ved behov kan Sivas eiendomsvirksomhet bidra til investeringer i lokaler. Sentrene har selv ansvar for en bærekraftig forretningsmodell.
Felles for de utnevnte katapult-sentrene er at de er brede, kompetansetunge miljøer med sterke koblinger mellom forskning og industri, og at de tar sikte på å videreutvikle teknologi og kompetanse til anvendelse innenfor nye/andre næringer.
Både i 2017 og 2018 søkte miljøer fra helsenæringen om å bli katapult-sentre, og i 2018 kom to av disse videre til fase to i søknadsprosessen. Alle søkere får tilbakemelding tilpasset det enkelte miljø, og tilbys rådgivning om videre utvikling. Helseklyngene har fått råd om å arbeide videre med sine planer og sine partnerskap. Aktører innenfor helsenæringen kan også benytte seg av eksisterende katapult-sentre eller industrimiljøer. For eksempel har medtech-bedriften Hy5, som lager bevegelige håndproteser, knyttet seg opp mot industrimiljøet og katapultsenteret på Raufoss1 når de skal i gang med industrialisering etter flere år med utviklingsarbeid. Der får de tilgang til material- og produksjonskunnskap og erfaring med 3D-printing. Katapultsenteret på Sørlandet, Future Materials, kan også være relevant for aktører innenfor helsenæringen. Senteret skal være et nasjonalt test- og kompetansesenter for framtidens avanserte materialer.
Enkelte av aktørene innenfor helsenæringen, for eksempel Oslo Cancer Cluster, har organisert seg som små katapult-sentre, med private midler, med tilgang til felles testfasiliteter og kompetansetjenester. Catapult Life Science har etablert seg på Fornebu med støtte fra blant andre Oslotech, SINTEF og private eiere, og tilbyr testlaboratorier og renromslokaler for bedrifter innenfor livsvitenskap og produksjon av legemidler. Samarbeid om kostbart utstyr og utvikling og deling av kompetanse er sentralt for disse initiativene.
1 Manufacturing Technology Norwegian Catapult Centre.

Figur 7.8 Hy5 utvikler håndprotesen videre i katapultsenteret på Raufoss
Foto: Hy5
7.4.4 Klynger og nettverk
I den norske helsenæringen finnes det en rekke ulike typer nettverk og klynger som bidrar til kompetanseoppbygging og samarbeid. Deltakelse i nettverk og klynger kan være viktig for at små og mellomstore bedrifter skal få tilgang til ledende kunnskap og kompetanse. Gjennom klyngene kan man få informasjon om mulige nasjonale og internasjonale finansieringskilder, tilgang til eksisterende infrastruktur og motiveres til deltakelse i internasjonalt forsknings- og innovasjonsarbeid.
Boks 7.15 Eksempler på klynger og nettverk i helsenæringen
Oslo Cancer Cluster er en forsknings- og innovasjonsklynge innenfor kreft, dedikert til å akselerere utviklingen av kreftbehandling og diagnostikk. Klyngen har om lag 90 medlemmer, fra små biotek – oppstartsbedrifter til store legemiddelselskaper og de fremste forskingsmiljøene innenfor onkologi i Norge. Se også omtale i boks 6.5.
Norway Health Tech arbeider med å støtte og akselerere utviklingen av nye produkter innenfor medisinsk teknologi og e-helse for både det norske og globale markedet. Klyngen har om lag 200 medlemmer.
Norwegian Smart Care Cluster (NSCC) er en velferdsteknologiklynge som arbeider for å øke kommersialisering av produkter og tjenester rettet mot offentlig sektor. Klyngen består av mer enn 115 virksomheter og 45 kommuner/offentlige aktører.
The Life Science Cluster består av om lag 80 medlemmer med markeder innenfor helse, marin, jordbruk/skog/mat og industriell bioteknologi. Klyngen jobber med å styrke samhandlingen mellom bedrifter, forskning og spesialisthelsetjenesten. De har også ambisjoner om å øke teknologi- og kompetanseutvekslingen mellom de ulike grenene i bioøkonomien.
Nansen Neuroscience Network er et innovasjonsnettverk innenfor nevrovitenskap. Nevrovitenskap omfatter forskning og utvikling på hjernen og det sentrale nervesystemet, inkludert sykdommer som Alzheimer, Parkinsons, multippel sklerose og psykiatriske lidelser. Medlemmene i nettverket er forskningsorganisasjoner, universiteter, oppstartsbedrifter, etablert næringsliv og teknologioverføringskontorer. Målet er forskning og utvikling som gir produkter som pasienter, pårørende og samfunnet tjener på, og å bidra til utvikling av en helsenæring i Norge.
Norwegian Inflammation Network er en ideell medlemsorganisasjon som arbeider for å styrke utviklingen av ny diagnostikk og medisiner innenfor betennelse. Nettverket samler næringsliv, organisasjoner og forsknings- og utdanningsinstitusjoner som er aktive på feltet.
Offentlige virkemidler for nettverk og klynger har til hensikt å legge til rette for bedre flyt av kunnskap, blant annet mellom bedrifter og forsknings- og utdanningsinstitusjoner. Virkemidlene inneholder flere ulike aktiviteter og er innrettet med utgangspunkt i teorier om hvordan innovasjon skjer i samhandling mellom ulike aktører.
Flere av klyngene i Norge har mottatt støtte gjennom klynge- og nettverksprogrammer som forvaltes av Innovasjon Norge, Norges forskningsråd og Siva. De tre aktørene forvalter ulike programmer og bidrar med finansiering av samspill mellom bedrifter og mellom bedrifter og kompetansemiljøer. Felles for alle virkemidlene er at de har som mål å bidra til økt verdiskaping og innovasjon gjennom å forsterke samarbeid i næringsklyngene. Virkemidlene skal i så måte oppnå det samme, men henvender seg til noe ulike målgrupper, faser og geografisk område. Dette er bakgrunnen for at de ulike virkemidlene samspiller i stor grad og at de også fungerer delvis som rekrutteringsarena for hverandre.
Klyngeprogrammet i Innovasjon Norge ble evaluert av Samfunnsøkonomisk analyse i 2017. Evalueringen viser at klyngebedriftene i de første årene har høyere verdiskaping, høyere omsetning og høyere vekst i antall ansatte enn sammenlignbare bedrifter som ikke deltar i klyngesamarbeid. Det framgår at klyngeprogrammet har mobiliserende effekt for økt samarbeid, men at denne effekten klart avtar etter de tre-fire første årene. Evalueringen viser gode resultater og gir faglige anbefalinger om å støtte utvikling av umodne klynger, men gir ikke faglig grunnlag for å støtte sterke og modne næringsklynger. Evalueringen inneholder vurderinger og gir innspill til hvordan et velfungerende klyngeprogram bør innrettes. Nærings- og fiskeridepartementet vil, i samarbeid med Kommunal- og moderniseringsdepartementet og Innovasjon Norge, videreutvikle programmet. Arbeidet vil ses i sammenheng med den pågående virkemiddelgjennomgangen og berørte næringsmiljøer vil bli involvert.
Boks 7.16 Eksempler på tiltak for nettverk og klynger
Bedriftsnettverk er et tilbud til små og mellomstore bedrifter som ønsker å etablere forpliktende samarbeid seg imellom. Etter et vellykket forprosjekt kan deltakerbedriftene i et bedriftsnettverk gå videre til andre tjenester som omfattes av Innovasjon Norges klyngeprogram, Norwegian Innovation Clusters.
Klyngeprogrammet skal bidra til å forsterke innovasjons- og fornyelsesevnen i regionale innovasjonsmiljøer gjennom økt samspill og samarbeid innenfor næringslivet, og mellom næringsliv, kunnskapsmiljøer og offentlige utviklingsaktører. Programmet har tre nivåer. Arena omfatter klynger med nyetablerte og/eller umodne samarbeidsinitiativ. Norwegian Centres of Expertise (NCE) omfatter klynger med en etablert organisasjon med velutviklede tjenester, partnere og oppnådde resultater fra samarbeidsprosjekter. Global Centres of Expertise (GCE) skal bidra til økt verdiskaping og gi virksomhetene en bedre posisjon og gjøre dem mer attraktive innenfor globale verdikjeder.
Digitalt kompetanseløft (tidligere «klyngene som omstillingsmotor») er et program der utvalgte klyngemiljøer skal bruke sin kunnskap og erfaring til å gi små og mellomstore bedrifter et kompetanseløft på områder som er særlig viktige for omstilling og fornyelse. Dette skal bidra til at bedrifter over hele landet raskere fornyer og omstiller sine produkter, tjenester, produksjonsmetoder og forretningsmodeller, for å oppnå økt konkurransekraft. Gjennom klyngesatsingen har en sett at de beste miljøene har utviklet en kompetansebase som er anvendbar på tvers av bransjer og fagmiljøer. Programmet gir de beste miljøene insentiver til å dele sin kompetanse, sine metoder og verktøy med små og mellomstore bedrifter utenfor egen klynge. Slik får bedrifter fra andre næringer eller regioner enn der klyngen har sin base muligheten til å «trene med de beste» og få skreddersydd tilbud fra de beste bedriftene innenfor et teknologiområde.
En næringshage er et bedriftsfellesskap som arbeider for næringsutvikling og vekst i sin region, fortrinnsvis i distriktene. Næringshagene tilbyr tjenester som bedriftsrådgivning, hjelp til utvikling av forretningsideer, markedsplanlegging, nettverksbygging, internasjonalisering og andre utviklingsrelaterte oppgaver. En viktig oppgave for næringshagene er å koble bedriftene opp til relevante fagmiljøer, forsknings- og utviklingsmiljøer, industri, investeringsmiljøer og andre offentlige virkemiddelaktører. I perioden 2013–2017 har totalt 38 av Sivas næringshager vært involvert i bedrifter innenfor helsenæringen.1 I løpet av de siste fem årene har antallet bedrifter i helsenæringen som er knyttet til næringshager vært økende, særlig i 2016 og 2017.
1 Her har Siva tatt utgangspunkt i de bedriftene som har NACE-kode 21, 86, 87 og 88 og/eller hvor inkubatorleder/næringshagelder i samarbeid med bedrifter har kategorisert bedriften å være innenfor helse.
Flere av Norges forskningsråds ordninger er delvis rettet mot klynger og nettverk, og skal virke sammen med klyngeprogrammet i Innovasjon Norge. Bedrifter og forskningsinstitusjoner i klynger kan også søke om midler i blant annet teknologiprogrammer innenfor bioteknologi, nanoteknologi og IKT, samt brede programmer som BIA og SFI. Disse virkemidlene kan også virke sammen med andre finansieringsordninger for forskning og utvikling.
Boks 7.17 Nasjonalt senter for digitalt liv
Møtet mellom bioteknologi og kraftfulle digitale verktøy kan gi muligheter innenfor områder som helse, havbruk og industri. Enten det gjelder å utvikle bedre behandling av sykdommer som fedme eller kreft, produksjon av nok og sunn mat til en økende befolkning, eller omlegging til mer bærekraftige industriprosesser basert på foredling av biologiske ressurser, så er det snakk om sammensatte problemstillinger som trenger bidrag fra ulike eksperter.
I Nasjonalt senter for digitalt liv skal bioteknologer arbeide sammen med matematikere, informatikere og ingeniører for å bringe fram nye innovasjoner fra bioteknologisk forskning. I tillegg skal humanistiske fag bidra til en bedre forståelse av den samfunnsmessige konteksten som denne forskningen er en del av. Satsingen og senteret er etablert med midler fra Norges forskningsråd. Totalt sett forvalter senteret ca. 500 mill. kroner som skal gå til forskningsprosjekter, en forskerskole, en innovasjonssatsing og sentrale senteroppgaver inkludert kompetanseutvikling. I alt er 26 forskerprosjekter tilknyttet senteret.
Satsingen vil kunne få stor betydning for utviklingen av norsk næringsliv, innenfor områder som havbruk, farmasi, prosessindustri, medisinsk teknologi, men også for teknologioverføring og utvikling av nye næringer. Om lag halvparten av dagens prosjekter er innenfor medisin og helse.

Figur 7.9 Bioteknologisk forskning
Foto: Christian Koehler/Senter for digitalt liv Norge
7.4.5 Utdanning og talenter
En avgjørende faktor for å drive lønnsom næringsvirksomhet er tilgang på riktig kompetanse. Helseutfordringene og nye behandlingsmetoder, sammen med ny teknologi og rask endringshastighet i utvikling og produksjon, medfører behov for kontinuerlig oppdatert kunnskap. Tverrfaglig kompetanse innenfor medisin og teknologi blir viktig for å løse utfordringene i helse- og omsorgssektoren. Tilgang på arbeidskraft med riktig kompetanse og ferdigheter vil være viktig for innovasjon og vekst framover. Næringen trenger tilgang på kompetente og kunnskapsrike medarbeidere og nettverk både nasjonalt og internasjonalt.
Helse- og omsorgssektoren vil gjennomgå en stor teknologisk og digital omstilling i årene som kommer. Digitalisering og ny teknologi kan bidra til at tilgjengelige ressurser disponeres på nye og bedre måter. Det kan gi økt pasientsikkerhet, bedre kvalitet på tjenestene og økt trygghet blant ansatte. Slik omstilling stiller også krav til kompetansen til de ansatte i sektoren på flere nivåer. Ledere må være i stand til å forstå hvordan teknologi kan utnyttes for å løse virksomhetens oppgaver på nye og bedre måter. Ansatte må utvikle sin kompetanse for å evne å ta ny teknologi i bruk. Videre må pasienter og pårørende læres opp for å kunne nyttiggjøre seg av teknologien. Dette er en forutsetning for at helsenæringen skal kunne levere nye løsninger og at disse skal tas i bruk.
Kunnskap og kompetanse påvirker den enkeltes holdninger og evne til å tenke innovativt og utvikle nye løsninger. Betydningen av entreprenørskap i utdanning og opplæring omtales i kapittel 9.
Kompetanse er et sentralt tema i Nasjonal helse- og sykehusplan 2020–2023 som skal legges fram for Stortinget høsten 2019.
7.5 Tilgang til kapital
Et godt fungerende kapitalmarked er viktig for omstilling og utvikling av næringslivet og for næringslivets konkurransekraft. I et velfungerende kapitalmarked kobles kapitalsøkere effektivt med kapitaleiere, risiko tas av dem som ønsker det og kapitalen kanaliseres dit den kan gjøre mest nytte for seg. Da vil ressursene brukes der de har sin beste anvendelse. Hvor effektivt kapitalmarkedet fungerer, avhenger av flere forhold, for eksempel av investorers og långiveres tilgang til informasjon om forventet lønnsomhet og risiko. Konkurransen mellom etterspørrere og tilbydere av kapital, og i hvilken grad kapitalen er mobil over landegrenser og regioner, er også av betydning. Det offentlige er en betydelig aktør i kapitalmarkedet i Norge, både gjennom direkte eierskap og gjennom ordninger som bidrar til finansiering av prosjekter som ikke lett finner ordinær markedsfinansiering.
Kapitaltilgang er avgjørende for utvikling i alle næringer og for alle typer bedrifter, uavhengig av størrelse. Høy pris på kapital eller knapphet i tilgangen kan gi seg utslag i færre nyetableringer og reduserte vekstmuligheter for eksisterende bedrifter. Store selskaper med god lønnsomhet har gjerne tilgang til kapital fra flere kilder, både nasjonalt og internasjonalt. Små og mellomstore bedrifter kan i større grad være avhengig av å hente inn egenkapital eller lån innenlands.
Kapitaltilgangsutvalget14 har utredet om lønnsomme prosjekter og bedrifter i ulike faser har tilstrekkelig tilgang til kapital. Flere av utfordringene som løftes fram av utvalget gjelder også helsenæringen. Ifølge utvalget er det norske kapitalmarkedet i hovedsak velfungerende. Forventet lønnsomme prosjekter og virksomheter får stort sett nok og rett finansiering. Samtidig mener utvalget at petroleumssektoren og relaterte næringers betydning, og skattemessig favorisering av investeringer i fast eiendom, har svekket kapitaltilgangen til andre sektorer.
Utvalget peker på at det er få nye, større vekstselskaper i Norge, og at dette kan skyldes et begrenset tilfang av risikobærende, kompetent kapital (det vil si eiere med både kapital og kompetanse til å utvikle disse selskapene). Utvalget mener at det er særlig krevende å få finansiering i den tidlige utviklingsfasen, spesielt der det må påregnes mange år med kapitalkrevende utvikling før det kan forventes inntekter, eksempelvis ved kommersialisering av forskningsresultater. Utvalget peker på at dette samtidig ofte er virksomheter eller prosjekter som kan ha potensial for stor og verdiskapende vekst etter et vellykket utviklingsløp. Utvalgets vurdering er at det ikke synes å være åpenbare «hull» i emisjonsmarkedet, men at egenkapitaltilgangen for mindre bedrifter med et kapitalbehov i størrelsesorden opp til 20 mill. kroner likevel vurderes som utfordrende. Dette underbygges av funnene i rapporten Eierskap og emisjoner i norske foretak som Menon Economics utarbeidet for utvalget. Dette kan være beskrivende for situasjonen for en del bedrifter innenfor helsenæringen, der det er en stor andel oppstartsbedrifter med lange utviklingsløp.
Kapitaltilgangsutvalget mener at det kan være mulig å legge til rette for bedre kanalisering av den tilgjengelige kapitalen, en mer effektiv kobling mellom de som søker finansiering og de som søker investeringsmuligheter, og bedre informasjonsflyt i markedet ved bruk av digitalisering og ny teknologi.
7.5.1 Kapitalutfordringer i helsenæringen
Knapphet på kapital kan gi seg utslag i få nyetableringer og påvirke selskapenes lønnsomhet og vekst. I helsenæringen er antallet oppstartsbedrifter økende. I den helt tidlige fasen kommer kapitalen ofte fra private investorer som gründeren selv, venner og familie og enkelte forretningsengler.15 En del oppstartsbedrifter innenfor helsenæringen melder om at det er krevende å lykkes med videreutvikling og vekst i Norge. I vekstfasen trengs det kapital til videreutvikling og testing av produkter og løsninger. Kapitalbehovet er høyt i deler av helsenæringen, blant annet på grunn av lange utviklingsløp og strenge krav til dokumentasjon før offentlig godkjenning.
De lange utviklingsløpene og den høye risikoen fører også til at det er tid- og ressurskrevende å etablere seg der det allerede er etablerte bedrifter med godkjente produkter. Langsiktig og forutsigbar tilgang til kapital er derfor viktig for de mindre aktørene som vil etablere seg i næringen.
Norge har et godt utgangspunkt med en betydelig ressursbruk og solide forskningsmiljøer relatert til helse. Dette gjør at potensialet for avkastning i form av utvikling av vekstbedrifter innenfor helsenæringen er stort. Det er eksempler på at lovende oppstartsbedrifter innenfor helsenæringen er solgt ut av landet, i stedet for at videreutvikling skjer i Norge. Det er også eksempler på at slike foretak, som Algeta, har fått utenlandske eiere og fortsetter som norske foretak med lokalisering i Norge. Utenlandsk eierskap kan ha positive effekter, i form av blant annet bedre tilgang til kapital og kompetanse og lettere tilgang til utenlandske markeder. En omfattende litteratur peker på at profesjonelle og kunnskapsrike eiere med tilgang til store markeder er en kilde til vekst for gode foretak.
Boks 7.18 Kapitalkilder for helsenæringen
Bedrifter i helsenæringen benytter seg av ulike private og offentlige kapitalkilder på samme måte som bedrifter i andre næringer. Mange av de generelle ordningene i Innovasjon Norge og Norges forskningsråd egner seg for prosjekter innenfor helsenæringen, jf. omtale tidligere i dette kapitlet og i kapittel 8. Helsenæringen benytter seg i betydelig grad av de tilgjengelige ordningene. Helsenæringen har dessuten god uttelling på søknader til ulike EU-ordninger, spesielt SMB-instrumentet og de finansielle virkemidlene i Horisont 2020. Dette er nærmere omtalt i 7.3.1.
Staten er videre en bidragsyter til risikovillig kapital gjennom presåkorn- og såkordnordninger, og fond som Investinor og Argentum.
Et såkornfond er et aktivt eierfond som består av både statlig og privat kapital, og som investerer i innovative oppstartsbedrifter med stort verdiskapingspotensial. Fondene bidrar også med bred kompetanse, erfaring og nettverk. Fondene forvaltes på kommersiell basis på oppdrag fra Innovasjon Norge og Nærings- og fiskeridepartementet. Innovasjon Norge har gjennom såkornfondordningen investert i 13 fond siden 2006, av disse er det fem fond som har investert i selskaper innenfor helsenæringen. Disse fondene har siden 2008 investert om lag 300 mill. kroner i 24 helserelaterte selskaper, som utgjør om lag 11 pst. av fondenes investerte kapital per desember 2018.
Presåkornfond tilbyr finansiering i enda tidligere fase, og forvaltes av TTOer, inkubatorer og forretningsenglenettverk. Midlene skal investeres i innovative oppstartsbedrifter som er yngre enn fem år, og skal matches med et minst like stort beløp fra private uavhengige investorer. Presåkornkapital investeres som egenkapital eller konvertible lån. Ved utgangen av 2018 var det investert 29,2 mill. kroner i helserelaterte virksomheter gjennom presåkornordningen. Dette utgjorde om lag 23 pst. av total investert kapital. To av forvalterne er spesialisert på helse (Inven2 og Aleap).
Investinor er et statlig investeringsselskap. Selskapets formål er å bidra til økt verdiskaping gjennom å tilby risikovillig kapital til internasjonalt orienterte konkurransedyktige bedrifter, primært nyetableringer. Selskapets investeringer skal foretas på kommersielt grunnlag, og på like vilkår som private investorer (jf. vedtektene). Selskapet skal prioritere investeringer i sektorer med næringsmiljøer som potensielt har internasjonale konkurransefortrinn, som ivaretar utnyttelse av viktige naturressurser, som utnytter ny teknologi og kompetanse og/eller som bidrar til mindre miljøbelastning og menneskeskapte klimaendringer. Helseinvesteringer utgjør nær en femtedel av Investinors investeringsportefølje ved utgangen av 2018.
Argentum er et statlig investeringsselskap som investerer i private equity-markedet (aktive eierfond). Private equity bidrar til å utvikle og styrke norske selskaper ved å tilføre kapital, kunnskap og nettverk.
Også private aktører finansierer prosjekter innenfor helsenæringen. Et eksempel er Hadean Ventures, som er et investeringsselskap spesialisert mot investeringer innenfor helsenæring, spesielt i Norden. Fondsinvestorer som Argentum, Gjensidigestiftelsen og svenske Saminvest har skutt inn midler i selskapets første fond. Hadean Ventures har kontorer i Oslo og Stockholm, og samarbeider med oppstarts- og forskningsmiljøer i hele Norden.
Når videreutvikling ikke skjer i Norge, kan kapitaltilgang være en av årsakene. Dette kan igjen henge sammen med at det er relativt få tunge, industrielle aktører innenfor denne næringen i Norge. Det kan også argumenteres for at det er få norske investormiljøer med tilstrekkelig og riktig kompetanse om denne sammensatte næringen.
Uten tilstrekkelig kompetanse om næringen kan informasjonsasymmetri medføre at opplevd risiko er for stor for mange investorer. I tillegg er mange selskaper avhengige av kompetente investorers faglige kunnskap i tillegg til deres finansielle investeringer.
Arbeidet med å skaffe finansiering kan derfor være krevende for denne type oppstartsbedrifter i Norge. I en del andre land, som for eksempel Sverige og Danmark, finner man i større grad venturekapitalaktører som har spesialisert seg på helsenæringen og sitter på en betydelig kompetanse. I Sverige er HealthCap en viktig venturekapitalaktør spesialisert mot helsenæringen, og i Danmark er Sunstone Life Science Ventures en tilsvarende aktør. I Norge har man det relativt nyetablerte Hadean Ventures (se boks 7.18), som tar sikte på å investere i oppstartsbedrifter innenfor helsenæringen. Felles for Norden er at det investeres store beløp i forskning på helseområdet, og at antall oppstartsbedrifter innenfor denne næringen er økende. Det er grunn til å tro at det allerede er, og at det vil vokse fram flere, investeringsmuligheter for venturefond med kompetanse om denne næringen.
Kunnskap kan bygges opp blant annet ved å vise fram de gode eksemplene, spesielt for å mobilisere privat kapital inn mot helseområdet. Det kan også være formålstjenlig å etablere investornettverk med norske og internasjonale investorer, for oppbygging og utvikling av spesialiserte investormiljøer i Norge. Bedre kapitaltilgang kan også oppnås gjennom tilgang til globale næringskjeder og nettverk. Tiltak for å tiltrekke forskningsprosjekter, kompetanse og investeringer fra internasjonalt ledende virksomheter kan gi bedre tilgang til slike nettverk.
Det finnes initiativ i Norge som har til hensikt å adressere denne problemstillingen gjennom å introdusere helsenæringen for nye investorer og forsterke nettverket rundt eksisterende investorer. Et eksempel på dette er Angel Challenge Health. Videre arbeider Invest in Norway for å tiltrekke flere utenlandske investeringer og kompetanse til Norge, innenfor teknologi- og kompetansemiljøer der Norge har sterke miljøer.
Bruk av opsjoner kan bidra til å avhjelpe eventuell mangel på kapital i selskaper. Opsjoner kan benyttes som en delvis erstatning for ordinær lønn og gir mulighet til å dele eierskap, risiko og potensiell verdiskaping med ansatte som kommer inn i selskapet etter etablering. Tildeling av opsjoner gjør at den ansatte får en direkte økonomisk interesse i at verdien av selskapets aksjer utvikler seg så godt som mulig. Samtidig bidrar opsjoner til å redusere likviditets- og kapitalbehovet i selskapet.
I den ordinære beskatningsordningen for opsjoner i arbeidsforhold utsettes skattleggingen fra tidspunktet den ansatte mottar opsjonen fram til den ansatte løser opsjonen inn i aksjer. I forbindelse med statsbudsjettet for 2018 ble det i tillegg innført en ny, særskilt beskatningsordning for opsjoner i arbeidsforhold for ansatte i små nyetablerte selskaper. Ordningen innebærer en ytterligere utsettelse av skatteplikten, fram til den ansatte selger aksjene som ble kjøpt ved innløsning av opsjonen. Videre vil de særlige reglene for fastsetting av en opsjonsfordel ved innløsning av opsjonen gi redusert skatt dersom aksjeverdien synker mellom innløsning av opsjonen og salg av aksjene. Dersom salgssummen er lavere enn det den ansatte betalte ved innløsningen av opsjonen bortfaller skatteplikten helt, og det gis fradrag i alminnelig inntekt tilsvarende tapet. Ordningen er avgrenset, blant annet ved å gjelde ansatte i aksjeselskaper som er seks år eller yngre og som har ti ansatte eller færre.
Flere aktører mener at dagens regler for opsjonsbeskatning gjør det vanskelig å benytte opsjoner i helsenæringen. I tillegg mener aktører at den nye, særskilte beskatningsordningen for opsjoner til ansatte i små, nyetablerte selskaper er avgrenset på en måte som gjør at oppstartsselskaper innenfor næringen faller utenfor ordningen.
Boks 7.19 Investornettverk
Innovasjon Norge har gitt prosjektmidler til Norway Health Tech for å lede utviklingen av et nasjonalt investornettverk som skal møtes åtte til ti ganger per år med formål å adressere de faglige utfordringene ved å investere i helsenæringen. Her introduseres investorklare caser og erfaringen utveksles mellom investorer, både fra Norge og andre land, som har investert i sektoren.
Nettverket består av investorer av alle typer: engleinvestorer, family offices, fond og venture selskap. Målet er å bidra til investeringer og sterk investorkompetanse innenfor helseinnovasjon.
Formålet med den nye ordningen er blant annet å avhjelpe eventuelle likviditetsutfordringer knyttet til gjeldende opsjonsskatteregler for både selskapet og dets ansatte. Ordningen gir små oppstartsselskaper en relativ konkurransefordel sammenlignet med større veletablerte selskaper. Disse nye og gunstige reglene skal gjøre det lettere for små oppstartsselskaper å rekruttere, beholde og motivere dyktige ansatte og gi de medeierskap i bedriften, for derved å kunne gjennomføre prosjekter som er forventet å bli lønnsomme for oppstartselskapet.
Kapitaltilgangsutvalget anbefalte at ordningen med utsatt beskatning av opsjoner i arbeidsforhold gjøres vesentlig mer attraktiv.
Regjeringen vil vurdere Kapitaltilgangsutvalgets utredning og anbefalinger, herunder endringer i beskatningen av ansatteopsjoner i små, nyetablerte selskaper og evaluering av møteplasser som kobler entreprenører og investorer.
7.6 Internasjonalisering og handel
For Norge, som er en liten økonomi med begrenset hjemmemarked og spesialisert produksjon, er utenrikshandel og -investeringer viktig for verdiskaping og vekst. Helsenæringen er en global næring der vekstpotensialet i mange tilfeller avhenger av tilgang til utenlandske markeder. Ifølge en undersøkelse uført av Menon16 har åtte av ti bedrifter innenfor helsenæringen eksportambisjoner fra oppstart.
Ifølge tall fra SSB ble det i 2016 eksportert helserelaterte produkter for 15,7 mrd. kroner fra Norge, mens importen var på 25,5 mrd. kroner. Både eksport og import viser en oppadgående trend. Ifølge Menon er 90 pst. av eksportinntektene konsentrert i et lite antall virksomheter, samtidig som et stort antall bedrifter rapporterer om internasjonal virksomhet.
7.6.1 Om handelspolitikk, EØS og frihandelsavtaler
Forutsigbare betingelser for handel og god markedsadgang for varer, tjenester og investeringer er viktig for at norske bedrifter skal lykkes i internasjonale markeder. EØS-avtalen er den mest omfattende og dyptgripende internasjonale avtalen Norge har. Den danner grunnlaget for norsk europapolitikk og er det viktigste avtaleverket vårt. Gjennom EØS-avtalen er Norge en integrert del av det indre marked, med fri bevegelse for varer, tjenester, kapital og personer i hele EØS-området. Det indre marked omfatter EU-landene, Island, Liechtenstein og Norge. EU er Norges viktigste handelspartner, både som følge av omfanget av handelen, men også fordi dette er vårt nærmeste, og slik sett mest tilgjengelige, marked. Deltakelse i det indre marked bidrar til stabile og forutsigbare rammebetingelser og er av stor betydning for norsk næringsliv. Helsenæringen kan omsette sine produkter og kjøpe inn innsatsfaktorer på tilsvarende vilkår som virksomheter i andre EØS-stater. EØS-avtalen skaper felles reguleringer og etablerer like konkurransevilkår for bedrifter i hele EØS-området. Det er mange reguleringer og kontrollmekanismer som bidrar til å sikre at varene som omsettes i det indre marked, er trygge og er produsert i tråd med regelverket.
I tillegg til EØS-avtalen, bidrar Norges medlemskap i Verdens handelsorganisasjon (WTO) og et økende antall frihandelsavtaler til gode rammer for vår handel med utlandet. Gjennom WTO er Norge del av et multilateralt regelverk for handel, med et felles system for tvisteløsning. For å gi bedrifter bedre markedsadgang og oppnå mer ambisiøse regler enn det som følger av WTO, forhandler Norge fram frihandelsavtaler med land der vi har særlige interesser. Norge har sammen med medlemsstatene i Det europeiske frihandelsforbund (EFTA) så langt inngått 28 frihandelsavtaler med 39 land.
Handelsavtalene er også forum for å ta opp ulike problemer og utfordringer knyttet til handel med partnerlandene på myndighetsnivå.
WTO, handelsavtalene, og EØS-avtalen, sørger for at norsk eksport møter lave tollsatser og forutsigbare rammevilkår i de viktigste eksportmarkedene. Samtidig mangler Norge handelsavtaler med flere av verdens største økonomier, som USA, Kina, Japan, Brasil og India. Andelen av norsk handel med land vi ikke har frihandelsavtaler med øker. I mange av disse markedene møter norske bedrifter både høye tollsatser og andre handelshindre, som gjør dem mindre konkurransedyktige enn lokale bedrifter og konkurrenter fra land som har handelsavtaler. I senere år har man dessuten sett en økende tendens til proteksjonisme hos mange av våre viktigste handelspartnere. Regjeringen prioriterer derfor å framforhandle avtaler med land der vår eksport i dag møter betydelige restriksjoner. Flere av landene vi forhandler med, eksempelvis Kina, har betydelig potensial for norsk helsenæring.
Et godt internasjonalt regelverk for handel er viktig for helsenæringen. Lavere toll gjør norsk eksport mer konkurransedyktig, og varene blir mer attraktive som innsatsvarer i større verdikjeder. Utover lavere toll, bidrar frihandelsavtaler til å redusere handelsbarrierer og tilrettelegge for eksport av varer og tjenester, investeringer og tilgang til andre lands offentlige anskaffelsesmarkeder.
Forenkling av tollprosedyrer er en viktig del av både WTO og våre handelsavtaler. Standardisering og forbedring av prosedyrer og regler for vareførsel over grensene fører til mer åpenhet, færre skjemaer, kortere køer og mindre byråkrati, med andre ord en enklere hverdag for den delen av helsenæringen som eksporterer eller importerer varer.
Ulike tekniske reguleringer og standarder kan også gjøre det dyrere og vanskeligere å eksportere og importere varer og tjenester. WTO og frihandelsavtalene skal sikre at ulike standarder og tekniske krav ikke resulterer i diskriminerende og uvilkårlige handelsbarrierer, uten at myndighetenes mulighet til å regulere utfra legitime samfunnshensyn reduseres.
Når det gjelder tjenester og investeringer, sikrer handelsavtalene at norske bedrifter ikke behandles dårligere enn lokale bedrifter. Frihandelsavtalene bidrar til at ulike godkjennings- og autorisasjonsordninger utformes og praktiseres på en ikke-diskriminerende måte og at de følger prinsipper om god forvaltningsskikk.
Regjeringen la i september 2017 fram en egen eksportstrategi, Verda som marknad, som inneholder en rekke tiltak for å styrke og utvikle Norges posisjon som handelsnasjon. Målet er blant annet bedre markedsadgang til nye og eksisterende eksportmarkeder, tiltrekke utenlandsinvesteringer og posisjonere Norge som en ledende nasjon for forskning og innovasjon på områder hvor vi har spisskompetanse. Videre satses det på å øke eksporten fra nye og eksisterende eksportnæringer og effektivisere virkemiddelapparatet. Globale utfordringer knyttet til en aldrende befolkning trekkes i strategien fram som et område med muligheter for norsk helsenæring.
7.6.2 Næringsfremme og virkemidler for internasjonalisering
Norsk helsenæring er i vekst og det er et potensial for denne næringen i internasjonale markeder. Mange av bedriftene innenfor helsenæringen er såkalte «born globals». Det finnes en rekke offentlige virkemidler for å fremme internasjonalisering av norsk næringsliv. Virkemiddelapparatet skal stimulere næringslivet til bedre å kunne utnytte de mulighetene som en globalisert verden gir gjennom kompetansehevende programmer, infrastruktur og råd og veiledning. Virkemiddelapparatet og utenrikstjenesten har internasjonalt nærvær i mange land. Innovasjon Norge er i 29 land. Innovasjon Norge tilbyr ulike kompetanse- og rådgivningstjenester for eksport og internasjonalisering, knyttet eksempelvis til profilering av norsk næringsliv, internasjonal markeds- og handelsteknisk rådgivning og rådgivning om EU og mulighetene som ligger i ulike EU-programmer Norge deltar i.
Ett av Innovasjon Norges programmer er Global growth, som gir norske vekstbedrifter kompetanse i hvordan de skal skaffe seg markedsandeler internasjonalt. I pilotfasen for programmet ble det gjennomført prosjekter med blant annet helsenæringen. Gjennom programmet vil bedrifter få internasjonal eksponering, tidlig dialog med relevante kundegrupper, kompetanse innenfor nettverks- og merkevarebygging og internasjonal forretningsutvikling. Dette gir muligheter for små og mellomstore bedrifter.
Deler av helsenæringen står overfor særskilte utfordringer i forbindelse med innpass på internasjonale markeder, blant annet relatert til regulatoriske rammer, lange løp for testing og godkjenning og ulike krav i ulike markeder. I mange deler av næringen mangler nystartede norske foretak større og mer etablerte bedrifter som de kan lære av, og bruke nettverket til, når de skal internasjonalisere. Helsenæringen kan derfor ha særlig nytte av kompetent bistand fra Innovasjon Norges utekontorer for å få innpass i ulike markeder.
Innovasjon Norge bestemmer selv sin internasjonale tilstedeværelse, og gjør årlige vurderinger av kontorstruktur og forhold i det enkelte marked, basert på blant annet interesse og potensial i norsk næringsliv og utfordringer i markedene. Da vurderes også helsenæringens behov. Regjeringen vil tydeliggjøre forventninger om at Innovasjon Norge i sine vurderinger av kompetanse og ressurser ved utekontorene legger vekt på behovene til helsenæringen og andre framvoksende næringer som kan ha særlig nytte av bistand til innpass på internasjonale markeder.
Innovasjon Norge, Norges forskningsråd og Siva kan hver for seg og sammen på flere måter styrke kompetanse og ressurser relatert til utfordringer for helsenæringen i strategisk viktige markeder. En slik kompetanseoppbygging kan for eksempel gjøres gjennom ulike former for samarbeid med de modne helseklyngenes nettverk og tilstedeværelse internasjonalt.
Videre har Innovasjon Norge og Norges forskningsråd erfaring med felles forsknings- og teknologiutsendinger i enkelte markeder. Slikt samarbeid kan gi enda bedre bistand til bedriftene gjennom hele løpet fra forsknings- og utviklingssamarbeid til nettverk og kommersialisering.
Et aktivt nordisk samarbeid kan bidra til økt internasjonalisering innenfor helsenæringen. Dette kan gi større slagkraft og lettere tilgang til myndigheter og samarbeidspartnere eller nettverk i land også utenfor Norden.
Boks 7.20 Styrket samarbeid om helseinnovasjon
Et nasjonalt konsortium innenfor helseinnovasjon fikk høsten 2018 seks mill. kroner for å samarbeide tettere om en sterkere internasjonal satsing. Konsortiet består av helseinkubatoren Aleap (Oslo) i et samarbeid med Validé (Stavanger/Haugesund), Bergen Teknologioverføring, Norinnova (Tromsø), NTNU TTO (Trondheim) og SINTEF TTO (Trondheim). Formålet med prosjektet er at nystartede bedrifter innenfor helsenæringen over hele landet skal få bedre tilgang til spisskompetanse og internasjonale nettverk i sitt utviklingsarbeid.
Midlene kom fra Siva, som høsten 2018 utlyste en nasjonal konkurranse med formål å forsterke landets næringshager og inkubatorer. Av totalt 43 søkere fikk fem miljøer støtte. Helsekonsortiet var ett av miljøene som nådde opp i konkurransen. Siva peker på at gründerfasen innenfor helsenæringen ofte er lang og kostnadskrevende, og at konsortiet kan bidra til at flere norske gründerbedrifter som tør å satse lykkes i den internasjonale konkurransen.
7.6.3 Eksportfinansiering
Statlig eksportfinansiering skal fremme norsk eksport og investeringer i utlandet. Eksportfinansieringsordningene består i hovedsak av Garantiinstituttet for eksportkreditt (GIEK) og Eksportkreditt Norge AS. Utenlandske kjøpere av norske varer og tjenester kan søke om lån fra Eksportkreditt Norge, i tillegg til fra private banker. De kan også søke GIEK om å stille som garantist for slike eller andre lån som fremmer eksport.
I tillegg tilbyr GIEK Kredittforsikring AS (GK) kortsiktig kundekredittforsikring med kredittider på inntil to år.
GIEK kan tilby garantier til de som gir lån til kjøpere av norske eksportvarer og tjenester. GIEKs hovedordning har en garantiramme på 145 mrd. kroner i 2018. Når GIEK stiller som garantist reduseres risikoen til långiverne ved at de kan få tilbakebetalt lånet fra GIEK dersom låntaker ikke betaler. Før GIEK treffer en avgjørelse om å stille som garantist gjør de vurderinger av risiko og om prosjektet bidrar til eksport og norske investeringer i utlandet.
Eksportkreditt Norge AS kan gi lån til kjøpere av norske eksportvarer og tjenester på fastrentevilkår og markedsvilkår.
Eksportkreditt og GIEK har utviklet en forenklet og tilpasset løsning for små og mellomstore bedrifter som skal gjøre ordningene lettere tilgjengelig for prosjekter av mindre omfang. Eksportfinansieringsordningene er åpne for helsenæringen, og kan motta søknader fra utenlandske kjøpere av norske eksportørers varer og tjenester. Det er flere eksempler på aktører i helsenæringen har benyttet seg av eksportfinansieringsordningene. Made for Movemement, som utvikler og produserer dynamiske stå- og gåhjelpemidler for mennesker med store fysiske funksjonsnedsettelser, fikk ved hjelp av eksportfinansiering fra Eksportkreditt og GIEK utviklet og lansert et leiekonsept i Spania for spesialtilpassede produkter for barn og unge med stor funksjonsnedsettelse, Innowalk.
Boks 7.21 Strategisk posisjonering av norsk helsenæring internasjonalt
Med et stort internasjonalt marked og mange unge, innovative foretak med vekstambisjoner, ligger det et potensiale for økt eksport fra norsk helsenæring. Som en del av tilleggsbevilgningen til helse i klyngeprogrammet over statsbudsjettet for 2017, har Innovasjon Norge derfor tatt initiativ til prosjektet «Strategisk posisjonering av norsk helseindustri internasjonalt». Prosjektgruppen har hatt dialog med et stort antall aktører i næringen for å sikre forankring. Målet med arbeidet er å styrke den norske helseindustriens eksportmuligheter og -volum. I arbeidet står temaene eksport, vertskapsattraktivitet, samhandling og kommunikasjon sentralt.
7.7 Standardisering
Standardisering er en viktig del av regjeringens næringspolitikk. En standard17 er en felles «oppskrift» på hvordan noe skal lages eller gjennomføres, og standardisering er prosessen fra behoveller idé til ferdig utviklet standard.18 Standardisering innebærer med andre ord utarbeiding av krav og spesifikasjoner for varer, tjenester og prosesser. Utvikling av standarder er normalt basert på en bred enighet om hva som er beste praksis blant de som deltar i standardiseringsarbeidet. Standarder er ofte en forutsetning for at ulike teknologier kan virke sammen. Bruk av standarder er hovedsakelig frivillig. Standarder finnes overalt i samfunnet og bidrar til å forenkle hverdagen.
Standarder er et kollektivt gode som mange har nytte av. Standardiseringsarbeid styres ikke av staten, men gjøres av private og offentlige aktører i samspill. Bruk av standarder bidrar til mer effektiv utnyttelse av samfunnets ressurser, reduserer handelshindringer, bidrar til innovasjon og sikrer at produkter og tjenester har tilsiktet kvalitet og egenskaper i samsvar med krav fra marked og myndigheter. Åpne standarder gjør det enklere å utveksle informasjon og sikre samspillseffekter, uavhengig av leverandør og plattform. Dette gjør at brukerne ikke blir låst til en bestemt leverandør eller programvare. I tillegg kan åpne standarder gi mer innovasjon gjennom å legge til rette for samhandling med tredjepartsleverandører. Markedet vil ikke nødvendigvis selv frambringe de standardene som er ønskelig for samfunnet som helhet. Norske myndigheter bidrar derfor med å fremme og understøtte standardiseringsarbeidet.
Boks 7.22 Standarders påvirkning på økonomien i de nordiske landene
Menon Economics har gjennomført en studie i samarbeid med Oxford Research, der de ser på standarders påvirkning på økonomien i de fem nordiske landene: Sverige, Finland, Danmark, Island og Norge.1 I tillegg til en makroøkonomisk studie, er det gjennomført en foretaksundersøkelse av fordelene med standardisering.
Studien finner at standarder har vesentlig påvirkning på vekst i arbeidsproduktivitet og bruttonasjonalprodukt i de nordiske landene.
Den viktigste årsaken til at selskaper bruker standarder er at de vil forbedre markedsadgangen, forbedre kvaliteten og redusere risiko. En stor andel av virksomhetene mener at standarder gjør det enklere å eksportere varer og tjenester, skaper tillit hos kunder og hjelper med å overholde regelverk. Selskapene som er spurt oppgir at de tre viktigste fordelene ved å delta i standardiseringsarbeid er: mulighet til å påvirke standarder på sektornivå, nettverksbygging med andre eksperter og å forutse endringer i en tidlig fase.
1 Grimsby, G. (2018). The Influence of Standards on the Nordic Economies. Oslo: Menon Economics .
Europeisk standardisering har en viktig funksjon i det europeiske indre markedet, for eksempel gjennom bruk av harmoniserte standarder. Formålet med harmoniserte standarder er at disse skal oppfylle krav i EUs regelverk, for eksempel med hensyn til helse, miljø og sikkerhet. Bruk av harmoniserte standarder reduserer tekniske handelsbarrierer og forenkler adgangen til det europeiske markedet.
I tillegg til å ta standarder i bruk, er det viktig at norske offentlige og private virksomheter engasjerer seg i standardiseringsarbeid. Utvikling av standarder skjer hovedsakelig internasjonalt. Det er viktig at norske aktører deltar i internasjonalt standardiseringsarbeid slik at standarder norske interesser blir ivaretatt, i tillegg til at det kan gi norske virksomheter et konkurransefortrinn.
7.7.1 Standardisering innenfor helse- og omsorg
I arbeidet med standardisering i helse- og omsorgstjenesten må internasjonale standarder benyttes der disse er tilgjengelige. Dersom det utarbeides og tas i bruk ulike typer standarder regionalt, nasjonalt og internasjonalt, er dette et hinder for eksport og interoperabilitet. Standarder bør utvikles av sentrale interessenter i fellesskap.
Norske innbyggere har høy modenhet for å ta i bruk ny teknologi. Dette innebærer at både bedrifter, helsepersonell og brukere av helsetjenester har høy kompetanse og burde påvirke internasjonal standardisering på helse- og omsorgsområdet. Dette kan gi norsk helsenæring viktige fortrinn i utvikling og internasjonal konkurranse, for eksempel ved å ta lederskap i internasjonalt komitéarbeid.
Standardisering kan spille en betydelig rolle for å redusere kostnader og forbedre kvalitet i helse- og omsorgssektoren. Standarder kan blant annet legge til rette for at teknologi lettere kan integreres med hverandre, noe som kan bidra til bedre samhandling og mer effektive pasientforløp.
Bruk av standarder gjør det enklere for virksomheter å overholde regelverk, samtidig som standarder gjør det enklere for myndigheter å sikre at produkter oppfyller krav i regelverk. Bruk av standarder kan bidra til å forenkle og øke kvaliteten i innkjøps- og anbudsprosesser for næringsliv og offentlig sektor. For bedrifter vil bruk av standarder normalt være en mindre kostbar måte å vise at deres produkt er i tråd med regelverket, framfor å skulle dokumentere dette på egen hånd. For offentlige innkjøpere vil bruk av standarder kunne være tilstrekkelig dokumentasjon på at et produkt følger de krav som er satt, for eksempel med hensyn til miljø, sikkerhet eller andre tekniske spesifikasjoner.
E-helsestandarder og samhandlingsarkitektur
Standardisering av innhold, format og felles arkitektur er en forutsetning for å kunne forstå, dele og gjenbruke informasjon og data mellom virksomheter som samhandler elektronisk. Dagens elektroniske samhandling mellom virksomhetene i helse- og omsorgstjenesten er i hovedsak basert på meldingsutveksling. E-helsestandardene som benyttes for dokument og meldingsutveksling gjelder for spesifikke formål og anvendelser, som for eksempel henvisning og epikrise.
Selv om det er fordeler med standardisering, er erfaringene på e-helseområdet at innføring av nasjonale standarder er komplekst og tar tid. I dag finnes det få retningslinjer eller anbefalinger om bruk av internasjonale standarder i helse- og omsorgssektoren, og hvordan de skal brukes eller fungere sammen. Erfaringsmessig vil da de enkelte aktører selv gjøre valg og tilpasninger av internasjonale standarder basert på prosjektenes spesifikke behov. Ulike aktører vil bruke standarder forskjellig, noe som reduserer gevinsten standardene er ment å gi.
Direktoratet for e-helse skal styrke sitt arbeid på standardiseringsområdet, jf. kap. 6.4. Målet er blant annet å sikre bedre koordinering, veiledning og anbefalinger om bruk av standarder til aktørene i sektoren.
Forskrift om IKT-standarder i helse- og omsorgstjenesten inneholder i dag krav om elektronisk behandling av helseopplysninger og et sett av meldingsstandarder som er utviklet for spesifikke områder over mange år. Formålet med forskriften er å bidra til bruk av IKT-standarder for å fremme sikker og effektiv elektronisk samhandling i tjenesten. Forskriften gjelder private og offentlige virksomheter innenfor helse- og omsorgstjenesten som bruker behandlingsrettede helseregistre.
Direktoratet for e-helse har ansvar for forvaltning og utvikling av kodeverk, terminologi og IKT-standarder i helse- og omsorgssektoren.19 Direktoratet gir ut en katalog med oversikt over obligatoriske og anbefalte e-helsestandarder – referansekatalogen. Referansekatalogen inneholder oversikt over standarder og kravdokumenter for IKT-systemer som er obligatoriske eller anbefalt for virksomheter i helse- og omsorgstjenesten.
Som en del av ansvaret til Direktoratet for e-helse inngår også ansvaret for forvaltning og utvikling av helsefaglige kodeverk. Helsefaglige kodeverk er utgangspunktet for bedre helsedata. Kodene gjør at man kan følge med på befolkningens helse, oppdage og endre sykdomsmønstre og fordele ressurser i helse- og omsorgstjenesten. Hovedformålet med standardiserte kodeverk og terminologier er at helsefaglige opplysninger skal kunne dokumenteres strukturert, og forstås og brukes på en entydig måte av involverte parter, også ved sekundær bruk.
Direktoratet for e-helse leder arbeidet med å prøve ut og innføre den internasjonale standarden for klinisk terminologi, SNOMED CT, i helse- og omsorgssektoren. SNOMED CT er primært utviklet for detaljert og strukturert dokumentasjon av pasientrelaterte data i elektroniske pasientjournaler eller helseregistre. Formålet er å danne et strukturert og entydig datagrunnlag som kan utveksles på tvers av systemer og helseområder. Norge ble medlem av SNOMED International 1. januar 2017, og startet samtidig en vurdering av SNOMED CT for utvalgte områder innenfor den norske helsetjenesten.
Samhandling i helse- og omsorgstjenesten vil foregå på flere områder, med flere aktører enn tidligere og med nye metoder. Direktoratet for e-helse, som fagmyndighet på e-helseområdet, mener at behovet for standarder vil øke og det vil være en dreining fra spesifikke meldingsstandarder til mer generelle innholdsstandarder som kan gjenbrukes i ulike samhandlingsmodeller som meldinger, dokumenter og datadeling.
Det er myndighetenes mål å tilrettelegge for økt bruk av internasjonale standarder der dette er mulig. Det vil gi et bredere tilbud av leverandører, samtidig som norske leverandører kan få tilgang til et større marked. Det er også et mål at alle som driver elektronisk samhandling i helse- og omsorgssektoren benytter relevante e-helsestandarder og referansearkitekturen som angitt i referansekatalogen, enten som anbefalt eller som obligatorisk med hjemmel i forskrift.
Boks 7.23 Eksempler på standarder på helse- og omsorgsområdet
De internasjonale standardene ISO1 13482, ISO 13485 og ISO 14971 er sentrale for utvikling av digitale hjelpemidler og medisinsk utstyr. Standardene stiller krav til kvalitet, risiko og sikkerhet og gjør det enkelt for produsenter å teste ut sine produkter ved å følge de krav som er satt i standardene.
ICD-kodeverket som forvaltes av WHO (Verdens helseorganisasjon) er den internasjonale statistiske klassifikasjonen av sykdommer og beslektede helseproblemer. Kodeverket er et redskap for systematisk klassifisering og registrering av sykdommer og beslektede helseproblemer.
Medisinsk utstyr skal i henhold til forskrift om medisinsk utstyr oppfylle harmoniserte standarder for å oppfylle regelverket. Standarder for medisinsk utstyr bidrar både til pasientsikkerhet og til sikkerhet for personell, for eksempel standarder innenfor anestesi. Her finnes det utstyr som sikrer at gassen kommer i riktig dose til pasienten, og som også gir trygghet til helsepersonell.
Bruk av standarder for bekledning i helsetjenesten er brukervennlig, vedlikeholdsvennlig og det er rimeligere å produsere enn bekledning i mange varianter. Dette bidrar til å redusere kostnadene for produsent og helsetjenesten.
Standarder innenfor smittevern – for eksempel sykehusrenhold – kan bidra til lavere andel sykehusinfeksjoner. Det gir bedre pasientsikkerhet og reduserer ressursbruk i sykehusene.
Continua Health Alliance er en internasjonal non-profit organisasjon som skaper standarder for integrasjon mellom utstyr som brukes til velferdsteknologi og utstyr som inneholder helserelevant informasjon, for eksempel utstyr for fitness og trening. Målet er å skape en standard som kan gjøre deling og uthenting av informasjon mellom systemer som arbeider med helse, enklest mulig. Continua er den offisielle norske standarden for slikt utstyr.
IDMP (Identification of Medicinal Products) er et sett med fem ISO-standarder som er utviklet som svar på behovet for internasjonalt harmoniserte spesifikasjoner for legemidler.
1 ISO-standarder er standarderer som er utviklet av Den internasjonale standardiseringsorganisasjonen ISO (International Organization for Standardization).
8 Bedre samhandling om helseinnovasjon
8.1 Regjeringens politikk
Næringslivet utvikler produkter og tjenester som kan bidra til å løse utfordringene i helse- og omsorgstjenesten. Bedrifter som leverer de varene og tjenestene helse- og omsorgstjenesten trenger kan nå et stort marked, ikke bare i Norge, men også internasjonalt. Regjeringen vil derfor arbeide for at norsk helse- og omsorgstjeneste skal være en attraktiv samarbeidspartner for norsk og internasjonalt næringsliv.
Dette kapittelet beskriver hvordan helse- og omsorgstjenesten og næringslivet samhandler i de ulike trinnene i utviklingsløpene når nye produkter, tjenester og arbeidsprosesser utvikles og innføres. Kapittelet drøfter hvordan helse- og omsorgstjenesten i de ulike trinnene kan bruke helsenæringen for å nå sine mål.
For at norsk helse- og omsorgstjeneste skal være en attraktiv samarbeidspartner for norsk og internasjonalt næringsliv vil regjeringen:
legge til rette for økt bruk av innovative offentlige anskaffelser i helse- og omsorgstjenesten og helseforvaltningen
legge fram en handlingsplan for kliniske studier
etablere «én vei inn» for kliniske studier ved at NorCRIN20 kobles tettere til næringslivet gjennom en partnerskapsmodell
utrede hvordan ulike virkemidler for forskning og innovasjon i kombinasjon kan bidra til et mer helhetlig løp fram mot implementering av ny teknologi og nye løsninger i helse- og omsorgstjenesten
innføre en indikator for kliniske studier og på sikt bruke den som del av resultatbasert finansiering av forskning i spesialisthelsetjenesten
innføre indikatorer for måling av innovasjon i spesialisthelsetjenesten og vurdere å bruke dem som del av resultatbasert finansiering av forskning og innovasjon i spesialisthelsetjenesten
etablere en helseanalyseplattform for å effektivisere og forenkle tilgangen til helsedata til forskning og analyse samtidig som personvernet styrkes, herunder gjøre det mulig å benytte helsedata mer aktivt i utviklingsforløpet til legemidler og medisinsk teknologi
legge til rette for at det utvikles flere verdensledende fagmiljøer i Norge. Som ledd i dette arbeidet bygges Livsvitenskapsbygget på Universitetet i Oslo, som vil sikre høy kvalitet og relevans i utdanning og forskning
styrke koblingen mellom kunnskapsbehovene som identifiseres i Nye metoder og bruk av elektroniske legemiddelkurver, medisinske kvalitetsregistre og registerstøttede kliniske studier (real world data)
sikre at Innovasjonskontoret i Statens legemiddelverk er i stand til å gi god regulatorisk rådgivning for næringslivet og helsetjenesten
8.2 Bedre samhandling om helseinnovasjon
Det stilles særskilte krav til produkter i helse- og omsorgstjenesten, særlig når disse skal prøves ut på pasienter. Bedrifter som skal lykkes med å levere til den offentlige helse- og omsorgstjenesten må kjenne til tjenestens behov og være i stand til å møte kravene til dokumentasjon av effekt, sikkerhet og kostnadseffektivitet. Bedriftene trenger derfor kunnskap om organisatoriske, regulatoriske og etiske rammer, prinsippene for prioritering og vurderings- og beslutningssystemer for innføring av nye løsninger i helse- og omsorgstjenesten. Dette omfatter forståelse av kunnskapsbasert praksis som et rammeverk for godt informerte beslutninger for innføring og anvendelse av produkter og løsninger i klinisk praksis.
Regjeringen ønsker å legge til rette for bedre samhandling mellom helse- og omsorgstjenestene og ulike private og ideelle aktører i økosystemet for helseinnovasjon. Det skal skje i de ulike leddene fra behovsanalyse, gjennom utviklingsløpet, via anskaffelse og til implementering, spredning og evaluering av produktet i klinisk praksis, jf. illustrasjonen i figur 8.1. Sentralt i dette økosystemet er kunnskapen som ligger til grunn for diagnostikk, oppfølging og behandling og som bør flyte fra produksjon til dokumentert nytte i helsetjenesten. Et velfungerende økosystem kan bidra til økt innovasjon, mangfold, kvalitet og valgfrihet i tjenestetilbudet og at nye produkter og ny teknologi med dokumentert nytte tas i bruk i hjemmemarkedet og internasjonalt. Bedre og mer kostnadseffektive løsninger som møter tjenestens behov vil bidra til en mer bærekraftig helsetjeneste. Det vil også bidra til å gjøre Norge til et mer attraktivt land for helseinnovasjon og øke antallet suksessfulle selskapsetableringer, kliniske studier og utenlandske investeringer i Norge innenfor helse.
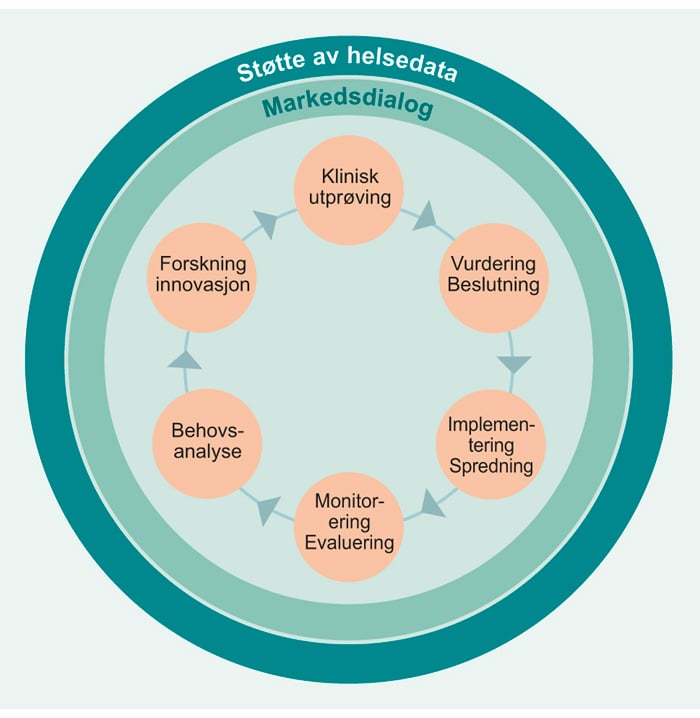
Figur 8.1 Økosystem for helseinnovasjon
Dialog og samarbeid mellom det offentlige og næringslivet kan inngå i alle delene av økosystemet. Alle delene bør også understøttes av dokumentasjon i form av helsedata. Framstillingen i figuren over er forenklet, og interaksjonen mellom næringslivet og tjenesten vil kunne starte ulike steder i utviklingsløpet. I praksis vil ofte de ulike fasene gli over i hverandre.
Kilde: Helse- og omsorgsdepartementet
8.3 Identifisering av behov
Forenklet kan man si at innovasjonsprosessen starter med å identifisere utfordringer man står overfor eller oppgaver som må løses. Noen ganger vil behovsidentifisering være ad hoc og lite systematisk. Andre ganger vil det identifiseres behov gjennom kunnskapsoppsummeringer, faglige retningslinjer, strategiprosesser, pasient- og brukerrepresentanter eller egne enheter for innovasjon. Når et behov oppstår, etterspørres det ofte mer av eksisterende løsninger, istedenfor at man bruker mulighetene til å finne nye og bedre løsninger. I mange tilfeller vil pasienter, pårørende og helsepersonell være de som kjenner behovene best, og som kan se hvordan nye løsninger kan utformes. For å sikre at nye løsninger treffer behovene i tjenesten, bør brukere, pasienter, helsepersonell og næringslivet involveres i identifisering og prioritering av behov.
Dersom helsenæringen har innsikt i og arbeider for å løse behov som helse- og omsorgstjenesten og pasientene har, vil det øke mulighetene for at produktene tas i bruk og spres. Bruk av tjenestedesign og metoder for analyse og utvikling av pasient- og brukerforløp, har i den senere tid fått økt oppmerksomhet som viktige virkemidler for å identifisere og konkretisere brukerbehov. I mange tilfeller vil innovative bedrifter i næringslivet kunne finne løsninger på problemer tjenestene ikke hadde tenkt på at de hadde. For næringsaktører vil analyser av og dialog med markedet og helse- og omsorgstjenesten være helt sentralt.
De siste årene har pasientenes, brukernes og helsepersonellets rolle og innflytelse i utvikling av tjenestene styrket, både i Norge og internasjonalt. Næringslivet må derfor være bevisst og legge til rette for at bruker- og pasientperspektivet ivaretas i hele forsknings- og innovasjonsprosessen, fra idé til innføring i tjenesten.
Fra helse- og omsorgstjenestens side bør det i større grad arbeides systematisk for å identifisere behov for forbedring og innovasjon. Slikt arbeid bør ta utgangspunkt i brukere, pasienter og helsepersonell. I tillegg må ledere, myndigheter og andre arbeide systematisk for å identifisere behov og muligheter, enten det er innenfor pasientsikkerhet, kvaliteten på tjenestene eller på grunnlag av utvikling innenfor medisin, teknologi, demografi eller sykdomsbyrde. Forskning, helsedataanalyser og framskrivninger er verktøy for dette.
Tjenesten må ha kapasitet, kunnskap og kompetanse til å definere behovene sine og til å kommunisere dem utad. Det må være dialog mellom tjenesten og næringslivet om utfordringer, mulige løsninger og samarbeid. For å understøtte denne dialogen må dagens samarbeidsarenaer videreutvikles og det må etableres synlige kontaktpunkter i tjenesten der helsenæringen kan henvende seg, eksempelvis utprøvingsenheter eller kontaktpunkt for kliniske studier.
Helthetlig utviklingsløp for helseinnovasjon
Det finnes i dag en rekke ulike virkemidler for støtte til forskning og utvikling, innovasjon, kommersialisering, oppskalering, infrastruktur og offentlig-privat samarbeid. Noen har næringspolitiske formål og andre har helsepolitiske formål. I noen sammenhenger er det en utfordring at disse virkemidlene ikke er koordinerte. En utfordring er knyttet til at ingen av disse likestiller verdiskaping for bedriften med verdiskaping i offentlig helsetjeneste. Dette kan medføre at prosjekter som tar sikte på å utvikle løsninger som kan gi en potensielt høy verdiskaping i helsetjenestene, men bare en alminnelig avkastning på bedriftsnivå, ikke når opp i åpne konkurransearenaer. En annen utfordring er knyttet til at det i dag finansieres et betydelig antall lovende forsknings- og innovasjonsprosjekter i næringslivet rettet mot helse- og omsorgstjenesten, men at mange av disse har utfordringer med å få videreutviklet, solgt og implementert løsningene i helse- og omsorgstjenesten i Norge.
Ved å se enkelte av disse virkemidlene mer i sammenheng, kan vi få raskere og mer treffsikre innovasjonsløp og lettere implementering i tjenesten. Dette kan gi bedre og mer effektive helsetjenester, og samtidig utvikle bedrifter i helsenæringen som leverer de varene og tjenestene som trengs i det norske hjemmemarkedet.
Regjeringen vil derfor utrede hvordan ulike virkemidler for forskning og innovasjon i kombinasjon kan bidra til et mer helhetlig løp fram mot implementering av ny teknologi og nye løsninger i helse- og omsorgstjenesten. Sentrale aktører i dette arbeidet vil være Forskningsrådet, Innovasjon Norge og helseforetakene. Formålet er å bidra til bedre og mer effektive helse- og omsorgstjenester og samtidig utvikle bedrifter i helsenæringen som leverer de varene og tjenestene som trengs i det norske hjemmemarkedet. Behovene i helse- og omsorgstjenesten må derfor være avgjørende for utarbeidelsen av et slikt helthelig løp.
En mulig ordning bør være rettet mot større og komplekse prosjekter som krever samarbeid mellom en eller flere bedrifter og en eller flere offentlige aktører i helsetjenesten, samt en eller flere forskningsorganisasjoner. Lignende ordninger er etablert innenfor helse i Storbritannia og Sverige, og innenfor energi (Pilot-E) og transportsektoren (Pilot-T) i Norge. Disse ordningene er ulikt innrettet, og erfaringsgrunnlag fra disse bør ses på i forbindelse med en utredning av ordningen.
8.4 Utvikling gjennom forskning og innovasjon
Utvikling av nye produkter og tjenester kan være drevet både av tilbud og etterspørsel. I noen tilfeller vil tjenesten ut fra sine behov etterspørre noe nytt i markedet, i andre tilfeller vil industrien eller tjenesten basere sine forsknings- eller innovasjonsprosjekter ut i fra definerte behov. Offentlige anskaffelser er et viktig virkemiddel for å utvikle og innføre nye løsninger.
8.4.1 Samspill mellom næringslivet og forskningsmiljøer i offentlig sektor
Næringslivet trenger tilgang til sterke fagmiljøer og infrastruktur for å utvikle nye produkter. Norsk helseforskning har forskningsmiljøer av høy kvalitet innenfor blant annet kreft, nevrovitenskap, epidemiologi og billedteknologi. Samtidig går internasjonal utvikling fort, og det er behov for å utvikle flere toppforskningsmiljøer, både innenfor grunnforskning og anvendt helseforskning. Helse- og omsorgsforskning og forskningsdrevet innovasjon finansieres av flere departementer gjennom Forskningsrådet, og dekker grunnleggende og anvendt forskning. Regjeringens satsing på livsvitenskap vil bidra til å styrke grunnleggende forskning og anvendt forskning, som igjen danner grunnlag for innovasjon og næringsvirksomhet. Kobling til aktører i helsetjenesten for å forstå behov for ny kunnskap, tjenester og løsninger vil styrke mulighetene for industrielle aktører til å lykkes.
Forskning er én av fire lovpålagte oppgaver i spesialisthelsetjenesten, i tillegg til pasientbehandling, utdanning og opplæring av pasienter og pårørende. Kommunene har et lovpålagt medvirkningsansvar for forskning. Forskning og innovasjon inngår i samarbeidsavtalene mellom kommunene og spesialisthelsetjenesten. Formålet med lovpålagt ansvar eller medvirkningsansvar er blant annet å knytte forskningen tett til tjenestens behov for kunnskap og til pasientbehandling. Det er etablert flere nasjonale kompetansesentre utenfor spesialisthelsetjenesten, hvor forskning inngår i samfunnsoppdraget. Disse skal rapportere på forskningsindikatorer fra 2018, og vil på sikt inngå i resultatbaserte finansieringssystemer for å stimulere til forskning av høy kvalitet på lik linje med de regionale helseforetakene og universitets- og høyskolesektoren.
Boks 8.1 Livsvitenskapsbygget ved Universitetet i Oslo
Bygg for kjemi, farmasi og livsvitenskap (Livsvitenskapsbygget) ved Universitetet i Oslo (UiO) skal stå ferdig i 2024, og skal gi økt verdiskaping og sikre Norge internasjonal konkurransekraft innenfor livsvitenskap. Om lag 1 000 ansatte og 1 600 studenter skal ha sitt daglige virke i bygget. Stortinget vedtok i statsbudsjettet for 2018 en startbevilgning på 45 mill. kroner og fem mill. kroner til utredning av brukerutstyr. Byggeprosjektet har en kostnadsramme på 5,7 mrd. kroner, og i tillegg kommer brukerutstyr for 1,1 mrd. kroner.
Livsvitenskapsbygget skal gi realfagene og livsvitenskap, og i særdeleshet medisinsk og helsefaglig forskning, gode rammevilkår i framtiden. Det tette samarbeidet med helseforetak, kommuner og næringsliv skal gi høyere kvalitet og relevans i forskning og utdanning av morgendagens arbeidskraft.
Livsvitenskapsbygget skal være et åpent bygg og én dør inn for eksterne partnere. Eksterne aktører vil ha tilgang til både kontorer, møterom, åpne soner, laboratorieareal, og tungt vitenskapelig utstyr. Bygget skal ha en ny enhet for innovasjon, samfunns- og næringslivskontakt. Enheten og hele bygget skal innrettes for å stimulere til samspill slik at UiO sammen med eksterne partnere utnytter kompetansen og infrastrukturen i bygget til beste for samfunn og næringsliv.
En arbeidsgruppe med interne og eksterne representanter har gitt innspill til hvordan enheten skal organiseres og innrettes. Arbeidsgruppen har kommet med anbefalinger om bemanning for profesjonell drift av enheten, arealbehov for ulike funksjoner og aktiviteter som trengs for å få til det samspillet UiO ønsker. Et nytt bygg for livsvitenskap vil bidra til å videreutvikle fagmiljøene og samarbeidet med bioteknologiindustrien i Oslo-området, samtidig som det vil være positivt for verdiskapingen i Norge.

Figur 8.2 Statsminister Erna Solberg starter gravearbeidene på Livsvitenskapsbygget 8. februar 2019.
Foto: Universitetet i Oslo/Terje Heiestad
8.4.2 Innovasjon i helse- og omsorgstjenesten
For alle deler av helse- og omsorgstjenesten er det viktig at næringslivet betraktes som aktører det er legitimt og positivt å samarbeide med, forutsatt at samarbeidet er transparent, forutsigbart og at rutiner er på plass og følges. Store kommuner og de regionale helseforetakene må anerkjenne sin rolle som innovatører av både produkter og tjenester, og utvikle modeller og programmer som videreutvikler disse rollene, i samarbeid med næringslivet. Selv om innovasjon innenfor helse og omsorg er et område med til dels høy risiko, er det viktig at det skapes rom for innovasjon, og at det er vilje til å prøve ut nye løsninger. Etablering av såkalte sandkasser for utprøving, innovasjonsarenaer og klynger er eksempler på dette.
Det har vært en økende innovasjonsaktivitet i sykehusene og kommunene, men det er lokale variasjoner og fortsatt et uutnyttet potensial, spesielt med tanke på hvor tidlig næringslivet involveres. Det er derfor viktig at tjenesten og næringslivet etablerer møteplasser og aktivt involverer hverandre i innovasjonsprosjekter på et tidlig stadium, gjerne allerede i idefasen. I mange tilfeller tar det for lang tid fra et behov er identifisert til det er etablert et marked for produkter og tjenester.
Det er etablert flere virkemidler for å stimulere til innovasjon i helse- og omsorgstjenesten. Disse omfatter forsknings- og innovasjonsprogrammer og satsinger gjennom Norges forskningsråd og Innovasjon Norge, og særskilte nettverk og programmer som InnoMed og Nasjonalt velferdsteknologiprogram. InnoMed er et nasjonalt kompetansenettverk for behovsdrevet innovasjon i helse- og omsorgstjenesten. Løsningene skal være forankret i nasjonale behov, ha internasjonale markedsmuligheter og utvikles i tett samarbeid mellom brukerne, norske bedrifter, anerkjente fagmiljøer og virkemiddelapparatet. For kommuner som skal ta i bruk velferdsteknologi bistår InnoMed blant annet med tjenestedesign og prosessveiledning. Fra 2019 ligger ansvaret for InnoMed i de regionale helseforetakene i et tett samarbeid med KS. Det er over tid bygd opp mye kompetanse gjennom nettverket, og det er viktig at de ulike aktørene innenfor helseinnovasjon er kjent med nasjonale satsinger som InnoMed, og hvilke muligheter som finnes.
Innovasjon finansieres innenfor «sørge-for»-ansvaret til de regionale helseforetakene. Helse- og omsorgsdepartementet har siden 2007 satt krav om innovasjon og innovative offentlige anskaffelser til de regionale helseforetakene. Innovasjon er ikke en lovpålagt oppgave, men de regionale helseforetakene har i flere år rapportert på innovasjonsaktivitet, som inngåtte kontrakter, patenter og antall oppdragsforskningsprosjekter.21 I flere helseregioner er det etablert idemottak, og de regionale helseforetakene setter av egne midler til utlysning av innovasjonsprosjekter. Flere av disse har også etablert årlige innovasjonspriser og stipend i egen region.
KS har laget en delingsportal for kommunale innovasjonsprosjekter. I komINN kan alle kommuner og fylkeskommuner dele kunnskap, få erfaringer og hente inspirasjon. Målet er å unngå at andre skal bruke unødvendig tid og krefter på det noen allerede har gjort. Mange kommuner kan ha stort utbytte av å kjøpe eksterne konsulenttjenester, for eksempel en tjenestedesigner, for å optimalisere prosessen fra idé til innovasjon og implementering i praksis.
Fylkesmennene forvalter tilskuddsmidler til kompetanse og innovasjon. Formålet med tilskuddet er å styrke kommunenes evne og mulighet til å utvikle bærekraftige og gode helse- og omsorgstjenester, og gi en tydelig prioritet til noen av de viktigste utfordringene kommunene står overfor på helse- og omsorgsfeltet. Det ble i 2016 blant annet gitt tilskudd til 350 innovasjonsprosjekter, der hoveddelen av prosjektene omhandler velferdsteknologi, forebygging og egenmestring, og til prosjekter som skal utvikle nye og framtidsrettede løsninger for forebygging, tidlig innsats og samspill med pårørende og frivillige i omsorgstjenesten generelt og demensomsorgen spesielt.
8.4.3 Offentlige anskaffelser som verktøy for innovasjon
Offentlig sektor kjøper inn varer og tjenester for om lag 500 mrd. kroner årlig. Anskaffelsesregelverket skal fremme effektiv bruk av samfunnets ressurser, og samtidig bidra til at det offentlige opptrer med integritet. Regjeringen vil at offentlige anskaffelser skal bidra til mer innovasjon. Bedre metoder for innkjøp kan bidra til bedre løsninger innenfor helse og omsorg og et mer innovativt og omstillingsdyktig næringsliv.
Nærings- og fiskeridepartementet skal legge fram en stortingsmelding om offentlige anskaffelser.22 Det er et stort potensial for å utføre offentlige anskaffelser bedre og mer effektivt. Det er også et behov for å øke kompetansen hos offentlige oppdragsgivere. Meldingen om anskaffelser tar opp flere problemstillinger som er relevant for offentlige anskaffelser innenfor helse og omsorg. Denne meldingen trekker fram at innovative, offentlige anskaffelser er særlig aktuelt for å bidra til omstilling innenfor blant annet helse og aldring.
Kompetansebehov hos innkjøpere
For å oppnå gode og effektive anskaffelser kreves det at oppdragsgiverne bruker handlingsrommet i regelverket godt. For å oppnå gode anskaffelser kreves det tid, ressurser og relevant kompetanse om ledelse av anskaffelsesfunksjonen og gjennomføring av anskaffelsesprosesser. Manglende kapasitet, ressurser og kompetanse kan særlig være problem for mindre kommuner, for anskaffelser som er store eller for anskaffelser av spesialiserte varer og tjenester. Dette kan resultere i gjenbruk av tidligere konkurransegrunnlag og at det i manglende grad åpnes for nye løsninger i anskaffelsen. I tillegg til at dette reduserer innovasjonspotensialet, blir det krevende for næringslivet å skalere opp når volumet er lite, eller innkjøperne krever spesialtilpasning av produktene.
Den desentraliserte organiseringen av innkjøp i helse- og omsorgstjenesten gjør at hver kommune eller helseforetak har et selvstendig ansvar for å sørge for at de som skal lede og gjennomføre anskaffelsesprosesser har den nødvendige kompetansen til det. Flere offentlige oppdragsgivere ser det derfor som hensiktsmessig å samarbeide med andre for å spare penger og ressurser. Det finnes ulike typer innkjøpssamarbeid, fra midlertidige samarbeid om enkeltanskaffelser mellom to oppdragsgivere, til permanente innkjøpssentraler som er etablert for å kjøpe inn varer og tjenester på vegne av en rekke virksomheter. Det er stor variasjon på størrelsen av innkjøpssamarbeidene og hvordan de er organisert.23 I de regionale helseforetakene er innkjøp av legemidler, medisinsk utstyr m.m., samordnet på tvers av de fire regionale helseforetakene gjennom etableringen av Sykehusinnkjøp HF, jf. omtale i boks 8.2.
Det er en tendens til at innkjøpskompetansen og kapasiteten er størst hos de store, sentrale oppdragsgiverne og lavest hos de små og desentraliserte. En del kommunale innkjøpere havner i sistnevnte kategori. Mange, og i noen tilfeller små, innkjøpsenheter skal foreta anskaffelser av ulike størrelser og verdi.
Kommunale oppdragsgivere opplever at de bruker for liten tid på anskaffelsesprosessen.24 Planleggingsfasen og oppfølgingsfasen trekkes fram. Manglende kapasitet og innkjøpsfaglig kompetanse medfører at flere ikke gjennomfører markedsundersøkelser og heller ikke bruker tilstrekkelig tid på vurdering av behov.
Regjeringen vil utrede samordning av fylkeskommunale og kommunale innkjøp, slik det er beskrevet i stortingsmeldingen om offentlige anskaffelser. En slik samordning kan være nyttig for anskaffelser innenfor helsenæringen, som ofte kan være komplekse og store i omfang, og det kan være flere fordeler ved at flere oppdragsgivere samarbeider. Et nylig eksempel på et slikt samarbeid er at 30 kommuner i Agder gått sammen om en fellesanskaffelse av velferdsteknologi, jf. omtale i boks 6.4.
Kjøp av hjelpemidler utgjør i dag en betydelig utgiftspost på offentlige budsjetter. Det er Arbeids- og velferdsetaten (NAV) som anskaffer hjelpemidler for dem som fyller vilkårene for rett til hjelpemidler etter folketrygdloven. I NAV er anskaffelsene på hjelpemiddelområdet sentralisert og samlet i en egen seksjon. Innenfor rammene av regelverket for offentlige anskaffelser arbeider NAV med å ivareta ulike mål og hensyn. Brukerne skal blant annet få god dekning for sine behov, samtidig som statens ressurser utnyttes effektivt. NAV har en omfattende markedsdialog og gjennomfører jevnlig dialogkonferanser. De siste årene har de hatt som mål å i enda større grad bruke innovasjonskraften i næringslivet. I en rapport fra Oslo Economics konkluderes det med at det ikke er vesentlig effektiviserings-potensial knyttet til hvordan NAV håndterer anskaffelsen av hjelpemidler.25
Boks 8.2 Sykehusinnkjøp HF
I 2015 ble Sykehusinnkjøp HF etablert slik at alle innkjøpsorganisasjonene i spesialisthelsetjenesten ble samlet i ett foretak som eies av de regionale helseforetakene i fellesskap. Dette gir et selskap med strategisk og operativt ansvar for innkjøp i spesialisthelsetjenesten. I stiftelsesprotokollen framgår det at Sykehusinnkjøp skal fremme innovasjon og legge til rette for nye innovative løsninger i spesialisthelsetjenesten. Tradisjonell åpen anskaffelse er imidlertid fortsatt mest brukt. I mange tilfeller vil denne anskaffelsesformen være den mest hensiktsmessige og effektive formen. I andre tilfeller kan en differensiert tilnærming til anskaffelsene gi bedre måloppnåelse, jf. Sykehusinnkjøp sin legemiddelstrategi.
Oppdeling av kontrakter
Oppdeling av anskaffelser kan gi økt konkurranse om oppdraget, ved at delkontraktene er bedre tilpasset små og mellomstore bedrifters kapasitet, fagområde eller geografiske plassering. Oppdeling av anskaffelser kan skje på ulike måter, for eksempel kvantitativt, geografisk eller etter ulike produkter eller typer tjenester. Det er opp til oppdragsgiverne å vurdere om en kontrakt skal deles opp, og i så fall hva som skal være størrelsen på og innholdet i de enkelte delkontraktene. Oppdragsgivere har ikke anledning til å dele opp en kontrakt med det formål å unnta kontrakten fra regelverksforskriftene. For anskaffelser over visse terskelverdier er oppdragsgiver forpliktet til å vurdere om en anskaffelse skal deles opp.
Dialog med markedet
Oppdragsgivere har mulighet til å gjennomføre dialog med markedet før en anskaffelsesprosess iverksettes. Dialog med leverandører, bransjer, fagmiljøer og andre før kunngjøring av konkurranse gir bedre behovsdekning og kan fremme innovasjon. Dialog med markedet er nyttig ved planlegging av anskaffelser og utarbeidelse av anskaffelsesdokumentene. Det kan også gi informasjon om nye løsninger.
Innovative anskaffelser
Offentlige anskaffelser har potensial til å bli et viktig strategisk virkemiddel og drivkraft for å stimulere til nytenking og omstilling innenfor helse- og omsorgsektoren. Et felles utgangspunkt for alle innovative anskaffelser er at oppdragsgiver fokuserer på hvilket behov løsningen skal dekke framfor mulige løsningsforslag.
Det skilles mellom innovasjonsvennlige anskaffelser og anskaffelser av innovasjon. Innovasjonsvennlige anskaffelser kjennetegnes ved at de åpner for tilbud med innovative løsninger. Typisk for slike anskaffelser er at det for eksempel avholdes dialog med markedet og at det benyttes åpne kravspesifikasjoner som beskriver oppdragsgivers behov heller enn kravspesifikasjoner som angir en gitt løsning. Anskaffelse av innovasjon kjennetegnes av at oppdragsgiver aktivt søker nye løsninger for å møte et behov som ikke dekkes gjennom eksisterende løsninger som markedet kan tilby.
Samlet sett vil både mindre og større innovasjoner bidra til nødvendig omstilling i de offentlige virksomhetene. De færreste anskaffelser resulterer i radikale nyvinninger, men også anskaffelser med lavere innovasjonsgrad kan bidra til å løse helseutfordringene offentlig sektor står overfor.
Regjeringen vil legge til rette for økt bruk av innovative anskaffelser, også i helse- og omsorgstjenesten. Dette vil være i tråd med tiltakene om innovasjon i stortingsmeldingen om offentlige anskaffelser.
Virkemidler for innovative anskaffelser
Det er flere aktører som på ulike måter arbeider med tiltak som skal bidra til å få innovative anskaffelser til å bli en varig og etablert praksis. De offentlige virkemiddelaktørene på innovasjonsområdet omfatter Innovasjon Norge, Nasjonalt program for leverandørutvikling (Leverandørutviklingsprogrammet), Difi og KS.
Difi har siden 2010 hatt en viktig rolle i arbeidet med å fremme innovative anskaffelser. Difis rolle er å utvikle og spre kompetanse i form av veiledning, maler og verktøy. Anskaffelser.no og Difis øvrige kanaler ut mot ledere, innkjøpssjefer eller innkjøperne er viktig å benytte for å spre kunnskap om innovative offentlige anskaffelser.
I tillegg bidrar en rekke andre aktører til å spre erfaringer og bygge kompetanse. KS har etablert flere nettverk som bidrar til kompetanseheving og erfaringsutveksling, og som har bidratt til å få på plass et forskningsbasert kunnskapsgrunnlag for innovative anskaffelser. Norges forskningsråd administrerer ulike virkemidler med formål å finansiere forskning og utvikling. Ordningene er relevante for aktører som gjennom anskaffelse skal utvikle nye løsninger eller produkter. Innovasjon Norge bistår med sin kunnskap om innovasjon og virkemidler, og deres kompetanse har hjulpet både oppdragsgivere og leverandører i utviklingen av innovative løsninger. Design og arkitektur Norge (DOGA) bidrar til innovasjon i offentlig sektor ved å fremme kvalitet og nytenkning på de nærings- og samfunnsområdene som berøres av deres fagområde. Gjennom ulike støtte- og låneordninger bidrar disse aktørene til å skape et handlingsrom for det private næringslivet til å gjennomføre de prosesser som er nødvendige for å kunne levere innovative løsninger til offentlige virksomheter. Blant disse ordningene er designdrevet innovasjonsprogram (DIP) som omtales i boks 3.2 og innovasjonskontrakter som er omtalt i boks 8.3.
Boks 8.3 Innovasjonskontrakter og innovasjonspartnerskap
Gjennom ordningen Innovasjonskontrakter tilbyr Innovasjon Norge tilskudd til norske bedrifter som utvikler helt nye løsninger i tett samarbeid med en kunde. En innovasjonskontrakt inngås mellom én eller flere små eller mellomstore bedrifter og én eller flere offentlige eller private virksomheter. Ordningen egner seg for offentlig-private samarbeid i før-kommersiell fase, der en eventuell anskaffelse foregår i etterkant etter vanlige anskaffelsesregler. Nærings- og fiskeridepartementet finansierer ordningen med 329 mill. kroner i 2018. Innovasjonskontrakter er et særlig egnet risikoavlastende virkemiddel i de tilfeller den offentlige kunden har et godt identifisert, formulert behov som det foreligger en vilje til å investere i å få løst.
I 2018 gikk 23 pst. av midlene under Innovasjonskontrakter til prosjekter merket «helse». Kontraktene innebærer et tett og målrettet samarbeid mellom kunden og leverandørbedriften gjennom innovasjonsprosessen. Innovasjon Norge registrerer at pilotkundene i helse-innovasjonskontrakter i økende grad er internasjonale, f.eks. amerikanske eller nordiske sykehus. Dette kan reflektere at mange bedrifter i helsenæringen er «born globals», men også at hjemmemarkedet er krevende å lykkes i.
De siste årene har Innovasjon Norge, Difi og Leverandørutviklingsprogrammet samarbeidet om å utvikle en ny samarbeidsmodell for offentlig-privat innovasjon. Innovasjonspartnerskap er utviklet etter modell av den europeiske prosedyreformen «Innovation Partnership». Formålet er å skape en mer forutsigbar og krevende etterspørsel på kundesiden, gjennom utvikling og skalering av nye løsninger på samfunnsbehov (herunder helse og velferd). I løpet av 2017 og 2018 er ni testprosjekter innenfor rammen av denne prosedyreformen igangsatt, alle med offentlige virksomheter i førersetet. Prosjektene tar utgangspunkt i viktige, uløste samfunnsbehov som næringslivet kan konkurrere om å få være med på å løse. Innovasjon Norge, Difi og Leverandørutviklingsprogrammet bidrar med metodikk, prosessveiledning, risikofinansiering og hjelp til gjennomføring av gode markedsdialoger og utviklingssamarbeid. Av de ni prosjektene er det fire innovasjonspartnerskap innenfor helse, som dermed er det største nedslagsfeltet for ordningen.
Sykehuset Østfold leder et innovasjonssamarbeid som skal utvikle framtidens virtuelle og digitale løsninger for trygg og god oppfølging av kreftpasienter. Målet er at pasientene i større grad skal få være mest mulig hjemme, kunne håndtere sykdom og ivareta egen helse, og at helsepersonell i større grad kan følge opp pasientene mens de er hjemme. Sykehuset Østfold utfordrer nå næringslivet til å skape løsninger som på sikt kan breddes ut til mange ulike pasientgrupper. Helse Sør-Øst følger anskaffelsen tett. Det innebærer at når den nye løsningen eller tjenesten er klar i 2020, kan også andre helseforetak i regionen kjøpe den uten og møtte gå ut på anbud.
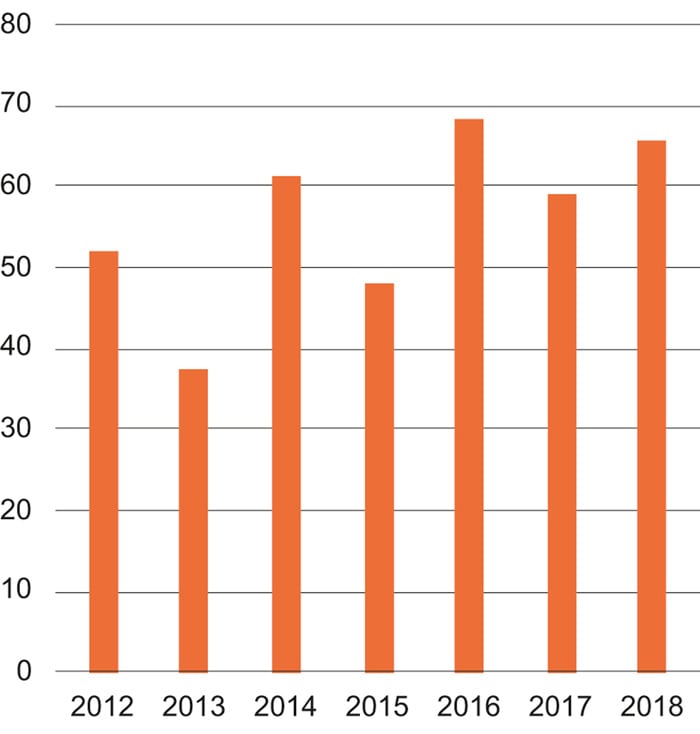
Figur 8.3 Innovasjonskontrakter – antall prosjekter merket «helse»
Kilde: Innovasjon Norge
Boks 8.4 Nasjonalt program for leverandørutvikling
Nasjonalt program for leverandørutvikling (LUP) ble etablert i 2010 av NHO og KS. Siden har Difi, Innovasjon Norge og Forskningsrådet blitt med i samarbeidet. LUP har som mål å bistå utvalgte offentlige virksomheter i enkelte anskaffelser, som deretter brukes som gode eksempler for etterfølgelse av andre tilsvarende virksomheter. Gjennom sitt arbeid har LUP utarbeidet en modell for hvordan det er mulig å gjennomføre en innovativ anskaffelse. Metoden legger vekt på betydningen av at stat og kommuner implementerer både prosess og holdninger, som bidrar til fokus på innovasjon i anskaffelsesprosessen.
Inneværende programperiode løper ut 2019. Programmet har i dag 24 nasjonale partnere som bidrar med finansiering av programmet, hvor Nærings- og fiskeridepartementet er den aktøren som gir det største enkeltbidraget med ti mill. kroner i 2018. Et viktig mål med departementets tilskudd er å styrke spredningseffekten av programmets aktiviteter slik at også aktører som ikke får direkte bistand fra LUP får kunnskap og inspirasjon til å gjennomføre innovative anskaffelser.
8.5 Utprøving av nye løsninger
Helsenæringen skiller seg fra andre næringer ved at det stilles særskilte krav om at produkter som skal benyttes i forebygging, behandling, rehabilitering eller omsorg må gjennomgå en omfattende utprøving på mennesker. Enten det er snakk om et nytt legemiddel eller medisinsk utstyr, må dette testes i en klinisk sammenheng. Klinisk utprøving er ressurskrevende og tar lang tid, men må gjennomføres for å dokumentere sikkerheten, kvaliteten og effekten av nye legemidler, ny teknologi eller andre metoder som benyttes i pasientbehandling. For alt medisinsk utstyr skal det foreligge klinisk evaluering. Klinisk evaluering er en kontinuerlig prosess som innebærer vurdering av kliniske data knyttet til utstyret for å avgjøre hvorvidt utstyret oppfyller regelverkets krav til klinisk ytelse og sikkerhet. Derfor er utprøving og godkjenning både av legemidler og medisinsk utstyr underlagt nasjonalt og internasjonalt regelverk som setter rammene for utviklingsprosesser, kvalitetsnormer og beslutningsgrunnlag for tilgang til markedet.
For digitale løsninger er det ikke regulatoriske krav om klinisk testing, men det er likevel en stor styrke, og vil bidra til innkjøp og spredning, dersom løsningene påviselig fungerer hos fastlegen, i et operasjonsrom eller på et sykehjem.
Det er behov for å legge enda bedre til rette for samarbeid mellom næringslivet og helse- og omsorgstjenestene om utprøving og dokumentasjon. Helsepersonell må kunne bidra i gjennomføring av studier eller utprøving i kombinasjon med klinisk stilling. Det er behov for studiesykepleiere og annet forskningspersonale, administrative støttefunksjoner og annen infrastruktur som gjør at forskning og utprøving kan skje integrert i en klinisk hverdag.
Kliniske studier bidrar til økt kompetanse og kunnskap i helsetjenesten, og kan gi pasienter tilgang til nye metoder som kan ha bedre effekt enn standard behandling. Pasienter som deltar i kliniske studier får tilgang til ny behandling før den kommer på markedet, og de følges tettere opp av helsepersonell.26 Samtidig ser mange det som en verdi i seg selv å bidra til kunnskapsutviklingen, uavhengig av resultatene for sin egen del.
Gjennom de siste tiårene er antall kliniske studier, og antall pasienter inkludert i slike studier, redusert. Trenden har vært den samme i alle de nordiske og vesteuropeiske landene. Nedgangen har vært størst i såkalte fase III-studier, som er store sammenlignende effektstudier av legemidler. Noe av årsaken er at studiene flyttes til land der det er billigere og enklere å rekruttere pasienter. Andre årsaker kan være manglende forskningsinfrastruktur, kompetanse eller kapasitet til å rekruttere pasienter og gjennomføre kliniske studier innenfor en rimelig tidshorisont.
Figur 8.4 viser antall søknader om klinisk utprøving til Statens legemiddelverk (SLV) fra 2000 til 2018, fordelt på kommersielle og ikke-kommersielle sponsorer. Dette er altså bare legemiddelstudier, og viser ikke kliniske studier som ikke involverer legemidler. Figuren viser bare antallet som har søkt, ikke hvor mange som faktisk pågår. Figuren peker i retning av synkende aktivitet, særlig på studier som involverer kommersielle aktører.
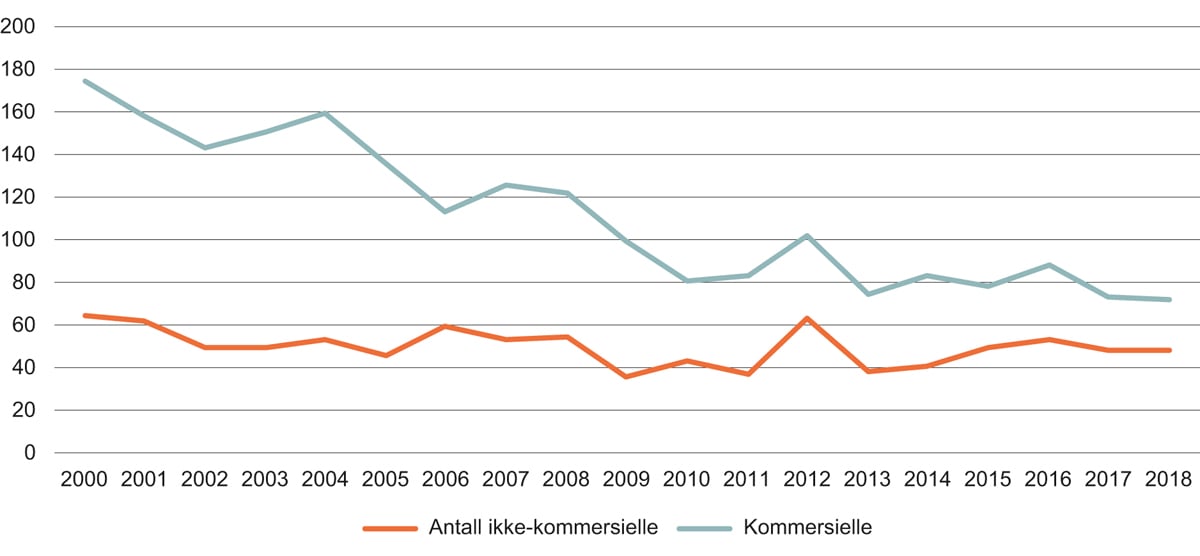
Figur 8.4 Antall søkte kliniske studier fordelt på sponsor
Kilde: Statens legemiddelverk
Norge har noen nasjonale konkurransefortrinn når det gjelder kliniske studier. Vi har en godt organisert helsetjeneste, høy kvalitet på forskningen og nasjonale helsedata, med mulighet for å koble datakilder ved bruk av personnummer. Det er et helsepolitisk mål å gi flere pasienter tilgang til utprøvende behandling, fortrinnsvis gjennom deltakelse i kliniske studier. For å bli mer konkurransedyktige og sikre at flere firmaer gjennomfører studier i Norge må det legges bedre til rette for god infrastruktur og rask rekruttering av pasienter til kliniske studier. Det er også viktig med lederforankring, klare rammer, insentiver og kultur for næringslivssamarbeid om kliniske studier.
Regjeringens målsetning om økning i antall kliniske behandlingsstudier omfatter både offentlig initierte studier og studier initiert av næringslivet. Dette er belyst i flere meldinger og strategier, som Meld. St. 28 (2014–2015) Legemiddelmeldingen, og i regjeringens handlingsplan for oppfølging av HelseOmsorg21-strategien, der bedre klinisk behandling er ett av ti prioriterte satsingsområder. Det må sikres en god balanse mellom industrifinansierte kliniske studier og offentlig initierte studier. Det kan være behov for offentlige initierte studier selv om det ikke er et næringspotensial eller interesse fra industrien. Det sikrer klinisk forskning og utvikling av behandling også for pasientgrupper der behandlingen ikke er økonomisk innbringende for industrien, men kan ha stor betydning både for den enkelte pasient og samfunnet. Dette gjelder for eksempel behandlinger som har kurativ effekt etter kun én gangs behandling per pasient, som stamcellebehandling for enkelte grupper av MS-pasienter.
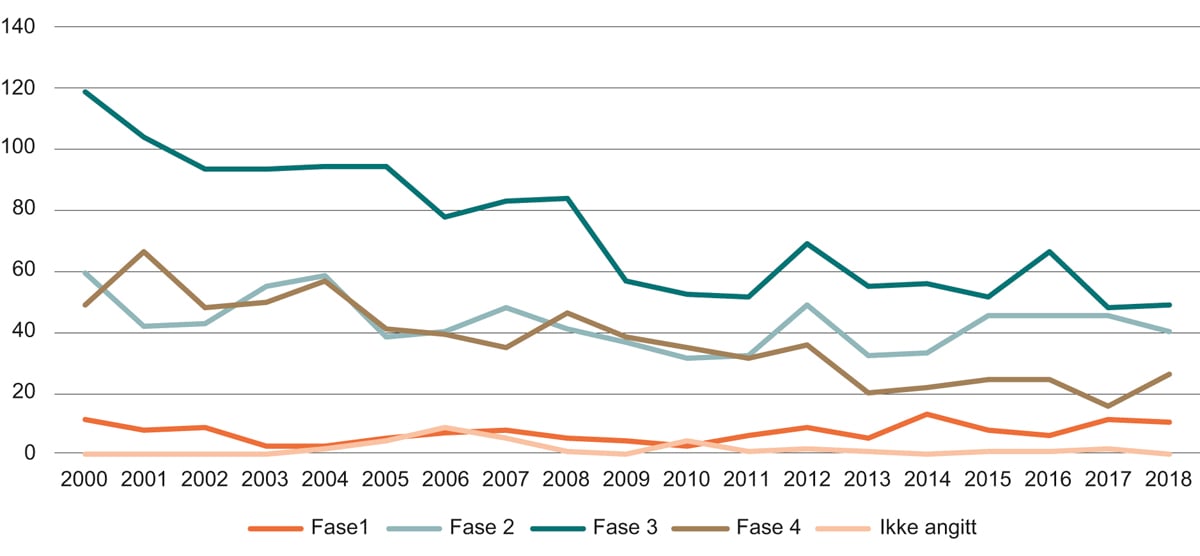
Figur 8.5 Antall søkte kliniske studier fordelt på faser
Kilde: Statens legemiddelverk
8.5.1 Klinisk utprøving av legemidler
En søknad om markedføringstillatelse for et legemiddel skal innbefatte dokumentasjon av legemidlets kvalitet, sikkerhet og effekt. For å framskaffe denne dokumentajsonen som benyttes til å vurdere nytte-/risikoforholdet blir det gjennomført tre hovedkategorier av studier, såkalte fase I, II og III-studier. Etter at legemidlet er godkjent og har fått markedsføringstillatelse, gjennomføres kliniske studier for å dokumentere effekt, sikkerhet og kvalitet relatert til langtidsvirkninger og bruk i ulike pasientgrupper på et stort antall pasienter, såkalte fase IV-studier.
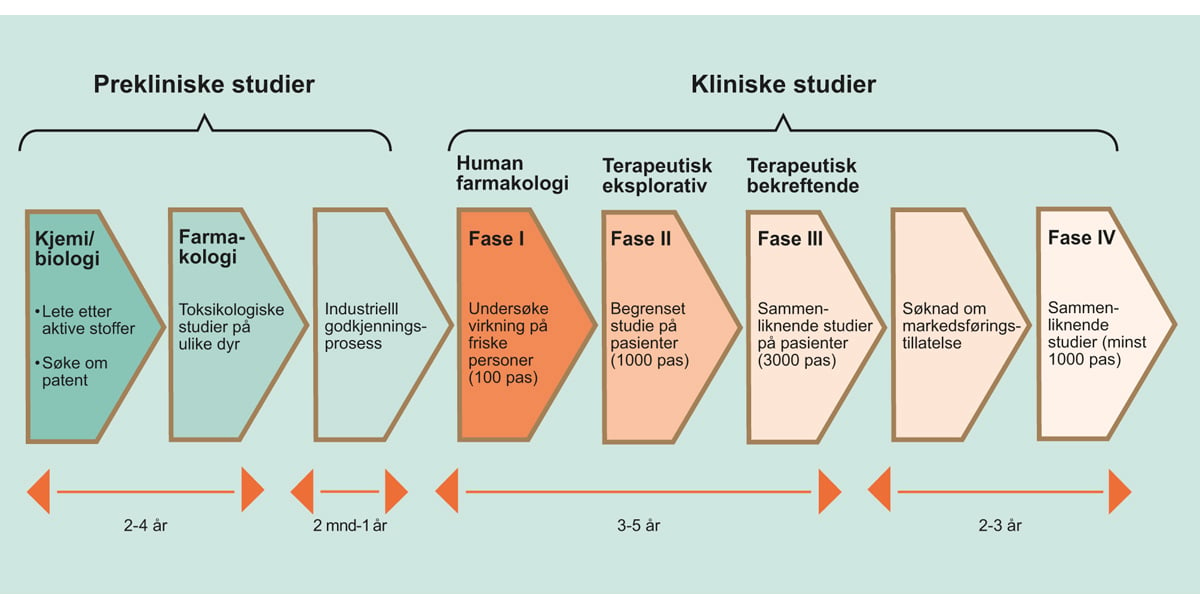
Figur 8.6 Faser i kliniske studier
Kilde: HOD
For å sørge for raskere tilgang til nye legemidler har det europeiske legemiddelbyrået EMA åpnet for nye godkjenningsløp innenfor de eksisterende EØS-prosedyrene, som gjør at enkelte legemidler til små pasientpopulasjoner kan få markedsføringstillatelse på et tidligere stadium. Disse løpene heter PRIME: priority medicines og Adaptive pathways. Per 1. januar 2019 har to legemidler fått markedføringstillatelse gjennom PRIME og 39 legemidler har fått en betinget markedsføringstillatelse. Dette fører til at de store fase III-studiene ikke alltid gjennomføres. Fase IV-studier vil kunne være et virkemiddel for å følge effekten, for eksempel gjennom registre.
Kliniske studier reguleres av nasjonalt og internasjonalt regelverk og etiske standarder. Kliniske utprøvninger av legemidler for mennesker er regulert av flere EU-direktiver inntatt i EØS-avtalen og gjennomført i norsk rett gjennom legemiddelloven og forskrift om klinisk utprøving av legemidler på mennesker. Regelverket gir pasientene beskyttelse mot den risiko slik utprøving innebærer og fremmer europeisk farmasøytisk industri. I tillegg inneholder helseforskningsloven, Helsinkideklarasjonen om etiske prinsipper for forskning på mennesker og Oviedokonvensjonen om menneskerettigheter og biomedisin bestemmelser knyttet til etiske sider ved gjennomføring av klinisk utprøvning av legemidler.
Boks 8.5 Utprøving av genterapi for leukemi i Norge
I desember 2018 bestemte beslutningsforum i Nye metoder at genterapien Kymriah (tisagenlecleucel) til behandling av en form for leukemi for barn og unge kan innføres i spesialisthelsetjenesten under bestemte forutsetninger. Kymriah er utviklet av Novartis, og er en form for celleterapi der pasientens egne T-celler genmodifiseres. De modifiserte T-cellene kan dermed kjenne igjen bestemte kreftceller og drepe disse. Terapien, som kalles CAR-T, baserer seg blant annet på de norskutviklede Ugelstad-kulene omtalt i boks 7.9.
Utprøvingen av behandlingen foregikk ved 12 sentre i åtte land i Europa, der Oslo universitetssykehus (OUS) som eneste senter gjennomførte kliniske studier på både barn og voksne. Den norske delen av studiene foregikk i tett samarbeid mellom Novartis, Kreftklinikken, Rikshospitalet og Seksjon for celleterapi på OUS. Inven2 tok seg av kontraktene mellom partene. Siden CAR-T er en kompleks prosess og involverer flere regelverk, blant annet regelverket for klinisk utprøvning av legemidler, bioteknologi og genmodifisering, var det viktig med god dialog med myndighetene. Statens legemiddelverk koordinerte de andre etatene, som Helsedirektoratet og Miljødirektoratet, slik at Novartis fikk de nødvendige tillatelsene på plass. Parallelt med godkjenningsprosessene pågikk det et utstrakt arbeid også internt på OUS for å få alle studieprosedyrer implementert. Mange ulike faggrupper og nivåer i administrasjonen var involvert.
Det tette samarbeidet mellom legemiddelfirmaet, sykehuset og regulatoriske myndigheter, og viljen til å finne løsninger raskt, medførte at OUS var det første sykehuset som kom i gang med studiene i Europa. Den raske oppstarten var en avgjørende årsak til at OUS har fått flere CAR-T studier innenfor kreft.

Figur 8.7 Prosessering av celler til bruk i genterapi
Foto: Novartis
Boks 8.6 NorPedMed
Legemidler kan ha en annen effekt på barn enn voksne, og det er derfor nødvendig at legemidler også prøves ut på barn og at dette kvalitetssikres. Mange av utfordringene ved legemiddelbruk hos barn skyldes mangel på godkjente legemidler til barn, i egnet formulering. Det er viktig å legge til rette for økt forskningsinnsats på dette området. NorPedMed er et nettverk av forskningsposter som legger til rette for praktisk gjennomføring av pediatriske legemiddelutprøvinger. Nettverket ledes fra Bergen gjennom Nasjonalt kompetansenettverk for legemidler til barn.
NorPedMed er partner i konsortiet Collaboration Network for European Clinical Trials for Children (Connect4Children eller C4C), som i desember 2017 fikk tildelt midler gjennom Innovative Medicines Initiative (IMI) (se egen omtale i kapittel 7). Europakommisjonen og legemiddelindustrien investerer over en periode på seks år 140 mill. euro for å bygge opp en bærekraftig infrastruktur for gjennomføring av flernasjonale legemiddelutprøvinger blant barn i Europa. Flere legemiddelutprøvinger i barneavdelingene vil gi norske barn tilgang til moderne behandling, og det gir norske barneleger og forskere tilgang til innovative kliniske og akademisk medisinske fagmiljøer.

Figur 8.8 Kunnskap om hvordan legemidler virker på barn er viktig
Foto: Helse Bergen
Legemiddellovgivningen har regler om rett til dokumentbeskyttelse for innehavere av markedsføringstillatelser for legemidler. Disse er omtalt i boks 9.6.
Det har i flere år vært stilt krav om å tilrettelegge for bedre infrastruktur i norske sykehus for å drive kliniske studier. Det er etablert en rekke kliniske forskningsposter, også på mindre lokalsykehus. Det er stilt krav til de regionale helseforetakene om å styrke kapasiteten ved de kliniske utprøvingsenhetene, og dette har vært fulgt opp. Like fullt kan det være behov for ytterligere forbedring av infrastrukturen, ikke minst ved tidlig-fase enhetene. Tilbakemeldingene fra helseforetakene med kliniske forskningsposter er at oppbygging av kompetanse for å drifte kliniske studier er tid- og ressurskrevende, men helt avgjørende for å få gjennomført studier. Det er derfor viktig at helseforetakene sørger for kontinuitet og tilbyr opplæring og stillinger til forskningssykepleiere og annet administrativt personell, for å unngå forsinkelser i forskningsprosjektene og for å øke kapasiteten til å gjennomføre kliniske studier.
Tidligfase-enheter
I tidligfase-enhetene prøves ofte et legemiddel, produkt eller behandling ut på mennesker for første gang. Slike enheter krever særskilt kompetanse, dedikert personell og de må arbeide etter internasjonale prosedyrer og standarder. Selv om dyrestudier kan ha vist lovende resultater og få alvorlige bivirkninger, er det alltid høy risiko forbundet med denne fasen. Gjennom den nasjonale forskningsinfrastrukturen for kliniske studier, NorCRIN, er det etablert et nettverk av kontaktpunkter for tidligfase kliniske studier der alle de seks universitetssykehusene deltar. Se boks 8.8 for beskrivelse av NorCRIN. Disse har ansvar for oppfølging av en av NorCRINs arbeidspakker (WP7) i perioden 2015–2020, og ønsker blant annet å utarbeide felles retningslinjer for gjennomføring av tidligfase kliniske studier (standard operating procedures), som bygger på anerkjente internasjonale retningslinjer.
8.5.2 Klinisk evaluering av medisinsk utstyr
Medisinsk utstyr er utstyr som fra produsentens side er laget for å diagnostisere, forebygge, overvåke, behandle eller lindre sykdom, skade eller handikap hos mennesker. Enkelte svangerskapsforebyggende midler, samt hjelpemidler til funksjonshemmede regnes også som medisinsk utstyr. Det er behov for å videreutvikle systematikk og industrisamarbeid for å sikre bedre vitenskapelig dokumentasjon av effekt og sikkerhet av medisinsk utstyr før innføring i helsetjenesten.
Kravene til dokumentasjon for markedsføringstillatelse (MT) for legemidler og for CE-merkingen for medisinsk utstyr er forskjellige. Det er i dag en utfordring å skaffe nødvendig klinisk dokumentasjon av medisinsk utstyr som grunnlag for eventuell beslutning for å bli innført i helsetjenesten. Innenfor kirurgi har sykehusene hatt en tradisjon for at utprøving av nytt medisinsk utstyr inngår som en integrert del av klinisk praksis (se også boks 6.1). EU vedtok i 2017 et nytt regelverk for medisinsk utstyr som vil stille strengere krav til klinisk evaluering av medisinsk utstyr. Dette vil styrke pasientsikkerheten og virke forebyggede på pasientskader eller uønskede virkninger som følge av bruk av medisinsk utstyr. Arbeidet med klinisk evaluering av medisinsk utstyr må imidlertid styrkes ytterligere. Kvalitetsregistre er et egnet verktøy til å følge med på kvaliteten på medisinsk utstyr. For eksempel har flere nasjonale medisinske kvalitetsregistre endret praksis for bruk av implantater i norske sykehus. Felles testfasiliteter mellom industrien og helsetjenesten er et annet viktig virkemiddel for å styrke klinisk evaluering av medisinsk utstyr. I Norge har vi noen vellykkede eksempler på dette, som Oslo Cancer Cluster og Catapult Life Science (jf. omtale i boks 7.14 og 7.15). Videre er det etablert et nordisk samarbeid om kliniske testfasiliteter for blant annet medisinsk utstyr, jf. boks 8.7.
Boks 8.7 Nordisk samarbeid om kliniske testfasiliteter
Nordic Proof er et nettverk av testfasiliteter på de største sykehusene i Norden, som aktivt bidrar til næringsutvikling i helsetjenesten i de nordiske landene. Nettverket administreres av Norway Health Tech, på vegne av de øvrige partnerne. Øvrige norske medlemmer er Intervensjonssenteret ved Oslo universitetssykehus og Sunnaas sykehus. Selskapene som benytter tilbudet i Nordic Proof får tilbakemelding på ideer fra fagmiljøene og tester produkter og løsninger basert på forskningsmessige prinsipper. Dette gjør selskapene i stand til å utvikle bedre produkter som igjen sykehusene har glede av i sin behandling av pasienter. Nordic Proof tar imot alle henvendelser via ett kontaktpunkt («én vei inn») og videreformidler forespørselen til de testfasilitetene som kan være aktuelle, avhengig av type tjeneste som etterspørres. Dette gjør det også enklere for bedriftene å raskt finne riktig fagmiljø for sine tester. Målet med nettverket er å øke antall bedrifter som benytter testfasilitetene og bidra til å styrke kvaliteten og promotere de nordiske testfasilitetene også i et internasjonalt marked.

Figur 8.9 Virtuell rehabilitering
Foto: Bård Gudim/Sunnaas sykehus HF
8.5.3 E-helseløsninger
Det må i større grad legges til rette for utprøving og testing av informasjonsløsninger og velferdsteknologi. Tilgang til data, systemer og brukere for å teste og validere ideer og produkter basert på reelle behov er viktig for leverandørene. Det er viktig å ha gode testfasiliteter som representerer den faktiske infrastrukturen.
Testarenaer som legger til rette for offentlig-privat samarbeid om evaluering av e-helseløsninger vil gi viktig innsikt om hva som fungerer og hva som må forbedres. Det kan være behov for å etablere flere arenaer for testing og verifisering av digitale helseløsninger. Regionale helseforetak og kommuner bør i samarbeid med helsenæringen legge til rette for testmiljøer for utvikling, pilotering og kvalitetssikring av e-helseløsninger. Gjennom standarder, infrastruktur og arkitektur skal tilgangen til det globale markedet forenkles for leverandørene. Det nasjonale rammeverket på e-helseområdet styres og utarbeides gjennom Direktoratet for e-helse og bør i størst mulig grad harmoniseres med e-helsearkitektur og standarder i Norden og Europa jf. omtale i kap. 7.7. Det er i dag ikke utviklet noe felles system for evaluering av e-helseløsninger som vurderes tatt i bruk i helse- og omsorgstjenesten, slik det er for legemidler og medisinsk utstyr.
8.5.4 Regulatorisk veiledning
Legemiddelverket deltar sammen med alle øvrige legemiddelmyndigheter i EU/EØS, i det europeiske legemiddelbyrået (EMA) sitt arbeid med å utrede og fatte beslutning om utstedelse av markedsføringstillatelse i EU/EØS. Derfor besitter legemiddelmyndighetene en unik kompetanse som gjøres tilgjengelig via veiledningstjenester og innovasjonsstøtte. Legemiddelverket har etablert et innovasjonskontor som kan bidra til at forskningsmiljøene gjennomfører sine studier i henhold til regulatoriske krav.
For å redusere risiko i utviklingsprosjekter er det viktig for innovasjonsmiljøene i offentlig og privat sektor å ha tidlig dialog med nasjonale og europeiske regulatoriske myndigheter. Dette kan bidra til at et legemiddel får markedsføringstillatelse eller at medisinsk utstyr kan CE-merkes. Veiledningen fra Legemiddelverket kommer på denne måten næringen til nytte. I løpet av de siste årene har innovasjonskontoret tilbudt og gjennomført veiledningsmøter med forskere, innovasjonsmiljøer og legemiddelindustri. Denne aktiviteten har tydeliggjort at behovet for regulatorisk og vitenskapelig veiledning i de norske utviklingsmiljøene er stort.
Legemiddelverket gir råd på legemiddelområdet basert på sitt ansvar som godkjenningsmyndighet. For medisinsk utstyr er dette regulert annerledes, da det ikke kreves forhåndsgodkjenning av medisinsk utstyr for å plassere det på markedet. Ansvar for CE-merking er delt mellom produsent og teknisk kontrollorgan. Legemiddelverket kan gi regulatorisk veiledning, men kan ikke gi råd om detaljene i teknologien eller hvordan spesifikt å legge opp en klinisk utprøving for medisinsk utstyr. EU vedtok i 2017 et nytt regelverk for medisinsk utstyr. Regelverket vil få anvendelse fra henholdsvis 2020 og 2023. Dette vil kreve kapasitets- og kompetanseøkning innenfor stort sett alle områder som omfattes av medisinsk utstyrsregelverk, herunder klinisk evaluering.
8.5.5 Styrking av klinisk forskning og næringslivssamarbeid
Det er iverksatt en rekke tiltak for å legge bedre til rette for klinisk forskning. Oppbygging av infrastruktur og stabil finansiering av tjenestens egen forskningsaktivitet bidrar til bedre kapasitet og kompetanse. God informasjon om studier til pasienter og leger og måling av studieaktivitet, vil legge til rette for raskere inklusjon. Videreutviklingen av NorCRIN vil bidra til at næringslivets henvendelser håndteres effektivt og profesjonelt, og at de raskt kan få oversikt over antall pasienter, kostnad og forventet tidsramme for inklusjon. Dette pågående arbeidet er oppsummert her. I tillegg vil regjeringen vil legge fram en egen handlingsplan for kliniske studier i 2020.
Stabil og forutsigbar finansiering av forskning i tjenesten
Det er etablert to nasjonale forskningsprogrammer for kliniske studier, begge er finansiert av Helse- og omsorgsdepartementet. Programmet God og treffsikker diagnostikk, behandling og rehabilitering (BEHANDLING) i Forskningsrådet finansierer kliniske studier og klinisk forskning, og dekker hele helse- og omsorgstjenesten. Nasjonalt program for klinisk behandlingsforskning i spesialisthelsetjenesten (KLINBEFORSK) finansierer kliniske multisenterstudier på områder der det er identifisert behov for mer klinisk forskning, og med deltakelse fra alle de fire helseregionene. Det er åpent for samarbeid med industrien i begge programmene.
Den øremerkede bevilgningen til forskning i spesialisthelsetjenesten sikrer sammen med rammefinansiering stabil og forutsigbar finansiering av forskningsaktivitet. Dette gjør at det finnes kompetanse og kapasitet til å gjennomføre klinisk forskning i alle norske sykehus. Sykehusavdelinger med kompetanse og kapasitet til å gjennomføre utprøvinger er en viktig infrastruktur for produktutviklig i næringslivet.
I 2018 ble det også etablert en ny senterordning, Forskningssentre for klinisk behandling, for å styrke toppforskning innenfor anvendt pasientrettet forskning. Det første senteret, Neuro-SysMed, vil få 20 mill. kroner i året i inntil åtte år til å forske på nevrologiske sykdommer som ALS, MS, parkinsons sykdom og demens. Haukeland universitetssykehus og Universitetet i Bergen samarbeider om senteret. Senteret vil drive med utprøving av ny behandling, og målet er at behandling skal bli tilgjengelig for pasienter i hele Norge.
God informasjon om studier og insentiver for inklusjon
Et viktig tiltak for å øke deltakelsen i kliniske studier, er å gi pasienter og helsepersonell informasjon om hvilke kliniske studier som pågår, og hvordan man kan melde seg som deltaker. Det er derfor etablert en nettside med informasjon om kliniske studier på helsenorge.no. Helsenorge.no er helse- og omsorgstjenestens plattform for helseinformasjon og selvbetjeningsløsninger for befolkningen. Her kan pasienter søke opp om noen forsker på deres sykdom, og hvordan man går fram for å delta. Prosjektleders kontaktinformasjon skal være lett tilgjengelig. Behandlingsinformasjon og kliniske studier er også koblet sammen. Det vil si at når en pasient for eksempel leser om behandling av hodepine på Akershus universitetssykehus, vil hun samtidig finne informasjon om relevante kliniske studier.
Målinger og benchmarking er viktig for å sette fokus på et område. Det har derfor vært et uttrykt mål om å få til bedre måling av hvor mange og hvilke kliniske studier vi har, og hvor mange pasienter som inngår. En nasjonal database med data over alle kliniske studier ble etablert i oktober 2016. Databasen er integrert i det nasjonale forskningsinformasjonssystemet CRIStin (Current research information system in Norway). Når de regionale forskningsetiske komiteene (REK) godkjenner nye kliniske studier, hentes data om prosjektene til CRIStin slik at informasjon om studiene er å finne på samme sted som publikasjoner og formidling som følge av studiene. I tillegg ønsker regjeringen å legge til rette for å gi økonomiske insentiver for kliniske studier og antall pasienter som deltar. I 2017 ble det utviklet en indikator for kliniske studier bestående av to faktorer. Her belønnes helseforetaket både for å koordinere og delta i en klinisk studie. Den andre faktoren er antall pasienter som er rekruttert til studien. Når data som ligger til grunn for rapporteringen er av tilstrekkelig kvalitet, vil denne indikatoren innlemmes i det delvis resultatbaserte finaniseringssystemet for forskning i de regionale helseforetakene på fast basis.
Boks 8.8 NorCRIN
NorCRIN, Norwegian Clinical Research Infrastructures Network ble etablert av de regionale helseforetakene i 2012, på oppdrag fra Helse- og omsorgsdepartementet. NorCRIN er en nasjonal forskningsinfrastruktur med hovedmål å styrke og forenkle samarbeid innenfor alle kategorier av klinisk studier i Norge. NorCRIN er del av det europeiske nettverket European Clinical Research Infrastructure Network (ECRIN). Målet er å øke antall kliniske studier, spesielt nasjonale multisenterstudier, samt økt kvalitet og gjennomføringshastighet for kliniske studier. Samarbeidet skal videre legge til rette for flere internasjonale studier, fortrinnsvis i Norden og Europa.
De seks universitetssykehusene i Norge inngår i nettverket, som koordineres fra St. Olavs hospital HF. Styreleder er fra Oslo universitetssykehus HF. Fra 2015–2020 finansieres NorCRIN gjennom Forskningsrådet som nasjonal forskningsinfrastruktur (50 mill. kroner totalt), i tillegg til egeninnsats fra partnerne. Kliniske multisenterstudier som mottar støtte via Program for klinisk behandlingsforskning oppfordres til å benytte NorCRIN. NorCRIN utvikler blant annet nasjonale prosedyrer for klinisk forskning, standardiserte Good Clinical Practice (GCP)-kurs og koordinering av monitoreringstjenester. Det er også pekt på at faglige forskernettverk kan knyttes til NorCRIN for å utnytte hverandres faglige kompetanse og nettverk.
Nettverket er utvidet med en egen node for tidligfase kliniske studier. Ved å få flere tidligfase studier til Norge, øker sannsynligheten for flere fase II- og III-studier finansiert av industrien. Det er også etablert en node for kliniske studier på barn, ved å knytte NorPedMed, det kliniske forskningsnettverket for barn, til NorCRIN.
Det arbeides for å øke andelen industrifinansierte studier og industrisamarbeid gjennom NorCRIN. Legemiddelindustriforeningen har utpekt en kontaktperson og industrien deltar i arbeidet. Det gjennomføres årlige møter med industrien. I forbindelse med nettverkets arbeidspakke 4, samarbeid med industri, har Akershus universitetssykehus utviklet et standardisert forløp for industri-initierte studier som viser de ulike trinnene i prosessen på en tidslinje (se figur 8.11). Slike systematiske arbeidsprosesser sikrer at alle de nødvendige trinnene i prosessen utføres til riktig tid og gjør det enklere for alle parter å initiere og planlegge en studie.
Figur 8.10 Noder i NorCRIN
Kilde: NorCRIN
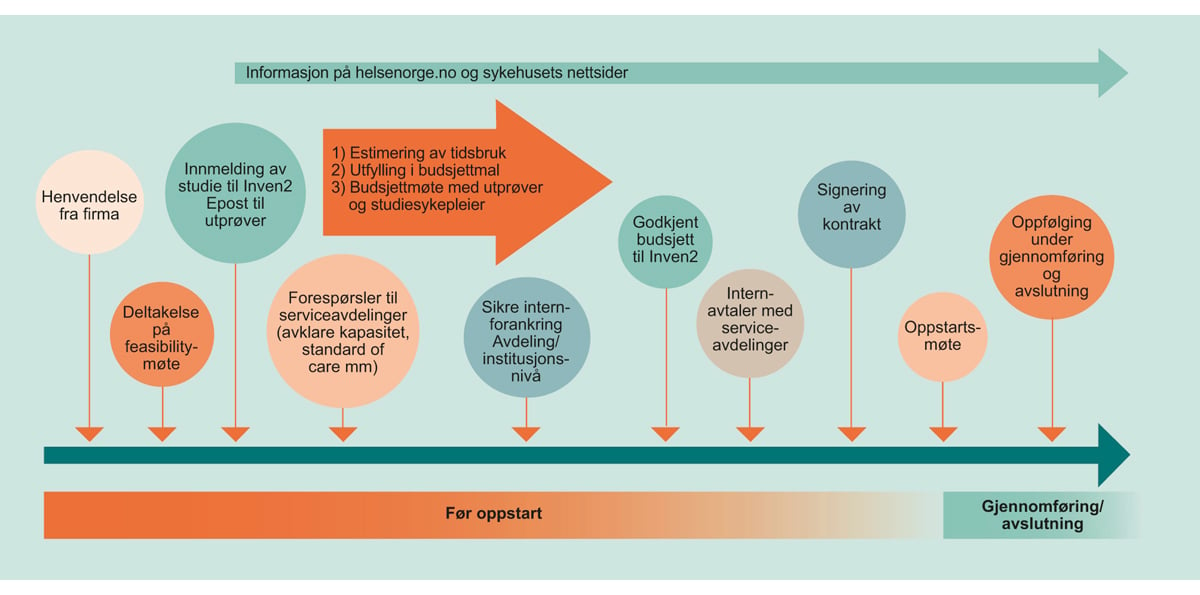
Figur 8.11 Standardisert forløp for industristudier ved Akershus universitetssykehus
Kilde: Akershus universitetssykehus, partner i NorCRIN
Én vei inn for kliniske studier – partnerskapsmodell med næringslivet
Flere industriaktører uttrykker behov for at henvendelser kan besvares raskt, effektivt og profesjonelt, og at de gjennom en enkelt henvendelse får oversikt over antall pasienter, kostnad og mulig tidsramme. Forutsigbarhet når det gjelder forhandling og kontrakt er et annet sentralt behov for næringslivet.
Ved styrket partnerskap og forankring av NorCRIN hos industrisamarbeidspartnerne kan denne infrastrukturen bli «én vei inn» for industri-initierte kliniske studier i Norge. Regjeringen ser verdien av et mer formalisert samarbeid mellom industrien og det offentlige om kliniske studier, både for å dra nytte av industriens erfaring og kompetanse med kliniske studier i videreutviklingen av NorCRIN og for å ansvarliggjøre industrien.
I 2019 fikk de regionale helseforetakene i oppdrag, i samarbeid med næringslivet, å utrede hvordan NorCRIN kan kobles tettere til industrien gjennom en partnerskapsmodell. Modellen skal dekke behovene både for legemiddelindustrien og medtek-industrien, og må ses i sammenheng med oppgavene til teknologioverføringskontorene (TTOene). I utredningen skal det ses til den danske NEXT-modellen, der industrien inviteres til å forplikte seg til å kjøre et visst antall kliniske studier gjennom et formelt økonomisk samarbeid. Også Norges forskningsråd må involveres i arbeidet, med tanke på føringene som ligger for tildeling av forskningsinfrastrukturmidler i tråd med statsstøtteregelverket. Det bør vurderes hvordan eksisterende ressurser i forskningsstøtteenhetene og TTOene kan utnyttes bedre, eller kobles bedre på modellen.
Øvrige mulige tiltak kan være å styrke NorCRIN med rådgiver for kommersialisering, samt etablering av nettverk for utvalgte fagområder, etter modell av The Norwegian Immuno-Oncology Consortium.
Nordisk og internasjonalt samarbeid
Internasjonalt samarbeid om kliniske studier er viktig for å øke omfang og deltakelse. Norge samarbeider med de andre nordiske landene i et felles prosjekt kalt Nordic Trials Alliance (NTA). NTA kobler NorCRIN sammen med tilsvarende nettverk i de øvrige nordiske landene. I dette prosjektet utforskes også mulighetene for å få til mer samordnet etikkvurdering, slik at gjennomføring av kliniske studier i Norden kan bli mer effektivt. I tillegg er Norge medlem i den europeiske overbygningen av NorCRIN, ECRIN, som arbeider for å styrke det europeiske samarbeidet om forskningsinfrastruktur for kliniske studier.
For å følge opp OECDs Global Science forum, ble det i 2017 opprettet et Clinical Research Initiative for Global Health (CRIGH) med ca. 20 medlemsorganisasjoner og 20 observatører fra alle kontinenter. CRIGH skal utvikle en infrastruktur og nettverk for internasjonalt samarbeid om kliniske studier. CRIGH har sekretariat ved ECRIN og National Institutes of Health (NIH) og har etablert samarbeid med Verdens helseorganisasjon, WHO. Formålet er effektivisere klinisk forskning i de deltagende landene, bidra til å utvikle globale standarder innenfor kompetanse, utdanning og pasientinvolvering, og fremme opptak av nyskapende metodikk og teknologi. Norge deltar i arbeidet med Folkehelseinstituttet, Forskningsrådet (observatør) og NorCRIN (observatør).
8.6 Vurdering og beslutning om innføring
Dersom den kliniske utprøvingen er gjennomført med et positivt resultat, og produkter har fått de nødvendige godkjenningene, kan innovasjonen lanseres på markedet. Det er da opp til kunden å vurdere om verdien og nytten er større ved det nye produktet enn det som allerede er i bruk. Dette er en krevende prosess, da mengden av nye produkter som lanseres på markedet øker betydelig, og ofte har en pris som er høyere enn dagens løsninger. Nye produkter kan kreve betydelige organisatoriske endringer eller oppbygging av ny kompetanse i tjenesten. I tillegg kan enkelte produkter gi etiske utfordringer (for eksempel nye diagnostiske tester i nyfødtscreeningen) eller personvernutfordringer (for eksempel knyttet til automatisk lagring og bruk av data fra blodsukkermålere), som må ivaretas i tråd med gjeldende regelverk. Dette gjør at helse- og omsorgstjenestene må foreta vanskelige vurderinger og prioriteringer.
8.6.1 Vurdering av metoder
For å hjelpe beslutningstakerne gjennomfører de fleste land metodevurderinger (health technology assessment). En metodevurdering er en systematisk vurdering av forskning om effekt og sikkerhet av tiltak for forebygging, diagnostisering, behandling, rehabilitering eller organisering av helsetjenester. En metodevurdering kan også synliggjøre økonomiske, etiske, sosiale, organisatoriske eller juridiske konsekvenser.
Metodevurderinger er et viktig verktøy for å bidra til likeverdige tjenester av høy kvalitet og en bærekraftig helse- og omsorgstjeneste. De mulighetene som nye behandlinger og teknologi gir kan også by på store utfordringer. Mange av disse tiltakene er kostbare, og det totale ressursbehovet overstiger tilgjengelige ressurser. Det er derfor avgjørende at beslutningstakere har kunnskap om sikkerhet, effekt, kostnadseffektivitet og andre konsekvenser. En metodevurdering har som formål å gi beslutningstagerne nettopp denne informasjonen, både om nye og eksisterende tiltak. I tillegg kan metodevurderinger bidra til transparens om kunnskapsgrunnlaget for beslutninger som kan være av stor betydning både for næringslivet, helsetjenesten og pasienter og pårørende. Metodevurderinger kan også benyttes for utfasing av metoder, og derved gi økt handlingsrom for innføring av nye, bedre metoder.
På lokalt nivå er det helseforetakene, med støtte fra de regionale helseforetakene, som har ansvar for at det gjennomføres mini-metodevurderinger og ta beslutninger om innføring basert på disse. På nasjonalt nivå benyttes to typer metodevurderinger: hurtige metodevurderinger og fullstendige metodevurderinger. Fullstendige metodevurderinger brukes i hovedsak til å vurdere hele terapiområder samlet. Hurtige metodevurderinger (single technology assessment) gjøres for enkeltteknologier. Folkehelseinstituttet og Legemiddelverket har i oppgave å utarbeide metodevurderinger på nasjonalt nivå.
Folkehelseinstituttet og Legemiddelverket arbeider med å effektivisere prosessene og videreutvikle nye former for metodevurderinger blant annet innenfor persontilpasset medisin og «companion diagnostics» og på områder der det er mangelfull dokumentasjon av effekt og nytte. Denne utfordringen er spesielt knyttet til medisinsk utstyr, herunder diagnostikk og prosedyrer, hvor verken dokumentasjonen eller metodevurderingsverktøyet er like godt utviklet i dag som for legemidler. Aktørene er avhengig av tidlig og god dialog med næringslivet om dokumentasjon. Folkehelseinstituttet vil utforske bruk av ny teknologi, inkludert maskinlæring i utarbeidelse av metodevurderinger. Aktørene deltar også i internasjonalt samarbeid om metodevurderinger, blant annet gjennom det europeiske nettverket for metodevurderinger, EUnetHTA. Europakommisjonen fremmet 31. januar 2018 forslag til en forordning om både frivillig og obligatorisk samarbeid om medisinske metodevurderinger i EU for Rådet for den europeiske union og Europaparlamentet.
8.6.2 System for Nye metoder
I Norge er det etablert et nasjonalt system for vurdering av nye og etablerte behandlingsmetoder og teknologi i spesialisthelsetjenesten. Systemet kalles Nye metoder. Det gjøres også metodevurdering av alle nye legemidler som kommer under folketrygdens finansieringsansvar. Stortinget har i behandlingen av Meld. St. 34 (2015–2016) Verdier i pasientens helsetjeneste – Melding om prioritering stilt seg bak et sett av prioriteringskriterier for helsetjenesten. Det er viktig at også næringslivsaktørene er kjent med hvilke vurderinger som gjøres i forbindelse med beslutning om innføring av nye metoder i tjenesten, og planlegger utviklingsprosessene ut fra dette.
Formålet med et nasjonalt system for innføring av nye metoder i spesialisthelsetjenesten er å understøtte kunnskapsbasert praksis og pasientsikkerhet, samt rasjonell ressursbruk. Et sentralt virkemiddel er bruk av metodevurderinger utarbeidet etter internasjonalt anerkjent metodikk. Systemet skal sikre at pasienter så raskt som mulig får likeverdig tilgang til nye metoder som er dokumentert virkningsfulle og kostnadseffektive, og at nye metoder som er lite kostnadseffektive eller skadelige for pasientene ikke skal tas i bruk eller fases ut. Systemet bidrar også til større transparens og forutsigbarhet for både industrien, det offentlige og andre aktører. Ansvaret for drift og videreutvikling av systemet ligger innenfor «sørge-for»-ansvaret til de regionale helseforetakene.
For å sikre forankring, er det etablert en bredt sammensatt referansegruppe for systemet der også næringslivet deltar, sammen med blant annet representanter for pasientorganisasjoner, profesjonsorganisasjoner og universiteter. Videre arbeider aktørene i systemet med å videreutvikle brukerinvolvering i prosessene, samt tettere samarbeid med leverandører i hele saksbehandlingskjeden.
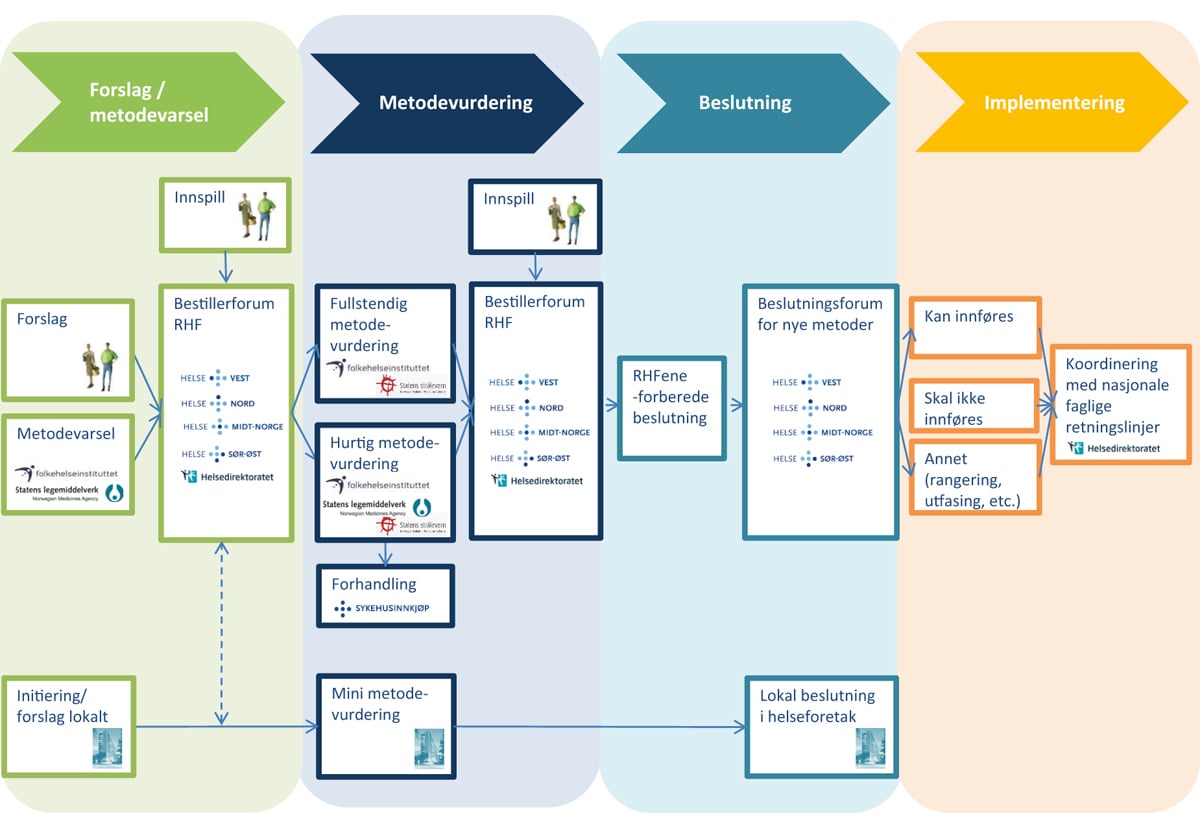
Figur 8.12 Prosesskart – Nye metoder
Kilde: Nye metoder
Beslutninger kan tas på to nivåer, nasjonalt eller lokalt. Metoder som har stor effekt på pasientbehandling eller som har store budsjettmessige konsekvenser, bør vurderes nasjonalt for å sikre likeverdig tilgang til disse metodene. Bestillerforum RHF har som oppgave å beslutte hvilke metodevurderinger som bør gjennomføres på nasjonalt nivå. De regionale helseforetakene har etablert en organisatorisk løsning gjennom Beslutningsforum for nye metoder for å kunne fatte felles beslutninger som binder de fire regionale helseforetakene. Beslutningsforum består av de fire administrerende direktørene i de regionale helseforetakene, og inkluderer også en representant fra de regionale brukerutvalgene som observatør med talerett.
Det er to måter saker kan bli meldt inn i systemet Nye metoder: gjennom innkommende forslag (åpent for alle, næringsliv, institusjoner og enkeltpersoner) eller gjennom et metodevarsel utarbeidet av Folkehelseinstituttet eller Statens legemiddelverk. Saksbehandlingsprosessene i systemet skal tilrettelegge for en rask behandling og innføring av nye metoder uten ubegrunnet utsettelse, en transparent og inkluderende prosess for alle aktørene i systemet, samt berørte interesserte og aktører utenfor systemet, en grundig og kunnskapsbasert vurdering av metoder til behandling i systemet, samt beslutninger basert på prinsippene på prioritering. Det er satt som mål at utredningsenhetene maksimalt skal bruke 180 dager på å gjennomføre en hurtig metodevurdering. Fullstendige metodevurderinger gjennomføres på om lag 8–12 måneder. Fristene gjelder fra etatene har mottatt dokumentasjon fra leverandørene ved de såkalte hurtig metodevurderinger.
For å sikre best mulig beslutningsgrunnlag og transparens, har leverandører og pasient- og brukerorganisasjoner, spesialisthelsetjenesten, samt alle andre som måtte ønske det, anledning til å gi innspill til alle metodevarsler og forslag. I tillegg har alle anledning til å foreslå metoder for vurdering i systemet. Statens strålevern gir innspill når det gjelder medisinsk stråling og Helsedirektoratet sikrer koordinering med nasjonale faglige retningslinjer der dette er relevant. Videre blir leverandører og pasient- og brukerorganisasjoner konsultert under utarbeidelse av metodevurderingene når dette er mulig. Leverandørene har også anledning til å kommentere sluttførte metodevurderinger og helseøkonomiske rapporter før disse blir sendt til beslutning. Kommentarene legges ved metodevurderingene. Nasjonale metodevurderinger og eventuelle kommentarer fra leverandørene er offentlige og publiseres på hjemmesiden til systemet.
Identifisering av forskningsbehov gjennom Nye metoder
Beslutningsgrunnlaget vil også kunne avdekke behov for bedre kunnskap før en endelig beslutning fattes, eller der det er ønskelig med oppfølgingsstudier etter at metoden er tatt i bruk. For eksempel gjennom fase IV-studier, slik at det på et senere tidspunkt kan gjennomføres re-evalueringer av metoder som er i bruk. Noen metodevurderingen vil konkludere med at det ikke foreligger tilstrekkelig vitenskapelig dokumentasjon av effekt og nytte til at metoden bør innføres som standardbehandling i tjenesten. Metoden kan da tilbys til pasientene som utprøvende behandling gjennom en klinisk studie, gjerne i samarbeid med industrien.
I videreutviklingen av systemet bør det innføres en mer systematisk praksis, ved å legge til dette for at identifisering av forskningsbehov fører til at forskningen faktisk gjennomføres. Metodevurderinger bør inneholde vurderinger om behov for videre forskning. Folkehelseinstituttet har hatt en etablert praksis for å avdekke kunnskapshull i sine kunnskapsoppsummeringer. Der det ikke er nok forskning eller forskningen ikke holder tilstrekkelig kvalitet, eller der det er behov for oppfølgingsstudier, bør dette synliggjøres på en systematisk og transparent måte både i beslutningsgrunnlaget (metodevurderingen) og i selve beslutningen. Det er viktig at det legges til rette for at denne type behovsidentifisert forskning kan gjennomføres gjennom kliniske studier eller registerbaserte (real world data) studier. Her kan både privat og offentlig sektor, samt ideelle organisasjoner, ta ansvar og om mulig samarbeide om finansiering. En viktig finansieringskilde i spesialisthelsetjenesten er Program for klinisk behandlingsforskning, KLINBEFORSK. Det må også sikres at forskningen har nødvendig kvalitet. Ved en kobling mellom KLINBEFORSK og Nye metoder må det utvikles kriterier for utlysninger knyttet til kunnskapsbehov identifisert gjennom systemet og prosesser for dette.
8.7 Implementering og spredning
Et produkt som er besluttet tatt i bruk, vil vanligvis kjøpes inn av tjenesten lokalt (enkeltkommuner eller helseforetak), i større innkjøpssamarbeid eller nasjonalt gjennom Sykehusinnkjøp HF. Innkjøpsprosessen omfatter nært samarbeid med industrien gjennom enten forhandlinger ved nye produkter, eller anskaffelsesprosesser. Aktørene i Nye metoder har de siste årene gjennomført prosesser for å koordinere vurderings- og innkjøpsprosesser bedre når det gjelder legemidler. Samme koordineringstiltak er nå satt i gang for medisinsk utstyr mellom Sykehusinnkjøp og Folkehelseinstituttet. I Nye metoder har Sykehusinnkjøp i oppgave å gjennomføre forhandlinger på nye og etablerte metoder og å utarbeide grunnlag for vilkår for bruk av legemidler og andre metoder i spesialisthelsetjenesten. En tettere kobling mellom Sykehusinnkjøp og Nye metoder vil kunne bidra til at spesialisthelsetjenesten kan øke omfanget av og kvaliteten på innovative anskaffelser, for eksempel gjennom systemets metodevarslingsfunksjon som kan brukes strategisk i innkjøps- og forhandlingsprosessene.
Det er en utfordring at innovasjoner som er utviklet lokalt, ikke spres til andre kommuner eller helseforetak. Nasjonale innkjøp bidrar til spredning i hele spesialisthelsetjenesten. Tilsvarende kan utprøvninger i nasjonal regi gi grunnlag for nasjonale anbefalinger, eksempelvis innenfor trygghetsteknologi, og bidra til at erfaringer spres og at anbefalt teknologi tas i bruk i kommunene. Kommuner som er langt fremme bidrar med ressurser og kompetanse til nærliggende kommuner. Samtidig blir flere kommuner samlet et mer attraktivt marked for næringsaktørene enn mange små kommuner hver for seg.
Innovasjonsindikatorer
Det er utviklet en indikator for innovasjon i helseforetakene for å stimulere til innovasjon og spredning av innovasjoner. Indikatoren skal piloteres i 2019.27 Den skal måle hvor langt prosjektene føres gjennom et faseforløp i retning av implementering og spredning eller kommersialisering (aktivitetsakse). I tillegg skal målingen omfatte samfunnsøkonomisk betydning (nytteakse). Indikatoren gir høyere poengskår jo nærmere implementering og spredning innovasjonen befinner seg og jo høyere nytteverdien er. Forutsetningen er at helseforetakene har et nasjonalt integrert informasjonssystem for profesjonell oppfølging av innovasjon. Et slikt informasjonssystem eksisterer, men er ikke fullt ut implementert i alle regioner. På sikt er det ønskelig å vurdere å inkludere innovasjonsindikatoren i det resultatbaserte systemet for finansiering av forskning i helseforetakene.
Nasjonalt velferdsteknologiprogram
Nasjonalt velferdsteknologiprogram har som mål å bidra til at kommuner tar i bruk velferdsteknologiske løsninger som en integrert del av tjenestetilbudet. Helsedirektoratet leder programmet i samarbeid med Direktoratet for e-helse og KS. Programmet utvikler og anskaffer ikke egne løsninger innenfor velferdsteknologi. Programmets skal tilrettelegge med infrastruktur, standarder og integrasjonsmuligheter, slik at næringslivets løsninger kan spille sammen med øvrig e-helsearkitektur. Flere kommuner har prøvd ut velferdsteknologi for trygghet og mestring, som varsling og lokaliseringsteknologi (GPS), elektronisk medisineringsstøtte, digitale tilsynsløsninger og elektronisk dørløser. Satsingen gikk i 2017 fra pilotering til innføring og spredning av anbefalt trygghetsteknologi til nye kommuner. Eksempelvis har kommuner som allerede har gjennomført innovative offentlige anskaffelser beskrevet disse fra start til signering, noe som vil kunne være til hjelp for kommuner som skal i gang med samme prosess.
Over 250 kommuner er med i det nasjonale programmet. Disse kommunene er nå i ferd med å implementere ulike typer velferdsteknologi i ordinær tjeneste. I tillegg er programmet i gang med videre utprøving av medisinsk avstandsoppfølging av personer med kroniske sykdommer. Anbefalinger knyttet til dette området er forventet i 2021. Kommunene i programmet har etablert samarbeid med leverandørmarkedet for å sikre at løsningene ivaretar brukerbehovene best mulig. Velferdsteknologiprogrammet har en ambisjon om å etablere en nasjonal infrastruktur, velferdsteknologisk knutepunkt, for deling av data mellom velferdsteknologiske løsninger og pasientjournalsystemene i helse- og omsorgsektoren. Programmet prøver nå ut et nasjonalt knutepunkt i samarbeid med kommuner og leverandører. En nasjonal infrastruktur med åpne og standardiserte grensesnitt vil i større grad muliggjøre innovasjon og utvikling av nye produkter som kan samvirke med eksisterende løsninger. Dette vil kunne medføre at nye løsninger raskere blir tatt i bruk i helse- og omsorgstjenesten, noe som vil føre til raskere volumøkning for leverandørene. Om grensesnittene baseres på internasjonale standarder, vil leverandørenes produkter også kunne bli tatt i bruk utenfor Norge, uten at det er behov for store tilpasninger.
Selv om potensialet er stort, er markedet for velferdsteknologi foreløpig lite utviklet. Det inngås rammeavtaler, men det tar ofte lang tid før det blir avrop som representerer større volum. Endringene tjenesten må gjennom for å ta i bruk teknologi er ofte omfattende og krevende. Programmet driver aktiv prosessveiledning for kommunene i denne endringsreisen. De kommunene som har vært tidlig ute og allerede har dokumentert effekten av innføring av velferdsteknologi, deler sine erfaringer med andre kommuner. Gjenbruk av erfaringer medfører at nye kommuner tar dette i bruk raskere. Det kan derfor forventes en markert økning i markedet for trygghetsteknologi framover. Markedet i Norge vil likevel være begrenset, slik at det må legges til rette for at norske leverandører også kan levere de samme produktene i andre land.
Retningslinjer og beslutningsstøtte som verktøy for spredning
Helsepersonell og pasienter trenger kvalitetssikret og oppdatert kunnskap for å treffe informerte beslutninger. Helsedirektoratet har ansvar for å utvikle, formidle og vedlikeholde nasjonale faglige retningslinjer og veiledere. Nasjonale faglige retningslinjer inneholder systematisk utviklede faglige anbefalinger som etablerer en nasjonal standard for utredning, behandling og oppfølging av pasientgrupper, brukergrupper eller diagnosegrupper, og utarbeides etter internasjonalt anerkjente metoder. I utvelgelsen av fagområder og spørsmål som omhandles i nasjonale faglige retningslinjer prioriteres områder der det er behov for å sikre god kvalitet, riktige prioriteringer og for å hindre uønsket variasjon i helsetjenestene, løse samhandlingsutfordringer og sikre helhetlige pasientforløp. Retningslinjene skal baseres på oppdatert og kvalitetsvurdert kunnskap om god praksis og er verktøy som skal brukes aktivt til kontinuerlig forbedring av virksomhet og tjenester. Anbefalingene i de nasjonale faglige retningslinjene er ikke rettslig bindende, men normerende og retningsgivende. I lys av å være et viktig verktøy for spredning og implementering av ny kunnskap i tjenesten, er det imidlertid av stor betydning at nye retningslinjer gjøres kjent og innføres i helsetjenesten. En reell fornyelse av handlingsmønstre krever en omfattende, planlagt og kontrollert implementeringsstrategi og tilgjengelig beslutningsstøtte for helsepersonell. Det er et lederansvar å sørge for å tilrettelegge virksomheten slik at anbefalinger gitt i nasjonale faglige retningslinjer kan følges.
Boks 8.9 MAGICapp: Digitalisering av faglige retningslinjer og beslutningsstøtte
MAGIC er en norsk ideell stiftelse som driver forskning, innovasjon og utvikling av teknologi for raskere og mer brukervennlig implementering av ny og kvalitetssikret kunnskap i praksis. De har laget MAGICapp, en nettbasert plattform for utvikling, publisering og dynamisk oppdatering av digitalt strukturerte retningslinjer, samvalgsverktøy og beslutningstøtte i elektronisk pasientjournal. Helsedirektoratet har tatt i bruk MAGICapp etter en offentlig finansiert utviklingskontrakt (OFU) finansiert av Innovasjon Norge. Dette som ledd i et større prosjektfor å gjøre faglige retningslinjer tilgjengelige i et nytt digitalt format. Endringer i retningslinjene blir synlige umiddelbart, og informasjonen fra retningslinjene blir tilgjengelig i elektronisk pasientjournal både hos fastlegen og i sykehusene. Internasjonal bruk av appen bidrar til deling av ressurskrevende arbeid på tvers av land.
MAGIC har inngått samarbeid med British Medical Journal om utvikling av såkalte BMJ Rapid Recommendations, som en modell for hvordan ny kunnskap kan omskapes til systematiske oversikter og troverdige retningslinjer og beslutningstøtte raskere. MAGIC er også partner med Cochrane Collaboration som systematiserer resultater fra helseforskning og andre kunnskapskilder. Strukturerte data fra systematiske oversikter kan flyte via MAGICapp til elektronisk pasientjournal, som beslutningstøtte i behandlingsforløp og til registre. Appen kan også brukes som et samvalgsverktøy ved at pasient og lege får tilgang til samme informasjon om fordeler og ulemper ved behandlingen.
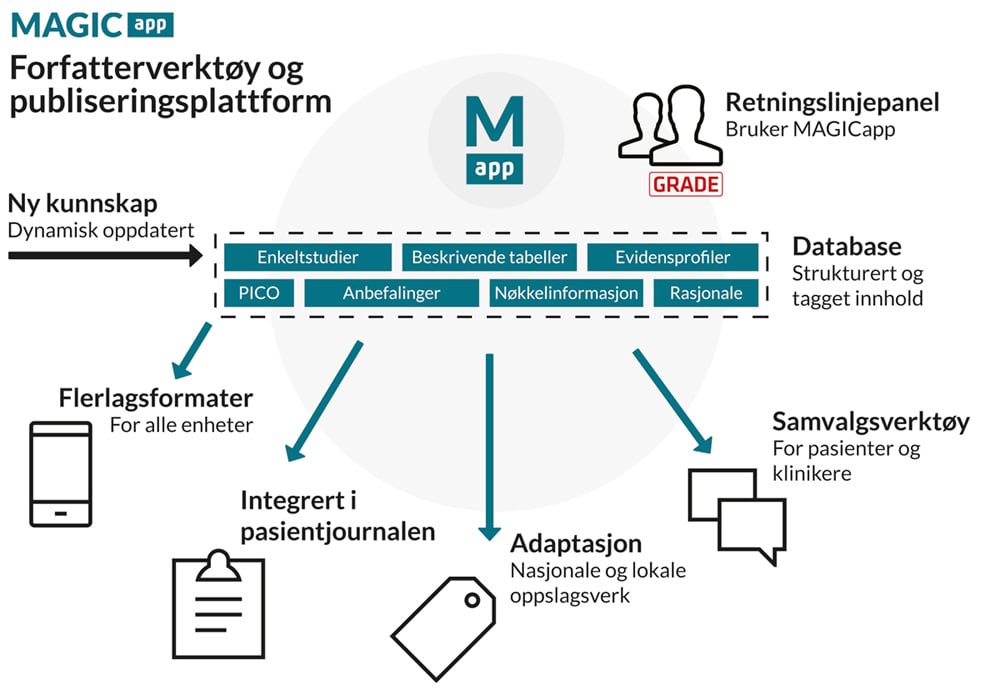
Figur 8.13 MAGICapp forfatterverktøy
Kilde: Magic
8.8 Evaluering, monitorering og utfasing
For å sikre en bærekraftig helsetjeneste er det avgjørende å kunne dokumentere verdi for pasienter og samfunn, i form av oppnådde helsegevinster og effektiv ressursbruk. Når en innovasjon er tatt i bruk bør det derfor dokumenteres hvordan den fungerer i praksis. Det finnes en rekke eksempler på at et legemiddel som har gjennomgått klinisk utprøving viser andre effekter når det rulles ut i stor skala på en større og mer diversifisert populasjon. Metoder som ikke viser seg å tilfredsstille kravene til sikkerhet og effekt, eller hvor det viser seg at metodene ikke oppfyller prioriteringskriteriene, bør tas ut av bruk. I 2019 fikk de regionale helseforetakene sammen med aktørene i Nye metoder i oppdrag å utvikle modeller for utfasing av behandlingsmetoder. Dette kan gjøres basert på dokumentasjon av effekt gjennom kliniske studier og bruk av registerdata. Dokumentasjon av effekt, sikkerhet og kostnadseffektivitet i klinisk praksis vil også være viktig dokumentasjon for næringslivet. I tillegg til å bidra til videreutvikling av produktene, vil det understøtte spredning av produktet til andre deler av tjenesten eller internasjonalt.
Kunnskapsbasert implementering og bruk av ny teknologi og nye produkter krever at det tilrettelegges for monitorering og vitenskapelig dokumentasjon av effekt, sikkerhet og kostnadseffektivitet, både før og etter beslutning for innføring av metoder. Utviklingen gjør at vi får legemidler som er mer målrettet mot mindre pasientgrupper, blir godkjent på mindre datagrunnlag (fase II), og ofte med nye behandlingsendepunkter. Det er derfor behov for å utvikle flere verktøy og mekanismer i samarbeid med industrien for å sikre helse- og omsorgstjenestens behov for bruk av de mest effektive metodene. Nye metoder arbeider med å utvikle tiltak for å evaluere og monitorere bruk av metoder etter beslutninger som inkluderer etterlevelse og effekt av nye legemidler og metoder. Dette er særlig viktig når en ny lovende metode er besluttet innført med begrenset vitenskapelig dokumentasjon gjennom eksempelvis kun fase II-studier. I tillegg vil evalueringer og bruk av kvalitetsregistre være viktige redskaper i implementering av beslutninger. Det er viktig at det utvikles prosedyrer og systematikk for videre dokumentasjon om effekt og risiko ved bruk. Dokumentasjonen vil kunne danne grunnlag for revurdering av metoder etter en viss tid.
De regionale helseforetakene er gitt i oppdrag å videreutvikle systemer for innsamling og analyser av data om forbruk, effekt, sikkerhet og kostnader for legemidler og andre metoder ved bruk av blant annet elektroniske legemiddelkurver, SAFEST og nasjonale medisinske kvalitetsregistre, som grunnlag for å kunne evaluere og eventuelt fase ut metoder som ikke har tilstrekkelig nytte.
Boks 8.10 Real world data
Real world data er et fellesbegrep for innsamling av alle typer data som ikke har inngått i randomiserte kliniske studier. I Norge har vi gode kilder til denne typen data gjennom gode registre og biobanker. I tillegg vil innføringen av elektronisk pasientkurvesystemer gi sanntidsinformasjon om hvilke legemidler som er gitt, samt om bruk av prosedyrer og teknologier forøvrig.
En fordel med real world data er at man ikke henter data om utvalgte pasienter, men om alle som har fått en behandling, og at man kan følge dem over tid. Slik kan man se på effekten av den nye behandlingen og sammenligne denne med den etablerte behandlinger. Man kan også si noe om et større antall utfallsmål og fange opp bivirkninger. Dette gir nye muligheter for kliniske studier og evaluering av ressursbruk.
Folkehelseinstituttet vil undersøke om slike data kan brukes i metodevurderinger i framtiden. Det er også satt i gang et pilotprosjekt, INSPIRE, mellom legemiddelindustrien og Kreftregisteret for å utvikle real world data på lungekreft. Her vil man utvikle løsninger for rapportering av medikamentell behandling i sykehus til Kreftregisteret. Dette kan gi informasjon av stor verdi både for industrien og det offentlige.
8.9 Helsedata
Norge har omfattende og verdifulle helsedata som er bygget opp over lang tid. Regjeringen har som mål at de store investeringene som er gjort i helseregistre og andre datakilder skal bli brukt til å utvikle ny kunnskap og bedre tjenester som kommer innbyggere og pasienter til gode.
Helsedata er også en innsatsfaktor i utviklingen av nye varer og tjenester på helseområdet. Data om befolkningens helse og faktorer som påvirker den vil være en forutsetning for og integrert i, mange av produktene som utvikles av norsk og internasjonalt næringsliv framover. Nye tjenester vil både innhente helsedata og generere helsedata. Tilgang til og forvaltning av helsedata og andre data vil være bli stadig med viktig for utvikling, vurdering og daglig bruk av tjenester, utstyr og legemidler.
Dersom norsk helse- og omsorgstjeneste og næringslivet skal hente ut gevinstene som ligger i digitalisering og ny teknologi, må det sikres at både helsepersonell og næringslivet kan bruke dataene som finnes. Det er en forutsetning at infrastruktur, regelverk og rutiner ivaretar informasjonssikkerhet, personvern og den enkeltes råderett over opplysningene.
Regelverket for personvern skal sikre kunnskapsbasert utvikling og samtidig legge til rette for løsninger som ivaretar den enkeltes personvern. Alle helsedata er underlagt taushetsplikt og helseregistrene er pålagt strenge krav til informasjonssikkerhet. Innenfor helseforskning bør forvaltningen av regelverket være forutsigbar og enhetlig på tvers av sektorer. Dette kan blant annet skje gjennom kunnskaps- og kompetansetiltak, eller og gjennom etablering av en atferdsnorm for helseforskning på tvers av de forskningsutførende sektorene. Etablering av atferdsnorm er et sentralt tiltak etter personvernforordningen28. Det er sektoren selv som må utarbeide en atferdsnorm.
Enklere og bedre tilgang til pålitelige og kvalitetssikrede helsedata og andre relevante data vil kunne understøtte forsknings- og utviklingsaktiviteter og styrke konkurranseevnen for næringsliv innenfor bioteknologi, farmasi og andre helserelaterte næringer. Videre vil dette kunne bidra til større grad av private investeringer til næringsrettet forskning, innovasjon og næringsutvikling innenfor helseområdet – også fra utlandet. Teknologisk utvikling innenfor kunstig intelligens og behandling og håndtering av stordata, representerer muligheter for analyse, forskning og utvikling som vi ikke har hatt tidligere.
8.9.1 Bruk av helsedata i utvikling av nye helseprodukter
Helsedata er et stadig viktigere verktøy i legemiddelutviklingen og på helse- og velferdsteknologifeltet. Særlig gjelder dette i utviklingen av persontilpasset medisin og genetisk veiledet utvikling og bruk av nye legemidler. Norge har mange helseregistre, hvor flere har data mange år tilbake i tid. Helseregistrene våre gir mulighet til å gjøre registerbaserte kliniske studier som få andre land i verden har mulighet til.
Bruk av helsedata er nødvendig gjennom hele utviklingsforløpet til et legemiddel, fra identifisering av pasienter som kan inngå i en studie, til langtidsovervåking av om behandlingsmetodene er trygge og har effekt på pasientene. Det er en økende tendens til at legemidler får markedsføringstillatelse på mindre dokumentasjon enn tidligere. Det blir derfor økt behov for registerstudier som del av oppfølgingen etter at legemidlene har fått markedsføringstillatelse.
På andre områder, som medisinsk utstyr, IKT-verktøy og velferdsteknologi, har det tradisjonelt vært mindre grad av systematisk dokumentasjon gjennom kliniske studier og registerstudier. For medisinsk utstyr medfører det nye EU-regelverket på området fra 2017 (forordningene EU 2017/745 og 746) at det blir strengere krav til dokumentasjon. Samtidig etterspørres dokumentasjon i økende grad av de som skal treffe beslutning om innføring.
Effektstudier som kombinerer bruk av helsedata fra pasientjournaler, helseregistre og andre kilder, kalles gjerne real world data- eller pragmatiske kliniske studier, se boks 8.10. Bedre tilgang til data vil i kombinasjon med nye metoder innenfor kunstig intelligens, kunne forbedre og effektivisere legemiddelutvikling og oppfølging på flere måter.
Med en god infrastruktur for gjennomføring av kliniske studier, nasjonale kvalitetsregistre og bedre tilgang til helsedata, kan Norge ha konkurransefortrinn når det gjelder slike studier. Det offentlige bør utnytte dette potensialet for å være en attraktiv samarbeidspartner for industrien.
Økt samhandling mellom aktører og mer effektiv spredning av ny kunnskap vil i seg selv stimulere til innovasjon og næringsutvikling. Raskere og enklere tilgang til helsedata vil også kunne åpne for flere store og strategisk viktige offentlig-private samarbeid.
I november 2018 ble det inngått en samarbeidsavtale mellom Nasjonalt servicemiljø for medisinske kvalitetsregistre SKDE, Legemiddelindustrien (LMI) og Medtek Norge29. Avtalen fastsetter forpliktende rammer ved samarbeid mellom industrien og de regionale helseforetakene om bruk av data fra medisinske kvalitetsregistre.
8.9.2 Helsedataprogrammet
Helsedataprogrammet som ble etablert i regi av Direktoratet for e-helse i 2017 fått ansvar for å gjøre helsedata lettere tilgjengelig for forskning og annen sekundærbruk, og bidra til bedre personvern og informasjonssikkerhet. Programmet har som hovedmål å etablere fellestjenester for forskere og andre brukere, for å gi enklere og sikrere tilgang til data. Programmet skal i tillegg bidra til mer innovasjon og næringsutvikling.
En sentral oppgave for Helsedataprogrammet er å etablere en plattform for analyse av helsedata, som på en trygg og sikker måte skal gjøre helsedata enklere tilgjengelig for forskning og analyse, se boks 8.11. Forskningsrådet og Direktoratet for e-helse har inngått en samarbeidsavtale for å utvikle helseanalyseplattformen. Helseanalyseplattformen kan redusere forskeres ressursbruk på datainnsamling og dermed frigjøre ressurser til forskning og analyse. Utviklingen av en slik plattform vil kunne gi nye muligheter for norsk helsenæring og gjøre det mer attraktivt for internasjonale aktører å legge utviklingsaktivitet til Norge.
Helsedataprogrammet utvikler også innbyggertjenester som gjøres tilgjengelig på helsenorge.no. Det er blant annet etablert en tjeneste for forskning og helseundersøkelser som skal gi innbyggerne informasjon om hvilke befolkningsstudier eller kliniske studier de deltar i. Foreløpig omfatter tjenesten kun Helseundersøkelsen i Nord-Trøndelag (HUNT). Flere helseundersøkelser vil bli lagt til etter hvert.
Forskningsdeltagere fra Helseundersøkelsen i Nord-Trøndelag kan på helsenorge.no gi samtykke og se resultater fra forskningen de deltar i. Denne funksjonen vil også kunne brukes i andre forskningsprosjekter. Dette gir mulighet til å ha mer dynamisk dialog med innbyggere og pasienter om bruken av deres data.
Boks 8.11 Helseanalyseplattformen
Regjeringen har gjennom arbeidet med å utvikle Helseanalyseplattformen, som mål å etablere en infrastruktur som skal gjøre helsedata lettere tilgjengelig for forskning og analyse. Portalen helsedata.no ble etablert i 2018 og har informasjon om over 90 helseregistre for helse- og omsorgstjenesten, forskere og næringslivet. Oversikt over data og metadata blir en viktig komponent i portalen. Portalen inneholder en variabeloversikt for de mest brukte registrene og funksjonalitet for å velge ut og samle variabler. I 2019 vil helsedata.no bli videreutviklet med funksjonalitet for å søke om tilgang til helsedata på tvers av registre i et felles søknadsskjema.
Helseanalyseplattformen vil bli etablert gjennom en stegvis utvikling. Det langsiktige målet er å gi mulighet for avanserte analyser og eksplorativ tilgang til helsedata. Enklere tilgang til og mulighet for mer avanserte analyser av norske helsedata vil muliggjøre nye typer medisinsk og helsefaglig forskning, som igjen vil bidra til viktig kunnskap for pasienter, helsetjeneste og samfunn. Helseanalyseplattformen vil også kunne gjøre det mulig å benytte helsedata mer aktivt i utviklingsforløpet til legemidler og medisinsk teknologi, og legge til rette for utvikling og bruk av analyseteknologi hos teknologileverandører og tjenesteleverandører.
Helseanalyseplattformen vil gi mulighet for innebygget personvern, og dermed gi innbyggerne mer kontroll over hvordan egne data brukes og en større trygghet for at data forvaltes på en sikker måte. Etablering av en slik plattformen vil også kunne bidra til å redusere spredning og duplisering av personopplysninger gjennom løsninger som reduserer behovet for å utlevere sensitive data.
Boks 8.12 Fra helseundersøkelse av nordtrøndere til algoritme i Apple Watch
Basert på data fra Helseundersøkelsen i Nord-Trøndelag, HUNT, har en gruppe forskere ved NTNU utviklet en algoritme som hjelper folk med å finne ut hvor mye de bør trene for å holde seg friske lengst mulig, Personlig aktivitetsintelligens (PAI). Forskerne i Cardiac Exercise Research Group (CERG) har vist at personer som er tilstrekkelig fysisk aktive har bedre helse og lavere sykdomsrisiko de neste tiårene. PAI ser ut til å være et mer presist mål på optimal fysisk aktivitet enn dagens aktivitetsanbefalinger. Formelen ble først tatt i bruk sammen med aktivitetsappen Mio PAI i aktivitetsarmbåndet Mio Slice. Produktet har blitt kåret til «Best health wearable» i PC Magazine, og til én av de 18 viktigste nyvinningene innenfor helse i 2016. Senere har det blitt mulig å måle PAI med en rekke andre aktivitetsmålere, inkludert Fitbit og Apple Watch. Måling av PAI inngår også i flere nye forskningsprosjekter som gir ny og verdifull data til videre forskning på hvordan kondisjon og ulike typer fysisk aktivitet påvirker helsen.

Figur 8.14 Mio PAI
Kilde: PAI Health
9 Kommersialisering og gründerskap
9.1 Regjeringens politikk
Ideer og oppfinnelser sprunget ut fra forskning og praksis, kan komme pasienter og samfunnet til gode i form av nye varer og tjenester og bedre arbeidsprosesser. Kommersialisering er å få ideer og oppfinnelser ut i et marked.
Dette kapitlet ser på betingelser for kommersialisering av resultater fra medisinsk og helsefaglig offentlig finansiert forskning og av ideer utviklet i helse- og omsorgssektoren. Rammebetingelser og tiltak i kapittel 7 har også betydning for kommersialisering og gründerskap.
Regjeringen har som ambisjon å styrke arbeidet med kommersialisering av resultater fra offentlig finansiert forskning ytterligere.30 Regjeringen mener at det er potensial for økt kommersialisering av medisinsk og helsefaglig forskning og ideer fra helse- og omsorgssektoren.
For å styrke arbeidet med kommersialisering vil regjeringen:
vurdere insentiver for kommersialisering av forskningsresultater i universitets- og høyskolesektoren, med vekt på implikasjoner for helseforetakene
kartlegge om det er behov for bedre veiledning om immaterialrettigheter i helsenæringen eller deler av denne
kartlegge entreprenørskapsundervisning og behovet for eventuelt å styrke denne innenfor de helsefaglige utdanningene
utarbeide en handlingsplan for kvinnelige gründere med sikte på ferdigstillelse i 2019
9.2 Kommersialisering fra medisinsk og helsefaglig forskning
Ulike deler av helsenæringen møter på ulike utfordringer og muligheter når de skal kommersialisere. Ofte er det omfattende krav til kvalitet og dokumentasjon og en rekke regulatoriske forhold som det er avgjørende å kjenne til.
I utvikling av legemidler, diagnostiske verktøy og en del medisinsk utstyr er veien fra idé til marked forskningsintensiv, lang og kapitalkrevende og med stor risiko. Mange sikter mot globale markeder fra start. Verdiene er over lengre tid ofte i hovedsak immaterielle og det søkes beskyttelse i aktuelle markeder gjennom patenter. For å lykkes kreves omfattende utvikling og testing, kliniske studier, oppskalering av produksjon, markedsføringstillatelser og inngåelse av internasjonale industriavtaler. Dokumentasjonsløp for å påvise effekt i praksis og klinisk utprøving må være i tråd med standarder og krav i de aktuelle markedene.
Innenfor e-helse, velferdsteknologi og en del medisinsk teknologi dreier det seg ofte om videreutvikling av allerede eksisterende teknologier tilpasset et bestemt behov. Dette innebærer ofte mindre grad av forskningsaktivitet og kortere utviklingstid enn for eksempel for legemidler. Kapitalbehovet er gjerne mindre. Innenfor helse-IKT stilles det krav til interoperabilitet,31 personvern, sikkerhet og bruk av standarder. Dette påvirker om produkter kan implementeres i den norske helse- og omsorgstjenesten og tilgangen til markeder internasjonalt.
Både offentlige og private aktører er med å understøtte kommersialiseringsaktiviteter i ulike faser. En aktør som skal kommersialisere kan underveis i prosessen ha nytte av dialog, støtte og samarbeid med ulike aktører i forskningsmiljøer, næringsliv, klynger, inkubatorer og det næringsrettede virkemiddelapparatet. Ofte har man behov for test- og piloteringsfasiliteter og man trenger kompetanse om og tilgang til markeder nasjonalt og internasjonalt. Dette er nærmere omtalt tidligere i denne meldingen.
Boks 9.1 Kommersialisering
Begrepet kommersialisering er ikke entydig definert verken i faglitteraturen eller i daglig tale.1 I denne stortingsmeldingen betegner kommersialisering hele prosessen fra en idé oppstår, gjennom for eksempel et forskningsresultat, og til ideen er lansert som forretningsmessig virksomhet, løsning, produkt eller produksjonsmetode i et marked og inntekter skapes. Ved kommersialisering av resultater fra offentlig finansierte forskningsinstitusjoner, er det gjerne innmelding av prosjekter og den prosessen som skjer gjennom teknologioverføringskontorene (TTO) det siktes til.
Prosessen med å kommersialisere vil ofte veksle mellom idefase, utviklingsfase, analysefase knyttet til markedspotensial, utvikling av forretningsplan, test og utprøving og fram til løsningen er introdusert og etablert i et marked. Sentrale faktorer underveis er blant annet tilgang til kapital og kompetanse og beskyttelse av immaterielle verdier. I fasen fra bedriftsetablering fram til en vare eller tjeneste er lansert, vil utgiftene typisk være store. Hvordan kommersialiseringsprosessen forløper vil variere mellom ulike virksomheter og bransjer. Forskjeller i blant annet forskningsintensitet, behov og tilgjengelighet av ressurser og krav til etterprøvbarhet, dokumentasjon og effekt, og i tillegg til hvilke markeder en forsøker å nå, påvirker dette.
1 Sløk-Madsen, S. K., Ritter, T., & Sornn-Friese, H. (2017). Commercialization in Innovation Management: Defining the Concept and a Research Agenda. Paper presented at 77th Annual meeting of the Academy of Management, Atlanta, United States.
9.2.1 Kommersialiseringsaktiviteter
I 2017 utgjorde driftsutgiftene32 til forskning og utviklingsarbeid innenfor medisin og helsefag 9 mrd. kroner, hvorav 8 mrd. kroner kom fra offentlige kilder.33 Det foregår forskning ved alle helseforetakene i Norge, og disse utførte til sammen FoU (forskning og utviklingsarbeid) for 4,3 mrd. kroner i 2017.34 Det er konsentrasjon av forskningsaktivitet ved universitetssykehusene. FoU-utgiftene i medisin og helsefag ved universiteter og høyskoler var på 3,9 mrd. kroner, og på 0,8 mrd. kroner i instituttsektoren.
Det er etablert en rekke TTOer for å mobilisere til kommersialiseringsaktiviteter fra offentlig finansiert forskning og bidra til at kommersialisering av slike ideer forvaltes på en god og profesjonell måte. Disse kontorene skal i samarbeid med moderinstitusjonene vurdere hvordan dette skal gjøres. Når de kommersielle rettighetene til en oppfinnelse overtas fra forskeren, så er det vanligvis moderinstitusjonen som står som eier av rettighetene, mens forvaltningen skjer gjennom TTOen. Ideen eller resultatet beskyttes ofte gjennom et patent. Deretter kan dette enten lisensieres ut eller bli grunnlag for en bedriftsetablering. Dette betegnes ofte som ulike strategier for «exit» eller kommersialiseringsstrategier.
Boks 9.2 Teknologioverføringskontor
Teknologioverføringskontorene («Technology Transfer Offices»), ofte omtalt som TTOene, eies og styres av de forskningsinstitusjonene de representerer og har tjeneste- eller samarbeidsavtale med, vanligvis de største universitetene, instituttene, de regionale helseforetakene og helseforetakene. TTOene er tilpasset og spesialisert for å utføre de oppgavene som deres eiere bestemmer de skal utføre og arbeide med. De har avtaler med eierinstitusjonene som regulerer deres aktiviteter, økonomiske ansvar og beslutningsmyndighet. Oppgaveporteføljene i de ulike TTOene varierer. Dette henger blant annet sammen med type forskning som utføres ved eierinstitusjonene og om kontorene også har inkubasjonsvirksomhet. Regionale variasjoner skyldes blant annet historiske forhold rundt etablering og næringssammensetning i den aktuelle regionen.
TTOene er organisert som aksjeselskaper der eventuelt overskudd generert av offentlige tilskudd skal benyttes til aktiviteter som er hjemlet i medeiende forskningsorganisasjoner sitt formål (for eksempel forskning, utdanning, formidling og innovasjon). TTOer kan ikke utbetale utbytte.
Om lag halvparten av inntektene til TTOene kommer fra Forskningsrådets FORNY2020-program, se boks 9.3 nedenfor. Øvrige inntekter kommer fra lisensieringer (patenter), salg av aksjer og salg av tjenester til offentlig finansierte forskningsinstitusjoner, der universitets- og høyskolesektoren og sykehusene er sentrale kunder. De har også investeringer fra moderinstitusjonene.
Følgende fem TTOer har både universitets- og høyskolesektor, universitetssykehus og RHF-er inne på eiersiden: Inven2, Bergen TO (BTO), NTNU Technology Transfer, Norinnova og Validé. Andel eierskap er varierende.
Forskningsrådet har, på oppdrag fra Nærings- og fiskeridepartementet, utført en kartlegging av kommersialiseringsaktiviteter innenfor helse, i form av antall patentsøknader og lisenser og bedriftsetableringer gjennom TTOer som de samarbeider med gjennom programmet FORNY2020. Kartleggingen er utført for perioden 2007 til 2017. Det er kontorene selv som har vurdert hvilke kommersialiseringsaktiviteter som er helserelatert.35 Tallene inkluderer ikke ideer som blir kommersialisert direkte av arbeidstaker utenom TTO-systemet.
Kartleggingen viser at nesten halvparten av patentsøknadene gjennom TTOene i perioden var helserelatert. Om lag 50 pst. av de helserelaterte patentsøknadene (25 pst. totalt) kom fra helseforetak eller samarbeid mellom helseforetak og universitet- og høyskole. Det er stor forskjell mellom TTOene hva gjelder totalt antall patentsøknader, andelen som er helserelevant og andel patenter fra helseforetak. Dette har sammenheng med størrelsen på TTOene, hvilke FoU-institusjoner de eies av og samarbeider med og forsknings- og innovasjonsaktivitetene ved disse institusjonene.
For den samlede perioden utgjorde helserelaterte lisensavtaler om lag 60 pst. (374 avtaler) av totalt inngåtte lisensavtaler (641 avtaler). Andelen har vært stigende i perioden og i 2017 utgjorde denne 73 pst. (58 inngåtte avtaler var helserelaterte). Kartleggingen viser at halvparten av lisensavtalene er inngått med norske eller norsk-registrerte bedrifter. Et antall av disse kan også omfatte norske datterselskaper i globale konsern.
Av 260 bedriftsetableringer gjennom TTO-systemet i perioden, var 64 helserelaterte. Om lag én fjerdedel av disse er avviklet. Av bedrifter som fortsatt er aktive i 2018 (om lag 45) er TTOen inne på eiersiden i 75 pst.
Det er en rekke forhold som påvirker kommersialisering fra offentlig finansiert medisinsk og helsefaglig forskning. Samlet sett er det relativt høy helserelatert kommersialiseringsaktivitet gjennom TTOene og mye av dette kommer fra de store universitetssykehusene. Samtidig er den samlede ressursinnsatsen innenfor medisinsk og helserelatert forskning høy, og det kan være potensiale for å kommersialisere mer enn i dag.
Betingelsene for videre utvikling og vekst for nye produkter og tjenester innenfor helseområdet er krevende, og mange av disse er drøftet nærmere i de øvrige kapitlene i denne stortingsmeldingen.
Boks 9.3 FORNY2020
FORNY2020 er et program i Norges Forskningsråd for økt kommersiell anvendelse av resultater fra offentlig finansierte forskning. Gjennom å gi støtte til de kommersielt mest lovende prosjektene skal FORNY2020 bidra til å bringe forskningsresultater nærmere eller helt fram til markedet. Programmidlene kanaliseres gjennom TTOene og gjennom nasjonale åpne konkurransearenaer hvor ulike kommersialiseringsaktører, forskere og foretak kan søke etter gitte kriterier.
FORNY2020 har ingen prioriterte tematiske, faglige eller næringsområder, men støtter prosjekter på tvers av ulike bransjer, med ulik modenhet og ulike veier til markedet.
Om lag 30 pst. av midlene fra FORNY2020 har gått til helserelaterte prosjekter de siste fire årene. Det har fra 2011 vært en stor økning av helseprosjekter som har fått støtte gjennom FORNY2020. Dette kan forklares av økte bevilgninger til FORNY2020, men andelen helserelaterte prosjekter har også økt.
9.2.2 Rammevilkår og insentiver for kommersialisering
Regjeringen har som ambisjon å ytterligere styrke arbeidet med kommersialisering av resultater fra offentlig finansiert forskning. Det innebærer å legge forholdene bedre til rette for at forskningsresultater skal komme til nytte for eksisterende virksomheter, nyetableringer og framtidige virksomheter. Kommersialisering av ideer og oppfinnelser fra medisinsk og helsefaglig forskning påvirkes av ulike rammevilkår og insentiver.
Universitetenes og høyskolenes hovedoppgave er å frambringe ny kunnskap gjennom forskning og overføre kunnskap gjennom utdanning. I universitets- og høyskoleloven framkommer det at sektoren skal bidra til innovasjon og verdiskaping, og at universitetene skal legge til rette for at forskningen tas i bruk i offentlig forvaltning og i næringslivet. Dette kalles gjerne «det tredje oppdraget» for universitets- og høyskolesektoren. Verken spesialist- eller kommunehelsetjenesten har et slikt uttalt mandat om «det tredje oppdraget», men innovasjon og samarbeid med næringslivet er en del av løsningen for at helsesektoren skal nå sine mål.
Arbeidstakeroppfinnelsesloven
Når en ansatt forsker gjør en patenterbar oppfinnelse i tjenesten, kan institusjonen (arbeidsgiveren) kreve å få overført rettighetene til oppfinnelsen til seg etter reglene i arbeidstakeroppfinnelsesloven § 4. Den ansatte har rett til å bli navngitt som oppfinner i patentsøknaden, jf. patentloven § 8 fjerde ledd. Den ansatte har også krav på rimelig godtgjøring for oppfinnelsen, jf. arbeidstakeroppfinnelsesloven § 7, med mindre verdien av rettighetene ikke overstiger hva arbeidstakeren kunne forutsettes å yte ut fra lønnen og andre goder som følge av tjenesten.
I henhold til arbeidstakeroppfinnelsesloven § 6 har den ansatte plikt til å melde fra til institusjonen om forskningsresultater som kan inneholde patenterbare oppfinnelser. Utgangspunktet er at arbeidstakeren ikke kan forføye over oppfinnelsen eller gjøre handlinger som kan hindre patentering, slik som publisering, før det er gått fire måneder fra meldingen. Lærere og vitenskapelig ansatte ved universiteter og høyskoler har likevel rett til å velge å publisere oppfinnelsen, selv om dette kan hindre patentering, hvis ikke annet er avtalt og arbeidsgiveren ble varslet om intensjonen om å publisere i meldingen om oppfinnelsen, og det ikke finnes tredjepartsrettigheter som er til hinder for dette.
Dersom arbeidsgiveren ikke krever retten overført til seg innen fire måneder fra mottak av melding fra den ansatte, tilfaller rettighetene til oppfinnelsen den ansatte forskeren, jf. arbeidstakeroppfinnelsesloven § 6. Arbeidstakeren kan i så fall søke patent under eget navn, eller på annen måte gå videre med kommersialisering.
Tvister mellom arbeidsgiver og arbeidstaker etter arbeidstakeroppfinnelsesloven kan etter lovens § 12 bringes inn for en meklingsnemnd (Meklingsnemnda for arbeidstakeroppfinnelser), som forsøker å få i stand en minnelig ordning mellom partene. Det er særlig tvister om størrelsen på godtgjøringen til arbeidstakeren som bringes inn for Meklingsnemnda. Utgiftene til nemndas virksomhet dekkes av det offentlige.
Systemene for finansiering og måling av resultater
I 2017 ble det i finansieringssystemet for universitets- og høyskolesektoren innført en ny indikator for bidrags- og oppdragsfinansiert aktivitet (BOA). Indikatoren skal gi insentiv til mer samspill med arbeids-, samfunns- og næringsliv.36 BOA omfatter imidlertid ikke måling av kommersielle inntekter gjennom TTOene.
Støtten som universitetene og høyskolene får til kommersialisering er dermed i hovedsak fra FORNY2020-programmet gjennom TTOene. I tillegg har universitetene og høyskolene noe inntjening fra tjenesteavtaler med sine eiere og andre samarbeidspartnere, salg og utleie av lisenser, aksjer og rådgivningstjenester.
I finansieringsordningene for sykehusene har det til nå ikke vært egne insentiver for kommersialisering. I oppdragsdokumentet de siste årene har Helse- og omsorgsdepartementet gitt de regionale helseforetakene i oppdrag å øke innovasjonsaktiviteten og styrke samarbeidet med næringslivet. Regjeringen vil innføre en indikator for måling av innovasjon i spesialisthelsetjenesten, og vurdere å bruke den som del av resultatbasert finansiering av forskning og innovasjon i spesialisthelsetjenesten. Dette er omtalt i kapittel 8.
Kultur og kompetanse
I kommersialiseringsprosesser som fører til bedriftsetablering vil ofte forskeren være sentral i selskapsetableringen enten som gründer og daglig leder eller som forsker eller forskningssjef i foretaket. I mange tilfeller vil forskningskompetansen være nødvendig for videre innovasjon og utvikling, eller for å ivareta nye forskningsaktiviteter knyttet til løsningen. Det er imidlertid ikke gitt at vedkommende forsker har tilstrekkelig kompetanse, interesse, anledning eller tid til å etablere et foretak og å ta ideer og innovasjoner fram til marked.
Det varierer mellom institusjoner i hvilken grad og hvordan kommersielt rettet virksomhet er karrieremeritterende. Generelt er personalpolitikken den enkelte institusjonens ansvar. Institusjonen må bruke virkemidler for å fremme ønsket faglig utvikling og det er opp til den enkelte institusjon å merittere den enkelte ansatte. Det er lite som tyder på at kommersielt rettet virksomhet i utstrakt grad teller som karrieremeritterende aktivitet. I helseforetakene er de helsefaglige ansattes primære oppgaver knyttet til pasientbehandling og eventuelt undervisning og forskning. I praksis fører dette til at en karriere i næringslivet eller permisjon fra en vitenskapelig stilling for å kommersialisere, kan oppleves som en barriere for videre karriere innenfor et helseforetak eller universitet og høyskole.
Samtidig er det slik at vitenskapelig ansatte som har arbeidserfaring fra næringslivet, oftere deltar i eksternt samarbeid enn andre vitenskapelige ansatte. Universitets- og høyskoleansatte med nettverk i næringslivet har også lettere for å skaffe privat risikokapital til kommersialisering av forskningsresultater.37 Det kan altså være nyttig både for utvikling av den vitenskapelige institusjonen og for bidraget til innovasjon og verdiskaping, at ansatte har kompetanse fra og nettverk i næringslivet.
Boks 9.4 EpiGuard
Et behandlerteam ved Oslo universitetssykehus (OUS), med lege Fridtjof Heyerdahl i spissen, fikk ideen til EpiShuttle som et resultat av utfordring med transport av pasienter de møtte under ebola-epidemien.
Medtech-bedriften EpiGuard AS ble etablert i 2015, og eies blant annet av Eker Group som lager skrog og designer båter og biler, Hansen Protection som lager overlevelsesdrakter og kalesjer, TTOen Inven2 og oppfinnerne. I oppstartsfasen har selskapet vært lokalisert i Aleap-helseinkubatoren i Forskningsparken i Oslo, og har nå flyttet til egne kontorer i Forskningsparken. De har utvikling og produksjon i Fredrikstad. Hovedproduktet deres, EpiShuttle, er en båre med en totaleffektiv barriere mellom pasient og omverdenen. Båren ser ut som en kapsel, og har plass til én person. Produktet er tilpasset bruk i ambulanser, helikoptre og fly. Den er lett å desinfisere, så den kan lett gjenbrukes og den er batteridrevet. Det er inngått distribusjonsavtaler på salg av EpiShuttle flere steder i Europa.
EpiGuard AS har mottatt etablerertilskudd og offentlig forsknings- og utviklingskontrakt (OFU), nå innovasjonskontrakt, fra Innovasjon Norge. De har også mottatt presåkornmidler, som de matchet ved å hente inn tilsvarende sum fra private investorer. EpiGuard vant også DNBs innovasjonspris under DNB Healthcare-konferansen i Oslo i desember 2016, og har nylig får EU-midler fra Horisont 2020 sitt SMB-program.

Figur 9.1 EpiShuttle
Foto: EpiGuard
Eierskap og inntekter ved kommersialisering
Selv om universitet, høyskole eller et helseforetak kan være innehaver av rettighetene til oppfinnelser gjort av ansatte ved institusjonene, varierer det mellom ulike institusjoner og helseforetak hvordan disse rettighetene forvaltes eller benyttes. Institusjonene regulerer eierskap og inntekter ved kommersialisering gjennom retningslinjer, avtaler og rutiner for håndtering av immaterialrettigheter38 og arbeidsavtaler for de vitenskapelige ansatte. Disse retningslinjene, avtalene og rutinene er utarbeidet av, og varierer mellom, den enkelte institusjon og deres respektive TTOer.
Salg og lisensinntekter fra immaterialrettigheter slik som patenter, fordeles vanligvis med én tredjedel til forskeren eller forskergruppen, men det er ulik praksis når det gjelder hvor mye av de resterende to tredjedelene som går til universitet, høyskolen eller helseforetaket, det fagmiljø eller enheten som forskeren er tilknyttet eller til den aktuelle TTOen.
Når det etableres en bedrift, bistår TTOen også i dette. Bedriften blir da et selskap med de utfordringer knyttet til kommersialisering som ulike bransjer i næringslivet møter, men også med tilsvarende muligheter til å søke det øvrige virkemiddelapparatet om støtte, hente inn kapital fra investorer og gå i samarbeid med andre. De ulike TTOene tar ulike roller ved selskapsetablering avhengig av hva som er regulert retningslinjene og avtalene for håndtering av immaterialrettigheter, praksis og vurderinger i det enkelte tilfellet. Ofte vil TTOene selv også gå inn på eiersiden ved bedriftsetablering. Noen ganger inngår bedriften lisensavtale med TTOen, mens andre ganger selges lisensen til bedriften. Det skjer også at TTOer konverterer lisensen til en eierpost i bedriften. Det er ikke uvanlig at TTOene er inne med eierposter på opptil 50 pst.39
Fordelingene av inntekter og eierskap kan påvirke de ansattes interesse og motivasjon for kommersialisering og de nevnte retningslinjene og rutinene for håndtering av immaterialrettigheter er derfor viktige. Ved justering av andelen av inntektene som tilfaller forskeren eller forskergruppen, kan oppmerksomheten og motivasjonen for kommersialisering påvirkes. Videre kan TTOenes eierandeler i oppstartsforetak påvirke muligheten for videre vekst og utvikling, gjennom innvirkning på private investorers interesse for foretaket. Store eierposter hos TTOene vil kunne føre til at investorer ser det som mindre attraktivt og mer risikofullt å gå inn i bedriften, blant annet fordi investorene kan oppfatte at handlingsrommet for videre utvikling av selskapet begrenses. For TTOene vil muligheten for egen inntjening i noen tilfeller kunne komme i konflikt med hva som for det enkelte foretak er god utvikling. Samlet sett kan dette hindre tilførsel av nødvendig kapital og relevant kompetanse.
Hvor godt de ulike hensynene balanseres varierer i praksis, og vil også variere med hvilket forskningsfelt det kommersialiseres fra. Problemstillingene over trekkes fram som sentrale fra flere som har kommersialisert fra medisinsk og helsefaglig forskning. Det kan derfor være hensiktsmessig at retningslinjene og avtalene for immaterialrettigheter gir rom for nødvendig fleksibilitet, slik at hensynet til innovasjon og verdiskaping ivaretas på en god måte.
Menon Economics gjennomførte i 2018 på oppdrag for Nærings- og fiskeridepartementet en utredning av insentiver for kommersialisering av forskningsresultater i universitets- og høyskolesektoren. Formålet var å få mer kunnskap om hvordan dagens insentiver for kommersialisering av forskningsresultater i denne sektoren virker, og om det er behov for å gjøre endringer. Utredningen ser ikke på helse- og omsorgsforskning spesielt, men mange av problemstillingene som tas opp i den gjelder også for helse- og omsorgssektoren.
Menons kartlegging tar for seg hvordan insentiver virker for den enkelte ansatte, forskergrupper og institusjonene selv, inkludert også TTOene. Undersøkelsen omfatter de fem største universitetene i Norge. I rapporten ser Menon på insentiver for kommersialisering innenfor rammene av dagens regelverk og finansieringssystem. Dette omfatter meritteringssystem- og kultur, eier- og bruksrettigheter og organisasjonsmodeller.
I rapporten foreslås det blant annet å endre praksis for fordeling av eierrettigheter og inntekter, inkludere kommersialisering i finansieringssystemet for universitetene, innføre regler for en såkalt «kommersialiseringspermisjon» for vitenskapelige ansatte og vurdere nærmere forhold rundt universitetenes og høyskolenes styring og relasjon til TTOene.
Selv om kommersialisering ikke skal være hovedformålet med offentlig finansiert forskning, mener regjeringen at potensialet for å kommersialisere kan utnyttes bedre. Regjeringen mener at det er potensial for økt kommersialisering fra medisinsk og helsefaglig forskning. Skal løsninger og ideer komme helse- og omsorgssektoren generelt til gode, må resultatene spres ut fra forskningsmiljøene. Kommersialisering er en sentral mekanisme for å få det til.
Det må legges til rette for kommersialisering på en god og profesjonell måte. Dette krever profesjonell håndtering i alle ledd av kommersialiseringsprosessen, bevissthet rundt insentiver og god forvaltning av ressurser og verdier. Et profesjonelt samarbeid mellom de ulike aktørene fordrer gode rolleavklaringer og ryddige og avklarte avtaleforhold når det gjelder eierskap og inntekter, slik at formålet om næringsutvikling, verdiskaping og samfunnsmessig nytte understøttes på best mulig måte. Dette gjelder enten det er snakk om utlisensiering eller bedriftsetableringer.
For å styrke arbeidet med kommersialisering vil regjeringen gjøre videre vurderinger av insentiver for kommersialisering av forskningsresultater i universitets- og høyskolesektoren, med vekt på implikasjoner for helseforetakene.
Boks 9.5 Radforsk
Radforsk er et langsiktig («evergreen») såkornfond med et investormiljø rettet inn mot bedrifter innenfor onkologi og immunterapi. Virksomheten er organisert som en stiftelse og tar ikke utbytte, men investerer i selskaper og kreftforskning. Radforsk har i februar 2019 12 aktive investeringsselskaper der Radforsks eierandel har en verdi på ca. 600 mill. kroner. Samtlige porteføljeselskaper er norske, og Radforsk har så langt vært involvert i åtte børsnoteringer. Om lag 200 mill. kroner er hittil tilført kreftforskning gjennom virksomhetens aktivitet. Radforsk er en del av Oslo Cancer Cluster Innovasjonspark og jobber tett med ulike forskningsmiljøer i akademia, klinikk og næringsliv innenfor kreft og immunterapi. Kunnskap fra disse miljøene er viktig for beslutninger om investeringer i selskaper. Virksomheten ble opprinnelig opprettet i 1986 som Radiumhospitalets teknologioverføringskontor under navnet Radiumhospitalets forskningsstiftelse med én mill. kroner i lån fra Radiumhospitalet, som for lengst er tilbakebetalt.
9.3 Immaterielle verdier og immaterialrettigheter
9.3.1 Betydningen av immaterielle verdier og rettigheter
Norske virksomheter konkurrerer i økende grad på grunnlag av kunnskap og kompetanse. Det innebærer at en stor del av verdiene i foretakene er immaterielle. En profesjonell håndtering av immaterielle verdier kan i mange tilfeller være avgjørende for virksomhetenes evne til å konkurrere i nye markeder, innhente kapital og inngå samarbeid med forskningsmiljøer og investorer. Derfor betyr immaterialrettigheter også mye for verdiskapingen i næringslivet og i økonomien.
Når nye løsninger, teknologier og innovasjoner blir spredt og kan tas i bruk av andre, kan dette bidra til vekst og velferd i samfunnet. Samtidig krever utvikling av innovasjoner ressurser i form av tid, mennesker og penger. Dersom dette uten videre blir kopiert og utnyttet av andre, kan det være vanskelig å sikre avkastning av investeringen. Da kan det være at det ikke lønner seg for innovatøren eller foretaket å gjennomføre investeringen, noe som igjen kan føre til at næringslivet investerer mindre i innovasjon enn det som samlet sett lønner seg for samfunnet.
Immaterialrettigheter, slik som patent, er en måte å balansere mellom spredning av kunnskap om innovasjoner og å sikre innovatørens mulighet til avkastning. Immaterialrettigheter innebærer altså ikke en enerett til å lære av og bruke en innovasjon, men til å utnytte denne kommersielt.
Boks 9.6 Immaterielle verdier og rettigheter
Immaterielle verdier er en samlebetegnelse for verdier uten fysisk substans, som for eksempel ulike typer åndsverk, produksjonsprosesser, oppskrifter, databaser, design, oppfinnelser, forretningshemmeligheter, «knowhow» og forretningsmodeller.
Immaterielle verdier som er beskyttet av lovhjemlede ordninger med lovfestet enerett, kalles immaterialrettigheter. Andre immaterielle verdier som kan beskyttes uten lovfestet enerett, slik som forretningshemmeligheter og «knowhow» har vern etter regler i legemiddelloven, markedsføringsloven og straffeloven. I praksis vil også dette omfatte dokumentasjon fra kliniske studier av legemidler.
Immaterialrettigheter omfatter industrielle rettigheter og opphavsrett. Industrielle rettigheter omfatter i hovedsak patent, design og varemerker, og oppstår i all hovedsak ved at de blir registrert etter søknadsbehandling.
Et patent beskytter en teknisk løsning på et teknisk problem. Eneretten varer i inntil 20 år. For legemidler og plantevern-kjemikalier kan vernetiden etter søknad utvides med inntil ytterligere fem år ved en ordning med supplerende beskyttelsessertifikater (supplementary protection certificate, SPC), som skal kompensere for en lang og ressurskrevende søknadsprosess for å oppnå markedsføringstillatelse. Ordningen er ment å gi farmasøytisk industri sterkere insentiver til å forske på og utvikle nye legemidler. For å styrke insentivene til utvikling av legemidler beregnet på barn, og for å få bedre kunnskap om riktig bruk av legemidler i denne delen av befolkningen, kan beskyttelsestiden for supplerende beskyttelsessertifikater forlenges med seks måneder for legemidler der det er gjennomført en godkjent plan for utprøving til barn.
Lisensiering går ut på at en eller flere aktører som har en eller flere immaterialrettigheter, gir en annen aktør anledning til kommersielt å utnytte den eller disse rettighetene. Lisensieringen (lisensavtalen) kan gjelde ulike typer immaterialrettigheter. Retten gis vanligvis for et bestemt geografisk område og tidsrom, et bruksområde eller en kombinasjon av disse. Godtgjørelsen for rettighetshaveren består gjerne av en lisensavgift (royalty), som ofte beregnes av lisenstakerens salgsverdi av produktet, eventuelt kombinert med en engangsbetaling eller et fast årlig beløp. Ved å lisensiere kan eieren av en immaterialrettighet få en viss inntekt fra en rettighet, uten selv å måtte investere i å utvikle produktet fram til markedsintroduksjon og produksjon.
Både patent- og legemiddellovgivningen inneholder insentiver som skal legge forholdene til rette for utvikling av nye legemidler. Patentloven inneholder regler om enerett og legemiddelloven inneholder regler om dokumentbeskyttelse og markedsbeskyttelse. Regulatorisk beskyttelse etter legemiddellovgivningen bygger på Norges EØS-rettslige forpliktelser. Lov om medisinsk utstyr har ikke særskilte regler om dette slik som legemiddelloven.
Reglene om rett til dokumentbeskyttelse for innehavere av markedsføringstillatelser for legemidler innebærer at ikke andre enn innehaveren av markedsføringstillatelsen kan utnytte dokumentasjon på kvalitet, sikkerhet og effekt som ligger til grunn for markedsføringstillatelsen i perioden dokumentbeskyttelsen gjelder. Eneretten til bruken av denne dokumentasjonen etter legemiddellovgivningen gjelder i tillegg til eneretten til å utnytte den patenterte oppfinnelsen etter patentlovgivningen. I tillegg har legemiddellovgivningen regler om markedsbeskyttelse som definerer det tidligste tidspunktet en markedsføringstillatelse for et generisk legemiddel kan benyttes til å plassere legemidlet på markedet. Det vil si at en markedsføringstillatelse for et generisk legemiddel ikke nødvendigvis kan benyttes med en gang den er utstedt.
Dokumentbeskyttelsen for legemidler er knyttet til dokumentasjonen som ligger til grunn for markedsføringstillatelsen, noe som innebærer at den i prinsippet ikke er til hinder for at andre gjennomfører de kliniske utprøvinger som er nødvendige for å framskaffe dokumentasjon for egen søknad om markedsføringstillatelse. Heller ikke patentretten er til hinder for at det gjøres slik utprøving av et patentert legemiddel som er nødvendig for søknad om markedsføringstillatelse for et generisk legemiddel, jf. patentloven § 3 tredje ledd nr. 5.
Beskyttelse av immaterialrettigheter er utbredt i helsenæringen, særlig innenfor bioteknologi og farmasi. Produktutvikling på disse områdene er ofte kostbar og tidkrevende, men kan være relativt lett å kopiere. Betydningen av immaterialrettigheter øker i takt med teknologiutviklingen og patentert teknologi og er derfor viktig for videre utvikling av medisinsk utstyr og e-helseløsninger.
Også varemerker har stor økonomisk betydning innenfor helsenæringen. Beskyttelsestiden for varemerker kan i prinsippet være ubegrenset, og varemerker kan bidra til merverdi i form av godt renommé.
Dokumentbeskyttelse etter legemiddellovgivningen er også viktig for forskning på legemiddelområdet.
Selv i de tilfeller hvor man har til hensikt gjøre teknologien tilgjengelig for åpen og gratis bruk, har patenter ofte likevel en viktig funksjon. Patentering gjør da at ingen andre senere kan ta patent på samme oppfinnelsen. Patenthaver kan deretter tilby gratis lisenser under ikke-diskriminerende vilkår for bruk av patentet, innenfor konkurranserettens begrensninger.
Kommersialisering er viktig for at resultater fra forskning og utvikling skal komme pasienter og brukere til gode. Beskyttelse av immaterialrettigheter er en av flere strategier institusjonene kan benytte for å sikre at forskningsresultater og kunnskap samtidig kan deles og komme til anvendelse og nytte i samfunnet. Dersom en patenterbar oppfinnelse blir publisert eller omtalt offentlig før patentsøknadene er inngitt kan muligheten for patentering falle bort. En hensiktsmessig balansegang mellom nødvendig hemmelighold av oppfinnelsen inntil patentsøknad er inngitt, og ønsket om publisering, er derfor en viktig del av en profesjonell håndtering av forskningsresultater.
9.3.2 Forvaltning av immaterialrettigheter
En immaterialrettighet kan ha stor økonomisk verdi og en rettferdig tildeling av rettighetene tilsier at disse bør forvaltes av en uavhengig instans. Derfor har de fleste land opprettet instanser for håndtering av slike rettigheter. I Norge er dette Patentstyret. Det er også opprettet internasjonale og regionale patentmyndigheter, som forvalter og legger til rette for patentrettigheter som gjelder i flere land.
Ved søknad til Det europeiske patentverket (EPO) kan man oppnå patent i flere europeiske land, også Norge. Det finnes også en ordning med internasjonale patentsøknader, som leveres og undergis forberedende behandling ved Verdens immaterialrettsorganisasjon (WIPO) sitt internasjonale byrå i Genève, før den behandles videre og vurderes nasjonalt i de landene som pekes ut. I slike tilfeller kommer patentsøknaden først til Norge og Patentstyret i den såkalte nasjonale fasen. Den sistnevnte veien til patent er særlig aktuell der man ønsker beskyttelse i markeder internasjonalt. For mange segmenter av helsenæringen er dette mest aktuelt.
Boks 9.7 Internasjonalt avtaleverk
Mye av helsenæringen består av forskningsintensive og teknologidrevne bedrifter. Effektiv beskyttelse av immaterialrettigheter i de markedene hvor de ønsker å markedsføre sine produkter, er for disse avgjørende for en velfungerende handel. TRIPS-avtalen om handelsrelaterte sider ved immaterialrettigheter er del av WTO-avtalen, og oppstiller minimumskrav til medlemslandenes vern av immaterialrettigheter, herunder patenter og varemerker. Gjennom frihandelsavtalene går vi blant annet inn for mer effektiv håndheving av regelverket. Immaterialrettigheter gjelder kun i de landene hvor de er beskyttet. Således må beskyttelse i utgangspunktet søkes i hvert enkelt land, eventuelt etter regionale ordninger slik som ordningen med europeiske patenter som meddeles Det europeiske patentverket (EPO). En planlagt ny EU-ordning med såkalt Enhetspatent (Unitary Patent), med en tilknyttet egen domstol (UPC) – Unified Patent Court), har i lengre tid vært under forberedelse i EU, men er foreløpig ikke trådt i kraft. Norske søkere vil kunne søke om patent etter en slik ordning på linje med søkere fra EU-land, dersom ordningen trer i kraft.
Det er utviklet et internasjonalt avtaleverk med krav til den nasjonale reguleringen av immaterialrettigheter. Foruten TRIPS-avtalen finnes blant annet Paris-konvensjonen av 1883 og andre globale avtaler om immaterialrettigheter som administreres av WIPO – Verdensorganisasjonen for immaterialrett. Disse avtalene gjelder i hovedsak formaliakrav og søknadssystemer.
Kunnskap om betydningen av å beskytte immaterielle verdier er gjennomgående godt forankret innenfor næringsliv relatert til farmasi og bioteknologi gjennom utstrakt bruk av immaterialrettigheter, særlig gjennom patenter. Også i næringsliv som omfatter IKT og medisinsk teknologi er det den siste tiden blitt mer oppmerksomhet rundt immaterialrettigheter. Bevisstheten rundt immaterielle verdier og betydningen av rettighetsbeskyttelse er imidlertid ikke nødvendigvis like utbredt i alle deler av næringen.
Regjeringen vil kartlegge om det er behov for bedre veiledning om immaterialrettigheter i helsenæringen eller deler av denne.
9.4 Ideer med utgangspunkt i erfaring og praksis
Gründere bidrar til å utvikle morgendagens næringsliv og nye lønnsomme arbeidsplasser. Ofte er det gjennom nyetablerte bedrifter at nye ideer, varer og bedre tjenester kommer inn i markedet. Innenfor helsesektoren har vi flere eksempler på at arbeidstakere får ideer om produkter eller prosesser som kan forbedres, med bakgrunn i egen erfaring. Dette ser vi eksempler på både i spesialist- og i primærhelsetjenesten.
Boks 9.8 Erland AS
Ideen til Erland AS fikk Jofrid Erland etter at et familiemedlem fikk tykktarmskreft og ble stomioperert (utlagt tarm). Lekkasjene fra stomiposen førte til store utfordringer. Dårlig nattesøvn og frykt for lekkasjer resulterte i sosial isolasjon både privat og i jobb. Letingen etter produkter som kunne absorbere og forhindre problemer med lekkasje var nytteløst. Med sin bakgrunn som hjelpepleier og sin nye situasjon som pårørende, var ønsket til Erland å utvikle et produkt som ville bidra til at stomiopererte skulle ha samme muligheter til å delta i samfunnet som funksjonsfriske. Hun etablerte selskapet Erland AS og gikk i gang med utviklingen av en absorbent for å forhindre problemer med lekkasje fra stomiposen.
Sammen med mange gode partnere har Erland utviklet et superabsorberende produkt som har fått svært gode tilbakemeldinger. Tilbakemeldingene fra testgruppene viser at produktet ivaretar brukerverdier som trygghet, frihet og økt livskvalitet i hverdagen.
Veien fram til endelig produkt har vært lang med mange laboratorietester og utprøvinger på testgrupper. Produktet er innvilget patent både i Norge, Europa, Canada og USA. Et tilsvarende produkt finnes ikke på markedet i dag. Industridesign-selskapet SLIP AS har vært med i utviklingen av produktet. Den siste i rekken av brukerevalueringer ble foretatt i regi av SINTEF. Gründerens ønske er at produktet kan bli tilgjengelig for brukerne på blå resept.

Figur 9.2 Absorbent
Foto: Erland AS
Utnyttelse av handlingsrommet og bedre tilrettelegging for utvikling av denne type erfaringsbaserte ideer, kan gi positive effekter i form av effektivisering og bedre løsninger i framtidens helse- og omsorgstjenester. Kultur og holdninger er viktig for at slike prosesser kan muliggjøres. Nytenking og innovasjon innenfor helse- og omsorgssektoren kan bidra til å løse utfordringene som oppstår med et stadig større antall eldre og pleietrengende. Dette er også omtalt i kapittel 8.
Regjeringen har satset på gründere og vekstbedrifter. I oktober 2015 ble gründerplanen Gode ideer – fremtidens arbeidsplasser lagt fram. Denne viser regjeringens langsiktige visjoner og kommer med konkrete tiltak for å fremme gründerskap. Regjeringen har en tredelt tilnærming til gründerpolitikken som til sammen skal skape og forsterke en gründerkultur i Norge: 1) bedre tilgang på kapital i tidlig fase 2) økt tilgang på kompetanse og 3) gjøre Norge til et mer attraktivt gründerland. Det ble lagt fram tiltak for over 400 mill. kroner i planen. Tiltakene spenner fra etablering av nye såkornfond og styrking av etablerertilskuddsordningen, til tilrettelegging for nettverk av forretningsengler og opprettelse av en Idélab for å bidra til nyskaping gjennom teknologi- og kompetanseoverføring mellom sektorer.
Det offentlige har et omfattende tilbud med virkemidler som skal stimulere til oppstart av ny virksomhet gjennom tilgang på kapital, kompetansehevende programmer, infrastruktur, råd og veiledning. En rekke av disse er nærmere omtalt i kapittel 7.
Boks 9.9 Inkubatorer
Inkubasjon er et verktøy for utvikling av nye bedrifter eller for å skape vekst i eksisterende bedrifter. I en inkubator får gründere tilgang på profesjonelle forretningsutviklere, rådgivere og investorer. Inkubatoren er også et faglig og sosialt fellesskap som gir ideer rom til å vokse. Tjenestene gis i en tidsbegrenset periode med tett oppfølging fra ansatte i inkubatoren og det tilknyttede nettverket.
Inkubasjon er en aktivitet i alle landets forsknings- og kunnskapsparker, og inkubatorene inngår ofte i tett samarbeid med TTOer, næringshager og andre aktører. De fleste inkubatorene jobber med bedrifter innenfor ulike sektorer, men noen er spesialisert mot enkelte sektorer. Eksempler på dette innenfor helseområdet er Aleap AS og Oslo Cancer Cluster Incubator AS.
Aleap er en non-profitt inkubator for oppstartsbedrifter i bredden av norsk helsenæring – legemidler, helseteknologi og IKT.
OCC Incubator er en integrert del av Oslo Cancer Cluster Innovation Park, som har spesialisert seg på å støtte og veilede oppstartsbedrifter innenfor onkologi og biotek i oppstart og kommersialisering. OCC inkubator er lokalisert i OCC-klyngen.
Forskningsparken i Oslo huser både Norway Health Tech, Aleap og Inven2.
I helse- og omsorgssektoren er det mange kvinnelige arbeidstakere. Regjeringen vil fremme tiltak som styrker kvinnelig gründerskap og velferdsinnovasjon. Regjeringen lager en egen handlingsplan for kvinnelige gründere. Det tas sikte på å ferdigstille en slik handlingsplan i 2019. Planen skal motivere til mer entreprenørskap blant kvinner og vurdere tiltak som gjør at man bedre kan legge til rette for at kvinner kan starte egen bedrift. I dette arbeidet vil en sentral vurdering være hvordan det kan stimuleres til økt entreprenørskap i offentlig sektor og tjenesteytende næringer innenfor helse- og omsorgssektoren.
Interesse, kunnskap og kompetanse påvirker den enkeltes holdninger og evne til å tenke innovativt og utvikle nye løsninger. Dette formes gjennom utdanning. Gjennom entreprenørskap i utdanning og opplæring bedres framtidige generasjoners holdninger til og kunnskap om entreprenørskap.
En stor del av utdanningsløpene for helsefagutdanningene skjer gjennom praksis i helse- og omsorgssektoren. Dersom det er lite oppmerksomhet om nytten av og mulighetene for entreprenørskap og kommersialiseringsaktiviteter, både i utdanningsinstitusjonene og på praksisfeltet, bidrar også dette til manglende bevissthet hos den enkelte og manglende kultur for kommersialisering som sådan.
Det er etablert initiativer som er rettet mot studenter for å fremme kommersialisering og entreprenørskap. Noen av disse er særlig rettet inn mot helsefaglige utdanninger. Det gjelder for eksempel Helseinnovatørskolen som er et initiativ fra UiO, NTNU i Trondheim og Karolinska Institutet i Stockholm, i samarbeid med Nansen Neuroscience Network. Formålet er å opprette kontakt mellom forsker og studenter innenfor helse med helsenæring for å dele kunnskap om praktisk innovasjon og entreprenørskapskompetanse. Det finnes også andre initiativer som ikke er spesifikt rettet mot helse- og omsorgsfag, slik som STUD-ENT-ordningen i Norges Forskningsråd og SparkNTNU/NTNU entreprenørskap.
Det foreligger imidlertid ingen samlet oversikt over hvilket tilbud om og opplegg for entreprenørskapsundervisning som finnes i de helsefaglige utdanningene. Regjeringen vil kartlegge entreprenørskapsundervisning og behovet for eventuelt å styrke denne innenfor de helsefaglige utdanningene.
Boks 9.10 SPARK-Norway
SPARK Norway er et toårig innovasjonsprogram ved Universitetet i Oslo (UiO). Målet med programmet er å få mer innovasjon ut av grunnforskningen. Programmet er for forskere innenfor helserelatert livsvitenskap som ønsker å videreutvikle egne ideer slik at de kommer pasienter og samfunn til gode. Forskerne får veiledning fra erfarne mentorer fra akademia, sykehus, industri og ventureselskaper, milepælsbasert finansiering, rådgivning og opplæring. SPARK Norway er basert på det velrenommerte programmet Stanford SPARK. Forskere ved UiO og forskergrupper ved Oslo universitetssykehus og Akershus universitetssykehus med UiO-tilknytning, kan søke om å bli tatt opp.
SPARK Norway ledes av UiO Livsvitenskap. Inven2, Oslo universitetssykehus og klyngene Oslo Cancer Cluster, The Life Science Cluster, Nansen Neuroscience Network, Norwegian Inflammation Network og Norway Health Tech samt Legemiddelindustrien (LMI) og Statens legemiddelverk er partnere i programmet.
Boks 9.11 No Isolation
Karen Dolva er administrerende direktør og gründer i No Isolation. Hun ble kåret til «Årets innovatør» i Ledertalentene 2016 og var på Forbes liste over verdens topp 50 kvinner innenfor teknologifeltet i 2018. Gjennom sitt eget gründerselskap No Isolation, har hun og medgründerne laget roboten AV1 som gir syke og sengeliggende barn muligheten til å følge med i klasserommet og holde kontakten med klassevennene, selv om de er uten mulighet til å komme seg ut av sykehuset eller hjemmet. Roboten – formet som en byste – kan plasseres i klasserommet, håndballgarderoben eller på en annen ønsket arena, og gjennom 4G streamer den lyd og video til det sengeliggende barnet, som kan følge undervisningen på skjerm der han eller hun er. Lyd kommuniseres begge veier, så det er mulig å snakke både med lærere og medelever fra sykesengen.

Figur 9.3 AV1 leser
Foto: Estera Kluczenko
10 Økonomiske og administrative konsekvenser
Hovedmålet i regjeringens næringspolitikk er å legge til rette for størst mulig samlet verdiskaping i norsk økonomi, innenfor bærekraftige rammer. Hovedmålet i regjeringens helsepolitikk er å skape pasientens helse- og omsorgstjeneste, og å bidra til god helse for alle. Regjeringens politikk overfor helsenæringen skal bidra til å nå de samme målene.
Hovedmålet med Helsenæringsmeldingen er å bidra til økt konkurransekraft i den norske helsenæringen og samtidig bidra til en mer bærekraftig helse- og omsorgstjeneste, i form av mer effektiv forebygging, behandling og omsorg.
For bedriftene i helsenæringen er tilgang til kapital og kompetanse viktig. Videre er tilgangen til å drive kliniske studier og tilgang til helsedata av betydning. I offentlige anskaffelser kan man dra nytte av innovasjonskraften i næringslivet. Vi må støtte forskning, innovasjon og teknologiutvikling.
Tiltakene i meldingen har samlet sett små administrative konsekvenser og vil kunne dekkes innenfor gjeldende budsjettrammer for berørte departementer.
Fotnoter
«Kun én gang»-prinsippet er at forvaltningen skal dele og gjenbruke informasjon om forhold som brukeren allerede har opplyst om, istedenfor å spørre brukeren på nytt.
Meld. St. 1 (2016–2017) Nasjonalbudsjettet 2017 .
Meld. St. 27 (2015–2016) Digital agenda for Norge.
Smartere innkjøp – effektive og profesjonelle offentlige anskaffelser.
Meld. St. 34 (2015–2016) Verdier i pasientens helsetjeneste - Melding om prioritering.
Resultatene er tilgjengelig på helseomsorg21monitor.no.
En 21-prosess er et aktørdrevet nasjonalt strategiarbeid på oppdrag fra regjering eller departement for å fremme forskningsbasert verdiskaping og utvikling på viktige samfunnsområder.
HOD og KD. (2017). Samordning mellom universiteter og helseforetak. Identifikasjon av utfordringsbilder med forslag til løsninger.
NIFUs statsbudsjettanalyse. Hentet fra nifu.no.
Basert på FoU prosjekter i sektor næringsliv fra 2007–2017, med støtte fra Norges forskningsråd, der det ble gjort en sammenligning av samarbeidspartnere i prosjekter merket med «Bedre helse og helsetjenester», «Energi» og «Marin » i Forskningsrådets merkesystem.
Dette baseres på Norges forskningsråds merkesystem for prosjekter som gjør det mulig å sortere tildelte midler i flere dimensjoner. Datagrunnlaget her er basert på Forskningsrådets temamerking «Helse og omsorg», «Energi» og næringstema «Marin».
Report for the Research Council of Norway, 2018 Damvad Analytics, Cambridge University and Rand Europe. Evaluation of the Scheme for Research-based Innovation (SFI).
NOU 2018: 5 Kapital i omstillingens tid.
Forretningsengel brukes som betegnelse på en privatperson som enten alene eller i syndikat med andre investerer egne penger i en bedrift i oppstartsfasen. En forretningsengel følger gjerne opp investeringen gjennom å stille opp som mentor og gjøre sin kompetanse, erfaring og støtte tilgjengelig for bedriften.
Jakobsen, E.W. m.fl. (2018). Helsenæringens verdi 2018. Oslo: Menon Economics.
Den formelle definisjonen av ordet «standard» er «Standard dokument til felles og gjentatt bruk, fremkommet ved konsensus og vedtatt av et anerkjent organ som gir regler, retningslinjer eller kjennetegn for aktiviteter eller resultatene av dem for å oppnå optimal orden i en gitt sammenheng.» (Definisjonen er hentet fra NS-EN 45020:2006, pkt. 3.2 og ISO/IEC Guide 2:2004.).
Standard Norge: standard.no.
Hovedinstruks for Direktoratet for e-helse.
Norwegian Clinical Research Infrastructures Network.
De regionale helseforetakene. 2018. Forskning og innovasjon til pasientens beste. Nasjonal rapport fra spesialisthelsetjenesten.
Smartere innkjøp – effektive og profesjonelle anskaffelser.
KPMG. (2018). Kartlegging av innkjøpssamarbeid i kommune, fylkeskommune og statlige virksomheter.
Rambøll og Inventura. (2014). Kostnader, besparelser og effektivisering ved konkurranse.
Oslo Economics. (2016). Vurdering av praksis for offentlige anskaffelser av tekniske hjelpemidler.
Skogli, E & Gjems Theie, M. (2017). Verdien av kliniske studier i Norge. Oslo: Menon Economics.
Utarbeidet av NIFU i samarbeid med de regionale helseforetakene.
Forordning 2016/679, på engelsk General Data Protection Regulation, forkortet GDPR .
Fra 1. januar 2019 er Medtek Norge del av bransjeforeningen for medtek og lab Melanor.
Meld. St. 4 (2018–2019) Langtidsplan for forskning og høyere utdanning 2019–2028.
I EU defineres interoperabilitet som den evne IT-systemer med tilhørende forretningsprosesser har til å utveksle data og dele informasjon og kunnskap.
Driftsutgiftene omfatter her egenført FoU og omfatter i hovedsak lønn og sosiale utgifter, utgifter til mindre utstyr (inkl. leie), forbruksmateriell mm. Tallene omfatter ikke kapitalutgifter.
NIFU: FoU-statistikk.
Tallet inkluderer private, ideelle sykehus med driftsavtale med RHF.
Dette er basert på om produktet, tjenesten eller prosessen som er tenkt kommersialisert skal bidra til bedre helse eller helsetjenester.
Prop. 1 S (2016–2017) Kunnskapsdepartementet.
NOU 2016: 3 Ved et vendepunkt: Fra ressursøkonomi til kunnskapsøkonomi – Produktivitetskommisjonens andre rapport.
Dette kalles også ofte «IPR-policydokumenter». IPR er forkortelsen for «intellectual property rights» som på norsk benevnes «immaterialrettigheter». Immaterialrettigheter er nærmere omtalt senere i kapittelet.
Grünfeld, L. m.fl. (2018). Insentiver for kommersialisering av forskning . Oslo: Menon Economics.