6 Et trygt fødetilbud

Figur 6.1 Et trygt fødetilbud er mer enn vekt!
Utlånt fra Medisinsk museum
6.1 Innledning
Differensiering av fødselsomsorgen ble drøftet i St. meld. nr 43 (1999-2000) Om akuttmedisinsk beredskap . I meldingen konkluderte departementet med at det overordnede målet for fødselsomsorgen må være at det fremdeles skal tilbys et desentralisert fødetilbud i Norge med god faglig standard. Departementet foreslo at Helsetilsynets utredning nr 1/97 Faglige krav tilfødeinstitusjoner med inndeling i tre kompetansenivåer, kvinneklinikker, fødeavdelinger og fødestuer, ble gjort veiledende for planleggingen.
Kompetansenivåene ble definert slik:
Kvinneklinikker : Minst 1500 fødsler, tilstedevakt av fødsels- og anestesilege og vaktberedskap av barnelege, nødvendig jordmor- og operasjonsstuebemanning og barneavdeling med intensivbehandling av nyfødte.
Fødeavdelinger : Minst 400-500 fødsler per år, vaktberedskap av fødsels- og anestesilege, nødvendig jordmor- og operasjonsstuebemanning og barnelege tilknyttet fødeavdelingen.
Fødestuer : Minst 40 fødsler per år, vaktberedskap av jordmødre (ikke gynekolog) og avklarte medisinske forhold.
I følge stortingsmeldingen forutsatte inndelingen at den fødende får god oppfølging av jordmor under svangerskapet, at risikofødsler blir selektert til riktig nivå, og at det ble utarbeidet klare rutiner for hvordan de ulike fødeinstitusjonene skulle samarbeide. Meldingen pekte videre på at det var fødestuer i sykehus ved tre av landets lokalsykehus. På bakgrunn av de gode erfaringene som var gjort bl.a. ved Lofoten sykehus, ville departementet anbefale at fødestuemodellen også ble prøvd ut ved andre sykehus. Fødestuer er jordmorstyrte, og ville derfor redusere problemene med å rekruttere gynekologer til de minste sykehusene.
I Innst. S. nr 300 (2000-2001) fra sosialkomiteen om akuttmeldingen mente komiteen at fødselsomsorgen må differensieres, og at den skisserte nivåinndelingen må gjøres gjeldende, ikke bare veiledende, for planleggingen og organiseringen av fødselsomsorgen. Komiteen fremmet følgende forslag:
Stortinget ber Regjeringen gjøre Statens helsetilsyns nivåinndeling for fødselsomsorgen gjeldende for planleggingen og organiseringen av fødselsomsorgen.
Forslaget ble vedtatt da Stortinget behandlet innstillingen.
I innstillingen viste sosialkomiteen til Ot. prp. nr 60 (1993-1994) hvor det ble fremholdt at fødende med reisevei over en time bør ha kvalifisert ledsagelse til fødestedet. Mange kvinner i distrikts-Norge har lange avstander til nærmeste fødeinstitusjon, og komiteen mente at kvinnene både av hensyn til sikkerhet og trygghet, må ha krav på følge av jordmor. Komiteen bad derfor Regjeringen om å sørge for at kvinner som har lang reisevei til fødeavdeling, sikres en forsvarlig følgetjeneste.
6.2 Dagens fødselsomsorg
Ca to tredjedeler av barn som fødes i Norge blir født ved store fødeavdelinger. I de siste 35 årene har det vært en betydelig sentralisering av fødsler bl.a. som følge av endret bosettingsmønster og utbygging av kommunikasjoner. Ved mange fødestuer har fødselstallet gradvis blitt mindre de senere år. Dette kan både skyldes endringer i befolkningsstruktur, men også at mange friske kvinner med forventet normal fødsel velger å føde ved større fødeavdelinger i stedet for fødestuer som er nærmere bostedet.
I 2005 fant 26,3 prosent av alle fødslene i Norge sted i Oslo og Akershus. Dette er en økning på mer enn 40 prosent på drøyt 20 år. Sentraliseringen av fødsler skyldes i hovedsak innflytting av unge kvinner til Oslo-området. Dette har ført til et press på de store fødeinstitusjonene, spesielt i hovedstaden.
Som omtalt i kapittel 2 gir utflytting av unge kvinner fra de mindre sentrale delene av landet nedgang i antallet fødsler. Nedgangen er spesielt tydelig i Nord-Norge, men også Vestlandet og Hedmark og Oppland har hatt en betydelig nedgang i andel av landets fødsler siden 1970-tallet.
Figur 6.2
Illustrasjon: Erik Karlsen
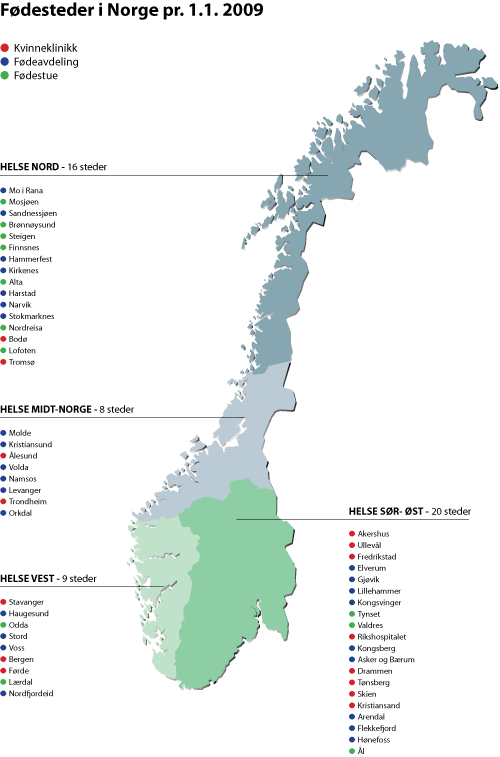
I Norge er det i dag 41 kvinneklinikker/fødeavdelinger og 12 fødestuer. Én fødestue ble nedlagt i 2008. Ifølge foreløpige tall fra Medisinsk fødselsregister for 2007 hadde 15 kvinneklinikker/fødeavdelinger mer enn 1500 fødsler, 13 fødeavdelinger hadde under 400 fødsler og de 13 fødestuene hadde mellom 155 og 10 fødsler.
6.3 Antall fødsler i Norge i 2007
Antall levende fødte i 2007 var 58 955 barn. Denne oversikten viser antall fødsler pr. kvinneklinikk, fødeavdeling, forsterket fødestue og fødestue og er basert på opplysninger fra Medisinsk fødselsregister. I tillegg var det 233 planlagte og ikke planlagte hjemmefødsler.
Som det fremgår av punkt 6.1 ble de tre kompetansenivåene kvinneklinikk, fødeavdeling og fødestue definert i Helsetilsynets utredning nr 1/97 Faglige krav tilfødeinstitusjoner. De faglige kriteriene for de tre nivåene (ikke fødselstall) er lagt til grunn for inndelingen i oversikten nedenfor og for kartet på s. 42. Forsterket fødestue er definert som fødestue med beredskap for akutte keisersnitt.
Oversikten viser at antall fødsler ikke alltid samsvarer med tallgrensene som ble lagt til grunn for Stortingets vedtak i 2001.
| Fødsler i Helse Nord RHF | ||
| Helse Finnmark HF | ||
| Klinikk Hammerfest, fødeavdeling | 399 fødsler | |
| Klinikk Kirkenes, fødeavdeling | 245 fødsler | |
| Alta, fødestue | 119 fødsler | |
| Universitetssykehuset i Nord-Norge HF (UNN) | ||
| UNN Tromsø, kvinneklinikk | 1523 fødsler | |
| UNN Harstad, fødeavdeling | 422 fødsler | |
| UNN Narvik, fødeavdeling | 230 fødsler | |
| Fødestua i Midt-Troms, Finnsnes | 119 fødsler | |
| Fødestua i Nord-Troms (Sonjatun), Nordreisa | 29 fødsler | |
| Nordlandssykehuset HF | ||
| Bodø, kvinneklinikk | 1034 fødsler | |
| Vesterålen, Stokmarknes, fødeavdeling | 316 fødsler | |
| Lofoten, Gravdal, forsterket fødestue | 155 fødsler | |
| Steigen, fødestue | 10 fødsler | |
| Helgelandssykehuset HF | ||
| Helgelandssykehuset Mo i Rana, fødeavdeling | 324 fødsler | |
| Helgelandssykehuset Sandnessjøen, fødeavdeling | 303 fødsler | |
| Helgelandssykehuset Brønnøysund, fødestue | 46 fødsler | |
| Helgelandssykehuset Mosjøen, fødestue | 39 fødsler | |
| Fødsler i Helse Midt-Norge RHF | ||
| St. Olavs hospital HF | ||
| St. Olav, kvinneklinikk | 3371 fødsler | |
| Orkdal sjukehus, fødeavdeling | 504 fødsler | |
| Helse Nord-Trøndelag HF | ||
| Sykehuset Levanger, fødeavdeling | 950 fødsler | |
| Sykehuset Namsos, fødeavdeling | 399 fødsler | |
| Helse Nordmøre og Romsdal HF | ||
| Molde sjukehus, fødeavdeling | 569 fødsler | |
| Kristiansund sykehus, fødeavdeling | 402 fødsler | |
| Helse Sunnmøre HF | ||
| Ålesund sjukehus, kvinneklinikk | 1386 fødsler | |
| Volda sjukehus, fødeavdeling | 334 fødsler | |
| Fødsler i Helse Sør-Øst RHF | ||
| Ullevål universitetssykehus HF | ||
| Ullevål universitetssykehus HF (Oslo), kvinneklinikk | 6667 fødsler | |
| Akershus universitetssykehus HF | ||
| Akershus universitetssykehus HF (Lørenskog), kvinneklinikk | 4201 fødsler | |
| Sykehuset Østfold HF | ||
| Sykehuset Østfold HF (Fredrikstad), kvinneklinikk | 3017 fødsler | |
| Sykehuset Asker og Bærum HF | ||
| Sykehuset Asker og Bærum HF (Rud), fødeavdeling | 2696 fødsler | |
| Rikshospitalet HF | ||
| Rikshospitalet HF (Oslo), kvinneklinikk | 2179 fødsler | |
| Sykehuset Vestfold HF | ||
| Sykehuset Vestfold (Tønsberg), kvinneklinikk | 2007 fødsler | |
| Sørlandet sykehus HF | ||
| Kristiansand, kvinneklinikk | 1972 fødsler | |
| Arendal, fødeavdeling | 1101 fødsler | |
| Flekkefjord, fødeavdeling | 403 fødsler | |
| Sykehuset Buskerud HF | ||
| Sykehuset Buskerud HF (Drammen), kvinneklinikk | 1797 fødsler | |
| Sykehuset Telemark HF | ||
| Sykehuset Telemark HF (Skien), kvinneklinikk | 1718 fødsler | |
| Sykehuset Innlandet HF | ||
| Lillehammer, fødeavdeling | 1028 fødsler | |
| Elverum, fødeavdeling | 972 fødsler | |
| Gjøvik, fødeavdeling | 788 fødsler | |
| Kongsvinger, fødeavdeling | 593 fødsler | |
| Tynset, fødestue | 78 fødsler | |
| Valdres Fødestugo, Øystre Slidre | 45 fødsler | |
| Ringerike sykehus HF | ||
| Ringerike sykehus (Hønefoss), fødeavdeling | 790 fødsler | |
| Hallingdal Sjukestugu (hastefødsler), Ål | 15 fødsler | |
| Blefjell sykehus HF | ||
| Kongsberg, fødeavdeling | 524 fødsler | |
| Rjukan (Lykkeliten), fødestue1 | 33 fødsler | |
| Fødsler i Helse Vest RHF | ||
| Helse Bergen HF | ||
| Haukeland universitetssykehus (Bergen), kvinneklinikk | 4948 fødsler | |
| Voss sjukehus, fødeavdeling | 433 fødsler | |
| Helse Stavanger HF | ||
| Stavanger universitetssykehus, kvinneklinikk | 4451 fødsler | |
| Helse Fonna HF | ||
| Haugesund sjukehus, fødeavdeling | 1390 fødsler | |
| Stord sjukehus, fødeavdeling | 482 fødsler | |
| Odda sjukehus, forsterket fødestue | 71 fødsler | |
| Helse Førde HF | ||
| Førde sentralsjukehus, kvinneklinikk | 724 fødsler | |
| Nordfjord sjukehus (Nordfjordeid), fødeavdeling | 289 fødsler | |
| Lærdal sjukehus, forsterket fødestue | 80 fødsler | |
1 Nedlagt 2008
6.3.1 Fødestuer
Ved behandlingen av B.innst. S. nr 11 (2002-2003) vedtok Stortinget at ansvaret for fødestuene skulle legges til regionale helseforetak.
Fødestuer er en viktig del av det helhetlige fødetilbudet i mange land. De kan være lokalisert i tilslutning til en fødeavdeling med full medisinsk beredskap (f.eks. Storken på Haukeland sykehus og ABC på Ullevål universitetssykehus), i et lokalsykehus uten fødeavdeling, eller være en frittstående enhet. Fødestuer kan gi et tilbud til kvinner med forventet normal fødsel av friske barn, men i praksis vil sjelden mer enn 30-40 prosent av de fødende i opptaksområdet føde der. Kvinner som blir vurdert til å ha risikofaktorer ved fødselen, må enkelte steder påregne lenger reisevei for å føde, enn friske kvinner med forventet normal fødsel.
Fødestuer bidrar til en differensiert fødselsomsorg. De gir et fødetilbud som støtter opp om fødselen som en normal prosess, med vekt på lite medisinsk intervensjon. Fødestuer har oftest et lite fødselstall sett i forhold til bemanning/kapasitet og har derfor mulighet for å gi individualisert omsorg. Oftest utfører jordmødre på fødestuer også svangerskapsomsorg, og følger opp familien etter fødselen. Dette bidrar til større grad av kontinuitet mellom svangerskap, fødsel og barseltid.
I tillegg til å bidra til en differensiert fødselsomsorg, bidrar fødestuene også til en desentralisert tjeneste. I distrikter med lang vei til nærmeste fødeavdeling gir fødestuene et fødetilbud til kvinner med forventet normal fødsel og som ønsker å føde der. Jordmødrene driver svangerskapsomsorg og selekterer hvilke kvinner som kan føde ved fødestuen. Fødestuene i distriktene representerer en verdifull jordmorfaglig beredskap og kompetanse for alle gravide og fødende, også de som ikke føder på fødestuen. Blant annet ivaretar jordmødrene på fødestuene ofte beredskap for følgetjeneste. Kvinner som ikke skal føde på fødestue kommer innom denne før transport videre, for en vurdering av om det er behov for følge av jordmor. Fødestuemodellen forutsetter god samhandling mellom kommunehelsetjeneste og spesialisthelsetjeneste, blant annet om svangerskapsomsorg og følgetjeneste.
Nasjonalt kunnskapssenter for helsetjenesten utførte i 2006 en gjennomgang av kunnskapsgrunnlaget om effekten av jordmorstyrte fødestuer for mor og barn. Kunnskapssenteret konkluderte med at det ikke er mulig å si noe sikkert om effekten av jordmorstyrte fødestuer (gitt adekvat seleksjon) på kliniske utfall hos mor og barn, sammenliknet med en fødeavdeling.
6.3.2 Forsterkede fødestuer
Ved enkelte fødestuer har man av lokale årsaker valgt å omstille fra fødeavdeling til fødestue med beredskap for akutte keisersnitt. Forsterkede fødestuer ledes av jordmor, og i tillegg har gynekolog eller kirurg alltid beredskap for hastekeisersnitt.
Slike modeller finnes i Lofoten, Odda og Lærdal, og var opprettet i Mosjøen fra 2004-2006. Årsakene til en slik løsning har delvis vært lang reisevei og begrenset tilgjengelighet av for eksempel luftambulanse.
Fødende som på forhånd er selektert til å kunne føde på en forsterket fødestue, vil sjelden ha behov for keisersnitt. Som regel vil den fødende bli overflyttet til en fødeavdeling. Nødkeisersnitt skal bare utføres dersom transport er vurdert som uforsvarlig.
6.3.3 Fødeavdelinger
Fødeavdelinger har høye krav til beredskap fordi fødsler skjer gjennom hele døgnet. Komplikasjoner kan oppstå akutt og uten forvarsel. Fagområdet fødselshjelp og kvinnesykdommer har gjennomgått store endringer de senere år. Mange tilstander og sykdommer som tidligere krevde innleggelse og kirurgisk inngrep, behandles nå med medikamenter eller som poliklinikk- og dagbehandling. Dette medfører bl.a. at det er krevende å ha tilstrekkelig operativ aktivitet for det antall leger som er nødvendig for å opprettholde forsvarlig beredskap. Utfordringen med å få en god balanse mellom beredskap og planlagt operativ aktivitet er størst for de minste avdelingene.
Ved små fødeavdelinger har det vært vanlig at gynekologer har hjemmevakt. Selv om alvorlige hendelser er relativt sjelden på fødeavdelinger med få fødsler, haster det like mye når slike situasjoner oppstår. I saker som har vært ført for rettsapparatet, har man lagt til grunn en veiledende øvre grense på 15 minutter fra beslutning om katastrofekeisersnitt tas til barnet er forløst. Dette gjør en hjemmevaktsituasjon særlig utfordrende, og stiller store krav til rutiner for tilkalling og klargjøring for operasjon.
Rekruttering av gynekologer er vanskelig ved mange små, og ved enkelte større fødeavdelinger. En del fødeavdelinger og forsterkede fødestuer er avhengige av vikarer for å dekke vakter. Dette skaper utfordringer i forhold til å opprettholde kvalitet ved at vikarleger ikke alltid er fortrolige med rutiner og prosedyrer. Språk- og kulturforskjeller og manglende stabilitet og kontinuitet kan også skape utfordringer i forbindelse med å opprettholde god kvalitet.
Det tidligere Nasjonalt råd for fødselsomsorg påpekte blant annet i sin sluttrapport bekymring for kvaliteten ved de små fødeavdelingene. På bakgrunn av dette gjorde Statens helsetilsyn i 2008 en gjennomgang av tilsyn med fødeavdelinger med mindre enn 500 fødsler. Helsetilsynet konkluderer på grunnlag av gjennomgangen at mange av de små fødeavdelingene som ikke er omgjort til fødestuer slik Stortingsvedtaket fra 2001 forutsatte, har store utfordringer knyttet til å tilby de risikogravide en forsvarlig fødselshjelp. Gjennomgangen er presentert i vedlegg 1.
Boks 6.1 Fødsler før og nå
For 100 år siden var hjemmefødsler vanlig, mens det i dag er svært få planlagte hjemmefødsler. Bergen fikk sin første jordmor i 1748 og Kristiania omkring 1760. I 1810 kom jordmorreglementet som delte landet i jordmordistrikter og ga jordmødrene enerett på fødselshjelp. Eneretten ble opphevet i 1939.
De første fødeinstitusjonene ble opprettet tidlig på 1800-tallet. Fødestiftelsen i Christiania var først ute allerede i 1818 og ble opprettet i forbindelse med den første jordmorutdanningen. Lokalene var dårlige og midlertidige, og det ble bygd egne lokaler i Akersgata 44 i perioden 1825-29. Deretter kom Kvinneklinikken i Bergen i 1861.
Tidlig på 1900-tallet ble det opprettet mange nye helseinstitusjoner. Mange av disse hadde også tilbud til kvinner. Det ble derfor mer vanlig å føde på institusjon. Spesielt for unge, ugifte mødre var disse fødeinstitusjonene viktige som helsetilbud og som garantist for anonymitet. Imidlertid var det kvinner fra alle samfunnslag som fødte på institusjon. EC Dahls fødestiftelse i Trondheim ble opprettet i 1908 som ledd i den første bølgen av fødeinstitusjoner. Rundt 1920 var det 3 fødeinstitusjoner i Norge, og de fleste fødslene foregikk fremdeles hjemme. Men ettersom det ble utdannet flere jordmødre, ble det opprettet flere små fødestuer, og kvinnene begynte etter hvert i økende grad å føde sine barn på sykehus. Til tross for den storstilte utbygningen av helseinstitusjoner i Norge på denne tiden kom det store hamskiftet i fødselsomsorgen i Norge først i 1960-årene, godt hjulpet av medisinske fremskritt og økonomisk vekst etter 2. verdenskrig. Helsemyndighetene ønsket å bygge ut sykehusene og opprette fødeavdelinger. Fødestuer ble opprettet i stor utstrekning på 1950-tallet på steder med lang avstand til nærmeste fødeavdeling. Det ble ofte opprettet fødestuer etter initiativ fra kommunene eller frivillige organisasjoner som Sanitetsforeningene og Røde Kors. Fram til 1970 økte antall fødeinstitusjoner til nærmere 200.
De siste 35 årene har det vært en betydelig sentralisering av antall fødesteder. På 1970-tallet økte troen på at det var sikrere for mor og barn å føde på sykehus enn små fødestuer i tilfelle komplikasjoner under fødsel, og flere og flere begynte å føde på større fødeinstitusjoner. Vi fikk en sterk sentralisering av fødslene som medførte at antall fødeinstitusjoner ble kraftig redusert. I 1974 var det 131 fødesteder i Norge, i 1980 var det 97, i 1990 var det 71 og i 2009 er det 53 fødesteder her i landet.
6.3.4 Kvinneklinikker
Mer enn to tredjedeler av de gravide føder ved store fødeinstitusjoner/kvinneklinikker. Fødselstallet ved kvinneklinikkene varierer i dag fra ca 700 til ca 7000 fødsler. Den største kvinneklinikken er ved Ullevål universitetssykehus HF i Oslo. Kvinneklinikker har særskilte utfordringer med hensyn til kontinuitet i behandling, informasjonsoverføring og individuelt tilpasset tilbud. Stor arbeidsbelastning på vakt og mye ubekvem arbeidstid er faktorer som bidrar til høy turnover av ansatte. De store fødeavdelingene tar i mot fødende med kompliserte svangerskap. Antallet kompliserte svangerskap hvor det er behov for fødsel ved kvinneklinikk omfatter bl.a. kvinner med komplisert underliggende sykdom som tidligere ikke fikk barn, men som i dag blir mødre. For enkelte pasientgrupper hvor det er behov for spisskompetanse (f.eks. alvorlige immunsykdommer, hjertesykdom og transplanterte), kan det være hensiktsmessig med en funksjonsfordeling mellom kvinneklinikkene.
Det har vært reist bekymring for at fødende med lav risiko for komplikasjoner får unødige intervensjoner når de føder i høyt spesialiserte fødeavdelinger. Kunnskapsoppsummeringer viser at kvinner som føder i fødestuer og hjemme har mindre risiko for operativ forløsning og mindre riftskader enn grupper av kvinner med lav risiko som føder i sykehus. Det er imidlertid ikke vist at dette har betydning for forekomst av alvorlige komplikasjoner hos mor eller barn. For å gi et mer tilpasset tilbud har mange fødeavdelinger opprettet såkalt rød og grønn gruppe, hvor grønn gruppe har normale fødsler og er jordmorstyrt, mens rød gruppe tar seg av fødsler med forventet økt risiko.
6.3.5 Hjemmefødsler
Hjemmefødsler forekommer relativt sjelden i Norge. Ifølge Medisinsk fødselsregister var det til sammen 233 planlagte og ikke-planlagte hjemmefødsler i 2007. Med ikke planlagte hjemmefødsler, menes fødsler som starter tidligere enn planlagt. Antall hjemmefødsler endres lite fra år til år.
Jordmødre som assisterer ved hjemmefødsel skal i henhold til journalforskriften dokumentere sin virksomhet. Nasjonale retningslinjer for fødselsomsorg bør også omfatte hjemmefødsler.
6.4 Omstillingsprosesser innen fødselsomsorgen
Det har de senere årene vært flere omstillingsprosesser knyttet til fødetilbudet i distriktene. Fødeavdelingene i Lofoten, Mosjøen, Odda, Tynset, Rjukan og Lærdal er omgjort til fødestuer. Fødeavdelingene i Lofoten, Tynset og Rjukan ble omgjort før Stortingets behandling av akuttmeldingen, mens avdelingene i Odda, Lærdal og Mosjøen ble omgjort etter 2001. Fødestua «Lykkeliten» på Rjukan ble nedlagt i 2008 etter vedtak i styret i sykehuset Blefjell HF.
Erfaringer fra omstillinger fra små fødeavdelinger til fødestuer er blandede. På flere steder har slike omstillinger blitt møtt med sterk motstand fra lokale fagfolk, lokalpolitikere og lokalbefolkning. Der omstillingene har vært godt forankret blant ansatte og i lokalbefolkningen, har erfaringene vært gode, som i Tynset og i Odda. Tynset fødestue har god oppslutning og stabile fødselstall. Tynset kommune kjøper svangerskapsomsorg av fødestua, og det er også barseltilbud og beredskap for følgetjeneste. Andre steder, som i Lærdal og i Mosjøen, har omstillingsprosessene fått mye negativ oppmerksomhet, og fødetallene på fødestuene har vært synkende etter at omstilling har blitt gjennomført. Noen av fødestuene i distriktene har svært lave fødselstall, og kostnadene ved å opprettholde tilbudet blir dermed store sett i forhold til faktisk fødselstall.
I den offentlige debatt omkring enkelte av omstillingsprosessene fra fødeavdeling til fødestue har det fra brukerhold vært uttrykt bekymring for at omgjøring til fødestue innebærer mindre grad av medisinsk beredskap og snevrere tilbud av metoder for smertelindring. Lokalbefolkningen har vært opptatt av om omstillingen vil kunne true lokalsykehusets fremtid.
Erfaringene med disse omstillingene har vist at det er viktig med gode lokale prosesser og lokal forankring. Rapporten Lokalsykehusenes akuttfunksjoner i en samletbehandlingskjede gir anbefalinger om hvordan omstillingsprosesser bør gjennomføres. Regionale helseforetak ble i oppdragsdokumentet for 2008 bedt om å ivareta gode og bredt inkluderende lokale prosesser ved utviklings- og omstillingsprosesser.
6.5 Rekruttering av fagpersonell
6.5.1 Gynekologer
I henhold til spesialisthelsetjenesteloven § 4-2 (legefordeling) kan Helse- og omsorgsdepartementet årlig fastsette antall nye legestillinger til spesialisthelsetjenesten, eventuelt fordelt på de ulike spesialitetene. Innenfor denne rammen har regionale helseforetak ansvar for å bidra til at det utdannes et tilstrekkelig antall legespesialister innen de ulike spesialitetene, og til god lokal, regional og nasjonal fordeling.
En undersøkelse fra Norsk gynekologisk forening våren 2008 tyder på at det vil bli et underskudd på spesialister i kvinnesykdommer og fødselshjelp fram mot 2015-2020. Dette skyldes lav utdanningskapasitet, høy avgang av leger som når pensjonsalder, og at yngre sykehusleger ikke er villige til vaktbelastninger og lange arbeidsuker.
Mange avdelinger er avhengige av vikarer, dette gjelder både store og små avdelinger. Andelen leger med utenlandsk statsborgerskap er også relativt høy. Dette gjelder også en del andre legespesialiteter.
Det er vanskelig å rekruttere gynekologer til små avdelinger, noe som delvis henger sammen med få utdanningsstillinger ved disse avdelingene. Arbeidssituasjonen på små avdelinger med hyppige vakter og lite pasientvolum gjør også rekrutteringssituasjonen krevende.
Som en del av den regionale planen for fødetilbud (se punkt 6.7.2) skal regionale helseforetak utarbeide en flerårig plan for rekruttering og plassering av utdanningsstillinger for gynekologer. Her kan erfaringene f. eks. fra utdanningsprosjektet for barne- og ungdomspsykiatere i flere regionale helseforetak gi verdifull informasjon. Det bør legges vekt på å utdanne et tilstrekkelig antall gynekologer med breddekompetanse for å kunne tjenestegjøre på mindre avdelinger.
Gynekologi er en spesialitet med forholdsvis mange privatpraktiserende spesialister som har driftsavtaler med regionale helseforetak. Fra 1998 har det ikke vært noen økning av antall hjemler i privat praksis.
Det er et mål at spesialister med driftsavtale med regionale helseforetak (avtalespesialister) skal bidra til å oppfylle «sørge for»-ansvaret. Dette innebærer at antall avtalespesialister må sees i forhold til antall sykehusbaserte spesialister slik at «sørge for» ansvaret ivaretas på best mulig måte. Bl.a. på dette grunnlag varslet Helse- og omsorgsdepartementet i Nasjonal Helseplan (2007-2010) at departementet vil sette i gang et arbeid med sikte på å endre rammebetingelsene og for å videreføre ordningen med privatpraktiserende avtalespesialister og for å få en bedre integrering av avtalespesialistene i de regionale helseforetaks «sørge for» – ansvar.
6.5.2 Jordmødre
Som omtalt i kapittel 2 er det i 2020 en forventet økning i antall fødte på i overkant av 8000 barn i forhold til 2008. Legger en dekningsgraden av jordmødre for 2007 til grunn, innebærer dette i følge Helsedirektoratet at det er behov for 336 flere jordmødre til å utføre 269 nye årsverk. Beregningen legger dagens ansvar og organisering til grunn. Det gis tilbud om jordmorutdanning ved 5 studiesteder (Akershus, Vestfold, Bergen, Trondheim og Tromsø). Det fremgår av SSBs utdanningsstatistikk at det i de siste 10 årene er tatt opp 100 – 160 studenter årlig.
Ifølge Helsedirektoratet er det grunn til å vurdere en mindre økning av dagens studiekapasitet for å opprettholde dagens dekningsgrad og forventet økning i antall nyfødte.
Tilgangen på jordmødre på kort sikt synes å være tilfredsstillende, men det er en utfordring å hindre avgang fra jordmoryrket. En krevende arbeidssituasjon på sykehus med stor vaktbelastning og høy andel deltidsstillinger både på sykehus og i kommunene bidrar til at avgangen fra jordmoryrket er relativt høy.
Rammeplanen for jordmorutdanning gir undervisning i hele forløpet, dvs. svangerskap, fødsel og barsel.
Det gis tilbud til jordmødre om videreutdanning i ultralyddiagnostikk ved Det medisinske fakultet, Norges teknisk-naturvitenskapelige universitet i Trondheim. Undervisningen foregår ved Nasjonalt senter for fostermedisin, St. Olavs Hospital i Trondheim. Helse Midt-Norge RHF er i oppdragsdokumentet for 2009 bedt om å styrke utdanningen av jordmødre i ultralydundersøkelse av gravide.
6.5.3 Barnepleiere
Utdanning av barnepleiere ble faset ut som egen utdanning i videregående opplæring for mer enn 10 år siden og er etter hvert også i praksis utfaset som yrkeskode. Det har blitt gitt videreutdanningstilbud i barnepleie for hjelpepleiere og omsorgsarbeidere. Slike videreutdanninger kom inn under ny Lov om fagskoleutdanning fra 2003.
Det finnes i dag bare registrert ett fagskoletilbud innenfor barsel og barnepleie. Østfold Fagskole tilbyr 30 plasser, utdanning på deltid over 2 år. Videreutdanningen i barsel- og barnepleie omfatter svangerskapets begynnelse, fødsel og barseltid, det nyfødte barnet og barnesykepleie. Praksisarbeid foregår ved føde/barselavdelinger, nyfødt-, intensiv- og barneavdelinger.
I den grad yrkesbetegnelsen barnepleier fortsatt nyttes, er det på fødeavdelinger i spesialisthelsetjenesten for hjelpepleiere med videreutdanning. Antall sysselsatte og årsverk for hjelpepleiere i spesialisthelsetjenesten har gått betydelig ned de siste årene. De siste 3 årene er antall årsverk redusert med 10 prosent og er nå ca. 7500 årsverk. Barnepleiere er mye i kontakt med mor og barn etter fødselen, blant annet i forbindelse med ammeveiledning. Barnepleiere har en viktig funksjon i samspill med leger og jordmødre, og det må legges til rette for god arbeidsfordeling og rolleavklaring.
Den nye 4-årige utdanningen til helsefagarbeider erstatter tidligere utdanning til hjelpepleier og omsorgsarbeider som er under utfasing. Det nåværende antall elever under utdanning til helsefagarbeider er ikke tilstrekkelig til å kompensere for den aldersrelaterte avgang hos hjelpepleiere. Dette vil kunne ha betydning for tilgangen på fagarbeidere med kompetanse innen barsel- og barnepleie.
6.6 Vurdering av fødetilbud i en sammenhengende tjeneste
Endringer i kommunikasjoner og bosettingsmønster, faglig utvikling og rekrutteringssituasjonen for gynekologer tilsier at det er behov for å vurdere framtidig struktur i fødselsomsorgen.
Synkende fødselstall har ført til bekymring og uro rundt fødetilbudet i distriktene. Små fødeavdelinger har slitt med trusler om nedlegging og/eller omstilling, rekruttering av gynekologer er vanskelig, vikarstafetter har gitt utfordringer med hensyn til kvalitet, og fødselstallet i distriktene er synkende. Det kan ha vært fare for at små fødeavdelinger har unnlatt å viderehenvise gravide med risikosvangerskap for å opprettholde fødselstallet. Geografiske og kommunikasjonsmessige forhold gjør det enkelte steder utfordrende å tenke seg å sentralisere fødselsomsorgen ytterligere.
Striden om nedleggelse av fødeinstitusjoner er som beskrevet under punkt 6.1, knyttet til vedtaket i Stortinget i 2001. Tallgrensene medfører at det f. eks. i Helse Nord RHF bare er en kvinneklinikk, en fødeavdeling og to fødestuer som tilfredsstiller dette kravet.
Etter regjeringens syn er det behov for å tilrettelegge for et trygt fødetilbud av høy faglig kvalitet.
6.7 Sommer- og feriestengning av fødeinstitusjoner
Det er et mål å sikre drift av fødeinstitusjoner hele året slik at gravide og fødende sikres tilbud av god kvalitet. Departementet har i oppdragsdokumentene til regionale helseforetak for 2009 påpekt at sommer- og feriestengninger av fødeinstitusjoner ikke skal skje pga økonomiske årsaker alene. Dersom det ikke lar seg gjøre å avvikle lovpålagt ferie forsvarlig, kan det stenges, men stengningsperioden skal gjøres kortest mulig, og det skal iverksettes nødvendige tiltak for å sikre forsvarlighet i samarbeid med kommunen. Gravide som berøres av sommer- og feriestengninger skal informeres om stengningen i god tid og om hvor fødselen skal finne sted.
6.7.1 Vurdering
Forslagene i meldingen om at regionale helseforetak får ansvar for følgetjeneste for gravide til fødested og lokale samarbeidsavtaler om jordmorberedskap vil bidra til å opprettholde trygghet for fødende også ved eventuelle sommer- og feriestengninger.
6.8 Plan for fødetilbudet i regionen – vurdering og konklusjon
Regionale helseforetak har et sørge-for ansvar for et trygt og sammenhengende fødetilbud til kvinner i regionen. Regjeringen foreslår derfor at regionale helseforetak pålegges å utarbeide en flerårig helhetlig og lokalt tilpasset plan for fødetilbudet i regionen sammen med berørte kommuner. Planen skal også omfatte svangerskaps-, og barselomsorg, Den skal sikre kapasitet i forhold til fødselstall og være i samsvar med utvikling av akuttilbud ved lokalsykehus. Planen skal sikre de fødende i regionen et desentralisert, differensiert og forutsigbart fødetilbud, også i høytider og ferier. Den skal omfatte planer for rekruttering og plassering av utdanningsstillinger for gynekologer. Hensynet til antall fødende i opptaksområdet, til geografi, kommunikasjonsmuligheter, struktur for lokale jordmortjenester og følgetjeneste skal vektlegges. Kultur- og språkforskjeller i regionen skal ivaretas.
Brukere med relevant kompetanse skal trekkes inn ved utarbeidelse av planen. Dette kan kreve særskilte tiltak fordi brukerorganisasjoner som representerer gravide/fødende vanligvis ikke er representert i brukerutvalgene i regionale helseforetak. Helsedirektoratet og Nasjonalt råd for fødselsomsorg skal ha anledning til å uttale seg om utkastet.
6.9 Nivåinndeling av fødeinstitusjoner
Nasjonalt råd for fødselsomsorg peker på at inndelingen i tre nivåer i seg selv ikke sikrer kvalitet og sikkerhet i fødselsomsorgen. Ifølge rådet går det et grunnleggende skille mellom fødestuer (dvs. uten keisersnittberedskap) og fødeinstitusjoner med elektroniske og biokjemiske overvåkningssystemer, operativ forløsningsberedskap og full nyfødtmedisinsk (pediatrisk) service (kvinneklinikker, gjeldende definisjon).
Nasjonalt råd for fødselsomsorg mener at mindre fødeavdelinger uten full kvinneklinikkberedskap må eksistere i områder av landet av geografiske hensyn. Tre nivåer av fødeinstitusjoner bør derfor opprettholdes. Et grunnleggende krav er at fødeinstitusjonene drives forsvarlig og i samsvar med nærmere definerte krav til kvalitet, og at det finnes systemer for å tilse at driften er i samsvar med dette.
Det har vært veldig stort fokus på fødselstallene alene, og rådet mener at andre kvalitetskrav må vektlegges mer enn rene volumtall. Rådet kjenner ikke til at det er noe forskningsmessig grunnlag for de volumkrav som er lagt til grunn for nivåinndelingen av fødeinstitusjoner i Norge. Det betyr ikke at volum (antall fødsler) ikke har betydning for kvalitet. I tråd med «sørge for ansvaret» er det opp til det enkelte RHF å vurdere behovet for slike mindre fødeavdelinger, beredskapsnivå og størrelse.
6.9.1 Vurdering og konklusjon
Departementet deler vurderingen fra Nasjonalt råd for fødselsomsorg . Utredningen fra daværende Statens helsetilsyn Faglige krav til fødeinstitusjoner (1997), er ikke i tråd med dagens krav til faglige retningslinjer fra helsemyndighetene.
Det foreslås at inndelingen i tre nivåer av fødeinstitusjoner (kvinneklinikk, fødeavdeling og fødestue) opprettholdes. De nåværende tallgrensene oppheves og erstattes av nasjonale kvalitetskrav til fødeinstitusjoner. Slike kvalitetskrav kan bl.a. være kompetansekrav til ansatte, rotasjons- og hospiteringsordninger, kurs og trening på akutte situasjoner samt retningslinjer for hvilke gravide som bør føde ved de enkelte fødeenhetene. Kvalitetskravene utarbeides av Helsedirektoratet i samarbeid med de regionale helseforetakene. Nasjonalt råd for fødselsomsorg trekkes inn i arbeidet. Regionale helseforetak pålegges å etablere et system som sikrer at kvalitetskravene følges opp.
Det foreslås videre at jordmorstyrte fødestuer kan opprettes utenfor sykehus eller i sykehus uten fødeavdeling for å gi et desentralisert fødetilbud. Erfaring fra tidligere omstillingsprosesser tilsier at opprettelsen bør være forankret i lokalbefolkningen. Jordmorstyrte fødestuer kan også opprettes i sykehus i tilslutning til større fødeavdelinger for å gi et differensiert tilbud. Fødestuer skal ta i mot kvinner med forventet normal fødsel av friskt barn.
I områder der det er spesielt lang reisevei bør det legges til rette for at jordmor kan forløse barn lokalt i de tilfeller der transportfødsel ikke kan unngås, etter modell av for eksempel Hallingdal Sjukestugu.
Fødetilbud for risikofødsler legges til kvinneklinikker. Disse skal ha tilstedevakt av fødsels- og anestesilege og vaktberedskap av barnelege, nødvendig jordmor- og operasjonsstuebemanning og barneavdeling med intensivbehandling av nyfødte. Fødetilbud til kvinner med særlig behov for oppfølgning, f. eks pga av egen alvorlig sykdom eller risiko for ekstremt for tidlig fødsel sentraliseres. Regionale helseforetak bør vurdere behovet for flerregionale funksjoner og/eller landsfunksjoner.
6.10 Faglige nettverk mellom fødeinstitusjoner
Opprettholdelse av et godt tjenestetilbud i et land med spredt bosetning og lange avstander stiller særskilte krav til organisering og samhandling mellom institusjoner. Faglige nettverk mellom aktører og nivåer kan være et godt virkemiddel for å gjøre små fødeenheter mer robuste og styrke kvalitet og sikkerhet. De enkelte avdelinger i nettverket kan samarbeide f. eks om spesialistutdanning.
Etter departementets syn bør regionale helseforetak legge til rette for at det dannes faglige nettverk innen HF og mellom HF, gjerne med utgangspunkt i større avdelinger, for tilrettelegging av hospiterings/rotasjonsordninger og felles arenaer for drøfting av faglige spørsmål.
6.11 Nasjonale retningslinjer for fødselsomsorgen
I Storbritannia har NICE (National Institute of Clinical Excellence) i 2007 publisert nasjonale retningslinjer for fødselsomsorgen for friske kvinner og deres barn. Retningslinjene bygger på systematiske kunnskapsoppsummeringer og omfatter valg av fødested, seleksjonskriterier, krav til kvalitetssystem, kommunikasjon med den fødende, smertelindring og observasjon og behandling av den fødende og det nyfødte barnet. Sundhedsstyrelsen i Danmark har tilsvarende retningslinjer under utarbeidelse. De er omtalt i vedlegg 3.
Som omtalt i kapittel 4 foreslår departementet at Helsedirektoratet skal utarbeide nasjonale retningslinjer for svangerskaps-, fødsels- og barselomsorg. Retningslinjene bør bl.a. omtale håndtering av overtidige svangerskap.
Regjeringen foreslår
Regionale helseforetak pålegges å utarbeide en flerårig helhetlig og lokalt tilpasset plan for fødetilbudet i regionen sammen med berørte kommuner. Planen skal også omfatte svangerskaps-, og barselomsorg. Den skal sikre kapasitet i forhold til fødselstall og være i samsvar med utvikling av akuttilbud ved lokalsykehus. Planen skal sikre de fødende i regionen et desentralisert, differensiert og forutsigbart fødetilbud, også i høytider og ferier. Den skal omfatte planer for rekruttering og plassering av utdanningsstillinger for gynekologer. Hensynet til antall fødende i opptaksområdet, til geografi, kommunikasjonsmuligheter, struktur for lokale jordmortjenester og følgetjeneste skal vektlegges. Kultur- og språkforskjeller i regionen skal ivaretas.
Brukere med relevant kompetanse skal trekkes inn ved utarbeidelse av planen. Helsedirektoratet/Nasjonalt råd for fødselsomsorg skal ha anledning til å uttale seg om utkastet.
Inndelingen i tre nivåer av fødeinstitusjoner (kvinneklinikk, fødeavdeling og fødestue) opprettholdes. Nåværende tallgrenser oppheves og erstattes av kvalitetskrav til fødeinstitusjoner.
Fødestuer skal ta i mot kvinner med forventet normal fødsel av friskt barn. Jordmorstyrte fødestuer kan opprettes utenfor sykehus eller i sykehus uten fødeavdeling for å gi et desentralisert fødetilbud. Jordmorstyrte fødestuer kan også opprettes i sykehus i tilslutning til større fødeavdelinger for å gi et differensiert tilbud.
På steder med lang reisevei bør det legges til rette for at jordmødre kan forløse lokalt når transportfødsler ikke kan unngås.
Fødetilbud for risikofødsler (for eksempel komplikasjoner/sykdom hos mor eller barn) legges til kvinneklinikker med nødvendig tverrfaglig kompetanse. Disse skal ha tilstedevakt av fødsels- og anestesilege og vaktberedskap av barnelege, nødvendig jordmor- og operasjonsstuebemanning og barneavdeling med intensivbehandling av nyfødte.
Fødetilbud til kvinner med særlig behov for oppfølgning, f. eks. pga egen alvorlig sykdom eller risiko for ekstremt for tidlig fødsel sentraliseres. Regionale helseforetak vurderer behovet for flerregionale funksjoner og/eller landsfunksjoner.
Hjemmefødsler inkluderes i faglige retningslinjer for en samlet svangerskaps-, fødsels- og barselomsorg.
Regionale helseforetak bør legge til rette for at det dannes faglige nettverk innen HF og mellom HF, gjerne med utgangspunkt i større avdelinger, for tilrettelegging av hospiterings/rotasjonsordninger og felles arenaer for drøfting av faglige spørsmål.