Del 2
Nasjonal helse- og sykehusplan (2016–2019)
4 Vi må planlegge for framtiden
4.1 Befolkning, helse og sykdom
Det norske samfunnet vil gjennomgå store endringer fram mot 2030. Utviklingen i folketall, alderssammensetningen i befolkningen, endringer i sykdomsbildet og folks forventninger til kvalitet og standard vil få stor betydning for planleggingen av framtidens sykehus.
Å etablere, omstille og utvikle sykehustjenester tar tid, og vi må planlegge og handle nå. Trendene som presenteres i dette kapitlet, er sentrale føringer for innretting, dimensjonering og lokalisering av spesialisthelsetjenesten.
Vi blir eldre
Framskrivinger vil alltid være beheftet med usikkerhet. Men noen utviklingstrekk er ganske sikre; for eksempel vil økningen i antall eldre gi økt behov for sykehustjenester fram mot 2030. Kvinner kan nå forvente å bli over 84 år, mens menn kan forvente å bli 80 år. På grunn av de store etterkrigskullene vil antall eldre over 75 år øke, særlig etter 2020. Fram til 2030 vil det bli cirka 300 000 flere eldre over 70 år enn i dag, en økning på over 50 prosent. Deretter vil både antall og andel eldre stige jevnt (jf. figur 4.1).
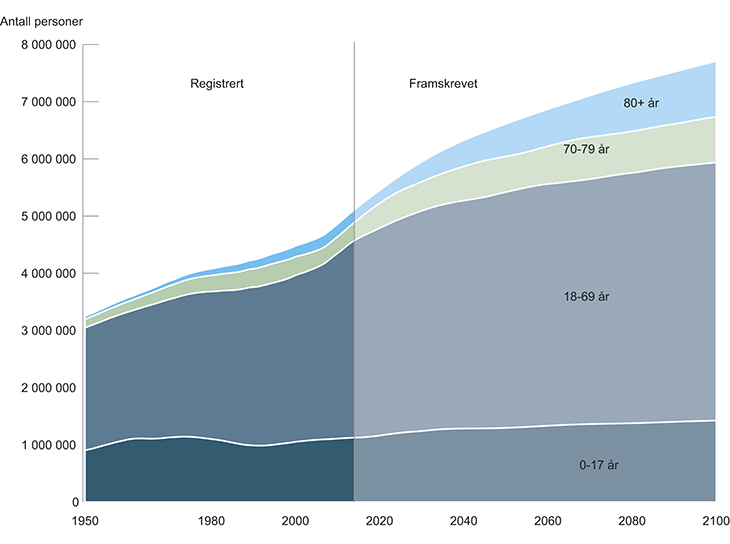
Figur 4.1 Folkemengde i fire aldersgrupper, registrert og framskrevet til 21001.
1 SSB befolkningsframskrivinger – middelalternativet (MMMM)
Kilde: Statistisk sentralbyrå
Statistisk sentralbyrå anslår at folketallet fram til 20301 øker til 5,9 millioner innbyggere. Dette skyldes i første rekke arbeidsinnvandring fra andre europeiske land. Anslaget er usikkert fordi innvandringen påvirkes av endringer i økonomi og arbeidsmarked. I tillegg påvirkes tallene av endringer i migrasjon, blant annet som følge av krig og uroligheter. Arbeidsinnvandringen har ikke stor betydning for etterspørsel etter helsetjenester, siden dette i hovedsak er unge, friske mennesker. Sårbare grupper som flyktninger og asylsøkere som får opphold, vil kunne ha stort behov for tjenester, særlig i psykisk helsevern.
Tallene for utvikling i antall eldre er derimot ganske sikre. De eldre flytter ikke mye, verken på tvers av landegrensene eller innad i landet. At det blir mange flere eldre, og at eldre kan ha god nytte av nye, skånsomme behandlingsmetoder, vil øke behovet for spesialisthelsetjenester betydelig.
Vi flytter til byene
Planene for framtidens helsetjeneste må ta hensyn til at bosettingsmønsteret i landet er betydelig endret de siste 30–40 årene. Tidligere bygde vi sykehus i befolkningssentre som oppsto med etablering av ny industri. På samme måte som den gangen, må sykehuskapasiteten i framtiden tilpasses bosettingsmønsteret.
De siste tiårene har vært preget av sterk sentralisering. Det har vært særlig høy vekst i folketallet i storbyregionene. Nedgangen i folketallet har vært særlig sterk i utkantkommunene, men har flatet noe ut de senere årene på grunn av innvandringen.
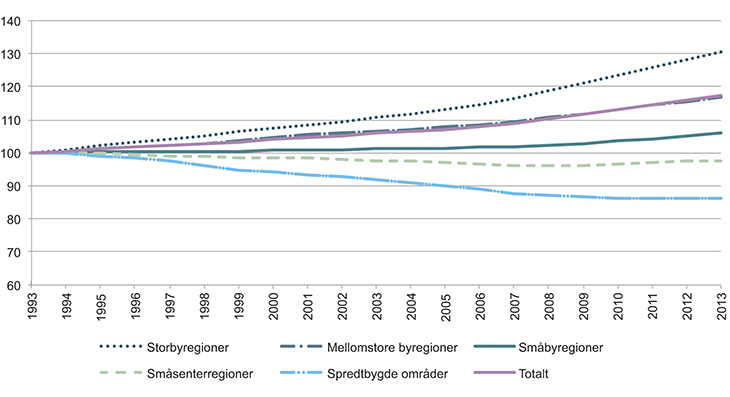
Figur 4.2 Befolkningsendring 1993–2013 (1993=100)
Kilde: Kommunal- og moderniseringsdepartementet, Regionale utviklingstrekk
De unge er mest mobile. Det er de som i størst grad flytter til byene, mens de eldre er mer bofaste. Innvandrerne bosetter seg også i stor grad i byene. Dette gir stor forskjell i alderssammensetningen i by- og spredtbygde områder (figur 4.3). Sentraliseringstrenden fører til at andelen eldre i distriktene vil øke framover.
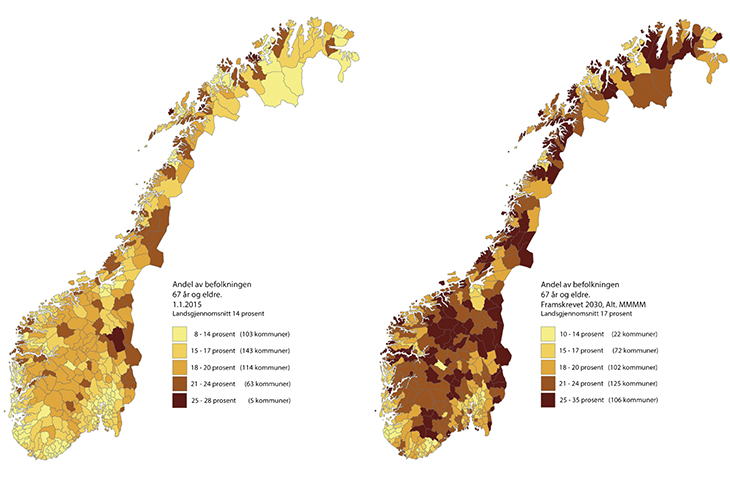
Figur 4.3 Andel av befolkningen 67 år og eldre i 2015 og framskrevet til 2030
Kilde: Statistisk sentralbyrå
Helse- og sykdomsbildet i befolkningen endrer seg
Sykehusene må innrette seg etter hvilke sykdommer befolkningen har og hvordan sykdomsutviklingen vil bli framover. Vi skal ha gode sykehustjenester for alle pasienter uansett diagnose, men vi skal ha særlig oppmerksomhet på sykdomsgruppene som vil dominere i årene framover. Sykdomsbildet vil i første rekke bli preget av aldersutviklingen.
Figuren 4.4 viser statistikk over hvilke sykdommer som forårsaker flest tapte leveår og hvilke som gir størst helsetap.
Over halvparten av alle tapte leveår skyldes hjerte- og karlidelser og kreft. Muskel- og skjelettlidelser gir flest år med helsetap, dernest psykiske lidelser.
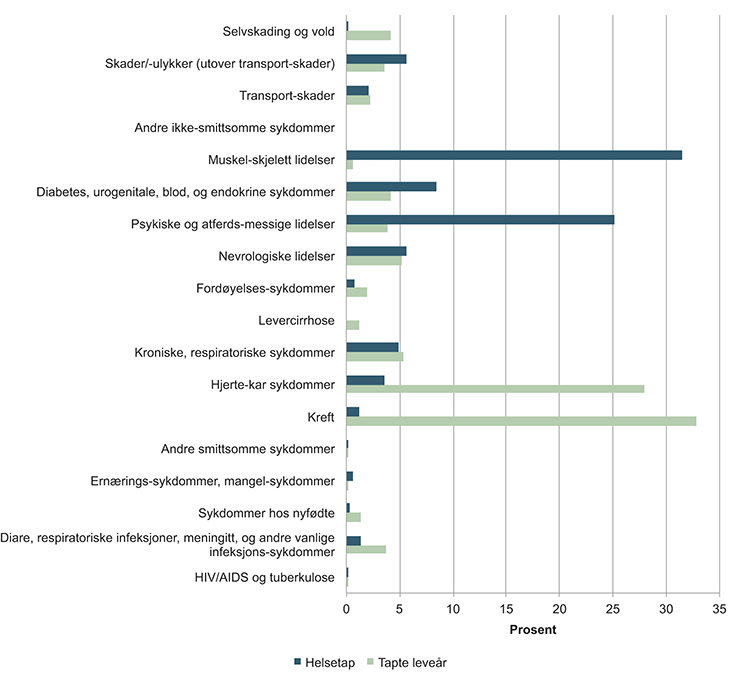
Figur 4.4 Hvilke sykdommer betyr mest for tapte leveår og år med helsetap1
1 Helsetap: sykdommer, skader eller følgetilstander av ikke-dødelige sykdommer
Kilde: Folkehelseinstituttet 2014
Hjerte- og karlidelser og kreft rammer særlig den eldre delen av befolkningen, mens muskel- og skjelettlidelser oftest rammer folk i yrkesaktiv alder, jamfør figur 4.4. De sykdomsgruppene som er størst i dag, vil også øke kraftig fram mot 2030–2040.
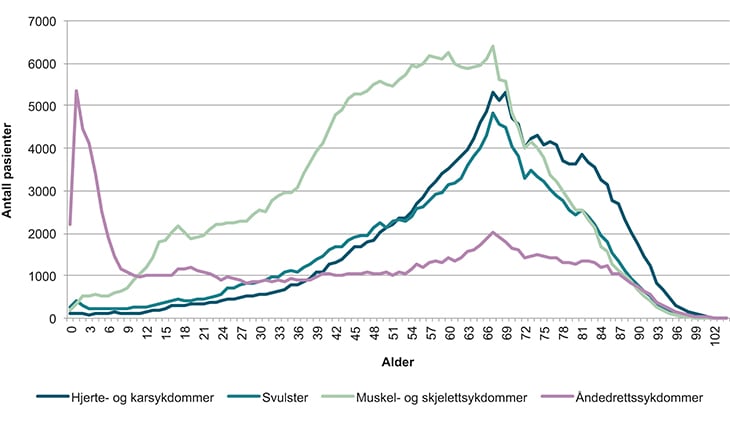
Figur 4.5 Antall pasienter fordelt på utvalgte diagnoser og alder
Kilde: Statistisk sentralbyrå 2015
Forbruket av helsetjenester blant 70-åringene er omtrent dobbelt så høyt som blant 40-åringene. Deretter øker behovet og forbruket av tjenester med stigende alder. Når gjennomsnittlig levealder stadig øker, vil det også bli flere eldre, og flere av de eldste vil ha stort behov for tjenester.
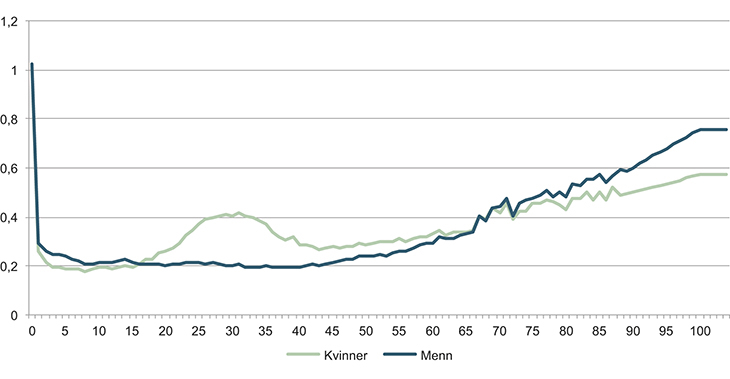
Figur 4.6 Brukerfrekvenser1 – somatiske spesialisthelsetjenester 2013
1 Brukerfrekvens: forholdet mellom de som bruker spesialisthelsetjenesten og antall mennesker totalt i gruppen
Kilde: Statistisk sentralbyrå
Også mange unge har helseproblemer. I de yngre aldersgruppene forventer vi en økning i behovet for rusbehandling og psykisk helsehjelp. Den økende gruppen asylsøkere omfatter mange med påkjenninger og traumer på grunn av krig og uroligheter i hjemlandet. Det kan forventes at de vil ha særskilt behov for psykisk helsehjelp.
Framskriving av behovet for sykehustjenester
På 1900-tallet ble sykehusene bygd ut fra behovet for sengekapasitet, da pasientene i stor grad var inneliggende på sengeposter. Dette har endret seg mye. Morgendagens sykehus må tilpasses utviklingen i medisinsk teknologi og innrettes slik at vi raskt kan ta i bruk nye undersøkelses- og behandlingsmetoder. De regionale helseforetakene har kartlagt dagens situasjon og beregnet behovet framover for behandling fordelt på poliklinisk, dag- og døgnbehandling for ulike diagnoser.
Veksten fram mot 2030 vil i første rekke komme for somatiske tjenester på grunn av økningen i store sykdomsgrupper som rammer de eldre. Endringene i befolkningssammensetningen vil ikke påvirke behovet for psykisk helsehjelp og rusbehandling i særlig grad.
Tabell 4.1 Framskriving til 2030 av poliklinikk, dag-, døgnopphold og liggedager i somatisk behandling. Basert på SSBs middelalternativ for befolkningsutvikling
Behandlingsnivå | Antall i 2013 | Endring til 2030 totalt | Endring fordelt på aldersgrupper – 2030 | ||
|---|---|---|---|---|---|
0–18 år | 19–64 år | 65 år og eldre | |||
Polikliniske konsultasjoner | 5 203 650 | 28 % | 11 % | 15 % | 57 % |
Dagopphold | 424 786 | 34 % | 13 % | 16 % | 62 % |
Døgnopphold | 834 294 | 33 % | 11 % | 15 % | 59 % |
Liggedager | 3 439 678 | 38 % | 11 % | 15 % | 59 % |
Kilde: Regionale helseforetak
Det vil bli sterk vekst i både poliklinisk aktivitet, dagbehandling og døgnbehandling. Over tid har det vært en gradvis dreining mot mer poliklinisk behandling. Utviklingen skyldes først og fremst mer skånsomme behandlingsteknikker som kan utføres som dagbehandling eller med kort liggetid i sykehus. Selv om poliklinisk aktivitet utgjør størstedelen av pasientkontaktene, utgjør den bare 25 prosent av ressursbruken innenfor somatikk (Helsedirektoratet).
Økningen i døgnbehandling og liggedager i årene framover reflekterer økningen i antall eldre med behov for sykehustjenester. Selv om trenden med overgang til mindre belastende behandlingsformer fortsetter, er det grunn til å tro at eldre også framover vil ha et større behov for døgnbehandling sammenlignet med yngre pasienter. For gruppen over 65 år er det beregnet at behovet for døgn- og dagbehandling vil øke med cirka 60 prosent fram mot 2030. Dette betyr økt behov for sengekapasitet.
Helse og sykdom – årsverk og ressurser i framtiden
Statistisk sentralbyrå (SSB) har beregnet framtidig personellbehov som følge av befolkningsendringene – på nasjonalt nivå, for de fire helseregionene og for hvert enkelt helseforetak. SSB har i sine beregninger lagt til grunn videreføring av dagens nivå på forbruk av spesialisthelsetjenester for hvert alderstrinn.
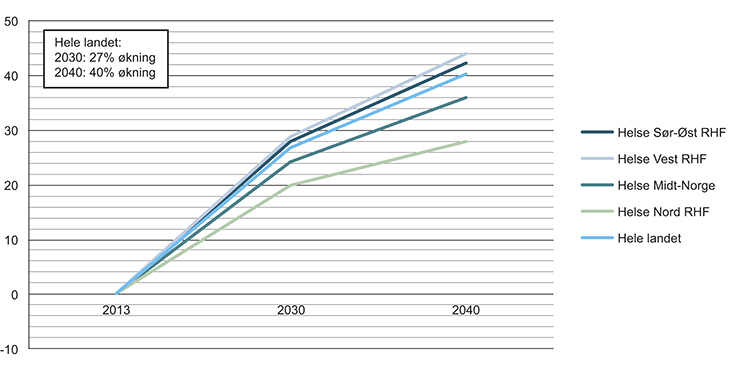
Figur 4.7 Framskriving av årsverk i spesialisthelsetjenesten i helseregionene. Prosent endring. SSBs middelalternativ for befolkningsframskriving
Kilde: Statistisk sentralbyrå
Høyere antall og andel eldre, i tillegg til flere innbyggere, tilsier behov for i underkant av 30 prosent flere årsverk fram mot 2030 og 40 prosent fram mot 2040. Utfordringen som følge av demografien er i en helt annen størrelsesorden enn tidligere. Alle regioner får økning i behovene, men veksten blir størst i Helse Sør-Øst og Helse Vest. Det er i tillegg store variasjoner innad i regionene. I storbyområdene trekker både stor innenlands tilflytting, flere eldre og sterk innvandring i retning av kraftig vekst i behovene for spesialisthelsetjeneste. I andre områder er det først og fremst utviklingen i antall eldre som gir vekst i behovet for spesialisthelsetjenester.
For å kartlegge følsomheten i framskrivingene har SSB gjennomført en rekke såkalte virkningsberegninger. Disse viser hvordan det framskrevne årsverksbehovet endres dersom sentrale forutsetninger om innvandring, helsetilstand, standard og produktivitetsvekst justeres. Dette er nyttig både for å illustrere usikkerheten ved framskrivingene, og for å illustrere hvilke faktorer som betyr relativt sett mest. SSB har beregnet at:
Økt innvandring vil øke behovet for årsverk med 6 prosent fram mot 20402. At økningen i årsverk er så vidt liten, skyldes at innvandrerne i hovedsak er unge og friske.
Økt levealder på 1,4 år vil øke behovet for årsverk med 6 prosent fram mot 2040. Økt levealder gir flere eldre med behov for tjenester.
Årsverksbehovet reduseres med 5 prosent fram mot 2040 dersom man, for hvert alderstrinn, antar at eldre får bedre helse enn i dag, og dermed får mindre behov for spesialisthelsetjenester.
Standardheving i tjenesten på 1 prosent per år (målt som forbruk per pasient) vil gi en samlet økning i årsverksbehovet på cirka 30 prosent fram mot 2040. Standardheving omfatter bedre behandlingsmetoder som følge av medisinskteknisk utvikling og generell økning i standarden på pleie, utstyr, sykehusbygg og service. Krav og forventninger til standarden i helsetjenesten øker i tråd med vekst i inntekt og levestandard generelt i befolkningen.
Arbeidsbesparende produktivitetsvekst på 1 prosent per år vil redusere årsverksbehovet med litt under 25 prosent fram mot 2040. Overgang til mer skånsomme og effektive behandlingsformer er med på å forklare en kraftig produktivitetsvekst, som også har gitt en stor økning i kapasiteten i tjenesten.
SSBs beregninger illustrerer at ressursbehovet ikke påvirkes vesentlig av endringer i forutsetninger om innvandring. Behovene for asylsøkerne kan være forskjellig fra arbeidsinnvandrerne, noe som kan øke veksten i årsverk i forhold til SSBs anslag. Endringen i forutsetningene om levealder og eldres helse påvirker ikke ressursbehovet særlig mye. Det må store endringer til i disse størrelsene for at det skal påvirke framtidig ressursbehov i vesentlig grad. Beregningene viser at det er utvikling i standard/kvalitet og produktivitet som sammen med demografi er de tyngste driverne for ressursbehovet framover. Standarden har økt gjennom historien, og det er grunn til å anta at befolkningen vil forvente økt standard også i årene framover. Veksten i befolkningens gjennomsnittlige inntekt og rask bruk av nye behandlingsmetoder illustrerer dette.
De demografiske endringene stiller oss overfor større utfordringer enn de vi har hatt de foregående tiårene. Økt ressurstilførsel alene er ikke nok til å løse utfordringene. I så fall ville sykehusene ha lagt beslag på for mye av den tilgjengelige arbeidskraften i tiårene framover. En eventuell produktivitetsvekst ved sykehusene vil sannsynligvis heller ikke frigi så mye ressurser at det vil veie opp for ressursene som trengs for å møte befolkningens krav til økt standard. Samlet sett tilsier dette at veksten i behovene må møtes med både økte ressurser og økt endringstakt i spesialisthelsetjenesten. En forutsetning for bærekraft i spesialisthelsetjenesten er også at primærhelsetjenesten lykkes i sitt omstillings- og utviklingsarbeid, jf. Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet, og at samhandlingen mellom kommunene og sykehusene videreutvikles.
Disse utfordringene kommer i tillegg til de vi allerede har ved at for mange pasienter venter for lenge på helsehjelp. Ventetidene har ikke gått vesentlig ned, til tross for at vedvarende effektivisering og omstilling det siste tiåret har gitt betydelig vekst i behandlingskapasiteten. For å sikre en bærekraftig utvikling må derfor omstillingstakten økes sammenliknet med tidligere år. Det vil være krevende å få til, og vil stille både tjenesten og det politiske systemet overfor store utfordringer. Det er samtidig et ansvar vi ikke kan fraskrive oss.
Vi må handle nå for å legge til rette for framtidens spesialisthelsetjeneste i et perspektiv på 15–20 år. Det er stor risiko knyttet til å utsette nødvendige beslutninger som gjelder både ressurstilførsel og omstilling. Helsetjenesten er en kapital- og kompetanseintensiv sektor. Det kan gå lang tid fra en tar beslutning om tiltak for å løse et problem, til tiltaket får effekt. Utdanning av spesialsykepleiere og legespesialister tar lang tid. I snitt tar det i dag ni år å utdanne en legespesialist. Bygging av sykehus og endring av sykehusbygg og teknisk infrastruktur tar også lang tid. Innsikten vi har i dag om svært sannsynlige omstillings- og ressursbehov på lang sikt, må derfor omsettes til prioriteringer og tiltak nå.
Utfordringene er:
Vi blir flere eldre. Dette vil ha stor betydning for helsetjenestene, da eldre over 70 år bruker dobbelt så mye helsetjenester som 40-åringer.
Folketallet i de store byene øker. Unge mennesker og innvandrere bosetter seg i første rekke i byene. Presset på helsetjenester i byene skyldes flere eldre, flere innflyttere og flere innvandrere. Distriktenes utfordringer er i første rekke knyttet til økningen i antall eldre.
Det er spesielt tilbudet til pasientene i de største sykdomsgruppene som vil være under press. Sykdom øker med alder, og disse sykdomsgruppene omfatter i stor grad eldre pasienter som ofte også har flere diagnoser.
De demografiske endringene vil øke behovet for årsverk med 27 prosent fram mot 2030, og med 40 prosent fram mot 2040.
Ressursbehovet påvirkes ikke vesentlig av endringer i forutsetninger om innvandring, levealder og helsetilstanden til de eldre. Produktivitetsvekst og bedre standard på tjenestene er faktorer som særlig påvirker ressursbehovet. Det er nødvendig med både økte ressurser og høyere omstillingstakt i helsetjenesten for å møte utfordringene.
4.2 Den medisinske utviklingen
Medisinsk forskning og innovasjon bringer fram nye behandlingsmuligheter, legemidler og medisinsk utstyr i stort omfang og høyt tempo. Behandlingsmetodene blir mer skånsomme, og flere kan behandles, også i høy alder. Mange nye behandlingsformer krever avansert og dyrt utstyr og tverrfaglige, høyt spesialiserte team av fagfolk. Men vi vil også se en utvikling der vi får enklere og mer mobilt utstyr. Mange utredninger og behandlinger kan utføres nærmere pasienten enn nå – i små sykehus og lokalmedisinske sentre eller i eget hjem – som del av samhandlingsopplegg mellom spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten, og med pasienten selv som aktiv medspiller.
Selvbetjeningsteknologi og bedre tilrettelagt informasjon vil gjøre at pasienter kan mestre egen helse og behandling i langt større grad enn i dag. Pasienten vil være en aktiv pådriver i forebygging, diagnostisering, utredning, behandling og rehabilitering. Denne utviklingen vil få store konsekvenser for hvordan sykehusene bygges, organiseres og drives i årene som kommer.
Utviklingen på fagområdet kirurgi
Utviklingen innenfor kirurgien har gått fra åpne operasjoner til mer skånsomme teknikker som kikkhullskirurgi, robotteknologi og intervensjoner ved bruk av bildediagnostikk. Når behandlingen blir mer teknologiavhengig, blir den også mer avhengig av høyt kvalifisert personell som arbeider i tverrfaglige team. Tidligere kunne en dyktig kirurg med få medarbeidere og standard utstyr håndtere de fleste akutte problemstillinger ved mindre sykehus. Slik er det ikke lenger. Dagens behandlingsmuligheter stiller store og økende krav til spisskompetanse, avansert utstyr, støttefunksjoner (anestesi, røntgen, blodbank, laboratorium), og ikke minst krav til regelmessig trening og praksis. Dette gjør det nødvendig å samle mange kirurgiske behandlinger ved større sentre.
Utviklingen på fagområdet indremedisin
På det indremedisinske fagområdet er det fortsatt behov for bred, generell kompetanse. De mange eldre med kroniske sykdommer, ulike diagnoser og mange medikamenter krever helsepersonell som kan forstå og behandle helheten.
Mye av teknologien som brukes i diagnostikk og behandling av indremedisinske sykdommer, blir etter hvert mindre og mer mobil. Små, bærbare ultralydapparater gjør det mulig å diagnostisere og følge opp pasienter lokalt i den kommunale helse- og omsorgstjenesten eller i desentraliserte spesialistsentre. Utposing på hovedpulsåren og gallestein er to eksempler på sykdommer som kan diagnostiseres på denne måten i dag. Det kommer til å gjelde mange flere. Det som fortsatt bør foregå sentralt innenfor indremedisinen, er de fagområdene og behandlingsprosedyrene som trenger komplisert utstyr og personell med høyspesialisert kompetanse.
Behandling av akutt hjerneslag er eksempel på en tilstand der behandlingen både bør desentraliseres og sentraliseres. For mange pasienter kan blodproppløsende behandling startes ved små sykehus eller kanskje i ambulansen, men hvis blodproppen må «fiskes ut» gjennom blodåresystemet, må behandlingen skje ved større sykehus.
Oppgaver som kan gjøres pasientnært, vil kunne frigjøre sykehuskapasitet som kan komme de sykeste til gode. Utstyr for selvdiagnostisering og -oppfølging vil kunne redusere behovet for polikliniske konsultasjoner, samtidig som økt oppmerksomhet om egen helse kan føre til flere pasienthenvendelser.
Persontilpasset medisin
Persontilpasset medisin innebærer at behandling skreddersys den enkelte pasient i forebygging, diagnostikk og behandling.
Mange pasienter får i dag behandling som ikke virker godt nok, fordi en ikke har metoder for å skille de personene som vil ha glede av en gitt behandling, fra dem som ikke vil oppnå en ønsket effekt. Genetisk testing gir mulighet for raskere og mer presis diagnostikk, noe som gjør at riktig behandling kan iverksettes tidlig i sykdomsforløpet.
Persontilpasset medisin kobler sykdomshistorie, kliniske funn, livsstilsfaktorer og miljøpåvirkning med analyser av pasientens arvemateriale (DNA) og eventuelle sykdomsframkallende organismer, som bakterier og virus. Den teknologiske utviklingen gjør at det kan samles inn store mengder biologiske data med et høyere presisjonsnivå enn før. Det gir nye muligheter for diagnostikk og behandling. Utviklingen av persontilpasset medisin vil være helt avhengig av tilgang til og kompetanse på storskala dataanalyser og integrerte IKT- systemer som kan understøtte datalagring, simuleringer, analyse og ikke minst beslutningsstøtte til klinikere og pasienter. Innføring og økt bruk av persontilpasset medisin i helsetjenesten krever ny kompetanse og mer tverrfaglig samarbeid.
Det tilbys stadig mer persontilpasset medisinsk diagnostikk og behandling. I 2013 ble det utført genetisk testing av om lag 40 000 pasienter ved norske sykehuslaboratorier, noe som illustrerer at dette er en teknologi på rask vei inn i helsetjenesten. Det antas at persontilpasset medisin i økende grad vil kunne tilbys poliklinisk i framtiden. Hvordan dette vil påvirke behovet for kapasitet i sykehus og hvordan sykehusene må organiseres, har vi ikke full oversikt over i dag.
For å møte utviklingen i persontilpasset medisin, har Helse- og omsorgsdepartementet gitt Helsedirektoratet i oppdrag å utarbeide en nasjonal strategi for persontilpasset medisin.
Infeksjoner og antibiotikaresistens
Verdens helseorganisasjon slo i 2012 fast at antibiotikaresistens er en av de største helsetruslene verden står overfor. Framveksten av antibiotikaresistens kommer samtidig med en stagnasjon i utviklingen av nye antimikrobielle midler. Virksomme antibiotika er en forutsetning for moderne medisinsk behandling der infeksjoner kan gi alvorlige utfall, for eksempel innenfor kirurgi, kreftbehandling og nyfødtmedisin. Hovedutfordringen i sykehusene er knyttet til unødvendig bruk av bredspektrede midler, fordi disse medvirker til spredning av anibiotikaresistens i sykehus. Hvordan vi møter denne utfordringen vil bety mye for kvaliteten på pasientbehandlingen, men også for kapasiteten i sykehusene.
Helse- og omsorgsdepartementet, Landbruks- og matdepartementet, Klima- og miljødepartementet og Nærings- og fiskeridepartementet har i fellesskap utarbeidet Nasjonal strategi mot antibiotikaresistens (2015–2020).
Tiltak for å bedre folkehelsen og motvirke livsstilssykdommer
Spesialisthelsetjenesten har ansvar for å forebygge sykdom og fremme helse for personer som kommer i kontakt med spesialisthelsetjenesten, overvåke sykdom og risikoforhold og utveksle kunnskap og kompetanse med kommuner og andre samarbeidspartnere. Forebygging og helsefremming må ikke bare dreie seg om å gi livsstilsråd til pasienten etter avsluttet behandling, men aktivitetene må være en integrert del av behandlingsopplegget for den enkelte pasient.
Norge har sluttet seg til Verdens helseorganisasjons mål om å redusere for tidlig død av ikke-smittsomme sykdommer (NCD) som hjerte- og karsykdommer, diabetes, kols og kreft med 25 prosent innen 2025. Regjeringen vil legge målene til grunn i utviklingen av nasjonal politikk og styrke innsatsen på tvers av sektorer for å nå disse målene.
5 Hovedmål i planperioden
5.1 Styrke pasienten
Regjeringens mål
Regjeringen vil styrke pasientens stilling i helsetjenesten, derfor bygger vi pasientens helsetjeneste. I pasientens helsetjeneste er pasient og helsepersonell likeverdige samarbeidspartnere. For å realisere pasientens helsetjeneste må makt og innflytelse flyttes fra systemet til pasienten. Pasientene skal ha tilgang til kvalitetssikret informasjon om egen helse slik at de kan delta i beslutninger om egen behandling, og de skal være aktivt med i utformingen av helsetjenesten.
Regjeringen ønsker å legge til rette for at pasienter får større frihet i valg av behandlingssted. I dag omfatter retten til fritt sykehusvalg sykehus, distriktspsykiatriske sentre, private radiologiske virksomheter og institusjoner som tilbyr tverrfaglig spesialisert rusbehandling. Private institusjoner må ha avtale med regionale helseforetak for å omfattes av fritt sykehusvalg.
Retten til fritt behandlingsvalg trådte i kraft 1. november 2015. Med innføring av fritt behandlingsvalg vil flere private behandlingssteder få behandle pasienter på statens regning, også private virksomheter uten avtale med regionale helseforetak. Dette forutsetter at virksomhetene fyller kravene til godkjenning. Innføring av fritt behandlingsvalg innebærer flere valgmuligheter for den enkelte pasient. Ordningen er foreløpig foreslått å gjelde for private døgninstitusjoner i psykisk helsevern og tverrfaglig spesialisert rusbehandling, og for noen behandlingstilbud i somatikk. Målet er å utvide ordningen gradvis, samtidig med at den blir evaluert.
Regjeringen har foreslått at retten til fritt behandlingsvalg skal omfatte private rehabiliteringsinstitusjoner som har avtale med regionale helseforetak, og at rehabilitering senere kan fases inn i godkjenningsordningen.
Mange pasienter opplever et usammenhengende behandlingsforløp med flere ulike behandlere, mangelfull informasjon og liten oversikt. Pasienter klager over at de må forholde seg til flere leger, og fortelle sykehistorien sin igjen og igjen. Det er godt dokumentert at det er i overgangene risikoen for svikt er størst. Regjeringen har som mål at pasienter skal føle seg ivaretatt og oppleve større helhet og sammenheng.
Innføring av pakkeforløp har vært et stort framskritt for kreftpasienter. Med innføring av pakkeforløp for kreft får pasientene en pakke som beskriver et planlagt pasientforløp, rammet inn i en fast mal slik at pasienter med berettiget mistanke om kreft, kan komme raskt til utredning og behandling. Pakken skal gi svar på hvor lenge pasienten kan vente i de ulike stadiene i et sykdomsforløp. Det skal utarbeides pakkeforløp for pasienter med hjerneslag, og regjeringen vil legge til rette for å etablere pakkeforløp for psykiske helsetjenester og rusavhengighet. Det kan bli aktuelt å innføre pakkeforløp på flere områder.
Regjeringen har fremmet et lovforslag om fast kontaktlege i spesialisthelsetjenesten for alvorlig syke pasienter. Kontaktlegen skal gi informasjon til pasienten, være tilgjengelig og delta i tverrfaglige behandlingsteam. Målet er økt trygghet og forutsigbarhet for pasienter og pårørende. Ordningen vil også bidra til at kvaliteten og helheten i helsetilbudet blir bedre ivaretatt.
For pasienter med behov for mange helsetjenester gjennom lang tid, har sykehusene plikt til å oppnevne koordinator. Ved innføring av pakkeforløpene for kreft skal alle helseforetak som utreder og behandler kreft etablere koordinatorer som skal sikre sammenhengende aktiviteter i hele pakkeforløpet for den enkelte pasient.
Der det ikke finnes etablerte behandlingstilbud, ønsker regjeringen at pasienter skal gis økte muligheter til å delta i utprøvende behandling. Dette skjer som regel gjennom deltakelse i klinisk forskning, der nye behandlingsmetoder testes ut innenfor rammen av en klinisk studie. Gjennom pasientrettet informasjon om pågående kliniske studier på helsenorge.no kan pasienter, pårørende og helsepersonell få økt kjennskap til hvilke studier som pågår. Økt brukermedvirkning i forskningens ulike faser skal bidra til at pasienter og pårørende trekkes med i prioritering, planlegging og gjennomføring av klinisk behandlingsforskning.
Pasientens kunnskap og erfaring skal brukes aktivt i arbeidet med å forbedre tjenestene. Brystkreftprosjektet ved Oslo universitetssykehus er et godt eksempel på at brukermedvirkning har gitt et bedre tilbud. Regjeringen vil lytte spesielt til råd fra barn og unge og stille krav om at alle helseforetak oppretter ungdomsråd.
Å mestre hverdagen er viktig for mennesker med psykiske lidelser eller rusavhengighet. Opplevelsen av å ha kontroll ved valg av behandling bidrar til å bygge mestringsevne, egenverd og selvtillit. Brukerstyrte plasser er eksempel på et tilbud som gir økt forutsigbarhet og kontroll, og som kan føre til et bedre liv for brukere og pårørende, samtidig som kostbare institusjonsopphold reduseres. Bruk av erfaringskonsulenter er et annet eksempel på tiltak som bringer brukernes erfaringer inn i behandlingen på en god måte.
God rehabilitering er ofte avgjørende for å kunne mestre eget liv. Habilitering og rehabilitering skal gis til alle som trenger det, uavhengig av alder og diagnose. Rehabilitering får sjelden et godt resultat dersom rehabiliteringstilbudet ikke inngår i et godt planlagt pasientforløp. Brukerne må involveres bedre i utformingen av egen rehabilitering.
Både kommunene og spesialisthelsetjenesten har ansvar for habiliterings- og rehabiliteringstjenester til barn, unge og voksne med nedsatt funksjonsevne. Private opptrenings- og rehabiliteringsinstitusjoner står for en vesentlig del av rehabiliteringstilbudet, og både kommunene og de regionale helseforetakene kan kjøpe tjenester fra private. Regjeringen vil utrede hvordan deler av ansvaret for rehabilitering kan overføres fra spesialisthelsetjenesten til kommunene som del av det videre arbeidet med kommunereformen. I mellomtiden skal ikke tilbudet trappes ned.
Regjeringen tar sikte på å legge fram en egen opptrappingsplan for habilitering og rehabilitering.
Regjeringen ønsker at frivillig innsats skal få større betydning i helsetjenesten. Mange eksempler viser at frivillige yter tjenester som gir pasientene et bedre tilbud og bedre opplevelser. Enkelte sykehus har ansatt sykehusverter for å hjelpe pasienter og pårørende med å orientere seg i sykehuset. Likepersonarbeid er satt i system av mange pasientorganisasjoner. Tilbudet er tilgjengelig ved sykehus blant annet gjennom lærings- og mestringssentre og vardesentre for kreftpasienter. Regjeringen vil at frivillige skal få bidra mer til å skape pasientvennlige sykehus.
Utfordringer og muligheter
Utvikling av nettbasert helseinformasjon og helsetjenester, sosiale medier og blogger har vært med å legge grunnlaget for den nye pasientrollen. Pasienter søker opp informasjon og deler erfaringer, både gode og dårlige. Tilgang til egne helseopplysninger og selvbetjeningsløsninger er viktige virkemidler for å gi brukerne en enklere hverdag og reell medvirkning i egen behandling. Gjennom digitale medier etableres kontakt mellom pasienter og befolkningen. På denne måten blir pasientenes stemme bedre hørt, og de blir en stadig sterkere kraft i å utvikle helsetjenestene i mer brukerorientert retning. Nasjonale helsemyndigheter har en viktig oppgave i å bidra til kvalitetssikret og pedagogisk tilrettelagt helseinformasjon, gjerne i en interaktiv form, der brukerne kan navigere slik at informasjonen blir mest mulig skreddersydd.
Stadig flere pasienter forventer å kunne kommunisere digitalt med spesialisthelsetjenesten. Innbyggerne er i stor grad aktive nettbrukere som er vant til digitale tjenester til innhenting av informasjon, kommunikasjon og til å utføre tjenester selv. Selv om helse- og omsorgssektoren ligger noe bak andre sektorer når det gjelder tjenester på nettet, blir tilbudet stadig utvidet. Tilgang til egne helseopplysninger og selvbetjening er viktige virkemidler for å gi brukerne en enklere hverdag og reell medvirkning i egen behandling. De regionale helseforetakene har etablert et felles prosjekt om digitale innbyggertjenester i spesialisthelsetjenesten. Prosjektet har definert en rekke tjenester som skal komme på helsenorge.no i perioden 2015–2020.
Pasientene må få hjelp til å delta mer aktivt i beslutninger om egen behandling. Ved samvalg velger pasienten behandling i samarbeid med helsepersonell i den grad og på den måten pasienten ønsker. Hensikten er å bli enige om det alternativet som er mest i tråd med pasientens verdier. Det er et mål å publisere gode samvalgsverktøy på helsenorge.no.
De nasjonale pasienterfaringsundersøkelsene gir viktig informasjon om pasientenes opplevelser, og det er viktig at sykehusene bruker disse til å utvikle tjenestene. I 2014 fikk helseforetakene krav om å gjennomføre lokale pasienterfaringsundersøkelser. Resultatene skulle offentliggjøres på helseforetakenes nettsider og følges opp i tjenesten. Tilbakemeldingen fra helseforetakene viser at dette er gjennomført ved noen, men ikke ved alle sykehus.
Kvinner og menn kommuniserer på ulik måte om sykdom og helseproblemer. Bevisstgjøring om slike forskjeller er viktig i arbeidet med å utvikle helsetjenester. Språk- og kulturforskjeller kan gjøre møtet med helsetjenesten ytterligere komplisert. Bevisstgjøring om dette er viktig i arbeidet med å utvikle likeverdige helsetjenester.
Den største utfordringen i arbeidet med å styrke pasientens stilling i helsetjenesten er å snu innarbeidet kultur og arbeidsmåter slik at helsetjenesten ses fra pasientens perspektiv. Pasientene skal føle seg ivaretatt, sett og hørt, og møtes som de unike individene de er. I arbeidet med standardisering av tjenestene må dette perspektivet være med.
Boks 5.1 Regjeringen vil
evaluere og utvide ordningen med fritt behandlingsvalg
innføre pakkeforløp for flere pasientgrupper, i første omgang for hjerneslag, psykiske lidelser og rusavhengighet
gjennomføre ordningen med kontaktlege til alvorlig syke pasienter
trekke pasientene aktivt inn i omstillinger og planlegging av nye pasientforløp
etablere ungdomsråd ved alle sykehus
øke bruken av erfaringskompetanse i tjenesten, blant annet gjennom systematisk utprøving av erfaringskonsulenter
legge fram en opptrappingsplan for habilitering og rehabilitering
videreføre arbeidet med å utvikle kvalitetssikret helseinformasjon og digitale løsninger for kommunikasjon med spesialisthelsetjenesten
videreføre arbeidet med å utvikle og ta i bruk gode samvalgsverktøy og publisere disse på helsenorge.no
5.2 Prioritere tilbudet innenfor psykisk helse og rusbehandling
Regjeringens mål
Målet med psykiske helsetjenester og tjenester på rusfeltet er å fremme uavhengighet, selvstendighet og evne til å mestre eget liv. Helsetjenesten må legge sterkere vekt på reell innflytelse for brukerne og åpenhet om psykisk helse og rusavhengighet.
Mennesker med psykiske lidelser og rusavhengighet skal møtes med respekt for sine ressurser, muligheter og utfordringer. De skal gis større muligheter for selv å utforme innholdet i behandlingstilbudet. Selvbestemmelse, medvirkning, inkludering og deltakelse skal være fundamentet i behandlingstilbudet. Samarbeidet med pårørende er en sentral del av behandlingstilbudet.
Mennesker med psykiske helseutfordringer og rusavhengighet skal få et godt behandlingstilbud i spesialisthelsetjenesten nærmest mulig der de bor. Både i psykisk helsevern og tverrfaglig spesialisert rusbehandling må det være god tilgjengelighet til tjenestene. Brukerne skal få rask hjelp før problemene utvikler seg og når en akutt situasjon er oppstått. Det er et mål at distriktspsykiatriske sentre har døgnberedskap.
Regjeringen ønsker en videre utvikling av åpne og utadrettede arbeidsformer og bedre samhandling på lokale arenaer. Spesialisthelsetjenesten må legge til rette for videre utvikling av desentraliserte, ambulante tjenester og samhandling med kommunenes helse- og omsorgstjenester, Nav, skole og arbeidsliv. Tjenestene skal innrettes slik at pasientene opplever et sammenhengende behandlingsforløp, uten å måtte vente på oppfølging etter utredning eller avrusing.
Regjeringen mener at somatikk, psykisk helsevern og tverrfaglig spesialisert rusbehandling må integreres bedre i framtidens spesialisthelsetjeneste, slik at pasientenes behov for sammensatte tjenester imøtekommes. Mennesker med psykiske lidelser og rusproblemer skal ha like rask og god utredning og behandling av sine somatiske helseproblemer som andre pasienter. Brukerne skal oppleve helsetjenesten som én tjeneste på tvers av fagområdene.
Regjeringen vil prioritere behandlingstilbudet til mennesker med psykiske helseutfordringer og rusavhengighet, og har gjeninnført kravet om at veksten i tverrfaglig spesialisert rusbehandling og psykisk helsevern hver for seg skal være høyere enn for somatikk. I psykisk helsevern skal distriktspsykiatriske sentre og barne- og ungdomspsykiatriske enheter prioriteres. Distriktspsykiatriske sentre skal være hjørnesteinen i psykisk helsevern for voksne. Sykehusene skal ha viktige oppgaver som sikkerhetspsykiatri, lukkede akuttavdelinger og enkelte spesialfunksjoner, som for eksempel tilbud ved alvorlige og livstruende spiseforstyrrelser, spesialiserte team og eventuelt avdelinger for alvorlig alderspsykiatri og behandling av alvorlige personlighetsforstyrrelser.
Regjeringen vil øke mangfoldet og valgfriheten i psykisk helsevern og rusbehandling. Helseforetakene skal kjøpe mer tjenester fra private og ideelle aktører.
Fritt behandlingsvalg innføres for psykisk helsevern og tverrfaglig spesialisert rusbehandling i 2015. Målet er å øke behandlingskapasiteten, gjøre tjenestene lettere tilgjengelige og gi brukerne kortere ventetid og større valgfrihet.
Regjeringen har lagt fram en egen opptrappingsplan for rusfeltet for å styrke tilbudet til rusavhengige. Planen inneholder tiltak for å styrke brukernes innflytelse, møte de pårørendes behov og skape et tjenestetilbud som kommer tidlig inn, slik at mennesker som står i fare for å utvikle et rusproblem, fanges opp og får rask hjelp. Planen har konkrete mål om å bedre levekårene for rusavhengige. Det betyr bedre tilrettelegging for bolig, arbeid, økonomi, sosiale forhold, skole og utdanning. Opptrappingsplanen skal bidra til at flere rusavhengige får et egnet sted å bo. Det skal bli flere tiltaksplasser for dem med nedsatt arbeidsevne. I de store byene trengs åpne mottakssentre og videre utvikling av oppsøkende behandlingsteam (ACT-team), lavterskel substitusjonsbehandling og lavterskeltilbud etter modell av Gatehospitalet. Det skal startes et arbeid med å utvikle pakkeforløp også for rusavhengige. Regjeringen vil trappe opp bevilgningene til rusfeltet i tråd med de langsiktige målene og tiltakene i opptrappingsplanen.
Utfordringer og muligheter
Psykiske helsetjenester, rusbehandling og somatikk må henge bedre sammen
Brukerne mener at skillet mellom det psykiske helsevernet og den somatiske delen av spesialisthelsetjenesten er for stort. Forventet levetid for mennesker med alvorlige psykiske lidelser – ofte i sammenheng med rusavhengighet – er omkring 20 år kortere enn for befolkningen for øvrig 3. Nesten 60 prosent av overdødeligheten kan tilskrives somatiske sykdommer som i stor grad kan forebygges. Det må derfor legges bedre til rette for at pasienter i psykisk helsevern og rusbehandling får vurdert hele sin helsetilstand parallelt med utredningen og behandlingen av sine psykiske helseutfordringer eller rusavhengighet.
Samtidig skjer det betydelig underdiagnostisering av psykiske lidelser og rusproblemer hos pasienter innlagt i somatiske avdelinger. Internasjonale studier viser for eksempel at om lag en tredel av pasientene som utredes for brystsmerter ved hjertemedisinsk poliklinikk, lider av panikkangst og ikke av hjertesykdom, og at akuttinnleggelsene ved somatiske avdelinger i norske sykehus ofte er rusrelaterte.
Verdens helseorganisasjon anbefaler at behandling av psykiske lidelser på sykehusnivå skjer i allminnelige sykehus. Pasientene ønsker det samme. Regjeringen legger derfor til grunn at framtidens sykehus i størst mulig grad bør samlokalisere somatikk, psykisk helsevern og rusbehandling, slik at pasientene kan få et helhetlig tilbud på samme sted.
Regjeringen legger også til grunn at store deler av tilbudet ved de tradisjonelle psykiatriske sykehusene fases ut i takt med at nye og bedre tjenester samlokaliseres i allminnelige sykehus og distriktspsykiatriske sentre.
Tverrfaglig spesialisert rusbehandling bør integreres i strukturen av distriktspsykiatriske sentre når lokale forhold ligger til rette for det, slik at det skapes bedre sammenheng og helhet i tjenestetilbudet.
Videre utvikling av behandlingstilbudet
Gjennom etableringen av 71 distriktspsykiatriske sentre og 80 barne- og ungdomspsykiatriske poliklinikker er det lagt en struktur for et desentralisert tjenestetilbud. Samtidig viser dagens distriktspsykiatriske sentre variasjon i opptaksområder, pasientvolum, faglig kompetanse og behandlingstilbud. 13 distriktspsykiatriske sentre har et befolkningsgrunnlag på mindre enn 30 000, og kombinert med store geografiske avstander er det vanskelig å sikre tilstrekkelig dekning av spesialister.
De distriktspsykiatriske sentrene utgjør grunnstammen i det psykiske helsevernet. De skal sørge for at mennesker i hele landet har et desentralisert tilbud om utredning og behandling av psykiske lidelser. Regjeringen har prioritert videre utvikling av psykisk helsevern og tverrfaglig spesialisert rusbehandling, og har i 2014 og 2015 gitt føringer til de regionale helseforetakene om at veksten i psykisk helsevern og tverrfaglig spesialisert rusbehandling skal være høyere enn veksten i somatikk. Innenfor de rammene som er gitt i tidligere år og gjennom budsjettforslaget for 2016, har Helse- og omsorgsdepartementet lagt til grunn at veksten i psykisk helsevern skal skje ved de distriktspsykiatriske sentrene og i psykisk helsevern for barn og unge. Dette innebærer at sentrene skal bygges ut og rustes til å ta ansvar for gode akuttjenester gjennom døgnet, ambulante tjenester, poliklinisk og døgnbehandling, slik at befolkningens behov for psykiatriske spesialisthelsetjenester er dekket.
Helsedirektoratet har pekt på at det ikke er realistisk at alle distriktspsykiatriske sentre og barne- og ungdomspsykiatriske poliklinikker kan tilby det som er beste anbefalte behandling for alle psykiske lidelser. I et så desentralisert behandlingstilbud kan ikke små distriktspsykiatriske sentre stå alene. For å sikre alle brukere et likeverdig tilbud er det nødvendig å styrke samhandlingen og samarbeidet mellom distriktspsykiatriske sentre, med barne- og ungdomspsykiatriske poliklinikker, med øvrige deler av spesialisthelsetjenesten og med den kommunale helse- og omsorgstjenesten. Det er også behov for å trekke de private institusjonene i tverrfaglig spesialisert rusbehandling enda tettere sammen med de offentlige tjenestene – også i fagutvikling og planlegging av de framtidige tjenestene.
En større del av pasientbehandlingen bør skje i forpliktende, faglige nettverk organisert av helseforetaket. Nye arbeidsmåter med bruk av ambulante tjenester, telekommunikasjon og e-terapi kan trappes betydelig opp, slik at flere pasienter får tilgang på spesialist tidlig i behandlingsforløpet.
Private lege- og psykologspesialister med avtale utgjør en viktig del av behandlingstilbudet for voksne med psykiske lidelser. Når pasienter trenger helhetlige behandlingsforløp, må avtalespesialisten inngå som en viktig samarbeidspart. Gjennom god dialog og utvikling av nye samarbeidsformer ønsker regjeringen å legge til rette for at de på en bedre måte blir del av et sammenhengende, helhetlig behandlingstilbud for de pasientene som trenger det.
Utgangspunktet for god behandling er tidlig og god utredning og diagnostikk. Når pasienter henvises til spesialisthelsetjenesten, skal de vurderes av spesialist. Ifølge Helsedirektoratet gjennomføres det i dag utrednings- eller behandlingsforløp uten at pasienten er vurdert av lege- eller psykologspesialist. Regjeringens beslutning om en ny spesialitet innen rus- og avhengighetsmedisin legger et framtidig grunnlag for bedre utredning, diagnostisering og økt kvalitet innenfor tverrfaglig spesialisert rusbehandling.
Nye behandlingsmetoder er under utvikling både i psykisk helsevern og tverrfaglig spesialisert rusbehandling. Tidlig intervensjon gir kortere forløp, og ambulerende spesialistteam gir andre verktøy for diagnose og behandling. Poliklinikkene arbeider fortsatt mye med langvarige behandlingsforløp med faste konsultasjoner for eksempel hver uke eller hver 14. dag. Helsedirektoratet og fagfeltet peker på at det kan ligge store kvalitetsforbedringer i mer intensive og fleksible forløp, som raskere tar sikte på å snu en uheldig utvikling.
En særlig utfordring er å bemanne alle ambulante akutteam med spesialister, slik at teamene kan utrede pasienter og starte behandlingen på stedet. Utfordringen omfatter både rekruttering av spesialister og organisering av nødvendig praksis i utdanningene.
Regjeringen vil legge til rette for å etablere pakkeforløp for psykiske helsetjenester. Utredningsforløpet kan standardiseres med klare tidsfrister og innhold. Innføring av pakkeforløp på kreftområdet viser lovende resultater. Pasientene kommer raskere i gang med utredning og behandling, og ordningen gir bedre forutsigbarhet for pasienter og pårørende.
Frivillighet er et grunnprinsipp i all behandling, også i psykisk helsevern. I de tilfellene der en må bruke tvang stiller regelverket krav om at frivillige alternativer er uttømt, og at det gis rettssikkerhetsgarantier. Norge har gjennom flere år blitt kritisert av brukerorganisasjoner og menneskerettighetsorganer for utstrakt bruk av tvang, og for at dette til dels skyldes lovgivningen på området. Ut fra eksisterende kunnskap er det vanskelig å bedømme hvor mye tvang som brukes i det norske psykiske helsevernet sammenliknet med andre land. I underkant av 5 500 personer blir tvangsinnlagt hvert år. Statistikken viser store geografiske forskjeller i omfanget av tvang både innad i og mellom helseregionene. Det er i hovedsak de samme forskjellene mellom institusjoner som viser seg fra år til år. Ulikhetene antyder at det er et uutnyttet potensial for å redusere og forebygge tvang. Erfaringene med brukerstyrte plasser og ACT-team viser at det er mulig å redusere bruken av tvang ved riktige tiltak og godt faglig arbeid. Bruken av tvang har ikke gått mye ned siden den første tiltaksplanen ble introdusert i 2006. Nåværende nasjonal strategi for økt frivillighet (2012–2015) inneholder tiltak for å styrke kompetanse, dokumentasjon og etikk/menneskerettigheter i tjenestene, uten så langt å ha gitt ønskede resultater. Departementet vil i samarbeid med brukerorganisasjonene og de regionale helseforetakene vurdere behovet for nye og eventuelt sterkere grep for å redusere bruk av unødvendig tvang i psykisk helsevern.
Som ledd i arbeidet med å oppnå redusert og riktig bruk av tvang, har Helse- og omsorgsdepartementet stilt krav til regionale helseforetak om etablering av medikamentfrie behandlingstilbud. Tilbudet etableres i dialog med brukerorganisasjonene og skal omfatte både voksne og unge under 18 år. Medikamentfri behandling skal tilbys i hele landet for pasienter som ønsker et terapeutisk alternativ der en tradisjonelt bruker medisiner, men hvor kravet til faglig forsvarlighet kan ivaretas også med annen behandling. Valgmuligheten skal også gis pasienter som ønsker å bruke færre medikamenter og/eller lavere doser der dette er aktuelt.
Tverrfaglig spesialisert rusbehandling består av en rekke ulike behandlingstilbud. Tilbudene – i særlig grad døgnbaserte behandlingstilbud – baserer seg på ulik behandlingsfilosofi og metodikk. Det er ønskelig med stort mangfold i behandlingstilbudene til rusavhengige. Tverrfaglig spesialisert rusbehandling er et forskningssvakt område der det bare i begrenset grad er forsket på virkningen av ulike behandlingsopplegg. Det er derfor behov for å øke kunnskapen om effekten av den behandlingen som tilbys rusavhengige.
Boks 5.2 Regjeringen vil
prioritere tilbudet innenfor psykisk helse og tverrfaglig spesialisert rusbehandling
legge til rette for at psykiske og somatiske helsetjenester blir bedre samordnet i framtidens helsetjeneste
vurdere behovet for spesialisering, oppgavedeling og nettverksorganisering mellom de distriktspsykiatriske sentrene og mellom barne- og ungdomspsykiatriske enheter
videreføre omstillingen til bedre døgnberedskap og ambulante akuttjenester ved de distriktspsykiatriske sentrene
innføre pakkeforløp for psykisk helse
innføre pakkeforløp for rusavhengige
følge opp opptrappingsplanen for rusfeltet som er framlagt i 2015
etablere et nasjonalt kvalitetsregister for tverrfaglig spesialisert rusbehandling
5.3 Fornye, forenkle og forbedre
Regjeringens mål
Regjeringen vil fornye, forenkle og forbedre spesialisthelsetjenesten for å møte framtidens behov. En framtidsrettet tjeneste må tilpasse seg den medisinske og teknologiske utviklingen, den nye pasientrollen og endringer i demografi og sykdomsbilde. Den må også møte økte krav til tilgjengelighet, kvalitet og pasientsikkerhet. Disse utfordringene kan ikke løses ved bare å tilføre mer ressurser. Det er nødvendig med endringer i organisering, kultur og ledelse.
I dag venter mange pasienter for lenge. Noen mener kanskje at lang ventetid ikke er så farlig, fordi det viktigste er god helsehjelp, og pasientene må regne med noen måneders venting. Regjeringen deler ikke denne oppfatningen. Unødvendig lang ventetid kan redusere mulighetene til å få best mulig utbytte av behandlingen. Det er vondt for pasienten og dyrt for samfunnet. Å vente unødvendig lenge på helsehjelp samsvarer heller ikke med folks forventninger. Lange ventetider vil, over tid, føre til at mange velger å kjøpe helsetjenester for egen regning til seg og sine, dersom hjelpen de får fra det offentlige ikke svarer til forventningene. Mange har allerede en helseforsikring gjennom jobben. På sikt risikerer vi at det blir lavere oppslutning om et skattefinansiert helsesystem for alle. En slik utvikling ønsker ikke regjeringen. Regjeringen vil gjennomføre tiltak for å minimere ventetid som ikke er medisinsk begrunnet.
Private aktører utgjør en viktig del av spesialisthelsetjenesten. Private sykehus, privatpraktiserende spesialister, ideelle organisasjoner og andre private helseaktører bidrar vesentlig i løsningen av helseoppgavene sammen med den offentlige helsetjenesten. De bidrar med økt kapasitet der det trengs, skaper større mangfold i helsetilbudet og gir pasientene større valgfrihet.
Privatpraktiserende spesialister som har driftsavtale med regionalt helseforetak utgjør en sentral del av spesialisthelsetjenesten. Det er mer enn 1 500 avtalespesialister i landet – legespesialister i somatiske fag, psykiatere og psykologer. Avtalespesialistene utfører omtrent 30 prosent av all poliklinisk behandling. Regjeringen ønsker å utvide samarbeidet med avtalespesialistene, særlig på de områdene der mange pasienter venter på behandling og det finnes avtalespesialister som kan behandle flere.
Rask og presis diagnostikk er avgjørende for kvaliteten på pasientforløpet. Det er av stor betydning for pasienten å få avklart situasjonen raskt, for å unngå bekymring og redusere unødige kontakter med spesialisthelsetjenesten. Rask og presis diagnostikk er også viktig for å sikre god og riktig utnyttelse av ressursene. De gode erfaringene med diagnosesentrene for kreftpasienter viser betydningen av tverrfaglig organisering for pasienter med uklare tilstander. Både for pasienten og sykehuset er det en fordel at flest mulig undersøkelser kan skje innenfor et kort tidsrom, gjerne samme dag.
Stor variasjon i forbruket av spesialisthelsetjenester kan være en indikasjon på kvalitetssvikt og innebære en fare for pasientsikkerheten. Variasjon kan være uttrykk for underbehandling, overbehandling eller feilbehandling. Standardisering av pasientforløp, med utgangspunkt i oppsummert kunnskap og faglige retningslinjer, er viktig for et godt behandlingsresultat, for god utnyttelse av kompetanse og ressurser i sykehusene, og ikke minst for å sikre pasientene helhet, kvalitet og sammenheng.
Regjeringen vil stimulere til nye arbeidsformer, mer bruk av ambulering, tverrfaglige team og teknologiske løsninger som telemedisin og e-konsultasjoner. Dette vil bedre tilgjengeligheten for pasientene, og bidra til at helsepersonell og ressurser kan benyttes bedre. Større fleksibilitet med hvor og hvordan spesialisthelsetjenestene leveres vil også styrke samarbeidet med kommunale helse- og omsorgstjenester.
En framtidsrettet spesialisthelsetjeneste stiller nye krav til ledelse. Pasientens helsetjeneste fordrer ledere som ivaretar helhetlige pasientforløp på tvers av profesjoner, avdelinger, institusjoner og nivåer i helsetjenesten, og som har stor oppmerksomhet på kvalitet, pasientsikkerhet og kontinuerlig forbedring.
Forskning er en lovpålagt oppgave for sykehusene. Klinisk behandlingsforskning bidrar til bedre kvalitet ved utvikling av nye behandlingsmetoder og kvalitetssikring av eksisterende behandling. I enkelte tilfeller vil forskningen begrunne at behandlingsmetoder som ikke lenger er effektive, fases ut. Framtidens sykehus må i større grad enn i dag legge til rette for at klinisk behandlingsforskning er en integrert del av pasientbehandlingen. Data fra nasjonale medisinske kvalitetsregistre og sentrale helseregistre bør i enda større grad brukes som utgangspunkt og verktøy for forskning.
Regjeringens handlingsplan for HelseOmsorg21 lanseres høsten 2015, og vil vise hvordan regjeringen følger opp de ti satsingsområdene i strategien.
Innovasjon gir nye produkter og nye løsninger for behandling, organisering og logistikk. Regjeringen vil legge til rette for at forskningsbasert kunnskap og nye måter å levere helsetjenester på, tas raskere i bruk. Verdiskaping gjennom innovasjon, næringsutvikling og kommersialisering av forskningsresultater skal gi økt kvalitet på tjenestene, bedre pasientsikkerhet og bedre samhandling. Helse og omsorg som et næringspolitisk område er en av hovedprioriteringene i HelseOmsorg21-strategien. Regjeringen har høye ambisjoner om å utnytte potensialet som ligger i næringsutvikling i helsesektoren og ønsker helse og omsorg som et næringspolitisk satsningsområde, slik dette er foreslått i Meld. St. 7 (2014–2015) Langtidsplan for forskning og høyere utdanning 2015–2024. Helseindustrien kan omtales som en næring med dobbel gevinst. Framskrittene som gjøres, bidrar til velferd og helse, samtidig som den skaper verdier og arbeidsplasser. Helse- og omsorgsdepartementet har bedt Nordisk institutt for studier av innovasjon, forskning og utdanning (NIFU) i samarbeid med de regionale helseforetakene om å utvikle et forslag til systematisk oppfølging av innovasjon i helseforetakene (www.nifu.no/publications/1277040/). Det skal dokumentere det som skjer av produkt- og tjenesteinnovasjon, og stimulere til økt gjennomføring og implementering av nye løsninger. På sikt vil det vurderes om et slikt målesystem for innovasjon skal utløse økonomiske insentiver, innenfor rammen av det øremerkedet tilskuddet til forskning i helseforetakene.
Utfordringer og muligheter
Selv om lange ventetider på noen områder er uttrykk for kapasitetsmangel, er læring mellom sykehus og avdelinger internt i sykehus en viktig nøkkel for å redusere ventetider. Den store variasjonen mellom sykehusene når det gjelder kvalitet, effektivitet og ventetid viser at det er et stort potensial for sykehusene til å lære av hverandre. Dette kommer blant annet til uttrykk i Riksrevisjonens undersøkelser. Erfaringene fra sykehus med kort liggetid, effektive behandlingsforløp og høy utnyttelse av kapasiteten bør overføres til andre sykehus. Sykehusene må vurdere hvordan sengekapasiteten kan utnyttes bedre på tvers av enheter og avdelinger i sykehuset. Bedre utnyttelse av operasjonsstuene kan også redusere ventelistene. Mange sykehus har for kort planleggingshorisont for eksempel ved poliklinikkene, noe som fører til at det ikke er godt nok samsvar mellom når helsepersonell er på jobb, og når pasientene er kalt inn til time. Bedre samhandling med private er også et viktig virkemiddel for å redusere ventetider.
Forpliktende nettverk mellom sykehus vil bli stadig viktigere for å møte behovene i framtidens spesialisthelsetjeneste.
Faglige og organisatoriske nettverk mellom sykehus må være forankret i ledelsen. Nettverkene skal sikre hensiktsmessig oppgavedeling mellom sykehus, implementering av felles faglige retningslinjer, samarbeid om pasientforløp på tvers av helseforetak, ambulering og hospitering.
Et viktig tiltak for å møte framtidens utfordringer og sikre kvalitet i tjenestene, er å benytte kompetansen til dem som arbeider i sektoren på en bedre måte. Endret oppgavedeling er ett av flere virkemidler som kan bidra til å oppnå dette. Den største delen av arbeidet med oppgavedeling må skje lokalt. Det er helsepersonell som er nær pasienten, som har best forutsetninger for å finne ut hvordan kompetansen skal brukes på best mulig måte. Men på enkelte områder er det nødvendig å ta noen nasjonale grep for å få bedre oppgavedeling. Dette gjelder særlig når oppgavedeling kan redusere flaskehalser og gi bedre kapasitet og kvalitet, og det har vist seg vanskelig å få til endring. Helsedirektoratet har igangsatt et arbeid rettet mot bemanning på operasjonsstuer og oppgavedeling innen radiologi, patologi og endoskopier av tykktarm.
Nye arbeidsformer forutsetter bedre støttefunksjoner, ikke minst nye og bedre IKT-systemer. Det er viktig at IKT-systemene støtter gode arbeidsprosesser og pasientforløp. Ny teknologi vil også kunne påvirke oppgavefordeling, bruk av personellressurser, involvering av brukere og pasienter, og hvor tjenestene leveres.
For å øke den kliniske behandlingsforskningen foreslås fra 2016 å etablere et felles program mellom de regionale helseforetakene som skal imøtekomme behovet for større nasjonale, kliniske studier med pasienter fra hele landet. I tillegg til slike studier som vil gi pasienter tilgang til ny, utprøvende behandling, skal programmet finansiere klinisk behandlingsforskning som bidrar til kvalitetssikring og evaluering av etablert pasientbehandling. Programmet foreslås finansiert innenfor dagens rammer for forskning i helseforetakene og gjennom forskningsmidler som er øremerket formålet, samt forskningsmidler fra program for offentlig initierte kliniske studier på kreftområdet i Norges forskningsråd, som utløper i 2015. I 2016 etableres det nye programmet God og treffsikker diagnostikk, behandling og rehabilitering i Norges forskningsråd. Programmet skal, gjennom klinisk forskning, bidra til god og treffsikker diagnostikk, behandling og rehabilitering for å bedre klinisk praksis gjennom hele sykdomsforløpet. Programmet finansieres gjennom tildeling av midler fra Helse- og omsorgsdepartementet.
Et velfungerende samarbeid mellom universiteter og helseforetak er viktig for å utnytte ressursene på en best mulig måte. Samarbeid er helt nødvendig for å oppfylle målsettingene i den nasjonale forsknings- og innovasjonsstrategien for HelseOmsorg21, EU-strategien og regjeringens politikk for forskning og høyre utdanning slik den går fram av Meld. St. 7 (2014–2015) Langtidsplan for forskning og høyere utdanning. Det er i dag et omfattende samarbeid mellom de to sektorene om forskning og innovasjon, med blant annet delte stillinger, et stort omfang av felles publikasjoner og prosjekter og etablering av felles infrastruktur for forskning, innovasjon og næringsutvikling. Det har likevel kommet tydelige tilbakemeldinger om at det eksisterer barrierer som hindrer samarbeidet. Kunnskapsdepartementet og Helse- og omsorgsdepartementet har derfor oppnevnt en arbeidsgruppe med representanter fra de to sektorene som har fått i oppdrag å beskrive eventuelle barrierer for samarbeid mellom universiteter og helseforetak, og foreslå konkrete løsninger lokalt, regionalt og nasjonalt.
Det er stort behov for forskning og innovasjon for mer kunnskap om god organisering av tjenestene. I Forskningsrådets nye program Gode og effektive helse-, omsorgs- og velferdstjenester (HELSEVEL), er tjenesteinnovasjon et viktig område. Bruk av tjenestedesign og metoder for analyse og utvikling av pasientforløp får stadig større oppmerksomhet.
Boks 5.3 Regjeringen vil
innføre tiltak på tvers av helseforetakene for å utnytte ledig kapasitet
styrke samhandlingen med private tjenesteleverandører
legge til rette for endret oppgavedeling mellom helsepersonell der det er hensiktsmessig for å redusere flaskehalser og bedre kvaliteten
videreføre arbeidet med IKT-løsninger som støtter gode arbeidsprosesser og pasientforløp
etablere et felles nasjonalt program for klinisk behandlingsforskning mellom de fire regionale helseforetakene
5.4 Nok helsepersonell med riktig kompetanse
Regjeringens mål
Regjeringen har som overordnet mål at helsetjenesten i hele landet skal ha nok personell med riktig kompetanse. Dette er en forutsetning for gode, effektive og trygge helsetjenester. Regjeringen vil styrke kompetansen i hele helse- og omsorgstjenesten.
For å sikre tilstrekkelig personell i framtiden, må helsetjenesten arbeide målrettet med å utdanne, rekruttere, beholde og utvikle medarbeidere. En egen plan for rekruttering, kompetanseheving og fagutvikling i de kommunale helse- og omsorgstjenestene – Kompetanseløft 2020 – er lagt fram i forslag til Prop. 1 S (2015–2016). I stortingsmeldingen om primærhelsetjenesten har regjeringen lansert ytterligere tiltak for å styrke kompetansen hos framtidens helsepersonell Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet). Flere av tiltakene har betydning for kompetansen også i spesialisthelsetjenesten, og skal bidra til å styrke samhandling og lederutvikling.
Antall ansatte med helsefaglig utdanning i spesialisthelsetjenesten har økt sterkt de siste tiårene. Det vil være grenser for hvor mye arbeidskraft som kan være tilgjengelig for spesialisthelsetjenesten i framtiden. Utfordringene må derfor møtes med systematisk tilnærming tiltilgang, utdanning og kompetanseutvikling. Helsefagutdanningene må ha riktig kapasitet, kvalitet og innhold som er tilpasset samfunnets og tjenestenes behov. Samtidig kan ikke framtidige personell- og kompetansebehov løses bare ved å utdanne flere. Nye arbeidsformer, bedre organisering og oppgavedeling, gode elektroniske verktøy og ny teknologi må innføres raskere og brukes i større skala for å effektivisere det daglige arbeidet i sykehusene. Regjeringen har som mål at helsepersonell får bruke mer tid på pasientene, og mindre tid på administrasjon. For å lykkes med dette må helseforetakene legge til rette for gode elektroniske kommunikasjonsløsninger, effektiv organisering og logistikk-, service- og støttefunksjoner som er velfungerende både for ansatte og pasienter. Regjeringen ønsker at helseforetakene i enda større grad driver systematisk kompetanse- og personellplanlegging, sørger for nødvendig kompetanseutvikling, og legger til rette for best mulig bruk av personellet i spesialisthelsetjenesten.
Utdanningskapasiteten og innholdet i utdanningene skal samsvare best mulig med helsetjenestens faktiske og framtidige behov. Utdanningsinstitusjonene må ta inn over seg de raske endringene i helse- og omsorgstjenesten. Verktøy for å analysere framtidens kompetanse- og personellbehov må videreutvikles og forbedres. Dette vil gi bedre grunnlag for å planlegge kapasitet og kompetanse. Utforming av utdanningene må skje i god dialog og godt samspill mellom helseforetakene og universitets- og høyskolesektoren, og mellom utdannings- og helsemyndighetene. Regjeringen ønsker å styrke samarbeidet mellom helse- og utdanningssektoren nasjonalt, regionalt og lokalt.
Videreutdanningstilbud og spesialisering, spesielt for leger og sykepleiere, er avgjørende for at pasientene får en trygg, moderne og effektiv behandling i spesialisthelsetjenesten. Regjeringen ønsker å bidra til at videreutdanninger for helsepersonell er best mulig tilpasset helsetjenestens og pasientenes behov. Regjeringen har som mål å iverksette en ny modell for legespesialistutdanningen i denne planperioden.
Utfordringer og muligheter
Ansatte og deres kompetanse er sykehusenes viktigste ressurs. Personell utgjør mellom 65–70 prosent av ressursinnsatsen i spesialisthelsetjenesten. Flere innbyggere og økende antall eldre vil øke etterspørselen etter helsetjenester, og dermed også etter helsepersonell, de neste tiårene.
Nasjonale framskrivinger av personellbehovet i helsetjenesten viser forholdsvis god balanse mellom etterspørsel og tilbud av helsepersonell fram mot 2020. På lengre sikt vil det kunne oppstå større utfordringer. Utdanningskapasiteten er økt for flere helsepersonellgrupper fra midten av 1990-tallet og har skapt bedre tilgang på fagutdannet personell. Samtidig er det knapphet på visse personellgrupper. For sykehusene gjelder det særlig personell med høy utdanning og spesialisert kompetanse. De framskrivingene vi har nå viser at det kan bli mangel på sykepleiere både med og uten videreutdanning. Legespesialiteter som blant annet patologi, onkologi, radiologi, psykiatri og barne- og ungdomspsykiatri er vurdert som sårbare. Det er også forventet mangel på bioingeniører.
Moderne sykehus er avhengig av ekspertise utover det helsefaglige. Teknologisk og faglig utvikling har medvirket til store endringer i behandlingstilbudet. Blant annet vil behovet for fysikere, informatikere, teknologer, biostatistikere og ingeniører øke. Personellbehovet øker også innenfor logistikk, merkantile tjenester, service, kommunikasjon, informasjon og veiledning. Med utviklingen i medisinsk-teknisk utstyr, nye og avanserte behandlingsformer og moderne kommunikasjonsløsninger vil framtidens sykehus bli en stadig mer interessant arbeidsplass også for fagfolk og yrkesgrupper som tradisjonelt har vært lite benyttet i spesialisthelsetjenesten.
Mange helseforetak har gode resultater med målrettet satsing på personellplanlegging, rekruttering og kompetanseutvikling. Norge har generelt høy helsepersonelldekning sammenliknet med andre land, og har dermed et godt utgangspunkt for å møte framtidige utfordringer. Økt mobilitet i arbeidsmarkedet, særlig i EØS-området, har bidratt til at norsk helsetjeneste også har god tilgang på fagutdannet helsepersonell fra andre land.
Hovedansvaret for helsefagutdanningene ligger i høyskole- og universitetssektoren. Samtidig er sykehusene store kunnskapsorganisasjoner med lovpålagt ansvar for å ivareta utdanningsoppgaver. Sykehusene investerer store ressurser i utdanning og kompetanseutvikling, og er en viktig arena for praksisundervisning. Utdanningsinstitusjonene fastsetter selv studieplaner for de utdanningene som ikke har rammeplaner. Det gjelder for eksempel utdanningen av leger. I praksis stilles det få krav til disse utdanningene, og utdanningsinstitusjonene har stor frihet til å utforme egne studieplaner. Dette kan føre til variasjon i innhold og organisering mellom utdanningsinstitusjonene og til at helsepersonellets kompetanse varierer med hvor de er utdannet. Styring gjennom rammeplaner har heller ikke vist seg å være tilstrekkelig for å unngå variasjon i utdanningene. Tilbakemeldinger fra tjenestene tyder på at det er tilsvarende variasjon mellom utdanningsinstitusjonene i sykepleie. Det er viktig at helse- og omsorgstjenesten har innflytelse på dimensjonering og innholdet i utdanningene for å sikre at de er tilpasset samfunnets behov. Dimensjonering av utdanningene og utforming av innholdet må derfor skje i god dialog mellom utdannings- og helsemyndighetene.
For å møte forventet behov for helsetjenester, trengs et godt kunnskapsgrunnlag, gode analyser og gode framskrivingsmodeller. Det finnes flere ulike framskrivinger, registre og rapporter som belyser nåsituasjon og framtidige behov, men det er behov for bedre nasjonale oversikter. Pågående arbeid i Helsedirektoratet og de regionale helseforetakene vil bidra til dette. Det finnes også flere arenaer for samarbeid og dialog mellom helse- og utdanningssektoren. Tilbakemeldinger fra tjenestene tyder på at ikke alle samarbeidsorganene fungerer etter intensjonene, og at det er mulig å utnytte disse på en mer kraftfull måte. Departementet vurderer hvilke strukturer vi bør ha for samarbeid mellom helse- og utdanningssektoren. Regionale samarbeidsorganer som er etablert mellom helseforetakene og universitets- og høyskolesektoren, bør revitaliseres som fora for felles helse- og utdanningssaker. De vil bli bedt om å gi årlige innspill til departementet om behovet for utdanning, personell og kompetanse i framtiden. Det er behov for et nasjonalt organ for å ta opp overordnede kompetanse- og utdanningsspørsmål som er felles for helse- og utdanningssektoren. Dette vil i første omgang bli ledet av Helse- og omsorgsdepartementet.
De regionale helseforetakene har utviklet en nasjonal modell for å beregne behov for personell i spesialisthelsetjenesten basert på ulike scenarier. Modellen kan anvendes for ulike medisinske fagområder, for helseforetakenes opptaksområder, regionalt og nasjonalt.
Gode grunn- og videreutdanninger er viktig for å sikre framtidig kvalifisert arbeidskraft. Tilgang på kvalifisert personell handler om kapasitet og innhold i utdanningene, men også om utvikling og bedre bruk av tilgjengelige personellressurser. Faktorer som høy deltidsandel, sykefravær, pensjonsalder og frafall fra utdanning og yrke, har konsekvenser for tilgangen på arbeidskraft. God strategisk planlegging og systematisk arbeid med å rekruttere, beholde og utvikle personell er avgjørende. God ledelse, stimulerende og støttende arbeidsmiljø, flere i heltidsstillinger, reduksjon av sykefravær og bruk av seniorarbeidskraft vil ha stor betydning for tilgang på personell i framtiden. Nye organisasjons- og arbeidsmåter, en mer aktiv pasientrolle og innovasjon og teknologi vil også påvirke behovet for personell. Her ligger det store muligheter for nytenkning og smarte løsninger.
Ny modell for utdanning av legespesialister
Helsedirektoratet har gjennomgått legenes spesialistutdanning. Hensikten er at utdanningene skal innrettes mot framtidens utfordringer, endringer i pasient- og legerollen og reformene i helsetjenesten.
Dagens utdanning og spesialitetsstruktur er tilpasset de tredelte sykehusene, med avdelinger for medisin, kirurgi og røntgen, der legene deltar i felles vaktordninger med et bredt faglig ansvar. Den medisinskteknologiske utviklingen har ført til utstrakt grenspesialisering – det vil si spesialisering innenfor et avgrenset område med store krav til kunnskap og ferdigheter. Kunnskapen i ulike fagområder er for omfattende og spesifikk til å kunne favnes i de tidligere hovedspesialitetene. Helsedirektoratets forslag er derfor å omgjøre grenspesialitetene til hovedspesialiteter.
Helsedirektoratet foreslår å innføre en ny tredelt, modulbasert modell i spesialistutdanningen for å få en mer fleksibel utdanning tilpasset dagens og morgendagens behov. For å ivareta breddekunnskapen legges det opp til felles kompetanseplattformer mellom ulike spesialiteter. Turnustjenesten for leger vil beholdes med små endringer som første del av den nye utdanningsmodellen. Andre del av utdanningsløpet omfatter felles kunnskap for grupper av nært beslektede spesialiteter, og i siste del skjer spesialiseringen som er unik for den enkelte spesialitet. I tillegg skal det i hele utdanningsløpet være gjennomgående kompetansemoduler i fag som er nødvendig for den moderne legerollen.
I tråd med departementets oppdrag har direktoratet foreslått et spesialiseringsløp med en nedre tidsramme på 6,5 år. Det må legges opp til mer effektive og strukturerte utdanningsløp for flere spesialister, på grunn av den sterke økningen i behovet for sykehustjenester i tiårene framover.
Regjeringen vil legge hovedelementene i Helsedirektoratets forslag til grunn for endring av legenes spesialistutdanning.
Ny legespesialitet innrettet mot akuttmottakene
Regjeringserklæringen slår fast at det skal etableres en ny legespesialitet for å styrke kvaliteten i behandlingen ved sykehusenes akuttmottak. Den nye spesialiteten skal kunne benyttes ved alle akuttmottak, uavhengig av sykehusenes størrelse og beliggenhet. Spesialistene skal benyttes ved observasjonsposter ved de store sykehusene, og de skal kunne gå inn i vaktlagene ved de små sykehusene.
Den nye spesialiteten må innrettes mot behovene hos de pasientene som legges inn i akuttmottakene. Helsedirektoratet har lagt vekt på at de nye spesialistene særlig skal ha kompetanse i rask diagnostikk og hastegradsvurdering (triage) av de vanligste sykdommer hos pasienter i mottakene. Spesialistene skal igangsette behandling – om nødvendig i samarbeid med andre legespesialister. Den nye spesialiteten bør i størst mulig grad tilfredsstille internasjonale krav til kompetanse i akuttmottak og observasjonsposter.
Bedre videreutdanningstilbud for sykepleiere
Utfordringsbildet som er beskrevet foran, med blant annet endret sykdomsbilde og økende antall eldre pasienter med flere diagnoser, illustrerer endrede kompetansebehov i norske sykehus. Styrking av sykepleiernes kompetanse er viktig for den videre utviklingen av sykehusene.
I løpet av de senere årene er det etablert og under utvikling en rekke masterstudier i avansert klinisk sykepleie. Disse kan gi god kompetanse, men samsvarer ikke alltid med det sykehusene har behov for. I regjeringens melding om primærhelsetjenesten er det foreslått å utrede etablering av nye, kliniske videreutdanninger for sykepleiere på mastergradsnivå rettet mot oppgaver i den kommunale helse- og omsorgstjenesten. Regjeringen vil vurdere å utvikle videreutdanningstilbud i avansert klinisk sykepleie på masternivå som også er innrettet på sykehusenes behov for kompetanse, og da særlig innenfor indremedisin.
Boks 5.4 Regjeringen vil
gjennomføre ny modell for utdanning av legespesialister, innrettet på dagens faglige utvikling, den moderne legerollen og effektive utdanningsløp
etablere en ny legespesialitet innrettet mot akuttmottakene
gjennomgå videreutdanningstilbud og vurdere tilbud om klinisk avansert sykepleie rettet mot behov i sykehus
forbedre kunnskapen om personell- og kompetansebehov i framtidens spesialisthelsetjeneste som grunnlag for å møte behovene for helsepersonell og utvikle utdanningene
styrke helsetjenestens påvirkning på utdanningene og sikre bedre samsvar mellom utdanningenes innhold, studentenes sluttkompetanse og helsetjenestens behov
at ny nasjonal bemanningsmodell som er utviklet av regionale helseforetak tas i bruk for strategisk planlegging av personell- og kompetansebehov lokalt og regionalt
be helseforetakene styrke arbeidet med personellplanlegging, rekruttering og kompetanseutvikling for å møte sykehusenes behov
stimulere til fleksibel kompetanseutvikling i sykehus, blant annet gjennom e-læring og simulatortrening
5.5 Bedre kvalitet og pasientsikkerhet
Regjeringens mål
Regjeringens mål er bedre kvalitet og pasientsikkerhet. Pasientene skal kunne være sikre på at tjenestene de mottar er trygge og av god kvalitet. Kvalitet og pasientsikkerhet skal være like god i små og store virksomheter, og hos offentlige og private tjenesteytere.
Det skal være åpenhet om kvalitet og pasientsikkerhet i spesialisthelsetjenesten. Åpenhet er en forutsetning for tillit i befolkningen og for godt kvalitetsarbeid i sykehusene. Resultater fra kvalitets- og pasientsikkerhetsmålinger skal være tilgjengelige både nasjonalt og på helseforetakenes nettsider, og skal brukes aktivt i forbedringsarbeid.
Pasientopplevd kvalitet må telle sammen med medisinsk kvalitet. Brukerne skal få delta mer i valg av egen behandling, i utforming av nasjonale kvalitetsmål og faglige retningslinjer, i forskning og i vurderingen av hvordan helsetjenesten skal organiseres og innrettes.
For å nå målet om god kvalitet kreves det gode kvalitetsmål. Arbeidet med å sikre gode og ferske data må intensiveres og videreutvikles. Systemene for registrering, deling og publisering av kvalitetsinformasjon skal forbedres.
Regjeringen ønsker at Stortinget trekker opp de overordnede rammene for hvordan spesialisthelsetjenesten skal utvikles. Regjeringen ønsker nasjonale kvalitetskrav for behandlingstilbud i sykehus der dette er nødvendig for å sikre god kvalitet på tjenestene over hele landet. Kvalitetskravene skal sikre bedre kvalitet, men også bedre ressursutnyttelse og bedre bruk av medarbeidernes kompetanse.
Det er regjeringens mål å innføre en ordning for kvalitetssertifisering av sykehus. Sertifiseringsordningen må være innrettet slik at den skaper bedre kvalitet og pasientsikkerhet, og reduserer uønskede hendelser og pasientskader. Regjeringen ønsker en ordning for sertifisering som ikke innebærer mer rapportering, kontroll og byråkrati. Den må ikke vri oppmerksomheten mot dokumentasjonskrav og prosedyrer, og ikke stjele tid fra pasientrettet aktivitet.
Systematisk kvalitets- og pasientsikkerhetsarbeid er et ansvar for ledere på alle nivåer i sykehusene. Med mer vekt på gode nasjonale kvalitetsmål, raskere publisering av kvalitetsresultater og nasjonale kvalitetskrav der det er nødvendig, vil regjeringen legge til rette for at kvalitet og kvalitetsforbedring står sentralt i ledelsen av sykehusene. Arbeidet skal forankres og etterspørres av styret og ledelsen, og ledere som arbeider nær pasienten, har en nøkkelrolle.
Utfordringer og muligheter
Selv om kvaliteten ved norske sykehus generelt er god, er det også utfordringer. Kvalitetsindikatorer og andre kvalitetsmål viser at det er store forskjeller mellom sykehus. I den grad disse gjenspeiler reelle kvalitetsforskjeller, er det nødvendig å sette inn forbedringstiltak.
Helsetilsynets landsomfattende tilsyn har avdekket utfordringer med styring og ledelse av kvalitet og pasientsikkerhet. Svikt og risikoområder fanges ikke opp, og ledelsen bruker i liten grad resultatmål for å følge med på om virksomheten yter gode og forsvarlige tjenester. Nasjonale kartlegginger av pasientskader, årsrapportene fra pasient- og brukerombudene og klager til Norsk pasientskadeerstatning viser at for mange pasienter får unødig skade som følge av helsetjenester de har mottatt eller ikke får. Det er store forskjeller mellom hvordan sykehus og helseregioner arbeider med utvikling, måling og styring av kvalitet. Tilsyn har vist at dagens forskrift om internkontroll i helse- og omsorgstjenesten er for lite kjent og mangelfullt fulgt opp i deler av tjenesten.
For å kunne målrette forbedringsarbeidet må sykehusene ha tilgang til gode og ferske data om kvalitet og pasientsikkerhet. I dag er de viktigste utfordringene å utarbeide relevante kvalitetsmål, sikre god datakvalitet og redusere tiden mellom datainnsamling og publisering av kvalitetsindikatorer. Helsedirektoratet har som satsingsområde å gjøre eksisterende datakilder lettere tilgjengelig, og publisere data, statistikk og analyser ut fra de behov som eksisterer. Som ledd i dette arbeidet skal det utarbeides en samlet framstilling av styringsparametre i oppdragsdokumentet til de regionale helseforetakene. Her vil hyppig oppdaterte resultater vises i et samlet skjermbilde som også viser utvikling over tid.
Det er behov for å samordne og tydeliggjøre nasjonale kvalitetskrav til sykehus. I dag stiller de regionale helseforetakene faglige krav til sykehusene i sin region, men kravene er ikke alltid samordnet nasjonalt. Mange fagmiljøer utarbeider også egne retningslinjer og kvalitetskrav på sine områder. Regjeringen foreslår derfor at det utarbeides nasjonale kvalitetskrav til utvalgte behandlingstilbud i sykehusene på områder der det er behov for sterkere kvalitetssikring. Kvalitetskravene skal være i tråd med overordnede føringer og rammer fastsatt av Stortinget. Kravene skal omfatte alle typer sykehus og skal ta utgangspunkt i tverrfaglige og helhetlige pasientforløp. Kvalitetskravene skal utarbeides av Helsedirektoratet i nært samarbeid med pasienter, fagmiljøer, interesseorganisasjoner og helseregionene. Valg av tjenester må ta utgangspunkt i områder der det er antatt variasjon i kvalitet, eller der det er behov for å støtte regional oppgavefordeling.
Det foreslås å innføre en godkjenningsordning for behandlingstilbud som skal tilbys få steder i hver helseregion. Dette vil bety at dagens system for godkjenning av nasjonale behandlingstjenester utvides til å omfatte godkjenning av regionale behandlingstjenester som kan lokaliseres fra 0–3 steder i hver helseregion, det vil si fra 4–12 steder i landet. Den nasjonale beslutningsmyndigheten foreslås flyttet fra departementet til Helsedirektoratet for å sikre et klart skille mellom politiske og faglige beslutninger.
Fagfolk etterlyser mer planmessige gjennomganger av faglig kvalitet og behandlingsresultater ved sykehusene. Regjeringen ønsker derfor å legge til rette for et system med fagrevisjoner i sykehusene. Det skal etableres et nasjonalt nettverk for fagrevisjon som skal utvikle kompetanse og bistå med læring og erfaringsoverføring.
Boks 5.5 Regjeringen vil
fortsette arbeidet med å utvikle gode og relevante mål på kvalitet og pasientsikkerhet i sykehusene
innføre nasjonale kvalitetskrav til behandlingstilbud og nasjonal godkjenning av regionale behandlingstjenester
innføre et system med kvalitetssertifisering av sykehusene og utrede hva slags sertifiseringsordning som vil skape mest verdi
etablere et nasjonalt nettverk for fagrevisjoner i sykehus
5.6 Bedre oppgavedeling og samarbeid mellom sykehus
Regjeringens mål
Regjeringens mål er at alle pasienter skal få trygge og gode helsetjenester uavhengig av hvor i landet de bor. Dette målet skal realiseres i vårt langstrakte og ujevnt befolkede land med krevende klima og kommunikasjonsforhold.
Regjeringen ønsker å opprettholde og videreutvikle en desentralisert sykehusstruktur i Norge. Dagens små lokalsykehus har kvaliteter som det er viktig å bevare. Deres rolle skal trygges og videreutvikles. Grunnleggende lokalsykehusfunksjoner er å ivareta pasienter som innlegges ofte, pasienter med kroniske sykdommer, eldre pasienter og pasienter som følges opp av spesialisthelsetjenesten over lang tid. På områder der pasientvolumet er stort nok kan de små sykehusene levere tjenester av like god, og i en del tilfeller bedre kvalitet enn store sykehus. Det forutsetter at alle sykehus har kompetent og trent personell. Regjeringen vil arbeide for at flere oppgaver desentraliseres til mindre sykehus, når tjenesten kan leveres med god kvalitet.
Oppgavedeling mellom sykehus er nødvendig for å øke kvaliteten på behandlingen. I en situasjon hvor personell og kompetanse er begrenset, kan oppgavedeling bidra til at den samlede kapasiteten blir bedre utnyttet. Regjeringen mener at noen akutte og spesialiserte funksjoner krever et større befolkningsgrunnlag enn enkelte sykehus har i dag. En sentralisering av behandlingstjenester er allerede gjennomført på områder der det er dokumentert sammenheng mellom pasientvolum og resultat, for eksempel for deler av kreftkirurgien. Flere fagområder bør gjennomgås for å få en optimal oppgavedeling.
Hensiktsmessig oppgavedeling forutsetter godt samarbeid. Hver enkelt sykehusenhet må være del av et nettverk som samarbeider om pasientforløp, utdanning av helsepersonell, bemanning og hospiterings- og ambuleringsordninger.
Med de foreslåtte prinsippene for oppgavedeling og samarbeid mellom sykehus, ønsker regjeringen å legge til rette for at pasientene får den samme trygge og gode behandlingen, uansett hvilket sykehus de blir behandlet ved. Pasienter som blir akutt syke, skal føle seg trygge på å få rask, god og kompetent hjelp, selv om dette ikke alltid skjer ved nærmeste sykehus.
Regjeringen ønsker at pasientens behov skal være styrende for hvordan vi organiserer sykehusene og hva slags oppgavedeling det skal være mellom sykehus i framtiden. Pasienter med vanlige sykdommer, kroniske tilstander, psykiske helseproblemer og rusavhengighet skal få flest mulig tjenester lokalt. Det er regjeringens mål å videreutvikle den desentraliserte delen av spesialisthelsetjenesten med mer vekt på ambulante og polikliniske tjenester. Her vil samhandling med kommunenes helse- og omsorgstjeneste være avgjørende for at både primær- og spesialisthelsetjenesten kan gi et samlet, godt og lokalt basert tilbud.
Regjeringen vil legge stor vekt på hensynet til kvalitet og faglig trygghet i den framtidige oppgavedelingen mellom sykehus. Sentralisering for å oppnå mer optimalt pasientvolum må alltid veies mot andre hensyn, som reisetider mellom sykehus og andre lokale forhold. Regjeringen vil legge til rette for at den faglig beste organiseringen må vurderes i hvert enkelt tilfelle og avklares gjennom gode lokale prosesser i helseforetakene.
Utfordringer og muligheter
Bedre oppgavedeling og samarbeid mellom sykehusene
Norske sykehus har svært ulik størrelse. Befolkningen i sykehusenes opptaksområder varierer fra 10–15 000 til nesten 500 000 innbyggere. Mange sykehus er små, og halvparten av sykehusene har et opptaksområde på under 50 000 innbyggere.
Det er forskjell på befolkningssammensettingen i byer og mer spredt befolkede områder. Unge mennesker og innvandrere bosetter seg først og fremst i byene. Utfordringene i distriktene er i første rekke knyttet til utviklingen i antall eldre. Sykehusenes innhold vil derfor måtte være forskjellig, tilpasset størrelse, beliggenhet og befolkningens behov for helsetjenester.
Vi har mange små sykehus i Norge som tar imot og behandler akutt skadde og syke pasienter. Regjeringen ønsker å bevare flest mulig av dem som akuttsykehus. Store pasientgrupper som pasienter med pustebesvær, hjertesykdommer og hjerneslag trenger fortsatt et akuttilbud i nærheten. Men ved mange av de minste sykehusene vil det være vanskelig å opprettholde dagens akuttilbud i framtiden.
For de kirurgiske spesialitetene skjer det en økende spesialisering og sentralisering. Stadig færre kirurger har så bred kompetanse at de kan operere et stort spekter av akuttkirurgiske tilstander. De gamle «tusenkunstnere» er på vei ut, og dette er en trend som vil forsterkes i årene som kommer. Mage-tarmkirurgene vil i framtiden være de som er nærmest til å ha en bred generell kompetanse. I områder med små lokalsykehus blir i dag mer enn halvparten av akuttkirurgiske pasienter som trenger operasjon, innlagt på annet sykehus enn eget lokalsykehus. De minste sykehusene har i gjennomsnitt tre kirurgiske akuttinnleggelser og utfører ett akutt kirurgisk inngrep i døgnet, og de mottar én alvorlig skadd pasient i løpet av ett år. Selv om det totale antallet akutte pasienter er lavt og det utføres få akutte operasjoner, er sykdomsbildet variert, og det er behov for ulike typer kirurgisk kompetanse. Utfordringen for de mindre sykehusene blir derfor å ha nødvendig kompetanse til stede for å kunne håndtere alle typer akutte problemstillinger til alle døgnets timer.
Regjeringen vil at det fortsatt skal være planlagt kirurgi på lokalsykehusene. Men det kirurgiske tilbudet må være tilpasset behovet, både lokalt og for de sykdommene der det er lange ventelister nasjonalt. Planlagt kirurgi må fordeles bedre mellom sykehusene. Kirurgene på lokalsykehus må ha en kompetanse som er tilpasset den aktiviteten som skal foregå på dagtid. Det vil ikke være mulig å opprettholde et bredt akuttkirurgisk tilbud basert på en vaktordning med 6–8 mage-tarmkirurger på alle norske sykehus i årene som kommer.
I indremedisin er situasjonen annerledes. Her har det også skjedd en spesialisering og sentralisering av visse akutte sykdommer, for eksempel akutt hjerteinfarkt, men samtidig er det fortsatt stort behov for bred, generell kompetanse. De mange eldre med kroniske sykdommer, mange diagnoser og mange medikamenter trenger leger som kan forstå og behandle denne helheten. Utdanningen av indremedisinere må derfor fortsatt ivareta balansen mellom generell og spesialisert kompetanse.
Utfordringene med spesialisering av kirurgien og små pasientvolum ved mindre sykehus har vært kjent i mange år, og har vært utredet flere ganger, blant annet i NOU 1998: 9 Hvis det haster, og i rapporten Lokalsykehusenes akuttfunksjoner i en samlet behandlingskjede fra 2007, levert av en arbeidsgruppe nedsatt av Helse- og omsorgsdepartementet. Begge disse utredningene foreslo en differensiering av akuttfunksjonene ved sykehusene, slik at de minste sykehusene skulle ha akuttfunksjon i indremedisin, men ikke i kirurgi. Begge utredningene anbefalte at en indremedisinsk akuttfunksjon måtte støttes av akuttfunksjon i anestesi.
I forbindelse med arbeidet med Nasjonal helse- og sykehusplan har to faglige rådgivningsgrupper uttalt seg om det framtidige akuttilbudet i sykehus. Begge gruppene har anbefalt en samling av det akuttkirurgiske tilbudet ved færre sykehus. Begge gruppene støttet at mindre sykehus kunne ha akuttfunksjon i indremedisin.
Helsedirektoratet har i sitt innspill til Nasjonal helse- og sykehusplan konkludert med at vi bør utvikle virkemidler som gjør det mulig å videreføre et desentralisert indremedisinsk tilbud for pasientene ved små sykehus, uten at det samme sykehuset skal tilby akutt kirurgi.
Et sykehus med indremedisinsk akuttberedskap støttet av anestesi, vil kunne ta imot og behandle pasienter med de hyppigst forekommende akutte tilstander, for eksempel akutt pustebesvær, infeksjoner og akutt hjerneslag. I en befolkning med økende antall eldre er det viktig at lokalsykehusene kan gi behandling til disse pasientgruppene. Overføring av planlagt kirurgi fra store til små sykehus vil sikre aktivitet ved mindre lokalsykehus og tilstrekkelig kapasitet på større sykehus til å håndtere et økt antall akuttpasienter.
Begge de to rådgivningsgruppene anbefalte at sykehus med akuttkirurgisk funksjon bør ha et opptaksområde på minst 80–100 000 innbyggere. Anbefalingen er basert på det en vet om forholdet mellom volum og kvalitet, kunnskap om den faktiske akuttkirurgiske aktiviteten ved sykehus av ulik størrelse, og gruppemedlemmenes egne erfaringer. En nedre grense for opptaksområdet for akuttkirurgi på 100 000 innbyggere vil berøre så mange som 35 av 51 akuttsykehus. Regjeringen vil derfor, med bakgrunn i dagens sykehusstruktur, foreslå en veiledende grense for akuttkirurgi på 60–80 000 innbyggere. Det er forslått et spenn og ikke en absolutt grense fordi det alltid vil måtte gjøres skjønnsmessige vurderinger. Det bør for eksempel stilles høyere krav til opptaksområde for et sykehus med kort avstand til nærmeste større akuttsykehus enn til et sykehus der avstanden er stor. I enkelte deler av landet vil forhold som klima, kommunikasjon/transport og avstand til nærmeste større akuttsykehus innebære at akuttkirurgi må opprettholdes, selv om opptaksområdet er under 60–80 000 innbyggere.
I dag preges samarbeidet mellom sykehus til en viss grad av konkurranse og rivalisering. Regjeringen vil at den faglige og organisatoriske nettverksfunksjonen mellom sykehusene i et helseforetak og mellom helseforetakene i helseregionen skal styrkes og bli mer forpliktende. Nettverkene skal sikre god oppgavefordeling. Videre skal de sikre samarbeid om pasientforløp, bemanning, utdanning av helsepersonell og hospiterings- og ambuleringsordninger. Resultatet skal bli kvalitet i alle ledd og gode og sømløse pasientforløp. Helse Førde og Universitetssykehuset i Nord-Norge er eksempler som viser betydningen av felles konferering og bruk av telemedisin ved mottak av akutt syke pasienter. Slike systemer må videreutvikles slik at de kan understøtte bedre oppgavefordeling mellom sykehusene.
Regjeringen har foreslått å stille nasjonale kvalitetskrav til utvalgte behandlingstilbud, og å innføre en godkjenningsordning for behandlingstilbud som skal finnes få steder i hver helseregion. Det vil være naturlig å se på tilbudet til akutt syke pasienter i denne sammenheng.
De nasjonale kvalitetskravene til fødetilbudet er nedfelt i stortingsmeldingen En gledelig begivenhet (2008–2009) og i Helsedirektoratets veileder Et trygt fødetilbud fra 2011. Disse kravene ligger fast. Dette innebærer at helseforetakene må sikre at fødeavdelingenes behov for støttefunksjoner er dekket. Det må være anestesilege og anestesiteam tilgjengelig på døgnbasis, samt operasjonspersonell for akutte hendelser og keisersnitt.
Sykehusstruktur og ambulansetjenester må ses i sammenheng. Dersom det skal gjøres endringer i akuttberedskapen ved sykehus, må det samtidig gjøres en gjennomgang og styrking av bil-, båt og luftambulansetjenesten. Den må ha nødvendig kapasitet, kompetanse, utstyr og tilgjengelighet til å kunne håndtere at flere pasienter må stabiliseres lokalt og transporteres videre til annet sykehus.
Regjeringen vil at de foreslåtte prinsippene for bedre oppgavedeling og samarbeid skal legges til grunn i de regionale helseforetakenes og helseforetakenes planarbeid framover. Dette vil innebære at strategier og planer må oppdateres. Som grunnlag for å gjennomføre endringer og tiltak, skal helseforetakene utarbeide utviklingsplaner. Utviklingsplanene er en operasjonalisering av overordnede planer og strategier som gir et framtidsbilde av utviklingen for helseforetakets virksomhet og bygninger. Utviklingsplanene skal vise mulige endringer i oppgavefordeling og sykehusstruktur, aktivitet, kapasitetsbehov, organisering og driftsøkonomi, konsekvenser av slike endringer og alternative løsninger. Vesentlige endringer, som differensiering av akuttfunksjoner mellom sykehus kan ikke skje uten forsvarlig utredning av konsekvensene og gjennom gode lokale planprosesser der også kommunene blir hørt. For å understøtte at endringer i virksomheten er i tråd med nasjonale føringer, vil det utarbeides en egen veileder for helseforetakenes arbeid med utviklingsplaner. Videre legges det til grunn at det gjennomføres ekstern kvalitetssikring av utviklingsplanene.
Betegnelser på ulike typer sykehus
I dag brukes flere betegnelser på ulike typer sykehus og spesialisthelsetjenester uten at det alltid er klart hva disse sier om virksomhetens innhold. Betegnelsen lokalsykehus brukes for eksempel både om store og små sykehus, og gir ingen presis beskrivelse av hvilke tjenester som tilbys.
Betegnelsen universitetssykehus skal fortsatt brukes om sykehus som er godkjent etter forskrift 17. desember 2010 nr. 1706 om godkjenning av sykehus.
Den medisinske utviklingen gir stadig bedre muligheter for å gi spesialisthelsetjenester uten at pasienten behøver å overnatte. Godkjenning som sykehus etter spesialisthelsetjenesteloven krever at virksomheten har tilbud om overnatting. Regjeringen vil foreslå å endre spesialisthelsetjenesteloven, slik at en virksomhet i framtiden kan godkjennes som sykehus selv om den ikke driver spesialisthelsetjenester på døgnbasis. Forutsetningen må være at det gis spesialisthelsetjenester i et slikt omfang og med en slik kompleksitet at det er naturlig å betegne det som sykehusvirksomhet.
Boks 5.6 Regjeringen vil foreslå følgende betegnelser på sykehus for å tydeliggjøre innholdet og gjøre begrepsbruken mer enhetlig
Betegnelsen regionsykehus skal brukes om det ene sykehuset i hver helseregion som er utpekt som hovedsykehus. De fire regionsykehusene er Universitetssykehuset i Nord-Norge, St. Olavs Hospital, Haukeland universitetssykehus og Oslo universitetssykehus. Disse sykehusene vil ha det største tilbudet av regionsfunksjoner og nasjonale behandlingstjenester i helseregionen.
Betegnelsen stort akuttsykehus brukes om sykehus med opptaksområde på mer enn 60–80 000 innbyggere, og som har et bredt akuttilbud med akutt kirurgi og flere medisinske spesialiteter.
Betegnelsen akuttsykehus brukes om sykehus som minst har akuttfunksjon i indremedisin, anestesilege i døgnvakt og planlagt kirurgi. Sykehuset kan ha akuttkirurgi dersom geografi og bosettingsmønster, avstand mellom sykehus, tilgjengelighet til bil-, båt- og luftambulansetjenester og værforhold gjør det nødvendig.
Betegnelsen sykehus uten akuttfunksjoner brukes om sykehus med planlagt behandling som ikke har akuttfunksjoner.
Videre utvikling av desentraliserte spesialisthelsetjenester
I enkelte deler av landet er det etablert større helseinstitusjoner utenfor sykehus der det ytes spesialisthelsetjenester. Oftest er disse spesialisthelsetjenestene samlokalisert med kommunale helse- og omsorgstjenester og går under navn som distriktsmedisinske sentre, lokalmedisinske sentre eller sjukestugu.
Regjeringen ønsker at tilbud om desentraliserte spesialisthelsetjenester skal videreutvikles. Dette vil gi mange pasienter kvalitetsmessig gode tjenester i nærområdet, og spare dem for belastende reiser til sykehus. Samlokalisering med kommunale tjenester gir også en større mulighet til å etablere helhetlige pasientforløp mellom primær- og spesialisthelsetjenesten.
Boks 5.7 Regjeringen vil legge følgende prinsipper til grunn for bedre oppgavedeling og samarbeid mellom sykehusene:
Det skal fortsatt være en desentralisert og differensiert sykehusstruktur i Norge. En ryggrad av akuttsykehus er nødvendig for å sikre beredskap og øyeblikkelig hjelp.
Funksjoner skal samles når det er nødvendig av hensyn til kvalitet, men samtidig desentraliseres når det er mulig – for å gi et bredest mulig tilbud med god kvalitet i nærmiljøet.
For pasienter med behov for mer spesialiserte akutte tjenester, vil behandlingstilbudet som hovedregel være ved store akuttsykehus. Dette betyr at over tid vil færre sykehus enn i dag ha akutt kirurgi. Anbefalt nedre grense for opptaksområdet for akutt kirurgi på 60–80 000 innbyggere tas inn som en av flere føringer i denne vurderingen. Faktorer som geografi og bosettingsmønster, avstand mellom sykehus, tilgjengelighet til bil-, båt- og luftambulansetjenester og værforhold skal også tillegges stor vekt.
Andre akuttsykehus skal behandle pasienter med vanlige tilstander som har behov for øyeblikkelig hjelp i sykehus.
De nasjonale kvalitetskravene til fødetilbudet som er nedfelt i Stortingsmeldingen En gledelig begivenhet (2008–2009) og i Helsedirektoratets veileder Et trygt fødetilbud fra 2011 ligger fast. Ved endringer i tjenestetilbudet må det sikres at fødeavdelingenes behov for faglige støttefunksjoner er dekket.
Vesentlig endring i oppgavedeling mellom sykehus må avklares i lokale prosesser der kommunene også skal høres.
Det skal utarbeides et eget kvalitetssikringssystem for helseforetakenes arbeid med utviklingsplaner, i form av en veileder, for å understøtte at endringer i virksomheten er i tråd med nasjonale føringer og sikre at det er gjennomført gode lokale prosesser.
Stille krav om forpliktende nettverk mellom sykehus og helseforetak i helseregionene. Nettverkene skal sikre hensiktsmessig oppgavefordeling. De skal også sikre samarbeid om pasientforløp, bemanning, utdanning av helsepersonell og hospiterings- og ambuleringsordninger.
Sykehusstruktur og ambulansetjenester må sees i sammenheng. Endret oppgavefordeling må følges av nødvendig styrking av ambulansetjenesten.
Desentraliserte spesialisthelsetjenester, gjerne samlokalisert med kommunale helse- og omsorgtjenester, skal videreutvikles for å gi gode tjenester i nærmiljøet og helhetlige pasientforløp.
5.7 Styrke akuttmedisinske tjenester utenfor sykehus
Regjeringens mål
Endringer i akuttilbudet ved små og store sykehus forutsetter styrking av kapasiteten og kompetansen i de akuttmedisinske tjenestene, og gjør det nødvendig med bedre samordning og utnyttelse av ressurser mellom kommunene og spesialisthelsetjenesten.
Regjeringens mål er å sikre et sammenhengende system for akutte tjenester i og utenfor sykehus som gir tilstrekkelig trygghet og kvalitet i hele landet. Befolkningen skal kunne føle seg trygg på å få kompetent og rask hjelp i akutte situasjoner.
Utfordringer og muligheter
De akuttmedisinske tjenestene utenfor sykehus består av legevakt, nødmeldetjeneste (AMK- og legevaktsentral), samt bil-, båt- og luftambulansetjeneste. De regionale helseforetakene har ansvar for AMK-sentralene (akuttmedisinske kommunikasjonssentraler) og bil-, båt- og luftambulansetjenesten. Kommunene har ansvar for legevakt og kommunal legevaktsentral.
Kommunale øyeblikkelig hjelp tjenester omfatter også fastlegene og kommunale akutte døgnplasser.
Ambulansetjenesten har en avgjørende rolle i akuttberedskapen. De senere årene er det utviklet prehospitale behandlingsopplegg for akutte sykdoms- og skadetilstander som tidligere bare ble gitt i sykehus, for eksempel behandling av pasienter med symptomer på akutt hjerteinfarkt og hjerneslag. På en rekke områder utvikles det diagnostiske hjelpemidler som for eksempel hurtigtester, ultralyd, videoassisterte teknikker og prosedyrer, og mobile røntgen-/CT-løsninger. På sikt vil disse kunne tas i bruk ved akutte sykdoms- eller skadetilstander utenfor sykehus.
Det har vært stor aktivitetsvekst i ambulansetjenesten de siste årene. Antall bilambulanseoppdrag har i følge SSB økt med 42 prosent fra 2002 til 2013. Årsakene til aktivitetsveksten er sammensatte. Dels skyldes det befolkningsøkning og økte forventninger i helsetjenesten og befolkningen, dels skyldes det endringer i legevaktsystemet med større legevaktstasjoner og færre leger som drar på hjemmebesøk. Det er også en utfordring at ambulansetjenesten har en stor andel transportoppdrag. I sentrale strøk har aktivitetsøkningen gitt kapasitetsproblemer noen steder. I mer spredt bebygde områder er det lange transporttider som medfører fravær fra ambulansestasjonen med tilsvarende redusert beredskap. Noen steder er det få oppdrag, noe som gir utfordringer med å vedlikeholde kompetansen til de ansatte. Tilstedeværelse av ambulanse er viktig for at befolkningen kan oppleve trygghet. Lokalisering av ambulansestasjoner innebærer vanskelige avveininger i forholdet mellom god faglig kvalitet på tjenesten og kortest mulig responstid.
Ambulansetjenesten har blitt en mer kompetent og profesjonell tjeneste, og en større andel av personellet er fagutdannet. Ambulansefaget i videregående opplæring og ambulansearbeideren som yrkeskategori utgjør fortsatt grunnmuren i tjenesten, men det er behov for ytterligere kompetanseheving. Helseforetakene har satset tungt på videre- og etterutdanning, og det samarbeides med flere høgskoler som har etablert ulike videreutdanningstilbud for ambulansepersonell. Det er foreslått å etablere nasjonale pilotprosjekter for utprøving av bachelorstudium ambulansefag, og regjeringen vil følge opp dette.
Fagmiljøene i prehospitale tjenester etterlyser større grad av nasjonal standardisering og flere nasjonale retningslinjer for akuttmedisin.
Samtidige endringer i legevaktstruktur med færre og større legevaktstasjoner, endret oppgavedeling mellom sykehus og en viss sentralisering av ambulansestasjoner i deler av landet skaper utfordringer for den samlede akuttberedskapen. Lokalisering og dimensjonering av legevaktstasjoner og ambulansestasjoner må sikre befolkningen et helhetlig og forsvarlig akuttilbud. De lovpålagte samarbeidsavtalene mellom helseforetak og kommuner må derfor utvikles og konkretiseres slik at de kan fungere som et felles planleggingsverktøy. Legebemannet ambulanse og luftambulanse er en høykompetent tjeneste med helsepersonell som er faglig forankret i sykehusenes anestesi- og intensivmiljøer. Luftambulansetjenesten har en sentral oppgave i å stabilisere og transportere akutt syke pasienter. Tjenesten skal sikre at pasientene får avansert behandlingstilbud ved tidskritiske tilstander, selv om avstanden til sykehus er lang. Ambulansehelikoptrene er imidlertid sårbare for ugunstige værforhold, og hvert år avvises eller avbrytes i underkant av 10 prosent av alle påbegynte oppdrag fordi været ikke tillater flygning. For luftambulansebaser som ligger i områder med krevende geografi og klima, er tallet høyere. Ambulanseflyene er mindre sårbare for krevende værforhold enn helikoptrene.
Med dagens basestruktur og fly- og helikopterkapasitet blir 80 prosent av primæroppdragene gjennomført med en flytid på under 30 minutter. Dette tallet er fra 2011 før åpningen av Evenes-basen i Troms i 2015. Det har vært stilt spørsmål ved om antall baser og kapasiteten i tjenesten er tilstrekkelig til å dekke behovet. Luftambulansetjenesten må derfor gjennomgås særskilt som en del av planleggingen av det akuttmedisinske tilbudet regionalt og lokalt.
Evalueringsrapporten etter 22. juli 2011 viste behov for mer enhetlig koordinering av ambulansehelikoptrene. Det er besluttet at alle ambulansehelikoptrene i Helse Sør-Øst i framtiden skal følges av AMK Oslo og Akershus. AMK Tromsø skal følge både helikopteret i Tromsø og Evenes.
I løpet av de siste ti årene er antallet AMK-sentraler redusert, og flere regionale helseforetak har nylig gjennomgått og gjort endringer i AMK-strukturen. Det har vært nødvendig for å sikre god nok bemanning og gjennomføring av opplæring og øvelser. Det har vært en jevn økning i antall henvendelser til AMK-sentralene de senere årene. Aktivitetsveksten berører nær sagt alle AMK-sentralene og har vært større enn befolkningsveksten i samme periode.
Departementet har satt i gang en utredning for optimal organisering av nødmeldetjenesten. Utredningen skal være ferdig sommeren 2016.
Utbyggingen av Nødnett som et felles avlyttingssikkert radiosamband for nød- og beredskapsetatene politi, brannvesen og helsetjenesten, er en viktig modernisering av infrastrukturen i nødmeldetjenesten. Nødnett har stort potensial for å gi bedre samarbeid mellom nødetatene og høyere kvalitet på arbeidet i hele den akuttmedisinske kjeden. Helsetjenesten i Sør-Øst og Midt-Norge har nå tatt Nødnett i bruk. I løpet av høsten 2015 og i 2016 vil nødnettet bli tatt i bruk i hele landet.
Regjeringen oppnevnte et offentlig utvalg høsten 2013 for å gjennomgå akuttmedisinske tjenester utenfor sykehus og beskrive et helhetlig system som skal ivareta befolkningens behov for trygghet ved akutt sykdom og skade. Utvalgets delrapport fra høsten 2014 har vært på høring.
Utvalget har foreslått en tydelig nasjonal strategi for å møte utfordringene med blant annet felles planer for kommuner og helseforetak, et kvalitetsløft for bedre kompetanse, mer forskning og kvalitetsmåling, mer kunnskap om sammenheng mellom endringer i sykehusstruktur og legevakt og behov for større kapasitet i prehospitale tjenester. Utvalget skal avgi endelig rapport 4. desember 2015.
Boks 5.8 Regjeringen vil
at utredninger av endret oppgavedeling mellom sykehus skal omfatte prehospitale tjenester, og sikre at disse har nødvendig kapasitet og kompetanse
at kapasitet og basestruktur for luftambulansetjenesten i helseregionen skal gjennomgås i lys av føringene i Nasjonal helse- og sykehusplan og akuttutvalgets endelige rapport med tilbakemelding til Stortinget i Prop. 1 S (2017–2018)
at de lovpålagte samarbeidsavtalene mellom helseforetak og kommuner skal utvikles og konkretiseres, slik at de kan fungere som et felles planleggingsverktøy for akuttmedisinske tjenester
styrke kompetansen til analyse, forskning og utviklingsarbeid i akuttmedisin ved å etablere et fagnettverk med utgangspunkt i eksisterende kompetansemiljøer
etablere flere nasjonale retningslinjer, veiledere og standarder på det akuttmedisinske området
igangsette nasjonale pilotprosjekter for utdanning på bachelornivå ambulansefag
6 Gjennomføre Nasjonal helse- og sykehusplan (2016–2019)
Departementets helhetlige styring ivaretas gjennom formidling av det helsepolitiske oppdraget, finansiering og eierstyring. Eierstyringen utøves gjennom vedtekter, oppnevning av styrer og krav i foretaksmøte. Det stilles årlige økonomiske og organisatoriske krav og rammer i foretaksmøtet i løpet av årets to første måneder. Det årlige oppdragsdokumentet gir den formelle tildeling av foretakenes ressurser, utdyper målkrav, gir prioriteringer og setter strategiske resultatkrav – også kalt den helsepolitiske bestillingen.
Regjeringen legger opp til et tydeligere skille mellom politiske og faglige beslutninger. De regionale helseforetakene og helseforetakene vil i planperioden ha ansvar for å planlegge og gjennomføre det utviklings- og omstillingsarbeidet som er nødvendig for å imøtekomme de overordnede prinsippene og gjennomføre tiltakene som foreslås.
6.1 Mer nasjonal styring og samordning av spesialisthelsetjenesten
Regjeringen ønsker i større grad å vektlegge nasjonal styring og koordinering på tvers av regionene. Etter regjeringens syn vil dette bidra til større likhet i tjenestetilbudet, bedre samordning og ressursutnyttelse. Klarere nasjonale rammer vil gi et bedre grunnlag for utøvelsen av en desentralisert tjeneste. Følgende to grep står sentralt i den nasjonale styringen:
styrke Helsedirektoratets rolle som fag- og myndighetsorgan
mer regionovergripende samordning og organisering på utvalgte områder
Styrke Helsedirektoratets rolle som fag- og myndighetsorgan
Regjeringen har vedtatt organisatoriske endringer i helseforvaltningen fra 1. januar 2016 som styrker Helsedirektoratets rolle som fag- og myndighetsorgan.
Direktoratet skal ha et mer helhetlig ansvar for nasjonal helseberedskap, blant annet ved at Statens strålevern blir organisert som en etat i Helsedirektoratet. For å effektivisere arbeidet med autorisasjon og godkjenning av helsepersonell, flyttes Statens autorisasjonskontor for helsepersonell inn i Helsedirektoratet. Helsedirektoratet har et lovpålagt ansvar for å utvikle, formidle og videreutvikle nasjonale kvalitetsindikatorer og nasjonale faglige retningslinjer. Folkehelseinstituttet får, som ledd i organisasjonsendringene, utvidet sitt samfunnsoppdrag til å omfatte kunnskapsproduksjon for helse- og omsorgstjenesten. Instituttet skal utvikles til å bli en tydeligere kunnskapsstøtteorganisasjon for Helsedirektoratets faglige og normerende rolle.
Det er vedtatt å opprette et eget direktorat for bedre organisering og sterkere nasjonal styring av e-helsefeltet i helse- og omsorgssektoren fra 2016. Direktoratet for e-helse skal ta ansvar for nasjonal koordinering og styring på IKT-feltet i sektoren, herunder styring, gjennomføring og forvaltning av nasjonale IKT-prosjekter. Dette omfatter også ansvar for forvaltning og utvikling av lover, forskrifter og IKT-standarder.
Regjeringen ønsker sterkere nasjonal styring av oppgavefordelingen mellom sykehusene og samtidig klare og enhetlige nasjonale kvalitetskrav til ulike behandlingstilbud.
Det foreslås i helseplanen å utvide dagens system med godkjenning av nasjonale behandlingstjenester til også å omfatte godkjenning av regionale behandlingstjenester. Den nasjonale beslutningsmyndigheten foreslås flyttet fra departementet til Helsedirektoratet for å sikre et klart skille mellom politiske og faglige beslutninger.
De regionale helseforetakene og helseforetakene skal legge de nasjonale kvalitetskravene på vedtatte fagområder til grunn for planlegging og oppgavefordeling mellom sykehusene. Helsedirektoratet vil fatte endelig vedtak om fordelingen av regionale og nasjonale behandlingstjenester.
Regjeringens forslag til ny modell for spesialitetststruktur og organisering av spesialistutdanningen for leger legger et tydeligere, helhetlig myndighetsansvar til Helsedirektoratet. Sykehusenes organisering, behandlingstilbud og vaktordninger henger sammen med legenes spesialistutdanning og spesialitetsstruktur, og blir sett i sammenheng. Det er også sammenheng mellom kvaliteten i legespesialistutdanningen og behandlingskvalitet og pasientsikkerhet. Helsedirektoratets ansvar for arbeidet med legespesialistutdanningen og spesialitetsstrukturen er et viktig tiltak som inngår i regjeringens ambisjoner om mer helhetlig styring og likeverdig kvalitet på helsetjenestene. Helsedirektoratet har ansvar for å utarbeide årlig rapport om utviklingen i legemarkedet.
Regionovergripende samordning og organisering
Videreutviklingen av nasjonalt samarbeid og bedre samordning på tvers av regionene er en viktig del av den nasjonale helsepolitikken. I helseforetaksloven § 41 er det forutsatt at foretak skal samarbeide med andre når dette er nødvendig for å fremme foretakets formål, eller når det er pålagt eller forutsatt i lovgivning. Foretaket skal også samarbeide med andre når dette er egnet til å fremme de oppgaver og målsettinger som foretaket skal ivareta.
Regjeringen vil i tillegg, gjennom nasjonal organisering, sikre standardisert og effektiv oppgaveløsning av flere oppgaver i spesialisthelsetjenesten.
Målet med regionovergripende samordning og de felles eide selskapene er å styrke og forbedre tilbudet til pasientene, herunder å sikre samordning, likhet og likeverdighet, samt å bidra til at oppgavene løses på en rasjonell måte og med god ressursutnyttelse.
Regjeringen vil etablere et felles eid foretak for samordning av innkjøp innen 1. januar 2016. Spesialisthelsetjenesten kjøper varer og tjenester for om lag 40 milliarder kroner i året. Det er et stort potensial for effektivisering gjennom bedre samordning og standardisering av innkjøp og logistikk. Det nasjonale foretaket skal innlemme regionale ressurser og enheter i et fellesskap med Helseforetakenes innkjøpsservice AS (HINAS) og Legemiddelinnkjøpssamarbeidet (LIS) som ble slått sammen 1. juli 2015.
Boks 6.1 Felles foretak mellom regionene
Siden 2002 har de regionale helseforetakene etablert flere felles eide selskaper og foretak for å løse oppgaver på tvers av regionene, blant annet Luftambulansetjenesten ANS, Helseforetakenes senter for pasientreiser ANS (Pasientreiser ANS) og Helseforetakenes driftsorganisasjon for nødnett HF (HDO HF).
Nasjonal IKT HF er et helseforetak for strategisk samarbeid på IKT-området i spesialisthelsetjenesten. Det ble etablert i januar 2014 og eies av de regionale helseforetakene i fellesskap. De regionale helseforetakene skal fortsette arbeidet med å konsolidere og standardisere regionale IKT-systemer, koordinere tiltak med andre aktører i helsesektoren, bidra i utviklingen av nasjonale IKT-løsninger og støtte Helsedirektoratets myndighetsrolle på IKT-feltet.
Sykehusbygg HF ble etablert høsten 2014 for å sikre bedre samordning på eiendomsområdet. Det felles eide helseforetaket har ansvar for analyse, systematisering og formidling av kompetanse og erfaringer samt å tilby rådgivning og byggherrefunksjoner ved gjennomføring av sykehusprosjekter. Dette skal sikre større grad av standardisering av nye sykehus. Regjeringen vil utrede hvordan Sykehusbygg HF skal utvikles videre med sikte på et helhetlig ansvar for bygging og drift av helsebygg.
Helseforetakenes innkjøpsservice AS (HINAS) ble etablert i 2003 og er innkjøpsselskap for de regionale helseforetakene. HINAS koordinerer nasjonale innkjøpsavtaler for helseforetakene i Norge. Målet er å skape gevinster for sykehusene. Legemiddelinnkjøpssamarbeidet (LIS) ble etablert som en felles innkjøpsordning for landets sykehus allerede i 1995. Formålet er å legge grunnlag for avtaler om kjøp og levering av legemidler og andre apotekvarer etter oppdrag fra helseforetak og dermed redusere kostnader for disse produktene.
Regjeringen vil etablere et felles nasjonalt program for klinisk behandlingsforskning på tvers av de fire regionale helseforetakene for å styrke klinisk behandlingsrettet forskning. Programmet skal understøtte kliniske studier som gjennomføres parallelt i sykehus på tvers av helseregionene (kliniske multisenterstudier), og studier på effekt av ulike behandlingsmetoder ved bruk av blant annet nasjonale medisinske kvalitetsregistre. Etablert tverregionalt samarbeid om tjenesteforskning og innovasjon mellom de fire regionale helseforetakene skal videreføres.
6.2 Planlegging og utvikling i spesialisthelsetjenesten
Regjeringen legger til grunn at spesialisthelsetjenesten fortsatt skal planlegges og dimensjoneres med utgangspunkt i geografiske helseregioner.
Spesialisthelsetjenesten skal gjennomføre den nasjonale helsepolitikken i tråd med de føringene som gis i Nasjonal helse- og sykehusplan.
Statistisk sentralbyrå (SSB), Helsedirektoratet og de regionale helseforetakene har bidratt i arbeidet med Nasjonal helse- og sykehusplan med å utvikle bedre datagrunnlag for framskrivinger. Det foreligger nå for første gang et felles datagrunnlag, omforent metode og en felles modell for planlegging og dimensjonering av behovet for spesialisthelsetjenester og bemanning. Nasjonal bemanningsmodell kan anvendes på ulike nivåer; medisinske fagområder, opptaksområder for helseforetak og helseregioner.
Regjeringen legger til grunn at de regionale helseforetakene og helseforetakene reviderer sine planer i tråd med føringene som følger av Stortingets behandling av Nasjonal helse- og sykehusplan. For å understøtte at endringer i virksomheten er i tråd med nasjonale føringer, vil det utarbeides en egen veileder for helseforetakenes arbeid med utviklingsplaner og en ordning for ekstern kvalitetssikring av utviklingsplanene. Planene må innarbeide nasjonale krav og føringer fra Helsedirektoratet og andre myndighetsorganer.
Regjeringen vil også stille tydeligere krav til helseforetakene om å drive strategisk personell- og kompetanseplanlegging og synliggjøre utdanningsvirksomheten i sykehusene som grunnlag for myndighetenes samarbeid om dimensjonering, innhold og kvalitet i helsefagutdanningene.
Vesentlige endringer og tiltak som ønskes gjennomført i et helseforetak, skal være forankret i en utviklingsplan og i regionenes overordnede planer, jf. omtalen i kapittel 21.
Nødvendige endringer må gjennomføres innenfor de økonomiske rammene som gjelder for de regionale helseforetakene til enhver tid. Hvor raskt tiltak kan eller bør gjennomføres avhenger blant annet av bemanningssituasjonen, hvilke lokasjoner helseforetakene har, bygningsmassens tilstand, geografi og bosettingsmønster, avstand- og reiseveier, kapasiteten i akuttmedisinske tjenester og samhandling med de kommunale helse- og omsorgstjenestene.
Nasjonale helsemyndigheter har ansvar for likeverdige helsetjenester til den samiske befolkning
Nasjonale helsemyndigheter har det overordnede ansvaret for likeverdige helsetjenester til den samiske befolkningen og skal sørge for at det samiske perspektivet i helsepolitiske satsinger, nasjonale planer og strategier ivaretas. Helse- og omsorgsdepartementet har gitt Helse Nord RHF et særlig ansvar for å sørge for likeverdige spesialisthelsetjenester til den samiske befolkningen. Helse Nord RHF skal ivareta strategisk videreutvikling av spesialisthelsetjenester til den samiske befolkningen innenfor de rammer og prinsipper som framgår av Nasjonal helse- og sykehusplan. Helse Nord RHF ivaretar nødvendig samhandling og koordinering med øvrige helseregioner, slik at den samiske befolkningens behov for spesialisthelsetjenester blir godt ivaretatt, og at kompetanse om samisk helse, kultur og språk blir gjort tilgjengelig også i andre deler av landet.
6.3 Ledelse
Gjennomføring av Nasjonal helse- og sykehusplan er avhengig av kompetente og engasjerte medarbeidere og dyktige ledere.
Spesialisthelsetjenesten og sykehusene er komplekse kunnskapsorganisasjoner som utfordrer styrene og lederne på alle nivåer i god ledelse. God og tydelig ledelse er viktig for helse, miljø og sikkerhet både for pasienter og medarbeidere. Pasientens helsetjeneste innebærer å flytte makt fra systemet til pasienten. Pasienten skal være en aktiv og likeverdig partner. Det innebærer nye krav til ledelse i sykehusene.
Ledernes oppmerksomhet må rettes mer mot hvordan pasientene opplever behandlingen og hvordan en får til helhetlige pasientforløp på tvers av profesjoner, avdelinger, institusjoner og nivåer i helsetjenesten. Spesielt viktig er rollen til de lederne som står nærmest det pasientrettede arbeidet. Ledere må stille krav til og følge med på arbeidet med kvalitet og pasientsikkerhet innenfor sine ansvarsområder. Det må oppleves trygt å melde fra om uønskede hendelser og være åpen om egne feil. Åpenhet er en forutsetning for tillit fra pasientene og i befolkningen. Lederne må støtte den enkelte ansatte og gi konstruktive tilbakemeldinger. Lederen må også sikre at tiltak for bedre kvalitet, pasientsikkerhet og pasientopplevelse eies av de ansatte. Å gi god behandling og omsorg er en sterk drivkraft for helsepersonell. Det må lages rammer som gjør at helsepersonellet opplever at de er i stand til å gi trygg og god helsehjelp.
Mer utredning og behandling vil gjøres i tverrfaglige team på tvers av avdelinger og institusjoner. Det er viktig at ansvarsforholdene i team er klart definert, slik at teamet kan fatte nødvendige beslutninger.
Det er ledelsens ansvar å sørge for at alle deler av virksomheten er rettet inn mot å ivareta de styringskrav som er stilt, innenfor de økonomiske rammer som er gitt. Det er avgjørende at ledere på alle nivåer fra administrerende direktør til førstelinjeleder, tar dette ansvaret. Departementet har de seneste årene stilt krav om økt kvalitet og effektivitet når det gjelder pasientbehandling, kvaliteten på behandlingen, pasientsikkerhet, ventetider, fristbrudd, organisering av pasientforløpene samt organisering, planlegging og styring av personalressursene. Dette har direkte konsekvens for utøvelse av ledelse og den daglige driften av sykehusene.
Det formelle grunnlaget for lederansvaret i sykehus er beskrevet i Helse- og omsorgsdepartementets rundskriv I-2/2013 Lederansvaret i sykehus, som særlig tydeliggjør ansvaret ledere på alle nivåer har for kvalitet og pasientsikkerhet. Rundskrivet tydeliggjør det ansvaret ledere på alle nivåer i organisasjonen har for at virksomheten yter forsvarlige helsetjenester og gir den enkelte pasient et helhetlig og koordinert tjenestetilbud. Sykehusenes øverste ledere står relativt fritt når det gjelder den interne organiseringen av sykehuset. Men organiseringen må ivareta kravet til forsvarlig virksomhet og at sykehusene ivaretar sine hovedoppgaver på en effektiv og god måte, i samsvar med faglig praksis og nasjonale faglige retningslinjer.
Ledelsen i sykehusene må
kontinuerlig vurdere behov for, initiere og gjennomføre nødvendige endringsprosesser (strategisk ansvar)
ta et helhetlig ansvar for resultater og for at dette skjer innenfor fastsatte rammer (driftsansvaret)
ta ansvar for alle faggrupper i virksomheten og sikre at arbeidsmiljø og organisasjonskultur er tilpasset oppgavene som skal løses (personalansvaret)
sikre god kommunikasjon og informasjon internt og eksternt for å fremme gode prosesser, oppgaveløsing, åpenhet og demokrati (kommunikasjonsansvaret)
Det er stilt krav om at styrene for de regionale helseforetakene og helseforetakene minimum en gang i året skal ha en samlet gjennomgang av virksomheten basert på sammenliknbar statistikk om kvalitetsforbedrings- og pasientsikkerhetsarbeidet. Gjennomgangen skal bidra til å sikre at ledelsen aktivt støtter dette arbeidet, og at det gjøres sammenlikninger og læringsoverføring både innad og mellom sykehusene.
6.4 Utvikling av finansieringsordningene
Finansieringsordningene må utvikles i takt med endringer i spesialisthelsetjenesten. Dette kan blant annet være økt oppgaveglidning mellom personellgrupper, nye former for digital samhandling, økt brukt av ambulant behandling (det vil si at pasienten mottar tjenesten der «pasienten befinner seg», for eksempel hjemme eller i institusjon), og samarbeidsløsninger med kommunehelsetjenesten. I lys av dette pågår det mye utviklingsarbeid med finansieringsordningene i spesialisthelsetjenesten. I revidert nasjonalbudsjett 2015 ble det varslet innføring av betaling for utskrivningsklare pasienter i psykisk helsevern og rusbehandling og inkludering av pasienter i psykisk helse og rusbehandling i plikten til øyeblikkelig hjelp, tentativt fra 2017.
I statsbudsjettet for 2016 ble det varslet endringer på tre områder:
For å legge til rette for endret oppgavedeling mellom helsepersonellgrupper utvides kretsen av helsepersonell som kan utløse innsatsstyrt finansiering (ISF). Det vil legge til rette for bedre bruk av ressursene.
Det utredes en løsning for aktivitetsbasert finansiering av ambulant virksomhet, inkludert teambaserte løsninger. Argumentet for å inkludere egen finansiering for ambulant virksomhet i de aktivitetsbaserte ordningene er at disse kan ha et høyere kvalitativt innhold enn «vanlige» polikliniske konsultasjoner. Dette må veies mot reduksjonen i den totale aktiviteten en slik inkludering innebærer – siden kostnaden per konsultasjon er høyere for ambulant virksomhet. Deler av en slik løsning kan implementeres fra 1.1.2016. Andre deler vil fordre ytterligere utredning blant annet av rapportering og ansvarsdeling mellom forvaltningsnivåene. Utredningen omfatter både somatiske tjenester og tjenester i psykisk helsevern/tverrfaglig spesialisert rusbehandling.
Det skal legges til rette for at nettbasert behandling kan inkluderes i finansieringssystemet for psykisk helsevern og tverrfaglig spesialisert rusbehandling fra og med 2016.
Helsedirektoratet utreder også hvordan dagens takstsystem for poliklinisk helsevern og tverrfaglig spesialisert rusbehandling kan videreutvikles, og hvordan finansieringsordningene kan videreutvikles for å støtte medisinsk praksis som følger av teknisk innovasjon.
6.5 Videreutvikling av styringsmodellen for spesialisthelsetjenesten
Det framgår av regjeringserklæringen at de regionale helseforetakene skal legges ned. Det offentlige utvalget som ble oppnevnt i oktober 2015, skal legge fram sin tilrådning om framtidig organisering av eierskapet til spesialisthelsetjenesten 1. desember 2016. Regjeringen vil komme tilbake til dette i en egen sak for Stortinget i 2017.
Utvalget skal utrede organiseringen av det statlige eierskapet til spesialisthelsetjenesten. Organisering av eierskapet er ett av flere virkemidler i den helhetlige politiske strategiske styringen av sektoren. Organiseringen skal bidra til å sikre befolkningen likeverdig tilgjengelighet og kvalitet til spesialisthelsetjenester, gjennom effektiv utnyttelse av ressursene som Stortinget stiller til disposisjon. Utredning av hvordan eierskapet best kan organiseres må også ta høyde for tiltakene i Nasjonal helse- og sykehusplan.
6.6 Oppfølging og gjennomføring av Nasjonal helse- og sykehusplan
Nasjonal helse- og sykehusplan skal være et nasjonalt rammeverk for utviklingen av spesialisthelsetjenesten. Planen vil være førende for regjeringens styring av helseforetakene i planperioden og danne grunnlaget for de mål og eierkrav som gis til de regionale helseforetakene. Oppfølgingen av planen overfor Stortinget skjer gjennom de årlige budsjettproposisjonene. Organiseringen av eierskapet til spesialisthelsetjenesten legges fram for Stortinget i 2017.
Boks 6.2 Regjeringen vil som del av oppfølgingen og gjennomføringen av planen:
sørge for at de regionale helseforetakene og helseforetakene legger prinsippene for oppgavedeling og samarbeid mellom sykehusene til grunn i sitt planarbeid
be de regionale helseforetakene og helseforetakene om å legge nasjonale kvalitetskrav til grunn i sin planlegging og oppgavefordeling mellom sykehusene
arbeide videre for mer nasjonal samordning og styring, herunder utrede hvordan Sykehusbygg HF skal utvikles videre med hensyn til eierskap og forvaltning av bygg
styrke og effektivisere den nasjonale styringen, koordineringen og organiseringen av IKT-området i helse- og omsorgsektoren ved å opprette et eget direktorat for e-helse fra 1. januar 2016.
Fotnoter
SSB befolkningsframskrivinger – mellomalternativet
Økningen i innvandring er avledet fra forskjellen mellom SSBs høy- og middelalternativ for innvandring.
Wahlbeck K, Westman J, Nordentoft M et al. Outcomes of Nordic mental health systems: life expectancy of patients with mental disorders. Br J Psychiatry 2011; 199: 453–8