9 Kunnskapsinnhenting – internasjonal forskning, internasjonale organisasjoner og andre land

I dette kapitlet omtales tilrådinger fra internasjonale organisasjoner og fra anerkjent, internasjonal forskning. I kapitlet omtales også siste års utvikling i noen sentrale land.
Utvalget har fått gjennomført en kunnskapsoppsummering fra Folkehelseinstituttet (FHI), for å finne internasjonal kunnskap på feltet. Disse funnene er kort omtalt.
9.1 Internasjonal forskning og anbefalinger
På oppdrag fra utvalget gjennomførte FHI i 2022 et bredt litteratursøk og en kunnskapsoppsummering bestående av en systematisk oversikt og en kartlegging av relevante forskningsartikler. Resultatene foreligger i tre publikasjoner fra FHI. Utvalget ba FHI om å undersøke to problemstillinger:
Problemstilling 1:
Hvilke anbefalinger finnes fra anerkjente internasjonale/nasjonale helse-policy institusjoner vedrørende nasjonale melde og rapporteringssystemer?
FHIs publikasjon:
- «Internasjonale anbefalinger om nasjonale melde- og varselordninger for uønskede hendelser i helsetjenesten. Systematisk litteratursøk med sortering.»228
FHI identifiserte 18 rapporter med anbefalinger fra internasjonale helse-policy organisasjoner.229 Disse rapportene inneholder analyser av teori, eksisterende erfaringer samt brede diskusjoner i ekspertpanel, og konsensusprosesser. Anbefalingene i rapportene er samstemte. Utvalget vurderer de internasjonale anbefalingene til å være det beste tilgjengelige kunnskapsgrunnlaget for utvalgets problemstillinger. Utvalget har lagt vekt på rapporter som er nærmest i tid og geografi. Disse er omtalt under kapittel 9.2 «Internasjonale anbefalinger».
Problemstilling 2:
Hvilke effekter har nasjonale melde og læringssystemer på kvalitet i helsetjenesten?
FHIs publikasjoner:
- «Nasjonale og regionale melde- og varselordninger for uønskede hendelser i pasientbehandlingen. Systematisk oversikt.»230
- «Gjennomgang av utvalgt forskning om melde- og varselordninger i helse- og omsorgstjenesten – kartlegging. Forenklet metodevurdering.»231
Utvalget ønsket å bygge på studier som hadde en eller annen form for sammenlikningsgrunnlag (såkalte kontrollerte studier) og som dermed kan sammenlikne organisasjoner med og uten slike meldeordninger. FHI fant imidlertid ingen slike kontrollerte studier. Derfor ble dette punktet supplert av en tredje publikasjon. Her var målet å gjennomgå observasjonsstudier (ingen kontrollgruppe) som så på sammenheng mellom melde og læringssystemer og kvalitet på helsetjenester. Disse er omtalt under kapittel 9.3 «Litteratursøk – forskning».
9.2 Internasjonale anbefalinger
9.2.1 Bakgrunn
Pasientsikkerhet ble utviklet som en moderne fagdisiplin gjennom forskning på feilbehandling og svikt i helsetjenesten i akuttsykehus, i første rekke ved Harvard University i USA på 1980-tallet og senere gjennom tilsvarende forskning i Storbritannia og Australia. Det politiske gjennombruddet for pasientsikkerhet kom for alvor etter at «To err is human»232 ble publisert av USAs Institute of Medicine i 1999, og «An organisation with a Memory» ble publisert av en ekspertgruppe på oppdrag fra det britiske Health Department i 2000. Felles for rapportene var at systemperspektivet ble løftet frem for å forstå pasientsikkerhet.233 Erkjennelsen av at feilbehandling og svikt i helsetjenesten medfører enorme kostnader ble tydelig formulert i «To err is human», som fremholdt at helsetjenesten lå tiår etter andre sektorer med hensyn til sikkerhetsarbeid, spesielt sammenliknet med luftforsvaret og sivil luftfart. I årene som fulgte, ble fagdisiplinen pasientsikkerhet etablert ved universiteter og læresteder.
9.2.2 Verdens helseorganisasjon (WHO)
I 2005, fem år etter «To err is human», kunngjorde Verdens helseorganisasjon retningslinjer for rapporterings- og læringssystem for uheldige hendelser.234 Retningslinjene inngikk i lanseringen av et pasientsikkerhetsprogram i regi av Verdens helseorganisasjon, og 2005-anbefalingene dreide seg i sin helhet om betydningen av rapporteringssystem for å melde fra om uheldige hendelser i helsetjenesten.
Et større arbeid ble igangsatt i 2015 i samarbeid med EU. I dette arbeidet inngikk en konsultasjonsprosess mellom landene og en analyse av over 400 uheldige hendelser i ti EU-land. Arbeidet ledet fram til konklusjoner om at det er behov for en felles tilnærming til rapporterings- og læringssystemer, slik at sammenlikning mellom land blir mulig, og at det særlig er læringskomponenten som er svak. EU utviklet i dette arbeidet et grunnleggende rammeverk for hva et rapporterings- og læringssystem bør inneholde; «Minimal Information Model for Patient Safety Incident Reporting and Learning Systems» (MIM PS).
Verdens helseorganisasjons initiativ og samarbeid med EU i 2015 ledet frem til spesifikke anbefalinger til oppbyggingen av et rapporterings- og læringssystem over uheldige hendelser. Anbefalingene ble publisert i 2020 i Verdens helseorganisasjons rapport «Patient Safety Incident Reporting and Learning Systems» (2020).235 Her understrekes det at økt opplæring og trening, bedre kommunikasjon og nye retningslinjer sjelden er effektive tiltak, hvis man ikke samtidig baserer seg på vitenskapelige forbedringsmetoder og evaluering av løsninger der personellet engasjeres til å finne måter å trygge pasientsikkerheten på.
Verdens helseorganisasjons generalforsamling i 2019 kom til enighet om overordnede prinsipper for uønskede hendelser:236
- ingen plassering av skyld eller ansvar på enkeltpersoner
- åpne og transparente systemer der uønskede hendelser blir rapportert
- prosess med identifisering av årsaksfaktorer og medvirkende faktorer for å bidra til læring
- prosess der menneskelige faktorer tas hensyn til237
- lederskap og ledelseskapasitet bygges opp med sikte på å øke eierskap og oppmerksomhet på uønskede hendelser
- effektive, tverrfaglige team
- utdanning/opplæring i pasientsikkerhet for alt helsepersonell
Generalforsamlingen sluttet dessuten opp om
- systemer der pasienter, pårørende og samfunn engasjeres og gis betydning i arbeidet med å levere sikre helse- og omsorgstjenester, spesielt gjaldt dette berørte personer etter uønskede hendelser
- initiativ for å engasjere det sivile samfunnet gjennom nettverk, foreninger m.m. for å bygge på deres erfaring med trygge og utrygge tjenester
- todelt mål: minimere skaderisiko i tjenestene, samt utvikle kompensasjonsmekanismer
9.2.3 EU
EU-rådet publiserte en tilråding238 om pasientsikkerhet i 2009, som inkluderte anbefalinger knyttet til rapporterings- og læringssystem for uheldige hendelser i helsetjenesten. EU-rådet baserte sin tilråding på Verdens helseorganisasjons arbeid, samt anbefalinger fra OECD.
En evaluering av iverksettingen i EU-landene ble gjennomført i 2014 da EU-kommisjonens arbeidsgruppe for rapportering og læring239 kom med en rapport som kartla medlemslandenes løsninger. Arbeidsgruppen kom fram til felles anbefalinger for rapporterings- og læringssystemer knyttet til pasientsikkerhetshendelser i helse- og omsorgstjenesten. Anbefalingene tok utgangspunkt i EU-rådets retningslinjer for pasientsikkerhet fra 2009,240 men er mer omfattende og spesifikke.
Rapporten tar utgangspunkt i Verdens helseorganisasjons overordnede anbefaling om at «åpne og transparente systemer der uønskede hendelser blir rapportert» er fundamentet for læring. De viktigste tilrådingene fra EU-kommisjonens arbeidsgruppe (2014) er følgende:
- Ingen klar anbefaling om slik rapportering bør være frivillig eller pålagt.
- Velges pålagt rapporteringsplikt, bør en slik plikt ledsages av sanksjonsfrihet og sikring av konfidensialitet for den som melder.
- Alle ansatte i helsetjenesten bør ha mulighet til å melde fra, ikke kun helsepersonell.
- Pasienter og pårørende bør motiveres til å melde inn hendelser.
- Rapporterings- og læringssystem bør skilles fra prosesser som inneholder formelle klager, disiplinære handlinger og juridiske prosesser.
- Konfidensialitet og anonymisering av data bør sikres.
- Publisering av analyser og rapporter bør være anonymiserte og ta sikte mot å spre læring på tvers.
- For å utvikle god pasientsikkerhetskultur, bør ledere spre kunnskap om en skyldfri og ikke-sanksjonsbasert rapporteringskanal.
- Rapporteringssystemet bør sikre tilbakemelding til involvert personell, så ikke data sendes inn i en «svart boks» uten tilbakemelding.
- Mottaksapparatet for å analysere data i rapporterings- og læringssystemet må ha tilstrekkelig kapasitet og kompetanse, og samarbeide med berørte virksomheter i analysearbeidet.
- Kodeverk og klassifikasjon av uheldige hendelser må utvikles slik at rapportering standardiseres og blir enklere å sammenstille og analysere.
- Kvalitativ analyse må vektlegges fremfor kvantitativ statistikk.
- Analysen må unngå personfokusering og jakt på syndebukker.
- Analysearbeidet må ha som mål å sikre at liknende hendelser ikke skjer igjen.
- Fremfor enkeltstående tiltak, bør tilrådinger knyttes til å foreslå endringer i rutiner, prosedyrer, faglige anbefalinger og endring i strukturer.
EU-arbeidsgruppens rapport understreker at et avgjørende punkt og kjernen i «en ikke-straffende tilnærming», er at rapportering av hendelser eller nesten-hendelser er symptomer på sårbare eller risikable systemer, og at de ikke er defekter i seg selv.241
Det er samtidig en klar tilråding at risikofaktorer og nesten-hendelser inkluderes i hva som skal rapporteres. Rapporten beskriver faktiske hendelser som retrospektive, og risikofaktorer og nesten-hendelser som prospektive, altså forhold som kan lede fram til uheldige hendelser.
Mange av EU-landene har særlige ordninger knyttet til alvorlige hendelser med skjerpet rapporteringsplikt i forhold til hva som gjelder for uheldige hendelser mer generelt. Enkelte EU-land har ingen systemer for bredden av uheldige hendelser, kun rapportering knyttet til alvorlige hendelser (Belgia, Italia). I kartleggingen fra 2014 kommer det frem at få EU-land har etablert meldesystemer som pasienter og pårørende kan bruke.
Et annet avgjørende punkt, ifølge EU-arbeidsgruppen, er om det er tilstrekkelig vilje til forbedring og forandring. Hvis viljen til å forbedre seg er svak, advares det mot å etablere et rapporteringssystem fordi det vil få liten verdi. Det samme er tilfelle dersom det ikke er noen infrastruktur for å iverksette forandring, som for eksempel et organ med ansvar for å iverksette forbedring innen pasientsikkerhet. Arbeidsgruppens rapport avsluttes med «Stating it simply, it is more important to develop a response system than a reporting system.»242
9.2.4 OECD
De økonomiske konsekvensene i OECD-området av lav pasientsikkerhet og den økonomiske byrden som følge av feil og uheldige hendelser i helsetjenesten, er tallfestet og omtalt i rapportserien «The Economics of Patient Safety».243244 Tapt produktivitet og den indirekte økonomiske og sosiale byrden som følge av lav pasientsikkerhet i helsetjenesten, er betydelig. Uten disse kostnadene kunne den globale økonomiske veksten ha økt med over 0,7 prosent per år, ifølge OECD. 245
I Slawomirski, L. and N. Klazinga (2022)246 vurderes lav pasientsikkerhet i helse- og omsorgstjenesten som et verdensomspennende problem som over lang tid har vært en byrde for individer, helsesystemer og nasjoner. OECD anslår her at «unsafe care» resulterer i over tre millioner dødsfall verden over hvert år og representerer en helsebyrde på nivå med hiv/aids eller trafikkulykker.
Slawomirski et al. (2017) har anslått at om lag 15 prosent av sykehusenes direkte kostnader knyttet til heldøgnsbehandling skyldes uønskede hendelser i OECD-landene.247 Anslaget er basert på direkte kostnader ved innleggelser der hendelsen har funnet sted. Det inkluderer ikke kostnader som kommer i tillegg og som er knyttet til ytterligere oppfølging fra ikke-akutte helse- og omsorgstjenester, reinnleggelser i sykehus, og tilfeller hvor en uønsket hendelse resulterer i nye diagnoser på grunn av oppstått skade.
Slawomirski, L. and N. Klazinga (2022) argumenterer for at økt pasientsikkerhet gir bedre helseutfall for pasientene til lavere kostnader. Grunnen til at kostnadene antas å bli lavere, er ifølge OECD det store omfanget av kostnader som i dag er knyttet til uønskede hendelser. Eksempelvis medfører legemiddelfeil, sykehusinfeksjoner, fall og liggesår direkte kostnader fordi pasienten blir mer behandlingskrevende, fordi reinnleggelser blir nødvendig, eller fordi pasienten trenger mer langvarige eller mer omfattende helse- og omsorgstjenester.
I primærhelsetjenesten anslår OECD i en artikkel fra 2018 at om lag 50 prosent av all feilbehandling i primærhelsetjenesten i høyinntektsland, kunne vært unngått.248 Diagnostikk og forskrivning av legemidler anses som de viktigste risikoområdene i primærhelsetjenesten. Det vises også til en forskningsstudie fra Sverige som har anslått at om lag 2,5 prosent av Sveriges samlede utgifter til helsetjenesten påløper som følge av alvorlige feil i legemiddelhåndteringen i primærhelsetjenesten.
Innenfor langtids omsorgstjenester anslår OECD i en artikkel fra 2020 at om lag 50 prosent av alle pasientskader kunne vært unngått og at om lag 40 prosent av alle sykehusinnleggelser fra langtids omsorgstjenester kunne ha vært forhindret gjennom bedre forebygging og økt pasientsikkerhet.249
I 2018 publiserte OECD rapporten «Measuring patient safety – opening the Black Box»250 i forkant av OECDs ministermøte om pasientsikkerhet i Tokyo. OECD slår her fast at rapportering av uheldige hendelser er en av hjørnestenene i arbeidet med pasientsikkerhet. OECD beskriver at formålet med rapportering bør være knyttet til forbedring og læring, og at andre formål som straff og sanksjonering mot personell bør holdes utenfor. OECD støtter dermed tilrådingene om konfidensialitet og beskyttelse mot sanksjoner som både Verdens helseorganisasjon og EU har i sine anbefalinger. Disiplinære prosesser bør gå i egne kanaler. OECD støtter imidlertid systemer som betaler erstatning til pasienter og pårørende etter konstatert medisinsk skade, og viser til at slike «no-fault compensation schemes for medical injury» er positive og finnes i mange OECD-medlemsland. I Norge er det relevant å sammenlikne med Norsk pasientskadeerstatning som utbetaler erstatning til pasienter og pårørende på grunnlag av at det er skjedd en svikt i helsetjenesten.
OECD (2018)251 understreker at nesten-hendelser252 bør inkluderes i rapporteringen, av hensyn til læringspotensialet knyttet til slike hendelser.
En viktig anbefaling fra OECD (2018) er knyttet til åpen dialog med pasienter og pårørende, som en helende prosess for involvert personell, pasienter og pårørende. Åpen dialog beskrives som en etisk prosess der pasienter og pårørende mottar unnskyldning for det som er hendt. I tillegg er hensikten at åpen dialog ivaretar og hjelper involvert personell som ofte sliter med tapt renommé, følelse av å ha sviktet og lav egenverdi etter alvorlige hendelser. OECD viser spesielt til Australia, som har innført åpen dialog i etterkant av alvorlige hendelser.253 Australia har innført en lovgivning som motvirker at en unnskyldning gitt til pasienter og pårørende i en slik åpen dialog kan benyttes som et virkemiddel i en senere rettsprosess. Juridisk sett anses derfor en unnskyldning som et uttrykk for medfølelse og empati, uten rettsvirkning. Helsepersonell advares mot å ta på seg skyld i dialogprosessen, med begrunnelsen at det senere kan få rettsvirkning ved et eventuelt søksmål.254 Storbritannia, Canada og USA har i varierende grad utviklet egne prosesser basert på åpen dialog, etter mønster fra Australia.
OECD anbefaler at åpen dialog255 etableres som en selvstendig prosess med det formål å ivareta pasienter, pårørende og involvert personell ved siden av, men delvis integrert i den prosessen som går ut på å rapportere, undersøke, analysere og forbedre tjenestene ved oppdagelse av uheldige hendelser og nesten-hendelser. De to prosessene går med andre ord i to ulike løp.
OECD i samarbeid med the European Observatory on Health Systems and Policies definerte pasientsikkerhet inn i kvalitetsbegrepet i 2019-rapporten «Improving Healthcare Quality in Europe».256 OECD anbefalte her at kvalitetsarbeid og kvalitetsstrategier inkluderer pasientsikkerhet, og tilrådde at det på nasjonalt nivå arbeides med et systemperspektiv. Utvikling av profesjonell utdanning innenfor pasientsikkerhet, kunnskapsbaserte standarder for pasientsikkerhet og etablering av et rapporteringssystem for uheldige hendelser som ikke samtidig plasserer ansvar eller skyld (blame-free), anbefales som grunnleggende elementer. OECD understreker at det må foretas økonomiske investeringer i å identifisere og bearbeide alvorlige hendelser i både akutte helsetjenester, primærhelsetjenesten og omsorgstjenester. OECD fremholder dessuten at kostnadene knyttet til å forebygge feilbehandling og svikt, er lavere enn kostnadene som oppstår i kjølvannet av disse.
9.2.5 Internasjonal konsensusprosess 2017
Resultatene fra en bred, internasjonal konsensusprosess der eksperter på pasientsikkerhet fra mange land deltok, ble publisert i 2017257 i BMJ Quality and Safety.258 Internasjonale eksperter utformet spørsmålene som inngikk i prosessen, som involverte til sammen 44 internasjonale eksperter. Prosessen ble kjørt i flere runder med tilbakemeldinger for å komme frem til størst mulig enighet, i tillegg til semistrukturerte intervjuer. Konklusjonen fra denne prosessen med eksperter, var at meldesystem/rapporteringssystem over uønskede hendelser er godt egnet for å:
- identifisere svakheter i pasientsikkerheten
- avdekke sjeldne, uønskede hendelser
- dele pasientsikkerhetsløsninger og
- overvåke de alvorligste hendelsene (never events)
Ekspertene var i hovedsak samstemte i at meldesystem over uønskede hendelser ikke egner seg til:
- målinger der et sykehus sammenliknes med et annet sykehus
- identifisere risikopersonell eller individer med så dårlig praksis at de anses som en fare for pasientsikkerheten
- identifisere sykehus/institusjoner med svært lav pasientsikkerhet (unsafe)
- måle den generelle skaderisikoen eller sannsynligheten for svært alvorlig skade i helsesystemet
Hovedtiltak med høy grad av konsensus blant ekspertene:
- å beskytte og utdanne ansatte
- å innføre mulighet for anonyme meldinger
- å dele data og resultater internt og eksternt
- å prioritere områder for tiltak
- å øke bevisstheten blant ansatte om pasientsikkerhet
- «local reporting, national learning» - viktig å rapportere fra lokalt nivå, finne løsninger på lokalt nivå, men dele på nasjonalt nivå
- virksomhetenes ansvar: utnevne styremedlem med særskilt ansvar for pasientsikkerhet, gi tilbakemeldinger til ansatte, ta ansvar for egne undersøkelser og forebyggende handlinger
Av enkelttiltak ble særlig tilbakemelding til ansatte som har stått i en alvorlig hendelse, understreket. Et annet viktig enkelttiltak, er at det må være mulig å kunne melde fra anonymt.
9.3 Litteratursøk – forskning
Målet med litteratursøket var å finne anbefalinger fra internasjonalt anerkjente aktører, samt funn fra nasjonal og internasjonal forskning som viser effekter av nasjonale melde- og varselordninger over uønskede hendelser.
Utvalget ønsket svar på disse spørsmålene:
- Hva er effekten av nasjonale og/eller regionale melde- og varselordninger på død, reinnleggelser og andre alvorlige hendelser?
- Hvilke varselordninger gir best effekt?
Årsakssammenheng kan belyses på flere måter. De beste effektstudiene sammenlikner en intervensjon- og en kontrollgruppe, og kalles «kontrollerte studier». Når kontrollerte studier ikke finnes eller er vanskelige å gjennomføre, kan man belyse årsakssammenhenger gjennom å studere erfaringer med ulike tiltak, og sammenholde erfaringene med eksisterende teori.
FHI fant ingen kontrollerte studier på dette temaet. Det er imidlertid ikke overraskende at slike studier ikke finnes. Varselordninger er et tiltak som virker på nasjonalt nivå eller i store organisasjoner. Tiltak som er på organisasjons- eller nasjonalt nivå kan man som oftest ikke studere i en kontrollert studie. Dersom man skulle gjort en kontrollert studie måtte man sammenlikne en gruppe organisasjoner eller nasjoner med og uten den samme rapporteringsordningen, noe som ville være svært krevende å gjennomføre.
De identifiserte ikke-kontrollerte originalstudiene utgjør et relativt heterogent kunnskapsgrunnlag. Utvalget viser til FHIs rapport for oversikt over de studiene som ble identifisert.
9.3.1 Systematisk oversikt – effekt av nasjonale varselordninger
En viktig konklusjon fra FHIs arbeid er at det ikke finnes forskningsstudier som analyserer effekt av generelle nasjonale eller regionale melde- og varselordninger på alvorlige hendelser i helse- og omsorgstjenesten i kontrollerte studier.259
FHI trakk følgende konklusjon etter å ha gjennomført det systematiske litteratursøket:
«Det er et viktig funn at slik forskning ikke finnes. Det betyr ikke at generelle nasjonale og regionale melde- og varselordninger ikke er effektive, men at vi ikke vet om de er det eller ikke, heller ikke om ett system er bedre enn et annet. Det betyr også at man må støtte seg på annen kunnskap når man enten skal innføre, evaluere, eller justere hele eller deler av slike systemer. Dette kan være erfaringsbasert kunnskap fra fageksperter, brukere av melde- og varselordninger, pasienter eller forskning på lignende ordninger. Dersom man i fremtiden skal forbedre et eksisterende eller implementere et nytt system, vil det være essensielt å samtidig planlegge en evaluering av systemet.»260
9.3.2 Utvalgt forskning
I lys av konklusjonen om at det ikke finnes forskningsstudier som sier noe om effekten av nasjonale melde- eller varselordninger, ba utvalget FHI om å finne frem til utvalgte, relevante forskningsartikler. Kriteriene ble myket opp noe for å komme frem til sammenhenger mellom innretning av brede, generelle melde- og varselordninger og pasientnære utfall og utfall relatert til pasientsikkerhet på systemnivå.
Rapporten kom frem til sju studier fordelt på åtte publikasjoner, utført i fire land (Danmark, New Zealand, Storbritannia og USA), alle publisert mellom 2007 og 2020. Studiene hadde svært ulike problemstillinger og det var ikke mulig å dra linjer eller finne tematiske fellestrekk på tvers av dem. Melde- og varselordningene var gjennomgående lite beskrevet i studiene. 261
9.4 Andre land
Norge har lang tradisjon for å samarbeide og utveksle erfaringer med Sverige, Danmark, Skottland og England fordi helsesystemer er relativt like. I likhet med Norge har disse landene en offentlig finansiert og i hovedsak offentlig drevet helsetjeneste.
Mange land har etablert nasjonale melde- og varselordninger over uønskede hendelser i helsetjenesten, og de er innrettet på ulike måter.
Utvalget har lagt vekt på å vise siste års utvikling i andre land, da omtale av tidligere år ble gitt av Arianson-utvalget i 2015.262 Omtalen av andre land bygger på Arianson-utvalgets omtale av andre lands arbeid med pasientsikkerhet og meldesystemer. Utvalget har ikke besøkt andre land i forbindelse med arbeidet.
9.4.1 Danmark
Danmark innførte et nasjonalt rapporteringssystem for rapportering av utilsiktede hendelser i 2003 samtidig med at lov om pasientsikkerhet ble etablert. Fra 2009 omfattet det nasjonale rapporteringssystemet også hendelser i primærhelsetjenesten.263
Helse- og omsorgstjenesten i Danmark styres ut fra regionene og kommunene, der regionrådene og kommunebestyrelsene er de viktigste aktørene.
På to sentrale punkter skiller den danske meldeordningen seg fra de norske varselordningene for alvorlige hendelser:
- Alle uønskede hendelser er omfattet, og det er ikke krav til at det har oppstått skade.
- Melding eller varsel sendes ikke til nasjonale myndigheter, men til regionrådet for hendelser i spesialisthelsetjenesten eller til kommunebestyrelsen for hendelser i kommunale helse- og omsorgstjenester.
På samme måte som i Norge264 har helsepersonell i Danmark plikt til å melde fra til myndighetene om forhold som kan medføre fare for pasienter og brukere. Pasienter og pårørende har mulighet til å melde fra, men har ingen lovfestet rett til å melde eller varsle. Loven gir den enkelte melder mulighet til å være anonym.265
Nasjonal tilsynsmyndighet i Danmark har siden 2015 vært Styrelsen for Patientsikkerhet, som er et forvaltningsorgan underlagt Sundhedsministeriet. Styrelsen for patientsikkerhet fører det overordnede tilsynet på helseområdet, yter helsefaglig rådgivning og arbeider med læring på tvers. Det tidligere Patientombudet ble avviklet fra 2015 og lagt inn under den nye organisasjonen Styrelsen for patientsikkerhet. Fra før av var Patientombudet mottaker av rapporteringer om uønskede hendelser fra regionrådene og kommunene.
9.4.1.1 Dansk pasientsikkerhetsdatabase
Dansk pasientsikkerhetsdatabase266 er en nasjonal database som samler alle uønskede hendelser, og er den tekniske plattformen for rapporteringsordningen for uønskede hendelser i den danske helse- og omsorgstjenesten. I 2021 ble det rapportert 326 000 uønskede hendelser gjennom pasientsikkerhetsdatabasen. Styrelsen for Patientsikkerhed er ansvarlig for drift og utvikling av databasen og har en egen avdeling som arbeider med kunnskapsformidling og læring, med utgangspunkt i mottak av rapportering til denne databasen.267 Avdeling for kunnskapsformidling og læring ivaretar også alle læringsinitiativer og kunnskapsformidling som er relaterte til helsefaglige tilsyn og til tilsyn med omsorgstjenester. Enheten sprer også kunnskap om pasientsikkerhet, for å understøtte læring i helsetjenesten.
Rapporteringene til pasientsikkerhetsdatabasen skjer for enkelthendelser og gjennom samlerapporteringer av et antall hendelser. Samlerapportering ble introdusert i 2020 og er en ny måte å rapportere mindre alvorlige hendelser på. Et kriterium for å kunne sende inn samlerapportering, er at konsekvensene av hendelsen er «ingen skade» eller «mild skade». Alle øvrige hendelser skal rapporteres enkeltvis. Innføringen av samlerapportering har medført en kraftig stigning i antall uønskede hendelser meldt inn fra danske kommuner.
9.4.1.2 Nærmere om rapporteringen av uønskede hendelser
Rapporteringsordningen er fortrolig og ikke-sanksjonerende, ifølge årsberetningen for 2020 fra Dansk Patientsikkerhedsdatabase. En egen lovbestemmelse er innført for å sikre at opplysninger ikke gis videre om hvem som varsler, og hvem varselet gjelder. Formålet med denne bestemmelsen (Sundhedslovens § 200) er en taushetspliktbestemmelse som setter grenser for hvem som kan få tilgang til hvilke opplysninger fra en uønsket hendelse.
Rapporterte hendelser behandles i første omgang lokalt. Deretter anonymiseres de og sendes til Styrelsen for Patientsikkerhed som samler opp og analyserer mønstre og tendenser, så den lokale læringen understøttes best mulig. Styrelsen koordinerer med andre myndigheter og nasjonale organisasjoner, både ved å spre kunnskap om nasjonale mønstre og tendenser, og når det gjelder utvikling og vedlikehold av rapporteringsordningen.268
En modernisering på en ny IT-plattform er nå under arbeid, og det ventes at den danske pasientsikkerhetsdatabasen kommer ut i et nytt format i 2023. Et av formålene er å gi bedre muligheter for analyse.269
9.4.1.3 Faglig forum for å bidra til læring på tvers
Den danske Styrelsen for Patientsikkerhed har organisert et faglig forum med bred deltakelse fra mange sentrale aktører i helse- og omsorgstjenesten, blant annet danske regioner, kommuner, Kommunenes landsforening, representanter for allmennleger og private spesialister, representant fra Danske pasienter, private sykehus m.m.
9.4.1.4 Anonym meldeordning – enkeltpersonell
I Danmark har man lagt til rette for at enhver som observerer at enkeltpersonell i helse- og omsorgstjenesten opptrer på en måte som inngir bekymring, kan sende inn et anonymt varsel til tilsynsmyndigheten, det vil si Styrelsen for Patientsikkerhed. Det er et vidt rom for slike «bekymringsmeldinger», som kan sendes ved mistanke om at enkeltpersonell har et misbruk, eller utgjør en risiko for sine pasienter på grunn av sykdom eller faglige problemer. Det er også rom for å sende bekymringsmelding om:
- «et behandlingssted, hvor du er bekymret for patientsikkerheden
- en plejeenhet, hvor du er bekymret for den fornødne kvalitet af hjælpen, plejen og omsorgen til de ældre.»270
Varsler om individer eller enkeltpersonell i dansk helse- og omsorgstjeneste, behandles av en disiplinærnemnd (Sundhedsvæsnets Disciplinærnævn). Det forutsettes at personellet har autorisasjon.
9.4.1.5 Beskyttelse av varsler
Den som rapporterer inn en uheldig hendelse, er beskyttet mot disiplinære reaksjoner fra arbeidsgiver, reaksjoner eller sanksjoner fra Sundhedsstyrelsen eller strafferettslige sanksjoner fra domstolene.
9.4.2 Sverige
Sverige har den eldste nasjonale varselordningen blant vestlige land.271 Ordningen kalles «Lex Maria» etter navnet på Maria hospital i Stockholm, der alvorlige hendelser med feilmedisinering på 1930-tallet ledet frem til at Riksdagen i 1936 lovfestet en varselplikt for helsepersonell til virksomheten.
Etter Lex Maria er «vårdgivaren» gitt en lovfestet plikt til å melde fra til Inspektionen för vård och omsorg (IVO)272 om hendelser som har medført eller kunne ha medført en «allvarlig vårdskada». Plikten er regulert i Patientsäkerhetslagen.273 Med «vårdskada» menes «lidelse, fysisk eller psykisk skade eller sykdom samt død som kunne vært unngått dersom tilstrekkelige tiltak var iverksatt under pasientens kontakt med helsevesenet». 274 En vårdskada anses som «alvorlig» dersom skaden er «varig og ikke ubetydelig, eller har ført til at pasienten har fått et betydelig økt pleiebehov eller død».275
Etter Patiensäkerhetslagen har «vårdgivaren» en selvstendig utredningsplikt ved alle hendelser som har medført eller som kunne medført en «vårdskada». Denne plikten foreligger uansett om varslingsplikten om «allvarlig vårdskada» til IVO inntrer. Målet med utredningen er, så langt som mulig, å klarlegge hendelsesforløpet og årsakssammenhenger. Utredningen skal gi grunnlag for beslutning om tiltak som kan hindre at liknende hendelser inntreffer på nytt, eller tiltak som begrenser skadevirkninger dersom nye, tilsvarende hendelser ikke kan forhindres.276
Utredningen skal tilpasses hendelsens karakter og grad av alvorlighet. Kravene til utredningen er nærmere regulert i «Socialstyrelsens föreskrifter och allmänna råd om vårdgivares systematiska patientsäkerhetsarbete».277
Plikten til å varsle IVO påligger «vårdgiveren» og inntrer snarest etter at hendelsen har inntruffet.278 Den påfølgende utredningen skal oversendes IVO enten sammen med varselet, eller snarest deretter.279 «Snarest deretter» er ikke nærmere definert i regelverk eller normerende produkter.
Pasienter og pårørende skal informeres om at det har skjedd en hendelse som har medført en «vårdskada» og skal blant annet informeres om hvilke tiltak som er iverksatt for at en lignende hendelse ikke skal skje igjen.280 Helsepersonell har en intern meldeplikt som i tillegg til faktiske hendelser også omfatter «risker för vårdskador». 281
I 2018 ble det innført et nytt klagesystem i Sverige hvor målet var å tydeliggjøre ansvarsfordelingen og øke effektiviteten i saksbehandling av klager mot helsetjenesten og helsepersonell. Pasienter og pårørende skal i første omgang rette sine klager og henvendelser om virksomheten og tjenesteytingen til «vårdgiveren».282 «Vårdgiveren» har en plikt til å besvare slike henvendelser snarest.283 I forarbeidene fremgår det at snarest som regel er innen fire uker. Det er opprettet egne pasientnemder for å bistå pasienter og pårørende i deres møte med «vårdgiveren». Pasientnemdenes hovedoppgave er å bistå pasienter med å rette klager til «vårdgiver» og å få klagen besvart av «vårdgiver».284 Pasienter skal ha kontaktet virksomheten direkte eller pasientnemden før vedkommende kan henvende seg til IVO. Patientnemdene skal gjøre IVO oppmerksom på forhold av betydning for myndighetenes tilsyn. Pasientnemden skal samarbeide med IVO og minst en gang i året levere en redegjørelse over pasientnemndens virksomhet og analyser den har foretatt. 285
Etter endringen av klagesystemet i 2018, er IVOs ansvar for å utrede klager begrenset til hendelser av en viss alvorlighet. Dette gjelder klager knyttet til varige og ikke ubetydelige skader eller skader som har ført til død eller vesentlig økt hjelpebehov, tvang, og hendelser i helse- og omsorgstjenesten som er alvorlige og har hatt en negativ innvirkning på pasientens selvbestemmelse, integritet eller rettsstilling. IVO står for øvrig fritt til også å utrede andre klager.286 Klagesystemet i Sverige er nærmere omtalt i forarbeidene til endringene i helsepersonelloven § 56 hvor advarsel ble endret til faglig pålegg. Utvalget viser til denne omtalen.287
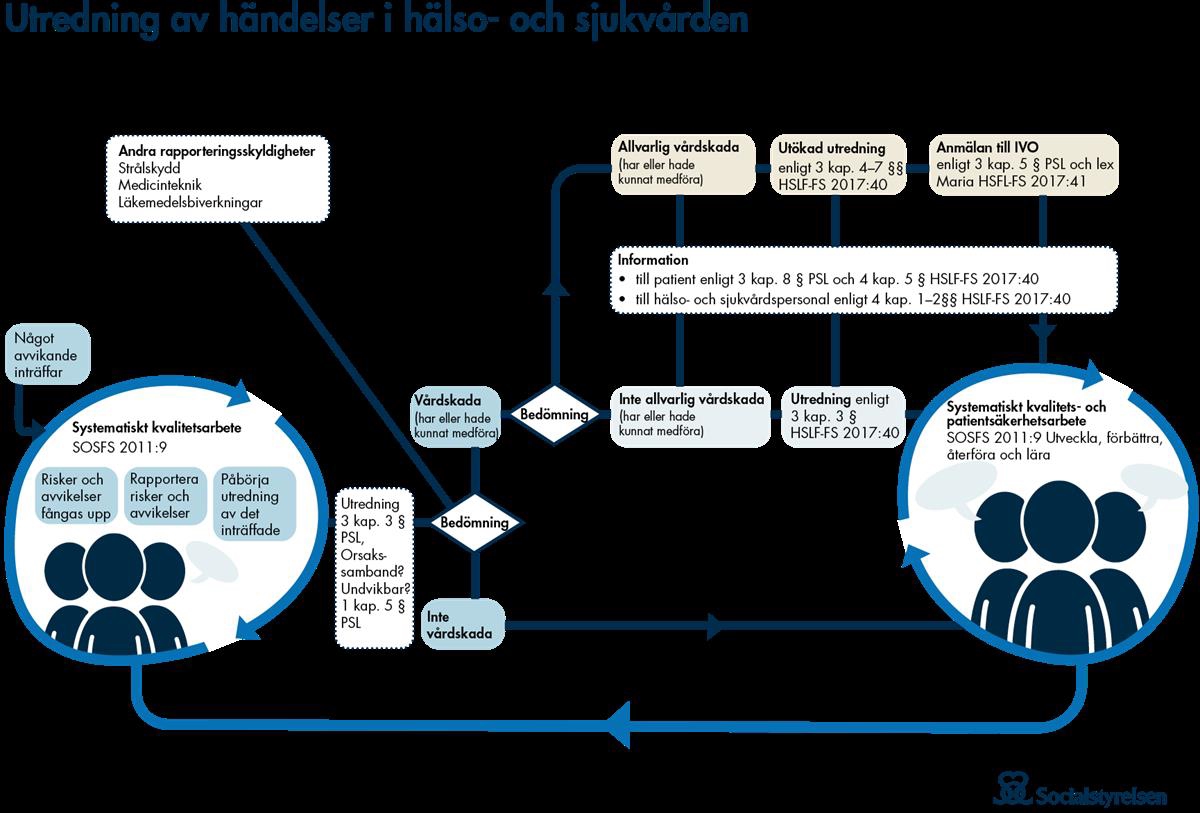
Figur 9.1 Saksgang i Sveriges meldeordning om uønskede hendelser.
Kilde: Socialstyrelsen
Figur 9.1 viser varselordningen i Sverige: «Utredningsprocessen när något avvikande händer.» Figuren viser hvordan utredningsprosessen kan se ut når det skjer en hendelse i virksomheten. Sammenhengen mellom systematisk kvalitetsarbeid og systematisk pasientsikkerhetsarbeid er også tydelig. Den viser også hvor i prosessen ulike lover og regler blir aktuelle.288
Gjennom meldingen fra virksomheten skal IVO blant annet få et grunnlag for å vurdere om virksomheten har iverksatt nødvendige tiltak. Det vil si at IVO skal sørge for at hendelser som er meldt til myndigheten er utredet i nødvendig utstrekning og at virksomheten har iverksatt de tiltak som kreves for å oppnå høy pasientsikkerhet.289 Når IVO gjør sin vurdering, ser myndigheten på om tiltakene er knyttet til analyse, vurdering og identifiserte underliggende årsaker. IVO legger også vekt på at tiltakene tydelig viser hvordan de forebygger eller reduserer risikoen for at en liknende hendelse skjer igjen. Tiltakene som meldes skal være besluttet, og undersøkelsen skal også vise om tiltakene allerede er iverksatt. Det er viktig at tiltakene forankres i alle involverte virksomheter. Handlinger kan deles inn i mindre effektive handlinger, effektive handlinger og svært effektive handlinger der de mindre effektive handlingene i stor grad er basert på at personalet skal huske riktig måte å utføre en oppgave på, for eksempel opplæring, endring av rutiner etc. Det er også viktig å vurdere om det er behov for tiltak på andre nivåer enn der hendelsen har skjedd.290
9.4.2.1 Tilsynsmyndighetens rolle
Ifølge lovgivningen er det primære målet med varselordningen til IVO at tilsynsmyndigheten skal få informasjon om alvorlige risikoforhold i helse- og omsorgstjenesten. IVO sammenstiller og analyserer informasjonen sammen med andre kjente faktorer. IVO bruker deretter analysene til å innrette tilsyn overfor virksomhetene og i tilsynsarbeid generelt.
IVO behandler først varselet etter at den berørte virksomheten har gjennomgått og vurdert hendelsen. I dette arbeidet har virksomheten selv ansvar for å vurdere om hendelsen kunne vært unngått eller ikke, og hvilke tiltak den planlegger å iverksette for å redusere risikoen for samme type hendelser. Denne dokumentasjonen må virksomheten forelegge IVO, og IVO vurderer deretter om gjennomgangen i virksomheten har vært tilstrekkelig.
I sin vurdering av om virksomheten har gjort tilstrekkelig arbeid, skal IVO sikre at hendelsen er utredet i nødvendig omfang, samt at virksomheten har iverksatt nødvendige tiltak for å oppnå økt pasientsikkerhet. IVO kan sende utredningen tilbake til virksomheten for utbedring inntil to ganger. Dersom IVO etter to utbedringer mener utredningen fremdeles ikke er tilstrekkelig, skal IVO åpne eget tilsyn.
9.4.2.2 Egenkontroll
Egenkontroll er en del av virksomheters plikt til å drive et systematisk kvalitetsarbeid, gitt i forskrift.291 Virksomhetens egenkontroll skal gjennomføres i den utstrekning som er nødvendig for at «vårdgiveren» skal kunne sikre kvaliteten i tjenesteytingen.
9.4.2.3 Årlig melding om pasientsikkerhet fra virksomhetene
Svenske «vårdgivare» er lovpålagt292 å avgi årlige pasientsikkerhetsberetninger der de redegjør for arbeidet med pasientsikkerhet. I årsmeldingen skal det redegjøres for innsatsen i siste kalenderår, hvilke tiltak som er iverksatt for å bedre pasientsikkerheten og hvilke resultater som er oppnådd.
9.4.2.4 Havarikommisjon
Sverige har ingen undersøkelseskommisjon for helse- og omsorgstjenesten, men har en nasjonal havarikommisjon.
Med bakgrunn i egne analyser, konkluderte den svenske havarikommisjonen i 2019 med at:
«Det (er) svårt att föreställa sig något samhällsområde där det finns en större potential för förbättrad säkerhet genom utredningar av allvarliga olyckor och tillbud än inom hälso- och sjukvården.»293
Havarikommisjonen vedtok etter dette å gå inn med undersøkelser på helseområdet, og de ansatte en egen utreder.
Det har vært begrensede ressurs til å gjennomgå svikt i helse- og omsorgstjenesten. I 2020 og 2021 ble det ikke avgitt noen sluttrapporter fra helseområdet, og i 2022 er det avgitt én undersøkelse av pasientforløpet til en kreftpasient.294
Hva skjer når pasientsikkerheten svikter?
Jonas Wrigstad, overlege ved Skånes universitetssjukhus i Malmø, har studert hva som skjer når pasientsikkerheten svikter.295
I doktoravhandlingen hans sammenfattes resultatene fra fire forskningsstudier av uønskede hendelser, med analyser av håndteringen både internt i virksomhetene og på tilsynsmyndighetens arbeid. Viktige konklusjoner fra de fire studiene var:
Tilsynsmyndighet og utøvende virksomhet i helse- og omsorgstjenesten har samme forståelse av hvordan pasientskader oppstår. De ser på helse- og omsorgstjenesten som en sikker og trygg tjeneste, der pasientskader er en følge av at avvik oppstår. Tiltak i etterkant rettes derfor mot korrigering av avvik.
En følge av at pasientskader ses på som en følge av avvik, er at oppmerksomheten som oftest rettes mot avvik fra prosedyrer eller normer, eller som avvik fra god praksis. Variasjon i hvordan ansatte utfører sitt yrke, ses på som en trussel mot pasientsikkerheten.
Arbeidsmiljø og samhandling mellom ansatte blir som oftest ikke analysert, selv om ansattes atferd kan være en respons på arbeidsforhold eller arbeidsmiljø.
En konsekvens av at tilsynsmyndighet og virksomhet som oftest har samme tilnærming, er at tilsynsmyndigheten i liten grad tilfører noe nytt når de går grundigere inn i en hendelse.
Begge nivåer er opptatt av nærliggende årsaker og nærliggende tiltak, som oftest på mikronivå, tett knyttet til tid og sted der hendelsen fant sted. Analyse av egne prosedyrer, tekniske ferdigheter eller forhold knyttet til ansatte, dominerer.
Langt sjeldnere ser virksomhet eller tilsynsmyndighet på årsaker eller tiltak på høyere nivå. Årsaker knyttet til samarbeidet med andre avdelinger i virksomheten, eller samhandling med ledelsen i egen virksomhet, forekommer. Mest sjelden er analyse av årsaker eller tiltak på metanivå, det vil si årsaksforhold som kan ligge i mangelfullt samarbeid med andre helseaktører/nivåer, farmasøytiske leverandører, politisk nivå eller liknende.
Wrigstad argumenterer for at et alternativt syn på helse- og omsorgstjenesten er at den betraktes som risikofylt, og at risikohåndtering i stedet bør sees på som en grunnleggende og integrert del av tjenesten. Den menneskelige faktor bør vurderes mer positivt fordi de ansatte utfører sitt arbeid under tidspress i en kompleks virksomhet, med avansert teknologi og krevende samhandling med andre ansatte og andre organisasjoner.
Wrigstads konklusjon er at forholdene beskrevet ovenfor resulterer i at helsetjenesten i liten grad oppnår organisatorisk læring etter gjennomgang av uønskede hendelser. Minner og erfaringer knyttet til konkrete hendelser spres i liten grad utenfor den enheten der hendelsen fant sted. Ved skifte av leder eller over tid «glemmer» man de erfaringene man kunne lært noe av. I stedet blir helsetilsynets arbeid og virksomhetenes gjennomgang for en stor del preget av formelle øvelser med liten, reell betydning for kvaliteten i tjenestene på sikt.
9.4.3 Storbritannia
Storbritannia etablerte i 2001 the National Patient Safety Agency (NPSA). Denne organisasjonen utviklet deretter et nasjonalt rapporteringssystem296 over uønskede hendelser i helse- og omsorgstjenesten, the National Reporting and Learning System (NRLS), som ble innført i 2003.297
Databasen, som tilhører NRLS, antas å være en av verdens største baser over uønskede hendelser i helsesektoren. Den har vært revidert og utviklet i mange omganger, blant annet for å kunne brukes til analyse og forskning.
Mot slutten av 2022 pågikk det et betydelig utviklingsarbeid som er i ferd med å omforme det nasjonale rapporteringssystemet til et nytt system kalt «Learn from patient safety events (LFPSE) service».298 The National Health Service (NHS) England har ansvar for dette utviklingsarbeidet, som i tillegg til å utvikle en utvidet, nettbasert meldeportal, også skal inneholde en analyseportal for analyse av risikofaktorer og forhold som påvirker pasientsikkerheten, og som skal bidra til læring og kvalitetsforbedring. Dette planlegges utviklet og rullet ut for England, Wales og Nord-Irland.
Definisjonen av en pasientsikkerhetshendelse i Storbritannia er knyttet til et arbeid i 2004 i the National Patient Safety Agency.299 Her ble «patient safety incident» definert til «any unintended or unexpected incident that could have or did lead to harm for one or more patients receiving NHS-funded healthcare».
Et annet utviklingsarbeid pågår omkring alvorlige hendelser og er et resultat av NHS sin pasientsikkerhetsstrategi fra 2019.300 I november 2022 ble det publisert et rammeverk for alvorlige hendelser, the Patient Safety Incident Response Framework (PSIRF). Rapporten PatientSafety 2030301 ble publisert i 2016 der forskere ved Imperial College London anslo at så lite som 5 prosent av alle uønskede hendelser blir rapportert inn til NRLS. Dette tolket forskerne som uttrykk for en lite åpen og lite transparent kultur i helsetjenesten, der personell ikke rapporterer av frykt for å få ansvar og skyld.
NHS England finansierte en omfattende, treårig forskningsstudie med mål om å utvikle det nasjonale rapporterings- og læringssystemet (NRLS). En forskergruppe ved Imperial College sto bak studien, som ble publisert i 2016.302 Blant anbefalingene fra denne forskningsstudien var:
- Oppnå større klarhet i formålet med innsamling av data.
- Begrens hvilke hendelser som skal rapporteres inn nasjonalt, og bruk standardisert kodeverk som strukturerer dataene.
- Sørg for at alle data er tilgjengelige for alle NHS-sykehus for å sammenlikne resultater, og sett ambisiøse mål for forbedring.
- Styrk det lokale nivåets arbeid med forbedring gjennom samarbeid og felles initiativ for å lære av hverandre.
- Fra nasjonalt nivå må særskilt prioriterte områder defineres og ettergås, som for eksempel psykisk helse og omsorgstjenester hvor det er udekte behov for pasientsikkerhetstiltak.
- Se til beste praksis internasjonalt i utviklingen av informasjonssystemer over pasientsikkerhet.
9.4.3.1 Never events og analyse av dødsfall
Et særskilt tema i analysearbeidet som gjøres i NHS England, med basis i innrapporteringen til den nasjonale databasen, er «never events» eller svært alvorlige hendelser som skal unngås for enhver pris.
Definisjonen av «never events» omfatter analyse av blant annet:
- kirurgi utført på feil pasient eller på feil kroppsdel
- alvorlige legemiddelfeil, som overdose av insulin m.m.
- gjenglemming av medisinsk utstyr i pasientens kropp ved operasjoner
- feil utstyr i bad/dusj i psykiatriske institusjoner som muliggjør selvmord
- fall fra vindu
- skålding av pasienter
En gjennomgang utført av the Care Quality Commission i 2016, konkluderte med at lærdom fra dødsfall ikke prioriteres, og at helsetjenesten går glipp av verdifulle muligheter til å gjennomføre kvalitetsforbedring for å redusere antall dødsfall.303 NHS England har utviklet en rekke tiltak i etterkant, blant annet er det nedfelt krav til styrene for virksomheter i NHS, det er utviklet en egen veileder, et dashboard-verktøy der dødsfall kategoriseres etter grad av mulighet for å unngå det enkelte dødsfall, og det er tematiske arbeider knyttet til dødsfall innenfor psykisk helsevern og dødsfall blant spedbarn og barn.
9.4.3.2 National Institute for Health and Clinical Excellence (NICE)
National Institute for Health and Clinical Excellence (NICE) er en anerkjent, uavhengig organisasjon som er mest kjent for sitt arbeid med faglige, kliniske retningslinjer for helsetjenesten og nytte-kostnadsanalyser, men som også har faglig tyngde på pasientsikkerhetsområdet. NICE har siden 2013 vært en uavhengig, ikke-statlig organisasjon.
NICE og pasientsikkerhetsmyndigheten NPSA samarbeider blant annet om overvåking av sikkerhetsutfordringer knyttet til behandlingsmed åpnemetoder/prosedyrer. I tillegg deler NICE og NPSA rapportering på dødsfall som defineres innenfor «confidential enquiries», blant annet mødre- og spedbarnsdødsfall, barnedødsfall opp til 16-års-alder, dødsfall blant psykisk syke, og uventede medisinske dødsfall.
9.4.4 England
Ikke alle helsemyndigheter er felles for England og Wales. I dette kapitlet omtales England særskilt.
9.4.4.1 Healthcare Safety Investigation Branch
Den britiske regjeringen etablerte en egen undersøkelseskommisjon i England som startet arbeidet i april 2017. Kommisjonen er finansiert av the Department of Health and Social Care og ligger under NHS Improvement. Organisasjonen har mange fellestrekk med Statens undersøkelseskommisjon. Virkeområdet har imidlertid vært bredere, noe som blant annet har resultert i at organisasjonen har etablert en egen utdanning i kvalitetsforbedring som tilbys ansatte i NHS.
Fram mot 2023 arbeides det med organisatoriske endringer: Fra 2023 tas kommisjonen ut av NHS og omgjøres til en mer uavhengig virksomhet fra den øvrige helsetjenesten. I tillegg deles organisasjonen opp i to nye organisasjoner: the Health Services Safety Investigations Body (HSSIB) og the Maternity and Newborn Safety Investigations Special Health Authority (MNSI). Denne todelingen innebærer at alvorlige hendelser i forbindelse med svangerskap og fødsler tas ut og organiseres inn i en egen organisasjon.
9.4.4.2 Care Quality Commission
Det offentlige tilsynsorganet i England, Care Quality Commission (CQC), er oppnevnt av the Department of Health and Social Care. Denne organisasjonen har mange av de samme oppgavene som det norske Statens helsetilsyn, men publiserer i tillegg en rating av helsefaglige virksomheter som sykehus, klinikker, sykehjem, fastleger m.m.
Tjenesteyterne har plikt til å varsle CQC om alvorlige hendelser som har ført til dødsfall eller betydelig skade. Dette kan gjennomgående gjøres via NRLS, som mottar alle meldinger om uønskede hendelser, og videresender de som også skal til CQC.304
CQC har ulike virkemidler til rådighet overfor virksomheter, som pålegg, advarsel, vilkår, tilbakekall av registrering mv.
9.4.5 Skottland
Helseområdet utgjorde om lag en tredel av den skotske regjeringens samlede budsjett i 2021, og regjeringen arbeider ut fra fullmakter fra den britiske regjeringen.305
Healthcare Improvement Scotland (HIS) ble etablert i 2011 og er et nasjonalt myndighetsorgan. Tilsyn inngår i ansvarsområdet, men dette myndighetsorganet har også ansvar for pasientsikkerhet, kvalitetsforbedring og læring av alvorlige hendelser. HIS samler derfor en rekke oppgaver som i Norge er delt mellom Statens helsetilsyn, Helsedirektoratet og Statens undersøkelseskommisjon.
Arbeidet med pasientsikkerhet i Skottland går mange år tilbake. Den skotske regjeringen vedtok i 2007 et nasjonalt, femårig pasientsikkerhetsprogram306 med konkrete mål om å redusere dødeligheten i akuttsykehusene med 15 prosent, og alvorlige hendelser med 30 prosent innen 2012. I 2012 ble et nytt program iverksatt.307 I 2013 fulgte en omfattende konsultasjonsprosess der målet var å standardisere hvordan styrene for virksomheter i National Health Service (NHS) arbeider med å håndtere alvorlige hendelser.
Alle NHS-virksomheter har egne styrer som har et særskilt ansvar for å kontrollere at alvorlige hendelser følges opp. Det nasjonale rammeverket for hvordan styrene for alle virksomheter i NHS skal arbeide med svært alvorlige hendelser er utviklet i dokumentet Learning from adverse events through reporting and review – A national framework for Scotland: December 2019.308 Dokumentet er en revidering av 2016-rapporten «Learning from adverse events».309
Rammeverket er blitt revidert i flere omganger, i 2015 og i 2019, og har innarbeidet bestemmelser fra lovgivningen, den såkalte Duty of Candour legislation som handler om alvorlige hendelser i helsetjenesten.
Nasjonalt er det utviklet et rapporteringssystem for svært alvorlige hendelser310, såkalte kategori 1-hendelser. Det nasjonale rapporteringssystemet for svært alvorlige hendelser er en omfattende database som styrene for alle NHS-virksomheter i Skottland plikter å rapportere til. I 2022 ble det utviklet en egen veileder311 til datasettet for kategori 1-hendelser, med mål om å sikre konsistens og lik behandling av data.
I 2019 iverksatte Health Improvement Scotland en satsing på selvrapportering fra virksomhetene innenfor NHS, etter alvorlige hendelser.312 Det er utarbeidet standarder for selvrapportering.
Pasientsikkerhetsarbeid gjennom nettverk er hovedfremgangsmåten til the Improvement hub (iHUB), som er en paraply for et stort antall nettverk eller grupper av helsepersonell fra ulike virksomheter. Healthcare Improvement Scotland har ansvar for the iHUB.
En annen satsing i Skottland har vært å etablere et nasjonalt kunnskapsnettverk313 innenfor pasientsikkerhet og kvalitetsforbedring. Formidling av forskning og læringspunkter fra alvorlige hendelser inngår i dette kunnskapsnettverket, som er organisert innenfor utdanningsdelen av NHS.
9.4.6 Nederland
Nederland har en nasjonal varselordning som omfatter sykehus, og som gjelder de alvorligste hendelsene (sentinel events). Sykehusene er lovpålagt en rapporteringsplikt, og «sentinel events» er definert i lovgivningen som en utilsiktet og uventet hendelse relatert til kvaliteten i tjenesten og som har forårsaket død eller alvorlig skade for pasienten.314
Det nederlandske helsetilsynet, Inspectie voor de Gezondheidszorg (IGZ) rapporterer direkte til det nederlandske helsedepartementet. IGZ kan iverksette sanksjoner som disiplinære tiltak mot enkeltpersonell, administrative tiltak og kan også ta initiativ til politietterforskning. IGZs policy har i mange år vært å bruke «myke» virkemidler. I de fleste sakene benyttes ikke sanksjoner, men andre virkemidler som råd og veiledning, insentiver for forbedring, konsultasjoner m.m.315
Siden 2013 har det hollandske helsetilsynet bygget opp en nasjonal database over all rapportering om alvorlige hendelser i sykehusene. Dataene er ikke offentlig tilgjengelige, men brukes av helsetilsynet i dialogen med de sykehusene det gjelder, og i årlige møter med sykehusenes styrer.316 Det hollandske helsetilsynet har siden 2013 promotert læring og forbedring, involvering av pasienter og pårørende i analysene av alvorlige hendelser, og vektlegging av forbedringsprosesser fremfor å legge vekt på de konkrete hendelsene som ledet opp til en alvorlig hendelse. Helsetilsynet gir hver analyserapport fra sykehusene en kvalitetsskår (mellom 0 og 100 prosent), som et mål på kvaliteten i lære- og forbedringsprosessen.317 Dataene fra kvalitetsskårene gir helsetilsynet en oversikt over kvaliteten i sykehusenes arbeid med alvorlige hendelser, selv om Leistikow et al. (2017) fremholder at kvalitetsskårene ikke gir uttrykk for pasientsikkerheten i det enkelte sykehus.