St.meld. nr. 44 (1995-96)
Ventetidsgarantien - kriterier og finansiering
St.meld. nr. 44
(1995-96)
Ventetidsgarantien - kriterier og finansiering
Tilråding fra Sosial- og helsedepartementet av 31. mai 1996, godkjent i statsråd samme dag.
INNHOLD
- 3.1 UTVIKLINGSTALL FOR SOMATISKE SYKEHUS
- 3.2 ERFARINGER MED DAGENS GARANTIORDNING INNEN SOMATIKKEN
- 3.3 ERFARINGER MED DAGENS GARANTIORDNING INNEN PSYKIATRIEN
- 3.4 OPPSUMMERING AV ERFARINGER
- 6.1 DAGENS AVVIKLING AV PASIENTER FRA VENTELISTE
- 6.2 HVORFOR OPPSTÅR GARANTIBRUDD?
- 6.3 NÆRMERE OM KAPASITETSMESSIGE IMPLIKASJONER AV
- 6.4 KONSEKVENSER FOR PERSONELL
- 7.1 HVORDAN REDUSERE VENTETIDER ?
- 7.2 NY VENTETIDSGARANTI - PRIORITERINGSKRITERIER
- 7.3 DEPARTEMENTETS FORSLAG
- 7.4 INNSATSSTYRT FINANSIERING AV SOMATISKE SYKEHUS
- 8. GJENNOMFØRING AV NY VENTETIDSGARANTI OG INNSATSSTYRT FINANSIERING
- 9. TILRÅDNINGER
- linkdoc#docVedlegg 1
1.MELDINGENS FORMÅL OG BAKGRUNN -SAMMENDRAG
1.1MELDINGENS FORMÅL OG BAKGRUNN
Regjeringens mål for helsepolitikken er i St meld nr 50 (1993-94) "Samarbeid og styring" beskrevet som å " sikre hele befolkningen, uavhengig av alder, kjønn og bosted, god tilgang på helse- og omsorgstjenesterav god kvalitet i en offentlig styrt helse- og omsorgssektor". Denne målsettingen er også grunnlaget for denne meldingen.
Ved behandlingen av St meld nr 50 (1993-1994), fattet Stortinget følgende romertallsvedtak (jfr. Innst. S. nr. 165 (1994-95):
" Stortinget ber Regjeringen:
a) legge frem forslag om at ventetidsgarantien blir 3 måneder for dem som i dag omfattes avordningen, og at ventetidsgarantien på 6 måneder utvides til å gjelde for de fleste pasienter igruppe III.
b) legge frem en oversikt over økonomiske og faglige konsekvenser en slik reduksjon iventetiden vil ha ".
Departementet legger med dette fram sin vurdering av dagens ordning og fremmer forslag om endringer for bedre å kunne ivareta pasientenes behov for en trygg og riktig behandling.
1.2SAMMENDRAG
I dag behandles flere pasienter enn noen gang tidligere ved norske sykehus. På tross av dette finnes fortsatt store ulikheter i ventetider samtidig som antallet pasienter som opplever garantibrudd har økt. Dagens garantiordning synes dermed ikke å ha oppfylt helsepolitiske mål som lik prioritering, likt tilbud og utjevning av ventetider.
Hovedproblemene med dagens ordning er:
- Dagens kriterier for tildeling av ventetidsgaranti praktiseres ikke ensartet og oppleves lite funksjonelle av det medinsk-faglige miljøet.
- På bakgrunn av et økende antall garantibrudd og lange ventelister, synes dagens garantiordning å skape forventninger som ikke kan innfris.
- Ordningen gjenspeiler ikke det reelle behandlingsbehovet innenfor psykiatrien.
Departementet har vurdert videreføring av dagens garantiordning med kortere tidsgrenser. Konklusjonen er at dette ikke kan gjennomføres på en måte som ivaretar pasientenes behov. Analyser viser at om garantien skal kunne innfris, må den gjennomsnittlige ventetiden for pasientbehandling bringes så langt ned at det ikke vil være praktisk mulig innenfor dagens sykehusvesen.
På bakgrunn av dette legger departementet frem et forslag til ventetidsgaranti som består av flere tiltak. Målet er et bedret tilbud for pasientene gjennom økt behandlingkapasitet, bedre vurdering og prioritering. En kapasitetsøkning skal realiseres ved hjelp av økte bevilgninger til sektoren og en omlegging av finansieringssystemet. Riktig pasientprioritering blir ivaretatt via en ny garantiordning og utarbeidelse av nye prioriteringskriterier. Samlet vil dette gi en garantiordning som kan avgrenses og som også i praksis fungerer som et prioriteringsverktøy.
Departementet foreslår innføring av:
- Ventetidsgaranti
- vurderingsgaranti på 30 virkedager
- behandlingsgaranti med maksimalt 3 måneders ventetid for pasienter med alvorlig sykdom.
- Ny finansieringsmodell for somatiske sykehus
- som stimulerer til økt behandlingsaktivitet og effektiv ressursutnyttelse
Denne garantiordningen vil gi bedre informasjon til pasientene og en klarere fortrinnsrett for de pasienter som har de mest alvorlige sykdommene.
I dag bli 75 % av de pasienter som faller inn under 6 måneders garantien behandlet innen 3 måneder. Det er et mål at dette opprettholdes. Departementet legger til grunn at antall ventelistepasienter som blir behandlet innen 3 måneder, som et minimum opprettholdes på dagens nivå, og at antallet pasienter som blir behandlet innen 6 måneder vil øke.
Departementet foreslår at tiltakene innføres trinnvis. Starttidspunkt for 3 måneders behandlingsgaranti, samt ny finansieringsordning settes til 01.07.97, - vurderingsgarantien fra 01.01.98. Begrunnelsen for en slik oppstart er at vurderingsgarantien vil kreve en styrking av både den polikliniske aktiviteten og dagbehandlingen.
2.DAGENS VENTETIDSGARANTI - BAKGRUNN OGMÅL
2.1BAKGRUNN OG HELSEPOLITISKE MÅL
Ved Stortingets behandling av St meld nr 41 (1987-88) ble eier- og driftsforhold innen sykehussektoren samt ventetider på behandling i sykehus, tatt opp (jfr. Innst S nr 120 (1988-89)). Nye registreringer hadde avdekket store forskjeller i såvel ventetider mellom fylker som mellom ulike fagområder. Arbeidet med en garantiordning som skulle avhjelpe disse problemene ble iverksatt.
Etter å ha vurdert en garantiordning basert på utvelgelse av visse diagnosegrupper, foreslo Sosialdepartementet at de prioriteringskriterier som var fremmet i NOU 1987:23 "Retningslinjer for prioriteringer innen norsk helsetjeneste" ble benyttet ved den endelige utformingen. Dette ble gjort for å sikre behandling til utsatte grupper, bl.a. kronikere og psykiatriske pasienter. Resultatet ble dermed dagens ordning, hvor prioritering inn til offentlige sykehus og poliklinikker er basert på alvorlighetsgrad og behandling skal gis innen en fastsatt maksimal ventetid. Departementet har senere gitt ut retningslinjer om hvilke diagnosegrupper dette omfatter.
Dagens garantiordning er hjemlet i forskrift av 25. juli 1990 - "Forskrift om ventelisteregistre og prioritering av pasienter". I kap. I, § 1-2 blir det redegjort for forskriftens formål:
" § 1-2 FORMÅL
Formålet med denne forskrift er å gi pasienter som trenger undersøkelse og behandling et mest muliglikeverdig tilbud samt en rettferdig fordeling av tilbudet.
For å nå dette målet er det viktig å få mer entydige og sammenlignbare data fra ventelisteregistre vedinstitusjonene.
Forskriften skal videre tilstrebe at pasienter får behandling i tråd med de nasjonale prioriteringer forhelsetjenesten og at det skjer en geografisk utjevning av ventetider via utnyttelse av ledig kapasitetpå landsbasis".
2.2NÆRMERE OM GJELDENDE FORSKRIFT
Som nevnt er gjeldende forskrift basert på de prioriteringsprinsipper som ble fremmet i NOU 1987:23 "Retningslinjer for prioriteringer innen norsk helsetjeneste". Forskriften definerer 3 ulike prioriteringsnivåer:
"§ 3-2 FØRSTE PRIORITET
Første prioritets behandling er tiltak som er nødvendige i den forstand at det har livstruendekonsekvenser dersom de ikke iverksettes raskt.
Første prioritets behandling skal gis umiddelbart, jfr. § 2-5, 4. ledd.
§ 3-3 ANNEN PRIORITET
Annen prioritets behandling er tiltak som er nødvendige i den forstand at svikt får katastrofale eller sværtalvorlige konsekvenser på lengre sikt for pasientene.
§ 3-4 ØVRIGE PRIORITETSNIVÅ
Pasienter som ikke tilhører første og annen prioritetsnivå, må vente til behandlingstilbud foreligger".
Første prioritets behandling er sammenfallende med hva man innen de medisinsk-faglige miljøer betrakter som "øyeblikkelig-hjelp". Forskriften definerer videre hva som b 8ír være maksimal ventetid:
" § 4-1 PRIORITERTE PASIENTER MED LANG VENTETID FOR BEHANDLING
Pasienter på annet prioriteringsnivå som nevnt under § 3-3, som blir stående på venteliste forundersøkelse og/eller behandling, skal registreres særskilt dersom de ikke har fått behandling innenseks måneder".
I Rundskriv I-25/92 ga Sosial- og helsedepartementet supplerende retningslinjer for prioritering av pasienter som tilhører forskriftens annen prioritet. Dette arbeidet ble utført i samarbeid med Den norske lægeforenings spesialforeninger. Det gis her en oversikt over pasientgrupper som maksimalt skal ha en ventetid på 6 måneder, noe som var påkrevd idet forskriften hadde et noe lavt presisjonsnivå og dermed ga stort rom for tolkning av hvem som faktisk skulle omfattes av garantien.
På grunn av betydelige problemer med gjennomføringen av ordningen, nedsatte Sosialdepartementet sommeren 1993 et utvalg for å utarbeide forslag til tiltak for å styrke innholdet i garantien. Utvalget ble ledet av daværende statssekretær Ellen Strengehagen. I Rundskriv I-40/93 ble fylkeskommunene bedt om å følge opp de tiltak som her ble foreslått. Dette gjaldt bla. opprettelse av ventelisteråd i alle fylker, og fylkeskommunale avtaler om fritt sykehusvalg innen egen helseregion fra det tidspunkt pasienten får status som garantipasient.
Ordningen har ført til en betydelig større bevissthet i sykehusene vedrørende prioriteringsspørsmål, og videre til en åpen debatt om prioriteringer.
3.DAGENS VENTETIDSGARANTI - UTVIKLING OGERFARINGER
3.1UTVIKLINGSTALL FOR SOMATISKE SYKEHUS
3.1.1Antallet sykehusbehandlinger øker
Flere pasienter enn noen gang tidligere behandles ved norske sykehus . Tabell 3.1 viser sum sykehusopphold og polikliniske konsultasjoner i tidsperioden 1992-1995.
Tabell 3.1: Totalt antall sykehusopphold og polikliniske konsultasjoner 1992-1995.
| 1992 | 1993 | 1994 | 1995 | |
| Antall sykehusopphold | 617.000 | 630.000 | 626.000 | 634.000 |
| Antall polikliniske konsult. | 2.745.000 | 2.884.000 | 2.903.000 | - |
Kilde: Samdata Sykehus
3.1.2Sterk økning i "øyeblikkelig-hjelp"
Økningen i antall sykehusopphold skjer imidlertid innenfor "øyeblikkelig-hjelp", mens behandlingsvolumet av planlagte ventelistepasienter er noe redusert. Figur 3.1 viser utviklingen i antall sykehusopphold fordelt på akutt ("øyeblikkelig-hjelp") og planlagt (elektiv) virksomhet.
Figur 3.1: Utvikling i planlagte og akutte innleggelser i somatiske sykehus (antall sykehusopphold 1993-1995 [1])

Kilde: SINTEF Produksjonsteknikk
[1] Antall sykehusopphold i 1995 er basert på foreløpige
tall
Det at "øyeblikkelig-hjelp" innleggelser legger beslag på en stadig større andel av en allerede godt utnyttet kapasitet ved sykehusene, skaper problemer for den elektive (planlagte) virksomheten. Årsakene til økningen i "øyeblikkelig-hjelp" er ikke utredet, men en mulig forklaring kan være knyttet til et høyt sykehusforbruk hos den eldste delen av befolkningen og at denne andelen er økende. Selv om det ikke kan påvises, kan køene være årsaken til at flere blir plassert som "øyeblikkelig-hjelp", enten av medisinske eller taktiske grunner.
Departementet vil ta initiativ til en nærmere analyse av årsakene til den sterke økningen i "øyeblikkelig-hjelp" innleggelser i de norske sykehusene.
3.1.3De fleste garantipasienter blir behandlet innen garantitid selv om en økende delav garantipasienter opplever garantibrudd
Selv om antallet garantibrudd (andel garantipasienter som har ventet mer enn seks måneder) har økt fra ca. 5.000 (6,5%) i 1993 til ca. 10.000 (10%) i 1995, har de fleste garantipasientene blitt behandlet i rett tid. En gjennomgang av andelen garantibrudd pr. fagområde, viser at ortopedisk kirurgi alene dekker en fjerdedel av alle bruddene. Andre problemområder er øre-nese-hals, urologi, øyesykdommer og karkirurgi. Figur 3.2 viser utviklingen i ventelister og garantibrudd og figur 3.3 utviklingen i antall garantibrudd pr. behandlingsnivå. Følgende konklusjoner kan trekkes ut av tabellene:
- Stadig flere pasienter behandles
- De aller fleste behandles i rett tid
- På tross av dette opplever en stadig større andel av pasientene garantibrudd
Figur 3.2: Utvikling i ventelister og garantibrudd
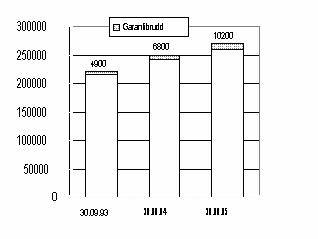
Kilde: Kvartalsrapport for ventelister 3/95
Figur 3.3: Utvikling i antall garantibrudd pr. behandlingsnivå
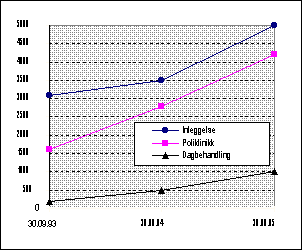
Kilde: Kvartalsrapport for ventelister 3/95
Det er store fylkesvise variasjoner i andelen garantipasienter som har ventet mer enn 6 måneder. Pr. 30.09.95 hadde sykehusene i Møre og Romsdal den største andelen garantibrudd (18%), mens Oslo lå lavest (4%). Figur 3.4 viser denne fylkesvise variasjonen i garantibrudd sammen med den fylkesvise fordelingen av befolkningens sykehusforbruk.
Figur 3.4: Andelen garantibrudd (%) pr. 30.9.95 og antall utskrivninger pr. 10000 innbygger 1994 pr. fylke

Kilde: Kvartalsrapport for ventelister 3/95 og Samdata 1994
Selv om tallstørrelsene ikke kan sammenlignes fullt ut, indikerer figuren at det er lite samsvar mellom fylkeskommunenes totale forbruk av sykehustjenester og overholdelse av ventetidsgarantien.
3.1.4Andelen pasienter som tildeles ventetidsgaranti øker stadig
I gjennomsnitt ble nesten 70% av alle nyhenviste pasienter tildelt garanti siste kvartal 1995. I samme periode året før var denne andelen 63%. Den mest sannsynlige årsaken til denne økende garantiandelen er tilpasning av garantitildeling til strategiske mål.
3.1.5Totalt antall pasienter på venteliste stiger
Figur 3.5 viser utviklingen i antall pasienter på venteliste. Ved slutten av 1995 sto ca. 50.000 flere pasienter (med og uten garanti) på venteliste sammenlignet med i 1993. Antallet pasienter på venteliste trenger imidlertid ikke å være noen god indikator på kapasitetsproblemer i sykehusene. Køene må ses i sammenheng med behandlingskapasiteten og problemet bør istedet måles i forhold til ventetider.
Figur 3.5: Utvikling i totalt antall pasienter på venteliste
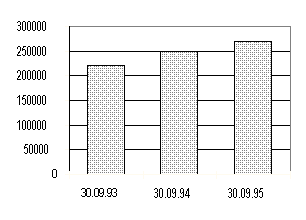
Kilde: Kvartalsrapport for ventelister 4/95
Det er grunn til å tro at det tidligere har vært en underregistrering ved sykehusene. I løpet av disse to årene er registreringsrutinene ved sykehusene betydelig bedret, og den reelle økningen er derfor antakelig noe mindre enn tallmaterialet antyder.
Pasienter som venter på en poliklinisk undersøkelse og/eller en poliklinisk behandling utgjør den største andelen av pasienter som står på venteliste. Dette er imidlertid ikke ensbetydende med at ventetidsproblemene er størst ved poliklinikkene. Tall for utvalgte fagområder med de største ventelisteproblemene viser at ventetid til behandling gjennomgående er lavere ved poliklinikker enn til innleggelse (SINTEF Produksjonsteknikk, 5/96). Tabell 3.3 s. 13 viser at ventetiden for ikke-garantipasienter normalt er lavere ved poliklinikk enn ved innleggelse, noe som støtter opp under overnevnte tallmateriale. Figur 3.6 viser antallet pasienter på venteliste pr. 30.09.95 fordelt på ulike behandlingsnivå.
Figur 3.6: Antall pasienter på venteliste pr. 30.9.95
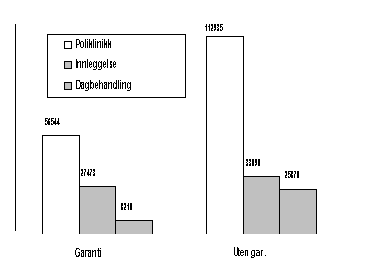
Kilde: Kvartalsrapport for ventelister 3/95
3.2ERFARINGER MED DAGENS GARANTIORDNING INNENSOMATIKKEN
3.2.1De fleste garantipasientene blir behandlet innen 6 måneder
I 1994 var andelen garantipasienter som fikk behandling etter utløpt garantitid 10% ved innleggelser og 5% ved poliklinikk (Samdata 3/95). Selv om dette betyr merkbare problemer for den enkelte pasient, er andelen beskjeden sett i forhold til det totale antallet behandlede pasienter. Dette tilsier at de fleste garantipasienter blir behandlet innen 6 måneder.
3.2.2Pasientene prioriteres ulikt i ulike fylker og fag
Figur 3.7 viser at det er store fylkesvise variasjoner i garantitildelingen. Ved sykehusene i Rogaland tildeles nesten 90% av alle nyhenviste pasienter garanti, mens i Telemark er denne andelen 30%. Garantiandelen varierer også mellom de ulike fagområdene. Variasjonen er langt større enn hva sykdomspanoramaet skulle tilsi, og må tilskrives ulik tolkning av regelverket samt noe feilaktig koding. Garantikriteriene har altså vist seg lite pålitelige for å oppfylle helsepolitiske mål som lik prioritering, likt tilbud, og utjevning av ventetider.
Figur 3.7: Garantiandel (%) for nyhenviste ventelistepasienter i siste kvartal 1995 pr. fylke
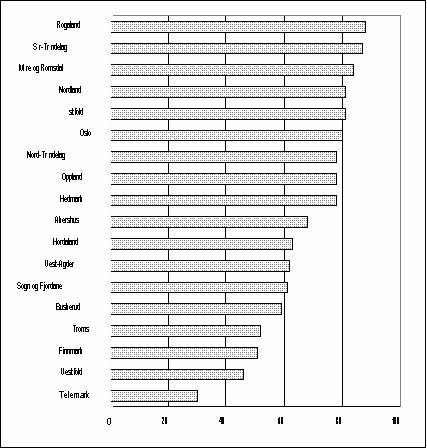
Kilde: Kvartalsrapport for ventelister 3/95
3.2.3Samsvaret mellom diagnose og alvorlighetsgrad av sykdommen er mangelfull
Statens Helsetilsyn gjennomførte i 1995 en undersøkelse blant 1000 garantipasienter som hadde stått på venteliste mer enn 5 måneder. Både pasientene og deres leger ble kontaktet. Resultatene fra undersøkelsen viste:
- 12% av garantipasientene var sykemeldt p.g.a. lidelsen
- 12% av pasientene ønsket ikke behandlig.
- 15% av pasientene hadde allerede fått behandling.
- 25% av pasientene hadde ikke lidelser som kvalifiserte for garanti.
- at kriteriene for å sette pasientene på venteliste varierte sterkt mellom sykehusene
- store forskjeller innen samme pasientgrupper mellom sykehus
Utvelgelsen av garantipasienter ikke har fulgt intensjonene til garantiordningen, idet sykemeldingsfrekvensen lå på det nivå man finner blant friske arbeidstakere i industrien (variasjon fra 7-10%). Undersøkelsen viste at den overveiende andelen av pasientene mellom 18-67 år var i arbeid. Dette står i kontrast til retningslinjer om tildeling av ventetidsgaranti: " Annen prioritets behandling ertiltak som er nødvendige i den forstand at svikt får katastrofale eller svært alvorlige konsekvenser pålengre sikt for pasientene"
Resultatene kan tyde på at henvisningene fra primærhelsetjenesten inneholdt mangelfulle opplysninger om pasientens plager i forhold til lidelsen. Mangelfulle opplysninger kan føre til feilvurderinger når det gjelder behandlingsbehov og valg av omsorgsnivå når behandling skal foretas. Andre undersøkelser indikerer at henvisende primærlege ikke oppfatter prioritering som sin oppgave, og derfor i liten grad følger opp pasienten etter at videre henvisning er foretatt.
For å sikre gradering av alvorlighetsgrad er det derfor viktig å iverksette tiltak for å bedre samhandlingen mellom primærhelsetjenesten og spesialisthelsetjenesten. Henvisninger bør omfatte opplysninger om smerte, funksjonshemming, angst og arbeidsevne slik at man på dette grunnlag kan få en riktigere vurdering av pasientene.
3.2.4 Det organisatoriske samspillet mellom pasient, henvisende lege og sykehus er svakt
Undersøkelsen fra Statens Helsetilsyn konkluderte videre med at den informasjon pasientene mottar er mangelfull, og at de administrative rutinene ved sykehusene ikke er tilfredstillende. Denne mangelen på samordning fører til dårlig datakvalitet og i noen tilfeller til feilaktige ventelister. Rapporten konkluderer med at sykehusene ivaretar både oversikt, kontroll og oppfølging av de pasienter som står på venteliste, tildels svært dårlig. Sykehusene mangler i tillegg effektive mekanismer som signaliserer garantibrudd.
Ved en revidering av ventetidsgarantien må klarere registreringsrutiner for ventelistepasienter utarbeides. Opplysninger om hvorfor pasientene står på venteliste må her stå sentralt. En korrekt vurdering av pasientene er nødvendig for at ventelistesystemet kan benyttes som et planredskap for riktig prioritering.
3.2.5Store forskjeller i ventetid mellon fylker
Pasienter med tildelt garanti har generelt kortere ventetider sammenlignet med dem som ikke er tildelt garanti. Det er imidlertid store variasjoner fylkeskommunene i mellom. Dette gir seg utslag i at de garantipasienter i fylkeskommunene med lengst ventetid, faktisk venter dobbelt så lenge som dem i fylkeskommunene med de korteste ventetidene. Tabell 3.2 viser avsluttede ventetider for garantipasienter og pasienter uten garanti. Tabell 3.3 viser avsluttede ventetider for øre-nese-halspasienter.
Tabell 3.2: Avsluttede ventetider 1994 [1]
| Median ventetid i dager
Innleggelse | Median ventetid i dager
Poliklinikk | |||||
| Hele landet | Kortest i fylke | Lengst i fylke | Hele landet | Kortest i fylke | Lengst i fylke | |
| Garanti | 43 | 33 | 68 | 44 | 31 | 66 |
| Uten garanti | 53 | 5 | 113 | 35 | 25 | 86 |
[1] Samdata 1994
Tabell 3.3: Avsluttede ventetider innen øre-nese-hals [1] i dager
| Kortest i fylke | Lengst i fylke | Landsgj.snittet | |
| Innleggelse | 43 | 122 | 81 |
| Poliklinikk | 9 | 202 | 55 |
[1] Kvartalsrapport for ventelister 31.12.1995
- Avsluttet ventetid: Fra henvisning mottas i spesialisthelsetjenesten til behandling starter
- Gjennomsnittlig ventetid: Aritmetisk gjennomsnitt = sum ventetider/antall behandlinger
- Median ventetid: Halvparten av pasientene har kortere og den øvrige halvparten har lengre ventetid. Median påvirkes minst av spredningen og er mindre følsomt for skjeve fordelinger enn for eksempel gjennomsnittlig ventetid.
3.2.6Rapporteringsproblemer og mangelfulle styringsdata
Dagens garantiordning har forbedret kunnskapen om prioriteringspraksis og ventetider via landsomfattende datainnsamling og regelmessige rapporteringer. Ordningen har videre bidratt til å belyse forskjeller i både prioritering og i ventetider. Verktøyet er omfattende, men har fortsatt svake sider:
- ventelistetallene er ennå ikke komplette, - kun 85% av sykehusene rapporterer elektronisk
- det er en underrapportering fra poliklinikkene
- samlet ventetid blir ikke alltid korrekt beregnet ved overgang mellom ulike omsorgsnivåer
- kunnskap om hva slags pasienter som venter på hva slags diagnoser og på hvilke prosedyrer er mangelfulle
Det er tatt initiativ til å rette på disse svakhetene. Prosjektet "Ventsys 1995" er fra 01.01.96 godkjent av Sosial- og helsedepartementet som grunnlag for fylkeskommunal innrapportering. Hensikten med systemet er å forbedre oversikten over ventelistene i landet, fylkeskommunene og ved de enkelte sykehus ved innsamling av anonymiserte individbaserte ventelistedata for behandlede pasienter.
Registreringen er utviklet på en måte som tar hensyn til Datatilsynets krav til personvern. Et elektronisk medium for utveksling av ventelistepasienter kalt "Elektronisk pasientmarked" vil i tillegg bli etablert i samme database som ventelistetallene, slik at automatiske overføringer mellom disse delene i databasen kan lages. Ved å bruke ny teknologi og standardiserte nettverk blir det også mulig å gi primærhelsetjenesten tilgang til deler av dataene, eksempelvis antatte ventetider til behandling.
Det nye registreringssystemet vil gi opplysninger om forventet diagnose og behandling for den enkelte pasient og vil gi nødvendig informasjon om hvilke pasienter som står på venteliste. Samlet ventetid vil også registreres på en bedre måte. Dette vil utbedre svakheter i dagens beregning av samlet ventetid og gi mer pålitelig data om ventetider.
3.3ERFARINGER MED DAGENS GARANTIORDNING INNENPSYKIATRIEN
Det har vist seg at gjennomføringen av ventetidsgarantien har vært særskilt problematisk innen psykiatrien.
- under halvparten av de om lag 180 psykiatriske institusjonene som omfattes av ordningen fører ventelister.
- datarapporteringen er ofte uregelmessig og mangelfull, spesielt innenfor barne- og ungdomspsykiatrien.
- av dem som fører ventelister rapporterer de færreste elektronisk slik forskriften krever.
Samlet sett innebærer dette en betydelig underrapportering. Hovedårsakene til dette ser ut til å være:
- Ved enkelte institusjoner er andelen "øyeblikkelig-hjelp"pasienter meget høy.
- Enkelte institusjoner mener det ikke er behov for et registreringssystem, fordi innfrielse av garantien skjer i de aller fleste tilfeller.
- Manglende informasjon og kommunikasjon mellom fylkeskommune, ventelisteråd og den enkelte institusjon.
I tillegg til manglende rapporteringsrutiner, er det grunn til å tro at de pasienter som står på ventelistene heller ikke reflekterer den faktiske ventelistesituasjonen. Dette har bla. følgende årsaker:
- Pasienter som venter på behandlingstilbud gis ofte ett eller flere midlertidige tilbud. Det framgår av materiale fra Norsk Psykiatrisk Forening at dette ofte medfører at behandling blir registrert som påbegynt selv om pasienten ikke har mottatt et adekvat tilbud. Slike pasienter faller ofte ut av ventelistene.
- Ventelisteregistreringen er bedre tilpasset somatiske sykehus. En av hovedforskjellene mellom somatikk og psykiatri er at det innenfor somatikken er klarere definert hva slags behandling pasienten venter på.
- Mye tyder på at en del psykiatriske pasienter ikke henvises av lege som følge av manglende behandlingskapasitet. Disse pasientene fanges ikke opp av ventelistesystemet
På bakgrunn av dette gjenspeiler ikke ventelistesystemet behandlingsbehovet innen psykiatrien, bl.a. ved at pasienten ikke alltid får en tilstrekkelig rask vurdering av behandlingsbehov og der dette er aktuelt, alternativer til behandling i den psykiatriske spesialisthelsetjenesten der dette er aktuelt. Dagens registrerings- og rapporteringskriterier ser ikke ut til å være egnet som prioriterings-, fordelings- og styringsverktøy. Resultatet er at grunnlaget for garantiordningen innen psykiatri i betydelig grad ser ut til å svikte.
Gjennomgående ser registrering og rapportering, såvel som garantiordningen i sin helhet, ut til å fungere vesentlig bedre innen somatikken enn i psykiatrien. Dette har trolig sammenheng med at dagens ordning er i vesentlig bedre samsvar med den kliniske hverdagen i somatikken enn i psykiatrien.
På bakgrunn av at psykiatriener høyt politisk prioritert ser departementet meget alvorlig på disse problemene.
Et av siktemålene med de forslag til endringer i ventetidsgarantien som legges fram i denne meldingen, må være å finne løsninger som i vesentlig sterkere grad samsvarer med den kliniske hverdagen i psykiatrien. I tillegg vil departementet ta initiativ til å bedre datakvaliteten innenfor psykiatrien for å framskaffe nødvendig informasjon om ventetider for psykiatriske pasienter.
Mangelfull gjennomføring av ventetidsgarantien innen psykiatrien har også sammenheng med utilstrekkelig kapasitet. Departementet viser her til pågående arbeid med bidrag til styrking av dette feltet, herunder videreføring og oppfølging av øremerkede tilskudd, og en stortingsmelding om tjenester til mennesker med psykiatriske lidelser som skal legges frem ved årskiftet.
Ved at garantiordningen utformes slik at den er bedre egnet til å registrere og prioritere behandlingsbehovet også i psykiatrien, forutsetter departementet at de psykiatriske institusjonene følger opp garantiordningen i tråd med Stortingets vedtak og gjeldende forskrifter.
3.4OPPSUMMERING AV ERFARINGER
Fordeler med dagens garantiordning: + Kunnskapen om prioriteringspraksis og
ventetider er betydelig forbedret via landsomfattende
ventelisteregistreringer
Ulemper med dagens garantiordning: - Samsvaret mellom diagnose og alvorlighetsgrad er
mangelfull
|
4.VENTETIDSGARANTI I SVERIGE OG DANMARK
4.1ERFARINGER FRA SVERIGE
I Sverige er "Vårdgarantien" innført for å løse køproblemer for spesielle pasientgrupper og omfatter en langt mindre andel av pasienter enn garantiordningen i Norge. Garantien omfatter 12 spesifikke kirurgiske diagnoser, og disse pasientene skal sikres behandling innen 3 måneder. De sykehus som ikke klarer å innfri sine forpliktelser må betale for pasientens behandling ved et annet sykehus. Ordningen bidro i første omgang til økt operasjonsaktivitet, kortere køer og kortere ventetider for disse utvalgte diagnosegruppene. Det er imidlertid nå en tendens til at ventetider på behandling igjen øker, noe som bla. skyldes at pasientene foretrekker å vente på behandling ved eget sykehus. En annen sannsynlig årsak er at store budsjettmessige reduksjoner de seneste årene har umuliggjort ytterligere produktivitetsforbedringer. Resultatet er at en ny kø har oppstått, på et høyere nivå på den samlede produksjon enn tidligere. "Vårdgarantien" har videre ført til at pasienter som ikke er omfattet av garantien, er satt til side tildels med alvorlige medisinske konsekvenser.
Det pågår nå en diskusjon vedrørende utvidelse av garantiordningen. Det anses som viktig at en utvidet garanti tilgodeser alle pasientgruppers behov for behandling innen en rimelig tidsramme, samtidig som den enkelte pasients stilling styrkes. Bl.a. skal kronikere sikres en fast tjenestestandard i form av en "vårdkontrakt". Videre er partene (staten og sjukvårdshuvudmannen) enige om følgende elementer:
- Kontakt med primærhelsetjenesten
skal få kontakt med primærhelsetjenesten i løpet av 1 dag. Om første ikke impliserer kontakt med lege, skal de pasienter som ønsker det, tilbys innen 8 dager. - Videre henvisning
med henvisning fra primærlege skal maksimalt vente 4 uker på spesialistvurdering, under forutsetning av at den medisinske tilstanden ikke fordrer kortere ventetid.
I Sverige er ventelisteføringen et fylkeskommunalt anliggende, og bare et fåtall fører ventelister for pasienter uten garantitildeling. Dette betyr at det ikke foreligger noen nasjonal ventelistestatistikk over totalt antall ventende pasienter, slik som det finnes i Norge.
4.2ERFARINGER FRA DANMARK
Temaet pasientprioritering ble i Danmark, som i Norge, satt på den politiske dagsordenen da nasjonale registreringer viste uakseptable ventetider og store ulikheter mellom sykehus. I forbindelse med oppfølgingen av Regjeringens ventetidsinitiativ iverksatte Sundhedsministeriet og Sundhedsstyrelsen, med virkning fra november 1993, en løpende overvåkning av aktiviteter og ventetider ved sykehusene. Månedstall utkommer nå 6 ganger pr. år. Her rapporteres utviklingen i bla. antall opererte pasienter, antall utskrivninger, antall liggedøgn, i tillegg til pasientenes bruk av det frie sykehusvalget. Utviklingen i ventetider for endel utvalgte operasjonstyper overvåkes spesielt nøye. Siden 1990 har ventelisteproblemet blitt forsøkt løst på ulike måter:
- Prioritering av utvalgte diagnosegrupper
Ordningen førte til at store ressurser ble kanalisert til behandling av disse utvalgte diagnosegruppene. Resultatet var at ventetidene her gikk ned, men steg for alle andre pasientgrupper. - Økonomiske løft for å fjerne ventelistene i løpet av en
gitt periode
Det ble i en treårsperiode fra 1991 bevilget store summer i et forsøk på å forkorte operasjonskøene. Behandlingskapasiteten ble økt og det planlagte økte antallet behandlinger ble gjennomført. Problemet var imidlertid at effekten av tiltaket var svært kortvarig, slik at køen ved hvert årsskifte inneholdt samme antallet pasienter. Køens lengde sier imidlertid lite om ventetider. - Fritt sykehusvalg - penger "følger" den enkelte
pasient
Fra og med 1991 har Danmark hatt en ordning med fritt sykehusvalg for den enkelte pasient, og hvor pengene "følger" pasientene. Ønsket er å skape en konkurransesituasjon mellom sykehusene, både når det gjelder ventetider og behandlingskvalitet. En slik ordning stiller imidlertid store krav til informasjon, og er et arbeid som er under stadig utvikling. Et eksempel på dette er at ventetider, i til kvalitetsdata knyttet til ulike sykehus, fra 01.06.96 vil være tilgjengelig på dansk Tekst-Tv. Disse dataene, som inneholder elementer som antall komplikasjoner, reinnleggelser ol., skal medvirke til at ovennevnte ikke påvirker behandlingskvaliteten.
I årene fremover vil det bygges videre på overnevnte konkurranseaspekt, samtidig som akseptable ventetider er en uttalt målsetting. I 1997 innfF8íres i tillegg en ny "informasjonsgaranti", som vil sikre henviste pasienter beskjed om undersøkelses- / behandlingstidpunkt i sykehus innen 8 dager. Videre intensiveres arbeidet mht. fortløpende oppdatering av ventelistene.
5.PERSONELLSITUASJONEN I SYKEHUS
I løpet av det siste tiåret har det vært en jevn økning i antall utførte årsverk både blant leger og sykepleiere ved somatiske sykehus. Likevel oppfatter fylkeskommunene mangel på kvalifisert helsepersonell som en av de viktigste årsakene til dagens ventelisteproblemer sammen med mangel på økonomiske ressurser. Antallet ubesatte legespesialiststillinger har økt kraftig siden 1988, og i 1994 var antallet 450 stillinger. Tall publisert av Norsk sykepleierforbund indikerer videre at mer enn hver fjerde stillingshjemmel for spesialsykepleiere innen fagområdene anestesi-, operasjons-, og intensivsykepleie står ubesatt eller er besatt av andre enn spesialsykepleiere.
5.1DAGENS PERSONELLSITUASJONEN
5.1.1Utvikling i antall legeårsverk samt ubesatte stillinger
Tallene som presenteres i tabell 5.1 viser at det har skjedd en økning både i antall utførte legeårsverk og i antall ubesatte legespesialiststillinger de siste årene.
Tabell 5.1: Utvikling i antall legeårsverk [1] og antall ubesatte legespesialiststillinger [2] ved somatiske sykehus 1988-1994
| 1988 | 1989 | 1990 | 1991 | 1992 | 1993 | 1994 | |
| Antall årsverk | 4291 | 4454 | 4535 | 4575 | 4731 | 4922 | 5054 |
| Antall ubesatte stillinger | 184 | 225 | 266 | 369 | 424 | 366 | 450 |
Kilde: SINTEF NIS
[1] Årsverktallene omfatter summen av fast
ansatte, engasjementansatte, bistillinger, ekstrahjelp og vikarer.
Overtid er ikke innregnet i tallene. Den faktiske utvikling i
utførte timeverk kan derfor avvike fra utviklingen i antall
legeårsverk. Tallene baseres på opplysninger fra alle somatiske
sykehus og er registert ved utgangen av året.
[2] Vakansetallene gjelder spesialiststillinger, og omfatter
stillinger som midlertidig er besatt av leger uten
spesialistutdanning.
Selv om antall ubesatte stillinger varierer betydelig fylkesvis, har det ikke vært mulig å påvise sammenhenger mellom ubesatte stillinger og ventelisteproblemer.
5.1.2Utvikling i antall årsverk for andre personellgrupper
Tabell 5.2 viser utviklingen i antall årsverk for sykepleiere, hjelpepleiere og jordmødre. Tallene viser at antall årsverk for sykepleiere har økt i hele perioden, mens antall årsverk for hjelpepleiere har gått ned.
Tabell 5.2: Utvikling i antall årsverk for sykepleiere, hjelpepleiere og jordmødre ved somatiske sykehus 1988-1994 [1].
| 1988 | 1989 | 1990 | 1991 | 1992 | 1993 | 1994 | |
| Antall årsverk sykepleiere | 14801 | 14344 | 14832 | 15089 | 15353 | 15979 | 16455 |
| Antall årsverk hjelpepleiere | 7363 | 6774 | 6654 | 6282 | 5920 | 5754 | 5155 |
| Antall årsverk jordmødre | 738 | 781 | 825 | 845 | 866 | 901 | 921 |
Kilde: SSB
[1] Årsverktallene omfatter summen av fast ansatte,
engasjementansatte, bistillinger, ekstrahjelp og vikrarer. Overtid
er ikke innregnet i tallene. Den faktiske utvikling i utførte
timeverk kan derfor avvike fra utviklingen i antall åraverk.
Tallene baseres på opplysninger fra alle somatiske sykehus og er
registrert ved utgangen av året.
Det finnes ingen gode oversikter over vakante sykepleierstillinger i sykehus. Som nevnt over, indikerer imidlertid tallmateriale Norsk Sykepleierforbund har innhentet, at mer enn hver fjerde stillingshjemmel for spesialsykepleiere innen fagområdene anestesi-, operasjons-, og intensivsykepleie er ubesatt eller besatt av andre enn spesialsykepleiere. Totalt 307 elever årlig tar nå videreutdanning i anestesi-, operasjons-, og intensivsykepleie. Antallet søkere til disse plassene var 1200, noe som tyder på at det er for få utdanningsplasser sett i forhold til interessen og antallet ledige stillingshjemler.
5.1.3Nordisk sammenligning av antall praktiserende leger pr. 1000 innbygger 1992
Tabell 5.3 viser at Norge faktisk kommer best ut når det gjelder legedekning pr. 1000 innbygger, sammenlignet med andre nordiske land.
Tabell 5.3: Antall praktiserende leger pr. 1000 innbygger i 1992
| Norge | 3.2 |
| Island | 3.0 |
| Sverige | 2.9 |
| Danmark | 2.8 |
| Finland | 2.6 |
Kilde: OECD Health data 1995.
5.2PERSONELLTILGANG
5.2.1Økt utdanningskapasitet
Det har skjedd en betydelig opptrapping av de fleste helsepersonellutdanninger de seneste årene, noe som tildels har medført problemer med praksisavvikling. Dette henger sammen med måten praksisavviklingen organiseres. Veksten er særlig stor innenfor sykepleierutdanningen.
Tabell 5.4 viser at opptaket av studenter til medisinutdanning er økt til 415 fra 1993 av. Stortingets vedtak i 1995 gir en ytterligere økning med 75 studenter. Opptaket av sykepleierstudenter er økt jevnt fra 1990 til 1994. Det er imidlertid viktig å poengtere at økt utdanningskapasitet som tiltak først gir effekter etter flere år, og at virkningen av disse økte årskullene ennå ikke kan ses ute i sykehusene. Dette gjelder spesielt for legespesialistutdanningen som minimum varer i ca. 12 år (inkl. grunnutdanningen).
Tabell 5.4: Opptakstall ved universiteter og høgskoler 1990-1995
| Yrke | 1990 | 1991 | 1992 | 1993 | 1994*) | 1995*) | planlagt 1996**) |
| medisin | 310 | 345 | 345 | 415 | 415 | 415 | 490 |
| sykepleie | 2519 | 2873 | 3047 | 3172 | 3324 | 3298 |
*) tallene for 1994-95 er måltall
**) Basert på planlagt økning i forhold til 1995
Tabell 5.5 gir en oversikt over antallet norske medisinstudenter i utlandet i studieårene 1993/94 og 1994/95.
Tabell 5.5: Antall medisinstudenter i utlandet med støtte fra Statens Lånekasse 1993-95
| 1993/94 | 1994/95 | 1995/96 | |
| Antall studenter | 439 | 579 | 753 |
Kilde: Statens Lånekasse for utdanning
Økningen i medisineropptaket har vært betydelig, men de fleste som ble tatt opp på begynnelsen av 1990-tallet, er ennå under utdanning.
5.2.2Antall utenlandske leger tildelt autorisasjon
Tabell 5.6 viser at antall leger som er tildelt autorisasjon i henhold til den nordiske arbeidsmarkedsavtalen har økt kraftig fra 1994 til 1995. Dette gjelder spesielt leger fra Sverige og Danmark (dersom tall fra 5 første måneder 1995 skaleres opp til helårstall). Noe overraskende er imidlertid en nedgang i antall autorisasjoner tildelt leger i henhold til EØS-avtalen.
Tabell 5.6: Leger fra utlandet som har fått autorisasjon i henhold til nordisk arbeidsmarkedsavtale [1]
| Land | 1/1-31/12 1994 | 1/1-31/5 1995 |
| Danmark | 169 | 110 |
| Sverige | 225 | 121 |
| Island | 21 | 2 |
| Finland | 8 | 16 |
| Totalt | 423 | 249 |
[1] Tall hentet fra fylkeslegen i Oslo
5.2.3Kjønns- og aldersfordeling blant leger
For øyeblikket er omlag 51% av alle medisinerstudenter kvinner og av alle leger under 30 år er 56% kvinner. På den annen side er andelen kvinnelige leger størst blant underordnede leger (42,5%), og lavest blant overleger (16,2%).
I følge Den norske lægeforening velger stadig flere leger å jobbe deltid, samtidig som stadig flere ikke ønsker å arbeide overtid. Den økende andelen kvinnelige leger har sannsynligvis bidratt til en slik utvikling. Samtidig ser man at kvinnelige leger ofte velger andre spesialiteter enn sine mannlige kollegaer.
I tillegg er gjennomsnittlig pensjonsalder for leger synkende. En undersøkelse fra 1992 viste at mens faktisk pensjoneringssalder for leger tidligere var ca. 70 år, er den nå er ca. 67 år. Et ytterligere fall ned mot 65 år kan ventes. Hvis denne utviklingen blir en realitet, representerer den et tap av ca. 275 yrkesaktive leger den nærmeste tiårsperioden. Rundt 1980 var ca. 5% av norske leger pensjonert ved fylte 65 år, sammenlignet med 28% i resten av befolkningen. I 1991 var de tilsvarende tall 27% og 43%. Den relativt dramatiske endringen i legers pensjonsalder vil kunne få stor betydning fremover når de store legekullene som ble uteksaminert i 1950- og 1960-årene skal pensjoneres.
5.3OPPSUMMERING AV PERSONELLSITUASJONEN
- Det er god dekning av helsepersonell i internasjonal målestokk
- Sterkt økende opptak av nye studenter, men de fleste er ennå under utdanning
- En økende kvinneandel blant leger, samt lavere pensjonsalder virker i motsatt retning dvs. reduserer de årsverk som er til rådighet
Konklusjonen er at det er kapasitet å ta ut.
6.UTVIDET VENTETIDSGARANTI - ØKONOMISKEOG FAGLIGE
KONSEKVENSER
Dette kapitlet drøfter kapasitetsmessige og økonomiske konsekvenser av den garantiordning som Stortinget har bedt Regjeringen utrede (jfr. kapittel 1.1). Hovedvekten er lagt på beregninger for somatikken pga. mangelfull ventelistestatistikk for psykiatriske pasienter.
SINTEF Produksjonsteknikk har på oppdrag fra Sosial- og helsedepartementet utarbeidet en rapport som drøfter kapasitetsmessige implikasjoner av ovennevnte garanti for somatiske pasienter ut fra en køteoretisk innfallsvinkel. Departementet har bla. lagt denne rapporten til grunn for de vurderinger og konklusjoner som gjøres i denne meldingen. En bredere drøfting av de kapasitetsmessige og økonomiske konsekvenser av ovennevnte garantiordning er gitt i vedlegg I.
Hva kan køteori bidra til å belyse?
Teorien beskjeftiger seg med sammenhengene mellom tilgang på nye pasienter, behandlingskapasitet og kødannelse, og kan bl.a. belyse variasjoner i kølengder og ventetider under stabile forhold. I vedlegg I er det redegjort nærmere for hvorfor en køteoretisk tilnærming synes relevant i forhold til analyser av behandlingskapasitet og ventetider i sykehussektoren.
6.1DAGENS AVVIKLING AV PASIENTER FRA VENTELISTE
Figur 6.2.1 illustrerer i sum avvikling av garantipasienter fra ventelister etter registrert ventetid til innleggelse.
Arealet under kurven representerer 180 000 behandlede garantipasienter etter innleggelse i perioden 01.01-31.12-94. Den viser at ca. 75% av garantipasientene får behandling innen 3 måneder, ytterligere 17% får behandling innen 6 måneder. "Halen", som her er antall garantibrudd, utgjør ca. 8%.
Tilsvarende tall for ikke-garantipasienter viser at ca. 65% behandles innen 3 måneder, ytterligere 15% innen 6 måneder, mens ca. 20% behandles etter 6 måneder.
Dersom alle dagens garantipasienter tildeles 3 måneders garanti, vil "halen" måtte reduseres fra ca. 25% (17+8) til nær 0%. Det kan så beregnes hvor langt inn mot den vertikale aksen (i pilens retning) som avviklingskurven må presses for at garantifristen på 3 måneder skal kunne innfris nær 100%, og hvor stor kapasitetsøkning som trengs for å få dette til. Tilsvarende beregninger kan gjennomføres for poliklinikk og dagbehandling, samt for pasienter som i dag ikke har garanti, men som i tråd med Stortingets intensjon vil bli omfattet av ny 6-måneders garanti.
6.2HVORFOR OPPSTÅR GARANTIBRUDD?
Det fleste sykehus har i dag ikke effektive mekanismer som "plukker ut" garantipasienter med fare for garantibrudd. Garantibruddene kan delvis tilskrives dårlige administrative rutiner (jfr. kapittel 3.2.2). På den annen side kan økningen i garantibruddene den senere tiden være et resultat av manglende reservekapasitet. Ved en viss reservekapasitet vil planlegging av innleggelser kunne la seg gjennomføre i rimelig tid, samtidig som enkelte uventede "topper" vil kunne tas unna uten at forskyvning av allerede planlagt behandlingstidspunkt finner sted.
Både studier og andre erfaringer har vist at en leges skjønn utøves svært ulikt i forhold til garantiordningen. I kapittel 3 er det påvist betydelige variasjoner i garantitildeling mellom fylkeskommuner. Ulike undersøkelser som Statens helsetilsyn har gjennomført, viser også at legene i liten grad forholder seg til gitte prioriteringskriterier. Snarere er det legeskjønn, koblet til betraktninger om rimelighet, hensiktsmessighet i forhold til egen kapasitet, m.m., som avgjør utfallet mht. garanti. Mangel på konsistens i dette "skjønnet" kan også være koblet til strategiske vurderinger av hva som anses som mest lønnsomt - det å ha lange ventelister i håp om økte ressurser, eller håp om anerkjennelse ved oppfyllelse av kravene.
6.3NÆRMERE OM KAPASITETSMESSIGE IMPLIKASJONER AV
GARANTIORDNINGEN SOM STORTINGET HAR BEDT REGJERINGEN
UTREDE
Som nevnt vil garantitildeling påvirkes av ulikt medisinsk skjønn i tillegg til andre overveielser som f.eks. kapasitet ved sykehuset. Det er derfor ikke mulig å anslå nøyaktig hvor mange av dagens garantipasienter som vil bli omfattet av Stortingets intensjon om 3 måneders garanti og hvor mange av dagens ikke-garantipasienter som vil bli omfattet av ny 6 måneders garanti.
Departementet har derfor basert sine analyser på følgende beregningstekniske forutsetninger:
- Alle dagens garantipasienter omfattes av ny 3 måneders garanti.
- Alle dagens ikke-garantipasienter omfattes av ny 6 måneders garanti.
- Garantiene skal innfris med 99% sannsynlighet (dvs. 1% sannsynlighet for garantibrudd).
6.3.1Konsekvenser for gjennomsnittlig ventetid
Skal garantitiden på 3 måneder kunne innfris, betyr det at ventetiden normalt må være langt kortere enn garantifristen. På grunn av tilfeldige variasjoner i pasienttilgangen og tiden det tar å behandle den enkelte pasient, må det være betydelige marginer å gå på og de fleste må behandles en god stund før tiden er ute. Simuleringene viser at skal 3 månedersgarantien kunne innfris med 99% sannsynlighet, må den gjennomsnittlige ventetiden reduseres fra ca. 100 dager (litt over 3 måneder) for dagens pasienter med 6 måneders garanti til ca. 20 dager (noe under en måned). For dagens ikke-garantipasienter, som her forutsettes å tilsvare gruppen av pasienter med ny 6 måneders garanti, vil ventetiden måtte reduseres fra dagens gjennomsnitt på ca. 160 dager til 40 dager. Dersom dette lot seg gjennomføre i praksis ville de aller fleste pasienter med ny 3 månedersgaranti oppleve mindre ventetid enn 20 dager. En sjelden gang ville det imidlertid hope seg opp slik at ventetiden likevel kom opp i 3 måneder for noen pasienter. For å oppfylle garantien som Stortinget har bedt Regjeringen utrede er det praktisk talt nødvendig å fjerne dagens ventelister - det eneste som kan stå igjen er ventelister svarende til 2-3 ukers produksjon. Dette vil stille sykehusene ovenfor helt nye, og sannsynligvis urealistiske, krav til dynamisk driftsplanlegging.
Ferieavvikling vil være ett av flere problemer som i så fall ville måtte finne sin løsning. Avvikling av sommerferie strekker seg i dag vanligvis over 8 uker, hvor sykehusene praktisk talt ikke tar imot annet enn "øyeblikkelig-hjelp" og ventelistepasienter derfra hoper seg opp. Dette skjer dessuten kort tid etter påske, pinse og fridagene i mai. Selv om kapasitetsstyringen ved sykehusene ble kraftig forbedret, ville det være nødvendig med betydelig reservekapasitet om ikke garantibrudd skulle inntreffe.
6.3.2Kapasitetsmessige og økonomiske konsekvenser
Resultatene fra modellsimuleringene er angitt i tabell 6.2.
Tabell 6.2: Nødvendig kapasitetsøkning for å innfri ny ventetidsgaranti i tråd med Stortingets intensjon . Prosent av planlagt behandling. [1]
| Første år | Andre år | |
| Inneliggende behandling | 19 | 19 |
| Poliklinikk/dagkirurgi | 15 | 15 |
[1] Forutsatt at alle dagens garantipasienter får 3 måneders garanti, og at alle dagens ikke-garantipasienter omfattes ny 6 måneders garanti. Videre er det stilt som krav at garantiene skal innfris med 99% sannsynlighet. Tallene gjelder kun for somatiske pasienter.
Beregningene indikerer at kapasiteten for planlagt (elektiv) behandling må økes med 19% i forhold til dagens nivå. Denne høyere kapasiteten må videreføres i 2 år før den gjennomsnittlige ventetiden er redusert i det omfang som må til for at garantien skal kunne innfris. Selv med en slik betydelig økning i behandlingskapasiteten vil det altså ta 2 år før garantivilkårene kan realiseres.
En eventuell økning av den elektive kapasiteten med 19% for inneliggende behandling og 15% for poliklinikk-/dagbehandling vil innebære at det må utføres ca. 52 440 flere innleggelser og ca. 150 000 flere polikliniske-/dagbehandlinger pr. år. I forhold til samlet sykehusbehandling (inkludert "øyeblikkelig-hjelp"), indikerer beregningene et kapasitets-økningsbehov på om lag 8% for innleggelser og i underkant av 15% for poliklinikk/dagbehandling.
Under visse forutsetninger (jfr. kapittel 2.6.3 i vedlegg I), vil en slik kapasitetsøkning for behandling av somatiske pasienter innebære merkostnader i størrelsesorden 2 mrd. kroner. Det er bl.a. forutsatt at kapasitetsutbyggingen må skje til en marginalkostnad omlag lik gjennomsnittlig DRG-kostnad. Det er rimelig å anta at en såvidt stor kapasitetsøkning som analysene antyder vil måtte medføre økt overtidsbruk, innkjøp av utstyr mv. som isolert sett tilsier en høy marginalkostnad. For å beregne merkostnader for poliklinisk/dagkirurgisk behandling er det tatt utgangspunkt i samlede statlige refusjoner til poliklinikker/dagbehandling/ laboratorie-og røntgenvirksomhet på ca. 2,0 mrd. kroner. Videre er det lagt til grunn følgende forutsetninger:
- Statlige refusjoner dekker 50% av totale kostnader til somatiske poliklinikker og laboratorie- og røntgenundersøkelser
- Pasientbetaling utgjør 10% av totale kostnader (400 mill. kroner)
- Totale offentlige kostnader til somatisk poliklinikk utgjør 3600 mill. kroner
- Elektiv behandling utgjør 90% av antall polikliniske konsultasjoner/behandlinger
- Dagens gjennomsnittlige konsultasjonsfrekvens, herunder laboratorie- og røntgenundersøkelser legges til grunn også for nye garantipasienter
En tilsvarende kapasitetsøkning for det fylkeskommunale psykiatriske behandlingstilbudet vil innebære merkostnader på ca. 500 mill. kroner som kommer i tillegg til beløpet på ca. 2 mrd. kroner til somatiske sykehus.
6.3.3Er resultatene realistiske?
Det er departementets syn at resultatene i tabell 6.2 klart undervurderer det reelle kapasitetsøkningsbehovet av flere grunner:
- Resultatene tar ikke hensyn til at etterspørselen etter sykehusbehandling vil øke som følge av at kapasiteten øker. Lang ventetid i sykehus bidrar sannsynligvis til at både leger og pasienter er noe tilbakeholdne med å søke innleggelse. I så fall vil etterspørselen måtte forventes å øke når ventetiden reduseres. Foreliggende tallmateriale gir ikke tilstrekkelig grunnlag for å anslå betydningen av denne effekten. Effekten antas imidlertid å være stor (jfr. eksempel i tabell 6.3 samt erfaringer fra Danmark).
- Resultatene forutsetter at det i perioder vil måtte være ledig kapasitet i sykehusene, dvs. at senger og helsepersonell ikke utnyttes maksimalt, for at "topper" skal kunne tas unna uten at det skjer opphoping av ventelistepasienter med lange ventetider. Det vil være en betydelig utfordring å bevare en slik reservekapsitet over tid og unngå at den til enhver til blir fylt opp med nye pasienter. Reservekapasitet er imidlertid nødvendig for at planlagte behandlinger ikke skal bli utsatt og pasienter sendt hjem som følge av stor tilgang på "øyeblikkelig-hjelp"-pasienter.
- Resultatene tar ikke hensyn til økning i etterspørsel etter sykehustjenester pga. at ny teknologi gir nye muligheter for behandling. Teknologiutviklingen har gitt betydelige gevinster i form av bedre helse og høy yrkesdeltakelse i befolkningen, samtidig som den har bidratt til økt avstand mellom hva som er teknisk mulig og hva tilgangen på helsepersonell og økonomiske ressurser gir rom for. I tillegg vil behovet for helsetjenester tilta i årene framover som følge av at det blir flere i de eldste aldersgruppene. Disse forholdene alene vil stille sykehusene overfor betydelige utfordringer for å innfri gjeldende garantiordning. Et eksempel fra Ullevål sykehus kan illustrere sammenhengen mellom teknologisk utvikling og økt etterspørsel etter sykehusbehandling. Ny teknologi og endringer i behandlingsindikasjoner av gråstærdiagnosen har medført en eksplosiv utvikling i antall henviste pasienter til kataraktklinikken ved øyeavdelingen. Tabell 6.3 viser antall gråstæroperasjoner og ventelistetall for Ullevål sykehus i perioden fra 1992 til 1996.
Tabell 6.3: Antall gråstæroperasjoner ved Ullevål sykehus og antall pasienter med gråstær på venteliste pr. 31. desember har økt i takt.
| År: | Antall gråstær operasjoner | Ventelistetall pr. 31. desember |
| 1992 | 1378 | 1519 |
| 1993 | 1584 | 1597 |
| 1994 | 1972 | 2139 |
| 1995 | 2614 | 2402 |
| 1996 t.o.m. april | 1185 | 3312 |
Kilde: Ullevål sykehus
Figur 6.3: Antall gråstæroperasjoner ved Ullevål sykehus og antall
pasienter med gråstær på venteliste pr. 31. desember.
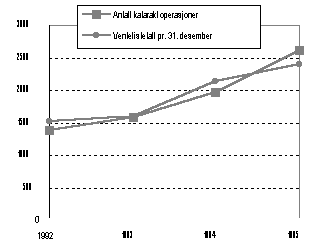
Kilde: Ullevål sykehus
Av tabell 6.3/figur 6.3 framgår at selv om behandlingskapasiteten er økt med 90% fra 1992 til 1995, så er antallet på venteliste pr. 30. april 1996 mer enn doblet (118%) fra 1992. Det er imidlertid ikke observert tilsvarende økning i ventelistesituasjonen for gråstærpasienter i øvrige deler av landet. Således synes dette eksemplet ikke å ha generell gyldighet. Tabellen illustrerer imidlertid et viktig poeng - nemlig at tilbud skaper etterspørsel.
6.3.4Departementets vurdering av mulighetene for å innfri en utvidet garantiordning i tråd medStortingets intensjon
Etter departementets syn tilsier de forhold som er påpekt ovenfor sammenholdt med de beregninger som har vært gjennomført, at det ikke vil være mulig å innfri den garantiordning som et flertall i Stortinget har bedt Regjeringen utrede. Det må en betydelig kapasitetsøkning til, trolig vesentlig større enn det simuleringer av en enkel køteoretisk modell indikerer.
En slik kapasitetsøkning vil ikke være mulig med dagens tilgang på helsepersonell (jfr. kap. 5). I tillegg viser analysene at skal garantien kunne innfris, må den gjennomsnittlige ventetiden for pasientbehandling bringes så langt ned at det vil støte mot det som er praktisk mulig å få til innenfor dagens sykehusvesen.
Departementet konstaterer at det er kapasitetsproblemer i det offentlige helsevesen. Det vil i denne meldingen derfor bli fremmet forslag til tiltak for å øke behandlingskapasiteten og redusere ventetiden på behandling for dem som i dag må vente for lenge. Som signalisert i kommuneøkonomiproposisjon nr. 55 (1995-96) vil Regjeringen legge opp til en betydelig økning i ressursinnsatsen til sykehussektoren i 1997. De budsjettmessige konsekvenser vil bli tatt opp i St prp nr 1 (1996-97).
6.4KONSEKVENSER FOR PERSONELL
En utvidelse av dagens garantiordning innenfor de somatiske sykehusene vil føre til et stort behov for legespesialister og sykepleiere. Økt operasjonsaktivitet for å oppfylle ventetidsgarantien vil i tillegg øke presset på sykehusenes avdelinger generelt og kan medføre større behov for bioingeniører og radiografer. Reduksjon av behandlingskøer og behandlingstider vil øke etterspørselen etter alle typer helsepersonell, ikke minst leger. Likeledes vil endringer i hvilke tilstander som skal omfattes av ventetidsgarantien påvirke etterspørselen etter leger og annet helsepersonell. En kapasitetsøkning i sykehus kan medføre behov for betydelig økt personellinnsats også i kommunehelsetjenesten.
6.4.1Handlingsplan for utdanning og rekruttering av helsepersonell
Ved behandlingen av St meld nr 50 (Innst S nr 165 (1994-95)) ba Stortinget Regjeringen legge frem en handlingsplan for utdanning av helsepersonell.
Hovedmålet med handlingsplanen er å sikre tilgangen på helsepersonell og utnytte eksisterende kompetanse bedre. En viktig oppgave blir å skaffe til veie tilstrekkelig personell med relevant kompetanse sett i forhold til de oppgaver sektoren står overfor. Unødvendige og uheldige profesjonsbarrierer bør bygges ned slik at helsetjenesten kan utnytte de eksisterende ressurser på en best mulig måte.
Stortinget har videre bedt Regjeringen (jfr. Innst S nr 176 (1994/95)) utarbeide nasjonale tiltaksplaner for all spesialistutdanning og legge til rette for regionale utdanningsprogrammer. Departementet vil samtidig vurdere innholdet i spesialistutdanningen i lys av konklusjoner fra "Haffnerutvalget", som har sett nærmere på utdanningen innenfor indremedisin og kirurgi.
Sentrale elementer som vil bli vurdert innen helsepersonellfeltet er bl.a.:
- Tiltak for å utvide utdanningskapasiteten på enkelte
fagområder
Som nevnt i kapittel 5.1 er utdanningskapasiteten allerede økt innen flere fagområder. Det kan fortsatt være aktuelt å utvide kapasiteten både på ulike grunnutdanninger samt videre- og etterutdanninger. Dette vil Regjeringen komme tilbake til. Et aktuelt tiltak er videreutdanning for hjelpepleiere. Som kjent vedtok Stortinget i 1987 at en videreutdanning i operasjonsteknikk for hjelpepleiere skulle igangsettes. Iverksettelsen av Stortingets vedtak er flere ganger stanset pga. arbeidskonflikter. Sosial- og helsedepartementet legger nå opp til at videreutdanning i operasjonsteknikk for hjelpepleiere skal gjennomføres fra høsten 1996. Departementet har i mai 1996 nedsatt en arbeidsgruppe bestående av hjelpepleiere, sykepleiere og leger ansatt ved sykehusene, som skal utarbeide en plan på dette området. Mandatet for arbeidsgruppen omfatter bl.a.:
- forslag til arbeidsområde etter endt utdanning
- realistiske mål for utdanningen sett i forhold til fremtidige funksjoner
- evaluering av utdanningen
- Tiltak for å kanalisere kvalifisert personell til offentlige sykehus
- Herunder blir bl.a. lønnsforhold, arbeidstidsordninger,
forskningsmuligheter og muligheter til faglig utvikling drøftet.
Dagens nivå på refusjonstakster og egenbetaling gir bedre økonomiske inntjenings- muligheter for privatpraktiserende spesialister enn for leger ansatt i stillinger ved offentlige sykehus. Dette er en situasjon som kan stimulere til "flukt" av leger fra offentlige sykehus til privat praksis. Det har lenge vært betydelige vansker med rekrutteringen innenfor enkelte legespesialiteter. I 1994 hadde 366 legespesialister driftsavtale, noe som innebærer at de har driftstilskudd fra fylkeskommunen. Dette tallet er gradvis redusert siden 1984, idet fylkeskommunene ved ledighet i hjemmel i stor grad inndrar hjemmelen eller omgjør denne til sykehusstilling. Omfanget av avtaleløs virksomhet har imidlertid økt sterkt i samme tidsrom. Dette omfatter både heltids- og deltidspraksiser, og i alt er omlag 1300 spesialister engasjert i avtaleløs virksomhet. I all hovedsak dreier dette seg om sykehusleger som innehar fritidspraksis. Leger som etablerer avtaleløs praksis etter 10.10.92 mottar imidlertid ikke trygderefusjon, noe som har bidratt til å dempe veksten i avtaleløs virksomhet etter 1992. Etableringer før 10.10.92 opprettholder retten til trygderefusjon. Tabell 5.7 gir en oversikt over ulike legegruppers inntektskilder.
Tabell 5.7: Oversikt over ulike legegruppers inntektskilder.
| Lege m/avtale | Lege u/avtale | Leger u/refusjon | Sykehusleger | |
| Inntektskilde | Privat praksis | Privat praksis | Privat praksis | Fastlønn |
| Inntekt fra:
- egenandel (fast) - egenandel (if) - egenandel (ikke fastsatt) | Inntekt fra:
- driftstilskudd - trygderefusjon | Inntekt fra:
- trygderefusjon |
- Tiltak for å øke yrkesaktiviteten blant
sykepleiere
Her kreves først en kartlegging av situasjonen. Sosial- og helsedepartementet har bedt BI utføre en undersøkelse for å kartlegge størrelsen på "reservearmeen" blant sykepleiere, og om mulig finne årsaker til hvorfor sykepleiere i så stor grad velger deltidsarbeid. På bakgrunn av denne undersøkelsen vil det være mulig å si noe om hvilke tiltak som vil ha effekt sett i forhold til målet om økt arbeidsdeltakelse. - Tiltak for å kanalisere overtidsarbeid til
sykehusene
Tendensen til at mange spesialister kanaliserer overtidsarbeid i større grad i privat praksis enn i sykehus er bekymringsfull. Departementet vil vurdere tiltak som kan sikre en bedre samordning av det samlede spesialisttilbud i fylkene. - Tiltak for å "myke opp" profesjonsgrensene
- Tiltak for å utnytte eksisterende kompetanse bedre
Sosial- og helsedepartementet har nedsatt et utvalg som skal utrede organisering og ledelse i sykehus i løpet av 1996. I utvalgets mandat inngår utarbeidelse av forslag til tiltak slik at:
- pasientflyten gjennom systemet blir bedre (logistikkfunksjonen)
- sykehuset kan utnytte de enkelte fagprofesjoners kompetanse bedre og at helsepersonellet får benytte sin arbeidskapasitet mest mulig rasjonelt
- de samlede ressursene blir benyttet bedre og at kostbart utstyr kan utnyttes effektivt
- arbeidet med kvalitetssikring og kvalitetsutvikling styrkes
- samhandlingen med primærhelsetjenesten bedres
Stortinget vil bli forelagt et konkret opplegg for det videre arbeidet med handlingsplanen i St prp nr 1 (1996/97).
7.FLERE PASIENTER SKAL BEHANDLES RASKERE
Ved behandlingen av St meld nr 50 (1993-94) ba Stortinget Regjeringen legge frem forslag til en utvidet garantiordning, og i tillegg en oversikt over økonomiske og faglige konsekvenser.
Stortinget har i Innst S nr 165 (1994-95) forutsatt videreføring av dagens ordning med innstramning av tidsgrensene, - pasientgrupper som nå innehar 6 måneders garanti skal istedet innvilges 3 måneders garanti, samtidig som de fleste grupper som i dag ikke har garanti skal tildeles 6 måneders garanti.
Sosial- og helsedepartementets vurdering er at videreføring av dagens garantiordning med innstramning av tidsgrensene ikke kan fastsettes på en måte som ivaretar pasientenes behov, først og fremst på grunn av mangel på personell (jfr. kapittel 6). Departementet vil derfor tilrå en endring av garantien som ivaretar Stortingets intensjoner og som gir pasientene større trygghet for riktig behandling og omsorg. Uansett utforming av garantien, er det et overordnet mål at ventetider reduseres for de fleste pasientgrupper.
7.1HVORDAN REDUSERE VENTETIDER ?
Store deler av ventelisteproblemet er et spørsmål om kapasitet og organisering av pasientutredningen og behandlingen. Reduksjon i ventetider kan gjøres på følgende felt:
- Større valgfrihet til sykehus
Stortinget har ved behandlingen av St meld nr 50 (1993-94) sluttet seg til at pasienter bør få rett til fritt sykehusvalg innen egen helseregion og i nabofylket. Dette kan gi en større pasientflyt enn dagens. For at en slik valgmulighet skal bli reell, må tilstrekkelig informasjon både til pasient og primærlege sikres. Departementet vil komme tilbake til Stortinget med forslag om hvordan dette skal praktiseres i en ny lov om pasientrettigheter. - Bedre samarbeid og henvisningsrutiner fra
primærhelsetjenesten til sykehus
Bedre samarbeid og henvisningsrutiner kan bidra til en riktigere utvelgelse av de pasienter som trenger spesialistvurdering og behandling. Et nytt henvisningsskjema som benyttes ved alle henvisninger kan være et hjelpemiddel for dette. Et godt samarbeid vil hindre unødige og gjentatte konsultasjoner, og øke tilgjengeligheten for flere pasienter. - Poliklinikkene må styrkes og organiseres bedre
Målet er godt bemannede og godt utstyrte poliklinikker som kan vurdere sammensatte problemer. I dagens system kan pasientene oppleve å bli henvist fra en poliklinikk til en annen, noe som både er dårlig ressursutnyttelse og som skaper usikkerhet hos pasientene. - Dagkirurgisk aktivitet kan økes
I forhold til andre land det er naturlig å sammenligne seg med, benytter Norge i mindre utstrekning dagkirurgi. Det er derfor et potensiale for å øke dagkirurgisk behandling, og departementet vil her gjennomgå og øke takstene i forhold til prioriterte pasientgrupper for å bidra til økt kapasitet. Regjeringen vil komme tilbake til dette i St prp nr 1 (1996/97). - Bedre intern organisering i sykehus
Planlagt og akutt virksomhet bør i større grad enn i dag skilles da dette kan gi flere planlagte behandlinger. - Flaskehalser i sykehus må kartlegges
Utredning og behandling av pasienter skjer ved et samarbeid mellom flere enheter i sykehuset, men kan forsinkes av flaskehalser som hindrer optimal ressursbruk. Operasjonsavdelingen kan representere slike flaskehalser fordi pasienter må strykes fra operasjonsprogrammet pga. hasteoperasjoner eller andre uforutsette forhold. Dette er forhold som må kartlegges, slik at tiltak for å redusere flaskehalser kan - Bedret samarbeid mellom sykehusene
Ventelisteregistrering kan gi grunnlag for et bedre samarbeid mellom sykehus. Ventelistene bør koordineres mellom sykehusene i fylkeskommunen for å utjevne forskjeller i ventetider. - Registrering av pasienter
Alle pasientbehandlinger vil bli fulgt opp i "Ventsys" hvor registrering av antall pasienter som venter på utredning og behandling skjer. I tillegg registreres ventetider for alle pasientgrupper.
Departementet har som tidligere nevnt nedsatt et utvalg som skal vurdere den interne organiseringen i sykehus og foreslå endringer. Dette dokumentet drøfter derfor ikke problemstillinger som angår organisering utover det som er knyttet til ventelister.
7.2NY VENTETIDSGARANTI - PRIORITERINGSKRITERIER
I kapittel 3 påvises svakheter ved dagens garantiordning. Det er behov for et bedre grunnlag for prioritering til spesialistbehandling enn det dagens system gir, og som ivaretar Stortingets intensjoner om forsterket trygghet for pasientene, riktig prioritering og kortere ventetider. Etter departementets vurdering må grunnlaget for dagens ventetidsgaranti vurderes på nytt.
7.2.1Kriterier for prioritering må drøftes nærmere
Det eksisterer ulike kriterier for prioritering av pasientgrupper og av den enkelte pasient. I NOU 1987:23 "Retningslinjer for prioriteringer innen norsk helsetjeneste" ("Lønningutvalget") defineres 5 prioriteringsnivåer:
| 1 | Livsnødvendige tiltak som har livstruende konsekvenser hvis de ikke iverksettes, gis første prioritet |
| 2 | Nødvendige tiltak som har katastrofale eller svært alvorlige konsekvenser hvis de ikke iverksettes, gis annen prioritet |
| 3 | Nyttige tiltak som har uønskede konsekvenser hvis de ikke iverksettes, gis tredje prioritet |
| 4 | Etterspurte tiltak som har mindre konsekvenser hvis de ikke iverksettes, gis fjerde prioritet |
| 0 | Etterspurte tiltak som er uten dokumentert nytteverdi, gis null prioritet |
I utarbeidelsen av disse ble følgende to kriterier tillagt særlig vekt:
Sykdommens alvorlighetsgrad er anerkjent som det viktigste. Alvorlighet inneholder dimensjoner av subjektive plager, funksjonshemning og risiko for død og invaliditet.
Behandlingstiltakets forventede effekt på grunnlidelse, fysiske og psykiske plager eller sosiale funksjoner.
Dette er senere fulgt opp i den norske prioriteringsdebatten. Ved behandlingen av St meld nr 50 (1993-94) vektla Stortinget alvorlighetsgrad som det viktigste kriteriet, - deretter nytten av behandlingen. Meldingen beskriver også andre kriterier som bl.a. helseøkonomiske vurderinger i form av nyttekostnadsanalyser, risiko for langvarig sykmelding og alder.
7.2.2Lønningutvalgets kriterier må evalueres
I kapittel 6 blir det gjort rede for at gjeldende kriterier for tildeling av ventelistegaranti, etter departementets vurdering, synes å gi for stort rom for individuelt skjønn. En revisjon av kriteriene, med sikte på å komme frem til et grunnlag for en mer standardisert praksis vil være et meget omfattende arbeid. Det har ikke vært departementets målsetting å presentere en uttømmende oversikt over hvilke pasientgrupper som skal omfattes av ny ventetidsgaranti på dette tidspunkt. Departementet vil i denne sammenheng legge frem et forslag til overordnede prinsipper for utforming av ny ventetidsgaranti.
For å få en grundigere vurdering av prioriteringsgrunnlaget i helsetjenesten, vil Regjeringen oppnevne et utvalg som skal drøfte det prinsipielle grunnlaget for prioritering av pasienter. Utvalget skal spesifikt gjennomgå erfaringene og bruken av "Lønningutvalgets" kriterier som grunnlag for pasientprioritering iht. ventetidsgarantien og foreslå et fremtidig grunnlag for prioritering som kan avløse dagens ordning. Av mandatet fremgår:
"Utarbeide retningslinjer for prioriteringer i helsevesenet som en videreføring av prioriteringsutvalgets innstilling, NOU nr. 23 1987 "Retningslinjer for prioriteringer innen norske helsetjeneste". De nye retningslinjene må utformes slik at de blir et egnet hjelpemiddel for løsning av konkrete prioriteringsspørsmål og at de kan utgjøre et hensiktsmessig grunnlag for ordningen med ventetidsgaranti og prioritering mellom eventuelle nye lovfestede pasientrettigheter, for eksempel rett til nødvendig spesialisthelsehjelp, rett til fornyet vurdering og rett til å velge sykehus. De må kunne brukes både av helsepersonell i den kliniske hverdag og av helseadministratorer, lokale helsepolitikere og andre interesserte.
Det er ønskelig at utvalget gir en kort oversikt over internasjonale erfaringer på området og hvordan behovet for å prioritere har endret seg siden det forrige prioriteringsutvalget avga sin innstilling."
Utvalget skal avgi sin innstilling ved årskiftet 1997. Departementet vil på grunnlag av Stortingets behandling av denne meldingen og prioriteringsutvalgets forslag, utarbeide mer entydige kriterier for ny ventetidsgaranti som kan komme til anvendelse ved iversettingen.
7.3DEPARTEMENTETS FORSLAG
7.3.1Rask vurdering for alle pasienter og informasjon om ventetid til behandling
Nåværende ventetidsgaranti har vist seg ikke å være et godt nok redskap til å gi pasientene hurtig informasjon og trygghet for at riktig behandling og omsorg blir gitt. Det har heller ikke vært et godt nok styringsredskap for prioritering i sykehusene. Departementet foreslår derfor en garantiordning som ivaretar pasientens behov for slik trygghet, og som gir svar på spørsmål som:
- Er sykdommen alvorlig ?
- Finnes det mulig behandling ?
- Hvor lang tid må pasienten vente for å få svar på 1. og 2. ?
Garantiutformingen som foreslås, vil etter departementets syn imøtekomme pasientenes behov for avklaring bedre enn dagens ordning med 6 måneders garanti. For å oppnå dette vektlegges betydningen av å få en vurderingsgaranti som grunnlag for å gjennomføre planlagte behandlings- og utredningstiltak. Vurderingsgarantien innebærer at utrednings- og behandlingsmuligheter for pasienten blir vurdert enten på grunn av opplysninger eller undersøkelse av pasienten på spesialistpoliklinikk innen 30 virkedager. Pasientene må fortsatt prioriteres etter tilstandens alvorlighet og behandlingens nytte, men prioriteringen skal foregå raskere og sikrere enn tidligere.
DEPARTEMENTETS FORSLAG ER Å INNFØRE:
1.Vurderingsgaranti:
Garanti for vurdering innen 30 virkedager. Pasientene som
tildeles garanti får deretter fastsatt ventetid for
behandling.
Vurdering skal foretas på spesialistpoliklinikk, enten på grunnlag av opplysninger fra henvisende lege eller på grunnlag av undersøkelse av pasienten. Dersom mottakende lege ikke kan foreta en vurdering utifra foreliggende opplysninger, skal enten henvisende lege anmodes om supplerende opplysninger eller pasienten skal innkalles til en vurdering på spesialistpoliklinikk. Pasient og primærlege skal informeres om vurderingens innhold, dette gjelder bla. :
- oppfattes tilstanden som alvorlig
- hva slags utredning/behandlingsprosedyre som er aktuell
- hvor lang tid er det aktuelt å vente
Pasienter som henvises til offentlige spesialistpoliklinikker eller sykehus skal vurderes innen 30 virkedager fra søknaden er mottatt ved det enkelte sykehus. Mange pasienter vil få denne informasjonen i løpet av få dager. Det vil være pasienter som må utredes nærmere før en har avklart om tilstanden oppfattes som alvorlig eller ikke. Disse pasientene skal mottas innen 30 virkedager og utredningen skal starte umiddelbart.
Vurderingsgarantien vil kreve en tett dialog mellom primærhelsetjenesten og spesialisthelsetjenesten. Dette kan bl.a. gjennomføres ved innføring av et standardisert henvisningsskjema. Dette vil kanskje kunne oppfattes som en økt belastning for henvisende lege, men ordningen har åpenbare fordeler, bl.a ved å øke tryggheten for pasientene og fremme behandling på et tidlig tidspunkt. Primærlegen vil i mange tilfeller kunne gi spesialisthelsetjenesten nok informasjon til at den enkelte pasient kan vurderes. Ved å standardisere utrednings- og behandlingsprosedyrer vil spesialisten i tillegg kunne gi informasjon både til pasient og primærlege om hva pasienten kan forvente på sykehuset. Gjennom "Ventsys" kan pasient og primærlege få informasjon om ventetider ved de aktuelle sykehus.
Faglig samarbeid, IT-løsninger, kommunikasjon via internett, telemedisin osv., vil styrke kommunikasjonen mellom 1. linje- og 2. linjetjenesten. Helsetjenesten får på denne måten et helhetlig ansvar som i større grad enn i dag sikrer at rett pasient behandles på rett sted til rett tid.
Det er kun offentlig sykehus og poliklinikker samt privateide sykehus som inngår i fylkeskommunens helseplan som har plikt til å føre ventelister. Dette hindrer ikke at videre behandling, som ved dagens ordning, kan avtales med privat spesialist eller privateid sykehus etter avtale mellom spesialister/sykehuset og den aktuelle fylkeskommune.
Henvisning ved søknad om behandling som ikke blir prioritert i det offentlige helsevesen vil ikke bli omfattet av ventetidsgarantien.
2.Behandlingsgaranti:
Garanti for maksimalt 3 måneders ventetid for pasienter med
alvorlig sykdom,unntatt"øyeblikkelig-hjelp".
"Øyeblikkelig-hjelp" mottas som i dag. Hvis sykdommen anses å være av en slik art at den kan få katastrofale følger for den enkelte, skal pasienten maksimalt vente i 3 måneder. Ventetiden regnes fra det tidspunkt søknaden mottas ved det aktuelle sykehuset. Samlet ventetid inneholder vurderings- og utredningstid pluss venting til aktuell behandling. Utredningstiden vil være avhengig av kapasitet, faglig kompetanse og sykdommens alvorlighetsgrad. Venting til behandling er avhengig av kapasitet. Det er et mål at sykdommer utredes og behandles så fort som mulig hvis tiden som går forverrer pasientens sjanse for helbredelse.
For mange alvorlige lidelser, f.eks. kreft, vil 3 måneders ventetid være for lang ventetid. I slike tilfeller må utredning og behandling startes med ventetider som er i samsvar med god medisinsk praksis. Eksempler på sykdommer som maksimalt skal ha 3 måneders ventetid til behandling er:
- Mistanke om kreft.
- Alvorlige hjerte/kar lidelser.
- Alvorlig organsvikt.
- Alvorlige hormonelle forstyrrelser.
- Alvorlig forverrelse av en kjent psykotisk tilstand
Denne listen er bedre i samsvar med "Lønningutvalgets" kriterier for prioritering av de mest alvorlige lidelsene enn dagens veiledende diagnosebaserte retningslinjer hvor alvorlighet kan variere innen én diagnose. Det er viktig å være særlig oppmerksom på tilstander hos barn og unge, slik at ikke unødig ventetid medfører at deres utvikling skades.
3.Flere pasienter skal behandles raskere
I dag behandles 75% av de pasienter som i dag faller inn under 6 måneders garantien innen 3 måneder. Det er et mål at dette opprettholdes. Departementet legger til grunn at antall ventelistepasienter som blir behandlet innen 3 måneder, som et minimum opprettholdes på dagens nivå og at antallet pasienter som blir behandlet innen 6 måneder vil øke.
Det utformes ikke nye prioriteringsregler utover hva som omfattes av vurderingsgarantien nå. Departementet vil komme tilbake med en mer detaljert utforming av garantikriterier etter at prioriteringsutvalget har avgitt sin innstilling.
Samlet sett vil ordningen gi bedre informasjon til pasientene og klarere fortrinnsrett for dem med de mest alvorlige sykdommene. Via ventelisteregistreringen vil man i tillegg kunne overvåke flaskehalser og kapasitetsproblemer i helsevesenet.
7.3.2Konsekvenser av departementets forslag
Hovedendringen ligger i den foreslåtte vurderingsgarantien, samt tydelige kriterier for behandlingsgarantien etter at det nye prioriteringsutvalget har avgitt sin innstilling.
Argumenter for:
- Bedre ivaretakelse ved fare for alvorlig sykdom
- Perioden hvor pasienten er usikker på sykdommens alvorlighetsgrad blir redusert
- Redusert fare for tap av behandlingstid som kan føre til at helbredelig sykdom blir uhelbredelig
- Redusert risiko for at sykdommen blir kronisk
- Lettere å planlegge og innpasse behandlingen i familie- og arbeidsliv
- Styrker samarbeid mellom primær- og spesialisthelsetjenesten
- Gir grunnlag for bedre kvalitet på tjenestene
- Gir grunnlag for bedre kvalitet på ventelistetallmaterialet
- Gir bedre grunnlag for styring og prioritering
- Nødvendige konsultasjoner skjer til riktigere tid med høyere kvalitet
- En vurderingsgaranti vil være særlig velegnet innen psykiatrien, da det her er et særlig behov for å gi pasienten en rask vurdering av behandlingsbehov og ofte også av alternativer til behandling i den psykiatriske spesialhelsetjenesten. Vurderingsgarantien vil dessuten være vesentlig mer i samsvar med den kliniske hverdagen og dermed bidra i særlig grad til bedre styring og prioritering innenfor psykiatrien
- En innvending mot dagens ventetidsgaranti er at kroniske lidelser ivaretas dårligere enn akutte tilstander. Kroniske lidelser kjennetegnes ved tilbakevendende sykdomsutbrudd. Disse vil bli bedre ivaretatt ved en vurderingsgaranti. Forslaget gir derfor et bedret tilbud til kronikere.
Argumenter mot:
- Merkapasitet kan medgå til å stille diagnose framfor å behandle
- En vurderingsgaranti kan føre til økt ressursbruk og til nye køer ved både poliklinikk og innleggelse
For å motvirke dette er det viktig at det legges opp til et systematisk samarbeid mellom primærhelsetjenesten og spesialist. Det må videre legges vekt på finansieringsordninger og takstbruk som øker kapasiteten ved poliklinikker og dagkirurgi. Pasienter som trenger behandling innen 3 måneder og som ikke tilbys dette innen egen fylkeskommune, kan behandles i annet fylke på bostedfylkeskommunes regning. Sykehuset som mottar henvisningen har ansvar for å tilrettelegge et slikt tilbud. Dette gjelder også i dag. Forskjellen er at det i den fremtidige ordningen gjelder etter en ventetid på 3 måneder mot 6 måneder med dagens ordning. En fremtidig utvidet rett til valg av sykehus vil også muliggjøre en bedre ressursbruk. Det vises til Regjeringens forslag om lovfestet rett til utvidet valg av sykehus i St meld nr 50 (1993-94), som Stortinget sluttet seg til. Dette blir fulgt opp i lov om pasientrettigheter som er under utarbeidelse.
Det må antas at en utvidet rett til valg av sykehus innen helseregionen og til nabofylket vil gi større pasientflyt enn dagens. Hvor stor denne økningen vil være er imidlertid vanskelig å forutsi. Erfaringer fra Danmark tilsier at en meget liten andel av befolkningen, omlag 2%, vil benytte seg av denne muligheten til å velge sykehus utenfor eget område. En undersøkelse gjennomført i 1995 av Statens Helsetilsyn viste at 1/3 av garantipasientene innen ortopedi og øre-nese-hals var interessert i å reise ut av eget fylke for å få behandling innen garantitiden.
Imidlertid vil dette stille krav til at gjestepasientordningen fungerer tilfredsstillende. Den økte valgfriheten vil gi lengre reisevei for mange pasienter. Slik syketransport utenfor egen fylkeskommune ble ved behandlingen av St meld nr 50 (1993-94) foreslått basert på brukerbetaling, noe Stortinget sluttet seg til. Dette vil således ikke få direkte konsekvenser for fylkeskommunene eller trygden.
En forutsetning for at retten til å velge sykehus skal bli reell, er at pasienten har kjennskap til ordningen og samtidig til sykehusenes kapasitet og tilbud. Finansiering av slik informasjon må rettes både mot pasient og primærlege, og vil stille krav til et godt tilgjengelig og oppdatert informasjonssystem om sykehusenes tilbud til enhver tid.
7.4INNSATSSTYRT FINANSIERING AV SOMATISKE SYKEHUS
7.4.1Innledning
I St meld nr 50 1993-94 foreslo Regjeringen at rammefinansiering skulle utgjøre hoveddelen av finansieringsgrunnlaget for somatiske sykehus. Ved behandlingen av meldingen sluttet stortingsflertallet seg til dette. Dagens finansieringssystem er bygget på dette prinsippet hvor fylkeskommunene mottar rammetilskudd fra staten som igjen utgjør den viktigste finansieringskilden for sykehus. Dagens ordning kan imidlertid best beskrives som en blandingsmodell idet statlige refusjonsordninger og gjestepasientinntekter utgjør viktige elementer i modellen. En ren rammefinansieringsmodell og en ren stykkprismodell danner ytterpunktene for diskusjonen. Enhver finansieringsmodell har innebygde fordeler og ulemper. Noe viktige argumenter for og imot alternative modeller kan nevnes:
REN RAMMEFINANSIERING Pro
Contra
REN ØREMERKING AV TILSKUDD TIL HELSEFORMÅL ("ØREMERKET" RAMMETILSKUDD) Pro
Contra
RENDYRKET STYKKPRIS (100% STYKKPRIS TIL SYKEHUS) Pro
Contra
KONTRAKTSTYRING Pro
Contra
|
Det er grunn til å understreke at en perfekt finansieringsmodell for sykehussektoren ikke eksisterer. Løsningen blir da å hente elementer fra de rendyrkede modeller i en balanse tilpasset dagens utfordninger.
Det er et mål å redusere ventetider for behandling også for de pasienter som ikke omfattes av departementets forslag om ny garantiordning. Det er derfor nødvendig å supplere forslaget til ny garantiordning med bruk av finansielle virkemidler som i sterkere grad stimulerer til økt behandlingskapasitet i sykehusene. En slik kapasitetsøkning må både bestå i en mobilisering av allerede eksisterende restkapasitet, samt oppbygging av ny kapasitet. En realisering av økt behandlingskapasitet fordrer bruk av flere virkemidler, deriblant utformingen av finansieringssystemet.
Spørsmålet er om dagens finansieringsmodell kan tilpasses for å stå sterkere rustet til å møte disse utfordringene. Fylkeskommunene har idag hovedsaklig rene rammekontrakter med sine sykehus, noe som er lite egnet til å stimulere til økt pasientbehandling. Det er imidlertid behov for et mer fleksibelt finansieringssystem hvor en større del av sykehusenes inntektsside knyttes til den faktiske behandlingsaktiviteten. Et slikt system vil også gi sterkere styring med ressursene og dermed gi grunnlag for økt pasientbehandling. De fleste fylkeskommuner er for små til å kunne håndtere den finansielle usikkerheten som er knyttet til aktivitetsavhengige budsjett. Dette taler for at staten må ta på seg deler av det finansielle ansvar som er knyttet til en større vektlegging på aktivitetsbaserte inntekter.
Dette danner bakgrunnen for departementets forslag om en innsatsstyrt finansiering. Med utgangspunkt i nasjonale mål for helsepolitikken skal finansieringssystemet oppfylle følgende krav:
- skape lik tilgjengelighet til en god helsetjeneste
- stimulere til effektiv ressursutnyttelse
- gi grunnlag for god kostnadskontroll
Valg av innsatsstyrt finansiering er knyttet til disse målene.
7.4.2Dagens finansiering av somatiske sykehus
Fylkeskommunene står idag fritt til å utforme finansieringsordninger i forhold til sine sykehus. Fylkeskommunene har i all hovedsak valgt "rammekontrakter", dvs. at det ikke er knyttet konkrete krav til sykehusenes produksjonsvolum og kostnadsutvikling, når rammene gis. Øremerkede midler fra staten har utgjort en stadig større andel av finansieringen for somatiske sykehus. Deler av det øremerkede tilskuddet er tidligere år fordelt fylkeskommunene etter aktivitetsbaserte data fra sykehusene, - den såkalte "toppfinansieringen". I 1995 og i 1996 er imidlertid tilskuddene fordelt etter objektive kriterier.
Avtaler for kjøp og salg av gjestepasienttjenester varierer fra fylke til fylke. De fleste avtaler er basert på en kurprisordning som tar utgangspunkt i statens normerte priser. I tillegg finnes i de fleste helseregioner særavtaler mellom fylkeskommuner vedrørende kjøp av gjestepasientbehandlinger på tvers av fylkesgrensene.
Fylkeskommunene dekker i gjennomsnitt omlag 3/4 av driftsutgiftene til sykehus via de frie inntektene (rammetilskudd og skatter).
7.4.3Virkemåten av dagens finansieringsordninger
Dagens rammefinansiering av sykehus gir god økonomikontroll både i forholdet mellom stat og kommunesektor, og i forhold til det enkelte sykehus som tjenesteyter. Systemet har lagt grunnlag for god kontroll med ressursbruken i helsetjenesten. Rammefinansiering basert på objektive kriterier gir også fylkeskommunene finansielle muligheter til å gi et likeverdig tilbud. Dessuten innebærer rammefinansiering at lokale myndigheter kan innrette tilbudet etter lokale forhold og behov.
Rammefinansiering i forhold til sykehus har også sine svake sider. Rene rammetilskudd uten krav til produksjonens størrelse vil kunne føre til en lavere kostnadseffektivitet enn bruk av refusjonsordninger. Det gir heller ingen bonus for større innsats.
Refusjonsordningen til offentlige poliklinikker har hatt en gunstig effekt på aktivitetsnivået i poliklinikkene.
7.4.4Ressursinnsatsen og aktivitetsutvikling i somatiske sykehus
Ressursinnsatsen i sykehussektoren har i faste priser økt med 6,3% fra 1991 til 1994, og utgjorde i 1994 totalt 19,3 milliarder kroner. Tabell 7.1 viser at hele denne økningen er finansiert av de statlige tilskuddene (poliklinikkrefusjoner, statlige øremerkede tilskudd og annet), mens fylkeskommunenes utgifter til somatiske spesialisthelsetjenester i perioden ble redusert med omlag 1%. Økningen i de øremerkede tilskuddene synes ikke å ha hatt den ønskede effekt på fylkeskommunale prioriteringer.
Tabell 7.1: Finansiering av somatiske sykehus [1] [2], 1991-1994 (faste 1994, mill. kr.)
| 1991 | 1992 | 1993 | 1994 | |
| Fylkeskommunen (frie inntekter) | 14260 | 13942 | 4226 | 14140 |
| Poliklinikkref. | 1510 | 1573 | 1623 | 1675 |
| Statlige øremerk. tilskudd | 1526 | 1930 | 2070 | 2226 |
| Annet [3] | 922 | 988 | 1214 | 1325 |
| Totalt | 18218 | 18433 | 19133 | 19365 |
Kilde: Samdata
1) Tallene presenteres i fast 1994-kroneverdi, og er justert
med indeks for komm. konsum.
2) Totale utgifter som er regnskapsført i
institusjonsregnskapene for alle landets sykehus minus refundert
lønn fra trygdeforvaltningen.
3) Posten "annet" omfatter i hovedsak salgs- og
leieinntekter, og diverse overføringer inklusive egenandeler ved
poliklinikker.
Tall fra "Det tekniske beregningsutvalget for kommunal og fylkeskommunal økonomi" (juni 1995), viser at de frie inntektene til fylkeskommunene utenom Oslo økte med nær 1,3 mrd. kroner målt i faste 1994-priser i perioden 1991 til 1994. Oslo har hatt en reell vekst i de frie inntektene i samme periode på vel 2 mrd. kroner.
7.4.5Modell for innsatsstyrt finansiering av sykehus
Innsatsstyrt finansiering er en blandingsmodell som ivaretar positive sider ved dagens rammefinansieringssystem samtidig som elementet av aktivitetsbasert finansiering utvides. Innsatsstyrt finansiering baseres på at fylkeskommunen har eier- og driftsansvar for sykehusene. Rammetilskudd til fylkeskommunen vil fortsatt være det viktigste grunnlaget for finansiering av sykehus.
7.4.5.1Beskrivelse av modellenI St meld nr 50 (1993-94) anbefalte departementet at DRG-systemet (Diagnose-Relaterte-Grupper) ble brukt som grunnlag for informasjon, planlegging og resssursstyring i alle fylkeskommuner. Ved behandlingen av meldingen sluttet stortingsflertallet seg til dette.
En innsatsstyrt finansiering bør bygge på bruk av DRG-systemet. På grunnlag av medisinsk informasjon som registreres rutinemessig i sykehusenes pasientadministrative systemer klassifiseres pasientene i grupper med en fastsatt refusjonssats pr. pasient. Refusjonssatsene er normerte priser, beregnet på grunnlag av gjennomsnittlige behandlingskostnader knyttet til de ulike gruppene.
Betalingen bør utløses for alle pasienter som behandles inneliggende i somatiske sykehus. Økt aktivitet skal kreve medfinansiering fra fylkeskommunene. Den statlige DRG-refusjonen bør derfor ligge under marginalkostnaden.
Flere ulemper har vært anført mot en aktivitetsbasert finansieringsordning. En slik finansieringsform kan innebære svakere kostnadskontroll for statens samlede utgifter til sykehus. Videre vil en slik ordning innebære en fare for utilsiktet vridning av behandlingstilbudet på bekostning av pasientgrupper som ikke omfattes av ordningen, f.eks psykiatri. Systemet kan forsterke geografiske ulikheter pga. ulik finansiell situasjon i fylkeskommunene. Utformingen av innsatsstyrt finansiering må ta hensyn til følgende:
- nivå på refusjonssatsen
- behovet for utgiftskontroll
- utilsiktede vridninger i behandlingstilbudet
- refusjon til sykehus eller fylke
- ivaretakelse av forskning og kompetanseoppbygging i sykehusene
- fordelingseffekter av ordningen
- takster for dag- og poliklinisk virksomhet
- sanksjoner/belønning ved brudd på ventelistegarantien
Hele finansieringssystemet må løpende følges opp for å evaluere eventuelle virkninger av de svake sidene.
7.4.5.2Refusjonens størrelse, - avveining av utgiftskontroll, vridningseffekter og effektpå behandlingsvolumetRefusjonens størrelse bør fastsettes i henhold til :
- ønske om aktivitetsøkning, - høy sats gir størst aktivitetsvekst
- ønske om utgiftskontroll, - lav sats gir minst usikkerhet
- fare for vridningseffekter i behandlingstilbudet, - høy sats gir større fare for utilsiktet tilpasning
En liten refusjonssats vil kreve stor medfinansiering fra fylkeskommunene, og kan gi en relativt liten økning i aktiviteten. Refusjonene bør på den andre siden ikke være høyere enn antatt marginalkostnad ved økt pasientbehandling. I tillegg må det legges til grunn at fylkeskommunene fortsatt har et klart ansvar for drift og finansieringen av sykehus.
Den viktigste målsettingen med innsatsstyrt finansiering er å få til en økning i behandlingsaktiviteten. Det er imidlertid usikkerhet knyttet til hvor stor økning dette kan stimulere til. Effekten av ordningen er bl.a. avhengig av eksisterende kapasitetsutnyttelse på sykehusene. Begrensede personellressurser på kort sikt tilsier at økningen hovedsaklig må skje gjennom bedre utnyttelse av eksisterende personell, bla. gjennom bruk av overtid. Dette kan fordre en høy sats for å kunne oppnå ønsket effekt. Administrative hensyn taler for en relativ lav sats. Det vil være forhold med selve refusjonssystemet som er viktig å tilpasse gjennom en forsiktig oppstart. Faren for uønskede vridningseffekter mellom pasientgrupper og geografisk skjevfordeling tilsier i tillegg at refusjonssatsen er lav. Disse forhold taler samlet for en refusjonssats i stF8írrelsesorden 20-40 %.
7.4.5.3Hvem mottar refusjonen, - fylkeskommunene eller sykehusene?Innsatsbasert finansiering forutsetter at økonomiske insentiver virker innen sykehussektoren. Det er da viktig at avstanden mellom beslutninger om produksjon og økonomisk insentiv er kortest mulig. Finansieringsordningene påvirker også fylkeskommunenes muligheter til å følge opp sitt ansvar for helsetilbudet i fylket.
Det kan føres gode argumenter for å belønne fylkeskommunene direkte gjennom tildeling av refusjonene. Det er også forhold som taler for at det er sykehusene som må belønnes direkte.
Argumenter for betaling til fylkeskommunene:
Argumenter for betaling til sykehuset:
|
Departementet tar sikte på en endelig avklaring på dette punktet vil bli gjort i forbindelse med fremleggelse av St prp nr 1 (1996/97).
7.4.6Fagutvikling og kompetanseoppbygging i sykehusene
Det er viktig å legge til rette for at helsepersonell forblir i offentlige sykehus. Muligheten for kompetanse- og fagutvikling er en viktig faktor i dette. En satsing på økt pasientbehandling kan komme i konflikt med satsing på fagutvikling og kompetanseoppbygging. For å motvirke en slik tendens kan det innføres en ordning som belønner stor behandlingsaktivitet med midler til kompetanseutvikling. Det tas sikte på å etablere prøveordninger for å vinne erfaring med slike.
7.4.7Utilsiktede vridninger i behandlingstilbudet
DRG-systemet omfatter pasientgrupper som behandles innlagt ved somatiske sykehus. Refusjonsordningen kan stimulere til reduserte liggetider, og behandlingsordninger som særlig kan bli utsatt for dette må ivaretas ved sykehusene. Staten bør fortsatt stimulere enkelte behandlingsopplegg som krever lengre liggetider, f.eks gjennom dagens øremerkede tilskuddsordninger knyttet til rehabilitering.
Når det gjelder forholdet til psykiatri vil dette fortsatt måtte bli ivaretatt ved bruk av øremerkede midler. Det vil bli lagt særlig vekt på å motvirke uheldige vridningseffekter på dette området. Dette vil departementet komme tilbake til i St prp nr 1 (1996/97), og i en egen Stortingsmelding om psykiatri våren 1997.
7.4.8Fordelingseffekter av ordningen
Innsatsstyrt finansiering vil bli ledsaget av en økonomisk satsing på sykehussektoren, jfr. kapittel 6.3.4.
Statlig refusjon vil bli gitt fra første pasient. Det vil derfor også være nødvendig å redusere fylkeskommunenes generelle rammetilskudd for å overføre midler til DRG-tilskuddet. Dette vil bli gjort på en slik måte at fylkeskommunen det første året kommer like godt ut med samme aktivitetsnivå som i 1995, eller et gjennomsnitt av de siste årene. Det vil bli vurdert hvilke av statssykehusene vil bli inkludert i ordningen.
Knapphet på helsepersonell kan også øke konkurransen om nødvendig fagfolk for å få til høyere aktivitet. En slik konkurranse kan virke til fordel for de sentrale områder i Sør-øst-Norge. Dette må løpende følges opp og eksisterende styringsapparat må benyttes (f.eks. Stillingsstrukturavtalen).
7.4.9Takster for dag- og poliklinisk virksomhet
Dagbehandling og dagkirurgi kan i mange tilfeller erstatte en innleggelse. Mulighetene for hva som kan gjøres uten innleggelse øker. Økt bruk av poliklinikk er derfor en viktig strategi for å øke total behandlingskapasitet. En ventetidsgaranti for vurdering vil også kreve en økt kapasitet på poliklinikkene. Det er påkrevet med en gjennomgang av både refusjonsnivået og forholdet mellom takstene for offentlige poliklinikker. Satsene for utvalgte dagkirurgiske inngrep og annen ressurskrevende dagbehandling må oppjusteres for å sikre økt poliklinisk virksomhet og fjerne grunnlaget for vridningseffekter mellom inneliggende og poliklinisk behandling.
7.4.10Belønning/sanksjonssystem i forhold til brudd på ventetidsgarantien
Behov for belønningssystem/sanksjoner i forhold til ventetidsgarantien er viktig av to grunner. For det første vil det fungere som et styringsignal til fylkeskommunene/sykehusene om at ventetidsgarantien skal holdes. Det vil videre gi sykehusene insentiv til å ajourføre og rydde opp i ventelistetallene.
På den andre siden kan økonomiske insentiver i verste fall forhindre at pasienter får den nødvendige behandling gjennom at de ikke får plass på ventelisten.
Det vil bli løpende vurdert om det er behov for iverksettelse av en slik ordning.
7.4.11Administrative konsekvenser
Som foreslått i St meld nr 2 (1995/96) vil det bli opprettet en enhet for å ivareta nødvendig vedlikehold og utvikling av innsatsstyrt finansiering. Det er fremmet forslag om opprettelse av 6 nye faste stillinger og 5 tidsbegrensede stillinger for 2 år. Oppgavene vil også omfatte nødvendig kontroll med utbetalingsgrunnlag, nødvendig oppfølging av vridningseffekter, samt utilsiktede virkninger av eventuelle svakheter ved systemet.
8.GJENNOMFØRING AV NY VENTETIDSGARANTIOG INNSATSSTYRT FINANSIERING
Departementet foreslår at de nye tiltakene innføres trinnvis. Dette betyr at innsatsstyrt finansiering og ny 3-måneders behandlingsgaranti innføres fra 01.07.97, mens vurderingsgarantien trappes opp fra denne dato og gjennomføres på en god måte fra 01.01.98.
9.TILRÅDNINGER
Stortinget har bedt Regjeringen utrede konsekvenser av en utvidelse av dagens ventetidsgaranti, - 3 måneder for pasienter som i dag har 6 måneder og 6 måneders garanti til de fleste andre. På bakgrunn av de vurderinger som er gjort, kan departementet ikke tilrå at en slik endring blir gjennomført på en måte som foreslått.
Hovedmålsettingen om å redusere ventetider til undersøkelse og behandling ligger fast. Departementet foreslår en utforming som i tillegg ivaretar Stortingets intensjon om økt trygghet for pasientene og en bedre vurdering slik at de alvorlige syke blir behandlet raskere.
Departementets forslag innebærer:
- rask vurdering for pasienter og informasjon om ventetid til behandling:
- innføring av vurderingsgaranti på 30 virkedager. Pasientene som tildeles garanti får
- ventetid for behandling.
- behandlingsgaranti med maksimalt 3 måneders ventetid for pasienter med alvorlig
- innsatsstyrt finansiering i somatiske sykehus utvides også til inneliggende
Departementet foreslår at ny ventetidsgaranti og innsatsstyrt finansiering innføres trinnvis med en overgangsordning det første året. Starttidspunktet for ny finansiering settes til 01.07.97, - vurderingsgarantien fra 01.01.98.
De økonomiske og faglige konsekvensene er ikke tilstrekkelig utredet foreløpig. Regjeringen vil arbeide videre med de økonomiske konsekvenser og vil komme tilbake til dette i St prp nr 1 (1996/97).
Sosial- og helsedepartementet
tilrår:
Tilråding fra Sosial- og helsedepartementet av 31. mai 1996 om Ventetidsgarantien blir sendt Stortinget.
linkdoc#docVedlegg 1
Denne menysiden er sist oppdatert 6 juni 1996 av Statens forvaltningstjeneste, ODIN-redaksjonen