9 Bedre kvalitet gjennom kunnskap og innovasjon

Figur 9.1
Regjeringens mål er at forskning, innovasjon og utdanning i enda større grad enn i dag skal bidra til kvalitet og pasientsikkerhet i helse- og omsorgstjenesten.
Det handler om å stimulere til forskning som er relevant for tjenesten, ta i bruk ny kunnskap, bruke forskning som redskap i planlegging og kvalitetssikring, og utnytte praksisnær forskning i kontinuerlig kvalitetsforbedring. Godt samarbeid mellom universitets- og høyskolesektoren og helse- og omsorgssektoren er av stor betydning.
Det er nødvendig med godt samarbeid mellom klinisk forskning, translasjonsforskning og grunnforskning for å utnytte forskningen effektivt. Innovasjon i helse- og omsorgstjenesten skal bidra til bedre kvalitet og pasientsikkerhet gjennom nye arbeidsrutiner og måter å levere tjenester på.
Tjenestenes behov for kompetanse skal være grunnlaget for innholdet i utdanningene. Målet er å utdanne kandidater som kan reflektere over egen yrkespraksis og bidra til systematisk kvalitetsutvikling innenfor eget fagområde. Kunnskaps- og kompetanseheving skal være en kontinuerlig prosess for å sikre forsvarlighet i pasientbehandlingen.
Satsingen på helse- og omsorgstjenesteforskning skal videreføres. Forskningsaktørene skal bruke kunnskapsoppsummeringer og data om forskningsaktivitet som grunnlag for å avdekke forskningsbehov og prioritere forskningsprosjekter. Samarbeidet mellom forskningsaktørene, brukerne og tjenesten skal sikre relevans i forskningen. Infrastrukturen for forskning og innovasjon skal stimulere til utprøving av ny teknologi og videreutvikling av tjenestetilbudet. Som ledd i oppfølgingen av stortingsmeldingen om velferdsutdanningene, skal innholdet i grunnutdanningene fornyes og kvaliteten på praksisutdanningene styrkes. Undervisning i metoder for systematisk kvalitetsarbeid skal inkluderes som en del av alle videre- og etterutdanninger for helse- og omsorgspersonell. Det vil bli foreslått en ny autorisasjonsordning for helsepersonell som har utdanning fra land utenfor EØS-området.
9.1 Status og utfordringer
Det har vært en langsiktig satsing på helse- og omsorgstjenesteforskning de senere årene som har gitt resultater. Andelen doktorgrader innenfor helse har økt sammenliknet med alle avlagte doktorgrader i perioden 1980 til 2010, og det har vært en økning i vitenskapelige publikasjoner. Flere forskningsmiljøer holder høy internasjonal standard, for eksempel innenfor klinisk forskning, nevrovitenskap og epidemiologisk forskning. Det har også vært en betydelig økning i forskningsressursene. Det er bygget opp forskningsmiljøer i både spesialisthelsetjenesten, tannhelsetjenesten og den kommunale helse- og omsorgstjenesten.
Det er fremdeles behov for å bygge opp forskningsmiljøer på enkelte fagområder, for eksempel tannhelsetjenester, rusbehandling og pasientsikkerhet. Universitets- og høyskolesektoren har et særskilt ansvar for grunnforskning, forskningsbasert undervisning og forskerutdanning.
Det gjenstår å etablere et forskningsbasert kunnskapsgrunnlag for forbedring av den kommunale helse- og omsorgstjenesten. Fagmiljøene i kommunene er ofte små og fragmenterte, og forskningen har lite omfang sett i lys av sektorens størrelse og betydning. Kommunene har gjennom ny helse- og omsorgstjenestelov fått et medvirkningsansvar for forskning. Det har også vært en systematisk oppbygging av forskning og forskningskompetanse i omsorgssektoren og i allmennlegetjenesten. Oppbygging av forskningsmiljøer på dette området krever langsiktig og systematisk arbeid.
I spesialisthelsetjenesten er mye av infrastrukturen for forskning på plass, men det er fortsatt behov for å stimulere til flere kliniske studier og styrke forskning på forskningssvake fagområder. Viktige forutsetninger er å tilrettelegge for økt forskningssamarbeid mellom universitets- og høyskolesektoren og helse- og omsorgstjenesten, og i større grad utnytte helse- og kvalitetsregistre som grunnlag for forskning.
I 2011 ble det gjennomført en stor fagevaluering innenfor biologisk, medisinsk og helsefaglig forskning. Det ble gjennomført en kartlegging av situasjonen og gitt konkrete anbefalinger om organisering og styrking av forskningen. Det ble anbefalt at institusjonenes basisfinansiering i større grad skal brukes strategisk og at forskerne bør stimuleres til å søke internasjonal finansiering.
Regjeringens langsiktige satsing på innovasjon i helse- og omsorgssektoren har resultert i en vesentlig innovasjonsaktivitet. Innovasjonsvirkemidlene i regi av det nasjonale nettverket for behovsdrevet innovasjon i helsesektoren (InnoMed), virkemiddelapparatet i Norges forskningsråd, og Innovasjon Norge har muliggjort vekst i aktiviteten. Virkemidlene dekker imidlertid i varierende grad hele innovasjonsforløpet. Tjenesten mangler systematisk oversikt over innovasjoner, og det er en utfordring å få til spredning av gode innovasjoner til ulike deler av tjenesten. Virkemidler for å få til økt innovasjon i den kommunale helse- og omsorgstjenesten vil bli vurdert i sammenheng med arbeidet med stortingsmeldingen om innovasjon i omsorg.
Helse- og omsorgssektoren er personellintensiv og behovet for arbeidskraft øker. Kravene til kunnskap er også økende på grunn av den generelle samfunnsutviklingen og utviklingen i tjenesten. Tilgang på tilstrekkelig personell med nødvendig kompetanse vil bli en utfordring for framtidens helse- og omsorgstjeneste. Det økte behovet for personell kan medføre at særlig omsorgssektoren må tilsette et betydelig antall ufaglærte for å dekke etterspørselen. I stortingsmeldingen om velferdsutdanningene har regjeringen lagt fram tiltak som skal bidra til å utdanne flere med fagbrev som helsefagarbeidere. Tiltak på arbeidsgiversiden er også nødvendig, og her kan blant annet rekrutteringskampanjen Bli helsefagarbeider vise til gode resultater.
I tillegg kan det bli mangel på personell med høyere utdanning, særlig sykepleiere. Det er behov for en gradvis utbygging av utdanningskapasiteten for enkelte personellgrupper. Regjeringen har de siste årene økt utdanningskapasiteten i de helsefaglige utdanningene gjennom finansiering av nye studieplasser. Helseutdanning er et særlig prioritert område, sammen med lærerutdanninger og realfag og teknologi. Samtidig må det arbeides med effektiv utnyttelse av tilgjengelige personellressurser.
I de senere årene har arbeidsinnvandringen bidratt vesentlig til å dekke behovet for arbeidskraft. Norge skal føre en politikk som innebærer at det ikke skal skje aktiv og systematisk rekruttering av helsepersonell fra land med kritisk mangel på helsearbeidere, men helsepersonell kommer på eget initiativ som arbeidsinnvandrere, flyktninger eller familiegjenforente. I tillegg er Norge gjennom EØS-avtalen tilknyttet et felles europeisk arbeidsmarked som har som mål å legge til rette for økt mobilitet i EØS-området. Denne utviklingen skaper samtidig et større behov for internasjonalt samarbeid og gode nasjonale rutiner for tilsyn og kontroll. Den enkelte arbeidsgiver har i tillegg ansvar for å ha ansettelsesrutiner som sikrer at helsepersonell har tilstrekkelige kvalifikasjoner, autorisasjoner, og språk- og kommunikasjonsferdigheter.
9.2 Forskning
Forskning bidrar til å styrke kunnskap om kvalitet og pasientsikkerhet og er nødvendig for å utvikle effektive og trygge tjenester. Forskning bidrar til kvalitet og pasientsikkerhet gjennom utvikling av ny kunnskap som har betydning for forebygging, diagnostisering, behandling, rehabilitering og omsorg. Forskning som gjennomføres som en integrert del av klinisk praksis gjør helse- og omsorgspersonellet mer faglig oppdatert og pasienter som deltar i forskningsstudier får bedre effekt av behandlingen. I tillegg får personell som deltar i forskning et bedre grunnlag for å gi kunnskapsbasert undervisning. Forskning og fagutvikling gir også et attraktivt arbeidsmiljø. Forskning kan også bidra til innovasjon og utvikling av nye løsninger som kan gi bedre kvalitet og sikkerhet for pasientene. Økt internasjonalisering av helse- og omsorgsforskningen er nødvendig for å styrke forskningskvaliteten og dermed pasientsikkerheten. Internasjonalisering er relevant for alle typer forskningsaktivitet, ikke bare for toppforskningsmiljøer.
9.2.1 Stimulere til forskning som er relevant for tjenesten
Identifisere forskningsbehov
Identifisering av forskningsbehov skal bidra til å sikre bredde i forskningen og styrke forskningssvake områder. Forskningsbehovene kan avdekkes i tjenesten, ved bruk av forskningsdokumentasjonssystemer og gjennom kunnskapsoppsummeringer, retningslinjearbeid og annen systematisk bearbeiding av forskningslitteraturen. Nasjonalt kunnskapssenter for helsetjenesten skal identifisere forskningsbehov gjennom arbeidet med kunnskapsoppsummeringer og publiserer resultatene i en årlig en rapport. Et nasjonalt forskningsinformasjonssystem (CRIStin) ble tatt i bruk i alle regionale helseforetak, universitet og høyskoler og instituttsektoren fra 2011, og skal gi bedre oversikt over den samlede helseforskningen. Helse- og omsorgsdepartementet ønsker at det skal benyttes et felles klassifiseringssystem for helseforskning i Norge.1 På denne måten vil det være mulig å sammenstille samlet forskningsaktivitet og resultater på tvers av sektorer og fag- og innsatsområder. Klassifiseringen kan brukes for å avdekke forskningssvake områder og vurdere forskningsinnsats opp mot sykdomsbyrde, og for å avdekke forholdet mellom basalforskning, forebygging, anvendt klinisk forskning og helsetjenesteforskning. Informasjonen gir et godt grunnlag for å prioritere forskningsressursene. Systemet er pilotert i de regionale helseforetakene, Norges forskningsråd og Kreftforeningen, og utviklet for bruk i det nasjonale forskningsinformasjonssystemet. Klassifiseringssystemet er allerede i bruk i land som Irland, Sverige, Storbritannia, Singapore og Canada, og vil bidra til sammenlikning på tvers av landegrensene.
Det skal stilles krav til forskningsaktørene om å videreutvikle og bruke data om forskning og kvalitet som grunnlag for å avdekke forskningsbehov og prioritere forskningsprosjekter.
Prioritere forskningssvake områder
På enkelte forskningssvake fagområder må det iverksettes særskilte tiltak. Innenfor klinisk forskning vil det være forskningsområder som verken prioriteres av forskningsinstitusjonene eller industrien. Det ble derfor etablert et eget program i 2010 for å ivareta områder der det er behov for offentlig initierte kliniske studier. I første fase omfatter programmet kreftforskning. På sikt er det et mål å utvide offentlig initierte studier til flere områder.
Enkelte forskningssvake områder, for eksempel psykisk helse, rus, omsorg, kvinnehelse og folkehelse, prioriteres gjennom særskilte programmer og satsinger i regi av Norges forskningsråd, oppdragsdokumentene til regionale helseforetak, og Nasjonal samarbeidsgruppe for helseforskning i spesialisthelsetjenesten. Nasjonal samarbeidsgruppe er et rådgivende organ som skal koordinere og fremme dialog mellom aktørene i helseforskning. Samarbeidsgruppen har initiert nasjonale strategiske satsningsområder med prioritering av forskningssvake områder som ett av flere kriterier.
For å styrke forskning i den kommunale helse- og omsorgstjenesten og tannhelsetjenesten blir det bygd opp kompetansemiljøer innenfor allmennmedisinsk forskning, tannhelse og omsorgsforskning. Videre blir det etablert forskernettverk mellom allmennmedisinske forskningsenheter og de regional odontologiske kompetansesentrene. Det er fremdeles et stort behov for å styrke forskningen på disse områdene. Forsknings- og utviklingsarbeidet utgjør en svært liten andel av budsjettene i sektoren. I utredningen om innovasjon i omsorg er det lagt vekt på at omsorgssektoren må legge et eget kunnskapsfundament som er forankret i brede, flerfaglige og praksisnære miljøer. Problemstillingen vil bli omtalt i den kommende stortingsmeldingen om temaet.
En styrking av forskningssvake fagområder må ikke gå på bekostning av arbeidet med å bygge opp sterke norske forskningsmiljøer av høy internasjonal kvalitet. På dette området har Norges forskningsråd en viktig strategisk funksjon også innenfor helse- og omsorgsforskningen.
Boks 9.1 Senter for rus og avhengighetsforskning
Senter for rus og avhengighetsforskning ble etablert i 2007 med midler fra Program for rusmiddelforskning i regi av Norges forskningsråd.
Forskningssenteret skal ha hovedvekt på klinikknær rusmiddelforskning og skal i tillegg til forskning tilby undervisning og veiledning av mastergradsstudenter og doktorgradsstudenter på feltet. Senteret skal være et hovedmiljø for rusmiddelforskning i Norge, og det skal ta en ledende nasjonal rolle som nettverksbygger for rusmiddelforskning.
Både programmet for rusmiddelforskning og forskningssenteret er evaluert og programplanen for forskningsprogrammet skal revideres i 2013.
Tverrfaglig og tverrsektorielt forskningssamarbeid
Det er behov for å etablere og videreutvikle samarbeid mellom forskningsinstitusjonene, relevante forskningsstøttemiljøer og helse- og omsorgstjenesten for å øke forskningsaktiviteten, kvaliteten og tilgangen til nasjonale forskningsressurser. Behovet for samarbeid innenfor den kommunale helse- og omsorgstjenesten og den fylkeskommunale tannhelsetjenesten er understreket i Helse- og omsorgsdepartementets strategi Forskning og innovasjon for bedre samhandling fra 2012
Det er behov for å utvikle samarbeidet mellom forsknings- og utdanningsinstitusjonene og kommunene. De fem sentrene for omsorgsforskning er et godt eksempel på en slik samarbeidsarena.
For å sikre en fremtidsrettet prioritering av helseforskningen skal det utvikles en helhetlig strategi for helse- og omsorgsforskning og innovasjon HelseOmsorg21. Tiltak for styrke samarbeidet mellom universitets- og høyskolektoren og helse- og omsorgssektoren vil også bli vurdert i forskningsmeldingen som regjeringen skal legge fram våren 2013.
Boks 9.2 Fem regionale sentre for omsorgsforskning
Helse- og omsorgsdepartementet har gjennom Norges forskningsråd etablert fem regionale sentre for omsorgsforskning etter nasjonal utlysning. Sentrene er knyttet til Høgskolene i Nord-Trøndelag, Bergen, Gjøvik og Telemark, og universitetene i Tromsø og Agder. Sentrene skal være forsknings- og kompetansesentre som skal samle, produsere og formidle kunnskap om omsorg og omsorgsarbeid.
Formålet med sentrene er å styrke praksisnær forskning og utvikling på feltet, drive forskningsformidling overfor kommunene, bidra til kompetanseheving i omsorgssektoren og støtte utviklingssentre for sykehjem og hjemmetjenester i regionen. Sentrene skal også gjennomføre forskning med kommuner som oppdragsgivere.
De fem sentrene for omsorgsforskning danner et nasjonalt nettverk, som ledes av senteret på Gjøvik, og utgjør et tyngdepunkt innen omsorgsforskning i Norge. Sentrene har etablert en felles rapportserie for publisering av rapporter knyttet til prosjekter gjennomført ved de fem sentrene. Rapportserien publiseres på www.omsorgsforskning.no
9.2.2 Implementere ny kunnskap i tjenesten
Det er en lang vei fra forskning til kunnskapsbasert praksis og det er en utfordring å få helse- og omsorgstjenesten til å ta i bruk ny kunnskap. Resultatene fra ny forskning må formidles i et språk som gjør informasjonen tilgjengelig for helse- og omsorgspersonell, ledere i tjenesten, byråkrater og politikere.
Formidling av kunnskap
Kunnskapsoppsummeringer fra Nasjonalt kunnskapssenter for helsetjenesten, nasjonale retningslinjer og veiledere, og Helsebiblioteket.no er viktige informasjonskanaler. Helsebiblioteket.no er et offentlig finansiert nettsted som gir helsepersonell og studenter gratis tilgang til kvalitetsvurderte retningslinjer, databaser, tidsskrifter og andre kunnskapsressurser.2 Formidling av forskningskunnskap til pasienter og brukere av tjenestene kan kreve ytterligere forenkling, for eksempel egne pasientversjoner. Det er viktig at ny kunnskap og forskningsresultater raskt fanges opp og integreres i nasjonale faglige retningslinjer og veiledere, slik at disse er i tråd med kunnskapsfronten og kunnskapsbasert praksis.
Passiv distribusjon av kunnskap er ikke nok for å sikre endring i praksis. Det er behov for mer aktivt og målrettet arbeid. En rapport fra Kunnskapssenteret om kunnskapsbasert praksis i spesialisthelsetjenesten viser at helsepersonell ønsker å ta i bruk verktøy for å få en mer kunnskapsbasert praksis, men at det trengs målrettet undervisning, ildsjeler og forankring hos ledelsen for å få dette til. Implementering av ny kunnskap vil også være lettere i virksomheter der personellet deltar i forskningsprosjekter, personellet har kjennskap til forskningsmetodikk gjennom utdanningen og det er en kultur i virksomheten for kunnskapsbasert praksis. Kompetansesentrenes rolle i dette arbeidet er nærmere omtalt i kapittel 6 Kvalitetsforbedring i tjenestene.
Samarbeid med forskningsmiljøene
Et av de viktigste tiltakene for å få til raskere implementering av ny kunnskap, er å etablere samarbeid mellom vitenskaplige miljøer og helse- og omsorgssektoren. I Norge er det lagt til rette for et tettere samarbeid mellom universitets- og høgskolesektoren og helseforetakene ved opprettelsen av regionale samarbeidsorgan som skal behandle saker om forskning og utdanning. For å styrke samarbeidet vil Helse- og omsorgsdepartementet revidere instruksen til de regionale helseforetakene om samarbeidet med universiteter og høyskoler. I tillegg er Nasjonal samarbeidsgruppe for helseforskning i spesialisthelsetjenesten viktig for å sikre et bedre samarbeid om helseforskning. Det er etablert et samarbeid mellom sentrene for omsorgsforskning og utviklingssentrene for sykehjem og hjemmetjenester i kommunene.
Boks 9.3 Senter for samisk helseforskning og Saminor
Senter for samisk helseforskning ble etablert som en enhet ved Institutt for samfunnsmedisin ved Universitetet i Tromsø i 2001. Senterets hovedoppgave er å framskaffe ny kunnskap om helse og levekår i den samiske befolkningen i Norge.
Forskningssenteret legger vekt på tverrfaglig forskning, befolkningsbaserte studier og bruk av kvantitative metoder. Spesielt viktig er senterets egen helse- og levekårsundersøkelse Saminor. Undersøkelsen ble gjennomført i 2003–2004 i samarbeid med Nasjonalt folkehelseinstitutt. Datamaterialet fra den første Saminor-undersøkelsen har muliggjort studier av forekomst av og risiko for sykdom i den samiske befolkningen sammenliknet med den øvrige befolkningen i det samme geografiske området. Undersøkelsen viser at den samiske befolkningen står overfor noen spesifikke helseutfordringer som det er aktuelt å forske videre på.
I 2012 gjennomføres den andre helse- og levekårsundersøkelsen Saminor 2. Undersøkelsen har som mål å få mer kunnskap om helse og levekår i områder med samisk og norsk bosetning i Norge, inkludert forekomst av risikofaktorer, sykdommer og mulige årsaksforhold. Følgende fem hovedtemaer er dekket i undersøkelsen: 1) metabolsk syndrom og risiko for type 2 diabetes, 2) psykisk helse, 3) trygdemedisin, 4) tannhelse og 5) helsetjenesteforskning. I tillegg er temaene mattrygghet, jernstatus, og samiske verdier, religion og livssyn, inkludert.
9.2.3 Bruk av forskning for å heve kvaliteten
Forskning og oppdatert kunnskap bør ligge til grunn for beslutninger i klinisk praksis og i forvaltningen, både ved innføring av nye behandlingsmetoder, utarbeidelse av faglige retningslinjer, legemiddelbruk og utvikling av kvalitetsindikatorer. Det gjelder også organisering, finansiering, planlegging og drift av helse- og omsorgstjenester. Nasjonale faglige retningslinjer, kunnskapsoppsummeringer og metodevurderinger er sentrale virkemidler.
Forskningsbaserte evalueringer og følgeforskning må i økende grad tas i bruk ved implementering av politiske reformer og andre overordnede tiltak i helse- og omsorgstjenesten. Helse- og omsorgsdepartementet har derfor gitt Norges forskningsråd i oppdrag å gjennomføre en forskningsbasert evaluering av samhandlingsreformen parallelt med innføring av reformen.
Bruk av registerdata som utgangspunkt for forskning
Et stort antall medisinske kvalitetsregistre og helseregistre er blitt etablert i løpet av det siste tiåret. Forskning er et hovedformål for de nasjonale helse- og kvalitetsregistrene. For at registrene skal kunne benyttes til kvalitetssikring, kreves det vanligvis at det gjennomføres forskning på dataene. Registerdata kan brukes til forskning på behandlingsmetoder og resultater, og til å avdekke eventuelle senvirkninger. Kvalitetsregistrene kan potensielt brukes til å vurdere praksis, for eksempel til å overvåke om praksis etter faglige retningslinjer gir ønsket effekt. Forskning på data fra medisinske kvalitetsregistre er derfor et viktig supplement til praksisnær forskning. Kvalitetsregistre som inneholder et nasjonalt datasett vil være spesielt nyttige for å overvåke nye og kostnadskrevende metoder.
Det er behov for å styrke omfanget av medisinske kvalitetsregistre i primærhelsetjenesten, den kommunale helse- og omsorgstjenesten og etablere registre for tannhelsetjenesten. Det er viktig at hensynet til personvernet ivaretas på en god måte, samtidig som reguleringen ikke må være til hinder for at registrene kan brukes til forskningsformål.
Boks 9.4 Nasjonalt register for leddproteser
På 1980-tallet var flere ulike hofteleddsproteser i bruk i norske sykehus. En ny type sement, kalt Boneloc-sement, ble introdusert i 1991. Sementen oppnådde raskt en stor markedsandel sammenlignet med de andre sementtypene.
Nasjonalt register for leddproteser begynte å registrere innsetting av hofteleddsproteser i 1987. Fra 1994 omfattet registeret alle typer leddproteser. Dataene gjør det mulig å sammenlikne resultater av valg mellom protesetyper, sementtyper og operasjonsmetoder.
Allerede etter tre års registrering viste data fra registeret en høyere hyppighet av reoperasjon blant pasientene som hadde fått proteser med Boneloc-sement. Forskningsstudier basert på data etter 5,5 år og 10 år viste at proteser der det ble brukt Boneloc-sement varte kortere enn proteser der det ble brukt annen type sement. Vitenskapelig publisering av data fra leddproteseregisteret var sterkt medvirkende til at salget av Boneloc-sement ble stoppet på verdensmarkedet.
Forskning fra registeret har bidratt vesentlig til at produkter og prosedyrer med dårlig resultat ikke brukes av kirurgene og at antallet reoperasjoner er redusert med 30 prosent ved norske sykehus siden registeret ble opprettet.
Forskning som en integrert del av behandling og omsorg
Praksisnær forskning bør være en integrert del av behandling og omsorg for å bidra til å sikre kvalitet, pasientsikkerhet, raskere tilgang til ny behandling og kostnadseffektivitet. Klinisk og pasientnær forskning bidrar til økt kompetanse og helse- og omsorgspersonellets mulighet til å bruke deler av arbeidstiden på forskning er en god indikator på kvalitet. Helse- og omsorgstjenesten bør ha som et langsiktig mål å ha forskningskompetanse innenfor de fleste sykdomsgrupper og tjenesteområder.
Det er særlig de forskerdrevne studiene, der helsepersonell selv utarbeider forskningsprotokoller, gjennomfører studier, analyserer og publiserer resultatene som bidrar til kompetansebygging i det enkelte fagmiljø, og som gir kompetanseheving i helse- og omsorgssektoren som helhet. Denne type forskning vil oftere ivareta problemstillinger og pasientgrupper som industrien ikke prioriterer, men som er av samfunnsmessig interesse. Det er et mål å oppnå bedre balanse mellom forskerinitierte og offentlig initierte kliniske studier, og industridrevne studier. Et annet område der samfunnet må ta et større ansvar, er oppfølgingsstudier etter at nye metoder er etablert som standard behandling i det ordinære helsetilbudet.
Det er en utfordring at det er lite praksisnær forskning i den kommunale helse- og omsorgstjenesten og den fylkeskommunale tannhelsetjenesten. I ny lov om kommunale helse- og omsorgstjenester ble derfor kommunene gitt et medvirkningsansvar knyttet til forskning. Lovendringen bidrar til å understreke behovet for mer forskningsbasert kunnskap i de kommunale tjenestene. Det lages nå en håndbok for kommunenes medvirknings- og tilretteleggingsansvar for forskning. Spørsmålet om fylkeskommunens ansvar for forskning vil bli vurdert i arbeidet med revisjon av tannhelsetjenesteloven.
I stortingsmeldingen om velferdsutdanningene har regjeringen varslet at fagmiljøene som tilbyr helse- og sosialfaglig utdanning skal styrke forankringen i forskning slik at forskningen i større grad kan bidra til kvalitetsutvikling av utdanningene. Som oppfølging av stortingsmeldingen, er det etablert et nytt program for praksisrettet forskning og utvikling for helse- og velferdstjenestene i regi av Norges forskningsråd. Programmet finansieres av Arbeidsdepartementet, Barne-, likestillings- og inkluderingsdepartementet, Helse- og omsorgsdepartementet og Kunnskapsdepartementet.
Boks 9.5 Reseptregisteret
Reseptregisteret inneholder anonymiserte opplysninger om alle resepter som er ekspedert på apotek i Norge. Registeret ble opprettet i 2004. Tall fra registeret for 2011 viser at:
76 prosent av alle kvinner og 63 prosent av alle menn fikk utlevert minst ett legemiddel på resept
30 prosent av alle kvinner og 20 prosent av alle menn fikk utlevert minst ett antibiotikum
170 000 fikk utlevert antibiotikumet erythromycin som blant annet blir brukt til behandling av mykoplasma lungebetennelse
Rundt 20 prosent av befolkningen fikk legemidler mot hjerte- og karsykdom
300 000 personer, 8 prosent av alle kvinner og 4 prosent av alle menn, fikk utlevert antidepressiva
Reseptregisteret skal fremme riktig legemiddelbruk og bidra til en bedre helsetjeneste gjennom å levere data til kvalitetsforbedring og epidemiologisk forskning. Ved å gi den enkelte forskriver tilgang til egne forskrivningsdata, kan registeret i tillegg brukes av helsepersonell som verktøy for egen kvalitetsforbedring.
9.3 Innovasjon og nyskaping
Det er mange eksempler på innovasjoner som har bidratt til bedre kvalitet og pasientsikkerhet. Oppdagelsen av antibiotika for å behandle infeksjoner som tuberkulose og utvikling av vaksine mot polio er gode eksempler.
Mange av dagens innovasjoner gjør det enklere å mestre egen sykdom. Med en insulinpumpe kan en person med diabetes etterlikne kroppens normale insulinsekresjon, og redusere risiko for føling, insulinsjokk og høyt blodsukker. Utviklingen av nye former for bildediagnostikk som ultralyd, CT-undersøkelse, MR-undersøkelse og PET3 er hjelpemidler som bidrar til å stille bedre diagnoser og mer målrettet behandling. Bildeveiledet kikkhullskirurgi og utblokking av blodårer med stenter er eksempler på innovasjoner som gir mindre bivirkninger og bedre kvalitet enn tradisjonell åpen kirurgi. Utvikling av nettbaserte tjenester, telemedisin og hjemmebaserte tjenester er andre eksempler. Innovasjon kan også handle om å benytte etablerte arbeidsmåter eller teknologi på nye måter og overfor nye brukergrupper.
Framover vil det sannsynligvis skje en omfattende utvikling av ny velferdsteknologi og informasjonsteknologi, med økt bruk av trygghetsalarmer, ny bruk av kommunikasjonsteknologi som sosiale medier og telemedisin, og teknologi som kan stimulere, aktivisere og strukturere hverdagen. Legemidler vil i større grad bli individtilpasset og skreddersydd til den enkelte pasient. Samlet sett er det grunn til å forvente at ny teknologi skal gi bedre kvalitet og pasientsikkerhet gjennom mer effektiv og brukerorientert diagnostikk, behandling, rehabilitering og hjemmebasert omsorg.
9.3.1 Identifisere og utvikle nye løsninger
Innovasjonsledelse og innovasjonskultur er viktige forutsetninger for at innovasjon blir en akseptert, integrert og kontinuerlig aktivitet i helse- og omsorgstjenesten. Innovasjonskultur kjennetegnes av evne til å se et problem og erkjenne behov for omstilling, utvikle og ta i bruk nye løsninger, dokumentere og vurdere effekt og bidra til kunnskapsspredning. God innovasjonsledelse vil ikke bare kunne redusere motstand mot nye løsninger og arbeidsrutiner, men bidra til at de ansatte er med på å utforme løsningene og forbedre tjenestene.
En utfordring er at ansatte i helsetjenesten ikke i tilstrekkelig grad ser rollen som premissgiver for innovasjonsaktiviteten, og at sektoren er tilbakeholden med å ta i bruk nye løsninger. Sektoren mangler oversikt over hvilke produkter og løsninger som finnes. Helse- og omsorgstjenesten i kommunene er i tillegg kjennetegnet av store driftsenheter med et lite antall ledere.
Det er behov for tettere kunnskapsallianser mellom universitets- og høyskolesektoren og helse- og omsorgstjenesten, og mellom næringsliv og helsetjenesten. Det er et stort potensial for en tettere kopling til næringslivet, men kulturelle forskjeller og få felles kontaktflater er en utfordring.
I St.meld. nr. 7 (2007–2008) Et nyskapende og bærekraftig Norge er innovasjon i offentlig sektor, spesielt helse- og omsorgssektoren, framhevet som et viktig satsningsområde. Målet er en offentlig helse- og omsorgssektor som er fleksibel nok til å endres i takt med nye utfordringer og nye behov. Det innebærer at det må satses på innovasjon i både planlegging, utforming og utøvelse av tjenestene.
De regionale helseforetakene, Innovasjon Norge, det nasjonale nettverket for behovsdrevet innovasjon i helsesektoren (InnoMed), Helsedirektoratet, KS og Norges forskningsråd er sentrale aktører i innovasjonsarbeidet.
I de senere årene har det vært satt i gang flere prosesser for å styrke infrastrukturen og stimulere til en kultur for innovasjon i helse- og omsorgstjenesten, særlig innenfor spesialisthelsetjenesten. Det er utnevnt innovasjonsansvarlige ved de regionale helseforetakene, og forslag til nye forskningsprosjekter blir vurdert med utgangspunkt i innovasjonspotensial.
I 2010 etablerte KS en innovasjonsallianse for kommunesektoren. Alliansen består av kommuner og fylkeskommuner, og representanter fra næringsliv, frivillige organisasjoner og departementer. Innovasjonsalliansen skal sette drivere for innovasjon i kommunesektoren på dagsorden, skape debatt om løsninger, bidra til at det utvikles ny kunnskap og synliggjøre gode eksempler på nyskaping og kvalitetsutvikling i kommunesektoren.
Regjeringens satsning på innovasjon og næringsutvikling i helse- og omsorgssektoren er besluttet forlenget til 2017. Satsingen er utvidet til å omfatte utfordringene som er skissert i samhandlingsmeldingen, hele helse- og omsorgstjenesten, forskningsbasert innovasjon og innovasjon i offentlige anskaffelser. Utdanningsinstitusjonene skal trekkes inn i arbeidet.
Regjeringen vil legge fram en stortingsmelding om innovasjon i omsorgssektoren som skal ta utgangspunkt i forslagene i utredningen om innovasjon i omsorg. Meldingen skal legge grunnlaget for fornyelse av omsorgsfeltet gjennom kommunalt innovasjons- og utviklingsarbeid, og gjennomgå virkemiddelapparatet for innovasjon i omsorgstjenesten. Meldingen må ses i sammenheng med arbeidet med å utvikle en innovasjonsstrategi for hele kommunesektoren. Det tas sikte på fremleggelse våren 2013.
Boks 9.6 Intervensjonssenteret ved Oslo universitetssykehus, Rikshospitalet
Intervensjonssenteret ved Oslo universitetssykehus utvikler og kvalitetssikrer nye høyteknologiske metoder innen alle medisinske disipliner. Senteret prøver ut nye behandlingsformer med avansert radiologisk og laparaskopisk utstyr i «framtidens operasjonsrom».
Leger fra ulike spesialiteter arbeider sammen med sykepleiere, ingeniører, fysikere, og matematikere i en tverrfaglig organisasjonsmodell. Det er etablert samarbeid med små og store medisinske teknologibedrifter for å utvikle ny medisinsk teknologi i tett samarbeid med klinikerne.
Erfaringene fra 15 års drift viser at utvikling av nye metoder må gjøres slik at både kliniske fordeler og ulemper, pasienterfaringer og forholdet mellom kostnad og nytte blir dokumentert. Sykehusenes behov for en profesjonell handling ved utprøving av nye metoder sammenfaller med teknologibedriftenes behov for klinisk utprøving og kvalitetstesting av nye produkter.
Framtidens operasjonsrom vil inneholde avansert bildedannende utstyr som krever erfaring fra å drifte operasjonsstuer, og radiologisk og teknologisk kompetanse.
De teknologiske løsningene ved intervensjonssenteret og organisasjonsmodellen med tverrfaglig organisering, har vakt stor interesse nasjonalt og internasjonalt.
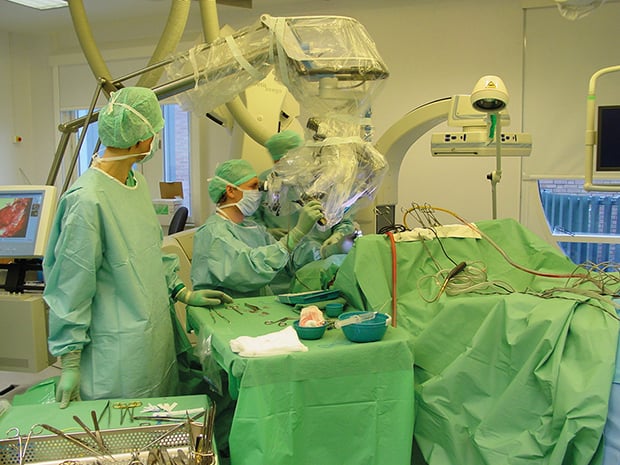
Figur 9.2 Nevrokirurgisk operasjon med mikroskop ved Intervensjonssenteret.
Kilde: Foto: Intervensjonssenteret.
9.3.2 Raskere spredning av nye løsninger
Det er en stor utfordring at nye løsninger ikke spres og tas i bruk i hele helse- og omsorgstjenesten, men forblir «lokale» innovasjoner. Dette fordi det bidrar til ulikhet i og tilgang til ny teknologi og god praksis. Innovasjon handler ikke bare om å utvikle nye produkter, men også om å ta i bruk en ide, tjeneste eller et produkt i en ny sammenheng. Spredning av nye løsninger er avhengig av infrastruktur, ledelsesforankring, og tilpasning til den sammenhengen der løsningen skal tas i bruk (lokalt selvstyre, organisering, risiko for å mislykkes med videre).
Mye av teknologien og løsningene som benyttes i helse- og omsorgssektoren har vært teknologidrevet og er utviklet uten tilstrekkelig innsikt i helse- og omsorgstjenesten. En slik tilnærming kan føre til teknologiske løsninger som er dårlig tilpasset den praktiske hverdagen og fjerner oppmerksomheten fra pasient og bruker. Nye produkter, tjenester og organisasjonsformer som er drevet fram av behov fra og utviklet i samarbeid med personell og brukere, vil ha større forutsetninger for å fungere i praktisk bruk.
Mer enn 90 prosent av all teknologi og metoder som brukes i helse- og omsorgssektoren er importert fra utlandet. Størst andel norske produkter finnes innenfor hjelpemidler for eldre og funksjonshemmede som utgjør om lag 25 prosent. En viktig del av innovasjonsarbeidet handler derfor om å tilpasse teknologi og tjenester som er utviklet internasjonalt til norske forhold og norske behov, og å utvikle egne produkt- og tjenesteinnovasjoner med utgangspunkt i norske behov til et internasjonalt marked. Her er det spesielt viktig å bruke innovasjonsvirkemidlet i anbudsprosesser (prekommersielle innkjøp), slik at produktene kan videreutvikles og tilpasses brukernes (innkjøpernes) behov.
På oppdrag fra KS gjennomførte Høgskolen i Lillehammer og Østlandsforskning i 2010 en analyse av virkemidler og virkemiddelapparatet i kommunenes innovasjonsarbeid. Hovedkonklusjonen i rapporten er at innovasjonspolitiske virkemidler overfor kommunesektoren er dårlig utviklet. Det mangler først og fremst virkemidler som kan føre til innovasjoner av et visst omfang, er risikoavlastende og kan benyttes i en lang utviklingsperiode. Studien viser at kommunene vurderer fylkesmannen og fylkeskommunene som de viktigste aktørene i virkemiddelapparatet. Norges forskningsråd blir ikke oppfattet som en aktør som disponerer innovasjonsvirkemidler som kommunene kan benytte. Innovasjon Norge blir i hovedsak vurdert som en aktør i sammenheng med bygdeutviklingsmidler. Kommunene mener at oppstartsstøtte er det viktigste virkemidlet for å fremme innovasjon. Lovverk og reguleringer blir oppfattet som mest hemmende for kommunenes innovasjonsarbeid. Tilsvarende har innovasjonsmeldingen påpekt at det er viktig å se på i hvilken grad virkemiddelapparatet er tilpasset offentlig sektor og hele helse- og omsorgssektorens behov.
Det vil i arbeidet med stortingsmeldingen om innovasjon i omsorg bli vurdert virkemidler og tiltak for å styrke innovasjonsarbeidet i kommunal sektor.
Boks 9.7 Medisinsk SimulatorSenter i Trondheim
Medisinsk simulatorsenter er organisert som egen avdeling i Klinikk for Anestesi og Akuttmedisin ved St. Olavs Hospital. I løpet av de siste årene er det bygd opp både teknisk og pedagogisk kompetanse for å drive medisinsk simulering. Instruktørene er leger og sykepleiere med spesialitet innen anestesi, intensivmedisin og pediatri. De har alle fasilitatorutdanning innen medisinsk simulering av europeisk standard.
Medisinsk simulering er en undervisningsmetode som er raskt voksende i utdanning av helsepersonell i store deler av verden. Ved hjelp av en avansert datastyrt dukke gjenskapes scenarioer fra klinisk virksomhet. Rammene rundt scenarioene tilpasses de som skal øve med tanke på omgivelser, læringsmål, vanskelighetsgrad, tilgang på hjelpemidler osv.
Øvelsen gjøres så realistisk som mulig for å øke overføringsverdien til praksis og det gjøres videoopptak under treningen. Etter hver trening gjennomføres en gjennomgang i etterkant. Gjennomgangen innebærer refleksjon over det deltakerne har vært med på. Ved å diskutere det som skjedde, utforsker en hvorfor handlingsforløpet ble slik som det ble. Simulering er spesielt velegnet til å trene på kommunikasjon og samhandling i akutte situasjoner. Målet er å omskape det teamet har øvd på til erfaringer gjennom refleksjon over handling. For å understøtte refleksjonen vises klipp av videoopptaket.
Hvert år er det ca. 600 personer i grunn-, videre- og etterutdanning som deltar på kurs. Det meste av aktiviteten foregår på St. Olav Hospital, men det gjennomføres også simulatortrening i kliniske arealer både i og utenfor sykehuset. Helse Midt-Norge ønsker å tilby simulatortrening ved alle sykehus i regionen.
Se http://www.simulatorsenteret.no
9.4 Utdanning og personell
Endringene i befolkningens alderssammensetning og andre faktorer som for eksempel veksten i yngre brukere med nedsatt funksjonsevne, vil føre til større behov for helse- og omsorgstjenester. En av de viktigste utfordringene framover blir derfor å sikre tilstrekkelig tilgang på helse- og omsorgspersonell.
Kompetansen til personellet i helse- og omsorgssektoren må utvikles i tråd med intensjonene i samhandlingsreformen og endringer i befolkningens tjenestebehov. Det er behov for å heve det formelle utdanningsnivået i deler av helse- og omsorgstjenestene, skape større faglig bredde med flere faggrupper, sikre økt vekt på tverrfaglighet, og styrke veiledning, internopplæring og videreutdanning. Størstedelen av arbeidet med å tilpasse utdanningene slik at de svarer på framtidens kompetansebehov, må gjøres av utdanningsinstitusjonene. De er imidlertid avhengige av medvirkning fra helse- og velferdstjenestene for å lykkes med oppgaven.
Gode ordninger for godkjenning av helsepersonell er viktig for å sikre trygge og gode helse- og omsorgstjenester. De offentlige godkjenningsordningene består av autorisasjon, lisens og spesialistgodkjenning. Dette er hovedtilnærmingen i stortingsmeldingen om utdanning for velferd som regjeringen la fram i februar.
9.4.1 Grunnutdanningene
I stortingsmeldingen om utdanning for velferdhar regjeringen lagt fram det faglige og politiske grunnlaget for utvikling av helse- og sosialfaglig utdanning. Det er helse- og velferdstjenestenes behov for kompetanse som skal være utgangspunktet for utdanningenes innhold. Videre må det utvikles et tettere samarbeid mellom utdanning, forskning og yrkesutøvelse. Samarbeid på tvers av utdanningene er viktig for å forbedrede studentene på de tverrfaglige arbeidsmetodene som møter dem i arbeidslivet. Målet med meldingen er at bedre og mer relevant utdanning og forskning skal bidra til bedre helse- og velferdstjenester. I oppfølgingen av stortingsmeldingen skal det utvikles felles innhold for alle utdanningene og vurderes hvordan profesjonsspesifikke kompetansekrav kan sikre at utdanningene gir den kompetansen tjenestene trenger. Praksisdelen av utdanningene er av stor betydning for sikre studentene nødvendig kompetanse. Omfang og type av praksis skal vurderes for hver utdanning, og det skal utvikles indikatorer på kvalitet og relevans. Det er et mål at flere skal ha praksis i kommunehelsetjenesten. Arbeidet skal gjøres i et samarbeid mellom utdanningssektoren og helse- og velferdssektoren.
Helse- og sosialfaglige utdanninger på universitets-, høgskole- og videregående nivå må tilpasse undervisningen til dagens og framtidens kvalitetsutfordringer og bidra til økt kompetanse i kvalitetsforbedringsarbeid. Kunnskap om systematisk kvalitetsforbedring skal inngå i alle helse- og sosialfaglige utdanninger. Dette handler både om fagkunnskap og om kunnskap om organisering, arbeidspsykologi og statistikk. Flere konkrete undervisningsmoduler er utprøvd og iverksatt, og det bør bygges videre på disse. I tillegg bør krav til slik kompetanse legges inn i opplæringsplanene for lærere innen helse- og sosialfag.
Helse- og omsorgsdepartementet vil vurdere om innholdet i spesialistutdanningen er i tråd med framtidige behov i tjenesten og om det er behov for endringer i dages spesialiststruktur. Det nasjonale regelverket vil bli harmonisert med EUs yrkeskvalifikasjonsdirektiv der det er nødvendig. Det nasjonale regelverket skal sikre at alle spesialister i en offentlig godkjent spesialitet har tilnærmet samme kompetanse. Som første ledd i dette arbeidet, har Helse- og omsorgsdepartementet i stortingsmeldingen om en helhetlig ruspolitikk foreslått å etablere en medisinsk spesialitet i rus- og avhengighetsmedisin.
Ordningen med turnustjeneste for leger vil bli lagt om fra 2013. Omleggingen innebærer at turnusordningen vil bli søknadsbasert og systemet med loddtrekning blir avviklet. Nyutdannede leger vil ikke lenger ha rett på turnusplass. Tilsetting vil skje etter søknad og i henhold til arbeidslivets regler. Turnusstjenesten gjøres om til en første obligatoriske del av legenes spesialistutdanning som vil bestå av ett år i sykehus og 6 måneder i den kommunale helse- og omsorgstjenesten. Det vil bli etablert overgangsordninger for leger som er i gang med turnustjenesten eller som står på venteliste for plass i februar 2013. Dette innebærer blant annet at tidspunktet for autorisasjon må flyttes til etter godkjent cand.med. eksamen for norskutdannede leger.
Boks 9.8 Kunnskap, ledelse og kvalitet i medisinstudiet
I 2011 ble Kunnskapshåndtering, ledelse og kvalitetsforbedring (KLoK) innført som ett av 30 fag i medisinstudiet i Oslo. KLoK skal gi studentene kompetanse til å utøve legeyrket på en profesjonell måte, både som fagpersoner og som deltakere i grupper og team. Innholdet er basert på en utredning som ble gjennomført av representanter fra fakultetet, kliniske miljøer, Nasjonalt kunnskapssenter for helsetjenesten og Nasjonalt folkehelseinstitutt.
Kunnskapshåndtering, ledelse og kvalitetsforbedring er sider ved legers arbeid som tradisjonelt har hatt lite plass i studiet. Den raske utviklingen i medisinen fører imidlertid til at leger må kunne beherske metoder og strategier for å innhente og ta i bruk ny kunnskap. Økt spesialisering og samarbeid mellom faggrupper skaper behov for kompetanse på ledelse, organisering og teamarbeid. Leger trenger kunnskap og ferdigheter som gjør dem i stand til å bidra til kvalitetssikring og forbedring av systemene de arbeider innenfor.
KLoK-faget undervises i seks av tolv semestre av medisinstudiet, fra studiestart til like før slutteksamen i siste studieår. Samlet gis det 30 timers undervisning i kunnskapshåndtering, 13 timers undervisning i ledelse og helseøkonomi, og 15 timers undervisning i kvalitet og kvalitetsforbedring. I tillegg kommer seminarundervisning om håndtering av avvik og feil og simuleringsøvelser. Hovedtyngden av undervisningen er lagt til studiets siste tre semestre i form av forelesninger, seminarer og oppgaver. Se nærmere omtale:
http://www.med.uio.no/studier/ressurser/ fagsider/klok/
http://tidsskriftet.no/article/2817920
Helsebiblioteket har en egen nettside om kvalitetsforbedring som innholder en oversikt over utdanningstilbud om kvalitetsforbedring:
http://www.helsebiblioteket.no/ Kvalitetsforbedring
9.4.2 Opplæring og kompetanseheving i tjenesten
Virksomhetene i helse- og omsorgstjenesten har et ansvar for å legge til rette for systematisk opplæring av ansatte gjennom tverrfaglig erfaringsutveksling, øvelse og refleksjon over praksis. For å bidra til at ansatte har forbedringskompetanse, er det behov for at tjenestene iverksetter internopplæring i kvalitetsforbedring. Det er behov for personell med bedre kompetanse på kommunikasjon og samarbeid på tvers av tjenestenivåer og sektorer. Det er i tillegg behov for styrket kompetanse på områder som flerkulturell forståelse, brukerorientering, IKT, forebyggende arbeid, folkehelsearbeid, psykisk helse, habilitering og rehabilitering, for å nevne noe.
Helse- og omsorgsdepartementet vil bygge videre på kompetanseløftet 2015, kompetanseplan rus og psykisk helse, og kompetansesatsingen i tannhelsetjenesten. Dette er satsinger som er rettet mot rekruttering og kvalifisering av personell, ledelse, og videre- og etterutdanning. Utviklingsprosjektet om etisk kompetanseheving skal videreføres.
Det er viktig for rekruttering og kvalitet at ansatte kan bli kvalifisert gjennom å ta fagbrev som helsefagarbeider og utvikle kompetansen videre gjennom helsefaglige spesialiseringer på fagskolenivå. I stortingsmeldingen om utdanning for velferd varsler regjeringen at det vil bli gjennomført forsøk med Y-veitilbud for kandidater med yrkesutdanning i helse- og sosialfag. Dette vil gi fagarbeidere adgang til relevante høyskolestudier som ledd i en helhetlig plan for livslang læring.4
Det vil bli vurdert tiltak rettet mot kommunesektoren for å øke kompetansen i samfunnsmedisin og miljørettet helsevern, og rekruttering av flere farmasøyter og personell med spesifikk ernæringskompetanse. I oppdragsdokumentet til de regionale helseforetakene for 2012 er det presisert at nødvendig etter- og videreutdanning av helsepersonell i helseforetakene skal ivareta kvalitet og pasientsikkerhet i tjenestene.
Kommuner og helseforetak skal inngå samarbeidsavtaler som legger til rette for å bygge opp kunnskap og kompetanse. Avtalene kan for eksempel omfatte samarbeid med utdanningsinstitusjoner om utdanning, praksisplasser og praksisopplæring til studenter. Samarbeidsavtalene kan være en arena for å etablere samarbeid om å øke kvalitet og sikkerhet på legemiddelhåndtering i institusjoner og i hjemmetjenesten.
Helse- og omsorgsdepartementet har satt i gang et pilotprosjekt med utdanning i «kompetanseområdene» palliativ medisin og akuttmedisin. Utdanningen omfatter i første omgang leger med spesialistutdanning, men er tenkt utvidet til flere helseprofesjoner. Utdanningstilbudet skal bidra til bedre kvalitet og pasientsikkerhet på områder som kan karakteriseres som tverrfaglige og tverrprofesjonelle.
Boks 9.9 Stiftelsen BEST – Bedre og systematisk teamtrening
Prosjektet ble startet i 1997 med økonomisk støtte fra Legeforeningen, Hordaland fylkeskommune og tre lokalsykehus i Finnmark og Hordaland. Initiativet kom fra to anestesiologer, en kirurg og en pedagog. I 2002 ble prosjektet omgjort til en ideell stiftelse som tar sikte på å tilby alle landets sykehus trening i traumebehandling.
Selv om luftambulanse og traumesentre ved universitetssykehusene er godt utbygd, vil alle sykehus med akuttfunksjon i praksis måtte være i stand til å starte opp traumebehandling. Målet med treningen er å bidra til bedre ledelse, kommunikasjon og samarbeid rundt alvorlig skadde pasienter gjennom tverrfaglig opplæring av team lokalt på sykehusene. Det legges vekt på at metodene skal være realistiske, troverdige og vitenskapsbaserte. Videre skal metodene kunne benyttes umiddelbart og ha overføringsverdi til andre fagområder.
Kommune-BEST
I 2004 ble det etablert et teamtreningsnettverk utenfor sykehus. Nettverket er nå etablert i Finnmark, Troms og Nordland. Kommuneprosjektet bygger på de samme pedagogiske prinsippene som sykehusprosjektet, det vil si teorigjennomgang, trening i realistiske akuttmedisinske team og vurdering i etterkant. Teamene settes sammen av personell som ivaretar akuttmedisinske oppgaver i den enkelte kommune. Scenarioene kan simulere alle typer problemstillinger, både indremedisinske, gynekologiske, syke barn, psykiatri og traumer. Treningen gjennomføres med en ekstern veileder. Målet er at nettverket skal bidra til at de lokale tjenestene skal fortsette å trene på egenhånd.
9.4.3 Autorisasjon og lisens
Statens autorisasjonskontor for helsepersonell godkjenner de yrkesgruppene som må ha autorisasjon for å arbeide som helsepersonell i Norge. Helsetilsynet er tilsynsmyndighet for helsepersonell som har fått autorisasjon.
Autorisasjonsprosessen skal sikre at personellet har nødvendige kvalifikasjoner for å utøve yrket i Norge. I dagens ordning er hovedkriteriet at utdanningen skal være like god som en tilsvarende norsk utdanning. Det er imidlertid utfordringer med dagens autorisasjonsprosess. Den ikke er godt nok tilpasset den norske helse- og omsorgstjenestens krav til pasientsikkerhet og språkferdigheter, og søkernes rettigheter blir ikke godt nok ivaretatt. En annen utfordring er at andre nordiske land har gjort endringer i godkjenningsordningene de senere årene, og at forskjeller i ordningene kan føre til ubalanse i det nordiske arbeidsmarkedet.
Helsedirektoratet har utredet et forslag til en ny autorisasjonsordning for søkere med utdanning fra land utenfor EØS-området. Forslaget innebærer at den norske godkjenningsordningen i større grad harmoniseres med de andre nordiske landene, og skal bidra til bedre kvalitetssikring av om søkerne har nødvendige kvalifikasjoner. Videre innholder forslaget krav om at søkerne skal ha nødvendig språkkunnskap og at de skal tilegne seg kunnskap om det norske helse- og omsorgssystemet og samfunnsmessige forhold (kurs i nasjonale fag). Forslaget til autorisasjonsprosess har følgende elementer: 1) Vurdering av om utdanningen er like god som tilsvarende norsk utdanning og godkjenning av søkerens dokumenterte utdanning, 2) tester av språklige og faglige ferdigheter, og 3) krav om bestått kurs i nasjonale fag.
Det vil bli vurdert å gi dispensasjon fra ett eller flere krav, for eksempel bortfall av kravet om språktest for søkere med norsk som morsmål eller fagtest for søkere som har dokumentert utdanning fra institusjon som erfaringsmessig holder et nivå som er jevngodt eller bedre enn norsk utdanning.
Forslaget til autorisasjonsprosess er mer omfattende enn dagens ordning, og vil bidra til å styrke pasientsikkerheten og sikre likebehandling og forutsigbarhet for søkerne. Godkjenningsordningen skal omfatte alle hovedgruppene av helsepersonell, men i første rekke vil ordningen gjennomføres for leger, sykepleiere og helsefagarbeidere. Det legges opp til en gradvis innfasing av personellgruppene etter hvert som nødvendige systemer er etablert. Helse- og omsorgsdepartementet vil komme tilbake med konkrete forslag til endringer i regelverket i et høringsnotat.
Norge har et godt samarbeid med de andre landene i Norden om utveksling av informasjon om helsepersonell som har fått autorisasjonen helt eller delvis trukket tilbake. Norge har også deltatt i et pågående arbeid i regi av EU-kommisjonen for å modernisere yrkeskvalifikasjonsdirektivet og få til et tilsvarende samarbeid mellom europeiske land. Det er blant annet foreslått å opprette en felles europeisk varslingsmekanisme som innebærer at land skal varsle hverandre dersom helsepersonell får autorisasjonen helt eller delvis trukket tilbake.
Godkjennings- og tilsynsrutiner er imidlertid ikke tilstrekkelig for å sikre trygge helse- og omsorgstjenester. Det er også nødvendig at arbeidsgivere er nøye med å sjekke referanse fra tidligere arbeidsforhold når de tilsetter helsepersonell. Arbeidsgivere i helse- og omsorgstjenesten har ansvar for å sjekke bakgrunnen og sikre at den som tilsettes har tilstrekkelige språkferdigheter. For å bistå arbeidsgivere i dette arbeidet, har Helse- og omsorgsdepartementet gitt Helsedirektoratet i oppdrag å lage og distribuere en veileder om gode rutiner for tilsetting. I veilederen presenteres en rekke tiltak som kan bidra til bedre rutiner ved tilsetting av helsepersonell. Helse- og omsorgsdepartementet har også stilt krav til helseforetakene om at ansettelsesprosedyrene skal inkludere kvalitetssikring av framlagt dokumentasjon.
9.4.4 Godkjenning av spesialister
Helsedirektoratet overtok høsten 2011 oppgaven med spesialistgodkjenning av leger, tannleger og optikere fra de respektive yrkesorganisasjonene. Bakgrunnen var et behov for å tydeliggjøre den offentlige myndighetsutøvelsen. Nye arbeidsformer og endringer i arbeidsdeling mellom ulike deler av tjenesten hadde skapt behov for et sterkere grep fra helsemyndighetene for å ivareta økonomiske, samfunnsmessige og helsefaglige hensyn.
I sammenheng med at Stortinget behandlet spørsmålet om spesialistgodkjenning ble regjeringen bedt om å legge fram en egen sak om den framtidige ordningen med utdanning og godkjenning av spesialister i helsetjenesten. Som en oppfølging av dette, gjennomgår nå direktoratet hele spesialistfeltet på oppdrag fra Helse- og omsorgsdepartementet. Direktoratet har gjennomført en analyse av status, trender og behov for spesialistkompetanse i helsetjenesten fram mot 2030. Direktoratet viser til at behovet for kompetanse henger nært sammen med utvikling av ny teknologi, demografisk utvikling og organisatoriske endringer som følge av samhandlingsreformen. Det vil være et stort behov for helhetstenkning og systemforståelse framover, og kompetanse på ledelse og organisasjonsutvikling vil være avgjørende for å få til nødvendig omstilling og gode pasientforløp.
Boks 9.10 Bedre kvalitet gjennom kunnskap og innovasjon
Regjeringen vil:
Videreføre satsingen på helse- og omsorgstjenesteforskning og innovasjon, og utvikle en overordnet strategi for helse- og omsorgstjenesteforskning i det 21. århundret.
Stille krav om mer systematisk bruk av kunnskapsoppsummeringer og data om forskning og kvalitet som grunnlag for å avdekke forskningsbehov og prioritere forskningsprosjekter.
Gjennomgå kompetansekravene i grunnutdanningene og vurdere kvaliteten på praksisutdanningene.
Bidra til at metoder for kvalitetsforbedringsarbeid inngår som en del av videre- og etterutdanninger for helse- og omsorgspersonell.
Vurdere nye krav til spesialistkompetanse som følge av medisinsk faglig utvikling og andre endringer i helsetjenesten.
Foreslå en ny autorisasjonsordning for helsepersonell som har utdanning fra land utenfor EØS-området.