3 Fråvær av avgjerdskompetanse som mogeleg vilkår for tvunge psykisk helsevern og tvangsbehandling m.m.
Juridisk utgreiing for «Paulsrud-utvalget» ved Bjørn Henning Østenstad, utvalsmedlem og førsteamanuensis doktor (ph.d.) i rettsvitskap, Det juridiske fakultet, Universitetet i Bergen1
1 Innleiing 292
2 Terminologien: «Samtykkekompetanse» – «nektingskompetanse» – «avgjerdskompetanse» 293
3 Verdimessig plattform for framstillinga 294
3.1 Klargjering av eigen innfallsvinkel til problemet 294
3.2 Verdipremiss 1: Fokuset på ikkje-diskriminering er aukande 296
3.3 Verdipremiss 2: Auka fokus på dei negative sidene ved tvangsmedisinering pressar seg fram 296
4 Ulike menneskerettsinstrument 297
4.1 FN-konvensjonen om rettane til funksjonshemma (CRPD) – presentasjon av problemstillinga 297
4.2 Ulike europeiske instrument 298
5 Gjeldande rett 300
5.1 Lovteksten 300
5.2 Føremål med tvangsheimlane – og førearbeid 301
5.3 Høgsterett sin praksis 301
5.4 Særleg om frivilligvilkåret i psykisk helsevernlova § 3-3 første avsnitt nr. 1 og § 4-4 tredje avsnitt 302
6 Utsyn 304
6.1 Innleiing 304
6.2 USA: Sterkt fokus på kompetansespørsmålet 304
6.3 Skottland: Tok ikkje steget fullt ut 305
6.4 England og Wales: Mykje diskusjon, lite reform 305
6.5 Danmark og Sverige: I grove trekk som norsk rett 306
6.5.1 Danmark 306
6.5.2 Sverige 306
6.6 Tyskland: Eit dobbeltspora system 307
7 Nærare om avgjerdskompetanse 308
7.1 Problemstillinga: Kor differensiert skal kompetanseomgrepet vere? 308
7.2 Utgangspunkt for kompetansevurderinga 310
7.2.1 Presisering av vurderingstemaet 310
7.2.2 Praktiske utfordringar 311
7.2.3 «Hard cases» 311
7.2.4 Forholdet mellom vurdering av «alvorlig sinnslidelse» og avgjerdskompetanse 312
7.2.5 Modifiserte tersklar som eit alternativ 313
7.3 Forholdet mellom samtykkekompetanse og nektingskompetanse 313
7.3.1 Hovudtrekk 313
7.3.2 Personelle krav – samanhengen med krav til informasjonsgrunnlaget. Betydninga av nyansar i vurderingstemaet 316
7.3.3 Personelle krav – kravet til prov for manglande kompetanse 317
8 Nærare om fråvær av avgjerdskompetanse som mogeleg vilkår for vedtak om tvunge psykisk helsevern og tvangsbehandling 319
8.1 Argument for og mot 319
8.1.1 Innleiande synspunkt – og opplegget for framstillinga 319
8.1.2 Utryggleik hjå helsepersonell knytt til innhaldet av omgrepet «avgjerdskompetanse» / kva ei kompetansevurdering inneber 320
8.1.3 Er det legitimt å operere med ulike modellar for vektlegging av avgjerdskompetanse innanfor somatikk og psykiatri? 321
8.1.3.1 Innleiing 321
8.1.3.2 Skilnader i helsehjelpa si typiske utstrekning i tid? 322
8.1.3.3 Er verdien av psykisk helse større enn verdien av somatisk helse? 322
8.1.3.4 Er problemet med manglande sjukdomsinnsikt større innanfor psykiatrien enn innanfor somatikken? 323
8.1.3.5 Særleg om der same typen helsetenester kan ytast med tvang i same typen situasjon både innanfor somatikk og psykiatri 324
8.1.4 Mogelege konsekvensar av ei omlegging til eit kompetansebasert system 325
8.1.4.1 Mogelege velferdsmessige konsekvensar for pasientar som ikkje lenger kan underleggjast tvang 325
8.1.4.2 Mogelege konsekvensar for relasjonen mellom behandlar og pasient 326
8.1.4.3 Mogelege velferdsmessige konsekvensar for dei pårørande 327
8.1.4.4 Korleis vil volumet av tvangsbruken bli påverka? 327
8.1.4.5 Auka press på fare-for-andre-vilkåret? 328
8.1.4.6 Konsekvensar for den juridiske kontrollen 328
8.1.4.7 Kort om implikasjonar for samspelet med anna lovgjeving 329
8.1.5 Kravet om årsakssamanheng mellom den psykiske lidinga og tilleggsvilkåra for inngrep si betydning for spørsmålet 329
8.1.6 Nærare om omsynet til ikkje-diskriminering: særleg om CRPD 330
8.1.7 Oppsummering og avsluttande vurdering 332
8.2 Korleis kan eit kompetansebasert regelverk eventuelt implementerast? 332
8.2.1 Innleiing 332
8.2.2 Ønskeleg med ei meir presis regulering av vilkåra for å bli fråkjent avgjerdskompetanse 332
8.2.3 Kvar skal provkravet for tap av avgjerdskompetanse leggjast? 333
8.2.4 Vilkår om fråvær av kompetanse i staden for eller i tillegg til eit vilkår om «alvorlig sinnslidelse»? 333
8.2.5 Kven skal ha «kompetansevurderingskompetanse»? 334
8.2.6 Forholdet til konverteringsforbodet 335
8.2.7 Korleis kan ein unngå auka tvangstal? Behov for ein ny modell for rettsleg handtering av ikkje-protesterande pasientar utan avgjerdskompetanse 335
8.2.7.1 Problemet 335
8.2.7.2 Kritikk mot dagens modell 335
8.2.7.3 Ulike alternative modellar 336
8.2.7.4 Oppsummering 337
9 Andre tiltak som kan bidra til å styrkje sjølvbestemmingsretten til pasientar med psykiske lidingar 337
9.1 Innleiing 337
9.2 Spørsmålet om innføring og eventuell utforming av eit antatt-samtykke-krav som absolutt vilkår for bruk av tvang 338
9.2.1 Argument for og mot å operere med eit krav om antatt samtykke som vilkår for tvunge psykisk helsevern og tvangsbehandling 338
9.2.2 Spørsmålet om korleis eit antatt-samtykke-krav kan – og bør – utformast 339
9.2.2.1 Problemstillinga: Kor lett skal negative haldningar til psykisk helsehjelp uttrykt i fortida kunne setje til side notidige vurderingar av kva som er i pasienten si interesse? 339
9.2.2.2 Den norske diskusjonen om fortidige behandlingsavgjerder / førehandserklæringar 340
9.2.2.3 Utsyn 340
9.2.2.4 Vurdering av kva vekt fortidige behandlingsavgjerder / førehandserklæringar bør tilleggjast 341
9.3 Behov for ei tettare rettsleg regulering av tvangsbehandling 343
9.4 Behov for lovheimling av tvangsbruk i samband med pleie og omsorg under opphaldet 345
9.5 «Supported decision-making» 346
10 Sluttmerknader 346
11 Kjelder 347
11.1 Litteratur 347
11.2 Internasjonale konvensjonar, rekommandasjonar m.m. 351
11.3 Dommar og andre rettsavgjerder 351
11.4 Lover 351
11.5 Norske offentlege dokument 352
3.1 Innleiing
I november 2010 vart eg av «Paulsrud-utvalget» førespurt om å lage «en rettslig betenkning om samtykkekompetanse med henblikk på psykisk helsevern» innan utgangen av januar 2011 (seinare endra til 10. februar). Oppdraget vart spesifisert slik:
«Betenkningen skal bl.a. søke å besvare følgende problemstillinger:
1. Redegjøre for og vurdere argumenter for og imot at mennesker med samtykkekompetanse og som ikke utgjør en fare for andre skal ha full nektingsrett (utenom ø-hjelpstilfeller) i psykisk helsevern. Som et ledd i dette bes det sett spesielt på spørsmålet knyttet til behandling uten døgnopphold, konverteringsforbudet og ECT-behandling.
2. Er de rettslige vurderingene av samtykkekompetanse og nektingskompetanse ulike?
3. Forholdet mellom samtykkekompetanse og frivillighetsvilkåret i psykisk helsevernloven § 3-3 annet ledd nr. 1.
4. Hvordan kan eventuelt forskjellene mellom pasientrettighetsloven kapittel 4A og psykisk helsevernloven kapittel 3 begrunnes?
5. Redegjøre for og vurdere erfaringer fra andre land med et samtykkekompetansebasert regelverk for psykisk helsevern. Hva er konsekvensene av å ha manglende samtykkekompetanse som et hovedvilkår? Det vises bl.a. til den britiske og nordirske debatt om temaet, jf. Journal of Mental Health Law – Special issue 2010.
6. Hvordan kan autonomien i psykisk helsevern ivaretas/styrkes? Det vises bl.a. til den tidligere debatten om såkalte «psykiatriske testamenter», jf. Ot. prp. nr. 11 (1998 – 99) s. 44 første spalte, den nye tyske loven om bindende forhåndserklæringer som trådte i kraft 1.9.2009, og andre modeller slik som støtte til beslutninger (supported decision-making).»
Som det framgår er det ein omfattande meny av problemstillingar som blir etterspurt utgreidd. Innanfor den aktuelle tidsramma har det difor vore nødvendig å gjere prioriteringar i retning av ei heilskapleg framstilling av det som framstår som det mest sentrale: å gjere greie for sentrale rettslege premissar, herunder peike på mogeleg konsekvensar og utfordringar, knytt til å etablere eit kompetansebasert system innanfor tvangspsykiatrien. Med «kompetansebasert system» meiner eg at fråvær av avgjerdskompetanse (eventuelt) blir gjort til eit absolutt vilkår for bruk av tvang.
Konsekvensen av eit kompetansebasert system er ein veto- eller nektingsrett for pasientar med avgjerdskompetansen intakt. At det allereie gjeld ein rett til å samtykke er ikkje omtvista. Det interessante er difor nektingsdimensjonen.
I vår samanheng er det ikkje tale om å krevje ei gyldig nekting for at psykisk helsehjelp ikkje skal kunne ytast, men fokus er meir einsidig retta mot (det personelle) kompetansespørsmålet som er ein sentral komponent i ei breiare gyldigheitsvurdering. Ein parallell kan her trekkjast til pasientrettslova kapittel 4A si avgrensing til personar som «mangler samtykkekomptanse», jf. § 4A-2 første avsnitt. Det breiare perspektivet – kva som utgjer ei gyldig nekting – er likevel heilt nødvendig å ha med seg, mellom anna på grunn av dei tette banda som er mellom ulike typar av krav for ei gyldig viljesfråsegn, jf. punkt 7.3.1 nedanfor der eg markerer dette.
Utgreiinga dekkjer både etablering (og oppretthalding) av tvunge vern og tvangsbehandling. Andre typar inngrep har eg i stor grad måtte avgrense mot av praktiske grunnar. Behovet for eit skjerpa fokus på problematikken rundt tvangsbehandling – i praksis tvangsmedisinering – er sentralt som ein verdimessig premiss for framstillinga, jf. punkt 3.3 nedanfor. Dette har likevel i liten grad fått konsekvensar for disponeringa. Stort sett er det dei same omsyn som gjer seg gjeldande når vi drøftar spørsmålet om høvesvis tvangsmedisinering og etablering av tvunge vern – men vekta kan variere. Dette skal markerast undervegs.
Særleg skal nemnast at det har vore vanskeleg å «vurdere erfaringer fra andre land med et samtykkekompetansebasert regelverk». Ei slik evaluering krev inngåande kjennskap ikkje berre til regelverk, men også til praksis, noko som føreset romsleg med tid og ressursar til utanlandsopphald. Ut frå dette har eg i stor grad måtte nøye meg med å skissere rettstilstanden i eit utval av statar som ein illustrasjon på at ulike rettslege modellar er valt. Andre tiltak for å styrkje sjølvbestemmingsretten (enn etablering av eit kompetansebasert system), jf. særleg punkt 6 i spesifikasjonen, blir stort sett meir kortfatta handsama.
Framstillinga avgrensar seg til situasjonen der det er tale om inngrep for å verne den sjuke sjølv utanfor tradisjonelle nødssituasjonar. Inngrep for å verne andre og – generelt – inngrep i nødssituasjonar fell utanfor, noko som følgjer direkte av punkt 1 i spesifikasjonen. Ei slik avgrensing kan kanskje kritiserast, men det er ikkje til å kome vekk frå at dei omsyn som gjer seg gjeldande er nokså ulike. Fokus for utgreiinga er dermed retta mot dei såkalla velferdspaternalistiske inngrep.2 Dette er normalt ei praktikabel grenseline, sjølv om det tidvis kan vere vanskeleg å skilje klart mot inngrep med ein annan motivasjon – også fordi eit og same inngrep kan ha ei samansett grunngjeving.3
Syse definerer det eg omtalar som velferdspaternalisme slik:
«Paternalisme (fra latin: pater betyr far) er betegnelsen på en behandlingsholdning der legen – og eventuelt annet behandlingspersonell – bestemmer helt eller delvis for og over pasienten i behandlingssituasjonen, ut fra at vedkommende ‘vet’ hva som er til det beste for pasienten.»4 (Syse si kursivering.)
Eit ytterlegare skilje kan trekkjast mellom sterk og svak paternalisme. Det sentrale her er særleg om den hjelpetrengande sjølv har evne til å treffe eit informert val: i tilfelle nei er paternalismen (berre) svak der andre bestemmer for han eller henne.5 Ut frå hovudproblemstillinga for denne framstillinga er det dermed spørsmål om det bør innførast eit system innanfor psykisk helsevern som avgrensar heimlane for tvang til svak paternalisme.
Utgreiinga er slik bygt opp at eg først gjer greie for terminologien – kvifor eg brukar «avgjerdskompetanse» og ikkje «samtykkekompetanse» – i punkt 2. Temaet for framstillinga ligg i eit skjeringspunkt mellom jus, etikk og helsefag. I punkt 3 vil eg difor klargjere den verdimessige plattforma, før eg omtalar nærare ulike menneskerettsinstrument i punkt 4. I punkt 5 gjer eg greie for gjeldande rett, og i punkt 6 – kalt «Utsyn» – blir utanlandsk rett kort omtalt. Ulike spørsmål knytt til omgrepet «avgjerdskompetanse» og vurdering av slik kompetanse blir reist i punkt 7. I punkt 8 er fokus retta mot argument for og mot innføring av ein kompetansebasert modell (punkt 8.1) og ulike spørsmål som må vurderast i samband med ei eventuell implementering (punkt 8.2). I punkt 9 blir enkelte andre tiltak som kan bidra til å styrkje pasientane sin sjølvbestemmingsrett innanfor psykiatrien løfta fram. Særleg blir spørsmålet om innføring av eit antatt-samtykke-krav (punkt 9.2) og behovet for ei tettare rettsleg regulering av tvangsbehandling (punkt 9.3 ) drøfta, før trådane blir samla i punkt 10.6
3.2 Terminologien: «Samtykkekompetanse» – «nektingskompetanse» – «avgjerdskompetanse»
Tradisjonelt har omgrepet «samtykkekompetanse» vorte brukt som eit overomgrep som også dekkjer samtykkespørsmålet si negative side: spørsmålet om «nektingskompetanse».7 Mykje kan tyde på at dette ikkje berre er upresist i lys av mogelege variasjonar i vurderingstemaet, men dessutan utilfredsstillande fordi ein slik omgrepsbruk speglar ei tradisjonell haldning der fokus særleg har vore retta mot retten til å gje eit positivt samtykke, medan spørsmålet om nektingsrett i beste fall har vorte skyvd i bakgrunnen. Ikkje minst kan vi oppfatte det svært strenge provkravet for tap av samtykkekompetanse nedfelt i pasientrettslova § 4-3 andre avsnitt som uttrykk for dette, noko eg kjem tilbake til under punkt 7.3.3.
Vi må også seie at det språkleg er lite elegant å snakke om «samtykkekompetanse» der spørsmålet faktisk gjeld kompetansen til å nekte, slik ein til dømes gjer i Bergen tingrett sin dom av 13. april 2010 (saksnr.: 10-007815TVI-BBYR/01). Saka gjaldt tvangsinnlegging i somatisk sjukeheim etter pasientrettslova kapittel 4A av ei psykisk sjuk (schizofren) kvinne med svært alvorleg KOLS. Det blir mellom anna uttalt:
«Etter rettens vurdering illustrerer dette hennes manglende evne til å forstå hva samtykket innebærer.»8
Her hadde det nok vore meir treffande å fokusere på evna til å forstå kva nektinga innebar.
Ut frå dette er det ønskeleg å operere med ein meir nøytral terminologi – som eit overomgrep – som både fangar opp dei særlege problemstillingane knytt til samtykkekompetanse og nektingskompetanse. Det naturlege valet vil vere «avgjerdskompetanse» – på bokmål «beslutningskompetanse» – noko eg tek konsekvensen av i denne framstillinga. Mitt inntrykk er elles at eit aukande medvit knytt til terminologien er i ferd med å vekse fram internasjonalt. I den samanheng kan mellom anna visast til den engelske Mental Capacity Act frå 2005 der ein brukar den nøytrale uttrykksmåte «inability to make decisions», jf. til dømes section 3.
Eg kjem i fortsetjinga til å bruke omgrepa «innsikt» eller «konsekvensinnsikt» som stikkord for dei rettslege krav som blir stilt for å ha avgjerdskompetansen intakt. Den nærare grunngjevinga for dette, kjem eg tilbake til i punkt 7.2.1.
3.3 Verdimessig plattform for framstillinga
3.3.1 Klargjering av eigen innfallsvinkel til problemet
Vi står overfor spørsmål som er kontroversielle og der frontlinene i diskusjonen i stor grad reflekterer ulike oppfatningar av underliggjande etiske spørsmål: meir presist korleis vi skal balansere omsynet til personen sin sjølvbestemmingsrett mot omsynet til ei omsorgspaternalistisk velferdstenking fokusert på å verne personen sjølv mot skade. Dette kan skildrast som at det må gjerast ei rimeleg- eller forholdsmessigvurdering, utan at det fører oss så mykje vidare. Ei klargjering av eigen innfallsvinkel til problemstillinga er i alle høve nødvendig for at premissane for framstillinga skal vere tydelege.
Vi kan skilje mellom ulike rettslege hovudinnfallsvinklar til spørsmålet om tvang.9 Eit pragmatisk perspektiv er særprega ved at ein i liten grad oppfattar tvang som problematisk så lenge tiltaka er fagleg forsvarlege. Eit liberalistisk perspektiv er – på si side – karakterisert ved ein prinsipielt grunngjeven motstand mot offentlege inngrep overfor borgaren til beste for vedkomande sjølv (velferdspaternalisme), nær sagt uavhengig av konsekvensar. Eit forvaltningsrettsleg heimelsperspektiv legg seg på eit vis i ein mellomposisjon ved at ein ut frå ei slik tilnærming stiller klare krav både til heimel og rettstryggleiksgarantiar, men samstundes har ei realistisk oppfatning av kva som er mogeleg å unngå av inngrep: Ein må ta utgangspunkt i verda slik ho er, ikkje slik ho ideelt sett skulle ha vore. Endeleg har vi det handikapprettslege perspektivet. Utgangspunktet her er eit sterkt rettspolitisk engasjement for å fremme rettane til svake grupper – med andre ord eit såkalt nedenfraperspektiv på jussen.10 Mantraet er at det er gjennom å fokusere på rettar – og ikkje inngrep – ein kan redusere den faktiske tvangsbruken. Svakheita ved dette perspektivet er at det lett kan bli for bagatelliserande når det gjeld dei faktiske problem, herunder at vi kan stå overfor «hard cases» der ein ikkje greier å nå sosialt akseptable løysingar til dømes gjennom «supported decision-making» (slik at særlege inngrepsheimlar blir nødvendig for å hindre at ein psykisk sjuk person skal gå helsemessig til grunne).
I det oversiktsbiletet som her er teikna – men som kunne vore nyansert i fleire relasjonar – vil eg plassere meg sjølv i skjeringspunktet mellom eit forvaltningsrettsleg heimelsperspektiv og det handikapprettslege perspektivet. Haldninga mi er at lovgjevinga må utformast slik at ho bidreg til redusert tvangsbruk, men samstundes er vi nøydde til å handtere den tvang som faktisk førekjem og som er nødvendig å bruke – i ei ikkje-perfekt verd – på ein måte som er forsvarleg ut frå menneskerettslege krav til lovheimel og rettstryggleik elles.
I den balansering av sjølvbestemmingsrett mot paternalistisk velferdstenking som må gjerast, oppfatter eg menneskeverdomgrepet som ei interessant avvegingsnorm, illustrert gjennom figur 3.1.
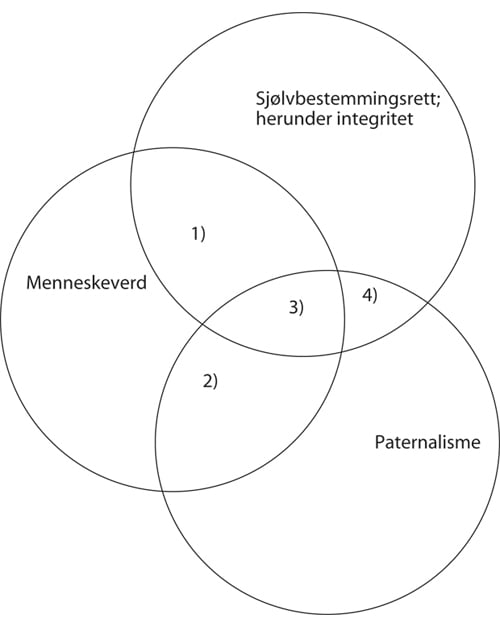
Figur 3.1 Avvegingsmodellen.
Denne modellen er presentert og drøfta nærare i eit tidlegare arbeid.11 Tankegangen er at menneskeverdomgrepet kan fungere normativt, og kopla til Kant si avvising av eit mekanisk menneskesyn – mennesket må også sjåast som eit mål, ikkje berre som eit middel – presiserast til eit krav om å ivareta individet sine grunnleggjande individuelle behov.
Meir presist seier Kant:
«Nun sage ich: der Mensch und überhaupt jedes vernünftige Wesen existiert als Zweck an sich selbst, nicht bloß als Mittel zum beliebigen Gebrauche für diesen oder jenen Willen, sondern muß in allen seinen sowohl auf sich selbst als auch auf andere vernünftige Wesen gerichteten Handlungen jederzeit zugleich als Zweck betrachtet werden.»12 (Kant sine kursiveringar.)
I sektor 1) fell menneskeverd og sjølvbestemmingsrett saman. Det inneber at bruk av tvang verdimessig sett er uakseptabelt. Slik problemstillinga for denne framstillinga er, er det nettopp rekkevidda av sektor 1) som står i fokus. Situasjonen er motsett i sektor 2). Her blir velferdspaternalistiske synsmåtar kvalifisert av menneskeverdomgrepet. Sektorane 3) og 4) har det til felles at verdiane sjølvbestemmingsrett og paternalisme overlappar kvarandre. Situasjonen er her at tenestemottakar/pasient frivillig går med på tiltaket, eventuelt utan å kunne gje eit gyldig samtykke. I sektor 3) er det samanfall mellom alle dei tre verdiane. Her står den verdimessige grunngjevinga for å gripe inn aller sterkast. Sektor 4) representerer tiltak som er så etisk problematiske i lys av menneskeverdomgrepet at dei ikkje bør kunne iverksetjast, sjølv om det ikkje er tale om krenking av sjølvbestemmingsretten. Lobotomi kan vere eit døme i vår samanheng.
Figur 3.1 refererer eg gjerne til som avvegingsmodellen. Det han viser direkte er ulike mogelege verdikonstellasjonar og ulike mogelege resultat av den verdimessige avveginga. Dette skal naturlegvis ikkje forståast slik at dei verdimessige avvegingane er enkle, eller at vi alltid sit tilbake med klare svar. Tvert imot vil vurderingane ofte vere både samansette og by på tvil, sjølv om vi tek høgde for dei føringar for avveginga som etter mitt syn ligg nedfelt i menneskeverdomgrepet. Figuren gjev elles ikkje eit bilete av den relative storleiken til dei ulike sektorane.
Som ein del av ein rettsleg analyse, kan figur 3.1 brukast til å skildre ulike argumentasjonsposisjonar. Han fungerer då som eit slags prisme vi kan sjå resonnementsliner gjennom, til dømes med tanke på om argumentasjonen tek utgangspunkt i sjølvbestemmingsrettposisjonen eller paternalismeposisjonen. Eg vil stadvis bruke figuren på denne måten, jf. særleg punkt 7.3 nedanfor.
Med omsyn til hovudproblemstillinga for denne framstillinga, er det særleg to utviklingstrekk eg vil peike på som viktige for dei verdimessige avvegingane som skal gjerast (innanfor ramma av den presenterte modellen). Desse to premissane blir presentert no i fortsetjinga.
3.3.2 Verdipremiss 1: Fokuset på ikkje-diskriminering er aukande
Eit hovudtrekk i den menneskerettslege utviklinga er eit aukande fokus på sjølvbestemmingsrett også for «svake grupper».13 Spydspissen her er FN-konvensjonen om rettane til menneske med nedsett funksjonsevne (CRPD) frå 2006. Føremålet med konvensjonen er uttrykt slik i første avsnitt i artikkel 1:
«The purpose of the present Convention is to promote, protect and ensure the full and equal enjoyment of all human rights and fundamental freedoms by all persons with disabilities, and to promote respect for their inherent dignity.»
Konvensjonen er enno ikkje ratifisert av Noreg, men det føregår arbeid i departementa med tanke på dette. Det er vidare knytt usikkerheit og usemje til kor stor direkte rettsleg betydning konvensjonen vil ha for diskusjonen om særlege inngrepsheimlar overfor spesielle grupper, herunder psykisk sjuke. Det kjem eg tilbake til. Poenget her og no er likevel at på eit verdimessig plan vil konvensjonen måtte spele ei klar rolle i tvangsdiskusjonen, uavhengig av kva vi meiner er gjeldande rett i dag. Krava til kva vi reknar som legitime grunnar for ei ulikehandsaming – ikkje berre, men også i relasjon til reglane om tvang – er (i ferd med å bli) skjerpa.
3.3.3 Verdipremiss 2: Auka fokus på dei negative sidene ved tvangsmedisinering pressar seg fram
Eit trekk ved den norske diskusjonen om tvang er at fokus særleg har vore retta mot rettstryggleiksproblema i samband med etablering og oppretthalding av tvunge psykisk helsevern. Inngrep elles har tradisjonelt vorte oppfatta som mindre viktig og eit felt der ein har stolt på behandlarane sin gode vilje og tiltaket sitt gode føremål. Denne tenkinga har rett nok sakte vorte pressa i retur. Ved psykisk helsevernlova frå 1999 fekk vi såleis, gjennom § 4-4, for første gong eit klart rettsleg grunnlag for behandling utan samtykke. Men framleis er det rimeleg å hevde at den rettslege reguleringa av inngrep under opphaldet er relativt rudimentær.14
Det tradisjonelt manglande fokuset på tvangsbehandling – i praksis snakkar vi om tvangsmedisinering med antipsykotika/nevroleptika – representerer ei nær utilgjeveleg unnlatingssynd frå samfunnet si side. Utan å bagatellisere alvorlegheita av fridomsrøving, representerer tvangsmedisinering likevel ein type inngrep av ein heilt annan og meir invaderande karakter, og som ofte blir opplevd endå sterkare og meir krenkjande for individet. Følgjande sitat frå rapporten «Vurdering av behandlingsvilkåret i psykisk helsevernloven» (IS-1370) er illustrerande i så måte:
«Bivirkningene av nevroleptika er alvorlige. Pasienter beskriver bivirkninger som er sterkt plagsomme og til dels invalidiserende. Fysiske bivirkninger (f.eks. sikling, rykninger, taleproblemer, ekstrem vektøkning og oppblåsthet osv.) og psykiske bivirkninger/virkninger (f.eks følelsesavflatning, passivitet, mangel på interesse) påvirker det sosiale livet og forholdet til andre mennesker. Økt søvnbehov og mangel på initiativ gjør det tilnærmet umulig å leve et fysisk og sosialt aktivt liv. Sover du 16 timer i døgnet er det ikke mye igjen til livsutfoldelse. Mange beskriver bivirkningene av medisinene som et større problem enn de psykiske problemene var i utgangspunktet.»15
No er sitatet henta frå ein mindretalsmerknad,16 men det gjev uansett uttrykk for eit viktig pasientperspektiv. Samstundes må det leggjast til at biletet er nyansert i den forstand at mange menneske med psykiske lidingar også ser tvangsmedisinering som nødvendig, i ettertid. Det er likevel ikkje omstridd at svært alvorlege biverknader førekjem. Den massive motstand tvangsmedisinering blir møtt med i delar av pasientgruppa, er då ein klar indikasjon på at dagens regelverk ikkje fungerer godt nok med omsyn til å sikre ei balansert vurdering av fordelar og ulemper ved denne typen tiltak. Det gjeld sjølv om vi legg til grunn at det berre er eit klart mindretal av pasientane som opplever svært alvorlege biverknader.
Den norske tradisjonen med lite fokus på tvangsmedisinering, er ikkje noko sjølvsagt val om vi rettar blikket mot utlandet. Mellom anna kan det sjå ut som at ein både i USA og Tyskland har ei strengare haldning til tvangsmedisinering enn til sjølve fridomsrøvinga (ved tvunge psykisk helsevern).17 Og i FN sine «Principles for the protection of persons with mental illness and the improvement of mental health care» frå 1991 skin det også klart gjennom at ein oppfattar tvangsbehandling som mest alvorleg.18 På den andre sida er den norske tradisjonen godt i samsvar med Den europeiske menneskerettsdomstolen (EMD) sin praksis. Her har kontrollen med tvangsbehandling i stor grad vorte redusert til ei vurdering av om tiltaket er medisinskfagleg nødvendig og forsvarleg. Illustrerande er følgjande passasje i Herczegfalvy mot Austerrike:
«While it is for the medical authorities to decide, on the basis of the recognised rules of medical science, on the therapeutic methods to be used, if necessary by force, to preserve the physical and mental health of patients who are entirely incapable of deciding for themselves and for whom they are therefore responsible, such patients nevertheless remain under the protection of Article 3, whose requirements permit of no derogation.
The established principles of medicine are admittedly in principle decisive in such cases; as a general rule, a measure which is a therapeutic necessity cannot be regarded as inhuman or degrading. The Court must nevertheless satisfy itself that the medical necessity has been convincingly shown to exist.»19
Likevel må vi kunne snakke om ei rørsle – om enn ikkje så sterk enno – i retning av auka fokus på problematikken rundt tvangsmedisinering. Og dei særlege rettstryggleiksproblem vi her står overfor, må klart nok farge den vidare framstillinga.
3.4 Ulike menneskerettsinstrument20
3.4.1 FN-konvensjonen om rettane til funksjonshemma (CRPD) – presentasjon av problemstillinga
CRPD – the Convention on the Rights of Persons with Disabilities – vart introdusert allereie i punkt 3.2 ovanfor. Når konvensjonen har fått merksemd i debatten om særlege tvangsheimlar innanfor psykiatrien, er bakgrunnen ulike formuleringar i traktatteksten som understrekar prinsippet om sjølvbestemmingsrett. I den samanheng kan særleg nemnast artikkel 3 bokstav (a) (som er ei prinsippføresegn), artikkel 12 nr. 2 (rettsleg handleevne) og artikkel 25 bokstav (d) (samtykke ved yting av helsehjelp). I tillegg heiter det i artikkel 14 nr. 1 bokstav (b) at nedsett funksjonsevne ikkje i noko tilfelle skal kunne rettferdiggjere fridomsrøving:
«[T]he existence of a disability shall in no case justify a deprivation of liberty.»
Ei radikal tolking av desse føresegnene har vore at tvang berre skal kunne brukast i medhald av heimlar som gjeld «for alle», noko som inneber at særlege inngrepsheimlar overfor til dømes psykisk sjuke vil vere konvensjonsstridig.21 Men eit slikt tolkingsstandpunkt er svært omstridd,22 og rettskjeldesituasjonen er elles svært vanskeleg med eit totalt fråvær av tolkingspraksis frå den FN-komiteen som er handhevingsorgan (Committee on the Rights of Persons with Disabilities).23 Ut frå det oppdraget eg har fått er det uansett ikkje naturleg å gå tungt inn i denne diskusjonen her. Problemstillinga i fortsetjinga blir dermed meir avgrensa: Med kva vekt kan CRPD – eventuelt – trekkje i retning av å innføre ein kompetansebasert modell?24
At konvensjonen enno ikkje er ratifisert av Noreg er i denne samanheng mindre interessant. «Alle» synest såleis å føresetje at han klart nok vil bli ratifisert når ein berre har avklart i rimeleg grad kva lovgjevingsmessige grep som – eventuelt – først må gjerast. Ut frå vårt føremål kan vi altså resonnere som om CRPD allereie var juridisk bindande for Noreg.
Utanriksdepartementet si rettsavdeling har gjeve to tolkingsfråsegner om forholdet mellom CRPD og inngrepsheimlar i norsk helse- og sosiallovgjeving. Den første – datert 12. juni 2009 – har i praksis fokus retta mot artikkel 14 og drøftar spørsmålet om denne føresegna kan tolkast slik at ho forbyr særlege tvangsheimlar overfor spesielle grupper. UD konkluderer nektande på dette. Den andre – datert 19. november 2010 – har fokus på forholdet mellom artikkel 25 og tvangsbehandlingsheimelen i psykisk helsevernlova § 4-4. Her kjem UD inn på eit spørsmål av stor interesse for denne utgreiinga, nemleg spørsmålet om betydninga av at pasienten eventuelt har avgjerdskompetanse intakt. Ein nærare omtale av sistnemnde tolkingsfråsegn har eg funne det hensiktsmessig å kome tilbake til nedanfor under punkt 8.1.6, som eit ledd i framstillinga av argument for og mot å innføre eit kompetansebasert system. Den vidare drøftinga av forholdet til konvensjonen blir altså skoten ut, og fokus i fortsetjing blir difor retta mot ulike europeiske instrument.
Eg ser det ikkje som tenleg å trekkje inn andre FN-dokument her. FN sine «Principles for the protection of persons with mental illness and the improvement of mental health care» frå 1991 ser rett nok ikkje ut til å byggje på eit kompetansebasert system, jf. prinsipp 11 nr. 6 (b) og prinsipp 16. Men i den grad CRPD gjev eit sterkare vern for individet sin sjølvbestemmingsrett, har dette dokumentet i dag liten relevans.
3.4.2 Ulike europeiske instrument
Den europeiske menneskerettskonvensjonen (EMK) har ei særleg sentral stilling i norsk rett. Dette har dels eit formelt grunnlag i menneskerettslova § 3 jf. § 2 som seier at EMK ikkje berre gjeld som norsk lov, men også går føre i tilfelle av motstrid. Til skilnad frå tre andre konvensjonar – FN-konvensjonen om økonomiske, sosiale og kulturelle rettar (ØSK), FN-konvensjonen om sivile og politiske rettar (SP) og FN sin barnekonvensjon (Barnekonvensjonen) – som har den same formelle statusen, har EMK dessutan eit sterkt gjennomføringssystem. Den europeiske menneskerettsdomstolen (EMD) sin omfattande praksis i individuell klagesaker, har gjeve konvensjonen eit konkret og forpliktande innhald og lagt grunnlaget for ei dynamisk rettsutvikling. Verdien av dette kan ikkje overvurderast all den tid menneskerettslege instrument tradisjonelt har vorte formulert i temmeleg vage termar for at flest mogeleg skal kunne slutte seg til dei.
Diskrimineringsdimensjonen er lite utvikla etter EMK artikkel 14 med tanke på bruk av tvang innanfor helsetenesta. Dermed er det særleg rekkevidda av forbodet mot umenneskeleg og nedverdigande handsaming i artikkel 3, vernet mot fridomsrøving i artikkel 5 og artikkel 8 sitt vern for privatlivet som er sentralt når temaet er tvang i psykisk helsevern. Noko generell omtale eller presentasjon av desse føresegnene blir det likevel ikkje rom for i denne framstillinga.25
Problemstillinga – i vår samanheng – er om statane sitt handlingsrom for bruk av tvang etter EMK blir snevra inn der vi står overfor ein avgjerdskompetent person, slik at prøvinga til dømes av nødvendigvilkåret i artikkel 8 blir meir intens. Tradisjonelt har EMD-praksis ikkje gjeve sikre haldepunkt for å stille opp nokon nektingsrett. I Herczegfalvy mot Austerrike blir problemstillinga likevel sneia:
«In addition, the Court attaches decisive weight here to the lack of specific information capable of disproving the Government’s opinion that the hospital authorities were entitled to regard the applicant’s psychiatric illness as rendering him entirely incapable of taking decisions for himself.»26
Motsetnadsvis er det naturleg å slutte at utfallet av saka kunne ha vorte eit anna – meir presist konvensjonskrenking – dersom pasienten hadde vore kompetent.27 Dette er likevel usikkert, mellom anna fordi grunngjevinga for dei aktuelle inngrepa var samansett der også pasienten si farlegheit var inne i biletet. I sum heftar det difor tvil ved kor stor vekt som ville ha vorte lagt på det forhold at pasienten eventuelt hadde hatt innsikt. Likevel må vi kunne oppfatte passasjen frå dommen som eit meir generelt signal om betydninga av kvaliteten på ei eventuell nekting av å ta i mot behandling eller omsorg der det berre er pasienten sine eigne interesser som i tilfelle vil bli skadelidande.
Av interesse er også Laskey m.fl. mot Storbritannia som gjaldt straffedømming av medlemmer i ein sado-masochistisk homofil ring. Deltakarane var vaksne og hadde samtykt i å bli utsett for sterk valdsbruk i form av slag, pisking og mishandling av kjønnsorgan.28 EMD kom samrøystes til at det ikkje var eit brot på EMK å ileggje straff fordi inngrepet var nødvendig for å verne helsatil dei involverte.29 Det uttrykkjelege fokuset i domsgrunnane på omsynet til vern av helsa og ikkje på omsynet til vern av moralen,30 gjev grunnlag for den slutning at inngrep for å ivareta personen sitt eige beste i alle fall ikkje alltid vil vere konvensjonsstridig, sjølv om vedkomande har full avgjerdskompetanse. Laskey-saka gjaldt direkte høvet til å gje eit straffriande samtykke og ikkje retten til å nekte å motta hjelp. Det er likevel ikkje så viktig i vår samanheng. Dommen viser at det er grenser for individa sin sjølvbestemmingsrett også der personen er kompetent. Dette må gjelde uavhengig av om viljesfråsegna kjem til uttrykk gjennom eit samtykke eller ei nekting. Det kan altså ikkje alltid stillast opp ein vetorett. Men saksforholdet i dommen er spesielt. Og det er godt mogeleg at det var frykt for at ting skulle kome ut av kontroll med dei uføreseielege helsemessige konsekvensane det kunne få for deltakarane, som var den eigentlege bakgrunnen for domsresultatet.31
Etter Oviedo-konvensjonen (Convention on human rights and biomedicine) kan det sjå ut som at psykisk helsevern blir ståande i ei særstilling samanlikna med somatikken. I artikkel 7 heiter det:
«Subject to protective conditions prescribed by law, including supervisory, control and appeal procedures, a person who has a mental disorder of a serious nature may be subjected, without his or her consent, to an intervention aimed at treating his or her mental disorder only where, without such treatment, serious harm is likely to result to his or her health.»
I Explanatory Report blir føresegna skildra som eit unntak frå hovudregelen i artikkel 5 om at det blir kravd samtykke frå samtykkekompetente.32 Det blir uttalt:
«In other words, if persons capable of consent refuse an intervention not aimed at treating their mental disorder, their opposition must be respected in the same way as for other patients capable of consent.»33
Sjølv om det ikkje er EMD si oppgåve å handheve Oviedo-konvensjonen, er det godt mogeleg at dei klare føresetnadene som der er nedfelt om at det ikkje skal gjelde nokon vetorett, vil bli tillagt vekt ved tolkinga også av EMK. I denne samanheng er det eit poeng at Oviedo-konvensjonen nok kan oppfattast som ein temperaturmålar på haldningane til dette viktige spørsmålet nasjonalt i Europarådet sine medlemsland. Det blir i desse dagar arbeidd med å få på plass ein eigen tilleggsprotokoll etter Oviedo-konvensjonen om bruk av tvang i psykiatrien. Utgangen på denne prosessen vil klart nok har stor interesse, men det er enno ikkje mogeleg å seie noko om kvar dette ender.
Av interesse – kanskje særleg for situasjonen utanfor psykiatrien då dette dokumentet må lesast i samanheng med Oviedo-konvensjonen – er også rekommandasjon frå Europarådet No R (99) 4 (Principles concerning the legal protection of incapable adults). Her blir det sterkt vektlagt at spørsmålet om kompetanse må vurderast ut frå den konkrete situasjonen. I prinsipp 3 nr. 1 heiter det:
«The legislative framework should, so far as possible, recognise that different degrees of incapacity may exist and that incapacity may vary from time to time. Accordingly, a measure of protection should not result automatically in a complete removal of legal capacity.»
Eit konkret utslag av denne tankemåten ser vi i prinsipp 22 nr. 1:
«Where an adult, even if subject to a measure of protection, is in fact capable of giving free and informed consent to a given intervention in the health field, the intervention may only be carried out with his or her consent.»
At sjølvbestemmingsretten der det føreligg tilstrekkeleg innsikt, også må omfatte samtykkespørsmålet si negative side – retten til å nekte – er klart føresett i prinsipp 3 nr. 2:
«In particular, a measure of protection should not automatically deprive the person concerned of the right to […] consent or refuse consent to any intervention in the health field […] when his or her capacity permits him or her to do so.»
No er europarådsrekommandasjonar utan tvil «soft law» og har i formell forstand berre lita rettskjeldevekt. Men dokumentet representerer likevel eit interessant signal om kva standpunkt i verdispørsmål som er gangbare i ein europeisk samanheng. Nettopp dette er også innfallsvinkelen i Shtukaturov mot Russland. Den psykisk sjuke (schizofrene) klagaren var her umyndiggjort, og problemet med omsyn til EMK artikkel 8 var at russisk rett baserte seg på ein «alt eller ingenting»- modell, utan rom for nyansering. Umyndiggjeringa gjaldt såleis i nær sagt alle relasjonar. Dette vart for grovkorna for EMD:
«However, in the Court’s opinion the existence of a mental disorder, even a serious one, cannot be the sole reason to justify full incapacitation.»34
Rekommandasjon No. R (99) 4 vart trekt inn som uttrykk for ein europeisk standard på området,35 og inngrepet mot klagaren vart rekna som i strid med forholdsmessigkravet etter artikkel 8. Shtukaturov mot Russland gjev dermed tilsynelatande ei viss støtte for tanken om at det kan utleiast ein vetorett etter EMK der spørsmålet gjeld velferdspaternalistiske inngrep i form av omsorg og behandling. I alle fall så lenge vi held nødssituasjonane utanfor.
Det er likevel svært usikkert kor langt ein kan trekkje dette, særleg i lys av EMD sin generelt manglande vilje til å prøve forholdsmessigheita av inngrep på psykiatriområdet – anten det no gjeld inngrep i rettar etter artikkel 3, 5 eller 8.36 Konklusjonen må då vere at det etter EMK-retten neppe – i dag – gjeld ein rett til å nekte å motta psykisk helsehjelp, sjølv om pasienten sin avgjerdskompetanse er intakt.37
3.5 Gjeldande rett
3.5.1 Lovteksten
Kva gjeld tvangsbehandling, gjev lovteksten eit ganske klart signal om at vi i dag ikkje – fullt ut, i alle fall – har eit kompetansebasert system. I § 4-4 tredje avsnitt første setning heiter det såleis at ein skal prøve å oppnå samtykke, med mindre «det er åpenbart at samtykke ikke kan eller vil bli gitt». Særleg alternativet «ikke […] vil bli gitt» peikar her i retning av at sjølvbestemmingsretten berre gjeld med omsyn til å takke ja til behandling.
Når det så gjeld etablering (og oppretthalding) av tvunge psykisk helsevern etter kapittel 3, er biletet meir uklart. Lovteksten signaliserer her ikkje like tydeleg svaret på spørsmålet om fråvær av avgjerdskompetanse er eit vilkår for tvang. Enkelte har rett nok spurt om ikkje måten psykisk helsevernlova er bygt opp på der det i § 4-4 klart blir lagt til grunn at også pasientar under tvunge vern i prinsippet kan samtykke til behandling, i seg sjølv er eit avgjerande argument for at heller ikkje psykisk helsevernlova kapittel 3 byggjer på eit kompetansebasert system. Tankegangen er i så fall følgjande: For å vere kompetent i relasjon til § 4-4 – og denne føresegna kjem etter første avsnitt berre til bruk overfor personar under tvunge psykisk helsevern – må ein også vere det i relasjon til kapittel 3. Men ei slik slutning er uhaldbar. At avgjerdskompetanse må vurderast separat i høve til ulike typar helsehjelp er såleis eit sentralt prinsipp.38 Forholdet mellom § 4-4 og kapittel 3 må nettopp forståast i lys av dette. Eit anna standpunkt ville innebere at vi baserte oss på uhaldbare stereotypiar om generelt manglande kompetanse i relasjon til menneske med psykiske lidingar. På den andre sida vil den nokså klare føresetnaden, som vi har sett, nedfelt i lovteksten om at fråvær av kompetanse ikkje er eit vilkår etter § 4-4, også ha ei viss argumentativ kraft i relasjon til kapittel 3.
Ved lovrevisjonen i 2006 vart pasientrettslova si stilling i saker etter psykisk helsevernlova styrkt. I dag heiter det i § 1-5:
«Ved etablering og gjennomføring av psykisk helsevern gjelder pasientrettighetsloven.»
Før denne lovendringa var formuleringa at pasientrettslova gjaldt «så langt den passer», og kapittel 4 berre når det var uttrykkjeleg bestemt i (psykisk helsevern)lova. Pasientrettslova baserer seg på ein kompetansebasert modell der den som har avgjerdskompetanse i utgangspunktet har rett også til å nekte å motta helsehjelp. Dette følgjer av § 4-1 første avsnitt første setning:
«Helsehjelp kan bare gis med pasientens samtykke, med mindre det foreligger lovhjemmel eller annet gyldig rettsgrunnlag for å gi helsehjelp uten samtykke.»
På denne bakgrunn har det vorte spurt om ikkje pasientrettslova si styrkte stilling også må få noko å seie for den rettslege handteringa av kompetansespørsmålet innanfor tvangspsykiatrien. Men det er lite i førearbeida som tyder på at dette i så fall var intendert.39 Noko tungtvegande argument kan det difor ikkje vere tale om. Om fråvær av avgjerdskompetanse er eit vilkår for tvunge psykisk helsevern, må difor framleis løysast ut frå rettskjeldemateriale som meir spesifikt er knytt til psykisk helsevernlova.
For å finne svar på kva som er gjeldande rett etter kapittel 3, må vi difor først og fremst søkje i andre rettskjelder enn lovteksten sjølv. I tråd med allment godteken juridisk metode innanfor offentleg rett, har då førearbeida – også som uttrykk for føremålet med ein inngrepsheimel – særleg interesse. Eit nøkkelspørsmål er her knytt til tolkinga av omgrepet «alvorlig sinnslidelse» i § 3-3 nr. 3 fordi det særleg er dette vilkåret som – eventuelt – naturleg vil kunne danne basis for å utleie eit krav om fråvær av kompetanse som vilkår, slik lova no ein gong er formulert.
3.5.2 Føremål med tvangsheimlane – og førearbeid
For Psykiatrilovutvalet (NOU 1988: 8) stod svikt i evna til realistisk å vurdere sin eigen situasjon heilt sentralt som grunngjeving for å ha særlege tvangsreglar innanfor psykiatrien:
«Det synes nærliggende å regne med at samfunnet vanskelig ser at mennesker går til grunne uten at det gjøres noe for dem, og at dette i hvert fall ikke tåles hvis vedkommende oppfattes som alvorlig sinnslidende og derfor ute av stand til å vurdere sin situasjon rasjonelt og ivareta sine interesser.»40
Ei slik oppfatning blir også spegla i den tolking av grunnvilkåret for tvunge vern – «alvorlig sinnslidelse» – som kjem til uttrykk i proposisjonen til psykisk helsevernlova. I hovudsak koplar ein der rett nok opp mot det medisinske psykoseomgrepet:
«I faglitteraturen er psykoser vanligvis forklart som sinnslidelser hvor det har utviklet seg en svekkelse av psykiske funksjoner av en slik grad at det griper sterkt inn i personens sykdomsinnsikt, evne til å møte dagliglivets krav og evne til å bevare kontakt med virkeligheten.»41
Unntaksvis kan det likevel tenkjast å føreliggje «alvorlig sinnslidelse» utan psykose. Det gjeld ved
«svære karakteravvik, hvor lidelsen medfører tap av mestrings- og realitetsvurderingsevnen».42
Det er med andre ord trekk som særmerkjer psykosane som også skal vektleggjast i vurderinga av om lova sitt vilkår i andre tilfelle kan vere oppfylt. Vi kan difor godt sjå presiseringane av kva som ligg i lova sitt vilkår, som utslag av eit overordna etisk krav om manglande innsikt for at ein skal kunne tvinge. At det i så fall vil vere klare kontaktpunkt med ei kompetansevurdering kjem eg tilbake til i punkt 7.2.4. Poenget no er at førearbeida i alle fall ikkje utelukkar at eit kompetansebasert system kan utleiast av «alvorlig sinnslidelse»-vilkåret.
3.5.3 Høgsterett sin praksis
Uansett set Høgsterett sin praksis om at «alvorlig sinnslidelse» også kan føreliggje der pasienten er vorten symptomfri gjennom medisinering,43 eit synspunkt om at vi må krevje manglande innsikt i konsekvensar for at inngrepet skal vere legitimt – og dermed eit mogeleg krav om fråvær av kompetanse – under press som uttrykk for gjeldande rett. Der symptoma er drivne tilbake, må vi nemleg ofte gå ut i frå at pasienten har avgjerdskompetansen intakt med omsyn til kva det vil seie å takke nei til vidare vern.
I Rt. 2001 s. 1481 uttalte den sakkunnige – og Høgsterett baserte seg på desse vurderingane – at pasienten
«uttrykker […] innsikt for at han må holde seg borte fra alkohol. […] Han uttrykker at han vil fortsette med medisin, men synes kanskje ikke fullt ut å ha den samme forståelsen for nødvendigheten av dette som å la være å drikke alkohol».44
Det var altså tale om ein pasient som hadde ei rimeleg god forståing for situasjonen, sjølv om innsikta ikkje var perfekt. Om ein av forløparane til denne dommen – Rt. 1993 s. 249 – som gjaldt eit tilfelle der pasienten framleis viste «enkelte restsymptomer»,45 uttaler Høyer:
«Det er for meg vanskelig å skjønne at en person som fungerer så godt som A, ikke skulle ha kompetanse til [å] skjønne at han risikerer å gå inn i en ny psykotisk tilstand ved å slutte med medisin. Det er slått fast at han fungerer optimalt, og at det neppe kan forventes ytterligere bedring, men det kan da ikke ha vært Høyesteretts mening at A i all fremtid skal frakjennes kompetanse til å bestemme over egen behandling?»46
I saka frå 2001 hadde pasienten «ingen restsymptomer som kan tillegges vekt».47 Høyer sin kritikk skulle dermed ha endå større kraft her.
No gjaldt 2001-dommen ein pasient som vart rekna som farleg for andre, noko som også var bakgrunnen for ønsket om å oppretthalde det tvungne vernet. Ved første augekast er rettskjeldevekta i vår samanheng difor klart redusert. Det kan nemleg tenkjast ei løysing der vi må tolke «alvorlig sinnslidelse» ulikt alt etter kven sine interesser som er truga. Men Rt. 1993 s. 249 og Rt. 2000 s. 23 tyder ikkje på at Høgsterett har tenkt i slike baner. I desse dommane var nemleg problemstillinga inngrep for å verne den sjuke sjølv, og vår høgste domstol legg utan vidare til grunn at «alvorlig sinnslidelse» også føreligg der symptoma er skjult etter medisinering. Dei to dommane frå 1993 og 2000 blir så vist til og bygt vidare på i 2001. At Rt. 2001 s. 1481 har stor interesse i vår samanheng, kan det difor ikkje vere tvil om.
Krinsen av rettskjeldefaktorar Høgsterett brukar i Rt. 2001 s. 1481, er det vel i utgangspunktet lite å seie på. Problemet er at analysen ikkje blir sett inn i ei verdimessig ramme. Retten stiller seg openbert aldri nøkkelspørsmålet: Kvifor har vi særlege tvangsheimlar overfor alvorleg sinnslidande? Som vist ovanfor kunne ein her fått rettleiing gjennom Psykiatrilovutvalet si innstilling (NOU 1988: 8). Fokuset på realitetsvurderingsevna var der også sterkt i § 3 nr. 1 bokstav a i lovutvalet sitt framlegg til lovtekst. Følgjande vilkår for tvunge vern vart oppstilt:
«Det foreligger en alvorlig sinnslidelse som medfører at den syke er ute av stand til å mestre sin livssituasjon, og er uten evne til å vurdere sin tilstand og forholdet til omverdenen på en realistisk måte.» (Mi kursivering.)
Rett nok vart denne formuleringa – som peikt på av førstvoterande i 2001-dommen – ikkje følgt opp av departementet i det vidare lovarbeidet.48 Men formuleringa peikar likevel tilbake på ei etisk grunngjeving for bruk av tvang som det ville vere ganske oppsiktsvekkjande om departementet meinte å fråvike. Sitata frå proposisjonen ovanfor om kva ein har tenkt med «alvorlig sinnslidelse»-vilkåret indikerer då også at dette neppe var meininga. Det same kjem nokså kraftfullt til uttrykk gjennom følgjande utsegn (i proposisjonen):
«Hensikten med å etablere tvungent psykisk helsevern er nettopp å få den sinnslidende under behandling slik at vedkommende kommer i en sinnstilstand der han eller hun er i stand til å foreta rasjonelle valg og følge en bevisst kurs.»49
Dermed kan 2001-dommen oppfattast som ei problematisk forskyving i grunngjevinga for kvifor ein brukar tvang, frå funksjonsevne – uttrykt gjennom fokuset på dei karaktertrekk sjukdommen frambyr nedfelt i førearbeida – til diagnosen.50 Når situasjonen er at den sjuke «[har] ingen restsymptomer som kan tillegges vekt», for å bruke Høgsterett sin eigne ord, er det tvilsamt om føremålet med inngrepsheimlane dekkjer fortsatt tvang her, i alle fall dersom pasienten berre hadde vore til fare for seg sjølv. Men hittil har altså Høgsterett ikkje vist vilje til å differensiere langs denne aksen.
Konklusjonen må etter dette bli at psykisk helsevernlova etter gjeldande rett – uttrykt gjennom Høgsterett sin praksis – ikkje (fullt ut) ser ut til å byggje på eit kompetansebasert system: Pasientane sin sjølvbestemmingsrett gjeld berre med omsyn til å takke ja til helsehjelp. Dette gjeld så vel i relasjon til tvangsbehandling (§ 4-4) som i relasjon til tvunge psykisk helsevern. Synspunktet skal likevel nyanserast noko under punkt 8.1.2. At dei spenningane vi har identifisert mellom høgsterettspraksis og utsegner i førearbeida likevel kan spele ei viss rolle i vår samanheng, kjem eg tilbake til under punkt 8.1.6.
3.5.4 Særleg om frivilligvilkåret i psykisk helsevernlova § 3-3 første avsnitt nr. 1 og § 4-4 tredje avsnitt
Eg har i oppdraget vorte særleg oppmoda om å sjå på «forholdet mellom samtykkekompetanse og frivilligvilkåret i psykisk helsevernloven § 3-3 annet [første] ledd nr. 1». I denne føresegna blir det stilt opp som eit vilkår for etablering og oppretthalding av tvunge psykisk helsevern at
«[f]rivillig psykisk helsevern har vært forsøkt, uten at dette har ført fram, eller det er åpenbart formålsløst å forsøke dette».
Problemstillinga er om «frivillig» her føreset at hjelpetiltaka er basert på eit gyldig samtykke frå pasienten, eller om det er tilstrekkeleg at vedkomande seier «ja» utan fullt ut å forstå til kva, eventuelt held seg likegyldig, slik at omgrepet heller skal avgrensast mot der det blir vist motstand. Problematikken er heilt parallell – og lovteksten i substans identisk – etter § 4-4 tredje avsnitt andre setning.51
Bakgrunnen for at spørsmålet har vorte reist, er at ein i klinisk praksis ser ein tendens til at helsepersonell går svært langt i retning av å definere pasientar som å motta «frivillig psykisk helsevern», så lenge dei (pasientane) ikkje protesterer – eller i alle fall så lenge det tilsynelatande blir gjeve ein form for positiv tilslutnad. Som døme har vorte nemnt – godt mogeleg spissformulert – at ein har akseptert det som frivillig mottak av ECT-behandling når den djupt deprimerte pasienten seier: «Ja, send straum igjennom meg, så eg døyr.»
Spørsmålet er ikkje uttrykkjeleg kommentert i førearbeida.52 Men gjennom eit døme som der er brukt – i relasjon til når det kan vere «åpenbart formålsløst» å prøve frivilligheit etter § 3-3 nr. 1 – kan det sjå ut som at ein føreset at det må føreliggje gyldig samtykke også til frivillige alternativ til tvang:
«Situasjonen kan for eksempel være slik at sinnstilstanden gjør den syke helt ute av stand til å gi noe samtykke til psykisk helsevern.»53
Utgangspunktet er at det i helseretten gjeld eit allment krav om rettsleg grunnlag, primært samtykke, for yting av helsehjelp. Dette kjem til uttrykk i pasientrettslova § 4-1 første avsnitt første setning:
«Helsehjelp kan bare gis med pasientens samtykke, med mindre det foreligger lovhjemmel eller annet gyldig rettsgrunnlag for å gi helsehjelp uten samtykke.»
Denne føresegna er uttrykk for eit heildekkjande heimelskrav, med andre ord slik at også svært lite inngripande tiltak blir omfatta og krev samtykke (eller anna rettsgrunnlag). Vi har ikkje haldepunkt for at det skulle gjelde unntak på dette punkt etter psykisk helsevernlova. I fråvær av gyldig samtykke blir det då spørsmål om pasientrettslova § 4-6 eventuelt kan kome til bruk for pasientar utan avgjerdskompetanse. Paragraf 4-3 femte avsnitt (i same lov) avgrensar likevel rekkevidda av nemnde føresegn:
«Undersøkelse og behandling av psykiske lidelser hos personer som mangler samtykkekompetanse etter annet ledd og som har eller antas å ha en alvorlig sinnslidelse eller motsetter seg helsehjelpen, kan bare skje med hjemmel i psykisk helsevernloven kapittel 3.»
Dette sender oss tilbake i psykisk helsevernlova ved mistanke om at pasienten har «alvorlig sinnslidelse», og tilsynelatande er vi dermed like langt. Avgjerande må då vere at det å – eventuelt – skulle oppfatte frivilligprinsippet i § 3-3 nr. 1 som eit prinsipp med eit særleg innhald på psykisk helsevernfeltet, vil bryte med psykisk helsevernlova si oppbygging uttrykt gjennom § 1-2. Her heiter det i tredje avsnitt:
«Med tvungent psykisk helsevern menes slik undersøkelse, behandling, pleie og omsorg som nevnt i første ledd uten at det er gitt samtykke etter bestemmelsene i pasientrettighetsloven kapittel 4.»
Referansen til «samtykke etter bestemmelsene i pasientrettighetsloven kapittel 4» må her klart oppfattast som eit krav om individuelt, gyldig samtykke frå pasienten sjølv.
Dette følgjer mellom anna av samanhengen med dei særreglane for utviklingshemma og demente ein hadde før lovrevisjonen i 2006 som opna for å etablere frivillig vern på basis av pasientrettslova §§ 4-5 til 4-8 i relasjon til personar med slike diagnosar – tidvis omtalt som representert samtykke – jf. dågjeldande § 2-1 tredje avsnitt.
Ei tolking av frivilligprinsippet i retning av at det ikkje skulle krevje gyldig samtykke – i ein situasjon der pasientrettslova § 4-6 er «sett ut av spel» gjennom § 4-3 femte avsnitt – vil underminere § 1-2. Ho vil også kunne føre til at norsk rett kjem i strid med EMK artikkel 5 på grunn av manglande rettstryggleiksgarantiar for dei ikkje-protesterande pasientane som manglar avgjerdskompetanse. Dette følgjer av EMD sin dom i H.L. mot Storbritannia frå 2004.
Saka gjaldt innlegging av ein mann med autisme og psykiske problem i ein psykiatrisk institusjon. Personen var innlagt på frivillig grunnlag då han ikkje protesterte, men han mangla klart nok avgjerdskompetanse. Samstundes var det på det reine at den fagleg ansvarlege – i tilfelle motstand – stod klar til å konvertere til tvunge psykisk helsevern dersom pasienten skulle ønskje seg ut. EMD skar her igjennom og fokuserte på det reelle inngrepet, ikkje det formelle, og konkluderte med at det var tale om fridomsrøving etter artikkel 5.54
Det sentrale med dommen i vår samanheng er at EMD stiller krav mellom anna til ei rettsleggjering av avgjerdene om innlegging der vernet etter artikkel 5 slår inn. Spørsmålet er likevel om § 4-3 femte avsnitt – som har til føremål å ivareta rettstryggleiken for dei ikkje-protesterande –55 går lenger i å definere dei ikkje avgjerdskompetente inn under tvangsreglane i psykiatrien enn det som er nødvendig i lys av EMK artikkel 5.
Kva som her er nødvendig avheng av når vernet mot fridomsrøving slår inn. Spørsmålet er komplekst, og det er ikkje mogeleg å gå nærare inn i det her. Eg har likevel drøfta problematikken i eit tidlegare arbeid – der med særleg fokus på aldersdemente – og la i den samanheng til grunn at kriteriet må vere om det er ei aktuell problemstilling å iverksetje inngripande tiltak for å halde pasienten tilbake.56 Truleg kan dette vere ei tenleg presisering av vurderingstemaet også i vår samanheng. Noko sannsynlegkrav for at pasienten på eit seinare tidspunkt vil protestere kan neppe oppstillast. Dette inneber samstundes at § 4-3 femte avsnitt nok har fått ei vidare slagvidde enn det EMK artikkel 5 krev, typisk der det er tale om å gje lite inngripande psykisk helsehjelp til ein person med alvorleg sinnsliding, samstundes som tilbakehald i alle høve framstår som heilt uaktuelt.
Kva som er gjeldande rett – med omsyn til tolkinga av frivilligvilkåret i psykisk helsevernlova – er likevel ikkje tvilsamt i lys av det samla rettskjeldebiletet: Det må krevjast gyldig samtykke etter § 3-3 nr. 1. Tilsvarande må då gjelde etter § 4-4 tredje avsnitt fordi bruken av denne føresegna er så tett knytt til etablering av tvunge vern, jf. § 4-4 første avsnitt, at eit anna tolkingsstandpunkt ville vere ganske umogeleg. Særskilt skal nemnast at vi ikkje har tilstrekkeleg rettskjeldemessig grunnlag for å gjere ei innskrenkande tolking av pasientrettslova § 4-3 femte avsnitt i lys av kva som er nødvendig ut frå EMK artikkel 5.
Basert på ei tradisjonell rettstryggleikstenking vil ein – i utgangspunktet – også måtte oppfatte det som noko positivt at flest mogeleg blir omfatta av rettstryggleiksgarantiane for tvang i psykisk helsevernlova. Når tolkingsspørsmålet drøfta ovanfor likevel har vorte reist, er det etter alt å dømme uttrykk for at ei slik klassisk juridisk tilnærming også kan vere problematisk ved at ho verkar «umyndiggjerande» for pasienten og på ein uheldig måte etablerer – eller forsterkar – ein herre-knekt-relasjon i møte med hjelpeapparatet.57 Denne innvendinga er viktig i ei rettspolitisk perspektiv, og eg kjem tilbake til ho under punkt 8.2.7 med tanke på korleis ein alternativt kan regulere tilfelle der pasienten ikkje protesterer på å motta hjelp.
3.6 Utsyn
3.6.1 Innleiing
Å studere utanlandsk rett er utfordrande av fleire grunnar. Dels er det slik at kva som er gjeldande rett ikkje alltid blir spegla i ein eventuell lovtekst. Ein vil også måtte ha tilgang til nyare litteratur, og aller helst kunne reise og drøfte spørsmålet med dyktige juristar i det aktuelle landet. Med unntak av Skottland og England, har utanlandsreiser ikkje vore mogeleg innanfor den tidsramma eg har hatt til rådvelde.
Vi har likevel fleire indikasjonar på at eit kompetansebasert system innanfor tvangspsykiatrien ikkje er særleg utbreidd i europeisk samanheng i dag.58 Dels følgjer dette av måten Oviedo-konvensjonen er utforma på, og dels av EMD-praksis på området.59 Inntrykket blir også underbygd av ein nyare studie av utanlandsk rett. Dawson/Kämpf uttaler såleis:
«It is clear, even from this limited material, that the presence of incapacity to consent on the part of the patient or of an immediate emergency has not been established in these civil-law jurisdictions as an essential precondition for both detention via civil commitment and subsequent involuntary psychiatric treatment. Nor has that position been established as a mandatory requirement of international or European human rights law.»60
Eg har måtte avgrense meg til å undersøke rettstilstanden i eit utval av statar som samla markerer ei breidd i måten å regulere dette problemkomplekset på.
3.6.2 USA: Sterkt fokus på kompetansespørsmålet
I utgangspunktet er spørsmål knytt til bruk av tvang i psykiatrien regulert på delstatsnivå i USA, men likevel slik at det er tale om eit samspel med føderal rett. Kva gjeld etablering av tvunge psykisk helsevern, ser det ut til at dei fleste statar ikkje baserer seg på eit kompetansebasert system, sjølv om det har vore ein tendens i denne retning:
«Even today, most states do not impose a capacity criterion on a parens patriae commitment.»61 (Kursivert av forfattarane sjølve.)
Med omsyn til behandling utan samtykke, er biletet eit ganske anna. Her er den store hovudregelen den motsette – at det gjeld ein vetorett for den avgjerdskompetente:
«[T]he basic principles appear relatively straight-forward: Those who are competent to make treatment decisions, including those committed to a psychiatric hospital, have a qualified right to refuse unwanted treatment except in an emergency situation.»62
Dette reflekterer at ein i amerikansk rett gjennomgåande oppfattar biverknadane ved tvangsmedisinering som eit meir alvorleg problem enn sjølve tvangsinnlegga / det tvungne tilbakehaldet. Kontrasten til norsk rettstradisjon er her slåande.63 Ein nyare dom frå 2006 – Myers vs. Alaska Psychiatric Institute – illustrerer den amerikanske tilnærmingsmåten:
«Because psychotropic medication can have profound and lasting negative effects on a patient’s mind and body, we now similarly hold that Alaska’s statutory provisions permitting nonconsensual treatment with psychotropic medications implicate fundamental liberty and privacy interests. […]
We are hardly the first court to reach this conclusion. A number of state supreme courts have declared that the right to refuse psychotropic medication is fundamental; we find their opinions to be both instructive and persuasive.»64
I forlenginga av det siterte følgjer så ein nokså omfattande gjennomgang av rettsstilinga i andre delstatar.65 Dommen har mellom anna fått merksemd og blir oppfatta som viktig fordi den viser vilje i domstolane til å gå tungt inn og prøve det medisinsk-faglege skjønnet også ved bruk av nye – såkalla atypiske – antipsykotika.
3.6.3 Skottland: Tok ikkje steget fullt ut
Den skotske Mental Health (Care and Treatment) Act frå 2003 er basert på den såkalla Millan-komiteen sin rapport frå 2001. For komiteen var spørsmålet om innføring av eit kompetansebasert system i tvangspsykiatrien eit av dei vanskelegaste.66 Ulike argument som i den samanheng vart trekt fram, blir vist til seinare. Her og no er poenget at komiteen og – seinare – den skotske lovgjevaren fall ned på ei mellomløysing der kriteriet vesentleg redusert, «significantly impaired», avgjerdskompetanse vart valt. Dette representerte ei endring samanlikna med tidlegare rettstilstand, men altså ikkje at ein tok steget fullt ut og etablerte eit reint kompetansebasert system:
«This expresses a broadly similar concept to incapacity, but is felt to be a less legalistic formulation, and one which may be easier to apply in practice.»67
I tråd med dette, er det i juridisk teori framheva at
«[t]he distinction between significantly impaired decision-making and lack of capacity is subtle, but important. ‘Significantly impaired decision-making’, unlike incapacity, is not a legal term of art».68
Kriteriet «significantly impaired [ability to make decisions]» gjeld både i relasjon til etablering/oppretthalding av tvunge vern og i relasjon til spørsmålet om tvangsbehandling.69 Innanfor somatikken opererer ein i skotsk rett med eit fullt ut kompetansebasert system.70 Med andre ord har ein i Skottland framleis særlege reglar innanfor tvangspsykiatrien om betydninga av kompetanse.
3.6.4 England og Wales: Mykje diskusjon, lite reform
Ei ekspertgruppe leia av jusprofessor Genevra Richardson tok i sin rapport – Richardson-rapporten – frå 1999 til orde for å innføre eit kompetansebasert system etter Mental Health Act frå 1983:
«Respect for patient autonomy implies respect for the treatment choices of those who have the capacity necessary to make them. Patient autonomy therefore brings with it an inevitable emphasis on capacity.»71
Unntak vart likevel gjort framlegg om der personen representerte eit trugsmål mot andre.72 Etter mykje fram og tilbake vart tanken om ein kompetansebasert modell innanfor tvangspsykiatrien likevel ikkje følgt opp ved lovrevisjonen i 2007.73 Tradisjonelt hadde ein i England og Wales fokusert på behov og risiko («need and risk») som dei sentrale legitimeringsgrunnlag for tvang. Dette såg ein ikkje grunn til endre på.74 Følgjande utsegn frå dåverande helseminister Lord Hunt i debatten i parlamentet illustrerer tankegangen:
«The new clauses that were removed from the Bill in the other place would have introduced a fundamental change not only to the Bill but also to the approach taken in mental health legislation. They would have required the needs of patients and the risks posed by their mental disorder to be subordinated to their decision-making ability. The primary purpose of the Mental Health Act is to provide an effective, properly safeguarded mechanism by which clinicians can intervene to protect people from the risks that arise from mental disorder, not because they have made a judgment about the person’s ability to make informed decisions but because it is necessary to protect them or others from harm. Accepting those amendments would have meant abandoning one of the most fundamental objectives of the Act, namely that compulsory intervention should be based on need and risk. As my honourable friend the Member for Stafford pointed out in Committee in the other place, there has been no obvious change since previous Mental Health Acts in 1959 and 1983 that would require this long-standing principle to be changed. We cannot accept that it should be changed, yet that would have been the effect of this proposed new test.»75
Diskusjonen om desse spørsmåla har likevel halde fram, og eit «privat» utkast til ei kompetansebasert modellov som siktar mot å unngå ei særregulering av tvang innanfor psykiatrien, vart lansert i 2010 av ei gruppe med psykiatrar og juristar.76
3.6.5 Danmark og Sverige: I grove trekk som norsk rett
3.6.5.1 Danmark
Grunnvilkåret for å kunne etablere og oppretthalde tvunge psykisk helsevern etter den danske psykiatrilova § 5 første avsnitt (jf. § 10 første avsnitt) er at pasienten er
«sindssyg eller befinder sig i en tilstand, der ganske må ligestilles hermed».
Sinnssjukdomsomgrepet er – som det norske «alvorlig sinnslidelse» – i utgangspunktet tett knytt til psykoseomgrepet,77 og det er ikkje haldepunkt for at eit kompetansekriterium står sentralt i vurderinga. Hartlev uttaler i den samanheng:
«I psykiatriloven lægger man ikke vægt på distinktionen mellem svag og stærk paternalisme. Habilitetsvurderingen har betydning for, om patienten selv kan give samtykke, eller om der skal indhentes et stedfortrædende samtykke. Hvis patienten – habil eller ej – modsætter sig behandling, skal man under alle omstændigheder iagttage kriterierne for anvendelse af tvang.»78
Det ser likevel ikkje ut til at problematikken knytt til krav om utskriving der dei psykotiske symptom er vekke på grunn av medinisinering har vore oppe i dansk rettspraksis slik som i Noreg.
Tilsvarande som i Noreg – og som lagt til grunn av Hartlev – synest det klart at det etter dansk rett heller ikkje er tale om nokon vetorett for pasientar i samband med tvangsbehandling. Sjølvbestemmingsretten gjeld med omsyn til å takke ja, men det er ikkje etablert ein motsvarande rett til å takke nei. I den samanheng kan det visast til § 12 nr. 5 der det heiter at
«patienten [skal] have en passende betænkningstid, hvor patienten får lejlighed til at overveje sit eventuelle samtykke til behandlingen».
Ulikt norsk rett inneheld den danske psykiatrilova også heimel for somatisk tvangsbehandling.79 Dette må sjåast på bakgrunn av at ein ikkje har noko generell lov som heimlar tvang innanfor somatikken tilsvarande den norske pasientrettslova kapittel 4A.
3.6.5.2 Sverige
Grunnvilkåret etter den svenske lov om tvunge psykisk helsevern er at det må føreliggje ei «allvarlig psykisk störning», jf. § 3 første avsnitt. Også dette omgrepet er – som «alvorlig sinnslidelse» i den norske lova – i utgangspunktet tett knytt psykoseomgrepet, og det er lite som tyder på at det ligg innbakt ei kopling mot kompetansespørsmålet:80
«Den psykiska störningen är av allvarlig art så länge påtaglig risk föreligger för att de psykiska symtomen återkommer, om behandlingsinsatserna avbryts.»81
Sjølvbestemmingsretten synest dermed avgrensa, også etter svensk rett, til å seie «ja» til psykisk helsehjelp, jf. § 3 andre avsnitt:
«En förutsättning för vård enligt denna lag är att patienten motsätter sig sådan vård som sägs i första stycket, eller det till följd av patientens psykiska tillstånd finns grundad anledning att anta att vården inte kan ges med hans eller hennes samtycke.»
Den svenske lova har ikkje særleg heimel for tvangsbehandling – denne blir derimot føresett innbakt i vedtaket om etablering av det tvungne vernet. Eit uttrykk for dette finn vi mellom anna i § 2b der det heiter i første setning:
«Tvångsåtgärder i syfte att genomföra vården får användas endast om patienten inte genom en individuellt anpassad information kan förmås att frivilligt medverka till vård.»
Dermed er det også utan vidare klart at heller ikkje i relasjon til tvangsbehandling er det tale om noko kompetansebasert system etter svensk rett.82
3.6.6 Tyskland: Eit dobbeltspora system
I Tyskland kan ulike regelsett vere aktuelle som heimelsgrunnlag for inngrep i behandling og omsorg ved psykiske lidingar.83 På delstatsnivå finn vi ei psykisk helsevernlovgjeving,84 medan reguleringa på forbundsnivå skjer gjennom den såkalla «Betreuungsrecht» med føresegner nedfelt i den tyske sivillovboka (Bürgerliches Gesetzbuch (BGB)). Ordninga kan i norsk terminologi best skildrast som ein form for verjemål.85 Kanskje kan vi snakke om omsorgsverjemål for å markere det sterke fokuset som er på personlege avgjerder,86 i motsetnad til den norske verjemålsordninga som (i alle fall) i praksis særleg har vore retta inn mot økonomiske disposisjonar.87
Det tyske rettsområdet «Betreuungsrecht» må systematisk plasserast i privatretten. Men enkelte føresegner synleggjer offentlegrettslege trekk. Dette ved at det i utgangspunktet er verjemålsretten som må treffe avgjerda om inngrep, til dømes ved meir risikofylte medisinske tiltak (jf. BGB § 1904).
Eit trekk ved delstatslovgjevinga («Ländergesetze») er ei samregulering av psykiske lidingar og rus – og i mange tilfelle også psykisk utviklingshemming.88 Særleg ei samregulering med rus kan gjere eit kompetansebasert system utfordrande, jf. punkt 8.1.4.1.2 nedanfor. Kva gjeld etablering (og oppretthalding) av tvunge vern, ser det då heller ikkje ut til at ein har lagt avgjerande vekt på spørsmålet om avgjerdskompetanse. Fokus er derimot retta inn mot om sjukdomstilstanden har innskrenka den frie viljen til personen («die freie Willensbestimmung des Betroffenen durch die Krankheit beeinträchtigt ist»).89
Innanfor «Betreuungsrecht» er biletet eit anna. Ei (omsorgs)verje kan oppnemnast av verjemålsretten («Vormundschaftsgericht») for personar som ikkje er i stand til å ivareta interessene sine («Angelegenheiten ganz oder teilweise nicht besorgen [kann]»), jf. BGB § 1896 (1). Psykisk sjuke fell inn under regelsettet, saman med mellom anna psykisk utviklingshemma og demente. Å treffe avgjerder ut frå den representerte sine beste interesser (das «Wohl») står heilt sentralt, jf. BGB § 1901. Der den hjelpetrengande har avgjerdskompetansen intakt i høve til det aktuelle spørsmålet, set det grenser for omsorgsverja sin kompetanse.90 Innanfor «Betreuungsrecht» baserer ein seg altså på eit kompetansebasert system.
Dermed reiser det seg spørsmål om grensetrekkinga mellom verkeområdet for forbundslovgjevinga og delstatslovgjevinga på dette rettsfeltet. Spørsmålet blir sett på spissen ved fare for den sjuke sjølv fordi terskelen for intervensjon basert på samtykke frå omsorgsverja etter BGB synest å vere noko lågare enn etter inngrepsheimlane i psykisk helsevernlovgjevinga på delstatsnivå.
Delstatslovgjevinga er sterkt knytt til ulike farekriterie – både fare for den sjuke sjølv og andre.91 Det gjeld også etter BGB § 1906 (1) nr. 1 ved at fokus der er retta mot fare for liv («Gefahr dass … er sich selbst tötet») eller vesentleg helseskade («erheblichen gesundheitlichen Schaden»). Men i nr. 2 er det så gjeve ei meir generell opning for etablering av tvunge vern der dette er nødvendig («notwendig ist») og undersøkinga/behandlinga elles ikkje vil kunne gjennomførast.
Her er utgangspunktet at dersom omsorgsverja samtykker til inngrep på vegne av vedkomande har BGB førerang, men det er ikkje slik at fråvær av samtykke utelukkar bruk av delstatslovgjevinga.92 Forholdet mellom dei to regelsetta er likevel komplekst, utan at det er nødvendig å gå inn på dette i detalj her.
Kva gjeld tvangsbehandling er biletet noko annleis. Etter «Betreuungsrecht» byggjer ein klart nok også her på eit kompetansebasert system. Det interessante er at ein også synest å gjere dette i delstatslovgjevinga.93 Dette kjem mellom anna til uttrykk i ein kommentar hjå Marschner m.fl. til den nye føresegna om fortidige behandlingsavgjerder (BGB § 1901a) – omtalt noko nærare under punkt 9.2.2.3 nedanfor:
«Eine Behandlung gegen den Willen des Betroffenen ist dann auch unter den Voraussetzungen des öffentlichen Unterbringungsrechts nicht zulässig.»94
Oppsummeringsvis ser vi altså at ein etter tysk rett baserer seg på eit tospora system på meir enn ein måte. Ikkje berre skil ein mellom «Betreuungsrecht» og delstatslovgjevinga, men også når det gjeld betydninga av at avgjerdskompetansen er intakt hjå pasienten er systemet tospora: I relasjon til tvangsbehandling opererer ein med eit kompetansebasert system, men ikkje – etter delstatslovgjevinga – med omsyn til etablering og oppretthalding av tvunge vern.
3.7 Nærare om avgjerdskompetanse
3.7.1 Problemstillinga: Kor differensiert skal kompetanseomgrepet vere?
Etter pasientrettslova er utgangspunktet ein rett for pasienten til å bestemme sjølv, anten avgjerda inneber ein positiv aksept av eit tilbod om helsehjelp, eller det er snakk om nekting av å motta hjelp.95 Full sjølvbestemmingsrett avheng likevel av at vedkomande har nødvendige personlege føresetnader for å kunne disponere sjølv.96
Utgangspunktet etter § 4-3 første avsnitt er at alle personar over 16 år er myndige i helserettsleg forstand. Unntak gjeld for personar som er umyndiggjort eller der anna følgjer av «særlige lovbestemmelser eller av tiltakets art», jf. bokstav b). Etter § 4-3 andre avsnitt kan ein pasient vidare tape «samtykkekompetansen» «helt eller delvis» dersom vedkomande
«på grunn av fysiske eller psykiske forstyrrelser, senil demens eller psykisk utviklingshemming åpenbart ikke er i stand til å forstå hva samtykket omfatter».
Denne føresegna – og pasientrettslova si regulering av spørsmålet om avgjerdskompetanse elles – krinsar altså rundt omgrepet «samtykkekompetanse». Utgangspunktet må vere at dei same krav til personlege føresetnader gjeld der det er tale om at pasienten ønskjer å nekte. Dette er også føresett i pasientrettslova kapittel 4A som refererer direkte til krava for eit gyldig samtykke i lovens kapittel 4, jf. § 4A-2 første avsnitt.
Det er likevel ikkje opplagt at krava for å ha avgjerdskompetanse fullt ut vil vere dei same i alle relasjonar der spørsmålet gjeld positivt samtykke som der det gjeld nekting. Problemstillinga har i liten grad vore drøfta i norsk og nordisk rettslitteratur, men spørsmålet har stor interesse når konsekvensane av eventuelt å skulle innføre eit kompetansebasert regelverk innanfor tvangspsykiatrien skal vurderast.
I merknadene til § 4-3 andre avsnitt i pasientrettslova som regulerer når samtykkekompetansen kan bortfalle (heilt eller delvis), heiter det:
«Det skal med andre ord en del til, jf. ‘åpenbart’. Er helsepersonellet i tvil, skal pasienten ha rett til å samtykke til behandlingen, eventuelt til å nekte å motta behandling.»97
Føresetnaden er altså også her at dei to spørsmåla fell saman. Noko nærare drøfting av problemstillinga er likevel ikkje gjort i førearbeida. Dermed er det mogeleg at nyansar i dei omsyn som gjer seg gjeldande ikkje har vorte sett og vurdert. Ein nærare gjennomgang i vår samanheng er difor nødvendig.
Legg vi til grunn at krava er dei same, baserer vi oss i realiteten også på at pasienten må ha oversikt over alle aktuelle valalternativ (i den aktuelle situasjonen): både det å seie ja og det å seie nei. Dette, som i utgangspunktet ikkje høyrest unaturleg ut, kan i så fall – med tanke på vår problemstilling åleine – karakteriserast som eit einskapleg avgjerdskompetanseomgrep.
At kompetanseomgrepet i alle fall må differensierast i visse relasjonar er ukontroversielt. Til dels framgår dette direkte av lovteksten, jf. pasientrettslova § 4-3 andre avsnitt som seier at pasienten kan tape kompetansen «helt eller delvis». Dette inneber at kompetansespørsmålet må vurderast særskilt i relasjon til ulike typar helsehjelp. At ein også må ta høgde for at personen sin kompetanse kan variere over tid er vidare heilt opplagt. I vår samanheng er spørsmålet om ein skal trekkje differensieringa endå lenger, og også skilje langs aksen samtykke–nekting. Dikotomien einskapleg vs. differensiert kompetanseomgrep refererer åleine til dette spørsmålet og er eit reint terminologisk hjelpegrep i denne framstillinga.
Eit svakt punkt er likevel at ein slik modell i utgangspunktet stiller relativt strenge krav til den kognitive fungering for å ha kompetanse, eit problem som kjem på spissen i relasjon til personar og pasientgrupper som ligg i eit grenseland for å ha kompetanse. Meir konkret er problemet at eit – i vår samanheng – einskapleg omgrep gjev lite rom for å kunne kompensere for svekt kognitiv fungering til dømes gjennom erfaringsbasert innsikt, noko særleg Syse har argumentert sterkt for viktigheita av i sitt arbeid om avgjerdskompetanse for utviklingshemma.98 At problemstillinga også har ein generell relevans innanfor det psykiske helsevern, synest utan vidare klart: for ein psykiatrisk pasient kan til dømes røynsler med korleis eit konkret legemiddel verkar, tenkjast viktig for å styrkje kompetansen i ein situasjon der det elles kan reisast tvil om denne.
Emnet vi no har i fokus er i liten grad drøfta i norsk rett. I noko grad er det likevel kommentert i relasjon til barnerettslege problemstillingar. Her har fleire bygt på den føresetnaden at krava kan variere alt etter som spørsmålet gjeld positivt samtykke eller nekting.99 Rothärmel som har spesielt fokus på barn sine pasientrettar, gjennomgår den tyske debatten om vetorett, men konkluderer for sin del negativt på om vi kan skilje mellom nektingskompetanse og samtykkekompetanse:
«Maßgeblich für eine derartige Therapieverweigerung bleibt die Einwilligungsfähigkeit, die sich von vornherein an dem Maßstab bemisst, ob der Patient aufgrund seiner Fähigkeiten und Reife in der Lage ist, alle denkbaren Entscheidungen, d.h. auch das Ablehnen eines Eingriffs im Falle der Indikation, selbst zu verantworten.»100
Ho kan oppfattast – jf. særleg utrykksmåten «alle denkbaren Entscheidungen» – slik at den som nektar må ha oversikt over alle mogelege handlingsalternativ, også kva det inneber å takke ja. Dermed blir krava for samtykkekompetanse og nektingskompetanse samanfallande.101 I same retning for engelsk rett Bartlett:
«[T]he standard of capacity is the same, no matter what choice P is to make.»102
Dette må vi sjå på bakgrunn av følgjande utsegn i section 3 (4) i Mental Health Act frå 2005 som vel indikerer (det eg omtalar som) eit einskapleg kompetanseomgrep ved at informasjonen – som pasienten både må forstå og kunne bruke – må dekkje alle mogelege avgjerdsalternativ:
«The information relevant to a decision includes information about the reasonably foreseeable consequences of—
(a) deciding one way or another, or
(b) failing to make the decision.»
Eit einskapleg kompetanseomgrep synest altså vanskeleg å sameine med eit ønske om å gje utsette grupper størst mogeleg grad av sjølvbestemmingsrett, ein tradisjon som har stått sterkt i Noreg, inklusive i norsk juridisk litteratur om emnet. Denne tradisjonen gjer det samstundes vanskeleg å avvise ei differensiering av omgrepet også langs aksen samtykkekompetanse–nektingskompetanse.
Eit visst lovmessig uttrykk kan det nok hevdast at ei differensiering i denne relasjon også har fått i pasientrettslova § 4-9 tredje avsnitt som gjeld problematikken ved nekting av helsehjelp (for døyande). Her er vurderingstemaet om pasienten «har forstått konsekvensene for egen helse ved behandlingsnektelsen». Hadde ein lagt til grunn – det eg har omtalt som – eit einskapleg omgrep, måtte ein også stilt krav til forståing av kva aktiv behandling vil innebere.
At ei differensiering nærast tvingar seg fram, blir også tydeleggjort når vi ser nærare på konsekvensane av ein eventuell bruk i nektingssituasjonane av det allmenne prinsippet om at krava til eit gyldig samtykke blir skjerpa til meir alvorleg inngrep det er tale om.103 Dersom dette prinsippet utan vidare skal leggjast til grunn også ved vurdering av krava for ei gyldig nekting, blir resultatet nærast absurd. Dette ved at faktisk motstand frå pasienten si side mot innlegging i institusjon eller mot medisinering – med tvangsbruk frå behandlingsapparatet si side som eit sannsynleg svar – skulle medføre ei skjerping av krava for at pasienten er kompetent til å nekte fordi inngrepet då blir meir alvorleg. Dette må vel kunne karakteriserast som ein klar «catch 22»- situasjon: ved at pasienten gjev uttrykk for si meining om saka – protesterer – blir krava skjerpa for at han skal bli høyrd (fordi protesten utløyser risiko for tvangsbruk frå behandlingsapparatet si side).
Legg vi etter dette til grunn eit (sterkt) differensiert kompetanseomgrep som gjeldande norsk rett, er det mogeleg å identifisere ulikskapar i vurderingane alt etter som spørsmålet gjeld positivt samtykke eller nekting. Desse nyansane i vurderinga av høvesvis samtykkekompetanse og nektingskompetanse er viktig å ta høgde for om ein skal innføre eit kompetansebasert regelverk, og eg kjem tilbake til dette i punkt 7.3. No først i punkt 7.2 skal eg likevel fokusere på nokre meir allmenne utgangspunkt for kompetansevurderinga.
3.7.2 Utgangspunkt for kompetansevurderinga
3.7.2.1 Presisering av vurderingstemaet
Det fell utanfor ramma av denne framstillinga å føreta ein generell gjennomgang av dei rettslege krava for ei gyldig avgjerd, men nokre utgangspunkt for vurderinga av kompetansespørsmålet er likevel nødvendig å tydeleggjere. I pasientrettslova § 4-3 andre avsnitt er vurderingstemaet formulert som eit spørsmål om pasienten «åpenbart ikke er i stand til å forstå hva samtykket omfatter». Dette er prinsipielt eit juridisk spørsmål, sjølv om faglege vurderingar klart nok vil kome inn som viktige premissar. Internasjonalt blir det i den samanheng gjerne fokusert på eit skilje mellom kompetanse («competence») og mental evne («capacity»), der sistnemnde refererer seg til dei faglege vurderingane.104 I pasientrettslova § 4-9 tredje avsnitt – der fokuset meir reinskore er på nekting – er spørsmålet om pasienten «har forstått konsekvensene for egen helse ved behandlingsnektelsen».
Hovudinntrykket ut frå dette er at ein har definert krava for avgjerdskompetanse relativt lite presist i lova, og førearbeida gjev i mindre grad ytterlegare rettleiing.105 Ein annan modell er valt i den engelske Mental Capacity Act frå 2005 som regulerer spørsmålet om inngrep overfor ikkje avgjerdskompetente utanfor tvangspsykiatrien. I første avsnitt i section 3 operasjonaliserer ein kompetansekravet slik:
«(1) [A] person is unable to make a decision for himself if he is unable –
(a) to understand the information relevant to the decision,
(b) to retain that information,
(c) to use or weigh that information as part of the process of making the decision, or
(d) to communicate his decision (whether by talking, using sign language or any other means).»
Desse krava synest vesentleg å falle saman med dei som har vorte operert med i USA,106 og elles med dei kriterie som vanlegvis er lagt til grunn i ein behandlingsfagleg samanheng.107 Krava i amerikansk tradisjon er tilsynelatande likevel noko strengare ved at ein der ikkje berre stiller krav om evne til å hugse eller halde fast ved – «retain» – informasjon, men også om at pasienten må anerkjenne aktualiteten av denne informasjonen for sin eigen situasjon: «ability to appreciate the situation and its likely consequences».108 På den andre sida kan det vel hevdast at dette kravet ligg innbakt i punkt (c) i den engelske lova som føreset evne til å kunne resonnere på bakgrunn av informasjonen.109 Medan punkt (a) og (b) klart refererer seg til kognitive funksjonar, omtalar Fennell punkt (c) – som vi snart skal sjå kanskje er spesielt kritisk ved alvorleg sinnsliding – som
«ideas of emotional competence, and leaves much more scope for subjective judgment on the part of the assessor».110
I lys av det auka fokus på kompetansevurderingar som ein (eventuell) kompetansebasert modell nødvendigvis vil føre med seg, er det nok behov for ei tydeleggjering i lovgjevinga av kriteria for slike vurderingar. Formuleringane i den engelske lova, sitert ovanfor, framstår her som eit tenleg utgangspunkt for korleis dette kan gjerast, og dei krava som der er nedfelt er neppe i strid med gjeldande norsk rett.111
Uansett har vi behov for eit stikkord for dei rettslege krav som blir stilt for å ha avgjerdskompetanse, både som ei språkleg forenkling i denne framstillinga og elles. Etter mitt syn kan uttrykksmåten krav til innsikt eller konsekvensinnsikt ivarta denne funksjonen. Vurdering av innsikt vil stå sentralt under punkt (c) i den engelske lova om evne til å kunne resonnere på bakgrunn av informasjon; og dette kravet kan vi godt oppfatte som også å føresetje at (a) og (b) er oppfylt. At (d) om evne til å kommunisere ei avgjerd går på noko anna er klart, men i denne framstillinga brukar eg likevel innsikt eller konsekvensinnsikt som stikkord for dei rettslege krav. Det skal leggjast til at «mangel på innsikt» også er eit fagleg omgrep, som det til dels er knytt usikkerheit til innhaldet av.112
3.7.2.2 Praktiske utfordringar
Eit stort rettstryggleiksmessig problem er knytt til at uvanlege val og handlingar frå personen si side i seg sjølv kan bli oppfatta som eit utslag av manglande innsikt. Det er difor stort behov for eit sikrare og meir objektivt grunnlag å byggje vurderingane av kompetanse på. I denne samanheng er det viktig at spørsmålet om avgjerdskompetanse har fått ein god del merksemd mellom anna innanfor det psykologfaglege miljøet. Særskilt kan nemnast at ein har utvikla, og utviklar stadig nye, testar for å måle kognitive kriterie for kompetanse, og generelt synest ein i nyare forsking å vere relativt optimistisk med omsyn til pålitelegheita av slike testar.113 I ein nyare metastudie av eit større tal enkeltstudiar på feltet heiter det:
«Despite capacity being a complex, valueladen, multidimensional construct, this finding suggests that it can be assessed with greater reliability than cardiologists interpreting exercise electrocardiograms, radiologists interpreting mammograms or haematologists reading peripheral blood films.»114
Samstundes blir det understreka at det er klare spenningar mellom konklusjonane basert på standardiserte testar samanlikna med kliniske vurderingar av pasienten.115
Testane har gjerne karakter av standardiserte intervju med pasienten. Score under eit visst nivå indikerer manglande kompetanse. Samstundes blir det i fleire samanhengar understreka at vurderinga ikkje kan vere reint mekanisk, men berre er eit supplement til ei klinisk vurdering der ein til dømes ser på om personen er utilpass i testsituasjonen.116 Mellom anna vil konkret røynsle med det aktuelle tiltaket – i tråd med det som er sagt ovanfor – kunne bidra til å styrkje kompetansen, samanlikna med det som følgjer av standardiserte testar.
Sjølv om det stadig blir utvikla meir sofistikerte instrument for måling av kriterie for kompetanse, står vi likevel overfor svært store praktiske utfordringar ved innføring av eit kompetansebasert system innanfor tvangspsykiatrien. Det eine er at vurderingane ikkje kan gjerast generelt i høve til den aktuelle personen. Dette er mellom anna i fokus etter pasientrettslova § 4-3 andre avsnitt (jf. at kompetansen kan bortfalle «helt eller delvis»). Eit sentralt poeng er at det må takast høgde for at innsikta kan variere ikkje berre etter type spørsmål, men også med svingingar på det personlege plan. Kompetansen hjå ein og same person kan såleis variere i løpet av kort tid som følgje av endringar i den underliggjande sjukdomstilstanden. I Millan-rapporten blir det lagt til grunn at dette problemet er større i relasjon til personar med typiske psykiske lidingar enn stilt overfor demente og utviklingshemma.117
Dette viser at ein treng mest mogeleg treffsikre instrument for vurdering av mental kapasitet – som supplement til kliniske vurderingar – som må kunne brukast i klinikken, og dermed ikkje bør vere alt for tidkrevjande og kompliserte. Samstundes bør testane i størst mogeleg grad vere samkøyrt med dei rettslege standardane for vurdering av kompetanse. Her ligg etter alt å dømme ei forskingsmessig utfordring i skjeringspunktet mellom jus og psykiatri/psykologi, men som fell utanfor rammene for denne utgreiinga å gå nærare inn i.
3.7.2.3 «Hard cases»
Det synest klart at vurdering av avgjerdskompetanse ikkje sjeldan kan by på vesentleg tvil. Vi kan snakke om «hard cases» som vil utgjere eit ikkje ubetydeleg tal saker, særleg dersom styrken i presumsjonen for kompetanse blir svekt.118 Dette blir også lagt til grunn i den skotske Millan-rapporten:
«[…] the issue is most likely to arise in practice with patients whose mental disorder has affected their judgement to some degree, but who nevertheless have some decision making ability.»119
Ein kompliserande faktor, trekt fram i rapporten, er knytt til at det ikkje alltid er slik at pasienten gjev uttrykk for det han eller ho eigentleg meiner:
«It was suggested that people experiencing acute mental distress often present to psychiatrists in an ambiguous state of mind: ostensibly resisting treatment but perhaps doing so in the hope that someone will intervene. Capacity in these circumstances would be very difficult to determine.»120
Det vart vidare fokusert på enkelte tilstandar der pasienten nok ofte vil liggje i grenselandet for kompetanse, men der det – ut frå mogelege velferdsmessige konsekvensar – uansett kan vere vanskeleg å akseptere dikotomien kompetanse/ikkje-kompetanse som avgjerande for spørsmålet om inngrep:
«[S]uch a test might be difficult to apply in a range of situations, including patients with mood disorders, obsessive compulsive disorders and eating disorders. Such patients might retain legal capacity but be at such risk as to justify intervention.»121
Utover desse døma på «hard cases» må vi vel generelt kunne seie at tvil gjerne kan oppstå i situasjonar der det er lita tid til å gjere kompetansevurderingar (på grunn av situasjonen sitt hastepreg). Mellom anna vil utfordringa knytt til at nokre personar kan tildekkje symptom gjennom å vise verbal styrke her særleg bli sett på spissen, og vice versa (personar som fungerer svakt verbalt kan bli undervurdert med omsyn til kompetanse).
3.7.2.4 Forholdet mellom vurdering av «alvorlig sinnslidelse» og avgjerdskompetanse
I kva grad fell vurderinga av «alvorlig sinnslidelse» og avgjerdskompetanse saman? Å ha ei oppfatning av dette er naturleg nok viktig når ein skal vurdere den praktiske betydninga ei eventuell innføring av ein kompetansebasert modell vil ha.
Det synest ukontroversielt å hevde at det i alle fall ikkje er noko nødvendig samanfall mellom dei to omgrepa. Vi kan med andre ord tenkje oss at ein person med alvorleg sinnsliding har kompetanse (og sjølvsagt vil ein person som ikkje har alvorleg sinnsliding kunne mangle kompetanse). På den andre kanten er det også mykje som tyder på at det er ein viss korrelasjon mellom vurderingane fordi alvorleg sinnsliding er mellom risikofaktorane for manglande innsikt:
«The clinical and legal variables associated with mental incapacity in the psychiatric groups should come as no surprise – psychosis, illness severity, involuntary admission and treatment refusal are all consistently reported as risk factors.»122
Omgrepet «alvorlig sinnslidelse» er i utgangspunktet – som vi har sett – tett knytt til psykoseomgrepet og fråvær av sjukdomsinnsikt.123 At ein slik tilstand kan ha betydning for kompetansevurderinga synest rimeleg – særleg der mangelen på innsikt nettopp relaterer seg til det aktuelle spørsmålet (om yting av psykisk helsehjelp). Då vil realitetsbristen mellom anna gjere det vanskeleg å oppfylle kravet om å kunne resonnere på bakgrunn av relevant informasjon med tanke på å treffe ei avgjerd, som vi har sett til dømes er nedfelt i den engelske Mental Capacity Act.124
Samstundes er biletet nyansert. For fråværet av innsikt treng ikkje vere relatert til det aktuelle hjelpetiltaket. På den andre sida har det i fleire samanhengar vorte peikt på at alvorleg psykisk liding også er knytt til risiko for ei generelt svakare kognitiv fungering. Dette inneber at vi også kan stå overfor problem relatert til kompetansevurderingane utanfor fasen med opne psykotiske symptom.
Sjå om dette, med vidare tilvisingar til faglitteraturen, nevropsykolog Merete Øie sin presentasjon «Schizofreni som ungdom; resultater fra 13 års oppfølging» på Schizofrenidagene i Stavanger 2008,125 samt Ueland/Øie, Kognitiv svikt ved psykotiske lidelser. At slike konklusjonar vil vere kontroversielle er truleg. Samstundes kan vi vanskeleg velje å skyve problemstillinga under teppet når fokus er retta mot avgjerdskompetanse. Noko anna er årsakene til at vi eventuelt kan snakke om kognitiv funksjonssvikt som ein tendens hjå personar med alvorleg psykisk liding. Her er det godt mogeleg at manglande tenestetilbod i form av stimulering kan spele ei sentral rolle i mange tilfelle.
Trass dei atterhald som her er tekne, trur eg likevel vi må kunne leggje til grunn at eit kompetansebasert system neppe vil ha særleg stor praktisk betydning, samanlikna med dagens nær diagnosebaserte system, ved spørsmål om etablering av tvunge psykisk helsevern i ein akutt sjukdomsfase.126 Her vil ofte – om ikkje alltid – pasienten sin mentale ubalanse kome inn som eit avgjerande argument. Særleg gjeld dette om ein vel å svekkje presumsjonen for kompetanse noko, og ikkje lenger opererer med den «åpenbart»-terskelen for bortfall av kompetanse som i dag er nedfelt i pasientrettslova § 4-3 andre avsnitt.127
Vi må dermed gå ut i frå at det er seinare i sjukdomsforløpet vi vil sjå den største praktiske betydninga av eit skifte til eit kompetansebasert system innanfor tvangspsykiatrien. Med andre ord stilt overfor pasientar som er stabilisert og der dei psykotiske symptoma i vesentleg grad har sloppe taket. Kompetanse vil her lettare kunne føreliggje både i relasjon til spørsmålet om å oppretthalde tvunge vern og i relasjon til spørsmålet om behandling. Poenget i denne samanheng er ikkje berre dei psykotiske symptoma si betydning for kompetansevurderinga, men også – meir indirekte – at ein i denne «roligare» perioden vil ha større rom for å kome inn med støttande strategiar for avgjerdskompetansen, herunder tilrettelegging av informasjon tilpassa pasienten, i lys av den meir allmenne kognitive svekkinga som altså kan føreliggje ved alvorleg psykisk liding. Samstundes er det eit problem at medikasjon med antipsykotika i seg sjølv kan svekkje den kognitive fungeringa på dette stadiet. Det gjeld generelt for alle medikament med sederande effekt, men i sterkast grad for dei eldre, såkalla tradisjonelle, antipsykotiske legemidla.
Det kan uansett ikkje vere tvil om at den høgsterettspraksis Rt. 2001 s. 1481 er eit utslag av etablerer vesentlege spenningar mellom det som må oppfattast som gjeldande norsk rett i dag og eit – eventuelt framtidig – kompetansebasert system. Særleg vil det nok vere pasientar aktuelle for tvunge vern utan døgnopphald etter dagens regulering som først og fremst vil vere i posisjon til å kunne få ein nektingsrett etter ein kompetansebasert modell.
3.7.2.5 Modifiserte tersklar som eit alternativ
Det bør nemnast at vi kan tenkje oss modifiserte utgåver av eit kompetansekrav ved å kople til ei mindre streng – eller spesifikk – norm som vilkår for inngrep enn det fråvær av avgjerdskompetanse er uttrykk for. Eit døme her kan vere sterkt redusert avgjerdskompetanse – jf. det skotske «significantly impaired»-kriteriet – eventuelt berre redusert kompetanse. Poenget kan illustrerast gjennom figur 3.2.
Figur 3.2 Ulike tersklar.
Figur 3.2 er tentativ for så vidt gjeld storleiken på intervalla, samt innslagspunktet for høvesvis redusert og sterkt redusert kompetanse. Poenget er åleine å illustrere korleis ei inndeling kan tenkjast. Eit fellestrekk ved slike modifiserte kompetansekrav, er at dei lettare vil opne for slutningar på gruppenivå. Det er såleis nærliggjande at vi med utgangspunkt i det norske «alvorlig sinnslidelse»-vilkåret i alle fall kan snakke om ein presumsjon om redusert avgjerdskompetanse som legitimeringsgrunnlag for inngrep.
3.7.3 Forholdet mellom samtykkekompetanse og nektingskompetanse
3.7.3.1 Hovudtrekk
Eit viktig generelt trekk er at krava til eit gyldig samtykke er elastiske i den forstand at dei blir skjerpa til sterkare inngrep det er tale om.128 Ved første augekast kan det verke logisk at denne elastisiteten blir overført til spørsmålet om kva som utgjer ei gyldig nekting. Men då spegelvendt på den måten at krava til ei gyldig nekting blir svekt til sterkare inngrep det er tale om.129 Dette vil i så fall slå ut slik at ein psykisk sjuk person som er ambivalent lettare skal reknast for å ha nekta til meir inngripande tiltaket er. Eit anna utslag av same måten å tenkje på, kan vi kanskje sjå hjå Aasen når ho argumenterer for at barn må ha større rett til å motsetje seg behandling enn til å samtykke:
«[H]ensynet til barnets integritet gjør seg sterkere gjeldende i situasjoner der det er tale om å iverksette et inngrep mot barnets vilje, sammenlignet med situasjonen der barnet ønsker behandling og foreldrene ikke.»130
Å bruke inngrepet sin alvorsgrad som variabel for dei krav vi stiller til eit gyldig samtykke og eventuelt også (spegelvendt) for krava til ei gyldig nekting, reflekterer sjølvbestemmingsrettposisjonen.131 Ut frå paternalismeposisjonen ville motsatsen til dette vere å late krava til ei gyldig nekting bli skjerpa til viktigare det er for pasienten si helse at tiltaket blir gjennomført.132
Som nemnt allereie under punkt 1 er det spørsmålet om (personell) kompetanse som er interessant i vår samanheng då problemstillinga er om fråvær av avgjerdskompetanse bør tene som eit avgrensingskriterium for tvangsheimlar innanfor psykisk helsevern. Under dette punktet ser eg det likevel som tenleg å operere med eit litt breiare perspektiv for å få markert samspelet med dei øvrige krava for ei gyldig avgjerd (samtykke eller nekting). Men frå neste punkt av stiller vi nok ein gong siktet skarpt inn mot kompetanseproblematikken.
For så vidt gjeld krava til eit gyldig samtykke, er sjølvbestemmingsrettposisjonen heilt dominerande de lege lata. Dette er også ganske uproblematisk. Der vilkåra for eit gyldig samtykke er oppfylt, kjem det ikkje til noko konflikt med den paternalistiske velferdstenkinga fordi det er tale om å seie ja til nødvendig helsehjelp. Og der vilkåra ikkje er oppfylt, kan det – prinsipielt sett – framleis vere opning for å gjennomføre tiltaket basert på andre rettsgrunnlag. Til dømes psykisk helsevernlova kapittel 3 (tvunge psykisk helsevern), og eventuelt § 4-4 (tvangsbehandling). Om dette er mogeleg har vi i alle fall ikkje avklart gjennom å ta stilling til samtykkespørsmålet.
På nektingsrettsida er biletet meir komplisert dersom vi svarar stadfestande på at det føreligg ei gyldig nekting. Eit slikt svar er nemleg avgjerande for samfunnet sitt høve til å gjennomføre tiltaket ved at spørsmålet om det gjeld ein nektingsrett inngår som eit element i vurderinga, jf. straks nedanfor. Konflikten mellom sjølvbestemmingsrettposisjonen og paternalismeposisjonen blir då sett skarpare på spissen. Men vi kan ikkje utan vidare akseptere at det blir stilt svakare krav til ei viljesfråsegn om å nekte der det er tale om alvorlege inngrep – ut frå ein analogi med resonnementslina på samtykkesida – så lenge det er spørsmål om å yte psykisk helsehjelp som objektivt sett er svært viktig for pasienten. Gjer vi det, vil det nemleg oppstå ei uakseptabel verdimessig slagside i favør av sjølvbestemmingsrettposisjonen ved at det blir teke for lite omsyn til dei velferdsmessige konsekvensane. Behovet for å bruke menneskeverd som avvegingsnorm blir akutt dersom vi skal unngå eit slikt resultat.
Utgangen på dette må bli ei tilnærming mellom dei to posisjonane der spørsmålet gjeld om det føreligg ei gyldig nekting, noko som igjen fører med seg at elastisiteten – eller variasjonane – i dei krav som blir stilt blir mindre uttalte enn for samtykkespørsmålet. Skissemessig kan forholdet mellom krava til gyldig samtykke og gyldig nekting framstillast som i tabell 3.1 nedanfor.133
Tabell 3.1
Gyldig samtykke? | Gyldig nekting? | ||
|---|---|---|---|
Materielle krav: dvs. krav til kva det kan samtykkast til eller nektast på. | Kva rettslege grenser gjeld for kva det kan samtykkast til? | Gjeld det ein nektingsrett? | |
Prosessuelle krav: dvs. krav til korleis eit samtykke eller ei nekting kan bli til. | 1. Krav om frivilligheit. | Ingen klare skilnader. | |
2. Krav til måten samtykket eller nektinga blir uttrykt på.1 | Kan vere aktuelt. | Neppe aktuelt. | |
3. Formkrav.2 | Kan vere aktuelt. | Neppe aktuelt. | |
4. Krav til informasjonsgrunnlaget. | Kan vere komplekse: føremål, fordelar, risiki, metode. | Gjennomgåande mindre omfattande på grunn av nyansar i vurderingstemaet: Informasjonen må dekkje konsekvensane av å nekte. | |
5. Krav til måten informasjonen blir formidla på. | Ingen klare skilnader. | ||
Personelle krav: dvs. krav til kven som kan samtykke eller nekte. | Eit enklare vurderingstema, jf. krav til informasjonsgrunnlaget, kan reint faktisk gjere det lettare å oppfylle dei personelle krava ved spørsmål om nekting enn ved spørsmål om samtykke. | ||
1 Spørsmålet er her om det kan stillast krav om eit/ei uttrykkjeleg samtykke/nekting eller om stillteiande samtykke/nekting er tilstrekkeleg. Krav til form går på om (det/den uttrykkjelege) samtykket/nektinga også må nedfellast skriftleg. Terminologien er ikkje den same i pasientrettslova. Der blir begge deler omtalt som formkrav, jf § 4-2. Men i røynda er det ulike spørsmål vi snakkar om. Aasen, Pasientens selvbestemmelsesrett s. 343 – 356 markerer også dette gjennom sitt opplegg.
2 Sjå førre note.
Kva gjeld dei materielle krav, er problemstillingane heilt ulike. For gyldig nekting er spørsmålet om det finst heimel for å iverksetje tiltaket uansett nektinga, eller om det gjeld ein nektingsrett slik som etter pasientrettslova kapittel 4A for yting av somatisk helsehjelp, jf. § 4A-2. Ved fråvær av ein nektingsrett, er nektinga allereie av denne grunn ugyldig som ei viljesfråsegn. På samtykkesida er spørsmålet kva rettslege grenser som gjeld for kva det kan samtykkast til. Straffelova 1902 § 235 andre avsnitt er uttrykk for at kroppen i alle fall i noko omfang høyrer med mellom dei såkalla uavhendelege rettsgoda: råderetten over han kan ikkje fritt gjevast avkall på gjennom samtykke.
Dei prosessuelle krav kan splittast opp i ulike underspørsmål. At det må stillast krav om at både eit samtykke og ei nekting er frivillig, er klart. Umiddelbart er det vanskeleg å sjå at innhaldet av frivilligkravet skal kunne vere ulikt i denne relasjon. Tilsvarande gjeld kravet om at informasjonsformidlinga blir individuelt tilrettelagt, jf. pasientrettslova § 4-3 tredje avsnitt andre setning. Dette er eit svært viktig prinsipp for å styrkje psykisk sjuke personar sitt faktiske høve til å utøve sjølvbestemmingsrett.134 Men det er vanskeleg å sjå at innhaldet i kravet kan vere ulikt alt etter som saka gjeld nekting eller positivt samtykke.
Krav til måten eit samtykke kjem til uttrykk på og til form, er ikkje normalordninga etter pasientrettslova § 4-2. Men problemstillinga kan vere aktuell, særleg ved meir inngripande tiltak.135 Denne typen krav er vanskelegare å tenkje seg på nektingsrettsida, sjølv der det å iverksetje tiltaket har stor velferdsmessig betydning. Her står vi overfor eit utslag av synspunktet om at krava til utøving av nektingsretten er mindre elastiske.
Etter denne litt oversiktsprega gjennomgangen, skal vi no igjen spisse fokus mot det personelle kompetansespørsmålet – spørsmålet om avgjerdskompetanse – som er det sentrale i denne framstillinga.
3.7.3.2 Personelle krav – samanhengen med krav til informasjonsgrunnlaget. Betydninga av nyansar i vurderingstemaet
For ikkje å vere samtykkekompetent må ein heilt klart («åpenbart») vere ute av stand til å «forstå hva samtykket omfatter», jf. pasientrettslova § 4-3 andre avsnitt. Dette er ikkje noko presist vurderingstema for fastlegging av dei personelle krav. Formuleringa i førearbeida er at forståinga må gjelde «tiltakets art og de nærmere implikasjoner av helsehjelpen».136 I § 4-9 tredje avsnitt, som direkte gjeld nektingsrettproblematikken, er spørsmålet om pasienten «har forstått konsekvensene for egen helse» av å nekte behandling. Fokuset er der altså meir einsidig retta mot konsekvensane av det valet som er gjort. Vi skal snart sjå at dette ikkje er unaturleg når spørsmålet gjeld retten til å nekte.
Uttrykksmåten «ikke er i stand til å forstå hva samtykket omfatter» i § 4-3 andre avsnitt, inneber ei nær kopling mot kravet til informasjonsgrunnlag. I utgangspunktet burde vi kunne snakke om eit dekningsprinsipp. Med det meiner eg at vedkomande må vere i stand til å forstå den informasjonen som er nødvendig for at samtykket skal vere informert. Om ikkje i alle detaljar, så i alle fall i det vesentlege. Kva samtykket omfattar blir altså bestemt – mellom anna – av kva ein er tilstrekkeleg informert om. Poenget i vår samanheng er at eventuelle variasjonar i krava til informasjonsgrunnlaget indirekte dermed også kan få betydning for vurderinga av habiliteten.
Koplinga mellom habilitetsspørsmålet og kravet til informasjonsgrunnlag, synest også føresett i § 4-3 tredje avsnitt andre setning i pasientrettslova:
«Helsepersonellet skal ut fra pasientens alder, psykiske tilstand, modenhet og erfaringsbakgrunn legge forholdene best mulig til rette for at pasienten selv kan samtykke til helsehjelp, jf. § 3-5.»
I § 3-5 heiter det mellom anna at informasjonen skal vere individuelt tilpassa.
Kravet til informasjonsgrunnlag ved samtykke er på helseretten sitt område nedfelt i § 4-1 første avsnitt i pasientrettslova:
«For at samtykket skal være gyldig, må pasienten ha fått nødvendig informasjon om sin helsetilstand og innholdet i helsehjelpen.»
I proposisjonen heiter det:
«Pasientens samtykke er bare gyldig dersom pasienten har fått tilstrekkelig informasjon om tiltaket. Dette innebærer at pasientene må ha fått fyllestgjørende underretning om formål, metoder, ventede fordeler og mulige farer i forbindelse med tiltaket.»137
I dette ligg at avgjerdsgrunnlaget skal vere forsvarleg, ikkje at pasienten skal få all tenkjeleg informasjon.138 For det nærare innhaldet av informasjonskravet blir det i proposisjonen vist til § 3-2 i pasientrettslova som gjeld «pasienters rett til informasjon».139 I første avsnitt heiter det her:
«Pasienten skal ha den informasjon som er nødvendig for å få innsikt i sin helsetilstand og innholdet i helsehjelpen. Pasienten skal også informeres om mulige risikoer og bivirkninger.»
Koplinga mellom § 4-1 om informasjonsgrunnlaget for samtykke og informasjonsretten i § 3-2 er ikkje heilt uproblematisk. Dette fordi det framgår av proposisjonen at omsyna bak § 3-2 dekkjer meir enn å gje grunnlag for informert samtykke:
«Som et minimumskrav må den informasjon som gis for det første være tilstrekkelig for at pasienten kan samtykke i forslaget til helsehjelp. […] For det annet skal informasjonen være tilstrekkelig til at pasienten blir i stand til å medvirke ved valg av helsehjelp, bl a behandlings- eller pleieform, der det er mer enn ett alternativ. […] Etter omstendighetene vil informasjonsplikten gå lenger enn det som er nødvendig for å dekke disse spesifikke formålene.»140
Summa summarum må vi seie at førearbeida ikkje gjev eit klart bilete av kva krav som blir stilt til informasjonsgrunnlaget. Framleis er difor Høgsterett sin praksis også frå tida før pasientrettslova si iverksetjing ein sentral rettskjeldefaktor.141
Krava til informasjonsgrunnlag ved samtykke – til dømes ved medisinsk behandling – kan vere ganske komplekse. Der spørsmålet gjeld nekting, vil krava gjerne vere enklare: informasjonen må dekkje konsekvensane av å seie nei. Informasjon spesifikt knytt til det aktuelle tiltaket – som «metode» og «mulige farer» for å bruke førearbeida sine eigne uttrykk – fell då utanfor. Informasjon om «formål» og «ventede fordeler» heng på si side nøye saman med, og vil ofte berre utgjere ei anna side av, spørsmålet om konsekvensane av å seie nei: Seier du kva føremålet er – kva skade ein ønskjer å hindre – og kva som er dei venta effektar av tiltaket, representerer det også kjerna i informasjonen om kvifor ein ikkje bør seie nei, men har motsett forteikn. Hovudsynspunktet må difor vere at krava til informasjonsgrunnlaget blir andre og mindre omfattande der spørsmålet gjeld nektingsrett. Reint faktisk kan det dermed også vere lettare å oppfylle krava til dei personlege føresetnader der spørsmålet gjeld nektingskompetanse, samanlikna med der det gjeld samtykkekompetanse.
Vi har ovanfor, under punkt 7.2.4, sett at ikkje berre den psykotiske fase reiser utfordringar med omsyn til avgjerdskompetanse, men i tillegg kjem ein mogeleg tendens til svekt kognitiv fungering ved alvorleg psykisk liding. I lys av dette er det eit særleg poeng å understreke at konkrete røynsler med det aktuelle tiltaket, kan styrkje dei personlege føresetnadene for å kunne treffe ei avgjerd.142 I vår samanheng er dette spesielt relevant med omsyn til tvangsmedisinering. Ein person som har røynsle med bruk av bestemte antipsykotiske medikament og korleis desse verkar på seg, vil lettare ha kompetanse – både med omsyn til å seie ja og til å seie nei – enn der det er tale om (for vedkomande) nye behandlingstiltak. Sjølv om krava til informasjonsgrunnlaget blir andre og mindre omfattande der spørsmålet gjeld nekting samanlikna med der det gjeld samtykke, får dette mindre praktisk betydning i nemnde døme der pasienten i utgangspunktet har røynsler med tiltaket frå før.
Oppsummert ser vi at krava til personlege føresetnader for å kunne treffe ei avgjerd – via fleksibiliteten i krava til informasjonsgrunnlaget – kan variere alt etter som spørsmålet gjeld samtykkekompetanse eller nektingskompetanse. Hovudsynspunktet er at det er lettast å oppfylle krava til nektingskompetanse. Dette som ein funksjon av at krava til informasjonsgrunnlaget blir andre og ofte – men ikkje nødvendigvis alltid – mindre omfattande i slike tilfelle.
3.7.3.3 Personelle krav – kravet til prov for manglande kompetanse
Kva pasienten forstår eller ikkje forstår (av informasjon) og om vedkomande er i stand til å resonnere på bakgrunn av relevant informasjon med tanke på å treffe ei avgjerd, kan i det konkrete tilfellet reise stor tvil. Dermed oppstår spørsmålet om kvar tvilsrisikoen skal plasserast. Etter pasientrettslova § 4-3 andre avsnitt er det berre der pasienten «åpenbart» ikkje er i stand til å forstå kva samtykket omfattar at avgjerdskompetansen fell vekk heilt eller delvis. «[Å]penbart» er ein sterk uttrykksmåte i juridisk samanheng, og språkleg plasserer han oss i området over – i alle fall ikkje lågare enn – det strafferettslege provkravet: «heva over rimeleg tvil».143 I proposisjonen heiter det:
«En mindre psykisk reduksjon i forstandsevnen, herunder lettere alderdomssvekkelse, er ikke tilstrekkelig.»144
Og:
«Det skal med andre ord en del til, jf. ‘åpenbart’. Er helsepersonellet i tvil, skal pasienten ha rett til å samtykke til behandlingen, eventuelt til å nekte å motta behandling.»145
Det kan sjå ut til at formuleringane i førearbeida med dette legg lista lågare for kva som krevst av prov enn det som følgjer av lovteksten, men så klart lovteksten er formulert kan desse utsegnene ikkje tilleggjast særleg vekt ved tolkinga.146 Resultatet kan dermed bli at vi må godta samtykke frå pasienten til tiltak som det er nokså klart at han eller ho ikkje forstår risikoaspekta ved, der fråværet av innsikt likevel ikkje er «åpenbart». Lova si utforming på dette punkt er nok ein refleks av at det å fråta kompetansen blir rekna som eit alvorleg inngrep. I vår samanheng er det dessutan eit poeng å understreke at det heller ikkje er problematisk at tvilen kjem samtykkekompetansen til gode ut frå ein velferdsmessig (paternalistisk) ståstad, så lenge det er tale om å takke ja til nødvendig helsehjelp. Vi kan seie det slik at sjølvbestemmingsrettposisjonen og paternalismeposisjonen her trekkjer i same retning.
Aasen er oppteken av at det likevel ikkje er heilt uproblematisk å basere helsehjelp på eit samtykke av tvilsam kvalitet.147 Ho fokuserer på at ein må utsetje avgjerda der dette er mogeleg, for å styrkje kvaliteten på samtykket. Synspunktet har også klar aktualitet i relasjon til personar med psykiske lidingar der det er grunn til å håpe at fråværet av kompetanse kan vere forbigåande. Særleg ved ei eventuell innføring av ein kompetansebasert modell innanfor tvangspsykiatrien, kan det – spesielt med tanke på spørsmålet om tvangsbehandling – vere grunn til å krevje at ein, der det er fagleg og etisk forsvarleg, avventar situasjonen noko for å sjå om pasienten «klarnar opp» av seg sjølv i tilstrekkeleg grad til å ha avgjerdskompetansen intakt.
På nektingsrettsida vil det å operere med ein provkravsregel etter mønster av den vi har i pasientrettslova § 4-3 andre avsnitt derimot vere meir problematisk. Poenget er at eit standpunkt om at pasienten skal reknast for å ha nektingskompetansen intakt med mindre han eller ho openbert ikkje forstår konsekvensane, vil gje ei verdimessig slagside i favør av sjølvbestemmingsrett. Når grensa skal trekkjast for når samfunnet må avstå frå å gripe inn, signaliserer «åpenbart»-terskelen ei for sterk nedprioritering av velferdsomsyn i konkurranse med sjølvbestemmingsrettposisjonen, ut frå avvegingsmodellen.148
I sivile saker blir krav til prov vanlegvis formulert som eit spørsmål om sannsynlegovervekt, «dvs. at beviskravet er sannsynlighetsovervekt med mindre det er hjemmel for unntak».149 Strandberg understrekar sterkt at kvar ein skal leggje lista er eit verdispørsmål som må variere med den materielle retten – med andre ord fastleggjast ut frå dei særlege omsyn som gjer seg gjeldande på det aktuelle rettsområdet.150
Den vesle rettspraksis vi har knytt til pasientrettslova kapittel 4A indikerer også at ein frå ein praktisk ståstad har problem med å ta lova på ordet her. I saka om tvangsinnlegging i sjukeheim av ei schizofren kvinne med svært alvorleg KOLS, brukte tingretten uttrykk som at ein hadde eit «klart inntrykk» av manglande forståing for situasjonen og at det var «lite sannsynlig» at pasienten sine framlegg til alternative tiltak ville føre fram.151 Dette synest å leggje provkravet for lågt slik lovteksten er formulert. Tilsvarande må gjelde for lagmannsretten som – i same sak – brukte uttrykksmåten at ein fann det «klart» at pasienten mangla kompetanse.152 Etter lova er det spørsmål om dette er «åpenbart». Dess underlegare er det kanskje at anken over lagmannsretten sin dom vart nekta fremma for Høgsterett.153
Eg er klart av den oppfatning at vi bør operere med ein presumsjon om at pasienten har tilstrekkeleg innsikt til å treffe ei avgjerd for seg sjølv.154 Mykje taler likevel for at vi må kunne gripe inn og overprøve ei nekting av å motta hjelp der det klart er truleg at vedkomande manglar konsekvensinnsikt, sjølv om det ikkje er openbert at så er tilfelle. Ikkje minst dei vanskane av faktisk karakter vi står overfor når det gjeld å vurdere innsikt, trur eg tilseier dette.155 I den engelske Mental Capacity Act section 2 (4) kan det sjå ut som at vanleg sannsynlegovervekt er nok:
«[A]ny question whether a person lacks capacity within the meaning of this Act must be decided on the balance of probabilities.»156
Å leggje lista så høgt for å kunne setje ein presumsjon til side som «åpenbart»-terskelen synest å innebere, er problematisk om vi skal sikre at grunnleggjande psykisk helsehjelp blir ytt til personar som ikkje er i stand til å ta vare på seg sjølve.157 Trass i at den svært sterke presumsjonen som ligg nedfelt i pasientrettslova tilsynelatande er uttrykk for ei sterk vektlegging av prinsippet om sjølvbestemmingsrett, er ikkje dette den einaste mogelege forståinga. Så ubalansert – og etter mitt syn lite gjennomtenkt – denne regelen er, kan han like gjerne oppfattast som at lovgjevar ikkje har tenkt skikkeleg igjennom konsekvensane i nektingssituasjonane. Med andre ord kan det vere at fokuset for einsidig har vore på å gje pasientane høve til å samtykke der helsevesenet kjem opp med «gode forslag», medan nektingsproblematikken har vorte skyvd i bakgrunnen. At ein i pasientrettslova brukar «samtykkekompetanse»-terminologien og ikkje det meir nøytrale «avgjerdskompetanse»/«beslutningskompetanse» indikerer nettopp dette.
3.8 Nærare om fråvær av avgjerdskompetanse som mogeleg vilkår for vedtak om tvunge psykisk helsevern og tvangsbehandling
3.8.1 Argument for og mot
3.8.1.1 Innleiande synspunkt – og opplegget for framstillinga
Å leggje avgjerande vekt på kompetansespørsmålet framstår umiddelbart som eit naturleg avgrensingskriterium etter psykisk helsevernlovgjevinga. Dette fordi kriteriet er utbreidd og anerkjent elles i lovverket. Når vi i helseretten fokuserer på avgjerdskompetanse, kan det med fordel oppfattast som ei side ved omgrepet «rettsleg handleevne» som elles er vanleg brukt.158 Ved søksmål er terminologien at personen må vere «prosessdyktig», jf. tvistelova § 2-2, og i kontraktsretten snakkar ein om «kontraktsrettsleg handleevne». Dermed vil det å eventuelt skulle innføre ein kompetansebasert modell i psykiatrien innebere å implementere ein juridiske distinksjon som har tunge tradisjonar i alle fall i sivilretten elles.
Ein sikker ulovfest regel om kontraktrettsleg handleevne er oppsummert slik i Rt. 1995 s. 1540 (på s. 1544):
«En rettslig disposisjon avgitt av en person som har en alvorlig sinnslidelse, kan erklæres ugyldig om disposisjonen er påvirket av sykdommen.»
Også arvelova § 62 om testamentariske disposisjonar kan nemnast som uttrykk for ein form for kompetansekrav. Her heiter det:
«Ein testamentarisk disposisjon er ugyldig når testator var sinnsjuk eller i høg grad hemma i sjeleleg utvikling eller i høg grad sjeleleg svekt då testamentet vart gjort, med mindre det er usannsynleg at sinnsstoda hans har hatt innverknad på innhaldet i disposisjonen.»
På den andre sida opnar (den nye norske) verjemålslova 2010 – som enno ikkje er iverksett – for at ein framleis skal kunne fråta den rettslege handleevna, i samband med verjemål, utan noko vurdering av konkret avgjerdskompetanse i den aktuelle situasjonen, jf. § 22 jf. § 20. Men dette kan vere problematisk i lys av artikkel 12 i CRPD, jf. punkt 8.1.6 nedanfor.
Ut frå dette kan vi seie at ein kompetansebasert modell – prinsipielt – er relativt lett å forsvare etisk, samanlikna med dagens modell i psykisk helsevernlova. Det aukande fokuset på ikkje-diskriminering, både nasjonalt og internasjonalt, dei seinare åra styrkjer ein slik synsmåte. Det er dermed nokså enkelt å finne argument for eit kompetansebasert system innanfor tvangspsykiatrien, medan utfordringa særleg ligg i å identifisere og vurdere styrken i motargumenta som har ein tendens til å bli oversett eller utydeleggjort.
Føremålet her under punkt 8.1 er å gjere greie for argument for og mot å innføre eit kompetansebasert system. Ei skjematisk oppstilling av høvesvis pro- og contra-argument gjev likevel ein for rigid struktur med for lite rom for drøfting og nyansering. Eg har difor heller valt å disponere meir overordna etter type problemstilling og løfte fram for- og motargument innanfor denne ramma. Sentrale spørsmål er (mellom anna) om det er legitimt å operere med ulike modellar for vektlegging av avgjerdskompetanse innanfor somatikk og psykiatri (punkt 8.1.3), kva som er mogelege konsekvensar av ei omlegging til eit kompetansebasert system (punkt 8.1.4), betydninga av lova sitt krav om årsakssamanheng (punkt 8.1.5), samt vekta av omsynet til ikkje-diskriminering (punkt 8.1.6).
Ved første augekast kan det sjå ut som at pro- og contra-argumenta har ein noko ulik karakter. Medan argumenta for eit kompetansebasert system gjerne har eit klart prinsipielt tilsnitt med vekt på ikkje-diskriminering, kan contra-argumenta tilsynelatande ha ei meir praktisk innretning. Dette blir likevel ei for enkel slutning. Bak motargumenta ligg nemleg ei legitim uro knytt til dei velferdsmessige konsekvensane for dei sjuke av eit systemskifte.
I punkt 8.2 fokuserer eg på nokre sentrale rettslege problemstillingar og utfordringar i samband med ei eventuell implementering av eit kompetansebasert system.
Innføring av ein kompetansebasert modell innanfor tvangspsykiatrien vil innebere ei harmonisering med reglane som i dag gjeld ved yting av somatisk helsehjelp, og vil aktualisere spørsmålet om ein skal gå endå lenger og innføre eit felles regelverk om bruk av tvang innanfor helse- og sosialsektoren. Mellom anna vedtok brukarorganisasjonen Mental Helse på sitt landsmøte i 2010 å arbeide for dette. Spørsmålet om innføring av ei slik felles tvangslov reiser ei rekkje vanskelege spørsmål som treng særleg utgreiing, og eg har oppfatta dette som å falle utanfor føremålet med oppdraget. Mitt fokus blir difor retta mot problemstillingar knytt til å etablere eit kompetansebasert system innanfor ramma av ei særleg psykisk helsevernlovgjeving – anten ein no vel å plassere desse reglane i ei eiga lov, eller å «klippe ut og lime inn» til dømes i pasientrettslova som eit første steg i prosessen mot ei felles tvangslovgjeving.
3.8.1.2 Utryggleik hjå helsepersonell knytt til innhaldet av omgrepet «avgjerdskompetanse» / kva ei kompetansevurdering inneber
Noko av skepsisen mot å operere med fråvær av avgjerdskompetanse som eit absolutt vilkår for tvang særleg i psykiatrifaglege miljø, er truleg knytt til utryggleik om kva denne typen vurderingar eigentleg inneber. Som det spontant vart uttrykt i éin samanheng: «Hva som er samtykkekompetanse, er nærmest et filosofisk spørsmål.»
«Alvorlig sinnslidelse» er i prinsippet eit autonomt juridisk vilkår, men likevel i praksis sterkt knytt til det medisinske psykoseomgrepet.159 Vurdering av avgjerdskompetanse vil på si side ha ein klarare rettsleg karakter, sjølv om faglege vurderingar også her vil utgjere sentrale premissar. At det som kan oppfattast som ei ytterlegare rettsleggjering av fagfeltet og behandlingskvardagen kan møte motstand, er i og for seg naturleg. Det kan nok også hevdast at ein skarp dikotomi mellom kompetanse og ikkje-kompetanse passar dårleg med den kliniske røyndommen.
At vurderinga av kompetansespørsmålet kan vere vanskeleg og reise vesentleg tvil er allereie peikt på. Samstundes kan motstand tufta på eit slikt grunnlag vanskeleg tilleggjast særleg vekt. Poenget i denne samanheng er at i alle fall vurdering av samtykkekompetanse – om ikkje spørsmålet om nektingskompetanse – lenge har stått sentralt i helseretten generelt. Det er her tilstrekkeleg å nemne det allmenne kravet om gyldig samtykke ved yting av helsehjelp nedfelt i pasientretttslova § 4-1 første avsnitt som representerer ei vidareføring av tidlegare ulovfest rett. Men også på psykiatriområdet meir spesifikt spelar det allmenne samtykkekravet ei sentral rolle. For det første i samband med etablering av psykisk helsevern (og behandling) på eit frivillig grunnlag, jf. særleg psykisk helsevernlova §§ 2-1 første avsnitt og 4-4 andre avsnitt, samt § 3-3 første avsnitt nr. 1 og § 4-4 tredje avsnitt andre setning (frivilligvilkåret). Dernest må nemnast lovvalsregelen i pasientrettslova § 4-3 femte avsnitt. Etter denne føresegna er – mellom anna – spørsmålet om avgjerdskompetanse avgjerande for etter kva regelsett ein må vurdere om det er heimel for å yte psykisk helsehjelp.
Summen av dette er at i alle fall vurdering av samtykkekompetanse prinsipielt skal spele ei sentral rolle innanfor det psykiske helsevern allereie i dag. At det – som vi har sett – reint faktisk kan sjå ut som at ein i klinikken i mindre grad vurderer kompetansespørsmålet der pasienten gjev positiv tilslutnad til eit tiltak, er noko ganske anna som klart nok er viktig å ha kunnskap om, men som ikkje kan endre det rettslege utgangspunktet. Dermed blir det også vanskeleg å leggje stor vekt på utryggleik knytt til innhaldet av kompetansekravet som argument mot eit kompetansebasert system innanfor tvangspsykiatrien. Eventuelle problem på denne kanten må heller løysast gjennom nødvendige presiseringar i lovverket,160 samt gjennom betre rettleiing (av helsepersonell) elles om etter kva liner kompetansevurderingar skal gjerast. Det er altså tale om overkomelege utfordringar.
Sjølv om fokuset på kompetansevurderingar vil auke, er altså ikkje det prinsipielt nye ved ein (eventuell) reform at det må gjerast kompetansevurderingar og at desse blir tillagt avgjerande juridisk vekt. Det nye er derimot at dei velferdsmessige konsekvensane av slike vurderingar skarpare blir sett på spissen ved at personar med avgjerdskompetansen intakt blir tildelt ein rett til å nekte hjelp. Men det blir eit blindspor å fokusere på at kompetansevurderingar er vanskeleg i den grad uro for velferden til dei sjuke er det som eigentleg ligg bak skepsisen til ei lovendring. Nettopp dei velferdsmessige sidene av saka kjem eg tilbake til under punkt 8.1.4.1.
Ved Blakstad sjukehus har ein dei siste par åra prøvd ut å operere med eit krav om fråvær av avgjerdskompetanse i samband med etablering og oppretthalding av tvunge psykisk helsevern. Dokumentasjonen rundt dette prosjektet er sparsam, og det føreligg så vidt eg kjenner til ikkje noko offisiell evaluering av forsøket. Men prosjektet er interessant og illustrerer at haldningane til den problemstillinga vi no har i fokus varierer også mellom fagfolk. Noko anna er at introduksjonen av eit krav om fråvær av kompetanse som vilkår for inngrep kan vere problematisk etter gjeldande rett ut frå lex superior-prinsippet, men dette går eg ikkje nærare inn på her.
3.8.1.3 Er det legitimt å operere med ulike modellar for vektlegging av avgjerdskompetanse innanfor somatikk og psykiatri?
3.8.1.3.1 Innleiing
Ved yting av somatisk helsehjelp baserer ein seg etter gjeldande norsk rett – som vi har sett – på eit kompetansebasert system etter pasientrettslova. Dette kjem mellom anna til uttrykk i pasientrettslova kapittel 4A, jf. § 4A-2 første avsnitt: Kapitlet gjeld berre for personar over 16 år «som mangler samtykkekompetanse, jf. kapittel 4». Denne avgrensinga gjeld også i relasjon til personar med ei psykisk liding. Spørsmålet som skal drøftast i fortsetjinga blir dermed i kva grad det er legitimt å operere med ulike modellar for vektlegging av avgjerdskompetanse innanfor somatikken (etter pasientrettslova) samanlikna med psykiatrien (etter psykisk helsevernlova).
Umiddelbart må vi seie at skilnadene mellom dei to lovene er vesentlege – og at det difor er mindre naturleg å samanlikne. For det første regulerer psykisk helsevernlova både inngrep for å verne andre (enn pasienten) sine interesser, jf. i vår samanheng særleg det såkalla farekriteriet i § 3-3 nr. 3 bokstav b («utgjør en nærliggende og alvorlig fare for eget eller andres liv eller helse»), og intervensjon i nødssituasjonar (uttrykt i same føresegna). Etter pasientrettslova er det på den andre kanten berre opna for inngrep for å ivareta pasienten sine eigne interesser, jf. særleg § 4A-3 andre avsnitt bokstav a) – «vesentlig helseskade for pasienten» – og § 4-6 andre avsnitt (hjelpa må vere i «pasientens interesse») for situasjonen utanfor motstandstilfella. Samstundes er nødrettsproblematikken klart nok føresett regulert av helsepersonellova § 7.161 Desse skilnadene er vesentlege så vel etisk som juridisk med tanke på kor sterk vekt som kan leggjast på sjølvbestemmingsretten i konkurranse med verdiar som talar for å tillate inngrep. Men slik rammene for denne utgreiinga er lagt – både inngrep ut frå omsynet til andre og nødssituasjonane er haldne utanfor – blir ikkje desse ulikskapane i verkeområde mellom reglane relevante. Tvert imot blir spørsmålet om den ulikehandsaminga som eksisterer i dag, mellom somatikk og psykiatri, er legitim sett særleg skarpt på spissen på denne måten.
Eit inntrykk er at diskusjonsklimaet er prega av harde frontar og bastante posisjonar, samstundes som argumentasjonen ofte kan vere nokså overflatisk med tanke på å identifisere relevante skilnader. Bartlett m.fl. er til dømes på prinsipielt grunnlag positiv til ei likestilling mellom somatikk og psykiatri:
«Persons with physical illnesses have the right to consent to or to refuse treatments if they have the mental capacity to make those decisions. In theory, that ought to be a right enjoyed by people diagnosed with mental disabilities as well.»162
Standpunktet blir kombinert med eit synspunkt – dokumentert gjennom tilvisingar til internasjonal psykiatrisk forsking – om at sinnslidande innlagt i institusjon i stor grad har avgjerdskompetansen intakt.163 Umiddelbart er det ikkje vanskeleg å ha sympati med denne posisjonen: Det er tilsynelatande vanskeleg å forstå kvifor ein pasient – til dømes med ein schizofrenidiagnose – skal ha rett til å nekte å motta livsviktig kreftbehandling, men ikkje behandling av ei alvorleg sinnsliding når føresetnaden i begge tilfella er at personen er kompetent ut frå dei krav rettsordenen stiller. Men Russel er i si bokmelding av dette bokverket (til Bartlett m.fl.) meir kritisk. Han meiner at analysen blir for grunn, og uttaler mellom anna:
«There is an intrapsychic relationship between the patient and his mental disturbance that simply does not exist with physical illness. There is a pull and a purpose and an investment in that disturbance that undermines such a simple comparison.»164
Russell si uro ser altså ut til å vere knytt til vanskane med å vite sikkert i kva grad nektinga av å motta hjelp er influert av den mentale svekkinga – men heller ikkje han er eigentleg særleg klar på kva som kan grunngje eit skilje mellom somatikk og psykiatri, og er i så måte ikkje den einaste.165 Mi utfordring ligg etter dette i å prøve å konkretisere pro- og contra-argumenta.
3.8.1.3.2 Skilnader i helsehjelpa si typiske utstrekning i tid?
Somatisk helsehjelp vil ofte ha ein kortvarig karakter, til dømes der problemet kan løysast gjennom eit enkelt kirurgisk inngrep. På den andre kanten vil undersøking og behandling av psykiske lidingar typisk måtte strekkje seg over lengre tid: særleg der det er tale om ein «alvorlig sinnslidelse» som er føresetnaden for tvunge vern – og dermed også for tvangsbehandling, jf. § 4-4 første avsnitt – etter gjeldande rett. Betydninga av dette i vår samanheng er at det innanfor somatikken dermed vil kunne vere mindre problematisk å avvente situasjonen til pasienten både har kompetanse og er positiv til å motta hjelpa. Ved behov for langvarig behandling av ei psykisk liding vil derimot hyppige «hopp» fram og tilbake mellom kompetanse og ikkje-kompetanse kunne gjere situasjonen svært vanskeleg for helsevesenet der pasienten også er vekslande i si haldning til å motta hjelp.166
Det må likevel seiast å vere noko usikkert kor langt dette argumentet rekk. Også somatisk behandling kan klart nok strekkje seg over lang tid, til dømes ved diabetes og enkelte kreftdiagnosar. Noko avgjerande legitimeringsgrunnlag for å skilje mellom somatikk og psykiatri i relasjon til vektlegginga avgjerdskompetanse, står vi difor neppe overfor her. Likevel vil ein kompliserande faktor i biletet vere det såkalla konverteringsforbodet i psykisk helsevernlova § 3-4. Denne føresegna gjer det svært utfordrande å veksle mellom frivillig og tvunge vern når ein samstundes skal unngå uheldige avbrot i pågåande behandling.167
I forlenginga av den problemstillinga som her er reist, vil det også kunne hevdast som ein ulikskap mellom somatikk og psykiatri, at det ved fysiske sjukdomstilstandar gjerne vil vere tale om å vurdere kompetanse i relasjon til meir avgrensa spørsmål samanlikna med der saka gjeld ein meir lengrevarig og kompleks behandlingsrelasjon innanfor psykiatrien. Dei praktiske vanskar knytt til gjennomføringa av eit kompetansebasert system er, ut frå eit slikt perspektiv, difor av ulik art. Men heller ikkje dette argumentet har stor berekraft all den tid pasientrettslova kapittel 4A også dekkjer yting av pleie- og omsorgstenester. Særleg overfor demente – som er ei mykje fokusert gruppe etter dette regelverket – vil det kunne vere tale om både ei langvarig og kompleks tenesteyting med behov for kompetansevurderingar i relasjon til mange typar helsehjelp.
3.8.1.3.3 Er verdien av psykisk helse større enn verdien av somatisk helse?
Ein kunne i prinsippet tenkje seg at ei særordning på psykiatrifeltet vart (forsøkt) legitimert med at verdien av psykisk helse for individet blir sett på som særleg viktig. Dette er ikkje ein heilt framand tanke ut frå eit synspunkt om at ei svak psykisk fungering gjerne kan få endå større negative konsekvensar for personen sitt sosiale liv og dermed også livskvaliteten, enn ei somatisk liding. Men ei slik prioritering av psykisk helse framfor somatisk helse har vi få haldepunkt for i lovgjevinga. Eitt mogeleg unntak skal likevel nemnast. Det såkalla behandlingskriteriet i psykisk helsevernlova § 3-3 nr. 3 bokstav a heimlar nemleg «offensiv intervensjon»; det vil seie inngrep som ikkje først og fremst har som føremål å hindre eller avgrense skade, men heller å tilføre pasienten noko positivt. I norsk rett er dette eit særsyn så lenge vi snakkar om tvangsinngrep. Normalt er det åleine ved «defensiv intervensjon» det blir opna for bruk av tvang, jf. til dømes pasientrettslova kapittel 4A som i § 4A-2 andre avsnitt bokstav a) stiller opp fare for «vesentlig helseskade» som eit vilkår.168
Ei nærare vurdering av behandlingskriteriet fell utanfor ramma av denne utgreiinga, men det er uansett svært usikkert om det er grunnlag for å oppfatte denne føresegna som eit medvite val frå lovgjevar si side om at psykisk helse er viktigare enn somatisk helse. Også elles har vi få eller ingen haldepunkt i offisielle styringsdokument i retning av ei slik prioritering. Problemstillinga har heller gjerne vore korleis ein skal sikre at utbygging og forbetring av psykiske helsetenester blir prioritert innanfor helsevesenet på lik line med meir statusfylte somatiske disiplinar. På denne bakgrunn vil ein argumentasjonsposisjon som skissert innleiingsvis under dette punktet lett måtte få berre lite gjennomslagskraft. I verste fall kan han bli oppfatta som reelt å vere uttrykk for uakseptable haldningar om at psykisk sjukdom er noko skamfullt (og difor må underkastast særleg reglar om tvang).
3.8.1.3.4 Er problemet med manglande sjukdomsinnsikt større innanfor psykiatrien enn innanfor somatikken?
I kva grad reflekterer den psykisk sjuke sin uttrykte motstand mot eit tiltak også vedkomande sin eigentlege vilje? Sagt på ein annan måte: I kva grad er den uttrykte viljen påverka av den underliggjande sjukdommen? Dette er eit grunnleggjande problem ved introduksjon av ein kompetansebasert modell og eit hovudpoeng i psykiataren Tom Burns sin kritikk:
«In short we believe we can construct an understanding of a person’s ‘healthy’ state of being and contrast it with their current ‘ill’ state. The justification for over-riding their current declared wishes is that we believe that it is likely that when not ill they would think and act differently.»169
Burns får ikkje klart fram kvifor dette gjer psykiatrien ulik – «different» – somatikken, sjølv om dette er siktemålet med artikkelen hans. Det er likevel mogeleg at – den underliggjande – bodskapen er at konfliktpotensialet mellom pasient og behandlingsapparat kan utgjere ein sentral ulikskap, med betydning i vår samanheng. Poenget vil i så fall vere knytt til at symptombiletet i mindre grad er eintydig, objektivt registrerbart ved psykisk sjukdom samanlikna med somatisk sjukdom, noko som i sin tur gjer at det til dels er omstridd om ein kan bruke sjukdomsomgrepet ved psykiske lidingar. I rapporten «Vurdering av behandlingsvilkåret i psykisk helsevernloven» (IS-1370) er aspektet framme:
«Det har i gruppen fremkommet kritikk mot begrepet ‘manglende sykdomsinnsikt’. Det fremholdes at begrepet fremstår uklart, subjektivt og svært skjønnsmessig. Det vises til at bruken av begrepet ‘manglende sykdomsinnsikt’ ofte fører til en sirkelargumentasjon hvor vedkommende anses å ikke ha innsikt dersom han eller hun motsetter seg en bestemt behandling, og anses å motsette seg denne behandlingen fordi han eller hun mangler innsikt. Å bli stemplet med ‘manglende innsikt’ oppleves å bli satt i en alvorlig avmaktsposisjon hvor vedkommendes troverdighet, meninger og egne forklaringsmodeller undergraves. Det er en form for ugyldiggjøring av den enkeltes kompetanse.»170
Ut frå dette er det ein nærliggjande tanke at det ofte kan vere lettare for lege og pasient å bli samde om behovet for hjelp ved eit armbrot eller ein kreftdiagnose enn ved ein psykiatrisk diagnose. Ikkje berre er sistnemnde «problem» mindre objektivt konstaterbart, men området er også meir kjenslevart ved at eventuell undersøking og behandling inneber direkte intervensjon eller innblanding i eit menneske si aller mest private sfære: tanke- og kjenslelivet.
Å trekkje ein parallell til diskusjonen om tvangsinlegging og tvunge tilbakehald av rusmiddelavhengige, jf sosialtenestelova kapittel 6, kan ha ei viss interesse. Samanlikna med diskusjonen om tvang innanfor psykiatrien, synest ein her på ein heilt annan måte å akseptere den ufridom avhengigheitstilstanden representerer for utøving av individet sin sjølvbestemmingsrett. Dette har gjeve seg utslag i at det har vore lite fokus på eit krav om fråvær av avgjerdskompetanse som eit vilkår for tvang.171 Tvert om blir det erkjent at svært mange som er underkasta desse reglane har kompetansen intakt.172 Det er truleg at ein viktig del av bakgrunnen for at fokus i debatten om inngrep overfor dei rusmiddelavhengige er eit anna, er at vi der står overfor problem som i større grad er objektivt konstaterbare – og dermed lettare å akseptere som problem med røter i røyndommen og med konsekvensar for utøving av sjølvbestemmingsretten – enn ved psykisk liding.
Under føresetnad av at ein legg til grunn ei tradisjonell oppfatning av psykiske lidingar – at det ikkje berre er tale om eit samspelsproblem mellom individ og samfunn, men stikk djupare – kan det som her er sagt brukast som argument for at problemstillingane i relasjon til spørsmålet om avgjerdskompetanse ikkje er heilt samanfallande innanfor høvesvis somatikk og psykiatri. Poenget er i så fall at problema med manglande realitetsinnsikt, av grunnar som nemnt, må forventast å vere større innanfor psykiatrien.
Dette reiser for det første spørsmål om ein kompetansebasert innfallsvinkel er eigna innanfor tvangspsykiatrien all den tid det oftare enn ved yting av somatisk helsehjelp, kan hefte usikkerheit ved kva som er pasienten sin eigentlege vilje: med andre ord om nektinga av å motta hjelp er influert av den psykiske lidinga. Likevel må vi seie at det her er tale om gradsskilnader samanlikna med somatikken kva gjeld dei vanskar det reiser å operere med fråvær av kompetanse som vilkår, ikkje om problem av ein heilt annan art.
Dernest kan det reisast spørsmål ved den praktiske betydning eit vilkår om fråvær av avgjerdskompetanse vil ha, ganske enkelt fordi vurderinga av innsikt – ein heilt sentral premiss for kompetansevurderinga – vil vere særleg skjønnsmessig på psykiatrifeltet. Dermed får også behandlingsapparatet eit stort spelerom til å nå det resultatet «det ønskjer». Vi vil med andre ord raskt kunne kome i ein situasjon som mange har observert før: at klinisk praksis har ein tendens til å liggje relativt fast, trass endringar i lovgjevinga.173 Heller ikkje vekta av denne innvendinga skal likevel overdrivast. Spelerommet for skjønn vil såleis vere størst i den meir akutte sjukdomsfasen, og ei eventuell innføring av eit kompetansebasert system vil med større grad av sikkerheit måtte få reell betydning i seinare fasar av sjukdomsforløpet.
3.8.1.3.5 Særleg om der same typen helsetenester kan ytast med tvang i same typen situasjon både innanfor somatikk og psykiatri
I den grad same typen helsetenester kan ytast med tvang i same typen situasjon både innanfor somatikk og psykiatri vil det vere særleg vanskeleg å forsvare ei ulikehandsaming kva gjeld vektlegginga av kompetansespørsmålet. Problemstillinga kan vere aktuell i fleire relasjonar.
Èi problemstilling kan knytast til rekkevidda av pasientrettslova kapittel 4A. Regelsettet er i § 4A-2 andre avsnitt avgrensa mot undersøking og behandling av «psykisk lidelse». Dermed er det berre psykisk helsevernlova § 4-4 som eventuelt kan gje heimel for slike tiltak der pasienten manglar avgjerdskompetanse og viser motstand.174 Ei problemstilling er likevel kor strengt avgrensinga i § 4A-2 andre avsnitt må tolkast. Bakgrunnen for spørsmålet er at ein stor del av behandlinga med psykofarmaka særleg overfor utviklingshemma og demente, i dag openbert skjer utanfor den organiserte psykiatri. Slik sett er det eit praktisk behov for å kunne tøye regelsettet så langt som råd i retning av å omfatte denne typen inngrep. I den samanheng har enkelte reist spørsmål ved om § 4A-2 andre avsnitt kan tolkast slik at undersøking og behandling innanfor det som blir rekna som «god praksis» og som ikkje klart har karakter av behandling av ein psykisk sjukdom, blir omfatta av kapitlet. Dermed er det behandling av såkalla åtferdsmessige symptom som kjem i brennpunktet.
Det vil føre for langt å gå tungt inn i dette spørsmålet her. Eg får nøye meg med å vise til eit tidlegare arbeid der eg i lys av det samla rettskjeldematerialet er negativ til ei liberal tolking av kapittel 4A sitt verkeområde.175 I vår samanheng er poenget dermed at det ikkje oppstår ein situasjon som skissert innleiingsvis der det føreligg heimel for å påtvinge same type helsetenester – konkret medisinering med psykofarmaka – i same type situasjon både innanfor somatikk og psykiatri.
For tvang i samband med pleie og omsorg – som ikkje minst er ei aktuell problemstilling med omsyn utviklingshemma og demente med opphald i psykiatrisk institusjon – er biletet litt mindre klart. På den eine sida er det berre «undersøkelse og behandling» av psykiske lidingar kapittel 4A i pasientrettslova er avgrensa mot å regulere, jf. § 4A-2 andre avsnitt. Men det einaste som her blir sagt direkte er at desse typane tiltak ikkje kan ha heimel etter regelsettet. Det er ikkje utan vidare grunnlag for ei antitese om at yting av helsehjelp alltid elles blir regulert av kapittel 4A.
Her er det eit poeng at pleie- og omsorgstiltak blir definert som ein del av det psykiske helsevernet etter § 1-2 i psykisk helsevernlova. Seier vi at kapittel 4A skal overta denne ansvarsporteføljen inneber det eit innhogg i psykisk helsevernlova sitt verkeområde, og introduksjon av eit nytt sett med sakshandsamingsreglar og kontrollordningar på psykiatrisektoren. Sjølv om dette tolkingsresultatet vil vere rettstryggleiksmessig det beste for pasientane, har vi neppe rettskjeldemessig grunnlag for ein slik konklusjon i dag.176 Det er dermed mykje som tyder på at spørsmålet om bruk av tvang under yting av pleie- og omsorgstenester for pasientar i det psykiske helsevernet, framleis er eit uregulert felt. Dette er svært problematisk allereie i relasjon til EMK i lys av EMD sin praksis om at tvang (i form av overvinning av motstand) alltid må reknast som inngrep i privatlivet etter artikkel 8, og der unntak etter artikkel 8 (2) dermed må ha lovheimel.177
Hovudpoenget i vår samanheng er likevel ikkje-diskrimineringsaspektet der spørsmålet om nektingsrett ved avgjerdskompetanse inngår som sentralt. Dersom same type tenester skal kunne ytast i same type situasjon innanfor høvesvis somatikk og psykiatri, men etter innhaldsmessig ulike reglar på eit så sentralt punkt, vil det vere svært problematisk.
3.8.1.4 Mogelege konsekvensar av ei omlegging til eit kompetansebasert system
3.8.1.4.1 Mogelege velferdsmessige konsekvensar for pasientar som ikkje lenger kan underleggjast tvang
Allment
Ei hovudinnvending mot eit kompetansebasert system er knytt til mogelege negative velferdsmessige konsekvensar av at ein person – i det ganske breie beltet av vanskelege saker der vurderingane kan reise reell tvil – feilaktig blir vurdert som kompetent og dermed får rett til å nekte å ta i mot hjelp. Frykta er at psykisk sjuke skal hamne på gata og gå til grunne utan eit adekvat tilbod frå den organiserte psykiatrien.178 I alle fall i èin relasjon bør ikkje denne faren overdrivast. I den akutte sjukdomsfasen må det nemleg føresetjast at dei sjukaste blir fanga opp om lag i same omfang som i dag, jf. punkt 7.2.4 ovanfor om forholdet mellom vurdering av kompetanse og «alvorlig sinnslidelse». Utfordringa er derimot knytt til at eit kompetansebasert system dels kan gjere det vanskelegare med tidleg intervensjon på teikn om at (akutt) sjukdom er under utvikling, dels at det kan vere vanskelegare å leggje eit behandlingsmessig grunnlag for ei stabil mental fungering for pasientar over tid ved eit flukturerande kompetansebilete.
Sjølv om vi må tru og håpe at det vil gå bra med ein del av dei pasientane som etter ein eventuell reform ikkje lenger vil kunne bli haldne på tvang – og eventuelt også tvangsmedisinert – er det samstundes mykje truleg at vi hjå nokre vil sjå sterkare svingingar i mental fungering: herunder hyppigare tilbakefall til psykose enn det som elles ville vorte resultatet innanfor rammene av dagens system. I den samanheng må det nemnast at det internasjonalt, i enkelte miljø, har vorte fokusert på at psykotiske episodar i seg sjølv kan medføre irreversibel hjerneskade, og at ein meiner at prova på dette har vorte styrkt i nyare forsking.179 Sjølv om denne dokumentasjonen er omstridd, er han likevel tankevekkjande. Dei faglege kontroversane på dette punkt minner oss om at det framleis er mykje vi ikkje veit om psykiske sjukdommar og behandlinga av dei.
Samstundes må det vere heilt klart at ein ikkje vil kunne hevde at ein person som har gjennomgått psykose per se skal ha pådratt seg slike hjerneskadar at vedkomande i framtida vil vere ikkje-avgjerdskompetent. Sjølv om vi føreset at påstanden om irreversibel hjerneskade er korrekt, vil slingringsmonnet for å ha kompetanse – særleg innanfor rammene av eit så differensiert kompetanseomgrep som eg tek til orde for ut frå norsk tradisjon – vere vesentleg. Det er altså ikkje slik at berre dei som fungerer kognitivt «perfekt» er kompetent. For alle andre må det gjerast konkrete vurderingar, der vi i alle høve ikkje kan slutte generelt ut frå bestemte diagnosar som for eksempel schizofreni. Men det vil vere viktig at nemnde forskingsresultat eventuelt blir kommunisert til aktuelle pasientar, saman med den usikkerheita som er knytt til dei.
Sjølv om vi ser vekk frå spørsmålet om irreversibel hjerneskade, er det godt mogeleg at ei meir ustabil mental fungering for enkelte pasientar vil kunne få negative konsekvensar for vedkomande sjølv, både sosialt og helsemessig. Vandring inn og ut av psykose kan til dømes gjere det vanskelegare å etablere stabile sosiale relasjonar og også å etablere seg på (den private) bustadmarknaden. Dessuten vil det ut frå røynsle kunne ta noko tid før personen blir fanga opp av helsevesenet ved alvorleg tilbakefall, og i denne fasen vil det naturlegvis kunne vere at pasienten blir påført ei betydeleg belastning, også helsemessig.
Ut frå dette kan altså ei omlegging til eit kompetansebasert system føre til auka press på den kommunale sosial- og helsetenesta med tanke på oppfølging av enkeltpersonar som vil oppleve ei meir svingande psykisk fungering. Reint praktisk vil dette kunne fangast opp gjennom ordninga med individuell plan, jf. psykisk helsevernlova § 4-1, men det er likevel viktig å få fram at kommunane nok kan oppleve at oppfølginga av enkeltpersonar blir meir krevjande. Samstundes må vi ta med at pasientar som profitterer på ei omlegging av lovverket kan få behov for mindre oppfølging.
Ei omlegging av regelverket må elles få som konsekvens at spesialisthelsetenesta «går i seg sjølv» og vurderer om – og eventuelt korleis – tenestetilbodet betre kan tilpassast og nå ut til pasientar som er i ein sårbar posisjon med tanke på ei meir ustabil mental fungering. Eit moment her vil vere at auka fokus på sjølvbestemmingsrett innanfor tvangspsykiatrien kan gjere enkelte personar meir positive til å ta imot hjelp enn dei er i dag. Å fange opp dette (mogeleg) auka potensialet for etablering av frivillig behandling og omsorg, vil vere viktig.
Spesielle grupper
Som peikt på i punkt 7.2.3 vil vurderinga av avgjerdskompetanse kunne vere spesielt vanskeleg i relasjon til enkelte grupper. Dette gjeld mellom anna personar med alvorleg depresjon og personar med spiseforstyrring. Samstundes står vi her overfor tilstandar der konsekvensane av å vurdere feil av openberre grunnar i særleg grad kan bli fatale. Med omsyn til spesielle grupper kan det difor vere særleg problematisk å operere med eit kompetansebasert regelverk ut frå velferdsmessige omsyn.
Ei gruppe som bør nemnast særskilt er personar som både har eit alvorleg rusmiddelproblem og ei alvorleg psykisk liding. Dette utgjer ei vesentleg gruppe, og det har vorte fokusert på at ho i dag ikkje får eit godt nok tilbod.180 For å kunne underleggjast tvunge psykisk helsevern må også personar med rusmiddelproblem oppfylle (mellom anna) «alvorlig sinnslidelse»-vilkåret i psykisk helsevernlova § 3-3 nr. 3. Samstundes blir det lagt til grunn at dei rusmiddelavhengige berre i mindre omfang manglar avgjerdskompetanse – på grunn av rusproblemet isolert – sjølv om rusmiddelproblema ofte kan redusere kompetansen.181
Ei allmenn utfordring ved innføring av ein kompetansebasert modell, vil vere å motivere personar med psykiske lidingar til frivillig å motta behandling. Stilt overfor dobbeltdiagnoseproblematikk kan dette reise særlege problem fordi behandling av openberre grunnar ofte vil vere vanskeleg å kombinere med utstrakt rusmiddelbruk. Dermed kan «suget etter rusmiddel» i praksis gjere det særleg utfordrande å oppnå samtykke til å motta psykisk helsehjelp frå alvorleg sinnslidande personar med alvorlege rusproblem. Ut frå dette er det realistisk å seie at det eksisterer ein fare for at nettopp denne gruppa – som etter ei utbreidd oppfatning allereie i dag kjem dårleg ut med omsyn til å få dekt sitt behov for psykisk helsehjelp – kan bli endå vanskelegar «å nå». I alle fall bør det vurderast korleis ein slik effekt kan unngåast ved ein eventuell lovreform.
3.8.1.4.2 Mogelege konsekvensar for relasjonen mellom behandlar og pasient
Det er ulike oppfatningar om korleis eit sterkare fokus på avgjerdskompetanse vil påverke relasjonen mellom behandlar og pasient. Medan enkelte vektlegg det belastande i – eventuelt – å bli stempla som inkompetent, vektlegg andre verdien av at pasienten får høve til å leggje fram saka si og forsvare seg sjølv i samband med prosessen rundt kompetansespørsmålet.182
Vurderingane på dette punkt vil avhenge av korleis ein eventuelt nærare utformar eit kompetansebasert system. Eit sentralt utgangspunkt må uansett vere at den største norske brukarorganisajonen, Mental Helse, tydeleg har gjeve uttrykk for eit sterkt ønske om eit kompetansebasert regelverk. Men dersom ein vel ein modell der ein held fast ved «alvorlig sinnslidelse»-vilkåret som i dag, og så berre legg til fråvær av avgjerdskompetanse «på toppen», kan dette lett oppfattast som å innebere ei slags «dobbel» stempling. Samstundes må det seiast at ein tradisjonell norsk modell der kompetansespørsmålet i første hand blir vurdert av helsepersonell – jf. pasientrettslova § 4-3 tredje avsnitt (etter psykisk helsevernlova vil det vere tale om «den faglig ansvarlige») – gjev mindre gode føresetnader for at prosessen rundt skal ha ein terapeutisk effekt.
Uansett framstår det som rimeleg klart at innføring av eit kompetansebasert system i utgangspunktet vil styrkje pasienten sin posisjon i høve til behandlingsapparatet. Dette gjeld særleg med omsyn til val av behandlingsform då røynsler med bestemte medikament og dosar kan bidra til å styrkje nektingskompetansen i denne relasjon.183 Dette inneber at pasienten blir sett i ein markert sterkare forhandlingsposisjon med omsyn til utprøving av alternative medikament, lågare dosar med meir – også her i første rekkje etter at den akutte sjukdomsfasen er over.
Skjerpa krav til bruk av tvang – herunder auka fokus på betydninga av avgjerdskompetanse – kan ein elles håpe vil stimulere til refleksjon i fagmiljøa rundt det etiske grunnlaget for inngrep overfor personar med psykiske lidingar. Dette kan i seg sjølv ha ein tvangsreduserande effekt, jf. særleg røynslene med innføringa av sosialtenestelova kapittel 6A (no 4A) som regulerer bruk av tvang overfor personar med utviklingshemming under yting av kommunale pleie- og omsorgstenester.184 Føresetnaden for ein slik effekt synest likevel å vere at regelverket blir oppfatta som legitimt – og dermed respektert – også i fagmiljøa. Dette inneber at tung og velgrunna motstand mot ein reform – som reiser tvil om ei lovendring vil bli respektert i praksis fordi den i for sterk grad er i strid med faglege normer – vil vere eit sjølvstendig argument.
Særleg i relasjon til tvangsmedisinering kan det vere grunn til å peike på at hovudføremålet ofte vil vere å dempe symptom og slik leggje grunnlaget for anna – ikkje-medikamentell – behandling. At tvang dermed kan verke mot si hensikt – ved å skade behandlingsrelasjonen – har hyppig vorte peikt på. Samstundes gjer nok dette omsynet (til at tvang kan vere «kontraindisert») seg sterkare gjeldande innanfor psykiatrien enn ved behandling av somatiske lidingar. Slik sett kan det framstå som noko paradoksalt at ein etter gjeldande rett vektlegg kompetansespørsmålet sterkare i somatikken enn i psykiatrien, med den konsekvens at behandlingsrelasjonen nettopp innanfor psykiatrien blir særleg belasta.
3.8.1.4.3 Mogelege velferdsmessige konsekvensar for dei pårørande
Heller ikkje konsekvensane av ei (eventuell) regelomlegging for dei pårørande kan seiast å vere heilt eintydige. For dei pasientane som klarer seg bra utan tvang, kan dette vere ein god reform også for den næraste familien. Men dette stiller seg naturlegvis annleis for pasientar som klarar seg dårlegare, med hyppige tilbakefall til psykose. Ein særleg grunn til uro bør vi kjenne i den grad den sjuke også har omsorg for (mindreårige) barn. Ei meir ustabil psykisk fungering hjå far eller mor vil her kunne auke risikoen for intervensjon frå barnevernet, til dømes i form av omsorgsfråtaking. Slike tiltak vil også representere eit vesentleg tap for den psykisk sjuke sjølv, men i denne samanheng er poenget i første rekkje barna som står i ein sårbar posisjon.
Om ein ønskjer å «demme opp» for slike problemstillingar, kan ei løysing vere å implementere ein kompetansebasert modell meir fleksibelt. Dette vil i tilfelle kunne gjerast gjennom ei tilføying til føresegna i § 3-3 nr. 6 (kravet om forholdsmessigvurdering) om at det overfor pasient som har avgjerdskompetansen intakt berre i særlege unntakstilfelle (eller liknande) skal kunne etablerast eller oppretthaldast tvunge vern. Ei tilsvarande føresegn kunne i tilfelle også blitt nedfelt i § 4-4 vedkomande tvangsbehandling. Men det kan innvendast at eit omsyn som berre gjer seg gjeldande i eit mindre tal tilfelle, på dette viset kanskje blir tillagt uforholdsmessig vekt i ein lovgjevingsmessig samanheng.
3.8.1.4.4 Korleis vil volumet av tvangsbruken bli påverka?
Svaret på dette spørsmålet avheng av ei rekkje usikre faktorar, og eg avgrensar meg til å skissere slike.
Utgangspunktet og føremålet bak ein eventuell reform vil, som sagt, klart nok vere å redusere tvangsbruken gjennom å etablere ei tydelegare «avstigingsplattform» for personar under tvunge psykisk helsevern. Det er all grunn til å tru at dette målet også vil kunne bli realisert – trass alt det skjønn som ligg i kompetansevurderinga – særleg etter at den psykiske tilstanden er stabilisert i etterkant av ein akutt episode. På den andre sida vil risikoen for hyppigare reinnleggingar av enkelte pasientar kunne verke i motsett retning ved å leggje press på talet tvangsvedtak – om enn ikkje nødvendigvis på varigheita av desse.
I Skottland kan ein få inntrykk av at «significantly impaired»-testen har fått lite praktisk betydning for bruken av tvang. Ein svært røynd psykiater uttalte såleis – i møte med delegasjonen frå den norske lovkomiteen 2. februar 2011 – at vilkåret ikkje hadde vore avgjerande for utfallet i ei einaste av dei sakene han hadde vurdert etter 2003-lova. Også brukarrepresentantar verka lite opptekne av nemnde vilkår. Eg trur likevel desse erfaringane frå Skottland har avgrensa overføringsverdi til den norske diskusjonen. Det vi diskuterer er for det første å innføre eit ekte kompetansekrav, og ikkje den «halvvegs»-modellen skottane har valt som nok skapar større rom for fagleg skjønn. Dessutan må vi i ein norsk samanheng ha i mente høgsterettspraksis som har gått svært langt i å sjå vekk frå kompetansesynspunkt på dette rettsfeltet. Viktigast er likevel den norske tradisjonen for eit sterkt differensiert kompetanseomgrep, jf. punkt 7.1, som etter alt å dømme vil senke krava til kompetanse noko samanlikna med det som følgjer av ein britisk tradisjon med røter i common law. I sum kan eg difor vanskeleg sjå det annleis enn at ein – eventuell – lovreform i Noreg også vil måtte få klare konsekvensar for klinisk praksis.
Særskilt skal nemnast at ein nektingsrett i relasjon til spørsmålet om tvangsbehandling vil kunne få den effekt at liggjetida for enkelte pasientar blir lengre fordi pasienten sin forhandlingsposisjon i møte med behandlarapparatet blir styrkt. Poenget er her at det kan tenkjast å gå lengre tid å få iverksett ei behandling som verkar tilstrekkeleg effektivt. Innanfor ramma av eit sterkt differensiert kompetanseomgrep er dette eit særleg poeng å understreke fordi røynsler med ei bestemt behandling kan verke støttande for avgjerdskompetansen.
Det har også vorte reist spørsmål ved om ein reform meir direkte kan verke til å auke tvangstala. Fleire forhold gjev risiko i denne retning. For det første: Ved innføring av ein nektingsrett for nektingskompetente vil det, som allereie peikt på i punkt 7.3.3, truleg vere nødvendig å svekkje styrken i presumsjonen for kompetanse noko, samanlikna med den «åpenbart»-terskelen som i dag ligg nedfelt i pasientrettslova § 4-3 andre avsnitt. Med mindre vi vil operere med ulike provkravsreglar på dette punkt for samtykkekompetanse og nektingskompetanse – noko som i seg sjølv vil kunne vere kontroversielt – vil eit slikt grep måtte medføre at det blir vanskelegare å bli innlagt i psykiatrien på frivillig vern, samt motta frivillig behandling medan ein er under tvunge vern. Særleg gjeld dette i lys av at ein i dagens kliniske praksis ser ut til å gå svært langt i å definere dei ikkje-protesterande som kompetente.
Ei anna side av saka gjeld korleis eit kompetansebasert system eventuelt skal implementerast. Dersom dette skal gjerast ved å fjerne «alvorlig sinnslidelse»-vilkåret, samstundes som behandlingskriteriet blir oppretthalde, kan det medføre at tvunge psykisk helsevern (og dermed også tvangsbehandling) lett vil kunne brukast overfor ein vidare personkrins enn i dag. Dette kjem eg noko tilbake til under punkt 8.2.4.
3.8.1.4.5 Auka press på fare-for-andre-vilkåret?
I diskusjonen om fjerning av behandlingsvilkåret i psykisk helsevernlova, har det vorte gjort gjeldande ein risiko for at dette kan auke presset på fare-vilkåret. Ei parallell problemstilling reiser seg i relasjon til spørsmålet om å gjere fråvær av avgjerdskompetanse til eit sjølvstendig vilkår (utanfor nødssituasjonar og der det føreligg fare for andre). Der fare-for-andre-vilkåret i § 3-3 nr. 3 bokstav b samstundes er oppfylt (som bokstav a, eventuelt bokstav b ved fare for personen sjølv utanfor nødstilfelle), vil dette kunne uthole betydninga av ein reform. Enkelte har dessutan peikt på at auka bruk av fare-for-andre kan få ein sjølvoppfyllande effekt i den forstand at ei slik stempling også kan påverke pasienten si åtferd (i retning av å bli farleg).
3.8.1.4.6 Konsekvensar for den juridiske kontrollen
Som nemnt ovanfor må ei eventuell innføring av ein kompetansebasert modell oppfattast som ei ytterlegare rettsleggjering av psykiatrifeltet. Poenget i denne samanheng er ikkje først og fremst det formelle – at kontrollkommisjon og domstolar ikkje har formell kompetanse til å overprøve vedtak om tvang i dag – men heller at omgrepet «alvorlig sinnslidelse» reelt er så tett knytt til faglege vurderingar at vilkåret i praksis er ganske utilgjengeleg for juridisk kontroll. Som vist under punkt 8.1.1 vil eit kompetansebasert system på ein heilt annan måte kople opp mot etablerte juridiske tankemodellar, noko som mykje truleg vil presse fram ein skjerpa juridisk kontroll. Vi bør likevel ikkje ha overdrivne forventningar på dette punkt då typiske psykiatri- og psykologfaglege vurderingar av sjukdomsinnsikt og kognitiv svikt uansett vil utgjere sentrale premissar i ein overprøvingssamanheng.
Ein skjerpa rettsleg kontroll vil i utgangspunktet måtte reknast som positivt ut frå ei tradisjonell oppfatning av rettstryggleik. Det bør likevel peikast på at ein i norsk rettspraksis i svært liten grad har handtert saker som konkret handlar om vurdering av avgjerdskompetanse innanfor helsesektoren.185 At det også på juridisk side difor vil oppstå utryggleik er truleg. Dette representerer klart nok eit potensielt problem med tanke på lik praksis, og det er godt mogeleg eit innarbeidd kriterium som «alvorlig sinnslidelse» er vil ivareta denne rettstryggleiksverdien betre. Vekta av argumentet må likevel ikkje overdrivast då vi nokså klart står overfor eit problem som først og fremst vil gjere seg gjeldande i ein overgangsfase.
3.8.1.4.7 Kort om implikasjonar for samspelet med anna lovgjeving
Psykisk helsevernlovgjevinga opererer i eit samspel med anna lovgjeving. I dei fleste relasjonar vil innføring av eit kompetansebasert regelverk vere lite problematisk i så måte, men å gjere ein systematisk analyse av konsekvensane av ei omlegging har ikkje vore mogeleg innanfor ramma av dette arbeidet. Eg må avgrense meg til kort å peike på to felt der ei omlegging har klar praktisk relevans, og der konsekvensane av ei endring i alle fall gjev grunn til ettertanke.
Det eine gjeld forholdet til pasientskadelova. Pasientskadenemnda har ved fleire høve tilkjent skadebot også for manglande yting av psykisk helsehjelp.186 Ved eit kompetansebasert system vil ein uunngåeleg konsekvens vere at pasientane i større grad blir ansvarleggjort for eigne val – også der desse i ettertid viser seg å vere ukloke og der unnlating av å yte helsehjelp etter dagens reglar vil vere rettsstridig – mellom anna med svekt skadebotrettsleg vern som resultat.
Det andre gjeld forholdet mellom rus og psykiatri. Som peikt på under punkt 8.1.4.1.2 ovanfor er det mogeleg at denne dobbeltdiagnosegruppa kan vere særleg sårbar ved innføring av ein kompetansebasert modell. Fleire har teke til orde for ei samregulering av rus og psykiatri for å hindre at denne gruppa fell «mellom to stolar». Søvig uttaler:
«Et felles regelverk vil antakelig gi et mer gjennomarbeidet regelverk og styrke den materielle rettssikkerheten.»187
Ut frå det som er gjort gjeldande ovanfor i denne utgreiinga skulle det vere nokså klart at innføring av ein kompetansebasert modell i psykiatrien i alle fall ikkje vil gjere ei felles regulering mellom rus og psykiatri enklare. Snarare tvert imot.
3.8.1.5 Kravet om årsakssamanheng mellom den psykiske lidinga og tilleggsvilkåra for inngrep si betydning for spørsmålet
I psykisk helsevernlova § 3-3 første avsnitt nr. 3 er det stilt opp eit tydeleg krav om årsakssamanheng – markert gjennom uttrykksmåten «på grunn av sinnslidelsen» – mellom den alvorlege sinnslidinga og situasjonane skildra i (dei alternative) tilleggsvilkåra i bokstavane a og b. Dette vart også markert av Høgsterett i Rt. 2001 s. 1481:
«Det følger av lovteksten at det må være en sammenheng mellom den alvorlige sinnslidelsen og det tilleggsvilkåret som får anvendelse.»188
Eksistensen av ei alvorleg sinnsliding og ein situasjon som skildra i tilleggsvilkåra, er ut frå lovteksten – og det Høgsterett sjølv seier – altså ikkje tilstrekkeleg. Det blir klart nok føresett eit mellomliggjande ledd. Dette er naturleg å oppfatte som at sjukdommen må skape (vere årsak) til den risikoen det er tale om å reagere mot. Men kan dette presiserast ytterlegare?
Etter det såkalla farekriteriet i bokstav b skulle det vere naturleg å spørje om den fareframkallande åtferda er motivert av sjukdommen. Men etter bokstav a – som er kjerneområdet for denne framstillinga – gjev ein slik spørjemåte tilsynelatande lite meining då fokus der er retta mot fare for tap av prognose for (vesentleg) betring og fare for tilbakefall. Her vil vi lett kunne kome i den situasjonen at den alvorlege sinnslidinga så å seie alltid blir rekna som årsak mellom anna fordi årsaksforhold ved psykisk sjukdom kan vere vanskelegare å skaffe objektive haldepunkt for enn ved somatisk sjukdom: til dømes om manglande intervensjon mot ein kreftsjukdom kan seiast å vere årsak til ytterlegare svekt somatiske helse. Ut frå eit slikt «biologisk perspektiv» er altså problemet at årsakskravet – i praksis – knapt vil ha nokon sjølvstendig avgrensande funksjon som vilkår etter bokstav a.
For å unngå eit slikt resultat, kan eit nærliggjande alternativ, etter bokstav a, vere å spørje kva standpunkt til spørsmålet om helsehjelp personen truleg ville ha teke dersom vi tenkjer den psykiske sjukdommen vekke. I så fall blir innfallsvinkelen at det er den negative haldninga til psykisk helsehjelp som representerer årsaka til faren for ei negativ utvikling av helsetilstanden. Vurderingstemaet skil seg framleis frå det som må gjelde etter bokstav b, men gjev i alle fall årsakskravet ein klarare rettstryggleiksmessig funksjon som avgrensing av inngrepsheimelen, slik så vel lovteksten som Høgsterett også føreset det skal ha.
At nemnde spørjemåte blir svært hypotetisk er likevel utan vidare klart fordi vurderingstemaet – strengt logisk – føreset hjelpebehovet vekke. Men denne tilsynelatande logiske bresten – som ikkje vil melde seg på same måten ved somatiske lidingar – må vi i tilfelle sjå vekk frå og berre føresetje eit tilsvarande hjelpebehov. Særleg problematisk er ein slik føresetnad neppe dersom vi elles synest spørjemåten gjev meining, fordi det ved denne typen årsaksvurderingar uansett er tale om å lage meir eller mindre sikre prognosar knytt til mogelege framtidige hendingsløp.189 Aksepterer vi dette inneber det at årsakskravet i psykisk helsevernlova kan presiserast til eit antatt-samtykke-krav som dermed utgjer ei konkretisering av bindeleddet mellom «alvorlig sinnslidelse» og det aktuelle tilleggsvilkåret.
Sml. Marschner m.fl., Freiheitsentziehung und Unterbringung s. 126 – 127 som for tysk rett også er oppteken av årsakskravet, men som ikkje direkte formulerer det på den måten eg her skisserer. Når desse forfattarane fokuserer på at motivasjonen for pasienten sitt val må undersøkjast i det enkelte tilfellet – «Die Motivation des Betroffenen für sein Handeln ist in jedem Einzelfall zu erforschen» – utelukkar det likevel ikkje å kunne presisere vurderingstemaet gjennom eit antatt-samtykke-krav.
Ein slik utgang kan peike mot at årsakskravet også impliserer eit krav om fråvær av avgjerdskompetanse. Noko nødvendig slutning er dette likevel ikkje. Vi kan i prinsippet tenkje oss at personen sine val er påverka av sjukdommen utan at avgjerdskompetansen er tapt. På den andre sida: Dersom vi seier at personen truleg ville valt annleis sett vekk frå sjukdommen, vil det ofte kunne stillast spørsmål ved avgjerdskompetansen. Eg vil i den samanheng særleg minne om kravet om at personen må vere i stand til å resonnere på bakgrunn av informasjon med tanke på å treffe ei avgjerd, samt anerkjenne relevant informasjon for sin eigen situasjon.190
I Richardson-rapporten, på s. 88 – 89, ser ein ut til å gå svært langt i å gjere ei kopling nettopp mellom ei antatt-samtykke-vurdering og ei vurdering av (notidig) kompetanse:
«Thus we propose a broad model of incapacity which accepts that a person may lack capacity where, although intellectually able to understand and apply the information, that person nonetheless reaches a judgment which s/he would not have reached in the absence of the disorder. Such a judgment can be said to be primarily the product of the disorder and not to reflect the person’s true preferences.»
Sjølv om det altså ikkje er noko nødvendig samanheng mellom årsakskravet (uttrykt som eit antatt-samtykke-krav) og eit krav om fråvær av avgjerdskompetanse etter gjeldande lov, er dette likevel eit nærliggjande tolkingsalternativ – sett vekk frå fare-for-andre-tilfella – ut frå føremålet med tvangsheimlane nedfelt i førearbeida.191 Poenget i vår samanheng er dermed at der pasienten må reknast som avgjerdskompetent, gjev det mindre god meining å operere med eit antatt-samtykke-krav fordi personen sitt notidige standpunkt naturleg overtrumfar slike meir usikre vurderingar eller prognosar. Ut frå ei slik tilnærming er det då nærliggjande å seie at avgjerdskompetanse utelukkar at det kan føreliggje årsakssamnheng. Ei tolking som her skissert blir – de lege lata – likevel svært problematisk i lys av Høgsterett sitt standpunkt om at også personar med tilnærma full innsikt (symptomfrie) etter medisinering, skal reknast som alvorleg sinnslidande og kan oppfylle årsakskravet.
3.8.1.6 Nærare om omsynet til ikkje-diskriminering: særleg om CRPD
I den grad ein ønskjer ei felles lov om bruk av tvang innanfor helse- og sosialsektoren – slik mellom anna brukarorganisasjonen Mental Helse har teke til orde for – må vi seie at innføring av eit kompetansebasert system etter psykisk helsevernlova i alle fall vil vere eit viktig første steg i denne retning, som eventuelt kan byggjast vidare på seinare. At spørsmålet om ei slik felles regulering bør utgreiast nærare synest eg også det er gode grunnar for, og det kan visast til at det til dømes i Nord-Irland nettopp pågår ein slik prosess.192 Det fell likevel utanfor denne framstillinga å gå nærare inn på dette. I fortsetjinga skal eg konsentrere meg om å vurdere i kva grad CRPD utgjer eit argument for eit kompetansebasert system innanfor tvangspsykiatrien.
I tolkingsfråsegna frå Utanriksdepartementet si rettsavdeling – datert 19. november 2010 – er fokus retta mot forholdet mellom artikkel 25 og tvangsbehandlingsheimelen i psykisk helsevernlova § 4-4. Utgangspunktet etter artikkelen er at yting av helsetenester må baserast på gyldig samtykke («on the basis of free and informed consent»), jf. bokstav (d), utan at det blir sagt noko om korleis ein skal løyse problema der personen manglar kompetanse. I fråsegna frå UD heiter det:
«Videre antas det at hvor den sinnslidende har samtykkekompetanse, dvs. hvor vedkommende er i stand til å forstå hva samtykket omfatter og til å foreta egne rasjonelle valg, vil det i lys av konvensjonens selvbestemmelsesprinsipp, og det som er sagt ovenfor om praksis etter EMK, måtte foreligge sterke hensyn i favør av tvangsbehandling for at tvangen skal være tillatt […] Dette gjelder også der personen har en underliggende kronisk sinnslidelse, men der han pga. medisinering har oppnådd bedring eller er helt symptomfri, og derfor har evne til å foreta rasjonelle valg.» (Kursivering gjort i brevet.)
Det siterte må naturleg oppfattast slik at det å ikkje leggje avgjerande vekt på spørsmålet om avgjerdskompetanse i alle fall berre kan vere aktuelt unntaksvis, også innanfor psykisk helsevern. I den samanheng ser det særleg ut til å vere situasjonar dekt av tilbakefallsalternativet i § 3-3 nr. 3 bokstav a UD har i fokus som aktuelle unntak:
«Hvis f.eks. vedkommende mer eller mindre umiddelbart i fravær av tvangsbehandling, vil miste sin samtykkekompetanse, og nekter frivillig behandling, antas det at det vil være lettere å forsvare tvangsinngrep, enn hvor det er sannsynlighet for at vedkommende på lengre sikt kan få tilbakefall.»
I lys av den føregåande utsegna om at kompetansespørsmålet som det klare utgangspunkt må vere avgjerande også «der personen har en underliggende kronisk sinnslidelse, men der han pga. medisinering har oppnådd bedring eller er helt symptomfri, og derfor har evne til å foreta rasjonelle valg», kan den sistnemnde utsegna naturleg oppfattast som å dekkje tilfelle der sjukdommen i ikkje tilstrekkeleg grad er stabilisert til at vedkomande har ein sikker kompetanse til å treffe si avgjerd. Vidare heiter det:
«Så lenge psykisk helsevernloven praktiseres i tråd med fagdepartementets begrunnelse bak tvangshjemmelen i § 4-4, antar vi at norsk lovgivning vil være forenlig med konvensjonen og den ovenfor nevnte interesseavveiningen, jf. følgende utdrag fra Ot.prp. nr. 11 (1998 – 99) Om lov om etablering av og gjennomføring av psykisk helsevern pkt 5.3.1:
‘Departementet mener likevel det er nødvendig å ha regler om tvungent psykisk helsevern. Alvorlig sinnslidende mennesker som fyller de nærmere angitte vilkår for tvungent vern, vil være i en situasjon som er svært lidelsesfull og belastende både for dem selv og for de pårørende. Dersom de selv på grunn av en ofte forekommende mangel på sykdomsinnsikt ikke vil la seg underkaste psykisk helsevern, må samfunnet etter departementets oppfatning ha adgang til å sørge for at så skjer, slik at de kan gjenvinne herredømmet og kontrollen over seg selv og sitt liv. Hensikten med å etablere tvungent psykisk helsevern er nettopp å få den sinnslidende under behandling slik at vedkommende kommer i en sinnstilstand der han eller hun er i stand til å foreta rasjonelle valg og følge en bevisst kurs. En ubehandlet alvorlig sinnslidelse kan føre til at den sinnslidende blir kraftig invalidisert og aldri får sjansen til å gjøre noe meningsfullt ut av livet.’
Etter dette skulle tvangsbehandlingen opphøre i det øyeblikk pasienten er i stand til å foreta rasjonelle valg og følge en bevisst kurs.» (Kursiveringar gjort i brevet.)
Her er det interessant at departementet koplar tilbake til grunngjevinga for tvangsheimlane i førearbeida, med andre ord fokuserer på funksjonsevne heller enn diagnose. Dette kan oppfattast som eit signal om at lina i høgsterettspraksis, omtalt i punkt 5.3 ovanfor, blir rekna som problematisk.
Rettsavdelinga i UD konkluderer med «at psykisk helsevernloven § 4-4 er forenlig med FNs konvensjon om rettigheter til mennesker med nedsatt funksjonsevne». Det blir vidare understreka at spørsmålet om forholdet til konvensjonen i stor grad vil avhenge av praktiseringa av regelverket. Sjølv om ikkje alle utsegner er like klare, som vist ovanfor, oppfatter eg dette likevel slik at UD i realiteten presenterer nokså sterke argument for eit kompetansebasert system, men der utfordringa særleg ligg i utforminga av det for å sikre at vurderingane av kompetanse er korrekte, herunder at situasjonen er nokolunde stabil.
Eit svakt punkt i begge dei to tolkingsfråsegnene frå rettsavdelinga, er det manglande fokuset på artikkel 12 i konvensjonen. Denne artikkelen – som framstår som ei nøkkelføresegn – kan nok hevdast å styrkje argumenta i retning av eit kompetansebasert regelverk. I nr. 2 heiter det såleis at menneske med nedsett funksjonsevne har rettsleg handleevne på lik line med andre, på alle livets område:
«… enjoy legal capacity on an equal basis with others in all aspects of life.»
I nr. 3 blir dette følgt opp med at statar bundne av konvensjonen skal treffe hensiktsmessige tiltak for å gje menneske med nedsett funksjonsevne tilgang til den støtta dei treng for å kunne bruke si rettslege handleevne, samt – i nr. 4 – etablere hensiktsmessige og effektive vernemekanismar for å hindre misbruk i den samanheng.
Kor langt dette kan trekkjast vil det vere delte meiningar om. Ein radikal posisjon er å avvise ei kvar form for innskrenking i sjølvbestemmingsretten. Vesentleg meir moderat vil det vere å knyte spørsmålet om rettsleg handleevne til omgrepet «avgjerdskompetanse». Ut frå ein slik posisjon kan det då hevdast at artikkel 12 både har ein ordlyd og eit føremål som kan oppfattast som eit ganske tungt argument for eit kompetansebasert system også innanfor tvangspsykiatrien.193
Noko anna er at den nye norsk verjemålslova (verjemålslova 2010) med si opning for å fråta rettsleg handleevne utan ei konkret vurdering av kompetanse, jf. punkt 8.1.1 ovanfor, her kan vere problematisk. Forholdet til FN-konvensjonen er rett nok fleire gongar trekt fram i lovproposisjonen (Ot.prp. nr. 110 (2008 – 2009), jf. Prop. 4 L (2009 – 2010)), men i relasjon til den mest interessante og kontroversielle problemstillinga glir ein taust forbi. På bakgrunn av konvensjonsteksten sin relative klarleik, er det her etter mi vurdering altså fare for konflikt med CRPD ved ein norsk ratfikasjon. Dette har eg likevel ikkje høve til å gå nærare inn på og utdjupe i denne samanheng.
3.8.1.7 Oppsummering og avsluttande vurdering
Inntrykket etter denne gjennomgangen av argument for og mot eit kompetansebasert system er at biletet er nyansert. Eit hovudinntrykk er at vi står overfor vesentleg usikkerheit i fleire ledd. Utgangspunktet for denne usikkerheita er at kompetansevurderingar kan vere svært krevjande – vi må rekne med eit breitt belte av «hard cases» der konklusjonen er usikker – samstundes som dei velferdsmessige konsekvensane av å «trakke feil» kan vere alvorlege på eit individnivå. Eg har også peikt på at enkelte grupper kan vere meir utsette enn andre gjennom ein eventuell reform, mellom anna personar som både har alvorlege rusproblem og ei alvorleg psykisk liding. Samstundes er det viktig å minne om at ein del personar nok vil profittere – med omsyn til livskvalitet, og dermed også helsemessig – på den auka vektlegging av sjølvbestemmingsrett eit kompetansebasert system vil innebere.
Når dette er sagt meiner eg å ha vist at det kan gjerast gjeldande respektable grunnar for at avgjerdskompetanse blir ulikt vektlagt innanfor somatikk og psykiatri. Poenget i denne samanheng er at problemet med manglande realitetsinnsikt kan hevdast å gjere seg sterkare gjeldande innanfor psykiatrien på grunn av eit generelt høgare konfliktnivå om «faktum» samanlikna med somatikken, samstundes som vurderinga av kompetansespørsmålet av denne grunn også kan bli særleg skjønnsmessig og vanskeleg. I spørsmålet om ei ulikehandsaming mellom somatikk og psykiatri kan legitimerast, har diskusjonsfrontane hittil vore særleg bastante og prega av lite nyansar.
Det tyngste argumentet for eit kompetansebasert system er etter mitt syn forholdet til CRPD, særleg artikkel 12 som ikkje er vurdert i dei to tolkingsfråsegnene frå UD. Her er konvensjonsteksten, også i lys av føremålet med føresegna og konvensjonen, utforma slik at han – etter mitt syn – er nærliggjande å oppfatte som eit argument for å leggje avgjerande vekt på spørsmålet om avgjerdskompetanse. Sjølv om det kan vere delte meiningar også om dette i dag, er i alle fall rettskjeldebiletet slik at omsynet til å ta høgde for ei dynamisk konvensjonstolking peikar nokså klart i retning av ein kompetansebasert modell. På denne bakgrunn talar mykje for å late omsynet til ikkje-diskriminering vere avgjerande for konklusjonen.
Dersom ein – etter dette – eventuelt vil gå for eit kompetansebasert system, er dei til dels tungtvegande motargumenta likevel svært viktige med tanke på korleis ein utformar ein slik modell. Dette er temaet no i neste punkt.
3.8.2 Korleis kan eit kompetansebasert regelverk eventuelt implementerast?
3.8.2.1 Innleiing
Ulike problemstillingar knytt til gjennomføringa av eit eventuelt kompetansebasert system har vorte antyda allereie ovanfor. Her skal eg framstille dette meir samla, men må likevel, i lys av talet på og omfanget av problemstillingane, avgrense meg til å skissere ulike utfordingar og antyde mogelege løysingar.
3.8.2.2 Ønskeleg med ei meir presis regulering av vilkåra for å bli fråkjent avgjerdskompetanse
Innleiingsvis kan nemnast at ein kompetansebasert modell gjer det naturleg med ei meir presis rettsleg regulering av krava for å ikkje ha / bli fråkjent avgjerdskompetanse. Presiseringar i retning av det som i dag følgjer av section 3 (1) i den engelske Mental Capacity Act, jf. punkt 7.2.1 ovanfor, synest naturleg og vil neppe innebere noko realitetsendring samanlikna med gjeldande norsk rett. Som gjort gjeldande i punkt 2 bør også terminologien i pasientrettslova endrast frå «samtykkekompetanse» til «beslutningskompetanse» (på nynorsk «avgjerdskompetanse») for betre å spegle at retten til å nekte er eit likeverdig alternativ med retten til å samtykke. Denne endringa av terminologi bør elles gjennomførast uavhengig av ein lovreform på psykisk helsevern-feltet.
3.8.2.3 Kvar skal provkravet for tap av avgjerdskompetanse leggjast?
Ein kompetansebasert modell vil nok, som eg har vore inne på ovanfor,194 presse fram ei svekking av styrken i presumsjonen for avgjerdskompetanse samanlikna med den «åpenbart»-terskelen som i dag ligg nedfelt i § 4-3 andre avsnitt i pasientrettslova. Dette kan nok umiddelbart opplevast som problematisk og oppfattast som ei svekking av sjølvbestemmingsretten. Realiteten er nok likevel, som vist, at det er dagens regulering som ikkje tek nektingsrettproblematikken på alvor: Å operere med eit provkrav som etter alt å dømme er strengare enn i strafferetten for tap av avgjerdskompetanse, er ikkje tilpassa den situasjonen at personar som det er god grunn til å tru manglar kompetanse, men der dette ikkje er openbert, takkar nei til viktig helsehjelp – anten det no er tale om somatisk eller psykisk hjelp.
Det bør framleis gjelde ein presumsjon for avgjerdskompetanse, men spørsmålet er kor mykje som skal krevjast for å kunne setje han til side. Eitt alternativ er å late vanleg sannsynlegovervekt vere avgjerande, jf. måten section 2 (4) i den engelske Mental Capacity Act er formulert på:
«[A]ny question whether a person lacks capacity within the meaning of this Act must be decided on the balance of probabilities.»
Alternativt kan ein til dømes krevje «klar sannsynlighet» for at vedkomande ikkje oppfyller dei krav som blir stilt for å vere kompetent. For min eigen del held eg ein knapp på sistnemnde i lys av vekta av omsynet til sjølvbestemmingsretten,195 men uansett er det tale om ei markert nedjustering av provkravet samanlikna med det som følgjer av pasientrettslova § 4-3 andre avsnitt i dag.
Ei svekking av presumsjonen for avgjerdskompetanse kan få særleg betydning for typar av tiltak som etter gjeldande rett føreset eit gyldig samtykke og der ein ikkje har særleg lovheimel for å iverksetje tiltaket der pasienten manglar kompetanse. Ikkje minst gjeld dette for ECT-behandling som etter norsk rett – og gjennomgåande også etter utanlandsk – blir rekna som eit svært inngripande tiltak, mellom anna på grunn av risikoen knytt til tap av hukommelse.196 ECT er særleg aktuelt å bruke overfor pasientar med dei djupaste depresjonane, og allereie i dag blir det fokusert på at ein i klinisk praksis går problematisk langt i retning av å leggje til grunn avgjerdskompetanse.197 Ved ei – eventuell – svekking av styrken i presumsjonen for kompetanse, vil dagens praksis framstå som ytterlegare problematisk, og spørsmålet om ei tettare rettsleg regulering av ECT-behandling direkte i lova vil presse seg fram. Å gå nærare inn på korleis dette eventuelt kan gjerast, fell likevel utanfor ramma av denne framstillinga.
3.8.2.4 Vilkår om fråvær av kompetanse i staden for eller i tillegg til eit vilkår om «alvorlig sinnslidelse»?
Ei hovudproblemstilling gjeld om fråvær av avgjerdskompetanse som vilkår (eventuelt) berre skal takast inn «på toppen» – som eit ytterlegare vilkår, i tillegg til dei som i dag gjeld – eller om det heller bør kome i staden for «alvorlig sinnslidelse»-vilkåret. Her står faren for «dobbel stigmatisering» mot faren for at psykisk helsevernlova kapittel 3 og § 4-4 kan få eit (utilsikta) utvida verkeområde i si randsone. Sistnemnde problemstilling er særleg aktuell i relasjon til grupper der den kognitive svikten er svært framtredande: særleg utviklingshemma og demente. Her ligg det i utgangspunktet eit klart potensial for utgliding, sjølv om vi legg til grunn at alvorleg demens også etter gjeldande rett kan kvalifisere til «alvorlig sinnslidelse».198
Problemet blir særleg sett på spissen dersom ein opprettheld behandlingsvilkåret i § 3-3 nr. 3 bokstav a – «får sin utsikt til helbredelse eller vesentlig bedring i betydelig grad redusert» – som opnar for såkalla offensiv intervensjon. Teoretisk kan ein då tenkje seg at det gjennom ei fjerning av «alvorlig sinnslidelse»-vilkåret kan oppstå ei opning for at utviklingshemma utan avgjerdskompetanse kan bli underlagt tvang for mindre alvorlege psykiske lidingar. Om ein derimot vel vekk behandlingsvilkåret og sit tilbake berre med heimel for «defensiv intervensjon» – det vil seie eit skade- eller fare-vilkår (for personen sjølv) – til dømes etter modell frå pasientrettslova kapittel 4A («vesentlig helseskade»), vil dèt i alle fall eit godt stykke på veg demme opp mot ei slik utgliding. Å vurdere vidareføring av behandlingsvilkåret har likevel falle utanfor ramma av mitt oppdrag.
3.8.2.5 Kven skal ha «kompetansevurderingskompetanse»?
Ein kompetansebasert modell reiser fleire spørsmål relatert til personell og prosessuell rettstryggleik. Her skal eit knippe av slike løftast fram.
Eit sentralt spørsmål er kven som i første instans skal avgjere om pasienten har avgjerdskompetanse. I nokre samanhengar har dette blitt formulert som eit spørsmål om kven som skal ha «kompetansevurderingskompetansen». Sidan fråtaking av avgjerdskompetanse inneber ei form for inngrep i personen si rettslege handleevne, kan det her spørjast om det gjer seg gjeldande særlege rettslege krav. I enkelte menneskerettsdokument som ikkje er juridisk bindande («soft law») kan det sjå slik ut, men desse dokumenta har gjerne fokus retta mot meir generelle avgjerder om fråtaking av rettsleg handleevne – som i lys av CRPD artikkel 12 i alle høve vil vere problematisk.199
I denne samanheng kan nemnast rekommandasjon frå Europarådet NO. R (99) 4 (Principles concerning the legal protection of incapable adults) der det i del V er nedfelt særlege prinsipp for yting av helsehjelp som byggjer på og delvis utfyller Oviedo-konvensjonen, samstundes som det i prinsipp 27 er gjort klart at prinsippa elles i dokumentet berre i avgrensa grad gjeld for del V. Biletet er meir samansett i FN sine «Principles for the protection of persons with mental illness and the improvement of mental health care» frå 1991. Her er prinsipp 1 nr. 6 klart nok retta inn mot etablering av verjemål. I prinsipp 11 nr. 6 (b) krev ein derimot at eit uavhengig organ – «an independent authority» – skal vurdere spørmålet om avgjerdskompetanse der det er tale om psykiatrisk behandling utan pasienten sitt samtykke. Det må likevel leggjast til at dette også gjeld for andrevilkår, og det er dermed ikkje tale om etablering av ei særordning for vurdering av avgjerdskompetanse.
Å bestemme at ein person manglar avgjerdskompetanse inneber ei partiell fråtaking av rettsleg handleevne i ein bestemt situasjon. Føresetnaden etter pasientrettslova er klart nok at spørsmålet må vurderast konkret for ulike typar helsehjelp og stadig fornyast med tanke på svingingar i den psykiske fungeringa. Dette må takast omsyn til når reglane blir utforma.
Etter mitt syn er det unaturleg å vurdere spørsmålet om kven som skal ha «kompetansevurderingskompetanse» isolert frå det meir overordna spørsmålet om kven som skal treffe vedtak om tvunge psykisk helsevern respektive tvangsbehandling, i første instans. Meir presist framstår det som lite tenleg å skilje ut eitt av elementa til ei særskilt regulering, og dette er neppe heller noko krav etter overordna rettsnormer. Følgjer ein dagens modell vil det dermed vere «den faglig ansvarlige» – jf. psykisk helsevernlova § 1-4, jf. §§ 3-2 og 3-3 begge andre avsnitt og § 4-4 femte avnsitt – som skal vere avgjerdskompetent.
Alternativt kan ein tenkje seg svært mange og ulikearta modellar for organisering av avgjerdskompetanse i første instans, samt modellar for etterkantskontroll. Å gjere greie for slike er likevel eit omfattande tema som fell utanfor denne framstillinga. I lys av dei særlege rettstryggleiksproblem som gjer seg gjeldande ved tvangsbehandling, kjem eg likevel noko tilbake til spørsmålet i punkt 9.3.
Som døme på at lovgjevar har valt å flytte avgjerdskompetansen for vedtak om tvang vekk frå «behandlarnivået», kan nemnast sosialtenestelova kapittel 4A. Etter § 4A-7 andre avsnitt er det her den som har «det overordnete faglige ansvaret for tjenesten» til utviklingshemma i kommunen som er avgjerdskompetent i saker om planlagt tvangsbruk. For at tiltaket skal kunne setjast ut i livet må det likevel først godkjennast av Fylkesmannen, jf. fjerde avsnitt i same paragraf. Etter pasientrettslova kapittel 4A har ein derimot valt det som står som ein tradisjonell helserettsleg modell ved å late ansvarleg helsepersonell vere vedtakskompetent, jf. § 4A-5 første avsnitt. I NOU 1988: 8 (Psykiatrilovutvalet) vart det i framlegget til § 11 lansert ei ordning med «inntaks- og utskrivingsnemnd» for å skape større breidd i kompetansen i samband med vurdering av etablering (og oppretthalding) av tvunge psykisk helsevern der pasienten viste motstand. Dette fekk likevel ikkje gjennomslag i den vidare prosessen fram mot 1999-lova. Nemnast kan også at på rusfeltet og barnevernsfeltet illustrerer fylkesnemndsmodellen eit ytterlegare alternativ.
Uansett kva modell for plassering av den personelle kompetansen ein måtte falle ned på, vil det vere heilt nødvendig å etablere formelle prosedyrar og retningsliner om ei rekkje spørsmål knytt til den praktiske gjennomføringa av vurderingane. I stor grad vil dette kunne gjerast på forskrifts- og rundskrivsnivå. Eit viktig spørsmål som nok bør takast stilling til i lov, vil likevel vere kor hyppig ei nyvurdering av kompetansespørsmålet skal gjerast.
3.8.2.6 Forholdet til konverteringsforbodet
Det såkalla konverteringsforbodet er nedfelt i psykisk helsevernlova § 3-4. Hovudregelen er formulert slik i første avsnitt:
«Den som er under psykisk helsevern etter eget samtykke, kan ikke overføres til tvungen observasjon eller tvungent psykisk helsevern mens det frivillige vernet pågår.»
Ei snever unntaksføresegn er nedfelt i første setning i andre avsnitt:200
«Forbudet i første ledd gjelder likevel ikke hvor utskrivning innebærer at pasienten utgjør en nærliggende og alvorlig fare for eget eller andres liv eller helse.»
Problemet i vår samanheng er knytt til at mange pasientar i utgangspunktet vil kunne flukturere mellom kompetanse og ikkje-kompetanse. I kombinasjon med ein rett til å nekte for den som har avgjerdskompetansen intakt vil dagens konverteringsforbod då kunne gjere det ekstra vanskeleg å oppretthalde eit kontinuerleg vern (og behandling), også i situasjonar der dette blir vurdert som viktig ut frå ein fagleg ståstad.
Problemsituasjonane kan vere fleire. Vi kan mellom anna tenkje oss at ein pasient blir innlagt under tvang, men må overførast til frivillig vern etter kort tid på grunn av gjenvunnen kompetanse. Vedkomande samtykker i dette, men under det frivillige vernet blir han eller ho igjen dårlegare til dømes på grunn av nekting av å ta tilrådd medisin, og ønskjer seg no utskriven i ein situasjon der avgjerdskompetansen – føresetnadsvis – atter ein gong er fråværande. Her vil ein så snever unntaksregel frå konverteringsforbodet som vi i dag har kunne vere problematisk. Innføring av ein kompetansebasert modell framtvingar i alle fall ei gjennomtenking av denne problemstillinga.
3.8.2.7 Korleis kan ein unngå auka tvangstal? Behov for ein ny modell for rettsleg handtering av ikkje-protesterande pasientar utan avgjerdskompetanse
3.8.2.7.1 Problemet
Ei svekking av styrken i presumsjonen for avgjerdskompetanse vil kunne få som ein (utilsikta) konsekvens at talet på pasientar som blir underlagt tvunge psykisk helsevern vil auke fordi nålauget for å kunne gje eit gyldig samtykke blir snevra inn. Eit slikt resultat vil i så fall innebere at ein reform som i utgangspunktet var meint å skulle kunne redusere tvangsbruken innanfor psykiatrien også kan slå den andre vegen.
Dette utfallet kan ein likevel unngå om ein vel å operere med ulike provkrav for høvesvis samtykkekompetanse og nektingskompetanse. Ut frå diskrimineringsomsyn er ein slik modell likevel problematisk. Eit meir aktuelt grep synest då å vere å redefinere tvangsomgrepet slik at berre pasientar som viser motstand mot tiltaket fell innanfor, og ikkje – slik som i dag – også pasientar som held seg passive/tause men manglar avgjerdskompetanse, eventuelt samtykkar utan å forstå fullt ut til kva.
3.8.2.7.2 Kritikk mot dagens modell
For så vidt motivet bak å redefinere tvangsomgrepet berre skulle vere å redusere – og dermed «pynte på» – tvangstala i offisiell statistikk, ville eg vere svært skeptisk. I utgangspunktet kan eit slikt grep framstå som problematisk – ja, nærast uetisk. Men eit skifte av line når det gjeld tvangsdefinisjonen, blir også støtta av andre, meir tungtvegande argument.
Eit sentralt poeng er at dagens modell, som er motivert av eit ønske om å sikre rettstryggleik gjennom gode kontrollordningar, også har ei bakside. Det er nemleg ikkje berre prosessuelle rettstryggleiksgarantiar som blir etablert gjennom eit breitt tvangsomgrep. Parallelt blir såleis dei ikkje-protesterande pasientane (utan avgjerdskompetanse) både formelt og reelt underlagt reglane om tvunge psykisk helsevern og dermed også den heimelen for tvunge tilbakehald som ligg her, jf. § 3-5 første avsnitt andre setning:
«Pasienten kan holdes tilbake mot sin vilje og hentes tilbake ved unnvikelse, om nødvendig med tvang.»
Tilsvarande gjeld ved tvunge vern utan døgnopphald, jf. § 3-5 tredje avsnitt, sjølv om tvangsfullmaktene her er meir avgrensa. Dessutan – og det er viktig – fungerer etablering av tvunge psykisk helsevern som ein «døropnar» for tvangsbehandling, jf. § 4-4 første avsnitt.
Meir konkret er poenget at spørsmålet om tvangsbruk i form av tilbakehald mot pasienten sin vilje kan framstå som lite aktuelt på vedtakstidspunktet. Innslusing av dei ikkje avgjerdskompetente under reglane om tvunge psykisk helsevern, pressar likevel fram ei fullmakt til å tvinge. Fordi alternativet til tvunge vern for denne gruppa – ved mistanke om alvorleg sinnsliding og der dei andre vilkåra etter lova også er oppfylt – vil vere å ikkje gje nødvendig psykisk helsehjelp, kan det vere at tvunge vern ut frå desse to valalternativa likevel framstår som «den klart beste løsning» etter § 3-3 første avsnitt nr. 6.
Det er mogeleg at fullmakta til å halde tilbake mot pasienten sin vilje reint faktisk kan bli brukt på eit seinare stadium under opphaldet, sjølv om ingen såg dette som særleg aktuelt ved etableringa av vernet. Min kritikk er uansett at lova slik den er utforma i dag, stimulerer til ei ukritisk utdeling av tvangsfullmakter som overfor dei ikkje-protesterande (og ikkje avgjerdskompetente) pasientane kan rekke lenger enn det det sakleg sett er grunnlag for, og som dermed ikkje i tilstrekkeleg grad er basert på konkrete og individuelle behovsvurderingar.
No kan det sjølvsagt hevdast at der spørsmålet om tvang – i tydinga overvinning av motstand – ikkje stod som ei aktuell problemstilling på vedtakstidspunktet, men seinare blir det, så utløyser dette eit krav om ei fornya vurdering i relasjon til forholdsmessigkravet i § 3-3 første avsnitt nr. 6, jf. § 3-7 første avsnitt. Dette må i alle fall vere rett der ein ved innleggingsvedtaket klart vektla at pasienten ikkje sette seg i mot institusjonsopphaldet. Her er det likevel eit problem at det kan reisast spørsmål ved om ein i praktiseringa av lova er tilstrekkeleg finstilt på denne problemstillinga.
Også i lys av det auka fokuset på ikkje-diskriminering, herunder at også alvorleg psykisk sjuke pasientar bør få høve til å utøve sjølvbestemmingsrett i størst mogeleg grad, er det no er på tide å revurdere den tradisjonelle rettstryggleikstenkinga uttrykt i dagens lov som inneber ei ukritisk innslusing under tvangsomgrepet og dermed også under tvangsreglane.201 Sjølv om dette er ein modell som er utforma i beste meining, kan han ikkje lenger oppfattast som progressiv.202 I forlenginga av denne synsmåten kan vi med fordel sjå kritikken mot at dagens reguleringsregime stiller for strenge materielle krav – jf. særleg § 3-3 nr. 3, jf. pasientrettslova § 4-3 femte avsnitt – for å yte psykisk helsehjelp til ikkje-protesterande pasientar, samanlikna med det som gjeld innanfor somatikken der pasientrettslova § 4-6 er det sentrale heimelsgrunnlaget.
Problemstillinga er likevel korleis ein alternativ modell kan utformast utan å kome i konflikt med kravet om rettstryggleik for den gruppa vi har i fokus, kraftfullt adressert mellom anna i H.L. mot Storbritannia frå 2004.
3.8.2.7.3 Ulike alternative modellar
Ei løysing kan vere å etablere ein tredje pasientkategori i psykisk helsevernlova mellom frivilligheit (basert på gyldig samtykke) og tvang (i form av overvinning av motstand) som altså omfattar pasientar utan kompetanse som ikkje protesterer, men der rettstryggleiksgarantiane som gjeld for tvunge vern vesentleg blir vidareført. Argumentet mot ein slik modell kan vere at han framleis legg for stramme grenser for å yte hjelp – særleg dersom dei materielle vilkåra i § 3-3 nr. 3 også skal gjelde her (noko som ikkje er sjølvsagt) – i samband med utprøving av alternativ til tvang.203
Eit alternativ er uansett å splitte opp innanfor gruppa (av ikkje-kompetente og ikkje-protesterande) ut frå kven som fell eller ikkje fell inn under vernet etter EMK artikkel 5 i lys av H.L.-dommen. Dette føreset i så fall at det i forkant – det vil seie i samband med iverksetjing av tiltaket – blir vurdert kva som skal skje dersom pasienten skiftar haldning til den psykiske helsehjelpa undervegs og viser motstand. I tilfelle ein her vurderer det som ei aktuell problemstilling å iverksetje inngripande tiltak for å halde pasienten tilbake, må særlege rettstryggleiksgarantiar etablerast i lys av dei krav som kjem til uttrykk i H.L. mot Storbritannia.204
Kritikken mot det dågjeldande engelske regelverket vart formulert slik av EMD:
«In particular and most obviously, the Court notes the lack of any formalised admission procedures which indicate who can propose admission, for what reasons and on the basis of what kind of medical and other assessments and conclusions. There is no requirement to fix the exact purpose of admission (for example, for assessment or for treatment) and, consistently, no limits in terms of time, treatment or care attach to that admission. Nor is there any specific provision requiring a continuing clinical assessment of the persistence of a disorder warranting detention. The appointment of a representative of a patient who could make certain objections and applications on his or her behalf is a procedural protection accorded to those committed involuntarily under the 1983 Act and which would be of equal importance for patients who are legally incapacitated and have, as in the present case, extremely limited communication abilities.»205
Det er viktig å presisere at EMD ikkje er heilt klar på kvar den nedre terskelen ligg for kva prosessuelle rettstryggleiksgarantiar som må krevjast etter EMK artikkel 5. Men det som ligg fast er at konvensjonen krev ei formalisering/rettsleggjering av avgjerder som inneber fridomsrøving, sjølv om personen ikkje viser motstand. At pasientrettslova § 4-6 ikkje oppfyller desse krava synest heilt klart. Men vi treng ikkje lese dommen slik at nødvendigvis alle dei svake punkta ved det (dågjeldande) engelske systemet som vart peikt på, måtte ha vore utbetra for å tilfredsstille konvensjonen sine krav. Det er derimot tale om å gjere ei heilskapsvurdering av rettstryggleiksvernet ut frå føremålet med artikkel 5, og der dei element som uttrykkjeleg blir fokusert på i H.L.-dommen dannar utgangspunktet.
Innanfor ein modell som her skissert vil dei ikkje-protesterande utan avgjerdskompetanse som fell utanfor vernet etter EMK artikkel 5, i utgangspunktet få si rettsstilling regulert av pasientrettslova § 4-6. Her er det sjølvsagt mogeleg – og kanskje også ønskeleg – å etablere ulike prosessuelle rettstryggleiksgarantiar som går utover det som i dag ligg nedfelt i pasientrettslova. Særleg skal nemnast at ut frå rettstryggleiksomsyn bør det som er gjort gjeldande ovanfor – i tilfelle – også tilpassast og leggjast til grunn i samband med medisinering, slik at vesentleg dei same rettstryggleiksgarantiane gjeld som ved tvangsbehandling etter § 4-4. Det gjeld sjølv om H.L.-dommen klart nok ikkje direkte gjeld behandlingsproblematikken, men berre vernet mot fridomsrøving etter EMK artikkel 5.
Dersom det viser seg å bli behov for tvangsbruk, vil pasientar innanfor den kategorien vi no har i fokus, eventuelt kunne konverterast til tvunge vern dersom lova sine ordinære vilkår er oppfylt. Konverteringsforbodet i § 3-4, slik det i dag er utforma, vil ikkje vere til hinder her fordi føresegna berre vernar «[d]en som er under psykisk helsevern etter eget samtykke». Det vil heller ikkje utan vidare vere naturleg å utvide forbodet til å dekkje «mellomgruppa» mellom frivilligheit og tvang. Utan at eg får høve til å utdjupe dette nærare her, synest omsyna som gjer seg gjeldande å vere vesentleg ulike.
3.8.2.7.4 Oppsummering
Ut frå det som er sagt ovanfor vil ei nyordning der vi redefinerer tvangsomgrepet med tanke på å halde dei ikkje-protesterande som manglar avgjerdskompetanse utanfor, medføre etablering av eit nytt – eventuelt fleire nye – «nivå» i lova mellom tvang (i tydinga overvinning av motstand) og frivilligheit (basert på gyldig samtykke). Styrken i denne modellen er at han gjer det juridiske reguleringssystemet meir nyansert, og betre ivaretek dei ikkje avgjerdskompetente sine konkrete behov ved at omfanget av unødvendige tvangsfullmakter blir redusert. Svakheita er likevel at modellen vil verke kompliserande ute i eit praksisfelt der det i utgangspunktet er ikkje-juristar som skal praktisere regelverket, og der røynslene hittil vel har vist at problema med å forstå finslipte juridiske distinksjonar er store nok som dei er.
Modellen vil vidare måtte inneber ei nærare vurdering både av kva materielle vilkår og kva rettstryggleiksgarantiar som skal gjelde for «det nye nivået». Men å gå nærare inn på dette har ikkje vore mogeleg innanfor ramma av denne utgreiinga.
3.9 Andre tiltak som kan bidra til å styrkje sjølvbestemmingsretten til pasientar med psykiske lidingar
3.9.1 Innleiing
Eg har her måtta avgrense meg til å fokusere på eit mindre utval av tiltak som eg oppfattar som særleg viktige med tanke på å styrkje sjølvbestemmingsretten til pasientar med psykiske lidingar, og som føreset endringar i lovverket. Dette siste er ei viktig presisering fordi mange tiltak vil kunne gjennomførast innanfor ramma av dagens lovverk drive fram av progressive krefter i fagmiljøa med støtte frå helsestyresmaktene.
Det bør peikast på at punkt 8.2.7 om alternative modellar for rettsleg regulering av gruppa av ikkje-protesterande pasientar utan avgjerdskompetanse, også kunne vore plassert her under punkt 9. Men koplinga til kompetansediskusjonen var så sterk at eg valde ei anna løysing for drøfting av det spørsmålet.
Fokus skal for det første rettast mot spørsmålet om innføring av eit krav om antatt samtykke som mogeleg vilkår for tvang (punkt 9.2). I den samanheng kjem eg også inn på diskusjonen om vekta av såkalla psykiatriske testament som eg heller vil omtale som fortidige behandlingsavgjerder eller førehandserklæringar. Poenget med eventuelt å skulle etablere ein nektingsrett basert på slike fortidige erklæringar, vil nettopp vere ein føresetnad om at antatt samtykke til helsehjelpa ikkje (lenger) føreligg. Difor kan ikkje spørsmålet om vekta drøftast isolert, men må sjåast i samanheng med andre modellar for implementering av eit antatt-samtykke-krav.
Dernest skal fokus rettast mot behovet for ei tettare rettsleg regulering av tvangsbehandlingstiltak (punkt 9.3), samt tvang i samband med pleie- og omsorgstiltak under opphald ved psykiatrisk institusjon (punkt 9.4 ). Til slutt, i punkt 9.5, skal «supported decision-making» kort omtalast.
Ei rekkje spørsmål blir det ikkje mogeleg for meg å gå nærare inn på. Det gjeld til dømes spørsmålet om innføring av ei ordning med framtidsfullmakt også i personlege spørsmål som er opna for i – den enno ikkje iverksette – verjemålslova 2010 § 80 første avsnitt.
3.9.2 Spørsmålet om innføring og eventuell utforming av eit antatt-samtykke-krav som absolutt vilkår for bruk av tvang
3.9.2.1 Argument for og mot å operere med eit krav om antatt samtykke som vilkår for tvunge psykisk helsevern og tvangsbehandling
Eit krav om antatt samtykke til den psykiske helsehjelpa kan oppfattast som ei meiningsfull presisering av kva som ligg i kravet om årsakssamanheng mellom den alvorlege sinnslidinga og det aktuelle tilleggsvilkåret etter psykisk helsevernlova § 3-3 nr. 3 bokstav a, jf. punkt 8.1.5 ovanfor. Innanfor ein kompetansebasert modell blir ein slik måte å sjå det på særleg nærliggjande. I den grad vi aksepterer at eit antatt-samtykke-krav kan oppfattast som uttrykk for eit krav om årsakssamanheng mellom fråværet av kompetanse og den risikoen for skade det er tale om å reagere mot, får det også ein særleg etisk legitimitet. Det er likevel ikkje rettskjeldemessig grunnlag for å operere med eit slikt krav som gjeldande rett etter psykisk helsevernlova i dag: korkje med omsyn til tvunge vern eller tvangsbehandling.
Ei føresegn som opererer med eit antatt-samtykke-krav finn vi derimot i pasientrettslova § 4-6 andre avsnitt første setning. Der er det stilt opp som vilkår for å gje helsehjelp til vaksne pasientar utan avgjerdskompetanse at det er truleg at pasienten «ville ha gitt tillatelse til slik hjelp». Det kan også argumenterast for å tolke inn eit slikt krav etter dei to 4A-kapitla i høvesvis pasientrettslova og psykisk helsevernlova, men her har vi ikkje klare haldepunkt i lovteksten.
I norsk juridisk teori – med utspring i diskusjonen om negotiorum gestio (ubedd hjelp) – har det vore ein viss tradisjon for å hevde at eit antatt-samtykke-krav ikkje gjev god meining dersom pasienten viser motstand mot tiltaket på gjennomføringstidspunktet.206 Men eit slikt standpunkt føreset i tilfelle at antakinga om samtykke må baserast på positive haldepunkt om personen sine haldningar til tiltaket i fortid, og utelukkar at ei antaking også kan baserast på meir objektive vurderingar i notid av kva som er i pasienten si interesse. Dette blir i utgangspunktet for strengt når spørsmålet gjeld yting av helsetenester, og bør ikkje vere til hinder for å operere med eit antatt-samtykke-krav også i tvangstilfella, jf. straks nedanfor.
Eit interessant poeng er at det å stille opp eit krav om antatt samtykke neppe er særleg kontroversielt på behandlarsida, i motsetnad til spørsmålet om fråvær av avgjerdskompetanse som mogeleg vilkår for tvang. I denne samanheng kan visast til Hawaii-deklarasjonen frå World Psychiatric Association (1977). Her blir det kravd at «a retroactive informed consent can be presumed» for at inngrep på psykiatrifeltet skal vere legitime.207 Dette uttrykkjer vel i realiteten nettopp at antatt samtykke må føreliggje, sjølv om konstruksjonen tilbakeverkande samtykke representerer ein litt meir komplisert og tildekkjande ordbruk.208
Også Burns som vi har sett argumenterer tungt i mot eit kompetansebasert regelverk, uttrykkjer seg på ein måte som kan oppfattast som indirekte aksept av eit antatt-samtykke-krav:
«The justification for over-riding their current declared wishes is that we believe that it is likely that when not ill they would think and act differently.» 209
Nemnast må også Oviedo-konvensjonen artikkel 9 som omhandlar betydninga av tidlegare uttrykte ønske. Her heiter det:
«The previously expressed wishes relating to a medical intervention by a patient who is not, at the time of the intervention, in a state to express his or her wishes shall be taken into account.»
I Explanatory Report blir dette kopla nært opp mot eit antatt-samtykke-synspunkt gjennom ei formulering om at helsepersonell
«should […] be satisfied that the wishes of the patient apply to the present situation».210
Her trur eg likevel det er all grunn til å vere forsiktig med å trekkje for raske konklusjonar i retning av at konvensjonen oppstiller eit antatt-samtykke-krav. Den tråden eg har teke opp gjennom formuleringa av antatt samtykke som eit årsakskrav med eit klart etisk ankerfeste, grip i realiteten midt inn i den store systemdiskusjonen internasjonalt om etter kva prinsipp avgjerder for personar utan kompetanse til sjølv å treffe slike, skal treffast. Skal ein prøve å framskrive kva standpunkt den inkompetente truleg ville ha teke («substituted judgement»), eller er det ei objektiv interessevurdering («best interests»-standard) som skal vere avgjerande? I Oviedo-konvensjonen legg ein seg vel på ei mellomline i desse spørsmåla, der ein på den eine sida stiller opp eit «direct benefit»-krav i artikkel 6 (1), samstundes som ein understrekar betydninga av tidlegare uttrykte oppfatningar i artikkel 9. Dette er altså eit krevjande farvatn å manøvrere i. Eg vil likevel meine – i lys av den høge etiske legitimiteten – at problemstillinga ikkje først og fremst er om det bør innførast eit antatt-samtykke-krav i tvangspsykiatrien (fare for andre og tradisjonelle nødssituasjonar halde utanfor), men heller korleis dette kan og bør gjerast.
3.9.2.2 Spørsmålet om korleis eit antatt-samtykke-krav kan – og bør – utformast
3.9.2.2.1 Problemstillinga: Kor lett skal negative haldningar til psykisk helsehjelp uttrykt i fortida kunne setje til side notidige vurderingar av kva som er i pasienten si interesse?
Eit første spørsmål gjeld kva som eventuelt kan danne grunnlag for ein prognose om at pasienten truleg ville ha samtykt til hjelpa i dag. Eitt alternativ her vil vere å krevje konkrete haldepunkt for ein slik aksept i personen si fortid. Dette er i tilfelle eit strengt krav som drastisk vil innsnevre rommet for å gje psykisk helsehjelp til ikkje-kompetente personar fordi vi ofte vil stå utan positive indikasjonar på kva nettopp denne personen ville ha valt; særleg der det er tale om typar av psykisk helsehjelp vedkomande ikkje har gjort seg nytte av tidlegare i livet. For å styre unna eit slikt resultat, må ein i tilfelle operere med svært liberale oppfatningar av kva som kan reknast som fortidige signal. Men gjennom eit slikt grep vil lite vere vunne, samanlikna med å vere open på at også objektive interessevurderingar i notid kan tene som tilstrekkeleg grunnlag.
Legg vi til grunn at eit antatt samtykke også kan baserast på objektive vurderingar av kva som er i pasienten si notidige interesse, kan det vere naturleg å krevje klar interesseoverekt til fordel for inngrepet for at kravet i utgangspunktet skal vere oppfylt. Dette samsvarar godt med terskelen som blir lagt så vel i § 3-3 nr. 6 («klart beste løsning»), § 4-2 første avsnitt («klart oppveier») og § 4-4 andre avsnitt bokstav a («klart oppveier»). Der vi konkluderer positivt med omsyn til at tiltaket er i pasienten si klare interesse, må vi også kunne ta som eit utgangspunkt at kravet om antatt samtykke er oppfylt. Problemet oppstår etter dette der ei antaking om samtykke som baserer seg på objektive interessevurderingar i notid, blir kombinert med informasjon om pasienten si fortid som peikar i retning av at han eller ho i dag ville stilt seg negativ til å ta i mot hjelp. Problemstillinga blir då kor lett slike negative signal om pasienten sine preferansar kan overtrumfe det antatte samtykket som i utgangspunktet føreligg. Dette, som handlar om å identifisere den nedre grensa for eit antatt samtykke, er temaet no i fortsetjinga.
Problemstillinga kan skildrast gjennom figur 3.3 (antatt-samtykke-skalaen).211 Spørsmålet er – i første hand – kor stor provmessig verdi fortidige, negative signal har for vurderinga av kva pasienten i dag ville ha meint.
Figur 3.3 Antatt-samtykke-skalaen.
Ein person sine preferansar kan kome til uttrykk på ulikt vis. Formelt «psykiatrisk testament» er berre eitt døme i den samanheng. Ein annan måte haldningar kan kome til uttrykk på, er gjennom faktiske handlingar og reaksjonar på tiltak som blir iverksett. På denne måten kan også personar som til dømes er sterkt redusert kognitivt formidle meiningar. Det kan hevdast at det sikraste uttrykk for ein person sine haldningar til bestemte typar behandling eller andre tiltak, ofte nettopp kjem til uttrykk på denne måten. Likevel skal vi i fortsetjinga ta utgangspunkt i problematikken knytt til oppretting av formelle dokument som uttrykkjer ei fortidig behandlingsavgjerd / ei førehandserklæring.
Det har i enkelte samanhengar vorte peikt på at spørsmålet om vektlegging av fortidige behandlingsavgjerder har minst to sider: dels kan det vere tale om å nekte, dels om å gje tilslutnad til bestemte tiltak. Vi må likevel seie at det er ved nekting at problemstillinga er særleg kontroversiell fordi det er her dei velferdsmessige konsekvensane av å tilleggje ei førehandserklæring avgjerande vekt blir sett skarpast på spissen. Det er difor vanskeleg ikkje å ha eit særleg fokus på nektingsproblematikken i vår samanheng.
3.9.2.2.2 Den norske diskusjonen om fortidige behandlingsavgjerder / førehandserklæringar
Utgangspunktet i norsk rett er at ein korkje innanfor somatikk eller psykiatri har akseptert eit system med bindande førehandserklæringar. Hovudsynspunktet i den samanheng har vore at ein ikkje kan vere sikker på om det har skjedd endringar i den sjuke si oppfatning av spørsmålet om helsehjelp i tida etter at fråsegna vart gjeven.212 I proposisjonen til psykisk helsevernlova heiter det:
«Til debatten om ‘psykiatriske testamenter’ skal bemerkes at situasjonen kan ha forandret seg dramatisk for den syke i det øyeblikk den alvorlige sinnslidelse bryter fram. Kravet til forsvarlighet i helsetjenesten tilsier at det er på dette sistnevnte tidspunktet og i den etterfølgende tid vurderingen av bruken av tvangsmessige tiltak bør skje – og at ikke den sykes forhåndsvurderinger skal være avgjørende. Selv om den syke på forhånd har gjort seg opp en mening, vil samfunnet vanskelig kunne akseptere at vedkommende i verste fall går til grunne uten behandling.»213
Innanfor somatikken er det likevel mogeleg at det kan gjelde eit sterkt avgrensa unntak etter – den svært uklart formulerte – føresegna i pasientrettslova § 4-9 andre avsnitt om døyande pasientar sin rett til å nekte livsforlengande behandling. Men då må det nok i tilfelle vere tale om at helsepersonell har plikt til å respektere ei nekting som er framsett før tap av avgjerdskompetanse, men etter at sjukdommen braut ut og såleis vart aktuell.214 Elles føreset § 4-9 at pasienten er avgjerdskompetent på det aktuelle tidspunktet det er snakk om å iverksetje behandling, jf. tredje avsnitt, noko som inneber at føresegna eigentleg kastar lite lys over førehandserklæringsproblematikken.215
Ei anna sak er om ei eventuell førehandserklæring vil vere relevant å trekkje inn som moment i den breiare rimeleg- eller forholdsmessigvurderinga som må gjerast etter lova. Dette kjem eg noko tilbake til under punkt 9.2.2.4.4.
3.9.2.2.3 Utsyn
I den tyske sivillovboka (BGB) tok ein i 2009 inn ei ny føresegn – § 1901a – som lovfestar ei ordning med bindande fortidige behandlingsavgjerder. I første avsnitt første og andre setning heiter det:
«Hat ein einwilligungsfähiger Volljähriger für den Fall seiner Einwilligungsunfähigkeit schriftlich festgelegt, ob er in bestimmte, zum Zeitpunkt der Festlegung noch nicht unmittelbar bevorstehende Untersuchungen seines Gesundheitszustands, Heilbehandlungen oder ärztliche Eingriffe einwilligt oder sie untersagt (Patientenverfügung), prüft der Betreuer, ob diese Festlegungen auf die aktuelle Lebens- und Behandlungssituation zutreffen. Ist dies der Fall, hat der Betreuer dem Willen des Betreuten Ausdruck und Geltung zu verschaffen.»
Fritt omsett:
Dersom ein myndig person med avgjerdskompetansen intakt skriftleg bestemmer, for det tilfelle at vedkomande skal kome til å tape kompetansen, kva undersøking, behandling eller medisinske inngrep elles vedkomande samtykker eller ikkje samtykker til (fortidig behandlingsavgjerd), skal omsorgsverja vurdere om desse føresegnene blir omfatta av den aktuelle behandlingssituasjonen. Er så tilfelle skal omsorgsverja sjå til at pasienten sin vilje blir følgt.
Føresegna gjeld også ved yting av psykisk helsehjelp, men ho må nok – ut frå sin klare ordlyd –oppfattast som å avgrense seg til eigentlege behandlingstiltak, slik at mellom anna etablering av tvunge psykisk helsevern fell utanfor. Problemet med at ei fortidig behandlingsavgjerd – som må vere skriftleg, men som kan trekkjast tilbake formlaust i følgje siste setning i første avsnitt – kan reise tolkingstvil, blir fokusert i andre avsnitt. Her heiter det at i mangel av noko fortidig behandlingsavgjerd, eller for det tilfelle at ho ikkje dekkjer den aktuelle situasjonen, skal omsorgsverja treffe avgjerd basert på andre haldepunkt om kva pasienten meiner, eventuelt ei antatt-samtykke-vurdering («mutmaßlichen Willen»):
«Liegt keine Patientenverfügung vor oder treffen die Festlegungen einer Patientenverfügung nicht auf die aktuelle Lebens- und Behandlungssituation zu, hat der Betreuer die Behandlungswünsche oder den mutmaßlichen Willen des Betreuten festzustellen und auf dieser Grundlage zu entscheiden, ob er in eine ärztliche Maßnahme nach Absatz 1 einwilligt oder sie untersagt.»
I dansk rett har ein i sundhedsloven reglar om «livstestament» med eit langt meir avgrensa verkefelt enn den tyske føresegna. I § 26 stk. 2 heiter det:
«Stk. 2. I et livstestamente kan optages bestemmelser om, at
1) der ikke ønskes livsforlængende behandling i en situation, hvor testator er uafvendeligt døende, og
2) der ikke ønskes livsforlængende behandling i tilfælde af, at sygdom, fremskreden alderdomssvækkelse, ulykke, hjertestop el.lign. har medført så svær invaliditet, at testator varigt vil være ude af stand til at tage vare på sig selv fysisk og mentalt.»
Ut frå dette er det klart at føresegna ikkje gjeld for problemstillingar knytt til psykiatrisk behandling. Vi kan likevel merke oss § 26 stk. 2 nr. 2) der det er opna for at eit livstestament også kan innehalde føresegner om at pasienten ikkje ønskjer livsforlengande behandling utanfor situasjonar der vedkomande er «uafvendeligt døende». Mellom anna gjeld det ved «fremskreden alderdomssvækkelse» som har medført «så svær invaliditet, at testator varigt vil være ude af stand til at tage vare på sig selv fysisk og mentalt». I stk. 5 er det likevel presisert at livstestamentet på dette punkt berre er rettleiande for helsepersonellet «og skal indgå i dennes overvejelser om behandling». Dette illustrerer altså ein modell der denne typen dokument blir tillagt mindre absolutt vekt.
I den skotske Mental Health (Care and Treatment) Act frå 2003 har ein særlege reglar om fortidige behandlingsavgjerder («advance statements») i sections 275 og 276. Her er det gjort klart direkte i lovteksten at fråsegnene ikkje i seg sjølv er bindande. Plikta for dei som treff avgjerd er åta omsyn til erklæringa: «have regard to the wishes specified in the statement», jf. section 276.216 Inntrykket er at ein på pasienthald opplever at førehandserklæringane blir lite vektlagt.217
Kastar vi blikket på den engelske Mental Capacity Act frå 2005 er utgangspunktet der at den hjelpetrengande sine fortidige behandlingsavgjerder er bindande, jf. sections 24 – 26. Men likevel slik at det berre er i relasjon til medisinsk behandling («specified treatment») ein kan nekte gjennom ein fortidig disposisjon, ikkje i høve til nødvendig omsorg og pleie.218 Viktig i vår samanheng er likevel at reglane ikkje gjeld for pasientar som blir omfatta av Mental Health Act, med andre ord dei som er tvangsplassert i psykiatrien.
3.9.2.2.4 Vurdering av kva vekt fortidige behandlingsavgjerder / førehandserklæringar bør tilleggjast
Styrkjer ein nektingsrett basert på fortidige behandlingsavgjerder pasienten sin sjølvbestemmingsrett?
Å etablere ein nektingsrett basert på fortidige behandlingsavgjerder blir ofte sett på som det same som å styrkje pasientane sin sjølvbestemmingsrett. Problemet er likevel at personen – sjølv om vi føreset at vedkomande er utan avgjerdskompetanse i notid – kan ha skifta oppfatning i ettertid. Situasjonen kan til dømes vere at pasienten reint faktisk gjev uttrykk for eit ønske om å få ytt den aktuelle helsehjelpa her og no, eventuelt held seg nøytral. Sjølv om vedkomande er ikkje-avgjerdskompetent, bør dette standpunktet (eller unnlatinga av å ta standpunkt) tilleggjast vekt om vi tek som eit utgangspunkt at alle – også dei som blir vurdert som ikkje-kompetente med omsyn til eit bestemt tiltak i ein bestemt situasjon – i utgangspunktet har sjølvbestemmingsrett, og at innskrenkingar i sjølvbestemmingsretten også overfor menneske i denne situasjonen krev ei særleg grunngjeving.219 Særleg kan det spørjast om CRPD artikkel 12 – som uttrykkjer at også menneske med nedsett funksjonsevne har rettsleg handleevne – kan vere vanskeleg å sameine med eit standpunkt om at fortidige erklæringar utan vidare skal gjevast førerang i møte med personen sine notidige oppfatningar (sjølv om desse altså er såkalla ikkje-informerte).
Vi ser – etter dette – at sjølvbestemmingsretten har ein tidsdimensjon. Vi må fokusere både på korleis han blir ivareteken i notid, fortid og i framtida.220 Der ei fortidig behandlingsnekting blir kombinert med nekting i notid får ho særleg tyngde – og ytterlegare dersom tiltaket (typisk medikamentell behandling) vil kunne få negative konsekvensar for den framtidige kognitive fungeringa (og dermed også utøvinga av sjølvbestemmingsretten). Synspunktet om at det å leggje avgjerande vekt på fortidige behandlingsavgjerder alltid styrkjer pasientane sin sjølvbestemmingsrett, treng altså ei nyansering.
Problemstillingar knytt til når ei fortidig behandlingsavgjerd kan reknast som gyldig som viljesfråsegn – og når det må reknast for å føreliggje brestande føresetnader
Eg føreset at personen som har treft ei fortidig behandlingsavgjerd – på dette tidspunkt – var avgjerdskompetent, sjølv om også dette i enkelte tilfelle kan vere omstridt. Mitt fokus i fortsetjinga er i alle høve retta mot andre krav til ei gyldig avgjerd.
Dersom ei (fortidig) behandlingsavgjerd skal tilleggjast avgjerande vekt med omsyn til yting av bestemte typar psykisk helsehjelp i framtida som er i samsvar med god fagleg praksis, må det klart nok krevjast at nektingsavgjerda er informert. Dette kan skape utfordringar med omsyn til kva informasjonsgrunnlag som må krevjast. Til dømes kan det vere spørsmål om det må krevjast at ein person som fråseier seg behandling med antipsykotika for all framtid, må kjenne til forskingsresultat som peikar i retning av at vandring inn og ut av psykose kan medføre hjerneskade, sjølv om dette er omstridd. Informasjonsproblemet kjem særleg på spissen i relasjon til personar som treff ei negativ behandlingsavgjerd med tanke på framtida før dei sjølve har vorte sjuke og kjent korleis aktuelle medikament verkar på seg.
Vidare vil spørsmålet om når ei behandlingsnekting kan setjast til side ut frå synspunkt om brestande føresetnader kunne by på vanskelege vurderingar. Det gjeld til dømes der nye opplysningar kjem fram om mogelege skadeverknader av ikkje-behandling, eventuelt der nye behandlingsmetodar med mindre biverknader blir tilgjengeleg. «Idyllen» vi konstaterte under punkt 9.2.1 relatert til at eit antatt-samtykk-krav i utgangspunktet framstår som lite kontroversielt slår dermed sprekker: kjende konfliktliner blir forlenga inn i diskusjonen om val av modell.
Velferdsmessige konsekvensar
Ei generell opning for ein nektingsrett basert på fortidige behandlingsavgjerder innanfor psykiatrien – i relasjon til alle typar helsehjelp – vil etter mitt syn representere ei langt større utfordring med tanke på mogelege negative velferdsmessige konsekvensar enn ein rett til å nekte ved notidig avgjerdskompetanse, jf. drøftinga under punkt 8.1.4.1 ovanfor. Dersom ein til dømes står overfor fråsegner som avviser ei kvar form for psykisk helsehjelp, er det ein reell fare for at ein del personar med alvorleg psykisk liding skal bli så utilgjengeleg for hjelp at dei «hamnar på gata» og går til grunne.
Faren ved å gje helsepersonell skjønn i vurderinga av ei fortidig behandlingsavgjerd
Ovanfor har eg presentert nokså sterke innvendingar mot, utan vidare, å leggje avgjerande vekt på fortidige behandlingsavgjerder / førehandserklæringar. Dette må likevel nyanserast noko. Poenget er at det å gje helsepersonell eit for stort skjønnsrom i vurderinga lett vil medføre at erklæringane blir tillagt mindre vekt – i praksis – enn intendert frå lovgjevar si side. Pasienterfaringar frå Skottland peikar, som nemnt, i denne retning.
Det er i denne samanheng også eit poeng å merke seg dei sterke formuleringane som er brukt i førearbeida til gjeldande lov om vektlegginga av pasienten si oppfatning i samband med den rimeleg- eller forholdsmessigvurderinga som må gjerast. Utsegnene er tekne inn umiddelbart i etterkant av avvisinga av ei ordning med bindande førehandserklæringar, men må oppfattast som at også slike dokument må trekkjast inn og etter omstenda tilleggjast klar vekt:221
«Departementet ser imidlertid at den sykes oppfatning må tillegges stor vekt. Etter § 3-12 i lovforslaget gjelder derfor den sykes uttalerett blant annet spørsmålet om etablering av tvungent psykisk helsevern samt hvilken institusjon som skal ha ansvaret for det tvungne vernet. § 4-2 sier i tillegg til at restriksjoner og tvang skal innskrenkes til det strengt nødvendige, at det så langt det er mulig skal tas hensyn til pasientens syn på slike tiltak.
Pasientens syn på bruk av tvang vil også spille en stor rolle i den helhetsvurdering som skal skje før det avgjøres om tvungent psykisk helsevern skal etableres, jf § 3-3 siste ledd.»222
Det er likevel mykje som tyder på at desse utsegnene i liten grad er følgt opp i praksis med tanke på problematikken rundt førehandserklæringar.
Konklusjon
Som generell haldning er eg skeptisk til å late fortidige behandlingsavgjerder / førehandserklæringar vere formelt bindande for helsevesenet: det gjeld både innanfor somatikk og psykiatri.223 Prinsipielt bør det heller leggjast opp til ei konkret vurdering av vekta innanfor ramma av ei antatt-samtykke-vurdering, samstundes som det er viktig å understreke at vurderingsgrunnlaget ikkje berre kan avgrensast til formelle dokument som måtte føreliggje. Det må også takast omsyn til fortidige signal uttrykt på annan måte. Til dømes gjennom dagboknotat, merknader i ein pasientjournal eller faktiske handlingar.
Vekta vil då avhenge av ei rekkje moment der eitt vil vere kor klart (dei negative) haldningane har vorte uttrykt, og eventuelt kor fast over tid. Vidare vil kor nært i tid dei uttrykte haldningane ligg, vere sentralt. Og sjølvsagt også den tematiske nærleik i det som tidlegare har vorte sagt eller uttrykt på annan måte, til det som er den aktuelle problemstillinga her og no.
Det som likevel bør vurderast er å innføre ei ordning med bindande fortidige behandlingsavgjerder i relasjon til klart avgrensa problemstillingar der motargumenta som gjort gjeldande ovanfor, gjer seg mindre tungt gjeldande. Mest aktuelt skulle då vere å akseptere førehandsnekting med omsyn til bruk av spesifikke typar medikament – typisk antipsykotika – som pasienten tidlegare har prøvd ut og slik kjenner effekten av på seg sjølv. I lys av dei særlege rettstryggleiksproblem vi står overfor i relasjon nettopp til tvangsbehandling, synest eg ein slik modell er all grunn til å vurdere seriøst.
Uavhengig av vektspørsmålet – som har vore mitt fokus – vil lovfesting av ei ordning med fortidige behandlingsavgjerder reise ei rekkje spørsmål knytt til det prosessuelle, herunder ei mogeleg regulering av etablering og oppbevaring av formelle erklæringar. Eg har likevel ikkje hatt høve til å gå inn på dette.
3.9.3 Behov for ei tettare rettsleg regulering av tvangsbehandling
Denne framstillinga byggjer på ein verdimessig premiss, jf. punkt 3.3 ovanfor, om at det er behov for ekstra rettstryggleiksgarantiar rundt avgjerder om tvangsbehandling: i praksis snakkar vi då om tvangsmedisinering. Pasienthistoriar som fortel om enorme biverknader er ein klar indikasjon på at dagens system ikkje fungerer tilfredsstillande, sjølv om vi også må gå ut frå at mange pasientar som blir utsett for tvang er nøgde med dette i ettertid.
Eg har allereie teke til orde for (1) å innføre ein kompetansebasert modell innanfor tvangspsykiatrien og (2) å innføre eit antatt-samtykke-krav med ein mogeleg særregel om nektingsrett basert på førehandserklæringar kva gjeld bruk av medikament som personen har ei konkret erfaring med frå før. Men dette er neppe tilstrekkeleg.
Historien om psykisk helsevernlova § 4-4 illustrerer at den materielle reguleringa ikkje alltid er den viktigaste, sett i eit rettstryggleiksperspektiv. Strenge tersklar for tvangsmedisinering er såleis allereie i dag nedfelt direkte i lovteksten. I andre avsnitt bokstav a andre setning heiter det:
«Legemiddelbehandling kan bare gjennomføres med legemidler som har en gunstig virkning som klart oppveier ulempene ved eventuelle bivirkninger.»
Også fjerde avsnitt andre setning må nemnast:
«Slike behandlingstiltak kan bare igangsettes og gjennomføres når de med stor sannsynlighet kan føre til helbredelse eller vesentlig bedring av pasientens tilstand, eller at pasienten unngår en vesentlig forverring av sykdommen.»
Det er altså neppe dei materielle vilkåra som er hovudproblemet i relasjon til tvangsbehandlingsføresegna, men – basert på pasienthistoriar – at desse ikkje alltid blir praktisert i samsvar med ordlyden og føremålet. Etter mi vurdering er det som trengst difor ikkje først og fremst å skjerpe dei materielle krava ytterlegare, men heller å endre strukturane rundt vedtaket med tanke på å få systemet til å fungere. Stikkordet i denne samanheng er å iverksetje tiltak som kan tvinge fram auka etisk refleksjon kring ein type inngrep som ofte kan opplevast langt sterkare enn vedtak om etablering/oppretthalding av tvunge vern.
Ut frå ei slik tilnærming blir kva krav som blir stilt til grunngjevinga for vedtak om tvangsmedisinering heilt sentralt. Utgangspunktet her er at forvaltningslova gjeld, inklusive § 25 som nettopp regulerer denne tematikken, jf. psykisk helsevernlova § 1-6. Spørsmålet blir då kor strenge krav denne føresegna stiller til grunngjevinga.
Etter norsk forvaltningsrett er det nære band mellom det materielle forholdsmessigkravet og dei krav som blir stilt til grunngjevinga for vedtak (og som er av prosessuell art). Meir presist slik at krava etter forvaltningslova § 25 blir skjerpa til meir inngripande vedtaket er. Indirekte – og det er poenget i vår samanheng – speglar krava til grunngjevinga då også krava til kor finmaska dei underliggjande materielle vurderingane må vere.
Grunnleggjande er Isene-dommen (Rt. 1981 s. 745) som direkte gjaldt statleg inngripen i ein avtale om kjøp av landbruksjord:
«Når det gjelder et vedtak så inngripende som det foreliggende, skjerpes kravene til begrunnelsen. Det må fremgå at vedtaket er truffet etter et saklig og forsvarlig skjønn. Ikke minst må dette gjelde når resultatet av vedtaket umiddelbart fremtrer som så lite rimelig som tilfellet er her.»224
I Rt. 2000 s. 1056 blir resonnementslina frå denne dommen stadfest og bygt vidare ut:
«Hvor detaljerte krav som skal stilles, må etter min mening bero på vedtakets karakter. Det kan ikke, slik staten anfører, bare oppstilles to kategorier vedtak slik at det alltid er tilstrekkelig å etterleve hva som følger direkte av ordlyden i forvaltningsloven §25 tredje avsnitt med mindre vedtaket er så inngripende at det skjerpete begrunnelseskravet som særlig er fastslått i Isene-dommen, Rt-1981-745, kommer til anvendelse. Kravet må avpasses etter hvor inngripende vedtaket er.»225
Kjerna i Høgsterett sin praksis er altså at krava til grunngjevinga blir gradvis skjerpa etter kor inngripande vedtak det er tale om.
Tankemønsteret som her kjem til uttrykk rekk elles vesentleg lenger enn til tolkinga av forvaltningslova § 25 tredje avsnitt. Skjerpa krav til forvaltninga til meir inngripande vedtaket er – eller meir generelt: til viktigare saka er for borgaren – går som ein raud tråd gjennom heile forvaltningsretten, både den materielle og den prosessuelle delen.
Truleg må alle vurderingstema nedfelt i § 4-4 reknast for såkalla rettsbruksskjønn (eller lovbunde skjønn), med unntak av hensiktsmessigskjønnet. Dette inneber at det er første og andre avsnitt i § 25 som regulerer krava til grunngjevinga. Men mykje talar for at vi uansett bør ta utgangspunkt i dei synspunkt som er utvikla i rettspraksis direkte knytt til tredje avsnitt, om at krava kan bli skjerpa ut over det som følgjer av lovteksten sin ordlyd, avhengig av kor inngripande vedtaket er. Krava etter andre avsnitt kva gjeld dei vurderingsprega sider ved avgjerda (innanfor eit rettsbruksskjønn), må då vere minst like strenge – og vel helst noko strengare – enn det som følgjer av tredje avsnitt.
Omsyn må likevel kunne takast til rettsområdet sin spesielle karakter.226 For vår problemstilling er det då sentralt at helsevesenet er ein sektor der forvaltningslova har hatt vanskar med generelt å vinne fotfeste. Dette ut frå overordna vurderingar knytt til frykta for å binde ressursar opp i sakshandsaming og kontroll, på kostnad av direkte pasientretta aktivitetar.
Utgangen på dette er at det i dag kanskje kan hevdast å hefte usikkerheit ved kor strenge krav som kan stillast til grunngjevinga ved vedtak etter psykisk helsevernlova § 4-4. Samstundes er inntrykket av forvaltningspraksis at grunngjevinga for tvangsmedisineringsvedtak ofte er relativt summarisk. Ut frå dette kan eg då ikkje sjå det annleis enn at det er stort behov for ei særleg regulering av spørsmålet.
Ei slik særregulering vil i så fall utgjere ein parallell til § 4A-7 tredje avsnitt i sosialtenestelova om krav til vedtak om planlagte tvangstiltak i omsorga for utviklingshemma. I denne føresegna heiter det:
«Vedtaket skal settes opp skriftlig og inneholde:
a) tjenestemottakerens navn og tid og sted for vedtaket,
b) beskrivelse av tjenestemottakerens situasjon og en faglig vurdering av denne,
c) beskrivelse av de tiltakene som skal settes i verk og den faglige begrunnelsen for disse,
d) fastsettelse av tidsramme for tiltakene,
e) bekreftelse på at vilkårene i kapitlet er oppfylt, herunder begrunnelse etter § 4A-5 første avsnitt annet punktum,
f) opplysning om hvilken holdning tjenestemottakeren og dennes representant har til tiltaket,
g) angivelse av faglig ansvarlig for gjennomføringen av tiltaket,
h) opplysning om Fylkesmannens overprøvingsmyndighet og adgang til å uttale seg i saker som skal overprøves etter § 4A-8, og
i) opplysning om tilsynsmyndighet.»
Hovudpoenget i den samanheng blir då å krevje nedfelt ei vurdering av fordelar og ulemper med det konkrete medisineringsvedtaket i grunngjevinga. Eit problem er rett nok at det ofte kan vere tvil knytt til korleis medikament vil verke i det enkelte tilfellet. Her vil ein då måtte krevje at det skal gjerast vurderingar knytt til kva som er akseptabelt av biverknader – i lys av forventa nytte –før tiltaket må avbrytast, for på den måten å gjere premissane for tiltaket etterprøvbare.
Utan å gå inn og ta stilling til enkeltformuleringar, synest Bernt sitt forslag – innteke som vedlegg 5 – til § 4-4a i rapporten «Vurdering av behandlingsvilkåret i psykisk helsevernloven» (IS-1370) å fange opp mykje av det eg her har gjort gjeldande:
«Vedtaket skal innarbeides i en behandlingsplan for pasienten som skal inneholde bestemmelser om
(i) typer og omfang av legemiddelbruk,
(ii) forventet behandlingsmessig effekt
(iii) forventede bivirkninger og eventuelt risiko for varig skade som følge av legemidler som benyttes,
(iv) med hvilke virkemidler behandlingen skal gjennomføres, herunder karakteren og omfanget av eventuell tvangsbruk,
(v) hvordan eventuell tvangsbruken forventes å påvirke pasienten, og
(vi) opplegg for fortløpende vurdering av behandlingstiltakets effekt.»
Dette kan høyrast ut som radikale krav, men ikkje verre enn at vi i dag etter alt å dømme har dei nedfelt både i pasientrettslova kapittel 4A og sosialtenestelova kapitte 4A. Trumfet – kva gjeld pasientrettslova – ligg i § 4A-4 siste avsnitt i lovteksten sjølv:
«Helsehjelpen skal vurderes fortløpende og avbrytes straks lovens vilkår ikke lenger er til stede. Det skal særlig legges vekt på om helsehjelpen viser seg å ikke ha ønsket virkning, eller har uforutsette negative virkninger.»
Andre setning om kva som skal vektleggjast «særlig», er naturleg å sjå i samanheng med forholdsmessigkravet, og faren for at dette vilkåret ikkje lenger vil vere oppfylt når føresetnadene for vedtaket blir endra. Men skal ein kunne evaluere vedtaket opp mot «uforutsette negative virkninger», må ein i utgangspunktet ha definert kva som er venta og føresetnadsvis akseptable verknader. Og desse føresetnadene er det rimeleg å krevje må ha ein viss notoritet over seg. At dei framkjem i grunngjevinga for vedtaket, er då naturleg.
Paragraf 4A-4 siste avsnitt ser ut til å vere inspirert av sosialtenestelova § 4A-9 siste avsnitt, som på si side har sine røter i § 6A-10 første avsnitt i det tidlegare kapittel 6A. Siste avsnitt i § 4A-9 har følgjande ordlyd:
«Tiltaket skal vurderes kontinuerlig, og avbrytes straks, dersom vilkårene for vedtaket ikke lenger er til stede eller det viser seg ikke å ha de forutsatte konsekvenser eller å ha uforutsatte, negative virkninger.»
Den tolkinga eg her har skissert om konsekvensar av føresegna for krava til grunngjevinga, blir underbygd av utsegner i førearbeida til kapittel 6A, ved at det der blir vist til kva negative konsekvensar «som var forutsatt i vedtaket».227
Ei erkjenning av at det vi står overfor er problemstillingar knytt til handteringa av usikkerheit kva gjeld verknadene av medikamentbruk, bør kanskje også få eit uttrykk gjennom dei materielle tersklane som i dag er nedfelt i § 4-4. Dagens formuleringar, sitert ovanfor, kan oppfattast som å stille urealistiske krav til kva ein kan vite på førehand om verknader og biverknader i det individuelle tilfellet. I alle fall stilt overfor pasientar som ikkje har prøvd det aktuelle legemiddelet tidlegare.
Sjølv om skjerpa og tydeleggjorte krav til grunngjevinga er svært viktig, bør også andre endringar gjerast. I dag er ordninga etter § 4-4 femte avsnitt at den «faglig ansvarlige» treff vedtak. Eit interessant perspektiv for det personelle kompetansespørsmålet gjev ei samanlikning med pasientrettslova kapittel 4A. Der heiter det i § 4A-5 andre avsnitt første setning:
«Dersom helsehjelpen innebærer et alvorlig inngrep for pasienten, skal det treffes vedtak av helsepersonell som nevnt i første ledd, etter samråd med annet kvalifisert helsepersonell.»
Det er altså oppstilt ei samrådingsplikt med anna kvalifisert helsepersonell. Det er då vanskeleg å sjå at ein etter psykisk helsevernlova § 4-4 ikkje skulle kunne gå minst like langt, og vel helst lenger ved å krevje semje mellom dei to. I tillegg bør det krevjast at den som blir trekt inn for å avgjere saka saman med den fagleg ansvarlege – av openberre grunnar for å unngå inhabilitetsliknande situasjonar – ikkje kan stå i eit underordningsforhold til denne.
Til slutt nemner eg at tida synest overmoden for å endre § 7-1 i psykisk helsevernlova i retning av at også søksmål om vedtak etter § 4-4 skal følgje tvistelova kapittel 36. Ut frå det som er presentert ovanfor om rettstryggleiksproblema i relasjon til tvangsmedisinering, framstår det som unødvendig å argumentere nærare for dette.
3.9.4 Behov for lovheimling av tvangsbruk i samband med pleie og omsorg under opphaldet
Tendensen har, som nemnt i punkt 3.3, sakte gått i retning av eit aukande fokus på behovet for ei rettsleg regulering av andre typar inngrep enn etablering/oppretthalding av tvunge psykisk helsevern. Denne utviklinga er det grunn til å ønskje skal halde fram. Særleg har eg peikt på at bruk av tvang i samband med pleie- og omsorgstiltak under opphald ved psykiatrisk institusjon i dag ikkje er lovregulert, medan vi veit at slike inngrep førekjem (ikkje minst overfor aldersdemente). Det er viktig at lovgjevar tek tak i dette, og det naturlege vil vere at pasientrettslova kapittel 4A også blir gjort gjeldande for pleie og omsorg ytt innanfor psykisk helsevern.
3.9.5 «Supported decision-making»
I diskusjonen om CRPD har det i enkelte miljø vorte fokusert sterkt på «supported decision-making» som ein strategi for å sikre at absolutt alle skal kunne utøve rettsleg handleevne, jf. artikkel 12 i konvensjonen. Ulike støttande strategiar har i den samanheng vorte trekt fram.228
Sjølv om – ei eventuell – innføring av ein kompetansebasert modell i tvangspsykiatrien ikkje baserer seg på ei like radikal tolking av konvensjonen, vil det også innanfor ei slik ramme vere viktig å fokusere på «supported decision-making». Dette handlar då i første rekkje om å bidra til at så mange som mogeleg kjem i posisjon til å bli rekna som avgjerdskompetente. Viktig i den samanheng vil vere tilrettelegging av informasjon, jf. prinsippet i pasientrettslova § 4-3 tredje avsnitt som seier at det skal leggjast «best mulig» til rette for at pasienten skal få bestemme sjølv.
Men også for dei som ikkje blir rekna for avgjerdskompetente vil arbeid med støttande tiltak vere viktig, slik at ein i størst mogeleg grad kan få brukt medbestemmingsretten sin, jf. § 3-1 i pasientrettslova. Det vil vere best i samsvar med konvensjonen at ein eventuell lovreform blir følgt opp med eit kraftig fokus og ei kraftig satsing på «supported decision-making»; herunder systematisering av kunnskap om strategiar for å byggje avgjerdskompetanse hjå pasientar med alvorlege psykiske lidingar.
3.10 Sluttmerknader
Ein kompetansebasert modell innanfor tvangspsykiatrien vil etablere ein nektingsrett for pasientane, på same måten som innanfor den somatiske helsetenesta. I denne framstillinga har eg lagt mykje arbeid ned i også å synleggjere argumenta mot ein slik reform.229 Og det kan gjerast gjeldande ei rekkje rasjonelle motførestellingar, særleg knytt til mogelege negative velferdsmessige konsekvensar for enkeltpersonar og enkeltgrupper: ikkje minst personar som både har ei alvorleg sinnsliding og eit alvorleg rusproblem.230 Det kan også hevdast at det generelt er vanskelegare å vurdere avgjerdskompetanse i relasjon til yting av psykisk helsehjelp enn ved spørsmål om somatisk hjelp fordi konfliktnivået om «faktum» gjerne vil vere høgare som eit resultat av at symptom på psykisk sjudom i mindre grad er objektivt registrerbare.231
Etter mitt syn er likevel ikkje desse motargumenta tungtvegande nok, og hovudpoenget i den samanheng er det aukande fokuset på ikkje-diskriminering, ikkje minst etter vedtakinga av FN-konvensjonen om rettane til funksjonshemma (CRPD) i 2006. No er eg relativt skeptisk til kor strengt denne konvensjonen i dag rimelegvis kan tolkast med omsyn til å oppstille skrankar for statane sin rett til å ha særlege tvangsheimlar for bestemte grupper, herunder psykisk sjuke. På den andre sida vil eg meine at det i alle fall er prosedabelt at CRPD kan krevje det mindre: eit kompetansebasert system innanfor ei slik særregulering (sett vekk frå tradisjonelle nødssituasjonar og fare-for-andre-problematikken).232
Det juridiske her er likevel usikkert. Langt viktigare er då det verdimessige der CRPD saman med ei rekkje nyare europeiske «soft law»-dokument peikar i retning av at klimaet for den rettspolitiske debatten er i endring ved at fokuset på avgjerdskompetanse for sårbare grupper er aukande. Dermed blir det tyngre å grunngje særordningar, også i relasjon til tvang. I den avveginga som må gjerast mellom sjølvbestemmingsrett og paternalistisk velferdstenking i lys av menneskeverdomgrepet – der spørsmålet er kva som best ivaretek personar med psykiske lidingar sine individuelle behov – må dette vere tunga på vektskåla, slik eg ser det.233 For pasientar utan avgjerdskompetansen intakt, synest lovfesting av eit krav om antatt samtykke til hjelpa som eit vilkår for tvang å ha gode grunnar føre seg.234
Om ein i Noreg vel ein kompetansebasert modell vil det bli lagt merke til i europeisk samanheng. Frå eit norsk perspektiv er det dermed eit spørsmål om vi vil vere i forkant og setje dagsorden for korleis eit slikt regelverk kan utformast, ikkje minst med omsyn til å sikre pasientane si velferd (i lys av dei til dels vektige motførestellingane som gjer seg gjeldande), eller om vi heller vil velje å stritte imot ei utvikling som mykje tyder på uansett vil presse seg fram.
Å etablere eit kompetansebasert system er uansett utfordrande. Som denne utgreiinga viser reiser det seg spørsmål i mange retningar.235 Frå det heilt konkrete som kvar provkravet skal leggjast (for å fråkjenne avgjerdskompetanse) og forholdet til konverteringsforbodet, til spørsmål på eit meir overordna plan som forholdet mellom «samtykkekompetanse» og «nektingskompetanse». Kva dette siste gjeld, tyder mykje på at vi her må akseptere at det er nyansar i vurderingstema,236 og at eit overomgrep – «avgjerdskompetanse»/«beslutningskompetanse» – mellom anna av denne grunn bør inn i lovspråket for å markere dette.
Ein annan konsekvens av det omskiftet i diskusjonsklima vi no opplever, må vere eit oppgjer med det tradisjonelle synspunktet om at det er ein rettstryggleiksmessig fordel for gruppa av ikkje-protesterande pasientar utan avgjerdskompetanse å bli «slust inn» under reglane om tvunge psykisk helsevern.237 Problemet er at ein slik modell, som vist lenger framme, også har ulike negative sider. Rettstryggleiken for gruppa må difor ivaretakast på annan måte. Dette peikar i retning av eit meir finsikta rettsleg reguleringsregime innanfor psykiatrien der dei ikkje-protesterande (som er utan kompetanse) blir skilt ut som ein eigen pasientkategori mellom frivilligheit (basert på gyldig samtykke) og tvang (i form av overvinning av motstand).
Nær sagt uavhengig av hovudtemaet for denne utgreiinga, må det til slutt peikast på at det største rettstryggleiksmessige problemet vi står overfor innanfor psykiatrien i dag gjeld tvangsbehandling, i praksis tvangsmedisinering.238 Pasienthistoriar om svært sterke biverknader ved medikasjon viser at vi her har store utfordringar med tanke på praktiseringa av § 4-4 i tråd med lovteksten sin ordlyd og intensjon. Lovgjevingsmessige tiltak for å tvinge fram større fokus på dei etiske vurderingstema som allereie i dag ligg nedfelt i lova sine materielle vilkår er difor heilt nødvendig. Truleg vil mykje her kunne bli oppnådd gjennom relativt enkle grep sikta inn mot å leggje grunnlaget for meir openheit om premissar og sterkare grad av kontroll.239
3.11 Kjelder
3.11.1 Litteratur
Appelbaum/Grisso, The MacArthur Treatment Competence Study I = Appelbaum, Paul S. og Grisso, Thomas: The MacArthur Treatment Competence Study I, s. 105 – 126 i Law and Human Behavior 1995.
Arends, Legal status of incompetent patients = Arends, L. A. P.: Legal status of incompetent patients in psychogeriatric settings from a dutch perspective, s. 821 – 831 i Medicine and Law 2004.
Bartlett, The Mental Capacity Act 2005 = Bartlett, Peter: Blackstone’s Guide to The Mental Capacity Act 2005, 2. utg., Oxford 2008.
Bartlett m. fl., Mental Disability and the European Convention = Bartlett, Peter / Lewis, Oliver og Thorold, Oliver: Mental Disability and the European Convention on Human Rights, Leiden 2007.
Bartlett, The CRPD and the future of mental health law = Bartlett, Peter: The United Nations Convention on the Rights of Persons with Disabilities and the future of mental health law, s. 496 – 498 i Psychiatry 2009.
Bartlett/Sandland, Mental Health Law = Bartlett, Peter og Sandland, Ralph: Mental Health Law. Policy and Practice, 3. utg., Oxford / New York 2007.
Beauchamp/Childress, Principles of Biomedical Ethics = Beauchamp, Tom L. og Childress, James F.: Principles of Biomedical Ethics, 6. utg., New York / Oxford 2009.
Burns, Mental illness is different = Burns, Tom: Mental illness is different and ignoring its differences profits nobody, s. 34 – 39 i Journal of Mental Health Law – Special issue 2010.
Bødker Madsen, Karnov-kommentar til den danske psykiatrilova = Bødker Madsen, Helle: Karnov-kommentar til den danske psykiatrilova, nettversjon per 10. februar 2011.
Bødker Madsen, Sundhedsret = Bødker Madsen, Helle: Sundhedsret, 2. utg., København 2010.
Dawson/Kämpf, Incapacity principles in mental health laws in Europe = Dawson, John og Kämpf, Annegret: Incapacity principles in mental health laws in Europe, s. 310 – 331 i Psychology, Public Policy, and Law 2006.
Dodegge/Roth, Betreuungsrecht = Dodegge, Georg og Roth, Andreas: Systematischer Praxiskommentar Betreuungsrecht, 3. utg., Köln 2010.
Ersbøll, Dementes menneskerettigheder = Ersbøll, Eva: Dementes menneskerettigheder, s. 237 – 253 i Dementes menneskerettigheder, Det Danske Center for Menneskerettigheder 2000.
Eskeland, Den psykiatriske pasient og loven = Eskeland, Ståle: Den psykiatriske pasient og loven, 2. utg., Oslo 1994.
European Foundation Centre, Study on challenges and good practices in the implementation of the CRPD = European Foundation Centre, Study on challenges and good practices in the implementation of the UN Convention on the Rights of Persons with Disabilities VC/2008/1214. Final Report, Study for the European Commission, Brussels 2010.
Fennell, Mental Capacity = Fennell, Phil: Mental Capacity, s. 167 – 202 i Gostin, Lawrence / Bartlett, Peter / Fennell, Phil / McHale, Jean og Mackay, Ronald (eds.): Principles of Mental Health Law and Policy, Oxford 2010.
Frihagen, Kommentarutgave til Forvaltningsloven – bind II = Frihagen, Arvid: Forvaltningsloven, kommentarutgave, bind II, 2. utg., Oslo 1986.
Gledhill, The role of capacity in mental health laws = Gledhill, Kris: The role of capacity in mental health laws, s. 129 – 140 i Journal of Mental Health Law – Special issue 2010.
Gording Stang, Det er barnets sak = Gording Stang, Elisabeth: Det er barnets sak, Oslo 2007.
Grönwall/Holgersson, Psykiatrin, tvånget och lagen = Grönwall, Lars og Holgersson, Leif: Psykiatrin, tvånget och lagen, 4. uppl., Stockholm 2009.
Gylling Lindkvist, Karnov-kommentar til den svenske psykiatrilova = Gylling Lindkvist, Cecilia: Karnov-kommentar til den svenske psykiatrilova, nettversjon per 10. februar 2011.
Hagen m.fl., Psykisk helsevernloven = Hagen, Kristin / Riedl, Tore Roald og Østbøl, Roger: Psykisk helsevernloven med innledning og kommentarer, Oslo 2002.
Halvorsen, Rettslig grunnlag = Halvorsen, Marit: Rettslig grunnlag for medisinsk behandling, Oslo 1998.
Harris m.fl., The European Convention = Harris, D.J. / O’Boyle, M. / Bates E.P. og Buckley, C.M.: Harris, O’Boyle & Warbrick: Law of the European Convention on Human Rights, 2. utg., Oxford 2009.
Harris m.fl., The European Convention (1995) = Harris, D.J. / O’Boyle, M. og Warbrick, C.: Law of the European Convention on Human Rights, London/Dublin/Edinburgh 1995.
Hartlev, Frivillighed eller tvang? = Hartlev, Mette: Frivillighed eller tvang? Autonomiprincippet i psykiatriretten, s. 227 – 237 i Festskrift til Jørn Vestergaard, København 2008.
Heide, Medizinische Zwangsbehandlung = Heide, Jochen: Medizinische Zwangsbehandlung. Rechtsgrundlagen und verfassungsrechtliche Grenzen der Heilbehandlung gegen den Willen des Betroffenen, Schriften zum Öffentlichen Recht, Band 855, Berlin 2001.
Herr, From Wrongs to Rights = Herr, Stanley S.: From Wrongs to Rights: International Human Rights and Legal Protection, s. 115 – 150 i Herr, Stanley S. / Gostin, Lawrence O. og Koh, Harold Hongju: The Human Rights of Persons with Intellectual Disabilities, New York 2003.
Husabø, Sjølvvalt livsavslutning = Husabø, Erling Johannes: Rett til sjølvvalt livsavslutning?, Oslo 1994.
Høyer, Tilbakeslag for psykiatriske pasienters autonomi og rettssikkerhet = Høyer, Georg: Tilbakeslag for psykiatriske pasienters autonomi og rettssikkerhet, s. 151 – 167 i Lov og Rett 1995.
Jacobsen, Dom på overføring til tvungent psykisk helsevern = Jacobsen, Jørn RT: Dom på overføring til tvungent psykisk helsevern. Straffeloven § 39, Bergen 2004.
Kant, Grundlegung zur Metaphysik der Sitten = Kant, Immanuel: Grundlegung zur Metaphysik der Sitten [1785], sitert etter ei utgjeving ved Vorländer, Karl, i serie: Philosophische Bibliothek 41, Hamburg 1906, 3. oppl., 1965.
Ketscher, Socialret = Ketscher, Kirsten: Socialret, 3. utg., København 2008.
Kjønstad, Helserett = Kjønstad, Asbjørn, Helserett – pasienters og helsearbeideres rettsstilling, 2. utg., Oslo 2007.
Kjønstad/Syse, Velferdsrett I = Kjønstad, Asbjørn og Syse, Aslak: Velferdsrett I, 4. utg., Oslo 2008.
Kuhlmann, Einwilligung in die Heilbehandlung alter Menschen = Kuhlmann, Jens-M.: Einwilligung in die Heilbehandlung alter Menschen, Recht & Medisin, Band 36, Frankfurt am Main 1996.
Lawson, A Catalyst for Cohesion? = Lawson, Anna: The UN Convention on the Rights of Persons with Disabilities and European Disability Law: A Catalyst for Cohesion?, s. 81 – 109 i Arnardottir, Oddny Mjöll og Quinn, Gerard (eds.): The UN Convention on the Rights of Persons with Disabilities. European and Scandinavian Perspectives, Leiden/Boston 2009.
Lundeberg m.fl., Tvang overfor rusmiddelavhengige (evalueringsrapport) = Lundeberg, Ingrid Rindal / Mjåland, Kristian / Søvig, Karl Harald / Nilssen, Even og Ravneberg, Bodil: Tvang overfor rusmiddelavhengige. Evaluering av Lov om sosiale tjenester §§ 6-2, 6-2a og 6-3, Rapport 2 – 10, Uni Rokkansenteret, juni 2010.
Marschner m.fl., Freiheitsentziehung und Unterbringung = Marschner, Rolf / Volckart, Bernd og Lesting, Wolfgang: Freiheitsentziehung und Unterbringung, 5. utg., München 2010.
McCallion/O’Hare, A new legislative framework in Northern Ireland = McCallion, Maura og O’Hare, Ursula: A new legislative framework for mental capacity and mental health legislation in Northern Ireland: an analysis of the current proposals, s. 84 – 88 i Journal of Mental Health Law – Special issue 2010.
Millan-rapporten = Report on the Review of the Mental Health (Scotland) Act 1984. Chairman: Rt. Hon. Bruce Millan. Scottish Executive 2001/56, januar 2001.
Minkowitz, Abolishing Mental Health Laws = Minkowitz, Tina: Abolishing Mental Health Laws to Comply with the Convention on the Rights of Persons with Disabilities, s. 151 – 177 i McSherry, Bernadette og Weller, Penelope (eds.): Rethinking Rights-Based Mental Health Laws, Oxford og Portland 2010.
Mørch m.fl., Frivillighet og tvang = Mørch, Willy-Tore / Snoek, Jannike og Syse, Aslak: Frivillighet og tvang, Oslo 1998.
Nichita/Buckley, Doctor’s Dilemma on the Consultation Liaison Service = Nichita, Elena Carmen og Buckley, Peter F.: Informed Consent and Competency: Doctor’s Dilemma on the Consultation Liaison Service, s. 53 – 55 i Psychiatry 2007.
Nordhus m.fl., Demens, samtykkekompetanse og rett til selvbestemmelse = Nordhus, Inger Hilde / Skjerve, Arvid og Aasen, Henriette Sinding: Demens, samtykkekompetanse og rett til selvbestemmelse – utfordringer ved behandling og forskning, s. 362 – 371 i Nordisk Tidsskrift for Menneskerettigheter 2006.
Okai m. fl., Mental capacity in psychiatric patients = Okai, David / Owen, Gareth / McGuire Hugh / Singh, Swaran / Churchill, Rachel og Hotopf, Matthew: Mental capacity in psychiatric patients. Systematic review, s. 291 – 297 i The British Journal of Psychiatry 2007, doi: 10.1192/bjp.bp. 106.035162.
Patrick, Mental Health, Incapacity and the Law in Scotland = Patrick, Hilary: Mental Health, Incapacity and the Law in Scotland, Edinburgh 2006.
Pedersen m.fl., Pasientautonomi og informert samtykke i klinisk arbeid = Pedersen, Reidar / Hofmann, Bjørn og Mangset, Margrete: Pasientautonomi og informert samtykke i klinisk arbeid, s. 1644 – 1647 i Tidsskrift for Den norske legeforening 2007.
Perlin, Mental Disability Law = Perlin, Michael L.: Mental Disability Law. Cases and Materials, 2. utg., North Carolina 2005.
Perlin m.fl., Competence in the Law = Perlin, Michael L. / Champine, Pamela / Dlugacz, Henry A. og Connell, Mary: Competence in the Law. From Legal Theory to Clinical Application, New Jersey 2008.
Popp, Zwangsbehandlung von psychisch Kranken im Betreuungsrecht = Popp, Wolfgang: Zwangsbehandlung von psychisch Kranken im Betreuungsrecht, Europäische Hochschulschriften, Band 3622, Frankfurt am Main 2003.
Rand, Comments to Myers v. Alaska Psychiatric Institute = Rand, Jordan: Constitutional law – right of privacy – Alaska constitution requires judicial review before mental health treatment facilities may medicate involuntarily-committed, mentally-ill patients against their will in non-emergency situations. Myers v. Alaska Psychiatric Institute, 138 P.3d 238 (Alaska 2006), s. 1453 – 1466 i Rutgers Law Journal, 2007.
Rasmussen, Jus og psykiatri – før og nå = Rasmussen, Ørnulf: Jus og psykiatri – før og nå, s. 605 – 624 i Holgersen, Gudrun / Krüger, Kai og Lilleholt, Kåre (red.): Nybrott og odling, Festskrift til Nils Nygaard, Bergen 2002.
Rasmussen, Psykisk helsevern = Rasmussen, Ørnulf: Psykiske helsevern, s. 394 – 444 i Andenæs, Kristian / Molven, Olav / Rasmussen, Ørnulf / Sandberg, Kirsten og Warberg, Lasse: Sosialrett, 6. utg., Oslo 2003.
Richardson-rapporten = Review of the Mental Health Act 1983: Report of the Expert Committee, Department of Health, november 1999. (Komiteen vart leia av jus-professor Genevra Richardson.) Tilgjengeleg på følgjande nettadresse: www.dh.gov.uk/en/Publicationsandstatistics/Publications/PublicationsPolicyAndGuidance/DH_4009576.
Rothärmel, Einwilligung, Veto, Mitbestimmung = Rothärmel, Sonja: Einwilligung, Veto, Mitbestimmung. Die Geltung der Patientenrechten für Minderjährige, i serie: Gießener Schriften zum Strafrecht und zur Kriminologie, Band 9, Baden-Baden 2004.
Russel, Bokmelding av Bartlett m.fl = Russel, John: Bokmelding av Bartlett m.fl, Mental Disability and the European Convention on Human Rights, s. 200 – 203 i Human Rights Law Review 2008.
Rynning, Rättssäkerhet och rättsskydd i vården av icke beslutskompetenta vuxna = Rynning, Elisabeth: Rättssäkerhet och rättsskydd i vården av icke beslutskompetentavuxna, s. 267 – 301 i Westerhäll, Lotta Vahlne (red.): Rättssäkerhetsfrågor inom socialrätten, Stockholm 2002.
Rynning, Samtycke = Rynning, Elisabeth: Samtycke till medicinsk vård och behandling, Uppsala 1994.
Salize m.fl.: Compulsory Admission and Involuntary Treatment of Mentally Ill Patients = Salize, H. J. / Dressing, H. og Peitz, M.: Compulsory Admission and Involuntary Treatment of Mentally Ill Patients – Legislation and Practice in EU-Member States. Final Report, Mannheim: Central Institute of Mental Health 2002. Tilgjengeleg frå: www.mentalhealthalliance.org.uk/policy/documents/salize.pdf.
Smith/Lødrup, Barn og foreldre = Smith, Lucy og Lødrup, Peter: Barn og foreldre, 7. utg., Oslo 2006.
Storheim, Morallov og frihet = Storheim, Eivind: Immanel Kant. Morallov og frihet. Moralfilosofiske skrifter. Utvalg, innledning og oversettelse ved Eivind Storheim, 2. utg., Oslo 1997.
Strandbakken, Uskyldspresumsjonen = Strandbakken, Asbjørn: Uskyldspresumsjonen. «In dubio pro reo», Bergen 2003.
Strandberg, Beviskrav i sivile saker = Strandberg, Magne: Beviskrav i sivile saker. En bevisteoretisk studie av den norske beviskravslærens forutsetninger. Avhandling for ph.d.-graden (disputasversjon), Universitetet i Bergen 2010.
Szmukler m.fl., A model law fusing incapacity and mental health legislation = Szmukler, George / Daw, Rowena og Dawson, John: A model law fusing incapacity and mental health legislation, s. 11 – 24 i Journal of Mental Health Law – Special issue 2010.
Syse, Det menneskerettslige vernet mot frihetsberøvelse og tvang i behandlingsøyemed innenfor psykiatrien = Syse, Aslak: Det menneskerettslige vernet mot frihetsberøvelse og tvang i behandlingsøyemed innenfor psykiatrien, s. 318 – 342 i Nordisk Tidsskrift for Menneskerettigheter 2006.
Syse, Kommentarar til pasientrettslova = Syse, Aslak: Kommentarar til pasientrettslova, s. 3226 – 3245 i Norsk lovkommentar, 6. utg., bind 3, Oslo 2008.
Syse, Menneskerettslige aspekter ved tvangsmessig frihetsberøvelse = Syse, Aslak: Menneskerettslige aspekter ved tvangsmessig frihetsberøvelse, herunder om lovoppsatte vilkår. Kort om bruk av tvang i behandlingsøyemed i psykisk helsevern, i og utenfor institusjon. Utgreiing for Helsedirektoratet, januar 2009. Dokumentet er inntatt som vedlegg 2 i rapporten «Vurdering av behandlingsvilkåret i psykisk helsevernloven», jf. nærare referanse nedanfor.
Syse, Pasientrettighetsloven = Syse, Aslak: Pasientrettighetsloven med kommentarer, 3. utg., Oslo 2009.
Syse, Psykisk helsevernloven = Syse, Aslak: Psykisk helsevernloven med kommentarer, 2. utg., Oslo 2007.
Syse, Rettssikkerhet og livskvalitet = Syse, Aslak: Rettssikkerhet og livskvalitet for utviklingshemmete, Oslo 1995.
Syse, Samtykke fra psykisk utviklingshemmede = Syse, Aslak: Samtykke som kompetansegrunnlag for samhandling med og beslutninger overfor psykisk utviklingshemmete, vedlegg til NOU 1991: 20 på s. 179 – 255.
Syse/Nilstun, Ulike regler – lik lovforståelse? = Syse, Aslak og Nilstun, Tore: Ulike regler – lik lovforståelse? Om tvangsregulering og verdikonflikter i nordisk psykiatri, s. 837 – 918 i Tidsskrift for Rettsvitenskap 1997.
Søvig, Tvang overfor rusmiddelavhengige = Søvig, Karl Harald: Tvang overfor rusmiddelavhengige, Bergen 2007.
Ueland/Øie, Kognitiv svikt ved psykotiske lidelser = Ueland, Torill og Øie, Merete Glenne: Kognitiv svikt ved psykotiske lidelser. Et informasjonshefte for personer med psykotisk lidelse, deres familie og venner, 2. utg., Stiftelsen Psykiatrisk Opplysning 2010.
Wachenfeld, The Human Rights of the Mentally Ill in Europe = Wachenfeld, Margaret G.: The Human Rights of the Mentally Ill in Europe, s. 115 – 292 i Nordic Journal of International Law 1991.
WHO Resource book on mental health, human rights and legislation = WHO Resource book on mental health, human rights and legislation, World Health Organization 2005.
Østenstad, Heimelsspørsmål = Østenstad, Bjørn Henning: Heimelsspørsmål i behandling og omsorg overfor psykisk utviklingshemma og aldersdemente. Rettslege og etiske problemstillingar ved bruk av tvang og inngrep utan gyldig samtykke, Bergen 2011.
Aasen, Pasientens selvbestemmelsesrett = Aasen, Henriette Sinding: Pasientens rett til selvbestemmelse ved medisinsk behandling, Bergen 2000.
3.11.2 Internasjonale konvensjonar, rekommandasjonar m.m.
EMK – Den europeiske menneskerettskonvensjonen av 4. november 1950: Convention for the Protection of Human Rights and Fundamental Freedoms.
SP – FN-konvensjonen om sivile og politiske rettar av 16. desember 1966: International Covenant on Civil and Political Rights.
ØSK – FN-konvensjonen om økonomiske, sosiale og kulturelle rettar av 16. desember 1966: International Covenant on Economic, Social and Cultural Rights.
– Resolusjon nr. 46/119 frå FN si generalforsamling den 17 desember 1991: Principles for the protection of persons with mental illness and the improvement of mental health care.
Oviedo-konvensjonen – Oviedo-konvensjonen av 4. april 1997: Convention for the protection of Human Rights and dignity of the human being with regard to the application of biology and medicine: Convention on Human Rights and Biomedicine.
– Rekommandasjon frå Europarådet NO. R (99) 4 om prinsipp vedkomande det rettslege vernet for vaksne personar med nedsett rettsleg handleevne: Principles concerning the legal protection of incapable adults.
– Rekommandasjon frå Europarådet No. REC (2004) 10 om vern av menneskerettar og verdigheit til personar med psykisk sjukdom: Concerning the protection of the human rights and dignity of persons with mental disorder.
CRPD – FN-konvensjonen om rettane til menneske med nedsett funksjonsevne av 13. desember 2006: Convention on the Rights of Persons with Disabilities.
3.11.3 Dommar og andre rettsavgjerder
Noreg:
Rt. 1981 s. 745.
Rt. 1993 s. 249.
Rt. 1995 s. 1540.
Rt. 1998 s. 1538.
Rt. 2000 s. 23.
Rt. 2000 s. 1056.
Rt. 2000 s. 1066.
Rt. 2001 s. 1481.
Rt. 2010 s. 612.
Bergen tingrett sin dom av 13. april 2010 (saksnr: 10-007815TVI-BBYR/01). (Upublisert.)
Gulating lagmannsrett sin dom av 28. august 2010 (Lovdata: LG-2010-82289).
Høgsterett sitt ankeutval si avgjerd av 26. oktober 2010 (Lovdata: HR-2010-1817-U).
USA:
Myers v. Alaska Psychiatric Institute, 138 P.3d 238 (Alaska 2006).
Den europeiske menneskerettsdomstolen:
H.L. mot Storbritannia = Klagesak nr. 45508/99, dom av 5. oktober 2004, RJD 2004-IX.
Herczegfalvy mot Austerrike = Klagesak nr. 10533/83, dom av 24. september 1992, og kommisjonsrapport 1. mars 1991, Series A no 244.
Laskey m.fl. mot Storbritannia = Klagesak nr. 21627/93; 21826/93; 21974/93, dom av 19. februar 1997, RJD 1997-I.
Shtukaturov mot Russland = Klagesak nr. 44009/05, dom av 27. mars 2008, upublisert.
3.11.4 Lover
Noreg
Straffelova 1902 – Almindelig borgerlig Straffelov av 22. mai 1902 nr. 10.
Forvaltningslova – Lov om behandlingsmåten i forvaltningssaker av 10. februar 1967.
Arvelova – Lov om arv m.m. av 3. mars 1972 nr. 5.
Sosialtenestelova – Lov om sosiale tjenester m.v. av 13. desember 1991 nr. 81.
Menneskerettslova – Lov om styrking av menneskerettighetenes stilling i norsk rett av 21. mai 1999 nr. 30.
Psykisk helsevernlova – Lov om etablering og gjennomføring av psykisk helsevern av 2. juli 1999 nr. 62.
Pasientrettslova – Lov om pasientrettigheter av 2. juli 1999 nr. 63.
Pasientskadelova – Lov om erstatning ved pasientskader mv. (pasientskadeloven) av 15. juni 2001 nr. 53.
Helseforskingslova – Lov om medisinsk og helsefaglig forskning (helseforskningsloven) av 20. juni 2008 nr. 44.
Verjemålslova 2010 – Lov om vergemål (vergemålsloven) av 26. mars 2010 nr. 9 (ikkje iverksett).
Danmark
Lov om frihedsberøvelse og anden tvang i psykiatrien af 24. maj 1989 nr. 331.
Jf. lovbekendtgørelse nr. 1111 af 1. november 2006 (med seinare endringar).
Lov nr. 546 af 24. juni 2005: Sundhedsloven.
Jf. lovbekendtgørelse nr. 95 af 7. februar 2008 (med seinare endringar).
England
Mental Health Act 1983 (1983 c 20).
Mental Capacity Act 2005 (2005 c 9).
Skottland
Mental Health (Care and Treatment) Act 2003.
Sverige
Lag 1991:1128 Om psykiatrisk tvångsvård.
Tyskland
Bürgerliches Gesetzbuch (BGB).
3.11.5 Norske offentlege dokument
Ot.prp. nr. 58 (1994 – 95) – Ot.prp. nr. 58 (1994 – 95): Om lov om endringer i sosialtjenesteloven og kommunehelsetjenesteloven (bruk av tvang og makt m v overfor personer med psykisk utviklingshemming).
Ot.prp. nr. 11 (1998 – 99) – Ot.prp. nr. 11 (1998 – 99): Om lov om etablering og gjennomføring av psykisk helsevern (psykiatriloven).
Ot.prp. nr. 12 (1998 – 99) – Ot.prp. nr. 12 (1998 – 99): Lov om pasientrettigheter (pasientrettighetsloven).
Ot.prp. nr. 64 (2005 – 2006) – Ot.prp. nr. 64 (2005 – 2006): Om lov om endringar i pasientrettslova og biobanklova (helsehjelp og forskning – personar utan samtykkekompetanse).
Ot.prp. nr. 65 (2005 – 2006) – Ot.prp. nr. 65 (2005 – 2006): Om lov om endringer i psykisk helsevernloven og pasientrettighetsloven m.v.
Ot.prp. nr. 110 (2008 – 2009) – Ot.prp. nr. 110 (2008 – 2009): Om lov om vergemål (vergemålsloven).
Prop. 4 L (2009 – 2010) – Ny vergemålslov.
NOU 1988: 8 – NOU 1988: 8 Lov om psykisk helsevern uten eget samtykke. («Psykiatrilovutvalet».)
NOU 2004: 18 – NOU 2004: 18 Helhet og plan i sosial- og helsetjenestene.
Rundskriv IS-10/2004 – Rundskriv IS-10/2004. Lov om sosiale tjenester kapittel 4A – Rettssikkerhet ved bruk av tvang og makt overfor enkelte personer med psykisk utviklingshemning. (Sosial- og helsedirektoratet.)
Rundskriv IS-10/2008 – Rundskriv IS-10/2008. Lov om pasientrettigheter kapittel 4A. Helsehjelp til pasienter uten samtykkekompetanse som motsetter seg helsehjelpen. (Helsedirektoratet.)
Rapporten «Vurdering av behandlingsvilkåret i psykisk
helsevernloven» (IS-1370) – Vurdering av behandlingsvilkåret i psykisk helsevernloven. Gjennomgang og forslag til nye tiltak i Tiltaksplan for redusert og kvalitetssikret bruk av tvang i psykisk helsevern (IS-1370). Rapport fra en arbeidsgruppe nedsatt av Helsedirektoratet, juni 2009.
Høyringsnotat: Forslag til ny lov om kommunale helse- og omsorgstjenester. Samhandlingsreformen. (Helse- og omsorgsdepartementet, oktober 2010.)
Brev frå Utanriksdepartementet si rettsavdeling til Helse- og omsorgsdepartementet datert 12. juni 2009 vedkomande tolkinga av CRPD.
Brev frå Utanriksdepartementet si rettsavdeling til Helse- og omsorgsdepartementet datert 19. november 2010 vedkomande tolkinga av CRPD.