Del 2
Bakgrunn og rammeverk
3 Diagnoser og utviklingstrekk
Nevroutviklingsforstyrrelser er tilstander hvor den nevrologiske og psykologiske utviklingen er forsinket eller avvikende fra tidlig i barndommen (American Psychiatric Association, 2013). Begrepet omfatter utviklingshemming, språkforstyrrelser, autisme, ADHD, lærevansker, koordinasjonsforstyrrelser og tic-lidelser, inkludert tourette.
De ulike diagnosene er basert på symptomkriterier. En diagnose kan settes når definerte symptomer er til stede. Diagnosene representerer imidlertid sjelden «rene» tilstander hvor man enten har den ene eller den andre tilstanden. En person kan ha symptomer på ulike tilstander og noen ganger oppfylle kriterier for flere diagnoser samtidig. Mange vansker går igjen på tvers av ulike nevroutviklingsforstyrrelser, blant annet vansker med kommunikasjon og språk, sosial fungering, motorikk, oppmerksomhet, regulering av atferd og aktivitetsnivå, søvn og spising.
Den svenske barnepsykiateren Christopher Gillberg har lansert akronymet ESSENCE, Early Symptomatic Syndromes Eliciting Neurodevelopmental Examinations, som et samlebegrep for nevroutviklingsforstyrrelsene (Gillberg, 2010). Begrepet har fått gjennomslag i psykisk helsevern for barn og unge i Norden. De sentrale kjennetegnene ved ESSENCE-tilstander er:
Det er mye overlapp mellom tilstandene, såkalt samsykelighet eller komorbiditet.
Samme symptom kan opptre ved ulike tilstander, og det er sjelden at en person har vansker på bare ett område.
Personene har både nevrologiske og psykiatriske symptomer.
Genetisk disposisjon er viktigste risikofaktor.
Alle tilstandene har en overhyppighet hos gutter og menn.
Tilstandene er langvarige eller livslange. De har et jevnt utviklingsforløp som ikke innebærer remisjon eller tilbakefall.
Det finnes ikke behandling som kan «kurere» eller fjerne tilstandene, men det er mange tiltak som kan bedre fungering og utvikling.
Noen vokser av seg nevroutviklingsforstyrrelser, men mange vil likevel ha vedvarende problemer med språk, læring, atferd og sosial fungering.
Nyere genetiske studier støtter opp under teorien om at nevroutviklingsforstyrrelsene er delvis overlappende tilstander, ved at de samme genvariantene øker risikoen for ulike typer nevroutviklingsforstyrrelser (Anttila mfl., 2018; Lee mfl., 2013).
3.1 Autisme
Autisme kjennetegnes av vedvarende svikt i sosial fungering og kommunikasjon og repetitiv, begrenset og ensformig atferd (American Psychiatric Association, 2013). Symptomene varierer i utforming og intensitet. For eksempel viser noen personer som har diagnosen, liten sosial interesse og virker å være «i sin egen verden», mens andre gjerne vil være i sosial aktivitet med andre, men strever med å tolke sosiale situasjoner og gjensidig kommunikasjon. Noen har lite språk og generelle vansker med å lære, mens andre har avansert språk og normale intellektuelle evner.
3.1.1 Autismediagnosens historie
Autisme ble første gang beskrevet som en egen tilstand på 1940-tallet. I 1943 publiserte den østerriksk-amerikanske legen Leo Kanner en beskrivelse av elleve barn med «inborn autistic disturbances of affective contact» i USA (Kanner, 1968). Kanner karakteriserte tilstanden som et alvorlig avvik, med omfattende svikt i sosial fungering og språkutvikling og med gjentagende atferdstrekk som var vanskelige å håndtere for familien. Han mente også at tilstanden artet seg noenlunde likt hos alle som var rammet. I Wien i 1944 publiserte barnelegen Hans Asperger artikkelen «Die ‘Autistischen Psychopathen’ im Kindesalter», hvor han beskrev barn med typiske symptomer på autisme (Frith, 1991). I motsetning til Kanner fremhevet Asperger at slike barn også kunne ha gode intellektuelle evner. Han så tilstanden som et spektrum, hvor symptomintensitet og funksjonsnivå varierte fra person til person, og hvor det var en glidende overgang til normalområdet.
Fremveksten av spektrumbegrepet
I tiårene etter at Kanners artikkel ble publisert, ble begrepet «autisme» brukt både i klinisk praksis og medisinsk litteratur, men i diagnoseklassifikasjonene ble tilstanden kalt «barnepsykose» eller «schizofreni i barndommen» (Silberman, 2015). Autisme ble introdusert som diagnose omkring 1980 som en videreutvikling av Kanners beskrivelse av tilstanden (Silberman, 2015). I 1994 ble Aspergers syndrom en egen diagnose (American Psychiatric Association, 2000). Asperger-diagnosen var ment å favne dem som hadde typiske symptomer på autisme, men som utviklet talespråk til normal tid. Disse personene har som regel intellektuelle evner innenfor normalområdet og vesentlig høyere funksjonsnivå enn personer med infantil autisme. Samtidig ble diagnosen «uspesifisert gjennomgripende utviklingsforstyrrelse» introdusert for personer som har autistiske trekk, men som ikke oppfyller kriteriene for infantil autisme eller Aspergers syndrom (American Psychiatric Association, 2000). Begrepet «autismespekterforstyrrelser» ble etablert som en fellesbetegnelse for de ulike formene for autisme (American Psychiatric Association, 2000). Introduksjonen av spektrumbegrepet representerte en grunnleggende endring i måten å betrakte autisme på. Det gikk fra å betraktes som et sjeldent og alvorlig avvik til et spektrum av tilstander med ulik alvorlighetsgrad. Etter hvert ble autismespekterforstyrrelser innført som én felles diagnose for alle som faller inn under autismespekteret (American Psychiatric Association, 2013; World Health Organization, 2018).
Endrede oppfatninger av autisme
Parallelt med at diagnosebegrepene har endret seg, har oppfatningen av autisme i samfunnet blitt mer nyansert (Silberman, 2015). Autisme har vært mye omtalt i nyhetsbildet fordi bruken av diagnosen har økt sterkt, og fordi det har blitt påstått at vaksiner kan forårsake autisme. Påstanden om at vaksiner kan utløse autisme, er tilbakevist gjennom flere store studier. Autisme har også fått oppmerksomhet i populærkulturen gjennom filmer, bøker og teater. Tidligere ble autisme sett på som en betydelig belastning og noe man burde strebe etter å forebygge eller behandle. I forskningen har mye ressurser blitt brukt på å studere årsaker og risikofaktorer, med håp om å finne forebyggende tiltak. De senere årene har det vokst frem et annet perspektiv på tilstanden. Personer med autisme har selv deltatt i debatten om diagnosen. De argumenterer gjerne med at autisme ikke må betraktes som en sykdom, men som en naturlig del av det menneskelige mangfold. Begrepet nevromangfold brukes ofte for å poengtere dette.
3.1.2 Diagnoseklassifikasjoner
ICD-10
I Norge og resten av Europa brukes diagnoseklassifikasjonen International Statistical Classification of Diseases and Related Health Problems, 10th Revision (ICD-10) (World Health Organization, 1990). Her kalles diagnosegruppen for «gjennomgripende utviklingsforstyrrelser» og inkluderer følgende diagnoser:
F84.0 Barneautisme (infantil autisme)
F84.1 Atypisk autisme (brukes når personen har autistiske trekk, men ikke tilfredsstiller kriteriene for barneautisme eller Aspergers syndrom)
F84.2 Retts syndrom (genetisk sykdom som gir autistiske trekk og bare rammer jenter).
F84.3 Disintegrativ forstyrrelse (tilstand hvor barnets utvikling er normal de første 1–3 leveårene for så å bli drastisk forverret, med betydelig tap av ferdigheter)
F84.4 Forstyrrelse med overaktivitet forbundet med psykisk utviklingshemming og bevegelsesstereotypier (brukes lite i Norge)
F84.5 Aspergers syndrom
F84.8 Andre spesifiserte gjennomgripende utviklingsforstyrrelser (brukes lite i Norge)
F84.9 Uspesifisert gjennomgripende utviklingsforstyrrelse
DSM-5
DSM-klassifikasjonen er dominerende i forskning og brukes i klinisk praksis i Nord-Amerika. I Diagnostic and Statistical Manual of Mental Disorders, 5th Edition (DSM-5), som kom i 2013, er undertypediagnosene fjernet og erstattet av fellesbetegnelsen «autismespekterforstyrrelser» (American Psychiatric Association, 2013; American Psychiatric Association, 2000). Når en autismediagnose stilles på grunnlag av DSM-5, skal følgende opplysninger spesifiseres:
symptomenes alvorlighetsgrad på en skala fra 1 til 3
om personen har utviklingshemming (IQ under 70) eller ikke
om språkforstyrrelse er til stede, og i så fall hvilket språklig nivå personen er på
kjente medisinske og genetiske tilstander
andre utviklingsforstyrrelser og psykiske lidelser
om katatoni (langvarige perioder med motorisk ubevegelighet) er til stede
Hensikten med spesifikasjonene er å fange opp variasjonen innen autismespekteret og gi mer presise beskrivelser av tilstanden.
Nåværende praksis i Norge
Selv om ICD-10 fortsatt brukes i Norge, er tankegangen bak DSM-5 for lengst tatt inn i klinisk praksis her i landet, og begrepet «autismespekterforstyrrelser» har vært i bruk lenge. Den nye ICD-versjonen, ICD-11, ble offentliggjort i 2019 og vil etter hvert bli tatt i bruk i Norge (World Health Organization, 2018). Der samsvarer både diagnosenavn og diagnosekriterier med DSM-5. Autisme klassifiseres fortsatt som en psykiatrisk diagnose i ICD-11.
3.1.3 Forekomst av autisme
Andelen barn som får autismediagnoser, har økt sterkt i alle høyinntektsland siden 1980-tallet. Hovedårsaken er at diagnosekriteriene er blitt endret, slik at flere passer til diagnosen. Flere barn med mildere symptomer og normale intellektuelle evner får autismediagnoser nå enn tidligere (Blumberg mfl., 2013). Det har også blitt større bevissthet om autisme i helsevesenet og i befolkningen (Silberman, 2015). I Norge har 0,7 prosent av alle barn fått en autismediagnose ved åtte års alder (Surén mfl., 2019a). En nærmere og mer detaljert beskrivelse av norske tall følger i kapittel 3.4.1. Tilsvarende tall fra andre land er adskillig høyere, henholdsvis 2,5 prosent hos tenåringer i Stockholms län i Sverige (Idring mfl., 2015), 1,5 prosent hos tiåringer i Danmark (Atladottir mfl., 2015) og 1,5 prosent hos åtteåringer i USA (Christensen mfl., 2016).
Tallene ovenfor er basert på helseregistre. Registerdata gir ikke nødvendigvis informasjon om reell forekomst av autisme. Noen kan ha fått diagnosen uten å passe til diagnosekriteriene (falskt positive resultater) og noen kan ha autisme uten å ha blitt fanget opp av helsevesenet (falskt negative resultater). Den beste måten å beregne reell forekomst på er å bruke et representativt utvalg av befolkningen og undersøke alle barn i dette utvalget. I en slik studie fra Sør-Korea, som inkluderte 37 000 barn i alderen 7–12 år, ble forekomsten av autisme beregnet til 2,6 prosent (Kim mfl., 2011). Av dem som oppfylte diagnosekriteriene for autisme, hadde to tredjedeler ikke fått noen slik diagnose i helsevesenet på forhånd.
Forekomsten av autisme blant voksne er dårlig kartlagt. En studie fra England, som inkluderte et representativt utvalg på 7461 voksne trukket ut fra hele befolkningen, fant en forekomst på 1 prosent (Brugha mfl., 2011).
Kjønnsforskjeller i forekomst
Det er store kjønnsforskjeller i forekomsten av autisme. Sannsynligheten for å få en diagnose er fire ganger så høy hos gutter som hos jenter (Loomes, Hull og Mandy, 2017). I studier hvor alle barn i en befolkningsgruppe er undersøkt for autisme, er kjønnsforskjellene noe mindre, med tre ganger så høy forekomst hos gutter som hos jenter (Loomes, Hull og Mandy, 2017). I Norge er det vist at jenter generelt har et høyere nivå av psykiske plager enn gutter når de først blir henvist til psykisk helsevern for barn og unge (Posserud og Lundervold, 2013). En forklaring på at mange jenter med autisme blir oppdaget sent, kan være at de viser mindre aggresjon og har mindre utagerende atferd enn gutter med autisme og derfor ikke blir lagt så godt merke til på skolen og i nærmiljøet (Loomes, Hull og Mandy, 2017). Jenter med autisme har også mindre rigid og gjentagende atferd, færre ualminnelige særinteresser og viser mer sosial atferd enn gutter med autisme (Happé, 2019).
Er det en reell økning i forekomsten av autisme?
Siden andelen barn med diagnosen autisme har økt så sterkt, har det vært uro for om dette skyldes en reell økning i risikoen for autisme. Data fra USA tyder imidlertid på at hovedforklaringen er en utvidelse av diagnosedefinisjonen (Blumberg mfl., 2013). En svensk studie som undersøkte tvillinger i tiårsperioden 1993 til 2002, fant ingen økning i autistiske trekk hos barna i denne perioden, selv om andelen barn med autismediagnoser økte sterkt i samme periode (Lundström, Reichenberg, Anckarsäter, Lichtenstein og Gillberg, 2015).
Den raske økningen i diagnosebruk gir grunn til å være på vakt mot overdiagnostikk, det vil si at diagnosen brukes på barn som ikke passer med diagnosekriteriene, og som burde hatt en annen diagnose eller ingen diagnose i det hele tatt.
3.1.4 Årsaker til autisme
Genetiske årsaker
Genetisk disposisjon er den viktigste risikofaktoren for autisme. Arvbarheten er kartlagt gjennom tvillingstudier og familiestudier. Anslagene for arvbarhet varierer fra 64 til 91 prosent, det vil si at 64 til 91 prosent av risikoen for autisme i befolkningen er genetisk bestemt (Ronald og Hoekstra, 2011). Som følge av dette ser man en opphopning av autisme i familier. Når ett barn har autisme, er risikoen for autisme tidoblet hos søsken og doblet hos søskenbarna sammenlignet med i familier hvor det ikke forekommer autisme (Sandin mfl., 2014).
Genetisk disposisjon kan arves på ulike måter. På befolkningsnivå antas det at omkring 50 prosent av risikoen for autisme forårsakes av vanlig forekommende gener som arves i «uheldige» kombinasjoner (Ramaswami og Geschwind, 2018). Dette er gjerne tilfelle når det finnes flere tilfeller av autisme i samme familie. I andre tilfeller skyldes disposisjonen sjeldne enkeltgener som er nedarvet fra foreldrene, eller genfeil (mutasjoner) som har oppstått hos barnet (Ramaswami og Geschwind, 2018). Slike enkeltgener og mutasjoner kan forklare 5–10 prosent av autismetilfellene. Mange av disse genvariantene kan nå påvises ved genetisk testing. For de resterende 40–45 prosentene er det foreløpig ikke funnet noen forklaring på den genetiske disposisjonen (Ramaswami og Geschwind, 2018).
Miljøbetingede risikofaktorer
I store befolkningsstudier er det påvist flere miljøfaktorer som er forbundet med økt risiko for autisme:
Høy alder hos far (Sandin mfl., 2016). Sannsynligvis skyldes dette at forekomsten av genfeil (mutasjoner) i kjønnscellene øker med økende alder hos menn.
Diabetes hos mor i svangerskapet (Xiang, Wang, Martinez, Buchanan og Feldman, 2018).
Overvekt og fedme hos foreldrene (Krakowiak mfl., 2012; Surén mfl., 2014).
Feber og alvorlige infeksjoner hos mor i svangerskapet (Atladottir, Henriksen, Schendel og Parner, 2012; Zerbo mfl., 2013). Risikoen er knyttet til feber og infeksjoner generelt, ikke til spesifikke bakterier eller virus.
Kort tid mellom svangerskap (Cheslack-Postava, Liu og Bearman, 2011; Gunnes mfl., 2013). Dette gjelder når svangerskapet starter mindre enn tolv måneder etter forrige fødsel. Årsakshypotesen er at mor ikke rekker å fylle opp igjen lagre av vitaminer og mineraler når avstanden mellom svangerskapene blir for kort.
Svangerskaps- og fødselskomplikasjoner (Gardener, Spiegelman og Buka, 2011). Flere typer komplikasjoner er forbundet med økt risiko for autisme. Det er usikkert hva som er årsak og virkning, det vil si om komplikasjonene kan forårsake autisme, eller om komplikasjonene oppstår fordi barnet har en sårbarhet i utgangspunktet.
Disse miljøfaktorene er altså risikofaktorer for autisme. Det er imidlertid viktig å understreke at en risikofaktor ikke er det samme som en årsak. Når noe er en risikofaktor, betyr det bare at risikoen er forhøyet hos dem som har denne faktoren. Man vet ikke om risikofaktoren er en reell årsak til tilstanden, eller hva som eventuelt er forklaringen på sammenhengen. Det er aldri vist at autismerisiko påvirkes av noe som skjer etter at barnet er født. Psykososiale faktorer, som foreldrenes atferd og barneoppdragelse, har ikke betydning.
I Norge har andelen fedre som er 40 år eller eldre ved barnets fødsel, økt fra 4,0 prosent i 1980 til 14,2 prosent i 2017 (Folkehelseinstittutet, 2019b). Andelen med fedme ligger nå over 20 prosent hos voksne i Norge (Jacobsen og Aars, 2015; Midthjell mfl., 2013). Tilsvarende økninger har skjedd i andre land. Hvis høy alder hos fedre og fedme hos foreldre er reelle årsaker til autisme, kan økningen i disse risikofaktorene forklare noe av økningen i andelen barn som får autismediagnoser.
Forebygging av autisme
Foreløpig finnes det ikke tiltak som kan forebygge autisme. Studier har vist at risikoen for autisme er redusert hos mødre som tar tilskudd av folsyre / vitamin B9 tidlig i svangerskapet (Schmidt mfl., 2012; Surén mfl., 2013a). Folsyretilskudd anbefales allerede til alle kvinner som planlegger å bli gravide, fordi det reduserer risikoen for ryggmargsbrokk (MRC Vitamin Study Research Group, 1991). Foreløpig kan ikke folsyretilskudd defineres som forebyggende tiltak mot autisme, men funnene støtter opp under gjeldende anbefalinger om folsyretilskudd. Flertallet av norske gravide bruker folsyre, men mange starter først etter at svangerskapet er i gang (Surén mfl., 2013a). Dermed mister de den forebyggende effekten mot ryggmargsbrokk og muligens også en forebyggende effekt mot autisme (Surén mfl., 2013a).
Vaksiner og autisme
I 1998 oppsto det mistanke om at vaksiner kan forårsake autisme, som følge av en artikkel i The Lancet, 2010 (Wakefield mfl., 1998). Artikkelen beskrev en gruppe på 12 barn som skulle ha utviklet autisme og tarmsykdom etter å ha fått vaksine mot meslinger, kusma og røde hunder, den såkalte MMR-vaksinen.1 Senere kom det frem at analysene var bygget på forfalskede data. Artikkelen ble derfor trukket tilbake i 2010 (Retraction-Ileal-lymphoid-nodular hyperplasia, 2010). Flere store studier har senere avkreftet sammenhengen mellom MMR-vaksine og autisme (Maglione mfl., 2014). Det er heller ingen andre vaksiner som gir økt risiko for autisme (Maglione mfl., 2014).
3.1.5 Symptomer og vansker
Kjernesymptomer
Som beskrevet innledningsvis er autisme en sammensatt gruppe forstyrrelser med to felles kjennetegn: vedvarende svikt i sosial fungering og kommunikasjon samt repetitiv, innskrenket og ensformig atferd (American Psychiatric Association, 2013). Det er stor variasjon i utforming og alvorlighetsgrad av symptomene (American Psychiatric Association, 2013). Det er også stor variasjon i intellektuelle evner, fra alvorlig utviklingshemming til høyt intelligensnivå. Omkring 30 prosent av personer med autisme har utviklingshemming, det vil si IQ under 70 ved evnetesting (Christensen mfl., 2016). Avvik i utviklingen kan være synlige allerede i første leveår, men typiske symptomer på autisme kommer gjerne til syne i andre leveår (Zwaigenbaum og Penner, 2018). For en del barn vil symptomene ikke bli tydelige før nærmere skolealder (Zwaigenbaum og Penner, 2018). Dette gjelder særlig barn som har et relativt høyt funksjonsnivå.
Om lag en tredjedel av barn med autisme har såkalt regresjon, det vil si en tilbakegang i utviklingen hvor barnet mister ferdigheter det tidligere har hatt (Barger, Campbell og McDonough, 2013). Regresjon inntreffer oftest i andre leveår og er mest vanlig hos barn med de alvorligste symptomene på autisme (Barger, Campbell og McDonough, 2013). De vanligste formene for regresjon er tilbakegang i språkferdigheter og sosiale ferdigheter (Barger, Campbell og McDonough, 2013). I enkelte tilfeller arter regresjonen seg som alvorlig ferdighetstap hos barn som hadde en normal utvikling frem til symptomdebut (Barger, Campbell og McDonough, 2013). For slike tilstander brukes diagnosen «disintegrativ forstyrrelse i barndommen» i ICD-10.
Andre vansker og tilstander
Barn og unge med autisme har oftest andre utviklingsvansker i tillegg til kjernesymptomene. Lærevansker, hyperaktivitet og konsentrasjonssvikt er vanlig (Posserud, Hysing, Helland, Gillberg og Lundervold, 2018). Anslagsvis 28 prosent av barn med autisme oppfyller kriteriene for ADHD (Simonoff, Pickles, Charman, Loucas og Baird, 2008). Mange har forsinket motorisk utvikling og koordinasjonsproblemer (Silver og Rapin, 2012). Psykiske vansker som aggresjon, irritabilitet, angst og depresjon er også utbredt (Lord, Elsabbagh, Baird og Veenstra-Vanderweele, 2018). Søvnproblemer, hovedsakelig innsovningsvansker, forekommer hos mellom 40 og 80 prosent av barn med autisme (Miano og Ferri, 2010). I en norsk studie hvor 71 barn med autisme i alderen 6–17 år ble kartlagt, fant man at 72 prosent også fylte kriteriene for en annen psykisk lidelse (Gjevik, Eldevik, Fjaeran-Granum og Sponheim, 2011). De vanligste tilleggslidelsene var angstlidelser (41 prosent) og ADHD (31 prosent).
Medisinske og nevrologiske tilleggsvansker er også hyppig forekommende. Epilepsi forekommer hos mellom 5 og 26 prosent av barn med autisme. Andelen varierer mellom studier (Spence og Schneider, 2009). Det er ofte problemer med spising i tidlig barnealder (Emond, Emmett, Steer og Golding, 2010). Barn med autisme er gjerne kresne i matveien og har et mer begrenset utvalg av mat i kostholdet sitt, med lavere inntak av frukt og grønt (Emond, Emmett, Steer og Golding, 2010). I USA er det vist at barn med autisme har økt risiko for fedme og overvekt (Curtin, Anderson, Must og Bandini, 2010). Mange har plager fra mage og tarm. Barn med autisme har økt forekomst av både forstoppelse og diaré sammenlignet med andre barn, og foreldrene oppgir oftere at barna har matallergi eller matintoleranse (Bresnahan mfl., 2015). Disse symptomene er til stede fra tidlig barnealder, før autismediagnosen er stilt (Bresnahan mfl., 2015).
Studier av tenåringsjenter og unge kvinner med spiseforstyrrelser tyder på at autisme og autistiske trekk er en disponerende faktor for å utvikle anoreksi (Westwood og Tchanturia, 2017). Studiene er imidlertid små. Det foreligger derfor ikke sikre tall. Tenåringsjenter med autisme er betydelig overrepresentert blant dem som søker helsehjelp for kjønnsdysfori (Wæhre og Tønseth, 2018; Kaltiala-Heino, Sumia, Työläjärvi og Lindberg, 2015). Dette er et nytt fenomen, så det er uklart i hvilken grad autisme bidrar til kjønnsdysfori.
Tidlig identifisering (screening)
Tidlig identifisering og diagnose er en fordel, fordi det kan settes inn tidlige intensive tiltak hos barn for å bedre utviklingen av sosiale ferdigheter og kommunikasjon (Johnson og Myers, 2007). En diagnose kan også bidra til at barnet og familien får nødvendig hjelp (Johnson og Myers, 2007). Den amerikanske barnelegeforeningen American Academy of Pediatrics anbefaler at alle barn skal gjennomgå screening for autisme ved 18 og 24 måneders alder (Johnson og Myers, 2007). Ved screening brukes et spørreskjema eller en sjekkliste hvor foreldrene spørres om vanlige symptomer og tegn til autisme hos barnet. Det er utviklet flere slike screeninginstrumenter for autisme, men det er i liten grad undersøkt hvor effektive de er i praksis (McPheeters mfl., 2016). I Den norske mor- og barn-undersøkelsen, som i 2019 endret navn til Den norske mor, far og barn-undersøkelsen, var det bare et mindretall av barn med autisme som skåret over verdien som indikerte mistanke om autisme (Stenberg mfl., 2014; Surén mfl., 2019b). I den norske helsestasjonstjenesten gjøres det ikke spesifikk screening for autisme.
3.1.6 Diagnostikk av autisme
Diagnostiske instrumenter
På 1990-tallet ble det utviklet diagnostiske instrumenter til bruk i utredning av autisme. Hensikten med disse er å sikre at alle relevante opplysninger kommer frem, og at diagnosen brukes i samsvar med diagnosekriteriene. The Autism Diagnostic Interview – Revised (ADI-R) er et foreldreintervju som kartlegger barnets utvikling og symptomer på autisme (Lord, Rutter og Le Couteur, 1994). The Autism Diagnostic Observation Schedule (ADOS) er en lekbasert observasjon av barnets sosiale fungering, kommunikasjon og atferd (Lord mfl., 2000). Bruk av ADI-R og ADOS anses nå som standard både i klinisk praksis og i forskning.
Anbefalt innhold i utredning av autisme
Det finnes ingen offisiell nasjonal retningslinje for utredning av autisme i Norge. Regional kompetansetjeneste for autisme, ADHD, Tourettes syndrom og narkolepsi i Helse Sør-Øst RHF har utviklet en retningslinje for hvordan autisme skal utredes og diagnostiseres (Helsebiblioteket, 2019a). Denne kan også brukes i de andre regionale helseforetakene. Retningslinjen er i tråd med internasjonale anbefalinger (Zwaigenbaum og Penner, 2018).
I henhold til retningslinjen skal en autismeutredning inneholde følgende:
autismespesifikt diagnostisk intervju: ADI-R. (Det finnes også andre tilsvarende intervjuer som kan brukes)
autismespesifikk lekbasert observasjon: ADOS
kartlegging av utviklings- og sykehistorie
medisinsk/nevrologisk undersøkelse
blodprøver og urinprøver for å undersøke for stoffskiftesykdommer, cøliaki, autoimmune sykdommer, jernmangel, leversykdom og allergi
kromosomundersøkelser for å avdekke kromosomfeil
evnetest for å kartlegge kognitiv fungering
kartlegging av språkfunksjoner
kartlegging av fungering i dagliglivet (adaptiv fungering)
Retningslinjen anbefaler genetisk testing bare hvis det er konkret mistanke om medfødt syndrom eller genfeil. Ved moderne genetisk testing kan det påvises årsak hos opptil 30 prosent av personer med autisme (Baker og Jeste, 2015).2 I nyere vitenskapelige artikler anbefales det at alle med autisme skal gjennomgå genetisk utredning (Baker og Jeste, 2015).
I retningslinjen anbefales MR3-undersøkelse av hjernen hvis det foreligger andre tegn på hjernemisdannelser, det vil si hvis barnet har unormale funn ved nevrologisk undersøkelse, unormal hodevekst eller påvist genetisk sykdom (Baker og Jeste, 2015). EEG4-undersøkelse anbefales hvis det er mistanke om epileptiske anfall, eller hvis barnet har hatt tydelig tilbakegang i språkferdigheter (Baker og Jeste, 2015).
3.1.7 Autisme hos voksne og eldre
Forløp og prognose ved autisme
Det finnes ingen store studier som har fulgt personer med autisme frem til voksen alder. Den største studien som er gjort, inkluderte 85 personer som fikk diagnosen ved to års alder (Anderson, Liang og Lord, 2014). Ved 19 års alder var det åtte personer (9 prosent), som ikke lenger hadde symptomer som passet med diagnosekriteriene. I tillegg var det 24 stykker (8 prosent) som hadde autisme, men som var innenfor normalområdet både intellektuelt og språklig, og som fungerte godt på skolen. Generelt var det de som hadde kognitive ferdigheter innenfor normalområdet ved to års alder, som hadde best fungering ved 19 års alder.
Kunnskapsgrunnlaget om autisme hos voksne er begrenset, og kunnskapen om autisme hos eldre er svært mangelfull (Howlin og Moss, 2012). Mange voksne med autisme er sannsynligvis udiagnostiserte, ettersom det var lite vanlig å bruke autismediagnosen da de var yngre, og Asperger-diagnosen først ble introdusert på 1990-tallet. I den befolkningsbaserte studien fra England, jf. kapittel 3.1.3, hvor forekomsten ble beregnet til 1 prosent hos voksne, hadde ingen av personene med autisme fått diagnosen i helsevesenet tidligere (Brugha mfl., 2011).
Psykiske lidelser hos voksne med autisme
Voksne med autisme er mer sårbare for å utvikle psykiske lidelser enn befolkningen for øvrig. En gjennomgang av publiserte studier viste en gjennomsnittlig forekomst på 27 prosent for angstlidelser og 23 prosent for depresjon (Hollocks, Lerh, Magiati, Meiser-Stedman og Brugha, 2019). Som hos barn er det mange voksne som har ADHD i tillegg til autisme. Anslagene varierer, men gjennomsnittet ligger på 26 prosent (Lugo-Marín mfl., 2019).
Diagnostikk av psykiske lidelser er krevende hos voksne med autisme (Helverschou, Bakken og Martinsen, 2011). Først og fremst er det symptomoverlapp mellom autisme og andre tilstander. Kjernesymptomer på autisme som repetitiv og stereotyp atferd kan være vanskelig å skille fra tvangslidelse5, mens vansker i sosialt samspill kan være vanskelig å skille fra sosial fobi eller tegn på psykose. Det er også viktig å være klar over at økning i autismesymptomer, for eksempel mer intens repetitiv atferd, kan være uttrykk for psykisk lidelse. Mange personer med autisme har kommunikasjonsvansker som gjør det vanskelig å sette ord på tanker og følelser. Hos dem som også har utviklingshemming, kan psykisk lidelse vise seg ved atypiske symptomer, som selvskading og voldelig atferd.
Rus, kriminalitet og voldelig atferd
Rusproblemer forekommer sjeldnere hos personer med autisme enn i normalbefolkningen (Arnevik og Helverschou, 2016).
Personer med autisme har ikke økt tendens til å begå kriminalitet sammenlignet med normalbefolkningen (King og Murphy, 2014). En norsk undersøkelse av alle rettspsykiatriske rapporter der tiltalte hadde Aspergers syndrom, i alt 48 saker i årene 2000–2010, viste at de kriminelle handlingene ofte rammet nærstående (Helverschou mfl., 2015). Forbrytelsene hadde i stor grad sammenheng med trekk som er typiske ved autisme, som tvangstanker og manglende forståelse av mennesker og situasjoner (Helverschou mfl., 2015).
Av dem som har autisme og utviklingshemming, er det mellom 10 og 20 prosent som har voldelig og utfordrende atferd (von Tetzchner, 2003). Hvis slik atferd forverrer seg, eller er nyoppstått, er det ofte et tegn på medisinsk sykdom eller psykisk lidelse (von Tetzchner, 2003).
Somatisk helse og dødelighet
Personer med autisme har økt risiko for et bredt spekter av medisinske lidelser (Croen mfl., 2015). Disse lidelsene kan ha felles årsak med autisme, eller de kan være utløst av uheldige livsstilsfaktorer forbundet med autisme. Studier har vist at barn med autisme har et mer usunt kosthold og høyere risiko for fedme enn andre barn (Emond, Emmett, Steer og Golding, 2010; Curtin, Anderson, Must og Bandini, 2010). En svensk registerbasert studie viste økt dødelighet av alle typer medisinske og psykiatriske tilstander (Hirvikoski mfl., 2016). For de fleste sykdomskategoriene var økningen i dødelighet størst hos dem som hadde autisme med utviklingshemming. Det eneste unntaket var selvmord, som var vanligst blant dem med kognitive evner innenfor normalområdet. Denne gruppen hadde ni ganger så høy selvmordsrisiko som normalbefolkningen.
Levekår
Levekår hos voksne med autisme er lite studert. I Norge er det gjort en studie av 113 personer som fikk autismediagnose som barn i årene 1968–1988 (Mordre mfl., 2012). I voksen alder hadde 81 prosent av disse uføretrygd. Disse personene var diagnostisert før Asperger-diagnosen kom i bruk, så flertallet hadde autisme med utviklingshemming. De få studiene som er gjort i andre land, viser at flertallet av voksne med autisme står utenfor arbeidslivet, bor i omsorgsboliger eller sammen med foreldrene og sjelden har stiftet egen familie (Howlin og Moss, 2012). Dette gjelder også for dem som har kognitive evner innenfor normalområdet (Howlin, Moss, Savage og Rutter, 2013). Det er liten kunnskap om hvordan personer med autisme klarer seg i alderdommen.
3.1.8 Helsehjelp til personer med autisme
Behandling av barn i førskolealder
For barn i førskolealder brukes såkalt tidlig og intensiv atferdsanalytisk behandling av autisme. På engelsk kalles behandlingen Early Intensive Behavioral Intervention (EIBI). Forkortelsen EIBI brukes også i norske fagmiljøer og benyttes videre i rapporten. EIBI er ikke et standardisert program, men et sett med ulike prosedyrer (Vea mfl., 2019). For hvert barn lages et individuelt program som tilpasses barnets atferd og ferdighetsnivå. Behandlingen ledes av en fagperson i spesialisthelsetjenesten som er opplært i atferdsanalyse og bruk av EIBI. Både barnehagepersonale og foreldre deltar i behandlingen. Et normalt EIBI-forløp krever minimum 20 timers innsats per uke av barnehagepersonalet og minimum fem timers innsats per uke av foreldrene. Behandlingen stiller altså store krav til ressurser i barnehagen og til foreldrenes ressurser og motivasjon. EIBI bør startes opp før barnet har fylt fem år, og vare i minst to år. Behandlingen skal avbrytes dersom barnet ikke viser progresjon i ferdigheter, eller hvis barnet og familien mistrives med behandlingen.
EIBI bygger på atferdsanalyse. Barnets atferd analyseres for å kartlegge hvilken type atferd barnet har, hvilke faktorer i omgivelsene som utløser ulike atferdsmønstre, og hvilke konsekvenser atferden får. Resultatene brukes deretter til å modifisere barnets atferd og lære barnet nye ferdigheter. Man bruker positiv forsterkning for å stimulere ønsket atferd. Målet er å bedre barnets daglige fungering og ferdigheter. Spesielt ønsker man å bedre ferdighetene på de områdene som er svekket hos barn med autisme, det vil si kommunikasjon og sosial fungering. Samtidig forsøker man å redusere uønsket og problematisk atferd, som repetitiv atferd, utagering og selvskading.
Studier av EIBI indikerer at behandlingen har positive effekter i løpet av tiden den pågår, det vil si over et tidsrom på to–tre år. En Cochrane-review har summert opp funn fra studier som har sammenlignet EIBI med vanlig oppfølging av barn med autisme (Reichow, Hume, Barton og Boyd, 2018). Sammenlignet med kontrollgruppene hadde EIBI-barna bedre fungering i dagliglivet, lavere intensitet av autismesymptomer, høyere IQ, bedre språkferdigheter og lavere nivåer av problematferd. På noen områder var imidlertid effektene små eller moderate. Cochrane-reviewen karakteriserer evidensgrunnlaget som svakt fordi studiene var små og fordi de fleste studiene ikke brukte randomisering for å avgjøre hvem som fikk EIBI og hvem som havnet i kontrollgruppen. Det er derfor en viss mulighet for at de som fikk EIBI, hadde bedre forutsetninger i utgangspunktet. De langsiktige effektene av EIBI er ikke studert, og man vet derfor ikke om de positive effektene vedvarer etter at behandlingen er avsluttet.
Det finnes også andre behandlingsprogrammer enn EIBI for førskolebarn (Lord, Elsabbagh, Baird og Veenstra-Vanderweele, 2018). Disse er ikke i utstrakt bruk i Norge, og det finnes derfor ikke nasjonale fagprosedyrer for dem.
Behandling av eldre barn, ungdom og voksne
For barn i skolealder, ungdom og voksne finnes det programmer som er utviklet for å bedre fungering og mestring på ulike områder, blant annet sosial fungering, kommunikasjon og evne til å organisere hverdagen. For flere av programmene er effekten godt dokumentert gjennom studier. Programmene er også med på å forebygge tilleggslidelser. Kognitiv atferdsterapi er mye brukt som behandlingsform, og mange av programmene er gruppebaserte (Lord, Elsabbagh, Baird og Veenstra-Vanderweele, 2018). Nedenfor er noen eksempler på slike programmer. Eksemplene er valgt ut for å gi et bilde av hva programmene går ut på, og hva de krever av ressurser. De representerer ikke spesifikke anbefalinger fra utvalget.
I Helse Sør-Øst er programmet Jeg er noe helt spesielt prøvd ut som psykoedukasjon for skolebarn og ungdommer som har fått diagnosen Aspergers syndrom (Vermeulen, 2008). Psykoedukasjon er grunnleggende opplæring i hva autisme er, hvilke vansker det fører til, og hvordan vanskene kan håndteres. Målet er å gi personen økt selvforståelse og strategier for å mestre vanskene sine. Jeg er noe helt spesielt er basert på en bok som behandleren og barnet/ungdommen går gjennom sammen. Opplegget består av ti sesjoner over en periode på ca. tre måneder.
KONTAKT er et gruppebasert program for trening av sosiale ferdigheter hos barn og ungdom med autisme og kognitive ferdigheter innenfor normalområdet (Jonsson mfl., 2019). Sesjonene varer i 60–90 minutter og foregår ukentlig i grupper på fire til åtte barn/ungdommer med to til tre behandlere til stede. Det er to varianter av programmet, en kort, som varer i 12 uker, og en lang, som varer i 24 uker.
Transitioning Together er et gruppebasert program for å forberede overgangen til voksenlivet for ungdommer med autisme (DaWalt, Greenberg og Mailick, 2018). Både ungdommen selv og foreldrene deltar, og andre familiemedlemmer kan også være med. Programmet forutsetter at ungdommen går på skole og har utviklet verbalt språk. Familien har først to individuelle sesjoner med behandler for å bli kjent. Deretter består programmet av åtte gruppesesjoner som varer omkring 90 minutter. I gruppesesjonene deltar flere familier samtidig.
Diagnostikk og behandling av psykiske tilleggslidelser og ruslidelser hos personer med autisme
Diagnostikk og behandling av psykiske tilleggslidelser må utføres av fagpersoner som har kompetanse på både autisme og psykiske lidelser. Hvis man bruker diagnostiske instrumenter utviklet for normalfungerende personer, må resultatene tolkes med varsomhet. Det er ingen universell enighet om prosedyrer og diagnostiske kriterier, men det er utviklet egne symptomsjekklister for voksne med autisme og utviklingshemming (Helverschou, Bakken og Martinsen, 2009).
Hos dem som har kognitive evner innenfor normalområdet, kan kognitiv atferdsterapi fungere hvis den tilpasses problemene med kommunikasjon og sosial fungering (Helverschou, 2012). Hos dem som har utviklingshemming, må behandlingen tilpasses den enkeltes behov og evnenivå. Familiemedlemmer og andre omsorgspersoner må involveres (Helverschou, Bakken og Martinsen, 2011).
Det er ingen allmenne retningslinjer for behandling av rusproblemer hos personer med autisme. Behandlingen må tilpasses den enkeltes forutsetninger. Bruk av alminnelige metoder som gruppebehandling er ofte lite vellykket.
Medikamentell behandling
Foreløpig finnes det ikke medikamenter som virker på kjernesymptomene ved autisme, det vil si medikamenter som bedrer kommunikasjon og sosial fungering og reduserer repetitiv atferd. Atypiske antipsykotika som risperidon og aripiprazol brukes for å behandle uro, irritabilitet og aggresjon (Lord, Elsabbagh, Baird og Veenstra-Vanderweele, 2018). I Norge er autisme ikke godkjent som selvstendig indikasjon for slike medikamenter, men atferdsproblemer kan brukes som indikasjon. Melatonin har positive effekter på søvnvansker hos barn med autisme (Levy og Hyman, 2015).
Medisinsk oppfølging
Det finnes ikke felles retningslinjer for medisinsk oppfølging av personer med autisme. De kan ha vansker med å beskrive kroppslige plager. Hos personer som har både autisme og utviklingshemming, vil plagene ofte gi seg utslag i atferdsendringer heller enn beskrivelser av symptomene. Jevnlige helsekontroller kan bidra til å redusere sykdomsrisiko hos personer med autisme. Livsstilsforebyggende tiltak er viktige.
Fysioterapi og fysisk trening
Motorisk forsinkelse og koordinasjonsproblemer er vanlig hos barn med autisme. Barn med slike vansker har generelt nytte av fysioterapi for å trene opp sin motorikk. Flere mindre studier har også vist at fysisk trening har gunstige effekter (Bremer, Crozier og Lloyd, 2016). Fysisk trening kan bedre sosial fungering, kognitiv fungering og oppmerksomhet og redusere mengden av repetitiv og ensformig atferd.
Kosttilskudd, kostholdsbehandling og alternativ medisin
Mage- og tarmproblemer er vanlig hos barn med autisme, og det er vanlig at familier forsøker kosttilskudd eller kostholdsbehandling. Det har blant annet blitt gjort forsøk med tilskudd av ulike vitaminer og omega 3-fettsyrer. Så langt er det ikke vist effekt av kosttilskudd i større studier (Levy og Hyman, 2015). Eliminasjonsdietter hvor man fjerner melk, gluten, sukker eller andre ernæringskomponenter har heller ikke vist effekt. Studiene er imidlertid små og av dårlig kvalitet (Levy og Hyman, 2015). Det er lite kunnskap om mage- og tarmproblemer hos voksne. Det finnes ikke norske eller internasjonale anbefalinger for spesifikke kostholdstiltak for personer med autisme. Dette skyldes manglende kunnskapsgrunnlag.
Det finnes også andre behandlingsmetoder som det reklameres for i ulike medier. Felles for disse er at evidensgrunnlaget er svakt (Levy og Hyman, 2015). Dokumentasjonen består oftest av enkelttilfeller, og det finnes som regel ikke effektstudier som inkluderer kontrollgrupper. Noen alternative terapiformer, som musikkterapi og yoga, har minimal skaderisiko.
3.1.9 Autisme i den samiske urbefolkningen og andre minoritetsgrupper
Den samiske urbefolkningen
Det registreres ikke etnisk tilhørighet for personer bosatt i Norge. Antall samer i Norge er derfor ikke kjent. Det finnes heller ikke offisielle data om samenes bosettingsmønster. Det bor 55 000 personer i områdene Sametinget har vedtatt å gi næringsstøtte til. Det er disse områdene som er grunnlaget for Statistisk sentralbyrås samiske statistikk (Sønstebø, 2018). I disse tallene er ikke de sør-samiske områdene inkludert. Det bor for øvrig samer i mange andre norske kommuner, deriblant Oslo.
Det er generelt lite tallfestet kunnskap om sykdomsforekomst blant den samiske befolkningen. I 2016 ble det publisert en kvalitativ studie av 31 samer med funksjonsnedsettelser (Melbøe, Johnsen, Fredreheim og Hansen, 2016). Der kom det frem at samer med funksjonsnedsettelser kan møte både kulturelle og språklige barrierer i hjelpeapparatet. Tjenesteyterne forstår ikke alltid det kulturspesifikke i samisk tenkemåte, verdier, historie og hverdagsliv. Som regel behersker ikke fagpersonene samisk, og de kjenner ikke alltid til indirekte kommunikasjonsformer som samer ofte bruker når de omtaler sykdom. Når samer skal utredes i det psykiske helsevernet, er det en utfordring at standardiserte intervjuer og tester ikke er oversatt til samisk. Slike standardiserte instrumenter brukes mye, spesielt i psykisk helsevern for barn og unge. Det er også mangelfull tilgang på nødvendig informasjonsmateriell på samisk.
Andre minoriteter
Norge har mange minoritetsgrupper. I Norge er det nå 765 000 innvandrere, som tilsvarer 14 prosent av befolkningen, og 179 000 barn av innvandrere, tilsvarende 3 prosent av befolkningen (Statistisk sentralbyrå, 2019f).
Forekomsten av autisme i minoritetsgrupper i Norge er ikke undersøkt tidligere. I Danmark er det påvist økt risiko for barneautisme (klassisk autisme) blant barn med opprinnelse utenfor Europa (Lauritsen, Pedersen og Mortensen, 2005). I Sverige er det funnet økt risiko for autisme med utviklingshemming blant barn av mødre med afrikansk opprinnelse (Magnusson mfl., 2012). I Finland er det funnet høyere risiko for barneautisme blant barn med innvandrerbakgrunn (Lehti mfl., 2013; Lehti mfl., 2015). Økningen omfattet barn med opprinnelse i Asia, det tidligere Sovjetunionen og det tidligere Jugoslavia. Det var altså andre landgrupper som hadde økt risiko i Finland enn det som er funnet i Sverige.
Det er ukjent hva som er årsaken til den forhøyede risikoen for autisme hos barn med innvandrerbakgrunn (Magnusson mfl., 2012). For nærmere informasjon om norske data på dette området, vises det til kapittel 3.4.1.
3.2 Tourette
Tourette er en nevrologisk tilstand som debuterer i barndommen og kjennetegnes av motoriske og vokale tics (Grøholt, Garløv, Weidle og Sommerschild, 2015). Motoriske tics er korte, gjentatte urytmiske bevegelser. Vokale tics er plutselige lyder og verbale ytringer. De vanligste ticsene er blunking, ansiktsgrimaser og hodekast. Bevegelsene kan også være mer komplekse, for eksempel å ta på eller kaste ting. Ledsagende lyder kan komme som kremting, hosting eller korte hyl og utrop. Tics forekommer ofte hos barn og er som regel forbigående. Diagnosen tourette brukes når minst to motoriske tics og ett eller flere vokale tics har vært til stede, men ikke nødvendigvis samtidig, i mer enn et år. Mange forbinder tourette med banning og bruk av tabuord, men dette forkommer bare i 10–15 prosent av tilfellene. Alvorlighetsgraden av tics kan variere fra knapt synlige øyelokkbevegelser og veldig diskré harkelyder til smertefulle og sosialt svært hemmende og ubehagelige symptomer som rammer forskjellige muskelgrupper.
3.2.1 Tourette-diagnosens historie
Syndromet har fått navnet etter Georges Gilles de la Tourette, en nevrolog ved hospitalet La Salpetriere i Paris. Han publiserte i 1885 en serie med ni kasushistorier der han omtalte tilstanden som maladie des tics. Nesten hundre år senere beskrev den franske psykiateren Jean-Noel Seignot en vellykket behandling av en pasient som var ekstremt plaget av tics, med den antipsykotiske medisinen haloperidol (Seignot, 1961). Inntil da var psykoanalyse ansett som første behandlingsvalg, selv om det sjelden førte til bedring av tics-symptomene. Det tok nesten 20 år fra Seignot oppdaget effekten av haloperidol til det ble allment akseptert at tourette er en nevrologisk tilstand som kan påvirkes medikamentelt.
3.2.2 Diagnoseklassifikasjoner
I ICD-10 brukes følgende diagnosekoder for tics-forstyrrelser (World Health Organization, 1990):
F95.0 Forbigående tics: Tics som varer i mindre enn ett år.
F95.1 Kroniske motoriske eller vokale tics: Tics som enten er motoriske eller vokale, og som varer i mer enn ett år.
F95.2 Tourettes syndrom: Multiple motoriske tics og minst ett vokalt tic som starter før 18 års alder og varer i mer enn ett år. Motoriske og vokale tics må ikke nødvendigvis forekomme samtidig.
F95.8 Andre spesifiserte syndromer med tics.
F95.9 Uspesifiserte tics.
I ICD-11 er tourette-diagnosen uendret, mens den nåværende diagnosekoden, F95.1, er delt opp i to nye diagnoser, én for motoriske tics og én for vokale tics (World Health Organization, 2018). Det er også innført en ny diagnosekode for sekundære tics, det vil si tics som er utløst av infeksjon, medisinsk sykdom eller narkotikabruk. Tics-forstyrrelsene hører inn under nevrologikapitlet i ICD-11 og kategoriseres som bevegelsesforstyrrelser, ikke psykiske lidelser, som i ICD-10. I DSM-5 er tourette plassert under kapitlet for nevroutviklingsforstyrrelser (American Psychiatric Association, 2013).
3.2.3 Forekomst av tourette
Forekomsten av tourette er kartlagt i noen små befolkningsstudier hvor representative utvalg av befolkningen er undersøkt. Studiene er hovedsakelig fra Europa og Nord-Amerika og omfatter barn i alderen 6–15 år (Knight mfl., 2012). Anslagene av forekomst varierer. Gjennomsnittet er på 0,77 prosent (Knight mfl., 2012). Forekomsten er høyere hos gutter enn hos jenter, med en gjennomsnittlig gutt–jente-ratio på 4,2.
Studier basert på helseregisterdata har vist at andelen som får diagnosen, er lavere enn forekomsten i befolkningsstudiene. I Norge er det vist at 0,43 prosent av barn har fått tourette-diagnose ved 12 års alder (Surén mfl., 2019c). For mer informasjon om norske tall, se kapittel 3.4.2. I Danmark får mellom 0,4 prosent og 0,5 prosent av alle barn diagnosen før de fyller 15, mens tilsvarende andeler er mellom 0,1 prosent og 0,2 prosent i Finland og under 0,1 prosent i Sverige (Atladottir mfl., 2015).
Hos voksne er forekomsten av tourette dårlig kartlagt (Knight mfl., 2012).
3.2.4 Årsaker til tourette
Genetisk disposisjon er den viktigste kjente risikofaktoren for tourette (Robertson mfl., 2017). I tvilling- og familiestudier er arvbarheten, andelen av risiko på befolkningsnivå som skyldes genetikk, beregnet til 77 prosent. Hvilke gener som bidrar, er i liten grad kartlagt. Hva som utløser tics, er også ukjent. MR-studier tyder på at personer med tourette har funksjonsforstyrrelser i motoriske nervebaner i hjernen (Robertson mfl., 2017). Svangerskaps- og fødselskomplikasjoner som redusert fostervekst, prematur fødsel, setefødsel og keisersnitt er risikofaktorer for tourette (Brander mfl., 2018). Det er imidlertid ukjent hvilke mekanismer som gjør at disse komplikasjonene er forbundet med tourette.
3.2.5 Symptomer og vansker
Tics kan vise seg så tidlig som i to årsalderen. Debutalder er imidlertid vanligvis rundt fem til seks år (Grøholt, Garløv, Weidle og Sommerschild, 2015). Tics begynner oftest i ansiktet, med blunking med øynene eller grimasering. Deretter kan de spre seg til resten av kroppen. Motoriske tics kommer som regel før vokale tics. Symptomene når gjerne sitt maksimum mellom 10 og 15 års alder, for deretter å avta gradvis mot voksen alder. Mange med tics har forvarsler i form av sanseopplevelser like før ticsene opptrer. Disse fornemmelsene blir ofte beskrevet som en uro, kløe, kribling, kiling eller annen form for ubehag i hele kroppen eller i den kroppsdelen der ticset kommer. Fornemmelsene gir en uimotståelig fysisk trang til å utføre tics. Avspenningen som inntreffer etter at et tic er utført, har en sterk belønnings- og læringseffekt. Noen opplever en forverring av tics i stressende situasjoner, mens andre opplever det motsatte og får en økning av tics når de slapper av. Intensiteten av tics avtar ofte ved oppgaver og aktiviteter som krever konsentrasjon og oppmerksomhet.
Personer med tourette har ofte psykiske lidelser og/eller andre vansker i tillegg til tics, og mange har flere tilleggslidelser samtidig (Khalifa og von Knorring, 2006). Siden tilleggsvanskene kan gi betydelige plager, må utredningen rettes også mot kartlegging av disse. De tilstandene som forekommer hyppigst sammen med tourette, er ADHD og tvangslidelse (Robertson, 2000). ADHD forekommer hos mellom 60 og 90 prosent, og tvangslidelse hos mellom 40 og 60 prosent. Mellom 20 og 40 prosent har problemer med impulskontroll, plutselige og uforutsigbare sinneanfall, irritabilitet eller aggressiv atferd (Wright, Rickards og Cavanna, 2012). Slike problemer er vanligere hos barn og ungdom enn hos voksne (Wand, Matazow, Shady, Furer og Stanley, 1993). Dette er krevende for barna og ungdommene og kan være vanskelig å håndtere for foreldre og andre voksenpersoner rundt dem. Depressive symptomer er vanlig hos ungdom med tourette (Robertson, 2006). Angstlidelser, selvskading og personlighetsforstyrrelser opptrer også oftere hos personer med tourette enn i den øvrige befolkningen (Robertson, 2000).
3.2.6 Diagnostikk av tourette
Norge har ingen nasjonal faglig retningslinje for tourette. Regional kompetansetjeneste for autisme, ADHD, Tourettes syndrom og narkolepsi har laget en regional retningslinje (Helse Sør-Øst, 2013). Denne er tilgjengelig for alle helseforetakene.
Pålitelige opplysninger om hvordan symptomene har utviklet seg, er avgjørende for å stille riktig diagnose (Grøholt, Garløv, Weidle og Sommerschild, 2015). Barn forteller ofte at de har mindre tics enn de egentlig har. Det er viktig både å lytte til foreldrene og la barnet selv fortelle hvordan tics vanligvis arter seg. I en slik samtale bør en kartlegge starten og forløpet av symptomene, få en oversikt over nåværende motoriske og vokale tics, forvarsler til tics og evnen til å undertrykke tics. I tillegg bør man kartlegge hvilken behandling som har vært forsøkt tidligere. Tics må skilles fra tvangshandlinger eller repetitive handlinger. Videoopptak kan være til stor hjelp. Det finnes egne kartleggingsinstrumenter for tics. For en rask kartlegging er Skjema for registrering av tics, etter modell fra Yale Tourette Clinic, velegnet (Nasjonalt kompetansesenter for nevroutviklingsforstyrrelser og hypersomnier, 2005). For registrering over en lengre tidsperiode kan Symptomliste for tics og Gilles de la Tourettes syndrom brukes (Nasjonalt kompetansesenter for nevroutviklingsforstyrrelser og hypersomnier, 1988).
Det må alltid gjøres en medisinsk og nevrologisk undersøkelse for å finne eventuelle andre årsaker til ticslignende symptomer, som epilepsi eller andre nevrologiske sykdommer eller tilstander. MR- og EEG-undersøkelser er bare nødvendig dersom barnet har andre nevrologiske symptomer eller unormale funn ved nevrologisk undersøkelse i tillegg til tics (Grøholt, Garløv, Weidle og Sommerschild, 2015).
En tourette-utredning må alltid inkludere en generell psykiatrisk utredning, siden flertallet også har andre psykiske lidelser.
3.2.7 Tourette hos voksne
Forløp og prognose av tourette
Få studier har undersøkt langtidsprognosen av tourette. En oversiktsartikkel konkluderer med at mellom 59 og 85 prosent av barn opplever bedring av tics frem til 18 års alder (Hassan og Cavanna, 2012). Over en tredjedel blir helt symptomfri (Bloch og Leckman, 2009). Et mindretall har alvorlige symptomer inn i voksen alder. En oppfølgingsstudie av barn med tourette viste at 11 prosent fortsatt hadde moderate til alvorlige tics ved 18 års alder (Leckman mfl., 1998). Det er ikke klarlagt hva som bestemmer om tics vedvarer eller forsvinner (Leckman, Bloch, Scahill og King, 2006), men det er vist at alvorlige tics og dårlig finmotorikk i barndommen er forbundet med alvorlige tics i voksen alder (Hassan og Cavanna, 2012). Selv om tics ofte bedrer seg med alderen, fortsetter andelen med andre psykiske lidelser å være betydelig høyere enn i befolkningen ellers. En god oppfølging av disse lidelsene er avgjørende for en god prognose (Leckman, Bloch, Scahill og King, 2006).
Somatisk helse og dødelighet
Personer med tourette har økt risiko for autoimmune sykdommer (Mataix-Cols mfl., 2018). Det er også en økt forekomst av autoimmune sykdommer i familien til personer med tourette. Det spekuleres på om det kan ligge en felles genetisk sårbarhet til grunn, eller om betennelsestilstander i seg selv kan være med på å utløse tourette (Mataix-Cols mfl., 2018).
Det er også vist at personer med tourette har en betydelig økt forekomst av fedme, høyt blodtrykk og høyt kolesterol (Brander mfl., 2019). Som følge av dette har de økt risiko for type 2-diabetes og hjerte- og karsykdom. Den mest sannsynlige forklaringen er lite fysisk aktivitet, dårlig kosthold og stress som følge av å ha tourette (Brander mfl., 2019). Problemene forklares ikke av medikamentbruk.
Risikoen for selvmord og selvmordsforsøk er omtrent firedoblet hos personer med tourette sammenlignet med den øvrige befolkningen (Fernandez de la Cruz mfl., 2017). Økningen er størst blant dem som også har andre psykiske lidelser, og blant dem som fortsetter å ha tourette i voksen alder.
Levekår
En studie fra Sverige har vist at ungdommer med tourette har større frafall fra videregående skole enn andre (Perez-Vigil mfl., 2018). Det er også færre som gjennomfører høyere utdanning enn i resten av befolkningen. Ellers er levekårene for personer med tourette i liten grad kartlagt. Det er derfor lite kunnskap om forekomsten av rus, kriminalitet og voldelig atferd i denne gruppen.
3.2.8 Helsehjelp til personer med tourette
Ikke-medikamentell behandling
For mange personer med lette til moderate tics er informasjon til omgivelsene og tilrettelegging på skolen tilstrekkelig. Den best dokumenterte ikke-medikamentelle behandlingsformen er ticskontrollerende trening (Verdellen, van de Griendt, Hartmann og Murphy, 2011). Dette er også førstevalget som behandling. Ticskontrollerende trening er kognitiv atferdsterapi hvor man lærer å kontrollere tics. I tillegg omfatter terapien psykoedukasjon, avslapningsteknikker og psykososiale støttetiltak.
Medikamentell behandling
Dersom tics forårsaker smerte eller sosiale og emosjonelle problemer, eller hvis tics gjør det vanskelig å fungere normalt på skolen og i hverdagen, kan medikamentell behandling prøves. Medikamenter er aktuelt hvis ticskontrollerende trening ikke har gitt effekt eller ikke er tilgjengelig. I de europeiske retningslinjene for behandling av tourette er risperidon, et atypisk antipsykotikum, anbefalt som førstevalg (Roessner mfl., 2011). Aripriprazol, et nyere atypisk antipsykotikum, omtales også positivt i disse retningslinjene. Klonidin er et annet medikament som kan gi reduksjon i tics, men den har best dokumentert effekt når tics forekommer samtidig med symptomer på ADHD. I den regionale retningslinjen om utredning, diagnostisering og behandling av tourette fra Helse Sør-Øst er anbefalingene i tråd med de europeiske retningslinjene (Helse Sør-Øst, 2013).
Kirurgisk behandling – dyp hjernestimulering
Dyp hjernestimulering er et operativt inngrep hvor det settes inn elektroder som stimulerer eller hemmer aktivitet i hjernen. Behandlingen er dokumentert virkningsfull for Parkinsons sykdom og andre bevegelsesforstyrrelser. Dyp hjernestimulering brukes ved invalidiserende tics hos personer som ikke har hatt tilstrekkelig effekt av annen behandling. Foreløpig finnes det ikke kliniske studier som dokumenterer effekt (Muller-Vahl, 2011). Resultatene har vært gode i de fleste tilfellene hvor behandlingen har vært forsøkt. I Norge er noen få personer med tourette behandlet med dyp hjernestimulering siden første behandling i Norge i 2014.
Annen medisinsk og psykiatrisk behandling
Tilleggstilstander som ADHD og tvangslidelse utredes og behandles i spesialisthelsetjenesten. Selvmordsforebygging kan være nødvendig. Det viktigste selvmordsforebyggende tiltaket er sannsynligvis å gi god generell oppfølging. Hvis personen har psykiske vansker, trengs det spesifikk kartlegging av selvmordsrisiko og eventuelt konkrete selvmordsforebyggende tiltak (Fernandez de la Cruz mfl., 2017). Den økte risikoen for autoimmune sykdommer og livsstilssykdommer viser at det også er nødvendig med god medisinsk oppfølging av personer med tourette.
Fysioterapi
Personer som har mye motoriske tics, bruker musklene oftere og mer intenst enn vanlig. Mange bruker også muskelkraft på å undertrykke tics. Kroppslige plager som anspenthet, muskelsmerter, utmattelse og hodepine er derfor vanlig ved tourette. Fysioterapi med trening, avslapningsteknikker og pusteteknikker kan være til hjelp.
Alternative behandlingsformer
Flere alternative behandlingsformer har blitt prøvd ut for tics og tourette, og en del av disse blir markedsført på internett.
Neurofeedback: Dette er en behandling hvor hjerneaktiviteten blir registrert gjennom EEG-elektroder. EEG-signalene formidles tilbake til pasienten med lyd- eller bildesignaler. Signalene brukes så til å trene på å endre atferd og tankemønstre. Neurofeedback har blitt utprøvd i behandling av ADHD. Utprøvingene har ikke vist effekt, verken hos barn og ungdom (Cortese mfl., 2016) eller hos voksne (Schonenberg mfl., 2017). Det er ikke gjort solide studier av neurofeedback til behandling av tics og tourette.
Cannabis: Det er blitt hevdet at cannabis reduserer tics. De utprøvingene som hittil er gjort, har ikke vist effekt (Black mfl., 2019).
Kostholdsbehandling: Betydningen av kosthold er lite studert.
3.3 Historikk
3.3.1 Autismeomsorgens historie i Norge
Autismeomsorgen i Norge startet med privat initiativ og kreativitet (Rypern og Ytterland, 2015). I 1965 ble Landsforeningen for psykotisk utviklingshemmede stiftet av en gruppe foreldre til barn som bodde på Emma Hjorths Hjem for psykisk utviklingshemmede i Bærum. «Psykotisk utviklingshemming» var en vanlig betegnelse på autisme på den tiden. Foreningen ble forløperen til det som nå er Autismeforeningen i Norge.
I 1963 opprettet noen av foreldrene Elvetun behandlingshjem på Fetsund og flyttet barna sine fra Emma Hjorths Hjem til Elvetun. I 1965 ble Daleløkken behandlingshjem i Asker etablert, også dette av foreldre som tok barna sine ut av Emma Hjorths Hjem. To av pionerene skrev senere bøker om sine barn og sine erfaringer, henholdsvis Boka om Dag Tore av Tordis Ørjasæter (Ørjasæter, 1976) og Gutten i ingenmannsland av Borgny Rusten (Rusten, 1982).
Emma Hjorths Hjem var en del av det som kaltes helsevern for psykisk utviklingshemmede (HVPU) og var typisk for sin tid. Utviklingshemmede barn og ungdommer bodde i store enheter og fikk lite eller ingen stimulering, læring eller atferdstrening. Mange med autisme bodde på HVPU-institusjoner.
På 1970- og 80-tallet ble det utviklet en del tiltak for barn og ungdom med autisme i regi av kommuner og fylkeskommuner. Det var imidlertid ingen statlig koordinering eller finansiering av tiltakene. I 1985 ble det publisert en offentlig utredning av utviklingshemmedes levekår av det såkalte Lossius-utvalget (NOU 1985: 34). Utredningen la grunnlaget for en stortingsmelding om ansvar for tiltak og tjenester for psykisk utviklingshemmede (St.meld. nr. 67 (1986–87)). Deretter fulgte en lovsak om midlertidig lov om avvikling av institusjoner og kontrakter om privatpleie under det fylkeskommunale helsevern for psykisk utviklingshemmede og ansvar for tiltak og tjenester for mennesker med psykisk utviklingshemming, jf. Innst. O. nr. 78 (1987–88) til Ot.prp. nr. 49 (1987–88). Ansvarsreformen for mennesker med psykisk utviklingshemming, oftest omtalt som HVPU-reformen, ble iverksatt i 1991. Gjennom HVPU-reformen ble de statlige institusjonene for utviklingshemmede lagt ned og ansvaret overført til kommunene.
I 2004 ble det innført en statlig toppfinansiering for særlig ressurskrevende brukere i kommunene, jf. Budsjett-innst. S. nr. 11 (2003–2004) til St.prp. nr. 1 (2003–2004). Dette var en viktig reform for personer med autisme, fordi mange hadde store omsorgsbehov og medførte store utgifter for hjemkommunene.
På 2000-tallet ble de standardiserte instrumentene for autismediagnostikk, ADI-R (Lord, Rutter og Le Couteur, 1994) og ADOS (Lord mfl., 2000) oversatt til norsk og tatt i bruk i klinisk virksomhet. En nærmere beskrivelse av instrumentene er gitt i kapittel 3.1.6. Oversettelsene ble utført av forskere i Autismestudien, en nasjonal studie av autisme som Folkehelseinstituttet startet i 2005 (Stoltenberg mfl., 2010). Offisielle norske versjoner kom i salg i 2009. De regionale kompetansemiljøene for autisme, ADHD og tourette, jf. kapittel 6.9.2, driver opplæring og sertifisering av helsepersonell i bruk av ADI-R og ADOS.
Offentlig utredning om autisme
Det har tidligere vært gjennomført én nasjonal utredning av autismefeltet i Norge. Utvalget ble oppnevnt av Sosialdepartementet i 1988 og ledet av daværende fylkesmann Knut Korsæth. Bakgrunnen var at det i odelstingsproposisjonen om midlertidig lov om avvikling av institusjoner og kontrakter om privatpleie under det fylkeskommunale helsevern for psykisk utviklingshemmede (Ot.prp. nr. 49 (1987–88)) ble bebudet at det var behov for «en bred faglig vurdering av den videre utbygging av tilbud til autister med sikte på at det skal kunne gis klarere faglige retningslinjer». Utvalget overleverte sin utredning i desember 1989, Tjenestetilbud til autister (NOU 1989: 17). Utvalget fant at det var mange svakheter og store ulikheter i tjenestetilbudene til personer med autisme. Det var ingen enkeltinstans som hadde ansvar for planlegging og koordinering. Mange familier fikk ikke nødvendig hjelp og avlastning.
Utvalgets anbefalinger ble retningsgivende for den senere utviklingen av autismeomsorgen her i landet:
Screening for utviklingsavvik på helsestasjonene skulle styrkes for å oppdage utviklingsavvik og sikre tidlig diagnose.
Kommunene skulle pålegges å opprette ansvarsgrupper og tiltaksplaner rundt den enkelte bruker.
Brukerne skulle få rett til spesialundervisning og individuelt tilpassede opplæringsplaner.
Kommunene og arbeidskontorene skulle samarbeide om tiltak for å få personer med autisme ut i arbeid.
Kommunene ble anbefalt å opprette bofellesskap for brukere som trengte kontinuerlig omsorg og ikke kunne bo hjemme.
Foreldre skulle få rett til avlastning, og denne skulle finansieres av kommunen.
Ansvaret for kompetanse på autisme ble lagt på fylkesnivå, til de nyopprettede habiliteringstjenestene som skulle overta for HVPU-institusjonene.
Det skulle opprettes en nasjonal kompetanseenhet for autisme.
3.3.2 Historien om tourette i Norge
Omsorgen for personer med tourette i Norge startet, i likhet med autismeomsorgen, med privat initiativ. En far til en gutt med tourette tok i 1985 initiativ til et møte for fagpersoner på Haukåsen spesialskole i Oslo. På den tiden var syndromet lite kjent i Norge, og blant de 30 fremmøtte fagpersonene var det mange som ikke kjente til tilstanden. Møtet førte til opprettelsen av Norsk Tourette Forening i begynnelsen av 1986.
Ticskontrollerende trening, som er førstevalget for behandling av tics, ble introdusert i Norge gjennom kurs av den amerikanske psykologiprofessoren Douglas Woods i 2009–2010. Woods har utviklet programmer for ticskontrollerende trening. Behandlingsmanualen er oversatt til norsk (Woods mfl., 2008). Europeiske retningslinjer for utredning, diagnostikk og behandling ble publisert i 2011 (Cath mfl., 2011; Muller-Vahl, 2011; Roessner mfl., 2011; Verdellen, van de Griendt, Hartmann og Murphy, 2011).
3.4 Norske data for autisme og tourette
I dette kapitlet presenteres norske data for autisme og tourette basert på analyser gjort ved Folkehelseinstituttet.
Datakilder
Folkehelseinstituttet har brukt data fra Norsk pasientregister og Folkeregisteret for å beregne andeler barn og voksne som er diagnostisert med autisme og tourette. Norsk pasientregister får data fra alle institusjoner i spesialisthelsetjenesten som finansieres av det offentlige, det vil si sykehus, poliklinikker og private avtalespesialister. Registeret har personidentifiserbare data fra 2008. Dataene omfatter tidsrommet fra 2008 til 2016. Folkehelseinstituttet har også undersøkt hvilke andre nevrologiske og psykiatriske diagnoser som stilles hos barn og ungdom med autisme og tourette. Ved å kombinere data fra Norsk pasientregister og Reseptregisteret er bruk av psykofarmaka og andre medisiner som virker på hjernen, kartlagt.
Kvaliteten på utredning og diagnostikk av autisme er undersøkt ved en nasjonal gjennomgang av journaler fra spesialisthelsetjenesten. Journalgjennomgangen er utført av Folkehelseinstituttet og basert på Den norske mor, far og barn-undersøkelsen. Undersøkelsen inkluderer 112 700 norske barn og ungdommer født i årene 1999–2009. Det er ikke gjort noen tilsvarende undersøkelse av kvalitet på utredning og diagnostikk av tourette.
Resultatene som gjengis i denne utredningen, er også publisert i artikler i Tidsskrift for Den norske legeforening høsten 2019 (Surén mfl., 2019a; Surén mfl., 2019c).
Tall for voksne er basert på statistikk fra Norsk pasientregister. Statistikken omfatter data for årene 2008–2018. Denne statistikken ble bestilt av utvalget, og resultatene er ikke publisert andre steder.
Andelen personer med autismediagnoser i de største minoritetsgruppene er beregnet på grunnlag av en kobling av data fra Norsk pasientregister med data fra Statistisk sentralbyrå. I denne koblingen er det også data for årene 2008–2018. Tallene er ikke publisert andre steder.
3.4.1 Autisme i Norge
Andelen barn og ungdom med diagnosen
Data for årene 2008–2016 viser at 0,7 prosent av alle barn (1 av 150) har fått en autismediagnose ved åtte års alder, fordelt på 1,1 prosent hos gutter og 0,3 prosent hos jenter, jf. figur 3.1. Andelene er lavere enn tilsvarende andeler i Sverige, Danmark og USA (Idring mfl., 2015; Atladottir mfl., 2015; Christensen mfl., 2016). Gutt–jente-ratio er 4,4 ved åtte års alder i Norge, mens man antar at den skal være omkring 3 hvis alle autismetilfeller fanges opp (Loomes, Hull og Mandy, 2017). Det kan dermed se ut til at forholdsmessig flere jenter med autisme ikke blir oppdaget, eller at jenter får diagnosen i høyere alder enn gutter.
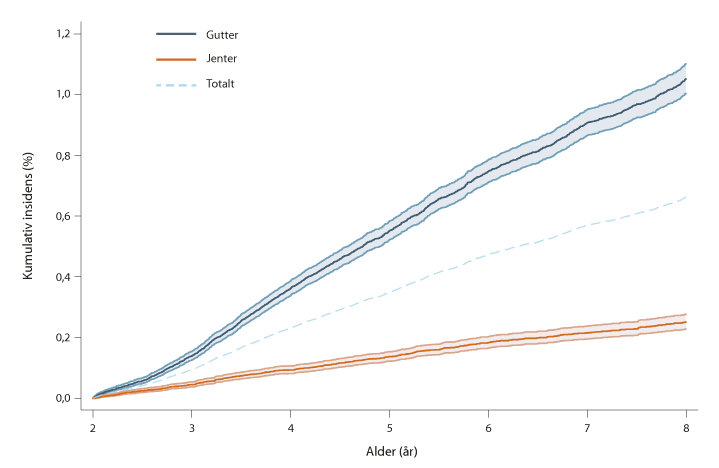
Figur 3.1 Andeler med autismediagnose, fordelt på alder og kjønn
Kjønnsspesifikke kurver er vist med 99,7 prosent konfidensintervaller.
Kilde: Data fra Norsk pasientregister og Folkeregisteret fra 2008 til 2016.
Det er betydelige ulikheter mellom fylkene i andelen som får autismediagnose, jf. figur 3.2. Ved åtte års alder varierer andelen fra 0,3 prosent i Hedmark til 1,0 prosent i Rogaland. Hedmark, Vest-Agder, Aust-Agder og Nordland ligger under landsgjennomsnittet, mens Møre og Romsdal og Rogaland ligger over. Det er usikkert hva som er årsaken til de fylkesvise forskjellene. I fylkene som ligger lavt, er andelen betydelig lavere enn det som er funnet i studier fra andre land. Dette tyder på at mange barn med autisme ikke får diagnosen i disse fylkene, eller at de får diagnosen etter åtte års alder.
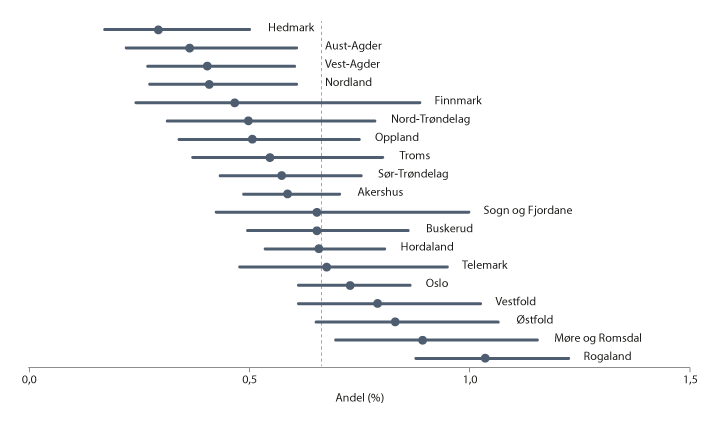
Figur 3.2 Andel barn med autismediagnose ved åtte års alder, fordelt på fylke
Den vertikale linjen angir landsgjennomsnitt. Horisontale linjer angir 99,7 prosent konfidensintervaller.
Kilde: Data fra Norsk pasientregister og Folkeregisteret fra 2008 til 2016.
Figur 3.3 viser andelen gutter og jenter fra 2 til 17 år registrert med autisme innenfor hvert kalenderår i perioden 2008–2016. Fra 2008 til 2016 har andelen økt i alle aldersgrupper hos begge kjønn. Økningen i aldersgruppen 15–17 år indikerer at mange får diagnosen for første gang i tenårene. Siden Norsk pasientregister bare har data fra 2008, finnes det ikke en komplett oversikt over hvor mange som har fått autismediagnose blant tenåringer. Det er imidlertid sannsynlig at den totale andelen som får en autismediagnose før voksen alder, vil være adskillig høyere enn andelen på 0,7 prosent som har diagnosen ved åtte års alder.
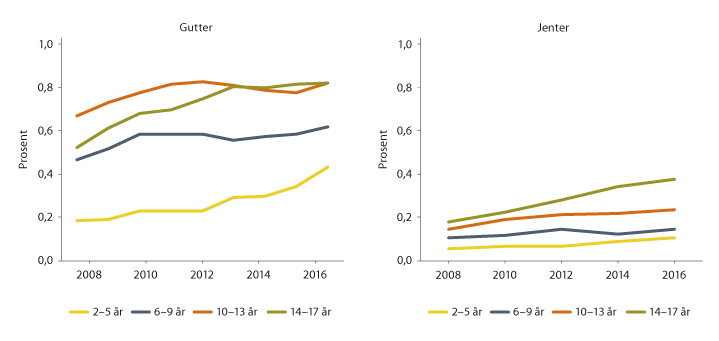
Figur 3.3 Andelen barn og ungdommer med autismediagnose i hvert kalenderår
Kilde: Data fra Norsk pasientregister og Folkeregisteret fra 2008 til 2016.
Utredning og dokumentasjon av autismediagnoser hos barn
Den nasjonale gjennomgangen av medisinske journaler omfattet 503 barn og ungdommer som hadde fått en autismediagnose i spesialisthelsetjenesten (Surén mfl., 2019a). Av disse var det 290 – 58 prosent – som var henvist på grunn av sosiale vansker eller annen spesifikk mistanke om autisme. De øvrige 213 – 42 prosent – var henvist av andre årsaker.
Tabell 3.1 viser hvilke utredningskomponenter som var dokumentert i journalene. De fleste utredningene var i samsvar med den regionale retningslinjen (Helsebiblioteket, 2019), jf. kapittel 3.1.6, og med internasjonale anbefalinger (Zwaigenbaum og Penner, 2018). Det var imidlertid bare et mindretall av barna som hadde fått utført en kartlegging av språk og fungering i dagliglivet. Det er viktig å kartlegge disse funksjonene hos alle, fordi autismediagnosen i seg selv bare indikerer svikt i kommunikasjon og sosial fungering og ikke sier noe om funksjonsnivå på andre områder. I DSM-5 og ICD-11 skal beskrivelse av talespråk, evnenivå og adaptiv fungering inngå i diagnosen.
Det er også en svakhet at medisinsk/nevrologisk undersøkelse bare var dokumentert gjennomført hos 74 prosent. En slik undersøkelse bør utføres hos alle som utredes for autisme.
Tabell 3.1 Komponenter i utredning av autisme hos barn (N = 503)
Utredningskomponent | Antall | Prosent |
|---|---|---|
Autismespesifikt diagnostisk intervju (ADI-R e.l.) | 359 | 71 % |
Autismespesifikk lekbasert observasjon (ADOS) | 410 | 82 % |
Kartlegging av utvikling og sykehistorie | 432 | 86 % |
Medisinsk/nevrologisk undersøkelse | 370 | 74 % |
Evnetest for å kartlegge kognitiv fungering | 449 | 89 % |
Kartlegging av språkfunksjoner | 167 | 33 % |
Kartlegging av fungering i dagliglivet (adaptiv fungering) | 147 | 29 % |
Kilde: Data fra Den norske mor, far og barn-undersøkelsen.
Det ble ikke kartlagt hva som var gjort av andre medisinske undersøkelser, som blodprøver, urinprøver, genetisk testing, EEG og MR-undersøkelse av hjernen.
Tabell 3.2 viser konklusjonene etter en journalgjennomgang. For 95 prosent av barna var det godt dokumentert i journalen at de tilfredsstilte diagnosekriteriene for autisme. Ifølge Folkehelseinstituttet er det grunn til å tro at den gode dokumentasjonen på autismediagnosene skyldes utstrakt bruk av standardiserte diagnostiske instrumenter, slik det er anbefalt i retningslinjen.
Tabell 3.2 Konklusjon etter journalgjennomgang (N = 503)
Konklusjon | Antall | Prosent |
|---|---|---|
Autisme sikkert dokumentert | 477 | 95 % |
Barnet passet ikke med diagnosekriteriene for autisme | 16 | 3 % |
Mangelfull journalføring | 10 | 2 % |
Kilde: Data fra Den norske mor, far og barn-undersøkelsen.
Autismediagnosen ser altså ut til å brukes i tråd med diagnosekriteriene i den norske spesialisthelsetjenesten. Dette gjelder også i fylkene som har høyest andel barn med autismediagnose. Dette støtter opp under antagelsen om at en del barn med autisme ikke fanges opp av helsevesenet i de fylkene som har lave andeler.
Disse funnene utelukker imidlertid ikke at overdiagnostisering kan bli et problem i Norge. Som vist i figur 3.3 er bruken av diagnoser økende i alle aldersgrupper. Diagnoser er ofte påkrevet for å utløse hjelpetiltak i skolen, noe som kan bidra til å senke terskelen for å gi en diagnose. Det er viktig å være bevisst på både over- og underdiagnostikk av autisme.
Tilleggslidelser og medikamentbruk hos barn og ungdom med autisme
I tabell 3.3 vises andre nevrologiske og psykiske lidelser som er registrert hos barn og ungdom med autisme. I tabell 3.4 vises bruk av medikamenter som virker på sentralnervesystemet. Beregningene er gjort for alle som fikk autismediagnose for første gang i 2014. Det er inkludert medikamentforskrivninger som ble gjort i løpet av de første 365 dagene etter første registrering med diagnosen. Kartleggingen er begrenset til nyregistrerte diagnoser for å undersøke behandling som ble gitt i sammenlignbare perioder etter at diagnosen ble stilt.
Andelene med stemningslidelser og angstlidelser var høyere hos jenter med autisme enn hos gutter med autisme. For de øvrige tilleggslidelsene er andelene noenlunde like hos begge kjønn.
Tabell 3.3 Psykiske og nevrologiske tilleggslidelser hos barn og ungdom med autisme (N = 1234)
Tilstand | Koder | Antall | Prosent |
|---|---|---|---|
Psykoselidelser | F20–F29 | 15 | 1 % |
Stemningslidelser | F30–F39 | 87 | 7 % |
Angstlidelser m.m.1 | F40–F48 | 143 | 12 % |
ADHD | F90 | 311 | 25 % |
Atferdsforstyrrelser og emosjonelle lidelser | F91–F98 | 272 | 22 % |
Epilepsi | G40 | 92 | 7 % |
Søvnforstyrrelse | G47 | 143 | 12 % |
1 Kategorien inkluderer angstlidelser, tvangslidelse, tilpasningsforstyrrelser, dissosiative lidelser og somatoforme lidelser.
Kilde: Data fra Norsk pasientregister og Reseptregisteret fra 2008 til 2015.
Andelene som brukte antidepressiva og angstdempende medisiner, var høyere hos jenter enn hos gutter. Dette samsvarer med at det også var høyere andeler som hadde diagnoser for stemningslidelser og angstlidelser blant jenter med autisme.
Bruken av ADHD-medikamenter og epilepsimedisiner samsvarer noenlunde med andelene som har registrert ADHD- og epilepsidiagnoser. Bruk av sovemedisiner, hovedsakelig antihistaminer og melatonin, er utbredt, og høyere enn andelene som er registrert med søvnforstyrrelsesdiagnoser. Dette bekrefter at søvnvansker er svært vanlig i denne gruppen.
Tabell 3.4 Forskrivning av medikamenter som virker på sentralnervesystemet, hos barn og ungdom med autisme (N = 1234)
Medikamentgruppe | Antall | Andel |
|---|---|---|
Antipsykotika | 61 | 5 % |
Antidepressiva | 67 | 5 % |
Angstdempende medikamenter | 36 | 3 % |
ADHD-medikamenter | 215 | 17 % |
Antiepileptika | 58 | 5 % |
Sovemedisiner | 236 | 19 % |
Dette omfatter barn i alderen 2–17 år med førstegangsregistrering med autisme i 2014. Legemiddelforskrivning er kartlagt i 365 dager fra første registrering.
Kilde: Data fra Norsk pasientregister og Reseptregisteret fra 2008 til 2015.
Autismediagnostikk hos voksne i Norge
Siden Norsk pasientregister bare har personidentifiserbare data fra 2008 og fremover, er det ikke mulig å beregne de totale andelene som har autismediagnoser hos voksne. Folkehelseinstituttet har i stedet beregnet andelene i den voksne befolkningen som var registrert med autismediagnoser i 2017.6 For aldersgruppen 20–29 år varierte andelen mellom 0,14 prosent og 0,46 prosent mellom fylkene. Tallene er vist i figur 3.4.
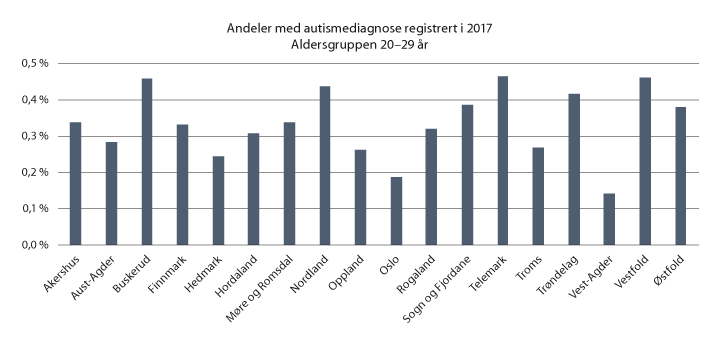
Figur 3.4 Andeler med autismediagnoser i aldersgruppen 20–29 år i 2017
Kilde: Data fra Norsk pasientregister og Folkeregisteret fra 2017.
Det vises at det var relativt stor fylkesvis variasjon, slik man også finner hos barn. Det er ikke testet statistisk for forskjellene, siden tallene bare representerer ett kalenderår.
I de eldre aldersgruppene er antallet personer med autismediagnoser lavt. Det er derfor ikke laget egne figurer for dem. I aldersgruppen 30–39 år var andelen under 0,2 prosent i alle fylker, mens fra 40 års alder og oppover var andelen 0,1 prosent eller lavere. På bakgrunn av disse lave tallene antas det at mange voksne med autisme ikke har fått diagnosen.
Autisme blant minoritetsgrupper i Norge
Folkehelseinstituttet har gjennomført en beregning av andeler med autismediagnose fordelt på landbakgrunn og aldersgruppe i Norge. Tabell 3.5 inkluderer barn og ungdom født i Norge i årene 2001–2016. De som var i live og bosatt i landet ved utgangen av 2018, er tatt med, det vil si de som var i alderen 2–17 år på det tidspunktet. De som døde etter fylte to år og var bosatt i landet frem til de døde, er også tatt med. Aldersgruppeinndelingen baserer seg på personenes alder, eller den alderen de ville hatt, ved utgangen av 2018. For personer født før 2008 angir Folkehelseinstituttet at de kan ha gått glipp av noen autismediagnoser hvis diagnosen ble satt før 2008, og personene ikke har vært registrert med autismediagnose i spesialisthelsetjenesten siden.
Landbakgrunn er angitt fra Statistisk sentralbyrå og basert på informasjon om foreldrenes og besteforeldrenes fødeland og opprinnelsesland. Hvis det er ulik landbakgrunn for mor og far, er det mors land som er brukt for å bestemme landbakgrunn. De 30 største landgruppene er inkludert i tabellen.
Tabellen er en presentasjon av rådata, og det er ikke utført statistisk testing. Forskerne har heller ikke justert sammenligningene for andre karakteristika som kan påvirke risikoen for autisme, som foreldres sosioøkonomiske status, foreldres alder, nummer i søskenflokken, prematur fødsel mv. Tallene er derfor ikke å anse som vitenskapelige resultater. De kan ikke brukes til å konkludere med at risikoen for autisme er forhøyet hos barn med minoritetsbakgrunn i Norge. Ifølge forskerne gir funnene likevel en klar pekepinn om økt risiko for autisme i de to yngste aldersgruppene i nesten alle de store minoritetsgruppene. Økningen omfatter landgrupper av både europeisk, afrikansk og asiatisk opprinnelse og ser ikke ut til å være begrenset til grupper fra bestemte deler av verden. Områder i Norge med mange innvandrere vil derfor ha et høyere antall barn under ti år med autismediagnoser sammenlignet med andre deler av landet.
Tabell 3.5 Andeler med autismediagnose fordelt på landbakgrunn og aldersgruppe
Nr. | Landbakgrunn | Antall personer i alderen 2–17 år | 2–5 år | 6–9 år | 10–13 år | 14–17 år |
|---|---|---|---|---|---|---|
1 | Norge | 614 834 | 0,23 (0,20–0,27) | 0,56 (0,51–0,61) | 1,05 (0,99–1,12) | 1,54 (1,47–1,62) |
2 | Sverige | 31 063 | 0,23 (0,13–0,41) | 0,84 (0,61–1,14) | 0,97 (0,72–1,31) | 1,63 (1,28–2,07) |
3 | Danmark | 17 642 | * | 0,75 (0,47–1,18) | 1,36 (0,99–1,88) | 1,80 (1,36–2,37) |
4 | Storbritannia | 13 985 | 0,44 (0,22–0,85) | 1,00 (0,66–1,53) | 1,33 (0,91–1,93) | 2,13 (1,57–2,88) |
5 | Polen | 13 048 | 0,54 (0,35–0,84) | 1,31 (0,93–1,84) | 1,61 (1,00–2,58) | 2,46 (1,32–4,55) |
6 | Tyskland | 12 804 | * | 0,73 (0,44–1,20) | 0,79 (0,47–1,31) | 1,84 (1,28–2,62) |
7 | Pakistan | 12 306 | 1,17 (0,77–1,76) | 1,50 (1,03–2,16) | 1,20 (0,78–1,83) | 1,24 (0,80–1,92) |
8 | USA | 11 659 | * | 0,89 (0,54–1,46) | 1,47 (0,98–2,19) | 2,41 (1,76–3,30) |
9 | Somalia | 11 638 | 1,64 (1,21–2,23) | 1,88 (1,36–2,59) | 1,54 (1,01–2,34) | 2,27 (1,50–3,43) |
10 | Irak | 10 086 | 1,43 (0,95–2,15) | 1,88 (1,32–2,66) | 0,98 (0,58–1,65) | 1,39 (0,86–2,23) |
11 | Filippinene | 8 590 | 0,96 (0,60–1,53) | 0,89 (0,51–1,55) | 1,46 (0,88–2,44) | 1,16 (0,61–2,20) |
12 | Thailand | 7 077 | 0,60 (0,28–1,25) | 0,96 (0,53–1,74) | 1,30 (0,77–2,18) | 1,52 (0,84–2,73) |
13 | Russland | 6 611 | 0,76 (0,39–1,48) | 1,68 (1,07–2,61) | 1,97 (1,25–3,08) | 2,96 (1,87–4,65) |
14 | Tyrkia | 6 439 | 1,52 (0,91–2,54) | 1,62 (0,99–2,65) | 0,69 (0,32–1,49) | 1,44 (0,83–2,47) |
15 | Vietnam | 6 338 | 1,24 (0,70–2,20) | 1,11 (0,61–2,04) | 1,39 (0,80–2,39) | 1,31 (0,74–2,32) |
16 | Litauen | 5 492 | 0,49 (0,26–0,94) | 1,16 (0,64–2,09) | * | * |
17 | Kosovo | 4 924 | 1,38 (0,75–2,52) | 1,17 (0,60–2,27) | 1,56 (0,86–2,80) | 0,98 (0,45–2,11) |
18 | Iran | 4 743 | 0,93 (0,47–1,83) | 1,47 (0,79–2,73) | 1,94 (1,09–3,42) | 1,24 (0,61–2,52) |
19 | Finland | 4 545 | * | * | 0,95 (0,44–2,05) | 1,81 (1,02–3,20) |
20 | Nederland | 4 304 | * | 0,84 (0,37–1,89) | 1,41 (0,72–2,72) | 2,39 (1,40–4,06) |
21 | Sri Lanka | 4 177 | 1,95 (1,02–3,67) | 1,65 (0,85–3,18) | * | 1,46 (0,82–2,58) |
22 | Bosnia | 4 164 | * | 1,47 (0,79–2,72) | 1,34 (0,65–2,71) | 1,75 (0,90–3,38) |
23 | Sør-Korea | 4 162 | * | * | 1,42 (0,73–2,74) | 1,47 (0,70–3,06) |
24 | India | 3 979 | 1,10 (0,57–2,13) | 1,44 (0,76–2,72) | 1,52 (0,75–3,08) | * |
25 | Marokko | 3 915 | 1,06 (0,49–2,28) | 1,45 (0,75–2,80) | * | * |
26 | Eritrea | 3 879 | 2,77 (1,97–3,87) | 2,07 (1,21–3,51) | * | * |
27 | Afghanistan | 3 748 | 1,75 (1,05–2,92) | 1,76 (1,02–3,02) | * | * |
28 | Chile | 3 384 | * | * | 1,46 (0,69–3,05) | 1,74 (0,85–3,53) |
29 | Etiopia | 3 134 | 2,33 (1,45–3,73) | * | * | * |
30 | Frankrike | 2 843 | * | * | * | * |
Andelene er prosentandeler. Tallene i parentes er konfidensintervaller på 99 prosent. Cellene markert med kursiv representerer andeler hvor hele konfidensintervallet ligger over verdien i majoritetsbefolkningen av norsk opprinnelse. I celler merket med * er andelene ikke regnet ut fordi det var færre enn ti individer med autismediagnoser.
Kilde: Data fra Norsk pasientregister og Statistisk sentralbyrå fra 2008 til 2018.
3.4.2 Tourette i Norge
Andelen barn og ungdom med diagnosen
Ved 12 års alder har 0,43 prosent av alle barn registrert tourettediagnose, fordelt på 0,71 prosent hos gutter og 0,15 prosent hos jenter, som vist i figur 3.5. I snitt fikk barna diagnosen det året de fylte ni år. Den gjennomsnittlige andelen er lavere enn forekomsten på 0,77 prosent som er funnet i befolkningsstudier fra andre land (Knight mfl., 2012). Forskjellen kan tyde på at en del barn som tilfredsstiller diagnosekriteriene for tourette, ikke får diagnosen i Norge. Gjennomsnittsalderen på diagnosetidspunktet, ni år, er også noe høy sett i forhold til at symptomene oftest debuterer ved fem–seks års alder.
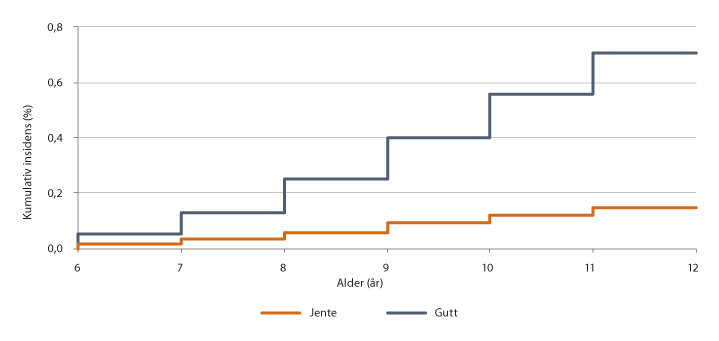
Figur 3.5 Andelen barn med diagnostisert tourette, fordelt på alder og kjønn
Kilde: Data fra Norsk pasientregister og Folkeregisteret fra 2008 til 2016.
De fleste fylkene lå nær landsgjennomsnittet, jf. figur 3.6, med unntak av Oslo, med 0,15 prosent, som lå under, og Hedmark, Sør-Trøndelag og Aust-Agder, med henholdsvis 0,63 prosent, 0,71 prosent og 1,23 prosent, som lå over. Hedmark og Sør-Trøndelag er mest på linje med det internasjonale forekomstestimatet (Knight mfl., 2012). Det er ikke kjent hvorfor andelen varierer mellom fylkene. Sannsynligvis skyldes det ulik henvisnings- og diagnosepraksis eller ulik gjenkjenningskompetanse. Forskerne kjenner ikke til epidemiologiske studier som har vist at den biologiske risikoen for tourette varierer geografisk.
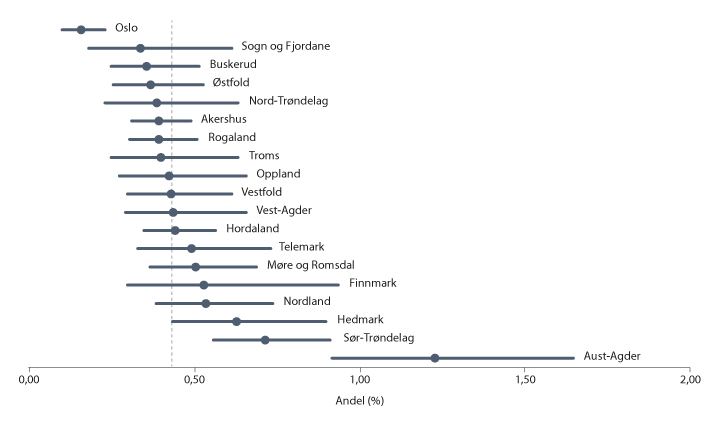
Figur 3.6 Andeler med tourette ved 12 års alder, fordelt på fylke
Den vertikale stiplete linjen angir landsgjennomsnitt. Horisontale linjer angir 99,7 prosent konfidensintervaller.
Kilde: Data fra Norsk pasientregister og Folkeregisteret fra 2008 til 2016.
Andelen med diagnoser har vært stabil hos begge kjønn og i alle aldersgrupper i årene 2008 til 2016, jf. figur 3.7. Både hos gutter og jenter var andelen høyest i aldersgruppen 10–13 år.
Forskerne har ikke gått gjennom journaler og kvalitetssikret diagnosedata slik det er gjort for autismediagnoser. Tallene for tourette er derfor mindre sikre enn tallene for autisme.
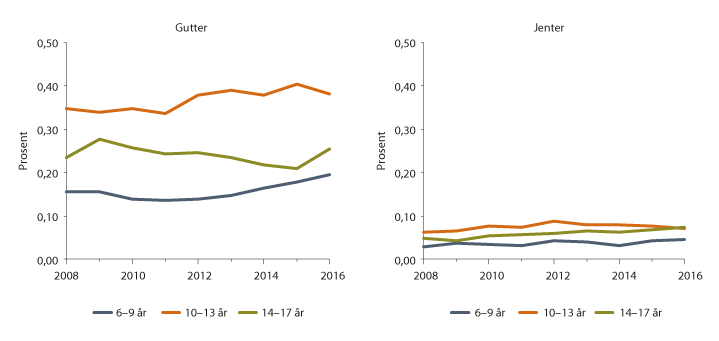
Figur 3.7 Andeler registrert med tourette i hvert kalenderår
Kilde: Data fra Norsk pasientregister og Folkeregisteret fra 2008 til 2016.
Tilleggslidelser
Tabell 3.6 viser hvilke andre psykiatriske og nevrologiske diagnoser som var registrert hos barn og ungdom med tourette. Totalt hadde 70 prosent registrert én eller flere andre slike diagnoser. Den vanligste tilleggsdiagnosen var ADHD, som var registrert hos 50 prosent. Autisme var registrert hos 11 prosent. Det var også mange som hadde spesifikke utviklingsforstyrrelser, det vil si språkforstyrrelser (9 prosent), lærevansker (6 prosent), blandet utviklingsforstyrrelse (4 prosent) og koordinasjonsforstyrrelse (2 prosent). Psykisk utviklingshemming var registrert hos 3 prosent. Vanlige psykiatriske diagnoser var tvangslidelse (7 prosent), angstlidelser (7 prosent), tilpasningsforstyrrelser (7 prosent), atferdsforstyrrelser (6 prosent) og ikke-organisk enurese (sengevæting) (7 prosent). Av nevrologiske diagnoser var epilepsi (6 prosent) og søvnforstyrrelser (4 prosent) vanligst.
Forskerne anga at samsykelighet er regelen heller enn unntaket, noe som samsvarer med funn fra studier i andre land (Robertson mfl., 2017). Det er kjent fra før at ADHD, lærevansker, atferdsforstyrrelser og emosjonelle lidelser er vanlig hos barn og ungdom med tourette (Grøholt, Garløv, Weidle og Sommerschild, 2015; Robertson mfl., 2017). Mer uventet var den høye andelen som ble funnet med autisme. Dette er ikke rapportert tidligere. Andelen med tvangslidelse var overraskende lav i studien, ettersom andre studier har vist at 40–60 prosent av personer med tourette har dette (Robertson mfl., 2017). Forekomsten av tvangslidelse kan være lavere i den norske populasjonen, men det kan også være tilfelle at mange har symptomer forenlig med en tvangslidelse uten at det er satt en diagnose for det.
Tabell 3.6 Andre psykiatriske og nevrologiske diagnoser hos barn og ungdom med tourette (N = 1814)
Diagnosegruppe | ICD-10-koder | Antall | Prosent |
|---|---|---|---|
Depressiv episode / depresjon | F32, F33, F92.0 | 23 | 1 % |
Angstlidelser | F40, F41, F92.8, F93.0, F93.1, F93.2 | 129 | 7 % |
Tvangslidelse | F42 | 128 | 7 % |
Tilpasningsforstyrrelser | F43 | 66 | 4 % |
Ikke-organiske søvnforstyrrelser | F51 | 23 | 1 % |
Psykisk utviklingshemming | F70–F79 | 48 | 3 % |
Språkforstyrrelser | F80 | 158 | 9 % |
Lærevansker | F81 | 117 | 6 % |
Koordinasjonsforstyrrelser | F82 | 34 | 2 % |
Blandede utviklingsforstyrrelser | F83 | 66 | 4 % |
Autismespekterforstyrrelser | F84 | 200 | 11 % |
Hyperkinetisk forstyrrelse (ADHD) | F90 | 909 | 50 % |
Atferdsforstyrrelser | F91 | 102 | 6 % |
Ikke-organisk enurese (sengevæting) | F98.0 | 131 | 7 % |
Ikke-organisk enkoprese (ufrivillig avføringsavgang) | F98.1 | 27 | 1 % |
Andre spesifiserte atferdsforstyrrelser | F98.8 | 31 | 2 % |
Epilepsi | G40 | 106 | 6 % |
Migrene | G43 | 28 | 2 % |
Søvnforstyrrelser | G47 | 65 | 4 % |
Tabellen inkluderer diagnosegrupper registrert hos mer enn 1 prosent av barn og ungdom i alderen 6–17 år med tourette.
Kilde: Data fra Norsk pasientregister og Folkeregisteret fra 2008 til 2016.
Medikamentbruk
I tabell 3.7 vises andelen barn og ungdom med tourette som har fått medisiner som virker på sentralnervesystemet. Beregningene er gjort for alle som fikk en tourettediagnose for første gang i 2013 og 2014. Det er inkludert forskrivninger som ble gjort i løpet av de første 365 dagene etter at diagnosen ble satt. Kartleggingen er begrenset til nyregistrerte diagnoser for å undersøke behandling som ble gitt i sammenlignbare perioder etter at diagnosen ble stilt.
De to vanligste medikamentkategoriene var ADHD-medikamenter, 37 prosent, og sovemedisiner, 23 prosent til sammen. Bruk av antipsykotika var registrert hos 16 prosent. Av de 122 som hadde fått antipsykotika, hadde 105, 86 prosent, fått risperidon. Refusjonskoden var som regel atferdsproblemer, men sannsynligvis var risperidon gitt for å behandle tics eller samtidige tics og atferdsproblemer. Dette er i tråd med anbefalingene i norske og europeiske retningslinjer (Helse Sør-Øst, 2013; Roessner mfl., 2011). Avgrensningen til medikamenter forskrevet de første 365 dagene etter at diagnosen ble stilt, gjør at forskerne ikke har fanget opp antipsykotikabehandling som er startet senere i forløpet. Dermed kan andelen som på et eller annet tidspunkt prøver antipsykotika, være høyere enn 16 prosent.
Tabell 3.7 Forskrivning av psykofarmaka, antiepileptika og hypnotika første år etter diagnostisering av tourette hos barn og ungdom (N = 754)
Medikamentgruppe (ATC-kode) | Antall | Prosent |
|---|---|---|
Antipsykotika (N05A) | 120 | 16 % |
Klonidin (N02CX02) | 11 | 1 % |
Antidepressiva (N06A) | 38 | 5 % |
Angstdempende medikamenter (N05B) | 6 | 1 % |
Stimulantia (ADHD-medikamenter) (N06B) | 279 | 37 % |
Antiepileptika (N03A) | 24 | 3 % |
Melatonin (N05CH01) | 154 | 20 % |
Alimemazin (R06AD01) | 24 | 3 % |
Tabellen omfatter barn og ungdom i alderen 6–17 år med førstegangsregistrering med tourette i 2013 eller 2014. Legemiddelforskrivning er kartlagt i 365 dager fra første registrering.
Kilde: Data fra Norsk pasientregister og Reseptregisteret for 2008–2015.
For de andre medikamentene samsvarte bruken med de øvrige psykiatriske og nevrologiske diagnosene som var registrert. Unntaket var at andelen som brukte sovemedisiner, var mye høyere enn andelen som hadde diagnoser for søvnforstyrrelser. Manglende samsvar mellom søvnforstyrrelsesdiagnoser og bruk av sovemedisiner er vanlig hos barn i Norge (Hartz, Handal, Tverdal og Skurtveit, 2015).
Andel voksne med diagnosen tourette
Det er ikke mulig å beregne andelen voksne med tourette, både fordi man ikke har registerdata fra tiden før 2008, og fordi man ikke vet sikkert hvor mange som vokser av seg tourette. I 2017, det siste året med komplette data fra Norsk pasientregister, var det totalt 538 personer over 20 år som var registrert med tourette i spesialisthelsetjenesten.
3.5 Bruker- og pårørendeorganisasjoner
3.5.1 Autismeforeningen i Norge
Autismeforeningen i Norge er en sammenslutning av mennesker med autismediagnose, foreldre og andre pårørende, fagfolk og andre interesserte. Foreningen ble stiftet i 1965 og har omtrent 5300 medlemmer og lag i alle fylker.
Foreningens visjon er «varig god livskvalitet i et mangfoldig samfunn». Den baserer sin aktivitet på FNs menneskerettighetserklæring og FN-konvensjonen om rettigheter for mennesker med nedsatt funksjonsevne (CRPD). Dette innebærer at personer med autisme skal få tjenester som er helhetlige, langsiktige, individuelt tilrettelagte og kontinuerlige. Tjenestene må omfatte alle livsarenaer og livsfaser og ta utgangspunkt i den enkeltes interesser og behov.
Foreningens formål er å
drive interessepolitikk for å oppnå likeverdig deltagelse i samfunnet for personer med autisme og deres familier
drive likepersonsarbeid for å bidra til hverdagsmestring og forebygge psykiske tilleggsvansker
drive medlemsrettet arbeid for å bidra til å skape treffpunkter, nettverk og aktiviteter for personer med autisme og deres familier
drive opplysningsarbeid for å øke samfunnets kunnskap om og forståelse og aksept for personer med autisme
oppmuntre og stimulere til forskning for å bidra til kunnskap om og forståelse av autisme
3.5.2 Foreningen Spekteret
Foreningen Spekteret ble stiftet i 2015 og er en brukerstyrt organisasjon for voksne med autisme. Foreningen arbeider for å fremme medlemmenes interesser, bidra til økt kunnskap om autisme og fremme integrering av personer med autisme i samfunnet.
Foreningen arrangerer sosiale aktiviteter flere steder i landet: Oslo, Trondheim, Bergen, Drammen, Sandefjord, Tønsberg, Ski og Lillestrøm. Aktivitetene omfatter blant annet brettspillkvelder, samtalegrupper og stressmestringskurs. Foreningen har også nylig opprettet et tilbud om kvinne- og mødrekvelder.
3.5.3 Norsk Tourette Forening
Norsk Tourette Forening (NTF) er en landsdekkende interesseorganisasjon som arbeider for kunnskap om og forståelse for tourette og kroniske ticstilstander. NTF ble stiftet i 1986 og er en organisasjon for alle med tourette, deres familier, venner, fagpersoner og andre interesserte. Organisasjonen har omtrent 2000 medlemmer fra hele landet, og det finnes fylkeslag i de fleste av landets fylker.
NTF arbeider for at alle med tourette skal få riktig diagnose så tidlig som mulig og dermed kunne få rett behandling og hjelp. NTF arbeider for å gi personer med tourette mulighet til å mestre sin hverdag best mulig og bedre pårørendes situasjon gjennom brukermedvirkning og opplæringsvirksomhet. Medlemmene holdes orientert om forskning, muligheter og rettigheter, og det legges til rette for møteplasser og nettverksbygging.
Informasjonsarbeid står sentralt i organisasjonens arbeid. En annen viktig aktivitet er kurs og samlinger for personer med tourette, foresatte, søsken og fagpersoner. NTF har likepersoner over hele landet som selv har tourette eller er pårørende til noen med tourette. Likepersonene bidrar med råd og veiledning. Medlemsbladet 2-rette utgis to ganger i året, og det tilbys en serie med informasjonsbrosjyrer og aktuelle bøker i foreningens nettbutikk.
3.5.4 Nordiske brukerorganisasjoner
Nedenfor følger en kort beskrivelse av Danmark, Finland, Island og Sveriges brukerorganisasjoner for personer med autisme og tourette.
Det finnes for øvrig både en europeisk og en verdensomspennende organisasjon for autisme, henholdsvis Autism Europe og World Autism Organisation. Autism Europe ble etablert i 1983. Foreningen har 90 medlemsorganisasjoner fra 38 europeiske land. World Autism Organisation ble opprettet i 1998 av Autism Europe. Organisasjonen arrangerer hvert fjerde år en verdenskongress World Autism Organisation Congress.
Det finnes verken en europeisk eller en internasjonal organisasjon for personer med tourette.
Danmark
Landsforeningen Autisme ble stiftet i 1962 av fagpersoner i samarbeid med foreldre til barn med autisme. Foreningen har ca. 11 000 medlemmer og bidragsytere (Landsforeningen Autisme, 2019). Det Nationale Autismeinstitut er en del av Landsforeningen Autisme. Foruten rådgivning, utredninger, kurs og kunnskapsformidling har de spesialisert seg på kunnskapsbaserte og tilrettelagte tiltak til unge og voksne med autisme med særlig vekt på utdanning og arbeid. Blant annet har de Animasjons- og mediaskolen, som er en særlig tilrettelagt utdanning for unge med autisme (Det Nationale Autismeinstitut, 2019).
Autisme- og Aspergerforeningen for Voksne er en forening for voksne med autisme, Aspergers syndrom og tilgrensende diagnoser som har ca. 600 medlemmer. Foreningen samarbeider tett med Landsforeningen Autisme (Autisme- og Aspergerforeningen for voksne, 2019).
Dansk Tourette Forening er en forening for personer med tourette og deres pårørende. Foreningen ble opprettet i 1984 og har i dag ca. 310 medlemmer. Foreningen har egne grupper for unge og voksne med tourette. Foreningen arrangerer ulike kurs og møter og har et eget medlemsblad (Dansk Tourette Forening, 2019).
Finland
Den finske autismeforeningen Autismiliitto ble stiftet i 1997. Den har 27 lokallag og ca. 3600 medlemmer. Foreningen har hovedkontor i Helsingfors og to lokalkontorer. Foreningen har blant annet en rådgivningstelefon samt frivillige støttepersoner for personer som nylig har fått diagnosen. Støttepersonene har selv erfaring med autisme enten ved å være pårørende eller selv ha diagnosen. Foreningen har også egne erfaringseksperter som kan holde innlegg i ulike fora eller være med i arbeidsgrupper som jobber med utvikling av tjenester (Autismiliitto, 2019).
For brukere og pårørende med tourette og/eller tvangslidelse finnes foreningen Suomen Tourette- ja OCD-yhdistys, som ble stiftet i 1996 og har ca. 650 medlemmer. Foreningen tilbyr blant annet familie- og partreff, støttegrupper, seminarer og opplæring. Den gir også ut medlemsblad og informasjonshefter om tourette (Suomen Tourette- ja OCD-yhdistys, 2019).
Island
Den islandske autismeforeningen Einhverfusamtökin ble grunnlagt i 1977 og er en interesseorganisasjon for brukere, pårørende, fagpersoner, og andre med interesse for autisme. Den har ca. 800 medlemmer. Foreningen arrangerer blant annet kurs og støttegrupper for medlemmene (Einhverfusamtökin, 2019).
Den islandske touretteforeningen Tourette-samtökin á Íslandi ble grunnlagt i 1991 med støtte fra Norsk Tourette Forening. Den har ca. 275 medlemmer. Foreningen jobber med å heve kunnskapen om tourette i samfunnet og har oversatt materiell og bøker til islandsk (Tourette-samtökin á Íslandi, 2019).
Sverige
Riksförbundet Attention er en interesseorganisasjon for personer med nevroutviklingsforstyrrelser som ADHD, Aspergers syndrom / autisme, språkforstyrrelse og tourette. Forbundet ble stiftet i 2000. I 2001 sluttet touretteforeningen seg til forbundet. Attention har 60 lokalforeninger rundt om i landet og ca. 16 000 medlemmer (Riksförbundet Attention, 2019a).
Autism- och Aspergerförbundet ble grunnlagt i 1973 av fagpersoner og foreldre til barn med autisme. Navnet var da Föreningen för Psykotiska Barn. Forbundet har i dag ca. 18 000 medlemmer fordelt på 24 distrikt. Forbundet har et eget skoleombud og et ombud knyttet til Lagen om stöd och service till vissa funktionshindrade (1993), som er nærmere omtalt i kapittel 4.1. Forbundet drifter også et utdanningssenter. Gjennom Stiftelsen Autism bidrar forbundet med tilskudd til lokale utviklingsprosjekter som kan bidra til bedre levekår for personer med autisme (Autism- och Aspergerförbundet, 2019a).
4 Situasjonen i andre land
I mandatet fikk utvalget i oppdrag å innhente informasjon fra land det er naturlig å sammenligne seg med, slik som Sverige, Danmark og Storbritannia. Utvalget har orientert seg generelt om hvordan tjenestetilbudet er organisert i disse landene. Deretter har utvalget identifisert områder hvor Norge har noe å lære, og besøkt institusjoner som er annerledes organisert enn i Norge, eller som tilbyr tjenester som ikke finnes her til lands. Disse institusjonene har utvalget funnet ved å bruke egne kontakter i utlandet og ved å forhøre seg hos norske fagmiljøer. Utvalget har også besøkt et autismesenter i USA, som omtales nærmere nedenfor. Hovedvekten i dette kapitlet er på gode eksempler som Norge kan lære av.
For ytterligere informasjon om utvalgets reiser, møter og besøk henvises det til trykt vedlegg 1.
4.1 Sverige
Organiseringen av tjenestetilbudet i Sverige har mange fellestrekk med organiseringen i Norge. I Sverige er det fylkene (landstingene) som har ansvaret for spesialisthelsetjenesten, mens det i Norge er statlig eide helseforetak. I begge land har kommunene hovedansvaret for det øvrige tjenestetilbudet. Tjenestene er i hovedsak offentlig finansiert.
I Sverige er autisme en av få diagnoser nevnt spesifikt i Lagen om stöd och service till vissa funktionshindrade (1993). Diagnosen gir rettigheter i form av oppfølging, blant annet med koordinator, individuell plan og assistent.
Socialstyrelsen har nylig utredet behovet for nasjonal kunnskapsstøtte, nationella kunskapsstöd, innen feltet nevroutviklingsforstyrrelser. Helse- og opplæringssektoren og brukerorganisasjoner har medvirket i prosessen. Utredningen viste stor variasjon mellom regioner og kommuner med hensyn til organisering og diagnostisk praksis. Utredningen anbefalte derfor nasjonal faglig retningslinje for nevroutviklingsforstyrrelser. Det ble også foreslått å innføre et kvalitetsregister, regionale sentre og en nasjonal strategi på feltet (Socialstyrelsen, 2019a).
Utredning og oppfølging i spesialisthelsetjenesten
I Sverige har det psykiske helsevernet ansvaret for utredning og diagnostikk av alle med nevroutviklingsforstyrrelser. Det er variasjon i diagnostisering mellom landstingene. Det er en pågående diskusjon om man er på vei mot en overdiagnostisering av autisme og ADHD.
Habiliteringstjenestene har som oppgave å tilby oppfølging etter at utredning og diagnostikk er gjennomført, i samarbeid med kommunene. På grunn av den store økningen av henvisninger til utredning for nevroutviklingsforstyrrelser de siste årene er det nå også flere private aktører som gjennomfører utredning av autisme. Utvalget har fått opplyst at utredningene oftest er finansiert med offentlige midler.7
Delingen av ansvar mellom psykisk helsevern og habilitering ble problematisert av habiliteringstjenesten som utvalget besøkte i Skåne. Ved samtidige psykiske lidelser vil habiliteringen måtte henvise tilbake til det psykiske helsevernet for utredning og behandling. Det blir igangsatt parallelle løp i habilitering og psykisk helsevern, og det kan være lite kommunikasjon og samarbeid enhetene imellom.8
Opplæring
Kommunene har hovedansvaret for førskolene og grunnskolene, inkludert särskolan, som blant annet er for barn med autisme og autismelignende tilstander. Ca. 1 prosent av elevene går i särskolan. 20 prosent av disse er integrert i normal klasse (Skolverket, 2019). Kommunene og landstingene har hovedansvaret for videregående opplæring (gymnasiet). Särskolan omfatter for øvrig en fireårig gymnasiesärskola.
I den gjeldende skollagen, opplæringsloven, fra 2010 (Sveriges Riksdag, 2010) fremkommer det at en elev som strever med å oppfylle grunnskolens krav, skal tilbys særskilt støtte. Rett til spesialundervisning er ikke forankret i lovverket, slik det er i Norge. Det er rektors ansvar at det gjennomføres nødvendig pedagogisk utredning, og at det utarbeides en plan eller et tiltaksprogram, et såkalt åtgärdsprogram. Utredningen skal identifisere elevens behov for særskilt støtte for å nå kunnskapsmålene i skolen samt elevens behov for støtte gjennom skoledagen. Det er anbefalt at utredning skjer i samarbeid med skolehelsetjenesten (Utbildningsdepartementet, 2010). Har skolen behov for ytterligere kompetanse om autisme, hentes dette fra blant annet spesialpedagogiske myndigheter, som tilsvarer norske Statped, og informasjon fra den medisinske utredningen (Autism- och Aspergerförbundet, 2019b). Sverige har ikke en pedagogisk-psykologisk tjeneste (PPT).
Spesialpedagogiske skolemyndigheter arbeider med kompetanseutvikling, rådgivning til skoler og barnehager, utvikling av læremidler og spesialpedagogisk veiledning og utredning. Det gis veiledning og kompetanseheving om nevroutviklingsforstyrrelser, men det foretas ikke utredninger. De spesialpedagogiske skolemyndighetene har også laget en NPF9-studiepakke beregnet for personer som arbeider med barn og elever med nevroutviklingsforstyrrelser (Specialpedagogiska skolmyndigheten, 2019).
Nasjonalt kvalitetsregister
Sverige har siden 2011 hatt et nasjonalt kvalitetsregister for habiliteringstjenester til barn og ungdom, Nationellt kvalitetsregister för habilitering (HabQ) (Nationellt kvalitetsregister för habilitering, 2019). HabQ er fortsatt under utvikling. Registerets formål er å
kartlegge hvilke behandlingsmetoder som brukes, og om disse er i samsvar med det som anbefales i nasjonale og internasjonale retningslinjer
studere effekten av ulike behandlingsmetoder
øke kunnskapen om utvikling og forløp hos barn og ungdom med funksjonsnedsettelser
undersøke brukernes opplevelser av kvalitet i tjenestene
generere data til forskning
HabQ registrerer blant annet barn med autisme som starter med tidlig intensiv intervensjon. På starttidspunktet kartlegges daglig fungering gjennom Vineland Adaptive Behavior Scales, et standardisert foreldreintervju (Sparrow, Cicchetti og Balla, 2005). Atferdsproblemer i hjemmet kartlegges gjennom Home Situations Questionnaire, et spørreskjema til foreldrene (Chowdhury mfl., 2016). De samme instrumentene brukes på nytt når intervensjonen avsluttes. Registrering av data for intervensjonstiltak ved autisme er nettopp begynt. Det er ikke publisert resultater ennå. Rapportering til registeret er samtykkebasert, og det er frivillig for landstingene å delta. Stockholm landsting deltar ikke, og mange andre landsting bidrar foreløpig lite. Man jobber også for å automatisere dataoverføring fra journaldatasystem til kvalitetsregisteret. Dette vil lette datainnsamlingen.10
Læring for Norge
Et kvalitetsregister kan være verdifullt, spesielt for å studere effektene av tidlig intensiv intervensjon. De svenske erfaringene viser imidlertid at det er krevende å etablere. Hvis et kvalitetsregister skal bli vellykket, fordrer det sterk styring fra sentrale myndigheter, slik at hele spesialisthelsetjenesten deltar. Registeret må også utformes slik at datainnhentingen blir så enkel som mulig og ikke krever stor innsats fra klinikere.
Integrasjon av forskning og klinisk virksomhet
Utvalget har besøkt Center of Neurodevelopmental Disorders at Karolinska Institutet i Stockholm (KIND, 2019) og Gillberg Neuropsychiatry Centre ved Sahlgrenska Akademin i Göteborg (Gillbergcentrum, 2019). Felles for disse to institusjonene er at de integrerer forskning og klinisk virksomhet. Ved sentrene ble det under utvalgets møter med institusjonene uttrykt tilfredshet med å samle forskning og klinisk virksomhet under samme tak.
KIND har utviklet og prøvd ut flere standardiserte intervensjonsprogrammer for personer med nevroutviklingsforstyrrelser. Noen av disse er omtalt i kapittel 3.1.8. De senere årene har senteret også bygget opp forskningsaktivitet omkring tourette og tic-lidelser. KIND driver utstrakt undervisningsvirksomhet for helsepersonell fra hele Sverige.
Læring for Norge
Å samle kliniske tilbud og forskning under samme tak er nyttig. Det kan også ha en viktig rolle i å spre kompetanse.
Integrering av elever med nevroutviklingsforstyrrelser i vanlig skole
Utvalget har besøkt Källbrinksskolan i Huddinge kommun. Det er en ungdomsskole med 385 elever (Källbrinksskolan, 2019). Skolen er en ordinær kommunal skole, men har gjort seg bemerket for å være godt tilrettelagt for elever med nevroutviklingsforstyrrelser. Skolen praktiserer det som kalles «NPF-sikring». NPF-sikringen omfatter alle aspekter ved skolens virksomhet og skal sikre at skolemiljøet er best mulig tilpasset ungdommer med nevroutviklingsforstyrrelser. NPF-sikringen omfatter blant annet følgende:
Alle elever er fullt ut integrert i vanlig undervisning, uavhengig av diagnose.
Hver elev har «innsjekking» på skolen hver morgen.
Det fysiske miljøet er tilrettelagt slik at det skal være minst mulig bråk og distraksjoner. I klasserommene finnes det blant annet egne båser med skrivepulter for elever som trenger sensorisk skjerming.
Bruk av digitale læremidler reguleres for å unngå distraksjon.
De ulike trinnene starter skoledagen til ulike tider og har lunsjpauser til ulik tid. Lærerne spiser lunsj med elevene.
Lekser brukes lite. Når de gis, forbereder læreren elevene.
Skolen har en sjekkliste for læringen til hver enkelt elev.
Skolen har en egen hund, som særlig brukes til å roe ned elever med angst og uro.
Skoleledelsen fortalte under utvalgets besøk at en del foreldre til normalfungerende elever i begynnelsen var skeptiske til «NPF-sikringen» og fryktet at deres barn ikke ville få et godt nok undervisningstilbud. Skolen har imidlertid hatt gode resultater på nasjonale prøver, noe som har bidratt til at skoleledelsen oppfatter at uroen har forsvunnet. Ledelsen mener at NPF-sikringen gir et optimalt skolemiljø også for elever som er normalfungerende.
Læring for Norge
Källbrinksskolan viser at det er mulig å integrere barn med nevroutviklingsforstyrrelser fullt ut i vanlig undervisning og skole. Prinsippene skolen drives etter, er gunstige også for normalfungerende elever.
Tilpasset videregående opplæring for elever med nevroutviklingsforstyrrelser
Utvalget har besøkt Bona folkhögskola i Motala. Bona folkhögskola har 123 elever og har spesialisert seg på undervisning av ungdom med nevroutviklingsforstyrrelser (Bona folkhögskola, 2019). Rundt 70 prosent av elevene har slike diagnoser. Finansieringen kommer fra staten (75 prosent) og fylket (25 prosent). Skolen skiller seg fra de norske folkehøgskolene ved at den gir videregående opplæring (gymnasium).
Skolen har tilbudt undervisning for personer med nevroutviklingsforstyrrelser siden 2011 og har stor innsøking. Flere av elevene har forsøkt seg på ordinære videregående skoler før de begynner på Bona. Kursene for elever med nevroutviklingsforstyrrelser legges opp med utgangspunkt i den enkelte elevs behov og forutsetninger. Noen av klasserommene er lydisolert i tillegg til å ha andre tilpasninger for personer med sensoriske utfordringer. Det er lærerne som bytter klasserom i løpet av dagen, ikke elevene. Elevene har ikke lekser. Elevene kan gå der i flere år, og progresjonen tilpasses den enkeltes kapasitet. Det er ikke uvanlig at elever bruker fire–fem år på å fullføre skoleløpet. Skolen arbeider aktivt for å bidra til at elevene kommer videre med studier eller ut i arbeid etter skoleløpet. Skolen får til dette gjennom god kjennskap til og godt samarbeid med det lokale næringslivet.
Læring for Norge
Det fleksible undervisningsforløpet og muligheten til å gjennomføre videregående opplæring i et mindre miljø med tilpasset undervisning og progresjon har vist seg positivt for en elevgruppe som ellers trolig ikke ville ha fullført skoleløpet.
4.2 Danmark
Danmark gjennomførte i 2007 en kommune- og regionreform hvor kommunene ble betydelig større, og fylkene (amtene) ble erstattet av større regioner. Regionene har ansvaret for spesialisthelsetjenesten og får bevilgninger fra staten til dette. Som i Sverige er alt ansvar for utredning og diagnostikk samlet i det psykiske helsevernet, uten inndeling etter kognitivt nivå. Dermed har Danmark også «én dør inn» til spesialisthelsetjenesten.
De gamle amtene hadde en viktig rolle i å tilby tjenester til personer med nevroutviklingsforstyrrelser. Ansvaret ble etter kommune- og regionreformen overført til kommunene. Regionene tilbyr fortsatt sosiale tjenester, som finansieres ved at kommunene kjøper tjenester av regionene. Regionene bestemmer selv hvilke tjenester de skal tilby, og etterspørselen fra kommunene bestemmer om de er levedyktige. Region Midtjylland har, i større grad enn de andre regionene, beholdt den gamle autismekompetansen fra fylkene. Regionen er derfor en viktig tjenesteleverandør til kommunene, både i Midtjylland og i andre regioner.
I Danmark kan en bruker flytte for å benytte seg av tilbud som ikke finnes på hjemstedet. Den opprinnelige hjemkommunen fortsetter da å betale for brukeren. Dette er et annet prinsipp enn i Norge, hvor bostedskommunen er ansvarlig.
Den statlige Socialstyrelsen driver omfattende rådgivning til kommunene gjennom blant annet rådgivningstjenesten Den nationale videns- og specialrådgivningsorganisation (VISO) om hvordan de skal følge opp personer med nevroutviklingsforstyrrelser. Socialstyrelsen har gitt ut en kunnskapsrapport, Mennesker med autisme. Sociale indsatser, der virker, som gir kunnskapsbaserte råd spesielt rettet mot kommunene (Beyer, Holmer Kaufmanas, Herholdt Jørgensen og Kaas, 2014). Rådgivningstjenesten VISO gir råd til kommuner, regioner, og skoler knyttet til spesialundervisning og sosial tematikk. Den gir også råd til brukere og pårørende. Tjenestene er gratis (Socialstyrelsen, 2019b). Tjenesten ble opprettet for å kompensere for at kompetansen i amtene forsvant. VISO er en liten organisasjon som ikke har mange egne ansatte. Det leies heller inn fagpersoner til hvert enkelt oppdrag, både fra offentlige og private tilbydere. Dette gir fleksibilitet til å tilpasse tilbudet til behovet (Socialstyrelsen, 2018).
Opplæring
Retten til spesialundervisning er hjemlet i den danske folkeskoleloven (Børne- og Undervisningsministeriet, 2019). Henvisning til spesialundervisning forutsetter at det er foretatt en pedagogisk-psykologisk vurdering av eleven, og at det er behov for slik undervisning mer enn ni klokketimer i uken. Mindre behov enn dette betegnes som «supplerende undervisning» og «annen faglig støtte». Det er rektor som fatter beslutning om antall timer man kan få bistand (Nordahl mfl., 2018).
Spesialklinikk for tourette
Utvalget har besøkt Touretteklinikken ved Herlev Hospital i København, som har status som nasjonalt høyspesialisert senter for tourette for barn og ungdom opp til 21 år (Herlev Hospital, 2019). Pasienter fra hele Danmark kan henvises dit. Senteret tar henvisninger både fra primær- og spesialisthelsetjenesten. Staben består av leger, sykepleiere, en psykolog og en sosialrådgiver. Alle utredninger foregår etter samme modell, hvor man utreder og diagnostiserer både tic-lidelser, ADHD og tvangslidelse. Enheten ga på forespørsel fra utvalget et anslag på ca. 50 pasientutredninger per år per enhet som et minimumskrav for å opprettholde et tilfredsstillende kompetansenivå. Hvis det er behov for å utrede andre psykiske lidelser, samarbeider enheten med psykisk helsevern.
Pasientene og pårørende får psykoedukasjon underveis i utredningen og etter at diagnosen er stilt. Dette omfatter opplæring i hva det innebærer å ha tourette, og hvilke behandlingsmuligheter som finnes. Senteret foretrekker tics-kontrollerende trening som behandling. Alle som får tourettediagnosen ved klinikken tilbys dette. Treningen styres av en sykepleier. Første treningstime foregår på klinikken. Deretter har sykepleieren ukentlige Skype-møter med deltagerne i tre måneder. Deltagerne følges opp hver tredje måned i ett år for å holde effekten ved like og hindre tilbakefall. Hvis det er behov for det, får pasienten mer langvarig oppfølging fra senteret. Sosialrådgiveren ved enheten bidrar til å lage oppfølgingsopplegg i kommunene.
Touretteklinikken driver også kursvirksomhet for foreldre, lærere og andre fagfolk. Alle pasientene tilbys å delta i forskning, og de fleste velger å delta. Deres utredningsdata blir da lagret i en egen forskningsdatabase. Senteret har forskningsassistenter som tar seg av dette.
Læring for Norge
Touretteklinikken har et stort pasientvolum, noe som gir svært god kompetanse hos de ansatte, både på tourette og tilleggslidelsene. Muligheten for å henvise direkte fra primærhelsetjenesten gjør tilbudet lett tilgjengelig for brukerne. Den standardiserte utredningsmodellen sikrer enhetlig og god diagnostikk. Oppfølgingen etter at diagnosen er stilt, sikrer at kontakten opprettholdes til det er etablert et godt tilbud i hjemkommunen. Koblingen til forskningsaktivitet gjør at senterets data bidrar til ny kunnskap. Forskningsaktiviteten og den kliniske virksomheten virker gjensidig berikende på hverandre.
Boliger for personer med autisme
Region Midtjylland har utviklet boliger for personer med autisme og er i Danmark kjent for å være nyskapende på dette området (Specialområde Autisme, 2019). Utvalget besøkte fire ulike boligtilbud:
Kollegiet i Hinnerup: boliger laget for personer med autisme som har behov for kontinuerlig tilsyn. Beboerne har ettromsleiligheter med livsløpsstandard. Det er plass til sykesenger og rullestoler ved behov. Boligene er knyttet til fellesarealer.
At Home: mobile boenheter for personer med autisme. Boligene eies av regionen og leies ut til brukerne. De kan settes opp der brukerne og kommunene ønsker det. I en del tilfeller settes de opp i hagen til foreldre. Hver boligenhet koster ca. 1 million danske kroner å produsere.
Dannebrogsgade i Viborg: boligtilbud for unge med autisme som i tillegg har spiseforstyrrelser og/eller bedriver selvskading. Tilbudet er det eneste av sitt slag i Danmark. Botilbudet er midlertidig, og målet er at alle etter hvert skal over i egen bolig. Botiden varierer fra noen måneder til et par år. Beboerne følges opp i psykisk helsevern.
Banebyen i Viborg: botrening for unge med autisme. Regionen eier en hel oppgang i en vanlig boligblokk. Boenhetene er ettromsleiligheter. Hver etasje har et fellesrom, og det er større fellesarealer på bakkeplan. Beboerne er unge voksne som trenger omfattende botrening. Tilbudet er midlertidig. Målet er at alle skal over i egen bolig. Det legges stor vekt på praktiske boferdigheter. Det er derfor mange ergoterapeuter blant de ansatte. Det legges også vekt på å utvikle sosiale ferdigheter og å integrere beboerne i byen. De skal i størst mulig grad bruke byens tilbud og delta i vanlige fritidsaktiviteter. Banebyen samarbeider med jobbsentre for å hjelpe beboerne ut i arbeid.
Felles for boligene er at arkitekturen er tilrettelagt spesielt for personer med autisme. Boligenhetene gir god sensorisk skjerming mot synsinntrykk og støy. Det er rikelig med naturlig lys. Fargene er dempede og rolige. Materialene gir god lydisolasjon og demper akustikk. Fellesarealene er laget slik at det er lett å sitte for seg selv, samtidig som man har andre i nærheten. Beboerne har et detaljert dagsprogram, som gjør at de har oversikt over dagen og føler seg trygge.
Læring for Norge
Boligtilbudene i Midtjylland viser hvordan boliger og botrening kan tilrettelegges spesielt for personer med autisme. Både fleksible, midlertidige og langsiktige boalternativer for gruppen bidrar til å sikre gode overganger, tilpasninger til overganger til eget hjem og til forberedelser til deltagelse i ordinært bomiljø og samfunn.
Kompetansetjeneste for autisme
Region Midtjylland har undervisningstilbud om autisme for kommunene (Specialområde Autisme, 2019). Kommunene kjøper tilbudet av regionen. De andre regionene har ikke et slikt tilbud. Deltagerne kommer derfor fra hele Danmark. Vanlig pris er 15 000 danske kroner per deltager. Det drives opplæring av alle typer personale, og det er utviklet ulike programmer for ulike kategorier av fagpersoner. Deltagerne kan vedlikeholde kunnskapen gjennom e-læringskurs etterpå.
Læring for Norge
Et standardisert tilbud om undervisning i autisme sikrer stabil og varig tilgang på kunnskap for ansatte i kommunene. Muligheten for e-læringskurs i etterkant er gunstig for opprettholdelse av kunnskap.
Klar til start – arbeid i Danmark
Prosjektet Klar til start tilbyr personer med autisme et kvalifiseringsprogram der opplæringen foregår på arbeidsplassen (Klar til start, 2019). Programmet er basert på metoden Supported Employment (SE), som også er tatt i bruk i Norge. Metoden er nærmere omtalt i kapittel 6.3.3. Deltagerne får opplæring og blir fulgt tett opp av pedagogisk veileder i samarbeid med bedriftens egne ansatte. Oppfølgingstiden i prosjektet varierer fra 6 til 22 måneder. Veilederen har kompetanse på autisme. Underveis i opplæringen kartlegges tilretteleggingsbehov og arbeidskapasitet.
De som gjennomfører programmet på en tilfredsstillende måte og vurderes som klare for arbeid, tilbys en ansettelse og en individuelt tilpasset jobb. Hovedsakelig er det matvarekjeder som er arbeidsgivere i programmet. Så langt er resultatene meget gode. 80 prosent av deltakerne fullfører Klar til start og får fast jobb (Klar til start, 2019). Dette viser at tett oppfølging på arbeidsplassen over tid gir en god og stabil tilknytning til det ordinære arbeidslivet (Cabiweb, 2019).
Læring for Norge
Erfaringene fra prosjektet viser at personer med autisme kan lykkes i arbeidslivet hvis de får hensiktsmessig opplæring, tilrettelegging og oppfølging over tid. Kunnskap om diagnosen er vesentlig for god tilrettelegging og oppfølging på arbeidsplassen.
4.3 Storbritannia
I Storbritannia hører fastleger og andre helsetjenester inn under National Health Service (NHS), som er det statlige helsevesenet i Storbritannia. Det er delt inn i NHS England, NHS Scotland, NHS Wales og Health and Social Care i Nord-Irland. Det har vært en desentralisering og delvis privatisering av helsevesenet i England med opprettelsen av stiftelsene NHS foundation trusts. Dette er halvautonome enheter med eget styre som tilbyr medisinske tjenester innen NHS. Det er i dag 151 slike stiftelser (National Health Service, 2019). Lokale myndigheter, principal councils, har ansvar for sosiale tjenester, skole og arbeidsformidling (LGiU, 2019).
Egen lov og strategi for voksne med autisme
I møte med den britiske professoren Patricia Howlin11 fikk utvalget opplyst at tjenestene til unge og voksne med autisme har vært mangelfulle i Storbritannia, og at det særlig mangler lavterskeltilbud til voksne med normalt evnenivå. Tilbudet til utviklingshemmede er bedre, men ikke alltid passende for personer med autisme.
The Autism Act 2009 ble vedtatt av parlamentet i 2009 (Legislation.gov.uk, 2009). Loven innebærer utarbeidelse av en nasjonal autismestrategi for å kunne møte behovene til voksne med autisme og bedre tjenestene som ytes fra lokale myndigheter. Dette er den eneste diagnosespesifikke loven i Storbritannia.
Strategien Fullfilling and Rewarding Lives ble lagt frem i 2010 og revidert i 2014 med navnet Think Autism. Strategien omhandler helsetjenester, sosiale tjenester, bolig, utdanning og arbeid. Strategien angir at alle personer med autisme har rett til en behovsvurdering uavhengig av kognitivt nivå. Pårørende har også rett til en behovsvurdering. Kompetanseheving er et annet viktig grep i strategien. Strategien har hatt stor påvirkning på tjenestene for voksne i England. I 2009 hadde de færreste distrikter diagnostiske tjenester for voksne med autisme. I dag har 93 prosent en slik tjeneste. De fleste lokale myndigheter har også en dedikert person som er ansvarlig for å utvikle tjenester til voksne med autisme (National Autistic Society, 2019). Det har også blitt utarbeidet en juridisk bindende veileder for hvordan strategien skal implementeres hos lokale myndigheter og i NHS (Department of Health, 2015). Utvalget erfarer at det britiske helse- og sosialdepartementet nå gjennomgår strategien med hensikt om å utvide den, slik at den også inkluderer tilbud til barn og unge med autisme.
Obligatorisk opplæring om autisme
Den britiske regjeringen hadde nylig et forslag ute på høring om obligatorisk opplæring om blant annet autisme for ansatte i helse- og sosialfaglige tjenester. Tilbakemeldingene fra høringen er, etter hva utvalget erfarer, til behandling i det britiske helse- og sosialdepartementet (Gov.uk, 2019).
System for nasjonale retningslinjer i helsevesenet
The National Institute for Health and Care Excellence (NICE) er et statlig organ som utarbeider faglige retningslinjer for helsetjenester, folkehelsetiltak og sosiale tjenester i Storbritannia. NICE arbeider faglig uavhengig av helsemyndighetene. Alle retningslinjer utarbeides av ekspertgrupper, hvor det også er brukerrepresentanter med. Retningslinjene oppdateres hvert femte år, eller oftere hvis det kommer ut nye studier av stor betydning. NICE-retningslinjene har høy internasjonal anseelse og brukes også mye i land utenfor Storbritannia (National Institute for Health and Care Excellence, 2019).
Læring for Norge
NICE viser hvordan det er mulig å organisere og systematisere faglige retningslinjer for helse- og sosialsektoren som bidrar til et helhetlig ansvar og til oppdatering av retningslinjene.
4.4 USA
Helsevesenet og velferdstilbudet i USA er organisert på en annen måte enn i Norge og omtales derfor ikke i detalj. USA ligger imidlertid langt fremme i forskning på autisme og utvikling av intervensjonstiltak for personer med autisme. Mange amerikanske delstater dekker intervensjonstiltak for barn som diagnostiseres med autisme før tre års alder, med hjemmel i loven The Americans with Disabilities Act, som ble vedtatt i 1990 (ADA.gov, 1990).
Tidlig intensiv intervensjon for autisme
I USA besøkte en representant for utvalget Center for Autism and the Developing Brain i White Plains i delstaten New York (Center for Autism and the Developing Brain, 2019). Formålet var å besøke et amerikansk autismesenter som representerer state of the art i utredning, diagnostikk og behandling av autisme.
Senteret ble opprettet i 2011 under ledelse av professor i psykologi Catherine Lord, en nestor innen autismeforskning internasjonalt. Hun er blant annet en av opphavspersonene til de standardiserte instrumentene som brukes i autismediagnostikk, ADI-R og ADOS. Senteret kombinerer klinisk praksis med forskning og er spesielt opptatt av tidlig identifisering av autisme og tidlig intervensjon for barn med autisme.
Kostnadene for den enkelte bruker dekkes av private helseforsikringer, Medicaid for pasienter fra lavinntektsfamilier eller av delstaten barna bor i. Barn kan henvises til senteret fra ulike instanser. Det er ingen bestemte inntakskrav. De viktigste henviserne er primærleger, andre sykehus, spesialpedagogiske tjenester og familiene selv. Utredningen følger en fast modell og strekker seg over tre arbeidsdager. Alle utredninger inneholder ADI-R, ADOS, kognitiv testing, kartlegging av språk og adaptiv fungering og medisinsk undersøkelse.
Intervensjonstiltakene bygger på The Early Start Denver Model (Dawson mfl., 2010). Formålet med Denver-modellen er at barna skal få utvikle kommunikasjon og sosial interaksjon gjennom lek og felles aktiviteter med voksne. Alle nydiagnostiserte barn tas inn i et seks måneders program, hvor de er på senteret noen timer hver dag. Aktivitetene foregår i grupper på seks barn, hvor hvert barn følges opp av én fagperson. Foreldrene lærer også å bruke disse aktivitetene hjemme. Når de seks månedene er over, overføres barna til lokal oppfølging, det vil si til spesialpedagoger i barnehager og til barnelegene som har hovedansvaret for dem. Kvalitet og form på oppfølgingen varierer. Senteret har valgt å begrense sin intervensjon til seks måneder for å hindre at den blir for ressurskrevende, og for å sikre at så mange barn som mulig får adgang til programmet.
Senteret har et fast kursprogram for foreldre. Kursene foregår på lørdager, slik at det er enkelt å delta. Det er også egne kurs for tenåringer med autisme.
Læring for Norge
USA ligger langt fremme når det gjelder systematiske programmer for tidlig intervensjon og for å drive forskning knyttet til slike programmer. Dette bør være til inspirasjon for Norge.
5 Rammer for utvalgets arbeid – krav til tjenestenes innhold og organisering
Formålet med kapittel 5 er å gi en oversikt over lovgiving som regulerer tjenester og tiltak for personer med autisme og tourette og deres pårørende. Innledningsvis gis det en redegjørelse for innholdet i FNs konvensjon om rettighetene til mennesker med nedsatt funksjonsevne.
Ulike departementer har utarbeidet normerende produkter og har satsningsområder som har betydning for innholdet i og organiseringen av tjenestene. Disse er omtalt der det er relevant i kapittel 6.
5.1 FNs konvensjon om rettighetene til mennesker med nedsatt funksjonsevne (CRPD)
Grunnlovens § 92 bestemmer at myndighetene «skal respektere og sikre menneskerettighetene slik de er nedfelt i denne grunnlov og i for Norge bindende traktater om menneskerettigheter».
Norge har sluttet seg til ulike avtaler om menneskerettigheter som er utarbeidet i samarbeid mellom ulike land. Gjennom lov 21. mai 1999 nr. 30 om styrking av menneskerettighetenes stilling i norsk rett (menneskerettsloven) er Den europeiske menneskerettskonvensjon, FNs konvensjon om økonomiske, sosiale og kulturelle rettigheter, FNs konvensjon om sivile og politiske rettigheter, FNs barnekonvensjon og FNs kvinnekonvensjon gjort til norsk lov. Også andre konvensjoner som Stortinget har samtykket til, har betydelig vekt når det skal avgjøres hva som er gjeldende rett, selv om de ikke er innarbeidet i lovgivingen.
I utvalgets mandat er det vist til at FNs konvensjon om rettighetene til mennesker med nedsatt funksjonsevne (CRPD) gir føringer for rett til tjenester til personer med en diagnose innenfor autismespekteret, og at konvensjonen utgjør en del av rammeverket for utvalgets arbeid. Konvensjonen ble ratifisert av Norge i 2013, jf. Innst. 203 S (2012–2013) til Prop. 106 S (2011–2012).
Formålet med CRPD er «å fremme, verne om og sikre mennesker med nedsatt funksjonsevne full og likeverdig rett til å nyte alle menneskerettigheter og grunnleggende friheter, og å fremme respekten for deres iboende verdighet», jf. artikkel 1. Begrepet «nedsatt funksjonsevne» er definert i artikkel 1 andre avsnitt:
«Mennesker med nedsatt funksjonsevne er blant annet mennesker med langvarig fysisk, mental, intellektuell eller sensorisk funksjonsnedsettelse som i møte med ulike barrierer kan hindre dem i å delta fullt ut og på en effektiv måte i samfunnet, på lik linje med andre.»
Personer med autisme og tourette har symptomer og vansker som påvirker deres funksjonsevne, og vil derfor være vernet av konvensjonen.
Konvensjonen bygger på åtte prinsipper:
selvbestemmelse
ikke-diskriminering
deltagelse og inkludering
respekt for forskjeller
like muligheter
tilgjengelighet
likestilling
respekt for utviklingsmulighetene og identiteten til barn12
Diskrimineringsforbudet i artikkel 3 gjelder alle former for diskriminering og på alle samfunnsområder. Å bli nektet rimelig tilrettelegging anses også som diskriminering.
Artikkel 7 har som mål å styrke rettighetene til barn med nedsatt funksjonsevne. Retten til utdanning er fastslått i artikkel 24 og retten til arbeid i artikkel 27. Retten til helsehjelp, herunder at behandlingen skal skje på grunnlag av fritt og informert samtykke, følger av artikkel 25. Habilitering og rehabilitering er særskilt omtalt i artikkel 26, som slår fast at mennesker med nedsatt funksjonsevne har rett til å oppnå og beholde størst mulig selvstendighet og utnytte sitt potensial fullt ut. Artikkel 12 slår fast at personer med nedsatt funksjonsevne har rettslig handleevne på lik linje med andre og skal ved behov tilbys støtte for å kunne utøve denne handleevnen.
Lov om likestilling og forbud mot diskriminering
Lov 16. juni 2017 nr. 51 om likestilling og forbud mot diskriminering (likestillings- og diskrimineringsloven) inneholder forbud mot diskriminering i samsvar med CRPDs krav. Loven forbyr diskriminering på grunnlag av blant annet funksjonsnedsettelse på alle samfunnsarenaer.
Lovens kapittel 3 inneholder bestemmelser som gjelder krav om universell utforming og individuell tilrettelegging, og som er av særlig betydning for mennesker med nedsatt funksjonsevne.
Lovens § 17 definerer universell utforming som «utforming eller tilrettelegging av hovedløsningen i de fysiske forholdene, inkludert informasjons- og kommunikasjonsteknologi (IKT), slik at virksomhetens alminnelige funksjoner kan benyttes av flest mulig, uavhengig av funksjonsnedsettelse».
Det er i loven gitt egne bestemmelser for å sikre barn med funksjonsnedsettelse individuell tilrettelegging av kommunale barnehagetilbud (§ 20). Det er videre egne bestemmelser som skal sikre individuell tilrettelegging av kommunale tjenestetilbud etter helse- og omsorgstjenesteloven (§ 20), ved skole- og utdanningsinstitusjoner (§ 21) og i arbeidslivet ved ansettelsesprosess, arbeidsplass og arbeidsoppgaver (§ 22).
5.2 Helse- og omsorgstjenestene
Lovgivingen på helse- og omsorgstjenestenes område tar utgangspunkt i pasienter og brukeres rett til nødvendige tjenester slik det er regulert i lov 2. juli 1999 nr. 63 om pasient- og brukerrettigheter (pasient- og brukerrettighetsloven). Ansvaret for å sørge for at tjenestene er tilgjengelige, og at pasienter og brukere får oppfylt sine rettigheter, er fordelt mellom kommunene, fylkeskommunene og staten ved de regionale helseforetakene. Helsepersonells plikter er nærmere regulert i lov 2. juli 1999 nr. 64 om helsepersonell m.v. (helsepersonelloven).
Tjenester tildeles ikke på bakgrunn av diagnose, men på grunnlag av en individuell vurdering av behovet for tjenestene. Pasient- og brukerrettighetsloven gir rett til nødvendige helse- og omsorgstjenester, jf. §§ 2-1 a og 2-1 b. Begrepet nødvendige helse- og omsorgstjenester innebærer at tjenestene skal være forsvarlige. Lovens kapittel 6 inneholder spesialbestemmelser om barns rettigheter, herunder retten til helsekontroll.
Kommunene, fylkeskommunene og de regionale helseforetakene kan oppfylle sine plikter ved å yte tjenestene selv eller ved å inngå avtale med offentlige eller private tjenesteytere.
Kvalitet i og tilsyn med tjenestene
Av lov 24. juni 2011 nr. 30 om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) § 12-5 og lov 2. juli 1999 nr. 61 om spesialisthelsetjenesten m.m. (spesialisthelsetjenesteloven) § 7-3 følger det at Helsedirektoratet er gitt i oppgave å utvikle, formidle og vedlikeholde nasjonale faglige retningslinjer og veiledere som understøtter de mål som er satt for helse- og omsorgstjenesten.
Å sørge for at det er tilstrekkelig fagkompetanse i tjenestene, er en del av forsvarlighetskravet. Dette følger direkte av helse- og omsorgstjenestelovens § 4-1. § 3-2 annet ledd stiller krav om at kommunene må ha knyttet til seg særskilte profesjoner. Kommunen skal sørge for at egne ansatte som utfører tjeneste eller arbeid etter loven, får påkrevd videre- og etterutdanning, jf. helse- og omsorgstjenesteloven § 8-2. Tilsvarende bestemmelse finnes i spesialisthelsetjenestelovens § 3-10. For å sikre kunnskap og kompetanse i tjenestene har personell i den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten en gjensidig veiledningsplikt, jf. helse- og omsorgstjenesteloven § 5-1.
Forskrift 28. oktober 2016 nr. 1250 om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten fastslår at den som har det overordnede ansvaret for virksomheten, har plikt til å etablere og gjennomføre systematisk styring av tjenestene for å sikre faglig forsvarlighet, kvalitetsforbedring og pasient- og brukersikkerhet.
Lov 15. desember 2017 nr. 107 om statlig tilsyn med helse- og omsorgstjenesten mv. fastsetter Statens helsetilsyns overordnede ansvar for faglige tilsyn med helse- og omsorgstjenesten. Fylkesmannen skal føre tilsyn med helse- og omsorgstjenesten herunder om tjenestene er i samsvar med det som er bestemt i lover og forskrifter, jf. §§ 3 og 4.
5.2.1 Den kommunale helse- og omsorgstjenesten
Helse- og omsorgstjenesteloven § 3-2 gir nærmere bestemmelser om tjenester som kommunen er pålagt å tilby. Dette omfatter blant annet helsestasjonstjeneste og helsetjeneste i skoler, fastlegeordning, sosial, psykososial og medisinsk habilitering og rehabilitering, helsetjenester i hjemmet, personlig assistanse, herunder praktisk bistand og opplæring, støttekontakt og plass i institusjon.
Kommunene er også pålagt å tilby boliger til vanskeligstilte, jf. helse- og omsorgstjenesteloven § 3-7.
Kommunene har ansvar for å gi tjenester til personer med særlig tyngende omsorgsarbeid i form av opplæring og veiledning, avlastningstiltak og omsorgsstønad, jf. helse- og omsorgstjenesteloven § 3-6. Pasient- og brukerrettighetsloven § 2-7 gir nærmere bestemmelser om når det skal fattes enkeltvedtak etter forvaltningslovens regler ved tildeling av tjenester.
Utredning, diagnostisering, behandling og oppfølging
Fastlegens ansvar dekker alle allmennlegeoppgaver innen somatikk, psykisk helse og rus for innbyggerne på hans eller hennes liste. Fastlegen har videre ansvaret for planlegging og koordinering av individrettet forebyggende arbeid, undersøkelse og behandling. Innbyggerne på fastlegens liste skal få utført nødvendige allmennlegetjenester og få henvisning til andre helsetjenester etter behov. Utfyllende bestemmelser er gitt i egen forskrift, jf. forskrift 29. august 2012 nr. 842 om fastlegeordning i kommunene (forskrift om fastlegeordning i kommunene).
Helsestasjons- og skolehelsetjenesten
Tidlig identifisering av fysiske og psykiske utviklingsavvik er en av helsestasjonens viktigste oppgaver. Det er gitt en felles forskrift 19. oktober 2018 nr. 1584 om kommunens helsefremmende og forebyggende arbeid i helsestasjons- og skolehelsetjenesten. Helse- og omsorgsdepartementet sendte 19. november 2019 på høring et forslag til endringer i forskriften som tydeliggjør at helsestasjons- og skolehelsetjenesten også kan behandle barn og unge med lettere somatiske og psykiske tilstander (Helse- og omsorgsdepartementet, 2019a). Høringsfristen er satt til 20. februar 2020.
Brukerstyrt personlig assistanse
Pasient- og brukerrettighetsloven § 2-1 d gir brukere med langvarig og stort behov for praktisk bistand, rett til å få bistanden organisert som brukerstyrt personlig assistanse (BPA). BPA kan tildeles når brukeren har rett til nødvendige helse- og omsorgstjenester, jf. pasient- og brukerrettighetsloven § 2-1 a.
Det er et vilkår at brukeren er under 67 år og har behov for tjenester utover to år og minst 32 timer per uke. Brukere med tjenestebehov på minst 25 timer per uke har likevel rett til å få tjenester organisert som BPA, med mindre kommunen kan dokumentere at slik organisering vil medføre vesentlig økt kostnad for kommunen. Helse- og omsorgsdepartementet sendte 28. juni 2019 ut et høringsnotat med forslag om å fjerne den øvre aldersgrensen på 67 år (Helse- og omsorgsdepartementet, 2019b).
Tjenester for personer med særlig tyngende omsorgsoppgaver
Den som har særlig tyngende omsorgsarbeid, kan kreve at den kommunale helse- og omsorgstjenesten treffer vedtak om at det skal settes i verk tiltak for å lette omsorgsbyrden, og hva tiltakene i tilfelle skal bestå i, jf. pasient- og brukerrettighetsloven § 2-8. Kommunen har plikt til å tilby opplæring og veiledning, avlastningstiltak og ha et tilbud om omsorgsstønad, jf. helse- og omsorgstjenesteloven § 3-6. Avlastningstiltak skal hindre overbelastning og gi omsorgsyter nødvendig fritid og ferie og mulighet til å delta i vanlige samfunnsaktiviteter. Tjenesten kan tilbys i eller utenfor hjemmet, i eller utenfor institusjon.
Formålet med omsorgsstønad er å bidra til best mulig omsorg for personer som har et særlig stort omsorgsbehov på grunn av alder, funksjonshemming eller sykdom, og å gjøre det mulig for private omsorgsgivere å fortsette omsorgsarbeidet.
Dagaktivitetstilbud
Kommunen kan tilby nødvendige helse- og omsorgstjenester i form av dagaktivitetstilbud. Formålet med slike tilbud er både å gi mening, mestring og gode opplevelser for brukeren.
Tvang overfor utviklingshemmede i skolen med hjemmel i helse- og omsorgstjenesteloven
Helse- og omsorgstjenestelovens kapittel 9 gjelder bruk av tvang og makt overfor utviklingshemmede knyttet til nærmere bestemte tjenester etter helse- og omsorgstjenesteloven. Formålet med reglene er å hindre at personer med psykisk utviklingshemning utsetter seg selv eller andre for vesentlig skade og forebygge og begrense bruk av tvang og makt.
For elever med psykisk utviklingshemming som har et vedtak etter kapittel 9, kan tiltakene også gjennomføres på skolen i skoletiden av personell fra helse- og omsorgstjenesten, forutsatt at vedtaket omfatter dette. Dette følger blant annet av Helsedirektoratets rundskriv IS-10/2015 (Helsedirektoratet 2015). Utenfor virkeområdet til kapittel 9 er det ingen regulering av bruk av tvang i skolen.
5.2.2 Spesialisthelsetjenesten
Spesialisthelsetjenesteloven § 2-1 a gir nærmere bestemmelser om hvilke tjenester staten ved det regionale helseforetaket skal tilby. Dette omfatter blant annet sykehustjenester i og utenfor institusjon, jf. § 2-1 a, og omfatter både pasientbehandling, forskning, utdanning av helsepersonell og opplæring av pasienter og pårørende, jf. § 3-8.
For spesialisthelsehjelp for psykiske lidelser gjelder i tillegg lov 2. juli 1999 nr. 62 om etablering og gjennomføring av psykisk helsevern (psykisk helsevernloven).
Forskrift 1. desember 2000 nr. 1208 om prioritering av helsetjenester, rett til nødvendig helsehjelp fra spesialisthelsetjenesten, rett til behandling i utlandet og om klagenemnd (prioriteringsforskriften) gir nærmere bestemmelser om hvem som har rett til nødvendig helsehjelp i spesialisthelsetjenesten. Det er utarbeidet prioriteringsveiledere for ulike fagområder som hjelpemiddel når det skal tas stilling til om en henvist pasient har rett til nødvendig helsehjelp med anbefalinger om rettigheter og frister.
Rett til kontaktlege
Pasient- og brukerrettighetsloven § 2-5 a gir pasienter som har alvorlig sykdom, skade eller lidelse, og som har behov for behandling eller oppfølging av spesialisthelsetjenesten av en viss varighet, rett til å få oppnevnt kontaktlege. Spesialisthelsetjenesteloven § 2-5 c gir nærmere regler om organiseringen av tjenesten.
Rett til fritt behandlingsvalg
Når en pasient er henvist til spesialisthelsetjenesten, har vedkommende rett til å velge ved hvilken offentlig eller privat virksomhet henvisningen skal vurderes, og kan velge ved hvilken offentlig eller privat virksomhet helsehjelpen skal ytes, jf. pasient- og brukerrettighetsloven §§ 2-4.
Pasienten kan bare velge virksomheter som har rett til å tildele pasient- og brukerrettigheter etter pasient- og brukerrettighetsloven § 2-1 b, og kan bare velge privat virksomhet som enten har avtale med et regionalt helseforetak eller er godkjent etter forskrift med hjemmel i spesialisthelsetjenesteloven § 4-3.
Etablering av nasjonale kompetansetjenester
De regionale helseforetakene kan etablere nasjonale kompetansetjenester etter godkjenning av Helse- og omsorgsdepartementet, jf. forskrift 17. desember 2010 nr. 1706 om krav til spesialisthelsetjenester, godkjenning av nasjonale tjenester i spesialisthelsetjenesten og bruk av betegnelsen universitetssykehus (forskrift om krav til spesialisthelsetjenester, betegnelsen universitetssykehus m.m.). Det fremgår av forskriftens § 4-5 at for å få godkjenning som nasjonal kompetansetjeneste må sentralisering av oppbygging av kompetanse innenfor et fagområde vurderes å gi (1) økt kvalitet i et helhetlig behandlingsforløp innenfor rimelig tid, (2) økt nasjonal kompetanse og (3) bedre nasjonal kostnadseffektivitet.
5.2.3 Helhetlige forløp – plikt til samhandling og samarbeid
En rekke virkemidler er tatt i bruk for å sikre helhet og sammenheng for pasienter som har behov for tjenester fra ulike tjenesteytere i den kommunale helse- og omsorgstjenesten og samtidig tjenester fra spesialisthelsetjenesten.
Helse- og omsorgstjenesteloven § 3-4 inneholder bestemmelser om plikt til å legge til rette for samhandling mellom ulike deltjenester innad i kommunen og til å samarbeide med regionale helseforetak.
Spesialisthelsetjenesteloven § 2-1 innebærer en plikt til å legge til rette for nødvendig samarbeid med blant annet kommunene. Kommunen skal varsles ved utskriving av pasienter, jf. § 3-15.
I et helhetlig pasientforløp har fastlegen en nøkkelrolle. Det følger av forskrift om fastlegeordning i kommunene § 19 at fastlegen som en del av den medisinskfaglige koordineringsrollen plikter å informere om og medvirke til utarbeidelse av individuell plan (IP).
De regionale helseforetakene og kommunene har plikt til å inngå samarbeidsavtaler for å bidra til at pasienter og brukere mottar et helhetlig tilbud om helse- og omsorgstjenester, jf. helse- og omsorgstjenesteloven § 6-1 og spesialisthelsetjenesteloven § 2-1. Kommuner og helseforetak har et gjensidig veiledningsansvar, jf. helse- og omsorgstjenesteloven § 5-11 og spesialisthelsetjenesteloven § 6-3.
Sosial, psykososial og medisinsk habilitering og rehabilitering
Formålet med forskrift 16. desember 2011 nr. 1256 om habilitering og rehabilitering, individuell plan og koordinator (forskrift om habilitering og rehabilitering) er blant annet å styrke samhandlingen mellom tjenesteyter og pasient/bruker og eventuelt pårørende, og mellom tjenesteytere og etater innen et forvaltningsnivå eller på tvers av forvaltningsnivåene, jf. § 1.
Et kjennetegn ved habilitering og rehabilitering er behovet for tverrfaglig tilnærming, både ved kartlegging av behov, gjennomføring og evaluering. I forarbeidene til helse- og omsorgstjenesteloven beskrives det nærmere innholdet i de kommunale habiliterings- og rehabiliteringstilbudene:
«Kommunale habiliterings- og rehabliliteringstjenester [sic] skal ikke bare være av medisinsk art, men også dekke sosiale og psykososiale behov. Det er av sentral betydning at kommunene også opprettholder den sosialfaglige tilnærmingen for å sikre en helhetlig oppfølging av mennesker med psykiske lidelser, rusmiddelavhengighet, varig nedsatt funksjonsevne og mennesker som må omstille seg i forhold til bolig, arbeid og sosial deltakelse som følge av sykdom eller skade.»
Kilde: Prop. 91 L (2010–2011), s. 182.
Forskriftens kapittel 2 gir nærmere regler om kommunens plikter. Det framgår av § 5 at kommunen skal ha en generell oversikt over behov for habilitering og rehabilitering i kommunen, og at tjenester som inngår i kommunens helse- og omsorgstjenestetilbud, skal integreres i et samlet tverrfaglig (re)habiliteringstilbud.
Forskriftens kapittel 4 gir nærmere regler om tilbudene spesialisthelsetjenesten er ansvarlig for. § 13 fastsetter at dette blant annet omfatter trening og oppøving av funksjon og ulike individuelle ferdigheter som krever spesialisert tilrettelegging og veiledning og intensiv trening som inngår i individuell habiliterings-/rehabiliteringsplan eller som et nødvendig, spesialisert tilbud etter behandling. Spesialisthelsetjenesten skal også sørge for tilrettelagt opplæring for pasienter som trenger det, og tilrettelegge rammebetingelser som kan bidra til økt mestring.
Koordinerende enhet og koordinator
Både kommunene og spesialisthelsetjenesten har plikt til å ha en koordinerende enhet som skal ivareta behovet for samordning av tjenester til personer som har behov for bistand fra flere fagområder, jf. helse- og omsorgstjenesteloven § 7-3 og spesialisthelsetjenesteloven § 2-5 b. Det er gitt nærmere regler i forskriftens kapittel 3 og 4 om de koordinerende enhetenes oppgaver.
For pasienter og brukere med behov for langvarige og koordinerte tjenester etter helse- og omsorgstjenesteloven skal både kommunen og spesialisthelsetjenesten tilby koordinator, jf. helse- og omsorgstjenesteloven § 7-2 og spesialisthelsetjenesteloven § 2-5 a. Koordinator i kommunen oppnevnes i forbindelse med utarbeidelse av individuell plan, men skal også tilbys selv om brukeren ikke ønsker en individuell plan. Koordinatoren skal sørge for nødvendig oppfølging av den enkelte pasient eller bruker og sikre samordning av tjenestetilbudet, jf. forskriftens § 21.
Den koordinerende enheten i helseforetaket skal ha en generell oversikt over habiliterings- og rehabiliteringstiltak i helseregionen og skal bidra til å sikre et helhetlig tilbud til pasienter med behov for sosial, psykososial eller medisinsk habilitering og rehabilitering.
Koordinator i spesialisthelsetjenesten skal koordinere tjenester i spesialisthelsetjenesten og samhandle med tjenestene som vil få behandlings- eller oppfølgingsansvar etter utskrivning, for å sikre kontinuitet og sammenheng i forløpet, jf. forskriftens § 22.
Individuell plan
Det følger av pasient- og brukerrettighetsloven § 2-5 at pasient og bruker som har behov for langvarige og koordinerte helse- og omsorgstjenester, har rett til å få utarbeidet en individuell plan. Planen skal definere målsettinger og sikre at det til enhver tid er definert hvem som har ansvaret for koordinering og oppfølging av avtalte tiltak. Forskriftens § 19 gir nærmere regler om innholdet i planen.
Helse- og omsorgstjenesteloven § 7-1 bestemmer at kommunen har ansvaret for individuell plan dersom pasienten eller brukeren har behov for kommunale tjenester og at kommunen skal sørge for at planarbeidet koordineres når brukeren også mottar tjenester fra spesialisthelsetjenesten.
Spesialisthelsetjenesten har en selvstendig plikt til å utarbeide individuell plan, og til å varsle kommunen og medvirke i arbeidet, dersom planen omfatter tjenester både fra spesialisthelsetjenesten og kommunen, jf. spesialisthelsetjenesteloven § 2-5 og psykisk helsevernloven § 4-1.
Lov 17. juli 1998 nr. 61 om grunnskolen og den vidaregåande opplæringa (opplæringslova) §§ 15-5 og 15-8 stadfester at skolen er en del av det helhetlige tilbudet til barnet, og at skolen skal samarbeide med andre tjenester for å gi eleven helhetlig oppfølging for helsemessige, personlige, sosiale og emosjonelle vansker knyttet til opplæringen og om nødvendig delta i samarbeid om utarbeidelse og oppfølging av tiltak og mål i individuell plan hjemlet i helselovgivingen. En individuell opplæringsplan (IOP) etter opplæringslovens regler kan være en del av en elevs individuelle plan.
Ifølge lov 16. juni 2006 nr. 20 om arbeids- og velferdsforvaltningen (NAV-loven) har arbeids- og velferdsforvaltningen plikt til å utarbeide aktivitetsplaner for personer som mottar arbeidsavklaringspenger (AAP). Det følger av § 14 a at for brukere som samtidig har krav på en individuell plan, skal det legges til rette for at aktivitetsplanen og den individuelle planen så langt som mulig blir samordnet.
Også barneverntjenesten har plikt til å utarbeide individuell plan og har plikt til å samarbeide om planen med andre instanser barnet mottar tiltak fra, jf. lov 17. juli 1992 nr. 100 om barneverntjenester (barnevernloven) § 3-2 a.
5.2.4 Pasienters, brukeres og pårørendes rett til selvbestemmelse, informasjon og medvirkning
Systemnivå
Lov 22. juni 2018 nr. 83 om kommuner og fylkeskommuner § 5-12 pålegger kommuner og fylkeskommuner å ha et eget råd for personer med funksjonsnedsettelse, som skal være rådgivende organ i saker som gjelder personer med funksjonsnedsettelse.
Helse- og omsorgstjenesteloven § 3-10 bestemmer at kommunen skal sørge for at representanter for pasienter og brukere blir hørt ved utformingen av kommunens helse- og omsorgstjenester. Kommunen skal også etablere systemer for innhenting av pasienters og brukeres erfaringer og synspunkter. Det fremgår eksplisitt at det skal samarbeides med brukergruppenes organisasjoner og med frivillige organisasjoner. Helse- og omsorgstjenesteloven § 6-1 bestemmer at pasient- og brukerorganisasjoner skal medvirke i arbeidet med samarbeidsavtalene mellom kommuner og helseforetak.
Lov 15. juni 2001 nr. 93 om helseforetak m.m. § 35 fastslår at regionalt helseforetak skal sørge for at representanter for pasienter og brukere blir hørt ved utarbeidelse av overordnede planer for virksomheten, og etablerer systemer for innhenting av pasienters og andre brukeres erfaringer og synspunkter.
Individnivå
Respekten for det enkelte menneskes selvbestemmelse, rettssikkerhet og autonomi er grunnprinsipper i helse- og omsorgstjenestene. Dette kommer til uttrykk på ulike måter i helselovgivingen. Pasient- og brukerrettighetsloven kapittel 3 og 4 gir nærmere regler om samtykke, rett til informasjon og medvirkning. Forskrift om habilitering og rehabilitering § 4 slår fast at kommunen og det regionale helseforetaket skal sørge for at den enkelte pasient og bruker kan medvirke ved gjennomføring av eget habiliterings- og rehabiliteringstilbud.
Informasjon om helsetilstand og innholdet i helsehjelpen er en forutsetning for medvirkning og muligheter til å avgi et gyldig samtykke. Pasient- og brukerrettighetsloven § 3-2 fastsetter retten til informasjon, og § 3-5 bestemmer at informasjonen skal være tilpasset mottagerens individuelle forutsetninger, som alder, modenhet, erfaring og kultur- og språkbakgrunn. Medvirkningens form skal tilpasses den enkeltes evne til å gi og motta informasjon, jf. § 3-1. Det skal legges stor vekt på hva pasient og bruker mener.
Foreldre har med enkelte unntak rett til å få informasjon, medvirke og samtykke på vegne av barn under 16 år og for barn over 18 år som ikke har samtykkekompetanse. Hvis personer over 18 år selv er i stand til å motta informasjon eller medvirke, vil nærmeste pårørende som hovedregel ha rett til informasjon og medvirke sammen med pasienten eller brukeren og bli hørt i spørsmålet om hvorvidt det skal gis helsehjelp.
Det følger av helsepersonelloven § 10 at helsepersonell har plikt til å bidra til å ivareta mindreårige barn som er pårørende til foreldre eller søsken som er pasient med psykisk sykdom, rusmiddelavhengighet eller alvorlig somatisk sykdom eller skade. Dette innebærer blant annet plikt til å tilby informasjon og gi veiledning om aktuelle tiltak.
5.3 Opplæring
Opplæringsloven gir rett og plikt til grunnskoleopplæring. Det er fastsatt en forskrift 25. juni 1999 nr. 708 om utfylling av dei overordna måla og prinsippa for opplæringa i grunnskolen og i den vidaregåande opplæringa. Som en del av denne er det utarbeidet læreplaner som angir det nærmere innholdet i opplæringen.
Mål i læreplanen er styrende for utdanningen til alle elever, men skal tilpasses elevens nivå. Hovedregelen er at eleven skal ha opplæringen sin i klasse/basisgruppe, eventuelt en mindre del av opplæringen i en annen gruppe, jf. opplæringsloven § 8-2.
Elever som har rett til spesialundervisning, har rett til videregående opplæring i inntil to år ekstra når eleven trenger det for å nå opplæringsmålene, jf. § 3-1 femte ledd.
Kommunene skal ha et tilbud om skolefritidsordning (SFO) før og etter skoletid for 1.–4. trinn og for barn med særskilte behov på 1.–7. årstrinn.
Praksisbrev gis på grunnlag av en mindre omfattende opplæringskontrakt enn kontrakter som fører fram til fag- eller svennebrev, jf. § 4-1.
5.3.1 Pedagogisk-psykologisk tjeneste og spesialpedagogisk hjelp og undervisning
Pedagogisk-psykologisk tjeneste
Det følger av opplæringsloven § 5-6 at hver kommune skal ha en PPT. PPT er kommunens og fylkeskommunens sakkyndige instans. Tjenesten har både system- og individrettede arbeidsoppgaver.
Opplæringsloven § 5-1 gir elever som ikke kan få tilfredsstillende utbytte av det ordinære opplæringstilbudet, rett til spesialundervisning. Tilsvarende gir lov 17. juni 2005 nr. 64 om barnehager (barnehageloven) § 19 barn under opplæringspliktig alder rett til spesialpedagogisk hjelp dersom de har særlige behov. Dette gjelder også barn som ikke går i barnehage.
Før kommunen eller fylkeskommunen gjør vedtak om spesialpedagogisk hjelp/undervisning, skal PPT foreta en vurdering av de særlige behovene til eleven, jf. opplæringsloven § 5-3. PPT har tilsvarende ansvar før det treffes vedtak om spesialpedagogisk hjelp i barnehage, jf. barnehageloven § 19 c.
Oppfølgingstjenesten
Fylkeskommunen skal ha en oppfølgingstjeneste for ungdom som har rett til videregående opplæring og som ikke er i opplæring eller i arbeid, jf. § 3-6.
Spesialpedagogisk hjelp og undervisning
Kommunen skal sikre at barn med nedsatt funksjonsevne får et egnet individuelt tilrettelagt barnehagetilbud, jf. barnehageloven § 19 g. Det følger av barnehageloven § 19 a at formålet med spesialpedagogisk hjelp er å gi barn tidlig hjelp og støtte i utvikling og læring av for eksempel språklige og sosiale ferdigheter. Spesialpedagogisk hjelp kan gis til barnet individuelt eller i gruppe. Hjelpen skal omfatte tilbud om foreldreveiledning.
Skolene har en lovfestet plikt til å samarbeide med barnehagene om barns overgang fra barnehage til skole og skolefritidsordning for å bidra til at barna får en trygg og god overgang, jf. opplæringsloven § 13-5. Det framgår av bestemmelsen at skoleeier har hovedansvaret for samarbeidet og skal utarbeide en plan for overgangen.
Opplæringsloven § 5-5 bestemmer at det kan gjøres unntak fra reglene om innholdet i opplæringen og om kompetansekrav som ellers gjelder for spesialundervisning. For elever som får spesialundervisning, skal det utarbeides en IOP. Planen skal vise mål for og innholdet i opplæringen og hvordan opplæringen skal gjennomføres.
Barn og ungdom som helt eller delvis mangler funksjonell tale og har behov for alternativ og supplerende kommunikasjon (ASK), har rett til å få benytte kommunikasjonsformer og nødvendige kommunikasjonsmiddel både i barnehage, grunnskole og videregående opplæring, jf. barnehageloven § 19 og opplæringsloven §§ 2-16 og 3-13.
5.3.2 Voksenopplæring
Opplæringsloven § 4A-1 gir voksne over opplæringspliktig alder rett til grunnskoleopplæring og rett til spesialundervisning når det ikke oppnås tilfredsstillende utbytte av det ordinære opplæringstilbudet, jf. opplæringsloven § 4A-2. PPT skal utarbeide en sakkyndig vurdering før det blir fattet vedtak om spesialundervisning.
De som har fullført grunnskolen eller tilsvarende, men som ikke har fullført videregående opplæring, har rett til videregående opplæring for voksne fra og med det året de fyller 25 år.
5.3.3 Høyere utdanning
Med hjemmel i lov 1. april 2005 nr. 15 om universiteter og høyskoler (universitets- og høyskoleloven) er det i forskrift 6. januar 2017 nr. 13 om opptak til høgre utdanning gitt mulighet for å gjøre unntak fra kravet om generell studiekompetanse for søkere under 24 år som kan dokumentere at det på grunn av blant annet funksjonshemming har vært umulig å oppfylle noen av kravene som stilles for generell studiekompetanse.
Studenter ved universiteter og høyskoler har rett til individuell tilrettelegging, et inkluderende læringsmiljø og universell utforming, jf. universitets- og høyskoleloven § 4-3 og likestillings- og diskrimineringsloven § 21.
NAV administrerer ulike tiltak og støtteordninger for studenter med særskilte behov og som har utdanning som tiltak via NAV. Disse er regulert i forskrift 11. desember 2015 nr. 1598 om arbeidsmarkedstiltak (tiltaksforskriften), som er gitt med hjemmel i lov 10. desember 2004 nr. 76 om arbeidsmarkedstjenester (arbeidsmarkedsloven).
Høyere utdanning som tiltak kan tilbys personer over 22 år med nedsatt arbeidsevne. Tiltaket har en varighet på inntil tre år og gir mulighet til å ta ordinær utdanning samtidig som personen mottar livsoppholdsytelse fra NAV. NAV kan gi økonomisk tilskudd for å frikjøpe en medstudent eller en annen person for å gi ekstra bistand til å mestre en jobb eller utdanning.
Studentsamskipnadene er etablert for å ivareta studentenes velferdsbehov, jf. lov 14. desember 2007 nr. 116 om studentsamskipnader og forskrift 22. juli 2008 nr. 828 om studentsamskipnader.
5.4 Arbeid
NAV har en rekke tiltak og støtteordninger som har som formål å bistå personer som ønsker å komme ut i arbeid, og som er aktuelle for utvalgets grupper. Disse er regulert i tiltaksforskriften, som er gitt med hjemmel i arbeidsmarkedsloven. Tiltakene omfatter avklaring, oppfølgingstjenester, arbeidspraksis og arbeidsforberedende trening, opplæring, lønnstilskudd, arbeidsrettet rehabilitering, tilrettelegging og varig tilrettelagt arbeid.
Alle som henvender seg til NAV-kontoret, og som ønsker eller trenger bistand for å komme i arbeid, har rett til å få vurdert sitt bistandsbehov ved en arbeidsevnevurdering, jf. NAV-loven § 14 a. Resultatet av vurderingen danner grunnlag for oppfølgingsvedtaket, som nærmere beskriver NAVs vurdering av brukerens muligheter for jobb og behov for bistand og aktuelle tiltak.
5.5 Trygdeytelser
Uføretrygd
Etter reglene i lov 28. februar 1997 nr. 19 om folketrygd (folketrygdloven) kapittel 12 innvilges uføretrygd for å sikre inntekt for personer som har sin inntektsevne varig nedsatt på grunn av sykdom eller skade.
Før uføretrygd kan vurderes, må muligheten for arbeidsdeltagelse være avklart. Det betyr at arbeidsrettede tiltak er prøvd, og at hensiktsmessig behandling for bedring av arbeidsevnen er gjennomført. Det er mulig å kombinere uføretrygd og arbeid gjennom såkalt gradert uføretrygd.
Ettersom uføretrygd er en erstatning for bortfall av inntekt på grunn av uførhet, er unge uføre sikret en minstesats som er noe høyere enn for andre uføre, jf. folketrygdloven § 12-13.
Grunnstønad
Grunnstønad er en stønad ved ekstrautgifter som følge av sykdom eller skade, jf. folketrygdloven § 6-3.
Det følger av rundskriv til folketrygdloven (R06-00) at fra 1. mars 2019 innvilges grunnstønad sats 1 til personer med hyperkinetiske forstyrrelser (ADHD, hyperaktivitet mv.) til dekning av ekstrautgifter ved klesslitasje uten individuell prøving uten krav til dokumentasjon av ekstrautgiftene (NAV, 1997).
Hjelpestønad
Hjelpestønad kan ytes dersom det er behov for langvarig privat pleie og tilsyn på grunn av sykdom, skade eller medfødt funksjonshemming, jf. folketrygdloven § 6-4, når bistanden gis av privatpersoner, for eksempel ektefelle, barn eller foreldre.
Opplæringspenger
For den som har omsorg for barn opp til 18 år med en funksjonshemming eller en langvarig sykdom, ytes det opplæringspenger for opplæring ved en godkjent helseinstitusjon eller deltagelse på foreldrekurs ved et offentlig spesialpedagogisk kompetansesenter, jf. folketrygdloven § 9-14. Reisepenger i forbindelse med kurs dekkes ikke etter folketrygdlovens regler.
Stønad ved barns og andre nærståendes sykdom
Regler om stønad ved barns og andre nærståendes sykdom følger av folketrygdloven kapittel 9.
Omsorgspenger
Omsorgspenger gis for et bestemt antall dager og gir rett til å være hjemme fra jobb når barnet er sykt eller hvis den som passer barnet er syk. Hvis barnet har en kronisk sykdom eller en funksjonshemning, og dette fører til en markert høyere risiko for fravær fra arbeidet, kan det søkes om ekstra dager, jf. folketrygdloven §§ 9-5 og 9-6.
Det er gitt en egen forskrift til bestemmelsen, jf. forskrift 25. mars 1997 nr. 263 om hvilke sykdommer og funksjonshemninger som skal gi utvidet rett til omsorgspenger etter folketrygdloven § 9-6 andre ledd (forskrift om utvidede omsorgspenger). Av forskriftens § 1 pkt. 7 fremgår det at autisme er blant diagnosene som gir utvidet rett til omsorgspenger etter andre ledd. Tourette er ikke spesifikt nevnt i listen.
Pleiepenger
Pleiepenger kan ytes til den som må være borte fra arbeid grunnet et barn som trenger kontinuerlig omsorg og pleie, jf. folketrygdloven § 9-10. Pleiepenger kan også gis ved omsorg og pleie for person over 18 år som har en utviklingshemming.
5.6 Hjem
Kommunene er pålagt å tilby boliger til vanskeligstilte, jf. helse- og omsorgstjenesteloven § 3-7. Tilsvarende bestemmelse finnes i lov 18. desember 2009 nr. 131 om sosiale tjenester i arbeids- og velferdsforvaltningen § 15, som bestemmer at kommunen i arbeids- og velferdsforvaltningen skal medvirke til å skaffe boliger til vanskeligstilte personer som ikke selv kan ivareta sine interesser på boligmarkedet.
Husbanken forvalter bostøtte og låne- og tilskuddsordninger. Virksomheten er nærmere regulert i lov 29. mai 2009 nr. 30 om Husbanken. Husbankens ordninger omfatter bostøtte, låne- og tilskuddsordninger for dem som ikke kan få ordinært boliglån, og ulike tilskuddsordninger til kommunene for å sikre tilpasning og bygging av egnede boformer.
5.7 Fritid
Opplæringsloven § 13-6 pålegger alle kommuner å ha et musikk- og kulturskoletilbud til barn og unge, organisert i tilknytning til skoleverket og kulturlivet ellers. Fritidsaktiviteter, idrett og kulturliv er ellers hovedsakelig drevet som frivillig virksomhet. Det offentlige legger til rette gjennom ulike økonomiske tilskuddsordninger.
5.8 Transport
Ansvaret for den tilrettelagte transporten for funksjonshemmede (TT-ordningen) ble bestemt lagt til fylkeskommunen ved vedtak i Stortinget 10. april 1986, jf. Innst. S. nr. 106 (1985–86) til St.meld. nr. 92 (1984–85) Om transport for funksjonshemmede.
Tilrettelagt transport (TT) er et tilbud om alternativ transport for personer som på grunn av nedsatt funksjonsevne eller sykdom ikke kan bruke kollektivtransport. Det er ingen lovfestet individuell rett til TT-tjenester. Ordningen fungerer ved siden av andre rettighetsbaserte ordninger, som for eksempel pasienttransportordningen ved legebesøk og behandling (pasientreiser), jf. pasient- og brukerrettighetsloven § 2-6, og arbeids- og utdanningsreiser, jf. arbeidsmarkedsloven § 13.
5.9 Barnevern
Barnevernloven skal sikre at barn og unge som lever under forhold som kan skade deres helse og utvikling, får nødvendig hjelp, omsorg og beskyttelse til rett tid. Barnevernstjenesten skal bidra til å gi det enkelte barn gode levekår og utviklingsmuligheter ved råd, veiledning og hjelpetiltak. Hjelpetiltak skal ha som formål å bidra til positiv endring hos barnet eller i familien, jf. § 4-4. Etter § 4-12 kan det treffes vedtak om å overta omsorgen for barnet på fire ulike grunnlag: Etter § 4-4 a kan omsorgen overtas i tilfeller der det er alvorlige mangler ved den daglige omsorgen som barnet får, eller alvorlige mangler i forhold til den personlige kontakt og trygghet som det trenger etter sin alder og utvikling. Paragraf 4-4 b åpner for omsorgsovertagelse dersom foreldrene ikke sørger for at et sykt, funksjonshemmet eller spesielt hjelpetrengende barn får dekket sitt særlige behov for behandling og opplæring. Dersom foreldrene ikke sørger for at et funksjonshemmet eller spesielt hjelpetrengende barn får dekket særlige behov for behandling og opplæring, kan fylkesnemnda vedta at barnet skal behandles eller få opplæring med bistand fra barneverntjenesten, jf. § 4-11.
5.10 Vergemål for voksne
Lov 26. mars 2010 nr. 9 om vergemål (vergemålsloven) kapittel 4 inneholder regler om opprettelse av vergemål for voksne. Vergemål tar utgangspunkt i en persons tilstand og er aktuelt for personer som ikke er i stand til å ivareta sine interesser på grunn av kognitiv svekkelse, jf. § 20. Å settes under vergemål skal som hovedregel være frivillig og den vergehavende beholder som hovedregel sin rettslige handleevne.
Verge kan oppnevnes for å ivareta økonomiske og personlige forhold, jf. § 21. Vergen skal så vidt mulig høre den som er satt under vergemål, før det foretas disposisjoner av større betydning, og også når dette ellers fremstår som naturlig. Den vergehavende kan også nekte at disposisjoner skal foretas, jf. § 33.
I særskilte tilfeller kan den som er satt under vergemål, fratas den rettslige handleevnen i økonomiske forhold, jf. § 22.
Fotnoter
MMR = measles (meslinger), mumps (kusma) og rubella (røde hunder).
Denne andelen er lavere enn arvbarheten på befolkningsnivå, fordi det fortsatt er mange genetiske årsaker som ikke kan påvises ved testing. Tvilling- og familiestudiene beregner arvbarhet ut fra hvordan autisme hoper seg opp i familier, ikke ved genetiske analyser.
MR = magnetresonanstomografi.
EEG = elektroencefalografi.
Tvangslidelse omtales også som OCD = Obsessive-compulsive disorder.
Tallene fra 2018 var mangelfulle for noen av fylkene, derfor ble 2017-tallene benyttet.
Møte med habiliteringstjenesten i Region Skåne 5. juni 2019.
Møte med habiliteringstjenesten i Region Skåne 5. juni 2019.
NPF= neuropsykiatriska funktionsnedsättingar.
Møte med habiliteringstjenesten i Region Skåne 5. juni 2019.
Møte med Patricia Howlin 4. desember 2018.
Foredrag av seniorrådgiver Kjersti Skarstad, Stiftelsen SOR, på utvalgsmøte 18. oktober 2018.