2 Dagens situasjon
2.1 Brukerne
Det brukes mange begreper om personer med rusproblemer. Ofte suppleres begrepene av stereotype forestillinger om de svake eller at en person med rusproblemer er en ung mann som injiserer heroin. Dette tradisjonelle bildet av personer med rusproblemer, er imidlertid i liten grad i overensstemmelse med den faktiske situasjonen.
Rusproblemer forekommer hos mennesker i ulike aldersgrupper og i alle deler av befolkningen. Grad av alvorlighet, kompleksitet og tjenestebehov vil variere fra person til person. De fleste mennesker som i løpet av livet utvikler et moderat rusproblem, klarer å håndtere dette ved egen innsats, med støtte fra familie og nettverk eller selvhjelpstilbud1. Noen henter støtte fra frivillige/ideelle organisasjoner, mens andre har behov for tjenester fra hjelpeapparatet i en kortere eller lengre periode.
Omfang
Bruk av rusmidler kan knyttes til en rekke skader og problemer. Verdens helseorganisasjon (WHO) uttrykker omfanget av alkohol- og narkotikaproblemer gjennom studien Global Burden of Diseases (GBD)2. Når det gjelder tap av leveår blir bruk av alkohol rangert som nummer åtte av de viktigste risikofaktorene. Det er påvist at alkohol er risikofaktor ved 60 vanlige sykdommer, herunder en rekke ulike kreftformer og hjerte-karsykdommer. Narkotikabruk blir rangert som nummer ti. Selv om narkotikabruk er forbundet med høy sykelighet og dødelighet, og dermed har store konsekvenser for den enkelte, bidrar narkotikabruk i betydelig mindre grad til tap av friske leveår og dødsfall i befolkningen enn hva alkoholbruk gjør. Dette har først og fremst sammenheng med lavere utbredelse. Det er dessuten knyttet ulik grad av risiko til de ulike narkotiske stoffene og eventuelt blandingsbruk.
Alkohol er uten sammenligning det mest brukte rusmiddelet. 85 pst. av befolkningen over 18 år har drukket alkohol i løpet av de siste 12 måneder3. Det totale alkoholkonsumet er høyere i dag enn i 1993, men det totale alkoholkonsumet, det vil si både registrert og uregistrert forbruk, ser ut til å ha flatet ut siden 2008. Vi ser derimot et økende forbruk blant kvinner og middelaldrende og eldre personer4. Ifølge Sirus har 17 pst. av befolkningen et risikofylt alkoholforbruk. Mest risikofylt drikking finner vi blant menn i alderen 16–50 år5. Samtidig som mange mennesker med et moderat rusproblem klarer å håndtere dette selv, eller ved hjelp av familie, nettverk eller selvhjelpstilbud, indikerer tall fra Brukerplan6 og rapporter fra Sirus at det er store mørketall når det gjelder alkoholkonsum og at svært mange aldri oppsøker hjelp for sine problemer.
Data fra Norsk pasientregister fra 2014 viser at snaut 27 000 pasienter var i behandling i spesialisthelsetjenesten for rusmiddelproblemer i 2014 og at 36 pst. hadde alkoholproblemer som hovedtilstand. Videre framkom det at 28 pst. av pasientene var i behandling for opiatproblemer, at vel 1/10 av pasientene var i behandling for problemer med flere rusmidler, mens 13 pst. av pasientene var i behandling for cannabisproblemer.
En undersøkelse gjennomført av Sirus7 om bruk av illegale rusmidler viser at i overkant av en femtedel av befolkningen mellom 16 og 64 år oppga å ha brukt cannabis en gang i løpet av livet, mens 1,6 pst. oppga å ha brukt cannabis i løpet av de siste fire ukene. De som oppga å ha brukt cannabis i løpet av de siste 12 måneder, rapporterte større alkoholkonsum i samme periode sammenlignet med aldersgruppen som helhet. For andre illegale rusmidler som kokain, amfetaminer og ecstasy/MDMA, oppgir kun et fåtall (mindre enn 1 pst.) å ha brukt noen av disse stoffene i løpet av siste 12 måneder. Andelen som oppgir et regelmessig bruk av cannabis er relativt lav. Mellom 4 200 og 16 400 personer i aldersgruppen 16–64 år har brukt cannabis mer enn 20 av de siste 30 dagene ifølge anslag fra Sirus/SSB. Disse kan defineres som høyrisikobrukere.
Bruk av amfetaminer, kokain og andre narkotiske stoffer unntatt opioider, forårsaker få dødsfall, men hyppig og risikofylt bruk fører til personlige, sosiale og helsemessige problemer. Antall personer som injiserer narkotika, hovedsakelig opioider, har vist en stabil eller noe nedadgående trend fra 2008. I 2012 ble antallet beregnet til om lag 8 400 personer. I 2013 ble det registrert 234 narkotikautløste dødsfall i Norge. 76 pst. av disse var menn. Antallet dødsfall har vært noenlunde stabilt siden 2002 med et gjennomsnitt på 266 døde årlig. Antall dødsfall i 2013 var imidlertid lavere enn i perioden 2009–2012. Samlet sett har vi hatt en nedadgående trend siden 2009.
I de senere år er det registrert en betydelig økning i antall nye psykoaktive stoffer. Disse opererer i en juridisk gråsone ettersom de ikke er oppført på de internasjonale narkotikalistene. Bruken av mange av disse stoffene kan gi alvorlige helsekonsekvenser. Ifølge EUs narkotikaovervåkingssenter (EMCDDA) har nærmere 400 slike stoffer dukket opp siden 2005.
Barn og unge
Ungdataundersøkelsen (aldersgruppen 13–16 år) viser at vi har en veltilpasset ungdomsgenerasjon; de har tette bånd til sine foreldre, høy skoletrivsel og få har erfaring med rus og kriminalitet8. Videre viser tallene at de unges bruk av alkohol har flatet ut, og fra årtusenskiftet vises en tydelig nedgang. Den store europeiske skoleundersøkelsen Espad, som er foretatt i 1995, 1999, 2003, 2007 og 2011, viser at det var en liten økning i andel som oppgir å ha drukket alkohol fra 1995 til 1999/2003, mens det siden har vært en nedgang. Videre framgår det at de ungdommene som hadde drukket i 2011, drakk betydelig mindre enn ungdommene i 2003, og at andelen stordrikkere også falt betydelig fra 2003 til 20119. Også tall fra undersøkelsen Ung i Oslo 2012 viser at alkoholbruken blant unge har gått markert ned. Tilsvarende funn finner vi også for bruk av illegale rusmidler.
Ifølge en undersøkelse fra Regionalt kompetansesenter for barn og unge, Midt-Norge, hadde 76 pst. av barn og ungdom i statlige barnevernsinstitusjoner psykiske problemer og lidelser som tilsvarte en psykiatrisk diagnose. 12 pst. var belastet med rusmiddelbruk, hvorav 2,7 pst. ble vurdert som rusavhengige10.
Brukerplan
Gjennom kartleggingsverktøyet Brukerplan, har vi anslag over personer med et kjent rusproblem som mottar kommunale tjenester. Ved utgangen av 2014 var det 201 kommuner som hadde tatt i bruk verktøyet. Over 17 500 brukere er kartlagt, noe som gir et anslag på totalt om lag 40 000 brukere på landsbasis11. Dette er personer med rusproblemer som er kjent i tjenestene, som har hatt eller følges opp for alvorlige rusproblemer eller som har mottatt tjenester i løpet av siste 12 måneder. Unge under 18 er foreløpig ikke inkludert i kartleggingen.
Brukerplan gir et relativt detaljert og oppdatert bilde av både antall brukere av kommunale tjenester med rusproblemer og deres funksjonsnivå og hvilke tjenester de mottar. Materialet fra Brukerplan viser at det er en klar overvekt av menn i materialet og at gjennomsnittsalderen er på 41 år. Samlet skårer over halvparten av brukerne på «rødt» eller «blodrødt» funksjonsnivå, noe som innebærer at de har et dårlig eller svært kritisk dårlig funksjonsnivå. Videre fremgår det at 8 pst. er uten fast bolig og at en stor andel av de kartlagte brukerne ikke er i noen form for arbeid eller meningsfull aktivitet (42 pst.).
Tabell 2.1 Registrerte brukere i Brukerplan og samlet funksjonsnivå 2013–2014
2013 | 2014 | |
|---|---|---|
Antall personer med rusproblemer | 11 372 | 17 256 |
Indeks for samlet funksjonsnivå (pst.): | ||
Grønn | 14 | 8 |
Gul | 35 | 39 |
Rød | 40 | 43 |
Blodrød | 11 | 11 |
Kilde: Helse Vest HF (2015): Rusmiddelmisbruk i Norge. Brukerplan – statistikk 2014
Eldre
Den registrerte alkoholomsetningen har økt med 33 pst. mellom 1993 og 2014. Det er ikke de unge, men de eldre som står for denne økningen i forbruket. Flere eldre drikker alkohol nå enn for 15 år siden, og de drikker mer og oftere enn før12. Andelen i befolkningen over 65 år vil øke de neste tiårene. At de eldre blir stadig flere og samtidig drikker mer alkohol, antas å føre til flere alkoholrelaterte problemer i denne gruppen. I perioden 1997–2008 økte andelen eldre over 70 år med problematisk alkoholkonsum fra under 0,5 pst. til 4,5 pst. (ibid). Ifølge levekårsundersøkelsene er andelen som drikker alkohol to eller flere ganger i uka nær fordoblet fra 1998 til 2012 i aldersgruppene 45–66 år og 67 år og eldre. Andelen som ukentlig drikker mer enn anbefalt grenseverdi når en topp i aldersgruppen 50–70 år, og er høyere for kvinner enn for menn, ifølge den norske studien av livsløp, aldring og generasjon (NorLAG)13.
Brukernes helsetilstand
Blant personer med rusproblemer vil avhengigheten ofte bare være ett av flere problemer. En nordisk registerundersøkelse viser at pasienter med alvorlige psykiske lidelser har omkring 20 år kortere forventet levetid enn befolkningen forøvrig14. Om lag 40 pst. av overdødeligheten blant pasienter med schizofreni tilskrives unaturlig død, mens 60 pst. skyldes fysiske sykdommer. Norge deltok ikke studien, men det er ikke grunn til å tro at tallene er annerledes for Norge15. En rapport fra Folkehelseinstituttet fra 2015 viser at forekomsten av ruslidelser er opptil ti ganger høyere blant pasienter med alvorlig psykisk lidelse sammenlignet med den generelle befolkningen16. For pasienter med schizofrenidiagnose fant man at 25 pst. også hadde en ruslidelse, mens tallet for befolkningen i sin helhet er at 2,4 pst. er registrert med en ruslidelse i Norsk pasientregister. Fra september 2009 til november 2012 ble 40 pst. av pasientene ved ruspoliklinikken ved Sykehuset Levanger inkludert i studien Somatisk helse hos pasienter ved en ruspoliklinikk17. I materialet framgår det at brukerne i gjennomsnitt hadde mer enn fire somatiske diagnoser.
En landsdekkende undersøkelse gjennomført av Kompetansesenteret for sikkerhets-, fengsels- og rettspsykiatri for Helse Sør-Øst18 viser at forekomsten av psykiske lidelser blant domfelte i norske fengsler er betydelig høyere enn i befolkningen ellers. Hele 92 pst. av et representativt utvalg av innsatte hadde tegn på en psykisk lidelse, og 65 pst. var rusavhengige før innsettelse i fengsel.
Hepatitt C-infeksjon (HCV-infeksjon) er en av verdens store pandemier, med 185 millioner smittede globalt. Hvert år dør ifølge WHO mellom 350 000 og 500 000 mennesker av leversykdom forårsaket av hepatitt C-infeksjon. I Norge, som i resten av Europa, er det særlig personer som injiserer narkotika som er rammet. 80–90 pst. av de smittede i Norge, som ellers i vesten, er personer som injiserer narkotika, vanligvis opioider. HCV-infeksjon er den vanligste infeksjonssykdommen blant personer som injiserer narkotika. I løpet av de siste årene har det kommet flere nye og effektive, men kostbare, legemidler til behandling av hepatitt C. Aktiv rusmiddelbruk er ofte et hinder for behandling av sykdommen, men i enkelte tilfeller kan behandling igangsettes. Folkehelseinstituttet (FHI) har fått i oppdrag fra Helse- og omsorgsdepartementet å lage utkast til en bred nasjonal hepatittstrategi i løpet av 2015, i samarbeid med Helsedirektoratet og andre relevante aktører. Utgangspunktet for oppdraget er vedtaket under møtet i Verdens helseforsamling i mai 2014, som anbefaler at alle land lager slike strategier. Strategien skal blant annet ta for seg tilgjengelighet på forebygging, diagnostikk og behandling for personer som allerede er smittet med hepatitt C, med spesiell vekt på sårbare gruppers behov. Ett spørsmål som vil bli omtalt i denne strategien er bruk av hepatitt C-legemidler til rusavhengige.
Feil- og underernæring hos personer med rusproblemer kan få alvorlige konsekvenser hvis det ikke følges opp. Av doktoravhandlingen til Mone Sæland19, framgår det at mer enn 60 pst. av personer med omfattende rusproblemer i Oslo, ikke fikk i seg mat nok og kunne gå dager uten å spise. Kostholdet inneholder svært mye sukker, og ensidig kost gir lav tilførsel av vitaminer. Under- og feilernæring bidrar til redusert immunforsvar og økt risiko for infeksjoner.
Mange med rusproblemer har dårligere tannhelse enn den øvrige befolkningen, og har et stort behov for tannbehandling. Tannbehandlingen er viktig, ikke bare for å bli kvitt smerter og ubehag, men også for sosial omgang og for å oppnå verdighet. Tannbehandling kan også være en nøkkel til en generell forbedring av helsen. Personer som oppholder seg i institusjoner ut over 3 måneder, har rett til vederlagsfri tannbehandling fra fylkeskommunene. Gjennom Stortingets årlige budsjettbevilgning får fylkeskommunene midler til å gi et tilbud om vederlagsfri tannbehandling til rusavhengige som mottar helse- og omsorgstjenester i kommunen og til personer i LAR. Tannhelsetjenestens kompetansesenter Øst har på oppdrag fra Helsedirektoratet undersøkt effekten av tannbehandlingstilbudet til personer med rusproblemer. Av de som deltok i undersøkelsen oppga om lag 95 pst. av rusavhengige som har tilbud om vederlagsfri tannbehandling at tilbudet har stor eller veldig stor betydning for dem. I et fåtall av fylkeskommunene er det etablert systematisk oppfølging etter utført behandling. Dette anses som særskilt viktig for personer som er i en rehabiliteringsfase, for eksempel etter opphold på institusjon. I samarbeid med Helsedirektoratet vurderer departementet hvordan dette kan følges opp.
Voldsforekomst
Mange i behandling for rusproblemer har erfaringer som voldsutsatte, oftest som barn og unge, men også i nære relasjoner eller i rusmiljøer som voksen og/eller som voldsutøvende ungdom og voksen. Mange kan ha erfaringer med flere typer vold og overgrep. I følge Brukerplan var sju pst. av de som inngår i kartleggingen selv utsatt for vold eller trusler, mens seks pst. utsatte andre for vold eller trusler, og samme andel ble både selv utsatt og utsatte andre for vold eller trusler20.
En undersøkelse av alle voldsskader som ble behandlet på Oslo legevakt i løpet av ett år, viste at nær to av tre pasienter med slike skader var alkoholpåvirket21. I en liknende studie fra legevakten i Bergen var 70 pst. av pasientene med voldsskader alkoholpåvirket22. I et norsk utvalg av mannlige utøvere av vold i nære relasjoner i behandling ved Alternativ til vold (ATV), tilfredsstilte om lag 40 pst. kriteriene for rusavhengighet ved inntak til behandling23. Majoriteten hadde alkoholrelaterte problemer. I et samarbeidsprosjekt mellom ATV og Tyrilistiftelsen (2011) rapporterte 85 pst. av mennene og 35 pst. av kvinnene i døgnbehandling i Tyrilistiftelsen at de hadde utøvd vold, og om lag 22 pst. oppga selv at de hadde et voldsproblem (utøvelse av vold). Hele 44 pst. av kvinnene hadde blitt utsatt for seksuell vold i sin oppvekst, for mennene gjaldt dette 10 pst.
Den samiske befolkning
Det finnes lite forskning på rusproblemer og forekomst av rusproblemer i den samiske befolkningen. Det fremgår av Meld. St. 30 (2011–2012) Se meg! og Saminor-undersøkelsen at den samiske befolkningen har et lavere alkoholforbruk enn den norske, samt at andelen av totalavholdende er høyere. Tilsvarende funn finner vi i andre undersøkelser også, som Ung i Nord-undersøkelsen. En nylig avsluttet oppfølgingsstudie av Saminor I, Saminor II, som er en helse- og levekårsundersøkelse i utvalgte områder i nord- og midt-Norge, vil kunne gi svar på flere spørsmål og gi et oppdatert prevalensestimat. Dataene fra denne studien er i 2015 ennå ikke ferdig analysert.
Rusmiddelrelaterte problemer må forstås i en kulturell kontekst. Rus og rusproblematikk har for en stor del vært tabubelagt i det samiske samfunnet. Taushet rundt denne problematikken kan ha ført til en lavere benyttelse av tjenester ved at samer tilsynelatende i større grad kvier seg for å innrømme slike problemer og for å ta kontakt med hjelpeapparatet24. I tillegg kommer at det har vist seg vanskelig å nå fram med tradisjonelle behandlingsformer, og at tjenestene som tilbys i for liten grad har vært tilpasset samisk språk og kultur. Studier tyder på at samisktalende er mindre fornøyde med helsetjenestene de tilbys25.
Samiske pasienter og brukere har krav på likeverdige helse- og omsorgstjenester som den øvrige befolkningen. Dette framgår av pasient- og brukerrettighetsloven. Rettigheter til den samiske befolkning som urbefolkning er også regulert i internasjonale konvensjoner. Kommunene skal sørge for at personer som oppholder seg i kommunen tilbys nødvendige helse- og omsorgstjenester. Dette innebærer at de må være bevisst sitt ansvar for å legge til rette for at samiske innbyggere skal få nødvendige og forsvarlige helse- og omsorgstjenester. For nærmere omtale av lovgivning og rettigheter vises det til Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet.
Rusbruk i enkelte innvandrergrupper
Flere studier har vist at ungdom og voksne med innvandrerbakgrunn bruker langt mindre rusmidler enn personer med etnisk norsk bakgrunn26. Særlig gjelder dette for bruk av alkohol og cannabis. Forskjellene er mindre for eksperimentering med andre rusmidler. Både unge og voksne med asiatisk eller afrikansk bakgrunn som oppholder seg i Norge, drikker mindre alkohol enn andre. I tillegg drikker muslimer i mindre grad enn kristne eller ikke-religiøse alkohol. Menn med innvandrerbakgrunn bruker for øvrig langt mer rusmidler enn kvinner med innvandrerbakgrunn.
Khat regnes som et relativt mildt stimulerende rusmiddel og har vært kjent og brukt i Afrika og Midtøsten i nærmere tusen år. En rapport fra NOVA27 fra 2006 blant khatbrukere i Oslo viste at det nesten utelukkende var innvandrere med somalisk bakgrunn som brukte khat i Norge og at omtrent 20 pst. av denne innvandrergruppen brukte khat i Norge ved utgangen av 2006. Kompetansesenter rus – Oslo har i samarbeid med Nasjonal Kompetanseenhet for Minoritetshelse28 gjennomgått den forskningsbaserte kunnskapen om khat. Rapporten konkluderer med at det ikke er nok å behandle symptomene av khatbruk uten også å ta tak i underliggende problemer som ensomhet, fremmedgjøring og arbeidsledighet. Det ble pekt på behovet for økt kompetanse om khatbruk i helsetjenesten og hjelpeapparatet og viktigheten av å jobbe oppsøkende mot marginaliserte grupper som kan være mer sårbare for å utvikle et rusproblem. Rapporten anbefalte å undersøke prevalensen av khatbruk i Norge før man setter i gang intervensjoner. Ettersom prevalensen av khatbruk utenom den somaliske befolkningen trolig er svært liten, vil det være lite hensiktsmessig å inkludere khat i de årlige befolkningsundersøkelsene om rusmidler. Det er Sirus' vurdering at forholdet mellom khatbruk og sosiale, psykiske, somatiske, økonomiske og rusmiddelrelaterte problemer vil kunne belyses gjennom det mangfoldet av internasjonal forskning som blant annet gjengis i Kompetansesenter rus – Oslo og NAKMIs rapport.
Det foretas store beslag av khat i Norge hvert år, noe som tyder på at planten er i relativt hyppig bruk. Det er imidlertid ikke slik at beslagene har økt år for år. Tall fra Kripos viser at det i 2010 og 2011 ble beslaglagt rundt sju tonn khat årlig, mens det i 2012 ble beslaglagt om lag seks tonn og fire tonn i 2013. De store mengdene som beslaglegges må imidlertid ses i sammenheng med at planten pakkes i bunter på 100–300 gram. Normalt tygges denne mengden av én person i løpet av tre til seks timer (EMCDDA, 2011). Størrelsen på khatbeslag kan med andre ord ikke sammenlignes med beslag av andre illegale stoffer som for eksempel cannabis.
Personer med utviklingshemming
Vi har få omfangsundersøkelser av rusmiddelbruk hos mennesker med utviklingshemming i Norge. Enkelte studier fra utlandet tyder på at bruk av rusmidler blant utviklingshemmede er mindre utbredt enn hos befolkningen generelt, men at risikoen for at personer med utviklingshemming utvikler et skadelig rusbruk er betydelig større enn i befolkningen for øvrig29. Funn fra undersøkelser om personer med utviklingshemming som bruker rusmidler, viser at svikt i selvregulerende atferd og kognitive vansker gjør utviklingshemmede ekstra sårbare for de negative konsekvensene av rusbruk og utvikling av rusproblemer og virker begrensende for mestring av rusmidler og ruspåvirkning. Tiltak og behandling av rusproblemer hos utviklingshemmede krever kompetanse om utviklingshemming, rus og psykiske lidelser og samarbeid mellom fagmiljøene og tjenestenivåene3031.
Spillproblemer
Spill i ulike former brukes i store deler av befolkningen, i alle aldersgrupper. De aller fleste bruker spill som avkobling og supplement til andre fritidsaktiviteter. En stor norsk befolkningsstudie fra 201332 viste at 59,1 pst. av personene i alderen 16 til 74 år hadde spilt pengespill i løpet av de siste tolv måneder. Omfanget av problemer knyttet til pengespill i Norge er lavere enn gjennomsnittet fra tidligere internasjonale befolkningsundersøkelser og lavere enn det som er funnet i seks tidligere norske undersøkelser (fra 2005, 2007, 2008 og 2010). Sammenliknet med tidligere norske undersøkelser viste studien en nedgang, særlig i andelen lavrisikospillere og problemspillere. Resultatene viste at 7,8 pst. av befolkningen ble kategorisert som lavrisikospillere, 2,4 pst. som moderate risikospillere og 0,6 pst. som problemspillere. Når det gjaldt deltakelse i ulike typer spill, dominerte skrapelodd (ikke internett) og tallspill, der majoriteten av spillerne hadde deltatt. I alt 26,7 pst. av spillerne hadde spilt pengespill på internett siste 12 måneder.
37 pst. hadde spilt dataspill i løpet av de siste seks månedene. Flere menn enn kvinner og flere yngre enn eldre hadde spilt. 96,7 pst. ble kategorisert som normaldataspillere, 3 pst. ble kategorisert som problemdataspillere og 0,3 pst. som dataspillavhengige. Å tilhøre kategoriene problemdataspiller/-avhengig var relatert til mannlig kjønn, lav alder, å ha tre eller flere barn og visse yrkesstatusgrupper (deltidsansatt, student, arbeidsledig/ufør/på attføring/på avklaringspenger). De som var problemdataspillere/-avhengige rapporterte gjennomgående mer hyppig psykosomatiske symptomer enn normaldataspillerne/ ikke-spillere.
Kulturdepartementet vil i 2016 legge fram en stortingsmelding om pengespill.
2.2 Tjenestetilbud
Ansvaret for behandling og oppfølging av personer med rusproblemer er delt mellom kommunene og staten. I tillegg tilbyr private aktører, ideelle og frivillige organisasjoner tjenester som supplerer de offentlige tjenestene og bidrar til økt variasjon, mangfold og kapasitet i tilbudet.
Kommunene har et omfattende ansvar for tilbud til personer med rusproblemer og psykiske lidelser, som bl.a. involverer helse- og omsorgstjenester, NAV, skole, barnehage og barnevern. Kommunens ansvar omfatter forebygging, kartlegging, diagnostikk og funksjonsvurdering, tidlig hjelp og behandling, rehabilitering, inntektssikring, oppfølging i bolig, institusjonsplass, psykososial støtte og veiledning, støtte til pårørende og henvisning til og samarbeid med spesialisthelsetjenesten mv.
I 2014 var det registrert 771 årsverk innen kommunale helse- og omsorgstjenester til personer med rusproblemer, i tillegg kommer årsverk som er felles for psykisk helse og rus på om lag 7 600 årsverk33. Tidligere har kommunene rapportert på ressursinnsatsen innen psykisk helse og rusarbeid hver for seg. Fra 2014 er det utarbeidet et felles og forenklet skjema. Tallene for kommunalt rusarbeid før og etter 2014 er derfor ikke direkte sammenlignbare, og viser et noe lavere antall årsverk enn tidligere rapporteringer. Dette skyldes ifølge Sintef blant annet dobbeltrapportering og at det er krevende for kommunene å skille disse to fagområdene.
Tabell 2.2 Antall årsverk rapportert totalt i rus- og psykisk helsearbeid i 2014
Voksne | Barn | Totalt | |
|---|---|---|---|
Felles psykisk helse og rus | 7 598 | 1 834 | 9 432 |
Psykisk helsearbeid | 2 129 | 798 | 2 927 |
Rusarbeid | 702 | 69 | 771 |
Totalt | 10 429 | 2 702 | 13 131 |
Kilde: Sintef
Kommunenes utgifter knyttet til rusfeltet dekkes i hovedsak gjennom inntektssystemet til kommunesektoren. I tillegg kommer ulike tilskuddsordninger over statsbudsjettet rettet mot kompetanseheving, modellutprøvning og kapasitetsvekst.
Ved rusreformen i 2004 ble det i alt overført om lag 1,3 mrd. kroner fra kommunene og fylkeskommunene til de regionale helseforetakene. Tall fra Samdata for 2014 viser at kostnadene til tverrfaglig spesialisert behandling i 2014 utgjorde om lag 4,6 mrd. kroner.
Samdatarapporten for 2014 viser at det totalt var om lag 586 000 oppholdsdøgn innen tverrfaglig spesialisert behandling. Det var i 2014 om lag 13 600 innleggelser, hvorav en betydelig andel pasienter hadde flere behandlingsopphold i løpet av året. I samme periode var det over 590 000 polikliniske konsultasjoner i tverrfaglig spesialisert behandling. Videre viser rapporten at det ble tilbudt poliklinisk rusbehandling innen psykisk helsevern ved nesten alle helseforetaksområdene.
På nasjonalt nivå viste rapporten at det var 1906 døgnbehandlingsplasser i 2014. Av disse var det 1099 (58 pst.) som var drevet av private – i alt vesentlig ideelle organisasjoner. I 2014 ble det inngått avtaler med private ideelle organisasjoner om kjøp av om lag 200 nye behandlingsplasser. Tilgjengelighet og lang ventetid til behandling er fortsatt en utfordring for mange som søker behandling for rusproblemer.

Figur 2.1 Utviklingen i antall døgnplasser i TSB på nasjonalt nivå (2008–2014)
Kilde: Samdata 2015
I 2015 er det rusmestringsenheter i 13 norske fengsler, med i alt om lag 130 plasser, hvor innsatte får et tilbud om rusbehandling og rehabilitering. En rusmestringsenhet er en forsterket enhet innenfor et fengsel. Det fungerer som en egen avdeling, spesielt tilrettelagt for innsatte med rusproblemer. I tillegg er det etablert et samarbeid mellom kriminalomsorgen og Tyrilistiftelsen (Stifinner'n) om rehabilitering og behandling av innsatte ved Oslo fengsel (20 plasser) og Bredtvet fengsel (6 plasser) i Oslo. Stifinner’n har overføring til behandlingsinstitusjon etter straffegjennomføringsloven § 12 som hovedmål, og innsatte ved Stifinner’n får prioritert plass ved Tyrilistiftelsen. Om lag 80 pst. av stifinner’ne overføres til institusjoner i Tyrilistiftelsen, mens 20 pst. overføres til andre behandlingsinstitusjoner.
Historisk har frivillig sektor stått for mye av utvikling og innovasjon, innenfor både forebygging, somatikk, psykisk helse og rusfeltet. Frivilligheten har vist vei for det som senere har blitt naturlige oppgaver for velferdsstaten. Det er både et behov og et potensiale for å styrke den frivillige innsatsen på helse- og omsorgsfeltet. På rusfeltet er det private, ideelle tjenesteleverandører som står for brorparten av døgnkapasiteten innen tverrfaglig spesialisert behandling. I tillegg er det en rekke private, ideelle organisasjoner som leverer tjenester i samarbeid med kommunene, kriminalomsorgen og barnevernet. For å styrke den frivillige aktiviteten på helse- og omsorgsfeltet, har Frivillighet Norge, KS og Helse- og omsorgsdepartementet utarbeidet en nasjonal strategi for frivillig arbeid på helse- og omsorgsfeltet. Strategien omhandler somatikk, rus og psykisk helse, og skal blant annet bidra til å redusere ensomhet og styrke samarbeidet mellom frivillige organisasjoner og offentlig sektor34.
2.3 Behov for opptrapping
Regjeringen har satset på rusfeltet siden tiltredelsen. Det er en positiv utvikling på rusfeltet og det er helt sentralt å videreføre denne satsingen for at denne utviklingen skal fortsette. Innsatsen for å forbygge rusproblemer handler om et helsefremmende samfunn og har derfor fått et tydelig folkehelseperspektiv i Meld. St. 19 (2014–2015) Folkehelsemeldingen.
I folkehelsemeldingen er frivillighet løftet fram som en forutsetning for å videreutvikle folkehelsearbeidet. Innenfor det rusmiddelforebyggende arbeidet har frivillig sektor spilt en nøkkelrolle helt siden måteholdsforeningene og avholdsbevegelsen startet opp på 1800-tallet. De frivillige organisasjonene er fortsatt statens og kommunenes viktigste allierte i det rusmiddelforebyggende arbeidet og i folkehelsearbeidet generelt. Paraplyorganisasjonen Actis og kampanjeorganisasjonen Av-og-til er blant en rekke frivillige organisasjoner som er sentrale pådrivere i det rusmiddelforebyggende arbeidet. Av-og-til driver holdningsskapende arbeid gjennom et bredt nettverk av frivillige organisasjoner, kommuner og andre samarbeidsparter, og er et viktig supplement til Helsedirektoratets informasjonstiltak og kampanjer.
Samtidig gjenstår til dels store utfordringer på feltet som må møtes med en fornyet og forsterket innsats. Regjeringens mål med opptrappingsplanen er å løse utfordringene knyttet til tidlig innsats, behandling og ettervern og oppfølgingstjenester.
Bruker- og pårørendeinnflytelse
Brukeres og pårørendes opplevelser av hva som er gode tjenester vektlegges i stadig større grad. Samtidig viser resultater fra enkelte undersøkelser at det fortsatt er manglende brukerinnflytelse.
Nasjonalt kunnskapssenter for helsetjenesten gjennomførte i 2013 en nasjonal undersøkelse om pasienttilfredshet blant pasienter innen tverrfaglig spesialisert behandling35. I denne undersøkelsen oppgir nesten halvparten av pasientene at samarbeidet med pårørende ikke har vært bra nok. Videre oppgir 14 pst. av pasientene med døgnopphold at de i liten grad eller ikke i det hele tatt hadde innflytelse på behandlingen. Halvparten av pasientene oppgir også at de enten ikke hadde individuell plan (28 pst.) eller ikke visste om de hadde det (23 pst.).
En annen indikasjon på manglende brukermedvirkning er at bare 13 pst. av kartlagte personer med rusproblemer, som var brukere av kommunale helse- og omsorgstjenester, ble registrert med individuell plan (IP)36. Videre viser en rapport om kommunalt rusarbeid for 2012, at 62 pst. av landets kommuner ikke hadde gjennomført brukerundersøkelser rettet mot brukere av kommunale rustjenester37.
Mangelen på systematisk innhenting og anvendelse av brukererfaringer, synliggjør behovet for å styrke brukernes rolle både på system- og individnivå i utviklingen av tjenestene og innholdet i disse.
Avhengighet og rusproblemer angår ikke bare den det gjelder, men også deres nærmeste. Personer med rusproblemer har i de aller fleste tilfeller pårørende, og deres livssituasjon vil i stor grad preges av den avhengiges opp- og nedturer og belastninger av ulik karakter og intensitet. En kartleggingsundersøkelse38 ved Borgestadklinikken viser at fysiske symptomer relatert til stress, som for eksempel muskel- og skjelettplager, smerter i hode, bryst og mage, er gjengangere hos pårørende. I tillegg forekommer lange sykemeldingsperioder og stort forbruk av muskelavslappende midler, smertelindrende og avhengighetsskapende legemidler.
Brukernes og pårørendes egne erfaringer og kompetanse skal vektlegges sterkere i utforming av tjenestetilbudene til disse målgruppene, både på individ- og systemnivå.
2.3.1 Tidlig innsats
Målet om tidlig innsats har vært sentralt i de senere års satsinger. Samtidig peker OECD i en rapport på at det er behov for å styrke tilbudet til mennesker med milde og moderate rusproblemer.39 Det er mye å vinne på å forhindre at milde og moderate problemer forverres. Spesielt gjelder dette risikofylt bruk av alkohol hos voksne og eldre, men også tidlig identifisering av unge med risikofylt bruk av både alkohol og illegale rusmidler. Fastlege, helsestasjon, hjemmetjenester og barnevern er sentrale aktører i arbeidet.
Det er behov for å se nærmere på modeller som bidrar til å utvikle gode og effektive tjenester tidlig i forløpet, og derigjennom redusere behovet for og bruken av mer spesialiserte tjenester. I følge OECD40 er mangel på insentiver som fremmer forebygging og samhandling en utfordring.
Barn og unge
Det fremgår av Brukerplan-kartleggingen at personer i alderen 18–24 år i liten grad er kjent og blir fulgt opp i tjenesteapparatet. Når unge med rusproblemer først blir oppdaget, har mange allerede utviklet et omfattende rusproblem. At kommunene ikke klarer å fange opp unge med rusproblemer tyder på at tjenestene i liten grad har gjort seg tilgjengelige for unge. Dette reiser spørsmål om eksisterende arenaer er gode eller omfattende nok til å fange opp rus og avhengighetsproblematikk tidlig nok.
Ungdata-undersøkelsene viser at unges bruk av alkohol har flatet ut, og fra årtusenskiftet finner man en tydelig nedgang. Det er likevel mange unge som drikker alkohol, og da særlig i den siste tenåringsfasen. Eksperimentering med og bruk av alkohol kan for noen være en symbolsk markering av steget fra å være barn til å bli ungdom. For mange unge er alkoholinntak også sammenvevd med vennskap, flørting og en sosial livsstil.
Når det gjelder bruk av narkotiske stoffer, viser Ungdata-undersøkelsene at etter en økning i bruken fram mot rundt år 2000, har det det siste tiåret vært en markant nedgang i bruk av hasj og marihuana i aldersgruppa rundt 15 år. Stoffer som kokain, ecstasy og heroin har bare marginal utbredelse. Ungdataundersøkelsene viser at ungdom som begynner å drikke tidlig, i mange tilfeller har atferdsmønstre kjennetegnet av andre typer antisosial atferd og bruk av tyngre rusmidler. Man finner også at disse gjerne har et mer trøblete forhold til skolen og til foreldrene. De begår flere kriminelle handlinger, har dårligere psykisk helse og får oftere problemer senere i livet. I et tidlig innsats- og rusforebyggende perspektiv innebærer det at det er avgjørende å identifisere og avhjelpe disse problemene før de også manifesterer seg som rusproblematikk.
Barn som pårørende – familieperspektiv
Rundt 70 000 barn har foreldre med et så alvorlig alkoholproblem at dette går ut over deres daglige fungering. Telles kun klart alvorlige lidelser, rammes 30 000 av foreldres alkoholbruk. Beregninger viser at mange av foreldrene i familier med alkoholproblemer også har andre psykiske problemer41. Tall fra Brukerplan viser at åtte pst. av alle som inngår i kartleggingen har omsorg for ett eller flere barn, og av dem har 41 pst. kontakt med barnevernet.
Å ha foreldre med rusproblemer kan føre til psykiske problemer og følelsesmessige utfordringer, overgrep og doblet risiko for tidlig død for barn som pårørende, sammenlignet med andre barn. Det er viktig å se rusmiddelbrukets konsekvenser for samspillet i en familie og for barnets psykososiale helsetilstand. Barn som har nærstående med rusproblemer eller psykiske lidelser har vesentlig høyere sannsynlighet for selv å utvikle rusproblemer enn barn og unge som i mindre grad opplever dette42. Mange voksne med omfattende hjelpebehov, blant annet på grunn av rusavhengighet, forteller at de ble oversett og forsømt i barne- og ungdomsårene. Det er avgjørende at barn som vokser opp med rusbelastede foresatte identifiseres tidlig. Blant helsetjenestene er helsestasjons- og skolehelsetjenesten svært viktige for å fange opp barn med foreldre med rusproblemer.
Barn og unge som tidlig og ofte blir konfrontert med foreldres og voksnes omfattende rusmiddelbruk, tenderer til å ha et større rusmiddelbruk enn barn og unge som i mindre grad opplever dette. Det må settes inn virksomme hjelpetiltak for å bryte den sosiale arven. Tidlig hjelp vil gjøre at barna og foreldrene får hjelp til å forebygge omsorgssvikt, vold og seksuelle overgrep. Tidlig hjelp til familien vil også kunne bidra til å forebygge ungdomsvold og vold i nære relasjoner. Ifølge Brukerplan-rapporten er det en utfordring at den store gruppen av unge som fanges opp for sent, og videre det store antall personer med alkoholrelaterte problemer som ikke er kjent for tjenesteapparatet.
Eldre
Eldre og rusproblemer er et tema som i liten grad har vært tematisert i offentlige satsinger. Mens alkoholforbruket hos ungdom har gått ned siden 2006, har det skjedd en økning i eldres alkoholforbruk. Samtidig vil tallet på eldre bli fordoblet fram mot 2050. Mye tyder derfor på at alkoholrelaterte sykdommer og problemer blant dagens og morgendagens eldre vil representere en betydelig samfunnsmessig utfordring, og føre til ytterligere press på helse- og omsorgstjenestene i framtiden43. På oppdrag fra Helse- og omsorgsdepartementet har Regionalt kompetansesenter for rusmiddelforskning i Helse Vest (Korfor) utarbeidet en egen rapport om eldres rusmiddelbruk44. Rapporten ser både på alkoholbruk og alkoholrelaterte helsemessige og sosiale problemer blant eldre, og helsemessige og sosiale problemer blant eldre i LAR. Rapporten peker på at aldring er forbundet med økt sårbarhet for sykdom og nedsatt funksjonsevne, krevende endringer i livssituasjon og tap av venner og pårørende. For de fleste eldre inngår bruk av alkohol i det gode liv, samtidig som kroppens toleranse for alkohol reduseres med alderen. Alkoholbruk i kombinasjon med dårlig ernæringsstatus45 og høyt forbruk av legemidler, øker risikoen for sykdom, ulykker og alkoholrelaterte helsemessige og sosiale problemer blant eldre. Både demografi og endrede drikkevaner i nye eldregenerasjoner vil sannsynligvis skape store utfordringer for helse-, omsorgs- og sosialtjenestene i årene som kommer, både kapasitetsmessig og når det gjelder hvordan tjenestetilbudene skal innrettes for å møte eldres behov.
Veksten og omfanget i eldres alkoholforbruk, ofte i kombinasjon med høyt forbruk av medikamenter, krever at vi i årene framover må ha økt oppmerksomhet om eldre og alkohol. Dette gjelder både i forskning, forebygging og behandling.
Arbeidsliv
Arbeidsplassen som rusmiddelfri sone står fortsatt sterkt i Norge. Det gjør arbeidsplassen til en sentral forebyggingsarena, da majoriteten av nordmenn er i arbeid. Arbeidslivets kompetansesenter for rus- og avhengighetsproblematikk (Akan) har imidlertid i sitt innspill til opptrappingsplanen vist til at antall jobbrelaterte situasjoner med alkohol har økt, og at vi påvirkes av alkoholkulturen på vår arbeidsplass. I gråsonen mellom arbeid og fritid har alkohol utviklet seg til å spille en viktig rolle. Norsk arbeidsliv er dessuten blitt mer internasjonalisert og ført til økt reisevirksomhet og representasjon. I noen sammenhenger kan bruk av alkohol oppleves som en forventning.
Også i tilknytning til arbeidslivet er alkohol det aller mest brukte rusmiddelet, men det forekommer også bruk av medikamenter og narkotiske stoffer som cannabis og kokain. I en pilotundersøkelse i fire norske bedrifter (samt noen yrkessjåfører) i regi av Sirus og Folkehelseinstituttet, ble det påvist spor av sløvende medikamenter hos 5,1 pst. av og bruk av narkotika hos 1,7 pst. av de ansatte som deltok i undersøkelsen46.
Nesvåg47 anslår at 30 pst. av korttidsfraværet og 15 pst. av langtidsfraværet kan være alkoholrelatert. Flere studier har også dokumentert at en betydelig andel ansatte selv oppgir å ha hatt rusrelatert fravær4849 eller nedsatt arbeidskapasitet på grunn av alkoholbruk dagen før.
En jobbrelatert alkoholkultur både inkluderer og ekskluderer, og kan i verste fall bidra til eskalering av et alkoholproblem. Grensene mellom arbeid og fritid er blitt mer uklare og situasjoner med bruk av alkohol relatert til arbeidet øker. Omfanget varierer imidlertid avhengig av bedriftskultur, bransje og bedriftens lokalisering. Å ha en jobb å gå til er i seg selv helsefremmende. En bevisst bedriftskultur, som inkluderer dialog om og bevissthet rundt alkoholkulturen ved arbeidsplassen og gråsonene de ansatte opplever, er også en helsefremmende bedriftskultur.
Forskjellen mellom å beholde eller å miste arbeidet for en person med rusproblemer vil være helt avgjørende. Det samme er det for en person i en rehabiliteringsprosess som har vært ute av arbeidslivet. Arbeidsplassen kan følgelig være en avgjørende arena for både tidlig innsats, inkludering og reintegrering.
Samtidig vet vi at nærvær til arbeidsliv i seg selv er en viktig helsefremmende faktor. Tall fra OECD viser at sykefravær ut over to måneder gir betydelig forhøyet risiko for at personer faller ut av arbeidslivet50. Det har vært en særlig innsats knyttet til arbeid og aktivitet overfor personer med psykiske helseutfordringer i Norge, blant annet gjennom en handlingsplan og oppfølgingsplan for arbeid og psykisk helse. En tilsvarende innsats rettet mot mennesker med rusproblemer har ikke vært forsøkt.
Nye psykoaktive rusmidler
Internasjonalt er det knyttet stor bekymring til den økende utbredelsen av såkalte nye psykoaktive rusmidler (NPS/New Psychoactive Substances). I 2013 ble 81 nye psykoaktive stoffer meldt inn til EUs system for tidlig varsling, og antallet stoffer som overvåkes har nå passert 40051. NPS, som også omtales som legal highs, designer drugs, motedop osv. er laget for å ligne tradisjonell narkotika. Utfordringen er at stoffene er ment å ha en lignende ruseffekt, men virkningen kan være mye sterkere. Flere av disse substansene utløser uvanlig kraftige og til dels uforutsigbare virkninger i kroppen. De psykiske skadevirkningene kan være mange, og hva disse stoffene vil gi av langtidsvirkninger vet man ikke. For mange av de aktuelle stoffene finnes det lite eller ingen dokumentasjon om hvordan de virker, og skadevirkningene er lite kjent. Det rapporteres jevnlig om alvorlige forgiftninger og dødsfall i sammenheng med bruk av noen av disse stoffene. Dette kan skyldes at mange av stoffene er svært potente (kraftige) og brukerdosene dermed svært små. Dette gjør at det foreligger betydelig overdoserisiko, selv ved inntak av en antatt brukerdose.
En annen utfordring er at dette er stoffer som ofte er billige og lett tilgjengelige. Nettbutikker står for det meste av salget, og pakningene er ofte utformet slik at de fremstår som legale for å unngå mistanke fra tollmyndighetene.
Antallet nye rusmidler øker både i Europa og i resten av verden. EUs narkotikaovervåkningssenter (EMCDDA), har som oppgave å overvåke narkotikasituasjonen i Europa. En viktig del av arbeidet er identifisering og tidlig varsling om forekomsten av nye narkotiske stoffer gjennom et system for tidlig varsling52. Samtidig som ny EU-lovgivning på området drøftes, utsettes systemet for tidlig varsling for stadig større press på grunn av mengden og mangfoldet av stoffer som dukker opp på markedet53.
2.3.2 Kompetanse
Det er behov for å styrke brukermedvirkning og kunnskapen om brukeres og pårørendes behov. Mange bruker- og pårørendeorganisasjoner melder om at tjenestene stadig blir flinkere til å nyttiggjøre seg bruker- og erfaringskompetanse. Samtidig er det fortsatt utfordringer knyttet til å ta dette i bruk på en god og systematisk måte både på system- og individnivå.
Personellet er den største ressursen og den viktigste innsatsfaktoren i helse- og omsorgstjenestene. Årsverksrapportene fra Sintef (kommunalt rus- og psykisk helsearbeid) og Samdata (tverrfaglig spesialisert behandling) viser at ansatte innen rusfeltet gjennomgående har god og relevant utdanning. Et sentralt mål for regjeringen er derfor å videreutvikle og styrke denne kompetansen. Samtidig er det fortsatt behov for mer kunnskap om rusproblematikk hos dem som arbeider innen rusfeltet.
Personer med rusproblemer har ofte svært sammensatte problemer og behov for tjenester og bistand fra en rekke ulike instanser i kommunen og i spesialisthelsetjenesten. Ofte får de dekket sine behov knyttet til sitt rusproblem, mens andre behov ikke nødvendigvis blir dekket54. Vi vet at mange av pasientene i tverrfaglig spesialisert behandling har en psykisk lidelse og at en betydelig andel av pasientene i psykisk helsevern har et rusproblem. Tilsvarende finner man i somatiske akuttavdelinger og indremedisinske avdelinger at rusproblemer svært ofte, direkte eller indirekte, er årsak til innleggelsen. Videre vet vi at dødeligheten blant mennesker med psykiske lidelser og rusproblemer er høy, og at ubehandlede somatiske lidelser er en viktig årsak til dette. Å styrke kompetansen om samtidige rusproblemer og psykiske lidelser og somatiske helseproblemer, og å etablere en helhetlig helse- og omsorgstjeneste som fanger opp sammensatte lidelser på tvers av fagområder, representerer derfor en særlig utfordring.
Overnevnte viser at det er en utfordring at mange ansatte i helse-, omsorgs- og velferdstjenestene mangler basiskunnskap både om rus- og avhengighetsproblematikk og hyppig forekommende tilleggsproblematikk hos mennesker med rusproblemer55. Utfordringsbildet tilsier at det er behov for å innrette dagens og nye kompetansetiltak slik at de i større grad bidrar til økt kompetanse om rus- og avhengighetsproblematikk i øvrige deler av helse-, omsorgs- og velferdstjenestene. Dette vil bidra til bedre kartlegginger og vurderinger av brukernes behov, som igjen vil bidra til bedre tjenester. Det er derfor et mål for regjeringen å styrke kompetansen om rus- og avhengighetsproblematikk i alle sektorer. Det er videre behov for å øke kunnskapen om eldres rusmiddelbruk og om utviklingshemming og rus.
Rusfeltet er preget av et stort mangfold av tjenester og tiltak, fra lavterskel aktivitetstiltak til tverrfaglig spesialisert behandling. Tilbudene – i særlig grad døgnbaserte behandlingstilbud – baserer seg på ulik behandlingsfilosofi og metodikk. Dette representerer en politisk ønsket utvikling med stort mangfold i behandlingstilbudene til rusavhengige. Samtidig som det er ønskelig med mangfold, bidrar et mangfoldig tilbud til at det er krevende å måle kvaliteten og effekten av tilbudene, og mangfoldet kan gjøre det vanskelig for brukerne å orientere seg og velge tilbud.
I planlegging, organisering og drift av helse- og omsorgstjenestene er det behov for informasjon og dokumentasjon om problemomfang, kvalitet, årsaker, ressursinnsats, innhold og resultater. Tilsvarende gjelder for forebyggende tiltak. Som det framgår av Meld. St. 30 (2011–2012) Se meg!, er det fortsatt en utfordring at kommunene i liten grad har oversikt over den samlede rusmiddelsituasjonen. Mye av dette skyldes at de ordinære statistikksystemene, IPLOS og KOSTRA, i liten grad fanger opp informasjon om rus og psykisk helse. Derfor har en rekke kommuner gjennomført egne kartlegginger, blant annet ved hjelp av Brukerplan. Brukerplan og andre kartleggingsverktøy bidrar til både å gi kommunene verdifull informasjon, samt bidrar til å gi statlige myndigheter et oversiktsbilde. Det er derfor behov for å utvikle kvalitetsindikatorer for feltet, samt framskaffe mer kunnskap om helsetilstand og påvirkningsfaktorer i befolkningen.
Samisk nasjonalt kompetansesenter – psykisk helsevern og rus (Sanks) har i sitt innspill til opptrappingsplanen understreket behovet for kompetanse om samisk språk og kultur. Både på kommunalt nivå og i helseforetak er det viktig å tilby kurs til helse- og omsorgspersonell. Sanks har etablert kursmoduler og kompetansehevende tiltak rettet mot både mot tverrfaglig spesialisert behandling og kommunene.
2.3.3 Behandling
Mange med rusproblemer får god hjelp i kommunene og i spesialisthelsetjenesten. Samtidig opplever mange rusavhengige tjenestetilbudet som fragmentert, og tilsynsrapporter viser at det er en utfordring å tilrettelegge tilbudene slik at de dekker den enkeltes behov.
Kommunale helse- og omsorgstjenester
Mennesker med alvorlige rusproblemer og psykiske problemer får i dag i for liten grad sammenhengende og koordinerte tjenester. Behovet for å innrette tjenester og hjelpetiltak slik at den enkelte møter et sammenhengende, helhetlig og tilgjengelig hjelpetilbud er påpekt i flere dokumenter og rapporter, bl.a. av Nasjonalt kunnskapssenter for helsetjenesten56, Statens helsetilsyn57 og Rambøll58.
Kapasitet er en forutsetning for å kunne levere tjenester av tilstrekkelig omfang og kvalitet, og Helsedirektoratet har i sitt innspill til opptrappingsplanen foreslått at styrking av kommunalt rusarbeid bør prioriteres. Veksten bør i all hovedsak styrke de ordinære kommunale tjenestene, som gis etter helse- og omsorgstjenesteloven i sammenheng med øvrige velferdstjenester, som arbeid, bolig mv. Helsedirektoratet har i tråd med Meld. St. 26 (2014–2015) Fremtidens primærhelsetjenester – helhet og nærhet, foreslått at det utvikles nye tilnærmingsmåter for denne målgruppen, som teambaserte flerfaglige løsninger, og samhandlingsmodeller, for eksempel aktivt oppsøkende tverrfaglige behandlingsteam.
Flere tilsyn og undersøkelser indikerer at det er utfordringer i det kommunale rusarbeidet knyttet til mangelfull kartlegging og utredning av behov. Fylkesmannen i Hedmark har i perioden 2012–2014 gjennomført ni tilsyn med helse- og omsorgstjenester til voksne personer med psykiske lidelser og samtidig langvarig rusproblemer. I åtte av ni kommuner ble det funnet avvik knyttet til blant annet mangelfull kartlegging og utredning av behov, at det i liten grad fattes vedtak, og at ansvar for planlegging og iverksetting av individuell plan er uklart. Slike avvik er funnet i flere fylker og er i samsvar med tilsvarende funn i det landsomfattende tilsynet i 200459.
Det er svært problematisk at det ikke fattes vedtak om tjenester. Når det ikke fattes vedtak gis det heller ikke formell mulighet til å klage. Rett saksbehandling skal bidra til å sikre likhet og rettferdig fordeling av tjenester med forsvarlig kvalitet. Ifølge Helsetilsynet60 er retten til å klage et av samfunnets viktigste virkemidler for å sikre likhet og rett kvalitet på tjenestene. Dersom tjenester tildeles og innrettes uten vedtak vil det kunne svekke rettssikkerheten.
Vi vet at svært mange personer med rusproblemer har en svært dårlig helsetilstand. Tall fra Brukerplan-kartleggingen for 2014 viser at over halvparten av de registrerte var på «rødt» eller «blodrødt» funksjonsnivå, som innebærer at de har et dårlig eller svært kritisk dårlig funksjonsnivå61. Dette er personer med omfattende behov, og som har behov for tjenester og bistand fra en rekke sektorer innad i kommunene, samt ofte behov for mer spesialisert behandling. Dette krever at kommunene tenker nytt om hvordan man innretter tjenester til denne målgruppen, herunder vurderer opprettelse av ulike typer lavterskel tiltak, som f.eks. gatehospital eller ulike oppsøkende tjenester, som f.eks. ACT-team.
To undersøkelser fra Kunnskapssenteret for helsetjenesten om brukererfaringer blant innlagte i psykisk helsevern og tverrfaglig spesialisert behandling (TSB) viser at brukerne i liten grad er tilfreds med de kommunale tilbudene. Hele 77 pst. av brukerne i TSB og 66 pst. av pasientene i psykisk helsevern svarte at de ikke i det hele tatt, i liten grad eller i noen grad var tilfreds med tilbudet fra kommunene62. Dette tilsier at kommunene i sterkere grad må etablere systemer for brukerinvolvering.
Tverrfaglig spesialisert behandling
En sentral utfordring innen tverrfaglig spesialisert behandling (TSB) er at mange venter for lenge på behandling og mange opplever at de ikke får den hjelpen de ønsker når de er motivert for dette. Jo raskere man får tilbud om hjelp, jo raskere kan behandling starte og faren for overdoser reduseres. Det er positivt at ventetidene på oppstart av behandling har gått betydelig ned de senere år. I 2010 var gjennomsnittlig ventetid på 75 dager, mens den ble redusert til 55 dager i 2014.
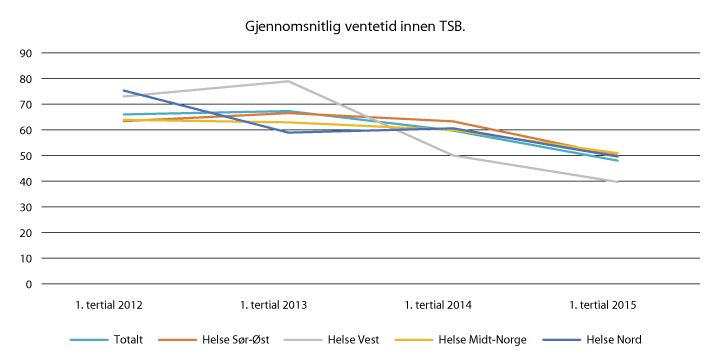
Figur 2.2 Gjennomsnittlig ventetid innen TSB (2012–2015)
Kilde: Norsk pasientregister (NPR)
Det vil være nødvendig med ytterligere styrking av den samlede kapasiteten innen TSB. Utviklingen med mer ambulante og oppsøkende/polikliniske tjenester innen TSB skal fortsette og er en ønsket utvikling. Samtidig skal dette ikke gå på bekostning av kapasiteten innen døgnbaserte tjenester. Innføring av pakkeforløp også på rusfeltet vil være et viktig bidrag for å sikre personer med rusproblemer trygge, forutsigbare og sammenhengende tjenester. Ordningen med fritt behandlingsvalg vil bli innført i 2015 innen psykisk helsevern og TSB. Dette vil være et bidrag til at personer med rusproblemer kan få raskere hjelp og selv kan velge den hjelpen de ønsker.
Selv om det er tilbud til unge med rusproblemer ved mange institusjoner innen TSB i dag, opplever flere at de ikke mottar tjenester som er tilstrekkelig tilrettelagt for unge. Det er derfor grunn til å vurdere å utvide tilbudet til denne pasientgruppen. Videre har mange personer med rusproblemer til dels omfattende historie med vold fra egen oppvekst og i eget voksenmiljø. Kompetansen innen vold- og traumeområdene må vurderes styrket. Videre er det en utfordring at det er et økende antall eldre med rusproblemer som søker hjelp. Tilbudet til denne pasientgruppen må sikres.
Det er igangsatt et arbeid med en ungdomshelsestrategi. Strategien skal dekke aldersgruppen 13–25 år, og skal etter planen legges frem i 2016. Ungdomstiden er en periode preget av løsrivelse fra foreldre. Arenaer utenfor hjemmet som skole, fritidsarenaer, arbeid, venner og kjærester får større betydning, både for utvikling av identitet og for de unges psykiske og somatiske helse. Det overordnede målet i strategien vil være at ungdom og unge voksne skal ha de beste forutsetninger for å leve gode liv og oppleve mestring: fysisk, psykisk og sosialt. Disse forutsetningene påvirkes og skapes primært på andre arenaer enn i helsetjenesten; på skolen/universitetet/høyskolen, i hjemmet, på fritidsarenaer og på arbeidsplassen.
Mange pasienter med rusproblemer har etterspurt mer oppmerksomhet om fysisk aktivitet under behandlingen. Selv om mange institusjoner har integrerte tilbud om fysisk aktivitet under et behandlingsopphold, vil en bedre tilrettelegging av denne delen av behandlingen være nyttig for mange pasienter.
Våren 2015 ble det lagt fram en rapport om forekomsten av psykiske lidelser hos domfelte i norske fengsler63. Liknende undersøkelser av innsattes psykiske lidelser har aldri tidligere vært gjennomført i Norge. Basert på anerkjent diagnosekartleggingsverktøy fremkommer det i rapporten at forekomsten av psykiske lidelser blant innsatte var betydelig høyere enn i normalbefolkningen. Over 70 pst. hadde personlighetsforstyrrelser, vel ¼ hadde alkoholmisbruk eller avhengighet, over 50 pst. hadde narkotikaproblemer og angst- og stemningslidelser var utbredt. Funnene i rapporten vil ligge til grunn for det videre arbeidet på feltet, herunder vurdering av nye tiltak innen psykisk helsevern og TSB i fengslene i Norge.
LAR ble gjort landsdekkende fra 1998, og har gitt mange opiatavhengige en betydelig bedre livssituasjon. Svært få venter nå på oppstart i LAR og det er grunn til å tro at man nærmer seg et metningspunkt på hvor mange som ønsker seg inn i LAR av dagens opiatavhengige. Det er fortsatt behov for å styrke oppfølgingen av den enkelte LAR-pasient og de hjelpetiltak som den enkelte er avhengig av å få for å kunne mestre eget liv64. Spesielt samarbeidet mellom kommunen og spesialisthelsetjenesten må styrkes, blant annet ved å sørge for bedre oppfølgingstjenester, som bolig arbeid.
I den senere tid er det blitt tydelig at flere i LAR ønsker å trappe ned eller avslutte behandling i LAR. Det har derfor blitt utviklet egne Ut av LAR-tilbud. Slike tilbud må kvalitetssikres og styrkes, slik at muligheten for å trappe ned eller avslutte den medikamentelle behandlingen helt, blir en reell mulighet for de som ønsker og evner dette, forutsatt at dette skjer på en forsvarlig måte. Innen utgangen av 2015 startes arbeidet med en gjennomgang og revidering av gjeldende retningslinje for LAR. I den reviderte retningslinjen vil nedtrapping og avslutning i LAR inngå, og det vil bli vurdert om det er grunnlag for å også inkludere flere typer medikamenter i LAR. Arbeidet er forankret i Helsedirektoratet.
I Helsedirektoratets retningslinje for gravide i LAR og oppfølging av barn frem til skolepliktig alder, anbefales det at kvinner som er i LAR og blir gravide, bør fortsette i LAR. I tillegg anbefales at kvinnelige opiatavhengige som blir gravide starter opp i LAR for at kvinnen kan stabiliseres og selv kunne ivareta barnet på en best mulig måte. I nevnte retningslinje er det åpnet for at kvinner skal kunne trappe ned eller slutte helt i LAR, men dette må i tilfelle gjøres etter en grundig vurdering slik at det kan skje på en forsvarlig måte. Noen kvinner har opplevd at å trappe ned/slutte helt i LAR ikke har vært en reell mulighet. Det er derfor viktig at en slik mulighet blir tydeliggjort for de som ønsker dette, samtidig som det fastholdes at å trappe ned eller slutte må skje på en trygg og forsvarlig måte. Kunnskapen om effekten av LAR-medikamenter på barnets utvikling må styrkes.
Kunnskapen om medikamentell behandling ved alkoholproblemer har økt, og det er kommet flere nye medikamenter på markedet. Det vil derfor være grunnlag for å vurdere økt bruk av medikamentell behandling av alkoholproblemer.
Samhandling
Tilsynsrapporter og evalueringer viser at tjenestetilbudet til personer med rusproblemer fortsatt er fragmentert og lite samordnet. Mennesker med alvorlige rusproblemer og psykiske problemer får i for liten grad sammenhengende og koordinerte tjenester. Behovet for å innrette tjenester og hjelpetiltak slik at den enkelte møter et sammenhengende, helhetlig og tilgjengelig hjelpetilbud, er påpekt i flere dokumenter og rapporter, bl.a. av Nasjonalt kunnskapssenter for helsetjenesten, Statens Helsetilsyn og Rambøll.
Mange i gruppen har behov for tjenester fra flere sektorer og nivåer, som igjen stiller store krav til samordning og koordinering innad og mellom tjenestenivåene. Det er behov for å styrke samhandlingen mellom kommuner og spesialisthelsetjenesten, slik at helse- og omsorgstjenestene til personer med rusproblemer er tilgjengelige, at de er kontinuerlige og at de er tilpasset den enkeltes individuelle behov.
Sammenhengende behandlingsforløp er avgjørende for å kunne oppnå best mulig effekt av den behandling som iverksettes. Dette innebærer at pasientene og brukerne ikke skal oppleve at det oppstår unødig venting i noen del av et behandlingsforløpet – fra oppstart av avrusnings-/abstinensbehandling til videre døgn-/dag- eller poliklinisk behandling i spesialisthelsetjenesten. Mange med rusproblemer har betydelige psykiske og/eller somatiske lidelser i tillegg til rusavhengighet. Det er derfor avgjørende at de blir helhetlig utredet og ikke bare for rusproblemene. En slik utredning vil danne grunnlaget for en behandling som vil være tilrettelagt for de lidelser den enkelte måtte ha. Dessuten vil det være nødvendig at også kommunene, både helse- og omsorgstjenestene og NAV, samarbeider med spesialisthelsetjenesten allerede fra oppstart av behandling. Tilrettelagte tjenester der alle berørte tjenesteytere «er sammen om oppgaven», vil gi personer med rusproblemer et trygt, helhetlig og godt tilbud.
Overdoser
Som det fremgår av kapittel 2, har Norge et høyt antall overdosedødsfall sammenlignet med mange andre europeiske land.
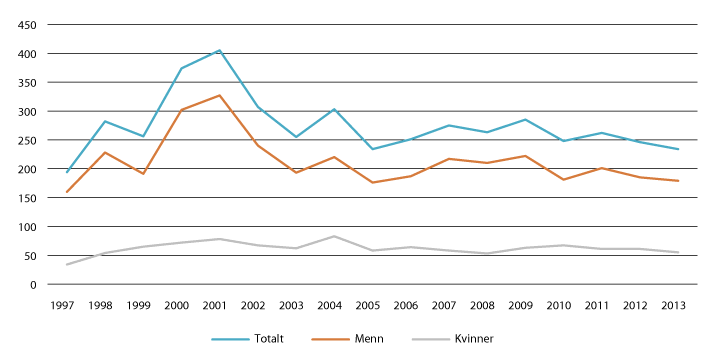
Figur 2.3 Narkotikautløste dødsfall
Kilde: Sirus
Til tross for en positiv trend med nedadgående tall, er det fortsatt et betydelig antall overdosedødsfall. Risikofaktorer for opioiddødsfall er inntak av opioider med sprøyte eller etter pauser, som avrusning, utskrivning fra behandling, behandlingsbrudd mv65. På lang sikt vil en overgang til andre inntaksmåter – inhalering – være den sikreste måten å redusere antall overdosedødsfall for personer som opprettholder sitt opioidbruk. Det er derfor implementert en egen kampanje for å bidra til overgang fra injisering til inhalering (Switch) gjennom den nasjonale overdosestrategien. Mange overdosesituasjoner skjer i forbindelse med overganger, som løslatelse fra fengsel eller utskrivning fra behandling. Det er derfor behov for å se nærmere på tiltak som bidrar til å lette disse overgangene.
Videre framgår det av statusrapporten til Seraf66 at selv om antallet dødelige overdoser blant personer i LAR er stabilt, har andelen hvor metadon anses som dødsårsak økt siden 2011. Dette er ifølge Seraf påfallende siden antallet i LAR som behandles med metadon ikke har økt vesentlig i perioden. Det er derfor viktig å se på tiltak som bidrar til å redusere overdosedødsfall blant personer i LAR. Som det framgår av Seraf-rapporten, er det viktig å etablere så gode utleveringsordninger som mulig for å unngå lekkasje av LAR-medikamenter ut til det illegale markedet. I tillegg omtales utfordringer i samarbeidet mellom LAR-tiltakene i spesialisthelsetjenesten og kommunale tjenester som særlig viktige forklaringer på overdosedødsfallene i LAR. Samhandling om og oppfølging av LAR-pasienter vil være sentrale problemstillinger i revideringen av de nasjonale retningslinjene for LAR, som Helsedirektoratet allerede har startet arbeidet med.
Straff eller behandling
Bruk av narkotika og besittelse av små kvanta til egen bruk reguleres av bestemmelsen i legemiddelloven § 24 første ledd, jf. § 31 annet ledd. Strafferammen for overtredelse er bot eller fengsel inntil 6 måneder. I regjeringserklæringen og i samarbeidsavtalen med Kristelig folkeparti og Venstre framgår det at narkotikaforbudet, også mot besittelse og bruk, skal opprettholdes. Dette av allmennpreventive hensyn og som instrument som muliggjør tidlig innsats. Formålet er at færre skal eksperimentere med og bruke narkotika.
Mindre alvorlig narkotikakriminalitet kan også være ulovlige handlinger som nasking og tyveri for å skaffe penger til narkotika og hvor det er et utvilsomt offer. Avhengig av hvor alvorlig narkotikaforbrytelsen er, kan det reageres på ulike måter. I mange tilfeller vil fengsel vil være en uforholdsmessig og mindre hensiktsmessig reaksjon.
Det er ønskelig med et sett av ulike reaksjonsmuligheter. Det må vurderes hvordan forbudet kan håndheves og hvilke reaksjonsformer som kan være aktuelle. I den forbindelse må også effekten og rehabiliteringsverdien av tradisjonell fengselsstraff overfor personer med narkotikaproblemer, som ofte i tillegg har betydelige somatiske og psykiske lidelser, vurderes. Ved valg av reaksjonsform og straffeutmåling må det også skilles mellom unge og/eller førstegangsovertredere og personer som har et omfattende narkotikaproblem. Riksadvokaten har i den sammenheng uttalt at politiet ikke skal jage slitne narkomane for måltallenes skyld67.
Allerede i dag eksisterer alternative tiltak som kan settes i verk overfor narkotikabrukere i stedet for eller i tillegg til ordinær fengselsstraff. Ved påtaleunnlatelse eller betinget dom kan det knyttes vilkår, og disse kan bestå i at lovbryteren samtykker i visse former for behandling eller oppfølging som Narkotikaprogram med domstolskontroll og ruskontrakter. Erfaringene med Narkotikaprogram med domstolskontroll er positive68, og regjeringen har i statsbudsjettet for 2016 foreslått å gjøre ordningen permanent for hele landet.
Vold
Vold generelt, og vold i nære relasjoner spesielt, er temaer som i liten grad dekkes i profesjonsutdanningers grunn- og videreutdanninger. Som oppfølging av Meld. St. 13 (2011–2012) Utdanning for velferd og tiltaksplanen En god barndom varer livet ut (2014–2017), har det blitt utredet hva som bør være felles innhold i alle helse- og veldferdsutdanningene. Utredningen anbefaler at undervisning om rus og vold skal inngå i alle utdanningene.
Mange tjenesteutøvere opplever tilstrekkelig kompetanse om voldsproblematikk, voldsrisikovurderinger, sikkerhetsarbeid ved risiko for vold og behandling av voldsproblemet eller voldserfaringene/traumene.
Det er fortsatt en utfordring at rusproblemene behandles først, mens voldsproblemer, voldserfaringer/traumer eller andre psykiske helseproblemer behandles senere, eller at det gis samtidig behandling, men av ulike behandlere eller ved ulike behandlingssteder. Det forekommer også at personer blir avvist fra rusbehandling på grunn av uttalte eller kjente voldsproblemer.
Spillproblemer
I hovedsak er det ruspoliklinikker og behandlingsinstitusjoner for pasienter med rusproblemer som gir et behandlingstilbud til spillavhengige. Det gis imidlertid også tilbud ved noen poliklinikker innen psykisk helsevern. Det er en utfordring at det er ulik tilgjengelighet til behandlingstilbudene. Behandlingssteder utenfor de store byene har gjennomgående liten pasienttilgang. Vedvarende lav etterspørsel etter tjenester kan gjøre det krevende å opprettholde nødvendig kompetanse og tilgjengelighet. Det er behov for mer kunnskap om etterspørsel og bruk av ulike behandlingstilbud i de ulike delene av landet, herunder beskrivelser av geografiske ulikheter.
2.3.4 Oppfølgingstjenester og ettervern
En av de store utfordringene som mange med sammensatte behov møter, er at oppfølgings-, etterverns- og rehabiliteringstjenestene i liten grad er koordinert og samordnet. Dette skyldes i stor grad at tjenestene og tilbudene er organisert i siloer og sektorer. Effekten av gode tiltak blir dermed svakere enn potensialet. Det er et stort potensial for bedre koordinering, samordning, samhandling og planlegging av kommuners samlede oppfølgings- og rehabiliteringsarbeid.
Arbeid og tilrettelagt aktivitet
I Brukerplan-kartleggingen framgår det at 41 pst. av de registrerte ikke er i noen form for lønnet arbeid eller meningsfylt aktivitet. Fattigdom, isolasjon, ensomhet, mangel på nettverk og tilhørighet, er faktorer som både forårsakes av, leder til, opprettholder og forsterker rus- og psykiske problemer. Brukere som har gjennomført behandlingsopphold i tverrfaglig spesialisert behandling, viser ofte til dette som en av årsakene til tilbakefall.
Dette viser at det er behov for å styrke tilbudene som skal bidra til en meningsfull hverdag, rehabilitering, økonomisk sikkerhet, og som fremmer mestringsevne og sosial inkludering.
Pasientundersøkelsene ved døgninstitusjoner innen tverrfaglig spesialisert behandling viser at mange opplever at oppfølging og rehabilitering i kommunene etter endt opphold er mangelfull, og at tilbudene om tilrettelagt aktivitet og arbeid kan bli mye bedre. En slik tilrettelegging kan i stor grad gjøres i forkant av et døgnopphold, slik at arbeid/utdanning og/eller tilrettelagt aktivitet er avklart allerede før et behandlingsopphold starter. Slik vil den enkelte få brukt mest mulig av tiden på institusjon på selve behandlingen, i trygg forvissning om at rammebetingelsene for videre oppfølging og rehabilitering er tilrettelagt etter oppholdet.
Et sentralt mål for regjeringen er å holde folk i arbeid. Det er derfor viktig at arbeidsgivere har kompetanse eller vet hvor de kan henvende seg ved mistanke om eller der man oppdager at en arbeidstaker har et rusproblem. Det er ved flere anledninger, bl.a. i Meld. St. 19 (2014–2015) Folkehelsemeldingen, gitt klare anbefalinger om at virksomheter bør etablere en partsforankret rusmiddelpolitikk og IA-avtale. Slike tiltak vil bidra til avdekking av eventuelle rusproblemer tidlig og kunne forhindre at rusmiddelbruk resulterer i opphør av arbeidsforhold.
Bolig
Rundt 122 000 personer regnes som vanskeligstilte på boligmarkedet. I tillegg mangler rundt 6200 et fast sted å bo69. Personer med rusproblemer og/eller psykiske lidelser er overrepresentert blant bostedsløse. Kartleggingen fra 2012 viser at 54 pst. av de bostedsløse er avhengige av rusmidler, og at 38 pst. har psykiske lidelser70. Tallene fra Boligutvalget stadfestes i Brukerplan-kartleggingen, hvor det framgår at ti pst. av de kartlagte personene er uten fast bolig71.
Mange brukere trekker frem en stabil og trygg bolig som det viktigste første skrittet i en rehabiliteringsprosess. Ifølge Sintef-rapporten om unødvendige innleggelser, utskrivningsklare pasienter og samarbeid rundt enkeltpasienter,72 kunne et betydelig antall innleggelser i spesialisthelsetjenesten vært unngått om kommunale tilbud, særlig bolig, var på plass. Videre viser rapporten at sju pst. av pasientene innen psykisk helsevern og en pst. av pasientene innen tverrfaglig spesialisert behandling er registrert som utskrivningsklare. Årsaken til at pasientene ikke er utskrevet er stort sett at de mangler et egnet kommunalt boligtilbud.
Fotnoter
Korfor (2012): Innspill til Stortingsmelding om den nasjonale rusmiddelpolitikken. Forløp og kunnskapsoppsummering: Tilgjengelighet, kontinuitet og individualisering.
Verdens helseorganisasjon (WHO) (2013): Det globale sykdomsbyrdeprosjektet (GBD 2010).
Sirus (2015): Rusmidler i Norge 2014.
Bye, E. K. og Østhus, S. (2012): Alkoholkonsum blant eldre. Hovedfunn fra spørreundersøkelser 1985–2008. Statens institutt for rusmiddelforskning.
http://www.sirus.no/nye-tall-om-risikofylt-alkoholkonsum/
Helse Stavanger (2014): Rusmiddelmisbruk i Norge. Brukerplan – statistikk 2013.
Sirus (2015): Bruk av illegale rusmidler: Resultater fra befolkningsundersøkelser 2012-2014. Sirus-rapport nr. 4/2015.
Norsk institutt for forskning om oppvekst, velferd og aldring (2014): Ungdata. Nasjonale resultater 2013. NOVA-rapport 10/14.
Brunborg, G.S., Bye, E. K., & Rossow, I. (2014): Collectivity of drinking behavior among adolescents: An analysis of the Norwegian Espad data 1995–2011. Nordic Studies on Alcohol and Drugs, 31, 389-400.
Kayed, N., S. mfl (2015): Psykisk helse hos barn og unge i barneverninstitusjoner. Regionalt kunnskapssenter for barn og unge - Psykisk helse og barnevern (RKBU – Midt Norge) og NTNU, 2015.
Helse Stavanger (2015): Rusmiddelmisbruk i Norge. Brukerplan – statistikk 2014.
Bye, E. K. og Østhus, S. (2012): Alkoholkonsum blant eldre. Hovedfunn fra spørreundersøkelser 1985–2008. Statens institutt for rusmiddelforskning.
Løset GK, Slagsvold B. (2013): Alkohol i eldre år: Hvem drikker mer? I Daatland SO, Slagsvold B, red. Vital aldring og samhold mellom generasjoner. Resultater fra Den norske studien av livsløp, aldring og generasjon (NorLAG) – runde 1 og 2. NOVA rapport 15/13. Oslo: Norsk institutt for forskning om oppvekst, velferd og aldring.
Lien, L., Huus, G. og Morken G. (2015): Psykisk syke lever kortere. Tidsskrift for den norske legeforening nr. 3 februar 2015.
Nome, Siri (2014): The burden of mental health in a period with profound organizational and ideological changes during two decades – a prospective longitudinal clinical study of the utility of beds, mortality, and causes of death in a psychiatric hospital with sector responsibility. Doktoravhandling. Klinisk institutt 1. Universitetet i Bergen.
Nesvåg, R. m fl. (2015): Substance use disorders in schizophrenia, bipolar disorder, and depressive illness: a registry-based study. Social Psychiatry and Psychiatric Epidemiology. August 2015, Volume 50, Issue 8, pp 1267–1276.
Dalen, E., Holmen, J. og Nordahl, H. M (2015): Somatisk helse hos pasienter ved en ruspoliklinikk. Tidsskrift for den norske legeforening nr. 2 januar 2015.
Kompetansesenter for sikkerhets-, fengsels- og rettspsykiatri, Helseregion Sør-Øst (2014): Forekomst av psykiske lidelser hos domfelte i norske fengsler», Prosjektrapport 2014-1.
Sæland, M. (2014): Eating on the Edge. A study focusing on dietary habits and nutritional status among illicit drug addicts in Oslo, Norway.
Helse Stavanger (2015): Rusmiddelmisbruk i Norge. Brukerplan – statistikk 2014.
Melhus, K., Sørensen, K. (1997): Vold 1994 - Oslo Legevakt. Tidsskr Nor Lægeforen 117: 230-3.
Steen K., Hunskår, S. Vold i Bergen (1997): Et ettårsmateriale fra Bergen Legevakt. Tidsskrift for den norske legeforening 117: 226-9.
Askeland, I.R., Heir, T. (2014): Psychiatric disorders among men voluntarily in treatment for violent behavior: a cross-sectional study. BMJ Open.
Samisk nasjonalt kompetansesenter – psykisk helsevern og rus (Sanks): Innspill til ny opptrappingsplan for rusfeltet.
Nystad T, Melhus M, Lund E. (2008): Sami speakers are less satisfied with general practitioners' services.International Journal of Circumpolar Health. 2008;67:114–121.
Vedøy, T. F. og Amundsen, E. J. (2008): Rusmiddelbruk blant personer med innvandrerbakgrunn. Sirus-rapport 1/2008.
Cooper, AQ-A, Smiley, J., Morrison, J., Williamson, A. & Allan, L.(2007): Mental ill-health in adults with intellectual disabilities: prevalence and associated factors, British Journal of Psychiatry, Vol. 190 (1), s. 27 – 35.
Naku (2010): Rus: Sårbarhet og konsekvenser. Artikkel publisert på www.naku.no.
Gruber, T. & Andersen, J. (2001): Misbrug uden behandling, Formidlingscenter Øst.
Pallesen et. al (2014): Omfang av penge- og dataspillproblemer i Norge 2013. UIB/Institutt for samfunnspsykologi, mai 2014).
Sintef (2015): Rapportering på kommunalt psykisk helse- og rusarbeid.
Helse- og omsorgsdepartementet (2015): Nasjonal strategi for frivillig arbeid på helse- og omsorgsfeltet (2015–2020). Utarbeidet i fellesskap med Frivillighet Norge, KS og Helse- og omsorgsdepartementet.
Haugum M; Iversen H.H; Bjertnes Ø.A (2013): Pasienterfaringer med døgnopphold innen tverrfaglig spesialisert rusbehandling-resultater etter en nasjonal undersøkelse i 2013; Nasjonalt kunnskapssenter for helsetjenesten. PasOpp Rapport 7/ 2013.
Helse Stavanger (2015): Rusmiddelmisbruk i Norge. Brukerplan – statistikk 2014.
Rambøll 2014: «Rapportering på kommunalt rusarbeid 2012» (IS-8).
Kompetansesenter rus – region sør (2012): Hvem er de pårørende. Rapport – desember 2012.
OECD (2014): OECD Reviews of Health Care Quality: Norway 2014: Raising Standards. OECD Publishing.
OECD (2014): OECD Reviews of Health Care Quality: Norway 2014: Raising Standards. OECD Publishing.
Nasjonalt folkehelseinstitutt (2011): Barn av foreldre med psykiske lidelser eller alkoholmisbruk: omfang og konsekvenser. Rapport 2011:4.
Heltne, U. og Steinsvåg, P., Ø. (2011): Barn som lever med vold i familien – Grunnlag for beskyttelse og hjelp. Universitetsforlaget.
Løset, Gøril K og Britt Slagsvold (2013): Alkohol i eldre år: Hvem drikker mer? Artikkel i Daatland, S. O. og Slagsvold, B. (red): Vital aldring og samhold mellom generasjoner. Nova-rapport nr 15/13. Norsk Institutt for forskning om Oppvekst, velferd og aldring.
Korfor (2015): Eldres rusmiddelbruk. Utredning til Helse- og omsorgsdepartementet. Regionalt Kompetansesenter for rusmiddelforskning i Helse Vest, Stavanger Universitetssykehus.
Knutheim, T (2015): Eldre og bruk av rusmidler – kan eldre «forebygges»? Publisert på www.forebyging.no
Christophersen m.fl. (2010): Use of alcohol and drugs by Norwegian employees. Journal of occupational medicine and toxicology.
Nesvåg, S. M. (2005): Alkoholkulturer i norsk arbeidsliv. Doktorgradsavhandling. Stavanger, Rogalandsforskning.
Nesvåg, S. og T. Lie (2001): Rusmiddelbruk blant ansatte. Rogalandsforskning. Stavanger.
Christophersen m.fl. (2010): Use of alcohol and drugs by Norwegian employees. Journal of occupational medicine and toxicology.
OECD (2015): Fit Mind, Fit Job: From Evidence to Practice in Mental Health and Work, Mental Health and Work, OECD Publishing, Paris.
EMCCDA.
FHI - Fakta om nye rusmidler / NPS. Faktaside.
EMCDDA (2015): Europeisk narkotikarapport 2014 - trender og utviklinger.
Langås, A. M. (2014): Komorbide lidelser ved rusmiddelavhengighet må behandles. Nr. 9 – 13. mai 2014.
Helsedirektoratet (2015): Innspill til arbeidet med opptrappingsplanen for rusfeltet.
Nasjonalt kunnskapssenter for helsetjenesten (2014): Effekter av støtte og oppfølging for personer med alvorlig psykisk lidelse.
Helsetilsynet (2005): Oppsummering av landsomfattende tilsyn i 2004 med kommunale sosialtjenester til rusmisbrukere.
Rambøll Management (2011): Utvalgsundersøkelse om personer med rusproblemer.
Helsetilsynet (2005): Oppsummering av landsomfattende tilsyn i 2004 med kommunale sosialtjenester til rusmiddelmisbrukere. Rapport fra Helsetilsynet 4/2005.
Helsetilsynet (2005): Oppsummering av landsomfattende tilsyn i 2004 med kommunale sosialtjenester til rusmiddelmisbrukere. Rapport fra Helsetilsynet 4/2005.
Helse Stavanger (2015): Rusmiddelmisbruk i Norge. Brukerplan – statistikk 2014.
Haugum, M., Iversen H. H. (2014): Pasienterfaringer med døgnopphold innen tverrfaglig spesialisert rusbehandling – resultater etter en nasjonal undersøkelse i 2014. Nasjonalt kunnskapssenter for helsetjenesten, PasOpp-rapport nr. 6−2014.
Kompetansesenter for fengsels-, sikkerhets- og rettspsykiatri for Helseregion Sør-Øst (2014): «Cramer-rapporten».
Seraf (2015): Statusrapport 2014. En aldrende LAR-populasjon? Seraf rapport 2/2015 og ProLar sin brukerundersøkelse fra 2014.
Helsedirektoratet (2014): Nasjonal overdosestrategi (2015–2017).
Seraf (2015): Statusrapport 2014. En aldrende LAR-populasjon? Seraf rapport 2/2015 og ProLar sin brukerundersøkelse fra 2014.
http://www.dagsavisen.no/innenriks/politiet-skal-ikke-l%C3%B8pe-etter-slitne-narkomane-1.278016.
Falck, S. (2014): Narkotikaprogram med domstolskontroll – en oppfølging av 115 av de første klientene. Sirus rapport 4/2014.
NOU 2011: 15 Rom for alle.
Dyb, E. og K. Johannessen (2013): Bostedsløse i Norge 2012 – en kartlegging. NIBR-rapport 2013:5 2013:5 .
Helse Stavanger (2015): Rusmiddelmisbruk i Norge. Brukerplan – statistikk 2014.
Sintef (2013): Unødvendige innleggelser, utskrivningsklare pasienter og samarbeid rundt enkeltpasienter - omfang og kjennetegn ved pasientene. Sintef-rapport.