4 Historisk utvikling
4.1 Fattigforsorg og gjenreisning (-1965)
Norge har gjennom lovgivning og utbygging av velferdstjenestene i årene etter annen verdenskrig, utviklet seg til å bli den moderne velferdsstaten vi kjenner i dag. I et historisk perspektiv er den moderne velferdsstaten svært ung. Den har også i løpet av sin korte levetid vært i endring og gjennomlevd ulike faser. Det ideologiske grunnlaget ble etablert i fattigforsorgs-samfunnet som fortsatt eksisterte i mellomkrigstiden. Økonomisk depresjon og krig førte oss over i et gjenreisningssamfunn, der det var knapphet på ressurser som kunne settes inn for å bygge ut velferdsstatens tjenester. Helt fram til 1960-tallet tok forsorgen hånd om mennesker med nedsatt funksjonsevne uten familie. Familien hadde hovedansvaret for å yte omsorg, og det var først og fremst kvinner som stod for dette arbeidet. Mødrene var ofte hjemmeværende og hadde ansvar for husarbeid og omsorg for barn og slektninger som var gamle eller syke. Bolignød og trangboddhet gjorde det fortsatt vanlig at andre familiemedlemmer bodde sammen med mor, far og oppvoksende barn.
Etter krigen sto det norske samfunnet overfor både nye og gamle problemer når det gjaldt omsorg for eldre. Antallet eldre økte, både absolutt og relativt i forhold til andre aldersgrupper, samtidig som det var få institusjonsplasser for eldre. Det var store forventninger til velferdspolitikken. Det var satt nye mål i internasjonale fora, og land det var naturlig å sammenlikne seg med, hadde tatt på seg nye forpliktelser gjennom sosialpolitikken. Den norske velferdsstaten tok også gjennom lovgivning og en gradvis utbygging av tjenester et stadig større ansvar. Men på grunn av gjenreisningen, tok det likevel tid før tjenestene ble bygd ut. De frivillige organisasjonene begynte å bygge ut eldreomsorgstilbud og samarbeidet etter hvert tett med det offentlige. I 1940 var det 476 alders- og sykehjem med om lag 13 400 plasser. I 1960 hadde antallet økt til 754 institusjoner med 22 400 plasser. Av disse institusjonene var 70 prosent kommunale (Seip 1994). I 1965 var det organisert hjemmehjelpstjenester i nær halvparten av landets kommuner.
Stadig flere grupper av hjelpetrengende ble løftet ut av forsorgen og gjort til gjenstand for særomsorg og særlovgivning i denne perioden. Tiltak og tilbud til mennesker med funksjonsnedsettelser ble utviklet innenfor spesialiserte omsorgsmodeller, inndelt etter type og grad av funksjonsnedsettelser, som døveomsorg, blindeomsorg, vanføreomsorg osv. Majoriteten av utviklingshemmede var under forsorgen, og kom i sinnsykehus eller etter hvert i egne åndssvakehjem. Flertallet av barn med andre funksjonshemminger var i spesialskoler. Boligløsningen for mange bevegelseshemmede fortsatte å være «hjem» for hjemløse og vanføre. Omsorgen var i høy grad preget av frivillig innsats og veldedighet.
4.2 Den offentlige revolusjon (1965-1980)
På midten av 1960-tallet kom den offentlige revolusjon, først gjennom lovgivningen som deretter ble fulgt opp av en omfattende utbygging av ytelser og tjenester på 1970-tallet. Det offentlige tok gjennom lov om sosial omsorg av 1964 et hovedansvar for å yte omsorg til voksne hjelpetrengende. Med ny lovgivning falt siste rest av det juridiske omsorgsansvaret for slektninger bort. Denne loven la sammen med Folketrygdloven av 1967 og sykehusloven av 1970, et lovmessig grunnlag for en omfattende utbygging og vekst i omsorgssektoren. Sykehusloven av 1970 ga fylkeskommunen ansvar for å bygge ut og drive sykehjemmene. Kommunene beholdt imidlertid ansvaret for aldershjemmene, gjennom forankring i lov om sosial omsorg. En statlig refusjonsordning for sykehjemmene, der staten til å begynne med dekket 75 prosent, deretter 50 prosent av utgiftene, la et økonomisk grunnlag for den omfattende utbyggingen av sykehjem som fant sted fram til 1980-tallet. Midlertidige retningslinjer for opprettelse og drift av hjemmesykepleievirksomhet kom i 1971. Fram til 1984 ble denne tjenesten finansiert med 75 prosent av godkjente utgifter over trygdebudsjettet og med 25 prosent av kommunene. Hjemmesykepleien ble forankret i lovverket ved innføring av lov om helsetjenesten i kommunene i 1984.
Allerede på 1960-tallet ble det fastslått i lovgivningen at velferdsstaten skulle være den enkeltes sikkerhetsnett. Den «offentlige revolusjon» kom imidlertid først på 1970-tallet. Målt i årsverk ble omsorgstjenestene fordoblet fra 1970 til 1980. Antallet personer som mottok hjemmetjenester, og som oppholdt seg i aldersinstitusjoner, økte kraftig i samme periode.
Den kraftige veksten i velferdsstatens tjenester skyldtes flere forhold. Økonomisk vekst la grunnlaget for at en ekspansjon var mulig. Politisk var det også et ønske om å bygge ut velferdsstaten. Kvinnene beveget seg over fra ulønnet omsorgsarbeid i familien til lønnet arbeid. Forutsetningen for den sterke veksten i yrkesaktiviteten blant kvinner fantes både på etterspørselssiden og tilbudssiden i arbeidsmarkedet. Likestillingspolitikken på 1960-tallet bidro med ideologisk legitimering, og stadig flere kvinner ville ut i arbeidslivet. Samtidig økte etterspørselen etter arbeidskraft blant annet på grunn av en rekke reformer i helse- og sosialsektoren. Det kom samtidig en økt satsing på utdanning, samt en ideologisk og verdimessig endring med vekt på enkeltindividets rettigheter. Velferdsstaten trengte kvinnene i utbyggingen av skole, helse og sosialt arbeid. Det voksende arbeidsmarkedet inkluderte både unge småbarnsmødre og godt voksne kvinner som var ferdig med småbarnsperioden.
Boks 4.1 Utbyggingsperioden 1965-1980
Årsverk i omsorgssektoren var i 1966 10 700 og økte til 39 500 i 1980.
Hjemmesykepleien økte sin årsverksinnsats med 257 prosent, og hjemmehjelpen med 203 prosent fra 1970 til 1980.
13 400 hjem fikk hjemmehjelp i 1965, i 1980 fikk 98 400 hjem slik hjelp.
Antall sykehjemsplasser økte fra 8 360 plasser i 1966 til 26 700 plasser i 1980.
Antall aldershjemplasser gikk ned fra 16 830 i 1966 til 14 042 i 1980
Antall boliger til omsorgsformål økte fra 6 864 i 1966 til 20 418 i 1980
Kilde: NOU 1992:1 Trygghet – Verdighet – Omsorg
4.3 Konsolidering og reorganisering (1980-1995)
Den kraftige veksten på 1970-tallet gikk over i en ny fase på 1980-tallet der ordninger og tjenestetilbud ble konsolidert. Samtidig foregikk det en omfattende reorganisering av helse- og omsorgstjenestene for å sikre bedre prioritering og ressursutnyttelse. Reorganiseringen var i perioden 1980-1995 først og fremst preget av desentralisering og samordning. Tjenestene ble desentralisert til lavest mulig forvaltningsnivå, og innovasjonsprosessen i kommunene ble styrket for å få kommunene til å se de ulike tjenestetilbudene i sammenheng.
Det ble gjennomført tre store reformer der samordning av ansvar på lokalt nivå var et sentralt siktemål: kommunehelsereformen, sykehjemsreformen og reformen for psykisk utviklingshemmede. Disse reformene førte til at kommunen fikk ansvar for et betydelig større antall brukere, som stilte helt andre krav til faglig kompetanse. Den kommunale omsorgstjenesten ble mer enn fordoblet som en følge av dette.
Boks 4.2 Tre reformer
Kommunehelsereformen ble gjennomført med lov om helsetjenesten i kommunene fra 1984. Reformen førte til at kommunene fikk det samlede ansvaret for all primærhelsetjeneste og ble samordnet med sosialtjenesten.
Sykehjemsreformen overførte ansvaret for sykehjemmene fra fylkeskommunalt til kommunalt nivå i 1988. I alt 30 000 sykehjemsplasser og 25 000 årsverk ble overført til kommunene, og samordnet med hjemmetjenesten innenfor rammene av den kommunale helse- og sosialtjenesten.
Reformen for mennesker med psykisk utviklingshemming i 1991 medførte nedlegging av institusjonene i det fylkeskommunale HVPU (Helsevernet for psykisk utviklingshemmede) og overføring av ansvaret for tjenestetilbudet til kommunene.
Kommunene fikk i denne perioden et stadig større ansvar for å yte omsorgstjenester og utvikle et mer helhetlig lokalt tjenestetilbud som bedre kunne ivareta brukernes sammensatte behov. Det var et mål at den enkelte så langt som mulig skulle få nødvendig hjelp til å bo i nærmiljøet og være et aktivt medlem av familie og lokalsamfunn gjennom hele livet. De kommunale etater var nærmest brukerne og lokalmiljøet, og hadde de beste muligheter til å tilrettelegge individuelt tilpassede tjenester. Et sterkt lokaldemokrati skulle også sikre god styring og prioriteringer ut fra lokale behov.
For å bygge opp under disse målene ble det i 1986 innført et nytt system for fordeling av statlige rammetilskudd til kommuner og fylker. Det nye inntektssystemet erstattet 50 større og mindre separate tilskuddsordninger på statsbudsjettet. Formålet med det nye inntektssystemet var å gi rom for større lokal handlefrihet og legge til rette for lokale prioriteringer og tilpasse oppgavene til lokale forhold. Intensjonen var også å bidra til en mer rettferdig inntektsfordeling mellom kommuner, samt en forenkling av regelverk og administrative rutiner.
Overtakelsen av sykehjemmene i 1988 førte til at kommunene fikk større mulighet til å se ulike tjenestetilbud for eldre i sammenheng, og ha større ansvar for de løsninger som ble valgt. Mange kommuner vurderte hva de kunne bygge ut av alternative tilbud for kostnaden av en alders- og sykehjemsplass. Det ble på den bakgrunn bygd svært få nye institusjonsplasser i denne perioden. Kommunene bygde isteden ut alternative løsninger med ulike botilbud som ble betjent av hjemmesykepleie og hjemmehjelp. På den måten fikk flere eldre med pleiebehov del i det offentlige omsorgstilbudet, og kommunene kunne etter hvert tilby tjenester utenom vanlig dagtid også for de som bodde i eget hjem eller mer tilrettelagte botilbud.
For en del brukere ga det større livskvalitet å motta hjemmetjenester i egen bolig eller i tilrettelagte boliger. Boliger med hjemmetjenester ble også ansett for å være mer fleksible enn institusjonene, som har sin faste bemanning uansett om beboerbehovene varierer. Tanken om å utvikle omsorgsboliger for eldre og andre med omsorgsbehov fikk derfor ny næring utover i 1980- årene.
Omsorg for personer med nedsatt funksjonsevne var preget av segregerte tilbud og særomsorg. I 1970 var det etablert i alt 109 institusjoner med til sammen 5500 plasser. Gjennom sykehusloven (1970) fikk fylkeskommunene et samlet ansvar for planlegging, oppfølging og drift av helseinstitusjoner, herunder også «Helsevernet for psykisk utviklingshemmede» (HVPU).
Segregering ble etter hvert erstattet av et ønske om større grad av integrering. Diskriminerende og segregerende særordninger skulle fjernes til fordel for organisatorisk og sosial integrering. Det innebar at tiltak og tjenester så langt det var mulig skulle utformes og forankres i den enkeltes lokalmiljø. Samfunnets vanlige serviceorganer skulle ha det fulle ansvar for mennesker med nedsatt funksjonsevne på linje med andre borgere, og spesialordninger og særtiltak skulle fjernes. Det tok imidlertid lang tid før målet og ønsket om større grad av integrering nedfelte seg i politiske vedtak og reformer.
I 1982 ble det nedsatt et offentlig utvalg for å gjennomgå forholdene i HVPU. Lossius-utvalget (NOU 1985:34 Levekår for psykisk utviklingshemmede) framhevet at livssituasjonen og levekårene for psykisk utviklingshemmede i institusjonene var sosialt og kulturelt uakseptable. Utvalget konkluderte enstemmig med å foreslå nedlegging av HVPU og overføring av det totale ansvaret for tjenester til kommunene, inkludert omsorgstjenestene. På denne bakgrunn kom en av de store sosialpolitiske reformene, reformen for mennesker med psykisk utviklingshemming i gang i 1991, og var det mest profilerte uttrykket for prosessen med avinstitusjonalisering og desentralisering. Kommunene fikk ansvaret for bo- og tjenestetilbudet til utviklingshemmede.
I begynnelsen av 1980-årene utgjorde driftsutgiftene til helsevern og sosialomsorg om lag en fjerdedel av den kommunale virksomhet. Etter at kommunehelsetjenestereformen, sykehjemsreformen og reformen for mennesker med psykisk utviklingshemming var gjennomført, hadde omsorgstjenestene vokst til å bli kommunens største sektor. Årsaken til veksten var først og fremst overføring av ansvar og oppgaver fra fylkeskommune til kommune, og ikke i så stor grad en vekst i selve tjenestetilbudet.
Boks 4.3 Konsolideringsperioden 1980-95
Tallet på alders- og sykehjemsplasser økte bare fra 40 751 i 1980 til 42 500 i 1995
Tallet på trygde- og serviceboliger økte imidlertid fra vel 20 000 til over 34 000 i samme periode, og ble fulgt opp av tilsvarende vekst i hjemmetjenestene
I 1995 utgjorde 55 prosent av de 70 000 årsverkene som ble utført i omsorgstjenestene i institusjon, og 45 prosent i hjemmetjenestene
Utgiftene til den kommunale helse- og sosialtjenesten ble tredoblet i perioden 1985 til 1997, og tilsvarte etter hvert om lag 3 prosent av bruttonasjonalproduktet (BNP)
Kilde: Statistisk sentralbyrå
4.4 Fornyelse og effektivisering (1995-2005)
Reorganiseringsprosessen som startet i 1980-årene pågår fortsatt for å møte utfordringene om å tilpasse tjenestene til endrede behov og faglige muligheter, og tilby mer effektive og kvalitativt bedre tjenester. Årene 1995-2005 kjennetegnes av vekst, fornyelse, effektivisering og kvalitetsarbeid i omsorgssektoren. For å bygge ut kapasiteten ble det tatt i bruk ekstraordinære statlige virkemidler. Handlingsplan for eldreomsorgen (1998-2001) ble utarbeidet og gjennomført for å sette kommunene i stand til å møte utfordringene som veksten i den eldre del av befolkningen hadde skapt.
Det totale antall årsverk i omsorgstjenestene økte fra 70 000 i 1995 til om lag 93 000 årsverk i 2002. Etter dette har årsverksveksten flatet ut, men antas å ha passert 110 000 årsverk i 2005. I 1995 var det flest årsverk i institusjonsomsorgen, mens det i 2005 er om lag like mange årsverk i hjemmetjenesten som i institusjon.
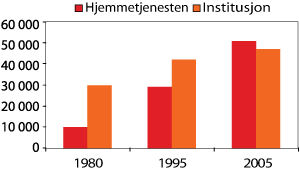
Figur 4.1 Årsverk i omsorgstjenesten 1980-2005
Kilde: SSB (2006 KOSTRA)
Det meste av årsverksveksten har tilfalt nye unge brukere. Hjemmetjenesteinnsatsen endret seg fra i hovedsak å være et hjemmehjelpstilbud med praktisk bistand til i større og større grad bli et behandlings- og pleietilbud med utgangspunkt i en voksende hjemmesykepleietjeneste og oppfølging av fagpersonell fra den øvrige helse- og sosialtjeneste. Antall brukere som bare mottar hjemmehjelp er blitt redusert. Kommunene konsentrerer i stadig større grad mer av innsatsen mot de mest ressurskrevende brukerne. Færre brukere mottar hjemmetjenester, men de som får, mottar mer omfattende hjelp knyttet til opptrening og rehabilitering, behandling og pleie. Denne dreiningen i hjemmetjenestetilbudet skyldes at stadig flere tungt hjelpetrengende brukere mottar tjenester utenfor institusjon.
Om lag 6 av 10 årsverk i hjemmetjenesten i 2001 gikk til brukere som bor i boliger kommunene disponerer til omsorgsformål (Statens helsetilsyn 10/2003). Den hjemmebaserte omsorgen har i betydelig grad utviklet seg til å bli omsorg som ytes i tilpassede omsorgsboliger, og omfatter mennesker i alle aldersgrupper og med svært sammensatte behov. Omsorgsboliger med hjemmesykepleie og hjemmetjenester benyttes også i betydelig omfang til eldre med omfattende hjelpebehov, både som supplement og alternativ til institusjonsomsorg.
Sykehjemsdekningen har vært noenlunde stabil de siste årene. Tallet på sykehjemsplasser har med andre ord økt i takt med veksten i antall eldre. I 1989 var det 19,2 plasser per 100 personer over 80 år og i 2001 var det 18,3 plasser. I 2005 ser dekningsgraden ut til å bli om lag den samme som i 1997 da Handlingsplan for eldreomsorgen startet. Halvparten av sykehjemmene er enten fullmodernisert eller nybygd i samme periode, og eneromsreformen er gjennomført slik at 95 prosent av alle rom i sykehjem er enerom. Antall plasser har vokst med om lag 4 500. De gamle aldershjemmene er i stor grad nedlagt og erstattet av omsorgsboliger med hjemmetjenester.
Siden 1994 er det bygd om lag 25 000 nye omsorgsboliger. Omsorgsboligene bygges ofte i tilknytning til fellesareal og gjerne sammen med lokaler for helse- og sosialpersonell. Om lag 70 prosent av omsorgsboligene har slikt fellesareal og serviceareal tilgjengelig. 1/3 av omsorgsboligene er bygd som bofellesskap og bokollektiv med fellesareal som kompenserer for manglende areal og funksjoner i privatenheten. Utover dette er en god del omsorgsboliger lokalisert nær slike arealer i sykehjem.
Kommunene benytter omsorgsboliger til mennesker med ulike funksjonshemninger. De fleste bruker også omsorgsboligen som en mellomløsning mellom opprinnelig bolig og sykehjem i omsorgstilbudet til eldre. Enkelte kommuner har imidlertid tilrettelagt omsorgsboliger som et alternativ til institusjon for både unge og eldre. Om lag halvparten av alle boliger tilpasset omsorgsformål har beboere som er under 67 år. Mange ble bygd som en del av reformen for mennesker med utviklingshemming, og seinere er det bygd mange omsorgsboliger for mennesker som sliter med psykiske problemer.
Det har fra slutten av 1980-tallet blitt satt et stadig sterkere fokus på effektivitet innenfor omsorgssektoren. Det er gjennomført en rekke studier som ser på effektiviseringspotensialet i omsorgssektoren, og effektivisering er gjenstand for diskusjon både i den politiske debatt og blant forskere. Kritikerne er bekymret for at kravet om effektivisering innenfor omsorgssektoren går utover tjenesteutøvernes arbeidsmiljø og kvaliteten på tjenestene til brukerne. Andre hevder at det ikke er noen motsetning mellom effektivitet og kvalitet, men at det faktisk kan være en positiv sammenheng. De peker på at det innenfor denne sektoren kan være spesielt mye å hente ved kompetanseheving, utvikling av fagmiljø og styrking av lederfunksjonen.
I denne perioden har det også blitt tatt en rekke initiativ for å utvikle og sikre kvaliteten på offentlig tjenesteyting innenfor helse- og sosialsektoren. I kvalitetsarbeidet har fokus blitt satt på brukeropplevd kvalitet, og at behovene og ønskene til hver enkelt bruker legges til grunn når tjenestene skal utformes. Det er utarbeidet egne forskrifter for kvalitet i omsorgstjenesten, og de seinere år er det lagt fram to stortingsmeldinger med kvalitetsutvikling som hovedfokus:
St.meld. nr. 28 (1999-2000) Innhald og kvalitet i omsorgstenestene. Omsorg 2000
St.meld. nr. 45 (2002-2003) Betre kvalitet i dei kommunale omsorgstenestene
I 2003 inngikk regjeringen og KS en samarbeidsavtale om kvalitetsutvikling i omsorgstjenestene. Målet med avtalen er at staten og kommunesektoren i fellesskap skal sørge for å forbedre kvaliteten og etablere enklere ordninger i den kommunale omsorgstjenesten. Innenfor rammen av avtalen er det etablert et opplæringsprogram «Flink med folk» der siktemålet er å styrke ledelses- og kvalitetsutviklingen i sektoren. Fokus er satt på ledelse, dialog med brukere, myndiggjorte medarbeidere og tverrfaglig og helhetlig tenkning.
For å forbedre kvaliteten på tjenestene er det i Rekrutteringsplanen for helse- og sosialpersonell lagt vekt på å øke kompetansen blant de som arbeider i omsorgssektoren.
De senere år har det nasjonale kvalitetsarbeidet fokusert på etablering av nasjonale kvalitetsindikatorer, utarbeidelse av nasjonale faglige retningslinjer og etablering av nasjonale medisinske kvalitetsregistre. Det er også et mål å fremskaffe et kunnskapsgrunnlag gjennom forskning og anvende dette til å videreutvikle tjenestene. Dette skal bidra til god praksis i helsetjenesten og motvirke uønsket variasjon i tjenestetilbudet.
I 1995 kom den første nasjonale strategien for kvalitet i helsetjenesten. «Nasjonal strategi for kvalitetsutvikling i helsetjenesten 1995-2000» hadde som hovedmål at «alle som yter helsetjenester skal etablere helhetlige og effektive kvalitetssystemer innen år 2000». Lovfesting av krav om internkontroll og opprettelse av kvalitetsutvalg var ledd i dette. Strategien fra 1995 synliggjør at det å oppnå kvalitet på tjenesten også handler om kvalitetsforbedring av prosesser og strukturer som omgir klinikerne.
Nasjonal strategi for kvalitetsforbedring i sosial- og helsetjenestene 2005-2015 …og bedre skal det bli! tar opp utfordringer knyttet til å forbedre kvaliteten og å motvirke at skade inntreffer.
Det er i Norge etablert kriterier for prioritering og pasientrettighetsbestemmelser. Disse er fokusert på tilgangen til spesialisthelsetjenester. Viktige utfordringer generelt er å identifisere og prioritere behovene, måle dem, og å dimensjonere tilbudene rettferdig. Det er viktig å stimulere til en offentlig debatt rundt dette som også omfatter prioriteringene i den kommunale helse- og omsorgstjenesten. Dette vil være tema i Nasjonal Helseplan (2007-2010), som legges fram sammen med statsbudsjettet for 2007.
4.5 En nordisk modell med variasjoner
Utviklingen av de kommunale omsorgstjenestene i Norge har skjedd i nært samspill med våre nærmeste naboland. De nordiske land kjennestegnes derfor av mange fellestrekk på omsorgsområdet, men også av noen viktige forskjeller. Over tid har utviklingen i landene imidlertid i stadig større grad gått i samme retning.
I alle de nordiske land har det offentlige et hovedansvar for å tilby og yte tjenester til innbyggere som har et omsorgsbehov. Familien er også en sentral omsorgsinstitusjon, men er i følge lovgivningen ikke forpliktet til å yte omsorg til voksne familiemedlemmer. Ansvaret for å yte pleie og omsorg er i utstrakt grad desentralisert til kommunene, og den lokale omsorgstjenesten avhjelper spesialisthelsetjenesten for mange oppgaver. Primærhelsetjenesten og sosialtjenesten har i noe ulikt tempo blitt samordnet på kommunenivå.
Danmark har lengre tradisjon for, og har i større grad enn de andre nordiske landene, satset på boliger og hjemmetjenester. Omsorgstilbudet i Danmark har også hatt et større innslag av sosiale tjenester og aktivisering og vært mindre helsefaglig orientert. Egenomsorgsbegrepet står sentralt i den danske eldreomsorgen. Helse- og sosialpersonellets rolle er å legge til rette for at den enkelte får de tjenester de trenger for å opprettholde et så selvstendig liv som mulig. Som en følge av dette har alle beboere i danske pleiehjem siden 1993 betalt egen husleie og administrert sin egen pensjon.
De øvrige landene har tradisjonelt satset mer på institusjoner og knyttet tilbudet nærmere helsetjenestene. I de senere år har imidlertid kommunene både i Norge, Island, Sverige og Finland valgt å satse mer på tilrettelagte boliger og hjemmetjenester. Hjemmetjenestene har over tid utviklet seg til å bli stadig mer skreddersydde og konsentrert om mennesker med store hjelpebehov. Mest tydelig er dette i Sverige der færre får hjemmehjelp, men de som får mottar svært omfattende bistand. Den islandske hjemmehjelpen spres på mange flere mottakere og har et tydeligere forebyggende siktemål, mens de danske og norske hjemmetjenestene i større grad forsøker å dekke mange brukergrupper med ulike behov.
Det er også betydelige ulikheter i utgiftene til eldreomsorg landene imellom. Mens Sverige i 2002 anvendte 2,8 prosent av BNP til eldreomsorg, brukte Norge 2 prosent, Danmark 1,8 prosent og Finland 1,4 prosent. Sammenholdt med andelen eldre over 80 år, er det fortsatt Sverige som har høyest og Finland som har lavest kostnader målt i prosent av BNP, mens Norge og Danmark inntar en mellomposisjon (Nosoko 2004).
Alternative eier- og driftsformer ved konkurranseutsetting eller brukerstyrte ordninger er et relativt nytt og lite utbredt fenomen i omsorgssektoren både i Norge, Danmark og Finland. I Sverige gjennomførte imidlertid en del kommuner konkurranseutsetting av omsorgstjenester allerede tidlig på 1990-tallet. Her utvikles også ulike former for lokale brukerstyrte samvirkeløsninger. Danmark har innført en egen lov om fritt brukervalg for at brukerne kan velge mellom offentlige og private leverandører. Nye eier- og driftsformer får stadig større oppmerksomhet også i de andre nordiske landene.
Europeisk perspektiv
Hvor aktiv velferdsstaten, familien, frivillige organisasjoner og private kommersielle aktører er innenfor omsorgssektoren, varierer mellom de europeiske landene. De nordiske landene kjennetegnes av en godt utbygd offentlig omsorgstjeneste. I Sør-Europa har familien et betydelig større omsorgsansvar, mens i Storbritannia er markedet og kommersielle private aktører mer fremtredende i omsorgssektoren.
I sør-europeiske land med en konservativ velferdsmodell, har familien et lovregulert ansvar overfor gamle foreldre, og et svakere utbygd lokalt omsorgstilbud utenom det familien tradisjonelt kan gi. Også i Tyskland er familien tillagt et juridisk ansvar for å sørge for sine eldre og pleietrengende. Her drives imidlertid en stor del av omsorgstjenestene av humanitære organisasjoner og finansieres gjennom sosialforsikringsordninger. I tillegg gir forsikringen mulighet til å velge å motta en kontantytelse istedenfor tjenester.
England har til felles med Norden at det ikke finnes noe lovmessig regulert ansvar for omsorgsutveksling mellom voksne generasjoner. De offentlige omsorgstjenestene inntar imidlertid en mye mer tilbaketrukket rolle, sammenlignet med land i Norden. Både familieansvar og marked er i mindre grad regulert i en mer liberalistisk velferdsmodell, og England har en lengre tradisjon hvor det gis rom for mer kommersielle løsninger innenfor omsorgssektoren.
De nordiske landene skiller seg ut fra andre land i Europa når det gjelder bruk av sykehus. I Norge har bare 16 prosent i alderen 85 år og over vært innlagt på sykehus siste året mot 25-30 prosent i Spania, Tyskland og England.
Norge ligger også lavt når det gjelder kontakt med lege. Dobbelt så stor andel av de eldste (85 år+) har hatt kontakt med lege siste måned i Spania og Tyskland, sammenlignet med Norge.
Hjemmehjelp og hjemmesykepleie er for Norges del de to sentrale tjenestene for hjemmeboende eldre. Når vi sammenligner bruk av hjemmesykepleie er tilgangen høyere i England, men en større andel eldre motter hjemmesykepleie i Norge sammenlignet med Tyskland og Spania.
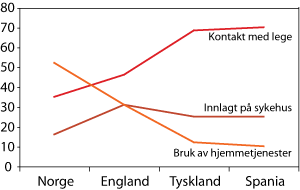
Figur 4.2 Andel av personer i alderen 85år + som har: 1) vært innlagt på sykehus, 2) mottatt hjemmetjenester siste 12 måneder, 3) hatt kontakt med lege siste måned, i Norge, England, Tyskland og Spania.
Kilde: Daatland og Herlofson 2004
Norge skiller seg imidlertid klart ut fra de andre landene med en større bruk av hjemmetjenester. I Spania og Tyskland er det svært få som mottar hjemmetjenester.
En hovedgrunn til den lave bruken av lege- og sykehustjenester kan være at eldre i større grad har tilgang til hjemmetjenester og institusjonsomsorg i kommunene. Tilbudet av både sykehjem og omsorgsboliger er betydelig større i Norge. Når det gjelder institusjonsopphold er det Spania som har det laveste nivået, men også England har en liten dekning. Tyskland ligger nærmere det norske nivået. I Spania oppgir for eksempel 4,2 prosent av barn som har mødre som er 75 år og eldre at mødrene oppholder seg i alders- og sykehjem. Det tilsvarende tallet for Norge er 19,8 prosent.
Tabell 4.1 Andel med mor eller far i alders- eller sykehjem (av respondenter med foreldre på 75 år +). Prosenter.
| Norge | England | Tyskland | Spania | |
|---|---|---|---|---|
| Mor i alders- eller sykehjem | 19,8 | 5 | 13 | 4,2 |
| Far i alders- eller sykehjem | 12,5 | 3,8 | 7,9 | 3,1 |
Kilde: Daatland og Herlofson 2004.
De nordiske land har satset på å bygge ut en omfattende omsorgstjeneste mellom familieomsorgen og sykehussektoren. Dette ser ut til å avlaste både familien og spesialisthelsetjenesten for betydelige omsorgsoppgaver, og skape større trygghet for de som trenger langvarig bistand og omsorg. Det har samtidig bidratt til likestilling og nødvendig tilgang på arbeidskraft.
Norsk regelverk innenfor helse- og sosialsektoren må i tiltagende grad forholde seg til, og blir påvirket av internasjonale konvensjoner, andre lands lovgivning, folkerettslige krav til nasjonal lovgivning og EU-retten. Integrasjonsprosessen i Europa medfører friere bevegelse av arbeidskraft, varer og tjenester, som også har betydning for omsorgssektoren. Dette vil etter hvert innebære større konkurranse om produksjon og leveranse av tjenester innenlands, og utad ved at pasienter i økende grad vil la seg behandle over landegrensene. Vi er inne i en utvikling med økt mobilitet over landegrensene både av tjenesteutøvere og brukere. Tilbydere av tjenester fra andre land, og tjenestetilbud tilrettelagt for nordmenn i utlandet reiser en hel rekke utfordringer både i forhold til individuell tilpasning og større fleksibilitet når det gjelder finansierings- og forvaltningsordninger. Dette gir imidlertid ikke grunnlag for å endre den hovedinnretningen dagens omsorgstjeneste har fått. Den vurderes fortsatt som et fortrinn i forhold til økonomisk utvikling og demografisk bæreevne.
4.6 Utviklingstrekk og utfordringer
Omsorgstjenestenes korte historie kan nedfelles i noen utviklingstrekk som har gitt disse tjenestene retning (Barstad 2006):
fra fylke og stat til kommune (desentralisering)
fra institusjon til hjemmetjenester (avinstitusjonalisering)
fra særomsorg til fellesløsninger (integrering)
Om disse utviklingstrekkene skal fortsette, og om de vil la seg kombinere eller vil stå i motsetning til mulige nye utviklingstrekk knyttet til internasjonalisering og markedstilpasning, blir viktige spørsmål i utformingen av framtidas omsorgstjenester.