3 Om sammenhenger mellom finansieringsmåter og prioritering i helsesektoren
Tor Iversen, Senter for helseadministrasjon, Universitetet i Oslo
Sammendrag
Formålet med dette notatet er å drøfte om det er noen sammenheng mellom finansieringsmåter og prioriteringsbeslutninger i helsesektoren. I denne forbindelse er den sentrale distinksjonen hvorvidt beslutningstakere tar hensyn til kostnadene ved å behandle en pasientgruppe i forhold til en annen (relative kostnader) når de fatter beslutninger om hvilken behandlingskapasitet som skal stilles til rådighet for de ulike pasientgrupper. Dersom de tar slike hensyn, vil en kunne stå overfor en avveining mellom kostnadseffektivitet og prioriteringseffektivitet i valget av finansieringsmåte. En viktig grunn til dette er mangelfull informasjon om de faktiske kostnadene som de ulike behandlingene medfører. I dag pålegger staten beslutningstakerne i helsevesenet å prioritere uten å ta hensyn til relative kostnader. De prioriteringsansvarlige som ønsker å følge departementets forskrift, skal derfor ikke la seg påvirke av finansieringsmåten når de prioriterer behandlingskapasitet mellom pasientgrupper. Hvis Prioriteringsutvalget ønsker å tilrå at man i større grad enn i dag bruker kostnads-nyttevurderinger til å prioritere mellom pasientgrupper, følger det logisk at relative kostnader skal ha betydning for prioriteringsbeslutninger. Da bør også de lokale prioriteringsansvarlige ta hensyn til relative kostnader. Konflikten mellom kostnadseffektivitet og prioriteringseffektivitet kan da vise seg å bli synlig også i praktisk helsepolitikk i forbindelse med valg av finansieringsordning.
3.1 Problemstilling og opplegg for notatet
Dette notatet er skrevet på oppdrag fra Prioriteringsutvalget. Oppdragets utforming er : «Prioriteringsutvalget ønsker et notat om forholdet mellom prioritering og finansieringsmodeller i helsetjenesten. Med finansieringsmodeller tenkes det særlig på dagens rammefinansieringssystem, aktivitetsbasert finansiering og bruk av øremerkede tilskudd. Det som ønskes belyst er: a) hvordan ulike finansieringsmodeller påvirker de prioriteringer som gjøres, og b) hvordan ulike finansieringsmodeller kan tenkes brukt for å oppnå ønskede prioriteringer. Sekretariatet er klar over at det foreligger lite empirisk materiale som kan belyse denne problemstillingen, og at det derfor forventes hovedsakelig en prinsipiell drøfting av problemstillingen med utgangspunkt i økonomisk tankegang».
Arbeidet ble påbegynt i slutten av februar og skulle være ferdig senest 10. mars. Det har derfor vært kort tid til disposisjon. Dette har medført at det ikke har vært mulig å gå i dybden med hensyn til detaljer.
I del 2 av notatet gjør jeg en presisering av problemstillingen. Sentrale begreper blir definert i del 3. Jeg forklarer i hvilke tilfeller det er meningsfylt å bruke finansieringsmåten som hjelpemiddel for å oppnå ønskede prioriteringer. I del 4 gjennomgår jeg forventede effekter av ulike finansieringsmåter på prioriteringsbeslutninger. Et sentralt punkt i denne delen er at det synes å være en avveining mellom kostnadseffektivitet og prioriteringseffektivitet hvis beslutningstakerne tar hensyn til relative kostnader. I del 5 diskuterer jeg offisiell og reell prioritering mellom pasientgrupper i Norge. Del 6 knytter noen få kommentarer til forventede effekter av ulike avlønningsordninger i allmennpraksis. Del 7 refererer resultater fra empiriske undersøkelser, mens del 8 avslutter med noen normative betraktninger.
Økonomer bruker ofte matematikk som et hjelpemiddel for å sikre logisk konsistens mellom premisser og konklusjoner. Dette notatet er helt verbalt. Det har medført at enkelte av resonnementene er litt mindre presise enn de ellers ville ha vært. Men det som har gått tapt i presisjon, håper jeg blir oppveid i form av tilgjengelighet.
3.2 Presisering av problemstillingen
En persons framtidige behov for helsetjenester er en usikker størrelse. En sykdom som er kostbar å behandle, kan få store konsekvenser for den personlige økonomi. I verste fall vil en ikke ha mulighet til å betale for behandlingen. I slike tilfeller vil det ofte være etterspørsel etter forsikringsordninger. Forsikring kjennetegnes ved at en gir avkall på et beløp så lenge en er frisk (forsikringspremien) for å motta et større beløp (forsikringsutbetalingen) hvis en blir syk.
Helsesystemer kan klassifiseres etter forholdet mellom befolkning og forsikringsordning og forholdet mellom forsikringsordning og ytere av helsetjenester. Forholdet mellom befolkning og forsikringsordning kan organiseres som frivillig forsikring og obligatorisk forsikring eventuelt med konkurranse mellom alternative forsikringsordninger. Forholdet mellom forsikringsordning og ytere av helsetjenester kan organiseres ved at forsikringsordningen refunderer pasienters utgifter til helsetjenester som blir ytet av alle tjenesteytere med lisens. Dette innebærer fritt valg av lege og sykehus. En kan også ha at forsikringsordningen inngår avtale med et utvalg av leger og sykehus, og refunderer bare utgifter til tjenester som er levert av disse. En tredje mulighet er at forsikringsordningen selv eier organisasjonene som yter helsetjenester med ansatt personell. Dette kalles et integrert system.
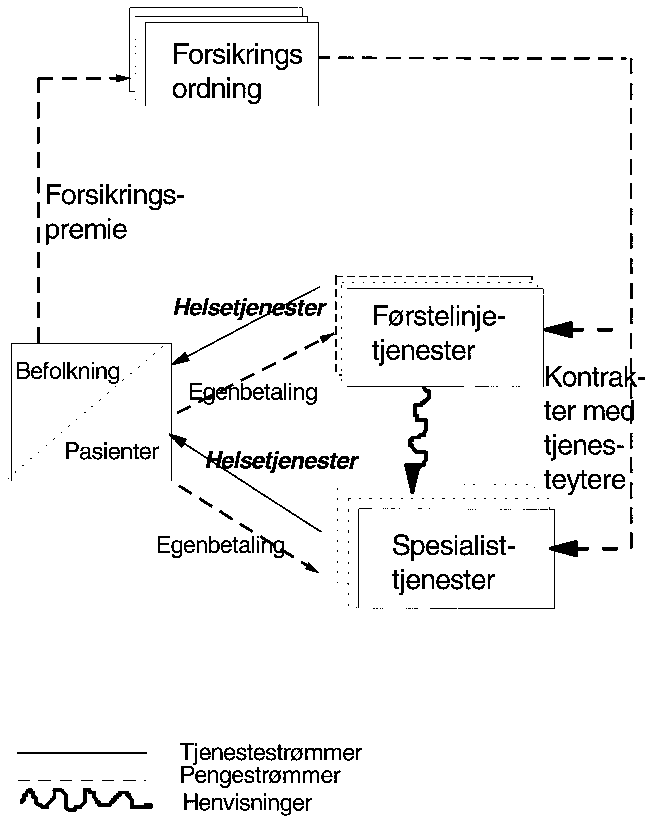
Figur 3.1 Helsetjenestesystem med valg av forsikringsordning og kontrakt mellom forsikringsordning og leger og sykehus
Figur 1 skisserer penge- og tjenestestrømmer i et system med valg av forsikringsordninger og kontrakter mellom forsikringsordning og leger og sykehus. En person betaler forsikringspremie til en forsikringsordning (vedkommende selv har valgt). Ved behov for helsetjenester vil pasienten oppsøke en av de tjenesteytere i primærhelsetjenesten eller spesialisthelsetjenesten som omfattes av forsikringskontrakten. Eventuelt kan pasienten bli henvist fra primærhelsetjenesten til spesialisthelsetjenesten. Undersøkelse og behandling av pasienter vil utløse en betaling fra forsikringsordningen til tjenesteyterne etter nærmere avtale. Det vil også kunne forekomme egenbetaling fra pasientene. Tilgjengeligheten til helsetjenesten for (potensielle) pasienter kan dermed påvirkes av:
tilgjengelighet til forsikringsordninger
tilgjengelighet til førstelinjetjenester
tilgjengelighet (ved henvisning) til spesialisttjenester
De betalingsordningene som kan virke inn på tilgjengelighet til helsetjenestene, er:
utforming av forsikringspremie
betalingsmåte fra forsikringsordning til førstelinjetjenester
betalingsmåte fra forsikringsordning til andrelinjetjenester
pasientenes egenbetaling
I Norge har vi som kjent en obligatorisk offentlig organisert forsikringsordning. Betalingsordningen er skattebasert og hele befolkningen omfattes av den samme politisk bestemte «kontrakt». Siden dette notatet skal legge vekt på norske institusjonelle forhold, skal jeg derfor ikke forfølge muligheten for valg mellom alternative forsikringsordninger. I følge oppdragets utforming vil jeg heller ikke berøre hvordan alternative utforminger av egenbetaling (som gjerne kan ses på som en del av forsikringskontrakten) kan påvirke tilgjengeligheten til helsetjenester. Vi står da igjen med hvordan betalingsordningene fra de ulike offentlige forvaltningsnivåer til leger og sykehus kan tenkes å påvirke tilgjengeligheten til helsetjenester for grupper av pasienter.
Figur 2 gir en oversikt over sentrale penge- og tjenestestrømmer i den norske helsesektoren.
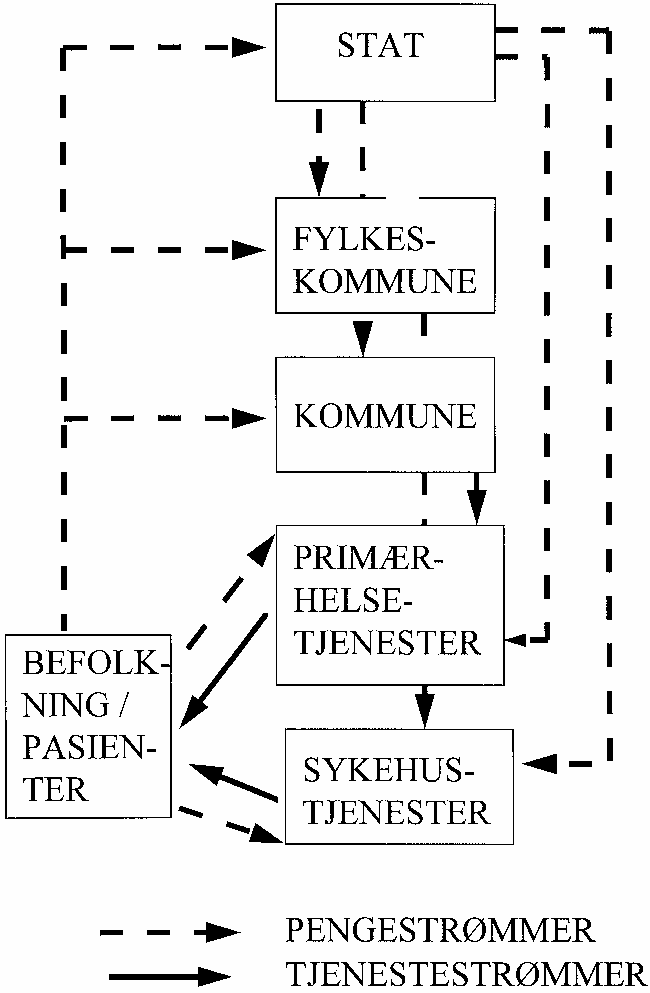
Figur 3.2 Sentrale penge- og tjenestestrømmer i den norske helsesektoren
Innbetalinger til den obligatoriske forsikringsordning skjer gjennom skatteinnbetalinger til staten, fylkeskommunene og primærkommunene. Primærhelsetjenestene er kommunenes ansvar. Allmennlegetjenesten er en sentral del av primærhelsetjenesten. Denne organiseres delvis ved at kommunen inngår kontrakter med privatpraktiserende leger og delvis ved hjelp av kommunalt ansatte leger. I 1990 var 54 prosent av allmennlegene privatpraktiserende. Andelen er sannsynligvis høyere nå. I tillegg til de kommunale tilskudd til allmennlegetjenesten yter staten direkte tilskudd til allmennlegetjenesten gjennom takster for tjenester utført av privatpraktiserende leger og såkalte fastlønnstilskudd til kommuner avhengig av antallet fastlønnsstillinger.
Spesialisthelsetjenesten (i det alt vesentlige sykehusene) er fylkeskommunenes ansvar. Staten eier bare et fåtall sykehus med Rikshospitalet som det sentrale. Sykehussektoren er organisert i fem helseregioner med hvert sitt regionsykehus. Regionsykehusene skal ta hånd om undersøkelse og behandling som krever spesialkompetanse. Sykehusene finansieres i det vesentlige over fylkeskommunale budsjetter. Staten yter aktivitetsavhengig tilskudd til poliklinisk behandling og diverse tilskudd til regionsykehusene. I tillegg har det blitt stadig vanligere de senere årene med ad hoc statlige tilskudd begrunnet med behovet for å korte ned ventetidene på behandling. For regionsykehusene (med unntak av Rikshospitalet) utgjør statlige tilskudd nå om lag 30 prosent av driftsinntektene.
Det går fram av figur 2 at helsetjenester i Norge finansieres fra flere forvaltningsnivåer. Det er grunn til å ha mistanke om at det er gjensidig avhengighet mellom finansiering fra det kommunale, det fylkeskommunale og det statlig forvaltningsnivå til helsetjenesten. For eksempel har Terje P. Hagen (1996) vist at fylkeskommunenes nettoutgifter til helsesektoren avhenger av øremerkede tilskudd fra staten. Hagen viser blant annet at økning av det statlige ikke prisvridende tilskudd til regionsykehusene medfører at fylkenes netto driftsutgifter til sykehusene reduseres. Fredrik Carlsen (1995) har gjennomført en case studie av budsjettprosessen i Sør-Trøndelag fylkeskommune 1987-92. Han sannsynliggjør at fylkeskommunen ved å bevilge lite til Regionsykehuset i Trondheim, et tiltak der statens betalingsvillighet er stor, har tiltrukket seg statlige tilleggsbevilgninger. Samfunnsøkonomiske kostnader ved dette blir paradoksalt nok at de samlede bevilgninger til helsesektoren blir for små i forhold til andre sektorer fylkeskommunen er engasjert i.
Et tredje eksempel følger av at fylkeskommunene finansierer sykehusene, mens staten overfører midler til de sykmeldte. Det kan medføre at fylkeskommunene bruker like ressurser på å hjelpe de sykmeldte for å presse staten til større bevilgninger til sykehusene. På den annen side: Hvis staten skulle pålegge fylkeskommunene å slippe de sykmeldte til behandling først, er det grunn til å tro at legene vil bli mer liberale med å sykemelde pasientene for at de skal slippe raskere til.
At finansieringsansvaret for helsetjenesten er delt mellom flere forvaltningsnivåer, kan dermed ha betydning ikke bare for kostnadseffektiviteten i helsesektoren, men også for prioritering mellom pasientgrupper. Her er det mange utfordringer både med hensyn til å undersøke vridninger som faktisk finner sted og en videre utforskning av hvilke(t) forvaltningsnivåer som er best egnet til å finansiere de ulike deler av helsetjenesten. I denne utforskingen vil interaksjonen mellom forvaltningsnivåene spille en sentral rolle. Jeg vil imidlertid ikke her gå nærmere inn på problemene som er knyttet til at den offentlige forvaltning består av flere nivåer. Jeg skal konsentrere meg om forholdet mellom en instans (eller forsikringsordning om en vil) og en person eller organisasjon som yter helsetjenester. Jeg skal først belyse betalingsordningenes mulige innflytelse på prioriteringer i sykehussektoren og deretter i forhold til privatpraktiserende allmennleger. For å kunne gjøre dette er det først nødvendig med en kort forklaring av de sentrale begreper i drøftingen.
3.3 Sentrale begreper
Jeg skal introdusere to overordnede utgangspunkt for prioritering av ressurser mellom grupper av pasienter.
Medisinsk prioritering.
Denne kategorien samsvarer med to normer for prioritering en kan finne i litteraturen, for eksempel hos Elster (1992): normen om å behandle de mest alvorlige syke først og normen om grundighet i behandlingen. Normen om grundighet innebærer at hvis en pasient først har sluppet til, vil han bli tilbudt den best mulige behandlingen uavhengig av de behandlingsmuligheter som da kan forspilles for andre pasienter som alternativt kunne hatt utbytte av ressursene. Generelt innebærer medisinsk prioritering at man ikke tar hensyn til kostnader ved å behandle en pasientgruppe i forhold til kostnader ved å behandle en annen pasientgruppe (relative kostnader) når en beslutter hvilken behandlingskapasitet som stilles til rådighet for hver av de to pasientgruppene. Medisinsk prioritering er imidlertid forenlig både med å prioritere etter alvorlighetsgrad og etter grad av effekt av behandling.
Økonomisk prioritering
En beslutningstaker som tar utgangspunkt i økonomiske prioriteringsmåter tar i betraktning konsekvensene for andre pasientgrupper av at ressurser blir brukt på en bestemt gruppe. Man må da være villig til å sammenligne utbytte av behandling mellom grupper av pasienter enten ved hjelp av en målfunksjon (for eksempel de samlede helsegevinster i form av kvalitetsjusterte leveår) eller på en mer uformell måte. Generelt innebærer økonomisk prioritering at man tar hensyn til kostnader ved å behandle en pasientgruppe i forhold til kostnader ved å behandle en annen pasientgruppe (relative kostnader) når det besluttes hvilken behandlingskapasitet som stilles til rådighet for hver av de to pasientgruppene.
Jeg bør si at selve begrepene medisinsk og økonomisk prioritering, så vidt jeg vet, ikke er innarbeidet i litteraturen på området. Et eksempel kan klargjøre tankegangen: Sett at det er to behandlinger. Behandling nr 1 er aktuell for pasientgruppe nr 1 og behandling nr 2 er aktuell for pasientgruppe nr 2. Pasientgruppe 1 anses å ha større utbytte av behandling enn pasientgruppe 2. Det er i denne sammenheng irrelevant om utbyttet ses i forhold til alvorlighetsgrad, helseutbytte av behandling eller en kombinasjon. Å behandle en pasient i gruppe 1 koster samtidig dobbelt så mye som å behandle en pasient i gruppe 2. Anta at behandling nr 1 koster 100.000 kroner og behandling nr 2 koster 50.000 kroner. For et gitt nivå på totalkostnadene vil det å øke antallet av behandling nr 1 med en enhet innebære at antallet behandlinger i gruppe nr 2 må reduseres med to enheter. La oss anta at under disse forholdene medfører både medisinsk og økonomisk prioritering at alle pasienter i gruppe 1 blir behandlet, mens ingen blir behandlet i gruppe 2. Sett nå at kostnaden for behandling 1 av en eller annen grunn firedobles til 400.000 kroner. Det innebærer at de relative kostnadene endres. For et gitt nivå på totalkostnadene vil nå en pasient som får behandling nr 1 innebære at åtte pasienter i gruppe 2 ikke kan få behandling nr 2. Endringer i relative kostnader innebærer dermed at konsekvensene av prioriteringsbeslutningene endres. Ved medisinsk prioritering vil man ikke ta hensyn til disse endringene. Siden pasientgruppe 1 har større behov for behandling enn pasientgruppe 2, vil pasientgruppe 1 alltid bli prioritert før gruppe 2, uavhengig av kostnadene som påløper for hver av gruppene. Legges økonomiske prioriteringer til grunn, vil den prioriteringsansvarlige ta i betraktning at man etter endringen i kostnadene for gruppe 1 kan behandle åtte pasienter i gruppe 2 for hver pasient i gruppe 1. Denne endringen i relative kostnader kan medføre at noen pasienter i gruppe 2 nå tilbys behandling samtidig som behandlingsgrensene strammes inn for gruppe 1.
Problemstillingen for dette notatet tar utgangspunkt i at staten (i egenskap av forsikringsordning) har mål for hva som er ønskede prioriteringer. Samtidig blir de faktiske prioriteringsbeslutninger fattet desentralisert i fylkeskommuner og kommuner, på det enkelte sykehus og i den enkelte sykehusavdeling og legekontor. En sentral problemstilling er da hvordan staten kan innrette seg for å få de faktiske prioriteringer til å falle sammen med de ønskede. Begrepet prioriteringseffektivitet beskriver når dette samsvaret er til stede. Staten vil imidlertid også være interessert i å oppmuntre til at hver behandling blir produsert til minst mulig kostnader. Det er dermed også et hensyn til kostnadseffektivitet som skal ivaretas.
Jeg skal nå innføre skillet mellom lokale kostnader og samfunnsøkonomiske kostnader. Lokale kostnader er kostnader slik de framstår i de lokale beslutningstakeres regnskap, for eksempel legepraksisen, sykehusavdelingen eller sykehuset, mens de samfunnsøkonomiske kostnadene er kostnadene ved en beslutning slik de framstår summert over alle berørte enheter. Jeg skal anta at lokale beslutningstakere forholder seg til lokale kostnader, mens staten vil forholde seg til de samfunnsøkonomiske kostnader.
Staten kan påvirke de lokale kostnader ved hjelp av finansieringsordningen. La meg illustrere det med å gå tilbake til eksempelet med de to pasientgruppene. Sett at staten gir et tilskudd på 200.000 kroner per behandling for pasientgruppe 1 etter at kostnadsøkningen skjedde for denne behandlingen. De lokale kostnadene reduseres da til 200.000 kroner, og følgelig påvirkes de lokale relative kostnader. Dersom den prioriteringsansvarlige bekjenner seg til medisinske prioriteringer, vil ikke slike tilskudd få noen innflytelse på prioriteringen av de to behandlingene. Hvis den prioriteringsansvarlige derimot følger en økonomisk prioriteringsmåte, vil disse endringene i relative kostnader kunne få betydning for prioriteringer. I så fall vil staten kunne bruke finansieringsordninger som et hjelpemiddel for å oppnå prioriteringseffektivitet. Dersom finansieringsmåten viser seg å ha innflytelse på kostnadseffektivitet eller prioriteringseffektivitet i helsesektoren, skal jeg si at finansieringsmåten er et økonomiske virkemiddel. Med økonomisk virkemiddel mener jeg da påvirkning av lokale beslutninger om bruk av ressurser gjennom å påvirke de inntekter eller kostnader som alternative beslutningene medfører for beslutningstakerne personlig eller for organisasjonen de tilhører.
Tabell 1 oppsummerer når det kan være meningsfylt for staten å bruke økonomiske virkemidler for å påvirke lokale prioriteringsbeslutninger.
Tabell 3.1 Bruk av økonomiske virkemidler for å oppnå prioriteringseffektivitet
| Identiske mål for ønsket prioritering | Divergerende mål for ønsket prioritering | |
| Medisinsk prioritering | Nei | Nei |
| Økonomiske prioritering | ? | Ja |
Første linje i tabellen trenger ingen forklaring. Hvis prioriteringsbeslutninger ikke påvirkes av relative kostnader, må påvirkning av prioriteringsbeslutninger skje ved pedagogiske og/eller juridiske virkemidler alene. Bakgrunnen for spørsmålstegnet i den første kolonnen i andre linje er følgende: Selv om myndighetene og de lokale beslutningstakerne har identiske mål for prioritering mellom grupper av pasienter, kan de ha ulike oppfatninger om fordeling av ressurser mellom for eksempel pasientbehandling, forskning og undervisning. Hvis det er tilfellet, vil økonomiske virkemidler kunne bidra til å vri ressursbruken i den for myndighetene ønskede retning.
Jeg vil tro at jo kortere avstanden er mellom lokale kostnader og beslutningstakerens personlige økonomi, jo større grunn er det til å tro at relative kostnader får innvirkning på prioriteringsbeslutninger. For privatpraktiserende leger vil avstanden være atskillig kortere enn hva den er for offentlige ansatte leger med tarifflønn. I det siste tilfellet vil motivet for å ta hensyn til relative kostnader for eksempel kunne komme gjennom påvirkning og press fra sykehusets ledelse. Vi har imidlertid (så vidt jeg vet) ikke forskningsbasert kunnskap om denne delen av sykehusorganisasjonen i Norge.
I avsnittene som følger, skal jeg utdype hvordan finansieringsmåten kan bidra til om statens mål om prioriteringseffektivitet og kostnadseffektivitet blir oppfylt. Til grunn for resonnementene ligger at beslutningstakerne legger en økonomisk prioriteringsmåte til grunn. En kan hevde at en slik analyse er verdiløs, så lenge man vet lite om hvilken prioriteringsmåte beslutningstakerne faktisk bekjenner seg til. Jeg tror det er å ta for hardt i. Når man vurderer å ta i bruk økonomiske virkemidler, har det interesse å få kunnskap om hvilken effekt de kan forventes å ha gitt at de har effekt.
3.4 Om finansieringsmåtens innvirkning på prioriteringsbeslutninger i sykehus
Jeg skal i denne delen diskutere hvilken innvirkning en kan forvente at finansieringsmåten har på prioritering mellom pasientgrupper i sykehus. Resonnementene vil forutsette at den prioriteringsansvarlige legger en økonomisk prioriteringsmåte til grunn og bygger for øvrig på ordinær økonomisk tankegang. En beslutningstaker som står for prioritering av tilgjengelig kapasitet mellom pasientgrupper (avdelingsoverlege, sykehusdirektør e.l.) antas å handle som om vedkommende har en målsetting som søkes oppfylt i størst mulig grad. Målsettingen jeg skal se på, inneholder tre dimensjoner:
1. Antall og sammensetning av pasienter
Beslutningstakeren identifiserer seg med pasientenes behov i den forstand at man gjerne vil behandle alle som har behov. Jeg er klar over at hvem som har behov for behandling i stor grad er preget av skjønn, og at det er stor variasjon i dette skjønnet. Likevel skal jeg foreløpig holde fast ved at behovet er presist definert. Senere skal jeg løsne på denne antakelsen. Hvis man ikke har mulighet til å behandle alle med behov, har man oppfatninger om den ønskede sammensetningen av pasienter, eller synonymt prioriteringen av pasienter. For å rendyrke hovedpoengene i notatet skal jeg anta at den lokale avveining mellom de ulike gruppers behov tilsvarer den avveining staten har.
2. Overskudd (differanse mellom inntekter og utgifter)
Jeg skal anta at den lokale beslutningstaker tar hensyn til sykehusets overskudd i sine beslutninger. Alt annet likt vil man være interessert i å innrette seg slik at overskuddet blir størst mulig-eventuelt at underskuddet blir minst mulig.
3. Ledelsens og de øvrige ansattes anstrengelser
Den siste dimensjonen jeg skal trekke inn, er nivået på anstrengelsene hos ledelsen og de ansatte når det gjelder pasientbehandling. For å forenkle skal jeg anta at det her bare er to mulige nivåer: små anstrengelser og store anstrengelser. Jeg har en vid oppfatning av hva anstrengelser innebærer. Med anstrengelser tenker jeg for eksempel både på den tiden man bruker på pauserommet og på den kreativitet og innsats man utøver for å få til en hensiktsmessig organisasjon av sykehuset. Det kan for øvrig vise seg at store anstrengelser i pasientbehandling også vil medføre små anstrengelser i undervisning og forskning. Dette kan være en sentral avveining som jeg ikke skal forfølge her. Store anstrengelser fra personalet vil medføre mindre kostnader per behandlet pasient enn hva tilfellet er med små anstrengelser. Samtidig vil store anstrengelser også innebære et større offer fra de ansatte enn små anstrengelser gjør. Det er de ansatte selv som avgjør om de skal yte små eller store anstrengelser. Dette offeret blir derfor tatt hensyn til når nivået på anstrengelsene blir avgjort. Om man får store eller små anstrengelser, vil derfor komme an på om de mulige fordelene (sett fra ledelsens og de ansattes side) anses som større enn oppofrelsene.
For igjen å forenkle skal jeg anta at sykehuset behandler to pasientgrupper, som jeg kaller gruppe 1 og gruppe 2. Begge gruppene er aktuelle for elektive behandlinger. De to grupper har ulik kostnad per behandling. Jeg skal videre anta at kostnadene per behandlet pasient er konstant og uavhengig av antallet behandlede pasienter. Dette vil blant annet innebære at det antas tilstrekkelig tilgang på nødvendig personell til markedspriser.
Den lokale beslutningstakerens problem er nå å ta stilling til hvor mange av hver av de to gruppene som skal behandles gitt finansieringsordningen sykehuset står overfor. Til grunn for resonnementene og konklusjonene ligger at beslutningstakeren innretter seg slik at måloppnåelsen blir den størst mulige.
Vi skal se på to hovedtyper av finansieringsordninger:
1. Retrospektiv finansieringsordning: I dette tilfelle yter forsikringsordningen full refusjon av de faktiske kostnader en behandling medfører for sykehuset.
2. Prospektive finansieringsordninger: I dette tilfelle er sykehusets inntekter uavhengig av de faktiske kostnader som påløper i pasientbehandlingen. Det er flere varianter av slike ordninger:
Oppgjør avhengig av antall behandlinger: Forsikringsordningen fastsetter på forhånd en pris per behandling sykehuset utfører. Prisen kan være avhengig av typen behandling det dreier seg om, men ikke på en slik måte at sykehuset ved sine handlinger kan påvirke inntekten en gitt behandling medfører.
Rammebudsjett: I dette tilfellet setter forsikringsordningen et fast budsjett for sykehuset. Dette budsjettet er uavhengig av antall behandlede pasienter. Dette systemet vil ha likheter med finansiering av sykehus i Norge.
Rammebudsjett kombinert med øremerkede tilskudd. De øremerkede tilskudd kan være prisvridende eller ikke prisvridende, slik at vi får undergruppene:
Rammebudsjett kombinert med prisvridende tilskudd avhengig av antall behandlinger: Dette systemet vil være en kombinasjon av de to foregående og ha likhetstrekk med «innsatsstyrt finansiering» som blir innført i Norge fra 1. juli 1997. Som kjent er det fylkeskommunen som får utbetalt inntekten fra staten per behandlet pasient. Det er vel grunn til å tro at en del fylkeskommuner vil inngå kontrakter som har stykkpriselement med sykehusene.
Rammebudsjett kombinert med ikke prisvridende tilskudd
Ved retrospektive ordninger vil sykehusenes kostnader være allment kjent når oppgjøret utbetales fra forsikringsordningen. Ved prospektive ordninger vil imidlertid sykehusets kostnader ikke være kjent med sikkerhet på det tidspunkt stykkpriser og rammebudsjett utarbeides. En kan derfor ikke vite med sikkerhet om for eksempel stykkpriser vil komme til å dekke behandlingskostnadene. Spesielt kan dette være problematisk hvis det foregår hyppige endringer i behandlingsteknologi som ikke forutses på det tidspunkt priser og rammebudsjett fastsettes.
Jeg skal nå drøfte de forventede effekter av hver av finansieringsmåtene etter tur. Spørsmålene jeg stiller er to: Er det grunn til å tro at pasientsammensetningen blir påvirket av finansieringsordningen? Hva med de ansattes anstrengelser?
3.4.1 Retrospektiv oppgjørsordning: Full refusjon av oppgitte kostnader
Dette er det tradisjonelle systemet i USA hvor lege og sykehus får betalt etter regning og pasienten får refundert sine kostnader fra forsikringsselskapet. Siden sykehuset får dekket sine kostnader fullt ut, vil alle som har behov bli behandlet. Det er imidlertid ikke noe insentiv til store anstrengelser siden kostnadsreduksjoner utelukkende vil medføre at sykehuset får tilsvarende mindre inntekter fra forsikringsordningen. Vi har dermed:
Alle med behov får behandling
Små anstrengelser og store enhetskostnader kan forventes
3.4.2 Prospektive oppgjørsordninger
Et eksempel på oppgjør avhengig av antall behandlinger er ordningen som brukes av den offentlig forsikring Medicare for befolkningen over 65 år i USA. Oppgjøret til sykehus blir beregnet etter grupperinger som tar utgangspunkt i pasientens diagnose og type behandling, mens honorar til lege tar utgangspunkt i bedømmelser av nødvendig arbeidsinnsats. Forsikringsordningen antas i dette tilfelle å ønske å sette prisene lik enhetskostnadene ved store anstrengelser. Siden de ikke kjenner disse kostnadene når prisene blir bestemt, er det ikke sikkert at de får det til. For oppgjør avhengig av antallet behandlinger blir det derfor viktig å skille mellom de tilfellene der oppgjøret dekker behandlingskostnadene for hver behandling og der dette ikke skjer. La meg starte med det første tilfellet.
Oppgjør avhengig av antall behandlinger-prisen per behandling er lik enhetskostnaden ved store anstrengelser for begge behandlingene
I dette tilfelle er det mulig at sykehusets ledelse og ansatte velger å gå over til store anstrengelser. Grunnen til det er at de nå får beholde resultatene av store anstrengelser enten i form av større overskuddet (mindre underskudd) eller i form av gleden over å kunne yte hjelp til flere pasienter. Sannsynligheten for at store anstrengelser blir valgt er større:
jo mindre offeret er ved store anstrengelser i forhold til små anstrengelser
jo større kostnadsreduksjonen blir ved store anstrengelser i forhold til små anstrengelser
Gitt at store anstrengelser blir valgt, vil inntektene akkurat dekke kostnadene og overskuddet blir lik null uansett antall behandlede pasienter. Følgelig blir antallet pasienter bestemt slik at alle pasienter med behov for behandling både i gruppe 1 og i gruppe 2 får behandling. Vi kan dermed oppsummere dette tilfellet:
Større sjanse for store anstrengelser fordi det innebærer større overskudd (mindre underskudd) og mulighet til å behandle flere pasienter
Alle med behov får behandling hvis store anstrengelser blir valgt
Oppgjør avhengig av antall behandlinger-prisen per behandling er større enn enhetskostnaden ved store anstrengelser for behandling 1 og mindre enn enhetskostnaden ved store anstrengelser for behandling 2
I dette tilfellet har forsikringsordningen ikke klart å anslå kostnadene ved de to behandlingene korrekt. Også nå er det imidlertid muligheter for at store anstrengelser bli valgt, av samme grunn som i tilfellet over. Gitt at store anstrengelser blir valgt, vil sykehuset øke overskuddet for hver pasient i gruppe 1 som blir behandlet. Dette trekker i retning av at alle pasienter med behandlingsbehov (og vel så det?) i gruppe 1 blir behandlet. Hvor mange pasienter i gruppe 2 som blir behandlet, vil avhenge av beslutningstakerens avveining mellom overskudd og behandlingsmotiv.
I dette tilfellet bidrar finansieringsordningen til at de relative kostnadene mellom behandling 1 og behandling 2 slik de framstår for sykehuset, avviker fra de relative kostnadene samfunnsøkonomisk sett. Det er faktisk slik at kostnadene for sykehuset er negative (de må ikke gi avkall på andre behandlinger) ved å øke behandling nr. 1. Men det forhindrer ikke at samfunnsøkonomisk er kostnadene ved behandling nr 1 positive. Men siden den prioriteringsansvarlige antas å ta utgangspunkt i kostnadene slik de inngår i sykehusets regnskaper, er det de lokale relative kostnader som legges til grunn for prioriteringene. Dermed er det også sannsynlig at de faktiske prioriteringer i dette tilfellet vil avvike fra prioriteringseffektivitet. Vi kan oppsummere:
Gode muligheter for store anstrengelser
Alle med behov (og vel så det) i gruppe 1 får behandling
Færre enn de som har behov i gruppe 2 får behandling
Faktisk prioritering vil avvike fra prioriteringseffektivitet
Rammebudsjett
I dette tilfellet får sykehuset tildelt et gitt beløp som er uavhengig av omfanget og sammensetning av pasientbehandling. Dette systemet finner man i stor grad i de nordiske land, kombinert med spesifiserte geografiske ansvarsområder for sykehusene. Også i land som Nederland, Canada o.a. kan man finne dette systemet for sykehustjenester.
Også nå vil store anstrengelser medføre mindre kostnader per behandlet pasient og dermed mulighet for større overskudd og flere behandlede pasienter. Insitamentet til store anstrengelser er imidlertid mindre i dette tilfellet enn i det foregående, fordi flere behandlede pasienter ikke vil medføre større inntekter. At pasientbehandlingen ikke innebærer inntekter for sykehuset, betyr samtidig at relative kostnader ved å behandle gruppe 1 i forhold til gruppe 2 er de samme for sykehuset som for samfunnet. Dermed er det grunn til å tro at rammebudsjett ikke vil bidra til avvik mellom samfunnets prioriteringsønsker og de faktiske prioriteringer. Oppsummert har vi:
Behovsdekningen avhenger av budsjett og anstrengelser
Mindre sannsynlig med store anstrengelser enn i tilfellet med inntekt per behandling
Gode muligheter for prioriteringseffektivitet
Rammebudsjett med stykkpriskomponent
Dette systemet vil ha likheter med den såkalte innsatsstyrte finansieringen, som innføres for norske sykehus fra 1. juli 1997. Unntaket er at stykkpriskomponenten her vil bli overført fra staten til fylkeskommunen som sykehuseier. Det er imidlertid grunn til å anta at flere fylker vil inngå avtaler som inneholder en stykkpriskomponent med sine sykehus.
I dette systemet er det større sjanse for at sykehuset vil yte store anstrengelser i pasientbehandlingen enn det er med rent rammebudsjett. Grunnen er igjen at store anstrengelser nå ikke bare vil medføre mindre kostnader , men også større inntekter. For at de relative kostnadene for sykehuset skal samsvare med de samfunnsmessige relative kostnadene, må stykkpriskomponenten utgjøre samme andel av de samfunnsmessige kostnadene for begge behandlinger. Sett at de relative kostnadene anslås ved hjelp av DRG-vekter. Hvis DRG-vektene ikke tilsvarer de faktiske relative kostnader, vil de relative kostnadene for sykehuset avvike fra de samfunnsmessige relative kostnadene selv om stykkprisandelen er den samme for begge behandlingene (i Norge skal som kjent denne andelen være 30 prosent for alle behandlinger som foregår ved innleggelse). Det vil da ikke være samsvar mellom beregningsgrunnlaget for stykkprisen og de faktiske kostnader. I dette tilfellet vil det igjen være sannsynlig at de faktiske prioriteringer vil avvike fra de prioriteringer samfunnet ønsker. Vi har nå:
Behovsdekningen avhenger av budsjett og anstrengelser
Større sjanser for store anstrengelser enn ved rammebudsjett
Mindre sjanse for prioriteringseffektivitet enn ved rammebudsjett alene
Jeg kommer da fram til en sentral konklusjon: Det kan se ut til at det er en konflikt mellom kostnadseffektivitet og prioriteringseffektivitet. De finansieringsordningene som oppmuntrer sterkest til kostnadseffektivitet, kan samtidig ha mindre gunstige egenskaper med hensyn til prioriteringseffektivitet. Denne konflikten synes mer aktuell jo mer detaljert kunnskap sykehuset har om sine egne kostnader og jo mer desentralisert økonomiansvaret er.
Øremerkede tilskudd
Mandatet nevner spesielt at notatet skal omhandle øremerkede tilskudd. Det er vanlig (se Hagen 1996 og NOU 1997:8) å skille mellom prisvridende og ikke prisvridende øremerkede tilskudd. De prisvridende tilskuddene påvirker de relative kostnader i produksjonen, mens det ikke er tilfellet med de ikke prisvridende tilskuddene.
Stykkpriser for pasientbehandling, slik det ble beskrevet i avsnittene over, er et eksempel på prisvridende tilskudd. For eksempel er et sentralt formål med innføringen av innsatsstyrt finansiering å vri fylkeskommunenes ressursbruk fra andre aktiviteter og over i pasientbehandling. (For en nærmere diskusjon av disse vridningseffektene, se Hagen og Iversen (1996)). Disse vridningene ligger utenfor mandatet for dette notatet. Her er en opptatt av mulige effekter på den behandlingskapasitet som stilles til rådighet for de ulike pasientgrupper. Det var også fokus for diskusjonen over. En fant der at en stykkpriskomponent vil bidra til avvik mellom lokale og samfunnsmessige kostnadsforhold og således vanskeliggjøre prioriteringseffektivitet dersom ikke stykkpriskomponenten utgjør den samme andel av den faktiske behandlingskostnaden for alle behandlinger.
De ikke prisvridende øremerkede tilskuddene er ikke knyttet til tilskuddsmottakerens egeninnsats og beregnes ut fra mer eller mindre objektive kriterier. I NOU 1997:8 påpekes det at slike tilskudd ikke endrer de lokale kostnadsforhold og vil vanligvis ikke ha noen prioriteringseffekt. Utvalget skriver videre at «Sentrale myndigheter prøver ofte å framtvinge en prioriteringseffekt ved å stille krav om at kommunene ikke kan redusere sin egen ressursinnsats på det berørte tjenesteområdet. Det er imidlertid vanskelig for staten å beregne hva kommunens ressursinnsats ville vært dersom den øremerkede tilskuddsordningen ikke hadde eksistert, spesielt dersom ordningen opprettholdes over flere år hvor også andre forhold som påvirker kommunens prioriteringer endres» (NOU 1997:8, side 121). Disse problemene gjelder kanskje i større grad i helsesektoren enn i de fleste andre sektorer. Grunnen til det er at det er vanskelig å tallfeste krav som må oppfylles for at tilskudd skal utbetales på en meningsfylt måte. Et nærliggende eksempel er det statlige funksjonstilskuddet til de fylkeskommunalt eide regionsykehusene. Det hevdes at en stor del av dette tilskuddet blir disponert som et ubundet inntektstilskudd av fylkeskommunene.
I den senere tid har det blitt foreslått at staten burde utbetale en bonus til de fylkeskommunene som ikke har brudd på ventetidsgarantien. Det er et forslag som kunne få sykehusene til å konsentrere behandlingen om de pasienter som faktisk skal prioriteres i følge statlig forskrift. Samtidig er dette forslaget godt egnet til å illustrere betydningen av det skjønn som utøves i helsesektoren. Det er velkjent (dette blir nærmere omtalt seinere i notatet) at det er stor variasjon fra sykehus til sykehus og fra fylke til fylke med hensyn til andelen av pasientene som får ventetidsgaranti. Det er grunn til tro at en betydelig del av denne variasjonen skyldes variasjon i det skjønnet som utøves av de prioriteringsansvarlige. Men denne variasjonen antyder samtidig at det ikke er noen absolutte skiller mellom hvem som skal ha ventetidgaranti og hvem som ikke skal ha det. Siden grensen er fleksibel, er det grunn til å tro at sykehusene faktisk vil oppfylle ventetidsgarantien dersom de får en bonus av en viss størrelse. Men garantien kan like gjerne bli oppfylt ved at det er færre som tildeles garanti enn ved at behandlingskapasiteten for garantipasienter øker. De prioriteringsansvarlige vil nok kunne forsvare dette overfor kolleger ved å si at oppfyllelse av garantien utløser en statlig bonus som gjør det mulig å behandle flere pasienter enn de ellers kunne gjøre. En ubemerket innskjerping av grensen for å få garanti kan derfor forsvares overfor pasientene med at flere vil få behandling, og når man først slipper til, avhenger ikke kvaliteten på behandlingen av om man er tildelt ventetidsgaranti eller ikke. Politikerne ville også kunne være tjent med en slik bonusordning, som kunne medføre mindre negativ oppmerksomhet i media. Men det eneste som har skjedd, er altså at man klassifiserer pasientene på ventelistene på en litt annen måte enn før.
Det er eksempler på at ikke prisvridende øremerkede tilskudd kan være hensiktsmessige for ulike forsøksordninger og ved oppstarting av nye behandlingsformer. Til tross for at det ofte vil være prestisje knyttet til å ta nye behandlingsmetoder i bruk, kan slike tjenester stå svakt i den lokale kampen om ressursene.
Er det så noen grunn til å tro at de prioriteringsansvarlige i norske sykehus i dag tar hensyn til relative kostnader? Hvis de følger den statlige forskrift, er svaret nei. I følge gjeldende retningslinjer for prioriteringer, skal man nemlig ikke ta hensyn til relative kostnader når man prioriterer behandlingskapasitet mellom grupper av pasienter. Dette skal jeg utdype i de neste avsnittene.
3.5 Offisiell og reell prioritering mellom pasientgrupper i Norge
Resonnementene i del 4 baserte seg på at de prioriteringsansvarlige la vekt på sykehusets relative kostnader når de foretok prioriteringsbeslutninger med hensyn til å stille kapasitet til rådighet for ulike pasientgrupper. Det innebærer at de foretar økonomisk prioritering. Jeg argumenterte for at det da kunne oppstå en konflikt mellom kostnadseffektivitet og prioriteringseffektivitet. Men er det grunn til å tro at de prioriteringsansvarlige anvender økonomisk tankegang?
Jeg skal argumentere for at de ikke skal legge økonomiske betraktninger til grunn dersom de ønsker å følge den statlige forskrift om prioritering. Staten har pålagt sykehusene å prioritere mellom grupper av pasienter i «Forskrift om ventelisteregistre og prioritering av pasienter. Fastsatt av Sosialdepartementet 25. juli 1990». Her finner man følgende:
Ǥ3-1. Prioriteringer
Institusjonen har plikt til å følge de helsepolitiske målsettinger og nasjonale prioriteringer.
Avdelingsoverlegen skal påse at pasienter på venteliste blir prioritert i samsvar med de nasjonale prioriteringer for helsetjenesten.
§3-2. Første prioritet
Første prioritets behandling er tiltak som er nødvendige i den forstand at det har livstruende konsekvenser dersom de ikke iverksettes raskt.
Første prioritets behandling skal gis umiddelbart, jfr. §2-5, 4. ledd.
§3-3. Annen prioritet
Annen prioritets behandling er tiltak som er nødvendige i den forstand at svikt får katastrofale eller svært alvorlige konsekvenser på lengre sikt for pasientene.
§3-4. Øvrige prioritetsnivå
Pasienter som ikke tilhører første og annen prioritet, må vente til behandlingstilbud foreligger.»
Som kjent er det slik at pasienter som tildeles annen prioritet, samtidig tildeles ventetidsgaranti og skal ha behandling innen seks måneder dersom det er plass ved noen av landets offentlige sykehus.
I følge denne forskriften skal de relative kostnadene ikke influere på prioriteringsbeslutninger. Det skal ikke være mulig å komme seg fra tredje prioritet til annen prioritet selv om behandlingen av en eller annen grunn blir billigere for en pasientgruppe. Dermed skal også prioriteringene mellom grupper av pasienter være uavhengige av den finansieringsformen sykehusene blir stilt overfor.
Myndighetene må da ved direkte reguleringer sørge for at helsepersonellet som foretar prioriteringene, faktisk følger det prioriteringssystem myndighetene ønsker. Men kan direkte regulering bli vellykket med de problemene med å etterprøve/kontrollere beslutninger som eksisterer i helsevesenet? To eksempler kan illustrere at dette i alle fall er problematisk.
Det er kjent at det er stor geografisk variasjon i tildeling av ventetidsgaranti. Ved sykehusene i Rogaland ble 90 % av alle nyhenviste pasienter i fjerde kvartal 1995 tildelt garanti, mens i Telemark var den tilsvarende andelen 30 (St. meld nr 44 (1995-96): Ventetidsgarantien kriterier og finansiering, figur 3.7). En kan selvfølgelig ikke utelukke at fylker som behandler mange pasienter, vil ha mer liberale behandlingsgrenser og derfor en mindre andel pasienter med garanti enn de fylkene som behandler få pasienter. Jeg har ikke sett undersøkelser som belyser dette nærmere.
At dette i alle fall ikke kan forklare hele variasjonen, får en mistanke om når det også er stor variasjon mellom sykehus innenfor samme fylke. Kristoffersen og Piene (1997a) viser at mens 42 prosent av de ortopediske pasienter ved fylkessykehuset i Molde fikk ventetidsgaranti i 1994, var det tilsvarende tallet for fylkessykehuset i Kristiansund 84 prosent . Tilsvarende stor forskjell kan en også finne innenfor fagområdene urologi og øre-nese-hals.
Det virker også som om det er problematisk å oppnå mer ensartet vurdering ved hjelp av å presisere kriteriene for å tildele garanti. Kristoffersen og Piene (1997b) beskriver et forsøk der man valgte ut 40 realistiske sykehistorier innenfor hver av spesialitetene: gynekologi, urologi, ortopedi og øre-nese-hals sykdommer. Et utvalg av spesialister som faktisk foretar prioriteringer innen hvert av områdene, skulle ta stilling til hvem av sykehistoriene som kvalifiserte til garanti og hvem som ikke gjorde det. Utvalget av spesialister ble delt i to: En del av utvalget skulle tildele garanti etter samme skjønn som i dag. Den andre delen av utvalget skulle tildele garanti i henhold til et skjema der pasienten fikk poeng avhengig av egenskaper ved sykehistorien. Det var der kriterier som alene ga ventetidsgaranti. Disse kriteriene var mistanke om kreft, barn og unge der deres utvikling står i fare for å skades, og til slutt tilfeller med risiko for varig eller alvorlig forverring av tilstanden dersom undersøkelse/behandling ikke gis innen 1/2 år. Det var dessuten kriterier der man måtte samle tilstrekkelige poeng langs dimensjoner som depresjon, smerte og mobilitet for å få tildelt garanti. Den sentrale hypotesen var at variasjonen i vurderingene ville være mindre i gruppen som skulle anvende poengskjemaet enn det var i gruppen som skulle anvende dagens skjønn. Men slik gikk det ikke. Forfatterne definerte at det var uenighet i vurderingen av en sykehistorie hvis mellom 20 prosent og 80 prosent av legene mente at pasienten burde få ventetidsgaranti. Innenfor øre-nese-hals lå 22 av de 40 sykehistoriene i dette området med skåreskjema, mens 15 av de tilsvarende 40 historiene lå i dette området uten poengskjema. Det var samme tendens med de sykehistoriene som hørte hjemme i de andre medisinske fagområdene. Presisering av kriteriene for å tildele ventetidsgaranti ga derfor ingen større samstemmighet mellom legene i denne undersøkelsen.
3.6 Avlønningsordninger og prioriteringer i allmennpraksis
For privatpraktiserende leger er det en nær sammenheng mellom legepraksisens inntekter og kostnader og legens private inntekter. Det er derfor grunn til å tro at inntekter og kostnader forbundet med å ta hånd om de ulike pasientgrupper, kan influere på hvor tilgjengelig legetjenesten er og hvilken behandling de ulike gruppene får. Dette er kanskje særlig viktig å tenke gjennom når en står overfor en endring av avlønningsordningene i allmennpraksis ved en eventuell innføring av fastlegeordning. En fastlegeordning vil blant annet innebære at hver innbygger i en kommune henvender seg til en bestemt allmennpraktiserende lege; hvis mulig en lege som vedkommende selv har valgt.
La oss skille mellom to typer av tilskudd fra forsikringsordningen til legepraksisen innenfor en fastlegeordning. Basistilskudd (synonymt med per capita tilskudd) innebærer at legen får en årlig inntekt per person vedkommende har på listen, eventuelt justert for personens alder og andre karakteristika som har sammenheng med det forventede forbruket av legetjenester, men som er uavhengig av personens faktiske forbruk og dermed legens kostnader forbundet med å følge opp vedkommende. En annen avlønningskomponent tar utgangspunkt i de aktiviteter legen utfører i sin praksis. Det vil her være takster for konsultasjoner, samt ulike prosedyrer som utføres i en legepraksis.
Sett nå at legen får en pasient med kroniske plager og stort behov for legetjenester på sin liste. Ved avlønning avhengig av antallet konsultasjoner og prosedyrer, vil det ikke være inntektstap forbundet med å ha en arbeidskrevende person på listen, framfor å ha en person som kommer innom en gang i året. Det vil det derimot være ved basistilskudd. Da vil den eventuelle forskjell i basistilskudd ikke oppveie for at en pasient med kroniske plager påfører legen langt større kostnader enn han som kommer innom en gang i året. Det er derfor ingen økonomiske insitamenter til å yte god service til arbeidskrevende kroniske pasienter. Dersom de blir misfornøyd og vil skifte lege, innebærer det en økonomisk gevinst for legen vedkommende kommer fra. I denne avlønningsordningen er det derfor insitamenter til at arbeidskrevende pasienter blir kasteballer i systemet. De legene som likevel anstrenger seg for å yte god behandling til denne gruppen, vil bli straffet med lavere inntekter enn sine mer kyniske kolleger En fordel med basistilskudd er at det skaper forutsigbarhet i utgiftene for forsikringsordningen. Utgiftene kan bestemmes så snart man kjenner befolkningens størrelse og alderssammensetning og satsene for basistilskuddet.
I fastlegeforsøket som nylig ble gjennomført i Norge, var avlønningsordningen en kombinasjon av basistilskudd og konsultasjons- og prosedyreavhengige takster. Dette kan tolkes som en avveining av de rendyrkede ordningenes ønskede og uønskede effekter.
3.7 Empiriske undersøkelser
Så vidt jeg kjenner til, er det snaut med empiriske undersøkelser som belyser sammenhenger mellom finansieringsmåte og prioritering av pasientgrupper i norske sykehus. Jeg gjorde selv en liten undersøkelse i forbindelse med økningen av takstene for kirurgisk dagbehandling i 1989 (Iversen, 1997). Her fant jeg tegn på at de relative takstene mellom ulike behandlinger hadde betydning for andelen av pasientene som ble behandlet med dagkirurgi (alternativet er innleggelse). Jeg fant ingen (statistisk signifikante) tegn på at de relative takstene hadde innflytelse på hvilke pasientgrupper som ble prioritert innenfor gruppen som ble behandlet med dagkirurgi.
I Stockholms län har sykehusene siden 1993 fått sine inntekter i forhold til utførte behandlinger korrigert for pasientsammensetning på basis av DRG-vekter. I evalueringen av denne reformen (Svensson och Garelius, 1994) fant man ingen klare effekter på prioriteringsbeslutninger på grunnlag av aktivitetsdata og spørreundersøkelser. Evalueringen muliggjorde imidlertid i liten grad å skille effekten av stykkprisfinansiering fra effekten av andre endringer som hadde funnet sted. Samtidig sa flere av de spurte legene i dybdeintervjuer at de ikke ville utelukke at økonomiske hensyn kunne påvirke prioriteringer i framtiden. De ville ikke selv ta slike hensyn, men de var urolige for hva deres kolleger ved andre klinikker kunne finne på.
Det fins flere studier fra USA og Canada om effekten av relative kostnader på prioriteringsbeslutninger. Dette dreier seg ofte om privatpraktiserende leger som opplever større forbindelser mellom relative kostnader og egne inntekter enn tilfellet vil være for offentlige ansatte leger i Norden. Escarce (1993) og Hurley and Labelle (1995) undersøkte om de kunne finne sammenhenger mellom relative kostnader og antallet behandlinger for en del vanlige kirurgiske behandlinger i henholdsvis USA og Canada uten å finne entydige effekter. I Newhouse (1996) er det et sentralt poeng at forsikringsordninger som har avlønningsordninger som oppmuntrer til kostnadseffektivitet i produksjonen av helsetjenester («managed care plans«), vil tiltrekke seg friskere medlemmer enn de ordningene som har refusjon av faktiske utgifter. Denne seleksjonen av medlemmer vil medføre at gruppene med stor risiko for sykdom i mindre grad vil bli subsidiert av de gruppene som har liten risiko for sykdom. Newhouse refererer empiriske studier som viser dette. Studier av hvordan sykehusfinansieringen påvirker sammensetningen av sykehusenes pasienter er det imidlertid færre av. De studiene Newhouse refererer, trekker imidlertid i den retningen en kan forvente når en legger en økonomisk prioriteringsmåte til grunn.
3.8 Noen avsluttende normative betraktninger
I oppdraget fra Prioriteringsutvalget blir jeg også bedt om å belyse » b) hvordan ulike finansieringsmåter kan tenkes brukt for å oppnå ønskede prioriteringer». Jeg legger til grunn at de ønskede prioriteringer som gjelder i dag uttrykkes gjennom «Forskrift om ventelisteregistre og prioritering av pasienter. Fastsatt av Sosialdepartementet 25. juli 1990». Et hovedpoeng i del 5 av dette notatet var at de lokale prioriteringsansvarlige som følger departementets forskrift, ikke skal la seg påvirke av måten pasientbehandling finansieres på. Med dagens system skal derfor ikke staten bruke finansieringsordningen for å oppnå ønskede prioriteringer. Å gjøre det, er inkonsistent med hvordan de ønskede prioriteringer er uttrykt.
Men sett nå at Prioriteringsutvalget kommer fram til at man i større grad enn i dag vil tilrå å bruke kostnads-nyttevurderinger til å prioritere mellom pasientgrupper. Da følger det at relative kostnader skal ha betydning for prioritering mellom grupper av pasienter. Man vil da i motsetning til å dag anbefale å bruke en økonomisk prioriteringsmåte (i alle fall til en viss grad). Hvis dette blir gjennomført, må staten gi de lokale prioriteringsansvarlige melding om at de fra nå av skal ta hensyn til behandlingenes relative kostnader når de prioriterer behandlingskapasitet mellom pasientgrupper.
Mens staten tar utgangspunkt i de samfunnsmessige kostnadene, må de lokale beslutningstakere forventes å ta utgangspunkt i kostnadene, slik de påløper i de lokale regnskapene. Dette har to viktige implikasjoner. For det første kan avvik mellom lokaløkonomiske og samfunnsøkonomiske kostnader forventes å hindre prioriteringseffektivitet. For det andre kan vridninger i de relative kostnadene som oppstår på grunn av et mangelfullt beregningsgrunnlag for innsatsstyrt finansiering også kunne forventes å forhindre prioriteringseffektivitet. Konflikten mellom kostnadseffektivitet og prioriteringseffektivitet, slik jeg framstilte den i del 4.2 av notatet, kan da vise seg å bli synlig også i praktisk helsepolitikk i forbindelse med valg av finansieringsordning.
Referanser:
Carlsen, Fredrik, 1995, Hvorfor rammefinansieringssystemet sviktet, Norsk statsvitenskapelig tidsskrift 11, 133-149.
Elster, Jon, 1992, Local justice. How institutions allocate scarce goods and necessary burdens (Cambridge University Press, Cambridge).
Escarce, Jose J., 1993, Effects of the relative fee structure on the use of surgical operations, Health Services Research 28, 479-502.
Hurley, Jeremiah and Roberta Labelle, 1995, Relative fees and the utilization of physicians' services in Canada, Health Economics 4, 419-38.
Hagen, Terje P., 1996, Effekter av øremerkede tilskudd til fylkeskommunen, NIBR-notat 1996:112 (Norsk institutt for by- og regionforskning, Oslo).
Hagen, Terje P. og Iversen, Tor, 1996, Modeller for finansiering av sykehustjenester, Sosialøkonomen 10/96, 32-39.
Iversen, Tor, 1997, Clinical response of salaried consultants to economic incentives, in P. Zweifel (ed.): Advances in Health Economics (Kluwer Academic Publishers, Dordrecht), in press.
Kristoffersen, Marit og Piene, Hroar, 1997a, Ventelistegarantiordningen. Variasjon i andel som får ventelistegaranti, Tidsskrift for Den norske lægeforening 117, 361-365.
Kristoffersen, Marit og Piene, Hroar, 1997b, Kriterier for å få ventelistegaranti. Forsøk på presisering, Tidsskrift for Den norske lægeforening 117, 358-361.
Newhouse, Joseph P., 1996, Reimbursing health plans and health providers: Efficiency in production versus selection, Journal of Economic Literature 34, 1236-1263.
NOU 1997:8, Om finansiering av kommunesektoren (Statens trykning, Oslo).
Svensson, Helene och Garelius, Louise, 1994, Har ekonomiska incitament påverkat läkarnas beslutsfattande? Utvärdering av Stockholmsmodellen, SPRI-rapport 392 (SPRI, Stockholm).
Wulff, Henrik R., 1995, Den samaritanske pligt : det etiske grundlag for det danske sundhedsvæsen (Munksgaard, København).