Del 6
Håndtering i helse- og omsorgstjenesten
29 Spesialisthelsetjenesten under pandemien

Figur 29.1
Foto: Håkon Mosvold Larsen / NTB
Boks 29.1
Funn og vurderinger
Sykehusene hadde planverk, men disse var ikke tilpasset covid-19-pandemien med et langvarig forløp hvor kapasiteten måtte skaleres opp og ned i takt med smitte i samfunnet.
Behandlingsaktiviteten ved norske sykehus gikk betydelig ned etter nedstengningen i mars 2020. Nedgangen for planlagte innleggelser var størst, men også dagaktivitet og øyeblikkelig hjelp innleggelser gikk ned.
Nedtrekket virket ikke å være regionalt koordinert. Behandlingsaktiviteten ble tatt ned også ved sykehus hvor det kom svært få pasienter med covid-19.
Avviklingen av beredskapsplaner og beredskapsnivå ved sykehusene og re-etableringen av normalt aktivitetsnivå foregikk uavhengig av pågangen av covid-19-pasienter. For å unngå å redusere behandlingskapasiteten unødvendig kan det være hensiktsmessig med et bredere nasjonalt plangrunnlag for denne typen unntakstilstander.
Antallet nydiagnostiserte krefttilfeller ble redusert, og øyeblikkelig hjelp innleggelser for diagnoser som normalt ikke burde være påvirket av pandemien, gikk ned.
Innen psykisk helsevern var det særlig antall døgnopphold som gikk ned.
Redusert aktivitet kan ha medført at færre pasienter har fått stilt en diagnose og blitt behandlet for sykdommen sin. Dette kan gi konsekvenser for helsetilstand og sykelighet på lengre sikt. Helsetjenesten kan få økt pågang i årene framover.
Konsultasjoner ved frammøte ble i stort omfang erstattet av e-konsultasjoner (telefon og video). Mer bruk av e-konsultasjoner er en ønsket utvikling både fra myndigheter og helsetjenesten. Det er behov for å utarbeide retningslinjer for når en e-konsultasjon er egnet og når det ikke bør anvendes.
29.1 Innledning
I dette kapitlet har kommisjonen vurdert dokumentasjon fra de regionale helseforetakene og fra noen sykehus. Vi har i tillegg innhentet aktivitetstall fra Helsedirektoratet. Beskrivelsene og vurderingene er også basert på rapporten om Kreftdiagnostikk under covid-19 fra Kreftregisteret og rapporten Sørge-for-ansvaret under koronaepidemien fra det interregionale pandemiprosjektet. Dette prosjektet ble nedsatt av fagdirektørene i de regionale helseforetakene for å beskrive, analysere og vurdere endringer i sykehusenes aktivitet under covid-19-pandemien sammenliknet med perioder med ordinær drift.
29.2 Juridisk rammeverk for beredskap i spesialisthelsetjenesten
Spesialisthelsetjenesten er organisert i fire statlig eide regionale helseforetak (RHF), som igjen eier helseforetak (HF). Både spesialisthelsetjenesteloven og helseberedskapsloven stiller krav om at de regionale helseforetakene skal utarbeide en beredskapsplan for tjenestene det regionale helseforetaket skal sørge for.1 Denne beredskapsplanen skal samordnes med kommunenes, fylkeskommunenes og de andre regionale helseforetakenes beredskapsplaner. Beredskapsplanen skal også omfatte tjenester som etter lov eller avtale tilbys av private virksomheter som en del av tjenestene. Det skal også i nødvendig utstrekning utarbeides delplaner for aktuelle institusjoner og tjenesteområder. Ifølge forskrift om krav til beredskapsplanlegging skal
virksomheten gjennom risiko- og sårbarhetsanalyser skaffe oversikt over hendelser som kan føre til ekstraordinære belastninger for virksomheten, jf. § 3 første ledd
avdekket risiko og sårbarhet reduseres gjennom forebyggende og skadebegrensende tiltak, jf. § 3 andre ledd
beredskapsplanene omfatte prosedyrer for ressursdisponering og omlegging av drift, jf. § 4 første ledd
beredskapsplanen bygge på planforutsetninger fra departementet, overordnet virksomhet, eier, eller fra virksomhet som er ansvarlig for samordning av beredskapsplaner, jf. § 4 andre ledd
virksomheten sørge for at personell som er tiltenkt oppgaver i beredskapsplanen er øvet og har nødvendig beskyttelsesutstyr og kompetanse, jf. § 7
I tillegg er det i smittevernloven § 7-3 andre ledd krav om at de regionale helseforetakene skal «utarbeide en plan om det regionale helseforetakets tiltak og tjenester for å forebygge smittsomme sykdommer eller motvirke at de blir overført».
Spesialisthelsetjenestens beredskapsplanlegging og -planer beskrives også i Nasjonal helseberedskapsplan, Nasjonal beredskapsplan mot utbrudd av alvorlige smittsomme sykdommer og Nasjonal beredskapsplan for pandemisk influensa. Helsedirektoratet har i tillegg gitt ut en egen veileder for pandemiplanlegging i helseforetak.2 Denne omhandler blant annet behandlingskapasitet og behov for kvalifisert personell, legemidler og utstyr ved en pandemi.
29.3 Sykehusenes beredskap før covid-19-pandemien
29.3.1 Øvelser etter 2009
Kommisjonen har gjennomgått dokumentasjon på øvelser i de regionale helseforetakene i tiden etter svineinfluensaen i 2009. Helse Sør-Øst RHF gjennomførte diskusjonsøvelser med de administrerende direktørene med pandemi som tema i 2014 og 2015, hvor det var satt av henholdsvis en og fire timer. Øvelsene dreide seg om personell og fordeling av pasienter. I 2014 diskuterte de også hvilken prioritering som skulle gjelde ved knapphet på smittevernutstyr. Helse Vest RHF gjennomførte en tabletop-øvelse med temaene masseevakuering og influensautbrudd i 2017.
I 2019 gjennomførte Helse Midt-Norge RHF en høyrisikosmitte-øvelse som simuleringsøvelse med hensikten å
utvikle og verifisere St. Olavs hospitals evne til å håndtere potensiell høyrisikosmittepasient som må isoleres på St. Olav, samt samspill lokalt, regionalt og nasjonalt.
utvikle og forbedre OUS evne til overføring av pasient med høyrisikosmitte over lange avstander.
Kilde: Notat om oppsummering fra øvelse LASSE 090919
Øvelsen avdekket at arealene ikke fungerte som planlagt: Det ble konkludert med at nåværende arealløsning medfører svært stor risiko for kontaminering av rene soner og dermed for at smitten sprer seg til personalet.
De identifiserte også utfordringer med verneutstyret, avfallshåndteringen og kommunikasjonen. De satte ned flere arbeidsgrupper som skulle jobbe med å finne bedre løsninger.
Kommisjonen kan ikke se at det er gjennomført fullskalaøvelser om smittevern eller pandemi i regi av de regionale helseforetakene etter 2009.
29.3.2 Smittevernplaner ved inngangen til februar 2020
Den 31. januar 2020 ba Helsedirektoratet de regionale helseforetakene om å rapportere innen fredag 7. februar klokka 12.00 hvilke foretak som ikke hadde en oppdatert og fungerende smittevernplan. Oppsummeringen av tilbakemeldingene fra de regionale helseforetakene gir følgende bilde:
Helse Nord RHF kunne melde at Helgelandssykehuset HF hadde en beredskapsplan for pandemisk influensa, men at den ikke var oppdatert. Sykehuset ville foreta en nødvendig oppdatering i første omgang og revidere planen mer omfattende på et senere tidspunkt. Universitetssykehuset Nord-Norge HF hadde heller ikke en oppdatert plan, men utkast til plan var ute til høring.
Helse Midt-Norge RHF rapporterte at de hadde mottatt tilbakemelding fra alle sine underliggende foretak som kunne bekrefte at alle smitte- og pandemiplaner var på plass. Helse Midt-Norge RHF hadde gjennomgått planverk og opprettet kontakt med Fylkesmannen i Trøndelag og Fylkesmannen i Møre og Romsdal for ukentlige statusmøter.
Helse Sør-Øst RHF rapporterte at de hadde innhentet tilbakemelding fra helseforetak og de to private sykehusene med befolkningsansvar (Lovisenberg Diakonale Sykehus og Diakonhjemmet Sykehus) i Helse Sør-Øst RHF. Samtlige helseforetak og sykehus hadde oppdaterte smittevern- og pandemiplaner/infeksjonskontrollprogrammer (jf. forskrift om smittevern i helse- og omsorgstjenesten § 2-1). Helse Sør-Øst RHF meldte også at de nylig hadde oppdatert en regional pandemiplan. De hadde i tillegg gjennomgått og revidert den regionale smittevernplanen i samarbeid med Regionalt kompetansetjeneste for smittevern i Helse Sør-Øst. Planen var klar for godkjenning og skulle innen kort tid godkjennes og erstatte gjeldende Regional smittevernplan.
Helse Vest RHF kunne melde at alle helseforetakene i regionen hadde fungerende smittevernplaner og at de var i ferd med å oppdatere pandemiplanene i tråd med de nye nasjonale fagrådene om pandemiplanlegging og ny Nasjonal beredskapsplan mot alvorlige smittsomme sykdommer. De kunne videre rapportere at de på bakgrunn av råd fra Helsedirektoratet og Folkehelseinstituttet (FHI) hadde gått gjennom og satt i verk tiltak for:
[å s]ikre at lokale prosedyrar i helseinstitusjonen sitt infeksjonskontrollprogram er oppdatert og kjent for personell
[å e]tablere kommunikasjon med sjukehusleiinga
[å l]eggje ein plan for informasjon til pasientar, pårørande, publikum og media
[å g]jennomgå pasientflyt for mistenkt eller bekrefta 2019-nCoV infeksjon
[å s]ikre tilgang på personleg verneutstyr
[å d]efinere areal dersom behov for kohortisolering
[h]andtering av døde pasientar med 2019-nCoV og plassering i morsrom
Kilde: Brev fra Helse Vest RHF av 7. februar 2020
Helse Vest RHF redegjorde for hvordan hvert av helseforetakene fulgte opp disse punktene.
Helseforetakene har ansvaret for beredskap av utstyr og legemidler, og av dokumentene kommisjonen har mottatt fra de regionale helseforetakene går det fram at de var opptatt av disse temaene utover i februar 2020. I kapittel 10 og 11 omtaler vi henholdsvis beredskap for legemidler og smittevernutstyr, hvor vi finner at beredskapen for smittevernutstyr hadde store svakheter og at legemiddelberedskapen var utilstrekkelig.
Scenarioer
Planene for pandemi i de regionale foretakene tok utgangspunkt i scenarioet fra Nasjonal beredskapsplan for pandemisk influensa. Scenarioet er presentert i pandemiplanen til Helse Sør-Øst RHF:
helse- og omsorgstjenestene vil ha ansvaret for om lag 90.000 til 160.000 ekstra kontakter. Sykehusene i regionen må kunne ta imot mellom 8.000 til 9.000 innleggelser, hvorav et sted mellom 800 til 1.600 krever intensiv behandling og rundt 130 til 260 av disse samtidig i toppuken [reproduksjonstall R0 = 1,4].
Den regionale planen stilte krav til at helseforetakene skulle ha
planer for å øke kapasiteten og samtidig hindre smitte,
rutiner for å skille pasienter med mistenkt pandemisk influensa fra andre pasienter,
rutiner for kohortisolering av pasienter med influensasykdom og
rutiner for behandling av pandemisk influensa i avdelinger som behandler andre typer lidelser, samt beskrivelse av tiltak for å drive nødvendig tilleggsopplæring av personalet i forbindelse med den aktuelle pandemien
Kilde: Pandemiplan for Helse Sør-Øst RHF
29.3.3 Kommisjonens vurderinger av beredskapen
Vår vurdering er at sykehusene hadde planverk, men at disse ikke var tilpasset covid-19-pandemien. Scenarioet fra Nasjonal beredskapsplan for pandemisk influensa tok utgangspunkt i at smitten skulle bremses, men like fullt spre seg gradvis gjennom samfunnet inntil man kunne vaksinere befolkningen. Sykehusene har ikke vært presentert for et scenario hvor smitten skulle slås ned, og hvor sykehusene ville måtte tilpasse seg en situasjon hvor smitten skulle svinge opp og ned over et langt tidsrom.
Det har vært intensjonen at planene skulle tilpasses den aktuelle pandemien i dens innledende fase. Dette gjennomførte sykehusene også denne gangen. For eksempel gikk Helse Nord RHF i gang med en risiko- og sårbarhetsanalyse i første halvdelen av mars 2020. Analysen vurderte risiko ved en rekke hendelser som kunne oppstå under covid-19-pandemien. På bakgrunn av analysen ble det satt i verk tiltak for å sikre tilgang på personell, intensivkapasitet, ambulanse og transport av pasienter i tillegg til samarbeidet mellom alle foretakene om legemidler og utstyr. Alle helseforetakene oppdaterte sine planer.
Fordi sykehusene ikke var forberedt på et så langvarig forløp, så mange sykehus at det ble nødvendig å justere planverket etter hvert som situasjonen utviklet seg. De erfarte at det var utfordrende å skalere opp og ned kapasiteten for å håndtere covid-19-pasienter i takt med et behov som økte og avtok etter smittegraden i samfunnet. Eksisterende planer var i for stor grad basert på at oppskalering av kapasiteten for å håndtere smittete pasienter, og dermed nedtrekk av planlagt (elektiv) aktivitet, skulle foregå i en periode med smittetopp.
Under denne pandemien måtte de også skalere opp den ordinære driften og samtidig ha beredskap for å håndtere et større antall pasienter ved potensielt nye bølger. Blant annet i Helse Bergen HF så de behov for å lage en plan for hvordan de kunne ta ned planlagt virksomhet for å skalere opp kapasiteten for covid-19-pasienter på en mer dynamisk måte. De etablerte en trinnvis plan for opp- og nedskalering som involverte intensiv-, operasjons-, overvåkings- og pandemipost. Intensivplasser og pandemipost skulle etableres i etapper ut fra behov, og en og en sengepost skulle frigjøres til pandemipost. Operasjonskapasiteten skulle trinnvis reduseres i takt med oppskaleringen av pandemi og intensivpost.
Midtveisevalueringen av håndteringen av covid-19 i Helse Bergen HF viste blant annet at overgangen mellom trinnene i pandemiplanen ikke var godt nok beskrevet. Den ble revidert for å sørge for bedre fleksibilitet, dertil identifiserte de behov for å beskrive trinnene på en mer generisk måte for framtiden. De fant også at testkapasiteten ble en avgjørende flaskehals i pasientlogistikken. I sitt svar til Koronakommisjonen skrev Helse Bergen HF:
Dette viser at enhver plan må adapteres for å passe til utviklingen i den aktuelle situasjonen og endringer i forhold til skissert scenario. Den nye pandemiplanen inneholder derfor en avslutning som binder sykehuset til en kontinuerlig oppdatering av planverket.
Kilde: Helse Bergen HF
Svarene kommisjonen har fått fra utvalgte sykehus, viser også at klinikkene og avdelingene i de enkelte sykehusene i ulik grad hadde kjennskap til det overordnete planverket. Avdelingsvise planer tok i liten grad høyde for en pandemi, og planene var i mindre grad samkjørte på tvers.
Klinikkene hadde generelle beredskapsplaner og planer for massetilstrømning, men de fleste klinikkene manglet plan for pandemi. Alle klinikkene med avdelinger gjorde revisjoner av eksisterende planer med tilpasninger til den aktuelle situasjonen.
Kilde: Oslo universitetssykehus HF
29.4 Endrete rammevilkår for sykehusene da smitten spredte seg
29.4.1 Krav om økt intensivkapasitet og sengekapasitet til covid-19-pasienter
Den 11. mars 2020 ba Helsedirektoratet de regionale helseforetakene om å iverksette tiltak for å sikre tilstrekkelig kapasitet for å behandle en forventet økning av pasienter med covid-19. De regionale helseforetakene svarte 16. mars 2020 at det totale antallet intensivplasser i en ordinær driftssituasjon var 289, men at dette ville kunne økes til 742 i henhold til planverkene. Videre kunne det maksimale antallet intensivplasser økes til 925, men da måtte de styrke bemanningen og ha mer utstyr.3
I foretaksmøtene Helse- og omsorgsdepartementet hadde med de regionale helseforetakene 24. mars 2020 ble det vist til at Folkehelseinstituttets fjerde risiko-, prognose- og responsanalyse for kapasitetsbehov ved maksimal utbredelse av covid-19 var:
sykehusinnleggelser i intervallet 1.700 – 4.500
intensivplasser i intervallet 600 – 1.200
I og med kapasiteten i sykehusene lå under det som i denne analysen ble angitt som maksimalt behov ba departementet de regionale helseforetakene legge konkrete planer for å møte maksimalt behov. Det ble påpekt at alternativ bruk av arealer og personell ville være aktuelt. Dessuten kunne situasjonen gjøre det nødvendig å finne løsninger hvor det ikke var mulig å opprettholde samme standard som under alminnelige driftsforhold.
Økonomiske kompensasjonsordninger og endrete økonomiske insentiver
Finansieringen av norske sykehus er todelt: Sykehusene får en årlig basisbevilgning som blant annet avhenger av befolkningsstørrelse og befolkningssammensetning. I tillegg får de en aktivitetsbasert (innsatsstyrt) bevilgning som avhenger av hvor mange pasienter som får behandling og hvilken type behandling pasientene får. For 2020 var den aktivitetsbaserte bevilgningen opprinnelig ment å dekke 50 prosent av driftskostnadene i somatisk spesialisthelsetjeneste. Den aktivitetsbaserte delen var noe lavere for polikliniske konsultasjoner innen psykisk helsevern og tverrfaglig spesialisert rusbehandling (TSB).
Under pandemien ble sykehusene kompensert for nedtrekk av aktivitet ved at basisbevilgningen økte. Det har også vært noen endringer i de økonomiske insentivene. Blant annet har prisen (DRG vekten4) sykehusene har fått for å gjennomføre en konsultasjon på telefon eller video (e-konsultasjon) blitt likestilt med prisen for en konsultasjon ved frammøte.
Koronakommisjonen har ikke vurdert om størrelsen på de økonomiske kompensasjonsordningene til sykehusene var på riktig nivå. Vi har heller ikke sett på om endringene i insentivene var innrettet slik at den negative effekten av pandemien på den ordinære pasientbehandlingen ble mindre enn om gjeldende ordninger ble videreført. Analyser av hvordan endrete insentiver kan ha påvirket pasientbehandlingen på kort og lang sikt, vil gi viktig kunnskap til helsetjenesten også i en ordinær driftssituasjon. Kommisjonen anbefaler myndighetene å igangsette analyser som kan belyse dette.
29.4.2 Endringer i prioritering av helsehjelp
Med hjemmel i koronaloven ble det 27. mars 2020 gitt en midlertidig forskrift om helselovgivningen for å avhjelpe konsekvenser av utbruddet av covid-19.5 Gjennom forskriften ble en rekke ordinære pasientrettigheter og frister midlertidig satt til side.6
For å gi helsepersonell og ledere i helse- og omsorgstjenesten overordnet støtte til krevende prioriteringsbeslutninger publiserte Helsedirektoratet 25. mars 2020 et prioriteringsnotat. Notatet tok utgangspunkt i prioriteringskriteriene som gjelder for norsk helsetjeneste: nytte-, ressurs- og alvorlighetskriteriet (Meld. St. 34 (2015–2016), NOU 2014: 12, NOU 2018: 16), og henviste til prioriteringsråd utarbeidet av Legeforeningens fagmedisinske foreninger innenfor ulike spesialiteter.
Målet var å kunne gi god og omsorgsfull helsehjelp til dem som utvikler alvorlige forløp av covid-19. Samtidig skulle pasienter med annen, livstruende sykdom fortsatt motta helsehjelp. For spesialisthelsetjenesten skulle det av smittevernhensyn vurderes om konsultasjonene kunne gjennomføres via telefon eller video. Der det var mulig, skulle kontroller av pasienter med kroniske lidelser erstattes av digital hjemmeoppfølging. Videre skulle planlagte inngrep (innleggelser og dagbehandling) reduseres til et «absolutt nødvendig nivå». Dette måtte vurderes opp mot det totale behovet for kapasitet, især intensivkapasitet. Det ble også bestemt at organiserte masseundersøkelser (screening) mot kreft skulle opphøre inntil videre.
Innenfor psykisk helse og rus anbefalte Helsedirektoratet at det polikliniske tjenestetilbudet og dagbehandlinger skulle opprettholdes, men at oppmøtekonsultasjonene måtte begrenses til bare der det var behov for å ivareta liv og helse. Føringen var at planlagte døgninnleggelser innen psykisk helse- og rusbehandling burde begrenses, men at de kunne gjennomføres der det var etablert forsvarlige smittevernrutiner.

Figur 29.2
29.5 Oppskalering av intensivkapasitet
Koronakommisjonen har innhentet erfaringer om hvordan sykehusene skalerte opp intensivkapasiteten fra Finnmarkssykehuset HF, Universitetssykehuset i Nord-Norge HF, St. Olavs hospital HF, Helse Bergen HF, Akershus universitetssykehus HF, Oslo universitetssykehus HF og Sykehuset Østfold HF. Sykehusene ble stilt følgende fire spørsmål:
1. Hadde sykehuset planverk som var nyttig for arbeidet med å bygge kapasitet til å ta imot det antall pasienter som planscenarioene anslo i mars? Gi gjerne eksempler. Hva vurderer dere var utfordringer for sykehuset spesielt og norsk spesialisthelsetjeneste generelt?
2. Hvordan rigget sykehuset seg og skalerte opp kapasiteten for å ta imot covid-19-pasienter? Hva var gode erfaringer og hva var store utfordringer? I denne forbindelsen vil vi gjerne høre hvilke tiltak og rammebetingelser som er viktige for rekruttering av personellressurser.
3. Hva var de største utfordringene knyttet til behandling av covid-19-pasienter?
4. Hvordan reetablerte helseforetaket den elektive virksomheten i takt med at det var mindre behov for kapasitet for covid-19-pasienter etter den første fasen av utbruddet fram mot sommeren 2020?
De skriftlige svarene kommisjonen har fått, viser at siden pågangen av covid-19-pasienter har vært ulik, har også oppskaleringen og erfaringene vært ulike i de sju sykehusene. Det er likevel noen fellestrekk vi vil trekke fram.
Sykehusene igangsatte ulike tiltak for å endre driften
Sykehusene opprettet kriseledelse og krisestab, og ledelsen møttes oftere. Den planlagte (elektive) kirurgien ble redusert og analysekapasiteten økt. Sykehusene opprettet dessuten egne pandemiposter. Bruken av video- og telefonkonsultasjoner for planlagt aktivitet økte, og sykehusene omdisponerte personell. Det ble innført adgangskontroll for besøkende. Alle sykehusene vektla at tilbudet til prioriterte pasienter skulle skjermes. Samtidig uttrykte flere bekymring for en nedgang i øyeblikkelig hjelp-kontakter, og at dette kunne gi dårligere prognose for pasientene på lengre sikt.
For å hindre smitte ble det innført smittesortering (triage) ved ankomst til sykehusene, og øyeblikkelig hjelp-pasienter med mistenkt smitte ble holdt adskilt fra andre pasienter. Oslo universitetssykehus innførte begrepet «pretriage» som var en sortering hvor i) sikker, ii) mistenkt og iii) ikke mistenkt smitte ble sortert før selve sorteringen i akuttmottaket.
Universitetssykehuset i Nord-Norge (UNN) meddelte kommisjonen at de fikk etablert raske beslutningsprosesser og mer effektive møter. De gikk nøye gjennom ventelister og luket ut pasienter som ikke trengte å komme til spesialisthelsetjenesten likevel. En slik reversert sortering var en positiv erfaring for sykehuset. Økt bruk av teknologiske løsninger både i pasientoppfølgingen og behandlingen og i administrative møter førte til mindre reising både for pasienter og ansatte. Dette hadde vært en satsing også tidligere, men gjennomføringen ble lettere under pandemien. UNN høstet gode erfaringer med sentral styring av personell og plan for omdisponering. Under pandemien fikk de gjennomført større grad av jobbglidning7 enn sykehuset hadde fått til før pandemien.
Utfordrende driftssituasjon
Gjennom perioden med opptrapping opplevde sykehusene utfordringer på grunn av manglende beredskapslager for smittevernutstyr, respiratorer og engangsutstyr til intensivbehandling, mangel på medikamenter og lav testkapasitet, blant annet som følge av mangel på prøvetakingsutstyr og reagenser. Anskaffelser og ombygginger måtte dessuten skje raskt.
Sentrale myndigheters tidlige føringer om å dekke de økonomiske konsekvensene, har vært en klar forutsetning for at sykehuset skulle lykkes med å styrke testkapasiteten. Det siste gjelder også for nødvendige ombygginger og utstyrsanskaffelse
Kilde: Helse Bergen HF
Driftssituasjonen i behandlingen av akuttinnlagte pasienter totalt sett ble også krevende:
Generelt har det i behandling av akutte pasienter vært en utfordring å skille bekreftet covid fra mistenkt, evt sannsynlig, covid-19. Dette medfører selvsagt tung drift siden mange pasienter må smitteisoleres inntil testsvar foreligger for å unngå smitte inn i sykehuset; men dette kan også ha forsinket behandling til ikke covid pasienter.
Kilde: Oslo universitetssykehus HF
Flere av sykehusene opplevde store driftsutfordringer knyttet til ansatte i karantene. Oslo universitetssykehus har beregnet at totalt hadde omtrent 5 000 ansatte vært i karantene én gang i perioden fra mars og fram til sommeren 2020.
Sykehusene opplevde høyt press fra sentrale myndigheter med hensyn til rapportering. Dette gjorde i sin tur at driftssituasjonen ble ekstra krevende:
En annen utfordring var kravet om omfattende rapporter til sentrale myndigheter med svært korte tidsfrister. Det synes ikke som om direktorat og departement har forståelse for at de som må være med å lage rapportene er de samme personene som også deltar i det kliniske arbeidet, samt er ansattes nærmeste ledere. Vi opplever rapporteringskrav med korte tidsfrister også høsten 2020.
Kilde: St. Olavs hospital HF
Knapphet på personell med riktig kompetanse
Kommisjonen spurte sykehusene om hvilke tiltak og rammevilkår som var viktige for å rekruttere ansatte. Flere av sykehusene framhevet at det viktigste var opplæring av egne ansatte for å ivareta nye oppgaver, særlig gjaldt det opplæring i smittevern. Sykehusene la også vekt på at det var viktig å inngå avvikende avtaler for arbeidstidsplanlegging og fordeling av arbeidstid. I tillegg ble tilretteleggingen for å bruke sykepleier- og medisinerstudenter ansett som viktig. Nye nasjonale regler for avlønning av pensjonister hadde også betydning. Flere sykehus gjennomførte nyrekruttering. Samlet sett er likevel bildet at sykehusene i stor grad utnyttet tilgjengelige personellressurser, men at det var knapphet på personell med riktig kompetanse til å håndtere pandemipasienter spesielt og smittevernregler generelt.
Vårt inntrykk var og er fortsatt at sentrale helsemyndigheter ikke helt synes å forstå at antallet pasienter vi vil være i stand til å gi intensivmedisinsk behandling til ikke kommer til å være begrenset av hverken lokaler eller medisinsk-teknisk utstyr, men av bemanning.
Kilde: St. Olavs hospital HF
Tilbakemeldingen fra St. Olavs hospital samsvarer med erfaringer fra andre sykehus. For å kompensere for mangel på intensivsykepleiere gjennomførte for eksempel Helse Bergen HF i juni en fullskala øvelse med mobile team i en gymsal med intensivsykepleiere som teamledere. Andre sykepleiere fikk på denne måten en opplæring som gjorde dem i stand til assistere i behandlingen av intensivpasienter.
Den 14. januar 2021 ga Helse- og omsorgsdepartementet de regionale helseforetakene i oppdrag å opprette til sammen 100 nye utdanningsstillinger for intensivsykepleiere.89 Utdanning av flere intensivsykepleiere vil bidra til å sikre en bedre tilgang på intensivsykepleiere framover. Kommisjonen har ikke vurdert om dette antallet er tilstrekkelig på lang sikt.
Mulighetsrom i eksisterende bygningsmasse og organisasjonsmodell
Sykehusene har i noen grad måttet bygge om lokalene sine for å øke antallet sengeplasser. Dette skjedde blant annet ved at vanlige ensengsrom ble omgjort til tosengs rom, at annen bygningsmasse som møterom og undervisningsrom ble utnyttet til pasientbehandling, og at det ble bygget sluser foran undersøkelsesrom. St. Olavs hospital HF, som er et sykehus bestående av flere sentre (sentermodell), påpeker i svaret sitt at modellen med mange ulike bygg medfører ekstra utfordringer i en pandemisituasjon:
mange innganger og ingen hovedinngang som medfører at adgangskontroll er utfordrende / ressurskrevende.
pasienttransport innad i sykehuset – større avstander.
ved stort press på personellressurser – mere krevende å benytte personell på tvers av sentra.
intensiv/overvåkingsenheter spredt på hele sykehuset i ulike sentra: ved opptrapping av eskaleringsplaner med mange covid-19-pasienter inn i sykehuset vil de bli spredt i flere sentra. Det kan i utgangspunktet virke naturlig å planlegge for kohortisolering i et senter, men det viser seg å være vanskelig å få til da hvert senter har kritisk utstyr til spesialfunksjoner for andre pasienter som vanskelig lar flytte på seg.
Kilde: St. Olavs hospital HF
Utfordringer knyttet til behandlingen av covid-19-pasientene
I den første fasen av pandemien var kunnskapen om sykdommen, diagnostikk og behandling mangelfull. Det var spesielt stor usikkerhet om aerosolgenererende prosedyrer,10 luftsmitteisolat og smittevern. Det ble også påpekt utfordringer knyttet til at retningslinjene endret seg raskt.
Sykehuset har hele tiden forholdt seg til Folkehelseinstituttets retningslinjer. Disse retningslinjene ble, særlig i starten, hyppig endret fra FHI sin side. Dette medførte mange endringer i våre egne, interne styrende dokumenter og retningslinjer. Det ble meldt at mange opplevde det som tidkrevende og vanskelig å få oversikt over hva som ble endret fra gang til gang.
Kilde: Helse Bergen HF
St. Olavs hospital HF påpekte også at det er «sannsynlig at noen ansatte ble smittet pga endrete smittevernrutiner (gjenbruk av engangsutstyr)».
For de ansatte har det tidvis vært krevende og tungt å arbeide med smittevernutstyr. De ansatte har også vært bekymret for om de tar med smitte inn og ut av sykehuset. Oppsummert har perioden med pandemi vært psykisk og fysisk belastende for det involverte personellet. Sykehusene påpekte at det har vært en ujevn arbeidsbelastning blant de ansatte. Parallelt med stort trykk i noen avdelinger har det vært for lite å gjøre i avdelinger hvor planlagt aktivitet er tatt ned.
Samhandling mellom spesialisthelsetjenesten og kommunene fungerte godt
Sykehus og kommuner skal samarbeide for å gi befolkningen tilstrekkelig helsehjelp. I forbindelse med pandemien ble det fra Helsedirektoratet presisert at spesialisthelsetjenesten og kommunene måtte organisere kriseledelse og prioritere regelmessig dialog for å samarbeide om helsehjelpen til befolkningen. Det måtte også utarbeides samarbeidsavtaler mellom kommunene og sykehusene som inneholdt kriterier for innleggelse og utskrivelse, og hvordan dette i praksis skulle gjøres under en epidemitopp. Videre måtte kommunene forberede seg på raskt å kunne ta imot pasienter utskrevet fra sykehus, inkludert at de kommunale øyeblikkelig hjelp-plassene måtte utvides i antall og forsterkes med riktig kompetanse. Spesialisthelsetjenesten på den annen side måtte være tilgjengelig for rådgivning til kommunene i håndteringen av akutt syke pasienter. Helsedirektoratet anbefalte at mulighet for å unngå innleggelse på sykehus, sammenholdt med kommunens mulighet for å ivareta pasientene, ble vurdert i hvert enkelt tilfelle.11
Utfra svarene fra sykehusene kan det se ut som samarbeidet mellom sykehus og kommune har gått bra, og at samhandlingen har fungert bedre enn tidligere:
Koronapandemien har medført at samhandlingen i Helsefellesskapet har gjort et kvantesprang.
Kilde: St. Olavs hospital HF
Sykehusene svarte at samarbeidet for en stor del ble bygget på gjeldende samarbeidsstrukturer og allerede eksisterende møtepunkter. Men det har også vært behov for nye møtestrukturer og nye prosedyrer for å sikre helhetlige pasientforløp for behandling av pasienter med covid-19. Helse Bergen HF presiserte at kommunesamarbeidet har vært tuftet på en målsetting om rett pasient på rett sted til rett tid, og at kommuner og sykehus i felleskap var med på å definere hvilke pasienter som skulle til hvilket nivå. Det kan også synes som den jevnlige dialogen som har vært nødvendig under pandemien har medført økt tillit mellom ansatte i kommunen og på sykehuset.
Helse Bergen HF oppsummerer følgende læringspunkter:
Verdien av at samhandlingen med kommunene er forankret på nivå 1 med deltagelse av viseadministrerende direktør. Dette har gitt en oversikt og helhet i arbeidet med kommunene om alt fra testlokasjoner, smittevernsutstyr, hurtigtester, rutiner, personell, studenter og pasientflyt mellom forvaltningsnivå.
Viktigheten av å bygge på eksisterende strukturer.
Forhåndsdelegert mandat og mynde til de personene som møtte i de faste pandemikoordineringsmøtene gjorde oss beslutningsdyktige og operasjonelle.
Viktigheten av å være til stede i møter mellom Fylkesmannen og kommunene for å kjenne til det helhetlige utfordringsbildet for våre 18 kommuner.
Kilde: Helse Bergen HF
Normalisering etter aktivitetsreduksjon
I foretaksmøtene mellom Helse- og omsorgsdepartementet og de regionale helseforetakene 17. april 2020 ble det stilt forventninger til at sykehusene skulle gjennomføre en gradvis opptrapping av aktivitet. Samtidig skulle de fortsette arbeidet med å forberede en mulig smittetopp med et høyt antall intensivpasienter senere på året.12 Det ble presisert at opptrappingen skulle være i tråd med etablerte prioriteringskriterier.
Økt aktivitet skulle altså skje parallelt med beredskap og ivaretakelse av covid-19-pasienter. I svaret sitt til kommisjonen omtalte Akershus universitetssykehus HF dette som en «limbodrift», hvor endringer fra «ordinær drift» til «covid drift» måtte håndteres på en koordinert og forutsigbar måte og balansere tre hensyn:
Sikre beredskap tilknyttet koronasituasjonen med tilstrekkelig opplært personell tilgjengelig innen covid-områdene.
Sikre tilbud til tilstrømning av ø-hjelps pasienter til sykehuset.
Sikre elektiv virksomhet for å redusere etterslep og ventetid.
Kilde: Akershus universitetssykehus HF
Ekstraordinære tiltak som kveldspoliklinikk og målrettet opprydding i ventelister, samt fortsatt satsing på video- og telefonkonsultasjoner var virkemidler sykehusene brukte for å ta igjen etterslepet i den planlagte virksomheten.
Oslo universitetssykehus HF kommenterte at de erfarte at det tok lengre tid å få aktiviteten opp enn ned, blant annet på grunn av ansatte i karantene, smittevernrutiner og at pasienter uteble fra timen sin. Majoriteten av sykehusene svarte at ved inngangen til sommerferien var de tilbake i tilnærmet normal aktivitet.
Det interregionale pandemiprosjektet som ble nedsatt av fagdirektørene ved de regionale helseforetakene 8. juni 2020, oppsummerer den nye situasjonen i sykehusene på følgende måte:
Den nye hverdagen i norske sykehus er ikke en normalisering av aktiviteten i bredere forstand; det er enten snakk om en ny normal, eller premisser for drift i sykehusene som ikke vil bli normalisert før omfattende vaksinering er gjennomført. Sykehusene må inntil videre drive med skallsikring, prescreening, testing av pasienter, luftveisisolasjoner, kohorter, områder eller enheter der uavklarte pasienter må vente på testresultater osv. Dette betyr blant annet en kontinuerlig større ressursbruk, for å oppnå samme produksjon som før pandemien.
Kilde: SKDE (2020)
29.6 Innlagte covid-19-pasienter og beredskapssituasjonen i sykehusene
29.6.1 Innleggelser som følge av covid-19
Antallet covid-19-innleggelser var relativt lavt i første del av pandemien
Antallet sykehusinnleggelser som følge av covid-19 har vært lavt i Norge i pandemiperioden. Toppunktet i 2020 ble nådd 1. april 2020, omtrent en måned etter det første bekreftede norske smittetilfellet (figur 29.4). Da var totalt 318 covid-19-pasienter innlagt (Helsedirektoratet 2020). Dette utgjorde omtrent 2 prosent av tilgjengelige somatiske senger i norske sykehus. Av de innlagte fikk 99 intensivbehandling. Tilsvarende tall for Helse Sør-Øst RHF, den hardest rammete helseregionen, var 245 innleggelser og 73 intensivpasienter. På enkelte av sykehusene var det derfor et betydelig press på intensivressursene. Under den mest intense pandemiperioden i mars og april 2020 var det tett på 100 personer som hadde behov for intensivbehandling. Disse var i gjennomsnitt innlagt i 17 dager (SKDE 2020). Kurven flatet ut fra midten av april, og tallet på innleggelser holdt seg lavt i en lengre periode.

Figur 29.3
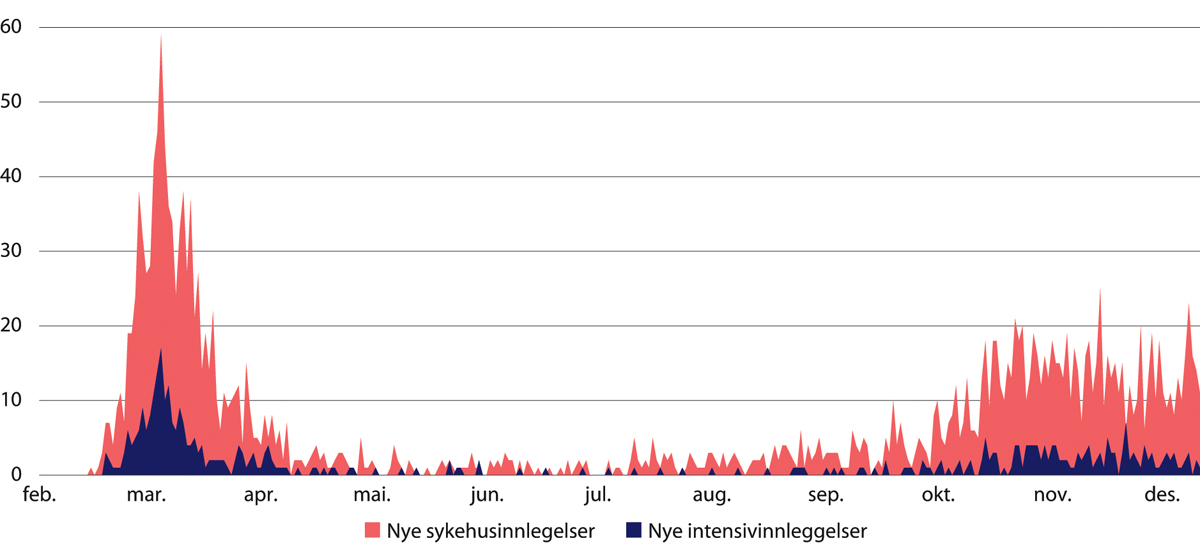
Figur 29.4 Innlagte covid-19-pasienter i norske sykehus. Daglige data, februar – desember 2020.
Kilde: FHI
Smitten økte i løpet av høsten 2020. I perioden fra midt i november og ut 2020 var det til enhver tid omkring 120 innlagte pasienter i norske sykehus med covid-19. Av disse igjen var et tjuetalls pasienter i respiratorbehandling.
Ved utgangen av året hadde nærmere 2 200 pasienter vært innlagt med covid-19 i Norge, av disse hadde omtrent 400 fått intensivbehandling (figur 29.5). Antallet covid-19-innleggelser framstår derfor som lavt i Norge sammenliknet med andre land (figur 4.8). Også sammenliknet med tall for sesonginfluensa var antallet covid-19-pasienter lavt. For influensasesongene fra 2008–2009 til 2016–2017 var mellom 579 og 4 973 pasienter med påvist influensa innlagt på norske sykehus hvert av årene. Vinteren 2019 – 2020 var det omtrent 3 000 influensaassosierte sykehusinnleggelser, av disse var 123 på en intensivavdeling, noe som var lavere enn normalt.13
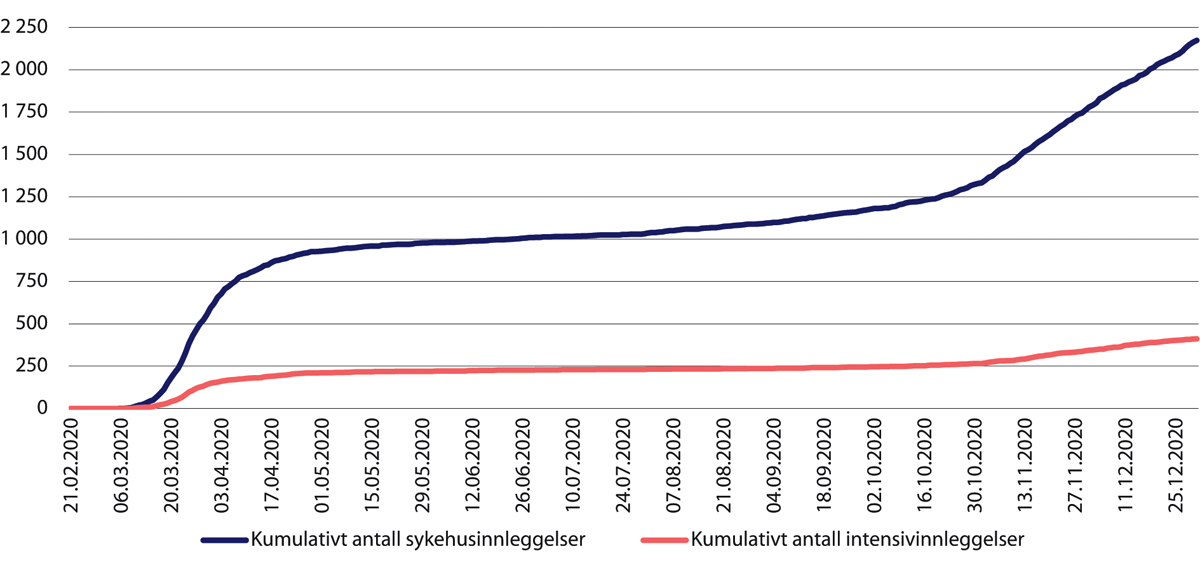
Figur 29.5 Innlagte covid-19 pasienter totalt og på intensivavdeling. Februar – desember 2020.
Kilde: FHI
Pasienter med underliggende sykdommer og eldre hadde størst sannsynlighet for å bli innlagt
Med data fra Norsk pasientregister (NPR), Kommunalt pasient- og brukerregister (KPR) og Meldingssystem for smittsomme sykdommer (MSIS) finner Nystad og medforfattere (2020) at blant covid-19-innlagte voksne pasienter hadde flere underliggende sykdomstilstander enn i resten av befolkningen. Det var flere med hjerte- og karsykdommer (18,3 prosent av de sykehusinnlagte versus 15,6 prosent i befolkningen), kreft (6,9 prosent versus 5,4 prosent), type 2-diabetes (8,6 prosent versus 5,2 prosent) og kols (3,8 prosent versus 2,7 prosent) enn i befolkningen etter aldersjustering. Andelen innlagte med astma, annen kronisk lungesykdom, komplikasjoner til hypertensjon (høyt blodtryk), fedme og overvekt, nevrologiske lidelser og hjerte- og nyresvikt var også høyere enn i resten av befolkningen.
Analyser av data for barn og unge viser at forekomsten av sykehusinnleggelser og komplikasjoner er lav (Størdal mfl. 2020). Dette støttes av funn fra andre land (Castagnoli mfl. 2020). Av alle barn og unge som var smittet i de to første månedene av pandemien ble 3 prosent innlagt på sykehus. Det var en noe større andel med påvist covid-19 i gruppen med sykdommer i muskel- og nervesystemet blant dem under 20 år.
Telle og medforfattere (2021) har analysert data fra Beredskapsregisteret for covid-19 (Beredt C19). Resultatene viste at risikoen for en sykehusinnleggelse var spesielt høy i aldersgruppen 90 år og eldre, blant menn og blant grupper med underliggende sykdommer. Menn og personer født i Asia, Afrika og Latin-Amerika hadde høyere risiko for respiratorbehandling enn andre.
29.6.2 Innlagte covid-19-pasienter og beredskapssituasjonen i sykehusene
Med data fra Norsk intensiv- og pandemiregister (NIPaR) har det interregionale pandemiprosjektet laget en oversikt over andelen senger som er belagt med covid-19-pasienter i norske sykehus (figur 29.6). Det var sykehus i Helse Sør-Øst RHF som hadde den største belastningen. På Lovisenberg Diakonale Sykehus og Diakonhjemmet sykehus var om lag 6,5 prosent av sengekapasiteten belagt med covid-19-pasienter, mens tilsvarende tall for Akershus universitetssykehus var 5,5 prosent. Samlet for hele perioden behandlet Akershus universitetssykehus, Oslo universitetssykehus og Vestre Viken flest covid-19-pasienter. Sykehusene i Helse Nord RHF, Helse Midt-Norge RHF og Helse Vest RHF har hatt et belegg under gjennomsnittet for landet sett under ett (SKDE 2020).
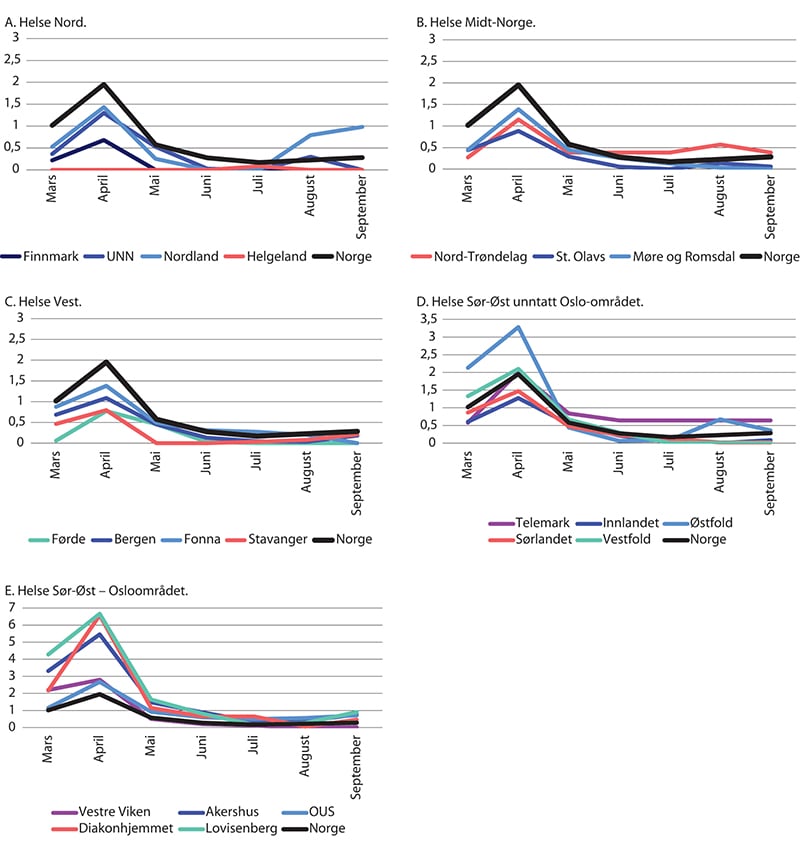
Figur 29.6 Andel senger belagt med covid-19-pasienter i sykehusene. Mars – september 2020. Prosent.
Kilde: SKDE
Sykehusenes beredskapsplaner skiller mellom grønn, gul og rød beredskap. Beredskapsnivåene indikerer noe om behovet for beredskapsledelse og mobilisering av ekstra personell og ressurser. Ved å se på beredskapsnivåene sykehusene hadde, kan vi si noe om det krisearbeidet som faktisk foregikk.
Beredskapsplanene er tilpasset forutsetningene og ressurstilgangen i det enkelte sykehuset, og kan ikke sammenliknes direkte. I store trekk innebærer imidlertid de ulike nivåene:
Grønn beredskap: Situasjonen krever økt oppmerksomhet. Beredskapsledelse etableres og enkeltfunksjoner kan forsterkes. Det er en uavklart situasjon der det kan bli behov for ekstraordinære tiltak og ressurser.
Gul beredskap: Kriseledelse etableres, situasjonen må håndteres med ekstraordinære tiltak og ressurser.
Rød beredskap: Det er stort behov for ekstraordinære tiltak og ressurser.
Figur 29.7 viser beredskapssituasjonen for sykehusene i perioden fra mars til september 2020. Det var St. Olavs hospital HF som 15. februar 2020 var det første sykehuset som etablerte grønn beredskap. Rundt 15. mars 2020 var alle sykehus i gul beredskap. Enkelte av sykehusene opprettholdt gul beredskap et godt stykke ut i sommermånedene. Bortsett fra Akershus universitetssykehus som avviklet beredskapen i juni, og Sykehuset Telemark, som avviklet i august, beholdt sykehusene grønn beredskap ut august 2020. På bakgrunn av dette stiller det interregionale pandemiprosjektet følgende spørsmål:
Hvorfor gikk aktiviteten i sykehusene så mye ned når det kom så få pasienter med covid-19, og hvorfor er det så liten sammenheng mellom hvor i landet covid-19-pasientene kom, og hvor kapasiteten gikk ned?
Kilde: SKDE 2020
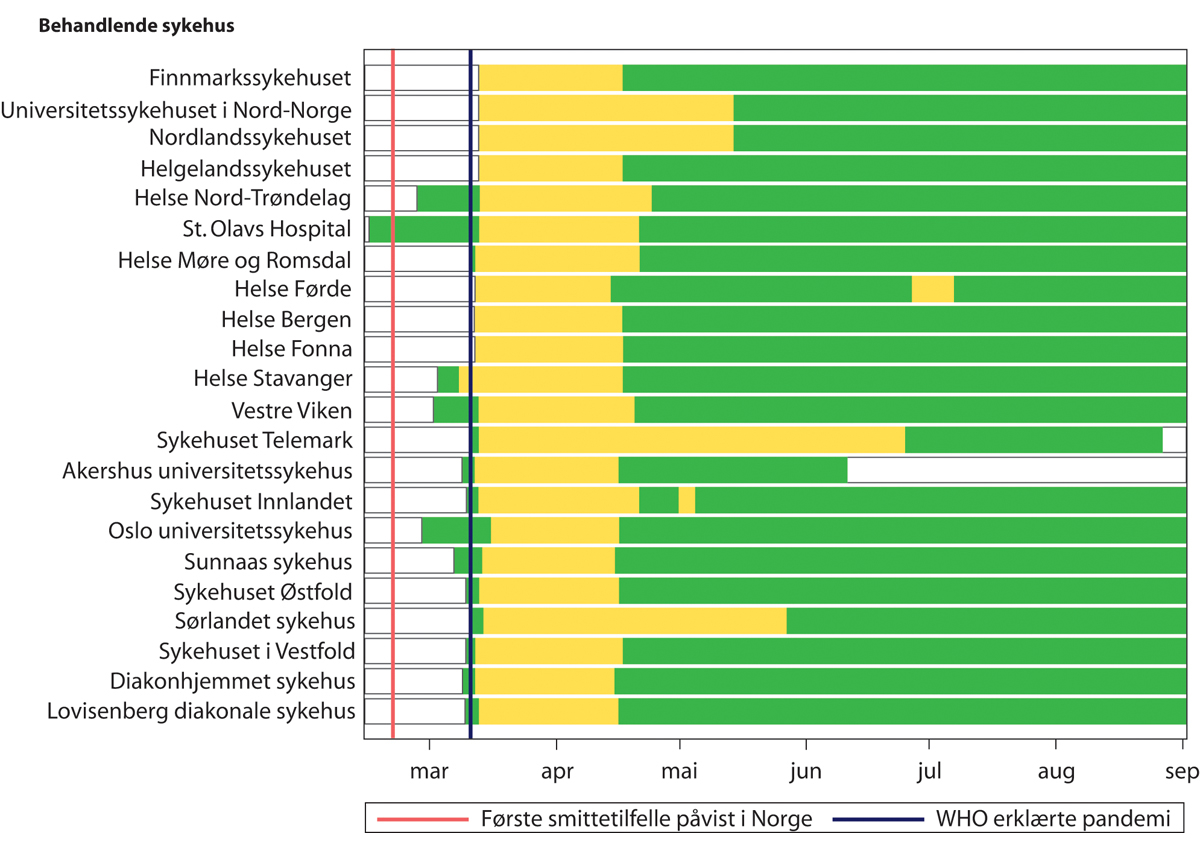
Figur 29.7 Beredskapssituasjonen i sykehusene (grønn, gul eller rød beredskap). Mars–september 2020.
Kilde: SKDE
29.7 Aktiviteten i somatisk helsetjeneste
29.7.1 Samlet aktivitet
Nedgang i aktiviteten fra medio mars
Behandlingsaktiviteten ved norske sykehus gikk ned fra mars 2020 (figur 29.8). I tillegg til akuttinnleggelser inkluderer dette planlagte (elektive) innleggelser, planlagt dagbehandling og planlagt poliklinisk aktivitet. Aktivitetsnedgangen var tydelig også i april, totalt antall døgnopphold utgjorde da mindre enn 60 prosent av 2019-nivået.
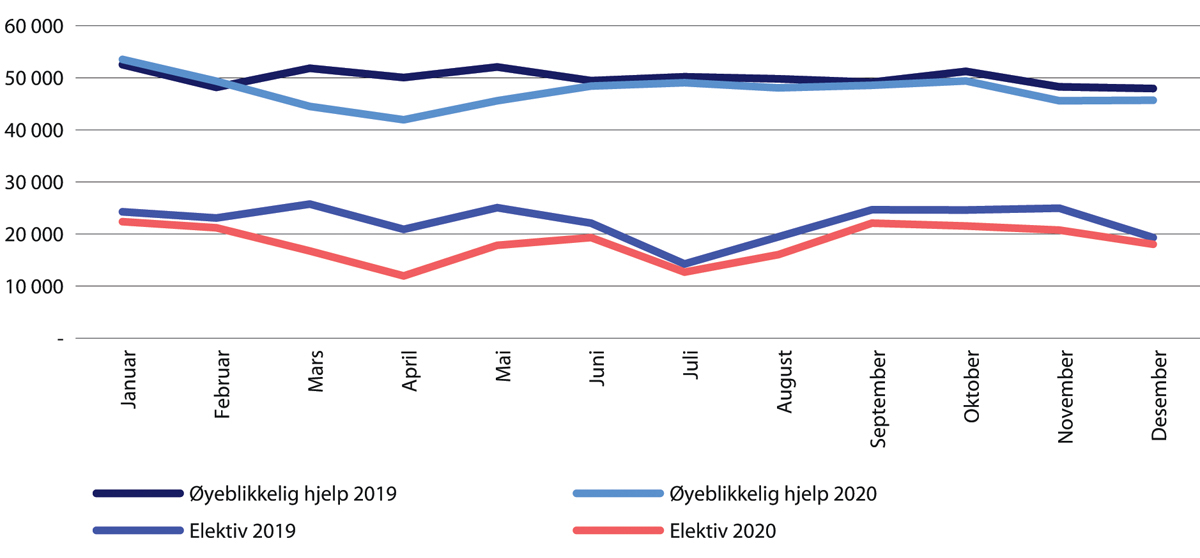
Figur 29.8 Antall døgnopphold fordelt på øyeblikkelig hjelp og planlagte innleggelser. Januar- desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Aktivitetsnivået målt som DRG poeng14 hvor det tas hensyn til ressursbruk knyttet til innleggelsene, lå på 75 prosent av 2019 nivå (figur 29.9). Dette tyder på at de innlagte pasientene var medisinsk mer krevende å behandle enn året før. Antallet øyeblikkelig hjelp-innleggelser målt som DRG-poeng var i april 20 prosent lavere enn i april 2019, og liggetiden i sykehus for disse pasientene ble redusert med 4,7 prosent (Helgeland mfl. 2021).
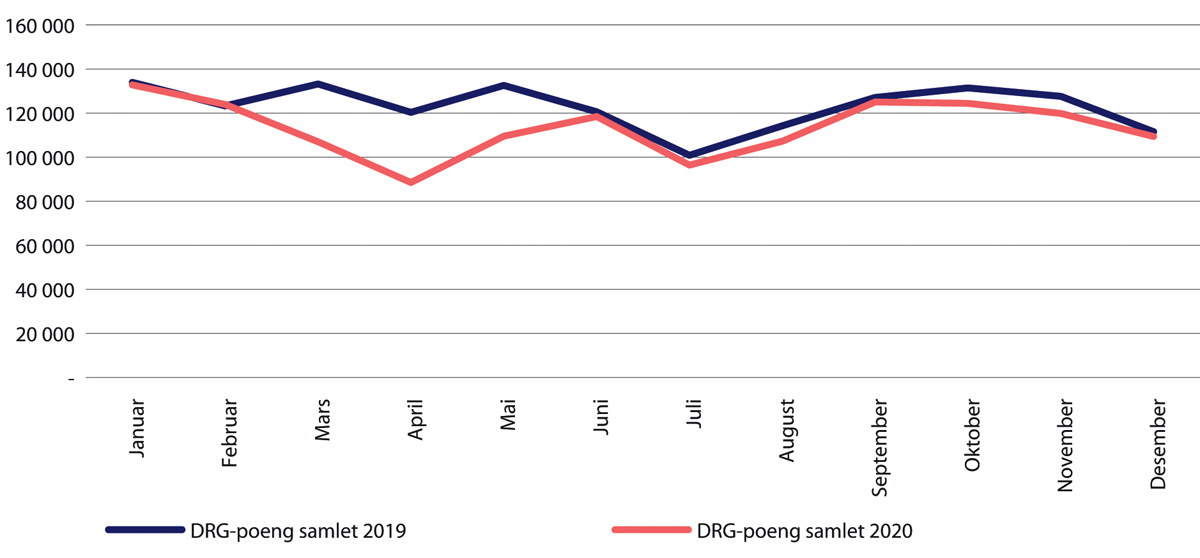
Figur 29.9 Samlet aktivitet målt som DRG-poeng. Januar-desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Både øyeblikkelig hjelp og planlagt aktivitet økte igjen fra mai 2020. I juni hadde nivået nærmet seg 2019-nivå, men med et fortsatt noe lavere nivå for planlagte innleggelser. Aktivitetsnivået målt som DRG-poeng var gjennom høsten 2020 lavere enn i 2019. Sammenliknet med trenden tidligere år er det samlete nedtrekket av planlagt aktivitet omtrent 20 000 innleggelser fra nedstengningen og fram til juni måned i 2020 (Helgeland mfl. 2021).
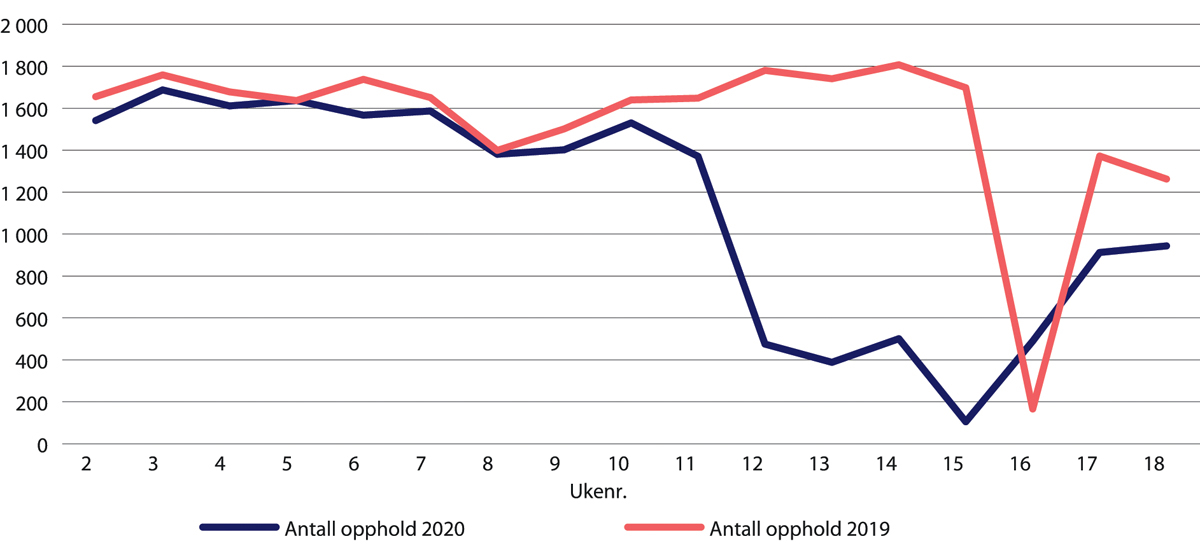
Øyeblikkelig hjelp-innleggelsene redusert med 24 prosent fra 13. mars til 30. april i 2020
Analyser basert på tall fra Norsk pasientregister (NPR) viser at nedgangen i øyeblikkelig hjelp-innleggelser for voksne startet kort tid etter at det første smittetilfellet ble påvist i Norge (fra uke 10), og før nedstengningen ble iverksatt 12. mars (uke 11) i 2020. Nedgangen nådde bunnen i uke 12 (figur 29.10). Reduksjonen i øyeblikkelig hjelp-innleggelser skyldes trolig både en reduksjon i sykeligheten som følge av lavere aktivitetsnivå, mindre omfang av influensa i samfunnet, færre henvisninger fra primærhelsetjenesten, og usikkerhet og bekymring for smitte i befolkningen og dermed at færre oppsøkte helsetjenesten (SKDE 2020).
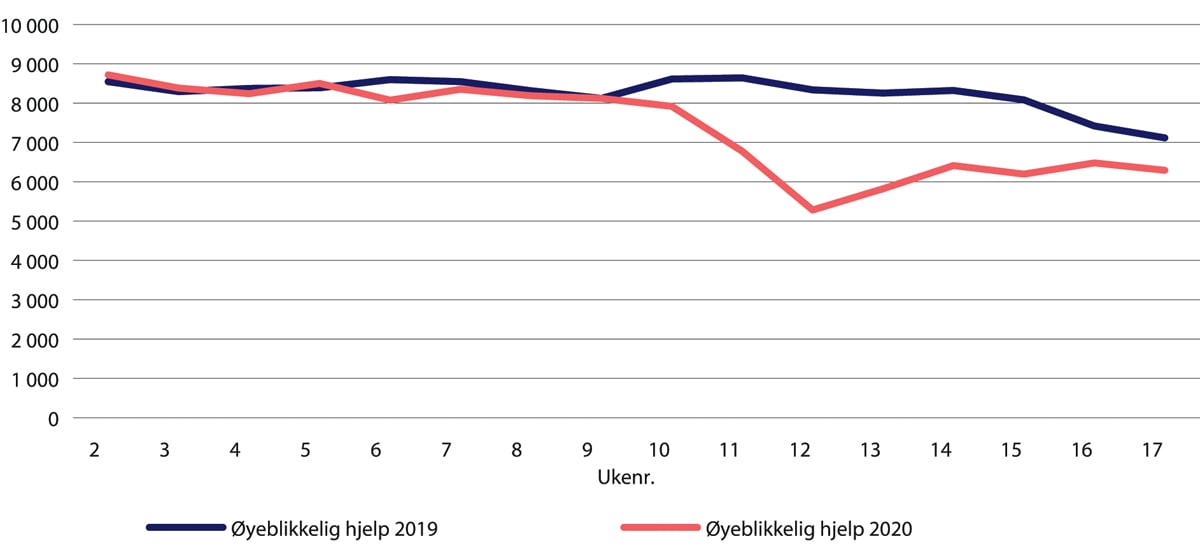
Figur 29.10 Antall øyeblikkelig hjelp-innleggelser i norske sykehus. Uke 2–17 i 2020 sammenliknet med samme periode i 2019.
Kilde: SKDE
Dagbehandling og poliklinisk aktivitet tilnærmet normalisert fra juni 2020
Dagbehandlinger og den polikliniske aktiviteten ble tatt kraftig ned da pandemien var et faktum, men fra juni av var antallet behandlinger på nivå med 2019 eller høyere (figur 29.11 og 29.12). Dette henger trolig sammen med at sykehusene måtte øke aktivitetsnivået for å ta igjen konsultasjoner som ble avlyst eller utsatt i mars og april 2020.
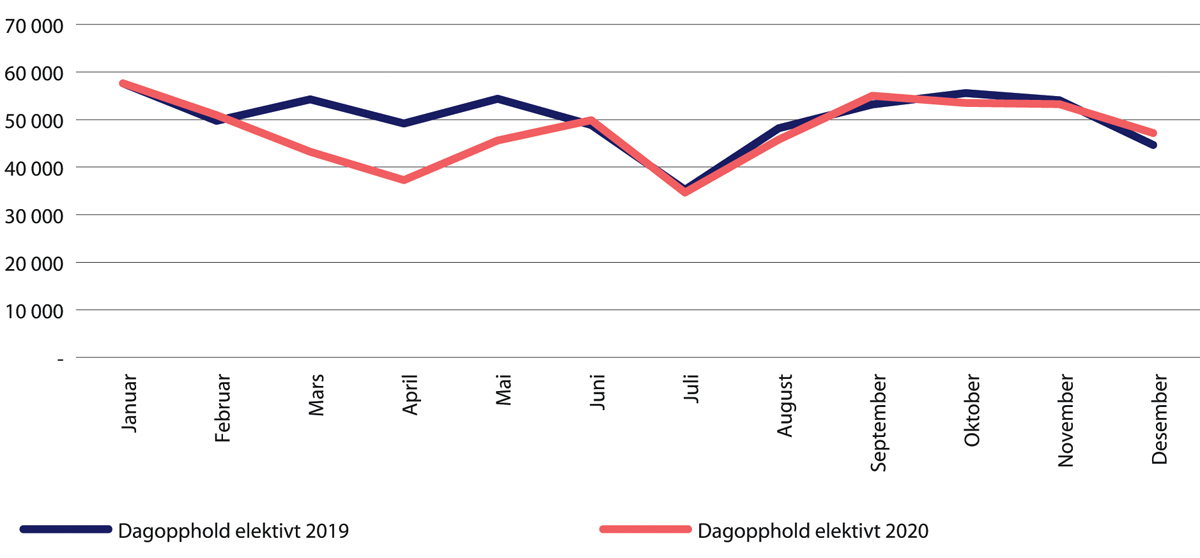
Figur 29.11 Antall dagbehandlinger. Januar-desember 2020 sammenlignet med samme periode i 2019.
Kilde: Helsedirektoratet
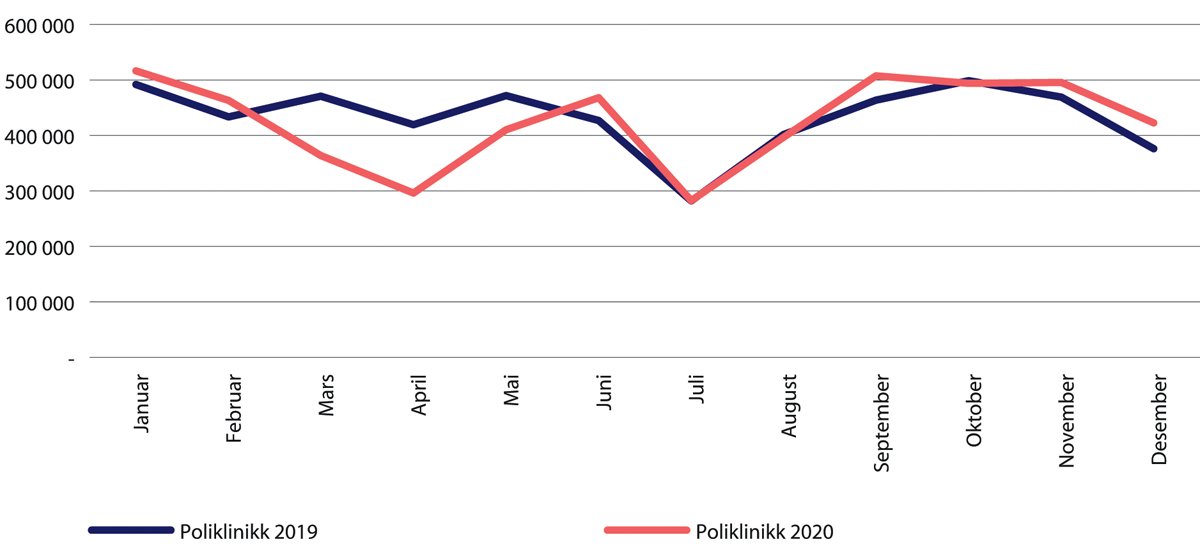
Figur 29.12 Antall polikliniske behandlinger. Januar-desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Prisen (DRG-vekten) sykehusene får er den samme for ordinære polikliniske konsultasjoner og videokonsultasjoner. Vi vet derfor ikke om de planlagte konsultasjonene har foregått ved frammøte. Det er imidlertid tegn på at sykehusene i større grad enn tidligere benyttet telefon eller videokonsultasjoner når de fulgte opp pasientene. Dette bekreftes av Kristoffersen og medforfattere (2020) som i en spørreundersøkelse til norske nevrologer fant at 87 prosent hadde økt bruken av videokonsultasjoner. Respondentene svarte at bruken var økt både for nye henvisninger og for oppfølging av pasienter. Det ble framhevet at videokonsultasjoner var mest egnet for pasientene som legene kjente fra før.
Kirurgiske inngrep med usikker nytteverdi ble betydelig redusert første kvartal
I 2019 ble de regionale helseforetakene i oppdragsdokumentet fra Helse- og omsorgsdepartementet bedt om å vurdere om enkelte kirurgiske prosedyrer som utføres, ikke bør benyttes rutinemessig. Dette kom på bakgrunn av manglende dokumentasjon av effekten eller fordi det var utviklet bedre og tryggere metoder. Det ble henvist til «The evidence-based intervention programme» fra NHS (National Health Service) i Storbritannia som inkluderte 17 kirurgiske inngrep med usikker nytteverdi. Med utgangspunkt i dette «revurderingsprosjektet» viser analyser at disse inngrepene ble redusert med 25 prosent i Norge første tertial 2020 sammenliknet med året før (figur 29.13). For ukene 11–18 var reduksjonen på 52 prosent. Dette tyder på at det under pandemien har foregått en tydelig prioritering av hva som anses som nødvendig helsehjelp i sykehusene (SKDE 2020).
Figur 29.13 Kirurgiske prosedyrer med usikker nytteverdi. Uke 2–18 2020 sammenliknet med samme periode i 2019.
Kilde: SKDE
29.7.2 Regionale forskjeller i behandlingsaktiviteten
Etter nedstengingen ble behandlingsaktiviteten målt som DRG-poeng redusert i alle de fire helseregionene (figur 29.14). I mars og april lå aktivitetsnivået på 80 prosent av 2019-nivået, og mellom 90 og 100 prosent i juni, juli og august. I oktober var det en noe lavere aktivitet i Helse Nord RHF. Dels var dette knyttet til lavere aktivitet ved Finnmarkssykehuset HF, men det henger trolig også sammen med store avstander og utfordringer knyttet til transport av pasienter og personell blant annet som følge av færre ordinære flyavganger.
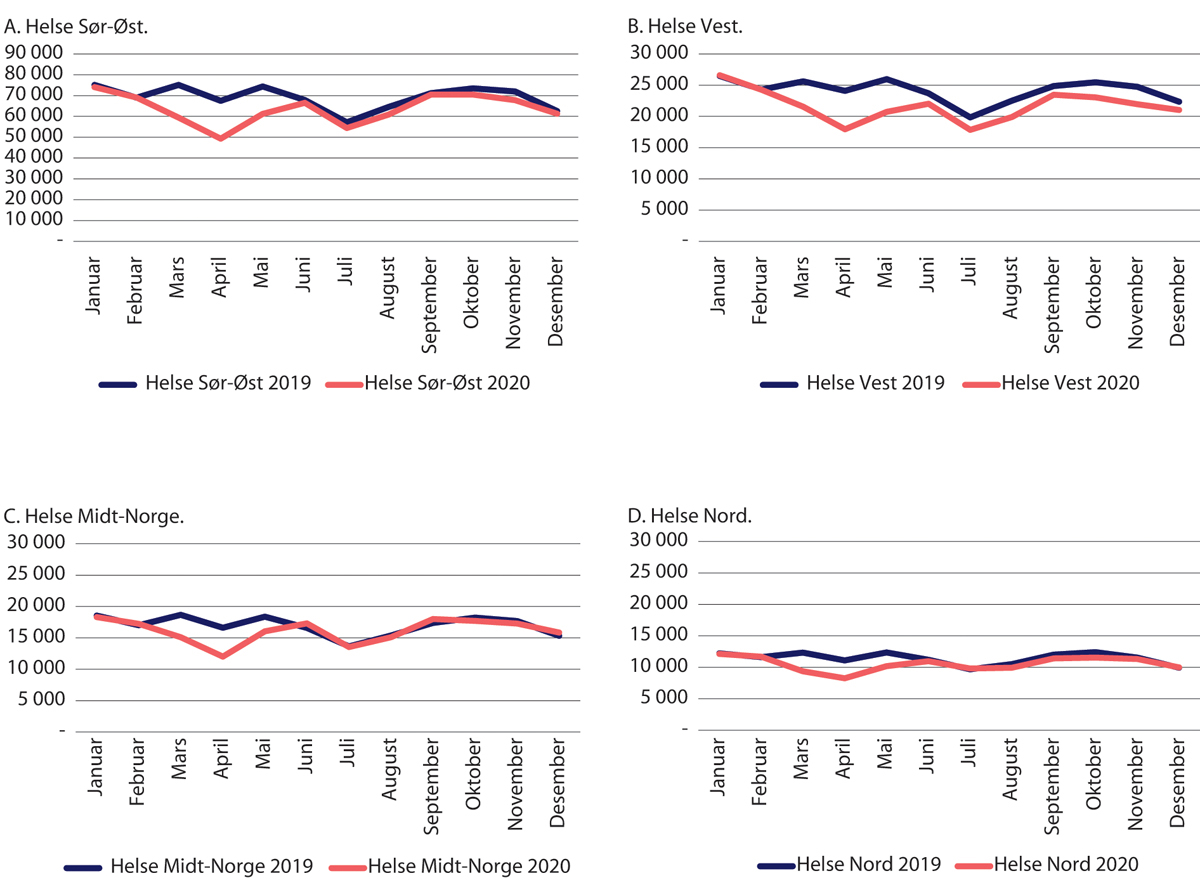
Figur 29.14 Samlet aktivitet målt som DRG-poeng per helseregion. Januar-desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Bortsett fra i Helse Midt-Norge RHF kom ikke aktivitetsnivået opp på 2019 nivå i løpet av 2020. I en fylkesvis analyse fra forskere ved Folkehelseinstituttet rapporteres det at nedgangen i aktivitet i 2020 utgjorde mellom 22 prosent og 32 prosent, og gjaldt alle fylker (Helgeland mfl. 2021).
29.7.3 Endret aktivitet i sykehusene påvirket grupper av befolkningen ulikt
Aldersgruppen 10–19 år opplevde størst nedgang i tjenester i mars og april 2020
Analyser fra Folkehelseinstituttet viser at begge kjønn var sjeldnere i kontakt med helsetjenesten i mars og april 2020 (Helgeland mfl. 2021). Bortsett fra at aldersgruppen 10–19 år opplevde en større nedgang i bruk av helsetjenester enn gjennomsnittet i mars og april, og gruppen 0–9 år en mindre nedgang, er det liten forskjell mellom aldersgruppenes tilgang på somatisk spesialisthelsetjeneste de første seks måneder av pandemien (figur 29.15). Den store nedgangen for gruppen 10–19 år ser ut til å ha blitt kompensert med flere tjenester i perioden fra mai til august.
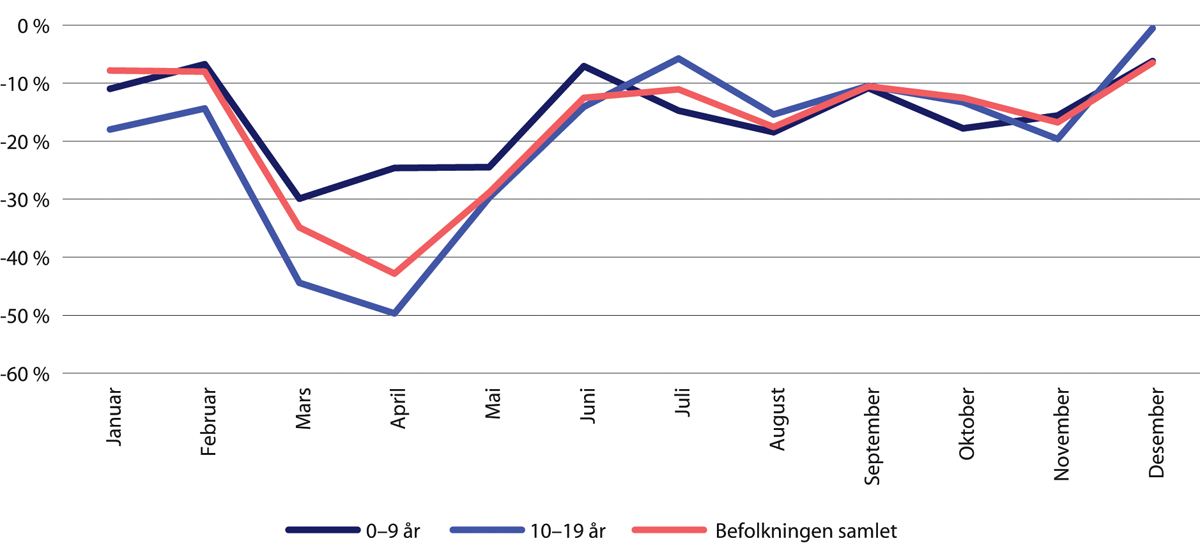
Figur 29.15 Prosentvis endring fra 2019 til 2020 i planlagte innleggelser for barn og unge og for gjennomsnittet av befolkningen.
Kilde: Helsedirektoratet
Helsetilsynet har gjennomført en spørreundersøkelse som er besvart av 18 barneavdelinger, 18 føde/barselavdelinger og 151 familier til barn som får hjelp fra somatisk spesialisthelsetjeneste. Resultatene viser at barn i liten grad har vært utsatt for medisinsk risiko knyttet til pandemisituasjonen. Tilbudet innen habilitering har likevel vært redusert. I tillegg påpeker Helsetilsynet at barns rett til samvær med foreldre, helsetjenester i forbindelse med familiedannelse og informasjon til foreldre har vært skadelidende (Helsetilsynet 2020a).
Høyere innleggelsesrate i innvandrerbefolkningen
Folkehelseinstituttet har analysert registerdata for 17 ulike innvandrergrupper i Norge og funnet forskjeller i andelen smittete og antallet sykehusinnleggelser (Indseth mfl. 2021, Telle mfl. 2021). Mens innleggelsesraten for den etnisk norske befolkningen i perioden fram til medio oktober var på 21 pr 100 000 var den på 62 for innvandrerbefolkningen. Forskjellene økte med alder. Innvandrere fra Somalia, Pakistan og Irak hadde spesielt høye smitte- og innleggelsesrater.
Fall i innleggelser hvor det var forventet at beredskapen ble opprettholdt under pandemien
Helsedirektoratet rapporterte at i mars og april 2020 var det særlig en nedgang i antallet døgnopphold for pasienter med øre-, nese- og halssykdommer, sykdom i muskler og skjelett, sykdommer i øyet og i kvinnelige kjønnsorganer, mens sykdom under svangerskap, nyfødtmedisin og forbrenninger var minst berørt. Med unntak av åndedrettsykdommer, hvor nivået fortsatt var 20 prosent under 2019-nivået, var aktiviteten i juni 2020 tilnærmet på 2019 nivå for alle hoveddiagnosegruppene (Helsedirektoratet 2020b, c).
Hjerteinfarkt, hjertesvikt, hjerneslag, hoftebrudd, kreft, lungebetennelse og kols ble av det interregionale pandemiprosjektet klassifisert som diagnosegrupper hvor det var forventet normal beredskap under pandemien (SKDE 2020). For de fleste av disse gruppene ble det likevel observert en tilsvarende utvikling som for akutte innleggelser samlet: et fall i antallet innleggelser som startet da det første smittetilfellet ble påvist i Norge (figur 29.16).
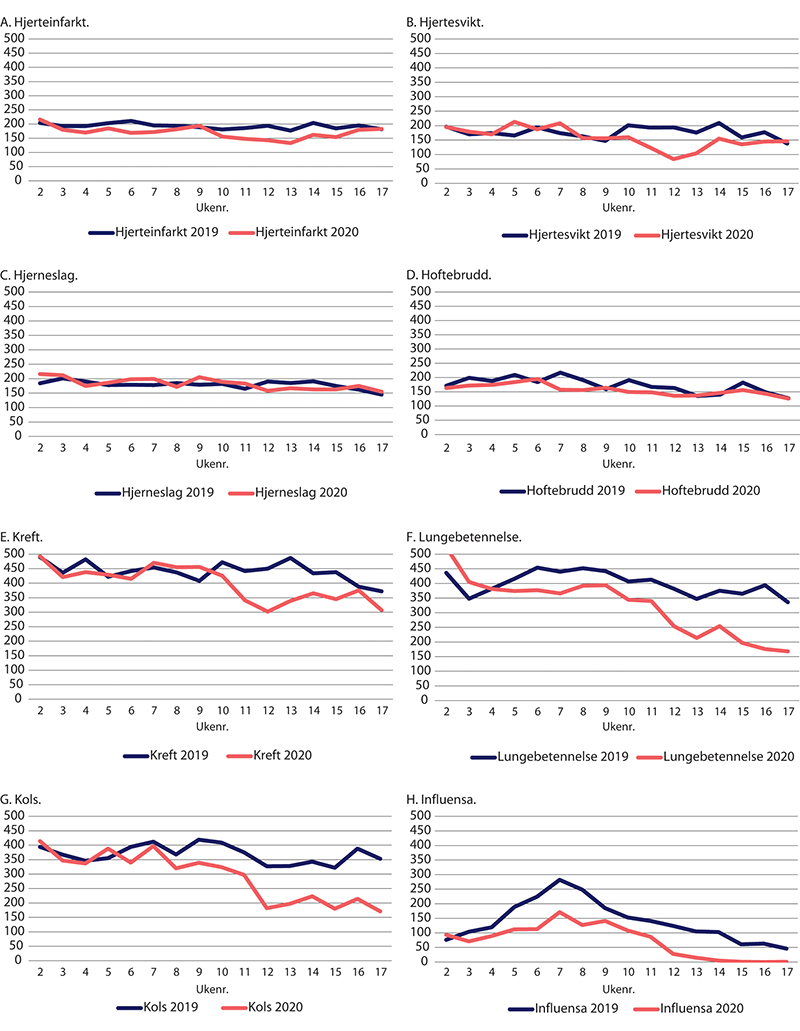
Figur 29.16 Antall sykehusinnleggelser for utvalgte diagnoser. Uke 2–17 2020 sammenliknet med samme periode i 2019.
Kilde: SKDE
Tall fra Norsk hjerteinfarktregister viser en reduksjon på 25 prosent i innleggelser som skyldtes blodpropp i hjertet (STEMI), og 45 prosent reduksjon av pasienter med mindre blodpropper i hjertet (NSTEMI) de to siste ukene i mars 2020. En analyse av data fra Akershus universitetssykehus viser at det var en halvering av hjerteinnleggelser og færre innleggelser som følge av lungebetennelse (Myhre mfl. 2020). I lys av at dødeligheten fra hjertesykdom ikke har økt i perioden, mener Myhre og medforfattere (2020) at en mulig forklaring er mindre omfang av influensa som følge av smitteverntiltak, ikke pasientenes frykt for å komme på sykehuset. En internasjonal sammenliknende studie hvor Universitetssykehuset i Nord-Norge HF deltok, konkluderte med at det ikke har vært noen endringer i bruken av aortaprosedyrer for akuttinnlagte pasienter i den første fasen av pandemien sammenliknet med året før (Czerny mfl. 2021).
Akutte innleggelser for hjerneslag viser en nedgang i innleggelser på 6 prosent fram til 30. april 2020, og data fra Norsk hjerneslagregister viser 13 prosent færre hjerneslagpasienter i perioden mars til mai (SKDE 2020).15 Resultater fra en spørreundersøkelse til slagenheter på norske sykehus bekrefter at pandemien har medført færre akuttinnleggelser. Behandlingstilbudet ble også endret ved at færre fikk trombolyse og endovaskulær behandling, samt at tilgjengeligheten av slagrehabilitering ble redusert (Kristoffersen mfl. 2021).
For lungebetennelse og kols gikk antallet akutte innleggelser markant ned fra midten av mars 2020, mens for hoftebrudd var 2020 på nivå med eller tilnærmet lik 2019-nivået. Innleggelser som skyldes influensa, hadde et mindre omfang enn i 2019, og ble betydelig redusert etter uke 11.
Det interregionale pandemiprosjektet påpeker at det er uklart hva som ligger bak reduksjonen i øyeblikkelig hjelp-innleggelser for disse utvalgte diagnosene. Men det antydes at det både kan skyldes reduksjon i sykelighet som følge av lavere aktivitetsnivå i samfunnet, mindre forurensning, mindre omfang av influensa, færre henvisninger fra primærhelsetjenesten, og usikkerhet og bekymring for smitte i befolkningen (SKDE 2020).
Så langt er det ingen overdødelighet i befolkningen som følge av pandemien (Gulseth mfl. 2020, Tømmerås og Haug 2020), men dette kan endre seg i et lengre tidsperspektiv. Det kan være grunn til bekymring for om det reduserte omfanget av øyeblikkelig hjelp kan ha medført helsetap. Samtidig kan nedgangen i bruken av spesialisthelsetjenester ses i sammenheng med debatten knyttet til overdiagnostikk og unødvendig bruk av helsetjenester. Nedgangen kan også ses i sammenheng med diskusjoner knyttet til om noen av sykehustjenestene kan erstattes av tjenester i primærhelsetjenesten (Wennberg 2010, Uleberg mfl. 2018).
Mulige konsekvenser for befolkningens helse av redusert aktivitet i spesialisthelsetjenesten diskuterer vi i kapittel 33.
Færre nye krefttilfeller oppdaget
Kreftregisterets analyser av patologimeldingene viser at det totale antallet nye krefttilfeller, inkludert forstadier til kreft og godartete (benigne) svulster i perioden fra januar til mars lå noe høyere enn tilsvarende periode i 2019 (figur 29.17). Dette forklares av en økt mengde prøver tatt i forbindelse med livmorhalsprogrammet. Etter nedstengningen i mars 2020 var det en tydelig nedgang i antallet nye krefttilfeller, inkludert en nedgang for ondartete (maligne) diagnoser. Fra mai følger 2019- og 2020-tallene samme utvikling, med noen avvik i begge retninger (Larønningen mfl. 2021, Kreftregisteret 2021).
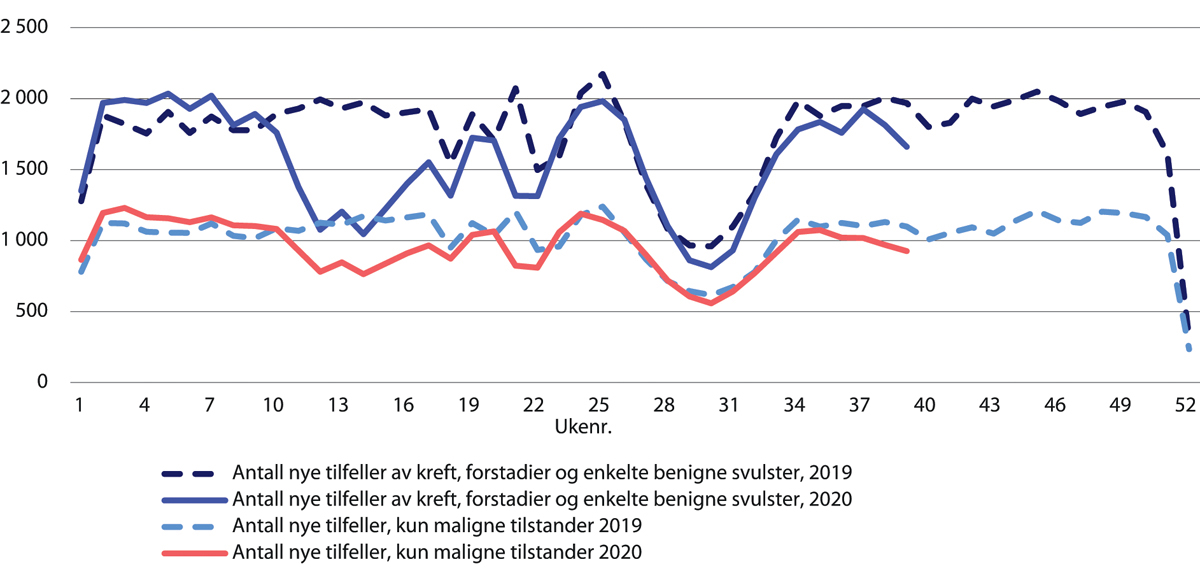
Figur 29.17 Totalt antall nye tilfeller av kreft og antall ondartete krefttilfeller. Uke 1–39 2020 sammenliknet med uke 1–52 2019.
Kilde: Kreftregisteret
For alle kreftformer samlet var nedgangen i antallet nye tilfeller fra mars til september 2020 på nesten 13 prosent. Det var særlig brystkreft og forstadier til brystkreft (nedgang på 17 prosent), og tykk- og endetarmskreft (nedgang på 16 prosent) hvor nedgangen var betydelig. Annen hudkreft (økning på 3 prosent) og lymfomer/leukemier økte (økning på 12 prosent) i perioden (tabell 29.1). Den store nedgangen for brystkreft og livmorhalskreft hadde sannsynligvis sammenheng med at screeningprogrammene var nedstengt i perioden fra mars til mai 2020. Kreftregisteret har ikke noen god forklaring på hvorfor lymfom og leukemi avviker fra mønsteret for de andre kreftformene. En mulighet er at lymfomer har tydeligere symptomer i form av for eksempel en kul, i motsetning til andre kreftformer som har mer diffuse eller uspesifikke symptomer.
Tabell 29.1 Prosentvis endring i antallet nye krefttilfeller fra 2019 til 2020.
Kreftform | mars–juni | juni–august | mars–september |
|---|---|---|---|
Kreft, forstadier til kreft og enkelte godartete svulster | -25 % | -5 % | -13 % |
Brystkreft og forstadier til brystkreft | -26 % | -8 % | -17 % |
Livmorhalskreft og forstadier til livmorhalskreft | -25 % | -5 % | -11 % |
Kreft (ondartete tilstander) | -16 % | -2 % | -9 % |
Prostatakreft | -13 % | -11 % | -13 % |
Tykk- og endetarmskreft | -20 % | -3 % | -13 % |
Lungekreft | -24 % | -13 % | -16 % |
Melanomer | -27 % | 7 % | -10 % |
Annen hudkreft | -12 % | 22 % | 3 % |
Lymfomer og leukemier | -1 % | 17 % | 12 % |
Kilde: Kreftregisteret
Kreftregisteret peker på flere årsaker til nedgangen i antallet krefttilfeller i den første perioden etter nedstengningen. I tillegg til at screeningprogrammene stoppet, kan det ha vært vanskeligere å få tilgang til fastlege og spesialister. Det kan også skyldes at befolkningen ikke oppsøkte helsetjenesten i frykt for smitte eller at de ikke ville belaste helsetjenesten unødvendig. Sosial distansering og nedstengning av tjenester som fysioterapi og frisør kan også ha bidratt til at færre personer har gjort potensielle kreftpasienter oppmerksomme på en kul eller et sår som burde kontrolleres av lege. Kreftregisteret konkluderer med at de foreløpig ikke har et totalbilde av pandemiens konsekvenser for kreftdiagnostikken, og at det sannsynligvis vil ta flere år å gi gode svar på hvilke konsekvenser dette vil ha for overlevelse og oppfølgingsbehov i befolkningen (Kreftregisteret 2021, Larønningen mfl. 2021).
Endret bruk av spesialisthelsetjenester til kreftpasienter
Det var en overordnet målsetting fra myndighetene at kreftpasienter ikke skulle få forverret prognose som følge av pandemien. Analyser fra det interregionale pandemiprosjektet viste at volumet av kreftkontakter til sykehusene ble redusert i den akutte pandemifasen, dette gjaldt også akuttinnleggelser (figur 29.18). Reduksjonen i kreftkontakter var mest markant for pasienter med bryst- eller prostatakreft. Pandemien endret ikke den geografiske variasjonen i behandlingen av kreftpasienter (SKDE 2020).
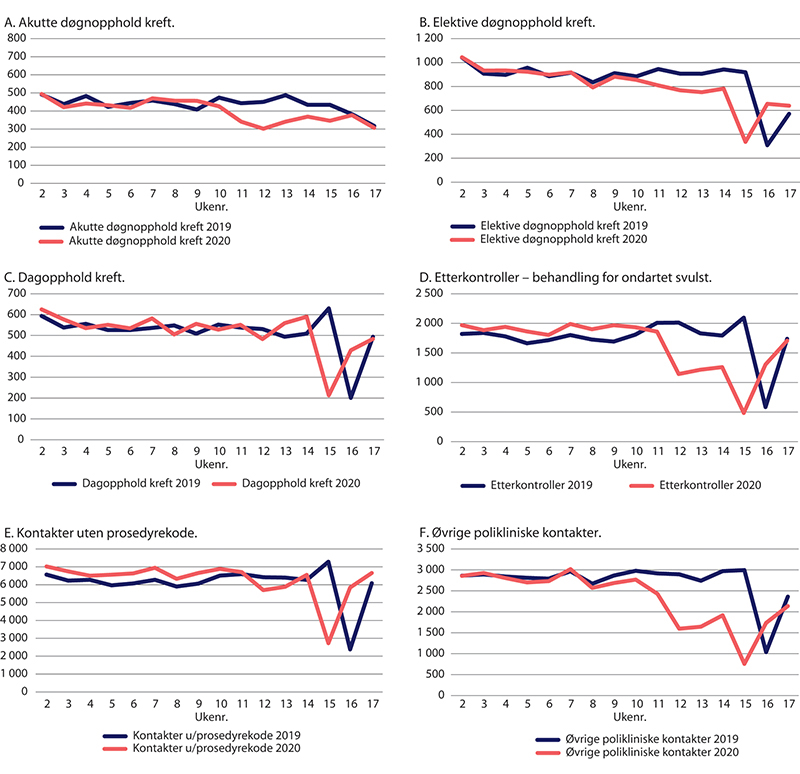
Figur 29.18 Helsetjenester til kreftpasienter. Uke 2–18 2020 sammenliknet med samme periode i 2019.
Kilde: SKDE
Analysen fra det interregionale pandemiprosjektet viste også at kurativ kreftkirurgi ble skjermet og prioritert, og at stråle- og cellegiftbehandling og polikliniske etterkontroller ble redusert i den første fasen av pandemien. Resultatene bekreftes i en retrospektiv studie fra Nordlandssykehuset som fant mindre bruk av palliativ strålebehandling de første månedene av pandemien (Nieder mfl. 2021). Dette er i tråd med nye faglige retningslinjene fra Norsk onkologisk forening fra mars 2020 som, i lys av pandemien, blant annet anbefalte lengre intervaller mellom cellegiftkurer, kortere strålebehandlingsserier, økt bruk av telefonkontakt, og utsatt etterkontroll for pasienter med kjent sykdom. Dette skulle redusere smitterisikoen for en sårbar pasientgruppe.
Det er et helsepolitisk mål at 70 prosent av alle kreftpasienter skal ha gjennomført et pakkeforløp innen standard forløpstid. Helsedirektoratets tall over gjennomførte pakkeforløp viser at 70 prosent av pasientene gjennomførte behandling innen normert forløpstid i april og 75 prosent i mai (figur 29.19). Til sammenlikning gjaldt dette for 61 prosent i 2019. Færre kreftpasienter i Helse Nord RHF enn ellers i landet gjennomførte på standard forløpstid, men dette mønsteret så vi også i 2019. Målet om at 70 prosent av kreftpasientene skal inngå i et pakkeforløp ble nådd, med et lite unntak for pasienter i Helse Midt-Norge RHF, i oktober 2020 (Helsedirektoratet 2020b, c, e, f).
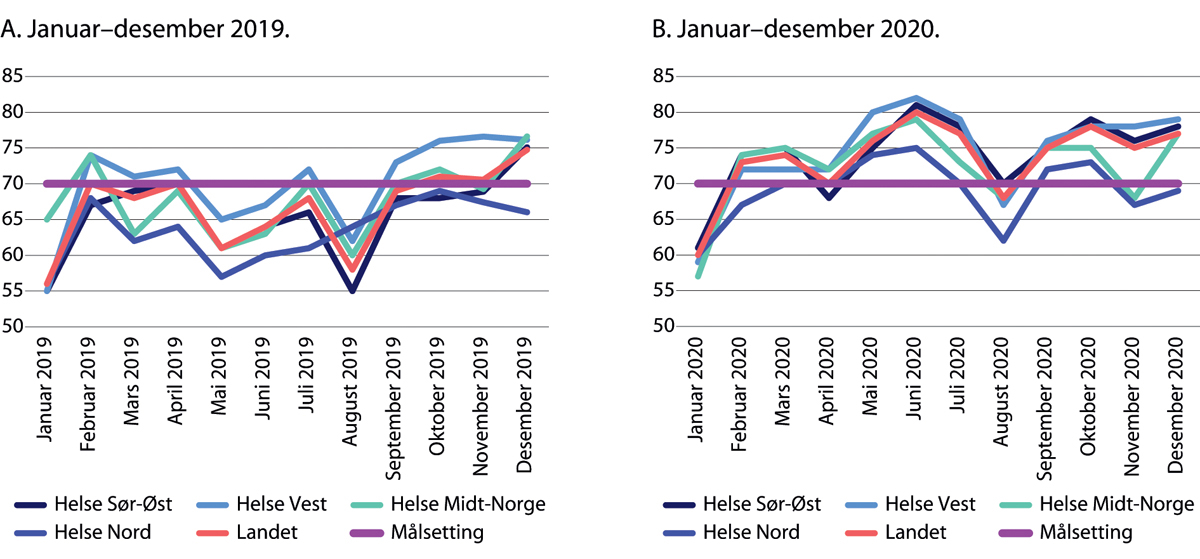
Figur 29.19 Andel av pasientene som har gjennomført behandlingen innen standard forløpstid (pakkeforløp). Prosent. Januar–desember 2020.
Kilde: Helsedirektoratet
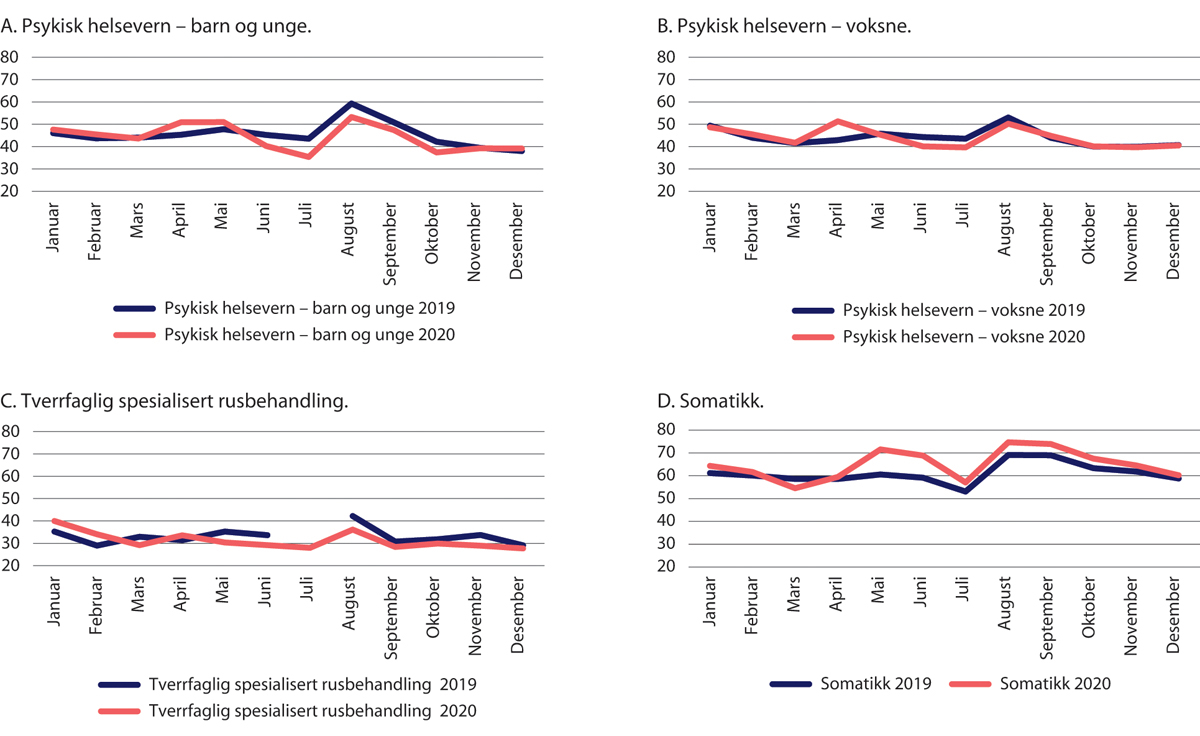
29.8 Aktiviteten innen psykisk helsevern og tverrfaglig spesialisert rusbehandling
I psykisk helsevern og tverrfaglig spesialisert behandling av ruslidelser (TSB) var det særlig døgnoppholdene som ble redusert i forbindelse med nedstengningen (figur 29.20 – figur 29.22). For månedene april og mai 2020 samlet ble nivået redusert med 22 prosent for voksne, 14 prosent for barn og 13 prosent for TSB sammenliknet med 2019. Det var særlig den planlagte aktiviteten som ble berørt. I følge Helsedirektoratet ble aktiviteten for voksne mindre redusert i Helse Vest RHF enn i de andre regionene.
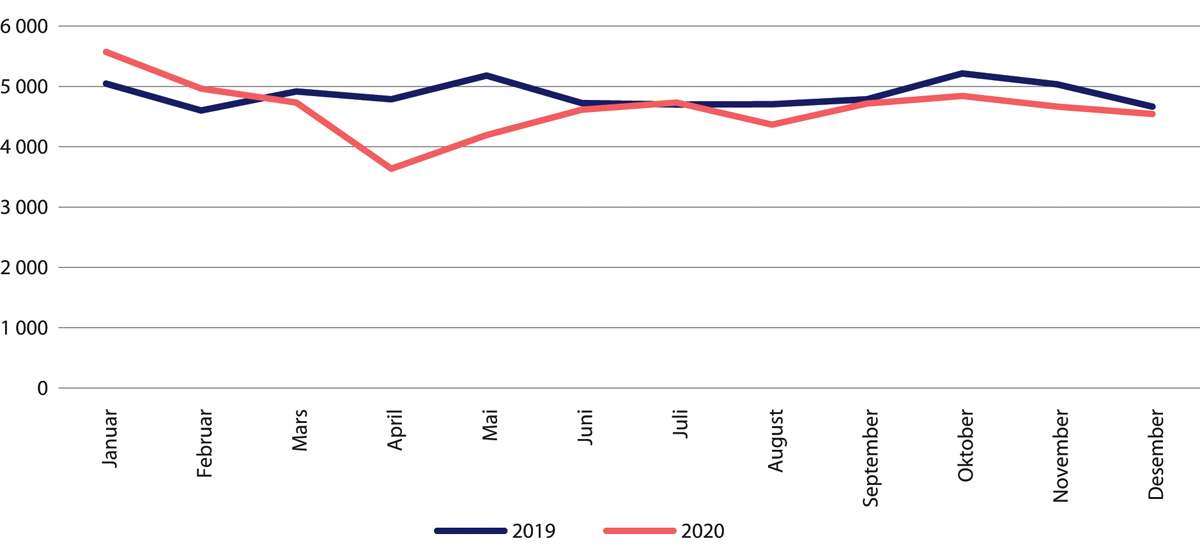
Figur 29.20 Antall døgnopphold for voksne innen psykisk helsevern. Januar–desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
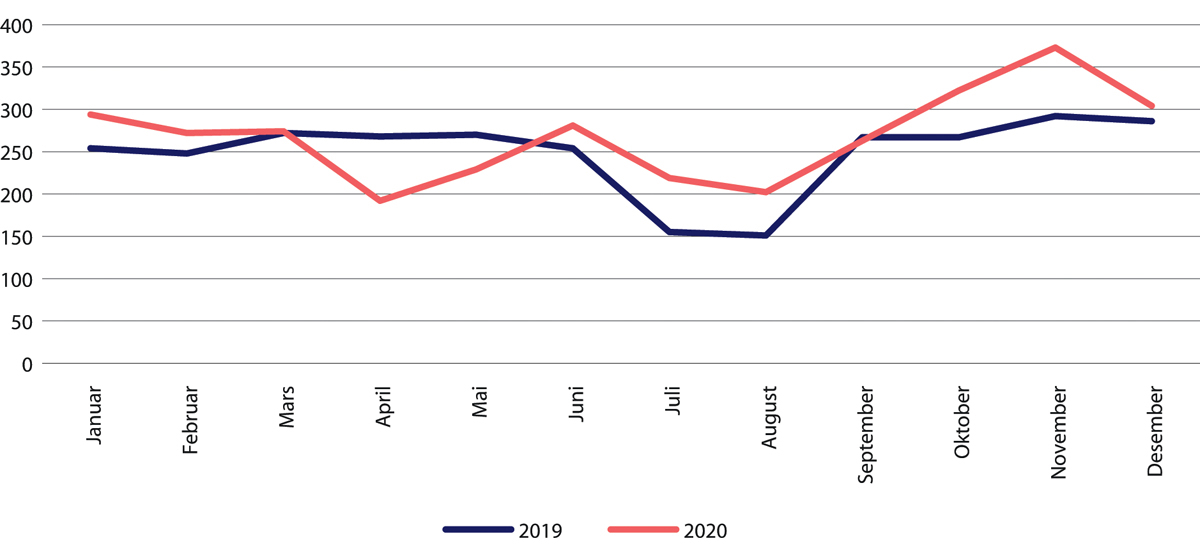
Figur 29.21 Antall døgnopphold for barn innen psykisk helsevern. Januar–desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
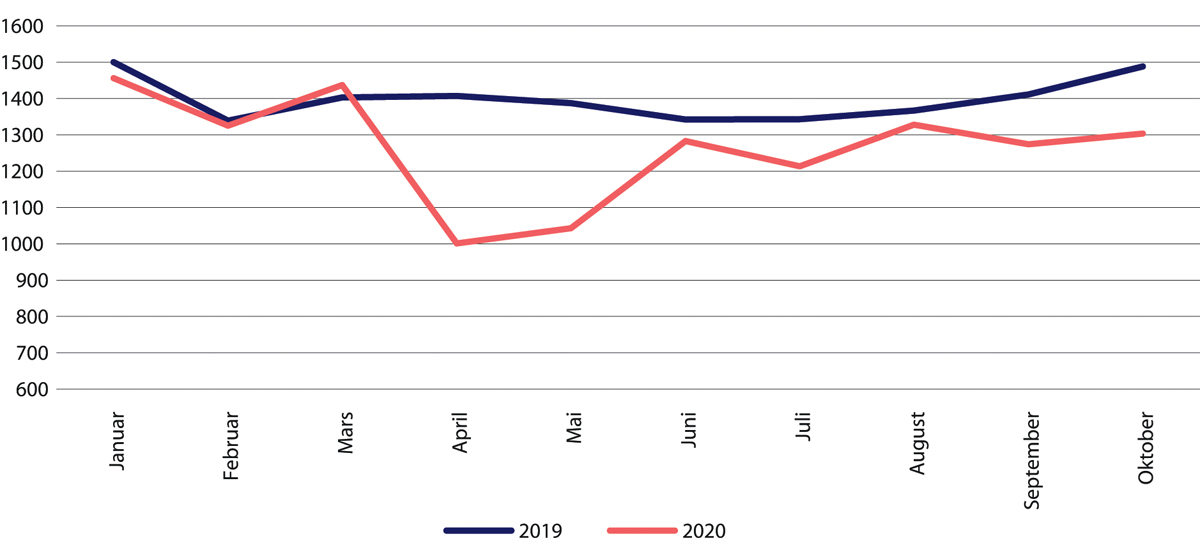
Figur 29.22 Antall døgnopphold innen tverrfaglig spesialisert rusbehandling (TSB). Januar–oktober 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Fra juni 2020 økte innleggelsene innen psykisk helsevern. Spesielt gjaldt det for barn, hvor antallet innleggelser i juli var 34 prosent høyere enn året før. Dette kan trolig forklares av få innleggelser de første månedene etter nedstengingen. For barn var innleggelsesraten høyere enn i 2019 resten av året. Helsedirektoratet fant ingen systematiske forskjeller for andre aldersgrupper (Helsedirektoratet 2020f). Aktiviteten økte også innen tverrfaglig spesialisert rusbehandling, men ikke opp til nivået fra 2019. Data for TSB er imidlertid usikre. Dels er det slik fordi det dreier seg om få døgnopphold totalt, men også fordi det kan være ufullstendig rapportering fra de mange private aktørene som tilbyr rusbehandling.
Polikliniske konsultasjoner ble i mindre grad berørt de første månedene etter nedstengingen (figur 29.23 – figur 29.25). Dette skyldes trolig økt bruk av telefon- og videokonsultasjoner. Sammenliknet med nivået i januar 2020 ble det gjennomført 40 ganger flere videokonsultasjoner i april 2020 innen psykisk helsevern og rusbehandling. For planlagte tjenester var det mindre regionale forskjeller i bruken av telefonkonsultasjoner enn det var for øyeblikkelig hjelp, hvor spesielt Helse Nord RHF hadde en relativt høy andel.
Figur 29.23 Antall polikliniske konsultasjoner for voksne innen psykisk helsevern. Januar–desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
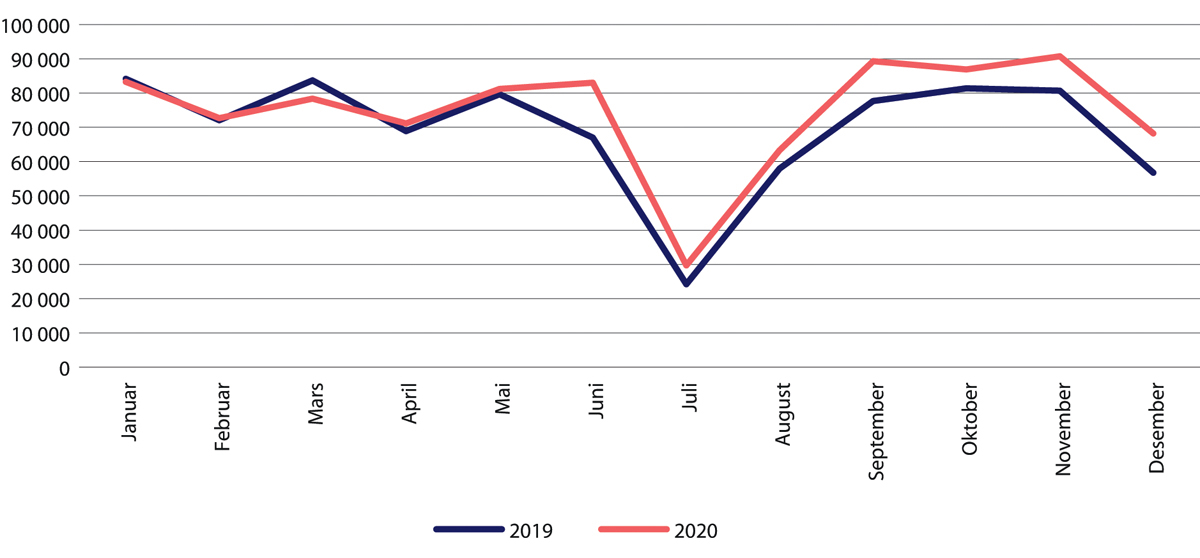
Figur 29.24 Antall polikliniske konsultasjoner for barn innen psykisk helsevern. Januar–desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
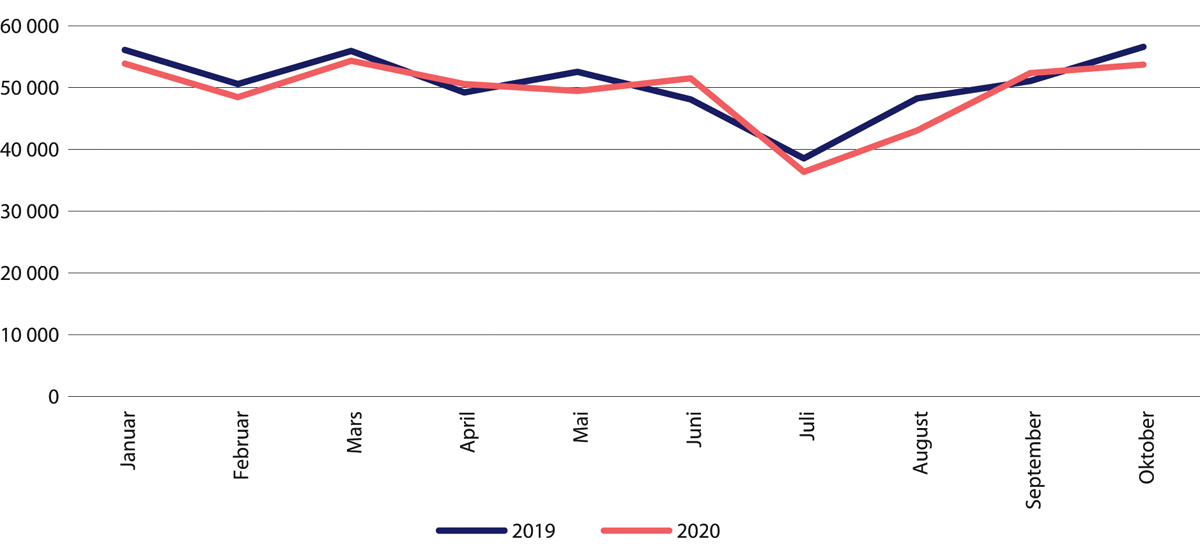
Figur 29.25 Antall polikliniske konsultasjoner innen tverrfaglig spesialisert rusbehandling (TSB). Januar–desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet.
For barn ser vi en kraftig økning i antallet polikliniske konsultasjoner fra juni 2020. Totalt for perioden mars til august i 2020 var konsultasjonsnivået for barn 7 prosent høyere enn i 2019. Polikliniske konsultasjoner for voksne var på nivå med 2019 når vi ser hele perioden under ett.
For hele perioden sett under ett ser altså situasjonen for poliklinisk aktivitet innen psykisk helsevern og rus ikke ut til å avvike veldig mye fra året før. Tallene kan imidlertid skjule at brukerne likevel har opplevd et endret tjenestetilbud. Blant annet kan en større del av konsultasjonene ha foregått på video eller telefon. Tall fra det interregionale pandemiprosjektet viser for eksempel av at i voksenpsykiatrien i mars/april 2020 var nesten 36 prosent av de planlagte konsultasjonene gjennomført på telefon og nesten 6 prosent gjennomført på video (SKDE 2020).
29.9 Ventetid på behandling i spesialisthelsetjenesten
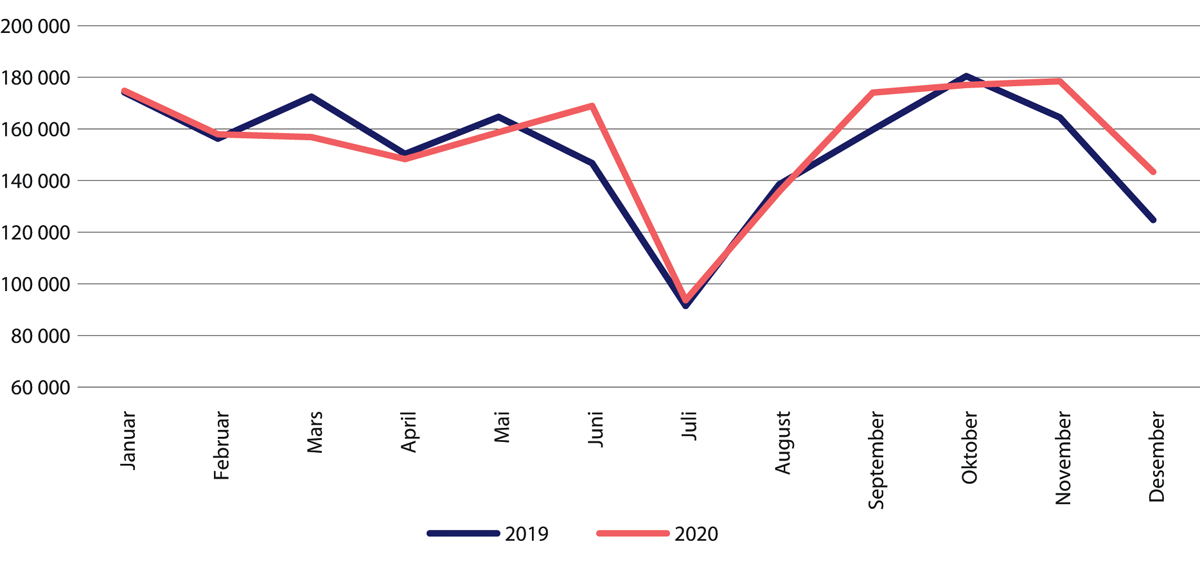
Ventetiden i spesialisthelsetjenesten varierer gjennom året 2020. Dels skyldes dette at kapasiteten endrer seg blant annet som følge av ferieavvikling, dels er årsaken variasjon i antallet nyhenviste. Til enhver tid står omtrent 200 000 pasienter på venteliste, og hver måned tilbys i gjennomsnitt mellom 80 000 og 100 000 av disse pasientene behandling.
Grovt sett følger utviklingen innen somatiske spesialisthelsetjenester en årsvariasjon med topp i mai, nedgang i juli, og en økning ut året. Fra april var ventetiden på behandling i somatikken lenger enn i 2019 (figur 29.26). Dette vedvarte utover høsten, mens ventetiden på 60 dager i desember 2020 var tilnærmet på nivå med året før. Det var relativt store regionale forskjeller i antallet ventende, og særlig var det mange som fikk lengre ventetid i Helse Nord RHFs opptaksområder (Helsedirektoratet 2020b, c, e, f).
Figur 29.26 Gjennomsnittlig antall dager pasienten ventet før behandling i spesialisthelsetjenesten. Januar–desember 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Fram til 1. oktober 2020 gjaldt en midlertidig forskrift til pasient- og brukerrettighetsloven som medførte at pasienter som hadde fått en frist for helsehjelp som sykehuset ikke hadde innfridd (fristbrudd), ikke hadde rett til å søke Helfo om behandling ved et annet sykehus. Dette medførte en økning i antallet fristbrudd i somatikken fra cirka 2 000 i månedene før pandemien til cirka 22 000 i juni. Antallet fristbrudd var høyest i Helse Nord RHF, og det var flest fristbrudd innenfor øre-, nese- hals-sykdommer, ortopedisk kirurgi, øyesykdommer, fordøyelsessykdommer og lungesykdommer (Helsetilsynet 2020b).
Innen psykisk helsevern og rus gikk antallet nyhenviste ned fra februar til april 2020. Ventetiden i 2020 hadde et annet mønster enn i 2019, og fra medio mai var ventetid på behandling i gjennomsnitt lavere i 2020 enn i 2019. I august var ventetiden 53 dager i barne- og ungdomspsykiatrien og 50 dager i voksenpsykiatrien. For TSB var ventetiden 36 dager, men her er datagrunnlaget mer usikkert. Også innen psykisk helsevern var det Helse Nord RHF som hadde lengst ventetid, i tillegg økte ventetiden i de fleste av sykehusene i regionen gjennom pandemien. I psykisk helsevern økte antallet fristbrudd fra 300 i februar til 600 i april, og antallet var fortsatt høyt i august. Også i psykiatrien var antallet fristbrudd høyest i Helse Nord RHF (Helsetilsynet 2020b).
29.10 Kommisjonens vurderinger
Behandlingsaktiviteten ved norske sykehus gikk betydelig ned etter nedstengingen i mars 2020. Nedgangen var størst for planlagte innleggelser, men også dagaktiviteten og øyeblikkelig hjelp-innleggelsene gikk ned. At sykehusene hadde forskjellige forutsetninger, og at de realiserte planer for økning av intensivkapasiteten og kohortisolering av covid-19-pasienter var forskjellig, kan ha bidratt til variasjonen i nedtak av planlagt virksomhet. Reduksjonen i øyeblikkelig hjelp-aktiviteten er det vanskeligere å forklare, men alt tyder på at pasientene har fått tilgang på nødvendig helsehjelp gjennom pandemien.
Behandlingsaktiviteten ble også tatt ned i områder av landet og på sykehus hvor det var svært få pasienter med covid-19. Det kan derfor synes som at kapasitetsendringen og omorganiseringen av driften ble gjennomført for å tilrettelegge for et antall pasienter som aldri kom. Reetableringen av aktivitetene fra juni 2020 viste også variasjon i hvor forberedt sykehusene var. Dette kan illustreres ved at sykehus som hadde hatt et høyt trykk av covid-19-pasienter, avviklet beredskapen tidlig i juni, mens sykehus som hadde behandlet få covid-19-pasienter, fortsatt var i grønn beredskap ved inngangen til september. Selv om detaljerte planer må lages i de enkelte sykehusene nært der tjenesten skal gis, kan det være hensiktsmessig å sikre et bredere nasjonalt plangrunnlag for denne typen unntakstilstander for å unngå at behandlingskapasiteten blir redusert unødvendig.
Konsultasjoner som normalt ville foregått ved frammøte, ble for mange pasienter erstattet av konsultasjoner på telefon eller video (e-helsekonsultasjoner). Økt bruk av e-konsultasjoner er en villet og ønsket utvikling både fra myndighetene og fra helsetjenesten, og det er sannsynlig at bruken vil vedvare. Pandemien har gitt helsetjenesten nyttig og viktig erfaring med denne konsultasjonsformen. Det er imidlertid behov for å utarbeide retningslinjer for når e-konsultasjon er egnet og når det ikke bør anvendes. Dette kan bidra til mer kostnadseffektive tjenester i spesialisthelsetjenesten både under en normalsituasjon og ved store kriser, gitt at kvaliteten er tilfredsstillende.
Antallet nydiagnostiserte krefttilfeller ble redusert, og øyeblikkelig hjelp-innleggelser for diagnoser som normalt ikke burde være påvirket av pandemien gikk også ned. Redusert aktivitet i spesialisthelsetjenesten kan ha medført at færre pasienter har fått stilt en diagnose og blitt behandlet for sykdommen sin. Dette kan få konsekvenser for helsetilstand og sykelighet i befolkningen, og gi økt pågang til helsetjenesten i årene framover.
30 Den kommunale helse- og omsorgstjenesten under pandemien
Boks 30.1
Funn og vurderinger
Kommunene har hatt stor arbeidsbelastning under pandemien og har måttet omorganisere virksomheter og omdisponere personell for å ivareta smittesporing, testing og andre tiltak.
Sykehjemmene var ikke forberedt på pandemien, men har håndtert smittesituasjonen godt og i hovedsak unngått store smitteutbrudd.
Det kan se ut som at det enkelte sykehjem selv har måttet finne gode løsninger for pandemihåndteringen, og at det kan være behov for en overordnet plan og mer læring på tvers av institusjoner.
Mange kommuner har redusert dagaktivitetstilbudet til hjemmeboende eldre.
Både eldre hjemmeboende og sykehjemsbeboere har blitt isolert og passivisert under pandemien, noe som har påvirket fysisk og kognitiv funksjon.
Tilbud om rehabilitering og trening i kommunene har vært nedstengt eller hatt redusert kapasitet. Dette kan ha bidratt til forverring av helsetilstand og flere helseplager for deler av befolkningen.
Kommunenes innsats og økte aktivitet har trolig redusert trykket og sykdomsbyrden i sykehusene. Det kan virke som at statlige myndigheter har konsentrert seg om spesialisthelsetjenesten gjennom pandemien og i mindre grad har greid å se behovene i den kommunale helse- og omsorgstjenesten.
Det har vært en stor økning i bruken av telefon- og videokonsultasjoner i fastlegetjenesten og på legevaktene (e-konsultasjon). Dette har kompensert for at færre konsultasjoner er gjennomført ved frammøte. Pasient- og brukererfaringer fra den økte bruken av e-konsultasjoner under pandemien kan gi verdifull kunnskap i utarbeidelsen av retningslinjer for når en e-konsultasjon er egnet, og når den ikke bør anvendes. Dette er viktig kunnskap også i en normal driftssituasjon.
30.1 Endrete rammevilkår for kommunene da smitten økte
30.1.1 Smitteverntiltakene og nedstengning av virksomhet
De omfattende smitteverntiltakene som ble innført 12. mars 2020, innebar endringer i det kommunale helse- og omsorgstjenestetilbudet. Aktørene måtte tilpasse seg nye rutiner i møte med befolkningen, inkludert å etablere nye tilbud som feberklinikker og smitteavdelinger på sykehjem. Parallelt var kommunesektoren preget av mangel på smittevernutstyr (se kapittel 11).
Resultater fra en landsomfattende spørreundersøkelse til 100 fastlegepraksiser (i gjennomsnitt 5–6 leger per praksis) viste at i april 2020 hadde mer enn 80 prosent av praksisene tilpasset seg de nye kravene (Alsnes mfl. 2020). Det største forbedringspotensialet var knyttet til å få tilgang til tilstrekkelig mengde personlig beskyttelsesutstyr.
I den første fasen av pandemien nedskalerte kommunene tjenester som hjemmehjelp, dagaktivitetstilbudet til eldre, helsestasjoner og skolehelsetjeneste (Helsedirektoratet 2020b,c). Med mindre virksomheten kunne ivareta helsemyndighetenes pålegg om smittevern, ble offentlig og privat virksomhet utenfor spesialisthelsetjenesten etter et vedtak i Helsedirektoratet stengt fra 16. til 26. mars 2020.16 Dette gjaldt fysioterapeuter, kiropraktorer, optikere, fotterapeuter, logopeder, psykologer og virksomheter som utfører komplementær og alternativ medisin og behandling.
30.1.2 Endring i prioritering av helsehjelp
Helsedirektoratets retningslinjer for å gi helsepersonell og ledere i helse- og omsorgstjenesten overordnet støtte til krevende prioriteringsbeslutninger gjaldt også kommunene, både primærhelsetjenesten og omsorgstjenestene.17 Helsedirektoratet utarbeidet særskilte prioriteringsråd for sykehjem og hjemmebaserte tjenester.18 Prioriteringskriteriene nytte, ressurs og alvorlighet lå til grunn for rådene.19
Ved stor pågang av pasienter og begrenset kapasitet i tjenestene ble det oppfordret til å vie sårbare grupper som utsatte barn og unge, pasienter i psykisk helsetjeneste og rusomsorg og eldre med kroniske sykdommer særlig oppmerksomhet. Det skulle også gis prioritet til gravide som hadde påvist sykdom eller var i risiko for å utvikle sykdom eller skade for seg selv eller barnet.
Det ble oppfordret til individuell medisinskfaglig vurdering av om pasienter skulle få helsehjelp under pandemien, eller om helsehjelpen kunne utsettes. Dette skulle ses i sammenheng med kapasiteten. Som i spesialisthelsetjenesten skulle kommunene vurdere å gjennomføre konsultasjoner via telefon eller video. Der det var mulig, skulle konsultasjoner, særlig kontroller av pasienter med kroniske lidelser, erstattes av digital hjemmeoppfølging. Dette gjaldt alle fagområder.
Kommunene måtte sørge for tilstrekkelig allmennlegebemanning slik at fastlegene kunne ivareta behovet innbyggerne hadde for legetjenester. Dette inkluderte å rekruttere leger med allmennmedisinsk kompetanse til å bistå i behandlingen av pasienter med alvorlige sykdomsforløp og mange underliggende sykdommer (komorbiditet) på legekontorene, ivareta funksjoner på legevakt, i sykehjem, i øyeblikkelig hjelp døgntilbud, og i klinikker for pasienter med mistanke om covid-19. I samarbeid med primærhelsetjenesten i kommunen ble legevakten bedt om å opprette en enhet for mottak av pasienter som ikke hadde behov for spesialisert behandling på sykehus, men behov for medisinsk observasjon.
Kommunal helse- og omsorgstjeneste måtte videre planlegge for å ta imot flere pasienter fra sykehusene. Det ble også anbefalt at beboere i sykehjem som ble syke med covid-19, ble behandlet i sykehjemmet og ikke innlagt i sykehus, med mindre det var særlig tungtveiende grunner for at innleggelse i sykehus ville forlenge livet vesentlig og gi økt livskvalitet.
Prioriteringsutfordringer i den kommunale helse- og omsorgstjenesten
I en artikkel (Heggestad mfl. 2020) om prioriteringsutfordringer i den kommunale helse- og omsorgssektoren under pandemien påpeker Heggestad og medforfattere at prioriteringskriteriene er best egnet i møtet med akutt syke yngre pasienter, og at covid-19 har forsterket ubalansen mellom spesialist- og kommunehelsetjenesten:
Trolig er det ekstra krevende i kommunale helse- og omsorgstjenester, og mer nå i en enda mer presset tid. Kommunehelsetjenesten må nå både prioritere strengt innad i kommunene, i tillegg til at de konkurrerer med spesialisthelsetjenesten om oppmerksomhet og ressurser i form av kompetent personell. Kommunehelsetjenesten skiller seg fra spesialisthelsetjenesten på flere områder. Kommunene har for det første et bredere samfunnsoppdrag enn spesialisthelsetjenesten. Mens spesialisthelsetjenesten kan konsentrere seg om utredning og behandling av sykdom, skal tjenestene i kommunene tilpasses mange ulike pasientgrupper, ofte med svært sammensatte behov, som har behov for tjenester over lang tid.
Kilde: Heggestad mfl. (2020)
Det at Prioriteringsnotatet fra Helsedirektoratet i for stor grad tok utgangspunkt i en bekymring for mangel på intensivkapasitet i spesialisthelsetjenesten, uten å ta innover seg det helhetlige bildet og samfunnsoppdraget til helse- og omsorgstjenesten, var også noe Norges Sykepleierforbund kommenterte i høringsutkastet til prioriteringsnotatet.20 Sykepleierforbundet påpekte også at de 30 prioriteringsrådene fra Helsedirektoratet ikke egnet seg som råd til den kommunale helse- og omsorgtjenesten. De mente rådene var for lite helhetlige og i for stor grad basert på medisinsk prioritering til det.
Økonomiske kompensasjonsordninger og endrete økonomiske insentiver
Under pandemien har myndighetene bevilget ekstraordinære og kompenserende midler til kommunene. I tillegg til utbetalinger gjennom ordinære kriterier i rammetilskuddet ble det bevilget skjønnsmidler som fylkesmannen skulle fordele etter behov. Det har også vært noen midlertidige endringer i takstsystemet for selvstendig næringsdrivende fastleger og legevakt. Endringene i takstsystemet skulle sikre at fastlegene kunne gi målrettet og god oppfølging av alle pasientene på fastlegenes liste under pandemien. Det ble blant annet opprettet nye takster for e-konsultasjon, kartlegging av risikopasienter, oppsøkende helsehjelp og testing21.
Koronakommisjonen har ikke vurdert om størrelsen på de økonomiske kompensasjonsordningene til kommunene var på riktig nivå. Regjeringen har nedsatt en arbeidsgruppe med representanter fra staten og kommunesektoren som skal komme med faglige vurderinger av de økonomiske konsekvensene som koronautbruddet har hatt for kommunesektoren (se kapittel 19.6.6). Analyser av hvordan endrete økonomiske insentiver, som endring i takstene, kan ha påvirket aktiviteten og pasientbehandlingen på kort og lang sikt, vil også være interessant å undersøke nærmere. Dette kan gi viktig kunnskap også for en ordinær driftssituasjon. Vi anbefaler at myndighetene tar initiativ til denne typen beregninger og analyser.
30.2 Aktiviteten i primærhelsetjenesten
Norske kommuner er ulike både når det gjelder befolkningstetthet, befolkningsstørrelse, avstand til kommunesentrum, avstand til sykehus og hvor sentralt kommunen ligger. Vi har ikke kartlagt fullstendig hvilke endringer ulike kommuner gjorde for å tilpasse seg pandemien, men inntrykket er at det er stor variasjon.
For eksempel beskriver en artikkel i Tidsskrift for Den norske legeforening (Sagabråten og Alnes 2020) hvilke grep Nesbyen, en kommune med drøyt 3 300 faste innbyggere, gjorde for å organisere behandlingstilbudet til covid-19-pasienter. I tillegg til økt bruk av videokonsultasjoner, ombygging av legekontoret for å unngå at covid-19-pasienter smittet andre, opprettelse av hurtiglab og luftveisklinikk og egen smitteavdeling på sykehjem, frikjøpte kommunen fastleger slik at disse kunne delta i smittevernarbeidet.
Et annet eksempel er Kristiansand, som har to legevaktstasjoner, en geografisk plassert i sentrum og en vest i kommunen. Her valgte de å gjøre om den sistnevnte til en luftveislegevakt for hele kommunen (Boye mfl. 2020). I det samme bygget etablerte de en publikumstelefon som ga råd til befolkningen angående koronavirus, mens kommunens testing for koronavirus ble gjennomført i telt utenfor med pasienten sittende i egen bil. All helserespons rundt pandemien ble med dette samlokalisert for å utnytte kompetansen og ressursene i det nye koronasenteret bedre.
30.2.1 Fastlegetjenesten og legevakten
Aktiviteten i fastlegetjenesten
Tallene fra Helsedirektoratet viser at totalt antall pasienter som var i kontakt med fastlegen, og totalt antall gjennomførte konsultasjoner ved frammøte var høyere i mars 2020 enn i 2019 (figur 30.1). Sammenliknet med 2019 var 10 prosent færre pasienter i kontakt med fastlegen i april og mai 2020, mens antallet konsultasjoner ved fremmøte var i underkant av 7 prosent lavere. Etter dette var antallet kontakter og antallet gjennomførte konsultasjoner i 2020 på nivå med eller høyere enn året før. Helsedirektoratet (2020c,e).
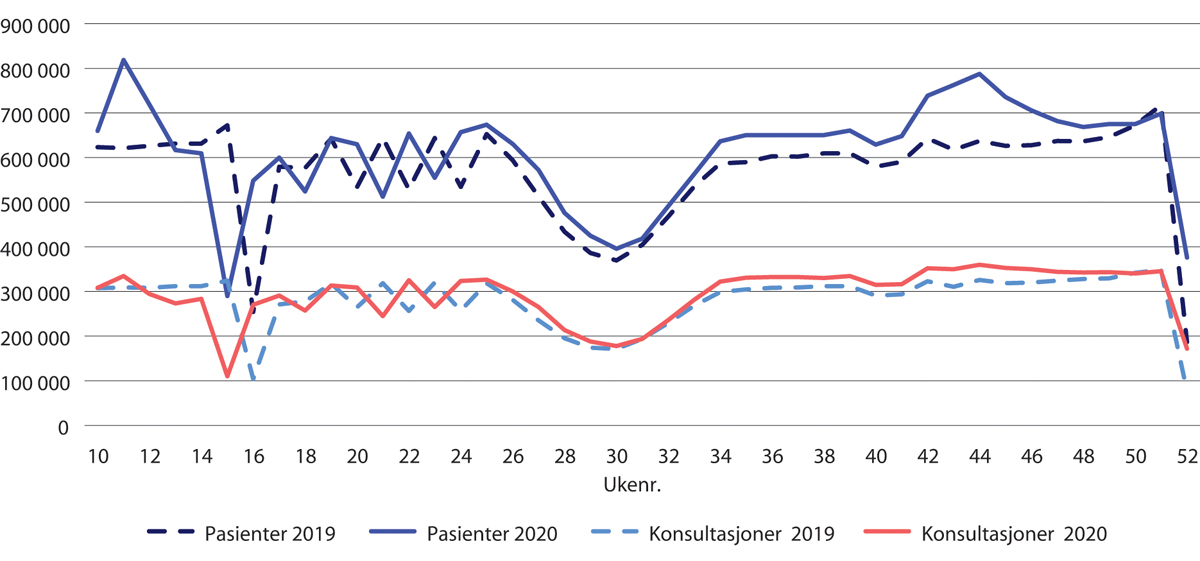
Figur 30.1 Antallet kontakter og antallet konsultasjoner med fastlege. Uke 10–52 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Avviket mellom antallet konsultasjoner og antallet kontakter med fastlegen skyldes at pasienten og fastlegen snakket sammen på telefon eller video (e-konsultasjon). Bruken av e-konsultasjoner var høyest i mars/april, og ble gradvis redusert ut over våren og sommeren (figur 30.2). Gjennom hele året holdt imidlertid bruken av denne kontakttypen seg høyere enn i 2019. Ut fra tilgjengelig statistikk vet vi ikke om e-konsultasjonen var en telefon- eller en videokonsultasjon.
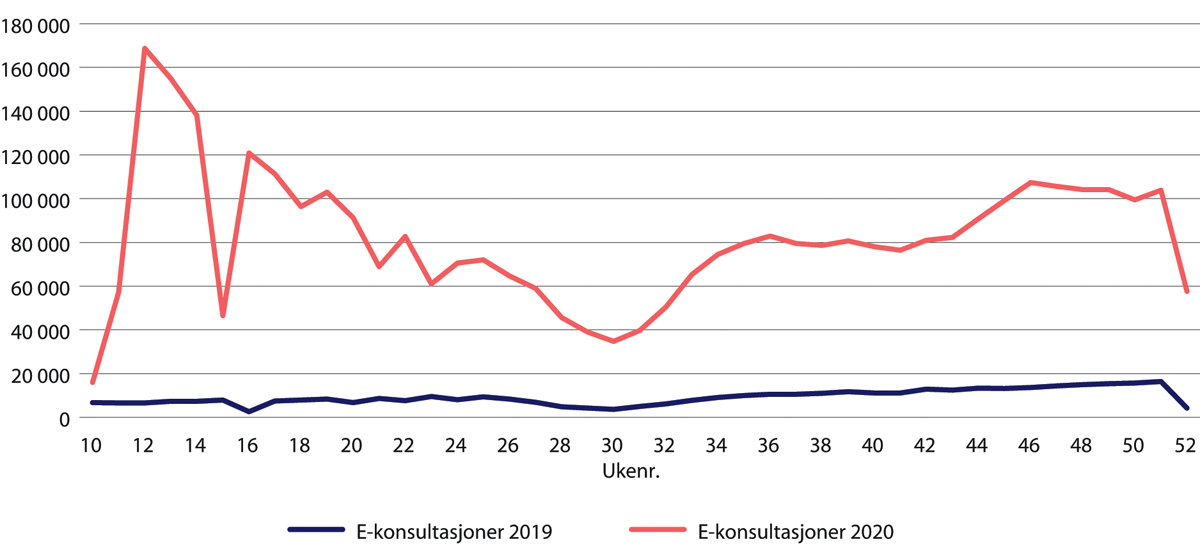
Figur 30.2 Antallet elektroniske konsultasjoner med fastlege. Uke 10–52 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Ifølge Helsedirektoratet var nedgangen i bruk av fastlege størst i Helse Nord, den var også større i små kommuner enn i store og større i kommuner med høy andel eldre enn den var i kommuner med en yngre befolkning. En årsak kan være at bruken av e-konsultasjoner varierte etter kommunestørrelse (mer brukt i store kommuner) og befolkningssammensetning (mer brukt blant yngre pasienter). Helsedirektoratet fant ingen systematiske forskjeller i tjenesteomfang mellom kvinnelige og mannlige leger (Helsedirektoratet 2020b,c,e).
Analyser av pasientenes diagnoser viste at kontakter som skyldes sykdommer i luftveiene, økte betydelig i mars og april 2020. Med stor sannsynlighet skyldes dette usikkerhet knyttet til symptomer på covid-19. For sykdommer i muskler og skjelett og hjerte-kar-sykdommer var det, i likhet med for spesialisthelsetjenesten, en nedgang i antallet kontakter sammenliknet med året før (Helsedirektoratet 2020b).
Sammenliknet med 2019 var færre barn og unge i kontakt med fastlegen i juli måned i 2020. Nedgangen var størst i aldergruppen under ti år. Dette kan forklares med at barn og unge med luftveissymptomer trolig har blitt undersøkt ved egne luftveisklinikker (Helsetilsynet 2020a). I samme tidsperiode var det en økning i antallet barn og unge med symptomer og sykdomsdiagnose innen psykisk helse (P-diagnose). Funnene kan indikere mer psykisk uhelse hos barn og unge, men tallmaterialet er begrenset og funnene usikre.
Aktiviteten på de kommunale legevaktene
Antallet kontakter med de kommunale legevaktene økte kraftig i forbindelse med nedstengningen i mars 2020. Mest sannsynlig hang det sammen med usikkerhet knyttet til covid-19 smitte, inkludert økt testaktivitet (figur 30.3). I uke 11 2020 økte antallet kontakter med 64 prosent sammenliknet med året før, og gjennom hele året var antallet kontakter betydelig høyere enn i 2019. Antallet gjennomførte konsultasjoner på legevakten var på 2019-nivå fra mai.
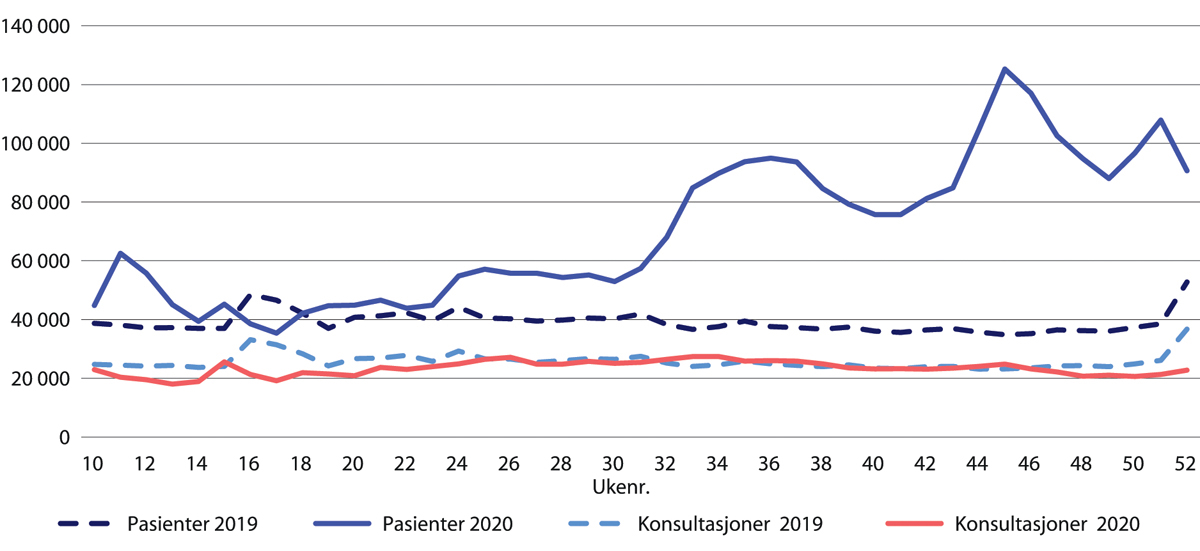
Figur 30.3 Antallet kontakter og antallet konsultasjoner ved legevakten. Uke 10–52 2020 sammenliknet med samme periode i 2019.
Kilde: Helsedirektoratet
Totalt for perioden mars til august i 2020 var færre pasienter i kontakt med helsetjenesten utenfor sykehus enn i 2019. Nedgangen har vært på 1 prosent hos fastlegen, 3 prosent i poliklinikkene, 4 prosent hos psykologer med avtale, 7 prosent hos privatpraktiserende legespesialister og 8 prosent hos jordmor på helsestasjon. For fysioterapeuter, kiropraktorer og tannleger har nedgangen vært betydelig, henholdsvis på 23 prosent, 26 prosent og 25 prosent. Dette henger sammen med at disse virksomhetene måtte stenge ned i mars, og at smitteverntiltakene resten av året bidro til at det var nødvendig å endre driften. Dette kan få konsekvenser for befolkningens helsetilstand og funksjonsnivå på lengre sikt (Helsedirektoratet 2020b,c,e).
30.3 Den kommunale omsorgstjenesten
30.3.1 Organisering av den kommunale omsorgtjenesten
Kommunale omsorgstjenester består av opphold i institusjon (sykehjem og omsorgsboliger medregnet), ulike former for hjemmetjenester (for eksempel hjemmesykepleie og praktisk bistand) og tilbud om avlastningstiltak, støttekontakt og omsorgslønn. Kommunene skal også ha tilbud om Brukerstyrt personlig assistanse (BPA). Ordningen innebærer at tjenestemottakeren har egne faste assistenter som han eller hun har arbeidslederansvaret for. Utover dette kan den enkelte kommune ha ordninger og tilbud spesielt tilpasset sin kommune, for eksempel matombringing og trygghetsalarm.
Hjemmetjenester ytes i ulikt omfang, fra tilsyn og praktisk bistand et par timer i uken til heldøgnstjenester med helsefaglig innhold. Antallet mottakere av hjemmetjenester har økt sterkt fra midten av 1990-årene, mens antallet institusjonsplasser har blitt redusert. Den prosentvise nedgangen i plasser de siste fem årene er på rundt 4 prosent (Helsetilsynet 2020b). Beleggsprosenten i sykehjemmene er høy (98–99 prosent).
Til sammen disponerer norske kommuner mer enn 39 000 sykehjemsplasser. Av disse er omtrent 30 000 beregnet for langtidsopphold, mens de resterende brukes til tidsavgrensete opphold. I underkant av 10 prosent av sykehjemsplassene er private, enten drevet av kommersielle aktører eller ideelle organisasjoner.22 Norge har en stor sykehjemsektor sammenliknet med andre land. I aldersgruppen 80 år og eldre bor 12 prosent på sykehjem (Szebehely 2020).
Gjennomsnittlig botid på en langtidsplass er 2 år, men dette varierer fra død ved ankomst til botid på 26 år (Kjelvik og Jønsberg 2017). Sykehjemsbeboere er skrøpelige og har store hjelpebehov. De fleste har flere sykdommer, og åtte av ti har en demenssykdom. I gjennomsnitt bruker en beboer på sykehjem åtte ulike medisiner daglig (Gulla 2018). Andelen dødsfall i sykehjem har økt de siste tiårene. Mer enn halvparten (52 prosent) av alle dødsfall i 2017 skjedde på et sykehjem, mens det tilsvarende tallet for sykehus var 30 prosent (Folkehelseinstituttet 2018).
Årsverksinnsatsen for leger og sykepleiere både i institusjoner og hjemmetjenester har økt betydelig de siste årene (Melby mfl. 2019). Dette gjenspeiler at kommunene har fått flere oppgaver både fordi befolkningen har blitt eldre, og fordi nye grupper av tjenestemottakere har krav på et tilbud. Målt i antall årsverk er omsorgssektoren større enn sykehussektoren. I 2019 var andelen årsverk med fagutdanning i de kommunale helse- og omsorgstjenestene 78 prosent (tabell 30.3).
Nye tall fra PAI-registeret til KS viser at årsverksinnsatsen per 1 000 innbyggere er høyest i små kommuner.23 Dette gjelder både ufaglærte, fagarbeidere og sykepleiere (tabell 30.1). Selv om det er en trend i retning av at flere leger nå ansettes fast i kommunale institusjoner, er andelen fulltidsansatte leger fortsatt lav. Ifølge Helsetilsynet (2020b) var 24 prosent av legene fulltidsansatt i 2017, og tallene tyder på et stort gjennomtrekk i stillingene. Legeinnsatsen i de minste kommunene utføres ofte av fastleger og andre som ikke har et ansettelsesforhold på institusjonene, og dermed kommer de ikke med i statistikken.
Tabell 30.1 Årsverksinnsats per 1 000 innbyggere for ulike stillingskategorier i omsorgstjenesten, etter kommunestørrelse.
Kommunestørrelse | < 2 000 innbyggere | > 50 000 innbyggere | Alle |
|---|---|---|---|
Ufaglært | 3,73 | 1,16 | 1,26 |
Fagarbeider | 8,9 | 3,09 | 3,36 |
Sykepleier | 4,59 | 2,09 | 1,96 |
Lege | 0,05 | 0,05 |
Kilde: Personaladministrativt informasjonssystem (PAI)- registeret
I smittesammenheng kan det være uheldig om ansatte jobber på flere ulike helseinstitusjoner eller kombinerer ansettelse i helsetjenesten med en jobb andre steder i samfunnet. Det siste har vi ikke data om, men nye tall fra PAI-registeret viser at ufaglærte og fagarbeidere er ansatt i små stillingsstørrelser på kommunale helseinstitusjoner (tabell 30.2). Dette gjelder for alle kommunestørrelser. En spørreundersøkelse blant helsefagarbeidere tyder på at mange som jobber deltid, ønsker å jobbe flere timer (Vabø mfl. 2019). En forklaring på den utbredte bruken av deltid er at sektoren er strukturelt avhengig av små stillinger for å få turnusordningene til å gå opp.
Tabell 30.2 Stillingsandel per institusjon for ulike stillingskategorier i omsorgstjenesten, etter kommunestørrelse.
Kommunestørrelse | < 2 000 innbyggere | > 50 000 innbyggere | Alle |
|---|---|---|---|
Ufaglært | 0,435 | 0,394 | 0,412 |
Fagarbeider | 0,659 | 0,714 | 0,691 |
Sykepleier | 0,756 | 0,813 | 0,797 |
Lege | 0,657 | 0,544 |
Kilde: Personaladministrativt informasjonssystem (PAI)- registeret
Sammenlikner vi med de andre nordiske landene, er den totale personaltettheten høyest i Norge, sykepleierdekningen er også høyere. I likhet med i Sverige er det en høy andel ufaglærte som jobber i norske sykehjem, og Norge er det landet som har flest deltidsansatte (Szebehely 2020).
Som en del av det nasjonale kvalitetsindikatorsystemet rapporterer kommunene årlig data om helse- og omsorgstjenesten til Helsedirektoratet. Dataene er i mindre grad egnet til å fange opp endringer på kort sikt, men vil på lengre sikt kunne brukes til å si noe om hvordan pandemien har påvirket tjenestetilbudet, og hvilke konsekvenser den har fått for befolkningen generelt og tjenestebrukere spesielt. Indikatorer med spesiell relevans for sykehjem og hjemmetjenester er «Årsverk med fagutdanning i de kommunale helse- og omsorgstjenestene», «Sykehjemsbeboere som har fått legemiddelgjennomgang siste 12 måneder», «Sykehjemsbeboere vurdert av lege siste 12 måneder» og «Sykehjemsbeboeres legetimer per uke». Tabell 30.3 viser gjennomsnittstallene på landsbasis for 2019. Variasjonen mellom kommunene er imidlertid stor. Data for 2020 er ikke tilgjengelig. Helsetilsynet skal følge utviklingen i kvalitetsindikatorene nøye i årene framover.
Tabell 30.3 Kvalitetsindikatorer norske sykehjem 2019.
Årsverk med fagutdanning i de kommunale helse- og omsorgstjenestene | 78 % |
Sykehjemsbeboere som har fått legemiddelgjennomgang siste 12 måneder | 58 % |
Sykehjemsbeboere vurdert av lege siste 12 måneder | 68 % |
Sykehjemsbeboeres legetimer per uke | 0,55 timer |
Kilde: Helsedirektoratet
30.3.2 De kommunale omsorgtjenestene under pandemien
Reduksjon i kommunale tjenester
Data fra IPLOS-registeret om, og eventuelt i hvilken grad, covid-19 har påvirket tjenestetilbudet til mottakere av kommunale tjenester, er foreløpig ikke tilgjengelig.24 Helsedirektoratets kartlegging av ventelister til sykehjem som gjennomføres tre ganger hvert år, kan tyde på at dagaktivitetstilbudene ble redusert i mange kommuner under pandemien. Flere steder ble det også tilrettelagt for mer hjelp i hjemmet i stedet for tildeling av korttidsplass. Det var tidvis også en reduksjon i tilbudet om avlastning, trygghetsplasser og rehabilitering. Pårørendealliansen, Funksjonshemmedes Fellesorganisasjon, Pensjonistforbundet, Norske Kvinners Sanitetsforening, Nasjonalforeningen for folkehelsen og pasient- og brukerombudene har til kommisjonen påpekt utfordringene det reduserte tilbudet i kommunen har hatt for ulike grupper.
Kartleggingen Helsedirektoratet gjorde i desember 2020, viste at ventetiden på fast plass i sykehjem tilnærmet var på nivå med ventetiden året før (Helsedirektoratet 2021).25 I kartleggingen fra august svarte 10 prosent av kommunene at covid-19 hadde hatt innvirkning på ventelisten for langtidsplass i sykehjem. 13 prosent mente at tilgjengeligheten av korttidsplasser var påvirket. Begrunnelsene som ble gitt, var tredelt:
at det var mindre sirkulasjon av plasser fordi det var mindre sykdom/bedre smittevern på institusjonene (færre dør)
at flere søkte om langtidsplass fordi tilbudet om hjemmetjenester, dagaktivitetstilbud, avlastningstilbud og/eller rehabiliteringstilbud var redusert
at kommunen hadde frigjort plasser for å kunne ta imot covid-19-pasienter eller utskrivningsklare pasienter fra sykehus
Noen oppga også at pårørende/mottakere hadde takket nei til plass eller ikke hadde søkt på grunn av covid-19.

Figur 30.4
Sykehjemmene under pandemien
På oppdrag fra Koronakommisjonen har en forskergruppe fra de fem regionale sentrene for omsorgsforskning, ledet av Senter for omsorgsforskning, vest, undersøkt disse spørsmålene (Jacobsen mfl. 2021):
I hvilken grad var sykehjemmene forberedt på en pandemi?
I hvilken grad klarte personalet å finne tilpasninger dersom de ikke klarte å ivareta beboerens behov som tidligere?
Hvilke prioriteringer utspilte seg i praksis med hensyn til oppgaver og omsorg for beboere med ulike behov (både internt og knyttet til samhandling eksternt)?
Hvilke erfaringer gjorde de pårørende seg i denne krevende situasjonen?
Forskerne gjennomførte casestudier ved fem kommunale sykehjem. Sykehjemmene hadde god spredning i geografi, kommunestørrelse, sykehjemstørrelse, smittetrykk og covid-19-relaterte dødsfall. Resultatene viste at pandemisituasjonen ble opplevd som dramatisk og krevende i alle de fem sykehjemmene, også hos dem som ikke hadde opplevd smitte. Alle sykehjemmene manglet smittevernutstyr og oppdaterte smittevernplaner og rutiner da pandemien inntraff. Flere uttrykte en opplevelse av at sykehjemmene kom i annen rekke da smittevernutstyr ble distribuert til landets helseinstitusjoner.
For å forebygge smitteutbrudd og tilrettelegge ved smitteutbrudd måtte ressurser forskyves mellom avdelinger og oppgaver forskyves mellom ansatte/profesjoner (jobbglidning). Videre var det utfordrende å integrere renholdsarbeidet i den helhetlige smittevernstrategien på sykehjemmet. Det var begrensete muligheter til å få igangsatt rask og god testing av de ansatte på sykehjemmene. I starten av pandemien gjaldt dette også beboere, men dette endret seg raskt. Sykehjemmene opplevde det utfordrende at kriteriene for å teste beboere var i stadig endring.
Mange beboere opplevde ensomhet, ble passive og mindre kontaktsøkende. De forfalt raskere, både kognitivt og fysisk. Pårørende erfarte strenge besøksrestriksjoner og etterlyste større fleksibilitet i tilretteleggingen for besøk. Funnene viste også at pårørende ved smitteavdelinger opplevde tettere oppfølging fra personale enn pårørende ved andre avdelinger.
Forfatterne konkluderte med at pandemien har hatt en høy kostnad både for beboere og ansatte i sykehjemmene, men også at den har gitt anledning til læring blant annet når det gjelder nye kommunikasjonsformer og forbedrete hygienetiltak. Pandemien har ifølge forfatterne avdekket områder hvor sykehjemmene trenger å styrkes:
Smitteverntiltak må settes i gang tidligere
Det må legges til rette for kommunikasjon mellom beboere og deres pårørende
Smittevernstrategier på enhetsnivå og kommunalt nivå må inkludere drift og renhold
Bygningsmassen må tilrettelegges med tanke på praktisk gjennomføring av smitteverntiltak
Forfatterne anbefaler også å tilrettelegge for større stillingsprosenter for å unngå at ansatte jobber ved flere pleie- og omsorgsinstitusjoner. De mener videre det må satses mer på formell kompetanse og kursing av ansatte. For å få svar på hvor utbredt funnene fra disse casestudiene er, anbefaler forskerne en større nasjonal kartlegging for å avdekke hvordan sykehjemmene har erfart og håndtert pandemiutbruddet og pandemiforløpet.
Anbefalingene fra casestudiene er også i tråd med det Kirkevold og medforfattere (2020) finner i sin spørreundersøkelse til 82 norske sykehjem i perioden 23.–27. mars 2020:
Opplæring av personalet på viktige fagområder, som smittevern, bør gjøres obligatorisk og ikke overlates til den enkelte ansattes initiativ. Når det gjelder bemanningssituasjonen, er det fremdeles utfordringer med mangel på sykepleiere og små stillinger som medfører at mange pleiere arbeider flere steder. Slik bemanning kan medføre økt smitterisiko under den nåværende epidemien og i fremtidige epidemier.
Kilde: Kirkevold mfl. (2020)
Majoriteten av sykehjemmene som deltok i denne undersøkelsen, svarte at det var lett å få tak i smittevernutstyr når de trengte det, men at det kunne være vanskelig å få tak i riktig type munnbind, visir og hansker. Når det ikke var påvist smitte, brukte de munnbind om igjen og alternativt utstyr. Ved smitte sparte de ikke på smittevernutstyret. Majoriteten av respondentene svarte at det var klare rutiner både for testing av personalet og pasientene, og at det svært sjelden hadde vært brudd på testrutinene.
Nesten halvparten av avdelingene hadde gjort fysiske eller bygningsmessige endringer i forbindelse med koronapandemien. Over halvparten av sykehjemmene som var med i undersøkelsen, hadde i mars personale som også jobbet på andre institusjoner eller i hjemmetjenesten. Dette ble oppfattet som en stor utfordring. Halvparten av de 16 sykehjemmene som hadde hatt smitte, hadde innført forbud mot å jobbe andre steder. I sykehjem uten smitte rapporterte en av fem at de hadde innført slike forbud.
Sykehjemsetaten i Oslo gjennomførte våren 2020 en erfaringsoppsummering av håndteringen av covid-19-pandemien i kommunens 40 sykehjem. Denne oppsummeringen ble så vurdert av Kommunerevisjonen i Oslo. Kommunerevisjonen konkluderte med at mangler ved planverket i forkant av krisen kan ha medført ulik praksis institusjonene når det gjaldt hvilke tiltak som ble igangsatt, og hvor fort dette skjedde. De påpekte i tillegg hvor viktig det er at institusjonene utveksler erfaringer seg imellom og med kommuneadministrasjonen. Slik kan man få spredt kunnskap om hva som er vellykkete tiltak i krisesituasjoner, og man kan også etablere en beste praksis tilpasset lokale forhold (Kommunerevisjonen i Oslo 2020b).
Tiltakene kommunerevisjonen foreslo var særlig muligheter for å skape trygge løsninger for samvær mellom beboere og pårørende, avveiningen mellom beboernes behov for fysiske samvær med pårørende og smittevernreglene, og bruk av digitale løsninger. I tillegg var Kommunerevisjonen opptatt av hvordan institusjonene på kort sikt kan kompensere for de utfordringene som eksisterende fysiske omgivelser/rammer gir for arbeidet med å sikre godt smittevern, og de påpekte at god organisering kan hindre at smitten sprer seg på tvers av avdelinger og sykehjem (Kommunerevisjonen i Oslo 2020b).
Flest utbrudd i sykehjem
Smitteutbrudd i helsetjenesten skal varsles til Folkehelseinstituttets system for utbruddsvarsling (Vesuv). I perioden 17. februar 2020 til 21. februar 2021 ble det registrert 208 varsler fra helseinstitusjoner (figur 30.5). Av disse varslene var 105 fra sykehjem, 79 fra sykehus og 24 fra andre helseinstitusjoner. Det reelle antallet utbrudd i helseinstitusjoner kan være høyere enn det figuren viser, fordi ikke alle utbrudd varsles gjennom Vesuv.
Figur 30.5 Varslete utbrudd av covid-19 i helseinstitusjoner 17. februar 2020–21. februar 2021.
Kilde: FHI
Smitte fra ansatte var hovedårsak til smitte blant sykehjemsbeboere
Skrøpelige eldre med flere underliggende sykdommer har spesielt stor risiko for å bli alvorlig syke og dø dersom de blir smittet av koronaviruset. Kittang og medforfattere (2020) har i en retrospektiv observasjonsstudie fra tre sykehjem i Bergen, som alle har hatt utbrudd av covid-19, kartlagt mekanismer for smittespredning og sykdomsforløp. Av de 40 beboerne som ble inkludert, hadde 37 atypiske symptomer initialt, men utviklet ett eller flere symptomer forenlige med covid-19 i sykdomsforløpet. Det samme forløpet rapporteres også fra andre land (Arons mfl. 2020). Smittesporingen tydet på at utbruddene startet fra ansatte i presymptomatisk eller tidlig og mild fase av sykdommen. I og med alle sykehjemmene hadde innført besøksforbud flere uker før utbruddene, er dette en svært sannsynlig smittevei. Sykehjemsetaten i Oslo oppga også at smitte fra ansatte var hovedårsaken til smitte blant beboere på sykehjemmene (Kommunerevisjonen i Oslo 2020b).
30.3.3 Nordiske perspektiver på eldreomsorgens organisering i lys av pandemien
Vi har sett litt på hva den svenske koronakommisjonen har rapportert som mulige årsaker og læringspunkter i sin håndtering av pandemien. Dette kan være med på å kaste lys over hvordan de norske kommunene håndterte krisen. Den svenske koronakommisjonen (heretter SKK) fastslår i en delrapport at den høye smittespredningen og det høye antallet døde med covid-19 blant samfunnets eldste, betyr at ambisjonen i den svenske overordnete strategien om å spesielt beskytte de eldre har mislykkes (SOU 2020:80). SKK gir fire forklaringer på utfallet:
1) den høye generelle smittespredningen i det svenske samfunnet
2) at Sverige som følge av milde influensasesonger i 2019 og 2020 hadde mange eldre med skjør helse da pandemien inntraff
3) strukturelle problemer i svensk eldreomsorg
4) faktiske beslutninger som ble tatt under pandemien
Vi går litt nærmere inn på de to siste forklaringene. Ifølge SKK gjenspeiler covid-19-erfaringen det de omtaler som velkjente strukturelle problemer i svensk eldreomsorg. Et slikt problem er at ansvaret for smittevern og helsetjenester i den institusjonsbaserte eldreomsorgen er delt mellom staten (med det nasjonale ansvaret), landets 21 regioner og de 290 kommunene. Svenske kommuner har omfattende ansvar for helsetjenester, men ansvaret for medisinsk legehjelp ligger hos regionene. Dermed er kommunene i prinsippet forhindret fra å ansette egne leger i eldreomsorgen. SKK anbefaler at kommunene bør få tilsette leger. Da vil kommunene gjøre seg mindre avhengige av regionens prioriteringer for medisinske vurderinger som bare en lege kan gjøre. Det vil også løse problemet i dagens situasjon med at leger ikke kan delta i kommunens planarbeid på eldreomsorgsområdet – ikke engang i krisehåndteringsarbeidet som kommunene må utføre under en pandemi.
Hvordan samarbeidet med kommunene er organisert, varierer fra region til region. Det vanligste er at et nærliggende helsesenter har ansvaret for legetjenester til beboerne på en institusjon. Regionene sørger også for medisinsk legehjelp gjennom den «avancerade hemsjukvården». Socialtjänstlagen og hälso- och sjukvårdslagen inneholder bestemmelser om krav til samarbeid mellom regioner og kommuner, men Socialstyrelsen og Inspektionen för vård och omsorg (IVO) har gjentatte ganger påpekt mangler i samarbeidet. SKK peker videre på at samarbeidet mellom regionene og kommunene om eldreomsorgen har lidd under manglende deling av informasjon og at de ikke har en felles journalføring. Selv om samhandlingen har forbedret seg i løpet av pandemiperioden, konkluderer SKK med at det trengs reformer for å sikre betydelig mer effektivt og kontinuerlig samarbeid mellom regioner og kommuner.
Av strukturelle forklaringer i eldreomsorgen på lokalt nivå påpekes det i en underlagsrapport til SKK, at Sverige har lavere og mindre regulert formell utdanning i personalet enn hva som er tilfelle i nabolandene. Finland trekkes fram som landet i Norden med høyest utdanningsnivå blant de ansatte i eldreomsorgen, mens Norge har høyest personaltetthet. Sammenliknet med Norge er det også betydelig færre kvalifiserte sykepleiere og leger i eldreomsorgen i Sverige. Det anslås at beboere på sykehjem i Norge har ti ganger mer tilgang på lege per uke enn eldre i Sverige (målt i tid). SKK viser også til andre spørreundersøkelser som tyder på at ansatte i svensk eldreomsorg har en mer belastende arbeidssituasjon enn kollegaene i de andre nordiske landene. Tydeligst blir kontrasten mellom svenske og norske ansatte. Målt i de ansattes opplevelse av å være fysisk og psykisk slitne som følge av arbeidet, er det de norske som har den minst belastende arbeidssituasjonen.
Et ytterligere strukturelt problem SKK påpeker, er usikre arbeidsforhold for ansatte i svensk eldreomsorg. En stor andel er ansatt på timesbasis, særlig i Stockholms län. SKK antar da at timeansatte i større grad enn andre kan synes det er vanskelig å avvise tilbudt arbeid av økonomiske årsaker, selv om de er syke.
Når det gjelder faktiske beslutninger som ble tatt i pandemiens tidlige fase, peker SKK på at regionene og statlige myndigheter prioriterte spesialisthelsetjenesten over eldreomsorgen når det gjaldt å gi retningslinjer, og når det gjaldt tildeling av verneutstyr. Sammenliknet med nabolandene, særlig Danmark, var de relevante svenske sentrale myndighetene – Folkhälsomyndigheten og Socialstyrelsen – sent ute med å gi tydelige retningslinjer for bruk av visir og maske i eldreomsorgen og sent ute med å anbefale testing av alle beboere og ansatte ved utbrudd av smitte ved en institusjon. Sverige ventet to uker lenger med å innføre besøksforbud i den institusjonsbaserte eldreomsorgen enn det Norge, Danmark og Finland gjorde. Da et nasjonalt besøksforbud ble innført 1. april 2020, var allerede 100 personer døde med covid-19 på svenske sykehjem.
SKK stiller seg spørsmålet om hvorfor nasjonale myndigheter i nabolandene var mye raskere ute med å rette oppmerksomheten mot eldreomsorgen da pandemien inntraff. Noe klart svar lander de ikke på, men de spekulerer i om det kan ha betydning at den svenske Socialstyrelsen ikke har en bestemt avdeling med ansvar for eldreomsorg, slik tilsvarende myndigheter i nabolandene har.
30.4 Kommisjonens vurderinger
Kommunene har måttet omorganisere virksomheter og omdisponere personell i helse- og omsorgstjenesten for å ivareta smittesporing, testing og andre nødvendige tiltak i forbindelse med pandemien. Dette har trolig medført en kostnad ved at løpende driftsoppgaver har blitt prioritert framfor kompetanseoppbygging og mer langsiktig arbeid.
Kommunenes innsats og økte aktivitet har trolig redusert trykket og sykdomsbyrden i sykehusene. Statlige myndigheter har konsentrert seg om spesialisthelsetjenesten gjennom pandemien og i mindre grad greid å se kommunenes behov i helse- og omsorgstjenesten.
Det kan virke som om prioriteringsnotatene fra Helsedirektoratet i for stor grad tok utgangspunkt i en bekymring for mangel på intensivkapasitet i spesialisthelsetjenesten, uten å ta innover seg det helhetlige bildet og samfunnsoppdraget til den kommunale helse- og omsorgstjenesten. Kommunehelsetjenesten skiller seg fra spesialisthelsetjenesten både ved at den har et bredere samfunnsoppdrag enn spesialisthelsetjenesten, og ved at tjenestene må tilpasses mange ulike pasientgrupper som har behov for sammensatte tjenester over lang tid.
Sykehjemmene var ikke forberedt på pandemien, men har håndtert smittesituasjonen godt og i hovedsak unngått store smitteutbrudd. Det kan se ut som at det enkelte sykehjemmet selv har måttet finne gode løsninger i pandemihåndteringen, og at det kan være behov for en overordnet plan og mer læring på tvers av institusjoner.
Mange kommuner har redusert dagaktivitetstilbudet til hjemmeboende eldre, og både hjemmeboende eldre og sykehjemsbeboere har blitt isolert og passivisert under pandemien. Dette kan både ha gitt funksjonssvikt og kognitiv svikt, noe som så langt i liten grad er kartlagt.
Tilbud om rehabilitering og trening i kommunen, blant annet hos fysioterapeut, har vært nedstengt eller hatt redusert kapasitet. Dette kan ha bidratt til forverring av helsetilstand og flere helseplager for deler av befolkningen. I sin tur kan dette gi økt pågang til helsetjenesten på lengre sikt.
Det har vært en stor økning i bruken av e-konsultasjoner i fastlegetjenesten og på legevaktene. Dette har kompensert for at færre konsultasjoner ble gjennomført ved frammøte. Økt bruk av digitale verktøy er en ønsket utvikling fra helsemyndighetene. Pasient- og brukererfaringer fra bruken av e-konsultasjoner under pandemien kan gi verdifull kunnskap når man skal lage retningslinjer som beskriver når en e-konsultasjon er egnet, og når den ikke bør anvendes.
Fotnoter
Spesialisthelsetjenesten § 2-1b og helseberedskapsloven § 2-2
https://www.helsedirektoratet.no/faglige-rad/pandemiplanlegging
Notat vedr intensivplasser ved helseforetak og sykehus i Norge. Forfattet av Jan Frich 16. mars 2020.
Dette kalles også kostnadsvekt. DRG-vekten uttrykker ressursforbruket den aktuelle pasientgruppen har i forhold til gjennomsnittet for alle pasientgrupper. En enkel operasjon vil således ha en relativt lav DRG-vekt, i motsetning til en stor og ressurskrevende operasjon som er høyt vektet.
FOR-2020-03-27-462. Forskriften trådte i kraft 28. mars 2020 og ble opphevet samtidig med koronaloven 27. mai 2020.
Se forskriftens §§ 3 flg., samt statsrådsforedraget (PRE-2020-03-27-462).
Overføring av arbeidsoppgaver fra én yrkesgruppe til en annen.
Oppdragsdokumenter til de regionale helseforetakene på www.regjeringen.no
Utdanningsstillingene for intensivsykepleiere ble fordelt på følgende måte: 13 i Helse Nord RHF, 14 i Helse Midt-Norge RHF, 19 i Helse Vest RHF, 54 i Helse Sør Øst RHF.
Prosedyrer som involverer pasientenes luftveier.
Helsedirektoratets nasjonale veileder: Koronavirus – beslutninger og anbefalinger 2020.
https://www.regjeringen.no/no/tema/helse-og-omsorg/sykehus/styringsdokumenter1/protokoller-for-foretakene/foretaksmoter/foretaksmoter-2020/
https://www.fhi.no/globalassets/bilder/rapporter-og-trykksaker/2020/influensasesongen-i-norge-2019-2020.pdf
Diagnoserelaterte grupper (DRG) er et pasientklassifiseringssystem hvor sykehusopphold eller polikliniske konsultasjoner i somatiske institusjoner klassifiseres i grupper som er medisinsk meningsfulle og ressursmessig tilnærmet homogene. Pasienter plassert i samme gruppe skal likne hverandre medisinsk og bruke tilnærmet like mye ressurser. Systemet gjør det mulig å sammenlikne sykehus, selv om disse skulle behandle helt ulike pasienter.
For transitorisk iskemisk anfall (TIA) var nedgangen 7,4 prosent.
FOR-2020-03-15-372.
https://www.helsedirektoratet.no/tema/beredskap-og-krisehandtering/koronavirus/prioriteringsnotat-prioritering-av-helsehjelp-i-norge-under-covid-19-pandemien/verdigrunnlag-og-prioriteringskriterier.
Prioriteringsråd til sykehjem og hjemmebaserte tjenester (covid-19) [nettdokument], sist faglig oppdatert 28. april 2020.
Meld. St. 34 (2015 – 2016), NOU 2014: 12, NOU 2018: 16.
https://www.helsedirektoratet.no/tema/beredskap-og-krisehandtering/koronavirus/prioriteringsnotat-prioritering-av-helsehjelp-i-norge-under-covid-19-pandemien.
https://www.helfo.no/korona/aktuelle-takster-under-korona-pandemien.
Sjukeheimar, heimetenester og andre omsorgstenester. Statistisk sentralbyrå 2020.
PAI-registeret (personaladministrativt informasjonssystem) er et register med lønns- og personalopplysninger om samtlige ansatte i kommunal sektor.
IPLOS – individbasert helse- og omsorgsstatistikk – er et sentralt helseregister som danner grunnlag for blant annet nasjonal statistikk for pleie- og omsorgssektoren.
https://www.helsedirektoratet.no/statistikk/venteliste-for-langtidsplass-pa-sykehjem.