7 Alternativer til dagens organisering av spesialisthelsetjenesten
7.1 Innledning
Det følger av mandatet at utvalget skal vurdere følgende alternativer til dagens organisering av spesialisthelsetjenesten:
Avvikling av de regionale helseforetakene og ha færre helseforetak enn i dag direkte underlagt departementet
Opprettelse av et eget direktorat til erstatning for de regionale helseforetakene
Opprettelse av et nasjonalt helseforetak til erstatning for de regionale helseforetakene
Eventuelt andre alternativer for organisering av spesialisthelsetjenesten.
I dette kapitlet beskrives og vurderes de alternative organisasjonsformene, med den hensikt å vurdere om disse kan være bedre for å møte utfordringene framover enn dagens modell.
Regiontankegangen har vært førende for organiseringen av spesialisthelsetjenesten siden 1970-tallet. Gjennom helseforetaksreformen ble regionsperspektivet ytterligere forsterket gjennom etablering av de regionale helseforetakene som egne rettssubjekter. Sentrale aktører i sektoren har gjennom skriftlige innspill til utvalget, innlegg på utvalgsmøtene og et eget høringsseminar vektlagt betydningen av et regionalt nivå.
Samtidig er det et viktig formål med utvalgets arbeid å vurdere om antall nivå i den formelle beslutningslinjen kan reduseres. Utvalget har derfor vurdert et fjerde alternativ der disse hensynene forenes. I dette alternativet er ikke helseforetakene lenger selvstendige rettssubjekter, slik at regionale helseforetak og den underliggende virksomheten blir del av det samme rettssubjektet. Dette innebærer at det ikke lenger vil være styrer på helseforetaksnivå. En slik organisering kan også betraktes som en variant av alternativ 1; dvs. en modell med få helseforetak direkte underlagt departementet. Antall helseforetak vil være en konsekvens av ønsket regioninndeling, jf. drøfting av dette i kapittel 8.
7.2 Kort om ulike tilknytningsformer
I utvalgets mandat er det forutsatt at spesialisthelsetjenesten skal organiseres i foretak, dvs. som selvstendige rettssubjekter med styrer. I ett av de tre alternativene som mandatet angir (alternativ 2), skal det vurderes å etablere et direktorat som mellomledd mellom departementet og helseforetakene.
Nedenfor gis en oversikt over ulike tilknytningsformer for statlige virksomheter. Framstillingen bygger i hovedsak på et notat som Direktoratet for forvaltning og IKT (Difi) har utarbeidet på oppdrag fra utvalget1.
I St.meld. nr. 19 (2008–2009) Ei forvaltning for demokrati og fellesskap defineres fire grunnleggende verdier for statsforvaltningen: Demokrati, rettssikkerhet, faglig integritet og effektivitet. Valg av organisatoriske løsninger skal understøtte disse forvaltningsverdiene.
Begrepet tilknytningsform refererer til hvordan en statlig virksomhet er mer eller mindre tett knyttet til statsmyndighetene. Ved valg av tilknytningsform legges rammene for styrings-, ansvars- og kontrollrelasjonene mellom det politisk ansvarlige nivået og det utførende nivået.
Spørsmålet om tilknytningsform angår ansvars- og oppgavefordelingen mellom departementene og underliggende virksomheter. Departementenes oppgaver kan typisk deles inn i tre kategorier2:
Faglig sekretariat for statsråden: Utrede saker, opplyse om utviklingen på feltet og gi råd om utformingen av politikken til statsråd og statssekretær, herunder bistå statsråden med å legge saker fram for regjeringen og Stortinget og informere om politikken utad.
Organisering og strategisk og operativ styring av sektoren: Bidra til at forvaltningsapparatet innenfor sektoren ivaretar det ansvaret og de oppgavene som det er tillagt. Dette omfatter både sektorstyring og etatsstyring.
Forvaltningsoppgaver og myndighetsutøvelse: I hovedsak forskriftsarbeid og behandling av enkeltsaker, som klagesaker, førstegangsbehandling og prinsipielle saker.
Over tid har det skjedd en forskyvning av hvilke oppgaver som ligger i departementene. Departementets rolle har utviklet seg fra å ha hovedtyngden av sine arbeidsoppgaver innen forvaltning og å forvalte vedtatt politikk, til i sterkere grad å rendyrkes som faglig sekretariat for statsråden. Nye virkemidler og metoder er tatt i bruk i styringen av virksomheter og sektorer. Utviklingen har tydelig skjøvet departementenes tyngdepunkt mot å initiere, utforme og gjennomføre politikken og å styre og organisere underliggende virksomheter. Forvaltningsoppgaver og myndighetsutøvelse har i stor grad blitt flyttet til underliggende eller tilknyttede virksomheter3.
Virksomheter i offentlig sektor kan organiseres enten innenfor eller utenfor staten som rettssubjekt. Den første gruppen kalles forvaltningsorganer. Virksomheter som er selvstendige rettssubjekter kan grupperes i statlige selskap og stiftelser. De ulike selskapstypene omtales kort nedenfor.
7.2.1 Forvaltningsorganer
Statlige forvaltningsorganer er en del av staten som juridisk person og direkte underlagt Kongens og vedkommende departements organiserings- og styringsmyndighet og alminnelige instruksjon. Alle sider ved den løpende driften kan instrueres, med mindre det er gjort unntak for dette. I så fall er det snakk om formell uavhengighet som nedfelles i lov eller forskrift og som avskjærer statsrådens myndighet, for eksempel når det gjelder adgang til å instruere eller omgjøre enkeltvedtak.
Forvaltningsorganer er finansiert ved bevilgninger fra Stortinget. Riksrevisjonen kan kontrollere at bevilgningene disponeres i samsvar med gjeldende regler og Stortingets premisser for bevilgningen.
Oppgaveutføring og saksbehandling omfattes av forvaltningsloven, offentlighetsloven og Sivilombudsmannens kompetanse. Gjennomgående regelverk for statens økonomiforvaltning, personalforvaltning og innkjøp gjelder. Ansatte omfattes av tjenestemannsloven, tjenestetvistloven og tariffavtaler som inngås mellom staten og hovedorganisasjonene.
Virksomheter som er en del av staten deles gjerne inn i tre typer: Ordinære forvaltningsorganer, forvaltningsorganer med særskilte fullmakter og forvaltningsbedrifter.
Ordinære forvaltningsorganer er grunnformen for statlig virksomhet. Direktoratene og andre sentraladministrative institusjoner med hele landet som virkefelt er de mest typiske ordinære forvaltningsorganene. Eksempler er Skatteetaten, Tolletaten, NAV, ulike tilsyn, Forsvaret og Statens vegvesen.
Forvaltningsorganer med særskilte fullmakter er ofte kalt nettobudsjetterte virksomheter, fordi de har fullmakt til å bruttoføre inntekter og utgifter utenfor statsbudsjettet. I budsjettildelingen vedtar Stortinget bare hvor stort bidraget fra statskassen skal være. Organisasjonsformen er særlig tilpasset virksomheter som har inntekter i tillegg til bevilgningene over statsbudsjettet. Nettobudsjettering begrunnes ofte med at virksomhetene trenger mer faglig frihet og selvstendighet. Eksempler er universitetene, Norges Forskningsråd, Norsk Utenrikspolitisk Institutt og Forsvarets forskningsinstitutt.
Forvaltningsbedrifter er også nettobudsjetterte. Videre er det gjort unntak fra kontantprinsippet, slik at investeringene aktiveres og driftsbudsjettet belastes med renter og avskrivninger. Dette skiller forvaltningsbedrifter fra forvaltningsorganer med særskilte fullmakter. Denne organiseringen gir større mulighet for direkte styring fra staten enn det som gjelder ved eierskap av selskaper som er egne rettssubjekter. Organisasjonsformen har tradisjonelt vært benyttet når statlig engasjement gjelder forretningsmessig orientert styring som vanskelig kan ivaretas på en hensiktsmessig måte i et marked. Statsbygg og Statens pensjonskasse er eksempler på de få forvaltningsbedriftene som fremdeles finnes.
7.2.2 Statlige selskaper og stiftelser
Statseide virksomheter som er selvstendige rettssubjekter, grupperes i statlige selskap (statsaksjeselskap, statsforetak og særlovsselskaper) og stiftelser. Disse reguleres i egne lover: Aksjeloven med egne bestemmelser for statsaksjeselskaper, statsforetaksloven, særlover for det enkelte særlovsselskap og stiftelsesloven.
Stiftelser er selveiende og har verken staten eller private aktører som eiere. Staten kan påvirke stiftelsen ved opprettelse, gjennom å utforme stiftelsesdokument og vedtekter, f.eks. om rett til å utnevne styremedlemmer. Etter dette er styringen i stor grad begrenset til å sette vilkår for statlige tilskudd eller ved å betale for oppgaver som stiftelsen skal gjøre. I forvaltningsmeldingen4 blir bruk av stiftelse frarådet på områder der staten ønsker styring.
De statlig eide selskapene har egne styringsorganer og ansvar for egen økonomi. Som selvstendige rettssubjekter disponerer disse virksomhetene selv sine egne inntekter, og har innenfor rammen av gjeldende lovgivning adgang til å ta opp lån for å finansiere virksomheten.
Utøvelse av eiermyndighet skjer gjennom generalforsamlingen, foretaksmøtet eller annet eierorgan. Utenfor dette organet kan eieren ikke utøve myndighet. Det innebærer at det stilles klare formkrav til eierens styring av selskapet.
Den statsråden som forvalter statens eierinteresser er konstitusjonelt og parlamentarisk ansvarlig for at eierskapet forvaltes forsvarlig. Dette innebærer et overordnet tilsynsansvar. Derimot har statsråden ikke ansvar for styrets forvaltning av virksomheten og ledelsen av den løpende virksomheten.
Riksrevisjonens myndighet er å føre kontroll med at vedkommende statsråd utøver sin eierfunksjon på en korrekt og betryggende måte, og å kontrollere at eventuelle bevilgninger brukes i samsvar med Stortingets forutsetninger.
Forvaltningsloven og offentlighetsloven gjelder i utgangspunktet ikke. Men utfører statsselskapet myndighetsoppgaver, kommer lovene til anvendelse for den delen av virksomheten dette gjelder.
Statlige selskaper omfatter statsaksjeselskap, statsforetak og særlovsselskap.
Statsaksjeselskap er ordinære aksjeselskaper hvor staten eier alle aksjer. Staten kan også være deleier i aksjeselskap. De ordinære selskapsrettslige reglene i aksjeloven gjelder også for statsaksjeselskapene. Det er imidlertid enkelte særbestemmelser med bakgrunn i konstitusjonelle forhold. Avinor og Entra er eksempler på statsaksjeselskap.
Statsforetak er heleid av staten ved et departement. I forarbeidene til lov om statsforetak heter det at dette alternativet vil passe for næringsvirksomhet som bør drives ut fra forretningsmessige prinsipper, men som samtidig er «et element i en overordnet samfunnsoppgave hvor det i praksis vanskelig kan tenkes at staten kan fri seg fra ansvaret for virksomheten»5. Enova, Statnett og Statskog er eksempler på statsforetak.
Særlovsselskap er opprettet og drives med hjemmel i en egen lov. En særlov gir mulighet for å ivareta særegne krav som gjør seg gjeldende for den konkrete virksomheten. De fleste særlovene bygger på prinsippene for aksjeselskap eller statsforetak, slik at statens styring av særlovsselskapene følger styringsprinsippene for aksjeselskap og statsforetak.
Særskilt om helseforetak
Regionale helseforetak og helseforetak er særlovsselskaper, regulert i helseforetaksloven som er basert på statsforetaksloven. Styring og kontroll er imidlertid vektlagt sterkere enn ved ordinære statsforetak. Helseforetak er bevilgningsfinansiert og kan ikke gå konkurs. Staten er fullt ut ansvarlig for deres økonomiske forpliktelser. Helseforetakene kan styres relativt detaljert gjennom omfattende oppdragsdokument og krav i foretaksmøter. Videre er det fastsatt at helseforetak er omfattet av arkivloven, forvaltningsloven og offentlighetsloven.
Forskjellene fra statsforetak viser seg også på andre måter i loven, bl.a.:
Kravet om at viktige saker skal forelegges departementet er mer omfattende.
Salg av sykehusvirksomhet skal forelegges departementet og besluttes av Stortinget.
Det er regulert i vedtekter at lån bare kan tas opp i staten.
Kravet om å utarbeide redegjørelse for oppfølging av sektorpolitiske krav til virksomheten.
Kravet om å informere departementet om planer for kommende år.
Kravet om brukermedvirkning i form av brukerutvalg.
7.2.3 Forskjeller mellom tilknytningsformene
Følgende kjennetegn kan brukes til å skille tilknytningsformene fra hverandre:
Rettslig status: Et hovedskille går mellom tilknytningsformer som plasserer en virksomhet innenfor staten som juridisk person (forvaltningsorgan), og de formene som gjør virksomhetene til egne rettssubjekter utenfor staten (stiftelse og selskap).
Statsrådens ansvar: Statsråden er ansvarlig for alle disposisjoner i forvaltningsorganer, med mindre det er gjort unntak for dette i lov eller forskrift. Statsrådens ansvar for statseide selskaper og statsforetak er knyttet til vedtak på generalforsamling/foretaksmøte og generelle retningslinjer i vedtekter mv. For stiftelser med statlig tilknytning er ansvaret knyttet til godkjenning av vedtekter og eventuelle bevilgninger.
Ansvaret for finansiering, organisering og strategisk styring: For forvaltningsorganer er dette ansvaret plassert hos statsråden/departementet. For selskap og stiftelser er det plassert i styret for disse virksomhetene.
Løpende drift: For forvaltningsorganer har statsråden/departementet adgang til å gripe inn i løpende drift til enhver tid for å ivareta styringsbehov. For selskaper må eventuelle inngrep skje ved generalforsamling/foretaksmøte.
Personalets status: I forvaltningsorganer er de ansatte statlige tjenestemenn og omfattet av tjenestemannsloven og det statlige tariffområdet. Ansatte i selskaper/foretak og stiftelser omfattes av arbeidsmiljøloven og hører inn under andre tariffområder enn det statlige tariffområdet.
Hovedformene representerer ulike blandingsforhold mellom overordnet styring og handlefrihet for virksomhetene. Valg av tilknytningsform fastlegger imidlertid ikke disse forholdene entydig. Også utformingen av formelle rammevilkår innenfor den valgte formen varierer. Det gjelder bl.a. tildeling av enkeltfullmakter, regulering av styring og kontroll gjennom instrukser, vedtekter osv. For å forstå den faktiske handlefriheten for virksomhetene vil dessuten praktiseringen av styringsteknikker og kommunikasjonsformer mellom overordnet nivå og virksomhet være av stor betydning.
I Ot.prp. nr. 66 (2000–2001) Om lov om helseforetak m.m. (helseforetaksloven) begrunnes valget av foretaksorganisering blant annet på følgende måte:
«Skal helsepolitikken lykkes, må sykehusene settes i stand til å gjøre jobben som de pålegges. Når det foreslås at sykehusene skal organiseres som helseforetak, er det et vesentlig poeng at de gis klarere roller og ansvar og på denne måten blir myndiggjort. Ved foretaksorganiseringen, der de blir egne rettssubjekter, får de et klarere og mer direkte ansvar for helsetjenestens ressurser. Foretakene får arbeidsgiveransvaret for egne medarbeidere og ansvaret for bruken av kapital. Foretakene får ansvar for egen økonomi, med den begrensning at de ikke kan gå konkurs.»
Vurderingskriterier for valg av tilknytningsform drøftes ikke videre her, jf. at det følger av mandatet at foretaksorganiseringen skal videreføres. Det vises til Difi sitt notat fra februar 2016 for en nærmere drøfting.
7.3 Elementer som inngår i beskrivelsen av de ulike alternativene
For å kunne vurdere de alternative styringsmodellene, må hver enkelt modell beskrives og drøftes opp mot et sett kriterier. I dette avsnittet gjøres det rede for hvilke elementer som inngår i modellbeskrivelsene, mens det i punkt 7.4 gjøres rede for hvilke kriterier som legges til grunn for å vurdere de ulike alternativene.
7.3.1 Styrings- og ansvarsforhold
7.3.1.1 Føringer i mandatet
Mandatet gir tre sentrale føringer for utvalgets arbeid. For det første skal organiseringen av spesialisthelsetjenesten fortsatt skje innenfor helseforetakslovgivningen, dvs. at det fremdeles skal være foretak som er selvstendige rettssubjekt med styrer. Det innebærer at en ren forvaltningsorganisering av spesialisthelsetjenesten, uten juridisk selvstendige foretak mellom staten og sykehusene, ikke skal vurderes av utvalget. Det skal vurderes et alternativ med direktorat underlagt departementet, men også i dette alternativet skal helseforetakene videreføres som egne rettssubjekter. Organisering som foretak innebærer at regnskapsloven skal følges. For det andre skal staten være eier av foretakene. For det tredje skal dagens prinsipper for finansiering ligge til grunn, med mindre modellvalget i seg selv gjør det nødvendig med justeringer. Behovet for justeringer omtales under de fire ulike alternativene.
Av mandatet går det fram at modellbeskrivelsen skal inneholde følgende elementer:
Konsekvenser for statsrådens konstitusjonelle og politiske ansvar.
Hvem som skal ha det rettslige ansvaret for å sørge for at befolkningen i et gitt geografisk område tilbys spesialisthelsetjenester, herunder planlegge, gjennomføre, evaluere og korrigere tilbudet.
Konsekvenser for styringsstruktur, herunder effektivitet i beslutningsprosesser og samsvar mellom myndighet og ansvar.
Eierskap til og forvaltning av bygg.
Videre skal det utarbeides risikoanalyser for implementering av alternativene.
Eierskap til og forvaltning av bygg er omtalt som en egen problemstilling i kapittel 9.
7.3.1.2 Forutsetninger lagt til grunn av utvalget
I mandatet er det lagt til grunn at det i alternativ 1 skal være færre helseforetak som yter spesialisthelsetjeneste enn dagens 20 helseforetak. Virkemåte og konsekvenser av dette alternativet avhenger i stor grad av hvor mange helseforetak en velger å ha. Antall helseforetak vil påvirke foretakenes evne til å ivareta regional planlegging, deres finansielle bærekraft og departementets styringsmuligheter. I drøftingen av alternativ 1 legges det til grunn at antall helseforetak reduseres til 10–15 helseforetak. Dette må ses i sammenheng med at det vurderes et alternativ 4 der antall helseforetak tilpasses ønsket regioninndeling, jf. omtale innledningsvis i kapitlet og i punkt 7.6. Det kan også tenkes andre alternativer, for eksempel med 8 til 10 helseforetak. Alternativ 1 er beskrevet og vurdert under den forutsetningen at det blir flere helseforetak enn det er geografiske helseregioner, og at helseforetakene derfor ikke fullt ut kan ivareta det regionale perspektivet i planlegging og dimensjonering av tjenestene. Derfor ligger sørge-for-ansvaret til departementet i alternativ 1. Dette markerer skillet til alternativ 4, der sørge-for-ansvaret ligger til helseforetakene.
De tre alternativene som er angitt i mandatet, er alle alternativer uten regionale helseforetak. Samtidig er det et etablert prinsipp, senest slått fast i Nasjonal helse- og sykehusplan (2016–2019), at spesialisthelsetjenesten skal planlegges og dimensjoneres med utgangspunkt i geografiske helseregioner. Utvalget har vurdert hvordan regionale perspektiver og hensyn best kan ivaretas i de tre alternativene.
I alternativ 1 vil etablering av regionale enheter måtte innebære at departementet etablerer egne avdelinger ulike steder i landet. Utvalget ser ikke dette som en naturlig løsning, jf. nærmere drøfting i punkt 7.5.1. Ansvaret for å ivareta regionale perspektiver og hensyn, ut over det som helseforetakene selv kan ivareta, vil derfor ligge fullt ut i departementet.
I alternativene 2 og 3 kan det etableres regionale avdelinger for å tilrettelegge for styringen av helseforetakene og ivareta regional samordning og koordinering. Disse vil kunne ha oppfølging og dialog med underliggende helseforetak på samme måte som regionale helseforetak har med helseforetakene i dag. Formelt sett vil ikke eventuelle regionale avdelinger ha en selvstendig rolle i eierlinjen. Avdelingene vil være del av samme organisatoriske enhet og underlagt den øverste lederens instruksjon, men ha en annen geografisk plassering enn direktoratet eller det nasjonale helseforetaket. Beslutninger kan kun fattes så fremt det er i tråd med fullmakter. Utad opptrer direktoratet, eventuelt det nasjonale helseforetaket, som én enhet. Eierstyring gjennom foretaksmøter og tildeling av ressurser i oppdragsdokumenter vil være forbeholdt departementet i alternativ 2 og det nasjonale helseforetaket ved den øverste ledelsen i alternativ 3. Beslutninger som innebærer eierstyring av helseforetakene kan følgelig ikke foretas av eventuelle regionale avdelinger. De begrensede fullmaktene regionale avdelinger vil ha, kan gjøre det naturlig å avvikle disse etter en overgangsperiode. Direktoratet eller det nasjonale helseforetaket vil da måtte organisere virksomheten slik at sentralt plasserte enheter ivaretar det regionale perspektivet i saksforberedelser og oppfølging.
7.3.2 Oppgaver som RHF-ene har ansvar for og som må overføres til nytt nivå
Det følger av helseforetaksloven § 2 andre ledd at regionalt helseforetak skal legge til rette for spesialisthelsetjenester, forskning, undervisning og andre tjenester som står i naturlig sammenheng med dette eller er pålagt i lov. Av spesialisthelsetjenesteloven § 2-1 a framgår det at det regionale helseforetaket skal sørge for at personer med fast bopel eller oppholdssted innen helseregionen tilbys spesialisthelsetjeneste, herunder:
Sykehustjenester
Medisinske laboratorietjenester og radiologiske tjenester
Akuttmedisinsk beredskap
Medisinsk nødmeldetjeneste, luftambulansetjeneste og ambulansetjeneste med bil og båt
Tverrfaglig spesialisert behandling for rusmiddelavhengighet
Transport til undersøkelse eller behandling i helse- og omsorgstjenesten
Transport av behandlingspersonell
De regionale helseforetakenes ansvar innebærer en plikt til å planlegge, gjennomføre, evaluere og korrigere virksomheten slik at tjenestens omfang og innhold er i samsvar med krav fastsatt i lov eller forskrift. Dette er det såkalte sørge-for-ansvaret som er lagt til de regionale helseforetakene.
Med utgangspunkt i de lovpålagte kravene utfører de regionale helseforetakene en rekke oppgaver. Utvalget har tatt utgangspunkt i de sentrale oppgavene som er listet opp i revisjons- og rådgivningsfirmaet BDO sin rapport om «Kartlegging av de regionale helseforetakenes oppgaver og ressursbruk» fra 2012. I tabell 7.1 er resultatene fra rapporten gjengitt.
Tabell 7.1 Ressursbruk i regionale helseforetak, fordelt etter oppgave og antall årsverk
Oppgave | Antall personer | |
|---|---|---|
Sørge for (75 personer) | Strategisk planlegging, herunder oppgavefordeling mellom de underliggende helseforetakene og prioritering av investeringer i bygg og medisinsk utstyr. | 41 |
Kjøp av helsetjenester fra private. | 18 | |
Organisering av pasientreiser. | 4 | |
Samarbeid og samordning med regionale og lokale myndigheter, herunder tilrettelegging for samhandlingsreformen. | 12 | |
Forvalte eierskap (81 personer) | Strategisk planlegging, herunder å sette mål og fordele driftsbudsjett til de underliggende helseforetakene. | 26 |
Styring og kontroll av helseforetakene, inkludert oppfølging av økonomiske, driftsmessige og kvalitetsmessige mål- og nøkkeltall. | 55 | |
Bindeledd mellom HF, RHF og HOD (70 personer) | Deltagelse i nasjonale prosjekter i forhold til utvikling, anskaffelser og drift. | 22 |
Bidra til foretaksgruppens overholdelse av myndighetskrav med hensyn til dokumentasjon, helseregistre, intern kontroll mv. gjennom formidling av krav til helseforetakene, systemteknisk tilrettelegging og oppfølging av at kravene opprettholdes. | 33 | |
Innhente fakta som understøtter departementets rolle som sekretariat for den politiske ledelsen. | 9 | |
«Bufferrollen», det vil si koordinering og avveining mellom helseforetakenes ressursbruk og faglige ønsker mot befolkningens behov. Staten finansierer og setter rammebetingelser som de regionale helseforetakene er satt til å ivareta og prioritere innenfor sitt mandat. | 6 | |
Tilrettelegge for synergier (72 personer) | Koordinere forskning, faglig utvikling og kompetanseutveksling mellom helseforetakene. | 28 |
Administrative støtteprosesser for helseforetakene i helseregionen (knyttet til økonomisystem, IKT mv.). | 44 |
Disse oppgavene må ivaretas av noen andre dersom de regionale helseforetakene avvikles. Spørsmålet er om de skal legges til eier sentralt eller til helseforetakene.
Sentrale, strategiske oppgaver bør ligge til den enheten som har sørge-for-ansvaret. Dette omfatter det meste av aktiviteten i de regionale helseforetakene og gjelder:
Planlegging/styring på kort og lang sikt. Når spesialisthelsetjenesten skal planlegges og styres i et regionalt perspektiv, krever dette at det må ligge et planleggingsansvar på nivået over helseforetakene hvis disse ikke blir vesentlig større enn i dag. Til dette ligger oppgave- og funksjonsfordeling og prioritering av investeringer. Det gjelder også arbeidet med å utarbeide regionale utviklingsplaner.
Forvaltning av eierskapet. Det må ligge til nivået over helseforetakene å fordele driftsbevilgningen fra staten og utarbeide oppdragsdokumenter.
Oppfølging og kontroll av helseforetakene, inkludert oppfølging av økonomiske, driftsmessige og kvalitetsmessige mål- og nøkkeltall formidlet gjennom foretaksmøte og oppdragsdokument. Det omfatter også formidling av og kontroll med andre krav fra nasjonale myndigheter.
Det strategiske ansvaret for kjøp av helsetjenester fra private tjenesteytere.
Koordineringsoppgaver knyttet til det lovpålagte ansvaret for forskning og undervisning.
Enkelte oppgaver vil bli definert og utført på en annen måte i en annen organisasjonsmodell. Innhenting av fakta til departementet og oppgaver knyttet til «bufferrollen» er eksempler på dette.
Noen oppgaver vil kunne deles mellom nivåene. Eier kan i større eller mindre grad gå inn i fagutvikling, ulike nasjonale prosjekter, støtteprosesser overfor helseforetak mv.
Arbeidsdelingen mellom helseforetakene og eier vil ellers avhenge av hvilke fullmakter helseforetakene gis i konkrete sakstyper og saker. Eier kan velge å overlate flere saker til helseforetakene eller å håndtere flere saker selv.
I punkt 3.3.7.1 er det en omtale av fordeling av myndighet og ansvar mellom regionale helseforetak og helseforetak. Her går det fram at styret i regionalt helseforetak (eventuelt administrerende direktør etter fullmakt) kan beslutte hvilken myndighet som skal tilligge helseforetakets øverste ledelse og hvilke saker som skal bringes opp til beslutning i regionalt helseforetak. Det er ikke bare spørsmål om hvilke saker eier velger å engasjere seg i, men også på hvilken måte og på hvilket detaljeringsnivå. Dette kan variere fra rapporteringskrav knyttet til utviklingen på et bestemt område, til å fastsette konkrete målsettinger og til eiers mer eller mindre detaljerte beslutninger om virkemiddelbruk. Helseforetakenes handlingsrom gjenspeiler ellers de vilkårene som stilles i oppdragsdokumentene (den helsepolitiske bestillingen) og hvilke saker som vedtas i foretaksmøte. Slik er det opp til det enkelte styre å vurdere hvilke beslutninger og hvor stort handlingsrom som skal overlates til helseforetaket.
I hvilken grad regionalt helseforetak involverer seg i helseforetakenes virksomhet kan derfor variere mellom regioner ut fra helseforetakets størrelse, behovet for kontroll, sakers kompleksitet, styrets sammensetning og risikovillighet hos de involverte. Dette kan også variere over tid, ettersom utfordringsbildet endrer seg. Departementets krav til rapportering og påpekning av konkrete forbedringsområder vil i stor grad påvirke de regionale helseforetakenes vurdering av behovet for tettere oppfølging av helseforetakene. Eksempler på dette er krav knyttet til ventelister, bruk av heltidsstillinger, IKT mv.
I alternativene 1–3 overtas de regionale helseforetakenes eierskap til helseforetakene av henholdsvis staten og ett nasjonalt helseforetak, som da trer inn i de regionale helseforetakenes myndighet og ansvar. De mulighetene som styret i de regionale helseforetakene i dag har til å påvirke den myndigheten som tilligger helseforetakene gjennom vedtak i foretaksmøtet og vilkår i oppdragsdokumentet, vil derfor overføres til henholdsvis staten og det nasjonale helseforetaket. Forskjellen fra dagens styringsmodell er at fullmaktene i alternativ 3 vil avhenge av hvilke beslutninger styret i det nasjonale helseforetaket selv ønsker å fatte, mens fullmaktene i alternativene 1 og 2 vil avhenge av hvilke type beslutninger departementet og politisk ledelse selv ønsker å fatte.
7.3.3 Selskaper som eies av RHF-ene alene eller i fellesskap som må overføres til nytt nivå
De selskapene som i dag eies av de regionale helseforetakene, enten i felleskap eller alene, må underlegges en ny eier i alternativene uten regionale helseforetak. Dette kan også skje ved at de legges inn som avdelinger i nasjonale enheter.
Aktuelle eiere er staten, nasjonalt helseforetak (i alternativ 3), helseforetak alene eller helseforetak sammen. Ved en eventuell opprettelse av statlig eide selskaper legges det til grunn at helseforetakene betaler for tjenester som de mottar.
Nedenfor er det gitt en oversikt over de aktuelle selskapene.
Boks 7.1 Oversikt over selskaper
Helse Sør-Øst RHF
Sykehusapotekene HF: Hovedkontor i Oslo (17 driftssteder). 833 ansatte/685 årsverk. Driftskostnader (inkl. varekostnader) 3,17 mrd. kroner.
Sykehuspartner HF: Hovedkontor i Drammen, avdelingskontorer i Oslo, Grimstad, Porsgrunn, Østfold og Innlandet. 1411 ansatte/1381 årsverk (inkl. innkjøp/logistikk: 1464 ansatte/1434 årsverk). Driftskostnader 3,4 mrd. kroner (inkl. innkjøp/logistikk: 4,3 mrd.). Sykehuspartners virksomhet innen innkjøp/logistikk overføres til Sykehusinnkjøp HF ultimo 2016.
Helse Vest RHF
Sjukehusapoteka Vest HF: Hovedkontor i Bergen. 4 driftssteder. 242 ansatte/212 årsverk. Driftskostnader 963 mill. kroner.
Helse Vest Innkjøp HF: Hovedkontor i Bergen, men lokalisert med ansatte i tilknytning til alle fire sykehusforetakene i regionen. 58 ansatte/57 årsverk. Driftskostnader 660 mill. kroner. Virksomheten i foretaket overføres til Sykehusinnkjøp ultimo 2016.
Helse Vest IKT AS: Hovedkontor i Bergen; avdelingskontor i Stavanger, Haugesund og Førde (samt noen medarbeidere i Odda, Stord, Voss og Florø). 450 ansatte/435 årsverk. Driftskostnader 915 mill. kroner.
Helse Midt-Norge RHF
Sykehusapotekene i Midt-Norge HF: Hovedkontor Trondheim. 6 driftssteder. 235 ansatte /179 årsverk. Driftskostnader 896 mill. kroner.
Helse Midt-Norge IT (HEMIT): Avd. av RHF. Hovedkontor Trondheim, 8 driftssteder. 310 ansatte/297 årsverk. Driftskostnader 1,1 mrd. kroner.
Helse Nord RHF
Sykehusapotek Nord HF: Hovedkontor i Tromsø. Utsalg i Tromsø, Bodø, Harstad. Farmasifaglig kompetanse v/alle sykehus unntatt Hammerfest. 122 ansatte/112 årsverk. Driftskostnader 450 mill. kroner.
Helse Nord IKT: Avd. av RHF. Hovedkontor i Tromsø. Arbeidssted på 11 sykehus. 270 ansatte/260 årsverk. Driftskostnader 480 mill. kroner. Vedtatt etablert som eget HF fra 1.1.2017.
Senter for klinisk dokumentasjon og evaluering (SKDE): Avd. av RHF i Tromsø. 26 ansatte/23 årsverk. Driftskostnad 33 mill. kroner.
Felleseide selskaper
Luftambulansetjenesten ANS: Hovedkontor i Bodø. 29 ansatte fordelt på Bodø, Trondheim og Tromsø.
Pasientreiser ANS: Hovedkontor i Skien. 82 ansatte.
Helsetjenestens driftsorganisasjon for nødnett HF (HDO HF): Hovedkontor i Gjøvik. 60 ansatte.
Nasjonal IKT HF: Hovedkontor i Bergen. 18 ansatte.
Sykehusbygg HF: Hovedkontor i Trondheim, lokalkontor i Oslo og prosjektkontor i Stavanger. Selskapet har 76 ansatte.
Sykehusinnkjøp HF: Hovedkontor i Vadsø. Medarbeiderne i HINAS (53 ansatte) skal overføres ved virksomhetsoverdragelse til Sykehusinnkjøp HF ultimo 2016. De regionale innkjøpsressursene skal også overføres til Sykehusinnkjøp HF. Selskapet skal ha regionale enheter.
7.4 Kriterier for vurdering av alternativene
Organiseringen skal understøtte de overordnede målene for spesialisthelsetjenesten om gode og likeverdige helsetjenester til hele befolkningen. Helseforetakenes formål er ifølge helseforetaksloven § 1 å yte gode og likeverdige spesialisthelsetjenester til alle som trenger det når de trenger det, uavhengig av alder, kjønn, bosted, økonomi og etnisk bakgrunn, samt å legge til rette for forskning og undervisning. Helseforetakslovens formål er å oppfylle de formålene som er nedfelt i spesialisthelsetjenesteloven § 1-1 og pasient- og brukerrettighetsloven § 1-1. Helseforetakene skal derfor også bidra til å sikre kvaliteten på tjenestetilbudet, at ressursene utnyttes best mulig, at tjenestetilbudet blir tilpasset pasientenes behov, at tjenestetilbudet blir tilgjengelig for pasientene og at folkehelsen fremmes.
Utviklingen av spesialisthelsetjenesten påvirkes av en rekke andre forhold enn den formelle organisasjonsstrukturen, som er det dette utvalget har fått i oppdrag å utrede. Det er viktig hvordan frihetsgradene innenfor de formelle styringsstrukturene utnyttes. Videre er ledelse av spesiell betydning. God ledelse er avgjørende for utviklingen av sykehusene, og dette gjelder uavhengig av hvordan man velger å organisere spesialisthelsetjenesten.
For å kunne vurdere de ulike alternativene opp mot målene, må det etableres et sett med kriterier som alternativene vurderes i forhold til, og som må veies mot hverandre. Utvalget legger kriteriene som følger av mandatet til grunn. Disse kan samles under overskriftene effektivitetskriterier og kriterier for samhandling og medvirkning. Utvalget mener i tillegg at legitimitet til beslutninger bør føyes til som et eget kriterium.
Legitimitet for beslutninger
Mye av diskusjonen rundt helseforetaksmodellen har vært knyttet til om beslutningene har tilstrekkelig legitimitet. Ulike oppfatninger om hvorvidt systemet gir tilstrekkelig legitimitet kan skyldes ulike oppfatninger om hvorvidt det organet som skal treffe beslutningene skal være folkevalgt eller ikke, og om beslutninger skal treffes lokalt eller sentralt.
Demokratisk legitimitet krever at beslutninger er forankret i gode beslutningsprosesser, dvs. at beslutningen er godt begrunnet og basert på tilstrekkelig kunnskapsgrunnlag6. De som har fått myndighet til å fatte beslutninger må sørge for at berørte aktører slipper til på en likeverdig måte, slik at pressgrupper med store ressurser, sterke talspersoner og sterke virkemidler ikke får uforholdsmessig stor innflytelse. Åpenhet og innsyn i beslutningsprosessene bidrar også til legitimitet.
Gjennom de årlige oppdragsdokumentene og nasjonal helse- og sykehusplan legges en politisk forankret ramme for utviklingen i sektoren, som gir demokratisk legitimitet. Legitimitet til systemet krever også at politiske vedtak gjennomføres på en effektiv og handlekraftig måte.
Nedenfor omtales betydningen av godt samarbeid med kommunesektoren, pasienter/brukere og universiteter og høgskoler. Gode prosesser mellom disse aktørene bidrar også til større legitimitet for de beslutningene som fattes. Det samme gjør høringer og annen kontakt med interesseorganisasjoner, organisasjonene i arbeidslivet, aksjonsgrupper mv.
Medvirkning fra de ansatte skjer gjennom ansattvalgte representanter i styrene i regionale helseforetak og helseforetak. De ansatte har også innflytelse gjennom tillitsvalgtapparatet og vernetjenesten. Hovedorganisasjonene har egne konserntillitsvalgte i helseregionene. Dette har hjemmel i samarbeidsavtaler mellom det regionale helseforetaket og organisasjonene. Det er også etablert en ordning med regionale konsernverneombud. Tilsvarende er det etablert ordninger med foretakstillitsvalgte og verneombud på helseforetaksnivå. Medvirkning er viktig både i beslutningsprosesser og i gjennomføring. Målet er å dra nytte av ansattes kompetanse og innsikt, og samtidig skape en felles virkelighetsforståelse og aksept og forståelse for de beslutningene som fattes. Ledelsens legitimitet avhenger av at formell posisjon er avklart og akseptert, men også av at lederskapet utøves på en samlende og god måte. Det er viktig med gode informasjonskanaler, både fra beslutningstakerne til resten av virksomheten, men også fra virksomheten til beslutningstakerne.
Effektivitetskriterier
Det er avgjørende for å kunne møte de langsiktige utfordringene som spesialisthelsetjenesten står overfor at arbeidskraft og kapital utnyttes effektivt. Effektiv utnyttelse av ressursene er derfor et sentralt vurderingskriterium for organiseringen av eierskapet til tjenesten. Også andre kriterier kan sies å være en del av dette; effektiv ressursutnyttelse krever gode beslutningsprosesser, klare ansvarsforhold, gode samarbeidsrelasjoner med berørte aktører og allmenn aksept for de løsningene som velges.
Når alternativene i dette kapitlet drøftes opp mot kriteriet effektiv ressursutnyttelse, legges det spesiell vekt på i hvilken grad de ulike alternativene gir hensiktsmessige enheter for planlegging og samordning innenfor enhetene. Vi har sykehus med svært ulik størrelse og kompleksitet, og som leverer ulike tjenester. Effektiv ressursutnyttelse krever at det etableres god arbeidsdeling mellom sykehusene, som også kan justeres i takt med endringer i sykdomsbilde og behandlingsmetoder mv. Under drøftingen av dette kriteriet legges det også vekt på hvor godt de ulike alternativene legger til rette for hensiktsmessig arbeidsdeling mellom offentlige og private leverandører av spesialisthelsetjenester.
En god styringsmodell må legge til rette for nasjonal styring og samordning der dette er nødvendig. Samtidig må helseforetakene ha mulighet for fleksible tilpasninger til lokale forhold.
Modellvalg bør legge til rette for at ressursene i størst mulig grad benyttes i pasientrettet arbeid, og at unødvendige administrative oppgaver og dobbeltarbeid unngås. Gode strukturer og rutiner for samordning og samarbeid vil bidra til å holde administrasjonskostnadene nede. Tilpassede IKT-løsninger har stor og økende betydning.
For at de ansvarlige enhetene skal kunne utnytte den samlede kapasiteten på best mulig måte, kreves tilstrekkelig grad av handlingsrom og forutsigbarhet. Dette innebærer blant annet at politikere forventes å konsentrere seg om store og prinsipielle saker knyttet til måloppnåelse, og ikke «styre i smått» knyttet til virkemiddelbruk.
Det følger av mandatet at økonomistyring og kontroll skal vektlegges. Dette er også en forutsetning for effektiv ressursutnyttelse. Av kapittel 4 går det fram at de første årene etter innføring av helseforetaksreformen i 2002 var kjennetegnet av store underskudd og dårlig økonomistyring. Bedre rammebetingelser og bedre styring har bidratt til at dette nå har snudd, og det er viktig at en eventuell ny organisering av eierskapet bidrar til å videreføre den kontrollen som er oppnådd.
Mandatet vektlegger effektivitet i beslutningsprosesser og samsvar mellom myndighet og ansvar. Sistnevnte er også et uttrykk for det finansielle ansvarsprinsippet, som innebærer at beslutningene bør ligge hos den aktøren som har ansvaret for å finansiere tjenesten.
Beslutningsprosesser er effektive når godt begrunnede beslutninger fattes raskt og har tilstrekkelig legitimitet til å bli gjennomført lojalt i virksomheten. Raske beslutninger forutsetter fullmakter til laveste effektive nivå i virksomheten og en effektiv saksforberedelse.
God styring og samhandling krever klare og forutsigbare roller og ansvarsforhold. Dette gjelder hvert ledd i styringsstrukturen, også for statsrådens konstitusjonelle og politiske ansvar. Organisering av sykehus i foretak ble blant annet begrunnet med at dette ville gi myndighet og autonomi til foretakene, klargjøre roller og ansvar, forhindre spill, samt sikre lederne legitimitet. For at ledere skal ha legitimitet, må beslutninger som er tatt i tråd med avklarte ansvarsforhold også respekteres og gjennomføres.
Styringsmodellen skal bygge opp under handlekraft og gjennomføringsevne i sektoren. Dette gjelder beslutningsevne, etterlevelse av egne vedtak og etterlevelse av vedtak fattet av Stortinget og statsråden. Gjennomføring av nasjonal politikk er avgjørende for å sikre likeverdige tilbud og helhetlige løsninger der det er behov for dette.
Kriterier for samhandling og medvirkning
I mandatet vektlegges betydningen av samordning og ressursutnyttelse mellom sykehus, mellom offentlige og private institusjoner og med den kommunale helse- og omsorgstjenesten. Samordning mellom sykehus og med private vurderes opp mot kriteriet effektiv ressursutnyttelse.
Samarbeid med kommunesektoren er et eget vurderingskriterium. Samarbeid om gode pasientforløp står sentralt. Mange pasienter får tjenester både fra den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten. God koordinering og ansvarsdeling er derfor viktig. Dette gjelder også i samarbeidet med fastlegene, som ofte er bindeleddet mellom spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten. Bedre samarbeid mellom primærhelsetjenesten og spesialisthelsetjenesten var målet for samhandlingsreformen, jf. omtale av evalueringen av denne i kapittel 4.
Kommuner og fylkeskommuner har god kunnskap om lokale og regionale forhold, og også en forventning om å ha innflytelse på saker som har stor betydning for egne innbyggere. Det er derfor viktig at spesialisthelsetjenesten organiseres på en måte som sikrer godt samarbeid med kommuner og fylkeskommuner. Gode resultater på dette området avhenger i første rekke av de lokale samarbeidsforholdene mellom kommuner og sykehus. Nivåene over kan likevel ha betydning gjennom lederoppmerksomhet, som avtaleparter og som pådrivere for gode prosesser.
Samarbeidet med universiteter og høgskoler har særlig betydning for utdanning og forskning. Økt behov for helsepersonell framover gjør det ekstra viktig med god dialog mellom utdannings- og helsemyndighetene om dimensjonering av utdanningene. Det er også et mål å styrke helsetjenestens påvirkning på utdanningene og sikre bedre samsvar mellom utdanningens innhold, studentenes sluttkompetanse og helsetjenestens behov. Samarbeid er videre nødvendig for å oppfylle målsetningene i den nasjonale forsknings- og innovasjonsstrategien for Helse-Omsorg21, EU-strategien og regjeringens politikk slik den er uttrykt i Meld. St. 7 (2014–2015) Langtidsplan for forskning og høyere utdanning.
Organisasjonsmodellen skal sikre pasienter og brukere innflytelse på tjenestetilbudet, jf. § 35 i helseforetaksloven og målet om å skape «pasientens helsetjeneste». Pasientinnflytelse er for en stor del knyttet til forhold rundt den enkelte pasient, som fritt behandlingsvalg, innflytelse på egen behandling gjennom samvalg mv. Når det gjelder brukermedvirkning er det i denne utredningen fokus på systemnivå, dvs. kanaler for brukerinnflytelse inn mot beslutningssystemet. Brukerinnflytelse er viktig både for å få informasjon som gir grunnlag for kvalitetsheving, og som grunnlag for forankring. Det er mange interesseorganisasjoner innenfor helsesektoren med formål om å fremme pasientenes interesser. Disse har også påvirkningsmuligheter gjennom bl.a. høringsinstituttet. Slik form for påvirkning er imidlertid uavhengig av modellvalg.
Implementeringsrisiko
Alternativene vil bli vurdert med hensyn til implementeringsrisiko. I mandatet heter det at utvalget skal:
«Utarbeide risikoanalyser for implementering av alternativene. Dette skal bl.a. inkludere konkrete vurderinger av risiko knyttet til tilgang eller tap av kompetanse, redusert pasientbehandling, effekt på pasientsikkerhet og beredskapsevne, behov for tilpasning av IKT-systemer og annen kritisk infrastruktur, samt evne til å opprettholde kostnadskontroll.»
Utvalget gir i punktene 7.5.4 og 7.6.3 en kortfattet vurdering av disse elementene.
7.5 Beskrivelse og drøfting av de alternativene som følger av mandatet
I dette avsnittet beskrives og drøftes de tre alternativene som følger av mandatet. Det gis en tilråding om valg av modell, og denne vurderes nærmere i kapittel 10.
Alternativene som er gitt i mandatet har det til felles at de ikke har et regionnivå med formell beslutningsmyndighet. Utvalget mener valget mellom nasjonal eller regional forankring av sørge-for-ansvaret er sentralt.
Hvis en modell med regional forankring velges, bør det også vurderes om ansvarsforholdene mellom regionalt og lokalt nivå bør endres. I punkt 7.6 beskrives og drøftes en modell der helseforetakene ikke lenger er selvstendige rettssubjekter, og helseforetaksnivået derfor ikke har styrer. Dette alternativet vurderes også nærmere i kapittel 10.
7.5.1 Alternativ 1 – De regionale helseforetakene avvikles og helseforetak legges direkte under departementet
7.5.1.1 Beskrivelse av alternativet
Alternativet innebærer at de regionale helseforetakene avvikles, og at helseforetakene legges direkte under departementet. Helseforetakene vil, som i dagens modell, være det utøvende leddet i spesialisthelsetjenesten, og yte spesialisthelsetjenester i sitt geografiske område. Helseforetakene vil være selvstendige rettssubjekter med egne styrer. Alternativet innebærer at det fjernes et ledd i styringslinjen og departementet utøver direkte eierstyring overfor helseforetakene i foretaksmøte.
Styringsstrukturen er illustrert i figur 7.1.
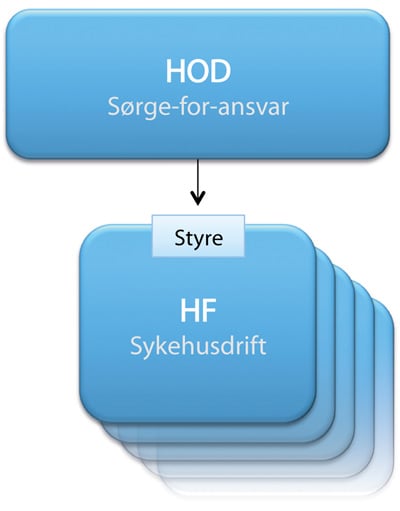
Figur 7.1 Styringsstrukturen i alternativ 1
Departementet skal i dette alternativet styre et betydelig antall helseforetak (10–15 helseforetak). Det presise antallet foretak er ikke avgjørende for vurderingen av alternativet. Det forutsettes imidlertid at helseforetakene er for små til å ta et helhetlig planleggingsansvar for spesialisthelsetjenestetilbudet i et regionalt perspektiv. Vurderingen er derfor basert på at det i dette alternativet er departementet som har sørge-for-ansvaret. I punkt 7.6 vurderes et alternativ 4 med klart færre helseforetak, der antallet tilsvarer ønsket regioninndeling. Sørge-for-ansvaret er i dette alternativet lagt til helseforetakene, og dette markerer hovedskillet mellom alternativene.
Fordeling av oppgaver, ansvar og myndighet
Når departementet overtar sørge-for-ansvaret som de regionale helseforetakene har i dag, innebærer dette å overta sentrale oppgaver som blant annet å fordele oppgaver mellom helseforetakene, prioritere investeringer, samt styre og følge opp kapasitet og kvalitet i helseforetakene. Departementet fordeler i dag inntekter til de regionale helseforetakene, som så fordeler videre til helseforetakene etter mer finmaskede modeller som er utviklet over tid. I dette alternativet vil departementet fordele inntekter til helseforetakene, og overtar dermed også det ansvaret regionale helseforetak har i dag når det gjelder å fordele sine rammer videre til underliggende foretak og prioritere mellom disse.
Statsråden er ansvarlig for alle disposisjoner i departementet, og statsrådens politiske ansvar vil med dette bli betydelig utvidet.
Helseforetakene skal som i dag yte spesialisthelsetjenester til befolkningen i sitt geografiske opptaksområde. Beslutningene som fattes av ledelsen i helseforetakene i dag er i hovedsak knyttet til den daglige driften av de enkelte sykehusene og samarbeidet mellom disse, blant annet koordinering av kapasitet og oppgaver mellom virksomhetene innad i helseforetaket (lokal funksjonsfordeling), bemannings- og driftsbeslutninger, intern organisering, driftsmessig koordinering med primærhelsetjenesten og mindre investeringsbeslutninger (typisk medisinsk teknisk utstyr).
Hvordan det lokale handlingsrommet ved det enkelte helseforetaket vil utvikle seg med en endring som skissert, vil avhenge av departementets styring. På generelt grunnlag er det rimelig å forvente større frihet til det enkelte helseforetak, ettersom departementet vil få betydelig flere oppgaver enn i dag og dermed større kontrollspenn. På den annen side vil det politiske ansvaret bli mer omfattende og Stortinget kan forventes å involvere seg i flere enkeltsaker enn i dag. Totalt sett er det likevel grunn til å tro at dette alternativet vil lede til større lokalt handlingsrom for det enkelte helseforetak enn i dag. Det må også forventes at det vil bli etablert samarbeidsorganer og -avtaler mellom helseforetakene. I punkt 7.3.2 er det en drøfting av fordelingen mellom regionale helseforetak og helseforetak når det gjelder oppgaver, myndighet og ansvar. Her går det fram hvilke oppgaver som må ligge til det nivået som har sørge-for-ansvaret, og hvilke oppgaver helseforetakene kan ta et større ansvar for. Det går også fram at eier har et valg med hensyn til grad av involvering i saker i helseforetakene. Dette kan variere over tid.
Regionale avdelinger
Utvalget anser at det i alternativ 1 ikke vil være naturlig å etablere regionale departementsavdelinger på ulike steder i landet; det er gode grunner for at det ikke er tradisjon for dette. Ulempen med regionale departementsavdelinger ville først og fremst være at det blir vanskeligere å ivareta departementets rolle som politisk sekretariat. Nærheten til politisk ledelse er av stor betydning for et velfungerende og effektivt politisk sekretariat. For å ivareta dette, ville det trolig vært nødvendig å dublere funksjoner, dvs. at det måtte bygges opp kompetanse i departementet på en del områder som også finnes i de regionale avdelingene. Ansvaret for å ivareta regionale perspektiver og hensyn, ut over det som helseforetakene selv kan ivareta, vil derfor ligge fullt ut i departementet.
Eierskap til selskaper
Utvalget vurderer det ikke som aktuelt at så mange som 10–15 helseforetak skal eie selskap sammen. Dette vil gi en tungrodd og fragmentert eierstyring. Det vil derfor være naturlig at de regionale helseforetakenes felleseide selskaper som organiserer og yter støttetjenester, blir overført til staten ved departementet. Den geografiske lokaliseringen av selskapene kan videreføres som i dag. For å sikre gode insentiver bør ordningen med at helseforetakene betaler for tjenester fra disse nasjonale foretakene/selskapene videreføres.
Selskaper som i dag eies av regionale helseforetak alene, vil kunne eies i fellesskap av helseforetakene som i dag inngår i de respektive helseregionene, i alle fall i en overgangsperiode. Oppgavene disse selskapene har ansvar for, er i hovedsak knyttet til apotekvirksomhet og IKT. På IKT-området pågår en rekke regionale prosesser for å standardisere arbeidsprosesser og teknologi som bør videreføres. Sykehusapotekene vurderes nå som nasjonalt fellestjenesteselskap.
Finansieringssystemet
I dette alternativet har departementet sørge-for-ansvaret. Stortinget vil derfor bevilge en samlet basisbevilgning til departementet, som deretter fordeler inntekter til det enkelte helseforetak.
De aktivitetsbaserte ordningene kan videreføres som i dag. Innsatsstyrt finansiering og polikliniske takster utbetales i dag i hovedsak uavkortet til helseforetakene basert på registrert aktivitet, selv om midlene utbetales via regionale helseforetak.
Når midlene fra staten skal fordeles til helseforetakene, må den nasjonale modellen for fordeling av basisbevilgningen justeres for å reflektere dette. I dagens system tar de regionale helseforetakene utgangspunkt i den nasjonale modellen for fordeling av inntekter mellom helseforetakene, men har gjort regionale tilpasninger i sine modeller. Regionene tilpasser modellen på ulike måter; gjennom justering av behovsindekser, kostnadsindekser og hvilke elementer som holdes utenfor fordelingsmodellen og særfinansieres (jf. omtale i punkt 3.8.1, boks 3.1). Tilpasningene har blitt til gjennom langvarig utviklingsarbeid og prosesser i regionene. De regionale helseforetakene har i spesielle tilfeller prioritert ekstra driftsmidler til helseforetak som har gjennomført store investeringer. Dette er også blitt gjort overfor helseforetak med spesielt krevende sykehusstruktur, geografi og lignende.
I alternativ 1 vil ansvaret for å fordele inntekter til helseforetakene måtte ivaretas fullt ut av departementet. Dette vil kreve innsikt i og god kunnskap om lokale forhold og behov, og ikke minst vilje til å utøve skjønn. Utstrakt bruk av skjønn fra departementets side vil kunne medføre konflikt om hvordan skjønnet skal utøves. Slike konflikter håndteres i dag av de regionale helseforetakene.
Finansieringssystemet vil i alternativ 1 måtte ivareta et større omfang av gjestepasientoppgjør mellom ansvarlige enheter enn dagens modell. Dette skyldes at bevilgningene vil bli overført til helseforetakene som har til dels langt lavere dekningsgrad enn de regionale helseforetakene. Bedre kunnskapsgrunnlag og bedre registrering av kostnadskomponenter gjør dette enklere å håndtere enn det var for noen år tilbake.
På investeringsområdet vil departementet i dette alternativet overta den funksjonen de regionale helseforetakene har i dag. Regionale helseforetak låner ut midler til helseforetak med behov for likviditet til å gjennomføre investeringsprosjekter, utover det som følger av lån gjennom den statlige låneordningen. Dette motsvares ved at helseforetak med overskuddslikviditet opparbeider seg fordringer.
Det vil være krevende for departementet å overta de regionale helseforetakenes rolle knyttet til omfordeling av likviditet. Virkemidlet vil i utgangspunktet være å justere bevilgningsnivået til helseforetakene, dvs. at departementet vil måtte holde tilbake bevilgninger og fordele disse etter prioriterte investeringsbehov. Hvis systemet skal ha samme praktiske konsekvens som i dag, må dette følges opp av et skyggeregnskap der det går fram hvordan omfordelingen har skjedd, og hva de enkelte skylder/har til gode. Et mer realistisk alternativ for å sikre at investeringene skal kunne opprettholdes på dagens nivå, er å øke rammene for den statlige lånebevilgningen. En mulighet som har mer vidtrekkende konsekvenser er også å etablere et nasjonalt eiendomsselskap, jf. omtale i kapittel 9.
7.5.1.2 Vurdering av alternativet opp mot de valgte kriteriene
Beslutningers legitimitet / demokratisk legitimitet
Viktige beslutninger om blant annet funksjonsfordeling og fordeling av inntekter vil i dette alternativet bli løftet fra de regionale helseforetakene til departementet. Avstanden fra sykehusdriften til det nivået som har den formelle beslutningskompetansen blir større, selv om det blir et beslutningsledd mindre. Sentraliseringen vil svekke lokalmiljøers og ansattes påvirknings- og medvirkningsmuligheter. Blant annet på bakgrunn av innspill utvalget har fått, mener utvalget at dette vil bidra til å svekke legitimiteten for beslutningene og dermed lojaliteten til beslutningene som fattes.
Videre kan legitimiteten til beslutninger bli svekket fordi de ansatte ikke lenger er representert der de viktigste beslutningene om struktur og økonomiske rammebetingelser blir tatt. Beslutninger som i dag tas av styrene for regionale helseforetak, blir flyttet til departementet hvor de ansatte ikke har representasjon. Ordningen med ansattvalgte styremedlemmer, konserntillitsvalgte og konsernverneombud på regionalt nivå vil bortfalle. Møteoffentlighet vil heller ikke kunne praktiseres i departementet, slik det i dag gjøres for styremøtene i regionale helseforetak. Det innebærer mindre åpenhet i beslutningsprosessene enn det er i dag.
På den annen side bringes viktige beslutninger til et forvaltningsnivå hvor statsråden både har full instruksjonsrett og ansvar overfor Stortinget for de beslutningene som fattes. En slik økt politisk kontroll vil kunne gi økt legitimitet hos aktører som etterlyser sterkere politisk styring. I den grad det er uklarhet knyttet til om beslutninger fattes av statsråden eller det regionale helseforetaket, vil denne uklarheten bortfalle.
Helseforetakene vil beholde sin lokale forankring og kompetanse. Handlingsrommet på dette nivået vil avhenge av hvordan eier innretter styringen. Helseforetakene vil trolig få større frihet når kontrollspennet til departementet øker i så stor grad. På den annen side er det en risiko for at flere enkeltsaker løftes opp til departementet, noe som kan gi en uforutsigbarhet og uklarhet om rollene til de enkelte aktørene i systemet.
Effektiv ressursutnyttelse – samordning
Det er i utgangspunktet enklere å få til nasjonal samordning og styring når eierstyringen av alle helseforetakene skjer fra én og samme organisasjon, sammenlignet med dagens fire selvstendige rettssubjekter. Styringsutfordringene i alternativet skyldes at departementet vil få omfattende oppgaver knyttet til regional samordning og eierstyring av helseforetakene.
Planlegging og dimensjonering av spesialisthelsetjenesten er et omfattende arbeid som krever prosesser på mange fagområder. For deler av dette arbeidet er det nå lagt føringer gjennom nasjonal helse- og sykehusplan, blant annet når det gjelder sykehusstruktur og deler av funksjons- og oppgavefordelingen. I dette alternativet er det departementet som må legge rammene for utviklingen i helseforetakene og styre ressurstilgangen. Selv om det vil være rimelig å forvente at ansvaret for flere beslutninger enn i dag flyttes til det enkelte helseforetak, vil departementet ha det overordnede ansvaret for de viktigste strategiske beslutningene. Det vil være behov for mange flere ansatte for å løse disse oppgavene, som også krever utstrakt kontakt med helseforetakene og fagmiljøer. Utvalget mener det er grunn til å tro at kunnskapen om lokale og regionale forhold hos beslutningstakerne vil være dårligere eller vanskeligere tilgjengelig i dette alternativet enn i et system med sterkere regional forankring. Dette vil kunne svekke gjennomføringskraft og samordningsevne, og også legitimitet til beslutningene. På grunn av størrelsen vil kunnskapen om lokale og regionale forhold være mer begrenset i Helse Sør-Øst enn i de andre tre regionene, og argumentet derfor mindre relevant for denne regionen.
Et akseptert prinsipp for effektiv forvaltning av offentlige tjenester er at beslutninger bør fattes på laveste effektive nivå. Dette alternativet bygger ikke opp under et slikt prinsipp, siden departementet overtar beslutningsansvaret i en lang rekke saker som i dag besluttes på regionalt nivå.
I alternativ 1 ville statsrådens og departementets fokus i større grad enn i dagens system være rettet mot spesialisthelsetjenesten. Dette vil nødvendigvis måtte gi mindre oppmerksomhet til andre deler av helsepolitikken, blant annet primærhelsetjenesten og samhandling mellom ulike nivåer, folkehelse og forebygging. Den helhetlige tilnærmingen til helsesektorens utfordringer kan bli svekket. Utviklingen de siste årene har hatt det motsatte perspektivet, der departementene har blitt mer rendyrket som sekretariat for politisk ledelse.
I dette alternativet er ansvaret for å inngå avtaler med private tjenesteleverandører, og dermed arbeidsfordelingen mellom privat og offentlig sektor, lagt til departementet. Dette følger av at departementet har sørge-for-ansvaret. I den grad departementet ønsker å øke eller redusere kjøp fra private, vil dette i utgangspunktet kunne gjennomføres mer effektivt enn i dag. Én nasjonal aktør vil kunne legge bedre til rette for en mer helhetlig tilnærming til innkjøpsstrategi, utforming av avtaler, oppfølgingsstrategi mv. På den annen side vil det også på dette området være en utfordring for departementet å sikre seg god nok kunnskap om lokale og regionale forhold, og hvilke tjenester det vil være hensiktsmessig å kjøpe fra private. Det vil derfor være naturlig å etablere en innkjøpsenhet for å planlegge og gjennomføre innkjøp. En slik innkjøpsenhet bør også ha regionale kontorer og god dialog med helseforetakene for å sikre god kunnskap om lokale forhold og behov. Sykehusinnkjøp HF vil trolig kunne ivareta deler av disse oppgavene.
Praktiserende spesialisters landsforening (PSL) har i møte med utvalget gitt uttrykk for at et nasjonalt nivå vil være mindre egnet som avtalemotpart for avtalespesialistene enn regionale helseforetak, ettersom det er en viktig forutsetning med god kunnskap om behovene i regionen. PSL framhevet videre at avtaleparten bør ha ansvaret for å sørge for behandlingstilbud, og at det ikke er ønskelig at lokale helseforetak tar denne rollen.
Arbeidsgiverforeningene Virke og Spekter, samt Borgestadklinikken, peker i innspill til utvalget på utfordringer i forholdet til private leverandører, men vurderer ikke at sentralisering av eierskapet er en forutsetning for å løse disse. De peker på at sentralisering av selve innkjøpsprosessen og nasjonale prinsipper blant annet for finansiering av private kan være en fordel, men samtidig at det må være et regionalt nivå for koordinering og samhandling.
Departementet får ansvaret for å finansiere de enkelte helseforetakene. Departementet vil derfor i utgangspunktet også få ansvar for den inntektsfordelingen som i dag skjer innad i regionene, jf. omtale over. Hvis systemet skal gi samme fleksibilitet og regionale tilpasning som i dag, vil dette kreve stor ressursbruk i departementet og vilje til å utøve skjønn.
Økonomistyring og kontroll
Det er etablert gode systemer for økonomistyring, oppfølging og kontroll i helseforetakene, som det må forutsettes at blir videreført.
En annen problemstilling er hvordan budsjettprosessene vil bli påvirket. Regionale helseforetak har i dagens system en «bufferfunksjon». De har én budsjettramme å forholde seg til og må prioritere og omfordele innenfor denne. Dette gjelder også for investeringer. I alternativ 1 er det departementet som må prioritere mellom investeringsprosjekter i helseforetakene og sørge for tilstrekkelig likviditet til at utbyggingene kan gjennomføres.
Det må derfor forventes større grad av lokal politisk mobilisering overfor departementet og Stortinget. Dette kan skape engasjement og gi økt legitimitet hos aktører som ønsker sterkere politisk styring. Samtidig vil det være risiko for mer «spill» og omkamp om rammebetingelser fra helseforetak og sykehus overfor departementet og Stortinget. Dette var en erfaring da de tidligere statssykehusene ble direkte styrt fra departementet.
Stortinget vil også kunne utvise større engasjement i enkeltsaker og ønske å gi mer spesifikke styringssignaler i en modell der mer ansvar og myndighet er plassert i departementet.
Effektivitet i beslutningsprosesser og samsvar mellom myndighet og ansvar
Styringsstrukturen endres ved at de regionale helseforetakene avvikles og oppgaver og ansatte i stor grad overføres til departementet. I praksis vil det bli færre beslutningsnivåer. Kortere styringslinjer vil kunne gi sterkere styringskraft, og styrke samordningen og utviklingen av felles løsninger. Stortinget har for en del områder lagt føringer gjennom nasjonal helse- og sykehusplan, noe som kan gjøre beslutningsprosessene enklere.
På den annen side kan styringskraften og gjennomføringskraften bli svekket som følge av mer krevende beslutningsprosesser i departementet:
Kontrollspennet til statsråden blir betydelig større enn i dag. Det vil være behov for politiske avklaringer av en rekke spørsmål, ikke som i dag bare for saker av stor politisk betydning. Dette kan føre til forsinkelser av saker som har større strategisk betydning.
Det vil være risiko for at sykehuspolitikk og sykehusdrift vil dominere statsrådens og departementets agenda på bekostning av andre helsepolitiske ansvarsområder. Organiseringen av departementet ville blitt lagt om for å løse utfordringene best mulig, men det er vanskelig å se for seg at det ikke ville skje en tydelig endring av fokus.
Det må forventes at statsråden og politikere på Stortinget i større grad blir aktivt involvert i enkeltsaker. Dette kan være positivt og gi økt legitimitet. Konsekvensen kan imidlertid også være at større og mer prinsipielle saker blir skadelidende, og at det blir uklarhet i rolleforståelsen hos beslutningstakerne i systemet.
Departementet vil neppe kunne fatte beslutninger like effektivt som administrasjonen og styret i et regionalt helseforetak. Departementet er normalt ikke innrettet for å ta beslutninger om et stort antall virksomheter i alle deler av landet. Departementet vil få mange flere ansatte, noe som kan utfordre beslutningsstrukturen.
Beslutningene legges til et nivå som statsråden kan påvirke fullt ut og har fullt ansvar for. Hensynet til å ivareta statsrådens politiske og konstitusjonelle ansvar kan lede til risikoaversjon og et større fokus på å forhindre feil enn det som er hensiktsmessig.
Som omtalt over, kan legitimiteten til beslutninger bli svekket når de blir tatt med større avstand fra de som yter helsetjenestene. Svekket legitimitet kan også gjøre det vanskeligere å gjennomføre beslutningene.
Ledelsen i departementet vil i sin eierrolle ikke utfordres eller støttes av et styre med medlemmer som har ulik kompetanse, slik tilfellet er for de regionale helseforetakene. Det er trolig vanskelig å kompensere fullt ut for den funksjonen styrene har i de regionale helseforetakene ved å opprette en intern rådgivningsgruppe e.l.
De oppgavene som ligger til de regionale helseforetakene i dag, må i all hovedsak utføres av andre, og i første rekke av departementet. Det må forventes at ressursbruken knyttet til de overordnede styringsoppgavene vil være om lag uendret. Beslutningsprosessene i de felleseide selskapene vil bli mer effektive med én eier istedenfor fire.
Samhandling og samarbeid med kommuner og fylkeskommuner
De lovfestede samarbeidsavtalene og møteplassene mellom helseforetakene og kommunene om samhandling vil kunne videreføres og følges opp lokalt som i dag. I praksis er det slik at det er helseforetakene som er avtalepart for samarbeidsavtalene. Praktisk oppfølging av avtalene og samarbeid med primærhelsetjenesten for øvrig, skjer lokalt.
På regionalt nivå er det inngått avtaler mellom alle regionale helseforetak og KS/kommunesektoren, og alle regionale helseforetak har møter med KS/kommunesektoren noenlunde regelmessig. Sammensetningen av møtedeltakere er som oftest administrerende direktør og styreleder fra de regionale helseforetakene og KS fylkesstyreledere og ledere for KS rådmannsutvalg.
Det er vanskelig å se at departementet kan løse den regionale samordningen på samme måte, og kunne ivareta lokalkunnskapen og forankringen de regionale helseforetakene har i dag.
Pasienters og andre berørtes innflytelse på tjenestetilbudet
Brukerutvalgene i helseforetakene vil videreføres i dette alternativet. Det innebærer at pasienters og andre berørtes innflytelse vil bli ivaretatt på dette nivået.
Leder av brukerutvalget har i dag møte- og talerett i styremøter i de fleste RHF og HF. Denne funksjonen blir borte på regionnivået når departementet overtar de regionale helseforetakenes oppgaver. Departementet vil avholde foretaksmøter, men disse har en annen funksjon enn styremøter og har ikke en form som er egnet for at brukere eller andre skal ha møte- og talerett.
Pasienters og andre berørte parters interesser som i dag blir ivaretatt på regionalt nivå, må i denne modellen ivaretas på nasjonalt nivå. Departementet har flere kontaktflater og faste møter med pasient- og brukerorganisasjoner om utviklingen av helsetjenesten. Utvalget mener likevel at denne modellen ville kreve at det etableres formelle samarbeidsorganer slik at brukere og berørte får innflytelse på innretningen og styringen av spesialisthelsetjenesten. Det kan for eksempel gjøres ved å utnevne brukerutvalg som rådgiver for departementet tilsvarende det som er ordningen i regionale helseforetak i dag.
Samarbeid med universiteter og høgskoler
Det etablerte samarbeidet med universiteter og høgskoler (UH-sektoren) er forankret i samarbeidsorganene med de regionale helseforetakene.
Departementet kan vanskelig overta en slik funksjon. UH-sektoren er underlagt Kunnskapsdepartementets ansvarsområde, og forholdet mellom Helse- og omsorgsdepartementet og UH-sektoren vil ikke framstå som et samarbeid mellom likeverdige parter.
I dette alternativet kan det vurderes å legge et større ansvar på regionsykehusene når det gjelder regionale samordningsoppgaver. Det vises i denne forbindelse til arbeidet med ny organisering av spesialistutdanningen for leger, og at det i 2016 skal etableres et regionalt utdanningssenter i hver region knyttet til de store universitetssykehusene (regionsykehusene), jf. omtale i Prop. 1 S (2015–2016).
Møtearenaer som er etablert mellom helseforetakene og UH-sektoren, vil kunne videreføres.
Dekanene ved de medisinske fakultetene viser i et skriftlig innspill til utvalget til at etableringen av et regionalt nivå i spesialisthelsetjenesten har ført til et betydelig bedre samarbeid innen utdanning og forskning. Dekanene uttaler følgende:
«Oppsummert mener vi at et regionalt nivå for samhandling om utdanning og forskning mellom spesialisthelsetjenesten og universitetene, og en videreutvikling av det integrerte regionale samspillet, vil være svært viktige strukturer for å kunne få til det nødvendige tverrsektorielle samarbeidet med å nå målene i den nasjonale helsepolitikken. Framtidige organisasjonsmodeller må ta hensyn til dette slik at offentlige ressurser kan forvaltes på en hensiktsmessig og effektiv måte.»
7.5.2 Alternativ 2 – Departement med sykehusdirektorat til erstatning for de regionale helseforetakene
7.5.2.1 Beskrivelse av alternativet
I dette alternativet avvikles de regionale helseforetakene, og det etableres et sykehusdirektorat som støtte for departementet i styringen av spesialisthelsetjenesten. Helseforetakene vil, som i dagens modell, være det utøvende leddet i spesialisthelsetjenesten som yter spesialisthelsetjenester i sitt geografiske område. Helseforetakene vil være selvstendige rettssubjekter med egne styrer.
Direktorat i eierlinjen eller som tilrettelegger for departementet
Mandatet gir ikke føringer på om direktoratet skal inn i eierlinjen med selvstendig ansvar for foretaksmøter og annen styring, eller om det skal være et organ som bistår departementet med utredning, analyse, rapportering og oppfølging. Dersom direktoratet skulle gis en plass i eierlinjen, måtte det framgå av helseforetaksloven at sykehusdirektoratet skulle ivareta sørge-for-ansvaret, fordele budsjettmidler og utøve eierstyring overfor helseforetakene i foretaksmøter. Sykehusdirektoratet ville på denne måten fått en formell plass i eierlinjen.
Styringsstrukturen kan illustreres som i figur 7.2 dersom sykehusdirektoratet skal inn i eierlinjen.
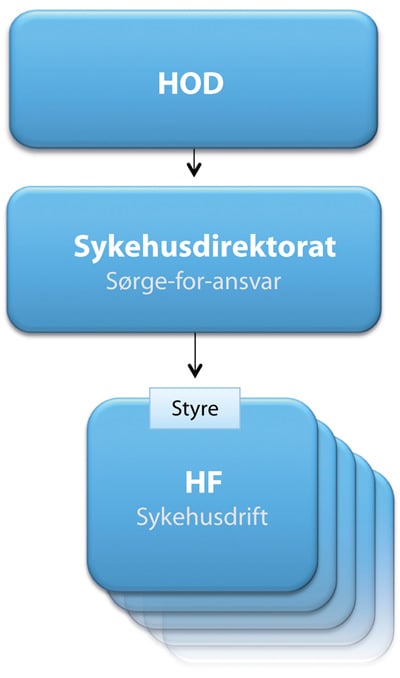
Figur 7.2 Styringsstrukturen i alternativ 2 med sykehusdirektorat i eierlinjen
I en slik modell vil statsrådens styringsmuligheter over spesialisthelsetjenesten være betydelig større enn i dag, og tilnærmet lik som i alternativ 1. Et sykehusdirektorat kan i prinsippet instrueres og overprøves i alle sammenhenger uten at det stilles krav til hvordan styringen formelt skal skje. Stortingets mulighet for å trekke statsråden til ansvar ville øke tilsvarende, uavhengig av om styringsmuligheten benyttes eller ikke.
Difi tar opp spørsmålet om et sykehusdirektorat i eierlinjen i sitt notat fra februar 2016. De skriver at det prinsipielt ikke er noe i veien for en slik delegering. Videre skriver de:
«Men når vi søker mer nærliggende paralleller, dvs. styringen av sentrale politikkområder, finner vi likevel ingen eksempler på direktorater som eierstyrer.
Tvert imot ser vi at f.eks. statsforetaket Statnett blir eierstyrt av departementet (OED) selv om det er direktoratet NVE som har den faglige styringen, bl.a. gjennom konsesjoner. Og ved den planlagte delingen av Jernbaneverket i et direktorat og et infrastrukturforetak er departementet tiltenkt eierstyringen av foretaket. Det nye direktoratet vil måtte styre den operative virksomheten (drift, vedlikehold, utbygging) ved å inngå avtaler med foretaket.
Argumentasjonen for dette kan dels være politisk, dvs. at dette gjelder så sentrale spørsmål at statsråden/departementet ikke bør delegere eierstyringen, bl.a. den styringsmuligheten som ligger i foretaksmøtet. Dels kan det være faglige argumenter, bl.a. at eierstyringen krever kompetanse som best utvikles på departementsnivå. Her kan det vises til at departementsfellesskapet har et felles fagmiljø der det bygges kompetanse på tvers for å profesjonalisere statens eierstyring.
Dette tilsier at selv om det formelt ikke er noe i veien for å legge eierstyring til et direktorat, er dette lite realistisk. Alternativ B [red.: utvalgets alternativ 2] bør heller utformes slik at departementet har eierstyringen av helseforetakene, mens et direktorat kan utøve en bestillerrolle på vegne av departementet.
Vi ser det samtidig slik at alternativ B ville ha vært bedre tjent med at også de operative helseforetakene ble gjort om til forvaltningsorganer slik at samme styringslogikk ble gjennomgående på alle tre nivåer, men dette er som nevnt innledningsvis ikke aktuelt å vurdere.»
I skriftlig innspill til utvalget uttaler Helsedirektoratet følgende om alternativet med et sykehusdirektorat i eierlinjen:
«I den konkrete vurderingen av styringsmodellene på nasjonalt nivå ønsker direktoratet å avvente utvalgets arbeid, men vil allerede nå gjøre oppmerksom på følgende knyttet til alternativet om et nytt direktorat for styring av sykehusene. I en direktoratsmodell skjer styringen direkte fra departementet til etatssjef uten styre. I helsesektoren er det etablert en rolleforståelse mellom forvaltning og utøvende tjenester, og eierstyring og sørge-for-ansvar er ikke naturlige oppgaver for direktorater i vår sektor. Hvis man går inn for en slik løsning, vil det kreve en bred gjennomgang av både forvaltning og foretaksmodell.»
Utvalget mener innspillet fra Difi veier tungt og at det støttes av andre innspill som har kommet i forbindelse med utredningsarbeidet. Det legges til grunn for dette alternativet at departementet ivaretar styringen av helseforetakene, mens sykehusdirektoratet har en tilretteleggerrolle for departementet. Ved en slik tilnærming blandes i utgangspunktet ikke forvaltningsstyring og selskapsstyring, ettersom eierstyringen av helseforetakene tilligger departementet direkte.
Utvalget bemerker at i en modell hvor et sykehusdirektorat gis en selvstendig plass i eierlinjen, ville det i utgangspunktet vært naturlig å omgjøre helseforetakene til forvaltningsorganer, jf. også vurderingen fra Difi. Det ville i så fall bli en gjennomgående forvaltningsorganisering av spesialisthelsetjenesten. Dette ligger klart utenfor mandatet, og utvalget har derfor ikke vurdert et slikt alternativ nærmere.
Styringsstrukturen kan illustreres som i figur 7.3 når sykehusdirektoratet ikke skal inngå i eierlinjen (direktoratet har kun en rolle som tilrettelegger for departementet, og kan ikke eierstyre underliggende helseforetak).
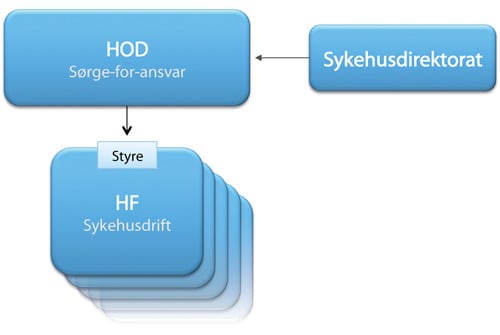
Figur 7.3 Styringsstrukturen i alternativ 2 med sykehusdirektorat som tilrettelegger for departementet
Departementet skal dermed styre et betydelig antall helseforetak i dette alternativet, antydningsvis 10–15 som i alternativ 1.
Fordeling av oppgaver, ansvar og myndighet
Ansvar og myndighet vil i hovedsak være som i alternativ 1, ettersom direktoratet er en del av staten.
Gitt at sykehusdirektoratet ikke vil ha en formell posisjon i eierlinjen, må det også i dette alternativet være departementet som har sørge-for-ansvaret. Det innebærer at blant annet oppgavefordeling mellom helseforetakene, prioritering av investeringer og fordeling av budsjett til de underliggende helseforetakene formelt sett ligger til departementet å beslutte. Statsråden er ansvarlig for alle disposisjoner i departementet og direktoratet, og statsrådens politiske ansvar utvides betydelig.
Et direktorat som skal tilrettelegge for departementets direkte styring av helseforetakene kan innrettes med regionale avdelinger, og på den måten ivareta behovet for lokal og regional kunnskap bedre enn i alternativ 1. En struktur med regionale avdelinger kan eventuelt begrenses til en overgangsperiode for å lette overgangen. Regionale avdelinger vil ha begrenset beslutningsansvar, og styringsstrukturen kan bli enklere uten slike avdelinger. Behovet for regionale avdelinger vil også avhenge av hvordan helseforetaksstrukturen utvikler seg.
Som i alternativ 1 vil det lokale handlingsrommet ved det enkelte helseforetak være avhengig av departementets styring. Viktige strategiske beslutninger må uansett tas av departementet. Behovet for å flytte oppgaver og ansvar til helseforetakene vil imidlertid ikke være det samme i dette alternativet som i alternativ 1. Sykehusdirektoratet vil kunne gjøre mye av det praktiske arbeidet med utredning og saksforberedelse for beslutningene som skal fattes av departementet. Det kan også ivareta store deler av den løpende rapporteringen fra foretakene og informasjonsutvekslingen med disse, og gis en rolle når det gjelder koordinering av blant annet fagutvikling og forskning. Dette markerer et klart skille til alternativ 1.
Sykehusdirektoratet vil kunne planlegge og gjennomføre kjøp av tjenester fra private etter fullmakt fra departementet.
I sum vil departementets oppgaver bli betydelig mindre, sammenlignet med alternativ 1.
Eierskap til selskaper
Som omtalt under drøftingen av alternativ 1, ser ikke utvalget det som en løsning at så mange som 10–15 helseforetak skal eie selskap sammen. For alternativ 2 er derfor vurderingen at for de selskapene som de regionale helseforetakene i dag eier sammen, bør eierskapet overføres til staten ved departementet. En løsning i dette alternativet kan også være at alle eller enkelte av de selskapene som i dag er felleseide, etableres som avdelinger i direktoratet. Selskapene må da omdannes og tas inn i direktoratet. Uavhengig av hvilken organisatorisk løsning man velger, bør helseforetakene fortsatt betale for tjenester fra disse selskapene.
Selskaper som regionale helseforetak i dag eier alene, vil kunne eies i fellesskap av helseforetakene i de respektive helseregionene, i alle fall i en overgangsperiode. Oppgavene disse selskapene har ansvar for er i hovedsak knyttet til apotekvirksomhet og IKT. På IKT-området pågår en rekke regionale prosesser for å standardisere arbeidsprosesser og teknologi som bør videreføres. Sykehusapotekene vurderes nå som nasjonalt fellestjenesteselskap.
Finansieringssystemet
I dette alternativet vil konsekvensene for finansieringssystemet langt på vei bli de samme som i alternativ l, siden departementet er forutsatt å ivareta eierskapet. Det vises til omtale i punkt 7.5.1.1. Av denne omtalen går det fram at det vil være ressurskrevende for departementet å ivareta de regionale og lokale tilpasningene i finansieringssystemet som i dag blir gjort i de regionale helseforetakene. Her vil direktoratet, eventuelt med regionale avdelinger, kunne avlaste departementet gjennom å utføre de beregningstekniske oppgavene, men selve beslutningene vil ligge til departementet som eier.
Som i alternativ 1 vil det være krevende for departementet å overta de regionale helseforetakenes rolle knyttet til omfordeling av likviditet. Hvis systemet skal ha samme praktiske konsekvens om i dag, må omfordelingen av likviditet følges av et skyggeregnskap der det går fram hvordan omfordelingen har skjedd og hva den enkelte skylder/har til gode. Et mer realistisk alternativ å er å øke rammene for den statlige lånebevilgningen. En mulighet som har mer vidtrekkende konsekvenser, er å etablere et nasjonalt eiendomsselskap, jf. omtale i kapittel 9.
7.5.2.2 Vurdering av alternativet opp mot de valgte kriteriene
Vurderingen av alternativ 2 opp mot kriteriene vil på mange måter være de samme som for alternativ 1, siden de formelle ansvarsforholdene er de samme. Alternativene skiller seg imidlertid klart fra hverandre ved at det i alternativ 2 kan legges til rette for en mer hensiktsmessig organisering av arbeidet i departementet.
Beslutningers legitimitet / demokratisk legitimitet
Konsekvensene vil langt på vei være de samme som beskrevet under alternativ 1:
Sentralisering av de viktigste beslutningene vil etter utvalgets oppfatning svekke legitimiteten til systemet. Dette kan motvirkes noe hvis utredning, informasjonsinnhenting og oppfølging i stor grad skjer i regionale avdelinger i sykehusdirektoratet.
Ansatte vil ikke være representert på samme måte som i dag der de viktigste beslutningene tas, og møteoffentlighet vil ikke kunne praktiseres på samme måte i departementet som i styremøter.
På den annen side kan økt politisk kontroll gi økt legitimitet hos aktører som etterlyser sterkere politisk styring.
Effektiv ressursutnyttelse – samordning
Som i alternativ 1 vil utgangspunktet for nasjonal samordning og styring være enklere når eierstyringen av alle helseforetakene skjer fra én og samme organisasjon, sammenlignet med fire selvstendige rettssubjekter.
I alternativ 1 trekkes fram at det vil være utfordringer knyttet til regional samordning og styring, spesielt fordi så stort ansvar og saksmengde blir lagt til departementet. I alternativ 2 vil direktoratet kunne opprette regionale avdelinger for å bidra med beslutningsgrunnlag og anbefalinger til departementet, eventuelt begrenset til en overgangsperiode. Mye av kompetansen som er opparbeidet i de regionale helseforetakene, kan dermed videreføres regionalt, herunder fagavdelingene.
Departementets evne til å ivareta helheten i helsepolitikken, og rolle som politisk sekretariat, vil ikke svekkes i like stor grad som i alternativ 1. Det er likevel slik at departementet må fatte alle beslutninger som innebærer styring av helseforetakene også i dette alternativet, mens direktoratet kun har en rolle som tilrettelegger. Følgelig er det risiko for at styring av spesialisthelsetjenesten vil gå på bekostning av departementets evne til å ivareta helheten i helsepolitikken, og rollen som politisk sekretariat.
Et akseptert prinsipp for effektiv forvaltning av offentlige tjenester, er at beslutninger bør fattes på laveste effektive nivå. Prinsippet ivaretas ikke på en god måte i dette alternativet, da beslutninger sentraliseres i større grad enn det som er tilfelle i dag.
Ansvaret for å inngå avtaler med private tjenesteleverandører kan legges til sykehusdirektoratet. I den grad departementet ønsker å øke eller redusere kjøp fra private, vil dette i utgangspunktet kunne gjennomføres mer effektivt enn i dag. Én nasjonal aktør vil også kunne legge bedre til rette for en helhetlig tilnærming til innkjøpsstrategi, utforming av avtaler, oppfølgingsstrategi mv. Et sykehusdirektorat, eventuelt med regionale avdelinger, vil kunne sikre seg kunnskap om lokale og regionale forhold og hvilke tjenester det vil være hensiktsmessig å kjøpe fra private.
Som i alternativ 1 vil ansvaret for finansieringssystemet ligge i departementet. Hvis systemet skal gi samme fleksibilitet og regionale tilpasning som i dag, krever dette stor ressursbruk i departementet og direktoratet og vilje til å utøve skjønn.
Økonomistyring og kontroll
Konsekvensene vil her være de samme som beskrevet under alternativ 1. Utvalget mener det er etablert gode systemer for økonomistyring, oppfølging og kontroll i helseforetakene som vil bli videreført. Det må imidlertid forventes større grad av politisk mobilisering overfor departementet og Stortinget, og større risiko for «spill» og omkamper om rammebetingelsene.
Effektivitet i beslutningsprosesser og samsvar mellom myndighet og ansvar
Styringsstrukturen endres ved at de regionale helseforetakene avvikles og foretakenes oppgaver og ansatte overføres til departementet og direktoratet. Det vil bli færre beslutningsnivåer. Kortere styringslinjer vil kunne gi sterkere nasjonal styringskraft.
Også i dette alternativet vil departementets kontrollspenn bli større, det er risiko for mer fokus på enkeltsaker og spesialisthelsetjenesten vil bli mer dominerende på bekostning av andre saksfelt for departementet, jf. omtale av dette under alternativ 1. Effektene er likevel mindre enn i alternativ 1, ettersom store deler av arbeidet knyttet til utredning, analyse, rapportering og oppfølging håndteres av sykehusdirektoratet. Samtidig vil det i alternativ 2 være egne utfordringer knyttet til kontakten mellom departementet, direktoratet og helseforetakene. Prosessene vil bli mer tids- og ressurskrevende når grunnlagsarbeidet skal skje i direktoratet, mens beslutningene i hovedsak skal tas i departementet. Styringskraften og gjennomføringskraften vil kunne svekkes som følge av mer krevende beslutningsprosesser.
Også i dette alternativet kan svekket legitimitet som følge av større avstand mellom beslutningstakere og de som yter helsetjenestene, gjøre det vanskeligere å gjennomføre beslutninger.
Oppgaver og ansatte overføres fra de regionale helseforetakene til departementet og direktoratet. Det må forventes at ressursbruken knyttet til de overordnede styringsoppgavene vil være om lag uendret. Beslutningsprosessene i de selskapene som i dag er felleseid, vil bli mer effektive med én eier istedenfor fire.
Samhandling og samarbeid med kommuner og fylkeskommuner
De lovfestede samarbeidsavtalene og møteplassene mellom helseforetakene og kommunene om samhandling vil kunne videreføres og følges opp lokalt som i dag. I praksis er det slik at det er helseforetakene som er avtalepart for samarbeidsavtalene. Praktisk oppfølging av avtalene og samarbeid med primærhelsetjenesten for øvrig, skjer lokalt.
Det vil være naturlig at direktoratet får et ansvar for den delen av samhandling og samarbeid med kommuner og fylkeskommuner som i dag ivaretas av regionale helseforetak. Avhengig av størrelsen på opptaksområdet til helseforetakene, kan dette ansvaret også bli ivaretatt av helseforetakene. Hvis direktoratet har regionale avdelinger, vil det være naturlig å legge ansvaret for avtaler og å avholde regelmessige møter med KS/kommunesektoren til disse. Kontakt med regionavdelingene vil imidlertid kunne bli oppfattet som mindre verdifull av enkelte når de overordnede beslutningene blir fattet et annet sted.
Pasienters og andre berørtes innflytelse på tjenestetilbudet
Brukerutvalgene i helseforetakene vil bli videreført i dette alternativet. Det innebærer at pasienters og andre berørtes innflytelse vil være ivaretatt lokalt.
Leder av brukerutvalget har i dag møte- og talerett i styremøter i de fleste RHF og HF. Denne funksjonen blir borte på regionnivået i dette alternativet. Et sykehusdirektorat vil kunne utnevne brukerutvalg med rådgivende funksjon tilsvarende det som er ordningen i regionale helseforetak i dag, men da på nasjonalt nivå.
Samarbeid med universiteter og høgskoler
Det etablerte samarbeidet med universiteter og høgskoler (UH-sektoren) på regionnivået er forankret i samarbeidsorganene med de regionale helseforetakene. Samhandlingen med universiteter og høgskoler om utdanning og forskning må i dette alternativet videreføres av direktoratet, eventuelt gjennom regionale avdelinger. Det kan på samme måte som omtalt i alternativ 1, vurderes å legge et større ansvar på regionsykehusene når det gjelder regionale samordningsoppgaver. Av omtalen under alternativ 1 går det fram at dekanene ved de medisinske fakultetene i skriftlig innspill til utvalget har pekt på at etableringen av et regionalt nivå i spesialisthelsetjenesten har ført til et betydelig bedre samarbeid innen utdanning og forskning. De mener et regionalt nivå for samhandling om utdanning og forskning og en videreutvikling av det regionale samspillet vil være viktig også framover.
Møtearenaer som er etablert mellom helseforetakene og UH-sektoren vil kunne videreføres.
7.5.3 Alternativ 3 – Nasjonalt helseforetak til erstatning for de regionale helseforetakene
7.5.3.1 Beskrivelse av alternativet
I dette alternativet erstattes de regionale helseforetakene med et nasjonalt helseforetak, som også vil overta sørge-for-ansvaret. Helseforetakene vil, som i dagens modell, være det utøvende leddet i spesialisthelsetjenesten, og yte spesialisthelsetjenester i sitt geografiske område. Helseforetakene vil være selvstendige rettssubjekter med egne styrer.
Dagens helseforetaksstruktur er resultat av en utvikling over flere år, jf. omtale i kapittel 8. Dette tilsier at det vil være naturlig å ta utgangspunkt i at antall helseforetak i en overgangsperiode skal være om lag som i dag. Det forutsettes imidlertid at ledelsen i det nasjonale helseforetaket vurderer inndelingen på nytt når den øvrige organisasjonen har funnet sin form. Med det store kontrollspennet ledelsen i det nasjonale helseforetaket vil ha, må det forventes en utvikling i retning av færre helseforetak og også at disse får et større handlingsrom.
Styringsstrukturen kan illustreres som i figur 7.4.
Figur 7.4 Styringsstrukturen i alternativ 3
Fordeling av oppgaver, ansvar og myndighet
I dette alternativet overføres de oppgavene som i dag tilligger de regionale helseforetakene til det nasjonale helseforetaket.
Statsrådens politiske ansvar videreføres i utgangspunktet på samme måte som i dag. Når statsråden i dette alternativet forholder seg til ett underliggende foretak og ikke fire som i dag, endres imidlertid modellens funksjonsmåte. Dette er drøftet senere i kapitlet.
Utvalget legger til grunn at det nasjonale helseforetaket selv bør avgjøre om det er hensiktsmessig å beholde regionale enheter internt i foretaket. Dette vil trolig avhenge av hvor mange og store helseforetak det vil være på sikt. En mulighet er at foretaket i starten viderefører regionale avdelinger tilsvarende dagens regionale helseforetak for å ivareta lokal og regional kunnskap i det nasjonale helseforetaket, og for å sørge for kontinuitet i styring og oppfølging av de underliggende helseforetakene. Eierstyring gjennom foretaksmøter og vilkår for tildeling av ressurser i oppdragsdokumenter til de underliggende helseforetakene vil være forbeholdt styret i det nasjonale helseforetaket. Det begrensede ansvaret som vil ligge til de regionale avdelingene kan tilsi at slike avdelinger avvikles etter en overgangsperiode og at virksomheten samles i det nasjonale foretaket. Dette vil også avhenge av hvordan helseforetaksstrukturen utvikler seg.
I punkt 7.3.2 er det en drøfting av fordelingen mellom regionale helseforetak og helseforetak når det gjelder oppgaver, myndighet og ansvar. Her går det fram hvilke oppgaver som vil måtte ligge til det nivået som har sørge-for-ansvaret, og hvilke oppgaver helseforetakene kan ta et større ansvar for. Det går også fram at eier har et valg med hensyn til grad av involvering i saker i helseforetakene. Utgangspunktet er at helseforetakene beholder oppgaver, myndighet og ansvar som i dag. Hvordan det lokale handlingsrommet ved det enkelte helseforetak utvikler seg vil avhenge av det nasjonale helseforetakets styring. Kontrollspennet til det nasjonale helseforetaket gjør det rimelig å forvente større lokalt handlingsrom ved det enkelte helseforetaket enn i dag.
Eierskap til selskaper
I dette alternativet vil det være naturlig at de selskapene som de regionale helseforetakene eier sammen, blir overført til det nye nasjonale helseforetaket. Ordningen med at helseforetakene betaler for tjenester fra de nasjonale foretakene og selskapene videreføres.
Selskaper som de regionale helseforetakene i dag eier alene, vil kunne eies i fellesskap av de helseforetakene som inngår i de respektive helseregionene, i alle fall i en overgangsperiode. Alternativet er at de inngår som enheter i eventuelle regionale avdelinger til det nasjonale selskapet for å ivareta samordningsoppgavene. Disse selskapene har i hovedsak ansvar for apotekvirksomhet og IKT. På IKT-området er det en rekke regionale prosesser for å standardisere arbeidsprosesser og teknologi som bør videreføres. Sykehusapotekene vurderes nå som nasjonalt fellestjenesteselskap.
Finansieringssystemet
I dette alternativet vil det nasjonale helseforetaket ha sørge-for-ansvaret. Bevilgningene vil dermed bli stilt til disposisjon for det nasjonale helseforetaket istedenfor dagens regionale helseforetak. I dagens modell har de regionale helseforetakene et selvstendig ansvar for å fordele inntekter til sine underliggende helseforetak. Regionene tilpasser modellen på ulike måter: gjennom justering av behovsindekser, kostnadsindekser og hvilke elementer som holdes utenfor fordelingsmodellen og særfinansieres (jf. omtale i punkt 3.8.1). Tilpasningen har blitt til gjennom langvarig utviklingsarbeid og prosesser innad i regionen. Dette ansvaret må i alternativ 3 overtas av det nasjonale helseforetaket, eventuelt med støtte fra regionale avdelinger.
I en overgangsfase vil de regionale inntektsmodellene for fordeling av basisbevilgning til underliggende helseforetak kunne videreføres. Over tid vil det imidlertid være behov for en ny nasjonal inntektsmodell basert på felles nasjonale prinsipper, tilsvarende inntektsmodellen som ligger til grunn for departementets fordeling av inntekter mellom de regionale helseforetakene i dag. Det må legges til grunn at departementet vil legge føringer på hvordan midlene skal fordeles fra det nasjonale helseforetaket til underliggende helseforetak.
Det nasjonale helseforetaket vil i likhet med dagens regionale helseforetak kunne omfordele likviditet mellom helseforetakene i forbindelse med investeringsprosjekter. Muligheten vil også bli styrket ved at det kan gjøres en utjevning på nasjonalt nivå, og ikke bare innad i regionene. Eventuell etablering av et nasjonalt eiendomsselskap er drøftet i kapittel 9.
7.5.3.2 Vurdering av alternativet opp mot de valgte kriteriene
Funksjonsmåte og konsekvenser av dette alternativet har store fellestrekk med gjeldende organisering med regionale helseforetak. Hovedforskjellene er at mulighetene for nasjonal samordning blir styrket og beslutninger sentralisert. Sentralisering påvirker grunnlaget for regional samordning og styring, og vil også ha konsekvenser for legitimiteten til systemet.
Beslutningers legitimitet / demokratisk legitimitet
Beslutningsprosessene vil være som før, med tanke på åpenhet og innsyn. Ordningen med ansattvalgte styremedlemmer, konserntillitsvalgte og konsernverneombud på regionalt nivå vil bli videreført på nasjonalt nivå.
Alternativet innebærer at eierskapet til helseforetakene og beslutninger knyttet til dette løftes fra regionalt til nasjonalt nivå. Foretakets styre og direktør vil få stor makt, på bekostning av regionnivået. Hvordan dette påvirker grunnlaget for samordning og styring nasjonalt og regionalt drøftes nedenfor. En slik endring påvirker også legitimiteten til systemet, og dermed gjennomføringskraften. To hensyn kan trekkes fram. For det første vil den opplevde avstanden fra sykehusenes driftsenheter til det nivået som har den formelle beslutningskompetansen bli større. Basert på innspill som utvalget har fått, må det antas at dette vil bidra til å svekke legitimiteten. For det andre kan det være uheldig for beslutningers legitimitet at så stor makt samles i ett styre og hos én administrerende direktør.
Helseforetakenes rolle videreføres i utgangspunktet uendret. Det lokale handlingsrommet vil imidlertid avhenge av hvordan det nasjonale helseforetaket innretter styringen. Helseforetakene vil trolig få større frihet ettersom det nasjonale helseforetaket vil ha et stort kontrollspenn. Med klare og utvidede fullmakter og beslutningsmyndighet til helseforetakene, vil flere beslutninger treffes nær de som utøver tjenestene. Det vil kunne styrke legitimiteten og lojaliteten til beslutningene.
Effektiv ressursutnyttelse – samordning
Det er i utgangspunktet enklere å få til nasjonal samordning og styring når eierstyringen av alle helseforetakene og de felleseide selskapene skjer fra én og samme organisasjon, sammenlignet med fire regionale helseforetak.
Statsrådens og departementets rolle og oppgaver endres ikke i dette alternativet; det er på nivået under det skjer sentralisering. Departementets funksjonsmåte vil derfor i utgangspunktet heller ikke endres slik det er beskrevet i alternativene 1 og 2. Systemet vil likevel bli påvirket av at statsråden styrer ett foretak og ikke fire som i dag.
Det nasjonale helseforetaket, eventuelt med støtte fra regionavdelinger, vil overta ansvaret for at spesialisthelsetjenesten planlegges og dimensjoneres med utgangspunkt i geografiske regioner. Viktige beslutninger om funksjonsfordeling, investeringer og fordeling av inntekter vil uansett bli tatt sentralt, uten den samme nærheten til regionale forhold. Dette forutsetter en utstrakt dialog mot helseforetakene for å sikre et godt saksgrunnlag. Ellers må det forventes at hensynet til nasjonal likebehandling vil bli tillagt større vekt av nasjonale beslutningstakere.
Ansvaret for kjøp av tjenester fra private vil ligge hos det nasjonale helseforetaket, da dette følger sørge-for-ansvaret. Én nasjonal aktør vil kunne legge bedre til rette for en mer helhetlig tilnærming til innkjøpsstrategi, tilgjengelighet og geografiske spredning av tilbudet, utforming av avtaler, oppfølging mv.
Det må etableres en nasjonal modell for fordeling av inntekter fra det nasjonale helseforetaket til underliggende helseforetak, og departementet må forventes å legge føringer på denne. Det ansvaret de regionale helseforetakene har i dag for regionale tilpasninger må overtas av det nasjonale helseforetaket. Viljen til å bruke skjønn i det nasjonale foretaket er avgjørende for hvor stor grad av omfordeling og fleksibilitet det vil være i systemet.
Økonomistyring og kontroll
Det er etablert gode systemer for økonomistyring, oppfølging og kontroll i helseforetakene, som det må forutsettes at blir videreført.
I dette alternativet overtar det nasjonale helseforetaket det ansvaret de regionale helseforetakene har i dag, og statsrådens politiske ansvar er i utgangspunktet uendret. Statsrådens rolle i styringssystemet påvirkes imidlertid av at styringslinjen går til ett foretak og ikke til fire som i dag. Dette kan skape forventninger om og gjøre det lettere for statsråden å gripe inn i flere saker. I så fall vil alternativet innebærer mer «spill» og omkamper om budsjettrammene, og mer direkte press på statsråden knyttet til enkeltsaker. Dette er imidlertid ikke en nødvendig konsekvens av alternativet.
Effektivitet i beslutningsprosesser og samsvar mellom myndighet og ansvar
Departementets formelle rolle påvirkes i liten grad. Samling av ansvaret for å sørge for alle tjenestetilbud i ett nasjonalt helseforetak vil i utgangspunktet gi samme samsvar mellom myndighet og ansvar som i dagens regionale helseforetak. Alternativet vil på samme måte som i dag legge til rette for at Stortinget, regjeringen og statsråden konsentrerer seg om store og prinsipielle saker.
En viktig forskjell mellom dette alternativet og dagens modell er de praktiske og styringsmessige konsekvensene av at fire styrer og administrerende direktører i regionale helseforetak fusjoneres til ett styre og én administrerende direktør. I dagens modell er det etablert et klart skille mellom statsråden og departementet på den ene siden og de regionale helseforetakene på den andre siden. Denne ansvars- og rolledelingen vil kunne bli utfordret når så mye makt og ansvar legges til én leder og ett styre. Det vil også oppstå et stort kontrollspenn på øverste i nivå i organisasjonen, når ledelsen i foretaket får ansvaret for hele spesialisthelsetjenesten. Helse Sør-Øst har til sammenligning det klart største kontrollspennet i dagens struktur, med et befolkningsgrunnlag på om lag 56 pst. av totalbefolkningen.
Oppgaver og (en stor del av) de ansatte overføres fra de regionale helseforetakene til det nasjonale helseforetaket. Det må forventes at ressursbruken knyttet til de overordnede styringsoppgavene vil være om lag uendret. Beslutningsprosessene i de selskapene som i dag er felleseid vil bli mer effektive med én eier istedenfor fire.
Samhandling og samarbeid med kommuner og fylkeskommuner
De lovfestede samarbeidsavtalene og møteplassene mellom helseforetakene og kommunene om samhandling vil kunne videreføres og følges opp lokalt som i dag. I praksis er det slik at det er helseforetakene som er avtalepart for samarbeidsavtalene. Praktisk oppfølging av avtalene og samarbeid med primærhelsetjenesten for øvrig, skjer lokalt.
Det nasjonale helseforetaket vil i utgangspunktet overta ansvaret for den delen av samhandling og samarbeid med kommuner og fylkeskommuner som i dag ivaretas av regionale helseforetak. Avhengig av størrelsen på opptaksområdet til helseforetakene, kan dette ansvaret også bli ivaretatt av helseforetakene. Hvis det nasjonale helseforetaket har regionale avdelinger, vil det være naturlig å legge ansvaret for avtaler og å avholde regelmessige møter med KS/kommunesektoren til disse. Kontakt med regionavdelingene vil imidlertid av enkelte kunne oppfattes som mindre verdifull når de overordnede beslutningene blir fattet av foretaket sentralt.
Pasienters og andre berørtes innflytelse på tjenestetilbudet
Brukerutvalgene i helseforetakene vil bli videreført. Det innebærer at pasienters og andre berørtes innflytelse vil være ivaretatt på dette nivået.
Et nasjonalt helseforetak vil kunne utnevne brukerutvalg som rådgiver på lik linje med det som er ordningen i regionale helseforetak i dag. Leder for brukerutvalget har i dag møte- og talerett i styremøtet i flere regionale helseforetak. Denne funksjonen vil kunne bli videreført, men da på nasjonalt nivå.
Samarbeid med universiteter og høgskoler
Det etablerte samarbeidet med universiteter og høgskoler på regionnivået er forankret i samarbeidsorganene med de regionale helseforetakene. Dette vil et nasjonalt helseforetak måtte tre inn i. Uten regionale avdelinger kan dette samarbeidet bli mer krevende.
Av omtalen under alternativ 1 går det fram at dekanene ved de medisinske fakultetene i skriftlig innspill til utvalget har pekt på at etableringen av et regionalt nivå i spesialisthelsetjenesten har ført til et betydelig bedre samarbeid innen utdanning og forskning. De mener et regionalt nivå for samhandling om utdanning og forskning og en videreutvikling av det regionale samspillet vil være viktig også framover.
Det samarbeidet som helseforetak har i dag med universiteter og høgskoler vil kunne videreføres og styrkes i en modell der antall helseforetak reduseres til for eksempel ti til tolv.
7.5.4 Implementeringsrisiko i de tre alternativene
Det følger av mandatet at utvalget skal utarbeide risikoanalyser for implementering av modellene. Dette skal blant annet inkludere konkrete vurderinger av risiko knyttet til tilgang eller tap av kompetanse, redusert pasientbehandling, effekt på pasientsikkerhet og beredskapsevne, behov for tilpasninger i IKT-systemer, samt evne til å opprettholde kostnadskontroll. Risikoen må vurderes ut fra hvilken sannsynlighet det er for at noe skal avvike fra den planlagte utviklingen, og konsekvensene av et slikt avvik.
Vurderingene baserer seg på overordnede betraktninger som illustrerer forskjellene mellom de ulike alternativene. I en eventuell planleggingsfase for gjennomføring av en valgt modell er det nødvendig å gjøre en mer detaljert og grundig konsekvensvurdering.
Endringene i ansvarsposisjoner vil i utgangspunktet skje fra en dag til en annen, men planlegging og gjennomføring vil kreve tid både i forkant og i etterkant av selve ansvarsoverføringen. Det vil være en implementeringsperiode fra beslutning om endring er tatt og til implementeringen er gjennomført. Perioden vil være avhengig av hvor omfattende omorganiseringsprosesser som skal gjennomføres, og derfor være ulik for de tre alternativene.
I en implementeringsperiode vil det alltid være risiko for at utilsiktede og uventede konsekvenser kan oppstå. Det er imidlertid vanskelig å vurdere hvordan organisatoriske endringer vil påvirke den ordinære driften i en gjennomføringsfase. Det er vanskelig å tallfeste eller gi en presis beskrivelse av hvilke utilsiktede eller uventede konsekvenser som vil kunne oppstå, eller hvor stor sannsynlighet det er for dette som følge av omorganisering.
En skal imidlertid ikke undervurdere betydningen av risiko knyttet til implementering. Det er mulig å peke på noen generelle risikofaktorer for omorganiseringsprosesser. Det vil alltid være en risiko for at det i slike prosesser blir lite lederoppmerksomhet igjen rettet mot å ivareta daglig drift. Dette kan i neste omgang gi utslag på blant annet ventetider, økonomistyring og kontroll. Hvor stor risikoen er (dvs. sannsynligheten sett i sammenheng med konsekvenser), avhenger blant annet av hvor omfattende omorganiseringen er. Hvilket nivå i organisasjonen omorganiseringen skal foregå på vil også kunne ha betydning for risikovurderingen. Omorganisering som skjer nær pasientene kan gi høyere risiko for uønskede konsekvenser i den ordinære driften.
I alle alternativene som utvalget er bedt om å se på, er hovedgrepet å avvikle de regionale helseforetakene. I utgangspunktet vil de økonomiske konsekvensene av en slik endring være relativt begrenset i alle tre alternativene, men størst i alternativ 1. De ca. 365 personene som i dag arbeider i de regionale helseforetakene må flyttes eller erstattes avhengig av hvor oppgavene blir plassert i en ny organisasjonsstruktur. Ved eventuelle endringer i eierskapet og i antall helseforetak må det gjennomføres en rekke administrative endringer. Dette gjelder bl.a. endringer av avtaleparter og endringer i Brønnøysundregistrene osv. Disse konsekvensene er relativt påregnelige og konkrete og omtales ikke her. I kapittel 11 omtales økonomiske og administrative konsekvenser av utvalgets forslag i kapittel 10.
I det følgende vurderes implementeringsrisikoen i de tre alternative modellene for organisering av eierskapet opp mot de elementene som er nevnt i mandatet.
Risiko for tap av kompetanse
Nødvendig oppbemanning i alternativ 1 vil dels kunne skje ved at ansatte i de regionale helseforetakene blir overført til departementet, og dels ved at departementet rekrutterer nye medarbeidere. Det er risiko for å miste mye kompetanse i en slik prosess, blant annet fordi mange ikke vil ønske å bytte bosted. Det vil også være behov for å styrke bemanningen og kompetansen i departementet før det kan skje nedbemanning i regionene. Dette vil gi økte lønnskostnader i en overgangsfase.
I alternativ 2 vil departementet også måtte styrke bemanningen, men i vesentlig mindre grad enn i alternativ 1. I hvilken grad ansatte i de regionale helseforetakene vil kunne bli overført til nytt direktorat, vil avhenge av om det opprettes regionale avdelinger.
Det vil være kostnader og risiko også ved å opprette et nytt nasjonalt helseforetak. I det minste i en overgangsperiode vil det være naturlig å innrette et nasjonalt helseforetak med regionale avdelinger. De ansatte i regionale helseforetak vil dermed i hovedsak kunne overføres til det nasjonale helseforetaket og regionale avdelinger.
Redusert pasientbehandling og evne til å opprettholde kostnadskontroll
Det er alltid risiko for at det i omorganiseringsprosesser blir mindre lederoppmerksomhet igjen rettet mot å ivareta daglig drift. Det er imidlertid vanskelig å vurdere konkret hvor stor denne risikoen vil være, og den vil avhenge av graden av omorganisering. Omorganiseringen vil i utgangspunktet ikke omfatte det leddet hvor helsetjenestene ytes, og det er ikke grunn til å tro at nivået på pasientbehandlingen vil bli direkte påvirket i vesentlig grad. Evne til kostnadskontroll vil imidlertid kunne bli svekket som følge av mindre lederoppmerksomhet knyttet til driften.
I alternativ 1 vil det være en spesiell utfordring knyttet til tap av kompetanse, og at store deler av departementet må læres opp i nye roller og oppgaver. Det vil ta tid. Det vil imidlertid ikke på samme måte som i alternativ 2 være utfordringer knyttet til rolleforståelse
I alternativ 2 kombineres forvaltningsstyring og eierstyring ved opprettelse av et direktorat. Det vil være et skille mellom et direktorat som forbereder beslutningsgrunnlag og et departement som fatter beslutninger, med tilhørende behov for staber som ivaretar rollen som politisk sekretariat og dublering av kompetanse i departementet. Det vil kreve nye rutiner og systemer, og vil være utfordrende i en gjennomføringsfase, da rolleforståelsen mellom departementet, direktorat og helseforetak vil ha behov for tid for å gå seg til.
I alternativ 3 vil selskapsstrukturen og saksgangen være tilnærmet lik som i dagens styringsmodell, bortsett fra at man går fra fire regionale helseforetak til ett nasjonalt helseforetak. Det er dermed grunn til å anta at gjennomføring kan skje raskere, og at risikoen dermed blir mindre. Det forventes også noe større kontinuitet i bemanning og kompetanse i implementeringsperioden, som også bidrar til å redusere risiko.
Effekt på pasientsikkerhet
Pasientsikkerhet er definert av Kunnskapssenteret som vern mot unødig skade som følge av helsetjenestenes ytelser eller mangel på ytelser.
Det at lederoppmerksomheten tas bort fra den daglige driften i en omorganiseringsprosess medfører også at arbeidet med pasientsikkerhet kan bli påvirket. Det er likevel slik at det viktigste arbeidet med pasientsikkerhet skjer på det pasientnære nivået, og det er ikke grunn til å tro at dette nivået vil bli direkte berørt i vesentlig grad av omorganiseringen. Av den grunn anses sannsynligheten for negative effekter som liten.
Dersom det skal påpekes forskjeller mellom alternativene, er det naturlig å vise til den generelle betraktningen om at graden av omorganisering har betydning for risikoens størrelse. Dette vil igjen medføre at risikoen er noe mindre i alternativ 3 enn i alternativ 1 og 2.
Effekt på beredskapsevne
Ansvarsprinsippet for helseberedskapen innebærer at den virksomheten som har ansvar for et fagområde eller tjenestetilbud i en normalsituasjon, har ansvaret for nødvendige beredskapsforberedelser og håndtering av ekstraordinære hendelser.
Både helseforetak og regionale helseforetak har plikt til å utarbeide beredskapsplaner for de tjenestene de er ansvarlige for, og samordne planene internt og med samarbeidsparter. Planene tar utgangspunkt i Nasjonal helseberedskapsplan, som er det nasjonale rammeverket for helsesektorens beredskap og danner utgangspunktet for aktørenes beredskapsplaner for krisehåndtering.
Organisatoriske endringer vil forutsette en gjennomgående revisjon av beredskapsplanene for helsesektoren med hensyn til blant annet aktører, ansvar, roller, varsling, kriseledelse og samhandling. Beredskapsløsninger som de regionale helseforetakene har utarbeidet innen egen region eller som nasjonale løsninger, for eksempel legemiddelberedskap, må også gjennomgås og ivaretas.
Omorganisering av eierskapet der de regionale helseforetakene avvikles, berører i utgangspunktet ikke det operative leddet i helseberedskapen. Sannsynligheten for negative utslag vurderes som liten. Av den grunn anses implementeringsrisikoen for relativt liten på dette punktet, og det er vanskelig å peke på at noen av alternativene har større risiko når det gjelder effekten på beredskapsevnen.
Behov for tilpasninger i IKT-systemer og annen kritisk infrastruktur
På IKT-området har alle regionale helseforetak en omfattende portefølje av utviklingsprosjekter. Helse Sør-Øst RHF skal i perioden fram til 2018 gjennomføre et av de største digitale fornyingsprogrammene i offentlig sektor. Helse Midt-Norge RHF skal gjennom programmet «Helseplattformen» anskaffe og innføre (2020) ny, felles pasientjournal for den kommunale helse- og omsorgstjenesten og helseforetakene i Midt-Norge. Helseplattformen skal være et regionalt utprøvingsprogram og mulig startpunkt for en felles nasjonal løsning for kommunal helse- og omsorgstjeneste.
De alternative modellene der eierskapet skal ivaretas av én nasjonal eier, vil måtte organisere oppfølgingen slik at den regionale innretningen på prosjektene ivaretas. Dette gjelder både for finansiering, styring og oppfølging av prosjekter, og samtidig sikre drift av eksisterende (regionale) systemer. Dette er prosjekter med stor kompleksitet som involverer mange aktører, de innebærer store økonomiske løft og det er ulike finansieringsmodeller for de regionale prosjektene. En endret organiseringsmodell kan medføre økt sannsynlighet for at gjennomføringen av de eksisterende IKT-prosjektene blir forsinket.
Øvrig fysisk infrastruktur, slik som vannforsyning og elektrisitet, vil i liten grad bli berørt av omorganiseringen. Slik infrastruktur ivaretas i hovedsak av helseforetakene i samhandling med kommunene. Endret styringsmodell vil neppe medføre økt sannsynlighet for at infrastrukturen vil bli påvirket. Når det gjelder nødnett, så vil utbyggingen være sluttført før en eventuell omorganisering blir gjennomført. Driften av nødnettet ivaretas av HDO HF i samarbeid med Direktoratet for nødkommunikasjon. Det vil derfor være avgjørende at det sikres videreføring av nasjonal driftsorganisasjon.
Implementeringsrisikoen vurderes å være minst i alternativ 3. Endringen i styringssystemet er minst og rollene klare.
Oppsummering
Helseforetaksreformen i 2001/2002 innebar omfattende strukturelle endringer i hele spesialisthelsetjenesten, og det tok også tid før gode systemer for økonomistyring mv. var på plass. Risikoen ved de tre alternativene som vurderes her vil være betraktelig lavere da endringene er mindre og mye av organisasjonsmodellen beholdes, som for eksempel statlig eierskap og foretaksorganiseringen.
Det er vanskelig å vurdere implementeringsrisikoen i de ulike alternativene opp mot hverandre og det er vanskelig å vurdere størrelsen på risikoen generelt sett. Det vil for mange viktige områder, som beredskap, pasientsikkerhet, pasientbehandling og fysisk infrastruktur, neppe gi vesentlig økt sannsynlighet for en negativ utvikling eller effekt. Avhengig av hvilken modell som velges, kan endringer innebære en vesentlig risiko for tap av kompetanse og svekket regional styring i en overgangsperiode. Likeledes vil framdriften i IKT-utviklingen kunne påvirkes negativt ved større endringer i styringsmodellen.
En utfordring er også at plan- og utviklingsarbeid som pågår i sektoren kan bli satt tilbake som følge av at ansvarsposisjoner endres. Tap av kompetanse i sentrale stillinger vil kunne påvirke dette. Videre vil gode prosesser i utviklingsarbeidet være avhengig av kontinuitet, klare roller og oppgavefordeling. I en omorganiseringsprosess skal nye personer inn i nye roller, andre personer slutter og ansvarsforholdene kan bli endret osv., noe som gir risiko for å miste framdrift i viktige pågående plan- og utviklingsprosesser, herunder investeringsplaner.
For alle de tre alternativene er det betydelig sannsynlighet for at det politiske fokuset i implementeringsperioden i for stor grad vil dreie mot spesialisthelsetjenesten, med tilsvarende mindre fokus på andre sentrale områder innenfor helse- og omsorgssektoren.
Oppsummert finner utvalget at det er minst risiko knyttet til alternativ 3. Alternativet krever minst endringer, selskapsstrukturen med tre nivå (departementet, overordnet helseforetak og utøvende helseforetak) og saksgangen vil være tilnærmet lik dagens, bortsett fra at man går fra fire regionale helseforetak til et nasjonalt helseforetak.
Alternativene 1 og 2 har konsekvenser som vil være utfordrende i en gjennomføringsfase. I alternativ 1 er det størst risiko for negative effekter som følge av tap av kompetanse, mens alternativ 2 har spesielle utfordringer knyttet til styringen og rolleforståelsen i det nye systemet.
Det må vurderes om en ny alternativ organisering vil kunne gi sektoren bedre forutsetninger for å møte de utfordringene som kommer, og i så tilfelle om eventuelle risikoelementer i en implementeringsperiode vil oppveie for de gevinstene man på sikt kan forvente å realisere.
7.5.5 Utvalgets vurdering
I dette avsnittet vurderes de tre alternativene opp mot hverandre, og det gis en tilrådning om valg av modell.
7.5.5.1 Ulikheter i modellene
Tabell 7.2 oppsummerer hvordan alternativene 1–3 vurderes opp mot sentrale vurderingskriterier. Det er lagt vekt på de elementene der alternativene skiller seg fra hverandre.
Endrede rammevilkår for helseforetakene er ikke omtalt i tabellen. I drøftingene foran er det lagt vekt på at helseforetakene må ha tilstrekkelig handlingsrom og forutsigbarhet. De tre alternativene gir imidlertid ikke nødvendigvis ulike rammevilkår for helseforetakene, modellene skiller seg fra hverandre når det gjelder organiseringen på nivået over. Rammevilkårene til helseforetakene vil være et resultat av eiers styring til enhver tid. De tre alternativene har det til felles at de har et stort kontrollspenn på eiernivået, noe som vil trekke i retning av at mer blir delegert til helseforetakene. I alternativene 1 og 2 har departementet sørge-for-ansvaret og statsråden et større politisk ansvar enn i alternativ 3. Dette kan føre til at enkeltsaker i større grad bringes opp til departementet.
Tabell 7.2 Alternativene 1–3 vurdert opp mot sentrale vurderingskriterier
Vurderingskriterier | Alternativ 1: De regionale helseforetakene avvikles og helseforetak legges direkte under departementet | Alternativ 2: Departement med sykehusdirektorat til erstatning for de regionale helseforetakene | Alternativ 3: Nasjonalt helseforetak til erstatning for de regionale helseforetakene |
|---|---|---|---|
1. Legitimitetskriterium | |||
Legitimitet for beslutninger | Viktige beslutninger bringes til et forvaltningsnivå der statsråden har full instruksjonsrett og ansvar overfor Stortinget. Dette kan gi økt politisk legitimitet. På den annen side innebærer dette en sentralisering av myndighet, som kan svekke legitimiteten lokalt og regionalt. De ansatte vil ikke på samme måte som i dag være representert når viktige beslutninger blir tatt. Møteoffentlighet vil heller ikke kunne praktiseres på samme måte. | Samme vurdering som i alternativ 1. | Statsrådens formelle rolle og ansvar er uendret. Sentralisering kan svekke legitimiteten. Mye makt samles i ett styre og hos én administrerende direktør. Dette kan svekke legitimiteten. Dagens ordninger for medvirkning fra de ansatte og møteoffentlighet videreføres i det nasjonale helseforetaket. |
2. Effektivitetskriterier | |||
Effektiv utnyttelse av ressursene – samordning | |||
Nasjonal samordning og styring | Muligheten for nasjonal samordning og styring forbedres i utgangspunktet når eierstyringen av helseforetakene skjer fra samme sted. Samlet effekt påvirkes av en mer krevende beslutningsstruktur og stort kontrollspenn. | Samme vurdering som i alternativ 1. | Bedre mulighet for nasjonal samordning og styring, som i alternativene 1 og 2. Beslutningsstrukturen blir tydelig, men kontrollspennet blir stort. |
Regional samordning | Regional samordning og planlegging utredes og besluttes i departementet. Stort kontrollspenn og departementets begrensede kunnskap om lokale og regionale forhold forventes å svekke samordningsevnen. | Direktoratet ivaretar regional samordning og planlegging, men de viktigste beslutningene vil bli tatt i departementet. Direktoratet kan velge å ha regionale avdelinger. | Det nasjonale helseforetaket ivaretar regional samordning og planlegging, og fatter beslutninger. Foretaket kan velge å ha regionale avdelinger. |
Inntektssystemet | Helseforetakenes inntektsrammer fastsettes i departementet. Muligheten for regionale tilpasninger vil i praksis bli begrenset. Investeringer: Det vil være krevende for departementet å overta de regionale helseforetakenes rolle knyttet til fordeling av likviditet. Departementet må i utgangspunktet gjennomføre omfordeling ved å justere bevilgningene fra år til år. Mulige virkemidler kan være å øke rammene for statlige lån eller å etablere et statlig eiendomsselskap. | Samme vurderinger som for alternativ 1. | Det nasjonale helseforetaket vil fordele inntektsrammen, men departementet forventes å legge føringer på fordelingen. Muligheten for regionale tilpasninger vil i praksis bli begrenset. Investeringer: Det nasjonale helseforetaket vil kunne omfordele likviditet mellom helseforetakene. Handlingsrommet vil være større enn i dag, siden utjevningen kan skje på nasjonalt nivå. |
Departementets forhold til helsesektoren som helhet | Fokus på helsetjenesten som helhet svekkes, når spesialisthelsetjenesten får en så stor plass i departementet. Departementets rolle som politisk sekretariat svekkes også. | Spesialisthelsetjenesten vil få en dominerende plass i departementet, men ikke i samme grad som i alternativ 1. Direktoratet vil bistå med utredning, analyse, rapportering og oppfølging. | Rollen og ansvaret til statsråden og departementet påvirkes i utgangspunktet ikke. |
Forholdet til private aktører | Det formelle ansvaret vil ligge i departementet. Stort kontrollspenn og manglende kunnskap om regionale og lokale forhold tilsier at den praktiske oppfølgingen vil bli delegert til en egen enhet. | Kjøp av tjenester fra private kan delegeres til sykehusdirektoratet. | Et nasjonalt helseforetak kan håndtere innkjøpene på samme måte som de regionale helseforetakene. |
Effektivitet i beslutningsprosesser og samsvar mellom myndighet og ansvar | Færre beslutningsnivåer og overføring av beslutninger fra regionalt til nasjonalt nivå kan gi sterkere styringskraft for statsråden og departementet. Styrings- og gjennomføringskraften begrenses av:
| Samme vurdering som i alternativ 1, med følgende nyanser:
| Overføring av viktige beslutninger fra regionalt til nasjonalt nivå kan gi sterkere styringskraft. Dette kan styrke samordningen og utviklingen av felles løsninger. I motsatt retning trekker at kontroll- og beslutningsspennet på øverste nivå i foretaket blir stort. Sentralisering og maktkonsentrasjon hos ett styre og én administrerende direktør kan gi legitimitetsproblemer som gjør det vanskelig å gjennomføre beslutninger. |
3. Kriterier for samhandling og medvirkning | |||
Samarbeid med kommunesektoren | Departementet vil vanskelig kunne fylle den rollen regionale helseforetak har hatt som samarbeidsaktør med kommunesektoren på regionnivået. | Direktoratet vil få ansvar for å ivareta samhandling og samarbeid med kommunesektoren som regionale helseforetak har i dag. Direktoratet kan velge å ha regionale avdelinger. Kontakten med disse vil imidlertid kunne oppfattes som mindre verdifull siden de viktigste beslutningene fattes sentralt. | I hovedsak samme vurdering som i alternativ 2. Avhengig av størrelsen på helseforetakene, kan ansvaret for kontakt på regionnivået også bli ivaretatt av disse. |
Samarbeid med universiteter og høgskoler | Departementet vil vanskelig kunne tre inn i det etablerte samarbeidet med universiteter og høgskoler på regionnivået. Samarbeidet vil bli mer krevende, men regionsykehusene kan evt. få et større ansvar for regionale samordningsoppgaver. | Direktoratet vil ivareta det etablerte samarbeidet med universiteter og høgskoler. Uten regionale avdelinger kan dette samarbeidet bli mer krevende. Men som i alternativ 1, kan regionsykehusene evt. få et større ansvar for regionale samordningsoppgaver. | Samme vurdering som i alternativ 2. |
Pasienters og brukeres innflytelse på tjenestetilbudet | Brukerutvalgene på helseforetaksnivå videreføres. Brukerutvalgene vil falle bort på regionalt nivå. Det kan etableres samarbeid på nasjonalt nivå, men dette vil få en annen innretning. | Brukerutvalgene på helseforetaksnivå videreføres. Direktoratet vil kunne utnevne brukerutvalg med rådgivende funksjon, men da på nasjonalt nivå. | Brukerutvalgene på helseforetaksnivå videreføres. Et nasjonalt helseforetak vil kunne utnevne rådgivende brukerutvalg på nasjonalt nivå, med møte- og talerett i styret. |
Medvirkning fra ansatte | Ordningen med ansattvalgte styremedlemmer, konserntillitsvalgte og konsernverneombud på regionalt nivå vil bortfalle. | Samme vurdering som i alternativ 1. | Ordningen med ansattvalgte styremedlemmer, konserntillitsvalgte og konsernverneombud på regionalt nivå kan erstattes av representasjon i det nasjonale foretaket. |
7.5.5.2 Samlet vurdering av alternativene 1–3
Alternativ 1
I alternativ 1 endres styringsstrukturen ved at de regionale helseforetakene avvikles og oppgaver og ansatte overføres til departementet. Det blir dermed færre beslutningsnivåer og kortere styringslinjer, noe som vil kunne gi sterkere styringskraft. Samlet mener utvalget likevel at dette alternativet kommer dårlig ut vurdert i forhold til effektivitetskriteriene. Dette skyldes i første rekke endringene i statsrådens/departementets ansvar og oppgaver:
Kontrollspennet for statsråden blir stort. Det er risiko for at det blir for stort fokus på enkeltsaker, og forskyvning fra en helhetlig tilnærming til helsepolitikken til en uhensiktsmessig sterkt vektlegging av spesialisthelsetjenesten. Alternativet innebærer at departementets evne til å ivareta den helhetlige helsepolitikken og rollen som politisk sekretariat vil bli svekket.
Departementet er dårlig egnet til å ivareta mange av de oppgavene og ansvaret som de regionale helseforetakene har i dag. Særlig problematisk er det at ansvaret for å ivareta regionale perspektiver og hensyn, ut over det som helseforetakene selv kan ivareta, vil ligge fullt ut i departementet. Mange av innspillene utvalget har fått handler om behovet for lokal og regional kunnskap og forankring, slik at regionale perspektiver og hensyn på en fleksibel måte blir ivaretatt i styring og utvikling av tjenestene. Alternativ 1 vil, slik utvalget ser det, ikke ivareta disse hensynene på en fullgod måte.
Det kan forventes mer omkamper og pågang fra pressgrupper i budsjettprosessen og i enkeltsaker når statsråden har sørge-for-ansvaret, og buffer-rollen som regionale helseforetak har i dag, fjernes.
I dagens modell er det etablert systemer for samarbeid og medvirkning på regionnivået, herunder med universitets- og høgskolesektoren. Det blir vanskelig å videreføre disse på samme måte av departementet.
Statsråden vil i dette alternativet ta flere beslutninger enn i dag, og den politiske styringen fra sentralt hold blir sterkere. Dette gir i seg selv større politisk legitimitet. Samtidig innebærer det en sentralisering som vil svekke påvirknings- og medvirkningsmuligheter både for lokalmiljøer og ansatte. Det vil bli mindre åpenhet og innsyn i beslutningsprosessene. Utvalget mener derfor at alternativet samlet sett ikke nødvendigvis vil gi større legitimitet og lojalitet til beslutningene som fattes. På bakgrunn av innspillene utvalget har fått, er det grunn til å tro at det motsatte vil skje.
Implementeringsrisikoen er vurdert i punkt 7.5.4. Det er risiko knyttet til alternativet, og spesielt legges det vekt på risikoen for tap av kompetanse. Bemanningen i departementet vil måtte styrkes vesentlig, og dette vil bare delvis kunne skje ved å overføre personer som i dag er ansatt i de regionale helseforetakene.
Alternativ 2
Alternativ 2 skiller seg fra alternativ 1 ved at det opprettes et sykehusdirektorat, men de formelle ansvarsforholdene vil være de samme. Utvalget har lagt til grunn at departementet vil måtte utøve eierstyringen, slik at det også i dette alternativet blir færre beslutningsnivåer og kortere styringslinjer. Til forskjell fra alternativ 1 vil oppgaver og ansatte bli fordelt mellom departementet og sykehusdirektoratet, og dette tilsier at alternativ 2 vil være å foretrekke. Vurdert opp mot effektivitetskriteriene kan følgende trekkes fram:
Et sykehusdirektorat vil kunne tilrettelegge for departementets ansvar for eierstyring og utøvelse av sørge-for-ansvaret. Selv om kontrollspennet formelt sett er like stort, vil direktoratet avlaste departementet for store deler av saksforberedelsen og rapportering. Departementets evne til å ivareta den helhetlige helsepolitikken, styringskraften og rollen som politisk sekretariat svekkes ikke i samme grad som i alternativ 1.
Som i alternativ 1 kan det forventes flere omkamper og større pågang fra pressgrupper i både i budsjettprosessen og i enkeltsaker når statsråden har sørge-for-ansvaret, og buffer-rollen som regionale helseforetak har i dag faller bort. Etablering av et direktorat kan forventes å dempe denne effekten noe, avhengig av hvordan arbeidsdelingen konkret utformes.
Beslutningsprosessene vil bli vanskeliggjort når mye av grunnlagsarbeidet skal skje i et direktorat, samtidig som beslutningene tas i departementet.
Et sykehusdirektorat med regionale avdelinger, i det minste i en overgangsperiode, vil til en viss grad kunne ivareta lokalt og regionalt perspektiv. Styringen vil likevel skje gjennom foretaksmøter som departementet har ansvar for og ved tildeling av ressurser gjennom oppdragsdokumenter fra departementet. Hvor godt det regionale perspektivet vil kunne ivaretas avhenger i stor grad av hvordan informasjonsflyten mellom premissleverandørene og beslutningstakerne blir. Som nevnt over, vil dette være en utfordring i dette alternativet.
Samlet sett mener utvalget at også alternativ 2 kommer dårlig ut vurdert i forhold til effektivitetskriteriene. Dette skyldes i første rekke et sterkt utvidet ansvarsområde for statsråden/departementet kombinert med en krevende styrings- og beslutningsstruktur. Utvalget viser i denne sammenheng til vurderingene fra Difi, som innebærer at en ved eventuell innføring av direktoratorganisering burde ha gjennomført dette gjennomgående, dvs. gått bort fra foretaksorganisering også på det utførende nivået. Det er imidlertid ikke en del av mandatet å vurdere dette.
I dagens modell er det etablert systemer for samarbeid og medvirkning på regionnivået, herunder med universitets- og høgskolesektoren. Dette vil det være naturlig å legge til direktoratet i alternativ 2. Eventuelle regionale avdelinger kan her ha en rolle. Kontakten med slike avdelinger kan likevel av enkelte oppfattes som mindre verdifull, siden de viktigste beslutningene tas av direktoratet sentralt. Gitt at det blir færre og større helseforetak enn i dag, kan disse til en viss grad kompensere for behovet for regional forankring.
Statsråden vil også i dette alternativet ta flere beslutninger enn i dag, slik at den politiske styringen blir sterkere. Dette gir i seg selv større politisk legitimitet. Samtidig representerer alternativet en sentralisering av beslutningene, og åpenhet og innsyn i beslutningsprosessene vil bli mindre. Utvalget mener derfor at heller ikke dette alternativet nødvendigvis vil gi styrket legitimitet og lojalitet til beslutningene som fattes. På bakgrunn av de innspillene utvalget har fått, er det grunn til å tro at det motsatte vil skje.
Også i alternativ 2 vil det være betydelig risiko knyttet til implementering. Det legges særlig vekt på at alternativet har spesielle utfordringer knyttet til styringen og rolleforståelsen i det nye styringssystemet.
Alternativ 3
Bortsett fra at dagens fire regionale helseforetak erstattes med ett nasjonalt helseforetak, vil funksjonsmåte for og konsekvenser av alternativ 3 på mange måter være lik gjeldende organisering med regionale helseforetak. Ansvar og rolle for statsråden og departementet endres i utgangspunktet ikke, og da heller ikke arbeidsmåte og fokus i departementet.
Følgende kan trekkes fram i forhold til effektivitetskriteriene:
Beslutnings- og kontrollspennet til ledelsen i det nasjonale helseforetaket blir stort. Sterk maktkonsentrasjon kan utfordre systemet og beslutningsprosessene. Eventuelt utvidede fullmakter og beslutningsmyndighet til helseforetakene, trekker i motsatt retning.
Det nasjonale helseforetaket antas å kunne ivareta planleggingsansvaret på en bedre måte enn i de to andre alternativene. Det er ikke noe organisatorisk skille mellom premissleverandører (direktorat) og beslutningstakere (departement) slik det er i alternativ 2.
Antall beslutningsnivåer reduseres ikke, men det blir færre beslutningstakere og færre beslutningsprosesser når de fire regionale helseforetakene erstattes av ett nasjonalt selskap.
I dagens modell er det etablert systemer for samarbeid og medvirkning på regionnivået, herunder med universitets- og høgskolesektoren. Dette ansvaret vil det nasjonale helseforetaket ha i alternativ 3. Eventuelle regionale avdelinger kan her ha en rolle. Kontakten med slike avdelinger kan likevel av enkelte oppfattes som mindre verdifull, siden de viktigste beslutningene tas av foretaket sentralt. Gitt at det blir færre og større helseforetak enn i dag, kan disse til en viss grad kompensere for behovet for regional forankring.
Når det gjelder spørsmålet om legitimitet for beslutninger, vil dette alternativet opprettholde innsyn og åpenhet i beslutningsprosessene. Også dette alternativet innebærer en sentralisering av de viktigste beslutningene, der foretakets direktør og styre vil få stor makt mens regional makt blir svekket. Dette kan svekke legitimiteten og lojaliteten til de beslutningene som fattes.
Implementeringsrisikoen vurderes å være minst i dette alternativet. De ansatte i de regionale helseforetakene vil i hovedsak kunne overføres til et nasjonalt foretak hvis det videreføres regionale avdelinger, eventuelt bare i en overgangsperiode. Hovedtrekkene i styringssystemet vil også bli videreført når de fire regionale helseforetakene erstattes med ett nasjonal foretak. Som i de andre alternativene vil det likevel være risiko for redusert lederoppmerksomhet rettet mot å ivareta daglig drift når organisasjonsmessige endringer skal gjennomføres.
Konklusjon
Alle alternativene innebærer at de viktigste beslutningene blir sentralisert. Dette er en naturlig konsekvens av at modellene ikke har et selvstendig regionalt nivå. Dette kan gi bedre grunnlag for nasjonal samordning og styring. Samtidig vil sentralisering av beslutninger kunne svekke legitimiteten.
I alternativene 1 og 2 legges et større ansvar til statsråden og departementet. Dette kan gi økt legitimitet hos aktører som etterlyser sterkere politisk styring. Utvalget mener likevel etter en samlet vurdering at alternativ 3 med ett nasjonalt helseforetak til erstatning for dagens fire regionale helseforetak er å foretrekke blant de alternativene som er gitt i mandatet. Dette skyldes at alternativene 1 og 2 har klare svakheter når de vurderes opp mot effektivitetskriteriene. En hovedforklaring er at departementet i disse alternativene overtar sørge-for-ansvaret fra de regionale helseforetakene, med de konsekvensene dette har for kontrollspenn og oppgavemengde i departementet, krevende beslutningsstrukturer og bortfall av den bufferfunksjonen regionale helseforetak har i dag. Utvalget vurderer det også slik at det er minst risiko knyttet til implementeringen av alternativ 3. Alternativ 3 drøftes nærmere i kapittel 10.
7.6 Beskrivelse og drøfting av et alternativ der helseforetakene ikke lenger er selvstendige rettssubjekter
Mandatet åpner for at utvalget kan utrede andre alternativer enn de tre som er beskrevet foran. Utvalget har utredet et alternativ 4 der helseforetak ikke lenger er selvstendige rettssubjekter, men blir direkte styrt av regionale helseforetak. Dette innebærer at det ikke lenger vil være styrer på helseforetaksnivå. Virksomheten i dagens regionale helseforetak og helseforetak blir samlet i ett foretaksnivå.
I alternativ 4 er det i første rekke ansvarsdelingen mellom regionalt og lokalt nivå som påvirkes. Alternativet beskrives og drøftes i dette avsnittet, og vurderes nærmere i kapittel 10.
7.6.1 Beskrivelse av alternativet
Dette alternativet har som utgangspunkt at de regionale helseforetakene videreføres som selvstendige rettssubjekter. Helseforetakene videreføres også som hensiktsmessige organisatoriske resultatenheter for sykehus, men er i dette alternativet del av samme rettssubjekt som det regionale helseforetaket. Lederne av resultatenhetene rapporterer til administrerende direktør i det regionale helseforetaket, og opererer innenfor de fullmakter som er gitt av styret og administrerende direktør. I denne modellen med foretak på ett nivå, vil det være naturlig å benevne de regionale helseforetakene som (nye) helseforetak.
Styringsstrukturen kan illustreres som i figur 7.5.
Figur 7.5 Styringsstrukturen i alternativ 4
Dette alternativet innebærer at departementet, som i dag, utøver eierstyring i foretaksmøte overfor de nye helseforetakene. De nye helseforetakene viderefører de regionale helseforetakenes ansvar og oppgaver, i tillegg til at de overtar alle juridiske og økonomiske forpliktelser som styrene for helseforetakene har i dag, herunder eierskapet til bygg.
Departementets rolle blir i utgangspunktet ikke påvirket av endringene i styringsstruktur. Departementet vil imidlertid styre virksomheter med større ansvar enn dagens regionale helseforetak, siden de nye helseforetakene også vil ha ansvaret for driften av spesialisthelsetjenesten. Som eier vil departementet derfor være nærmere beslutninger knyttet til sykehusdriften, og få mer detaljert kunnskap om den kliniske virksomheten. Dette vil kunne føre til at statsråden innretter eierstyringen slik at viktige beslutninger knyttet til drift i større grad følges opp i departementet, på samme måte som de regionale helseforetakene forventes å engasjere seg i helseforetakenes virksomhet i dag. Dette kan også, i større grad enn ved dagens modell, føre til at statsråden stilles til ansvar for den direkte tjenesteytingen. Samlet sett vil dette kunne påvirke og utvide statsrådens politiske ansvar.
De nye helseforetakene vil styre de underliggende virksomhetene direkte. Administrerende direktør vil få et lovpålagt ansvar for å forestå den daglige ledelsen av den underliggende virksomheten, og vil i tillegg få delegert fullmakter av styret.
Intern organisering i resultatenheter (sykehusgrupper)
Når helseforetaksnivået ikke lenger har styrer, vil lederne på dette nivået rapportere til det nye helseforetakets administrerende direktør og inngå i ledergruppen i foretaket. Sistnevnte bør reguleres for å sikre at de lokale perspektivene blir ivaretatt på det regionale plan. Enhetene på dette nivået, som er paralleller til dagens helseforetak, kan benevnes som sykehusgrupper. Disse vil være egne resultatenheter, og blir å betrakte som divisjoner eller avdelinger i de nye helseforetakene.
Sykehusgruppene vil som helseforetakene i dag, bestå av ett eller flere somatiske sykehus og andre institusjoner og behandlingsenheter (DPS, DMS, poliklinikker mv.). Det må tas stilling til antall og størrelse på sykehusgruppene. Utvalget har vurdert hvor stor frihet styret og administrerende direktør bør ha når det gjelder den interne organiseringen. I dag bestemmer statsråden i foretaksmøtet antallet helseforetak i helseregionen, jf. helseforetaksloven § 30. Dette kom inn som en lovendring fra 2013, jf. omtale i kapittel 3.
Overordnet styring på området, herunder prinsippene for sykehusstrukturen, følger av nasjonal helse- og sykehusplan. Med den endringen som følger av alternativ 4 gis de nye helseforetakene et enda klarere ansvar for funksjons- og oppgavefordelingen. Flere saker må forventes å komme til styrebehandling i de nye helseforetakene enn det som er tilfelle i de regionale helseforetakene i dag. Dette er en følge av at all virksomhet i en helseregion samles i ett rettssubjekt, og tilsier også at de nye helseforetakene normalt bør ha frihet til selv å avgjøre den interne organiseringen, innenfor de rammene som følger av nasjonal helse- og sykehusplan. Utvalget vurderer det ikke som naturlig at inndelingen i sykehusgrupper skal avgjøres i foretaksmøter. Dette er likevel ikke til hinder for at denne typen saker kan besluttes i foretaksmøte.
Dagens helseforetaksstruktur er resultat av et langsiktig utviklingsarbeid, jf. omtale i kapittel 8. Dette tilsier at det vil være naturlig å ta utgangspunkt i dagens helseforetak som organisatoriske enheter internt i de nye helseforetakene. På sikt, når den øvrige organisasjonen har funnet sin form, bør ledelsen i de nye helseforetakene vurdere inndelingen på nytt. De nye helseforetakene som ansvarlige juridiske enheter, må ha et større ansvar for funksjonsfordelingen mellom sykehus. Dette vil legge til rette for en inndeling i flere enheter på nivået under, og utvalget mener dette må være et mål som følges opp i styringsdialogen.
Fordeling av oppgaver, ansvar og myndighet
Hovedgrepet i alternativet er at helseforetakene ikke lenger vil være selvstendige rettssubjekt, og det er derfor ikke styrer på helseforetaksnivå. Bestemmelsene om hvordan regionale helseforetak skal styre underordnede deler av virksomheten (foretaksmøtet) bortfaller, og erstattes av arbeidsgivers instruksjonsrett overfor ansatte. Ledelsen for det nye helseforetaket vil komme tettere på den virksomheten som utøves i sykehusgruppene, når styringslinjen går direkte til lederne av underliggende enheter, og ikke gjennom styrene. Styret og administrerende direktør vil få et større ansvar ved at de overtar ansvaret for å yte spesialisthelsetjenester i tillegg til sørge-for-ansvaret. Lederne av sykehusgruppene vil ikke ha et styre å forholde seg til, og vil få mer direkte innflytelse på beslutningene som tas på regionnivået når de står i et direkte ansvarsforhold til administrerende direktør på dette nivået.
Nedenfor gis en nærmere omtale av rolle og ansvar for hhv. styret i de nye helseforetakene og daglig leder for sykehusgruppene. For administrerende direktør i de nye helseforetakene vil endring skje på samme måte som for styret.
Styret i det nye helseforetaket vil videreføre myndigheten som det i dag utøver som styre for regionalt helseforetak, og i tillegg overta den myndigheten til å fatte beslutninger som i dag tilligger styret i helseforetakene. Styret kan imidlertid velge å delegere myndighet til administrerende direktør, som igjen kan delegere videre til ledelsen i sykehusgruppen.
Kontrollen med at de enkelte sykehusene og enhetene som utgjør sykehusgruppen drives i samsvar med helseforetakslovens formål, foretakets vedtekter, vedtak truffet av foretaksmøtet og vedtatte planer og budsjetter er eksempler på saker som i dag behandles av styret i helseforetakene. Dette er saker som styret for de nye helseforetakene vil måtte overta. Internrevisjonen, administrerende direktør og daglig leder av sykehusgruppene vil også være tungt involvert i dette, som ledd i rapportering og saksforberedelse.
Beslutninger som etter sykehusgruppenes forhold er av uvanlig art eller av stor betydning bør uansett forelegges styret eller administrerende direktør i det nye helseforetaket. Dette gjelder viktige strategiske saker som også i dag behandles av styret i regionalt helseforetak, men også flere saker av mer lokal betydning, for eksempel oppgavefordeling mellom sykehusene som inngår i sykehusgruppene.
Hvilke beslutninger styret selv ønsker å ta vil avhenge av styrets opplevelse av oversikt over virksomheten, tillit til administrerende direktør, behovet for lokal autonomi og risikovillighet. Utvalget mener imidlertid det er en forutsetning for at denne styringsmodellen skal lykkes at det gis mer autonomi for det enkelte sykehus. Lederne for sykehusgruppene bør ha stor frihet til å velge hvordan oppgavene skal løses, og dette må formaliseres i styringsdialogen.
Daglig leder for resultatenheten (sykehusgruppen) vil rapportere til administrerende direktør i helseforetaket. Det vil i utgangspunktet være opp til helseforetakets øverste ledelse (styret og administrerende direktør) å ta stilling til fullmakter og reell delegasjon av beslutninger til ledelsen i sykehusgruppen. Det er ikke naturlig at dette reguleres, men det bør forutsettes at styret og administrerende direktør tilstreber å gi daglig leder for sykehusgruppen stor frihet til å fastlegge detaljene i hvordan oppgavene skal utføres. Departementet vil på sikt kunne ha grunnlag for å vurdere behovet for veiledende anbefalinger eller en konsensus om beste praksis for delegasjon av fullmakter.
Utvalget mener det bør reguleres at de ansvarlige for de enkelte sykehusgruppene skal inngå i administrerende direktørs ledergruppe i helseforetaket. Med representasjon fra alle sykehusgruppene i ledergruppen sikres det at perspektiver fra alle deler av regionen blir belyst i prosessene.
Et naturlig utgangspunkt vil være at daglig leder i sykehusgruppene tillegges hoveddelen av de oppgavene som helseforetakets styre og administrerende direktør ivaretar i dag. Dette er hovedsakelig beslutninger knyttet til daglig drift av de enkelte sykehusene og samarbeidet mellom disse, som bemannings- og driftsbeslutninger, intern organisering, koordinering med primærhelsetjenesten og mindre investeringsbeslutninger etter fullmakt fra styret (typisk medisinsk teknisk utstyr). Som nevnt over, vil det nye helseforetakets styre og administrerende direktør naturlig fatte beslutninger om koordinering av kapasitet og oppgaver mellom sykehusene i helseforetaket. Daglig leder for sykehusgruppene vil imidlertid kunne initiere og utrede sakene, gi sine anbefalinger og vil ha ansvaret for å gjennomføre det foretaket beslutter.
Det går fram av punkt 7.3.2 at regionale helseforetak i dag har et valg når det gjelder grad av involvering i helseforetakenes virksomhet. Helseforetakenes handlefrihet avhenger også av hvor detaljert utformet oppdragsdokumentene fra departementet er. Utvalget legger til grunn at styringen begrenses til å treffe overordnede strategiske beslutninger og beslutninger som har betydning for flere sykehusgrupper.
Eierskap til selskaper
Eierskap til og styring av selskapene som de regionale helseforetakene eier i fellesskap, kan videreføres av de nye helseforetakene. Foretak og selskaper som organiserer støttetjenester innad i helseregionene vil kunne organiseres tilsvarende som sykehusgruppene, som direkte styrte resultatenheter underlagt det nye helseforetaket.
Finansieringssystemet
De nye helseforetakene vil fastsette budsjett for de underliggende enhetene og sette aktivtetsmål og resultatkrav. I dette alternativet vil staten, som i dag, fordele inntekter til helseforetakene. Antallet helseforetak vil avgjøre om dagens inntektsmodell kan videreføres, eller om det må utvikles en ny modell tilpasset flere helseforetak enn dagens fire regionale helseforetak.
Regionale helseforetak og helseforetak blir i dette alternativet samme juridiske person, og eierskapet til bygg vil være plassert i det nye helseforetaket. Det er derfor ikke nødvendig å etablere et system med interne transaksjoner i form av fordringer og gjeld for å kunne gjennomføre større investeringer i den enkelte resultatenhet/sykehusgruppe. Det vises ellers til kapittel 9 Eiendomsforvaltningen i spesialisthelsetjenesten.
7.6.2 Vurdering av alternativet opp mot de valgte kriteriene
Beslutningers legitimitet / demokratisk legitimitet
En konsekvens av at helseforetakene ikke er selvstendige rettssubjekter, er at det ikke vil være styrer på helseforetaksnivået. I en rapport utarbeidet av Agenda Kaupang7 framheves lokale styrer som viktig for å bidra til lokal forankring og dermed legitimitet. Lokal forankring er imidlertid ikke en oppgave som formelt er lagt til helseforetaksstyrene, og utvalget oppfatter det også slik at styrene i ulik grad har tatt denne oppgaven. Det er heller ikke et krav at styremedlemmene skal ha lokal tilhørighet, slik det er krav om at styremedlemmer i regionale helseforetak skal ha tilknytning til den aktuelle regionen.
En allmenn oppfatning av at viktige aktører er hørt, er avgjørende for legitimitet og tillit til systemet. Her har styrene for helseforetakene hatt en funksjon. Hvis disse bortfaller, må større fokus rettes mot andre arenaer for påvirkning og informasjonsutveksling. Se også omtale av utvalgets vurdering av lokal forankring og samhandling i kapittel 10.
Utvalget vil trekke fram:
Det bør opprettes et organ knyttet til daglig leder i sykehusgruppene, hvor kommunene kan medvirke i utviklingen av planer og hvor informasjon kan utveksles. Nærmere utforming bør vurderes i samråd med KS mv.
Det bør opprettes brukerutvalg tilknyttet daglig leder i sykehusgruppene, eventuelt på de ulike institusjonene. Nærmere utforming bør vurderes i samråd med brukerutvalgene.
Ansatte har og vil fortsatt ha rett til medvirkning innenfor virksomheten, slik det følger av Hovedavtalen.
En problemstilling er knyttet til om overføring av beslutningsmyndighet fra helseforetakenes styrer til regionale helseforetak vil bli oppfattet som en uheldig sentralisering og derfor svekke beslutningenes legitimitet. To effekter kan trekkes fram.
Modellen virker sentraliserende ved at styrene for de nye helseforetakene vil få et ansvarsområde som tilsvarer både dagens styre i regionalt helseforetak og styrene i helseforetakene. Dette gir i utgangspunktet en større saksmengde, og innebærer at en del beslutninger fattes lenger unna det enkelte sykehus.
Samtidig er det grunn til å anta at rollen til lederne for sykehusgruppene vil bli styrket på andre måter, og at dette kan gi økt legitimitet til systemet på lokalt nivå. I denne modellen vil lederne for sykehusgruppene inngå i ledergruppen i de nye helseforetakene, og blant annet gjennom å utarbeide beslutningsgrunnlag få bedre mulighet til å påvirke dette nivået enn i dag. Økt kontrollspenn vil også medføre at de nye helseforetakene vil ønske å delegere flere beslutninger til lederen for sykehusgruppene og i mindre grad involvere seg i saker knyttet til løpende drift. Dette vil bidra til å gi sykehusgruppene økt autonomi.
Hvis flere beslutninger tas administrativt gjennom delegasjon fra styret, vil dette ha den direkte konsekvensen at flere beslutninger unntas fra offentlig innsyn. Samtidig må det legges til grunn at saker med stor offentlig interesse, blant annet knyttet til investeringer og funksjonsfordeling, fremdeles vil bli styrebehandlet.
Avgjørende for legitimiteten til dette alternativet er i hvilken grad sykehusgruppene og det enkelte sykehus lykkes med å etablere gode prosesser mot viktige samarbeidsaktører.
Effektiv ressursutnyttelse – samordning
Grunnlaget for både nasjonal og regional styring og samordning forbedres i den grad endringene gir mer effektive beslutningsprosesser. Alternativet forutsetter ikke i seg selv vesentlige endringer i arbeidsdelingen mellom de ulike aktørene i systemet.
Forholdet til private tjenesteleverandører er en utfordring i modellen. I henhold til helseforetaksloven har de regionale helseforetakene ansvar for å planlegge og bestille spesialisthelsetjenester, mens det bare er helseforetakene og private tjenesteytere som kan utføre tjenestene. Stortingets vurdering ved behandlingen av Ot.prp. nr. 66 (2000–2001) var at hvis bestiller- og utfører-ansvaret lå til samme organisatoriske enhet, ville det være risiko for at egne sykehus kunne bli favorisert framfor å bruke private tjenesteleverandører. På denne bakgrunn ble lovforslaget justert, slik at regionale helseforetak ikke kan levere helsetjenester selv.
Det er først og fremst omfanget av ordinære anskaffelser som vil kunne påvirkes negativt ved en overgang til alternativ 4, der bestiller- og utførerrollen er samlet i samme rettssubjekt. Det er imidlertid usikkert hvor stor den reelle forskjellen på insentivene er mellom å være eier av den som yter spesialisthelsetjenester og selv å utføre tjenester. Selv om de regionale helseforetakene i dag ikke kan yte spesialisthelsetjenester selv, er de som eiere av det utførende leddet fremdeles opptatt av sykehusenes rammevilkår. Eierskapet til helseforetakene gir derfor også insentiver til å favorisere sykehus i egne eide helseforetak når spørsmålet om behovet for å kjøpe tjenester fra private vurderes.
I alternativ 4 blir ansvaret og rollene i utgangspunktet samlet i ett rettssubjekt. Utvalget mener da at det internt i helseforetaket vil være behov for å gjøre det organisatoriske skillet mellom rollen som bestiller og rollen som sykehuseier tydeligere. Utvalget har også drøftet behovet for tiltak overfor private tilbydere gitt at dagens system videreføres, og som er relevante også for dette alternativet. Det vises til nærmere drøfting i kapittel 10.
Økonomistyring og kontroll
De nye helseforetakene vil få et større og mer gjennomgående ansvar for økonomistyring og kontroll når det ikke lenger er selvstendige rettssubjekter på nivået under. Det antas likevel at de etablerte systemene for gjennomgående økonomistyring og kontroll vil bli videreført.
«Bufferfunksjonen» som de regionale helseforetakene har i dagens modell, vil bli videreført i dette alternativet. De nye helseforetakene vil ha sørge-for-ansvaret, som også innebærer å prioritere og styre investeringer.
Det går fram av modellbeskrivelsen at statsrådens politiske ansvar vil bli noe utvidet i dette alternativet. Av dette følger det også at det vil kunne bli noe større press overfor statsråden og Stortinget som bevilgende myndighet når det gjelder rammebetingelsene.
Effektivitet i beslutningsprosesser og samsvar mellom myndighet og ansvar
På samme måte som i dagens modell, vil denne modellen legge til rette for at Stortinget og statsråden kan konsentrere seg om store og prinsipielle saker. Det er styringslinjen mellom regionalt og lokalt nivå som er det sentrale.
Styringsstrukturen endres ved at helseforetakene ikke lenger er selvstendige rettssubjekter med egne styrer og det blir en direkte styringslinje fra regionale helseforetak til underliggende resultatenheter. Prinsippet om «armlengdes avstand» erstattes av et prinsipp om «styringsmessig integrasjon» og regionalt besluttede fellesløsninger. Kortere styringslinje vil i utgangspunktet gi sterkere gjennomføringskraft og høyere effektivitet.
Helseforetaksloven forutsetter i dag at helseforetak underlagt regionale helseforetak har selvstendig beslutningsmyndighet, og at eierstyring skjer i foretaksmøte eller i forbindelse med vilkår stilt til finansiering. Helseforetakene kan derfor i prinsippet fatte beslutninger i strid med det eieren ønsker og på den måten framtvinge at eier må avholde foretaksmøte for å instruere underliggende foretak. Dagens modell fordrer et godt samarbeidsklima og enighet om en felles målsetting, men vil kunne gi svakere gjennomføringskraft og styringseffektivitet i tilfeller der samarbeidet ikke er godt.
Forutsetningen om selvstendige og myndiggjorte styrer i helseforetakene skiller seg fra forholdet mellom mor- og datterselskaper i private konsern, hvor eier eller eierne fullt ut kontrollerer datterselskapenes styrer. Morselskapet i private konsern vil ha full beslutningsmyndighet overfor datterselskapene.
Gjennomgangen av styringspraksis i kapittel 4 viser at de administrerende direktørene i helseforetakene har jevnlige møter med administrerende direktør i det regionale helseforetaket. En oppfatning hos flere er at konklusjonene fra disse møtene kan ha stor betydning for hvilke vedtak styrene i helseforetakene fatter. Hvis dette er riktig, vil det å fjerne styrene bidra til å klargjøre ansvarsforholdene. Lederne av sykehusgruppene vil få en klarere rolle i styringslinjen, og økt mulighet til direkte å påvirke beslutninger på regionnivået. En beslutningsprosess basert på bred dialog mellom foretakenes administrasjoner bidrar også til nasjonal og regional samordning.
En viktig diskusjon er knyttet til i hvilken grad denne modellen gir økt sentralisering. Modellen innebærer et betydelig større ansvar og kontrollspenn på øverste nivå i organisasjonen. Beslutninger flyttes fra lokale til regionale styrer. Samtidig forventes at den øverste ledelsen som følge av økt kontrollspenn må konsentrere seg om de viktigste beslutningene, og følgelig vil delegere beslutninger til underliggende ledernivåer. Spørsmålet er hvor stort omfang delegering av beslutningsmyndighet vil få i praksis. Den øverste ledelsen vil måtte balansere hensynet til en forsvarlig saksmengde og effektivitet mot behovet for å utøve reell beslutningsmyndighet og kontroll som står i forhold til det ansvaret de er pålagt. Styret og administrerende direktør må derfor på generelt grunnlag forventes å delegere mange beslutninger til lederne for sykehusgruppene, og å knytte disse tett opp til administrerende direktør i en ledergruppe. Ledelsen vil trolig også i større grad enn i dag måtte tilpasse sitt arbeid basert på risikovurderinger for ulike deler av virksomheten og til behovet for samordning og standardisering. Det kan innebære at de i perioder vil ha større oppmerksomhet mot områder der virksomheten har utfordringer enn det regionale helseforetak gjør i dag.
Når beslutningsmyndigheten flyttes til regionalt nivå, vil aktører som ønsker å påvirke beslutninger ønske å komme i dialog med dette nivået. For at systemet skal fungere effektivt, må det etableres klare fullmakter internt i foretaket, med en forventning om at beslutninger normalt ikke overprøves eller underlegges en fornyet vurdering av overordnede.
Samhandling og samarbeid med kommuner og fylkeskommuner
Formelt er det i dagens modell styret for det regionale helseforetaket som har ansvaret for samhandling og samarbeid med kommuner og fylkeskommuner, herunder å inngå samarbeidsavtaler. I praksis er det slik at det er helseforetakene som er avtalepart for samarbeidsavtalene, og praktisk oppfølging av avtalene skjer lokalt.
Disse oppgavene kan i dette alternativet ivaretas gjennom fullmakter til daglig leder i sykehusgruppene/det enkelte sykehus. Dette vil i realiteten videreføre dagens praktiske arbeidsdeling, hvor samhandling er en viktig del av den daglige driften underlagt administrerende direktør i helseforetakene.
Utvalget mener det bør opprettes et organ knyttet til daglig leder i sykehusgruppene, hvor kommunene kan medvirke i utviklingen av planer og hvor informasjon kan utveksles. Nærmere utforming bør vurderes i samråd med KS mv. Et slikt organ kan også opprettes i de andre alternativene, knyttet til administrerende direktør i helseforetakene. Ellers vises til utvalgets vurdering av lokal forankring og samhandling i punkt 10.1.
Pasienters og andre berørtes innflytelse på tjenestetilbudet
Det er opprettet brukerutvalg både ved de regionale helseforetakene og ved helseforetakene. Selv om helseforetaksnivået ikke lenger vil ha styre, kan brukerutvalg likevel videreføres. Dette kan knyttes opp mot leder av sykehusgruppene, eventuelt de enkelte sykehusene. Dette bør tas opp med brukerutvalgene.
Samarbeid med universiteter og høgskoler
Det etablerte samarbeidet med universiteter og høgskoler er forankret i samarbeidsorganene med de regionale helseforetakene. Dette vil bli videreført i dette alternativet. Møtearenaer som er etablert mellom helseforetakene og universiteter og høgskoler vil også kunne videreføres av sykehusgruppene.
7.6.3 Implementeringsrisiko
I punkt 7.5.4 vurderes implementeringsrisikoen for de tre alternativene som er gitt i mandatet. I det følgende vurderes implementeringsrisikoen for alternativ 4. Alternativet innebærer i motsetning til alternativene 1–3 at det regionale leddet videreføres. Av den grunn er ikke alle elementene som nevnes i mandatet vedrørende risiko i implementeringen vurdert, da de ikke vurderes å ha betydning i dette alternativet.
Som omtalt i punkt 7.5.4 er det vanskelig å vurdere hvordan organisatoriske endringer vil påvirke den ordinære driften i en gjennomføringsfase. Det er vanskelig å tallfeste eller gi en presis beskrivelse av hvilke utilsiktede eller uventede konsekvenser som vil kunne oppstå, eller hvor stor sannsynlighet det er for dette som følge av omorganisering.
For alle alternativene utvalget har vurdert er det en risiko for at det politiske fokuset i implementeringsperioden i stor grad vil dreie seg mot spesialisthelsetjenesten, med tilsvarende mindre fokus på andre sentrale områder innenfor helse- og omsorgssektoren.
I alternativ 4 er det ikke styrer på helseforetaksnivå, og den kompetansen som dagens styrer besitter vil derfor forsvinne, som en direkte konsekvens av modellen. Risiko for tap av kompetanse for øvrig vurderes som lav.
Det er som nevnt i punkt 7.5.4 alltid risiko for at det i omorganiseringsprosesser blir mindre lederoppmerksomhet igjen rettet mot å ivareta daglig drift. Det er imidlertid vanskelig å vurdere konkret hvor stor denne risikoen er, men den vil avhenge av graden av omorganisering. Omorganiseringen vil i utgangspunktet ikke omfatte det tjenesteytende nivået, og det er ikke grunn til å tro at pasientbehandlingen vil bli vesentlig påvirket. Av den grunn anses risikoen som liten. Det er en viss fare for at kostnadskontrollen vil bli påvirket som følge av mindre lederoppmerksomhetet rettet mot å ivareta daglig drift. Omorganiseringen har imidlertid mindre omfang i alternativ 4 enn i alternativene 1, 2 og 3, og risikoen vurderes derfor som lavere i dette alternativet.
På IKT-området har alle regionale helseforetak en omfattende portefølje av utviklingsprosjekter. Dette er prosjekter med stor kompleksitet som involverer mange aktører, de innebærer store økonomiske løft og det er ulike finansieringsmodeller. I de alternative modellene der eierskapet skal ivaretas av én nasjonal eier, vil det være en utfordring å organisere oppfølgingen av prosjektene med en regional innretning. Implementeringsrisikoen vurderes å være lavere i dette alternativet enn i alternativene 1, 2 og 3, fordi man beholder det regionale nivået.
Alternativ 4 innebærer at to ledd i organisasjonsstrukturen formelt sett slås sammen, og den etablerte fullmakts- og styringsstrukturen må derfor endres. Dette vil innebære en risiko i implementeringsfasen, da det vil ta tid før nye fullmakts- og styringsstrukturer har satt seg og fungerer etter intensjonen.
Viktige strategiske beslutninger, og beslutninger som angår flere sykehusgrupper, vil bli tatt av styrene for de nye helseforetakene. For øvrig legges til grunn at oppgaver og ansvar i størst mulig grad delegeres til lederne av sykehusgruppene. Det vil likevel være en fare for at beslutninger, som enkelte oppfatter som kontroversielle eller uønsket, trekkes oppover i systemet. I dag er styrene i helseforetakene et naturlig stoppunkt for slike sentraliserende prosesser, da de regionale helseforetakene må anvende eier- eller oppdragsteknikker for å gripe inn. Denne risikoen vil være tilstede både i implementeringsperioden, men også på lengre sikt. Det vil være en viktig oppgave i en implementeringsfase å arbeide med å etablere gode og hensiktsmessige fullmakts- og styringsstrukturer og gjøre disse kjent for aktørene i systemet, og ikke minst sikre at disse blir etterlevd.
Oppsummert vurderer utvalget det slik at alternativ 4 har lav implementeringsrisiko. Det er i utgangspunktet ingen personer som må bytte arbeidssted, og man beholder sentrale elementer fra dagens modell, samt et regionalt perspektiv i planlegging og eierstyringen. Det vil imidlertid være utfordringer og risiko knyttet til å etablere ny fullmakts- og styringsstruktur.
7.7 Merknad fra et mindretall
Medlemmene Grimsgaard, Gåsvatn og Thürmer mener at en løsning med færre helseforetak direkte underlagt departementet eller et nasjonalt helseforetak ikke er uforenlig med at helseforetakene også ivaretar sørge-for-ansvaret. Det legges i alternativ 1–3 til grunn at helseforetakene ikke kan ha sørge-for-ansvaret da de ikke kan ivareta et regionalt perspektiv.
I dag håndteres planlegging og dimensjonering av nasjonale behandlingstjenester i de enkelte helseregionene hvor tjenestene ligger. Tilsvarende vil planlegging og dimensjonering av regionale behandlingstjenester kunne ivaretas i helseforetaket der tjenesten ligger, etter overordnede føringer. I dag er de ulike helseforetakene brukere av nasjonale behandlingstjenester som ligger i andre regioner. På samme måte vil de ulike helseforetakene i en ny modell kunne være brukere av regionale behandlingstjenester som er lagt til andre helseforetak.
Helsedirektoratet er nå tillagt oppgaven å bestemme nye nasjonale og regionale behandlingstjenester. Sammen med nasjonal helse- og sykehusplan vil direktoratet framover legge føring for oppgavedeling i helseforetakene i en slik modell.
Disse medlemmene mener derfor at en løsning med færre helseforetak med sørge-for-ansvar, direkte underlagt departementet eller et nasjonalt helseforetak, bør vurderes nærmere. I en slik modell bør det også vurderes om en del av oppgavene de regionale helseforetakene i dag ivaretar, bør overføres til et direktorat. Avhengig av grad av oppgaveoverføring vil en slik modell nærme seg alternativ 2. Disse medlemmene mener at inndelingen i nye helseforetak kan ses i sammenheng med regionreformen og at det vil være mest aktuelt med åtte til tolv helseforetak. Med et slikt antall vil foretakene være av samme størrelse som dagens Helse Nord. Hvis Helseregionene Nord, Midt-Norge og Vest videreføres, vil en oppdeling av Helseregion Sør-Øst tilsvarende dagens sykehusområder gi ti helseforetak.
Fotnoter
Difi (februar 2016): Organisering av det statlige eierskapet til spesialisthelsetjenesten. En drøfting av ulike tilknytningsformer.
Svein Gjedrem og Sven Ole Fagernæs (januar 2016): Kunnskapssektoren sett utenfra. Gjennomgang av de sentraladministrative oppgavene i kunnskapssektoren. Rapport til Kunnskapsdepartementet.
Difi-rapport 2011/11: Hva skjer i departementene? – om utfordringer og utvikling.
St.meld. nr. 19 (2008–2009) Ei forvaltning for demokrati og fellesskap
Ot.prp. nr. 32 (1990–91) Lov om statsforetak
European Observatory on Health systems trekker fram "policy capacity" som en viktig dimensjon i styringen av helsesektoren. Med dette menes at myndighetene har tilstrekkelig informasjon og analytisk kapasitet til å treffe opplyste beslutninger. De andre dimensjonene er gjennomsiktige beslutningsprosesser, deltakelse, ansvarliggjøring og organisatorisk integritet.
Agenda Kaupang (2012): Evaluering av styrene i helseforetakene.