10 Øyeblikkelig-hjelptilbudet i kommunene
10.1 Dagens organisering, ledelse og styring
Ifølge akuttmedisinforskriften har kommunene ansvar for sin del av den akuttmedisinske beredskapen utenfor sykehus. Kommunenes helse- og omsorgstjenester er pliktig til å yte nødvendige helse- og omsorgstjenester til personer som oppholder seg i kommunen, herunder øyeblikkelig hjelp.
De fleste kommuner organiserer sektoransvaret for helse og omsorg i samme organisatoriske enhet, ledet av en kommunaldirektør eller enhetsleder for helse og omsorg. Inn under dette ansvarsområdet hører fastlegene, legevakttjenesten og pleie- og omsorgstjenester, samt ansvar for øvrige helsetjenester og kommunalt psykisk helsevern og rusomsorg. Barnevern og sosialtjenester inngår i sektoransvaret i enkelte kommuner. Som oftest er hver deltjeneste organisert i egne enheter og med eget personell og ledelse.
Kommunelege I eller kommuneoverlege er medisinsk-faglig rådgiver i kommunen og har et særlig ansvar for helsemessig beredskap i tilfelle kriser og katastrofer som en del av sitt ansvar for det samfunnsmedisinske legearbeidet. Fastlegene har i oppgave å yte øyeblikkelig hjelp til innbyggerne på sine lister i åpningstiden og har plikt til å delta i legevakt.
Det er først og fremst legevaktsentral, legevakttjenesten og ø-hjelp døgntilbud som er den kommunale døgnberedskapen med oppgave å yte øyeblikkelig hjelp, men også fastleger og omsorgstjenester yter øyeblikkelig hjelp. Base for trygghetsalarm, sosiale vaktteam og barnevernvakt er eksempler på andre kommunale tjenester som har beredskapsfunksjon. Kommunal brann- og redningsetat deltar ofte i akuttmedisinske situasjoner og utgjør en viktig del av kommunenes akuttberedskap. I mange kommuner utfører brann- og redningsetaten utrykning til akutt skade og sykdom, som for eksempel akutt hjertestans, jf. omtale i kapittel 8.5.
Kommunenes styring av tjenestene avhenger av om tjenesten er organisert kommunalt eller utføres av private. Fastlegetjenesten består av stort sett selvstendige næringsdrivende leger som kommunen inngår avtaler med. Avtalene danner grunnlag for kommunens styring, som også finner sted gjennom lokalt samarbeidsutvalg mellom kommune og fastleger.
Kommunene har mulighet til å pålegge selvstendig næringsdrivende leger andre allmennlegeoppgaver i kommunen, som f.eks. arbeid i sykehjem og helsestasjon/skolehelsetjeneste. Kommunene kan også frita fra deltakelse i legevakt. Legevakttjenesten styres enten gjennom avtaler med selvstendig næringsdrivende eller ved ansettelsesforhold i kommunen. Ledelse i legevakttjenesten ligger som oftest hos daglig leder og legevaktsjef, som regel i en form for todelt ledelse der daglig leder har et samlet driftsansvar samt ansvar for sykepleiebemanningen, mens legevaktsjef har ansvar for legebemanningen.
Kommunestyret er med hjemmel i helse- og omsorgstjenesteloven § 6-1 og akuttmedisinforskriften § 4 pålagt å inngå samarbeidsavtale med det regionale helseforetaket i helseregionen eller med helseforetak som regionalt helseforetak bestemmer. Slike avtaler er etablert med oppretting av samarbeidsorganer mellom kommuner og helseforetak som følger opp avtalene. Tjenesteavtale 11 omfatter planer for den akuttmedisinske kjeden, jf. kapittel 5.
Organisatorisk fragmentering
Ifølge Grimsmo & Magnussen (2015) er primærhelsetjenesten preget av organisatorisk fragmentering. Tjenestene er ofte organisert i små og fysisk adskilte selvstendige resultatenheter og uten felles faglig ledelse. Tjenestene kan operere med hvert sitt journalsystem. Fragmenteringen i primærhelsetjenesten beskrives som alvorligere enn i spesialisthelsetjenesten. Intermediæravdelinger, kommunalt øyeblikkelig hjelp døgntilbud og lokal folkehelsevirksomhet er organisert som egne virksomheter, mange også som interkommunale ordninger med liten tilknytning til kommunenes øvrige aktivitet.
10.2 Portvaktfunksjon og betydning for samlet ressursbruk
Betydelige ressurser stilles til disposisjon i den akuttmedisinske beredskapen utenfor sykehus, både i form av personell, medisinsk utstyr og kjøretøy. I en del tilfeller er det stor usikkerhet om pasientens situasjon, og det kan være vanskelig å avgjøre rett ressursbruk. Samhandlingsreformen har gitt kommunene et større ansvar for pasientbehandling og deres øyeblikkelig hjelp-kapasitet er økt gjennom etablering av ø-hjelp døgnplasser, jf. tekstboks 10.1. Dette reflekteres i SAMDATA 2014, som viser en nedgang i ø-hjelpinnleggelser i sykehus fra 2012 til 2014 (Huseby et al., 2015). Samlet sett har dette trolig medført lavere ressursbruk for samfunnet samlet sett, selv om det foreløpig foreligger få analyser som viser dette.
Boks 10.1 Samhandlingsreformen
Et mål med samhandlingsreformen, som ble vedtatt i Stortinget i 2010, var at kommunene skulle ta et større ansvar for pasientbehandling og at helsetjeneste utøves på det lavest mulige effektive nivået (LEON-prinsippet), (St.meld. nr. 47 (2008–2009), 2009). Bedre pasientforløp og mer samfunnsøkonomisk rasjonelle løsninger var andre viktige mål. Reformen innebar at kommunene skulle øke sin øyeblikkelig hjelp-kapasitet gjennom etablering av ø-hjelp døgnplasser.
Primærhelsetjenestens rolle som portvaktfunksjon inn mot spesialisthelsetjenesten, er ikke svekket, men snarere forsterket gjennom samhandlingsreformen. Kommunene må i større grad enn i dag foreta reelle avveininger av om pasienten skal henvises til kommunale tilbud eller til spesialisthelsetjenesten (Prop. 91 L (2010–2011), 2011).
Behandling av stadig flere pasienter i spesialiserte og funksjonsdelte sykehus er både ressurskrevende og ikke nødvendigvis til beste for pasientene. Samhandlingsreformen har lagt vekt på at generalistkompetansen er sentral for å behandle pasienter med forverring av kroniske og sammensatte lidelser, og har forutsatt at mer av pasientbehandlingen skal skje på kommunalt nivå. Reformen er fulgt opp med endret lovgivning, blant annet ny lov om kommunale helse- og omsorgstjenester fra 2012 og ny akuttmedisinforskrift i 2015.
For lav bemanning på legevakt eller manglende tilrettelegging for sykebesøk og utrykning kan innebære en økonomisk besparelse for kommunen. Slike forhold vil kunne påføre spesialisthelsetjenesten økte kostnader i form av mer ambulansetransport og unødvendige sykehusinnleggelser. Nasjonalt kompetansesenter for legevaktmedisin (2009) har illustrert dette i sin handlingsplan:
«Dersom legevakta i utgangspunktet tek hand om 96 pst. av pasientane sjølve og sender 4 pst. til sjukehus, men endrar dette med éin prosent til å ta hand om 95 pst. sjølve og sende 5 pst. til sjukehus, vil sjukehuset oppleve ei auke i pasientstraumen på heile 25 pst.»
Enkelte studier har sett nærmere på mulighetene for at større innsats fra kommunene og fra desentralisert spesialisthelsetjeneste kan medføre færre ø-hjelpinnleggelser i sykehus. En studie av akuttinnleggelser fra Værnesregionen interkommunale legevakt med et befolkningsgrunnlag på ca. 29 000 mennesker tyder på at det kan være mulig (Lillebo, Dyrstad & Grimsmo, 2012). Legevaktleger ble bedt om å angi om sykehusinnleggelser kunne vært unngått, gitt seks alternative helsetjenestetilbud: innleggelse i distriktsmedisinsk senter, distriktspsykiatrisk senter eller i sykehjem, time ved spesialistpoliklinikk neste dag, intensiv hjemmesykepleie eller observasjonsmulighet ved legevakten. Studien omfattet 1083 legevaktkonsultasjoner i 2011, som resulterte i 152 innleggelser (14 pst.). En femdel av innleggelsene ble angitt som unngåelige. Innleggelse i distriktsmedisinsk senter, time ved spesialistpoliklinikk neste dag eller innleggelse i sykehjem var de mest aktuelle alternativene. Forfatterne konkluderte med at nye samhandlingstiltak, slik som kommunale øyeblikkelig hjelp-senger i distriktsmedisinsk senter og/eller sykehjem, kan bidra til å redusere antallet sykehusinnleggelser. I tillegg tydet resultatene på at spesialisthelsetjenesten bør utvide sitt akuttpolikliniske tilbud.
10.3 Større helhet og interkommunalt samarbeid
Et viktig utviklingstrekk er at flere kommuner finner nye måter å utnytte ressursene på, gjennom felles organisering av tjenester som i dag er hver for seg. Økt interkommunalt samarbeid om legevakttjenesten, er et annet tydelig utviklingstrekk.
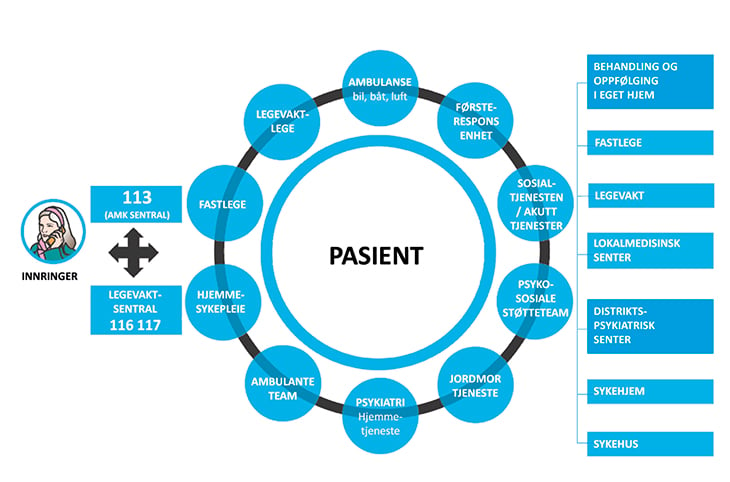
Figur 10.1 Den utvidete akuttmedisinske kjede.
Kilde: Helsedirektoratet, Nødnettprosjektet, 2014
10.3.1 Større helhet – felles organisering og samlokalisering
Prosesser i retning av større helhet og felles organisering av flere tjenester er igangsatt i mange kommuner. Flere kommuner utvikler nye løsninger ved at flere tjenester organiseres sammen med felles personellressurser. I mange kommunale ø-hjelp døgntilbud (ØHD) brukes legevaktlege som felles legeressurs, og planlagt legevisitt organiseres i tillegg til at legevaktlege tilkalles ved behov.
Samlokalisering av ulike helse- og omsorgstjenester gjøres av mange kommuner i stor eller liten bredde. Et eksempel på stor bredde finnes i Valdres lokalmedisinske senter, jf. tekstboks 10.2. Liknende lokalmedisinske sentre med samling av tjenester fra både primær- og spesialisthelsetjenestenivå finnes flere steder i landet, blant annet på Ål, Otta og i Alta.
Boks 10.2 Under samme tak – legevakt, kommunale ø-hjelpsenger og omsorgstjenester
Våren 2015 ble Valdres lokalmedisinske senter etablert i et nybygg i Fagernes i et samarbeid mellom seks Valdreskommuner. Her er samlet en rekke helse- og omsorgstjenester fra både kommune, fylkeskommune og helseforetak. Av tjenester med heldøgns beredskap er interkommunal legevakt, legevaktsentral, intermediæravdeling med kommunale akutte døgnplasser. Nord-Aurdal kommune skal ha lokaler for hjemmetjenestene med heldøgns beredskap og sykehjem. I tillegg kommer jordmortjeneste i døgnkontinuerlig vaktberedskap. Andre helse- og omsorgstjenester med åpningstid på dagtid skal også etableres i samme bygg – tannhelsetjenester, fysioterapi og ergoterapi, spesialistpoliklinikktilbud (blant annet barsel- og ammepoliklinikk), røntgen og dialyse. Senteret har kort avstand til ambulansestasjonen i Fagernes, men er ikke samlokalisert med denne.
Kilde: Personlig meddelelse oktober 2014 Toril Naustdal, Nord-Aurdal kommune
I alt 33 pst. av landets legevakter er samlokalisert med kommunalt øyeblikkelig hjelp døgntilbud, og i 39 pst. av landets legevakter er tilsyn med pasienter i de kommunale ø-hjelp døgnplassene en del av legevaktlegens faste oppgaver. Samlokalisering av legevakt med sykehus er også vanlig, og 17 pst. av dagens legevakter er samlokalisert med sykehus (Morken, Midtbø & Zachariassen, 2014). Det finnes flere eksempler på at kommuner som er i dialog om et legevaktsamarbeid, går ut fra nærheten til et lokalsykehus som avgjørende for en felles, framtidig legevakt. Tilgang til laboratorie- og røntgentjenester ser ut til å være et viktig hensyn, et annet kan være trygghet for personellet fordi det kan være lettere å rådføre seg med sykehuspersonell, spesielt om pasienter som vurderes innlagt.
Samlokalisering av legevakt med ambulansestasjon eller andre nødetater kan ha betydning for legevaktens evne til å dra i sykebesøk eller utrykning. Bare 8 pst. av legevaktene i landet er samlokalisert med ambulansestasjon. Samlokalisering av legevakt med andre nødetater (brann, politi) er relativt sjelden, men er gjort i Samnanger og Os, samt i Gran og Lunner. Samnanger og Os interkommunale legevakt er samlokalisert med brannvesenet i Os. Denne legevakten har eget utrykningskjøretøy, og brannmannskaper bidrar med sjåfør om ikke sykepleier er tilgjengelig.
Felles akuttmottak (FAM)
Der legevakt lokaliseres i sykehus, viser utviklingen at kommuner og helseforetak foretrekker at legevakten drives av kommunen og ikke er en del av sykehusets organisasjon. Forrige akuttutvalg var positive til at man opprettet felles akuttmottak (FAM) der legevakten er integrert eller samorganisert med sykehusets akuttmottak i et felles eierskap og felles ledelse (NOU 1998: 9, 1998). Dette forslaget ble fremmet på et tidspunkt da 6 pst. av legevaktene var organisert med felles akuttmottak med sykehus. I St.meld. nr. 43 (1999–2000) Om akuttmedisinsk beredskap (2000) ble dette fulgt opp og regjeringen oppfordret fylkeskommuner og kommuner til å etablere felles akuttmottak. Men utviklingen har gått i motsatt retning. I Nasjonalt legevaktregister 2014 er det registrert fem felles akuttmottak, eller 3 pst. av alle legevakter (Morken, Midtbø & Zachariassen, 2014). Felles akuttmottak er en modell som i stor grad er forlatt av dem som har prøvd den ut, og det har ikke tilkommet noen nye. Det finnes svært sparsom dokumentasjon på effektene av FAM-modellen for norsk legevakt. Nklm har framholdt at integrering av legevakt i akuttmottak kan svekke legevaktens portvaktfunksjon. Det kan føre til økt ressursbruk i sykehusene og økt bruk av lett tilgjengelig teknologi og diagnostisk utstyr uten nyttig helseeffekt (Nklm, 2009).
10.3.2 Interkommunalt samarbeid om legevakt
Interkommunalt samarbeid er i dag den dominerende organisasjonsformen. I 17 av 19 fylker har et flertall av kommunene gått inn i interkommunale legevaktordninger, og 11 fylker har så få som 0–2 kommunale legevakter. Kun to fylker, Oslo og Finnmark, har en klar dominans av kommunale legevakter og få interkommunale løsninger. Hver interkommunal legevakt dekker i snitt tre kommuner. I alt 80 pst. av landets 428 kommuner er dekket av 111 interkommunale legevakter. Kun 80 av landets 428 kommuner hadde i 2014 en ren kommunal legevakt.
Utviklingen er et resultat av en tydelig politikk fra sentrale helsemyndigheter. Forrige akuttutvalg foreslo i NOU 1998: 9 å vurdere en sammenslåing av flere vaktdistrikter, og dette ble fulgt opp i St.meld. nr. 43 (1999–2000) Om akuttmedisinsk beredskap (2000) som konkluderte med at det bør gis tilskudd til interkommunalt samarbeid om legevakt. Kostnadsundersøkelser forelå i 2004 og 2006 (Hem, 2004; Holmøy, 2006) og viste blant annet høyere kostnader per innbygger i interkommunale legevakter med få innbyggere, store geografiske områder og høy andel spredtbygd bosetting. Et særskilt tilskudd til etablering av nye interkommunale legevakter ble gitt fra staten fra 2008 til 2014.
Legevaktbelastningen kan reduseres ved andre tiltak enn sentralisering av legevaktene. Nye arbeidsoppgaver som observasjonssenger og ØHD-enheter er en mulighet for kommunene til å få flere leger som kan dele på vaktene i legevakt. Dette er et alternativ til sentralisering av legevakter som mange leger har ønsket seg for å få redusert vaktbelastning (Brandstorp, 2014).
Momenter til vurdering av interkommunalt samarbeid om legevakt
Akuttutvalget har gått gjennom flere utredninger og kommunestyresaker fra kommuner som de siste årene har deltatt i prosesser med sikte på å endre organiseringen av legevakttjenesten. Slike prosesser er ofte langvarige og utfallet i de fleste sakene har vært tilslutning til interkommunal organisering. De hensynene som vektlegges og omtales i de kommunestyresakene utvalget har gått gjennom, er:
Legenes vaktbelastning og hensynet til rekruttering og stabilitet i fastlegetjenesten trekkes fram i samtlige kommunestyresaker og er den viktigste fellesnevner. En del kommuner har problemer med å få til en stabil fastlegetjeneste og få fastlegene til å delta i legevakttjenesten, og benytter derfor turnusleger og vikarer.
Høy vikarbruk, mange utenlandske vikarleger, høy andel turnusleger og få fastleger medvirker til økt risiko og sårbarhet for tjenesten.
Tilgjengelighet for innbyggerne reduseres i alle andre kommuner enn legevaktens vertskommune, men det legges samtidig vekt på at bilambulanse og luftambulanse har god tilgjengelighet og håndterer de mest akutte tilfellene. En stor del av legevakttjenestens aktivitet er knyttet til henvendelser som kan vente og kan håndteres av fastlegene på et senere tidspunkt.
Evne til å foreta utrykning og sykebesøk omtales i liten grad. I stedet henvises det enkelte steder til at akutt syke og skadde ivaretas av ambulansetjenesten, og at de fleste uansett skal til sykehus. Få kommuner drøfter om bemanningen i en framtidig interkommunal legevakt er tilstrekkelig til å ivareta behovet for å kunne foreta utrykninger og sykebesøk.
Det er sjelden argumenter for lavere utgifter ved en interkommunal løsning. Enkelte kommuner med høye kostnader til vikarer i legevakttjenesten, argumenterer imidlertid med at det kan være gunstig økonomisk å inngå i et kommunesamarbeid.
De fleste saker legger opp til en kostnadsdeling mellom kommunene for kostnadene knyttet til én legevaktstasjon. Det er få eller ingen eksempler på hovedstasjon/satellitt-organisering. I tilfeller der enkeltkommuner oppretter en bakvakt eller tilstedevakt på kveldstid som en forsterkning av det interkommunale tilbudet, skjer som regel ingen kostnadsdeling.
Kvalitet og sikkerhet er hensyn som sjelden omtales.
Samfunnsøkonomiske avveininger der gevinsten for samfunnet av en døgnbasert legevakt i egen kommune sees opp mot kostnadene, er som regel fraværende i utredninger og beslutninger i kommunene.
Reisetid til legevakt og betydning for etterspørselen etter legevakttjenester
Interkommunalt samarbeid om legevakt betyr at legevaktdistriktene blir færre og større med økt avstand og reisetid til legevakt. Om lag fem pst. av befolkningen, eller 260 000 innbyggere har mer enn 40 minutters reisetid til nærmeste legevakt. Noe under to pst. av landets befolkning eller om lag 84 000 innbyggere har mer enn 60 minutters reisetid (Raknes, 2015).
Fordi tallene for reisetid er basert på gjennomsnittstall, har enkelte innbyggere betydelig lenger reisetid. Lengste gjennomsnittlige reisetid til legevakt i en kommune er 130 minutter. Reisetid er beregnet ved bruk av privatbil i henhold til fastsatte fartsgrenser på vei (Raknes, Morken & Hunskår, 2014).
Kommuner med lang avstand til legevakt er særlig lokalisert til fylkene Oppland, Nordland, Sogn og Fjordane og Møre og Romsdal.
Utvalget har gjennomgått reisetidsdataene fra studien av Raknes, Morken og Hunskår (2014) og sammenstilt med organisasjonsdata fra Nklm. Resultatene viser at samtlige kommuner som har lenger reisetid enn 40 minutter, enten er med i interkommunale legevaktsamarbeid eller benytter legevakt i annen kommune om natten og/eller i helgene. Funnene viser at lengre reisetid enn 40 og 60 minutter i hovedsak inntrer i interkommunale legevaktdistrikter som dekker store geografiske områder, og gjelder kommuner i ytterkantene av distriktet. Reisetidsdataene ble innhentet i 2011.
Nklm har utført ulike studier i løpet av 2013 og 2014 som viser at avstand til legevakt er en avgjørende faktor for hvordan innbyggerne bruker legevakten. Ulikhetene i kontakt- og konsultasjonsratene kan ikke forklares ut fra medisinske, demografiske eller sosioøkonomiske forhold.
Den første studien, (Raknes & Hunskår, 2013), bygget på data fra Arendal legevaktdistrikt som i 2011 dekket ti kommuner i Aust-Agder og Telemark i et interkommunalt legevaktdistrikt på om lag 90 000 innbyggere. Studien viste at etterspørselen etter legevakttjenester falt med økt reisetid, jf. figur 10.2. Innbyggere med en reisevei på 76 km kontaktet legevakten halvparten så ofte som dem som bodde i umiddelbar nærhet av legevaktlokalet. Raten for konsultasjoner med lege ble halvert etter 43 km. Femti km økt reisevei var assosiert med en firedels reduksjon i sykebesøksrate fra legevaktlege. Studien viste også en signifikant nedgang i antall røde og gule kontakter (hastegrad akutt og haster), selv om fallet i etterspørselen er størst for henvendelsene med hastegrad vanlig (grønn respons).
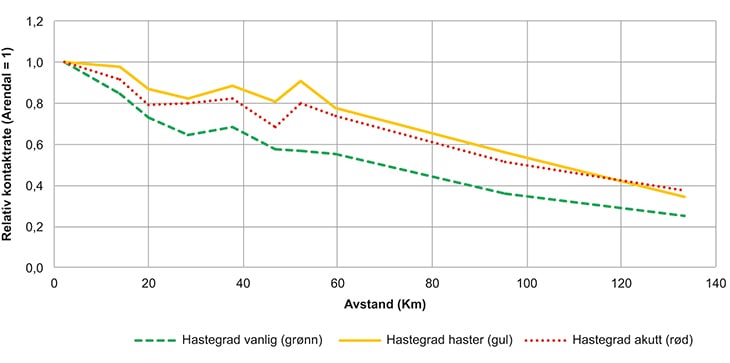
Figur 10.2 Forholdet mellom legevaktkontakter og avstand til legevakten, fordelt på hastegrad akutt (rød), haster (gul) og vanlig (grønn).
Kilde: (Raknes og Hunskår, 2013)
En studie fra 315 av landets kommuner (Raknes, Morken og Hunskår, 2014) bekreftet at lang reiseavstand til legevakt er assosiert med redusert bruk av legevakt. Økt reiseavstand på 50 km medførte om lag 50 pst. nedgang i antall konsultasjoner, telefonkonsultasjoner og sykebesøk på legevakt. Sammenhengen mellom reiseavstand og redusert legevaktforbruk synes å være en generell sammenheng som er gyldig for resten av landet. Resultatene kan ifølge artikkelforfatterne tolkes slik at innbyggere perifert i store legevaktdistrikter reelt sett har dårligere tilgang til akuttmedisinske primærhelsetjenester enn innbyggere med kortere avstand til legevakt.
En studie på oppdrag fra Akuttutvalget konkluderer med at det ikke er signifikant samvariasjon mellom reisetid til legevakt og innleggelser i sykehus (Swanson, Alexandersen & Hagen, 2015). Med andre ord det ikke flere sykehusinnleggelser per innbygger i befolkning som bor langt fra legevakt. I stedet tyder studien på det motsatte, at det er en ikke-signifikant tendens til at andelen innleggelser per innbygger kan være så mye som 10 pst. høyere ved korte avstander til legevakt enn ved lange avstander, etter at det er kontrollert for avstand til sykehus.
10.4 Øyeblikkelig hjelp og legens rolle
10.4.1 Omfang av øyeblikkelig hjelp
Kommunenes beslutningsgrunnlag for å vite noe om behovet for øyeblikkelig hjelp i egen kommune er begrenset. Det samles ikke inn data på kommunenivå over omfanget av ø-hjelptjenester til innbyggerne. Et utgangspunkt for å vite noe om behovet for øyeblikkelig hjelp i en kommune, er å ta utgangspunkt i de mest akutte hendelsene. I én studie fra en norsk kommune ble samtlige akutte sykdoms- og skadetilfeller registrert over en toårsperiode fra 2005 til 2007, jf. tekstboks 10.3. Studien ble gjort i Austevoll kommune der det i studieperioden var omlag 4400 innbyggere, og der det er tradisjon for at kommunens leger involveres i alle tilfeller av sykdom og skade (Rørtveit & Hunskår, 2009). Studien samlet informasjon om alle akutte tilfeller som ble meldt inn til AMK, legevaktsentral, legevaktlege og fastleger, og gir dermed den mest omfattende registrering som er foretatt av akutt sykdom og skade i befolkningen i en kommune. Legene som deltok i studien, avgjorde i hvert enkelt tilfelle om pasienten skulle kategoriseres som akuttmedisinsk, ut fra en individuell vurdering og ikke ut fra medisinsk indeks. De fleste pasientene ble kategorisert i hastegrad akutt (rød respons) ved første kontakt.
Ett hovedfunn i studien var at omfanget av akuttmedisinske hendelser ble registrert til 27 hendelser per 1000 innbyggere per år (hendelsesinsidens). I over halvparten av tilfellene ble pasienten, etter vurdering av lege, vurdert til en annen hastegrad enn pasienten fikk ved første kontakt. I 43 pst. av tilfellene ble hastegraden redusert etter at pasienten var blitt sett til av lege, mens det i 11 pst. skjedde en oppgradering av hastegrad (Rørtveit, Meland & Hunskaar, 2013).
Boks 10.3 Austevoll-studien
I alt 236 akuttmedisinske hendelser ble varslet og registrert av legene i Austevoll-studien i løpet av to år.
Det var langt mer akutt sykdom enn skade: 84 pst. av hendelsene var akutt sykdom, 16 pst. akutt skade.
De akuttmedisinske hendelsene omfattet et stort spekter av diagnoser, i alt 62 ulike ICPC-diagnoser, og var ikke avgrenset til noen få kjernetilstander.
I alt 68 pst. av de akuttmedisinske hendelsene resulterte i at pasienten(e) ble sendt til sykehus. I 94 pst. av hendelsene deltok ambulansepersonell.
Første kontakt ble tatt til legevaktsentralen i 43 pst. av de akuttmedisinske hendelsene, til AMK-sentralen i 36 pst og til legekontor i 13 pst. av hendelsene. 8 pst. ble meldt på andre måter.
Kilde: Rørtveit & Hunskår (2009)
Få andre studier har sett på forekomsten av akutt sykdom og skade i en befolkning i en kommune, men enkelte studier har sett på omfanget av røde responser fra AMK-sentraler. Ellensen, Wisborg, Hunskaar & Zakariassen (2014) samlet inn alle henvendelser som fikk hastegrad akutt (rød respons) fra et tidsrom på 72 timer fra alle AMK-sentraler i Norge, og fant en rød respons-rate på 21 per 1000 innbyggere per år. Zakariassen, Burman & Hunskaar (2010) gjorde en tre måneders registrering av røde responser fra tre AMK-sentraler som viste en hendelsesinsidens på 25 per 1000 innbyggere per år. Ut fra disse studiene er det rimelig å anta at rød respons definert i AMK og ringt inn på nødnummer 113 ligger rundt 20–25 hendelser per år per 1000 innbyggere.
10.4.2 Legens rolle i akuttmedisinske situasjoner
Selv om alle kommuner er lovpålagt å yte øyeblikkelig hjelp, viser erfaring at en del kommuner organiserer sine tjenester slik at ambulansetjeneste og spesialisthelsetjeneste for en stor del håndterer akutt sykdom og skade uten involvering fra legevakt eller fastlege.
Ambulansepersonell har en viktig ambulansefaglig kompetanse med kompetanse i akuttmedisinske prosedyrer og operativ erfaring. Legen på sin side har kompetanse i den medisinske vurderingen av pasienten og kan diagnostisere og sette i verk mer avansert medisinsk behandling på stedet. Når ambulansepersonell sendes ut på vurderingsoppdrag der det er usikkerhet om pasientens tilstand, opplever imidlertid mange ambulansefagarbeidere at de mangler støtte fra lege. Flere studier har påvist dette, blant annet Momyr & Kindt (2011) og Hjortdahl, Zakariassen & Wisborg (2014).
Leger i det prehospitale rom har ikke bare en portvaktfunksjon, men en viktig rolle i å sikre pasienten medisinsk forsvarlig oppfølging og behandling. I samarbeid med annet helsepersonell har legen beslutningsansvar i medisinske spørsmål jf. Helsepersonelloven § 4. I det prehospitale rom innebærer denne rollen også å ta stilling til hva som er det rette behandlingsnivået for den enkelte pasient, inkludert om pasienten har behov for sykehusinnleggelse eller kan ivaretas på annen måte. Det er leger som må vurdere hvilke pasienter kommunen kan påta seg ansvaret for. I sin virksomhet kan legen overlate bestemte oppgaver til annet personell (medhjelpere) hvis det er forsvarlig ut fra oppgavens art, personellets kvalifikasjoner og den oppfølgning som gis. Medhjelpere er da underlagt legens kontroll og tilsyn jf. Helsepersonelloven § 5.
Den første vurderingen av hvilke legeressurser som behøves i de ulike situasjonene, gjøres i AMK- og LV-sentralene basert på informasjon som gis på telefon. I de situasjonene der diagnosen er godt avklart, kan pasienter i mange tilfeller håndteres tilfredsstillende av ambulansepersonell eller hjemmesykepleie, og ofte vil det være raskt avklart hvorvidt pasienten skal innlegges i sykehus. I slike situasjoner kan det være mest hensiktsmessig at legevaktlegen overlater situasjonen til annet helsepersonell og ikke involverer seg selv utover eventuelt å konferere og gi råd over samband. I andre situasjoner kan legens rolle være sentral for å få oppgradert hastegraden til en pasient, og få engasjert utrykning av luftambulanse.
For den enkelte allmennlege vil hyppigheten av alvorlige tilstander ofte være for liten til å kunne håndtere de mest kritiske situasjonene forsvarlig. Spesialisthelsetjenestens leger med anestesi- og intensivkompetanse engasjeres av AMK i utvalgte situasjoner og særlig der det vurderes at pasientens vitale kroppsfunksjoner kan være truet og der det er behov for en raskest mulig avklaring og eventuelt medisinsk intervensjon for å berge liv og helse, jf. kapittel 11. Utrykning av anestesilege betyr ikke at legevaktlegen ikke skal delta. Legevaktlegen kan ha kortest responstid og er ofte først hos pasienten, i tillegg er oppfølging av pårørende eller andre i krisesituasjoner en viktig funksjon.
På et hendelsessted, for eksempel i et ulykkestilfelle, vil samhandling med ambulansetjenesten på stedet være verdifullt. I Nasjonal traumeplan fra 2015 framheves allmennlegens rolle i traumesystemet i perifere områder med lang vei til sykehus. I forslag til ny nasjonal traumeplan, som nå ligger til behandling hos de regionale helseforetakene, stilles det krav til legevaktlegens deltagelse ved traumer (Nasjonal kompetansetjeneste for traumatologi, 2015). Allmennlegen må kunne gi livreddende behandling på stedet sammen med ambulansepersonell og må være forberedt på rollen som medisinsk teamleder. Riksrevisjonen har i en rapport til Stortinget om de prehospitale tjenestene uttrykt forventninger om at de fleste pasienter blir vurdert av vaktlege på hendelsesstedet (Riksrevisjonen, 2006).
10.5 Fastlegene
10.5.1 Fastlegenes øyeblikkelig hjelp på dagtid
På landsbasis blir det tatt imot mange flere øyeblikkelig hjelp-pasienter daglig i fastlegeordningen enn på legevakt. Nklm har anslått at landets fastleger tar imot om lag 4 mill. ø-hjelp-pasienter i året (Hunskår et al., 2014). Fastlegeforskriften fastsetter at fastlegen skal prioritere listeinnbyggerne ut fra en konkret medisinsk vurdering av haste- og alvorlighetsgrad. Men det foreligger i dag ingen krav til medisinsk-faglig kompetanse ved henvendelser til fastlegekontoret i motsetning til legevaktsentralen der det er krav til bachelorkompetanse for personell på legevaktsentral som tar imot telefonhenvendelser. Fastlegene bør forsikre seg om at de i sin fastlegevirksomhet har gode sorteringsrutiner når pasienter henvender seg for øyeblikkelig hjelp. Helsesekretærer og sykepleiere i fastlegekontor bør ta i bruk Telefonråd, som er et elektronisk beslutningsstøttesystem utviklet for hastegradssortering ved legekontor og legevakt.
Etter fastlegeforskriften har fastlegen plikt til å delta i legevakt enten det dreier seg om legevakt utenfor ordinær åpningstid eller kommunens øyeblikkelig-hjelp-tjeneste på dagtid. I tillegg skal fastlegen innrette sin praksis slik at listeinnbyggere som må ha øyeblikkelig hjelp, kan mottas og vurderes i åpningstiden. På dagtid forutsettes ø-hjelp-tilbudet som regel ivaretatt av fastlegene selv, mens beredskapen på ettermiddag, kveld, natt og i helgene ivaretas gjennom legevaktordninger. Fastlegene skal også samarbeide om øyeblikkelig hjelp for å dekke opp ved fravær fra praksis.
I forbindelse med fastlegereformen i 2001 ble det innført mer forpliktende bestemmelser om øyeblikkelig hjelp på dagtid, men det er mange eksempler på at det ikke er etablert et godt nok system på dagtid når det gjelder legevaktordning.
I en studie om fastlegepasienters bruk av legevakt ble det påvist stor variasjon i bruk av legevakt (Sandvik, Hunskår & Diaz 2012). Den viktigste konklusjonen fra studien var at hvis fastleger hadde bedre tilgjengelighet for akutte henvendelser ville dette kunne gi et potensial for flytting av flere hundre tusen kontakter fra legevakt til fastlege.
Risvollan legesenter i Trondheim var blant de første som innførte en modell for tildeling av time hos fastlegen samme dag. Målet er bedre tilgjengelighet ved telefonhenvendelser, kortere ventetid, færre forsinkelser på venterommet, og man unngår at folk drar til legevakten i stedet for å gå til fastlegen. Time samme dag er mulig fordi fastlegene har ryddet plass i avtaleboken slik at de har 50–60 pst. ledig kapasitet hver dag. Pasientene tar kontakt med legesenteret ved hjelp av telefon eller SMS. Alle pasienter som har fastlege ved legesenteret, får tilbud om time samme dag eller senest neste morgen dersom SMS sendes om ettermiddagen. Anslag fra erfaringene på Risvollan legesenter tilsier at om lag syv ø-hjelptimer per 1000 innbyggere på fastlegens liste er en tilstrekkelig kapasitet i fastlegens praksis. Økt kapasitet hos fastlegene til å ta imot flere pasienter i løpet av kort tid, kan trolig avhjelpe pågangen på legevakt, selv om det er lite kunnskap om effektene. Hunskår et al. (2014) viser til at det mange steder er for liten kapasitet i fastlegeordningen og at legevakten opplever pågang tidlig på ettermiddagen fra pasienter som burde ha kommet til på fastlegekontoret.
Nklm har beregnet at om lag 200 000 av legevakttjenestens pasienter kategorisert i grønn hastegrad kan flyttes fra legevakt til fastlegekontor. Bare i få legevaktdistrikter vil dette merkes i en grad som gir rasjonaliseringsgevinster i form av færre leger og annet personale på vakt. Men det gir anledning til noe mer beredskapsaktivitet, mer rom for sykebesøk og utrykninger med noe mindre sjanse for samtidskonflikter mellom de få alvorlig syke ute og de mange ganske friske inne på legevaktstasjonen (Hunskår et al. (2014).
10.5.2 Kveldsåpne fastlegekontor
Kveldsåpne fastlegekontorer er ikke blitt en etablert del av den offentlige helsetjenesten. I mange andre land har fastlegekontorer lengre åpningstid enn i Norge, men fordi ansvaret for øyeblikkelig hjelp er organisert på andre måter i andre land, er sammenlikningen ikke så relevant. Det er en tendens til at flere leger slår seg sammen og danner praksiser med opptil 8–10 leger som kan gi en mulighet for å ha kveldsåpent de fleste hverdager.
Det er ikke gjort studier av effektene for legevakttjenesten ved at fastleger utvider åpningstidene sine, og det er derfor lite grunnlag for å si noe om hvilke effekter kveldsåpne fastlegekontorer kan gi. Helsedirektoratet (2015d) har erfart at der kveldsåpne fastlegekontor har vært forsøkt, har tilbudet ikke vart over tid. Dette knytter direktoratet blant annet til at legevakt er et lett tilgjengelig alternativ utenfor legekontorenes åpningstid. I tillegg finnes en del private legesentre og legevakter med kveldsåpent, som dekker en del av behovet i de største byene. Helsedirektoratet (2015d) har foreslått at kveldsåpne fastlegekontorer prøves ut og evalueres i et utvalg kommuner, slik at man vinner erfaring. Forslaget innebærer samtidig at finansieringen av kveldsåpne fastlegekontor og legevakt sees i sammenheng. Direktoratet viser også til utvikling av ny programvare som gir legevaktsentralene mulighet til å bestille time hos et fastlegekontor på vegne av pasienten, enten til time dagen etter eller senere. Effekten av innføring av et slikt system, kan bli at bruken av både legevakt og fastlegekontorene blir riktigere i forhold til alvorlighets- og hastegrad.
Legeforeningen (2015) antar at kveldsåpne fastlegekontorer for en stor del vil bidra til å flytte aktivitet fra fastlegenes egen dagtid til kveld, med liten avlastning av legevakttjenesten som resultat.
10.6 Legevakttjenesten
I internasjonal sammenheng skiller den norske legevakttjenesten seg ut. Få andre land har bygget opp en primærhelsetjeneste som er i døgnberedskap og som sorterer pasientstrømmen inn mot sykehus. Mange land har åpne akuttmottak i sykehusene og følgelig problemer med stor pågang av uselekterte pasienter i akuttmottak eller emergency centers, med lange ventetider og kapasitetsproblemer.
10.6.1 Formål
Legevakttjenestens formål er nært knyttet til dens rolle som en del av den akuttmedisinske beredskapen, og til kommunenes ansvar for å yte øyeblikkelig hjelp.
Akuttmedisinforskriften (2015) definerer legevakt slik:
«Med kommunal legevaktordning menes i denne forskriften virksomhet som gjennom hele døgnet skal vurdere henvendelser om øyeblikkelig hjelp og foreta nødvendig oppfølging.»
Ifølge Hunskår et al. (2014) skal legevakt være en del av den allmenne helseberedskapen i kommunen og ha ansvar for å diagnostisere, primærbehandle og stabilisere tilstander som er akutt livstruende og som krever at pasienten må raskt til sykehus. Men det største volumet av legevakttjenester vil være å diagnostisere og ferdigbehandle akutte allmennmedisinske tilstander, der pasienten ikke trenger spesialisthelsetjenester eller sykehusbehandling.
Legevakthåndboken knytter formålet nært opp til øyeblikkelig hjelp, og understreker at legevakt ikke er en utvidet, kveldsåpen fastlegetjeneste:
«Den kommunale legevaktordningen er en allmennmedisinsk virksomhet som skal sikre at alle som oppholder seg i kommunen, kan få nødvendig helsehjelp. Ordningen skal hele døgnet vurdere henvendelser om øyeblikkelig hjelp og foreta nødvendig oppfølging. Ordningen er et tillegg til fastlegens tilbud om øyeblikkelig hjelp til innbyggerne på sin liste innenfor fastlegekontorets åpningstid. Legevakt er ikke en utvidelse av fastlegens virksomhet til kveldstid.» (Johansen, Blinkenberg, Arentz-Hansen & Moen, 2015).
Boks 10.4 Lenvik kommune: Når skal du ringe legevakta?
Lenvik kommune er vertskap for felles legevakttjeneste for kommunene Tranøy, Berg, Torsken, Lenvik, Sørreisa og Dyrøy, og gir følgende informasjon på nettet:
Når skal du ringe legevakta? Legevakta er et tilbud til deg som får akutt sykdom eller skade som ikke kan eller bør vente til neste dag. På legevakta blir pasienter prioritert etter alvorlighetsgrad på sykdom eller skade. Dette betyr at ventetiden kan variere etter hvor alvorlig tilstanden er. Dersom din medisinske tilstand blir forverret etter at du snakket med sykepleier eller lege, må du ringe tilbake eller vurdere å ringe 113.
Når skal du ikke ringe legevakta? Legevakta er en beredskapsvakt og det er derfor helt nødvendig at det opprettholdes kapasitet til å yte hjelp når det står om liv. Personell på legevakta har ikke kapasitet til å prioritere:
Utredninger og henvisninger av ikke akutte skader og sykdomstilstander.
Kontroller og oppfølging av sykdommer og skader.
Resepter som ikke er på livsviktige medisiner.
Fornyelse av resepter.
Forlengelse av sykmeldinger.
Utskriving av attester.
Alle fastleger har avsatt timer til øyeblikkelig hjelp på dagtid.
Kilde: Lenvik.kommune.no/helse-og-omsorg/ helsetjenester/legevakt/
Legevakt dreier seg om å ta imot uselekterte pasienter med en stor bredde av ulike medisinske problemstillinger. Gode medisinske kunnskaper, erfaring og evne til å vurdere risiko, hastegrad og alvorlighet hos pasienten er sentrale egenskaper hos legevaktpersonellet. I tekstboks 10.4 gjengis et eksempel fra Lenvik i Troms på hvordan kommuner kan informere om legevakttjenesten.
10.6.2 Aktivitet, hastegrad og alvorlighet
Legevaktene i Norge har et stort klinisk omfang. I 2014 hadde legevakttjenesten tett opptil 2 mill. kontakter. Størstedelen av kontaktene, om lag 1,35 mill., var konsultasjoner, I tillegg kom 45 000 enkle kontakter, foruten ca. 65 000 sykebesøk. Dessuten ble det registrert i underkant av 500 000 telefonkonsultasjoner med sykepleier eller lege.
I 2014 var det i Norge 191 legevakter, i 2015 var det 190. Helsedirektoratet har anslått om lag 1600 årsverk ved norske legevakter. Hunskår et al. (2014) har anslått at mellom 8000 og 10 000 personer hvert år arbeider i legevakttjeneste, men mange i kun et lite antall vakter. Grunnlaget for legevaktsaktiviteten er antall regningskort fra de deltagende leger som registreres av HELFO.
En grundigere undersøkelse av aktiviteten i legevakt gjennomføres hvert år ved Nklms syv Vakttårnlegevakter, som er et fast, representativt utvalg av legevakter. Kontaktrater ved legevaktene lages på grunnlag av data fra disse legevaktene, og uttrykker summen av enkle kontakter, telefonkontakter og konsultasjoner. Kontaktraten i 2014 ble anslått til 338 pasientkontakter per år per 1000 innbyggere mot 415 i 2010, ifølge Eikeland, Raknes & Hunskår (2015). Kontaktratene ved legevaktene har vært i nedgang over flere år, mens antall regningskort til HELFO ikke har vist tilsvarende nedgang i samme periode. Det er visse utfordringer knyttet til å oppnå komplett registrering i Vakttårnprosjektet. I tillegg har Vakttårnlegevaktenes representativitet endret seg siden 2005–2006, slik at kontaktratene trolig gir for lave anslag.
Pasientenes alderssammensetning
Aldersgruppene med spesielt høyt forbruk av legevakttjenester er spedbarn og småbarn i alderen 0–2 år, unge voksne omkring 20–25 år og de eldste eldre fra 90 år og oppover. Kontaktraten per individ i disse aldersklassene ligger betydelig høyere enn kontaktraten per individ i øvrige aldersklasser. Den høye kontaktraten blant unge voksne skyldes trolig studenter som har flyttet hjemmefra og som ikke har skaffet seg fastlege på studiestedet.
Den høye legevaktbruken blant personer over 90 år utgjør i dag en relativt liten andel av legevaktenes virksomhet fordi de utgjør en svært liten del av befolkningen. De eldste vil i framtiden utgjøre en større andel av befolkningen med økt etterspørsel etter legevakttjenester som følge.
Kapasitetsutnyttelse og pågang
Helg, høytider og ferier er legevaktenes høysesong. Aktiviteten gjennom året er nokså jevn, uten særlig nedgang i sommermånedene. Tilgjengelighet i fastlegeordningen er en avgjørende faktor for hvordan pasienter faktisk bruker legevakttjenesten.
På hverdagene er det svingninger i antall kontakter gjennom døgnet med en topp mellom kl. 17 og 22. I helgene er antall kontakter mer jevnt fordelt gjennom døgnet. Data fra de syv Vakttårn-legevaktene i 2014 viser at 38. pst av kontaktene skjer på dagtid, 48 pst. på kveldstid og 13,5 pst. om natten.
For en legevakt med et opptaksområde på 10 000 personer, innebærer kontaktratene i legevakt at det som et gjennomsnitt må forventes i overkant av ni kontakter i løpet av et døgn i legevakttjenesten. Om natten vil snittet ligge på om lag én kontakt, de øvrige kontaktene fordeles over dag, ettermiddag og kveld. Et slikt volum er et statistisk snitt, og sier ikke noe om sannsynlig aktivitet ved en konkret legevakt.
Avhengig av avstand til legevakt, sesong, sykelighet og skadeomfang i kommunen kan ratene være vesentlig annerledes i den enkelte kommune. Varierende folketall grunnet trafikkmengde, hyttebeboere, turisme og større arrangementer i kommunen m.m. vil påvirke antall kontakter til legevakt. Pågangen på legevakt påvirkes både av befolkningsstørrelse og alderssammensetning. Bruken påvirkes også av yrkes- og næringsstrukturen i den eller de kommunene som legevakten yter tjeneste. Det har også noe å si om legevaktdistriktet har videregående skoler eller høyskoler og universitet, og hvordan avstander og kommunikasjonsmønster er. Antall flyktninger, midlertidige arbeidsinnvandrere og andre personer uten fastlege påvirker også pågangen.
Hastegrad og alvorlighet
Akutt sykdom og skade, som enten er livstruende eller antatt livstruende, utgjør en liten del av legevaktenes samlede aktivitet. Nklms kontaktrater kan tyde på et aktivitetsnivå som er om lag 13 ganger høyere enn det omfanget av akuttmedisinske hendelser som ble funnet i Rørtveit & Hunskår (2009). Dataene er ikke direkte sammenlignbare, siden Austevollstudien registrerte fra hele døgnet og fra alle kontaktpunkter, ikke bare legevakt, men gir likevel en pekepinn på legevakttjenestens volum i forhold til forekomsten av akutt skade og sykdom.
De fleste kontaktene til legevakten er vanlige tilstander (Hunskår et al., 2014). Mange akuttmedisinske tilstander er også enkle å identifisere. Men mellom disse gruppene forekommer et ganske stort volum av kontakter som trenger rask avklaring om det skjuler seg noe alvorlig og i verste fall livstruende. Dette krever spesifikk og systematisk allmennmedisinsk tilnærming samt gode verktøy for hastegradsvurdering og prioritering. Sentralt er også telefonrådgivning, som må ta høyde for stor usikkerhet og at tilstanden kan være i utvikling. Usikkerheten kan minimaliseres gjennom kompetanse, teknologi og organisering, men kan ikke elimineres helt.
Mange pasienter som tar kontakt med legevakt kan ha tidlige og uspesifikke tegn til sykdom som gjør det vanskelig å stille en sikker diagnose. Framfor å stille diagnose, vil legevaktlegen som oftest legge vekt på å ta stilling til om pasienten må innlegges i sykehus eller ikke, om det haster med avklaring eller behandling, om pasienten må komme til legevakten eller om pasienten i stedet kan oppsøke fastlegen dagen etter (Hunskår et al., 2014).
Boks 10.5 Hastegrader i Norsk Indeks for medisinsk nødhjelp
Hastegrad rød (akutt): Hastegrad for antatt kritisk tilstand der de vitale funksjoner kan være truet eller manifest forstyrret og der ambulanse skal rykke ut og lege alarmeres.
Hastegrad gul (haster): Hastegrad for antatt alvorlig tilstand der de vitale funksjonene kan bli truet og der det er behov for umiddelbar situasjonsvurdering av lege eller transport til sykehus.
Hastegrad grønn (vanlig): Hastegrad for tilstander der det antas at tidsmomentet medisinsk sett ikke er avgjørende og som kan forelegges lege til vurdering ved første passende anledning.
Kilde: Helsedirektoratet (2012)
Hvert år håndteres om lag 50 000 pasientkontakter med høyeste hastegrad (rød) ved norske legevakter. I 2014 var om lag 70 pst. av aktiviteten ved legevakt knyttet til laveste hastegrad (grønn), 27 pst. i mellomste hastegrad (gul) og 3 pst. i høyeste hastegrad (rød). Disse andelene har vært stabile over tid. Omgjort til rater per innbygger, med utgangspunkt i om lag 340 pasientkontakter per 1000 innb. per år, var det 10,1 røde kontakter, 91,5 gule kontakter og 236,3 grønne kontakter (Eikeland, Raknes & Hunskår, 2015).
Hastegrad og alvorlighet i sykdom er to forskjellige størrelser. Samtidig er det en klar samvariasjon mellom dem innen akuttmedisinen. Kjent, alvorlig sykdom hos en pasient innebærer som regel ikke at en situasjon er tidskritisk. Det er først når det oppstår en akutt forverring eller en endring i sykdomsbildet, at en situasjon må avklares innen kort tid.
Hvert år henviser legevakttjenesten om lag 300 000 pasienter til sykehusinnleggelse som øyeblikkelig hjelp. Nklm anslår at 50 000 av disse tilhører laveste hastegrad (grønn respons), mens 200 000 pasienter tilhører mellomste hastegrad (gul respons). De øvrige ø-hjelpinnleggelsene fra legevakt, om lag 35 000 per år, er pasienter i hastegrad akutt (rød). Pasienter som innlegges utgjør om lag 20 pst. av alle pasientkontaktene i legevakttjenesten, om man tar utgangspunkt i det samlede antall konsultasjoner, sykebesøk og enkle kontakter (om lag 1,5 mill.). Ø-hjelpinnleggelsene fra legevakt utgjør om lag 60–70 pst. av alle ø-hjelpinnleggelser i sykehus.
De fleste ø-hjelpinnleggelser i sykehus fra legevakt gjelder pasienter som er kategorisert i laveste eller mellomste hastegrad av legevaktlege. Men fordi legevakttjenesten håndterer store pasientvolum, utgjør ikke disse noen stor andel av det samlede volum av pasienter i disse hastegradene. Som andel av sykehusinnleggelser er det imidlertid et betydelig antall.
Den høye andel av pasienter i laveste hastegrad (grønn respons) i legevakttjenesten viser at legevaktene bruker store deler av sine ressurser og tid til ikke-akutte helseproblemer. I én studie (Welle-Nilsen, Morken, Granås, & Hunskår, 2009) ble det tatt sikte på å avdekke omfanget av helseproblemer i legevakt som pasienten enten kunne ha håndtert selv, eller som kunne ha vært henvist til legehjelp neste dag. Her ble en andel av konsultasjonene ved fire legevakter i Hordaland gjennomgått. Legene brukte om lag 18 pst. av sin konsultasjonstid på alminnelige helseplager som pasienten kunne ha håndtert selv og om lag 32 pst. av tiden gikk med til konsultasjoner om alminnelige helseplager som kunne ha ventet til neste dag.
10.6.3 Prioritering i legevakt
Et viktig spørsmål i tilknytning til legevakt er om legevakten har utviklet seg til noe annet enn det som er formålet med tjenesten og om hvilke forhold som påvirker prioriteringen i legevakt. Få studier har sett på hvilke mekanismer som bidrar til at legevakttjenesten bruker en stor del av sin kapasitet til pasienter med enkle problemstillinger. En forklaring kan være at rammevilkår som finansiering og organisering stimulerer til særskilte prioriteringer, eller at ytre forhold som fastlegenes funksjon eller befolkningens preferanser virker inn. En tredje forklaring kan ligge i legevaktens indre mekanismer, gjennom mangelfull faglig ledelse, praktiske hindre eller personellets preferanser.
Nklm har i sin rapport til Akuttutvalget lagt vekt på å utvikle legevakttjenestens akuttmedisinske beredskapsfunksjon (Hunskår et al., 2014). I tillegg har Nklm lagt vekt på det store volumet av pasienter i norsk legevakttjeneste, der en betydelig andel er uavklarte og uselekterte pasienter med stor grad av usikkerhet omkring sin helsetilstand og utsikter til forverring. Dette volumet kan ikke henvises til ambulanse eller sykehus, men må håndteres i legevakt. Nklm har samtidig foreslått tiltak for å lette tilgjengeligheten til fastlegen med større mulighet for legevaktene å kunne prioritere strengere mellom pasienter.
Det nasjonale Traumeutvalget har i sin rapport fra 2015 lagt vekt på legevaktens funksjon som en akuttmedisinsk ressurs (Nasjonal kompetansetjeneste for traumatologi, 2015).
I sin innspillsrapport for en bedre legevakt har Legeforeningen lagt vekt på at legevakten har en viktig rolle som en trygghetsskapende institusjon, ved at det skal være enkelt å kontakte legevakten når man er engstelig for sin egen eller andres helse (Legeforeningen, 2015). Legeforeningen mener at legevakttjenesten i for stor grad har mistet sin opprinnelige funksjon som en akuttmedisinsk beredskapstjeneste, og omtaler i rapporten at flere legevakter har utviklet seg til å bli kveldsåpne legekontor med pågang av pasienter med problemstillinger som verken er livstruende eller akutte. Legeforeningen mener det er en utfordring for legevakttjenesten at det er etablert en forventning om at legevakten alltid skal være tilgjengelig, og at kapasitetsproblemer i legevakt kan medføre at de som virkelig har behov for akutt hjelp prioriteres feil, eller får svekket behandlingskvalitet.
Prioritering mellom pasienter er avgjørende i legevakter med så stor pågang at det oppstår samtidighetskonflikter. I byer og storbyområder, samt i store, interkommunale legevakter med store opptaksområder er prioritering mellom pasienter helt avgjørende for kvalitet og pasientsikkerhet i tjenesten. Legeforeningen (2015) understreker at legevaktene må ha gode rutiner for prioritering av pasienter, slik at ikke stor pågang hindrer forsvarlige, faglige vurderinger av tilstander som haster.
Finansieringsordningenes betydning for prioritering
Prioritering på legevakt påvirkes av flere forhold. Det økonomiske grunnlaget for å ha mer personellressurser, utstyr og kjøretøy kan være bedre i kommuner med mange innbyggere og i større, interkommunale legevaktsamarbeid.
Dagens finansiering og avlønning av legevakttjeneste skjer gjennom statlige aktivitetsbaserte refusjoner, egenandeler fra pasientene og til dels også beredskapslønn fra kommunen. Legevaktlegenes avlønning er for en stor del aktivitetsbasert ved at både refusjoner og egenandeler utløses ved utført aktivitet i form av kontakter og konsultasjoner, og refusjoner og egenandeler utbetales direkte til legene om ikke annet er avtalt. En slik aktivitetsbasert finansiering gir høy aktivitet. Mange innbyggere får dermed et tilbud med god tilgjengelighet. Disse økonomiske insentivene kan påvirke prioriteringen i legevakt, spesielt med hensyn til avveiningen mellom å prioritere pasienter inne på legevaktstasjonen opp mot utadrettet virksomhet gjennom sykebesøk og utrykninger. Unntak fra dette gjelder legevaktleger på fast lønn, der kommunen i prinsippet mottar statens refusjoner for legevaktarbeid.
Om lag halvparten av landets legevakter bruker fastlønn i deler av døgnet. Fastlønn er avtalefestet i arbeid nattestid i alle interkommunale legevakter med tilstedevakt. Fastlønn er tatt i bruk ved en del store legevakter med fast ansatte leger. Fastlønn er også utbredt i en del kommuner med lite befolkningsgrunnlag og lav aktivitet i legevakt. Enkelte kombinasjoner av fastlønn og aktivitetsbasert avlønning av legevaktleger finnes, som oftest i kommuner som av rekrutteringshensyn lar fastlønnede leger beholde en del av refusjonene selv.
På oppdrag fra utvalget har Godager & Iversen (2015), vurdert avlønning i legevakt og kartlagt synspunkter fra legevakter med erfaring med fastlønn. Kartleggingen er utført i samarbeid med Nklm og viser relativt sterk støtte til at fastlønn legger til rette for riktigere prioritering av pasienter, basert på medisinsk-faglige og ikke økonomiske vurderinger (46 pst. helt enig). Dessuten framkom det også støtte til at fastlønn bidrar til å bedre kommunens styring med driften (46 pst. helt enig), samt til at legevaktleger med fastlønn også kan anvendes til å følge opp pasienter i kommunale akuttsenger (33 pst. helt enig).
Godager & Iversen (2015) finner imidlertid at det er vanskelig med utgangspunkt i økonomisk tankegang å gi et entydig svar på om en overgang fra takstbasert avlønning til fastlønn er å foretrekke. I helsetjenesten er det ofte langt flere mål enn det er virkemidler, og i praksis er det ikke noe avlønningssystem som kan oppfylle alle mål fullt ut. Argumentet for fastlønn er sannsynligvis større i mindre sentrale kommuner enn i sentrale kommuner. I mindre sentrale kommuner er trolig befolkningsgrunnlaget for lite til at kombinasjonen av beredskapstillegg og takster er attraktiv nok for å rekruttere til legevakt. Befolkningsgrunnlaget tilsier dessuten at legevaktene vil utføre sammensatte oppgaver siden lite befolkningsgrunnlag ikke gir rom for flere leger og arbeidsdeling på kveld og natt. I de større byene der befolkningsgrunnlaget og inntektspotensialet i tradisjonell legevakt er større, kan man trolig tenke seg mer differensiert avlønning med plass for takstbasert ordning i de tradisjonelle legevaktoppgavene og fastlønn i de mer komplekse oppgavene som følger med kommunenes økte ansvar for helse- og omsorgstjenester. Men også i storbylegevaktene kan fastlønn innebære større stabilitet hos personellet og større jobbtilfredshet gjennom regulerte faste ansettelser med faglige utviklingsmuligheter gjennom ansettelsen, ifølge Godager & Iversen (2015).
NSDM har påpekt at legevaktens beredskapsfunksjon motvirkes gjennom statens finansiering av legevakttjenesten:
«Beredskap krever en form for slakk i tjenesten slik at legene kan rykke ut og prioritere det som haster mest. Da må legevaktressursene i vakt være avpasset pasientgrunnlaget. Men så lenge avlønning av leger stort sett baserer seg på en stykkprismodell, vil denne avpasningen og slakken være vanskelig å få på plass mange steder. Det er ikke noe økonomisk insentiv for å kalle inn ekstra lege når det er travelt og kø på legevakta. Tvert imot, da taper vaktlegen potensiell inntjening.» (Brandstorp, 2014).
10.6.4 Rekruttering og bemanning
Rekruttering
Deltakelse i legevakt er obligatorisk for fastleger. Det gis rett til fritak under visse forutsetninger, men undersøkelser viser at langt flere enn dem som formelt har rett til fritak, ikke deltar i legevakt (Sandvik & Hunskår, 2015).
Da fastlegeordningen startet var antallet fastleger 3 661. Ved utgangen av 2014 var antallet 4 512. Fra 2001 til 2014 har det vært en reduksjon i gjennomsnittlig listelengde fra 1162 innbyggere til 1124 innbyggere (Helsedirektoratet, 2015c). Reduksjonen er marginal, men kan ha sammenheng med nytt, statlig stimuleringstilskudd fra 2013 på Helse- og omsorgsdepartementets budsjett til oppretting av nye fastlegehjemler i kommunene.
Sandvik, Hunskår & Diaz (2012) har vist at fastlegenes deltakelse i legevakt varierer mellom sentrale og desentrale strøk av landet. I de mest rurale områdene er så mye som 77 pst. av fastlegene med i legevakt, mens i de mest sentrale områdene er deltagelsen så lav som 42 pst. Samme studie viste at kvinnelige fastleger har lavere vaktdeltakelse enn mannlige i alle aldersgrupper og med færre pasientkontakter. Vaktdeltakelsen avtar med fastlegenes alder og med økende listelengde. Innvandrerfastleger med kort botid i Norge har den høyeste vaktdeltakelsen (81 pst.).
Fastlegenes andel av aktiviteten i legevakt har falt nokså jevnt i perioden 2006–2014 (Sandvik & Hunskår, 2015). Andelen deltakende spesialister i allmennmedisin har også falt i samme periode. Andelen av kontaktene som utføres av de mest kompetente legene, spesialister i allmennmedisin og erfarne fastleger som deltar i vakt, er beskjeden og fallende.
Det er relativt store forskjeller i inntektsmulighetene i legevaktarbeid mellom sentrale og mindre sentrale strøk i landet (Brandstorp, 2014). Inntektspotensialet for leger i legevakttjeneste er stort i sentrale områder og mindre i spredtbygde områder og avlønnes her til dels med beredskapslønn for å sikre en viss inntekt. Ifølge NSDM er det et paradoks at legene i små distrikter har den høyeste vaktbelastningen og den minste inntekten på vakt.
Bemanning
På kveld, natt og helg har 80 pst. av legevaktene kun én lege på vakt. I alt 40 pst. av legevaktene er uten sykepleier på vakt til enhver tid på døgnet og bare 20 pst. av legevaktene har organisert bakvaktlege for lege i vakt (Morken, Midtbø & Zachariassen, 2014).
En undersøkelse Nklm gjennomførte i 2011 ved alle landets legevakter viste at av legene som var alene på vakt, var 19 pst. turnuslege og 21 pst vikar. I alt 9 pst. av legene alene på vakt hadde problemer med å forstå og gjøre seg forstått på norsk (Morken & Zachariassen, 2012).
Legevakt kan være i tilstedevakt, hjemmevakt eller bakvakt. Bakvakter er etablert av ulike årsaker. Akuttmedisinforskriften stiller krav til veiledningsbakvakt for leger uten selvstendig vaktkompetanse. I tillegg etableres i en del tilfeller beredskapsbakvakt ved sterk pågang på legevakten og stort pasientvolum. Det finnes også beredskapsbakvakt ved lang reisevei.
10.6.5 Ledelse, fagutvikling og kompetanse
Ifølge Hunskår et al. (2014) er det avsatt få ressurser til kvalitetsutvikling og ledelse i legevakt. Både daglig leder og medisinsk-faglig leder av legevakt er som oftest i deltidsstillinger. Det er ikke uvanlig at medisinsk-faglig leder med tittel legevaktsjef har en stilling på 20 pst.
Med 1–2 ansatte på vakt i de fleste legevakter, er det lite rom for oppbygging av fagmiljø eller fagutvikling. I tillegg deltar fastlegene i stadig mindre grad i legevakttjeneste og det samme gjelder andelen av spesialister i allmennmedisin. Sammen med høy vikarbruk i en del legevakter, har dette uheldige konsekvenser for kompetansenivået i legevakttjenesten.
Flere har påpekt kompetanseutfordringer i legevakttjenesten. Tidligere har det vært få formelle krav til legevaktpersonell. Med revidert akuttmedisinforskrift er det innført kompetansekrav for selvstendig vaktlege, jf. kapittel 5.1.1.
Spesialister i allmennmedisin må fornye sin spesialisering hvert femte år. Hittil har det ikke vært krav om legevakttjeneste i en slik resertifisering, og fast ansatte legevaktleger kan heller ikke resertifiseres som spesialister i allmennmedisin uten å opparbeide tilstrekkelig praksis som fastlege.
10.6.6 Sykebesøk og utrykninger
Sykebesøk og utrykninger utføres i stadig mindre omfang. Om lag 36 pst. av landets legevakter har egen legevaktbil. Dette er biler som er spesielt utrustet for formålet. En noe lavere andel har uniformerte biler, og enda færre har biler godkjent som utrykningskjøretøy (Morken, Midtbø & Zachariassen, 2014).
Sykebesøk
Det mangler nasjonale retningslinjer for omfang av sykebesøk eller kriterier for sykebesøk fra legevakt. Om lag 5 pst. av landets legevakter oppgir at de aldri gjennomfører sykebesøk (Morken, Midtbø & Zachariassen, 2014).
I årsstatistikkene fra Nklm er sykebesøk kategorisert sammen med utrykning der legevaktlege rykker ut som ledd i en ambulanseutrykning rekvirert fra AMK-sentralene. På regningskortene til legene skilles det ikke mellom sykebesøk eller utrykning. Nklm har estimert at det utføres om lag dobbelt så mange utrykninger som sykebesøk av lege.
I 1995 foretok legevaktene om lag 685 000 hjemmebesøk, i 2000 omkring 357 000 sykebesøk, mens det ble utløst takster for om lag 65 000 utrykninger/sykebesøk i 2014 (Sandvik & Hunskår, 2015).
Sykebesøk gjøres i hovedsak til eldre pasienter. For personer på 90 år og eldre skjer om lag 20–30 pst. av kontaktene i form av sykebesøk.
Vaktleger i små utkantkommuner med færre enn 2000 innbyggere reiser oftest i sykebesøk. En årsak til dette kan være at mange småkommuner ikke har eget legevaktlokale. Sentralitet har betydning for andel sykebesøk og er definert som en kommunes geografiske beliggenhet i forhold til et senter hvor det finnes funksjoner av høy orden. Mens sykebesøkene utgjør seks pst. av alle kontaktene til legevakt i de minst sentrale kommunene, synker denne andelen når kommunesentralitet øker.
I storbyene er det svært sprikende funn. Enkelte byer har organisert seg med bilordninger og personell som reiser i sykebesøk. Oslo kommune utførte i 2014 om lag 15 700 sykebesøk (Oslo kommune, Helseetaten, 2015). Oslo står dermed for over 20 pst. av sykebesøkene i hele landet, men har ikke mer enn 12,5 pst. av landets befolkning. Trondheim var tidlig ute med egen legevaktbil, og Drammen har gjennomført sykebesøk og utrykninger med legevaktbil bemannet med lege og sykepleier. Andre byer, som Bergen og Tromsø, har svært få sykebesøk. Bergen har ikke legevaktbil, men har en egen besøksordning for sykehjem.
Nklm evaluerte drift av legevaktbil i Drammen i 2009 (Hallgren & Mikaelsen, 2009). En av konklusjonene var at drift av legevaktbil fungerer best dersom legen ikke går i samdrift med ordinært legevaktarbeid der konsultasjoner er avlønnet med refusjoner. Det ble også anbefalt at personellet dedikeres sykebesøk og utrykninger, med andre ord at bemanningen økes, og at fastlønn benyttes.
I en egenevaluering fra Asker og Bærum legevakt i 2012 (Engzelius, 2012) rapporteres det 3387 sykebesøk på årsbasis eller om lag ni sykebesøk per døgn med legevaktbilen i 2011. Det anslås om lag 484 sparte sykehusinnleggelser på årsbasis, ved at legevakt rykket ut til pasientens hjem. Ved 640 sykebesøk ble unødig bruk av ambulanse unngått, og med tur-retur anslås det rundt 1200 sparte ambulanseoppdrag på årsbasis. Tilsvarende ble assistanse fra politi unngått i om lag 85 besøk, ved at legevakten oppsøkte pasientens hjem. I ca. 20 pst. av sykebesøkene ble pasienten lagt inn i sykehus.
Boks 10.6 Flere sykebesøk i Drammensregionen

Figur 10.3 Legevaktbilen til Drammensregionens interkommunale legevakt, uniformert etter Nklms nye retningslinjer
Kilde: Foto: Øystein Berg 2014
Nklm la fram nye retningslinjer for uniformering av legevaktbil i 2014 (Aksnes, Mikaelsen, Valdersnes, Zachariassen & Øen, 2014). Drammensregionen interkommunale legevakt (IKL) har hatt legevaktbil i mange år, og var først ute med å uniformere legevaktbil i tråd med nye retningslinjer (se bildet). Legevakten har et opptaksområde på om lag 130 000 innbyggere i Drammen, Lier, Svelvik, Sande og Nedre Eiker. Lengste avstand fra legevakten til ytterkanten av distriktet er om lag 45 km. Bilen er bemannet med dedikert mannskap på to personer – en legevaktlege og en sykepleier – for å øke kapasiteten til å foreta sykebesøk og utrykninger. Bilen har GPS-sporing og kan følges av AMK-sentralen. Bilen er ikke rigget for pasienttransport, men er utstyrt med akuttmedisinsk utstyr – legekoffert, medikamenter, hjertestarter, EKG, inhalasjonsutstyr, utstyr for sutur, kateterisering og blodprøvetaking. Erfaringen er at behovet er spesielt stort blant eldre på sykehjem og eldre i omsorgsbolig, og det er til disse pasientgruppene de fleste sykebesøkene går til. Fra 2011 til 2014 har legevakten økt antall sykebesøk fra 1387 til 2333, en økning på nær 70 pst. Før Drammen fikk egen legevaktbil, benyttet legevakten drosje, og antall sykebesøk var da nede i 282 besøk per år (2010).
Kilde: Møte med Drammensregionens legevakt IKS, juni 2014 samt Per Magne Mikaelsen, personlig meddelelse.
Utrykninger
I 2,1 pst. av legevaktkontaktene rykket lege ut med ambulanse (Eikeland, Raknes & Hunskår, 2015). På landsbasis tilsvarer dette om lag 36 000 årlige ambulanseutrykninger med legevaktlege.
Når AMK-sentralene beslutter at en henvendelse skal klassifiseres i hastegrad akutt (rød respons), følger det av Indeks at ambulanse skal sendes ut og lege skal alarmeres. Når legevakt alarmeres fra AMK, er det legevaktlegens selvstendige ansvar å avgjøre om han eller hun rykker ut. På legevakter som er samlokalisert med ambulansestasjon eller med sykehus, hender det at legen følger med ambulansen fra ambulansestasjonen. I andre tilfeller bruker legen kjøretøy fra legevakten, egen bil eller reiser i drosje. Ambulansebåt/skyssbåt brukes også i noen tilfeller.
I revidert akuttmedisinforskrift er det krav om at legevaktordningen skal yte hjelp ved ulykker og andre akutte situasjoner, blant annet rykke ut umiddelbart når det er nødvendig. I rundskrivet til forskriften sies det at kommunen må sørge for en forsvarlig transportordning.
Bruk av egen legevaktbil og ambulansepersonell til transport av legevaktlege i utrykning, er iverksatt i Arendal interkommunale legevakt. Samarbeidet skjer etter avtale mellom legevakten og Sørlandet Sykehus HF, og kommunen betaler vederlag for bruk av ambulansepersonell og kjøretøy, jf. tekstboks 10.7.
Boks 10.7 Lege/ambulansebil i Arendal legevaktdistrikt
Siden 2002 har Sørlandet Sykehus HF og Arendal interkommunale legevakt hatt en formell avtale om legevaktbil. Legevaktdistriktet omfatter ti kommuner i Aust-Agder og Telemark og har store avstander. Legevaktbilen er i drift ettermiddag og kveld med utvidet drift i helger og høytider. Én av legene på vakt er dedikert sykebesøk og utrykninger, men arbeider for øvrig inne på legevakten mellom turene. I 2014 hadde bilen 2003 oppdrag.
Helseforetaket stiller med utrykningsbil og ambulansearbeider som sjåfør. Bilen har akuttmedisinsk- og sambandsutstyr tilsvarende en ambulanse, men har ikke båre for pasienttransport
Legevaktlegen er tilgjengelig for utrykning og bringer med seg legeutstyr, medikamenter osv.
Legevakten fullfinansierer driften
Begge parter uttrykker god erfaring med dette konseptet. Spesielt trekkes fram at ambulansepersonell og legevaktleger blir godt kjent og derfor har en god samhandling, også ved pasientbehandling i andre sammenhenger. Ambulansearbeideren deltar i pasientundersøkelsene sammen med legen og får gjennom dette en unik pasienterfaring. Legene lærer akuttprosedyrer, samband og opptreden på skadested av ambulansepersonellet. Elektronisk kommunikasjonsverktøy gir mulighet for kommunikasjon med AMK-sentralen og sikring av pasientopplysninger. Bilen kjøres av erfaren utrykningssjåfør, noe som reduserer risiko for ulykker. Siden det alltid er to personer i sykebesøk, øker sikkerheten for personellet. Et forhold som trekkes fram som et forbedringsområde, er å finne hensiktsmessige oppgaver for ambulansearbeideren inne på legevakten mellom oppdragene.
Kilde: Enhetsleder legevakten i Arendal Arnhild G. Lund, enhetsleder ambulansetjenesten i Arendal og Risør Jens Rosenvold og fagkoordinator Jack Rosseland.
Studier viser at AMK-sentralene i ulik grad varsler legevakt ved rød respons. Det finnes ikke nasjonal statistikk over dette, men av over 5000 rød respons tilfeller fant Zakariassen (2010) at de tre målte AMK-sentralene varslet legevaktlege i om lag halvparten av tilfellene. KoKom og Nklm gjorde de samme funnene for alle AMK-sentralene i 2008, med stor variasjon mellom AMK-sentralene (Blinkenberg, Jensen & Press, 2008). Studien av Zakariassen (2010) fant at utrykningsvillighet blant legevaktlegene var stigende ved økende alvorlighet hos pasientene. Flertallet av rød respons-oppdragene (70 pst.) viste seg å være pasienter som ble nedgradert til gul hastegrad og dermed likevel ikke var i en potensiell eller manifest livstruende situasjon. Studien viste også at dobbelt så mange pasienter ble kjørt direkte til sykehuset hvis legevaktlegen ikke var alarmert ved rød respons (31 pst.), sammenlignet med når legen var alarmert (16 pst.). Funnene kan tolkes dithen at dersom AMK-sentralene alarmerer legevaktlegene oftere, vil det kunne føre til reduksjon av unødvendige transporter direkte til akuttmottakene og dermed færre innleggelser i sykehus.
Studier viser store variasjoner i legers deltakelse i utrykninger til akutt syke eller skadde pasienter. Ved storbylegevakten i Trondheim fant Momyr & Kindt (2011) en involveringsgrad på 13 pst. I det interkommunale legevaktsamarbeidet i Orkdalsregionen var tilsvarende tall 32 pst. og ved legevakten i Oppdal 50 pst.
Det er et stort spenn i allmennlegenes involvering i akuttmedisinske hendelser. I motsetning til de relativt lave tall for involvering i Sør-Trøndelag, viser data for lege-utrykning ved rød respons i ambulanseområdet for Helse Bergen en mye høyere involveringsgrad. I 2010 og 2011 skjedde legeutrykning i 66 pst. av AMK-sendte røde responser. Dette tallet økte til 70 pst. i 2014. I denne oppsummeringen er Bergen, der det ikke skjer noen legeutrykning, ekskludert fra materialet. Om lag samme legeutrykningsgrad, 65 pst., ble funnet i en studie fra 2012 i Hordaland (Brennvall, Hauken, Hunskår, Wisborg, & Zakariassen, 2015).
Hunskår et al. (2014) har påpekt at praktiske forhold, som kun én lege på vakt og store legevaktdistrikter, kan vanskeliggjøre legevaktens mulighet for å dra i sykebesøk eller delta i akuttmedisinske utrykninger med ambulansepersonell.
Samlokalisering med ambulansestasjon kan muliggjøre mer samtrening der man utvikler hverandres ferdigheter og øker kompetansen. I tillegg kan samlokalisering gjøre det lettere for legevakttjenesten å delta i utrykning. Eventuell bruk av ambulanse til transport av legevaktpersonell bør avtalefestes, og legevakten må sikre at det er tilstrekkelig transportkapasitet om ambulansen er ute i annet oppdrag.
I noen tilfeller vil det være en stor fordel å foreta undersøkelse og behandling på legekontoret på grunn av tilgang til utstyr og laboratorietjenester. Undersøkelsesforholdene vil være bedre og assistentfunksjoner lettere tilgjengelig. Dersom det vurderes at transport til legekontor eller legevaktlokale ikke vil representere en alvorlig tidsforsinkelse eller en uforholdsmessig belastning for pasienten, vil den beste løsningen være at pasienten bringes dit, eventuelt i ambulanse. I andre tilfeller vil det likevel være bedre at legen rykker ut eller reiser i sykebesøk til pasienten. Transport til legekontor kan for eksempel representere en uheldig forsinkelse av en sannsynlig sykehusinnleggelse. En annen grunn kan være at pasienten åpenbart ikke vil ha godt av forlenget transportfase. Eksempler er gamle og svekkede, noen ganger døende pasienter. Dette kan være pasienter innlagt i sykehjem. Ikke sjelden gir en legeundersøkelse i pasientens hjem et langt bedre bilde av pasientens totalsituasjon og er et viktig bidrag i vurderinger av hva som er det beste behandlingsnivået; hjemme, øyeblikkelig hjelp døgnopphold, sykehus osv. Pasienter med psykiske plager blir ofte vurdert best hjemme.
10.6.7 Pasienterfaringer
Brukernes erfaringer med helsetjenester er viktige for å vurdere kvaliteten på tjenestene. Nasjonalt kunnskapssenter for helsetjenesten (Kunnskapssenteret) gjennomfører jevnlig pasienterfaringsundersøkelser i helsetjenesten. De fleste undersøkelsene omhandler pasienterfaringer i sykehus, men det gjennomføres også undersøkelser som omhandler legevakt. Nklm har i samarbeid med Kunnskapssenter utarbeidet et rammeverk for brukerundersøkelser som legevaktene kan benytte.
Kunnskapssenteret gjennomførte i 2010–2011 en brukererfaringsundersøkelse ved legevaktene i Alta, Arendal, Austevoll, Kvam, Nes, Solør og Tromsø. Undersøkelsen viste at legevaktene får gode tilbakemeldinger fra brukerne på flere områder, spesielt på kommunikasjon og kontakt med personellet. På områder knyttet til tilgjengelighet og organisering rapporterte brukerne om dårligere erfaringer.
66 pst. fikk ikke tilfredsstillende informasjon om ventetid i legevaktstasjonen.
Over 50 pst. opplevde at ventetiden i legevaktstasjonen ikke var akseptabel.
27 pst. måtte vente én time eller lenger før de kom inn til undersøkelse eller behandling
37 pst. opplevde at organiseringen av legevaktene hadde et forbedringspotensial.
Undersøkelsen viste også at det var store forskjeller mellom legevaktene som deltok (Kunnskapssenteret, 2012).
Norge deltar i Commonwealth Funds årlige internasjonale undersøkelser av helsesystemer. I 2014 var det voksne i alderen 55 år eller eldre som for første gang var målgruppen for spørsmål om ulike sider ved helsevesenet. Undersøkelsen i 2014 omhandlet blant annet tilgjengelighet til helsetjenester og respondentene ble spurt om hvor lett eller vanskelig det er å få helsehjelp utenom ordinær arbeidstid. Undersøkelsen viser at tilgjengelighet på kveldstid, i helgene og på helligdager synes å være noe bedre i Norge enn i øvrige land. Kunnskapssenteret (2014) forklarer det med organiseringen av den norske legevaktordningen.
10.6.8 Tilsynserfaringer
Helse- og omsorgsdepartementet omtalte i Meld. St. 11 (2014–2015) Kvalitet og pasientsikkerhet 2013 (2014) at:
«Tilsynsmyndigheten har anslått at det opprettes 3–4 ganger flere tilsynssaker knyttet til legevakt enn til allmennmedisinsk virksomhet for øvrig. Tilsynsmyndighetene har i økende grad mottatt saker der det kan påvises systemsvikt ved slike interkommunale løsninger. Flere personellgrupper er involvert, og Statens helsetilsyn ser sårbarhet knyttet til at kommunikasjon og samhandling for øvrig svikter. »
Flere planlagte tilsyn og systemrevisjoner er gjennomført med legevakt siste år. Fylkesmannen i Sogn og Fjordane har gjennomført sjølvmeldingstilsyn med legevakt fra alle kommunene i fylket i løpet av 2015. Konstaterte avvik var særlig knyttet til manglende utrykning fra legevakt etter varsling fra AMK, samt manglende avvikssystem. I tillegg ble det konstatert avvik i flere kommuner knyttet til mangelfull opplæring, trening og øving på samhandling med personell fra helseforetakene om akuttmedisinske situasjoner.
I 2015 ble tilsyn ved tre interkommunale legevakter i Sør-Norge gjennomført, to av dem store legevakter med over 100 000 innbyggere. Avvik ble konstatert ved alle tre tilsyn.
I det ene tilfellet konkluderte Helsetilsynet med at kommunen ikke har sikret at pasienter som har krav på legevakttjenester får forsvarlig helsehjelp (Helsetilsynet, Fylkesmannen i Vest-Agder (2015). Det ble påpekt at legene i liten grad er under styring fra ledelsen ved legevakten og at det ikke er noen kontroll med vaktbytter og at det av og til bare møter opp turnusleger på vakt. Videre mente Helsetilsynet at det var lite opplæring av nye leger.
I det andre tilfellet konkluderte tilsynet med at vertskommunen for legevaktsamarbeidet ikke hadde forsvarlige systemer for styring, ledelse og kontroll med virksomheten, og at det forelå betydelig risiko for svikt i tjenesteytingen (Helsetilsynet, Fylkesmannen i Sør-Trøndelag (2015a). Det ble påpekt at noen leger vegret seg mot ambulerende vakt på legebil grunnet usikkerhet på egen akuttmedisinsk kompetanse, og at det ikke ble gjennomført noen systematisk opplæring, trening eller kontroll av akuttmedisinske ferdigheter. Tilsynet påpekte at det er utfordrende å sikre god prosedyrekunnskap hos leger med lav vakthyppighet. I rapporten påpekte Helsetilsynet:
«Videre er det en alminnelig forventning om at legevakttjenesten skal være en sentral aktør i den totale helsemessige beredskapen. Dette virker ikke å være hensyntatt i planleggingen og utformingen av tjenesten når det gjelder kapasitet og kompetanse.» (Helsetilsynet, Fylkesmannen i Sør-Trøndelag, 2015a)
I det tredje tilfellet ble det utført tilsyn ved en interkommunal legevakt som dekket om lag 50 000 innbyggere (Helsetilsynet, Fylkesmannen i Sør-Trøndelag (2015b). Helsetilsynet konkluderte også her med risiko for svikt gjennom manglende systemer for styring og kontroll.
10.7 Øyeblikkelig hjelp døgntilbud
Med samhandlingsreformen har det vært et politisk mål at kommunene skal ta en større del av pasientbehandlingen enn i dag. Reformen har medført økt kompetanseheving i primærhelsetjenesten og etablering av kommunale øyeblikkelig hjelp senger som var ment å avlaste sykehusene og gi pasienter et behandlingstilbud nærmere hjemmet.
Ny lov om kommunale helse- og omsorgstjenester innebar en oppgaveoverføring fra spesialisthelsetjenesten til kommunene. I Nasjonal helse- og omsorgsplan (2011–2015) ble det foreslått at midler ble overført gradvis fra regionale helseforetak til kommunene i perioden 2010–2015, jf. (Meld. St. 16 (2010–2011), 2011). Ø-hjelp døgnopphold blir en lovpålagt oppgave fra 2016, og gjelder fra 2016 for somatiske tilstander, og fra 2017 også for brukere med psykiske lidelser og rusproblemer. Foreløpige erfaringer fra kommunene viser at omkring 75 pst. har valgt å organisere ø-hjelp døgntilbud i et interkommunalt samarbeid.
I en undersøkelse fra 2013 på oppdrag fra Helsedirektoratet og KS viste det seg at den største utfordringen i ø-hjelp døgntilbud har vært å fastlegge hvilket nivå legebemanningen skal ha (Deloitte, 2013). Enkelte kommunale ø-hjelp-tilbud har døgnkontinuerlig legebemanning, mens de fleste baserer seg på å tilkalle legevakten enten om kvelden og natten eller i helgene. Noen kommuner har avtalt planlagt tilsyn av legevakt, mens andre tilkaller legevakten etter behov. Flere kommuner oppgir at de har gjort endringer i kommunal ø-hjelp-tilbudet for å sikre daglig legevisitt eller planlegger å gjøre dette.
Eksempler på at etablering av ø-hjelp døgnopphold har gitt nye tilbud som svarer på innbyggernes og kommunenes behov, er i region Østre Agder, jf. tekstboks 10.8. Samarbeidet her representerer nytenkning med et ambulant ø-hjelptilbud der pasientene undersøkes og behandles av sykepleiere i pasientens eget hjem. Formålet er å komme til med tidlig nok innsats til at pasienten unngår forverring mot en akutt tilstand.
Et mål med ø-hjelp døgntilbud er å bidra til færre innleggelser i sykehus. En analyse utført på oppdrag fra Akuttutvalget, viser at størst effekt i å redusere ø-hjelpinnleggelser i sykehus, oppnås dersom ø-hjelp døgntilbud samlokaliseres med legevakt (Swanson, Alexandersen & Hagen, 2015a). Imidlertid er det relativt få ø-hjelp døgntilbud som samlokaliseres med legevakt (14 pst. av alle ØDH), mens langt flere (41 pst.) er samlokalisert med sykehjem.
Analysene viser også at effekten av heldøgns legeberedskap er markant. Ø-hjelp døgntilbud som har lege tilgjengelig 24 timer syv dager i uken har dobbel så sterkt effekt på innleggelsene som kommunene som har andre beredskapsordninger. Konklusjonen som trekkes, er dermed at ØDH som er samlokalisert med legevakt og som har god legeberedskap oppnår størst reduksjon i sykehusinnleggelser. ØDH-tilbud som har annen organisering enn dette har i gjennomsnitt ingen effekt av etableringen av tilbudet (Swanson, Alexandersen & Hagen, 2015a).
Sommeren 2015 gjennomførte Deloitte på oppdrag fra Helsedirektoratet en spørreundersøkelse rettet mot helseforetak om erfaringer med ø-hjelp døgntilbud (Deloitte, 2015). Noen av de viktigste konklusjonene var:
Graden av samarbeidet avgjøres i stor grad av individer og ikke av systemet
Stor variasjon mellom kommuner og tilbud fører til utfordringer for samhandling
Verken primær- eller spesialisthelsetjenesten synes å være klar over deres felles ansvar om å tilby rett behandling til rett sted og tid til de som trenger helsetjenester
Helseforetakenes forventninger er foreløpig ikke oppfylt og det etterlyses oppfølging av kommunenes tilbud
Rambøll gjennomførte også en tilsvarende undersøkelse på oppdrag fra Helsedirektoratet høsten 2015 rettet mot kommuner i interkommunalt samarbeid om ø-hjelp døgntilbud (Rambøll, 2015). Hovedfunn fra undersøkelsen var at vertskommunen tar det største ansvaret i alle faser av opprettelsen av tilbudet. Sentrale suksesskriterier er å lykkes med informasjonsarbeidet samt involvere eksterne aktører som fastleger og representanter for helseforetak. Flertallet av ØHD-tilbudene strever med lav og/eller svingende beleggsprosent. Rutinene for innleggelsene i ØHD-tilbudet oppfattes mange steder som mer komplisert enn innleggelse i helseforetak. Vertskommunene bruker de interkommunale ØHD-tilbudene mest, mens de samarbeidende kommunene bruker dem mindre. Samtlige informanter i undersøkelsen ønsker et kommunalt akutt døgntilbud innen rus og psykiatri velkommen.
Boks 10.8 Ambulant øyeblikkelig hjelp i Østre Agder
Ambulant øyeblikkelig hjelp-team er etablert i et samarbeid mellom åtte kommuner i Agder, i forlengelsen av vedtak om å legge nytt, ø-hjelp døgntilbud (ØDH) til Arendal og Grimstad. Bakgrunnen var at flere av kommunene i indre Agder med lang avstand til de planlagte døgntilbudene, ga uttrykk for at de ønsket et annet tilbud. Etter modell av danske sykepleieteam ble det etablert et ambulant sykepleieteam med forankring i ø-hjelp døgntilbud. Et sentralt mål er å gi tjenester i pasientens hjem eller nærmere der pasienten bor. Teamet består av to sykepleiere med erfaring fra akuttmedisin og intensivmedisin, og kalles ut enten fra legevakt eller ø-hjelp-døgntilbud.
Ambulant øyeblikkelig hjelp i Agder er komplementært til et institusjonelt sengetilbud. Sykepleier oppsøker pasienten innen to timer etter pasientens henvendelse, initierer behandling og følger opp i samarbeid med hjemmesykepleien. ØDH-ansvarlig lege er tilgjengelig for nærmere konsultasjon (kl. 08.00–23.00), og hvis pasientenes tilstand forverres, vurderer ØDH-legen innleggelse på riktig nivå.
Målgruppen for ambulant behandling er særlig personer med kroniske sykdommer og tilstander, gjerne i kombinasjon med redusert funksjonsevne. Personer med nevrologiske lidelser og kreftpasienter er også en del av målgruppen. Det er særlig lagt vekt på å gi et tilbud til personer med mange sykehusinnleggelser.
Det er satt i verk et parallelt prosjekt med telemedisin som skal støtte opp om arbeidet med ambulant øyeblikkelig hjelp. Det skal utredes om videokonferanse kan gi bedre muligheter til kommunikasjon og koordinering mellom helsetjenestene i kommunene, fastlegene og sykehuset.
Kilde: Prosjektleder Harry Svendsen for prosjekt ambulant ØDH i Agder, august 2015.
Norsk sykepleierforbund (NSF) har i innspill til Akuttutvalget foreslått å knytte ø-hjelp døgntilbud tettere opp mot den heldøgnsbaserte helse- og omsorgstjenesten:
«NSF mener det er viktig å se virkemidlene i samhandlingsreformen i sammenheng. Det er viktig at det utvikles integrerte tjenester som kan ivareta det kommunale forløpet på en bedre måte enn i dag. Det er nærliggende å tro at det er mest bærekraftig og virkningsfullt å etablere dette tilbudet nært opp mot eller integrert i heldøgnsbaserte helse- og omsorgstjenester etterfulgt av reelle virkemidler for at allmennlegetjenesten organiseres slik at den understøtter den aktivitetsveksten som skjer i disse tjenestene. Da vil man lettere oppnå målsettinger som å forebygge unødvendige innleggelser i spesialisthelsetjenesten og bygge opp vurderingskompetanse.»
Kilde: (Brev fra Norsk Sykepleierforbund til Akuttutvalget, 15.8.2014).
Boks 10.9 Sykestuer i Nord-Norge og i Hallingdal
Historisk sett har sykestuene utgjort en viktig del av helsetjenesten i Norge, og har eksistert i mange kommuner lenge før samhandlingsreformen. I Nord-Norge er det mange sykestuer fortsatt, og disse er medisinske institusjoner som gir pasienter døgnopphold som alternativ til sykehusinnleggelse. I noen tilfeller undersøkes pasienten i sykestuen for å avgjøre om sykehusinnleggelse er nødvendig. Kvalitet og pasientforløp har mange fellestrekk med ø-hjelp døgntilbud.
I Finnmark har 16 av 19 kommuner sykestueplasser. Bosatte i sykestuekommunene har en gjennomsnittlig reisetid på nærmere tre timer til nærmeste lokalsykehus. Alta og Vadsø er de største sykestuekommunene i Finnmark (Heiberg, 2012)
Eierskapet til sykestuene varierer. Hallingdal sjukestugu finansieres av helseforetaket, mens sykestuene i Nord-Norge er samfinansiert av kommuner og helseforetak. Sykestuene har i flere år hatt innsatsstyrt finansiering fra staten, til forskjell fra kommunale ø-hjelp døgntilbud som etableres som en del av samhandlingsreformen.
Kilde: Nasjonalt senter for distriktsmedisin, 2015
En studie fra 2015 av ØHD-tilbudet i seks mellomstore kommuner i Møre og Romsdal, alle med ØHD i egen kommune, har vist gode erfaringer med å etablere ØHD i kommunal regi framfor interkommunalt samarbeid (Hole, Barstad, Teigen & Kvangarsnes, 2015). Man oppnådde å gi et fleksibelt tilbud nær pasientene, med lett tilgang til fastlege og pårørende. Grimsmo & Løhre (2014) beskriver en splittelse mellom sentrum og periferi i synet på organiseringen av øyeblikkelig hjelp døgntilbud.
10.8 Hjemmebaserte tjenester
Som følge av kortere liggetid i sykehus og at stadig flere mennesker som før ble ivaretatt i institusjon nå bor hjemme, har kommunene i flere år gitt helse- og omsorgstjenester til stadig dårligere pasienter, både innenfor heldøgns omsorgstjenester og i eget hjem. Dette er i tråd med sentrale føringer og brukernes ønsker. Behandling på rett omsorgsnivå er viktig for hver enkelt pasient og for kvaliteten i helse- og omsorgstjenestene i kommuner og helseforetak.
I en del tilfeller gis avansert medisinsk oppfølging av pasienter, med medisinsk-faglig støtte fra sykehus. Endringen i behovet for styrket tilbud til hjemmeboende har medført at hjemmesykepleien har økt både i antall ansatte og kompetanse for å kunne sikre forsvarlig gode tjenester til brukerne.
Hjemmebaserte tjenester i kommunene sikrer god oppfølging av hjemmeboende brukere, og omfatter blant annet hjemmesykepleie, praktisk bistand, trygghetsalarm, matombringing og dagaktivitetstilbud.
Hjemmebaserte tjenester har døgnberedskap, der pasienten gis helsehjelp og omsorg i eget hjem. Dette gir mulighet for et mer utstrakt samarbeid med øvrige ø-hjelptjenester i kommunen.
Kommunene Moss, Råde, Våler og Rygge har i samarbeid med Høgskolen i Østfold startet kompetansehevende tiltak innenfor hjemmebaserte tjenester i løpet av 2015. Et mål er øke kvaliteten på tjenestene, for lettere å avdekke og observere endringer i helsetilstanden hos hjemmeboende brukere, samt unngå eller utsette institusjonsopphold. Det gjennomføres et forskningsprosjekt for å se hva slags effekt tiltaket har på medarbeidernes kompetanse.
Hjemmesykepleie
Hjemmesykepleie er den største av kommunenes helsetjenester målt i personellressurser. I 2013 mottok mer enn 208 000 personer hjemmesykepleie. Størstedelen av brukerne som mottar hjemmesykepleie er over 80 år (43 pst. i 2013), men de siste 20 årene har det vært en økende andel yngre mottakere av hjemmebaserte tjenester. Fra 1994 til 2013 har andelen brukere under 67 år økt fra 19 pst. til i overkant av 40 pst. av alle brukere.
I perioden 2009–2013 økte antall årsverk i omsorgstjenestene i kommunene med 7,5 pst. Økningen er større enn befolkningsveksten alene skulle tilsi og er i samsvar med ønsket utvikling av samhandlingsreformen.
I tillegg til flere årsverk i kommunene har det vært en dreining mot høyere kvalifisert personell. Andelen personell i omsorgstjenestene med universitets- eller høyskoleutdanning har økt fra 27,4 pst. i 2005 til 32 pst. i 2011. Veksten har i hovedsak kommet blant sykepleiere (Ludvigsen & Danielsen, 2014). Antall sykepleiere i omsorgstjenesten økte med 9 pst. i toårsperioden etter samhandlingsreformen og veksten var sterkest for sykepleiere med spesialisering hvor antallet økte med 12–17 pst. For sykepleiere uten spesialisering var økningen i samme periode 7 pst.
Helsefaglige team i kommunene
Regjeringens primærhelsemelding framhever tre sentrale satsingsområder for å imøtekomme framtidens behov for helsetjenester i kommunene (Meld. St. 26 (2014–2015), 2015). Disse områdene er økt kompetanse, bedre ledelse og teamutvikling.
Primærhelsemeldingen beskriver oppfølgingsteam og primærhelseteam som konkrete eksempler på team som regjeringen ønsker å utvikle fremover. Teamene skal ha sin forankring i de kommunale helse- og omsorgstjenestene og bidra til mer helhet i tjenesteutviklingen og bedret ressursutnyttelse. Særlig framheves behovet for at fastlegen i større grad blir en del av teamet for å sikre tilstrekkelig medisinsk faglig kompetanse inn mot brukerne. Stortingsmeldingen peker på en rekke faktorer som må utredes ytterligere (finansiering, juridisk forhold mv) for å sikre god etablering og utnyttelse av teamene (Meld. St. 26 (2014–2015), 2015).
Mange kommuner har allerede tradisjon for å jobbe teambasert for å sikre helhetlige og gode løsninger til brukerne som eksempelvis kommunale team for å ivareta utskrivningsklare pasienter og rehabiliteringsteam eller team i samarbeid med spesialisthelsetjenesten som eksempelvis kols- team, ACT-team og akutt team innenfor psykisk helse.
Deltakelse i akuttmedisinsk trening og samhandling
Deltakelse fra hjemmebaserte tjenester inn i akuttkjeden for å bistå pasienter med livstruende tilstander er organisert i flere kommuner. Personell fra sykehjem og hjemmebaserte tjenester deltar i akuttmedisinsk trening og samhandling med lege, ambulansetjeneste og AMK og utvikler akuttmedisinsk kompetanse og erfaring. Dette er et viktig tiltak for økt trygghet og sikkerhet i befolkningen og bedret kvalitet og helhet i den akuttmedisinske kjeden.
Rakkestad kommune i Østfold tok i 2011–2013 i bruk nødnettsamband blant personellet i hjemmebaserte tjenester i et prosjekt ledet av Helsedirektoratet. Formålet var å effektivisere og forenkle samhandlingen mellom AMK, ambulansetjenesten, vaktlegene og kommunens omsorgstjeneste og teste nødnettets egenskaper (Tilset et al., 2014).
Et annet eksempel er Ytterøy i Levanger kommune med 500 innbyggere, der personellet ved Ytterøy helsetun i tillegg til heldøgns tjenester og institusjonsplasser også dekker en helseberedskap for Ytterøysamfunnet sammen med brannvesenet og ambulansetjenesten (Levanger kommune, 2014). Personellet har vært utstyrt med satelittelefoner og har lager for nødutstyr. Det er ikke lege på øya.
Andre eksempler er Bjerkreim kommune i Rogaland, samt Bjarkøy kommune i Troms, jf. tekstboks 10.10. I Bjerkreim kommune i Rogaland har sykepleierne i omsorgstjenesten akuttmedisinsk videreutdanning med om lag 100 timers kurs. Sykepleierne kalles ut av AMK-sentralen ved nødrespons og deltar i rundt 40 utrykninger årlig. Ifølge kommunen ankommer sykepleierne før ambulansepersonell i 84 pst. av utrykningene.
I en undersøkelse fra Troms og Finnmark ble det funnet at ansatte i den kommunale pleie- og omsorgstjenesten representerer et stort og til dels ubrukt potensial for en bedre akuttmedisinsk beredskap i form av lokale og tverrfaglige akutteam. Dette forutsetter imidlertid regelmessig og systematisk trening, etablering av varslingsrutiner, kvalitetssikring og nødvendig avlønning. Deltakelsen må forankres i kommunalt planverk, ha tydelig ledelse og samarbeid med spesialisthelsetjenesten, spesielt ambulansetjenesten. (Hilpüsch, Parschat, Fenes, Aaraas & Gilbert, 2011).
Boks 10.10 Bjarkøymodellen
Bjarkøy i Troms med om lag 300 innbyggere har i om lag 15 år hatt et akuttmedisinsk team med deltakelse fra sykepleiere fra omsorgstjenesten på Bjarkøy. Øya har fastlege fire dager i uken på dagtid, men ingen lege bor på Bjarkøy. Det er om lag en og en halv time med bil og ferge til legevakt og sykehus i Harstad. Akuttmedisinsk team på Bjarkøy ble etablert med bakgrunn i svak ambulanseberedskap på øya. Fra 2006 fikk Bjarkøy bemannet ambulansebåt lokalisert til øya, slik at ambulansepersonell er i beredskap. Erfaringen etter at ambulanseberedskapen ble bedret, er at sykepleieteamet likevel har en viktig funksjon. I akutte situasjoner hender det at ambulansebåten er ute i oppdrag, og det tar tid før ambulansepersonellet er framme hos pasienten.
Alle sykepleiere som arbeider på Bjarkøy får akuttmedisinsk opplæring og trening. Øvelser gjennomføres hver femte uke, som regel sammen med ambulansepersonell og lege. Ved varsling fra AMK-sentral, rykker vakthavende sykepleier ut til pasienten, i tillegg varsles personell som ikke er i vakt ved at de er tilgjengelige på mobiltelefon hele døgnet. Medlemmene i akutteamet fikk i starten utvidet opplæring i avansert hjerte-lungeredning inkludert trombolysebehandling og EKG-taking. Etter hvert er det akuttmedisinske repertoaret utvidet. I snitt har teamet hatt ca. ti oppdrag i året til og med 2011. Etter den tid er det ikke gjort systematiske registreringer av oppdragsmengden.
Kilde: Hilpüsch et al., (2011) og Sissel Fenes, Harstad kommune, personlig meddelelse
Ø-hjelpteam i kommunene
Prosesser i retning av større helhet og felles organisering av flere tjenester er igangsatt i mange kommuner, godt hjulpet av etableringen av nye ø-hjelp døgntilbud. I framtiden er det sannsynlig at flere kommuner etablerer lokalmedisinske sentre der lege- og sykepleieressurser utnyttes til å dekke flere tjenester – legevakt, ø-hjelpdøgntilbud, hjemmebaserte tjenester eller korttidsplasser i sykehjem. Organisering av egne øyeblikkelig hjelp-team kan gi et godt svar på behovet for å utnytte kommunenes ressurser på en mer fleksibel måte.
I de fleste kommuner i sentrale og tettbefolkede områder, aktiveres ambulansetjenesten og legevaktlegen i de alvorligste akuttmedisinske situasjonene, og responstid og utrykningstid er i mange tilfeller kort. Det antas at hovedoppgaven til ø-hjelpteam derfor vil være situasjoner som krever rask avklaring, særlig med hensyn til om pasienten må ivaretas av sykehus, kommunale tjenester eller om pasienten kan behandles hjemme. Det antas at ø-hjelpteam særlig har en viktig funksjon inn mot pasienter med sammensatte lidelser og store omsorgsbehov.
Norsk Sykepleierforbund har i innspill til Akuttutvalget gitt uttrykk for at det er et betydelig potensial knyttet til å definere hjemmesykepleien tydeligere inn i den akuttmedisinske kjeden. NSF har understreket at hjemmesykepleien er i stor faglig utvikling og har bl.a. som følge av ordningen med kommunal fullfinansiering av ferdigbehandlede i sykehus måttet tilegne seg kompetanse til å følge opp avansert medisinsk etterbehandling etter utskrivning fra sykehus. NSF mener hjemmesykepleien og øvrig kommunal tjeneste bemannet med sykepleiere og tjenestenære allmennleger kan ta et større ansvar for den kommunale akuttberedskapen. Dette forutsetter imidlertid at det gjøres organisatoriske og ressursmessige grep som sikrer at kompetansen utvikles der oppgavene skal løses, samt at nødvendig utstyr er tilgjengelig (Brev fra Norsk Sykepleierforbund til Akuttutvalget, 15.8.2014).
10.9 Tannlegevakt
Som en del av kommunereformen har Stortinget vedtatt å overføre ansvaret i henhold til Lov om tannhelsetjeneste fra fylkeskommunene til kommunene, jf. Innst. 333 S (2014–2015, 2015). Det er ikke klarlagt fra hvilket tidspunkt ansvarsendringen vil gjelde.
Reformen innebærer at kommunene i framtiden får ansvar for helse- og omsorgstjenester, samt tannhelsetjenester. Tjenester som ytes gjennom den fylkeskommunale tannhelsetjenesten gis til om lag 1,4 mill. innbyggere, som er definert inn under lovens prioriterte grupper. I de fleste fylker er det tannlegevakt, som yter øyeblikkelig hjelp overfor lettere skader og akutte tilfeller. Tannlegevakt er ikke eksplisitt omtalt i tannhelsetjenesteloven, men ifølge loven skal akutte behov for tannhelsehjelp ivaretas overfor alle som bor og oppholder seg i fylket. Større, akutte skader i hode- og kjeveregion etter ulykker ivaretas for en stor del gjennom sykehusenes kirurgiske og odontologiske spesialiteter.
Et viktig spørsmål i denne sammenheng er samlokalisering mellom legevakt og tannlegevakt. Bedre tilgjengelighet og forutsigbarhet for pasientene og stordriftsfordeler ved felles utnyttelse av sykepleiere i mottak er mulige effekter. Skadde pasienter som transporteres til legevakt, får mulighet for tilsyn av både lege og tannlege. Bedre tjenester er dermed en mulig effekt. Tannlegevakt og legevakt har vært samlokalisert i Bergen i mange år.
10.10 Utvalgets vurderinger
10.10.1 En mer helhetlig akuttmedisinsk tjeneste i kommunene
Stortingsmeldingen om framtidens primærhelsetjeneste framhever behovet for å tenke helhetlige og koordinerte tjenester, og særlig vektlegges behovet for økt samarbeid mellom fastleger og hjemmetjenesten. Akuttutvalget foreslår en bredt forankret akuttmedisinsk beredskap i kommunene der legevakt må være det sentrale elementet.
Kommunal plan for øyeblikkelig hjelp-tilbudet
Utvalget har foreslått i kapittel 5 at kommuner og helseforetak bør ha en felles planprosess for å avgjøre framtidig ressursbruk i den akuttmedisinske beredskapen. Utvalget mener det bør stilles krav om at alle kommuner har en plan for sitt ø-hjelptilbud med mål om å organisere og innrette tjenestene for å sikre god pasientbehandling ved akutt sykdom og skade. En slik plan kan også bidra til en bedre koordinering og avklaring av oppgaver mellom legevakt, primærhelsetjenesten og spesialisthelsetjenesten. Planarbeidet må omfatte legevakttjenesten til kommunenes innbyggere, uavhengig av om legevakttjenesten til kommunens innbyggere er organisert i et interkommunalt samarbeid. Planprosessen må gjennomføres i samarbeid med helseforetak og baseres på forutgående risiko- og sårbarhetsanalyser.
Økte oppgaver til kommunene
Med samhandlingsreformen har det vært et politisk mål at kommunene skal ta en større del av pasientbehandlingen enn i dag. I dag gis avansert medisinsk oppfølging i kommunene i regi av sykepleiere i heldøgns omsorg og i hjemmesykepleien. Det er behov for å videreutvikle kompetansen hos kommunens helsepersonell og organisere kommunens legeressurser omkring de sykeste pasientene på en ny måte. Effektene av samlokalisering og samorganisering av flere tjenester bør evalueres.
Bedre horisontalt samarbeid
Kommunenes styrke og fortrinn ligger i å ha mange tjenester og virkemidler å spille på og muligheter til å se tjenestene under ett. Det horisontale samarbeidet mellom legevakt og kommunale helse- og omsorgstjenester er imidlertid svakt i mange kommuner. Dagens ø-hjelptilbud består av mange ulike tjenester med ulik forankring i kommunenes organisasjon. Det er avsatt lite ressurser til ledelse og fagutvikling. Utvalget ser behov for et sterkere horisontalt samarbeid mellom de ulike kommunale helse- og omsorgstjenestene som yter øyeblikkelig hjelp og en satsning på fagutvikling og ledelse.
Hjemmebaserte tjenester i kommunene
Hjemmebaserte tjenester, og spesielt hjemmesykepleien, er en viktig del av helsetjenesten og har de senere år gått fra å være en omsorgstjeneste til å bli en medisinsk og behandlende tjeneste. Det er en faglig utdannet tjeneste på høyskolenivå som er tilgjengelig 24 timer i døgnet hele året. Tjenesten er mobil og designet for å tilby tjenester til folk der de bor. Den er allikevel bare unntaksvis koblet opp imot beredskap og legevakt/ambulanse/AMK, og utgjør i dag en liten del av den akuttmedisinske kjede.
Utvalget mener det er et potensial i å etablere et samarbeid der hjemmesykepleien blir legevaktens og fastlegens forlengede arm ute hos brukerne, slik at tjenestetilbudet til brukeren blir i tråd med regjeringens visjon om pasientens helsetjeneste. Det faglige samarbeidet innad i teamet vil kunne ivaretas ved en tett kobling mellom fastlege og hjemmesykepleie. Kommunikasjonen innad i teamet kan understøttes av telemedisinske løsninger, felles pasientjournalsystem (IKT løsninger) telefoni og /eller lukket kommunikasjonsnett (nødnett). På denne måten utvikles fastlegens mulighet for å yte nødvendige tjenester, herunder øyeblikkelig hjelp, til sine listepasienter.
Deltakelse i akuttmedisinsk trening og samhandling
Akuttmedisinske hendelser er karakterisert både ved høy hastegrad og ved behov for spesialisert diagnostisk og prosedyremessig kompetanse. Disse hendelsene skjer relativt hyppig og krever øyeblikkelig handling fra spesielt kompetent personell, som er utdannet til, trent i og utstyrt for å kunne utføre akuttmedisinske prosedyrer. I noen kommuner vil lokale forhold gjøre at det er hensiktsmessig å trekke inn kommunale sykepleiere i spesifikke akuttmedisinske oppgaver, etter spesiell opplæring og som ledd i planlagte prosedyrer innenfor kommunens akuttmedisinske planverk jf. Bjarkøymodellen i tekstboks 10.10.
Øyeblikkelig hjelp-team i kommunene
Utvalget er av den oppfatning at teamutvikling i tråd med føringer i Meld. St. 26 (2014–15) også har en overføringsverdi innenfor en framtidig utvikling av de prehospitale tjenestene. Ved å sikre en kobling mellom hjemmesykepleie og legevakt som er både faglig forankret og ressursmessig effektiv, vil tjenestetilbudet til brukerne bli styrket.
Utvalget er av den oppfatning at hjemmesykepleien har en verdifull kompetanse, og at kompetansenivået er økende.
Utvalget mener at utvikling av ø-hjelpteam hvor legevakt og hjemmesykepleie er koblet sammen vil være et godt supplement i mange kommuner og legevaktdistrikter for å bidra til en bedre ø-hjelps tjeneste til brukerne. Ansvaret for medisinsk behandling og vurderingen av om hjemmesykepleien skal aktiveres, må allikevel alltid ligge hos legevaktslegen.
Utvalget registrerer at det i enkelte kommuner er gjort forsøk på å utvikle slike team, men at det er gjort få overordnede grep fra sentrale myndigheter for å legge til rette for en slik utvikling. Utvalget mener at det bør utredes hvilke virkemidler som bør utvikles for å støtte opp om nye ø-hjelpteam i kommunene.
10.10.2 Styring og ledelse
Kommunens politiske og administrative ledelse må ha et godt beslutningsgrunnlag for å gjøre nødvendige prioriteringer. Et godt beslutningsgrunnlag er avhengig av gode data fra tjenestene. I tillegg mener utvalget at en samling av de ulike kommunale akuttmedisinske tjenestene under én ledelse, vil bedre utgangspunktet for å utvikle gode beslutninger på kommunestyrenivå. Det bør opprettes lokale samarbeidsorganer i kommunen hvor alle deler av ø-hjelptjenestene i kommunene er representert.
Utvalget viser til at både i samhandlingsreformen og i forarbeidene til ny helse- og omsorgstjenestelov, ble det understreket at en styrking av kommuneoverlegefunksjonen er viktig for at kommunene skal løse pålagte oppgaver innen helsesektoren. Kommuneoverlegen er kommunens medisinsk-faglige rådgiver og en viktig samarbeidspartner for fastlegene og legevakten. Behovet for koordinering og samarbeid mellom de ulike kommunale ø-hjelptjenestene er stort, og kommuneoverlegens rolle i å utvikle dette samarbeidet er sentral. Det må sikres at kommuneoverlegen deltar aktivt i saksforberedelse før beslutninger avgjøres i kommunestyret og på rådmannsnivå. Utvalget har tro på at dette bidrar til å gjøre arbeidet som kommuneoverlege mer faglig utfordrende, noe som igjen kan bedre rekrutteringen.
Utvalget mener at ledelse i legevakt må styrkes. Legevakten har behov for en sterk faglig og administrativ ledelse, som ivaretar behov for kompetanse, fagutvikling, kvalitetsarbeid. Kommuner må sette av nok ressurser både til administrering og medisinsk-faglig ledelse i legevakter. Legevaktoverlegen må ha myndighet til og ansvar for å utarbeide overordnet virksomhetsplan, fordele ressurser og sørge for at utarbeidede internkontrollrutiner, informasjon til ansatte og avvikshåndtering etterfølges.
Enkelte interkommunale legevakter er organisert som interkommunale selskap. Dette gjør ledelsesaspektet krevende, fordi styring og ledelse ofte foregår gjennom et styre som er sammensatt av representanter fra de deltakende kommuner. Det bør etableres gode styringslinjer mot interkommunale legevakter slik at denne tjenesten samarbeider godt med de øvrige kommunale helse- og omsorgstjenestene.
10.10.3 Vurdering av legevakttjenesten
I 2015 er interkommunal legevakt blitt den dominerende organisasjonsform i legevakttjenesten. Interkommunale legevaktsamarbeid gir gode muligheter for større bemanning, bredere fagmiljø og mer robuste organisasjoner. Når flere kommuner deler på kostnadene, ligger det også til rette for utvikling av kvalitet og fagutvikling. Lite tyder imidlertid på at kvalitet og fagutvikling har vært hovedmål ved opprettelse av interkommunale legevaktsamarbeid. Det finnes lite dokumentasjon på at interkommunalt legevaktsamarbeid har ført til økt kvalitet i tjenesten. Én lege på vakt, nedleggelse av legevaktstasjoner og lang reisetid til legevakt er blitt en realitet for mange innbyggere. Utvalget mener det er utfordrende at bruken av legevakt reduseres i nesten samme grad for akutte tilfeller med høy hastegrad som for pasienttilfeller med lavere hastegrad.
Bemanningen i mange interkommunale legevakter er lav og med høy vikarbruk i mange distrikter. Få sykebesøk fra legevakt og lav legedeltakelse i utrykning til akuttmedisinske situasjoner, forteller om en tjeneste som på mange måter har utviklet seg bort fra å behandle dem som trenger det mest. I stedet er legevakt for en stor del en stasjonær tjeneste som gir medisinsk hjelp til pasienttilfeller med lav hastegrad. Det kan derfor stilles spørsmål om hvordan både prioritering, kvalitet og pasientsikkerhet er ivaretatt i legevakttjenesten.
Akuttutvalgets inntrykk er at legevakt er i ferd med å bli en svak tjeneste i den akuttmedisinske kjede. Utvalget tror det er uheldig om utviklingen av legevakttjenesten fortsetter i samme spor. Utvalget har mottatt en rekke forslag til å løfte legevakttjenesten, og har foretatt en stram prioritering. Utvalget foreslår kvalitetsmål og nasjonale krav som har som siktemål å gi en retning for framtidig styrking og dimensjonering av legevakttjenesten. Mål og krav bør fastsettes nærmere i forskrift, retningslinjer eller veiledere fra Helsedirektoratet. Målet med forslagene er å heve og sikre kvaliteten i legevakt og redusere forskjellene i tilbudet. Utvalget har lagt vekt på tiltak som bidrar til å målrette tjenesten i større grad mot de pasientene som har størst behov for akutt medisinsk hjelp. Det er også lagt vekt på tiltak som bidrar til å bedre rekrutteringen til legevaktarbeid.
Nklm har i sin utredning til Akuttutvalget beskrevet hvordan akuttberedskapen kan se ut i praksis i ulike hovedtyper av distrikter, gitt at nye nasjonale krav til legevakt innføres (Hunskår, et al., 2014).
Nasjonalt krav til maksimal reisetid for innbyggerne
Mange innbyggere i Norge har lang reisetid til legevakt. Utvalget viser til at med lengre reisevei til legevakt, går bruken av legevakt ned. Nedgangen i bruken av legevakt gjelder tidskritiske, mulig livstruende tilstander (røde responser) i nesten samme grad som for mindre tidskritiske tilstander (gule og grønne responser). Utvalgets syn er at legevakttjenesten må dimensjoneres og bemannes bedre etter innbyggernes og pasientenes behov for en tilgjengelig tjeneste.
Utvalget foreslår innført et nasjonalt krav i forskrift til at 90 pst. av befolkningen i hvert legevaktdistrikt skal ha maksimalt 40 minutters reisetid til nærmeste legevaktstasjon, og 95 pst. av befolkningen skal ha maksimal reisetid på 60 minutter. Kravet kan kalles et dimensjonerende krav, fordi det får betydning for dimensjoneringen av legevakttjenesten med betydning for både lokalisering, bemanning og organisering. Kravet medfører kortere reisetid for innbyggerne i områder der det i dag er lang reisetid til legevakt.
Et krav i forskrift rettes formelt sett mot hver kommune, mens innholdet i det foreslåtte kravet gjelder legevaktdistriktet. Det bør åpnes opp for muligheter for kompenserende tiltak.
En sannsynlig konsekvens av forslaget er at kommuner går sammen om nye og mindre interkommunale legevaktdistrikter med andre geografiske grenser enn i dag. En annen mulig konsekvens er at eksisterende interkommunale samarbeid etablerer en hovedlegevaktstasjon med tillegg av en satellitt/mindre stasjon eller bakvakt et annet sted i legevaktdistriktet.
Utvalget anslår at forslaget medfører merkostnader for kommunene på om lag 300 millioner kroner per år, jf. kapittel 15.
Økt tilgjengelighet hos fastlegene
Mange steder er det for liten kapasitet i fastlegeordningen til øyeblikkelig hjelp, slik at legevakten har pågang av pasienter som burde ha søkt fastlege. Med utvikling av et kommunalt pasient- og brukerregister (KPR), er det muligheter for bedre registrering av fastlegenes virksomhet. Det bør legges til rette for at fastlegenes mottak av pasienter som ber om ø-hjelptimer registreres for å få bedre virksomhetsdata.
Det er viktig at det etableres gode rutiner mellom legevakt og fastlege når det gjelder overføring av journalopplysninger, men det bør også åpnes opp for at legevakter kan få mulighet til å bestille time hos pasienters fastlege. Utvalget mener at økt tilgang til timebestilling eller reservasjon hos pasientens fastlege, bedrer mulighetene for å prioritere de mest tidskritiske pasientene på legevakt, samt sikrer best mulig helsetilbud til pasienten som henvises til sin egen fastlege. Utvalget viser til anslag som tyder på et behov hos fastlegen for syv ø-hjelptimer per dag per 1000 innbyggere på fastlegens liste, jf. 10.5.1.
Fast lønn
Utvalgets syn er at fastlønn kan stimulere til at legevakttjenesten i større grad prioriterer pasientene med størst behov og at fastlønn på lengre sikt må bli hovedavlønning på legevakt. Kommunenes styring med legevakten er også viktig. Blant de akuttmedisinske tjenestene utenfor sykehus, er legevakt den eneste tjenesten der legene, og ikke virksomheten, mottar aktivitetsbaserte inntekter direkte. Kommunene har dermed ikke hånd om en vesentlig inntektsstrøm fra staten til legevakttjenesten. Dette svekker kommunenes styringsmuligheter.
Utvalget ser også på fastlønn som et mulig tiltak for å bedre rekrutteringen av leger til kommunene, samtidig som det bør legges bedre til rette for flere fastlønte legestillinger i kommunene.
Utvalget antar at det er vanskelig å få til en statlig stimulering til økt bruk av fastlønn og fastlønte stillinger i legevakttjenesten uten at staten samtidig legger om takstfinansieringen av legevakttjenesten. En slik omlegging og virkningene av den bør utredes nærmere. Utvalget foreslår at det settes i gang et arbeid for å analysere og utrede nærmere virkningene av utvidet bruk av fastlønn i legevaktarbeid.
Krav til sykebesøk og utrykninger fra legevakt
Rett kompetanse:
Utvalget er kritisk til at legevaktleger mange steder unnlater å rykke ut til akuttmedisinske hendelser eller reise i sykebesøk til eldre og svekkede pasienter. Den ambulansefaglige kompetansen har vært stigende, men det forekommer en uheldig argumentasjon for at legekompetanse er blitt mindre viktig. Utvalget ser ikke på vurderings- og handlingskompetansen hos ambulansetjenesten som en erstatning for legekompetanse, men som et avgjørende og kompenserende element inntil legevurdering kan skje. Den store økningen av eldre pasienter med multimorbiditet og forverring av kronisk sykdom, understreker ytterligere viktigheten av bred erfaring og medisinsk-faglig vurderingskompetanse.
Mindre samlet ressursbruk:
Høyere kompetansenivå i akutte situasjoner vil trolig medføre mindre samlet ressursbruk for samfunnet. Mange akuttmedisinske situasjoner er karakterisert ved usikkerhet om pasientens tilstand, og studier har vist at legedeltakelse bidrar til at færre pasienter sendes til sykehus. Akuttutvalgets vurdering er at presset mot øyeblikkelig hjelp-innleggelser i sykehus kan reduseres noe gjennom større deltakelse av allmennlege eller legevaktlege i utrykning til akuttmedisinske situasjoner. Høyere kostnad for kommuner og helseforetak i å sørge for at pasienter vurderes prehospitalt av personell med høy medisinsk-faglig kompetanse, kan bety lavere kostnader for samfunnet samlet sett.
I tillegg er det viktig at kommuner og helseforetak finner løsninger som ivaretar behovet for en god akuttberedskap. Det finnes eksempler på at legevakter aldri drar ut i verken sykebesøk eller utrykning, og at ambulansetjenesten systematisk sendes ut på «vurderingsoppdrag» eller transportoppdrag der formålet er å bringe pasienten til legevaktlege. I slike legevaktdistrikter bindes verdifulle ambulanseressurser opp, og fører til lengre ventetid på ambulanse for andre pasienter, eller må møtes med større ambulansekapasitet og økt ressursbruk i helseforetaket.
Rød respons:
I de alvorligste og mest tidskritiske akuttmedisinske situasjonene (hastegrad akutt), er et godt samarbeid mellom AMK-sentral, ambulansepersonell og legevaktlege uvurderlig. For disse tilfellene mener utvalget det er nødvendig med en planlagt akuttberedskap som aktiveres slik at legevaktlege ikke bare inngår i vurderingene via samband, men også deltar aktivt ved å rykke ut til pasient eller skadested. I tillegg er det viktig at lege bidrar til å avklare og gi pasienter rett hastegrad. Utvalget foreslår på dette grunnlag at AMK-sentralen alltid skal varsle legevakttjenesten ved hastegrad akutt (rød respons).
Gul respons:
Pasientens situasjon er ofte uavklart, og alvorlige tilstander kan ikke utelukkes. Legevaktlegen vil ved hastegrad haster (gul respons) oppfatte noen oppdrag som mulig mer faretruende for pasienten enn andre, og vurdere å være med til enkelte slike oppdrag. AMK sentralene må derfor i størst mulig grad varsle legevaktene også ved gul respons. Det vises for øvrig til akuttmedisinforskriften § 15g.
Tallfestet norm:
Utvalget har vært i tvil om det er riktig å gå inn for å tallfeste en nasjonal norm for legedeltakelse i akuttmedisinske utrykninger. Det er flere gode argumenter for dette. Et tallfestet, nasjonalt mål kunne ha fått en umiddelbar effekt. Utvalget har imidlertid vært usikker på om en tallfestet norm for legedeltakelse kan gi et for lite ambisiøst mål i noen områder av landet, og et for ambisiøst mål i andre deler av landet. Årsaken er de store variasjonene i lokale forhold, blant annet avstand til sykehus, som tilsier ulike behov for legeutrykning til akutt syke og skadde pasienter. Utvalget er også usikker på hvilken ressursbruk som utløses, og viser til at få utredninger har sett på kostnader og ressursbruk knyttet til høy legedeltakelse i akuttmedisinske situasjoner. Utvalget har derfor ikke tallfestet en nasjonal norm for legeutrykning til akuttmedisinske pasienter.
Kvalitetsmål:
Utvalget er samstemt om at det må etableres kvalitetsmål som uttrykker andel legeutrykning ved akuttmedisinske hendelser (hastegrad akutt). Kvalitetsmål bør uttrykke både legedeltakelse fra legevakt, og deltakelse av anestesipersonell fra luftambulanse/sykehus. Kvalitetsmålet bør inngå i det felles planarbeidet for akuttmedisinske tjenester som utvalget har foreslått at kommuner og helseforetak skal utarbeide, og som er forankret i de lovpålagte samhandlingsavtalene. Et første steg er at kommuner og helseforetak kartlegger andel legeutrykninger. En benchmarking der kommuner og helseforetak måler seg mot sammenlignbare kommuner og helseforetak, bør gjennomføres. Fra nasjonale myndigheters side bør det stilles krav om at kvalitetsmål innføres og følges opp jevnlig. Nasjonale myndigheter bør også igangsette forskning på samfunnsmessige virkninger av økt legemedvirkning i akuttmedisinske situasjoner, herunder sparte kostnader ved færre sykehusinnleggelser og færre eller kortere ambulansetransporter. Med økt kunnskap og erfaring, mener utvalget det på sikt må utvikles et kunnskapsgrunnlag og etableres nasjonale normer for legeutrykning.
Tilpasning til lokale forhold:
Stor befolkning som i store byer tilsier mange røde og gule responser, derfor vil lokale forhold være avgjørende for hva som er rett nivå for andel legeutrykning.
Oppsummering:
Oppsummert mener utvalget at kommuner og helseforetak sammen må komme fram til gode løsninger som sikrer at rett kompetanse settes inn overfor akutt syke og skadde pasienter. Dette innebærer en større grad av legedeltakelse fra kommunene. Utrykningsplikten som legevakttjenesten er pålagt i akuttmedisinforskriften, må følges opp med en dimensjonering av legebemanningen som gir reell mulighet for lege å delta i utrykning. Legen må ha tilgang til uniformert bil med sjåfør/støttepersonell.
Spesielt om sykebesøk
Mange sykebesøk er blitt erstattet av konsultasjoner i et fast legevaktlokale, men også de ønskede sykebesøkene er i tilbakegang. Sykebesøk skal være medisinsk-faglig begrunnet eller basert på at det er en urimelig belastning for pasienten å transporteres til legevakten. Utvalget mener det er behov for å stille krav til at legevakt i større grad skal foreta sykebesøk og at det bør være en målsetning å utføre 20–40 sykebesøk per 1000 innbyggere per år, inkludert utrykninger for akuttmedisinske tilstander. Ved utrykning og sykebesøk bør personellet ha tilgang til uniformert bil med støttepersonell.
Fastlegene må i større grad ta ansvar for å dra i hjemmebesøk til egne pasienter som pga. immobilitet eller sykdom ikke kan komme til fastlegens kontor. Dette vil ikke bare avlaste legevakten i mange tilfelle, men også bedre kvaliteten i pasientbehandlingen.
Utrykninger som samhandlingsarena mellom kommuner og helseforetak
En betydelig utfordring med dagens todelte forvaltning av helsetjenesten er å sikre en god samhandling mellom kommunenes og de statlige helseforetakenes akuttmedisinske ressurser. En effektiv akuttmedisinsk behandlingskjede forutsetter en slik samhandling. Virkeligheten er mange steder snarere preget av manglende dialog, avtaleverk, felles prosedyrer og samtrening. Det finnes også eksempler på spill, der kommuner og helseforetak uten dialog omorganiserer sine akuttmedisinske ressurser og legger økte kostnader over på den annen part. Utvalget mener at det må tas grep for å bryte denne uheldige praksisen. Én metode kan være å finne arenaer der partene ikke bare øver sammen, men også etablerer et forpliktende samarbeid rundt daglige funksjoner for å styrke den akuttmedisinske beredskapen og bygge gjensidig tillit.
En velegnet samhandlingsarena er samarbeid mellom legevakt og ambulansetjeneste om utrykninger. Normalt bør utrykninger fra legevakt skje med egen legevaktbil med sjåfør. Bilen bør være klargjort for utrykningskjøring og sjåføren bør være en erfaren utrykningssjåfør.
I henhold til inngåtte avtaler med helseforetak kan ambulansepersonell være bilens sjåfør, slik at denne og legevaktlege utgjør et akuttmedisinsk team. Det vises til beskrivelse av en slik ordning ved Arendal legevakt, jf. tekstboks 10.7.
Ambulansepersonell og legevaktleger utgjør grunnstammen i den akuttmedisinske beredskap og må samvirke godt for å oppnå resultater. En effektiv ressursutnyttelse, komplementær kompetanse og gjensidig kunnskapsoverføring er viktige elementer for å få dette på plass. Ved legevakter der en slik ordning ikke kan gjennomføres, bør det vurderes om personell fra kommunens brann- og redningsetat kan bistå i utrykninger fra legevakt. Legevaktlege kan også rykke ut i ambulanse, når dette er mest hensiktsmessig.
Rekruttering
Utvalget mener det er viktig å ta i bruk flere virkemidler for å øke rekrutteringen til legevaktarbeid. Det må også være et mål å legge rammevilkårene til rette for at personell i legevaktarbeid har en tilhørighet i kommunenes øvrige helse- og omsorgstjenester.
Akuttutvalget mener at legevakt er en viktig del av allmennmedisinen og at fastlegene er best skikket til å ivareta legevaktarbeid på grunn av sin breddekompetanse, kontinuitet og innsikt i lokale forhold. Nedgangen i fastlegenes deltakelse i legevakt er en uheldig utvikling og utvalget mener et sentralt mål i utviklingen av framtidens legevakt må være å etablere en godt ledet og organisert legevakttjeneste som øker andelen av fastleger til legevaktarbeid.
Akuttutvalget mener det er viktig at fastleger opprettholder sin akuttmedisinske kompetanse ved deltagelse i legevakt. Endring av spesialistreglene i allmennmedisin ved at legevakt også teller til resertifiseringen hvert femte år, er etter utvalgets mening et bidrag til at flere fastleger vil delta i legevakt.
Kommunene må i større grad legge til rette for at legevaktarbeid planlegges og inngår i regulert arbeidstid, slik at den enkelte lege får større forutsigbarhet for omfanget av sin arbeidstid, og dermed mer normalisert arbeidstid. Utvalget foreslår at legevaktarbeid ikke lenger skal være uregulert arbeidstid, men skal innarbeides i en forutsigbar vakt- og tjenesteplan med oversikt over samlet arbeidstid. Tiltaket anses viktig for å stimulere til rekruttering både til fastlegeordningen og legevakt.
Trygghet og sikkerhet
Utrygghet på vakt er et rapportert problem ved mange legevakter, og er viktig for framtidig rekruttering av personell til legevakt, ifølge Nklm. Sikkerheten må tas på alvor. Utvalget mener derfor det må etableres krav til legevakttjenesten som sikrer legevaktpersonellets trygghet og sikkerhet. Å være alene på vakt uten støttepersonell, er ikke et godt grunnlag for framtidig rekruttering av leger og sykepleiere verken til legevakttjeneste eller øvrig kommunal helsetjenestene.
Samlokalisering med andre helse- og omsorgstjenester eller nødetater er viktig for å øke legevaktpersonellets trygghet. Sikkerhet på jobb bør derfor alltid vurderes, spesielt i små legevakter med 1–2 ansatte, og tjenesten bør sette i verk sikkerhetstiltak for å trygge de ansatte.
Større bemanning og bredere faglig støtte gjennom bakvaktordninger, er viktig for framtidig rekruttering både til fastlegetjenesten og til legevakt. Trygge og gode leger som erfarer at de driver god pasientbehandling, skaper trivsel og gjør det lettere å rekruttere nye leger inn i legevaktarbeid. Utvalget har vurdert om det bør innføres et nasjonalt krav til å bemanne legevaktstasjoner med to leger på vakt, men mener at kostnadene ved et slikt forslag i så fall må utredes nærmere. Utvalget mener det bør være et bærende prinsipp at lege i vakt ikke arbeider alene, verken på legevaktstasjon eller under utrykning/sykebesøk. Legevaktstasjoner bør ha en minimumsbemanning på to personer – lege og annet helsepersonell.
Uniformert legevaktbil med støttepersonell er etter utvalgets syn det tiltaket som mest effektivt vil heve trygghetsfølelsen på legevakt. Alle legevakter bør ha en legevaktbil. Bilen må være utrustet med nødvendig medisinsk utstyr og kommunikasjonssamband med legevaktsentral, AMK-sentral og ambulansepersonell. Utvalget mener det må være rom for lokale tilpasninger i organiseringen av sjåfør/støttepersonell til sykebesøk/utrykning, og viser til at legevaktdistriktene i Norge har tatt i bruk et vidt spekter av ulike løsninger.
Nytenkning om personell
Utvalgets forslag om en mer helhetlig ø-hjelptjeneste i kommunene er ment å medvirke til mer fleksibel utnyttelse av personellressurser i kommunene. Det vises dessuten til kapittel 11 for en omtale av samarbeidsmodell der ambulansepersonell i større grad involveres i primærhelsetjenesten. Eksempler på relevante oppgaver kan være bemanning av legevaktsentral eller oppgaver i legevakttjenesten.
Styrking av fastlegeordningen
Utvalget er av den oppfatning at allmennlegene og fastlegeordningen er bærebjelken i legevakt. Mange av de tiltakene utvalget foreslår vil påvirke behovet for flere leger i kommunene og det er derfor nødvendig å se dette i sammenheng med utviklingen av fastlegeordningen. Utvalget mener derfor at sentrale myndigheter bør styrke fastlegeordningen slik at den støtter oppunder utvalgets forslag.
10.11 Utvalgets forslag
En mer helhetlig akuttmedisinsk tjeneste
Alle kommuner må ha en plan for øyeblikkelig-hjelptilbudet i sin kommune, som utarbeides som en del av samarbeidet med helseforetak om felles planer for akuttmedisinske tjenester
Kommunene bør videreutvikle samarbeidet mellom de ulike døgnbaserte helse- og omsorgstjenestene og legevakt. Legevakt bør i størst mulig grad samlokaliseres med andre tjenester.
Det bør i størst mulig grad etableres tverrfaglige øyeblikkelig hjelp-team i kommunene med god kompetanse.
Regjeringen bør utrede virkemidler for å utvikle øyeblikkelig hjelp-team i kommunene.
Styring og ledelse
Utvalget foreslår å styrke ledelsen og samle flere av de ulike ø-hjelptjenestene i kommunene, slik at de framstår som én tjeneste.
Det bør opprettes lokale samarbeidsorganer i kommunen hvor alle deler av ø-hjelptjenestene i kommunene er representert.
I ethvert legevaktdistrikt uansett størrelse skal det være en medisinsk faglig legevaktleder i minst 20 pst. stilling. Hvis legevakten har et befolkningsgrunnlag på 20 000 eller større, bør stillingen utgjøre minst 50 pst.
Kommuneoverlegens rolle må styrkes, spesielt med hensyn til å utvikle samarbeid mellom de ulike ø-hjelptjenestene i kommunen.
Det bør etableres gode styringslinjer mot interkommunale legevakter slik at denne tjenesten samarbeider godt med de øvrige kommunale helse- og omsorgstjenestene.
Vurdering av legevakttjenesten
Utvalget foreslår at det innføres nasjonale krav som har som siktemål å gi en retning for framtidig styrking og dimensjonering av legevakttjenesten. Kravene bør fastsettes nærmere i forskrift eller i retningslinjer eller veiledere fra Helsedirektoratet.
Det innføres et nasjonalt krav i forskrift om at 90 pst. av befolkningen i hvert legevaktdistrikt skal ha maksimalt 40 minutters reisetid til nærmeste legevaktstasjon og 95 pst. av befolkningen skal ha maksimal reisetid på 60 minutter.
Helsedirektoratet fastsetter nærmere retningslinjer for utforming og innhold i legevakttjenesten.
Økt tilgjengelighet hos fastlegene:
Fastlegene må øke sin tilgjengelighet for pasienter som søker øyeblikkelig hjelp.
Det må legges til rette for at fastlegenes mottak av ø-hjelppasienter registreres.
Legevakt bør gis mulighet for å kunne foreta timebestilling hos pasientens fastlege.
Fast lønn:
Fastlønn og utvidet bruk av faste stillinger i legevakt bør innføres med sikte på å endre prioriteringen i tjenesten og bedre rekrutteringen.
Det bør legges bedre til rette for flere fastlønte legestillinger i kommunene som kan inngå i ulike ø-hjelptilbud som blant annet legevakt.
Nasjonale myndigheter må stimulere til at fastlønn tas i bruk i større grad i legevakttjenesten, og det bør settes i gang et arbeid for å analysere og utrede nærmere virkningene av utvidet bruk av fastlønn i legevaktarbeid.
Utrykninger og sykebesøk:
Lege og annet legevaktpersonell må i større grad enn i dag delta i utrykning ved varsling fra AMK-sentral.
Kommuner og helseforetak må etablere kvalitetsmål som måler andel legedeltakelse i akuttmedisinske utrykninger. Et første steg er en benchmarking der kommuner og helseforetak kartlegger og måler seg mot sammenlignbare kommuner og helseforetak. Nasjonale myndigheter bør stille krav om at kvalitetsmål innføres og følges opp jevnlig.
AMK-sentralenes varslingsplikt overfor legevakter må innskjerpes ved hastegrad akutt. Ved hastegrad haster må AMK-sentralene i større grad enn i dag varsle legevakt.
Nasjonale myndigheter bør igangsette forskning på samfunnsmessige virkninger av økt legemedvirkning i akuttmedisinske situasjoner, herunder sparte kostnader i færre sykehusinnleggelser og færre eller kortere ambulansetransporter. Forsøk bør settes i verk og evalueres.
På sikt må det etableres en eller flere nasjonale normer for legedeltakelse ved akuttmedisinske utrykninger.
Økt omfang av sykebesøk fra legevakt med etablering av en nasjonal norm om at legevakten utfører minst 20–40 sykebesøk inkludert utrykninger per 1000 innbyggere per år.
Kommuner og helseforetak bør inngå samarbeid rundt drift av legevaktbiler til bruk for legevaktlege i sykebesøk og utrykninger. Det må inngås forpliktende avtaler som blant annet regulerer økonomiske forhold.
Forslag knyttet til styrket rekruttering i legevakt:
Det må legges til rette for at legevaktarbeid planlegges og inngår i regulert arbeidstid, slik at den enkelte lege får større forutsigbarhet for omfanget av sin arbeidstid.
Det må etableres krav til legevakttjenesten som sikrer legevaktpersonellets trygghet og sikkerhet med minimumsbemanning på to personer – lege og annet helsepersonell.
Ved utrykning og sykebesøk må lege og støttepersonell dra sammen og legevakten skal ha tilgang til uniformert kjøretøy
Legevakt bør telle i resertifiseringen for spesialiteten i allmennmedisin
Departementet bør initiere et arbeid for å styrke fastlegeordningen slik at den støtter oppunder utvalgets forslag til tiltak for å styrke legevakt.