7 Kvalitet og pasientsikkerhet
7.1 Status og utfordringer
Kunnskap om kvaliteten på tjenesten er en forutsetning for kvalitetsforbedring. I Nasjonal strategi for kvalitetsforbedring i sosial- og helsesektoren er det formulert seks dimensjoner ved kvalitet som sier at tjenestene skal:
Være virkningsfulle
Være trygge og sikre
Involvere brukerne og gi dem innflytelse
Være samordnet og preget av kontinuitet
Utnytte ressursene på en god måte
Være tilgjengelige og rettferdig fordelt (Helsedirektoratet, 2005)
Brukernes erfaringer med helsetjenester er en viktig del av kvaliteten på tjenestene. Nasjonalt kunnskapssenter for helsetjenesten (Kunnskapssenteret) gjennomfører jevnlig pasienterfaringsundersøkelser. De fleste undersøkelsene omhandler pasientenes erfaringer med sykehus, men Kunnskapssenteret har også gjennomført en undersøkelse ved utvalgte legevakter (omtalt i kapittel 10). Kunnskapssenteret gjennomfører jevnlig brukerundersøkelser av fastlegers tilfredshet med DPS (omtalt i kapittel 12).
Fra 2012 ble det lovpålagt med systematisk arbeid med kvalitetsforbedring og pasient- og brukersikkerhet i helse- og omsorgstjenesten. Tilsynserfaringer viser at det er rom for forbedring når det gjelder styring og ledelse blant annet i akuttmottak og legevakt.
I 2014 startet et femårig, nasjonalt pasientsikkerhetsprogram, I trygge hender. Programmet viderefører arbeidet som ble startet under pasientsikkerhetskampanjen (2011–2013). Pasientsikkerhetsprogrammet har som mål å redusere pasientskader, bygge varige strukturer for pasientsikkerhet og forbedre pasientsikkerhetskulturen i helsetjenesten. Innsatsområder med spesiell relevans for akuttutvalgets mandat er behandling av hjerneslag, forebygging av overdosedødsfall etter utskrivelse fra institusjon og forebygging av selvmord i akuttpsykiatriske døgnavdelinger.
Ledelse av pasientsikkerhet er også et innsatsområde i pasientsikkerhetsprogrammet. Forskere ved Universitetet i Bergen og pasientsikkerhetsprogrammet har undersøkt pasientsikkerhetskulturen blant ansatte ved syv legevakter og 17 fastlegekontorer. De fem faktorene som ble undersøkt var teamarbeid, sikkerhetsklima, syn på ledelse, jobbtilfredshet og arbeidsforhold. Undersøkelsen viser blant annet at:
Ved legevakter skåret sykepleiere høyere enn leger, og eldre helsearbeidere høyere enn yngre på flere av pasientsikkerhetsfaktorene.
Helsearbeidere ved fastlegekontor skåret høyere på pasientsikkerhetsfaktorer enn de som arbeidet ved legevakter (Bondevik, Hofoss, Holm Hansen & Deilkås, 2014) .
Spesialisthelsetjenesten rapporterer om uønskede hendelser til Kunnskapssenteret. I løpet av en periode på 18 måneder ble det mottatt 549 meldinger om uønskede hendelser fra de prehospitale tjenestene i spesialisthelsetjenesten. Det utgjør fire pst. av det totale antall meldinger (Presentasjon av Øystein Flesland, Kunnskapssenteret på Ambulanseforum 30. september 2014). Kunnskapssenterets årsrapport for meldeordningen viser at mangel på prosedyrer ved akutt syke pasienter og dårlige pasienter med uklar diagnostikk og flere diagnoser fører til at ambulansepersonell blir omdirigert mellom sykehus. Et fellestrekk for mange situasjoner som omhandler akutte hendelser, er at det er problemer med kommunikasjon, informasjonsflyt og IKT-løsninger (Saastad & Flesland, 2014).
Primærhelsetjenesten inngår ikke i meldeordningen om uønskede hendelser, men forskning antyder et betydelig antall uønskede hendelser innenfor de kommunale helse- og omsorgstjenester: 5–80 uønskede hendelser per 100 000 konsultasjoner (Kunnskapssenteret, 2015). Medisinske feil oppstår gjerne ved stort arbeidspress, når legen ikke kjenner pasienten, familien eller lokalmiljøet, når det er korttidsvikarer som ikke kjenner systemer og rutiner, når legen har liten erfaring, er alene og ikke har tilgang til et minimum av diagnostisk utstyr (Nasjonalt kompetansesenter for legevaktmedisin, 2009).
Det er gjort flere grep på nasjonalt nivå for å styrke helheten i de prehospitale tjenestene. Samtidig er det utfordringer når det gjelder informasjon om kvaliteten på tjenestene. Rapporten Fremtidens prehospitale tjenester (Nilsen et al., 2014) beskriver utfordringer i de prehospitale tjenestene, og disse kan oppsummeres som følgende:
Datagrunnlaget for styring og utvikling av de prehospitale tjenestene er begrenset. Data er i hovedsak virksomhetsdata om aktivitet og produktivitet. Kvalitetsindikatorer som måler kvaliteten på pasientbehandling og forløp mangler. Tjenesten har dermed begrenset mulighet til å gjøre nødvendige forbedringer.
Elektroniske løsninger og enhetlig metode for registrering av data mangler. Det hindrer en systematisk evaluering av pasientforløp og kvaliteten på kjeden som helhet. Manglende elektroniske løsninger for registrering av data fører til uønsket merarbeid for helsepersonellet. Overføring av data fra papir til elektroniske databaser fører til feilkodinger og mindre pålitelige data.
Det mangler nasjonale evidensbaserte retningslinjer og prosedyrer for håndtering av akuttmedisinske tilstander. Det fører til variasjon i kvaliteten i tjenesten. Norsk indeks for medisinsk nødhjelp oppdateres sjelden og validiteten er aldri blitt målt. Det er også variasjoner i bruk av indeks mellom AMK-sentralene.
Offentlig finansiert akuttmedisinsk forskning er beskjeden. Miljøene er små og det er liten samordning av forskningsvirksomheten.
De elektroniske journalsystemene kommuniserer ikke med hverandre. Ambulansetjenesten mangler elektronisk pasientjournal, og har i liten grad tatt i bruk logistikkverktøy for å planlegge virksomheten.
7.2 Nasjonale kompetansemiljøer
Nasjonal kompetansetjeneste for prehospital akuttmedisin
Nasjonal kompetansetjeneste for prehospital akuttmedisin (NAKOS) ble etablert i 2003. Det var som følge av at NOU 1998: 9 Hvis det haster… Faglige krav til akuttmedisinsk beredskap og NOU 1998: 8 Luftambulansetjenesten i Norge påviste behov for styrking av prehospital akuttmedisin. NAKOS arbeider med undervisning, forskning og prosedyrer i akuttmedisin utenfor sykehus. NAKOS samarbeider etter en nettverksmodell med ambulansetjenesten og medisinsk nødmeldetjeneste. Aktiviteter er også rettet inn mot legevakt, sykehusenes akuttmottak og katstrofemedisinsk beredskap. Kompetansetjenesten fungerer som en rådgiver for sentrale helsemyndigheter og helseforetak. NAKOS er ansvarlig for Norsk hjertestansregister. NAKOS er administrativt underlagt Avdeling for forskning og utvikling, Akuttklinikken, Oslo universitetssykehus HF.
Nasjonalt kompetansesenter for legevaktmedisin
Nasjonalt kompetansesenter for legevaktmedisin (Nklm) ble opprettet i 2004. Nklm skal gjennom forskning og fagutvikling og i samarbeid med andre fagmiljøer bygge opp og formidle faglig kunnskap om kommunal legevaktmedisin. Nklm har en følge med-rolle og et samfunnsoppdrag som innebærer å etablere nødvendige nasjonale faglige standarder, bidra i forskning, etablere og kvalitetssikre registre, sikre nasjonal kompetansebygging, gi råd og faglig støtte til legevakter og kommuner, delta i undervisning og gi råd til helsemyndighetene. Helsedirektoratet er kontraktspartner og legger rammene for virksomheten gjennom bevilgning og dialogmøter. Senteret er faglig knyttet til Forskningsgruppe for allmennmedisin ved Institutt for global helse og samfunnsmedisin, UiB, og til Nasjonalt kompetansesenter for helsetjenestens kommunikasjonsberedskap i Bergen.
Nasjonalt senter for distriktsmedisin
Nasjonalt senter for distriktsmedisin (NSDM) har som formål å bidra til økt kvalitet, rekruttering og stabilitet i helsetjenesten i distriktene ved å fremme forskning, fagutvikling, utdanning og nettverk blant leger og helsepersonell. NSDM har blant annet vært opptatt av legers arbeidsvilkår i legevakt og akuttmedisin. NSDM er etablert ved Institutt for samfunnsmedisin ved Norges arktiske universitet (UiT).
Nasjonalt kompetansesenter for helsetjenestens kommunikasjonsberedskap
Nasjonalt kompetansesenter for helsetjenestens kommunikasjonsberedskap (KoKom) ble etablert i 1997. Kokoms hovedoppgave er å være pådriver for utvikling av medisinsk nødmeldetjeneste og av kommunikasjonsberedskapen i helsetjenesten. KoKom skal sørge for utvikling og vedlikehold av nasjonale krav til medisinsk nødmeldetjeneste i samråd med statlige myndigheter. Senteret skal være en katalysator for prosjekter som gjelder utvikling av medisinsk nødmeldetjeneste gjennom egen innsats, eller gjennom å framskaffe kompetanse fra annet hold. KoKom skal medvirke til rett bruk av medisinsk nødmeldetjeneste. KoKom er tilknyttet forsknings- og utviklingsavdelingen, seksjon for eHelse ved Haukeland universitetssykehus.
Nasjonal kompetansetjeneste for traumatologi
Nasjonal kompetansetjeneste for traumatologi (NKT-Traume) ble opprettet i 2013 og skal bidra til å sikre en likeverdig høy kvalitet på behandlingen av alvorlig skadde i hele landet, uansett alder, kjønn og bosted. Arbeidsområdet omfatter hele den akuttmedisinske kjeden for pasienter med alvorlige skader. NKT-Traume er tilknyttet Avdelinng for traumatologi, Akuttklinikken, Oslo Universitetssykehus HF.
Nasjonalt behandlingstjeneste for CBRNe-medisin
Fagområdet CBRNe-medisin omfatter særlig farlige kjemiske stoffer (Chemical), biologiske agens (Biological), radiologisk stråling (Radiation), kjernefysisk stråling (Nuclear), aktuelle eksplosiver (e) og deres helseskadelige effekter. Nasjonal behandlingstjeneste for CBRNe-medisin (CBRNe-senteret) har sentralisert behandlings- og kompetansesenterfunksjon for CBRNe-skader og er faglig rådgiver for helsetjenesten og myndighetene. CBRNe-hendelser kan skyldes ulykker, uhell, tilfeldig eller villet skade, og krever ekstraordinær beredskap og kompetanse for at nødvendig helsehjelp skal kunne ytes og for at innsatspersonell og befolkningen for øvrig skal kunne beskyttes mot skade. Nasjonal behandlingstjeneste for CBRNe-medisin er en del av Akuttmedisinsk avdeling ved Oslo Universitetssykehus HF og er i nasjonalt beredskapsarbeid underlagt Helsedirektoratet, avdeling beredskap. CBRNe-senteret driver også forskning-, kompetanse- og beredskapsarbeid i samarbeid med aktører utenfor helsesektoren, bl.a. Direktoratet for samfunnssikkerhet og beredskap, Sivilforsvaret, Forsvaret, nødetatene og redningstjenesten.
Andre kompetansesentre
I tillegg til de ovennevnte kompetansesentrene, finnes det også andre sentre med prosjekter med tilknytning til akuttmedisinske tjenester. Det gjelder f.eks. Nasjonalt senter for samhandling og telemedisin, Nasjonal kompetanseenhet for minoritetshelse (NAKMI), Nasjonalt kunnskapssenter om vold og traumatisk stress (NKVTS) og de fire regionale ressurssentrene om vold, traumatisk stress og selvmordsforebygging (RVTS).
7.3 Datagrunnlaget for styring og utvikling av tjenesten
7.3.1 Helseregistre og medisinske kvalitetsregistre
En av de viktigste datakildene til ny kunnskap om forekomst av sykdom, effekt av behandling og kvalitet på tjenester er nasjonale helseregistre. Norsk pasientregister (NPR) og nasjonalt hjerte-karregister er eksempler på slike helseregistre. Helse- og omsorgsdepartementet har foreslått å opprettet et nytt helseregister for kommunale helse- og omsorgstjenester (Kommunalt pasient- og brukerregister (KPR), KPR skal være et register for innsamling og annen behandling av helseopplysninger om bruk og ytelser av kommunale helse- og omsorgstjenester.
Data fra de medisinske kvalitetsregistrene gir grunnlag for å evaluere kvalitet, oppnådd helsegevinst, faglig forbedringsarbeid, forskning og styring (Meld. St. 10 (2012–2013), 2012). De medisinske kvalitetsregistrene utgjør et viktig fundament i framtidige satsninger for å forbedre behandling av akuttmedisinske tilstander. Registrene er sentrale i utvikling og validering av kvalitetsindikatorer og som utgangspunkt for akuttmedisinsk forskning. Nasjonale kvalitetsregistre kan også gi viktige svar på om tiltakene i helsetjenesten er i tråd med forskningsbasert kunnskap og om retningslinjer blir fulgt. Nasjonale medisinske kvalitetsregistre med opplysninger om triagering, diagnostikk og behandling i den akuttmedisinske kjeden er Norsk hjertestansregister, Norsk hjerneslagregister, Norsk hjerteinfarktregister, Nasjonalt traumeregister, Nasjonalt register for kols og Nasjonalt hoftebruddregister (Nilsen, Styrkson, Tjelmeland, Halvorsen, Kramer-Johansen & Olasveengen, 2015).
7.3.2 Aktivitetsdata for tjenesten
Kunnskaps- og statistikkgrunnlaget for de prehospitale tjenestene framstår som mangelfullt og fragmentert. Et godt statistikkgrunnlag er viktig for å planlegge virksomheten i tjenesten nasjonalt og lokalt og i forsknings- og utviklingsarbeidet. Formålet med utvikling og innsamling av offentlig statistikk er tredelt:
Planlegging og styring, herunder å sikre gode pasientforløp.
Forskning og fagutvikling.
Kvalitetsforbedring i den enkelte virksomhet.
Det er i dag ikke mulig å innhente data fra den akuttmedisinske kjede i ett system. Det samles inn nasjonale data om aktivitet og produksjon av ulike aktører (Nilsen et al., 2015).
Fastleger og legevakt
KUHR er en database for kontroll og utbetaling av helserefusjoner og er hjemlet i folketrygdloven. Fastlege og legevakt rapporterer til KUHR. KUHR inneholder blant annet informasjon om avsender av refusjonskravet, om pasienten, behandlingen og diagnose.
Nklm driver følgende prosjekter om epidemiologi og statistikk (Nilsen et al., 2015):
Nasjonalt legevaktregister: Skal gi grunnlag for offentlig statistikk, rapportering og innsyn i legevaktorganiseringen. Registeret inneholder opplysninger om organisering, interkommunale ordninger, lokaler, utstyr mv.
Vakttårnprosjektet: Data om syv legevakter som danner grunnlag for overvåkning av trender i legevakten.
Årsstatistikk (regningskort fra legevakt): Prosjektet foretar en analyse av regningskortene som legene sender inn fra legevakt. Det innhentes opplysninger om legene, pasientene og kontaktdata.
AMK-sentraler og ambulansetjenesten
Fra 2012 har Helsedirektoratet publisert årlig statistikk med bakgrunn i innrapporterte data fra alle landets AMK-sentraler. Rapporten omfatter data om hendelser, henvendelser, tiltak som blir satt i verk og responstider.
Statistisk sentralbyrå publiserer produksjonstall for ambulansetjenesten – som antall ambulanser i drift, beredskapstimer, kjørte kilometer mv.
7.3.3 Prehospital satsing for bedre data
Helsedirektoratet startet prosjektet Prehospital strategisk satsing i 2014 med formål å etablere en informasjonsmodell for hele den akuttmedisinske kjeden, nasjonal og internasjonal benchmarking, og innovative publiseringsløsninger. Dette omfatter standardiserte og harmoniserte kodeverk og datadefinisjoner på nasjonalt, regionalt og lokalt nivå i AMK-sentraler, ambulansetjenesten og legevakt. Arbeidet vil styrke datagrunnlaget, bidra til benchmarking og styrke grunnlaget for å drive evidensbasert forskning.
Første fase i arbeidet omfatter spesialisthelsetjenesten, mens fase to omfatter legevakt og legevaktsentral. Hovedelementene i arbeidet er:
Nasjonalt kodeverk for ambulansetjenesten
Nordisk samarbeid om data for akuttmedisinske tjenester
Oppfølging av innsamling av data fra AMK
Teknisk løsning for registering og publisering
Web publisering fra AMK-sentralene og ambulansetjenesten
Nærmere om nordisk samarbeid om standardisering, datainnsamling og benchmarking
Nordisk samarbeid om standardisering, datainnsamling og benchmarking av prehospitale tjenester startet i 2013 og avsluttes i 2018. Prosjektet har besluttet felles nordiske definisjoner og terminologi for prosessen i prehospitale tjenester. Definisjonene er i samsvar med definisjonene til NEMSIS (National EMS Information System) – som er en amerikansk organisasjon med ansvar for utvikling og innsamling av data fra ambulansetjenesten i USA. Det sikrer at de nordiske land kan utvide benchmarkingen til også å omfatte USA (Yang, Svarlien, Thoresen & Kjøllesdal, 2014). Det er definert fire kvalitetsindikatorer:
EMD Reaction Time
EMS Reaction Time
EMS Time to Scene
EMS Prehospital Time
I tillegg har de nordiske landene besluttet tre prosessindikatorer spesielt for ambulansetjenesten. Den nordiske prosjektgruppen har også valgt å utvikle kvalitetsindikatorer for noen sykdoms- eller pasientgrupper der de akuttmedisinske tjenestene har stor betydning for resultatet av helsehjelpen (hjerneslag, hjertestans, hjerteinfarkt mv.).
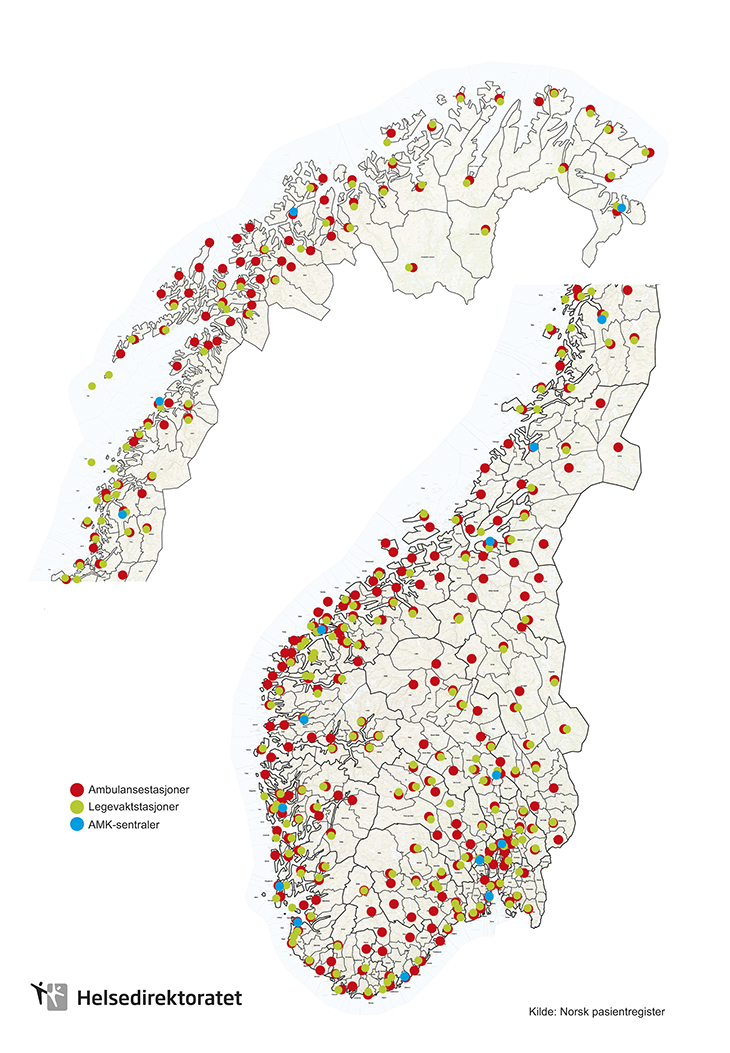
Figur 7.1 Akuttmedisinske tjenester utenfor sykehus
Kilde: Norsk pasientregister, Helsedirektoratet 2015
Løsninger for reisetidsmodellering
Reisetid til akuttmedisinske tjenester kan beregnes ved hjelp av reisetidsmodellering. Beregningen av reisetid baserer seg på geografisk posisjon (GPS) til de ulike institusjonene og folkeregistrerte adresser til hele den norske befolkning. I tillegg benyttes alle offentlige veistrekninger med gjeldende fartsgrenser.
Norsk pasientregister (NPR) har utviklet en elektronisk kartløsning med reisetidsmodellering til sykehus med akuttfunksjoner, DPS og de fleste av dagens ambulansestasjoner. På oppdrag fra Akuttutvalget har NPR supplert kartløsningen med oversikt over legevaktstasjoner, AMK og legevaktsentraler, luftambulansebaser, fastlegekontorer, brannstasjoner og politistasjoner. Kartløsningen er utformet på en måte som kan gi en oversikt over avstand og innbyggernes reisetid til legevakt i det enkelte legevaktdistriktet. Løsningen er tilgjengelig på https://reisetid.helsedirektoratet.no/samleside. Løsningen er foreløpig i en betaversjon, og er derfor ikke endelig kvalitetssikret.
NPR har beregnet reisetid til andeler av befolkning innenfor definerte geografiske områder (fylker, kommuner, politidistrikt, sivilforsvarsdistrikt). På denne måten går det an å beregne hvor lang tid det tar for en bestemt del av befolkningen i f.eks. Skien og Hjartdal kommune å nå frem til sykehus, legevakt og fastlege. De samme løsningene beregner hvor lang tid det tar for ambulanse, politibil eller brannbil å nå den samme befolkningen. For dette eksempelet beregnes reisetider til 90 pst. av befolkningen, som vist i tabell 7.1.
Tabell 7.1 Reisetidsmodellering for 90 pst. av befolkningen i Skien og Hjartdal til sykehus, legevakt, ambulanse, politi og brannvesen.
Sykehus | Legevakt | Fastlege | Ambulanse | Politi | Brann | |
|---|---|---|---|---|---|---|
Skien | 10 min | 9 min | 6 min | 9 min | 11 min | 5 min |
Hjartdal | 44 min | 27 min | 21 min | 26 min | 33 min | 18 min |
Disse beregningene gir en teoretisk oversikt over reisetider til og fra bestemte deler av befolkningen. For utrykningskjøretøy kan beregningen holdes opp mot reelle tall fra tjenesten og en får med dette mulighet til å sammenlikne tjenesten på tvers av kommuner, fylker og andre geografiske områder. For eksempelet med Skien og Hjartdal, antyder data for 2014 kjøretid på henholdsvis 12 minutter og 39 minutter ved 90 pst. av alle røde utrykninger, jf. tabell 7.2.
Tabell 7.2 Faktisk utrykningstid for 90 pst. av akutte ambulanseoppdrag til Skien og Hjartdal i 2014
Ambulanse | |
|---|---|
Skien | 12 min |
Hjartdal | 39 min |
Ved å sammenlikne matematisk beregning og observerte verdier, er det mulig å gjøre observasjoner på større og mindre avvik som vist i eksempelet. Avvikene kan være del av beslutningsgrunnlag for å gjøre mer detaljerte undersøkelser i ulike områder. Dette kan videre være del av grunnlag for å endre rutiner, organisering, eller lokalisering. Reisetidmodellene er også utviklet med en funksjon hvor bruker kan endre geografisk posisjon på de institusjonene og deretter få en ny beregning for hvordan dette påvirker tilgang til de aktuelle tjenestene.
7.4 Elektroniske løsninger
Digitale tjenester skal gjøre kontakten med helse- og omsorgstjenesten enklere, og bidra til at innbyggerne opplever tjenesten som tilgjengelig og helhetlig. Det er et mål at nødvendige helseopplysninger skal følge pasienten hele veien, og IKT-systemene skal ta utgangspunkt i pasientenes og tjenestenes behov (Meld. St. 9 (2012–2013), 2012). Helsedirektoratet utreder hvordan målene i ovennevnte stortingsmelding kan realiseres. En utfordring med IKT-løsningene i de prehospitale tjenestene er at de ikke i tilstrekkelig grad understøtter moderne og brukervennlige ende-til-ende arbeidsprosesser og informasjonsflyt.
Ambulansetjenesten er en av få tjenester som fortsatt bruker papirjournaler. I høringsnotatet om akuttmedisinforskriften framgår det at de papirbaserte journalene i mange tilfeller ikke blir en del av helseforetakets elektroniske pasientjournal, men lagres separat i ambulansetjenesten. Det har også forekommet episoder hvor det ikke har vært mulig å finne tilbake til ambulansetjenestens papirjournaler i ettertid. Av høringsnotatet framgår det videre at ambulansetjenesten naturlig vil omfattes av et generelt krav til elektronisk journal, slik det framkommer i forslag til forskrift om IKT-standarder mv. (Helse- og omsorgsdepartementet 2014a).
Ambulansetjenesten har i liten grad tatt i bruk moderne logistikkverktøy som kan gi en mer effektiv utnyttelse av ambulanseressursene. En rekke land ligger foran når det gjelder bruk av denne type verktøy. Allerede på slutten av 1990-tallet hadde ambulansetjenester i Storbritannia og USA tatt i bruk digitale verktøy for å kunne beregne hvor og når neste alvorlige hendelse ville inntreffe. Kombinert med moderne verktøy for logistikk og flåtestyring, gir dette et godt grunnlag for effektiv bruk av tilgjengelige ambulanser og for planlegging/dimensjonering av beredskap (Nilsen et al., 2014).
Kjernejournal er i ferd med å bli implementert. Kjernejournal samler de viktigste helseopplysningene om pasienten fra offentlige registre, kritiske opplysninger som legges inn av pasientens lege og de registreringer pasienten selv gjør. Kjernejournal samler helseopplysninger som er spesielt viktige hvis pasienten får behov for akutt hjelp og får behandling et sted vedkommende ikke har vært før. Brukerne av kjernejournal har i første fase vært fastleger og aktørene i den akuttmedisinske kjeden.
Boks 7.1 Triage
Triage er en metode som opprinnelig ble brukt under krig til å prioritere skadde pasienter for behandling, til å identifisere soldater som var friske nok til tjeneste, og til å skille ut soldater som var for dårlige til at det var hensiktsmessig å behandle dem.
En triagering resulterer i et hastegradsnivå eller et triagenivå som angir hvor raskt pasienten skal prioriteres med tanke på videre helsehjelp. Hovedmålet er å skille ut pasienter som har et tidskritisk behov for behandling, å styre ressurser og å bidra til å øke faglig kvalitet i prioriteringene.
Triage kan deles inn i tre faser:
Prehospital triage som ved telefonisk kontakt med legevaktsentral og AMK-sentral
Prehospital triage utført av for eksempel ambulansearbeider og/eller lege i møte med pasient på hendelsesstedet eller i ambulansen
Triage når pasienten ankommer sykehus og legevakt
Systemene som brukes for triage varierer mellom de ulike leddene i akuttkjeden og mellom helseforetak. I de fleste helseforetak har ambulansetjenesten og akuttmottakene innført triagesystem. Av de akuttmottakene som har tatt i bruk triageystem, anvender de fleste internasjonalt anerkjente systemer. Et fåtall anvender systemer de har utarbeidet selv. Noen legevakter har tatt i bruk triagesystemer ved oppmøte på legevakt.
De viktigste forskjellene mellom triagesystemene er forskjeller i definisjoner og terminologi, hastegrader og om systemene bruker prosesstriage eller ikke.
Kilde: Lidal, Holte & Gundersen (2011); Halvorsen, Nilsen & Olsen (2014).
7.5 Nasjonalt kvalitetsindikatorsystem
Helsedirektoratet etablerte et nasjonalt kvalitetsindikatorsystem for helse- og omsorgstjenesten i 2012. Det overordnede målet er å utvikle systemet til å bli et bærekraftig og helsepolitisk relevant kvalitetsindikatorsystem for realistiske sammenlikninger på lokalt, nasjonalt og internasjonalt nivå. Kvalitetsindikatorene skal:
Dekke bredden av fagområder i helse- og omsorgstjenesten.
Vise en balanse innenfor alle dimensjoner som beskriver tjenester med god kvalitet.
Måle tjenestekvalitet, rettigheter og praksis i tråd med eksisterende retningslinjer, veiledere og helselovgivning.
Måle effekter ved implementeringer og endringer i helse- og omsorgstjenesten.
Legge til rette og vise resultater og trender tilpasset målgruppene og understøtte kontinuerlig forbedring på tjenestenivå.
Kvalitetsindikatorene brukes til kvalitetsstyring og kvalitetsforbedring og som grunnlag for at pasienter og pårørende kan ta kvalifiserte og informerte valg. Kvalitetsindikatorene bidrar til åpenhet. De nasjonale kvalitetsindikatorene publiseres på helsenorge.no. Enkelte av de nasjonale kvalitetsindikatorene sier noe om resultat av prehospital innsats – som 30-dagers overlevelse etter lårhalsbrudd, hjerteinfarkt og hjerneslag.
Helsedirektoratet har lagt fram en treårig handlingsplan (2014–2017) for det nasjonale kvalitetsindikatorsystemet. Et av områdene som trekkes fram i handlingsplanen er AMK-sentralene og akuttmedisinske tjenester utenfor sykehus.
Helsedirektoratet har i 2015 etablert en faggruppe som skal jobbe med utvikling av nasjonale kvalitetsindikatorer for området akuttmedisinske tjenester utenfor sykehus. I prosjektets første fase skal faggruppen utvikle og anbefale nasjonale kvalitetsindikatorer som viser responstider for ulike faser av den akuttmedisinske kjeden. Prosjektet skal i neste fase se på muligheten for utvikling av resultatindikatorer for de akuttmedisinske tjenestene utenfor sykehus.
7.5.1 Forslag til kvalitetsindikatorer fra tjenesten
NAKOS har på oppdrag fra Helsedirektoratet utarbeidet en rapport med forslag til kvalitetsindikatorer. Nilsen et al. (2015) anbefaler å innføre følgende nasjonale kvalitetsindikatorer for den akuttmedisinske kjeden:
Hjertestans: Vedvarende ROSC (Return of Spontaneous Circulation).
Hjerteinfarkt: Tidsintervall mellom første medisinske kontakt og innleggelse på første sykehus.
Traume: Prehospitale tidsintervall.
I rapporten blir også ytterligere to indikatorer anbefalt:
Hjertestans: Tid ambulanse framme på bestemmelsessted.
Hjerneinfarkt: Tidsintervall mellom symptomdebut og innleggelse.
Det foreligger enkelte forslag til kvalitetsindikatorer og kvalitetsmål for legevakt og fastleger. Hunskår et al. (2014) har foreslått følgende krav til legevakttjenestene:
90 pst. av befolkningen i legevaktdistriktet skal ha maksimalt 40 minutter reisevei til en legevaktstasjon, og 95 pst. skal ha maksimalt 60 minutter.
95 pst. av befolkningen og alle tettsteder i legevaktdistriktet må kunne nås av legevaktlege innen 45 minutter ved utrykning.
Det bør settes som nasjonal norm at legevakten rykker ut ved minst 75 pst. av røde responser.
Det bør settes som nasjonal norm at legevakten utfører 20–40 sykebesøk per 1000 innbyggere per år.
Ved beslutning om sykebesøk skal ventetiden for pasienten være under to timer for gul hastegrad og under seks timer for grønn hastegrad, etter at vurderingen er gjort.
Legevaktsentralen skal ha krav til svartider: 80 pst. innen 90 sekunder og 95 pst. innen to minutter.
Ventetiden i legevaktens venterom skal være under én time for minimum 80 pst. av pasientene som skal til konsultasjon.
Legeforeningen ved kvalitetsutvalget for primærmedisin utga i 2005 rapporten Kvalitetsindikatorer i norsk allmennmedisin, der de blant annet anbefalte enkelte indikatorer med relevans for akutt sykdom.
7.6 Responstider
Rask respons fra nødetatene er en vesentlig forutsetning for publikums følelse av trygghet. Det er derfor stor oppmerksomhet knyttet til responstider.
Helsedirektoratet (2012) har definert de viktigste tidsbegrepene knyttet til AMK-sentralens håndtering av medisinske nødmeldinger og ambulansetjenestens gjennomføring av oppdragene, jf. figur 7.2. Tidsbegrepene dekker ikke hele akuttkjeden, og legevaktens respons inngår ikke. Flere av tidsintervallene er krevende å registrere, og det publiseres ikke data om disse tidsintervallene.
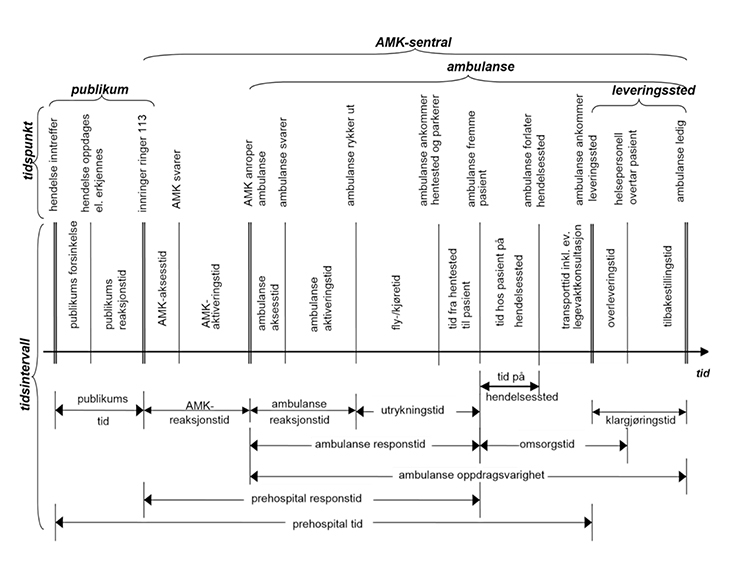
Figur 7.2 Oversikt over tidsbegreper
Kilde: Helsedirektoratets definisjonskatalog (2012)
Responstider – bakgrunn
NOU 1998: 9 Hvis det haster… Faglige krav til akuttmedisinsk beredskap slo fast at bil- og båtambulansen var den faglig sett svakeste del av de prehospitale tjenestene. Det ble foreslått følgende krav til responstider for bilambulansen1 (tidsintervallet fra det svares i AMK-sentralen til ambulansen er framme hos pasienten):
Akuttoppdrag: Innen tre år skal 90 pst. av befolkningen i byer og tettsteder nås av ambulanse innen 12 minutter. Innen fem år skal tidsfristen være åtte minutter. Innen tre år skal 90 pst. av befolkningen i grisgrendte strøk nås av ambulanse innen 25 minutter.
Hasteoppdrag: Innen tre år skal 90 pst. av befolkningen i byer og tettsteder nås av ambulanse innen 30 minutter. Innen fem år skal tidsfristen være 20 minutter. Innen tre år skal 90 pst. av befolkningen i grisgrendte strøk nås av ambulanse innen 40 minutter (NOU 1998: 9, 1998).
Det forrige akuttutvalget mente det burde utarbeides en forskrift for prehospital akuttmedisin, og at den blant annet burde omhandle krav til responstider. Den faglige begrunnelsen for forslagene til responstid er ikke nærmere omtalt i utredningen, men utvalget mente at responstidene var lengre enn det som var ønskelig ut fra medisinske hensyn.
I St.meld. nr. 43 (1999–2000) Om akuttmedisinsk beredskap ble de foreslåtte kravene til responstider gjort veiledende med følgende mål:
Akuttoppdrag: 12 minutter for 90 pst. av befolkningen i byer og tettsteder og 25 minutter for 90 pst. av befolkningen i grisgrendte strøk
Hasteoppdrag: 30 minutter for 90 pst. av befolkningen i byer og tettsteder og 40 minutter for 90 pst. av befolkningen i grisgrendte strøk
Et rimelig og realistisk krav for å utgjøre by/tettsted er mellom 10 000 og 15 000 innbyggere (St.meld. nr. 43 (1999–2000), 2000).
Johansen, Rømø & Hope la i 2002 fram en studie om de økonomiske konsekvensene av krav til responstider i ambulansetjenesten. Utredningen antydet økte årlige driftsutgifter på 224 mill. kroner. Studien problematiserte tre forhold:
Forslaget til responstider i St.meld. nr. 43 (1999–2000) Om akuttmedisinsk beredskap differensierte ikke mellom tidsbruk i AMK-sentralene og ambulansetjenesten
Forslaget til responstider i stortingsmeldinger drøftet ikke hvilket målenivå responstidskravet skulle anvendes på, dvs. hvilket befolkningsgrunnlag som skulle legges til grunn for 90 pst. måloppnåelse
Sosial- og helsedepartementets avgrensning av by/tettsted var problematisk
Arbeidsgruppe nedsatt av Helse- og omsorgsdepartementet (2009) anbefalte ikke å forskriftsfeste responstid før nasjonale måleparametere var på plass. Arbeidsgruppen mente at det innen 2015 burde være grunnlag for å innføre responstidskrav. Arbeidsgruppen anbefalte at responstidskrav ble sett i sammenheng med primærhelsetjenestens ressurser, organisering og mulighet til å sette i verk legeutrykning mv.
Responstidskrav for ambulansetjenesten er ikke forskriftsfestet i akuttmedisinforskriften, mens aksesstid for AMK-sentralene og LV-sentralene er blitt forskriftsfestet. I høringsnotat til akuttmedisinforskriften er det begrunnet med at det i en nødsituasjon er av stor betydning at de som er berørt får rask hjelp (Helse- og omsorgsdepartementet, 2014a).
Krav til responstider i andre land er beskrevet i kapittel 14.
Boks 7.2 Responstid for ambulansetjenesten
Helsedirektoratet publiserer oversikt over prehospital responstid, dvs. tiden fra det begynner å ringe i AMK til første ambulanse er på stedet. I 2013 var den prehospitale responstiden (90 percentil) som følger:
Helseregion | By/tettsted (min) | Grisgrendt (min) |
|---|---|---|
Helse Nord | 24,3 | 32,4 |
Helse Midt | 18,2 | 31,3 |
Helse Vest | 18,0 | 31,6 |
Helse Sør-Øst | 18,8 | 30,7 |
Norge | 18,7 | 31,1 |
Kilde: Helsedirektoratet (2014a).
Responstidskrav for politi og brann
Fra 2015 er det innført responstidskrav for politiet som skal gjelde ved ekstraordinære hendelser. Det er hendelser hvor liv og helse er direkte truet og/eller hvor det umiddelbart er behov for innsats fra politiet (Prop. 61 LS (2014–2015), 2015). Responstid er tiden det tar fra politiet mottar melding om en hendelse til første patrulje er framme på stedet. Tidsbruken på operasjonssentralen er estimert til to minutter (Politidirektoratet, 2015). Nasjonale krav er:
Byer/tettsteder med over 20.000 innbyggere: 10 minutter i 50 pst. og 15 minutter i 80 pst. av alle tilfeller.
Tettsteder mellom 2.000 og 19.999 innbyggere: 15 minutter i 50 pst. og 30 minutter i 80 pst. av alle tilfeller.
Øvrige områder: 22 minutter i 50 pst. og 45 minutter i 80 pst av alle tilfeller.
Kravene ble oppfylt med god margin i første kvartal 2015 (Politidirektoratet, 2015).
Kravene til innsats for brannvesenet er gitt i Forskrift om organisering og dimensjonering av brannvesen (2002). Her framgår det følgende:
«Til tettbebyggelse med særlig fare for rask og omfattende brannspredning, sykehus/sykehjem mv., strøk med konsentrert og omfattende næringsdrift o.l., skal innsatstiden ikke overstige 10 minutter.
Innsatstiden kan i særskilte tilfeller være lengre dersom det er gjennomført tiltak som kompenserer den økte risiko. Kommunen skal dokumentere hvordan dette er gjennomført.
Innsatstid i tettsteder for øvrig skal ikke overstige 20 minutter. Innsats utenfor tettsteder fordeles mellom styrkene i regionen, slik at fullstendig dekning sikres. Innsatstiden i slike tilfeller bør ikke overstige 30 minutter».
Forskriften legger Statistisk sentralbyrås definisjon av tettsted til grunn2. Det publiseres ikke data som belyser hvordan kravene til innsats for brannvesenet er oppfylt.
7.6.1 Betydning av tid – plutselig uventet, hjertestans utenfor sykehus
Plutselig, uventet hjertestans utenfor sykehus er en hendelse som illustrerer betydningen av rask hjelp. Tilstanden er tidskritisk og prognosen er god ved riktig behandling. Tid mellom kollaps og første defibrillering er viktig for overlevelse. Like viktig er det at basal hjerte-lungeredning (HLR) settes i gang raskest mulig. Tidlig start av HLR og defibrillering er så tidskritisk at ambulanse mange steder i landet ikke vil kunne rekke fram før det er for sent. I dag er det utplassert defibrillatorer på arbeidsplasser, brannstasjoner mv., og i flere tilfeller kan derfor brannvesen eller andre akutthjelpere utføre tiltaket før ambulanse kommer.
Det antas at helsetjenesten starter HLR på om lag 2500 personer som rammes av plutselig, uventet hjertestans utenfor sykehus hvert år. Om lag 2/3 av tilfellene av plutselig, uventet hjertestans inntreffer i hjemmet. Norsk hjertestansregisters årsrapport for 2013 omtaler data fra ambulansetjenester, og dekker 47 pst. av befolkningen. Hos pasienter der akuttmedisinsk personell valgte å starte behandling, hadde tilstedeværende i 66 pst. av tilfellene allerede startet HLR. Nesten halvparten av alle pasienter med hjertestans ble transport inn til sykehus, og i 2013 reddet ambulansetjenesten i de rapporterende tjenestene 190 mennesker (Tjelmeland, 2014).
Flere norske byer kan vise til gode resultater, sammenliknet med internasjonale data. I en undersøkelse fra Stavangerregionen i perioden 2006–2008, ble hjerteaksjon (ROSC) gjenopprettet på stedet i 43 pst. av tilfellene (Lindner, Søreide, Nilsen, Mathisen & Lossius, 2011). HLR var startet av tilstedeværende personer i 73 pst. av tilfellene, og 25 pst. av pasientene ble utskrevet fra sykehus i live. 48 pst. av de pasientene som hadde defibrillerbar hjerterytme på stedet, ble utskrevet i live. Overlevelse til utskrivning økte til 52 pst. dersom tilstedeværende personer bevitnet at disse pasientene fikk hjertestans. Fra det samme området ble det rapportert om gode leveutsikter for de som ble utskrevet i live etter prehospital hjertestans. Av 213 pasientene som ble utskrevet i live, levde 75 pst. av dem etter fem år (Lindner, Vossius, Mathiesen & Søreide, 2014).
En undersøkelse fra Tromsø viste at overlevelse til utskrivning etter prehospital hjertestans doblet seg fra 10,5 pst. i perioden 1999–2004 til 22,3 pst i perioden 2004–2009 (Lien Nilsen, Bø, Rasmussen, Haanaes & Gilbert, 2011). Forbedringen av overlevelse forklares med at det ble satt i verk en omfattende opplæring i hele akuttkjeden med vekt på tidlig utrykning ved brystsmerter. Best mulig prehospital behandling ble vektlagt, inkludert trombolyse. En viktig observasjon var at en allerede høy HLR-deltakelse fra publikum på 68,2 pst. i den første perioden økte til 76,3 pst. i den andre perioden.
Prognosen faller kraftig for hvert minutt som går etter hjertestans, og defibrillering bør skje innen åtte til ti minutter. Mest tidskritisk er publikums første respons. Den som observerer en plutselig hjertestans utenfor sykehus, oftest pårørende eller arbeidskolleger, må raskt erkjenne situasjonen, varsle 113 og starte HLR. Start av effektiv HLR og varsling til 113 bør skje innen ett til to minutter. Dette krever en stor og vedvarende innsats når det gjelder informasjon og opplæring av befolkningen. De medisinske operatørene ved AMK-sentralene er trent til å oppmuntre til og veilede publikum i HLR-teknikk over telefonen. Dette er viktig for å komme tidlig i gang med HLR.
Hjertestanspasienten er en intensivpasient selv etter at hjertet har begynt å slå. Det er viktig å stabilisere hjerterytmen og blodtrykket, sikre at organene får tilstrekkelig oksygentilførsel og sette i verk tiltak mot komplikasjoner. Det er derfor nødvendig med tidlig profesjonell medisinsk behandling og rask transport til et sykehus som har ressurser som møter pasientens behov og at pasienten blir kyndig overvåket og behandlet under transporten.
Mulighetene for å oppnå tilstrekkelig korte innsatstider er svært ulike rundt om i landet. I de fleste større byer og tettsteder kan ambulansetjenesten respondere raskt og vil oftest være den profesjonelle aktøren som er først på stedet. På slike steder bør innsatstidene oppfylles i de aller fleste tilfeller med god margin. I mer spredtbygde områder vil ambulansen ofte bruke lenger tid. Da bør det settes i verk kompenserende tiltak, slik at tidsfristene likevel kan bli oppfylt. Eksempler på kompenserende tiltak er utplassering av defibrillatorer på strategiske steder, avtale med lokalt brannvesen om bruk av akutthjelpere og ikke mobilisering av kommunens øyeblikkelig hjelp-ressurser. Legevakten må forutsettes å spille en sentral rolle ved alle akuttsituasjoner utenfor de store byene. I tillegg kan kommunens pleie- og omsorgstjenestene organiseres, kvalifiseres og utstyres slik at de kan utgjøre en akutt-ressurs.
7.7 Veiledere og retningslinjer
Nasjonale veiledere og retningslinjer er viktige virkemidler for å redusere uønsket variasjon og heve kvaliteten. Det finnes nasjonale faglige retningslinjer for akuttmedisinske tilstander som hjerneslag (under revisjon) og hjerte-kar sykdommer (under revisjon). Den prehospitale fasen har i liten grad vært omtalt i disse retningslinjene. Helsedirektoratet planlegger en veileder i forbindelse med den nye akuttmedisinforskriften.
Helsetjenesten påpeker at det er et behov for flere kunnskapsbaserte retningslinjer i akuttmedisinen. Akuttmedisinske prosedyrer er i dag ikke systematisk bygget på evidens, men representerer ofte tradisjon og beste erfaringsbaserte kunnskap (Nilsen et. al 2014).
Det er nødvendig å sikre at retningslinjene tas i bruk i tjenesten. Nasjonale kompetansetjenester og kompetansesentre har en viktig rolle i å støtte implementering av retningslinjer og veiledere gjennom sine nettverk og arenaer.
7.8 Revisjon av nasjonal traumeplan
I 2007 vedtok fagdirektørene i de regionale helseforetak rapporten Organisering av behandlingen av alvorlig skadde pasienter – Traumesystem. Rapporten ble utarbeidet av en gruppe nedsatt av de regionale helseforetak i 2005, med bred representasjon av ulike fagmiljøer. Fagdirektørmøtet ga i 2013 Nasjonal Kompetansetjeneste for Traumatologi (NKT-Traume) i oppdrag å lede revisjon av rapporten fra 2006. Planen ble overlevert til fagdirektørene i de regionale helseforetakene i september 2015.
Planen legger vekt på hele traumebehandlingskjeden, fra lekfolks innsats på skadested, førstehjelpsopplæring, og hele kjeden til en beskrivelse av hvordan pasienterfaringer kan nyttiggjøres i behandlingskjeden. Planen omhandler kvalitetsindikatorer, kriterier for å identifisere alvorlig skade, destinasjonskriterier, kriterier for alarmering av traumeteam, førstehjelp, medisinsk nødmeldetjeneste, bil- og båtambulansetjenesten, kommunal legevakt, avansert prehospital behandling og luftambulanse, alarmering av traumeteam, akuttsykehus med traumefunksjon, behandling av kritiske blødninger og bruk av massiv transfusjon, overføring av den alvorlig skadde pasienten, traumesenter, rehabilitering, ivaretakelse av involverte personer og pårørende i akuttsituasjoner, pasienterfaringer, nasjonalt traumeregister, forebygging, sykehus uten traumefunksjon, helsesentre mv.
Planen er utformet som en samling av nasjonalt faglige retningslinjer etter Helsedirektoratets metodologi og mal for nasjonale faglige retningslinjer. Økt vitenskapelig kunnskapsgrunnlag innen traumebehandling har langt på vei gjort en slik tilnærming mulig. En samlet arbeidsgruppe står bak anbefalingene i planen. I arbeidet har gruppen hatt et helseøkonomisk perspektiv. (Leder NKT-Traume T. Wisborg, personlig meddelelse, 1. oktober 2015).
7.9 Utvalgets vurderinger
Nasjonale kompetansemiljøer
Utvalget mener at det ikke er tilstrekkelig kompetanse og kapasitet på nasjonalt nivå til analyse-, forsknings- og utviklingsarbeid for den akuttmedisinske kjeden som helhet. Den offentlige satsningen på utvikling og forskning er beskjeden og fordelt på mange små fagmiljøer. Utvalget mener det er behov for en kraftsamling av de nasjonale kompetansemiljøene innen beredskap, katastrofemedisin og akuttmedisin. Et mer samlet kompetansemiljø vil få større legitimitet og vil stå bedre rustet til å analysere og utvikle nasjonale normer og strategier på akuttområdet. Det vil også være en bedre samarbeidspartner for helsemyndigheter, helseforetak, kommuner og organisasjoner innen prehospital forskning, fagutvikling, undervisning og rådgivning. Det vil være hensiktsmessig å etablere flerårige forskningsprogrammer innen prehospital akuttmedisin og tilgrensende fagområder.
Det er derfor behov for å styrke de nasjonale kompetansemiljøene ressursmessig, og det er nødvendig å se nærmere på sentrene som er organisert i spesialisthelsetjenesten og deres organisatoriske tilhørighet. Oppbygging av kompetansemiljøer som holder et høyt faglig nivå krever langsiktighet og en robust kjerne med fast ansatt personell. Det er behov for en balanse mellom grunnfinansiering og prosjektfinansiering slik at det også er tilstrekkelig rom for utredninger og analyser i egen regi. Det bør vurderes hva slags type overbygning og styringsmekanisme som trengs for å få mest mulig ut av de enkelte kompetansemiljøene og hvordan samarbeidet kan bli best mulig. De mest aktuelle kompetansemiljøene som må vurderes er Nasjonal kompetansetjeneste for prehospital akuttmedisin, Nasjonal kompetansetjeneste for traumatologi, Nasjonal behandlingstjeneste for CBRNe-medisin og Nasjonalt senter for helsetjenestens kommunikasjonsberedskap. De er ulikt organisert og ressursmessig ulike.
Nasjonalt kompetansesenter for legevaktmedisin er primærhelsetjenesterettet og er derfor ikke organisert under spesialisthelsetjenesten. Senteret er velfungerende med kapasitet til analyse-, forsknings- og utviklingsarbeid. For å kunne ta tak i en sammenhengende akuttkjede er det nødvendig at kompetansemiljø for primærhelsetjeneste og spesialisthelsetjeneste knyttes sammen i et forpliktende samarbeid. Det er også nødvendig med et nært samarbeid med tilsvarende kompetansemiljøer knyttet til de andre nødetatene. En slik kraftsamling kan innebære et betydelig løft for de prehospitale tjenestene og et bedre samarbeid på beredskapsområdet.
Data fra de prehospitale tjenestene
Det er nødvendig med kunnskap om kvalitet i den akuttmedisinske kjeden. Utvalget mener nasjonale retningslinjer, veiledere og nasjonale kvalitetsindikatorer er viktige virkemidler når nasjonale krav ikke defineres i lov eller forskrift.
Utvalget mener det er et påtrengende behov for en nasjonal elektronisk pasientjournal i alle ledd av den akuttmedisinske kjeden, herunder ambulansetjenesten. Det vil være det viktigste tiltaket for å sikre tilgang til målbare og pålitelige data fra den akuttmedisinske kjeden. På sikt bør det etableres en felles, nasjonal prehospital EPJ, i tråd med Helsedirektoratets arbeid med å utrede målene i Meld. St. 9 (2012–2013) Én innbygger – én journal.
Tidspress og avansert utstyr øker kompleksiteten og risikoen for å gjøre feil. Utvalget mener meldeordningen for uønskede hendelser også bør omfatte legevakt, legevaktsentraler og kommunale øyeblikkelig-hjelp døgnposter.
Kvalitetsindikatorer og responstid
Akuttutvalget mener det bør utvikles et helhetlig kvalitetsindikatorsett med kliniske kvalitetsindikatorer og responstidsmål for alle leddene i de akuttmedisinske tjenestene. Det stimulerer til kvalitetsutvikling og samarbeid i alle ledd av kjeden. Kvalitetsindikatorene må offentliggjøres på Helsenorge.no og brukes til forbedringsarbeid i tjenesten.
Det er begrenset tilgang på vitenskapelig grunnlag for prehospitale kvalitetsindikatorer, men det finnes god dokumentasjon for viktigheten av rask behandling ved hjertestans, penetrerende traumer og tette blodkar til hjerte og hjerne. Mangelen på vitenskapelig dokumentasjon for mange av behandlingstiltakene og rutinene som er vanlige i dagens akuttmedisinske kjede, understreker viktigheten av kontinuerlig evaluering og videreutvikling av kvalitetsindikatorene.
Undersøkelser av de faktiske responstidene i byer, tettbygde områder og spredtbygde strøk i Norge og andre land, viser at det ikke er mulig å stille samme krav til hurtig innsats i alle deler av landet. Uansett hvordan akuttjenestene blir organisert, vil det være slik at størstedelen av befolkningen i byer vil kunne nås av ambulanse, utrykningsenheter fra sykehus eller legevakt innen kort tid, mens utrykningstidene i spredtbygde strøk vil kunne være lange.
Det er likevel viktig at det blir spesifisert visse responstidsmål for de ulike profesjonelle tjenestene. Dette er viktig for å søke oppnåelse av det sentrale politiske målet om likeverdig tilgang på akuttmedisinske tjenester for hele befolkningen. Det er også viktig for å kunne gi en veiledning til kommuner og helseforetak om hvordan de skal planlegge plassering av legevakter, ambulansestasjoner, utrykningsenheter fra spesialisthelsetjenesten og akutthjelpergrupper for å kunne oppnå, eller nærme seg, responstidsmålene.
Akuttutvalget mener at de responskravene som ble foreslått i NOU 1998: 9 Hvis det haster… Faglige krav til akuttmedisinsk beredskap, kan gi en rimelig god avveiing av forholdet mellom behov for hurtig respons på den ene siden, og utfordringen ved til dels store avstander og tynn befolkning i større deler av landet. Utvalget mener at for ambulansetjenesten bør det snevrere prehospitale responstidsmålet ved akuttoppdrag på åtte minutter gjøres gjeldende for store byer, mens 12 minutter bør gjelde for andre tettsteder og 25 minutter for spredtbygde strøk.
I NOU 1998: 9 ble det ikke foreslått spesielle responstidskrav til utrykning fra legevakt. Utvalget mener det vil være rimelig at veiledende responstidsmål bør fastsettes også for denne tjenesten, som sammen med ambulansetjenesten er en hovedpilar i de akuttmedisinske tjenestene utenfor sykehus.
Utvalget mener at 95 pst. av befolkningen må kunne nås av legevaktlege innen 45 minutter ved utrykning. Alle tettsteder (definert av SSB) må nås innen samme tidskrav.
For mange spredtbygde strøk i landet vil det være vanskelig å nå responstidsmålene. Utvalget finner det derfor ikke hensiktsmessig at responstidskrav blir fastsatt i forskrift. Responstidsmål er derfor å forstå som en målsetting som tjenestene:
Må forsøke å oppfylle
Må beskrive hva som gjør at målet ikke kan oppnås, dersom den ikke kan det
Må beskrive kompenserende tiltak for, dersom målsettingen ikke kan oppnås
Utvalget viser til strategien for den skotske ambulansetjenesten (Towards 2020: Taking Care to the Patient). Strategien innebærer en nytenkning der ambulansetjenesten får nye roller og jobber i partnerskap med helsetjenestene i nærmiljøet, mens oppmerksomheten mot responstider nedtones.
I akuttmedisinforskriften er det satt krav til at AMK-sentralene skal besvare 90 pst. av henvendelser fra publikum innen ti sekunder. Utvalget finner det uheldig å forskriftsfeste denne type spesifikke krav. Det kan bidra til å dreie oppmerksomheten mot ett spesielt tidsintervall. Utvalget mener tjenestene bør drive forbedringsarbeid langs hele kjeden.
Utvalget mener det er relevant å se responstidskravene for de tre nødetater (helse, brann og politi) i sammenheng, selv om kravene ikke nødvendigvis må være like. Det er i dag ikke samsvar mellom responstidskravene – verken deres formelle status, forståelsen av begrepet responstid eller definisjonen på by/tettsted. Utvalget mener at nødetatene bør ha et felles planleggingsgrunnlag, dvs. at en felles forståelse av begreper og definisjoner bør ligge til grunn.
En samfunnsambisjon for prehospitale innsatstider
Selv om utvalget ikke anbefaler responstidskrav i forskrift, er det grunnlag for å formulere en samfunnsambisjon for prehospitale innsatstider. Denne bør benyttes som en ledetråd for de prehospitale tjenesters organisering og dimensjonering. Publikums og andre ikke-profesjonelles innsats må inngå i en slik ambisjon, og den skal derfor gi næring til holdningsskapende tiltak og opplæring av befolkningen.
For noen akutte tilstander finnes evidens for tidens betydning for sluttresultatet hos pasienten (utkomme). Plutselig, uventet hjertestans utenfor sykehus, akutt hjerteinfarkt, hjerneslag, akutte pusteproblemer og alvorlige skader er tidskritiske tilstander der relevant behandling må gis tidlig i behandlingsforløpet for å være effektiv. De benevnes ofte The first hour Quintet. Ved noen av disse tilstandene er tidlig spesialisert behandling nødvendig. I andre tilfeller er det primært nødvendig med basale førstehjelpstiltak, mens profesjonell hjelp kan komme noe senere.
Utvalget anser at plutselig, uventet hjertestans utenfor sykehus er en dimensjonerende hendelse for de aller mest tidskritiske situasjonene. Responstidsmål her har et godt faglig grunnlag, og ambisjonen har allerede vist seg å være realistisk flere steder i Norge, jf. kapittel 7.6.1. Et vellykket resultat krever optimal innsats fra både publikum og profesjonelle tjenester:
HLR og varsling til 113 innen ett til to minutter (oftest publikum)
Defibrillering innen åtte til ti minutter (ambulanse, akutthjelpere eller utplasserte hjertestartere)
Medisinsk behandling ti til 12 minutter (ambulanse, legevaktlege eller annet spesialopplært helsepersonell)
Samfunnsambisjonen understøtter målet om likeverdige helsetjenestetilbud uavhengig av bosted. Denne ambisjonen uttrykker hvordan ulike steder i landet kan oppnå gode resultater ved bruk av forskjellige metoder og verktøy. AMK, legevakt og ambulansetjeneste vil alltid måtte stå helt sentralt i responsen på akuttmedisinske hendelser, men ofte vil det endelige resultatet også avhenge av andre.
Samhandlingsplikten
Utvalget viser til at kommuner og helseforetak har et felles ansvar for den akuttmedisinske beredskapen (jf. akuttmedisinforskriften § 4). Etter utvalgets mening blir denne samhandlingsplikten i for liten grad oppfylt. Det er viktig at kommunenes og helseforetakenes planer samkjøres. Dette for at samfunnets disponible ressurser skal kunne bidra til å oppfylle samfunnsambisjonen innen akuttmedisinsk innsats. Felles prosesser sikrer også bedre eierskap hos de ansvarlige for tjenestene.
Utvalget mener at kommuner og helseforetak må:
Gjennomføre risiko- og sårbarhetsanalyse for det området de har et ansvar for. Kommuner og helseforetak må sammen vurdere demografi, geografi, klimaforhold og risikoelementer (trafikkårer, industri, turistaktivitet mv.). Behov for framskyndet spesialistinnsats i form av anestesilegebemannede legebiler eller ambulansehelikoptre må identifiseres, likeså behov for ambulansefly som følge av særlige lange avstander til ressurssykehus.
Lage felles akuttmedisinsk plan. Det er ikke akseptabelt at kommunens legevaktordning organiseres uten å ta hensyn til helseforetakets ambulanseplan eller motsatt. Legevaktstruktur og ambulansestruktur må organiseres enhetlig og dokumenteres i en felles plan. Lokalisering og dimensjonering av legevakt må være i henhold til plassering og dimensjonering av ambulanser og tilgjengelighet av luftambulanse. Hvordan legevaktens utrykningsplikt oppfylles må beskrives. Bruk av legevaktbil og samarbeid med ambulansepersonell eller sykepleiere under utrykning inngår her.
I det akuttmedisinske planverket må det inngå hvordan responstidsmålene kan oppnås, hvorfor avvik fra dette eventuelt må gjøres, og hvilke kompenserende tiltak som eventuelt må settes i verk. Kommuner og helseforetak må sammen være ansvarlig for måloppnåelsene og være forpliktet til å rapportere sine resultater til de registre myndighetene bestemmer. Både tjenestene selv og helsemyndighetene vil på denne måten ha informasjon om kvaliteten i den akuttmedisinske beredskapen. Resultatene må være tilgjengelige for offentligheten.
I det akuttmedisinske planverket må det også beskrives hvordan et nasjonalt krav til maksimal reisetid for innbyggerne til legevaktstasjon (jf. kapittel 10) kan oppnås.
Utvalget mener det er nødvendig at krav om en samordnet prosess med felles akuttmedisinske planer fastsettes i lov eller forskrift. Dette innebærer en konkretisering av akuttmedisinforskriftens krav om samhandling og samarbeid. Det bør også lov- eller forskriftsfestes prosedyre for behandling av uenighet mellom kommuner og helseforetak om innholdet i den samordnede planen for akuttmedisinsk beredskap.
7.10 Utvalgets forslag
Det foretas en kraftsamling og samordning av det nasjonale kompetansemiljøet i spesialisthelsetjenesten for å oppnå bedre samlet kompetanse og kapasitet til analyse-, forsknings- og utviklingsarbeid.
Nasjonale myndigheter setter i verk et kvalitetsløft som omfatter mer offentlig finansiert forskning, utvikling av data, kodeverk, nasjonale veiledere, faglige retningslinjer og kvalitetsindikatorer for de prehospitale tjenestene.
Elektronisk pasientjournal tas i bruk ambulansetjenesten. Ulike journalsystemer integreres i en felles, nasjonal løsning, slik at de ulike leddene i akuttkjeden kan videreformidle helseopplysninger for å sikre god pasientbehandling.
Meldeordningen for uønskede hendelser gjøres gjeldene for de prehospitale tjenestene i primærhelsetjenesten.
Det etableres et helhetlig kvalitetsindikatorsett for de prehospitale tjenestene på helsenorge.no.
Responstider forskriftsfestes ikke, men inngår i et helhetlig kvalitetsindikatorsett.
Krav om samordnet prosess med felles akuttmedisinske planer forskriftsfestes i en framtidig revidert akuttmedisinforskrift.
Helsedirektoratets definisjonskatalog revideres.
Fotnoter
Utvalget definerte responstid for ambulanse som tidsintervallet fra det svares i AMK-sentralen til ambulanse er framme hos pasienten. Utvalgets definisjon avviker derfor fra dagens definisjon av responstid for ambulanse som er tiden fra AMK anroper ambulanse til ambulansen er framme. Helsedirektoratet publiserer data for prehospital responstid (tid fra det ringer i AMK til første ambulanse er framme), noe som også avviker fra utvalgets definisjon på responstid.
En hussamling skal registreres som et tettsted dersom det 1. Bor minst 200 personer der og 2. Avstanden mellom husene skal normalt ikke overstige 50 meter (SSB, 2002).