8 Forskning
Alt for å finne det sannes mysterium – det er den ekte forskers kriterium.
Kilde: Henrik Ibsen
8.1 Innledning
Palliasjon er forankret i et personsentrert perspektiv, i utredningen presentert som pasientsentrert tilnærming. Dette innebærer at pasientens og pårørendes perspektiv er viktig for fagforståelse og utvikling av kunnskapsgrunnlaget i palliasjon.
Mange pasienter har sammensatte problemer og de har behov for kompetanse fra en rekke helseprofesjoner. Derfor er kunnskapsgrunnlaget for praksis forankret i flere fag, med forskjellige kunnskaps- og forskningstradisjoner.
For å styrke kompetansen og kvaliteten i helse- og omsorgstjenesten er det et stort behov for forskning innen palliasjon på mange områder. Utvalget vil særlig rette oppmerksomheten mot tre viktige forskningsområder:
Klinisk forskning for å utvikle og forbedre pasientbehandling, pleie og omsorg, og få kunnskap om sykdommers påvirkning på pasienten
Helsetjenesteforskning for å evaluere og prøve ut ulike modeller for organisering av de de palliative tjenestene, for eksempel gjennom pasientforløpsmodeller
Få bedre kunnskap om hvilken behandling og omsorg som er best for den enkelte pasient, blant annet gjennom forskning på pasienters og pårørendes preferanser
Boks 8.1 Et system for å gradere evidens: Strength and consistence of evidence supporting grades for each recommendation (as used by the Agency for Healthcare Policy and Research, USA)
A Requires at least one randomised controlled trial as part of a body of literature of overall good quality and consistency addressing the specific recommendation (evidence levels la and lb).
B Requires the availability of well-conducted clinical studies but no randomised clinical trials on the topic of recommendation (evidence levels lla, llb and lll).
C Requires evidence obtained from expert committee reports or opinions and/or clinical experiences of respected authorities. Indicates an absence of directly applicable clinical studies of good quality (evidence level IV).
Category of evidence:
Ia evidence from meta-analysis of randomised controlled trials.
Ib evidence from at least one randomised controlled trial.
IIa evidence from at least one controlled study without randomisation.
IIb evidence from at least one other type of quasi-experimental study.
III evidence from non-experimental descriptive studies, such as comparative studies, correlation studies and case-control studies.
IV evidence from expert committee reports or opinions or clinical experience of respected authorities, or both.
Kilde: Hadorn m.fl., 1996, US Department of Health and Human Services, 1993
8.1.1 Kvaliteten på forskning i palliasjonsfeltet
Forskning bør danne grunnlaget for klinisk praksis. Dette gjelder også for det palliative fagfeltet. I Norge finnes normer for pasientbehandling i nasjonale faglige retningslinjer som utarbeides av Helsedirektoratet i samarbeid med fagmiljøene. Kvaliteten på og omfanget av den kliniske forskningen i palliasjonsfeltet, som skal danne grunnlaget for de nasjonale retningslinjene, er svakt. De fleste anbefalingene er basert på laveste evidensnivå (nivå IV), dvs. ekspertgruppeuttalelser, og kvaliteten er ofte på laveste nivå (nivå C), se boks 8.1. Dette gjelder også et av de mest utforskede områdene innen palliasjon, som er smertebehandling hos kreftpasienter.
8.1.2 Økende behov for palliativ forskning
Kvaliteten på og omfanget av den palliative forskningen står i sterk kontrast til det raskt økende behovet. Befolkningen blir eldre, det palliative behovet øker og samtidig øker kompleksiteten i behandling, pleie og omsorg. Eldre mennesker har ofte mer sammensatte sykdomsbilder enn yngre, og hjelpen som kreves fra helse- og omsorgstjenesten blir derfor mer krevende og sammensatt. Store ressurser benyttes på pasientene det siste leveåret og spesielt de tre siste månedene. Denne utviklingen forventes å bli forsterket.
Vi har i dag lite kunnskap i helsetjenesten om grad av over- eller underbehandling for ulike grupper. I forhold til ressursbruken er forskningsaktiviteten på god behandling i livets sluttfase lav, og innenfor enkelte områder fraværende. Den manglende dokumentasjonen som finnes på medikamentell behandling i livets sluttfase er et eksempel på dette (Jansen, Haugen m.fl., 2017).
Det meste av forskningen er rettet mot yngre personer. Vi vet for lite om hvordan sykdommen virker på eldre mennesker som lever med en dødelig sykdom. Vi vet også lite om hvordan pasienten og familien håndterer alvorlig og livstruende sykdom. Det er også mangelfull kunnskap om hvordan helse- og omsorgstjenesten bør organiseres på best mulig måte til personer med sammensatte palliative behov.
Et av områdene som det er forsket mest på er smertelindring av kreftpasienter. Til tross for at man har styrket kvaliteten på smertebehandling, er det fortsatt nærmere 50 prosent av kreftpasientene som ikke får god nok smertebehandling (Holtan, Aass m.fl., 2007, Kongsgaard, Kaasa m.fl, 2005). Den viktigste grunnen til dette er antakelig at standard utredning og behandling ikke er godt nok implementert i klinisk praksis.
Det er fortsatt behov for å utvikle bedre behandlingsmuligheter generelt i palliasjon. Det er for eksempel behov for bedre kunnskap om hvordan man best skal håndtere en rekke andre plagsomme symptomer, og hvordan man kan motvirke vekttap og underernæring hos palliative pasienter (Fearon, Strasser m.fl., 2011, Teunissen, Wesker m.fl., 2007).
Nasjonalt handlingsprogram for palliasjon i kreftomsorgen (Helsedirektoratet, 2015b) gir retningslinjer for behandling, kompetanse og organisering av palliative tjenester i Norge. Imidlertid er det få studier som har evaluert effekten av disse anbefalingene.
I Norge i dag dør rundt 48 prosent av befolkningen på sykehjem, det vil si 18–19 000 dødsfall i året. Vi vet lite om kvaliteten ved de ulike lindrende enhetene på sykehjem i Norge.
Pasientmedvirkning i utvikling av tjenestene er tema i ulike nasjonale strategier. Det er likevel få studier som ser på pasienter og pårørendes ønsker for hvordan de vil bli ivaretatt i den palliative fasen. Ved en litteraturgjennomgang om pasienters preferanser for behandling og omsorg i livets sluttfase fant man ingen norske studier. Det finnes likevel enkelte studier som peker på områder pasienter mener er av betydning for omsorgen i den siste tiden (Sintef, 2016).
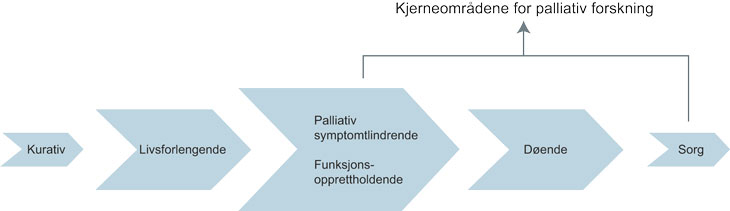
Figur 8.1 Behandlings- og omsorgsintensjoner i et palliativt pasientforløp
I figur 8.1 er de forskjellige behandlingsintensjonene/omsorgsintensjonene illustrert, fra kurativ behandling til døende pasienter, og pårørende i sorg etter pasientens død. Forskning på den palliative fasen, på døende og den etterfølgende tiden, skal ha en pasientsentrert tilnærming. Forskning på tidligere faser i pasientforløpet, det vil si både kurativ og livsforlengende behandling, må ha oppmerksomhet, både på behandlingens effekt og på pasienten.
Det som kjennetegner den palliative forskningen kan beskrives ut fra flere forhold. Dette er skissert i boks 8.2.
Det grunnleggende og delvis unike med palliativ forskning er fokus på «pasienten med sykdommen». Med andre ord: hvordan er det å leve med en livstruende sykdom? Å leve med en pågående behandling? Å være døende eller forvente at man vil dø i løpet av kort tid? Denne tilnærmingen står ikke i motsetning til, men kommer i tillegg til sykdomsrettet forskning, der hovedformålet er å gjøre noe med årsaken til sykdommen og behandlingen av den.
Det vil i en del tilfeller være hensiktsmessig at det er et samarbeid mellom forskere på palliasjon og de som arbeider med forskning med et kurativt eller livsforlengende siktemål. Det vil også være hensiktsmessig å samarbeide med forskere som arbeider med grunnleggende forskning innen biologi, psykologi, kommunikasjon, sosiologi og etikk. Hvordan man samarbeider, er sentralt for å utvikle en tverrfaglig, god forskningsgruppe for å dekke områder over tid. En tverrfaglig sammensatt forskningsgruppe kan besvare felles forskningsspørsmål eller besvare flere ulike problemstillinger, og er vesentlig med tanke på kunnskapsutvikling innen det palliative området. For å beholde den pasientsentrerte tilnærmingen må forskningsspørsmålet konkretiseres rundt dette temaet, og tematikken må bli anerkjent som et eget forskningsområde. Det er i liten grad etablert forskningsgrupper som favner forskere på tvers av palliasjonsfeltet i Norge. Noen enkeltprosjekter, slik som Orkdalprosjektet, involverer både den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten.
Boks 8.2 Forskningsområder i palliasjon
Pasientpopulasjonen
Kort forventet levetid (uhelbredelig sykdom)
Palliativt behov under livsforlengende behandling (tidlig integrasjon)
Den døende pasienten
Ulik type forskning/intervensjoner
Pasientopplevelse av tilstanden
Symptom- og funksjonsfokus
Helsetjenesteutvikling/forskning
Kommunalt- og spesialisthelsetjenestenivå
Sosiale forhold og levekår
Diagnose- og pasientgrupper
Kreft
Andre diagnosegrupper
Ulike pasientgrupper; barn, eldre, personer med utviklingshemming, personer med ruslidelser mm.
Pasient- og pårørendeinvolvering
Informasjon
Kommunikasjon
Shared decision making (samvalg)
Advance care planning (for eksempel forhåndssamtaler)
Effektmål (outcomes)
Livskvalitet
Symptomendring og funksjon
Overlevelse
Bivirkninger
Kostnader
Forskning på palliative problemstillinger krever ikke egne metodologiske tilnærminger eller særskilte forskningsetiske vurderinger. Eksisterende forskningsmetodikk fra biomedisin, psykologi og samfunnsmedisin kan brukes i palliativ forskning, men innretningen av metodikken vil ofte være annerledes.
Effektmål
Det er store utfordringer knyttet til å måle effekt av tiltak. En pasientsentrert tilnærming er sentral for palliativ forskning, og det er derfor nødvendig å samle data fra pasienten og pasientens pårørende. I palliativ forskning vil det som regel være avgjørende å få pasientens egen vurdering av behandling, pleie og omsorg. Pasientrapporterte effekter (patient reported outcome measures, PROMs) og pasientens rapporterte erfaringer (patient reported experience measures, PREMs) er vesentlig i palliasjon. Et eksempel på effektmål kan være pasienters bedømming av smerte og mulige endringer knyttet til ulike intervensjoner, effekten av diagnostikk, behandling og oppfølgning (PROMs). Når det gjelder pasienters erfaringer (PREMs) er dette helt sentralt ved studier som eksempelvis undersøker pasienter og pårørendes bedømming av kvalitet eller beslutningsadferd.
Det er problemstillingene eller forskningsspørsmålene som skal bestemme hvilke effektmål man bruker i en studie. De primære effektmålene i palliative studier vil ofte være pasientrettede. I enkelte tilfeller hos kognitivt reduserte pasienter er det nødvendig å observere pasienten eller innhente data via pårørende eller andre som observerer (såkalte proxy outcome). I enkelte tilfeller kan det være hensiktsmessig å bruke sekundære eller tertiære effektmål slik som levetid, kostnader, biologiske parametere etc.
Dersom det forskes på organisering av helsetjenesten, vil det benyttes andre typer effektmål. Dersom man undersøker hvordan kvaliteten på helsetjenesten er den siste delen av livet vil hjemmetid, hvor pasientene dør, symptomkontroll og pårørendes livskvalitet være gode effektmål. For samfunnet er det også viktig å finne den mest kostnadseffektive behandlingen.
Implementering av forskning, retningslinjer og faglige råd
Resultater fra internasjonal og nasjonal klinisk forskning skal danne grunnlaget for utvikling av nasjonale faglige retningslinjer, som igjen er utgangspunkt for klinisk praksis. Det er nødvendig å monitorere klinisk praksis, for å sikre at den er i tråd med gjeldende kunnskap. Retningslinjene danner videre grunnlag for prosedyrer som er med på å sikre at den enkelte pasient får god behandling.
Alle ledd i helsetjenesten bør dele ansvaret for å sikre at nasjonale retningslinjer blir kjent og etterlevd, samt å sikre god kvalitet i tjenesten. Utdanningssystemet (universiteter, høyskoler og fagskoler), er sentrale i formidling av hvordan nasjonale retningslinjer kan implementeres.
Nasjonalt handlingsprogram for palliasjon i kreftomsorgen setter krav til videreformidling av kompetanse. Dette kommer i tillegg til den formelle utdannelsen som skjer på universiteter og høyskoler. Dette gjøres for å fordele ansvaret ut i tjenesten – nær pasientene. Det daglige implementeringsansvaret legges til helsepersonell som arbeider innenfor det spesialiserte palliative tilbudet og som leder eller arbeider ved palliative enheter og team (Helsedirektoratet, 2015b).
8.2 Dagens status nasjonalt og internasjonalt
8.2.1 Historikk
Palliasjon er et ungt akademisk fag. I internasjonal sammenheng begynte utviklingen av palliasjon som fagfelt med forskningen og registreringen til Cicely Saunders på 1950-tallet og Robert Twycross sin forskning ved St. Christophers Hospice på 1970-tallet. Det første professoratet i palliativ medisin ble opprettet i Storbritannina 1991, der Geoffrey W. Hanks ble ansatt i stillingen.
I Norge begynte forskning på palliasjonsfeltet på 1970- tallet, med spredt forskning og registreringsarbeid. Dette arbeidet fikk ikke gjennomslag i det bredere forskningsmiljøet på landsbasis, det var heller et uttrykk for enkeltpersoners iver og engasjement. I praksis var det ingen konkret forskningsaktivitet eller videre akademisering i faget og fagområdet før på 1990-tallet.
NOU 1984: 30 Pleie og omsorg for alvorlig syke og døende anbefalte å opprette egne avdelinger for lindrende behandling. Den første seksjon for lindrende behandling ble opprettet i Trondheim i 1993/94, med klinisk og akademisk ledelse. Det første professoratet i palliativ medisin ble etablert i 1993. Seksjon lindrende behandling i Trondheim ble etablert på tre fundamenter: klinisk virksomhet, forskning og undervisning.
Til å begynne med var det meste av forskningen rettet mot to hovedområder: helsetjenesteforskning og symptomlindring. Forskningen på symptomlindring med spesielt fokus på smerte, ble utført i samarbeid mellom Seksjon Lindrende behandling ved St. Olavs hospital og smerteklinikken i Trondheim. Forskningen var tverrfaglig, med bidrag fra leger, sykepleiere, klinisk ernæringsfysiolog, fysioterapeut, molekylær biologer, samfunnsvitere, psykologer med flere. Så tidlig som på 1970-tallet ble det forsket på omsorg mot livets slutt ved Gruppe helsetjenesteforskning, Institutt for allmennmedisin ved Universitet i Oslo (Strømskag, 2012).
De regionale kompetansesentrene ble etablert omkring 2000. Forskning var et av områdene kompetansesentrene skulle ivareta.
Medisinsk forskning har lengre tradisjon i spesialisthelsetjenesten enn i den kommunale helse- og omsorgstjenesten. Det meste av forskningen i Norge innen palliasjon har universitetssykehusene stått for, spesielt de regionale kompetansesentrene for lindrende behandling. Høgskoler har gjennomført evalueringer og forskningsprosjekter på palliasjonsfeltet. Fra 2002 har det vært en tilskuddsordning til prosjekter i kommunene, Kompetansehevende tiltak for lindrende behandling og omsorg ved livets slutt (Prop 1S (2016–2017), kap.761 post 67). Tilskuddsrammen har de siste årene vært ca. 16 mill. kroner per år.
8.2.2 Forskning internasjonalt og i Norge
Publikasjon av vitenskapelige artikler
Forskning på palliasjon har ulik metodisk tilnærming, fra randomiserte studier til beskrivende studier. Både kvantitativ og kvalitativ metode er benyttet. Forskningen spenner fra noen få store multisenterstudier til lokale kvalitetsforbedringsprosjekter med nasjonal overføringsverdi.
Palliativ forskning og fagutvikling har hatt en betydelig vekst fra 1980-tallet. Dette gjenspeiles i en stor økning av antall forskningsartikler innen palliasjon. I internasjonale medisinske databaser ble det registrert 1594 publiserte artikler i år 2000, mens det i 2016 ble publisert 4821 artikler (PubMed, 2017).
Forskningsaktivitet på palliasjon i Norge finner vi ved flere sykehus, på høgskoler og ved universitetene. I forbindelse med denne utredningen har Kompetansesenter for lindrende behandling Sør-Øst gjennomført et grundig litteratursøk for å kartlegge den nasjonale forskningsaktiviteten innen palliasjon. Kompetansesenteret identifiserte publikasjoner i norske og internasjonale tidsskrift av forskere med tilknytning til norske institusjoner de siste fem år (januar 2012 – oktober 2017). Det var ingen begrensninger mht. studiedesign, metode, diagnosegruppe, eller alder på studiepopulasjonen. Søket ble foretatt i referansedatabaser innen medisin og helsefag. PubMed/Medline, Cochrane og Svemed+. Svemed+ -søket var begrenset til forskningsbaserte tidsskrift. Kommentarartikler, brev, case-studier og anekdotiske publikasjoner ble utelatt. Spesifikke søk på norske medarbeidere i internasjonale forskningskonsortier, der ikke «Norway» er spesifisert er ikke foretatt. Det er derfor rimelig å tro at antall publikasjoner er noe høyere.
Søket ga 414 treff, hvorav 265 var relevante. Av disse var det kun ni (3 pst.) randomiserte studier, 39 (15 pst.) reviewartikler, hvorav to Cochrane reviews og 61 kvalitative studier (23 pst.). Resten var hovedsakelig observasjonsstudier, surveys, etikkdrøftinger og terapianbefalinger. 143 studier (54 pst.) fokuserte utelukkende på kreft; kreftpopulasjoner, pårørende til kreftpasienter, onkologisk helsepersonell mm. Ti studier var fra diagnosegrupper som kols (3), intensivmedisin (5) og nevrologi (2). Disse publikasjonene var rettet mot kostnader, helsetjenester til pasienter med langtkommen sykdom, etiske betraktninger, palliativ behandling i sykehjem og behandling, pleie og omsorg ved livets slutt (end-of-life care).
Med bakgrunn i litteratursøket kan vi konkludere med at det kun har vært en liten økning i antall publikasjoner de siste 5 år; 49 i 2012 til rundt 60 de siste 4 år. De fleste studiene omhandler kreft, noe som kan tyde på at andre miljøer bruker andre emneord/terminologi. Heterogeniteten i metode, design og studiestørrelse gjør det ikke mulig å få et entydig svar på effekt, kvalitet eller innhold av spesialisert palliativ behandling. Et sentralt punkt er hvorvidt tiltak som har positiv effekt i studiesammenheng, kan implementeres i praksis, og således ha effekt på sikt.
Det finnes ingen samlet oversikt over palliativ forskning i Norge. Søkning i norske databaser over norske forskningsprosjekter kan søkes opp i Forskningsrådets prosjektbank (https://www.forskningsradet.no/prosjektbanken/), Cristin (https://www.cristin.no/), det nasjonale systemet for forskningsdokumentasjon og eRapport (https://forskningsprosjekter.ihelse.net/) som blant annet inneholder forskningsprosjekter finansiert av de regionale helseforetakene. De gir en viss oversikt, med en omtrentlig forekomst av 15–30 prosjekter i hver database som har relevans for palliasjon.
En europeisk studie viser at de fleste forskningsgruppene innen behandling, pleie og omsorg ved livets slutt er små og at de større forskningsmiljøene har forholdsvis større aktivitet målt i publiserte artikler og antall doktorgrader (Sigurdardottir, Haugen m.fl., 2012). I Norge er også forskningsmiljøene små i palliasjonsfeltet.
Den palliative forskningen i Norge og internasjonalt tar i stor grad utgangspunkt i pasienter med en kreftdiagnose. Omtrent 50 prosent av publikasjonene de siste 5 årene omhandler kreftpasienter, mens de resterende 50 prosent er fordelt på andre diagnosegrupper (Søk i PubMed, 2017). I de siste årene har det vært økende oppmerksomhet på palliativ forskning innen andre diagnoser. Det er lite palliativ forskning på barn.
Kompetansesentre for lindrende behandling
Kompetansesenter i lindrende behandling Midt-Norge ved St. Olavs hospital utviklet et forskningsmiljø på feltet på 1990-tallet, i forbindelse med etablering av professoratet. European Palliative Care Research Center (PRC) forvalter kompetansesenterets forskningsaktivitet. PRC ble opprettet i 2009 som en oppfølgning av et fireårig prosjekt finansiert av EU. Kreftforeningen bidro med 15 millioner over fem år til senteret. Denne finansieringen var avgjørende for at PRC sin forskning ble startet opp og fikk et nasjonalt og internasjonalt preg. PRC er et internasjonalt forskningssenter med bakgrunn i The European Association for Palliative Care (EAPC). EAPC er en organisasjon som favner helsepersonell tverrfaglig og har etablert et europeisk forskingsnettverk. I tillegg er det bygget opp et nasjonalt forskningsnettverk. Senteret har arbeidet mye med forskning på organisering av palliasjon, og på flere symptom/funksjonsområder som smerte, depresjon og kakeksi (avmagring, kraftløshet) – både med tanke på kartleggingsverktøy, diagnostikk og intervensjonsstudier.
Senteret har et omfattende forskningssamarbeid med landets øvrige kompetansesentre. PRC har to professorater og ett æresprofessorat (0,8 stillinger) og 5 ansatte i akademiske stillinger (2,9 stillinger) og 11 stipendiater.
Regionalt kompetansesenter for lindrende behandling, Sør-Øst ved Oslo universitetssykehus har de siste årene intensivert forskningsarbeidet. Forskningen har blant annet vært knyttet til kartleggingsverktøy for palliative pasienter og pårørende. Den største satsningen de senere årene har vært knyttet til Pallionstudien, en multisenterstudie med temaet integrasjon av onkologi og palliasjon. Prosjektet er flerregionalt og er finansiert med midler fra Norges forskningsråd. Senteret har to professorater, to professorater ved annen institusjon og fem ansatte i akademiske stillinger (4.0 stillinger).
Kompetansesenter i lindrende behandling Midt-Norge og Kompetansetjeneste for lindrende behandling, Helse Sør-Øst har samarbeidet om flere studier nasjonalt og internasjonalt i regi av PRC. De største studiene er: The Multimodal Exercise/Nutrition/Anti-inflammatory treatment for Cachexia trial (MENAC) en randomisert internasjonalt multisenter studie. Målet med dette forskningsprosjektet er å undersøke om kreftpasienter som får en kombinasjonsbehandling bestående av trening, næringsdrikker og betennelsesdempende medisin i tillegg til kreftbehandling, utvikler mindre kakeksi (avmagring, kraftløshet) enn pasienter som får kreftbehandling alene. 450 pasienter deltar i studien. The Palliative Radiotherapy and Inflammation Study (PRAIS) er en åpen internasjonal kohortstudie som ser på sammenhengen mellom strålebehandling av skjelettmetastaser og smertelindrende effekt og biologiske forklaringer til dette.
Kompetansesenter i lindrende behandling region Vest ved Haukeland universitetssykehus har arbeidet med forskning tilknyttet PRC og andre internasjonale miljøer. Kompetansesenteret leder et stort EU finansiert prosjekt som forsker på pasienter i livets sluttfase. Prosjektet er et samarbeidsprosjekt mellom sju ulike forskningssentre i Europa og i Sør-Amerika. Kompetansesenteret har i tillegg flere lokale prosjekter om den døende pasienten. Senteret arbeider også innen forskning, systematisk fagutvikling og implementering av forskning mot det kliniske feltet. Sentret har 2 professorater, to ansatte i akademiske stillinger (1,2 stillinger) og en stipendiat (0,5 stillinger).
Kompetansesenter i lindrende behandling region Nord – Lindring i Nord, ved Universitetssykehuset i Nord-Norge har gjennom mange år arbeidet med «Håndbok i lindrende behandling» som har hatt stor betydning i klinisk utøvelse av palliasjon både i den kommunale helse- og omsorgstjenesten og i spesialisthelsetjenesten. Sentret har ikke professorater eller akademiske stillinger. Tre ansatte har forskningskompetanse. Kompetansesenteret har ikke forskningsmidler.
Forskning i den kommunale helse- og omsorgstjenesten
HelseOmsorg21-strategien legger opp til et kunnskapsløft, inkludert forskning, for kommunesektoren som en av fem hovedprioriteringer. Kunnskapsløftet er viktig for arbeidet med å videreutvikle den kommunale helse- og omsorgssektoren for bedre å kunne møte dagens utfordringer. (Helse- og omsorgsdepartementet, 2014). Den samlede FoU-innsatsen i 2015, som var knyttet til kommunale helse- og omsorgstjenester, anslås til vel 840 millioner kroner. Dette utgjør anslagsvis 10 prosent av den samlede ressursinnsatsen innenfor medisinsk- og helsefaglig forskning dette året (Wiig, Rørstad m.fl., 2016). Ser man på de samlede kostnadene i spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten (inklusiv helserefusjoner og legemidler) er det omtrent lik fordeling mellom sektorene (Statistisk sentralbyrå, 2015a og b, Helsedirektoratet, 2016) Figur 8.2 illustrerer dette forholdet (Kommunenes sentralforbund, 2017).
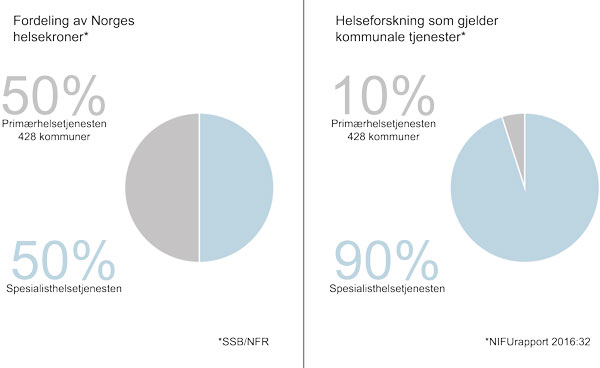
Figur 8.2 Fordeling av midler til helse og forskning på helse i Norge
Illustrasjon: Nina Mevold.
Kilde: http://www.ks.no/fagomrader/helse-og-velferd/helse-og-omsorg/kommunale-helsetjenester/ kunnskapsloft-for-kommunene/
Kommunenes strategiske forskningsorgan (KSF) ble opprettet i 2017, for å styrke forskningen innen den kommunale helse- og omsorgstjenesten. KSF skal være pådriver og bidra til å videreutvikle og ivareta behov for forskning, innovasjon og utdanning for og med kommunene/kommunehelsetjenesten (KS, 2017).
Senter for omsorgsforskning ble opprettet av Helse- og omsorgsdepartementet på bakgrunn av St.meld.nr. 25 (2005–2006) Mestring, muligheter og meninger og er etablert ved Universitetet i Tromsø, Høgskolen i Nord-Trøndelag, Høgskolen i Bergen, Universitetet i Agder/Høgskolen i Sørøst-Norge og NTNU i Gjøvik. Senter for omsorgsforskning har gjort helsetjenesteforskning i palliasjon på oppdrag fra blant annet Helsedirektoratet.
En stor del av pasientene i den kommunale helse- og omsorgstjenesten har palliative behov og palliasjon bør integreres i denne tjenesten, se kapittel 9. De pasienttilpassede forløpene skal også inkludere palliasjon samt samarbeid mellom spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten.
Kompetansehevende tiltak for lindrende behandling og omsorg ved livets slutt er en tilskuddsordning til prosjekter i kommunene, som har eksistert siden 2002 (Prop. 1S, kap.761 post 67). Tilskuddsrammen har de siste årene vært 16 mill. kroner per år, fordelt på 70–80 prosjekter årlig. Målet med ordningen er å styrke kvaliteten i tilbudet til pasienter med behov for lindrende behandling og omsorg, samt bidra til kompetanseoppbygging i kommunene. Målgruppen er pasienter som har behov for lindrende behandling og omsorg ved livets slutt og deres pårørende. Tilskuddsmidlene er blant annet benyttet til å utarbeide undervisningsmateriell, tiltak som omhandler samarbeid med frivillige organisasjoner, samarbeidstiltak mellom nivåene i helsetjenesten og prosjekter rettet mot pårørende. Utviklingssentrene for sykehjem og hjemmetjenester har vært en viktig aktør i mange av prosjektene. Oversikt over prosjektene publiseres på hjemmesidene til de regionale kompetansesentrene for lindrende behandling (www.pallreg.no). Ordningen ble evaluert i 2012. Evalueringen viser at mange prosjekter har bidratt til god fagutvikling i kommunene. Tilskuddsordningen har vært viktig for å igangsette arbeidet med kompetansehevning i palliasjon i kommunene. En del av prosjektene vurderes å ha hatt nasjonal overføringsverdi. Prosjektene har bidratt til å gi fagfeltet oppmerksomhet og bidratt til å styrke kompetanse. Det å få på plass en dedikert ressurs i kommunen fremheves av kompetansesentrene å ha stor betydning for den langsiktige effekten av prosjektene. Av evalueringen fremgår det også at en videre satsning bør vurdere alternative måter å stimulere til fagutvikling på (Tingvold, Sogstad, 2012).
Frivillige og ideelle aktørers bidrag til forskning
Frivillige-/ideelle organisasjoner (som benevnes Non-Governmental Organization, NGO) støtter forskning som passer inn i organisasjonenes målsetting. Organisasjonene kan løfte fram perspektiver de ønsker forskning på. Forskningsmiljøer kan også samarbeide med pasient- og brukerorganisasjonene. De vil kunne være et viktig supplement i den palliative forskningen, både finansielt og ved for eksempel å løfte fram pasient- og brukerperspektivet. Organisasjonene har behov for å samhandle med robuste forskningsmiljøer av høy kvalitet.
Kreftforeningen, Extrastiftelsen og Nasjonalforeningen for hjerte- og lungesykdommer er noen av organisasjonene som støtter klinisk forskning. Det er en svært begrenset andel av forskningsmidlene fra organisasjonene som brukes til palliativ forskning.
Forskningsmidler til palliasjon
Forskning er en av fire lovfestede hovedoppgaver i sykehusene, sidestilt med pasientbehandling (diagnostikk, behandling og rehabilitering), utdanning av helsepersonell og opplæring av pasienter og pårørende.
Over statsbudsjettet øremerkes midler til forskning i helseforetakene. Tilskudd til forskning i helseregionene utgjør 680,2 mill. kroner i 2017. Dette inkluderer 133,2 mill. kroner til program for klinisk behandlingsforskning. Prosjektene er tett knyttet opp mot pasientbehandling og spesialisthelsetjenestens behov. Helseregionenes forskningsmidler skal medvirke til å sikre forskningsaktivitet i helseforetakene, og øke produktiviteten og kvaliteten på forskningen (Prop. 1S (2016–2017), s. 92).
Kommunene skal tilrettelegge for og medvirke til forskning for helse- og omsorgstjenester, men er ikke pålagt å finansiere den. Kommunesektoren finansierer i liten grad FoU-aktivitet rettet mot kommunale helse- og omsorgstjenester. Den største finansieringskilden er Helse- og omsorgsdepartementet med underliggende etater, f.eks. Helsedirektoratet. Forskningsmidler kan også søkes gjennom Forskningsrådet, ideelle organisasjonen og EU (Wiig, Rørstad m.fl., 2016).
Det har i liten grad vært muligheter til å skaffe midler til større forskningsprogrammer i palliasjon. Enkelte palliative prosjekter finansieres gjennom programmer i Forskningsrådet. Forskningsrådet har etablert flere programmer som kan være aktuelle for palliativ forskning: Program for God og treffsikker diagnostikk, behandling og rehabilitering (Behandling), Bedre helse og livskvalitet (Bedrehelse) og Gode og effektive helse-, omsorgs-, og velferdstjenester (Helsevel).
Tjenestene som inngår i Helsevel er helse- og omsorgstjenester, arbeids- og velferdstjenester og barnevern. Hovedmålet for forskningen i Helsevel er: Gode og effektive tjenester skal gjennom forskning og innovasjon bidra til god kvalitet og kompetanse. Gjennom denne satsningen har palliasjon i noen grad blitt berørt.
8.3 Vurdering og drøfting av dagens forskning
8.3.1 Behov for forskning i palliasjon
Forskning skaper ny kunnskap og legger dermed også et grunnlag for gode og riktige prioriteringer (NOU 2014: 12 Åpent og rettferdig – prioriteringer i helsetjenesten).
Det bevilges i lite omfang midler til palliativ forskning, til tross for at det er et dokumentert behov: Det palliative feltet favner om et stort pasientvolum, det brukes betydelige ressurser til pasienter i en palliativ fase, og det er stor kompleksitet i pasientpopulasjonen. Dette er forhold som tilsier at vi har et stort behov for forskningsbasert kunnskap. Det er behov for gode konkluderende studier som kan bidra til god klinisk praksis, og det er behov for forskning som kan gi bedre kunnskap om hvilke utfordringer palliative pasienter og deres pårørende møter.
Størrelsesordenen på nasjonale midler som faktisk går til palliativ forskning i dag er vanskelig å anslå. Palliasjon er ikke søkbart som et eget område. Og det er heller ingen egne forskningsprogram for palliasjon i Norge. De senere årene har det vært noen utlysninger i EU regi som er spesifikke for palliativ forskning.
Ved PRC og kompetansesentrene for lindrende behandling er det samarbeid mellom norske og internasjonale forskere på palliasjonsfeltet. Et internasjonalt forskningssamarbeid i palliasjon både i helsetjenesteforskning, omsorgsforskning og i medisin, vil styrke forskningen. Det er behov for ulik type forskning for å få kunnskap om utfordringene palliative pasienter og deres pårørende møter. I internasjonal sammenheng mangler det også forskning av god kvalitet på fagfeltet, god evidensbase for retningslinjer, samt at retningslinjer mange steder er fraværende. Det er behov for koordinering av forskning i Europa på det palliative feltet (Sigurdardottir, Haugen m.fl., 2010).
Boks 8.3 Forhold som kan forklare lite omfang og kvalitet på palliativ forskning i Norge
Ungt akademisk fagfelt (under 25 år)
Få forskere på høyt internasjonalt nivå
Mange forskere må kombinere klinikk med forskning
Ikke nok til internasjonalt samarbeid
Fravær av egne palliative forskningsprogram
Palliative forskningssøknader synes ikke å bli prioritert
Fagfeltet er stort og sammensatt med hensyn på pasientpopulasjon og helsetjenester
8.3.2 Hva og hvem bør det forskes på?
Utvalget ønsker å fremheve noen hovedområder det bør fokuseres på innen forskning, se faktaboks 8.4.
Boks 8.4 Tema det bør forskes på i palliasjon
Symptombehandling (smerte, kvalme, emosjonell funksjon etc.)
Funksjonsforbedring/opprettholdelse
Pasient- og pårørendemedvirkning i beslutninger
Organisering av palliasjon
Forståelse av dødsprosessen
Biologisk, psykologisk og eksistensielt
Tidlig integrasjon av palliasjon: Palliasjonsbegrepet er utvidet til pasienter med lengre levetid (WHO 2002). Forskning viser at kreftpasienter som tilbys palliasjon tidlig i forløpet, ser ut til å unngå overbehandling, få bedre symptomlindring og kanskje leve lenger (Jordhøy, 2000, Temel, 2010, Zimmermann, 2004, Kavalieratos, 2016, Gaertner, 2017). Tilsvarende forskning bør gjøres på andre pasientgrupper.
Palliasjon skal integreres tidlig i pasientforløpene også når pasientene får behandling med et kurativt eller en livsforlengende målsetning. Et eksempel på en slik pasientgruppe er pasienter med lungekreft som blir operert med et kurativt siktemål, og hvor ca. en fjerdedel av pasientene er i live etter fem år. Denne pasientgruppen bør både klinisk og forskningsmessig ha en integrasjon av palliasjon allerede fra diagnosetidspunkt, under og etter primær operativ behandling hvor kurasjon er målet. Å introdusere palliasjon tidligere i forløpet gir også behov for forskning som inkluderer denne fasen i pasientforløpene.
Klinikknær forskning: Satsning på klinikknær forskning med bred metodologisk tilnærming er viktig. Forskning knyttet til palliasjon bør ha fokus på kliniske palliative problemstillinger og en tydelig forankring både i den kommunale helse- og omsorgstjenesten og i spesialisthelsetjenesten. Selv om det de siste årene er utviklet kunnskap om god behandling, for eksempel på smerter, viser forskningen at mange kreftpasienter har ubehandlet smerte. Det er behov for forskning på gode modeller for implementering av kunnskap i spesialisthelsetjenesten og i den kommunale helse- og omsorgstjenesten.
Forskning på behandling, oppfølging, levekår og familieperspektivet er viktige for å få økt kunnskap på pasientens og pårørendes helhetlige situasjon. Den palliative forskningen må ha oppmerksomhet rettet mot pasienter med ulike diagnoser i de siste leveår hvor pasienten med livstruende sykdom mottar palliativ behandling og omsorg.
Pasientsentrerte, kliniske og samfunnsmessige problemstillinger: Forskningsspørsmålene eller de overordnede målsetningene innen palliativ forskning skal være pasientrettet. Utvalget ønsker å presisere at et løft innen palliativ forskning må være rettet mot pasientsentrerte, kliniske og samfunnsmessige problemstillinger. Det bør skje en politisk styrt dreining mot pasientsentrert forskning som kan bedre behandling, pleie og omsorg for palliative pasienter, samt ivareta pårørende i en krevende situasjon. Forskning om pasienters og pårørendes preferanser, barrierer og utfordringer ved å motta behandling og omsorg i eget hjem, er områder som bør vies større oppmerksomhet. Utvalget mener det er behov for en tydeligere pasient- og pårørendestemme inn i forskningsfeltet som vil styrke utviklingen av tjenesten.
Helsetjenesteforskning: Helsetjenesteforskning og forskning på samhandling i palliasjon er nødvendig da pasientene har behov for helse- og omsorgstjenester på ulike nivå og fra ulike aktører. Forskingssamarbeid mellom forskningsmiljøer fra de to nivåene vil kunne generere viktig kunnskap. Utvalget mener det bør etableres palliative forskningsprogram med øremerkede midler på tvers av nivåene i helse- og omsorgstjenesten. Overgangene i helsetjenesten kan være utfordrende for pasienten. Pasienter og pårørendes opplevelse av samhandling mellom ulike tjenesteytere er et viktig område for forskning.
Prospektive studier: Gode prospektive studier, hvor man følger en gruppe pasienter framover i tid med kontrollgruppe, er en mangelvare både nasjonalt og internasjonalt. Dette gjelder både innen symptomlindring, helsetjenesteforskning og spesielt pasienter med kort forventet levetid. Det er behov for å dokumentere effekt og konsekvenser av alle typer tiltak, både for pasienter, pårørende og helsepersonell. Spesielt når det gjelder organisatoriske tiltak er det behov for godt koordinerte forskningsinitiativ som følger pasientgrupper over lengre perioder og helst på tvers av helsetjenestene. Dette vil gi kunnskap om hvordan behandling og omsorg for pasienter med alvorlig og livsbegrensende sykdom kan utvikles best mulig. Det er behov for pålitelig forskning med både kvalitative og kvantitative metoder (Kunnskapssenteret, 2014).
Systematisering/registrering av epidemiologiske data – kvalitetsregistre: Norge bør samle epidemiologiske data om forekomst av tilstander som krever palliativ omsorg og behandling. Diagnosespesifikke kliniske kvalitetsregistre vil kunne bidra til å utvikle forsvarlig og effektiv helsehjelp. Pasientsikkerhet, effektiv behandling og ressursbruk kan dermed sies å være helseregistrenes overordnede formål. Utvalget mener det bør opprettes et eget register som kan brukes for å monitorere og kvalitetssikre pasienters (menneskers) siste levemåneder. Det bør også vurderes om variabler knyttet til palliasjon bør legges inn i eksisterende registre.
Det finnes per i dag ikke fullstendig oversikt over forekomst av sykdommer som er livstruende eller som medfører begrenset livslengde hos barn i Norge. Dødsstatistikken over barn og unge alene gir ikke et riktig bilde av forekomsten. Informasjon og data om tall, diagnose, aldersspenn og plassering av barn med livsbegrensende eller livstruende forhold er grunnleggende for planlegging og organisering av tjenester innen barnepalliasjon.
8.3.3 Utvikling og styrking av palliativ forskning
Grunnlag for palliativ forskning
Målene om høyt nasjonalt og internasjonalt nivå innen palliasjon bør være realistiske å nå. Det er flere gode grunnleggende forutsetninger i norsk helse- og omsorgstjeneste som gjør at Norge kan bidra i betydelig grad internasjonalt. Noen av de viktigste er oppsummert i boks 8.5.
Boks 8.5 Grunnleggende norske fortrinn
Offentlig finansiering av helse- og omsorgstjenestene
Samarbeid mellom universitetssykehus, lokalsykehus og den kommunale helse- og omsorgstjenesten
Oversiktlig befolkning
Likeverdig tilbud som en grunnleggende verdi i norsk helse- og omsorgstjeneste
Politiske og sosiale forventninger om pasientsentrert behandling
Palliativ forskning innen palliasjon trenger gode og robuste miljøer som kan arbeide med konkrete palliative problemstillinger over tid. For å utvikle fagområdet bør man kombinere kompetanse fra flere fagretninger i samme gruppe. Da vil man raskere og mer effektivt kunne besvare sammensatte forskningsspørsmål.
Studier bør ha god forankring i palliative forskningsmiljø. Samarbeid mellom forskningsmiljøer og en større satsning på miljøer med forskningskompetanse på høyt nivå bør prioriteres. Forskningsmiljøene utenfor spesialisthelsetjenesten og universitetene er små, og det bør satses på samarbeid nasjonalt, nordisk og internasjonalt. Man kan gi vekstmuligheter for de sterke miljøene, men med forutsetning om at de samtidig skal bidra til å løfte og inkludere svakere miljøer. På denne måten kan man sammen bidra til mer og bedre forskning innen palliasjon nasjonalt, regionalt og ved universiteter og høyskoler. Fastleger og andre helseprofesjoner i den kommunale helse- og omsorgtjenesten bør involveres i planlegging og gjennomføringen av forskning. Internasjonalt samarbeid stimulerer til nettverksbygging og vil også være gunstig for stipendiater og andre forskere som får et bredere forskningssamarbeid for utdanningsinstitusjonene på palliasjonsfeltet.
Bedre organisering og samarbeid i palliativ forskning er nødvendig. For å heve kvaliteten og omfanget på den palliative forskningen nasjonalt og for å bidra internasjonalt må forskere på høyt nasjonalt og internasjonalt nivå arbeide sammen over flere år. Siden det publiseres få studier fra de palliative norske miljøene på høyt internasjonalt nivå, må kompetansen samles rundt sentrale problemstillinger og med forskere som i dag holder et høyt internasjonalt nivå. Med noen få unntak, som PRC, er det lite internasjonalt samarbeid.
Kombinasjonen av forhold som er skissert i boks 8.5 (Grunnleggende norske fortrinn) tilsier at ved å samle forskningen vil Norge kunne bidra på et høyt internasjonalt nivå. For å lykkes med dette bør det legges opp til samme struktur som innen grunnforskning basert på forskning med fremragende sentre, såkalte Sentre for fremragende forskning (SFF). Dette bør komme i tillegg til de generelle forskningsmidlene som det konkurreres om nasjonalt og regionalt. Utvalget mener at det bør etableres en betydelig langsiktig finansiering av flere palliative forskningsområder i Norge på lik linje med SFF-modellen for grunnleggende forskning.
Samtidig med at det satses på større sentre som skal bidra nasjonalt og internasjonalt, er det viktig å styrke den generelle forskningen i regionene. Dette skal koordineres og integreres av de regionale kompetansesentrene (se kapittel 9) gjennom regional heving av forskningskompetansen på master, PhD og postdoc-nivå. I de regioner som eventuelt får et palliativt senter for fremragende forskning bør dette også bidra inn mot den øvrige regionale og nasjonale forskningen. Utvalget mener at det er viktig å samordne kliniske studier regionalt og nasjonalt for å fremme planlegging og gjennomføring av større konklusive kliniske studier fremfor mange små studier som i liten grad kan bidra til å bedre klinisk praksis. Større studier med relevante endepunkt, fortrinnsvis multisenterstudier, kan bidra til kunnskapsbasert endring og omorganisering av praksis, og bør være et viktig satsingsområde for palliative forskning fremover.
Ved Kompetansesenter i lindrende behandling region Nord er det ingen ansatte i akademiske stillinger knyttet til palliasjon. Utvalget mener at det bør være forskningsaktivitet ved alle de regionale kompetansesentrene i lindrende behandling og det bør derfor opprettes et professorat ved Kompetansesenter i lindrende behandling region Nord på lik linje med de andre kompetansesentrene.
I den regionale satsingen vil utvalget presisere at forskning i kommunene på palliative problemstillinger, spesielt på pasienter med kort forventet levetid og den døende pasient må være sentralt. Det regionale kompetansesenteret skal også bidra til å fremme denne forskningen i de sine regioner.
Tverrfaglighet er et viktig aspekt i palliasjon. Pasienten har behov for kunnskapsbasert tilnærming fra alle de involverte yrkesgrupper. Det er utvalgets inntrykk at det er lite aktivitet i tverrfaglig forskning og at dette må prioriteres.
Frivillige og ideelle aktører vil kunne være et viktig supplement i den palliative forskningen ved å løfte fram pasient- og brukerperspektivet.
Det er behov for styrket kunnskap gjennom forskning og innovasjon på det kommunale feltet. Kommunene har et ansvar for å bygge opp forskningskompetansen. Satsning på forskning i den kommunale helse- og omsorgstjenesten vil blant annet kunne bidra til en større mulighet for at pasienter skal få være mest mulig hjemme den siste tiden av livet og kunne få dø hjemme om en ønsker det.
Kommunene må selv være med på å bestemme hva som skal være målet og innholdet i forskningen. Forskning knyttet til det kommunale helsetjenestetilbudet må utvikles for å sikre bedret kunnskap innen palliasjon. Problemstillinger knyttet til pasienten og familienes utfordringer i møte med helsetjenesten og utviklingsbehov som kommunehelsetjenesten definerer, vil være utgangspunkt for forskningsaktiviteten.
Senter for omsorgsforskning kan, sammen med utviklingssentrene for sykehjem og hjemmetjenester, bidra med forskning, formidling og implementering av kunnskap i kommunen og samhandling mellom nivåene.
I dag bidrar kommunene i svært liten grad med egne forskningsmidler. Sett i lys av de store ressursene som brukes i palliasjon i den kommunale helse- og omsorgstjenesten bør det settes av betydelig ressurser til forskning på denne pasientpopulasjonen for å sikre god behandling basert på kunnskap. I dag gis dette basert på et meget lavt kunnskapsgrunnlag.
Utvalget mener at rapporter fra prosjekter som får midler fra tilskuddsordningen Kompetansehevende tiltak for lindrende behandling og omsorg ved livets slutt (Prop 1S (2016–2017), kap.761 post 67) bør gjøres tilgjengelige slik at kunnskap og erfaringer fra prosjektene kan komme fagmiljøet til gode.
8.3.4 Finansiering
Hvis det skulle ha vært gitt forskningsmidler basert på ressurser som blir brukt i helse- og omsorgstjenestene i Norge, burde opp mot 50 prosent av ressursene av forskningen i spesialisthelsetjenesten gått til palliative prosjekter. Det meste av midlene går til forskningsprosjekter primært rettet mot selve sykdommen, og ikke mot pasienten (pasientsentrert). Det er et gap mellom behovet for palliativ forskning, pasientpopulasjonens størrelse, samfunnets behov og forskningsinnsatsen på området.
Program for palliativ forskning bør derfor etableres på flere nivåer. Dette bør skje både innen allokering av forskningsmidler på RHF- og HF- nivå, på kommunalt nivå og i frivillige organisasjoner (NGO).
De frivillige organisasjonene gir betydelige midler til forskning hvert år. Med de store utfordringene helse- og omsorgstjenestene har i dag og hvor mye dreier seg om palliasjon, er det ønskelig at NGOene bruker mer midler til palliativ forskning. Utvalget mener at alle NGOene (og legater) som gir midler til klinisk forskning bør opprette egne program for palliativ forskning. NGOene vil kunne bidra til en betydelig kvalitets- og volumøkning av den palliative forskningen.
Ved en langsiktig finansiering av et (eller flere) sentre, som Sentre for fremragende forsking (SFF), er det i dag et faglig fundament som kan bidra med forskning på et høyt internasjonalt nivå. Dette vil også gi muligheter for at klinikere kan drive med forskning parallelt med klinikk ved at de kjøpes fri.
Forskningsrådet gir midler knyttet til prioriterte områder i samfunnet hvor det er behov for kunnskap. En pasientsentrert helsetjeneste og palliasjon bør være et slikt område. Palliative problemstillinger bør være en tydelig integrert del i de etablerte forskningsprogrammene i Forskingsrådet: Program for God og treffsikker diagnostikk, behandling og rehabilitering (Behandling), Bedre helse og livskvalitet (Bedrehelse) og Gode og effektive helse-, omsorgs-, og velferdstjenester (Helsevel).
Utvalget anbefaler at det etableres et eget forskningsprogram i palliasjon i Nasjonalt forskningsråd. Programmet må omhandle både den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten. Gjennom forskningsprogrammet kan at man få til en god dynamikk og stimulere nye tverrfaglige miljøer samt kunne etablere nasjonale og internasjonale forskningsgrupper. Forskning rettet mot frivillighet vil også kunne inngå i dette programmet.
8.4 Konkrete forslag til tiltak – forskning
Det opprettes et eget forskningsprogram i Forskningsrådet for palliativ forskning for å støtte store, gode kliniske studier innen palliasjon.
De regionale helseforetakene skal styrke den regionale palliative forskningen ved å bygge opp og støtte lokale og regionale palliative forskningsgrupper som skal ha nasjonale og internasjonale samarbeidspartnere.
Det etableres en nasjonal finansiering for palliative sentere for fremragende forskning.
De regionale palliative sentrene får likelydende oppdrag om forskningsoppgaver fra Helse- og omsorgsdepartementet via de regionale helseforetakene, og det rapporteres årlig.
Det opprettes egne diagnosespesifikke kliniske kvalitetsregistre innen palliasjon, herunder et eget register for barn.